Рефлюкс-эзофагит (ГЭРБ) — цены лечение, симптомы и диагностика рефлюкс-эзофагита (ГЭРБ) в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Симптомы гастроэзофагеальной рефлюксной болезни
Характерные симптомы гастроэзофагеальной рефлюксной болезни — изжога, боли в области грудины, кислая отрыжка, срыгивание, тошнота, болезненное и затрудненное прохождение пищи, дискомфорт после приема пищи, метеоризм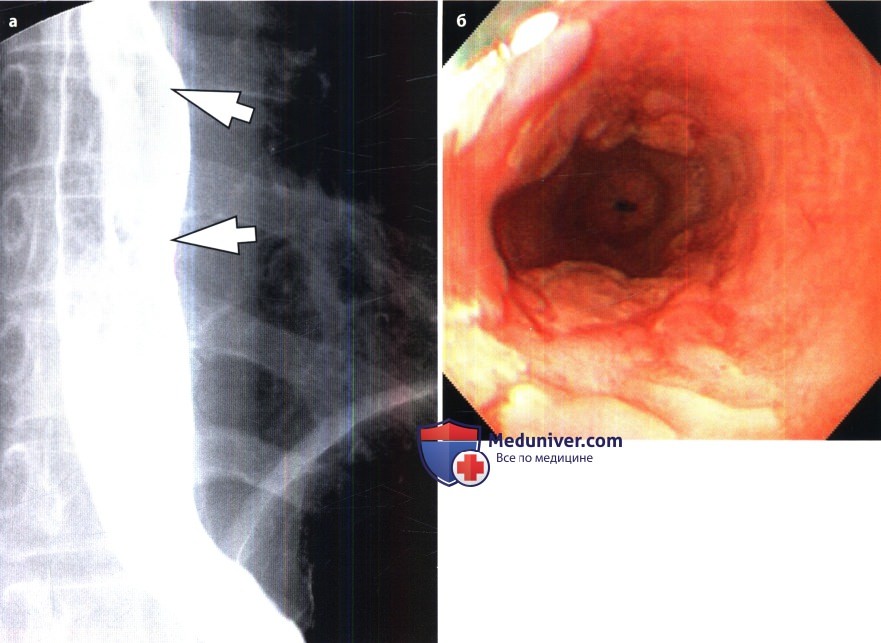 Погрешности в диете (употребление жирного, газированных напитков, алкоголя), курение, физические нагрузки, ношение одежды с тугим поясом могут провоцировать усиление симптомов.
Погрешности в диете (употребление жирного, газированных напитков, алкоголя), курение, физические нагрузки, ношение одежды с тугим поясом могут провоцировать усиление симптомов.Гастроэзофагеальная рефлюксная болезнь (ГЭРБ, рефлюкс-эзофагит) – одно из самых распространенных заболеваний пищевода, эпизодически его симптомы, в первую очередь изжога, возникают у половины взрослого населения страны, мужчины и женщины болеют одинаково часто, как правило в возрасте от 20 до 45 лет.
ГЭРБ — болезнь коварная, без должного лечения она может привести к серьезным осложнениям, в том числе к раку пищевода. Опасность усугубляется тем, что несмотря на массу малоприятных симптомов, портящих им жизнь, многие люди не спешат обращаются к врачу, предпочитая приглушать симптомы таблетками от изжоги.
Факторами способствующими развитию ГЭРБ считаются грыжа пищеводного отверстия диафрагмы (грыжа пищевода) стресс, ожирение, беременность, курение, прием некоторых лекарств (антагонисты кальция, антихолинергические препараты, бетаблокаторы и др. ).
).
Непосредственной причиной гастроэзофагеальной рефлюксной болезни является длительный контакт желудочного содержимого со слизистой оболочкой пищевода. Нарушение моторики приводит к тому что кислая желудочная среда не только попадает в пищевод, но и находится там длительное время.
Неправильная работа (слабость) нижнего пищеводного сфинктера, который должен препятствовать обратному движению масс, обуславливает попадание желудочного содержимого в пищевод, а недостаточная перистальтика пищевода и снижение пищеводного клиренса являются причиной медленного опорожнения желудка и вывода этой агрессивной среды. Подобный дисбаланс защитных функций и приводит к развитию рефлюкс-эзофагита.
Длительное воздействие кислоты и желчи на слизистую пищевода приводит к ее хроническому воспалению и эрозивно-язвенным изменениям, очаги измененной слизистой нижних отделов пищевода часто служат источником роста раковой опухоли.
На начальных стадиях заболевания отмечают отдельные области эрозии дистального отдела пищевода, на второй стадии отдельные очаги воспаления сливаются в общую область, далее на третьей стадии воспалительный процесс охватывает всю поверхность слизистой, появляются язвы. Четвертая стадия — это хроническая язва пищевода, стеноз, цилиндрическая метаплазия слизистой пищевода (пищевод Барретта).
Четвертая стадия — это хроническая язва пищевода, стеноз, цилиндрическая метаплазия слизистой пищевода (пищевод Барретта).
Больные рефлюксной болезнью подвержены повышенному риску приобретения различных заболеваний придаточных пазух носа, заболеваний трахеи, гортани и легких (ишемическая болезнь сердца со стенокардией и/или c нарушениями сердечного ритма, рефлюксные ларингит и фарингит, рецидивирующие пневмонии, бронхиальная астма, эрозии зубов и др).
Вот к каким результатам может привести «обычная изжога»!
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Диагностика гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Для диагностики ГЭРБ используется различные методы. Основным методом является эндоскопический — он позволяет получить подтверждение наличия рефлюкс-эзофагита, оценить степень его тяжести.
Контрастная рентгенография пищевода позволяет выявить рефлюкс как таковой, т. е. зафиксировать попадание контраста из желудка в пищевод. Рентгенологическое исследование пищевода также может указать наличие грыжи пищеводного отверстия диафрагмы, стриктуры пищевода, диффузного эзофагоспазма диафрагмы.
Манометрия пищевода (эзофагоманометрия) — позволяет оценить сократительную активность пищевода, изучить показатели движения его стенки и деятельности пищеводных сфинктеров.
Лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ)
После проведения комплексной диагностики, врач-гастроэнтеролог всесторонне оценивает состояние здоровья пациента, анализирует степень тяжести и характер протекания заболевания и подбирает индивидуальную схему лечения.Цель лечения гастроэзофагеальной рефлюксной болезни заключается в купировании ее симптомов, лечении эзофагита, предотвращении или устранении осложнений заболевания, улучшении качества жизни больного. Лечение ГЭРБ может быть консервативным и хирургическим.
Лечение ГЭРБ может быть консервативным и хирургическим.
Консервативное лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Консервативное лечение показано при легкой и средней степени рефлюксной болезни.Правильно подобранная антирефлюксная терапия позволяет уменьшить рефлюкс, снизить повреждающие свойства рефлюктата (желудочного содержимого), улучшить пищеводный клиренс и защиту слизистой оболочки пищевода.
В основе эффективного антирефлюксного лечения лежит изменение образа жизни, в частности необходимо нормализовать массу тела, серьезно скорректировать диету, объем и время приема пищи (избегать употребления жирного, кислого, продуктов, усиливающих газообразование, а также шоколада, кофе, газированных напитков). Очень важно исключить курение и употребление алкоголя, следует воздержаться от приема препаратов угнетающих функцию нижнего пищеводного сфинктера. Пациенты должны избегать переедания, а так же нагрузки на мышцы брюшного пресса.
Антирефлюксная медикаментозная терапия включает в себя регулярный прием антацидов и производных альгиновой кислоты, прокинетиков и антисекреторных препаратов, которые снижают кислотность желудочного сока, защищают слизистую оболочку пищевода, активизируют перистальтику, усиливают активность пищеводных сфинктеров и улучшают моторику пищевода и желудка в целом.
При комплексной медикаментозной терапии рефлюкс-эзофагита средней тяжести у большинства пациентов наблюдается значительное уменьшение симптомов и улучшение качества жизни.
Базовый курс лечения должен составлять не менее одного месяца, а затем в течение 6-12 месяцев больной должен получать поддерживающее лечение. Без поддерживающего лечения велика вероятность рецидива эрозивного эзофагита — она доходит до 90% в течение года.
Следует иметь в виду, что многие антацидные препараты содержат в своем составе большое количество алюминия, и соответственно длительный, бессистемный их прием приводит к накоплению его в организме, что в старости увеличивает риск развития болезни Альцгеймера.
Хирургическое лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ)
Вопрос об оперативном лечении ГЭРБ возникает, когда консервативная терапия не дает ожидаемого эффекта, несмотря на неоднократные курсы медикаментозной терапии и соблюдение всех рекомендаций по нормализации образа жизни.
Если, несмотря на активное медикаментозное лечение ГЭРБ, вас больше года продолжают мучить изжога, боли и другие симптомы рефлюксной болезни, то самое время задуматься о консультации с опытным хирургом.
Показанием к хирургическому лечению рефлюкс-эзофагита также является осложненное течение заболевания: кровотечения, язвенные поражения, пептические стриктуры пищевода, развитие пищевода Барретта с дисплазией эпителия высокой степени. Особенно часто показания к операции возникают при сочетании ГЭРБ с грыжей пищеводного отверстия диафрагмы.
В «СМ-Клиника» работают опытные хирурги которые успешно проводят хирургическое лечение гастроэзофагеальной рефлюксной болезни.
Узнать подробности и записаться на прием к специалисту вы можете по телефону +7 (495) 292-39-72
Наши преимущества:
Более 120 ведущих гастроэнтерологов и хирургов
Все специалисты
в одной клинике
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
|
Лукина А.С. Казакова Е.В. Иркутский Областной Клинический Консультативный Диагностический Центр, Иркутск, 2016 Рефлюкс-эзофагит — одно из пищеводных проявлений гастроэзофагеальной рефлюксной болезни, при котором на фоне хронического гастроэзофагеального рефлюкса в не ороговевающем многослойном плоском эпителии возникает воспаление разной степени тяжести от поверхностного до эрозивного и язвенного эзофагита. Эпидемиологические исследования последних лет показали, что по своей распространенности ГЭРБ занимает одно из первых мест среди прочих гастроэнтерологических заболеваний. Изжога выявляется у 10-20% населения в развитых странах Запада и около 5% в станах Азии [17]. В России распространенность ГЭРБ составляет 18-46% [18]. Большинство пациентов (60%) с типичными для рефлюкса симптомами не имеют признаков эрозивного эзофагита при эндоскопии [6]. Считается, что эти пациенты страдают неэрозивной рефлюксной болезнью (НЭРБ) [10]. В японских исследованиях НЭРБ диагностируется довольно часто (50%-70%) среди всех пациентов с симптомами рефлюкса[18], аналогичные данные по распространенности НЭРБ были опубликованы и в Европе [15]. НЭРБ как и эрозивный рефлюкс-эзофагит является формой гастроэзофагеальной рефлюксной болезни. К такому выводу пришли эксперты в согласительном совещании по проблеме НЭРБ в г. Вевё (Швейцария, 2007) [20] На этом совещании было утверждено следующее консенсусное определение НЭРБ: «НЭРБ – это субкатегория ГЭРБ, характеризующаяся наличием вызванных [гастроэзофагеальным] рефлюксом и снижающих качество жизни симптомов без эрозий/повреждений слизистой оболочки пищевода, выявляемых при проведении обычного эндоскопического исследования, и в отсутствие антисекреторной терапии в данный момент. У большей части больных НЭРБ при эндоскопическом исследовании выявляются признаки минимальных изменений слизистой пищевода, характерные для поверхностного хронического рефлюксного эзофагита. Основной эндоскопический признак этих изменений-непрозрачность слизистой пищевода и, как следствие, невозможность дифференцировать палисадные сосуды подслизистого слоя пищевода, что может происходить по двум разным причинам: 1. Из-за хронического воспаления в слизистой оболочке пищевода происходит увеличение межклеточных пространств многослойного плоского эпителия[9], гиперплазия базальноклеточного слоя и удлинение папиллярных сосочков[13], что утолщает сквамозную слизистую, делая ее нерозрачной, «мутной», похожей на белый жемчуг. 2. При хроническом воспалении в слизистой оболочке пищевода происходит увеличение кровенаполнения и дилатация внутрисосочковых капилляров[23], что придает слизистой пищевода красный оттенок, отечность и непрозрачность. Палисадные сосуды при этом не дифференцируются, а Z-линия приобретает нечеткость, размытость контура. Японские эндоскописты разделили эти минимальные изменения на две большие группы: акантозные «белые» и эритематозные «красные», но классифицировали их внутри одной категории как минимальные изменения слизистой при рефлюкс-эзофагите. Насколько верно объединение этих состояний, в силу каких патогенетических механизмов при рефлюкс- эзофагите развиваются «белые» или «красные» изменения, являются ли они последовательными звеньями одного процесса? На эти вопросы исчерпывающие ответы пока не получены и японские специалисты призывают коллег обращать внимание на малые признаки воспаления при рефлюкс-зофагитах, описывать их, классифицировать и продолжить изучение этих признаков для полного и ясного понимания патогенеза рефлюксной болезни пищевода. Таблица №1. Японская модификация Hoshihara (1996) Лос- Анджелесской классификации:
Отличается от оригинальной дополнительными степенями изменения слизистой:M ст. М степень объединяет в классификации и «белую» и «красную» мутность слизистой. Таблица №2. Система градации эзофагитов Японского Общества патологии пищевода (JSDE) от 1973 г.:
Не классифицирует нормальный эндоскопический вид слизистой, не дифференцирует эрозивно-язвенные поражения по длине и циркулярной распространенности и выделяет в третью степень поражения такие осложнения ГЭРБ как пищевод Барретта (ПБ) и, или аденокарциному ПБ. Таблица №3. Модифицированная в 1997 и в 1998 годах система градации эзофагитов Японского Общества патологии пищевода (JSDE):
Дополняется 0-ст. что соответствует эндоскопической норме, исключает классифицирование осложнений ГЭРБ в 1 степени поражения, так же классифицирует минимальные изменения, а эрозивно-язвенные поражения распределяет на 3 степени в зависимости от их длины и распространенности по окружности пищевода. В прочих классификациях рефлюкс-эзофагитов в стадию минимальных изменений включаются только «красные» изменения [14]. Большая часть распространенных классификаций рефлюкс-эзофагитов вообще не включает в себя минимальные изменения слизистой при НЭРБ в связи с тем, что неопытные эндоскописты имели трудности с распознаванием этих изменений на момент создания этих классификаций, возможно из-за низкого уровня разрешения эндоскопов того времени. Эндоскопическая диагностика воспалительных эрозивно-язвенных изменений слизистой пищевода не создает трудностей даже для начинающих эндоскопистов. Экссудативные и не экссудативные эрозии, пищевода очень хорошо идентифицируются за счет контраста между утолщенной жемчужно- белой слизистой пищевода и ярко-розовыми дефектами слизистой разной протяженности и конфигурации. В зависимости от стадии воспаления эрозии пищевода могут содержать на своей поверхности фибринозный экссудат, что так же легко визуализируется в режиме обычной эндоскопии как белые наложения, почти полностью выполняющие ярко-розовую поверхность эрозии. 1.Классификация Савари-Миллера. 2.Лос-Анжелесская классификация 3.Классификация MUSE. 4.Классификация Хетцеля-Дента. В 2004 году в нашей стране было проведено исследование по изучению статистики применения классификций рефлюкс-эзофагитов. По данным этого исследования в России, как и во всем мире, отдается предпочтение классификации Савари-Миллера61%) и Лос-Анджелесской классификации (36%). Классификация MUSE и классификация Хетцеля-Дента не используются вовсе, но в 14 % используются классификации, созданные в России и получившие некоторую известность внутри страны (рис. В Японии широко распространены уже упомянутые Японская модификация Hoshihara (1996) Лос-Анджелесской классификации и Система градации эзофагитов Японского Общества патологии пищевода (JSDE). Первая в мире классификация рефлюкс-эзофагитов была разработана в 1977 году швейцарскими специалистами — отолярингологом Савари и гастроэнтерологом Миллером[22]. Таблица №4. Первоначальная (ст. 1-4) и модифицированная (ст. 1- классификация Савари-Миллера (1977,1989)
В оригинале классификации Савари-Миллера эритема т.е. минимальные «красные» изменения) была определена как признак рефлюкс- эзофагита (I степень эзофагита), но была скорректирована в эрозии в более позднем пересмотре. Первая версия классификации Савари-Миллера включала в себя 4 степени развития эзофагита. Первые три описывали степень эрозивных изменений, а четвертая классифицировала такие осложнения ГЭРБ как язва, стеноз, метаплазия. Эта классификация получила широкое распространение в 80-х годах. В последующие годы, вследствие прогресса в изучении разновидностей осложнений ГЭРБ, появилась потребность в изменении существующей классификации, и 1989 году опубликована модифицированная классификация эзофагитов по Савари- Миллеру. В 4-ю стадию авторы выносят хронические воспалительные изменения (язвы, стриктуры) и предлагают их свободную комбинацию с любой из степеней эзофагита. Цилиндрическая метаплазия переносится в 5-ю стадию классификации, так же с возможностью сочетания СКМ с любой степенью эзофагита. В 1988 Хетцель и коллеги опубликовали свою классификацию эзофагитов, в которой фигурирует эндоскопически негативное состояние (степень 0) и используются термины «эритема» и «гиперемия», как маркеры начальной стадии воспаления пищевода или «красных» минимальных изменений. [11] Таблица № 5. Классификация Хетцеля-Дента (1988)
Классификация не включает описания метаплазии и рубцовых осложнений ГЭРБ. изменений пяти дистальных сантиметров плоского эпителия. В течении почти 10 лет эта классификация, на наш взгляд, весьма незаслуженно подвергалась критике за использование «субъективных» критериев в оценке воспаления, в частности степени гиперемии и классифицирования эндоскопической нормы. Наибольшее распространение данная классификация получила в США и Австралии (г-н Хетцель – австралиец). После появления в 1996 году Лос-Анджелесской классификации использование классификации Хетцеля заметно сократилось. В 1991 г. Армстронг и коллеги для практикующих врачей и исследователей предложили новую классификацию не только эзофагитов, но и других осложнений ГЭРБ. [8] Таблица № 6. КЛАССИФИКАЦИЯ MUSE (1991)
Авторы новой классификации подвергли критике ранее существовавшие классификации за использование, как они считали, «субъективных» критериев диагностики (эритема, гиперемия) и отсутствие корреляции между степенями выраженности эзофагита и клиническими проявлениями. Оцениваемые патологические изменения были вынесены в название классификации MUSE (Metaplasia — метаплазия, Ulcer – Язва, Stricture – Стриктура, Erosion – Эрозия). Каждому из изменений присваивалось 4 степени – от отсутствующей(0) до тяжелой(3). Классификация MUSE по сути была попыткой охватить все пищеводные осложнения ГЭРБ, но эта классификация уже не учитывала минимальные изменения слизистой при поверхностном рефлюкс-эзофагите и не уточняла протяженность эрозивно-язвенных поражений и цилиндрической метаплазии в длину. Таблица № 7. Лос-Анджелесская классификация (модификация 1999 г.)
Основной целью создателей данной классификации было получение системы, сочетающей простоту в использовании, хорошую воспроизводимость, и отражающей корреляцию между клиникой и эндоскопической картиной. Классификация состоит из четырех степеней эзофагита (A, В, C, D) и не включает описания метаплазии, язв и стриктур. Оперирует понятием «дефект слизистой» и его распространенностью по длине и степени цркулярного охвата слизистой пищевода. Таблица № 8. Классификация Окорокова А.Н. (2000г) [4]
Данная классификация по сути является первой версией классификации Савари-Миллера[16]. Таблица №6. Классификация Григорьева П. Я. (2004г) [2]
Таблица №7. Классификация Васильева Ю. Г. (2004г) [1]
Классификации Григорьева П. Я. и Васильева Ю. В 1984 году в нашей стране Скворцовым М Б, пионером хирургического лечения и эндоскопической диагностики пищеводных осложнений ГЭРБ в Иркутской области, была создана действительно оригинальная классификация, названная автором как «классификация исходов рефлюкс-эзофагита». Эта классификация объединяет пищеводные и бронхолегочные осложнения ГЭРБ, не затрагивая минимальных изменений слизистой пищевода при хроническом рефлюксе и не дифференцируя не осложненный эрозивный рефлюкс-эзофагит на стадии. По сути это клиническая классификация пищеводных и бронхолегочных осложнений ГЭРБ, созданная автором на основании анализа проведенных им операций по лечению осложнений ГЭРБ и удаленных макропрепаратов. Классификация Скворцова М. Б. более востребована среди специалистов хирургического профиля. Таблица №8. Классификация Скворцова М. Б: «Исходы рефлюкс- эзофагита» (РЭ) (1984г) [5].
Как видно из вышесказанного, авторы современных классификаций эзофагитов шли по двум основным направлениям. Первое-это создание краткой, легко запоминающейся, легко воспроизводимой, относительно объективной классификации только эрозивных изменений в пищеводе. Итог — создание Лос- Анджелесской классификации. Второе направление — классификация, отражающая все осложнения ГЭРБ и их выраженность. Наиболее близка к этим требованиям классификация MUSE. На современном этапе развития эндоскопии, когда накоплен огромный пласт теоретических знаний и созданы детальные эндоскопические классификации каждого из осложнений ГЭРБ, синтез некой идеальной классификации, объединяющей все пищеводные осложнения ГЭРБ уже, наверное, невозможен, да и не целесообразен. Для решения этой проблемы весьма успешно можно использовать комбинацию Лос-Анджелесской классификации с соответствующими консенсусными классификациями таких осложнений ГЭРБ, как ПБ, стриктуры и язвы пищевода. С позиции достижений современной эндоскопии наиболее актуальной является Японская модификация Hoshihara (1996) Лос-Анджелесской классификации эзофагитов, которую так же можно комбинировать в эндоскопическом заключении с классификациями прочих пищеводных осложнений ГЭРБ. |
Что такое рефлюкс — эзофагит? / Статьи специалистов / Семейная клиника «Танар»
Эзофагит является распространенным заболеванием, которое затрагивает органы пищеварения
Если вы страдаете недостаточностью кардиального сфинктера (это мышечный клапан, который закрывает промежуток между желудком и пищеводом), то пищеварительные соки и часть пищи попадают в пищевод. В нормальном положении сфинктер должен быть плотно закрыт, открываться он должен только, когда пища или вода поступает из пищевода в желудок. То есть, при возникновении недостаточности сфинктера, он постоянно находится в открытом состоянии, и содержимое желудка, в котором присутствует соляная кислота, может свободно забрасываться из пищевода в желудок.
То есть, при возникновении недостаточности сфинктера, он постоянно находится в открытом состоянии, и содержимое желудка, в котором присутствует соляная кислота, может свободно забрасываться из пищевода в желудок.
Если соляная кислота будет постоянно воздействовать на слизистую оболочку пищевода, она воспалится. Это заболевание имеет название рефлюкс — эзофагит.
Симптомы рефлюкс-эзофагита.
Симптомы рефлюкс — эзофагита: изжога, которая усиливается, когда вы наклоняетесь вперёд либо когда лежите.
Также симптомы рефлюкс — эзофагита, это: икота, срыгивание, отрыжка воздухом либо пищей, боль за грудиной либо «под ложечкой», которая отдает в область сердца, левое плечо и может напоминать приступ стенокардии.
Для выявления причины боли стоит посетить поликлинику.
Диагноз “рефлюкс-эзофагит» можно подтвердить при помощи специальных методов исследования: рентгеноскопия, эзофагогастроскопия, эзофагоманометрия.
Из-за чего может развиваться недостаточность кардиального сфинктера?
Если вы сильно тужились, любите переедать, поднимали большие тяжести, злоупотребляете алкоголем, а может просто часто наклоняетесь вперёд.
Также, заболевание рефлюкс-эзофагит может появиться на фоне заболеваний: грыжа пищеводного отверстия диафрагмы, хронический гастрит, язвенная болезнь желудка, язвенная болезнь двенадцатиперстной кишки, желчнокаменная болезнь, ожирение.
Для назначения правильного лечения, нужно распознать причину заболевания.
Если у вас выявили недостаточность кардиального сфинктера — не поднимайте тяжести больше пяти — шести килограмм; не носите тугие пояса и бандажи; не делайте физические упражнения, предусматривающие наклоны вперед, напряжение мышц брюшного пресса; следите за ежедневным опорожнением кишечника.
Спать нужно так, чтобы изголовье было приподнято, на паре подушек, также желательно, чтобы в приподнятом положении находилась вся верхняя часть туловища. Это положение тела позволяет избежать заброса содержимого желудка в пищевод.
Питание при рефлюкс — эзофагите
- Нужно уделять пристальное внимание режиму питания. Пусть оно будет дробное — пять — шесть раз в день.

- Кушать нужно небольшими порциями, последний прием пищи – нужно осуществлять не позднее, чем за три — четыре часа до сна.
- Нельзя ложиться спать сразу после обеда. Нужно посидеть либо походить один час: для ускорения эвакуацию пищи из желудка в кишечник, что соответственно будет снижать заброс кислого содержимого желудка в пищевод.
- Кушать можно только продукты, не провоцирующие появления изжоги.
- Больной человек должен следовать рекомендациям доктора – что предполагает отказ от некоторых продуктов, ввод в рацион их полноценных заменителей.
- Также, нельзя переедать, нужно отказаться от продуктов, вызывающих вздутие живота (свежей капусты, квашеной капусты, черного хлеба, грибов, зеленого горошка, фасоли, некоторых видов свежих фруктов и ягод, шоколада, острых приправ, алкоголя, газировки).
- Все перечисленные продукты увеличивают внутрижелудочное и внутрибрюшное давление, из-за чего содержимое желудка забрасывается в пищевод.

- Можно проследить, какие конкретно овощи, фрукты, ягоды вызвали такую реакцию, и ограничивать их употребление. А лучше — просто не кушать их свежими: из фруктов можно сварить компот, овощи можно потушить или запечь.
- Нельзя есть поздно. Нельзя ложиться спать после еды, нельзя после еды выполнять действия, которые связаны с наклонами (стирка, уборка и др.). Лучше после принятия пищи походить либо посидеть.
При обострении рефлюкс — эзофагита врач может назначить более строгую диету: «пищеводный» стол либо диету №1 по Певзнеру.
Диета при рефлюкс — эзофагите разрешает употреблять:
- яйца, сваренные всмятку,
- сметану,
- съедать немного протертого нежирного некислый творога,
- различные виды каш, приготовленные на воде, каши молочные
- кушайте протертое мясное и рыбное суфле,
- готовьте тефтели, котлеты на пару,
- размачивайте в воде или чае сухарики и хлеб,
- яблоки запеченные, натертые на терке яблоки
- молоко малой жирности;
- нежирные сорта рыбы;
- вчерашний хлеб;
- различные компоты.

Нельзя употреблять такие продукты, как:
- все виды алкогольных напитков;
- газировку;
- все виды кислых соков;
- свежую капусту, квашеную капусту;
- грибы;
- черный хлеб;
- бобовые культуры — зеленый горошек, фасоль;
- шоколад;
- приправы, особенно острые;
- маринад, копченое;
- жирное.
Во время обострения болезни, откажитесь от употребления свежих овощей и фруктов – лучше готовьте их на пару, варите, пеките.
Когда вы выясните — какие конкретно продукты провоцируют возникновение у вас изжоги – также исключите их из своего меню.
Соблюдая диету при рефлюкс — эзофагите, учитывайте свои индивидуальные особенности – ведь обострение болезни могут провоцировать различные продукты.
Лечение рефлюкс-эзофагита
Прием лекарственных средств — для нейтрализации агрессивной желудочной кислоты, защиты слизистой оболочки пищевода, увеличения тонуса пищеводного сфинктера. Положительного эффекта можно достичь с помощью приема антацидных (щелочных) препаратов – маалокса, мегалака, фосфалюгеля. Они имеют противокислотное действие, обволакивающее действие, вяжущее действие, что помогает достичь противовоспалительного эффекта.
Положительного эффекта можно достичь с помощью приема антацидных (щелочных) препаратов – маалокса, мегалака, фосфалюгеля. Они имеют противокислотное действие, обволакивающее действие, вяжущее действие, что помогает достичь противовоспалительного эффекта.
Также, принимайте антацидные препараты на ночь, т.к. кислотность содержимого желудка ночью увеличивается, а долгое пребывание в горизонтальном положении способствует появлению рефлюкса.
Сейчас аптеки предлагают огромный выбор лекарственных средств для лечения данной болезни, но не лечитесь самостоятельно, проконсультируйтесь с лечащим врачом.
Но, лечиться нужно обязательно: при отсутствии диеты, лечения, не исключено возникновение тяжелых осложнений – язвы желудка, появления кровотечения, сужение пищевода.
Также, нужно помнить, что и после проведения лечения, вы должны соблюдать то, что прописал вам врач: соблюдайте диету, старайтесь избегать стрессов, не пейте крепкий кофе и чай, также, желательно бросить курить, не снимайте боль с помощью аспирина, избегайте применения лекарственных средств без рецепта врача.
Старайтесь поладить со своей болезнью. При соблюдении всех рекомендаций врача, можно добиться стойкой ремиссии, что сведет на минимум неудобства, которые причиняет вам болезнь.
Заместитель Главного врача Семейной клиники «ТАНАР» Воробьева Наталья Борисовна.
Гастроэзофагеальный рефлюкс с эзофагитом лечение в СПб, цена
Эзофагит является одним из наиболее часто встречающихся заболеваний пищевода. Многократное ретроградное поступление в пищевод содержимого нижележащих отделов желудочно-кишечного тракта может явиться причиной развития хронического воспаления слизистой оболочки пищевода.
Впервые термин «рефлюкс-эзофагит» использовал Allison в 1951 году. Сегодня термин рефлюкс-эзофагит наиболее широко употребляется как среди хирургов, так и среди терапевтов, хотя используются и такие определения как «пептический эзофагит» или «рефлюксная болезнь».
Клиническая картина гастроэзофагеального рефлюкса с эзофагитом
Изначально все клинические проявления этого заболевания связывались с наличием у больных грыжи пищеводного отверстия диафрагмы. Однако, далеко не у всех больных с грыжей пищеводного отверстия диафрагмы есть признаки эзофагита.
Однако, далеко не у всех больных с грыжей пищеводного отверстия диафрагмы есть признаки эзофагита.
I. Первым и самым важным нарушением является утрата адекватной барьерной функции кардии, которая в обычных условиях обеспечивается комплексом анатомических и физиологических факторов.
- 1. Диафрагмальный компонент формируется ножками диафрагмы, имеющими достаточно вариабильное строение, отчего зависят размеры пищеводного отверстия диафрагмы и передача сокращений диафрагмы на стенку пищевода на этом уровне.
- 2. Клапанный компонент (клапан Губарева) формируется за счет острого угла Гиса, образуемого пищеводом и дном желудка, газового пузыря дна желудка и положительного внутрибрюшного давления, заставляющего абдоминальный сегмент пищевода находиться в спавшемся состоянии. Любое нарушение нормальных анатомических взаимоотношений в этой области ведет к снижению способности кардии препятствовать патологическому желудочно-пищеводному рефлюксу.
 В частности, такие нарушения неизбежно происходят при формировании скользящих грыж пищеводного отверстия диафрагмы.
В частности, такие нарушения неизбежно происходят при формировании скользящих грыж пищеводного отверстия диафрагмы. - 3. Мышечный компонент запирательного механизма кардии обеспечивается относительно небольшим сегментом дистального отдела пищевода, располагающимся ниже диафрагмы. Этот сегмент пищевода получил название нижнего пищеводного сфинктера. Нарушение его функции может происходить вследствие различных причин. Иногда это может быть травматическое повреждение пищевода. В ряде случаев пусковым фактором, вызывающим повреждение, оказываются психические стрессы. Эти механизмы на сегодняшний день остаются еще малоизученными.
II. Вторым важнейшим фактором, оказывающим влияние на развитие гастроэзофагеального рефлюкса с эзофагитом при наличии патологического желудочно-пищеводного рефлюкса, является длительность контакта веществ, попадающих в пищевод, с его слизистой.
Механизм самоочищения пищевода в нормальных условиях обеспечивается перистальтическими волнами. В механизме нарушения нейро-рефлекторной регуляции перистальтики пищевода могут играть роль и прогрессирующая нейромышечная дистрофия различного генеза, и последствия стрессового воздействия, а в некоторых случаях — и органическое поражение стенки пищевода.
В механизме нарушения нейро-рефлекторной регуляции перистальтики пищевода могут играть роль и прогрессирующая нейромышечная дистрофия различного генеза, и последствия стрессового воздействия, а в некоторых случаях — и органическое поражение стенки пищевода.
III. Следующим поражающим фактором являются агрессивные свойства веществ, ретроградно попадающих в пищевод.
-
1. Кислотный рефлюкс. Многочисленными исследованиями доказано, что частота развития рефлюкс-эзофагита прямо пропорционально зависит от уровня кислотопродукции в желудке. При повышенной продукции соляной кислоты в желудке, рефлюкс-эзофагит выявляется у 54% исследованных.
-
2. Щелочной рефлюкс. При выраженных нарушениях моторики желудочно-кишечного тракта, дуоденостазе может возникать дуоденогастроэзофагеальный рефлюкс, при котором содержимое двенадцатиперстной кишки может забрасываться в пищевод, практически не смешиваясь с содержимым желудка.

Таким образом, рефлюкс-эзофагит может развиваться как самостоятельное заболевание. Однако значительно чаще выявляется его сочетание с другими патологическими изменениями. Наиболее часто встречается сочетание рефлюкс-эзофагита с грыжей пищеводного отверстия диафрагмы. По данным литературы, он обнаруживается у 80% больных со скользящими грыжами пищеводного отверстия. Причиной такого частого сочетания является нарушение анатомических соотношений в области пищеводно-желудочного перехода, практически всегда происходящее даже при небольших по размеру грыжах.
В 63 % случаев рефлюкс-эзофагит осложняет течение язвенной болезни двенадцатиперстной кишки. Именно дуоденальные язвы сопровождаются повышенным кислотообразованием в желудке, увеличением общего объема желудочной секреции, частым развитием моторно-эвакуаторных нарушений, обусловленных стенозом пилородуоденальной зоны или хроническим нарушением дуоденальной проходимости.
Сочетание рефлюкс-эзофагита, язвенной болезни двенадцатиперстной кишки и грыжи пищеводного отверстия диафрагмы получило в литературе название триады Carver’а по имени автора, впервые подробно описавшего его.
Симптомы гастроэзофагеального рефлюкса с эзофагитом
Типичными симптомами, свидетельствующими о наличии воспаления в слизистой оболочке пищевода, являются изжога и боли за грудиной. Cубъективное ощущение изжоги возникает при наличии воспалительных изменений в слизистой. В некоторых случаях у больных отмечается избыточное слюноотделение, что объясняется рефлекторной реакцией на раздражение пищевода. Такие симптомы как срыгивание, отрыжка свидетельствуют о недостаточности замыкательного механизма кардии. Дисфагия (нарушение глотания), как правило, появляется на поздних стадиях заболевания, когда начинает формироваться стриктура пищевода.
Течение рефлюкс-эзофагита может приобретать и осложненный характер. Наиболее серьезными могут быть осложнения трех типов.
- Развитие хронических пневмоний, бронхитов связано с регулярной аспирацией содержимого желудочно-кишечного тракта вследствие недостаточности замыкательного механизма кардии.
- Кровотечения.
- Малигнизация.
Субъективные ощущения больных не всегда соответствуют фактическим изменениям в пищеводе. Поэтому делать заключения о тяжести заболевания, основываясь только лишь на жалобах, нельзя.
Диагностика
Для того, чтобы максимально полно установить степень и причины развития заболевания, необходимо ответить на ряд вопросов:
- 1. Имеется ли патологический желудочно-пищеводный рефлюкс?
- 2. Является ли он причиной жалоб больного?
- 3. Имеются ли при этом изменения в слизистой пищевода?
- 4. Имеются ли нарушения моторики пищевода?
Изменения в слизистой пищевода и их степень легко можно установить с помощью эндоскопического исследования.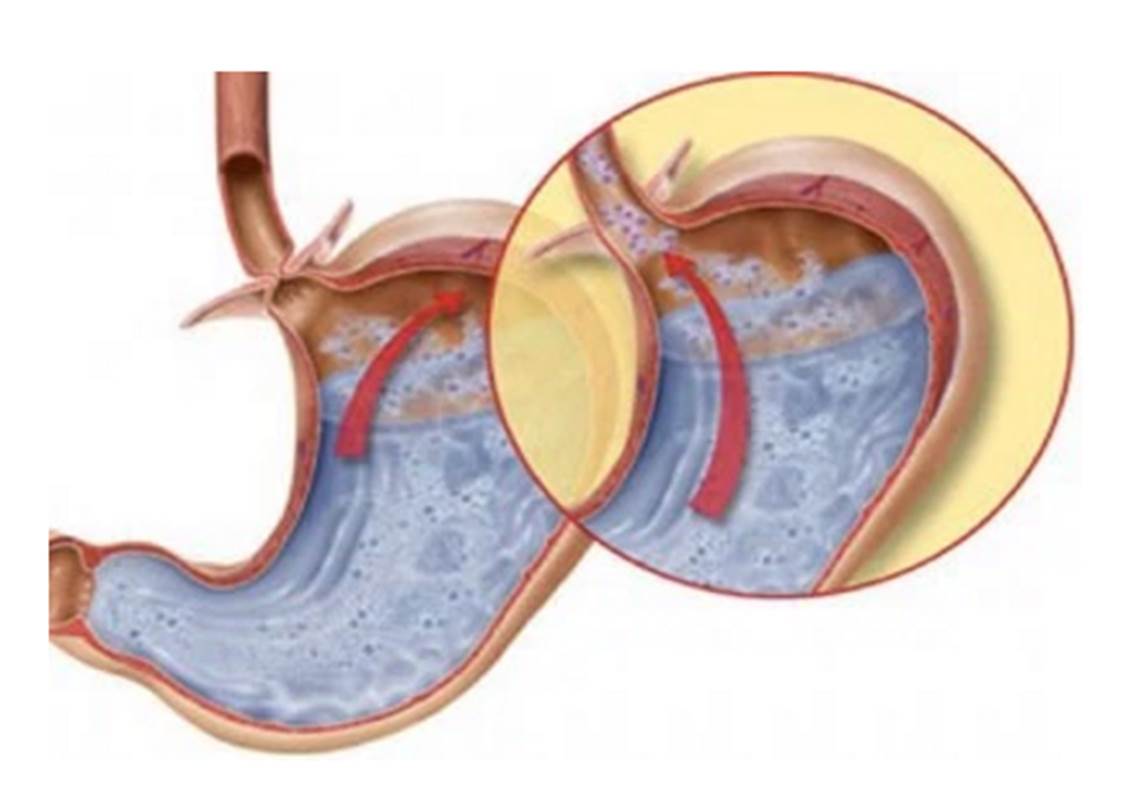 Кроме того, ФГДС позволяет выявить грыжу пищеводного отверстия диафрагмы, определить кислотность желудочного содержимого и выполнить прицельную биопсию.
Кроме того, ФГДС позволяет выявить грыжу пищеводного отверстия диафрагмы, определить кислотность желудочного содержимого и выполнить прицельную биопсию.
Оценить моторику пищевода, подтвердить грыжу пищеводного отверстия диафрагмы, оценить тонус кардии, состояние свода желудка и угол Гиса, длину абдоминального сегмента пищевода и определить степень рефлюкса можно с помощью рентгенологического исследования.
При обследовании больных с хроническим эзофагитом принципиальными являются два момента. Первое — это исключение патологии со стороны сердца, часто сопровождающейся болями за грудиной. Второе исключение заболевания известно как пищевод Барретта. Клинически оно проявляется симптомами, характерными для рефлюкс-эзофагита. Но при этом прогноз намного серьезнее, так как пищевод Барретта считают предраковым состоянием.
Диагностические отделения нашей клиники позволяют провести полноценное обследование.
Лечение гастроэзофагеального рефлюкса с эзофагитом
I.
 Консервативное лечение
Консервативное лечение
По данным литературы, до 90% больных с неосложненными формами рефлюкс-эзофагита могут быть вылечены консервативными методами. Прежде всего, это диетические ограничения. Необходимо воздерживаться от вредных привычек, поскольку курение и употребление алкоголя не только раздражает слизистую, но и ведет к нарушению функции пищеводного сфинктера. Рекомендации по медикаментозной терапии Вы сможете получить записавшись на консультацию.
II. Хирургическое лечение рефлюксной болезни
Показаниями к хирургическому лечению служат:
- Неэффективность интенсивной консервативной терапии, проявляющаяся сохранением мучительной изжоги или болями, прогрессированием заболевания или присоединением осложнений.
- Язвенный рефлюкс-эзофагит при отсутствии положительной динамики после курса интенсивного лечения.
- Осложненный рефлюкс-эзофагит (кровотечения, пневмонии, бронхиты).
Целью хирургического лечения при рефлюкс-эзофагите является устранение патологического желудочно-пищеводного рефлюкса. На сегодняшний день в мировой практике используется целый ряд операций различной степени сложности. По нашему мнению, риск оперативного вмешательства не должен превышать риск самого заболевания. При выборе объема операции мы учитываем степень тяжести рефлюкс-эзофагита, степень нарушения размеров пищеводного отверстия диафрагмы и угла Гиса. Мы отдаем предпочтение фундопликации по Ниссену. При этой операции формируется циркулярная манжетка за счет сшивания передней и задней стенок желудка вокруг абдоминального сегмента пищевода. При необходимости в дополнение выполняется задняя крурорафия (уменьшение размера пищеводного отверстия диафрагмы за счет сшивания задних ножек диафрагмы).
На сегодняшний день в мировой практике используется целый ряд операций различной степени сложности. По нашему мнению, риск оперативного вмешательства не должен превышать риск самого заболевания. При выборе объема операции мы учитываем степень тяжести рефлюкс-эзофагита, степень нарушения размеров пищеводного отверстия диафрагмы и угла Гиса. Мы отдаем предпочтение фундопликации по Ниссену. При этой операции формируется циркулярная манжетка за счет сшивания передней и задней стенок желудка вокруг абдоминального сегмента пищевода. При необходимости в дополнение выполняется задняя крурорафия (уменьшение размера пищеводного отверстия диафрагмы за счет сшивания задних ножек диафрагмы).
В нашей Клинике большинство подобных операций выполняются эндовидеохирургически (лапароскопическим способом). При этом пребывание в стационаре после операции сокращается до 1-2 дней. Уточнить целесообразность хирургического лечения и выбрать оптимальный метод Вы можете, пройдя обследование и проконсультировавшись у специалиста.
что это такое, методы лечения
Описание болезни
Рефлюкс эзофагит 1 степени – довольно непростое заболевание, вызываемое дисфункцией замыкательных функций пищеводного нижнего сфинктера, после чего происходит воспаление слизистой органа. Патология начинается из-за ожирения либо ношения обтягивающей одежды, сдавливающей пищевод.
Главный провокатор заболевания – ослабление нервно-мышечного пищеводного отдела. Больше всего из-за патологии страдают дети. Также причинами являются:
- Сильное внутреннее давление желудка подавляет функционирование ЖКТ. Из-за этого возникает гастрит либо язвенная болезнь.
- Стрессовые ситуации подавляют моторику кишечника.
- Плохое питание провоцирует патологию. Злоупотребление сладким приводит к появлению пищеводных заболеваний.
- Неконтролируемый прием лекарств, имеющих в качестве ингредиентов простагландины либо нитриты.
- Курение – существенный провокатор возникновения рефлюкс эзофагита.

Классификация ГЭРБ выполняется так:
- При 1 степени область повреждения слизистой пищевода небольшая, она ограничена складками.
- Рефлюкс эзофагит 2 степени характеризуется наличием нескольких дефектов либо одного, но превышающего в диаметре 5 мм. Все они ограничены складками.
- Третья степень патологии отличается присутствием нескольких поражений, при этом поражено до 75% поверхности пищевода.
- При четвертой степени заболевания распространенность дефектов превышает 75% пищеводной окружности пищевода.
- 5 степени рефлюкс эзофагита не выявлено.
При первой стадии рефлюкс эзофагита возникают такие клинические симптомы:
- Весь пищевод как бы подвержен жжению.
- Человек часто отрыгивает желудочное содержимое либо воздух. В отрыжке ощущается кислота.
- Надсадный кашель. Этот кашель редко вызывает отхаркивание мокроты.
- Голос становится хриплым.
- В горле постоянно ощущается комок.
- Головная боль концентрируется на поверхности лица.

- Нос часто бывает заложенным.
Выраженность симптомов далеко не всегда сопоставима со стадиями, которые имеет болезнь.
Классификация ГЭРБ
Согласно общепринятой международной систематизации МКБ-10 гастроэзофагеальную рефлюксную болезнь дифференцируют на две отдельные категории. Классификация ГЭРБ подразделяет патологию в зависимости от наличия воспалительных явлений:
- К 21.0 ГР с эзофагитом, распространенный синоним: рефлюкс-эзофагит (РЭ) – форма недуга, при которой подтверждено наличие эрозивного воспаления стенок сфинктера.
- К 21.9 ГР без эзофагита, именуемый иначе неэрозивная рефлюксная болезнь (НЭРБ) – негативное состояние, при котором отсутствуют какие-либо дефекты внутренней поверхности пищевода, потенциально определяемые как изменения эрозийного характера.

Для информации! Стоит отметить, что не всегда гастроэзофагеальный рефлюкс (ГЭР) является исключительно патологическим явлением. Считается физической нормой ГЭР в случае, если состояние возникает, по объективной оценке, редко и сохраняется в течение непродолжительного временного отреза. При этом у человека не наблюдаются какие-то либо клинические симптомы воспаления или поражения стенок пищевода, не возникают определенные внепищеводные проявления (нарушения, затрагивающие иные органы и системы организма, кроме этого отдела ЖКТ).
Неэрозивное течение заболевания клинически зафиксировано у 70% больных ГЭРБ. Соответственно, испытывать симптомы крайне опасного своими последствиями состояния – рефлюкс-эзофагита вынуждены 30% обследованных особ с этой патологией.
Внимание! Продолжительное по времени развитие морфологических изменений при гастроэзофагеальном рефлюксе с эзофагитом может дать старт более опасным поражениям – болезни Баррета.
Для этой патологии характерно образование язв в нижнем сфинктере (отделе) пищевода с риском трансформации в злокачественное течение – язвенный, узловой, инфильтрирующий рак.
Лос-Анджелесская классификация
В медицинской среде для дифференциальной диагностики состояний наиболее часто используют классификацию рефлюкс-эзофагита, именуемую «Лос-Анджелесская». Согласно этим стандартам, степень, обозначаемая буквенными символами, указывает на объем поражений внутренней поверхности пищевода, диагностированных с помощью эндоскопического аппарата, и является своеобразным показателем динамики увеличения размеров патологических изменений.
- При степени A наблюдается один или несколько очагов неглубоких дефектов поверхности по типу эрозии (поражение, не затрагивающее слои, подлежащие эпителию, и заживающее без рубцевания). Длина изъяна не превышает 5 мм.
- Для степени B характерно наличие одного или более пораженных зон аналогичного характера, размеры которых превышают 5 мм.

- При степени C отмечается повреждение двух и более продольных складок, однако площадь, затронутая эрозией, составляет не более 75% внутреннего слоя пищевода.
- При степени D обнаруживается изменение структуры области продольной складчатости пищевода на площади, превышающей 75% окружности.
Классификация по Savary-Viku
Для указания характера поражений в момент проведения обследования больного и последующего анализа скорости отягощения заболевания при дальнейших исследованиях, врачи руководствуются классификацией по Savary-Vitu. Данная систематизация призвана продемонстрировать клиническую картину эзофагита.
- Стадия 0. Полностью неповрежденные, абсолютно не вовлеченные в патологический процесс внутренние слои пищевода.
- Стадия 1. При эндоскопическом исследовании отмечается отек и аномальное покраснение (эритема) эпителия пищевода.
- Стадия 2. Фиксируется поверхностное или линейное эрозивное поражение с образованием небольших, неглубоких дефектов.

- Стадия 3. При эндоскопии определяются сильные и глубокие эрозивные изменения округлой формы. Рельеф слизистой может быть похож на «мозговые извилины» из-за неровной и неоднородной поверхности.
- Стадия 4. Наблюдаются ярко выраженные поражения поверхности – эрозии, острые деструктивные изменения – язвы, принципиально ухудшающие прогноз жизни больного.
Классификация по Savary- Miller
Для оценки степени тяжести заболевания и прогноза исхода недуга в клинической практике прибегают к дифференциальному макету Savary-Miller.
- Диагноз ГЭРБ I степени основан при наличии единичных, отдельно расположенных, не соединяющихся эрозивных очагов.
- Для II степени характерны объединяющиеся, но не масштабные деструкции эпителия.
- При патологии III степени изменение структуры распространяется на всю поверхность эпителия в нижнем сфинктере.
- IV степень ГЭРБ описана как выраженные язвенные образования нижнего сегмента пищеводной трубы с изменением структуры тканей – метаплазией.
 Является предраковым состоянием.
Является предраковым состоянием.
youtube.com/embed/m-Dh0m2WasI?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Диагностика
Чтобы подтвердить диагноз катаральный дистальный рефлюкс эзофагит либо выявить эрозивный рефлюкс эзофагит, используют такие исследования:
- Эндоскопию, поскольку при обследовании визуально наблюдается на мониторе состояние слизистой, позволяя подтвердить изменения, а также определить степень патологии. Одновременно эндоскоп позволяет взять биопсию.
- С помощью суточного мониторинга рН пищевода определяют выраженность, длительность воздействия и частоту рефлюкса.
- Используя контрастное вещество и рентгенографию обнаруживают грыжу пищевода, отслеживают заброс желудочного химуса.
Чтобы вылечить рефлюкс первой степени, редко используют медикаментозную терапию. Вполне хватает корректировки стиля жизни. Рекомендуется:

Основой лечебной диеты при подобном заболевании пищевода является запрет на:
- Сладости. Необходимо забыть о шоколаде и кофе.
- Вредные привычки. Нежелательно курить и выпивать спиртное.
- Жиросодержащие продукты.
- Специи. Любые острые приправы необходимо удалить их из рациона.
- Быстрое питание, фастфуд.
Приоритет следует отдать таким продуктам:
- компоты из сухофруктов;
- нежирные молокопродукты;
- печеные яблоки;
- вареные яйца.
Лечение травами
Первый вариант лечения выполняется травами. Чтобы нормализовать ситуацию, рекомендуется использовать разные растения для определенных ситуаций:
- Улучшение пищеварения. Подойдут такие травы: анис, овес, душица, зверобой, зубровка душистая.
- Запор. Спасут амарант колосистый, бузина, горец почечуйный, жеруха, клевер средний.
- Восстановление слизистой. Пользу принесут горец змеиный, живучка, лапчатка прямостоячая, облепиха, солодка гладкая.

- Слабая желудочная перистальтики. Помогут бессмертник однолистный, гравилат городской, заразиха ветвистая, жабник полевой.
- Обволакивающие травы. К таким относятся гречиха, коровяк метельчатый, пазник, крестовник обыкновенный.
Медикаментозная терапия
Для лечения первой стадии патологии используют два варианта лекарств:
- Антациды. Их принимают каждые пару часов. Главные ингредиенты препаратов – алюминий с магнием. Не рекомендуется употреблять препараты при почечной недостаточности. Тогда вместо них назначают только те средства, в которых присутствует алюминий. Терапия антацидами продолжительная, однако, весьма эффективная.
- Ингибиторы протонной помпы. Используют блокираторы, назначаемые тем больным, у которых диагностирована первая стадия эзофагита. Когда язвы уже поразили пищевод, никакого эффекта от ингибиторов нет. Лечение такими препаратами приносит эффект лишь на самой начальной стадии патологии.
Рефлюкс эзофагит первой степени тяжести (поверхностный) имеет слабовыраженную симптоматику. Вследствие этого, на данном этапе люди не обращаются за помощью к специалистам, чем и провоцируют переход болезни в более серьезную форму.
Вследствие этого, на данном этапе люди не обращаются за помощью к специалистам, чем и провоцируют переход болезни в более серьезную форму.
Проявляющиеся симптомы рефлюкс эзофагита могут отличаться на разной стадии поражения пищевода. На это влияет множество факторов, это:
- возраст пациента;
- степень воспалительного процесса;
- наличие хронических заболеваний;
- образ жизни.
В детском возрасте рефлюкс эзофагит проявляется в виде срыгивания и отрыжки, происходить это неприятное недомогание может достаточно часто. Также возможна рвота. Когда ребенок находится в положении стоя (вертикально), симптомы становятся меньше. Как правило, после следующего приема пищи, явления в виде отрыжки и тошноты появляются вновь.
Чтобы облегчить состояние ребенка перед сном, следует поднять изголовье его спального места.
Дети в подростковом возрасте начинают часто жаловаться на изжогу и жжение внутри грудной клетке. Признаки чаще проявляются ночью.
У взрослых эрозивный эзофагит проявляется в виде ощущения кома в горле, а также болевых ощущений в грудине. Кроме того, все возможные симптомы могут не сигнализировать о воспалении пищевода. Их можно спутать с другим заболеванием. В список «чужих» признаков входят такие проявления, как:
- кашель;
- осиплый голос;
- проблемы с зубами.
Первая степень рефлюкс эзофагита (эрозивный) подразумевает появление отдельных эрозий, которые не сливаются между собой.
Основным и провоцирующим фактором проявления эрозивного типа заболевания является погрешность в питании.
Отрицательное влияние оказывают и медикаменты – аспирин, анальгин и парацетамол. В период обострения воспаления в пищеводе, эти лекарства принимать не рекомендуется. Лечение этими препаратами во время воспаления может привести к осложнениям или хроническому протеканию эзофагита.
Провоцирующими факторами могут быть не только болезни желудочно-кишечного тракта, но и бактерии. Если у пациента присутствует инфекция (герпес, кандида), тогда велик шанс на возникновение рефлюкс эзофагита.
Если у пациента присутствует инфекция (герпес, кандида), тогда велик шанс на возникновение рефлюкс эзофагита.
Также признаки воспаления слизистой пищевода могут появиться, когда больной часто сталкивается с вдыханием химических веществ.
Виды
Дистальный эзофагит характеризуется различным по степени тяжести воспалением слизистой пищевода. В соответствии с этим критерием выделяют следующие виды патологии:
- Поверхностный, или катаральный, – без морфологических изменений тканей органа.
- Эрозивный дистальный рефлюкс-эзофагит – появляются очаговые красные ранки на стенках. Появляется из-за инфицирования раздражающими веществами и патогенными микроорганизмами. Если к эрозии прибавляется возникновение фибрина, то возникает фибринозный эзофагит.
- Отечный – выраженная отечность слизистой и гиперемия.
- Геморрагический – обширное поражение кровоизлияниями оболочки пищевода. Появляется при инфицировании организма пациента вирусами, к примеру при сыпном тифе и гриппе.

- Эксфолиативный и псевдомембранозный – результат скарлатины или дифтерии.
- Некротический – ткани отмирают. Появляется при осложненном протекании инфекционных заболеваний.
- Флегмонозный – механическое воспаление подслизистых слоев и слизистой оболочки.
- ГЭРБ аллергического характера, появляющаяся при астме и других поражениях путей дыхательной системы.
- ГЭРБ профессиональная возникает при работе с парами вредных веществ (щелочей, кислот).
- К редким типам болезни относятся гранулематозный и дисметаболический эзофагит.
- неэрозивным, поверхностным;
- язвенными с некрозными очагами по всей поверхности слизистой;
- с воспалением слоев под слизистой до глубоких дефектов, становящихся причиной тканевого истончения и перфорации стенки пищевода, сопровождающихся кровотечениями.

Очень часто дистальный рефлюкс-эзофагит появляется при повторяющихся циклах дефицита кардии и возникает на фоне влияния кислого желудочного содержимого на пищевод. Этот недуг по характеру поражений может быть:
youtube.com/embed/dG-skMegvik?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Диагностика
Для диагностики заболевания нужно обратиться к гастроэнтерологу. Он даст направление на исследование пищевода, после чего станет ясна вся картина.
Исследование проводится с помощью эндоскопа. При первом этапе болезни просматриваются слегка сглаженные, местами рыхлые стенки пищевода. Также назначается пройти обследование на рентгене, он определяет изменение контуров слизистой и объем слизи.
Если эзофагит имеет несколько выраженных симптомов, и при этом присутствуют болезненные ощущения – поставить диагноз при обычном осмотре не составит труда. Лечение в таком случае будет недолгим и эффективным.
Первым шагом в лечении должно быть устранение первопричины. Следует своевременно выявить воспалительный процесс, спровоцировавший возникновение рефлюкс эзофагита. К ним относятся такие болезни, как гастрит, язва или даже невроз.
Также важно корректно подобрать нужные препараты, которые не только облегчат симптомы, но и устранят сторонние воспалительные процессы.
Диета – важный момент в лечении эзофагита. Его эрозивный тип склонен «слушаться» пищу. Запрещенные продукты могут усугубить ситуацию и увеличить проявление симптомов. Следует исключить из рациона кофе, спиртные напитки, шоколад и цитрусовые.
youtube.com/embed/elEtsl_XJm8?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Профилактические меры и лечение
Лечение эзофагита длительное, сложное и комплексное. В первую очередь необходимо ликвидировать первопричину процесса воспаления (разумеется, при достоверном ее определении).
Медикаментозная терапия эзофагита дистального типа включает в себя противогрибковые и обволакивающие лекарственные средства, антациды и спазмолитики. Кроме того, хорошо зарекомендовали себя пелоидотерапия (грязевое лечение) и электролечение (амплипульстерапия).
Главные цели употребления медикаментозных препаратов – защита слизистой от влияния агрессивных факторов, приведение в норму степени кислотности, ликвидация болевых ощущений. Принимать лекарственные средства следует от четырех до шести недель.
Медикаментозная терапия
Принимать препараты следует каждые два часа. Основные компоненты состава — магний и алюминий. Антациды с этими составляющими не рекомендуются людям с почечной недостаточностью. В этом случае прописываются лекарства, содержащие только алюминий. Лечение антацидами долгое, но достаточно эффективное.
Ингибиторы протонной помпы
Зачастую используются блокираторы, которые назначаются пациентам с первой степенью тяжести заболевания. При поражении пищевода язвами, ингибиторы не имеют эффекта. Лечение блокираторами положительно оценивается только на первой стадии болезни.
Поражение дыхательной системы
Рефлюкс эзофагит 1 степени может проявляться в виде осиплости голоса, постоянного кашля, ларингита, бронхита и т. д. При этом характерных симптомов для рефлюкса может вовсе не возникнуть.
д. При этом характерных симптомов для рефлюкса может вовсе не возникнуть.
Для точной диагностики проводят суточную pH-метрию. С ее помощью определяют наличие проблем в дыхательных органах. Отметим, что бронхиальная астма часто появляется совместно с рефлюкс эзофагитом. При игнорировании данного факта может возникнуть обострение астмы, что и спровоцирует пневмонию. Тогда лечение будет долгим.
Лечение подбирается тщательно, чтобы устранить симптомы уже двух заболеваний сразу. Активный курс приема медикаментов наряду с диетотерапией положительно влияют на дальнейший прогноз. Также пациентам, страдающим от рефлюкс эзофагита и астмы, следует навсегда отказаться от табакокурения и алкоголя.
Симптомы
Первые признаки рефлюкс-эзофагита пищевода являются классическими для всех воспалительных процессов. Больного часто беспокоит общее недомогание. Его самочувствие резко ухудшается, не исключено резкое повышение температуры тела. Больной чувствует дискомфорт в загрудинной области, присутствующей по всему ее периметру. Часто появляется изжога и рвота. Специфический симптом – неукротимая икота.
Часто появляется изжога и рвота. Специфический симптом – неукротимая икота.
Часто патология протекает в скрытой форме, нередко присоединяются признаки, не являющиеся характерными для этого процесса. Симптоматическое течение останется неизменным. У больного есть такие ощущения:
- кислая отрыжка с неприятным запахом;
- постоянная тошнота, часто завершающаяся рвотными позывами;
- постоянная изжога, имеющая особенность усиливаться после приема пищи и воды;
- ощущение комка в горле;
- жжение и боли в загрудинной области.
Локальный болевой синдром в пищеводе при рефлюкс-эзофагите проявляется через 30-90 минут после приема пищи, срок зависит от интенсивности течения обменных процессов. Присутствие подобного симптома говорит о серьезном воспалении, медлить в таком случае нельзя, нужна экстренная помощь медиков. Врач подскажет, как лечить рефлюкс эзофагит и поможет избежать операции при своевременном обращении.
При неэрозивном рефлюкс-эзофагите симптомы могут быть невыраженными. Пациент может ощущать боль лишь после употребления вредных и опасных для слизистых оболочек продуктов. В остальное время его симптомы будут неизменными, а самочувствие стабильным. Резкий приступ возможен после крепких алкогольных напитков, употребленных в значительных дозах.
Пациент может ощущать боль лишь после употребления вредных и опасных для слизистых оболочек продуктов. В остальное время его симптомы будут неизменными, а самочувствие стабильным. Резкий приступ возможен после крепких алкогольных напитков, употребленных в значительных дозах.
Рекомендации при эзофагите легкой степени
С помощью данных рекомендаций можно справиться с рефлюкс эзофагитом еще на начальном этапе заболевания:
- За один подход к пище старайтесь не съедать слишком много.
 Переедание провоцирует выброс кислоты в пищевод, чем вызывает приступ эзофагита.
Переедание провоцирует выброс кислоты в пищевод, чем вызывает приступ эзофагита. - Перед сном нежелательно принимать тяжелую пищу. Рекомендуется ограничиться легким бутербродом.
- Не стоит пить молоко жирных сортов. Употребляйте молочные напитки с низким содержанием жиров и в небольших дозах. Может показаться, что после выпитой кружки молока наступает облегчение. Короткая ремиссия — новый всплеск эзофагита.
Если пить жирное молоко совместно с антацидами, высок риск развития синдрома молочно-щелочного типа.
- Питайтесь только теми продуктами, которые вам разрешил доктор. Ему лучше знать, что безопасно.
- Исключите хотя бы на время потребление свежих ягод. Можно есть фрукты (ограниченное количество).
- Введите в свое привычное меню продукты, содержащие в себе высокое содержание клетчатки и углеводов. Они устраняют повышенную кислотность, к тому же организм легче принимает такую пищу.
- Увы, но стоит полностью убрать из меню жирную и острую пищу.
 После нескольких дней без жирного и острого, пациент уже начинает чувствовать улучшение, поскольку эти блюда плохо перевариваются в желудке.
После нескольких дней без жирного и острого, пациент уже начинает чувствовать улучшение, поскольку эти блюда плохо перевариваются в желудке. - В период лечения следует отказаться от никотина. Также не стоит принимать алкоголь. Эти факторы только усиливают выработку, а затем и выброс желудочного сока.
- Ложиться спать нужно не раньше, чем через 3 часа после последнего приема пищи.
- Не назначайте лечение сами себе, это должен делать специалист.
Лечение эрозивного эзофагита
Лечение ЭРЭ включает в себя:
- методы, направленные на изменение условий жизни, вызвавших заболевание;
- медикаментозную терапию;
- лечение альтернативными средствами.
Основой лечения любой патологии органов пищеварения должна быть правильная, научно обоснованная диета. При эрозивном рефлюкс-эзофагите она предполагает, прежде всего, исключить из меню продукты, действующие раздражающе на париетальные клетки желудка и расслабляюще действующие на пищеводный сфинктер (кофе, шоколад, газированные напитки). Пища должна быть вареная, либо приготовлена на пару. Необходимо питаться регулярно и часто, принимая пищу небольшими порциями. Диета при ЭРЭ подбирается индивидуально.
Пища должна быть вареная, либо приготовлена на пару. Необходимо питаться регулярно и часто, принимая пищу небольшими порциями. Диета при ЭРЭ подбирается индивидуально.
Почему после кофе бывает изжога: причины и рекомендации
Больному с эрозивным эзофагитом, необходимо избегать физических и эмоциональных перегрузок. Спать надо с приподнятым изголовьем.
Необходимо отказаться от алкоголя и курения.
Медикаментозная терапия
Медикаментозная терапия во многом зависит от степени выраженности воспалительного процесса. Продолжительность лечения и количество принимаемых препаратов определяется тяжестью заболевания.
Антациды и альгинаты
Препараты этих групп повышают рН желудочного сока, тем самым снижают кислотную агрессию на слизистую пищевода. Обволакивают слизистую, обеспечивая защиту клеток эпителия. Наиболее используемые антациды – это Гастал, Фосфалюгель, Маалокс. Длительно применять эти препараты нельзя, может возникнуть нарушение обмена микроэлементов. В последнее время все чаще применяются комбинированные препараты – альгинаты. Попадая в желудок, альгинаты образуют на поверхности его содержимого густую пенистую массу. При рефлюксе эта масса попадает в пищевод, благотворно действуя на его слизистую, способствуя эпителизации эрозивных повреждений. Наиболее действенные альгинаты – Топалкан, Гевискон.
Антисекреторные препараты
- ИГР – препараты угнетают действие гистамина, являющегося посредником синтеза и выделения соляной кислоты. Эти препараты назначают при лечении легких катаральных форм эзофагита, так как их действие бывает недостаточным при лечении эрозивного эзофагита. Наиболее часто используются таблетки – Циметидин, Ранитидин, Фамотидин, Роксатидин.
- ИПП – препараты этой группы блокируют синтез соляной кислоты на ионном уровне, тем самым длительно и эффективно повышают рН желудочного содержимого. Наиболее эффективным считается Эзомепразол (Этанера, Эзокар), хотя и другие ИПП (Омепразол, Пантопразол, Рабепразол) широко используются в клинике.
Прокинетики
Препараты, ускоряющие продвижение пищевого содержимого желудка в кишечник, за счет усиления его перистальтики. В результате устраняются застойные явления в желудке, повышается тонус сфинктеров пищевода. Наиболее действенными считаются Ганатон и Домперидон.
Хирургическое лечение эрозивного эзофагита
Безуспешность консервативной терапии, наличие осложнений и кровотечений – показания для хирургического лечения. Чаще всего выполняется фундопликация по Ниссену.
Начальная форма эзофагита у детей и беременных
Малыши, которые еще не научились разговаривать, не могут объяснить свое состояние. Но неприятные ребенку явления можно распознать во время и после кормления. Чадо начинает увиливать от ложки с пищей, часто плачет и кашляет в ночное время суток. Симптоматика у маленьких немного разнится с обычными признаками:
- Одышка.
- Нервозность.
- Повышенная температура тела.
- Беспокойство в вечернее время.
- Продолжительный плач.
- Ночной кашель.
- Срыгивание, тошнота и рвотные позывы.
- Диарея.
При двух признаках из вышеуказанного списка, следует показать ребенка педиатру.
Кроме всего прочего, за малышом, у которого выявлен рефлюкс эзофагит, требуется определенный уход. Поскольку у малыша желудок шарообразного строения, кормление должно осуществляться в полувертикальном положении. После приема пищи не давайте ребенку уснуть примерно на протяжении 2-х часов. Подушка на кровати должна быть выше обычной (10-15 см).
Лечение эзофагита у маленьких детей довольно специфичное, поскольку сложно подобрать препарат из-за его возможного токсичного действия на организм ребенка.
У новорожденных детей срыгивание в первые три месяца считается нормой.
У беременных женщин тоже можно наблюдать симптоматику рефлюкс эзофагита. Это обусловлено повышенным внутриутробным давлением. Обычно симптомы наблюдаются на поздних сроках вынашивания плода. Как правило, после родов состояние улучшается.
Об особенностях и причинах рефлюкс эзофагита вы сможете узнать из данного видео:
Рефлюкс эзофагит 1 степени — что это такое? Вопрос возникает у тех, кому врач впервые ставит этот диагноз. Рефлюкс эзофагит — воспаление нижнего отдела пищевода в результате заброса кислого содержимого кишечника.
Общее описание рефлюкс-эзофагита 1 степени
Желудок человека для переваривания пищи вырабатывает своими железами соляную кислоту. Так как она полезна только в условиях нахождения в желудочной полости, в пищеварительной системе существуют так называемые замыкающие устройства, которыми являются сфинктеры. Желудок содержит два – один выходит в полость пищевода, второй в кишечник.
Когда под воздействием некоторых факторов у пациента наблюдается слабость первого сфинктера, часть кислоты и продуктов, пропитанных ей, начинают выходить в пищевод. Слизистая этого отдела кишечника всегда имеет нейтральную кислотность и начинает страдать из-за малейшего воздействия. Уже после первого заброса на ней появляются небольшие ожоги. При систематическом проникновении желудочного сока эти эрозии не проходят и носят хронический характер.
Кислота из желудка вызывает ожоги слизистой и неприятные ощущения в горле и груди
При рефлюкс-эзофагите первой степени ожоги имеют небольшой размер, и при своевременно назначенном лечении и переходе на правильное питание исчезают. Обычно патология в начальной стадии без дальнейшего прогрессирования встречается в период беременности из-за токсикоза и растущего плода, давящего на ЖКТ.
Внимание! Рефлюкс эзофагит 1 степени может иметь временный и быстро устранимый характер после небольшого переедания или рвоты из-за отравления. В таком случае ожоги проходят в течение нескольких дней и не переходят в хронический характер.
Симптоматические признаки
Основными симптомами дистального рефлюкс-эзофагита на фоне недостаточности кардии, болезней ЖКТ, неправильного питания являются:
- чувство жжения в области грудины;
- горькая или кислая отрыжка;
- обильное выделение слюны;
- болевые ощущения за грудиной;
- чувство тяжести;
- осиплость голоса, хрипота;
- сухой кашель;
- выделение рвотных масс;
- трудности с глотанием пищи;
- икота;
- неприятный запах из ротовой полости.
Изжога возникает после еды или переедания, выполнения физических упражнений, принятия горизонтального положения. Начальная стадия развития заболевания сопровождается чувством жжения, дисфагией, обильным выделением слюны. При эрозивной форме патологии наблюдается слабость, нервозность, лихорадочное состояние.
Причины развития заболевания
Вызвать нарушение могут различные факторы, которые устраняются самостоятельно при поддержании правильного питания или же при обязательном использовании лекарственных препаратов. К основным причинам рефлюкс эзофагита 1 степени относятся:
- второй и третий период беременности, когда плод сжимает пищеварительный тракт и вызывает самопроизвольное открытие сфинктера;
- первый период беременности, при котором выброс содержимого происходит из-за токсикоза;
Токсикоз провоцирует выброс желудочного сока в пищевод
Ношение тесной одежды является одной из причин рефлюкса-эзофагита
Частое переедание ослабляет сфинктер и способствует забросу кислоты в пищевод
Внимание! Нередко процесс формирования рефлюкс-эзофагита первой степени запускают хронические заболевания ЖКТ, среди которых язва, гастрит, панкреатит, желчнокаменная болезнь. Они редко носят одиночный характер и почти всегда сопровождаются развитием слабости сфинктера пищевода и желудка.
Симптомы рефлюкс-эзофагита 1 степени
Клиническая картина при заболевании в этой стадии не имеет выраженного характера. Первичная симптоматика возникает только в том случае, если просвет пищевода сужается до 1 см и на нем появляются множественные ожоги. В начальной стадии пациента беспокоит только изжога, которую больные связывают с периодическим перееданием и не обращают на нее соответствующего внимания.
Первые симптомы проявляются при сужении пищевода
При первой степени рефлюкс-эзофагита жжение появляется также после небольших нагрузок на брюшную полость или в ночное время. С учетом обострения первичного состояния больные могут начать жаловаться на периодически возникающую отрыжку с кислым привкусом и чувство инородного тела в горле. Также могут отмечаться следующие нарушения в состоянии пациента:
- чувство тяжести в брюшной полости;
- периодическое вздутие и метеоризм;
- газы, которые особенно беспокоят в ночное время и через 2-3 часа после ужина;
- боль в области пищевода из-за постоянного воздействия кислоты;
- появление дискомфорта при глотании.
Внимание! С учетом осложнения заболевания могут появиться проблемы в виде диареи, запора, продолжительных болей в области живота. Многие больные начинают терять массу тела из-за сниженного аппетита и проблемах с глотанием.
Полезное видео
Доступно о степенях заболевания в этом видео рассказывает опытный врач.
Классификация по характеру течения
Также рефлюкс-эзофагит классифицируют по характеру течения: острый и хронический.
Отличиями острого течения болезни являются быстрое внезапное начало, ярко-выраженная клиническая симптоматика и излечение воспалительного процесса за несколько недель. Но чаще среди больных встречается хронический рефлюкс-эзофагит, возникающий первично, либо после недолеченного острого.
По глубине поражения также выделяют несколько видов гастроэзофагорефлюксной болезни:
- поверхностный рефлюкс-эзофагит (катаральный) – на слизистой наблюдается отечность и покраснение, катаральный эзофагит может появиться после механической травмы внутренней оболочки пищевода;
- отечный, вследствие отека слизистая разбухает, утолщается, что приводит к сужению просвета пищеводной трубки;
- эрозивный – появление изъязвленных участков (эрозий), а также кист и абсцессов;
- геморрагический;
- некротический – отмирание тканей. Данный вариант встречается редко, у лиц с иммунодефицитными состояниями. Предшествует возникновению онкологического процесса.
- флегмонозный – это гнойное воспаление слизистой, может появляться после инфекционных процессов в соседних органах.
Грыжи пищеводного отверстия диафрагмы (гастроэзофагеальная рефлюксная болезнь)
Слизистая оболочка пищевода не имеет защиты от этих агрессивных веществ, поэтому контакт с ними вызывает повреждение эпителия, воспаление и болезненные ощущения. Одной из основных причин рефлюкс-эзофагита является грыжа пищеводного отверстия диафрагмы. При этом заболевании происходит смещения части желудка в грудную полость через расширенное пищеводное отверстие диафрагмы. Распространенное, но трудно диагностируемое заболевание. Сложность диагностики заключается в том, чтобы заподозрить болезнь, которая часто маскируется внешними проявлениями под другими болезнями.При гастроэзофагеальной рефлюксной болезни:
- Симптомы изжоги (не менее 1 раза в месяц) – 44%;
- Симптомы изжоги (ежедневно) – 7%;
- Самолечение для купирования изжоги – 18%;
- Эзофагит – 1% граждан.
- Пищевод Баррета (предопухолевое заболевание) – 10 – 15%;
- Изъязвления пищевода – 2 – 7%;
- Стриктура пищевода 4 – 20%;
- Пищеводное кровотечение – 2%.
- Регургитация и ночная аспирация – 40%;
- Изжога и рефлюкс – 86%;
- Тошнота и рвота – 40%;
- Анемия – 30%.
- Стенокардиальноподобные загрудинные боли.
- Бронхопульмональные явления.
- Упорная ларингеальная симптоматика.
- Укорочение абдоминальной части пищевода.
- Грыжи пищеводного отверстия диафрагмы.
- Увеличение угла Гисса.
- Снижение пищеводного клиренса.
- Нарушение перистальтической функции пищевода.
- Тщательный анализ клинической симптоматики.
- Фиброэзофагогастроскопия.
- Контрастная рентгеноскопия пищевода и желудка.
- Пищеводная манометрия.
- 24-часовая пищеводная pH-метрия.
Цель хирургии
Оперативное вмешательство необходимо только при осложненных формах и при не эффективности длительной консервативной терапии.
Восстановление анатомической позиции и работоспособности кардии путем механического улучшения ее функции при сохранении нормальной способности пациента глотать, удерживать аэрофагию, но осуществлять при необходимости искусственное и самопроизвольное опорожнение желудка через рот.
Показания к оперативному лечению гастроэзофагеальной рефлюксной болезни:
- Осложненное течение гастроэзофагеальной рефлюксной болезни (эзофагит II – IV степени).
- Бронхопульмональные, ларингеальные и кардиальные симптомы гастроэзофагиальной рефлюксной болезни.
- Сохранение симптомов заболевания на фоне проводимой медикаментозной терапии.
- Рецидив симптомов заболевания после проведенного антирефлюксного лечения.
- Грыжи пищеводного отверстия диафрагмы.
- Неудовлетворенность пациента условиями жизни на фоне терапии.
Основной принцип методики Nissen заключается в фиксации дна желудка вокруг пищевода с сохранением гастроспленального сосудистого пучка и пищеводного отверстия диафрагмы.
Этапы выполнения оперативного вмешательства:
1. Предоперационное обследование (ссылка)
2. Госпитализация (сроки пребывания в стационаре от 2 до 3 дней)
3. Оперативное вмешательство
4. Выписка с диетическими рекомендациями
Основным принципом является индивидуальный подход
к каждому пациенту!
решенные, нерешенные, спорные вопросы uMEDp
Существует множество публикаций, посвященных различным аспектам лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ). При этом некоторые вопросы терапии ГЭРБ до сих пор остаются спорными. В статье описываются различные схемы лечения заболевания и группы препаратов, используемых в терапии ГЭРБ, обсуждается длительность поддерживающей терапии.
Таблица 1. Результаты эндоскопического наблюдения больных эрозивным эзофагитом после получения ремиссии
В настоящее время принято положение о проведении длительной (постоянной) поддерживающей терапии ГЭРБ. Это связано с тем, что у подавляющего большинства больных как эрозивной, так и неэрозивной рефлюксной болезнью (НЭРБ) в течение года после курсового лечения возникает рецидив заболевания. K.C. Trimble и соавт. наблюдали 70 пациентов с гиперчувствительным пищеводом и 58 больных с избыточным рефлюксом в течение 4,4 и 6,5 лет соответственно. К концу периода наблюдения у 87% и 79% больных в каждой из групп сохранялась симптоматика (по данным рН-метрии) и пациенты продолжали использовать медикаменты. Только 6 человек в каждой из групп избавились от изжоги и не принимали лекарств [20]. Наблюдение за 105 пациентами с эрозивным эзофагитом (1-я и 2-я степень) в течение 5,5 лет, не получавшими терапии, в 10,5% показало прогрессирование заболевания в более тяжелые формы, в 60% – отсутствие динамики клинической и эндоскопической картины, самоизлечение – в 29,5% случаев. К факторам прогрессирования заболевания были отнесены: возраст, женский пол, наличие грыжи пищеводного отверстия диафрагмы, отсутствие атрофического гастрита и НР-инфекции. По мнению авторов, наличие факторов риска у больных с рефлюкс-эзофагитом 1-й и 2-й степени является основанием для проведения активной терапии [15]. Динамическое наблюдение за 28 больными с рефлюкс-эзофагитом 2–3-й степени, 17 пациентами с НЭРБ с патологическим рефлюксом (по данным рН-метрии) и 32 больными с нормальными результатами обследования, но частой изжогой в течение 3–4,5 лет показало, что 61% пациентов к концу периода наблюдения нуждались в проведении кислотосупрессивной терапии. К факторам, обуславливающим необходимость проведения такой терапии, были отнесены: наличие эзофагита при исходной эндоскопии, патологический рефлюкс (по данным рН-метрии), возраст, увеличенный индекс массы тела [16]. Изучение течения ГЭРБ у 2306 пациентов, получавших различную антисекреторную терапию в течение 20 лет, показало отсутствие динамики в 67%, улучшение в 21% и ухудшение в 11% случаев. Использование в лечении антагонистов Н2-рецепторов гистамина и ингибиторов протонной помпы привело к улучшению состояния слизистой пищевода и было признано эффективным и безопасным [19]. В ходе исследования большой когорты населения, проводившегося в течение 5 лет в Дании, исходно частота симптомов ГЭРБ отмечалась у 22%, разрешение симптомов наблюдали в 43% случаев (10% этих больных получали ингибиторы протонной помпы). Эти данные показали, что у большинства пациентов симптоматика ГЭРБ сохраняется в течение 5 лет [12].
Собственные наблюдения за 60 больными эрозивным эзофагитом в течение 12 месяцев после эффективного курсового лечения показали, что 82% больных продемонстрировали возврат к исходной степени эзофагита по данным эндоскопии, а клинический рецидив наблюдали в 100% случаев уже в первые 6 месяцев (табл. 1).
Приведенные данные говорят о том, что большинство больных нуждается в поддерживающей терапии. Выбор конкретного варианта зависит от формы ГЭРБ (эрозивная или неэрозивная), степени рефлюкс-эзофагита, течения заболевания и ряда других факторов.
Считается, что течение НЭРБ благоприятное и непрогрессирующее [24]. При наблюдении за 33 симптоматическими больными НЭРБ с патологическим рефлюксом, получавшими лечение антацидами и/или прокинетиками в течение 3–6 месяцев, по данным рН-метрии оказалось, что у 19 пациентов сохранились симптомы, из них у 5 человек появились эрозии в пищеводе. Остальные 14 пациентов прекратили лечение и не испытывали никаких симптомов в течение 6 месяцев наблюдения. Различий в исходных данных рН-метрии у больных этих групп не было. Авторы заключили, что у части больных НЭРБ переходит в эрозивную форму ГЭРБ [17]. В другом исследовании, при наблюдении за больными ГЭРБ в течение 35 месяцев, 143 из 304 больных (47%) не имели симптомов, у 53% симптомы сохранялись. Среди пациентов, получавших ИПП в период наблюдения (n = 52), эрозии не обнаруживались в 58% случаев, прогрессирование НЭРБ в эрозивную форму составило 9%, пищевод Барретта (ПБ) выявлен у 2 больных с НЭРБ, а у 2 из 6 пациентов с исходно диагностированным ПБ повторного морфологического подтверждения диагноза получено не было. Авторы сделали заключение о том, что ГЭРБ является нестабильным заболеванием, но в большинстве случаев она регрессирует [8].
Собственные наблюдения за больными НЭРБ в течение 9 лет показали, что развитие неэрозивной формы заболевания в эрозивную у 8,9% пациентов произошло в среднем через 5 лет. Попытка проследить динамику эрозивного эзофагита была неуспешной в связи с тем, что степень эрозивных изменений не фиксировалась в заключениях эндоскопического исследования. При первичной ЭГДС у больных эрозивным эзофагитом в 19,5% случаев наблюдалась неэрозивная форма ГЭРБ. При подобном подходе к оценке течения ГЭРБ количество больных с трансформацией из неэрозивной в эрозивную форму увеличивается до 19,5% [2]. Проведение регрессионного анализа показало, что достоверными факторами риска трансформации НЭРБ в эрозивный эзофагит являлись: грыжа пищеводного отверстия диафрагмы (ГПОД) (ОШ 3,65; 95-процентный ДИ 1,46–9,12; р = 0,002), эрозивный антральный гастрит (ОШ 4,0; 95-процентный ДИ 2,04–7,88; р = 0,000), эрозивный бульбит (ОШ 3,04; 95-процентный ДИ 1,52–6,07; р = 0,009), прием НПВП (ОШ 0,36; 95-процентный ДИ 0,16–0,82; р = 0,000).
С учетом представленных данных можно считать, что только у некоторой части больных НЭРБ течение заболевания является доброкачественным и не прогрессирующим. Этой группе пациентов может быть назначен такой вариант поддерживающего лечения, как «терапия по требованию». При наличии факторов риска такие пациенты требуют более активного наблюдения и лечения.
Рекомендации по выбору группы препаратов
Препараты группы антацидов, блокаторов Н2-рецепторов гистамина, прокинетиков, ингибиторов протонной помпы (ИПП) достаточно разнородны. Так, рекомендации Генвальской конференции опираются на степень выраженности эзофагита: при НЭРБ терапия может быть начата с прокинетиков или Н2-блокаторов, при 1-й и 2-й степени должны использоваться терапевтические дозы ИПП в течение 1–2 недель, при эзофагите 3-й и 4-й степени необходимо назначение стандартных или удвоенных доз в течение 8 недель. Поддерживающая терапия проводится в зависимости от эффективности курсовой терапии – так, при НЭРБ и 1-й и 2-й степени эзофагита рекомендовано поэтапно снижающееся лечение (stepdown therapy): стандартные дозы ИПП – половинные дозы ИПП – стандартные дозы прокинетиков или Н2-блокаторов секреции. В дальнейшем рекомендуется продолжать тот вид лечения или использовать ту дозу препаратов, которые позволяют контролировать симптомы. При эзофагитах 3-й и 4-й степени поддерживающее лечение продолжают в тех же дозах, что и курсовое [11].
В.Т. Ивашкин и соавт. в лечении НЭРБ рекомендуют при редко возникающей и непродолжительной изжоге, отсутствии в анамнезе эрозивного эзофагита прием ИПП по требованию, т.е. при возникновении жалоб. Например, Париет 10 мг 1–2 раза в неделю, но не реже 1 раза в течение 4 недель. Однако если у пациентов имеется ожирение, грыжа пищеводного отверстия диафрагмы или изжога более 3 раз в неделю, следует назначать постоянный прием ИПП в течение 4 недель. В дальнейшем поддерживающая терапия не проводится. В том случае, если в анамнезе пациента имеется указание на наличие эрозивного эзофагита не выше 1-й степени, следует назначать ИПП в полной дозе в течение 4 недель; поддерживающая терапия не проводится. При ГЭРБ 1-й степени после курса ИПП в полной дозе в течение 4 недель переходят к поддерживающей терапии ИПП в половинной дозе в режиме «по требованию» (1–2 раза в неделю) в течение 6–24 недель. При обнаружении при ЭГДС множественных эрозий в пищеводе проводится терапия ИПП в полной дозе в течение 8–12 недель, а затем переходят к поддерживающей терапии ИПП в полной дозе ежедневно в течение 24 недель с эндоскопическим контролем [1].
Таким образом, существуют определенные разногласия в том, как лечить больных НЭРБ, какие группы препаратов использовать, как долго проводить поддерживающую терапию. Результаты многоцентрового исследования эффективности Маалокса (алгелдрат + магния гидроксид) в терапии НЭРБ, проведенного в РФ, показали, что курсовое лечение больных с продолжительностью заболевания до 12 месяцев является высокоэффективным. Последующий курс 8-недельной поддерживающей терапии половинными дозами Маалокса также показал высокую эффективность – исчезновение симптомов или значительное улучшение наблюдали в 96,7% случаев. Эти результаты позволяют рекомендовать проведение поддерживающей терапии Маалоксом тем пациентам, которые ответили на курсовое лечение [3]. В настоящее время в зарубежных рекомендациях использование антацидов рекомендуется в качестве терапии первой линии в лечении изжоги [21, 23].
Американская гастроэнтерологическая ассоциация в 2002 г. на основании обзора данных контролируемых рандомизированных клинических испытаний и консенсуса ведущих специалистов в области ГЭРБ предложила свои рекомендации по обследованию и лечению. Так, при впервые выявленной неэрозивной (симптоматической) форме ГЭРБ безрецептурные препараты (антациды, альгинаты, Н2-блокаторы и их комбинации) могут быть использованы в качестве курсовой (первичной) и поддерживающей терапии (при их эффективности). При эрозивных формах рекомендуется использовать ИПП в стандартной или удвоенной дозе в зависимости от эффективности лечения, с последующим переходом на терапию стандартными дозами [18]. Аналогичные рекомендации приняты и Российской гастроэнтерологической ассоциацией.
Какой должна быть продолжительность курсовой терапии ГЭРБ?
Продолжительность начальной или курсовой терапии ингибиторами протонной помпы больных ГЭРБ согласно современным рекомендациям составляет 4–8 недель, после чего, при полном разрешении симптомов, рекомендуется одномоментное или постепенное (step-down) прекращение лечения при неэрозивной форме и продолжение терапии ИПП в минимально эффективной дозе при эрозивном эзофагите [14, 23]. С другой стороны, было показано, что полная регрессия ультраструктурных изменений слизистой пищевода при гастроэзофагеальной рефлюксной болезни наступает лишь через 3–6 месяцев лечения омепразолом в дозе 40 мг в сутки независимо от формы заболевания (эрозивная или неэрозивная) [9]. Терапия омепразолом в дозе 40 мг/сут приводила к исчезновению нарушений межклеточных контактов между эпителиоцитами пищевода через 3 месяца в 86,7%, через 6 месяцев – в 93% случаев [10]. Нами было выполнено исследование для оценки влияния продолжительности курсовой терапии омепразолом (Омез) в дозе 40 мг на эффективность поддерживающего лечения. В первой группе (20 больных) курсовое лечение Омезом в дозе 20 мг 2 раза в сутки проводилось в течение 1 месяца – этот срок был достаточным для достижения клинико-эндоскопической ремиссии у всех пациентов. Вторая группа (32 больных) аналогичное лечение получала в течение 3 месяцев. Впоследствии пациентам проводилась поддерживающая терапия Омезом в дозе 20 мг через день в течение 9 месяцев. Сравнивали количество больных с рецидивом заболевания в каждой из групп. Контрольные эндоскопические исследования проводили каждые 3 месяца. Для исключения больных функциональной изжогой при неэрозивной рефлюксной болезни проводилось суточное рН-мониторирование. Результаты ЭГДС показали, что рецидивов эрозивного эзофагита не было, при этом частота клинических рецидивов на фоне поддерживающей терапии Омезом в дозе 20 мг через день после месячного курса была в 3 раза выше, чем после 3-месячного курса, и составила 30% и 9,4% соответственно. Это свидетельствует о том, что увеличение продолжительности курсовой терапии приводит к уменьшению частоты рецидивов во время поддерживающего лечения больных ГЭРБ 0-й и 1-й степени. Продолжительность курсового лечения должна составлять 3 и более месяцев, что приводит к более полному восстановлению структуры слизистой и более стабильной ремиссии на фоне меньших доз ИПП [4].
Какую схему проведения поддерживающей терапии избрать?
Предлагаются различные схемы поддерживающей терапии: постоянный прием препарата в двойной, полной или половинной дозе ежедневно или через день, прием в режиме «по требованию», интермиттирующая терапия (проведение полных курсов при рецидиве симптомов), «терапия выходного дня», поэтапно снижающаяся терапия (переход от использования ИПП к регулярному приему блокаторов гистаминовых рецепторов или прокинетиков с антацидами). Рекомендации по выбору той или иной схемы носят достаточно общий характер, определяющими выбор критериями являются: исходная степень рефлюкс-эзофагита, объем начальной терапии, необходимой для заживления эрозий и/или купирования симптомов, и их рецидив.
Результаты собственных исследований по сравнению эффективности различных вариантов поддерживающей терапии показали, что использование Омеза в дозе 20 мг ежедневно позволяет сохранить клиническую ремиссию в 80% случаев, при приеме через день – в 70%, а эндоскопическую ремиссию – в 100% случаев у больных с ГЭРБ 0-й и 1-й степени. Режим приема Омеза «по требованию» может применяться у пациентов с неэрозивной рефлюксной болезнью (ГЭРБ 0-й степени) до появления изжоги с частотой более 2 раз в неделю, после чего лечение должно быть усилено. Применение Омеза в режиме «выходного дня» у больных ГЭРБ 0-й и 1-й степени было малоэффективным. Фармакоэкономическая оценка показала, что для проведения поддерживающей терапии эрозивных эзофагитов можно рекомендовать прием Омеза 20 мг через день, который, при одинаковой эффективности с ежедневным приемом Омеза 20 мг, является менее затратным (на 17,2% дешевле) [5].
Какой ингибитор протонной помпы выбрать?
В последних рекомендациях Американской гастроэнтерологической ассоциации (2010) утверждается, что существенных отличий в эффективности имеющихся ИПП (эзомепразол, лансопразол, омепразол, пантопразол, рабепразол) нет. При неэффективности того или иного препарата оправданной тактикой лечения является увеличение дозы препарата [14]. По этой причине выбор препарата должен основываться на данных анамнеза о развитии побочных эффектов, наличии сопутствующей патологии и пр. В то же время, по данным отечественной литературы, некоторые гастроэнтерологи рекомендуют при лечении ГЭРБ использовать рабепразол [7]. Собственные наблюдения применения Нексиума, Париета и Омеза в терапии больных ГЭРБ не продемонстрировали отличий в их эффективности. Поскольку препарат Омез характеризуется оптимальным соотношением «цена/качество», мы считаем, что его можно рекомендовать в качестве препарата выбора. При неэффективности Омеза (что бывает крайне редко) можно перейти к ИПП следующих поколений. Использование дешевых генериков омепразола может быть причиной неэффективности лечения. В недавнем исследовании (В.Д. Пасечников и соавт., 2010) было показано, что применение Омеза в дозе 20 мг 2 раза в сутки за 30 минут до еды в течение 7 дней привело к достоверному снижению кислотообразующей функции желудка, что, в свою очередь, стало причиной уменьшения показателей кислотной экспозиции в пищеводе у больных ГЭРБ. Использование других (отечественных) генериков омепразола не приводило к достоверно значимому изменению кислотообразования в желудке и, соответственно, к снижению кислотной экспозиции в пищеводе [8].
В заключение хотелось бы отметить еще одно обстоятельство. Рекомендации Американской гастроэнтерологической ассоциации предлагают использовать эндоскопию только при наличии симптомов тревоги, для диагностики осложнений и при неэффективности терапии ГЭРБ, в то время как для диагностики собственно ГЭРБ рекомендуется использовать клинические проявления заболевания. Как было показано выше, тактика проведения поддерживающей терапии больных ГЭРБ, особенно в начальном периоде, назначается в зависимости от формы заболевания (эрозивная или неэрозивная). По этой причине проведение эндоскопического исследования до начала терапии нам представляется необходимым, так как именно ЭГДС позволяет определить форму ГЭРБ у больного. В первоначальном лечении НЭРБ могут быть использованы антациды (Маалокс, Гавискон), прокинетики (Ганатон). При их эффективности возможно проведение успешного поддерживающего лечения данными препаратами. При отсутствии эффекта лечения или недостаточной его эффективности могут быть использованы ИПП. При проведении поддерживающей терапии ИПП у подобных больных может быть использован режим «по требованию». Терапия эрозивных форм исходно требует назначения ИПП, сроки курсового лечения должны составлять не менее 3 месяцев, после чего пациент должен быть переведен на поддерживающее лечение. Прием препарата должен осуществляться в минимально эффективной дозе. Наиболее эффективными режимами являются прием препарата через день или ежедневно. Режим «по требованию» у больных эрозивным эзофагитом неэффективен.
Таким образом, в поддерживающей терапии ГЭРБ к настоящему времени вопрос о необходимости перманентного лечения решен окончательно. Продолжается разработка вариантов лечения. Специалисты начинают отказываться от монотерапии ИПП, признавая эффективность лечения также другими препаратами группы блокаторов секреции и антацидами (для определенных групп больных). Это закономерно, потому что ГЭРБ – заболевание неоднородное, встречается как прогрессирующий, так и регрессирующий вариант течения. Установленная неоднородность болезни требует различных подходов к лечению. Для более точного понимания механизмов заболевания необходимо продолжать исследования.
Как диагностируется и классифицируется эзофагит у пациентов с гастроэзофагеальной рефлюксной болезнью (ГЭРБ)?
Джаннини Э.Г., Зентилин П., Дульбекко П., Виньери С., Скарлата П., Саварино В. Стратегия ведения пациентов с гастроэзофагеальной рефлюксной болезнью: сравнение эмпирического лечения эзомепразолом и лечения, ориентированного на эндоскопию. Ам Дж. Гастроэнтерол . 2008 Февраль 103 (2): 267-75. [Медлайн].
Кац ПО. Медикаментозная терапия гастроэзофагеальной рефлюксной болезни в 2007 г. Рев. Гастроэнтерол Дисорд . Осень 2007 года. 7 (4): 193-203. [Медлайн].
Fass R, Sifrim D. Управление изжогой, не отвечающей на ингибиторы протонной помпы. Кишечник . 2009 Февраль 58 (2): 295-309. [Медлайн].
Fass R. Отказ ингибитора протонной помпы — каковы терапевтические возможности ?. Ам Дж. Гастроэнтерол . 2009 Mar.104 Suppl 2: S33-8. [Медлайн].
Heidelbaugh JJ, Голдберг KL, Inadomi JM.Чрезмерное использование ингибиторов протонной помпы: обзор экономической эффективности и риска [исправлено]. Ам Дж. Гастроэнтерол . 2009 Mar.104 Suppl 2: S27-32. [Медлайн].
Наберите MS. Использование ингибиторов протонной помпы и кишечные инфекции. Ам Дж. Гастроэнтерол . 2009 Mar.104 Suppl 2: S10-6. [Медлайн].
DeVault KR, Castell DO. Обновленные рекомендации по диагностике и лечению гастроэзофагеальной рефлюксной болезни. Ам Дж. Гастроэнтерол .2005 Январь 100 (1): 190-200. [Медлайн].
Организация Gallup. Изжога в Америке: национальное исследование, проведенное организацией Gallup . Принстон, Нью-Джерси: Организация Гэллапа; 1988.
Richter JE. Хирургия рефлюксной болезни: размышления гастроэнтеролога. N Engl J Med . 1992 19 марта. 326 (12): 825-7. [Медлайн].
Chen CL, Robert JJ, Orr WC. Симптомы сна и гастроэзофагеальный рефлюкс. Дж Клин Гастроэнтерол . 2008 г., январь 42 (1): 13-7. [Медлайн].
Свин С. Проверка симптомов: ГЭРБ ?. J Contin Educ Nurs . 2009 Март 40 (3): 103-4. [Медлайн].
Mittal RK, Rochester DF, McCallum RW. Сфинктериальное действие диафрагмы при расслаблении нижнего пищеводного сфинктера у людей. Am J Physiol . 1989, январь 256 (1, часть 1): G139-44. [Медлайн].
Mittal RK, McCallum RW.Характеристики преходящего расслабления нижнего сфинктера пищевода у человека. Am J Physiol . 1987 май. 252 (5, часть 1): G636-41. [Медлайн].
Mittal RK, Rochester DF, McCallum RW. Влияние сокращения диафрагмы на давление нижнего сфинктера пищевода у человека. Кишечник . 1987 декабря 28 (12): 1564-8. [Медлайн]. [Полный текст].
Штейн HJ, DeMeester TR. Амбулаторные физиологические исследования и хирургическое лечение нарушений моторики передней кишки. Curr Probl Surg . 1992 29 июля (7): 413-555. [Медлайн].
Kahrilas PJ, Dodds WJ, Hogan WJ, Kern M, Arndorfer RC, Reece A. Перистальтическая дисфункция пищевода при пептическом эзофагите. Гастроэнтерология . 1986 Октябрь 91 (4): 897-904. [Медлайн].
Баттар Н.С., Фальк Г.В. Патогенез гастроэзофагеального рефлюкса и пищевода Барретта. Mayo Clin Proc . 2001 Февраль 76 (2): 226-34. [Медлайн].
Hampel H, Abraham NS, El-Serag HB.Метаанализ: ожирение и риск гастроэзофагеальной рефлюксной болезни и ее осложнений. Энн Интерн Мед. . 2005, 2 августа. 143 (3): 199-211. [Медлайн]. [Полный текст].
Herbella FA, Sweet MP, Tedesco P, Nipomnick I, Patti MG. Гастроэзофагеальная рефлюксная болезнь и ожирение. Патофизиология и значение для лечения. Дж Гастроинтест Сург . 2007 марта, 11 (3): 286-90. [Медлайн].
Merrouche M, Sabate JM, Jouet P, et al.Гастроэзофагеальный рефлюкс и нарушения моторики пищевода у пациентов с болезненным ожирением до и после бариатрической хирургии. Obes Surg . 2007 июл.17 (7): 894-900. [Медлайн].
Мюррей Л., Джонстон Б., Лейн А и др. Связь между массой тела и симптомами гастроэзофагеального рефлюкса: Бристольский проект Helicobacter. Int J Epidemiol . 32 августа 2003 г. (4): 645-50. [Медлайн]. [Полный текст].
Pandolfino JE, El-Serag HB, Zhang Q, Shah N, Ghosh SK, Kahrilas PJ.Ожирение: нарушение целостности пищеводно-желудочного перехода. Гастроэнтерология . 2006 Март 130 (3): 639-49. [Медлайн].
Эль-Сераг HB, Грэм Д.Ю., Сатиа Дж. А., Рабенек Л. Ожирение является независимым фактором риска симптомов ГЭРБ и эрозивного эзофагита. Ам Дж. Гастроэнтерол . 2005 июн. 100 (6): 1243-50. [Медлайн].
Тутуян Р. ,. Побочное действие препаратов на пищевод. Бест Практик Рес Клин Гастроэнтерол .2010 апреля, 24 (2): 91-7. [Медлайн].
Galmiche JP, Hatlebakk J, Attwood S и др. Лапароскопическая антирефлюксная хирургия в сравнении с лечением эзомепразолом при хронической ГЭРБ: рандомизированное клиническое исследование LOTUS. JAMA . 2011 18 мая. 305 (19): 1969-77. [Медлайн].
Бхатиа Дж., Приход А. ГЭРБ или нет ГЭРБ: суетливый младенец. Дж Перинатол . 2009 Май. 29 Дополнение 2: S7-11. [Медлайн].
Левин М.С., Рубесин С.Е.Заболевания пищевода: диагностика с помощью эзофагографии. Радиология . 2005 Ноябрь 237 (2): 414-27. [Медлайн].
Понсе Дж., Гарригес В., Агреус Л. и др. Стратегия структурированного ведения, основанная на опроснике по гастроэзофагеальной рефлюксной болезни (ГЭРБ) (GerdQ), в сравнении с обычной первичной медико-санитарной помощью при ГЭРБ: объединенный анализ пяти кластерных рандомизированных европейских исследований. Int J Clin Pract . 2012 Сентябрь 66 (9): 897-905. [Медлайн].
Вудкок Дж.Заявление, предупреждающее пациентов и медицинских работников о том, что NDMA обнаружено в образцах ранитидина [пресс-релиз]. 13 сентября 2019 г. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно по адресу https://www.fda.gov/news-events/press-announcements/statement-alerting-patients-and-health-care-professionals-ndma-found-samples-ranitidine. 2019 июн; Дата обращения: 15 октября 2020 г.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA требует удаления с рынка всех продуктов ранитидина (Zantac) [выпуск новостей].1 апреля 2020 г. Доступно на https://www.fda.gov/news-events/press-announcements/fda-requests-removal-all-ranitidine-products-zantac-market. Дата обращения: 15 октября 2020 г.
Ян YX, Льюис Дж. Д., Эпштейн С., Мец, округ Колумбия. Длительная терапия ингибиторами протонной помпы и риск перелома шейки бедра. JAMA . 2006, 27 декабря. 296 (24): 2947-53. [Медлайн]. [Полный текст].
Келлерман Р., Кинтанар Т. Гастроэзофагеальная рефлюксная болезнь. Prim Care . 2017 декабрь44 (4): 561-73. [Медлайн].
Объявления для прессы Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобряет первые генерические версии таблеток Aciphex с отсроченным высвобождением для лечения ГЭРБ. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. Доступно на http://www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm374329.htm. Доступ: 12 ноября 2013 г.
Агентство медицинских исследований и качества. Сравнительная эффективность стратегий ведения гастроэзофагеальной рефлюксной болезни — резюме.Паб AHRQ. нет. 06-EHC003-1. Декабрь 2005 г. Доступно по адресу http://effectivehealthcare.ahrq.gov/healthInfo.cfm?infotype=rr&ProcessID=1&DocID=42. Доступ: 27 сентября 2010 г.
Rassameehiran S, Klomjit S, Hosiriluck N, Nugent K. Мета-анализ влияния ингибиторов протонной помпы на симптомы и показатели обструктивного апноэ во сне у пациентов с гастроэзофагеальной рефлюксной болезнью. Proc (Bayl Univ Med Cent) . 2016 29 января (1): 3-6. [Медлайн].
Борема И.Грыжа диафрагмы: лечение правосторонней, подпеченочной, передней гастропексией. Хирургия . 1969 июн. 65 (6): 884-93. [Медлайн].
Эллисон ПР. Хиатусная грыжа: (ретроспективное исследование за 20 лет). Энн Сург . 1973 Сентябрь 178 (3): 273-6. [Медлайн]. [Полный текст].
Варшней С., Келли Дж., Бранаган Дж., Сомерс СС, Келли Дж. М.. Повторный визит к протезу Ангельчика. Мир J Surg . 2002, 26 января (1): 129-33. [Медлайн].
Ниссен Р., Россетти М., Сиверт Р.[20 лет в лечении рефлюксной болезни с помощью фундопликации]. Chirurg . 1977 Октябрь 48 (10): 634-9. [Медлайн].
Казеруни Н.Л., ВанКамп Дж., Хиршль Р.Б., Дронговски Р.А., Коран АГ. Фундопликация у 160 детей в возрасте до 2 лет. J Педиатр Хирург . 1994 Май. 29 (5): 677-81. [Медлайн].
Dallemagne B, Weerts JM, Jehaes C, Markiewicz S, Lombard R. Лапароскопическая фундопликация по Ниссену: предварительный отчет. Surg Laparosc Endosc .1991 Сентябрь 1 (3): 138-43. [Медлайн].
Nilsson G, Larsson S, Johnsson F. Рандомизированное клиническое испытание лапароскопической и открытой фундопликации: слепая оценка периода восстановления и выписки. Br J Surg . 2000 Июль 87 (7): 873-8. [Медлайн].
Веннер Дж., Нильссон Г., Оберг С., Мелин Т., Ларссон С., Джонссон Ф. Краткосрочный результат после лапароскопической и открытой фундопликации на 360 градусов. Проспективное рандомизированное исследование. Эндоскопическая хирургия .2001 15 октября (10): 1124-8. [Медлайн].
Somme S, Rodriguez JA, Kirsch DG, Liu DC. Лапароскопическая фундопликация в сравнении с открытой фундопликацией у младенцев. Эндоскопическая хирургия . 2002 16 января (1): 54-6. [Медлайн].
Рангел С.Дж., Генри М.К., Тигровый М, Мосс Р.Л. Небольшие доказательства для малых разрезов: детская лапароскопия и необходимость более тщательной оценки новых хирургических методов лечения. J Педиатр Хирург . 2003 Октябрь 38 (10): 1429-33. [Медлайн].
Ротенберг СС.Опыт первого десятилетия лапароскопической фундопликации Ниссена у младенцев и детей. J Педиатр Хирург . 2005 г., 40 (1): 142-6; Обсуждение 147. [Медлайн].
Паско Э., Фалви Т., Дживан А., Генри Дж., Кришнан У. Результаты фундопликации при гастроэзофагеальной рефлюксной болезни у детей. Педиатр Хирург Инт . 2016 Апрель 32 (4): 353-61. [Медлайн].
Lundell L, Miettinen P, Myrvold HE, et al. Продолжение (5 лет) наблюдения за рандомизированным клиническим исследованием по сравнению антирефлюксной хирургии и омепразола при гастроэзофагеальной рефлюксной болезни. J Am Coll Surg . 2001 февраль 192 (2): 172-9; обсуждение 179-81. [Медлайн].
Spechler SJ. Эпидемиология и естественное течение гастроэзофагеальной рефлюксной болезни. Пищеварение . 1992. 51 Suppl 1: 24-9. [Медлайн].
Анвари М., Аллен С., Маршалл Дж. И др. Рандомизированное контролируемое испытание лапароскопической фундопликации по Ниссену в сравнении с ингибиторами протонной помпы для лечения пациентов с хронической гастроэзофагеальной рефлюксной болезнью: наблюдение в течение одного года. Surg Innov . 2006 декабрь 13 (4): 238-49. [Медлайн].
Грант А.М., Вилман С.М., Рамзи ЧР и др. Операция минимального доступа по сравнению с медикаментозным лечением хронической гастроэзофагеальной рефлюксной болезни: совместное рандомизированное исследование в Великобритании. BMJ . 2008 15 декабря. 337: a2664. [Медлайн]. [Полный текст].
Эль-Сераг HB. Временные тенденции гастроэзофагеальной рефлюксной болезни: систематический обзор. Клин Гастроэнтерол Гепатол .2007 5 (1): 17-26 января. [Медлайн].
Грант А.М., Коттон СК, Боачи С. и др. Операция минимального доступа по сравнению с медикаментозным лечением гастроэзофагеальной рефлюксной болезни: пятилетнее наблюдение в рандомизированном контролируемом исследовании (REFLUX). BMJ . 2013 18 апреля. 346: f1908. [Медлайн]. [Полный текст].
Ребекки Ф., Аллайкс М.Э., Джакконе С., Углионо Э., Скоццари Дж., Морино М. Гастроэзофагеальная рефлюксная болезнь и лапароскопическая рукавная гастрэктомия: физиопатологическая оценка. Энн Сург . 2014 ноябрь 260 (5): 909-14; обсуждение 914-5. [Медлайн].
Oor JE, Roks DJ, Unlu C, Hazebroek EJ. Лапароскопическая рукавная гастрэктомия и гастроэзофагеальная рефлюксная болезнь: систематический обзор и метаанализ. Am J Surg . 2016 Январь 211 (1): 250-67. [Медлайн].
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. FDA одобрило систему управления рефлюксом LINX для лечения гастроэзофагеальной рефлюксной болезни. Доступно по адресу http: // www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm296923.htm.
Zhang H, Dong D, Liu Z, He S, Hu L, Lv Y. Переоценка эффективности увеличения магнитного сфинктера для лечения гастроэзофагеальной рефлюксной болезни. Эндоскопическая хирургия . 2016 сентября 30 (9): 3684-90. [Медлайн].
Schizas D, Mastoraki A, Papoutsi E, et al. LINX ® Система управления рефлюксом для преодоления «лечебного пробела» при гастроэзофагеальной рефлюксной болезни: систематический обзор 35 исследований. World J Clin Cases . 2020 26 января. 8 (2): 294-305. [Медлайн]. [Полный текст].
Kramer JR, Shakhatreh MH, Naik AD, Duan Z, El-Serag HB. Использование и результаты эндоскопии у пациентов с неосложненным гастроэзофагеальным рефлюксным расстройством. JAMA Intern Med . 2014 Март 174 (3): 462-5. [Медлайн].
Маттиоли С., Лугареси М.Л., Ди Симоне М.П. и др. Хирургическое лечение внутригрудной миграции гастроэзофагеального перехода и короткого пищевода при гастроэзофагеальной рефлюксной болезни. евро J Cardiothorac Surg . 2004 июн.25 (6): 1079-88. [Медлайн].
Остервелл Н. ГЭРБ: пациенты из группы высокого риска получают эндоскопическую короткую хирургическую операцию. 27 января 2014 г. Medscape Medical News от WebMD. Доступно на http://www.medscape.com/viewarticle/819754. Доступ: 3 февраля 2014 г.
Scheffer RC, Samsom M, Haverkamp A, Oors J, Hebbard GS, Gooszen HG. Нарушение транзита болюса через пищеводно-желудочное соединение при постфундопликационной дисфагии. Ам Дж. Гастроэнтерол . 2005 августа 100 (8): 1677-84. [Медлайн].
Талли, штат Нью-Джерси, Napthali KE. Эндоскопия при симптоматической гастроэзофагеальной рефлюксной болезни: определение целевой аудитории. JAMA Intern Med . 2014 Март 174 (3): 465-6. [Медлайн].
Telem DA, Altieri M, Gracia G, Pryor AD. Периоперационные результаты фундопликации пищевода при гастроэзофагеальной рефлюксной болезни у пациентов с ожирением и патологическим ожирением. Am J Surg .2014 Август 208 (2): 163-8. [Медлайн].
Лю Л., Ли С., Чжу К. и др. Связь между моторикой пищевода и тяжестью гастроэзофагеальной рефлюксной болезни согласно классификации Лос-Анджелеса. Медицина (Балтимор) . 2019 май. 98 (19): e15543. [Медлайн].
Ratcliffe EG, Jankowski JA. Гастроэзофагеальная рефлюксная болезнь и пищевод Барретта: обзор руководств, основанных на фактических данных. Pol Arch Intern Med . 2019 29 августа.129 (7-8): 516-25. [Медлайн]. [Полный текст].
Popescu AL, Ionita-Radu F, Jinga M, Gavrila AI, Savulescu FA, Fierbinteanu-Braticevici C. Лапароскопическая рукавная гастрэктомия и гастроэзофагеальный рефлюкс. Rom J Intern Med . 2018 декабрь 1. 56 (4): 227-32. [Медлайн]. [Полный текст].
Гастроэзофагеальная рефлюксная болезнь: диагностика и лечение
Гастроэзофагеальная рефлюксная болезнь — это нормальное физиологическое явление, которое может происходить не чаще одного раза в час.1 Причины трансформации этого нормального процесса в хроническое рецидивирующее заболевание до конца не определены, но предполагается, что здесь задействованы многочисленные факторы. Симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ) варьируются от пациента к пациенту, и доступны несколько диагностических тестов и методов лечения. Учитывая вариабельность симптомов и распространенность ГЭРБ, семейным врачам необходимо разбираться в проявлениях, диагностике и методах лечения этого заболевания.
Обзор проблемы
Примерно 10 процентов американцев испытывают приступы изжоги (изжоги) каждый день, а у 44 процентов симптомы возникают не реже одного раза в месяц.1,2 В целом ГЭРБ поражает от 25 до 35 процентов населения США.3 Несмотря на то, что многие люди с ГЭРБ могут не обращаться за медицинской помощью, ежегодные расходы на здравоохранение, связанные с этим заболеванием, по-прежнему высоки.
Анкеты психологического благополучия показали, что пациенты с ГЭРБ могут иметь худшее качество жизни, чем некоторые пациенты с симптомами менопаузы, язвенной болезнью, стенокардией или застойной сердечной недостаточностью.4 Сочетание симптомов, диетических ограничений и функциональных ограничений может занять сказывается на общем чувстве благополучия.5
Естественное течение ГЭРБ предполагает уменьшение симптомов, несмотря на постоянство рефлюкса. Три четверти пациентов, проходящих консервативное лечение, в течение многих лет испытывают уменьшение симптомов, хотя две трети из них все еще имеют объективные доказательства заболевания2.
Эзофагит, осложнение ГЭРБ, имеет тенденцию переходить в рецидивирующее хроническое состояние. Он рецидивирует у 50-80 процентов пораженных пациентов в течение 6-12 месяцев после прекращения фармакологической терапии.5 Другие осложнения ГЭРБ включают стриктуры, язвы и пищевод Барретта (прогрессирующая замена дистальной эрозированной плоской слизистой оболочки метапластическим эпителием желудка). Пациенты с пищеводом Барретта имеют в 30-125 раз больший риск развития аденокарциномы пищевода (хотя общий риск остается довольно низким) .3 Более молодой возраст начала и более длительная продолжительность симптомов, по-видимому, увеличивают риск злокачественного новообразования3
Не было показано, что лечение ГЭРБ, связанного с пищеводом Барретта, устраняет метаплазию этого состояния или риск злокачественного образования.Следовательно, пациентам с пищеводом Барретта требуется периодическая эндоскопическая биопсия для оценки ткани пищевода на предмет злокачественных изменений6.
Патофизиология
Считается, что ГЭРБ имеет многофакторную этиологию, а не единственную причину. Факторы, способствующие этому, включают рефлюкс каустических веществ, нарушение защитных механизмов пищевода и функциональную аномалию, которая приводит к рефлюксу.
ДЕЙСТВИТЕЛЬНЫЕ СРЕДСТВА
Секреции и содержимое желудка, естественно, имеют более низкий pH, чем нормальная среда пищевода.Если эти более кислые вещества быстро не выводятся из пищевода, они могут нанести вред ткани пищевода. Кислый желудочный материал, несомненно, является основным фактором, вызывающим нарушение в развитии ГЭРБ, при этом продолжительность воздействия является ключевым фактором.1
Роль желчных кислот из двенадцатиперстной кишки также изучается. У 60 процентов пациентов с ГЭРБ возникает рефлюкс желудочного и двенадцатиперстного сока.7 Хотя определенные доказательства отсутствуют, рефлюкс желчной кислоты может быть причиной того, что более тяжелый эзофагит может быть трудно вылечить, несмотря на адекватное подавление секреции желудочной кислоты.7
ДЕФЕКТЫ И АНОМАЛИИ
Нижний сфинктер пищевода обычно работает вместе с диафрагмой, создавая физический барьер против попадания содержимого желудка в пищевод.4 Временное расслабление этого сфинктера может происходить чаще у пациентов с ГЭРБ.1
пищеводных расстройства моторики и задержка опорожнение желудка, также могут быть факторы в развитии GERD.1,4 роль замедленного опорожнения желудка остаются спорными, но пациенты с гастропарезом были показаны, что есть предрасположенность к рефлюксу.8
Вклад грыжи пищеводного отверстия диафрагмы в ГЭРБ является еще одним источником противоречий. Хотя частота длительного рефлюкса, по-видимому, увеличивается при грыже пищеводного отверстия диафрагмы, пациенты могут иметь грыжу пищеводного отверстия диафрагмы без рефлюкса или рефлюкс без грыжи.9
Другие возможные причинные факторы ГЭРБ включают замедленное выведение физиологического рефлюкса слюной, снижение секреции бикарбоната. подслизистыми железами пищевода и ослабленной способностью клеток, выстилающих пищевод, противостоять кислотному повреждению.1
Диагноз
КЛИНИЧЕСКАЯ ПРЕЗЕНТАЦИЯ
Когда пациенты обращаются с типичными симптомами и без осложнений, диагноз ГЭРБ обычно не вызывает затруднений. Классическими симптомами являются изжога и срыгивание, которые также могут включать дисфагию.10
При отсутствии классических симптомов ГЭРБ становится труднее диагностировать. Другими симптомами, которые могут быть вызваны ГЭРБ, являются атипичная боль в груди, охриплость голоса, тошнота, кашель, одинофагия и астма.11 Симптомы, которые могут указывать на более серьезную проблему, например, боль в груди (возможные сердечные причины), дисфагия, одинофагия и потеря веса ( возможна стриктура пищевода или рак), требуют более тщательного исследования, прежде чем можно будет установить диагноз ГЭРБ.Диагностические тесты используются, когда диагноз вызывает сомнение или возникают осложнения.
ОТВЕТ НА ОМЕПРАЗОЛ
Недавнее исследование12 продемонстрировало потенциальную роль ингибитора протонной помпы омепразола (Prilosec) в диагностике ГЭРБ. Симптоматическая реакция на омепразол в дозировке 40 мг в день в течение 14 дней оказалась столь же специфичной и чувствительной для диагностики ГЭРБ, как и результаты 24-часового мониторинга pH. Из-за эффективности омепразола в облегчении симптомов рефлюкса, отсутствие реакции на этот ингибитор протонной помпы требует исследования других возможных причин симптомов пациента.
РАДИОЛОГИЧЕСКИЕ РЕЗУЛЬТАТЫ
Только одна треть пациентов с ГЭРБ имеет рентгенологические признаки эзофагита.13 Результаты включают эрозии и язвы, стриктуры, грыжу пищеводного отверстия диафрагмы, утолщение складок слизистой оболочки и плохую растяжимость.13,14 Лишь небольшая часть пациентов с документально подтвержденными патологиями pH имеют рентгенологически очевидный эзофагит.13 Следовательно, рентгенологическое исследование не является тестом выбора для диагностики ГЭРБ.
ЭНДОСКОПИЯ
Эндоскопия полезна для диагностики осложнений ГЭРБ, таких как пищевод Барретта, эзофагит и стриктуры, но она не чувствительна для диагностики самой ГЭРБ.Только у 50 процентов пациентов с ГЭРБ обнаруживаются макроскопические доказательства при эндоскопии.12
АМБУЛАТОРНЫЙ МОНИТОРИНГ PH
Амбулаторный мониторинг pH обычно считается золотым стандартом диагностики для пациентов с ГЭРБ. В этом исследовании pH-монитор помещается в пищевод над нижним сфинктером пищевода, и pH регистрируется в заданные моменты времени. В течение 24-часового периода тестирования пациент записывает время и ситуацию, в которой возникают симптомы, в надежде, что симптомы могут быть коррелированы со снижением pH пищевода, которое происходит при рефлюксе.
Мониторинг pH пищевода может быть недоступен в некоторых регионах. Кроме того, проверка занимает много времени и может доставлять пациенту неудобства или проблемы. Кроме того, для мониторинга pH требуется хорошее техническое размещение датчика и опытная интерпретация результатов.10,12
Лечение
Ведение ГЭРБ можно разделить на пять этапов (рис. 1). Этапы с I по IV включают медицинское лечение, а этап V — хирургическое вмешательство. Конечная цель лечения — свести к минимуму воздействие рефлюкса на пищевод, тем самым облегчить симптомы, вылечить пищевод, предотвратить осложнения и поддержать ремиссию.4,15
Просмотреть / распечатать Рисунок
Этапы лечения гастроэзофагеальной рефлюксной болезни
РИСУНОК 1.
Ведение гастроэзофагеальной рефлюксной болезни.
Этапы лечения гастроэзофагеальной рефлюксной болезни
РИСУНОК 1.
Лечение гастроэзофагеальной рефлюксной болезни.
Большинство пациентов с ГЭРБ достигают адекватного контроля симптомов и заживления пищевода за счет комбинации изменения образа жизни и медикаментозной терапии и, следовательно, не требуют хирургического вмешательства.Антирефлюксная хирургия может потребоваться пациентам, которые продолжают иметь тяжелые симптомы, эрозивный эзофагит или осложнения заболевания, несмотря на адекватную фармакологическую терапию.6,15
СТАДИЯ I: ИЗМЕНЕНИЯ ОБРАЗА ЖИЗНИ
Изменение образа жизни является ключевым компонентом лечения ГЭРБ и должно быть включены во все этапы лечения. Модификации включают подъем изголовья кровати на шесть дюймов, уменьшение потребления жира, отказ от курения, снижение потребления алкоголя, снижение веса, отказ от лежания в течение трех часов после приема пищи и отказ от обильных приемов пищи и некоторых видов пищи (Таблица 1).5,16
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Факторы питания, связанные с усилением симптомов рефлюкса *
Продукты с кофеином | ||||||||||||||||||||||||||||||||||||||||||
Мята перечная | ||||||||||||||||||||||||||||||||||||||||||
Острые продукты | ||||||||||||||||||||||||||||||||||||||||||
Цитрусовые фрукты и соки | ||||||||||||||||||||||||||||||||||||||||||
Продукты на томатной основе | ||||||||||||||||||||||||||||||||||||||||||
с добавлением алкоголя | ||||||||||||||||||||||||||||||||||||||||||
Продукты с кофеином |
Мята перечная |
Жирная пища |
Шоколад |
Продукты на основе томатов |
Алкоголь |
Несмотря на отсутствие обширных клинических данных, подтверждающих эффективность изменения образа жизни в качестве единственной терапии, пациенты с ГЭРБ испытывают облегчение от легких до тяжелых симптомов путем включение этих изменений в свой распорядок дня.14,17 Многие пациенты считают изменение образа жизни несколько сдерживающим и непрактичным. Однако следует подчеркнуть, что отказ от курения и сокращение потребления жира и алкоголя не только улучшают симптомы ГЭРБ, но также улучшают сердечно-легочное здоровье и снижают риск некоторых видов рака.17
СТАДИЯ II: ФАРМАКОЛОГИЧЕСКАЯ ТЕРАПИЯ «ПО НЕОБХОДИМОСТИ»
Помимо изменения образа жизни пациентам с легкими симптомами часто требуется периодическая медикаментозная терапия для облегчения симптомов.Обычно это достигается за счет использования по мере необходимости антацидов, альгиновой кислоты (компонент антацидных продуктов, таких как гевискон) или безрецептурных блокаторов гистаминовых рецепторов H 2 .
Антациды и альгиновая кислота. Антациды остаются препаратами выбора для быстрого облегчения симптомов, связанных с ГЭРБ.17 Эти агенты действуют, прежде всего, за счет быстрого повышения pH желудочного рефлюкса. Хотя антациды эффективны для облегчения симптомов, они не используются в качестве единственных агентов для достижения заживления пищевода из-за требований к высокой дозировке и, как следствие, несоблюдения пациентом режима лечения.
Когда антациды включены в терапевтическую схему, пациенты должны быть проинструктированы о соответствующих дозировках. Для максимального облегчения симптомов следует использовать антациды по мере необходимости и сразу после еды, если симптомы проявляются.
Пациенты, получающие антациды, также должны знать о потенциальных побочных эффектах (таблица 2) и взаимодействиях с другими лекарственными средствами. Антациды могут взаимодействовать с рядом препаратов, включая фторхинолоны, тетрациклин и сульфат железа. Механизмом может быть изменение pH желудочного сока, повышение pH мочи или адсорбция сопутствующего агента с последующим изменением биодоступности.18
Просмотреть / распечатать таблицу
ТАБЛИЦА 2Побочные эффекты антацидов
| Антацид | Потенциальные побочные эффекты |
|---|---|
Соли алюминия | |
Гипофосфатемия | |
Остеомаляция (редко) | |
| 9049 | 9049 синдром с высокими дозами|
Повышенная кислотность отскока (зависит от дозировки) | |
соли магния | Диарея |
| пациентов с накоплением почечной недостаточности 0006 | |
Бикарбонат натрия * | Молочно-щелочной синдром при высоких дозах |
Комбинации магния и алюминия | Незначительные изменения функции кишечника |
| Антацид | Возможные побочные эффекты | |
|---|---|---|
Соли алюминия | Запор | |
Накопление у пациентов с почечной недостаточностью 999649650 | ||
Остеомаляция (редко) | ||
Соли кальция | Запор | |
Молочно-щелочной синдром | ||
Соли магния | Диарея | |
Накопление у пациентов с почечной недостаточностью | ||
Синдром натрия бикарбонат в высоких дозах | ||
Магниево-алюминиевые комбинации | Незначительные изменения функции кишечника |
Альгиновая кислота входит в состав различных антацидных препаратов.Вместо того, чтобы нейтрализовать желудочную кислоту, он реагирует с бикарбонатом натрия в слюне с образованием альгината натрия. Альгинат натрия плавает поверх содержимого желудка, где он действует как механический барьер, сводя к минимуму воздействие рефлюкса на пищевод. Хотя альгиновая кислота теоретически полезна, клинически она не превосходит только антациды. Кроме того, антацидные препараты, содержащие альгиновую кислоту, обычно дороги.
Внебиржевой H 2 — Блокаторы рецепторов.В настоящее время в Соединенных Штатах доступны четыре безрецептурных блокатора рецепторов H 2 (таблица 3). Эти средства показаны для профилактики и облегчения изжоги, кислотного несварения и кислого желудка. Они доступны в половине дозировки рецептурных продуктов. Хотя безрецептурные блокаторы рецепторов H 2 действуют не так быстро, как антациды, они обеспечивают более длительное купирование симптомов. Из-за более медленного начала действия блокаторы рецепторов H 2 в основном используются для предотвращения симптомов ГЭРБ.
Просмотреть / распечатать таблицу
ТАБЛИЦА 3Лекарства, используемые для лечения гастроэзофагеальной рефлюксной болезни
| Лекарство | Дозировка | Стоимость (цена на дженерик) * | ||||
|---|---|---|---|---|---|---|
По мере необходимости | От 1 до 5 долларов США | |||||
Без рецепта | ||||||
H 2 -рецепторные блокаторы | ||||||
75 мг два раза в день по необходимости | 9 † | |||||
Фамотидин (Пепцид AC) | 10 мг два раза в день по мере необходимости | 9049 † 950000 | Циметидин (Tagamet HB) | 200 мг два раза в день по мере необходимости | 10 † | |
Ранитидин (Zantac 75) | 75 мг два раза в день по мере необходимости | 9 † | ||||
Прокинетические агенты | ||||||
| Propride | 10 мг два или четыре раза в день | от 45 до 90 | ||||
20 мг четыре раза в день | 174 | |||||
Метокланпрамид ( 10 мг четыре раза в день | 92 (от 20 до 30) | |||||
H 2 -блокаторы рецепторов | ||||||
Циметидин (тагамет) | 9396 400 мг дважды в день | 101 (82) | ||||
800 мг два раза в день | 179 (132–153) | |||||
Фамотидин (Пепцид) | 20 мг два раза в день | 99 | ||||
885 9499 | ||||||
Низатадин (Axid) | 150 мг два раза в день | 96 | ||||
Ранитидин (Зантак) | четыре раза в день | 90‡6396 99 (от 88 до 177) | ||||
300 мг два раза в день | $ 180 (162) | |||||
Ингибиторы протонной помпы | ||||||
15 мг один раз в сутки | 105 | |||||
30 мг один раз в сутки 9 0006 | 107 | |||||
Омепразол (Прилосек) | 10 мг один раз в день | 104 | ||||
| один раз | ||||||
Лекарства, используемые при лечении гастроэзофагеальной рефлюксной болезни
| Лекарственное средство | Дозировка | Стоимость (цена на дженерик) * | ||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Антациды (жидкости и таблетки) 9496906 | 949от 1 до 5 $ | |||||||||||||||||||||||||||||||||||||||||
Внебиржевой | ||||||||||||||||||||||||||||||||||||||||||
H 2 -блокаторы рецепторов | ||||||||||||||||||||||||||||||||||||||||||
Низатадин (Axid AR 500) дважды в сутки при необходимости | 9 † | |||||||||||||||||||||||||||||||||||||||||
Фамотидин (Pepci d AC) | 10 мг два раза в день по мере необходимости | 9 † | ||||||||||||||||||||||||||||||||||||||||
Циметидин (Тагамет HB) | 200 мг два раза в день по необходимости | 10500 † | ||||||||||||||||||||||||||||||||||||||||
Ранитидин (Zantac 75) | 75 мг два раза в день по мере необходимости | 9 † | ||||||||||||||||||||||||||||||||||||||||
Прокинетические агенты | ||||||||||||||||||||||||||||||||||||||||||
от 45 до 90 | ||||||||||||||||||||||||||||||||||||||||||
20 мг четыре раза в день | 174 | |||||||||||||||||||||||||||||||||||||||||
Метоклопрамид (Реглан) мг четыре раза в день | 92 (от 20 до 30) | |||||||||||||||||||||||||||||||||||||||||
H 2 -рецепторный блок ers | ||||||||||||||||||||||||||||||||||||||||||
Циметидин (тагамет) | 400 мг два раза в день | 101 (82) | ||||||||||||||||||||||||||||||||||||||||
800 мг два раза в день до ) | ||||||||||||||||||||||||||||||||||||||||||
Фамотидин (Пепцид) | 20 мг два раза в день | 99 | ||||||||||||||||||||||||||||||||||||||||
40 мг два раза в день | 9507 9049 Низатадин (Axid) | 150 мг два раза в день | 96 | |||||||||||||||||||||||||||||||||||||||
Ранитидин (Зантак) | 150 мг от двух ‡ до четырех раз в день | 177)|||||||||||||||||||||||||||||||||||||||||
300 мг два раза в день | $ 180 (162) | |||||||||||||||||||||||||||||||||||||||||
Лансопразол (Превацид) | 15 мг один раз в сутки | 105 | ||||||||||||||||||||||||||||||||||||||||
Омепразол (Прилосек) | 10 мг один раз в сутки | 104 | ||||||||||||||||||||||||||||||||||||||||
20 мг один раз в день | 11614 НАЧАЛО РАБОТЫ | ПЛАНОВОЙ ФАРМАКОЛОГИЧЕСКОЙ ТЕРАПИИ|||||||||||||||||||||||||||||||||||||||||
Варфарин (Кумадин) | |||||||||||||||||||||||||||||||||
Фенитоин (Дилантин) | |||||||||||||||||||||||||||||||||
Пропранолол (Индерал) | |||||||||||||||||||||||||||||||||
Диазепам (валиум) | |||||||||||||||||||||||||||||||||
Метронидазол (Flagyl) | |||||||||||||||||||||||||||||||||
Лидокаин (ксилокаин) | |||||||||||||||||||||||||||||||||
Варфарин (кумадин) |
Фенитоин (дилантин) |
Пропранолол (индерал) |
Диазепам (Валиум) |
Метронидазол (Флагил) |
Лидокаин (ксилокаин) |
Прокинетические агенты.Прокинетические агенты не нейтрализуют кислоту, а увеличивают как опорожнение желудка, так и давление нижнего сфинктера пищевода.6 Цизаприд (пропульсид) действует за счет увеличения концентрации ацетилхолина в кишечном сплетении. Из-за холинергических побочных эффектов, связанных с бетанехолом (урехолином), и побочных эффектов со стороны центральной нервной системы, связанных с метоклопрамидом (реглан), эти старые прокинетические агенты больше не назначаются часто.
В ходе клинических испытаний было обнаружено, что цизаприд эквивалентен стандартной дозе блокаторов H 2 -рецепторов в облегчении симптомов рефлюкса и заживлении пищевода.6,16,22 Однако цизаприд требует более частого приема и имеет более высокую частоту побочных эффектов и лекарственных взаимодействий.4
Побочные эффекты цизаприда обычно ограничиваются спазмами в животе и диареей. В соответствии с недавними изменениями в маркировке и расширенным предупреждением о черном ящике цизаприд не следует использовать вместе с агентами, которые, как известно, ингибируют изоферментную систему цитохрома P450 3A4 (Таблица 5) .23
Просмотреть / распечатать таблицу
ТАБЛИЦА 5Потенциальный препарат Взаимодействие с цизапридом (пропульсидом)
Повышение цизаприда до опасного уровня в крови * | |
Кларитромицин (биаксин) | |
Флуконазол (дифлюкан) | |
Итраконазол (споранокс) | |
Кетоконазол (906рикс 9049) | |
Pre лечить пациентов от фатальных аритмий с помощью цизаприда † | |
Антиаритмические средства класса 1A | |
Антиаритмические средства класса III | |
Некоторые трициклические | |
Возможные лекарственные взаимодействия с цизапридом (пропульсидом)
Повысить уровень цизаприда до опасного уровня в крови * |
|
Тролеандомицин (Тао) |
Нефазодон (Серзон) |
Флуконазол (Дифлюкан) |
Итраконазол 9049 Коранокс 9050 золе (Низорал) |
Индинавир (Криксиван) |
Ритонавир (Норвир) |
Предрасполагает пациентов к фатальной аритмии |
Антиаритмические средства III класса |
Определенные трициклические антидепрессанты |
Определенные тетрациклические антидепрессанты |
96 Некоторые антипсихические препараты |
может привести к удлинению интервала QT и, в конечном итоге, к развитию серьезных, потенциально смертельных сердечных аритмий.Цизаприда также следует избегать у пациентов, у которых в анамнезе наблюдается удлинение интервала QT, которые принимают лекарства, которые, как известно, увеличивают интервал QT, или у которых есть состояния, которые могут предрасполагать их к развитию аритмий. Производитель цизаприда рекомендует рассмотреть исходную электрокардиограмму до начала терапии цизапридом.23 Ингибиторы протонной помпы. Омепразол и лансопразол (Превацид) являются доступными в настоящее время ингибиторами протонной помпы. Эти препараты сильно подавляют секрецию желудочного сока.Они действуют путем необратимого ингибирования H + -K + аденозинтрифосфатазного насоса париетальной клетки. Блокируя последний общий путь секреции кислоты желудочного сока, ингибиторы протонной помпы обеспечивают большую степень и продолжительность подавления кислоты желудочного сока по сравнению с блокаторами рецепторов H 2 .19 Клинические испытания16,20,22,24-26 ясно показали, что ингибиторы протонной помпы обеспечивают лучший контроль симптомов, заживление пищевода и поддержание ремиссии, чем блокаторы рецепторов H 2 или прокинетические агенты. Долгосрочное применение ингибиторов протонной помпы у людей не было связано с повышенным риском рака желудка, хотя изначально это вызывало беспокойство.24 Продолжительное использование препаратов было связано с атрофией желудка; однако атрофия, скорее всего, будет проблемой у пациентов, инфицированных Helicobacter pylori.4,6 Ингибиторы протонной помпы довольно хорошо переносятся. Наиболее частыми побочными эффектами являются тошнота, диарея, запор, головная боль и кожная сыпь. Омепразол и лансопразол дороже, чем стандартные дозы блокаторов рецепторов H 2 или прокинетических агентов.Однако при надлежащем назначении пациентам с тяжелыми симптомами или рефрактерным заболеванием ингибиторы протонной помпы более рентабельны из-за их более высокой скорости заживления и ремиссии и, как следствие, предотвращения осложнений4 Комбинированная терапия. Использование комбинированной лекарственной терапии не оправдано для большинства пациентов с ГЭРБ.5,27 Было показано, что комбинация блокатора рецепторов H 2 и цизаприда обеспечивает лучшее облегчение симптомов и скорость заживления, чем лечение с использованием любого из этих агентов по отдельности.5,22 Однако по сравнению с терапией ингибиторами протонной помпы этот комбинированный режим менее эффективен и более дорог, и он может быть связан с увеличением частоты побочных эффектов и возможных лекарственных взаимодействий. 27 Комбинация антисекреторного агента и прокинетического агента может быть целесообразным у пациентов с задержкой опорожнения желудка, таких как диабетик с гастропарезом. Краткое изложение лечения стадии III. У пациента с умеренными или тяжелыми симптомами, но без документально подтвержденного эрозивного эзофагита, фармакологическая терапия обычно начинается с блокатора рецепторов H 2 или прокинетического агента, а целевая продолжительность терапии составляет от восьми до 12 недель. Если у пациента сохраняются симптомы, увеличивают дозу блокатора рецепторов H 2 или меняют терапию на ингибитор протонной помпы. Терапию следует продолжать еще 8–12 недель. Как упоминалось ранее, диагноз следует пересмотреть, если у пациента сохраняются симптомы при терапии ингибиторами протонной помпы в высоких дозах (40 мг). Пациенту с эрозивным эзофагитом, подтвержденным эндоскопическим подтверждением, следует назначить омепразол или лансопразол в качестве начальной терапии из-за более высокой скорости заживления, связанной с ингибиторами протонной помпы. ЭТАП IV: ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯГЭРБ имеет высокую частоту рецидивов, потому что ни один из доступных в настоящее время фармакологических средств не может исправить основную причину или причины заболевания. Необходимость поддерживающей терапии во многом зависит от тяжести заболевания и стойкости симптомов после отмены начальной фармакологической терапии. У большинства пациентов с легкими симптомами можно при необходимости использовать антациды или безрецептурные блокаторы рецепторов H 2 для облегчения симптомов.Самая низкая эффективная запланированная доза блокатора рецепторов H 2 или прокинетического агента должна использоваться у пациентов с неэрозивным эзофагитом и умеренными или тяжелыми симптомами. Пациентам с эрозивным эзофагитом или осложненным заболеванием следует назначать один из ингибиторов протонной помпы из-за более высокой скорости ремиссии, связанной с этими агентами22, 24–26. Для поддержания ремиссии следует использовать самую низкую эффективную дозировку. СТАДИЯ V: ХИРУРГИЯХирургическое вмешательство может быть рассмотрено у пациентов, у которых неэффективное лечение или развиваются осложнения ГЭРБ.28 Пациенты могут не пройти медикаментозное лечение из-за несоблюдения режима лечения, неспособности позволить себе лекарства, рецидива симптомов вскоре после прекращения приема лекарств или рецидива симптомов, несмотря на постоянное использование лекарств. Возможные осложняющие факторы включают большую грыжу пищеводного отверстия диафрагмы, пищевод Барретта, тяжелый эзофагит, рецидивирующие стриктуры пищевода и тяжелые легочные симптомы.28 Было показано, что хирургическое вмешательство обеспечивает долгосрочное облегчение симптомов у пациентов с ГЭРБ.9 Открытая процедура фундопликации Ниссена позволяет коэффициент излечения до 90 процентов.Теперь эту операцию можно выполнять лапароскопически6. По сравнению с открытой процедурой лапароскопическая процедура Ниссена имеет такой же процент успеха, но ее можно выполнить за гораздо меньшее время (менее двух часов). При лапароскопическом лечении пациенты испытывают меньше боли и меньше осложнений (например, травмы селезенки, тромбоз глубоких вен, инфекции) .28 Следовательно, они быстрее остаются в больнице и быстрее возвращаются к работе.28 Также может быть выполнена частичная фундопликация Тупе. лапароскопически.Целью процедур фундопликации по Тупе и Ниссену является уменьшение грыжи пищеводного отверстия диафрагмы и восстановление работоспособности желудочно-пищеводного перехода путем создания клапанного механизма6 Гастроэзофагеальная рефлюксная болезнь. Информация о причинах расстройства желудкаСинонимы: гастроэзофагеальная рефлюксная болезнь; рефлюкс-эзофагит См. также отдельные статьи «Детский гастроэзофагеальный рефлюкс и диспепсия». Некоторое количество кислоты в желудочно-пищеводном рефлюксе является нормальным явлением, и существует естественный защитный механизм нижнего отдела пищевода.Если рефлюкс длительный или чрезмерный, он может вызвать нарушение этой защиты с воспалением пищевода (эзофагит). ЭпидемиологияРефлюкс в два-три раза чаще встречается у мужчин, чем у женщин. Часто наблюдаются симптомы гастроэзофагеального рефлюкса; около 25% взрослых испытывают изжогу и 5% имеют симптомы ежедневно [1] .
ЭтиологияФакторы, предрасполагающие к рефлюксу, включают:
Большинство из этих предрасполагающих факторов повышают внутрибрюшное давление, а жирная еда задерживает опорожнение желудка, но перечисленные препараты и курение снижают тонус сердечного сфинктера. NB : нет никакой связи между инфекцией Helicobacter pylori и ГЭРБ. Презентация
Атипичные симптомыК ним относятся боль в груди, боль в эпигастрии и вздутие живота.
Исследования
Эндоскопическая классификация эзофагитаОбычно используется система оценок Савари-Миллера [3] :
Дифференциальный диагнозВедение[5]Национальный институт здравоохранения и повышения квалификации (NICE) в Великобритании опубликовал руководство по лечению диспепсии (включая симптомы рефлюкса), которое влияет на клиническую практику. Рекомендации NICE по срочному направлению при подозрении на рак верхних отделов ЖКТ[6]
Одно исследование, посвященное прогностической ценности тревожных симптомов, показало, что кровотечение из верхних отделов ЖКТ, постоянная рвота и одинофагия были специфичными для значимых эндоскопических результатов.Совокупная чувствительность, специфичность, положительная прогностическая ценность и отрицательная прогностическая ценность признаков тревоги составляли 65%, 49%, 71% и 41% соответственно [7] . Обычное эндоскопическое исследование диспепсии не требуется пациентам (любого возраста) без тревожных симптомов. Образ жизниДоказательная база, подтверждающая эффективность предоставления советов по образу жизни людям с диспепсией, невелика, но тем не менее ее следует давать [8] . Рекомендуется следующее:
Фармакологическое лечениеПациенты с симптомами рефлюкса, но без тревожных симптомов, должны получать начальное лечение полными ингибиторами протонной помпы (ИПП) в течение одного месяца.
Направление на эндоскопиюМожет оказаться целесообразным направить некоторых пациентов с неадекватным ответом на терапию или новыми появившимися симптомами к специалисту для получения второго мнения.
Постэндоскопия
ИПП более эффективны, чем h3RA, в облегчении изжоги у пациентов с ГЭРБ, получающих эмпирическое лечение, и у пациентов с эндоскопически-отрицательной рефлюксной болезнью, хотя степень пользы больше у тех, кто лечился эмпирически [9] . Однако долгосрочная безопасность ИПП является предметом обсуждения. Новые данные, полученные в результате многочисленных обсервационных исследований, свидетельствуют о том, что длительное использование ИПП связано с более высоким риском развития рака желудка.Это не означает, что необходимо повсеместно запретить долгосрочное использование ИЦП; скорее, они должны быть адаптированы к индивидуальному профилю риска и пользы. Риск, вероятно, ограничен людьми, имеющими в анамнезе или в прошлом инфекцию H. pylori , особенно тех, у кого есть предраковые поражения желудка. Пациентам, действительно нуждающимся в лечении — например, пациентам с пищеводом Барретта или пациентам с высоким риском кровотечения из верхних отделов желудочно-кишечного тракта — нельзя отказывать в преимуществах длительной терапии ИПП. Требуются дальнейшие проспективные исследования [10] . ХирургияБольшинство пациентов с симптомами рефлюкса лечатся с помощью коррекции образа жизни и лекарств. Лапараскопическая фундопликация пропагандировалась в прошлом, но в Кокрановском обзоре 2015 г. был сделан вывод о значительной неопределенности в соотношении пользы и вреда по сравнению с долгосрочным лечением ИПП [11] . После этого обзора связь между длительной терапией ИПП и раком желудка стала очевидной, и очевидно, что существует необходимость в проспективных исследованиях для сравнения соотношения риска и пользы обоих терапевтических подходов. Лапароскопическое введение ленты с магнитными шариками [12] :
Примечание редактораД-р Сара Джарвис, 11 февраля 2021 г. В сентябре 2020 г. и совсем недавно, в январе 2021 г., NICE обновил свое руководство по распознаванию подозрений на рак и направлению к специалистам.Однако в обновленном руководстве нет изменений, относящихся к статье [6] ГОРД. Проблемы веденияСимптомы сохраняются у меньшинства пациентов, несмотря на терапию ИПП, и эту группу по-прежнему сложно лечить. Некоторые данные свидетельствуют о том, что как только у пациентов развивается заболевание, тяжесть определяется на ранней стадии, и пациенты, кажется, сохраняют этот фенотип в долгосрочной перспективе [14] . Варианты лечения включают:
Конкретным группам следует назначать непрерывную, а не прерывистую терапию:
Следует использовать самый дешевый эффективный ИЦП. NB : внезапное или прогрессирующее ухудшение симптомов у пациента старше 55 лет или развитие дисфагии, анемии, стойкой рвоты или потери веса в любом возрасте, заслуживает срочного направления на эндоскопию (правило двух недель — согласно местные правила). Прокинетические агенты больше не рекомендуются.Однако появляется несколько прокинетиков нового поколения, таких как акотиамид. Акотиамид получил одобрение для использования в Японии и в настоящее время проходит оценку в Европе [15] . Осложнения
Сравнение симптомов эндоскопических, манометрических и pH-метрических моделейне показало значительных различий между двумя группами , за исключением длины внутрибрюшинного внутреннего пищевода, который был длиннее в группе с — из RE (1,6 см против 1,1 см; P <0,05). Что касается манометрического паттерна, в отличие от других авторов, которые обнаружили двигательные нарушения пищевода тела у пациентов с РЭ [4,15], мы не обнаружили различий между между двумя группами с точки зрения давления НПС. и ab- внутреннее и полное разгибание сфинктера.Напротив, Wu et al. обнаружили более высокую распространенность нарушения моторики пищевода у пациентов, не страдающих РЭ [4,16]. Собственно, выбор пациента является ключевым фактором. В нашем исследовании пациенты с эзофагитом III или IV степени Савари-Миллера не учитывались, в отличие от исследований, проведенных другими исследователями, в которых не дифференцировали пациентов по степени эзофагита. Fass et al. [17] и Schindlbeck [18] обнаружили, что в отделении неотложной помощи биопсия слизистой оболочки пищевода cosa пациента во время EGDS может быть еще одним полезным диагностическим инструментом .Эти авторы сообщили о более высокой частоте воспаления — торорных клеток (например, нейтрофильных и эозинофильных гранулоцитов), а также о большей эпителиальной гиперплазии или дилатации сосудов слизистой оболочки в гистологических образцах пациентов с RE без эзофагита и без RE пациентов с измененными тестами pH, чем в контрольной группе или не RE пациентов с нормальной pH-метрией [17,18]. Мы не обнаружили разницы в качестве жизни между двумя группами, хотя мы не использовали конкретный вопрос — анкеты для оценки качества жизни в первой части нашего клинического опыта.Ранее считалось, что пациенты с эндос- отрицательной рефлюксной болезнью имеют более легкое заболевание. Эта концепция неверна, учитывая, что влияние на качество жизни одинаково у пациентов с ГЭРБ с или без эзофагита и связано с симптомами в обоих случаях [17-20]. У пациентов с тревожными симптомами, такими как дисфагия , потеря веса, анорексия и анемия, ЭГДС следует рассматривать как диагностический подход первой линии. Напротив, пациенты с типичными симптомами ГЭРБ, но без тревожных симптомов, скорее всего, будут лечить эмпирически, без того, чтобы пациент или врач узнал, есть ли повреждение слизистой оболочки пищевода [21 ]. Только 25% пациентов без эзофагита , которые первоначально достигли полного исчезновения симптомов при приеме ИПП, останутся бессимптомными через 6 месяцев без какой-либо антирефлюксной терапии [22].Эти результаты предполагают, что большинству пациентов без эзофагита потребуется длительная терапия, независимо от лечения, которое первоначально вызывает ремиссию симптомов. Таким образом, мы не согласны с эмпирической терапией ИПП, , особенно у молодых пациентов. Мы предлагаем проводить непрерывный 24-часовой мониторинг pH у всех пациентов, чтобы исключить или подтвердить наличие дуоденогастроэзофагеального повторного потока. Фактически, отсутствие патологического рефлюкса во время рН-метрического мониторинга может быть полезным, исключив присутствие кислотного рефлюкса , но не может использоваться для обнаружения щелочных рефлюксов, которые можно исследовать только спектрофотометрией. желчных пигментов. Выводы В заключение мы полагаем, что НЭРБ не представляет собой другую форму ГЭРБ, но что ее следует рассматривать как аспект этого состояния с уникальными диагностическими и терапевтическими особенностями. Терапия должна быть адаптирована для каждого пациента в соответствии с клиническими и инструментальными находками — , особенно у тех пациентов, которые демонстрируют хорошее соответствие и приемлемое улучшение симптомов с «по требованию» или периодическим приемом лекарств.Наконец, хирургическое вмешательство следует рассматривать среди терапевтических вариантов для тщательно отобранных пациентов с устойчивыми рефлюкс-ассоциированными симптомами и отсутствием эндоскопических доказательств эзофагита, но с патологическими значениями pH. Конкурирующие интересы Авторы заявляют, что у них нет конкурирующих интересов. Вклад авторов Подготовка рукописи FC, MG и критическая рецензия. Литература EDL, GMA обзор и подготовка рукописи.ПК, сбор данных CIC и литература обзор. PS критический обзор. Все авторы прочитали и одобрили окончательную рукопись. Получено: 2 сентября 2011 г. Принято: 16 мая 2011 г. Опубликовано: 16 мая 2012 г. Список литературы 1. Армстронг D: Критическая оценка текущего состояния неэрозивного рефлюкса . Пищеварение 2008, 78 (Дополнение 1): 46–54. 2. Джонсон Л.Ф., ДеМестер Т.Р.: Круглосуточный мониторинг pH дистального отдела пищевода : количественный показатель гастроэзофагеального рефлюкса.Am J Gastroenterol 1974, 62: 325–332. 3. Kasapidis P, Xynos E, Mantides A, Chrysos E, Demonakou M, Nikolopoulos N, Vassilakis JS: Различия в манометрии и 24-часовой амбулаторной pH-метрии между пациентами с эндоскопическим гастроэзофагитом и гистологическим рефлюксом при гастроэзофагитах. . Am J Gastroenterol 1993, 88: 1893–1899. 4. Наси А., Филхо Дж. П., Зильберштейн Б., Чекконелло И., Гама-Родригес Дж. Дж., Пинотти Х. У.Dis Esophagus 2001, 14: 41–49. 5. Holtmann G: Рефлюксная болезнь: расстройство третьего тысячелетия. Eur J Gastroenterol Hepatol 2001, 13 (Дополнение 1): S5 – S11. 6. Фасс Р., Феннерти М.Б., Вакил Н.: Современные концепции неэрозивной рефлюксной болезни и дилеммы. Am J Gastroenterol 2001, 96: 303–314. 7. Пейс Ф, Санталусия Ф, Бьянки Порро Дж .: Естественная история гастроэзофагеальной рефлюксной болезни без эзофагита. Gut 1991, 32: 845–848. 8.Дженкинсон Л.Р., Норрис Т.Л., Уотсон А: Влияние грыжи пищеводного отверстия диафрагмы на пищевода. Gut 1987, 28: A1377. 9. Mittal RK, Lange RC, McCallum RW: Идентификация и механизм замедленного выведения кислоты из пищевода у субъектов с грыжей пищеводного отверстия диафрагмы. Гастроэнтерология 1987, 92: 130–135. 10. Sloan S, Kahrilas PJ: Нарушение опорожнения пищевода с грыжей пищеводного отверстия . Гастроэнтерология 1991, 100: 596–605. 11. DeMeester TR, Lafontaine E, Joelsson BE, Skinner DB, Ryan JW, O’Sullivan GC, Brunsden BS, Johnson LF: Связь грыжи пищеводного отверстия диафрагмы с функцией тела пищевода и гастроэзофагеальный переход. J Thorac Cardiovasc Surg 1981, 82: 547–558. 12. Pujol A, Grande L, Ros E, Pera C: Полезность стационарного 24-часового внутрипищеводного мониторинга pH в диагностике гастроэзофагеального рефлюкса. Dig Dis Sci 1988, 33: 1134–1140. 13. Quigley EM, DiBaise JK: Неэрозивная рефлюксная болезнь: реальная проблема в гастроэзофагеальной рефлюксной болезни. Dig Liver Dis 2001, 33: 523–527. 14. Almeida SM: Estudo da motilidade esofagiana na doença do refluxo gastroesofagiano.Рио-де-Жанейро: Тезе (Местрадо), Faculdade de Medicina do Centro de Cincias da Saúde, Федеральный университет Рио-де-Жанейро; 1995. 145. Grande et al. Всемирный журнал хирургической онкологии, 2012 г., 10:84 Страница 5 из 6 http://www.wjso.com/content/10/1/84 Эзофагит Статья[1] Habbal M, Scaffidi MA, Rumman A, Khan R, Ramaj M, Al-Mazroui A, Abunassar MJ, Jeyalingam T., Shetty A, Kandel GP, Streutker CJ, Grover SC, Клинические, эндоскопические и гистологические характеристики лимфоцитарного эзофагита: систематический обзор.Пищевод: официальный журнал Японского общества пищевода. 2018 29 октября [PubMed PMID: 30370453] [2] Gomez Torrijos E, Gonzalez-Mendiola R, Alvarado M, Avila R, Prieto-Garcia A, Valbuena T., Borja J, Infante S, Lopez MP, Marchan E, Prieto P, Moro M, Rosado A, Saiz V, Somoza ML , Уриэль О., Васкес А., Мур П., Поза-Гедес П., Бартра Дж., Эозинофильный эзофагит: обзор и обновление. Границы медицины. 2018 [PubMed PMID: 30364207] [3] Hoversten P, Kamboj AK, Katzka DA, Инфекции пищевода: обновленная информация о факторах риска, диагностике и лечении.Заболевания пищевода: официальный журнал Международного общества болезней пищевода. 2018 окт. 8 [PubMed PMID: 30295751] [4] Liacouras CA, Furuta GT, Hirano I, Atkins D, Attwood SE, Bonis PA, Burks AW, Chehade M, Collins MH, Dellon ES, Dohil R, Falk GW, Gonsalves N, Gupta SK, Katzka DA, Lucendo AJ, Markowitz JE, Ноэль RJ, Odze RD, Putnam PE, Richter JE, Romero Y, Ruchelli E, Sampson HA, Schoepfer A, Shaheen NJ, Sicherer SH, Spechler S, Spergel JM, Straumann A, Wershil BK, Rothenberg ME, Aceves SS, Эозинофильный эзофагит: обновленные согласованные рекомендации для детей и взрослых.Журнал аллергии и клинической иммунологии. Июль 2011 г. [PubMed PMID: 21477849] [5] Ким Х.П., Деллон Э.С., Развивающийся подход к диагностике эозинофильного эзофагита. Гастроэнтерология [PubMed PMID: 30166949] [6] Ван Ф, Ли Г, Нин Дж, Чен Л., Сюй Х, Конг Х, Бу Дж, Чжао В., Ли З, Ван Х, Ли Х, Ма Дж. Накопление алкоголя способствует эзофагиту через активацию пироптоза.Международный журнал биологических наук. 2018 [PubMed PMID: 30123073] [7] Ансари С.А., Икбал МУН, Хан Т.А., Казми С.У., Ассоциация перорального Helicobacter pylori с желудочными осложнениями. Науки о жизни. 15 июля 2018 г. [PubMed PMID: 29763614] [8] Nejat Pish-Kenari F, Qujeq D, Maghsoudi H, Некоторые из эффективных факторов патогенеза гастроэзофагеальной рефлюксной болезни.Журнал клеточной и молекулярной медицины. 15 октября 2018 г. [PubMed PMID: 30320456] [9] Goyal A, Эозинофильный эзофагит: краткосрочные и долгосрочные аспекты. Современное мнение в педиатрии. Октябрь 2018 г. [PubMed PMID: 30015687] [11] DeBoer EM, Kinder S, Duggar A, Prager JD, Soden J, Deterding RR, Ruiz AG, Jensen EL, Weinman J, Wine T, Fortunato JE, Friedlander JA, Оценка результатов желудочно-кишечного тестирования у педиатрических пациентов в аэродигестивной клинике.Детская пульмонология. 2018 ноя. [PubMed PMID: 30288952] [12] Ishimura N, Sumi S, Okada M, Mikami H, Okimoto E, Nagano N, Araki A, Tamagawa Y, Mishiro T., Oshima N, Ishihara S, Maruyama R, Kinoshita Y, Бессимптомная эзофагеальная эозинофилия, та же болезнь, что и эозинофильная Эзофагит? Клиническая гастроэнтерология и гепатология: официальный журнал клинической практики Американской гастроэнтерологической ассоциации.2018 г. 23 августа [PubMed PMID: 30144524] [13] Huang KZ, Jensen ET, Chen HX, Landes LE, McConnell KA, Almond MA, Johnston DT, Durban R, Jobe L, Frost C, Donnelly S, Antonio B, Safta AM, Quiros JA, Markowitz JE, Dellon ES, Practice Вариация паттернов в педиатрическом эозинофильном эзофагите в сотрудничестве с EoE Каролины: модель исследования в общественной и академической практике. Южный медицинский журнал.Июнь 2018 г. [PubMed PMID: 29863219] [14] Джеймс К., Ассаад А. Глобальное лицо эозинофильного эзофагита: правозащитные и исследовательские группы. Клинические обзоры при аллергии [PubMed PMID: 29730731] [15] Ness-Jensen E, Hveem K, El-Serag H, Lagergren J, Вмешательство в образ жизни при гастроэзофагеальной рефлюксной болезни.Клиническая гастроэнтерология и гепатология: официальный журнал клинической практики Американской гастроэнтерологической ассоциации. 2016 фев [PubMed PMID: 25956834] [16] Дженсен Е.Т., Гупта С.К., Факторы раннего периода жизни и эозинофильный эзофагит: создание доказательств. Журнал детской гастроэнтерологии и питания. 2018 ноя [PubMed PMID: 30211841] [17] Pan J, Cen L, Chen W, Yu C, Li Y, Shen Z, Потребление алкоголя и риск гастроэзофагеальной рефлюксной болезни: систематический обзор и метаанализ.Алкоголь и алкоголизм (Оксфорд, Оксфордшир). 2018, 4 сентября [PubMed PMID: 30184159] Кортикостероидов для лечения эозинофильного эзофагита у детей: метаанализAbstractКОНТЕКСТ: Лечение эозинофильного эзофагита (EoE) сосредоточено на диетических, фармакологических и эндоскопических вариантах терапии. Среди фармакологических альтернатив наиболее часто используются местные кортикостероиды, и было опубликовано большое количество исследований, оценивающих их эффективность, что требует нового обзора доказательств. ЦЕЛЬ: Оценить гистологическую и клиническую эффективность применения кортикостероидов у педиатрических пациентов с диагнозом EoE. ИСТОЧНИКИ ДАННЫХ: Кокрановский центральный регистр контролируемых исследований, Medline, Embase, индекс научного цитирования, индекс цитирования материалов конференций — наука, литература по медицинским наукам в Латинской Америке и Карибском бассейне и ClinicalTrials.gov (июнь 2019 г.). ВЫБОР ИССЛЕДОВАНИЙ: Мы выбрали рандомизированные контролируемые испытания, оценивающие кортикостероиды в сравнении с плацебо или диетическим лечением EoE у детей. ИЗВЛЕЧЕНИЕ ДАННЫХ: Методологическое качество доказательств было оценено с использованием инструмента Cochrane Collaboration для оценки риска систематической ошибки и системы оценки, разработки и оценки рекомендаций. Основными результатами были клиническое и гистологическое улучшение. РЕЗУЛЬТАТЫ: Всего было идентифицировано 1655 исследований. Было включено пять исследований (206 пациентов). Гистологический ответ составил 49,25% в группе кортикостероидов и 4,16% в группе плацебо (отношение рисков 11.05 [доверительный интервал 3,8–32,15]; P <0,0001). Симптоматический ответ составил 33,6% в группе кортикостероидов и 21,8% в группе контроля (отношение рисков 1,62 [доверительный интервал 0,94–2,79]; P = 0,08). Не было серьезных побочных эффектов. ОГРАНИЧЕНИЯ: Неоднородность диагноза EoE. ВЫВОДЫ: Наш обзор показал благоприятные результаты кортикостероидов по сравнению с плацебо, в основном в отношении гистологического ответа. Для получения более надежных результатов необходимы дополнительные исследования с использованием проверенных клинических показателей. Контроль внутрижелудочной кислоты может излечить эрозивный эзофагит | HCPLiveFrom Digestive Disease Week LOS ANGELES? Контроль внутрижелудочной кислоты, по-видимому, улучшает заживление эрозивного эзофагита и уменьшает симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ), основываясь на новых данных, опубликованных на Неделе болезней пищеварения. Эрозивный эзофагит возникает, когда слизистая оболочка пищевода повреждается из-за рефлюкса (в пищевод) желудочной кислоты с уровнем pH <4.0, сказал исследователь Филип Кац, доктор медицинских наук, из Медицинского центра Альберта Эйнштейна, Филадельфия. И хотя кажется, что контроль рефлюкса должен помочь излечить эрозивный эзофагит, это никогда не было доказано в проспективных исследованиях. Helicobacter pylori В исследование были включены 169 пациентов с эрозивным эрозивным эзофагитом от умеренной до тяжелой степени C или D. Из 103 подлежащих оценке пациентов (средний возраст 48,7 года; 67% мужчины) У 92% был эрозивный эзофагит степени C, а у большинства (92%) был отрицательный результат. Пациенты были рандомизированы для получения 1 из 2 доз эзомепразола (нексиума)? 10 или 40 мг / день? Но целью исследования было изучить роль кислотного контроля в излечении эзофагита, а не эффекты двух разных доз. Эзофагогастродуоденоскопия была выполнена в начале и в конце исследования. Двухканальный внутрижелудочный / внутрипищеводный мониторинг pH проводили на 5 день с использованием зонда pH, помещенного в нижний сфинктер пищевода. Основными конечными точками были процент времени, когда пациенты имели pH> 4,0 после 5 дней лечения эзомепразолом? И степень заживления после 4 недель лечения. Вторичными конечными точками были взаимосвязь между кислотным контролем и разрешением изжоги, общими симптомами изжоги, кислотной регургитацией, болью в эпигастрии и дисфагией; заживление эрозивного эзофагита и прием препаратов экстренной помощи; и контроль внутрипищеводного pH, наряду с заживлением эрозивного эзофагита. В конце 4-недельного лечения с кислотным контролем анализ подтвердил значительную взаимосвязь между процентом времени пациентов с кислотным контролем (то есть временем с внутрижелудочным pH> 4,0) и степенью заживления эрозивного эзофагита. Средний процент времени с кислотным контролем составил 61,3% у пациентов с излеченным эрозивным эзофагитом по сравнению с 42,2% у тех, чей эзофагит не излечился (P? = 0,002). P Кислотный контроль также значительно коррелировал с дневной изжогой, ночной изжогой и кислотной регургитацией.Вылеченные пациенты использовали меньше лекарств для экстренной помощи, чем те, кто не излечился (0,45 / день против 0,91 / день;? = 0,098). Некоторые вторичные показатели, включая дисфагию и боль в эпигастрии, не коррелировали с контролем кислоты. Но ретроспективный анализ выявил положительную корреляцию между кислотным контролем пищевода и статусом заживления (состояние заживления коррелировало в 95,2% случаев с pH> 4,0 по сравнению с 88,9% времени в состоянии незаживления). Доктор Кац заключил: «Более длительный внутрижелудочный контроль на 5 день связан с повышенной вероятностью заживления эрозивного эзофагита через 4 недели.« Тот же самый кислотный контроль, — продолжил он, — коррелирует с менее тяжелыми симптомами ГЭРБ на 4-й неделе для дневной и ночной изжоги и кислотной регургитации. Таким образом,« внутрижелудочный кислотный контроль является клинически значимой мерой эффективности лекарств при лечении пациентов с эрозивным эзофагитом средней и тяжелой степени », — отметил он. |

 Недавнее японское общенациональное исследование пациентов, прошедших эндоскопический скрининг, показало, что 33% имели минимальные изменения или эрозивный эзофагит, среди которых половина имела эзофагит с минимальными изменениями[18].
Недавнее японское общенациональное исследование пациентов, прошедших эндоскопический скрининг, показало, что 33% имели минимальные изменения или эрозивный эзофагит, среди которых половина имела эзофагит с минимальными изменениями[18]. Подтвердить диагноз НЭРБ могут лекарственные пробы с проведением антисекреторного лечения, обнаружение патологического [гастроэзофагеального] рефлюкса или выявление специфических симптомов при проведении новых [высокотехнологичных] методов эндоскопического исследования».
Подтвердить диагноз НЭРБ могут лекарственные пробы с проведением антисекреторного лечения, обнаружение патологического [гастроэзофагеального] рефлюкса или выявление специфических симптомов при проведении новых [высокотехнологичных] методов эндоскопического исследования». При этом, на эндоскопии палисадные сосуды не дифференцируются, но более контрастно и отчетливо видна Z-линия.
При этом, на эндоскопии палисадные сосуды не дифференцируются, но более контрастно и отчетливо видна Z-линия. Пока, среди опубликованных классификаций рефлюкс-эзофагитов, только Японская модификация Hoshihara (1996) [12] Лос-Анджелесской классификации и система градации эзофагитов Японского Общества патологии пищевода (JSDE) от 1973 г. [24], модифицированная в 1997(8) г. [16] включают в стадию минимальных изменений «белую мутность».
Пока, среди опубликованных классификаций рефлюкс-эзофагитов, только Японская модификация Hoshihara (1996) [12] Лос-Анджелесской классификации и система градации эзофагитов Японского Общества патологии пищевода (JSDE) от 1973 г. [24], модифицированная в 1997(8) г. [16] включают в стадию минимальных изменений «белую мутность». и ст. N. Стадия N соответствует эндоскопической норме, что может быть при функциональной и психосоматической изжоге, либо при микро-эзофагите, когда макроскопически слизистая пищевода выглядит нормально, но при биопсии или при конфокальной эндоскопии выявляются уже перечисленные признаки поверхностного хронического эзофагита (увеличение межклеточных пространств многослойного плоского эпителия, гиперплазия базально-клеточного слоя, удлинение папиллярных сосочков, увеличение кровенаполнения и дилатация внутри сосочковых капилляров).
и ст. N. Стадия N соответствует эндоскопической норме, что может быть при функциональной и психосоматической изжоге, либо при микро-эзофагите, когда макроскопически слизистая пищевода выглядит нормально, но при биопсии или при конфокальной эндоскопии выявляются уже перечисленные признаки поверхностного хронического эзофагита (увеличение межклеточных пространств многослойного плоского эпителия, гиперплазия базально-клеточного слоя, удлинение папиллярных сосочков, увеличение кровенаполнения и дилатация внутри сосочковых капилляров).

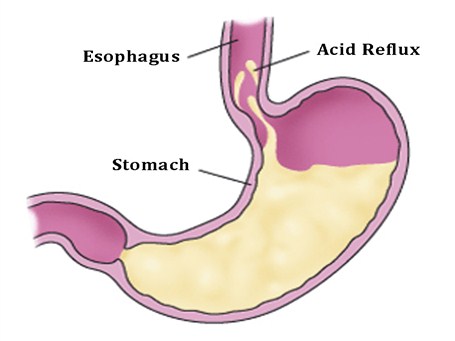

 Так в 1996 году в ходе разработки Лос-Анджелесской системы классификации Международной рабочей группой классификации эзофагита (IWGCO) было выявлено, что среди опытных эндоскопистов, каппа — значения для определения «красных» изменений находятся в диапазоне от 0,6 до 0,8, и от 0,35 до 0,45 для определения «не-красных»; среди неопытных эндоскопистов они менее 0,4 для «красных» и 0,19 для «не-красных» [7].
Так в 1996 году в ходе разработки Лос-Анджелесской системы классификации Международной рабочей группой классификации эзофагита (IWGCO) было выявлено, что среди опытных эндоскопистов, каппа — значения для определения «красных» изменений находятся в диапазоне от 0,6 до 0,8, и от 0,35 до 0,45 для определения «не-красных»; среди неопытных эндоскопистов они менее 0,4 для «красных» и 0,19 для «не-красных» [7]. Более тяжелые формы эзофагитов, такие как язвенные дефекты и рубцовые изменения, так же, хорошо заметны на слизистой оболочке пищевода. Сложность возникает при интерпретации эндоскопичесих проявлений эзофагита в соответствии с существующими современными классификациями эзофагитов. В настоящее время создано около 30 различных классификаций эзофагитов, из которых в мире наибольшее распространение получили следующие классификации:
Более тяжелые формы эзофагитов, такие как язвенные дефекты и рубцовые изменения, так же, хорошо заметны на слизистой оболочке пищевода. Сложность возникает при интерпретации эндоскопичесих проявлений эзофагита в соответствии с существующими современными классификациями эзофагитов. В настоящее время создано около 30 различных классификаций эзофагитов, из которых в мире наибольшее распространение получили следующие классификации: №1).
№1).

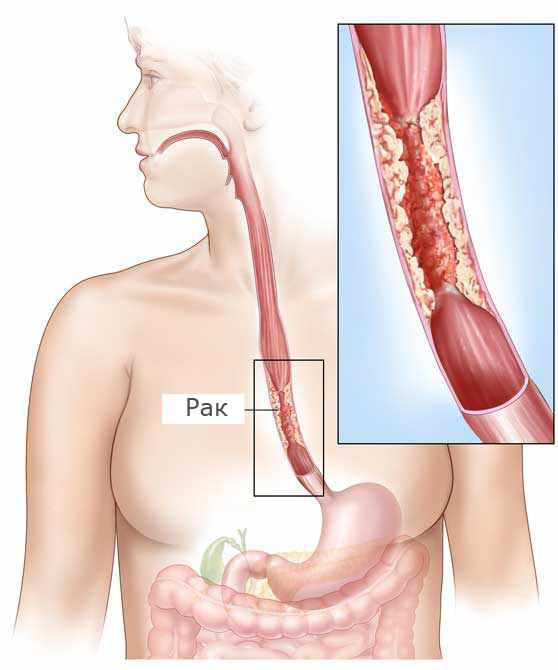 Эта классификация по-прежнему популярна и используется преимущественно в Европе[19].
Эта классификация по-прежнему популярна и используется преимущественно в Европе[19]. Основной упор делается на описание эрозивно-язвенных
Основной упор делается на описание эрозивно-язвенных п/ж перехода
п/ж перехода Из-за своей громоздкости была сложно-воспроизводима и не получила широкого распространения. В 1996 году на конгрессе Всемирной гастроэнтерологической организации в Лос-Анджелесе принимается классификация, получившая одноименное название[7].
Из-за своей громоздкости была сложно-воспроизводима и не получила широкого распространения. В 1996 году на конгрессе Всемирной гастроэнтерологической организации в Лос-Анджелесе принимается классификация, получившая одноименное название[7].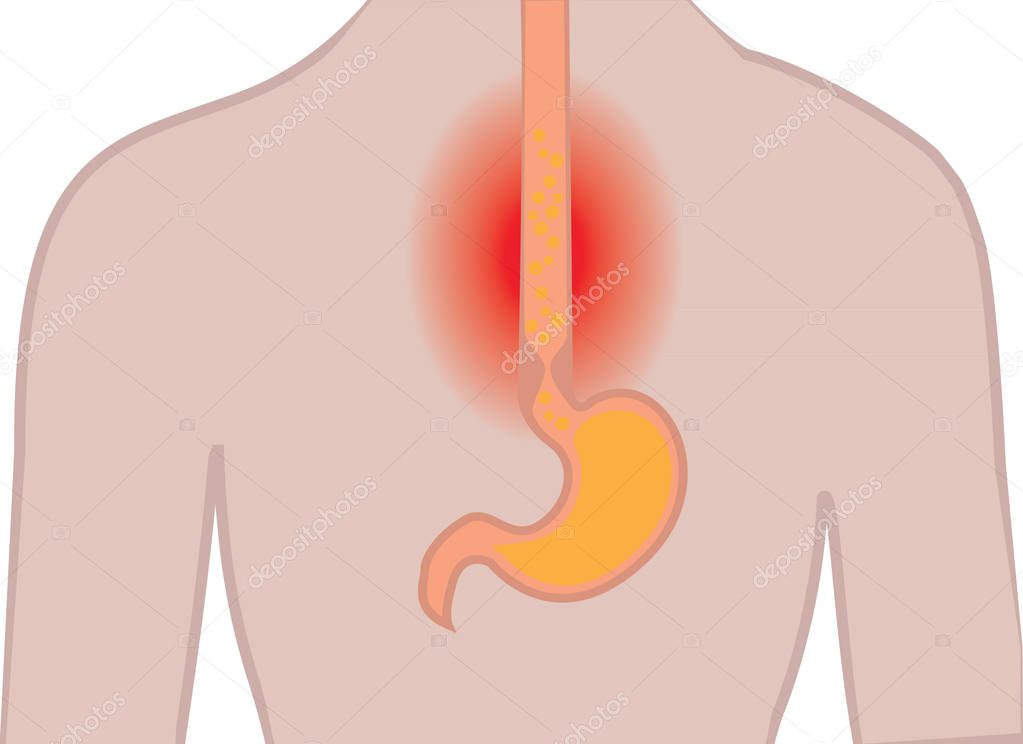
 Является основной используемой классификацией эзофагитов в США. В Японии в том же году принимают и в последствии широко используют модифицированную Лос- Анджелесскую классификацию, дополняя ее степенями N и M, включая эндоскопическую норму и минимальные («белые» и «красные») изменения слизистой при рефлюкс-эзофагите. Существуют сравнительные исследования, которые показывают лучшую воспроизводимость ЛА- классификации по сравнению с классификацией Савари-Миллера даже среди эндоскопистов с небольшим опытом работы. В 1999 г. степень «С» была модифицирована и стала идентифицироваться, как дефект, занимающий до ¾ (75%) окружности пищевода. Среди созданных в нашей стране классификаций рефлюкс-эзофагитов приобрели известность следующие классификации:
Является основной используемой классификацией эзофагитов в США. В Японии в том же году принимают и в последствии широко используют модифицированную Лос- Анджелесскую классификацию, дополняя ее степенями N и M, включая эндоскопическую норму и минимальные («белые» и «красные») изменения слизистой при рефлюкс-эзофагите. Существуют сравнительные исследования, которые показывают лучшую воспроизводимость ЛА- классификации по сравнению с классификацией Савари-Миллера даже среди эндоскопистов с небольшим опытом работы. В 1999 г. степень «С» была модифицирована и стала идентифицироваться, как дефект, занимающий до ¾ (75%) окружности пищевода. Среди созданных в нашей стране классификаций рефлюкс-эзофагитов приобрели известность следующие классификации:
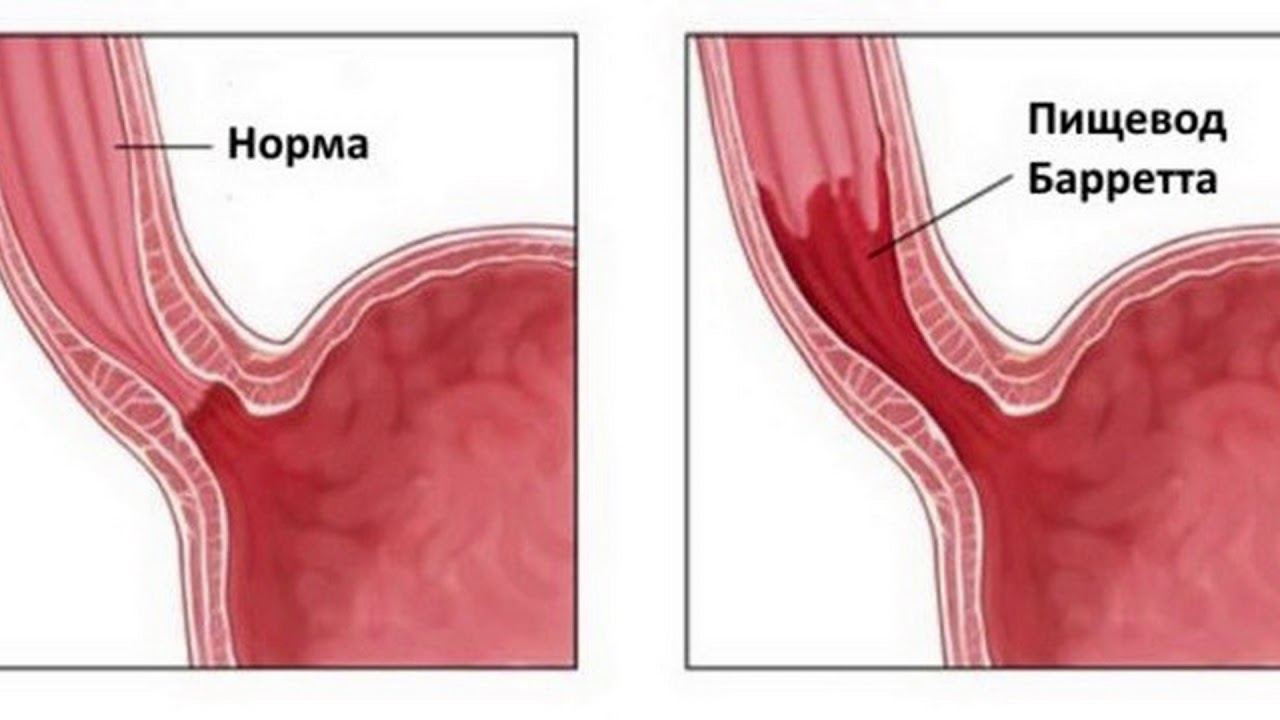
 Они занимают менее 10% поверхности слизистой дистального отдела пищевода.
Они занимают менее 10% поверхности слизистой дистального отдела пищевода. зону пищевода выше желудочно-пищеводного соединения и с распространением на дистальный отдел пищевода
зону пищевода выше желудочно-пищеводного соединения и с распространением на дистальный отдел пищевода е. эндоскопически «негативная» ГЭРБ.
е. эндоскопически «негативная» ГЭРБ. Г. являются модификациями классификации Хетцеля-Дента.
Г. являются модификациями классификации Хетцеля-Дента.
 Язва пищевода
Язва пищевода



 В частности, такие нарушения неизбежно происходят при формировании скользящих грыж пищеводного отверстия диафрагмы.
В частности, такие нарушения неизбежно происходят при формировании скользящих грыж пищеводного отверстия диафрагмы.
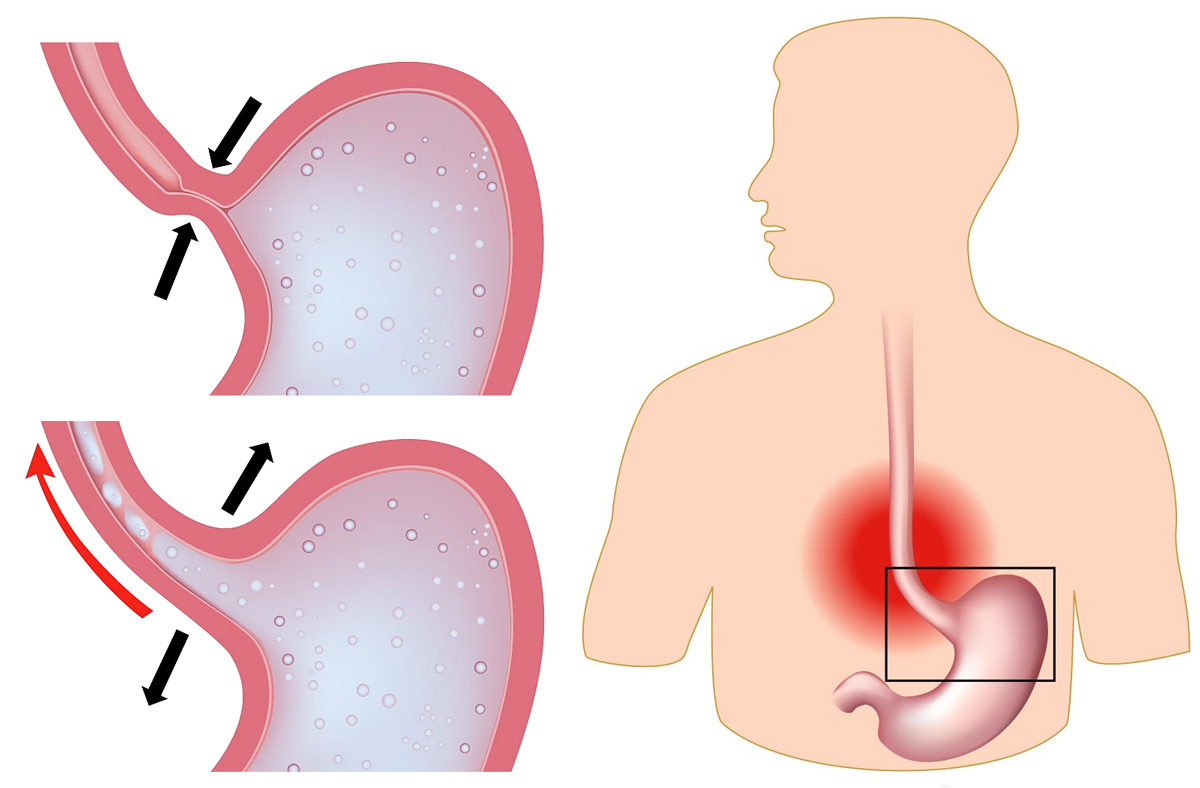


 Для этой патологии характерно образование язв в нижнем сфинктере (отделе) пищевода с риском трансформации в злокачественное течение – язвенный, узловой, инфильтрирующий рак.
Для этой патологии характерно образование язв в нижнем сфинктере (отделе) пищевода с риском трансформации в злокачественное течение – язвенный, узловой, инфильтрирующий рак.

 Является предраковым состоянием.
Является предраковым состоянием.


 Переедание провоцирует выброс кислоты в пищевод, чем вызывает приступ эзофагита.
Переедание провоцирует выброс кислоты в пищевод, чем вызывает приступ эзофагита. После нескольких дней без жирного и острого, пациент уже начинает чувствовать улучшение, поскольку эти блюда плохо перевариваются в желудке.
После нескольких дней без жирного и острого, пациент уже начинает чувствовать улучшение, поскольку эти блюда плохо перевариваются в желудке.