причины, симптомы, диагностика и лечение
Описторхоз – гельминтное заболевание, вызываемое плоскими паразитическими червями класса сосальщиков и протекающее с поражением гепатопанкреатобилиарной системы. Течение описторхоза характеризуется лихорадкой, болями в животе, нарушением аппетита, кожными высыпаниями, желтухой, гепатоспленомегалией, диспепсией, астматическим бронхитом, астеновегетативным синдромом. Диагностика описторхоза основывается на обнаружении яиц описторхисов в дуоденальном содержимом и в кале, результатах серологических реакций, данных биохимического анализа крови, инструментальных исследований (УЗИ, холецистохолангиографии, КТ). Для терапии описторхоза используются противогельминтные (празиквантел, азинокс), желчегонные и ферментные препараты.
Общие сведения
Описторхоз – внекишечный гельминтоз из группы трематодозов, возбудители которого паразитируют в желчных протоках печени и поджелудочной железе, вызывая полиморфные клинические проявления. Наиболее напряженный очаг описторхоза расположен на территории Западной Сибири, в низовьях р. Иртыш и среднем течении Оби, где инвазированность местного населения приближается к 80-90%. Кроме этого, эндемичными по описторхозу районами служат бассейны рек Волга, Кама, Днепр, Дон, Енисей и др., главным образом, связанные с рыбным промыслом и рыбопереработкой. Наибольшая заболеваемость регистрируется среди лиц в возрасте от 15 до 50 лет, преимущественно мужчин. Опасность описторхоза заключается в том, что при длительном течении он повышает риск развития рака печени и рака поджелудочной железы.
Описторхоз
Причины описторхоза
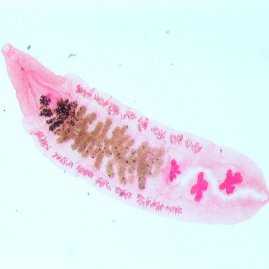
Описторхоз вызывают два вида гельминтов-сосальщиков: Opisthorchis felineus и Opisthorchis viverrini. На территории России распространен возбудитель О. felineus – сибирская или кошачья двуустка. Это плоский гельминт длиной 4–20 мм, шириной 1–4 мм, имеющий ланцетовидное тело, снабженное ротовой и брюшной присосками. Описторхоз, вызываемый O. viverrini встречается в странах Юго-Восточной Азии.
Развитие описторхисов происходит с трехкратной сменой хозяев: первым промежуточным хозяином выступают моллюски, вторым промежуточным — пресноводные рыбы семейства карповых (лещ, сазан, линь, елец, язь, плотва и др.) и окончательным — млекопитающие (кошка, собака, лисица, выдра, песец, соболь, человек), питающиеся рыбой. Окончательные хозяева выделяют яйца с личинками во внешнюю среду вместе с фекалиями. Попав в водоем, яйца заглатываются пресноводными моллюсками рода Codiella, в организме которых претерпевают изменения: сначала из яйца выходит мирацидий, который последовательно превращается в спороцисту, редию и церкария. Хвостатая личинка (церкарий) выходит из тела моллюска и в водоеме прикрепляется к телу карповых рыб, внедряется в соединительную и мышечную ткань, где инцистируется, превращаясь в метацеркарий. Находясь в теле рыб, через 6 недель личинки становятся инвазионными, т. е. приобретают способность вызывать описторхоз у окончательных хозяев.
Заражение человека и животных происходит при употреблении инвазированной, плохо обработанной (сырой, малосольной) рыбы. В ЖКТ окончательного хозяина под действием дуоденального сока капсула и оболочки личинок растворяются, в результате чего метацеркарии мигрируют в общий желчный проток, внутрипеченочные желчные протоки, а также в протоки поджелудочной железы. В гепатопанкреатобилиарной системе через 3–4 недели метацеркарий превращается в зрелого описторхиса, способного продуцировать яйца. Полный цикл развития гельминта от стадии яйца до половозрелой особи длится 4–4,5 месяца. Инвазированность человека описторхисами может варьировать от нескольких единиц до десятков тысяч. В организме окончательного хозяина кошачья двуустка может паразитировать 20-25 лет.
Патогенез описторхоза
Характер и выраженность патологических процессов, характеризующих течение описторхоза, зависят от массивности и длительности инвазии, состояния иммунной системы. В зависимости от этих факторов течение описторхоза может быть стертым или манифестным; легким, среднетяжелым и тяжелым. В патогенезе описторхоза выделяют раннюю (острую) и позднюю (хроническую) стадии.
В острой стадии гельминтоза доминируют токсико-аллергические реакции, развивающиеся в ответ на действие метаболитов паразитов на организм хозяина. Они сопровождаются повышением проницаемости сосудистой стенки, периваскулярным отеком и эозинофильной инфильтрацией стромы различных органов, образованием некротических очагов в паренхиме печени. Повреждение сосальщиками эпителия желчных протоков вызывает гиперплазию бокаловидных клеток, кистозное расширение мелких желчных ходов. При хроническом описторхозе в стенках желчных протоков развивается вялотекущее воспаление, выявляется разрастание соединительной ткани, нередко возникает закупорка гельминтами мелких желчных протоков. Данные процессы приводят к развитию вторичного бактериального холангита, дискинезии желчевыводящих путей, образованию желчных камней, в тяжелых случаях – к циррозу печени и портальной гипертензии. Поражения поджелудочной железы при описторхозе определяются, главным образом, отеком железы и нарушением оттока панкреатического секрета, что сопровождается кистевидным расширением канальцев, пролиферативным каналикулитом и фиброзом органа.
Симптомы описторхоза
Острая фаза описторхоза манифестирует через 2-4 недели после заражения. Легкая форма гельминтоза начинается с внезапного скачка температуры тела до 38°С и последующего сохранения субфебрилитета в течение в течение 1-2-х недель. В это время пациенты испытывают слабость, боли в животе, отмечают неустойчивый характер стула. В периферической крови при легком течении описторхоза выявляется умеренный лейкоцитоз и эозинофилия до 15 — 20%.
Среднетяжелая форма описторхоза протекает с лихорадкой (до 39°С и выше), которая длится около 3-х недель. Характерны миалгии и артралгии, уртикарные кожные высыпания, катар верхних дыхательных путей, увеличение печени и селезенки, рвота, диарея, астматический бронхит. Нарастают лейкоцитоз, эозинофилия до 25 — 60%, повышается СОЭ.
Тяжелые формы острого описторхоза развиваются у 10 — 20% больных и могут протекать по тифоподобному, гастроэнтероколитическому, гепатохолангитическому и респираторному вариантам. Симптоматика тифоподобного варианта описторхоза включает высокую лихорадку, озноб, лимфаденит, полиморфную кожную сыпь, диспепсию. В клинике преобладают явления интоксикации и аллергизации; возможно токсико-аллергическое поражение ЦНС или миокарда. При гастроэнтероколитической форме описторхоза развивается клиническая и патоморфологическая картина гастрита (катарального, эрозивного), гастродуоденита, язвы желудка и двенадцатиперстной кишки, энтероколита. Данные состояния сопровождаются снижением аппетита, тошнотой, болями в эпигастрии и правом подреберье, диареей. В течении гепатохолангитического варианта острого описторхоза превалируют желтуха, гепатоспленомегалия, абдоминальный синдром по типу печеночной колики или опоясывающего характера. Патологические синдромы могут включать в себя гепатит, холангит, холецистит, панкреатит. При вовлечении органов дыхания (респираторном варианте описторхоза) развивается трахеит, астмоидный бронхит, пневмония, плеврит, лихорадка.
Хронический описторхоз чаще всего протекает по типу дискинезии желчных путей, холангиогепатита, холангиохолецистита, желчнокаменной болезни, хронического панкреатита, гастрита, дуоденита. Имеют место признаки астеновегетативного синдрома: слабость, утомляемость, раздражительность, эмоциональная неустойчивость, головная боль, нарушение сна, повышенное потоотделение. Могут развиваться дистрофические изменения миокарда, проявляющиеся болями за грудиной, тахикардией, артериальной гипотонией. Длительное течение хронического описторхоза может осложниться циррозом печени, гнойным холангитом, флегмоной желчного пузыря, желчным перитонитом, первичным раком печени и поджелудочной железы.
Диагностика описторхоза
При проведении диагностики описторхоза учитываются эпидемиологические сведения, указывающие на пребывание пациента в эндемичных очагах, употребление в пищу свежезамороженной, малосоленой, недостаточно термически обработанной рыбы. Характерно изменение биохимических проб печени и ферментов поджелудочной железы — повышение билирубина, трансаминаз, амилазы и липазы. Данные инструментальных исследований (ФГДС, УЗИ гепатодуоденальной зоны и поджелудочной железы, холецистография, КТ, МРТ печени и желчевыводящих путей) обнаруживают признаки гастродуоденита, дискинезии желчевыводящих путей, холецистита, холангита, гепатита, панкреатита.
В целях паразитологического подтверждения описторхоза проводится микроскопическое исследование дуоденального содержимого и кала, в которых обнаруживаются яйца кошачьей двуустки. Для повышения вероятности обнаружения яиц гельминта перед проведением дуоденального зондирования и копроовоскопии целесообразно назначать пациенту тюбажи по Демьянову и желчегонные препараты. Выявить противоописторхозные антитела в сыворотке крови позволяет иммуноферментный анализ. Ввиду полиморфизма клинических симптомов течение острого описторхоза может напоминать вирусный гепатит, пищевую токсикоинфекцию, заболевания тифопаратифозной группы, миграционную фазу аскаридоза и анкилостомидоза.
Лечение описторхоза
Лечение описторхоза осуществляется поэтапно. На первом этапе назначается подготовительная терапия, включающая желчегонные и спазмолитические препараты, блокаторы Н1-гистаминовых рецепторов; по показаниям – короткие курсы антибиотиков. Кроме медикаментозной терапии, проводится физиотерапевтическое лечение (электрофорез сернокислой магнезии, магнитотерапия, микроволновая терапия). Целью подготовительного этапа служит нормализация желчевыделения и оттока желчи, купирование воспалительного процесса в ЖКТ и желчевыводящих путях.
В рамках основного этапа лечения описторхоза назначается противогельминтная химиотерапия. Наибольшую эффективность в уничтожении паразитов доказали празиквантел и его аналоги. После проведения дегельминтизации для эвакуации описторхисов с желчью проводится слепое зондирование, импульсная магнитотерапия, электростимуляция диафрагмального нерва. В случае выраженного токсико-аллергического синдрома требуется назначение антигистаминных препаратов, глюкокортикоидов, инфузионной терапии. Контроль эффективности противопаразитарного лечения предполагает проведение трехкратного исследования фекалий и дуоденального содержимого.
Заключительный этап курса лечения описторхоза направлен на выведение продуктов распада паразитов и восстановления биоценоза кишечника. С этой целью проводятся тюбажи с ксилитом, сорбитом, минеральной водой; назначаются желчегонные и ферментные препараты, гепатопротекторы, сорбенты, пре- и пробиотики.
Прогноз и профилактика описторхоза
При легких и среднетяжелых формах описторхоза прогноз обычно благоприятный, хотя возможны случаи повторной гельминтной инвазии. При возникновении гнойного холецистита и перитонита исход зависит от полноты и скорости оказания хирургической помощи. Прогностически неблагоприятно развитие острой печеночной недостаточности, рака печени, поджелудочной железы или холангиокарциномы.
Действия по предотвращению заражения описторхозом включают лечебно-профилактическую работу (выявление и дегельминтизацию инвазированных), эпидемиологические мероприятия (защиту водоемов от загрязнения фекалиями человека и животных, соблюдение технологии обработки и приготовления рыбы, уничтожение моллюсков), санитарно-просветительную работу (информирование населения).
www.krasotaimedicina.ru
Описторхоз — это… Что такое Описторхоз?
| Микрофотография O. viverrini в жёлчном протоке экспериментально заражённого хомяка | ||
| МКБ-10 | B66.066.0 | |
| МКБ-9 | 121.0121.0 | |
| DiseasesDB | 29303 | 29303 |
Описторхо́з (лат. opisthorchiasis) — заболевание из группы трематодозов, вызываемое паразитическими плоскими червями из рода Opisthorchis — Opisthorchis felineus (англ.)русск. и Opisthorchis viverrini (англ.)русск.. Описторхоз распространён на территории России, Украины, Казахстана и стран Юго-Восточной Азии. Заражение происходит через поедание плохо обработанной рыбы семейства карповых. Заболевание характеризуется поражением печени и поджелудочной железы.[источник не указан 98 дней]
Краткая историческая справка
3 апреля 1891 г. профессор Томского университета К. Н. Виноградов при патологоанатомическом вскрытии впервые обнаружил в печени человека сосальщика, которому дал название сибирской двуустки. Позже выяснилось, что в 1884 г. этот же паразит был обнаружен в печени кошки итальянским учёным С. Ривольтой (итал.)русск.. Однако Риволта не смог определить видовую принадлежность обнаруженной трематоды. Правильное систематическое описание паразита было составлено в 1885 г. Р. Бланхартом (англ.)русск.[1]. Он же дал ему название кошачья двуустка — Opisthorchis felineus (англ.)русск.. Заболевание получило название описторхоз[2].
Основываясь на том, что описторхоз встречается не повсеместно, а вблизи пресных водоёмов, Браун в 1893 г. высказал предположение, а Асканази в 1904 г. экспериментально подтвердил, что заражение описторхозом происходит при поедании рыбы. В 1891 г. К. Н. Виноградовым было сделано предположение о том, что первым промежуточным хозяином сибирской двуустки может быть пресноводный моллюск. Исследования немецкого учёного Ганса Фогеля подтвердили это: в 1932 году он экспериментально доказал, что в жизненный цикл O. felineus входит моллюск Bithynia leachi (англ.)русск.. До 1967 года, когда Я. И. Старобогатов установил, что этот вид является сборным, считалось, что B. leachi — единственный вид моллюсков, участвующий в развитии паразита[3]. В настоящее время, говоря о первом промежуточном хозяине сибирской двуустки, лучше использовать термин битинииды рода Codiella[4].
Распространение
Моллюск — первый промежуточный хозяин OpisthorchisОписторхоз, вызываемый трематодой Opisthorchis viverrini (англ.)русск., распространён в Юго-Восточной Азии на территории таких стран, как Таиланд, Лаос, Вьетнам и Камбоджа[5]. Редкие случаи заболевания, связываемые с завозом заражённой рыбы, регистрируются в Европе и Северной Америке[6].
Описторхоз, вызываемый трематодой Opisthorchis felineus, распространён на территории России, Украины, Казахстана. Его очаги приурочены к бассейнам рек: Обь, Иртыш, Урал, Волга, Кама, Дон, Днепр, Северная Двина[7], Бирюса[8]. Максимальный уровень поражённости населения регистрируется в среднем и нижнем течении Оби и Иртыша[7].
В структуре биогельминтозов (см. гельминтозы) на территории Российской Федерации на долю описторхоза приходится 74,4% заболеваемости. Наиболее неблагополучными являются Ханты-Мансийский и Ямало-Ненецкий автономные округа, Тюменская, Томская, Омская, Новосибирская области, Республика Алтай. В 2010 году было зарегистрировано 33 657 случаев заболевания описторхозом среди взрослого населения, среди детей до 17 лет — 4 571 случай[9].
Возбудитель и заражение
Жизненный цикл трематод рода OpisthorchisВозбудителями описторхоза являются печёночные сосальщики, в том числе Opisthorchis felineus (кошачья или сибирская двуустка), мелкий паразит ланцетовидной формы длиной 8—18 мм и шириной 1,2—2 мм. Развитие паразита происходит с участием двух промежуточных хозяев: моллюсков и карповых рыб. Конечными хозяевами являются человек и другие плотоядные животные[10].
Первые промежуточные хозяева — пресноводные моллюски битинииды рода Codiella, обитающие в пересыхающих мелководных пойменных водоёмах. Их заражение происходит путём заглатывания яйца описторха, попадающих в водоем с фекалиями конечных хозяев, вместе с илом со дна водоёма. В теле моллюска паразит претерпевает метаморфоз. Эта стадия развития паразита длится в течение 2 месяцев. Образовавшиеся в результате церкарии покидают моллюска и активно внедряются в тело карповых рыб[11].
В теле рыбы паразит располагается в мышцах и подкожной клетчатке. Здесь он переходит к следующей стадии развития и превращается в метацеркарий, который лежит в округлой цисте серого цвета размером 0,17—0,21 мм. Личинка внутри очень подвижная. У освобождённого метацеркария (длина 0,44—1,36 мм, ширина 0,15—0,30 мм) хорошо видны две присоски и экскреторный пузырёк, заполненный чёрными гранулами. Через 6 недель после заражения рыбы паразит становится инвазионным, т.е. способным заражать конечного хозяина. Из всех жизненных стадий описторхиса только метацеркарий способен приживаться и размножаться в организме человека и других хищных млекопитающих. Потенциальными носителями личинок описторхиса являются язь, елец, плотва, краснопёрка, лещ, голавль, синец, белоглазка, чехонь, жерех, линь, пескарь, уклея, гольян, верховка, шиповка. В бассейне Оби наибольшая заражённость отмечается у язя, чуть меньшая — у ельца и плотвы[11].
Конечные хозяева паразитов (человек, кошки, собаки, лисицы, песцы, хорьки и другие плотоядные животные) заражаются после поедания инвазированной рыбы. В желудке и начальном отделе тонкого кишечника конечного хозяина метацеркарии освобождаются от цист, после чего проникают через жёлчные протоки в жёлчный пузырь и жёлчные ходы печени. Здесь они через 10—12 дней достигают половой зрелости и начинают откладывать яйца. Яйца паразита, попавшие на почву, погибают в течение 8—10 дней, при попадании же в воду сохраняют жизнеспособность до года. В теле конечного хозяина паразит может обитать в течение 10—20 лет[10][11].
Патогенез
Opisthorchis felineusПатогенез складывается на основе механического и токсического воздействия паразитов на организм хозяина[3].
Большой ущерб стенкам жёлчных ходов наносят описторхи при фиксации и передвижении. С помощью присосок они втягивают в полость слизистую и защемляют её, что приводит к нарушению кровообращения, иногда и целостности ткани. Молодые паразиты наносят дополнительный ущерб кутикулярными шипами. Кроме того, большие скопления паразитов, их яиц и слущенного эпителия создают препятствия для тока жёлчи и секрета поджелудочной железы, что приводит к замедлению и прекращению тока жидкости. Это может послужить причиной кистозного расширения жёлчных ходов[3]. Провоцируемый паразитом застой жёлчи является благоприятным условием для развития инфекции. Инфекционные агенты могут проникать в жёлчные пути из кишечника, чему способствует заселение верхних его отделов бактериями в результате ахилии, часто развивающейся при описторхозе. Кроме того, при повторных заражениях описторхозом молодые описторхисы, проникая через общий жёлчный проход в жёлчные пути, заносят в них инфекцию. Наконец, инфекционное начало может попадать в жёлчные пути и гематогенным путём. В результате описанных процессов при описторхозе иногда наблюдаются гнойные холангиты[3].
Продукты обмена веществ паразитов, выделяемые непосредственно в организм хозяина, вызывают его сенсибилизацию и развитие аллергии[3]. При отсутствии лечения длительное заболевание описторхозом может привести к возникновению холангиокарциномы, что связано с мутагенным эффектом возбудителя, его способностью вызывать пролиферацию эпителия жёлчных протоков и овальных клеток (см. печень)[12][13][14]. O. viverrini внесён в список канцерогенов первой категории МАИР[15].
На течение болезни существенное влияние оказывают генетические факторы. Например, у людей с третьей группой крови часто выявляется диффузное поражение печени, а с первой — эрозивно-язвенный гастродуоденит[12].
Клиника
Инкубационный период заболевания составляет от 2 до 4 недель. В клиническом течении различают две фазы: острую и хроническую[12].
Острая фаза чётко выявляется у впервые заболевших людей, недавно попавших в зону распространения описторхоза. При лёгком течении характерны такие признаки, как внезапное начало, температура до 38°С в течение 1—2 недель, жалобы на небольшую слабость и повышенную утомляемость. Среднетяжёлому течению присущи повышение температуры до 39°С и выше в течение 2—3 недель, уртикарные высыпания, боль в мышцах и суставах, у некоторых заболевших возникают рвота, диарея. При тяжёлом течении помимо высокой температуры тела, высыпаний, головной боли, заторможенности или возбуждения, бессонницы, отчетливо проявляются признаки, характерные для поражения внутренних органов. При поражении печени — желтуха различной интенсивности, боли в области печени, возможно увеличение лимфатических узлов. При поражении пищеварительного тракта — упорная приступообразная боль в правом подреберье, тошнота, рвота, вздутие живота, расстройства стула. У некоторых больных возможно возникновение кашля, болей в грудной клетке при дыхании[12].
Хронический описторхоз характерен для жителей эндемических районов и отличается большим разнообразием проявлений. Может протекать годами без выраженной острой стадии, возможно проявление клинических симптомов через 10—20 лет после заражения. Больные жалуются на чувство тяжести, распирания в надчревной области, снижение аппетита, рвоту, боль в правом подреберье. Постепенно формируется хронический гепатит. Хронический описторхоз может сопровождаться развитием цирроза печени и гепатоцеллюлярной карциномы[12].
Если паразиты локализуются в поджелудочной железе, то возникают боли опоясывающего характера с отдачей в левую половину грудной клетки, спину, левое плечо. Поражения нервной системы проявляются головной болью, головокружением, нарушением сна, эмоциональной неустойчивостью, депрессией, раздражительностью, частой сменой настроения и др. При хроническом описторхозе нередко возникают признаки поражения сердца: больные жалуются на боль или неприятные ощущения в области сердца, сердцебиение[12].
При хроническом описторхозе часто выявляются нарушения желудочной секреции, признаки хронического гастрита, дуоденита, гастродуоденита, язвы желудка или двенадцатиперстной кишки. Симптоматика часто бывает не ярко выраженной. У отдельных больных хронический описторхоз может проявляться только симптомами холецистита, холангита, у других — преимущественно признаками недостаточности пищеварительных ферментов, у третьих — общетоксическими и аллергическими реакциями. Возможно также бессимптомное течение[12].
Диагностика
Диагноз описторхоз может быть предположен на основании характерной клинической картины, а также эпидемиологических данных. Факторами риска являются проживание в эндемичном районе, употребление в пищу недостаточно хорошо обеззараженной рыбы, а также принадлежность к определённым этническим группам (коренные народности Севера)[16].
Поскольку описторхозу свойственны симптомы, характерные для заболеваний печени различной этиологии, то диагноз не может быть поставлен на основании только клинической картины. Для подтверждения диагноза необходимо обнаружение яиц паразита в кале и/или дуоденальном соке (сок двенадцатиперстной кишки). При этом следует учитывать, что яйца паразита появляются в кале не раньше чем через 4 недели после заражения. Кроме того, может потребоваться анализ нескольких образцов, так как продукция яиц может быть непостоянной или же их количество может быть небольшим[17]. Присутствие менее чем 100 яиц на 1 грамм кала указывает на лёгкую степень заражения, а более чем 30 000 — на крайне тяжёлую[18].
Взрослые черви могут быть обнаружены с помощью эндоскопии или эндоскопической ретроградной панкреатохолангиографии. Ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография и радиография печени и жёлчных протоков позволяют выявить такие непрямые признаки описторхоза, как увеличение или изменение структруры жёлчного пузыря и печени, воспаление и фиброз жёлчных протоков. В отдельных случаях удаётся наблюдать скопления паразитов[17][18]. К другим неспецифическим признакам описторхоза относятся эозинофилия (особенно на ранней стадии заражения), повышение уровня билирубина, щелочной фосфатазы и сывороточной трансаминазы в сочетании с низким уровнем сывороточного альбумина[3][18].
Хотя золотым стандартом диагностики описторхоза до сих пор остаётся обнаружение яиц паразита, всё более распространёнными становятся методы иммунологической и молекулярной диагностики. Методы, основанные на обнаружении в организме больного антител против антигенных детерминант паразита, дают хорошие результаты. Наиболее распространённым из этих методов является иммуноферментный анализ, который, вероятно, заменит в будущем микроскопический метод диагностики. Обнаружение антигенов паразита в крови также является перспективным направлением, потому что позволяет судить о стадии развития инфекции. Однако соответствующие диагностические методы ещё недостаточно развиты для широкого их применения. К молекулярным методам диагностики относиться обнаружение в кале фрагментов ДНК, специфичных для паразита, с помощью полимеразной цепной реакции. Этот метод даёт хорошие результаты при среднем и сильном уровне заражения, однако оказывается менее чувствительным при слабом заражении[19].
Лечение
Терапия описторхоза, как правило, является комплексной и включает наряду с применением специфических противогельминтных препаратов также более общие меры, направленные на восстановление нарушенной функции желудочно-кишечного тракта[16].
Лечение проводится препаратами празиквантел[20], хлоксил, альбендазол только по указанию врача.
Большинство пациентов могут проходить лечение амбулаторно. Стационарное лечение рекомендуется больным с декомпенсацией функций органов, лицам, имеющим нервно-психологические заболевания, больным в острой стадии описторхоза. При острой стадии заболевания этиотропную терапию проводят после купирования приступов лихорадки, устранения интоксикации и аллергических проявлений. Для пациентов с хронической стадией рекомендуется проведение комплексной терапии, направленной на купирование острых состояний и достижение достаточной ремиссии сопутствующих заболеваний, после чего проводится специфическое лечение[20].
Прогноз обычно благоприятный. Случаи летального исхода из-за развития печёночной недостаточности регистрируются крайне редко. Прогноз серьёзен при развитии гнойных процессов в жёлчевыделительной системе, жёлчных перитонитах и остром панкреатите. Прогноз неблагоприятен при развитии первичного рака печени[20].
Переболевшие нуждаются в диспансерном наблюдении не менее 6 месяцев[20].
Профилактика
В целях личной профилактики следует употреблять в пищу только хорошо проваренную и прожаренную, тщательно просоленную рыбу. Избегать сырой, слабо проваренной или прожаренной, малосольной рыбы, строганины. Следует следить за тем, чтобы в водоёмы не попадали фекалии. Для обеззараживания рыбы необходимо соблюдать следующие режимы заморозки:
| Температура в теле рыбы | Время, необходимое для обеззараживания |
| Минус 40 °С | 7 часов |
| Минус 35 °С | 14 часов |
| Минус 28 °С | 32 часа |
При этом важно, чтобы температура была одинаково низка во всех участках тела, иначе могут погибнуть не все личинки паразита. Личинки описторхиса очень устойчивы к низким температурам, поэтому замораживание рыбы при более высоких температурах не может гарантировать ее обеззараживания[7]. В бытовом холодильнике метацеркарии сохраняют жизнеспособность в течение месяца [21]
При засолке рыбы для её обеззараживания необходимо применять смешанный крепкий и средний посол. При этом продолжительность посола должна быть:
- пескаря, уклеи, гольяна, верховки — 10 суток;
- плотвы, ельца, краснопёрки, голавля, синца, белоглазки, подуста, чехони, жереха, шиповки, мелких (до 25 см) язей, лещей, линей — 21 сутки;
- крупных (свыше 25 см) язей, лещей, линей — 40 суток.
Вяление необходимо проводить с соблюдением следующих условий:
- предварительный посол в течение 2 недель из расчета 2 кг соли на 10 кг рыбы, затем вымачивание и вяление по вкусу;
- предварительный посол в течение 3 дней из расчета 2 кг соли на 10 кг рыбы, затем, без вымачивания, вяление в течение 3 недель[21].
Варить рыбу следует порционными кусками не менее 20 минут с момента закипания, рыбные пельмени — не менее 5 минут с момента закипания. Рыбу (рыбные котлеты) необходимо жарить порционными кусками в жире 15 минут. Крупные куски рыбы весом до 100 г следует жарить в распластанном виде не менее 20 минут. Мелкую рыбу можно жарить целиком в течение 15—20 минут[7]. Рыбные пироги необходимо выпекать не менее 60 минут[21].
Горячее копчение при температуре +70-80 °С в течение 2-2.5 часов уничтожает метацеркариев. При холодном копчении рекомендуется предварительный посол в течение 2 недель (из расчета 2 кг соли на 10 кг рыбы) или замораживание (при температуре -28 °С в течение 41 часа, при температуре -35 °С в течение 10 часов)[21].
Для предотвращения дальнейшего распространения паразита не следует сбрасывать в водоёмы и на мусорные свалки отходы переработки рыбной продукции, а также скармливать животным без предварительного обеззараживания[7][22].
Болезнь у животных
У плотоядных хищников заражение происходит при поедании рыбы, инвазированной метацеркариями. После инкубационного периода, длящегося от 5 до 21 дня, у животных повышается температура, проявляется общая слабость, возникает эозинофилия. При тяжёлом течении болезни у животных могут возникнуть лихорадка, желтуха, гепатоспленомегалия. Печень на ощупь становится бугристой. Также могут возникать рвота, диарея, запоры, выпадение шерсти, асцит. Спустя некоторое время состояние животного улучшается, болезнь из острой стадии переходит в хроническую и проявляется дискенезией жёлчных путей, хроническим холангиохолециститом, хроническим панкреатитом[23].
Диагноз ставится на основании обнаружения яиц описторхов в фекалиях. Для лечения используется празиквантел. Гексахлорпараксилол, гексихол и политрем можно отнести к устаревшим препаратам[23].
Поскольку домашние животные (кошки, собаки) играют важную роль в распространении заболевания, то в целях профилактики в очагах описторхоза необходимо кормить их только тщательно проваренной рыбой[7].
Примечания
- ↑ Ильинских Е.Н. Актуальные вопросы изучения проблемы описторхоза в Сибири // Бюллетень сибирской медицины. — 2002. — Вып. 1. — С. 63-70
- ↑ Возбудитель описторхоза и другие мышечные паразиты карповых рыб бассейна нижней Томи / Бочарова Т. А. — Томск: Изд-во Томского государственного университета, 2007. — 66 с.
- ↑ 1 2 3 4 5 6 В. В. Подъяпольская, В. Ф. Капустин Глистные болезни человека. 1958. — М.:Медгиз. — 663с.
- ↑ Беэр С. А. Биология возбудителя описторхоза. — М.: Товарищество научных изданий КМК, 2005. 336 с.
- ↑ Young ND, Campbell BE, Hall RS, Jex AR, Cantacessi C, et al. (2010) Unlocking the Transcriptomes of Two Carcinogenic Parasites, Clonorchis sinensis and Opisthorchis viverrini. PLoS Negl Trop Dis 4(6): e719. doi:10.1371/journal.pntd.0000719
- ↑ King S, Scholz T. Trematodes of the family Opisthorchiidae: a minireview // The Korean journal of parasitology. — 2001. — Vol. 39. — № 3. — С. 209—221
- ↑ 1 2 3 4 5 6 СанПин 3.2.569-96 «Профилактика паразитарных болезней на территории Российской Федерации» (утв. постановлением Госкомсанэпиднадзора России от 31 октября 1996 г. № 43)
- ↑ Русинек О. Т., Кондратистов Ю. Л. Изучение зараженности метацеркариями трематод в очаге описторхоза (Тайшетский район, Иркутская область, Россия) // Известия Иркутского государственного университета. Серия «Науки о Земле». — 2010. — Т.3 — № 1. — С. 132—142
- ↑ О санитарно-эпидемиологической обстановке в Российской Федерации в 2010 году: Государственный доклад. М.: Фед.центр гигиены и эпидемиологии Роспотребнадзора, 2011. — 431 с.
- ↑ 1 2 Васильков Г. В. Паразитарные болезни рыб и санитарная оценка рыбной продукции. — М.: Изд-во ВНИРО, 1999. — 191 с.
- ↑ 1 2 3 Ихтиопаталогия / Н. А. Головина, Ю. А. Стрелков, П. П. Головин и др. — М.: Мир, 2007. — 448 с.
- ↑ 1 2 3 4 5 6 7 Возианова Ж. И. Инфекционные и паразитарные болезни. Т.1. Киев: Здоровье, 2001. 904 с.
- ↑ Чемич Н.Д., Ильина, Н.И., Захлебаева В.В. и др. Описторхоз в Украине: эпидемиологические и клинические особенности // Журнал инфектологии — 2011. — Т. 2, вып. 2. — С. 56-62
- ↑ Мартынова Н.А., Одинцова И.Н. Рак печени в регионе Сибири и Дальнего Востока // Сибирский онкологический журнал — 2003. — Вып. 2. — С. 77-78.
- ↑ IARC Monographs — Classifications — Group1
- ↑ 1 2 Бронштейн А. М., Лучшев В. И. Трематодозы печени: описторхоз, клонорхоз // Русский медицинский журнал. — 1998. — В. 3. — Т. 6.
- ↑ 1 2 Edited by Eli Schwartz Chapter 31. Intestinal Helminths // Tropical diseases in travelers. — Blackwell Publishing, 2009. — P. 313. — ISBN 978-1-4051-8441-0
- ↑ 1 2 3 Lippincott’s Guide to Infectious Disease. — Lippincott William&Wilkins, 2011. — P. 222—223. — ISBN 978-1-60547-975-0
- ↑ K. Darwin Murrell, Bernard Fried Chapter 1. Liver Flukes // Food-Borne Parasitic Zoonoses. — Springer Science + Business Media, LLC, 2007. — P. 34—37. — ISBN 978-0-387-71357-1
- ↑ 1 2 3 4 Завойкин В.Д., Зеля О.П. Описторхоз: клиника, диагностика, лечение / ДОКТОР.РУ. — 2007. — №3. — С. 49-52
- ↑ 1 2 3 4 Пустовалова В.Я., Степанова Т.Ф., Шонин А.Л. Описторхоз Тюмень: Изд-во ТГМА, 1999. 10 с.
- ↑ СанПиН 3.2.1333—03 «Профилактика паразитарных болезней на территории Российской Федерации» (утв. 25.05.2003)
- ↑ 1 2 Коняев С. В. Описторхоз
Литература
- С. А. Беэр. Биология возбудителя описторхоза. — М.: Товарищество научных изданий КМК, 2005. — 336 с. — ISBN 5-87317-204-8
- Т. А. Бочарова. Возбудитель описторхоза и другие мышечные паразиты карповых рыб бассейна Нижней Томи. — Томск: Изд-во Томского государственного университета, 2007. — 66 с.
- Пустовалова В.Я., Степанова Т.Ф., Шонин А.Л. Описторхоз. — Тюмень: Изд-во ТГМА, 1999. — 10 с. — ISBN 5-93574-040-0
dic.academic.ru
что это за болезнь, пути заражения, проявления, диагностика, как лечить у взрослого и ребенка
Среди паразитарных заболеваний распространенным сегодня является описторхоз – что это за патология, стоит знать, чтобы обезопасить себя от заражения. Недуг поражает гепатопанкреатобилиарную систему, включая печень и желчевыводящие пути. Возбудителем болезни выступает кошачья двуустка – червь сосальщик из группы трематод. Для патологии характерна смена периодов обострения и ремиссии. Диагностика основывается на обнаружении фрагментов ДНК паразита в кале и дуоденальном канале.
Статьи по темеБолезнь описторхоз
В медицине описторхоз – это опасное паразитарное заболевание, вызываемое плоскими червями из рода Opisthorchidae, такими как Opisthorchis felineus и Opisthorchis viverrini. Крупнейшим очагом заболевания в мире считается Тюменская область. Распространена патология на территории Сибири, поэтому двуустка еще называется сибирской. Согласно статистике 2/3 из 21 миллиона зарегистрированных случаев проживает в России.
Возбудитель
Описторхоз у человека провоцирует двуустка, которую называют сибирской или кошачьей. Описторхис – это плоский мелкий глист-сосальщик с длиной тела 8-18 мм и шириной 1,2-2 мм. Паразит имеет ланцетовидную форму – овальную с заостренными концами. На слизистой двуустка фиксируется за счет двух присосок:
- Ротовой, которая расположена в головном конце тела. От нее отходят глотка и пищевод, который дает начало кишечнику.
- Брюшной, находящейся по центру тела паразита. Перед не располагается половое отверстие.
Выделительный канал располагается в заднем конце тела двуустки. Для размножения паразита требуется только одна взрослая особь. Описторхис является гермафродитом, т.е. имеет половые органы обоих полов:
- женские – представлены маткой и желчеточниками, которые располагаются по центру тела.
- мужские – два семенника и семяприемник, располагаемый в задней трети тела.
Яйца паразита бледно-желтые, мелкие, по форме напоминают семена огурцов. Внутри их находится мирацидий – личинка, сохраняющая жизнеспособность на протяжении 1 года в речной воде, 36-40 часов – в болотной, 7-10 дней – в почве или на воздухе. Болезнь развивается после прохождения яйцами определенных этапов жизненного цикла:
- Первый. Яйца паразита с калом конечного хозяина (свиньи, человека, кошки, лисицы, собаки и пр.) попадают в водоем. Там их заглатывает пресноводный моллюск рода Bithynia inflata. Он является первым промежуточным хозяином. В его ЖКТ мирацидия примерно за 2 месяца превращается в цекарий.
- Второй. Цекария покидает моллюска и проникает в тело рыб семейства карповых. Они являются вторым промежуточным хозяином. Паразит за 6 недель становится инвазионным: избавляется от хвоста, приобретает защитную оболочку и превращается в метацекарий (метациркарий – неправильно). Он имеет округлую цисту размером 0,17-0,21 мм. Рыба с метацекарием и является источником опасного заболевания.
- Третий. Циста попадает в желудок окончательного хозяина, из нее высвобождается метацекарий. В желчный пузырь и печень паразит попадает по желчевыводящим путям. Половой зрелости он достигает спустя 1,5-2 недели.


Пути заражения
Из всех стадий жизненного цикла развития паразита способной к размножению в организме человека является только метацекарий. Для питания двуустка используется слизистые выделения желчевыводящих путей, клетки эпителия и эритроциты (красные кровяные тельца). Массовое заражение отмечается при употреблении карповых рыб, таких как белоглазка, чехонь, красноперка, плотва, лещ, верховка, пескарь.
В некоторых случаях источником могут быть ерш, щука, окунь, налим и другие хищные виды. От человека к человеку недуг не передается. Существует несколько способов заражения:
- употребление зараженной рыбы, недостаточно термически обработанной или сырой;
- проба на вкус рыбного фарша;
- тесный контакт с домашними животными, когда фекалии с яйцами двуустки попадают на руки (чаще это касается маленьких детей).
Последствия
Из-за прикрепления присосками слизистая органов травмируется, ущемляются ее ткани. Следствием становится нарушение кровотока. Большое количество двуусток и их яиц расширяет протоки, в них начинает развиваться инфекция. Глистная инвазия, вызванная кошачьей двуусткой, поражает:
- печень;
- селезенку;
- желчный пузырь и его проходы;
- протоки поджелудочной железы.
Сам описторхоз не является причиной смертельного исхода. Опасны последствия из-за некорректной терапии и несвоевременной диагностики. Патологические процессы в тканях провоцируются механическим и токсическим поражением органов, что приводит к перерождению клеток. В результате развивается онкология. Даже после окончания лечения больному приходится продолжать борьбу с другими недугами, которые развились как самостоятельные патологии. Последствиями являются:
- бронхиальная астма;
- аллергический бронхит;
- холецистит;
- панкреатит;
- артрит;
- артроз;
- энтероколит;
- гастродуоденит;
- цирроз;
- перитонит;
- абсцесс печени;
- кисты.
Формы
Классификация описторхоза разделяет его на разные группы по нескольким критериям. Один из них – тяжесть течение заболевания. По этому критерию описторхоз может быть острым или хроническим. Первый вид в зависимости от длительности и набора симптомов подразделяется еще на несколько форм:
- Легкая. Характеризуется небольшим списком симптомов: гипертермия в начале и последующее сохранение субфебрилитета, боль в животе, слабость, неустойчивый характер стула. Длительность – 1-2 недели.
- Среднетяжелая. Протекает с лихорадкой до 39 градусов и выше. Продолжительность заболевания составляет уже 3 недели. На фоне высокой температуры возникает миалгия, артралгия, катар верхних дыхательных путей, диарея, кожные высыпания. Эозинофилия повышается до 25-60%.
- Тяжелая. Отмечается в 10-20% случаев. Протекает по гепатохолонгическому, тифоподобному, гастроэнтероколитическому и респираторному вариантам. Для каждой из форм характерны определенные симптомы.


Острый
Инкубационный период варьируется от 5 до 42 дней. В среднем первые симптомы появляются спустя 3 недели после инфицирования. В ответ на действие паразита и продукты его жизнедеятельности в организме возникают токсические и аллергические реакции организма. Симптомы острой формы зависят от варианта течения описторхоза:
- Гепатохолангитический. Это описторхоз печени и желчного пузыря, характеризующийся болью в правом подреберье, желтушность кожи, печеночной или пузырной коликой.
- Панкреатоподобный. Преобладают симптомы панкреатита: боль в животе, тошнота, дефицит ферментов поджелудочной железы, усиленное газообразование.
- Тифоподобный. При этой форме сильно выражены кожные высыпания и кашель.
- Гастроэнтероколитический. Основными симптомами являются язвы в 12-перстной кишке и желудке.
- Респираторный. Сопровождается поражением дыхательных путей. Основные симптомы: слизистые выделения из носа, отек и покраснение глотки, одышка, кашель, удушье, боль в груди иногда вплоть до астмоидного бронхита, пневмонии и астмы.
Хронический
Если острая форма заболевания не была диагностирована, то при отсутствии своевременного лечения заболевание становится хроническим. Симптомы при этом утихают и становятся не такими выраженными. Температура нормализуется, но возникают:
- дискинезии желчевыводящих протоков;
- нарушения желудочной секреции;
- панкреатит;
- гастрит;
- язва желудка;
- холецистит;
- гепатит.
Более опасными заболеваниями, которые развиваются на фоне описторхоза, выступают гепатоцеллюлярная карцинома (первичный рак печени) и цирроз печени. Больным часто ставят диагноз дуоденит, язва двенадцатиперстной кишки дли желудка. Гельминтоз выявляют только после проведения ряда определенных лабораторных и инструментальных исследований.
При хронической форме описторхоза страдает печень. Токсины вызывают отеки, инфильтрацию и некрозы тканей печени. Высокое содержание в стуле молочной кислоты может вызвать зуд, который локализуется в заднем проходе. Токсические повреждения касаются и других органов:
- сердца – появляются аритмия, сердечная боль, признаки дистрофических изменений миокарда на ЭКГ;
- надпочечников – развивается астено-вегетативный синдром;
- ЦНС – к симптомам интоксикации добавляются тремор рук, постоянные головные боли, депрессии и раздражительность.
Симптомы описторхоза
Конкретные симптомы и жалобы пациентов зависят от стадии и варианта течения описторхоза. Выделяются и несколько общих признаков, по которым можно заподозрить описторхоз. Их список включает:
- снижение массы тела;
- головная и мышечная боль;
- заторможенность;
- повышенная температура тела, которая сохраняется 10-20 дней;
- снижение аппетита;
- рвота;
- бессонница;
- утомляемость;
- ухудшение общего самочувствия.


У взрослых
Чтобы отразить течение описторхоза у взрослых мужчин и женщин, стоит разделить их на стадии в зависимости от степени тяжести. Всего их существует три, для каждой из которых свойственны определенные признаки:
- Легкая. Отличительная особенность – резкий скачок температуры до 38 градусов. Пациенту жалуются на боль в животе, локализацию которой сложно определить. На фоне этого возникает диспепсические расстройства, метеоризм, быстрая утомляемость, плохое самочувствие.
- Средняя. Тоже сопровождается повышением температуры до 39 градусов. Начинает ломить суставы и мышцы, отмечаются диарея, тошнота и рвота. На коже появляется аллергия в виде высыпаний.
- Тяжелая. Температура может подняться еще выше – до 39,5 градусов. На теле появляется много высыпаний, возможен отек Квинке.
У детей
Описторхоз более распространен среди взрослого населения. Дети могут им заразиться тоже при употреблении рыбы, которая была плохо термически обработана. На недуг указывают практически те же признаки описторхоза, что и у взрослых, но можно отметить и несколько особенностей:
- более выраженная сенсибилизация, т.е. аллергическая реакция, сопровождающаяся зудом;
- нарушение кровообращения, из-за чего синеют или холодеют конечности;
- отставание в интеллектуальном или физическом развитии;
- лимфаденопатия – увеличение лимфатических узлов;
- быстрая потеря веса, истощение;
- частые болезни из-за сниженного иммунитета.
Диагностика
Выявить заболевание только по специфическим симптомам сложно. Врач может заподозрить описторхоз после выяснения у больного места жительства. Если пациент проживает в очаге этого заболевания или употреблял сырую или плохо термически обработанную рыбу, то риск такой патологии велик. Одним из основных исследований является иммуноферментный анализ на IgM, IgG, ЦИК. При длительном описторхозе антигены двуустки связываются с антителами, из-за чего образуются циркулирующие иммунные комплексы.
ИФА в этом случае обладает стопроцентной чувствительностью. В крови обнаруживаются антитела к паразиту, такие как IgM и IgG, но иногда они дают ложноотрицательный результат. В этом случае дополнительно проводят зондирование – исследование дуоденального содержимого на выявление яиц описторхов. Кроме осмотра врач назначает пациенту следующие инструментальные и аппаратные диагностики:
- Общий анализ крови. На описторхоз указывают высокий уровень эозинофилов, что подтверждает аллергическую реакцию, и лейкоцитов, участвующих в иммунном ответе. О реакции иммунитета говорит повышение СОЭ (скорости оседания эритроцитов), палочкоядерный сдвиг в лейкоцитарной формуле, лейкоцитоз.
- Биохимический анализ крови. Отражает повышение уровня билирубина, сулеймовой и тимоловой проб, трансаминаз, фермента поджелудочной железы амилаза. Это указывает на поражение внутренних органов, нарушение их работы.
- Анализ кала. Используется чаще при подозрении на хронический описторхоз. Это анализ обнаруживает яйца глистов в кале. Проводит дифференциацию от эхинококкоза, альвеококкоза, аскаридоза.
- УЗИ печени и желчевыводящих путей. Помогает выявить расширение протоков желчного пузыря или внутрипеченочных протоков.
- Компьютерная томография или МРТ. Выявляют изменения желчного пузыря, печение, поджелудочной.
- Чрескожная чрезпеченочная холангиография. Процедура, проводится при помощи эндоскопа, которым исследуют желчные протоки после их заполнения контрастным веществом.
- Ретроградная панкреохолангиография. Методика оценивает состояние желчных протоков, за счет чего можно обнаружить взрослых описторхов.

Лечениеописторхоза
При острой форме терапия направлена на снятие аллергии и воспаления, а потом – устранение самого паразита. Хронический описторхоз предполагает борьбу с двуусткой и последующее восстановление. Лечить описторхоз у взрослых нужно поэтапно:
- Подготовительный этап. Предполагает дезинтоксикацию от продуктов жизнедеятельности двуустки. На этом этапе назначают противоаллергические, ферментные, гепатопротекторы, адсорбенты, желчегонные, спазмолитики.
- Дегельминтизация. Направлена на выведение глистов-сосальщиков. Эффективными в этом отношении являются Празиквантел, Хлоксил, Альбендазол.
- Восстановление. На этом этапе нормализуют работу всех пораженных органов, для чего назначают витамины, гепатопротекторы, желчегонные средства, ферменты.
Препараты
Заболевание относится к категории системных, потому как нарушает работу нескольких органов. По этой причине и лечение должно быть комплексным. Оно может проводиться амбулаторно (на дому) или в условиях стационара. Все зависит от состояния определенного пациента и варианта течения заболевания. Препараты, используемые на каждом этапе, отражены в таблице:
|
Группа препаратов |
Примеры средств |
Действие |
|
Подготовительный этап |
||
|
Антигистаминные, кортикостероиды |
Тавегил, Супрастин, Дексаметазон |
Блокируют Н-гистаминовые рецепторы клеток тканей, то препятствует аллергии |
|
Сорбенты |
Активированный уголь, Полифепан, Смекта |
Выводят токсины из организма |
|
Гепатопротекторы |
Галстена, Урсосан, Силимарин, Гептрал |
Защищают печень от ядов и токсинов |
|
Желчегонные |
Холагол, Аллохол |
Стимулируют выработку желчи |
|
Ферментные, прокинетики |
Мезим форте, Пангрол, Панкреатин, мотилиум, Мотилак |
Желудочный-кишечный тракт начинает работать лучше |
|
Антибактериальные |
Амоксициллин, Ампициллин, Химоцин, Цефазолин, Кламокс, Метронидазол |
Убивают бактерии при бактериальных осложнениях |
|
Спазмолитические |
Но-шпа, Бускопан, Дротаверин, Баралгин |
Снимают спазмы |
|
Противогельминтная терапия |
||
|
Желчегонные |
Холивер, Холосас |
Выводят из организма мертвых паразитов |
|
Противогельминтные |
Хлоксил, Празиквантел, Бильтрицид, Альбендазол, Хлоксил |
Приводят к гибели двуустки |
|
Восстановительный этап |
||
|
Желчегонные |
Холивер, Холосас |
Стимулируют выработку желчи в печени, |
|
Гепатопротекторы |
Галстена, Урсосан, Силимарин |
Защищают клетки печени от действия лекарств и токсинов |
|
Ферментные |
Креон, Панзинорм, Панкреатин |
Улучшают работу пищеварительной системы |
|
Витаминные |
Любые поливитаминные комплексы |
Влияют на обмен веществ, восполняют запас необходимых питательных веществ |
Среди противоглистных препаратов особенно часто назначают Празиквантел. Он приводит к параличу червя из-за накопления в его теле кальция. Преимуществом препарата является безопасность благодаря отсутствию побочных реакций. Альтернативой Парзиквантелу являются следующие препараты:
- Хлоксил. Основным компонентом является хлорсил. Препарат обладает антигельминтным эффектом. Плюсом является быстродействие – лекарство способно убить трематод за 2 дня. Недостатком является плохое всасывание в ЖКТ, из-за чего препарат остается в организме на 6-28 суток. Запрещен при гипертонии, болезнях печени, беременности.
- Альбендазол. Относится к новейшим препаратам фармакологии. Обладает противопаразитарным и антигельминтным действием широкого спектра. После приема возможны побочные эффекты, список которых велик. Преимуществом является высокая активность препарата в отношении не только кошачьей двуустки.
Народные средства
Описторхоз опасен развитием на его фоне серьезных заболеваний других органов. По этой причине нельзя полагаться только на народное лечение. Рецепты нетрадиционный медицины – это исключительно вспомогательный метод борьбы с глистной инвазией. Часто используют следующие средства:
- Березовый деготь с молоком. На стакан указанного напитка взять 6 капель дегтя. Принимать за час до еды 1 раз в день. Лечение длится 20 дней. Затем идет перерыв такой же длительности. Данный цикл повторяют еще 2 раза.
- Отвар из осиновой коры. Указанное сырье нужно измельчить, чтобы получилось 5 ст. л. Далее кору заливают 0,5 л кипятка и кипятят на медленном огне пару минут. Перед применением необходимо остудить и процедить средство. В холодильнике лекарство хранится 2-3 дня. Прием нужно вести по 1 ст. л. перед едой в течение 3 недель.
- Травяной настой. Для него потребуется 2 ч. л. высушенного зверобоя. Их заливают стаканом кипятка и оставляют настаиваться полчаса. Остается только процедить средство. Принимать его нужно 4-6 раз в сутки. Дозировка – по 1 ст. л. до каждой трапезы. Тем же образом можно использовать девясил, полынь, календулу, чернику, бессмертник.


Профилактика описторхоза
Все меры предотвращения описторхоза делятся на гигиенические и гастрономические. Первые касаются элементарных правил гигиены. Перед едой и после прогулки нужно тщательно мыть руки. То же касается рыбалки. Гастрономические меры профилактики:
- не ловить рыбу в водоемах, загрязненных фекалиями;
- не пробовать сырую рыбу или рыбный фарш;
- осторожно относится к рыбам семейства карповых;
- копченую рыбу готовить минимум 3 ч при 80 градусах;
- если необходима вяленая рыба, то предварительно нужно вымочить ее в соляном растворе из 1 кг соли на 5 кг продукта;
- перед засолкой прибегнуть к вымораживанию в течение 36 часов при -28 градусах;
- жарить не менее 15-20 мин.;
- выпекать минимум 1 ч;
- варить не менее 25 мин.;
- разделывать рыбу отдельным ножом на отдельной доске;
- не кормить сырой рыбой животных.
Видео
 Описторхоз. Как защитить свою печень от паразитов
Описторхоз. Как защитить свою печень от паразитов
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям: Комментарии для сайта Cacklesovets.net
Симптомы и лечение описторхоза — Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
medside.ru
симптомы и лечение у взрослых, фото
Описторхоз – паразитарное заболевание, вызываемое плоским червем, имеющим научное название «двуустка сибирская или кошачья (Opisthorchis felineus)». Носителем паразита может быть и человек, и домашние животные (кошки, собаки). При описторхозе поражаются такие органы, как:
- желчный пузырь;
- протоки поджелудочной железы;
- желчные протоки печени.
Пути заражения

Употребление в пищу малосольной, недоваренной (недожаренной), а то и вовсе сырой рыбы, загрязненной личинками описторхоза, приводит к заражению. А заражение рыбы происходит из-за загрязнения водоема каловыми массами больного описторхозом человека или животного.
Человек может заглотить паразита или его личинки, даже не съев зараженную рыбу, а просто использовав нож, разделочную доску или тарелку, на которой эта рыба лежала.
Форма развития
Личинки описторхоза находятся в капсуле, которая, при попадании в желудок, растворяется. Затем, уже в двенадцатиперстной кишке, сама личинка разрывает гиалиновую оболочку и проникает в двенадцатиперстную кишку, а также желчный пузырь и его протоки.
У всех инвазированных (зараженных) людей описторхисы (личинки описторхоза) находятся в желчных и внутрипеченочных проходах. У шестидесяти из ста больных паразиты выявляются в желчном пузыре. Тридцать шесть из ста страдают из-за поражения поджелудочной железы.
Этапы развития паразитов в живом организме
Попав в организм человека или животного, уже через месяц метацеркарии (личинки в инвазированной стадии, средой обитания которых был организм дополнительного хозяина – рыба, крабовые) созревают и приобретают способность откладывать яйца. Таким образом, можно сделать вывод, что для полного цикла развития паразиту необходимо от четырех до четырех с половиной месяцев. После этого периода времени начинается осеменение организма окончательного хозяина (человек, животное) яйцами описторхисов. Однако и в этом случае окончательный хозяин, став носителем паразитов, может не заболеть. Точнее, так бывает чаще всего. И только в том случае, когда происходит повторное заражение описторхисами, начинают нарастать признаки, указывающие на то, что человек заражен паразитами, имеющими животное происхождение.
Описторхисы – «долгожители» среди паразитов. В живом организме они могут существовать до двадцати пяти лет.
Симптомы описторхоза
Клиника описторхоза не статична. У двух больных, зараженных описторхисами, могут наблюдаться совершенно разные симптомы. Все зависит от того, насколько восприимчив организм «хозяина» к продуктам жизнедеятельности паразита, а также от того, как долго и с какой интенсивностью происходило заражение.
На начальном этапе развивается острая форма описторхоза. Обычно данное состояние длится от одного до двух месяцев. Затем происходит переход острой формы в хроническую, продолжительность которой составляет от двадцати пяти лет и дольше.
Признаки острой формы описторхоза:
- Больного лихорадит.
- Тело покрывается крапивницей.
- Наблюдается ломота в мышцах и суставах.
- В правом подреберье отмечаются боли приступообразного характера, имеющие признаки печеночной колики, с иррадиацией в правую сторону грудной клетки.
- Печень и желчный пузырь выступают за нижний край ребер.
- В эпигастральной области боли и ощущение тяжести.
- Больного тошнит, а иногда и рвет.
- Человек мучается изжогой, стул у него жидкий и частый, а также постоянные метеоризмы.
- Аппетит снижен.
- Иногда наблюдается поражение легких, носящее аллергический характер и дающее симптоматику астмоидного бронхита.
Фиброгастроскопия, проведенная в это время, указывает на наличие:
Хронический описторхоз может проявляться как отдельная болезнь пищеварительного тракта, например:
Следом за нарушениями работы пищеварительного тракта начинает страдать нервная система больного. Человек становится раздражительным, быстро устает, ночами не спит, жалуется на головокружения и головную боль. К этому добавляются:
- повышенная потливость;
- неконтролируемое дрожание век, пальцев на руках и языка.
Иногда происходит так, что нарушения работы пищеварительного тракта не очень значительные, и на первый план выходят неврологические проблемы. При подобном течении болезни диагностика усложняется, и больному описторхозом человеку ставят ошибочный диагноз, например, «вегетативный невроз» или же «нейроциркулярная дистония».
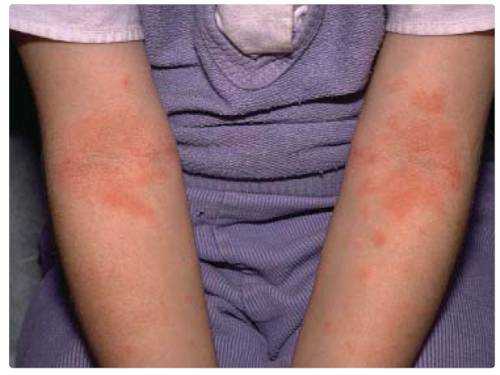
Аллергический синдром бывает у всех больных и проявляется он:
- кожным зудом,
- крапивницей,
- отеком Квинке,
- артралгией,
- пищевой аллергией.
Даже после дегельминтизации (выведение паразита из организма больного) описторхоз не проходит бесследно. Человек всю жизнь мучается от дисбаланса в иммунной системе, у него диагностируются гепатит, холецистит, гастрит и другие болезненные изменения в пищеварительной системе. Поэтому немаловажно сразу же после того, как больной избавится от паразита, начать оздоровительную терапию всей пищеварительной системы.
Осложнения
Одним из самых опасных осложнений описторхоза является аллергия, возникающая из-за того, что инвазированный организм постоянно отравляется продуктами распада и обмена веществ описторхисов и некрозированных клеток эпителия желчных протоков. Некроз эпителия вызывается шипами молодых гельминтов, травмирующих стенки протоков (желчных и панкреатических). Затем, в процессе миграции зрелых особей гельминтов, которые цепляются за стенки протоков присосками, эпительные клетки отрываются, оставляя на слизистой оболочке кровоточащие эрозии. Как раз-таки эти эрозии впоследствии вызывают онкологические заболевания. К тому же, скопление некрозированного эпителия, слизи, яиц описторхисов, а также молодых и зрелых особей паразита создает застой желчи и панкреатического секрета.
Тяжелейшие осложнения описторхоза:
- Желчный перитонит.
- Абсцесс печени.
- Цирроз печени.
- Первичный рак печени.
- Острый деструктивный перитонит.
- Рак поджелудочной железы.
Диагностика описторхоза

Диагностируется описторхоз следующим образом:
- Производится сбор анамнеза, во время которого выясняется, проживал ли больной в месте, где часто диагностируется описторхоз, и были ли эпизоды приема в пищу плохо обработанной термически рыбы карповых пород.
- Следующий этап – лабораторное исследование крови, мочи и кала.
- Также выполняется фиброгастродуоденоскопия.
- Обязательна комплексная диагностика, которую проводят по 3 специфическим маркерам – IgM, IgG, ЦИК, которые и дают возможность точно поставить диагноз.
- Так как первой реагирует иммунная система – она, контактируя с антигенами описторхизов, начинает выработку специфических иммуноглобулинов класса М (IgM). Максимальное значение синтеза этих веществ наступает через полмесяца, а уже через два месяца начинается выработка иммуноглобулинов класса G (IgG). Самой большой концентрации данные иммуноглобулины достигают через два или три месяца, и эти показатели держатся довольно долго. Но, если заболевание не лечится в течение 10 лет, уровень специфических антител спускается ниже допустимых показателей. Выявив данное снижение, можно диагностировать описторхоз. Такие исследования раньше не проводились, и только в последнее время ученые разработали методы, при помощи которых стало возможно определение пониженного уровня специфических антител.
Лечение описторхоза
Лечение описторхоза может быть успешным, если оно комплексное и проводится в три этапа.
Первый этап называется подготовительным. В этот период врач постарается:
- купировать аллергический синдром и снять воспаление желчевыводящих путей или же всего желудочно-кишечного тракта;
- обеспечить отток слизи из желчевыводящих путей и из протоков, расположенных в поджелудочной железе;
- улучшить функционирование печеночной ткани.
Также в обязательном порядке будет проведена дезинтоксикационная терапия, очищение кишечника и назначена специальная диета, предусматривающая ограничение жиров.
Лекарственная терапия предполагает назначение антигистаминных препаратов и сорбентов. Если есть показания, например, присоединение вторичной инфекции, – назначается пятидневный курс антибиотиков широкого спектра действия. Чтобы улучшить дренаж желчных протоков, учитывая тип, по которому проходит дискинезия желчных протоков, используются желчегонные препараты.
Симптоматическое лечение проводят прокинетиками, спазмолитиками, пищевыми ферментами, пре- и пробиотиками.
Если у больного наблюдается ремиссия холецистита или холангита, подготовительный этап длится до двух недель, при панкреатите и гепатите – до трех недель.
От того, как будет проведен этот этап, во многом зависит эффективность последующего лечения.
Второй этап – характеризуется применением специфического препарата бильтрицида (празиквентел).
Бильтрицид – эффективный антигельминтный препарат, имеющий широкий спектр действия и пагубно воздействующий почти на все трематоды и цестоды. Механизм действия данного лекарства заключается в следующем. Мембрана паразитов обладает высокой проницаемостью для ионов кальция, входящих в состав бильтрицида. И этот эффект вызывает спастический паралич мышц гельминтов, вследствие чего они открепляются от стенок желчных протоков и эвакуируются с желчью.
Но данную лекарственную форму нужно применять с большой осторожностью, так как препарат токсичен и может вызвать повреждение клеток печени и поджелудочной железы.
Побочные явления при применении бильтрицида:
- аллергия,
- тошнота и рвота,
- боль, концентрирующаяся в правом подреберье,
- диарея с примесью крови,
- головокружения,
- постоянная сонливость,
- миалгия,
- аритмия,
- судороги,
- нарушение состава крови.
Из-за таких серьезных побочных явлений дегельминтизацию проводят только под наблюдением врача, в больнице.
Третий этап (реабилитационный) – призван восстановить нарушения, произошедшие в организме вследствие инвазии. К тому же, учитывается, что человеку был проведен курс лечения бильтрицидом, а значит, есть все основания для применения желчегонной терапии посредством разного рода тюбажей, приема отваров трав с желчегонным эффектом и гепатопротекторов. Также в течение всего реабилитационного периода следует очищать кишечник при помощи клизм или слабительных средств.
Профилактика описторхоза
Предотвратить описторхоз намного легче, чем его диагностировать и лечить. Для этого не нужно делать каких-либо дорогостоящих прививок – надо лишь выполнять несложные общепринятые правила гигиенического поведения, а именно:
- Ни при каких обстоятельствах не употреблять сырую воду, будь то вода из ручьев, колодцев или водопровода. При этом, чтобы знать наверняка, что все паразиты, могущие находится в загрязненной воде, погибли, кипятить ее лучше не менее десяти минут.
- Руки следует мыть часто. Это самый простой, но действенный способ, посредством которого человек без особых усилий ограждает себя от подавляющего большинства инфекционных болезней.
Когда мыть руки обязательно:
- до и после посещения туалета;
- после работы с землей;
- после игры или же соприкосновения с любыми, даже домашними, животными;
- после смены подгузников;
- придя домой с улицы;
- перед тем, как начать готовить или сесть за стол;

Объяснить детям, что, купаясь в водоемах, будь то бассейн, море или речка, рот следует держать плотно закрытым. Это позволит не наглотаться всякой «пакости», от которой, если ее все же проглотить, будет очень трудно избавиться за долгие годы или даже за всю жизнь.
Такие продукты, как овощи и фрукты, мыть следует очень тщательно. Просто обдавать их водой из крана недостаточно. Фрукты и особенно овощи, моются специальной щеточкой, а потом, на некоторое время, оставляются под проточной водой.
Особое внимание нужно обратить на приготовление рыбы. Даже зараженные рыбные кусочки становятся безвредными, если их жарить или варить в течение двадцати минут.
bezboleznej.ru
симптомы и лечение, клинические рекомендации
Описторхоз выступает паразитарной болезнью, которая развивается вследствие проникновения в организм червей. Преимущественно поражается гепатобилиарная система. Течение заболевания сопровождается различными клиническими проявлениями.
Пациенты жалуются на боль справа в боку, лихорадочное состояние, ухудшение или потерю аппетита, кожные высыпания, желтуху, диспепсические расстройства. При таких симптомах требуется провести диагностику на предмет выявления паразитов.
Рассмотрим, как болезнь влияет на печень, особенности развития и течения, клинику при острой и хронической форме патологии, методы лечения.
Этиология и варианты заражения
Описторхоз у взрослых людей предстает внекишечной глистной инвазией, возбудители которой селятся в желчных каналах, печени, поджелудочной железы (ПЖ), провоцируют патогенные полиморфные преобразования. Чаще всего заболевание диагностируют у мужчин возрастной группы 15-50 лет. Опасность недуга состоит в том, что продолжительное течение увеличивает риски рака печени, ПЖ.
Возбудителями описторхоза печени выступают две разновидности червей – Opisthorchis viverrini и Opisthorchis felineus. На территории РФ большую распространенность получил первый возбудитель патологии. Opisthorchis felineus – это кошачья (сибирская двуустка). Плоский паразит, длина которого варьируется от 4 мм до 2 сантиметров, обладает ланцетовидным телом.
Развитие выявляется на фоне 3-кратной смены хозяев. Первый промежуточный хозяин – моллюски, 2-й – пресноводные рыбы, которых относят к семейству Карповых, и последний хозяин паразита – это млекопитающие, которые питаются рыбой.
Окончательные хозяева выделяют в окружающую среду яйца и/или личинки вместе с каловыми массами. Когда они попадают в воду, яйца заглатываются пресноводными рыбами, в организме которых трансформируются.
В течение 40-50 суток личинки, локализующиеся в теле пресноводных рыб, становятся инвазионными. Иными словами, получают способность спровоцировать паразитарный недуг у окончательного хозяина, в том числе и человека. Личинки в морской рыбе редко приживаются, поскольку соленая жидкость выступает неблагоприятной средой для развития.
Инфицирование животных и людей выявляется на фоне потребления в пищу сырой либо плохо термически обработанной рыбы.
В кишечном тракте под воздействием дуоденальной жидкости капсула и оболочка гельминтов растворяются, вследствие чего они перемещаются в желчный канал, внутрипеченочные протоки, а также в ПЖ.
В гепатобилиарной системе спустя 3-4 недели паразиты трансформируются в зрелых (взрослых) особей, начинают откладывать яйца. Полный цикл развития – начиная от стадии яйца и заканчивая половозрелой особью, длится 120-150 суток.
В соответствии с описанием патологии в медицинской литературе, заболевание не заразное, поэтому можно общаться с больным человеком без вреда для здоровья. Инфицирование происходит, когда яйца гельминтов попадают в пищеварительный тракт здорового человека.
В организме ребенка или взрослого человека может быть десятки тысяч паразитов, и в окончательном хозяине гельминты способны паразитировать 20-25 лет.
Патогенез
Выраженность и характер паразитарной инфекции обусловлены течением заболевания, массивностью гельминтоза, продолжительностью заражения, состоянием иммунного статуса человека. В зависимости от этих факторов течение недуга бывает латентное либо манифестное.
Выделяют такие степени заболевания:
- Легкая.
- Среднетяжелая.
- Тяжелая.
Медики выделяют несколько стадий проявления заболевания. С выраженной симптоматикой говорят о ранней (острой) стадии, с менее выраженными симптомами о поздней (хронической).
В первом случае преобладают аллергические реакции, которые выступают ответом на чужеродное внедрение паразитов. Они характеризуются повышением проницаемости сосудистых стенок, отечностью и инфильтрацией печени, поджелудочной, желчных каналов.
На фоне хронического заражения в стенках желчных каналов появляется хронический воспалительный процесс, разрастаются соединительные ткани, иногда происходит закупоривание протоков мелкими паразитами.
Патологические процессы приводят к осложнениям:
- Холангит бактериальной природы.
- Дискинезия желчевыводящих каналов.
- Формирование конкрементов в желчном пузыре.
- Циррозному поражению печени.
- Портальной гипертензии.
При поражении поджелудочной железы паразитами проявляется отечность органа, нарушается отхождение панкреатического сока.
Клинические проявления
Клиника паразитарного недуга базируется на особенности жизненного цикла гельминта, количестве личинок, которые попали в тело человека. Также зависит от вторичного инфицирования, исходного состояния иммунной системы.
Острая форма и клиника
Острый описторхоз имеет небольшой инкубационный период. Первые признаки проявляются через 5-42 дня с момента проникновения яиц в тело человека. В среднем же период инкубации составляет 3 недели. Болезнь склонна протекать остро, продолжительность – 2-3 недели, чаще всего проявляется легкая либо среднетяжелая степень.
Ведущие факторы при такой форме заболевания – реакции токсического, аллергического типа. Они предстают ответом на проникновение гельминтов в печень, желчные каналы. В основе развития острой формы лежит аллергическая реакция, нарушения работы иммунной системы. Аллергическая реакция бывает мгновенной либо замедленной.
Гельминты в теле человека взаимодействуют с клетками иммунной системы, по этой причине запускаются сложные процессы, приводящие к увеличению концентрации антител IgE. В свою очередь эти антитела высвобождают тучные клетки, которые провоцируют аллергическое воспаление. Эти клетки направляются к воспалительному очагу.
Симптомы острого описторхоза у человека:
- Аллергические проявления. Это высыпания на поверхности кожи, жжение и зуд, ангионевротический отек, крапивница (чаще при продолжительном течении паразитарного недуга). Локализация высыпаний – лицо, сгибательные поверхности нижних и верхних конечностей.
- Диспепсические нарушения. Больной мучается от боли в области живота, ухудшения аппетита, повышенного газообразования, изжоги. Иногда нарушается работа пищеварительного тракта, проявляются тошнота и рвота.
- Слабость, хроническая утомляемость и другие признаки астеновегетативного синдрома.
- Гепатомегалия (увеличение печени в размере), боль в правом боку, желтушность кожного покрова.
- Суставные и мышечные боли.
- Трудности с дыханием, кашель.
- Увеличение селезенки, лимфоузлов.
На фоне острого описторхоза увеличивается температура тела. Причиной этого выступают пирогены – вещества, которые выделяют паразиты. Они взаимодействуют с терморегуляционным центром, который находится в головном мозге. Это приводит к снижению теплоотдачи, а процесс формирования тепла увеличивается.
Хронический вид и признаки
Эта форма сохраняет все токсические и аллергические реакции организма.
Механизм развития заболевания аналогичен острой форме. Но симптомы выражены слабее.
Также развиваются патологические преобразования, которые возникают вследствие таких причин:
- Присоски паразитов приводит к раздражающему эффекту, страдают органы – ПЖ, печень, желчные каналы.
- В желчном пузыре и внутрипеченочных протоках скапливаются взрослые гельминты, что создает препятствие механической природы.
Поэтому на фоне продолжительного течения болезни нарушается функциональность печени, желчного пузыря и его каналов. Когда выявляется стеноз конечной части общего желчного протока, замедляется отток желчи, что создает условия для присоединения вторичного инфекционного процесса, формирования конкрементов.
При описторхозе хронической формы развиваются симптомы:
- Со стороны нервной системы. Больные жалуются на постоянную слабость, снижение трудоспособности, расстройство сна, эмоциональную нестабильность, головную боль.
- Аллергические высыпания, зуд и жжение.
- Периодически увеличивается температура тела, держится на уровне субфебрилитета.
- Суставные и мышечные боли, носящие упорный характер. Вследствие продолжительного паразитирования у больного появляется артрит или артроз.
- Происходит поражение печени, ЖКТ, что сопровождается диспепсическими нарушениями – тошнота, рвота, понос, боль.
Болевой синдром существенно отличается. Болеть может весь живот, либо только в области правого подреберья. Боли бывают опоясывающие, захватывают не только живот, но и часть спины.
При поражении печени орган увеличивается в размере, желтеет кожный покров, видимые слизистые оболочки. Нарушается функциональность железы, изменяются показатели печеночных проб – билирубин, ЩФ, АСТ, АЛТ.
При описторхозе печени в большинстве случаев развивается гепатит, иногда цирроз. К другим осложнениям относят ЖКБ, гастрит, воспаление желчного пузыря, язвенное поражение желудка и двенадцатиперстной кишки.
Как проявляется болезнь в детском возрасте?
Описторхоз с поражением печени в детском возрасте – редкое явление, поскольку родители для малышей хорошо термически обрабатывают пищу. Симптоматика аналогична клинике у взрослого человека, но имеются такие отличия:
- В детском возрасте более выражены аллергические признаки, нередко развивается бронхиальная астма.
- На фоне продолжительного течение нарушается кровообращение в мелких кровеносных сосудах, что приводит к синюшности покрова.
Кожа при описторхозе у ребенка влажная, присутствует зуд. Вследствие нарушения всасывания питательных компонентов выпадают волосы, ломаются ногти. При болезни в раннем возрасте может замедлиться физическое развитие.
Диагностика паразитарной болезни
Специфической симптоматики острый и хронический описторхоз не вызывает.
Инфицирование можно заподозрить после беседы с пациентом, когда врач устанавливает, что он проживает в очаге описторхоза, либо кушал сырую, малосольную рыбу.
При хроническом описторхозе во время осмотра медицинский специалист обнаруживает триаду симптомов – отечность век, появление на них белой либо желтоватой сыпи, болезненные трещины на поверхности языка.
Анализы
Посредством микроскопического исследования каловых масс и желчи установить паразитов трудно, поскольку они начинают откладывать яйца через 20-40 дней после инфицирования.
Чтобы поставить верный диагноз, проводятся общие исследования:
- ОАК (СОЭ, лейкоциты и эозинофилы выше нормальных показателей).
- Биохимия крови. Выше нормы содержание билирубина, АЛТ, АСТ.
При хроническом описторхозе в каловых массах можно обнаружить яйца гельминтов, но не всегда. Поэтому проводится анализ дуоденального содержимого (исследуется желчь).
Другие способы
Дополнительно проводится УЗИ печени и желчевыводящих каналов. На фоне острой форме протоки расширены, а при хронической болезни увеличивается желчный пузырь, расширяются внутрипеченочные протоки, проявляется гепатомегалия.
При необходимости получения дополнительной информации о состоянии печени и желчных каналов рекомендуется ЧЧХ, КТ, РПХГ – ретроградная панкреатохолангиография.
Лечение печеночного описторхоза
Лечение комплексное и многоэтапное, потому что болезнь поражает многие органы, негативно влияет на функции печени и поджелудочной, желчного пузыря.
При остром течении главный упор делают на лекарства с антигистаминным и противовоспалительным свойством, а потом переходят к антигельминтной терапии.
А при хронической болезни борются с паразитами, проводят восстановительное лечение.
Этапы терапии и лекарственные препараты
Первый этап – подготовительный, занимает от 7 до 20 дней. Назначают лекарства из разных фармакологических групп.
Первый этап включает препараты:
- Антигистаминные средства (Супрастин). Дозировка для взрослого человека – 1 таблетка в 24 часа. Ребенку дозу подбирают в зависимости от веса.
- Энтеросорбенты (Полисорб).
- Гепатопротекторы – лекарства, способствующие защите и восстановлению печени. Представители группы – Урсосан, Галстена.
- Средства желчегонного действия (Аллохол).
- Ферменты, улучшающие пищеварительный процесс. Лекарства – Мезим, Панкреатин.
- Антибиотики широкого спектра влияния (если присоединилась вторичная инфекция).
- Препараты с противовоспалительным эффектом (Ибупрофен).
На 2-м этапе борются с паразитарным заболеванием. Лечение включает в себя медикаментозные препараты:
- Средства желчегонного действия (Холивер).
- Антигельминтный препарат против описторхоза печени Бильтрицид.
- Хлоксил – медикамент противопаразитарного воздействия.
Восстановительный этап подразумевает применение лекарств, которые улучшают функциональность печени, желчного пузыря и ПЖ. Прописывают гепатопротекторы, желчегонные и ферментные медикаменты, витамины.
Взрослые пациенты лечатся дома. Терапия в условиях стационара проводится в случаях, когда у больного массивная инвазия, диагностировано серьезное поражение печени и др. органов.
Народные средства
Применение народных средств результативно, если их комбинировать с другими лекарствами.
В качестве моносредства не используют, поскольку одни травы и природные компоненты не помогут уничтожить паразитов.
В таблице представлены хорошие рецепты с травами:
| Ингредиенты | Способ приготовления и терапии |
| 10 г измельченного зверобоя и 250 мл горячей воды | Компоненты соединить, настаивают в закрытой посуде в течение 60 минут, после фильтруют. Принимать с кратностью 4-6 раз в сутки, дозировка 1 столовая ложка. Продолжительность лечебного курса – до исчезновения негативной симптоматики у больного. |
| 250 мл теплого молока и 6 капель березового дегтя | «Лекарство» готовят непосредственно перед применением. Принимают за 60 минут до приема пищи, выпить сразу. Лечение 1,5 недели. Требуется три курса с промежутком 20 дней. Запрещено применение в детском возрасте, беременности, кормлении грудью. |
Профилактика
В качестве профилактики необходимо потреблять в пищу хорошо прожаренную и тщательно засоленную рыбу. Заморозка не менее 8 часов при температурном режиме -40 градусов. Засолка – на литр воды 1,5 г соли, время обусловлено массой рыбы. Варят рыбу в течение 30-40 минут (время отсчитывают с момента закипания жидкости).
Автор статьи
Сазонов Григорий Андреевич
Написано статей
624
blotos.ru
Описторхоз — это… Что такое Описторхоз?
гельминтоз из группы трематодозов (Трематодозы), преимущественно поражающий гепатобилиарную систему и поджелудочную железу, возбудителями которого являются Opisthorchis felineus и Opisthorchis viverrini. В острой стадии протекает с общими аллергическими явлениями, иногда с поражением внутренних органов, в хронической — с симптомами поражения билиарной системы, гастродуоденитом, панкреатитом. Географическое распространение. Описторхоз — природно-очаговая инвазия. О., вызываемый О. felineus (кошачьей двуусткой), широко распространен в нашей стране, встречается в странах Восточной и Центральной Европы. Наиболее крупная эндемичная территория находится в Западной Сибири (бассейн Оби и Иртыша) и Восточном Казахстане. Эндемичен также на территории бассейнов Волги, Камы, Днепра, Немана, регистрируется на территории левых притоков Енисея. О., вызываемый О. viverrini, распространен в Юго-Восточной Азии. Этиология и эпидемиология. Кошачья двуустка (О. felineus) имеет листовидную форму с заостренным передним концом. Тело паразита длиной 4—13 мм, шириной 1—3,5 мм снабжено ротовой и брюшной присосками (рис.). Яйца бледно-желтого цвета, размером 0,011—0,019×0,023—0,034 мм, с двуконтурной оболочкой, на одном конце имеют крышечку, на противоположном — шиповидный вырост. Описторхисы-гермафродиты обитают во внутрипеченочных желчных ходах и протоках поджелудочной железы окончательного хозяина, выделяя яйца в протоки. С желчью и панкреатическим соком они попадают в кишечник, откуда с фекалиями в окружающую среду, в т.ч. в водоемы. Развитие яйца и бесполое размножение ряда поколении паразита происходят в теле первого промежуточного хозяина — пресноводного моллюска Bithynia inflata, в котором примерно через 2 месяца образуются десятки тысяч личинок церкариев. Созревание их до инвазионной стадии происходит в теле второго промежуточного хозяина — рыб семейства карповых (плотва, елец, язь, линь, красноперка, сазан, лещ, густер, жерех и др.). В мышцах рыбы личинки превращаются в метацеркариев и инцистируются. Зрелый метацеркарий имеет овальную форму, размер 2,5×3,5 мм. Рост и половое созревание метацеркариев происходят в желчных протоках печени и протоках поджелудочной железы окончательного хозяина (человека и рыбоядных животных — кошек, собак, лисиц и др.) в течение 3—4 недель. На поверхности почвы летом и при низких температурах зимой яйца описторхисов могут сохраняться от 10 ч до 10 дней, в воде они жизнеспособны до 3—5 месяцев и более. Метацеркарий в мышцах рыб погибают при замораживании при t° —23—25° через 72 ч, при t° —12° — через 6 суток. При t° 100° (варка рыбы) личинки погибают в течение 20—25 мин. Источниками инвазии являются зараженные О. человек и рыбоядные животные. Заражение происходит при употреблении в пищу сырой, мороженой, слабо посоленной, недостаточно проваренной или прожаренной рыбы, в которой имеются личинки гельминтов (схему жизненного цикла двуустки см. на рис. к ст. Трематодозы). Очаги О. наиболее распространены среди населения в бассейнах рек, где имеются благо приятные условия для существования и размножения моллюсков (промежуточных хозяев гельминта) и карповых рыб, воды подвергаются значительному фекальному загрязнению, а население употребляет в пищу сырую и недостаточно термически обработанную рыбу.О. vivemni по строению и биологии близок к О. felineus.
Патогенез. При переваривании инвазированной рыбы в желудке и двенадцатиперстной кишке человека метацеркарий освобождаются от оболочки и по общему желчному протоку активно перемещаются в желчные ходы. Примерно 1/3 инвазированных личинок попадает в протоки поджелудочной железы. В патогенезе ранней стадии болезни ведущую роль играют мобилизация эндогенных факторов воспаления — гистамина, серотонина, простагландинов и др. и аллергические реакции в ответ на поступление метаболитов личинок паразита. Это сопровождается пролиферативно-экссудативными реакциями в коже, слизистых оболочках дыхательных путей, органов пищеварения, билиарной системы, поражениями микрососудов органов, клеточной инфильтрацией их стромы, гранулематозом. При массивной инвазии развивается эрозивно-язвенный гастродуоденит, аллергический гепатит, пневмония. Эти процессы в хронической стадии болезни сменяются фиброзом органов, преимущественно гепатобилиарной системы, поджелудочной железы. Повторные заражения в эндемичных очагах (супер- и реинвазии) приводят к возобновлению воспалительных реакций и прогрессирующему фиброзу.Иммунитет при О. нестерильный и проявляется ограничением интенсивности инвазии при повторных заражениях и относительно малой выраженностью клинической симптоматики у жителей эндемичных очагов.
Клиническая картина. О. у жителей эндемичных очагов и приезжих существенно различается. У коренных жителей очага течение его, как правило, первично-хроническое. У приезжих в части случаев выявляют острую стадию болезни. Инкубационный период — 1—6 недель, чаще 2—4 недели. Клинические проявления острой стадии болезни варьируют от стертой до тяжелой формы. При стертой форме отмечается непродолжительный субфебрилитет, эозинофилия в крови до 10—15%. При легкой форме лихорадка достигает 38—38,5° и сохраняется в течение 1—2 недель, эозинофилия в крови 15—25%. При среднетяжелой форме наблюдаются повышение температуры тела до 39—39,5°, лихорадка преимущественно ремиттирующего типа продолжительностью до 2—21/2 недель, нередко катаральные явления, экссудативные высыпания на коже, в крови — умеренный лейкоцитоз и увеличение СОЭ, эозинофилия 40% и более. Тяжелая форма острого О. протекает в нескольких клинических вариантах: тифоподобном, гепатохолангитическом, гастроэнтеритическом. При тифоподобном варианте начало болезни острое, с ознобом, миалгиями, повышением температуры до 39—40°. Длительность лихорадочного периода 2—21/2 недели; температура может быть ремиттирующего, постоянного и неправильного типов. Выражены симптомы общей интоксикации с бессонницей, бредом. На коже появляются полиморфные высыпания. Отмечаются конъюнктивит, катаральные явления со стороны верхних дыхательных путей, иногда картина астмоидного бронхита. В легких выявляются мигрирующие инфильтраты, пневмонические очаги, иногда реакция плевры. Наблюдаются тахикардия, артериальная гипотензия, приглушенность тонов сердца, на ЭКГ — изменения диффузного, реже очагового характера. Возможны явления гастроэнтерита, холангита. Для гепатохолангитического варианта характерны высокая лихорадка, желтуха, боли в правом подреберье, увеличение размеров печени, селезенки. В сыворотке повышены содержание билирубина, глобулиновых фракций белка, активность трансфераз, щелочной фосфатазы. Для гастроэнтеритического варианта острого О. характерны боли в эпигастрии, иногда приступообразного характера, изжога, тошнота. При гастродуоденофиброскопии обнаруживают эрозивно-язвенный или геморрагический гастродуоденит. При преобладании поражения кишечника — боли по всему животу, жидкий стул. После завершения острой стадии болезни наступает латентный период, который длится от нескольких недель до 7 лет, чаще 3—31/3 года. Затем развивается хроническая стадия болезни. У коренных жителей гиперэндемичных районов в отличие от приезжих, не имеющих частичного иммунитета, с момента инвазии до появления клинических проявлений болезни проходит 20—35 лет, поэтому болезнь чаще развивается в возрасте 35—40 лет и позже, протекает хронически, возможна бессимптомная инвазия. В хронической стадии О. протекает с явлениями хронического холецистита, реже холецистохолангита или хронического гастродуоденита. При первом варианте ведущими симптомами являются тяжесть и боли в правом подреберье с иррадиацией в правую ключицу и лопатку, тошнота, иногда рвота. При бактериальной инфекции желчевыводящих путей возникают приступообразные боли в правом подреберье по типу колики, сопровождающиеся лихорадкой, нейтрофильным лейкоцитозом крови, иногда желтухой. При длительной массивной инвазии образуются холангиоэктазы, при их разрыве развивается желчный перитонит. Эти осложнения характерны для местных жителей очагов О. При рентгеноконтрастном и ультразвуковом исследованиях обнаруживают явления холецистита, перихолецистита с нарушением оттока желчи, умеренные диффузные изменения паренхимы печени. Конкременты в желчном пузыре образуются относительно редко. При хроническом гастродуодените больных беспокоят боли, иногда приступообразные, в эпигастрии, правом подреберье, изжога, тошнота, возникающие чаще после приема пищи. Желудочная секреция обычно снижена. При гастродуоденофиброскопии обнаруживают хронический гастрит с преимущественным поражением антрального отдела, эрозивно-язвенный дуоденит, деформацию луковицы двенадцатиперстной кишки. Ведущими в клинике хронического О. могут быть также астеноневротический синдром, астмоидный бронхит, иногда только кожные высыпания на фоне умеренной эозинофилии. Хронический О. способствует развитию первичного рака печени (холангиокарцинома), возможно, карциноме желудка и поджелудочной железы.Диагноз в острой стадии О. устанавливают на основании клинической картины острого аллергического заболевания с гиперэозинофилией крови, при тяжелом течении — с развитием гепатита, эрозивно-язвенного гастрита и дуоденита.
Важное значение для диагноза имеет эпидемиологический анамнез (употребление рыбы карповых пород в эндемичных по О. районах за 2—6 недель до начала болезни), в ранние сроки — положительные результаты серологического исследования с описторхозным диагностикумом в реакции непрямой гемагглютинации или иммуноферментного анализа, через 11/2—2 месяца после заражения — обнаружение яиц паразита в дуоденальном содержимом или фекалиях. В хронической стадии для диагноза О. необходимо паразитологическое подтверждение, серологические реакции могут быть отрицательными. Дифференциальный диагноз в острой стадии О. проводят с аллергическими заболеваниями неинфекционной природы (лекарственная, сывороточная болезнь и др.), с острой стадией трихинеллеза, фасциолеза и других гельминтозов. Решающее значение при этом имеют эпидемиологический анамнез (место заражения, источник инвазии), результаты серологических реакций, при трихинеллезе — биопсия мышц и трихинеллоскопия. В хронической стадии О. решающим является паразитологическое подтверждение (или исключение) инвазии. Лечение. Больных госпитализируют по клиническим показаниям. Назначают празиквантель (билтрицид, азинокс) или хлоксил. Первый препарат предпочтителен ввиду его активности по отношению к незрелым стадиям гельминта, на которые хлоксил не действует, и простоты применения. Празиквантел назначают в дозе 60—70 мг на 1 кг массы тела в 3 приема в течение дня после еды с промежутком 4—6 ч. Курс лечения 1 день; диеты, назначения слабительного не требуется. В день приема возможны головные боли, головокружение, чувство опьянения. У отдельных больных возможна отрицательная динамика ЭКГ — снижение зубцов Т в грудных отведениях. При лечении О. в острой стадии болезни, особенно при интенсивной инвазии, возможны лихорадочная реакция, кожные сыпи, развитие легочного синдрома. Препарат противопоказан при беременности. При лечении кормящей матери ее ребенка на 72 ч от начала лечения переводят на искусственное вскармливание. Контроль эффективности лечения проводят через 3 и 6 месяцев. Хлоксил назначают в курсовой дозе 300 мг на 1 кг массы тела в течение 3 или 5 дней (100 или 60 мг на 1 кг в день) в 3 приема. Принимают препарат после еды в 1/2 стакана молока. Лечение проводят в условиях дневного стационара; ослабленных больных и лиц с острой (подострой) стадией О. помещают в обычный стационар. Побочные явления (тошнота, боли в животе, расстройство стула, головные боли) проходят быстро и обычно не требуют отмены препарата. Хлоксил противопоказан при нарушении функции печени, почек, сердечно-сосудистой недостаточности. Сроки контроля эффективности лечения такие же, как при лечении празиквантелом. После излечения острого О. функции пищеварительных органов восстанавливаются до исходных. Излечение хронического О. возможно только у детей и лиц молодого возраста. Длительная, интенсивная инвазия приводит к органическим изменениям в органах пищеварения. Реабилитационная терапия направлена на устранение холестаза, нормализацию секреторной функции желудка, поджелудочной железы (диета, физиопроцедуры, бальнеотерапия), при астеническом состоянии показана психотерапия. При атрофических процессах в органах пищеварения назначают пищеварительные ферменты, дигестопептиды. Осложнения О. требуют экстренного хирургического лечения.Прогноз обычно благоприятный, при развитии гнойного холецистита и перитонита — серьезный.
Профилактика — исключение из пищи сырой, слабо просоленной и недостаточно термически обработанной рыбы семейства карповых и охрана окружающей среды от загрязнения фекалиями человека и животных, рыбными отбросами. Это достигается гигиеническим воспитанием населения, упорядочением коммунального хозяйства прибрежных районов, эндемичных по О., уничтожением моллюсков, промежуточных хозяев гельминта, химическими и биологическими средствами. Библиогр.: Белозеров Е.С. и Шувалова Е.П. Описторхоз, Л., 1981; Дроздов В.Н. и Зубов Н.А. Острый описторхоз у детей, Кемерово, 1982; Озерецковская Н.Н., Зальнова Н.С. и Тумольская Н.И. Клиника и лечение гельминтозов, с. 95, Л., 1985; Павлов Б.А. Острая фаза описторхоза (острый описторхоз), Томск. 1979.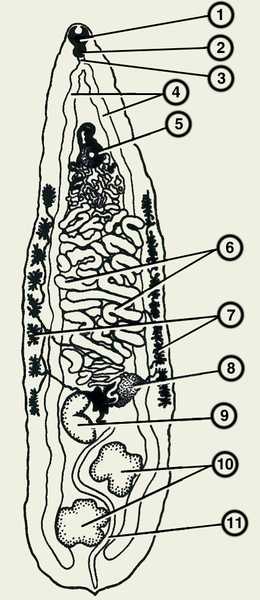 глотка; 3 — пищевод; 4 — две кишечные ветви; 5 — брюшная присоска; 6 — матка; 7 — желточники; 8 — яичник; 9 — семяприемник; 10 — семенники; 11 — ствол экскреторного пузыря»>
глотка; 3 — пищевод; 4 — две кишечные ветви; 5 — брюшная присоска; 6 — матка; 7 — желточники; 8 — яичник; 9 — семяприемник; 10 — семенники; 11 — ствол экскреторного пузыря»>Схема строения Opistorchis felineus: 1 — ротовая присоска; 2 — глотка; 3 — пищевод; 4 — две кишечные ветви; 5 — брюшная присоска; 6 — матка; 7 — желточники; 8 — яичник; 9 — семяприемник; 10 — семенники; 11 — ствол экскреторного пузыря.
dic.academic.ru

 Наша кровь состоит из множества клеток, каждая группа которых выполняет свою функцию.
Наша кровь состоит из множества клеток, каждая группа которых выполняет свою функцию. Причиной высокого уровня лимфоцитов у взрослого человека может быть, как вирусная инфекция, так и воспалительный процесс, аллергические реакции и онкозаболевания. Если анализ крови показал повышенный уровень лимфоцитов, специалисты при расшифровке обязательно уточняют, в абсолютном или относительном количестве отклонения.
Причиной высокого уровня лимфоцитов у взрослого человека может быть, как вирусная инфекция, так и воспалительный процесс, аллергические реакции и онкозаболевания. Если анализ крови показал повышенный уровень лимфоцитов, специалисты при расшифровке обязательно уточняют, в абсолютном или относительном количестве отклонения. Число лимфоцитов в лейкоцитарной формуле может о многом рассказать специалисту.
Число лимфоцитов в лейкоцитарной формуле может о многом рассказать специалисту. Если клинический анализ показал повышенное количество лимфоцитов в крови взрослого человека, искать причину нужно незамедлительно. Врач может назначить повторный анализ, чтобы исключить ошибку. А затем стоит пройти полное обследование, чтобы выяснить, какое заболевание спровоцировало белые клетки крови начать борьбу. Современные методы диагностики способны обнаружить причину за считанные дни.
Если клинический анализ показал повышенное количество лимфоцитов в крови взрослого человека, искать причину нужно незамедлительно. Врач может назначить повторный анализ, чтобы исключить ошибку. А затем стоит пройти полное обследование, чтобы выяснить, какое заболевание спровоцировало белые клетки крови начать борьбу. Современные методы диагностики способны обнаружить причину за считанные дни.


































































 Креатинфосфокиназа в больших количествах появляется в крови после повреждения содержащихся в органах и тканях клеток. Как правило, это происходит при патологических процессах с нарушением целостности клеток сердечных и скелетных мышц.
Креатинфосфокиназа в больших количествах появляется в крови после повреждения содержащихся в органах и тканях клеток. Как правило, это происходит при патологических процессах с нарушением целостности клеток сердечных и скелетных мышц.



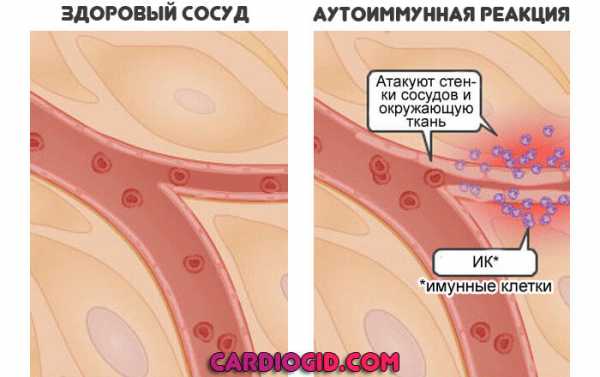
 Это магнийзавсимое соединение, происходящее из АТФ и креатина. При его расщеплении выделяется очень много энергии, поэтому этот фермент расходуется организмом при интенсивных физических нагрузках. Он содержится в митохондриях и цитоплазме клетках сердечной мышцы, в костях и тканях мозга.
Это магнийзавсимое соединение, происходящее из АТФ и креатина. При его расщеплении выделяется очень много энергии, поэтому этот фермент расходуется организмом при интенсивных физических нагрузках. Он содержится в митохондриях и цитоплазме клетках сердечной мышцы, в костях и тканях мозга. Существует множество факторов влияющих на уровень фермента в крови, каждый из них учитывается при возможном выставлении диагноза и выявлении точной клинической картины заболевания.
Существует множество факторов влияющих на уровень фермента в крови, каждый из них учитывается при возможном выставлении диагноза и выявлении точной клинической картины заболевания. На самом деле, нет специального лечения, чтобы нормализовать уровень креатинкиназы в крови. Для этого необходимо заняться лечением основного заболевания, которое стало причиной изменения анализов и ухудшения самочувствия.
На самом деле, нет специального лечения, чтобы нормализовать уровень креатинкиназы в крови. Для этого необходимо заняться лечением основного заболевания, которое стало причиной изменения анализов и ухудшения самочувствия. Чаще всего, даже врачи соглашаются с тем, что пациент хочет дополнить назначенное лечение. Например, добавление в свой рацион гинкго билоба. Это растение, которое помогает очистить проходимость вен и артерий от холестериновых бляшек, тем самым уменьшая риск возникновения тяжелых заболеваний и облегчить работу сердечной мышцы. Экстракт можно приобрести в аптеке, а само растение имеется на прилавках магазинов правильного и здорового питания. Из него делают отвары и настои для приема внутрь, принимая курсами, один такой курс длится не дольше четырёх недель.
Чаще всего, даже врачи соглашаются с тем, что пациент хочет дополнить назначенное лечение. Например, добавление в свой рацион гинкго билоба. Это растение, которое помогает очистить проходимость вен и артерий от холестериновых бляшек, тем самым уменьшая риск возникновения тяжелых заболеваний и облегчить работу сердечной мышцы. Экстракт можно приобрести в аптеке, а само растение имеется на прилавках магазинов правильного и здорового питания. Из него делают отвары и настои для приема внутрь, принимая курсами, один такой курс длится не дольше четырёх недель.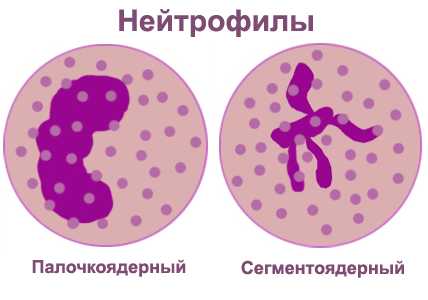
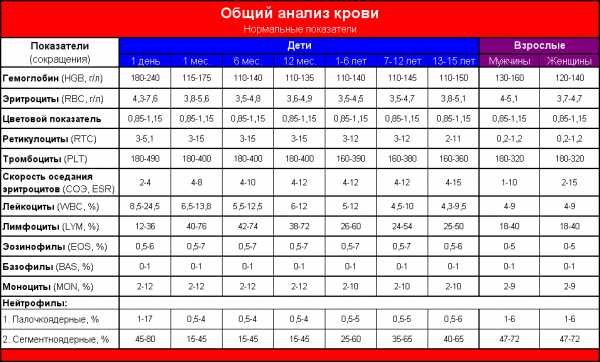

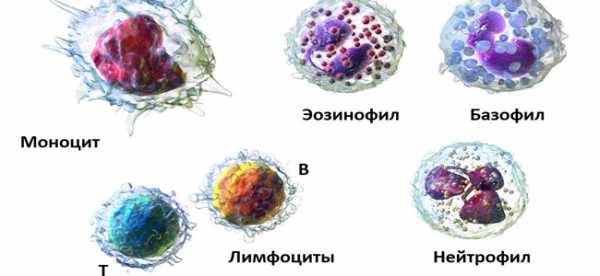
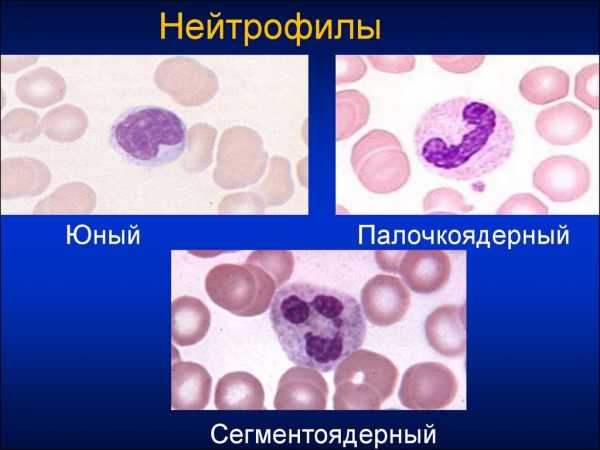
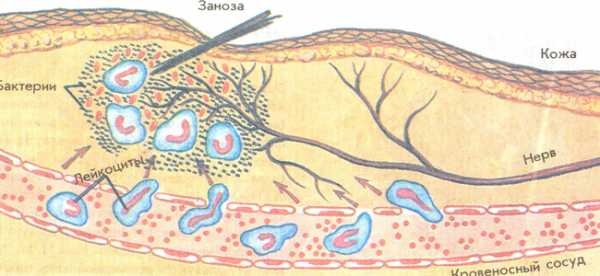
 Нейтрофилы убивают бактерии.
Нейтрофилы убивают бактерии.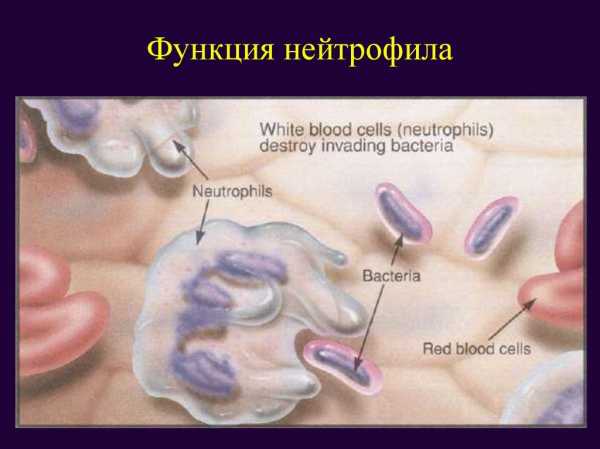
 Если количество зрелых клеток ниже нормы наступает состояние нейтропении.
Если количество зрелых клеток ниже нормы наступает состояние нейтропении.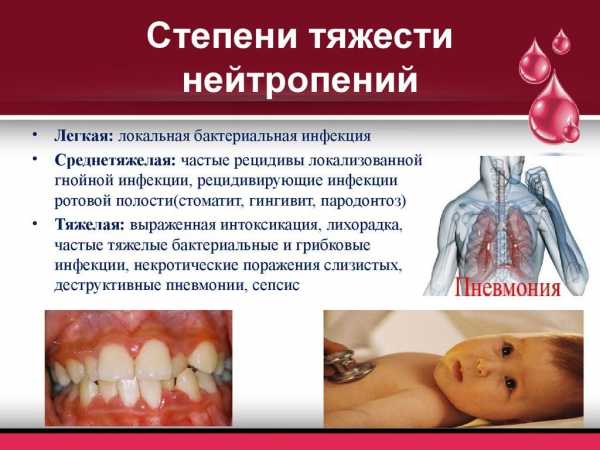

 Анализ крови
Анализ крови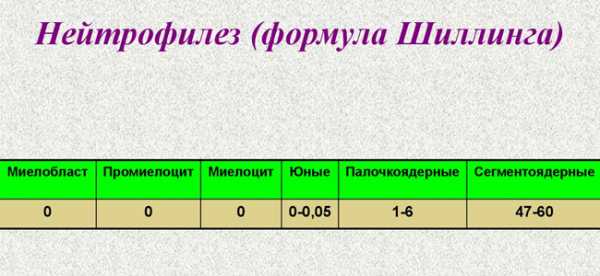
 По степени тяжести различают 3 вида отклонения от нормы:
По степени тяжести различают 3 вида отклонения от нормы:
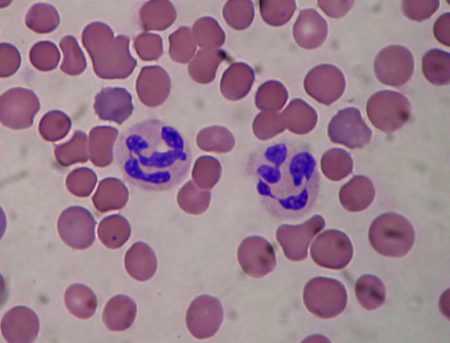 Сегментоядерные клетки
Сегментоядерные клетки Анализ крови у грудничков
Анализ крови у грудничков



















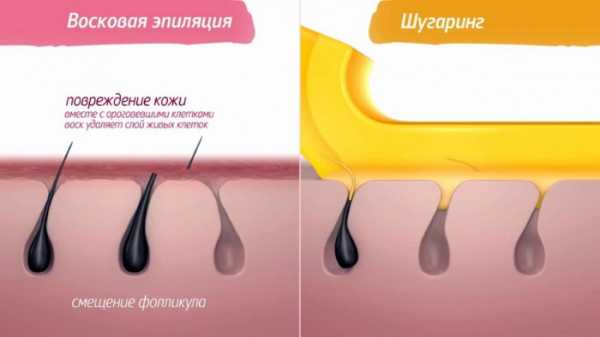

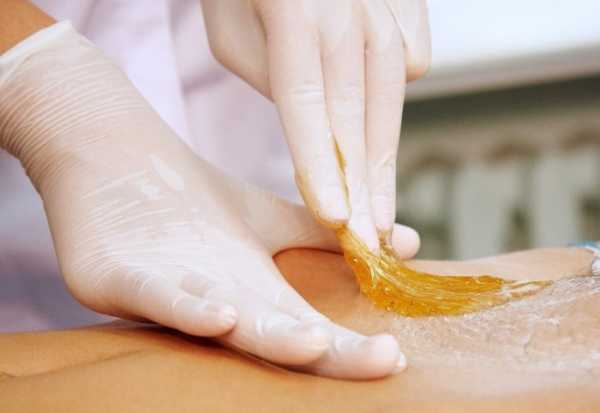



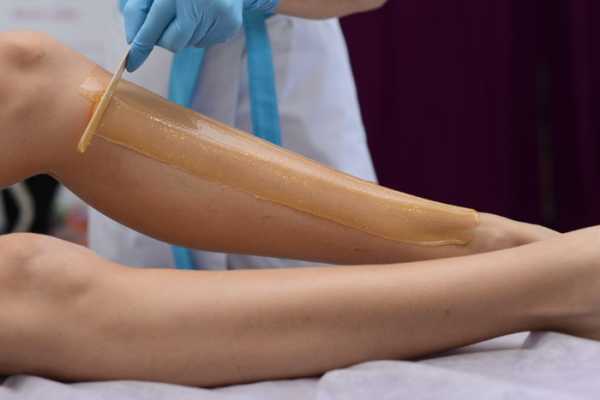









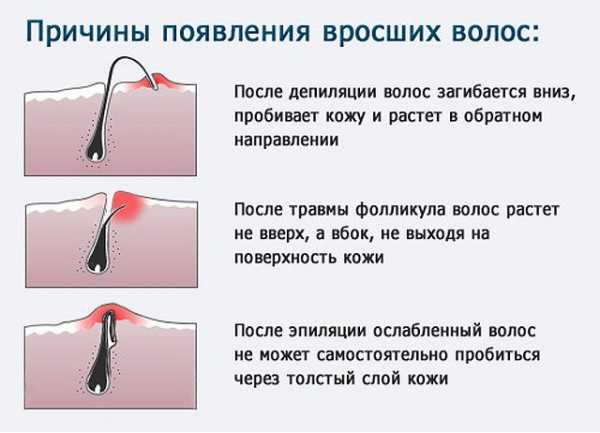
 Рекомендации после шугаринга в домашних условиях
Рекомендации после шугаринга в домашних условиях








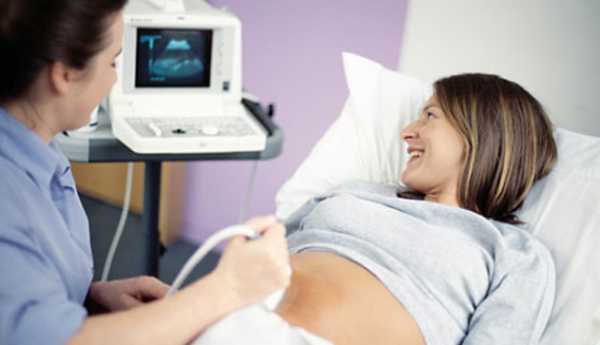
 О воспалении лимфоузлов в паху у женщин свидетельствуют их увеличение и болезненность
О воспалении лимфоузлов в паху у женщин свидетельствуют их увеличение и болезненность Простудные заболевания являются одной из причин увеличения лимфоузлов
Простудные заболевания являются одной из причин увеличения лимфоузлов Половые инфекции также провоцируют воспаление лимфоузлов в паху
Половые инфекции также провоцируют воспаление лимфоузлов в паху Еще одно заболевание, часто сопровождающееся увеличенными лимфоузлами, — это рак
Еще одно заболевание, часто сопровождающееся увеличенными лимфоузлами, — это рак Прежде чем заняться лечением, необходимо полностью обследоваться и, разумеется, проконсультироваться с врачом
Прежде чем заняться лечением, необходимо полностью обследоваться и, разумеется, проконсультироваться с врачом Отвар ромашки используется для спрринцевания половых органов
Отвар ромашки используется для спрринцевания половых органов Антибиотики может назначать только доктор!
Антибиотики может назначать только доктор! При воспалении лимфоузлов врач может назначить сухое тепло
При воспалении лимфоузлов врач может назначить сухое тепло

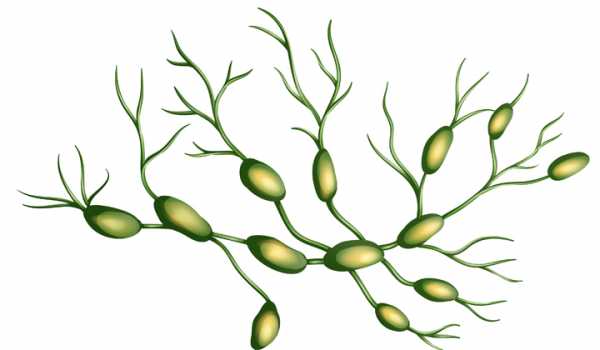































 Применение препарата во время беременности противопоказано
Применение препарата во время беременности противопоказано Трависил помогает побороть неприятные проявления простуды
Трависил помогает побороть неприятные проявления простуды Сироп Трависил
Сироп Трависил Мазь Трависил
Мазь Трависил












 Кашель, особенно затяжной, всегда вызывает дискомфорт. Если же речь идет о кашле во время беременности, то проблема становится более серьезной.
Кашель, особенно затяжной, всегда вызывает дискомфорт. Если же речь идет о кашле во время беременности, то проблема становится более серьезной. Один из признаков – когда налицо затруднение отхождения мокроты. В этом случае задача лечения – разжижить мокроту и создать условия для ее отхождения.
Один из признаков – когда налицо затруднение отхождения мокроты. В этом случае задача лечения – разжижить мокроту и создать условия для ее отхождения. Комплексное средство растительного происхождения выпускается индийским предприятием Плекико и ФармГруппой.
Комплексное средство растительного происхождения выпускается индийским предприятием Плекико и ФармГруппой. Препарат на основе растительного сырья.
Препарат на основе растительного сырья. Это синтетический препаратпроизводства Фармстандарт и Розфарм (Россия).
Это синтетический препаратпроизводства Фармстандарт и Розфарм (Россия).