Белые пятна на коже – Лечение витилиго народными средствами в домашних условиях
Белые пятна на коже могут появляться по различным причинам. Если они имеют четкие края, не шелушатся, и особенно сильно заметны после загара, то, скорее всего, причина белых пятен – витилиго. Узнать, что за болезнь витилиго, причины ее возникновения, и прочитать отзывы вылечившихся, вы можете в этой статье.
Содержание:
Причины витилиго, что это за болезнь
Из бесед с врачами
Витилиго – это одно из самых сложных, неизученных и трудно поддающихся лечению заболеваний, причины которого до сих пор вызывают много споров. Может возникнуть в любом возрасте, но чаще с 10 до 30 лет. Заболевание характеризуется исчезновением на отдельных участках кожи пигмента меланина и появлением белых пятен.
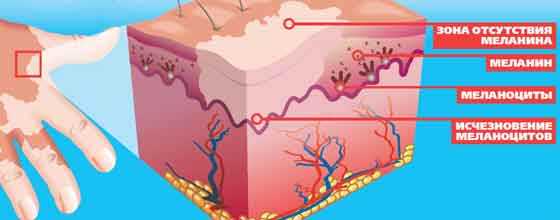
Вот некоторые общепризнанные причины возникновения витилиго:
- наследственность,
- гормональные расстройства,
- стрессы,
- травмы,
- инфекции,
- заболевания внутренних органов,
- солнечные ожоги.
Основная причина витилиго – нервно-эндокринные расстройства. Болезнь относят к группе аутоиммунных заболеваний, связанных с инфекционными очагами в носоглотке, ЖКТ, мочевом и желчном пузыре. Аутоиммунные недуги связаны с нарушением иммунитета при наследственной предрасположенности. В данном случае иммунная система распознает как чужеродные антитела пигментные клетки своего организма.
Толчком к появлению белых пятен зачастую являются стрессы.
Недуг передается по наследству, появляется и у детей, и у взрослых. Вероятность того, что ребенок больного родителя тоже станет «пятнистым» 1:10.
Часто причиной витилиго называют глистную инвазию. На первый взгляд это нелепо, т. к. по различным данным 50-80 процентов людей заражено паразитами, но не у всех их есть белые пятна на коже. С другой стороны был проведен эксперимент: ученый высушил глистов, затем экстрагировал из них биологически активные вещества и ввел добровольцу в кожу. Через некоторое время на месте инъекции стало расти белое пятно. Избавление от глистов недостаточно, чтобы вылечить витилиго, но все-таки очистку от паразитов провести стоит.
Симптомы и признаки витилиго.
Основной признак — появлением на коже белых пигментных пятен, имеющих четкие контуры, часто пятна располагаются симметрично. Белые пятна на коже появляются чаще всего на открытых участках тела – лице, шее, руках, ногах. Нередко депигментированные участки появляются на веках, около рта, в области суставов пальцев. Со временем они могут увеличиваться и сливаться, а могут долгое время оставаться одной величины, не прогрессировать. Иногда пятна проходят сами по себе, а иногда увеличиваются с большой скоростью
Еще один симптом витилиго: в местах поражения уменьшается сало- и потоотделение. Волосы в очагах поражения сохраняются, но они становятся полностью белыми.
Суть болезни витилиго в том, что идет задержка процесса превращения аминокислоты тирозина в пигмент меланин, который придает коже обычный цвет. При этом идет процесс блокирования меланстимулирующего гормона в коже гормоном-антагонистом мелатонином. Этот гормон вырабатывается шишковидной желизой – эпифизом головного мозга.
Лечение витилиго. Лекарственные препараты.
Поскольку одной из причин возникновения этой болезни считаются очаги инфекции в организме, то в первую очередь необходимо справиться с ними. Для этого надо пройти обследование у терапевта, отоларинголога, сдать анализы на глисты, лямблии.
В 50-е годы прошлого века профессору А.И. Картамышеву удавалось успешно лечить витилиго витаминами, солнечными ваннами и мышьяком в гомеопатических дозах. А профессор К. Н. Суворова отмечала неплохие результаты, назначая внутримышечные инъекции спленина и криомассаж жидким азотом.
Витилиго является, по сути, косметическим дефектом, эта болезнь ни в коей мере не угрожает жизни. Лечится очень долго и далеко не всегда эффективно. Если пятна на коже существуют давно, то основная задача — приостановить процесс. Легче всего вылечить витилиго у детей.
Если пятна небольшие, то их просто маскируют тональным кремом. При обширных участках поражения проводят лечение ультрафиолетовыми лучами. В более сложных случаях применяют гормональные мази, а иногда прибегают к пересадке кожи. Иногда применяют иммуномоделирующие средства.
Кроме этого официальная медицина лечит стресс, возникающий при этой болезни, препаратами персен (1 таблетка в день в течение месяца) или обычной валерьянкой.
Помогает вернуть пигмент коже витамины групп В1, В12, а также никотиновая кислота, которую нужно вводить внутримышечно, начиная с 10 мл, ежедневно уменьшая дозу на 1 мл. Курс – 8 дней.
Раз в год надо обязательно обследовать щитовидную железу и надпочечники, т. к. часто этой болезни сопутствуют нарушения работа эндокринной системы.
Современные методы лечения витилиго.
Для лечения витилиго используют методику, основанную на использовании ультрафиолетовых лучей: солнца, кварца и ПУВА-терапии в сочетании с фотосенсибилизирующей таблеткой. ПУВА-терапия разрешена больным не моложе 15 лет. Противопоказания – онкология, беременность, сердечно-сосудистые заболевания, болезни пищеварительной, мочевыделительной, кроветворной систем.
В свое время популярен был препарат из плаценты мелагенин, сейчас он называется плацентрекс. Курс лечения витилиго этим лекарством занимает не менее 8 месяцев.
Из фотосенсибилизирующих средств летом в утренние часы рекомендуется гелариум в драже на основе экстракта зверобоя. Принимать это лекарство надо во время еды, не разжевывая и запивая водой. Детям его можно давать с 12 лет.
Самым эффективным способом лечения витилиго считается прием фурокумаринов растительного происхождения (бероксан, псорален, аммифурин) с ультрафиолетовым облучением. Фурокумарины усиливают воздействие ультрафиолета. Эти лекарства выпускаются в виде таблеток, мазей, спиртовых растворов и используются под строгим наблюдением врача. Данное лечение включает много курсов, проводимых с короткими перерывами. Фурокумарины усиливают воздействие ультрафиолета. Этим же свойство обладает зверобой.
Неплохие результаты дает криомассаж 2-3 раза в неделю. Курс не менее 20 процедур.
В последнее время отмечен эффект от применения иммуномодулятора спленина, который если не излечивает, то приостанавливает процесс образования новых пятен. Недавно в России появились антигомотоксические препараты в таблетках и в каплях — это галиум-хель, гормель С. Их назначает врач-дерматолог.
Не менее эффективны, чем ПУВА-терапия, гелий-неоновые лазеры. Лазерная терапия имеет меньше противопоказаний и сокращает сроки лечения.
На ранней стадии заболевания врачи советуют применять гель от витилиго витикс. Это новый препарат, лечение этим лекарством дает очень хорошие результаты – быстро помогает избавиться от признаков витилиго. Наносить этот гель надо 2 раза в день на пораженные участки – утром и вечером разогретыми пальцами, не втирая. Курс лечения 1-6 месяцев.
Лечение витилиго в домашних условиях
Рассмотрим лучшие рецепты по отзывам читателей газеты «Вестник ЗОЖ», которые помогли вылечить витилиго.
- Можно использовать следующие народные средства для лечения витилиго:
- Пить настой зверобоя по утрам, особенно с весны до осени. Зверобой усиливает воздействие ультрафиолета, как и фурокумарины.
- Втирать концентрированный отвар зверобоя, сок петрушки, сельдерея в очаги поражения.
- Смазывать пораженные места соками желтых и красных овощей и фруктов, на лицо делать питательные маски с добавлением хурмы, сока моркови, водорослей.
- В домашних условиях для лечения витилиго полезно делать массаж кожи кусочком льда, приготовленного в формочках из настоя зверобоя. Здесь сочетаются сразу два лечебных эффекта – криомассаж и фотосенсибилизирующие свойства зверобоя.
- Усилить образование меланина поможет сбор трав: зверобой – 3 части, календула, шалфей, ромашка — по 2 части, подорожник, крапива – по 1 части. 2 ст. л. сбора заварить 500 мл кипятка, пить по 0,5 стакана 3 раза в день. Прием настоя совмещать с ультрафиолетовым облучением.
- 10 г свежих листьев аконита растереть с 100 мл уксуса и 50 мл растительного масла. Втирать в белые пятна на коже.
- На юге можно втирать сок молодых зеленых грецких орехов.
- Самое популярное и эффективное народное средство от витилиго – порошок ряски, смешенной с медом. Из этой массы делать шарики по 2-3 грамма и глотать по 2 штуки утром и вечером.
- Из сока чистотела делать примочки на пораженную кожу.
- Сок моркови, редьки свеклы – в равных долях. Пить по 1/4 стакана 2-3 раза в день.
Как лечить витилиго народными средствами.
Рассмотрим несколько неплохих домашних рецептов для лечения этой болезни.
Питание при витилиго.
В образовании пигмента меланина участвует медь, поэтому больные должны есть пищу с большим содержанием меди (говяжья печень, горох, греча, сыр, креветки, орехи, шиповник, морская капуста) или принимать по рекомендации врача медесодержащее препараты (0,5-1% сульфат меди по 5-10 капель 3 раза в день вместе с молоком после еды).
Желательно, чтобы в рационе присутствовали овощи и фрукты красного, желтого и оранжевого цвета — морковь, помидоры, мандарины, хурма, апельсины. Утром полезно есть гречневую кашу, так как гречка обладает фотосенсибилизирующим свойством. На пользу лечению пойдет употребление в пищу зелени петрушки, мякоти дыни, сока из корней пастернака или топинамбура.
Солнечные ванны
После приема фотосенсибилизирующих препаратов, отвара зверобоя и многих других народных средств необходимы солнечные ванны, чтобы поврежденная кожа начала накапливать меланин. Когда на белых пятнах появятся пигментные вкрапления – значит, пошел процесс выздоровления. Время солнечного облучения постепенно увеличивать, начиная с 1 минуты. Надо помнить, что пораженная болезнью кожа очень чувствительна к солнечным лучам и легко обгорает, т. к. на этих участках нет защитного пигмента. Самое полезное солнышко — утреннее, оно не дает ожога, а ультрафиолетовые лучи стимулируют кожу к выработке меланина в пораженных участках. На ярком солнце кожу надо покрывать одеждой или солнцезащитными кремами, чтоб не было ожогов. Белые пятна на теле нельзя травмировать, натирать тесной одеждой. От этого они разрастаются еще больше.
Декоративная косметика и маски, выравнивающие цвет кожи
Если вы отказались от попыток лечить витилиго лекарствами или другими методами, используйте декоративную косметику. Там, где нарушена пигментация, можно наносить автозагар. От солнца он не защищает, поэтому перед выходом на улицу нужно пользоваться солнцезащитными средствами.
Рекомендую питательную и омолаживающую маску, которая изменит цвет очагов. Состав: морские водоросли фукус и маринид, отруби с Beta-каротином или без него, морковный сок, жирная сметана. Водоросли измельчить (фукус – в кофемолке, таблетки маринида — руками). На маску взять 1 ч. ложку фукуса, 3-4 таблетки маринида, 1 ч. ложку отрубей, по 1 ст. ложке морковного сока и сметаны. Все это смешать и разогреть, можно на водяной бане. Нанести на чистую кожу на 15-20 минут, затем смыть теплой водой и ополоснуть лицо холодной водой. Делать эту маску 2-3 раза в неделю. Курс — 15 процедур.
Источники:
«Вестник ЗОЖ» 2010 г., №4, стр. 28 — советы врача-терапевта В.Г. Гуревича;
«Вестник ЗОЖ» 2004 г., №17, стр. 12 — Из беседы с кандидатом медицинских наук, врачом высшей категории Гариной Т.А.;
«Вестник ЗОЖ» 2006 г., №7, стр. 26-27 — советы врача-фитотерапевта Костерова В.М., кандидата биологических наук;
«Вестник ЗОЖ» 2014 г., №17, стр. 8-9, советы врача-дерматолога Баранова Е.В.
Белые пятна на коже смывает зверобой
Лечение витилиго зверобоем в домашних условиях
Витилиго — это заболевание, при котором появляются белые пятна на коже. Физической боли они не вызывают, но попадание на них прямых солнечных лучей может привести к появлению сильных ожогов.
Лечение болезни витилиго – процесс довольно длительный. Приведу несколько рецептов из своего опыта.
1 чайную ложку сухого зверобоя залить стаканом кипятка (200 г) и настоять 30 мин. Принимать ежедневно по 1 ст. ложке 3 раза в день после еды. Через три недели сделать недельный перерыв. Восьми таких циклов обычно бывает достаточно для излечения.
Способствовать выздоровлению будет масло зверобоя, которое готовится следующим образом: мелко измельченную сухую траву зверобоя залить оливковым маслом в пропорции 1:10 и держать на водяной бане 3 часа. Затем масло охладить, процедить через капроновый чулок (марля не годится) и разлить в бутылки темного стекла.
Применять масло следует одновременно с настойкой. Способ обычный: сложенную в 2-3 слоя марлевую салфетку пропитываем маслом, прикладываем на пораженные участки тела и выдерживаем 30-40 минут. Курс лечения — 40 дней.
(Народный способ из газеты «Вестник ЗОЖ» 2003 г., №17, стр. 25)
Отзывы о лечении витилиго зверобоем.
Отзыв. Лечение витилиго народными средствами.
Женщина болела витилиго 40 лет, были пятна на лице и на теле, использовала различные народные средства лечения, но без особого успеха. Наконец, через 40 лет болезни нашла рецепт от витилиго, который помог ей полностью вылечить пятна.
Она пила настой зверобоя, по рецепту и по схеме, описанным выше и делала компрессы из масла зверобоя. Болезнь полностью прошла (Отзыв из газеты «Вестник ЗОЖ» 2005 г, №5, стр. 24)
Отзыв. Как избавиться от витилиго быстро и навсегда
У женщины 22 лет из-за нервного потрясения появились белые пятна на коже. Пятна были на плечах и на спине. Врачи сразу поставили диагноз – витилиго. В «ЗОЖ» за 2003 год нашла статью «Пятна на коже смывает зверобой» и сразу принялась за дело. Приготовила масло из зверобоя. Каждый день ей смазывали пораженные места этим эликсиром, девушка выжидала 40 минут, затем шла в душ смывать. Каждый день, чтобы снять стресс от болезни, пила чай из успокаивающих трав. На все лечение ушло 30 дней. И, о чудо, пятна на теле действительно смылись. С тех пор прошло 10 лет, рецидивов не было, женщина избавилась от витилиго навсегда. (Народный метод из газеты «Вестник ЗОЖ» 2013 г., №14, стр. 7)
Лечение витилиго ряской в домашних условиях.
Самое известное народное средство при витилиго – ряска. В домашних условиях пораженную кожу смазывают её соком, настоем или настойкой, делают компрессы. Пьют настой (1 ст. л. ряски на стакан кипятка – выпить в течение дня за 3 приема, курс 2-3 месяца). Или растирают 1 ст. л. ряски с 1 ст. л. меда – это дневная норма на 3 прима (в других источниках сказано, что из смеси ряски с медом делают шарики весом 1-2 г и принимают по 1 шарику 2-3 раза в день). Готовят настойку: 1 ст. л. ряски на 200 мл водки, пьют по 1 ч. л. 3 раза в день.
Летом можно есть салат из ряски: на нарезанный ломтиками отварной картофель (100 гр) положить ломтики репчатого лука, 1 измельченное яйцо. 30 гр промытой ряски перемешать с 50 гр квашеной капусты и выложить сверху. Полить сметаной. Этот салат вылечит многие болезни и очистит кровь. (Советы из газеты «Вестник ЗОЖ» 2009 г., №13, стр. 12-13. Из беседы с заведующей кожно-венерологического отделением диспансера №13, канд. мед. наук Шульгиной И. Г.; ЗОЖ 2005 г., №11, стр. 18-19, Тесляков, врач-терапевт)
От витилиго поможет ряска с чистых водоемов.
Чтобы заготовить ряску, нужно выбрать чистый водоем с каменистым или песчаным дном, иначе ряска будет пахнуть болотом. Можно выращивать ряску и в самодельных прудах.
Черпать ее удобно дуршлагом и сразу выкладывать на мешковину, перебрать от постороннего мусора. Дома промыть в проточной воде, сложить в марлю и подвесить, чтобы стекала вода. Сырой ряски надо набрать ведра два. Сушить на ткани, почаще перемешивая. Высохшую ряску протереть через металлическое сито. Полученный порошок смешать с медом, чтобы получилось тугое «тесто». Хранить в стеклянной банке с полиэтиленовой крышкой.
Можно приготовить из ряски настойку : наполнить банку на 1/3 непротертой ряской и залить доверху водкой. Настаивать в темном месте 21-30 дней. Детям лучше давать смесь ряски с медом .
Эти два препарата — самые лучшие народные средства при витилиго. К сожалению, об этом мало кто знает. У людей, больных этой болезнью после курса лечения ряской наблюдалось полное восстановление цвета кожных покровов без рецидива. Но и это еще не все. Оба препарата из ряски значительно и надолго улучшают состояние больных с заболеваниями крови. (Народное лечение из газеты «Вестник ЗОЖ» 2003 г, №14, стр. 13)
Несколько рекомендаций по сбору и применению ряски для лечения витилиго.
Собирать ряску надо в самое жаркое время, когда корни у нее самые длинные. Салфетки намазываем ряской и прикладываем к белым пятнам на коже. Кроме того, пить настойку на ряске: по 1 ч. л., разбавив 20 мл воды, 2-3 раза в день после еды. (Рецепт из газеты «Вестник ЗОЖ» 2005 г., №5)
Отзывы вылечившихся от витилиго с помощью ряски
У женщины светлые участки на коже появились в 6 лет. Когда она попала на прием в краевой кождеспансер, врачи осмотрели ее и отправили домой, сказав, что эта болезнь не лечится. В газете Вестник ЗОЖ за 2005 год она прочитала народный рецепт лечения витилиго ряской. Чистый пруд с этим растением нашла, только будучи в гостях у родни в Калужской области. Ряски набрали много, насушили. Женщина принимала водный настой (1 ч. л. ряски на 1 стакан кипятка, выпить весь объем в течение дня), делала шарики с медом и проглатывала 1-2 раза в день. Смазывала пятна концентрированным настоем зверобоя перед выходом на солнце. Это лечение принесло значительные улучшения.
Затем женщина нашла народное средство, с помощью которого она смогла вылечить витилиго навсегда. Рецепт прочитала в газете. Надо заказать в аптеке 300 гр 5% салицилового спирта. Один раз в день смачивать ткань и протирать все тело. Через 10 дней пройдут все коричневые пятна, если они есть, а белые пятна на коже пройдут, когда тело загорит на солнце. Но загорать надо аккуратно – прибавляя каждый день по несколько минут. А если одновременно и лечить, и загорать, то кожа становится красивой с ровным загаром. (Отзыв из газеты «Вестник ЗОЖ» 2010 г, №8, стр. 10)
Лечение витилиго хреном — простой народный метод
Есть более доступное и не менее эффективное, чем ряска, народное средство от витилиго. Это хрен. Его надо прокрутить на мясорубке, добавить в кашицу кипяченую воду, в пропорции 1:3, настоять 2 часа, процедить. Настоем протирать кожу.
(Народный метод из газеты «Вестник ЗОЖ» 2011 г, №20, стр. 12-13)
Детский крем и аспирин от витилиго
У мужчины шея и плечи покрылись белыми пятнами. Долго не могли понять, что это за болезнь. Врач-дерматолог поставил диагноз: витилиго. Жена вычитала в журнале и приготовила мазь: 20 измельченных в порошок таблеток аспирина смешала с тюбиком детского крема. Лекарство хранила в холодильнике, смазывала мужу поврежденную кожу 2-3 раза в день ежедневно. Уже на пятый день признаки болезни стали исчезать. Теперь кожа чистая, рецидивов не было (ЗОЖ 2015 г, №22, стр. 29)
У мужчины на шеи появилось маленькое белое пятнышко. За три года оно «размножилось». Вся спина и плечи побелели. Врачи выписали мази и примочки, различные лекарства от витилиго, но это лечение не помогло. Жена вычитала про мазь: тюбик детского крема или вазелина надо смешать с 20 таблетками аспирина. Мазали этой смесью пятна витилиго всего 10 дней, и болезнь прошла. (Отзыв о лечении витилиго из газеты «Вестник ЗОЖ» 2015 г, №7, стр. 26.)
Как удалить пятна витилиго перцовой настойкой
Этот народный рецепт многократно проверен и очень многим помог. Взять 6-7 слегка подсушенных стручков красного перца, залить их 0,5 л водки. Настоять 25 дней, ежедневно встряхивая банку. Процедить, настойкой протирать обесцвеченные участки на теле 5-10 минут 3 раза в день. После растирки подержать их на солнце 20-30 минут (начинать с небольших доз облучения). (Народное лечение из газеты «Вестник ЗОЖ» 2005 г, №3, стр. 31)
Лечение витилиго яичной скорлупой и перцовой настойкой.
Девушки удалось избавиться от признаков витилиго с помощью этого народного средства. Взять несколько свежих скорлупок от только что вылупившихся цыплят. Залить водой и кипятить 3 минуты.
Этим отваром несколько раз в день она делала примочки на пятна. Через день смазывала их настойкой красного жгучего перца (6-7 стручков на 0,5 л водки – настаивать 25 дней). Цвет кожи начал постепенно выравниваться, затем все признаки болезни исчезли. С тех пор прошло 5 лет, рецидивов не было. Девушка давала рецепт знакомой – ей тоже помогло. (Отзыв из газеты «Вестник ЗОЖ» 2005 г, №5, стр. 26)
Лечение витилиго – Отзывы вылечившихся.
Отзыв о лечении настойкой золотого уса.
У женщины были застарелые пятна витилиго на руках, к тому же болели суставы. Она сделала настойку для лечения больных суставов, настояв отростки растения «золотой ус». И когда она натирала настойкой больные колени, заодно и натирала пятна на руках. Делала она это на протяжении 10 лет. Обесцвеченные участки постепенно розовели, а потом сравнялись по цвету со всей кожей. (Отзыв из газеты «Вестник ЗОЖ» 2010 г, №10, с. 10)
Вылечить витилиго в домашних условиях помог аптечный препарат бифунгин.
Девушка принимала его по инструкции 1 месяц. При этом не употребляла острого, спиртного. У девушки светлые пятна витилиго на коже прошли за месяц. Если после первого курса не помогло, повторить месячный курс лечения через 3-4 недели. (Отзыв из газеты «Вестник ЗОЖ» 2008 г, №18, стр. 30)
Отзыв. Как вылечить витилиго лимонным соком.
Женщина смогла вылечить сына от белых пятен на коже, протирая лицо и тело лимонным (или огуречным соком). Кроме того, он пил настой из шалфея, подорожника, крапивы, ромашки, календулы. Лечение длилось 6 месяцев. (Отзыв из газеты «Вестник ЗОЖ» 2007 г, №23, стр. 31)
Как вылечить витилиго соком капусты в домашних условиях.
У мужчины появились пятна витилиго на пальцах рук. Товарищ по работе заметил это и сказал, что его жена смогла вылечить эту болезнь соком из кочерыжек капусты. Сок надо отжать, слить в пузырек, хранить в холодильнике. Протирать соком пятна на ночь. Мужчине хватило 6 кочерыжек. После того, как он провел это лечение, болезнь сразу затормозилась. Причем перестали расти даже те пятна, которые он не мазал. Сейчас следы болезни почти незаметны. (Народный способ из газеты «Вестник ЗОЖ» 2006 г, №13, стр. 30)
Лечение витилиго соком петрушки и солнечными ваннами.
У женщины были пятна витилиго на руках и ногах. Лечила их петрушкой и пастернаком:
свежие листья растирала на пятне, пока не появлялся сок. Затем руки подставляла руки солнцу. Начинать надо с 1-2 минут, процедуру проводить в течение 20-30 дней, не пропуская ни одного дня, прибавляя по 1-2 минуты ежедневно.
Полностью выровнять цвет рук не удалось. Стала искать другие народные средства от витилиго. Один из рецептов ей помог. Надо купить желтую серу в порошке — 30 гр и смешать со 100 мл спирта, хорошо взбалтывать и ваткой наносить на больные места. Не вытирать. Сера сама осыплется со временем, а спирт впитается. После двух процедур пятна начали исчезать. (Отзыв из газеты «Вестник ЗОЖ» 2006 г, №23, стр. 8-9)
Остановить витилиго помогла сера
Мужчина долгое время страдал от белых пятен на ногах и руках. Лечение витилиго лекарствами, выписанными врачами, и народными средствами помогало, но временно. Знакомый дал ему рецепт с серой и спиртом (см. выше). Смесь наносил всего два раза, и болезнь витилиго прошла навсегда. Это было 40 лет назад, никаких пятен с тех пор не было. (Отзыв из газеты «Вестник ЗОЖ» 2006 г, №14, стр. 30)
Как вылечить витилиго быстро луком и чесноком.
У ребенка в 7 лет появилось белое пятно на веке, которое стало расти. Волосы на голове начали обесцвечиваться. Старый дедушка дал простой. Натирать белые участки луком и чесноком. Один день луком, другой – чесноком.
Свежие белые пятна очень быстро исчезли, а старые оставались еще на год. После этого витилиго у ребенка не возвращалось. (Рецепт из газеты «Вестник ЗОЖ» 2006 г, №11, стр. 32-33)
Отзыв. Как вылечить витилиго в домашних условиях чемеричной водой навсегда.
Девушка втирала в белые пятна на коже чемеричную воду и смогла полностью и навсегда вылечить витилиго. Это средство продается в аптеке, вообще-то оно от вшей, но также помогает восстановить волосы на лысине. (ЗОЖ 2001 г, №4, стр. 12)
Масло от витилиго.
При витилиго пораженные участки кожи смазывают смесью нерафинированного подсолнечного масла с касторовым 1:1, тампоном проводят от краев к середине. Это же средство помогает при неравномерном загаре, когда появляются белесые пятна. (Народный рецепт из газеты «Вестник ЗОЖ» 2005 г, №6, стр. 31)
АСД-3 и уксус от витилиго.
У мужчины были белые пятна на груди и на спине. Жена решила лечить его народными средствами. Лечение витилиго продолжалось в течение года. В итоге добились стойкого положительного эффекта – белые пятна на спине и груди удалось убрать полностью.
Вот что они делали:
Смешивали 70% уксусную кислоту с растительным маслом 1:1 и смазывали проблемные места – 7 дней.
Смазывали пятна фракцией АСД – 3. Тоже 7 дней.
Лечение уксусом и АСД чередовали каждую неделю. Мужчина мылся только дегтярным мылом. Во время лечения не пил и берег кожу от солнца. (Отзыв о лечении витилиго АСД из газеты «Вестник ЗОЖ» 2013 г, №21, стр. 36)
Домашнее лечение витилиго семенами кунжута
Если на коже появились белые пятна, то убрать их поможет простое народное средство: надо на ночь съедать горсточку семян кунжута. Днем этого делать не стоит – они вызывают сонливость. (Народный способ лечения из газеты «Вестник ЗОЖ» 2010 г., №14, стр. 31)
Женщина много лет страдала от признаков витилиго. Избавиться от болезни ничего не помогало, хоть и перепробовала массу лекарств. Как-то прочитала о лечебных свойствах кунжута и решила испытать их на себе. Смолола в кофемолке 10 ст. ложек кунжута и стала принимать по 1 ч. ложке утром и вечером. Вскоре на белых пятнах стали появляться желтые вкрапления, похожие на веснушки. Женщина воодушевилась и продолжила лечение. Принимала порошок из кунжута несколько месяцев, пока белые пятна на теле не исчезли совсем (Отзыв из газеты «Вестник ЗОЖ» 2013 г, №22, стр. 36).
Лечение витилиго народными средствами помогло избавиться от болезни навсегда.
У женщины появились белые пятна на теле. Она использовала следующие рецепты:
Брала смесь трав: зверобой, крапива, шалфей – по 4 части, череда, цветки календулы – по 3 части, душица – 2 части. 2 столовых ложки смеси заливала в термосе 2 стаканами кипятка, настаивала 2 часа. Пила по 0,5 стакана 3 раза в день на протяжении 2 месяцев. После перерыва в два месяца курс повторяла.
12 суставчиков растения золотой ус заливала 0,5 л водки, настаивала 10 дней, пила по 1 ст. л 3 раза в день за 30 минут до еды.
Корень ревеня – китайское народное средство. Корень моют, измельчают, заливают столовым уксусом так, чтобы уровень уксуса был чуть выше уровня корня. Полученным настоем смазывают пораженные участки, чем чаще, тем лучше.
Использовала смесь Шевченко. Налить в емкость 30 мл нерафинированного подсолнечного масла и столько же водки. Плотно закрыть и трясти 5 минут до получения эмульсии. Смазывать проблемные места.
После такого лечения прошло уже 6 лет, признаки витилиго так и не возвращаются. Пятна удалось убрать навсегда. (Рецепт из газеты «Вестник ЗОЖ» 2014 г, №2, стр. 17)
Как лечить витилиго травами
Из приведенных выше примеров видно, что самые эффективные народные средства от этой болезни – ряска и зверобой. Но есть немало других лекарственных растений, с помощью которых можно избавиться от признаков витилиго. Прием настоев из смеси трав поможет восстановить пигмент меланин на обесцвеченных участках кожи, противостоять стрессам и вылечить сопутствующие заболевания. Сок некоторых растений полезно наносить на кожу, чтобы она приняла здоровый вид. О лечении витилиго травами можно прочитать в статье «Травы от витилиго»
www.bolezni-koji.ru
Как лечить витилиго, чем быстро вылечить его навсегда в домашних условиях
Витилиго – это кожная болезнь, которая возникает в результате разрушения меланина – пигмента, отвечающего за цвет кожи. В результате этого патологического процесс некоторые участки кожных покровов просто теряют свой цвет, что проявляется в возникновении белых пятен. Появляться проблема может как у взрослых, так и у детей.
Теперь поговорим о непосредственных причинах, которые вызывают заболевание.
Что приводит к развитию кожной патологии?
Интересно, что витилиго – это не врожденное заболевание, а приобретенное, и влияют на это как внешние, так и внутренние факторы. Витилиго не зависит от популяции, но чаще всего оно возникает у темнокожих людей.
К причинам, провоцирующим болезнь, можно отнести такие:
- аутоиммунные процессы. В норме иммунитет человека вырабатывает антитела для нейтрализации проникших чужеродных агентов. Но в результате аутоиммунных процессов антитела начинают поражать абсолютно здоровые ткани, то есть, попросту говоря, организм начинает бороться с самим собой;
- наследственный фактор;
- у людей с карими глазами больше шансов заболеть, чем у обладателей, к примеру, серых или голубых глаз. Это научно доказанный факт;
- эндокринные нарушения;
- гормональный дисбаланс;
- травмы, ожоги. На пораженных участках кожи начинает запускаться воспалительный процесс с аутоиммунным компонентом. К этому процессу более всего склонны именно клетки, которые вырабатывают меланин. И этот процесс развивается еще более активно, если человек подвергает кожу длительному воздействию солнечных лучей;
- использование некоторых медикаментозных препаратов;
- химические вещества, некачественная косметика;
- заболевания желудочно-кишечного тракта.
Больным витилиго следует избегать длительного пребывания на солнце, так как на загорелой коже проблема становится еще более явной
Больным с витилиго, как правило, требуется помощь психологического характера, так как косметический изъян может вызвать депрессивные состояние и чувство неполноценности.
Теперь можем перейти к вопросу о том, как лечить витилиго.
Лечение заболевания
Дерматолог проводит дифференциальный анализ витилиго и других кожных заболеваний, для этого он проводит внимательный осмотр, а также при необходимости берет забор материала для уточнения диагноза. Итак, можно ли вылечить витилиго?
При отсутствии лечения заболевание может прогрессировать. Кроме того, витилиго могут сопутствовать серьезные патологии, поэтому важно внимательно отнестись к выбору лекарственного средства. Делать это должен специалист.
Глюкокортикостероидные препараты – это средства, которые способны подавлять аллергические реакции и аутоиммунные процессы.
Данную группу лекарственных средств назначают при локализованной форме витилиго. В этом случае назначают препараты в виде мазей.
При генерализованной форме назначают глюкокортикостероиды в виде таблеток.
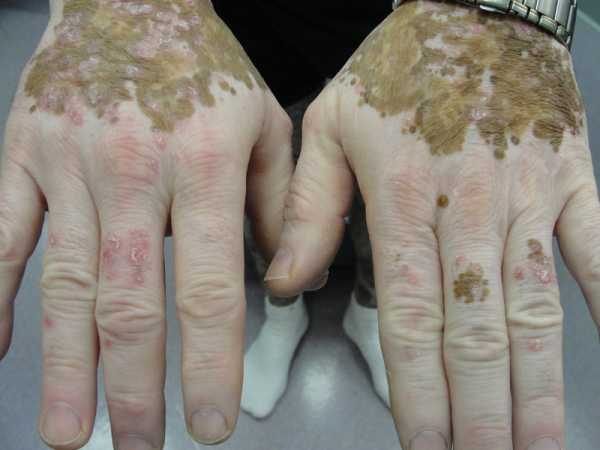
При появлении хотя бы одного пятна следует обратиться за консультацией к дерматологу
При лечении заболевания часто используется ультрафиолетовая лампа, поэтому больным назначают препараты, обладающие фотосенсибилизирующим эффектом.
Что касается системной терапии, то главными ее задачами являются:
- устранение гормональных нарушений;
- вывод пациентов из депрессивного состояния.
Новые способы борьбы
Лазер
Излучения определенной длины воздействуют на пораженные участки кожи и устраняют проблему. Особенно метод эффективен при локальной форме заболевания, которое появилось не более пяти дней.
Понадобится несколько процедур, первые из них длятся всего несколько секунд. Лазеротерапия позволит навсегда устранить проблему.

Лазеротерапия – эффективный и быстрый метод против витилиго на лице и других участков кожи
Отбеливание кожи
Процедуры по отбеливанию делают пятна менее заметными. Такие процедуры выравнивают тон кожи. Все же следует проконсультироваться с врачом, так такие инъекции имеют ряд своих противопоказаний и побочных эффектов. Кроме того, они имеют высокую стоимость, об этом следует помнить, так как отбеливание следует проводить регулярно, это не единоразовая процедура.
Оперативное вмешательство
К хирургии прибегают в тех случаях, когда проблема затронула лишь небольшие участки кожи. Проходит аутопересадка, то есть пересаживается своя же кожа, только с другого участка тела. Все же этот метод связан с некоторыми рисками. Пересаженная кожа может отторгаться и нагнаиваться. Неизвестно, как организм себя поведет, поэтому специалисты не могут гарантировать стойкого и продолжительного эффекта от проводимой процедуры.
Ученые пытаются разработать вакцину, которая способна устранить аутоиммунные процессы.
Фотохимиотерапия
Современная фармацевтика изобилует множеством препаратов, которые повышают чувствительность к воздействию ультрафиолета. Такие средства выпускаются в виде мазей, растворов и таблеток.
Эту группу препаратов сочетают с применением ультрафиолетового воздействия. Для достижения максимального эффекта требуется много курсов таких процедур. Между ними должны быть небольшие перерывы.
Фотохимиотерапия имеет ряд своих противопоказаний, а именно:
- беременность;
- злокачественные новообразования;
- дети до пяти лет;
- пожилые люди, старше шестидесяти лет;
- заболевания кроветворной, пищеварительной, сердечно-сосудистой, мочевыделительной систем.
Теперь поговорим о том, как в домашних условиях можно избавиться от заболевания.
Народная медицина против витилиго
Поговорим о распространенных народных средствах, доказавших свою эффективность.
Зверобой и черный тмин – масла этих растений ликвидируют очаг болезни.
Масло зверобоя
Зверобой следует измельчить и поместить в баночку, после чего залить растительным маслом. Затем средство настаивают в течение нескольких недель. Такое лекарство обладает лечебным эффектом, но все-таки оно будет слабовато помогать, поэтому лучше приготовить концентрированный раствор.
Для приготовления высокоэффективного средства нужно использовать исключительно цветки растения. Утрамбовываем их в баночку и заливаем либо рафинированным подсолнечным, либо каким-нибудь лечебным маслом, например, облепиховым или миндальным.

При нанесении масел зверобоя и черного тмина на кожные покровы клетки начинают вырабатывать меланин
Обычно такие растворы кладут в темное холодное место, но здесь следует сделать все наоборот. Поставьте банку с лекарственных средством на солнце и в течение двух недель периодически встряхивайте ее.
По истечении двух недель масло следует отжать и добавить новую порцию цветков зверобоя, после чего опять выдерживаем средство на солнце в течение двух недель. Так делаем еще пять раз.
Масло черного тмина
Масло можно употреблять как в качестве наружного средства, так и для внутреннего применения.
Пораженные места кожи следует протереть тканью, смоченной уксусом, а затем нанести масло. После это необходимо выйти на улицу и в течение получаса пребывать под прямыми солнечными лучами.
Также можно смешать одну чайную ложку чистого масла со стаканом воды и употреблять внутрь.
Черный перец
Как утверждают специалисты, пиперин – химическое соединение, которое входит состав черного перца и придает ему особый вкус и запах, эффективно борется с витилиго.

Пиперин способствует выработке меланина
Для приготовления средства против молочно-белых пятен понадобится молотый перец, который в равных пропорциях смешивают с пищевой содой. Полученное средство втирают в пораженные участки кожи. Как показывают результаты исследований, через время кожа начнет приобретать естественный вид.
Мазь Сульсена
В домашних условиях также можно использовать Сульсену против косметического дефекта.
Вообще эта мазь применяется при перхоти и выпадении волос, но она эффективна и при кожных заболеваниях. Средство следует втирать, а по истечении получаса смыть простой водой.
Уже через несколько процедур вы заметите результат!
Стоит отметить, что перед лечением народными средствами следует проконсультироваться с врачом, неправильное их применение может привести к развитию серьезных осложнений.
Березовый деготь
Купленным в аптеке березовым дегтем смазывают больные места на протяжении месяца. Затем делают двухнедельный перерыв и возобновляют лечение.
Яблочный уксус
Его применяют и в качестве наружного средства, и внутрь. В первом случае уксусом протирают пятна до заметного улучшения. Для внутреннего приема готовят по следующему рецепту: смешивают полстакана воды с двумя ч. ложками яблочного уксуса и таким же количеством мёда и пьют за полчаса до еды трижды в день.

Кунжут
Зерна кунжута следует тщательно измельчить на кофемолке и употреблять по одной чайной ложке утром и вечером. Делать это следует до исчезновения проблемы.
Ряска болотная
В состав этого растения входит много брома и йода. Этим и обусловлены ее действия при лечении витилиго. Для борьбы с болезнью готовится настойка. Измельченную ряску помещают в емкость из темного стекла и заливают водкой. На чайную ложку травы потребуется 50 граммов водки или разбавленного спирта. Настаивают в темном месте при комнатной температуре в течение 10 дней, после чего процеживают. Трижды в день принимают настойку внутрь по 15 капель, которые разводят в воде (1/4 стакана). Хранят лекарство в холодильнике.
Грецкие орехи
Для маскировки пятен применяют листья и околоплодники растения. Их смешивают с равных количествах и заливают водкой в соотношении 1 к 10. Смесь настаивается в прохладном темном месте около двух недель. Готовой настойкой ежедневно протирают пятна (один-два раза), предварительно смазав защитным кремом здоровую кожу. применяют до нескольких месяцев.

Кунжут помогает при витилиго!
Отзывы
Отзывы тех, кто вылечил витилиго, помогают в выборе оптимального метода лечения, все же преимущество отдавать следует рекомендациям специалиста, а не тому, что говорят люди. Все же их примеры могут многому научить.
Оксана, 35 лет. Витилиго появилось у меня еще в детском возрасте. У моей мамы эта проблема тоже есть, как я поняла, заболевание носит наследственный характер.
Некрасивые пятна всегда занижали мою самооценку и не давали мне покоя. Я обратилась к специалисту, который сказал мне о лазерном устранении заболевания. Так как средств на такую процедуру у меня не было, я решила испробовать народную медицину.
Оказывается, черный перец можно использовать не только в кулинарии, он эффективен при лечении витилиго. Измельченный черный перец я смешала с содой и втирала в пораженные участки кожи.
Через время я приятно удивилась. Конечно, если внимательно присматриваться, то видно, что проблема есть, но белые пятна стали менее заметными.
Юлия, 22 года. Белые пятна были у меня ровно столько, сколько я помню себя. В двадцать лет я решила избавиться от своей проблемы, доставлявшей мне неприятности и душевные переживания. Я решилась на лазерный метод. Первые процедуры занимали всего несколько минут. Понадобился не один такой сеанс, но теперь мне приятно смотреть на свое красивое тело, проблемы как будто и не было.
Итак, витилиго – это серьезное заболевание, которое связано не только с эстетическим дефектом, но и может свидетельствовать о серьезных нарушениях в вашем организме. Если вы решили лечиться народными методами, то все равно проконсультируйтесь со специалистом. Какой бы метод лечения вы ни выбрали, важно пройти диагностику, ведь только квалифицированный специалист сможет провести сравнительный анализ и поставить точный диагноз. Не теряйте драгоценное время на самодиагностику и самолечение, проявляйте благоразумие и подходите к борьбе с проблемой здраво!
restavracia24.ru
Лечение витилиго народными средствами | Болезни кожи
Многие дерматологи считают, что лечение витилиго народными средствами не может полностью вылечить заболевание. Однако на практике использование отваров и настоек из лекарственных растений способно не только остановить рост пятен на коже, но и сделать их менее заметными. Эффективность лечения этого заболевания народными средствами в домашних условиях подтверждают и отзывы многих пациентов. В этой статье мы раскроем наиболее популярные средства народной медицины и расскажем об их эффективности.
Почему появляется витилиго?
Природу появления витилиго и механизм его развития исследователи все еще не раскрыли. О патологии известно не так много. Она появляется из-за разрушения пигмента в коже, отвечающего за ее цвет. В зависимости от формы и количества пятен, покрывающих кожный покров, выделяют несколько видов недуга.По мнению дерматологов, толчком к развитию кожной патологии могут быть:
- Аутоиммунные заболевания;
- Получение недуга по наследству;
- Карий цвет глаз. Согласно статистике люди с таким цветом глаз заболевают чаще;
- Проблемы с эндокринной системой;
- Сбой гормонального фона;
- Серьезные травмы или ожоги;
- Употребление некоторых видов медикаментов;
- Работа на вредном производстве и прямое контактирование с опасными химическими веществами;
- Болезни желудка и кишечника;
Вылечить недуг полностью удается крайне редко, поэтому дерматологи советуют пробовать народные средства от витилиго в комплексе с другими лечебными мерами.
Ряска против витилиго
Ряской принято называть растение, которое растет и плавает на поверхности водоемов, например речек, озер, плотин, водохранилищ. Внешне оно выглядит, как мелкие листочки-пластиночки. Ряска от витилиго часто используется в народной медицине. Чтобы лекарство принесло максимальную пользу, собирать ряску нужно как можно дальше от дороги и населенных пунктов.

Запасы нужно делать в самую жаркую часть лета, ведь в этот период растение выпускает длинные корни и его легко можно заметить на поверхности воды. После того, как листья будут собраны, их нужно порционно положить на чистую салфетку и прикладывать к коже, в районах, где появились пятна.
Не менее полезное средство от витилиго — это настойка из ряски. Делают ее из следующих ингредиентов:
- 4 столовые ложки шалфея;
- 4 столовые ложки крапивы;
- 4 столовые ложки зверобоя;
- 3 столовые ложки череды;
- 3 столовые ложки листков календулы;
- 4 столовые ложки ряски;
- 2 столовые ложки душицы.
После этого травяную смесь нужно тщательно перемешать, отобрать от общей массы 2 столовые ложки и пересыпать их в термос или заварник. Залить двумя стаканами крутого кипятка и настаивать в течение двух часов.
Лечащий настой нужно пить ежедневно по полстакана за полчаса до еды. Повторять процедуру рекомендуется три раза в сутки. Такие народные средства лечения витилиго помогут остановить развитие заболевания и не дадут пятнам распространиться по всему телу.
Настойку можно сделать и на спирту, в соотношении 4 столовые ложки : 0,5 л спирта. Настаивать в темном месте 30 дней. Принимать по 25 капель утром и вечером, разбавляя водой.
Лечение с помощью капусты
Капуста является еще одним эффективным средством от кожной патологии. Особую популярность в народе приобрел метод лечения при помощи сока из кочерыжек капусты. Сок можно получить, натерев кочерыжки на терке, прогнав их через мясорубку или соковыжималку. В итоге жмых отжимается через марлю, сок переливается в маленькую бутылочку и хранится в прохладном месте, например холодильнике.
Наносить лекарство нужно на пятна непосредственно перед сном. Отмечается, что такая процедура заметно тормозит рост и распространение пятен на поверхности кожи, а также делает их почти незаметными.
Есть и другие средства, где фигурирует капустный рассол, однако они менее эффективны и не приносят такого видимого результата.
Питание при витилиго
Диета при витилиго рассматривается дерматологами не как лечебное средство, а как часть комплекса, которая поможет нормализовать состояние больного. Исследователи смогли установить, что при кожном заболевании в организме наблюдается недостаток ряда полезных компонентов, как например, витамины класса Е и С, медь, железо, цинк.
Если человек выбирает лечение витилиго в домашних условиях, то в первую очередь ему нужно пересмотреть свой рацион и сделать его более полезным. При витилиго все недостающие микроэлементы и витамины должны быть представлены на тарелке в максимальном количестве. Значительной частью каждого приема пищи станут овощи и фрукты, обязательно наличие супов.
Собираясь лечить витилиго народными средствами, придется отказаться от следующей пищи:
- Жирной еды;
- Копченой, соленой, маринованной пищи;
- Говядины в любом виде;
- Кислых соусов;
- Чая, кофе и даже какао;
- Любой хлебобулочной продукции, включая все виды хлеба;
- Спиртного;
- Масла и маргарина;
- Шоколада;
- Продуктов содержащих крахмал.
Это лишь краткий список запретов по диете, однако, результаты оправдывают действия, и пациенты быстро чувствуют улучшение. К тому же полезное питание пойдет на пользу работе и других систем организма.
Природные масла
Многие пациенты опускают руки, не получив удовлетворительного результата от традиционного лечения. Они не знают, как лечить витилиго в домашних условиях. Мы расскажем об очень действенном домашнем рецепте приготовления масла зверобоя.Чтобы получить максимально сильный эффект от масла зверобоя, нужно сорвать цветки лекарственного растения, как можно плотнее разместить их во флаконе и залить это облепиховым маслом. К слову, в качестве «заливки» может использоваться любое лечебное масло, продаваемое в аптеках. Главное не перепутать его с эфирными маслами, иначе при нанесении на кожу можно получить ожог.
После того, как цветы залили маслом, пузырек нужно закрыть и спрятать в солнечное место на несколько недель. Периодически пузырек нужно встряхивать. По истечении срока нужно вынуть содержимое из флакона, отжать масло и добавить в него новые цветы. Затем процедуру выдерживания повторяют. Подобную процедуру повторяют пять раз. Когда масло будет готово, его нужно наносить на пятна.
Другие народные средства
Если вы отчаялись и не знаете, как вылечить витилиго, попробуйте средства народной медицины, которыми пользовались еще наши бабушки. Болезнь витилиго была задокументирована уже давно и ошибочно принималась за форму проказы. Оттого нашими предками разработалось множество средств, которые способны свести пятна или сделать их незаметными.
Хорошие результаты по нормализации состояния больного показывает горчичник крымский и грецкие орехи. Для маскировки пятен делают специальную настойку из листьев и околоплодной оболочки ореха. Все компоненты измельчают и заливают водкой в пропорции 1 на 10. Бутыль с лекарством кладут в темное место и выстаивают до двух недель. После этого каждый день протирают пятна, защитив здоровые фрагменты кожи кремом. Такое лечение может продолжаться несколько месяцев.
Измельченный черный перец и деготь
Для того, чтобы сделать лекарство, не нужно ничего искать, все необходимое найдется на кухне. Дерматологи клинически доказали, что постепенно приобретать коже естественный цвет поможет растирка из молотого черного перца и пищевой соды, которые объединяются в равных пропорциях. Смесь втирается в пораженные участки.
По отзывам больных кожным расстройством сделать пятна менее заметными помогает обычный березовый деготь, который продается в любой аптеке. Небольшое количество вещества нужно нанести на поверхность пораженной кожи. Делать это нужно непрерывно на протяжении двух недель, после чего последует двухнедельный перерыв и возобновление лечения.
Яблочный уксус и кунжут

Другое элементарное лекарство готовят из яблочного уксуса, продающегося в супермаркетах. Использовать его можно, как для внутреннего, так и наружного применения. Настойку из уксуса пьют три раза в сутки примерно за полчаса до того, как приступить к трапезе. Готовить же лекарство нужно следующим образом.
Растворить в половине стакана воды две чайные ложки яблочного уксуса и две чайные ложки меда.
Дерматологи отмечают и полезные свойства кунжута. Его зерна измельчаются в блендере или вручную как можно мельче и употребляются внутрь каждый день утром и вечером. Прекратить такое лечение нужно после полного выздоровления.
Золотой ус
 Растение «Золотой ус»
Растение «Золотой ус»В журналах по типу «ЗОЖ» люди нередко делятся опытом о применении методов народной медицины для лечения недугов. Не исключение и витилиго. Одна из читательниц издания поделилась личным опытом и рассказала о том, как народная медицина помогла ей полностью вылечиться от пятен на коже.
Чудодейственными свойствами обладает растение «Золотой ус». Первоначально женщина готовила настойку для больных суставов, но нанося ее на колени, задевала области рук и ног, где были пятна. Такое лечение продолжалось порядка 10 лет, со временем проблемные фрагменты кожи стали розоветь и цвет приобрел естественный оттенок. Настойка делалась на основе водки, порядка 45 фрагментов растения заливались половиной литра водки.
Лекарство должно настаиваться исключительно в стеклянной посуде на протяжении трех недель. Посуду нужно взбалтывать. По завершении срока лекарство процеживается через бинт и переливается в чистую посуду. Чтобы не нарушать условий хранения и не терять свойств такого лекарства, хранение производится в закупоренной бутылке только в холодильнике.
Если в качестве основного лечения витилиго вы отдаете предпочтение народным способам, помните, что эффективность нетрадиционных методов не всегда оказывает ожидаемый эффект. Не используйте методики, которые кажутся не совсем безопасными. Для получения терапевтического эффекта, часто необходимо использовать комплексные методы, включая медикаменты.
Перед началом любого лечения лучше проконсультироваться с опытным врачом.
bolezni-kozhi.ru
Народные средства от витилиго. Самые эффективные народные средства от витилиго
Витилиго — это дерматологическое заболевание, при котором разрушаются меланоциты, пигментные клетки кожи, вследствие чего на ней образуются белые пятна различной формы и размеров. Болезнь не причиняет физических неудобств, скорее, ее можно рассматривать как косметический дефект, однако мешает полноценной жизни человека, создавая психоэмоциональный дискомфорт. О и традиционных методах лечения читайте у нас.
Можно ли вылечить с помощью народных методов?
Традиционно обычно применяют медикаментозную терапию, наружные лекарственные средства, гомеопатические и физиотерапевтические методы, используют лазер. 100 % ответить на вопрос можно ли вылечить витилиго народными средствами, такими как: ряска болотная, яблочный ускус, лук, зверобой, чеснок нельзя. Случаи полного исцеления крайне редки,но хорошим эффектом лечения считается приостановка прогрессирования заболевания.
И все таки лучшие результаты в борьбе с этим недугом показывает применение народного лечения, с помощью которых можно не только предотвратить образование новых пятен, но и добиться постепенного восстановления пигментации.
Однако следует помнить, что лечебный процесс длительный; иногда только перепробовав несколько средств, человек подбирает эффективное конкретно для себя.
Как вылечить витилиго народными средствами в домашних условиях?
Нетрадиционная медицина предлагает как маскирующие дефект средства, так и лечебные: наружные и внутренние. В народных способах лечения используются как растительные, так и химические вещества. Наилучший эффект дает сочетание местных растираний, примочек, аппликаций с употреблением внутрь травяных настоек и смесей. Приведем самые популярные рецепты для борьбы с витилиго.
Комбинированные способы лечения витилиго
Ряска болотная. Летом: собрать траву, измельчить, перемешать с медом в равных долях, принимать утром по чайной ложке; сок ряски втирать в пораженные места и подставлять их солнцу. Зимой: настойку сушеной травы на спирте (4 столовые ложки на поллитра спирта) втирать в кожу и пить утром и вечером по 25 капель, разбавляя водой. Курс лечения ряской — один год.
Зверобой. Залить стаканом кипятка столовую ложку сушеной травы, настоять полчаса, процедить. Пить 3 раза в день после еды по одной столовой ложке. После 21 дня приема сделать перерыв 7 дней. Курс лечения — 6 месяцев. Одновременно местно применять масло зверобоя (траву смешать с растительным маслом в отношении 1:10, выдержать на водяной бане три часа, профильтровать, отжать).
Яблочный уксус. На полстакана воды взять по две чайные ложки уксуса и меда, пить три раза в день за 30-40 минут до еды, а также протирать уксусом пораженные места. Использовать до появления улучшения.
Маскирующие средства
Грецкий орех. Внутренние перегородки и зеленые листья ореха настоять на спирту десять дней. Протирать пораженные места 3-4 раза в день в течение полутора-двух месяцев.
Красная глина с соком имбиря. Смешать компоненты в соотношении 1:1, смазывать побелевшие места один месяц, потом столько же — перерыв; повторять цикл в течение года.
Рецепты для внутреннего применения
Овес. Два стакана недробленого овса залить полутора литрами молока. Около трех часов выдержать на паровой бане, охладить. Пить три раза в день по стакану отвара за 40 минут до еды. Лечение продолжать в течение двух месяцев.
Одуванчик. Измельчить корень одуванчика, залить водкой в отношении 1:10. Настоять неделю. Принимать по 10 капель в день до появления улучшения.
Наружные средства
Лук и чеснок. Натирать обесцвеченные места каждый день по пять минут в течение года, чередуя: один день — луком, второй — чесноком.
Салициловый спирт. В течение десяти дней ежедневно протирать все тело тканью, смоченной в 5-процентном растворе салицилового спирта. Одновременно с лечением нужно ежедневно загорать на солнце, начиная с нескольких минут, каждый день увеличивая время пребывания.
Ацетилсалициловая кислота. Растолочь таблетки аспирина или взять порошковый, перемешать с вазелином до однообразной массы, нанести на пятна и выйти на солнце. После десятидневного лечения сделать такой же перерыв, потом повторять до появления результатов.
Красный перец. Шесть высушенных стручков поместить в банку, залить водкой (0,5 л) и убрать в темное место на 25 дней, регулярно встряхивая. После чего перец выбросить, а полученной настойкой натирать обесцвеченные места и подвергать воздействию ультрафиолетовых лучей.
Красная герань. 50 г корней залить литром кипятка, настоять четыре часа. По вечерам принимать ванну с получившимся настоем, 12 раз в течение месяца.
При лечении витилиго следует большое внимание уделять правильному питанию. В рационе должны присутствовать продукты, содержащие медь, витамины группы В, фолиевую и никотиновую кислоты.
Кроме того, оказалось, что исцелению недуга способствует употребление в больших количествах некоторых природных продуктов, таких как
- березовый сок
- земляника
- арбуз и дыня (месяц употребления — месяц перерыв)
Противопоказания к использованию народных средств
- гипертония
- заболевания сердца
- туберкулез
- заболевания почек
Следует помнить, что, как и любые другие, народные рецепты следует применять с осторожностью, контролируя свое состояние. Возможны проявления индивидуальной непереносимости растительных веществ, аллергические реакции. Кроме того, в некоторых случаях вообще запр
letograf.ru
Лечение витилиго народными средствами в домашних условиях

Витилиго – это неблагоприятная болезнь кожи, которая меняет природную окраску цвета кожи. Болезнь разрушает в коже меланин, а он в свою очередь изменяет цвет и проявляются белые пятна.Лечение витилиго народной медициной возможно для каждого человека.
Настоящая опасность от витилиго.

Врачам достоверно известно, что это заболевание не представляет особую опасность для жизни и даже практически не вредит общему состоянию здоровья. Но витилиго может быть предвестником других, даже уже существующих заболеваний.
Если возникло витилиго, то наблюдайте за следующим:
- Правильностью работы щитовидной железы.
- На состояние психики.
- На переносимые стрессы и депрессии.
- За собственным иммунитетом.
- На достаточность в организме витаминов, или остальных полезных веществ.
- На принимаемые лекарства либо антибиотики.
- За другими заболеваниями (псориаз, облысение).
- Близорукость и пневмония также могут влиять на эту болезнь.
Витилиго лечение народными средствами в домашних условиях
Препараты и витамины полезные при витилиго.
Ученые медики доказали, что некоторые полезные вещества и витамины, благоприятно влияют на саму болезнь. Поэтому перед предстоящим лечением, необходимо получать вещества прописанные доктором.
Фолиевая кислота и витамин В12.
Грамотные врачи Швеции провели качественные исследования на влияние этих средства на заболевание. Выбрали ровно 100 человек, которые страдают недугом. Им 2 р в день постоянно выдавалось доза по 5 мг кислоты и 1 р в день ровно по 1 мг В12. В течение 90 календарных дней на больную кожу воздействовались лучи ультрафиолета. После этого у 70 % больных произошло значительное улучшение. А практически 10 % полностью вылечились.
Витасан.
Данный крем изготовлен на основе исключительно только природных средств. Его ингредиенты составляют целительные растения: зверобой, орех грецкий, лекарственная календула, череда, масло сделанное из одних орехов полезного кедра и целебного масло пихты.
Крем наносится не больше, чем 2 р в день, качественно втирая в больные места. После этого желательно полностью исключить попадание лучей солнца на кожу. Крем можно использовать с другими прописанными лечащими кремами.
Витилиго причины и лечение народными средствами.
Как многим уже понятно, что витилиго происходит не только из-за внешних причин, но и по причине внутренних факторов. В период активизации солнца болезнь более прогрессирует. Чаще всего от неё страдают люди до 30 лет.
- Нарушения собственного иммунитета.
- Аутоиммунные сбои.
- Болезни щитовидной железы.
- Ревматоидный артрит, волчанка.
- Передача генетическим путём.
- Существенные сбои в эндокринной железе.
- Нарушение в поджелудочной железе.
- Нарушения трофики кожи.
- Разнообразные травмы, ожоги, солнечные ожоги.
- Неподходящий лекарства, неподходящие антибиотики.
- Дисбактериоз и прочие болезни ЖКТ.
- Прочие химические вещества.
Витилиго лечение в домашних условиях.
Ацетилсалициловая и борная кислота.
В любой домашней аптечке, всегда найдутся эти таблетки. Измельчите такие таблетки в самый мелкий порошок в ровном объёме и смешать с обычным вазелином, чтобы смесь приобрела одинаковый цвет. При отсутствии вазелина, разрешается заменить его любым детским кремом. Данную смесь распределяйте средним слоем на витилиго. Очень эффективная мощность, оказывается от воздействия солнечного света.
Настойка из перца.

Самостоятельно приготовленная домашняя настойка поможет уменьшать возникшие пятна. Выберите банку из стекла в объёме 1 литр, разместите в ней сухой красный перец (примерно 6 огородных стручков). Дополните банку качественной водкой 500 мл, закрыть крышкой, обвернуть материалом и убрать вместо, куда не поступает свет.
Настаивайте ровно 25 календарных дней, ежедневно встряхивая. Далее перец убирается, а жидкость наносится методом втирания на белые пятна 3 р в день, по 10 минут без перерыва. В течение часа не допускайте попадание света на кожу.
Перец.
В черном перце, в большом составе находится пиперин, который активно производит выработку меланина, необходимого для кожи. Перец должен быть обязательно только чёрный и молотый, который перемешивается с обычной содой пищевой, в одинаковых количествах. Смесь втирается в белые пятна. Постепенно лечение перца, обязательно приведёт к восстановлению естественного природного цвета кожи.
Как вылечить витилиго в домашних условиях
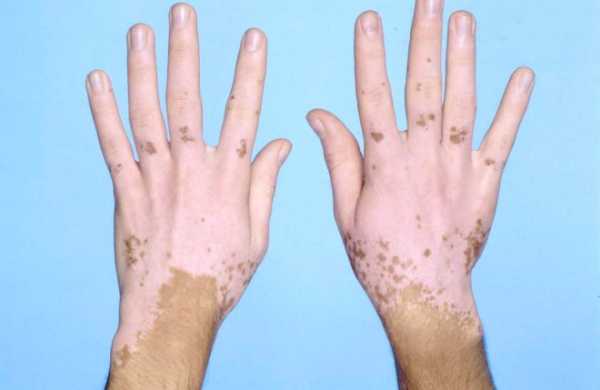
Общие симптомы витилиго.

Самый существенный и явный симптом – это появления посторонних пятен, которые значительно светлее родной кожи и имеют отчетливые границы распространения. Чаще пятна появляются на лице, руках и ногах. В районе волос, бороды пятна также могут заметно проявляться.
Данное заболевание может выражаться следующими способами.
- Плоский лишай.
- Псориаз.
- Облысение волос на месте пятен.
- Многие заболевания ЖКТ.
- Воспаление хореоретинита.
- Поражение волос, поседение либо заметное изменение цвета.
- Сопутствие дерматита.
- Потоотделение, потеря чувствительности кожи.
- Снижение работы печени.
Масло на основе зверобоя.

Пожалуй это будет самый эффективный метод избавления от витилиго навсегда. Главное это правильно самостоятельно приготовить концентрированное масло. Для этого нам потребуется исключительно только сами цветки лечебного зверобоя. Все остальные части целительного растения не используются.
Выберите подходящую стеклянную банку, и достаточно плотно разместите в ней цветки, производя лёгкое утрамбовывание. От самого края горлышка оставьте примерно 5 см пустого пространства, которое необходимо будет полностью заполнить облепиховым рафинированным маслом (допускается подсолнечное).
Баночка оставляется на солнечной стороне, постоянно встряхивается сроком до 15 календарных дней. После чего масло качественно отжимается. Полученное масло заливается в новый состав цветков и также выдерживается 15 дней. Таким способом должно пройти не меньше, чем 5 кругов, а по возможности лучше все 8 кругов.
Ведь зверобой способен цвести постоянно, практически полное лето, и с этим не должно существовать проблем. Итоговый цвет получившиеся смеси, должен быть коричневого либо красно-коричнево цвета. Итоговый состав масла получается довольно густоватой массой, по своей консистенции примерно напоминать сметану.
Дополнительная информация!!! Успех от такого масло практически гарантирован каждому, кто сможет приготовить такое масло. Данное масло очень эффективно если произошло растяжение мышц, гриппе, остеохондрозе, ангине, ожогах, ожогах от солнца, радикулите, при порезах. Полезно при заболевании ЖКТ в размере 1 ч. л до еды.
Чёрный тмин.
Лечебным свойством черного тмина особо активно пользовались люди Востока ещё в древние времена. Помимо витилиго – это масло используется и применяется для избавления от многих других заболеваний. Гиппократ, Авиценна утверждали, что масло эффективно после и при переутомлении и способно повысить энергию в человеке.
Современные врачи тоже обозначили это масло, ведь оно явно выделяется от любых других масел, по своему лечебному составу. К сожалению самостоятельно приготовить масло в домашних условиях не получится, но она свободно продаётся в магазинах, особенно здорового питания либо просто выписывается через интернет.
Перед началом лечения витилиго пропитайте специально подготовленную ткань уксусом, а только потом наносите на ткань масло. После чего обязательно пусть смоченные места маслом побудут на солнечном свете. К лечебному дополнению употребляйте внутренне, разбавив 1 ч. л масла тмина с кухонной кружкой воды, не более 2 р в день.
Болотная ряска.

Тем, кто не знает как остановить витилиго в домашних условиях, советую применять ряску. Это благоприятное водное растение состоит из солей, брома, йода, которые благоприятно воздействуют на лечение и восстановление цвета кожи.
Метод №1. Используя этот метод, можно приготовить настойку от витилиго. Расчёт травы ряски берётся на 1 ч. л ровно 50 мл настоящей водки. Промойте чисто траву, переложите в темную посуду и залейте настоящей качественной водкой. Убрать в самое дальнее и темное место на 7 календарных дней. Далее профильтруйте и уберите для хранения в кухонный холодильник. Пейте по 20 капель совместно с ¼ частью воды, до 3 р в день.
Метод №2. Любым доступным способом измельчите 1 ст. л травы ряски (можно даже с помощью мясорубки). Перемешайте с аналогичным количеством природного мёда и храните в ёмкости из стекла в любом холодильнике. Ввести приём по 1 ч. л 3 р в день на протяжении целых 2 лет. Лечение рассчитано на совершенно долгое время, но зато с гарантированным результатом.
Витилиго народная медицина
Данная болезнь вызывает нарушенный процесс метаболизма, поэтому любому человеку лучше всего остановиться на правильном режиме своего собственного питания, а ещё лучше снабдить организм подходящими минералами и прочими полезными веществами.
Правильная диета при возникновении витилиго.
Основные компоненты подбираются в продуктах, где ниже перечисленные элементы должны находиться в объёмных количествах, а именно это:
- Цинк.
- Вся группа витаминов В12.
- Витамины С.
- Витамины Е.
- Железо.
- Медь.
Некоторые рекомендации при питании.
1). Примерно за 20 мин до наступления самого завтрака, скушайте не менее 200 гр салата, состоящего из фруктов.
2). Каждый обед лучше начать из салата, состоящий из овощей совместно с маслом растительным.
3). Постоянная еда, это обычная каша. Крупа многих растений снабжена микроэлементами.
4). Каждый обед обязательно должен включать в себя первое жидкое блюдо, это обязательное условие.
5). Старайтесь дополнять остальные блюда имбирем, желательно свежим и это напрямую улучшит состояние всей кожи.
6). Если захотелось мясо, то разрешается его готовить только на пару либо вовсе отварить хорошо.
Чем лечить витилиго у взрослых народные средства.
Подходящие продукты.
- Соль, лучше всего йодированная.
- Натуральный природный качественный мёд.
- Многие овощи.
- Разнообразные фрукты.
- Сок исключительно из свежих фруктов, а также овощей.
- Чай, только зелёный и желательно не крепкий чай.
- Все ягоды, которые имеют сладкий вкус.
- Сухофрукты, предварительно вымоченные в чистой воде.
- Каша пшённая, каша ячневая либо гречневая каша.
- Огородная фасоль.
- Семечки огородной тыквы.
- Грибы, рыба.
Неподходящие продукты при витилиго.
- Любая жирная еда.
- Манная каша.
- Кислые и острые блюда.
- Любая копченость.
- Любые соленья и продукты консервации.
- Масло сливочное, а также маргарин.
- Крахмал, шоколад, разнообразные соусы.
- Черника и айва.
- Белый хлеб, любые выпечки.
- Торты, пирожное.
- Чай, кофе и даже какао.
- Все алкогольные жидкости.
Отзывы.
Лариса 33 года.
Лично для меня великолепно подошел кунжут. Используя свою кухонную кофемолку, я пропустила ровно 10 ст. л зерен. Два раза за весь будущий день, я всегда съедала по 1 ч. л порошка. Не пугайтесь если белые пятна будут желтеть. Лечилась я так целых долгих 120 календарных дней. Это мне очень значительно помогло, поэтому советую многим читателям.
Анара 41 год.
В одном довольно старом советском медицинском журнале, знакомая подруга прочитала действенный рецепт с применением ореха грецкого. Вкусные плоды совместно целебными листьями ореха соедините в равной доли и залейте настоящей водкой (соотношение 1 к 10). Уберите на целую декаду в темноту.
Далее просто смазывайте кожу 2 р в день. Продолжительность лечения не меньше чем 80 календарных дней. Здоровую кожу правда каждый раз необходимо мазать кремом фитозащитным. Результат Вас очевидно обрадует. Можно продолжить лечение и более 80 дней.
Паулина 45 лет.
Для своего лечения я применяла лишь только огородный лук и огородный чеснок. Описанный ингредиент разрезается на половину и просто натирайте витилиго до 5 минут. Первый день понадобится лук, во второй чеснок и так ежедневно меняйте по очерёдность. Молодые пятна исчезают примерно через декаду. Если требуется избавиться от довольно старых пятен, согласуйте метод с доктором и продолжите лечение.
Народные средства от витилиго используются после положительного одобрения проверенного доктора. Уважаемые читатели нашего народного сайта, поделитесь своими существующими рецептами, комментарии открыты для любого пользователя. В дополнении прошу поделиться статьей про лечение витилиго у себя на любимой странички, любимой социальной сети.
Дополнительные народные методы лечения витилиго вы сможете найти ЗДЕСЬ.
folkmedecine1.ru
Лечение витилиго в домашних условиях народными средствами, как избавиться
Витилиго – это заболевание кожи, которое развивается из-за разрушения меланина, то есть вещества, ответственного за пигментацию дермы. Заболевание характеризуется образованием светлых пятен, выделяющихся на фоне естественного цвета кожи. Как вылечить витилиго и возможно ли избавиться от проблемы навсегда зависит от большого количества факторов.
Признаки и особенности заболевания
Отличить витилиго от других кожных заболевания легко по внешним признакам, так как эта болезнь начинается с появления светлых пятен на коже. Пятно может быть любой формы, при этом оно отличается четко очерченными границами, плавного переход между здоровой и депигментированной кожей нет. Нередко витилиго сопровождается облысением депигментированного участка кожи.
Цвет пятен может варьироваться от молочно-белого до голубоватого, в зависимости от исходного цвета кожи.

Различают генерализированную и локализованную формы болезни. При генерализированной форме очаги депигментации могут быть расположены по всем телу в большом количестве. Локализованная форма отличается образованием единичных очагов нарушения пигментации кожи, в процесс также может быть вовлечена слизистая оболочка.
Нередко больные витилиго отличаются повышенной фоточувствительностью, поэтому пребывание на солнце может спровоцировать развитие ряда дерматитов либо усугубление симптомов витилиго.
Причины заболевания
Как лечить витилиго в домашних условиях быстро и как избавиться от витилиго – это зависит от причины появления болезни. Нарушение пигментации кожи развивается под действием определенных факторов, болезнь не является врожденной.
Нарушение пигментации может произойти из-за действия следующих факторов:
- аутоиммунный процесс;
- генетическая предрасположенность;
- эндокринные заболевания;
- нарушение трофических процессов дермы;
- хронические заболевания желудочно-кишечного тракта.
Часто заболевание кожи развивается из-за аутоиммунного процесса. В этом случае собственный иммунитет человека начинает атаковать клетки, ответственные за синтез меланина.
Генетическая предрасположенность при витилиго играет немаловажную роль. Эта причина развития болезни была доказана экспериментальным путем.
Нередко патология развивается в подростковом возрасте из-за нарушения функционирования щитовидной железы и дисбаланса гормонов.

При нарушении трофических процессов кожи, например, в результате ожогов или травм, происходит гибель клеток, ответственных за выработку пигмента. В результате образуются депигментированные пятна. Также одна из вероятных причин появления светлых пятен на коже – это нарушение работы желудочно-кишечного тракта.
Что такое витилиго и как его лечить – это расскажет врач, лечение народными средствами и в домашних условиях, а также выбор препаратов во многом зависит от тяжести заболевания у пациента.
Стадии развития болезни
Как и чем лечить витилиго у взрослых и какие препараты при этом помогут зависит от стадии заболевания.
Различают 4 стадии:
- прогрессирующую;
- начальную;
- стационарную;
- регрессирующую (стадия репигментации).
Прогрессирующее витилиго диагностируется в случае, если на протяжении нескольких месяцев наблюдается увеличение размеров пятна либо появление новых пятен в этой же области. Как правило, болезнь прогрессирует медленно, новые очаги витилиго могут формироваться в течении многих месяцев.
Начальная стадия – это стадия первого пятна. При этом депигментированный участок кожи всего один. Спустя некоторое время пятно может увеличиться в размере, тогда патология переходит в прогрессирующую стадию.
Стационарная форма болезни характеризуется наличием одного или нескольких участков депигментации без тенденции к прогрессированию болезни.

Регрессирующая форма витилиго встречается очень редко. Эта стадия характеризуется постепенным самостоятельным восстановлением пигментации кожи на пораженном участке без использования препаратов и домашних методов борьбы с болезнью. Как правило, такая форма болезни наблюдается в случае нарушения пигментации из-за действия лекарственных средств, травмы кожи либо из-за воздействия химических веществ на кожу.
Как лечится и лечится ли Витилиго в каждом конкретном случае – ответить на этот вопрос сможет только врач, после того, как в результате обследования будет выявлена стадия и форма болезни.
Принцип лечения
Эффективное лечение при витилиго – это целый комплекс мероприятий для восстановления пигментации. Можно ли вылечить витилиго во многом зависит от того, как скоро начато лечение после обнаружения первых симптомов.
Для постановки диагноза врач проведет обследование кожи, возможно понадобится соскоб пораженного участка для детального анализа. На основании осмотра больного витилиго, врач расскажет, чем может быть опасно заболевание и как его лучше вылечить.
Избавляться от проблемы необходимо комплексно. Для этого применяются:
- препараты для нормализации синтеза меланина;
- кортикостероиды в форме мазей для обработки кожи;
- препараты группы иммуномодуляторов;
- витаминные препараты;
- лекарства общеукрепляющего действия.
Лечение начинается только после определения причины нарушения пигментации. Если заболевания связано с дисфункцией щитовидной железы или желудочно-кишечного тракта, больному необходимо пройти комплексное обследование и лечении этих патологий.
Обязательно назначают препараты-иммуномодуляторы и витаминные комплексы для улучшения обменных процессов в организме и повышения защитной функции кожи.
В качестве аппликаций и компрессов, больным рекомендованы специальные мази для локальной обработки светлых участков кожи. Для профилактики прогрессирования болезни назначают общеукрепляющие лекарства.
Основу лечения составляют лекарства фотосенсибилизирующей группы. Эти препараты воздействуют непосредственно на устойчивость кожи к действию ультрафиолета. Такие препараты способствуют:
- нормализации трофики кожи;
- восстановление пигментации;
- повышению защитной функции дермы;
- повышению чувствительности к ультрафиолетовым лучам.
Эти лекарства тормозят гибель клеток, ответственных за выработку меланина. При своевременно начатом лечении препаратами этой группы высока вероятность быстрого восстановления нормальной пигментации поврежденных участков кожи. Если диагностировано витилиго лечение препаратами для нормализации пигментации назначается только врачом.
Народные методы лечения
Как вылечить витилиго, лечится оно или нет в домашних условиях и можно ли это сделать быстро – это наиболее актуальные вопросы для тех, кто столкнулся с этой проблемой. Народная медицина предлагает следующие методы борьбы со светлыми пятнами на коже.
- Смешать две большие ложки цветков зверобоя и залить 100 мл масла облепихи или миндаля. Емкость с мазью плотно закрывается и настаивается в течении 15 дней. Ежедневно необходимо встряхивать содержимое емкости, чтобы масло лучше настоялось. По истечении 15 дней, средство применяется в качестве аппликаций для кожи.
- Еще одно эффективное средство – это концентрированное масло черного тмина. Приобрести его можно в аптеке, в магазине здорового питания, а также в крупных продуктовых магазинах. Масло ежедневно наносится на ночь на светлые участки кожи.
- Две большие ложки болотной ряски залить кипятком (понадобится один стакан) и настаивать до остывания. Затем в полученном отваре смачивают ватный тампон и протирают депигментированную кожу трижды в день.
- Большую ложку молотого черного перца смешать с таким же количеством обычной соды. Добавить в смесь небольшое количество воды, чтобы получилась полужидкая масса. Масса наносится на кожу ежедневно перед сном. Перед нанесением средства следует убедиться в отсутствии повреждений и мелких ранок на коже.
- Многие пациенты отмечают, что популярная мазь Сульсена, используемая для лечения себореи, превосходно борется с проявлениями витилиго. Мазь наносят на кожу ежедневно перед сном, а утром смывают прохладной водой. Препарат медленно, но верно восстанавливает нарушенную пигментацию.
- Еще одно эффективное и простое средство – это обычный березовый деготь. Его часто применяют для лечения различных дерматологических проблем, включая нарушение пигментации кожи. Деготь наносят на очищенную кожу на полчаса, а затем смывают водой без мыла.
- Улучшить обменные процессы и кровообращение, а также повысить защитную функцию кожи, поможет обыкновенная перцовая настойка на спирту. Ее можно приготовить самостоятельно, либо приобрести в любой аптеке. Средство точечно наносится на поврежденные участки и втирается массирующими движениями.

Лечится ли витилиго у взрослых с помощью народных методов однозначно ответить нельзя. Некоторые пациенты отмечают значительное улучшение состояния кожи при использовании таких методов, в то время как другие не видят результата и предпочитают лечение с помощью медикаментозных средств.
Разобравшись, как проявляется кожное заболевание витилиго и как его лечить, пациенты наверняка озаботятся поиском средств маскировки неэстетичных светлых пятен на видимых участках тела и на лице. С этой целью можно применять особые тональные средства, предназначенные для маскировки участков кожи с нарушенной пигментацией.
Помимо лечебных препаратов и маскирующих средств, пациентам рекомендуется применять УФ-защиту перед выходом на улицу в период сильной солнечной активности. Это защитит от образования новых участков депигментации и поможет остановить прогрессирование болезни.
skincover.ru
 Мужчина мучился от витилиго несколько лет: начал болеть в семидесятые годы и десять лет не мог излечиться. Перепробовал кучу рецептов: пил дрожжи, наносил мази, делал уколы и переливание крови, пробовал пить витамины, но излечения не происходило, пока однажды жизнь не свела его с человеком, который и повлиял в дальнейшем на его излечение. Он знатный рыбак, поэтому как только теплело – брался за удочку. В один из его рыбацких вечеров он познакомился с соседом, тоже рыбаком, сидевшим неподалеку. Тот поинтересовался, чем болеет мужчина. А так как тот с утра успел знатно загореть, белые пятна особенно бросались в глаза. Мужчина рассказал соседу, что уже десять лет его кожа имеет такой вид, и сказал название «витилиго». Сосед посмотрел на него с удивлением и ответил, что способ излечения есть. Нужно смешать ацетилсалициловую кислоту (причем можно взять ее и в таблетках, но хорошо растереть перед добавлением) с вазелином (вместо него также подойдет обычный детский крем), перемешать это всё и потолочь до получения однородного состава. Полученный состав необходимо нанести на пораженные места и идти принимать солнечные ванны. Его друг был работником аптеки, поэтому за помощью по приготовлению смеси тот обратился к нему. Аптекарю было проще, и четыре-пять граммов состава он сделал очень быстро. Все ингредиенты у него в аптеке, естественно, были. Он смешал вазелин и кислоту, размешал всё хорошенько в ступке и переложил состав на картонную бумажку, объяснив, что затем его нужно поместить в баночку. Мужчина наносил раствор ежедневно на кожу и на пораженные участки, выходил на солнце и загорал, при этом занимаясь своими делами. Прошло две недели – и он не верил своему счастью: пятна исчезли безвозвратно, а кроме этого, у него появился красивый ровный загар. Он не мог поверить, что его мучения закончились и такая простая по составу мазь способна излечить то, что не проходило годами. С тех пор он постоянно советует всем, кто болеет, данный рецепт излечения. |
mudrost.mirtesen.ru

 Женщины в основном воспринимают ламинирование волос в качестве дорогой салонной процедуры. Однако мало кто знает, что ламинирование волос в домашних условиях желатином способно тоже быть эффективным. На самом деле, желатин является прекрасной и практически бесплатной альтернативой салонного ухода. Процедура при этом не отнимает много времени, а результат поразит даже скептически настроенных дам.
Женщины в основном воспринимают ламинирование волос в качестве дорогой салонной процедуры. Однако мало кто знает, что ламинирование волос в домашних условиях желатином способно тоже быть эффективным. На самом деле, желатин является прекрасной и практически бесплатной альтернативой салонного ухода. Процедура при этом не отнимает много времени, а результат поразит даже скептически настроенных дам. Желатин содержит в себе натуральный протеин, коллаген, пищевые волокна, аминокислоты, витамины, целлюлозу, микроэлементы, которые необходимы для восстановления волос. При воздействии желатина вещества, входящие в его состав, впитываются, улучшая структуру каждого волоска на голове.
Желатин содержит в себе натуральный протеин, коллаген, пищевые волокна, аминокислоты, витамины, целлюлозу, микроэлементы, которые необходимы для восстановления волос. При воздействии желатина вещества, входящие в его состав, впитываются, улучшая структуру каждого волоска на голове. Взять 15 грамм или одну столовую ложку желатина, высыпать в кастрюлю, налить 3 столовые ложки слегка тёплого кипятка. Все ингредиенты тщательно перемешать. Емкость сверху накрыть крышкой, оставить в таком положении на 20 минут, чтобы желатин разбух. Если по истечении этого времени в составе остались комочки, которые не размешиваются, смесь надо нагреть, чтобы они полностью растворились. При этом надо следить за тем, чтобы состав не закипел, так как он после этого потеряет все свои свойства, а также может пригореть.
Взять 15 грамм или одну столовую ложку желатина, высыпать в кастрюлю, налить 3 столовые ложки слегка тёплого кипятка. Все ингредиенты тщательно перемешать. Емкость сверху накрыть крышкой, оставить в таком положении на 20 минут, чтобы желатин разбух. Если по истечении этого времени в составе остались комочки, которые не размешиваются, смесь надо нагреть, чтобы они полностью растворились. При этом надо следить за тем, чтобы состав не закипел, так как он после этого потеряет все свои свойства, а также может пригореть. Ламинированием называется процедура по уходу за волосами, после которой их внешний вид становится гораздо лучше. Уникальностью такой процедуры можно назвать то, что она воздействует на каждый локон по отдельности. Проводится ламинирование волос для восстановления блеска и красивого внешнего вида локонов. Кроме того, при регулярном использовании этих процедур удается снизить воздействие от солнечных и ультрафиолетовых лучей.
Ламинированием называется процедура по уходу за волосами, после которой их внешний вид становится гораздо лучше. Уникальностью такой процедуры можно назвать то, что она воздействует на каждый локон по отдельности. Проводится ламинирование волос для восстановления блеска и красивого внешнего вида локонов. Кроме того, при регулярном использовании этих процедур удается снизить воздействие от солнечных и ультрафиолетовых лучей. Домашнее ламинирование желатином. Фото до и после
Домашнее ламинирование желатином. Фото до и после Ламинирование волос желатином. Фото до и после
Ламинирование волос желатином. Фото до и после Результат ламинирования с помощью желатина
Результат ламинирования с помощью желатина Фото до и после процедуры ламинирования желатином
Фото до и после процедуры ламинирования желатином








































 Простой заключается в следующем:
Простой заключается в следующем: Использовать шампунь не целесообразно, поскольку он смоет большую часть желатиновой маски.
Использовать шампунь не целесообразно, поскольку он смоет большую часть желатиновой маски.


 Этот ингредиент удивительным образом напитает и увлажнит волосы. Брюнеткам и шатенкам морковный сок принесет еще один сюрприз, а именно сделает оттенок волос ярче и насыщеннее.
Этот ингредиент удивительным образом напитает и увлажнит волосы. Брюнеткам и шатенкам морковный сок принесет еще один сюрприз, а именно сделает оттенок волос ярче и насыщеннее.











 нарушения гормонального фона
нарушения гормонального фона поликистоз яичников
поликистоз яичников Угревая сыпь появляется на лице в виде комедонов — сгустка кожного сала и отмерших клеток в волосяном фолликуле.
Угревая сыпь появляется на лице в виде комедонов — сгустка кожного сала и отмерших клеток в волосяном фолликуле. Как лечить угревую сыпь на лице? Современная медицина предлагает немало средств от угревой сыпи на лице. В зависимости от стадии заболевания применяются всевозможные лекарства от угревой сыпи на лице — кремы, мази, таблетки, гели, лосьоны.
Как лечить угревую сыпь на лице? Современная медицина предлагает немало средств от угревой сыпи на лице. В зависимости от стадии заболевания применяются всевозможные лекарства от угревой сыпи на лице — кремы, мази, таблетки, гели, лосьоны. В первую очередь применяют препарат от угревой сыпи для лица — бензоил пероксид (OXY5, OXY10). Это антибактериальный препарат, но в отличие от антибиотиков, он напрямую воздействует на анаэробные бактерии, находящиеся в сально-волосяном фолликуле и уничтожает их. При этом не вызывает резистентности у бактерий и высоко эффективен для открытых и закрытых комедонов.
В первую очередь применяют препарат от угревой сыпи для лица — бензоил пероксид (OXY5, OXY10). Это антибактериальный препарат, но в отличие от антибиотиков, он напрямую воздействует на анаэробные бактерии, находящиеся в сально-волосяном фолликуле и уничтожает их. При этом не вызывает резистентности у бактерий и высоко эффективен для открытых и закрытых комедонов. Таблетки от угревой сыпи на лице назначаются когда появление угрей связано с внутренними заболеваниями, например, с нарушением работы желудочно-кишечного тракта. В таком случае врачи назначают Доксициклин, Изотретиноин или Акнекутан.
Таблетки от угревой сыпи на лице назначаются когда появление угрей связано с внутренними заболеваниями, например, с нарушением работы желудочно-кишечного тракта. В таком случае врачи назначают Доксициклин, Изотретиноин или Акнекутан. Как избавиться от угревой сыпи на лице и как вылечить угревую сыпь на лице? Для этого можно проводить процедуры чистки лица при угревой сыпи, мягкие, особые массажи лица, поверхностную криотерапию, пилинг лица при угревой сыпи. Если угри не воспалены, то возможно применение лазеротерапии.
Как избавиться от угревой сыпи на лице и как вылечить угревую сыпь на лице? Для этого можно проводить процедуры чистки лица при угревой сыпи, мягкие, особые массажи лица, поверхностную криотерапию, пилинг лица при угревой сыпи. Если угри не воспалены, то возможно применение лазеротерапии. Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения
Угревую сыпь на лице могут вызывать бактерии. Данная причина требует медикаментозного лечения
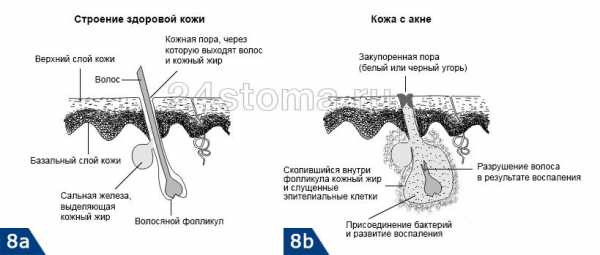
 Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.
Применение: точечно на повреждённые участки, в составе маски для лица, инъекции. Побочные эффекты: сухость кожи, чувствительность к солнечным лучам, конъюнктивит, головная боль.






 А прыщ – это уже нагноившийся под пробкой волосяной фолликул, вокруг которого развивается воспаление (рис.7).
А прыщ – это уже нагноившийся под пробкой волосяной фолликул, вокруг которого развивается воспаление (рис.7).



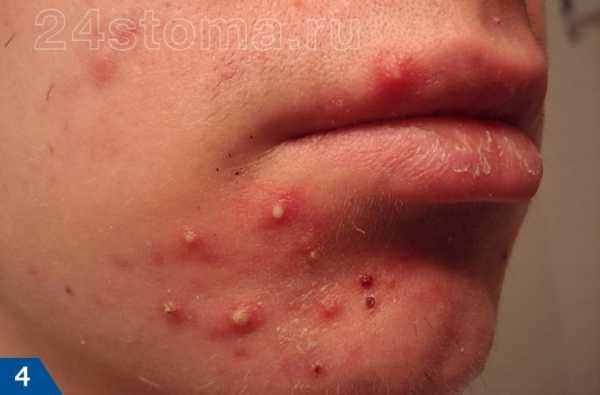
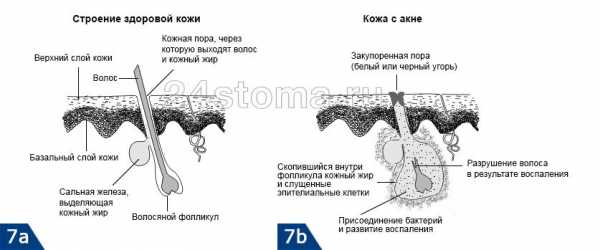 Вам нужно обязательно держать свои руки подальше от угрей. Это связано с тем, что выдавливание угрей может: во-первых – привести к попаданию в глубь инфекции и развитию гнойных прыщей, во-вторых – в некоторых случаях при сжатии (особенно закрытых угрей) происходит разрыв оболочки, в которой находится жир сальной железы.
Вам нужно обязательно держать свои руки подальше от угрей. Это связано с тем, что выдавливание угрей может: во-первых – привести к попаданию в глубь инфекции и развитию гнойных прыщей, во-вторых – в некоторых случаях при сжатии (особенно закрытых угрей) происходит разрыв оболочки, в которой находится жир сальной железы.
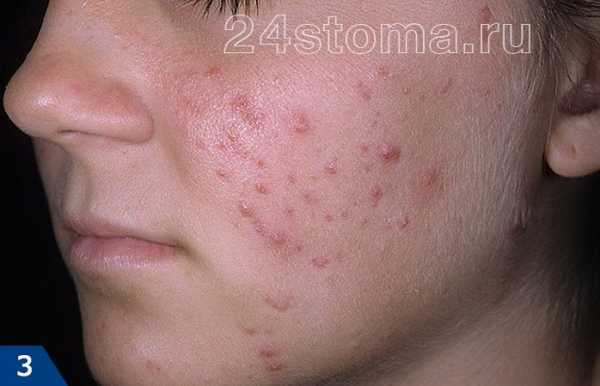
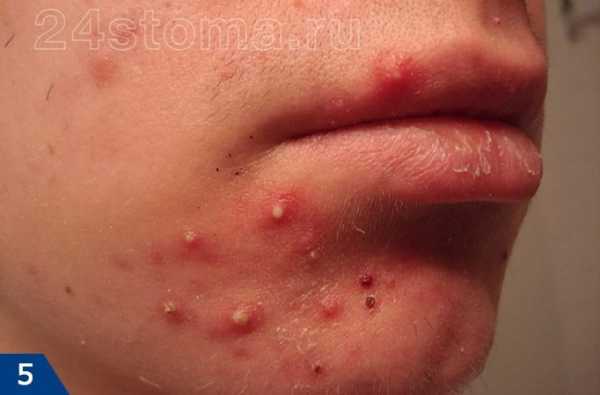
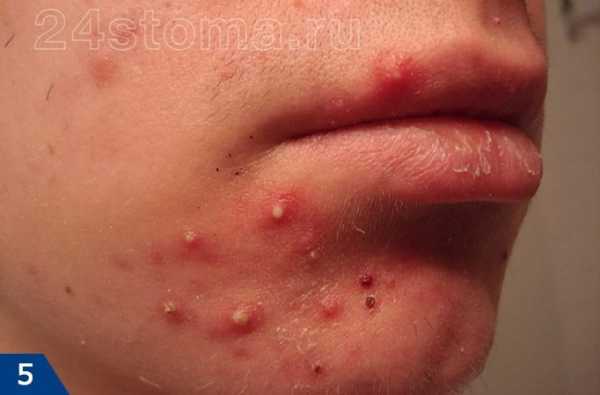 С проблемой возникновения прыщей сталкивался каждый из нас. Это неприятное и хлопотное явление, оно пугает непредсказуемостью появления и развития. Часто угревую болезнь лечат неверно, и главной причиной опрометчивых действий является нехватка знаний в этой области. Чтобы эффективно бороться с угрями, нужно разбираться в видах прыщей, знать, в чем их отличие друг от друга и ориентироваться в степени тяжести заболевания. Если эти параметры известны, то упрощается поиск схемы лечения.
С проблемой возникновения прыщей сталкивался каждый из нас. Это неприятное и хлопотное явление, оно пугает непредсказуемостью появления и развития. Часто угревую болезнь лечат неверно, и главной причиной опрометчивых действий является нехватка знаний в этой области. Чтобы эффективно бороться с угрями, нужно разбираться в видах прыщей, знать, в чем их отличие друг от друга и ориентироваться в степени тяжести заболевания. Если эти параметры известны, то упрощается поиск схемы лечения. Самой легкой является первая. Легкая форма протекает мягко, ее можно увидеть на лице подростка или взрослого. Первый этап характеризуется небольшим количеством угрей и они выглядят как акне закрытого типа или открытого (комедоны). Как правило, воспалительный процесс отсутствует. Однако в рамках первой степени допускаются несколько гнойничков. Лечение можно проводить в домашних условиях, но оно обязательно должно иметь место, иначе болезнь начнет прогрессировать. Когда прыщи исчезают, то следов обычно не остается.
Самой легкой является первая. Легкая форма протекает мягко, ее можно увидеть на лице подростка или взрослого. Первый этап характеризуется небольшим количеством угрей и они выглядят как акне закрытого типа или открытого (комедоны). Как правило, воспалительный процесс отсутствует. Однако в рамках первой степени допускаются несколько гнойничков. Лечение можно проводить в домашних условиях, но оно обязательно должно иметь место, иначе болезнь начнет прогрессировать. Когда прыщи исчезают, то следов обычно не остается. Как правило, прыщи появляются вследствие нарушения гормонального баланса. Он случается в подростковом периоде, перед началом менструального цикла, во время беременности и кормления грудью, в возрасте менопаузы. Зачастую гормональные нарушения ведут за собой гиперкератоз, когда сальные железы работают неправильно. Данная патология характеризуется увеличением верхнего, рогового слоя кожи. Вследствие чего возникает закупорка сальных желез, которая приводит к угревой сыпи.
Как правило, прыщи появляются вследствие нарушения гормонального баланса. Он случается в подростковом периоде, перед началом менструального цикла, во время беременности и кормления грудью, в возрасте менопаузы. Зачастую гормональные нарушения ведут за собой гиперкератоз, когда сальные железы работают неправильно. Данная патология характеризуется увеличением верхнего, рогового слоя кожи. Вследствие чего возникает закупорка сальных желез, которая приводит к угревой сыпи. Кожу по утрам и вечерам следует очищать специальными мягкими средствами, например, водорастворимым тоником, который не только очистит, но и увлажнит.
Кожу по утрам и вечерам следует очищать специальными мягкими средствами, например, водорастворимым тоником, который не только очистит, но и увлажнит. Одной из основных причин, влияющих на сосудистые заболевания — формирование атеросклеротических бляшек. Если не вылечить гипохолестеринемию вовремя, то есть риск появления непоправимого вреда организму, так как они имеют свойство увеличиваться в размерах.
Одной из основных причин, влияющих на сосудистые заболевания — формирование атеросклеротических бляшек. Если не вылечить гипохолестеринемию вовремя, то есть риск появления непоправимого вреда организму, так как они имеют свойство увеличиваться в размерах.







 слабого пола, особенно после пятидесяти лет. Рассмотрим, чем опасен повышенный холестерин — норма у женщин по возрасту и необходимая диета в случае его высокого уровня.
слабого пола, особенно после пятидесяти лет. Рассмотрим, чем опасен повышенный холестерин — норма у женщин по возрасту и необходимая диета в случае его высокого уровня.


 Уровень холестерина ЛПНП и триглицеридов может снизить жирная рыба. К такой рыбе относятся лосось, тунец, сардины, скумбрия, сельдь. В этих видах рыб содержатся жиры омега-3, которые помогают защитить ваше сердце.
Уровень холестерина ЛПНП и триглицеридов может снизить жирная рыба. К такой рыбе относятся лосось, тунец, сардины, скумбрия, сельдь. В этих видах рыб содержатся жиры омега-3, которые помогают защитить ваше сердце.

















 Горячие тосты с грибами и помидорами
Горячие тосты с грибами и помидорами Гречневые блины
Гречневые блины Тушеные овощи
Тушеные овощи Клюквенный морс
Клюквенный морс Тушеная капуста с яблоками
Тушеная капуста с яблоками Диета 9 – это лечебная система питания (лечебный стол), разработанная советским диетологом Михаилом Певзнером для терапии сахарного диабета легкой и средней степеней тяжести. Модификации данного лечебного стола назначались больным с тяжелым диабетом и при сочетании ожирения и нарушений углеводного обмена. Условиями для использования диеты 9 при диабете является нормальная или немного избыточная масса тела и маленькая потребность во введении инсулина (от 0 до 30 единиц в сутки по схеме). Кроме того, данная диета может применяться при инфекционном поражении суставов, ревматизме, бронхиальной астме, аллергических заболеваниях, диатезе. Целью диеты 9 является достижение нормального обмена углеводов в организме, обеспечение оптимальных условий для подбора сахароснижающей терапии. Также диета стол 9 способствует коррекции жирового обмена и водно-электролитного состояния. Таким образом, при соблюдении диеты 9 можно достичь нормальных уровней сахара крови, холестерина, уменьшить артериальное давление и отеки.
Диета 9 – это лечебная система питания (лечебный стол), разработанная советским диетологом Михаилом Певзнером для терапии сахарного диабета легкой и средней степеней тяжести. Модификации данного лечебного стола назначались больным с тяжелым диабетом и при сочетании ожирения и нарушений углеводного обмена. Условиями для использования диеты 9 при диабете является нормальная или немного избыточная масса тела и маленькая потребность во введении инсулина (от 0 до 30 единиц в сутки по схеме). Кроме того, данная диета может применяться при инфекционном поражении суставов, ревматизме, бронхиальной астме, аллергических заболеваниях, диатезе. Целью диеты 9 является достижение нормального обмена углеводов в организме, обеспечение оптимальных условий для подбора сахароснижающей терапии. Также диета стол 9 способствует коррекции жирового обмена и водно-электролитного состояния. Таким образом, при соблюдении диеты 9 можно достичь нормальных уровней сахара крови, холестерина, уменьшить артериальное давление и отеки. Примерное меню на неделю по диете 9 разработано ведущими советскими диетологами. Это меню использовалось при стационарной терапии, а также в условиях санаторно-курортного лечения больных сахарным диабетом.
Примерное меню на неделю по диете 9 разработано ведущими советскими диетологами. Это меню использовалось при стационарной терапии, а также в условиях санаторно-курортного лечения больных сахарным диабетом.
 снижение калорийности рациона до 1700–2000 ккал в сутки;
снижение калорийности рациона до 1700–2000 ккал в сутки; Морская и речная рыба, отварная или запеченная без маринада, морепродукты на пару.
Морская и речная рыба, отварная или запеченная без маринада, морепродукты на пару. Ингредиенты:
Ингредиенты:















 Тыква является востребованным продуктом у сторонников здорового питания благодаря низкой калорийности и высокому содержанию полезных веществ, включая редкий витамин T. Одним из наиболее вкусных и популярных блюд из нее является каша. Иногда так называют тушеную сладкую тыкву, но чаще – блюда, приготовленные из этого овоща и каких-либо круп: пшена, риса, манки, овсянки, перловки или кукурузы. Если знать, как варить тыквенную кашу, можно готовить ее всю неделю по разным рецептам, и тогда она не надоест.
Тыква является востребованным продуктом у сторонников здорового питания благодаря низкой калорийности и высокому содержанию полезных веществ, включая редкий витамин T. Одним из наиболее вкусных и популярных блюд из нее является каша. Иногда так называют тушеную сладкую тыкву, но чаще – блюда, приготовленные из этого овоща и каких-либо круп: пшена, риса, манки, овсянки, перловки или кукурузы. Если знать, как варить тыквенную кашу, можно готовить ее всю неделю по разным рецептам, и тогда она не надоест.
 Тыквенная каша без крупы © Shutterstock
Тыквенная каша без крупы © Shutterstock
 Регистрация работы сердца осуществляется в течение суток (при необходимости до 7 дней), поэтому все непостоянные, преходящие нарушения фиксируются на приборе.
Регистрация работы сердца осуществляется в течение суток (при необходимости до 7 дней), поэтому все непостоянные, преходящие нарушения фиксируются на приборе.
 На время исследования пациенту выдается дневник, в котором по часам отмечаются вся деятельность, время сна, принимаемые лекарственные препараты, ощущения, жалобы, самочувствие.
На время исследования пациенту выдается дневник, в котором по часам отмечаются вся деятельность, время сна, принимаемые лекарственные препараты, ощущения, жалобы, самочувствие.





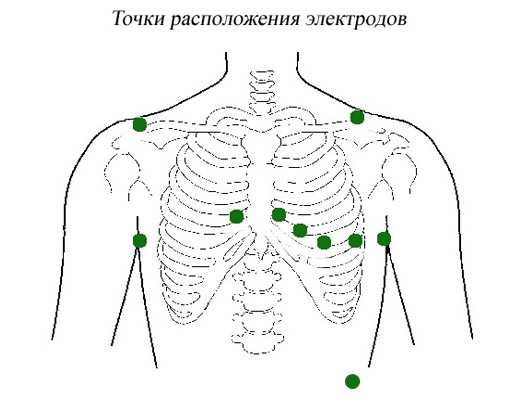

 Суточное мониторирование это метод, с помощью которого производят наблюдение за работой сердца в течение суток. Суточное мониторирование — это метод функциональной диагностики, который используется для выявления нарушений ритма сердца, ишемических изменений ЭКГ, а также для контроля проводимой терапии.
Суточное мониторирование это метод, с помощью которого производят наблюдение за работой сердца в течение суток. Суточное мониторирование — это метод функциональной диагностики, который используется для выявления нарушений ритма сердца, ишемических изменений ЭКГ, а также для контроля проводимой терапии. 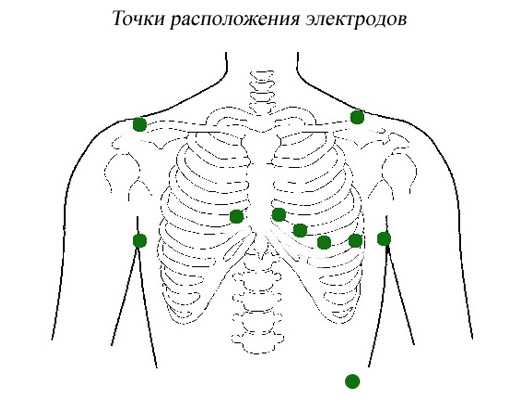 Точно по времени, отмечаются жалобы, в связи с которыми проводится мониторирование и прочие субъективные ощущения: сердцебиение, недомогание, боль в области сердца слабость, головокружения, сдавление в груди, удушье, либо боль в другой локализации.
Точно по времени, отмечаются жалобы, в связи с которыми проводится мониторирование и прочие субъективные ощущения: сердцебиение, недомогание, боль в области сердца слабость, головокружения, сдавление в груди, удушье, либо боль в другой локализации.



 Большинство стрептококков, которые известны в медицине, относятся к условно-патогенным микроорганизмам. Это означает, что, находясь на кожном покрове и слизистых оболочках человека, а также на всех окружающих его предметах, они могут длительное время сохранять латентность и ничем себя не проявлять.
Большинство стрептококков, которые известны в медицине, относятся к условно-патогенным микроорганизмам. Это означает, что, находясь на кожном покрове и слизистых оболочках человека, а также на всех окружающих его предметах, они могут длительное время сохранять латентность и ничем себя не проявлять.
 Массовые случаи заболевания стрептодермией часто наблюдаются в общежитиях, интернатах, казармах, тюрьмах и других учреждениях, где находится много людей и нет должного уровня соблюдения гигиенических требований.
Массовые случаи заболевания стрептодермией часто наблюдаются в общежитиях, интернатах, казармах, тюрьмах и других учреждениях, где находится много людей и нет должного уровня соблюдения гигиенических требований.
 Кроме того, необходимо тщательно следить за выполнением гигиенических норм:
Кроме того, необходимо тщательно следить за выполнением гигиенических норм:


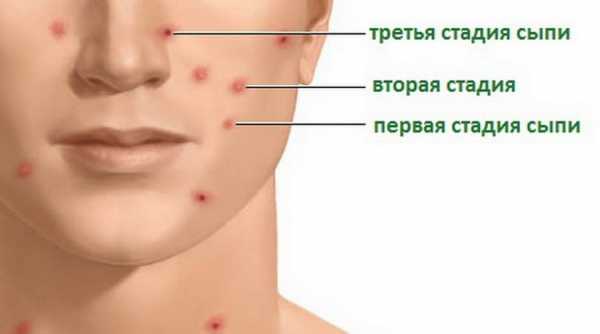


 Наиболее распространенный случай стрептодермии – поверхностная форма, для которой характерно появление импетиго. Данным термином обозначаются пятна, превращающиеся в пузыри, наполненные жидкостью, которые лопаются через несколько дней.
Наиболее распространенный случай стрептодермии – поверхностная форма, для которой характерно появление импетиго. Данным термином обозначаются пятна, превращающиеся в пузыри, наполненные жидкостью, которые лопаются через несколько дней. Подобрать правильный вариант терапии способен только врач, так как это коварное и опасное заболевание — стрептодермия у взрослых. Как передается оно? Бытовым путем, следовательно, основная задача — соблюдать все санитарно-гигиенические правила.
Подобрать правильный вариант терапии способен только врач, так как это коварное и опасное заболевание — стрептодермия у взрослых. Как передается оно? Бытовым путем, следовательно, основная задача — соблюдать все санитарно-гигиенические правила. В базе народных премудростей достаточно советов по борьбе с любой болезнью. И все же важно понимать, что лечение стрептодермии у взрослых с помощью традиционной и народной медицины должно выполняться в комплексе. Даже самые лучшие домашние рецепты не заменят современных фармакологических средств.
В базе народных премудростей достаточно советов по борьбе с любой болезнью. И все же важно понимать, что лечение стрептодермии у взрослых с помощью традиционной и народной медицины должно выполняться в комплексе. Даже самые лучшие домашние рецепты не заменят современных фармакологических средств.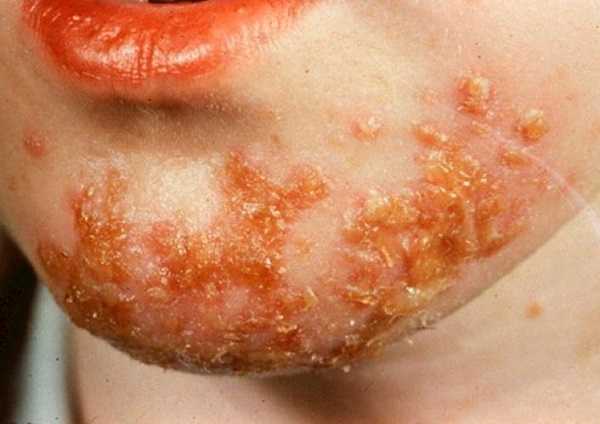 Сложней всего препятствовать распространению инфекции, если заразился кто-то из членов семьи. В этом случае больного следует поселить в отдельную комнату, а все здоровые родственники должны соблюдать правила гигиенического ухода. Желательно минимизировать количество «общих» предметов, которыми будет пользоваться в том числе и больной.
Сложней всего препятствовать распространению инфекции, если заразился кто-то из членов семьи. В этом случае больного следует поселить в отдельную комнату, а все здоровые родственники должны соблюдать правила гигиенического ухода. Желательно минимизировать количество «общих» предметов, которыми будет пользоваться в том числе и больной.
 Сведения о показаниях крови зависят от пола пациента и его возраста. У женщин, как правило, результаты биохимического анализа серьёзно разнятся от данных мужчин.
Сведения о показаниях крови зависят от пола пациента и его возраста. У женщин, как правило, результаты биохимического анализа серьёзно разнятся от данных мужчин. Липаза. Энзим, принимающий активное участие в расщеплении нейтральных жиров. Важен при выявлении заболеваний и нарушений функций ЖКТ, в особенности, поджелудочной железы.
Липаза. Энзим, принимающий активное участие в расщеплении нейтральных жиров. Важен при выявлении заболеваний и нарушений функций ЖКТ, в особенности, поджелудочной железы. Одним из самых назначаемых исследований является биохимия крови на содержание глюкозы.
Одним из самых назначаемых исследований является биохимия крови на содержание глюкозы. В БАКе низкомолекулярные азотистые вещества представлены в виде следующих показателей:
В БАКе низкомолекулярные азотистые вещества представлены в виде следующих показателей: Расшифровка биохимического анализа крови у женщин (биохимии) и его норм входит в компетенцию только лечащего врача или лаборанта, для этого при получении результатов исследования на руки пациент должен немедленно обратиться к доктору.
Расшифровка биохимического анализа крови у женщин (биохимии) и его норм входит в компетенцию только лечащего врача или лаборанта, для этого при получении результатов исследования на руки пациент должен немедленно обратиться к доктору.