Диета N 6: подагра — пятидневный рацион питания
Назначается при подагре, мочекислом диатезе. Диета полноценная с нормальным содержанием жиров — 90 г, углеводов — 400—450 г, но с пониженным количеством белка — 70—80 г и соли — до 8—10 г, калорий — 3000, Общее количество свободной жидкости — до 2,5.л. Принимать пищу рекомендуется 4—5 раз в сутки. Необходимо ограничивать употребление мяса, рыбы и отварных яиц. Мясо и рыбу следует готовить в отварном виде, посл£ чего можно поджаривать. Из рациона исключаются печень, почки, легкие, мозги, холодец, колбасные изделия, мясные и рыбные консервы, копчености, цветная капуста, бобовые, грибы, хрен, горчица, перец, кофе, какао, крепкий чай, бульоны.
ПРИМЕРНОЕ МЕНЮ
Первый день
Первый завтрак Манная каша с фруктами — 300 г; хлеб с маслом — 50 и 20 г; чай с сахаром — 1 стакан.
Второй завтрак Бутерброд с сыром — 50 и 50 г; сок вишневый — 1 стакан.
Обед Суп из кабачков с овсяными хлопьями — 500 г; котлеты морковные с творогом со сметаной —250 и 20 г; компот из свежих фруктов—1 стакан; хлеб пшеничный— 150 г.
Полдник Простокваша — 1 стакан.
Ужин Запеканка из тыквы с яблоками со сметаной — 300 г; хлеб пшеничный — 50 г; молоко кипяченое — 1 стакан.

Второй день
Первый завтрак Морковь, тушенная с медом и черносливом — 240 г; творог со сметаной—100 г; хлеб пшеничный — 50 г; чай с сахаром — 1 стакан.
Второй завтрак Желе молочное — 200 г.
Обед Суп пшенный с помидорами — 500 г; биточки из говядины с морковью паровые—100 г; компот из свежих фруктов — 1 стакан; хлеб пшеничный — 200 г.
Полдник Молоко кипяченое с сахаром — 1 стакан.
Ужин Рулет из риса с капустой—300 г; чай с молоком — 1 стакан.

Третий день
Первый завтрак Макароны с творогом — 200 и 100 г; хлеб пшеничный с маслом — 50 и 20 г; чай с молоком — 1 стакан.
Второй завтрак Гречневая каша вязкая с маслом — 200 г; чай с сахаром — 1 стакан.
Обед Щи из свежей капусты на овощном отваре — 500 г говядина, тушенная в кисло-сладком соусе, с картофельным пюре — 50 и 110 г; компот из свежих яблок — 1 стакан; хлеб пшеничный — 200 г.
Полдник Кефир — 1 стакан.
Ужин Манный пудинг с яблоками со сметаной — 250 и 20 г; чай с сахаром —1 стакан.

Четвертый день
Первый завтрак Овощная икра — 100 г; тефтели рыбные с творогом — 150 г; чай с сахаром — 1 стакан; хлеб пшеничный— 100 г.
Второй завтрак Тыквенное пюре с маслом — 200 г; сок виноградный—100 г.
Обед Окрошка на фруктовом настое — 500 г; рулет картофельный с морковью и творогом — 280 г; компот из свежих фруктов — 1 стакан; хлеб пшеничный — 100 г.
Полдник Простокваша — 1 стакан.
Ужин Бутерброд с маслом — 50 и 20 г; каша перловая молочная — 300 г; чай с сахаром — 1 стакан.
Пятый день
Первый завтрак Салат из кольраби со сметаной 100 г; гречневая каша молочная жидкая с маслом — 300 г; чай с сахаром—1 стакан; хлеб пшеничный— 100 г.
Второй завтрак Кисель из клюквы с молоком — 1 стакан.
Обед Борщ на овощном отваре 500 г; зразы из говядины с картофельным пюре—100 и 150 г; настой из плодов шиповника с сахаром — 1 стакан; хлеб пшеничный — 200 г.
Полдник Желе молочное— 150 г.
Ужин Макароны с сыром и маслом — 250 и 50 г; чай с сахаром — 1 стакан.

www.chto-prigotoviti.com
Диета стол номер 6 при подагре: меню на каждый день
Подагра – это хроническое заболевание, вылечить которое полностью невозможно. Все терапевтические меры направлены на снижение уровня мочевой кислоты и предотвращение обострений болезни. Важной частью лечения является диета 6 при подагре. Основу диеты составляют блюда из продуктов с низким содержанием пуриновых соединений.
Особенности диетического питания

Режим питания при данной диете дробный, пять раз в день, в промежутках и натощак обязательно дополнительно принимать жидкость, температура пищи обычная
В последнее время врачи отошли от назначения строгих диет, поэтому стол №6 при подагре соблюдать несложно.
Главная особенность диеты 6 при подагре – это частые приемы пищи. Ежедневно необходимо принимать пищу 5 раз. При этом важно употреблять большое количество воды (не меньше 2.5 литров в сутки) и ограничить потребление соли.
В остальном же диету номер 6 при подагре соблюдать достаточно просто, главное – всегда иметь под рукой список разрешенных продуктов. На их основе строится ежедневное меню. По сути, достаточно просто исключить запрещенные продукты, чтобы придерживаться рекомендованного питания.
Диета при подагре «Стол 6» также учитывает калорийность ежедневного рациона. При отсутствии у пациента лишнего веса ограничения не жесткие. Если же у человека наблюдается избыточный вес, суставы сильнее подвержены нагрузке, поэтому диета преследует еще одну цель – постепенное избавление от лишних килограммов.
Цели диеты №6:
- снизить поступление пуринов в организм;
- улучшить работу почек, чтобы нормализовать процесс выведения мочевой кислоты;
- улучшить обмен веществ;
- нормализовать пищеварение;
- снизить нагрузку на печень;
- уменьшить задержку жидкости в организме.
Подагра развивается из-за нарушения выведения мочевой кислоты. В результате ее соли накапливаются в суставных хрящах, развивается воспаление и появляется подагрический артрит. Снижение уровня мочевой кислоты достигается медикаментозными методами, но для поддержания достигнутого эффекта необходимо соблюдать диету.
Мочевая кислота нейтрализуется особыми ферментами, которые вырабатываются почками и желудком, а затем выводится с мочой. Для этого важно улучшить работу пищеварительной системы и нормализовать процесс выведения жидкости.
Подагрики также должны избегать задержек жидкости в организме, так как это приводит к отекам и может спровоцировать обострение артрита. С этой целью вводятся ограничения на количество соли и показано увеличить употребление жидкости.
Таблица разрешенных продуктов

При данной диете фрукты и ягоды необходимо есть два раза в день, утром и вечером, за 40—60 мин до еды или через 2—3 ч после еды
Диета номер 6 – это питание, назначаемое подагрикам в обязательном порядке. Статистика показывает, что у людей, которые следовали рекомендациям врача, частота приступов в среднем в 5 раз меньше, чем у пациентов, которые пренебрегали диетой.
Диетический стол 6 при подагре основан на вегетарианском питании, так как именно в пище растительного происхождения содержится минимум пуринов.
| Разрешенные продукты | |
| Группа продуктов | Наименование продукта |
| Мучные изделия, выпечка | Пшеничный и ржаной хлеб, сухари из пшеничной и ржаной муки, вчерашние булочки с отрубями |
| Каши | Рис, овсянка, пшеничная каша, гречневая каша, манная каша |
| Фрукты | Яблоки, сливы, груши, цитрусовые |
| Кондитерские изделия | Мармелад, зефир, пастила, рахат-лукум, желе |
| Ягоды | Любые синие ягоды, клубника, красная смородина, виноград, крыжовник, шиповник (сушеный) |
| Овощи | Картофель, белокочанная капуста, морковь, кабачки, репчатый лук, грибы |
| Молочные продукты | Нежирные: кефир, сметана, творог, неострые виды сыров |
| Напитки | Некрепкие чай и кофе, морсы, свежевыжатые фруктовые и овощные соки, отвары трав |
Список разрешенных продуктов достаточно велик. Овощи можно употреблять практически все, за исключением приведенных в таблице запрещенных продуктов.
Специи можно добавлять в блюда без ограничений. Также при подагре допускается употреблять зелень петрушки и укропа.
Важное ограничение, касающееся чая и кофе: употреблять можно только некрепкие напитки. Несмотря на то, что они не содержат пуринов, крепкие кофе и чай вызывают задержку жидкости в организме, что приводит к развитию отеков.
Какие продукты нужно ограничить?
Диета «стол номер 6» при подагре приводит список продуктов, которые есть можно, но в ограниченном количестве. В первую очередь, ограничения касаются мяса и рыбы – употреблять их можно, но не все сорта, и не каждый день.
Как видим, меню диеты номер 6 при подагре не обязывает полностью отказаться от мяса, но его употребление должно быть ограничено. Ограничения касаются и размеров порции: не больше 150-200 г мяса в сутки.
| Список допустимых продуктов с ограничением по употреблению | |
| Хлебобулочные изделия | Свежая выпечка, дрожжевая и слоеная выпечка |
| Каши | Перловка |
| Мясо | Индейка, курятина, кролик – не больше 3 раз в неделю |
| Рыба | Любые нежирные виды 2-3 раза в неделю, морепродукты и моллюски |
| Яйца | Не больше 1 яйца в день |
| Жиры | Сливочное и растительное масло – не больше ложки в день |
| Напитки | Домашний квас |
| Орехи | Грецкий орех, миндаль, кешью, кедровые орехи – не больше 30 г в день |
| Овощи | Брюссельская и пекинская капуста, морская капуста, соленья и домашняя консервация |
Таблица запрещенных продуктов

Инжир относится к запрещённым фруктам при подагре
Запрещенные продукты включают пищу с высоким содержанием пуринов. Употребление таких блюд может спровоцировать обострение болезни.
| Запрещенные продукты при подагре | |
| Мясо | Говядина, свинина, баранина, мясо молодых животных, субпродукты, консервы |
| Рыба | Жирная морская и речная рыба, консервы |
| Овощи и зелень | Цветная капуста, щавель, шпинат, любые бобовые |
| Фрукты | Малина, инжир |
| Закуски | Копченое мясо и рыба, |
| Напитки | Сладкая газировка, алкоголь, крепкий кофе и чай, пакетированные соки, какао, горячий шоколад |
| Кондитерские изделия | Жирный крем, жирные торты, шоколад, шоколадная и арахисовая паста |
| Орехи | Арахис, фисташки |
Ограничений достаточно много, но все они касаются определенных групп продуктов, поэтому этот список легко запомнить. Кроме того, запрет на употребление красного мяса касается и бульонов – при подагре разрешены только супы, приготовленные на основе овощного бульона, но не мясного.
Рекомендации врачей
Научившись соблюдать диету, пациент значительно улучшит собственное самочувствие и остановит прогрессирование заболевания. Врачи рекомендуют составлять рацион правильно. 80% продуктов должны быть из списка разрешенных, 20% – из списка допустимых с ограничениями.
Суточная калорийность пищи не должна превышать 2300 ккал. Точно определить эту цифру поможет диетолог после разговора с пациентом. Допустимая калорийность зависит от массы тела и ежедневных нагрузок.
Важно! При обострении заболевания из рациона следует исключить все продукты, приведенные во второй таблице.
Разрешенные продукты можно комбинировать между собой и принимать в любом виде, но лучше всего отдавать предпочтение вареной и печеной еде. Мясо едят отварным, либо тушеным без использования растительного масла. При подагре допускается употреблять паровые рыбные и куриные котлеты.
Примерный рацион

Диета № 6 приносит заметное облегчение как во время обострения подагры или мочекаменной болезни, так и в период выздоровления от этих недугов
Диету «Стол 6» при подагре на каждый день человек составляет самостоятельно. В официальной диете приведены лишь примеры блюд, которые можно взять на вооружение. Точные рекомендации о строгом соблюдении меню даст врач.
Суточный рацион диеты «Стол 6» при подагре обязательно включает около 2-3 литров жидкости. Соли можно употреблять не больше 5 г.
Понедельник
- Завтрак: овсяные хлопья с ягодами, чай, вчерашняя булочка с отрубями
- Второй завтрак: салат из фруктов
- Обед: томатный суп, паровые куриные котлеты
- Второй обед: салат из болгарского перца и белокочанной капусты
- Ужин: творожная запеканка с бананами
За 2-3 часа до отхода ко сну можно съесть яблоко либо выпить стакан кефира. Такой поздний перекус может проводиться в любой день. В течение дня следует употреблять минеральную воду с щелочным составом, отвар шиповника, цикорий.
Вторник
- Завтрак: отварное куриное яйцо, салат из огурцов и помидоров, ржаной тост
- Второй завтрак: 100 г нежирного творога с ложкой меда
- Обед: картофельный суп с куриными тефтелями, рис с овощами, отвар шиповника
- Второй обед: салат с морской капустой, яблоко
- Ужин: фруктовый салат, стакан нежирного кефира
Среда
- Завтрак: гречневая каша на молоке, разбавленном с водой
- Второй завтрак: сырник с медом
- Обед: вегетарианский борщ, салат из свеклы, рыбные паровые котлеты
- Второй обед: салат из белокочанной капусты и моркови, желе с ягодами
- Ужин: рис с овощами
Четверг

Салат из капусты и томатов – вкусно и полезно
- Завтрак: салат из вареной свеклы с нежирной сметаной, ржаная булочка
- Второй завтрак: салат из капусты и томатов
- Обед: луковый суп с гренками, перловая каша с капустной котлетой
- Второй обед: стакан свежих ягод
- Ужин: куриные тефтели с рисом
Пятница
- Завтрак: творог с ягодами и медом
- Второй завтрак: яблоко и апельсин
- Обед: картофельный суп с перловкой, винегрет
- Второй обед: одна куриная паровая котлетка
- Ужин: овощные голубцы с рисом, но без мяса
Суббота
- Завтрак: манная каша на молоке
- Второй завтрак: фруктовый салат
- Обед: овощной суп, 100 г отварной курятины с вареными кабачками
- Второй обед: свекольно-морковный сок
- Ужин: болгарский перец, фаршированный рисом
Воскресенье

В течение дня следует пить много жидкости, чая или кофе, но не крепкого
- Завтрак: омлет из 1 яйца с зеленью и тушеным репчатым луком
- Второй завтрак: блинчики с вареньем
- Обед: суп с кабачком и луком (без картофеля), отварной картофель с рыбой
- Второй обед: фруктовый кисель
- Ужин: макароны из твердых сортов пшеницы, свежий салат с зеленым болгарским перцем.
Таким образом, диета при подагре не оставит пациента голодным в течение дня. Приведенный рацион является лишь примерным, его можно скорректировать согласно собственным предпочтениям. При подагре необходимо употреблять больше овощей, на их долю должно приходиться не менее половины дневного рациона.
В течение дня следует пить больше жидкости. Помимо чистой воды, рекомендуется чай с брусничными или смородиновыми листьями, зеленый чай, отвар шиповника. Последний обладает мочегонным действием, поэтому перед сном не рекомендован.
Каши при подагре можно готовить на воде или на молоке. Молочные каши можно заправлять медом или любимым вареньем.
В период обострения диета ужесточается. Мясо полностью исключается, увеличивается потребление овощей, ежедневно необходимо пить овощные соки и есть свежие салаты. При обострении нередко рекомендуется исключить из меню сладкое, уменьшить потребление хлебобулочных изделий.
sustavy.guru
полное семидневное меню классического стола номер 6
Диета при подагре вместе с медикаментозным лечением является профилактикой приступов заболевания. Еще не так давно ограничения для пациентов в питании были достаточно жесткими. Из-за этого не у каждого человека получалось их соблюдать. Современные рекомендации напоминают обычное здоровое питание.
Описание диеты
Лечение диетой подагры следует проводить регулярно. Специалисты рекомендуют распланировать питание таким образом, чтобы в день было 4-6 приемов пищи. При этом нельзя переедать или оставаться голодным.
При подагре на ногах диета предусматривает ограничение продуктов, богатых пуринами, щавелевой кислотой, хлоридом натрия. Специалисты определили необходимость увеличение потребления еды, способствующей ощелачивающему процессу в организме. Ограничение в приеме жиров и белков можно считать достаточно щадящим.
Характеристика диеты № 6:
| Разрешенные продукты | Что нужно ограничить | Вредные продукты |
|---|---|---|
|
|
|
разования мочевой кислоты. Согласно анализам, происходит сдвиг в щелочную сторону в выделяемой организмом жидкости.
Разновидности блюд
В стол номер шесть при подагре рекомендует употреблять следующие блюда:
- Салаты.
- Первые блюда вегетарианской кухни (щи, борщи, супы).
- Вторые блюда, состоящие из нежирных сортов рыбы, мяса. Можно употреблять 3 раза в неделю, отварив или приготовив в духовке, пароварке.
- Молочные и кисломолочные продукты.
- На гарнир разрешены все крупы в небольшом количестве и овощи, за исключением бобовых.
- Яйца (1 в день).
- Фрукты, ягоды в любом виде.
- Молочные или фруктовые напитки.
- Соусы рекомендуют готовить на овощных основах, с томатом или молоком.
- Фруктовые сладости и мед.
Диета при подагре предполагает разгрузочный день. В этот момент разрешено есть творог, фрукты или пить кефир. Особенно актуально включать разгрузочные дни в диету людям, страдающим от лишнего веса в сочетании с подагрой.
Меню на неделю

Специалисты составили полное меню диеты номер 6 при подагре. Придерживаясь рекомендаций, можно снизить вероятность проявления приступа заболевания. Рассмотрим по дням недельное питание 6 стола.
Понедельник:
- Завтрак состоит из хлеба со сливочным маслом и винегрета. Запиваем некрепким чаем с молоком.
- Обед: суп с овощами, картофель жареный на растительном масле, отварное мясо. Запиваем компотом с сухариками.
- Полдник: каша из гречи, 1 яйцо. Запиваем соком.
- Ужин: овощные котлеты, макаронная запеканка с творогом. Запиваем фруктовым киселем.
- Незадолго до сна разрешено выпить стакан молока с булочкой.
Вторник:
- За час до завтрака выпить стакан отвара шиповника.
- Завтрак: овсянка на молоке. Запиваем кефиром. Через полчаса – стакан виноградного сока.
- В обед: овощной суп-пюре. Запиваем молочным киселем.
- Полдник – стакан сока из моркови.
- Ужин: гречневая каша на молоке. Запиваем компотом.
- На ночь – стакан компота без сахара.
Среда:
- Натощак выпиваем стакан минеральной воды. Чуть позже готовим свежие овощи с растительным маслом и одним яйцом. Запивают завтрак компотом с добавлением шиповника.
- Обед: суп овощной или молочный, драники, кисель. На десерт яблоко.
- Ужин: паровые тефтели с овощами, творог, чай.
- Поздний ужин: ряженка.
Четверг:
- Завтрак: отварные овощи (свекла, морковь, чернослив). Яйцо. Кофейный напиток. Через час пьем отвар шиповника.
- Обед: овсяный суп, макароны с сыром, котлеты из капусты или моркови с добавлением нежирной сметаны. Запиваем фруктовым соком.
- Ужин: творог в варениках или запеканка из него с добавлением чернослива. Компот из шиповника.
- На ночь выпиваем кефир.
Пятница:
- Утром: салат (свекла, яблоко), кофе.
- Второй завтрак: яйцо жареное с помидором. На десерт свежие ягоды или фрукты.
- В обед: окрошка, овощное рагу с говядиной, чай с ломтиком лимона.
- Ужин: запеканка из капусты с соусом из сметаны. Запиваем чаем с молоком.
- Перед сном: полстакана напитка из отрубей.
Суббота:
- При подагре диета 6 предусматривает разгрузочный день. Можно сделать его на шестой день.
- В субботу можно все приемы пищи заменить творогом (150 гр.). На ночь впивают стакан кефира.

Воскресенье:
- Завтрак: овсяная каша на воде, компот.
- Второй завтрак: винегрет, омлет, чай с добавлением молока.
- Обед: можно приготовить отварную говядину или любое блюдо из этого продута, свекольник, на гарнир тушеная капуста. Запиваем киселем.
- Ужин: отварная свекла, сырники, напиток из шиповника.
- Перед сном кефир.
Следуя этому рациону, получится быстро стабилизировать состояние. Правильное питание играет большую роль в контроле обменных процессов организма.
Рецепты вкусных блюд
Среди диетических блюд достаточно много вкусных, если уметь их правильно готовить. Рассмотрим несколько рецептов. Диета при подагре придется вам по вкусу с морковными котлетами и овощным супом.
Овощные котлеты
Ингредиенты: отварная морковь, немного манной крупы и масла для обжаривания, панировочные сухари.
Морковь следует натереть. Добавляем в нее немного манной крупы. Формируем котлеты, панируем. Обжариваем с каждой стороны. Вместо моркови, можно использовать свеклу.
Овощной суп
Очень полезен при подагрических изменениях вегетарианский суп. Для его приготовления подойдут следующие продукты:
- капуста – 100 гр.;
- картофель – 3 шт.;
- морковь;
- луковица;
- томат – 1 шт.;
- крупа любая;
- зелень.
Для приготовления супа крупу отваривают отдельно. В кипящую воду отправляют морковь и лук, нарезанные соломкой. Затем вводят картофель. После того как он будет почти готов, добавляют нашинкованную капусту. В завершение в кастрюлю добавляют мелко нарезанный помидор, зелень. Соль, пряности – по вкусу.
Диета при подагре является часть терапии. Поэтому важно как можно быстрее перейти на правильное питание, исключив вредные продукты из рациона. Все это позволит жить полноценно, снизив вероятность обострения заболевания.
Автор: Татьяна Гросова, медсестра,
специально для Ortopediya.pro
Полезное видео о диете при подагре
Рейтинг статьи
ortopediya.pro
Диета №6 при подагре, меню на неделю
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
medside.ru
Диета 6 — что можно что нельзя таблица, при подагре, меню на неделю, рецепты
Борьба с любым заболеванием начинается с выбора лечебного стола. Одним из них является диета 6, предложенная советским ученым Михаилом Певзнером.
Ее суть заключается в исключении из рациона продуктов с повышенным содержанием пуринов и щавельной кислоты.
Необходимо максимально ограничить употребление блюд с поваренной солью и добавить в меню больше овощей, фруктов, жидкости.
При каких заболеваниях показана
Она является обязательной для больных подагрой, от которой страдают чаще всего мужчины. Её настоятельно рекомендуется придерживаться постоянно, даже в период ремиссии.
Главная цель – уменьшить объем мочевой кислоты в крови, суставах и печени, нормализовать обмен пуринов.
Это актуально и для тех, кому поставлен диагноз «мочекаменная болезнь», при котором камни из уратов образуются в почках, мочеточнике и мочевом пузыре. Придерживаться такого питания рекомендуется также при цистинурии и оксалурии.
Дополнения к диете номер 6 (е)
Данный лечебный стол назначается при обострении подагры, до устранения болезненных ощущений и нормализации ситуации. Тип этой диеты от обычной 6-й отличается потреблением меньшего количества калорий – до 2000 ккал.
Снижается суточная потребность организма в углеводах (до 200 г), жирах (70 г) и белках (не более 80 г). Ситуация улучшается благодаря плавному похудению и уменьшению таким образом нагрузки на суставы.
Блюда должны иметь температуру не менее 15 и не более 65 градусов. Поваренной соли в сутки допускается не более 6 г, а жидкости, при отсутствии заболеваний сердца – максимум 2,5 л.
Приветствуется минеральная вода. Аккуратно употребляется любой хлеб. Супы могут быть только вегетарианскими. Допускаются нежирная рыба и мясо, приготовленные на пару или отварные.
Овощи можно есть только после термической обработки, в то время как при обычной диете используются и сырые. К продуктам, которые следует сократить, (смотрите таблицу ниже) прибавляются все крупы.
На фото показаны основные злаки – пшено, рис, пшеница, кукуруза, ячмень:
 Фото: основные злаки – пшено, рис, пшеница, кукуруза, ячмень
Фото: основные злаки – пшено, рис, пшеница, кукуруза, ячмень
Что можно и чего нельзя есть в таблице
Облегчить выбор продуктов для диеты «стол 6» поможет наша таблица:
| Название продукта и блюда | Что разрешено | Что запрещено |
| Бульоны | Овощные | Мясные, грибные и рыбные, особенно наваристые |
| Хлеб | Ржаной, с отрубями, дрожжевой и приготовленный без опары, но не в больших количествах | Белый, сдоба |
| Сахар | — | Следует максимально ограничить, в том числе продукты с сахаром |
| Овощи | Кабачки, баклажаны, морковь, огурцы, перец, свекла, в отварном, печеном, тушеном, сыром виде. Салаты и соки | Помидоры, все виды капусты можно очень редко и понемногу |
| Фрукты | Абрикосы, зеленые кислые или сладкие яблоки, груши, бананы, сливы, соки из них. Фрукты можно запекать или есть сырые | Киви, лайм, все цитрусовые. Варенье, повидло и джем |
| Молочные продукты | Нежирное молоко, сметана, кефир, ряженка, творог, масло, твердые, мягкие и плавленые сыры | Домашнее сливочное масло, творожные массы и сырки, десерты |
| Консервы | — | Тушёнка, сардины, икра |
| Бобовые | Чечевица, соя, обычная фасоль | Зеленый горошек и стручковая фасоль |
| Соль | Минимум морской или Гималайской | Поваренная (не более 10 г) |
| Специи и все острое | — | Любое (особенно корейские овощи, грибы и мясо) |
| Рыба | Средней жирности, из морских – треска и хек, из пресноводных – щука, карп и сазан | Красная (лосось, кижуч, кета, горбуша) |
| Мясо | Отварное нежирного сорта, предпочтительно белая курица, телятина, индейка. Чаще 3 раз в неделю «баловаться» не стоит | Утятина, гусятина, тем более свинина |
| Копчености | — | Сало, грудинка, буженина, ветчина, балык |
| Субпродукты | — | Печень, легкое, вымя, язык, паштеты и рулеты из них |
| Соленья | — | Капуста, огурцы, помидоры |
| Яйца | Не более 1 шт. в день | — |
| Жир | — | Бараний, свиной, говяжий |
| Сладости | Мед, мармелад, халва, пастила | — |
| Напитки | Можно позволить себе отвар рябины, чай из мяты или липы, морс, квас. Если хочется чего-то горяченького, стоит обратить внимание на какао | Кофе, крепкий чай, любой алкоголь |
| Крупы | Все цельные злаки и крупы (в особенности зеленая гречка, пшеничные отруби, органическая овсянка) | Манка, шлифованный рис и пшено, кукурузная каша |
| Растительные масла | Кукурузное, оливковое, кунжутное, льняное | Подсолнечное, так как оно богато жирами |
| Макаронные изделия | Желательно из твердых сортов пшеницы (лапша, спагетти, макароны, вермишель) | — |
| Орехи | Грецкий, миндаль, арахис, фисташки, бразильский, но в ограниченных количествах | — |
Чтобы диета «6» по Певзнеру помогла, рекомендуется использовать продукты только из предложенной таблицы.
Общие рекомендации по питанию
Вот что следует знать при подагре и мочекаменной болезни:
- Раз в неделю в течение всего дня полезно употреблять только творог, фрукты или кефир. Не забываем про обильное питье.
- Строго противопоказано полное голодание, из-за которого содержание мочевой кислоты в крови резко увеличивается уже на 1-2 день.
- Для больных ожирением дополнительно рекомендуется диета №8.
- Питание должно быть дробным – каждые 2-3 часа, но не более 7 раз в сутки.
- Не допускается жареная пища, все готовится на пару, запекается или варится.
- Еду не следует измельчать перед подачей на стол.
- С утра, натощак, обязательно выпивается стакан воды (не холодной и не теплой).
- Разрешенные сорта рыб и мяса можно есть не чаще 3 раз в 7 дней. Допускается только одна порция – не более 170 г за раз.
- Простых углеводов (сахар, мед, мучные изделия) в рационе должно быть как можно меньше.
Особое внимание уделяется энергоценности диеты. Калорийность не должна превышать 2700 ккал в сутки. Углеводов можно получать не более 400 г, из них 80 г могут приходиться на простые сахара.
Среди жиров из требуемых 90 г 30% должны поступать вместе с пищей растительного происхождения, остальные – животные.
Организму нужны и белки, которых должно потребляться около 70 г, 50% – животных и столько же растительных.
Такой принцип позволяет ощелачивать организм, он не помогает полностью решить проблему, но позволяет облегчить состояние больного.
Вот таблица, в которой показано, сколько и в каких продуктах содержится пуринов:
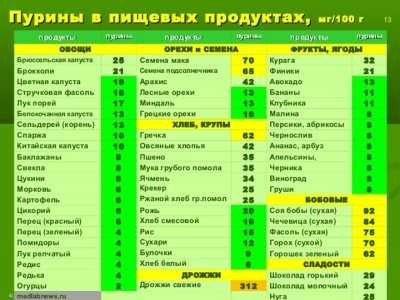 Фото: сколько и в каких продуктах содержится пуринов
Фото: сколько и в каких продуктах содержится пуринов
Приблизительное меню для взрослых на неделю
Вот как могут полноценно и разнообразно питаться придерживающиеся диеты «стол 6» при отсутствии обострений заболеваний:
| День недели | Когда принимается пища | Наименование продуктов блюд |
| Понедельник | Завтрак | Салат из свеклы с грецким орехом и растительным маслом, некрепкий чай с добавлением молока и меда |
| 2-й завтрак | Сваренное всмятку 1 яйцо + компот | |
| Обед | Овощной суп с гречкой, луком и морковью, без подливы, паровые картофельные зразы, кисель | |
| Полдник | Сладкие яблоки, 2 шт., свежие или печеные | |
| Ужин | Паровой хек, 2 кусочка, мятный чай, пудинг из обезжиренного творога | |
| На ночь | Овсяная каша на воде с бананом | |
| Вторник | Завтрак | Гречневая каша, морковные котлеты, яйцо всмятку, слабый кофе |
| 2-й завтрак | Отвар шиповника, сладкие сухари | |
| Обед | Свекольник на овощном бульоне, картофельное пюре, тушеная капуста | |
| Полдник | Яблочный сок-фреш | |
| Ужин | Вчерашняя булочка из соевой муки, кабачки, фаршированные морковью и присыпанные твердым сыром, некрепкий зеленый чай | |
| На ночь | Кефир | |
| Среда | Завтрак | Голубцы с гречкой, сваренное всмятку яйцо |
| 2-й завтрак | Незапрещенные фрукты, отвар пшеничных отрубей | |
| Обед | Вегетарианский суп из кабачков, морская капуста без специй, творожный пудинг, компот | |
| Полдник | Кисель, фруктовый пудинг | |
| Ужин | Тыквенная каша, запеченные сырники, чай | |
| На ночь | Кефир | |
| Четверг | Завтрак | Салат из отварной свеклы и яблок, компот |
| 2-й завтрак | Яичница с белым куриным мясом | |
| Обед | Окрошка на воде с говядиной, овощное рагу без томатов | |
| Полдник | Несколько груш, немного мармелада | |
| Ужин | Запеканка капустная со сметанным соусом, нежирная рыба | |
| На ночь | Морс | |
| Пятница | Завтрак | Несоленый адыгейский сыр, салат из сладкой свеклы с орехами, чай |
| 2-й завтрак | Печеный картофель с зеленью | |
| Обед | Суп на воде с овсянкой, вермишель из твердых сортов пшеницы с несоленым и нежирным сыром, морковный сок | |
| Полдник | Арбуз | |
| Ужин | Гречневая каша с телятиной, огурец | |
| На ночь | Кефир | |
| Суббота | Завтрак | Разгрузочный день – можно употреблять за один раз 150 г обезжиренного творога или стакан кефира. Вечером подкрепитесь чаем с медом |
| 2-й завтрак | ||
| Обед | ||
| Полдник | ||
| Ужин | ||
| На ночь | Нежирный био-кефир | |
| Воскресенье | Завтрак | Винегрет без соленых огурцов, овсяная каша, чай с молоком |
| 2-й завтрак | Яблочно-банановое пюре | |
| Обед | Котлеты из индюшатины, тушеная капуста, гречневый суп | |
| Полдник | Сырники и компот | |
| Ужин | Кабачки, фаршированные луком, морковью и сыром, отвар шиповника | |
| На ночь | Клюквенный морс, сухари |
Рецепты диеты 10 представлены в статье: диета 10.
Таблица о том, что можно, что нельзя при столе диеты 1 найдёте здесь.
Рецепты блюд
Гречневая каша
Состав:
- зеленая гречка – 200 г;
- вода – 400 мл;
- кукурузное масло – по вкусу.
Способ приготовления:
- Промойте стакан зеленой гречки, закипятите в 2 раза больше воды и засыпьте в нее крупу.
- Поставьте кастрюлю на плиту, слегка убавьте огонь, прикройте крышкой и минут через 7 уберите.
- Добавьте в блюдо кукурузное масло по вкусу.
- Поскольку диета «6» при подагре и мочекаменной болезни ограничивает употребление соли, используйте ее по минимуму.
Вкусная, цельная гречка, готовая к употреблению:
 Фото: гречневая каша
Фото: гречневая каша
Морковные котлеты
Состав:
- морковь – 2 крупные;
- мука – столько, чтобы масса не распадалась в руке;
- панировочные сухари – упаковка;
- морская соль – щепотка.
Способ приготовления:
- Натрите на мелкой терке морковь, отожмите сок и посолите мякоть.
- Смешайте массу с мукой и сформируйте котлеты.
- Обваляйте котлеты в панировочных сухарях.
- Налейте на противень растительное масло и распределите его по всей поверхности силиконовой кисточкой.
- Выложите все на подготовленный противень.
- Через 10 минут достаньте блюдо из духовки.
Красивые и аппетитные морковные котлетки:
 Фото: морковные котлеты
Фото: морковные котлеты
Фаршированные кабачки
Состав:
- 2 средних свежих кабачка;
- грамм 150 твердого несоленого сыра;
- морковь, примерно 1 шт.;
- несколько веточек петрушки.
Способ приготовления:
- Помойте кабачки и разрежьте их напополам.
- Начините мелко нашинкованной морковью и петрушкой.
- Немного посолите.
- Поставьте в духовку на 5 мин.
- Присыпьте сыром.
- Подержите при минимальной температуре еще 10 мин.
Вот как интересно выглядят запеченные кабачки:
 Фото: фаршированные кабачки
Фото: фаршированные кабачки
Свекольник
Состав:
- сладкая свекла – 2 шт.;
- картофелины – 2 маленьких;
- 1 небольшое яйцо;
- немного зелени – укропа и лука;
- сметана – 50 мл.
Способ приготовления:
- Сварите свеклу, картофель и яйцо.
- Нарежьте все кубиками.
- Добавьте зеленый лук и укроп.
- Залейте смесь получившимся свекольным отваром и заправьте суп сметаной.
Идеальный обед – постный свекольник:
 Фото: свекольник
Фото: свекольник
Картофельное пюре
Состав:
- примерно 0,5 кг белого картофеля;
- 1/3 стакана сливочного масла;
- одно сырое яйцо;
- сметаны погуще 3 ст. л.
Способ приготовления:
- Снимите кожуру с картофеля, промойте его и отварите.
- Слейте жидкость.
- Добавьте в кастрюлю сливочное масло, немного сметаны и сырое яйцо.
- Хорошо потолките массу, чтобы не осталось комочков.
Вкусно и сытно – пюре с петрушкой:
 Фото: картофельное пюре
Фото: картофельное пюре
Тушеная капуста
Состав:
- белокочанная капуста – головка средних размеров;
- морковь – 1 шт.;
- соль – щепотка;
- свекла – 1 шт.;
- растительное масло – 0,5 стакана.
Способ приготовления:
- Мелко нашинкуйте головку белокочанной капусты и отправьте ее в чашу мультиварки.
- Добавьте тертой моркови и свеклы.
- Налейте столько воды, чтобы она полностью покрывала массу.
- Добавьте масло.
- Держите блюдо на пару до 40 минут.
- В конце добавьте соль – по вкусу.
Просто и быстро – тушеная капуста:
 Фото: тушеная капуста
Фото: тушеная капуста
Осталось лишь сказать, что диета «6» по Певзнеру не может вылечить подагру и мочекаменную болезнь, но если ее придерживаться строго и постоянно, самочувствие обещает стать значительно лучше. Берегите свое здоровье!
Как выглядит диета стола № 3 для детей, рассказывается в статье: диета 3.
Подробнее о диете номер 4 смотрите на странице.
Что можно есть по диете 5 при панкреатите, узнайте из этой информации.
Видео: EKMed — Лечебная диета (СТОЛ) №6 (При подагре и мочекаменной болезни)
otveta.com
Диета номер 6: полное меню на каждый день при подагре с рецептами, таблица, что можно и нельзя, рекомендации по питанию по Певзнеру
Диета 6 — это система питания, которая позволяет уменьшить симптоматику подагры и мочекаменной болезни. Лечебная диета помогает нормализовать состояние здоровья, предотвратить появление осложнений и улучшить показатели анализов.

Общие правила питания
Диета 6 по Певзнеру — это режим питания, разработанный для стабилизации обмена веществ, очищения желудка и снижения интенсивности симптоматики при серьезных заболеваниях. Разработанная система отличается строгими ограничениями на многие продукты и напитки.
Основные рекомендации по питанию:
- диета стол 6 подразумевает употребление мясных блюд 2-3 раза в неделю. Во время одного рациона рекомендовано съедать не более 150-170 г мясной продукции;
- диета стол номер 6 отличается рекомендациями по обработке пищи. Блюда из мяса и рыбы должны в строгом порядке готовиться при помощи паровой обработки;
- при остротекущей патологии рекомендовано на время исключить мясо из привычного рациона. Вместо него, в течение 7 дней следует съедать вегетарианские блюда;
- диета номер 6 при подагре подразумевает применение разгрузочных дней 1 раз в 7-10 дней. В этот период нужно употреблять молочные изделия. Например, творог или ряженку. Также можно съедать небольшое количество свежих фруктов.
Важное правило диетической системы питания — употреблять больше жидкости. Это помогает нормализовать водный баланс в организме и вывести из него токсины. В сутки нужно употреблять около 2 л чистой воды. Количество приемов пищи в день варьируется от 4 до 6. Главное правило — порции должны быть маленькими, а сама еда не сильно горячей. Диета 6 при подагре: меню на каждый день, рецепты и варианты подачи блюд разрабатывают опытные диетологи. Это облегчает задачу пациентам и ускоряет процесс выздоровления.
Система Певзнера: показания
Строгий режим питания назначают при следующих патологиях:
- подагра;
- хронический нефрит;
- заболевания почек;
- мочекаменная болезнь;
- оксалурия.
Главной целью питания в подобных случаях выступает нормализация обменных процессов, вывод токсинов и снижение процента вырабатываемой в организме мочевой кислоты.
Диета № 6 при подагре
Диета Певзнера номер 6 при хронической подагре основывается на устранении из привычного рациона продуктов, содержащие в составе пурины и щавелевую кислоту. Запреты касаются и соленой пищи. В день пациенту рекомендовано съедать не более 10 г соли. Основу рациона должны составлять те продукты, которые вызывают ощелачивающий эффект. Например, овощи или молочные изделия. Диета при подагре 6— рекомендации по питанию при подагре:
- Первым делом стоит помнить о соотношении БЖУ. В день потребуется употреблять не более 80 г белков, 90 г жиров и 400 г углеводов.
- Один из главных акцентов во время лечения стоит делать на обильном употреблении жидкости. В сутки следует выпивать около 2 литров чистой воды. При этом соки и горячие напитки в эту мерную систему не входят.
- Лучше всего есть 5-6 раз в день небольшими порциями. В среднем в день должно выходить от 2000 до 3000 ккал.
- Всю пищу готовят на пару, жареная и копченая еда запрещена.
- Больным с лишним весом нужно снизить норму потребляемых калорий до 1500-2000 ккал в сутки. При этом в ежедневном рационе должно быть 60 г белков, 70 г жиров и 240 г углеводов. Мужчинам рекомендовано питаться на 300-500 ккал больше, чем женщинам.
Стол 6 диета, меню которой имеет строгие ограничения, подразумевает регулярную физическую нагрузку. Если здоровье не позволяет заниматься полноценно в зале, проводить легкую зарядку можно в домашних условиях.
Диета Певзнера: что разрешено и запрещено съедать?
Принцип системы питания заключается в устранении жирной и сладкой пищи. Акцент делается на овощах, фруктах, нежирном мясе. Диета 6 стол: что можно, что нельзя — таблица:
| Разрешено | Запрещено |
| Овощи: картофель, синенькие, кабачки, томаты | Жирное мясное филе |
| Фрукты: яблоки, сливы, цитрусовые | Полуфабрикаты |
| Хлебобулочные продукты: пшеничный и отрубной хлеб | Соленая рыба |
| Десерты: пастила, белый зефир | Морепродукты, консервы |
| Молочная продукция: молоко, натуральный йогурт, простокваша, обезжиренный творог | Растительная пища: чечевицы, горох, бобы |
| Масла: оливковое, льняное | Специи и пряности |
| Соки натуральные: яблочный, сливовый, томатный | Ягоды: виноград, клюква, клубника |
| Мясо: филе курицы и индейки | Алкоголь |
| Нежирная рыба | Соленые сорта сыров |
Некоторые продукты запрещены частично. Их можно употреблять после консультации с лечащим врачом:
- злаковые культуры;
- горячие напитки: кофе, крепкий чай, какао;
- макаронная продукция;
- жирные бульоны;
- спаржа и цветная капуста;
- редис, сельдерей.
В течение всего дня нужно пить чистую профильтрованную жидкость, а также травяной чай.

Диета номер 6 при подагре: полное меню с рецептами
Диетологи разработали примерный план рациона на неделю для лечения подагры и почечных патологий. Все представленные блюда готовятся быстро.
Понедельник
Диета номер 6 — как питаться в первый день недели:
- Утро: салат на основе яблок, слив и натурального йогурта, зеленый чай и хлебец.
- Обед: овощной суп, вареная куриная грудка, чай из шиповника.
- Полдник: салат на основе овощей.
- Вечер: кефир, 120 г обезжиренного творога.
На перекусах можно пить травяной чай и съесть яблоко.
Вторник
Диета 6 при подагре — примерное меню на сутки:
- Завтрак: салат на основе овощей с оливковым маслом, травяной напиток.
- Обед: нежирный борщ, запеченный картофель, яблочный компот.
- Полдник: некрепкий черный чай, 2 сливы.
- Ужин: запеканка из обезжиренного творога, стакан молока.
На перекусах съедают фрукты или зефир.
Среда
Меню на среду:
- Завтрак: геркулесовая каша, фруктовый кисель.
- Обед: овощной суп, вареная рыба, салат из огурцов и томатов.
- Полдник: яблоки, запеченные с обезжиренным творогом.
- Ужин: отварной картофель, несколько кусочков сыра.
В качестве перекусов используют грушу, зеленый чай.
Четверг
Примерное меню:
- Завтрак: некрепкий черный чай, тостер с кабачковой икрой.
- Обед: вареный картофель и кабачки, салат из зелени и овощей.
- Полдник: вареное куриное яйцо.
- Ужин: нежирное рыбное филе, яблочный компот.
В период перекусов съедают яйцо или яблоко.
Пятница
Меню на пятницу:
- Завтрак: сырники, хлеб с икрой кабачка, стакан ряженки.
- Обед: суп из овощей, куриное филе, травяной чай с зефиром.
- Полдник: вареное яйцо, стакан ряженки, зеленое яблоко.
- Ужин: голубцы на основе фарша курицы, зефир, сливовый компот.
В период перекусов съедают несколько кусочков нежирного сыра.
Суббота
Примерный план рациона на день:
- Утро: отварной рис с молоком, хлебец, ромашковый чай.
- Обед: синенькие на пару, бутерброды с кабачковой икрой, ягодный кисель.
- Полдник: салат на основе лука и овощей, зеленый чай.
- Ужин: омлет на пару с зеленью, салат из овощей.
На перекусах съедают яблоко или грушу.
Воскресенье
Примерный план питания:
- Завтрак: сырники без масла, травяной чай.
- Обед: овощной суп, мясо индейки на пару, сок из яблок.
- Полдник: творог с ложкой меда, груша.
- Ужин: вареная рыба, банан, ромашковый чай.
В воскресенье можно сделать также разгрузочный день и употреблять кефир, ряженку и травяные отвары. Рекомендовано проводить такие дни 1 раз в неделю. Но если состояния не позволяет, разгрузку устраивают 1 раз в 4 недели.

Диета стол 6: меню на каждый день с рецептами
Система питания Певзнера хороша тем, что не требует приготовления сложных и многослойных блюд. Весь рацион состоит из вареных овощей, каш и рыбного филе. Чтобы не находиться в вечном поиске подходящих лакомств, диетологи предложили несколько универсальных рецептов для периода терапии.
Стол 6 диета: меню на неделю с рецептами — как готовить постные деликатесы:
- Овощной суп. 1 морковь и 1 картофелину промыть, нашинковать кусочками, выложить заготовку в кипящую воду и проварить 25 минут. Когда овощи станут мягкими, огонь нужно сделать тише, добавить в кастрюлю немного соли, варить суп еще 10 минут. Заготовку вынуть, перемолоть в блендере до однородного состояния, влить чайную ложку сока лимона. Суп-пюре готов, его можно подавать к столу со свежими сливками.
- Запеканка из творога. В глубокую миску выложить 200 г обезжиренного творога, добавить 3 куриных яйца, 3 ложки манной каши, 23 ложки сахара, полученную смесь перемешать. В заготовку вбить стакан сметаны, немного соли и сухофруктов. Полученное тесто замесить и выложить в морфу для запекания, предварительно положив в нее лист пергамента. Основу для запеканки поставить в духовую печь. Срок приготовления — 30 минут. Когда на десерте появится румяная корочка, его можно вынимать из духовки и подавать к столу.
- Питательный салат. 2 картофелины сварить и порезать на мелкие кубики. Красное яблоко промыть, нашинковать на куски, смешать с картофельной нарезкой. В заготовку высыпать порубленную зелень и банку консервированной кукурузы, компоненты перемешать. Салат заправляют оливковым маслом и подают к обеденному столу.
- Котлеты из овощей. 2 крупные моркови промыть и натереть на терке, смешать полученную смесь с 3 ложками манной крупы. В итоге должна получиться масса однородной консистенции. Из нее нужно сформировать маленькие котлетки. Разогреть сковороду, влить в нее подсолнечное масло, обжарить заготовку с двух сторон до образования корочки. Овощные котлетки подают к гарниру: вареный картофель или гречка.
Для заваривания травяных напитков используют сборы трав, которые можно найти в аптеках и магазинах пряностей. 1 чайную ложку сырья заливают 2 стаканами кипятка, настаивают заготовку 40 минут, процеживают и употребляют внутрь после приема пищи.
ВАЖНО! Статья информационного характера! Перед применением необходимо проконсультироваться со специалистом.
customs.news
Диета 6 при подагре : меню и рецепты
Суть диеты 6 при подагре
Диета 6 представляет собой рацион питания с максимальным ограничением белковых продуктов, то есть мяса, рыбы, бобов. При этом половину оставшихся белков должны составлять растительные протеины.
Одновременно сокращается употребление животного жира, в том числе и смешанного кулинарного, так как такой жир блокирует выведение уратов из организма.
Под запретом также оказывается щавелевая кислота, которая содержится в шпинате, щавеле, ревене и других продуктах.
Рыбные и мясные блюда допускается употреблять только 2-3 раза в неделю, но только в отварном виде и с минимальным количеством жира. Бульон после варки мяса употреблять нельзя, поскольку в него переходит большая часть пуринов.
Пурины – это азотсодержащие соединения, которые служат базой для образования нуклеиновых кислот. В процессе расщепления пуринов образуется урат натрия, или мочевая кислота, избыток которой стимулирует развитие подагры. По этой причине диета, в первую очередь, подразумевает ограничение пуринов в употребляемой пище.
Если нет противопоказаний, то рекомендуется на протяжении дня выпивать минимум 2 л жидкости, которая ускорит выведение мочевой кислоты из системы кровообращения. Эффект можно усилить, если употреблять щелочную минеральную воду без газа.
Для предотвращения формирования мочекислых кристаллов необходимо значительно урезать употребление соли. Врачи рекомендуют солить пищу непосредственно перед приемом пищи – так количество соли легче проконтролировать. Оптимальное суточное количество соли – от 1 до 6 г.
Определенную пользу принесут разгрузочные дни. Их советуют устраивать 1 раз в неделю, отдавая предпочтение молочной продукции, овощам, сокам. Голодать без приема жидкости при подагре запрещается, причем категорически. Иногда допускается голодание на воде, но только под присмотром врача.
Так же категорически не рекомендовано употребление спиртных напитков. Алкоголь усиливает распад белка, что провоцирует повышение количества уратов. Это, в свою очередь, становится причиной очередного обострения заболевания.
Хорошо, если больной подагрой придерживается вегетарианского питания. Растительная пища при подагре приветствуется. Она же является основой диетического стола №6, который рекомендуется при подагре.
Рецепты для диеты 6 при подагре
- Рецепт рисовых котлет.
Ингредиенты: стакан промытого риса, одна луковица, панировка, растительное масло для обжаривания.
Рис отвариваем до полной готовности, лучше – если это будет каша-«размазня». Луковицу измельчаем и обжариваем на растительном масле. С риса сливаем воду, солим, добавляем обжаренный лук. Лепим котлеты, обваливаем в панировке (в сухарях или кукурузной муке) и обжариваем до подрумянивания.
- Рецепт гречневой запеканки с овощами.
Ингредиенты: 150 г гречневой муки, 8 ст. л. гречки, 4 яйца, 10 ст. л. молока, соль, перец, разрыхлитель теста, чеснок по вкусу, 100-200 г капусты, помидор, 100 г твердого сыра.
Взбиваем яйца с молоком, добавляем гречневую муку, 1 ч. л. разрыхлителя, соль и перец. Перемешиваем. Добавляем крупу и давленый чеснок.
Капусту мелко шинкуем, примешиваем в тесто.
В форму, смазанную маслом, выкладываем полученную смесь, сверху выкладываем дольки помидора. Помещаем в духовку при 180°C на 30 минут, после чего вынимаем, посыпаем тертым сыром и снова отправляем запекаться ещё 5 минут.
Подаем со сметаной или чесночным соусом.
- Рецепт тостов для завтрака.
Хлеб из пшеничной муки нарезаем произвольными кусочками, обмакиваем в смеси из яйца, 50 мл молока, сахара, мускатного ореха, корицы и апельсиновой цедры. Обжариваем до образования румяной корочки, с двух сторон. При подаче можно посыпать пудрой или полить медом.
- Рецепт тушеной картошки с кабачками.
Ингредиенты: 1 морковь, 1 луковица, 2 средних кабачка, зелень петрушки, растительное масло, перец, соль, чеснок, помидор.
Мелко нарезаем морковку и лук. Кабачки режем крупным кубиком. Картошку очищаем и нарезаем произвольно.
Обжариваем картошку с луком и морковкой до полуготовности, после чего добавляем кабачки и чеснок, соль и перец. В конце выкладываем дольки помидоров и обжариваем ещё несколько минут. Подаем, посыпав мелко нарезанной петрушкой.
Во время приступа подагры лучше устроить разгрузочный день, в течение которого следует пить достаточное количество минеральной воды и слабого чая с лимоном.
Примерное меню диеты 6 при подагре
Для того чтобы правильно сориентироваться в рационе и не отклоняться от рекомендуемой схемы питания, предлагаем вам ознакомиться с приблизительным вариантом меню на неделю.
- Меню для понедельника:
- На завтрак – овсянка с сухофруктами, чай с лимоном.
- Для перекуса – творожный пудинг.
- На обед – рисовый суп, оладьи из кабачков со сметаной, овсяный кисель.
- Для полдника – стакан томатного сока.
- На ужин – салат из капусты, груша.
- Меню для вторника:
- На завтрак – рисовые крокеты с морковью и сметаной, зеленый чай.
- Для перекуса – яблочный фреш.
- На обед – овощное рагу, макаронная запеканка со сметаной, компот.
- Для полдника – запеченное яблоко с медом.
- На ужин – свекольный салат, тост с брынзой.
- Меню для среды:
- На завтрак – рисовая каша с изюмом, отвар шиповника.
- Для перекуса – творог со сметаной.
- На обед – капустный суп, сырники, кисель.
- Для полдника – фруктовое желе.
- На ужин – деруны со сметаной.
- Меню для четверга:
- На завтрак – яичница с укропом, бутерброд с сыром.
- Для перекуса – салат из моркови и яблок со сметаной.
- На обед – свекольный суп, оладьи со сметаной, компот.
- Для полдника – сливовый фреш.
- На ужин – тыквенная каша с корицей.
- Меню для пятницы:
- На завтрак – творог с медом, травяной чай.
- Для перекуса – банан.
- На обед – овощной лапшевник, рисовые котлеты, кисель.
- Для полдника – гроздь винограда.
- На ужин – запеченный кабачок с сыром и помидорами.
- Меню для субботы:
- На завтрак – пшенная запеканка с медом, чай с мятой.
- Для перекуса – яблоко.
- На обед – гречневый суп, зразы с капустой, компот.
- Для полдника – кефир с печеньем.
- На ужин – картофель, запеченный с овощами.
- Меню для воскресенья:
- На завтрак – два отварных яйца, салат из огурцов.
- Для перекуса – сырный тост.
- На обед – молочная лапша, оладьи с сыром.
- Для полдника – фруктовый мусс.
- На ужин – тушеная капуста, хлеб с арахисовой пастой.
Диета 6 при подагре поможет уменьшить количество, частоту и интенсивность приступов, особенно на фоне периодического профилактического лечения, которое должен назначить врач-ревматолог.
ilive.com.ua







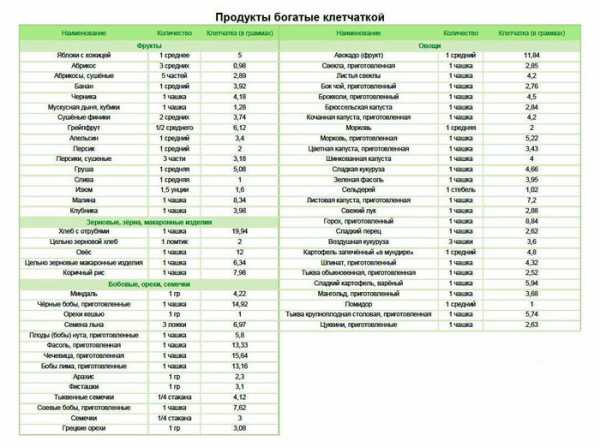
 Клетчатка продукты и свойства.
Клетчатка продукты и свойства.









 Так как вздутие может быть обусловлено целым рядом тяжелых заболеваний проводится обследование с целью их исключения.
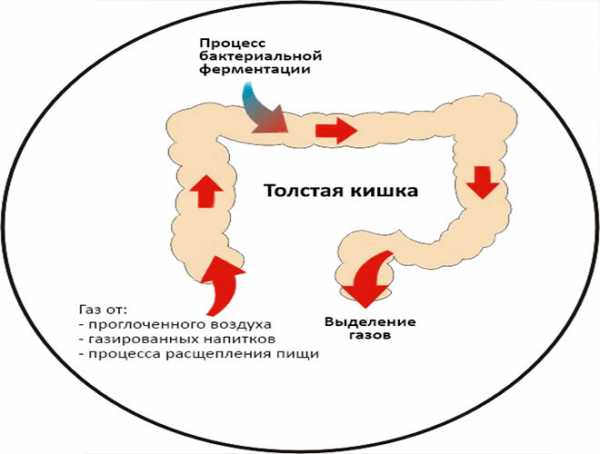
Так как вздутие может быть обусловлено целым рядом тяжелых заболеваний проводится обследование с целью их исключения. Состав кишечных газов
Состав кишечных газов








































 Нахождение газов в кишечнике – физиологическая норма. Воздух в пищеварительный тракт попадает при проглатывании пищи. Процесс переваривания пищевого комка сопровождается выработкой определенного количества газов, они также образуются во время нейтрализации панкреатического и желудочного сока естественными бикарбонатами. Небольшой процент газов попадает в кишечник из крови.
Нахождение газов в кишечнике – физиологическая норма. Воздух в пищеварительный тракт попадает при проглатывании пищи. Процесс переваривания пищевого комка сопровождается выработкой определенного количества газов, они также образуются во время нейтрализации панкреатического и желудочного сока естественными бикарбонатами. Небольшой процент газов попадает в кишечник из крови. Дисбактериоз кишечника. Сдвиг баланса «хороших» и «плохих» микробов проводит к нарушениям пищеварения.
Дисбактериоз кишечника. Сдвиг баланса «хороших» и «плохих» микробов проводит к нарушениям пищеварения.
 Осмотр. Контуры живота при визуальном осмотре помогут определить причину и характер метеоризма – общий или локальный. К примеру, если передняя стенка живота натянута в форме купола, видны складки от кишечных петель, то высока вероятность кишечной непроходимости. Заметные волнообразные сокращения, идущие слева направо, вместе с уплотнением в эпигастральной области позволяют предположить механическую закупорку сфинктера желудка. Покраснение (эритема) ладоней – характерный признак скрытого цирроза печени.
Осмотр. Контуры живота при визуальном осмотре помогут определить причину и характер метеоризма – общий или локальный. К примеру, если передняя стенка живота натянута в форме купола, видны складки от кишечных петель, то высока вероятность кишечной непроходимости. Заметные волнообразные сокращения, идущие слева направо, вместе с уплотнением в эпигастральной области позволяют предположить механическую закупорку сфинктера желудка. Покраснение (эритема) ладоней – характерный признак скрытого цирроза печени. Диета с исключением продуктов, увеличивающих газообразование. Если диагностирован холецистит, панкреатит, холангит, гепатит или другое воспалительное заболевание пищеварительного тракта, то из рациона придется исключить специи, копчености, сало, шоколад, кофе, жирную и жареную пишу.
Диета с исключением продуктов, увеличивающих газообразование. Если диагностирован холецистит, панкреатит, холангит, гепатит или другое воспалительное заболевание пищеварительного тракта, то из рациона придется исключить специи, копчености, сало, шоколад, кофе, жирную и жареную пишу.

























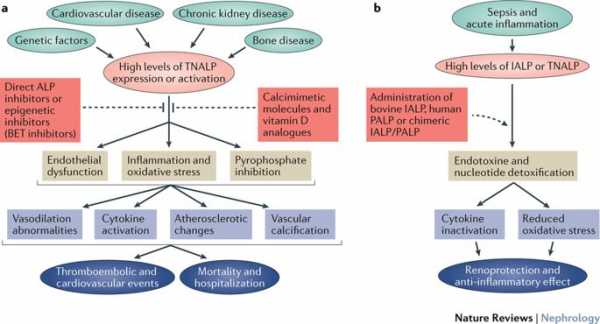 ВЛИЯНИЕ НА УРОВЕНЬ ЩЕЛОЧНОЙ ФОСФАТАЗЫ – НОВАЯ СТРАТЕГИЯ ЛЕЧЕНИЯ ДЛЯ УМЕНЬШЕНИЯ КАЛИЦИФИКАЦИИ КРОВЕНОСНЫХ СОСУДОВ У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК ИЛИ ДИАБЕТОМ 2-ГО ТИПА (и)
ВЛИЯНИЕ НА УРОВЕНЬ ЩЕЛОЧНОЙ ФОСФАТАЗЫ – НОВАЯ СТРАТЕГИЯ ЛЕЧЕНИЯ ДЛЯ УМЕНЬШЕНИЯ КАЛИЦИФИКАЦИИ КРОВЕНОСНЫХ СОСУДОВ У ПАЦИЕНТОВ С ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК ИЛИ ДИАБЕТОМ 2-ГО ТИПА (и) ЩЕЛОЧНАЯ ФОСФАТАЗ КИШЕЧНИКА (IAP) РЕГУЛИРУЕТ ГОМЕОСТАЗ ЭТОГО ОРГАНА (и)
ЩЕЛОЧНАЯ ФОСФАТАЗ КИШЕЧНИКА (IAP) РЕГУЛИРУЕТ ГОМЕОСТАЗ ЭТОГО ОРГАНА (и) ЩЕЛОЧНАЯ ФОСФАТАЗА (IAP) В КИШЕЧНИКЕ ЗАЩИЩАЕТ ОРГАНИЗМ ОТ ПРОНИКНОВЕНИЯ В КРОВЬ ПРОДУКТОВ ЖИЗНЕДЕЯТЕЛЬНОСТИ ВРЕДНЫХ БАКТЕРИЙ
ЩЕЛОЧНАЯ ФОСФАТАЗА (IAP) В КИШЕЧНИКЕ ЗАЩИЩАЕТ ОРГАНИЗМ ОТ ПРОНИКНОВЕНИЯ В КРОВЬ ПРОДУКТОВ ЖИЗНЕДЕЯТЕЛЬНОСТИ ВРЕДНЫХ БАКТЕРИЙ ПЕРЕЧЕНЬ ОСНОВНЫХ АНАЛИЗОВ ПРИ ОЦЕНКЕ ЗДОРОВЬЯ ПЕЧЕНИ: АСТ, АЛТ, ЩЕЛОЧНАЯ ФОСФАТАЗА, ГГТ (Гамма-глутамилтрансфераза)
ПЕРЕЧЕНЬ ОСНОВНЫХ АНАЛИЗОВ ПРИ ОЦЕНКЕ ЗДОРОВЬЯ ПЕЧЕНИ: АСТ, АЛТ, ЩЕЛОЧНАЯ ФОСФАТАЗА, ГГТ (Гамма-глутамилтрансфераза) ЧТО УХУДШАЕТ РАБОТУ И ЗДОРОВЬЕ ВАШЕЙ ПЕЧЕНИ
ЧТО УХУДШАЕТ РАБОТУ И ЗДОРОВЬЕ ВАШЕЙ ПЕЧЕНИ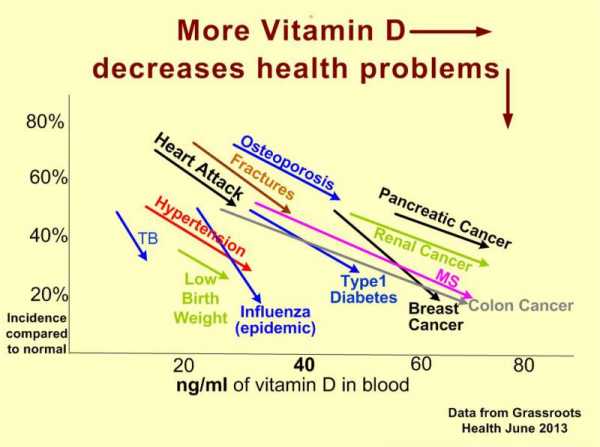 ТРЕБУЕМЫЙ УРОВЕНЬ ВИТАМИНА D ДЛЯ СНИЖЕНИЯ РИСКОВ РАЗЛИЧНЫХ ЗАБОЛЕВАНИЙ
ТРЕБУЕМЫЙ УРОВЕНЬ ВИТАМИНА D ДЛЯ СНИЖЕНИЯ РИСКОВ РАЗЛИЧНЫХ ЗАБОЛЕВАНИЙ


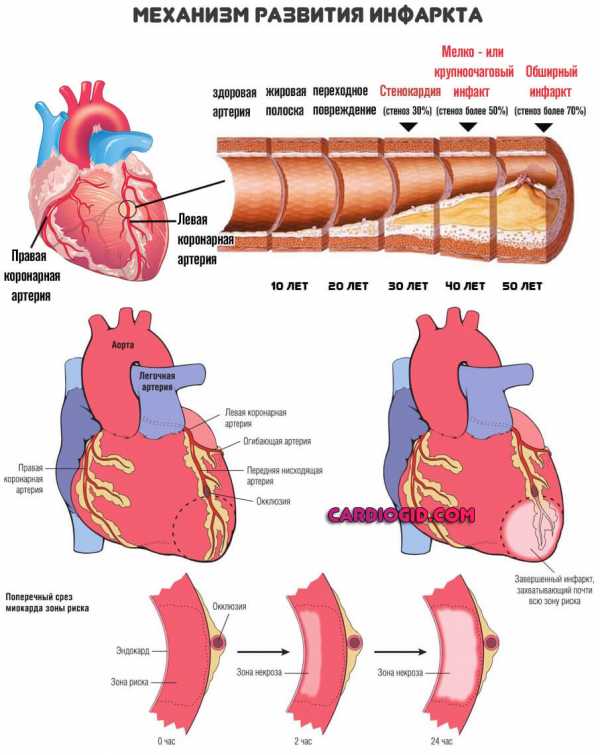
 Это фермент, который отщепляет фосфат от молекулы веществ органического происхождения. Особенно активен он в щелочной среде ‒ с этим и связано его название. В небольшом количестве ЩФ находится во всем организме. Больше всего этого фермента в печени, костной ткани и плаценте.
Это фермент, который отщепляет фосфат от молекулы веществ органического происхождения. Особенно активен он в щелочной среде ‒ с этим и связано его название. В небольшом количестве ЩФ находится во всем организме. Больше всего этого фермента в печени, костной ткани и плаценте. Анализ на ЩФ может входить в перечень обязательных исследований некоторым категориям рабочих, имеющим контакт с вредными веществами, и при профилактических осмотрах. Анализ на щелочную фосфатазу может быть назначен при подготовке к оперативному вмешательству. Также его определяют для оценки работы печени или диагностики желтухи.
Анализ на ЩФ может входить в перечень обязательных исследований некоторым категориям рабочих, имеющим контакт с вредными веществами, и при профилактических осмотрах. Анализ на щелочную фосфатазу может быть назначен при подготовке к оперативному вмешательству. Также его определяют для оценки работы печени или диагностики желтухи. Есть факторы, которые могут повлиять на результат анализа, то есть он будет указывать на патологию, но ее на самом деле в организме может и не быть. К таким обстоятельствам, приводящим к ложноположительному результату, можно отнести:
Есть факторы, которые могут повлиять на результат анализа, то есть он будет указывать на патологию, но ее на самом деле в организме может и не быть. К таким обстоятельствам, приводящим к ложноположительному результату, можно отнести: Результаты анализов нас иногда обескураживают. Не всегда человек готов принять то, что у него есть какие-то проблемы со здоровьем. Повышена щелочная фосфатаза в крови ‒ что это значит? Чаще всего это говорит о патологии печени или желчевыводящих путей. К причинам можно отнести механическую желтуху, которая связана с нарушением проходимости желчных путей. Если повышена щелочная фосфатаза, то это может свидетельствовать о камнях в желчном пузыре, а также рубцах желчных путей после операций. Высокий уровень фермента иногда говорит о раке, циррозе, гепатите или злокачественном процессе в желудке.
Результаты анализов нас иногда обескураживают. Не всегда человек готов принять то, что у него есть какие-то проблемы со здоровьем. Повышена щелочная фосфатаза в крови ‒ что это значит? Чаще всего это говорит о патологии печени или желчевыводящих путей. К причинам можно отнести механическую желтуху, которая связана с нарушением проходимости желчных путей. Если повышена щелочная фосфатаза, то это может свидетельствовать о камнях в желчном пузыре, а также рубцах желчных путей после операций. Высокий уровень фермента иногда говорит о раке, циррозе, гепатите или злокачественном процессе в желудке.
 Щелочная фосфатаза в большом количестве находится в печени, поэтому любые изменения в ее работе отражаются на показателях фермента в сыворотке крови. Он в большом количестве начинает высвобождаться из гепатоцитов, что отражается в картине крови, в том числе в анализе на ЩФ. Довольно часто повышение фермента говорит о поражении печеночных клеток или нарушении функций самой печени.
Щелочная фосфатаза в большом количестве находится в печени, поэтому любые изменения в ее работе отражаются на показателях фермента в сыворотке крови. Он в большом количестве начинает высвобождаться из гепатоцитов, что отражается в картине крови, в том числе в анализе на ЩФ. Довольно часто повышение фермента говорит о поражении печеночных клеток или нарушении функций самой печени.
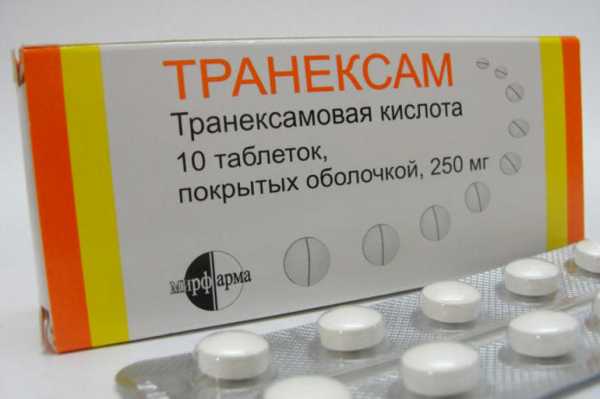
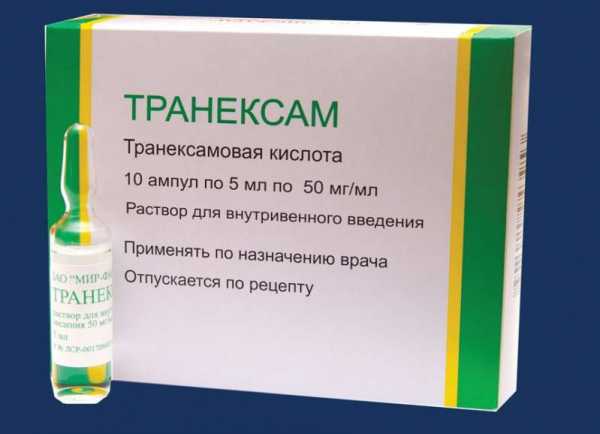
 Однако сразу после того как будет употреблён Транексам, следует вызвать бригаду медицинской помощи. Далее врач также может назначить его к применению. В данном случае всё будет зависеть от того, как складывается акушерская ситуация. Транексам выпускают в таблетках и в ампулах. Дозировка зависит от характера кровотечения. Так, если кровоизлияние из матки произошло при беременности, то Транексам назначают по 2 таблетки 4 раза в сутки. Следовательно, средняя дозировка препарата в данном случае – 2000 мг в день. Пить Транексам следует до полной остановки кровянистых выделений. Дальнейшее лечение скорректирует врач. Транексам в ампулах назначают при интенсивных кровотечениях. Скорректировать дозировку должен врач. В таком случае Транексам также назначают до полной остановки кровоизлияния.
Однако сразу после того как будет употреблён Транексам, следует вызвать бригаду медицинской помощи. Далее врач также может назначить его к применению. В данном случае всё будет зависеть от того, как складывается акушерская ситуация. Транексам выпускают в таблетках и в ампулах. Дозировка зависит от характера кровотечения. Так, если кровоизлияние из матки произошло при беременности, то Транексам назначают по 2 таблетки 4 раза в сутки. Следовательно, средняя дозировка препарата в данном случае – 2000 мг в день. Пить Транексам следует до полной остановки кровянистых выделений. Дальнейшее лечение скорректирует врач. Транексам в ампулах назначают при интенсивных кровотечениях. Скорректировать дозировку должен врач. В таком случае Транексам также назначают до полной остановки кровоизлияния.















































































































































































 ОЧЕНЬ-ОЧЕНЬ ВКУСНЫЙ ПЕЧЕНОЧНЫЙ ТОРТ. Как приготовить вкусный печеночный торт.
ОЧЕНЬ-ОЧЕНЬ ВКУСНЫЙ ПЕЧЕНОЧНЫЙ ТОРТ. Как приготовить вкусный печеночный торт. Для приготовления коржей, в глубокую миску выложить очищенный лук и зубчик чеснока, перебить в пюре с помощью блендера (можно воспользоваться и мясорубкой, но тогда лучше использовать мелкое сито и прокрутить овощи дважды).
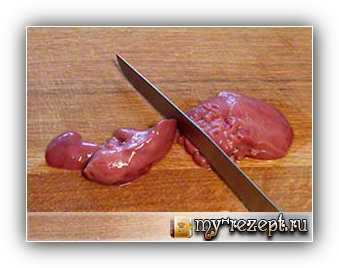
Для приготовления коржей, в глубокую миску выложить очищенный лук и зубчик чеснока, перебить в пюре с помощью блендера (можно воспользоваться и мясорубкой, но тогда лучше использовать мелкое сито и прокрутить овощи дважды). Печень вымыть, зачистить от пленок и прожилок, нарезать средними кусочками.
Печень вымыть, зачистить от пленок и прожилок, нарезать средними кусочками. Выложить печень в миску к луку и чесноку.
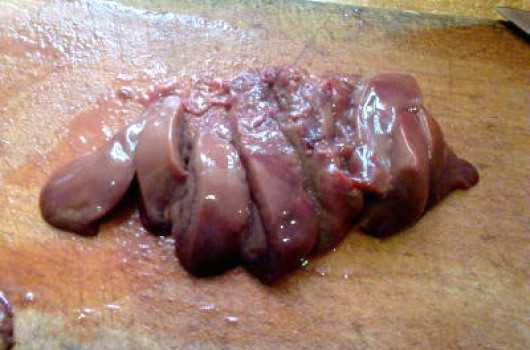
Выложить печень в миску к луку и чесноку. Перебить печень блендером в однородную массу (или прокрутить через мясорубку).
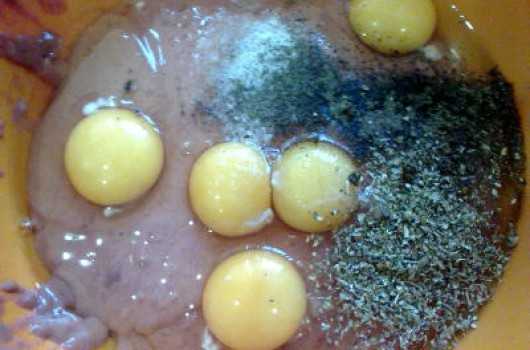
Перебить печень блендером в однородную массу (или прокрутить через мясорубку). Добавить в получившуюся массу 2 куриных яйца, по вкусу всыпать соль и черный молотый перец.
Добавить в получившуюся массу 2 куриных яйца, по вкусу всыпать соль и черный молотый перец. Снова перемешать печеночную массу и всыпать просеянную муку с крахмалом.
Снова перемешать печеночную массу и всыпать просеянную муку с крахмалом. Тщательно все перемешать. Масса должна стать однородной, без комочков муки. По консистенции она будет напоминать густую сметану — если поднять часть теста на лопатке, она станет медленно сползать широкими лентами.
Тщательно все перемешать. Масса должна стать однородной, без комочков муки. По консистенции она будет напоминать густую сметану — если поднять часть теста на лопатке, она станет медленно сползать широкими лентами. В разогретую сковороду влить половину столовой ложки масла и прогреть 1 минуту. Затем влить в сковороду 1 половник печеночного теста, прокручивая сковороду и равномерно распределяя тесто по её поверхности.
В разогретую сковороду влить половину столовой ложки масла и прогреть 1 минуту. Затем влить в сковороду 1 половник печеночного теста, прокручивая сковороду и равномерно распределяя тесто по её поверхности.
 Отварить вкрутую яйца, остудить, очистить и вынуть желтки. Соединить желтки в одной посудине с измельченным чесноком, сметаной и солью.
Отварить вкрутую яйца, остудить, очистить и вынуть желтки. Соединить желтки в одной посудине с измельченным чесноком, сметаной и солью. Тщательно растереть массу вилкой и выложить получившийся крем в кондитерский шприц.
Тщательно растереть массу вилкой и выложить получившийся крем в кондитерский шприц. Когда все печеночные коржи будут приготовлены и остынут, можно приступить к сборке торта из говяжьей печени: для этого нужно выложить один корж на широкое блюдо, а сверху с помощью кондитерского шприца обильно нанести крем, как на фото.
Когда все печеночные коржи будут приготовлены и остынут, можно приступить к сборке торта из говяжьей печени: для этого нужно выложить один корж на широкое блюдо, а сверху с помощью кондитерского шприца обильно нанести крем, как на фото. Сверху выложить второй печеночный корж и снова нанести крем. И так продолжать, пока не закончатся коржи.
Сверху выложить второй печеночный корж и снова нанести крем. И так продолжать, пока не закончатся коржи. Верх вкусного торта из говяжьей печени, по желанию, можно украсить свежими овощами или веточками зелени.
Верх вкусного торта из говяжьей печени, по желанию, можно украсить свежими овощами или веточками зелени. Нежный, сочный и яркий печеночный торт можно подавать сразу же на стол. Он великолепно сочетается с овощными салатами. Обязательно попробуйте, торт из говяжьей печени по этому рецепту получается очень вкусным.
Нежный, сочный и яркий печеночный торт можно подавать сразу же на стол. Он великолепно сочетается с овощными салатами. Обязательно попробуйте, торт из говяжьей печени по этому рецепту получается очень вкусным. Приятного аппетита! Готовьте с любовью!
Приятного аппетита! Готовьте с любовью!





















 Как приготовить.
Как приготовить.










 Приготовление.
Приготовление.




















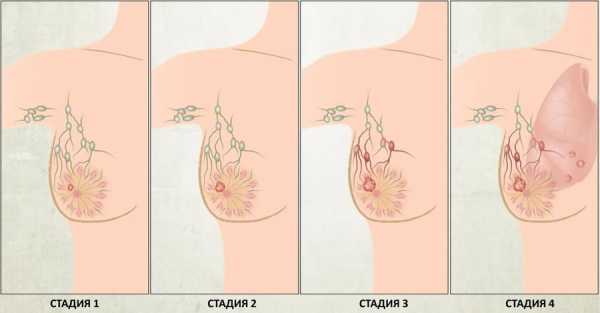






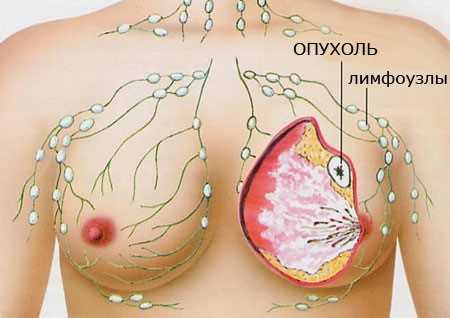


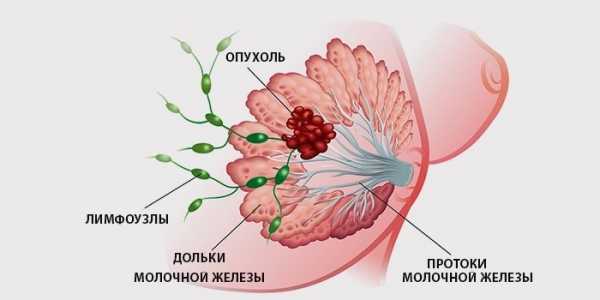
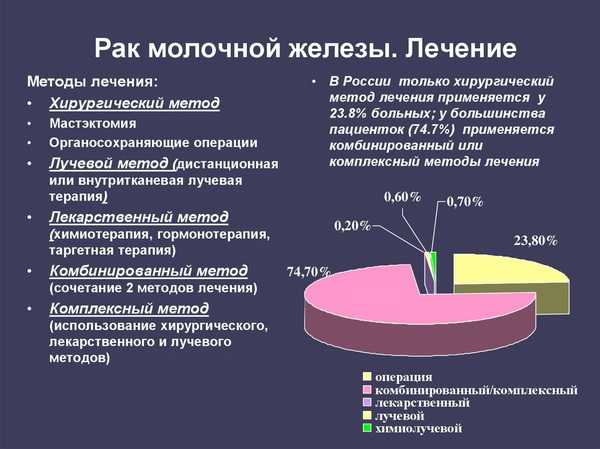

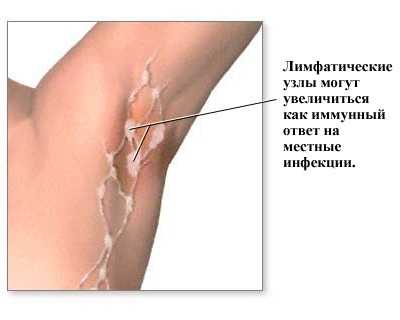
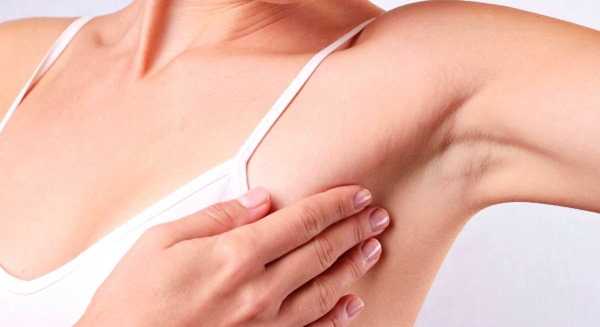
 Поводом незамедлительного обращения к врачу являются признаки заболевания у мужчин, приводящие к значительному увеличению лимфоузлов:
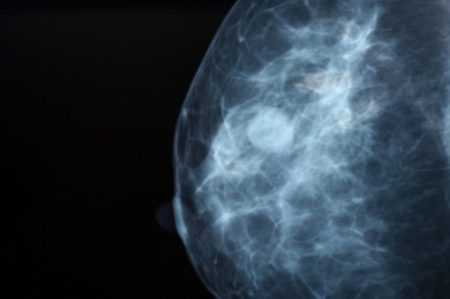
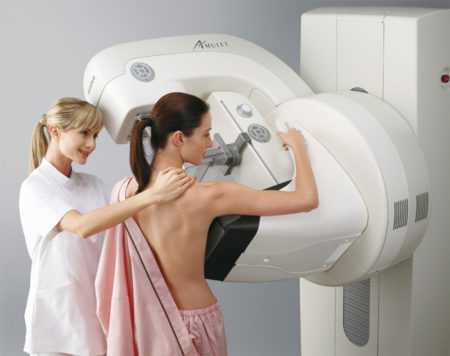
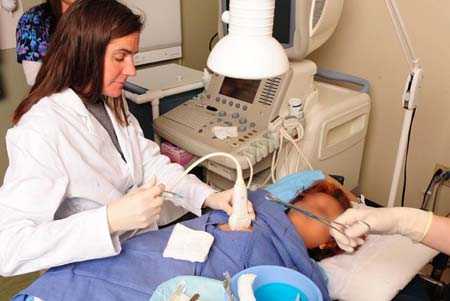
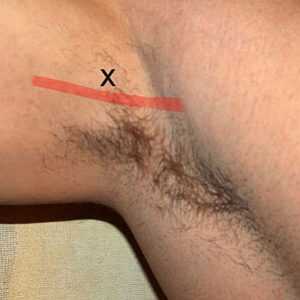
Поводом незамедлительного обращения к врачу являются признаки заболевания у мужчин, приводящие к значительному увеличению лимфоузлов: Для лечения воспаления подмышечных лимфоузлов у мужчин назначается общая и местная терапия. Для борьбы с бактериальным возбудителем, после его определения, применяют антибиотики. Перед антибактериальным лечением обязательно нужно провести пробы на аллергическую реакцию на антибиотики. Зачастую на ранних стадиях, после устранения возбудителя в организме пациента, лимфатические узлы уменьшаются. Хороший эффект приносит местная терапия, в которую входит физиолечение, противовоспалительные мази и компрессы.
Для лечения воспаления подмышечных лимфоузлов у мужчин назначается общая и местная терапия. Для борьбы с бактериальным возбудителем, после его определения, применяют антибиотики. Перед антибактериальным лечением обязательно нужно провести пробы на аллергическую реакцию на антибиотики. Зачастую на ранних стадиях, после устранения возбудителя в организме пациента, лимфатические узлы уменьшаются. Хороший эффект приносит местная терапия, в которую входит физиолечение, противовоспалительные мази и компрессы.