Этиология состояния
Клинический специалист при измерении пульса подсчитывает число его ударов, степень наполнения артериального сосуда. Данные параметры напрямую связаны с работой сердца, в частности с сердечным циклом. Пониженный пульс 50 ударов в минуту и менее говорит о сбоях в состоянии главного мышечного органа.
Сердце взрослого здорового человека бьется со средней частотой 70-80 ударов в минуту. Патологическое состояние, при котором частота сердечных сокращений составляет менее 60 ударов, в клинической практике именуется брадикардией. Подробное изучение патологии позволило выявить ее наиболее распространенные причины. Их подразделяют на две принципиально различные категории: физиологические и патологические.
Естественные причины
Физиологические причины брадикардии связаны с некоторыми естественными состояниями человека:
- Состояние сна отмечается урежением деятельности всех органов и систем. В том числе замедляется и пульс спящего человека. Во время пробуждения ото сна утренняя брадикардии может сохраняться, что должно расцениваться как вариант нормы.
- Пульс ниже 60 наблюдается при переохлаждении. Активное понижение температуры тела сопровождается сниженным потреблением кислорода, что замедляет деятельность сердечно-сосудистой системы.
- Редкий пульс характерен для профессиональных спортсменов. Постоянная физическая нагрузка гипертрофирует сердечную мышцу. В состоянии покоя она расслабляется и сокращается менее часто.
- Сниженная активность сердцебиения может быть
Причины, Симптомы, Методы Лечения, Последствия
Отклонение от нормы, вызванное нарушением нормальной частоты сокращений сердечной мышцы приводит к негативным последствиям. У многих людей определяется низкий пульс: что делать, причины патологии и основные методы лечения выбираются после тщательного обследования больного.

Причины и лечение брадикардии
Причины патологии
Пульсом называются ритмичные колебания объема крови в кровеносных сосудах, которые осуществляются сердечной мышцей за один цикл. У здорового человека нормальные значения находятся в пределах от 60 до 80 ударов в минуту.
Показатели отличаются в разный период жизни, время суток и зависят от возраста человека. Для новорожденного нормальными считаются цифры 140 ударов, а для пожилых людей он уменьшается до 65.
Какой пульс считается низким? Во многом ситуация зависит от состояния здоровья сердечно-сосудистой системы, общего самочувствия. Изменение ритма со снижением до 60 ударов в минуту и ниже приводит к патологии под названием брадикардия.
Необходимо знать, как быстро повысить пульс, а также какие последствия для организма такого состояния. От правильной первой помощи зависит процесс выздоровления. Все факторы возникновения недуга разделяются на физиологические, патологические факторы связанные с работой сердца, а также патологические не связанные с сердечной системой.
К причинам, не связанным с различными заболеваниями, относят:
- переохлаждение организма;
- у профессиональных спортсменов в состоянии покоя замедляется работа сердца;
- наследственный фактор.
Также патология наблюдается в период беременности. Опасное состояние возникает в последние месяцы вынашивания плода, когда матка увеличивается и сдавливает сосуды. Причины низкого пульса у женщин в период вынашивания плода зависят от многих гормональных изменений в организме.

Патология при беременности
Блокада и другие причины
Брадикардия иногда может сигнализировать о серьезных нарушениях, среди которых инфаркт, миокардит и другие патологии.
Кроме проблем с работой сердечной мышцы существует ряд других заболеваний, проявляющихся снижением пульса:
- злокачественные и доброкачественные образования головного мозга;
- прием определенных лекарств для снижения высокого давления;
- повышение внутричерепного давления;
- различные инфекционные процессы;
- атеросклероз;
- физиологическое старение организма человека;
- вегетососудистая дистония.
Важно! Если между ударами проходит больше 15 секунд — значительно повышается риск внезапного смертельного исхода.

Как предупредить заболевания сердечно-сосудистой системы
Вегетативная дисфункция
Неконтролируемые снижения и повышения частоты сердечных сокращений при вегетативной дисфункции влияют на качество жизни и состояние внутренних органов. Если пульс низкий при ВСД, часто люди длительное время вовсе не замечают патологических изменений и не чувствуют себя плохо. Профилактические осмотры помогут вовремя определить проблему.
Сердечный ритм в пожилом возрасте
В группу риска патологических изменений попадают следующие люди преклонного возраста:
- люди после инфарктов и инсультов;
- при длительном постельном режиме;
- если в организме присутствуют хронические инфекционные процессы;
- тяжелые заболевания иммунной системы;
- нарушения работы сердечно-сосудистой ситемы и прием различных лекарственных препаратов.
Если выброс сердца слабый, низкая частота пульса у пожилых людей снижается довольно часто.

Профилактика патологических изменений в пожилом возрасте
Основные виды брадикардии
По своей природе патология разделяется на физиологическую и патологическую брадикардию.
Физиологическая форма
Снижение сокращений происходит в основном из-за физических нагрузок, наблюдается у здоровых людей. Цифры опускаются до 40 ударов. Также показатели снижаются во время сна, потому такая форма в большинстве случаев не нуждается в комплексном лечении.
Патологическая форма
Когда нарушается проводимость сердечной мышцы, без специальной терапии не обойтись.
В зависимости от причины патологии различают несколько видов заболевания у человека:
- Абсолютная брадикардия, при которой снижение цифр не зависит от внешних или внутренних факторов, а происходит постоянно и без причины.
- Относительная форма часто возникает у спортсменов, у людей с большими физическими нагрузками, также причиной болезни становится лихорадка, менингит, тиф, цифры снижаются после гриппа.
- Умеренная форма наблюдается в детском возрасте при аритмии.
- Экстракардиальная вагусная форма встречается одновременно с другими нарушениями.
Чтобы знать как увеличить пульс при брадикардии, необходимо выяснить какая стадия заболевания у пациента.

Признаки нарушенного сердечного ритма
Симптомы болезни
Только абсолютная форма заболевания не проявляется долгие годы, остальные виды имеют характерные признаки:
- слабость и быстрая утомляемость;
- головокружение и головные боли;
- ухудшение сна;
- нарушается память;
- иногда человек теряет сознание;
- снижается артериальное давление;
- наступает колапс.
Опасность заболевания
Снижение цифр сердечных сокращений до 40 и ниже ударов приводит к серьезным осложнениям и даже смерти больного. При таком состоянии не поступает достаточное количество кислорода в головной мозг, отчего больной жалуется на частые головные боли, теряет сознание.
Может произойти остановка сердца. Если пульс 50 что делать подскажет врач, поскольку заниматься самолечением опасно.
Как помочь человеку
Необходимо измерять количество сердечных сокращений в минуту, чтобы точно установить его уровень. Кроме пульса понадобится узнать цифры артериального давления человека, поскольку при гипертонии часто замедляется сердечный ритм.
Если понижен пульс что делать в первую очередь?
Для его восстановления принимают лекарственные средства, рекомендованные специалистом. Выбирают группу симпатомиметиков и холинолитиков, схемы лечения и дозировки указывает инструкция. Самостоятельное лечение такими средствами очень опасно для здоровья и жизни.
Лекарственные вещества
Любое изменение сердечного ритма нуждается в тщательном осмотре специалиста и обследовании организма больного. Если случился приступ, больного нужно уложить и срочно вызывать медицинскую бригаду.
Когда пациент чувствует лишь небольшое недомогание, слабость и головокружение при низком пульсе первая помощь может состоять из кофеинсодержащих напитков и безопасных растительных средств.
Капли Зеленина
Комбинированным средством являются капли Зеленина, в состав которых входит настойка следующих растений:
- белладонна;
- корень валерианы;
- ландыш.
Назначают Зеленина капли при низком пульсе в составе комплексной терапии после тщательного осмотра пациента. Обычно в первые дни понадобится до 5 капель вещества, а с 4 дня дозировку постепенно увеличивают. Разбавляют раствор с небольшим количеством воды и принимают перед едой. Средство эффективно увеличивает частоту сердечных сокращений.
Передозировка препаратом и самостоятельное бесконтрольное применение приводит к таким последствиям:
- сухость в ротовой полости;
- учащение сердцебиения;
- головокружение;
- зрачки больного расширяются.
Длительное неправильное лечение каплями приводит у угнетению нервной системы. Что принимать при пониженном пульсе и как долго понадобится лечение можно определить только после обследования больного. Капли из растительных компонентов на фото, а другие распространенные препараты предоставлены в таблице.

Растительные капли Зеленина
Кофеин  Кофеин для нормализации частоты сердечных сокращений | Лекарство назначается индивидуально при небольшой брадикардии. Кофеина бензоат влияет на рецепторы, быстро повышая необходимые показатели. Разовая максимальная доза включает до 300 мг препарата, а суточная — до 1 г. Длительность терапии составляет от 2 до 3 недель. |
Аскофен  Аскофен для здоровья сердца | Кофеин содержится также в комбинированном препарате аскофен. Кроме повышения частоты сердечных сокращений средство оказывает противовоспалительное действие, расширяет сосуды, стимулирует нервную систему. |
Нитроглицерин  Применение нитроглицерина | Эффективное средство нитроглицерин быстро расширяет сосуды и подходит при низком пульсе и высоком давлении. Не используют нитроглицерин при пониженном АД и опасности обморока или коллапса. Точная дозировка и правильное применение предупредит побочные действия лекарственного вещества. |
 Корвалол | Применять корвалол при низком пульсе можно только в случае с состоянием, связанным с расстройством нервной системы, эмоциональном перенапряжении. Опасно самостоятельно употреблять капли, поскольку они используются при тахикардии. Корень валерианы, эфирное масло мяты перечной успокоят нервную систему и помогут также при бессоннице. |
Видео в этой статье объясняет когда показатели пульса считаются нормальными для людей, а когда необходимо бить тревогу.
Рекомендации при брадикардии
Чтобы помочь человеку используют продукты понижающие пульс, физические упражнения, растительные травы, но при условии небольших колебаний частоты сердечных сокращений и при стабильном состоянии пострадавшего. Если больному становится хуже, заниматься самолечением запрещено.
Тонизирующие напитки
Часто когда люди не знают при низком пульсе что выпить, эффективны кофеинсодержащие продукты, среди которых крепкий черный чай, кофе. Напитки употребляют с сахаром или медом. Используют настойку женьшеня, элеутерококка для быстрого воздействия на работу сердечной мышцы в течение 5 минут.
Физпроцедуры
Часто при брадикардии можно обойтись без медикаментозного лечения, если постоянно следить за состоянием своего здоровья. Значения в 50 или 55 при измерении пульса поднимают с помощью простых физических упражнений. Для таких целей подходит бег, ходьба, плаванье, легкая разминка.
Эффективны горячие ванны, а также горчичники и компрессы на затылочную часть головы больного. Согревающее действие процедур увеличивает приток крови и учащается сердцебиение, но время для таких манипуляций ограничивается до 15 минут для ванн и до5 минут для горчичников.
В воду для ванны добавляют несколько капель эфирного масла, к примеру масло сосны. Подходит для процедуры сухая горчица в количестве до 200 грамм, которую разводят предварительно в небольшом количестве воды.
Оперативное вмешательство
При запущенной форме болезни и при отсутствии эффекта от комплексной медикаментозной терапии назначается операция. Пациенту устанавливают специальный кардиостимулятор, который предназначен для контроля работы сердечной мышцы.
При регулярном снижении цифр до 50 и ниже без специального устройства тяжело исправить ситуацию. Современная клиника по лечению таких заболеваний предлагает пациенту качественные услуги, а цена отличается в зависимости от стадии заболевания.
Инновационным решением считается коррекция с помощью электрокардиостимулятора. Если пульс низкий как повысить показатели подскажет датчик, который устанавливается под кожу больного. Операция не приносит вреда пациенту и позволяет ежедневно контролировать показания.
Здоровый образ жизни
Восстановить нормальную работу сердечно-сосудистой системы помогут следующие рекомендации:
- здоровый сон;
- утренняя зарядка;
- прогулки на свежем воздухе;
- ежедневный контрастный душ;
- сбалансированный рацион;
- правильные приемы пищи в течение дня;
Ежедневные физические упражнения при условии низкого пульса и артериального давления, среди которых бег, плаванье, быстрая ходьба, скандинавская ходьба, настольный теннис.
Важно! Если вовремя выяснить, почему бывает патология, а также постоянно заниматься профилактикой и укреплять организм, можно предупредить многие опасные для жизни заболевания.

Здоровый образ жизни
Фитотерапия
После установки точного диагноза и назначения медикаментозного лечения используют в качестве дополнительной терапии лекарственные растения.
Для приготовления травяных настоев и отваров подходит:
- Тысячелистник, 1 ст. ложку которого заливают стаканом кипящей воды и оставляют на водяной бане на 15 минут.
- Настойка из сосновых побегов, которую готовят из молодых растений из верхней части дерева. Понадобится около 100 грамм продукта и 300 мл водки для настойки, которую нельзя оставлять под прямыми солнечными лучами. Через 10 дней продукт готов к употреблению по 10 капель трижды в сутки перед приемом пищи.
- Крапива эффективна, если цифры сердечных сокращений немного занижены. Понадобится 300 мл этилового спирта, 20 грамм измельченной травы. По истечению 3 недель продукт готов к употреблению и его можно принимать по 20 капель каждый день перед сном.
- Гинкго билоба обладает многими полезными свойствами и благотворно влияет на сердце, сосуды и многие другие органы. Для лечебного отвара необходимо 1 столовая ложка травы и 200 мл кипятка. Даже один прием в день такого напитка окажет позитивное влияние на здоровье.

Качественная профилактика сердечных заболеваний
У многих людей с возрастом и при влиянии внешних факторов развивается низкая частота пульса — причины и лечение такой патологии определяет только врач. Состояние опасно нехваткой кислорода для головного мозга человека и в тяжелых случаях угрожает жизни больному. Чтобы избавиться от постоянной слабости, головокружения и головных болей, не допустить обморока и других негативных последствий, необходимо своевременно обращаться за квалифицированной помощью.
Пульсом называют ритмичные колебания объема крови внутри сосудов, которые вызываются сокращением миокарда. Они обуславливаются давлением в сосудах за 1 сердечный цикл. Проявление данного процесса происходит в качестве ударов во время прощупывания крупных сосудов.
- Нормальный пульс 60-80 ударов/мин. Измерять данный показатель следует в лежачем положении и преимущественно после сна, в утреннее время.
- Нужно не забывать, что на пульс воздействует такое обстоятельство, как возрастные показатели.
К примеру, у младенцев он может быть равен 140 ударов в минуту. Низкий пульс у пожилого человека достигает приблизительно 65 ударов в минуту.
Наивысшие показатели встречаются у детей в дошкольном возрасте, зачастую он равен примерно 100 ударам в минуту. С течением времени пульс понижается, и к преклонному возрасту его характеристики станут наиболее низкими. Но специалисты установили, что перед смертью он вновь может повыситься и достигнуть 160 ударов в минуту. - Пульс обладает свойством изменяться учитывая физическое и эмоциональное состояние. К примеру, при беговых и прочих нагрузок происходит повышение; стрессовые ситуации и иные эмоциональные потрясения вызывают высокие характеристики пульса.
Какой пульс считается низким
Низкий пульс — достаточно популярное явление, спровоцированное сбоем в функционировании сердцебиения.
Специалисты полагают, что при характеристиках пульса меньше 55 ударов в минуту есть все признаки того, чтобы диагностировать у человека патологию, которая связана со сбоями в функционировании сердца. Подобные дисфункции иначе именуются брадикардией.
Низкий пульс и низкое давление – явный симпт ом брадикардии. В основном уменьшение до 50 ударов в минуту можно наблюдать при низком артериальном давлении.
ом брадикардии. В основном уменьшение до 50 ударов в минуту можно наблюдать при низком артериальном давлении.
Помимо этого, данные показатели связаны с факторами физиологии: например, он обладает свойством снижаться в спокойном состоянии или при глубоком сне. Данный процесс можно наблюдать в период продолжительного нахождения в холодном месте или внезапном изменении климата. Когда пульс снижается без объективных причин, следует проконсультироваться с врачом.
Уменьшение показателей пульса до 50 или 40 ударов в минуту, свидетельствует о нарушениях в функционировании сердца, потому во время наблюдения данного симптома следует спросить рекомендаций у кардиолога в целях последующей диагностики.
Предварительно, необходимо сделать кардиограмму сердца. Когда диагностика установит, что пульс соответствует частоте сердечных сокращений, то есть характеристики данных 2 категорий тождественны, то присутствуют основания заявлять о возникновении у человека брадикардии.
В другой статье мы много говорим о причинах пониженного давления и учащенного пульса.
Симптомы низкого пульса
Низкий пульс также может проявиться при отсутствии симптоматики, к примеру, если это является физиологической особенностью какого-либо человека. Тогда повода для волнений отсутствует, ‒ подобная симптоматика не несет угрозы жизни. Несущественные отклонения в сердечном ритме могут не доставлять человеку неприятные ощущения либо жалобы.
Когда же пульс станет совсем маленьким (меньше 40 ударов/мин) появляется следующая патология:
- Плохой сон, раздражимость.
- Сбои в работе сердечно-сосудистой системы.
- Вялость.
- Трудное дыхание.
- Гипертония либо гипотония.
- Головокружения.
- Холодный пот.
- Тошнота.
- Сбои в координации.
- Бессознательное состояние.
Вероятные последствия брадикардии могут включать постоянные обморочные состояния, сердечную недостаточность, в критических ситуациях – резкую остановку сердца. В связи с этим необходимо вовремя обнаружить симптоматику такого патологического явления и проконсультироваться с кардиологом.
Не всегда брадикардию провоцируют сердечные недуги, к популярным причинам относятся дисфункция в эндокринной системе, гипотония, интоксикация, болезни нервной системы, инфекционные заболевания, высокое внутричерепное давление.
Причины низкого пульса
Перемены в миокарде обусловлены заменой клеток мышц рубцовой тканью и затрагивают основной «генератор» сокращения сердечных импульсов, синусовый узел. Данное явление обозначается термином синдром слабости синусового узла.
Зачастую причиной брадикардии считается неритмичное функционирование сердца, когда часть сокращений сердца недостаточной силы, для ощущения на запястье.
Такая ситуация может быть:
Низкий пульс провоцирует:
- продолжительное пребывание при низкой температуре;
- повышение активности парасимпатической нервной системы;
- развитие внутричерепного давления, которое возникает во время отека мозга, новообразованиях, кровоизлиянии в мозг и оболочки, при менингите;
- определенные медикаментозные средства, к примеру, бета-блокаторы либо антиаритмические препараты;
- интоксикация разнообразными химическими веществами;
- перебои в работе щитовидки, к примеру, в период гипотиреоза;
- инфекционные болезни.
Помимо этого, понижение пульса зачастую может наблюдаться у людей, занимающихся спортом и в молодом возрасте, которые регулярно подвергаются физической нагрузке. Низкий пульс у подобной категории людей является нормой тогда, когда не возникает каких-либо патологических симптомов.
Если ярко выражен низкий пульс у ребенка – это сигнал о недостаточном кровоснабжении. В сложившейся ситуации нужна консультация с кардиологом.
О чем говорит низкий пульс
Брадикардия говорит о сбоях ритма сердца в связи с нарушениями в функционировании миокарда. Причины бывают разнообразные, к наиболее популярным относят гипотонию.
Установить развитие патологии сердца можно при помощи кардиог раммы. Она может развиваться в связи с дисфункцией синусового узла, который продуцирует электрический импульс.
раммы. Она может развиваться в связи с дисфункцией синусового узла, который продуцирует электрический импульс.
Итогом данного процесса станет плохое снабжение органов и тканей кислородом, веществами, которые требуются для надлежащей работы.
Подобное ведет к разнообразным сбоям при функционировании внутренних систем и органов.
Брадикардия вначале не беспокоит больного, но с течением времени к ней добавляются и остальные традиционные признаки низкого пульса:
- постоянные головокружения и головная боль;
- общая вялость и скорая утомляемость;
- тошнота и рвотный рефлекс;
- обморочные состояния.
При нехватке кислорода возникают обморочные состояния, головокружение, болит голова и низкий пульс может стать крайне опасным состоянием.
Перемены в пульсе провоцируют эндокринную патологию, психологические стрессовые ситуации, разнообразные болезни щитовидки и употребление гормональных средств.
Замедленный пульс считается спутником ишемического заболевания сердца, артериальной гипертонии, врожденных и приобретенных пороков, инфаркта миокарда.
Что делать при низком пульсе (медикаменты, народные средства)
- Вначале следует узнать рекомендации кардиолога. Специалист назначит необходимую в сложившейся ситуации диагностику – электрокардиограмму.
- Иногда может быть нужен холтеровский мониторинг (суточная диагностика сердца, используя портативный электрокардиограф), особые пробы с атропином, ультразвуковое исследование сердца, коронарография.
- В случае необнаружения кардиологической патологии, нужно проконсультироваться с остальными специалистами (терапевтом, эндокринологом, невропатологом…), чтобы выявить причины низкого сердцебиения.
- Во время низкого количества ударов пульса лекарственная терапия предполагает употребление Атропина сульфата. Подобное средство увеличивает количество сокращений сердца. При наличии глаукомы у больного препарат противопоказан к применению.
- Чтобы стимулировать работу головного мозга специалисты рекомендуют Изадрин.
- В период острых приступов брадикардии терапия осуществляется Ипратропиумом. Данное средство понижает производство гормональных желез и не влияет на функционирование головного мозга. Действие препарата происходит спустя 2 часа.
- При наличии глаукомы либо стеноза в желудочно-кишечном тракте, терапия делается при помощи Орципреналина. Она проходит под присмотром специалиста, так как средство может вызвать побочный эффект.
Низкий пульс возможно поднять дома. Чтобы достичь максимального эффекта, следует заранее провести консультации с кардиологом.
Использовать народные средства допустимо лишь тогда, когда установлена причина брадикардии:
- Нормализовать количество ударов пульса возможно за счет использования меда и редьки. В этих целях нужно разрезать редьку надвое и проделать ножом посередине небольшое отверстие. Положить внутрь 1 чайную ложку меда и поставить редьку на ночь. Готовый сироп будет дневной дозировкой, его нужно разделить на два-три раза.
- Восстанавливать ритм сердца возможно за счет использования лимона и чеснока. Чтобы приготовить рецепт, потребуется примерно 5 лимонов и 5 головок чеснока. Отжать лимонный сок и как можно мельче нарезать чесночные дольки. Перемешать компоненты и смешать с массой 400 г меда. Употреблять смесь по 2 столовой ложки перед едой на протяжение 30 дней.
- Устранить брадикардию дома возможно используя грецкие орехи. Очистить 0,5 кг орехов и измельчить. Добавить к ним 0,25 кг сахара и 200 мл кунжутного масла. Принимать трижды в день по 2 столовых ложки.
- Устранить симптомы при брадикардии даст возможность настойка на спирту и молодых сосновых побегах. Залить 300 мл спирта побеги. Дать настояться 10 суток в темном прохладном месте. Принимать по 20 капель дважды в сутки.
- Чтобы поднять пульс делают горчичные ванны. В этих целях добавляют в приготовленную ванну 150 г горчичного порошка. Осуществлять процедуру допустимо ежедневно по 15 минут. Способствует улучшению притока крови к сердечным мышцам и увеличивает сердцебиение.
- Отварить 3 столовых ложки плодов шиповника в 400 мл воды на протяжении 15 минут. Полученный отвар остудить и процедить сквозь марлю, которую нужно сложить несколькими слоями. Добавить 3 столовых ложки меда. Употреблять средство нужно по половине стакана дважды в сутки.
- Скоро устранить брадикардию возможно используя обычные горчичники. Ставят их нужно на грудь. Жжение будет стимулировать приток крови, это увеличит количество ударов пульса.
Рекомендации при низком пульсе, что нельзя делать
- Решить данную проблему самому невозможно. Потому потребуется медицинская помощь при низком пульсе. Самостоятельное лечение может вызвать неблагоприятные осложнения. В связи с этим во время понижения нужно обратиться к специалисту.
- Когда он не обнаружит опасной симптоматики, то может посоветовать метод терапии и рекомендовать средства, а также какие манипуляции осуществлять дома в целях приведения в норму пульса.
- Один из самых популярных способов считается использование горчичника. Зачастую его накладывают на 5 минут на место, находящееся справа от сердца. Оптимальным временем для данной процедуры будет 3 минуты. Не следует делать процедуру очень часто, поскольку появится риск возникновения неблагоприятных осложнений.
- Эффективно нормализовать пульс можно принимая напитки, которые содержат кофеин, отвары, сделанные из женьшеня и гуараны.
- Во время брадикардии при пониженном давлении вероятным фактором, вызвавшем такое состояние, считается нарушение работы щитовидки. Тут требуется консультация эндокринолога. Он должен учесть результаты анализов ультразвукового исследования щитовидки, гормонов и т. д., назначить эффективную терапию, призванную к тому, чтобы нормализовать пульс.
Так, повышение частоты пульса является делом врача, лишь вовремя проведенная консультация со специалистом и следование его рекомендациям будут способствовать избавлению от признаков брадикардии и ее симптоматики.
В чем опасность низкого пульса
- Брадикардия может возникнуть как результат сбоев ритма сокращений сердца в связи с гипотонией, патологией ЖКТ, регулярных неврозов, эндокринных недугов.
- Подобная симптоматика провоцирует повышение нормального содержания калия в кровотоке, передозировку медикаментов, включая бета-блокаторы, понижающие давление и активность функционирования мышцы сердца.
- Опасность брадикардии заключается в том, что в связи с подобной симптоматикой идет ненадлежащее кровоснабжение головного мозга и остального организма, что приводит к дисфункции. К примеру, небезопасным этот процесс является для людей преклонного возраста, у которых сосуды в недостаточной мере поддерживают тонус.
- Когда приступ брадикардии происходит неожиданно, нужно без промедлений вызывать скорую помощь. Подобное явление иначе именуется «блокадой проведения» и вызывает фатальную аритмию.
Понижение пульса до 30 ударов в минуту может быть предшественником бессознательного состояния. В сложившейся ситуации нужно проведение реанимационных мероприятий до прибытия врачей.
- Синдром «больного синуса» (состояние, характеризующееся тем, что водитель сердечного ритма не в состоянии выполнить свою функцию и частота импульсов сокращается) – достаточно распространенное сейчас явление. Диагностировать его возможно только при помощи холтеровского ЭКГ-сканирования.
Сопутствующие симптомы – причины, что делать?
Патологическая брадикардия в большинстве своем провоцируется различной симптоматикой, несвязанной с функционированием сердца.
Факторами, провоцирующими понижение пульса, являются:
- новообразования в мозге;
- микседема;
- медикаментозные препараты, используемые во время лечения сердечных недугов и гипертонии;
- невроз;
- старение организма;
- пониженное артериальное давление;
- брюшной тиф;
- гипотиреоз;
- повышенное внутричерепное давление;
- электролитные нарушения;
- вирусная инфекция;
- атеросклероз;
- ВСД.
В подобных случаях нужно вылечить основной недуг.
В этих целях больной должен сделать такие исследования:
- электрокардиограмма;
- ультразвуковое исследование сердца;
- коронарография;
- суточное исследование с применением портативного электрокардиографа.
Если используя данные методы исследования, не выявляются сбои в функционировании сердца, а брадикардия все-таки присутствует, больного следует отправить к остальным специалистам, которые выявят причину.
Низкий пульс при беременности
Брадикардия в период беременности — достаточно распространенное явление. Зачастую женщины спокойно справляются с ней, но есть ситуации, когда во время понижения пульса возникают болезненные ощущения вроде головокружений, вялости, быстрой утомляемости и сонливости, а в определенных случаях наблюдаются обморочные состояния.
Брадикардия во время беременности бывает спутником гипотонии. Когда у беременной наблюдают только замедленный пульс, составляющий не меньше 55-50 ударов в минуту, подобное состояние не несет угрозы для здоровья младенца.
Чтобы нормализовать частоту сокращений сердца, беременная должна занять лежачее положение, успокоиться и отдохнуть.
Проявлять настороженность нужно тогда, когда при пони жении пульса появляется следующая симптоматика:
жении пульса появляется следующая симптоматика:
- недостаток воздуха;
- регулярные головокружения;
- общая вялость;
- недомогание;
- головная боль;
- бессознательное состояние.
В сложившейся ситуации беременная обращается к специалисту в целях дополнительной диагностики и выяснения причин, которые вызывают такие болезненные состояния. Нужно все время наблюдать за давлением и пульсом и постоянно консультироваться со своим врачом-гинекологом, чтобы контролировать протекание беременности.
Низкий пульс: причины появления

Низкий пульс
Прежде всего, давайте вспомним, или познакомимся с работой нашего сердца. Одной из его функций является функция автоматизма. Благодаря этой функции сердце способно вырабатывать импульсы с постоянной частотой даже при отсутствии внешних раздражителей.
Синусовый узел (СУ) вырабатывает импульсы от 60 до 80 в минуту. Следующий центр автоматизма, располагаясь в атриовентрикулярном соединении, генерирует от 40 до 60 импульсов. Ножки пучка Гиса — 15-40, и волокна Пуркинье — 15-30 в минуту. По каким-то определенным причинам деятельность синусового узла может угнетаться. Поэтому роль вырабатывать электрические сигналы переходит к следующему центру автоматизма в нисходящем порядке.
Импульсы вырабатываются, а сердце сокращается. Вот так неразрывно связаны 2 функции сердца: автоматизм и сократимость. Кроме этих функций, сердце выполняет еще три других: возбудимость, проводимость и рефрактерность. Возбудимость — способность миокарда возбуждаться в ответ на стимул (импульс). Проводимость — способность сердца передавать импульс от места образования к мышечным волокнам. Рефрактерность — функция, благодаря которой миокард не воспринимает поступающие к нему импульсы и, как следствие, не возбуждается.
Некоторые кардиологи еще выделяют следующие функции: сохранение формы в момент расслабления миокарда (диастолы), и проведение импульсов иным путем в обход обычного в случае препятствий.
Норма или патология

Когда низкий пульс — вариант нормы
Может ли у здоровых людей встречаться пониженный пульс? Конечно, может. Это так называемая физиологическая брадикардия. Она может иметь место у тренированных людей, во время сна, при воздействии холода, давлении на глазные яблоки или каротидный синус. В этих ситуациях ритм синусовый, то есть импульсы исходят из синусового узла. Такой низкий пульс или брадикардия является вариантом нормы.
Следующим вопросом, вызывающим недоумение у пациента, является связь артериального давления и низкого пульса. Может ли сочетаться низкий пульс и нормальное давление? Да, и такое вполне возможно. Низкий пульс может встречаться как при нормальном, так и при повышенном или низком АД (артериальном давлении). Патологический низкий пульс может быть при синусовом и несинусовом ритме. К патологической брадикардии могут приводить различные заболевания, прием лекарственных средств и другие причины, о которых будет сказано ниже.
Причины брадикардии

Ишемическая болезнь сердца
Как уже стало ясно, низкий пульс — это состояние, для которого характерно снижение частоты сокращений сердца меньше 60 ударов в минуту. Выделяют следующие причины, приводящие к брадикардии:
- Синдром слабости синусового узла. Он развивается в результате органического или функционального изменения синусового узла. Все факторы, ослабляющие деятельность синусового узла, делятся на внутренние (связанные с заболеваниями внутренних органов) и внешние.
- К внутренним относятся ишемическая болезнь сердца (ИБС), пороки сердца, артериальная гипертензия, оперированное сердце, сниженная функция ШЖ (щитовидной железы), саркоидоз, склеродермия и другие заболевания.
- Вторую группу причин, приводящих к слабости СУ и брадикардии, составляют так называемые внешние причины. Вегетативная дисфункция синусового узла, повышенное содержание кальция, калия могут привести к появлению низкого пульса у пациента. В группу внешних причин также входит ряд лекарственных препаратов, механизм действия которых заключается в разностороннем влиянии на синусовый узел. К таким лекарственным препаратам относят бета-адреноблокаторы, блокаторы медленных кальциевых каналов, амиодарон, соталол, сердечные гликозиды. Этот перечень причин далеко не полный, ряд других лекарственных средств и заболеваний оказывают угнетающее или блокирующее действие на синусовый узел.

Атриовентрикулярный узел
- Вторая кардиальная причина редкого пульса — нарушение деятельности второго центра автоматизма — атриовентрикулярного узла.
- К третьей причине снижения частоты сердечных сокращений относятся всевозможные нарушения проведения импульса по проводящей системе в виде блокад — синоатриальная, атриовентрикулярная и др.
- Выделяют и идиопатическую брадикардию. Это ситуация, когда на самом деле причину выявить не удается. Всевозможные исследования выявляют нарушение ритма (брадикардию), однако причину его образования указать не могут.
Классификация брадикардии
Взяв во внимание число сердечных сокращений, брадикардию можно разделить на умеренную (51-59 сокращений в минуту), выраженную (40-50 сокращений в минуту) и чрезмерную (меньше 39 сокращений за минуту). По источнику образования импульса брадикардию делят на синусовую, когда импульсы вырабатываются в СУ, и несинусовую — очаг автоматизма расположен ниже.
Брадикардия может быть абсолютной, когда независимо от влияния со стороны самого организма или внешних факторов частота сокращений не меняется. Относительной брадикардию считают в том случае, если менингит, снижение функции щитовидной железы, физическая нагрузка вызывают снижение частоты сокращений сердца. В эту группу можно отнести брадикардию тренированных людей. Следующая классификация предлагает разделить брадикардию на сердечную, и экстракардиальную.
Проявления брадикардии

Головокружение и слабость
Низкий пульс может никак себя не проявлять у одного пациента, а другому такая ситуация доставит кучу неудобств. Если частота сердечных сокращений составляет выше 40 ударов в минуту, пациент может не предъявлять никаких жалоб. Почему может? Все дело в том, что каждый человек индивидуален. И для кого-то снижение до 60 ударов в минуту уже может приводить к ухудшению самочувствия. Какие же симптомы сопровождают брадикардию?
Основными симптомами в ответ на низкий пульс могут быть головокружение и слабость, предобморочное состояние, обморок, усталость, боль в грудной клетке, одышка. Могут наблюдаться кратковременное снижение остроты зрения и нарушение памяти. В некоторых случаях пациенты указывают на спутанность мышления.
Более грозным симптомом низкого пульса являются приступы Морганьи-Адамса-Стокса (МАС). В таких случаях речь идет о снижении сердечных сокращений ниже 30 в мин. Приступы сопровождаются судорогами и потерей сознания, могут наблюдаться непроизвольные мочеиспускания и дефекация. Такие состояния опасны, так как могут приводить к остановке дыхания. Наличие в анамнезе у пациента приступов МАС требует лечения.
Диагностика и лечение брадикардии

Диагностика брадикардии
Какой бы не казалась несложной диагностика низкого пульса, этим должен заниматься специалист. Возможно, вооружившись физикальным и эклектрокардиографическим методами, диагноз будет ясен. Однако бывают ситуации, когда пациенту необходимы другие методы обследования. Суточное мониторирование ЭКГ, УЗИ сердца, нагрузочные пробы, электрофизиологические исследования — диагностические методы, которые могут понадобиться специалисту для верификации диагноза. Поэтому, при наличии жалоб, стоит обратиться к специалисту.
Лечение брадикардии проводится в том случае, если ухудшается самочувствие пациента. Когда есть жалобы, причина известна, а диагноз установлен, может быть назначено соответствующая терапия. При неэффективности лекарственной терапии и наличии показаний решается вопрос об установлении пациенту электрокардиостимулятора. Будьте здоровы!
Низкий пульс при низком давлении обычно сопровождается такими неприятными симптомам, как головокружение, слабость. Чаще всего при снижении пульса рефлекторно повышается давления, пытаясь компенсировать недостаточность кровотока. В случае же снижения одновременно пульса и давления симптомы проявляются более выражено. Давайте же разберемся, когда можно говорить одновременно о брадикардии и гипотонии, то есть снижении пульса и давления.
Что такое низкий пульс при низком давлении.
Давайте дадим определение этим понятиям, чтобы знать о чем мы говорим.
И так, низкий пульс – это брадикардия. В норме пульс у здорового человека в покое может быть от 50 до 85 в минуту. При нагрузке пульс здорового человека может значительно повышаться. В соответствие с данным определением пульс ниже 50 в минуту можно считать низким. Пульс меньше 40 в минуту считается критически низким и может потребовать установки кардиостимулятора. Низкое давление — это давлением ниже 90 / 60 мм рт ст. То есть давление считается низким, если систолическое, или верхнее давление – меньше 90 мм рт ст, а нижнее или диастолическое – меньше 60 мм рт ст.
Причины низкого пульса при низком давлении.
Существует несколько возможных причин данного состояния. Во-первых, это собственно заболевания сердца.
Какие заболевания сердца приводят к низкому пульсу при низком давлении.
Как я уже упомянул, изолированные нарушения сердечного ритма, приводящие к брадикардии (слабость синусового узла, атрио-вентрикулярная блокада) они сопровождаются обычно рефлекторным повышением артериального давления. Поэтому, если давление низкое, то возможно присутствует кроме нарушения ритма еще какое-либо заболевание сердца, как например ишемическая болезнь сердца, сердечная недостаточность, патология клапанов сердца. Чтобы точно поставить точный диагноз в данном случае необходимо сделать ЭКГ, эхокардиография (УЗИ сердца), исследовать маркеры инфаркта миокарда (тропонин). При этом ЭКГ и маркеры повреждения миокарда (тропонин, КФК МВ) исключат или подтвердят наличие инфаркта миокарда, ЭХО кардиография подтвердит или исключит сердечную недостаточность, и наличе патологии клапанов.
Низкий пульс и давление у спортсменов.
Наше давление и наш пульс регулируются, кроме всего прочего, нервной системой. Если быть точнее, то вегетативной нервной системой. Вегетативная нервная система – это часто нервной системы отвечающая за работу внутренних органов: желудочно-кишечный тракт, мочеполовая система, сердечно-сосудистая система. Именно она регулирует тонус сосудов и работу сердца. Вегетативная нервная система состоит из двух частей, противостоящих друг другу: симпатической части и парасиматической части. Симпатическая часть отвечает за активизацию работы организма при стрессе и мобилизацию его ресурсов: расширение зрачков, учащение частоты сердечных сокращений. Парасимпатическая систиема отвечает за состояние покоя и питание организма: сужает зрачки, замедляет частоту сердечных сокращений, активирует моторику желудка и кишечника. Так вот, у спортсменов в результате длительных тренировок возникает физиологически повышенный тонус парасимпатической нервной системы. Поэтому в покое у спортсменов часто регистрируется брадикардия , то есть низкий пульс и гипотония, то есть, пониженное давление. Это является вариантом нормы, если это не чрезмерное падение пульса. Я бы определил для спортсменов величину критической брадикардии 35 ударами в минуту. В большинстве случаев снижение пульса и давления у спортсменов считается физиологическим, не требующим лечения. Но, тем не менее, необходимо наблюдение, чтобы не пропустить прогрессирование симптомов.
Переохлаждение, как причина снижения пульса и давления.
При понижении температуры тела снижается потребление кислорода в тканях организма, то есть снижается скорость метаболизма. Это приводит к снижению потребности органов и тканей в кислороде и питательных веществах. Как следствие – снижается частота пульса и артериальное давление. Но потребность кислорода в различных тканях снижается неодинаково. Именно поэтому некоторые ткани в данном состоянии будут находится в ишемии, то есть наоборот испытывать недостаток кислорода. Причем в первые минуты при помещении человека в условия пониженной температуры организм испытывает стресс. Происходит выборос адреналина, увеличивается пульс и давление. Сокращаясь мышечная ткань пытается выработать тепло, поэтому говорят, что человек дрожит от холода. Но при дальнейшем нахождении в холодных условиях механизмы компенсации и стресса истощаются и тело человека начинает остывать. То есть организм уже не справляется с задачей поддержания температуры тела. И вот здесь и начинаются опасные явления снижения ЧСС и давления.
Проблемы щитовидной железы, приводящие к снижению пульса и давления.
Не секрет, что частота пульса и тонус сосудов регулируются не только нервной системой, но и, так называемой, гуморальной. То есть гормонами, циркулирующими в крови. Среди них адреналин, дофамин, гормоны щитовидной железы. Так вот при недостаточности гормонов щитовидной железы (тироксина, трийодтиронина) может возникнуть брадикардия и гипотония. Как правило гипотиреоидизм сопровождается еще отеками, замедлением реакции, сонливостью, вялостью, усталостью.
Другие причины снижения пульса и давления одновременно.
Более редкими причинами брадикардии и гипотонии являются сепсис, уремия, интоксикация некоторыми отравляющими веществами. Иногда гипотония с брадикардией наблюдаются у беременных. В любом случае, нужно помнить, что выраженное снижение пульса и давления – это повод посетить врача, а чрезмерное снижение (менее 40 ударов в минуту пульс и менее 80 мм рт ст давление) – это даже повод вызова бригады скорой помощи.
Лечение при низком пульсе и низком давлении.
Давайте попробуем разобраться, как лечится низкий пульс при пониженном давлении. Во- первых для точной диагностики причины данного состояния и назначения соответствующего лечения необходимо обратиться к врачу. Врач проведен все необходимые обследования: общий анализ крови, биохимические анализы, снимет ЭКГ, сделает ЭХО сердца и другие исследования. И лечение будет направлено на причину снижения пульса и давления. Так при патологии сердца нужно лечить сердца, при патологии щитовидной железы нужно заместительная гормональная терапия, при переохлаждении человека нужно согреть… То есть лечение будет направлено на причину (этиотропное). Но и симптоматическое лечение также будет присутствовать. При чрезмерном снижении пульса показана установка временного или постоянного кардиостимулятора, а сниженное давление возможно поднять инфузионной терапией (введение жидкости в венозное русло), или вазопрессорами — это такие лекарства, которые повышают тонус сосудов и, таким образом, повышают давление. Но, повторюсь, медикаментозное и хирургическое лечение назначается только врачом. Поэтому при возникновении низкого пульса и давления необходимо в обязательном порядке проконсультироваться с врачом.
Первая помощь и народные средства при низком пульсе и низком давлении.
Тем не менее, при ухудшении самочувствия, резком снижении пульса и давления необходимо знать какие меры можно предпринять до приезда бригады скорой медицинской помощи или до прихода врача.
Во-первых, если у вас резко развился низкий пульс, то нужно принять горизонтальное положение, можно поднять ноги вверх (к примеру положить их на подушку). Такая простая но очень необходимая мера нужна, чтобы обеспечить необходимым количеством крови головной мозг. Дело в том, что при резкой брадикардии снижается поток крови к мозгу и может возникнуть даже потеря сознания. Здесь есть один нюанс: если в таком положении у вас развивается удушье или одышка, то необходимо опустить ноги и поднять головной конец туловища. Одышка может развиться, к примеру при инфаркте миокарда, когда левый желудочек не может откачать кровь из легких, легкие переполняются кровью и приводят к одышке.
Кроме этого можно употребить внутрь доступных стимуляторов: крепкий кофе или чай, мед с орехами, отвар женьшеня, элеутерокока.
Кроме того, необходимо пить достаточное количество жидкости.




Меню
- Болезни
- Болезни глаз
- Веки
- Колобома века
- Синдром Гунна
- Птоз верхнего века
- Трихиаз
- Блефарит
- Заворот века
- Отек века
- Абсцесс века
- Лагофтальм
- Ячмень
- Блефароспазм
- Слезные органы
- Глаукома
- Склера
- Склерит
- Эписклерит
- Конъюнктива
- Трахома
- Конъюнктивит
- Пингвекула
- Синдром сухого глаза
- Птеригиум
- Роговица
- Кератоконус
- Дистрофия роговицы
- Кератит
- Хрусталик
- Катаракта
- Аномалии
- Афакия
- Радужная оболочка
- Иридоциклит
- Поликория
- Стекловидное тело
- Отслойка
- Деструкция
- Зрительный нерв
- Нейропатия
- Неврит
- Атрофия
- Поражение
- Сетчатка
- Отслоение
- Ретинит
- Дистрофия
- Ангиопатия
- Ретинопатия
- Глазодвигательный аппарат
- Косоглазие
- Офтальмоплегия
- Нистагм
- Рефракция
- Астигматизм
- Дальнозоркость
- Близорукость
- Анизометропия
- Экзофтальм
- Веки
- Заболевания печени
- Паренхиматозные
- Гепатит
- Гепатит A
- Гепатит B
- Гепатит C
- Гепатит D
- Гепатит E
- Гепатит G
- Лекарственные гепатиты
- Цирроз
- Фиброз
- Фокальная нодулярная гиперплазия
- Гемохроматоз
- Инфильтративные поражения
- Гранулематоз Вегенера
- Острый Лейкоз
- Лимфогранулематоз
- Лимфома
- Кальцинат
- Амилоидоз
- Некроз
- Гликогенозы
- Объемные образования в печени
- Очаговое образование печени
- Кавернозная гемангиома
- Гуммы
- Увеличенная печень
- Киста
- Абсцесс
- Гемангиома
- Поликистоз
- Функциональные нарушения
- Синдром Жильбера
- Синдром Криглера-Найяра
- Синдром Ротора
- Внутрипеченочный холестаз
- Гепатит
- Гепатобилиарные
- Холангит
- Камни в печени
- Сосудистые
- Паренхиматозные
- Заболевания почек
- Альбуминурия
- Блуждающая почка
- Гидронефроз
- Гломерулонефрит
- Нефрит
- Нефритический синдром
- Нефропатия
- Нефросклероз
- Нефротический синдром
- Острая почечная недостаточность
- Болезни глаз
Низкий пульс при высоком давлении встречается относительно часто. Это и не удивительно, ведь гипертоническая болезнь — одно из самых частых заболеваний сердечно сосудистой системы. Наша жизнь — полна различных факторов риска: стрессы, проблемы с питанием, физические и эмоциональные перегрузки. В данной статье авторы сайта — практикующие врачи постараются ответить на ваши вопросы о том, насколько опасно подобное состояние, какую первую помощь можно оказать пациенту, а когда нужно обратиться к врачу. Также мы расскажем про причины и проявления подобных нарушений пульса и давления.
Что такое низкий пульс и высокое давление: или когда еще норма, а когда уже патология.
Для того, чтобы понять причину и найти правильную тактику лечения низкого пульса при высоком давлении, необходимо понимать, какие цифры давления и пульса считать нормальными, а какие, соответственно повышенными или пониженными. Когда происходит измерение артериального давления, то на тонометре отображается две цифры: систолическое давление и диастолическое давление. Большее значение имеет систолическое давление, поэтому, логично ориентироваться именно на нее. Оптимальным считается давления ниже 120 мм рт ст — систолическое, ниже 80 — диастолическое. Субоптимальным, или, умеренно повышенным считается промежуток от 120 до 130 мм рт ст — систолическое, 80-90 мм рт ст — диастолическое. Все что выше 140 и 90 мм рт ст — это артериальная гипертензия, или повышенное артериальное давление. Удобная таблица описана мной вот в этой статье. Давление более 180 мм рт ст является поводом вызвать скорую помощь, так как может дать осложнения на сердце или мозг.
Что касается пульса, то в покое у взрослого человека пульс должен быть в пределах от 55 до 85 ударов в минуту. Все, что реже 55 в минуту — замедленный пульс, или брадикардия. Пульс менее 40 в минуту требует вызова врача скорой помощи. Такая брадикардия считается выраженной и может быть, в некоторых случаях даже жизнеугрожающей.
Взаимосвязь давления и пульса в организме.
Наш организм — это сложная система взаимодействующих между собой органов. И очень многое в нашем организме взаимосвязано. Про взаимосвязь пульса и давления я уже писал вот в этой статье. Каждый параметр нашего организма может колебаться лишь в очень небольших пределах. К примеру температура, при которой человек может жить колеблется лишь в пределах 5 градусов: от 35 до 40 градусов Цельсия. Да и то, хорошо мы себя чувтсвуем лишь при изменении температуры в пределах половины градуса, все что ниже или выше — это уже болезнь. Так вот, стремление к постоянству обозначается в биологии и медицине термином гомеостаз. В приложении к давлению и пульсу это можно интерпретировать с точки зрения поддержания постоянного кровотока в органах и тканях. К примеру при снижении пульса, среднее артериальное давление стремиться вниз. Чтобы этого не допустить, организм увеличивает тонус сосудов, повышается систолическое давление, и кровоток к органам сохраняет свое постоянство. Это все осуществляется рефлекторно. Точно также и при повышении артериального давления, рефлекторно пульс может урежаться. Пульсом и давлением, как я уже писал в своих статьях, управляют вегетативная нервная система, которая состоит из симпатической и парасимпатической подсистем. Симпатическое влияние — это повышение ЧСС и тонуса сосудов, повышение давления, парасимпатическое влияние — это снижение ЧСС и тонуса сосудов. Баланс в вегетативной нервной системе поддерживает цифры артериального давления и пульса в пределах нормы. Кроме того, на давление и пульс влияют также некоторые гормоны и биологически активные вещества в крови — медиаторы. Так, гормоны щитовидной железы, надпочечников — способствуют повышению давления. Гистамин, выбрасываемый иммунными клетками при аллергической реакции — снижает тонус сосудов микроциркуляторного русла, что приводит к падению давления. На давление влияет и работа почек. Если почки плохо справляются по выведению токсинов и жидкости из организма, то давление повышается, появляются отеки. Регуляция пульса и давления — сложная и многообразная тема, достойная больших и подробных учебников.
Причины низкого пульса и высокого давления.
Среди всего многообразия причин низкого пульса при высоком давлении я бы выделил две большие группы: причины, в которых на первое место выходит повышение давления, а пульс снижается рефлекторно, и вторая группа — причины, в которых первично падает пульс, а давление повышается рефлекторно, для компенсации кровотока в органах и тканях. Рассмотрим каждую группу причин отдельно.
Причины повышения артериального давления и рефлекторного снижения пульса.
Одной из самых частых причин повышения артериального давления у людей является гипертоническая болезнь сердца, или как ее называют на западе — ессенциальная или первичная гипертензия. У гипертонической болезнь невозможно выделить какую либо одну причину развития. Это комплекс патологических процессов нарушения регуляции артериального давления, среди которых нарушения регуляции со стороны вегетативной нервной системы, стрессы, нарушения обменных процессов и ответа миоцитов сосудистой стенки на биологически активные вещества, медиаторы, гормоны. Ригидность (неподатливость) сосудистой стенки, которая повышается с возрастом и некоторые другие причины. Так или иначе, но дважды зафиксированное врачем повышенное артериальное давление — повод к постановке диагноза гипертонической болезни. Когда мы говорим про причины, то всегда возникает вопрос, как эти причины в нашей жизни свести к минимуму. И здесь можно дать следующие советы. Во первых следите за своим весом и держите его в норме. Для этого самое главное не переедать. Спорт тоже важен. Но основное — это то что мы едим. Если есть избыточное количество жирной пищи и углеводов, то от лишнего веса не помогут избавиться никакие упражнения. Ведите максимально, на сколько это возможно в ваших условиях, подвижный образ жизни. Больше ходите пешком, если можете бегайте или посещайте тренажерный зал или бассейн, делайте утреннюю гимнастику, поднимайтесь пешком на лестничной площадке. Сведите к минимуму стрессы. Откажитесь от курения, кофеина, алкоголя.
Повышенной артериальной давление может быть проявлением самых различных заболеваний: патология надпочечников, щитовидной железы, патология почек, заболевания сосудов. Если точно известно, какая причина привела к артериальной гипертензии, то такая гипертензия называется вторичной. В этом случае для лечения повышенного давления необходимо устранить лежащую в основе причину.
Причины снижения пульса и рефлекторного повышения артериального давления.
Причины редкого пульса в абсолютном большинстве случаев лежат в самом сердце. Частота сердечных сокращений определяется частотой зарождения в сердце электрического импульса и его последующим распространением на все миоциты сердца по проводящей системе сердца. В норме, электрический импульс зарождается в синуатриальном узле, он же синусовый узел. Если импульс возникает в синусовом узле слишком редко, то это заболевание называется слабостью синусового узла и проявляется брадикардией, то есть урежением пульса, что может сопровождаться рефлекторным подъемом артериального давления.
После того, как импульс возник в синусовом узле, расположенным, кстати, в предсердиях, импульс должен по проводящей системе сердца распространиться на все сердце, в том числе на желудочки. Ведь именно сокращения желудочков формируют пульсовую волну и играют главную роль в работе сердца. Электрический импульс попадает из предсердий в желудочки через антри-вентрикулярное соединение (предсердно-желудочковое соединение или узел). Если проведение импульса блокируется в этом месте, то возникает брадикардия, то есть желудочки начинают сокращаться реже. Более подробно про атриовентрикулярную блокаду читайте в одной из моих статей.
Также, следует отметить, что брадикардия может возникнуть при инфаркте миокарда. Инфаркт миокарда — это фактически отмирание группы кардиомиоцитов, что сопровождается выраженной болью. Так вот, если в поврежденный участок будут вовлечена область атрио-вентрикулярного узла, тогда и возникает брадикардия. Фактически, это проявление атрио-вентрикулярной блокады, возни
Проявления и симптомы при низком пульсе и высоком давлении.
Резкое понижение пульса ведет к резкой нехватке кислорода в органах и тканях. Наиболее чувствителен к кислородному голоданию головной мозг. Поэтому при снижении пульса возникают такие симптомы, как общая слабость и вялость, головокружение, потеря сознания. Это все происходит из за недостатка кровотока и недостаточного поступления кислорода в головной мозг. Так же могут возникать судороги.
При низком пульсе у человека компенсаторно повышается давление, что может вызвать головную боль. У людей с ишемической болезнью сердца редкий пульс и высокое давление может спровоцировать приступ стенокардии, то есть болей в сердце.
Среди других симптомов могут быть одышка, шум в ушах, потливость, тошнота и рвота.
Кроме того могут возникать нарушения сердечного ритма: замирания и перебои в области сердца.
Чем опасен низкий пульс при высоком давлении.
Внезапное высокое давление может вызвать такие серьезные осложнения, как инсульт и инфаркт. Если при внезапном повышении давления, говоря по простому, лопается сосудик в головном мозге, то развивается, так называемый геморрагический инсульт, то есть инсульт, обусловленный кровоизлиянием. Это состояние очень опасно. При инсульте возникает очаговая неврологическая симтоматика, то есть симптомы — это утраченные функции определенной части головного мозга, где произошло повреждение. По симптомам врач может предположить, где произошло повреждение мозга, но точный ответ даст компьютерная томография. Основные симптомы при инсульте — это локальная слабость в руке или ноге, нарушение речи. Если слабость в ноге, то повреждение мозга произошло с бассейне передней мозговой артерии, если слабость в руке и повреждение речи, то повреждение случилось в бассейне средней мозговой артерии. Следует знать, что слабость в правой ноге говорит о повреждении в левой части головного мозга. При повреждении головного мозга возникает, так называемый спастический паралич, то есть человек не может крепко сжать руку, к примеру, но при этом мышцы находятся в гипертонусе, как бы, в спазме. В отличие от повреждения спинного мозга, при котором в мышцах отсутствует тонус.
Другим осложнением повышенного давления может быть инфаркт миокарда. При повышении давления сердцу требуется в процессе работы преодолевать больше сопротивление, и возрастает потребность сердечной мышцы в кислороде. Если у человека есть проблемы с сосудами, питающими сердце, то есть ишемическая болезнь сердца, то возросшая потребность в кислороде не будет удовлетворена (по суженным сосудам кислород не будет доставлен в необходимом количестве). Эта ситуация приводит к отмиранию группы клеток сердца — инфаркту миокарда, что проявляется сильной болью за грудиной, отдающей в левую руку, одышкой.
Постоянное хроническое повышенное артериальное давление приводит к изменениям в сосудах глазного дна и почек, что может вызвать поражение сетчатки глаз и поражение почек, соответственно.
Именно опасность подобных осложнений на мозг, сердце, глаза, почки диктуют необходимость следить за давлением и пульсом и при отклонении цифр от нормы — обращаться к врачу и строго следовать всем рекомендациям по лечению.
Какие диагностические процедуры необходимы, чтобы понять причину низкого пульса при высоком давлении.
При таких симптомах, как повышение артериального давления и снижении пульса, человеку необходима консультация врача. Какие же диагностические процедуры должен провести врач, чтобы поставить првильный диагноз и назначить лечение.
Во-первых врач измерит ваше артериальное давление и пульс. Измерение врача — это более объективное измерение, чем то, которое выполнит человек самостоятельно. Если врач подтвердит, что повышение давления или снижение пульса на самом деле имеет место, то он назначит дополнительные обследования. Это ЭКГ. По ЭКГ можно исключить ишемию, то есть кислородное голодание сердца, инфаркт миокарда. Кроме того, по ЭКГ можно поставить диагноз атрио-вентрикулярной блокады. В некоторых случаях необоходимо суточное мониторирование ЭКГ или давления. Это нужно, когда понижение пульса происходит периодически, не постоянно. К примеру вы пришли к врачу и у вас все нормально, но в течение дня при определенных остоятельствах у вас возникает брадикардия — снижение пульса. Чтобы подтвердить это врачи и назначают суточное мониторирование ЭКС.
Для исключения возможных заболеваний сердца, в том числе патологии клапанов сердца, рубцовых изменений в стенки сердца делают УЗИ сердца.
Ну и для исключения вторичной артериальной гипертензии в результате различных причин может потребоваться исключить гипертиреоз (патологию щитовидной железы), надпочечников, почек, сосудов. Может потребоваться консультация эндокринолога, нефролога, сосудистого хирурга и некоторых других специалистов.
Первая помощь и лечение при низком пульсе и высоком давлении.
Итак, у вас низкий пульс при высоком давлении. Что делать? Если давление более 180 мм рт ст или пульс менее 40 в мин — вызывайте скорую помощь или неотложку.
До приезда скорой помощи нужно уложить больного со слегка приподнятым головным концом туловища. Если давление чрезмерно высокое, можно сделать сильно теплую ванну для ног. Вместо ванны можно приложить к ногам грелку.
Какие же лекарства назначает врач. В качестве «карманной» помощи при внезапном повышении артериального давления врачи рекомендуют иметь с собой каптоприл, одну таблетку которого можно взять под язык при внезапном повышении давления. При гипертонической болезни в качестве базисной терапии используются прежде всего ингибиторы АПФ, блокаторы рецепторов ангиотензина, мочегоные, блокаторы кальциевых каналов. Не рекомендуется использовать бета-блокаторы (Метопролол, Бисопролол, Анаприлин), так как они могут еще более уредить пульс.
Помните, что медицинские препараты назначает только врач, избегайте самолечения. Если первое место в симптоматике занимает редкий пульс, то возможно потребуется имплантация кардиостимулятора.
Если пациент во время обратился к врачу, то, как правило, низкий пульс при высоком давлении удается привести в норму.
Если вам материал статьи был полезен, то оцените статью и оставьте отзыв!
Обзор
Низкое кровяное давление может показаться желательным, и для некоторых людей оно не вызывает проблем. Однако у многих людей аномально низкое кровяное давление (гипотония) может вызвать головокружение и потерю сознания. В тяжелых случаях низкое кровяное давление может быть опасным для жизни.
Показание артериального давления ниже 90 миллиметров ртутного столба (мм рт.ст.) для верхнего числа (систолическое) или 60 мм рт.ст. для нижнего числа (диастолического) обычно считается низким артериальным давлением.
Причины низкого кровяного давления могут варьироваться от обезвоживания до серьезных медицинских расстройств. Важно выяснить, что является причиной вашего низкого кровяного давления, чтобы его можно было лечить.
Продукты и услуги
Показать больше продуктов из клиники МайоСимптомы
Для некоторых людей низкое кровяное давление сигнализирует об основной проблеме, особенно когда оно внезапно падает или сопровождается такими признаками и симптомами, как:
- Головокружение или легкомысленность
- Обморок
- Затуманенное или затухающее зрение
- тошнота
- Усталость
- Недостаток концентрации
Shock
Экстремальная гипотензия может привести к этому опасному для жизни состоянию.Признаки и симптомы включают в себя:
- Путаница, особенно у пожилых людей
- холодная, липкая, бледная кожа
- Быстрое, неглубокое дыхание
- Слабый и быстрый пульс
Когда обратиться к врачу
Если у вас есть признаки или симптомы шока, обратитесь за неотложной медицинской помощью.
Если у вас стабильно низкие показатели артериального давления, но вы чувствуете себя хорошо, ваш врач, скорее всего, будет просто следить за вами во время обычных обследований.
Даже случайное головокружение или легкомысленность могут быть относительно незначительной проблемой — например, в результате легкого обезвоживания в результате слишком долгого пребывания на солнце или в горячей ванне. Тем не менее, важно обратиться к врачу, если у вас есть признаки или симптомы низкого кровяного давления, потому что они могут указывать на более серьезные проблемы. Может быть полезно вести учет ваших симптомов, когда они появляются и что вы делаете в то время.
Причины
Артериальное давление — это измерение давления в ваших артериях во время активной фазы и фазы покоя каждого сердцебиения.
- Систолическое давление. Верхнее число в показаниях артериального давления — это количество давления, которое ваше сердце создает при прокачке крови через артерии к остальной части вашего тела.
- Диастолическое давление. Нижнее число в показании артериального давления относится к уровню давления в ваших артериях, когда ваше сердце отдыхает между ударами.
В соответствии с текущими рекомендациями нормальное кровяное давление ниже 120/80 мм рт.
Артериальное давление меняется в течение дня, в зависимости от:
- Положение тела
- Ритм дыхания
- Уровень стресса
- Физическое состояние
- лекарств, которые вы принимаете
- Что ты ешь и пьешь
- Время дня
Кровяное давление обычно самое низкое ночью и резко повышается при пробуждении.
Артериальное давление: как низко вы можете пойти?
То, что считается низким артериальным давлением для вас, может быть нормальным для кого-то другого.Большинство врачей считают артериальное давление слишком низким, только если оно вызывает симптомы.
Некоторые эксперты определяют низкое кровяное давление как систолическое значение ниже 90 мм рт. Ст. Или диастолическое значение 60 мм рт. Если число ниже этого значения, ваше давление ниже нормы.
Внезапное падение кровяного давления может быть опасным. Изменение только на 20 мм рт. Ст., Например, систолическое снижение с 110 до 90 мм рт. Ст., Может вызвать головокружение и обморок, когда мозг не получает достаточного количества крови. И большие капли, такие как вызванные неконтролируемым кровотечением, тяжелыми инфекциями или аллергическими реакциями, могут быть опасными для жизни.
Условия, которые могут вызвать низкое кровяное давление
Медицинские условия, которые могут вызвать низкое кровяное давление, включают:
- Беременность. Поскольку кровеносная система быстро расширяется во время беременности, артериальное давление может снизиться. Это нормально, и артериальное давление обычно возвращается к вашему уровню до беременности после родов.
- Проблемы с сердцем. Некоторые сердечные заболевания, которые могут привести к низкому кровяному давлению, включают чрезвычайно низкую частоту сердечных сокращений (брадикардия), проблемы с сердечными клапанами, сердечный приступ и сердечную недостаточность.
- Эндокринные проблемы. Заболевания щитовидной железы, такие как паращитовидная железа, недостаточность надпочечников (болезнь Аддисона), низкий уровень сахара в крови (гипогликемия) и, в некоторых случаях, диабет, могут вызвать снижение артериального давления.
- Обезвоживание. Когда ваше тело теряет больше воды, чем впитывает, это может вызвать слабость, головокружение и усталость. Лихорадка, рвота, сильная диарея, чрезмерное употребление диуретиков и физические нагрузки могут привести к обезвоживанию организма.
- Кровопотеря. Потеря большого количества крови, например, из-за серьезной травмы или внутреннего кровотечения, уменьшает количество крови в вашем организме, что приводит к серьезному падению кровяного давления.
- Тяжелая инфекция (сепсис). Когда инфекция в организме попадает в кровоток, это может привести к опасному для жизни падению артериального давления, которое называется септическим шоком.
- Тяжелая аллергическая реакция (анафилаксия). Распространенными причинами этой серьезной и потенциально опасной для жизни реакции являются продукты питания, определенные лекарства, яды насекомых и латекс.Анафилаксия может вызвать проблемы с дыханием, крапивницу, зуд, опухшее горло и опасное падение кровяного давления.
- Недостаток питательных веществ в вашем рационе. Недостаток витамина B-12, фолиевой кислоты и железа может помешать вашему организму вырабатывать достаточное количество красных кровяных клеток (анемия), вызывая низкое кровяное давление.
Лекарства, которые могут вызвать низкое кровяное давление
Некоторые лекарства могут вызвать низкое кровяное давление, в том числе:
- Водные таблетки (диуретики), такие как фуросемид (Lasix) и гидрохлоротиазид (Microzide, др.)
- Альфа-блокаторы, такие как празосин (Minipress)
- бета-блокаторы, такие как атенолол (тенормин) и пропранолол (индерал, иннопран XL, др.)
- Препараты для лечения болезни Паркинсона, такие как прамипексол (Мирапекс) или содержащие леводопа
- Некоторые типы антидепрессантов (трициклические антидепрессанты), включая доксепин (Silenor) и имипрамин (Tofranil)
- Препараты для лечения эректильной дисфункции, включая силденафил (Revatio, Viagra) или тадалафил (Adcirca, Alyq, Cialis), особенно при приеме с сердечными препаратами нитроглицерина (нитростат, др.)
Типы низкого кровяного давления
Врачи часто разбивают низкое кровяное давление (гипотония) на категории, в зависимости от причин и других факторов.Некоторые типы низкого кровяного давления включают в себя:
Низкое кровяное давление при стоячей (ортостатической или постуральной) гипотонии). Это внезапное падение артериального давления, когда вы встаете из сидячего положения или после того, как ложитесь.
Гравитация заставляет кровь скапливаться в ваших ногах, когда вы стоите. Обычно ваше тело компенсирует это, увеличивая частоту сердечных сокращений и сужая кровеносные сосуды, тем самым гарантируя, что достаточное количество крови возвращается в ваш мозг.
Но у людей с ортостатической гипотензией этот компенсирующий механизм выходит из строя, и артериальное давление падает, что приводит к головокружению, легкомысленности, ухудшению зрения и даже обмороку.
Ортостатическая гипотензия может возникать по разным причинам, включая обезвоживание, длительный постельный режим, беременность, диабет, проблемы с сердцем, ожоги, чрезмерную жару, большие варикозные вены и некоторые неврологические расстройства.
Ряд лекарств также может вызывать ортостатическую гипотензию, особенно лекарства, применяемые для лечения высокого кровяного давления — диуретики, бета-блокаторы, блокаторы кальциевых каналов и ингибиторы ангиотензинпревращающего фермента (АПФ), а также антидепрессанты и лекарства, используемые для лечения болезни Паркинсона и Эректильная дисфункция.
Ортостатическая гипотензия особенно часто встречается у пожилых людей, но она также поражает молодых, в противном случае здоровых людей, которые внезапно встают после того, как сидят со скрещенными ногами в течение длительного времени или после того, как на корточках некоторое время.
Низкое кровяное давление после еды (постпрандиальная гипотензия). Это падение артериального давления происходит через один-два часа после еды и затрагивает в основном пожилых людей.
Кровь течет в ваш желудочно-кишечный тракт после еды.Обычно ваше тело увеличивает частоту сердечных сокращений и сужает определенные кровеносные сосуды, чтобы поддерживать нормальное кровяное давление. Но у некоторых людей эти механизмы выходят из строя, что приводит к головокружению, обмороку и падению.
Постпрандиальная гипотензия чаще поражает людей с высоким кровяным давлением или расстройствами вегетативной нервной системы, такими как болезнь Паркинсона.
Употребление небольших, малоуглеводных блюд; пить больше воды; и избегание алкоголя может помочь уменьшить симптомы.
- Низкое кровяное давление от дефектных сигналов мозга (нервно-опосредованная гипотензия). Это расстройство, которое вызывает падение артериального давления после долгого стояния, чаще всего поражает молодых людей и детей. Кажется, это происходит из-за неправильной связи между сердцем и мозгом.
- Низкое кровяное давление из-за повреждения нервной системы (множественная системная атрофия с ортостатической гипотензией). Также называемый синдромом Шай-Драгера, это редкое заболевание имеет много симптомов, похожих на болезнь Паркинсона.Это вызывает прогрессирующее повреждение вегетативной нервной системы, которая контролирует непроизвольные функции, такие как кровяное давление, частота сердечных сокращений, дыхание и пищеварение. Это связано с очень высоким кровяным давлением в положении лежа.
Факторы риска
Низкое кровяное давление (гипотензия) может возникнуть у любого человека, хотя определенные типы низкого кровяного давления чаще встречаются в зависимости от вашего возраста или других факторов:
- возраст. Падения артериального давления в положении стоя или после еды происходят в основном у взрослых старше 65 лет. Нервно-опосредованная гипотензия в основном поражает детей и молодых людей.
- Лекарства. Люди, которые принимают определенные лекарства, например, лекарства высокого кровяного давления, такие как альфа-блокаторы, имеют больший риск низкого кровяного давления.
- Некоторые заболевания. Болезнь Паркинсона, диабет и некоторые заболевания сердца повышают риск развития низкого кровяного давления.
Осложнения
Даже умеренные формы низкого кровяного давления могут вызвать головокружение, слабость, потерю сознания и риск получения травмы от падений.
И очень низкое кровяное давление может лишить ваше тело достаточного количества кислорода для выполнения его функций, что приведет к повреждению вашего сердца и мозга.
,Высокое кровяное давление и низкий пульс — редкое явление. Некоторые медицинские условия и лекарства могут вызвать это состояние.
Частота пульса человека, которая указывает на его частоту сердечных сокращений, — это количество ударов сердца в минуту. Врачи обычно считают низкий пульс менее 60 ударов в минуту. Они называют это брадикардией.
Артериальное давление — это мера силы крови внутри кровеносных сосудов.Высокое кровяное давление может перегрузить систему кровообращения, увеличивая риск сердечного приступа и инсульта.
Большинство врачей считают, что высокое кровяное давление превышает 130/80, согласно новым рекомендациям Американской кардиологической ассоциации.
Сильно высокое кровяное давление — это давление, превышающее 170/100.
В этой статье мы рассмотрим возможные причины высокого кровяного давления с низким пульсом.
Поделиться на PinterestНекоторые медицинские условия или лекарства могут вызывать высокое кровяное давление и низкий пульс.Бета-адреноблокаторы — это класс лекарств, которые врачи иногда назначают для лечения высокого кровяного давления и уменьшения последствий сердечной недостаточности.
Примеры бета-блокаторов включают в себя:
- атенолол (Тенормин)
- метопролол (Лопрессор, Топрол XL)
- небиволол (Быстолик)
- пропранолол (индерал)
Эти лекарства действуют для блокирования бета-рецепторов в сердце , Стимуляция этих рецепторов увеличивает частоту сердечных сокращений, а их блокирование уменьшает частоту сердечных сокращений.
Пониженный сердечный ритм полезен для человека, у которого проблемы с сердцем, потому что он дает больше времени для наполнения сердца. Когда сердце бьется медленнее, оно также требует меньше кислорода. Это уменьшает нагрузку на сердце и «покоит» сердце.
Врачи иногда назначают бета-адреноблокаторы людям с высоким кровяным давлением, застойной сердечной недостаточностью или сердечной аритмией, когда сердце бьется нерегулярно. По этой причине человек, у которого уже есть высокое кровяное давление, может иметь более низкую частоту сердечных сокращений с бета-блокаторами.
Процедуры
Врачи также могут назначать другие препараты для снижения артериального давления, в том числе:
- блокаторы кальциевых каналов
- блокаторы рецепторов ангиотензина
- ингибиторы ангиотензинпревращающего фермента
Эти препараты обычно не влияют на частоту сердечных сокращений при лечении крови давление.
Рефлекс Кушинга — редкое явление, которое вызывает низкий пульс и высокое кровяное давление.
Рефлекс является результатом реакции организма на повышение внутричерепного давления.Внутричерепное давление — это давление внутри головы и измерение артериального давления в головном мозге.
Мозг покоится внутри черепа человека, поэтому, если он набухает, он может расширяться только так далеко. В результате отек вызывает повышение внутричерепного давления.
Рефлекс Кушинга — это один из способов, с помощью которого тело пытается удержать давление от слишком высокого давления в черепе. Он сигнализирует рецепторам в сердце, чтобы замедлить частоту сердечных сокращений, чтобы понизить внутричерепное давление.
Тяжелые заболевания обычно активируют рефлекс Кушинга.Эти условия включают в себя:
Процедуры
Рефлекс Кушинга является чрезвычайной ситуацией. Как только врачи распознают это состояние, их цель состоит в том, чтобы попытаться устранить причину и снизить внутричерепное давление в мозге. Если давление становится слишком высоким, это может навредить мозгу. Человек может умереть от чрезмерно высокого внутричерепного давления.
Низкая частота пульса иногда может быть признаком проблемы с проводящим путем сердца.
Сердце имеет электрическую систему, которая движется по определенной схеме, заставляя сердце биться с регулярным ритмом.При повреждении, рубцевании или чрезмерном растяжении сердца электрическая система может работать не так эффективно. Это может привести к низкой частоте пульса.
Хроническое высокое кровяное давление может привести к повреждению электрической системы, что, в свою очередь, приводит к низкой частоте пульса. Другие причины повреждения включают курение, тяжелое употребление наркотиков или алкоголя или старение сердца.
Процедуры
Человек, чей пульс внезапно замедляется по неизвестной причине, должен обратиться к врачу.Это особенно верно, если они чувствуют головокружение или одышку.
В некоторых случаях человеку может потребоваться кардиостимулятор или другое вмешательство, например, удаление сердца, для восстановления поврежденных электрических путей сердца.
Поделиться на PinterestЕсли человек испытывает боли в груди, а также низкий пульс и высокое кровяное давление, ему следует поговорить с врачом.Человек должен немедленно обратиться к врачу, если у него есть следующие симптомы наряду с низким пульсом и высоким кровяным давлением:
- головокружение или легкомысленность
- чувство слабости или обморока
- одышка
- боли в груди
Эти симптомы может указывать на то, что человеку требуется пребывание в больнице и, возможно, кардиостимулятор для лечения причин, лежащих в основе проблемы с сердцем.
Высокое кровяное давление и низкая частота пульса — довольно редкое явление. Люди чаще имеют только высокое кровяное давление, если они не принимают лекарства, которые могут повлиять на их частоту пульса.
Некоторые лекарства у людей с высоким кровяным давлением могут привести к низкой частоте пульса и высокому кровяному давлению. В редких случаях повышение внутричерепного давления может вызвать рефлекс Кушинга, а также низкую частоту пульса и высокое кровяное давление.
Причины, симптомы, лечение и профилактика
Ограничивающий пульс — это когда человек чувствует, что его сердце бьется сильнее или сильнее, чем обычно.
Людей часто беспокоит, что ограничивающий пульс является признаком проблемы с сердцем. Однако приступы тревоги или паники вызывают много случаев и разрешатся самостоятельно.
Люди могут заметить, что их сердцебиение ощущается сильнее в груди или когда они чувствуют пульс на шее или запястье. Они также могут заметить нерегулярное сердцебиение или учащенное сердцебиение.
В этой статье мы рассмотрим причины и симптомы ограничивающего пульса. Мы также обсуждаем способы, которыми люди могут лечить или предотвратить это.
Ряд медицинских состояний может вызывать ограничительный пульс. Если симптомы не проходят сами по себе, люди должны обратиться к врачу, чтобы выяснить, что вызывает симптомы.
Некоторые из наиболее распространенных состояний, связанных с изменениями частоты пульса, включают следующее:
Приступы тревоги или паники
Беспокойство может заставить сердце биться сильнее и быстрее.Тревога — это временное состояние, и сердцебиение человека вернется к норме, когда его страх или беспокойство исчезнут.
В случаях крайней тревоги люди могут испытывать приступ паники. Панические атаки обычно начинаются быстро и достигают своего пика в течение нескольких минут. В некоторых случаях они могут чувствовать себя как сердечный приступ, который может добавить больше беспокойства.
Согласно Американской ассоциации тревожности и депрессии (ADAA), симптомы панического приступа включают:
- учащенное сердцебиение или нерегулярное сердцебиение
- сердцебиение
- учащенное сердцебиение
- боль в груди или дискомфорт
- затрудненное дыхание
- страх потерять контроль или умереть
Панические атаки не являются признаком какого-либо основного заболевания.Тем не менее, если человек испытывает серьезную тревогу или приступы паники, ему следует поговорить с врачом.
Обезвоживание
Обезвоживание может нарушить баланс электролитов в организме. Сердце человека может биться быстрее, чтобы попытаться исправить этот дисбаланс.
Ограничивающий пульс, связанный с дегидратацией, чаще встречается у людей, выполняющих интенсивные упражнения, испытывающих тепловое истощение, и у людей с нарушениями обмена веществ, которые влияют на их способность поглощать электролиты.
Лихорадка
Люди могут чувствовать, что их сердце бьется быстрее или сильнее, когда у них жар.
Тело человека нагревается, когда оно пытается бороться с инфекцией, что означает, что сердце должно работать больше. Это также происходит, когда люди тренируются или проводят слишком много времени в жарком климате.
Некоторые люди также становятся более чувствительными к изменениям своего сердечного ритма, когда они больны или имеют жар, поэтому они с большей вероятностью заметят изменения в своих сердцебиениях.
Наркотики
Некоторые лекарства и лекарства могут заставить сердце биться быстрее. Некоторые из них могут вызывать этот эффект:
- кофеина и никотина
- рецептурных лекарств, включая риталин и другие препараты для лечения СДВГ,
- запрещенных веществ, включая кокаин
Гормональный дисбаланс
Гормоны являются химическими посланниками организма. Изменения уровня гормонов могут изменить частоту сердечных сокращений.
Заболевания щитовидной железы, такие как гипертиреоз, который заставляет организм вырабатывать слишком много гормонов щитовидной железы, являются частой причиной гормонального дисбаланса.
Люди, которые испытывают удары сердца и другие симптомы, такие как истощение или необъяснимое увеличение или потеря веса, могут иметь состояние щитовидной железы.
Аллергические реакции
Легкие аллергические реакции не должны вызывать изменения сердцебиения людей. Однако сильная аллергическая реакция, такая как анафилактический шок, может привести к быстрому ограничивающему пульсу.
Анафилаксия обычно происходит в течение нескольких минут после воздействия аллергена.
Люди, испытывающие анафилаксию, могут иметь:
- учащенное сердцебиение
- проблемы с дыханием
- вздутые горло или язык
Электрические нарушения в сердце
Сердце использует электрические сигналы, чтобы узнать, когда и когда прокачивать расслабиться.
Проблема с электрической системой сердца может привести к тому, что любая из четырех камер органа будет биться с нерегулярной частотой или качать слишком быстро и слишком сильно. Это может создать ощущение ограничивающего импульса.
Одним из наиболее распространенных симптомов электрической проблемы называется пароксизмальная наджелудочковая тахикардия (СВТ). Это часто происходит во время физических упражнений или стресса и обычно не означает, что у человека есть серьезные проблемы со здоровьем.
Болезнь сердца
Гонка, ограничивающая частоту сердечных сокращений, может быть признаком болезни сердца.
Болезнь сердца чаще встречается у людей с сердечно-сосудистыми факторами риска, такими как:
- курящих сигарет
- семейная история сердечных заболеваний
- с избыточным весом
Когда закупорены артерии, сердце должно биться сильнее прокачивать кровь по всему телу. Это повреждает сердце и может вызвать боль в груди. Это может также вызвать у некоторых людей учащенное сердцебиение.
Проблемы с сердечными клапанами
Аортальная недостаточность, иногда называемая аортальной регургитацией, — это то, где сердечные клапаны не закрываются должным образом.Это означает, что сердце не может качать кровь так, как должно.
Болезни сердца и некоторые другие проблемы со здоровьем, такие как бактериальная инфекция, могут ослабить сердце и вызвать проблемы с сердечными клапанами.
Аортальная недостаточность может вызывать:
- ограничивающий пульс
- боль в груди
- слабость
- отек
- усталость
Шок
Шок — это заболевание, при котором сердце не перекачивает достаточно богатой кислородом крови вокруг тела.Это может произойти, если у человека есть одно из следующего:
- слишком мало крови в его теле
- проблема с насосным механизмом сердца
- расширены кровеносные сосуды
Шок может заставить сердце биться быстрее, чтобы компенсировать это. Люди могут попасть в шок после тяжелой травмы, особенно той, которая вызывает повреждение органа или сильное кровотечение. Бьющееся сердце после травмы — это всегда неотложная медицинская помощь.
Во время эпизода ограничивающего пульса человек может испытывать следующее:
- внезапное увеличение частоты пульса, такое, что сердце чувствует себя так, как будто оно бьется очень быстро
- ощущение, что сердце бьется очень сильно
- беспокойство о сердце
- учащенное сердцебиение или нерегулярный сердечный ритм
Некоторые люди также испытывают головокружение или бред.Эти признаки часто связаны с беспокойством.
Тревога может увеличить пульс человека и сделать чувство предела более интенсивным. Это изменение в пульсе может заставить людей чувствовать себя еще более тревожными. Поиск путей управления тревогой, таких как глубокое дыхание или медитация, может помочь разорвать этот цикл.
Поделиться на PinterestПросмотрите медицинскую помощь, если боль в груди не связана с физическими упражнениями и не уменьшается с отдыхом.Ограничительный пульс не обязательно означает, что у человека есть заболевание, и он обычно проходит сам по себе.
Люди, которые часто испытывают ограничивающий пульс, должны проконсультироваться с врачом, особенно если симптом не из-за беспокойства.
Если у человека есть другие симптомы, очень важно быстро обратиться к врачу, поскольку ограничительный пульс, связанный с другими признаками, может указывать на дальнейшую медицинскую проблему.
Люди должны обращаться за неотложной медицинской помощью, если возникает ограничивающий пульс:
- боль в груди или давление, не связанное с физической нагрузкой и не улучшающееся после отдыха
- интенсивная боль в челюсти или плечах, особенно вместе с болью в груди
- спутанность сознания или изменения в сознании
- история болезни сердца, инсульта или сердечного приступа
- начало нового лекарства
- воздействие недавнего аллергена, такого как укус пчелы
- обильное потоотделение
- сильное кровотечение или недавняя травма
- пятнистость во время беременности
- черепно-мозговая травма
Чтобы выяснить причину ограничения пульса, врач спросит о симптомах человека и истории болезни.
Врач может запросить следующую информацию:
- , когда начались изменения частоты пульса
- , произошел ли ограничивающий импульс до
- , что вызывает ограничивающий пульс
- другие симптомы, такие как нерегулярное сердцебиение или внематочные удары
- факторов риска сердечных заболеваний, включая семейную историю сердечных проблем
Затем врач может назначить анализы для измерения скорости и регулярности сердцебиения человека. Электрокардиограмма (ЭКГ или ЭКГ) является одним из наиболее распространенных исследований сердца.Он измеряет ритмы сердца с течением времени. Анализ крови также может помочь исключить некоторые причины, такие как заболевания щитовидной железы.
Человек с ограничительным пульсом обычно не требует лечения. Тем не менее, люди могут нуждаться в лечении основного заболевания, если оно вызывает их симптомы.
Лечение варьируется в зависимости от состояния здоровья, но может включать лекарства, изменения образа жизни и текущий медицинский мониторинг.
Врач может порекомендовать регулярные стресс-тесты, чтобы проверить, как сердце реагирует на физический стресс.
Когда беспокойство вызывает изменения пульса, люди могут попробовать различные способы снизить уровень стресса. Они могут включать в себя:
- с использованием упражнений на глубокое дыхание при возникновении тревоги
- обучение способам управления паническим приступом
- медитация или осознанность
Некоторые люди могут также извлечь выгоду из лекарств от тревоги и должны поговорить с врачом о лучшие варианты
Лучшие способы предотвращения ограничивающего импульса зависят от причины.
Когда беспокойство вызывает эти симптомы, люди могут предотвращать изменения пульса, избегая триггеров или разрабатывая методы управления стрессом.
Когда хронические заболевания вызывают ограничивающий пульс, люди должны поговорить со своим врачом о лучших способах контроля над своими симптомами.
Ряд стратегий может предотвратить проблемы со здоровьем сердца, если люди обеспокоены этим или у них есть риск сердечно-сосудистых заболеваний.
По данным Американской кардиологической ассоциации, люди могут поддерживать свое сердце здоровым, используя следующие советы:
- поддержание здоровой массы тела
- употребление сбалансированной, богатой питательными веществами диеты
- регулярные упражнения
- ведение хронических состояний здоровья
- , контролируя тревогу и стресс.
- ограничивая продукты, связанные с проблемами здоровья сердца, включая натрий и красное мясо
- употребляя в пищу полезные для сердца продукты, такие как не жареная рыба, цельнозерновые продукты, фрукты и овощи
Для большинства людей ограничивающий импульс является временным и разрешится сам по себе.Беспокойство часто является причиной.
Если человек часто испытывает сердцебиение, ему следует поговорить с врачом, чтобы выяснить причины и спусковые механизмы.
Проблемы со здоровьем сердца, как правило, поддаются лечению, и лечение может быть более эффективным, если люди рано улавливают проблемы. Люди должны поговорить с врачом о любых изменениях сердечного ритма, которые сохраняются или вызывают беспокойство.
Вы можете быть в восторге от того, что ваше кровяное давление, наконец, снизилось, только чтобы заметить, что ваше сердце бьется — ВСЕ ВРЕМЯ. Так что же дает, когда вы успешно достигли магического числа <120 / <80 мм, но частота вашего пульса остается высокой?
Клиника Кливленда является некоммерческим академическим медицинским центром. Реклама на нашем сайте помогает поддержать нашу миссию.Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
Специалист по сердечному ритму Тайлер Тайген говорит, что иногда это нормально, а иногда — нет.
Когда это комбо не имеет большого значения?
Иногда кровяное давление и сердцебиение возникают на мгновение. Например, доктор Тайген объясняет, когда мы встаем:
- Кровь в венах наших ног и кишок.
- Меньше крови попадает в сердечную мышцу, поэтому не так много для сердца, чтобы накачать.
- Нервная система автоматически увеличивает частота сердечных сокращений, чтобы получить накачку крови.
- Между тем кровяное давление немного падает потому что сила крови движется по венам ниже.
Однако это явление недолговечно. Когда частота сердечных сокращений остается стабильно высокой, а артериальное давление — низким, это может вызвать проблемы.
Что еще может вызвать повышенный сердечный ритм наряду с низким кровяным давлением?
Когда электрические цепи сердца не функционируют должным образом, Результатом может быть высокая частота сердечных сокращений в сочетании с низким кровяным давлением, докторTaigen объясняет.
«Когда сердце имеет быстрый, ненормальный ритм — более 100, но ближе к 160 ударам в минуту — оно не может адекватно наполняться кровью. Хаотическая электрическая сигнализация приводит к тому, что сердечные мышцы не синхронизированы между верхней и нижней камерами », — говорит он. «Меньшая эффективность в сердце означает, что меньше крови прокачивает через тело — что означает низкое кровяное давление».
У вас может быть ненормально быстрый сердечный ритм, когда…
Вы можете не знать, что ваш сердечный ритм больше похож на кролик чем черепаха.Но все эти гоночные и неэффективные результаты перекачки крови в лишенных кислорода органах и тканях. Стоит поездка к врачу, когда Вы:
- Задыхаются.
- Чувствую легкомысленность.
- Испытайте гоночное сердце.
- Есть боль в груди.
- Слабый.
- Вообще чувствую себя паршиво.
Будь спокоен, мое сердце: как специалист по сердечному ритму может помочь
Когда это происходит, электрофизиологи сначала пытаются пульс с помощью лекарств, докторТайген говорит. «Но эти лекарства, известные как бета-блокаторы или блокаторы кальциевых каналов также могут снижать кровяное давление ». он отмечает. «Довольно часто не так много места для снижения кровяного давления».
Если ваше артериальное давление слишком низкое для лекарств, процедура под названием кардиоверсия постоянного тока может вернуть ритм нормальный.
«С помощью этой процедуры мы накладываем прокладки на переднюю и заднюю часть грудной клетки и успокаиваем пациента в течение минуты или двух», — объясняет доктор Тайген.«Когда они спят, мы производим шок, который не дает сердцу биться нерегулярно, поэтому естественное сердцебиение возобновляется».
Как только сердечный ритм возвращается к норме, электрофизиолог определяет, требуется ли более постоянное лечение. Эти может включать в себя:
- Абляция: Эта процедура использует холод или тепловая энергия для остановки неисправных электрических сигналов.
- Кардиостимулятор: Врачи размещают небольшое устройство под кожу для отправки электрических импульсов, которые изменяют ритм сердца.
- Имплантируемый кардиовертер-дефибриллятор (ICD): Как кардиостимулятор, ICD работает, обнаруживая и останавливая неисправные сердечные ритмы с электрическими сигналами.
- Хирургия: Хирурги создают рубцовую ткань с разрезы, чтобы навсегда прервать неисправные электрические пути в сердце.
Имеет ли это значение, если у вас наконец-то низкое кровяное давление?
Проблемы с сердечным ритмом, которые затрагивают верхнюю камеру сердца (предсердие), могут увеличить риск инсульта, сердечной недостаточности или смерти.И вот почему:
- Дезорганизованная электрическая стрельба в топ камера вашего сердца заставляет его дрожать.
- Кровь махает взад-вперед в мешочке в сторону предсердия (так называемый левый предсердный придаток).
- Люди, которые старше, имеют заболевания сердца или диабет может быть склонен к свертыванию крови в этом левом предсердном придатке.
- Если сгусток вырвется на свободу, сердце может накачать его к мозгу и блокировать приток крови к мозговой ткани — как инсульт случается.
Если у вас диагностирован нерегулярный сердечный ритм, вам может потребоваться принимать препараты, разжижающие кровь, а также один из описанных выше способов лечения, чтобы снизить риск возникновения инсульта. Ваш врач может помочь вам получить правильный уход, чтобы все было стабильно и стабильно, поэтому ваше сердце бьется только тогда, когда вы смотрите «Чужие вещи».
,Почему повышенное соэ в крови: методы оценки, клиническое значение, сравнительная оценка методов Панченкова и Вестергрена, норма СОЭ в крови у мужчин и женщин по возрасту
Что можно узнать из обычного анализа крови
Экспертное качество. Быстро. Комфортно. Без очереди.
Изучив свой анализ, вам не следует сразу бить тревогу и бежать ко всем мыслимым и немыслимым специалистам. Помните, что врач ориентируется не только на лабораторные анализы, но и на ваше состояние, жалобы, данные осмотра. Любой показатель может не укладываться в нормы по самым разным причинам, начиная с неправильного забора материала и заканчивая вашим обычным волнением при сдаче анализа.
Следует также акцентировать внимание мам и пап на то, что нормальные показатели крови у детей изменяются с возрастом и могут быть при повышенном или при пониженном для взрослого значении быть нормой для ребенка.
Анализ крови в Красноярске
Клинический анализ крови в Красноярске Вы можете сдать в Семейной клинике «Арника» во все дни недели, кроме воскресенья. Наша клиника предоставляет возможность сдать анализ крови на дому. Для выезда медсестры на дом звоните 234-55-55.
Для выезда медсестры на дом звоните 234-55-55.
Общий объем крови составляет в среднем у взрослого человека 4-6 литров. На плазму из них приходится около 55 %, на долю эритроцитов 44%. В одном кубическом миллиметре крови содержится около 3,7-5 000 000 эритроцитов (в пересчете на литр 3,7-5х1012), количество эритроцитов — один из первых показателей крови.
Второй определяемый показатель — гемоглобин (Hb), он находится в эритроците и осуществляет перенос кислорода в ткани и углекислого газа в обратном направлении. Средние нормы Hb – 115-160 г/л. Снижение количества эритроцитов и гемоглобина – это, как раз, то состояние, которое именуется анемией. Значительное снижение количества эритроцитов в 4-5 раз может возникать при лейкозе и метастазах злокачественных опухолей. Повышение числа эритроцитов (эритроцитоз) может быть связано с заболеванием системы крови, а может быть следствием кислородного голодания тканей, например, при врожденных пороках сердца, при легочных заболеваниях, при курении.
Гематокрит (Ht) определяет соотношение объема плазмы и форменных элементов крови, составляет в среднем 36-54%.
Цветовой показатель (ЦП) показывает относительное содержание гемоглобина в эритроците. Нормальные его значения 0,86- 1,05.
Ретикулоциты (Rt) – это новообразованные эритроциты. Их норма 0,5-0,15% общего числа эритроцитов. Повышение их количества может наблюдаться при кровопотере, при лечении анемии (как критерий правильного лечения). Снижение числа ретикулоцитов может наблюдаться при анемиях, при приеме цитостатических препаратов, лучевой болезни.
СОЭ (скорость оседания эритроцитов)
Норма 1-15 мм/час. Повышение СОЭ может указывать на различные острые и хронические воспалительные процессы, а может также встречаться при инфаркте миокарда, опухолях, после кровопотерь, оперативных вмешательств, при пониженном количестве эритроцитов в крови. Особенно активно она возрастает при заболеваниях крови, злокачественных новообразованиях, хроническом гепатите, циррозе печени, туберкулезе и других заболеваниях. Понижение может быть при вирусных гепатитах, желтухах, приеме салицилатов, хлорида кальция.
Понижение может быть при вирусных гепатитах, желтухах, приеме салицилатов, хлорида кальция.
Тромбоциты (Tr)
Основная функция этих элементов крови – участие в свертывании крови. Нормальное их количество 200-400х109/л. Повышение количества Tr может быть при различных заболеваниях, связанных с нарушением образования тромбоцитов, при хронических заболеваниях, таких как: ревматоидный артрит, туберкулез, саркоидоз, колит, энтерит. А также при острых заболеваниях: кровотечении, анемии, при ожоге, кровопотере, травме мышц и др. В норме повышение количества Tr может встречаться у спортсменов и людей, занятых тяжелым физическим трудом. Снижение числа Tr наблюдается при заболеваниях крови, алкоголизме, как возможная реакция на лекарства.
Лейкоциты
Их нормальное количество – 4-9 х 109/л. Повышение числа лейкоцитов может быть физиологическим, т.е. характерным для здорового человека, например, после приема пищи (до 10-12х109), после физической работы, приема горячих и холодных ванн, в период беременности, родов, в предменструальный период. Патологическое повышение числа L может быть при различных воспалительных процессах, при инфарктах различных органов (миокарда, легких, селезенки, почек), при обширных ожогах, злокачественных заболеваниях, при заболеваниях системы крови, обширных кровопотерях и других процессах. Понижение числа L может быть при заболеваниях селезенки, воздействии облучения, приеме некоторых лекарственных препаратов, при заболеваниях щитовидной железы, при ряде инфекционных заболеваний в т.ч. при краснухе, кори, гриппе, вирусном гепатите и др.
Патологическое повышение числа L может быть при различных воспалительных процессах, при инфарктах различных органов (миокарда, легких, селезенки, почек), при обширных ожогах, злокачественных заболеваниях, при заболеваниях системы крови, обширных кровопотерях и других процессах. Понижение числа L может быть при заболеваниях селезенки, воздействии облучения, приеме некоторых лекарственных препаратов, при заболеваниях щитовидной железы, при ряде инфекционных заболеваний в т.ч. при краснухе, кори, гриппе, вирусном гепатите и др.
Лейкоциты в процентном соотношении подразделяются на: базофилы (0,5-1%), эозинофилы (0,5-5%), нейтрофилы (палочкоядерные 1-6%, сегментоядерные -47-72%), лимфоциты (19-37%), моноциты (3-11%).
Основная функция нейтрофильных гранулоцитов — обнаружить, захватить и переварить чужеродный материал. Повышение их числа может быть при острых воспалительных заболеваниях, интоксикации, инфаркте миокарда и др. Снижение их количества отмечается при анемиях, вирусных инфекциях.
Эозинофилы
Повышение числа эозинофилов может быть при аллергических реакциях, бронхиальной астме, гельминтозах, опухолях, скарлатине, приеме некоторых лекарств и др.
Базофилы
Основная их функция – участие в иммунологических реакциях. Повышение их количества встречается редко.
Моноциты
Циркулируют в крови, а затем переходят в ткани, превращаясь в макрофаги. Повышенное количество моноцитов характерно для туберкулеза, сифилиса, бруцеллеза, протозойных и вирусных заболеваний (краснуха, скарлатина, паротит, мононуклеоз).
Лимфоциты
Повышение количества лимфоцитов наблюдается при коклюше, инфекционном мононуклеозе, ветрянке, краснухе при заболеваниях системы крови, бронхиальной астме, тиреотоксикозе, туберкулезе, при приеме наркотиков, диабете и др.
Где можно сдать анализы в Красноярске
Собственная лаборатория
Все медицинские анализы исследуются в собственной лаборатории Семейной клиники «Арника» — исключены риски, связанные с транспортировкой. Технология забора, хранения, обработки лабораторных анализов отлажена до мельчайших деталей. Выписку результатов выполняют квалифицированные врачи! Нам доверяют врачи других клиник и эксперты.
Технология забора, хранения, обработки лабораторных анализов отлажена до мельчайших деталей. Выписку результатов выполняют квалифицированные врачи! Нам доверяют врачи других клиник и эксперты.
Сдать кровь на общий анализ в Красноярске.
Телефон для консультации 234-55-55
Вы можете сдать любой вид анализа в Красноярске. Быстро, в течение 10-15 минут, комфортно и без очереди. Результаты большинства анализов в тот же день.
Вы можете сдать анализы мочи, анализ кала, анализ на гормоны, анализ на гепатит, печеночные пробы в г. Красноярск согласно графику работы лаборатории Семейной клиники «Арника». Предварительно необходимо ознакомиться с правилами подготовки к лабораторному исследованию. Точные результаты анализов в тот же день.
Скорость оседания эритроцитов (СОЭ) | Лека-Фарм
Тест, оценивающий скорость разделения крови на плазму и эритроциты. Скорость разделения в основном определяется степенью их агрегации, т. е. способностью слипаться друг с другом.
Скорость разделения в основном определяется степенью их агрегации, т. е. способностью слипаться друг с другом.
Синонимы русские
Реакция оседания эритроцитов, РОЭ, СОЭ.
Синонимы английские
Erythrocyte sedimentation rate, Sed rate, Sedimentation rate, Westergren sedimentation rate.
Метод исследования
Метод капиллярной фотометрии.
Единицы измерения
Мм/ч (миллиметр в час).
Какой биоматериал можно использовать для исследования?
Венозную, капиллярную кровь.
Как правильно подготовиться к исследованию?
- Исключить из рациона алкоголь в течение 24 часов до анализа.
- Не принимать пищу в течение 2-3 часов перед исследованием (можно пить чистую негазированную воду).
- Прекратить приём лекарственных препаратов за 24 часа перед исследованием (по согласованию с врачом).
-
Исключить физическое и эмоциональное перенапряжение в течение 30 минут до анализа.

- Не курить в течение 30 минут до сдачи крови.
Общая информация об исследовании
Определение скорости оседания эритроцитов (СОЭ) – непрямой метод выявления воспалительного, аутоиммунного или онкологического заболевания. Оно проводится на образце венозной или капиллярной крови, в которую добавлено вещество, позволяющее ей не сворачиваться (антикоагулянт). При исследовании методом Панченкова кровь помещают в тонкую стеклянную или пластиковую пробирку и наблюдают за ней в течение часа. В это время эритроциты (красные кровяные клетки), как имеющие большую удельную массу, оседают, оставляя над собой столбик прозрачной плазмы. По расстоянию от верхней границы плазмы до эритроцитов и вычисляют СОЭ. В норме эритроциты оседают медленно, оставляя совсем немного чистой плазмы. Для данного метода используется аппарат Панченкова, состоящий из штатива и капиллярных пипеток со шкалой 100 мм.
При капиллярной фотометрии (автоматические анализаторы ROLLER, TEST1) используется кинетический метод «остановленной струи». В начале анализа происходит запрограммированное перемешивание пробы в целях дезагрегирования эритроцитов. Неэффективная дезагрегация или наличие микросгустков могут повлиять на конечный результат, т. к. анализатор фактически измеряет кинетику агрегации эритроцитов. При этом измерение происходит в диапазоне от 2 до 120 мм/ч. Результаты измерения СОЭ данным методом имеют высокую корреляцию с методом Вестергрена, являющимся эталонным для определения СОЭ, и одинаковые с ним референсные значения.
В начале анализа происходит запрограммированное перемешивание пробы в целях дезагрегирования эритроцитов. Неэффективная дезагрегация или наличие микросгустков могут повлиять на конечный результат, т. к. анализатор фактически измеряет кинетику агрегации эритроцитов. При этом измерение происходит в диапазоне от 2 до 120 мм/ч. Результаты измерения СОЭ данным методом имеют высокую корреляцию с методом Вестергрена, являющимся эталонным для определения СОЭ, и одинаковые с ним референсные значения.
Результаты, получаемые при использовании метода капиллярной фотометрии, в области нормальных значений совпадают с результатами, получаемыми при определении СОЭ методом Панченкова. Однако метод капиллярной фотометрии более чувствителен к повышению СОЭ, и результаты в зоне повышенных значений выше результатов, получаемых методом Панченкова.
Повышение уровня патологических белков, находящихся в жидкой части крови, а также некоторых других белков (так называемых острофазовых, появляющихся при воспалении) способствует «склеиванию» эритроцитов. Из-за этого они оседают быстрее и СОЭ увеличивается. Получается, что любое острое или хроническое воспаление может приводить к повышению СОЭ.
Из-за этого они оседают быстрее и СОЭ увеличивается. Получается, что любое острое или хроническое воспаление может приводить к повышению СОЭ.
Чем меньше эритроцитов, тем быстрее они оседают, поэтому у женщин СОЭ выше, чем у мужчин.
Для чего используется исследование?
- Для диагностики заболеваний, связанных с острым или хроническим воспалением, включая инфекции, онкологические заболевания и аутоиммунные болезни. Определение СОЭ – чувствительный, но один из наименее специфичных лабораторных анализов, так как само по себе ее повышение не позволяет определить источник воспаления, кроме того, оно может происходить не только из-за воспаления. Именно поэтому анализ на СОЭ, как правило, используется в сочетании с другими исследованиями.
Когда назначается исследование?
-
При проведении диагностики и мониторинга:
- воспалительных заболеваний,
- инфекционных заболеваний,
- онкологических заболеваний,
-
аутоиммунных заболеваний.

- При проведении профилактических обследований совместно с другими исследованиями (общим анализом крови, лейкоцитарной формулой и др.).
Что означают результаты?
Референсные значения
| Пол | Возраст | Референсные значения |
| Мужской | до 15 лет | 2 — 20 мм/ч |
| от 15 до 50 лет | 2 — 15 мм/ч | |
| старше 50 лет | 2 — 20 мм/ч | |
| Женский | до 50 лет | 2 — 20 мм/ч |
| старше 50 лет | 2 — 30 мм/ч |
Результаты данного анализа необходимо интерпретировать с учетом клинических данных, истории заболевания, а также других анализов.
Причины повышения СОЭ
- Инфекционные заболевания (чаще бактериальной причины). СОЭ может повышаться как при острых, так и при хронических инфекционных заболеваниях.
- Воспалительные заболевания.
- Болезни соединительной ткани (ревматоидный артрит, системная красная волчанка, системная склеродермия, васкулиты).
- Воспалительные заболевания кишечника (болезнь Крона, неспецифический язвенный колит).
-
Онкологические заболевания:
- Миеломная болезнь. Как правило, сопровождается очень высоким уровнем СОЭ, потому что при ней в большом количестве синтезируются патологические белки, которые вызывают образование эритроцитарных «монетных столбиков».
-
Болезнь Ходжкина – злокачественное заболевание лимфатических узлов. Показатель СОЭ обычно используется не для постановки диагноза, а для контроля за течением и эффективностью лечения уже диагностированного заболевания.

- Рак различных локализаций, особенно гемобластозы. Считается, что крайне высокий уровень СОЭ свидетельствует о распространении опухоли за пределы первичного очага (т. е. о метастазах).
- Инфаркт миокарда. При нем происходит повреждение сердечной мышцы, что вызывает системный воспалительный ответ и, соответственно, повышение СОЭ. После инфаркта СОЭ достигает пика примерно через неделю.
- Анемии. Уменьшение количества эритроцитов может приводить к увеличению скорости их оседания.
- Ожоги, травмы.
- Амилоидоз – заболевание, связанное с накоплением в тканях патологического белка.
Причины снижения СОЭ
- Болезни, сопровождающиеся изменением формы эритроцитов, такие как серповидно-клеточная анемия или наследственный сфероцитоз (они затрудняют оседание эритроцитов).
-
Полицитемия (увеличение количества эритроцитов) и состояния, которые к ней приводят, такие как, например, хроническая сердечная недостаточность или заболевания легких.

Что может влиять на результат?
- СОЭ, как правило, повышается во время беременности и менструации.
- Оральные контрацептивы, теофиллин, прием витамина А могут увеличивать СОЭ.
- Прием кортикостероидов и введение альбумина способны снижать СОЭ.
Важные замечания
- Тест на СОЭ – один из наименее специфичных лабораторных анализов – увеличение СОЭ может наблюдаться при многих заболеваниях, и по одному этому показателю нельзя поставить диагноз.
- Иногда СОЭ может значительно повышаться у здоровых людей.
- Нормальная СОЭ не исключает онкологического заболевания или болезней соединительной ткани.
Также рекомендуется
- С-реактивный белок (количественно)
- Ревматоидный фактор
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Лейкоцитарная формула
Кто назначает исследование?
Терапевт, онколог, гематолог, инфекционист.
Гематология
Подготовка к исследованию:
Рекомендовано сдавать кровь утром натощак (не менее 8 часов после приема пищи), в утренние часы, до приема лекарственных препаратов. Если отмена препарата невозможна, необходимо информировать врача об этом. По назначению врача, можно сдать кровь в течение дня, но не ранее, чем через 2-4 часа после необильного приема пищи.
Желательно исключить физическое и эмоциональное перенапряжение, курение за 1 час до исследования.
Влияние различных факторов на результат: уровень лейкоцитов может повышаться в течение 2-4 часов после еды.
Скорость оседания эритроцитов (СОЭ)
Скорость оседания эритроцитов (СОЭ) — неспецифический показатель воспаления. СОЭ зависит от диаметра и объема эритроцитов, их числа (увеличение — замедляет, уменьшение — ускоряет), от содержания в плазме желчных кислот и пигментов, вязкости крови. На СОЭ оказывает влияние изменение соотношений различных фракций белков крови, прием некоторых лекарственных препаратов. СОЭ не является показателем, специфическим для какого-либо заболевания, однако повышение СОЭ практически всегда указывает на наличие патологического процесса. Показания к назначению: воспалительные процессы; инфекционные заболевания; злокачественные опухоли; аутоиммунные заболевания; скрининговое исследование при профилактических осмотрах.
СОЭ не является показателем, специфическим для какого-либо заболевания, однако повышение СОЭ практически всегда указывает на наличие патологического процесса. Показания к назначению: воспалительные процессы; инфекционные заболевания; злокачественные опухоли; аутоиммунные заболевания; скрининговое исследование при профилактических осмотрах.
Подготовка к исследованию:
Рекомендовано сдавать кровь утром натощак (не менее 8 часов после приема пищи), в утренние часы, до приема лекарственных препаратов.
Если отмена препарата невозможна, необходимо информировать врача об этом. По назначению врача, можно сдать кровь в течение дня, но не ранее, чем через 2-4 часа после необильного приема пищи.
Желательно исключить физическое и эмоциональное перенапряжение, курение за 1 час до исследования.
Влияние различных факторов на результат:
- при беременности отмечается повышение СОЭ;
- колебания в течение дня: днем обычно СОЭ выше, чем утром;
- у ребенка СОЭ может быть немного повышена при сильном крике перед процедурой взятия крови;
- приём ряда медикаментов может изменить результат;
- физиотерапевтические процедуры, воздействие рентгеновских лучей накануне исследования могут незначительно повлиять на результат.

Общий анализ крови, лейкоформула, СОЭ (с микроскопией мазка крови)
Кровь — это жидкая ткань, выполняющая различные функции, в том числе, транспорта кислорода и питательных веществ к органам и тканям и выведения из них шлаковых продуктов. Состоит из плазмы и форменных элементов: эритроцитов, лейкоцитов и тромбоцитов.
Лейкоцитарная формула — это процентное соотношение различных видов лейкоцитов (нейтрофилы, лимфоциты, эозинофилы, моноциты, базофилы).
Скорость оседания эритроцитов (СОЭ) — неспецифический показатель воспаления. СОЭ — показатель скорости разделения крови в пробирке с добавленным антикоагулянтом на 2 слоя: верхний (прозрачная плазма) и нижний (осевшие эритроциты). Скорость оседания эритроцитов оценивается по высоте образовавшегося слоя плазмы (в мм) за 1 час. Удельная масса эритроцитов выше, чем удельная масса плазмы, поэтому в пробирке при наличии антикоагулянта (цитрата натрия) под действием силы тяжести эритроциты оседают на дно.
Процесс оседания (седиментации) эритроцитов можно разделить на 3 фазы, которые происходят с разной скоростью. Сначала эритроциты медленно оседают отдельными клетками. Затем они образуют агрегаты — «монетные столбики», и оседание происходит быстрее. В третьей фазе образуется очень много агрегатов эритроцитов, их оседание сначала замедляется, а потом постепенно прекращается.
Показатель СОЭ меняется в зависимости от множества физиологических и патологических факторов. Значения СОЭ у женщин несколько выше, чем у мужчин. Изменения белкового состава крови при беременности ведут к повышению СОЭ в этот период.
Снижение содержания эритроцитов (анемия) в крови приводит к ускорению СОЭ и, напротив, повышение содержания эритроцитов в крови замедляет скорость седиментации. В течение дня возможно колебание значений, максимальный уровень отмечается в дневное время. Основным фактором, влияющим на образование «монетных столбиков» при оседании эритроцитов является белковый состав плазмы крови. Острофазные белки, адсорбируясь на поверхности эритроцитов, снижают их заряд и отталкивание друг от друга, способствуют образованию «монетных столбиков» и ускоренному оседанию эритроцитов.
Острофазные белки, адсорбируясь на поверхности эритроцитов, снижают их заряд и отталкивание друг от друга, способствуют образованию «монетных столбиков» и ускоренному оседанию эритроцитов.
Повышение белков острой фазы, например, С-реактивного белка, гаптоглобина, альфа-1-антитрипсина, при остром воспалении приводит к повышению СОЭ. При острых воспалительных и инфекционных процессах изменение скорости оседания эритроцитов отмечается через 24 часа после повышения температуры и увеличения числа лейкоцитов. При хроническом воспалении повышение СОЭ обусловлено увеличением концентрации фибриногена и иммуноглобулинов.
Биоматериал – 2 пробирки:
СОЭ (Cкорость Оседания Эритроцитов) — цена анализа в Днипро в ИНВИТРО
Исследуемый материал Цельная кровь (с цитратом Na)
Метод определения Метод Вестергрена. Важно! Этот метод отличается от распространённого метода определения СОЭ в приборе Панченкова характеристиками использующихся пробирок и шкалой результатов, калиброванной в соответствии с методом Вестергрена.
Результаты, получаемые этими двумя методами, совпадают в области нормальных значений, оба метода имеют одинаковые референсные значения.
Метод Вестергрена более чувствителен к повышению СОЭ, и результаты в зоне повышенных значений, полученные методом Вестергрена, выше результатов, получаемых методом Панченкова.
Широко известная СОЭ – один из пунктов клинического анализа крови. Если рассматривать вопрос, что значит СОЭ, то необходимо отметить неоднородную консистенцию и окраску крови, помещенной в пробирку, через определенное количество времени. Действие силы тяжести заставляет форменные элементы, в первую очередь эритроциты, оседать. Столбик крови в пробирке разделяется: верхняя часть становится светлой и прозрачной (плазма без эритроцитов), нижняя – темная и густая (оседающие эритроциты).
Определенное количество эритроцитов оседает за единицу времени. Данное количество оценивается по величине прозрачной верхней части столбика крови. Эта величина и есть СОЭ. Повышенное СОЭ в крови имеет четкую взаимосвязь с наличием в организме воспаления.
Эта величина и есть СОЭ. Повышенное СОЭ в крови имеет четкую взаимосвязь с наличием в организме воспаления.
Анализ крови СОЭ назначается при мониторинге и диагностике воспалительных, инфекционных, онкологических, аутоиммунных заболеваний, а также во время профилактических обследований.
Анализ СОЕ наименее специфичный – высокое СОЭ в крови может определяться при многих заболеваниях и только поэтому показателю невозможно поставить диагноз.
СОЭ у женщин увеличивается во время менструации и беременности. Повышено оно может быть в результате приема витамина А, оральных контрацептивов, теофиллина.
Иногда анализ СОЭ может показать повышенный уровень у совершенно здорового человека. В то же время норма в результатах не исключает болезней соединительных тканей или онкологического заболевания.
Расшифровку результатов анализа нужно интерпретировать с учетом истории заболевания, клинических данных, других анализов.
Повышенная СОЭ у детей сама по себе не должна вызывать тревоги родителей. Оценивать ее следует только при наличии конкретных жалоб или заболеваний. У ребенка повысить СОЭ могут совершенно «безобидные» факторы, включая нарушение диеты, недостаток витаминов, гельминтоз, прорезывание зубов, прием некоторых лекарств.
Оценивать ее следует только при наличии конкретных жалоб или заболеваний. У ребенка повысить СОЭ могут совершенно «безобидные» факторы, включая нарушение диеты, недостаток витаминов, гельминтоз, прорезывание зубов, прием некоторых лекарств.
В течение дня возможно колебание значений СОЕ, анализ крови следует производить не ранее, чем за 8 часов после последнего приема пищи. Желательно за день-два до исследования исключить алкоголь, жареное, жирное. Не курить час до анализа. Перед процедурой следует успокоиться, отдохнув 10-15 минут.
В разных лабораториях используются различные методы исследования. Мы приглашаем вас в ИНВИТРО, где ждут лучшие специалисты, новейшее оборудование и приемлемые цены.
Общий анализ крови, записать на приём в Москве
Кому и для чего необходимо сдавать ОАК
Общий анализ крови в Москве является стандартным медицинским исследованием, которое может быть назначено любым специалистом. Его проводят как во время профилактических обследований организма, так и при подозрении на определенное заболевание. У ОАК нет противопоказаний, и он рекомендован при любых недомоганиях.
У ОАК нет противопоказаний, и он рекомендован при любых недомоганиях.
Отклонения конкретных показателей от нормы помогают врачу более точно диагностировать патологию, указывают на ее природу, дают возможность составить эффективную программу лечения. Результаты клинического исследования используются для оценки эффективности проводимой терапии и прогнозирования дальнейшего течения болезни. ОАК является обязательным перед проведением любых хирургических операций.
Перед забором крови требуется минимальная подготовка:
- прийти в клинику натощак;
- за сутки до сдачи не употреблять спиртных напитков;
- уведомить лечащего врача о приеме любых препаратов;
- за 30 минут до забора материала не курить, не подвергаться физическим нагрузкам и не нервничать.
Как правило, кровь берется из вены или из пальца, процедура занимает не более 2-3 минут. Время проведения анализа в нашей лаборатории составляет 1 рабочий день. Результат пациент получает на фирменном бланке, в котором зафиксированы референтные значения и его индивидуальные показатели.
Результат пациент получает на фирменном бланке, в котором зафиксированы референтные значения и его индивидуальные показатели.
«Вымпел-Медцентр» — это качественные медицинские услуги по доступным ценам. У нас Вы сможете сдатьвсе виды анализов крови и получить консультацию высококвалифицированных специалистов. За дополнительной информацией обращайтесь по телефонам.
Основные показатели общего анализа крови
Наверняка, Вы ни раз проходили эту процедуру и знаете, что забор материала происходит из вены или пальца и занимает не более 2-3 минут. По итогам исследования, вы получаете таблицу показателей, основные из них:
| гемоглобин | Норма для мужчин -130-160 г/л, для женщин – 120-140 г/л. |
| эритроциты | Норма для мужчин – 4-5*1012 , для женщин – 3,9-4,7*1012 на литр крови |
| цветовой показатель | 0,85-1,05 |
| ретикулоциты | Норма для мужчин — 0,24–1,7%, для женщин — 0,12–2,05% |
| тромбоциты | 1,4–3,4 г/л |
| лейкоциты | 4-9*109 на литр крови |
| СОЭ (скорость оседания эритроцитов) | Норма для мужчин — 2-10 мм/час, для женщин — 2-15 мм/час |
О чем может свидетельствовать отклонение от нормы? Так, например, низкие показатели гемоглобина указывают на анемию, возможные внутренние кровотечения и недостаток кислорода, который жизненно необходим для функционирования каждой клетки организма. Повышение нормы наблюдается при сгущении крови и как типичный признак эритремии – опухолевой болезни крови.
Повышение нормы наблюдается при сгущении крови и как типичный признак эритремии – опухолевой болезни крови.
Пониженное количество эритроцитов может свидетельствовать о той же анемии, кровопотере, дефиците железа и витамина В12. Низкий уровень не всегда указывает на патологию, например, изменение в меньшую сторону от нормы наблюдается у женщин во время менструации, в большую – у тех, кто провел много времени высоко в горах. Повышенная концентрация эритроцитов также наблюдается при сердечно-сосудистых, опухолевых и заболеваниях почек.
Ретикулоциты – это «молодое поколение» эритроцитов, которое приходит на смену старшему. Повышенный уровень наблюдается у пациентов, потерявших много крови, таким образом, организм восстанавливает количество эритроцитов. Если кровопотери не было – указывает на наличие в крови инородных компонентов. Низкий показатель – это признак нарушения работы почек, а при онкологии – возможных метастазах в костный мозг, снижении функции щитовидной железы.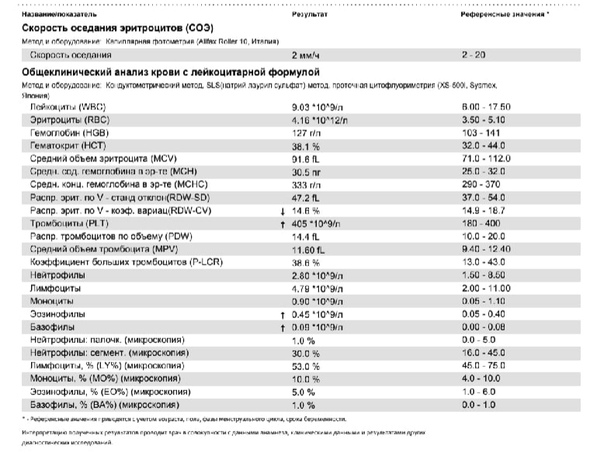
Еще одним признаком наличия железодефицитной анемии — низкий цветовой показатель.
Повышенная концентрация лейкоцитов – признак инфекционного заболевания и воспалительного процесса и других патологий. Низкий уровень говорит о том, что иммунитет нуждается в срочном укреплении. При анализе крови, имеет значение не только общий показатель лейкоцитов, но и соотношение конкретного вида, всего их пять — лимфоциты, нейтрофилы, моноциты, эозинофилы, базофилы.
Активное участие в поддержании иммунной системы и свертываемости крови принимают тромбоциты. Отклонение от нормы в меньшую сторону, свидетельствует о тяжелом воспалительном процессе, повышение тромбоцитов в крови, обычно, наблюдается после операций и значительных кровопотерь.
О воспалении в организме скажет и повышенное значение СОЭ, а также о заболеваниях печени, эндокринной системы, злокачественных опухолях и многих других патологиях.
Конечно, мы привели здесь лишь часть тех болезней, которые возможно «прочитать», получив результаты общего анализа крови. Важно понимать, что показатели могут заметно отличаться, например, у взрослой женщины и взрослой беременной женщины, у ребенка возрастом 2 недели и 2 месяца и т.д. Поэтому точную расшифровку сможет дать только врач!
Важно понимать, что показатели могут заметно отличаться, например, у взрослой женщины и взрослой беременной женщины, у ребенка возрастом 2 недели и 2 месяца и т.д. Поэтому точную расшифровку сможет дать только врач!
Если Вас беспокоит состояние Вашего здоровья, обратитесь в «ВЫМПЕЛ-МЕДЦЕНТР» в Москве. Мы предлагаем нашим пациентам высокий уровень медицинских услуг, комфортные и современные условия для обследования и лечения и невысокую стоимость всех лабораторных исследований.
Общий анализ крови (клинический) — клиника Spectra
Общий анализ крови (ОАК) — базовый клинический тест, который назначается в рамках профилактического обследования, а также с целью диагностики или оценки эффективности терапии различных заболеваний. Кровь для анализа берется из пальца или локтевой вены. Результаты исследования позволяют врачу сделать первичные выводы о состоянии пациента и определиться с планом дальнейших мероприятий.
Общая информация об анализе крови
В ходе анализа определяется число форменных элементов в 1 мл крови и рассчитываются показатели, позволяющие косвенно судить о параметрах этих клеток.
Стандартный клинический анализ крови обычно включает в себя определение:
- числа лейкоцитов, тромбоцитов, эритроцитов,
- уровня гемоглобина,
- гематокрита (соотношения между объемом форменных элементов и общим объемов крови),
- СОЭ,
- цветового показателя.
Расширенный ОАК дополняется вычислением эритроцитарных, тромбоцитарных и лейкоцитарных индексов.
Показания общему анализу крови
- Плановый медицинский осмотр.
- Подготовка к хирургическому вмешательству.
- Любые жалобы на ухудшение самочувствия (боли, повышение температуры, слабость, нарушения сна и т. д.).
- Оценка общего состояния после перенесенного заболевания, операции.
- Контроль за эффективностью проводимого лечения.
- Оценка токсических эффектов некоторых лекарственных препаратов.
Противопоказания
Подготовка к клиническому анализу крови
Кровь на анализ сдается утром или в дневное/вечернее время через 5 часов после последнего приема пищи. За день до исследования рекомендуется исключить из рациона продукты с большим содержанием жиров, алкоголь и отказаться от приема лекарств, которые могут повлиять на картину крови (если они не прописаны для постоянного применения). В течение 30 минут до процедуры нельзя курить.
За день до исследования рекомендуется исключить из рациона продукты с большим содержанием жиров, алкоголь и отказаться от приема лекарств, которые могут повлиять на картину крови (если они не прописаны для постоянного применения). В течение 30 минут до процедуры нельзя курить.
О чем могут говорить результаты анализа?
- Изменение уровня лейкоцитов (повышение/понижение) может свидетельствовать о развитии инфекционных заболеваний или опухолей любой локализации.
- Снижение числа эритроцитов наблюдается при анемиях, внутренних кровотечениях, повышение — при обезвоживании, онкозаболеваниях.
- Изменение уровня тромбоцитов указывает на нарушения свертывания крови, аутоиммунные заболевания или заболевания костного мозга.
- Повышение СОЭ в 3-5 раз — признак воспалительного процесса в организме.
- Снижение уровня гемоглобина может быть обусловлено хроническими кровопотерями (в том числе при эрозивном гастрите, язве желудка, геморрое), беременностью, вегетарианством, нарушением всасывания железа в кишечнике, болезнями печени.

- Повышение уровня гемоглобина характерно для тех, кто потребляет много мясной пищи и мало жидкости. Гемоглобин выше 160 г/л также может быть признаком хронического лейкоза.
Подробную расшифровку данных должен производить специалист с учетом пола, возраста и жалоб пациента.
В клинике «Спектра» вы можете сдать общий анализ крови в удобное для себя время. Взятие крови займет несколько секунд, результаты будут готовы в течение 1-2 суток. Опытные специалисты проконсультируют вас по всем возникшим вопросам и при необходимости помогут подобрать комплекс дальнейших диагностических мероприятий.
Скорость оседания эритроцитов (СОЭ) | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(1 августа 2014 г.) Келлнер К., Скорость оседания эритроцитов, Справочник по Medscape. Доступно по
https://emedicine.medscape.com/article/2085201-overview#a4. По состоянию на март 2018 г.
Кейлор Т. , Распознавание и лечение ревматической полимиалгии и гигантоклеточного артериита, Am Fam. , 15 ноября 2013 г .; 88 (10): 676-684.Доступно онлайн по номеру
, Распознавание и лечение ревматической полимиалгии и гигантоклеточного артериита, Am Fam. , 15 ноября 2013 г .; 88 (10): 676-684.Доступно онлайн по номеру
https://www.aafp.org/afp/2013/1115/p676.html. По состоянию на март 2018 г.
(октябрь 2017 г.) Гигантоклеточный артериит — височный артериит, Arup Consult. Доступно онлайн по номеру
https://arupconsult.com/content/giant-cell-arteritis. По состоянию на март 2018 г.
(30 декабря 2017 г.) Mayo Clinic, Sed Rate (Скорость оседания эритроцитов),
https://www.mayoclinic.org/tests-procedures/sed-rate/about/pac-20384797.По состоянию на март 2018 г.
(© 2018) Quest Diagnostics, скорость седации модифицированным Вестергреном. Доступно по
http://www.questdiagnostics.com/testcenter/TestDetail.action?ntc=809&searchString=sed%20rate
(по состоянию на март 2018 г.)
Источники, использованные в предыдущих обзорах
Клиническая диагностика и лечение Генри с помощью лабораторных методов. 22-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2011, стр. 519-521.
22-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2011, стр. 519-521.
Wu a, et al. Устаревшие тесты в лаборатории клинической патологии. Am J Manag Care. 2010; 16 (9): e220-e22. Доступно в Интернете по адресу http://www.ajmc.com/publications/issue/2010/2010-09-vol16-n09/AJMC_10sep_Wu_Xcl_e220to227 по http://www.ajmc.com. По состоянию на февраль 2014 г.
(ноябрь 2012 г.) Сэнгер А., Блок D. Тестирование С-реактивного белка и скорости оседания эритроцитов: следует ли заказывать и то, и другое? Сообщение клиники Мэйо . Доступно в Интернете по адресу http: // www.mayomedicallaboratories.com/articles/communique/2012/11utiliz.html через http://www.mayomedicallaboratories.com. По состоянию на февраль 2014 г.
(30 сентября 2013 г.) Фрэн Лоури. Маркеры воспаления повышены у пациентов со стабильной болью. Медицинские новости Medscape. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/811874 — http://www. medscape.com. По состоянию на февраль 2014 г.
medscape.com. По состоянию на февраль 2014 г.
(Обновлено: 15 февраля 2012 г.) Лин Дж. Скорость оседания эритроцитов. Справочная статья Medscape. Доступно в Интернете по адресу http: // emedicine.medscape.com/article/2085201-overview#a30 через http://emedicine.medscape.com. По состоянию на февраль 2014 г.
Curvers J, et al. Оценка сравнения метода осаждения эритроцитов Ves-Matic Cube 200 с методами на основе Вестергрена. (2010) Американский журнал клинической патологии , 134, 653-660. Доступно в Интернете по адресу http://ajcp.ascpjournals.org/content/134/4/653.long по адресу http://ajcp.ascpjournals.org. По состоянию на февраль 2014 г.
(18 февраля 2003 г.) Пэджет С.CRP и воспалительные заболевания. Ссылка на Medscape. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/449312 по http://www.medscape.com. По состоянию на февраль 2014 г.
Stojan G, et al. Скорость оседания эритроцитов является предиктором почечной и общей активности СКВ, волчанки. 2013 июль; 22 (8): 10. Доступно в Интернете по адресу http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3703841/ по http://www.ncbi.nlm.nih.gov. По состоянию на февраль 2014 г.
2013 июль; 22 (8): 10. Доступно в Интернете по адресу http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3703841/ по http://www.ncbi.nlm.nih.gov. По состоянию на февраль 2014 г.
Kermani TA, et al. Полезность скорости оседания эритроцитов и С-реактивного белка для диагностики гигантоклеточного артериита. Semin Arthritis Rheum. Июнь 2012; 41 (6): 866-71. Доступно в Интернете по адресу http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3307891/ по http://www.ncbi.nlm.nih.gov. По состоянию на февраль 2014 г.
Бригден, М. (1 октября 1999 г.). Клиническая ценность скорости оседания эритроцитов. Американский семейный врач: Американская академия семейных врачей. Доступно в Интернете по адресу http://www.aafp.org/afp/9ap/1443.html через http://www.aafp.org.
Шоджания Кам (2000). Ревматология: 2.Какие лабораторные анализы необходимы? Журнал Канадской медицинской ассоциации : CMAJ 2000, 162 (8): 1157-63. Доступно в Интернете по адресу http://www.cma.ca/cmaj/vol-162/issue-8/1157. htm#ery по адресу http://www.cma.ca.
htm#ery по адресу http://www.cma.ca.
MEDLINEplus (3 октября 2001 г.). Медицинская энциклопедия: СОЭ. Национальная медицинская библиотека США, Bethesda, MD. MEDLINEplus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003638.htm.
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера .Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (1999). Справочник по диагностическим и лабораторным испытаниям Мосби 4-е издание: Мосби, Инк., Сент-Луис, Миссури.
Zlonis M: Загадка скорости оседания эритроцитов — переоценка одного из старейших лабораторных тестов, которые все еще используются. Clin Lab Med 1993; 13: 787-800.
Клиническая диагностика и лечение Генри с помощью лабораторных методов .21-е изд. Макферсон Р., Пинкус М., ред. Филадельфия, Пенсильвания: Saunders Elsevier: 2007, 465-466.
Пагана К. , Пагана Т. Руководство Мосби по диагностическим и лабораторным испытаниям . 3-е издание, Сент-Луис: Мосби Эльзевьер; 2006, 233-235.
, Пагана Т. Руководство Мосби по диагностическим и лабораторным испытаниям . 3-е издание, Сент-Луис: Мосби Эльзевьер; 2006, 233-235.
Cha CH и др. (24 августа 2009 г.). Измерения скорости оседания эритроцитов с помощью ТЕСТА 1 лучше отражают воспаление, чем измерения по методу Вестергрена у пациентов со злокачественными новообразованиями, аутоиммунными заболеваниями или инфекциями. Американский журнал клинической патологии .2009; 131 (2): 189-194. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/707423– http://www.medscape.com. По состоянию на апрель 2010 г.
(7 мая 2009 г.) Medline Plus Medical Encyclopedia: СОЭ. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003638.htm. По состоянию на апрель 2010 г.
Скорость оседания(скорость оседания) | Мичиган Медицина
Обзор теста
Анализ крови на скорость оседания (скорость седиментации) измеряет, насколько быстро красные кровяные тельца (эритроциты) оседают в пробирке за один час. Чем больше эритроцитов упадет на дно пробирки за один час, тем выше будет скорость седации.
Чем больше эритроцитов упадет на дно пробирки за один час, тем выше будет скорость седации.
Когда в организме присутствует воспаление, определенные белки заставляют эритроциты слипаться и опускаться на дно пробирки быстрее, чем обычно. Эти белки вырабатываются печенью и иммунной системой во многих аномальных условиях, таких как инфекция, аутоиммунное заболевание или рак.
Существует множество возможных причин высокой скорости осаждения. По этой причине для подтверждения диагноза проводится оценка седативной нагрузки с другими тестами.После постановки диагноза может быть проведена оценка седативной нагрузки, чтобы помочь определить заболевание или оценить эффективность лечения.
Зачем это нужно
Тест на скорость седиментации (скорость седиментации) проводится для:
- Выявить воспаление или инфекцию.
- Проверить прогресс болезни.
- Посмотрите, насколько эффективно лечение.
Как подготовиться
Вам не нужно ничего делать перед этим тестом.
Поговорите со своим врачом о любых проблемах, которые у вас есть относительно необходимости теста, его рисков, того, как это будет проводиться или что будут означать результаты. Чтобы помочь вам понять важность этого теста, заполните информационную форму медицинского теста.
Как это делается
Медицинский работник берет кровь:
- Оберните эластичную ленту вокруг вашего плеча, чтобы остановить кровоток. Это увеличивает размер вены под лентой, что упрощает введение иглы в вену.
- Очистите место иглы спиртом.
- Введите иглу в вену. Может потребоваться более одной иглы.
- Присоедините к игле трубку, чтобы наполнить ее кровью.
- Снимите повязку с руки, когда наберется достаточно крови.
- При извлечении иглы приложите марлевую салфетку или ватный тампон к месту иглы.
- Сдавите это место, а затем наложите повязку.
Каково это
Образец крови берется из вены на руке. Плечо обернуто резинкой. Может ощущаться стеснение. Вы можете вообще ничего не чувствовать от иглы или можете почувствовать быстрое покалывание или защемление.
Плечо обернуто резинкой. Может ощущаться стеснение. Вы можете вообще ничего не чувствовать от иглы или можете почувствовать быстрое покалывание или защемление.
Риски
Анализ крови
Очень мала вероятность возникновения проблемы из-за взятия пробы крови из вены.
- На месте прокола может образоваться небольшой синяк. Вы можете снизить риск образования синяков, удерживая давление в этом месте в течение нескольких минут после извлечения иглы.
- В редких случаях после взятия пробы крови вена может воспаляться. Это состояние называется флебитом и обычно лечится теплым компрессом, прикладываемым несколько раз в день.
Результаты
Анализ крови на скорость оседания (скорость седиментации) измеряет, насколько быстро красные кровяные тельца (эритроциты) оседают в пробирке.
Нормальный
Нормальные значения, перечисленные здесь, называемые эталонным диапазоном, являются лишь ориентировочными. Эти диапазоны варьируются от лаборатории к лаборатории, и ваша лаборатория может иметь другой диапазон от нормального.Отчет вашей лаборатории должен содержать диапазон, который использует ваша лаборатория. Кроме того, ваш врач оценит ваши результаты на основе вашего здоровья и других факторов. Это означает, что значение, выходящее за пределы нормальных значений, перечисленных здесь, может быть нормальным для вас или вашей лаборатории.
Эти диапазоны варьируются от лаборатории к лаборатории, и ваша лаборатория может иметь другой диапазон от нормального.Отчет вашей лаборатории должен содержать диапазон, который использует ваша лаборатория. Кроме того, ваш врач оценит ваши результаты на основе вашего здоровья и других факторов. Это означает, что значение, выходящее за пределы нормальных значений, перечисленных здесь, может быть нормальным для вас или вашей лаборатории.
Результаты обычно доступны сразу.
Мужчины | 0–15 миллиметров в час (мм / час) или 0–20 мм / час для мужчин старше 500005 |
Женщины | 0–20 мм / час или 0–30 мм / час для женщин старше 50 лет |
Дети | 0–10 мм / час |
Новорожденные | 0–2 мм / час |
Высокие значения
Высокие скорости оседания могут быть вызваны:
Низкими значениями
Низкими значениями могут быть вызваны:
Что влияет на тест
Причины, по которым вы не сможете пройти тест или почему его результаты могут оказаться бесполезными, включают:
- Беременность.

- Анемия.
- У вас менструальный цикл.
- Лекарства. Многие лекарства могут изменить результаты этого теста. Обязательно сообщите своему врачу обо всех лекарствах, которые вы принимаете без рецепта и по рецепту.
Что думать о
- Несмотря на то, что некоторые проблемы, такие как гигантоклеточный артериит, почти всегда вызывают высокую скорость оседания (седиментации), тест не может использоваться сам по себе для выявления конкретного заболевания.Результаты теста на скорость седативного воздействия рассматриваются вместе с вашими симптомами, результатами других тестов и медицинской информацией.
- Некоторые заболевания, вызывающие воспаление, не увеличивают скорость седативного эффекта, поэтому нормальная скорость седативного эффекта не всегда исключает заболевание.
- Некоторые врачи используют анализ крови на С-реактивный белок (СРБ) вместо теста на уровень седативного осадка, чтобы определить воспалительные процессы.
 Чтобы узнать больше, см. Тему C-реактивный белок (CRP).
Чтобы узнать больше, см. Тему C-реактивный белок (CRP).
Список литературы
Цитаты
- Fischbach FT, Dunning MB III, ред.(2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Кредиты
Текущий по состоянию на: 5 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Энн К. Пуанье, врач-терапевт,
Мартин Дж.Габика, доктор медицины, семейная медицина,
, Э. Грегори Томпсон, врач, терапевт
, Кэтлин, Ромито, доктор медицины, семейная медицина,
, Адам Хусни, доктор медицины, семейная медицина,
По состоянию на: 5 августа 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Энн С. Пуанье, врач внутренних болезней и Мартин Дж. Габика, доктор медицины, семейная медицина и Э.Грегори Томпсон, врач-терапевт, Кэтлин Ромито, врач, семейная медицина, Адам Хусни, врач, семейная медицина,
Fischbach FT, Dunning MB III, ред. (2009). Руководство по лабораторным и диагностическим исследованиям , 8 изд. Филадельфия: Липпинкотт Уильямс и Уилкинс.
Клиническая ценность скорости оседания эритроцитов
МАЛКОЛЬМ Л. БРИГДЕН, M.D., B.C. Онкологическое агентство, Келоуна, Британская Колумбия, Канада
Am Fam Physician. 1 октября 1999; 60 (5): 1443-1450.
Определение скорости оседания эритроцитов (СОЭ) — это обычно выполняемый лабораторный тест с проверенной временем ролью. Однако полезность этого теста снизилась по мере разработки новых методов оценки заболевания. Тест остается полезным для конкретной диагностики некоторых состояний, включая височный артериит, ревматическую полимиалгию и, возможно, ревматоидный артрит. Это полезно для мониторинга этих состояний и может предсказать рецидив у пациентов с болезнью Ходжкина.Использование СОЭ в качестве скринингового теста для выявления пациентов с серьезными заболеваниями не подтверждается литературой. Некоторые исследования показывают, что этот тест может быть полезен в качестве «индекса болезни» у пожилых людей или как инструмент скрининга некоторых конкретных инфекций в определенных условиях. Чрезмерное повышение СОЭ тесно связано с серьезным основным заболеванием, чаще всего инфекцией, коллагеновым сосудистым заболеванием или метастатическим злокачественным новообразованием. Когда наблюдается повышенная частота заболевания без очевидного клинического объяснения, врач должен повторить тест через соответствующий промежуток времени, а не проводить исчерпывающий поиск скрытых заболеваний.
Тест остается полезным для конкретной диагностики некоторых состояний, включая височный артериит, ревматическую полимиалгию и, возможно, ревматоидный артрит. Это полезно для мониторинга этих состояний и может предсказать рецидив у пациентов с болезнью Ходжкина.Использование СОЭ в качестве скринингового теста для выявления пациентов с серьезными заболеваниями не подтверждается литературой. Некоторые исследования показывают, что этот тест может быть полезен в качестве «индекса болезни» у пожилых людей или как инструмент скрининга некоторых конкретных инфекций в определенных условиях. Чрезмерное повышение СОЭ тесно связано с серьезным основным заболеванием, чаще всего инфекцией, коллагеновым сосудистым заболеванием или метастатическим злокачественным новообразованием. Когда наблюдается повышенная частота заболевания без очевидного клинического объяснения, врач должен повторить тест через соответствующий промежуток времени, а не проводить исчерпывающий поиск скрытых заболеваний.
Определение скорости оседания эритроцитов (СОЭ) — это простой и недорогой лабораторный тест, который часто заказывают в клинической медицине. 1–3 Тест измеряет расстояние, на которое эритроциты упали через один час в вертикальный столбец антикоагулированной крови под воздействием гравитации. Основные факторы, влияющие на СОЭ, были поняты с начала этого столетия; количество фибриногена в крови напрямую коррелирует с СОЭ. Наиболее удовлетворительный метод выполнения теста был предложен Вестергреном в 1921 году.1 Хотя существует огромное количество литературы, посвященной СОЭ, повышенное значение остается неспецифическим. 3
1–3 Тест измеряет расстояние, на которое эритроциты упали через один час в вертикальный столбец антикоагулированной крови под воздействием гравитации. Основные факторы, влияющие на СОЭ, были поняты с начала этого столетия; количество фибриногена в крови напрямую коррелирует с СОЭ. Наиболее удовлетворительный метод выполнения теста был предложен Вестергреном в 1921 году.1 Хотя существует огромное количество литературы, посвященной СОЭ, повышенное значение остается неспецифическим. 3
Физиологическая основа для теста
Референсные диапазоны для СОЭ представлены в таблице 1.4. диапазон, используемый для СОЭ, должен быть установлен лабораторией, проводящей испытание. У женщин, как и у пожилых людей, обычно более высокие значения СОЭ2. По неизвестным причинам у людей с ожирением также было отмечено несколько повышенное СОЭ, хотя это не считается клиническим значением.3 Другие факторы, которые могут влиять на СОЭ, подробно описаны в таблице 2.
Просмотр / печать таблицы
ТАБЛИЦА 1Референсные диапазоны для СОЭ у здоровых взрослых
| Взрослые | Верхний предел референсного диапазона (мм / ч) | ||
|---|---|---|---|
Возраст <50 лет | |||
Мужчины | от 0 до 15 | ||
Женщины Возраст> 50 лет | |||
Мужчины | От 0 до 20 | ||
Женщины | От 0 до 30 | ||
| Взрослые | Верхний предел контрольного диапазона (мм / час) | |
|---|---|---|
Возраст <50 лет s | ||
Мужчины | От 0 до 15 | |
Женщины | 4 от 0 до 20 | |
от 0 до 20 | ||
Женщины | от 0 до 30 | |
Просмотр / печать таблицы
ТАБЛИЦАСтарость
Женщина
Беременность
Анемия
крови
Макроцитоз
Технический f акторы
Проблема разбавления
Повышенная температура образца
9034
Инфекция
Воспаление
Злокачественное новообразование
Факторы, снижающие ESR
Аномалии эритроцитов
Серповидно-клеточная анемия
Анизоктиоз
Акантоцитоз
Микроцитоз
Технические факторы
Смешение
Короткая пробирка СОЭ
Вибрация во время тестирования
Белковые аномалии
Диспротеинемия с гипервязкостью
Факторы без клинически значимого или сомнительного эффекта
Ожирение
Температура тела
Недавний прием пищи
Аспирин
НПВП, что
НПВП, которые
Старость
Женщина
Беременность
Анемия
3
Технические факторы
Проблема разбавления
Повышенная температура образца
Повышенный уровень фибриногена
Инфекция
Воспаление
Злокачественное новообразование
Снижение злокачественности
ESПолицитемия
Аномалии красных кровяных телец
Серповидноклеточная болезнь
Акантоцитоз
Микроцитоз
Технические факторы
Проблема разбавления
Неадекватное перемешивание
Свертывание образца крови
Короткая пробирка СОЭ
Гипофибриногенемия
Гипогаммаглобулинемия
Температура тела
Недавний прием пищи
Аспирин
НПВП
 (например, беременность, сахарный диабет, терминальная стадия почечной недостаточности, болезни сердца, коллагеновые сосудистые заболевания, злокачественные новообразования) также могут повышать СОЭ. 3 Анемия и макроцитоз повышают СОЭ. При анемии со сниженным гематокритом скорость восходящего потока плазмы изменяется так, что агрегаты эритроцитов падают быстрее. Макроцитарные эритроциты с меньшим отношением поверхности к объему также быстрее оседают.
(например, беременность, сахарный диабет, терминальная стадия почечной недостаточности, болезни сердца, коллагеновые сосудистые заболевания, злокачественные новообразования) также могут повышать СОЭ. 3 Анемия и макроцитоз повышают СОЭ. При анемии со сниженным гематокритом скорость восходящего потока плазмы изменяется так, что агрегаты эритроцитов падают быстрее. Макроцитарные эритроциты с меньшим отношением поверхности к объему также быстрее оседают.Пониженное СОЭ связано с рядом заболеваний крови, при которых эритроциты имеют неправильную или меньшую форму, что вызывает более медленное оседание.1,3
У пациентов с полицитемией слишком большое количество красных кровяных телец снижает компактность сети Роуло и искусственно снижает СОЭ. Сообщалось также, что резкое повышение количества лейкоцитов, наблюдаемое при хроническом лимфолейкозе, снижает СОЭ. 1,5 Гипофибриногенемия, гипергаммаглобулинемия, связанная с диспротеинемией, и повышенная вязкость могут вызывать заметное снижение СОЭ. Хотя сообщалось, что лекарственная терапия аспирином или другими нестероидными противовоспалительными средствами может снижать СОЭ, это оспаривается.2,3
Хотя сообщалось, что лекарственная терапия аспирином или другими нестероидными противовоспалительными средствами может снижать СОЭ, это оспаривается.2,3
Поскольку определение СОЭ часто выполняется в офисных лабораториях, важно уделять особое внимание техническим факторам, которые могут приводить к ошибочным значениям (таблица 2). Наклоненная пробирка СОЭ вызовет артефактное повышение, в то время как недостаточная антикоагуляция со свертыванием образца крови будет поглощать фибриноген и может артефактически снизить СОЭ.1,2
Исследователи задавались вопросом, могут ли другие тесты, такие как измерение С-реактивного белка, может работать лучше, чем СОЭ.6–8 Неоднократно было показано, что определения СОЭ и вязкости плазмы являются наиболее удовлетворительными показателями острофазового ответа на заболевание после первых 24 часов. 6,8 В течение первых 24 часов воспалительного процесса С-реактивный белок может быть лучшим индикатором острой фазы ответа.6 Однако тесты на С-реактивный белок более дороги, менее доступны и требуют больше времени для выполнения, чем определение СОЭ. 2,7,8 Преимущества и недостатки этих трех тестов: резюмировано в таблице 3.
2,7,8 Преимущества и недостатки этих трех тестов: резюмировано в таблице 3.
Просмотр / печать таблицы
ТАБЛИЦА 3Сравнение тестов на СОЭ, С-реактивный белок и вязкость плазмы
| Тест | Преимущества | Недостатки | Недорого быстро, просто в исполнении | На него влияет множество факторов, включая анемию и размер эритроцитов; недостаточно чувствительны для скрининга |
|---|---|---|
C-реактивный белок | Самый быстрый ответ на воспаление (в этом отношении дополняет СОЭ) | Широкий диапазон значений может потребовать последовательной записи значений, дорогостоящей, пакетной обработки может задержать получение индивидуальных результатов |
Вязкость плазмы | Не зависит от анемии или размера эритроцитов | Дорогой, не широко доступный, технически громоздкий для выполнения |
Сравнение ES С-реактивный белок и тесты вязкости плазмы
| Тест | Преимущества | Недостатки |
|---|---|---|
СОЭ | Недорогой, быстрый, простой в выполнении 4 | анемия и размер эритроцитов; недостаточно чувствительны для скрининга|
C-реактивный белок | Самый быстрый ответ на воспаление (в этом отношении дополняет СОЭ) | Широкий диапазон значений может потребовать последовательной записи значений, дорогостоящей, пакетной обработки может задержать получение индивидуальных результатов |
Вязкость плазмы | Не зависит от анемии или размера эритроцитов | Дорогой, не широко доступный, технически сложный для выполнения |
Использование ES
СОЭ остается важным диагностическим критерием только для двух заболеваний: ревматической полимиалгии и височного артериита9–11 (таблица 4).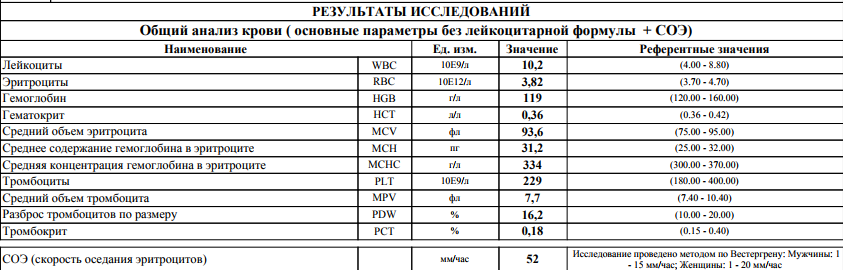 Ревматическая полимиалгия характеризуется сильной болью и ригидностью в области шеи, плечевого или тазового пояса.10 У некоторых пациентов могут преобладать системные симптомы с начальными проявлениями, включая анемию, лихорадку неизвестного происхождения или неспецифическое системное заболевание, сопровождающееся анорексией, недомоганием. и похудание.
Ревматическая полимиалгия характеризуется сильной болью и ригидностью в области шеи, плечевого или тазового пояса.10 У некоторых пациентов могут преобладать системные симптомы с начальными проявлениями, включая анемию, лихорадку неизвестного происхождения или неспецифическое системное заболевание, сопровождающееся анорексией, недомоганием. и похудание.
Просмотр / печать таблицы
ТАБЛИЦА 4Полезность СОЭ: основные соображения
СОЭ — недорогой простой тест на хроническую воспалительную активность. |
Показания для СОЭ уменьшились по мере увеличения сложности лабораторных исследований. |
СОЭ повышается с возрастом, но это увеличение может просто отражать более высокую распространенность заболевания среди пожилых людей. |
Использование СОЭ в качестве скринингового теста у бессимптомных лиц ограничено его низкой чувствительностью и специфичностью. |
Повышенное СОЭ является ключевым диагностическим критерием ревматической полимиалгии и височного артериита, но нормальные значения не исключают этих состояний. |
Когда есть умеренное подозрение на болезнь, СОЭ может иметь определенное значение как «индекс болезни». |
Чрезвычайно повышенное СОЭ (> 100 мм / час) обычно имеет очевидную причину — чаще всего инфекцию, злокачественное новообразование или височный артериит. |
Легкое или умеренно повышенное СОЭ без очевидной этиологии должно побуждать к повторному обследованию через несколько месяцев, а не к дорогостоящему поиску скрытого заболевания. |
Полезность СОЭ: основные соображения
СОЭ представляет собой недорогой простой тест на хроническую воспалительную активность. |
Показания для СОЭ уменьшились по мере увеличения сложности лабораторных исследований. |
СОЭ повышается с возрастом, но это увеличение может просто отражать более высокую распространенность заболевания среди пожилых людей. |
Использование СОЭ в качестве скринингового теста у бессимптомных лиц ограничено его низкой чувствительностью и специфичностью. |
Повышенное СОЭ является ключевым диагностическим критерием ревматической полимиалгии и височного артериита, но нормальные значения не исключают этих состояний. |
Когда есть умеренное подозрение на болезнь, СОЭ может иметь определенное значение как «индекс болезни». |
Чрезвычайно повышенное СОЭ (> 100 мм / час) обычно имеет очевидную причину — чаще всего инфекцию, злокачественное новообразование или височный артериит. |
Легкое или умеренно повышенное СОЭ без очевидной этиологии должно побуждать к повторному обследованию через несколько месяцев, а не к дорогостоящему поиску скрытого заболевания. |
Временный артериит обычно характеризуется головными болями, нарушениями зрения, такими как слепота, болезненность, покраснение или узелковая височная артерия, боль в лице и хромота челюсти.11 Экстракраниальный васкулит иногда связан с височным артериитом и может проявляться симптомами, влияющими на печень, почки или периферическая нервная система.Системные проявления, включая анемию, лихорадку, потерю веса, недомогание и аномальное значение щелочной фосфатазы, присутствуют часто.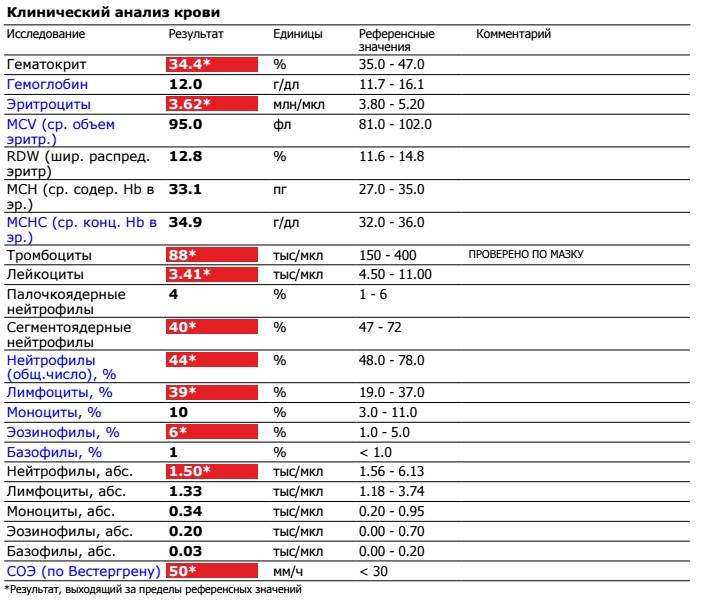 10
10
Почти у всех пациентов с височным артериитом будет повышенное СОЭ; тем не менее, случайные пациенты могут иметь нормальное значение.9 Одно исследование показало, что у пациентов с височным артериитом средняя СОЭ была более 90 мм в час, а в 99 процентах случаев значения превышали 30 мм в час.12 Однако , если есть убедительные клинические доказательства височного артериита, нормальное значение СОЭ не следует принимать во внимание, и пациенту следует пройти биопсию височной артерии или эмпирическую пробу кортикостероидной терапии.9
СОЭ традиционно является диагностическим параметром ревматоидного артрита, но он используется как средство определения стадии заболевания, а не как один из основных диагностических критериев.3,13 Критерии Американской ассоциации ревматизма включают повышенное СОЭ как один из критериев. из 20 возможных результатов 3. Большинство ревматологов считают, что тщательное совместное обследование, подтверждающее синовит, является более важным диагностическим критерием. Тем не менее, СОЭ может быть полезен, если диагноз сомнительный, а определенные признаки воспаления могут повлиять на терапевтические решения.13
Тем не менее, СОЭ может быть полезен, если диагноз сомнительный, а определенные признаки воспаления могут повлиять на терапевтические решения.13
Мониторинг активности заболевания или ответа на терапию
В прошлом СОЭ обычно использовалось в качестве индекса активности заболевания у пациентов с определенными расстройствами. С развитием более специфических методов оценки СОЭ остается подходящей мерой активности заболевания или реакции на терапию только для нескольких заболеваний: височного артериита, ревматической полимиалгии, ревматоидного артрита и, возможно, болезни Ходжкина.1–3
При ответе на терапию при височном артериите и ревматической полимиалгии СОЭ не всегда может четко указывать на активность заболевания.Таким образом, пациенты должны контролироваться по значениям СОЭ и клиническим данным.10–12 Например, когда кортикостероидная терапия начинается по поводу височного артериита или ревматической полимиалгии, СОЭ обычно снижается в течение нескольких дней.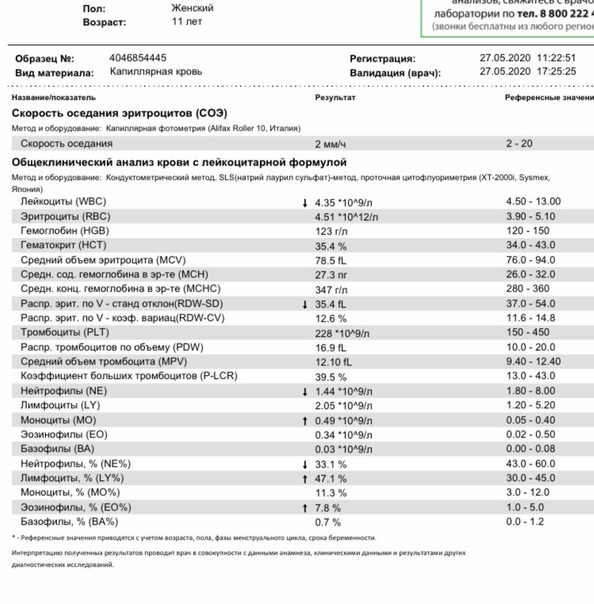 У многих пациентов СОЭ останавливается на уровне выше нормы, даже если клиническое состояние пациента резко улучшилось.3 По этой причине повышенное СОЭ у пациента с установленным височным артериитом или ревматической полимиалгией не следует использовать в качестве единственное обоснование для продолжения или увеличения стероидной терапии, если пациент чувствует себя хорошо клинически.Обратное также верно, поскольку клинический рецидив может произойти при нормальном показателе СОЭ.9
У многих пациентов СОЭ останавливается на уровне выше нормы, даже если клиническое состояние пациента резко улучшилось.3 По этой причине повышенное СОЭ у пациента с установленным височным артериитом или ревматической полимиалгией не следует использовать в качестве единственное обоснование для продолжения или увеличения стероидной терапии, если пациент чувствует себя хорошо клинически.Обратное также верно, поскольку клинический рецидив может произойти при нормальном показателе СОЭ.9
При ревматоидном артрите СОЭ имеет тенденцию отражать клиническую активность заболевания, но обычно отражает другие симптомы, такие как утренняя скованность или усталость. Совместное обследование считается более полезным при оценке синовита. В одном исследовании уровень СОЭ, который лучше всего отличал пациентов с ревматоидным артритом в стадии ремиссии от пациентов с активным заболеванием, составлял менее 20 мм в час для мужчин и менее 30 мм в час для женщин.5 Однако другие исследования показали, что значительная часть пациентов в клинической ремиссии может все еще иметь повышенное значение СОЭ.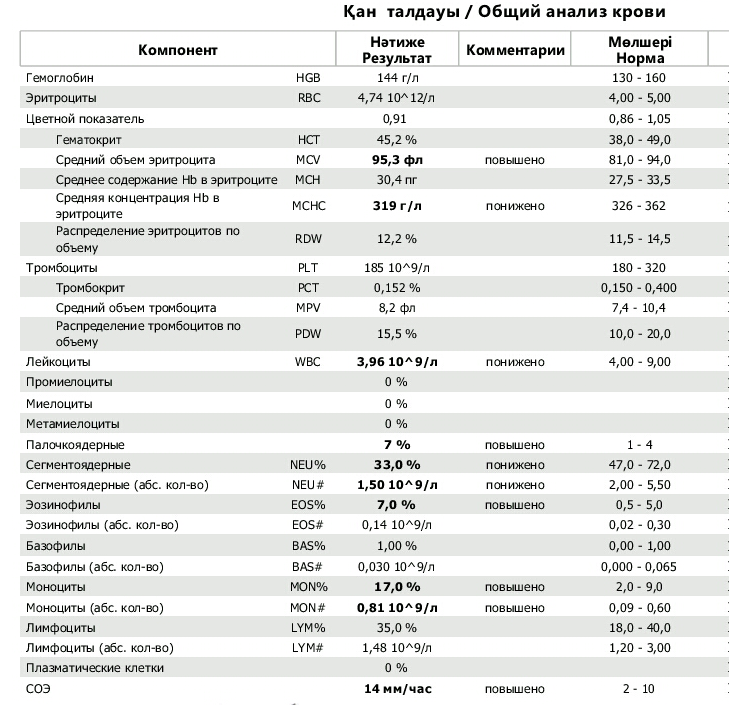 1,3
1,3
Онкологические заболевания
Было обнаружено, что в онкологии высокий СОЭ коррелирует с общим плохим прогнозом для различных типы рака, включая болезнь Ходжкина, карциному желудка, почечно-клеточную карциному, хронический лимфолейкоз, рак груди, колоректальный рак и рак простаты3,14–16. У пациентов с солидными опухолями скорость оседания более 100 мм в час обычно указывает на метастатическое заболевание, но для большинства опухолей это относительно неспецифическое открытие было заменено более точными диагностическими тестами.Однако европейские исследования пациентов с болезнью Ходжкина показали, что повышенное СОЭ может быть отличным предиктором раннего рецидива, особенно если это значение остается повышенным после химиотерапии или не может упасть до нормального уровня в течение шести месяцев после терапии3,16. Конечно, повышение СОЭ никогда не должно использоваться в качестве единственного критерия для диагностики рецидива болезни Ходжкина.
Отличие дефицита железа от анемии при хроническом заболевании
СОЭ может быть полезным для дифференциации дефицита железа от анемии при хроническом заболевании у пациентов с фоновым хроническим воспалительным состоянием, таким как ревматоидный артрит.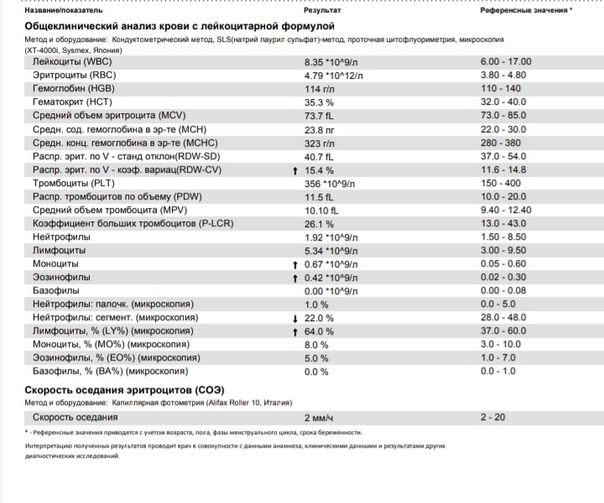 17,18 Железодефицитная анемия и анемия при хроническом заболевании являются гипорегенеративными и характеризуются низким числом ретикулоцитов. К сожалению, ни исследования железа, ни уровни ферритина в сыворотке не позволяют однозначно различить эти два типа анемии. Поскольку оба могут иметь насыщение трансферрина около 15 процентов, простая оценка уровня сывороточного железа и процентного насыщения не позволит различить эти два состояния. Точно так же индивидуальный уровень ферритина в сыворотке может оказаться бесполезным при наличии воспаления, поскольку ферритин является реактивом острой фазы и может быть повышен артефактически.17 В прошлом окончательным арбитром в этой ситуации была аспирация костного мозга с окрашиванием берлинской лазурью для определения присутствия железа. Вероятность дефицита железа обычно можно установить, скорректировав индивидуальное значение ферритина для степени сопутствующего воспаления, как указано в СОЭ, возможно, избегая исследования костного мозга.18 Номограмма для этой цели представлена на Рисунке 1.
17,18 Железодефицитная анемия и анемия при хроническом заболевании являются гипорегенеративными и характеризуются низким числом ретикулоцитов. К сожалению, ни исследования железа, ни уровни ферритина в сыворотке не позволяют однозначно различить эти два типа анемии. Поскольку оба могут иметь насыщение трансферрина около 15 процентов, простая оценка уровня сывороточного железа и процентного насыщения не позволит различить эти два состояния. Точно так же индивидуальный уровень ферритина в сыворотке может оказаться бесполезным при наличии воспаления, поскольку ферритин является реактивом острой фазы и может быть повышен артефактически.17 В прошлом окончательным арбитром в этой ситуации была аспирация костного мозга с окрашиванием берлинской лазурью для определения присутствия железа. Вероятность дефицита железа обычно можно установить, скорректировав индивидуальное значение ферритина для степени сопутствующего воспаления, как указано в СОЭ, возможно, избегая исследования костного мозга.18 Номограмма для этой цели представлена на Рисунке 1.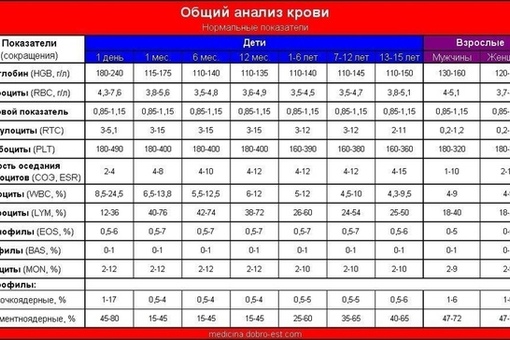 18
18
View / Распечатать Рисунок
РИСУНОК 1.
Номограмма для проверки наличия или отсутствия дефицита железа, сосуществующего с основным воспалительным состоянием, путем корреляции уровня ферритина в сыворотке со степенью воспаления, о чем свидетельствует скорость оседания эритроцитов.
Перепечатано с разрешения Witte DL, Angstadt DS, Davis SH, Schrantz RD. Прогнозирование запасов железа в костном мозге у пациентов с анемией в условиях стационара с использованием ферритина и скорости оседания эритроцитов. Ам Дж. Клин Патол 1988; 90: 86.
РИСУНОК 1.
Номограмма для проверки наличия или отсутствия дефицита железа, сосуществующего с основным воспалительным состоянием, путем корреляции уровня ферритина в сыворотке со степенью воспаления, о чем свидетельствует скорость оседания эритроцитов.
Перепечатано с разрешения Witte DL, Angstadt DS, Davis SH, Schrantz RD. Прогнозирование запасов железа в костном мозге у пациентов с анемией в условиях стационара с использованием ферритина и скорости оседания эритроцитов. Ам Дж. Клин Патол 1988; 90: 86.
Ам Дж. Клин Патол 1988; 90: 86.
Скрининг на системные заболевания или новообразования
К сожалению, СОЭ не является ни чувствительным, ни специфическим при использовании в качестве общего скринингового теста. 1,3,19 Например, СОЭ может быть повышено при наличии инфекционного заболевания, другого воспалительного или другого воспалительного процесса. деструктивные процессы, коллагеновые сосудистые заболевания или злокачественные новообразования, 1–3, но он не может увеличиваться при ряде инфекционных заболеваний (например, брюшной тиф, малярия, мононуклеоз), аллергических процессах, стенокардии (в отличие от инфаркта миокарда) или язвенной болезни (в отличие от активного воспалительного заболевания кишечника).
Поскольку повышенное СОЭ может встречаться во многих различных клинических условиях, это открытие не имеет смысла как изолированное лабораторное значение. Кроме того, у некоторых пациентов со злокачественными опухолями, инфекциями или другими воспалительными заболеваниями показатели СОЭ будут нормальными.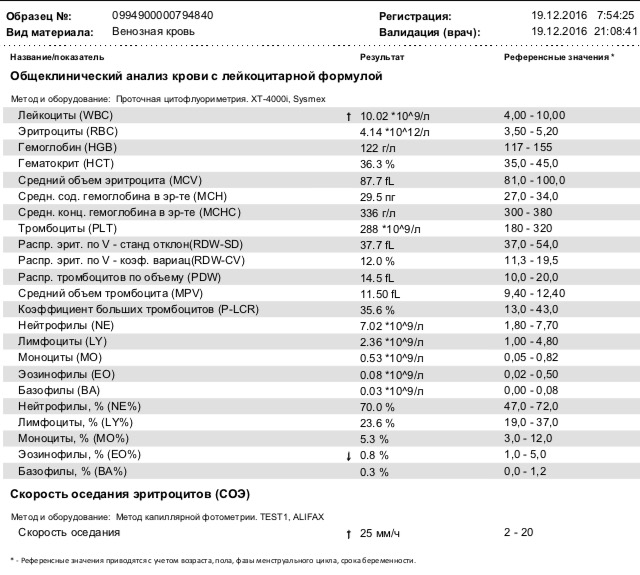 Большинство необъяснимых повышений СОЭ непродолжительны и не связаны с каким-либо конкретным основным процессом. В тех случаях, когда заболевание присутствует, оно обычно становится очевидным после завершения сбора анамнеза, физического осмотра и сбора рутинных лабораторных данных.3
Большинство необъяснимых повышений СОЭ непродолжительны и не связаны с каким-либо конкретным основным процессом. В тех случаях, когда заболевание присутствует, оно обычно становится очевидным после завершения сбора анамнеза, физического осмотра и сбора рутинных лабораторных данных.3
Хотя повышенное СОЭ может наблюдаться при многих типах рака, оно редко указывает на скрытую опухоль, потому что у большинства этих пациентов широко метастатическое заболевание.3,14,16 По этой причине, когда повышение СОЭ от легкого до умеренного ( менее 100 мм в час) встречается у бессимптомного пациента, следует рассмотреть возможность простого повторения теста в будущем при отсутствии других клинических данных.3 Нет данных, свидетельствующих о том, что повышенная СОЭ, не подтвержденная анамнезом, физическим осмотром или другие находки должны потребовать обширных лабораторных или рентгенологических исследований или инвазивных диагностических процедур.1–3
Скрининг на инфекцию в определенных клинических условиях
Недавние исследования оценили СОЭ в качестве скринингового теста на инфекцию в конкретных клинических случаях, таких как инфекция, связанная с ортопедическими протезами, детская бактериальная инфекция и гинекологические воспалительные заболевания6,7, 20 Несмотря на частое отклонение от нормы у пациентов с инфицированным протезом, значение СОЭ не является таким чувствительным или специфическим индикатором инфекции, как совместная аспирация. 20 Повышение СОЭ было предложено в качестве ключа к определению наличия инвазивной бактериальной инфекции у детей после первых 48 часов появления симптомов.6 В одном исследовании 7 СОЭ более точно указывало на тяжесть острого воспалительного заболевания органов малого таза, чем физикальное обследование, тем самым помогая оценить пациентов, которым требовалась антимикробная терапия. Пригодность СОЭ в качестве скринингового теста на инфекцию даже в этих четко определенных клинических условиях требует дальнейшей оценки.
20 Повышение СОЭ было предложено в качестве ключа к определению наличия инвазивной бактериальной инфекции у детей после первых 48 часов появления симптомов.6 В одном исследовании 7 СОЭ более точно указывало на тяжесть острого воспалительного заболевания органов малого таза, чем физикальное обследование, тем самым помогая оценить пациентов, которым требовалась антимикробная терапия. Пригодность СОЭ в качестве скринингового теста на инфекцию даже в этих четко определенных клинических условиях требует дальнейшей оценки.
Полезность как индекс болезни у пожилых людей
Некоторые авторы предложили использовать СОЭ в качестве недорогого «индекса болезни» у пожилых людей.19,21 В исследовании 142 жителей больницы длительного лечения, который имел неспецифическое изменение в состоянии здоровья или развитом новых опорно-двигательного аппарата жалоб, пост-тест вероятность новой болезни возросла с 7 процентов в тех с СОЭ менее От 20 мм в час до 66 процентов у пациентов с СОЭ более 50 мм в час.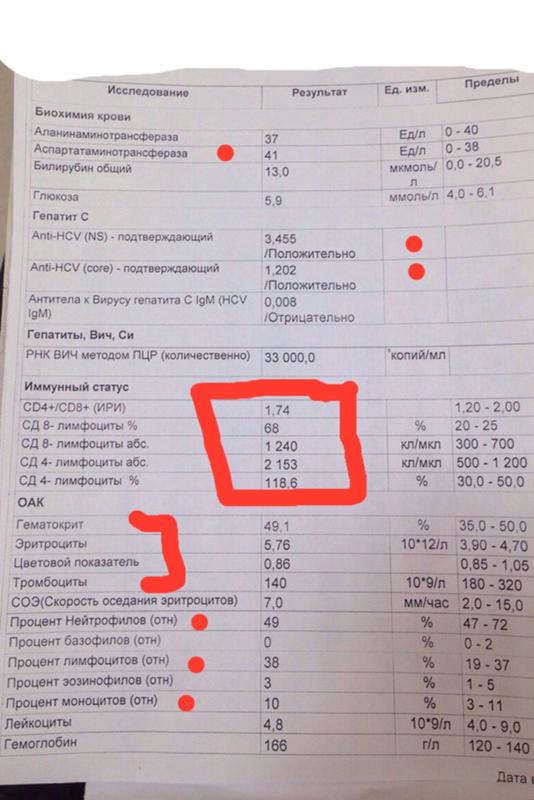 Тем не менее, это исследование специально исключало пациентов, у которых было выявлено заболевание, повышающее СОЭ, и тех, у кого не было подозрений на заболевание.21
Тем не менее, это исследование специально исключало пациентов, у которых было выявлено заболевание, повышающее СОЭ, и тех, у кого не было подозрений на заболевание.21
Авторы пришли к выводу, что объединение клинической оценки с индивидуальным значением СОЭ позволило идентифицировать группы пациентов, у которых вероятность заболеваемости была довольно низкой или достаточно высокой, что, возможно, ограничивало ненужные исследования.
Чрезвычайное повышение СОЭ
Чрезвычайное повышение СОЭ (определяемое как более 100 мм в час) связано с низким уровнем ложноположительных результатов для серьезного основного заболевания22, 23 Условия, обнаруженные в этой ситуации, имеют варьируется в отдельных популяциях, в зависимости от возраста пациента и стационарного или амбулаторного статуса. В большинстве исследований инфекция была ведущей причиной чрезвычайно повышенного значения, за ней следовали коллагеновые сосудистые заболевания и метастатические злокачественные опухоли. 22 Заболевание почек также является заметным этиологическим фактором.3
22 Заболевание почек также является заметным этиологическим фактором.3
Поскольку большинство этих состояний клинически очевидны, любые тесты должны проводиться с клинической точки зрения. Например, если присутствуют симптомы инфекции, необходимо получить соответствующие посевы, включая анализ мочи и крови, а также кожные пробы на туберкулез22,23. Не следует проводить исчерпывающий поиск скрытого злокачественного новообразования, потому что, если рак присутствует, он почти всегда является метастатическим.1,3
Менее чем у 2 процентов пациентов с заметно повышенным СОЭ нет очевидной причины.У таких пациентов этиологию обычно устанавливают анамнез и физикальное обследование вместе с доступными тестами (таблица 5). Поскольку значительное число пациентов с СОЭ более 100 мм в час страдают миеломой или другим типом диспротеинемии, в исследование следует включить электрофоретические исследования белков мочи и сыворотки крови3
Просмотр / печать таблицы
ТАБЛИЦА 5Возможное обследование у бессимптомного пациента с заметно повышенным СОЭ *
Тестирование PPD | ||||
Рентгенограмма грудной клетки | ||||
Гематологический профиль Креатологический профиль | 7Исследования функции печени | |||
Общий анализ мочи | ||||
Электрофорез сыворотки и белков мочи | ||||
Оккультное исследование стула |
Тестирование PPD |
Рентгенограмма грудной клетки |
Гематологический профиль |
Измерение содержания креатинина и мочевины |
Электрофорез белков сыворотки и мочи |
Анализ кала на скрытую кровь |
Что такое анализ крови на скорость оседания эритроцитов?
Когда вы и ваш врач подозреваете, что у вас может быть аутоиммунное заболевание, будьте готовы пройти несколько различных тестов, чтобы выяснить, что происходит.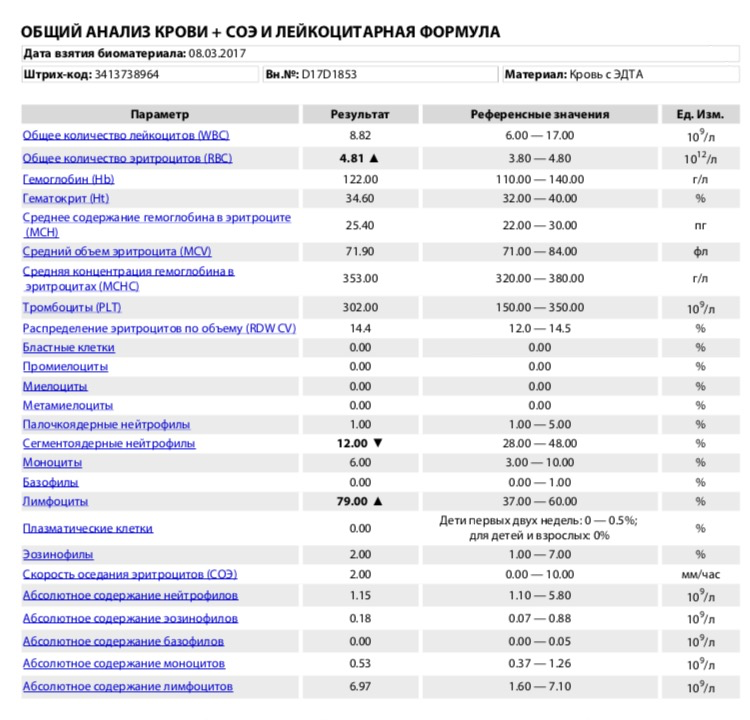 В большинстве случаев не существует единственного анализа крови или визуализации, которые могли бы окончательно поставить диагноз; скорее, для диагностики такого состояния, как ревматоидный артрит, волчанка или анкилозирующий спондилит, требуется, чтобы врач оценил ваши симптомы, историю болезни и результаты физического осмотра, а также анализы крови и изображений. Это называется клиническим диагнозом. Скорость оседания эритроцитов (СОЭ), также называемая скоростью оседания или скоростью оседания, является одним из часто используемых анализов крови в панели аутоиммунных заболеваний.Вот что он может — и не может — рассказать о вашем состоянии.
В большинстве случаев не существует единственного анализа крови или визуализации, которые могли бы окончательно поставить диагноз; скорее, для диагностики такого состояния, как ревматоидный артрит, волчанка или анкилозирующий спондилит, требуется, чтобы врач оценил ваши симптомы, историю болезни и результаты физического осмотра, а также анализы крови и изображений. Это называется клиническим диагнозом. Скорость оседания эритроцитов (СОЭ), также называемая скоростью оседания или скоростью оседания, является одним из часто используемых анализов крови в панели аутоиммунных заболеваний.Вот что он может — и не может — рассказать о вашем состоянии.
Что такое скорость оседания (СОЭ)?
Скорость оседания эритроцитов (СОЭ или скорость седиментации) измеряет уровень воспаления в организме. Когда тело воспаляется, оно начинает вырабатывать аномальные белки, которые заставляют красные кровяные тельца (эритроциты) слипаться, говорит Стюарт Д. Каплан, доктор медицинских наук, руководитель ревматологического отделения больницы Сообщества Южного Нассау в Оушенсайд, штат Нью-Йорк.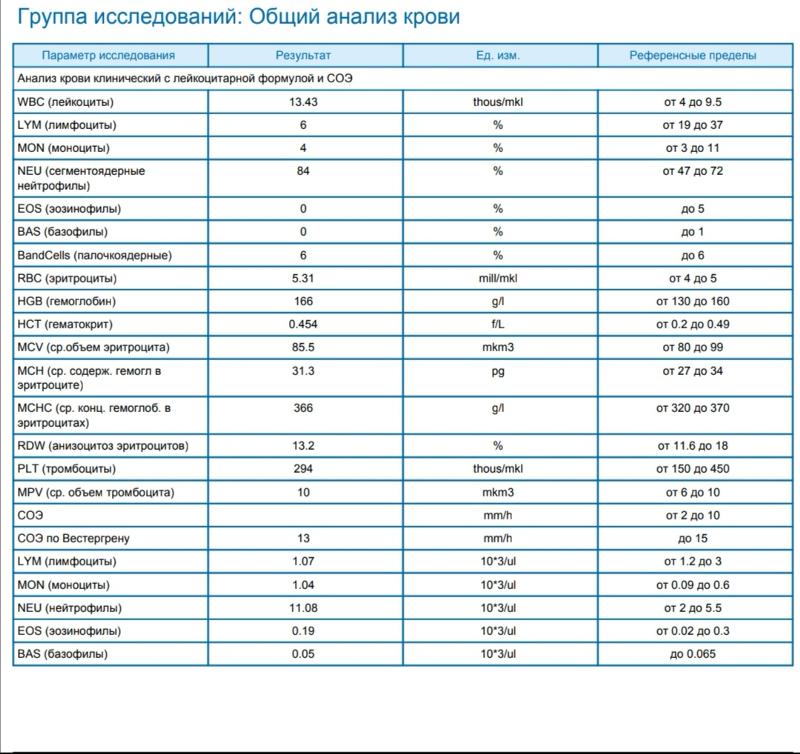
Врач поместит образец крови в пробирку и измеряет, насколько глубоко эритроциты опускаются на дно за час.Они будут выпадать быстрее, когда воспаление заставляет их образовывать плотные скопления, поэтому высокая скорость седативного воздействия свидетельствует о сильном воспалении.
Что означают результаты теста СОЭ?
Эритроциты, которые перемещаются со скоростью до 20 миллиметров в час, считаются нормой, говорит ревматолог Штеффан Шульц, доктор медицины, доцент кафедры клинической медицины Penn Medicine в Филадельфии.
У людей с аутоиммунным заболеванием скорость седации (СОЭ) может доходить примерно до 150 миллиметров в час, и чем она выше, тем сильнее воспаление в организме.«Это может вызвать более высокие тревоги, если они вернутся сотнями, и вы исследуете, есть ли у кого-то аутоиммунное заболевание», — говорит доктор Шульц. «Если он будет на 31, это может не дать много боеприпасов».
Насколько чувствителен и специфичен тест СОЭ?
Анализ крови на СОЭ является чувствительным, что означает, что у большинства людей с аутоиммунным заболеванием, как и ожидалось, будет повышенный уровень седативного эффекта. С другой стороны, он не сильно связан с одним конкретным заболеванием, что означает, что он «крайне неспецифичен», — говорит доктор.Каплан. «Обычно это показатель воспаления, но он может быть любым в любом месте тела». Повышенная скорость оседания может означать что угодно, от псориатического артрита или рака до пневмонии или зубной боли. Например, в одном исследовании сепсис-артрита специфичность составила всего 11 процентов, что означает, что только 11 процентов людей, не страдающих этим заболеванием, будут иметь отрицательный результат.
С другой стороны, он не сильно связан с одним конкретным заболеванием, что означает, что он «крайне неспецифичен», — говорит доктор.Каплан. «Обычно это показатель воспаления, но он может быть любым в любом месте тела». Повышенная скорость оседания может означать что угодно, от псориатического артрита или рака до пневмонии или зубной боли. Например, в одном исследовании сепсис-артрита специфичность составила всего 11 процентов, что означает, что только 11 процентов людей, не страдающих этим заболеванием, будут иметь отрицательный результат.
Какие заболевания помогает диагностировать тест СОЭ?
УровеньСед не поможет врачам поставить конкретный диагноз, но он показывает, есть ли у пациента аутоиммунные проблемы.«Я использую его как инструмент, чтобы определить, есть ли у них воспалительный процесс», — говорит доктор Шульц. «Если кто-то приходит с болью в суставах, мышечной болью или усталостью, я отвечаю на вопрос: у него аутоиммунное заболевание или оно перенапрягается?»
Какие заболевания помогает исключить тест СОЭ?
С другой стороны, нормальная скорость седиментации может увести ревматологов от аутоиммунного диагноза. Например, если у пациента есть боль в суставах, но нет признаков воспаления, ревматолог может исследовать остеоартрит, а не аутоиммунный воспалительный артрит, такой как РА, говорит доктор.Каплан.
Например, если у пациента есть боль в суставах, но нет признаков воспаления, ревматолог может исследовать остеоартрит, а не аутоиммунный воспалительный артрит, такой как РА, говорит доктор.Каплан.
Как врачи используют тест СОЭ для наблюдения за вашим заболеванием?
Наблюдение за уровнем воспаления может помочь врачам измерить активность заболевания, поскольку они оценивают эффективность определенного лечения. Исследование 1800 пациентов с системной волчанкой показало, что изменения скорости оседания были связаны с изменениями активности заболевания, но другие исследования показали противоречивые результаты. «У меня есть пациенты, у которых наблюдаются очень агрессивные вспышки волчанки или аутовоспалительные вспышки, и скорость оседания может быть полностью нормальной», — говорит д-р.Шульц.
Почему еще можно повысить скорость оседания?
Люди с избыточным весом и ожирением, а также пожилые люди, как правило, имеют естественный более высокий базовый уровень седиментации, говорит доктор Шульц, поэтому высокое СОЭ не обязательно свидетельствует о проблеме в этих группах. «У кого-то может быть более высокий уровень, который для них естественен», — говорит он. «Это может выглядеть ненормально, но это не так».
«У кого-то может быть более высокий уровень, который для них естественен», — говорит он. «Это может выглядеть ненормально, но это не так».
Продолжайте читать
Скорость седиментации (скорость оседания эритроцитов или СОЭ) Тест: подробности теста
Обзор
Что такое тест на скорость оседания (скорость оседания эритроцитов или СОЭ)?
Скорость оседания эритроцитов (скорость оседания эритроцитов, также известная как СОЭ) — это простой анализ крови, который помогает обнаружить воспаление в организме.Тест измеряет скорость падения (осаждения) эритроцитов (эритроцитов) в образце крови, помещенном в высокую вертикальную пробирку. Повышенная седиментация указывает на воспаление.
Тесты уровня седиментации также используются для наблюдения за развитием воспалительного заболевания.
Воспаление может быть связано с рядом состояний, включая инфекции, некоторые виды рака и аутоиммунные заболевания.
Тест на уровень седативного эффекта проводится с помощью иглы, взятой из вены на руке.
Почему проводится анализ скорости седиментации (скорости оседания эритроцитов или СОЭ)?
Тест на скорость седативного эффекта может быть выполнен, когда врач подозревает, что у вас есть заболевание, вызывающее воспаление.Показатель седативности называется неспецифическим тестом, потому что он не диагностирует конкретные заболевания, а добавляет информацию о наличии и уровне воспаления.
Для помощи в диагностике и мониторинге состояний может быть заказана скорость седации, в том числе:
Детали теста
Как работает тест на скорость седиментации (скорость оседания эритроцитов или СОЭ)?
Кровь помещается в высокую тонкую пробирку, и тест измеряет скорость выпадения (оседания) эритроцитов (красных кровяных телец). Красные клетки оседают быстрее, чем обычно, если происходит изменение белков крови, что указывает на воспаление.
Красные клетки оседают быстрее, чем обычно, если происходит изменение белков крови, что указывает на воспаление.
Результатом является измерение в миллиметрах прозрачной жидкости (плазмы), оставшейся в верхней части пробирки через 1 час.
дополнительные детали
Как подготовиться к тесту на скорость оседания (скорость оседания эритроцитов или СОЭ)?
Тест уровня седативности — это простой забор крови из вашей руки.Если ваш врач не даст вам других указаний, вам ничего не нужно делать.
Скорость оседания эритроцитов Использование, процедура, результаты
Скорость оседания эритроцитов, обычно называемая скоростью седиментации, — это анализ крови, который определяет неспецифическое воспаление в вашем организме. Повышенная (аномально высокая) скорость седативного воздействия предполагает, что в вашем организме продолжается воспалительный процесс, но не указывает, где и почему.Ваш врач может назначить этот тест, чтобы помочь при диагностике, такой как ревматоидный артрит или волчанка, для наблюдения за такими заболеваниями, как рак, или по другим причинам.
Повышенная (аномально высокая) скорость седативного воздействия предполагает, что в вашем организме продолжается воспалительный процесс, но не указывает, где и почему.Ваш врач может назначить этот тест, чтобы помочь при диагностике, такой как ревматоидный артрит или волчанка, для наблюдения за такими заболеваниями, как рак, или по другим причинам.
Цель теста
Когда в вашем теле есть воспаление, это реакция вашей иммунной системы на провоцирующий фактор, такой как инфекция, болезнь или травма. Воспаление может быть кратковременным, как в случае инфекции, или длительным, как в случае хронического заболевания.
Показатель седативности — это анализ крови, который может показать, есть ли в вашем теле воспаление, а также насколько оно серьезно. Поскольку он неспецифический, этот тест используется не как диагностический инструмент сам по себе, а как часть диагностического процесса, чтобы помочь точно определить или контролировать то, что происходит в вашем организме. С этим тестом связано мало рисков и нет противопоказаний. .
С этим тестом связано мало рисков и нет противопоказаний. .
После забора крови в пробирку тест измеряет, насколько быстро эритроциты (эритроциты) в вашей крови оседают на дно за один час.В нормальных условиях, когда нет воспалительного процесса или заболевания, эритроциты медленно падают. Когда в вашем теле есть воспаление, повышается уровень определенных белков в крови, особенно белков, называемых реагентами острой фазы, такими как фибриноген, вызывающий образование красных кровяных телец. держатся вместе и падают быстрее.
Ваш врач, вероятно, также назначит тест на С-реактивный белок (СРБ) вместе с уровнем седативного эффекта. Тест CRP также является общим индикатором воспаления, но изменения воспалительных процессов обнаруживаются быстрее в тесте CRP, чем в скорости седативного эффекта.Эти тесты часто назначают вместе, чтобы создать более полную картину воспаления.
Другие анализы крови, которые могут быть назначены одновременно с показателем седативного эффекта, — это общий анализ крови (CBC) и комплексная метаболическая панель (CMP).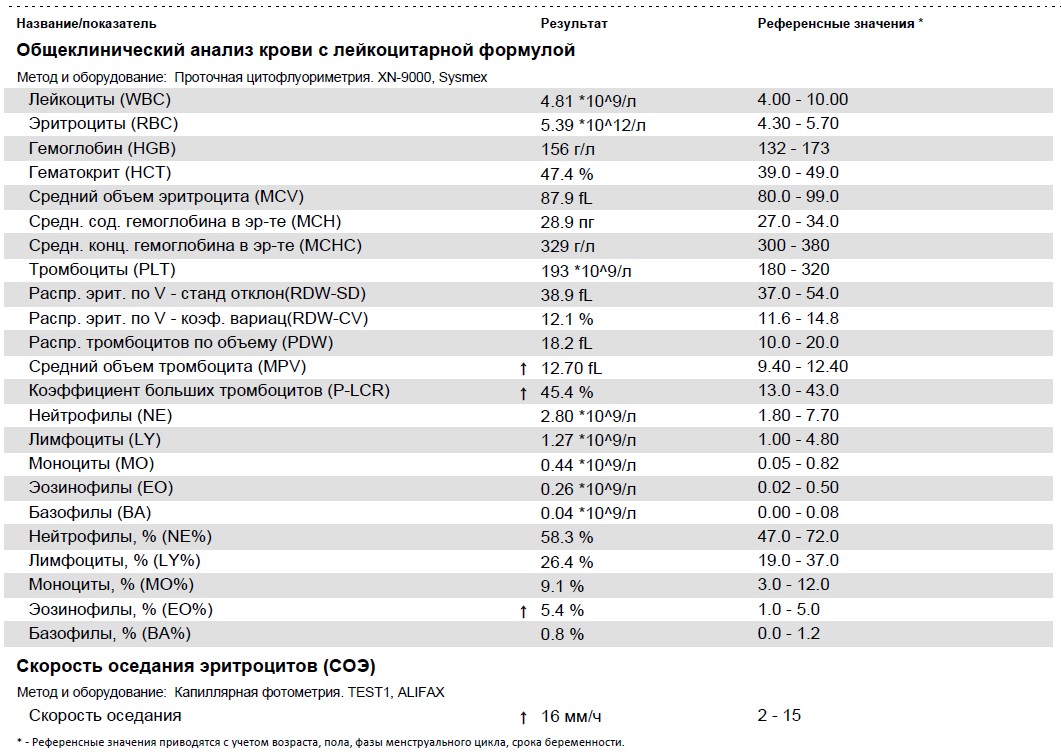 Они также помогают получить общее представление о том, что происходит в вашем теле.
Они также помогают получить общее представление о том, что происходит в вашем теле.
Ваш врач может назначить оценку седативного эффекта по следующим причинам:
Помощь в диагностике воспалительных и аутоиммунных заболеваний
Такие симптомы, как постоянная боль в суставах или скованность, головная боль, потеря веса, анемия, боль в шее или плече или потеря аппетита, связаны с ревматоидным артритом (аутоиммунным заболеванием, которое возникает, когда ваша иммунная система атакует ваши суставы), системным васкулитом ( состояние, при котором ваши кровеносные сосуды воспалены), ревматическая полимиалгия (вызывает боль в мышцах и скованность) и височный (гигантоклеточный) артериит (воспаление слизистой оболочки определенных артерий головы и шеи).Взаимодействие с другими людьми
Показатель седативности обычно входит в число первых анализов крови, назначаемых при подозрении на одно из этих заболеваний, поскольку результаты помогают подтвердить или исключить диагноз.
Воспаление также вызвано множеством других воспалительных и аутоиммунных заболеваний, таких как воспалительное заболевание кишечника (ВЗК) и волчанка. Ваш врач может измерить седативный эффект в рамках диагностического процесса, особенно если у вас расплывчатые симптомы и она подозревает, что у вас одно из этих заболеваний или другое воспалительное заболевание.
Этот тест также может помочь диагностировать определенные заболевания крови.
Необъяснимая лихорадка
Ваш врач может назначить оценку седативного эффекта, если у вас жар, не имеющий очевидных причин. Результаты могут помочь вашему врачу решить, как еще больше сузить круг вопросов. Например, если у вас повышен уровень седативного эффекта, ваш врач может искать инфекцию или воспалительное заболевание. Если ваши результаты нормальные, ваш врач знает, что нужно искать другую причину лихорадки.
Монитор воспалительных заболеваний или рака
Помимо помощи в диагностических целях, скорость седативного эффекта часто назначается периодически, чтобы проверять воспалительное заболевание или активность рака у тех, кому был поставлен диагноз. По мере того, как ваше заболевание улучшается с лечением и становится менее активным, ожидается, что ваша скорость седативного воздействия снизится и приближаются к нормальному диапазону. Если этого не происходит, это означает, что ваше лечение неэффективно или у вас обострение.Скорее всего, вам будут регулярно проводиться оценки седативных нагрузок, чтобы отслеживать, насколько хорошо вы реагируете на лечение.
По мере того, как ваше заболевание улучшается с лечением и становится менее активным, ожидается, что ваша скорость седативного воздействия снизится и приближаются к нормальному диапазону. Если этого не происходит, это означает, что ваше лечение неэффективно или у вас обострение.Скорее всего, вам будут регулярно проводиться оценки седативных нагрузок, чтобы отслеживать, насколько хорошо вы реагируете на лечение.
Перед испытанием
Ваш врач расскажет вам о тесте на уровень седативного эффекта, а также о других, которые он проводит, и о том, что он ищет. Обязательно укажите все рецептурные и безрецептурные лекарства и добавки, которые вы принимаете, потому что оральные контрацептивы, аспирин, кортизон и витамин А могут повлиять на результат теста.
Сроки
Обычно анализы крови занимают менее пяти минут после того, как техник будет готов для вас.Если вы чувствуете себя хорошо после завершения теста, вы сможете сразу уйти.
Расположение
Ваш тест может быть в офисе вашего врача, или вас могут отправить в местную больницу или другое учреждение для его проведения.
Что надеть
Полезно носить рубашку с короткими рукавами, но вы можете носить все, что захотите. Просто имейте в виду, что вам нужно будет подтянуть или закатать рукав, если вы носите длинные рукава, чтобы техник мог получить доступ к вашей вене.
Еда и напитки
Нет никаких требований к голоданию для уровня седативного эффекта или CRP, поэтому, если это единственные два теста, которые ваш врач хочет, чтобы вы прошли, вам не нужно ограничивать свою диету. Если у вас тоже есть CBC, вам тоже не нужно голодать. Однако, если ваш врач хочет, чтобы вы также прошли тест на CMP, вам может потребоваться голодание в течение 10–12 часов перед тестом. Врач даст вам конкретные инструкции.
Стоимость и медицинское страхование
Ставка sed относительно невысока, и если у вас есть медицинская страховка, она должна быть покрыта, как и любой диагностический тест.С любыми вопросами обращайтесь к своему страховщику.
Что взять с собой
Если вы думаете, что будете ждать сдачи теста, вы можете взять с собой книгу или что-нибудь сделать в это время.
Во время теста
Лаборант, вероятно, медсестра или флеботомист, человек, обученный брать кровь, выполнит ваш тест на уровень седативного осадка.
Предварительное испытание
При регистрации вам может потребоваться заполнить некоторые документы, например форму согласия, или дать разрешение поделиться результатами вашего теста с другими врачами.Человек на стойке регистрации сообщит вам.
На протяжении всего теста
Этот тест обычно занимает всего несколько минут. После того, как вы сядете, техник найдет вену, обычно на внутренней стороне вашей руки, из которой будет взят кровь. Если у вас в анамнезе были обмороки из-за крови, игл или медицинских процедур, немедленно сообщите об этом специалисту, чтобы можно было принять меры предосторожности.
Техник повяжет кусок резины на вашу руку над областью, из которой берется кровь, чтобы повысить давление в венах.Если вы склонны к тошноте, вы можете повернуть голову или закрыть глаза в этот момент. После того, как пораженный участок промывают спиртом, вам в вену вводят небольшую тонкую иглу. Вы можете почувствовать легкий укол, ущипнуть или острую боль, но это должно длиться только мгновение.
Когда ваша кровь берется, ее помещают в высокую тонкую вертикальную трубку. В этот момент вы не должны ничего чувствовать, пока стоите на месте. Обязательно сообщите техническому специалисту, если вы почувствуете головокружение, головокружение или обморок.
Как только техник приближается к завершению, он развяжет кусок резины, затем вытащит иглу из вашей руки, чего вы, вероятно, даже не почувствуете.
Пост-тест
Если у вас кровотечение, вам может понадобиться немного прижать ткань или ватный диск к области, чтобы остановить кровотечение. Если кровотечение не прекратится быстро, можно наложить повязку на область, чтобы удержать кровь и чтобы создать небольшое давление.
Если кровотечение не прекратится быстро, можно наложить повязку на область, чтобы удержать кровь и чтобы создать небольшое давление.
Если вы не чувствуете слабость, головокружение или тошноту, вы можете уйти, как только будет взята кровь и проколотая рана перестанет кровоточить или будет покрыта.Если вы плохо себя чувствуете, вам может потребоваться немного больше времени на восстановление, прежде чем вы сможете уйти.
После испытания
Вы можете вернуться к своей обычной деятельности, как только захотите. На получение результатов анализов может уйти несколько дней. Ваш врач сообщит вам, когда они это сделают.
Управление побочными эффектами
Риски, связанные с любым анализом крови, невелики. У вас могут появиться синяки, боль или припухлость в области взятия крови.Всегда есть небольшой риск заражения, если у вас есть входная рана на коже.
Вы можете использовать пакеты со льдом на этой области и принять Адвил или Мотрин (ибупрофен), чтобы уменьшить боль и отек, если это беспокоит. Если эти побочные эффекты не проходят в течение нескольких дней или усиливаются, обратитесь к врачу.
Если эти побочные эффекты не проходят в течение нескольких дней или усиливаются, обратитесь к врачу.
Интерпретация результатов
Обычный метод, используемый для оценки седативной скорости, известен как метод Вестергрена. Результаты представлены в мм / час (миллиметры в час).Как правило, уровень седативного эффекта увеличивается с возрастом, и у женщин он, как правило, выше. Многие лаборатории не учитывают пол или возраст, и, хотя верхний предел этого диапазона может варьироваться от лаборатории к лаборатории, они обычно рассматривают нормальную скорость седации как:
- Мужчины: от 0 до 22 мм / час
- Женщины: от 0 до 29 мм / час
С поправкой на возраст и пол, типичный референсный диапазон для теста составляет:
Взрослые (метод Вестергрена):
- Мужчины до 50 лет: менее 15 мм / час
- Мужчины старше 50 лет: менее 20 мм / час
- Женщины до 50 лет: менее 20 мм / час
- Женщины старше 50 лет старые: менее 30 мм / час
Дети (метод Вестергрена):
- Новорожденный: от 0 до 2 мм / час
- Новорожденный до полового созревания: от 3 до 13 мм / час
Опять же, это может варьироваться от лаборатории к лаборатории, поэтому поговорите со своим врачом, если у вас есть какие-либо вопросы о ваших результатах.
Нормальный уровень седативной реакции не обязательно означает, что у вас нет воспаления или заболевания, но помните, что этот тест помогает дать общее представление о том, что происходит, когда результаты сочетаются с вашими симптомами и другими диагностическими тестами. Если у вас есть тест для мониторинга уже диагностированного воспалительного состояния, и результаты нормальные, это означает, что ваше лечение работает и / или у вас не было обострения во время теста.
Если ваш уровень седативного эффекта является ненормальным , имейте в виду, что этот тест может помочь диагностировать состояние, но только ваша скорость седативного эффекта не означает, что у вас обязательно есть заболевание, требующее лечения.Вам нужно будет сделать больше тестов, чтобы окончательно диагностировать конкретное состояние, особенно если у вас мало или совсем нет других симптомов хронического заболевания или инфекции.
Повышенная скорость седации может возникнуть по ряду причин. Некоторые из распространенных воспалительных состояний, которые связаны с повышенной скоростью седативного эффекта, включают:
Некоторые из распространенных воспалительных состояний, которые связаны с повышенной скоростью седативного эффекта, включают:
- Тяжелые инфекции, такие как инфекция костей, кожная инфекция, сердечная инфекция, туберкулез или ревматическая лихорадка
- Ревматоидный артрит
- Височный (гигантоклеточный) артериит
- Системный васкулит
- Ревматическая полимиалгия
- Волчанка
Кроме того, уровень седативного эффекта может быть умеренно выше нормы из-за таких факторов, как заболевание почек, заболевание щитовидной железы, некоторые виды рака, такие как множественная миелома и лимфома, беременность, менструация, анемия или старение.Ваш врач примет во внимание эти факторы, если они применимы к вам, при интерпретации результатов вашего теста.
Если у вас уже диагностировано воспалительное состояние или рак, уровень седативного эффекта может быть высоким, потому что ваше заболевание обостряется или плохо поддается лечению.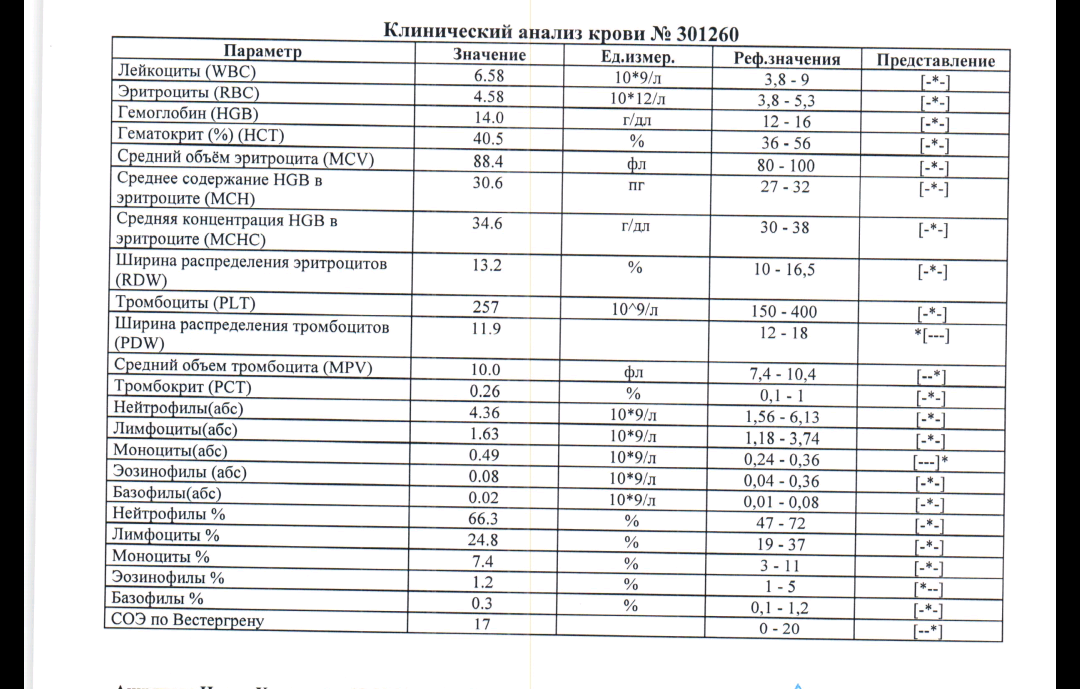 Это может означать, что ваш план лечения потребует некоторой корректировки.
Это может означать, что ваш план лечения потребует некоторой корректировки.
Показатель седативной нагрузки на ниже нормы может наблюдаться при следующих заболеваниях крови:
- Полицитемия, высокое количество эритроцитов
- Серповидно-клеточная анемия, которая включает изменения формы некоторых красных кровяных телец
- Лейкоцитоз, высокое количество лейкоцитов
Продолжение
В тех случаях, когда ваш врач подозревает, что у вас воспалительное состояние, особенно если ваши симптомы нечеткие, он может захотеть повторить тест на уровень седативного эффекта.Это просто для того, чтобы убедиться, что где-то в вашем теле действительно есть воспаление, прежде чем погрузиться в подчас долгий и сложный процесс диагностики.
Если у вас диагностировано воспалительное заболевание или рак, ваш врач будет периодически повторять этот тест, чтобы отслеживать прогресс вашего лечения. В случае инфекции вы также можете повторить этот тест один или несколько раз, чтобы подтвердить, что инфекция ушел.
Если у вас повышен уровень седативного эффекта и ваш врач подозревает, что у вас височный артериит, системный васкулит или ревматическая полимиалгия, все типы васкулита, результат теста на уровень седативного эффекта будет одним из основных подтверждений вашего диагноза, наряду с результатами других тесты и ваши признаки и симптомы.Другие тесты, которые помогут подтвердить ваш диагноз, могут включать общий анализ крови, CMP, креатинин, анализ печени, тест на антинейтрофильные цитоплазматические антитела (ANCA), тест комплемента, общий анализ мочи, функциональные тесты легких, эхокардиограмму (ЭКГ) и другие визуализационные тесты. Лечение этих состояний зависит от их тяжести, но, скорее всего, будет включать в себя лекарства, подавляющие иммунную систему, которая является гиперактивной при васкулите.
Ваш врач может назначить посев крови, если у вас повышен уровень седативного эффекта и он подозревает, что у вас серьезная инфекция.Это еще один анализ крови, который ищет в вашей крови бактерии, грибки и вирусы. Если у вас инфекция, вам могут потребоваться антибиотики.
Если у вас инфекция, вам могут потребоваться антибиотики.
Когда ваш врач подозревает ревматоидный артрит (РА) и у вас высокий уровень седативного эффекта, у вас, скорее всего, будет СРБ, если вы еще этого не сделали, а также анализы крови, которые обнаруживают ревматоидный фактор (РФ) и антициклический цитруллинированный пептид (анти- CCP) антитела. Все они вместе могут помочь диагностировать или исключить РА. Лечение РА обычно включает в себя лекарства для контроля симптомов.
Если у вас есть симптомы волчанки и уровень седативного эффекта повышен, вашему врачу потребуется провести дополнительные анализы крови для поиска аутоантител, таких как антинуклеарные антитела, антитела против Смита, антитела к двухцепочечной ДНК, анти-SSA, анти- SSB и анти-RNP. Волчанка — сложное заболевание, для диагностики которого может потребоваться большое количество тестов. Другие распространенные тесты на волчанку включают анализ мочи, общий анализ крови, CMP, криоглобулин, тест комплемента, электрофорез сывороточного белка (SPEP) и визуализационные тесты. Для лечения волчанки используются различные лекарства в зависимости от ее тяжести и симптомов.
Для лечения волчанки используются различные лекарства в зависимости от ее тяжести и симптомов.
Прочие соображения
Если у вас есть вопросы по результатам анализов или вы не уверены, что произойдет, поговорите со своим врачом. Он или она может помочь вам понять ваши результаты и процесс, который может быть задействован при поиске конкретного диагноза.
Вы можете легко получить копии своей медицинской документации, поговорив с кем-нибудь в кабинете врача, если решите, что вам нужно второе мнение. Во многих системах здравоохранения ваши медицинские записи также доступны в Интернете, поэтому спросите об этом.
Слово Verywell
Показатель седативной нагрузки может быть одним из первых из многих тестов в вашем диагностическом процессе, поэтому не забывайте проводить его один день за раз. Если вы беспокоитесь и испытываете стресс, попробуйте некоторые методы релаксации, такие как глубокое дыхание, медитация, йога или прогрессивное расслабление мышц. Удостоверьтесь, что вы уделяете время тому, что вам нравится, и что у вас есть выход стресса, будь то занятие, друг или творческое занятие. Вскоре ваш врач сможет определить, что стоит за вашими симптомами, и вы сможете начать лечение, которое поможет улучшить качество вашей жизни.
Удостоверьтесь, что вы уделяете время тому, что вам нравится, и что у вас есть выход стресса, будь то занятие, друг или творческое занятие. Вскоре ваш врач сможет определить, что стоит за вашими симптомами, и вы сможете начать лечение, которое поможет улучшить качество вашей жизни.
Физиологические основы и клиническая ценность скорости оседания эритроцитов
Физиологические основы и клиническое применение
из
Скорость оседания эритроцитов
M Амджад Хамид 1 , Собия Вакас 2
Абстракция
Определение скорости оседания эритроцитов (СОЭ) — это
часто выполняемые лабораторные испытания с проверенной временем ролью. Тем не менее
полезность этого теста снизилась по мере появления новых методов оценки болезни
были разработаны.Тест остается полезным при постановке конкретного диагноза
несколько состояний, включая височный артериит, ревматическую полимиалгию и,
возможно, ревматоидный артрит.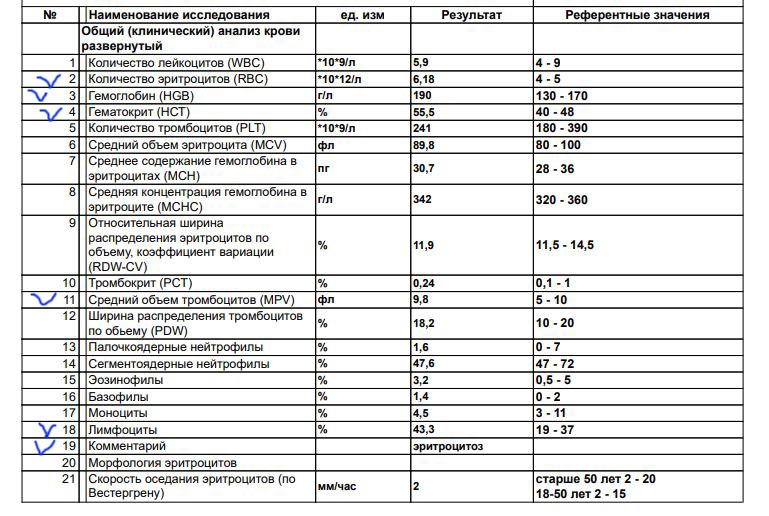 Это полезно при мониторинге этих условий
и может предсказать рецидив у пациентов с болезнью Ходжкина. Использование ESR как
скрининговый тест для выявления пациентов, у которых нет серьезных заболеваний
поддерживается литературой. Некоторые исследования показывают, что тест может быть полезным
как «индекс болезни» для пожилых людей или как инструмент скрининга для некоторых конкретных
инфекции в определенных условиях.Чрезмерное повышение СОЭ сильно
связано с серьезным основным заболеванием, чаще всего инфекцией, коллагеном
сосудистое заболевание или метастатическое злокачественное новообразование. Когда повышенная скорость
встречаются без очевидного клинического объяснения, врач должен повторить
тест после соответствующего интервала, а не проведение исчерпывающего поиска
на скрытую болезнь
Это полезно при мониторинге этих условий
и может предсказать рецидив у пациентов с болезнью Ходжкина. Использование ESR как
скрининговый тест для выявления пациентов, у которых нет серьезных заболеваний
поддерживается литературой. Некоторые исследования показывают, что тест может быть полезным
как «индекс болезни» для пожилых людей или как инструмент скрининга для некоторых конкретных
инфекции в определенных условиях.Чрезмерное повышение СОЭ сильно
связано с серьезным основным заболеванием, чаще всего инфекцией, коллагеном
сосудистое заболевание или метастатическое злокачественное новообразование. Когда повышенная скорость
встречаются без очевидного клинического объяснения, врач должен повторить
тест после соответствующего интервала, а не проведение исчерпывающего поиска
на скрытую болезнь
Ключевые слова: СОЭ, реагент острой фазы, Руло, Индекс болезни.
Pak J Med Sci Апрель — июнь 2006 г.22 № 2 214 — 218
1. Бриг (справа) Профессор М. Амджад Хамид
Профессор физиологии
2. Доктор Собия Вакас
Демонстратор по физиологии
1-2: Исламский международный медицинский колледж,
Равалпинди, Пакистан.
Для корреспонденции:
Бриг (R) Проф. М. Амджад Хамид
Электронная почта: [email protected]
* Получено за Публикация: 26 февраля 2005 г.
Поступила в редакцию: 26 мая 2005 г.
Принята к печати: 17 октября 2005 г.
История
Эдмунд Бирнацкий (1866-1912), польский врач, первый отметили повышенную скорость оседания крови у больных людей и понял, что это произошло из-за наличия фибриногена.
1 В 1918 году Робин Фахреус (1888-1968) продолжил работу Бирнакса. 2 Его первоначальной мотивацией к изучению СОЭ был тест на беременность, но его Интерес расширился до изучения СОЭ при болезненных состояниях. Альф Вестергрен (1981-1968) усовершенствовал технику выполнения ЭПР и сообщил о ее полезность при определении прогноза больных туберкулезом. 3 Вариант методологии ESR был опубликован Wintrobe в 1935 году и одно время широко использовался.В 1977 году Международный Комитет по стандартизации в гематологии рекомендовал принять Метод Вестергрена во всем мире. 3,4Методология
В методе Вестергрена используется диаметр 200 мм и 2,5 мм трубка вертикально выровненная колонка Колонка заполнена антикоагулированной кровью. с K3EDTA. Расстояние, на которое столб крови падает за один час, равно регистрируется и сообщается в мм / в конце 1
-го часа. В В методе Wintrobe используется более короткая трубка (100 мм) и другой антикоагулянт. (оксид аммония и оксалат калия).Он также корректирует анемию. это общепризнано, что метод Винтроба более чувствителен для легких высоты, но также имеет более высокий уровень ложных срабатываний, в то время как Вестергрен метод более чувствителен к изменениям на повышенных уровнях и может быть более полезным где СОЭ используется для оценки ответа на терапию, т.е. такие заболевания, как височный артериит. 5Механизм
На оседание эритроцитов в этой системе влияет силы как за, так и против седиментации.Силы противостояния седиментации отрицательный заряд на поверхности эритроцитов (заставляющий эритроциты отталкиваться друг друга (дзета-потенциал)) восходящий поток плазмы смещается падающей красной клетки и жесткость красных кровяных телец. Силы, ускоряющие седиментацию анемия и белки плазмы. Белки плазмы связываются с мембранами красных клеток тем самым снижая дзета-потенциал, позволяя, таким образом, происходить образование петель. Степень, в которой белки снижают дзета-потенциал, можно оценить по шкале из 1-10: фибриноген 10, бета-глобулин 5, альфа-глобулин 2, гамма-глобулин 2, и альбумин 1.
Существует ряд артефактных причин повышенного СОЭ. К ним относятся вибрация трубки СОЭ; трубка не вертикальна, неадекватная антикоагуляция со свертыванием образца крови потребляет фибриноген и может искусственно снизить СОЭ и возраст образца (с возрастом снижается СОЭ).
6СОЭ называется тестом на реагенты острой фазы, что означает реагирует на острые состояния организма, например, на инфекцию или травму.Оценка повышение следует за повышением температуры и количества лейкоцитов, пики через несколько дней, и обычно длится дольше, чем повышенная температура или количество лейкоцитов.
7Термины:
8Реагент острой фазы:
Вещество в крови, которая увеличивается в ответ на острые состояния, такие как инфекция, травма, разрушение тканей, некоторые виды рака, ожоги, хирургическое вмешательство или травма.Скорость оседания эритроцитов (СОЭ): расстояние, на которое эритроциты оседают в пробирке с кровью за один час.Поднимитесь больше, чем обычно указывает на инфекцию или воспаление. Помогает в прогнозировании болезни.
Rouleaux: Накопление красных кровяных телец, вызванное лишние или аномальные белки в крови, которые уменьшают нормальное расстояние красный клетки поддерживают друг друга.
Физиологические основы теста
Как и при других лабораторных испытаниях, фактический диапазон значений используемый для определения СОЭ должен быть установлен лабораторией, выполняющей тест.У женщин, как и у пожилых людей, обычно более высокие значения СОЭ.
9 По неизвестным причинам у тучных людей также отмечается незначительная повышенное СОЭ, хотя это не имеет клинического значения. 10Интервал ссылок:
11| Детский: | 2-15 мм за 1 час | ||
| Взрослый: | Мужской: | 17-50 лет: | 1-10 мм за 1 час |
| > 50 лет: | 2-14 мм за 1 час | ||
| Женский: | 17-50 лет: | 3-12 мм за 1 час | |
| > 50 лет: | 5-20 мм за 1 час | ||
Любое состояние, повышающее уровень фибриногена (е.ж., беременность, сахарный диабет, терминальная стадия почечной недостаточности, пороки сердца, коллагеновые сосудистые заболевания, злокачественные новообразования) также могут повышать СОЭ. 3 Анемия и макроцитоз повышают СОЭ. При анемии, с гематокритом уменьшается, скорость восходящего потока плазмы изменяется так, что красный агрегаты кровяных телец падают быстрее. Макроцитарные эритроциты с меньшим отношение поверхности к объему также устанавливается быстрее. Снижение СОЭ связано с с рядом заболеваний крови, при которых эритроциты имеют нерегулярный или меньшая форма, вызывающая более медленное оседание. 12
У пациентов с полицитемией слишком много эритроцитов уменьшить компактность сети руло и искусственно снизить СОЭ. Чрезвычайное повышение количества лейкоцитов, наблюдаемое при хроническом Также сообщалось, что лимфолейкоз снижает СОЭ.
13 Гипофибриногенемия, гипергаммаглобулинемия, связанная с диспротеинемией, и повышенная вязкость может вызвать заметное снижение СОЭ. Хотя это сообщалось, что медикаментозная терапия аспирином или другими нестероидными противовоспалительные средства могут снизить СОЭ, это оспаривается. 6,7,14Интерпретация: СОЭ — это неспецифический тест, поэтому может быть трудно интерпретировать. Недавние испытания СОЭ не показали ценность скрининга бессимптомных людей, потому что не только количество аномальный низкий, но также в большинстве случаев аномальный тест возвращается к норме в течение нескольких месяцев без постановки какого-либо значимого диагноза.
15Полезность как показатель заболеваемости у пожилых людей
Некоторые авторы предложили использовать СОЭ в качестве недорогой «индекс болезни» у пожилых людей.
15,16 Есть также мало доказательств ценности для скрининга пациентов с симптомами, потому что полный анамнез и физикальное обследование — гораздо лучший инструмент для выявления аномалии. Следует тщательно изучить причину повышенного СОЭ, но мало доказательств преимуществ такого поиска. Недавний Анализ затрат и выгод показал, что тесты в дополнение к полному сбор анамнеза и физикальное обследование нерентабельно.Однако есть несколько групп пациентов, у которых СОЭ важно, пациенты с подозрением на височный артериит или полимиалгию ревматический.В этих случаях лечение часто начинают после повышения СОЭ. результат известен и до окончательной биопсии. У этих пациентов диагноз трудно подтвердить, но не исключен, если СОЭ в норме.
18ESR также может быть полезен при мониторинге определенных групп пациенты с ревматоидным артритом, височным артериитом, ревматической полимиалгией, и жизнь при болезни Ходжкина (H.D.), когда активность болезни отражается изменения СОЭ.
19,20Существует спор о том, полезен ли этот тест в различение органических и психосоматических заболеваний.
21 Нет никаких доказательств какой-либо диагностической ценности СОЭ при попытке оценить пациентов с острыми заболеваниями, у которых уже известно о наличии острых или хронических заболеваний. инфекции или рак (кроме H.D.). Даже при обследовании пациентов с возможным миелома СОЭ заменено измерением общего белка и глобулина дробная часть. 22Крайняя высота СОЭ: Крайняя повышение СОЭ (определяемое как более 100 мм в час) связано с с низким уровнем ложноположительных результатов при серьезном основном заболевании.
22,23 Условия, обнаруженные в этой ситуации, различались в отдельных популяциях, в зависимости от возраста пациента и стационарного или амбулаторного статуса. В большинстве серии, инфекция была основной причиной чрезвычайно высокого значения, затем следуют коллагеновые сосудистые заболевания и метастатические злокачественные опухоли. 22,24 Болезнь почек также является важным этиологическим фактором. 2 Утилита ESR
Основные соображения
СОЭ — недорогой простой тест на хроническое
воспалительная активность.
Показания для СОЭ уменьшились по мере усложнения лаборатории
тестирование увеличилось.
СОЭ повышается с возрастом, но это увеличение может просто отражать более высокое
распространенность заболевания у пожилых людей.
Использование СОЭ в качестве скринингового теста у бессимптомных лиц ограничено.
низкой чувствительностью и специфичностью.
Повышенное СОЭ является ключевым диагностическим критерием ревматической полимиалгии
и височный артериит, но нормальные значения не исключают этих состояний.
Когда есть умеренное подозрение на болезнь, СОЭ может иметь некоторое значение
как «индекс болезни».
Чрезвычайно повышенное СОЭ (> 100 мм / ч) обычно имеет очевидное
чаще всего вызывают инфекцию, злокачественное новообразование или височный артериит.
Легкое или умеренно повышенное СОЭ без очевидной этиологии должно вызывать
повторное тестирование через несколько месяцев вместо дорогостоящего поиска
оккультное заболевание.
Рекомендации
* СОЭ можно использовать для оценки пациентов с необъяснимые симптомы или ухудшение состояния здоровья при
25 подозревается воспалительное, опухолевое или инфекционное заболевание.* СОЭ может использоваться для мониторинга активности гигантских клеток артериит, ревматическая полимиалгия, воспалительный артрит и некоторые инфекции. 5,17,26 Конкретный диагноз не ставится эффективно другими способами.
* Нет данных, подтверждающих использование СОЭ при бессимптомном течении болезни. отдельных лиц, и этот тест не следует добавлять в обычные исследования.
* ESR будет выполняться только в том случае, если письменное указание предоставлено на заявка.
Обоснование: Скорость оседания эритроцитов (СОЭ) относительно неспецифический тест, который часто назначают во время диагностики и мониторинг болезни. На седиментацию влияет множество факторов. ставка. Факторы, связанные с заболеванием, которые могут повлиять на СОЭ, включают плазму концентрации иммуноглобулина и фибриногена, а также наличие и степень анемия.
27,28 Факторы, не связанные с заболеванием. Этот процесс может повлиять на значения СОЭ, включая возраст, пол и лекарственную терапию. 29,30ССЫЛКИ
1. Biernacki E. Повышенная скорость седиментации. крови от больных. Историческая справка: 1866-1912 гг. uwcme.org/site/courses/legacy/rheumlab/ esr.php — 19k — 3 мая 2005 г.
2. Фахреус Р. Историческая статья Термины MeSH Отложения крови * Гематология / история: 1888-1968. www.ncbi.nlm.nih.gov/entrez/query.fcgi?cmd
3. Альф Вестергрен) усовершенствовал технику выполнения СОЭ и сообщил о его полезности для определения прогноза больные туберкулезом: 1981-1968 гг. www.proz.com/?sp=h&id=484222 — 35 КБ
4. Wintrobe WW, Landsberg JW. Стандартизированный методика оседания крови. Am J med Sci, 1935; 189: 102-15.
5. Fauchald P, Rygvold O, Oystese B. Височный артериит и ревматическая полимиалгия: результаты клинических исследований и биопсии. Ann Intern Med 1972; 77: 845-52.
6. Бригден М. Оседание эритроцитов. оценка: по-прежнему полезный тест при разумном использовании. Postgrad Med 1998; 103: 57-74.
7.Sox HC Jr, Liang MH. Эритроцит скорость осаждения: руководство по рациональному использованию. Ann Intern Med 1986; 104: 515-23.
8. Стюарт Дж., Уичер Дж. Т.. Тесты на обнаружение и мониторинг реакции острой фазы. Arch Dis Child 1988; 63: 115-7.
9. Кац П.Р., Каруза Дж., Гутман С.И., Варфоломей W, Richman G. Сравнение скорости оседания эритроцитов (СОЭ) и выбранные белки острой фазы у пожилых людей. Am J Clin Pathol 1990; 94: 637-40.
10.Смит Э.М., Самадиан С. Использование скорость оседания эритроцитов у пожилых людей. Br J Hosp Med 1994; 51: 394-7.
11. Bottiger LE, Svedberg CA. Нормальный скорость оседания эритроцитов и возраст. Br Med J 1967; 2: 85-7.
12. Сааде К. Оседание эритроцитов. Оценка: старые и новые клинические приложения. South Med J 1998; 3: 220-5.
13. Wolfe F, Michaud K. Клинические и исследовательское значение скорости оседания эритроцитов. J Rheumatol 1994; 21: 1227-37.
14. Томас Э.А., Беннетт Дж. К., Карпентер С. Дж., Charles Plum F. Cecil Essential Med. 4-е редактирование. W.B. Saunders Company 1997; 592-600.
15. Вульф Ф., Мишо К. Клинические и исследовательское значение скорости оседания эритроцитов. J Rheumatol 1994; 21: 1227-37.
16. Тинетти М.Э., Шмидт А., Баум Дж. Использование скорость оседания эритроцитов у хронически больных пожилых пациентов с снижение состояния здоровья. Am J Med 1986; 80: 844-8.
17.Т Бригден ML. Железодефицитная анемия: каждый случай поучителен. Postgrad Med 1993; 93: 181-92.
18. Гудман Б.В. Младший. Височный артериит. Am J Med 1979; 67: 839-52.
19. Генри-Амар М., Фридман С., Хаят М., Somers R, Meerwaldt JH, Carde P. Скорость оседания эритроцитов предсказывает раннее рецидив и выживаемость при ранней стадии болезни Ходжкина. Ann Intern Med 1991; 114: 361-5.
20. Wise CM, Agudelo CA, Chmelewski WL, McKnight KM. Височный артериит с низкой скоростью оседания эритроцитов: а рассмотрение пяти дел.Arthritis Rheum 1991; 34: 1571-4.
21. Финчер Р.М., Пейдж Мичиган. Клинический значение экстремального повышения скорости оседания эритроцитов. Арка Intern Med 1986; 146: 1581-3.
22. Йоханссон Дж. Э., Сигурдссон Т., Холмберг Л., Бергстром Р. Скорость оседания эритроцитов как онкомаркер у человека рак простаты: анализ прогностических факторов у 300 популяционных последовательные дела. Cancer 1992; 70: 1556-63.
23. Lluberas-Acosta G, Schumacher HR Jr.Заметно повышенная скорость оседания эритроцитов: рассмотрение клинических последствия для больничного населения. Br J Clin Pract 1996; 50: 138-4.
24. Юнгберг Б., Гранквист К., Расмусон Т. Реагенты острой фазы в сыворотке крови и прогноз при почечно-клеточной карциноме. Рак 1995; 76: 1435-9.
25. Злонис М: Мистика скорость оседания эритроцитов. Clin Laboratory Med 1993; 13: 787-800.
26. Witte DL, Angstadt DS, Davis SH, Schrantz RD.Прогнозирование запасов железа в костном мозге у пациентов с анемией в общественная больница с использованием ферритина и скорости оседания эритроцитов. Am J Clin Pathol 1988; 90: 85-7.
27. Sox HC Jr, Liang MH. Эритроцит скорость осаждения: руководство по рациональному использованию. Ann Intern Med 1986; 104: 515-23.
28. Торен Б., Вигрен А. Эритроциты скорость оседания при инфицировании тотального эндопротеза тазобедренного сустава. Ортопедия 1991; 14: 495-7.
29. Барланд П., Липштейн Э: Выбор и использование лабораторных исследований при ревматических заболеваниях.Am J Med 1996; 100 (доп. 2A): 16С-23С.
30. Sox HC, Liang MH: Скорость оседания эритроцитов: руководство по рациональному использованию. Ann Intern Med 1986; 104: 515-23.
Профессиональный
Медицинские публикации
Кабинет № 522, 5 эт., Панорама центр
Корпус № 2, п / я Box 8766, Saddar, Карачи — Пакистан.
Диета стол 8 меню на каждый – меню на неделю с рецептами, что можно, что нельзя для похудения, таблица, список продуктов для детей и взрослых
Диета стол 8, меню на каждый день
Окт-29-2019 Автор: KoshkaS
Что такое стол 8 в диетическом питании?
Что собой представляет диета стол 8, меню на каждый день при этой диете, полезные рецепты диетических блюд, все это очень интересует тех людей, кому необходимо подобрать режим питания при ожирении и тем, кто интересуется лечебным диетическим питанием. Вот мы и попробуем ответить на эти вопросы, в нижеследующей статье.
Так вот:

Диетический стол № 8 рекомендуется людям, страдающим ожирением. В основе этой болезни лежит нарушение обмена веществ. Развивается ожирение в том случае, когда энергия, поступающая с калориями пищи, превышает энергозатраты организма. Проще говоря, человек страдает перееданием. И если к этому прибавляется малоподвижный образ жизни, то ожирение неизбежно. А на его фоне развиваются гипертония, атеросклероз, стенокардия, холецистит, желчнокаменная болезнь, сахарный диабет и другие болезни. Лечение ожирения всегда комплексное, в том числе оно включает диету – стол № 8.
Особенности питания:
Диетическое питание № 8 отличается, прежде всего, низкой калорийностью пищи. В рационе значительно ограничивают углеводы, которые в организме человека быстро переходят в жир. Также ограничение распространяется на жиры животного происхождения, а предпочтение отдается растительным жирам. Поскольку диета малокалорийная, чувство сытости создается благодаря объему пищи, например сырым овощам, фруктам. Продукты, которые возбуждают аппетит, такие как острые закуски и пряности, исключаются. Значительно ограничивается количество соли в пище и жидкости – до 1–1,5 л в день, что приводит в норму водно-солевой баланс. Плюс к этому диету дополняют регулярные разгрузочные дни.
Таким образом, химический и энергетический состав диеты № 8 выглядит так: в суточном рационе содержится 100 г белков, 80 г жиров, 250 г углеводов. Калорийность рациона 2000 ккал.
Температура блюд должна быть обычной.
Можно и нельзя:
Ошибочно думать, что диете № 8 очень много запрещенных продуктов, а точнее, больше, чем разрешенных. Это не так. Даже диетическое питание при ожирении может быть разнообразным и богатым. Вот продукты, которые разрешены при соблюдении диетического стола № 8.
Хлеб и мучные изделия: ржаной и пшеничный хлеб из муки грубого помола, белково-пшеничный и белково-отрубяной хлеб в количестве 100–150 г в день.
Супы должны составлять 250–300 г на прием. Разрешены первые блюда из разных овощей с небольшим добавлением картофеля или крупы; щи, борщ, окрошка, свекольник. Два-три раза в неделю допустимо есть супы на слабом обезжиренном мясном или рыбном бульонах с овощами, фрикадельками.
Мясо и птица разрешается в количестве 150 г в день. Это должны быть низкой упитанности говядина, телятина, кролик, куры, индейка. В строго ограниченном количестве – нежирная свинина и баранина, которые должны быть преимущественно отварные, тушеные либо запеченные крупными и мелкими кусками. Обжаривают мясо только после отваривания. Также можно есть говяжий студень и сардельки.
Из рыбы приемлемы только нежирные виды до 150–200 г в день. Это должна быть отварная, запеченная или жареная рыба, а также морепродукты.
Молоко и кисломолочные напитки нужно выбирать только пониженной жирности. Сметана добавляется в блюда. Творог разрешается нежирный и 9 %-ной жирности (100–200 г в день). Он может быть натуральный и в виде сырников, пудингов. Нежирные сорта сыра нужно употреблять ограниченно.
Яйца разрешены по 1–2 штуки в день: вкрутую, белковые омлеты, омлеты с овощами.
Из круп в рационе должны быть рассыпчатые каши из гречневой, перловой, ячневой крупы за счет уменьшения хлеба.
Особенно широко при диете № 8 применяют овощи , во всех видах, частью обязательно сырыми. Желательно разнообразить рацион всеми видами капусты, включать в него свежие огурцы, редис, салат, кабачки, тыкву, томаты, репу. Квашеная капуста рекомендуется только после промывания.
Закуски к диетическому столу № 8 – это салаты из сырых и квашеных овощей, винегреты, салаты овощные с отварным мясом и рыбой, морепродуктами. Также разрешается заливное из рыбы или мяса, нежирная ветчина.
Плоды и сласти представлены в рационе фруктами и ягодами кисло-сладких сортов. Они должны быть сырые и вареные. Также разрешается желе и муссы на метилцеллюлозе, ксилите, сорбите. Можно пить несладкие компоты.
Из жиров в очень ограниченном количестве допускается сливочное масло, преимущественно должны быть в рационе растительные масла – в блюдах.
Соусы и пряности – томатный, красный, белый с овощами, слабый грибной; уксус.
Разрешенные напитки – это чай, черный кофе и кофе с молоком, а также малосладкие соки всех видов: фруктовые, ягодные, овощные.
Далее о том, что запрещено употреблять в пищу при соблюдении диетического питания № 8. Хлеб и мучные изделия из пшеничной муки высшего и 1-го сорта, сдобного и слоеного теста. Супы исключают молочные, картофельные, крупяные, бобовые, с макаронными изделиями. Мясо и птица жирных сортов тоже не должна быть в рационе, а именно: гусь, утка, ветчина, сосиски, вареные и копченые колбасы, консервы. Жирная рыба, соленая, копченая, рыбные консервы в масле, икра – этого тоже нет в рационе диеты № 8. Из молочных продуктов отказаться придется от жирного творога, сладких сырков, сливок, сладких йогуртов, ряженки, топленого молока, жирных и соленых сыров.
Запрещаются жареные яйца. Из круп исключают рис, манную и овсяную, макаронные изделия, бобовые. Из овощей ограничивают блюда из картофеля, свеклы, зеленого горошка, моркови, брюквы (суммарно до 200 г в день), а также соленые и маринованные овощи. Нельзя есть при ожирении жирные и острые закуски. Запрещенные плоды и сласти – это виноград, изюм, бананы, инжир, финики, очень сладкие сорта других плодов, сахар, кондитерские изделия, варенье, мед, мороженое, кисели. Жирные и острые соусы, майонез, все пряности – это тоже неприемлемые блюда. Из напитков исключают виноградный и другие сладкие соки, а также какао.
Диета, стол 8, меню на каждый день. Отличное видео!
И еще на эту тему:
Примерное меню:
- Первый завтрак: мясо отварное (100 г) с зеленым горошком, квашеной капустой или другими овощами; кофе черный.
- Второй завтрак: рагу из отварного мяса – 150 г; творог обезжиренный – 100 г; фруктовое желе на ксилите.
- Обед: борщ вегетарианский – 1/2 порции; бефстроганов (100 г) с тушеной морковью; компот из яблок (на ксилите).
- Ужин: рыба отварная (100 г) с отварным картофелем; чай.
- На ночь: кефир – 1 стакан.
Полезные рецепты:
Салат из свеклы и фасоли с грушей:
2 ст. ложки фундука, 500 г свеклы, 100 г зеленой фасоли, 2 небольших лука-порея, 1 груша, 100 г консервированной фасоли. Для заправки: 2 ст. ложки мелко нарезанного укропа, 1 толченый зубчик чеснока, 1 ч. ложка семян горчицы, 1 ч. ложка яблочного уксуса, 60 мл оливкового масла.
Духовку разогреть до 20 °C и обжарить фундук до золотистого цвета в течение 6–8 минут. Затем орехи слегка охладить и измельчить. Свеклу сварить, почистить, нарезать кубиками и сложить в большую миску. Зеленую фасоль пробланшировать в кипятке до мягкости в течение 1–2 минут, после чего обдать холодной водой, обсушить и нарезать. Лук-порей вымыть и измельчить тонкими кольцами. Грушу разрезать на четыре части, вырезать сердцевину и нарезать ломтиками. В миску со свеклой сложить бланшированную зеленую фасоль, лук-порей, фасоль и ломтики груши. Для приготовления заправки хорошо растереть укроп, чеснок, зерна горчицы, уксус и оливковое масло. Заправить салат и оставить на 1 час. Украсить блюдо орехами и подавать на стол.
Салат с языком:
80 г говяжьего языка, 30 г моркови, 35 г картофеля, 15 г сельдерея, 25 г соленых огурцов, 5 мл уксуса, 15 мл растительного масла, перец, зелень петрушки, соль.
Отварить язык и нарезать соломкой. Отварные морковь и картофель очистить и нарезать кубиками средней величины. Так же нарезать корень сельдерея и очищенные от кожицы соленые огурцы. Продукты перемешать, добавить перец, соль, уксус и заправить растительным маслом. Перед подачей на стол приготовленное блюдо посолить. Можно украсить кусочками языка, огурцами и зеленью петрушки.
Рыба в зеленом соусе:
3 ст. ложки оливкового масла, 4 куска хека (или трески) по 170 каждый, масла, 4 куска хека (или трески) по 170 каждый, 1/2 мелко нарезанной луковицы, 3 мелко измельченные дольки чеснока, 100 мл рыбного бульона, 2 ст. ложки мелко нарезанной петрушки, 100 г поджаренных миндальных орехов, соль и свежемолотый черный перец, веточки укропа.
Разогреть масло в сковороде, положить рыбу и обжарить ее в течение 2 минут с каждой стороны. Затем переложить рыбу на подогретое блюдо, накрыть крышкой и сохранить теплой. Лук положить в оставшееся на сковороде масло и жарить в течение 3 минут. Затем влить бульон, всыпать петрушку и миндаль. Тушить до легкого загустения еще 3 минуты. Переложить смесь в миксер и взбить в однородную массу. Посолить и поперчить по вкусу. Положить рыбу обратно в сковороду, полить соусом и тушить в течение 1–2 минут. Перед подачей на стол украсить укропом.
Голубцы диетические:
180 г белокочанной капусты, 40 г моркови, 10 г белых кореньев, 15 г тыквы, 10 г репчатого лука, 1/2 яйца, 10 г сливочного масла, 50 г риса, 4 г укропа (или зелени петрушки), 90 г соуса.
Мелко нарезать лук и обдать кипятком. Потушить его с маслом, добавив нарезанные кубиками морковь, белые коренья и тыкву. Тушеные овощи смешать со сваренным рисом, вареным яйцом (или одним белком) и зеленью. Из очищенного кочана вырезать кочерыжку. Капусту сварить до полуготовности. Затем вынуть ее из воды, разобрать на листья, черешки слегка отбить молотком или срезать утолщения. На подготовленные листья положить начинку и завернуть их в виде конверта. Голубцы выложить на сковороду, заправить сметанным соусом и запечь. Перед подачей на стол посыпать измельченной зеленью петрушки или укропа.
Источник:
По книге А. Синельниковой «Диетическое питание. Кулинарные рецепты для вашего здоровья».
Поделитесь статьей с друзьями в социальных сетях!
Еще по этой же теме:
prokalorijnost.ru
MedWeb — Диетический стол № 8А
Диетический стол № 8А
Диетический стол № 8А Диета № 8А, как и диета № 8, назначается для лечения ожирения, но характеризуется значительно меньшей калорийностью рациона.Показания к диетическому столу № 8А
Диета № 8А применяется для лечения ожирения при отсутствии других заболеваний и осложнений, требующих особого режима питания.
Цель диетического стола № 8А
Целью диеты № 8А является восстановление обмена веществ (в первую очередь липидного обмена), предотвращение избыточных жировых отложений, снижение веса пациента.
Общая характеристика диетического стола № 8А
Диета № 8А не в полной мере удовлетворяет физиологические потребности человека в пищевых веществах и энергии. Калорийность рациона сильно понижена. Диета обогащена пищевыми волокнами и растительными жирами. Жидкость умеренно ограничена.
Пищу готовят на пару или в отварном виде без соли. Допустимы тушение и запекание. Жареные, протертые и рубленые блюда рекомендуется исключить или ограничить.
Диета № 8А предусматривает дробный режим приема пищи 4–6 раз в сутки. От диеты № 8 диету № 8А отличает более низкая калорийность рациона (за счет уменьшения доли углеводов) и меньший объем порций. Диета № 8А назначается на короткий срок, после чего пациента переводят на диету № 8 или № 8о.
Химический состав и энергоценность диетического стола № 8А
Белки: 70–80 г (включая 40 г белков животного происхождения).
Жиры: 60–70 г (в том числе не менее 25 г жиров растительного происхождения).
Углеводы: 70–80 г (простые углеводы исключены).
Суточная калорийность: 1 100 – 1 300 ккал.
Свободная жидкость: 0,8–1,5 л.
Поваренная соль: 3–5 г.
Витамины: ретинол (А) – 0,4 мг, рибофлавин (В2) – 2,2 мг, тиамин (В1) – 1,1 мг, никотиновая кислота (В3) – 17 мг, аскорбиновая кислота (С) – 150 мг.
Макроэлементы: натрий – 3 г, калий – 3,9 г, кальций – 1 г, магний – 0,5 г, фосфор – 1,6 г.
Микроэлементы: железо – 35 мг.
Оптимальная температура блюд: от 15 до 65 градусов Цельсия.
Рекомендуемые продукты и блюда диетического стола № 8А
Хлеб: ржаной, пшеничный с отрубями – до 100 г в день.
Супы: рекомендуется исключить.
Мясные блюда: нежирные говядина и телятина, а также индейка, курица, кролик отварные куском.
Рыбные блюда: нежирные сорта рыбы отварные куском; рекомендованы морепродукты – до 200 г в день.
Гарниры: рекомендованы любые овощи, в сыром виде и отварные; ограничивают крупы, картофель, свеклу, морковь, зеленый горошек.
Молочные продукты: молоко, маложирный творог, любые кисломолочные напитки; сметана – ограниченно, в блюдах.
Яйца: не более 1 яйца в день в любом виде, кроме жареного.
Закуски: овощные салаты из свежих, моченых, квашеных овощей.
Соусы: овощные (в том числе томатные), молочные.
Сладкие блюда: любые фрукты и ягоды в любом виде; сахар исключен, используют заменители; разрешены компоты, кисели.
Напитки: слабый чай, отвар шиповника, несладкие соки.
Жиры: свежее растительное масло.
Исключаемые продукты и блюда диетического стола № 8А
Из рациона следует исключить мучные изделия из пшеничной муки высшего сорта, сдобную выпечку, макаронные изделия, рисовую, манную и овсяную крупы, жирное мясо, сало, ливер, кулинарные жиры, острые или жирные закуски, приправы и соусы, любые пряности и специи, любые супы и бульоны. Также исключают соленья, копченья, консервы, маринады, жирные молочные продукты (в том числе сыры), шоколад, какао, кофе, варенье, мед, кондитерские изделия, бобовые, алкогольные напитки.
Примерное меню диетического стола № 8А
Первый завтрак: салат из свежих моркови и капусты с растительным маслом, омлет с помидорами, чай с молоком.
Второй завтрак: арбуз.
Обед: кальмары, фаршированные овощами, тушеные кабачки, отвар шиповника.
Полдник: свежие ягоды.
Ужин: отварное мясо, огуречный салат, чай.
На ночь: простокваша.
Источники:
- Приказ Министерства здравоохранения Российской Федерации № 330 «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях РФ» от 05.08.2003
Рецепты диетического стола № 8А:
В материале использованы фотографии, принадлежащие shutterstock.comwww.medweb.ru
MedWeb — Диетический стол № 8о
Диетический стол № 8о
Диетический стол № 8о Диета № 8о направлена на восстановление обмена веществ, предотвращение избыточных жировых отложений, снижение веса пациента.Показания к диетическому столу № 8о
Диета № 8о применяется наряду с диетами № 8 и № 8А для лечения ожирения при отсутствии других заболеваний и осложнений, требующих особого режима питания.
Цель диетического стола № 8о
Целью диеты № 8о является восстановление обмена веществ (в первую очередь липидного обмена), предотвращение избыточных жировых отложений, снижение веса пациента.
Общая характеристика диетического стола № 8о
Диета № 8о физиологически неполноценна, калорийность рациона сильно понижена. Диета обогащена пищевыми волокнами. Жидкость умеренно ограничена.
Пищу готовят на пару или в отварном виде без соли. Допустимы тушение и запекание. Жареные, протертые и рубленые блюда рекомендуется исключить или ограничить. Диета № 8о предусматривает дробный режим приема пищи 4–6 раз в сутки.
Диета № 8о назначается на короткий срок, после чего пациента переводят на диету № 8А или № 8. От диеты № 8 и № 8А диету № 8о отличает более низкая калорийность рациона (за счет уменьшения доли углеводов) и меньший объем порций.
Химический состав и энергоценность диетического стола № 8о
Белки: 40–50 г.
Жиры: 30–40 г (в том числе не менее 25 г жиров растительного происхождения).
Углеводы: 50–70 г (простые углеводы исключены).
Суточная калорийность: 700–800 ккал.
Свободная жидкость: 0,8–1,5 л.
Поваренная соль: 3–5 г.
Витамины: ретинол (А) – 0,4 мг, рибофлавин (В2) – 2,2 мг, тиамин (В1) – 1,1 мг, никотиновая кислота (В3) – 17 мг, аскорбиновая кислота (С) – 150 мг.
Макроэлементы: натрий – 3 г, калий – 3,9 г, кальций – 1 г, магний – 0,5 г, фосфор – 1,6 г.
Микроэлементы: железо – 35 мг.
Оптимальная температура блюд: от 15 до 65 градусов Цельсия.
Рекомендуемые продукты и блюда диетического стола № 8о
Хлеб: ржаной, пшеничный с отрубями – до 50 г в день.
Супы: рекомендуется исключить.
Мясные блюда: нежирные говядина и телятина, а также индейка, курица, кролик отварные куском.
Рыбные блюда: нежирные сорта рыбы отварные куском; рекомендованы морепродукты до 100 г в день.
Гарниры: рекомендованы любые овощи в сыром виде и отварные; ограничивают крупы, картофель, свеклу, морковь, зеленый горошек.
Молочные продукты: молоко, маложирный творог, любые кисломолочные напитки; сметана – ограниченно, в блюдах.
Яйца: не более 1 яйца в день в любом виде, кроме жареного.
Закуски: овощные салаты из свежих, моченых, квашеных овощей.
Соусы: овощные (в том числе томатные), молочные.
Сладкие блюда: любые фрукты и ягоды в любом виде; сахар исключен, используют заменители; разрешены компоты, кисели.
Напитки: слабый чай, отвар шиповника, несладкие соки.
Жиры: свежее растительное масло.
Исключаемые продукты и блюда диетического стола № 8о
Из рациона следует исключить мучные изделия из пшеничной муки высшего сорта, сдобную выпечку, макаронные изделия, рисовую, манную и овсяную крупы, жирное мясо, сало, ливер, кулинарные жиры, острые или жирные закуски, приправы и соусы, любые пряности и специи, любые супы и бульоны. Также исключают соленья, копченья, консервы, маринады, жирные молочные продукты (в том числе сыры), шоколад, какао, кофе, варенье, мед, кондитерские изделия, бобовые, алкогольные напитки.
Примерное меню диетического стола № 8о
Первый завтрак: творог, ягоды, чай.
Второй завтрак: свежие ягоды.
Обед: отварные креветки, тушеная капуста, отвар шиповника.
Полдник: салат из капусты и моркови.
Ужин: отварное мясо, отварная цветная капуста, чай.
На ночь: простокваша.
Источники:
- Приказ Министерства здравоохранения Российской Федерации № 330 «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях РФ» от 05.08.2003
Рецепты диетического стола № 8о:
В материале использованы фотографии, принадлежащие shutterstock.comwww.medweb.ru
«Что можно, а что нельзя есть при диете «стол №8»?» – Яндекс.Знатоки
Диетический стол №8 прописывали людям с ожирением, при отсутствии нарушений со стороны органов пищеварения. Меню строится на простом принципе: чтобы скорректировать рацион, следует исключить из него весь «балласт». Как и большинство систем, разработанных в прошлом веке, эта диета не учитывает психологические привязанности человека к определенному типу пищи, а просто предлагает исключить из рациона слишком калорийные и богатыми простыми углеводами и легкоусваяемыми жирами продукты волевым усилием. Также ограничивается поваренная соль и возбуждающие аппетит продукты и блюда. Пища должна быть тёплой, блюда готовят варёные, тушёные, запечённые. Режим питания: 5-б раз в день. 60% белков должны быть животного происхождения; 30% жиров — растительного.
Есть три вида стола №8: основной, 8а и 8б. Основной — для людей с излишком веса (калорийность 1600-1850 ккал), 8а — для страдающих ожирением (1100-1270 ккал) , 8б — с максимальной редукцией (630..840 ккал).
Более подробно, что можно и что нельзя.
Хлебо-булочные изделия:
- Разрешено: пшеничный из муки грубого помола, в ограниченном количестве ржаной.
- Запрещено: пшеничный хлеб из муки высшего сорта, сдобное и слоеное тесто, печень. В диетах 8а, 8б любой хлеб исключается.
Мясо и птица:
- Разрешено: нежирная говядина, кролик, телятина, отварные, тушеные, обжареные после предварительного отваривания куры, заливное, говяжьи сардели.
- Запрещено: жирный гусь, утка, ветчина, субпродукты, сосиски, колбасы, консервы.
Рыба:
- Разрешено: отварная, запеченая, фаршированая нежирная рыба, заливное, морепродукты.
- Запрещено: копченая, соленая, жирная рыба, консервы, икра.
Яйца:
- Разрешено: вареные в виде омлета.
- Запрещено: все остальное.
Молочные продукты:
- Разрешено: молоко, нежирный кефир, простокваша, сметана (ограниченно в блюдах), нежирный и несоленый сыр, творог.
- Запрещено: топленое молоко, сливки, сладкий йогурт, ряженка, жирный творог, соленый и жирный сыр.
Жиры:
- Разрешено: ограниченно сливочное и растительное масло.
- Запрещено: свиное сало, кулинарный, говяжий, бараний жир.
Крупы:
- Разрешено: в виде рассыпчатых каш ограниченно гречневая и перловая крупа.
- Запрещено: все остальные виды круп, макаронные изделия, бобовые.
Овощи:
- Разрешено: любые сырые овощи и в любой кулинарной обработке (картофель ограниченно).
- Запрещено: соленые и маринованные овощи.
Супы:
- Разрешено: овощные супы с фрикаделями, щи, борщ, картошка, свекольник.
- Запрещено: картофельные супы, с макаронами, крупами, бобовые, молочные.
Сладости:
- Разрешено: кисло сладкие фрукты и ягоды, желе, мусс на желатине, компоты.
- Запрещено: виноград, арбуз, финики, мед, варенье, конфеты, сахар, мороженое, кисель.
Пряности:
- Разрешено: соусы томатный, белый, слабый грибной, уксус.
- Запрещено: жирные и острые соусы, майонез, любые пряности.
Напитки:
- Разрешено: некрепкие чай или кофе, кофе без сахара с молоком.
- Запрещено: сладкие соки, какао, квас, лимонад.
yandex.ru
Диета Стол №2 по Певзнеру
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К]
medside.ru


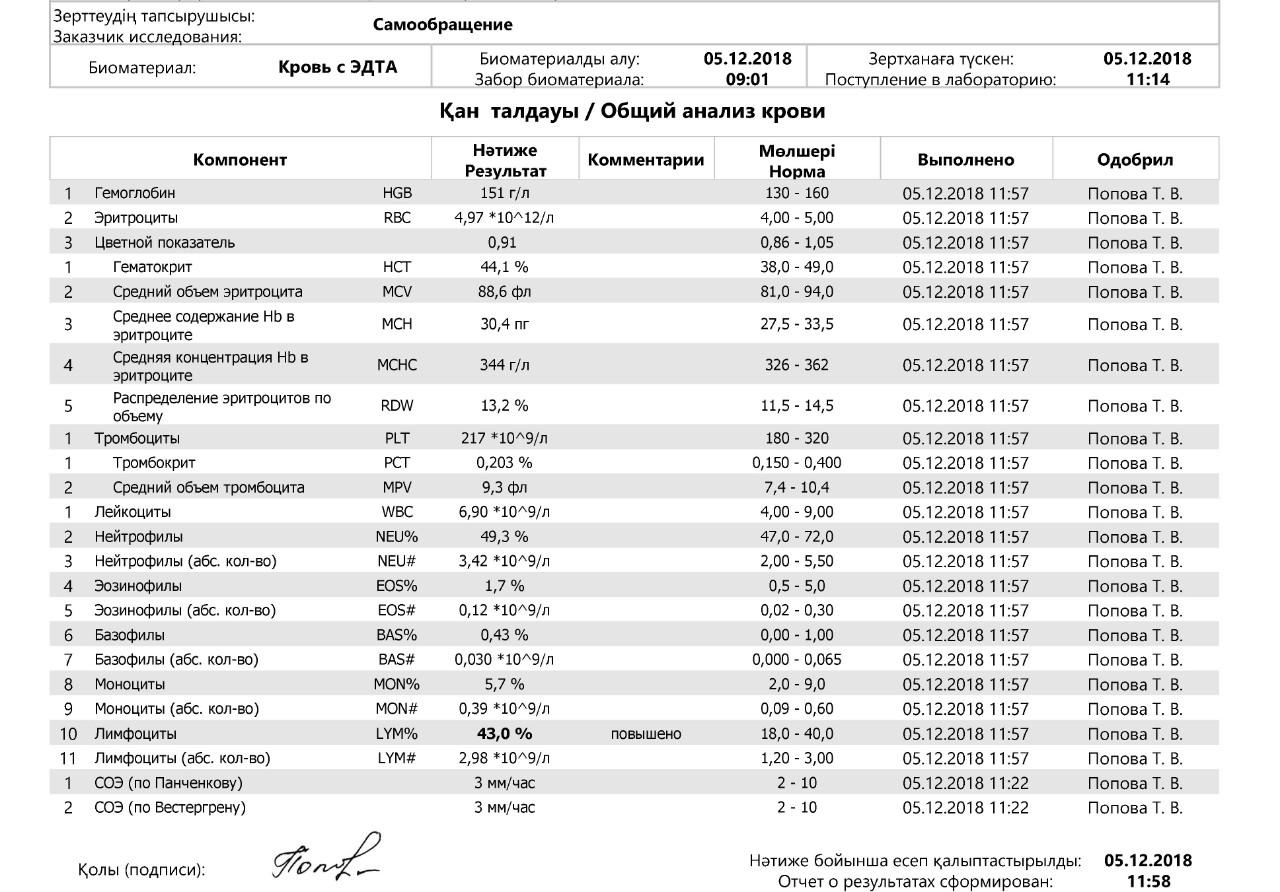

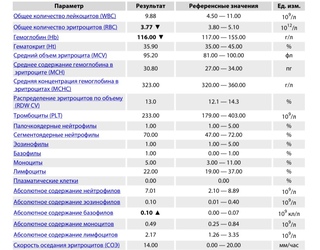




 Чтобы узнать больше, см. Тему C-реактивный белок (CRP).
Чтобы узнать больше, см. Тему C-реактивный белок (CRP).