Основные причины образования газов в кишечнике
В большинстве случаев образование газов в кишечнике связанно с теми продуктами, которые мы употребляем. И хотя продукты-триггеры, неперевариваемые кишечником, будут разными у разных людей, реакция кишечника и газообразование у всех в основном идет одним путем.
Помимо указанных причин, чрезмерное формирование кишечных газов связано со всевозможными проблемами со здоровьем, обычными регулярными колебаниями гормонального фона, которые влияют на пищеварение (например, менструальный цикл).
Повышенное газообразование также результат нарушений двигательной активности кишечника, что приводит к замедленному транзиту содержимого, следствием чего будет повышенная ферментация и брожение химуса (пищевого комка).
Распространенные причины повышенного газообразования в кишечнике
Вот некоторые из причин скопления газов в кишечнике:
Аэрофагия – ненамеренное заглатывание воздуха, который скапливается в животе и затем может быть выпущено в виде отрыжке или газов. Аэрофагия вызвана нарушениями в работе мышц, которые контролируют попадание воздуха в пищевод.
Однообразные и неэффективные попытки отрыжки приводят к противоположенному – скоплению этого воздуха в желудке. Такое возможно также, когда мы едим наспех – без тщательного пережевывания пищи.
Изменения в микрофлоре. Запах газа зависит также от состава кишечной флоры, то есть типа бактерий, живущих в ЖКТ. Микробиота каждого человека уникальна, как отпечатки пальцев, а значит, существуют различия в газообразовании, эвакуации газов и отличия их запахов.
Запор. Проблемы со стулом способствует метеоризму, продлевая процесс брожения продуктов в пищеварительной системе.
Газ внутри пищеварительной системы проходит тот же путь, что и пища – от начала до выхода. Так же, как и фекалии, газы, пройдя через кишечник, попадают в прямую кишку. По дороге газы могут встретить препятствия – к примеру, задержка стула (запор), которые приведут к скоплению газов и вздутию живота.
Метеоризм с ярко выраженным неприятным запахом – это, как правило, газы, производимые бактериями при ферментации неабсорбированных остатков пищи, попадающих в толстую кишку.
Но повышенный метеоризм может указывать и на проблемы со здоровьем:
- Пищевая аллергия или чувствительность к определенным продуктам;
- Недостаточная ферментация определенных продуктов;
- Пищеварительные расстройства, включая болезнь Крона, целиакия и синдром раздраженного кишечника;
- Запор;
- Чрезмерный рост бактерий в кишечнике.
Подробнее можно прочитать здесь – причины частого вздутия живота.
Признаки метеоризма, вызванного заболеваниями кишечника и желудка
Как узнать, что в вашем случае метеоризм – показатель проблем и необходима помощь врача? Проверьте, есть ли другие симптомы, помимо метеоризма, такие как:
- Слабость или усталость;
- Кожные высыпания, угревая сыпь или крапивница;
- Признаки аллергии, такие как водянистые глаза, зуд в горле;
- Запор или понос;
- Кровь в моче или кале;
- Боль или увеличение лимфатических узлов, в том числе в пахе, горле или подмышках;
- Изменения температуры тела, веса, проблемы со сном или менструальным циклом.

Интересные факты о газах в кишечнике
Вопрос, ответ на который хотят знать многие – почему у некоторых людей газы выходят с громким звуком, тогда как у других они отходят тихо, обволакивая окружающих малоприятным запахом?
Это связано с анатомическими особенностями мышц ободочной или прямой кишки. Мышцы могут позволить газам выходить медленно, или могут удерживать их внутри, а потом быстро выпустить, что вызывает звук.
И есть люди, которые могут «пукнуть по требованию». Это, скорее всего потому, что они в состоянии контролировать мышцы сфинктера, легко расслаблять их, что позволяет газам выходить тогда, когда их хозяин позволит.
Метеоризм – это плохо или хорошо?
Хотя загазованность кишечника может доставить некоторые психологические неудобства, это можно считать даже положительным знаком. Метеоризм говорит о том, что кишечник сыт и нормально работает, и что рацион правилен, включает достаточное количество клетчатки, значит, бактериальный фон кишечника в норме. А полезные бактерии формируют иммунную систему, и защищает нас от различных заболеваний.
И хотя это еще не доказанный факт, но сеть некоторые сведения о том, что газы в кишечнике обеспечивают защиту от таких заболеваний, как рак – из-за специфических газов в своем составе. Например, сероводород, формирующийся вследствие некоторых естественных процессов в организме, в малых дозах помогает защитить митохондрии и остановить повреждение клеток на ранних этапах.
Какие продукты вызывают метеоризм
К примеру, мясо при переработке в желудке выделяет газы, в составе которых есть сера.
Но пусть вегетарианцы не радуются – брокколи, цветная капуста, миндаль и сухофрукты также вызывают неприятный запах, иногда напоминающий серу или тухлые яйца. Более того, вегетарианцы вырабатывают больше кишечных газов и чаще подвержены метеоризму, что связано с высоким содержанием клетчатки в их рационе, которая способствует размножению бактериальной флоры кишечника.
Наиболее неприятным является тот факт, что кишечные газы всасываются в кровь и, в итоге, достигают рта – поэтому запах кишечных газов «отдается» в запахе изо рта.
Основной вид газа, который попадает в ловушку внутри тела и приводит к метеоризму – это азот, который составляет от 20 до 90% кишечного газа. За ним следует диоксид углерода (от 10 до 30 процентов), кислород (до 10 процентов), метан и водород (от 10 до 50 процентов).
Метан и водород – горючие газы. Поэтому пуканье с пламенем, которое часто пародируют в кинокомедиях, не такой уж и миф.
Такой диапазон процентов и, соответственно, запахов, связан с тем, как много воздуха заглочено, какие продукты съедены, а также с внутренними реакциями, происходящих в кишечнике во время пищеварения.
За интенсивность запаха отвечают родственные сере соединения, к которым относятся:
- Сероводород: это компонент газов, который придет газу запах тухлых яиц. Он не только неприятный, но и легковоспламеняющийся и может быть токсичным в больших количествах.
- Метантиол: присутствует в норме в человеческом организме, в основном в крови и мозге. Этот запах вы часто можете унюхать в холодильнике, где подзабытые овощи начинают портится. Метантиол имеет сильный запах, напоминающий запах крестоцветных – капусты или брокколи. Этот запах можно учуять и от других частей тела, в том числе и неприятном запах е изо рта.
- Этантиол – еще одно химическое вещество, способствующее неприятным запахам от овощей. Именно запах этого соединения вы слышите, когда готовите брюссельскую капусту. Он присутствует в пищевых продуктах наряду с метантиолом и формируется определенными бактериями.

Метеоризм кишечника – о чем расскажет запах
Многие из нас проходили через это – неудержимый метеоризм кишечника вне нашего контроля, вызывающий чертовски много смущения.
В норме мы должны «выпустить газы» несколько раз в день, но некоторые люди страдают от неудержимого метеоризма чаще, чем другие. И кстати, сколько раз в день в норме человек должен выпускать газы? Считается, что здоровый человек делает это 14-18 раз в день, иногда правда не осознаваемо, бесшумно и без запаха.
А если газы отходят шумно, часто, много и с неприятным запахом, стоит ли беспокоиться?
И да, и нет. В целом, повышенный метеоризм кишечника – это нормально, особенно, если вы съели продукты с высоким содержанием клетчатки. Но повышенное газообразование в сочетании с другими симптомами, может быть показателем нарушения работы кишечника.
Большая часть газа образуется вследствие расщепления продуктов микрбиотой кишечника и сдержат водород, диоксид, углерод, метан, а также следы других газов или соединений, таких как скатол и серосодержащие вещества.
Удивительно, но только небольшая их часть – около 1%, имеет неприятный запах. Но запах газа может много рассказать о нашем теле и здоровье и содержит информацию о том, что происходит в кишечнике.
Например, запах кишечных газов поможет диагностировать непереносимость лактозы. Если организм не может переварить лактозу, то глюкоза из молока не распадается в желудке, а попадает в толстый кишечник, где активно перерабатывается бактериями с выделением большого количества ужасно пахнущего газа, который давит на кишечник, вызывая в нем боль.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Неприятный запах может быть показателем кровоточащей язвы.
Кишечные газы с запахом тухлых яиц (запах сероводорода) может указывать на воспалительные заболевания, поврежденные стенки кишечника и, в тяжелых случаях, на рак толстой кишки.
Неизменно плохо пахнущий кишечный газ – повод обратиться к врачу.
Но в большинстве случаев, метеоризм с неприятным запахом может быть вызван продуктами, которые мы употребляем.
Вздутие живота, или же метеоризм – это достаточно распространенное явление, с которым сталкивался каждый человек хотя бы один раз. В основе развития этого неприятного явления лежит повышенное газообразование, причин которого насчитывается достаточно большое количество. Причины и способы лечения вздутия живота и газообразования могут различаться.
Механизм развития
Вздутие живота и газообразование по-другому называется метеоризм.


В основе появления метеоризма находится усиленный процесс образования газов в просвете различных участков кишечника. Избыточное количество газов вызывает вздутие кишечника, что сопровождается неприятными ощущениями. Интенсивность этих симптомов напрямую зависит от количества газов, которые накопил кишечник.
У некоторых пациентов их количество может достигать более 5 литров.
Болезненность и дискомфорт в животе возникают потому, что вздутие кишечника приводит к повышению внутрибрюшного давления. Как результат, на листы брюшины оказывается чрезмерное давление, что приводит к появлению боли в животе и вздутию.
Наиболее распространенной причиной усиленного газообразования являются процессы брожения или гниения. Эти процессы активизируются в тех случаях, когда наблюдается недостаточность ферментов. Недостаток пищеварительных ферментов может наблюдаться при различных заболеваниях пищеварительного тракта. Наибольшее значение для нормального переваривания пищи имеет желудочный сок, а также ферменты поджелудочной железы.
При недостаточности активных веществ пища становится питательной средой для размножения условно патогенной флоры. Как и любой живой организм, бактерии продуцируют различные газы в ходе своей жизнедеятельности. При тех обстоятельствах, когда патологический процесс вызван бактериальным фактором, обычно проявляются другие диспепсические расстройства, такие как диарея или рвота.
Причины
Причины вздутия живота и газообразования могут быть самыми различными. Перечень их достаточно велик. Он включает как физиологические, так и патологические процессы. Метеоризм может развиваться у здоровых людей или у пациентов с различными патологиями пищеварительной системы.
У здоровых людей вздутие живота после еды может быть вызвано употреблением некоторых продуктов или напитков. Кроме того, метеоризм может быть вызван недостаточной физической активностью, что приводит к ослаблению перистальтики кишечника. При ослабленной перистальтике пища длительное время задерживается в полости кишечника, что существенно повышает риск образования газов.
Также развитие метеоризма зависит от того, как человек принимает пищу. Если он ест слишком быстро, заглатывая большое количество воздуха, то это чревато вздутием живота. При этом характерным симптомом будет появление отрыжки чистым воздухом, который не имеет неприятного запаха.
Вздутие живота после еды, которое носит временный характер, – это не признак патологии.
Продукты вызывающие метеоризм
Главной особенностью продуктов, приводящих к метеоризму, является наличие в них большого количества клетчатки или же дрожжевых грибков. Именно они являются причиной вздутия живота у большого количества людей.
К продуктам питания, которые вызывают вздутие кишечника, можно отнести:
- Свежие овощи или фрукты. Употребление таких продуктов крайне важно для организма человека, так как они являются природным источником витаминов и клетчатки. Клетчатка в умеренных количествах оказывает стимулирующее действие на стенки кишечника. Употребление пищи с клетчаткой крайне важно для нормальной перистальтики. Но если употреблять чрезмерное количество таких продуктов, это может стать причиной спастического пареза кишечника.
- Продукты, богатые углеводами. Процесс переваривания углеводов всегда сопровождается интенсивным выделением газов. К таким продуктам относятся макаронные и хлебобулочные изделия, а также те, которые содержат большое количество крахмала. Простые углеводы являются отличной питательной средой для кишечной флоры, что приводит к ее активизации, а также интенсивному размножению.
- Кисломолочные продукты. Кисломолочные продукты содержат избыточное количество бифидум, а также лактобактерий. Это способствует тому, что начинается процесс брожения. Как результат такого процесса отмечается избыточное количество газов.


- Газированные напитки. Если человек злоупотребляет газированными напитками, то это чревато вздутием живота и болью. Это относится к безалкогольным напиткам и к тем, которые содержат алкоголь. Наиболее выражен метеоризм у тех людей, которые пьют пиво. Это связано с тем, что пиво содержит пивные дрожжи, которые приводят к интенсивному брожению.
- Жирные сорта мяса, рыбы, птицы. Такие продукты считаются тяжело перевариваемыми. Для их усваивания необходимо большое количество ферментов. Очень часто организм не способен полностью переварить их. Как результат – непереваренные остатки белков начинают гнить в кишечнике. Вздутие живота после такой еды встречается достаточно часто.
Стоит крайне внимательно следить за тем, что входит в рацион. Активное гниение или брожение в кишечнике чревато развитием куда более опасных состояний, нежели метеоризм.
На фоне таких процессов возможны тяжелые интоксикации и развитие опухолей толстого кишечника, так как при гниении выделяется большое количество токсических веществ. Некоторые из них относятся к канцерогенам.
Вздутие живота после приема пищи требует пересмотра рациона и его коррекции.
Заболевания ЖКТ
Частое вздутие живота развивается при ряде патологий пищеварительной системы, а также на фоне приема некоторых лекарственных средств.
Основными патологиями, которые вызывают повышенное газообразование, являются:
- Воспалительные заболевания. Воспаления различных участков пищеварительной системы приводит к нарушениям пищеварения. Наибольшее значение имеет воспаление желудка, так как именно он отвечает за основное расщепление пищи на простые вещества. При гастрите пища полностью не расщепляется. Как результат – она не усваивается в кишечнике и начинает там загнивать. При этом на фоне метеоризма у пациентов отмечается неприятная отрыжка и кал со зловонным запахом. Кроме этого, присутствуют симптомы основной патологии.
- Дисбактериоз. Нормальная микрофлора кишечника крайне важна для человека. Дисбактериоз может развиваться на фоне антибиотикотерапии, нарушения питания, или же при инфекционных заболеваниях.
- Спазм кишечника. Воспалительные процессы, а также травмы брюшной полости могут приводить к спазму гладкой мускулатуры кишечника. Это приводит к нарушению перистальтики, что затрудняет отхождение газов. Учитывая интенсивность спазма, газы могут не отходить достаточно длительное время, что приводит к их накоплению внутри кишечника. Иногда могут наблюдаться даже разрывы слизистой оболочки, которые вызваны предельным растяжением тканей.


- Оперативные вмешательства. При операциях на брюшной полости практически всегда наблюдается нарушение работы кишечника. Для нормализации пищеварения пациентам назначают диеты, которые уменьшают газообразование до минимума.
- Заболевания желчного пузыря и поджелудочной железы. Недостаточная секреция желчи и сока поджелудочной железы приводит к недостаточной химической обработке пищевого комка. Недостаточность ферментов может быть острым проявлением либо же хронической патологией. Хронический панкреатит требует постоянного применения ферментных препаратов для нормализации пищеварения.
- Кишечная непроходимость. Иногда метеоризм может быть вызван каловой непроходимостью. Нарушение движения каловых масс может быть связано со спаечным процессом, опухолями, полипами или с перекрутом кишечника. Такое состояние требует незамедлительного обращения к врачу, так как оно чревато развитием калового перитонита и перфорации стенки кишечника. Сильное вздутие живота при такой патологии вызывает интенсивные болевые ощущения.
Причины вздутия живота могут крыться в приеме антацидных средств. Эти препараты защищают стенки желудка от избытка соляной кислоты, но при этом угнетают секреторную функцию кишечника. Наиболее выражен этот симптом при приеме невсасывающихся антацидных препаратов.
Симптомы
Клинические проявления при вздутии живота состоят из сочетания таких симптомов, как:
- Вздутие живота и боли в брюшной полости. Избыточное количество газов приводит к увеличению диаметра кишечника. От вздутия кишечника повышается давление внутри брюшной полости. Пациенты жалуются на ноющие боли, которые усиливаются при движении и имеют схваткообразный характер.
- Частое отхождение газов или его отсутствие. Все состояния, за исключением кишечной непроходимости, сопровождаются частыми отхождениями газов. При этом они имеют резкий неприятный запах, так как вызваны гнилостными процессами или брожением. Если же вздутие живота является симптомом непроходимости, то отхождения газов не будет по причине закупорки просвета кишечника. В такой ситуации у пациентов возможно появление рвоты, которая по характеру будет схожа с каловыми массами.
- Нарушение ритма сердечных сокращений. Так как в брюшной полости проходит участок аорты, то повышенное газообразование может привести к ее компрессии. Кроме того, возле органов брюшной полости расположен один из важнейших сосудов венозной системы – нижняя полая вена. Компрессия этого сосуда приводит к серьезным нарушениям не только в работе сердца, но и других органов. Поражение этого сосуда может стать причиной варикозного расширения вен пищевода.
- Головные боли и явления интоксикации организма. В результате образования гнилостных продуктов и их всасывания в кровь происходит отравление организма. Наиболее выражен этот синдром при каловой непроходимости. У пациентов может повышаться температура тела, наблюдаться выраженная слабость, а также ломота в теле.
Если у человека постоянное вздутие живота и газы, то необходимо обратиться в лечебное учреждение для консультации с врачом и проведения диагностических мероприятий. Это связано с тем, что метеоризм может быть симптомом опасного заболевания, такого как рак кишечника.
Диагностика
Диагностические мероприятия при вздутии живота должны быть полноценным комплексным обследованием. Это связано с тем, что необходимо провести диагностику большого количества органов.
Так, диагностика включает:
- Общие лабораторные анализы. Проведение общего анализа крови и мочи показано всем пациентам без исключения. Результаты гемограммы могут свидетельствовать о наличии заболевания воспалительного, инфекционного или онкологического характера. Кроме этого, они помогают выявить изменения, связанные с микроразрывами, которые всегда сопровождаются анемией.
- Копрограмма. Анализ кала проводится с целью оценки его качественного состава. Наличие непереваренных частиц будет встречаться в большинстве случаев, которые связаны с недостаточностью ферментов.


- Гастроскопия. При подозрении на заболевание верхних отделов пищеварительной системы назначается ФГДС (фиброгастродуоденоскопия). Это обследование является наиболее информативным, так как дает возможность увидеть состояние слизистой оболочки пищевода, желудка и двенадцатиперстной кишки. С помощью ФГДС можно диагностировать воспалительные процессы, язвы и опухоли, которые могут выступать в роли причины газообразования.
- Колоноскопия. Если же патологический процесс локализуется в области прямой кишки или толстого кишечника, то проводят колоноскопию. Этот метод диагностики достаточно болезненный и неприятный, а также требует специальной подготовки и премедикации. Аналогов данного исследования не существует. Остальные методы обследования нижних отделов кишечника не позволяют получить такую развернутую картину.
- Обзорная рентгенография органов брюшной полости. Главным показанием к проведению подобного рода исследования является каловая непроходимость. В ходе диагностики можно определить локализацию причины непроходимости и ее природу, что крайне важно для дальнейшего лечения.
- Томография. Различные виды томографии проводятся при опухолевых процессах брюшной полости. Чаще всего назначают компьютерную и магнитно-резонансную томографию. Стоит отметить, что вздутие живота при онкологических заболеваниях сопровождается истощением организма.
После того как было пройдено обследование, составляют план лечения вздутия кишечника. В тех случаях, когда заболевание не было выявлено, а причиной метеоризма стало нарушение питания, пациенту выдают рекомендации относительно того, что надо исключить из рациона, чтобы избежать вздутия живота.
Лечение
Для того чтобы избавиться от вздутия живота и газов, не обязательно принимать лекарства. Иногда достаточно скорректировать свой рацион, и этот неприятный симптом пройдет сам. В тех случаях, когда за метеоризмом скрывается более опасная патология, необходимо проводить этиотропное лечение, которое будет направлено на устранение причины. Лечение газообразования и вздутия живота может быть как медикаментозным, так и оперативным.
Советы по питанию
Для того чтобы предотвратить тяжесть и вздутие живота после приемов пищи у здорового человека, необходимо исключить из рациона те продукты, которые вызывают сильное газообразование.
Если у пациента возникает вздутие живота после обильной еды, то причины и лечение заключаются именно в этом. Чтобы устранить такое явление, необходимо сократить количество потребляемой пищи за один прием.


Кроме того, стоит принимать пищу небольшими порциями, чтобы она хорошо смешивалась с желудочным соком и пищеварительными ферментами. Самым оптимальным вариантом будет разделить весь дневной рацион на 5-6 приемов. При этом не рекомендуется есть на ночь, так как в горизонтальном положении перистальтика ослабляется, и пища застаивается в кишечнике, вызывая вздутие.
Также пациенту рекомендуется прогуляться после приема пищи. Умеренная физическая активность после приема пищи благотворно сказывается на состоянии пищеварительного тракта, так как усиливает сократительную способность гладкой мускулатуры кишечника.
Медикаментозное лечение
Лечение должно быть направлено на устранение причины постоянного вздутия живота.


При выявлении различных заболеваний пациентам назначается специальная схема лечения, которая в обязательном порядке должна включать такие группы препаратов:
- Ферментные препараты. Эти фармакологические средства помогают компенсировать ферментную недостаточность при патологиях желудка, двенадцатиперстной кишки и поджелудочной железы. Существует достаточно большой выбор препаратов, относящихся к этой группе, которые рассчитаны на любой кошелек потребителя. Стоит отметить тот факт, что высокая цена не всегда свидетельствует о высокой эффективности медикамента.
- Энтеросорбенты. Большинство сорбентов способствуют выведению газов из организма. Эти препараты могут выпускаться в таблетированной форме или же в виде растворов для перорального применения. Самым простым представителем этой группы лекарственных средств является активированный уголь, который можно применять не только при отравлениях, но и при появлении вздутия.


- Прокинетики. Нормализовать перистальтику крайне важно, так как газы будут отходить естественным путем. Такого эффекта можно добиться, используя прокинетики, к которым относятся Метаклопрамид, Силансетрон, а также их торговые аналоги.
- Препараты для нормализации микрофлоры кишечника. Восстановление нормального уровня бифидум и лактобактерий помогает существенно снизить интенсивность образования газов, особенно в сочетании с соблюдением диеты. Наиболее часто назначают живые йогурты, которые продаются в виде порошков или растворов.
Кроме использования медикаментов, пациентам назначают постановку газоотводной трубки. Она вводится в прямую кишку на 10-15 см, что помогает избавить от вздутия живота и газов. Постановка газоотводной трубки должна осуществляться исключительно медицинским работником, так как при нарушении техники введения можно повредить прямую кишку.


Стоит помнить о том, что использование всех без исключения лекарственных средств допустимо только по назначению врача. Самостоятельное применение не допускается в силу того, что препараты обладают достаточно большим спектром противопоказаний и побочных действий.
В некоторых случаях лечение вздутия живота может быть оперативным. Основными показаниями к операции, которые являются причиной метеоризма, считаются непроходимости и наличие злокачественных опухолей пищеварительной системы. В такой ситуации оперативное лечение направлено на устранение причины непроходимости. При онкологических заболеваниях или некротических изменениях стенки кишки проводят обширные операции, в ходе которых удаляют участок кишечника.
Размер такого участка зависит от обширности патологического процесса.
Во время беременности
Появление метеоризма во время беременности требует проведения особенного обследования. Его развитие может быть вызвано физиологическими изменениями в организме женщины. Поэтому медикаментозное лечение проводится не всегда. В большинстве клинических случаев неприятные симптомы пропадают после родоразрешения.


Это связано с тем, что матка после родов уменьшается и в брюшной полости появляется достаточное количество места. Если в ходе обследования были выявлены какие-либо патологии, то выбор препаратов должен учитывать развитие малыша в утробе матери. Только после определения тяжести и причины вздутия кишечника начинают лечение.
Допустимо использовать все препараты, которые не преодолевают плацентарный барьер и не воздействует на процесс развития ребенка.
Такие же ограничения существуют для женщин в период лактации. Достаточно большое количество препаратов способно выделяться из организма с грудным молоком, что может привести к отравлению или нарушению работы пищеварительной системы ребенка.


Наиболее целесообразным методом лечения метеоризма у беременных является применение энтеросорбентов . Особенность этих препаратов в том, что они действуют непосредственно в просвете кишечника, не всасываются в кровеносное русло и не вызывают побочных эффектов со стороны других органов.
Если требуется более серьёзное лечение, то оно проводится после родов. Так, достаточно распространены случаи, когда женщине проводят операции на пищеварительном тракте одновременно с кесаревым сечением. Это связано с тем, что в такой ситуации общее обезболивания проводится одноразово, благодаря чему женщина сможет кормить грудью новорожденного ребенка.
Профилактика
Для того чтобы исключить риск развития метеоризма, необходимо придерживаться ряда правил и ограничений.


Среди них выделяют:
- Соблюдение диеты – употребление продуктов, которые препятствуют усиленному газообразованию.
- Умеренное потребление газированных напитков. Оптимальным вариантом будет полностью отказаться от таких напитков или же свести их количество к минимуму. Благодаря этому можно также избежать вымывания минеральных солей из костей, что чревато понижением их прочности.
- Периодические визиты в поликлинику для прохождения профилактических осмотров. Такие проф осмотры дают возможно выявлять заболевания на ранних стадиях, до того момента, как симптомы проявятся в полную силу.
- Своевременное лечение выявленных заболеваний пищеварительного тракта. Заболевания пищеварительной системы не только вызывают неприятные проявления, но и пагубно воздействуют на состояние всего организма. От того, насколько качественно перевариваются продукты, зависит количество полезных веществ, которые разносятся по кровеносной системе ко всем клеткам.


- Соблюдение правил и дозировок при использовании лекарственных средств. Отклонение от инструкции по применению некоторых медикаментозных препаратов может вызвать боли в животе и вздутие. Кроме этого, такие нарушения могут привести к передозировке, что чревато летальным исходом.
- Активный образ жизни, который включает достаточное количество движения, так как это стимулирует перистальтику кишечника, нормализуя отхождения газов и предотвращая вздутие живота и метеоризм.
Вздутие живота может возникать абсолютно у всех людей. У некоторых это нормальный процесс, который развивается в результате погрешностей в питании или временными особенностями организма.
У других же он проявляется как симптом заболевания, имеющего непосредственное отношение к функционированию пищеварительной системы. И причины, и лечение вздутия живота связаны с возрастом. Независимо от того, что стало причиной его появления, необходимо обратиться к врачу для выяснения, почему происходит вздутие живота.
Каждый вторник АиФ Здоровье объясняет, какие признаки могут говорить о том, что вам пора к врачу. На этой неделе рассказываем, что такое метеоризм и как лечат повышенное газообразование.
Такое явление называется метеоризмом. Метеоризм – избыточное скопление газа в желудочно-кишечном тракте из-за его повышенного образования или нарушения выведения – относится к распространенным синдромам внутренних болезней.
 Он значительно усложняет нашу жизнь, но, несмотря на это, многие пациенты, «стесняясь» своего состояния, не обращаются к врачу.
Он значительно усложняет нашу жизнь, но, несмотря на это, многие пациенты, «стесняясь» своего состояния, не обращаются к врачу.Сколько же их?
Существуют три основных источника газа в кишечнике: заглатываемый воздух, газы, образующиеся в просвете толстой кишки, и газы, попадающие из крови. В желудочно-кишечном тракте в среднем содержится около 200 мл газа. У здоровых людей ежесуточно через прямую кишку выделяется около 600 мл газов. Неприятный запах этих газов связан с присутствием таких соединений, как индол, скатол, сероводород, они образуются в толстой кишке в результате воздействия микрофлоры на непереваренные в тонкой кишке органические соединения. Накапливающиеся в кишечнике газы представляют собой слизистую пену, которая покрывает тонким слоем поверхность слизистой оболочки кишки. Это, в свою очередь, затрудняет пристеночное пищеварение, снижает активность ферментов и нарушает усвоение питательных веществ.
В чем причина?
Метеоризм наблюдается у практически здоровых людей при переедании или употреблении продуктов, переваривание которых вызывает повышенное газообразование.
Еще одна причина скопления газов в тонком кишечнике может являться следствием нескольких медицинских и генетических проблем, типа целиакии (глютеновой непереносимости) или воспаленного кишечника. В этих случаях возникают анатомические отклонения в стенке кишечника, которые вызывают замедление пищеварительного процесса и поглощения газов.
Иногда «стрессовый метеоризм», то есть излишнюю «разговорчивость» кишечника, провоцируют нервозные ситуации, «пробуждающие» гормоны стресса. Некоторые специалисты даже называют синдром раздраженного кишечника «депрессией кишечника». Интересно, что при клинической депрессии и при «депрессии кишечника» наблюдается одинаковый гормональный дисбаланс.
Что делать?
В основе лечения метеоризма лежат несколько принципов. Первый – устранение причины повышенного газообразования. Для этого необходимо откорректировать диету и вылечить имеющиеся заболевания верхних отделов пищеварительного тракта: пищевода, желудка, желчных протоков и поджелудочной железы. Такие заболевания, как гастропарез (отсроченное освобождение желудка) и хронический панкреатит, лечатся определенными препаратами или пищевыми добавками, содержащими энзимы. Для диагностики этих недугов надо пройти колоноскопию или гастроскопию.
Организация рационального питания подразумевает исключение яств, содержащих грубую клетчатку (капуста, щавель, виноград, крыжовник). Также исключаются бобовые культуры и вызывающие бродильные реакции продукты (квас, пиво, газированные воды). Рекомендуется кисломолочная пища, рассыпчатые каши (гречневая, пшенная), овощи и фрукты в вареном виде (морковь, свекла), мясо только в отварном виде, пшеничный хлеб из муки грубого помола с отрубями. Не рекомендуется употребление кофе и шоколада, придется отказаться от экзотических фруктов. Надо есть часто и понемногу, избегать переедания. Стоит также принять во внимание, что во время оживленной беседы за столом с пищей заглатывается воздух.
Другим принципом лечения является удаление скопившихся газов из кишечника. Для этого применяются средства, среди которых есть известные еще нашим бабушкам: настои укропа, фенхеля, тмина. Можно применять и абсорбенты, которые частично поглощают избыточное количество газов. Однако действие этих препаратов наступает через значительный промежуток времени после приема, и вместе с газами они могут «прихватить» полезные микроорганизмы, минеральные вещества и витамины.
Поскольку одной из причин повышенного газообразования является нарушение микрофлоры кишки, не менее важно лечение дисбактериоза.
Итак, если у вас метеоризм, идите к врачу и строго выполняйте все его предписания. Некоторые процедуры не очень эстетичны и приятны, но они столь кратковременны и эффективны, что скоро будете с улыбкой вспоминать свое «конфузное» состояние.
В прошлый вторник АиФ Здоровье рассказал, почему возникает боль в пояснице и как уменьшить проблемы с позвоночником >>
Газы в кишечнике — причины и лечение
Газы в кишечнике представляют собой довольно неприятное и довольно распространенное явление, которое случается, когда в желудочно-кишечном тракте происходит повышенное скопление газов. Возникает это состояние из-за переедания или употребления продуктов с повышенным содержанием клетчатки. Большинство заболеваний желудочно-кишечного тракта сопровождается таким неприятным явлением, как повышенное газообразование или метеоризм. Избыточное скопление газов в кишечнике может сигнализировать о неполадках в работе пищеварительной системы и свидетельствовать о развитии некоторых заболеваний. Многие стесняются этих проявлений и откладывают визит к врачу, списывая дискомфорт на погрешности в питании. Тем не менее, выяснить причину метеоризма, доставляющего значительные неудобства больному и окружающим его людям, и начать лечение необходимо.
Усиленное газообразование может наблюдаться при употреблении пищи с большим содержанием клетчатки или переедании. Эти факторы приводят к нарушению нормальной работы ЖКТ и возникновению специфической проблемы, которую многие больные стесняются обсуждать. В норме в организме здорового человека обязательно присутствует около 0,9 л газов, вырабатываемых микроорганизмами. При нормальной работе пищеварительной системы в течение суток из кишечника выводится всего 0,1-0,5 л газов, тогда как при метеоризме объем отходящих газов может достигать трех литров. Такое состояние непроизвольного выброса зловонных газов, сопровождаемых резкими характерными звуками, называется флатус и свидетельствует о дисфункции в системе пищеварения.
Кишечные газы вырабатываются из пяти основных составляющих:
- кислорода,
- азота,
- углекислого газа,
- водорода,
- метана.
Неприятный запах им придают серосодержащие вещества, вырабатываемые бактериями толстого кишечника. Справиться с проблемой и избавиться от газов в кишечнике поможет понимание причин, вызывающих это явление.
Причины повышенного газообразования в кишечнике
Вызвать скопление газов в кишечнике может множество причин:
- К метеоризму приводит употребление продуктов, вызывающих бродильные процессы в организме (квас, пиво, черный хлеб, чайный гриб).
- Если в рационе преобладают продукты, способствующие образованию газов. Это капуста, бобовые, картофель, виноград, яблоки, газированные напитки.
- Повышенное образование газов отмечается у людей с непереносимостью лактозы и вызывается употреблением молочных продуктов.
Кроме того, метеоризм часто возникает при различных патологических состояниях организма. Это может быть дисбактериоз кишечника, острые кишечные инфекции, синдром раздраженного кишечника или такие заболевания ЖКТ, как:
Повышенное газообразование отмечается при заражении кишечными паразитами и возникновении воспалительных процессов в кишечнике. Метеоризмом может обернуться нарушение моторики кишечника (атония кишечника) после хирургических операций или кишечная непроходимость. В некоторых случаях симптомы газов в кишечнике вызывают расстройства нервной системы и частые стрессовые состояния. Причиной дискомфорта может быть спешка и избыточное заглатывание воздуха во время еды (аэрофагия).
Вызывать избыточное газообразование способны дисбиотические причины, возникающие при нарушении нормальной микрофлоры кишечника. При этом происходит подавление нормальных бактерий (лакто-и бифидобактерий) бактериями условно-патогенной микрофлоры (кишечная палочка, анаэробы).
Симптомы избытка газов в кишечнике
Основные симптомы излишнего газообразования:
- Характерные схваткообразные боли в животе, чувство распирания и постоянное ощущение дискомфорта. Болезненные ощущения вызывает рефлекторный спазм стенок кишки, возникающий при растяжении ее стенок повышенным объемом газа.
- Вздутие живота, проявляющееся в увеличении его объема из-за скопления газа.
- Отрыжка, вызываемая обратным поступлением газа из желудка при дисфагии.
- Урчание в животе, возникающее при смешивании газов с жидким содержимым кишечника.
- Тошнота, сопровождающая сбои пищеварения. Возникает при образовании токсинов и увеличении содержания в кишечнике продуктов неполного переваривания пищи.
- Запор или диарея. Повышенное газообразование в большинстве случаев сопровождается подобными нарушениями стула.
- Флатуленция. Резкий выход газа из прямой кишки, сопровождаемый характерным звуком и неприятным сероводородным запахом.
Общие симптомы газов в кишечнике могут проявляться учащенным сердцебиением, аритмией, чувством жжения в области сердца. Подобные состояния провоцируют пережимание блуждающего нерва вздутыми петлями кишечника и смещение диафрагмы вверх. Кроме того больного преследует бессонница, вызванная интоксикацией организма и депрессивные состояния с перепадами настроения. Отмечается постоянное общее недомогание в результате неполного усваивания питательных веществ и неправильной работы кишечника.
Что вызывает образование газов в кишечнике?
Сильные газы в кишечнике вызывают продукты, богатые углеводами, пищевыми волокнами и крахмалом.
Углеводы
Из углеводов самыми сильными провокаторами являются:
- Рафиноза. Больше всего ее содержится в бобовых, спарже, капусте. В меньших количествах этот углевод присутствует в брюссельской капусте, брокколи, артишоках, тыкве.
- Лактоза. Этот натуральный дисахарид содержится в молоке и находится во всех продуктах, приготовленных из него (мороженое, сухое молоко, молочные блюда). Отмечено, что у людей с приобретенной или врожденной непереносимостью этого фермента, употребление молочных продуктов ведет к возникновению симптомов метеоризма.
- Сорбитол. Содержится в большинстве фруктов и овощей. Кроме того этот углевод применяют как подсластитель в производстве диетических продуктов, жевательных резинок и кондитерских изделий.
- Фруктоза. Также присутствует практически во всех овощах и фруктах, используется в приготовлении безалкогольных напитков и фруктовых соков.
Пищевые волокна
Содержатся во всех продуктах и могут быть растворимыми и нерастворимыми. Растворимые пищевые волокна (пектины) в кишечнике набухают и образуют гелеподобную массу. В таком виде они достигают толстого кишечника, где при их расщеплении происходит процесс газообразования. Нерастворимые пищевые волокна проходят через ЖКТ практически без изменений и усилению газообразования не способствуют.
Крахмал
Почти все продукты, содержащие крахмал, усиливают образование газов в кишечнике. Много крахмала содержат: картофель, пшеница, горох и другие бобовые, кукуруза. Исключение составляет рис, который содержит крахмал, но вздутия и метеоризма не вызывает.
Как проводится диагностика?
При жалобах пациента на то, что у него постоянно газы в кишечнике, врач обязан исключить наличие серьезных заболеваний, для чего проводится комплексное обследование пациента. Оно включает в себя физикальное обследование, то есть выслушивание и выстукивание, и инструментальные методы.
Чаще всего проводят рентгенографию брюшной полости, с помощью которой выявляется наличие газов и высота стояния диафрагмы. Чтобы оценить количество газов применяют быстрое введение в кишечник аргона. При этом удается измерить объем вытесняемых аргоном кишечных газов. Кроме того, применяют следующие методы диагностики:
- ФЭГДС – осмотр слизистой оболочки желудочно-кишечного тракта с помощью специальной гибкой трубки с освещением и миниатюрной камерой на конце. Этот метод позволяет взять при необходимости кусочек ткани на исследование, то есть сделать биопсию.
- Колоноскопия. Визуальное исследование толстого кишечника специальным прибором с камерой на конце.
- Копрограмма. Лабораторное исследование, анализ кала на ферментативную недостаточность системы пищеварения.
- Посев кала. С помощью этого анализа выявляется наличие дисбактериоза кишечника и подтверждаются нарушения в микрофлоре кишечника.
При хронической отрыжке, поносе и немотивированной потере веса может быть назначено эндоскопическое исследование, проводимое для исключения подозрений на рак кишечника. У больных с частой флатуленцией (выделением газов) тщательно изучаются особенности питания для того, чтобы исключить из рациона продукты, провоцирующие вздутие и метеоризм.
При подозрении на лактозную недостаточность пациенту назначаются лактозотолерантные тесты. В некоторых случаях врач может назначить исследование суточного рациона больного, во время которого пациент должен в течение определенного промежутка времени вести в специальном дневнике записи о своем ежедневном рационе.
При жалобе пациента на то, что не отходят газы в кишечнике, частое вспучивание и резкие боли врач должен провести обследование, исключающее непроходимость кишечника, асцит (накопление жидкости) или любые воспалительные заболевания ЖКТ.
Тщательное обследование, корректировка рациона питания, исключение провоцирующих факторов, вызывающих явления метеоризма, позволят ответить на вопрос, почему в кишечнике газы образуются в избыточном количестве и какие меры предпринять для избавления от этого неприятного явления.
Как лечить скопление газов в кишечнике?
Комплексное лечение метеоризма включает в себя симптоматическую, этиотропную и патогенетическую терапию. Но при этом следует помнить, что если причиной образования избыточных газов является болезнь, то в первую очередь лечить нужно основное заболевание.
Симптоматическая терапия должна быть направлена на уменьшение болевого синдрома и включает в себя применение спазмолитических средств (Дротаверин, Но-шпа). Если метеоризм вызван аэрофагией, принимают меры для уменьшения заглатывания воздуха во время еды.
Патогенетическая терапия борется с избыточным газообразованием с помощью:
- Сорбентов, которые связывают и выводят из организма токсичные вещества (Энтеросгель, Фосфалюгель). Такие адсорбенты как Активированный уголь не рекомендуют к длительному применению в связи с выраженными побочными эффектами.
- Ферментативных препаратов, содержащих пищеварительные ферменты и улучшающих работу системы пищеварения (Мезим, Панкреатин).
- Пеногасителей, которые разрушают пену, в виде которой в кишечнике скапливаются газы и улучшают всасывающую способность органа. Эта группа препаратов воздействует на моторику кишечника и обладает сильным ветрогонным действием (Диметикон, Симетикон).
Этиотропная терапия борется с причинами, вызывающими газы в кишечнике:
- При динамическом метеоризме эффективны средства, усиливающие перистальтику кишечника (Церукал).
- При метеоризме, вызываемом механическими причинами (опухоли кишечника, запоры), лечение будет зависеть от конкретного заболевания. При опухолях будет проведено хирургическое вмешательство, длительные запоры устраняют приемом слабительных препаратов.
- Для нормализации работы кишечника и устранения дисбиоза, принимают пробиотики, содержащие в своем составе живые бактерии.
Наиболее безопасным препаратом при повышенном газообразовании считается Эспумизан, который не имеет противопоказаний и может назначаться людям пожилого возраста, беременным и кормящим женщинам, а также больным сахарным диабетом.
Важнейшим фактором при борьбе с метеоризмом является диета. Для устранения дискомфортных явлений необходима коррекция питания и отказ от жирных продуктов, что поможет пище быстрее усваиваться, а газам не задерживаться в кишечнике. О том, как правильно питаться при образовании газов в кишечнике, расскажем подробнее.
Диета при метеоризме
В первую очередь нужно выяснить, какие продукты вызывают избыточное газообразование и в дальнейшем этих продуктов избегать. У одних пациентов провоцировать метеоризм могут мучные продукты и сладости, у других – жирные и мясные блюда. С опасением следует относиться к продуктам, содержащим большое количество клетчатки. Это:
- черный хлеб,
- бобовые культуры,
- цитрусовые,
- капуста,
- фрукты,
- ягоды,
- томаты,
- лук.
Попробуйте провести эксперимент и исключить из рациона один из следующих продуктов:
- бананы,
- изюм,
- чернослив,
- редис,
- свежую и кислую капусту,
- горох,
- чечевицу,
- сдобу.
В зависимости от результата можно будет понять, что именно провоцирует возникновение неприятного явления. Старайтесь не употреблять овощи и фрукты в сыром виде. Овощи лучше варить или тушить, фрукты использовать для приготовления компотов или пюре.
Постарайтесь на две недели отказаться от употребления цельного молока, мороженого и молочных коктейлей. Если такая диета окажется эффективной, значит, причина метеоризма кроется в непереносимости лактозы, содержащейся в молочных продуктах и от их употребления лучше всего отказаться. Если непереносимости лактозы нет, полезно будет каждый день кушать йогурты, кефир, творог, варить вязкие каши на молоке напополам с водой.
Следует отказаться от употребления газированных напитков, кваса, пива, которые вызывают бродильные процессы в организме. Для устранения дисфагии врачи рекомендуют есть не спеша, тщательно пережевывая пищу.
Нужно отказаться от употребления жевательных резинок, так как в процессе жевания заглатывается излишнее количество воздуха. Постарайтесь избегать продуктов, содержащих сорбитол (жевательные резинки без сахара, диетические пищевые продукты, сухие завтраки), откажитесь от цельнозернового и черного хлеба.
Чтобы избавиться от запоров и поддержать нормальную работу кишечника необходимо употреблять в пищу продукты, которые содержат неперевариваемую клетчатку, например молотые пшеничные отруби. Важно исключить употребление алкоголя и стараться не переедать, принимая пищу небольшими порциями несколько раз в день.
Не употребляйте жирные и жареные мясные продукты. Диетическое мясо нужно варить или тушить. Стоит попробовать заменить мясо нежирной рыбой, а крепкий чай или кофе – травяными настоями. Лучше всего придерживаться принципов раздельного питания и исключить одновременный прием крахмальной и белковой пищи, например картошки с мясом.
Опасность могут представлять незнакомые экзотические блюда, непривычные для желудка (китайская, азиатская кухня). При подобной проблеме не стоит экспериментировать и лучше отдавать предпочтение традиционной национальной или европейской кухне.
Полезно устраивать для желудка разгрузочные дни. Это восстановит работу пищеварительной системы и поможет избавиться от токсинов. В разгрузочный день можно отварить немного риса и есть его теплым, небольшими порциями без соли, сахара и масла. Или разгружаться с помощью кефира, если отсутствует непереносимость молочных продуктов.
В этом случае в течение дня рекомендуют ничего не есть, а пить только кефир (до 2-х литров). Для активизации кишечника и улучшения его моторики, врачи рекомендуют совершать ежедневные прогулки, больше ходить пешком и вести активный образ жизни.
Народная медицина от сильного содержания газов в кишечнике
Народные рецепты дают хороший эффект при скоплении газов в кишечнике. Отвары и настои лекарственных трав помогают быстро избавиться от неприятного недуга. Фенхель — это лекарственное растение обладает настолько эффективным и мягким действием при устранении газов, что его настой дают даже маленьким детям.
- Аналогичное действие оказывают настои из семян тмина и аниса. Можно просто глотать тщательно пережеванные семена этих растений после еды, что поможет улучшить пищеварение.
- Для приготовления настоя берут семена тмина или аниса. Достаточно 1 ч. ложки. Это количество семян заливают стаканом кипятка, дают настояться 15 минут, после чего процеживают. Выпивают по 1/3 стакана перед каждым приемом пищи.
- Мятный чай. Для его приготовления можно брать любой вид мяты: перечную, кошачью, колосовую. Одну чайную ложку измельченных листьев заливают 200мл. кипящей воды и держат на слабом огне около пяти минут. Пьют как обычный чай.
- Отвар из корня солодки. Готовится аналогично, 1 ч. ложку измельченного корня заливают кипятком и держат на медленном огне около 10 минут. Пьют по трети стакана перед едой.
- Настой из укропных семян. Одну столовую ложку семян укропа растирают в ступке до порошкообразного состояния, заливают 300мл. кипятка и оставляют под крышкой на три часа. Получившийся настой выпивают в течение дня, принимая средство за 30 минут до еды.
- Настой из одуванчика. Корень растения измельчают, заливают 250 мл теплой кипяченой воды и оставляют под крышкой на всю ночь. Утром настой процеживают и пьют 4 раза в день перед едой.
- Настой льнянки. Принимают внутрь при метеоризме, сопровождаемом запорами. Для его приготовления 1ст. ложку льнянки настаивают на стакане кипятка в течение двух часов. Принимают по две столовые ложки настоя в течение дня и четверть стакана перед сном.
- Настой из цветов ромашки. Настой готовят аналогично, пьют три- четыре раза в день по две столовых ложки.
- Настой из травы куриная слепота. Хорошо помогает при хронических запорах и метеоризме. Две столовые ложки травы заливают 500 мл кипятка, настаивают и процеживают. Принимают по 1/2 стакана три раза в день.
- Картофельный сок. Свежевыжатый картофельный сок помогает справиться с неприятными симптомами. Рекомендуют выпивать по половине стакана сока в течение 10 дней за один час до еды. При необходимости курс лечения повторяют через неделю.
- Отвар вяза ржавого. Это растение быстро справляется с повышенным газообразованием. Кору вяза измельчают и принимают в виде порошка, половину чайной ложки которого заливают небольшим количеством теплой кипяченой воды и разводят до состояния вязкой смеси, чтобы не было комков. Затем массу заливают стаканом кипятка и варят на медленном огне 20 минут. Готовую смесь процеживают и принимают по одному стакану три раза в день.
Для устранения запоров, приводящих к газообразованию можно готовить смесь из сухофруктов и травы сенны. Для этого 400гр кураги и чернослива без косточек запаривают теплой кипяченой водой и оставляют под крышкой на ночь. Утром смесь пропускают через мясорубку, добавляют 200гр меда и 1 столовую ложку сухой травы сены, массу хорошо перемешивают. Хранят в закрытой посуде в холодильнике. Принимают по две чайных ложки на ночь.
Помогут избавиться от газов в кишечнике клизмы с отваром ромашки. Для приготовления отвара одну столовую ложку сухих цветов ромашки заливают стаканом воды и томят на медленном огне примерно 10 минут. Дают отвару остыть, процеживают и разводят это количество жидкости двумя столовыми ложками кипяченой воды. Клизму делают ежедневно перед сном в течение 3-5 дней.
Выводы
Итак, какие же выводы мы можем сделать? Такое явление, как скопление газов в кишечнике само по себе не является болезнью. Но если избыток газов беспокоит постоянно и сопровождается всем спектром неприятных симптомов: изжогой, запорами или диареей, болями в желудке, необъяснимой потерей веса, необходимо обратиться за врачебной помощью и пройти тщательное обследование, чтобы исключить серьезные заболевания.
Если при обследовании подозрения на другие заболевания отпадают, то метеоризм легко устранить изменением рациона, правильным питанием и приемом медикаментозных препаратов, назначенных врачом. Соблюдайте все врачебные рекомендации и будьте здоровы!
Метеоризм: норма и патология | #02/08
Желудочно-кишечный тракт человека, помимо твердых и жидких компонентов, в достаточно значимых объемах содержит компонент газообразный. Газы кишечника распределены в более или менее плотной массе химуса и заключены в пузырьки различных размеров с оболочками из слизи. Повышенное содержание газов в кишечнике и связанные с ним клинические расстройства входят в понятие «метеоризм». Увеличение объема кишечных газов может приводить к симптоматике, доставляющей пациенту весьма ощутимый дискомфорт в виде чувства распирания в животе, урчания и болей. Также могут наблюдаться увеличение живота, учащенное отхождение газов. Выраженный метеоризм может нарушать обычный образ жизни человека, существенно влиять на его психическое состояние, приводить к беспокойству, тревоге и даже депрессии. У детей первого года жизни метеоризм способен привести к нарушению сна, питания ребенка, оказать влияние на психомоторное и физическое развитие.
В норме, в кишечнике взрослого человека содержится около 200 мл различных газов. Состав этих газов весьма вариабельный: в их число входят азот (11–92%), кислород (до 11%), углекислый газ (до 50%), водород (до 10%), метан (до 60%), сероводород (до 30%). аммиак и некоторые другие.
Относительно большая часть газов попадает в кишечник в процессе глотания, в т. ч. азот, кислород и углекислый газ. Увеличение газов в кишечнике может быть связано с повышенным заглатыванием воздуха (аэрофагия) во время еды, чему способствует торопливый прием пищи, разговоры во время еды, питье через соломинку и жевание жевательной резинки. Большое количество углекислого газа поступает в желудочно-кишечный тракт с газированными напитками. Некоторое количество углекислого газа может образовываться в желудке в результате реакции карбонатов пищи с соляной кислотой желудочного содержимого. У детей первых месяцев жизни заглатывание повышенных объемов воздуха во время кормления наблюдается часто и связано с недостаточной зрелостью нервной системы и не до конца сформированным рефлексом глотания (особенно у детей недоношенных и незрелых к моменту рождения), что может стать причиной срыгиваний и даже обильной рвоты только что съеденной пищей. Перинатальные нарушения со стороны центральной нервной системы также способствуют дискинезии органов пищеварения, одним из проявлений которой может быть аэрофагия. В связи с этим для того, чтобы лишний воздух мог выйти из желудка, не захватывая с собой его содержимого, грудных детей после кормления рекомендуется некоторое время держать в вертикальном положении. Аэрофагия, обусловленная особенностями питания, является относительно физиологической и достаточно легко корригируется. В то же время аэрофагия как симптом серьезного заболевания нервной системы и/или органов пищеварения может потребовать как серьезного обследования, так и длительного лечения.
Большая часть газов из желудка вместе с пищей поступает в кишечник.
Второй важный источник кишечных газов — метаболическая активность микроорганизмов кишечника, наиболее активно представленная в толстой кишке. Преобладающая в кишечнике в нормальных условиях сахаролитическая микрофлора в значительной степени для своих энергетических потребностей утилизирует не переваренные и не всосавшиеся в тонкой кишке углеводы. В первую очередь, речь идет о пищевых волокнах и некоторых олиго- и дисахаридах. В результате процессов брожения микроб получает АТФ, а окружающая его среда (т. е. кишечное содержимое) ряд метаболитов, в т. ч. газообразных.
Так, в результате гомоферментативного молочнокислого брожения, характерного для лактобактерий и стрептококков толстой кишки, преимущественно образуется молочная кислота (до 90%), углекислый газ, водород, вода. Гетероферментативное молочнокислое брожение, при котором, помимо молочной кислоты, образуются и другие метаболиты (в т. ч. уксусная кислота), присуще бифидобактериям. Спиртовое брожение, ведущее к образованию углекислого газа и этанола, является побочным метаболическим путем у некоторых представителей лактобактерий и клостридий. Отдельные штаммы Escherichia coli и клостридий получают энергию в результате муравьино-кислого, пропионово-кислого, масляно-кислого, ацетонобутилового или гомоацетатного видов брожения. При этом летучие жирные кислоты, углекислый газ, водород и вода образуются при всех вариантах брожения. Органические кислоты утилизируются макроорганизмами, углекислый газ в большой степени преобразуется другими микроорганизмами в ацетат, водород, в основном, всасывается и выводится через легкие. Повышенное выведение водорода с выдыхаемым воздухом наблюдается при увеличении микробной популяции или при повышении ее сахаролитической активности, например, при лактазной недостаточности.
В небольших количествах в кишечнике может образовываться метан. Его наличие в составе кишечных газов свидетельствует о присутствии в кишечном микробиоценозе Methanobrevibacter smithii. Микробный метаболизм серосодержащих соединений, в первую очередь, белков (в частности, белков слизи) обуславливает присутствие сероводорода, однако большие его концентрации связаны с избыточной активностью протеолитической флоры, нередко как следствие нарушения процессов переваривания и всасывания в тонкой кишке и поступления непереваренных белков в толстую кишку. Также в результате микробного метаболизма белков образуется аммиак, который легко диффундирует через кишечную стенку в кровь портальной системы и, в основном, задерживается печенью. Нормальная кишечная микрофлора способствует снижению процессов диффузии аммиака в кровь, снижая рН в просвете толстой кишки, в результате чего аммиак ионизируется с образованием ионов аммония, которые связываются в соли и выводятся с калом.
Наконец, некоторое количество газов поступает в просвет кишечника из крови, однако объемы их относительно невелики.
Газ, содержащийся в кишечнике, в основном эвакуируется через анальное отверстие, хотя некоторое его количество всасывается в кровь и выводится через легкие или утилизируется организмом. Взрослый здоровый человек per ani выделяет 0,2–2,5 л газов за 5–15 пассажей в сутки [1, 2].
Основной причиной повышенного содержания газов в кишечнике является повышенная метаболическая активностью кишечной микрофлоры. Среди физиологических причин данного феномена следует отметить употребление богатых клетчаткой продуктов растительного происхождения, а также изюма, бобов, гороха, чёрного хлеба, кваса, пива. Также газообразование увеличивается при многих патологических состояниях, приводящих к нарушению состава кишечного микробиоценоза.
Повышенное содержание газов в кишечнике ведет к растяжению кишечника, стимулирует тем самым перистальтику, вызывая болевую симптоматику. В то же время четкой корреляции между содержанием газов в кишечнике и клиническими проявлениями метеоризма не наблюдается, что связано со значительной индивидуальной вариабельностью интерорецепции. У пациентов с низким порогом реагирования интерорецепторов кишечника выраженная клиническая картина может наблюдаться при незначительном газообразовании, а у лиц с высоким порогом реагирования жалобы не отмечаются даже при значительном образовании газов в толстой кишке [3, 4].
Изменению состава кишечного микробиоценоза и, как следствие, развитию метеоризма может способствовать нарушение процессов переваривания, всасывания, а также изменение кишечной моторики. По существу, практически при любом заболевании органов пищеварения может наблюдаться дисбактериоз кишечника и метеоризм как проявление последнего.
Частой причиной метеоризма является лактазная недостаточность, непереносимость молочного сахара лактозы в результате недостаточности фермента тонкой кишки лактазы. В норме лактаза расщепляет молочный сахар на глюкозу и галактозу, которые всасываются в кровь в тонкой кишке, однако при лактазной недостаточности молочный сахар не расщепляется и в неизмененном виде доходит до толстой кишки, где утилизируется микроорганизмами с увеличением продукции газов. В связи с этим одним из тестов для выявления лактазной недостаточности является определение повышенной концентрации водорода в выдыхаемом воздухе. Кроме того, нерасщепленная лактоза в толстой кишке стимулирует секрецию воды, что обуславливает развитие жидкого, пенистого стула с кислым запахом. Все указанные симптомы возникают только на фоне употребления молочных продуктов, содержащих лактозу, в первую очередь цельного молока. Кисломолочные продукты содержат меньшее количество молочного сахара и при небольшом снижении активности лактазы могут употребляться в пищу. Творог и сыр лактозы не содержат, и их прием симптомов не вызывает. Лактазная недостаточность может быть первичной, связанной с генетическими особенностями индивидуума и передающейся по наследству, и вторичной, т. е. возникающей на фоне заболеваний тонкой кишки, а также конституциональной. Последняя связана с тем, что у части людей (клинически здоровых!) активность лактазы в тонкой кишке с возрастом снижается и они перестают переносить молочные продукты. Этот процесс может начаться уже во второй половине первого года жизни и не считается патологическим. В мире существуют целые регионы и континенты (например, Африка), взрослое население которых не переносит молочный сахар.
Другая частая причина метеоризма — синдром раздраженного кишечника (СРК), проявляющийся сочетанием болей в животе с изменением характера стула и/или с метеоризмом. СРК относится к группе функциональных нарушений органов пищеварения, при которых нарушена нервная и/или гуморальная регуляция моторики желудочно-кишечного тракта, а органическая патология кишечника не выявляется. Одной из причин СРК может быть расстройство собственной нервной системы кишечника, выражающееся в снижении порога чувствительности интерорецепторов кишки. Клиническими признаками в пользу СРК являются изменчивость и многообразие жалоб, отсутствие прогрессирования, нормальный вес, усиление жалоб при стрессе, отсутствие симптомов ночью, а также связь с другими функциональными расстройствами. Чаще всего боли возникают перед дефекацией и проходят после нее.
Основные клинические проявления СРК включают боли в животе или дискомфорт, наблюдающиеся по меньшей мере в течение 3 месяцев последнего года, которые уменьшаются после дефекации, сочетаются с изменением частоты стула (более 3 раз в день или менее 3 раз в неделю) и (или) формы стула (либо твердые, сухие комки — по типу «овечьего кала», либо неоформленный — кашицеобразный). Кроме основных, выделяют еще дополнительные симптомы: затруднение акта дефекации или ощущение неполного опорожнения прямой кишки, обильное выделение слизи, урчание или вздутие живота.
По характеру стула выделяют три основных клинических варианта СРК: СРК с болями и метеоризмом; СРК с запорами; СРК с диареей. Метеоризм может наблюдаться при любом варианте СРК, но более всего выражен при первом.
Причиной метеоризма при СРК является нарушение моторики кишечника, которое приводит к изменению состава кишечного содержимого и, как следствие, состава кишечной микрофлоры. При определенных условиях газообразующая активность последней повышается, что клинически проявляется в виде метеоризма [3, 4]. С другой стороны, показано, что причиной развития ощущения «вздутия» живота при СРК может быть не только и не столько повышенное газонаполнение кишечника, сколько замедление кишечной моторики. Одной из причин такого замедления может быть нарушение рефлекторной регуляции моторики на уровне собственной нервной системы кишечника, в частности, нарушение рефлекса на растяжение кишки [5, 6].
Для эффективного устранения метеоризма следует понять причину, которая его вызывает. Очень часто метеоризм связан с особенностями питания и режима пациента, которые в большинстве случаев вполне реально устранить. В этой связи следует рекомендовать регулярное полноценное питание в спокойной обстановке. Целесообразно включение в рацион пробиотических кисломолочных продуктов «Активиа». Их регулярное употребление способствует восстановлению состава и метаболической активности микрофлоры кишечника, а также нормализации моторной функции кишечника [9]. В контролируемых клинических исследованиях было показано, что регулярное употребление данных продуктов на протяжении 14 дней сопровождалось уменьшением выраженности вздутия, метеоризма, появлением регулярного (не менее 6 раз в неделю) самостоятельного стула [10]. Количество газообразующих продуктов должно быть подобрано индивидуально. При выявлении заболеваний желудочно-кишечного тракта в первую очередь следует лечить эти заболевания. Диета при метеоризме определяется основным патологическим процессом. При лактазной недостаточности обязательным является соблюдение безлактозной или низколактозной диеты с исключением или уменьшением молочного сахара в рационе. Для детей первого года в этом случае следует применять низколактозные молочные смеси или специальные препараты лактазы. При СРК с метеоризмом количество продуктов растительного происхождения следует временно уменьшить, необходимо проконсультироваться с невропатологом и психологом, а в качестве симптоматического средства для устранения болей могут использоваться спазмолитики (у детей старшего возраста и взрослых, например, Дюспаталин).
С целью коррекции состава кишечной микрофлоры показано назначение пробиотиков — препаратов, содержащих живые микроорганизмы, оказывающие положительное влияние на микробный баланс кишечник. Эти препараты могут содержать Lactobacillus acidophilus, Lactobacillus GG, Lactobacillus fermentum, Streptococcus (Enterococcus) faecium SF68, S. termophilus, Bifidobacterium bifidum, для которых пробиотический эффект доказан в двойных плацебо-контролируемых исследованиях. Желательно, чтобы штаммы микроорганизмов, входящие в состав препаратов, обладали антибиотикоустойчивостью и были защищены от кислого желудочного содержимого. С другой стороны, коррекция кишечного микробиоценоза может эффективно проводиться пребиотическими препаратами, наиболее распространенным компонентом которых является лактулоза (Дюфалак). Низкие дозы лактулозы способствуют восстановлению кишечной микрофлоры при дисбактериозе кишечника различного происхождения, за счет стимуляции роста «собственной» микрофлоры. Дозы препарата Дюфалак подбираются индивидуально и варьируют в зависимости от возраста, могут быть разбиты на два приема (табл.). В реальной практике нередко используется комбинированное применение пре- и пробиотиков.
В качестве дополнительного средства для устранения самого симптома метеоризма и облегчения состояния пациента на протяжении многих лет широко применяются препараты, содержащие симетикон — смесь полимера диметсилоксана с диоксидом кремния. Симетикон не растворим в воде, быстро распространяется по разделу сред и вытесняет пенообразователи из поверхностного слоя пленки. При этом он разрушает оболочки газовых пузырьков в кишечном содержимом и способствует выведению газов из кишечника. Симетикон быстро и эффективно устраняет признаки повышенного газонаполнения в кишечнике, не обладает побочными эффектами и возрастными ограничениями. Эффективность и безопасность симетикона доказана в ряде исследований, и препараты на его основе рекомендуются для применения при многих состояниях, сопровождающихся метеоризмом, в частности, при функциональных нарушениях [7, 8]. Поскольку практически во всех случаях метеоризма имеют место нарушения процессов пищеварения, целесообразным является сочетанное назначение симетикона с ферментами поджелудочной железы, что значительно повышает эффективность устранения метеоризма. Ферментативные препараты могут назначаться самостоятельно (например, Креон) или в составе комбинированных с симетиконом препаратов (Панкреофлат).
Положительный эффект панкреатических ферментов обусловлен улучшением процессов переваривания, что отражается на функциональном состоянии кишечной микрофлоры и снижении поступления в толстую кишку недопереваренных, в частности, газообразующих компонентов. Применение микросферических препаратов (Креон) оказывается более эффективным, по сравнению с обычными таблетированными средствами, во-первых, за счет высокой степени активности исходного субстрата (панкреатина), во-вторых, особой лекарственной формы препарата (микросферы размером 1–1,2 мм), обеспечивающей равномерное перемешивание с желудочным содержимым, в-третьих, рН-чувствительной оболочки микросфер, защищающей фермент от разрушения в желудке и обеспечивающей его максимальное высвобождение в двенадцатиперстной кишке [10–13].
Креон следует принимать во время еды. Доза подбирается индивидуально, суточная доза зависит от тяжести экзокринной недостаточности поджелудочной железы. В педиатрической практике для облегчения приема препарата капсулу можно осторожно вскрыть и принять микросферы, не разжевывая, с небольшим количеством воды. Если смешивать микросферы с пищей, то их следует принимать немедленно после смешивания: в противном случае может произойти повреждение энтерорастворимой оболочки.
Таким образом, повышенное газообразование может быть связано с самыми разнообразными причинами и, следовательно, подход к коррекции данного состояния должен быть строго индивидуальным. В целом, основными направлениями этой коррекции являются диетотерапия, лечение основного заболевания (при выявлении такового), коррекция микробиоценоза и симптоматическая терапия с включением препаратов, содержащих симетикон.
По вопросам литературы обращайтесь в редакцию.
А. А. Коваленко, кандидат медицинских наук
Т. В. Гасилина, кандидат медицинских наук
С. В. Бельмер, доктор медицинских наук, профессор
РГМУ, Москва
Купить номер с этой статьей в pdf
Пищеварительная система человека | Britannica
Пищеварительный тракт начинается у губ и заканчивается у заднего прохода. Он состоит из рта или полости рта с зубами для измельчения пищи и языка, который служит для замешивания пищи и смешивания ее со слюной; горло или глотка; пищевод; желудок; тонкая кишка, состоящая из двенадцатиперстной кишки, тощей кишки и подвздошной кишки; и толстая кишка, состоящая из слепой кишки, мешочка с закрытым концом, соединяющегося с подвздошной кишкой, восходящей ободочной кишки, поперечной ободочной кишки, нисходящей ободочной кишки и сигмовидной кишки, которая заканчивается в прямой кишке.Железы, способствующие пищеварительным сокам, включают слюнные железы, желудочные железы в слизистой оболочке желудка, поджелудочную железу и печень и ее вспомогательные вещества — желчный пузырь и желчные протоки. Все эти органы и железы способствуют физическому и химическому расщеплению проглоченной пищи и возможной ликвидации неперевариваемых отходов. Их структура и функции описаны шаг за шагом в этом разделе.
Ротовые и оральные структуры
Небольшое переваривание пищи происходит во рту.Однако в процессе жевания или жевания пища готовится во рту для транспортировки через верхний пищеварительный тракт в желудок и тонкую кишку, где происходят основные пищеварительные процессы. Жевание — это первый механический процесс, которому подвергается пища. Движения нижней челюсти при жевании обусловлены жевательными мышцами (жевательная мышца, височная, медиальная и латеральные птеригоиды и букцинатор). Чувствительность прикуса определяет чувствительность периодонтальной мембраны, которая окружает и поддерживает зубы, а не сила мышц жевания.
рот человека Вид спереди на полость рта. Энциклопедия Британника, Инк.Жевание не является необходимым для адекватного пищеварения. Однако, жевание способствует пищеварению, сокращая пищу до мелких частиц и смешивая ее со слюной, выделяемой слюнными железами. Слюна смазывает и увлажняет сухой корм, а жевание распределяет слюну по всей пищевой массе. Движение языка по твердому нёбу и щекам помогает сформировать округлую массу или болюс пищи.
Получите эксклюзивный доступ к контенту из нашего первого издания 1768 года с вашей подпиской. Подпишитесь сегодняГубы и щеки
Губы, две мясистые складки, которые окружают рот, состоят снаружи из кожи и внутри из слизистой оболочки или слизистой оболочки. Слизистая оболочка богата секретирующими слизь железами, которые вместе со слюной обеспечивают достаточное смазывание для речи и жевания.
Щеки, стороны рта, сплошные с губами и имеют похожую структуру.В подкожной клетчатке (ткани под кожей) щеки обнаруживается отчетливая жировая прокладка; эта подушка особенно велика у младенцев и известна как присоска. На внутренней поверхности каждой щеки, напротив второго верхнего молярного зуба, есть небольшое возвышение, которое отмечает открытие околоушного протока, ведущего от околоушной слюнной железы, которая расположена перед ухом. Сразу за этой железой находятся четыре-пять желез, выделяющих слизь, протоки которых открываются напротив последнего коренного зуба.
Крыша рта
Крыша рта вогнута и образована твердым и мягким нёбом. Твердое небо образовано горизонтальными частями двух небных костей и небными частями верхних челюстей или верхних челюстей. Твердое небо покрыто толстой, несколько бледной слизистой оболочкой, которая непрерывна с десной и связана с верхней челюстью и костями неба твердой волокнистой тканью. Мягкое небо непрерывно с твердым небом впереди.Сзади это сплошная слизистая оболочка, покрывающая пол полости носа. Мягкое небо состоит из сильного, тонкого, волокнистого слоя, апоневроза неба и мышц глоссопалатина и фарингопалатина. Небольшой выступ, называемый язычком, свободно свисает с задней стороны мягкого неба.
Пол устья
Пол рта можно увидеть только тогда, когда язык поднят. По средней линии видна приподнятая складка слизистой оболочки (frenulum linguae), которая связывает каждую губу с деснами, а с каждой стороны это небольшая складка, называемая сублингвальным сосочком, из которого открываются протоки подчелюстных слюнных желез.Из каждого подъязычного сосочка, идущего наружу и назад, проходит хребет (plica sublingualis), который отмечает верхний край подъязычной (под языком) слюнной железы и на которую открывается большинство протоков этой железы.
Десны состоят из слизистых оболочек, соединенных толстой волокнистой тканью с мембраной, окружающей кости челюсти. Десневая мембрана поднимается, образуя воротник вокруг основания коронки (открытой части) каждого зуба. Богатые кровеносными сосудами ткани десны получают ветви из альвеолярных артерий; Эти сосуды, называемые альвеолярными из-за их связи с зубными альвеолами, или зубными гнездами, также снабжают зубы и губчатую кость верхней и нижней челюстей, в которых находятся зубы.
,Этот материал нельзя использовать в коммерческих целях или в каких-либо больницах или медицинских учреждениях. Невыполнение может привести к судебному иску.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
Проблемы с газом могут быть вызваны некоторыми продуктами питания, глотанием слишком большого количества воздуха и определенными заболеваниями. Некоторые из этих состояний включают операции на кишечнике, синдром раздраженного кишечника (СРК) и непереносимость лактозы.Непереносимость лактозы — это состояние, при котором организм не переваривает лактозу (сахар в молоке). Вы можете уменьшить газ, вздутие живота и дискомфорт, избегая продуктов, которые вызывают газ. Изменения в привычках питания и физической активности также могут помочь.
ИНСТРУКЦИИ ПО РАЗРЯДУ:
Обратитесь к врачу в соответствии с указаниями:
Запишите свои вопросы, чтобы вы не забывали их задавать во время посещений.
Как избежать или уменьшить проблемы с газом:
Проблемы с газом могут быть вызваны некоторыми продуктами питания, глотанием слишком большого количества воздуха и определенными заболеваниями.Некоторые из этих состояний включают операции на кишечнике, синдром раздраженного кишечника (СРК) и непереносимость лактозы. Непереносимость лактозы — это состояние, при котором организм не способен переваривать лактозу (сахар в молоке). Вы можете уменьшить газ, вздутие живота и дискомфорт, избегая продуктов, которые вызывают газ. Изменения в привычках питания и физической активности также могут помочь.
Следующие инструкции:
Не все обычные газообразующие продукты влияют на всех одинаково. Старайтесь избегать всех газообразующих продуктов в течение нескольких недель, пока не почувствуете себя лучше.Затем попробуйте добавить 1 газообразующую пищу в свой рацион за раз. Продолжайте добавлять 1 газообразующую пищу каждые несколько дней, пока не найдете продукты, которые вызывают у вас проблемы. Избегайте только газообразующих продуктов, которые, как вы знаете, вызывают у вас проблемы. Это даст вам более широкий выбор продуктов, чтобы вы могли придерживаться сбалансированной диеты. Вы можете быть в состоянии переносить небольшие порции некоторых газообразующих продуктов.
Газообразующие продукты:
- Овощи и бобовые:
- Сушеные бобы, такие как почки, пинто, гарбанзос, лима и флот
- Горох сушеный, например, горох колотый и чечевица
- Брокколи, брюссельская капуста, капуста и цветная капуста
- огурцы и зеленый перец
- лук, лук-порей и зеленый лук
- Соленья и квашеная капуста
- Редис, брюква и репа
- Другие продукты:
- Яблоки, груши и персики
- чернослив и изюм
- Большое количество цельнозерновой пищи, такой как цельнозерновой хлеб или злаки
- Пиво, эль и другие напитки, содержащие алкоголь
- Газированные напитки, такие как сода
- Маннит и сорбит — это сахарные спирты, которые добавляются в пищу и не содержащие сахара жевательные резинки и конфеты
- Молочные продукты: Молоко и молочные продукты, такие как сыр, йогурт и мороженое, могут стать газообразующими, если вы не переносите лактозу.Спросите, есть ли у вас непереносимость лактозы, и вам нужно избегать молочных продуктов.
Другие изменения, которые вы можете сделать:
- Не используйте соломку и не пейте из бутылок с узкими отверстиями. Пейте меньше соды, пива и других газированных напитков.
- Ешь и пей медленно. Не жуйте жвачку и не сосите леденцы. Слишком быстрое употребление или питье напитков, жевательная резинка или сосание леденцов могут привести к тому, что вы проглотите слишком много воздуха.
- Не увеличивайте потребление клетчатки слишком быстро, так как это может вызвать проблемы с газом.Увеличивайте количество клетчатки, которую вы едите медленно, употребляя 1 новую пищу с высоким содержанием клетчатки каждые 2 или 3 дня. Это дает вашему телу больше времени, чтобы привыкнуть к волокну без проблем с газом. Большинство людей могут привыкнуть к диете с высоким содержанием клетчатки в течение нескольких недель.
- Спросите о приеме таблеток лактазного фермента, если у вас непереносимость лактозы. Эти таблетки помогают расщепить лактозу. Есть также безлактозные молочные продукты, которые вы можете попробовать. Это может помочь вам уменьшить газ и вздутие живота, вызванные лактозой.
- Физическая активность может помочь вам пройти газ, если у вас есть проблемы с вздутием живота.
© Copyright IBM Corporation 2020 Информация предназначена только для конечного пользователя и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
.Приведенная выше информация является только образовательной помощью. Он не предназначен в качестве медицинского совета для индивидуальных условий или лечения.Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо медицинской схеме, чтобы узнать, является ли она безопасной и эффективной для вас.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы убедиться, что информация, отображаемая на этой странице, относится к вашим личным обстоятельствам.
Медицинский отказ от ответственности
Узнайте больше о том, как избежать и уменьшить проблемы с газом (Discharge Care)
IBM Watson Micromedex
,Кишечный газ | биология | Britannica
Кишечный газ , также называемый метеоризм , материал, содержащийся в пищеварительном тракте, который состоит главным образом из проглоченного воздуха и частично из побочных продуктов пищеварения. У людей пищеварительный тракт обычно содержит от 150 до 500 кубических сантиметров (10-30 кубических дюймов) газа. Во время еды воздух проглатывается в желудке; это или отрыжка (отрыжка) или передается в кишечник.
Британика Викторина
Тело человека
Какая часть человеческого тела состоит из крови?
Газ в желудке содержит от 15 до 16 процентов кислорода и от 5 до 9 процентов углекислого газа; остальное азот.Вдыхаемый воздух содержит около 21% кислорода; таким образом, часть проглоченного кислорода поглощается кровеносными капиллярами в желудке. Углекислый газ образуется при уменьшении пищи желудочными соками желудка. Азот не поглощается в виде газа и обычно передается дальше.
Тонкая кишка поглощает часть углекислого газа и кислорода и быстро пропускает оставшийся газ в толстую кишку. Если в тонкой кишке возникают препятствия, могут скопиться газовые карманы, содержащие до 3500 кубических сантиметров (200 кубических дюймов) газа.Эти карманы расширяют тонкую кишку, вызывая сильную боль. Обычно газ проходит через тонкую кишку с регулярными кишечными движениями.
В толстой кишке или толстой кишке объем газа обычно составляет от 100 до 200 куб. См (от 6 до 12 куб. Дюймов). Большая часть кислорода была удалена, а количество углекислого газа увеличилось. Новые газы, образующиеся в результате бактериальной ферментации, добавляются в толстую кишку. Из новых произведенных газов водород является основным компонентом. Часть этого поглощена кровью и выпущена через легкие во время дыхания.Другими образующимися газообразными продуктами являются метан, сероводород, аммиак и различные серосодержащие меркаптаны. Избыток газа в толстой кишке в конечном итоге выводится из организма с помощью процесса, известного как метеоризм. Известно, что определенные продукты, такие как бобы, свинина, лук, капуста и цветная капуста, увеличивают производство газа из-за высокого содержания серы.
Получите эксклюзивный доступ к контенту из нашего первого издания 1768 года с вашей подпиской. Подпишитесь сегодня ,Частое мочеиспускание — это желание мочиться чаще, чем обычно. Это может нарушить нормальную рутину, нарушить цикл сна, и это может быть признаком основного заболевания.
Многие люди живут с частым мочеиспусканием, которое с медицинской точки зрения называют частотой. Когда человек мочится более чем на 3 литра в день, это называется полиурия. Зачастую существует простая причина, которую можно устранить путем лечения.
Частота не совпадает с недержанием мочи, где есть утечка мочи.
Иногда частое мочеиспускание может указывать на более серьезное состояние. Раннее выявление проблемы может привести к своевременному и эффективному лечению и предотвратить осложнения.
Быстрые факты о частом мочеиспускании:
- Частота мочеиспускания, или просто частота, отличается от недержания мочи.
- Большинство людей мочатся 6 или 7 раз в течение 24 часов. Мочеиспускание чаще, чем это можно назвать частотой, но все разные.
- Обычно это только проблема, если она влияет на качество жизни человека.
- Частоту часто можно лечить с помощью упражнений, но если есть основное состояние, такое как диабет, это потребует внимания.
Мочеиспускание — это способ избавления организма от отработанных жидкостей. Моча содержит воду, мочевую кислоту, мочевину и токсины и отходы, отфильтрованные из организма. Почки играют ключевую роль в этом процессе.
Моча остается в мочевом пузыре до тех пор, пока не достигнет точки сытости и желания мочиться. В этот момент моча выводится из организма.
Частота мочеиспускания не совпадает с недержанием мочи, что означает отсутствие контроля над мочевым пузырем. Частота мочеиспускания просто означает необходимость посещать ванную, чтобы чаще мочиться. Это может произойти наряду с недержанием мочи, но это не то же самое.
Большинство людей мочатся от 6 до 7 раз в течение 24 часов.
Частоту мочеиспускания можно определить как потребность в мочеиспускании более 7 раз в течение 24 часов при питье около 2 литров жидкости.
Однако индивидуумы различаются, и большинство людей обращаются к врачу только тогда, когда мочеиспускание становится настолько частым, что они чувствуют себя некомфортно. У детей также есть меньшие мочевые пузыри, поэтому они могут чаще мочиться.
Мочеиспускание — сложный процесс, в котором участвуют различные системы организма. Ряд изменений может сделать мочевую систему более активной.
Причины, связанные с образом жизни, включают в себя употребление большого количества жидкости, особенно если она содержит кофеин или алкоголь. Ночью это может нарушить цикл сна с позывом к мочеиспусканию. Частое мочеиспускание также может развиваться как привычка.
Однако это может быть признаком проблем с почками или мочеточником, проблемами с мочевым пузырем или другими заболеваниями, такими как сахарный диабет, несахарный диабет, беременность или проблемы с предстательной железой.
Другие причины или связанные с ними факторы включают в себя:
Одним из основных симптомов полиурии является частое мочеиспускание.Если есть другие симптомы, они могут указывать на другое, возможно, более серьезное состояние.
Никтурия, например, это необходимость мочиться ночью, во время цикла сна. Это может быть симптомом несахарного диабета или сахарного диабета.
Другие симптомы, которые могут нуждаться в дополнительном внимании, включают:
- боль или дискомфорт при мочеиспускании
- моча, которая является кровавой, облачной или необычного цвета
- постепенная потеря контроля над мочевым пузырем, или недержание мочи
- затруднение мочеиспускания несмотря на позывы
- выделения из влагалища или полового члена
- увеличение аппетита или жажды
- лихорадка или озноб
- тошнота или рвота
- боль в пояснице или в спине
Если присутствуют другие симптомы или если частота мочеиспускания влияет на качество жизни, это хорошая идея, чтобы обратиться к врачу.
Частое мочеиспускание может указывать, например, на инфекцию почек. Без лечения это может привести к повреждению почек. Кроме того, бактерии, вызывающие инфекцию, могут потенциально попадать в кровоток, заражая другие участки тела.
Это может стать опасным для жизни, и это требует внимания.
Врач проведет тщательный анамнез и физическое обследование, расспросив пациента о частоте мочеиспускания и других симптомах.
Они могут спросить о:
- схеме частого мочеиспускания, например, когда оно началось, как все изменилось, и в какое время суток это происходит
- текущие лекарства
- , сколько жидкости потребляется
- любые изменения по цвету, запаху или консистенции мочи
- , сколько кофеина и алкоголя потребляет человек, и изменилось ли это недавно
Тесты могут включать:
- анализ мочи для выявления любых отклонений в моче
- УЗИ для визуального изображения почек
- рентгеновская или компьютерная томография брюшной полости и таза
- неврологические тесты для выявления любых нервных расстройств
- тестирование на ИППП
Мужчина или женщина могут быть направлены к Уролог или женщина могут быть направлены к гинекологу.
Уродинамические тесты
Уродинамические тесты оценивают эффективность мочевого пузыря в хранении и выделении мочи, и они исследуют функцию мочеиспускательного канала.
Простые наблюдения включают в себя:
- , регистрирующих время, необходимое для выработки мочевого потока,
- , отмечая количество выделяемой мочи,
- , измеряющих способность прекратить мочеиспускание в среднем потоке,
. Для получения точных измерений, медицинский работник может использовать:
- для визуализации оборудования для наблюдения за наполнением и опорожнением мочевого пузыря
- мониторов для измерения давления внутри мочевого пузыря
- датчиков для регистрации мышечной и нервной деятельности
Пациенту может потребоваться изменить потребление жидкости или прекратить прием определенных лекарств перед тест.Им может потребоваться прибыть в клинику с полным мочевым пузырем.
Лечение будет зависеть от первопричины.
Если консультация приводит к диагностике сахарного диабета, лечение будет направлено на поддержание высокого уровня сахара в крови под контролем.
Для бактериальной инфекции почек типичным курсом лечения является антибиотикотерапия и обезболивающее лечение.
Если причиной является гиперактивный мочевой пузырь, можно использовать лекарство, известное как антихолинергический. Они предотвращают ненормальные непроизвольные сокращения мышц детрузора в стенке мочевого пузыря.
При необходимости, медикаментозная терапия будет назначаться и контролироваться врачом.
Обучение поведенческим методам также может помочь.
Тренировки и упражнения мочевого пузыря
Другие методы лечения направлены на частое мочеиспускание, а не на основную причину.
К ним относятся:
Упражнения Кегеля : Регулярные ежедневные упражнения, часто выполняемые во время беременности, могут укрепить мышцы таза и уретры и поддержать мочевой пузырь. Для достижения наилучших результатов выполняйте упражнения Кегеля от 10 до 20 раз на подход, три раза в день, по крайней мере, от 4 до 8 недель.
Биологическая обратная связь : Применяемая наряду с упражнениями Кегеля, биологическая обратная связь позволяет пациенту лучше понять, как функционирует его организм. Эта повышенная осведомленность может помочь пациенту улучшить контроль над мышцами таза.
Тренировка мочевого пузыря : Это включает в себя тренировку мочевого пузыря, чтобы дольше удерживать мочу. Обучение обычно длится от 2 до 3 месяцев.
Мониторинг потребления жидкости : Это может показать, что употребление алкоголя в определенное время является основной причиной частого мочеиспускания.
Придерживаясь сбалансированной диеты и поддерживая активный образ жизни, можно уменьшить выработку мочи.
Это может означать ограничение потребления алкоголя и кофеина и отказ от продуктов, которые могут раздражать мочевой пузырь или действовать как мочегонное средство, таких как шоколад, острая пища и искусственные подсластители.
Употребление в пищу продуктов с высоким содержанием клетчатки также может помочь уменьшить запор. Это может косвенно улучшить поток мочи через мочеиспускательный канал, так как запор прямой кишки может оказать давление на мочевой пузырь, мочеиспускательный канал или оба.
Налет на языке по утрам: Белый налет на языке — что это значит и как от него избавиться? | Полезные советы
Белый налет на языке — что это значит и как от него избавиться? | Полезные советы
Оглавление
Белый налет на языке не всегда вызывает беспокойство. Однако, если мы все-таки увидим это, стоит обратиться к специалисту. Такой симптом может указывать на бактериальную инфекцию, анемию, венерические заболевания, а также на ВИЧ-инфекцию.
Белый налет на языке является распространенным заболеванием. Это может быть признаком плохой гигиены полости рта, но это также предвещает заболевания, например, микоз, анемию или другие заболевания. Проверьте, что означает белый остаток на языке.
Белый налет на языке — что это значит?
Белый налет на языке является часто сообщаемым симптомом. Вопреки видимости, это не всегда означает болезнь. Часто это просто результат естественных процессов, происходящих в организме.
Причиной образования отложений на языке также может быть плохая гигиена полости рта. Не забывайте всегда чистить язык при чистке зубов. Вы можете купить специальную щетку, предназначенную для чистки языка. Чтобы хорошо очистить язык, нужно несколько раз протереть щетку от корня до кончика языка, а также с одной стороны на другую, а затем прополоскать рот водой.
Вы можете купить специальную щетку, предназначенную для чистки языка. Чтобы хорошо очистить язык, нужно несколько раз протереть щетку от корня до кончика языка, а также с одной стороны на другую, а затем прополоскать рот водой.
Как это ни парадоксально, белый налет на языке может означать чрезмерную интенсивность ухода за полостью рта. Язык с покрытием может быть результатом слишком частого использования средств для полосканий рта, содержащих перекись водорода.
Если нас мучает рвота или диарея, нашему организму может потребоваться больше жидкости. Белый налет на языке может предвещать обезвоживание.
Налет на языке также может быть результатом курения сигарет или слишком частого употребления кофе.
Белый налет на язык — какие болезни он предвещает?
Белый налет на языке часто появляется, когда мы заражены бактериальной инфекцией. В случае стрептококковой стенокардии белый налет на языке обычно сопровождается белым илом на горле и гнойными инфильтратами на миндалинах.
При скарлатине также бывает белый налет на языке. Цвет языка со временем меняется на малиновый.
Накопление белого налета на языке может быть причиной лейкоплакии (кератоз белого), предракового состояния, возникающего в полости рта, которое является результатом аномальной кератинизации слизистой эпителии. В результате раздражения на нем появляются белые пятна или полосы. Лейкоплакия чаще всего вызывается курением сигарет или курительных трубок, употреблением алкоголя, плохо сочетается с зубным протезом или использованием пряных специй.
Другие причины белого потемнения на языке:
- микоз полости рта (болезнь Candida albicans, вызванная Candida albicans в дополнение к белому налету с консистенцией кислого молока, сопровождающемуся болью, пощипыванием, эрозиями и язвами)
- заболевания, передаваемые половым путем, например, сифилис
- Вирус ВИЧ
- красный плоский лишай
- анемия
- диабет
- воспаление пищеварительного тракта
Белый налет на языке — у ребенка и младенца
Налет у ребенка, как и у взрослого, может быть признаком неправильной гигиены полости рта или бактериальной инфекции (при фарингите и тонзиллите). В случае микоза, белое покрытие языка сопровождается болью и жжением языка. Осадок на языке ребенка также может быть признаком обезвоживания.
В случае микоза, белое покрытие языка сопровождается болью и жжением языка. Осадок на языке ребенка также может быть признаком обезвоживания.
Причиной образования отложений на языке также может быть плохая гигиена полости рта. Не забывайте всегда чистить язык при чистке зубов. Вы можете купить специальную щетку, предназначенную для чистки языка. Чтобы хорошо очистить язык, нужно несколько раз протереть щетку от корня до кончика языка, а также с одной стороны на другую, а затем прополоскать рот водой.
Как это ни парадоксально, белый налет на языке может означать чрезмерную интенсивность ухода за полостью рта. Язык с покрытием может быть результатом слишком частого использования средств для полосканий рта, содержащих перекись водорода.
Если нас мучает рвота или диарея, нашему организму может потребоваться больше жидкости. Белый налет на языке может предвещать обезвоживание.
Налет на языке также может быть результатом курения сигарет или слишком частого употребления кофе.
Белый налет на язык — какие болезни он предвещает?
Белый налет на языке часто появляется, когда мы заражены бактериальной инфекцией. В случае стрептококковой стенокардии белый налет на языке обычно сопровождается белым илом на горле и гнойными инфильтратами на миндалинах.
При скарлатине также бывает белый налет на языке. Цвет языка со временем меняется на малиновый.
Накопление белого налета на языке может быть причиной лейкоплакии (кератоз белого), предракового состояния, возникающего в полости рта, которое является результатом аномальной кератинизации слизистой эпителии. В результате раздражения на нем появляются белые пятна или полосы. Лейкоплакия чаще всего вызывается курением сигарет или курительных трубок, употреблением алкоголя, плохо сочетается с зубным протезом или использованием пряных специй.
Другие причины белого потемнения на языке:
- микоз полости рта (болезнь Candida albicans, вызванная Candida albicans в дополнение к белому налету с консистенцией кислого молока, сопровождающемуся болью, пощипыванием, эрозиями и язвами)
- заболевания, передаваемые половым путем, например, сифилис
- Вирус ВИЧ
- красный плоский лишай
- анемия
- диабет
- воспаление пищеварительного тракта
Белый налет на языке — у ребенка и младенца
Налет у ребенка, как и у взрослого, может быть признаком неправильной гигиены полости рта или бактериальной инфекции (при фарингите и тонзиллите). В случае микоза, белое покрытие языка сопровождается болью и жжением языка. Осадок на языке ребенка также может быть признаком обезвоживания.
В случае микоза, белое покрытие языка сопровождается болью и жжением языка. Осадок на языке ребенка также может быть признаком обезвоживания.
Белый налет на языке ребенка не должно быть причиной для беспокойства. Организм новорожденного не производит столько слюны, сколько организм взрослого человека, поэтому он часто показывает молочный осадок. Бугристый налет на языке, напоминающем творог, может в свою очередь указывать на инфекцию молочницы, чаще всего вызванную Candida Albicans.
Белый налет на язык — как от него избавиться?
Белый налет на языке часто не вызывает беспокойства. Иногда достаточно изменить гигиенические привычки или отказаться от некоторых специй. Однако, если симптом сохраняется, и мы не можем от него избавиться, стоит спросить мнение врача. Чтобы справиться с белым налетом на языке, который вызван одним из заболеваний, необходимо распознать и осуществить соответствующее лечение.
Глоссит — воспаление языка, проявляющееся как результат полученной травмы, воздействия патогенных микроорганизмов или других заболеваний
Глоссит — воспаление языка, проявляющееся как результат полученной травмы, воздействия патогенных микроорганизмов или других заболеваний. Данным термином могут обозначаться систематические изменения языка (авитаминоз, пернициозная анемия, острые инфекции и некоторые дерматозы) и аномалии в его строении (складчатый, ромбовидный язык и прочие).
Данным термином могут обозначаться систематические изменения языка (авитаминоз, пернициозная анемия, острые инфекции и некоторые дерматозы) и аномалии в его строении (складчатый, ромбовидный язык и прочие).
Из-за чего возникает глоссит?
Причины глоссита разнообразны — это могут быть как повреждения языка, так и воздействие бактерий и вирусов. При наличии локальной инфекции глоссит может быть вызван вирусами и бактериями, в том числе вирусом герпеса. Особенно способствуют развитию инфекционного процесса наличие ожогов, механических травм ротовой полости и языка. К факторам риска, провоцирующим развитие глоссита, относится алкоголь, никотин, острые специи, горячая еда. Иногда это может быть даже аллергическая реакция на полоскатели и освежители для рта, зубную пасту или карамель.
Глоссит может проявляться и при наличии некоторых системных заболеваний, например при железодефицитной анемии, красном плоском лишает, при эритемах, В-витаминодефицитных состояниях, сифилисе, афтозе и многих других.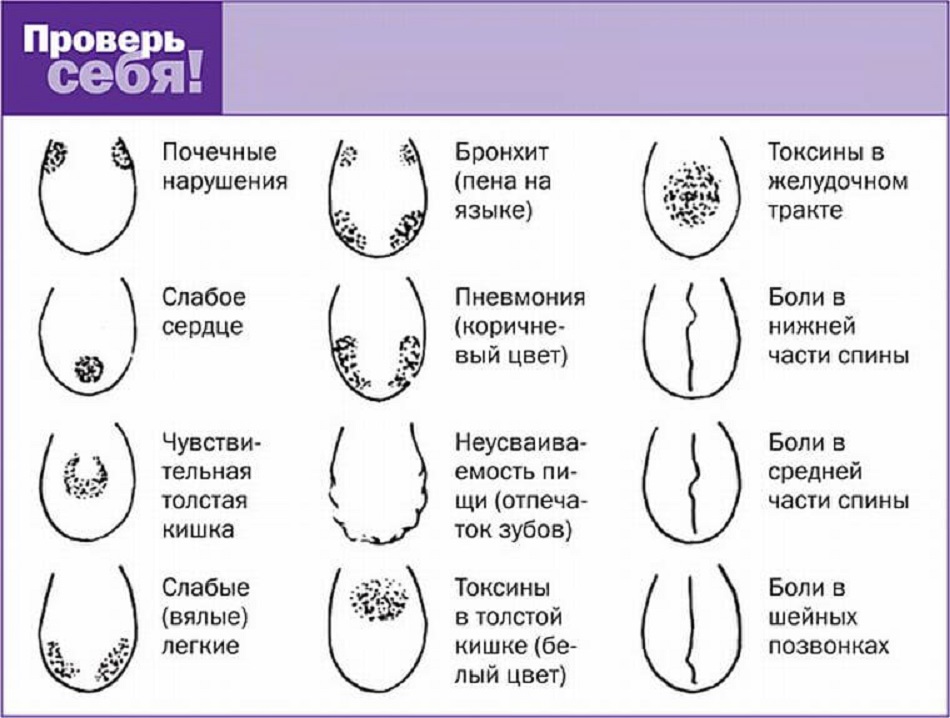 В редком случае точную причину глоссита установить не удается.
В редком случае точную причину глоссита установить не удается.
Какие могут быть симптомы глоссита (воспаления языка)?
В зависимости от расположения и причины, можно различить разные виды глоссита. Стоит обратить внимание на самые распространенные:
Глубокий глоссит — воспалительный процесс находится в толще языка и проявляется в виде абсцесса или флегмоны.
Флегмонозный глоссит — находится на дне ротовой полости и вызывает острые воспалительные явления в районе шеи и подбородка.
Поверхностный глоссит — представляет собой воспаление слизистой оболочки у языка.
Катаральный глоссит – довольно плотный налет на языке, иногда приводящий к его отеку, уплотнению и ограничению подвижности. Могут присутствовать участки, имеющие ярко-красный цвет, обильное выделение слюны и чувство жжения в языке.
Язвенный глоссит — для этого вида характерно наличие на языке темно-серого налета. При его снятии становятся видны довольно болезненные кровоточащие эрозии и язвы, возникает неприятный запах изо рта.
Десквамативный глоссит — обычно считается симптомом нарушения в функционировании отдельных систем организма, как например нарушения обмена веществ или поражение желудка. Проявляется в виде воспаления слизистой оболочки на спинке языка.
Складчатый глоссит – является врожденной аномалией, проявляющейся в виде складок по спинке языка, направленных в разные стороны. Как правило не вызывает жалоб.
Ромбовидный срединный глоссит — так же как и складчатый является врожденным заболеванием. Для него характерно появление сосочков ромбовидной формы на задней части языковой спинки. Лечение обычно не требуется, только при наличии обострений, при которых рекомендуется провести иссечение измененного участка.
Волосатый черный язык – еще называется ворсинчатый язык. Для этого вида характерно разрастание и ороговение нитевидных сосочков. Точную причину возникновения данного заболевания специалисты не могут определить.
Гунтеровский глоссит – характерный ранний признак злокачественной анемии. Больные часто жалуются на жжение языка, особенно в районе его кончика.
Интерстициальный глоссит – является формой сифилитического поражения языка. При наличии заболевания язык становится практически неподвижным, он уплотняется. При отсутствии своевременного лечения, соединительная ткань полностью и необратимо заменяет собой мышечную.
К общим симптомам глоссита относятся такие проявления как – изменения в структуре или цвете языка, увеличение его размеров, налет, жжение, трудность при глотании или пережевывании пищи, речи. При наличии хоть одного из данных симптомов стоит обязательно обратиться к опытному врачу. Только стоматолог назначает необходимые для проверки анализы и определяет лечение глоссита.
Только стоматолог назначает необходимые для проверки анализы и определяет лечение глоссита.
Как происходит диагностика глоссита?
При первом появлении симптомов глоссита требуется обратиться к стоматологу. Врач проведет осмотр области воспаления языка, определит отсутствие или наличии папиллом, задаст вопросы, помогающие наиболее точно идентифицировать причины развития инфекции, и назначит проведение необходимых для выявления системных заболеваний анализов.
Как проходит лечение воспаления языка (глоссита)?
Прежде всего, требуется устранить непосредственный источник инфекции – без этого шага лечение не будет иметь смысла. Для лечения могут использоваться различные препараты – противовоспалительные средства, антибиотики, имунокорректоры и прочие. Устранить симптомы воспаления помогает гидрокортизон или преднизопон. Но стоит помнить, что помимо показаний к применению, все лекарства имеют и противопоказания, поэтому применять их можно только по указанию лечащего врача.
Поврежденная поверхность языка проходит дезинфекцию в виде аппликаций, ванночек или полосканий при помощи антисептических растворов — перманганат калия, фурацилин, хлоргексидин и другие. Для уменьшения болевого синдрома врач может назначить анестезирующие средства, в некоторых случаях в комбинациях с антисептиками — Камистад, лидокаин. Ускорению регенерации тканей способствуют аппликации с препаратами определенной группы – масляный раствор или мазь с витамином А, бетакаротином, масло семян шиповника, «Винизоль». До того как прекратится воспалительный процесс из рациона необходимо исключить раздражающую пищу.
При наличии язв и эрозий перед началом обработки антисептиками потребуется удалить некротический или фибринный налет при помощи тампона или аппликаций с использованием протеолитических ферментов (химотрипсин, трипсин и другие). В случае наличия выраженного гиперкератоза потребуется оперативным путем удалить ороговевший участок. Запущенные формы глоссита могут лечиться и при помощи хирургических методов.
Не менее важна гигиена полости рта — требуется чистить зубы не меньше чем два раза в день при использовании качественной зубной пасты.
Прогноз лечения: катаральные глосситы проходят за несколько дней, при гнойном глоссите потребуется радикальное вскрытие и проведение активной антибиотикотерапии — они во многом предопределяют благоприятный исход.
Профилактика глоссита
Чаще всего болезнь гораздо легче предупредить, чем проводить лечение. По этой причине стоматологи рекомендуют проводить следующие профилактические меры:
- соблюдение гигиены зубов и полости рта;
- регулярный осмотр у врача-стоматолога;
- уменьшение количества острых специй, раздражающей слизистую пищи;
- не стоит злоупотреблять курением и алкоголем.
Своевременное и эффективное лечение легко позволяет избавиться от глоссита, в то время как полное отсутствие лечение приводит к необратимым и печальным последствиям.
причины образования и как от него избавиться
Бело-желтый налет на языке — это норма или стоит насторожиться? О возможных причинах возникновения этой проблемы в рубрике «Простой вопрос» рассказывает врач-гастроэнтеролог центра «Грандмедика» Лилия Аношко.
-
Лилия АношкоВрач-гастроэнтеролог 1-й категории
Налет на языке — дискомфортное явление, которое к тому же может сопровождаться неприятным запахом. Но можно ли подумать, что в такой ситуации со здоровьем что-то не то?
— Налет состоит из эпителия, микроорганизмов, остатков пищи и образуется из-за нарушения нормального процесса ороговения и слущивания эпителия языка, — поясняет врач. — Если утренний налет не проходит после чистки зубов, то стоит обратить внимание на этот симптом.
Гастроэнтеролог отмечает: чаще цвет налета серовато-белый, но под воздействием пигментообразующих бактерий он может приобретать окраску от желтой до темно-коричневой.
О чем говорит образование налета
Основные причины образования налета на языке:
1. Недостаточное соблюдение или нерегулярное выполнение правил гигиены полости рта. Тогда бактерии, составляющие микрофлору рта, начинают размножаться, что и приводит к появлению бледно-желтого окраса языка.
2. Заболевания зубов, десен.
3. Курение.
4. Беспорядочный прием лекарственных препаратов. Наиболее часто возникает налет на языке после антибиотиков.
5. Сахарный диабет.
6. Сердечная недостаточность.
7. Анемия.
8. Заболевания органов пищеварения (гастроэзофагеальная рефлюксная болезнь, хронический атрофический гастрит, желчекаменная болезнь, целиакия, болезнь Крона, язвенный колит и другие).
Фото: unsplash.comНо то, что кажется нам налетом, может быть не связанным с уже названными причинами.
— Есть заболевание «географический язык»: на нем появляются красные пятна в форме колец или полуколец, четко отграниченные от здоровых участков слизистой белой пограничной линией, — поясняет Лилия Аношко. — В некоторых случаях это врожденная особенность неравномерного слущивания сосочков языка, что является вариантом нормы.
— В некоторых случаях это врожденная особенность неравномерного слущивания сосочков языка, что является вариантом нормы.
Причин так много! К какому врачу пойти?
— При появлении налета на языке в первую очередь проводят санацию полости рта у стоматолога, — советует врач.
В случае, если есть жалобы со стороны органов пищеварения, также показана консультация гастроэнтеролога.
Какие могут быть сопутствующие симптомы со стороны пищеварительной системы и на что они указывают?
Для выявления гастроэнтерологических заболеваний обращают внимание на другие симптомы поражения ротовой полости. К ним относятся, например, отечность языка и наличие язвочек в полости рта.
— Также важно оценить жалобы со стороны органов пищеварения: наличие болей в животе, частоту и форму стула, потерю веса, — добавляет врач.
Фото: Şahin Yeşilyaprak, unsplash.comЕсли речь идет о заболеваниях органов пищеварения, то самой частой причиной обложенности языка, по словам гастроэнтеролога, является гастроэзофагеальная рефлюксная болезнь:
— При такой проблеме наблюдается выброс кислого содержимого из желудка в пищевод с типичными проявлениями изжоги и кислой отрыжки. Появление налета может сопровождаться неприятным запахом изо рта, отеком языка с отпечатками зубов на его кончике и боковых поверхностях, язвочками в полости рта, — описывает Лилия Аношко.
Появление налета может сопровождаться неприятным запахом изо рта, отеком языка с отпечатками зубов на его кончике и боковых поверхностях, язвочками в полости рта, — описывает Лилия Аношко.
При атрофическом гастрите наблюдается развитие анемии, так как желудок участвует во всасывании витамина В12 и железа. Язык становится более гладким, ярко-красного цвета. А при целиакии наблюдается наличие язвочек во рту, диарея, потеря веса.
В любом случае помните: нельзя ставить себе диагноз самостоятельно. Если вам кажется, что ваши симптомы совпали с чем-либо, описанным в тексте, запишитесь на личную консультацию к гастроэнтерологу, напоминает врач.
Читайте также
Что делать, если горчит во рту и белый налет на языке: рекомендации — клиника «Добробут»
Почему постоянный привкус горечи во рту
Горький привкус может свидетельствовать как о вредных привычках и ненадлежащей гигиене полости рта, так и сигнализировать о проблемах со здоровьем. Как избавиться от горечи во рту по утрам, какой препарат принять, чтобы не ощущать горький привкус после еды, к какому врачу обратиться, если постоянно горчит во рту, – отвечаем на эти и другие вопросы.
Как избавиться от горечи во рту по утрам, какой препарат принять, чтобы не ощущать горький привкус после еды, к какому врачу обратиться, если постоянно горчит во рту, – отвечаем на эти и другие вопросы.
Причины горечи во рту после еды
Неприятный привкус обычно исчезает, когда причина, вызвавшая его, устраняется. Погрешности в диете (жирная, сильно прожаренная пища), курение, больные зубы, плохая гигиена полости рта, прием некоторых лекарственных препаратов – потенциальные причины плохого привкуса. Однако сухость и горечь во рту являются и симптомами заболеваний органов ЖКТ. Дискинезия желчевыводящих путей, хронический холецистит, желчекаменная болезнь вызывают неприятные ощущения в полости рта. Также причиной появления горького привкуса могут стать заболевания двенадцатиперстной кишки, хронический гастрит, энтерит, колит.
Как убрать сильную горечь во рту и тошноту? Необходимо лечение основного заболевания, проявлениями которого являются эти симптомы. Но даже после операции холецистэктомии неприятные симптомы могут сохраниться. Горечь во рту после удаления желчного пузыря часто связана с так называемым постхолецистэктомическим синдромом. Если, несмотря на соблюдение диеты, длительное время после операции сохраняется горький привкус во рту, следует обратиться к врачу для выявления причины и назначения соответствующей терапии. Причиной горечи во рту после еды может стать элементарное переедание. В случае обильного застолья можно принять во время еды таблетку ферментного препарата (панзинорм, фестал, мезим форте). Но все же желательно придерживаться правил здорового питания: пищу принимать небольшими порциями 5–6 раз в день, исключить или ограничить употребление жирных и жареных продуктов, пить больше воды. Тогда вопрос «чем лечить горечь во рту во время еды» не возникнет, а «звоночки» от печени в виде неприятного привкуса поступать не будут.
Горечь во рту после удаления желчного пузыря часто связана с так называемым постхолецистэктомическим синдромом. Если, несмотря на соблюдение диеты, длительное время после операции сохраняется горький привкус во рту, следует обратиться к врачу для выявления причины и назначения соответствующей терапии. Причиной горечи во рту после еды может стать элементарное переедание. В случае обильного застолья можно принять во время еды таблетку ферментного препарата (панзинорм, фестал, мезим форте). Но все же желательно придерживаться правил здорового питания: пищу принимать небольшими порциями 5–6 раз в день, исключить или ограничить употребление жирных и жареных продуктов, пить больше воды. Тогда вопрос «чем лечить горечь во рту во время еды» не возникнет, а «звоночки» от печени в виде неприятного привкуса поступать не будут.
Что делать, если горчит во рту и белый налет на языке
Некоторые лекарства вызывают горький привкус. К ним относятся препараты лития, антидепрессанты, антибиотики, аллопуринол, витаминно-минеральные комплексы. Горечь во рту может сочетаться с тошнотой, сухостью, белым налетом на языке. Обычно специального лечения горечи во рту после приема антибиотиков или других лекарственных средств не требуется. Неприятный привкус исчезает по завершении курса лечения и больше не беспокоит.
Горечь во рту может сочетаться с тошнотой, сухостью, белым налетом на языке. Обычно специального лечения горечи во рту после приема антибиотиков или других лекарственных средств не требуется. Неприятный привкус исчезает по завершении курса лечения и больше не беспокоит.
Что делать, если горчит во рту и белый налет на языке сохраняются после приема лекарственных препаратов длительное время? Обратиться к врачу. Возможно, потребуется назначение гепатопротекторов — препаратов, восстанавливающих функции печени. В схему лечения некоторых заболеваний изначально включены лекарства, «защищающие» печень. Такой подход практикуется при назначении химиотерапевтических средств, особенно при длительных курсах и высоких дозировках.
Другие причины появления горечи во рту
Почему постоянный привкус горечи во рту – возможные причины:
- курение;
- вдыхание паров некоторых химических веществ;
- обезвоживание;
- глоссит;
- сухость во рту;
- аллергия;
- инфекции слюнных желез;
- недостаток цинка и витамина B12;
- полипы в носу;
- аутоиммунные заболевания, такие как синдром Шегрена и паралич Белла;
- ротовое дыхание;
- воспалительные заболевания верхних дыхательных путей;
- травмы головы, рта, носа;
- брекеты;
- лучевая терапия в области шеи или головы.

Горечь во рту на ранних сроках беременности может быть связана с изменением гормонального фона, приступами тошноты и рвоты (токсикоз). Подробнее о данном симптоме читайте на нашем сайте https://www.dobrobut.com/
Как избавиться от горечи во рту
Если горечь и неприятный привкус не вызваны патологиями органов ЖКТ и другими заболеваниями, то с ними можно «бороться» самостоятельно:
- соблюдайте гигиену полости рта. Необходимо чистить десна и язык, а не только зубы. Добавьте небольшое количество пищевой соды на зубную щетку перед нанесением зубной пасты. Чистка зубов и языка должна занимать не менее двух с половиной минут. Помните, что чистить зубы следует дважды в день. Используйте зубную нить и скребок для языка, регулярно полощите рот;
- ешьте больше цитрусовых, пейте апельсиновый и лимонный соки. Кислота стимулирует выработку слюны и устраняет горький привкус во рту;
- регулярно посещайте стоматолога для профилактического осмотра и удаления зубного налета;
- откажитесь от курения;
- пейте достаточное количество воды;
- ограничьте потребление жирной и пряной пищи.
 Ешьте медленно, тщательно пережевывая пищу.
Ешьте медленно, тщательно пережевывая пищу.
Если вы соблюдаете все эти правила, а горечь во рту сохраняется, обратитесь к врачу, так как причиной неприятных симптомов могут быть эндокринные заболевания, психические расстройства, патологии органов ЖКТ.
Связанные услуги:
Консультация педиатра
Консультация семейного врача
Почему возникает налет на языке и как с этим бороться – Стоматология ЗубОк
Налет на языке – явление довольно распространенное, и каждый сталкивался хотя бы однажды с ним по утрам или вечером, во время чистки зубов.
Нужно ли с ним бороться, какие причины вызывают налет и каким он бывает, рассмотрим ниже.
Физиологически язык представляет собой мышечный орган со слизистой оболочной, на которой непременно осуществляют свою деятельность различные микроорганизмы, в том числе бактерии. Последние активно провоцируют образование слоя налета на языке и возникновение неприятного запаха изо рта.
Задняя часть языка или корень чаще всего бывает покрыта слоем налета, толщина которого и оттенок зависит от таких факторов, как время года, климат, достаток определённых витаминов, состояние организма. Алкоголь и курение, хронические заболевания и инфекции, неправильное питание и плохой уход за полостью рта – все это вызывает появление налета. Кстати, он может быть и у здорового человека, но в этом случае налет, как правило, прозрачный, тонкий, не имеет запаха и сквозь него возможно рассмотреть цвет языка.
Причины и цвет налета на языке
Белый налет, как уже отмечалось выше, явление естественное, однако если по истечении времени толщина его возросла, стоит поискать причину в организме. Более того, если наблюдается повышение температуры – это говорит об инфекционном заболевании.
Цветной налет, а именно зеленый, коричневый или серый свидетельствует о нарушении в работе ЖКТ, подавленном иммунитете.
Интенсивный желтый оттенок – признак нарушений в пищеварительной системе.
Профилактика и лечение
В том случае, если налет на языке носит не временный характер, доставляет беспокойство и вызывает неприятный запах изо рта, необходимо обязательно найти внутреннюю причину и искоренить ее. Кроме того, в данных случаях важно усилить гигиену полости рта, а именно обеспечить правильный уход за языком.
Культура чистки языка, к сожалению, не совсем развита в нашей стране и часто не прививается вместе с навыком чистки зубов. А ведь правильное очищение корня и передней части языка способствует уменьшению бактерий, а значит, снизит риск возникновения болезнетворного налета в дальнейшем, обеспечит свежеть дыхания, а также предотвратит инфекционные процессы в ротовой полости.
о чем язык расскажет без слов
Язык человека – не только средство общения, но еще и орган-индикатор. Еще Гиппократ в своих трудах отмечал его как главный показатель здоровья и диагностический инструмент!
И даже сейчас, несмотря на развитие высокотехнологичного диагностического оборудования, метод оценки состояния здоровья по языку продолжает оставаться актуальным.
Вместе со специалистом профилактической медицины Екатериной Степановой Sputnik разобрался, о чем без слов может рассказать наш язык.
Карта внутренних органов
Язык – уникальная часть тела со сложной мышечной системой. С его помощью мы общаемся (формируется речь), едим, чувствуем вкус пищи, поддерживаем здоровье полости рта и всегда можем узнать о состоянии своего организма.
В китайской медицине язык считается «картой» состояния внутренних органов, он же способен и дать точную подсказку, к какому специалисту обращаться за помощью.
На отдельные участки поверхности нашего языка спроецированы многие органы пищеварительной системы, поэтому любые его изменения могут до начала возникновения заболевания подсказать нам, где формируется проблема.
Столетний механизм наблюдений целителей перекочевал и в доказательную медицину: симптомы заболеваний проявляются на языке примерно за сутки-двое до того, как начинают болеть пораженные органы.
Как же стать самому себе и диагностом, и доктором? Для начала давайте разберемся с точки зрения физиологии, как в норме должен выглядеть язык взрослого человека и по каким критериям его оценивать.
Чтобы правильно оценить состояние языка, необходимо учесть ряд условий:
- осмотр лучше проводить при дневном свете утром, до того как почистили зубы;
- нужно открыть рот, высунуть язык, но не напрягать его, так как это может изменить форму и цвет;
- на состояние языка могут повлиять съеденные накануне или незадолго до осмотра продукты, например, черника или свекла, чрезмерно горячая еда (ожог), принятые или принимаемые лекарства, такие как активированный уголь или фурагин, конструкция зубных протезов, брекеты, курение.
Об этом следует помнить, оценивая свое здоровье по языку, чтобы не принять след от съеденной вишни за тяжелый недуг.
Должно пройти не менее часа после того, как вышеперечисленные факторы воздействовали на язык. При осмотре не стоит забывать и то, что язык может быть поврежден при заболеваниях полости рта, его травмах, в результате аллергических реакций.
Как выглядит здоровый язык
В норме язык влажный, имеет бледно-розовый цвет, ровную поверхность, на кончике состоящую из мелких сосочков, в средней трети – из крупных, а на корне языка – из массивных скоплений сосочков. Язык мягкий и не приносит никаких неприятных ощущений при движении.
Сосочки на языке хорошо различимы и не сглажены. Их тысячи, они – вкусовые, тепловые и биохимические анализаторы, которые напрямую через нервные проводники связаны с различными отделами кишечника, печени, желчного пузыря, селезенки и центральной нервной системой.
В зависимости от времени года на здоровом языке может быть немного белого налета, который с утра легко снимается щеткой или скребком.
Летом налет немного толще, но сквозь него все равно просматриваются сосочки слизистой оболочки. Зимой налет может быть слегка желтоватого оттенка, а осенью становится светлее и суше.
Осматривая свой язык, следует задать себе ряд вопросов, чтобы провести объективную самодиагностику:
- Какого цвета мой язык?
- Насколько язык гладкий?
- Есть ли на языке налет, если да, то какого он цвета, толщины или плотности?
- Насколько язык одинаков везде (структура)?
- Есть ли на языке отпечатки зубов по бокам или выступы, не слишком ли он большой/маленький относительно полости рта.

- Есть ли трещины на языке?
- Есть ли на языке новообразования, бородавки, язвочки, ранки, которые не болят?
- Ощущаю ли я все вкусы при приеме пищи?
- Присутствует ли запах из ротовой полости?
- Есть ли изменения на внутренней поверхности языка (цвет слизистой, вен и их состояние)?
Правдиво отвечая себе на эти вопросы, вы сможете оценить состояние не только органов пищеварительного тракта, но и дыхательной, сердечной, иммунной, нервной и эндокринной систем, в частности щитовидной железы.
Важный параметр – цвет. О чем он может рассказать?
- Бледный или очень бледный – это тревожный знак. Ведь язык густо пронизан кровеносными сосудами и не должен быть намного светлее крови. Слишком светлый язык – признак анемии (малокровия), сердечной недостаточности или неполноценного питания по микро-макро-нутриентам, витаминам, особенно группы В и фолиевой кислоты;
- Синюшный – если перед этим вы не ели чернику, то надо срочно к врачу.
 Особенно если это дополняется болями в области грудной клетки или сильными головными. Необходимо срочно вызывать скорую помощь – это один из признаков, что в ткани поступает мало кислорода, наступает дисфункция сердца или дыхательных путей и как следствие мозга! Такой симптом может являться предвестником инсульта, инфаркта или острой сосудистой патологии;
Особенно если это дополняется болями в области грудной клетки или сильными головными. Необходимо срочно вызывать скорую помощь – это один из признаков, что в ткани поступает мало кислорода, наступает дисфункция сердца или дыхательных путей и как следствие мозга! Такой симптом может являться предвестником инсульта, инфаркта или острой сосудистой патологии; - Фиолетовый – может быть признаком заболевания дыхательной системы, дефицита витамина В2, гормональных сбоев;
- С красным кончиком. Кончик языка отвечает за область сердца, поэтому любые изменения в этой зоне говорят о проблемах с сердцем. Если покраснение не болезненное, то это может быть признаком затяжного сильного стресса. Покраснения по бокам могут означать, что вы – любитель пряной или жирной пищи, алкоголя. Но могут также быть признаками наличия кортизола – гормона стресса.
- Ярко-красный язык может свидетельствовать об инфекции в организме, темно-красный – о проблемах с почками и повышенной интоксикации;
- Если язык лощеный, глянцевый и гладкий, это может быть признаком плохого усвоения витамина В2, что в свою очередь сигналит о колитах и даже раке желудка;
Оцените налет
Еще одна очень информативная позиция – состояние налета на языке.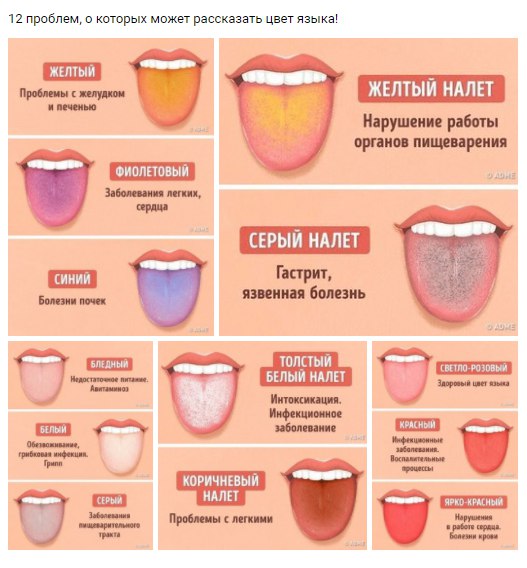 Его цвет и консистенция также могут о многом рассказать.
Его цвет и консистенция также могут о многом рассказать.
- Желтый цвет в передней части может быть признаком начинающегося или развивающегося гепатита, заболевания желчного пузыря у курильщиков. У подростков такой налет может свидетельствовать о гормональной перестройке, ношении брекетов, временном снижении иммунитета или начале заболевания слизистой ротовой полости, тогда нужно обратиться к стоматологу, чтобы исключить грибковые поражения;
- Серый цвет налета сигналит о серьезных проблемах с желудком, например о гастрите или даже язвенной болезни;
- Коричневый, как правило, может быть признаком заболевания легких;
- Белый густой налет – признак инфекции или грибкового поражения организма, к примеру, кандидой. Такая патология часто бывает у людей с сахарным диабетом, так как грибы питаются сахарами, а также токсины, выделяемые грибами, обладают прогормоноподобным эффектом щитовидной железы, в результате снижается превращение Т4 в Т3, из-за чего в целом страдает функция щитовидной железы.
 Таким людям необходимо строго придерживаться малоуглеводной диеты;
Таким людям необходимо строго придерживаться малоуглеводной диеты;
Важно учитывать не только цвет налета, но и его расположение на языке и плотность. Чем он толще, тем серьезнее патологический процесс.
Вообще налет – это первый признак снижения иммунитета, по его толщине на языке можно сделать вывод о нарушении в работе какого-то органа, общего или местного иммунитета.
Географии на языке быть не должно
Появление бугорков, уплотнений, белесых образований или пятнышек на поверхности языка, боках или в подъязычном пространстве может быть признаком рака. Это особенно опасно, если учесть близость головного мозга. К тому же язык отлично снабжается кровью, что делает возможным гематогенный перенос раковых клеток в лимфоузлы, легкие, печень, кости и т.д.
Рак языка протекает безболезненно и, как правило, обнаруживается уже на стадии метастазирования. Поэтому внимательность к себе может спасти жизнь!
Люди, страдающие сухостью языка, как правило, имеют в анамнезе заболевания ЛОР-органов, сахарный диабет, обезвоживание или интоксикацию.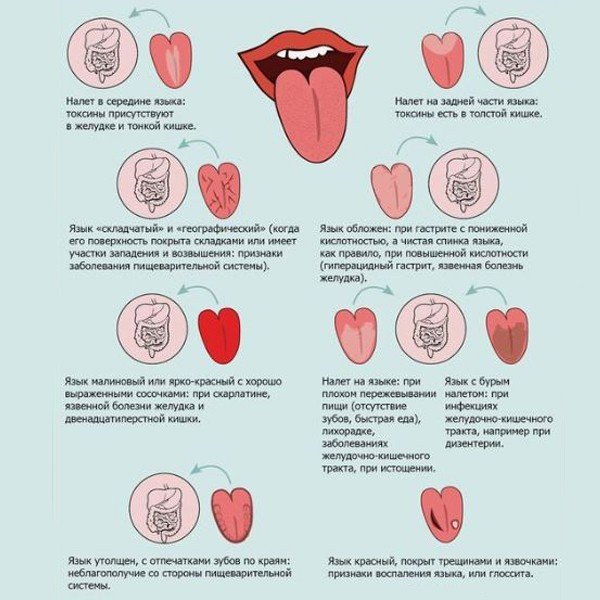
О чем еще говорит язык
Если при осмотре язык дрожит или его кончик смотрит в сторону, это может быть признаком неврологических заболеваний или поражения отделов головного мозга, так же, как и потеря вкусовых качеств. У неврологов осмотр языка входит в обязательную часть визуальной диагностики.
Если у вас с рождения не было признаков так называемого географического языка и вдруг появились трещины, борозды на его поверхности, надо показаться терапевту.
Чаще смотритесь в зеркало и не забывайте иногда показывать себе язык – хорошая привычка, хотя детям мы ее и запрещаем.
Покажите язык! / Псковская правда
Дочь моей знакомой мечтает стать врачом. Однажды она посмотрела на свою хулиганскую фотографию с высунутым языком и сама себе поставила диагноз: «здоровая».
Оказывается, по языку можно сказать многое о состоянии человека. Части языка связаны с различными органами, и по его поверхности можно определить заболевания организма. Как это? А вот так.
Бордовый язык указывает предположительно на острое инфекционное заболевание.
Фиолетовый сигнализирует, что возможны нарушения в работе системы кровообращения и дыхания.
Белый налет — признак угрозы запоров.
Желтый свидетельствует о серьезных нарушениях в работе пищеварения. Серый говорит о болезнях желудка и кишечника, ставших хроническими. Сероватый налет может говорить о повышенной кислотности.
Если язык покраснел с боков, то возможны нарушения печени.
Слишком светлый язык свидетельствует о возможном истощении организма.
Бледный цвет языка указывает на анемию или недостаток крови.
Желтый язык говорит о нарушении в желчном пузыре или печени.
Голубой цвет (если не ели то, что окрашивает язык) указывает на дефекты в сердце.
Покраснение правой половины языка чаще всего бывает при нарушении функции печени.
Покраснение левой половины языка указывает на проблемы с селезенкой. Кроме того, это может сигнализировать и о заболеваниях крови.
Язык, покрытый яркими пятнами, свидетельствует о гастрите, язвенной болезни, заболеваниях желчно-выводящих путей.
Черный язык — это небольшие находящиеся па языке выросты и отвердения (гиперкератоз нитевидных сосочков языка и темная пигментация). Эти выросты обычно черные и напоминают маленькие волоски.
Налет и трещиныЕсли по краям языка остаются следы от зубов, то можете не сомневаться — у вас недостаточная усвояемость кишечника.
Налет с пробелами — знак того, что ослаблен иммунитет.
Если налет на языке тонкий, то заболевание либо только начинается, либо протекает в легкой, поверхностной форме.
Чем толще налет, тем больше опасений, что заболевание перешло в хроническую форму.
Изменение налета на языке, большая обложенность языка чаще всего свидетельствуют о том, что у вас одно из таких распространенных заболеваний, как гастрит, язвенная болезнь желудка или двенадцатиперстной кишки.
Налет, который покрывает язык, рассказывает о токсинах в желудке, толстом и тонком кишечнике. Если налет присутствует на задней части языка — токсины в толстой кишке, в середине — токсины в желудке и тонкой кишке.
О почечных нарушениях расскажет налет в задней части языка по бокам.
Линия в середине языка указывает на состояние позвоночника. Если она искривлена в задней части, то у человека боли в нижней части спины. Искривление линии посередине означает боли в средней части спины, а кривая линия впереди говорит о проблеме в шейном отделе позвоночника.
Трещины на всем языке говорят о каких-либо хронических нарушениях в толстой кишке.
Сигналы тревогиУвеличенный толстый язык может сообщить не только о дисбактериозе кишечника, снижении функции щитовидной железы, но и о серьезном психическом заболевании.
Постоянно дрожащий язык указывает на беспокойство и скрытый страх.
Отечность языка тоже свидетельствует о желудочно-кишечных заболеваниях.
Толстые бляшки указывают на молочницу.
При повышенной кислотности желудка могут появляться язвочки.
Появление красных сосочков в области кончика языка говорит о болезнях тазовых органов.
Сосочки, расположившиеся по краям языка, — признак патологии бронхолегочной системы.
Если язык гладкий, как зеркало, то, скорее всего, организму не хватает витамина В12 рибофлавина, никотиновой и фолиевой кислоты.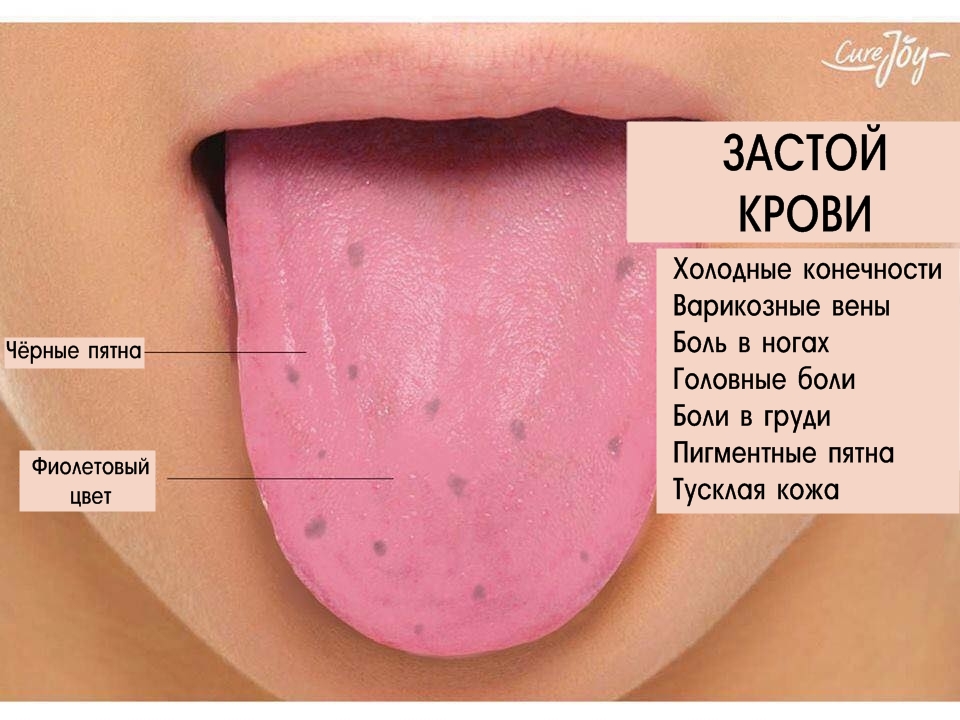
Осматривая свой язык, нужно вспомнить, не употребляли ли вы перед этим продуктов, окрашивающих язык в тот или иной цвет. Например, если вы только что поели винегрет со свеклой или полакомились ягодами черники, то не пугайтесь — ваш язык приобретет фиолетовый цвет. Временно. Горячий чай сделает ваш язык пунцовым, а кофе — коричневым. Молочные продукты оставят на языке белый налет.
Говорят врачи:Марина Холмова, заместитель главного врача по медицинской части Псковской детской городской поликлиники №1:
— Методика определения болезней по языку в практической медицине не очень используется. Но заболевания желудочно-кишечного тракта, аллергические реакции язык помогает диагностировать.
Подросткам, которые делают пирсинг языка, нужно знать, что они тем самым нарушают языковые рецепторы и себе вредят.
К какому врачу идти, если у вас болит язык?
Первый специалист, который окажет вам помощь в данной ситуации – это отоларинголог (ЛОР). Если причина болей кроется в стоматите, кариесе, пародонтите, то ваша цель – стоматолог. Если же вы не можете найти объективных причин боли, посетите квалифицированного терапевта.
Если причина болей кроется в стоматите, кариесе, пародонтите, то ваша цель – стоматолог. Если же вы не можете найти объективных причин боли, посетите квалифицированного терапевта.
Кому зачем?
Людям язык нужен, чтобы говорить, чувствовать вкус, усваивать пищу.
Собаки языком остужаются.
Кошки языком умываются и лечатся.
Ящерицы и змеи — получают информацию об окружающем мире.
Хамелеон – ловит себе пищу.
Некоторые виды уток с помощью бахромы по краям языка, процеживая воду, задерживают во рту рачков, личинки насекомых, мелкую рыбешку.
Колибри сосут мед с помощью языка, свернутого в удочку.
Использованы материалы: http://health.wild-mistress.ruhttp://mirmam.mybb.ru
У вас есть вопросы к врачам Псковской области?
Сообщите нам, и вам ответят в проекте «Врачи онлайн».
Присылайте сообщения на e-mail: n.
 [email protected]
[email protected]Звоните: (8112) 57-37-68
Почему это происходит и как с этим бороться
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Вид белого языка, отраженного на вас в зеркале в ванной, может показаться устрашающим, но обычно это состояние безвредно. Белый язык — это белый налет или налет на языке. Весь ваш язык может быть белым, или на нем могут быть белые пятна или пятна.
Белый язык обычно не о чем беспокоиться. Но в редких случаях этот симптом может предупредить о более серьезном заболевании, таком как инфекция или ранний рак. Вот почему так важно следить за другими симптомами и звонить своему врачу, если белый налет не исчезнет через пару недель.
Продолжайте читать, чтобы узнать больше о том, почему это происходит и нужно ли вам лечить.
Белый язык часто связан с гигиеной полости рта. Ваш язык может побелеть, когда крошечные бугорки (сосочки), выстилающие его, опухают и воспаляются.
Бактерии, грибки, грязь, пища и мертвые клетки могут попасть в ловушку между увеличенными сосочками. Этот собранный мусор делает ваш язык белым.
Все эти состояния могут вызвать белый язык:
Отъезд: Лучшие практики для здоровых зубов »
С белым языком связаны несколько состояний, в том числе:
Лейкоплакия: Это состояние вызывает образование белых пятен на внутренней стороне щек, вдоль десен, а иногда и на языке.Вы можете заразиться лейкоплакией, если курите или жеваете табак. Другая причина — чрезмерное употребление алкоголя. Белые пятна обычно безвредны. Но в редких случаях лейкоплакия может перерасти в рак полости рта.
Красный плоский лишай полости рта: При этом заболевании проблема с вашей иммунной системой вызывает образование белых пятен во рту и на языке. Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Молочница полости рта: Это инфекция полости рта, вызванная грибком Candida .У вас больше шансов заболеть молочницей, если у вас диабет, ослабленная иммунная система из-за таких заболеваний, как ВИЧ или СПИД, дефицит железа или витамина B или если вы носите зубные протезы.
Сифилис: Эта инфекция, передающаяся половым путем, может вызывать язвы во рту. Если сифилис не лечить, на вашем языке могут образоваться белые пятна, называемые сифилитической лейкоплакией.
Другие состояния, которые могут вызвать белый язык, включают:
- географический язык или отсутствующие участки сосочков на вашем языке, которые выглядят как острова на карте
- лекарства, такие как антибиотики, которые могут вызвать дрожжевую инфекцию во рту
- Рак рта или языка
Белый язык, возможно, не нуждается в лечении. Этот симптом часто проходит сам по себе.
Этот симптом часто проходит сам по себе.
Вы можете удалить белый налет с языка, аккуратно почистив его мягкой зубной щеткой. Или мягко проведите скребком по языку. Обильное питье также помогает вымыть бактерии и мусор изо рта.
Если вам действительно нужно лечение, то, какое из них вы получите, будет зависеть от состояния, которое вызывает у вас белый язык:
- Лейкоплакия в лечении не нуждается. Тем не менее, вам следует регулярно посещать стоматолога для проверки, чтобы убедиться, что состояние не ухудшается.Чтобы избавиться от белых пятен, откажитесь от курения или жевания табака и сократите употребление алкоголя.
- Красный плоский лишай полости рта также не нуждается в лечении. Если ваше состояние тяжелое, ваш врач может прописать стероидный спрей или полоскание рта из стероидных таблеток, растворенных в воде.
- Молочница полости рта лечится противогрибковыми препаратами. Лекарство выпускается в нескольких формах: гель или жидкость, которые вы наносите в рот, пастилки или пилюли.

- Сифилис лечится однократной дозой пенициллина. Этот антибиотик убивает бактерии, вызывающие сифилис. Если вы болеете сифилисом более года, возможно, вам придется принять более одной дозы антибиотика.
Если белый язык — ваш единственный симптом, вам не обязательно обращаться к врачу. Но если это не пройдет через две недели, вы можете подумать о том, чтобы записаться на прием.
Если у вас есть более серьезные симптомы, звоните раньше:
- У вас болит язык или ощущение жжения.
- У вас во рту открытые язвы.
- У вас проблемы с жеванием, глотанием или разговором.
- У вас есть другие симптомы, такие как жар, потеря веса или кожная сыпь.
Не всегда удается предотвратить появление белого языка. Однако есть несколько вещей, которые вы можете сделать, чтобы снизить вероятность возникновения этого состояния.
Главное — соблюдать гигиену полости рта. Это включает:
Вот еще несколько советов по предотвращению появления белого цвета на языке:
- Посещайте стоматолога каждые шесть месяцев для осмотра и чистки.

- Избегайте табачных изделий и сократите употребление алкоголя.
- Придерживайтесь разнообразной диеты, содержащей много свежих фруктов и овощей.
Почему это происходит и как с этим бороться
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Вид белого языка, отраженного на вас в зеркале в ванной, может показаться устрашающим, но обычно это состояние безвредно.Белый язык — это белый налет или налет на языке. Весь ваш язык может быть белым, или на нем могут быть белые пятна или пятна.
Белый язык обычно не о чем беспокоиться. Но в редких случаях этот симптом может предупредить о более серьезном заболевании, таком как инфекция или ранний рак. Вот почему так важно следить за другими симптомами и звонить своему врачу, если белый налет не исчезнет через пару недель.
Продолжайте читать, чтобы узнать больше о том, почему это происходит и нужно ли вам лечить.
Белый язык часто связан с гигиеной полости рта. Ваш язык может побелеть, когда крошечные бугорки (сосочки), выстилающие его, опухают и воспаляются.
Бактерии, грибки, грязь, пища и мертвые клетки могут попасть в ловушку между увеличенными сосочками. Этот собранный мусор делает ваш язык белым.
Все эти состояния могут вызвать белый язык:
Отъезд: Лучшие практики для здоровых зубов »
С белым языком связаны несколько состояний, в том числе:
Лейкоплакия: Это состояние вызывает образование белых пятен на внутренней стороне щек, вдоль десен, а иногда и на языке.Вы можете заразиться лейкоплакией, если курите или жеваете табак. Другая причина — чрезмерное употребление алкоголя. Белые пятна обычно безвредны. Но в редких случаях лейкоплакия может перерасти в рак полости рта.
Красный плоский лишай полости рта: При этом заболевании проблема с вашей иммунной системой вызывает образование белых пятен во рту и на языке. Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Молочница полости рта: Это инфекция полости рта, вызванная грибком Candida .У вас больше шансов заболеть молочницей, если у вас диабет, ослабленная иммунная система из-за таких заболеваний, как ВИЧ или СПИД, дефицит железа или витамина B или если вы носите зубные протезы.
Сифилис: Эта инфекция, передающаяся половым путем, может вызывать язвы во рту. Если сифилис не лечить, на вашем языке могут образоваться белые пятна, называемые сифилитической лейкоплакией.
Другие состояния, которые могут вызвать белый язык, включают:
- географический язык или отсутствующие участки сосочков на вашем языке, которые выглядят как острова на карте
- лекарства, такие как антибиотики, которые могут вызвать дрожжевую инфекцию во рту
- Рак рта или языка
Белый язык, возможно, не нуждается в лечении. Этот симптом часто проходит сам по себе.
Этот симптом часто проходит сам по себе.
Вы можете удалить белый налет с языка, аккуратно почистив его мягкой зубной щеткой. Или мягко проведите скребком по языку. Обильное питье также помогает вымыть бактерии и мусор изо рта.
Если вам действительно нужно лечение, то, какое из них вы получите, будет зависеть от состояния, которое вызывает у вас белый язык:
- Лейкоплакия в лечении не нуждается. Тем не менее, вам следует регулярно посещать стоматолога для проверки, чтобы убедиться, что состояние не ухудшается.Чтобы избавиться от белых пятен, откажитесь от курения или жевания табака и сократите употребление алкоголя.
- Красный плоский лишай полости рта также не нуждается в лечении. Если ваше состояние тяжелое, ваш врач может прописать стероидный спрей или полоскание рта из стероидных таблеток, растворенных в воде.
- Молочница полости рта лечится противогрибковыми препаратами. Лекарство выпускается в нескольких формах: гель или жидкость, которые вы наносите в рот, пастилки или пилюли.

- Сифилис лечится однократной дозой пенициллина. Этот антибиотик убивает бактерии, вызывающие сифилис. Если вы болеете сифилисом более года, возможно, вам придется принять более одной дозы антибиотика.
Если белый язык — ваш единственный симптом, вам не обязательно обращаться к врачу. Но если это не пройдет через две недели, вы можете подумать о том, чтобы записаться на прием.
Если у вас есть более серьезные симптомы, звоните раньше:
- У вас болит язык или ощущение жжения.
- У вас во рту открытые язвы.
- У вас проблемы с жеванием, глотанием или разговором.
- У вас есть другие симптомы, такие как жар, потеря веса или кожная сыпь.
Не всегда удается предотвратить появление белого языка. Однако есть несколько вещей, которые вы можете сделать, чтобы снизить вероятность возникновения этого состояния.
Главное — соблюдать гигиену полости рта. Это включает:
Вот еще несколько советов по предотвращению появления белого цвета на языке:
- Посещайте стоматолога каждые шесть месяцев для осмотра и чистки.

- Избегайте табачных изделий и сократите употребление алкоголя.
- Придерживайтесь разнообразной диеты, содержащей много свежих фруктов и овощей.
Почему это происходит и как с этим бороться
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Вид белого языка, отраженного на вас в зеркале в ванной, может показаться устрашающим, но обычно это состояние безвредно.Белый язык — это белый налет или налет на языке. Весь ваш язык может быть белым, или на нем могут быть белые пятна или пятна.
Белый язык обычно не о чем беспокоиться. Но в редких случаях этот симптом может предупредить о более серьезном заболевании, таком как инфекция или ранний рак. Вот почему так важно следить за другими симптомами и звонить своему врачу, если белый налет не исчезнет через пару недель.
Продолжайте читать, чтобы узнать больше о том, почему это происходит и нужно ли вам лечить.
Белый язык часто связан с гигиеной полости рта. Ваш язык может побелеть, когда крошечные бугорки (сосочки), выстилающие его, опухают и воспаляются.
Бактерии, грибки, грязь, пища и мертвые клетки могут попасть в ловушку между увеличенными сосочками. Этот собранный мусор делает ваш язык белым.
Все эти состояния могут вызвать белый язык:
Отъезд: Лучшие практики для здоровых зубов »
С белым языком связаны несколько состояний, в том числе:
Лейкоплакия: Это состояние вызывает образование белых пятен на внутренней стороне щек, вдоль десен, а иногда и на языке.Вы можете заразиться лейкоплакией, если курите или жеваете табак. Другая причина — чрезмерное употребление алкоголя. Белые пятна обычно безвредны. Но в редких случаях лейкоплакия может перерасти в рак полости рта.
Красный плоский лишай полости рта: При этом заболевании проблема с вашей иммунной системой вызывает образование белых пятен во рту и на языке. Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Молочница полости рта: Это инфекция полости рта, вызванная грибком Candida .У вас больше шансов заболеть молочницей, если у вас диабет, ослабленная иммунная система из-за таких заболеваний, как ВИЧ или СПИД, дефицит железа или витамина B или если вы носите зубные протезы.
Сифилис: Эта инфекция, передающаяся половым путем, может вызывать язвы во рту. Если сифилис не лечить, на вашем языке могут образоваться белые пятна, называемые сифилитической лейкоплакией.
Другие состояния, которые могут вызвать белый язык, включают:
- географический язык или отсутствующие участки сосочков на вашем языке, которые выглядят как острова на карте
- лекарства, такие как антибиотики, которые могут вызвать дрожжевую инфекцию во рту
- Рак рта или языка
Белый язык, возможно, не нуждается в лечении. Этот симптом часто проходит сам по себе.
Этот симптом часто проходит сам по себе.
Вы можете удалить белый налет с языка, аккуратно почистив его мягкой зубной щеткой. Или мягко проведите скребком по языку. Обильное питье также помогает вымыть бактерии и мусор изо рта.
Если вам действительно нужно лечение, то, какое из них вы получите, будет зависеть от состояния, которое вызывает у вас белый язык:
- Лейкоплакия в лечении не нуждается. Тем не менее, вам следует регулярно посещать стоматолога для проверки, чтобы убедиться, что состояние не ухудшается.Чтобы избавиться от белых пятен, откажитесь от курения или жевания табака и сократите употребление алкоголя.
- Красный плоский лишай полости рта также не нуждается в лечении. Если ваше состояние тяжелое, ваш врач может прописать стероидный спрей или полоскание рта из стероидных таблеток, растворенных в воде.
- Молочница полости рта лечится противогрибковыми препаратами. Лекарство выпускается в нескольких формах: гель или жидкость, которые вы наносите в рот, пастилки или пилюли.

- Сифилис лечится однократной дозой пенициллина. Этот антибиотик убивает бактерии, вызывающие сифилис. Если вы болеете сифилисом более года, возможно, вам придется принять более одной дозы антибиотика.
Если белый язык — ваш единственный симптом, вам не обязательно обращаться к врачу. Но если это не пройдет через две недели, вы можете подумать о том, чтобы записаться на прием.
Если у вас есть более серьезные симптомы, звоните раньше:
- У вас болит язык или ощущение жжения.
- У вас во рту открытые язвы.
- У вас проблемы с жеванием, глотанием или разговором.
- У вас есть другие симптомы, такие как жар, потеря веса или кожная сыпь.
Не всегда удается предотвратить появление белого языка. Однако есть несколько вещей, которые вы можете сделать, чтобы снизить вероятность возникновения этого состояния.
Главное — соблюдать гигиену полости рта. Это включает:
Вот еще несколько советов по предотвращению появления белого цвета на языке:
- Посещайте стоматолога каждые шесть месяцев для осмотра и чистки.

- Избегайте табачных изделий и сократите употребление алкоголя.
- Придерживайтесь разнообразной диеты, содержащей много свежих фруктов и овощей.
Почему это происходит и как с этим бороться
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Обзор
Вид белого языка, отраженного на вас в зеркале в ванной, может показаться устрашающим, но обычно это состояние безвредно.Белый язык — это белый налет или налет на языке. Весь ваш язык может быть белым, или на нем могут быть белые пятна или пятна.
Белый язык обычно не о чем беспокоиться. Но в редких случаях этот симптом может предупредить о более серьезном заболевании, таком как инфекция или ранний рак. Вот почему так важно следить за другими симптомами и звонить своему врачу, если белый налет не исчезнет через пару недель.
Продолжайте читать, чтобы узнать больше о том, почему это происходит и нужно ли вам лечить.
Белый язык часто связан с гигиеной полости рта. Ваш язык может побелеть, когда крошечные бугорки (сосочки), выстилающие его, опухают и воспаляются.
Бактерии, грибки, грязь, пища и мертвые клетки могут попасть в ловушку между увеличенными сосочками. Этот собранный мусор делает ваш язык белым.
Все эти состояния могут вызвать белый язык:
Отъезд: Лучшие практики для здоровых зубов »
С белым языком связаны несколько состояний, в том числе:
Лейкоплакия: Это состояние вызывает образование белых пятен на внутренней стороне щек, вдоль десен, а иногда и на языке.Вы можете заразиться лейкоплакией, если курите или жеваете табак. Другая причина — чрезмерное употребление алкоголя. Белые пятна обычно безвредны. Но в редких случаях лейкоплакия может перерасти в рак полости рта.
Красный плоский лишай полости рта: При этом заболевании проблема с вашей иммунной системой вызывает образование белых пятен во рту и на языке. Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Наряду с белым языком могут болеть десны. У вас также могут быть язвы на внутренней поверхности рта.
Молочница полости рта: Это инфекция полости рта, вызванная грибком Candida .У вас больше шансов заболеть молочницей, если у вас диабет, ослабленная иммунная система из-за таких заболеваний, как ВИЧ или СПИД, дефицит железа или витамина B или если вы носите зубные протезы.
Сифилис: Эта инфекция, передающаяся половым путем, может вызывать язвы во рту. Если сифилис не лечить, на вашем языке могут образоваться белые пятна, называемые сифилитической лейкоплакией.
Другие состояния, которые могут вызвать белый язык, включают:
- географический язык или отсутствующие участки сосочков на вашем языке, которые выглядят как острова на карте
- лекарства, такие как антибиотики, которые могут вызвать дрожжевую инфекцию во рту
- Рак рта или языка
Белый язык, возможно, не нуждается в лечении.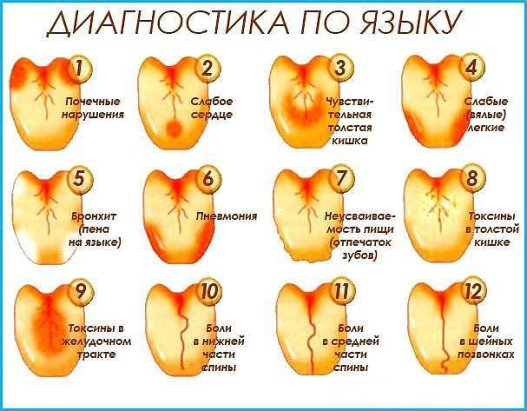 Этот симптом часто проходит сам по себе.
Этот симптом часто проходит сам по себе.
Вы можете удалить белый налет с языка, аккуратно почистив его мягкой зубной щеткой. Или мягко проведите скребком по языку. Обильное питье также помогает вымыть бактерии и мусор изо рта.
Если вам действительно нужно лечение, то, какое из них вы получите, будет зависеть от состояния, которое вызывает у вас белый язык:
- Лейкоплакия в лечении не нуждается. Тем не менее, вам следует регулярно посещать стоматолога для проверки, чтобы убедиться, что состояние не ухудшается.Чтобы избавиться от белых пятен, откажитесь от курения или жевания табака и сократите употребление алкоголя.
- Красный плоский лишай полости рта также не нуждается в лечении. Если ваше состояние тяжелое, ваш врач может прописать стероидный спрей или полоскание рта из стероидных таблеток, растворенных в воде.
- Молочница полости рта лечится противогрибковыми препаратами. Лекарство выпускается в нескольких формах: гель или жидкость, которые вы наносите в рот, пастилки или пилюли.

- Сифилис лечится однократной дозой пенициллина. Этот антибиотик убивает бактерии, вызывающие сифилис. Если вы болеете сифилисом более года, возможно, вам придется принять более одной дозы антибиотика.
Если белый язык — ваш единственный симптом, вам не обязательно обращаться к врачу. Но если это не пройдет через две недели, вы можете подумать о том, чтобы записаться на прием.
Если у вас есть более серьезные симптомы, звоните раньше:
- У вас болит язык или ощущение жжения.
- У вас во рту открытые язвы.
- У вас проблемы с жеванием, глотанием или разговором.
- У вас есть другие симптомы, такие как жар, потеря веса или кожная сыпь.
Не всегда удается предотвратить появление белого языка. Однако есть несколько вещей, которые вы можете сделать, чтобы снизить вероятность возникновения этого состояния.
Главное — соблюдать гигиену полости рта. Это включает:
Вот еще несколько советов по предотвращению появления белого цвета на языке:
- Посещайте стоматолога каждые шесть месяцев для осмотра и чистки.

- Избегайте табачных изделий и сократите употребление алкоголя.
- Придерживайтесь разнообразной диеты, содержащей много свежих фруктов и овощей.
Рак языка — Симптомы и причины
Мы приветствуем пациентов в клинике Мэйо
Ознакомьтесь с нашими мерами предосторожности в ответ на COVID-19.
Записаться на прием.
Обзор
Рак языка — это форма рака, которая начинается в клетках языка.
Несколько типов рака могут поражать язык, но чаще всего рак языка начинается с тонких плоских плоскоклеточных клеток, выстилающих поверхность языка. Тип клеток, участвующих в раке языка, помогает определить ваш прогноз и лечение.
Место, где развивается рак языка, также влияет на ваше лечение. Может возникнуть рак языка:
- Во рту, там, где его можно увидеть и почувствовать с большей вероятностью (рак ротового языка).
 Этот тип рака языка обычно диагностируется, когда рак небольшой, и его легче удалить хирургическим путем.
Этот тип рака языка обычно диагностируется, когда рак небольшой, и его легче удалить хирургическим путем. В горле, у основания языка, где рак языка может развиваться с небольшими признаками и симптомами (рак гортани языка). Рак у основания языка обычно диагностируется на поздней стадии, когда опухоль больше и рак распространился на лимфатические узлы на шее.
Рак у основания языка все чаще ассоциируется с вирусом папилломы человека (ВПЧ), который оказывает сильное влияние на прогноз и лечение рака.
Лечение рака языка обычно включает операцию по удалению рака. Также могут быть рекомендованы химиотерапия, лучевая терапия и таргетная лекарственная терапия.
Лечение прогрессирующего рака языка может повлиять на вашу способность говорить и есть. Работа с квалифицированной командой реабилитации может помочь вам справиться с изменениями, вызванными лечением рака языка.
Лечение рака языка в клинике Майо
Янв. 23, 2021
23, 2021
- AskMayoExpert. Рак головы и шеи. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2015.
- Рак головы и шеи. Форт Вашингтон, Пенсильвания: Национальная всеобъемлющая онкологическая сеть. http://www.nccn.org/professionals/physician_gls/f_guidelines.asp. Проверено 7 сентября 2017 г.
- Flint PW, et al. Злокачественные новообразования полости рта. В: Cummings Otolaryngology: Head & Neck Surgery. 6-е изд.Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2015. http://www.clinicalkey.com. Проверено 7 сентября 2017 г.
- Flint PW, et al. Злокачественные новообразования ротоглотки. В: Cummings Otolaryngology: Head & Neck Surgery. 6-е изд. Филадельфия, Пенсильвания: Сондерс Эльзевьер; 2015. https://www.clinicalkey.com. Проверено 7 сентября 2017 г.
- Warner KJ. Allscripts EPSi. Клиника Мэйо, Рочестер, Миннесота, 23 июня 2017 г.
- Brockstein BE, et al. Обзор лечения рака головы и шеи.
 https://www.uptodate.com/contents/search. Проверено 7 сентября 2017 г.
https://www.uptodate.com/contents/search. Проверено 7 сентября 2017 г. - Poon CS, et al. Обзор диагностики и определения стадии рака головы и шеи. https://www.uptodate.com/contents/search. Проверено 7 сентября 2017 г.
Белый язык: причины, лечение и профилактика
Обзор
Что такое белый язык?
«Белый язык» — частый симптом, когда ваш язык покрыт толстой белой пленкой.Это покрытие может покрывать всю поверхность вашего языка, заднюю часть языка или проявляться пятнами. Вы также можете заметить неприятный привкус во рту, неприятный запах изо рта или покраснение.
Белый язык иногда встречается вместе с родственным симптомом, называемым волосатым языком.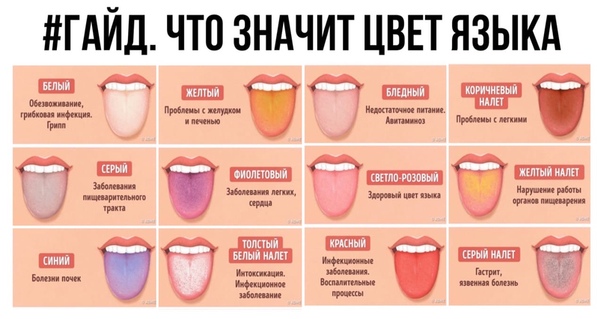 Но толстое меховое покрытие, которое вы видите, на самом деле не волосы, это ваши сосочки — маленькие шишки, на которых расположены ваши вкусовые рецепторы.
Но толстое меховое покрытие, которое вы видите, на самом деле не волосы, это ваши сосочки — маленькие шишки, на которых расположены ваши вкусовые рецепторы.
Белый язык может образовываться со временем или может появиться внезапно, если вы раздражаете язык или заразитесь инфекцией.Белый язык может появиться по разным причинам, но обычно проходит через несколько недель. Вы также можете использовать противогрибковое средство для полоскания рта. Но если белый язык сохраняется дольше нескольких недель — или если у вас есть боль или проблемы с едой и разговором — вам следует обратиться к врачу для диагностики и лечения.
Возможные причины
Почему мой язык белый?
Белый язык обычно возникает, когда бактерии, мусор (например, еда и сахар) и мертвые клетки попадают между сосочками на поверхности вашего языка. Эти нитевидные сосочки затем увеличиваются и набухают, иногда воспаляясь. Это создает белое пятно, которое вы видите на языке.
Эти нитевидные сосочки затем увеличиваются и набухают, иногда воспаляясь. Это создает белое пятно, которое вы видите на языке.
Белый язык также может быть вызван рядом различных состояний:
- Лейкоплакия: Лейкоплакия — это распространенное заболевание, вызываемое чрезмерным ростом клеток слизистой оболочки рта. Эти клетки соединяются с протеиновым кератином (содержащимся в ваших волосах), образуя белое выступающее пятно на вашем языке. Во многих случаях вы можете получить это состояние из-за раздражения рта и языка, когда вы употребляете алкоголь или курите табак.Иногда очевидной причины нет. Лейкоплакия обычно не является серьезным заболеванием, но иногда она может перейти в рак (рак ротовой полости) через годы или даже десятилетия после того, как впервые обнаружится.
- Красный плоский лишай полости рта: Красный плоский лишай полости рта является хроническим (длительным) воспалительным заболеванием полости рта. Это вызвано нарушением вашей иммунной системы (защиты вашего организма от микробов) и другими микроскопическими угрозами.
 Вы не можете передать это условие другим.
Вы не можете передать это условие другим. - Географический язык: Географический язык появляется, когда кожа на вашем языке отрастает.Части верхнего слоя кожи на языке слишком быстро отслаиваются, оставляя нежные красные участки, которые часто заражаются. Между тем другие части вашего языка остаются на месте слишком долго и становятся белыми. Вы не можете передать географический язык кому-либо еще.
- Молочница полости рта: Молочница полости рта — это инфекция во рту, вызываемая дрожжевым грибком Candida (грибок). Хотя Candida обычно находится во рту, когда он слишком сильно разрастается, это становится проблемой.
- Сифилис: Сифилис — это бактериальная инфекция, передающаяся половым путем (ИППП). Это серьезное заболевание со многими симптомами, включая белый язык.
Кто больше всего подвержен риску появления белого языка? Белый язык — это генетика?
Определенные проблемы со здоровьем, определенные вещества и привычки могут повысить риск возникновения белого языка или молочницы во рту (инфекция, вызывающая появление белого пятна на языке). Эти факторы риска включают:
Эти факторы риска включают:
- Больной диабетом.
- Очень молодой или очень старый. Оральный молочница чаще всего встречается у младенцев и детей ясельного возраста.
- Использование антибиотиков (они могут вызвать дрожжевую инфекцию во рту).
- Соблюдение диеты с недостатком фруктов и овощей (железа или витамина B12). Это также может вызвать диета, состоящая в основном из мягкой пищи.
- Повышенная температура или слабая иммунная система.
- Ношение зубных протезов или повреждение языка острыми предметами.
- Плохая гигиена полости рта.
- Дыхание через рот.
- Обезвоживание, сухость во рту, вызванная заболеванием или приемом лекарств (например, миорелаксантов).
- Курение или жевание табака.
- Употребление более одного алкогольного напитка в день.
- Проходит курс лечения рака.
- Гипотиреоз (недостаточная активность щитовидной железы, вызывающая плохой метаболизм).

Причина появления белого цвета при пирсинге языка?
Если вам (или вашему подростку) только что сделали пирсинг языка, вы можете увидеть белый налет на языке.Это нормальный рост бактерий, который можно уменьшить с помощью противогрибковой жидкости для полоскания рта, такой как Нистатин (например, Nystop®). Вы также можете заметить белое кольцо из ткани по обеим сторонам пирсинга, но именно так ваш язык обычно заживает от раны.
Каковы симптомы белого языка?
В зависимости от ваших симптомов, ваш белый язык может быть именно таким. Или это могло проявиться с другими симптомами.
Поскольку сосочки (эти маленькие шишки на языке) приподняты, они создают большую поверхность для мусора и микроорганизмов (пищи, зубного налета и бактерий), которые собираются внутри вашего рта.Это скопление почти наверняка вызывает неприятный запах изо рта и может оставить неприятный привкус во рту. Белый язык также может привести к ухудшению здоровья десен (например, к их заболеванию).
Уход и лечение
Как лечить белый язык? Вернется ли мой белый язык?
Возможно, вам не понадобится лечение белого языка.Обычно он проходит сам по себе через несколько недель. Но вы можете захотеть лечиться, если оно длится дольше или если вы хотите избавиться от него раньше. Лечение общих симптомов белого языка включает следующее:
- Волосатый язык: Ваш врач, вероятно, не будет лечить ваш волосатый язык напрямую. Вместо этого они сосредоточатся на лечении вашей ослабленной иммунной системы. В редких случаях они могут прописать вам противовирусные препараты, такие как алацикловир против или фамцикловир . Или они могут нанести лечение (например, смолу подофиллина или ретиноевую кислоту) непосредственно на ваше белое пятно.

- Сыпь на языке: Вам не нужно лечить сыпь на языке (красный плоский лишай ротовой полости). Но иногда он может длиться во рту несколько лет. Ваш лечащий врач может назначить стероидные жидкости для полоскания рта (стероидные таблетки, растворенные в воде) и стероидные спреи, которые могут уменьшить дискомфорт от таких симптомов, как жжение или болезненность десен.
- Грибок во рту: Если у вас есть грибок во рту (молочница во рту), врач пропишет вам противогрибковые препараты, такие как дифлюкан.Они выпускаются в виде таблеток, которые можно принимать, гелей или жидкостей, которые можно наносить на пластыри во рту. Обычно вам нужно несколько приложений в день в течение одной или двух недель.
- Белые пятна: Не существует специальных методов лечения нескольких белых пятен на языке (называемых географическим языком, потому что он выглядит как контур карты). Избегайте еды и напитков, которые вызывают у вас дискомфорт.
 Местные аппликации, используемые для лечения грибка во рту, могут немного облегчить любой дискомфорт, который вы чувствуете.Нет никакого риска, что это заболевание станет злокачественным.
Местные аппликации, используемые для лечения грибка во рту, могут немного облегчить любой дискомфорт, который вы чувствуете.Нет никакого риска, что это заболевание станет злокачественным. - Сифилис: Если белый язык вызывает сифилис, он не исчезнет сам по себе. Если не лечить, это может в конечном итоге повредить вашу нервную систему и вызвать серьезные долгосрочные проблемы со здоровьем. Сифилис лечится однократной инъекцией антибиотиков (пенициллина). Если вы болеете сифилисом больше года, вам может потребоваться до трех инъекций.
- Рак полости рта: Если ваш врач скажет вам, что у вас высокий риск заболевания раком, он, скорее всего, удалит ваше белое пятно хирургическим путем.Ваш хирург может использовать скальпель, лазер или (редко) другой метод, например криотерапию (замораживание жидким азотом). Эта операция поможет убедиться, что клетки вашего языка не станут злокачественными. Для этой операции вы можете оставаться в оцепенении или спать.
 Обычно вы выздоравливаете вскоре после этой процедуры.
Обычно вы выздоравливаете вскоре после этой процедуры.
Что можно сделать дома, чтобы вылечить белый язык?
Обычно белый язык лечить легко. Белый язык, вызванный скоплением мусора во рту, можно лечить, регулярно соблюдая правила гигиены полости рта.Вот простые способы лечения белого языка:
- Пить больше воды, до восьми стаканов в день.
- Чистите зубы мягкой зубной щеткой.
- Использование зубной пасты с мягким фторидом, в состав которой не входит лаурилсульфат натрия (детергент).
- Использование жидкости для полоскания рта с фтором. Если у вашего ребенка белый язык, ваш врач может назначить противогрибковое средство для полоскания рта, чтобы вы могли взять мазок с языка ребенка.
- Очистите язык щеткой или скребком для языка, чтобы удалить белый налет.Если у вас нет скребка для языка, можно перевернуть чайную ложку.
- Использование трубочки для холодных напитков.
- Избегайте веществ, которые могут раздражать ваш язык, таких как спиртосодержащие жидкости для полоскания рта и сигареты.
 Также избегайте острой, соленой, кислой или очень горячей еды и напитков.
Также избегайте острой, соленой, кислой или очень горячей еды и напитков. - Принятие безрецептурных обезболивающих при дискомфорте.
Как предотвратить появление белого языка?
Иногда белый язык не предотвратить.Но вы можете помочь избежать этого, соблюдая правила гигиены полости рта. Каждые шесть месяцев проходите обследование и чистку языка у стоматолога. Всегда чистите зубы не реже двух раз в день. Используйте зубную нить один раз в день и ешьте здоровую пищу с хорошим сочетанием свежих фруктов и овощей.
Если ваш поставщик медицинских услуг говорит вам, что у вас серьезные симптомы белого языка, подумайте о том, чтобы бросить алкоголь или табак (или уменьшить их употребление). Запланируйте регулярные контрольные визиты к стоматологу или врачу. Это поможет убедиться, что ваше белое пятно не вырастет и не станет злокачественным.
Ваш поставщик медицинских услуг также может помочь вам выяснить, есть ли у вас аллергия на еду или напитки, а также подобрать лекарства, которые подходят вам.
Когда звонить доктору
Следует ли мне обратиться к врачу, если у меня белый язык?
Обычно белый язык безвреден и временен.В зависимости от симптомов белого языка вы можете подождать, чтобы увидеть, пройдет ли он сам. Если вы заметили только белый язык, все должно быть в порядке.
Но если у вас болит или чешется язык, вы должны его осмотреть. Иногда это может быть признаком развивающегося риска для здоровья, например, инфекции или рака полости рта (рта или языка). В тяжелых случаях, когда белый язык не лечить, серьезная инфекция может распространиться на другие области вашего рта и тела.
Если белый язык не исчезнет через несколько недель, возможно, вам стоит обратиться к врачу или стоматологу.Вам также следует проверить, если у вас болит язык, или если у вас проблемы с едой или речью. Ваш провайдер может помочь вам решить эту проблему. Или они могут помочь вам убедиться, что это не более серьезное заболевание. Вам также следует записаться на прием, если у вас слабая иммунная система или у вас ВИЧ.
Ваш провайдер может помочь вам решить эту проблему. Или они могут помочь вам убедиться, что это не более серьезное заболевание. Вам также следует записаться на прием, если у вас слабая иммунная система или у вас ВИЧ.
Кого я должен видеть, если у меня (или моего ребенка) белый язык?
Вам следует обратиться к стоматологу или врачу, если ваш белый язык не вернется к нормальному цвету через несколько недель. Вы можете получить помощь от одного или нескольких медицинских работников, в том числе:
- Дантист: Ваш стоматолог может очистить ваш язык с помощью скребка для языка.Они также могут назначить лекарства для лечения вашего белого языка.
- Врач общей практики: Ваш врач может диагностировать ваш белый язык, назначить лекарства (при необходимости) и сообщить вам, указывают ли ваши симптомы на более серьезное состояние.
- Фармацевт: Вы можете спросить своего фармацевта, есть ли у него какие-либо средства для лечения белого языка.
 Они могут посоветовать обратиться к вашему врачу.
Они могут посоветовать обратиться к вашему врачу.
Записка из клиники Кливленда:
Ваша гигиена полости рта очень важна, поэтому не забывайте регулярно посещать стоматолога, чтобы выявлять проблемы на ранней стадии.Белый язык обычно не вреден, но вам следует обязательно посетить стоматолога или врача, если ваш язык (или даже его внешний вид) беспокоит вас или вы испытываете какую-либо боль. Таким образом, они смогут вовремя выявить риски для здоровья и вылечить вас до того, как ситуация ухудшится.
Спросите у стоматолога: мой язык белый: ПОМОГИТЕ!
«Я начал чистить зубы сегодня утром и заметил, что мой язык белый. Это меня напугало! Значит ли это, что я действительно болен или что-то в этом роде? — Кристин Т.Shavano Park
КАК ОБРАЗУЕТСЯ БЕЛЫЙ ЯЗЫК?
Когда вы просыпаетесь утром или долгое время не чистите зубы, вы можете заметить, что ваш язык приобретает оттенок белого. Обычно это происходит при воспалении сосочков (крошечных бугорков) на языке. Белый налет возникает из-за мусора, мертвых клеток или бактерий, которые застревают на неровностях языка и вызывают белый цвет.
Белый налет возникает из-за мусора, мертвых клеток или бактерий, которые застревают на неровностях языка и вызывают белый цвет.
Ваш язык — идеальный дом для анаэробов.Эти бактерии живут в местах с очень низким содержанием кислорода или без него, включая кишечник. Анаэробы отлично справляются с расщеплением белков, которые находятся во рту, но в качестве побочного продукта они производят соединения, которые вызывают неприятный запах изо рта.
Есть и другие факторы, которые могут привести к появлению белого цвета на языке: сухость во рту, недостаточное потребление воды, алкоголь, употребление табачных изделий или у вас поднялась температура.
В более серьезных случаях белый язык может указывать на тяжелые заболевания, такие как дрожжевая инфекция или лейкоплакия, состояние, при котором на языке и слизистой оболочке рта появляются толстые белые пятна.
ВАРИАНТЫ ЛЕЧЕНИЯ
Если основных заболеваний нет, вы можете легко соскрести белый налет со своего языка.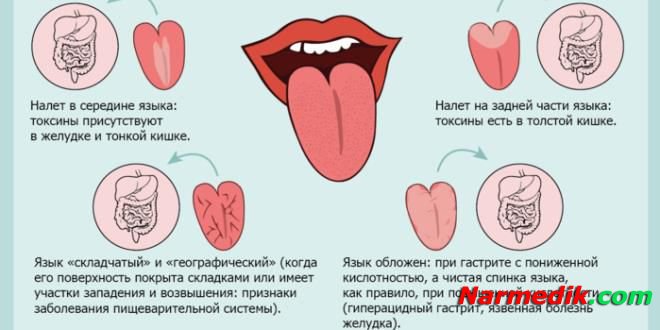 Это дополнительный шаг в вашей повседневной гигиене полости рта, который может улучшить запах изо рта.
Это дополнительный шаг в вашей повседневной гигиене полости рта, который может улучшить запах изо рта.
- ЗУБНАЯ ЩЕТКА: просто возьмите небольшое количество зубной пасты и аккуратно почистите зубной щеткой кончик языка.
- СКРЕБОК ДЛЯ ЯЗЫКА: Это недорогой и простой в использовании инструмент. Есть скребки разных размеров и форм.Вы просто подносите инструмент к задней части языка и тянете вперед к открытию рта.
- ПИТЬЕВАЯ ВОДА: Увлажнение — ключ к уменьшению белого налета. Вода может смывать частицы пищи, чтобы бактерии не создавали неприятный запах во рту.
«Если вы чистите зубы и пользуетесь скребком для языка, но замечаете, что у вас все еще неприятное дыхание, это может быть признаком заболевания десен. И весь этот налет во рту вызывает неприятный запах. Вы всегда можете зайти к одному из наших стоматологов-профессионалов в Advanced Smile Care.Мы можем правильно оценить, в чем корень вашей проблемы », — сказал д-р Алехандро Кавасос из группы Advanced Smile Care.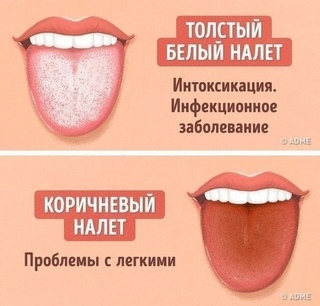
Волдыри на шее у взрослого – Волдыри на шее у взрослого и ребенка: причины, фото
Волдырь на шее причины — Все о Здоровье
Малое количество небольших и безболезненных прыщиков, возникающих изредка, считается нормальным явлением, в особенности если речь идет о менструальном периоде у женщин. Но, если на шее взрослого человека имеется обширная или очаговая сыпь, это может быть сигналом, говорящим о сбое в функционировании каких-либо органов или систем, а также о различного рода патологиях.

Что может означать мелкая красная сыпь на шее взрослого человека?
Как у взрослого человека, так и у маленького ребенка любая сыпь, появившаяся на теле, не говорит ни о чем хорошем.
Если уйти от факторов окружающей среды, можно говорить о нескольких заболеваниях, характеризующихся высыпаниями, появляющимися на этой части тела:
Чтобы отличить краснуху от других видов сыпи посмотрите фото краснухи у детей.
Зудящие высыпание в области шеи у взрослого человека
Когда чешется шея, и на ней возникает сыпь, это может быть либо аллергией, либо признаком, свидетельствующим о нарушениях в работе каких-либо органов. Не нужно оставлять такие симптомы без внимания. Как можно скорее обратитесь к врачу, который поможет точно установить причину возникновения зудящих высыпаний в области шеи.
Как правило, зуд и сыпь на шее появляются как следствие гормонального сбоя, то есть или дефицита, или слишком большого количества определенного гормона в организме. Кроме этого, причиной может быть аллергическая реакция на какое-либо средство или забитые сальные железы. Не исключена и проблема с работой желудка или кишечника.
Дерматит – это высыпания в виде пузырьков, шелушение, дискомфорт, зуд, жжение и прочее. Причины могут быть разными, в зависимости от которых выделяется несколько разновидностей дерматита, например, инфекционный, аллергический, атопический, пищевой и т.д.
В состав крема входят исключительно природные компоненты, среди которых продукты пчеловодства и растительные экстракты. Высокая эффективность, практически отсутствуют противопоказания и минимальные риски побочных явлений. Потрясающие результаты лечения этим препаратом проявляются уже в первые недели применения. Рекомендую.
Почему появляются высыпания на шее у взрослого?
Каждый человек может выдумать миллион причин, объясняющих причину появления на шее непонятных высыпаний. Мужчины скажут, что это раздражение после бритья или от ношения свитера с высокой горловиной, а может быть даже ожог от воздействия лучей солнца. Женщины в этом плане еще более изобретательны.
Как ни хочется превратить эту проблему во что-то обыденное и несерьезное, решать ее придется все равно, и чем быстрее, тем лучше.
Аллергия
В этой ситуации стать провокатором аллергии может что угодно: от средства для стирки одежды до некачественного материала, из которого выполнены ваши вещи.
Нужно сказать, что аллергию часто вызывают средства по уходу за собой, бытовая химия и различные ткани. Если удалось подтвердить, что причины появления высыпаний – какое-то вещество, необходимо или постараться меньше с ним взаимодействовать, или отказаться от контактов вовсе.
Плохая гигиена
Особенно такая причина распространена у мужчин практически всех возрастов. Постоянно осуществляя какую-либо деятельность и находясь в активном состоянии, они не задумываются об очищении шеи от избыточных выделений пота, кожного жира и иных провокаторов засорения кожи.
Болезни желудка или кишечника
«Забитость» желудочно-кишечного трака требует немедленной очистки организма, в этом случае высыпания на шее исчезнут сами, не оставив после себя и следа.
Вирусная инфекция
Симптомы многих вирусных болезней у взрослых часто проявляются как высыпания на лице и шее.
В частности, пятна на шее в виде сыпи являются характерным признаком таких заболеваний, как:
Гормональные изменения
Это явление характерно для людей в подростковом возрасте, а также для женщин в климактерический период. Разница лишь в том, что за возникновение проблемы отвечают разные гормоны. Помимо шеи, сыпь, связанная с нарушениями в гормональной системе, часто появляется на спине и груди.
Элементы сыпи на шее с пояснениями
Сыпь на теле в районе шеи может выглядеть очень разнообразно.
Высыпания различаются:
Элементы высыпаний могут быть единичными или в большом количестве, беспорядочно расположенными или собранными в одном месте. Полостные элементы сыпи имеют отличный от других видов характер содержимого. Высыпания могут также шелушиться, чесаться, больной может чувствовать жжение.
 Существуют следующие типы высыпаний, возникающих в области шеи:
Существуют следующие типы высыпаний, возникающих в области шеи:
Изменяются окрас, структура и узор самого кожного покрова. Помимо того, болезни присущи стандартные области расположения высыпаний на шее.
Пятна
Для них присуще изменение оттенка кожного покрова.
Нередки следующие их типы:
- гиперпигментированные и без пигмента;
- темные или светлые;
- в большом количестве или единичные;
- с неясными или четко очерченными границами.
Гимеремированные элементы – частый симптом таких заболеваний, как:
- аллергия;
- дерматит;
- вирус иммунодефицита человека;
- сифилис;
- нарушения в работе поджелудочной железы.
Кроме того, пятна могут быть следующих типов:
- Очень яркие пятна могут проявляться на шее людей, страдающих вегето-дистоническим синдромом и находящимся на пике нервного напряжения.
- Пятна с обозначенными границами характерны для пациентов с витилиго.
- Как пример сильно пигментированных пятен на шее с четкими границами могут послужить родинки или веснушки.
- Пятна с нечеткими границами появляются у пациентов с заболеваниями печени или сахарным диабетом.
Узелки
Узелки характеризуются возникновением локальных, до десяти миллиметров, бугорков на коже. Возможна гиперемия.
Возникновение узелков на шее может говорить о наличии некоторых разновидностей таких заболеваний, как:
Пузыри
Размер – до десяти миллиметров. Характер содержимого – серозный или геморрагический. Пузырьки могут зародиться как в эпидермисе, так и под ним, в кожном покрове. Если пузыри вскрывать, на коже могут остаться язвочки и рубцы.
Высыпания пузырькового типа на шее могут говорить о наличии следующих недугов:
Полостные высыпания размером более десяти миллиметров также именуются пузырями. Причина их появления на шее – аллергический дерматит, спровоцированный использованием косметики или изделий, содержащих в себе никель или платину.
Волдыри
Красные или розовые внешние высыпания. Выступают над уровнем кожного покрова, появляются как результат воспаления сосочкового слоя. Через короткое время исчезают. Сопровождаются зудом.
Основные причины возникновения волдырей на шее:
- крапивный ожог;
- укус насекомого;
- крапивница;
- токсикодермия.
Если на боковой стороне шеи появились очень яркие волдыри, это, скорее всего, говорит о скором начале лекарственной аллергической атаки.
Гнойники
Элементы с гнойным содержимым, располагаются в эпидермальных или субэпидермальных слоях.
Подразделяются на:
Причиной гнойниковой сыпи на шее может быть:
Как правило, гнойные прыщи и фурункулы располагаются на областях шеи, покрытых волосами, а периодические гормональные высыпания – возле углов челюстей или под ушами.
Пустулы
Пузырек с гнойным содержимым, обладающий полостью и дном. Внешняя пустула имеет вокруг себя красный ободок, глубинные гнойники находятся в нижних слоях дермы и могут быть довольно большими. Вокруг фолликула волоса локализуются фолликулярные элементы, вовлекающие дерму в развитие патологии.
Причины появления сыпи на шее разнообразны, как и ее формы, поэтому распознать имеющееся заболевание подчас бывает очень сложно. Высыпания неясного характера, а также происхождения могут являться предвестниками опасных болезней. Обращение к врачу в таком случае обязательно, а грамотное лечение, назначенное им, поможет не допустить осложнений.
Фото сыпи на шее у взрослого

Устали бороться с дерматитом?
Шелушение кожи, дискомфорт и зуд, покраснения, высыпания в виде пузырьков, трещины, мокнущие ранки, гиперемия, жжение – это признаки дерматита.
Лечение требует комплексного подхода и хорошим помощником будет этот крем, который имеет 100% натуральный состав.
В таких случаях наши читатели рекомендуют использовать это средство – крем-воск ЗДОРОВ с пчелиным ядом.
Он обладает следующими свойствами:
- Избавляет от зуда уже после первого применения
- Устраняет сыпь и шелушение кожи через 3-5 дней
- Снижает чрезмерную активность клеток кожи
- Через 19-21 день полностью устраняет бляшки и следы от них
- Предотвращает появление новых бляшек и увеличение их площади
К какому врачу обратиться?
Многие люди, столкнувшиеся с проблемой появления сыпи на шее, задаются вопросом: к какому же врачу следует обратиться? Именно поэтому обычно пациенты сначала идут к терапевту, который затем перенаправляет их к нужному специалисту.
Высыпания на шее у взрослых людей помогут устранить следующие врачи:
- дерматолог установит, могла ли быть причиной возникновения сыпи инфекция или же она имеет другое происхождение. Изучив характер воспалительного процесса, дерматолог может или самостоятельно лечить пациента, или направить его к иному специалисту;
- косметолог способен исправить проблемы, связанные с плохим уходом за кожей. Он, как правило, советует пациенту приобрести средство для местного лечения, а также назначает комплекс процедур для качественной очистки лица и восстановления микрофлоры;
- аллерголог направит пациента на сдачу анализов, помогающих определить аллерген. В зависимости от их результатов будет назначена терапия;
- гастроэнтеролог лечит сыпь, причинной появления которой являются проблемы с желудком или кишечником. Возможно, пациенту будет нужна лишь грамотно подобранная диета, которую врач и составит;
- эндокринолог вылечит заболевания щитовидной железы и устранит гормональные сбои;
- гинеколог направит пациента на сдачу анализа на гормоны, после чего, если недуг окажется связан с ними, пропишет соответствующее лечение.
Врача, к которому необходимо пойти, пациенту посоветует терапевт, однако, если уверенность в природе сыпи, возникшей на шее, есть сразу, можно без промедления записаться к нужному специалисту.
Заключение
На сегодняшний день существует огромное количество средств для устранения кожных высыпаний, но они не принесут должного результата, если изначально не будет определена точная причина появления проблемы. Для этого необходимо посещение специалиста, а также отказ от вредной пищи, курения, алкоголя и некачественной косметики.
Как только причина будет установлена, вылечить сыпь будет довольно просто, и уже через некоторое время можно будет забыть об этой неприятности.
Если сильно чешется тело и появляются волдыри, то есть большая вероятность, что это проявление аллергической реакции. Но, это лишь самая распространенная причина появления волдырей на коже, есть также множество других заболеваний, провоцирующих их появление. Как правило, к врачу обращаются только в тех случаях, когда болевые ощущения или дискомфорт начинают влиять на повседневную жизнь. Характерные отличия – внезапное появление и исчезновение, сопровождающееся сильным зудом.
Причины появления и возможные заболевания
Важно! Ни в коем случае нельзя сдирать, ковырять или срезать волдыри, так как можно занести инфекцию. Присоединение вторичной инфекции грозит воспалением и нагноением.
Для начала нужно обратить внимание, что появление любого волдыря на теле человека может быть вызвано:
- механическим повреждением;
- аллергической реакцией;
- заболеванием;
- укусом насекомого;
- ожогом;
Люди, обладающие чувствительной кожей, даже после незначительного механического раздражения могут покрываться зудящими волдырями. Также есть ряд болезней, провоцирующих их появление:
- Крапивница. Клинически крапивница проявляется в виде множественных высыпаний на коже и слизистых оболочках. Есть множество разновидностей данного заболевания, но в основе каждого всегда лежит появление зудящих волдырей, возвышающихся над кожей. Локализуются высыпания по всему телу – в месте, где было сообщение с аллергеном. Обычно сыпь при острой крапивнице проходит в течение 1-3 часов, реже может держаться пару дней. К примеру, холодовая крапивница чаще всего проявляется в виде небольших волдыриков и отечности на руках, а вот острая форма может проявляться на слизистых оболочках рта, языке, губах, щеках и др.
- Опоясывающий лишай. Начальной стадии характерны появление недомогания, тошноты, головокружения и слабости. На следующий день в области тройничного нерва и межреберных нервов появляются сгруппированные волдыри, наполненные мутной жидкостью. С течением процесса они покрываются корочкой и трансформируются в эрозии. Причиной появления может быть переохлаждение или резкое снижение иммунитета, провоцирующее реактивацию латентного состояния вируса ветряной оспы, перенесенной в детстве. Чаще страдают мужчины в возрасте 45-60 лет в весеннее и летнее время.
- Нейродермит. В основе этого заболевания лежат нарушения в нервной системе, обмене веществ и внутренних органах. Немалую роль в развитии нейродермита играет социальный фактор. Главный симптом – ужасный, не прекращающийся зуд и волдыри, появляющиеся в результате расчесов. Локализоваться высыпания могут на всех участках тела, чаще на руках, реже гениталиях. У некоторых людей могут наблюдаться формы, тесно связанные с нарушениями нервной системы. В таких случаях может наблюдаться мучительный зуд и бессонница.
- Грибковые заболевания. В данном конкретном случае речь идет о микозах стоп, которые чаще всего встречаются у мужчин и женщин. К примеру, эпидермофития стопы имеет несколько форм, но при интертигинозной и дисгидротической отмечается появление волдырей на ногах – между пальцами и сводами стоп. Высыпания сопровождаются шелушением, мокнутием, трещинками и корочками. В этих местах обычно сильно чешется кожа и присутствует зловонный запах.
- Чесотка. Основными симптомами данного заболевания считаются – сильный зуд и наличие чесоточных ходов. Не всегда, но отмечается появление волдырей и мелких везикул в местах внедрения возбудителя. Чаще всего высыпания локализуются на сгибательных поверхностях верхних и нижних конечностей, туловище, на кистях, реже в области поясницы и половых органов. У детей высыпания могут распространяться по всему телу, у взрослых практически никогда не встречаются на лице, шее и волосистой части головы.
- Экзема. Различают очень много разновидностей экземы, но каждая из них обязательно сопровождается появлением волдырей на коже, которые нестерпимо чешутся. Вместе с ними может появляться отечность, покраснение, ранки и трещинки. В зависимости от разновидности экземы можно определить локализацию высыпаний. К примеру, себорейная экзема проявляется обычно за ушными раковинами, на затылке и области грудной клетке, а профессиональная на открытых участках тела – кисти рук, лицо, шея и др.
Если чешется тело и появляются волдыри, то в 80% случаев это первый симптом аллергической реакции. Не обязательно быть аллергиком, так как даже укусы многих насекомых могут стать причиной появления высыпаний, сопровождающихся нестерпимым зудом.
Волдыри на теле фото
Лечение
Перед проведением любых лечебных мероприятий рекомендуется показаться врачу, так как при наличии больших волдырей есть вероятность развития отека Квинке, который может привести к удушью.
Если аллергическая реакция вызвана приемом лекарственных препаратов или пищевых продуктов, то рекомендуется исключить их (препараты заметить аналогами). Если же волдыри стали следствием укусов насекомых, то можно не ждать улучшения и сразу же начать применять антигистаминные средства. Чаще всего врачи рекомендуют следующие препараты:
Дозировка и длительность приема перечисленных средств должны назначаться лечащим врачом (обычно длительность приема не превышает 2 недель).
Также при наличии больших волдырей показаны стероидные мази:
По поводу стероидных мазей нужно отдельно обраттиь внимание, что они вредны только в том случае, когда принимаются «бездумно» не по назначению врача. Только опытный врач может подобрать эффективный гормональный препарат и рассчитать дозировку, которая позволит достичь клинического эффекта без побочных явлений.
На сегодняшний день нет полностью безвредных наружных кортикостероидов. Порой даже опытным специалистам очень трудно рассчитать необходимую дозировку. Ведь длительное применение большинства глюкостероидных препаратов может привести к значительному истончению кожного покрова, появлению стрий и развитию скрытых инфекций.

Одна из главных особенностей вируса герпеса – способность поражать любые участки кожного покрова и слизистых оболочек. Герпес на шее относится к достаточно тяжелым клиническим проявлениям этого вируса.
Носителями различных типов вируса герпеса являются 90% людей, причем обычно он присутствует в организме в латентной, скрытой форме, активизируясь при любом ослаблении иммунитета. Кожа шеи отличается повышенной чувствительностью, поэтому высыпания на шее особенно неприятны. А постоянные прикосновения рук или одежды к этой части тела могут спровоцировать присоединение вторичной инфекции.
Причины, приводящие к появлению сыпи
Если сыпь на шее появилась в результате заражения вирусом герпеса, то в качестве причины могут рассматриваться такие варианты:
- 1 и 2 типы вируса: чаще всего проявляются в виде «простуды» на губах, но при самозаражении могут распространиться на область шеи;
- Вирус Варицелла-Зостер (3 тип): вызывает как ветрянку, так и опоясывающий лишай. Большинство случаев герпеса на шее – это проявления опоясывающего лишая;
- Вирус Эпштейн-Барра (4 тип) и цитомегаловирус: кожная сыпь не является характерным симптомом при заражении этими вирусами и встречается только у пациентов с очень ослабленной иммунной системой.
К основным факторам, «запускающим» вирус, относятся любые состояния, подрывающие иммунитет: переохлаждение, простудные заболевания (грипп, ОРВИ), стрессы, наличие сопутствующих инфекций, прием антибиотиков и т. д.
Другие возможные причины сыпи
Помимо вируса герпеса, кожные высыпания на шее могут быть вызваны:
- Колебаниями гормонального фона;
- Плохим соблюдением личной гигиены;
- Аллергической реакцией на одежду из синтетической ткани, парфюмерию, средства бытовой химии;
- Заболеваниями ЖКТ;
- Другими вирусными инфекциями (корь, краснуха).
Одной из главных особенностей опоясывающего лишая, отличающей ее от крапивницы (аллергической реакции) является односторонняя первичная локализация сыпи – на левой либо правой стороне шеи.
Другая отличительная особенность этого типа герпеса — способность поражать нервную систему и вызывать боли невралгического характера. Боль при этом может отдавать в близлежащие части тела – голову, руку, грудную клетку.
Симптомы герпеса на шее
Высыпания на шее проходят в своем развитии 4 стадии:
- Все начинается с кожного зуда, покраснения и пощипывания, при расчесывании кожа воспаляется;
- На пораженном месте появляется красноватая сыпь, состоящая из маленьких болезненных пузырьков, наполненных прозрачной жидкостью; с течением времени они увеличиваются в размерах, а жидкость, содержащаяся в них, мутнеет; зуд и жжение усиливаются;
- Пузырьки лопаются, жидкость вытекает наружу; на этой стадии человек заразен для окружающих;
- Язвочки, оставшиеся на месте пузырьков, подсыхают и покрываются корочкой, срывать которую нельзя во избежание рецидива.
Расчесывать герпетическую сыпь на шее строго запрещается – это может привести к присоединению вторичной грибковой или бактериальной инфекции, а также к образованию рубцов после исчезновения сыпи.




В общей статистике всех случаев опоясывающего герпеса высыпания на шее составляют 12%.
Дополнительно опоясывающи&
womaninred.ru
Пузырьки и волдыри на теле: пузырчатые высыпания на коже
 Высыпания в виде пузырьков на коже зачастую сигнализируют о начале развития в организме серьезного заболевания.
Высыпания в виде пузырьков на коже зачастую сигнализируют о начале развития в организме серьезного заболевания.
Они отличаются размером и содержимым, а их появление может быть вызвано различными причинами. Очаги воспаления проходят под воздействием препаратов, но иногда и самоустраняются со временем, все зависит от источника сыпи.
Содержание статьи
Возможные причины пузырьковых высыпаний
Любые пузырьковые образования на коже – признаки протекающих в организме патологических процессов. Чаще всего в таких высыпаниях содержится прозрачный экссудат, а их появление сопровождается зудом.
Для заболеваний, имеющих вирусную этиологию, характерно на ранних этапах активности инфекции возникновение покраснения, а через двое суток – образование везикулы.
Распространенные причины:
- аллергия;
- механическое воздействие одежды или других раздражителей на чувствительные участки кожи;
- болезни;
- укусы насекомых;
- ожоги.
Люди обращаются к врачу только при возникновении дискомфорта, влияющего на повседневную жизнь, а в остальных случаях занимаются самолечением. Такое поведение препятствует постановке правильного диагноза и затягивает период выздоровления.
Ожог
 Продолжительное по времени пребывание под лучами солнца часто провоцирует образование пузырьков, заполненных жидкостью. Ультрафиолет приводит к повреждению кожи, вызывая появление ожога.
Продолжительное по времени пребывание под лучами солнца часто провоцирует образование пузырьков, заполненных жидкостью. Ультрафиолет приводит к повреждению кожи, вызывая появление ожога.
По истечении нескольких дней высыпания разрываются, а имеющаяся внутри жидкость вытекает. Ожоги часто сопровождаются сильной болью вследствие отмирания нервных окончаний. Поврежденные места на теле начинают шелушиться, образуя под собой новые клетки.
Еще одной причиной ожогов может стать воздействие на кожный покров горячей жидкости, газов (см. фото). При второй степени повреждения на теле у взрослого человека или у ребенка возникают пузырчатые высыпания.
Область вокруг них заметно краснеет и отекает. Жидкость, содержащаяся внутри, со временем свертывается, приобретает желеобразную форму и желтый оттенок. Болевые ощущения отступают через несколько дней.
Потница
 Такое заболевание чаще всего поражает новорожденных. Оно сопровождается появлением на шее, спине, в области кожных складок белых пузырьков, которые в диаметре не превышают 2 мм (см. фото). Возникновение такой сыпи объясняется перегревом грудничков или тесным контактом кожи с одеждой.
Такое заболевание чаще всего поражает новорожденных. Оно сопровождается появлением на шее, спине, в области кожных складок белых пузырьков, которые в диаметре не превышают 2 мм (см. фото). Возникновение такой сыпи объясняется перегревом грудничков или тесным контактом кожи с одеждой.
Потница не сопровождается ощущением дискомфорта. Со временем такие пузырьки вскрываются, а их содержимое вытекает. В последующем в зонах сыпи появляются неглубокие раны, через которые может проникнуть инфекция.
Возникновение потницы у взрослого человека сопровождается формированием пузырьков телесного цвета. Запущенная форма заболевания характеризуется наполнением сыпи гноем или даже кровью и поражает обширные по площади участки тела.
Герпес
 Это заболевание представляет собой вирус, который способен поразить слизистые оболочки во рту, носу, половых органах и других участках тела (см. фото). Инфицирование сопровождается множеством высыпаний, вызывающих зуд, жжение или боль. На коже появляются небольшие по размеру красные волдыри.
Это заболевание представляет собой вирус, который способен поразить слизистые оболочки во рту, носу, половых органах и других участках тела (см. фото). Инфицирование сопровождается множеством высыпаний, вызывающих зуд, жжение или боль. На коже появляются небольшие по размеру красные волдыри.
По истечении времени сыпь подсыхает, а на ее месте образуется корочка или язвочка. Запущенные формы болезни вызывают повышение температуры, слабость и тошноту.
Носителями вируса являются около 90% населения. Однако не все люди сталкиваются с его клиническими проявлениями. Инфекция может продолжительное время пребывать в организме и никак себя не проявлять, если иммунитет у человека крепкий. Только при снижении защитных сил вирус активизируется и начинает размножаться, приводя к различным повреждениям кожи.
Проявления герпеса зависят от его типа:
- При 1 типе у человека возникает сыпь в области рта, крыльев носа. Распространение инфекции может сопровождаться температурой, мышечной слабостью и болью.
- При 2 типе инфекции поражается область гениталий. Больные испытывают жжение, ощущение зуда, а также боль внизу живота и в пояснице. У женщин очаги поражения появляются еще на глазах и губах. Хроническая форма вируса при отсутствии лечения способна привести к развитию рака шейки матки.
Ветрянка и опоясывающий лишай
Развитие ветряной оспы вызвано герпесом 3 типа. Болезнь в основном поражает детей младше 10 лет, но встречается иногда и у взрослых. В начале развития ветрянки у человека наблюдается подъем температуры, может присутствовать кашель, образуется сыпь на всем теле. Появившиеся пузырьки с прозрачной жидкостью вызывают сильный зуд. По истечении времени они начинают лопаться, образуя небольшие по размеру язвочки на теле.
На этапе выздоровления на месте сыпи появляется корочка, которая затем отпадает и не оставляет за собой следов.
 Шрамы образуются только в случае, если пузырьки расчесать. После того как болезнь отступает, у человека формируется к ней пожизненный иммунитет. Несмотря на это, ветрянка может рецидивировать и проявиться в форме опоясывающего лишая, если защитные силы организма ослабеют.
Шрамы образуются только в случае, если пузырьки расчесать. После того как болезнь отступает, у человека формируется к ней пожизненный иммунитет. Несмотря на это, ветрянка может рецидивировать и проявиться в форме опоясывающего лишая, если защитные силы организма ослабеют.
Для опоясывающего лишая характерно появление очагов поражения в зоне тройничного и межреберных нервов. Высыпания представляют собой наполненные мутной жидкостью пузыри. Факторами, которые способны спровоцировать их образование, могут быть переохлаждение или же резкое снижение иммунитета.
Заболевание может активизироваться у каждого пятого человека, который когда-либо перенес ветрянку. Однако встречаются случаи развития лишая вне зависимости от ветряной оспы.
Первоначальный этап болезни продолжается 4 суток. Человек в этот период ощущает озноб, могут присутствовать расстройства системы пищеварения, подъем температуры и слабость.
Следующий этап болезни сопровождается появлением небольших по размеру пятен, покрывающих область лица, ягодиц и шеи. Отличительным признаком лишая считается присутствие болезненности в пораженных зонах за счет воздействия патогенных микроорганизмов на нервные окончания.
Видео о ветрянке от доктора Комаровского:
Бактерии и паразиты
Образованию пузырьков на поверхности кожи способствуют следующие паразитарные болезни:
- Фелиноз. Патологический процесс называется еще болезнью кошачьих царапин. Инфицирование возникает при контакте с домашними питомцами. Бактерия проникает через места укусов, царапины. На их месте впоследствии формируется сыпь. Через некоторое время она спадает. По истечении нескольких недель становится заметным увеличение в размерах лимфатических узлов, расположенных в зоне шеи, локтя, под мышками.
- Чесотка. Для этого заболевания характерно появление сыпи. Инфекция передается через чесоточного клеща, который при попадании на кожу повреждает ее, проделывая в ней микроскопические ходы. Высыпания постоянно чешутся, вызывая покраснение. Любое преднамеренное травмирование пузырьков приводит к расширению поражения клещом.

Чесотка
Аллергия
Подобные кожные проявления возникают в процессе контакта с пылью, химическими веществами, пищевыми продуктами, различными другими аллергенами. Дерматит сопровождается образованием пузырьков. Сыпь может быть реакцией на укусы многих насекомых.
 Отличительным признаком аллергии от патологического процесса является исчезновение симптомов практически сразу после прекращения контакта с провоцирующим раздражителем.
Отличительным признаком аллергии от патологического процесса является исчезновение симптомов практически сразу после прекращения контакта с провоцирующим раздражителем.
Новые высыпания в этом случае не будут возникать, а предыдущие начинают подсыхать и пропадают совсем.
Если воздействие аллергена не было устранено, то дерматит прогрессирует, поражая другие участки кожи и вызывая появление волдырей и язв.
Аутоиммунные заболевания
Таким патологиям свойственно состояние, при котором иммунитет противостоит собственным тканям организма.
Возникновение сыпи характерно трем основным заболеваниям:
- Пузырчатка.

Герпетиформный дерматит
Эта патология сопровождается инвалидизацией и летальным исходом. Главным клиническим проявлением считается формирование на слизистой во рту и на теле пузырьков, имеющих разные размеры. Спустя некоторое время на месте сыпи возникают язвы.
- Буллезный пемфигоид. Для этой болезни характерно появление сыпи в форме пузырьков, внешне напоминающих крапивницу.
- Герпетиформный дерматит Такую патологию сопровождают чешущиеся пузырьки, которые возникают в зоне локтей, колен и постепенно распространяются на спину, затылок и покрывают ягодицы. Больной сталкивается с расстройствами кишечника, страдает от депрессии, нарушения сна и повышения температуры.
Грибковые инфекции
Грибки, поражающие кожу, представлены различными видами. Самым часто встречающимся из них считается грибок кандида.
Симптомом заражения являются маленькие пузырьки, образующиеся в складках кожи, а также на слизистых. В области их появления возникают эрозии.

Кандидозный дерматит
Как лечить?
Тактика лечения зависит от природы высыпания. В некоторых случаях может наблюдаться естественная регрессия пузырьков. Главным препятствием для быстрого исчезновения сыпи может стать любое повреждение ее элементов.
Если причина кожных проявлений связана с аллергией, то следует быстро избавиться от раздражителя. В противном случае количество везикул будет стремительно расти. Больному человеку важно выявить, какие пищевые изделия, лекарственные средства или факторы способствуют усилению симптоматики.
В любом случае волдыри нельзя прокалывать или же нарушать их целостность, иначе участки с поражениями будут расти за счет распространения по телу патогена с вытекшей жидкостью.
Механические повреждения кожи
Потница и необширный ожог не считаются серьезными заболеваниями. Лечение таких патологических процессов допускается выполнять даже в домашних условиях, используя не только фармацевтические средства, но и народные методы.
Рекомендации по терапии ожогов:
- Одним из эффективных средств, позволяющих устранить очаги поражения от ожогов, считается мазь «Солкосерил». Благодаря нанесению ее на пузырьки можно избежать инфицирования. После смазывания на пораженные участки накладывается стерильный бинт.
- Не следует обрабатывать кожу соком из алоэ, кефиром, сметаной или маслом растительным.
- Здоровые участки вокруг высыпаний нужно смазывать перекисью водорода или же йодом.
Видеоматериал о лечении ожогов:
Способы лечения потницы:
- Для обработки воспаленных участков можно применять отвары из череды, коры дуба или ромашки. Эти средства обладают не только противовоспалительным средством, но и оказывают успокаивающий и подсушивающий эффект.
- Зоны с потницей, расположенные в кожных складках, следует смазывать тальком или же картофельным крахмалом.
- С целью дезинфекции пораженных мест допускается применение препаратов, содержащих оксид цинка или же салициловую кислоту.
- Врачебные рекомендации основаны на использовании мазей с бетаметазоном, ментолом или камфорой, способных уменьшить зуд.
Вирусные заболевания
Любую вирусную активность гораздо проще подавить посредством медикаментозных средств.
Препараты, используемые при простом герпесе:
 Для лечения лишая также используются вышеперечисленные средства. При нестерпимом зуде может потребоваться применение анальгетиков («Ибупрофена», «Напроксена» и других).
Для лечения лишая также используются вышеперечисленные средства. При нестерпимом зуде может потребоваться применение анальгетиков («Ибупрофена», «Напроксена» и других).
Ветрянка не требует какого-либо лечения. Главная задача – предотвратить нагноение сыпи с помощью применения зеленки, а также раствора марганцовки. По мнению некоторых врачей, заболевание не должно сопровождаться обработкой волдырей. Людям достаточно дождаться самостоятельного исчезновения сыпи.
Бактериальные и паразитарные инвазии
Инфицирование, вызванное проникновением в организм паразитов, устраняется только медикаментозно. Для каждого вида заражения применяется соответствующая тактика:
- Фелиноз. Для подавления этого возбудителя применяются антибактериальные препараты («Азитромицин», «Гентамицин», «Эритромицин»). Поддержание иммунитета происходит благодаря использованию иммуностимулирующих препаратов.
- Чесотка. Избавиться от клеща можно с помощью наружных средств, которые должны наноситься на чистую поверхность кожи. Пациентами активно используется эмульсия бензилбензоата, которая должна втираться на продолжении 10 минут в пораженный участок. Через 10 минут перерыва процедуру следует повторить, а затем надеть чистое белье. Также активно применяется серная мазь. Она необходима для смазывания всего тела, за исключением головы, в течение трех суток. Альтернативным средством выступают «Спрегаль» и «Кротамитон».
Аллергические реакции
Для устранения аллергии применяются антигистаминные средства. Использование их позволяет устранить покраснение, зуд и препятствует формированию новых участков сыпи.
Среди популярных препаратов выделяются:
- «Кларитин»;
- «Димедрол»;
- «Зиртек»;
- «Супрастин»;
- «Фенистил»;
- «Цетрин».
Грибковые заражения
 Появление грибковых высыпаний происходит лишь на последней стадии активизации в организме инфекции.
Появление грибковых высыпаний происходит лишь на последней стадии активизации в организме инфекции.
Сначала она поражает кишечник, а потом уже проявляется в форме пузырьков на теле. Именно поэтому лечение таких заболеваний происходит путем перорального приема медикаментов.
Популярные средства:
- «Флуконазол»;
- «Экзодерил»;
- «Залаин» и другие.
Полное выздоровление невозможно без соблюдения диеты, предусматривающей исключение сладостей, жирных блюд, острой пищи.
Аутоиммунные болезни
Подобные болезни невозможно устранить в домашних условиях. Самолечение, основанное на применении народных рецептов или несогласованных с врачом лекарственных препаратов, помогает лишь смягчить симптомы, но не решает основную задачу.
Препараты, используемые для терапии:
- «Флуцинар», «Дермозолон» — применяются при пузырчатке;
- «Преднизолон» или другие глюкокортикостероидные средства – необходимы для устранения пемфигоида буллезного;
- Препараты сульфонового ряда, например, «Дапсон» – используются при герпетиформном дерматите.
Справиться с аутоиммунными заболеваниями в большинстве случаев удается только благодаря гормональным препаратам, подобранным специалистом после тщательного обследования пациента.
herpes.guru
Водянистые пузырьки на коже: причины появления и лечение
Если на коже возникли водянистые пузырьки, прислушайтесь к дополнительным симптомам в вашем организме. Кожные высыпания — нередко первый признак начала серьезной болезни. В этой статье мы расскажем о том, почему на теле образуются пузырьки с жидкостью. Благодаря подробному описанию признаков заболеваний и способов их лечения вы сможете быстро избавиться от сыпи.
Факты
Водянистые пузырьки находятся в верхнем слое кожи, эпидермисе. Жидкость в них прозрачная или мутная, с примесью крови или гноя. Диаметр пузырька колеблется в пределах 0,5-1 см. Высыпания на коже бывают однокамерные или многокамерные. Первые представляют собой одну цельную полость, вторые — слияние нескольких пузырьков.
Под воздействием лекарств или самостоятельно сыпь со временем проходит. Ее внешний вид и наполнение зависят от причины появления.
Важно! Не вскрывайте пузырьки! Вирусы и бактерии с вытекающей жидкостью быстро распространяются по коже и становятся причиной новых высыпаний. В образовавшуюся на месте пузырька ранку попадает инфекция извне и вызывает воспаление.
Причины
Ожог
Мелкие пузырьки с клеточной жидкостью на большом участке тела нередко появляются после длительного пребывания на солнце. Под воздействием ультрафиолета поверхностный слой кожи повреждается, возникает солнечный ожог.
Через несколько дней пузырьки разрываются, а жидкость выходит наружу. При глубоком ожоге ощущается боль, которая вызвана отмиранием нервных окончаний. Кожа шелушится, под поврежденным слоем образуются новые клетки.
Кроме ультрафиолетового излучения, причиной ожога становится воздействие на кожу горячих жидкостей, газов, твердых предметов. Вторая степень поражения сопровождается водянистыми пузырьками.
Подробнее о том, какие ожоги бывают, и чем лучше их лечить, вы узнаете из этой статьи.
Вокруг них заметно покраснение, отек тканей. Позже белок в содержимом пузырьков свертывается, жидкость становится желеобразной, желтоватой из-за присутствия лейкоцитов.
Признаком ожога второй степени является сильная боль, которая пропадает через несколько дней.
Потница
Болезнь чаще появляется у новорожденных. Белые пузырьки на лице и туловище не более 2 мм в диаметре возникают при перегреве малыша, тесном контакте одежды с кожей. Так называемая кристаллическая потница не вызывает дискомфорта у ребенка. Пузырьки сами вскрываются, тканевая жидкость вытекает.
Внимание! На месте сыпи у новорожденных образуются неглубокие ранки. В них может проникнуть инфекция. Не запускайте лечение!
У взрослых иногда возникает глубокая потница на туловище. Пузырьки при этом заболевании приобретают телесный оттенок. В тяжелых случаях они наполняются кровью или гноем, образуют обширные очаги.
Герпес
Вирус простого герпеса проявляется на слизистых оболочках ротовой полости, вокруг губ, в носогубных складках. Высыпания на коже темноватые, с покраснениями. Отек и краснота вокруг пузырька еще называют областью гиперемии.
При герпесе сыпь отличается болезненностью. Со временем прыщи подсыхают, на их месте образуются язвочки и корочки. В тяжелых случаях при герпесе повышается температура, чувствуется тошнота, слабость. При герпетическом неврите сыпь повторяет расположение межреберных нервов.
Ветрянка
Ветряная оспа – заболевание, вызываемое вирусом герпеса 3-го типа. Чаще всего она возникает у детей до 10 лет, но может поражать подростков и взрослых людей. На начальном этапе болезни поднимается температура, иногда возникает кашель. Сыпь располагается на всех участках тела, но особенно в больших количествах на руках, ногах и лице.
Пузырьки на теле наполнены прозрачной жидкостью, сильно зудят. Они быстро лопаются, на их месте образуются небольшие язвы. В период выздоровления вместо сыпи образуется корочка, которая сама отпадает. Обычно после заживления не остается рубцов. Но если пузырьки расчесать, на коже образуются шрамы. Устранить их потом будет трудно.
Ветрянкой могут болеть не только дети, но и взрослые. Чтобы быть готовым распознать заболевание у своих родных, ознакомьтесь с данным материалом.
После выздоровления к ветрянке приобретается пожизненный иммунитет. При этом вирус продолжает циркулировать в организме. При ослабленном иммунитете болезнь может вернуться в виде опоясывающего лишая.
Лишай
Заболевание, возбудителем которого тоже является вирус герпеса. Медики заметили: болезнь появляется у каждого четвертого человека, перенесшего ветрянку. Но нельзя исключать и независимого от ветряной оспы проявления лишая.
Начальный период заболевания продолжается около 4 суток. В это время чувствуется озноб, слабость, повышение температуры, расстройство ЖКТ. На месте будущей сыпи ощущается зуд.
На следующей стадии появляются небольшие пятна, затем они сменяются пузырьками с серозной жидкостью. Они покрывают область лица, шеи, ягодиц. Лишай отличается сильной болезненностью пораженных участков, так как вирус воздействует на нервные окончания.
Паразитарные заболевания
Появление пузырьков на коже провоцируют следующие паразитарные болезни:
- Фелиноз. Заболевание, именуемое еще болезнью кошачьих царапин. Переносят возбудителя домашние питомцы. Инфекция попадает в организм через укусы и царапины, вокруг которых заметна краснота. Затем на их месте появляются пузырьки с небольшой корочкой. Сыпь постепенно спадает. Через пару недель наблюдается увеличение лимфатических узлов под мышками, в области шеи, локтей. Иногда повышается температура.
- Чесотка. Контактная болезнь, вызываемая чесоточным клещом. Попадая в кожу, клещ проделывает в ней микроскопические ходы. Деятельность паразита порождает зуд, покраснение, сыпь. Пузырьки располагаются на запястьях и между пальцами, иногда – на половых органах. Расчесывать высыпания нельзя. Вскрытие пузырьков расширяет зону поражения клещом.
Аллергия
Аллергическая реакция на теле появляется после контакта с химическими веществами, пищей, пылью и другими аллергенами. При этом дерматит провоцирует возникновение пузырьков с жидкостью. Высыпания сопровождаются зудом, отеком и покраснением. Нередко сыпь появляется как реакция на укусы насекомых.
Вы без труда обнаружите отличие аллергии от других заболеваний. После прекращения контакта с аллергеном пузырьки подсыхают и пропадают, новые высыпания не возникают. Однако, при регулярном воздействии вещества на организм, дерматит поражает обширные участки тела, образуются волдыри и язвы.
Аутоиммунные заболевания
Так называют болезни, при которых иммунитет борется с собственными тканями организма. Пузырчатая сыпь как симптом характеризует три основных заболевания:
- Пузырчатка. Редкая болезнь с летальным исходом. Основной признак – пузырьки разного размера на слизистой полости рта и по телу. Со временем сыпь переходит в язвы.
- Буллезный пемфигоид. Болезнь возникает у пожилых людей. Для нее характерны высыпания в виде напряженных пузырьков с покраснением и отечностью, похожих на крапивницу.
- Герпетиформный дерматит. Зудящая сыпь возникает на коленях и локтях, затем переходит на затылок, спину, ягодицы. Пораженная кожа покрывается волдырями. Отличительные признаки болезни – расстройство кишечника, повышение температуры, депрессия, нарушение сна.
Грибковые инфекции
Разновидностей грибков, обитающих на коже человека, очень много. Один из самых распространенных – грибки рода кандида. Симптомом кандидоза являются мелкие пузырьки в складках кожи, слизистых оболочках. На их месте образуются эрозии.
Каждое из описанных заболеваний требует специального лечения.
Как лечить
Механические повреждения кожи
Ожог, потница не являются серьезными болезнями. Их лечение проводится в домашних условиях с помощью народных или фармацевтических средств.
- Ожоги. Лучшим средством лечения обожженной кожи остается мазь “Солкосерил”. Нанесите её на пузыри для предотвращения инфицирования, сверху приложите стерильный бинт. Не смазывайте кожу сметаной, соком алоэ, каланхоэ, кефиром, растительным маслом. Неповрежденные участки вокруг ожоговой поверхности обработайте йодом или перекисью водорода.
- Потница. Лечение осуществляется подсушивающими средствами. Отлично подойдет купание в отваре череды, ромашки, коры дуба. При потнице в складках кожи используйте присыпки с картофельным крахмалом и тальком. Для дезинфекции пораженной области применяйте препараты с оксидом цинка, “Дермовейт”, салициловую кислоту. Взрослым врачи рекомендуют мази с бетаметазоном, камфорой, ментолом, чтобы снизить зуд (“Камфарт”, “Ментолатум Балм”, “Дип Рилиф”, “Бом-Бенге”).
Вирусные болезни
- Простой герпес. Высыпания на губах и других участках тела медики рекомендуют лечить мазями “Ацикловир” или “Зовиракс”. Крем наносите на пораженную поверхность кожи в течение 5 суток. Для устранения вируса в организме применяйте таблетированную форму “Ацикловира”, “Валтрекс”, “Валавир”, “Фамвир”, “Минакер”. Младенцам ставьте противовирусные свечи “Виферон”, “Интерферон”.
Герпес на губах — это очень неприятно и не эстетично, поэтому, чтобы он быстрее прошел очень важно знать, какими препаратами его лучше лечить.
- Ветрянка. Особого лечения это заболевание не требует. Терапия заключается в предотвращении нагноения сыпи. Для этой цели используйте зеленку или раствор марганцовки. Однако в последнее время появилось иное мнение насчет обработки пузырьков на коже. Врачи советуют ничем не обрабатывать сыпь. Дождитесь, пока она пройдет сама.
- Лишай. Повторное заражение вирусом герпеса при ослабленном иммунитете может вызвать опоясывающий лишай. Для его лечения применяйте те же средства, что и при простом герпесе. Если пораженный участок кожи зудит и болит, используйте анальгетики “Ибупрофен”, “Напроксен”, “Кеторолак” и другие.
Заражение паразитами
- Фелиноз. Против возбудителя болезни, бартонеллы, медики используют антибиотики “Гентамицин”, “Азитромицин”, “Эритромицин”. Для поддержания иммунитета применяйте иммуностимуляторы, например, “Амиксин”.
- Чесотка. Уничтожение клеща производится наружными средствами. Они наносятся на чистое тело. Используйте эмульсию бензилбензоата (для взрослых – 20%, для детей – 10%). Лекарство втирайте в пораженные участки кожи в течение 10 минут, затем сделайте перерыв на 10 минут и повторите процедуру. После этого наденьте чистое белье. Лечение повторяйте трое суток. Хорошее средство от чесотки — серная мазь. Натирайте ею все тело, кроме головы, в течение 3 суток. Постепенно белье пропитывается мазью. На третий день не меняйте его и носите еще двое суток. Затем поменяйте белье. Из современных средств наиболее эффективны “Кротамитон”, “Спрегаль”. Народная медицина рекомендует бензин, керосин, зольный щеголь.
Аллергические реакции
При аллергии задействуйте антигистаминные препараты. Они снимают зуд и покраснение, препятствуют образованию новых пузырьков. Большой популярностью пользуются медикаменты:
- “Димедрол”;
- “Супрастин”;
- “Кларитин”;
- “Зиртек”.
Для детей удачным выбором для снятия симптомов аллергии будут “Фенистил”, “Цетрин”.
Грибковые заболевания
Сыпь на коже при грибковой инфекции – лишь следствие более глубокого поражения. Кандидоз атакует кишечник, и лишь при запущенной стадии заболевания грибки появляются на коже. Чтобы уничтожить возбудителя, принимайте противогрибковые медикаменты внутренне. Наиболее эффективным считается “Флуконазол”. Выпейте капсулу один раз, затем курс лечения повторите через месяц.
Для устранения сыпи используйте мази и кремы с противогрибковым эффектом:
- “Экзодерил”;
- “Пимафуцин”;
- “Кандид”;
- “Клотримазол”;
- “Низорал”;
- “Залаин” и другие.
Лечение подкрепляйте диетой. Из рациона исключите сладкие блюда, острую, жирную и соленую пищу.
Аутоиммунные заболевания
- Пузырчатка. При обширных участках поражения обрабатывайте кожу дезинфицирующим раствором перманганата калия. Затем смажьте пузырьки кортикостероидными кремами и гелями “Флуцинар”, “Оксикорт”, “Дермозолон”.
- Пемфигоид буллезный. Основное лечение проводится глюкокортикостероидными лекарствами, например, Преднизолоном. В дополнение к нему назначают “Метотрексат”, процедуру плазмаферез. Наружно пораженные участки кожи смазывайте глюкокортикостероидными гелями, например, “Фукорцином”. Народная медицина предлагает обрабатывать пузырьки соком алоэ или крапивы.
- Герпетиформный дерматит. Основное лечение заключается в приеме лекарств сульфонового ряда (“Дапсон”, “Диуцифон”, “ДДС”). Параллельно пейте аскорбиновую кислоту, витамины группы В, противоаллергенные медикаменты. Из рациона исключите рожь, пшеницу и продукты с их содержанием. Обработку кожи производите “Фукорцином”, зеленкой, “Дерматоловой мазью”, кортикостероидными препаратами (“Целестодерм”, “Белодерм”, “Преднизолон”).
Важно! В домашних условиях лечение аутоиммунных болезней только симптоматическое. Оно снижает проявление признаков заболевания, но не устраняют его. По-настоящему помочь больному могут только гормональные препараты. Их назначает врач: использование без рекомендации медика опасно для здоровья.
Вопрос-ответ
Регулярно после сильного стресса на руках появляется сыпь, иногда с пузырьками. Что это может быть?
Если высыпания тесно связаны с нервными переживаниями, это нейродермит. Его лечение тесно связано с нормализацией психического состояния человека. Врач прописывает больному нейтральную диету, полноценный сон, исключение стрессовых ситуаций и физического переутомления. В тяжелых случаях принимайте антидепрессанты (“Афобазол”, “Доксепин”). Главную роль в лечении играют антигистаминные препараты (“Астемизол”, Терфенадин”, “Цетиризин”). Для местной обработки сыпи применяйте ихтиоловую мазь.
В этой статье подробно рассказывается о том, как распознать сыпь на теле и вылечить ее.
Может ли грибок сам пройти?
Полностью избавиться от грибковой инфекции нельзя. При укреплении иммунитета численность грибковых колоний уменьшается, и заболевание перестает проявляться внешне.
Пузырьки возникают на руках, затем пропадают, на их месте образуются корочки. Рядом с ними вновь возникают пузырьки. Так происходит по кругу. Что это может быть?
Симптомы похожи на экзему. Причиной появления заболевания могут быть бактерии, аллергическая реакция, воздействие химических веществ, внутренние нарушения в организме.
Могут ли после исчезновения пузырьков оставаться шрамы на теле?
Последствия пузырьков на коже бывают трех видов:
- следы полностью отсутствуют;
- на месте высыпаний образуется небольшое темное пятно;
- после заживления появляются рубцы, пустулы (прыщи с гнойной головкой).
При правильном лечении сыпь исчезает без следа. Если заболевание протекало в тяжелой форме, или пузырьки выдавливались и вскрывались, образуются пятна или рубцы.
Что запомнить?
- Не вскрывайте пузырьки. Вы рискуете занести инфекцию в рану или дать болезни новый шанс.
- Если в поражении кожи «виноваты» микробы, вирусы или грибки, пройдите курс лечения всего организма. Его назначает врач терапевт.
- Уделите особое внимание выбору препаратов. Неправильная подборка лекарств лишь ухудшит состояние.
Будьте здоровы!
nashdermatolog.ru
причины появления сыпи, симптомы и лечение
Появление на коже пузырьков с водянистым содержимым нельзя оставлять без внимания. Аллергические волдыри у взрослых и детей сопровождаются зудом, болезненными ощущениями. Важно отличить аллергию от других болезней. Нередко кожные высыпания выступают ранним симптомом серьёзных заболеваний. Правильная диагностика и терапия позволит быстро избавиться от патологии. 
Причины возникновения волдырей на коже у взрослых и детей
Волдыри на коже — образования, возвышающиеся над её поверхностью, имеющие чёткие границы. Внутри находится жидкость:
- бесцветный экссудат;
- гной;
- кровь.
Представляют из себя отёк воспалительного характера мелких сосочков верхнего слоя кожи. Сопровождаются болезненными ощущениями, зудом.
Имеют различные размеры:
- везикулы —мелкие образования до 5 мм;
- буллы — одно-или многокамерные пузыри размером более 10 мм;
- пустулы —полости с гнойным содержимым.
Внешний вид:
- могут быть белого, розового, красного цвета;
- форма округлая или неправильная;
- часто наблюдается яркий ободок по краям;
- плотная консистенция.
Образования могут появляться как из-за воздействия внешних факторов (экзогенные причины), так и вследствие нарушений в организме (эндогенные заболевания). Волдыри у ребёнка появляются наиболее часто из-за несовершенства иммунной системы.
 Аллергические проявления в виде волдырей на щеках у ребёнка
Аллергические проявления в виде волдырей на щеках у ребёнкаНаиболее распространённая причина — аллергия, волдыри возникают как ответная реакция иммунитета на потенциально опасное вещество.
Различают несколько видов аллергического дерматоза:
- контактный дерматит;
- атопический дерматоз;
- токсикодермия;
- аллергическая экзема.
Причины высыпаний:
- непереносимость определённых пищевых продуктов и химических добавок;
- повышенная чувствительность к УФ-лучам, низким, высоким температурам;
- приём некоторых лекарственных препаратов;
- соприкосновение с пыльцой или соком растений;
- использование косметических, гигиенических средств, бытовой химии;
- укусы насекомых;
- шерсть животных;
- заражение паразитами;
- химические примеси в воде;
- хронические патологии внутренних органов;
- эмоциональные потрясения, стресс;
- генетическая предрасположенность.
Чаще всего аллергия проявляется в виде волдырей на лице и руках.
Вирусные заболевания, сопровождающиеся появлением волдырей:
- вирусная пузырчатка — вызывают энтеровирусы группы Коксаки и других подвидов;
- ветряная оспа;
- опоясывающий лишай;
- герпес.
Бактериальные инфекции и микозы с высыпаниями на коже:
- рожа;
- стрептодермия;
- фолликулярная ангина;
- болезнь Риттера — волдыри на теле новорождённого ребёнка при заражении стрептококком или стафилококком;
- стоматит;
- эпидермофития;
- кандидоз.
 Волдыри при бактериальном поражении на ноге у взрослого
Волдыри при бактериальном поражении на ноге у взрослогоЧесотка — инфекционное паразитарное заболевание кожи, провоцируемое деятельностью чесоточных клещей Sdrcoptes scabiei.
Волдыри красного цвета на теле, чешущихся как укусы, могут иметь аллергическую природу. Это могут быть укусы комаров, клопов или блох.
Нейродермит — патология, возникающая на фоне стресса, при проблемах с пищеварением, нарушениях иммунной защиты. Имеет место наследственный фактор.
Пузырчатый дерматит — заболевание, которое может иметь различные причины возникновения:
| Болезнь | Экзогенные причины | Эндогенные причины |
| пузырчатый дерматит | вирус герпеса | системная красная волчанка |
| импетиго (стафилококковая или стрептококковая инфекция) | УФ-излучение, высокие, низкие температуры | |
| диабет | нарушения метаболизма | |
| лекарственные средства | эндокринные патологии | |
| гельминты | наследственность |
 Пузырчатый дерматит на пальцах рук у взрослого
Пузырчатый дерматит на пальцах рук у взрослогоПричины пузырьковой экземы различны: попадание в микротрещины и ранки патогенной микрофлоры, повышенная потливость, эндокринные нарушения. Пузырьки на руках, стопах, локтях возникают из-за изменений гормонального фона, аллергических реакций, зашлакованности организма.
Пузырчатка — болезнь аутоиммунной природы, когда пузыри появляются на здоровой коже и слизистых оболочках. Пузырчатка новорожденных вызвана возбудителем — золотистым стафилококком, имеет обратимое течение при своевременном лечении.
Глистные инвазии — аскаридоз, лямблиоз часто сопровождаются кожными высыпаниями.
Стоит отметить, что сыпь в виде крапивницы может быть ранним симптомом рака кишечника, молочной железы, крови, поджелудочной железы.
Волдыри под глазами могут быть проявлением кисты Моля, связанной с нарушением работы потовых желёз.
Механические причины высыпаний:
- различные ожоги, в том числе солнечные;
- потница новорождённых;
- укусы насекомых;
- волдыри на теле от грубой одежды;
- мозоли на подошвах из-за неудобной обуви.
Основные симптомы и виды волдырей на коже у взрослых и детей
Более 80% волдырей у взрослых и детей имеют аллергическую природу. 
Аллергические дерматиты
Аллергический дерматит — воспалительная реакция кожных покровов в ответ на влияние вредного агента. В зависимости от вида аллергена и реакции организма различают заболевания:
- Атопический дерматит. У взрослых и подростков появляются розовые пузыри, которые постепенно темнеют. Красные волдыри, образующиеся на теле сильно чешутся. Излюбленная локализация: в подколенной области, на кистях рук, лице. У ребёнка волдыри образуются на лице. Характерен зуд, усиливающийся ночью.
- Контактный дерматоз. Проявляется гиперемией, отёчностью кожи. Высыпания на покрасневшей коже в виде пузырьков, эрозии, корочки. Волдыри на попе у маленького ребёнка (“горшковый” дерматит).
- Крапивница. Остро возникающая аллергия: красные или розовые волдыри на коже величиной до 0,5 см возникают вскоре после контакта с аллергеном. Болезнь сопровождается отёчностью, жжением, зудом. Появляются корочки. Аллергические волдыри исчезают через несколько часов или суток. Хроническая форма обусловлена аутоиммунными причинами и наследственностью. У детей часто волдыри локализуется под глазами, на щеках, в области рта, на животе.
- Токсикодермия. Обширные розовые пятна, которые сливаются. Тело покрывается красными волдырями, которые сильно чешутся.
- Аллергическая экзема. Проявление аллергии на руках и лице в виде маленьких пузырьков. У ребёнка волдыри вскакивают на лице, затем на ногах и руках. Пузырьки на коже рук лопаются, выделяя серозную жидкость. Мокнущие участки кожи подсыхают, покрываются сухими корочками серо-жёлтого цвета.
У детей аллергия проявляется более сильно из-за незрелости иммунной защиты. Дестабилизация организма возникает быстро, характеризуясь различными высыпаниями:
Иногда при аллергии возникают опасные состояния, требующие экстренной медицинской помощи:
| Название синдрома | Симптомы |
| отёк Квинке | отёчность лица, затруднение дыхания |
| синдром Лайелла | покраснение и отёчность кожи, крупные волдыри на теле, наполненные кровью и гноем, глубокие эрозии |
| синдром Стивен-Джонсона | лихорадка, гиперемия кожи, красные волдыри с кровоточивостью |
 При возникновении отека Квинке требуется оказание неотложной медицинской помощи как ребёнку, так и взрослому
При возникновении отека Квинке требуется оказание неотложной медицинской помощи как ребёнку, так и взросломуСиндромы могут возникнуть при тяжёлой аллергической реакции у взрослых и детей.
Вирусные заболевания
- Вирус простого герпеса постоянно находится в организме человека. При простуде, переутомлении, длительном нахождении на солнце вирус активизируется. На слизистой оболочке полости рта, губах, в пазухах носа появляется покраснение, затем пузырьки с прозрачным содержимым. Образования склонны к эрозированию, образованию корочек.
- Ветряная оспа — вызывается вирусом герпеса 3-го типа. Чаще наблюдается у детей до 10 лет. Взрослые и подростки переносят заболевание более тяжело. Болезнь начинается с температуры, недомогания, появляются высыпания на коже в виде пузырьков с прозрачной жидкостью. Излюбленная локализация руки, ноги, лицо. Волдыри чешутся, лопаются, покрываются корочками, которые постепенно сами отпадают.
- Опоясывающий лишай. Ветрянка оставляет пожизненный иммунитет, но вирус продолжает циркулировать в организме. При снижении защитных сил организма заболевание может вернуться в виде опоясывающего лишая. Бледно-розовые пятна превращаются в водянистые везикулы с мутным содержимым. Волдыри на спине сильно чешутся, вызывают болезненные ощущения, находясь в области межрёберных нервов.

Опасность представляют волдыри у маленького ребёнка. При их расчёсывании остаются шрамы.
Бактериальные инфекции
- Фолликулярная ангина проявляется возникновением на миндалинах небольших белых пузырьков. При осложнении болезни возникают гнойники — начинается гнойная ангина.
- Стоматит может быть бактериальным осложнением вирусных инфекций и самостоятельным заболеванием. Характеризуется появлением во рту везикулёзных высыпаний белого цвета, склонных к эрозиям. Больной испытывает боль при приёме пищи и питье.
- Рожа — покраснение поражённых участков конечностей. Крупные волдыри на ногах с серозным содержимым, чешутся.
- Фелиноз (болезнь кошачьей царапины) — возбудитель бартонелла. Красные волдыри в месте укуса или царапка. Со временем подсыхают и покрываются корочкой. Инфекция сопровождается увеличением подмышечных и шейных лимфоузлов.
- Болезнь Риттера у новорождённых. Возникает гиперемия кожи, волдыри у ребёнка по всему телу, размером до 5 мм.
- Стрептодермия у детей. Круглые красные пятна на тонких участках кожи. Образуются волдыри на лице с мутным содержимым. Пузыри вырастают до 1,5-2 см, сопровождаются нестерпимым зудом, лопаются с образованием корочек.
 Сыпь при стрептодермии на лице у ребёнка
Сыпь при стрептодермии на лице у ребёнкаМикозы
Грибковые поражения могут быть вызваны различными видами грибов:
- Эпидермофития — розовые пузыри, кожа шелушится, мокнет. Волдыри на подошвах ног чешутся, появляются трещины на коже стоп.
- Кандидоз — пузырьковая сыпь на слизистых оболочках, в складках кожи.
Глистные инвазии и паразитарные патологии
- При заражении гельминтами интоксикация организма проявляется появлением водянистых пузырьков на ладонях и ступнях. Красные волдыри сгруппированы.
- Чесотка — сыпь в виде пузырьков между пальцами рук, на локтевых сгибах, в паховой зоне. Можно увидеть чесоточные ходы.
Волдыри на коже гноятся, чешутся.
Аутоиммунные заболевания
- Пузырчатка — редкая неизлечимая болезнь. Проявляется волдырями по всему телу разного размера, переходящими в язвы.
- Буллёзный пемфигоид — болезнь пожилых людей. Красные пятна, отёки, пузырьки на коже.
- Герпетиформный дерматит — зудящая сыпь, волдыри на локтях и коленях.
Болезни обмена веществ
- Сахарный диабет. Повышение уровня глюкозы в крови вызывает зуд. От расчёсов тела появляются розовые волдыри, преимущественно между пальцами рук и ног. Встречаются на ступнях и голенях.
- Воспаление, ожирение печени, гепатит, цирроз. Появляются красные зудящие волдыри на коже груди и спины.
Заболевания различной этиологии
- Экзема —патология бывает нескольких видов. Пузырьковая сыпь локализуется на руках, лице, сильно чешется. Розовые пузыри небольшого размера, изъязвляются, покрываются корочками. В ранки может попасть бактериальная инфекция.
При отсутствии правильно подобранного лечения площадь поражения увеличивается.
- Пузырчатый дерматит —по всему телу появляются мелкие округлые пузырьки с серозным содержимым. Наблюдается гиперемия кожи, зуд и жжение. Пузырьки легко лопаются.
- Нейродермит — волдыри на теле, увеличиваются в размерах, сливаются, сильно чешутся.
Непрекращающийся зуд приводит к расстройству нервной системы и бессоннице.
Злокачественные образования
При раке кишечника возникает сыпь с пузырьками на теле чешется незначительно. Злокачественные образования поджелудочной железы могут сопровождаться высыпаниями в виде крапивницы. Цвет узелков сиренево-розовый. При раке кожи красные пятна преобразуются в гнойники, увеличиваются в размерах, лопаются.

Волдыри при злокачественном образовании кожи
Механические высыпания
- Детская потница — сыпь в виде белых пузырьков у ребёнка диаметром не более 2 мм. Везикулы легко вскрываются, в ранки может проникнуть инфекция.
- Потница у взрослых возникает при недостаточной гигиене, повышенном потоотделении, ожирении. Это мелкие пузырьки на теле белого или красного цвета. У взрослых, ведущих сидячий образ жизни, волдыри появляются на ягодицах.
- Волдыри при ожоге наполнены жидкость с примесью крови. Самостоятельно не рассасываются. Происходит разрыв пузыря. Место поражения нужно держать в чистоте, чтобы исключить попадание бактериальной инфекции.
- При солнечных ожогах возникают мелкие везикулы без зуда и болезненности.
- Возникновение болезненных волдырей у взрослых на ладонях связано с механическими повреждениями – мозолями.
Диагностика
Выбор методов лечения невозможен без правильной установки диагноза, установления причины возникновения высыпаний. 
Диагностические шаги:
- Сбор жалоб, анамнеза возникшего синдрома. Время и условия возникновения пузырькового дерматоза, наличие в прошлом подобных симптомов, связь с травмирующим фактором.
- Осмотр врача: определение морфологической характеристики сыпи, распространение, другие симптомы.
- Лабораторные исследования: бактериологическое исследование волдыря, серологические анализы крови, анализы мочи и кала.
При аллергии диагностика имеет следующий алгоритм:
- кожные пробы, которые проводятся методом скарификации, аппликационных проб, прик-теста;
- анализ на содержание иммуноглобулинов Е в крови;
- провокационные тесты;
- элиминационные тесты.
Данные исследования не проводят детям младше 5 лет, пожилым лицам, беременным женщинам.
Диагностику малышам младше пятилетнего возраста проводят при помощи забора венозной крови для выявления специфических иммуноглобулинов. Такая технология позволяет оценить более 200 видов аллергенов и помогает точно определить причину болезни. Методика безопасна из-за исключения контакта пациента с тестируемым возбудителем. Наличие аллергии определяют по реакциям сыворотки крови в процессе взаимодействия с аллергеном.
Способы лечения
Терапия пузырьковых дерматитов зависит от причины их возникновения. Аллергии лечатся комплексно после тщательной диагностики. Высыпания, вызванные инфекциями и вирусами, требуют излечения основного заболевания.
В некоторых случаях, при возникновении волдырей требуется неотложная помощь:
| Синдром | Первые действия |
| аллергические реакции | немедленное исключение воздействия аллергена, приём антигистаминных препаратов (Лоратадин, Диазолин и др.) |
| укус насекомого | удалить жало, выпить лекарство из группы антигистаминов |
| ожог | обработка антисептиком, наложение стерильной повязки на раневую поверхность |
Медикаментозная терапия
Заболевания аллергической природы
Болезни, вызванные аллергическими реакциями лечат дерматологи, аллергологи и иммунологи.
Лечение обычно комплексное:
- Антигистаминные препараты — Кларитин, Диазолин, Супрастин. Блокируют синтез гистамина, уменьшают отёчность поражённых участков, уменьшают зуд.
- Глюкокортикостероиды — Дексаметазон, Кеналог, Триамцинолон. Снижают интенсивность воспаления.
- Противозудные средства — салициловая кислота, Фенистил-гель, Белодерм.
- Средства, содержащие кальций — глюконат кальция, хлорид кальция. Препараты снижают проницаемость стенок сосудов.
- Энтеросорбенты —активированный уголь, Смекта, Энтеросгель. Предназначены для вывода пищевых аллергенов из организма.
- Витамины А и С для укрепления стенок сосудов. Витамины группы В стабилизируют нервную систему.
- Седативные средства выписываются при аллергии на нервной почве, бессоннице из-за сильного зуда.
Стоит отметить, что широко распространено применение физиотерапевтических методов: PUVA-терапии и УФА-облучения. Волдыри на теле больших размеров вскрывают хирургическим путём.
Заболевания неаллергического характера
- Нейродермит — лечение антигистаминными медикаментами, сыпь обрабатывают борной мазью.
- Экзема — в первую очередь назначают антигистамины. Обработку сыпи на руках в виде пузырьков проводят мазями: Тридерм, Белодерм, Флуцинар и др.
- Чесотка — наружные средства наносятся на чистое тело. Чешущиеся пузырьки между пальцами рук обрабатывают эмульсией бензилбензоата (взрослым 20%, детям 10%). Лекарство втирается в поражённые участки в течение 10 мин. Срок лечения трое суток. Используются препараты: Кротамитон, Спрегаль, Перметрин и др.
- Герпетические высыпания обрабатываются мазями Ацикловир или Зовиракс. Для профилактики обострений назначают приём таблеток Валтрекс, Минакер и т.п.
- При ветряной оспе назначается симптоматическое лечение. Высыпания обрабатывают зелёнкой или раствором перманганата калия.
- Опоясывающий лишай — лечение то же, что и при герпесе. Для снятия болевого синдрома принимают Мелоксикам, Ибупрофен, Напроксен.
- Фелиноз — назначают антибиотики (Гентамицин, Азитромицин, Эритромицин и др.). Для поддержания иммунитета рекомендуется принимать Амиксин.
- Грибковые заболевания лечат системными препаратами: Флуконазолом, Ламизилом и др. Местно розовые пузыри смазывают мазями и гелями: Клотримазолом, Низоралом, Экзодерилом.
- Дегельминтизация — эффективны препараты: Пирантел, Декарис, Вермокс.
- Заболевания, вызванные стафилококками и стрептококками, лечат антибиотиками.
- Пузырчатка — обрабатывают поражения раствором марганцовки. Используют кремы: Флуцинар, Оксикорт, Дермозолан и др.
- Пемфигоид буллёзный — назначают глюкокортикостероид Преднизолон. Также используют плазмоферез.
- Герпетиморфный дерматит — эффективны препараты сульфоновой группы: Дапсон, Диуцирон. Назначают антигистаминные препараты, витаминные комплексы.
- Потница новорожденных —используют подсушивающие средства, присыпки с картофельным крахмалом и тальком.
- Лечить волдыри при потнице у взрослых рекомендуется мазями с бетаментазоном, камфарой, ментолом. Средства: Камфарт, Бом-Бенге.
- При ожогах применяют препарат Солкосерил для ускорения процесса заживления.
Рекомендации народной медицины
Лечение пузырчатых высыпаний с помощью народных средств имеет цель уменьшить зуд и воспаление поражённых тканей.
Противозудные растительные составы:
- сок укропа, алоэ, сельдерея;
- водный настой крапивы;
- натуральные масла из косточек персика и миндаля;
Аллергические пузырьки на руках лечат мазями на растительной основе:
- настой календулы с вазелином в соотношении 1:2;
- сок алоэ, отвар ромашки с вазелином 1:2;
- смесь мёда и прополиса с соком алоэ.
Лечение аллергических пузырьков на пальцах рук проводят с помощью примочек из отваров календулы, мать-и-мачехи, ромашки. Раздражения между пальцами рук в виде пузырьков при чесотке лечат бензином, керосином, зольным раствором.
При потнице, аллергии и других высыпаниях в виде пузырьков без повышенной температуры, полезны 15 минутные ванночки с отваром ромашки, календулы, подорожника. Подсушивающим эффектом обладают травы: череда, зверобой, чистотел. Берётся 4 ст.л. отвара на 1 л кипячёной воды.
Для улучшения состояния рекомендуется обильное питьё, диета, исключающая жареные и острые блюда, отказ от вредных привычек.
allergy-med.ru
Герпес на шее: фото, симптомы, причины, лечение
Содержание статьи
Многие слышали или даже знают по себе, что такое герпес на шее или голове и пытались справиться с ним в домашних условиях. Однако, не все обращают внимание или чувствуют тревогу, когда обнаруживают похожие на данную болезнь симптомы. В действительности, вирус простого герпеса (ВПГ) человека (в дальнейшем будем использовать сокращенную форму – ВПГ) обладает способностью возникать на любой части нашего тела, и, соответственно, шея человека не является исключением. Смеем вас заверить, что герпес на шее или голове человека довольно распространен, но редко, когда обнаружен в начальной стадии. Его симптомы и лечение мы подробно разберем в этой статье.
Независимо от того, какую именно часть тела поразил этот вирус, он остается одним из самых распространенных заболеваний на нашей планете, одинаково живучим и в жарком климат, и в холодном. Эта зараза может развиваться у человека в любом возрасте, как у старика, так и у ребенка, так как вирус находится в дремлющем состоянии в нас с самого рождения, и стечение определенных жизненных факторов способны его активировать.
Многие люди хотя бы раз в жизни имели симптомы и находили на своей шее красный прыщик, небольшой, но яркий и зудящий, который через некоторое время засыхал, но становился болезненным из-за постоянных контактов с тканью или волосами. Это способно испортить не только эстетический вид, но и настроение на весь день. Следует разобраться во всех стадиях течения болезни герпеса на шее.
Этапы развития герпеса
Если герпес на шее только начинает проявляться это считается первым этапом. Однако мы не всегда можем заметить и обратить внимание на появившиеся симптомы: покраснение, небольшой зуд и возможное пощипывание. Если же догадаться сразу, что развивается ВПГ, тогда можно его лечить в домашних условиях, например, использовать мазь Зовиракс.
На втором этапе мы наблюдаем уже на покрасневшем месте гроздь пузырьков, внутри которых находится жидкость. По ходу развития болезни эти пузырьки начнут увеличиваться в размере, а жидкость внутри них помутнеет.
На следующем этапе эти пузырьки лопаются, при этом жидкость из них вытекает, что способствует легкому распространению вируса, а вам в этом случае предстоит считать себя опасным переносчиком вирусного заболевания.
На четвертом, последнем этапе лопнувшие пузырьки начинают покрываться быстро появляющейся корочкой, что говорит об их заживлении, но это не означает, что вы теперь полностью здоровы, а вирус не нужно лечить.
Очень важным остается знание всех основных симптомов герпеса на шее, чтобы вовремя обратиться за медицинской помощью к профессионалам или начать правильное лечение в домашних условиях.
Симптомы герпеса
Очень неприятный симптом — зудящая боль в начале образования язвы, которая причиняет наибольший дискомфорт при трении об одежду, в основном при ношении галстуков, свитеров или шарфов. Однако, нередки случаи, когда боль, жжение, зуд и покалывание возникали в месте инфекции еще до появления язвы. Язвы, обращаем ваше внимание,- это множественные или единичные пузырьки с жидкостью, распадающиеся при разрыве на мелкие. Прямо скажем, зрелище не из приятных — выглядит как серые язвы на красной основе. Обычно пузырьки появляются после активации вируса от одной недели до трех, и могут не заживать до двух недель.
Увеличение лимфоузловЕще один из крайне неприятных симптомов герпеса на шее — это опухшие и болезненные лимфатические узлы, хотя это случается не во всех случаях заболевания. Отдельно стоит обратить внимание на ребенка, особенно в возрасте до пяти лет, у которого нередко наблюдается повышенная температура и головные боли. Важно помнить, что даже после выздоровления первичной инфекции у ребенка, ВПГ продолжает находиться в латентной форме в организме, что может вызвать рецидив инфекции или опоясывающий лишай и придется заново лечить герпес.
Опоясывающий лишай на шее
Большинство случаев высыпаний на шее вызывает опоясывающий лишай, поэтому необходимо знать симптомы этого вируса. Опоясывающий лишай на шее вызывает появление красной сыпи, состоящей из мелких везикул (пузырьков). Одной из главных особенностей опоясывающего лишая является односторонняя локализация сыпи на шее в виде небольшого красноватого пятна, впоследствии распространяющегося на окружающие ткани. На покрасневшем участке кожи ощущается сильный зуд и жжение, доставляющие сильный дискомфорт. Расчесывание герпетической сыпи, которую вызвал опоясывающий лишай может привести к развитию грибковой или бактериальной инфекции, также к возможному появлению рубцов на коже.
Опоясывающий лишай может вызвать опасное осложнение — постгерпетическую невралгию. Она подразумевает сильную и регулярную боль из-за поражения нервов. Может сохраняться на протяжении многих лет. С трудом поддается лечению. Также опоясывающий лишай часто сопровождается следующими симптомами: сильной головной болью, головокружением, общей слабостью, тошнотой, высокой температурой, нарушением аппетита и сна.
Причины развития герпеса
Основные причины проникновения в организм вируса герпеса на шее, на начальном этапе, является наличие небольших разрезов, трещин или ссадин на коже или слизистой оболочке, что дает начало к развитию заболевания. Поэтому важно не забывать, что герпес — заразное вирусное заболевание, передающееся от человека к человеку. Вирус может существовать в латентном состоянии или, в худшем случае, поразить ткани в позвоночнике, в котором вирус обычно размножается без заметных симптомов, и часто бездействует, ожидая возникновения определенных условий организма, способствующих его активации.
Основными факторами, способствующими заражению здорового организма, являются его близкий контакт с зараженным человеком и наличие в здоровом организме патогенных вирусов герпеса. Часто вирус появляется у ребенка после детского сада, так как ему приходится общаться с другими детьми, которые могут быть заражены. Причины герпеса на шее будут диагностированы медицинскими специалистами при обращении к ним за помощью, что способствует облегчению лечения.
Лечение
К сожалению, пока еще не существует такого лечения или лекарства, которое смогло бы раз и навсегда уничтожить ВПГ полностью в человеческом организме. Обычно герпес проходит самостоятельно в течение недели, не оставляя после себя следа. Лечение может проходить в домашних условиях и состоит в обеспечении облегчения боли и дискомфорта из-за язв. Основной же фактор состоит в предотвращении распространения инфекции.
Обыкновенно больному назначаются болеутоляющие, такие как Парацетамол или Ибупрофен, для облегчения боли. Лечение герпеса на шее проходит быстро, при условии, что применяется при первых же признаках в виде покалывания или жжения. В отдельных случаях, если инфекция особенно тяжелая или имеют место частые рецидивы, врач может назначить противовирусные препараты, например, Валтрекс.
Пациент должен стараться не прикасаться к язвам, мыть руки, чтобы предотвратить распространение инфекции не только на других людей, но даже на другие части своего тела, например, глаза.
vysypanie.ru
Сыпь на шее у взрослого
Сыпь на шее экзогенного происхождения
Зачастую раздражение и прыщи в этой зоне являются следствием сугубо внешних причин:
- агрессивных климатических факторов;
- чрезмерно активных моющих средств;
- пренебрежения должным уровнем гигиены;
- травмирования грубыми волокнами тканей одежды.
От такой сыпи достаточно просто избавиться самостоятельно:
- устранив причину;
- применив простейшие восстанавливающие средства.
Но порой за безобидными прыщиками на шее скрываются многофакторные внутренние проблемы. Появление резистентных к противовоспалительным и гигиеническим средствам высыпаний – сигнал о необходимости медконсультации.
Основные эндогенные причины
Распознавание причин кожных сыпей является серьезной дифференциально-диагностической задачей. Высыпания на шее могут оказаться первым проявившимся симптомом многих патологических состояний:
- инфекционных атак;
- гормональных дисбалансов;
- аллергических ответов;
- иммунологических сдвигов;
- нарушений обмена веществ;
- нервных дистрессов.
Многие заболевания протекают в клинически стертых или латентных формах, и сыпь на коже может быть единственным симптомом их внешнего проявления. Поэтому любые высыпания, вызывающие подозрения, должны стать поводом к обращению в медучреждение – осмотр специалиста сможет избавить от сомнений.
Основные виды сыпи
Кожные высыпания на шее имеют самый разнообразный вид. Они различаются:
- по размерам;
- форме;
- интенсивности окраски.
Элементы могут быть единичными и множественными, хаотично разбросанными или сгруппированными. Полостным кожным элементам присущ специфичный характер содержимого. Нередко сыпь сопровождается шелушением, жжением, зудом или болью. Выделяют основные разновидности кожных высыпаний, это:
- пятна;
- узелки;
- пузырьки;
- гнойники;
- волдыри.
Изменениям подвергаются также цвет, структура и рисунок самих кожных покровов. Кроме того, заболеваниям присущи типичные места расположения сыпи на шее.
Пятна
Элементы характеризуются локальными изменениями окраски кожных покровов. В равной степени часто встречаются пятна:
- гипер- и апигментированные;
- гиперемированные и бледные;
- единичные или множественные;
- с четкими или размытыми границами.
Гиперемированные пятна на шее характерны для:
- аллергических и атопических дерматитов;
- токсикодермий;
- ВИЧ и сифилиса;
- патологии поджелудочной железы.
Яркие пятна выступают на шее у пациентов с вегето-дистоническим синдромом на пике нервного напряжения. Четко очерченные депигментированные пятна наблюдаются при витилиго. Примеры четко очерченных гиперпигментированных пятен на шее – веснушки и родинки, примеры размытых – пигментация при тиреотоксикозах, заболеваниях печени и сахарном диабете.
Узелки
Элементы характеризуются локальным, до 10 мм, уплотнением кожных покровов, располагаются в их глубине, иногда сопровождаются гиперемией. Появлением узелков в области шеи сопровождаются некоторые виды:
- папилломатозов;
- лишаев;
- псориазов;
- экзем.
Появлением болезненных, подвижных узелков, одиночных или множественных, по ходу артерий на переднебоковой поверхности шеи сопровождаются кожные формы узелковых периартериитов, чаще встречающихся у взрослых мужчин, ближе к среднему возрасту. Периодическая гормональная женская узелковая сыпь располагается ближе к углам челюстей и мочкам ушей.
Пузырьки
Полостные элементы величиной до 10 мм с серозного или геморрагического характера содержимым зарождаются как в эпидермисе, так и под ним, в толще кожных покровов. После вскрытия пузырьки оставляют на коже изъязвления и эрозии. Пузырьковые высыпания на шее могут свидетельствовать о наличии:
- герпетических атак;
- аллергических реакций;
- экзем;
- ветряной оспы;
- опоясывающего лишая.
Полостные элементы размерами более 10 мм в диаметре называются пузырями. Довольно часто подобные высыпания на шее появляются при контактных аллергических дерматитах, когда их причинами служат косметические средства или украшения из сплавов, содержащих платину и никель.
Волдыри
Розового или красного цвета поверхностные безполостные элементы, возвышающиеся над уровнем кожи, возникают в результате отека ее сосочкового слоя. Они характеризуются кратковременным течением, зачастую сопровождаются зудом. Наиболее распространенными причинами появления волдырей в области шеи являются:
- токсикодермии;
- крапивницы;
- ожоги крапивой;
- укусы насекомых.
С появления ярких волдырей преимущественно на боковой поверхности шеи начинается, как правило, течение лекарственных аллергических атак.
Гнойнички
Полостные элементы, заполненные гноем, локализуются в эпидермальных или субэпидермальных слоях, поэтому разделяются на:
- внутренние;
- поверхностные.
Диагностирование у взрослого человека любого из видов импетиго или пиодермий, характеризующихся множественными гнойничками, свидетельствует о явном дефиците иммунитета. Гнойничковыми высыпаниями на шее может проявиться течение:
- фурункулезов;
- фолликулитов;
- различных видов угрей.
В частности, гнойные прыщи, фурункулы и карбункулы локализуются в зонах оволосения шеи, периодическая гормональная узелковая сыпь – ближе к углам челюстей под мочками ушей. Многообразие возможных причин высыпаний на шее затрудняет их самостоятельное распознавание. Неясного характера и происхождения сыпи могут быть предвестниками серьезных болезней. Необходимость медицинских консультаций в таких случаях очевидна, а лечение, назначенное врачом, поможет избежать осложнений.
infmedserv.ru
Водянистые пузырьки на коже: фото, причины, лечение
Водяные пузырьки на теле – признак инфекции. Везикулы наполнены прозрачной или мутной жидкостью, внутри которой находятся возбудители заболевания. Пузырьки могут вскрываться, оставляя после себя ранки, со временем покрывающиеся корочками. В зависимости от причин патологии подбирают терапию. Главное, не пытаться самостоятельно сдирать, выдавливать или вскрывать высыпания. Иначе это может привести к дополнительному воспалению, нагноению, в результате чего после выздоровления на коже останутся шрамы.
Как вовремя распознать?
Пузырь или везикула – это округлое образование на поверхности кожи, наполненное прозрачной или мутной серозной жидкостью диаметром до 5 мм. Окантовка элементов может быть воспаленной. После излития содержимого появляется эрозия – открытая красная ранка. Она покрывается коркой, которая подсыхает и отпадает, не оставляя следов. Такие симптомы характерны для аллергических реакций, экземы, герпеса. Иногда пузырьки превращаются в гнойнички, что свидетельствует о бактериальной природе патологии (например, при пузырчатке). Воспаление поражает более глубокие слои кожи, из-за чего после затягивания тканей остаются рубцы. Расчесывание элементов значительно замедляет выздоровление.
Водяные пузырьки на коже фото
Причины возникновения
Важно! Для паховой эпидермофитии также характерно появление мелких пузырьков с жидкостью на поверхности очагов поражения. Но, напомним, сначала на теле появляются красные пятна, а потом уже шелушение и высыпания.
Не всегда везикулы сигналят об инфекции. Например, болезненные водянистые пузырьки на руках могут быть следствием термического или солнечного ожога. При попадании на кожу сока растения борщевик под воздействием ультрафиолетового излучения также возникают подобные следы. Пораженную кожу необходимо смазывать ранозаживляющими кремами.
Однако существуют и другие распространенные причины:
- Крапивница. Для дерматита характерны розовые плоско-приподнятые волдыри на коже, напоминающие следы от ожога крапивой. Сыпь появляется в результате аллергической реакции, но может быть симптомом внутренних нарушений в организме. Острая форма болезни проходит через две недели. Хроническая патология протекает с рецидивами и периодами ремиссии долгие годы.
- Контактный дерматит. Реакция возникает после непосредственного контакта кожи с аллергеном. Бесцветные водяные пузырьки на теле чешутся, сопровождаются отечностью, покраснением, болью и жжением. На теле появляются розовые пятна, с течением процесса цвет может стать красно-коричневым. Для снятия неприятных ощущений применяются антигистаминные препараты.
- Ветряная оспа. Вирус варицелла-зостер передается воздушно-капельным путем и вызывает водянистую сыпь по всему телу с лихорадкой. В основном заболевание встречается у детей до 7 лет. После этого вырабатывается стойкий иммунитет на всю жизнь, поэтому взрослые инфицируются редко. Вначале образуются розовые пятна, преобразующиеся в папулы, а затем в везикулы, окруженные красным ореолом. Пузырьки быстро подсыхают, покрываются красно-коричневыми корочками, которые через 2–3 недели отпадают. Лихорадка проходит на протяжении 7 дней. В этот время рекомендуется постельный режим. Для уменьшения зуда показаны антигистаминные средства. Жара и повышенное потоотделение усиливают неприятные ощущения. Для профилактики бактериальных осложнений элементы высыпаний обрабатывают зеленкой, раствором Кастеллани.
- Опоясывающий лишай. Виновником является все тот же вирус варицелла-зостер. Считается, что возбудитель после перенесенной ветрянки остается в нервных клетках организма, провоцируя рецидивы в виде высыпаний на туловище с одной стороны. Но опоясывающим лишаем можно и заразиться. У больного повышается температура, возникает слабость, появляется зуд и болезненность в местах будущих очагов. Через 3–4 дня выскакивают розовые отечные пятна, а затем везикулы с прозрачной жидкостью. Набухают периферийные лимфатические узлы. Пузырьки подсыхают через неделю и отпадают. Но постгерпетическая невралгия (боль) остается несколько месяцев. Лечения патологии не требуется, однако важно не допустить развития осложнений. Для этого применяются противовирусные средства, обезболивающие, антидепрессанты и кортикостероиды.
- Экзема. Водянистые пузырьки на коже чешутся и появляются на фоне плохой работы ЖКТ, печени и почек, механического воздействия, иммунной недостаточности, инфекции или аллергии, генетической предрасположенности. Истинная экзема отличается мелкими везикулами, быстро превращающимися в эрозии и покрывающимися корками. Процесс начинается с симметричного поражения лица, рук, а затем распространяется по всему телу. Сильный зуд нарушает качество жизни и сон. Курс лечения врач определяет индивидуально в зависимости от формы заболевания. Пациентам не рекомендуется носить синтетическую одежду, есть аллергенные продукты.
- Простой герпес. Для инфекции характерны пузырьки на слизистых оболочках в носу и на губах. Они чешутся, а после излития содержимого наружу превращаются в болезненные язвочки. В течение двух недель сыпь подсыхает и бесследно исчезает. Для предотвращения распространения инфекции показаны противовирусные мази.
- Буллезный эпидермолиз. Пузыри и эрозии формируются на коже и слизистых оболочках по причине повышенной чувствительности эпителиальных тканей к механическому воздействию. Волдыри возникают на кистях, стопах, иногда покрывают все тело. Обострение наследственного заболевания происходит в летнее время. Радикальных способов лечения патологии нет, но применяются симптоматические средства. Основные задачи терапии — не допустить разрастания и бактериального инфицирования очагов.
- Пузырчатка. Аутоиммунное заболевание поражает кожу и слизистые оболочки. Прогноз на выздоровление неблагоприятный, так как даже своевременная терапия не исключает летального исхода.
Если водянистые пузырьки на теле, возникшие из-за аллергии не трогать, то через несколько дней они начинают подсыхать сами. Но когда негативное влияние раздражителя не устранено, то сыпь быстро распространяется на здоровые участки. Важно выявить, какие продукты, медикаменты или наружные факторы провоцируют реакцию. Вирусные патологии требуют симптоматического лечения. Бактериальные инфекции нуждаются в антибактериальной терапии.
nakozhe.com

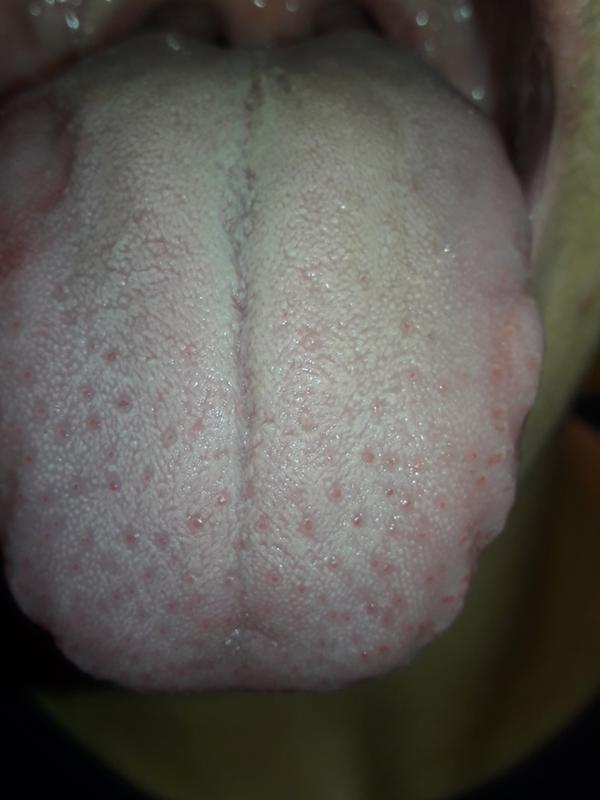
 Ешьте медленно, тщательно пережевывая пищу.
Ешьте медленно, тщательно пережевывая пищу.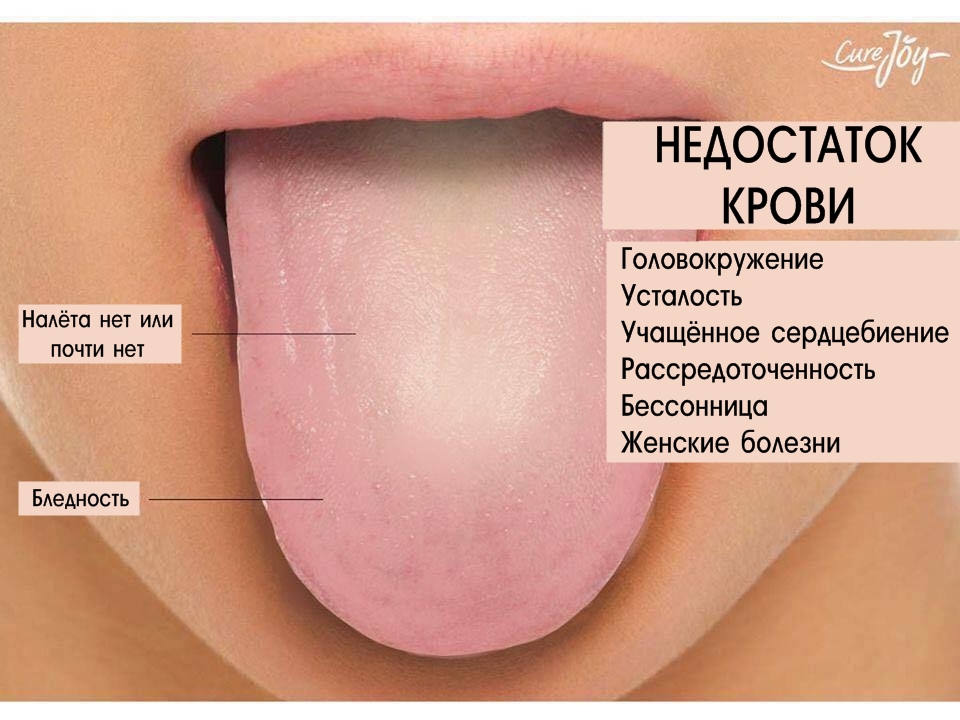
 Особенно если это дополняется болями в области грудной клетки или сильными головными. Необходимо срочно вызывать скорую помощь – это один из признаков, что в ткани поступает мало кислорода, наступает дисфункция сердца или дыхательных путей и как следствие мозга! Такой симптом может являться предвестником инсульта, инфаркта или острой сосудистой патологии;
Особенно если это дополняется болями в области грудной клетки или сильными головными. Необходимо срочно вызывать скорую помощь – это один из признаков, что в ткани поступает мало кислорода, наступает дисфункция сердца или дыхательных путей и как следствие мозга! Такой симптом может являться предвестником инсульта, инфаркта или острой сосудистой патологии; Таким людям необходимо строго придерживаться малоуглеводной диеты;
Таким людям необходимо строго придерживаться малоуглеводной диеты;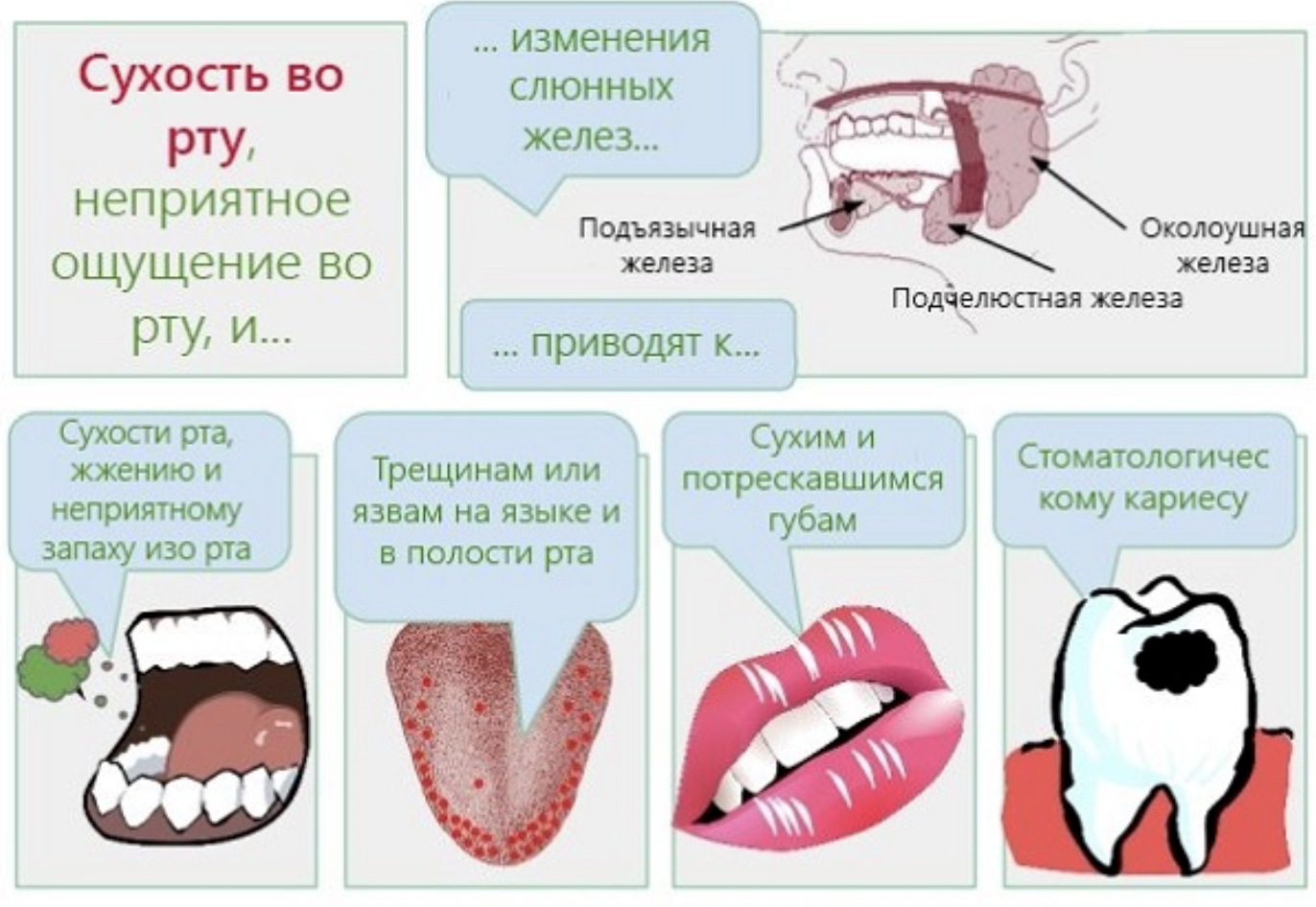
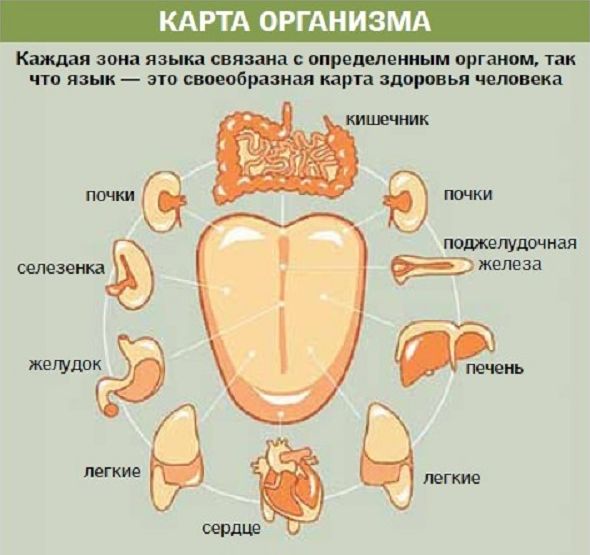
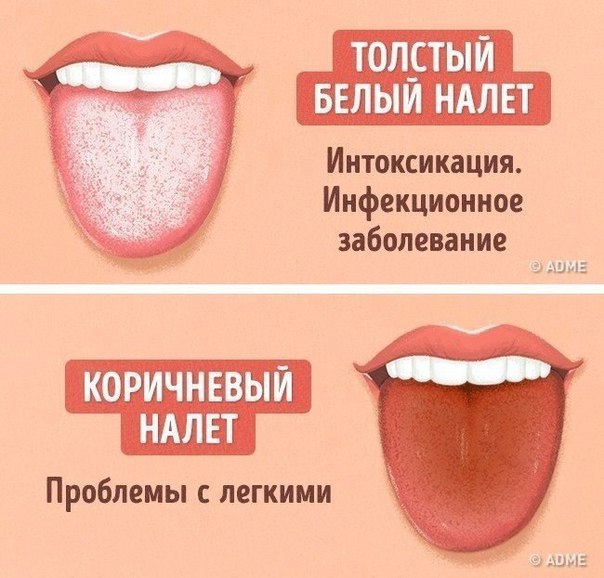
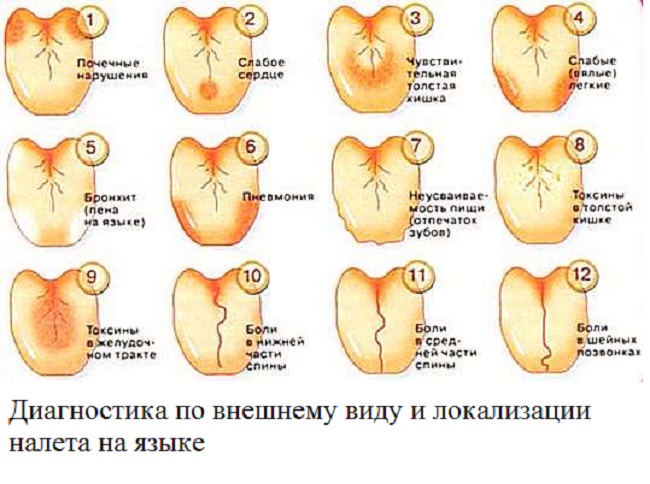
 Этот тип рака языка обычно диагностируется, когда рак небольшой, и его легче удалить хирургическим путем.
Этот тип рака языка обычно диагностируется, когда рак небольшой, и его легче удалить хирургическим путем. https://www.uptodate.com/contents/search. Проверено 7 сентября 2017 г.
https://www.uptodate.com/contents/search. Проверено 7 сентября 2017 г. Вы не можете передать это условие другим.
Вы не можете передать это условие другим.
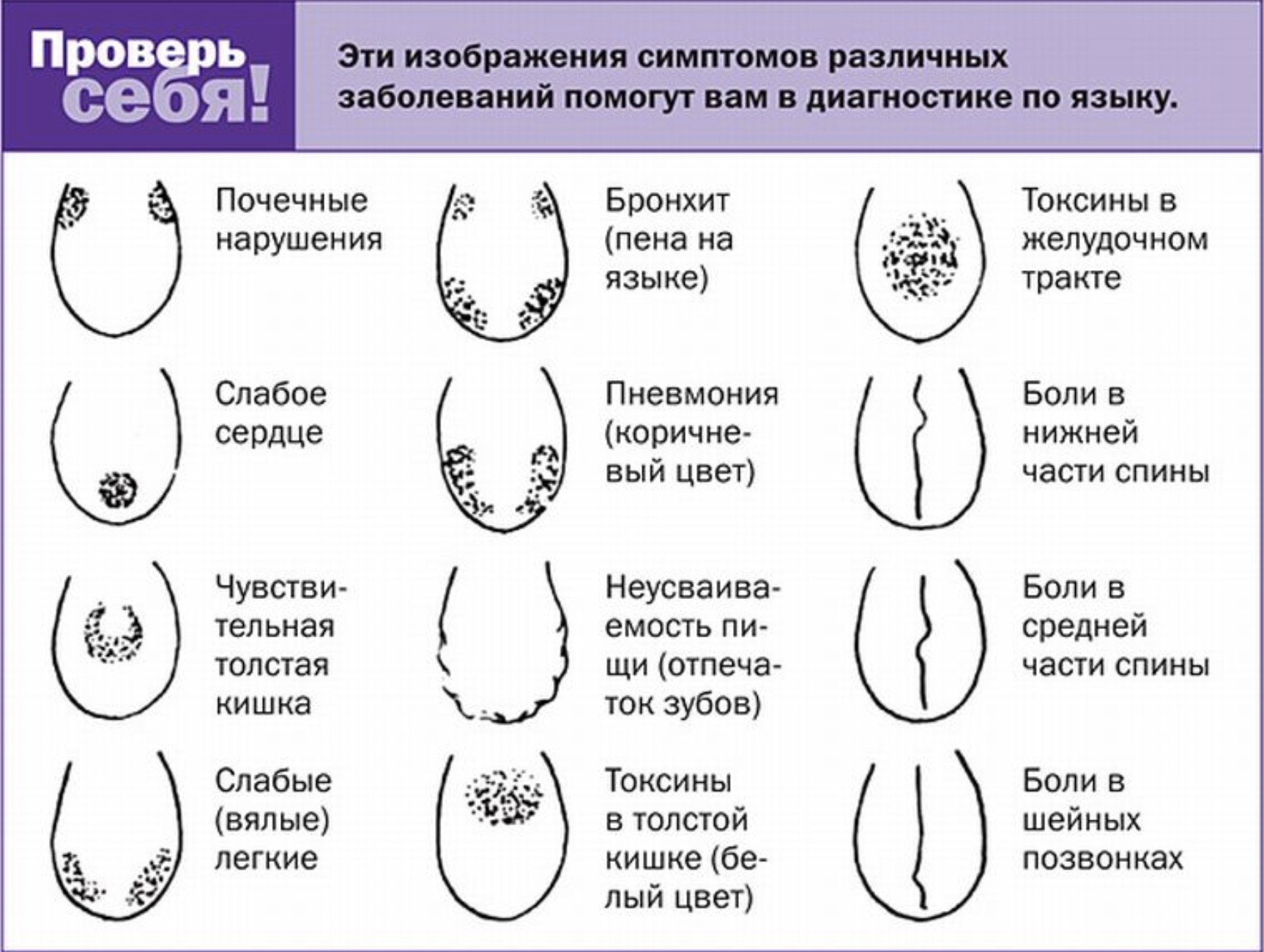 Местные аппликации, используемые для лечения грибка во рту, могут немного облегчить любой дискомфорт, который вы чувствуете.Нет никакого риска, что это заболевание станет злокачественным.
Местные аппликации, используемые для лечения грибка во рту, могут немного облегчить любой дискомфорт, который вы чувствуете.Нет никакого риска, что это заболевание станет злокачественным. Обычно вы выздоравливаете вскоре после этой процедуры.
Обычно вы выздоравливаете вскоре после этой процедуры. Также избегайте острой, соленой, кислой или очень горячей еды и напитков.
Также избегайте острой, соленой, кислой или очень горячей еды и напитков. Они могут посоветовать обратиться к вашему врачу.
Они могут посоветовать обратиться к вашему врачу.