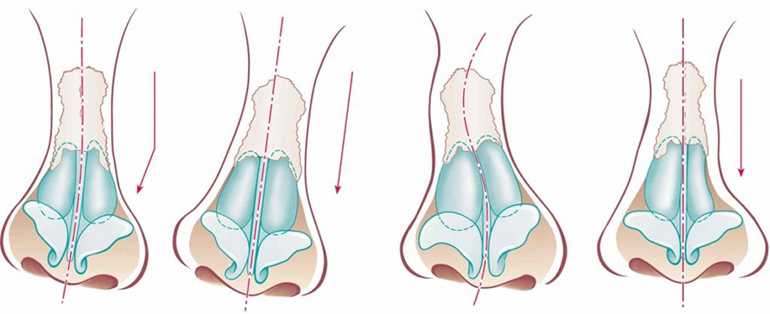
Действительно, еще септопластику можно разделить на три вида: классическую, эндоскопическую и лазерную.
Классическая. Хирург рассекает кожу внутри носа скальпелем, разводит края раны и удаляет часть хряща. Если на костной части перегородки есть шип или гребень, их убирают долотом. В процессе операции не используют видеоаппаратуру.
При классической септопластике у хирурга ограничен обзор: всю операцию он смотрит на перегородку через ноздрю. Поэтому при классической септопластике разрезы часто получаются не такими точными и миниатюрными, как при эндоскопической. Этим объясняется меньшая эффективность классической септопластики.
Эндоскопическая. В нос вводят эндоскоп — специальную трубку с камерой на конце. Через отверстия в эндоскопе к перегородке подводят инструменты: скальпель, коагулятор, тампон. Эндоскоп выводит картинку на монитор — на это видео ориентируется хирург, когда делает операцию.
При эндоскопической септопластике разрезы получаются меньше, за счет чего ранее искривленная перегородка носа заживает лучше. Технически этот метод более сложный: хирург ориентируется только на видео и делает все через небольшие разрезы.
Лазерная. В большинстве клиник под «лазерной септопластикой» подразумевают, что все разрезы во время операции делают с помощью лазерного скальпеля. В таком случае операция на перегородку носа очень похожа на классическую септопластику, просто ткани рассекают другим инструментом. Согласно исследованию, операция с лазерным скальпелем проходит быстрее, а пациенты при этом теряют меньше крови.
К лазерной септопластике существует еще один подход. Некоторые лазерные установки нагревают хрящ, и он становится мягче. Так его легко сжать, чтобы придать перегородке нужную форму. Операция проходит под местным обезболиванием, занимает 10 минут и эффективна в 90% случаев.
Метод используют только для небольших искривлений в хрящевой части перегородки. В большинстве случаев он непригоден, потому что искривление обычно затрагивает и хрящ, и кость одновременно.
Смещение носовой перегородки является патологическим состоянием, при котором нарушается поступление кислорода в организм человека. Устранить такой недуг удается с помощью хирургического вмешательства, и такая процедура получила название септопластика. Операция считается довольно сложной, и проводят ее лишь при наличии определенных медицинских показаний. Многих пациентов, решившихся на септопластику, интересует, сколько идет восстановление после операции носовой перегородки, и какие осложнения могут возникнуть.
Содержание статьи
Показания к операции и методы ее проведения
К операции на перегородке носа прибегают лишь в ситуациях, когда она нарушает нормальную жизнь человека и провоцирует развитие различных осложнений. Специалисты выделяют следующие показания к проведению септопластики:
- постоянная заложенность носа, которая никак не связана с аллергической реакцией или простудой;
- осложнения со стороны среднего уха;
- воспаление околоносовых пазух хронического характера, когда искривление нарушает нормальный отток воздуха из пазухи.
- при наличии серьезного смещения рекомендуется провести операцию по выравниванию перегородки носа в молодом возрасте и не дожидаться развития проблем.
У некоторых пациентов выявляется выраженное смещение, но при этом вторая половина носа дышит вполне нормально. Люди с такой патологией приспосабливаются к такому состоянию и не высказывают жалоб на проблемы с дыханием. С возрастом снижаются компенсаторные возможности тканей, и пациенты начинают жаловаться на свое состояние. Однако, врач вряд ли возьмет на себя ответственность по выполнению септопластики в пожилом возрасте даже при наличии ряда показаний. Именно по этой причине стоит ли делать операцию при выраженном смещении и отсутствии жалоб, решает лишь специалист.
Выделяют следующие противопоказания к проведению септопластики:
- острые заболевания и обострения хронических патологий;
- менструальное кровотечение у женщин;
- проблемы со свертываемостью крови;
- психологические заболевания и различные отклонения;
- тяжелые патологии внутренних органов в стадии декомпенсации.
Септопластика проводится в отделении оториноларингологии с использованием местного или общего наркоза. Для того чтобы восстановление после операции прошло гладко и без развития осложнений, необходимо соблюдение всех рекомендаций врача и проведение определенных мероприятий.
Продолжительность реабилитационного периода после исправления перегородки
В первые сутки после операции на носовой перегородке возникают трудности с дыханием привычным способом. Пациенту приходится вдыхать воздух через рот и к этому придется привыкнуть. В течение 1-3 суток из прооперированного носа убирают тампоны, и удается нормализовать привычную дыхательную деятельность. Процедура удаления тампонов считается довольно неприятной, поскольку они могут присохнуть к слизистой и становиться источником боли. Для того чтобы избежать такого дискомфорта, необходимо предварительно размочить тампоны перекисью водорода с обеих сторон.
Спустя 10 суток после операции по исправлению носовой перегородки пациенту обычно назначается применение назальных капель от образования корочек. На самом деле, капать такие лекарственные средства обязательно, поскольку такая процедура считается одним из важных этапов восстановительного периода. Такие капли помогают увлажнить слизистую носовой полости и устранить корочки. Часто на таком восстановительном этапе назначается спрей Назонекс, благодаря которому удается уменьшить отечность тканей и восстановить дыхание. Ускорить заживление слизистой полости носа удается с помощью физраствора или масляной жидкости, которые необходимо закапывать в орган.
Реабилитация после операции по исправлению носовой перегородки обычно продолжается 2-3 недели и после ее окончания человек может вернуться к привычной жизни. Продолжительность реабилитационного периода после операции по коррекции перегородки носа определяется особенностями тканей пациента, но в среднем он длиться около месяца. Окончательная оценка полученного результата проводится через несколько месяцев после оперативного вмешательства.
Проблемы с дыханием после операции
Септопластика, как и любая другая операция, является сложной операцией, и после ее проведения могут развиваться различные осложнения. Пациентам, решившимся на такой шаг, следует знать, какие негативные последствия могут наблюдаться после операции.
В реабилитационный период после операции на носовой перегородке распространенным осложнением являются проблемы с дыханием. Такому естественному процессу обычно препятствуют ватные тампоны в носовой полости, отечность слизистой, образовавшиеся корочки и послеоперационная повязка. С помощью наложенной повязки удается плотно фиксировать хрящи и кости, что помогает не допустить их смещения. Она причиняет дискомфорт больному лишь в первые сутки после хирургического вмешательства, а спустя некоторое время человек ее просто не ощущает.
Отек слизистой носа сохраняется в течение 5-7 суток, после чего начинает уменьшаться и спустя 3 недели полностью исчезает. Для того чтобы быстрее снять отечность в восстановительный период после септопластики, рекомендуется соблюдать следующие правила:
- соблюдать постельный режим;
- принимать лекарства, действие которых направлено на укрепление сосудистых стенок;
- пить антигистаминные препараты;
- наложить компрессионную повязку со льдом;
- проводить физиотерапевтические процедуры;
- увлажнять воздух в жилом помещении;
- применять назальные спреи.
После операции на искривленной носовой перегородке возможно появление болевых ощущений в зубах и носу, а также онемения в этой области. Развитие такого патологического состояния связано с тем, что через носовую полость проходят нервные окончания от десен и челюсти. При проведении хирургического вмешательства может происходить их растяжение или повреждение, и в последующем на протяжении нескольких месяцев человека мучают дискомфортные ощущения.
Нередко после операции по искривлению носовой перегородки возникает боль в горле и происходит это по причине незначительных повреждений слизистой. Спустя несколько недель такой неприятный симптом исчезает и больше не беспокоит пациента. Характерными проявлениями после септопластики считается повышенная сонливость, легкое головокружение и слабость. В реабилитационный период возможно развитие аллергической реакции на медикаменты, а в некоторых случаях это может произойти во время операции. При таком осложнении больному подбирается иная схема лечения либо назначается прием антигистаминных средств.
Опасные осложнения после операции на перегородке носа
Обратиться за медицинской помощью необходимо при появлении некоторых симптомов, которые вызывают проблемы с дыханием. Не являются нормой следующие осложнения:
- синусит характеризуется появлением болевых ощущений и чувства давления в пазухах носа;
- синехии загораживают просвет полости носа и тем самым препятствуют нормальному движению воздуха;
- анатомические дефекты после операции являются основанием для нарушения естественного дыхания.
- перфорация характеризуется появлением свиста при дыхании и повышенной сухостью в носоглотке.
В послеоперационный период после исправления носовой перегородки могут появляться кровотечения и гематомы, когда между слоями слизистой скапливаются сгустки крови. В такой ситуации необходимо обязательно обращаться к врачу, который проведет необходимую процедуру очистки органа.
В том случае, если в ходе операции возникли инфекционные осложнения, то пациенту показан прием антибактериальных препаратов в течение нескольких суток. Кроме этого, врач может назначить обработку слизистой специальной мазью, в составе которой присутствуют особые химические соединения. С их помощью удается быстро устранить воспаление, купировать дальнейшее размножение болезнетворных микроорганизмов и облегчить дыхание.
После операции на перегородке носа категорически запрещается курить, кататься на велосипеде и распивать алкогольные напитки. Вернуться к таким привычкам разрешается спустя 2-4 недели после операции, когда дыхание нормализуется. Соблюдение всех рекомендаций врача и назначений позволяет восстановить функцию носа за короткое время, при этом реабилитационный период проходить намного легче.
Дефекты перегородки носа — распространенная патология у детей и взрослых, требующая радикального (хирургического) лечения. Данная патология не опасна для жизни, но является выраженным косметическим дефектом. Исправление носовой перегородки (септопластика) проводится по строгим показаниям.
 Перфорация носовой перегородки может долгое время никак себя не проявлять.
Перфорация носовой перегородки может долгое время никак себя не проявлять.Разновидности и причины дефектов перегородки
Различают следующие виды дефектов:
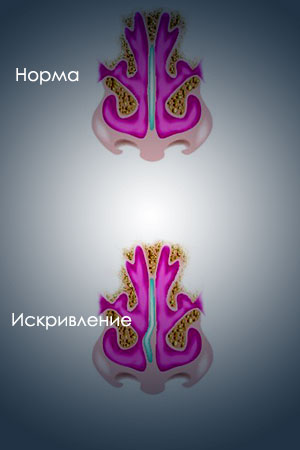
- Искривление. Состояние, при котором носовая перегородка отклоняется от прямой оси. Данная патология является частой причиной хронического ринита, затруднения дыхания, синусита и тонзиллита (воспаления миндалин). Искривление бывает физиологическим (врожденным), травматическим и компенсаторным (на фоне полипов), S-образным, горизонтальным, С-образным, вертикальным, в передней или задней части.
- Перфорация. При данной патологии в хрящевой ткани образуется сквозное отверстие. Патология возникает в результате разрыва околохрящевой ткани и отслоения подслизистой основы.
- Западание спинки. Возникает на фоне травмы и абсцесса. Характеризуется уплощением костной ткани и укорочением спинки.
Наиболее частыми причинами искривленной перегородки носа являются:
- Травмы (ушибы, падения). В группу риска входят мужчины и мальчики. Травмам в большей степени подвержены спортсмены (боксеры, каратисты, борцы, бойцы смешанных единоборств). Дефект развивается при сильном ударе, на фоне которого происходит смещение костно-хрящевой пластинки. Часто деформация возникает при неправильном сращении после перелома.
- Неправильный рост костей черепа. Большие размеры носовой полости способствуют изгибу перегородки. Это компенсаторная реакция.
- Редкие аномалии (сильное развитие рудимента Якобсона). Ограничивает пространство для роста и развития перегородки.
- Хронический односторонний ринит. Заложенность носа с 1 стороны может стать причиной искривления.
- Опухоли.
- Абсцессы.
- Гипертрофия (разрастание) пазух.
- Отягощенная наследственность (искривление носа у родителей).
- Полипы.
 При искривлении носовая перегородка отклоняется от прямой оси.
При искривлении носовая перегородка отклоняется от прямой оси.Читайте на тему — Операция по удалению полипов в носу: показания, виды реабилитация
Внешние проявления и внутренние симптомы
Если у человека искривленная носовая перегородка, то возможны следующие симптомы:
 Появляется хронический насморк.
Появляется хронический насморк.Нарушение дыхания через нос. Оно может быть легким и тяжелым вплоть до того, что человек дышит только через рот. Отсутствие этого симптома не исключает наличие дефекта.
- Хронический насморк. Возникает в результате нарушения вентиляции и размножения микробов.
- Частые аллергические реакции.
- Заложенность.
- Отек слизистой.
- Головная боль. Возникает на фоне заложенности, осложнений в виде синусита (гайморита), повышенного давления на слизистую и раздражения рецепторов.
- Частые эпизоды ОРВИ. Проявляются кашлем, чиханием, повышением температуры.
- Сухость слизистой.
- Носовые кровотечения.
- Ночное апноэ. Приступы остановки дыхания во время сна.
- Храп.
- Нарушение сна.
- Астенические проявления в виде снижения работоспособности, вялости, слабости. Причина — кислородная недостаточность.
- Изменение формы носа (отклонение, вдавление спинки).
- Ухудшение внимания и памяти.
Реже наблюдаются такие симптомы, как кашель, першение, снижение обоняния, шум в ушах, сухость, гнусавость, изменение мимики (открытый рот, изменение прикуса).
Диагностика серьезности дефекта
Позволяют выявить дефект и его тяжесть следующие исследования:
- Компьютерная томография (выявляет шипы, гребни и сопутствующие заболевания).
- МРТ. Проводится при подозрении на новообразование.
- Риноскопия (осмотр носовой полости).
- Эндоскопия. Используется трубка с камерой.
- Ринометрия (изменение воздушных потоков и степени нарушения заложенности).
- Внешний осмотр.
.jpg) Компьютерная томография помогает выявить дефект.
Компьютерная томография помогает выявить дефект.Дополнительно проводятся анализы (аллергопробы, бактериологическое исследование мазков, клинический анализ крови) и опрос.
Методы лечения
Устранение дефекта возможно только хирургическим способом. Операция называется ринопластикой. Консервативная терапия неэффективна.
К каким врачам обращаться
При симптомах дефекта перегородки следует посетить ЛОР-врача (оториноларинголога). Также может понадобиться консультация хирурга.

Консервативное лечение
Консервативное лечение направлено на устранение отека и симптомов (насморка, заложенности). Могут применяться солевые растворы, сосудосуживающие спреи и капли. Нередко проводится лазерная терапия.
Хирургическое вмешательство (септопластика)
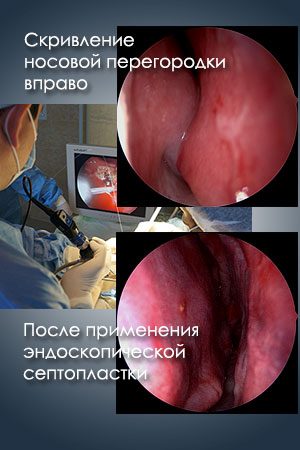
Септопластика — коррекция носовой перегородки хирургическим способом. Чаще всего проводится эндоскопическим способом без разрезов с использованием монитора и камеры. К ее преимуществам относятся:
- быстрая реабилитация;
- эффективность;
- простота;
- минимальные кровопотеря и травматизация;
- наличие антисептического эффекта (при использовании лазера).
 Септопластика — хирургическая операция по устранению искривления носовой перегородки.
Септопластика — хирургическая операция по устранению искривления носовой перегородки. Реже используется метод резекции или септохондропротекции. Перед тем как делают септопластику, берут во внимание степень затруднения носового дыхания и возраст пациента.
Показания к оперативному вмешательству
Показаниями к операции на нос являются:
- затруднение дыхания;
- наличие хронического ринита;
- воспаление уха;
- сильные головные боли;
- выраженный косметический дефект;
- синусит;
- выраженный храп;
- регулярные носовые кровотечения.
Противопоказания к проведению операции
Операционное исправление носовой перегородки носа противопоказано:
- пациентам старческого возраста,
- при гемофилии (нарушении свертывания крови),
- тяжелой патологии сердца,
- психических расстройствах,
- диабете,
- раке,
- тяжелых формах инфекции,
- артериальной гипертензии,
- в период цветения растений (при аллергии),
- во время беременности
- кормления грудным молоком ребенка.
.jpg) Беременность является противопоказанием к проведению операции
Беременность является противопоказанием к проведению операцииПодготовка к септопластике
Выпрямление носа проводится после анализов (на ВИЧ, сифилис, коагулограммы), консультации специалистов (терапевта, ЛОР-врача, анестезиолога), премедикации и наркоза.
Накануне рекомендуется не есть позже 6 вечера и очистить кишечник.
Важно провести санацию полости рта (вылечить все заболевания, включая ангину, ринит, фарингит).
Женщинам восстановление правильной формы носа рекомендуется проводить через 2 недели после менструаций.
Особенности послеоперационного периода
После операции исправления носовой перегородки требуется:
- носить в носу ватные турунды в течение 1-2 дней;
- принимать антибиотики с профилактической целью;
- наблюдаться у врача (специалист должен промывать нос, очищать его от корочек и крови).
Запреты в период реабилитации
После ринопластики рекомендуется:
- избегать высоких нагрузок;
- отказаться от посещения бань и саун;
- не ковырять в носу;
- не переохлаждаться;
- исключить перепады давления и температуры (отказаться от перелетов, подъема на высоту, плавания).
Результативность хирургического вмешательства
Фото людей до и после операции резко различаются.
Удаление дефекта устраняет косметический дефект и все симптомы, облегчая дыхание.
Эффективность достигает 95-100%.
Осложнения после исправления перегородки носа
Исправление носовой перегородки на современном этапе развития медицины, операция несложная. Но послеоперационные осложнения все-таки могут быть.
Последствиями операции могут быть спайки, сращение тканей, образование гематомы или абсцесса, присоединение инфекции, аллергия на наркоз, повреждение решетчатой пластинки, снижение обоняния, перфорация, ухудшение зрения и повреждение нервов.
Септопластика — операция по исправлению носовой (назальной) перегородки. Перегородка носа – это костно-хрящевая пластина, разделяющая носовую полость на симметричные половины. Задача хирургической процедуры эндоскопической септопластики выпрямление перегородки, для ее центрированного расположения в полости носа.
 При подготовке этой операции врач отоларинголог учитывает симптомы, как правило, это заложенность носа и затрудненное носовое дыхание, а также анатомические особенности строения, как самой носовой перегородки, так и полости носа в целом.
При подготовке этой операции врач отоларинголог учитывает симптомы, как правило, это заложенность носа и затрудненное носовое дыхание, а также анатомические особенности строения, как самой носовой перегородки, так и полости носа в целом.
Следует знать. В большинстве медицинских учреждений РФ до сих пор применяется глухое тампонирование резиновыми или даже марлевыми тампонами до двух суток после операции по исправлению носовой перегородки, в результате пациенты могут находиться в больнице до 10 дней. Такой подход к лечению очень тяжело переноситься пациентами и увеличивает сроки реабилитации после операции.
В нашей практике используются специальные назальные стенты или тампоны (дышащие), позволяющие пациентам дышать сразу после операции свободно и находиться в стационаре всего 24 часа.
Для чего проводится септопластика?
 Наличие деформации носовой перегородки является распространенным явлением. Однако, когда искривление грубое отклоненная перегородка становиться серьезной проблемой, она может заблокировать одну сторону носа и уменьшить поток воздуха, вызывая затруднение дыхания. В дальнейшем это часто приводит к атрофии слизистой оболочки и патологиям с околоносовыми пазухами – кровотечения, гаймориты и другие формы синуситов.
Наличие деформации носовой перегородки является распространенным явлением. Однако, когда искривление грубое отклоненная перегородка становиться серьезной проблемой, она может заблокировать одну сторону носа и уменьшить поток воздуха, вызывая затруднение дыхания. В дальнейшем это часто приводит к атрофии слизистой оболочки и патологиям с околоносовыми пазухами – кровотечения, гаймориты и другие формы синуситов.
Данная операция по исправлению перегородки или эндоскопическая септопластика проводится методом изменения формы и положения искривленных участков кости и хряща через маленький разрез (4-5 мм.) в носовой полости.
Если Вы испытываете такие симптомы, как: затруднение дыхания через нос, заложенность и выделения из носа, частые синуситы, храпите во сне – это все свидетельствует об искривлении перегородки носа.
Как готовиться к операции?
Перед планированием Вам необходимо встретиться с хирургом, чтобы обсудить риски и ожидания от этой процедуры. Прием специалиста обычно включает:
- Историю болезни. В беседе врач задает вопросы о Вашем состоянии жалобах, которые у Вас есть на данный момент или были ранее, как за определенный период времени изменялись симптомы, какие препараты Вы применяли ранее или применяете в настоящее время.
- Инструментальное обследование. Врач проводит инструментальный осмотр ЛОР органов, осматривает кожные покровы, пальпирует регионарные лимфоузлы. Выполняет эндоскопическое исследование – это осмотр полости носа с помощью современной видео техники и визуализацией картины на мониторе.
- Компьютерная томография. По всем современным международным стандартам для диагностики заболеваний полости носа, в том числе диагностики искривления носовой перегородки необходимо выполнение КТ полости носа.
- Обсуждение результатов. Врач объясняет особенности операции что септопластика может или не сможет исправить, какие ощущения будут в первые часы и дни после операции, как быстро наступит свободное носовое дыхание т.е. чего ждать пациенту после лечения по исправлению перегородки.
Прием лекарств
До и после операции по исправлению носовой перегородки избегайте приема препаратов с ацетилсалициловой кислотой (аспирин). Эти лекарства могут усилить кровотечение. Принимайте только те препараты, которые одобрены или прописаны Вашим хирургом.
Другие меры предосторожности
В после операционном периоде в течении 10-15 дней пациентам необходимо избегать физических нагрузок, посещать бассейн, баню, сауну необходимо исключить перелеты.
Если Вы курите, то лучше бросьте эту привычку она нарушает процесс заживления после хирургического вмешательства.
Риски исправления носовой перегородки
Как и в случае любого хирургического вмешательства, септопластика также несет возможные риски, такие как кровотечение, инфицирование, или реакция на анестезию. Чтобы избежать осложнений необходимо тщательное предоперационное обследование и четкое выполнение назначений специалиста после операции.
Во время операции

Операция по исправлению носовой перегородки – эндоскопическая септопластика может выполнятся как под местной анестезией, так и под общим наркозом, в зависимости от предпочтений пациента и хирурга, а также от сложности операции.
- Местная анестезия. Это способ обезболивания, ограниченный только полостью носа. Врач вводит обезболивающее лекарство (анестетик) в ткани полости носа. Так же в дополнение местной анестезии возможно применение седации — которая выполняется с помощью препаратов, вводимых внутривенно. Такой метод не отключает полностью сознание пациента.
- Общая анестезия (наркоз). При общем наркозе обезболивающие лекарственные препараты и препараты, вызывающие сон, вводятся внутривенно или ингаляционно. В результате пациент находится в состоянии глубокого сна все время операции.
Обязательно обсудите с врачом, какой вид анестезии лучше всего подходит для Вашего случая.
В завершении операции небольшой разрез внутри полости носа зашивается рассасывающимся швом. При необходимости силиконовые сплинты устанавливаются в обе половины полости носа для поддержки перегородки на 3-4 дня.
После операции исправления носовой перегородки Вы перемещаетесь в палату, где персонал наблюдает за вами в течении суток.
Послеоперационный период
На следующий день оперирующий хирург осматривает Вас, выполняет процедуру «туалет полости носа» которая заключается в смазывании полости носа лекарственными препаратами и аспирации (отсасывании) скопившейся слизи и сукровицы из полости носа. Эта процедура значительно улучшит носовое дыхание, при выписке Вам выдается перечень рекомендаций и подробно все разъясняется по каждому пункту.
Для дальнейшего снижения вероятности осложнений Вам потребуется соблюдать меры предосторожности в течение 2-3 недель.
Ожидаемые результаты
После выполненной эндоскопической септопластики в первые сутки пациенты ощущают некую заложенность носа, как вовремя банального насморка. Но в дальнейшем с каждым днем носовое дыхание улучшается, и необходимо орошать полость носа соляными растворами. На протяжении 3-4 недель пациент находится под наблюдением, посещает оперирующего хирурга 1-2 раза в неделю для корректировки послеоперационных назначений и выполнения процедуры – туалет полости носа.
Восстановление и нормализация и носового дыхания происходит через 21-28 дней после выполненной операции эндоскопическая септопластика.
https://ria.ru/20190426/1553008585.html
Кровь из носу. Врач рассказал правду о самой популярной лор-операции
В мире ежегодно делают порядка 260 тысяч операций по исправлению носовой перегородки, или септопластике. Один из самых распространенных видов хирургического… РИА Новости, 26.04.2019
2019-04-26T08:00
2019-04-26T08:04
первый мгму имени сеченова
австралия
нидерланды
риа наука
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn25.img.ria.ru/images/155280/72/1552807207_0:0:3068:1727_1400x0_80_0_0_98062d481a1b6ccb8c90e94cf04013eb.jpg
https://ria.ru/20180423/1519148678.html
https://ria.ru/20170304/1489292716.html
австралия
нидерланды
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/155280/72/1552807207_0:0:3068:1727_1400x0_80_0_0_98062d481a1b6ccb8c90e94cf04013eb.jpg
https://cdn21.img.ria.ru/images/155280/72/1552807207_337:0:3068:2048_1400x0_80_0_0_389bd3030661dc287b55b9522bdca8bd.jpg
https://cdn24.img.ria.ru/images/155280/72/1552807207_682:0:2730:2048_1400x0_80_0_0_c9e4b59ad3a9f737647208c455563c3a.jpg
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
Россия, Москва, Зубовский бульвар, 4
7 495 645-6601
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
первый мгму имени сеченова, австралия, нидерланды
МОСКВА, 26 апр — РИА Новости, Татьяна Пичугина. В мире ежегодно делают порядка 260 тысяч операций по исправлению носовой перегородки, или септопластике. Один из самых распространенных видов хирургического вмешательства в отоларингологии вызывает в последнее время споры. РИА Новости рассказывает о плюсах и минусах этого вида лечения, а также о применяемых в отечественной медицине инновационных подходах.
Зачем человеку две ноздри
Нос человека делится на две половины тонкой перегородкой — особым органом длиной сантиметров пять. Его передняя часть, подвижная, — это хрящ. А задняя — кость.
Ученые полагают, что носовая перегородка повышает эффективность органа дыхания, поскольку благодаря двум ноздрям мы быстрее и точнее ориентируемся в запахах.
А вот кривая перегородка затрудняет дыхание с одной или обеих сторон носа, что вызывает много нежелательных последствий для организма, вплоть до тяжелых заболеваний.
«Из-за кривой перегородки развивается хронический отек в носу и хронический насморк — ринит. Иногда возникает острое, а потом хроническое воспаление пазух носа, потому что они плохо вентилируются, — синусит и его разновидность гайморит. Если нос не справляется с функциями очищения, нагрева или охлаждения воздуха, это приводит к ангинам, фарингитам», — рассказывает профессор Валерий Свистушкин, директор клиники болезней уха, горла и носа Сеченовского университета.
Он указывает на другие проблемы глотки, гортани, нижних отделов дыхательных путей: трахеит, бронхит, заболевания легких. Отек носа нарушает вентиляцию уха через слуховую трубу, что оборачивается отитом. С этим связывают и рефлекторные головные боли.
«У искривления перегородки бывают разные причины. Чаще всего это травма у ребенка, о которой он может и не знать, а родители забыли. Кроме того, когда в 10-15 лет нос начинает активно расти, перегородка становится как стекло в оконной раме, в жестком каркасе. Если не помещается — сминается в ту или иную сторону. Есть и наследственный фактор, и травмы во взрослом возрасте», — продолжает ученый.
Если человек постоянно жалуется на плохое дыхание носом, выделения, головную боль, синуситы, частые простуды, врач исследует перегородку. Для этого используют эндоскопические методы и компьютерную томографию. Если есть искривление, рекомендуют операцию — септопластику.
Лазер в руках хирурга
В начале 1990-х в Институте проблем лазерных и информационных технологий РАН совместно с Сеченовским университетом разработали методику бескровной септопластики. Ученые предложили разогревать хрящевой отдел перегородки лазером на длине волны 1,56 микрометра.«Хрящ становится мягким, как пластилин, и ему можно придать любую форму. Таким образом мы ликвидируем искривление без разрезов», — поясняет профессор Свистушкин.
Это так называемая лазерная септохондрокоррекция. Операцию проводят амбулаторно — тем, кому требуется исправить только хрящевую часть. Через полчаса пациент уже идет домой.
«Сейчас септопластику делают с максимально щадящим воздействием, стараясь сохранить все структуры носовой перегородки. Исправляют только самые выраженные отделы», — уточняет ученый.
Имплантаты из искусственных материалов, заменяющих носовую перегородку, давно не используют: риск, что они не приживутся, слишком велик.
 23 апреля 2018, 08:00РИА НаукаНанонож лишнего не отрежет: хирурги тестируют точечную терапию рака
23 апреля 2018, 08:00РИА НаукаНанонож лишнего не отрежет: хирурги тестируют точечную терапию ракаСпоры об эффективности
На паблик во «ВКонтакте», посвященный исправлению носовой перегородки, подписаны более двух с половиной тысяч человек. Там рассказывают об операции, ее последствиях, делятся впечатлениями о постоперационном восстановлении. Под каждым сообщением множество комментариев и вопросов.
На сайте Pikabu посты о септопластике сопровождаются длинными обсуждениями и подробностями о ходе операции, заживлении, осложнениях. Судя по всему, тема септопластики очень горячая.
Между тем первые операции по исправлению кривой носовой перегородки сделали более ста лет назад. С тех пор технологии сильно изменились.
Хотя септопластика популярна во всем мире, высказывают и сомнения в ее эффективности.
В прошлом году медики из Голландии и Австралии попытались проследить долгосрочные последствия операции по исправлению кривой перегородки. Чувствуют ли пациенты улучшения в течение последующих месяцев и лет?Сделать однозначный вывод авторы обеих работ не смогли: слишком большой разброс данных, недостаточно исследований, выполненных в соответствии с современными научными стандартами.
По словам профессора Свистушкина, качество жизни у людей с искривленной перегородкой ниже, и операция призвана улучшить самочувствие.
«Так и происходит почти в ста процентах случаев», — уверен он.
После этой операции, как и после любой другой, возможны осложнения: воспаление, затяжное восстановление, синусит из-за послеоперационного отека носа, перфорация перегородки (образовании в ней дырок). Но вероятность таких неприятностей минимальна.
4 марта 2017, 15:28
В Ростовской области пациентка умерла во время операции по коррекции носаНос человека является очень важным и нужным многофункциональным органом. Его основные задачи состоят в том, чтобы подогревать и увлажнять воздух, вдыхаемый человеком, задерживать частички пыли, которые могут попасть в нос с потоком воздуха. Также он способен обезвреживать патогенные микроорганизмы, которые могут попасть извне.
Главный орган обоняния помогает воспринимать и различать запахи и ароматы.
Причины и последствия искривления перегородки
Форма носа имеет форму призмы, через которую проходит канал, идущий спереди назад. Полость носа сформирована из нескольких стенок и разделена на две половины с помощью вертикального образования, которое и является перегородкой. Она состоит из двух отделов – костного и хрящевого.
 Ее формирование продолжается до 16 лет. Современными исследованиями доказано, что только каждый 20-й человек в мире имеет идеально ровную носовую перегородку. Практически у каждого есть разнообразные искривления. В большинстве случаев искривление происходит в одну из сторон. Но встречаются также отклонения в виде шипа или гребня. Именно благодаря перегородке, потоки воздуха равномерно распределяются между правой и левой половиной носа. Перегородка предназначена для того чтобы согревать, очищать и увлажнять, но если она искривлена, то ее главные функции нарушены.
Ее формирование продолжается до 16 лет. Современными исследованиями доказано, что только каждый 20-й человек в мире имеет идеально ровную носовую перегородку. Практически у каждого есть разнообразные искривления. В большинстве случаев искривление происходит в одну из сторон. Но встречаются также отклонения в виде шипа или гребня. Именно благодаря перегородке, потоки воздуха равномерно распределяются между правой и левой половиной носа. Перегородка предназначена для того чтобы согревать, очищать и увлажнять, но если она искривлена, то ее главные функции нарушены.
Искривление перегородки носа относится к лидерам болезней носовой полости. Согласно статистическим данным, это заболевание не характерно для малышей. Но в то же время около половины взрослого населения страдают этим недугом, особенно мужская его часть. Если жалобы по искривлению перегородки не сопровождаются трудностями в осуществлении дыхания носом, то нет необходимости в проведении оперативного вмешательства.
 Часто пациенты осознанно избегают терапии, полагая, что признаки заболевания не опасны для жизни. Однако перед тем, как игнорировать проведение квалифицированной терапии, стоит узнать, как проходит операция, и возможные последствия болезни.
Часто пациенты осознанно избегают терапии, полагая, что признаки заболевания не опасны для жизни. Однако перед тем, как игнорировать проведение квалифицированной терапии, стоит узнать, как проходит операция, и возможные последствия болезни.
Учеными доказан факт, что нарушенная функция дыхания носом способствует кислородному голоданию мозга, в объеме около 15%. У детей это провоцирует задержку умственного развития, а у взрослых повышенную утомляемость, слабость. Также страдают кроветворная и половая системы больного. Сбои в работе иммунной системы способствуют повышенному уровню заболеваемости инфекционными болезнями.
Искривления носовой перегородки делятся на три категории:
- Физиологическая деформация. Вызвана разными темпами роста костной и хрящевой части перегородки. Первые признаки болезни появляются в детстве. Размер полости носа становится не достаточно большим по размерам для носовой перегородки, соответственно она начинает изгибаться. Также это может произойти из-за гипертрофии раковины носа, которая давит на перегородку,
 Компенсаторное искривление. Развивается при наличии полипа или опухоли слизистой носа, чересчур толстой перегородки или инородного тела. Это вызывает нарушения дыхательной функции одной ноздри, а после этого – искривление перегородки,
Компенсаторное искривление. Развивается при наличии полипа или опухоли слизистой носа, чересчур толстой перегородки или инородного тела. Это вызывает нарушения дыхательной функции одной ноздри, а после этого – искривление перегородки,- Травматическое искривление. Является одной из главных причин носовых кровотечений. Сильный удар смещает кости носа, способствует процессам деформации перегородки. В результате чего кости срастаются неверно и перегородка искривляется. Операция на перегородку травмированного носа позволит избежать проблем с носовым дыханием в будущем.
Признаки искривленной перегородки и методы диагностики
Некоторые симптомы искривления схожи с другими болезнями носа, однако есть и специфичные. О наличии заболевания могут свидетельствовать следующие признаки:
 больному очень тяжело дышать как через один, так и через два носовых прохода,
больному очень тяжело дышать как через один, так и через два носовых прохода,- регулярное образование корочек в носу,
- кровотечения из носа, возможно даже ежедневно,
- асимметричная форма носа,
- ринит, протекающий в хронической форме, сопровождающийся нарушением дыхания и выделением обильной слизи из носа,
- головная боль, по причине регулярного задевания деформированной перегородкой слизистой носа,
- сильный ночной храп,
- измененная форма носа,
- ощущение сухости в носу,
- низкая трудоспособность, быстрая утомляемость, так как кровь насыщается кислородом не в достаточном объеме,
- дыхание носом вызывает чувство дискомфорта,
- частые простудные заболевания, с такими симптомами как кашель, насморк, чихание, лихорадка,
 чувство першения,
чувство першения,- воспаление в ухе влияет на ухудшение слуха,
- обоняние снижено,
- ухудшение внимания, памяти,
- гайморит, фронтит, синусит,
- аллергия.
Не всегда деформированная перегородка означает, что нужно проводить оперативное вмешательство. Для того чтобы выяснить, есть ли в этом крайняя необходимость, следует пройти комплексное обследование, которое включает следующие диагностические мероприятия:
- осмотр врачом-отоларингологом,
- риноскопия,
- дополнительные лабораторные исследования.
При осмотре больного ЛОР-врач определяет вид отека носа и проводит обследование дыхания носом. Для этой цели к каждому носовому проходу подносится небольшой кусочек ваты и оценивается то, как колеблются ворсинки во время дыхания.
 Кроме этого, исследуется обонятельные способности пациента. Процедуру повторяют также для каждого носового прохода отдельно. С этой целью больному дают определить и назвать запах на ватном тампоне. Сниженное обоняние говорит о наличии деформаций перегородки.
Кроме этого, исследуется обонятельные способности пациента. Процедуру повторяют также для каждого носового прохода отдельно. С этой целью больному дают определить и назвать запах на ватном тампоне. Сниженное обоняние говорит о наличии деформаций перегородки.
Метод передней риноскопии позволяет оценить носовую полость и образования в ней. Для проведения процедуры используется носорасширитель и предназначенный для этой цели зонд. Риноскопия позволяет выявить полип, гематому, абсцесс в носовой полости. Если носоглотка и носовая полость осматриваются со стороны рта, то этот метод обследования называется задней риноскопией.
В большинстве случаев осмотр врачом-отоларингологом позволяет выявить все причины возникновения искривления и признаки, препятствующие нормальному дыханию. Доктор определяет степень деформации и решает вопрос о целесообразности проведения операции в каждом конкретном случае индивидуально.
Оперативное лечение
Операция по исправлению носовой перегородки допустима при наличии довольно весомых причин, которые препятствуют осуществлению полноценного дыхания носом. Главными факторами, при наличии которых рекомендовано проводить операцию:
 заметный косметический дефект,
заметный косметический дефект,- тяжелое носовое дыхание,
- ринит, протекающий в хронической форме,
- отит и гайморит,
- регулярные головные боли,
- заложенность носа,
- болезненный синусит, который возникает до 5 раз в год,
- синусит, протекающий в хронической форме и не поддающийся терапии,
- частые кровотечения из носа.
Особенностью процедуры является то, что операция по выпрямлению носовой перегородки не проводится больным младше 16 лет, так как все еще продолжается рост перегородки. Операция может нарушить развитие естественной структуры лица. В редких случаях оперативное вмешательство проводится детям с 10 лет, но при наличии очень весомых аргументов и показаний.
Оперативное вмешательство, при котором, происходит выпрямление искривленной перегородки носа, предполагает полное устранение всех деформированных участков кости и хряща.
Операция проводится в условиях стационара квалифицированным ЛОР-хирургом. Так как операция может сопровождаться значительной потерей крови, то ее не рекомендуется выполнять женщинам в период месячных.
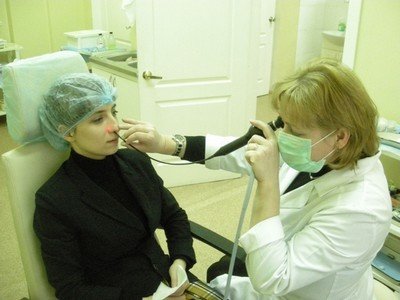
 За 30 минут до проведения операции больному вводятся препараты с анестезирующими свойствами для минимизации чувствительности. Сначала этим лекарственным средством смазывается слизистая носа, а затем препарат вводится в толщу самой перегородки. Данные мероприятия позволяют в достаточной степени обезболить процесс оперирования. По желанию больного коррекция носовой перегородки может проводиться под общей анестезией. Если манипуляция проводится ребенку, то обезболивание только общее.
За 30 минут до проведения операции больному вводятся препараты с анестезирующими свойствами для минимизации чувствительности. Сначала этим лекарственным средством смазывается слизистая носа, а затем препарат вводится в толщу самой перегородки. Данные мероприятия позволяют в достаточной степени обезболить процесс оперирования. По желанию больного коррекция носовой перегородки может проводиться под общей анестезией. Если манипуляция проводится ребенку, то обезболивание только общее.
Операция на нос предполагает, что перегородка будет разрезана с внутренней части носовой полости, что позволяет скрыть рубец. После операции слизистая остается полностью сохраненной, какие-либо отверстия отсутствуют. Перегородка носа становится более тонкой, а ее структуру составляет фиброзная ткань. Операция на нос при сильном деформировании предусматривает коррекцию перегородки с помощью удаления довольно крупной части хряща и костной ткани. Такая операция называется септопластика.
Заканчивается операция на перегородку носа тем, что доктор на два дня вставляет в полость носа тампон из марли, который пропитан специальным лекарством, чтобы удержать листки слизистой. Современная медицина использует для этой цели тампоны из латекса или гелия, которые позволяют больному дышать сразу после проведения оперативного вмешательства.
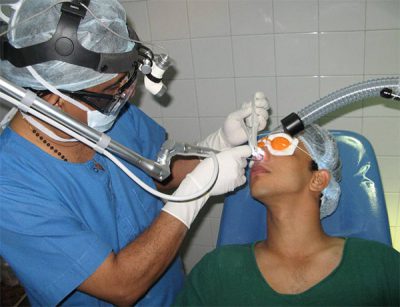
 Современная медицина позволяет исправить дефект в виде искривленной носовой перегородки с помощью малотравматичного метода , лазерного луча спроектированного на деформированную область.
Современная медицина позволяет исправить дефект в виде искривленной носовой перегородки с помощью малотравматичного метода , лазерного луча спроектированного на деформированную область.
Операция с помощью лазера по исправлению перегородки носа предполагает прогревание участка хряща, а затем происходит его фиксация на 24 часа в необходимом положении. Продолжительность операции – не более 20 минут. Лазерное исправление перегородки носа назначается при необходимости терапии только хрящевой части перегородки. Метод нормализует дыхание носом, восстанавливает анатомию полости носа.
Нюансы послеоперационного периода
Для того чтобы рана скорее зажила и процесс выздоровления не сопровождался осложнениями, после операции на нос для исправления перегородки необходимо проводить ряд определенных мероприятий:
 пращевидную повязку надо будет менять тогда, когда она станет полностью пропитанной сукровицей,
пращевидную повязку надо будет менять тогда, когда она станет полностью пропитанной сукровицей,- два дня необходимо будет дышать ртом,
- рекомендовано употребление большого количества жидкости для предупреждения возникновения сухости во рту,
- не стоит употреблять горячую еду, чай,
- назначается антибактериальная терапия, которую следует неукоснительно соблюдать,
- в первых несколько дней стоит ограничить движения,
- допускается прием снотворных и обезболивающих препаратов перед сном,
- возможно, возникновение головной боли и слезоточивости, что не есть патологией, так как возникает на фоне невозможности осуществления носового дыхания,
- после операции нельзя сморкаться. Это может вызвать носовое кровотечение,
- необходимо регулярно закапывать физиологический раствор, который эффективно размягчит корочки и улучшит отхождение слизи,
- после того как были удалены тампоны должен проводится туалет носовой полости. Эта процедура выполняется в условиях больницы или поликлиники 1 раз в неделю,
- трудоспособность в большинстве случае восстанавливается через 2 недели.
В послеоперационный период необходимо тщательно следить за состоянием здоровья больного и регулярно измерять температуру. После операции по исправлению перегородки носа, которая предполагает выравнивание деформированной ткани, осложнения, возникают редко. Редко осложнения могут проявляться в виде кровотечений, гематом. В таких случаях надо вставить в носовые проходы тампон.
 Может возникнуть перфорация, из-за травмирования острым предметом во время операции, а также инфицирование вследствие такого поражения. Во избежание этого операционное поле должно быть полностью дезинфицировано. Больной должен до и после оперативного вмешательства принимать курс антибиотикотерапии. Иногда возможно изменение формы носа, но это происходит очень редко.
Может возникнуть перфорация, из-за травмирования острым предметом во время операции, а также инфицирование вследствие такого поражения. Во избежание этого операционное поле должно быть полностью дезинфицировано. Больной должен до и после оперативного вмешательства принимать курс антибиотикотерапии. Иногда возможно изменение формы носа, но это происходит очень редко.
С целью профилактики деформации перегородки стоит избегать любых травм этой области. Также не стоит злоупотреблять сосудосуживающими препаратами. Их длительный прием способствует возникновению отека слизистой, что приводит к нарушению дыхания при искривленной перегородке носа.
 Загрузка…
Загрузка…- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
близко
- Коронавирус Новости
- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Найти самые низкие цены на лекарства
- Здоровье
A-Zблизко
Здоровье А-Я Общие условия- ADD / ADHD
- аллергии
- Артрит
- рак
- Коронавирус (COVID-19)
- депрессия
- Сахарный диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- ортопедия
- Управление болью
- Сексуальные условия
- Проблемы с кожей
- Расстройства сна
- Посмотреть все
- Проверка симптомов
- Блоги WebMD
- Подкасты
- Доски объявлений
- Вопросы и Ответы
- Руководство по страхованию
- Найти доктора
- Детские условия A-Z
- Операции и процедуры A-Z
- Избранные темы
-
Проверка симптомов COVID-19: проверьте ваши симптомы сейчас
-
Слайд-шоу Получить помощь для облегчения мигрени
- Лекарства и
Добавкиблизко
Наркотики и добавки Найти и обзор- наркотики
- Дополнения
- Управляйте своими лекарствами
- Идентификатор таблетки
- Проверить взаимодействия
слез носа: хирургия и другие методы лечения
Перейти к основному содержаниюблизко
- Коронавирус Новости
- Проверьте свои симптомы
- Найти доктора
- Найти стоматолога
- Найти самые низкие цены на лекарства
- Здоровье
A-Zблизко
Здоровье А-Я Общие условия- ADD / ADHD
- аллергии
- Артрит
- рак
- Коронавирус (COVID-19)
- депрессия
- Сахарный диабет
- Здоровье глаз
- Сердечное заболевание
- Заболевание легких
- ортопедия
- Управление болью
- Сексуальные условия
- Проблемы с кожей
- Расстройства сна
- Посмотреть все
- Проверка симптомов
- Блоги WebMD
- Подкасты
- Доски объявлений
- Вопросы и Ответы
- Руководство по страхованию
- Найти доктора
- Детские условия A-Z
- Операции и процедуры A-Z
- Избранные темы
-
Проверка симптомов COVID-19: проверьте ваши симптомы сейчас
-
Слайд-шоу Получить помощь для облегчения мигрени
- Лекарства и
Добавкиблизко
Наркотики и добавки Найти и обзор- наркотики
- Дополнения
- Управляйте своими лекарствами
- Идентификатор таблетки
- Проверить взаимодействия
Что такое Отклоненная носовая перегородка?
Носовая перегородка — это кость и хрящ, разделяющий полости носа на две отдельные камеры. Обычно он расположен по средней линии, что делает ноздри симметричными. Отклоненная перегородка носа — неправильное выравнивание или смещение перегородки влево или вправо. Небольшое отклонение не вызывает проблем и не требует лечения.Есть оценка, что у 80% населения есть отклоненная носовая перегородка. Большинство из них продолжают свою жизнь, не испытывая никаких неудобств. Определенные риски для здоровья возможны только в случае слишком большого отклонения. [ 1 ]
Симптомы отклонения носовой перегородки
Серьезно отклоненная носовая перегородка может закупорить одну секцию носа и уменьшить поток воздуха в эту полость. Это может привести к наиболее распространенным симптомам отклоненной перегородки:
- одышка,
- частые носовые кровотечения,
- заложенность носа,
- головная боль,
- боль в лице,
- периодические послеродовые капли и
- рецидивирующие синусовые инфекции это привело бы к синусит .[ 4 ]
- Маленькие дети и младенцы с серьезным отклонением перегородки могут иметь шумное дыхание во время сна.
У людей с легким отклонением симптомы отклоняющейся перегородки проявляются только тогда, когда они испытывают инфекции верхних дыхательных путей (обычная простуда). Инфекция может вызвать воспаление носовых ходов и кратковременно усилить небольшие препятствия для воздушного потока.
Храп из носовой перегородки носа
Храп — одно из самых частых последствий отклонения перегородки . Это верно, потому что препятствие носового воздушного потока заставляет людей дышать через рот. Во время сна мышцы тела расслабляются, включая язык, мягкое небо, язычок и горло. Во время дыхания движение воздуха вызывает вибрацию этих частей, что приводит к громким шумам или храпу.
Отклонение апноэ во сне носовой перегородки
Храп, если его долго не лечить и долго игнорировать, может привести к одному из более серьезных симптомов отклонения перегородки — апноэ во сне .[ 5 ] Это хроническое заболевание, при котором человек периодически прекращает дышать во время сна не менее десяти секунд. Когда эта проблема возникает тридцать или более раз в течение 7-часового периода сна, она рассматривается как обструктивного апноэ во сне . Такие частые паузы могут привести к легкой или тяжелой гипоксемии и привести к ишемической болезни сердца или другим сердечно-сосудистым и цереброваскулярным проблемам, которые могут быть смертельными.
Причины отклонения носовой перегородки
Отклонение перегородки может развиться из-за врожденного порока развития или травмирующего рождения .Чаще всего это связано с послеродовой травмой, такой как прямой тупой удар по носу. Это приводит к перелому в тонких костях в носу. Все, что может вызвать травму носа, может привести к отклонению перегородки. Это чаще всего случается во время автомобильных аварий, грубой игры, занятий контактными видами спорта или даже уборки снега оборудованием, которое слишком велико для ребенка.
Отклоненная перегородка также может быть связана с синдромом Марфана [ 6 ] и Синдром Элерса Данлоса [ 7 ].Оба они являются врожденными нарушениями соединительной ткани.
Отклоненные снимки носовой перегородки


Изображение 1: Отклоненная носовая перегородка


Изображение 2: Изображение отклонения носовой перегородки Bony
Изображение 3: отклонение


Рисунок 4: Диагностика отклоненной носовой перегородки
Лечение отклоненной носовой перегородки
Не существует известных лекарств, которые могли бы исправить отклоненную перегородку.Ремонт основан на хирургическом исправлении. Медицинское лечение предоставляется для лечения симптомов заложенности носа или после носовых капель.
Врачи обычно назначают противоотечные, антигистаминные и назальные спреи для облегчения этих симптомов. При сильной боли, вызванной воспалением пазух, могут быть применены умеренные обезболивающие средства.
Чтобы предотвратить будущие осложнения и избавить пациента от повторяющихся симптомов, рассматривается постоянное исправление перегородки. Это означает операцию.
Перегородка — это хрящ в носу, который отделяет ноздри. Как правило, он расположен в центре и равномерно делит ноздри. Однако у некоторых людей это не так. У многих людей неровная перегородка, из-за которой одна ноздря больше другой.
Серьезные неровности известны как отклоненная перегородка. Это может вызвать осложнения со здоровьем, такие как заложенная ноздрю или затруднение дыхания.
Неровная перегородка очень распространена.По данным Американской академии отоларингологии — хирургии головы и шеи, 80 процентов всех перегородок в некоторой степени отклонены. Отклоненная перегородка требует медицинской помощи, только если она вызывает другие проблемы со здоровьем или отрицательно влияет на качество жизни.
Отклоненная перегородка может быть врожденной. Это означает, что человек родился с этим. Это также может произойти в результате травмы носа. Люди часто получают эти травмы в результате контактных видов спорта, боев или автомобильных аварий. Отклоненная перегородка также может ухудшаться с возрастом.
Большинство людей с отклоненной перегородкой имеют незначительное отклонение. Симптомы маловероятны в этих случаях. Тем не менее, возможные симптомы включают:
- затрудненное дыхание, особенно через нос
- с одной стороны носа, которая легче дышит через
- носовое кровотечение
- синусовых инфекций
- сухость в одной ноздре
- храп или громкое дыхание во время сна
- заложенность носа или давление
Сильные отклонения могут сопровождаться лицевыми болями.Вам следует обратиться к врачу, если у вас часто бывают носовые кровотечения или инфекции пазухи. Вам также следует обратиться к врачу, если затрудненное дыхание влияет на качество вашей жизни.
Чтобы диагностировать отклоненную перегородку, ваш врач сначала исследует ваши ноздри с помощью носового зеркала. Врач проверяет расположение перегородки и ее влияние на размер ноздрей. Врач также задаст вопросы о сне, храпе, проблемах с пазухами и затрудненном дыхании.
В большинстве случаев лечение не требуется.Для сильно отклоненной перегородки хирургическое вмешательство является распространенным вариантом лечения. Из-за затрат, рисков или других факторов некоторые люди с отклоненной перегородкой предпочитают не подвергаться операции. Другие варианты лечения доступны. Они не устраняют отклоненную перегородку, но могут уменьшить симптомы, которые сопровождают это.
Чтобы помочь с симптомами, лечение направлено на исправление этой проблемы. Обычные методы лечения симптомов включают в себя:
Хирургия
Если ваши симптомы не улучшаются с помощью лекарств или других попыток лечения, ваш врач может предложить реконструктивную операцию под названием септопластика.
Подготовка: Для подготовки следует избегать приема таких лекарств, как аспирин или ибупрофен, в течение двух недель до и после операции. Эти препараты могут увеличить риск кровотечения. Вы также должны бросить курить, так как это может помешать исцелению.
Процедура: Септопластика занимает около 90 минут и проводится под наркозом. Вы можете получить местную или общую анестезию в зависимости от хирурга и вашего конкретного случая. Во время процедуры хирург разрезает перегородку и удаляет лишний хрящ или кость.Это выправляет перегородку и носовой ход. Силиконовые шины могут быть вставлены в каждую ноздрю для поддержки перегородки. Затем рану разреза закрывают швами.
Осложнения: Сразу после операции вас будут контролировать на предмет осложнений, и вы, вероятно, сможете вернуться домой в тот же день. Септопластика, как правило, является безопасной процедурой для большинства людей, которые могут пройти под наркозом. Остающиеся риски включают:
- изменение формы носа
- постоянство в проблемах даже после операции
- чрезмерное кровотечение
- уменьшение обоняния
- временное онемение в верхних отделах десен и зубов
- септальная гематома (масса крови)
Стоимость: Septoplasty может быть покрыто вашей страховкой.Без страховки она может стоить от 6000 до 30000 долларов.
Во время восстановления после септопластики ваш доктор может дать вам лекарства. Принимая его, вы можете снизить риск развития послеоперационной инфекции или справиться с болью или дискомфортом. Важно принимать все лекарства, которые назначает врач.
Вы также хотите избежать повреждения своего носа во время лечения. Перегородка становится относительно стабильной через три-шесть месяцев после операции. Некоторые изменения все еще могут произойти до года спустя.Чтобы предотвратить это, избегайте как можно большей перегородки.
После процедуры вы можете помочь в исцелении, следуя этим советам:
- Не сморкайтесь.
- Поднимите голову, когда вы спите.
- Избегайте физических нагрузок, в том числе кардио.
- Носите одежду, которая застегивается спереди, а не натягивается на голову.
Если не лечить, сильно отклоненная перегородка может вызвать осложнения. Распространенным осложнением является закупорка одной или обеих ноздрей.Это может вызвать:
- хронические проблемы с пазухами
- громкое дыхание во время сна
- нарушенный сон
- неспособность спать только на одной стороне
Другие осложнения включают:
- кровотечение из носа
- боль в лице
- сухость во рту
- нарушенный сон
- давление или заложенность носовых ходов
Отклоненная перегородка может не вызывать каких-либо проблем и может не требовать лечения. В некоторых случаях отклоненная перегородка может привести к другим осложнениям.К ним относятся апноэ во сне, храп, застой, затрудненное дыхание, инфекции или кровотечения из носа. В тяжелых случаях может потребоваться операция. Если у вас отклоненная перегородка, которая может нуждаться в лечении, обсудите возможные варианты с вашим врачом.
Билирубин 90 у взрослого: Что показывает уровень билирубина
Повышен билирубин: причины, последствия, лечение
Билирубин – это желчный пигмент, который образуется при распаде гемоглобина, а точнее гема – железосодержащего белка в составе гемоглобина, содержащегося в эритроцитах. У взрослого человека в течение суток разрушается около 1-2х1011 эритроцитов.
В основном распад эритроцитов происходит в селезенке, костном мозге и в меньшей степени в печени. В процессе разрушения эритроцита высвобождается гемоглобин, который в дальнейшем распадается на гем и глобин. После ряда превращений из гема образуется биливердин (пигмент желтого цвета), а впоследствии – красно-желтый пигмент билирубин. Эту цепочку химических реакций можно увидеть, наблюдая за изменением окраски гематомы (синяка): в зависимости от этапов распада гема синяк несколько раз меняет цвет — «отцветает». Из селезенки билирубин переносится с помощью белка крови альбумина в печень. Эта фракция билирубина (в связке с альбумином) называется непрямой (свободной или неконъюгированной). Так билибурин попадает в печень, где связывается с глюкуроновыми кислотами и попадает в желчь. Эта фракция билирубина называется прямой (конъюгированной). С желчью конъюгированный билирубин попадает в просвет кишечника, где при участии кишечной микрофлоры превращается в бесцветный пигмент уробилиноген, часть которого выводится с калом, а часть всасывается обратно в кровь и выводится с мочой. Кишечный уробилиноген под действием кишечной микрофлоры превращается в стеркобилин – пигмент коричневого цвета.
Так билибурин попадает в печень, где связывается с глюкуроновыми кислотами и попадает в желчь. Эта фракция билирубина называется прямой (конъюгированной). С желчью конъюгированный билирубин попадает в просвет кишечника, где при участии кишечной микрофлоры превращается в бесцветный пигмент уробилиноген, часть которого выводится с калом, а часть всасывается обратно в кровь и выводится с мочой. Кишечный уробилиноген под действием кишечной микрофлоры превращается в стеркобилин – пигмент коричневого цвета.
При преждевременном патологическом разрушении эритроцитов, нарушении процессов связывания билирубина с глюкуроновыми кислотами или высвобождения билирубина из печени в кишечник можно наблюдать желтуху – окрашивание кожных покровов и слизистых в желтый цвет.
Нормы билирубина4:
Нормальные показатели общего билирубина сыворотки крови составляют 3,4–20,4 мкмоль/л, непрямого биллирубина — до 6,5 мкмоль/л1, прямого — до 5,1 мкмоль/л.
Желтуху может наблюдаться при значениях билирубина на уровне 40–70 мкмоль/л.
Повышение уровня билирубина в крови по-медицински называется гипербилирубинемией. Врачу важно знать, какая именно фракция билирубина повышена, так как это может играть решающую роль при постановке диагноза.
Различают несколько видов желтух1:Надпеченочная желтуха развивается, при ускоренном массивном патологическом разрушении эритроцитов и проявляется, как правило, анемией. Распад эритроцитов может быть связан, например, с дефектом мембраны эритроцитов6, с развитием инфекционного заболевания7, при переливании несовместимых групп крови и т.д. Наблюдается повышение фракции непрямого билирубина.
Печеночная (печеночно-клеточная или паренхиматозная) желтуха связана с повреждением клеток печени, что приводит к невозможности клеток печени как связывать билирубин из крови, так и высвобождать связанный с глюкуроновыми кислотами билирубин в желчь. Среди причин печеночной желтухи выделяют вирусные гепатиты, токсические повреждения печени, в том числе, лекарственные, первичный биллиарный цирроз и т.д. В таком случае гипербилирубинемия наблюдается за счет обеих (непрямого и прямого) фракций билирубина.
Среди причин печеночной желтухи выделяют вирусные гепатиты, токсические повреждения печени, в том числе, лекарственные, первичный биллиарный цирроз и т.д. В таком случае гипербилирубинемия наблюдается за счет обеих (непрямого и прямого) фракций билирубина.
Подпеченочная желтуха, как правило, связана с нарушением отхождения желчи из печени в кишечник по желчевыводящим путям. К развитию подпеченочной желтухи может привести закупорка или резкое сужение просвета желчевыводящих путей, например, камнем, опухолью головки поджелудочной железы, метастазами опухоли. При полной закупорке билирубин не поступает в кишечник, при этом полностью всасывается в кровь. Концентрация прямого билирубина в крови может значительно превышать норму.
Особенно часто диагностируется у недоношенных детей3, однако по некоторым данным наблюдается у 60% доношенных детей9. Симптомы желтухи обычно появляются на 2-е сутки с рождения ребенка и сохраняются до 3-х недель у недоношенных детей и до 2-х недель у доношенных3. Стоит отметить, что затянувшаяся желтуха может свидетельствовать о развитии некоторых заболеваний, например, патологии щитовидной железы (вторичного гипотиреоза)5 или инфекционных заболеваний3.
Стоит отметить, что затянувшаяся желтуха может свидетельствовать о развитии некоторых заболеваний, например, патологии щитовидной железы (вторичного гипотиреоза)5 или инфекционных заболеваний3.
В норме при желтухе новорожденных концентрация билирубина в крови не превышает 205 мкмоль/л3. Когда уровень свободного (непрямого) билирубина превышает 340 ммол/л, возникает опасность развития билирубиновой энцефалопатии, так как непрямой билирубин способен проникать через гематоэнефалический барьер и оказывать токсическое воздействие на головной мозг1. По другим источникам концентрация билирубина выше 250 мкмоль/л уже может приводить к развитию глухоты, церебрального паралича, судорогам и задержке умственного развития3. С целью своевременной диагностики патологии врачи проводят мониторинг за состоянием новорожденных, оценивают динамику симптомов и, при необходимости, принимают срочные меры по снижению уровня билирубина. Ранняя диагностика и своевременное лечение неонатальных желтух у детей способствуют профилактике развития билирубиновой энцефалопатии8.
Диагностика повышенного билирубина: анализы и результаты
Концентрация общего, прямого и непрямого билирубина оценивается при проведении биохимического анализа крови. Наиболее распространены и широко используются для количественного определения общего и прямого билирубина химические колориметрические и спектрофотометрические методы. Актуально применение неинвазивных (чрескожных) методов определения билирубина, так как в сравнении с привычным инвазивным методом помогает избежать проколов и возможного инфицирования8,9.
При развитии печеночной и подпеченочной желтух может наблюдаться потемнение мочи, а кал, наоборот, может стать менее окрашенным и даже бесцветным, что объясняется повышением уровня уробилина и конъюгированного билирубина в моче и отсутствии уробилиногена в кале1.
Так как обычно повышение билирубина – это симптом определенного заболевания, то в первую очередь, необходимо определить причину гипербилирубинемии. Гипербилирубинемия может являться симптомом цитолиза2 (повреждения и разрушения печеночных клеток) и синдрома печеночно-клеточной недостаточности2 (нарушение функций печени).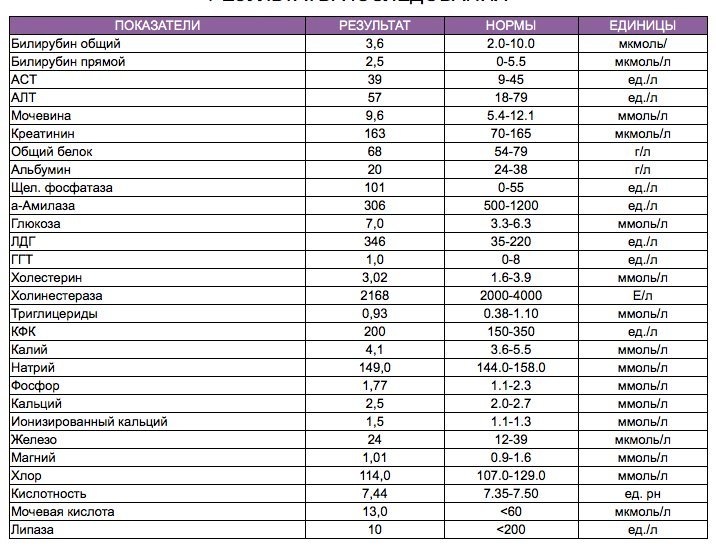 Кроме специфического лечения, направленного на устранение причины гипербилирубинемии (например, противовирусные препараты при лечении гепатита С или оперативное лечение при выявлении опухоли или метастазов), может применяться патогенетическая терапия: так у новорожденных в лечении желтухи применяется фототерапия для выведения билирубина из кожных покровов, так как под действием ультрафиолета пигмент разрушается.
Кроме специфического лечения, направленного на устранение причины гипербилирубинемии (например, противовирусные препараты при лечении гепатита С или оперативное лечение при выявлении опухоли или метастазов), может применяться патогенетическая терапия: так у новорожденных в лечении желтухи применяется фототерапия для выведения билирубина из кожных покровов, так как под действием ультрафиолета пигмент разрушается.
Если причина гипербилирубинемии – в заболевании печени (например, при хронических гепатитах, циррозе), в составе комплексной терапии этих заболеваний могут применяться препараты эссенциальных фосфолипидов, которые помогают восстанавливать клетки печени10.
Дата публикации материала: 17 ноября 2020 года
MAT-RU-2003445-1.00-11/2020
Общий билирубин у взрослых и новорожденных, причины повышения, нормы — Анализ крови
Билирубин — это вещество, которое выделяется в результате разрушения стареющих эритроцитов. Он присутствует в двух формах: прямой (конъюгированный) и непрямой (неконъюгированный). Сумма этих двух форм называется общим билирубином.
Сумма этих двух форм называется общим билирубином.
Говоря научным языком, билирубин является тетрапирролом и продуктом распада гемового катаболизма. Большая часть билирубина (70-90%) происходит от деградации гемоглобина и, в меньшей степени, от других гемопротеинов.
Основным источником билирубина в крови (70-90%) являются эритроциты. Первая форма билирубина после высвобождения из эритроцитов называется непрямым билирубином. Название связано с тем, что определить концентрацию ее, добавив тот или иной реагент (с помощью прямой реакции) невозможно. Это объясняется тем, что большая часть пигмента соединена с альбумином – универсальным транспортным белком крови. Удалить эту форму из организма очень сложно, к тому же она является токсичной для клеток тела. Чрезмерное повышение, особенно у новорожденных, вызывает серьезные проблемы, в первую очередь повреждение головного мозга у младенцев.
Это вещество, которое одновременно является и токсином, и трудноудаляемым продуктом, превращается в прямой билирубин благодаря деятельности печени. Прямая форма тоже вредна, но она легко выводится с желчью.
Прямая форма тоже вредна, но она легко выводится с желчью.
В своей неконъюгированной форме билирубин нерастворим в воде и активно связывается с такими тканями, как мозг, склера и слизистые оболочки. Это сводится к минимуму благодаря его связыванию с альбумином в плазме, который удерживает его в сосудистом пространстве. Гломерулярный аппарат в почках не фильтрует его. В печени комплекс альбумин-билирубин диссоциирует, и он поглощается гепатоцитами. Он конъюгирован с помощью уридиндифосфоглюкуронат-глюкуронозилтрансферазы (UGT) в его водорастворимую форму.
Перепроизводство билирубина (гемолиз) или дефекты поглощения и конъюгации могут привести к неконъюгированной гипербилирубинемии.
Пробирки с сывороткой. В одной из них сыворотка явно желтее, чем у остальных. У этого пациента слегка повышен билирубин.
Билирубин диглюкуронид является преобладающей конъюгированной формой (80-85%). Конъюгированный билирубин выводится с желчью и доставляется в тонкую кишку. Медицинские состояния и лекарства, которые мешают выведению, приводят к сопряженной гипербилирубинемии.
Медицинские состояния и лекарства, которые мешают выведению, приводят к сопряженной гипербилирубинемии.
Кишечные бактерии превращают билирубин в несколько уробилиногенов. Часть уробилиногенов затем реабсорбируется кишечником и циркулирует обратно в печень в процессе, называемом энтерогепатической циркуляцией. Небольшая часть уробилиногена выводится из организма через мочу, в то время как большая часть выводится с калом. Они дают моче и испражнениям свой характерный желтый и коричневый цвета соответственно. В случае отсутствия уробилиногенов в кале и моче, кал становится светлым, а моча приобретает темный цвет.
Нормальные значения общего билирубина
Результат определения билирубина может выдаваться в традиционных единицах – мг/дл (миллиграмм на децилитр) или в единицах СИ – мкмоль/л (микромоль на литр).
| Возраст | Традиционные единицы | Единицы СИ |
| Для младенцев 0-1 дней: | 0 — 6 мг / дл | (0 – 102,6 мкмоль/л). |
| Для младенцев 1-2 дня: | 0 — 8 мг / дл | (0 – 136,8 мкмоль/л). |
| Для детей 2-5 дней: | 0 — 12 мг / дл | (0 – 205,2 мкмоль/л). |
| Для младенцев от 5 дней до 4 месяцев: | 0,3 — 1,2 мг / дл | (5,1 – 20,5 мкмоль/л). |
| > 4 месяца: 0,3 | — 1,2 мг / дл | (5,1 – 20,5 мкмоль/л). |
| У взрослых: | 0,3 — 1,2 мг / дл | (5,1 – 20,5 мкмоль/л). |
Почему проводится тест на общий билирубин?
- Для диагностики заболеваний желчных путей.
- Оценка функции печени.
- Чтобы следить за динамикой заболевания гепатитом.
- Оценить реакцию новорожденных на фототерапию.
Почему повышается общий билирубин?
Все болезни, которые ведут к повышению прямого и непрямого билирубина, повышают общий билирубин.
Желтуха является наиболее распространенным симптомом гипербилирубинемии и обычно наблюдается, когда общий уровень билирубина приближается к 35 – 45 мкмоль/л. Самые ранние анатомические места, где можно увидеть желтуху, находятся под языком и в склере (склеральная желтуха). Бессимптомная желтуха часто встречается при неэффективном эритропоэзе или гемолизе. При синдроме Жильбера уровни неконъюгированного билирубина слегка повышены в начале исследования, но увеличиваются в состоянии болезни, физического или эмоционального стресса и при голодании.
Самые ранние анатомические места, где можно увидеть желтуху, находятся под языком и в склере (склеральная желтуха). Бессимптомная желтуха часто встречается при неэффективном эритропоэзе или гемолизе. При синдроме Жильбера уровни неконъюгированного билирубина слегка повышены в начале исследования, но увеличиваются в состоянии болезни, физического или эмоционального стресса и при голодании.
Темная моча является первичным проявлением сопряженной гипербилирубинемии, но здесь речь уже не идет о неконюгированном билирубине, поскольку он нерастворим в воде и, следовательно, не выделяется с мочой. Признаки асцита, спленомегалии, звездчатые гемангиомы и гинекомастии типичны для хронического заболевания печени. Представление неврологических симптомов может указывать на употребление алкоголя. Опухоли и увеличенный желчный пузырь могут легко пальпироваться. Некоторые физические подсказки могут указывать на определенные расстройства, такие как кольцо Кайзера-Флейшера при болезни Вильсона или гиперпигментация при гемохроматозе.
Заболевания желчных протоков
Любое состояние, которое вызывает проблемы в желчных протоках, может увеличить результат теста на билирубин. Желчные камни, опухоли, рак поджелудочной железы, кисты желчных путей, первичный склерозирующий холангит, — вот некоторые из таких болезней. Повышение прямого билирубина связано часто с обструкцией желчных путей.
Болезни печени
- Гепатит (например, гепатит А)
- Повреждения печени из-за токсичных веществ (например, отравление грибами)
- Алкогольная интоксикация.
- Цирроз.
- Рак печени.
- Другие виды рака метастазирующие в печень.
- Абсцесс печени.
- Лимфома.
- Саркоидоз.
- Туберкулез (распространяется на печень).
- Новорожденный желтуха.
Желтуха грудного молока: это проблема, с которой новорожденные дети часто сталкиваются в раннем возрасте. Наблюдается повышение общего билирубина, и непрямая форма преобладает. Это может быть нормальным временным явлением (один из видов неонатальной желтухи) или развиться из-за болезни.
Наследственные заболевания
Примером может служить синдром Жильбера, синдромы Дабина Джонсона и Ротора. Из-за генетических недостатков билирубин попадает в печень, но при его переработке возникает проблема.
Экстремально быстрое разрушение красных кровяных клеток (гемолиз)
Уничтожение старых эритроцитов является нормальным процессом. Однако при некоторых заболеваниях все эритроциты слишком быстро разрушаются. В этом случае наблюдается увеличение общего билирубина, в нем непрямая фракция преобладает. Пример: средиземноморская анемия (талассемия), серповидноклеточная анемия , аутоиммунные гемолитические анемии, сфероцитоз.
Медикаменты
- Антибиотики, такие как пенициллин, клиндамицин, изониазид.
- Стероиды типа кортизона.
- Фенитоин, используемый для пациентов с эпилепсией.
- Каптоприл и метилдопа.
- Амфотерицин В, который является фунгицидом.
- Противозачаточные таблетки.
Вышеуказанные препараты могут вызывать повышение.
Другие причины увеличения концентрации общего билирубина
- Несовместимость крови.
- Травмы, которые могут вызвать обширные гематомы.
- Реакции после переливания крови.
- Пернициозная анемия.
- Недостаточность щитовидной железы (гипотиреоз).
- Заражение крови (сепсис).
- Инфекции: ВЭБ (вирус Эпштейна-Барр), ЦМВ (цитомегаловирус), паразиты, СПИД.
- Болезнь Вильсона с накоплением меди в организме и гемохроматоз с накоплением железа.
- Легочная эмболия.
- Венозный застой в печени из-за тяжелой сердечной недостаточности.
Оценка результата высокого билирубина
При оценке результатов может потребоваться один или несколько дополнительных тестов:
- АСТ, АЛТ: для оценки заболеваний и поражения печени.
- ALP (щелочная фосфатаза) : оценить закупорку билиарных протоков, заболевания желчного пузыря и печени.
- GGT — ГГТ: Используется для оценки закупорки желчных протоков.
Три пробирки с кровью, открученной в центрифуге. В средней цвет сыворотки более насыщенного желтого цвета, чем в двух крайних. Вероятно, концентрация общего билирубина здесь будет немного выше нормы.
В средней цвет сыворотки более насыщенного желтого цвета, чем в двух крайних. Вероятно, концентрация общего билирубина здесь будет немного выше нормы.
Отношение прямой билирубин / общий билирубин
Процент прямого билирубина по сравнению с общим дает информацию об источнике заболевания.
- Если прямого менее 20% от общего: заболевания, при которых следует рассматривать прежде всего увеличение разрушения эритроцитов (гемолитические анемии).
- 20-40% от общего: рассматриваются причины желтухи из-за заболевания печени.
- 40-50% : как заболевания печени, так и желчевыводящих путей.
- Если более 50% от общего: скорее всего это заболевания желчного пузыря и желчных путей.
Например, общий билирубин: 20 мг / дл, прямой билирубин: 18 мг / дл — всего 80% от общего (18/20) прямого билирубина. Первое, что приходило в голову в таком случае — обструкция желчного протока.
Общие симптомы при повышенном билирубине
Заболевания, которые вызывают повышение, влияют на клетки печени, желчи и эритроцитов.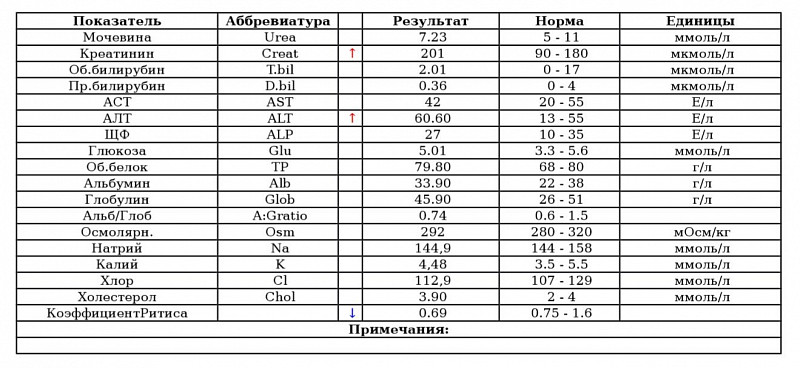
- Желтуха: Билирубин выше 35 мкмоль/л вызывает пожелтение глаз. По мере того, как это значение возрастает, желтеет кожа.
- Усталость, вялость.
- Боль в животе: особенно в правом подреберье.
- Тошнота, рвота.
- Лихорадка, озноб.
- Потеря аппетита, потеря веса.
- Потемнение мочи. Бывает, если существует обструкция желчных протоков.
Высокий общий билирубин может не всегда давать симптомы. При умеренных его значениях никаких симптомов не возникает вовсе.
Билирубин является основным продуктом распада эритроцитов. Печень преобразует билирубин (она делает его растворимым) в желчь, которая передается от печени до желчного пузыря . Желчный пузырь высвобождает содержимое в тонкую кишку, где конъюгированный билирубин помогает пищеварению. Большая часть этого билирубина выводится с калом, часть всасывается в кишечнике, повторно поглощается в печени через кровь, а небольшая часть попадает в почки и выводится с мочой.
Интересные исследования
В 2002 году журнал « Атеросклероз » опубликовал исследование, в котором нашли интересные результаты, свидетельствующие о том, что хроническая гипербилирубинемия ингибирует развитие ишемической болезни сердца за счет увеличения антиоксидантной способности сыворотки.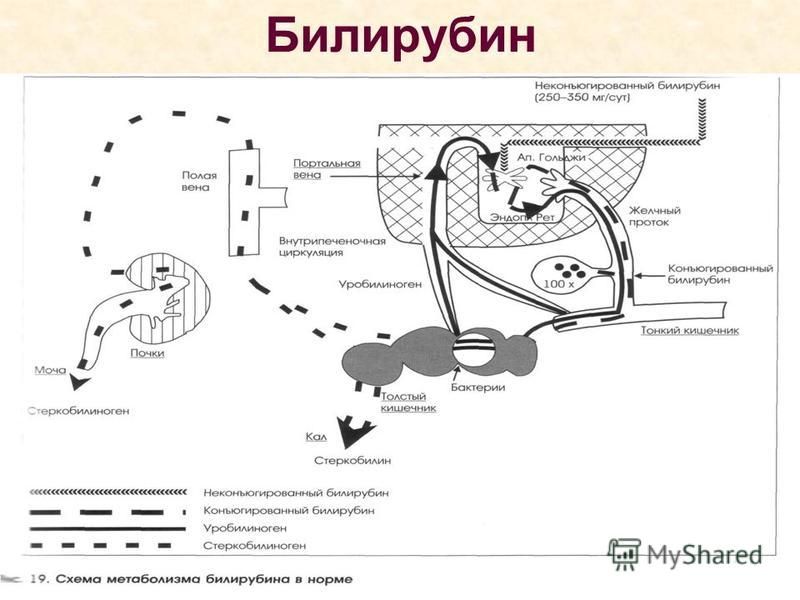
Это объясняется тем, что билирубин признан мощным антиоксидантом, а процессы окисления играют важную роль в атерогенезе, то есть в процессе создания жировых отложений в стенках артерий.
Однако это открытие потребовало дальнейшей разработки и углубленного изучения, чем и занялись другие ученые. Так, в 2013 году в новом исследовании в журнале Internal Medicine была опубликована гипотеза о том, что повышенный уровень билирубина в плазме ассоциировался со сниженным риском ишемической болезни сердца и инфаркта миокарда.
Результаты показали, что билирубин в плазме не является причиной снижения риска развития ишемической болезни сердца, и что эти данные должны быть дополнительно проверены и проверены в будущем, чтобы прояснить причинно-следственные связи.
Сдать анализ на билирубин в крови
Метод определения Колориметрическое определение с диазореагентом (DPD) и детергентом в кислой среде.
Исследуемый материал Сыворотка крови
Синонимы: Общий билирубин крови, общий билирубин сыворотки. Total bilirubin, TBIL.
Total bilirubin, TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Желтый гемохромный пигмент, образуется в результате распада гемоглобина, миоглобина и цитохромов в ретикулоэндотелиальной системе селезенки и печени. Один из основных компонентов желчи, содержится также в сыворотке в виде двух фракций: прямого (связанного, или конъюгированного) и непрямого (свободного, или несвязанного) билирубина, вместе составляющих общий билирубин крови.
В лабораторной диагностике используют определение общего и прямого билирубина. Разница между этими показателями составляет величину свободного (неконъюгированного, непрямого) билирубина. При распаде гемоглобина первоначально образуется свободный билирубин. Он практически нерастворим в воде, липофилен и потому легко растворяется в липидах мембран, проникая в мембраны митохондрий, нарушая метаболические процессы в клетках, высоко токсичен. Билирубин транспортируется из селезенки в печень в комплексе с альбумином. В печени свободный билирубин связывается с глюкуроновой кислотой. В результате образуется конъюгированный (прямой), водорастворимый, менее токсичный билирубин, который активно против градиента концентрации экскретируется в желчные протоки.
В печени свободный билирубин связывается с глюкуроновой кислотой. В результате образуется конъюгированный (прямой), водорастворимый, менее токсичный билирубин, который активно против градиента концентрации экскретируется в желчные протоки.
С какой целью определяют уровень Билирубина общего в крови
Пигмент крови, продукт распада гемоглобина, миоглобина и цитохромов. Определение билирубина в сыворотке крови используют для выявления поражений печени различного происхождения, закупорки желчных путей, гемолитической анемии, желтухи новорожденных.
При каких состояниях могут повышаться показатели теста Билирубин общий
При повышении концентрации билирубина в сыворотке свыше 27-34 мкмоль/л появляется желтуха (легкая форма – до 85 мкмоль/л, среднетяжелая – 86-169 мкмоль/л, тяжелая форма – свыше 170 мкмоль/л). У новорожденных наблюдается физиологическая желтуха в первую неделю жизни (с повышением общего билирубина крови за счет фракции непрямого билирубина), т. к. отмечается усиленное разрушение эритроцитов, а билирубин-конъюгирующая система несовершенна. Гипербилирубинемия может быть результатом повышенной продукции билирубина вследствие усиленного гемолиза эритроцитов (гемолитические желтухи), пониженной способности к метаболизму и транспорту билирубина против градиента в желчь гепатоцитами (паренхиматозные желтухи), а также следствием механических затруднений желчевыделения (обтурационные – застойные, механические, холестатические желтухи).
к. отмечается усиленное разрушение эритроцитов, а билирубин-конъюгирующая система несовершенна. Гипербилирубинемия может быть результатом повышенной продукции билирубина вследствие усиленного гемолиза эритроцитов (гемолитические желтухи), пониженной способности к метаболизму и транспорту билирубина против градиента в желчь гепатоцитами (паренхиматозные желтухи), а также следствием механических затруднений желчевыделения (обтурационные – застойные, механические, холестатические желтухи).Для дифференциальной диагностики желтух используют комплекс пигментных тестов – определение концентрации в крови общего, прямого билирубина (и оценку по их разности уровня непрямого билирубина), а также определение концентрации в моче уробилиногена и билирубина.
При одновременном назначении тестов № 13 Билирубин общий и № 14 Билирубин прямой – расчет и выдача результата непрямого билирубина производится автоматически, без дополнительной оплаты (если уровень билирубина общего и/или прямого ниже предела чувствительности – расчет содержания непрямого билирубина невозможен). Метод исследования: расчетный (концентрация непрямого билирубина рассчитывается как разница между концентрацией общего и прямого билирубина).
Метод исследования: расчетный (концентрация непрямого билирубина рассчитывается как разница между концентрацией общего и прямого билирубина).Литература
Основная литература
- Энциклопедия клинических лабораторных тестов. Под ред. Н.У. Тица. — М.: «ЮНИМЕД-пресс». 2003:960.
- Протокол диагностики и лечения гипербилирубинемии у новорожденных детей. Российская ассоциация специалистов перинатальной медицины. Вопросы практической педиатрии. 2006;1(6):9-18.
- Тактика ведения доношенных и недоношенных новорожденных с непрямой гипербилирубинемией (клинические рекомендации). Неонатология: новости, мнения, обучение. 2017;2:113-132.
Желтуха у новорожденных детей
Случается, что на вторые или третьи сутки после своего рождения ребенок желтеет. Это не патология, это естественный процесс, возникающий по причине адаптации младенца к условиям внешней среды. И называется он физиологическая желтуха. Давайте разберемся, что такое желтуха, и как она развивается.
И называется он физиологическая желтуха. Давайте разберемся, что такое желтуха, и как она развивается.
Желтуха – это симптом, а не болезнь. И лечить нужно не его, а причину, вызвавшую состояние.
В крови человека имеются красные кровяные тельца – эритроциты, предназначенные для переноса кислорода и углекислого газа в организме. Период их существования составляет 120 дней, после чего они погибают. Таким образом, каждый день разрушается 1% от общего пула эритроцитов. В процессе разрушения в кровь выделяются продукты метаболизма. Одним из них является пигмент билирубин, именно он и придает коже желтый цвет. Билирубин токсичен для организма, поэтому он его обезвреживает и выводит с помощью печени. В ней печеночные ферменты производят нейтрализацию, и пигмент выводится наружу кишечником. Если этот процесс нарушается, уровень билирубина растет, что проявляется желтухой.
Физиологическая желтуха новорожденных
А теперь про конкретное состояние – желтуха у новорожденных. Она не является опасной. Сразу после рождения в организме младенца происходит распад большого количества фетального гемоглобина, вследствие чего выделяется много билирубина в кровь. А в печени еще не созрели печеночные ферменты, необходимые для нейтрализации билирубина. Поэтому у 50-60% новорожденных на 2-3 сутки после рождения развивается физиологическая желтуха. Необходимо время, чтобы печень научилась обезвреживанию и выведению билирубина. Вероятность развития выше у недоношенных детей и составляет 80-90%. И это нормально.
Она не является опасной. Сразу после рождения в организме младенца происходит распад большого количества фетального гемоглобина, вследствие чего выделяется много билирубина в кровь. А в печени еще не созрели печеночные ферменты, необходимые для нейтрализации билирубина. Поэтому у 50-60% новорожденных на 2-3 сутки после рождения развивается физиологическая желтуха. Необходимо время, чтобы печень научилась обезвреживанию и выведению билирубина. Вероятность развития выше у недоношенных детей и составляет 80-90%. И это нормально.
- Как понять, что у моего ребенка именно физиологическая желтуха? А не опасная желтуха?
Причину желтухи и степень опасности может точно установить только врач. Однако стоит знать, что при физиологической желтухе желтизна склер, кожи и слизистых оболочек не сопровождается другими симптомами. При желтухе, вызванной другими причинами, младенец себя плохо чувствует, плачет, плохо кушает и не набирает вес.
- Можно ли ставить прививку против гепатита В при физиологической желтухе?
Желтуха новорожденных не представляется противопоказанием для постановки вакцины от гепатита В и других прививок.
- Физиологическая желтуха в будущем сказывается на состоянии ребенка?
Нет, на здоровье ребенка желтуха новорожденных никак не отражается.
Особенности лечения желтухи новорожденных
В большинстве случае желтуха проходит через 2-3 недели. Осложнения у такой желтухи возникают крайне редко, однако чрезмерное повышение билирубина (особенно непрямого) опасно токсическим воздействием, и отсутствие соответствующего лечения может привести к неблагоприятным последствиям.
Врач берет во внимание все сопутствующие факторы, чтобы спланировать кратность осмотров и выяснить риск возникновения нарастания билирубина:
- содержание билирубина в настоящее время;
- наличие недоношенности;
- активность и аппетит ребенка;
- уровень лактации у матери;
- наследственная предрасположенность к тяжелой желтухе.
Лечение, снижающее уровень билирубина в крови, может быть следующим.
- Фототерапия. Ребенок помещается под специальные лампы со светом сине-зеленого спектра высокой интенсивности. Такой свет обладает способностью трансформировать структуру и форму непрямого гемоглобина, чтобы он становился водорастворимым, достаточной для его утилизации с мочой и калом. Это процедура является безвредной, так как ультрафиолетовый спектр блокируется специальным фильтром и не попадает на кожу малыша.
- Внутривенные инъекции иммуноглобулина. Если в качестве причины желтухи выступает несовместимость крови матери и ребенка, можно использовать введение иммуноглобулина внутривенно. Такой способ поможет снизить уровень антител. Этого может быть достаточно.
-
Переливание крови. Применяется для быстрого снижения билирубина и проводится в отделении интенсивной терапии. Отбирается определенный объем крови у ребенка с высоким уровнем билирубина, и одновременно вводится донорская кровь с нормальными показателями. Таким образом уменьшается билирубинемия и нормализуется гемоглобин.

- Плазмаферез. Этот метод применим в сложных медицинских случаях. Производят многократный забор небольших объемов крови у ребенка, очищают их от плазмы с высоким уровнем билирубина и антител, разводят физиологическим раствором или плазмой донора и вводят обратно внутривенно. Как и переливание, плазмаферез очень эффективен. Однако оба метода проводятся в крайних случаях, к примеру, когда присутствует гемолитическая болезнь.
- Если желтуха не выраженная, можно обойтись некоторыми изменениями в питании. Более частые кормления стимулируют активность дефекации, благодаря чему билирубин выводится активнее.
Помните, что установить, является ли желтуха у новорожденного патологией или нормой, сможет только врач. В любых подозрительных случаях записывайтесь на консультацию к педиатру!
Желтухи у новорожденных | #10/06
Желтуха, или визуальное проявление гипербилирубинемии, включает синдромы различного происхождения, общей чертой которых является желтушное прокрашивание кожи и слизистых оболочек. Всего насчитывается около 50 заболеваний, которые сопровождаются появлением желтушности кожных покровов. У взрослых прокрашивание кожи происходит при повышении уровня билирубина более 34 мкмоль/л, у новорожденных — при уровне билирубина от 70 до 120 мкмоль/л.
Всего насчитывается около 50 заболеваний, которые сопровождаются появлением желтушности кожных покровов. У взрослых прокрашивание кожи происходит при повышении уровня билирубина более 34 мкмоль/л, у новорожденных — при уровне билирубина от 70 до 120 мкмоль/л.
Желтухи периода новорожденности, обусловленные накоплением в крови избыточного количества билирубина, встречаются часто и иногда требуют проведения неотложных лечебных мероприятий. Непрямой билирубин является нейротоксическим ядом и при определенных условиях (недоношенность, гипоксия, гипогликемия, длительная экспозиция и т. д.) вызывает специфическое поражение подкорковых ядер и коры головного мозга — так называемую билирубиновую энцефалопатию. По различным данным, на первой неделе жизни желтуха встречается у 25–50% доношенных и у 70–90% недоношенных новорожденных.
Билирубин является конечным продуктом катаболизма гема и образуется преимущественно вследствие распада гемоглобина (около 75%) с участием гемоксигеназы, биливердинредуктазы, а также неферментных восстанавливающих веществ в клетках ретикулоэндотелиальной системы (РЭС). Другими источниками билирубина являются миоглобин и гемсодержащие ферменты печени (около 25%).
Другими источниками билирубина являются миоглобин и гемсодержащие ферменты печени (около 25%).
Естественный изомер билирубина — непрямой свободный билирубин — хорошо растворим в липидах, но плохо растворим в воде. В крови он легко вступает в химическую связь с альбумином, образуя билирубин-альбуминовый комплекс, благодаря чему в ткани поступает только менее 1% образующегося билирубина. Теоретически одна молекула альбумина может связать две молекулы билирубина. В комплексе с альбумином билирубин попадает в печень, где он путем активного транспорта проникает в цитоплазму, связывается с Y- и Z-протеинами и транспортируется в эндоплазматический ретикулум. Там под влиянием уридиндифосфатглюкуронилтрансферазы (УДФГТ) происходит соединение молекул билирубина с глюкуроновой кислотой и образуется моноглюкуронидбилирубин (МГБ). При транспортировке МГБ через цитоплазматическую мембрану в желчные капилляры происходит присоединение второй молекулы билирубина и образуется диглюкуронидбилирубин (ДГБ). Конъюгированный билирубин является водорастворимым, нетоксичным и выводится из организма с желчью и мочой. Далее билирубин в виде ДГБ экскретируется в желчные капилляры и выводится вместе с желчью в просвет кишечника. В кишечнике под влиянием кишечной микрофлоры происходит дальнейшая трансформация молекул билирубина, в результате которой образуется стеркобилин, выводящийся с калом.
Конъюгированный билирубин является водорастворимым, нетоксичным и выводится из организма с желчью и мочой. Далее билирубин в виде ДГБ экскретируется в желчные капилляры и выводится вместе с желчью в просвет кишечника. В кишечнике под влиянием кишечной микрофлоры происходит дальнейшая трансформация молекул билирубина, в результате которой образуется стеркобилин, выводящийся с калом.
Практически все этапы билирубинового обмена у новорожденных характеризуются рядом особенностей: относительно большее количество гемоглобина на единицу массы тела, умеренный гемолиз эритроцитов даже в нормальных условиях, даже у здорового доношенного новорожденного ребенка содержание Y- и Z-протеинов, а также активность УДФГТ резко снижены в первые сутки жизни и составляют 5% от активности таковых систем у взрослых. Повышение концентрации билирубина приводит к повышению активности ферментных систем печени в течение 3–4 дней жизни. Полное становление ферментных систем печени происходит к 1,5–3,5 мес жизни. Морфофункциональная незрелость, эндокринные расстройства (гипотиреоз, повышение в женском молоке прогестерона), нарушения углеводного обмена (гипогликемия), наличие сопутствующей инфекционной патологии существенно удлиняют сроки становления ферментных систем печени. Процессы выведения билирубина из организма также несовершенны, с чем связана повышенная кишечная реабсорбция билирубина. Заселение кишечника новорожденного нормальной кишечной микрофлорой резко сокращает количество билирубина, всасываемого из кишечника, и способствует нормализации процессов его выведения из организма.
Морфофункциональная незрелость, эндокринные расстройства (гипотиреоз, повышение в женском молоке прогестерона), нарушения углеводного обмена (гипогликемия), наличие сопутствующей инфекционной патологии существенно удлиняют сроки становления ферментных систем печени. Процессы выведения билирубина из организма также несовершенны, с чем связана повышенная кишечная реабсорбция билирубина. Заселение кишечника новорожденного нормальной кишечной микрофлорой резко сокращает количество билирубина, всасываемого из кишечника, и способствует нормализации процессов его выведения из организма.
Все желтухи принято делить по уровню блока билирубинового обмена:
- на надпеченочные (гемолитические), связанные с повышенным распадом эритроцитов, когда клетки печени не способны утилизировать лавинообразно образующиеся большие количества билирубина;
- печеночные (паренхиматозные), связанные с наличием воспалительного процесса, нарушающего функции клеток печени;
- подпеченочные (механические), связанные с нарушением оттока желчи.

В практике неонатолога используется патогенетическая классификация желтух новорожденных (по Н. П. Шабалову, 1996), согласно которой выделяют:
- Желтухи, обусловленные повышенной продукцией билирубина (гемолитические): гемолитическая болезнь новорожденных, полицитемический синдром, синдром заглоченной крови, кровоизлияния, лекарственный гемолиз (передозировка витамина К, окситоцина, применение сульфаниламидов и др.), наследственные формы эритроцитарных мембрано- и ферментопатий, гемоглобинопатии.
- Желтухи, обусловленные пониженным клиренсом билирубина гепатоцитами (конъюгационные): наследственно обусловленные синдромы Жильбера, Криглера–Найяра I и II типов, Ариаса, нарушения обмена веществ (галактоземия, фруктоземия, тирозиноз, гиперметионинемия и др.), нарушение конъюгации билирубина при пилоростенозе, высокой кишечной непроходимости, применении некоторых лекарственных средств.
- Желтухи, обусловленные нарушением эвакуации конъюгированного билирубина с желчью по желчным путям и кишечнику (механические): аномалии развития желчевыводящих путей в сочетании с другими пороками развития (синдром Эдвардса, Аладжилля), семейные холестазы Байлера, Мак-Элфреша, синдромы Ротора и Дубина–Джонсона, муковисцидоз, α-1-антитрипсиновая недостаточность, синдром сгущения желчи, сдавление желчевыводящих путей опухолью, инфильтратами и др.

- Смешанного генеза: сепсис, внутриутробные инфекции.
На патологический характер желтухи всегда указывают следующие признаки: появление желтухи в первые сутки жизни, уровень билирубина более 220 мкмоль/л, почасовой прирост билирубина более 5 мкмоль/л в час (более 85 мкмоль/л в сутки), длительность ее более 14 дней, волнообразное течение заболевания, появление желтухи после 14-го дня жизни.
Наиболее частой причиной конъюгационных гипербилирубинемий у новорожденных является несоответствие между нормальной продукцией билирубина и несовершенной системой его выведения из организма вследствие незрелости ферментных систем печени. Для конъюгационной желтухи характерно появление ее на 3-и сутки жизни, отсутствие увеличения печени и селезенки, изменений в окраске стула и мочи, анемического симптомокомплекса.
Для транзиторной гипербилирубинемии новорожденных характерно появление желтухи в возрасте более 36 ч жизни. Почасовой прирост билирубина не должен превышать 3,4 мкмоль/л ч (85,5 мкмоль в сутки). Наибольшая интенсивность желтушного прокрашивания кожи приходится на 3–4-е сутки, при этом максимальный уровень билирубина не поднимается выше 204 мкмоль/л. Для транзиторной гипербилирубинемии характерно прогрессирующее снижение уровня билирубина и интенсивности желтухи после 4 сут и угасание ее к 8–10-м суткам. Общее состояние ребенка при этом не нарушается. Лечение не требуется.
Почасовой прирост билирубина не должен превышать 3,4 мкмоль/л ч (85,5 мкмоль в сутки). Наибольшая интенсивность желтушного прокрашивания кожи приходится на 3–4-е сутки, при этом максимальный уровень билирубина не поднимается выше 204 мкмоль/л. Для транзиторной гипербилирубинемии характерно прогрессирующее снижение уровня билирубина и интенсивности желтухи после 4 сут и угасание ее к 8–10-м суткам. Общее состояние ребенка при этом не нарушается. Лечение не требуется.
Для желтухи недоношенных новорожденных характерно более раннее начало (1–2-е сутки жизни), что создает трудности при дифференциации ее с гемолитической болезнью новорожденных. Однако данные анамнеза (группа крови матери и ребенка, отсутствие сенсибилизации) и лабораторных исследований (нормальный уровень гемоглобина, эритроцитов, отсутствие ретикулоцитоза) помогают поставить правильный диагноз. Длительность конъюгационной желтухи у недоношенных — до 3 нед.
В 1963 г. И. М. Ариасом была описана «желтуха от материнского молока» (прегнановая желтуха) у детей, находящихся на грудном вскармливании.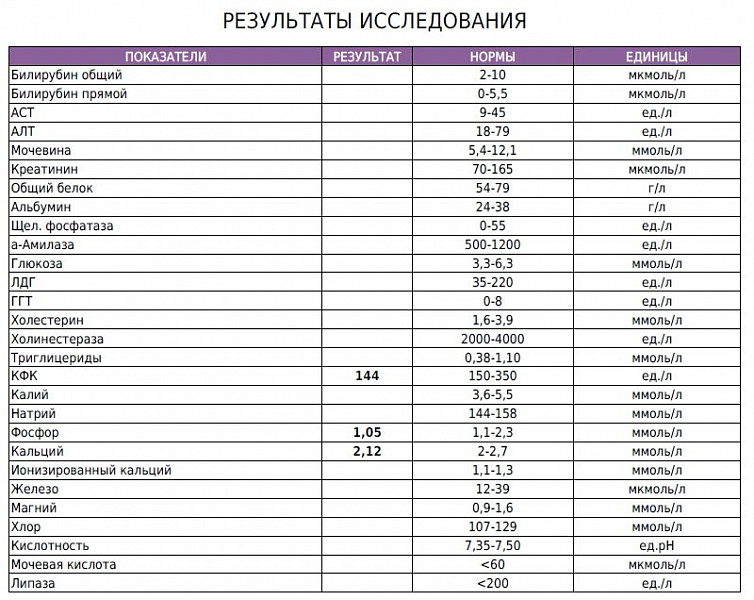 Патогенез этого вида желтухи до конца не выяснен. Однако считается, что ее причиной является низкая конъюгация билирубина, являющаяся следствием тормозящего влияния прегнандиола, который содержится в избыточном количестве в крови некоторых женщин в послеродовом периоде, а также пониженная экскреция билирубина. Длительность желтухи составляет от 3 до 6 нед. Диагностическим тестом является отмена грудного вскармливания на 2–3-и сутки, на фоне чего желтуха начинает быстро разрешаться. При возобновлении вскармливания грудью уровень билирубина снова начинает расти.
Патогенез этого вида желтухи до конца не выяснен. Однако считается, что ее причиной является низкая конъюгация билирубина, являющаяся следствием тормозящего влияния прегнандиола, который содержится в избыточном количестве в крови некоторых женщин в послеродовом периоде, а также пониженная экскреция билирубина. Длительность желтухи составляет от 3 до 6 нед. Диагностическим тестом является отмена грудного вскармливания на 2–3-и сутки, на фоне чего желтуха начинает быстро разрешаться. При возобновлении вскармливания грудью уровень билирубина снова начинает расти.
Синдром Жильбера (конституциональная печеночная дисфункция) — наследственное заболевание, наследуемое по аутосомно-доминантному типу. Частота в популяции составляет 2–6%. Причиной является наследственное нарушение конъюгации непрямого билирубина вследствие нарушения захвата последнего печеночной клеткой. У новорожденных заболевание имеет сходство с транзиторной желтухой. Случаев ядерной желтухи не описано. Прогноз благоприятный. Диагноз ставится на основании семейного анамнеза, длительно сохраняющейся гипербилирубинемии при отсутствии других патологических изменений. Назначение фенобарбитала приводит к резкому уменьшению желтушности, что также свидетельствует о наличии данного заболевания.
Прогноз благоприятный. Диагноз ставится на основании семейного анамнеза, длительно сохраняющейся гипербилирубинемии при отсутствии других патологических изменений. Назначение фенобарбитала приводит к резкому уменьшению желтушности, что также свидетельствует о наличии данного заболевания.
Наследуемое нарушение пигментного обмена при синдроме Криглера–Найяра обусловлено отсутствием (I тип) или очень низкой активностью (II тип) глюкуронилтрансферазы в клетках печени.
При синдроме Криглера–Найяра I типа заболевание наследуется по аутосомно-рецессивному типу. Характерна интенсивная желтуха с первых дней жизни с повышением уровня непрямого билирубина сыворотки крови в 15–50 раз выше нормы, полным отсутствием прямой фракции билирубина. При естественном течении заболевания в большинстве случаев происходит прокрашивание ядер мозга, может отмечаться летальный исход. Назначение фенобарбитала неэффективно. Единственным способом лечения являются проведение фототерапии и трансплантация печени.
При II типе заболевания, которое наследуется по аутосомно-доминантному типу, наряду с менее интенсивной желтухой и уровнем непрямого билирубина в 15–20 раз больше нормы, в крови определяется прямая фракция билирубина. Отличительной чертой является положительный ответ на назначение фенобарбитала. Прогностически синдром Криглера–Найяра II типа более благоприятный. Развитие билирубиновой энцефалопатии наблюдается крайне редко.
Первым симптомом наследственно обусловленных нарушений обмена веществ, таких, как галактоземия, фруктоземия, тирозинемия и др., также может быть желтуха, имеющая конъюгационный характер. В первую очередь врача должно насторожить сочетание затяжной желтухи с такими симптомами, как рвота, диарея, гепатомегалия, прогрессирующая гипотрофия, тяжелая неврологическая симптоматика в виде судорог, мышечной гипотонии, парезов, параличей, атаксии, развитие катаракты, задержки нервно-психического развития. Диагноз подтверждается наличием галактозы в моче, позитивными пробами на сахар и другими специальными методами выявления нарушения обмена веществ в каждом отдельном случае.
Желтуха при гипотиреозе отмечается у новорожденных в зависимости от степени недостаточности функции щитовидной железы и сочетается с другими симптомами заболевания, такими, как крупный вес при рождении, выраженный отечный синдром, низкий тембр голоса новорожденного, ранние и упорные запоры и др. В биохимическом анализе крови наряду с непрямой гипербилирубинемией отмечается повышение холестерина. Скрининг-тест на гипотиреоз положительный, в крови повышен уровень тиреотропного гормона при снижении Т4. Длительная (от 3 до 12 нед) желтуха при гипотиреозе обусловлена замедлением всех метаболических процессов, в том числе и созревания глюкуронилтрансферазных систем печени. Своевременная постановка диагноза (в течение первого месяца жизни) и назначение заместительной терапии тиреоидином или L-тироксином приводят к нормализации билирубинового обмена.
Желтуха при полицитемии (диабетической фетопатии) обусловлена задержкой созревания ферментных систем печени на фоне гипогликемии при повышенном гемолизе. Контроль и коррекция гипогликемии, назначение индукторов микросомальных ферментов печени способствуют нормализации обмена билирубина.
Контроль и коррекция гипогликемии, назначение индукторов микросомальных ферментов печени способствуют нормализации обмена билирубина.
Желтуха при пилоростенозе и высокой кишечной непроходимости обусловлена как нарушением конъюгирующих систем печени вследствие обезвоживания и гипогликемии, так и повышенным обратным всасыванием билирубина из кишечника. В данной ситуации лишь устранение пилоростеноза и обструкции кишечника приводят к нормализации пигментного обмена.
Применение лекарственных средств (глюкокортикоиды, некоторые виды антибиотиков и др.) может приводить к резкому нарушению процессов конъюгации в печени вследствие конкурентного вида метаболизма вышеуказанных препаратов. В каждом конкретном случае необходим анализ терапевтических мероприятий, а также знание метаболических особенностей препаратов, назначаемых новорожденному.
Для всех гемолитических желтух характерно наличие симптомокомплекса, включающего желтуху на бледном фоне (лимонная желтуха), увеличение печени и селезенки, повышение в сыворотке крови уровня непрямого билирубина, разной степени тяжести нормохромную анемию с ретикулоцитозом.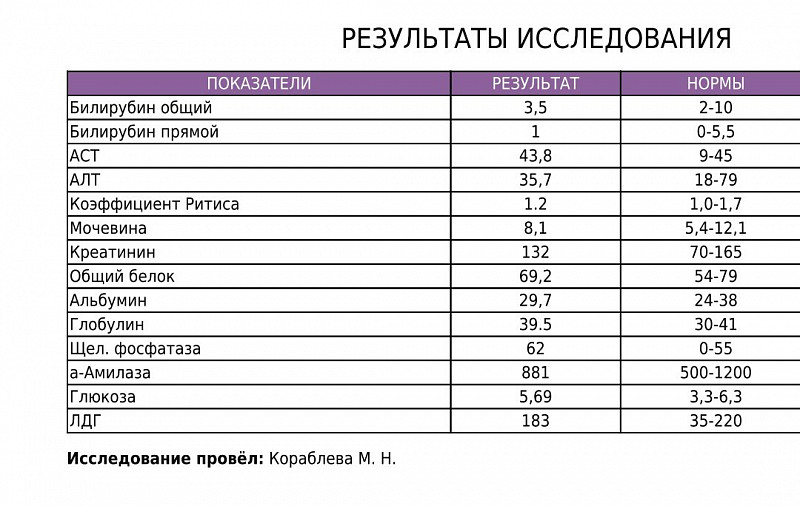 Тяжесть состояния ребенка всегда обусловлена не только билирубиновой интоксикацией, но и выраженностью анемии.
Тяжесть состояния ребенка всегда обусловлена не только билирубиновой интоксикацией, но и выраженностью анемии.
Гемолитическая болезнь новорожденных возникает в результате несовместимости крови матери и ребенка по резус-фактору, его подтипам или группам крови. Заболевание протекает в виде отечной, желтушной и анемической форм. Отечная форма наиболее тяжелая и проявляется врожденной анасаркой, выраженной анемией, гепатоспленомегалией. Как правило, такие дети нежизнеспособны. Желтушная и анемическая формы заболевания более благоприятны, но также могут представлять угрозу здоровью ребенка. При легком течении уровень гемоглобина в пуповинной крови составляет более 140 г/л, уровень непрямого билирубина в сыворотке крови менее 60 мкмоль/л. В этом случае достаточно проведения консервативной терапии. При гемолитической болезни новорожденных средней степени тяжести и тяжелом течении может потребоваться проведение операции заменного переливания крови. В клинической картине желтуха либо врожденная, либо появляется в течение первых суток жизни, имеет бледно-желтый (лимонный) оттенок, неуклонно прогрессирует, на фоне чего может появляться неврологическая симптоматика билирубиновой интоксикации.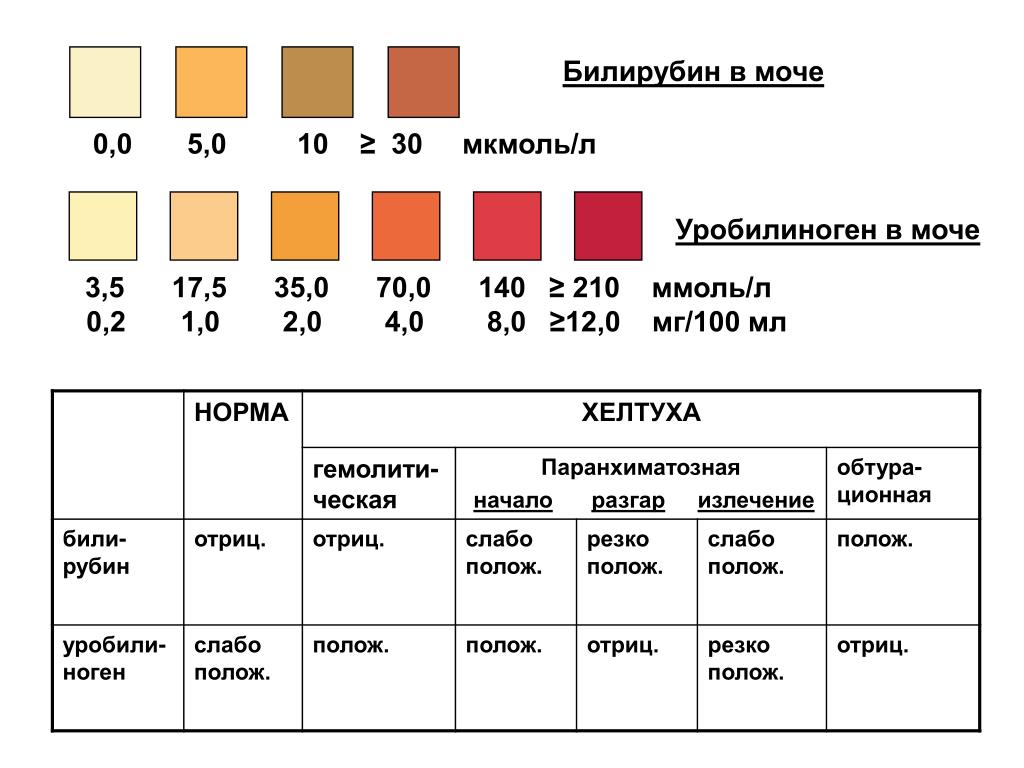 Всегда отмечается гепатоспленомегалия. Изменения цвета кала и мочи нехарактерно.
Всегда отмечается гепатоспленомегалия. Изменения цвета кала и мочи нехарактерно.
Поражение структур центральной нервной системы (ЦНС) происходит при повышении уровня непрямого билирубина в сыворотке крови у доношенных новорожденных выше 342 мкмоль/л.
Для недоношенных детей этот уровень колеблется от 220 до 270 мкмоль/л, для глубоконедоношенных — от 170 до 205 мкмоль/л. Однако необходимо помнить, что глубина поражения ЦНС зависит не только от уровня непрямого билирубина, но и от времени его экспозиции в тканях головного мозга и сопутствующей патологии, усугубляющей тяжелое состояние ребенка.
Профилактические мероприятия для предупреждения развития гемолитической болезни новорожденных, которые должны проводиться уже в женской консультации, заключаются в постановке на учет всех женщин с резус-отрицательной и с 0(I) группой крови, выяснении данных анамнеза в плане наличия фактора сенсибилизации, определении уровня резус-антител и при необходимости проведении досрочного родоразрешения. Всем женщинам с резус-отрицательной кровью в первый день после родов показано введение анти-D-глобулина.
Всем женщинам с резус-отрицательной кровью в первый день после родов показано введение анти-D-глобулина.
При развитии гемолитической болезни новорожденному проводится заменное переливание крови, в дооперационном периоде применяют фото- и инфузионную терапию.
Наследственные гемолитические анемии отличаются большим разнообразием. Самая распространенная из них — микросфероцитарная гемолитическая анемия Минковского–Шоффара. Дефектный ген локализован в 8-й паре хромосом. Результатом мутации является продукция аномальных эритроцитов, имеющих сферическую форму и меньшие (менее 7 нм) размеры, подвергающихся избыточному разрушению в криптах селезенки. Для анамнеза характерно наличие в семье родственников с аналогичным заболеванием. Диагноз подтверждается обнаружением микросфероцитарных эритроцитов, сдвигом кривой Прайс–Джонса влево, снижением осмотической стойкости эритроцитов, изменением индекса сферичности и средней концентрации гемоглобина в эритроцитах. Заболевание протекает волнообразно, гемолитические кризы сопровождаются повышением температуры тела, снижением аппетита и рвотами. Кризы провоцируются, как правило, острыми вирусными заболеваниями, переохлаждением, назначением сульфаниламидов и т. д. Основным методом лечения считается спленэктомия.
Заболевание протекает волнообразно, гемолитические кризы сопровождаются повышением температуры тела, снижением аппетита и рвотами. Кризы провоцируются, как правило, острыми вирусными заболеваниями, переохлаждением, назначением сульфаниламидов и т. д. Основным методом лечения считается спленэктомия.
В период новорожденности может выявляться еще один вид наследственной гемолитической анемии, характеризующийся изменением формы эритроцитов — так называемый инфантильный пикноцитоз. Первые признаки заболевания появляются на первой неделе жизни и чаще у недоношенных детей. Эритроциты в окрашенном мазке крови имеют шиповидные отростки. Помимо анемии выявляются также отеки и тромбоцитоз. Назначение витамина Е в дозе 10 мг/кг в сутки приводит в большинстве случаев к клинико-лабораторной ремиссии.
При исследовании мазка крови у новорожденных могут быть выявлены и мишеневидные эритроциты, что характерно для гемоглобинопатий (талассемия, серповидно-клеточная анемия). Серповидно-клеточная анемия встречается чаще у жителей Средней Азии, Азербайджана и Армении и проявляется в неонатальном периоде только у гомозиготных носителей s-гемоглобина.
Серповидно-клеточная анемия встречается чаще у жителей Средней Азии, Азербайджана и Армении и проявляется в неонатальном периоде только у гомозиготных носителей s-гемоглобина.
Диагноз наследственных энзимопенических анемий (дефицит глюкозо-6-фосфатдегидрогеназы, пируваткиназы, гексогеназы, 2,3-дифосфоглицеромутазы, фосфогексоизомеразы) новорожденным ставится крайне редко, так как требует проведения высокодифференцированных исследований. В клинической картине у новорожденных с этой патологией выявляются гемолитическая анемия с ретикулоцитозом, увеличение печени и селезенки. Характерен семейный анамнез.
Большие гематомы в периоде новорожденности также могут стать причиной выраженной непрямой гипербилирубинемии и анемии. Наличие у ребенка больших размеров кефалогематом, внутрижелудочковых кровоизлияний, субкапсулярных гематом паренхиматозных органов, массивных кровоизлияний в мягкие ткани сопровождается характерной клинической картиной.
Механические желтухи характеризуются накоплением в крови прямого (связанного) билирубина, что сопровождается желтухой, имеющей зеленоватый оттенок, увеличением размеров печени, изменением окраски стула (обесцвечивание) и мочи (нарастание интенсивности окраски).
Синдром сгущения желчи у новорожденных развивается как осложнение гемолитической болезни новорожденных, имеющих обширные кефалогематомы, а также перенесших асфиксию в родах. При этом нарастание интенсивности желтухи отмечается с конца первой недели жизни, сопровождается увеличением размеров печени, иногда значительным, и частичным обесцвечиванием стула. Лечение заключается в применении холеретиков и холекинетиков.
Кроме того, синдром сгущения желчи может являться одним из наиболее ранних клинических проявлений муковисцидоза, особенно если он сочетается с мекониальным илеусом или поражением бронхолегочной системы. Постановке правильного диагноза в данном случае способствуют определение содержания альбумина в меконии, ультразвуковое исследование (УЗИ) поджелудочной железы, проведение потовой пробы.
Причиной механической желтухи в периоде новорожденности могут быть пороки развития желчевыводящих путей: внутри- и внепеченочная атрезия желчных ходов, поликистоз, перекруты и перегибы желчного пузыря, артериопеченочная дисплазия, синдром Аладжилля, синдромальное уменьшение количества междольковых желчных протоков.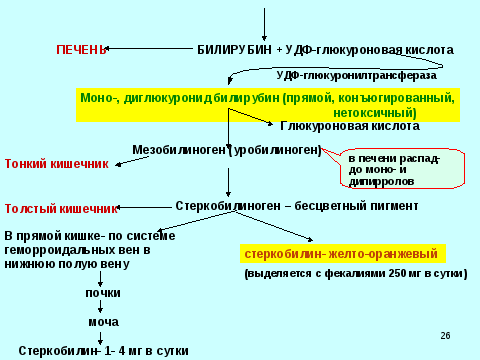
При атрезии желчевыводящих путей первым признаком порока развития служит желтуха, которая носит упорно нарастающий характер, сопровождается зудом кожных покровов, из-за чего дети бывают очень беспокойны и раздражительны. Постепенно нарастают размеры и плотность печени, изменяется характер стула: он становится частично или полностью обесцвеченным. Явления холестаза приводят к мальабсорбции жиров и жирорастворимых витаминов, нарастают гипотрофия и гиповитаминоз. В возрасте 4–6 мес появляются признаки портальной гипертензии, геморрагического синдрома. Без оперативного вмешательства такие пациенты погибают в возрасте до 1–2 лет жизни. Биохимический анализ крови выявляет наличие гипопротеинемии, гипоальбуминемии, повышение прямого билирубина, щелочной фосфатазы.
При синдроме канальцевой гипоплазии желчных путей (синдром Аладжилля), наследуемом по аутосомно-рецессивному типу, определяются и другие пороки развития: гипоплазия или стеноз легочной артерии, аномалии позвоночных дуг, почек. Характерны стигмы дизэмбриогенеза: гипертелоризм, выступающий лоб, глубоко посаженные глаза, микрогнатия.
Характерны стигмы дизэмбриогенеза: гипертелоризм, выступающий лоб, глубоко посаженные глаза, микрогнатия.
Известны семейные формы холестаза, проявляющиеся в периоде новорожденности. При синдроме Мак-Элфреша отмечается наличие обесцвеченного стула в течение длительного периода времени, вплоть до нескольких месяцев. В дальнейшем отклонений в состоянии ребенка не отмечается. При синдроме Байлера, напротив, после эпизода холестаза в первые месяцы жизни развивается билиарный цирроз печени.
Механические желтухи могут быть обусловлены сдавлением желчных протоков извне опухолью, инфильтратами и другими образованиями брюшной полости. Нередко отмечается обтурация общего желчного протока при врожденной желчнокаменной болезни.
Выделяют группу наследственно обусловленных дефектов экскреции связанного билирубина. К ним относятся синдром Дубина–Джонсона, обусловленный «поломкой» каналикулярной транспортной системы. Синдром наследуется по аутосомно-рецессивному типу, сопровождается умеренным повышением уровня прямого билирубина, небольшим увеличением размеров печени, массивным выделением с мочой копропорфиринов.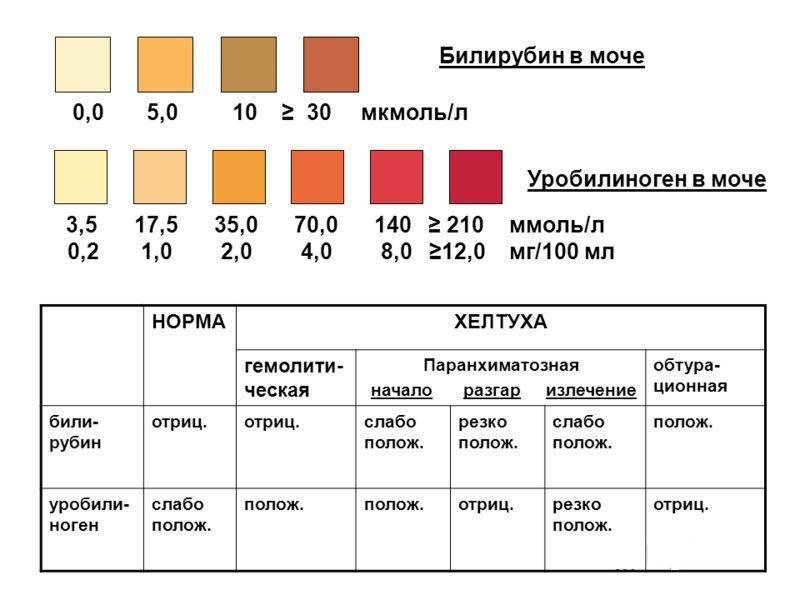 В биоптатах в клетках печени наблюдается отложение коричнево-черного пигмента, напоминающего меланин. Синдром Ротора также наследуется по аутосомно-рецессивному типу, но в основе этого синдрома лежит дефект захвата и накопления клетками печени органических анионов. Клиническая картина аналогична таковой при синдроме Дубина–Джонсона. Отложения пигмента в клетках печени нет.
В биоптатах в клетках печени наблюдается отложение коричнево-черного пигмента, напоминающего меланин. Синдром Ротора также наследуется по аутосомно-рецессивному типу, но в основе этого синдрома лежит дефект захвата и накопления клетками печени органических анионов. Клиническая картина аналогична таковой при синдроме Дубина–Джонсона. Отложения пигмента в клетках печени нет.
Постановке правильного диагноза при синдроме холестаза в период новорожденности помогают УЗИ печени, радиоизотопное сканирование, чрескожная биопсия печени, холангиография и т. д.
Паренхиматозные желтухи обусловлены поражением паренхимы печени воспалительного характера. Причиной поражения могут являться вирусы, бактерии и простейшие: вирус гепатита В и С, цитомегаловирус, Коксаки, краснухи, Эпстайна–Барр, вирус простого герпеса, бледная трепонема, токсоплазма и др. Септический процесс у новорожденного может сопровождаться прямым бактериальным поражением печени.
Клиническая картина паренхиматозной желтухи включает в себя ряд общих и строго специфических признаков: дети часто рождаются недоношенными или незрелыми, с задержкой внутриутробного развития, маловесными к сроку гестации, имеют признаки поражения нескольких органов и систем, вследствие чего состояние их при рождении расценивается как крайне тяжелое. Желтуха имеется уже при рождении и носит сероватый, «грязный» оттенок, на фоне выраженных нарушений микроциркуляции, часто с проявлениями кожного геморрагического синдрома. Характерна гепатоспленомегалия. При исследовании биохимического анализа сыворотки крови выявляются как прямая, так и непрямая фракции билирубина, повышенная активность (в 10-100 раз) трансаминаз печени, увеличение щелочной фосфатазы, глутаматдегидрогеназы. Метод Эберлейна свидетельствует о серьезных нарушениях в конъюгационных механизмах печеночной клетки — подавляющее количество прямого билирубина представлено фракцией моноглюкуронидбилирубина. Общий анализ крови нередко выявляет анемию, ретикулоцитоз, тромбоцитопению, лейкоцитоз или лейкопению. В коагулограмме — дефицит плазменного звена гемостаза, фибриногена. Для установления возбудителя инфекционного процесса проводятся его идентификация путем полимеразной цепной реакции (ПЦР), определение титров специфических иммуноглобулина М и иммуноглобулина G. Лечение заключается в назначении специфической антибактериальной, противовирусной и иммунокорригирующей терапии.
Желтуха имеется уже при рождении и носит сероватый, «грязный» оттенок, на фоне выраженных нарушений микроциркуляции, часто с проявлениями кожного геморрагического синдрома. Характерна гепатоспленомегалия. При исследовании биохимического анализа сыворотки крови выявляются как прямая, так и непрямая фракции билирубина, повышенная активность (в 10-100 раз) трансаминаз печени, увеличение щелочной фосфатазы, глутаматдегидрогеназы. Метод Эберлейна свидетельствует о серьезных нарушениях в конъюгационных механизмах печеночной клетки — подавляющее количество прямого билирубина представлено фракцией моноглюкуронидбилирубина. Общий анализ крови нередко выявляет анемию, ретикулоцитоз, тромбоцитопению, лейкоцитоз или лейкопению. В коагулограмме — дефицит плазменного звена гемостаза, фибриногена. Для установления возбудителя инфекционного процесса проводятся его идентификация путем полимеразной цепной реакции (ПЦР), определение титров специфических иммуноглобулина М и иммуноглобулина G. Лечение заключается в назначении специфической антибактериальной, противовирусной и иммунокорригирующей терапии.
Обобщая вышесказанное, отметим, что диагностические мероприятия при неонатальных желтухах должны учитывать ряд положений.
- При сборе анамнеза необходимо обратить внимание на возможный семейный характер заболевания: имеют значение случаи затяжной желтухи, анемии, спленэктомии у родителей или родственников.
- Анамнез со стороны матери должен обязательно содержать сведения о группе крови и резус-факторе у нее и отца ребенка, наличии предыдущих беременностей и родов, операций, травм, переливаний крови без учета резус-фактора. У женщины во время беременности могут быть выявлены нарушение толерантности к глюкозе, сахарный диабет, инфекционный процесс. Необходимо также выяснить, не принимала ли женщина препараты, оказывающие влияние на билирубиновый обмен.
- Анамнез новорожденного включает определение срока гестации, масса-ростовых показателей, оценки по шкале Апгар при рождении, выяснение характера вскармливания (искусственного или естественного), времени появления желтушного прокрашивания кожи.

- Физикальное обследование помогает определить оттенок желтухи, установить ориентировочный уровень билирубина при помощи иктерометра. Определяется наличие кефалогематом или обширных экхимозов, геморрагических проявлений, отечного синдрома, гепатоспленомегалии. Следует обращать внимание на характер окраски мочи и стула. Важным диагностическим моментом является правильная трактовка неврологического статуса ребенка.
- Лабораторные методы включают клинический анализ крови с определением гематокрита, мазок периферической крови (необходимы для диагностики нарушений формы и размеров эритроцитов), определение группы крови и резус-фактора у матери и ребенка (позволяет установить причину гемолитической болезни новорожденных).
Кроме того, проведение прямой и непрямой пробы Кумбса позволит предположить, имеет ли место несовместимость крови матери и ребенка по редким факторам.
Биохимический анализ крови (определение общего билирубина и его фракций, уровня трансаминаз печени, щелочной фосфатазы, концентрации общего белка, альбумина, глюкозы, мочевины и креатинина, холестерина и триглицеридов, С-реактивного белка, тимоловой пробы и т. д.) позволяет не только диагностировать вид желтухи, но и собрать данные о состоянии других органов и систем, имеющие большое значение при назначении радикальных способов лечения (например, об изначальной функции почек очень важно иметь представление до проведения заменного переливания крови, так как одним из осложнений этой операции является острая почечная недостаточность).
д.) позволяет не только диагностировать вид желтухи, но и собрать данные о состоянии других органов и систем, имеющие большое значение при назначении радикальных способов лечения (например, об изначальной функции почек очень важно иметь представление до проведения заменного переливания крови, так как одним из осложнений этой операции является острая почечная недостаточность).
Метод Эберлейна (определение фракций прямого билирубина — моно- и диглюкуронидбилирубина) имеет значение при дифференциальной диагностике механических и паренхиматозных желтух.
Необходимо также проведение тестов на выявление инфекционного агента в крови, стадии заболевания (ПЦР, иммуноферментный анализ, определение количества и вида иммуноглобулинов, определение авидности и аффинности антител, реакция Вассермана и др.).
Определение профиля гормонов щитовидной железы проводится при подозрении на гипотиреоз.
Осмотическая резистентность эритроцитов, электрофорез гемоглобина, скрининг-тесты на определение глюкозо-6-фосфатдегидрогеназы проводятся с целью уточнения причины наследственных гемолитических анемий.
Потовая проба при подозрении на муковисцидоз проводится у детей старше 1 мес жизни; в раннем неонатальном периоде можно практиковать определение содержания альбумина в меконии.
Анализы включают также определение содержания a-1-антитрипсина в сыворотке крови, УЗИ головного мозга, внутренних органов брюшной полости.
Рентгенологический метод, компьютерная томография проводятся при подозрении на кишечную непроходимость, внутричерепные кровоизлияния, фиброэзофагогастродуоденоскопия — при подозрении на пилоростеноз. Чрескожная биопсия печени проводится в спорных случаях с целью верификации диагноза.
До начала проведения лечебных мероприятий необходимо определить способ кормления новорожденного: грудное вскармливание не допускается при гемолитической болезни новорожденных, галактоземии, тирозинемии.
Лечение гипербилирубинемий
Рассмотрим сновные методы лечения гипербилирубинемий.
- Фототерапия на современном этапе — самый эффективный метод лечения непрямой гипербилирубинемии.
 Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка».
Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка». К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного.
К осложнениям фототерапии относятся ожоги кожи, непереносимость лактозы, гемолиз, дегидратация, гипертермия и загар. При проведении фототерапии обязательны мероприятия по поддержанию постоянного водного баланса новорожденного. - Инфузионная терапия применяется для предотвращения нарушений водного баланса при проведении фототерапии с использованием ламп с недифференцированным светом; при этом физиологическая потребность в жидкости увеличивается на 0,5–1,0 мл/кг/ч. Основой инфузионной терапии являются растворы глюкозы, к которым добавляются мембраностабилизаторы (с целью уменьшения процессов перекисного окисления), электролиты, сода (при необходимости их коррекции), кардиотрофики и препараты, улучшающие микроциркуляцию. Для ускорения выведения билирубина из организма иногда применяют методику форсированного диуреза. Возможно введение в схему инфузионной терапии растворов альбумина в дозе 1 г/кг в сутки.
- Целесообразность применения индукторов микросомальных ферментов печени (фенобарбитал, зиксорин, бензонал) объясняется способностью последних повышать содержание лигандина в клетках печени и активность глюкуронилтрансферазы.
 Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.
Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного. - Энтеросорбенты (смекта, полифепан, энтеросгель, холестирамин, агар-агар и др.) включаются в терапию с целью прервать печеночно-кишечную циркуляцию билирубина. Однако они не оказывают существенного влияния на уровень сывороточного билирубина. Тем не менее, учитывая отсутствие токсического влияния этих препаратов, их можно применять при лечении гипербилирубинемий, но только как вспомогательный метод.
- Синтетические металлопорфирины ранее широко использовались при лечении непрямых гипербилирубинемий. Механизм их действия основан на конкурентном ингибировании гемоксигеназы, приводящем к снижению продукции билирубина.
 В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX. - Заменное переливание крови проводится при неэффективности консервативных методов терапии, прогрессирующем нарастании уровня билирубина, при наличии абсолютных показаний, т. е. когда есть угроза развития ядерной желтухи. Заменное переливание крови выполняется в объеме двух объемов циркулирующей крови, что позволяет заменить до 85% циркулирующих эритроцитов и снизить уровень билирубина в 2 раза. Показаниями к проведению данной процедуры в настоящее время являются: отечно-анемическая форма гемолитической болезни новорожденных, когда переливание проводится в первые 2 ч жизни; уровень непрямого билирубина пуповинной крови выше 60 мкмоль/л; уровень гемоглобина пуповинной крови ниже 140 г/л; почасовой прирост билирубина выше 6 мкмоль/л; почасовой прирост билирубина выше 8,5 мкмоль/л при падении гемоглобина ниже 130 г/л; наличие прогрессирующей анемии; превышение билирубина в последующие сутки выше 340 мкмоль/л.

- Из холеретиков и холекинетиков — при явлениях холестаза (за исключением атрезии внепеченочных желчных протоков и нарушения синтеза желчных кислот вследствие ферментопатии) могут использоваться магния сульфат, аллохол, однако в настоящее время предпочтение отдается препарату урсодезоксихолевой кислоты — урсофальк, который выпускается в виде суспензии, отличается легкостью дозирования для новорожденных, характеризуется быстрым и отчетливым терапевтическим эффектом. Начальная лечебная доза составляет 15–20 мг/кг в сутки. При недостаточной эффективности доза может быть увеличена до 30–40 мг/кг в сутки. При проведении длительного лечения используют поддерживающую дозу 10 мг/кг в сутки.
- Коррекция жирорастворимых витаминов проводится при гипоплазиях и атрезиях желчевыводящих путей и длительно существующих явлениях холестаза в дооперационном периоде. Витамин Д3 — 30 000 МЕ внутримышечно 1 раз в месяц или по 5000-8000 МЕ внутрь ежедневно. Витамин А — 25 000–50 000 МЕ внутримышечно 1 раз в месяц или 5000-20000 МЕ внутрь 1 раз в сутки.
 Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.
Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед. - Коррекция микроэлементов: кальций — 50 мг/кг в сутки внутрь, фосфор — 25 мг/кг в сутки внутрь, цинка сульфат — 1 мг/кг внутрь в сутки.
- Увеличение белковой и калорийной нагрузки у таких детей необходимо для обеспечения нормального роста и развития, кроме того в питании должны присутствовать среднецепочечные триглицериды. Потребность у таких новорожденных в белках — 2,5–3 г/кг, жирах — 8 г/кг, углеводах — 15–20 г/кг, калориях — 150 ккал/кг (60% — углеводы, 40% — жиры).
- При синдроме Аладжилля, несиндромальной форме гипоплазии внутрипеченочных желчных протоков, перинатальном склерозирующем холангите методы этиопатогенетического лечения отсутствуют. Формирование цирроза печени при этих процессах служит показанием к трансплантации печени.
- Внепеченочные причины развития синдрома холестаза являются показанием к удалению причины холестаза или проведению операции по Касаи, с последующей профилактикой развития инфекционных процессов и склеротических изменений желчных протоков.
 Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес. - При гипербилирубинемии, вызванной метаболическими нарушениями, чаще всего прибегают к консервативным методам лечения. При галактоземии применяется диета, не содержащая галактозу и лактозу. На первом году жизни используются лечебные смеси: NAN безлактозный, Нутрамиген, Прегистимил и другие смеси, не содержащие лактозу. При тирозинемии назначается диета, не содержащая тирозин, метионин и фенилаланил (лофенолак, ХР Аналог, ХР Аналог LCP, Афенилак, Фенил-Фри, Тетрафен 40 и др.). в последние годы также используется ингибитор фермента 4-гидроксифенилпируват-диоксигеназы — нитисинон, который назначают из расчета 1 мг/кг/сут, перорально. При фруктоземии необходимо исключить из питания продукты, содержащие фруктозу, сукрозу и мальтозу. Назначаются препараты, компенсирующие недостаток желчных кислот — холевой и дезоксихолевой из расчета 10 мг/кг/сут.

- При заместительной энзимотерапии чаще всего используется креон 10 000, доза препарата подбирается соответственно недостаточности функции поджелудочной железы, панкреатин — по 1000 ЕД липазы/кг/сут.
Литература
- Абрамченко В. В., Шабалов Н. П. Клиническая перинатология. Петрозаводск: ООО «Издательство Интел Тех», 2004. 424 с.
- Болезни плода и новорожденного, врожденные нарушения обмена веществ/под ред. Р. Е. Бермана, В. К. Вогана. М.: Медицина, 1991. 527 с.
- Дегтярев Д. Н., Иванова А. В., Сигова Ю. А. Синдром Криглера-Найяра//Российский вестник перинатологии и педиатрии. 1998. № 4. С. 44–48.
- Комаров Ф. И., Коровкин Б. Ф., Меньшиков В. В. Биохимические исследования в клинике. М.: АПП «Джангар», 2001.
- Неонатология/под ред. Т. Л. Гомеллы, М. Д. Каннигам. М.: Медицина, 1998. 640 с.
- Папаян А. В., Жукова Л. Ю. Анемии у детей. СПб.: Питер, 2001.
- Руководство по фармакотерапии в педиатрии и детской хирургии.
 Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003. - Таболин В. А. Билирубиновый обмен у новорожденных. М.: Медицина, 1967.
- Шабалов Н. П. Неонатология: пособие для врачей. СПб., 1996. Т. 1, 2.
- Шерлок Ш., Дули Д. Заболевания печени и желчных путей: практическое руководство/под ред. З. Г. Апросиной, Н. А. Мухина: пер. с англ. М.: ГЭОТАР Медицина, 1999. 864 с.
- Подымова С. Д. Болезни печени. М., Медицина. 1993.
- Balistreri W. F. Nontransplant options for the treatment of metabolic liver disease: saving livers while saving lives//Hepatology. 1994; 9: 782–787.
- Bernard O. Early diagnosis of neonatal cholestatic jaundice//Arch. Pediatr. 1998; 5: 1031–1035.
- Nedim Hadzie, Giorgina Mieli-Vergani. Chronic liver disease in childhood. Int. Semin. Paediatr. Gastroenterol. Nutr. 1998; 7: 1–9.
Л. А. Анастасевич, кандидат медицинских наук
Л.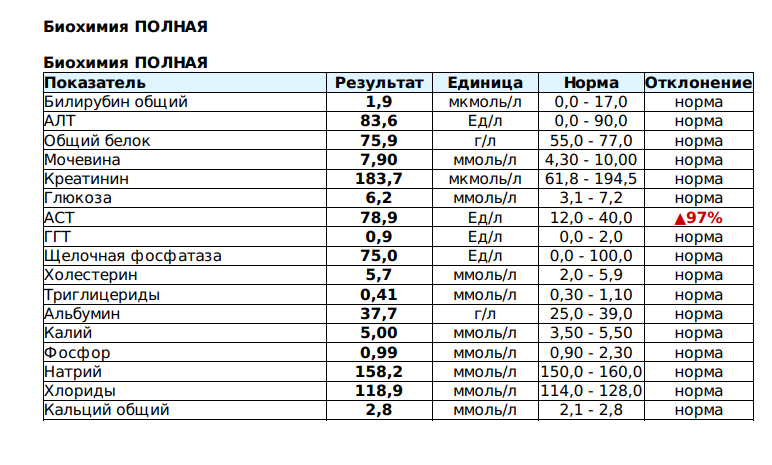 В. Симонова, кандидат медицинских наук
В. Симонова, кандидат медицинских наук
РГМУ, Москва
Билирубин общий — цена анализа в Днипро в ИНВИТРО
Исследуемый материал Сыворотка крови
Метод определения Колориметрическое определение с диазореагентом (DPD) и детергентом в кислой среде.
Билирубин – конечный продукт разложения гемоглобина в крови. Это желтый пигмент, образующийся в костном мозге и селезенке в результате распада эритроцитов, является компонентом желчи. Определение его уровня является одним из показателей биохимического анализа крови.
Общее количество билирубина (прямого и непрямого) называется билирубин общий. Его уровень от пола не зависит, у мужчин и женщин он одинаков.
Норма билирубина у новорожденного составляет до 256 мкмоль/л. У детей старше месяца нормальный уровень будет соответствовать норме взрослого человека.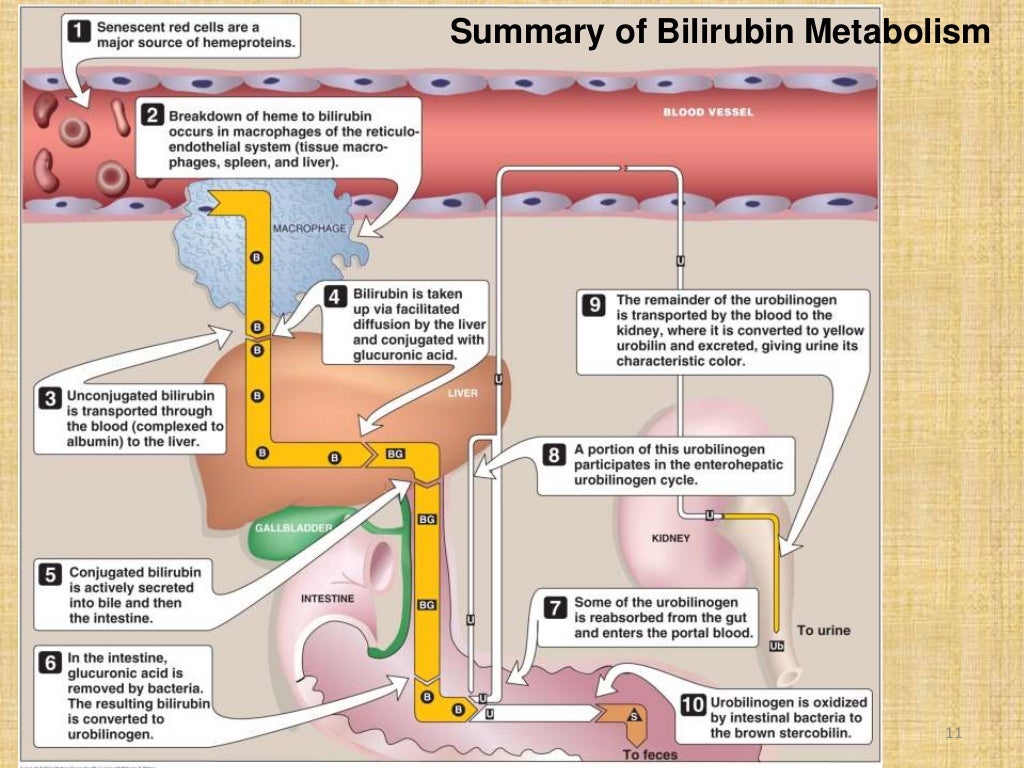
У женщин во время беременности показатели билирубина могут быть повышены в третьем триместре за счет возможного изгиба желчного протока.
Причинами пониженного уровня билирубина может стать голодание, длительная низкокалорийная диета.
Сдать анализ на общий билирубин врач направляет пациента при подозрении таких заболеваний как рак, гепатит, цирроз печени, недостаток витамина В12, желчнокаменная болезнь.
Если при расшифровке результатов установлено, что увеличена концентрация прямого билирубина, то это может свидетельствовать о таких заболеваниях как холецистит, инфекционные болезни печени, сифилис.
Анализ билирубин общий покажет очень высокую концентрацию непрямого билирубина при анемии, передозировке медикаментов или алкоголя, кровоизлиянии внутренних органов. Это может свидетельствовать еще и о проблемах в кровеносной системе.
Биоматериалом для анализа может служить венозная и капиллярная кровь. Перед тем как сдать анализ крови, не следует принимать пищу за 12 часов до исследования, исключить эмоциональные и физические перенапряжения, не курить в течение 30 минут.
Качественное выполнение исследования по доступной цене вам гарантирует лаборатория ИНВИТРО.
— катаболизм гема — Биохимия
За сутки у человека распадается около 9 г гемопротеинов, в основном это гемоглобин эритроцитов.
Эритроциты в норме живут 90-120 дней, после чего лизируются в клетках ретикулоэндотелиальной системы – макрофагах селезенки (главным образом), купферовских клетках печени и макрофагах костного мозга. При разрушении эритроцитов в кровеносном русле высвобождаемый гемоглобин образует комплекс с белком-переносчиком гаптоглобином (фракция α2-глобулинов крови) и также переносится в клетки РЭС селезенки, печени и костного мозга.
Синтез билирубина
В клетках РЭС гем в составе гемоглобина окисляется молекулярным кислородом. В реакциях последовательно происходит разрыв метинового мостика между 1-м и 2-м пиррольными кольцами гема с их восстановлением, отщеплением железа и белковой части и образованием оранжевого пигмента билирубина. Высвобождаемое железо может либо запасаться в клетке в комплексе с ферритином, либо выделяться наружу и связываться с трансферрином.
Высвобождаемое железо может либо запасаться в клетке в комплексе с ферритином, либо выделяться наружу и связываться с трансферрином.
Реакции распада гемоглобина и образования билирубина
Билирубин – токсичное, жирорастворимое вещество, способное разобщать окислительное фосфорилирование в клетках. Особенно чувствительны к нему клетки нервной ткани.
Строение билирубина
Выведение билирубина
Из клеток ретикуло-эндотелиальной системы билирубин попадает в кровь. Здесь он находится в комплексе с альбумином плазмы, в гораздо меньшем количестве – в комплексах с металлами, аминокислотами, пептидами и другими малыми молекулами. Образование таких комплексов не позволяет выделяться билирубину с мочой. Билирубин в комплексе с альбумином называется свободный (неконъюгированный) или непрямой билирубин.
Этапы метаболизма билирубина в организме
Из сосудистого русла в гепатоциты билирубин попадает с помощью белка-переносчика (транспортный белок органических анионов) или по механизму флип-флоп.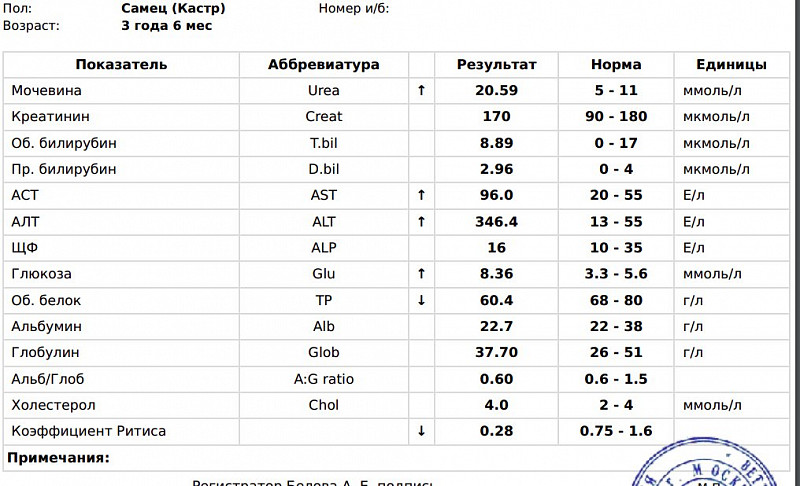 Далее при участии цитозольного связывающего белка лигандина (Y-протеин) билирубин транспортируется в ЭПР, где протекает реакция связывания билирубина с УДФ-глюкуроновой кислотой, при этом образуются моно- и диглюкурониды. Кроме глюкуроновой кислоты, в реакцию конъюгации могут вступать сульфаты, фосфаты, глюкозиды.
Далее при участии цитозольного связывающего белка лигандина (Y-протеин) билирубин транспортируется в ЭПР, где протекает реакция связывания билирубина с УДФ-глюкуроновой кислотой, при этом образуются моно- и диглюкурониды. Кроме глюкуроновой кислоты, в реакцию конъюгации могут вступать сульфаты, фосфаты, глюкозиды.
Билирубин-глюкуронид получил название связанный (конъюгированный) или прямой билирубин.
Реакции синтеза билирубин-диглюкуронида |
Строение билирубин-диглюкуронида(прямой билирубин) |
После образования билирубин-глюкурониды АТФ-зависимым переносчиком секретируются в желчные протоки и далее в кишечник, где при участии бактериальной β-глюкуронидазы превращаются в свободный билирубин. Одновременно, даже в норме (особенно у взрослых), некоторое количество билирубин-глюкуронидов может попадать из желчи в кровь по межклеточным щелям.
Таким образом, в плазме крови обычно присутствуют две формы билирубина: свободный (непрямой), попадающий сюда из клеток РЭС (80% и более всего количества), и связанный (прямой), попадающий из желчных протоков (в норме не более 20%).
Термины «связанный«, «конъюгированный«, «свободный«, «несвязанный» отражают взаимодействие билирубина и глюкуроновой кислоты (но не билирубина и альбумина!).
Термины «прямой» и «непрямой» введены, исходя из возможности химической реакции билирубина с диазореактивом Эрлиха. Связанный билирубин реагирует с реактивом напрямую, без добавления дополнительных реагентов, т.к. является водорастворимым. Несвязанный (жирорастворимый) билирубин требует добавочных реактивов, реагирует не прямо.
Превращение в кишечнике
В кишечнике билирубин подвергается восстановлению под действием микрофлоры до мезобилирубина и мезобилиногена (уробилиногена). Часть уробилиногена всасывается и с кровью портальной вены попадает в печень, где либо распадается до моно-, ди- и трипирролов, либо окисляется до билирубина и снова экскретируется. При этом при здоровой печени в общий круг кровообращения и в мочу мезобилирубин и уробилиноген не попадают, а полностью задерживаются гепатоцитами.
Часть уробилиногена всасывается и с кровью портальной вены попадает в печень, где либо распадается до моно-, ди- и трипирролов, либо окисляется до билирубина и снова экскретируется. При этом при здоровой печени в общий круг кровообращения и в мочу мезобилирубин и уробилиноген не попадают, а полностью задерживаются гепатоцитами.
Оставшаяся в кишечнике часть пигментов ферментами бактериальной флоры толстого кишечника восстанавливается до стеркобилиногена. Далее
- малая часть стеркобилиногена может всасываться и катаболизировать в печени, подобно уробилиногену,
- незначительное количество стеркобилиногена через геморроидальные вены попадает в большой круг кровообращения, отсюда в почки и в мочу. После окисления на воздухе из стеркобилиногена образуется стеркобилин мочи,
- однако основное количество стеркобилиногена достигает нижних отделов толстого кишечника и выделяется. В прямой кишке и на воздухе стеркобилиноген окисляется в стеркобилин, окрашивая кал,
- аналогично уробилиноген, появляющийся в моче при патологии печени, окисляется в уробилин.

Очень часто стеркобилиноген, содержащийся в нормальной моче, называют уробилиногеном. И в клинической практике обычно не проводят различий между стеркобилиногеном и уробилиногеном мочи, их рассматривают как один пигмент – урохромы (уробилиноиды), что может создавать некоторую путаницу при оценке результатов анализа.
Низкие уровни билирубина указывают на высокий риск поражения глубокого белого вещества головного мозга у явно здоровых субъектов
Дизайн исследования и популяция
В это поперечное исследование вошли 1356 взрослых японцев в возрасте 40 лет и старше, которые были явно здоровы и по инициативе прошли медицинский осмотр программа, посвященная атеросклерозу в период с 2007 по 2011 год в Токийской центральной больнице Сайсэйкай. Хотя оценка когнитивных способностей не проводилась при обследовании здоровья, наличие когнитивных нарушений среди участников было маловероятным из-за их активного участия в обследовании здоровья и способности заполнять анкету с самооценкой. Из них люди с аномальными ферментами печени (определяемыми как аспартаттрансфераза> 40 МЕ / л, аланинтрансаминаза> 40 МЕ / л или гамма-глутамилтранспептидаза> 90 МЕ / л) были исключены из-за возможности заболевания печени. Протокол исследования соответствует этическим принципам Хельсинкской декларации 1975 г. и Этическим руководящим принципам эпидемиологических исследований правительства Японии. Исследование было одобрено этическим комитетом Центральной больницы Сайсэйкай (номер разрешения 345).Согласно руководящим принципам, в исследовании были выполнены условия, позволяющие отказаться от требования информированного согласия отдельных участников. Поэтому от информированного согласия было отказано, и комитет по этике утвердил отказ.
Из них люди с аномальными ферментами печени (определяемыми как аспартаттрансфераза> 40 МЕ / л, аланинтрансаминаза> 40 МЕ / л или гамма-глутамилтранспептидаза> 90 МЕ / л) были исключены из-за возможности заболевания печени. Протокол исследования соответствует этическим принципам Хельсинкской декларации 1975 г. и Этическим руководящим принципам эпидемиологических исследований правительства Японии. Исследование было одобрено этическим комитетом Центральной больницы Сайсэйкай (номер разрешения 345).Согласно руководящим принципам, в исследовании были выполнены условия, позволяющие отказаться от требования информированного согласия отдельных участников. Поэтому от информированного согласия было отказано, и комитет по этике утвердил отказ.
Модальности и условия изображения
Обследование здоровья проводилось с акцентом на атеросклероз. Магнитно-резонансная томография была выполнена для оценки церебрального атеросклероза с использованием сканера 1,5-Т (SIGNA HDxt 1,5 T; GE Healthcare Japan, Токио, Япония). Гиперинтенсивность на T2-взвешенных и FLAIR-изображениях глубокого белого вещества была определена как DWML, что указывает на болезнь мелких сосудов.Перивентрикулярная гиперинтенсивность на T2-взвешенных изображениях и изображениях FLAIR была определена как PVH. Тяжесть DWML оценивалась по шкале от 0 до 3 по шкале Фазекаса: 0 означает отсутствие поражения белого вещества, 1 означает наличие очаговых поражений, 2 относится к началу сливающихся поражений и 3 относится к наличию диффузного вовлечения всего белого вещества 17,18 . Тяжелые DWML были определены как поражения 3 степени по Фазекасу, которые, как сообщается, связаны с когнитивными нарушениями 19 .Мы оценивали сорт ПВХ по классификации Фазекаса: 0 — отсутствует, 1 — колпачки или тонкая подкладка, 2 — гладкий ореол, 3 — нерегулярный ПВХ, переходящий в глубокое белое вещество 18 . ПВХ Фазекас 3 степени определен как тяжелый ПВХ 20 . Все оценки проводились врачами под руководством сертифицированного радиолога, не имеющего отношения к клиническим данным.
Гиперинтенсивность на T2-взвешенных и FLAIR-изображениях глубокого белого вещества была определена как DWML, что указывает на болезнь мелких сосудов.Перивентрикулярная гиперинтенсивность на T2-взвешенных изображениях и изображениях FLAIR была определена как PVH. Тяжесть DWML оценивалась по шкале от 0 до 3 по шкале Фазекаса: 0 означает отсутствие поражения белого вещества, 1 означает наличие очаговых поражений, 2 относится к началу сливающихся поражений и 3 относится к наличию диффузного вовлечения всего белого вещества 17,18 . Тяжелые DWML были определены как поражения 3 степени по Фазекасу, которые, как сообщается, связаны с когнитивными нарушениями 19 .Мы оценивали сорт ПВХ по классификации Фазекаса: 0 — отсутствует, 1 — колпачки или тонкая подкладка, 2 — гладкий ореол, 3 — нерегулярный ПВХ, переходящий в глубокое белое вещество 18 . ПВХ Фазекас 3 степени определен как тяжелый ПВХ 20 . Все оценки проводились врачами под руководством сертифицированного радиолога, не имеющего отношения к клиническим данным.
Диагностика факторов риска атеросклероза
Сахарный диабет был диагностирован на основании следующих критериев: сахарный диабет, сообщаемый самостоятельно, или использование антидиабетических препаратов на основании анкеты, уровень глюкозы в плазме натощак ≥ 126 мг / дл, или HbA1c ≥ 6.5% 21 . Дислипидемия диагностировалась при соблюдении одного из следующих критериев: холестерин липопротеидов низкой плотности (рассчитанный как общий холестерин — холестерин ЛПВП — триглицерид / 5) ≥ 140 мг / дл, холестерин ЛПВП <40 мг / дл или триглицерид ≥ 150 мг / дл дл. Гипертония определялась как САД ≥ 140 мм рт. Ст. Или диастолическое артериальное давление ≥ 90 мм рт. Ст. 22 . Гиперурикемия определялась как высокое значение мочевой кислоты в сыворотке крови ≥ 7,0 мг / дл.
Классификация общего билирубина
Общий билирубин классифицировался по каждому 0.5 мг / дл, как указано ниже: низкий, <0,5 мг / дл; промежуточное звено, ≥0,5 мг / дл и <1,0 мг / дл; и высокий, ≥1,0 мг / дл.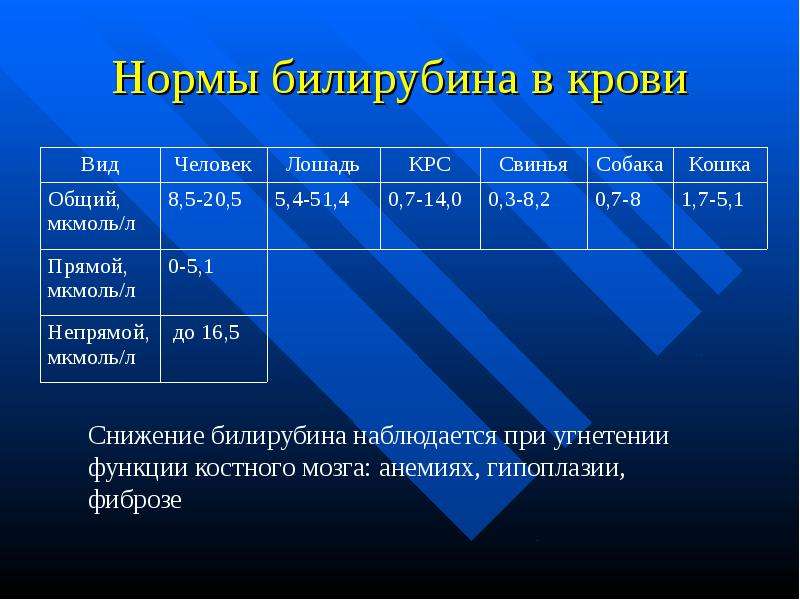 Мы также проанализировали ту же популяцию с использованием тертилей общего билирубина: низкий, <0,7 мг / дл; промежуточное звено, ≥0,7 мг / дл и <0,9 мг / дл; высокий, ≥0,9 мг / дл. Однако анализ с тертильной категоризацией может не иметь клинической значимости, поскольку пороговые значения варьируются в зависимости от распределения общего уровня билирубина. В настоящем исследовании мы продемонстрировали результат с более клинически значимыми пороговыми значениями.Результат, полученный с помощью тертильной категоризации, продемонстрирован в электронной таблице 1.
Мы также проанализировали ту же популяцию с использованием тертилей общего билирубина: низкий, <0,7 мг / дл; промежуточное звено, ≥0,7 мг / дл и <0,9 мг / дл; высокий, ≥0,9 мг / дл. Однако анализ с тертильной категоризацией может не иметь клинической значимости, поскольку пороговые значения варьируются в зависимости от распределения общего уровня билирубина. В настоящем исследовании мы продемонстрировали результат с более клинически значимыми пороговыми значениями.Результат, полученный с помощью тертильной категоризации, продемонстрирован в электронной таблице 1.
Статистический анализ
Числовые данные представлены как среднее ± стандартное отклонение. Категориальные переменные выражаются в абсолютных числах (процентах). Непрерывные переменные анализировались с помощью непарного критерия Стьюдента t . Для анализа категориальных переменных использовались точный критерий Фишера и критерий χ 2 . Связь между характеристиками пациентов и наличием тяжелых DWML оценивалась с использованием одно- и многомерного логистического регрессионного анализа и выражалась в виде отношения шансов (OR), 95% доверительного интервала и значения P .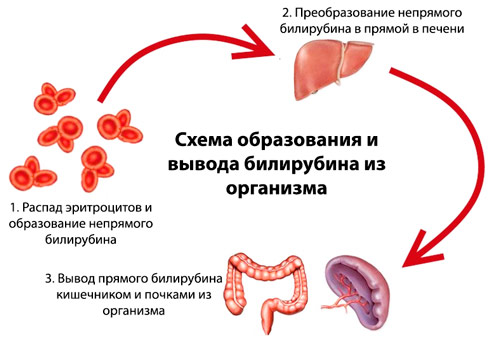 Клинически значимые переменные (даже без статистически значимых различий) и переменные со значением p <0,10 в одномерном логистическом регрессионном анализе использовались в многомерном логистическом регрессионном анализе, чтобы определить, является ли билирубин независимым предиктором тяжелых DWML. Следовательно, в многомерном логистическом регрессионном анализе OR было скорректировано с учетом возраста, пола, ИМТ, HbA1c, САД, курения (никогда, в прошлом и в настоящее время курильщика), частоты употребления алкоголя (никогда, 1–4 дня в неделю, ≥ 5 дней в неделю), натуральный логарифм количества лейкоцитов, гемоглобина, альбумина, мочевой кислоты, холестерина ЛПВП и холестерина липопротеинов низкой плотности.При множественной логистической регрессии мы не стратифицировали анализ по полу, потому что не наблюдалось значительного влияния модификации отношений по полу. В этом процессе были построены модели с термином взаимодействия пола и без него, и каждая группа билирубина была построена и сравнена с использованием критерия отношения правдоподобия хи-квадрат (χ2 = 0,78, p = 0,68), который не обнаружил значительных изменений эффекта.
Клинически значимые переменные (даже без статистически значимых различий) и переменные со значением p <0,10 в одномерном логистическом регрессионном анализе использовались в многомерном логистическом регрессионном анализе, чтобы определить, является ли билирубин независимым предиктором тяжелых DWML. Следовательно, в многомерном логистическом регрессионном анализе OR было скорректировано с учетом возраста, пола, ИМТ, HbA1c, САД, курения (никогда, в прошлом и в настоящее время курильщика), частоты употребления алкоголя (никогда, 1–4 дня в неделю, ≥ 5 дней в неделю), натуральный логарифм количества лейкоцитов, гемоглобина, альбумина, мочевой кислоты, холестерина ЛПВП и холестерина липопротеинов низкой плотности.При множественной логистической регрессии мы не стратифицировали анализ по полу, потому что не наблюдалось значительного влияния модификации отношений по полу. В этом процессе были построены модели с термином взаимодействия пола и без него, и каждая группа билирубина была построена и сравнена с использованием критерия отношения правдоподобия хи-квадрат (χ2 = 0,78, p = 0,68), который не обнаружил значительных изменений эффекта. Аналогичный одномерный и многомерный логистический регрессионный анализ был проведен в отношении распространенности ЛВГ.Взвешенная статистика каппа использовалась для проверки надежности между двумя экспертами в отношении оценки DWML и PVH. Статистическая значимость была установлена на уровне p <0,05. Все статистические анализы были выполнены с использованием программного обеспечения Stata, версия 14 (StataCorp, College Station, TX).
Аналогичный одномерный и многомерный логистический регрессионный анализ был проведен в отношении распространенности ЛВГ.Взвешенная статистика каппа использовалась для проверки надежности между двумя экспертами в отношении оценки DWML и PVH. Статистическая значимость была установлена на уровне p <0,05. Все статистические анализы были выполнены с использованием программного обеспечения Stata, версия 14 (StataCorp, College Station, TX).
Национальное обследование здоровья и питания США (NHANES) 1999-2004
Абстрактные
Цель
Благодаря своим антиоксидантным и противовоспалительным свойствам, билирубин снижает риск сердечно-сосудистых заболеваний.Недавнее исследование продемонстрировало L-образную связь между уровнем общего билирубина до лечения и общей смертностью в группе, получавшей статины. Поэтому мы исследовали связь общего уровня билирубина с общей смертностью в национальной репрезентативной выборке пожилых людей из общей популяции.
Методы
Всего в этот анализ были включены 4 303 участника в возрасте ≥ 60 лет из Национального обследования здоровья и питания США за 1999–2004 гг. С данными о смертности до 31 декабря 2006 г., со средним периодом наблюдения 4 человека.5 лет.
Результаты
Участники с уровнем общего билирубина 0,1–0,4 мг / дл имели самый высокий уровень смертности (19,8%). По сравнению с участниками с уровнем общего билирубина 0,5–0,7 мг / дл и в модели многовариантной регрессии более низкий уровень общего билирубина 0,1–0,4 мг / дл был связан с более высоким риском общей смертности (соотношение рисков 1,36; 95% достоверность интервал 1,07–1,72; P = 0,012), в то время как более высокие уровни (≥0,8 мг / дл) также имели тенденцию быть связаны с более высоким риском общей смертности, но это не достигло статистической значимости (отношения рисков 1.24; 95% доверительный интервал 0,98–1,56; P = 0,072).
Заключение
В этой репрезентативной на национальном уровне выборке пожилых людей связь между уровнем общего билирубина и общей смертностью была самой высокой среди лиц с уровнем от 0,1 до 0,4 мг / дл. Необходимы дальнейшие исследования, чтобы выяснить, может ли более высокий уровень общего билирубина быть связан с более высоким риском смертности по сравнению с уровнем 0,5–0,7 мг / дл.
Необходимы дальнейшие исследования, чтобы выяснить, может ли более высокий уровень общего билирубина быть связан с более высоким риском смертности по сравнению с уровнем 0,5–0,7 мг / дл.
Образец цитирования: Ong KL, Allison MA, Cheung BMY, Wu BJ, Barter PJ, Rye KA (2014) Взаимосвязь между общим уровнем билирубина и общей смертностью у пожилых людей: Национальное исследование здоровья и питания США (NHANES) 1999-2004 гг.PLoS ONE 9 (4): e94479. https://doi.org/10.1371/journal.pone.0094479
Редактор: Шри Рам Сингх, Университет Нового Южного Уэльса, Австралия
Поступила: 9 января 2014 г .; Одобрена: 15 марта 2014 г .; Опубликовано: 11 апреля 2014 г.
Авторские права: © 2014 Ong et al. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Финансирование: Эта работа была поддержана Национальным советом здравоохранения и медицинских исследований Австралии (грант 1037903). Д-р Онг был поддержан грантом (G 12S 6681) от Национального фонда сердца Австралии и стипендией постдокторантуры Университета Нового Южного Уэльса. Финансирующие организации не играли никакой роли в дизайне исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили, что конкурирующих интересов не существует.
Введение
Билирубин продуцируется под действием фермента биливердинредуктазы на биливердин во время деградации гема [1]. Гемоксигеназа (HO), фермент, ограничивающий скорость разложения гема до биливердина, окиси углерода и ферритина, была предложена в качестве потенциальной терапевтической мишени при сосудистых заболеваниях [1] — [3]. Например, HO-1, индуцибельная изоформа HO, играет роль в восстановлении сосудов, увеличивая количество циркулирующих эндотелиальных клеток-предшественников [4]. Индукция экспрессии HO-1 может также улучшить сосудистую дисфункцию на животных моделях атеросклероза, тромбоза, инфаркта миокарда и гипертензии [3].
Индукция экспрессии HO-1 может также улучшить сосудистую дисфункцию на животных моделях атеросклероза, тромбоза, инфаркта миокарда и гипертензии [3].
Примечательно, что билирубин обладает антиоксидантным и противовоспалительным действием и может защищать липиды сыворотки от окисления [1]. В связи с этим в предыдущих исследованиях было высказано предположение, что билирубин является защитным биомаркером сердечно-сосудистого риска [1]. Например, более низкий уровень общего билирубина связан с более высоким риском метаболического синдрома [5], ишемической болезни сердца (ИБС) [6], заболевания периферических артерий [7], инсульта [8] и других сердечно-сосудистых заболеваний (ССЗ) [ 1].Более высокие уровни общего билирубина (в пределах нормы) также связаны с более низким риском рака [9] и снижением смертности от рака [10]. Среди пациентов из практики первичной медицинской помощи более высокие уровни общего билирубина также связаны с более низким риском респираторных заболеваний и общей смертности [11].
В недавнем проспективном исследовании большой когорты, получавшей статины, было обнаружено, что уровни общего билирубина, измеренные за 3 месяца до лечения статинами, связаны с любым сердечно-сосудистым событием, ишемической болезнью сердца, инфарктом миокарда и смертностью от всех причин у пациентов, не принимающих статины. линейная и L-образная связь [12].Однако неизвестно, проявляются ли такие нелинейные L-образные ассоциации в национальной репрезентативной выборке населения в целом. Более того, отсутствуют исследования этой связи у пожилых людей, которые подвержены высокому риску смертности из-за старения. Поэтому мы исследовали связь общего уровня билирубина с общей смертностью у пожилых людей, используя данные Национального исследования здоровья и питания США (NHANES). Мы также исследовали, различаются ли такие ассоциации демографическими факторами и факторами образа жизни, связанными с общим уровнем билирубина.
Объекты и методы
Предметы исследования
NHANES был проведен Национальным центром статистики здравоохранения Центров по контролю и профилактике заболеваний в качестве непрерывного поперечного исследования состояния здоровья и питания гражданского, не проживающего в лечебных учреждениях населения США [13]. В 1999 году исследование стало непрерывной программой и ежегодно проводилось обследование репрезентативной общенациональной выборки из примерно 5000 человек. Данные публиковались для каждого двухлетнего цикла.Подробные процедуры и протоколы измерений описаны в другом месте [13]. Все участники дали информированное согласие, и исследование получило одобрение Институционального наблюдательного совета Центров по контролю и профилактике заболеваний.
В 1999 году исследование стало непрерывной программой и ежегодно проводилось обследование репрезентативной общенациональной выборки из примерно 5000 человек. Данные публиковались для каждого двухлетнего цикла.Подробные процедуры и протоколы измерений описаны в другом месте [13]. Все участники дали информированное согласие, и исследование получило одобрение Институционального наблюдательного совета Центров по контролю и профилактике заболеваний.
В NHANES 1999–2004 было 4984 участника в возрасте ≥60 лет, которые были опрошены и обследованы в мобильном экзаменационном центре. Поскольку уровень общего билирубина часто повышается при заболеваниях печени, 678 субъектов с нарушением функции печени (определяется как сывороточная аспартатаминотрансфераза или аланинаминотрансфераза> 100 Ед / л, сывороточная γ-глутамилтрансфераза> 100 Ед / л или уровень общего билирубина> 3 мг / дл) [14], [15], или история болезни печени, о которой сообщают пациенты, были исключены из анализа, чтобы избежать смешивающего эффекта заболеваний печени, в том числе с субклиническими и недиагностированными заболеваниями. Среди оставшихся 4 306 участников 4 303 участника имели данные о смертности до 31 декабря 2006 г. со средним периодом наблюдения 4,5 года (диапазон от 0 до 92 месяцев).
Среди оставшихся 4 306 участников 4 303 участника имели данные о смертности до 31 декабря 2006 г. со средним периодом наблюдения 4,5 года (диапазон от 0 до 92 месяцев).
Интересующие переменные
Информация о смертности была основана на результатах вероятностного совпадения между NHANES и записями свидетельств о смерти Национального индекса смерти [16]. Причины смерти были сгруппированы в стандартизированный список из 113 причин на основе Международной классификации болезней десятого пересмотра (МКБ-10).Это позволило увеличить количество смертей от сердечно-сосудистых заболеваний (коды I00-I78 и I80-I99 по МКБ-10), рака (коды C00 – D48 по МКБ-10) и заболеваний печени (коды B15-B19, K70 и K73- по МКБ-10. K74) подлежит оценке. Вкратце, уровень общего билирубина измерялся в рамках стандартного функционального теста печени с использованием многоканального анализатора Hitachi Model 704 (Boehringer Mannheim Diagnostics, Индианаполис, Индиана) в 1999–2000 годах, системы Beckman Synchron LX20 в 2003–2007 годах и Beckman Synchron DxC800.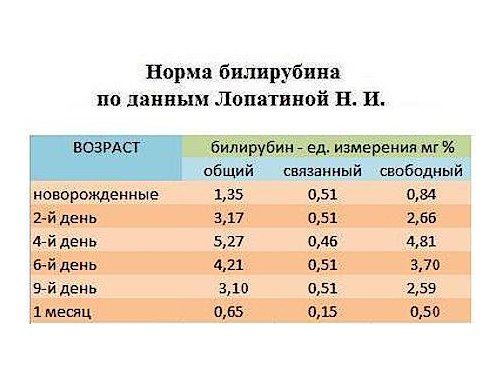 системы (Beckman Coulter Inc, Фуллертон, Калифорния) в 2008–2010 гг.В 2001–2002 годах эти уровни измерялись либо с помощью многоканального анализатора Hitachi Model 704, либо с помощью системы Beckman Synchron LX20. Приведенные значения были скорректированы уравнениями регрессии, чтобы можно было сравнивать эти два метода [13].
системы (Beckman Coulter Inc, Фуллертон, Калифорния) в 2008–2010 гг.В 2001–2002 годах эти уровни измерялись либо с помощью многоканального анализатора Hitachi Model 704, либо с помощью системы Beckman Synchron LX20. Приведенные значения были скорректированы уравнениями регрессии, чтобы можно было сравнивать эти два метода [13].
Другие ковариаты
Информация о расе / этническом происхождении, образовании, курении, употреблении алкоголя, лекарствах от гипертонии и диабета, истории сердечно-сосудистых заболеваний (определяемых как сердечный приступ, застойная сердечная недостаточность, ишемическая болезнь сердца, стенокардия или инсульт), артрите и раке была получена самостоятельно. -заполненные анкеты на исходном уровне.Индекс массы тела (ИМТ) рассчитывался как вес в килограммах, деленный на квадрат роста в метрах. Курильщиками считались субъекты, выкуривавшие за свою жизнь ≥100 сигарет. Регулярное употребление алкоголя определялось как употребление любого вида алкогольных напитков не реже одного раза в неделю в прошлом году. Артериальная гипертензия определялась как артериальное давление ≥140 / 90 мм рт. Ст. Или прием антигипертензивных препаратов. Диабет определялся как диагноз, поставленный врачом в анамнезе, глюкоза не натощак ≥200 мг / дл, гликированный гемоглобин ≥6.5% или лечение инсулином или пероральными глюкозоснижающими препаратами. Данные об использовании различных классов гиполипидемических препаратов (включая статины, фибраты, никотиновую кислоту и другие классы) и антигипертензивных препаратов (включая ингибиторы ангиотензинпревращающего фермента [ИАПФ] / блокаторы рецепторов ангиотензина [БРА], диуретики, β-адреноблокаторы, блокаторы кальциевых каналов [CCB] и др.) за последний месяц были получены из анкет по рецептам, как описано [15], [17], [18].Расчетная скорость клубочковой фильтрации (рСКФ) была рассчитана с использованием модифицированного уравнения прогнозирования из исследования «Модификация диеты при почечных заболеваниях» [19]. Альбуминурия определялась как отношение альбумина к креатинину в моче ≥30 мкг / мг [20].
Артериальная гипертензия определялась как артериальное давление ≥140 / 90 мм рт. Ст. Или прием антигипертензивных препаратов. Диабет определялся как диагноз, поставленный врачом в анамнезе, глюкоза не натощак ≥200 мг / дл, гликированный гемоглобин ≥6.5% или лечение инсулином или пероральными глюкозоснижающими препаратами. Данные об использовании различных классов гиполипидемических препаратов (включая статины, фибраты, никотиновую кислоту и другие классы) и антигипертензивных препаратов (включая ингибиторы ангиотензинпревращающего фермента [ИАПФ] / блокаторы рецепторов ангиотензина [БРА], диуретики, β-адреноблокаторы, блокаторы кальциевых каналов [CCB] и др.) за последний месяц были получены из анкет по рецептам, как описано [15], [17], [18].Расчетная скорость клубочковой фильтрации (рСКФ) была рассчитана с использованием модифицированного уравнения прогнозирования из исследования «Модификация диеты при почечных заболеваниях» [19]. Альбуминурия определялась как отношение альбумина к креатинину в моче ≥30 мкг / мг [20]. Общее количество лейкоцитов и уровни гемоглобина определяли с помощью прибора Beckman Coulter MAXM (Beckman Coulter Inc, Фуллертон, Калифорния). Подробности лабораторных аналитических методов других клинических биохимических параметров были описаны ранее [13], [15], [17], [18].
Общее количество лейкоцитов и уровни гемоглобина определяли с помощью прибора Beckman Coulter MAXM (Beckman Coulter Inc, Фуллертон, Калифорния). Подробности лабораторных аналитических методов других клинических биохимических параметров были описаны ранее [13], [15], [17], [18].
Статистический анализ
Анализ данных выполнялся с использованием функции комплексной выборки SPSS версии 21.0 (SPSS Inc, Чикаго, Иллинойс). Данные выражаются в виде среднего значения, процента (стандартная ошибка) или среднего геометрического (доверительный интервал 95% [ДИ]). По всем переменным отсутствовали данные менее чем на 5% (дополнительная таблица S1). Для получения оценок, репрезентативных для гражданского неинституционализированного населения переписи Соединенных Штатов, веса выборки при проверке использовались во всех анализах для корректировки смещения в связи с отсутствием ответов и избыточной выборки чернокожих и американцев мексиканского происхождения [13].Ошибки выборки оценивались с использованием первичных единиц и слоев выборки, представленных в наборе данных.
была использована для оценки отношения рисков (HR) для общей смертности. Поскольку у большинства участников (n = 952) общий уровень билирубина составлял 0,6 мг / дл (т. Е. 10 мкмоль / л), этот уровень использовался в качестве референтной группы для сравнения в первоначальном анализе (многокатегорийная модель A). В недавнем исследовании Horsfall et al [12] общий уровень билирубина был преобразован в ограниченные кубические шипы с 4 узлами в 0.3 мг / дл (5 мкмоль / л), 0,5 мг / дл (9 мкмоль / л), 0,7 мг / дл (12 мкмоль / л) и 1,2 мг / дл (20 мкмоль / л) [12]. Поэтому в отдельном анализе (многокатегориальная модель B) мы разделили субъектов на 3 группы (0,1–0,4, 0,5–0,7 и ≥0,8 мг / дл, так как количество субъектов <0,3 и> 1,2 невелико (n = 38 и 172). соответственно). Чтобы учесть вариации, которые могут быть вызваны изменениями в местах и методах измерения, год исследования был включен в регрессионную модель в качестве категориальной независимой переменной. Возраст, пол, раса / этническая принадлежность, индекс массы тела и другие переменные , который показал значительную разницу между участниками, которые были живы, и теми, кто был уменьшен (т.е. те, у которых P <0,05 в таблице 1) или коррелировали с уровнями общего билирубина (т. е. те, у которых P <0,05 в дополнительной таблице S1) использовались в качестве ковариант в регрессионном анализе Кокса. Не было обнаружено проблем с мультиколлинеарностью, что было оценено с помощью факторов инфляции дисперсии (<3,0 для всех ковариат). Значения P для взаимодействия оценивались путем включения каждого члена мультипликативного взаимодействия в модели регрессии в полную выборку после корректировки основных эффектов ковариат.Чтобы оценить потенциальную нелинейную U-образную связь между общим билирубином и общей смертностью, значения общего билирубина были введены как линейные, так и квадратичные члены одновременно в регрессионную модель Кокса и после полной корректировки [21]. Двусторонний P <0,05 считался статистически значимым.
Возраст, пол, раса / этническая принадлежность, индекс массы тела и другие переменные , который показал значительную разницу между участниками, которые были живы, и теми, кто был уменьшен (т.е. те, у которых P <0,05 в таблице 1) или коррелировали с уровнями общего билирубина (т. е. те, у которых P <0,05 в дополнительной таблице S1) использовались в качестве ковариант в регрессионном анализе Кокса. Не было обнаружено проблем с мультиколлинеарностью, что было оценено с помощью факторов инфляции дисперсии (<3,0 для всех ковариат). Значения P для взаимодействия оценивались путем включения каждого члена мультипликативного взаимодействия в модели регрессии в полную выборку после корректировки основных эффектов ковариат.Чтобы оценить потенциальную нелинейную U-образную связь между общим билирубином и общей смертностью, значения общего билирубина были введены как линейные, так и квадратичные члены одновременно в регрессионную модель Кокса и после полной корректировки [21]. Двусторонний P <0,05 считался статистически значимым.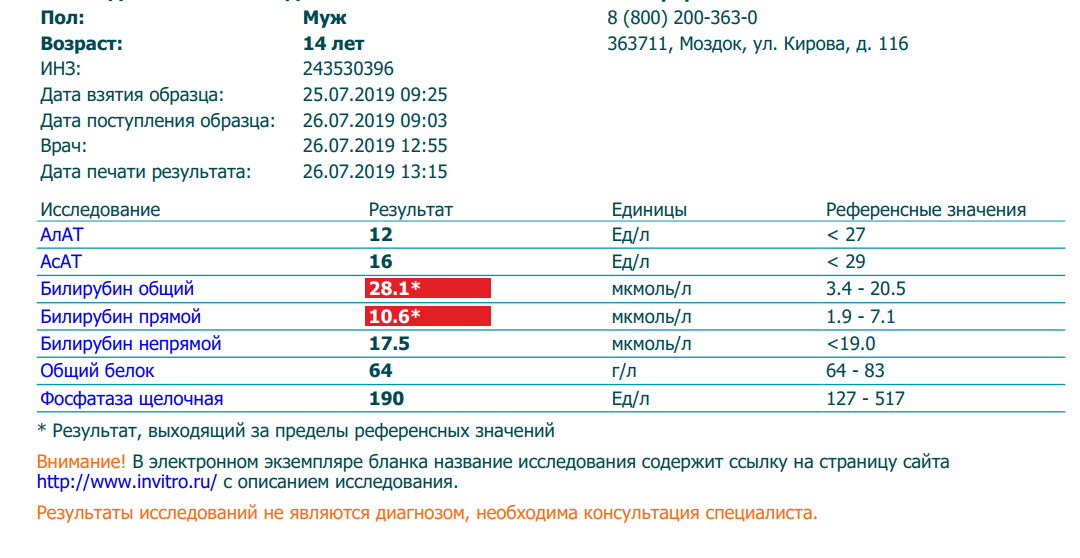
Результаты
Среди 4 303 участников было зарегистрировано 700 смертей с взвешенным показателем смертности 14,2% за средний период наблюдения 4,5 года.Причина смерти была выявлена у 692 из 700 субъектов, из них 270 случаев смерти от сердечно-сосудистых заболеваний, 169 случаев смерти от рака и 253 смерти от других причин (в том числе 3 случая смерти от болезней печени). В таблице 1 показаны исходные характеристики участников в соответствии со статусом смертности. По сравнению с участниками, которые были живы, умершие с большей вероятностью были пожилыми мужчинами, чернокожими неиспаноязычными языками, менее образованными, курильщиками в настоящее время и не употребляющими регулярно алкоголь, с более высокой распространенностью ССЗ, диабета, альбуминурии и рака.Они также чаще принимали антигипертензивные препараты, особенно ИАПФ / БРА и диуретики, и имели более высокий уровень азота мочевины в крови, С-реактивного белка, щелочной фосфатазы, γ-глутамилтрансферазы, количества мочевой кислоты и лейкоцитов, а также более низкий уровень сывороточного альбумина. , рСКФ, уровни аланинаминотрансферазы и гемоглобина.
, рСКФ, уровни аланинаминотрансферазы и гемоглобина.
Дополнительная таблица S1 показывает клинические характеристики, когда уровни общего билирубина были разделены на шесть категорий с аналогичным количеством участников. Участники с более низким уровнем общего билирубина были моложе, женщины, чернокожие неиспаноязычные национальности, курильщики в настоящее время и не употребляющие регулярно алкоголь; у них также была более высокая распространенность диабета, с более низким уровнем сывороточного альбумина, аланинаминотрансферазы, аспартатаминотрансферазы, мочевой кислоты и гемоглобина, но более высокими уровнями холестерина липопротеинов высокой плотности (ЛПВП), С-реактивного белка, щелочной фосфатазы и общего количества белой крови подсчет клеток.Распространенность сердечно-сосудистых заболеваний, о которых сообщали пациенты, также имела тенденцию к снижению с увеличением общего билирубина, хотя самая высокая распространенность была обнаружена у участников с общим уровнем билирубина ≥1,0 мг / дл. Участники с более высоким уровнем общего билирубина, как правило, принимали гиполипидемические препараты, такие как статины, но различия не достигли статистической значимости. Они реже принимали CCB.
Участники с более высоким уровнем общего билирубина, как правило, принимали гиполипидемические препараты, такие как статины, но различия не достигли статистической значимости. Они реже принимали CCB.
В таблице 2 показаны общие показатели смертности участников в соответствии с шестью различными категориальными группами уровней общего билирубина.Самый высокий уровень смертности был обнаружен у участников с уровнем общего билирубина 0,1–0,4 мг / дл, хотя не было значительной разницы в исходных уровнях общего билирубина между участниками, которые были живы, и теми, кто умер (P = 0,078, таблица 1). В многофакторной регрессионной модели Кокса уровень общего билирубина 0,1–0,4 мг / дл был связан с более высоким риском общей смертности по сравнению с уровнем 0,6 мг / дл после поправки на смешивающие факторы (P = 0,014, многокатегорийная модель A , Таблица 3).По сравнению с уровнем 0,6 мг / дл общий билирубин ≥0,8 мг / дл также имел тенденцию быть связан с более высоким риском общей смертности, хотя эта связь не достигла статистической значимости. Аналогичные результаты были получены при регрессионном анализе Кокса, когда уровни общего билирубина были разделены на три группы: 0,1–0,4, 0,5–0,7 и ≥0,8 мг / дл (многокатегорийная модель B, таблица 3).
Аналогичные результаты были получены при регрессионном анализе Кокса, когда уровни общего билирубина были разделены на три группы: 0,1–0,4, 0,5–0,7 и ≥0,8 мг / дл (многокатегорийная модель B, таблица 3).
На рис. 1 показаны скорректированные кривые совокупной выживаемости. Кривые выживаемости при уровне общего билирубина 0.1–0,4 мг / дл и ≥0,8 мг / дл отклонялись от уровня 0,5–0,7 мг / дл в течение всего периода наблюдения без перекрытия. В тесте на нелинейную U-образную взаимосвязь, соответствующую линейным и квадратичным членам общего билирубина, тенденция U-образной взаимосвязи была предложена по маргинальному несущественному значению P для квадратичного члена (P = 0,066). В анализе смертности от конкретных причин (дополнительная таблица S2), по сравнению с уровнем общего билирубина 0,5–0,7 мг / дл, уровень общего билирубина равен 0.1–0,4 мг / дл, как правило, были связаны с более высокой смертностью от рака (HR, 1,94; P = 0,016), тогда как общий уровень билирубина ≥0,8 мг / дл, как правило, был больше связан со смертностью, не связанной с сердечно-сосудистыми заболеваниями и раком (HR, 1,88; P = 0,002).
Значительное взаимодействие между расой / этнической принадлежностью и уровнями общего билирубина было обнаружено для общей смертности (P для взаимодействия = 0,008). У неиспаноязычных белых как более низкие, так и более высокие уровни общего билирубина были значительно связаны с более высоким риском смертности (Таблица 4).Также наблюдалась значительная взаимосвязь между курением и уровнями общего билирубина в отношении общей смертности (P для взаимодействия = 0,047). Среди нынешних курильщиков была обнаружена более линейная ассоциация, в которой более низкие уровни общего билирубина были связаны с более высоким риском смертности, а более высокие уровни были связаны с более низким риском (Таблица 4). Среди никогда не куривших более высокие уровни общего билирубина были сильнее связаны с более высоким риском общей смертности, чем более низкие уровни общего билирубина. Не было обнаружено значимой взаимосвязи между возрастом, полом и употреблением алкоголя (дополнительная таблица S3).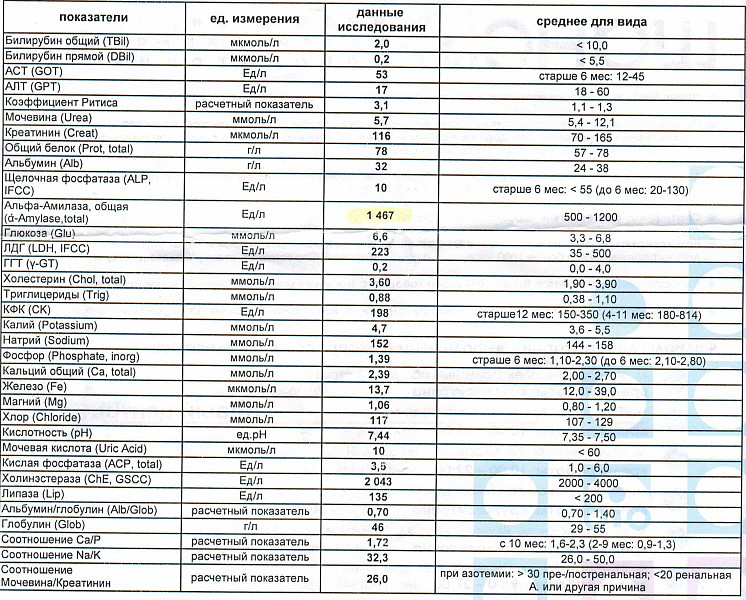 Как показано в дополнительной таблице S4, у неиспаноязычных белых, как правило, была самая высокая распространенность сердечно-сосудистых заболеваний, о которых сообщали они сами, и использования гиполипидемических препаратов.
Как показано в дополнительной таблице S4, у неиспаноязычных белых, как правило, была самая высокая распространенность сердечно-сосудистых заболеваний, о которых сообщали они сами, и использования гиполипидемических препаратов.
Обсуждение
В этом исследовании изучалась взаимосвязь между уровнем общего билирубина и общей смертностью после среднего периода наблюдения в 4,5 года в репрезентативной национальной популяции мужчин и женщин старшего возраста. Результаты показывают, что связь общего уровня билирубина с общей смертностью была нелинейной, что согласуется с предыдущим отчетом Horsfall et al [12].В обоих исследованиях низкие уровни общего билирубина были значительно связаны с более высоким риском смертности. Следует отметить, что уровень общего билирубина ≥0,8 мг / дл ассоциировался с более высоким риском смертности по сравнению с уровнем 0,5–0,7 мг / дл в настоящем исследовании, особенно у неиспаноязычных белых. и никогда не курили.
Ожидается, что более низкий уровень общего билирубина связан с более высоким риском общей смертности, поскольку билирубин обладает антиоксидантным и противовоспалительным действием [1]. Это согласуется с другими предыдущими исследованиями [10] — [12]. Было показано, что генетические варианты, связанные с более высоким уровнем общего билирубина, связаны с более низким риском общей смертности, что свидетельствует о причинно-следственной связи между общим билирубином и риском смертности [22]. В недавнем исследовании Horsfall et al. Более низкие уровни общего билирубина были связаны с более высоким риском любого сердечно-сосудистого события, ишемической болезни сердца, инфаркта миокарда и смертности от всех причин [12]. Сообщалось также об обратной связи между общим билирубином и смертностью от ССЗ [23].Однако в нашем настоящем исследовании мы не наблюдали какой-либо значительной связи между более низким уровнем общего билирубина и более высоким риском смертности от сердечно-сосудистых заболеваний. В связи с этим были получены противоречивые результаты о взаимосвязи между общим билирубином и сердечно-сосудистыми заболеваниями. Недавнее исследование 43 708 человек в Дании продемонстрировало, что обратная связь общего билирубина с ишемической болезнью сердца и инфарктом миокарда становится несущественной после дальнейшей корректировки на большее количество факторов риска сердечно-сосудистых заболеваний [24].
Это согласуется с другими предыдущими исследованиями [10] — [12]. Было показано, что генетические варианты, связанные с более высоким уровнем общего билирубина, связаны с более низким риском общей смертности, что свидетельствует о причинно-следственной связи между общим билирубином и риском смертности [22]. В недавнем исследовании Horsfall et al. Более низкие уровни общего билирубина были связаны с более высоким риском любого сердечно-сосудистого события, ишемической болезни сердца, инфаркта миокарда и смертности от всех причин [12]. Сообщалось также об обратной связи между общим билирубином и смертностью от ССЗ [23].Однако в нашем настоящем исследовании мы не наблюдали какой-либо значительной связи между более низким уровнем общего билирубина и более высоким риском смертности от сердечно-сосудистых заболеваний. В связи с этим были получены противоречивые результаты о взаимосвязи между общим билирубином и сердечно-сосудистыми заболеваниями. Недавнее исследование 43 708 человек в Дании продемонстрировало, что обратная связь общего билирубина с ишемической болезнью сердца и инфарктом миокарда становится несущественной после дальнейшей корректировки на большее количество факторов риска сердечно-сосудистых заболеваний [24]. Мета-анализ исследований с участием 14 711 случаев и 60 324 контрольных больных также не выявил причинно-следственной связи между общим билирубином и сердечно-сосудистыми заболеваниями [24]. Другое недавнее исследование показало, что генетические варианты, связанные с уровнем общего билирубина, связаны с общей смертностью, но не с кальцифицированными бляшками сосудов и смертностью от сердечно-сосудистых заболеваний [25]. Незначительная связь между общим билирубином и смертностью от сердечно-сосудистых заболеваний в этом и нашем настоящем исследовании может быть связана с низким числом смертей от сердечно-сосудистых заболеваний и, следовательно, недостаточной мощностью.Тем не менее, наше исследование предполагает, что более низкие уровни общего билирубина могут быть в большей степени связаны со смертностью, не связанной с сердечно-сосудистыми заболеваниями, такими как смертность от рака, чем смертность от сердечно-сосудистых заболеваний.
Мета-анализ исследований с участием 14 711 случаев и 60 324 контрольных больных также не выявил причинно-следственной связи между общим билирубином и сердечно-сосудистыми заболеваниями [24]. Другое недавнее исследование показало, что генетические варианты, связанные с уровнем общего билирубина, связаны с общей смертностью, но не с кальцифицированными бляшками сосудов и смертностью от сердечно-сосудистых заболеваний [25]. Незначительная связь между общим билирубином и смертностью от сердечно-сосудистых заболеваний в этом и нашем настоящем исследовании может быть связана с низким числом смертей от сердечно-сосудистых заболеваний и, следовательно, недостаточной мощностью.Тем не менее, наше исследование предполагает, что более низкие уровни общего билирубина могут быть в большей степени связаны со смертностью, не связанной с сердечно-сосудистыми заболеваниями, такими как смертность от рака, чем смертность от сердечно-сосудистых заболеваний.
Неясно, почему более высокие уровни общего билирубина были связаны с более высоким риском смертности, особенно у неиспаноязычных белых и никогда не куривших в этом исследовании. Интересно, что некоторые предыдущие исследования продемонстрировали связь более высокого уровня общего билирубина с более высоким риском ССЗ и общей смертности. Например, нелинейная U-образная взаимосвязь между уровнем общего билирубина и риском возникновения ИБС была описана в предыдущем исследовании 216 пациентов с ИБС и 434 подобранных контрольных группы с 5-летним наблюдением [26].В британском региональном исследовании сердца, проспективном исследовании 7685 британских мужчин среднего возраста с последующим наблюдением 11,5 года, также была обнаружена U-образная связь между общим билирубином и ишемической болезнью сердца [21]. В исследовании Симвастатин и Эзетимиб при стенозе аорты, рандомизированном исследовании, изучавшем влияние терапии симвастатином и эзетимибом на сердечно-сосудистые побочные эффекты у 1873 пациентов с легким и умеренным бессимптомным стенозом аорты, более высокие уровни общего билирубина были связаны с более высоким риском общей смертности [27].В другом исследовании пациентов с инфарктом миокарда с подъемом сегмента ST (ИМпST) высокие уровни общего билирубина были связаны с более высоким риском сердечно-сосудистой смертности, тяжелой сердечной недостаточностью и неблагоприятными сердечными событиями после первичного коронарного вмешательства [28].
Интересно, что некоторые предыдущие исследования продемонстрировали связь более высокого уровня общего билирубина с более высоким риском ССЗ и общей смертности. Например, нелинейная U-образная взаимосвязь между уровнем общего билирубина и риском возникновения ИБС была описана в предыдущем исследовании 216 пациентов с ИБС и 434 подобранных контрольных группы с 5-летним наблюдением [26].В британском региональном исследовании сердца, проспективном исследовании 7685 британских мужчин среднего возраста с последующим наблюдением 11,5 года, также была обнаружена U-образная связь между общим билирубином и ишемической болезнью сердца [21]. В исследовании Симвастатин и Эзетимиб при стенозе аорты, рандомизированном исследовании, изучавшем влияние терапии симвастатином и эзетимибом на сердечно-сосудистые побочные эффекты у 1873 пациентов с легким и умеренным бессимптомным стенозом аорты, более высокие уровни общего билирубина были связаны с более высоким риском общей смертности [27].В другом исследовании пациентов с инфарктом миокарда с подъемом сегмента ST (ИМпST) высокие уровни общего билирубина были связаны с более высоким риском сердечно-сосудистой смертности, тяжелой сердечной недостаточностью и неблагоприятными сердечными событиями после первичного коронарного вмешательства [28]. Фактически, уровень общего билирубина повышен, вероятно, из-за увеличения вызванной стрессом активности HO-1 после острого инфаркта миокарда [29], а уровень общего билирубина положительно связан с тяжестью ишемической болезни сердца у пациентов. как с ИМпST [30], так и без ИМпST [31].Следовательно, связь высокого уровня общего билирубина с более высоким риском общей смертности может быть отражением вызванной стрессом активации HO-1, повышающей уровень общего билирубина в качестве защитного механизма.
Фактически, уровень общего билирубина повышен, вероятно, из-за увеличения вызванной стрессом активности HO-1 после острого инфаркта миокарда [29], а уровень общего билирубина положительно связан с тяжестью ишемической болезни сердца у пациентов. как с ИМпST [30], так и без ИМпST [31].Следовательно, связь высокого уровня общего билирубина с более высоким риском общей смертности может быть отражением вызванной стрессом активации HO-1, повышающей уровень общего билирубина в качестве защитного механизма.
Уровень общего билирубина часто повышается при заболеваниях печени и, следовательно, может способствовать увеличению риска смертности. Однако следует отметить, что участники с нарушением функции печени были исключены из настоящего исследования и что было только 3 смерти от заболеваний печени (включая вирусный гепатит) среди 692 участников с установленными причинами смерти.
Другое возможное объяснение связи более высоких уровней общего билирубина с более высоким риском смертности могло быть связано с смешивающим эффектом по показаниям, когда участники, которым был поставлен диагноз ССЗ, имели повышенный риск смерти от ССЗ.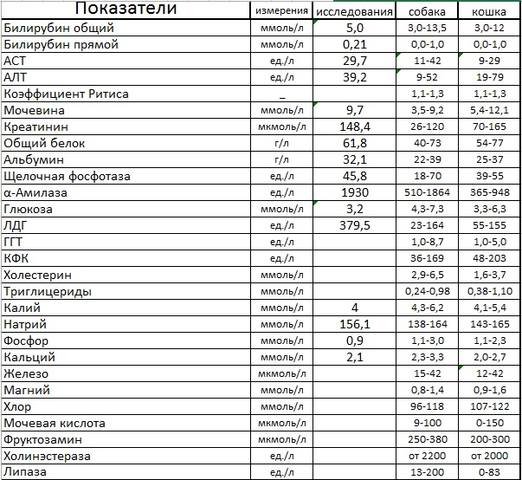 То есть, поскольку участники с самооценкой ССЗ, вероятно, будут принимать гиполипидемические препараты, особенно статины, для уменьшения сердечно-сосудистых событий, у них, как правило, был более высокий уровень общего билирубина как следствие опосредованной статинами стимуляции активности HO-1 [ 32] — [34].Эта гипотеза была подтверждена, по крайней мере частично, тем фактом, что распространенность сердечно-сосудистых заболеваний в анамнезе была самой высокой у пациентов с самым высоким уровнем общего билирубина. Также наблюдалась незначительная тенденция к более высокому использованию гиполипидемических препаратов (в основном статинов) с высоким уровнем билирубина (дополнительная таблица S1). Этот сбивающий с толку эффект по показаниям может также объяснить более сильную взаимосвязь между более высокими уровнями общего билирубина и более высоким риском смертности у неиспаноязычных белых, у которых была самая высокая распространенность ССЗ, о которых сообщали сами пациенты, и использования гиполипидемических препаратов (дополнительная таблица S4).
То есть, поскольку участники с самооценкой ССЗ, вероятно, будут принимать гиполипидемические препараты, особенно статины, для уменьшения сердечно-сосудистых событий, у них, как правило, был более высокий уровень общего билирубина как следствие опосредованной статинами стимуляции активности HO-1 [ 32] — [34].Эта гипотеза была подтверждена, по крайней мере частично, тем фактом, что распространенность сердечно-сосудистых заболеваний в анамнезе была самой высокой у пациентов с самым высоким уровнем общего билирубина. Также наблюдалась незначительная тенденция к более высокому использованию гиполипидемических препаратов (в основном статинов) с высоким уровнем билирубина (дополнительная таблица S1). Этот сбивающий с толку эффект по показаниям может также объяснить более сильную взаимосвязь между более высокими уровнями общего билирубина и более высоким риском смертности у неиспаноязычных белых, у которых была самая высокая распространенность ССЗ, о которых сообщали сами пациенты, и использования гиполипидемических препаратов (дополнительная таблица S4). Примечательно, что более высокие уровни общего билирубина также были связаны с более высоким риском смертности, не связанной с сердечно-сосудистыми заболеваниями и раком. Необходимы дальнейшие исследования с большим размером выборки, чтобы выяснить связь более высокого уровня общего билирубина с различным риском смерти от конкретных причин.
Примечательно, что более высокие уровни общего билирубина также были связаны с более высоким риском смертности, не связанной с сердечно-сосудистыми заболеваниями и раком. Необходимы дальнейшие исследования с большим размером выборки, чтобы выяснить связь более высокого уровня общего билирубина с различным риском смерти от конкретных причин.
При анализе подгрупп была обнаружена более линейная связь между более низким уровнем общего билирубина и более высоким риском общей смертности у курильщиков. Предыдущее исследование данных NHANES продемонстрировало более сильную обратную связь между общим билирубином и заболеванием периферических артерий у нынешних курильщиков, чем у некурящих [7].Поскольку курение может усилить воспаление и окислительный стресс, вполне возможно, что билирубин может обеспечить большую защиту для курильщиков, чем для некурящих. Фактически, общий уровень билирубина ниже у курильщиков и уменьшается с увеличением количества и продолжительности курения [9], [35]. Недавнее исследование обнаружило значительную положительную связь уровня общего билирубина с функцией легких у курильщиков с высоким ИМТ, но не у некурящих [36].
Недавнее исследование обнаружило значительную положительную связь уровня общего билирубина с функцией легких у курильщиков с высоким ИМТ, но не у некурящих [36].
Основные ограничения этого исследования включают небольшой размер выборки, низкое количество смертей и короткий период последующего наблюдения, что ограничивает возможности исследования.Это также делает невозможным анализ взаимосвязи уровней общего билирубина со смертностью от конкретных причин, кроме смертности от ССЗ и рака. Было показано, что общие генетические варианты, такие как ген, кодирующий печеночный фермент уридиндифосфат-глюкуронозилтрансферазу 1 ( UGT1A1 ), влияют на общий уровень билирубина и, таким образом, могут искажать результаты [1], [22], [24] ], [25]. Несмотря на эти ограничения, наше исследование имеет преимущество использования данных NHANES с соответствующим планом выборки, контролем качества и национально репрезентативными оценками.Доступность данных по различным ковариатам помогает свести к минимуму их искажающий эффект путем корректировки в модели многомерной регрессии.
В заключение, в этом исследовании национальной репрезентативной выборки пожилых людей из общей популяции была обнаружена нелинейная связь между уровнем общего билирубина и общей смертностью. Необходимы дальнейшие исследования, чтобы выяснить потенциальный механизм этой ассоциации.
Вклад авторов
Эксперимент задумал и спроектировал: KLO MAA KAR.Проанализированы данные: КЛО. Написал статью: KLO MAA BMYC BJW PJB KAR. Дала совет по анализу: МАА КАР.
Ссылки
- 1. Lin JP, Vitek L, Schwertner HA (2010) Билирубин в сыворотке и гены, контролирующие концентрацию билирубина, как биомаркеры сердечно-сосудистых заболеваний. Clin Chem 56: 1535–1543.
- 2. Stocker R, Perrella MA (2006) Гемоксигеназа-1: новая лекарственная мишень для лечения атеросклеротических заболеваний? Тираж 114: 2178–2189.
- 3.Durante W (2010) Ориентация на гемоксигеназу-1 при сосудистых заболеваниях. Curr Drug Targets 11: 1504–1516.

- 4. Wu BJ, Midwinter RG, Cassano C, Beck K, Wang Y и др. (2009) Гемоксигеназа-1 увеличивает количество эндотелиальных клеток-предшественников. Артериосклер Thromb Vasc Biol 29: 1537–1542.
- 5. Lin LY, Kuo HK, Hwang JJ, Lai LP, Chiang FT и др. (2009) Билирубин в сыворотке обратно пропорционален инсулинорезистентности и метаболическому синдрому у детей и подростков.Атеросклероз 203: 563–568.
- 6. Schwertner HA, Jackson WG, Tolan G (1994) Связь низкой концентрации билирубина в сыворотке с повышенным риском ишемической болезни сердца. Clin Chem 40: 18–23.
- 7. Perlstein TS, Pande RL, Beckman JA, Creager MA (2008) Уровень общего билирубина в сыворотке и распространенное заболевание периферических артерий нижних конечностей: Национальное исследование здоровья и питания (NHANES) с 1999 по 2004 год. Arterioscler Thromb Vasc Biol 28: 166–172.
- 8.
Perlstein TS, Pande RL, Creager MA, Weuve J, Beckman JA (2008) Уровень общего билирубина в сыворотке, распространенный инсульт и исходы инсульта: NHANES 1999–2004.
 Am J Med 121: 781–788.
Am J Med 121: 781–788. - 9. Zucker SD, Horn PS, Sherman KE (2004) Уровни билирубина в сыворотке у населения США: гендерный эффект и обратная корреляция с колоректальным раком. Гепатология 40: 827–835.
- 10. Temme EH, Zhang J, Schouten EG, Kesteloot H (2001) Билирубин в сыворотке и 10-летний риск смертности среди населения Бельгии.Контроль причин рака 12: 887–894.
- 11. Horsfall LJ, Rait G, Walters K, Swallow DM, Pereira SP и др. (2011) Билирубин в сыворотке и риск респираторных заболеваний и смерти. JAMA 305: 691–697.
- 12. Horsfall LJ, Nazareth I, Petersen I (2012) Сердечно-сосудистые события как функция уровня билирубина в сыворотке в большой когорте, получавшей статины. Тираж 126: 2556–2564.
- 13.
Центры по контролю и профилактике заболеваний (CDC). Национальный центр статистики здравоохранения (NCHS): анкеты Национального обследования здоровья и питания, протокол обследования и лабораторный протокол, 1999–2004 гг.
 Хяттсвилл, Мэриленд: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний. Доступно: http://www.cdc.gov/nchs/nhanes.htm. Проверено 25 ноября 2013 г.
Хяттсвилл, Мэриленд: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний. Доступно: http://www.cdc.gov/nchs/nhanes.htm. Проверено 25 ноября 2013 г. - 14. Hwang HJ, Kim SH (2010) Обратная связь между прямым билирубином натощак и метаболическим синдромом у взрослых корейцев. Clin Chim Acta 411: 1496–1501.
- 15. Онг К.Л., Ву Б.Дж., Чунг Б.М., Бартер П.Дж., Рай К.А. (2011) Ассоциация снижения общего уровня билирубина с использованием статинов: Национальное обследование здоровья и питания США за 1999–2008 годы.Атеросклероз 219: 728–733.
- 16.
Центры по контролю и профилактике заболеваний (CDC). Национальный центр статистики здравоохранения (NCHS): Национальное обследование здоровья и питания (1999–2004 гг.) Связанные файлы смертности для общественного пользования. Хяттсвилл, Мэриленд: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний. Доступно: http://www.
 cdc.gov/nchs/data_access/data_linkage/mortality/nhanes_99_04_linkage.htm. Проверено 25 ноября 2013 г.
cdc.gov/nchs/data_access/data_linkage/mortality/nhanes_99_04_linkage.htm. Проверено 25 ноября 2013 г. - 17.Онг К.Л., Ву Б.Дж., Чунг Б.М., Бартер П.Дж., Рай К.А. (2013) Артрит: его распространенность, факторы риска и связь с сердечно-сосудистыми заболеваниями в Соединенных Штатах, 1999–2008 годы. Ann Epidemiol 23: 80–86.
- 18. Онг К.Л., Эллисон М.А., Чунг Б.М., Ву Б.Дж., Бартер П.Дж. и др. (2013) Тенденции в уровнях С-реактивного белка у взрослых в США с 1999 по 2010 гг. Am J Epidemiol 177: 1430–1442.
- 19. Стивенс Л.А., Кореш Дж., Грин Т., Леви А.С. (2006) Оценка функции почек — измеренная и оцененная скорость клубочковой фильтрации.N Engl J Med 354: 2473–2483.
- 20. Американская диабетическая ассоциация (2010) Стандарты медицинской помощи при диабете – 2010. Уход за диабетом 33: S11 – S61.
- 21.
Breimer LH, Wannamethee G, Ebrahim S, Shaper AG (1995) Билирубин в сыворотке и риск ишемической болезни сердца у британских мужчин среднего возраста.
 Clin Chem 41: 1504–1508.
Clin Chem 41: 1504–1508. - 22. Chen YH, Hung SC, Tarng DC (2011) Сывороточный билирубин связывает полиморфизм UGT1A1 * 28 и прогнозирует долгосрочные сердечно-сосудистые события и смертность у пациентов, находящихся на хроническом гемодиализе.Clin J Am Soc Nephrol 6: 567–574.
- 23. Аджа Р., Ли Д.К., Суй Х, Черч Т.С., Стивен Н.Б. и др. (2011) Использование билирубина в сыворотке крови и кардиореспираторного фитнеса в качестве предикторов смертности у мужчин. Am J Cardiol 108: 1438–1442.
- 24. Stender S, Frikke-Schmidt R, Nordestgaard BG, Grande P, Tybjaerg-Hansen A (2013) Генетически повышенный билирубин и риск ишемической болезни сердца: три исследования по менделевской рандомизации и метаанализ. J Intern Med 273: 59–68.
- 25.
Cox AJ, Ng MC, Xu J, Langefeld CD, Koch KL, et al. (2013) Ассоциация SNP в кластере генов UGT1A с общим билирубином и смертностью в исследовании Diabetes Heart Study. Атеросклероз 229: 155–160.

- 26. Траутон Дж. А., Вудсайд СП, Янг И. С., Арвейлер Д., Амуел П. и др. (2007) Билирубин и риск ишемической болезни сердца в проспективном эпидемиологическом исследовании инфаркта миокарда (PRIME). Eur J Cardiovasc Пред. Rehabil 14: 79–84.
- 27.Holme I, Pedersen TR, Boman K, Egstrup K, Gerdts E, et al. (2012) Оценка риска для прогнозирования смертности у пациентов с бессимптомным стенозом аорты от легкой до умеренной степени тяжести. Сердце 98: 377–383.
- 28. Гуль М., Уярел Х., Эргелен М., Акгуль О, Караджа Г. и др. (2013) Прогностическая ценность общего билирубина у пациентов с острым инфарктом миокарда с подъемом сегмента ST, которым проводится первичное коронарное вмешательство. Am J Cardiol 111: 166–171.
- 29. Окухара К., Кисака Т., Озоно Р., Курису С., Иноуэ И. и др.(2010) Изменение уровня билирубина после острого инфаркта миокарда является показателем активации гемоксигеназы. South Med J 103: 876–881.
- 30.
 Сахин О., Акпек М., Эльчик Д., Карадавут С., Симсек В. и др. (2013) Уровни билирубина и бремя коронарного атеросклероза у пациентов с ИМпST. Ангиология 64: 200–204.
Сахин О., Акпек М., Эльчик Д., Карадавут С., Симсек В. и др. (2013) Уровни билирубина и бремя коронарного атеросклероза у пациентов с ИМпST. Ангиология 64: 200–204. - 31. Кая М.Г., Сахин О., Акпек М., Дуран М., Уйсал ОК и др. (2013) Связь между уровнями общего билирубина в сыворотке крови и тяжестью заболевания коронарной артерии у пациентов с инфарктом миокарда без подъема сегмента ST.Ангиология 2014 65: 245–249.
- 32. Lee TS, Chang CC, Zhu Y, Shyy JY (2004) Симвастатин индуцирует гемоксигеназу-1: новый механизм защиты сосудов. Тираж 110: 1296–1302.
- 33. de Sauvage Nolting PR, Kusters DM, Hutten BA (2011) Kastelein JJ; для исследовательской группы ExPRESS (2011 г.) Уровни билирубина в сыворотке при семейной гиперхолестеринемии: новый маркер риска сердечно-сосудистых заболеваний? J. Lipid Res. 52: 1755–1759.
- 34.
Hu M, Tomlinson B (2012) Эффекты лечения статинами и полиморфизмы в UGT1A1 и SLCO1B1 на уровни билирубина в сыворотке у китайских пациентов с гиперхолестеринемией.
 Атеросклероз 223: 427–432.
Атеросклероз 223: 427–432. - 35. Jo J, Kimm H, Yun JE, Lee KJ, Jee SH (2012) Курение сигарет и подтипы сывороточного билирубина у здоровых корейских мужчин: исследование Корейского медицинского института. J Prev Med Public Health 45: 105–112.
- 36. Curjuric I, Imboden M, Adam M, Bettschart RW, Gerbase MW, et al .. (2013) Сывороточный билирубин связан с функцией легких в общей выборке населения Швейцарии. Eur Respir J 31 октября. [Epub перед печатью] (DOI: 10.1183 / 036.00055813).
Новорожденный с желтухой: минимизация рисков
Заглавная статья
| Перейти к: | Выбрать раздел статьи … Новорожденный с желтухой: минимизировать рискиФизиологическая желтухаЖелтуха у детей, находящихся на грудном вскармливанииПрофилактика и лечениеКлиническая оценка желтухи новорожденныхЛабораторная оценка желтухи Токсичность Преодоление проблем (врезка) Краткий курс по метаболизму билирубина |
Новорожденный с желтухой: минимизация рисков
Раджив Диксит, доктор медицины, и Лоуренс М.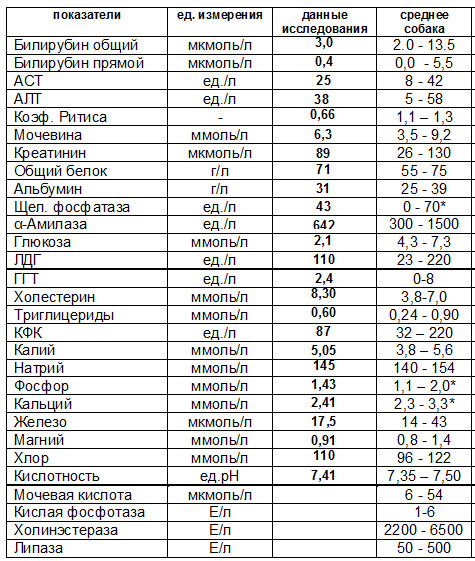 Gartner, MD
Gartner, MD
Бдительный мониторинг и управление — ключ к сохранению здоровья доношенного ребенка с гипербилирубинемией и предотвращению опасности повреждения головного мозга.
Гипербилирубинемия повсеместно присутствует в раннем периоде новорожденных и проявляется в виде клинической желтухи у 50–60% всех младенцев. Масштабы озабоченности по поводу этой проблемы, которая в конечном итоге может привести к билирубиновой энцефалопатии, если ее не лечить должным образом, иллюстрируется тем фактом, что она была в центре внимания первого параметра практики, рекомендованного Американской академией педиатрии. 1 Клиническая желтуха появляется у новорожденных, когда уровень билирубина в сыворотке достигает 5–7 мг / дл. У большинства младенцев желтуха при рождении отсутствует, поскольку неконъюгированный билирубин легко проникает через плаценту, конъюгируется и выводится из печени матери.
Наше обсуждение будет сосредоточено на ведении доношенных детей с желтухой и неконъюгированной гипербилирубинемией.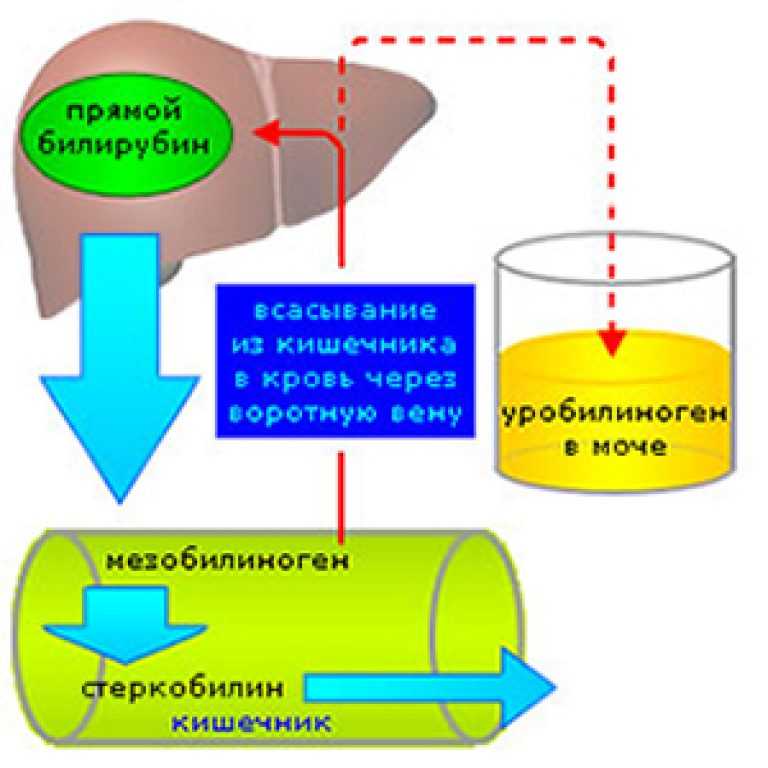 Недоношенным детям обычно уделяется повышенное медицинское внимание и часто проводится фототерапия даже при относительно низких уровнях серумбилирубина из-за риска нейротоксичности билирубина на уровнях, которые считаются безопасными для доношенных детей.Доношенный ребенок с конъюгированной (прямой реакцией) гипербилирубинемией представляет собой отдельную проблему и совершенно отдельный дифференциальный диагноз. По этим причинам мы не будем обсуждать недоношенных детей и новорожденных с конъюгированной гипербилирубинемией.
Недоношенным детям обычно уделяется повышенное медицинское внимание и часто проводится фототерапия даже при относительно низких уровнях серумбилирубина из-за риска нейротоксичности билирубина на уровнях, которые считаются безопасными для доношенных детей.Доношенный ребенок с конъюгированной (прямой реакцией) гипербилирубинемией представляет собой отдельную проблему и совершенно отдельный дифференциальный диагноз. По этим причинам мы не будем обсуждать недоношенных детей и новорожденных с конъюгированной гипербилирубинемией.
Понимание физиологических и патофизиологических явлений, вызывающих задержку неконъюгированного билирубина в кровотоке и других тканях в период новорожденности, значительно облегчает лечение желтухи новорожденных. «Краткий курс метаболизма билирубина» на страницах 168 и 169 описывает, как билирубин вырабатывается, транспортируется и транспортируется. выводится.
Физиологическая желтуха
У большинства новорожденных физиологическая желтуха, возникающая в результате неконъюгированной гипербилирубинемии, отражает переход от внутриутробного к внематочному типу транспорта и метаболизма билирубина. Неонатальная желтуха прогрессирует цефалокаудальным образом, сначала проявляясь в области головы и шеи и продвигаясь вниз к ступням по мере повышения концентрации билирубина в сыворотке крови. Крамер наблюдал желтуху, связанную с уровнями непрямого билирубина в сыворотке, а именно: голова и шея, от 4 до 8 мг / дл; верхняя часть туловища от 5 до 12 мг / дл; нижняя часть туловища и бедра от 8 до 16 мг / дл; руки и голени от 11 до 18 мг / дл; и ладони и подошвы более 15 мг / дл. 2
Неонатальная желтуха прогрессирует цефалокаудальным образом, сначала проявляясь в области головы и шеи и продвигаясь вниз к ступням по мере повышения концентрации билирубина в сыворотке крови. Крамер наблюдал желтуху, связанную с уровнями непрямого билирубина в сыворотке, а именно: голова и шея, от 4 до 8 мг / дл; верхняя часть туловища от 5 до 12 мг / дл; нижняя часть туловища и бедра от 8 до 16 мг / дл; руки и голени от 11 до 18 мг / дл; и ладони и подошвы более 15 мг / дл. 2
Регулярно возникающая физиологическая желтуха новорожденных является результатом сочетания нормальных изменений, которые приводят к задержке неконъюгированного билирубинина в сыворотке и тканях. К ним относятся:
- Повышенный гемолиз. У доношенных новорожденных продолжительность жизни циркулирующих эритроцитов составляет около 90 дней, по сравнению с 120 днями у взрослых. У них также больший объем крови на единицу массы тела и более высокая концентрация гемоглобина. В результате количество циркулирующих эритроцитов у новорожденных значительно больше, чем у взрослых.

- Пониженная скорость поглощения билирубина печенью.
- Снижение конъюгации билирубина в печени. Активность глюкуронилтрансферазы при рождении составляет примерно 5% от активности взрослого человека, и преобладающим образующимся конъюгатом является моноглюкуронид, а не диглюкуронид, как у детей старшего возраста и взрослых.
- Увеличение энтерогепатической циркуляции билирубина. Энтерогепатическая циркуляция билирубина у новорожденных в несколько раз выше, чем у детей старшего возраста и взрослых. Моноглюкуронидный конъюгат билирубина быстрее гидролизуется до неконъюгированного билирубина в кишечнике, чем диглюкуронид.β-глюкуронидаза, фермент слизистой оболочки, который отщепляет глюкуронид от билирубина и других конъюгатов, присутствует в желудочно-кишечном тракте младенца в концентрациях примерно в 10 раз больше, чем у детей старшего возраста и взрослых.
Поскольку у младенцев нет бактериальной флоры, необходимой для преобразования билирубина в уробилиноген и стеркобилин, неконъюгированный билирубин сохраняется во всем кишечном тракте.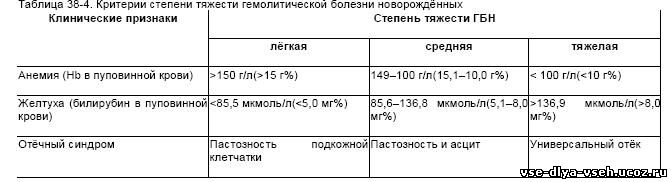 Только неконъюгированный билирубин может всасываться через слизистую оболочку кишечника, и новорожденный имеет гораздо большую концентрацию кишечного неконъюгированного билирубина, чем ребенок старшего возраста или взрослый.
Только неконъюгированный билирубин может всасываться через слизистую оболочку кишечника, и новорожденный имеет гораздо большую концентрацию кишечного неконъюгированного билирубина, чем ребенок старшего возраста или взрослый.
Меконий содержит большое количество неконъюгированного билирубина, который способствует увеличению пула циркулирующего билирубина за счет кишечной реабсорбции. Если меконий не вывести вовремя, он усиливает кишечную реабсорбцию и увеличивает концентрацию серумбилирубина. Слабительное действие молозива ускоряет вывод мекония и снижает энтерогепатическую циркуляцию билирубина.
Интенсивность и продолжительность физиологической желтухи у новорожденных сильно различаются. У чернокожих младенцев уровень билирубина в сыворотке несколько ниже, чем у белых, но оба достигают своего среднего пикового уровня примерно от 5 до 6 мг / дл на третий день жизни.Напротив, у азиатских младенцев пик приходится на четвертый или пятый день жизни при средних уровнях приблизительно от 9 до 12 мг / дл, и они сохраняют более высокие уровни билирубина в течение более длительного периода, чем черные и белые дети. Механизм этих явно наследуемых различий неясен, но может быть связан с увеличением продукции билирубина или энтерогепатической циркуляции у азиатских младенцев.
Желтуха у младенцев, находящихся на грудном вскармливании
Как нормальное, так и аномальное увеличение желтухи новорожденных связано с грудным вскармливанием.Различать эти два типа важно, чтобы избежать чрезмерного лечения нормальных младенцев и предотвратить чрезмерную гипербилирубинемию.
Желтуха грудного вскармливания, также известная как преувеличение физиологической гипербилирубинемии с ранним началом, является аномальным типом желтухи у новорожденных, находящихся на грудном вскармливании. Исследование Мейзельса и Гиффорда на 2416 младенцев показало, что почти у 9% младенцев, вскармливаемых грудью, уровень билирубина в сыворотке крови превышал 12,9 мг / сут. дл на второй и третий дни жизни по сравнению с 2,4% детей, получающих искусственное вскармливание. 3 Средняя потеря веса у младенцев, вскармливаемых грудью, была также выше (6,9% против 4,2%). Это говорит о том, что неоптимальная частота и объем грудного вскармливания могут быть значительным фактором увеличения желтухи у детей, находящихся на грудном вскармливании, в течение первых пяти дней жизни. Крупное ретроспективное австралийское исследование, в котором большая потеря веса и уменьшение стула были достоверно связаны с более высокими уровнями билирубина в сыворотке, подтвердило эту гипотезу. 4
Де Карвалью и его коллеги определили критическую роль частоты грудного вскармливания и желтухи. 5 Они обнаружили, что увеличение частоты кормления грудью с 6 до 12 раз в день в течение первых трех дней жизни было связано с более низким уровнем билирубина на третий день. Нет очевидной разницы в конъюгации или синтезе билирубина, которая могла бы объяснить это явление.
Ранняя преувеличенная неконъюгированная гипербилирубинемия, вызванная недостаточным потреблением молока, считается у новорожденных эквивалентом голодной желтухи у взрослых, которая возникает в результате повышенной энтерогепатической циркуляции билирубина.Большинство младенцев, поступивших по поводу значительной гипербилирубинемии, поступают во второй половине первой недели, часто находятся на грудном вскармливании и имеют чрезмерную потерю веса. 6 Повышенная гипербилирубинемия в первые дни жизни не всегда связана с чрезмерной потерей веса, даже если это связано с недостаточным потреблением молока и уменьшением частоты кормления грудью.
Желтуха грудного молока, также известная как длительная неконъюгированная гипербилирубинемия с поздним началом, является естественным продолжением физиологической желтухи у новорожденных.Вероятно, это вызвано еще не идентифицированным фактором в молоке, который усиливает энтерогепатическую циркуляцию билирубина. В то время как молозиво не улучшает энтерогепатическую циркуляцию, переходное и зрелое грудное молоко увеличивает всасывание билирубина в кишечнике.
Около двух третей всех здоровых доношенных детей, находящихся на грудном вскармливании, в течение третьей недели жизни имеют сывороточные концентрации неконъюгированного билирубина выше, чем нормальный верхний предел для взрослых, составляющий 1,5 мг / дл. Половина этих младенцев страдает клинической желтухой и имеет концентрацию билирубина в сыворотке выше 5.0 мг / дл. 7 Напротив, у всех нормальных младенцев, находящихся на искусственном вскармливании, уровни билирубина в сыворотке на третьей неделе жизни находятся в пределах нормы для взрослых менее 1,5 мг / дл.
Повышенные концентрации неконъюгированного билирубина могут сохраняться до трех месяцев, хотя в течение этого периода они постепенно снижаются. Большинство детей, находящихся на грудном вскармливании с клинической желтухой, становятся безжелтушными в возрасте от 4 до 6 недель. Основным дифференциальным диагнозом длительной неконъюгированной гипербилирубинемии является продолжающийся гемолиз, гипотиреоз, материнский диабет и врожденный печеночный конъюгированный дефицит (синдром Криглера-Наджара и Ариаса-Тип II).
Профилактика и лечение
Желтуха грудного вскармливания — заболевание, которое можно предотвратить. Это раннее преувеличение физиологической желтухи может быть уменьшено или даже устранено с помощью эффективной образовательной программы по грудному вскармливанию матери, которая поощряет раннее, частое кормление грудью — 10 или более раз в день — в течение первых недель жизни и избегает употребления воды и пищевых смесей. AAP рекомендует, чтобы «формальная оценка эффективности грудного вскармливания проводилась в течение первых 24–48 часов после родов и снова при раннем последующем посещении, которое должно происходить через 48–72 часа после выписки из больницы.» 8
Потеря веса более чем на 7% предполагает недостаточное потребление молока и указывает на необходимость детальной оценки эффективности грудного вскармливания и устранения проблем. В течение первого месяца жизни, после третьего дня жизни, адекватное потребление молока обозначается по крайней мере, шесть мочеиспусканий и три стула в день Поддержание грудного вскармливания имеет первостепенное значение для ребенка и матери, но в некоторых случаях может потребоваться временное добавление детского формулы для обеспечения адекватного питания.
Решения относительно вмешательства в отношении здорового доношенного ребенка с гипербилирубинемией, особенно когда уровень билирубина превышает 20 мг / дл, должны принимать во внимание скорость повышения, абсолютный уровень билирубина в сыворотке и возраст ребенка. Практический параметр AAP по неонатальной желтухе предоставляет рекомендации. 1
После первых 48 часов жизни здоровым доношенным младенцам без гемолиза не требуется фототерапия или прерывание грудного вскармливания до тех пор, пока концентрация общего билирубина в сыворотке не превысит 18–20 мг / дл.Обменные трансфузии не показаны до тех пор, пока уровни билирубина в сыворотке не поднимутся выше 25-30 мг / дл. Варианты лечения младенцев с уровнями билирубина выше 18-20 мг / дл, но ниже уровней обменных трансфузий включают:
- только наблюдение с продолжением мониторинга уровней билирубина
- продолжение грудного вскармливания, дополненное сцеженным грудным молоком или смесью с фототерапией или без нее
- временное прекращение грудного вскармливания и замена смеси с фототерапией или без нее.
Замена детской смеси для грудного вскармливания на 24–48 часов вызывает быстрое снижение уровня билирубина вдвое у младенцев с желтухой грудного вскармливания и грудного молока. Возобновление грудного вскармливания приводит к небольшому повышению билирубина, редко, если вообще когда-либо до исходного уровня. После возобновления грудного вскармливания рекомендуется тщательный контроль уровня билирубина в сыворотке крови.
Клиническая оценка желтухи
Важно, чтобы педиатр и неонатолог выявляли младенцев, у которых может развиться значительно повышенная концентрация билирубина в сыворотке, и отличать их от подавляющего большинства младенцев с низким или средним повышением, что совершенно нормально.Неспособность идентифицировать детей из группы риска может привести к недостаточному лечению тяжелой потенциально токсической гипербилирубинемии. С другой стороны, чрезмерно агрессивная маркировка младенцев с желтухой как имеющих патологическую гипербилирубинемию может привести к чрезмерному лечению нормальных младенцев. Это может даже привести к неадекватному снижению уровня билирубина и потере того, что некоторые исследователи постулируют физиологически важный антиоксидантный эффект билирубина. 911
Задача клинициста состоит в том, чтобы определить ребенка, у которого может развиться велофипербилирубинемия, которая может вызвать повреждение головного мозга.В последние годы это становится все труднее из-за ранней выписки новорожденных из больницы, что сокращает период наблюдения, а в случае детей, находящихся на грудном вскармливании, — возможность оценить адекватность и компетентность грудного вскармливания.
Врач должен оценить степень желтухи в хорошо освещенном месте, желательно при естественном освещении, с раздетым ребенком. Синяки или кефалгематомы, петехии, гепатоспленомегалия и признаки сепсиса указывают на патологические причины гипербилирубинемии, которые повышают риск быстрого повышения уровня сыворотки крови и возникновения осложнений, включая ядерную желтуху.Имея опыт, врачи, медсестры и даже родители могут быть обучены определять, достаточно ли желтуха требует лабораторного исследования. Однако необученные родители часто не могут распознать даже тяжелую степень желтухи, поэтому крайне важно организовать адекватную профессиональную оценку младенцев в первые дни жизни.
Лабораторная оценка желтухи
Принимая во внимание, что более чем у половины всех доношенных новорожденных клиническая желтуха развивается где-то на первой неделе жизни, соблазн провести определение серумбилирубина у всех желтушных детей должен сдерживаться клинической оценкой. 12,13 Решения должны основываться на подозрениях врача в отношении риска. Наличие в анамнезе значительной желтухи или анемии в семье, резус-отрицательной группы крови у матери, плохого питания и появления клинической желтухи в первые 24 часа жизни — все это указывает на необходимость более тщательного наблюдения.
Все младенцы с началом желтухи в первые 24 часа и любой последующий период, у которых клиническая оценка желтухи — на основе каудального прогрессирования и интенсивности кожи и слизистых оболочек — предполагает умеренно тяжелую гипербилирубинемию (более 8-10 мг / дл) перед выпиской из больницы или при обследовании после выписки следует провести определение билирубина в сыворотке крови.Во многих больницах в настоящее время требуется плановая клиническая оценка всех новорожденных через 48–72 часов после выписки дома или в офисе, что дает возможность оценить степень желтухи и необходимость определения билирубина к третьему-пятому дню жизни.
Неинвазивная чрескожная спектрофотометрия с использованием одного из нескольких новых устройств может улучшить клиническую оценку интенсивности желтухи, особенно когда наблюдатель неопытен или освещение ниже оптимального. 14,15 Такие устройства теоретически могут снизить потребность в заборе крови, избегая дискомфорта для младенца и снижая затраты.
Группа крови матери и семейный анамнез могут помочь выявить младенцев с риском гемолиза и повышенных концентраций билирубина в сыворотке, но использование только этих критериев позволяет упустить многих младенцев с повышенным образованием билирубина. Другое новое устройство, монитор окиси углерода с истекшим сроком годности, позволяет неинвазивно мгновенно оценить гемолиз с разумными точность.Младенцам с повышенными концентрациями билирубина в сыворотке или повышенными концентрациями угарного газа с истекшим сроком годности необходимы дополнительные лабораторные исследования, а также очень тщательное наблюдение с повторным определением билирубина в сыворотке крови (таблица 1).
Для большинства младенцев необходимы только анализы крови на основную группу крови и резус-фактор, а также прямой тест Кумбса. (Также должны быть доступны результаты по группе крови матери и резус-фактору.) Некоторые больницы отказались от рутинного тестирования крови новорожденных на тип, резус и Кумбс, за исключением младенцев, рожденных от резус-отрицательных матерей.Вместо этого они хранят образцы пуповинной крови в лаборатории, пока у ребенка не разовьется клинически значимая желтуха. Хотя это может снизить лабораторные затраты, это также может увеличить риск пропуска ребенка с АВО или эритробластозом незначительной группы крови.
Младенцы с концентрацией билирубина в сыворотке более 5 мг / дл в первые 24 часа жизни и новорожденные более старшего возраста с концентрациями билирубина в сыворотке выше 12–14 мг / дл нуждаются в дополнительных исследованиях. 16 Мазок красной клетки для морфологии и гемокрита или гемоглобина является достаточным в качестве первоначального исследования для гемолиза.Подсчет ретикулойта и определение глюкозо-6-фосфатдегидрогеназы редко используются при отсутствии анемии и могут выполняться выборочно. Регулярные неонатальные скрининговые исследования помогают выявить гипотиреоз и галактоземию, а фракция билирубина прямой реакции в сыворотке может помочь выявить заболевание печени или желчных путей.
Рутинные анализы на сепсис, включая подсчет белого, дифференциальный, посев крови и анализ мочи, не требуются при отсутствии других предполагающих признаков сепсиса. 17 Трансаминазы и другие печеночные пробы показаны только при значительном повышении уровня билирубина прямой реакции (более 2.0 мг / дл) и клинические признаки заболевания печени.
Мониторинг уровня билирубина в сыворотке крови должен включать, по крайней мере, одно измерение билирубина прямой реакции в сыворотке крови в день. Частота определения билирубина должна основываться на скорости роста, предыдущих моделях роста и падения и близости предыдущего значения к заранее определенному уровню лечения.
Вскоре после определения вероятной причины чрезмерной желтухи и с учетом различных факторов риска развития ядерной желтухи у конкретного ребенка врач должен определить, при каком уровне билирубина в сыворотке крови для этого ребенка будут назначены различные методы лечения.Эти «критические точки» помогают направлять управление и обеспечивать согласованность действий медперсонала в больнице или клинике.
Лечение желтухи новорожденных
Лечение обычно направлено на управление самой гипербилирубинемией, хотя стабильные физиологические параметры и правильное питание могут снизить риски и даже уменьшить чрезмерную гипербилирубинемию. Терапия может включать фототерапию, фармакологические вмешательства, прерывание энтерогепатической циркуляции и обменное переливание крови, используемое отдельно или в комбинации.
Практический параметр AAP по лечению гипербилирубинемии предоставляет рекомендации по лечению при различных уровнях билирубина (таблица 2). 1,18 Эти рекомендации применимы только к доношенным здоровым младенцам без гемолиза.
Младенцы с гемолитической болезнью любой причины должны подвергаться агрессивному лечению, поскольку они подвергаются большему риску быстрого повышения уровня билирубина в сыворотке до потенциально токсичных уровней, а также потому, что у них, по-видимому, выше вероятность развития ядерной желтухи при более низких уровнях билирубина в сыворотке, чем у детей без гемолиза.То же самое верно для младенцев с бактериальным сепсисом, предшествующей гипоксией, гипогликемией и недоношенными. Уровни, при которых следует проводить фототерапию и обменные переливания крови у этих младенцев из группы высокого риска, весьма различны, но обычно они на 2–15 или 20 мг / дл ниже, чем у здоровых новорожденных.
Фототерапия. Фототерапия предотвращает достижение уровня билирубина в сыворотке, требующего обменного переливания крови, у всех, кроме нескольких младенцев с продолжающимся гемолизом и тяжелой гипербилирубинемией.Эффективность фототерапии зависит от оптимального выбора света, интенсивности света и площади экспонируемой поверхности. Цвет света важен, потому что билирубин поглощает только некоторые цвета. Наиболее эффективен свет преимущественно в сине-зеленом спектре (длина волны в диапазоне 425475 нм).
Доступны различные устройства для фототерапии, в том числе специальные синие лампы (с маркировкой F20 / T12 / BB для типа используемой трубки и люминофора), галогенные лампы и их комбинации, которые, вероятно, будут одинаково эффективны, если источник света размещен как можно ближе к младенцу с максимальной безопасностью. . 19 Волоконно-оптические прокладки также безопасны и эффективны и обеспечивают более тесную связь между матерью и младенцем, чем другие источники света, благодаря отсутствию необходимости завязывать глаза ребенку.
Поскольку фототерапия увеличивает выведение неконъюгированного билирубина, который легко всасывается в кишечнике, она более эффективна в сочетании с продолжительным кормлением молоком через частые промежутки времени для снижения всасывания билирубина в кишечнике. Внутривенное введение жидкости новорожденным с желтухой, особенно тем, кто проходит фототерапию, не является необходимым и может быть контрпродуктивным при отсутствии обезвоживания, поскольку оно снижает потребление молока.Пероральный прием легко компенсирует незаметную потерю воды во время фототерапии.
Осложнения фототерапии редки и обычно легкие. 20,21 Однако его нельзя начинать без предварительной диагностической оценки причины желтухи. Домашняя фототерапия, похоже, получает поддержку 22,23 , но к ней следует относиться с осторожностью, потому что в соответствии с действующими рекомендациями фототерапия назначается доношенным здоровым младенцам только при относительно высоких концентрациях серумбилирубина.Такие уровни требуют тщательного наблюдения за младенцем и незамедлительного обменного переливания крови в случае неудачи фототерапии.
Фармакологические вмешательства. Фенобарбитал и другие индукторы микросомалензимов, включая билирубин-конъюгированный фермент печеночную глюкуронилтрансферазу, доказали свою эффективность в снижении уровня билирубина в сыворотке крови у новорожденных. Однако они использовались очень мало, в первую очередь потому, что для достижения максимального эффекта им требуется до шести дней лечения. Нет никакого преимущества в сочетании фенобарбитала и фототерапии.
Различные вещества, включая агар, холестирамин, древесный уголь и билирубиноксидазу, использовались с разной степенью успеха для прерывания реабсорбции билирубина в желудочно-кишечном тракте, но такие методы лечения обычно не применяются. , но еще многое предстоит сделать в отношении безопасности, эффективности и клинического дозирования. 24 Металлопорфирины не одобрены Управлением по контролю за продуктами и лекарствами для использования у людей.
Токсичность билирубина
Термин «ядерная желтуха» был придуман на рубеже веков Шморльто для описания желтого окрашивания базальных ганглиев у шести умерших младенцев с неонатальной желтухой. 25 Специалисты обычно предпочитают отличать ядерную железу, термин патолога, описывающий анатомический характер неврологической травмы, от билирубиновой энцефалопатии, более общего термина, охватывающего клиническое заболевание.
Билирубин накапливается в базальных ганглиях, гиппокампе, черепных нервных ядрах (глазодвигательном, вестибулярном, улитковом и лицевом), нижних оливаридных ядрах и ядрах мозжечка.Желтые отложения в этих частях тела постепенно исчезают, оставляя на их месте мертвые нейроны. Потеря нейрональных клеток приводит к необратимому повреждению мозга. Прогрессирование этого заболевания описывается Ван Праагом как начало с трех клинических стадий острой энцефалопатии в период новорожденности: 26
- ступор, гипотония и плохое сосание
- гипертонус и лихорадка разгибателей
- улучшение гипертонии и других симптомов ( фаза «медового месяца»), которая может продолжаться в течение недель или месяцев.
Хроническая посткерниктерическая энцефалопатия включает церебральный паралич, часто сопровождающийся параличом взгляда вверх, и высокочастотную потерю слуха, вызванную повреждением кохлеарных ядер. Атетоз может развиться уже через 18 месяцев, но может отложиться до 8–9 лет. Зрительная моторная и слуховая недостаточность также могут возникать как отдельные признаки.
Билирубиновая энцефалопатия — заболевание, которое можно предотвратить. Вмешательства, такие как профилактическое и терапевтическое лечение эритробластоза Rh, улучшение интенсивной терапии недоношенных детей и, в целом, улучшение наблюдения за желтухой новорожденных, привели к значительному снижению количества ядер желтухи.Однако в последнее время участились случаи тяжелой гипербилирубинемии и ядерной желтухи. 27 Факторы, способствующие этим неблагоприятным исходам, могли включать раннюю послеродовую выписку из больницы, задержку с посещением врача, минимальные лабораторные анализы, неспособность подготовить мать к кормлению грудью, неспособность адекватно оценить грудное вскармливание, 28 профессиональная неопытность в лечении тяжелой желтухи и ошибочно полагают, что желтуха у детей, находящихся на грудном вскармливании, не вызывает билирубиновой энцефалопатии.
Все новорожденные с тяжелой гипербилирубинемией, за исключением одного, находились на грудном вскармливании, и все они были выписаны на второй день жизни. Они проявили тяжелую неконъюгированную гипербилирубинемию в сочетании с серьезной потерей веса, гипернатриемией и обезвоживанием, что свидетельствует о том, что они страдали длительным периодом неадекватного потребления молока, который оставался нераспознанным. TheAAP рекомендует провести формальную оценку грудного вскармливания перед выпиской из больницы, снова в возрасте 3–5 дней, и при регулярном посещении ребенка через две-четыре недели после рождения.Все зарегистрированные случаи ядерной желтухи можно было предотвратить, хотя сепсис и скрытый гемолиз также могли способствовать ее развитию.
Риск энцефалопатии у здорового доношенного ребенка неясен. Хотя в литературе подтверждается мнение о том, что очень высокие уровни общего билирубина в сыворотке крови (выше 35 мг / дл) коррелируют с вероятностью 90% неблагоприятного исхода, многие исследования подтверждают выводы экспертов в этой области о том, что здоровый доношенный новорожденный без гемолиза и с уровнем ниже 25 мг / дл или даже 30 мг / дл имеют очень низкий риск энцефалопатии. 18 Это послужило основанием для рекомендации AAP использовать более высокие уровни билирубина в сыворотке в качестве показаний как для фототерапии, так и для обменного переливания крови.
Факторы, повышающие риск возникновения ядерной желтухи, включают вытеснение билирубина из связывания альбумина лекарствами или эндогенными веществами и нарушение гематоэнцефалического барьера из-за гипоксии. Однако мало что известно о механизмах, с помощью которых билирубин проникает в мозг или как он вызывает необратимые повреждения определенных нейронов, особенно в базальных ганглиях и мозжечке.
Существуют противоречивые данные, поддерживающие, а также отвергающие понятие континуума нейротоксичности билирубина. 29 Споры остаются относительно рисков низкого или умеренного повышения уровня билирубина у недоношенных доношенных новорожденных высокого риска. Даже при уровнях билирубина в физиологическом диапазоне билирубин может проникать в мозг.
Неврологические изменения, включая слуховые вызванные потенциалы (BAER), криоанализ и соматосенсорные вызванные реакции, были зарегистрированы на уровнях от 15 до 20 мг / дл у доношенных детей. 3032 Однако эти ранние изменения не были связаны с необратимой травмой головного мозга. Это предполагает, что начальная стадия билирубиновой энцефалопатии может быть обратимой и что раннее начало терапии может предотвратить необратимое повреждение. Это также предполагает, что даже минимальные неврологические и поведенческие изменения у детей с умеренной и тяжелой желтухой следует рассматривать как ранние признаки потенциальной билирубинэнцефалопатии, требующие немедленного внимания.
Избегать неприятностей
Хорошо обоснованное понимание метаболизма билирубина и физиологии грудного вскармливания может помочь свести к минимуму риски крайней гипербилирубинемии и билирубиновой энцефалопатии.Точно так же внимание к возможности гемолиза и других заболеваний в сочетании с методами наблюдения, позволяющими выявлять значительную желтуху на самых ранних стадиях, позволяет своевременной терапии снизить вероятность повреждения мозга. Хорошая медицинская оценка может уравновесить необходимость такой ранней идентификации, способствуя эффективному грудному вскармливанию, оптимальному питанию и установлению связи между родителями и младенцами.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Американская академия педиатрии, Временный комитет по улучшению качества и Подкомитет по гипербилирубинемии: Практический параметр: лечение гипербилирубинемии у здоровых доношенных новорожденных.Pediatrics1994; 94: 558
2. Крамер Л.И.: Развитие кожной желтухи у новорожденных с желтухой. Ам Дж. Дис Чайлд 1969; 118: 454
3. Майзелс М.Дж., Клиффорд К.: Нормальные уровни билирубина в сыворотке у новорожденных и влияние грудное вскармливание. Pediatrics 1986; 78: 837
4. Tudehope C, Bayley G, Munro D и др.: Практика грудного вскармливания и тяжелая гипербилирубинемия. J Pediatr Child Health 1991; 27: 240
5. DeCarvalho M, Klaus MH, Merkatz MB: Частота кормления грудью и концентрация билирубина в сыворотке.Am J Dis Child 1982; 136: 747
6. Эдмонсон М.Б., Стоддард Дж. Дж., Владелец Л. М.: Повторная госпитализация с проблемами, связанными с кормлением, после ранней послеродовой выписки здоровых новорожденных. JAMA1997; 278: 299
7. Алонсо Е.М., Уитингтон П.Ф., Уитингтон С. и др.: Энтерогепатическая циркуляция неконъюгированного билирубина у крыс, получавших грудное молоко. J Pediatr 1991; 118: 425
8. Американская академия педиатрии, рабочая группа по грудному вскармливанию: грудное вскармливание и использование грудного молока. Педиатрия 1997; 100: 1035
9.МакДонах А.Ф .: Билирубин полезен для вас? Clin Perinatol 1990; 17: 359
10. Stocker R, Yamamoto Y, McDonagh AF, et al: Билирубин является антиоксидантом, имеющим возможное физиологическое значение. Science 1987; 235: 1043
11. Hegyi T, Goldie E, Hiatt M: Защитная роль билирубина при кислородно-радикальных заболеваниях недоношенных детей. J Perinatol 1994; 14: 296
12. Розенталь П., Синатра Ф .: Желтуха в младенчестве. Pediatr Rev 1989; 11: 79
13. Джонсон Л., Бутани В.К.: Руководство по ведению недоношенных и недоношенных детей с желтухой.Clin Perinatol 1998; 25: 555
14. Schumacher RE: Неинвазивные измерения билирубина у новорожденных. Clin Perinatol 1990; 17: 417
15. Yamauchi Y, Yamanouchi I: Клиническое применение чрескожной билирубинометрии: сравнение старых и новые методы. Pediatrics 1985; 76: 10
16. Newman TB, Истерлинг MJ, Goldman ES и др.: Лабораторная оценка желтухи у новорожденных: частота, стоимость и выход. Am J Dis Child 1990; 144: 364
17. Майзелс М.Дж., Кринг Э. Доношенные новорожденные с тяжелой гипербилирубинемией: нуждаются ли они в септическом обследовании? Педиатр Res 1991; 29: 224A
18.Newman TB, Maisels MJ: Оценка и лечение желтухи у доношенных новорожденных: более мягкий и мягкий подход. Pediatrics 1992; 89: 809
19. Майзельс MJ: Зачем нужны гомеопатические дозы фототерапии? Pediatrics1996; 98: 283
20. Дрю Дж. Х., Брак К. Дж., Бейл В.: Фототерапия. Краткосрочные и отдаленные осложнения. Arch Dis Child 1976; 51: 454
21. De Curtis M, Guandalini S, Fasano A, и др.: Диарея у новорожденных с желтухой, которых лечили фототерапией: роль кишечной секреции. ArchDis Child 1989; 64: 1161
22.Граберт Б.Е., Уордвелл С., Харбург СК: Домашняя фототерапия. Альтернатива длительной госпитализации доношенного новорожденного. Clin Pediatr1986; 25: 291
23. Людвиг М.А.: Фототерапия в домашних условиях. J Pediatr Health Care1990; 4: 304
24. Martinez JC, Garcia HO, Otheguy LE, et al: Контроль тяжелой гипербилирубинемии у доношенных новорожденных с помощью ингибитора производства билирубина Sn-мезопорфирин. Педиатрия 1999; 103: 1
25. Schmorl G: Zur kenntis des icterus neonatorum.Verh Dtsch Ges Pathol1903; 6: 109
26. Ван Прааг Р: Диагностика ядерной желтухи в неонатальном периоде. Pediatrics1961; 28: 870
27. Браун А.К., Джонсон Л.: Утрата озабоченности по поводу желтухи и повторного появления ядерной желтухи у доношенных младенцев в эпоху управляемой помощи, в FanaroffAA, Klaus MH (eds): The Yearbook of Neonatal and Перинатальная медицина. StLouis, Mosby-Year Book, 1996, стр 1728
28. Лоуренс Р.А.: Предупреждение о ранней выписке. Pediatrics 1995; 96: 966
29.Scheidt PC, Mellits ED, Hardy JB, et al: Токсичность для билирубина у новорожденных: развитие младенцев в течение первого года в отношении максимальной концентрации билирубина в сыворотке новорожденных.J Pediatr 1977; 91: 293
30. Nakamura H, Takada S, Shimbuku R, et al: Отклики слухового нерва и мозга у новорожденных с гипербилирубинемией. Pediatrics 1985; 75: 703
31.Вор BR, Lester B, Rapisardi G, et al: Аномальная функция ствола мозга коррелирует с особенностями акустического крика у доношенных детей с гипербилирубинемией. J. Pediatr 1989; 115: 303
32. Bongers-Schokking JJ. , Colon EJ, Hoogland RA и др.: Соматосенсорные потенциалы при желтухе новорожденных. Acta Pediatr Scand 1990; 79: 148
DR.ДИКСИТ — научный сотрудник неонатологии Чикагского университета.
DR. ГАРТНЕР — заслуженный профессор кафедры педиатрии и акушерства / гинекологии Чикагского университета. Он также является председателем Рабочей группы по грудному вскармливанию Американской академии педиатрии и президентом Академии грудного вскармливания и медицины.
(Врезка) Краткий курс метаболизма билирубина
Билирубин является катаболическим продуктом гема, в основном из гемоглобина стареющих циркулирующих эритроцитов, с меньшим вкладом эритропоэза, мышечного миоглобина, цитохромов и других гемовых белков.Деградация гема происходит главным образом в клетках ретикулоэндотелиальной системы.
Гемоксигеназа расщепляет тетрапиррольное кольцо гема на альфа-углеродном мостике после первого удаления белковой оболочки (глобина) и железа. В этой реакции образуется по одной молекуле линейного тетрапиррольного биливердина IXa и монооксида углерода. Это основной источник эндогенного монооксида углерода. Моноксид углерода в неизменном виде выводится легкими с выдыхаемым воздухом. Измерение выделяемого количества дает показатель распада гема и выработки билирубина.У млекопитающих практически весь биливердин быстро восстанавливается ферментом биливердинредуктазой до билирубина 9 альфа zz.
Производство билирубина в среднем составляет от 6 до 8 мг / кг / день у здоровых доношенных детей и от 3 до 4 мг / кг / день у взрослых. Новорожденные вырабатывают больше билирубина, чем взрослые, потому что у них больший циркулирующий пул эритроцитов с более короткой продолжительностью жизни и большим количеством эритропоэтической ткани. Почти вся эта ткань перестает созревать, и гемоглобин в ней подвергается катаболическому превращению в билирубин.
Транспорт.Билирубин неполярен, липофилен и плохо растворяется в водных растворителях. Он должен транспортироваться в кровотоке в связке с сывороточным альбумином. Связывание билирубина с альбумином, по-видимому, слабее как по аффинности, так и по способности в период новорожденности, что, возможно, увеличивает риск билирубиновой энцефалопатии. Измерения связывания альбумина не оказались полезными для определения риска ядерной желтухи и не имеют общеклинического применения.
Циркулирующий билирубин быстро поглощается гепатоцитами свободным двунаправленным потоком через синусоидально-гепатоцитный интерфейс, процесс, известный как поглощение (см. Рисунок).В водной среде цитоплазмы гепатоцитов билирубин связывается с несколькими цитозольными белками, одним из которых является лигандин.
Каждая молекула лигандина связывает одну молекулу билирубина. Считается, что лигандин играет роль в предотвращении обратного потока билирубина и его конъюгатов в кровоток и в переносе билирубина в гладкий эндоплазматический ретикулум для конъюгации. Пониженные концентрации лигандина и ограниченная трансфера через клеточную мембрану печени у новорожденных способствуют возникновению физиологической желтухи, ограничивая клиренс билирубина из крови в печень.
Конъюгация и экскреция. Неполярный билирубин должен стать растворимым, чтобы выводиться из клетки печени. Это достигается путем конъюгирования билирубина с глюкуроновой кислотой в эндоплазматическом ретикулуме под влиянием фермента билирубин-глюкуронозилтрансферазы (глюкуронилтрансферазы). Первый образующийся конъюгат представляет собой моноглюкуронид, преобладающий конъюгат у новорожденных. У взрослых, младенцев и детей старшего возраста к молекуле добавляется вторая глюкуроновая кислота с образованием диглюкуронида билирубина.
Сам билирубин и такие лекарства, как фенобарбитал и наркотики, могут индуцировать активность глюкуронилтрансферазы билирубина, в то время как ограничение белка и калорий может снижать его активность. При рождении активность билирубин-глюкуронилтрансферазы намного ниже, чем в печени взрослого человека, но она быстро увеличивается в течение первой недели.
Гепатоциты выделяют конъюгированный билирубин в желчные каналы в результате активного транспортного процесса, который концентрирует пигмент примерно в 100 раз. После периода новорожденности экскреция гепатоцитами является этапом, ограничивающим скорость клиренса билирубина.После попадания в кишечную люменин желчью конъюгированный билирубин гидрогенизируется с образованием бесцветных уробилиногенов, которые либо выводятся с калом, либо абсорбируются и выводятся с мочой.
Большая часть уробилиногена окисляется до коричневых уробилинов (стеркобилин) и выделяется со стулом, что способствует его нормальному зрелому цвету. Эти шаги выполняются нормальными кишечными бактериями, особенно клостридиальными организмами.
Глюкуронид билирубина также гидролизуется (удаление глюкуронида) неконъюгированным билирубином спонтанно или под действием бактериальной или эндогенной кишечной β-глюкуронидазы.Неконъюгированный билирубин в кишечнике, который не восстанавливается до уробилиногенов, может реабсорбироваться слизистой оболочкой, возвращая пигмент в кровоток и в печень через портальный кровоток. Это известно как энтерогепатическая циркуляция билирубина. У новорожденных заметно увеличивается энтерогепатическая циркуляция, возвращая большое количество билирубина в кровоток и добавляя к нагрузке билирубина, который должен выводиться печенью.
(конец боковой панели)
Неонатальная гипербилирубинемия | Обзор патофизиологии Макмастера
Определение
Более чем у 80% новорожденных в первые несколько дней жизни появляется желтуха — клинический признак гипербилирубинемии.Гипербилирубинемия может быть доброкачественной на низких уровнях, но вредна для мозга на более высоких уровнях. У всех новорожденных уровень билирубина в сыворотке выше нормы для взрослых, но уровень гипербилирубинемии, требующий лечения, определяется возрастом в часах и факторами риска развития тяжелой желтухи.
ФизиологияБилирубин является продуктом распада красных кровяных телец, в частности, деградации гема. Билирубин в этом состоянии не растворяется в воде и должен стать водорастворимым, чтобы выводиться с желчью.Билирубин связывается с альбумином, а затем конъюгируется в печени с помощью фермента уридиндифосфоглюконурата (UDP) глюкуронилтрансферазы.
Несколько факторов, специфичных для физиологии новорожденного, способствуют физиологической гипербилирубинемии :
- Увеличение производства: эритроциты плода имеют более высокую скорость обновления; на килограмм новорожденные вырабатывают билирубин в два раза в сутки, чем взрослые.
- Снижение клиренса: у новорожденных относительно низкая активность UDP-глюкуронилтрансферазы (увеличивается примерно до 14 недель).У них также наблюдается замедленная перистальтика кишечника в первые несколько дней, когда начинается кормление, и это увеличивает небольшое количество обратного захвата билирубина энтерогепатической циркуляцией.
Причины патологической гипербилирубинемии можно классифицировать как следующие: (1) повышенная нагрузка билирубина (т.е.предпеченочные; либо гемолитические, либо негемолитические процессы), (2) нарушение конъюгации билирубина (i.е. печеночный) или (3) нарушение экскреции билирубина (т. е. постпеченочный).
1) Повышенная нагрузка билирубина — гемолитическая
Гемолиз, вызванный иммунными или неиммунными механизмами, приводит к более высокому уровню билирубина, чем может поддерживать печеночная конъюгация. В этом случае уровни общего и неконъюгированного билирубина повышаются, но уровни конъюгированного остаются нормальными. Из-за чрезмерного распада эритроцитов уровень гемоглобина может быть низким или нормальным, а количество ретикулоцитов (незрелых эритроцитов) может быть повышено.При иммуноопосредованном гемолизе тест Кумбса положительный. Важные причины гемолиза у новорожденных включают:
- Иммуноопосредованный гемолиз:
- Несовместимость резус-фактора : Rh — это антиген, переносимый только эритроцитами. Большинство женщин являются резус-положительными, однако в некоторых группах населения более высокая распространенность резус-отрицательных женщин (т. Е. Басков 30-35%, европеоидов 15%, афроамериканцев 8%). Когда резус-отрицательная женщина вынашивает резус-положительный плод, у нее могут вырабатываться антитела к резус-антигену на эритроцитах плода, которые иногда попадают в кровоток матери во время беременности или во время родов.Эти материнские анти-резус-антитела проникают через плаценту и вызывают лизис эритроцитов плода внутриутробно и / или постнатально. При использовании иммуноглобулина Rho (D) риск сенсибилизации матери (выработка антител) существенно снижается. Внутриутробная сенсибилизация может привести к водянке плода.
- ABO несовместимость : Подобно Rh, A и B являются двумя основными мембранными антигенами эритроцитов. Если мать вынашивает плод, эритроциты которого несут антиген, чуждый ее иммунной системе (например,грамм. если мать принадлежит к группе крови O [ни A, ни B не экспрессируются в ее эритроцитах], а плод — A, B или AB), у нее могут вырабатываться антитела к этим антигенам, которые будут проникать через плаценту. Гемолиз, вызванный этими антителами, обычно не вызывает проблем в утробе матери, но может вызвать значительную гипербилирубинемию в период новорожденности.
- Дефекты ферментов эритроцитов : Они вызваны дефектом образования эритроцитов.
- Дефицит G6PD : Х-связанная энзимопатия из-за недостаточности фермента в производстве НАДФН.Этот дефект делает эритроциты более уязвимыми для лизиса при окислительном стрессе.
- Дефицит пируваткиназы : Дефицит этого фермента предотвращает образование АТФ, вызывая гибель клеток и гемолиз.
- Дефекты мембраны эритроцитов : При наследственном сфероцитозе и эллиптоцитозе селезенка распознает эти эритроциты как аномальные и, таким образом, разрушает деформированные клетки.
- Гемоглобинопатии : Талассемия и серповидно-клеточная анемия вовлекают образование аномальных цепей глобина, которые разрушают эритроциты.
2) Повышенная нагрузка билирубина — негемолитическая
Негемолитические причины разнообразны и включают нарушение экстраваскулярной крови, полицитемию и повышенное энтерогепатическое кровообращение. При негемолитических процессах ожидается нормальное количество ретикулоцитов и нормальный или повышенный уровень гемоглобина. Исключением является большой объем экстравазированной крови, при котором может наблюдаться увеличение ретикулоцитов и снижение гемоглобина.
- Внесосудистая кровь: Примеры включают обширные кровоподтеки от рождения, кефалогематому или подгалематому или проглоченную кровь.
- Полицитемия : определяется как гематокрит (процент объема эритроцитов в крови) более 65%. Из многих этиологий наиболее распространенными являются переливание эритроцитов (переливание крови плода и матери, отсроченное пережатие пуповины или переливание крови близнецов и близнецов) и усиление внутриутробного эритропоэза, обычно вызванное плацентарной недостаточностью и / или хронической внутриутробной гипоксией (например, из-за преэклампсии или тяжелого курения матери. потребление).
- Обострение энтерогепатического кровообращения : Частой причиной является желтуха грудного молока (см. Ниже), однако другими менее вероятными причинами являются болезненные состояния, такие как муковисцидоз, стеноз привратника и болезнь Гиршпрунга.
3) Снижение / нарушение конъюгации билирубина
- Физиологическая гипербилирубинемия : Этот нормальный процесс происходит, когда неонатальная печень не может конъюгировать количество вырабатываемого билирубина. Уровень общего билирубина обычно достигает пика на 3 9 9 10 день жизни со значениями 86-103 мкмоль / л, а затем медленно снижается в течение первой недели.
- Синдромы Криглера-Наджара типа 1 и 2 : Эти редкие синдромы вызваны аутосомно-рецессивными мутациями, которые приводят к полному дефициту UDP-глюкуронилтрансферазы (тип 1) или значительному снижению активности (тип 2).
- Синдром Гилберта : вызванный лишь незначительным снижением активности UDP-глюкуронилтрансферазы, болезнь Гилберта является доброкачественным заболеванием и может проявляться только в виде легкой желтухи в периоды болезни или стресса и может усугублять желтуху новорожденных.
- Врожденный гипотиреоз : Гипотиреоз вызывает снижение скорости конъюгации билирубина, замедляет перистальтику кишечника и ухудшает питание, что способствует развитию желтухи.
- Желтуха при грудном вскармливании : младенцы, находящиеся на грудном вскармливании, получают только небольшие объемы молозива в первые дни жизни, что приводит к обезвоживанию и повышенному поглощению конъюгированного билирубина из кишечника, что усугубляет гипербилирубинемию.Младенцы, находящиеся на грудном вскармливании, обычно теряют 6-8% своего веса при рождении к 3 дню жизни.
- Дети, находящиеся на грудном вскармливании, подвергаются более высокому риску развития гипербилирубинемии по сравнению с детьми, находящимися на искусственном вскармливании, однако доказанные преимущества грудного вскармливания существенно перевешивают риски гипербилирубинемии, и поэтому их следует продолжать, если это возможно.
- Желтуха грудного молока : В отличие от желтухи грудного вскармливания, желтуха грудного молока развивается на второй неделе жизни, длится дольше, чем физиологическая желтуха, и не имеет другой идентифицируемой причины.Патофизиология недостаточно изучена, но считается, что вещества, содержащиеся в грудном молоке, такие как бета-глюкуронидазы и неэтерифицированные жирные кислоты, могут ингибировать нормальный метаболизм билирубина (например, посредством неконъюгирования и реабсорбции конъюгированного билирубина, выделяемого с желчью).
4) Нарушение экскреции билирубина
Анатомические аномалии или патологические процессы, которые препятствуют нормальному выведению билирубина с желчью, могут вызывать конъюгированную гипербилирубинемию, определяемую как> 17 мкмоль / л, если общее количество составляет 85.6 мкмоль / л или меньше, или конъюгированный компонент> 20% от общего количества, если общее количество превышает 85,6 мкмоль / л.
- Обструкция желчных путей (атрезия желчных путей, камни в желчном пузыре, новообразование, аномалии желчных протоков): Атрезия желчных протоков является наиболее частой причиной обструкции желчных путей у новорожденных, составляя 40-50% случаев. Это может быть врожденным (~ 15-20%) и связано с другими аномалиями. Приобретенная форма встречается чаще, и патофизиология полностью не выяснена.Одна из гипотез — наличие постнатального воспалительного ответа, который поражает внутри- и внепеченочные желчные протоки с поствоспалительным рубцеванием и облитерацией протока. Младенцам с атрезией желчных путей требуется процедура Касаи (портоэнтеростомия). Третьей части пациентов в конечном итоге потребуется трансплантация печени. Аномалии желчных протоков включают синдром Алажиля, синдром Кароли, кисту холедоха и другие редкие образования.
- Инфекция : Сепсис, менингит, TORCH-инфекции и другие инфекции могут вызывать поражение печени.Дисфункция печени нарушает нормальный поток желчи от гепатоцитов через желчевыводящие пути к двенадцатиперстной кишке (то есть холестаз). Цитомегаловирус (ЦМВ) — одна из наиболее частых инфекционных причин неонатального холестаза.
- Хромосомные аномалии (включая синдром Тернера, трисомию 18, трисомию 21): Определенные хромосомные аномалии связаны с нехваткой внутрипеченочных желчных протоков, что приводит к холестазу. Холестаз снижает отток и выведение желчи, а также позволяет конъюгированному билирубину реабсорбироваться в кровоток.
- Нарушения обмена веществ: Длинный список врожденных нарушений обмена веществ может вызвать холестаз.
Презентация
Наиболее заметными признаками гипербилирубинемии являются желтуха и желтуха склеры. Под желтухой понимается пожелтение кожи, которое можно увидеть, потеснив кожу пальцами. Это следует делать централизованно и на нескольких уровнях, поскольку желтуха развивается цефалокаудальным образом. Приблизительно следующие уровни в сыворотке крови коррелируют с клиническими данными:
- 34-51 мкмоль / л — желтуха склеры
- 68-86 мкмоль / л — желтуха на лице
- 258 мкмоль / л — желтуха от лица к пупку, верхней части грудной клетки 171 мкмоль / л, брюшной полости 205 мкмоль / л
- 340 мкмоль / л — желтуха с головы до ног (ладони и подошвы> 257 мкмоль / л)
Однако оценка желтухи по внешнему виду кожи неточна, особенно у детей с более темной кожей, и для определения гипербилирубинемии следует измерять уровень билирубина в сыворотке крови.
Младенцы не проявляют симптомов легкой гипербилирубинемии, но с более высоким уровнем проявляются признаки и симптомы токсичности, связанные со степенью поражения центральной нервной системы (ЦНС). Альбумин связывает неконъюгированный билирубин в крови, и его высокие уровни превышают способность переносить альбумин. Несвязанный неконъюгированный билирубин жирорастворим и проникает через гематоэнцефалический барьер, вызывая повреждение нейронов. Предпочтительно поражаются базальные ганглии, но могут быть вовлечены черепные нервы, центральные и периферические слуховые и зрительные пути, гиппокамп, промежуточный мозг, субталамические ядра, средний мозг и мозжечок.Токсичность ЦНС имеет острую и хроническую фазы.
Острая билирубиновая энцефалопатия (ABE) развивается во время тяжелой гипербилирубинемии. На ранних стадиях ДБЭ у младенцев наблюдается сонливость, небольшая гипотония и плохое сосание. Слышен пронзительный крик. Без лечения это может прогрессировать до глубокого ступора или комы, судорог, апноэ и повышенного тонуса (ретроколлис-опистотонус [чрезмерное выгибание шеи и спины]).
Kernicterus относится к долгосрочным эффектам отравления билирубином.Этот термин первоначально использовался для описания гистологического обнаружения билирубинового окрашивания базальных ганглиев, которое обычно происходит при уровне общего билирубина 425-510 мкмоль / л, но теперь также используется как синоним хронической билирубиновой энцефалопатии . Симптомы ядерной желтухи включают дистонию, хореоатетоидный церебральный паралич, нарушение зрения и нейросенсорную тугоухость. Обычно они развиваются в течение первого года после рождения. Сохранение когнитивной функции широко обсуждается.
Таблица 1: Механизм проявления признаков и симптомов в зависимости от процесса заболевания
| Процесс / механизм заболевания | Признак / Признак | Механизм |
| Гемолитическое состояние | Желтуха | Накопление неконъюгированного билирубина |
| Петехии | В некоторых случаях возникает сопутствующая тромбоцитопения | |
| Увеличение количества ретикулоцитов | Гемолиз, вызывающий повышенное производство эритроцитов и высвобождение незрелых ретикулоцитов. | |
| Бледность | Анемия | |
| Гепатоспленомегалия | В селезенке и печени происходит внесосудистый гемолиз, который секвестрирует поврежденные эритроциты. Экстрамедуллярный гемопоэз также возникает в этих органах в ответ на анемию. | |
| Темная моча | Гемолиз, в результате которого гемоглобин попадает в мочу + повышенный уробилин из-за повышенного количества билирубина | |
| Негемолитическое состояние | Желтуха | Накопление неконъюгированного билирубина |
| Экхимоз / кровотечение | Родовая травма | |
| Рыжий цвет лица, гепатомегалия | Полицитемия | |
| Метаболический (нарушение конъюгации) | Желтуха | Накопление неконъюгированного билирубина |
| Летаргия Плохой мышечный тонус | Прямая причина нарушения обмена веществ | |
| Холестаз (нарушение экскреции) | Желтуха | Накопление конъюгированного билирубина |
| Гепатомегалия | Непроходимость протоков оттока печени | |
| Стул светлый | Недостаток стеркобилина (который обычно придает калу темный цвет) | |
| Отказ от роста | Многофакторные причины | |
| Тахикардия, лихорадка | Инфекция, вызывающая холестаз |
Диагностика
Как обсуждалось выше в «Презентации», клинические признаки желтухи не являются надежным показателем уровня билирубина из-за различий в цвете кожи, задержек отложения на коже и вариабельности между наблюдателями.Вместо клинической оценки следует оценивать лабораторные показатели.
- Чрескожное измерение билирубина дает более точную информацию, чем клиническая оценка. Это делается с помощью устройства (например, Konica Minolta Drager Air-Shields JM-103 или BiliChek), которое измеряет количество желтого цвета в подкожной клетчатке, преобразуя его в оценку общего уровня билирубина в сыворотке. Это неинвазивный тест, который можно проводить у постели больного, и поэтому он может быть полезным инструментом скрининга для определения необходимости измерения сыворотки.Однако большинство канадских центров не используют этот метод; оно может быть ненадежным после фототерапии или при изменении цвета или толщины кожи.
- Измерение общего билирубина сыворотки (TSB) — лучший метод прогнозирования тяжелой гипербилирубинемии. Они должны быть рассчитаны по времени, нанесены на график и проанализированы на номограмме с учетом гестационного возраста младенца и факторов риска развития тяжелой гипербилирубинемии (рисунки 1 и 2).
- TSB пуповинной крови также можно измерить, и его следует отправить на оценку при рождении, если мать не была проверена на группы крови ABO и Rh.
Скрининг
Первое измерение билирубина в сыворотке должно произойти между 24–72 часами жизни или раньше, если наблюдается видимая желтуха. Это начальное значение скрининга нанесено на прогностическую номограмму , которая определяет риск и указывает рекомендуемые действия на основе этой зоны риска, гестационного возраста и любых факторов риска развития тяжелой желтухи (рис. 1). Рекомендуемые действия включают необходимую степень контроля, а при повторении желательно повторить уровень сыворотки.
Затем билирубин в сыворотке наносится на номограмму для начала фототерапии (рис. 2), которая также стратифицируется по риску. На этой номограмме порог лечения зависит от срока беременности и факторов риска. Младенцы с повышенным риском развития тяжелой гипербилирубинемии получают лечение при более низких уровнях билирубина.
Тревожные признаки патологической желтухи
- Желтуха в первые 24 часа
- Быстро возрастающая концентрация общего билирубина (> 86 мкмоль / л / день)
- Младший гестационный возраст
- Предыдущий брат или сестра с желтухой
- Значительный синяк
- Желтуха, сохраняющаяся более 2–3 недель
- Восточноазиатская национальность
Из этих факторов риска предыдущие братья и сестры с тяжелой гипербилирубинемией имеют самое высокое отношение шансов.
У младенца с желтухой общий и конъюгированный билирубин должен быть измерен через капиллярную или венозную кровь. Часто для оценки гематокрита и гемоглобина также получают общий анализ крови (CBC). Необходимо провести подробный анамнез, включая семейный, дородовой и родовой анамнез, а также тщательный медицинский осмотр. Взятые вместе, эти части информации помогают сформулировать дифференциальный диагноз, на котором основываются любые дальнейшие исследования.
Дополнительное обследование при гипербилирубинемии может включать:
- Группа крови и прямое тестирование Кумбса у детей из группы риска изоиммунизации Rh или ABO.
- Обследование на сепсис, врожденную инфекцию
- Скрининг нарушений обмена веществ
- Исследования щитовидной железы
- Мазок крови на морфологию клеток, если в анамнезе имеется дефект эритроцитов
- Электрофорез гемоглобина можно рассматривать для исследования гемоглобинопатии Анализ
- G6PD может быть рассмотрен, если этническая принадлежность или семейный анамнез увеличивает риск дефицита G6PD (несмотря на Х-сцепленное рецессивное заболевание, гетерозиготы женщин могут иметь ~ 50% дефицита эритроцитов из-за случайной инактивации Х-хромосомы).
Обнаружение конъюгированной гипербилирубинемии всегда является патологическим, поэтому рекомендуется направление в педиатрическую гастроэнтерологию +/- хирургическое лечение для экспертного обследования возможной этиологии.
Лечение
Лечение зависит от тяжести гипербилирубинемии, ее этиологии и риска развития серьезных неврологических осложнений.
Фототерапия
Основой лечения гипербилирубинемии является фототерапия . Фототерапия в течение первых 24-36 часов жизни эффективна для снижения частоты обменных переливаний (см. Ниже) и для предотвращения прогрессирования тяжелой гипербилирубинемии у младенцев с умеренно повышенными уровнями.
Механизм : Фототерапия включает воздействие на кожу синего света с длиной волны. На этой частоте свет вызывает конформационное изменение жирорастворимого неконъюгированного билирубина, откладываемого в коже и подкожных тканях, делая его водорастворимым. Затем эта форма билирубина может выводиться с желчью и мочой без необходимости конъюгирования гепатоцитами.
Показания для начала и прекращения лечения : Фототерапия начинается с учетом индивидуального риска развития тяжелой гипербилирубинемии.У младенцев с низким уровнем риска порог для начала фототерапии находится при уровне общего билирубина в сыворотке выше 95 -го перцентиля (см. Рисунок 2, номограмму, выпущенную Канадским педиатрическим обществом). Лечение следует прекратить, как только общий билирубин станет ниже порога лечения.
Фототерапия обычно может снизить билирубин на 17-34 мкмоль / л в течение 4-6 часов. Если уровни продолжают расти без улучшения от интенсивной фототерапии (определяется как не менее 30 мкВт / см2 на нм при измерении на коже ребенка ниже центра фототерапии, по сравнению с обычной фототерапией с меньшей интенсивностью), может быть применено e xchange transfusion указано (см. ниже).В этом случае показан перевод в отделение интенсивной терапии новорожденных уровня III.
- Фототерапия, как правило, достаточно безопасна, и осложнения очень редки, но включают ожоги, повреждение сетчатки, нестабильность терморегуляции, жидкий стул, обезвоживание, кожную сыпь и загар.
- Фототерапию не следует применять у младенцев с конъюгированной гипербилирубинемией, поскольку проблема заключается в экскреции, а не в конъюгации. В этих случаях возникает «синдром бронзового ребенка».
Обменное переливание
При обменном переливании берут аликвоты крови младенца и переливают равное количество донорской цельной крови.Этот процесс направлен на удаление билирубина из сыворотки, а также частично гемолизированных и покрытых антителами эритроцитов. Это лечение рассматривается у младенцев с концентрацией общего билирубина от 375 до 425 мкмоль / л, без ответа на интенсивную фототерапию, при тяжелой анемии или гемолитической болезни или при быстром повышении общего билирубина (> 17 мкмоль / л менее чем за 1 день). 6 часов). См. Рисунок 3, номограмму для лечения обменным переливанием крови .
- Всем младенцам с симптомами и признаками ABE следует немедленно получить обменное переливание крови.
- Дополнительные исследования (как указано выше в разделе «Диагностика») должны быть завершены до обменного переливания, поскольку любые анализы крови на метаболические состояния, хромосомный анализ и т. Д. Не будут действительными после переливания.
- Обменное переливание крови связано со значительной заболеваемостью. Осложнения включают воздушную эмболию, вазоспазм, инфаркт, инфекцию и смерть.
Фармакологические вмешательства
Внутривенный иммуноглобулин G (IVIG) можно использовать при гемолитической болезни, вызванной резус-фактором и ABO, и было продемонстрировано, что он значительно снижает потребность в обменном переливании крови.Может быть задействовано несколько механизмов, но главный из них — конкурентное ингибирование индуцирующих гемолиз антител.
В настоящее время нет других фармакологических вмешательств, которые показали бы улучшение гипербилирубинемии и снижение прогрессирования к обменному переливанию крови и / или ABE.
Другое
Грудное вскармливание следует продолжать с поддержкой лактации по мере необходимости. Прекращение грудного вскармливания, несмотря на его способность усугублять гипербилирубинемию, не связано с неблагоприятными исходами.Однако прерывание грудного вскармливания связано со значительным снижением частоты продолжения грудного вскармливания через 1 месяц.
Только младенцы с повышенным риском необходимости обменного переливания крови должны получать дополнительных жидкостей , перорально (смесь) или внутривенно (D10W).
Гипербилирубинемия у новорожденных — Система здравоохранения Гундерсена
А B C D E F грамм ЧАС я J K L M N О п Q р S Т U V W Икс Y ZЩелкните букву, чтобы просмотреть список условий, начинающихся с этой буквы.
Щелкните «Указатель тем», чтобы вернуться к указателю текущей темы.
Щелкните «Указатель библиотеки», чтобы вернуться к списку всех тем.
Что такое гипербилирубинемия у новорожденного?
Гипербилирубинемия возникает, когда в крови вашего ребенка слишком много билирубина.
Билирубин образуется при расщеплении красных кровяных телец. Младенцам поначалу сложно избавиться от билирубина.Он может накапливаться в их крови, тканях и жидкостях.
Билирубин имеет цвет. Из-за этого кожа, глаза и другие ткани ребенка становятся желтыми (желтуха). Желтуха может впервые появиться при рождении ребенка. Или он также может появиться в любое время после рождения.
Что вызывает гипербилирубинемию у новорожденного?
Во время беременности плацента удаляет билирубин из крови ребенка. Когда ребенок рождается, его печень берет на себя эту работу. У вашего ребенка может быть слишком много билирубина по многим причинам.
Физиологическая желтуха
В течение первых нескольких дней жизни дети не могут избавиться от большого количества билирубина. Этот нормальный тип желтухи возникает как реакция на снижение способности ребенка выводить билирубин. Но сначала может быть трудно сказать, вызвана ли желтуха другой проблемой.
При недостаточном грудном вскармливании желтуха
Некоторые младенцы сначала плохо кормят грудью. Это вызывает желтуху при отказе от грудного вскармливания.Недостаточное кормление приводит к обезвоживанию ребенка. Это также заставляет вашего ребенка меньше мочиться. Это заставляет билирубин накапливаться в организме вашего ребенка. Дети, рожденные на сроке от 34 до 36 недель беременности, более подвержены этой проблеме. У этих детей часто не хватает координации и сил, чтобы хорошо кормить грудью. Но это состояние также часто встречается у недоношенных новорожденных (от 37 до 38 недель). Это также может произойти с любыми новорожденными, у которых было трудное начало, особенно если они были разлучены с матерью и не могли часто есть.Обычно становится лучше, когда ребенок учится хорошо кормить грудью.
Желтуха грудного молока
Около 2% детей, находящихся на грудном вскармливании, заболевают желтухой. Это происходит позже, в первую неделю их жизни. Пик наступает примерно в 2-недельном возрасте. Это может длиться от 3 до 12 недель. Это не опасно, но могут потребоваться тесты для других опасных проблем. Эта проблема может быть вызвана веществом в грудном молоке. Это вещество может увеличить количество билирубина, которое может реабсорбировать организм ребенка.
Желтуха от гемолиза
Если у вашего ребенка резус-инфекция (гемолитическая болезнь новорожденного из-за группы крови, отличной от группы крови матери), он или она может получить этот тип желтухи. Эта проблема также может быть связана с слишком большим количеством эритроцитов или редкими проблемами, при которых эритроциты более хрупкие, чем обычно. Гемолиз — это процесс, при котором красные кровяные тельца разрушаются и выделяют билирубин.
Желтуха, вызванная нарушением функции печени
Желтуха может возникнуть, если печень вашего ребенка не работает.Это может быть из-за инфекции или других факторов. Печень — это часть тела, наиболее ответственная за избавление от билирубина. Проблема с печенью может вызвать повышение уровня билирубина.
Какие новорожденные подвержены риску гипербилирубинемии?
Около 60% доношенных новорожденных заболевают желтухой. То же самое и с 80% недоношенных детей. Дети, рожденные от матерей с диабетом или резус-фактором, чаще страдают этим заболеванием.
Каковы симптомы гипербилирубинемии у новорожденного?
Симптомы могут проявляться у каждого ребенка по-разному.Они могут включать:
Симптомы этой проблемы со здоровьем могут быть похожи на симптомы других состояний. Убедитесь, что ваш ребенок посещает врача для диагностики.
Как диагностируется гипербилирубинемия у новорожденного?
Время, когда у вашего ребенка впервые начинается желтуха, имеет значение. Это может помочь его или ее лечащему врачу поставить диагноз.
Первые 24 часа. Этот тип желтухи часто бывает серьезным.Вашему ребенку, скорее всего, сразу понадобится лечение.
Второй или третий день. Это часто физиологическая желтуха. Иногда это может быть более серьезная желтуха. Важно убедиться, что на этом этапе ребенок получает достаточно молока.
Ближе к концу первой недели. Этот тип желтухи может быть вызван желтухой грудного молока, но может быть вызван инфекцией или другими редкими серьезными проблемами.
На второй неделе. Это часто вызвано желтухой грудного молока, но может быть вызвано редкими проблемами с печенью.
Лечащий врач вашего ребенка может провести следующие тесты для подтверждения диагноза:
Уровни прямого и непрямого билирубина. Эти уровни показывают, связан ли билирубин с другими веществами печенью вашего ребенка. Нормальная физиологическая желтуха имеет непрямой билирубин.Желтуха из-за более серьезных проблем может иметь высокий уровень билирубина любого типа.
Количество эритроцитов
Группа крови и исследование на несовместимость по резус-фактору (проба Кумба)
Как лечится гипербилирубинемия у новорожденного?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от тяжести состояния.
Фототерапия
Билирубин поглощает свет. Высокий уровень билирубина часто снижается, когда ребенка освещают специальными лампами синего спектра. Это называется фототерапией. Ваш ребенок может получать это лечение днем и ночью. Для начала работы может потребоваться несколько часов. Во время светового лечения глаз вашего ребенка будет защищен. Лечащий врач вашего ребенка проверит температуру вашего ребенка. Он или она также проверит уровень билирубина у вашего ребенка.Это покажет, работает ли фототерапия.
Волоконно-оптическое одеяло
Волоконно-оптическое одеяло — это еще один вид фототерапии. Одеяло обычно кладут под ребенка. Его можно использовать отдельно или с обычной фототерапией.
Обменное переливание
Эта процедура удаляет кровь вашего ребенка с высоким уровнем билирубина. Он заменяет его свежей кровью с нормальным уровнем билирубина. Это увеличивает количество красных кровяных телец вашего ребенка.Это также снижает уровень билирубина у него. Во время процедуры ваш ребенок будет переключаться между сдачей и приемом небольшого количества крови. Это будет сделано через вену или артерию в пуповине ребенка. Это делается только в отделении интенсивной терапии, когда уровень билирубина чрезвычайно высок. Если уровень билирубина остается высоким, вашему ребенку может потребоваться повторная процедура.
Кормление грудным молоком
Американская академия педиатрии рекомендует продолжать кормить грудью ребенка с желтухой.Если ваш ребенок не получает достаточно молока от груди, вам может потребоваться добавить молоко с сцеживанием или смесью.
Лечение любой первопричины состояния
Это может включать лечение инфекции. В очень редких случаях может потребоваться пересадка печени.
Какие возможные осложнения гипербилирубинемии у новорожденного?
Высокий уровень билирубина может попасть в мозг вашего ребенка. Это может вызвать судороги и повреждение мозга.Это называется ядерной желтухой.
Что я могу сделать, чтобы предотвратить гипербилирубинемию у моего новорожденного?
Это состояние невозможно предотвратить, за исключением желтухи, связанной с нарушением грудного вскармливания. Кормление следует начинать в течение первого часа жизни и продолжать не реже, чем каждые 2–3 часа, или раньше, если ребенок проявляет признаки желания есть. Чем более недоношенным ребенок, тем больше вероятность, что ему или ей вначале понадобятся добавки сцеженного молока или смеси. Для всех младенцев ключевым моментом является раннее выявление желтухи и немедленное лечение.Это может остановить повышение уровня билирубина вашего ребенка до опасного уровня.
Основные сведения о гипербилирубинемии у новорожденных
Гипербилирубинемия возникает, когда в крови вашего ребенка слишком много билирубина.
Около 60% доношенных новорожденных и 80% недоношенных детей заболевают желтухой.
Самый частый симптом — пожелтение кожи вашего ребенка и белков его глаз.
Время, когда у вашего ребенка впервые начинается желтуха, имеет значение. Это может помочь врачу поставить диагноз.
Убедитесь, что вы кормите ребенка рано и часто.
Раннее обнаружение желтухи и немедленное лечение являются ключевыми факторами. Это может предотвратить повышение уровня билирубина вашего ребенка до опасного уровня.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
Название теста или процедуры
Причина, по которой ваш ребенок проходит тест или процедуру
Какие результаты ожидать и что они означают
Риски и преимущества теста или процедуры
Когда и где вашему ребенку предстоит пройти тест или процедуру
Кто будет проводить процедуру и какова квалификация этого человека
Что бы произошло, если бы ваш ребенок не прошел тест или процедуру
Любые альтернативные тесты или процедуры, о которых можно подумать
Когда и как вы получите результаты
Кому звонить после теста или процедуры, если у вас есть вопросы или у вашего ребенка проблемы
Сколько вам придется заплатить за тест или процедуру
Медицинский онлайн-обозреватель: Хизер Тревино
Медицинский онлайн-обозреватель: Лиора С Адлер MD
Дата последней редакции: 01.02.2019
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Синдром Гилберта — Better Health Channel
О синдроме Гилберта
При правильном функционировании печень:
- фильтрует загрязнения и токсины из организма
- перерабатывает белки и углеводы
- расщепляет жиры с помощью желчи, хранящейся в желчном пузыре.
У человека с синдромом Жильбера печень неспособна последовательно перерабатывать желтовато-коричневый пигмент желчи, называемый билирубином. Это приводит к высокому уровню билирубина в кровотоке, что может вызвать пожелтение кожи и глаз (желтуха). Несмотря на желтушный вид человека, его печень функционирует нормально.
Синдром Жильбера — распространенное легкое заболевание, которое, как считается, передается по наследству примерно в половине всех случаев. Мужчины подвержены более высокому риску, чем женщины, и склонны к развитию синдрома Жильбера в возрасте от позднего подросткового возраста до 30-летнего возраста.Обычно заболевание диагностируется случайно при расследовании не связанных с ним заболеваний.
Синдром Жильбера считается безвредным заболеванием и обычно не требует лечения.
Симптомы синдрома Жильбера
Синдром Жильбера обычно не имеет явных симптомов, кроме пожелтения кожи или глаз (желтухи). Иногда сообщается о других симптомах, в том числе:
- Жалобы со стороны желудочно-кишечного тракта
- усталость
- слабость
- боль в животе.
Однако неясно, связаны ли эти симптомы напрямую с повышенным уровнем билирубина.
Синдром Жильбера не связан с вирусным гепатитом, который также вызывает желтуху. У человека с синдромом Жильбера нормальная (соломенная) моча. У человека с гепатитом обычно темная моча, а также может подниматься температура.
Обработка билирубина
Билирубин — желтовато-коричневый пигмент, придающий желчи цвет. Он создается при расщеплении старых красных кровяных телец селезенкой.Дальнейшая переработка билирубина происходит в печени.
Синдром Жильбера возникает из-за пониженной активности фермента печени, что делает печень менее способной к переработке билирубина. Это приводит к большему, чем обычно, уровню циркуляции билирубина в кровотоке, что может вызвать пожелтение кожи и глаз. У человека с синдромом Жильбера уровень билирубина обычно колеблется и лишь иногда колеблется в пределах нормы.
Диагностика синдрома Гилберта
Во многих случаях синдром Жильбера протекает настолько легко, что нет явных симптомов.Это часто диагностируется случайно, когда назначают анализы крови для исследования несвязанного состояния. В других случаях синдром Жильбера может сопровождаться симптомами, аналогичными более серьезным заболеваниям печени, поэтому необходимо тщательное медицинское обследование.
Диагностические тесты включают:
- история болезни
- медицинский осмотр
- анализы крови
- анализов мочи.
Существует генетический тест, который может обнаружить ген, вызывающий синдром Жильбера, но обычно он не является необходимым для диагностики и не является широко доступным.
Лечение не требуется
Синдром Гилберта — это легкое заболевание, которое обычно не требует лечения. Люди с этим расстройством ведут нормальный здоровый образ жизни. Нет никаких доказательств того, что это состояние вредно или ведет к более серьезным заболеваниям.
Некоторые лекарства могут быть повреждены
Иногда наличие синдрома Жильбера может увеличивать токсичность некоторых лекарств, используемых для лечения тяжелых заболеваний. Эти препараты включают иринотекан (используется для лечения рака) и индинавир (используется для лечения ВИЧ / СПИДа).Нет никаких доказательств того, что синдром Жильбера влияет на наиболее часто используемые лекарства.
Тем не менее, пациенту с синдромом Жильбера было бы целесообразно обратиться за дополнительными советами к своему практикующему врачу, прежде чем начинать прием нового лекарства.
Куда обратиться за помощью
Контент-партнер
Эта страница была подготовлена после консультаций и одобрена: Больница Канберры — Гастроэнтерологическое отделение
Последнее обновление: Май 2020 г.
Контент на этом веб-сайте предоставляется только в информационных целях.Информация о терапии, услуге, продукте или лечении никоим образом не поддерживает и не поддерживает такую терапию, услугу, продукт или лечение и не предназначена для замены совета вашего врача или другого зарегистрированного медицинского работника. Информация и материалы, содержащиеся на этом веб-сайте, не предназначены для использования в качестве исчерпывающего руководства по всем аспектам терапии, продукта или лечения, описанных на веб-сайте. Всем пользователям рекомендуется всегда обращаться за советом к зарегистрированному специалисту в области здравоохранения для постановки диагноза и ответов на свои медицинские вопросы, а также для выяснения того, подходит ли конкретная терапия, услуга, продукт или лечение, описанные на веб-сайте, в их обстоятельствах.Штат Виктория и Департамент здравоохранения и социальных служб не несут ответственности за использование любыми пользователями материалов, содержащихся на этом веб-сайте.
Объективы Что это проблема? Определение Условий Производство, метаболизм, Транспорт и экскреция Оценка Практика Стандарт Текущий Лечение Образование Библиография Викторина Главный Лабораторная страница | Билирубин
Производство, метаболизм, транспорт и экскреция Какие Причины увеличения производства билирубина? Распад эритроцит (RBC) высвобождает гемоглобин и производит билирубин.В скорость производства билирубина у новорожденных в два-три раза выше взрослого. Причины повышенной выработки билирубина включают следующее:
Каков процесс билирубина Спряжение? После образования билирубин должен транспортироваться, конъюгироваться и в конечном итоге выводиться из организма. Билирубин метаболизм начинается в ретикулоэндотелиальной системе, прежде всего в печень и селезенка с удалением старых или аномальных эритроцитов из тираж.Молекула гемоглобина метаболизируется в гем, глобин. и железо. Гем превращается в билирубин, который быстро преобразуется в неконъюгированную форму билирубина, а затем высвобождается в плазму. Неконъюгированный билирубин связан до альбумина в плазме. Если все участки на альбумине взяты или билирубин имеет пониженное сродство к альбумину, неконъюгированный билирубин несвязан (свободен) в плазме.Несвязанный билирубин имеет повышенный потенциал для движения в тканях, таких как кожа или кровь-мозг барьер. Конъюгация с билирубином необходима
для выведения билирубина. Возникает в гладкой эндоплазматической сети.
печени. Конъюгация включает сочетание непрямого билирубина с глюкозой.
и глюкуроновая кислота для производства водорастворимого вещества, известного как прямой
билирубин.Восемьдесят процентов билирубина конъюгируется и выводится из организма.
желчь и кишечник. Киста головного мозга – довольно опасный для человека диагноз, после установления которого необходимо строго соблюдать все предписания и рекомендации лечащего врача. Если заболевание было выявлено на ранних стадиях и пациент выполняет все указания, то в большинстве случаев удается предотвратить проявление нежелательных осложнений. Кистообразная опухоль может находиться в любом месте черепной коробки: именно от этого в большей мере и зависят развитие патологии и особенности лечения. Киста в головном мозге – это объемное доброкачественное образование внутри черепной коробки, которое имеет вид полости, заполненной жидкостью. Нередко оно имеет скрытое субклиническое течение, не сопровождающееся постепенным увеличением габаритов. В основном подозрение на появление кисты внутри головы возникает, если человек страдает эпилептическими пароксизмами либо внутричерепной гипертензией. Одной из особенностей данного заболевания головного мозга является то, что у значительной доли пациентов проявляются симптомы, соответствующие очагу образования кисты – это означает, что для диагностики достаточно всего лишь КТ и МРТ, а также нейросонографии для обследования новорожденного младенца или уже подросшего ребенка. Многие современные нейрохирурги утверждают, что при правильном подходе к лечению локальное скопление жидкости во внутримозговом веществе либо оболочках не представляет слишком большой опасности ни для взрослого пациента, ни для ребенка. Маленькие по размеру образования обычно отличаются субклиническим течением и поэтому их выявляют совершенно случайно путем нейровизуализирующего обследования головы. Если же киста имеет достаточно большие объемы, то из-за ограниченного интракраниального пространства она может стать причиной развития внутричерепной гипертензии, впоследствии чего произойдет сильное сдавливание соседних мозговых структур. Клинически значимые размеры этого доброкачественного образования значительно варьируются и зависят от места его возникновения, а также компенсаторных возможностей кисты. Например, у маленького ребенка черепные кости более податливые, за счет чего латентное течение заболевания на протяжении долгого времени не сопровождается выраженной ликворной гипертензией. Диагностировать образование можно в самые разные периоды человеческой жизни: начиная с рождения и заканчивая пожилым возрастом. Одна из специфических особенностей болезни заключается в том, что даже врожденная киста в голове у взрослого пациента чаще всего обнаруживается после достижения им 30-50-летнего возраста, а не в младенчестве. Кисты, которые образуются внутри оболочек головного мозга, разделяют на несколько видов по месту их локализации: Кроме того, специалисты классифицируют кисты и по происхождению: Еще одна классификация основана на особенностях тканей, из которых была сформирована обнаруженная киста: К факторам, которые оказывают влияние на появление врожденной кисты головного мозга, относятся практически все неблагоприятные воздействия на плод в антенатальный период беременности. Наиболее распространенными причинам развития болезни называют следующие: Киста приобретенного типа имеет другие причины развития: Нередко приобретенная опухоль имеет паразитарное происхождение (при парагоминозе, эхинококкозе, церебральном тениозе). Врачи выделяют тип образования с ятрогенным происхождением. Фактором, вызывающим его, называют послеоперационные осложнения. Кроме того, в голове могут протекать дегенеративные либо дистрофические процессы, провоцирующие замещение кистой церебральных тканей. Дополнительно медики выделяют ряд факторов, которые «заставляют» доброкачественное кистозное образование постоянно расти, приводя к серьезным осложнениям: Киста головного мозга зачастую имеет следующие симптомы: Специалисты утверждают, что если опухоль обладает клинически незначимыми параметрами, то в большинстве случаев полностью отсутствуют какие-либо из множественных признаков заболевания. Однако при достижении полостью крупных объемов за короткий промежуток времени проявляется характерная клиническая картина, особенности которой определяются локализацией опухоли, силой сдавливания окружающих ее тканей и степенью ухудшения оттока церебральной мозговой жидкости. На сегодняшний день основными методами диагностики и последующего прогноза данной болезни являются МРТ (магнитно-резонансная томография) и КТ. Полученная томограмма показывает состояние всех составляющих мозга (эпифиза, мозжечка, гипофиза, нервных ганглий и других частей). С ее помощью можно увидеть место расположения перивентрикулярного глиозного очага и атрофических рубцовых следов внутри головного мозга без вскрытия черепной коробки, оценить их форму, размеры и интраселлярный рост. Кроме того, данные способы обследования позволяют сделать дифференциальную диагностику промежуточного состояния между доброкачественной кистой и злокачественной опухолью. После внутривенного введения специального контрастного вещества его продукт накапливается в опухолевых тканях, а киста при этом не становится контрастной. Также нередко проводится эндоскопия и доплеровское ультразвуковое сканирование кровеносных сосудов с целью исследования их состояния, кровоснабжения тканей мозга, выявления локализации ишемии, в которой и активизируется образование кист. Для уточнения диагноза врач может назначить пациенту ЭКГ и Эхо-КГ, использующиеся для проверки наличия симптомов сердечной недостаточности, присутствия сбоев в работе сердца, приводящих к ухудшению кровоснабжения всех частей мозга и появлению зон ишемии. Постоянное измерение артериального давления дает специалисту возможность определить серьезность риска развития приступа инсульта, который может быть не только причиной возникновения так называемой «послеинсультной кисты», но и смертельно опасной для человеческой жизни. Бывает, что пациентам назначаются и другие анализы: Если у человека диагностирована киста головного мозга, необходимо подобрать лечение, которое будет максимально эффективным и позволит полностью вылечить данное заболевание, приостановить увеличения размеров кисты, а также предотвратить возникновение каких-либо осложнений. Способ лечения болезни зависит от локализации образования и его размеров. Если параметры кисты соответствуют установленным нормам и не несут опасности для человеческой жизни, то, как правило, назначается традиционная терапия: гомеопатия с применением индивидуально подобранных препаратов, к которым у пациента нет никаких противопоказаний. Достаточно часто назначаются лекарства, содержащие железо. Такие медикаменты способствуют укреплению кровеносных сосудов и улучшению кровоснабжения. Если киста постепенно увеличивается в размерах, оказывая повышенное давление на соседние части головного мозга, то не следует ждать, пока она рассосется самостоятельно. Подобный случай, как и заметное ухудшение самочувствия пациента, является показанием к хирургическому вмешательству и проведению операции с помощью лазера. Данная процедура позволяет полностью избавиться от полости, наполненной жидкостью. Многие люди занимаются лечением народными средствами. Согласно результатам многочисленных исследований, положительно влияют на лечение заболевания средства, приготовленные на основе девясила и лопуха. Они замедляют рост кисты, улучшают кровообращение, нормализуют внутричерепное давление. Кроме того, часто врачи рекомендуют человеку, в головном мозге которого выявлена киста, соблюдать сбалансированное диетическое питание. Киста головного мозга считается одним из достаточно распространенных заболеваний. Даже с учётом, что это доброкачественное образование, оно может привести к серьезным последствиям. Поэтому за кистой даже маленького объема требуется постоянное наблюдение. Чтобы вылечиться и забыть о данной проблеме, пациенту необходимо строго соблюдать все назначения лечащего врача. Таким образом, можно избежать хирургического вмешательства и обойтись только лекарственными препаратами и средствами народной медицины. vsepromozg.ru Киста головного мозга — объемное внутричерепное образование, представляющее собой наполненную жидкостью полость. Часто имеет скрытое субклиническое течение без увеличения размеров. Проявляется в основном симптомами внутричерепной гипертензии и эпилептическими пароксизмами. Возможна очаговая симптоматика, соответствующая расположению кисты. Диагностируется по результатам МРТ и КТ мозга, у детей грудного возраста — по данным нейросонографии. Лечение проводится при прогрессирующем росте кисты и развитии осложнений, состоит в хирургическом удалении или аспирации кисты. Киста головного мозга — локальное скопление жидкости в оболочках или веществе головного мозга. Киста малого объема, как правило, имеет субклиническое течение, выявляется случайно при нейровизуализирующем обследовании мозга. Киста большого объема из-за ограниченности внутричерепного (интракраниального) пространства приводит к внутричерепной гипертензии и сдавлению окружающих ее мозговых структур. Клинически значимый размер кист значительно варьирует в зависимости от их локализации и компенсаторных возможностей. Так, у детей раннего возраста, за счет податливости костей черепа зачастую наблюдается длительное латентное течение кист без признаков выраженной ликворной гипертензии. Киста головного мозга может обнаруживаться в различные возрастные периоды: от новорожденности до пожилого возраста. Следует отметить, что врожденные кисты чаще проявляются в среднем возрасте (обычно в 30-50 лет), чем в детстве. Согласно общепринятой в клинической неврологии практике в отношении замерших или медленно прогрессирующих кист малого объема применяется наблюдательно-выжидательная тактика ведения. Киста головного мозга В зависимости от места расположения выделяют арахноидальную и внутримозговую (церебральную) кисту. Первая локализуется в мозговых оболочках и образуется за счет скопления цереброспинальной жидкости в местах их врожденной дупликатуры или спаек, сформировавшихся в результате различных воспалительных процессов. Вторая располагается во внутренних структурах головного мозга и формируется на участке погибшей в результате различных патологических процессов мозговой ткани. Отдельно выделяют также кисту шишковидной железы, кисту сосудистого сплетения, коллоидную и дермоидную кисты. Все мозговые кисты по своему генезу классифицируются на врожденные и приобретенные. К исключительно врожденным относятся дермоидная и коллоидная киста головного мозга. В соответствии с этиологией среди приобретенных кист различают посттравматические, постинфекционные, эхинококковые, постинсультные. Факторами, провоцирующими формирование врожденной кисты мозга, являются любые неблагоприятные воздействия на плод в антенатальном периоде. К ним относят фетоплацентарную недостаточность, внутриутробные инфекции, прием беременной лекарственных средств с тератогенным эффектом, резус-конфликт, гипоксию плода. Врожденные кисты и другие аномалии развития головного мозга могут возникнуть, если развитие плода происходит в условиях внутриутробной интоксикации при наркомании, алкоголизме, никотиновой зависимости будущей матери, а также при наличии у нее хронических декомпенсированных заболеваний. Приобретенная киста формируется вследствие черепно-мозговой травмы, родовой травмы новорожденного, воспалительных заболеваний (менингита, арахноидита, абсцесса головного мозга, энцефалита), острых нарушений мозгового кровообращения (ишемического и геморрагического инсульта, субарахноидального кровоизлияния). Она может иметь паразитарную этиологию, например, при эхинококкозе, церебральной форме тениоза, парагонимозе Киста ятрогенного происхождения может сформироваться как осложнение операций на головном мозге. В ряде случаев различные дистрофические и дегенеративные процессы в головном мозге также сопровождаются замещением церебральных тканей кистой. Отдельную группу составляют факторы, способные спровоцировать увеличение размеров уже имеющегося интракраниального кистозного образования. Подобными триггерами могут выступать травмы головы, нейроинфекции, воспалительные внутричерепные процессы, сосудистые нарушения (инсульты, затруднение венозного оттока из полости черепа), гидроцефалия. Наиболее характерна манифестация мозговой кисты с симптомов интракраниальной гипертензии. Пациенты жалуются на практически постоянную цефалгию, ощущение подташнивания, не связанное с едой, чувство давления на глазные яблоки, понижение работоспособности. Могут отмечаться нарушения сна, шум или ощущение пульсации в голове, расстройства зрения (падение остроты зрения, двоение, сужение зрительных полей, появление фотопсий или зрительных галлюцинаций), легкая тугоухость, атаксия (головокружения, шаткость, дискоординация движений), мелкоразмашистый тремор, обмороки. При высокой внутричерепной гипертензии наблюдается повторяющаяся рвота. В ряде случаев киста головного мозга дебютирует впервые возникшим эпилептическим пароксизмом, за которым следуют повторные эпиприступы. Пароксизмы могут носить первично-генерализованный характер, иметь вид абсансов или фокальной джексоновской эпилепсии. Очаговая симптоматика наблюдается гораздо реже общемозговых проявлений. В соответствии с локализацией кистозного образования она включает геми- и монопарезы, сенсорные расстройства, мозжечковую атаксию, стволовые симптомы (глазодвигательные расстройства, нарушение глотания, дизартрию и др.). Арахноидальная киста чаще имеет врожденный или посттравматический характер. Расположена в мозговых оболочках на поверхности мозга. Наполнена цереброспинальной жидкостью. По некоторым данным, до 4% населения имеют арахноидальные кисты головного мозга. Однако клинические проявления наблюдаются лишь в случае большого скопления жидкости в кисте, что может быть связано с продукцией ликвора выстилающими полость кисты клетками. Резкое увеличение размеров кисты угрожает ее разрывом, приводящим к смертельному исходу. Киста шишковидной железы (пинеальная киста) — кистозное образование эпифиза. Отдельные данные свидетельствуют о том, что до 10 % людей имеют малые бессимптомные пинеальные кисты. Кисты диаметром более 1 см отмечаются намного реже и могут давать клиническую симптоматику. При достижении значительных размеров, киста шишковидной железы способна перекрывать вход в водопровод мозга и блокировать ликвороциркуляцию, обуславливая окклюзионную гидроцефалию. Коллоидная киста составляет около 15-20% внутрижелудочковых образований. В большинстве случаев располагается в передней области III желудочка, над отверстием Монро; в отдельных случаях — в IV желудочке и в районе прозрачной перегородки. Наполнение коллоидной кисты отличается большой вязкостью. Основу клинических проявлений составляют симптомы гидроцефалии с приступообразным нарастанием цефалгии при определенных положениях головы. Возможны поведенческие расстройства, снижение памяти. Описаны случаи возникновения слабости в конечностях. Киста сосудистого сплетения образуется при заполнении цереброспинальной жидкостью пространства между отдельными сосудами сплетения. Диагностируется в различном возрасте. Клинически проявляется редко, в отдельных случаях может давать симптоматику внутричерепной гипертензии или эпилепсии. Зачастую кисты сосудистых сплетений выявляются по данным акушерского УЗИ на 20-й неделе беременности, затем они самостоятельно рассасываются и примерно к 28-й неделе внутриутробного развития уже не обнаруживаются на УЗИ. Дермоидная киста (эпидермоид) является аномалией эмбрионального развития, при которой клетки, дающие начало коже и ее придаткам (волосам, ногтям), остаются внутри головного мозга. Содержимое кисты наряду с жидкостью представлено элементами эктодермы (волосяными фолликулами, сальными железами и т. п.). Отличается происходящим после рождения быстрым увеличением в размерах, в связи с чем подлежит удалению. Клиническая симптоматика и данные неврологического статуса позволяют неврологу заподозрить наличие интракраниального объемного образования. Для проверки слуха и зрения пациент направляется на консультацию отоларинголога и офтальмолога; проводится аудиометрия, визиометрия, периметрия и офтальмоскопия, на которой при выраженной гидроцефалии отмечаются застойные диски зрительных нервов. Повышенное внутричерепное давление можно диагностировать при помощи эхо-энцефалографии. Наличие эпилептических пароксизмов является показанием к проведению электроэнцефалографии. Однако, опираясь лишь на клинические данные, невозможно верифицировать кисту от гематомы, абсцесса или опухоли головного мозга. Поэтому при подозрении на объемное образование мозга необходимо применение нейровизуализирующих методов диагностики. КТ головного мозга. Определяются кисты посттравматического характера в передних отделах обеих лобных долей Использование УЗИ позволяет выявить некоторые врожденные кисты еще в период внутриутробного развития, после рождения ребенка и до закрытия его большого родничка диагностика возможна при помощи нейросонографии. В дальнейшем визуализировать кисту можно посредством КТ или МРТ головного мозга. Для дифференцировки кистозного образования от опухоли мозга эти исследования проводят с контрастированием, поскольку в отличие от опухоли, киста не накапливает в себе контрастное вещество. Для лучшей визуализации кистозной полости возможно введение в нее контраста путем пункции кисты. В отличие от МРТ, КТ головного мозга дает возможность судить о вязкости содержимого кисты по плотности ее изображения, что учитывается при планировании хирургического лечения. Основополагающее значение имеет не только установление диагноза, но и непрерывное наблюдение за кистозным образованием для оценки изменения его объема в динамике. При постинсультном генезе кисты дополнительно прибегают к сосудистым обследованиям: дуплексному сканированию, УЗДГ, КТ или МРТ сосудов головного мозга. Консервативная терапия малоэффективна. Лечение возможно только хирургическим путем. Однако большинство кист не нуждаются в активном лечении, поскольку имеют малый размер и не прогрессируют в размере. В отношении их проводится регулярное динамическое наблюдение при помощи МРТ- или КТ-контроля. Нейрохирургическому лечению подлежат кисты, клинически проявляющиеся симптомами гидроцефалии, прогрессивно увеличивающиеся в размере, осложненные разрывом, кровотечением, сдавлением мозга. Выбор метода операции и хирургического подхода осуществляется на консультации нейрохирурга. В случаях тяжелого состояния пациента с расстройством сознания (сопор, кома) в экстренном порядке показано наружное вентрикулярное дренирование для уменьшения внутричерепного давления и сдавления мозга. В случае развития осложнений в виде разрыва кисты или кровоизлияния, а также при паразитарной этиологии кисты хирургическое вмешательство выполняется с целью радикального иссечения кистозного образования; хирургическим доступом является трепанация черепа. В остальных случаях операция носит плановый характер и осуществляется преимущественно эндоскопическим способом. Преимуществом последнего является малая травматичность и укороченный восстановительный период. Для его осуществления необходимо лишь фрезевое отверстие в черепе, через которое выполняется аспирация содержимого кисты. С целью предупреждения повторного скопления жидкости в кистозной полости производится ряд отверстий, соединяющих ее с ликворными пространствами мозга, или осуществляется кистоперитонеальное шунтирование. Последнее предполагает имплантацию специального шунта, по которому жидкость из кисты поступает в брюшную полость. В послеоперационном периоде проводится комплексная реабилитационная терапия, в которой при необходимости принимают участие нейропсихолог, врач ЛФК, массажист, рефлексотерапевт. Медикаментозная составляющая включает рассасывающие средства, препараты, улучшающие кровоснабжение и метаболизм головного мозга, противоотечные и симптоматические медикаменты. Параллельно с целью восстановления мышечной силы и чувствительной функции, адаптации пациента к физическим нагрузкам, проводится физиотерапия, ЛФК, массаж, рефлексотерапия. Клинически незначимая замершая киста головного мозга в большинстве случаев сохраняет свой непрогрессирующий статус и никак не беспокоит пациента в течение жизни. Своевременно и адекватно проведенное хирургическое лечение клинически значимых кист обуславливает их относительно благоприятный исход. Возможен остаточный умеренно выраженный ликворно-гипертензионный синдром. В случае формирования очагового неврологического дефицита он может иметь стойкий резидуальный характер и сохраняться после проведенного лечения. Эпилептические пароксизмы зачастую проходит после удаления кисты, но затем часто возобновляются, что обусловлено формированием спаек и другими изменениями прооперированной области мозга. При этом вторичная эпилепсия отличается резистентностью к проводимой антиконвульсантной терапии. Поскольку приобретенная киста головного мозга зачастую является одним из вариантов разрешения инфекционных, сосудистых, воспалительных и посттравматических интракраниальных процессов, то ее профилактикой является своевременное и корректное лечение указанных заболеваний с применением нейропротекторной и рассасывающей терапии. В отношении врожденных кист профилактикой служит охранение беременной и плода от влияния различных вредоносных факторов, корректное ведение беременности и родов. www.krasotaimedicina.ru Киста головного мозга – это очень распространенная патология, являющейся опасной для здоровья и даже жизни человека. Такому виду заболевания предрасположены люди абсолютно любых возрастов, включая и новорожденных. При зарождении кисты головного мозга, очень важно признаки определить как можно раньше, когда можно одержать победу над болезнью. Независимо от сложностей преждевременного определения болезни, следует делать все возможное для благовременного обнаружения злокачественной опухоли. Киста в голове у взрослого человека предъявляет исполнения особых мер профилактики, способные устранить большие проблемы. Киста является полостью, содержащей жидкость и находящейся в самом головном мозге. Находиться киста может в любом месте черепа, но чаще всего она локализуется в паутинообразной сетке, покрывающей кору мозговых полушарий. Эти полушария наиболее доступны для повреждений и разного рода воспалений. Данная болезнь может никак не проявляться, а может вызывать боль. Все зависит от размера кисты и ее локализации. Если киста небольшого размера и не растет в течение времени, человек может быть с ней всю жизнь и не подозревать о ее наличии. Лечить такую болезнь не надо, но следует регулярно обследоваться, так как киста может начать увеличиваться в любой момент. Если диагноз был установлен, пациент обязан придерживаться всех указаний врача, а при надобности согласиться на хирургическое вмешательство. Основываясь на вид ткани, на которой находится новообразование, кисты, делятся на два вида: Арахноидальная киста мозга В зависимости от области нахождения кисты выделяют следующие виды: Основываясь на причины, по которым возникла киста, разделяют два ее вида: Киста может быть самых разных размеров. При небольшом размере болезнь проходит бессимптомно и обнаруживается ненароком при других профилактических осмотрах. Если же новообразование растет и достигает больших размеров, проявляются следующие симптомы: Симптоматика обуславливается размерами кисты и ее локализацией. Поскольку любая область мозга выполняет свойственные ей функции. Также на проявление симптомов влияет, на какую именно часть мозга наносит давление образование. При отсутствии у больного данных симптомов и признаков заболевания, существование кисты не будет влиять на полноценную жизнедеятельность человека. Будет достаточно систематического медицинского осмотра. Очень важно контролировать, чтобы образование не стало увеличиваться в размерах, в противном случае болезнь начнет прогрессировать и пациенту необходимо будет начать лечение. Ранее мы подробно рассматривали похожий вопрос о кисте в голове новорожденного ребенка. Маленькие образования лечатся медикаментозным способом. При обнаружении крупных образований необходимо проведение операции. Удаление данного образования предотвратит появление патологий, которые провоцирует киста в головном мозге, и исключит летальный исход. Вне зависимости от размеров кисты, важно своевременно ее диагностировать. Если не начать своевременное лечение, ряд неблагоприятных последствий не избежать. Диагностировать болезнь можно при помощи магнитно-резонансной томографии. Для обнаружения причин появления кисты необходимо: После прохождения целого комплекса диагностических исследований, врач ставит точный диагноз и назначает лечение болезни. Лечится киста как оперативным, так и консервативным способами. Удаление проходит следующими методами: mozgvtonuse.com Кистой головного мозга называется доброкачественное новообразование внутри черепной коробки, представляющее собой капсулу, заполненную жидким содержимым. Опухоль в голове считается опасным диагнозом, требующим незамедлительного лечения. При выявлении заболевания на начальных стадиях развития удается достичь излечения и предотвратить возникновение тяжелых последствий. Кистообразные новообразования доброкачественного характера – это неврологические патологии, которые несут серьезную опасность для состояния здоровья и жизни больного. Но киста не относится к онкологии и не дает метастазы в другие внутренние органы. На протяжении многих лет болезнь может развиваться полностью бессимптомно и не вызывать у пациента никакого беспокойства. В этом заключается основная сложность в своевременном диагностировании кистозного уплотнения. Опухоль выглядит как капсулообразное уплотнение, заполненное жидким содержимым. Она может формироваться в любой области мозгового вещества. Но в большинстве ситуаций заболевание поражает паутинообразное покрытие коры мозговых полушарий, ведь они отличаются повышенной чувствительностью к повреждениям и воспалительным болезням. Участок мозга, располагающийся между теменным и височным участком, заполнен жидким секретом. Киста в голове развивается на основе различных повреждений, ушибов и травм черепа, в результате происходит образование тканей с отмершими клетками. Впоследствии травмы головы пораженные области погибших клеток постепенно замещаются этой жидкостью. Именно так происходит развитие кистозного новообразования. Небольшие по размеру новообразования не сопровождаются ярко выраженными проявлениями и диагностируются случайно, в процессе обследования у врача нейрохирурга. Серьезным поводом для тревоги считаются опухоли значительных параметров, а также имеющие тенденцию к быстрому росту. Головная киста объемных габаритов в процессе ограничения пространства может спровоцировать развитие внутричерепной гипертензии и передавливания близлежащих мозговых структур. Кисты в голове подразделяются на несколько разновидностей в зависимости от конкретной локализации, специфики развития и прочих факторов. Каждый тип новообразования имеет характерные особенности формирования и клинической картины. Среди форм и типов кистозных новообразований отдельно выделяется опухоль сосудистых сплетений, промежуточного паруса и эпифиза мозга, новообразования врожденной и приобретенной природы. Арахноидальная киста – это образование доброкачественного типа, наполненное спинномозговой жидкостью. Преимущественная область локализации арахноидальной кисты – между соседними тканями мозговых оболочек. Патология может быть врожденной или приобретенной. Распространенными причинами ее возникновения считаются различные воспалительные процессы и повреждения черепной коробки. В стадии роста опухоль может сдавливать кору головного мозга. Последствием арахноидального образования считается его разрыв, который может стать причиной смертельного исхода для больного. Ретроцеребеллярные кисты – в мозговой полости образуются уплотнения, наполненные жидким секретом. Подобные кисты в голове у взрослого возникают на фоне инсульта или недостаточности мозгового кровообращения. Также церебральная киста выступает в качестве последствия оперативного вмешательства на черепной коробке. Субарахноидальная киста – врожденная патология, которая во многих случаях выявляется в процессе очередного профилактического осмотра. Болезнь вызывает расстройства координации, судорожные спазмы. Шишковидная опухоль – отвечая на вопрос что это такое, нужно подчеркнуть, что чаще патология поражает ткани в области сочленения мозговых полушарий, а также шишковидной железы. Пинеальная – поражает эпифиз и приводит к серьезным патологиям координации, зрительной функции и метаболизма. Заболевание, проявляющееся симптомами гидроцефалии, часто провоцирует возникновение энцефалита. Порэнцефалическая – локализируется в толще мозговых структур, становится причиной тяжелых, необратимых последствий. Играет важную роль в развитии гидроцефалии. Чаще всего формируется на фоне перенесенных болезней инфекционного характера. Лакунарная – возникновение патологического процесса наблюдается в области мозжечка. При другой локализации опухоль формируется в районе подкорковых узлов и варолиевого моста. Ликворная – доброкачественное новообразование развивается в районе слипшихся мозговых оболочек. К основным провоцирующим факторам относятся инсульт, хирургические вмешательства на голове, менингит. Дермоидальная киста – аномальное отклонение в нормальном развитии мозга, при котором клетки, которые должны располагаться в лобной доле лица, фокусируются между головным и спинным мозгом. В таких ситуациях возникает необходимость в оперативном вмешательстве. Киста головы имеет несколько теорий происхождения. Основной причиной появления факторов, вызывающих развитие доброкачественных опухолей, являются различные травмы, гематомы, ушибы черепной коробки. Большинство специалистов сходятся во мнении, что кистозные образования развиваются под воздействием следующих провоцирующих факторов: Причины развития кисты головного мозга у взрослого могут быть связаны с аутоиммунными заболеваниями, субэпидермальной ишемией, арахноидитом, а также различными осложнениями, развивающимися после церебрального паралича тела или ишемического инсульта. Формирование кисты в голове взрослого часто происходит на фоне тениоза, парагонимоза, эхинококкоза. Основные симптомы кисты головного мозга напрямую зависят от размеров новообразования. Опухоль небольшого объема в большинстве случаев никак себя не проявляет, ее развитие на протяжении многих лет протекает бессимптомно. При больших размерах образование начинает доставлять больному серьезный дискомфорт, который выражается в следующих признаках: Особенности кистозных структур могут выражаться в появлении сильной пульсации, локализирующейся в правом или левом мозговом полушарии, слуховых или зрительных галлюцинаций, ухудшение чувствительности эпидермиса. Пациента беспокоят аневризма кровеносных сосудов, рассеянный склероз, расстройства сна, тремор верхних или нижних конечностей, регулярные приступы тошноты и рвоты, частые обмороки. Основные проявления заболевания зависят от того, в какой именно области локализируется доброкачественное новообразование, так как каждая область головного мозга отвечает за контролирование определенными функциями. Для того, чтобы диагностировать такое заболевание, как киста мозга, необходимо сразу же после появления первых симптомов обратиться к врачу, который назначит все необходимые анализы и обследования. Применяемые диагностические мероприятия: Диагностика кисты проводится для того, чтобы дифференцировать доброкачественную опухоль от злокачественного новообразования. Для этой цели больному внутривенным способом вводится специальное контрастное вещество, которое постепенно локализируется в области уплотнения. Отсутствие контрастности – показатель, характерный для кисты. Лечение кисты головного мозга направлено на устранение часто повторяющихся судорожных приступов, гидроцефалии и других проявлений заболевания. Терапия болезни призвана остановить дальнейший рост опухоли и предотвращение тяжелых осложнений. Пациентам не стоит ждать, пока киста рассосется самостоятельно. Своевременно начатое лечение является залогом выздоровления и возвращения к активной, полноценной жизни. В случае, если новообразование не имеет тенденции к росту и не доставляет пациенту беспокойства, особого лечения не требуется. Применяется выжидательная тактика, пациент находится под постоянным врачебным наблюдением. Опухоль, увеличивающаяся в размерах, лечится медикаментозным или оперативным методом. Из медикаментов применяются лекарства, помогающие устранить первопричину патологического процесса. Чаще всего терапия без хирургической операции проводится при помощи препаратов для рассасывания спаечных уплотнений, нормализации кровообращения и уровня холестерина в крови. Для активизации насыщения головного мозга глюкозой и кислородом применяются медикаментозные средства из категории ноотропов – Инстенон, Пантогам, Пикамилон, а также антиагрегантов и статинов. Лечение кисты, которая увеличивается в своих размерах, проводится только хирургическим путем, так как данная патология приводит к усиленному давлению на соседние участки головного мозга. Основными показаниями при экстренном хирургическом удалении новообразования считается разрыв кистозной капсулы или кровоизлияние в полость черепной коробки. Операция при кистозном образовании в черепной коробке проводится при помощи современных хирургических техник. Основные методы оперативного лечения: Эндоскопия – удаление доброкачественного новообразования проводится через тонкие проколы, сделанные специальным аппаратом под названием эндоскоп, отличается минимальным уровнем травматизма. Оперативное вмешательство имеет ряд противопоказаний к проведению, среди которых – офтальмологические заболевания. Шунтирование – опорожнение кистозной капсулы проводится через специальную дренажную трубку. Методика характеризуется высокой эффективностью, так как размеры опухоли начинают постепенно уменьшаться, но существует вероятность инфицирования. Лазерная терапия – инновационная хирургическая техника, которая имеет несколько преимуществ в виде высокой эффективности, минимальной продолжительности восстановительного периода. Основным положительным моментов в использовании технологии считается то, что лазурный луч воздействует непосредственно на пораженные участки мозгового вещества, не задевая здоровые ткани. Трепанация – данная техника позволяет полностью удалить уплотнение из головы посредством вскрытия черепной коробки, сопряжена с высоким риском травмирования головного мозга. Для того, чтобы обезопасить себя от такого заболевания, как киста головного мозга, рекомендуется соблюдать несколько профилактических правил. Они помогут защитить важный орган от заболеваний и предотвратить развитие серьезных осложнений. Правила профилактики: Одним из наиболее тяжелых осложнений заболевания считается перерождение доброкачественной опухоли в злокачественную. Отвечая на вопрос о продолжительности жизни или о том, сколько живут люди, врачи подчеркивают, что ни в коем случае не следует надеяться на то, чтобы киста головного мозга рассосалась сама. Только медикаментозное или оперативное лечение может принести положительные результаты и вернуть человека к полноценной жизни. Рассасывание опухоли – это миф, заболевание требует серьезного лечения. Киста в головном мозге у взрослого может иметь самые неблагоприятные последствия для организма человека. Чаще всего это связано с тем, что головная киста не была вылечена своевременно, либо же лечение было подобрано правильно, что очень опасно для человеческого организма. К распространенным последствиям заболевания относятся: Во многих случаях вылечить новообразования небольшого размера, не доставляющие пациенту боли и беспокойства, не является проблемой – излечить заболевание можно при помощи лекарственной терапии. Киста головного мозга – это чрезвычайно опасное заболевание, которое может нести тяжелые последствия для здоровья человека. Лечить патологию лучше всего на начальных стадиях, в таких случаях удается достичь полного излечения и вернуть человека к нормальной, полноценной жизни. vitamozg.ru На чтение 11 мин. Просмотров 23.4k. Опубликовано Кистой принято называть полое новообразование в органах, для которого характерно наличие капсулы с жидким наполнением внутри. У взрослых людей диагностировать подобные опухоли могут практически в любом органе, но одним из наиболее опасных мест локализации является киста в мозге. Эта опухоль способно не только ухудшить качество жизни человека, но и стать угрозой для нее. Ниже будет предоставлена полная информация о том, что это такое, каковы причины и последствия возникновения патологии. Подробно изучим симптомы и лечение, в котором нуждается киста головного мозга. Кисту в головном мозге у взрослого не нужно относить к онкологии, поскольку она не метастазирует в организме и какое-то время может развиваться бессимптомно. Это опухоль доброкачественного характера, которое относится к ряду неврологических патологий. Визуально оно напоминает мешок с жидкостью внутри. Проблема может быть обнаружена в любом возрасте с локализацией в любом мозговом отделе. Очень часто причиной симптоматической гипертонии становятся именно крупные кистовидные образования в лобной доле. Кистозное образование может располагаться в любом из полушарий. Локализация кисты во многом сказывается на клинической картине заболевания. Очень часто их находят в паутинной «сетке», покрывающей мозговую кору, поскольку ее нежные ткани наиболее подвержены травмам и развитию воспалений. Кисты врожденного типа начинают проявляться уже после 30 лет, они могут развиваться медленно или, наоборот, стремительно. Механизм зарождения кистовидных включений в мозгу обычно связывают с травмами, заболеваниями и прочими воздействиями, которые провоцируют образование очагов с мертвыми клетками. Когда никаких патологий не обнаружено, между височной и теменной долями размещена жидкость, но как только возникают аномальные области, эта жидкость начинает занимать место погибших клеток. При определенном объеме скопившейся жидкости образуется кистовидная капсула. Мелкие образования не опасны для пациента, но чем больше размер капсулы и чем стремительнее она развивается, тем тяжелее симптоматику она провоцирует. Если диагностируется киста в голове, основной целью диагностических манипуляций является определение причины ее возникновения. Только знание первопричины позволит подобрать правильную тактику лечения. Есть несколько факторов, способствующих развитию кистозных включений в голове: У каждого типа кистовидных включений в голове есть свои характерные особенности и своеобразные симптоматика. Врожденная киста относится к аномалиям эмбрионального развития, которые в большинстве случаев развиваются без симптомов. Кисты первичного типа могут также сформироваться после смерти клеток мозга из-за внутриутробной асфиксии. Вторичное или приобретенное кистовидное образование появляется вследствие воспалений, кровотечений и травм. Они могут появиться как в толще самих мозговых тканей, так и локализоваться между его отделами. Рассмотрим и другие разновидности кист в голове: Самым эффективным методом диагностики образований в голове является компьютерная и магнитно-резонансная томографии. С их помощью возможно увидеть четкие очертания опухоли, оценить ее размеры и степень оказываемого влияния на близлежащие ткани. Во время проведения МРТ пациенту вводится специальный контраст, который помогает определить характер образования (доброкачественный или злокачественный). Для прослеживания динамики развития опухоли МРТ проводится несколько раз. Чтобы определить причину возникновения кист в головном мозгу, назначаются дополнительные обследования: На ранних стадиях своего развития внутримозговая киста может никак себя не проявлять, а обнаружить ее удается лишь во время профилактического обследования или проверки организма на наличие других патологий. Чем больше новообразование, тем более разнообразной симптоматикой оно сопровождается. Перечислим, какие могут быть проявления и симптомы кисты головного мозга: Признаки кистовидного образования могут отличаться в зависимости от его размера и локализации, поскольку такие опухоли оказывают влияние на разные участки мозга, которые ответственны за выполнение определенных функций. Если какая-либо симптоматика кист в голове отсутствует, их наличие никоим образом не будет влиять на качество жизни пациента. Специфического лечения в этом случае не нужно, достаточно периодически проверяться, чтобы своевременно увидеть, когда начнет болезнь прогрессировать. Когда киста мозга начинает стремительно развиваться, далеко не каждый пациент понимает, чем опасна такая ситуация, но как показывает практика, без адекватной терапии это может привести к плачевным результатам. Если образование находится в левом полушарии, то без лечения снижаются мыслительные и математические способности, затрудняется чтение и письмо, нарушаются функции правой стороны тела. Постишемическая опухоль может нарушать походку и затруднять передвижение, а в очень сложных ситуациях наступает полный паралич. Без адекватного лечение кистозное образование в мозгу опасно развитием эпилептических припадков, а у больных с кистой в районе ствола может развиваться дизартрия и дисфагия. Если не обращать внимания на кисту промежуточного паруса, дело может закончиться гидроцефалией, синдромом сдавливания структур мозга или кровоизлиянием. Но самым страшным последствием для любого пациента с кистой в мозгу является внезапная смерть. При обнаружении нединамических образований в голове применяется выжидательная тактика, а динамические требуют традиционного или хирургического лечения. В каком случае и как лечить, может определить исключительно специалист после проведения ряд диагностических исследований. Если предполагается медикаментозное лечение без операции, то его основной целью является устранение причин возникновения патологии. Это могут быть препараты для рассасывания спаек, для восстановления циркуляции крови, для снижения уровня холестерина, стабилизации артериального давления и нормализации процесса свертывания крови. Дополнительно клеткам головного мозга обеспечивают подачу кислорода и глюкозы через прием ноотропов. Прием антиоксидантов помогает повысить устойчивость клеток к внутричерепному давлению. В случае обнаружения аутоиммунных или инфекционных болезней может быть назначен курс антибиотиков, иммуномодуляторов или противовирусных препаратов. Если обнаруживают арахноидит, это свидетельствует о слишком сниженном иммунитете, поэтому чтобы вылечить кисту такого типа, нужно в первую очередь позаботиться о восстановлении защитных сил организма. Чтобы разработать максимально эффективный курс лечения, нужно предварительно сдать анализ кров. Медикаменты в среднем принимаются 3 месяца каждые полгода. Далеко не всегда можно вылечить кистовидное образование консервативными методами. Перечислим основные показания для хирургии: Рассмотрим основные способы удаления кисты оперативным путем: Это варианты операций для взрослых пациентов, новорожденным проводят аналогичные вмешательства, но лишь при условии стремительного увеличения образований в размерах и при наличии опасности для жизни ребенка. Все вмешательства производятся под наблюдением компьютера. Если после операции нет никаких осложнений, пациента выписывают уже через 4 дня. После выписки ему нужно регулярно приходить к врачу на профилактические осмотры. Лечение кисты народными средствами не даст желаемого эффекта, поэтому не стоит затягивать время и откладывать визит к специалисту, так как это чревато серьезными осложнениями, начиная от психических расстройств и отставания в развитии, заканчивая потерей слуха, зрения и речи. Своевременное обращение за медицинской помощью существенно повышает шансы пациента на отсутствие рецидивов и развитие осложнений. kistaoff.ru Киста головного мозга пугает людей своим расположением, именно поэтому ей уделяют много внимания. Данная патология встречается достаточно редко, и она бывает, как врождённой, так и приобретённой. Недуг нередко проходит без ярких симптомов, поэтому его часто выявляют при обследовании, а до этого человек может и не подозревать о проблеме. Возникнуть киста в голове может в любом возрасте, и от неё не застрахован даже эмбрион. Если возникают подозрение на данное заболевание, человеку важно сразу обратиться к врачу и пройти диагностику. Это позволит не допустить негативных последствий и своевременно устранить проблему. Кисты в голове кажутся страшным диагнозом, однако далеко не во всех случаях они опасны для здоровья. Данные новообразования носят доброкачественный характер и выглядят как пузырь с жидкостью внутри. Проблема может затронуть как маленьких детей, так и уже взрослого человека. Располагаться киста головного мозга может во всех отделах, поэтому нельзя выделить определённую локализацию. От того, в каком полушарии расположена патология, будет зависеть симптоматика недуга. Если у человека была врождённая проблема, тогда чаще всего она себя проявит только в возрасте старше 30 лет. Что касается роста, то он может быть и медленным, и быстрым. На начальных стадиях проблему можно решить медикаментозно, однако бывают ситуации, когда без хирургического вмешательства уже не обойтись. Сложно однозначно сказать, чем именно была спровоцирована киста. Потому как она может появиться из-за полученной травмы, перенесённой болезни, а также по иным причинам, при которых образуются участки с отмершими клетками. Как известно, киста в голове формируется из накопившийся жидкости, заместившей отмершие ткани. Если пузырьки маленькие, то в большинстве случаев они не угрожают здоровью человека. Нередко о них люди даже и не догадываются, потому как они никак не проявляются. Но, если киста в головном мозге большого размера и продолжает расти, тогда уже повышается внутреннее давление. В этом случае важно срочно предпринять меры, чтобы не допустить серьёзных осложнений. Если человек не хочет столкнуться с данной патологией, тогда ему важно соблюдать определённые рекомендации. Также они касаются тех людей, у которых уже имеется новообразование, которое может расти. Следует своевременно лечить вирусные инфекции и не допускать их осложнений, не стоит переохлаждать голову и чрезмерно нервничать. Если у человека имеется гипертоническая болезнь, тогда важно её лечить. Не стоит допускать скачки давления и часто злоупотреблять алкогольными напитками и курением. В этом случае можно предотвратить появление кисты мозга, а также замедлить их рост. Киста в голове может быть разных видов, поэтому при диагностике важно определить конкретный тип. Каждый вариант имеет свои особенности, про которые полезно знать. Следует рассмотреть каждый вид, чтобы лучше понимать суть болезни. Типы кисты головного мозга: Представляет собой образование, которое располагается в зонах паутинных оболочек мозга. Патология состоит из спинномозговой жидкости. Наиболее часто обнаруживается у представителей сильного пола в детском и подростковом возрасте. В той ситуации, когда давление внутри арахноидального новообразования выше внутричерепного, патология надавливает на кору головного мозга. Данный вид может быть, как врождённым, так и приобретённым. Она появляется ещё при эмбриональном развитии, когда происходит формирование ЦНС. Нередко недуг может оставаться целую жизнь без каких-либо симптомов. Риск заключается в том, что заболевание этого вида может привести к нарушению тока ликвора, из-за чего возникают грыжи в мозге, гидроцефалия и даже летальный исход. Она имеет небольшой объём и располагается в эпифизе. Если вовремя не диагностировать патологию, тогда у человека может нарушиться обмен веществ, координация и зрения. Также может начаться гидроцефалии и энцефалита. Возникает ещё в первые дни формирования плода, именно поэтому в образовании нередко находят жир и волосяные волокна. Данной патологии свойственен очень быстрый рост, из-за чего во многих случаях проводят хирургическое вмешательство. Выделяют и иные кисты головного мозга, такие как мозжечковая, гипофизная, лкунарная и другие. В любом случае диагностику должен проводить врач, и он же обязан принимать решение по поводу дальнейшего лечения. Пускать недуг на самотёк только лишь по своему желанию не следует. В любом случае нужно будет отслеживать развитие новообразования, чтобы при необходимости можно было вовремя провести оперативное вмешательство. Как уже говорилось, киста головного мозга может проходить без ярких симптомов. Такое бывает, если патология имеет небольшой размер. Её человек не может выявить только по признакам, и часто недуг можно заметить при профилактическом осмотре. В том случае, когда новообразование растёт и становится крупного размера, появляются яркие признаки. Что можно наблюдать: Присутствовать могут не все симптомы, а только некоторые из них. Многое будет зависеть от того, где именно находится киста головного мозга, а также насколько большой её размер. По отдельности вышеперечисленные признаки не могут свидетельствовать только о данном недуге, потому как они возникают и при других проблемах. Если вместе проявляется сразу несколько проявление, тогда можно заподозрить новообразование. Если симптомы кисты головного мозга не тревожат человека, тогда будет достаточно только отслеживать процесс развития патологии. Это нужно для того, чтобы недуг не прогрессировал и не начал приносить серьёзных неудобств. В том случае, если патология будет расти, потребуется начать её лечить, либо подумать о хирургическом вмешательстве. При возникновении характерных симптомов нужно обратиться к неврологу, чтобы он смог заподозрить кисту. Однако только лишь посещением данного специалиста пациент не ограничиться. Ему придётся проверить зрение и слух у офтальмолога и отоларинголога. Чтобы выявить повышенное внутричерепное давление, нужно будет пройти эхо-энцефалографию. При наличии эпилептических пароксизмов нужно будет сделать электроэнцефалографию. Данных обследований будет недостаточно для того, чтобы отделить кисту головы от гематомы, опухоли и —абсцесса—. Именно поэтому, если есть поводы подозревать объёмное новообразование, потребуется продолжить диагностику. Например, используется УЗИ для того, чтобы определить врождённые патологии ещё во время внутриутробного формирование. После рождения детям проводят нейросонографию, пока не закрыт большой родничок. В будущем для визуализации патологии используют КТ, а также МРТ. Чтобы отделить кисту от опухоли, потребуется проводить обследование с контрастированием. Как известно, злокачественные новообразования накапливают контрастное вещество. Кисты в свою очередь его не накапливают, и благодаря этой особенности можно исключить вероятность опухоли. В целом диагностика требует непрерывного наблюдения, чтобы можно было оценить объём образования и его динамику. В случае с постинсультным генезом дополнительно приходится проводить МРТ сосудов головного мозга, УЗДГ, КТ и дуплексное сканирование. Если была обнаружена киста головного мозга, то лечить её нужно не во всех случаях. Многое будет зависеть от того, какого размера новообразование, продолжает ли оно расти, а также несет ли риск для здоровья. Если всё-таки требуется лечение кисты головного мозга, то в большинстве случаев назначают операцию. Консервативное лечение в данной ситуации малоэффективно, хотя в некоторых случаях оно может применяться. Виды терапии: Врач после проведённых обследований примет решение, какой вариант будет необходим для конкретного пациента. Самое главное, чтобы киста промежуточного паруса головного мозга, либо иной вид не оставался без наблюдения. Ведь, в другой ситуации, могут появиться различные осложнения, причём многие из них необратимы. Некоторые люди даже при наличии симптомов не обращаются к врачу и не предпринимают никаких мер. Они могут либо самостоятельно заниматься лечением, либо рассчитывают, что самостоятельно пройдёт. Как итог, могут появиться осложнения, которые можно было бы не допустить. Киста головного мозга приводит к нарушению координации, а также двигательной функции. У человека может испортиться слух и зрение. Может начаться гидроцефалия, при которой чрезмерно скапливается жидкость в желудочковой системе мозга из-за затруднённого перемещения к области абсорбции. Нередко появляется —энцефалит—, при котором начинается воспаление головного мозга. Данное заболевание может затронуть разные области органа, но во всех ситуациях оно несёт опасность для человека. При кисте также может случиться внезапная смерть пациента, если не заниматься лечением. Подводя итоги, отметим, что при небольших размерах киста не опасна, но в случае роста требует хирургического вмешательства. Если пустить заболевание на самотёк и не наблюдаться, тогда появятся осложнения — вплоть до летального исхода. nevrology.net Мы продолжаем серию публикаций, посвященных заболеваниям нейрохирургического профиля. Проект подготовлен совместно с МБОО помощи детям с нейрохирургическими заболеваниями «Ты ему нужен». Мы хотим, чтобы эти «страшные» диагнозы не давили на родителей и не отнимали у них надежду. В наших публикациях лучшие специалисты и опытные родители расскажут о путях излечения и преодоления, дадут рекомендации и покажут, что жизнь может продолжаться при любых, даже таких сложных, заболеваниях. Частота хирургических вмешательств по таким показаниям, как «киста головного мозга», увеличилась не потому, что увеличилась заболеваемость. Увеличилось количество рентгенологических снимков, обнаруживших — часто совершенно случайно – кисты в головном мозге. Или другие патологии, описанные специалистами как кисты, но ими не являющиеся. А риск, сведенный к минимуму при таких операциях, и хорошее их финансирование привели к тому, что кисты оперируют тогда, когда нужно и тогда, когда мягко говоря, это нецелесообразно. Итак, разберемся, что такое киста, как ее отличить от ненастоящей кисты и какая именно киста требует хирургического лечения, вместе с Дмитрием Юрьевичем Зиненко, доктором медицинских наук, зав.отделением нейрохирургии Научно-исследовательского клинического института педиатрии имени Ю.Е.Вельтищева. Что такое киста? Киста (другое ее название «ликворная киста») — полость, заполненная жидкостью, имеющая капсулу изолирующую ее от других ликворосодержащих пространств. Чаще всего за консультацией к нейрохирургу обращаются родители детей, у которых была обнаружена ретроцеребеллярная киста. И хотя это словосочетание пугает и даже доводит до паники родителей, надо сказать, что этими словами рентгенологи описывают вариант нормы. Чаще всего это вообще не киста (то есть не изолированная полость, заполненная жидкостью), и хирургического лечения она не требует. Детей до двух лет с диагнозом ретроцеребеллярная киста надо показать нейрохирургу, чтобы избежать развития гидроцефалии. Другой вариант нормы – киста шишковидной железы. Едва ли не самая частая случайная находка на МРТ. Хирургического лечения не требует. Эпидермоидная или дермоидная киста – это не настоящая киста. Она заполнена не жидкостью, а придатками кожи – фолликулами, сальными железами, волосами, хрящевой тканью и пр. По своей структуре она больше похожа на опухоль и требует такого же лечения, как при опухоли, — удаления. Порэнцефалическая киста возникает обычно в том месте, где в результате гипоксии или кровоизлияния погибла часть мозга, это место заполняется жидкостью. Сама по себе такая киста не мешает развитию и не требует обязательного хирургического лечения. Псевдокиста – выглядит как киста, но не киста, полость, которая ничем не ограничена, у нее есть сообщение с другими отделами в черепе. Не требует хирургического лечения. Киста прозрачной перегородки в подавляющем большинстве случаев является вариантом нормы, но, при больших размерах, может привести к нарушению ликвороциркуляции, что требует хирургического лечения. Детям, у которых ликворная киста быстро увеличивается, вызывает повышение внутричерепного давления, неврологическую симптоматику или эпиприступы, показано хирургическое лечение. Если ребенку сделали снимок и обнаружили кисту, не впадайте в панику! Получив описание рентгенологического снимка, прежде всего, обратите внимание на заключение. Если в заключении написано: «Патологических отклонений нет», скорее всего, никакого хирургического вмешательства вам не потребуется. Даже если где-то вам встречается слово «киста», скорее всего, оно понадобилось рентгенологу для описания нормального состояния. На всякий случай уточните у него, нужна ли консультация нейрохирурга. Новорожденные сегодня практически поголовно обследуются с помощью нейросонографии (УЗИ-исследования головного мозга). Во время этого исследования у младенцев часто находится та или иная киста. Если киста большая, специалисты, скорее всего, порекомендуют сделать МРТ. Если нет – будут наблюдать. Консультации у нейрохирурга требует быстро увеличивающаяся киста, или киста вызывающая эпиприступы или иную неврологическую симптоматику. Если в возрасте нескольких месяцев у ранее здорового ребенка появляются признаки повышенного внутричерепного давления и на обследовании обнаруживается киста – необходимо хирургическое лечение. Когда ребенка старшего возраста обследовали по поводу черепно-мозговой травмы и случайно нашли кисту – речь НЕ идет о хирургическом лечении. Если обследование назначено в связи с задержкой речи, задержкой развития, то найденная киста – повод проконсультироваться с хирургом, чтобы понять связана ли эта киста с данной симптоматикой. Когда ребенок школьного возраста обследуется в связи с появлением у него сильных головных болей, то найденную кисту необходимо обсудить с нейрохирургом. Возможно, операция поможет устранить причину этих болей. Если ребенок, который занимается единоборствами или боксом проходит обязательное МРТ (юным спортсменам положено проходить обследование перед соревнованиями), в ходе которого у него случайно обнаруживается киста, необходимо получить у нейрохирурга консультацию о возможности занятий этими видами спорта. Киста без дополнительной симптоматики у детей старшего возраста обычно не опасна для жизни. Но имеет противопоказания для занятий контактными травмоопасными видами спорта, в первую очередь единоборствами и боксом, в меньшей степени футболом и хоккеем. Хирургического лечения такая киста не требует. Самые частые показания к хирургическому лечению кисты: слишком быстро растет, является причиной эпиприступов, вызывает неврологический дефицит, киста мешает ребенку развиваться. Основной, самый безопасный и эффективный на сегодня метод лечения ликворной кисты – фенестрация. То есть рассечение стенок кисты для сообщения между кистой и другими ликворными пространствами, где в норме эта скопившаяся жидкость находится. Возможна установка стента (катетера), соединяющего полость кисты и желудочков. Бывает, что операция оказывается неэффективной и вынуждает применить другой способ лечения – шунтирование. Шунтирующая операция (сегодня практически не используется как первичный метод лечения), хотя и позволяет быстро уменьшить размеры кисты, но создает пожизненную зависимость от шунтирующей системы. Если можно избежать этого метода, нейрохирурги стараются его избежать. Однако при лечении детей раннего возраста (до двух лет), а также при лечении кист, которые были осложнены кровоизлиянием, шунтирующие операции бывают неизбежны. В целом, операции по лечению кисты имеют невысокий риск осложнений в руках опытных врачей. Такая операция предполагает госпитализацию всего на три-четыре дня и несколько последующих консультаций у хирурга. Отклонения от этого правила случаются лишь в 10% случаев. Чаще всего в такой ситуации применяется эндоскопическая операция, но в части случаев правильнее является открытый микрохирургический доступ. Непосвященный человек разницы после операции не увидит, размер доступа в полость мозга будет одинаковый. В данном случае для пациента не так важно, каким именно инструментом делается эта операция. Важно сделать так, чтобы пациенту стало лучше. У Анастасии Клыковой из Ленинградской области трое детей. Когда родному Настиному сыну Федору было шесть лет, в их семье с разницей в полгода появилось двое приемных детей. Так вышло. Сначала Настя вовлеклась в переписку по поводу одного отказного мальчика с таким же врожденным заболеванием, как у ее Федора (порок развития кишечника). И… не смогла не забрать его домой. «Подумаешь», — подумала Настя. «Шесть лет живем с одним таким мальчиком, проживем и с двумя». А через полгода дома появилась еще и девочка Вика, удивительно похожая на саму Настю. А потом Федор пошел в школу, и стало происходить что-то странное. Было видно, что учиться ему тяжело. Он отсиживался под партой или рисовал, сидя на подоконнике, а вот писать и читать у него не получалось. После очередного родительского собрания Настя подумала: «Мẏка для всех» и забрала Федора из школы. Решила его обследовать, чтобы понять, в нем самом ли дело. Да и грамотный психиатр посоветовала: исключите сначала органические причины. Органические причины нашлись: МРТ подтвердила кисту в головном мозге. Сама по себе киста может не причинять беспокойств. А может – причинять. Может быть причиной школьных трудностей Федора, а может и не быть. На Настю лег сложнейший выбор: делать операцию или не делать. Переписка, консультации… Врачи высказывали диаметрально противоположные мнения. «Поэтому я ходила к нескольким, чтобы понять, где наш врач, довериться ему и перестать дергаться». Настя согласилась на операцию в НИИ им. А.Л.Поленова в Санкт-Петербурге. Во время операции в кисте нашли доброкачественную опухоль, которую было не видно на снимке. Спустя время многие врачи говорили, что ждать было нельзя: опухоль – это прямое показание к операции. В тот год, после операции, Федор увлекся римскими цифрами. И вместо обычного для второклассника сложения-вычитания арабских цифр, проделывал то же самое с римскими. «Просто ему нравилось видеть растерянное мамино лицо, которая не могла его проверить», — смеется Настя. Мальчик и сейчас живет полноценной жизнью, разводит муравьев и головастиков. Гостит летом у бабушки. Что делает? Читает «Гарри Поттера» в неправильном переводе и ищет ошибки. А Настя признается, что в тот момент ей сильно помогли именно ее приемные дети. «Мысль была четкая: не было бы младших, я бы сошла с ума. А так мое внимание рассредоточивалось: садик, утренник, гольфы, платья, банты. Это помогало не зацикливаться». Если вам нужна медицинская помощь или консультация, заявку на дистанционную консультацию и госпитализацию в профильные больницы можно подать здесь Скачайте памятку, в ней много полезной информации: контактов врачей, информации по лечению, уходу и реабилитации. Иллюстрации Оксаны Романовой www.miloserdie.ru |

 Появляется хронический насморк.
Появляется хронический насморк. Компенсаторное искривление. Развивается при наличии полипа или опухоли слизистой носа, чересчур толстой перегородки или инородного тела. Это вызывает нарушения дыхательной функции одной ноздри, а после этого – искривление перегородки,
Компенсаторное искривление. Развивается при наличии полипа или опухоли слизистой носа, чересчур толстой перегородки или инородного тела. Это вызывает нарушения дыхательной функции одной ноздри, а после этого – искривление перегородки, больному очень тяжело дышать как через один, так и через два носовых прохода,
больному очень тяжело дышать как через один, так и через два носовых прохода, чувство першения,
чувство першения,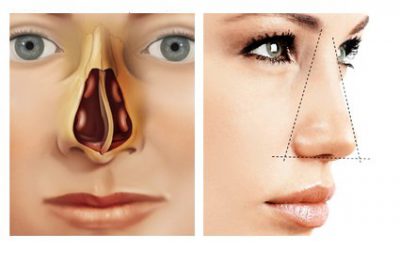 заметный косметический дефект,
заметный косметический дефект, пращевидную повязку надо будет менять тогда, когда она станет полностью пропитанной сукровицей,
пращевидную повязку надо будет менять тогда, когда она станет полностью пропитанной сукровицей,



/40/40.jpg)
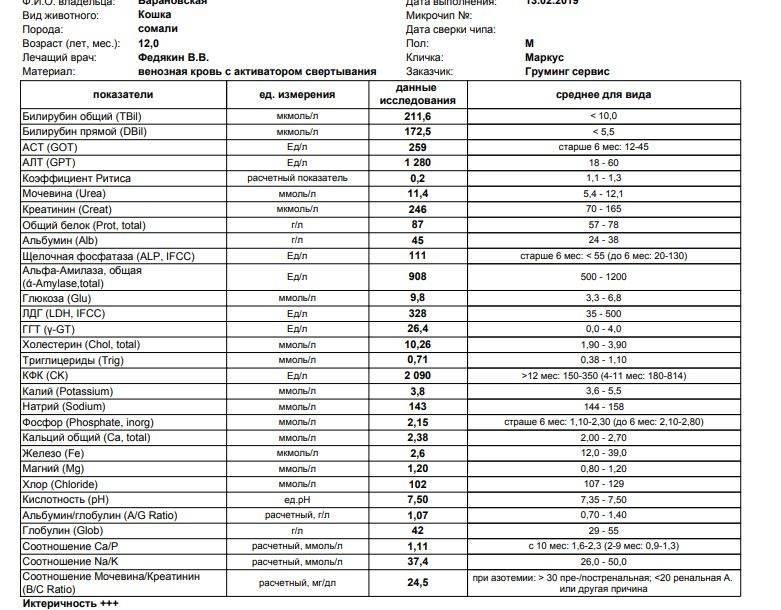 Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка».
Суть действия фототерапии заключается в фотоизомеризации непрямого билирубина, т. е. превращении его в водорастворимую форму. В настоящее время существует несколько разновидностей ламп синего света, с длиной волны 410–460 нм, позволяющих выбрать необходимую схему лечения (непрерывную, прерывистую). Современные оптико-волоконные аппараты Biliblanket лишены практически всех побочных эффектов, компактны, не нарушают обычного режима ребенка и общения его с матерью. Фототерапию начинают проводить, когда есть угроза роста билирубина до токсического значения. Лампы располагают на расстоянии 20–40 см от уровня кожи ребенка, мощность излучения должна составлять не менее 5–9 нВТ/см2/нм. Фототерапия проводится непрерывно, прерывать ее можно только на время кормления и визитов матери. Глаза и наружные половые органы ребенка закрываются светонепроницаемой тканью. Если фототерапию применяют у новорожденного с прямой гипербилирубинемией, можно наблюдать изменение цвета кожных покровов — синдром «бронзового ребенка». Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.
Данные индукторы используются при нарушении процессов конъюгации. Фенобарбитал применяется в дозе 5 мг/кг в сутки, курс лечения не должен превышать 4–6 дней. Возможна схема применения фенобарбитала, при которой используются высокие нагрузочные дозы — 20–30 мг/кг в первые сутки, затем 5 мг/кг в последующие, однако высокие дозы фенобарбитала оказывают сильное седативное действие и могут вызвать нарушение дыхания, апноэ у новорожденного.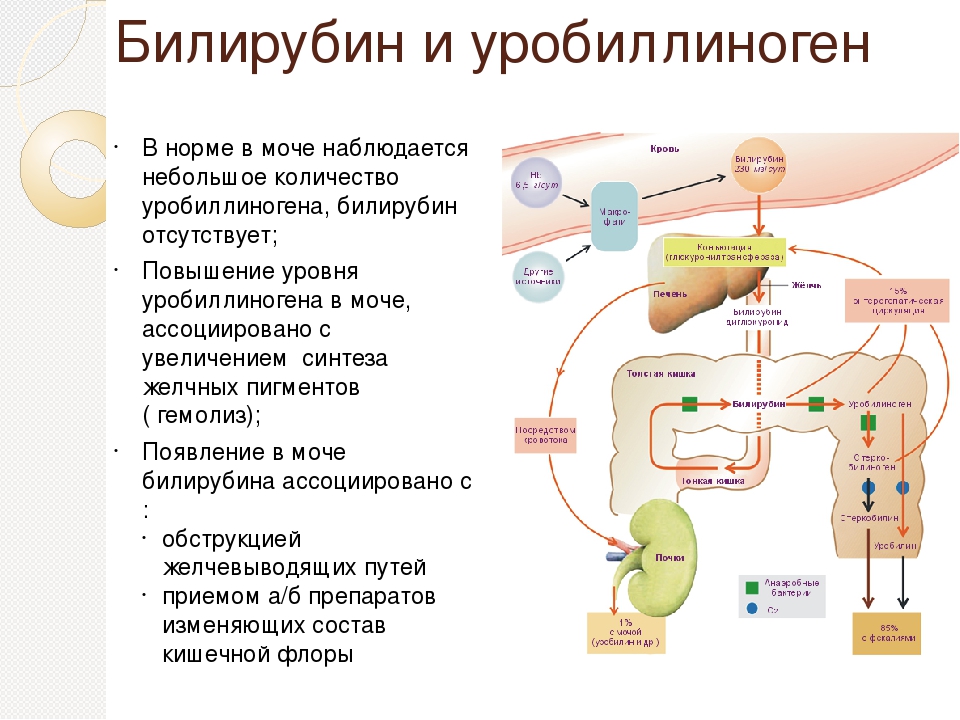 В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.
В настоящее время эти препараты в лечении неонатальных желтух не используются, так как был отмечен фототоксический эффект олово-протопорфирина IX.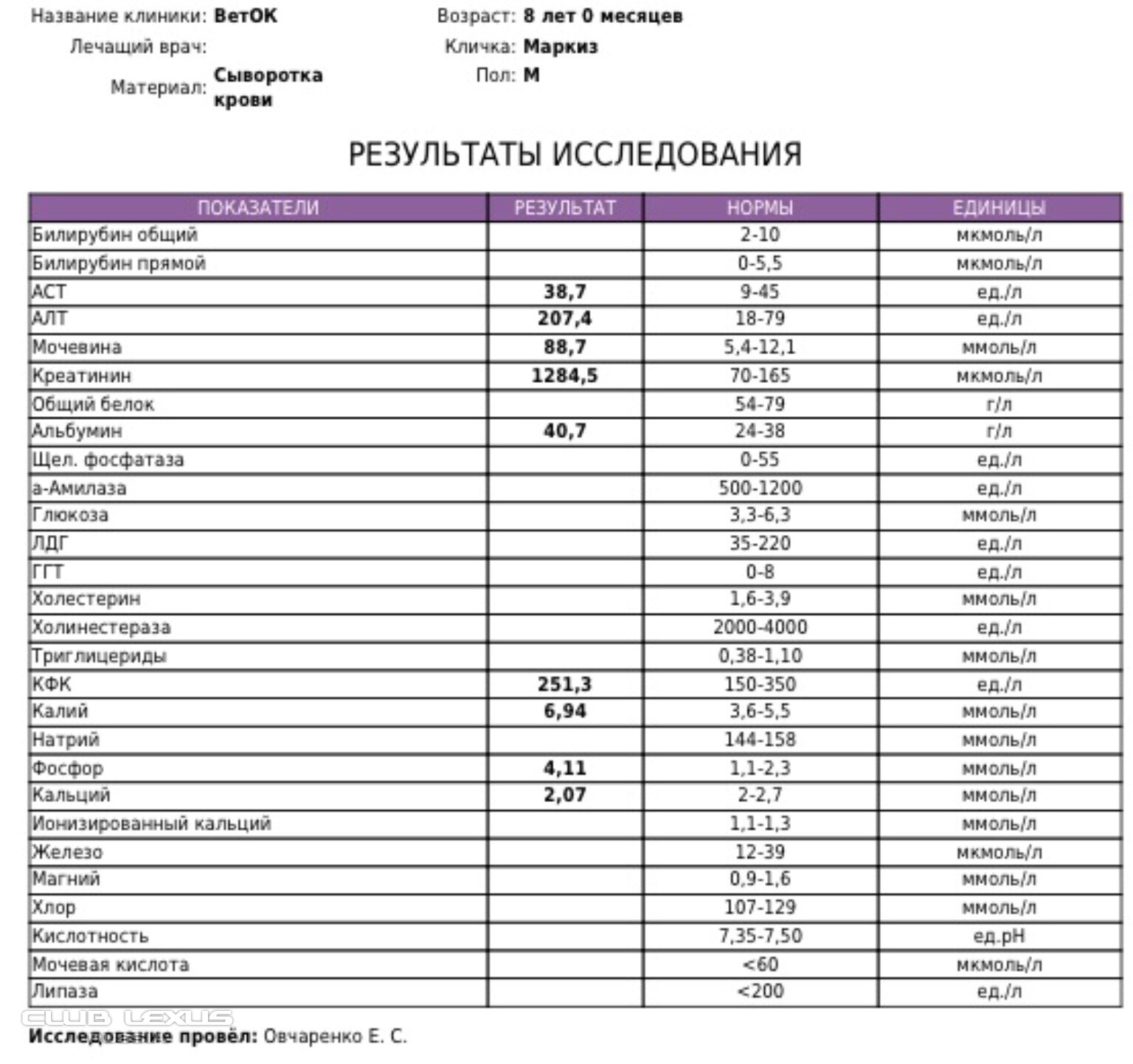
 Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.
Витамин Е — 10 мг/кг внутримышечно; 25 МЕ/кг в сутки внутрь 1 раз в 2 нед. Витамин К — 1 мг/кг 1 раз в 1–2 нед.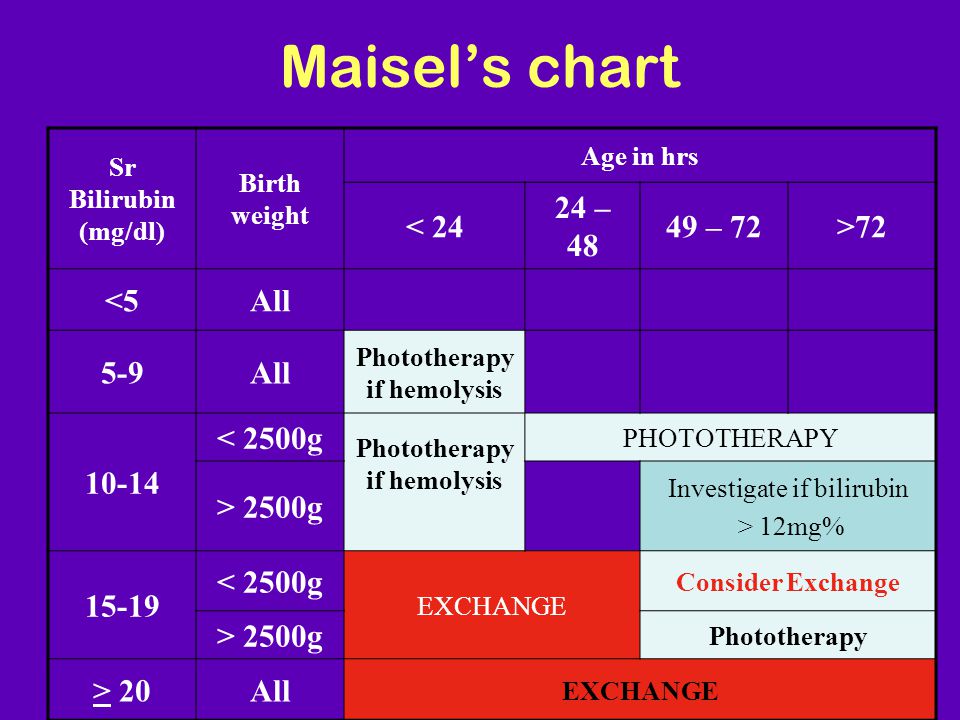 Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
Противовоспалительная терапия включает назначение высоких доз преднизолона внутривенно в течение первой недели после операции (10 > 2 мг/кг в сут), затем 2 мг/кг/сут внутрь в течение 1–3 мес.
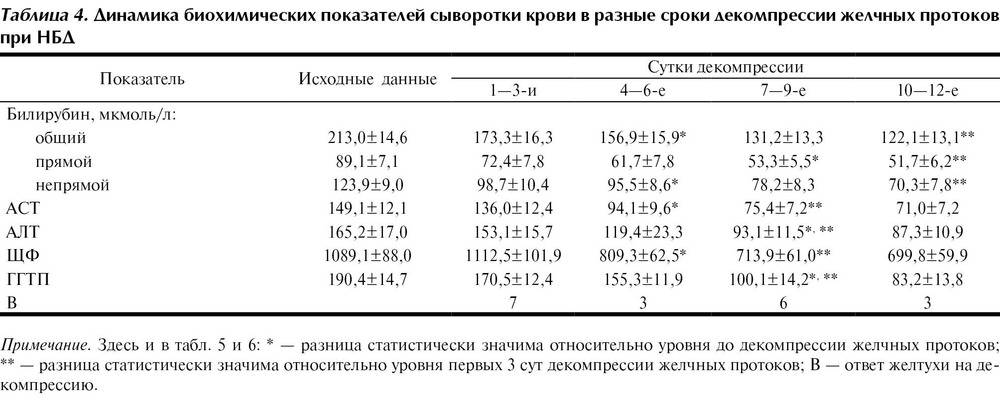 Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
Неонатология/под ред. А. Д. Царегородцева, В. А. Таболина. М.: Медпрактика-М, 2003.
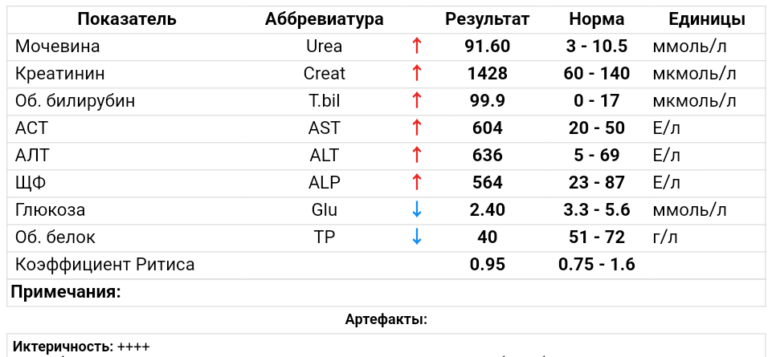 Am J Med 121: 781–788.
Am J Med 121: 781–788.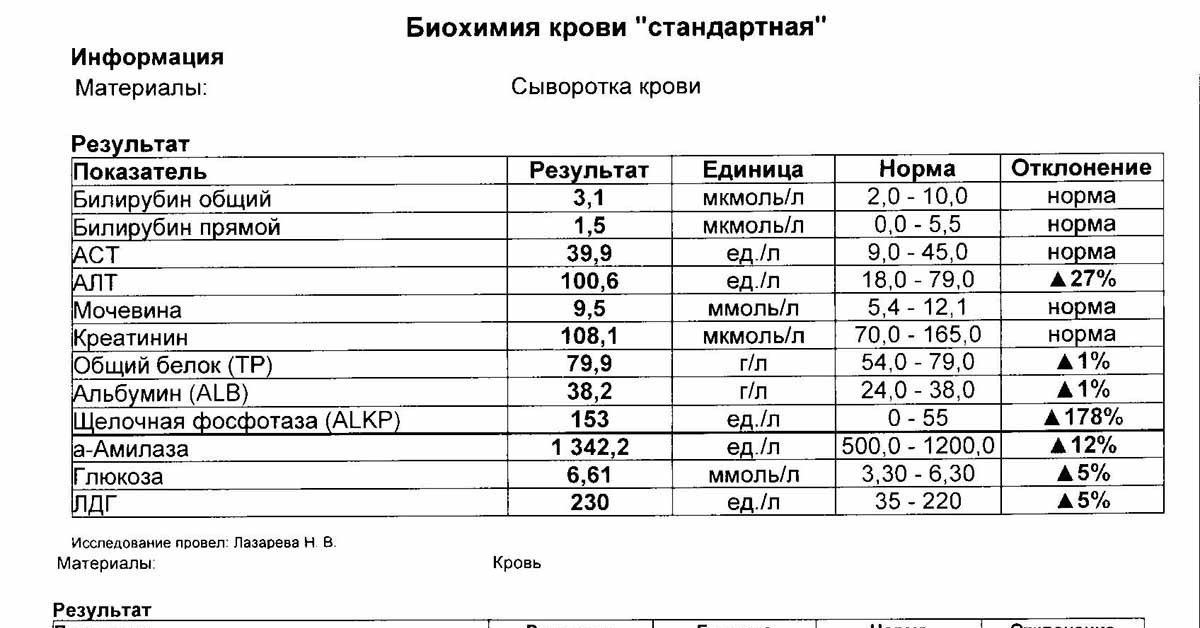 Хяттсвилл, Мэриленд: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний. Доступно: http://www.cdc.gov/nchs/nhanes.htm. Проверено 25 ноября 2013 г.
Хяттсвилл, Мэриленд: Министерство здравоохранения и социальных служб США, Центры по контролю и профилактике заболеваний. Доступно: http://www.cdc.gov/nchs/nhanes.htm. Проверено 25 ноября 2013 г. cdc.gov/nchs/data_access/data_linkage/mortality/nhanes_99_04_linkage.htm. Проверено 25 ноября 2013 г.
cdc.gov/nchs/data_access/data_linkage/mortality/nhanes_99_04_linkage.htm. Проверено 25 ноября 2013 г. Clin Chem 41: 1504–1508.
Clin Chem 41: 1504–1508.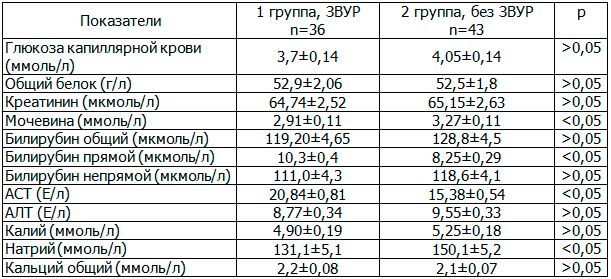 Сахин О., Акпек М., Эльчик Д., Карадавут С., Симсек В. и др. (2013) Уровни билирубина и бремя коронарного атеросклероза у пациентов с ИМпST. Ангиология 64: 200–204.
Сахин О., Акпек М., Эльчик Д., Карадавут С., Симсек В. и др. (2013) Уровни билирубина и бремя коронарного атеросклероза у пациентов с ИМпST. Ангиология 64: 200–204. Атеросклероз 223: 427–432.
Атеросклероз 223: 427–432.