Замершая беременность — причины, сроки, признаки замершей беременности
Замершая беременность – это беременность, прервавшая развитие задолго до положенного срока. Для замершей беременности характерна триада симптомов: гибель эмбриона (плода), нарушение системы гомеостаза (саморегуляции) и инертность маточной мускулатуры.
Замершая беременность специалистами классифицируется как вариант невынашивания. Развивается патология по двум сценариям:
— Анэмбриония, когда в матке зародыш не развивается. При этом варианте эмбрион в матке не визуализируется.
— Гибель эмбриона. Сначала беременность развивается обычно, а затем эмбрион погибает. При исследовании маточной полости (УЗИ) эмбриона, как и при первом варианте, нет, но имеются оставшиеся после его разрушения части.
Прекратить развиваться беременность может в любой из первых двух (до 28-ми недель) триместров, однако чаще всего подобное происходит на ранних (до 13-ти недель) сроках гестации.
Почему замирает беременность? На этот вопрос невозможно найти единоверного ответа. Считается, что патология формируется при участии нескольких провоцирующих факторов, ведущим среди них чаще является инфицирование эмбриона на самой ранней стадии его формирования. Также причинами «замирания» будущего плода являются генетические (хромосомные), эндокринные и аутоиммунные нарушения.
По сути, все патологические механизмы неразвития беременности сводятся к двум этиологическим процессам – прекращение развития уже сформировавшегося эмбриона и отсутствие такового в принципе, когда патологическое воздействие на яйцеклетку произошло еще на стадии оплодотворения.
Клиническая картина при синдроме замершей беременности определяется сроком гестации. Самым достоверным клиническим признаком при любом этиологическом варианте патологии является субъективное ощущение пациентки внезапного прекращения беременности. Наличие подобной жалобы непременно требует проведения дальнейших диагностических мероприятий.
В диагностике замершей беременности первостепенное значение имеет временной фактор, ведь наличие нежизнеспособного эмбриона/плода в маточной полости всегда чревато серьезными последствиями, так как его ткани начинают разлагаться. Чем раньше будет констатирована внутриутробная гибель, тем быстрее погибшие ткани ликвидируются из матки.
Достоверную информацию о состоянии эмбриона получают при ультразвуковом сканировании. При обследовании, в зависимости от патогенетического варианта, хорошо визуализируется отсутствие эмбриона в полости плодного яйца или наличие его отдельных частей, оставшихся после гибели.
Замершая беременность во втором триместре имеет дополнительные симптомы, помогающие диагностировать патологию:
— отсутствие двигательной активности плода на сроках, когда ребенок при физиологической беременности должен шевелиться;
— внезапное прекращение движений плода, если они ощущались беременной ранее;
— отсутствие сердцебиения плода.
Нередко замершая беременность в первом триместре имитирует клинику выкидыша, чаще раннего (до 8-минедельного срока).
Самопроизвольное прекращение замершей беременности является естественным защитным механизмом, запланированным природой. Когда беременность прекращается, концентрация плацентарных гормонов резко падает, и матка получает «сигнал» для начала сокращений с целью изгнать «инородное тело». Наличие такой возможности позволяет иногда занять выжидательную позицию, особенно если имеются признаки начавшегося отторжения погибших тканей: выделения крови, тянущие боли. Однако ждать подобного исхода долго нельзя, если матка сама не изгоняет мертвый зародыш, его ликвидируют инструментально (выскабливание) или медикаментозно (гормональное прерывание).
Инструментальная чистка после замершей беременности проводится с целью ревизии, чтобы удалить совершенно все погибшие ткани, и для диагностики, когда полученный материал исследуется лабораторно.
Могут ли ошибиться с замершей беременностью? Ошибка в диагностике любой патологии не исключается никогда. Именно поэтому специалист никогда не выносит окончательный вердикт, полагаясь только на одно обследование. Если патология диагностируется несколькими методами, вероятность некорректного заключения становится очень малой.
Следует напомнить пациенткам, что заключение, написанное в протоколе ультразвукового сканирования, не является диагнозом. Достоверный диагноз ставится лечащим врачом, который в случае сомнения может направить на повторное обследование, но уже с использованием более современной аппаратуры.
У преодолевших 35-тилетний рубеж беременных риск данной патологии увеличивается. Очевидно, это связано с гормональным истощением и естественным возрастным снижением иммунитета. Также замершая беременность нередко диагностируется у неоднократно рожавших.
Замершая беременность может повториться.
Причины замерзшей беременности
Так все-таки почему замирает беременность? Причин у данного явления немало. Согласно механизму, запускающему патолог
vlanamed.com
Замершая беременность на позднем сроке – ladytano.ru
С таким понятием, как замершая беременность, до определенного момента, я никогда не сталкивалась. Даже и слышать не слышала такое страшное сочетание слов…
Моя личная трагедия
Данную статью я хочу начать кратко со своей истории, со своей замершей беременности.
Она случилась на 8-9 неделе беременности. Без каких-либо симптомов. Просто резко начал невыносимо болеть живот и пошла кровь. Скорая. Врачи. Осмотр. Вердикт: замершая беременность, эмбрион прекратил свое развитие еще на 2-3 неделе. Выскабливание под общим наркозом.
Особенного внимания заслуживает 8 неделя. Так как именно в этот срок происходит «закладка» все жизненно-важных органов эмбриона, и он подвержен наибольшему воздействию негативных факторов.
Замершая беременность: симптомы на ранних сроках
Если беременность замирает на сроке до 16 недель, то ей характерны следующие признаки.
Резкое исчезновение симптомов токсикоза: проходит тошнота и приступы рвоты, молочные железы теряют болезненность и возвращаются к нормальному объему, становятся мягкими.
Боли в низу живота: часто имеют слабовыраженный тянущий характер. Впрочем, боли при замершей беременности присутствуют не всегда.
 Расстроенная женщина: один из симптомовзамершей беременности: боль в животе.
Расстроенная женщина: один из симптомовзамершей беременности: боль в животе.
Так же наблюдаются мажущие выделения, кровянистые или коричневатые.
Замершая беременность на поздних сроках, причины которой не заключаются в нехватке прогестерона, может образоваться из-за различных инфекционных заболеваний. К наиболее опасным заболеваниям относится краснуха, ветряная оспа и инфекции, передающиеся половым путем. Женщины, которые в детстве не болели краснухой и ветрянкой, находятся в группе риска, поэтому, чтобы предостеречь себя и своего будущего ребенка, им нужно за три месяца до запланированной беременности сделать соответствующие прививки. Если же беременность была незапланированной, рекомендуется ограничить контакт с детьми, которые могут быть переносчиками этих инфекций.
Особо опасны для жизни и развития плода различные половые инфекции. Врачи не рекомендуют планировать беременность, если женщина болеет венерическими заболеваниями. Но если инфицирование произошло после зачатия, тогда женщине назначается особый противовирусный курс. Однако, к сожалению, половые инфекции очень часто провоцируют аномальное развитие плода.
Причиной замершей беременности в третьем триместре может стать генетический сбой в организме как женщины, так и плода, различные патологии развития плода, не совместимые с жизнью, заболевания почек и сердечнососудистой системы женщины, тромбоз сосудов пуповины и плаценты, инфекционные заболевания, возраст женщины от 40 лет и старше. В зоне риска находятся «мамочки», которые продолжают курить и употреблять алкоголь во время беременности.
Плод наследует поровну генетического материала от отца и от матери, в силу каких-либо состояний материнский организм воспринимает будущего ребенка как чужеродного агента и убивает его.
Неблагоприятная обстановка
Недостаточное питание, вредное производство, смена климата и многое другое также являются причиной замершей беременности.
Вредные привычки
Алкоголь, курение, употребление наркотиков – причина не только уродств плода, но и несостоявшегося выкидыша.
Аборты
- заболевание сердечно – сосудистой системы или почек у женщины
- заболевания в эндокринной области
- аномалии плода, которые не совместимы с жизнью
Как говориться: «предупрежден, значит вооружен», и это действительно так, потому что если будущая мамочка будет знать примерные симптомы такого страшного недуга, она сможет вовремя заметить неладное и обратиться б больницу за срочной медицинской помощью, что в данном случае очень важно.
Почти все женщины, пережившие подобное потрясение, задаются вопросом о том, что делать после замершей беременности и возможно ли в будущем иметь детей.
Замершая беременность, последствия после которой носят в основном несложный характер, не всегда говорит о неспособности женщины иметь детей. В большинстве случаев причины замирания беременности на ранних сроках остаются загадкой даже для врачей.Как правило, подавляющее число женщин рожают полноценных и здоровых детей. Замершая беременность, причина которой, как правило, носит случайный характер и зависит от множеств а факторов, не означает полную неспособность женщины иметь детей в будущем.
Если же такие случаи повторяются неоднократно, то замершая беременность, лечение которой требует полноценного осмотра обоих членов семейной пары, может свидетельствовать о неспособности вынашивать ребенка. Признаки замершей беременности на ранних сроках выявить достаточно сложно. Это связанно с тем, что признаки нормально протекающей беременности на таких сроках у всех женщин разные. Однако то, что замершая беременность является тяжёлой нагрузкой как на физическое здоровье женщины, так и на её психологическое состояние, является бесспорным фактом.
Поэтому, после соответствующего лечения, женщине потребуется некоторое время на восстановление. Думать о ребенке лучше начинать через три или шесть месяцев. Очень важно пройти соответствующее обследование у врача, чтобы определить возможные отклонения и не допустить повторной замершей беременности. На протяжении этого времени следует заботиться о здоровье обеих партнеров: не употреблять алкоголь, отказаться от курения, принимать достаточное количество витаминов. К тому же, не стоит забывать и о психологическом факторе: будущей матери, перенесшей подобное осложнение, возможно, понадобится помощь специалиста, дабы преодолеть страхи и волнения и родить в будущем здорового и полноценного малыша.
>>
Популярное
Врачи рекомендуют планировать беременность после замершей беременности хотя бы через полгода. За это время для профилактики в будущем случаев замершей беременности проводится лечение. Стандарта для лечения нет, все зависит от причины, которая вызвала замершую беременность. Но абсолютно всем желательно сдать некоторые анализы и пройти обследования.
В первую очередь стоит сдать мазок на всевозможные инфекции, передаваемые половым путем методом ПЦР, сдать анализ крови для определения уровня гормонов в крови, пройти ультразвуковое обследование. При необходимости определить кариотип ( свой и партнера ), групповую совместимость и прочие анализы и обследования, а также пройти лечение, рекомендованное врачом на основе результатов всех обследований в качестве профилактики в будущем замершей беременности.
№ 1
У Меня,было 3 замерших беремености.Про 1 сказали был хламидиос,про 2-ую сказали был эндомитрит,про 3-ию сказали что было 3 хримосомы вместо 2-х.Кто был в такой ситуации отзовитесь,и так,чем…
наверх ↑
Задай свой вопрос:
нужно авторизоваться
ladytano.ru
Замершая беременность на поздних сроках: причины, симптомы
К сожалению, замершая беременность является достаточно частой патологией. В основном, прекращение развития плода происходит в первом триместре, однако встречается также и замершая беременность на поздних сроках (после 28-ой неделе).
Причины замершей беременности на поздних сроках
Наиболее распространенной причиной внутриутробной гибели плода на поздних сроках является недостаток в организме матери гормона беременности – прогестерона. Во избегания развития патологии из-за данного фактора еще на этапе планирования беременности рекомендуется сдать анализы на определение уровня гормонов и, если потребуется, врач назначит соответствующее лечение. Однако довольно часто дефицит женских гормонов провоцирует скудные и болезненные менструации, а также оволосение по мужскому типу. Поэтому женщинам, которые замечают за собой такие симптомы, в случае неожиданной беременности нужно как можно скорее сдать анализ на определение уровня прогестерона, и при его недостатке, гормон вводится будущим матерям дополнительно, что позволяет предотвратить внутриутробную гибель плода.
Замершая беременность на поздних сроках, причины которой не заключаются в нехватке прогестерона, может образоваться из-за различных инфекционных заболеваний. К наиболее опасным заболеваниям относится краснуха, ветряная оспа и инфекции, передающиеся половым путем. Женщины, которые в детстве не болели краснухой и ветрянкой, находятся в группе риска, поэтому, чтобы предостеречь себя и своего будущего ребенка, им нужно за три месяца до запланированной беременности сделать соответствующие прививки. Если же беременность была незапланированной, рекомендуется ограничить контакт с детьми, которые могут быть переносчиками этих инфекций.
Особо опасны для жизни и развития плода различные половые инфекции. Врачи не рекомендуют планировать беременность, если женщина болеет венерическими заболеваниями. Но если инфицирование произошло после зачатия, тогда женщине назначается особый противовирусный курс. Однако, к сожалению, половые инфекции очень часто провоцируют аномальное развитие плода.
Также причиной гибели плода на любых сроках являются генетические аномалии, несовместимые с жизнью. К сожалению, по результатам анализов и ультразвукового исследования не всегда точно удается определить планомерность протекания беременности, поэтому предугадать и тем более предотвратить развитие той или иной аномалии практически невозможно.
Симптомы замершей беременности на поздних сроках
В первом триместре беременности гибель плода может протекать практически бессимптомно и безболезненно, что часто приводит к серьезным нарушениям здоровья женщины. Однако замершая беременность на поздних сроках, симптомы которой достаточно ощутимы, диагностируется очень быстро, важно только вовремя обратиться в больницу.
Самым первым симптомом, указывающим на возможную гибель плода, является отсутствие шевелений. Опасным считается, если плод не шевелится более 4-х часов.
Гибель плода приводит к резкому ухудшению самочувствия женщины. В это время часто поднимается температура, возникает резкая боль в паху и пояснице, а также может открыться влагалищное кровотечение.
Прерывание замершей беременности на поздних сроках путем кесарева сечения невозможно, поскольку околоплодные воды могут быть инфицированы. Поэтому при выявлении данной патологии женщине назначается искусственное симулирование родов.
Советуем почитать:
vpuzike.com
Почему замирает беременность и можно ли ее предупредить?
Описываемая патология встречается у женщин всех возрастов и социальных статусов. Сложно назвать конкретную причину такого несчастья – здесь, скорее всего, дело в стечении сразу нескольких обстоятельств и внешних факторов. Согласно статистике, на 176 случаев зачатия приходится 1 случай замирания беременности. Каждой женщине, желающей завести малыша или уже беременной, стоит узнать об этой проблеме подробнее, не впадая, однако, в крайности и панику.
Почему происходит замершая беременность?
СПРАВКА! Замершая беременность (неразвивающаяся беременность) – один из видов невынашивания беременности. Изначально беременность протекает со стандартной для здорового вынашивания симптоматикой: прекращаются менструальные кровотечения, выделяются гормоны, увеличивается в размерах матка, более чувствительными становятся молочные железы. Но в какой-то момент происходит серьезный сбой и плод гибнет. Очень часто женщина и не подозревает об этом, пока не придет к своему врачу для очередного обследования.
К наиболее частым причинам замирания беременности относят:
- Хромосомные нарушения, грубые генетические сбои у плода (синдром Шерешевского-Тернера, Дауна).
- Гормональные дискорреляции в женском организме, конкретно – дисбаланс между прогестероном и эстрогеном. Эстрогены вырабатываются в избытке, а уровень прогестерона недостаточен, поэтому эмбриону не удается получать нужного количества питательных компонентов и его жизнедеятельность прекращается. Сбой может быть вызван дисфункцией яичников или щитовидной железы, поликистозом, патологиями эндокринной системы). Чаще всего случается в первом триместре.
- Токсоплазмоз, краснуха, грипп, оспа, ветрянка, герпес, хламидиоз, инклюзионная цитомегалия, вирус Коксаки, микоплазмоз, гонорея и иные инфекционные и грибковые заболевания. При этом наибольшие опасения вызывают недуги не хронические, а подхваченные после зачатия, в период с 7 по 12 неделю: они чаще всего вызывают остановку развития эмбриона или проявление у него уродств. Потому-то врачи рекомендуют делать аборт в таких ситуациях.
- Тромбофилия.
- Употребление наркотиков и иных токсических веществ, алкоголя, курение. Особую опасность они представляют в первом триместре: плацентарный барьер в это время еще не построен до конца и вредные вещества, попадающие в материнский организм, с током крови поступаю в матку к эмбриону.
- Прием ряда лекарств: антибиотиков (тетрациклина, флюконазола, стрептомицина), противоопухолевых (метотрексата, аминоптерина), антикоягулянтов (кумарина или варфарина).
- Тератозооспермия – наличие в эякуляте аномальных мужских половых клеток.
- Резус-конфликт ребенка и матери.
- Частые стрессовые ситуации, постоянный недосып, физические перегрузки, неполноценное питание, травмы живота.
- Аутоиммунные нарушения. В этом случае женский организм воспринимает эмбрион как инородное тело, начинает вырабатывать антитела, нарушающие процесс имплантации зародыша в матке, в итоге избавляется от него.
К факторам риска можно отнести неблагоприятную экологическую обстановку в месте проживания будущей матери, ее работу на опасном производстве, радиоактивное излучение. Иногда причины и вовсе банальны: подъем чего-то очень тяжелого, долгий перелет на самолете, перемена климата, долгое пребывания на солнцепеке или в солярии.
Какие симптомы и признаки замершей беременности:
Беременность может «замереть» на любом сроке, но чаще всего это происходит до 13 недель, т.е. в первом триместре. Распознать данную патологию самостоятельно, без надлежащего оборудования и помощи профессионала, достаточно сложно. Однако на определенные изменения в организме следует обратить особое внимание.
— симптомы замершей беременности на ранних сроках
- Прекращение токсикоза. При условии, что он у женщины проявлялся достаточно явно: была регулярная тошнота и рвота, слабость, непереносимость запахов. Если признаки были слабовыраженными, внимания на этот параметр обращать не стоит.
- Изменение базальной температуры тела. Это не является 100%-ным признаком, однако, если температура в прямой кишке опустилась ниже отметки 37,2-37,5 градусов, стоит проконсультироваться у гинеколога.
СПРАВКА! Повышение температуры на 0,3-0,5 градусов вызывает женский гормон прогестерон. Узнать показатели можно после утреннего сна, до подъема: введите термометр в прямую кишку на несколько минут.
- Размягчение грудных желез. Грудь набухает и становится болезненной на ощупь в течении нескольких недель после зачатия, и расслабляется в случае гибели плода.
- Сильная головная боль, резкая слабость.
- В случае постепенного, а не резкого отторжения плодного яйца, женщина начинает замечать кровавые выделения на нижнем белье, со временем приходят и тянущие боли внизу живота.
- В случае возникновения осложнений, связанных с воспалительным процессом внутри и отравлением токсическими продуктами распада тканей плода, возникают сильные внутренние маточные кровотечения, постоянная тошнота и многократная рвота, скачок температуры до 40 градусов, повышенная потливость и озноб.
ВАЖНО! Последние симптомы говорят о развитии сепсиса и могут привести к смерти женщины.
— симптомы замершей беременности на поздних сроках
Они схожи с симптомами на ранних сроках, но сюда можно добавить еще несколько пунктов:
- Женщина перестает ощущать шевеления и толчки ребенка. Интенсивность и ритм шевелений малыша зависят от множества факторов: на это могут влиять и время суток, и физические нагрузки мамы, ее эмоциональное состояние, внешние шумы и т.п. Однако, если женщина заметила, что привычный ритм движений плода изменился, ей стоит обратиться к врачу для проведения проверки.
- Тонус матки уменьшается.
- Не регистрируется сердечная деятельность плода при обследовании, выявляется снижение концентрации прогестерона.
Какие сроки могут быть у замершей беременности?
Остановка развития плода может случиться на разных сроках вынашивания. Согласно статистическим данным Всемирной организации здравоохранения в России и странах Европы, на первый триместр приходится 70% патологий, 25% на второй и всего 5% — на третий. Особо чувствителен плод в следующие временные периоды:
- с 7 по 12 день – в это время плодное яйцо внедряется в матку
- с 3 по 8 неделю – происходит эмбриогенез
- до 12 недели – формируется плацентарная оболочка
- с 20 по 24 неделю – формируются внутренние системы органов ребенка.
ВНИМАНИЕ! В группу риска по данной проблеме включены женщины старше 40 лет, с выкидышами в анамнезе (2 и более), врожденными аномалиями матки, ослабленные частыми родами.
Как избежать замершей беременности?
На некоторые причины замирания беременности повлиять невозможно. К ним относятся хромосомные сбои. Но многое женщина может сделать самостоятельно, начав готовиться к зачатию заранее.
- Отказаться от сигарет и алкоголя, наркотических средств и вредных продуктов питания.
- Проставить все необходимые прививки.
- Пройти обследование на предмет генетических аномалий и женщине, и ее партнеру.
- Подобрать подходящий витаминный комплекс, восполняющий недостаток жизненно важных веществ в организме (йод, фолиевая кислота).
- Выпивать в сутки не менее двух литров чистой воды.
- Вылечить все имеющие заболевания. Если это невозможно — соблюдать ту поддерживающую терапию, которую подобрал лечащий врач.
- Уделять время физическим упражнениям и прогулкам на свежем воздухе.
- Сократить до минимума общение с инфицированными людьми, особенно в весенне-осенний период.
- Сохранять позитивный настрой, научиться воспринимать даже негативные события спокойно и без стрессов.
Что делать при замершей беременности?
При диагнозе «замершая беременность» женщину в срочном порядке госпитализируют в гинекологическое отделение для удаления эмбриона или плода. На ранних сроках рекомендуется проводить более щадящие манипуляции, например, аборт методом вакуум-аспирации или медикаментозный. На поздних сроках не избежать выскабливания полости матки.
Важно не забывать о реабилитационных мероприятиях после выполнения вышеописанных манипуляций. Женщине необходимо будет принимать оральные контрацептивы 3 месяца, восстанавливать гормональный фон, лечить сопутствующие заболевания, укреплять иммунитет. Нельзя планировать следующую беременность ранее, чем через 6-8 месяцев после замирания.
ВАЖНО! За это время важно пройти полной обследование не только женщине, но и отцу будущего ребенка. В него обязательно включают мазки на наличие скрытых инфекций, спермограмму партнера, иммунограмму, расширенные анализы крови, исследование кариотипа отца и матери. Попутно проводится гистологическое изучение содержимого полости матки и цитологическое исследование тканей погибшего плода.
Заключение
Врачи уверяют, что снизить вероятность замершей беременности довольно легко, если подходит к планированию и зачатию малыша разумно и грамотно. Даже в случае прерывания беременности вследствие замирания плода, практически 100% женщин в будущем рожают здоровых детей. Соблюдение всех врачебных рекомендаций, бережное отношение к собственному здоровью и здоровью будущего потомства – залог сохранения беременности и рождения крепкого малыша.
Специально для beremennost.net – Елена Кичак
beremennost.net
Замершая беременность, симптоматика на различных сроках
От такого неприятного явления, как замершая беременность не застрахована ни одна женщина. Получив печальную новость само собой напрашивается вопрос, почему же замерла беременность, что это такое? Аномальная гибель плода может произойти в любом возрасте, как у юных девушек, так и у женщин более старшей возрастной категории. Чаще всего плод прекращает свое развитие в первом триместре.

Что собой представляет замершая беременность
Не каждая будущая мама знает, как распознать замершую беременность. Под замиранием подразумевается неразвивающаяся беременность. Патология является следствием каких-либо нарушений и сбоев в нормальном протекании процесса вынашивания. Это неминуемо приводит к самым печальным последствиям. Такая беременность не заканчивается родами, прекращается вынашивание, плод не развивается и погибает.
Нельзя сказать, что замирание плода в утробе происходит у большого количества будущих мам. Это не слишком распространенное патологическое явление несостоявшегося выкидыша. Но чрезвычайно опасное для здоровья и жизни женщины. Часто в сам момент прекращения дальнейшего развития и гибели плода пациентка не ощущает каких-то особых симптомов, как бывает во время выкидыша. Чтобы получить ответ на вопрос, как распознать симптомы замершей беременности необходимо более подробно изучить проблему. Если молодая пара планирует прибавление следует регулярно посещать лечащего врача-гинеколога. Он расскажет, почему бывает замершая беременность.
Как можно почувствовать опасное состояние
Известно, что протекание любой беременности — индивидуальный процесс. Некоторых женщин практически не мучает токсикоз, они чувствуют себя прекрасно. Также немало других случаев, когда женщина должна провести практически все девять месяцев под наблюдением специалистов. Наличие любого фактора так или иначе оказывает влияние на степень протекания беременности. К таким факторам относятся:
- состояние иммунной системы и здоровье во время вынашивания;
- наличие каких-либо хронических заболеваний, вирусов и инфекций;
- распорядок дня, рацион питания и образ жизни в целом до наступления зачатия;
- такие вредные привычки, как курение и алкогольные напитки;
- наследственная предрасположенность к недугам.
Что делать и как определить замершую беременность дома, возможно ли это? Дело в том, что прекращение развития эмбриона в основном приходится на начальную стадию беременности. Диагностировать аномалию сможет только специалист при помощи УЗИ или другого надлежащего метода. Врач сможет легко понять, что беременность прекратила дальнейшее развитие. Симптоматика бывает хорошо выраженной, поэтому трудностей при постановке диагноза не возникнет.
Отсутствие признаков роста и развития плода — главный фактор, характеризующий первые признаки замершей беременности. Не стоит откладывать на потом посещение кабинета гинеколога, если вдруг появились какие-либо подозрения или сомнения.
Основные отличительные признаки патологии
Существует несколько особенностей, на которые следует прежде всего обратить внимание. Особенно в самом начале вынашивания молодой маме следует внимательно прислушиваться к своему организму. Повышенное внимание нужно уделять даже малейшим переменам в самочувствии. Нельзя игнорировать следующие признаки:
- Появление выделений с примесью крови. Это может быть тревожным знаком. Особенно в совокупности с болевыми ощущениями внизу живота. Боли бывают ноющими, тянущими, схваткообразными.
- Значительное ухудшение общего состояния. Вдруг появляется озноб, резко повышается температура тела по причине интоксикации.
- Не растет живот. Какое-то время он остается прежних размеров. При прекращении развития эмбриона матка не увеличивается.
- Наблюдается снижение базальной температуры. Она становится такой, какой была до момента зачатия.
- На более поздних сроках вынашивания женщина может заметить длительное отсутствие движений ребенка.
Проявления на ранних сроках
Особую симптоматику замершей беременности не всегда удается вовремя обнаружить. Эмбрион может прекратить свое развитие в любое время, на любом сроке вынашивания. На первом триместре самым опасным периодом считается 4-5 неделя. Угроза аномальной гибели плода также приходится с 16-18 недель. Следует обратить внимание на свои ощущения в период между 8-11 неделями.
В большинстве случаев симптоматика не имеет отличительных особенностей. Все целиком и полностью зависит от особенностей организма будущей мамы, ее индивидуального состояния здоровья. Последствия замершей беременности очень серьезны как в физическом, так и в эмоциональном плане. Многие замечают какие-либо проблемы в момент прекращения шевелений плода.
Особенно для впервые забеременевших женщин намного сложнее почувствовать разницу в самочувствии. Следует немедленно посетить своего лечащего гинеколога при любых подозрительных признаках.
На какие признаки нужно обратить внимание
Важно заранее подготовиться к рождению ребенка. При планировании опытный врач-гинеколог может подробно рассказать, как проявляется замершая беременность. В самом начале зачатия трудно своевременно обнаружить признаки данной патологии. Нужно прислушиваться к малейшим переменам в самочувствии, не стоит пускать на самотек некоторые проявления.
Иногда имеют место быть выделения мажущего характера, с примесью крови. Происхождение такого секрета имеет несколько возможных причин. Замирание плода в утробе — одна из них.
Неожиданное облегчение в связи с пропавшим токсикозом. Не могла выйти из дома из-за приступов тошноты, вдруг произошли резкие перемены. Этот факт должен насторожить. Грудные железы не болят при прикосновении. Состояние напоминает обычное, каким было до зачатия.
При появлении тянущих болей внизу живота не нужно откладывать визит к гинекологу в надежде, что все пройдет само по себе.
Следует помнить, что самым опасным осложнением в случае гибели эмбриона является интоксикация. Женщина чаще всего не знает, что плод погиб и уже начал разлагаться. Продукты распада, попадая в кровь, представляют серьезную угрозу отравления. Система свертывания крови нарушается, повышается риск возникновения воспалительного процесса в матке.
Особенности поздних сроков
Начиная с 28 недели беременности срок считается поздним. Диагностика значительно упрощается. На этот момент ребенок в утробе матери достаточно активен. Следует насторожиться, если:
- Долгий период времени плод не проявляет никаких признаков, не беспокоит своими привычными движениями. Детки в процессе вынашивания ведут себя по-разному. Одни ведут себя очень активно, другие несколько медлительнее. Женщина должна проявить беспокойство в случае резкого затишья. При помощи УЗИ врач сможет увидеть, есть ли повод для переживаний.
- Молочные железы заметно увеличиваются в размерах, из огрубевших сосков выделяется жидкость. В первом триместре при аномальном замирании эмбриона грудь уменьшается. На поздних сроках наоборот, становится заметно больше.
- Ошибочно полагать, что дома можно диагностировать остановку развития и роста эмбриона. Лишь при помощи опытного врача-гинеколога и назначенных им диагностических процедур можно обнаружить аномалию. В случае печального диагноза не стоит отчаиваться. Специалисты знают, что делать после замершей беременности. Нельзя оставаться один на один со своим горем.
Психологическая поддержка со стороны психологов и ближайшее окружение помогут женщине восстановить душевное равновесие.
Кто находится в группе риска
Выделяется особая категория женщин, у которых значительно повышены шансы заполучить страшный диагноз — внутриутробное замирание плода. К ним относятся такие нарушения, как:
- гормональный сбой;
- нерегулярные месячные;
- различные патологии матки;
- многочисленные аборты;
- внематочная беременность в прошлом;
- случаи мертворождения;
- хронические заболевания половой системы, диабет и др.;
- женщины старше 35 лет.
Как проводится диагностика
Ни в коем случае не нужно ставить самой себе диагноз, даже в случае обнаружения подозрительных признаков. Этим должен заниматься врач-гинеколог. Для подтверждения диагноза необходимо пройти ряд обследований. Главный симптом — отсутствие сердцебиения у плода. В таком случае обязательно проводится контрольная проверка через неделю.
Прежде всего проводится осмотр на гинекологическом кресле. Врач при помощи пальпации проверяет соответствие размера матки со сроком беременности. Данный метод больше подходит для второго и третьего семестра. В начальной стадии вынашивания практически невозможно таким способом почувствовать разницу.
Назначается анализ крови на уровень ХГЧ. Если плод прекратил развитие, то показатель хорионического гонадотропина остается на неизменном уровне, а затем и вовсе начинает стремительно снижаться.
Ультразвуковое исследование является самым точным методом диагностирования аномального замирания эмбриона. На любом сроке можно удостовериться в том, что нет сердцебиений у плода, или увидеть плодное яйцо без эмбриона (анэмбриония). Это точные признаки патологического замирания беременности.
Окончательный диагноз может поставить только лечащий врач-гинеколог на основании полученных результатов проведенных исследований. Как пережить замершую беременность после получения печального врачебного заключения? Не нужно отчаиваться, даже после такого диагноза огромное количество женщин благополучно вынашивают и рожают здоровых малышей.
Причины гибели плода
Многих интересует, почему жизнь еще не родившегося ребенка вдруг обрывается? Где женщина, пережившая подобную аномалию, может почерпнуть силы для морального восстановления? Специалисты провели множество гистологических исследований, и к сожалению, не смогли установить точную причину прекращения развития и роста плода у многих пациенток. Основные причины замершей беременности рассмотрим более подробно.
При наличии спаечного процесса в организме плацента не формируется должным образом. Возникает дефицит питания для плода, примерно с 5 недели плодное яйцо прекращает развиваться.
Самый большой процент замирания эмбриона происходит по причине каких-либо генетических нарушений. Любой женский организм уникален.
Чрезмерные физические нагрузки, постоянные стрессовые ситуации, депрессивный настрой не лучшим образом влияют на здоровье будущей матери.
Наличие вредных привычек (употребление наркотических веществ и алкоголя, курение) — верный путь, который рано или поздно приведет к внутриутробной смерти малыша.
Некоторые венерические заболевания, такие как сифилис хламидиоз, уреаплазмоз и другие способны вызвать данную аномалию.
Также по результатам проверок установлено, что замершая беременность чаще возникает у женщин, прошедших процедуру ЭКО. Степень риска патологии в таком случае намного выше.
Сбой в работе гормональной системы опасен для плода. Уровень андрогенов может быть чрезмерно высоким. Или возникает нехватка прогестерона, эстрогена. Подобные скачки крайне отрицательно сказываются на состоянии эмбриона.
Другие факторы
Серьезную опасность представляет антифосфолипидный синдром. Это достаточно редкое аутоиммунное заболевание, при котором образуются тромбы. По этой причине затрудняется доступ питания и кислорода к плоду. Это приводит к таким осложнениям беременности, как мертворождение, выкидыш и др.
С первых дней вынашивания женщине необходимо беречь свое здоровье. Различные вирусные инфекции (грипп, цитомегаловирус) представляют серьезную опасность не только для будущей матери, но и для плода.
Как жить после замершей беременности и не погрузиться в пучину депрессии? Не стоит расстраиваться и унывать. Современные достижения в области гинекологии способны творить чудеса. После тщательного диагностирования врач-гинеколог назначит терапию. Лечение после замершей беременности подбирается в индивидуальном порядке. Вполне можно выносить и родить здорового ребенка. Таких счастливых случаев великое множество.
kabinetdoktora.com
Признаки замирания плода на разных стадиях беременности
Согласно статистических данных в 15 % случаях у беременных женщин происходит замирание плода. Данный патологический процесс возникает у женщин любой возрастной категории на разных этапах беременности. Появлению патологического процесса способствуют определенные причины и обстоятельства. Поэтому очень важно знать признаки проявления этого недуга.Содержание:
Этиология заболевания
Замершая беременность – относится к патологическому процессу, в результате которого происходит прекращение развития внутриутробного плода, приводящее к его смерти. В связи с тем, что плод без признаков жизни со временем отторгается, неизбежным следствием является выкидыш или самопроизвольный аборт.
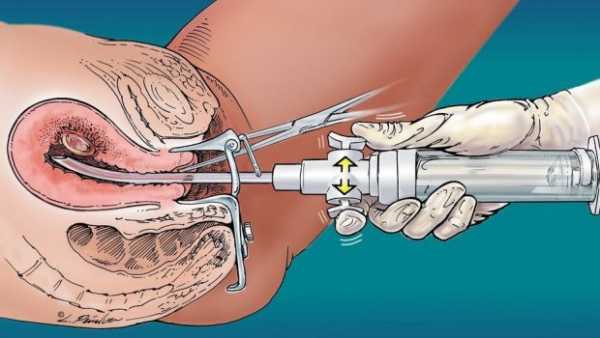
Установление данного диагноза осуществляется при замирании плода в период до 28 недель. В случае гибель плода наблюдается на более поздних сроках, медиками устанавливается медицинское заключение – антенатальная гибель плода.
Наиболее подвержены к развитию данной патологии женщины 35-40 летнего возраста, а также те, у которых уже было замирание плода. Наиболее часто возникает на ранних стадиях до 12-14 недель беременности. Но также наблюдаются аналогичные ситуации и в последнем триместре, которые случаются значительно реже.
Факторов для развития замершей беременности существует множество. Но достаточно часто медиками не удается установить настоящую и точную причину остановки плодного развития.
Наиболее распространенные факторы, провоцирующие развитие данной патологии:
- Генетические либо хромосомные. Характеризуются наличием у эмбриона характерных аномалий, в результате которых происходит хромосомное плодное отклонение.
- Анэмбриольная беременность. В первом триместре прекращается деление клеток, которые отвечают за развитие эмбриона. Параллельно с этим, продолжает формироваться плацента.
- Дисфункция гормональной системы. В большинстве случаев гормоны являются одними из наиболее распространенных причин замершей беременности. Существует два вида гормональных сбоев, опасных для жизни внутриутробного плода: недостаточное количество в женском организме прогестерона, избыток мужских гормонов андрогенов.
- Аутоиммунные патологии обеспечивают в организме матери гиперпродукцию аутоантител, которые оказывают негативное воздействие на развитие и жизнь плода.
- Инфекционные патологии. В случае инфицирования женского организма существует большая вероятность поражения болезнетворными микробами и бактериями плода, если болезнь проходит в острой форме. Одними из наиболее опасных заболеваний считаются токсоплазмоз, краснуха, цитомегаловирус, грипп.
- Венерические и инфекционные болезни, передающиеся половым путем. К ним стоит отнести сифилис, трихомониаз, гонорею, хламидиоз и так далее.
- Экстракорпоральное оплодотворение имеет наивысший риск замирания плода на ранних сроках беременности.
- Антифосфолипидный синдром. Существует несколько факторов: воздействие на яйцеклетку антифосфолипидными антителами, которые мешают имплантации плодного яйца; существенное понижение образования плацентраных сосудов, обеспечивающих функциональность плаценты; повреждение либо закупорка тромбами маточноплацентарных сосудов.
- Одновременное развитие двух и более плодов.
- Наличие болезней хронического характера.
- Прием запрещенных медикаментозных препаратов (нестероидные противовоспалительные, гормональные).
- Тяжелая интоксикация женского организма парами некоторых химикатов.
- Патологическое развитие матки
- Избыточный вес либо чрезмерная худоба.
- Наличие вредных привычек, неполноценное и несбалансированное питание, сидячий образ жизни, ношение одежды и нижнего белья, которое продавливает тело.
- Зная основные понятия и причины развития замершей беременности, можно с легкостью спланировать обследование, необходимое перед процессом зачатия. Грамотный подход к состоянию своего организма позволит выносить и родить здорового ребеночка в установленные сроки.
Основные факторы проявления замершей беременности
Патологическое развитие плода, которое может повлечь за собой его замирание, достаточно коварный процесс. Это связано с тем, что в большинстве случае на ранних этапах данное состояние достаточно редко проявляется какой либо симптоматикой. Период от внутриутробной гибели плода до самопроизвольного аборта в отдельных ситуациях может длиться на протяжении 3-8 суток.
Проявления замершей беременности происходит на всех этапах развития плода. Они являются достаточно идентичными.
Общая симптоматика замирание плода:
- Наличие кровеносных влагалищных выделений
- Болевые ощущения в поясничном отделе позвоночника и нижней части живота
- Внезапное прекращения характерной для беременности симптоматики: тошнота, головокружение, сонливость, рвота.
- Отсутствие дискомфортных болевых ощущений в области гриди
- Показатели температуры тела остаются в норме, а в случае развития воспалительного процесса происходит ее поднятие.
Данные признаки являются не достоверным показателем замирания плода. Они также могут быть и при нормальном развитии внутриутробного плода, внематочной беременности. Поэтому в случае наличия, каких либо отклонений необходимо немедленно обратиться к врачу для достоверного установления диагноза.

В результате медицинского обследования замирание плода определяется по следующим признакам:
- Несоответствие размеров матки сроку беременности
- Изменение структуры и цвета влагалища
- Снижение уровня ХГЧ в составе крови
- Отсутствует сердцебиение плода
Своевременно установить точный диагноз поможет ультразвуковое обследование. При помощи УЗИ определяется наличие замершей беременности и сроки гибели внутриутробного плода.
Наиболее подходящий период беременности на ранних стадиях для проведения ультразвукового обследования составляет не ранее 7 недели развития плода. диагностируется данная патология по следующим признакам:
- Наличие анэмбрионии. Отсутствие эмбриона в плодном яйце, размер которого на данный период беременности, в среднем достигает 20 мм.
- Не прослушивается сердечная деятельность эмбриона размерами более 5 мм при трансвагинальном обследовании и более 9 мм при обычном трансабдоминальном УЗИ.
Опасность данной патологии заключается в том, что проявление симптоматики осуществляется достаточно поздно, когда уже в организме женщины происходит интоксикация. Такое состояние обеспечивает дисфункцию кровеносной системы, и провоцирует маточные кровотечения, которые могут привести к летальному исходу.
Особенности проявления замершей беременности на ранних сроках
Выраженность симптоматики замершей беременности может быть разной по характеристики и интенсивности. Это напрямую зависит от сроков беременности и момента гибели внутриутробного плода.

Первоначальное проявление замирания плода заключается в следующем:
- Исчезает токсикоз. С утра вообще отсутствует проявление каких-либо характерных приступов тошноты, рвоты и недомогания.
- Грудь становится более мягкой и пропадают болевые ощущуения. В среднем боль полностью исчезает на 4-7 сутки после умирание плода.
- Появление влагалищных выделений, содержащих примеси крови. Неотъемлемый признак патологического развития беременности. Проявляется по истечению 10-15 дней замирания плода. В случае, если количество выделений достаточное обильное, необходимо немедленно обратиться к врачу.
- Болевые ощущения в голове, озноб, слабость повышение температуры, легкая тошнота. Данная симптоматика характеризуется изначально резким пропаданием, а после возобновляется, но со значительно меньшей интенсивностью. Это связано с проникновением в кровь продуктов распада эмбриона.
- Понижение уровня базальной . Данный признак является актуальным только при наличии систематического измерения данного показателя с ведением графика. В период развития внутриутробного плода средний показатель в первом триместре составляет 37 градусов. При гибели ребенка, в связи с прекращением выработки гормонов, обеспечивающих развитие эмбриона, температура резко снижается.
В случае игнорирования данных признаков и не посещения ведущего гинеколога происходит нарушение жизнедеятельности и здорового функционирования организма, которое вызвано токсичными веществами, проникшими из утроба.
 Характерная симптоматика интоксикации проявляется в сильной тошноте, существенном поднятии температуры тела свыше 39 градусов, нарастающая слабость и бледность кожных покровов. В таком состоянии значительно понижается артериальное явление, появляется нитевидный пульс.
Характерная симптоматика интоксикации проявляется в сильной тошноте, существенном поднятии температуры тела свыше 39 градусов, нарастающая слабость и бледность кожных покровов. В таком состоянии значительно понижается артериальное явление, появляется нитевидный пульс.
Несвоевременно оказанная медицинская помощь способствует развитию заражения кожи и даже смерти женщины. Поэтому не стоит пренебрегать посещением гинеколога, так как последствия данного недуга могут быть непоправимыми.
Но в большинстве случаев на ранних сроках беременности, при замирании плода в течении 10-20 дней женский организм начинает самостоятельно избавляться от мертвого эмбриона. Происходит интенсивное сокращение матки, приводящее к выводу из организма плодного яйца и его оболочки.
Но, несмотря на самопроизвольное выведение эмбриона из утроба, необходимо пройти гинекологическое обследование, с целью сохранения репродуктивной деятельности организма и предотвращения развития воспалительного процесса.
Характерные признаки замирания внутриутробного эмбриона на втором триместре беременности
К сожалению, остановка роста и развития плода, которое приводит к его смерти, может происходить не только в начале беременности. Остановка в развитии эмбриона может происходить и на более позднем периоде. Риск возникновения данного патологического процесса остается до 28 недель.
Симптоматика замершей беременности на поздних сроках:
- Отсутствие шевеления плода. Начиная с 18-20 недель беременности, систематичность внутриутробных толчков составляет 10-15 раз в течение дня. Если в течении 5-8 часов женщина не ощущает толчки ребенка, рекомендуется немедленно поехать в больницу. Данный признак может характеризовать гипоксию.
- При своевременном оказании медицинской помощи возможность сохранить беременность достаточно велика. Пренебрегая данный признак развитие замирание плода неизбежно.

- Выделение из молочных желез молозива. Данный признак характерен только в случае замирания плода при беременности свыше 25 недель.
- Прекращение сердечной деятельности плода. Диагностируется данный показатель путем прослушивания с помощью стетоскопа. Для более точного определения беременным назначается ультразвуковое обследование.
- Появление влагалищных выделений. На данном периоде беременности их наличие является естественным нормальным процессом. Присутствие кровянистых вкраплений, увеличение объемов либо появление в них коричневой слизи указывает на разложении внутриутробного эмбриона.
- Объем живота значительно уменьшается. Это объясняется тем, что при замирании плода количество амниотической жидкости значительно уменьшается. Проявляется по истечению нескольких суток после замирания внутриутробного эмбриона.
- Общее ухудшение состояния здоровья. В связи с разложением плодных оболочек и попадания в кровь продуктов распада у беременной женщины повышается температура, тошнота, головные боли и болевые ощущения внизу живота и в поясничном отделе.
Характер симптоматики замершей беременности, во втором триместре более выраженный, что позволяет точно диагностировать данную патологию в организме. При наличии малейших признаков необходимо немедленно обратиться к врачу.
В случае диагностирования замершей беременности, в зависимости от срока, назначается родоразрешение. Для извлечения замершего плода в медицинской практике применяются:
- Вакуумный метод извлечения
- Кюретаж
- Стимуляция родов
- Проведении абдоминального кесарева сечения.
Помимо оказания медицинской помощи будет установлены причины замирания плода на поздних сроках. Зная причину данного недуга, можно будет в будущем предотвратить повторение данной трагедии, заранее подготовившись к беременности.
Последствия замершей беременности

Прерывание беременности по различным причинам всегда является для организма очень большим стрессом, как физиологического состояния, так и психоэмоционального. С целью избегания развития осложнений после замирание плода необходимо в кротчайшие сроки извлечь из матки погибший эмбрион либо плод.
При проведении любых хирургических манипуляций по извлечению умершего плода, существует вероятность развития некоторых неблагоприятных последствий:
- Остатки в полости матки плодных оболочек
- Маточное кровотечение
- Инфицирование организма
- Развитие воспаления
Образование рубцов на слизистых оболочках матки.
После перенесения данной патологии большинство женщины интересуются последствиями данного патологического процесса, особенно наличием вероятности повторной приостановки развития плода, повлекшего за собой его гибель.
Очень важно определить причину, повлекшую остановку развития плода, но, к сожалению это удается не всегда. Своевременное определение патологического процесса и правильно назначенная терапия в восстановительный период оказывают положительное воздействие на репродуктивную функцию женщины.

Для планирования беременности рекомендуется подождать 6-8 месяцев после восстановления. За этот период женский организм должен полностью восстановиться и подготовиться к вынашиванию ребенка.
Замирание плода для любой женщины становиться большим эмоциональным переживанием. В некоторых случаях наблюдаются психологические расстройства и депрессивные состояния у женщин, перенесших замершую беременность. В случае если перебороть душевную травму самостоятельно не удается, рекомендуется не пренебрегать помощью психоневрологов и психологов.
Замирание плода это не приговор для супругов, которые задались целью рождения ребенка. Замирание эмбриона на начальной стадии является следствием аномального развития плода, вызванного генетическим сбоем.
Пара, планирующая появление ребенка, должна обладать багажом знаний относительно признаков замирания плода. Такой подход обеспечит устранение причин, обратить внимание на первичную симптоматику и принять все меры для снижения вероятности развития замершей беременности.
morehealthy.ru
Замершая беременность (неразвивающаяся): симптомы, причины, последствия
Многие пары мечтают о рождении малыша, но по каким-либо причинам их мечтам не удается осуществиться. Одной из таких причин является замершая беременность.
Виновата в данной патологии может быть не только мать, но и отец, поэтому важно еще на этапе планировании беременности полностью обследоваться и начать вести здоровый образ жизни обоим партнерам.
По статистическим данным замершая беременность регистрируются не так уж и редко, в 15 – 20% случаев всех желанных беременностей.
Определение «замершая беременность»
Замершей или неразвивающейся беременностью называют такую беременность, которая внезапно прекращает прогрессировать, а плод расти и развиваться, и, соответственно погибает. При этом признаки самопроизвольного аборта до поры до времени отсутствуют и эмбрион находится в полости матки, поэтому другое название данной патологии – это несостоявшийся выкидыш. «Замирание» беременности может произойти в любом сроке гестации (до 28 недель), но, как правило, это случается в первом триместре. Угрожаемые сроки беременности по несостоявшемуся выкидышу это 3 – 4 неделя, 8 – 10 и 16 – 18 недели.
 Несостоявшийся выкидыш так же, как и другие самопроизвольные прерывания беременности, относится к невынашиванию беременности. Но о привычном невынашивании говорят только в случае двух и более самопроизвольных прерываний беременности.
Несостоявшийся выкидыш так же, как и другие самопроизвольные прерывания беременности, относится к невынашиванию беременности. Но о привычном невынашивании говорят только в случае двух и более самопроизвольных прерываний беременности.
Суть замершей беременности заключается в оплодотворении яйцеклетки, ее транспортировке в матку, где она имплантируется и некоторое время продолжает развиваться, но затем развитие эмбриона прекращается. Также одним из вариантов замершей беременности является анэмбриония или синдром «пустого плодного яйца». В таком случае развиваются плодные оболочки, синтезируется хорионический гонадотропин, о чем свидетельствует положительный тест на беременность, а вот сам эмбрион отсутствует. Часто подобная патология обусловлена хромосомные патологии.
От чего плод может «замереть»?
Причины замершей беременности очень многочисленны. Их можно разделить на несколько групп:
Хромосомные и генетические аномалии
Это один из самых больших и главных этиологических факторов несостоявшегося выкидыша. Если эмбрион наследует лишнюю хромосому или патологический ген, то у него в процессе развития формируются множественные пороки развития, которые несовместимы с жизнью и в таком случае беременность прерывается. Налицо действие естественного отбора – природа решает, что производить недееспособного малыша на свет невыгодно и истощает силы материнского организма, поэтому прекращает прогрессирование беременности.
Но генетическая аномалия может возникнуть именно во время данной беременности, при воздействии каких-либо вредных внешних факторов (радиация, наркомания, употребление спиртного, курение), а может наследоваться от родителей, например при возникновении сбоя в «генах предрасположенности». Так, если плодное яйцо «приняло» от родителей «ген тромбофилии», то во время его имплантации в матке и прорастании сосудов хориона в слизистую в них формируются микротромбы, что приводит к нарушению питания и кровоснабжения эмбриона и его гибели.
Инфекции
Огромную роль в генезе, как самопроизвольного аборта, так и замершей беременности играют инфекционные заболевания. В первую очередь, это вирусные заболевания группы ТОРЧ-инфекции. К ним относятся краснуха, токсоплазмоз, герпетическая и цитомегаловирусная инфекции. Особенно опасно первичное заражение перечисленными инфекциями во время наступившей беременности.
В ранних сроках это приводит к «замиранию» беременности, в поздних сроках к формированию аномалий развития. Также не теряют значения и половые инфекции (гонококковая, хламидиозная, уреаплазменная и прочие). Даже банальные простудные заболевания (грипп, ОРВИ) на ранних сроках являются причиной несостоявшегося выкидыша. Гибель эмбриона обусловлена тремя механизмами.
- С одной стороны, инфекционные агенты, проникнув через плаценту, оказывают непосредственное действие на плод.
- С другой стороны, инфекция запускает выработку в материнском организме простагландинов, которые либо токсически воздействуют на эмбрион, либо нарушают микроциркуляцию между плодными оболочками и эндометрием, в результате прекращается поступление питательных веществ и кислорода зародышу.
- А с третьей стороны, хроническая воспалительная реакция в матке нарушает нормальную имплантацию плодного яйца и приводит к дефициту его питания.
Гормональные нарушения
Недостаток важнейшего гормона беременности – прогестерона нередко является одним из факторов невынашивания беременности. Также играет роль и высокое содержание андрогенов, либо нарушение гормональной функции щитовидной железы.
Аутоиммунная патология
Аутоиммунные заболевания характеризуются тем, что в материнском организме образуются антитела, которые борются не с чужеродными агентами, а с собственными клетками. Так как эмбрион наследует 50% генов от матери, то материнские антитела начинают атаковать клетки его организма, что и приводит к возникновению замершей беременности.
Например, при антифосфолипидном синдроме у матери в ее организме имеются антитела к фосфолипидам, без которых невозможно строительство новых клеток. Во время беременности эти антитела атакуют развивающийся эмбрион, что и приводит к его гибели.
Тератозооспермия
В прекращении развития эмбриона и его гибели может быть виновен и несостоявшийся отец ребенка. Такая патология, как тератозооспермия чаще обуславливает бесплодие партнера, но беременность в некоторых случаях, хотя и может возникнуть, скорее всего, закончится несостоявшимся выкидышем. Тератозооспермия это патология сперматозоидов, которая выражается в неправильном их строении. Аномалии строения спермиев могут проявляться в виде короткого хвоста, неправильной формы головки, имеющихся в головке вакуольных клеток, отсутствующая хромосома, перегиб хвостика или его утолщение.
О тератозооспермии говорят, если в эякуляте мужчины имеется более 50% (обычно 80%) аномальных сперматозоидов. Зачатие либо невозможно совсем, например, из-за короткого хвостика подвижность спермиев низкая, либо оплодотворение яйцеклетки происходит, если у сперматозоидов аномалии головки, что ведет к неправильному развитию эмбриона и прекращению прогрессирования беременности. После обследования (см. расшифровка спермограммы) и лечения мужчины многие пары вынуждены обратиться к вспомогательным репродуктивным технологиям, например, к искусственной инсеминации.
Неправильный образ жизни
Безусловно, на возникновение замершей беременности могут повлиять как питание, режим дня, производственные вредности, так и вредные привычки. Также не следует забывать об опасных побочных эффектах лекарственных препаратов, принимаемых во время вынашивания плода, особенно на ранних сроках. Немаловажное значение имеет и возраст женщины. Чем старше будущая мать, тем выше у нее риск развития неразвивающейся беременности (35 и более лет).
Другие факторы
Постоянные стрессы, резкая смена климата и прочие факторы могут привести к неразвивающейся беременности. Кроме того, многочисленные аборты в анамнезе обуславливают несостоятельность эндометрия, что приводит к нарушениям питания и обеспечения кислородом эмбриона и развитию описанной патологии. После ЭКО также нередки случаи замершей беременности, но причины возникновения данной патологии обусловлены теми заболеваниями, которые вынудили женщину обратиться вспомогательным репродуктивным технологиям.
Клиника несостоявшегося аборта
Симптомы замершей беременности имеют характерные признаки. В первую очередь у женщины исчезают вероятные признаки беременности (в первом триместре). Пропадают тошнота и рвота, непереносимость запахов, молочные железы теряют напряженность и становятся мягкими. Однако исчезновение перечисленных симптомов не всегда свидетельствуют о гибели эмбриона.
- Ранний токсикоз может отсутствовать, так же, как и нагрубание молочных желез.
- Нередко момент смерти эмбриона остается незамеченным.
- Тест на беременность остается положительным еще 2 – 4 недели, так как ХГЧ не сразу выводится из организма.
- А вот базальная температура будет находиться в пределах 37 и ниже градусов.
- Если погибший зародыш находится в матке больше 3 – 4 недель, то возникает интоксикационный синдром (повышение температуры тела, общая слабость и недомогание) вследствие разложения эмбриона и инфицирование матери продуктами распада тканей плода и токсинами.
- Если замершая беременность возникла во втором триместре, то первым звоночком будет прекращение шевеления плода.
- При нахождении погибшего эмбриона в матке более 2 – 6 недель присоединяются признаки начавшегося самопроизвольного аборта (мажущие темные выделения, ноющие боли в нижних отделах живота и в пояснице).
- Плюс во время гинекологического осмотра определяется отставание матки в росте от примерного срока беременности. Именно поэтому гинекологи проводят бимануальную пальпацию матки (осмотр на кресле) в первом триместре во время каждой явки женщины на прием.
Пример из практики: В женской консультации наблюдалась повторнобеременная женщина с 6 недель беременности. Из анамнеза известно, что родов было 3, аборты и лечебно-диагностические выскабливания не проводились. Вредных привычек беременная и муж не имели, хронические заболевания отсутствовали. Единственным отрицательным моментом были возраст женщины (40 лет) и работа в ночные смены (медсестра). Во время очередной явки на прием женщина пожаловалась на тянущие боли внизу живота и периодическую «мазню». При влагалищном осмотре матка мягкая, увеличенная до 12 недель, безболезненная (предполагаемый срок был 16 недель). После подтверждения диагноза замершей беременности по УЗИ женщине было проведено выскабливание матки и назначена антибактериальная терапия. К счастью, обошлось без инфекционных и коагулопатических осложнений, и через 10 дней больная была выписана домой. Что явилось причиной замершей беременности, так и не было установлено, так как части плода, отправленные на гистологический анализ, «затерялись» в лаборатории.
Лечение несостоявшегося выкидыша
Женщину необходимо немедленно госпитализировать даже при подозрении на замершую беременность.
- После проведенного обследования (УЗИ, ХГЧ в ранних строках и АФП во втором триместре, коагулограмма) проводится бережная эвакуация плодного яйца.
- Возможна выжидательная тактика, если эмбрион мертв не более 2 недель (в ранних сроках беременности) и отсутствуют признаки начавшегося аборта и инфицирования матки.В этом случае уровень ХГЧ в организме женщины резко снижается, и матка начинает сокращаться, выталкивая плодное яйцо. Но, как правило, прибегают к хирургическому методу, то есть к удалению плодного яйца и оболочек путем лечебного выскабливания либо вакуум-аспирации.
- Возможно применение медикаментозного аборта (в сроках до 7 недель) посредством назначения Мифегина (блокатор прогестерона).
После хирургического или медикаментозного освобождения матки от эмбриона обязательно проводится гистероскопия. В послеоперационном периоде назначаются антибиотики для профилактики эндометрита и хорионамнионита.
Если гибель плода случилась после 14 – 16 недель гестации, то его эвакуацию проводят путем трансцервикального амниоцентеза гипертонического раствора натрия хлорида и/или простагландинов либо внутривенного введения раствора простагландинов.
Замершая беременность: что потом?
Что делать после замершей беременности? — таким вопросом озадачиваются все пациентки. Материал, полученный после выскабливания или индуцированных родов, в обязательном порядке отправляется на гистологию. В некоторых случаях (при подозрении на хромосомную патологию) дополнительно назначается генетическое исследование тканей эмбриона (количество и качество хромосом).
Женщине рекомендуют воздержаться от беременности в течение полугода, при этом назначаются оральные контрацептивы (Ярина, Жанин). Также показано обследование на все половые ТОРЧ-инфекции. Обязательно исследуется гормональный статус женщины, при необходимости проводится корректировка. Кроме того, проводится ультразвуковое исследование органов малого таза, свертывающейся системы крови и анализ крови на антитела к собственным фосфолипидам.
При планировании следующей беременности супругам рекомендуется отказаться от вредных привычек, вести здоровый образ жизни, пролечить инфекционные заболевания и по возможности устранить причины, приведшие к замершей беременности. Женщине за 3 месяца до беременности и в течение первых 12 недель гестации назначается фолиевая кислота и витамин Е.
zdravotvet.ru


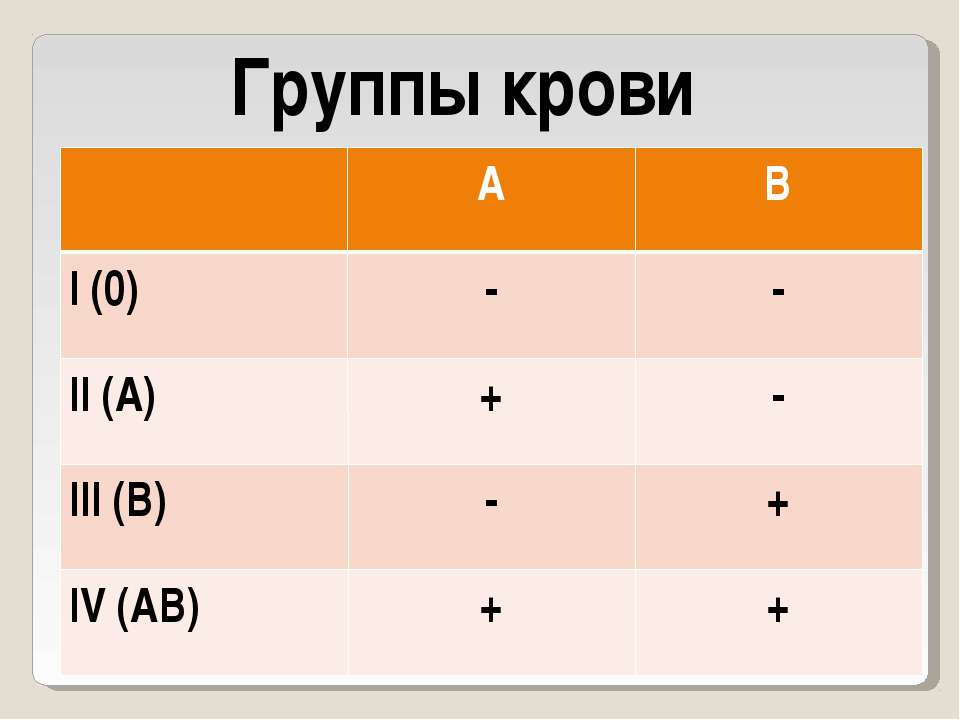
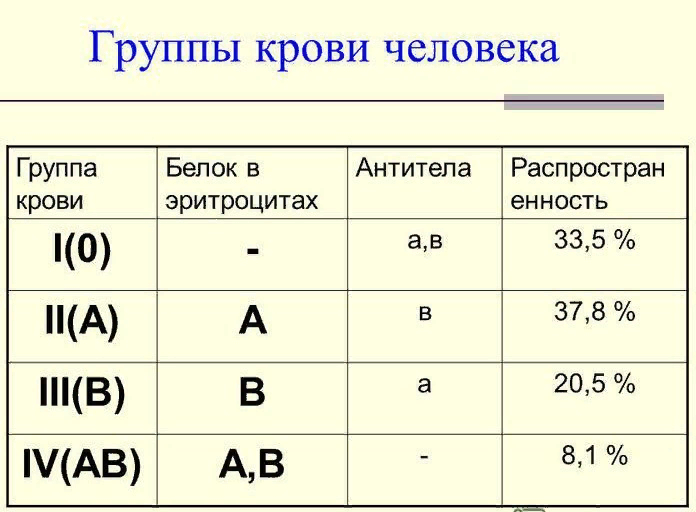
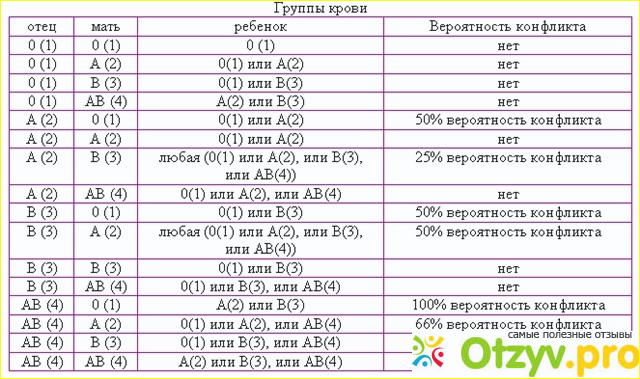
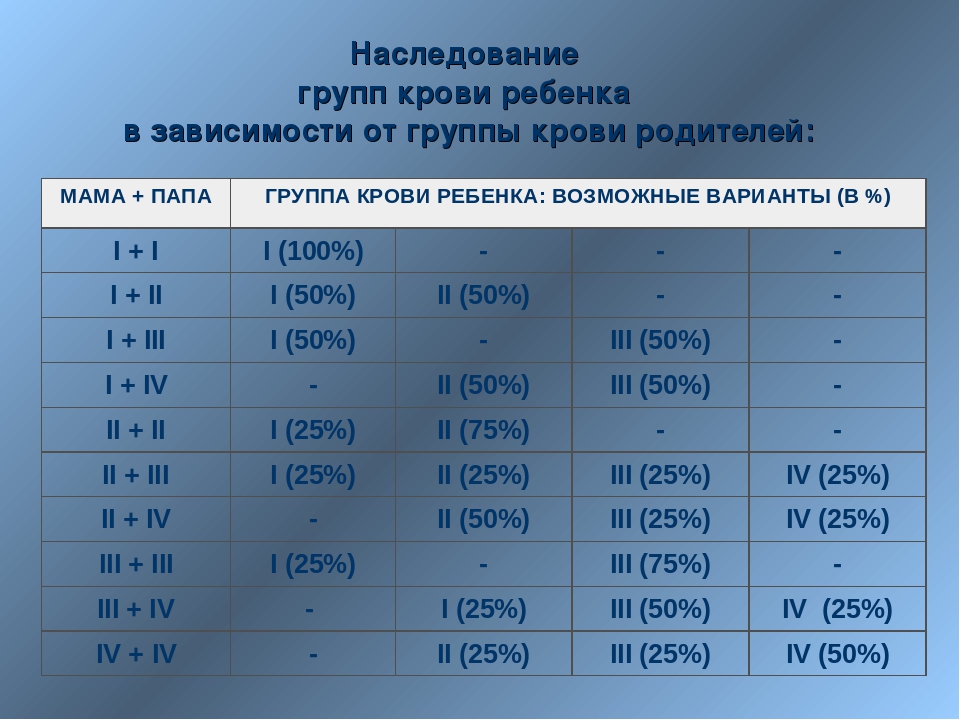
 Это зависит от наличия антигена D на поверхности красных кровяных телец. Если антиген D имеется, человек считается резус-положительным, а если антиген D отсутствует, то резус-отрицательным.
Это зависит от наличия антигена D на поверхности красных кровяных телец. Если антиген D имеется, человек считается резус-положительным, а если антиген D отсутствует, то резус-отрицательным. е. тест-реагент Rh. Если в первой капле образуются сгустки крови, т.е. происходит склеивание эритроцитов (агглютинация), то у человека имеется антиген А. Если в другой капле эритроциты не склеиваются, следовательно у человека не имеется антигена В; а если в третьей капле возникает агглютинация, то это указывает на положительный резус-фактор. В этом примере у донора группа крови А, резус-фактор положительный.
е. тест-реагент Rh. Если в первой капле образуются сгустки крови, т.е. происходит склеивание эритроцитов (агглютинация), то у человека имеется антиген А. Если в другой капле эритроциты не склеиваются, следовательно у человека не имеется антигена В; а если в третьей капле возникает агглютинация, то это указывает на положительный резус-фактор. В этом примере у донора группа крови А, резус-фактор положительный. Учитывая, что наследственное вещество включает две части, может встречаться шесть различных комбинаций:
Учитывая, что наследственное вещество включает две части, может встречаться шесть различных комбинаций: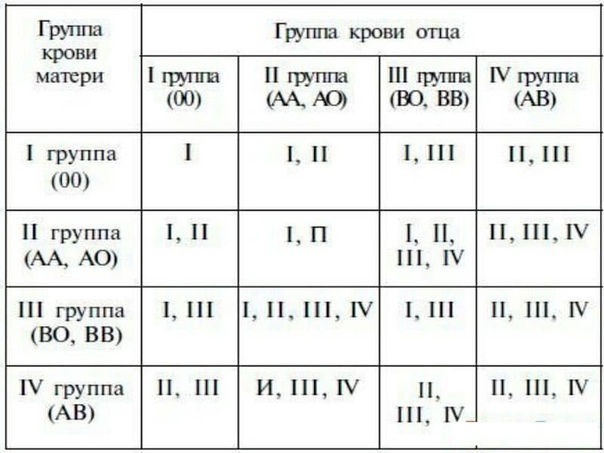 У отца группа крови имеет обозначение 0, и в его наследственном веществе имеется комбинация генов 00. Соответственно он может передать ребенку только 0, т.е. отсутствие антигенов. Таким образом, их ребенок может иметь группу крови A (A0) или 0 (00).
У отца группа крови имеет обозначение 0, и в его наследственном веществе имеется комбинация генов 00. Соответственно он может передать ребенку только 0, т.е. отсутствие антигенов. Таким образом, их ребенок может иметь группу крови A (A0) или 0 (00).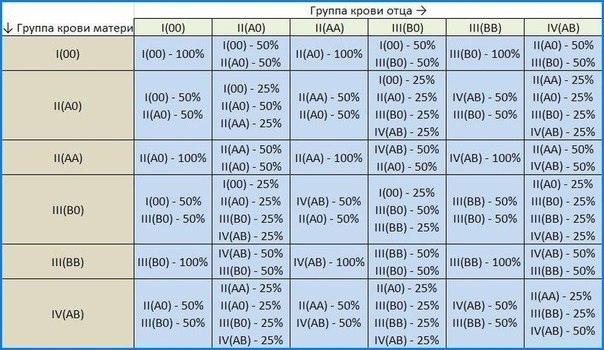

 Пациенты должны получать только человеческую кровь, настаивал ученый.
Пациенты должны получать только человеческую кровь, настаивал ученый. Сначала на это никто не обратил внимания, так как причиной этого считали то, что кровь в пробирке была от больных людей.
Сначала на это никто не обратил внимания, так как причиной этого считали то, что кровь в пробирке была от больных людей. — Ред.)
— Ред.) Первый этаж называется антигеном H, а второй — антигеном А.
Первый этаж называется антигеном H, а второй — антигеном А.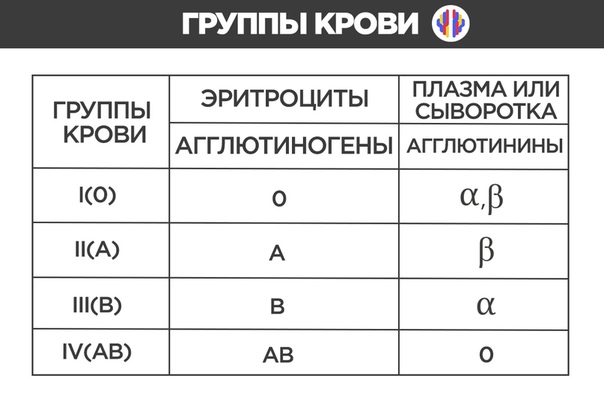
 Однак, ни одно из них не подтверждало теорию Питера Д’Адамо.
Однак, ни одно из них не подтверждало теорию Питера Д’Адамо. Почему вообще у нас разные группы крови?
Почему вообще у нас разные группы крови?
 И даже у людей мутации в генах могут препятствовать созданию второго этажа в молекулах эритроцитов, и таким образом превращать кровь второй или третьей группы первого.
И даже у людей мутации в генах могут препятствовать созданию второго этажа в молекулах эритроцитов, и таким образом превращать кровь второй или третьей группы первого.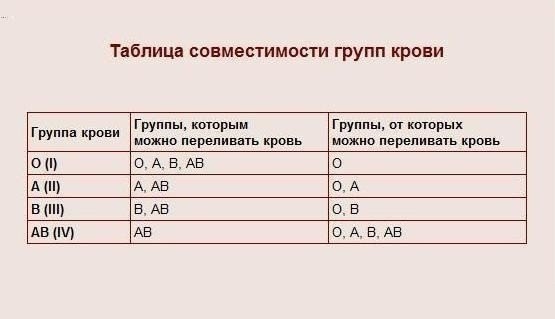 Даже первая группа крови, которая считается совместимой со всеми остальными, будет для такого пациента смертельно опасной.
Даже первая группа крови, которая считается совместимой со всеми остальными, будет для такого пациента смертельно опасной.
 Однако люди с определенной группой крови менее подвержены инфекции, вызванной норовирусом.
Однако люди с определенной группой крови менее подвержены инфекции, вызванной норовирусом. Но в этой загадочности для меня теперь есть определенное удовольствие.
Но в этой загадочности для меня теперь есть определенное удовольствие.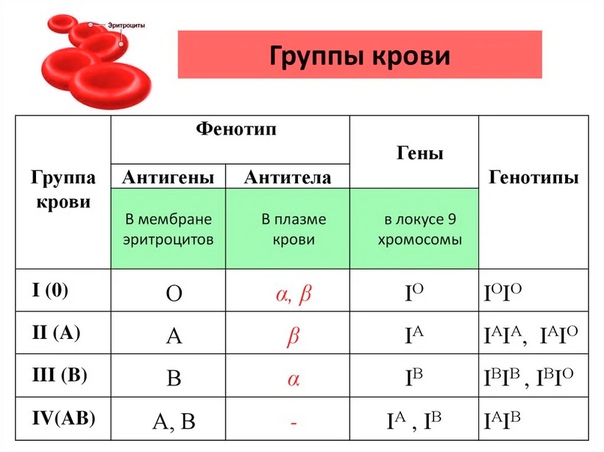 Обладатели четвертой группы крови АВ(IV) относятся к категории универсальных реципиентов. Им можно переливать кровь любой группы.
Обладатели четвертой группы крови АВ(IV) относятся к категории универсальных реципиентов. Им можно переливать кровь любой группы. Наличие антигена К (Kell-положительный) не является патологией и передается по наследству, как и другие групповые антигены человека. В России он встречается у 7-10% жителей.
Наличие антигена К (Kell-положительный) не является патологией и передается по наследству, как и другие групповые антигены человека. В России он встречается у 7-10% жителей. Они настойчивы и могут быть злопамятны.
Они настойчивы и могут быть злопамятны. А именно — вдвое, по сравнению с людьми с I группой крови (группой крови 0, по современной классификации).
А именно — вдвое, по сравнению с людьми с I группой крови (группой крови 0, по современной классификации).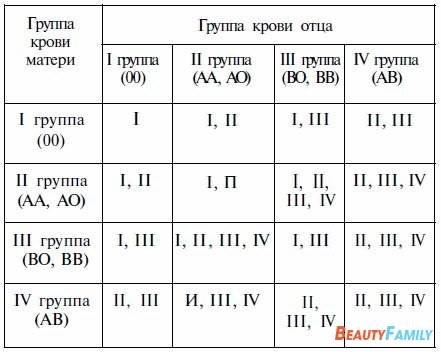 Узнать причину этого сейчас пытаются ученые Медицинского университета Граца.
Узнать причину этого сейчас пытаются ученые Медицинского университета Граца.  В культурном центре Mediamatic в Амстердаме временно можно поесть в пяти небольших «теплицах», хорошо защищенных от ветра, непогоды и вирусов других посетителей. Концепция была принята «на ура», все столики зарезервированы до конца июня.
В культурном центре Mediamatic в Амстердаме временно можно поесть в пяти небольших «теплицах», хорошо защищенных от ветра, непогоды и вирусов других посетителей. Концепция была принята «на ура», все столики зарезервированы до конца июня. Но клиентов, судя по всему, новые правила не беспокоят — во многих парикмахерских все расписано на недели вперед.
Но клиентов, судя по всему, новые правила не беспокоят — во многих парикмахерских все расписано на недели вперед.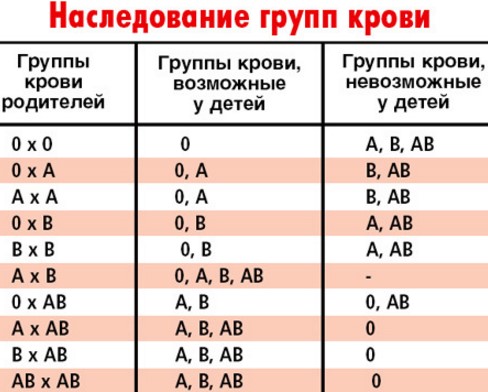 Это была первая в Германии свадьба в автомобильном кинотеатре, но за ней, видимо, последуют и другие.
Это была первая в Германии свадьба в автомобильном кинотеатре, но за ней, видимо, последуют и другие. По общему признанию, данный способ защиты не выглядит удобным, но само приспособление по крайней мере недорого.
По общему признанию, данный способ защиты не выглядит удобным, но само приспособление по крайней мере недорого.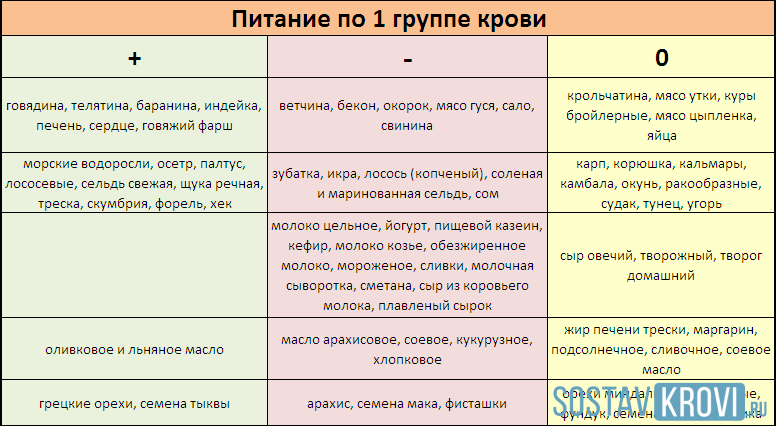 Это означает, что если у тебя А-группа крови, то тебе нельзя переливать кровь В-группы, т.к. у тебя есть антитела, которые взаимодействуют с антигенами В-группы. Если у тебя О-группа крови, тогда у тебя есть антитела, которые взаимодействуют с антигенами А- группы, В- группы, а также АВ-группы крови.
Это означает, что если у тебя А-группа крови, то тебе нельзя переливать кровь В-группы, т.к. у тебя есть антитела, которые взаимодействуют с антигенами В-группы. Если у тебя О-группа крови, тогда у тебя есть антитела, которые взаимодействуют с антигенами А- группы, В- группы, а также АВ-группы крови.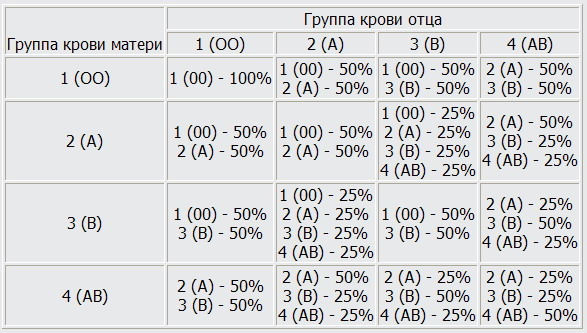 На подставку капают 3 капли крови донора.
На подставку капают 3 капли крови донора.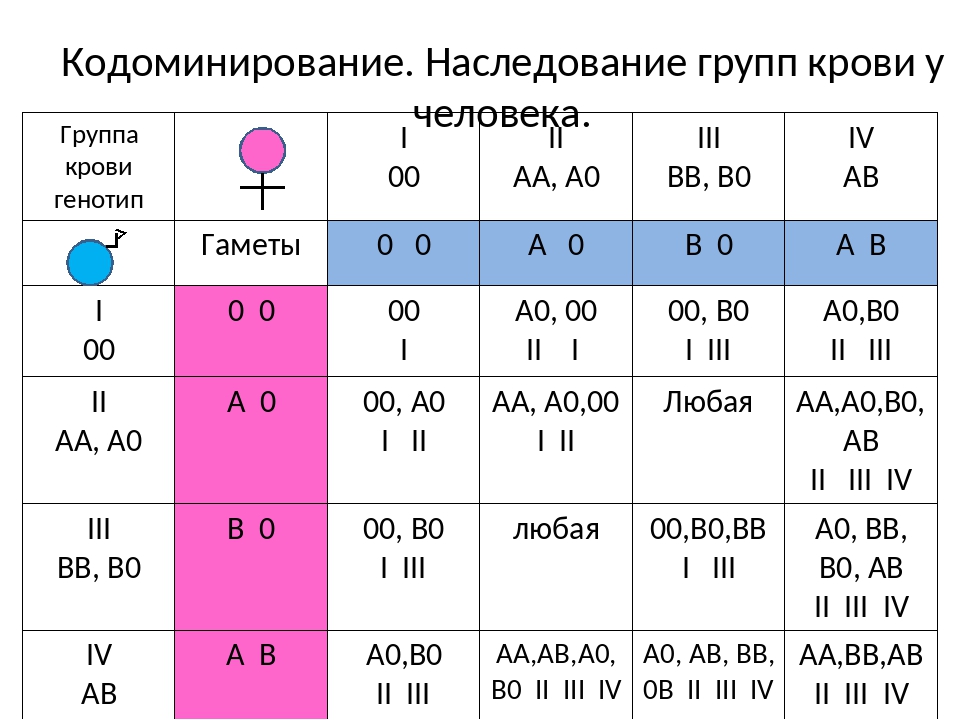 Проведение анализов и учет группы крови тут называют «кецу-еки-гата» и воспринимают его очень серьезно.
Проведение анализов и учет группы крови тут называют «кецу-еки-гата» и воспринимают его очень серьезно. Поэтому, помимо личной астрологической (натальной) карты и отпечатка ладоней, возможно, вскоре придется сдавать работодателю еще и каплю крови.
Поэтому, помимо личной астрологической (натальной) карты и отпечатка ладоней, возможно, вскоре придется сдавать работодателю еще и каплю крови.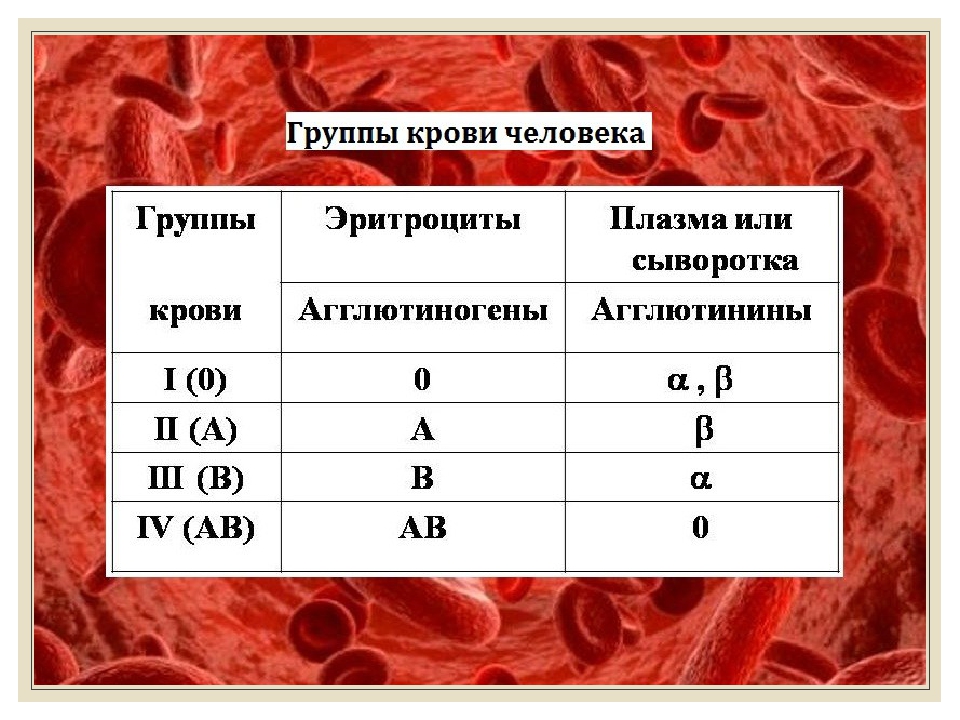
 По крови.
По крови. Обладатели четвертой группы крови АВ(IV) — как у Иисуса Христа — относятся к категории универсальных реципиентов — им можно переливать кровь любой группы.
Обладатели четвертой группы крови АВ(IV) — как у Иисуса Христа — относятся к категории универсальных реципиентов — им можно переливать кровь любой группы. А если мы так президента страны будем избирать, приведет ли это к чему-нибудь хорошему?
А если мы так президента страны будем избирать, приведет ли это к чему-нибудь хорошему? Хотят, чтобы окружающие понимали их с полуслова и мгновенно выполняли их распоряжения.
Хотят, чтобы окружающие понимали их с полуслова и мгновенно выполняли их распоряжения.
 В ней представлено стремление природы установить баланс между усиленной умственной деятельностью и запросами иммунной системы.
В ней представлено стремление природы установить баланс между усиленной умственной деятельностью и запросами иммунной системы. За репутацией «бабника» или «распутницы» лишь маскируется боязнь любви. Женам таких людей приходится привыкать к изменам, потому что во всем остальном они неплохие семьянины.
За репутацией «бабника» или «распутницы» лишь маскируется боязнь любви. Женам таких людей приходится привыкать к изменам, потому что во всем остальном они неплохие семьянины. Очень сексуальны. Но их стремление заниматься любовью дни и ночи напролет вовсе не означает, что они преисполнены глубокими чувствами.
Очень сексуальны. Но их стремление заниматься любовью дни и ночи напролет вовсе не означает, что они преисполнены глубокими чувствами. Задалась им и корреспондент «КП» и решила попробовать диету по группе крови. Под новую систему питания организм перестроился за 2 месяца (подробности).
Задалась им и корреспондент «КП» и решила попробовать диету по группе крови. Под новую систему питания организм перестроился за 2 месяца (подробности). Мне объяснены лечащим врачом цель переливания, его необходимость, характер и особенности процедуры, ее возможные последствия, в случае развития которых я согласен на проведение всех нужных лечебных мероприятий. Я извещен о вероятном течении заболевания при отказе от операции переливания компонентов крови.
Мне объяснены лечащим врачом цель переливания, его необходимость, характер и особенности процедуры, ее возможные последствия, в случае развития которых я согласен на проведение всех нужных лечебных мероприятий. Я извещен о вероятном течении заболевания при отказе от операции переливания компонентов крови.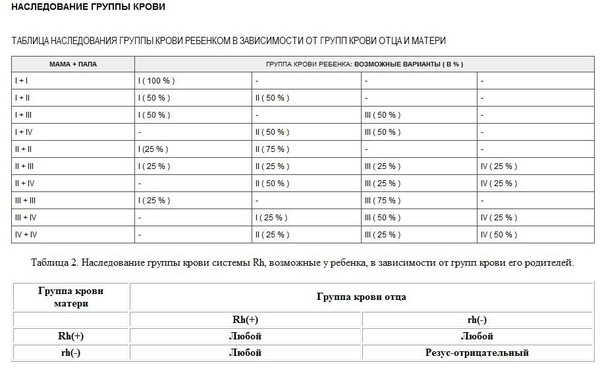 11.2002 № 363) ,
11.2002 № 363) , Кроме того, состав крови у разных людей различается. Это различие в структуре определяет группу крови человека.
Кроме того, состав крови у разных людей различается. Это различие в структуре определяет группу крови человека.


 Самая редкая группа крови — отрицательная AB.
Самая редкая группа крови — отрицательная AB.
 У донора могут отсутствовать симптомы, но они могут повлиять на здоровье реципиента.
У донора могут отсутствовать симптомы, но они могут повлиять на здоровье реципиента.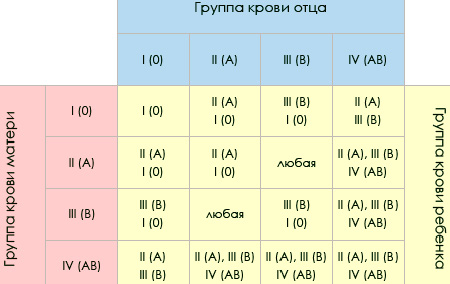
 Если кровь несовместима, она будет слипаться. Наблюдение за этими реакциями позволит технику определить группу крови человека.
Если кровь несовместима, она будет слипаться. Наблюдение за этими реакциями позволит технику определить группу крови человека. Кроме того, состав крови у разных людей различается. Это различие в структуре определяет группу крови человека.
Кроме того, состав крови у разных людей различается. Это различие в структуре определяет группу крови человека.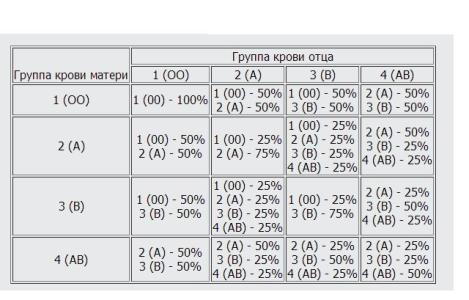
 Самая редкая группа крови — отрицательная AB.
Самая редкая группа крови — отрицательная AB.









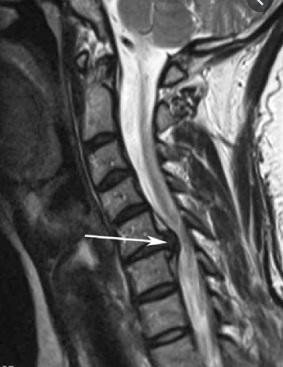
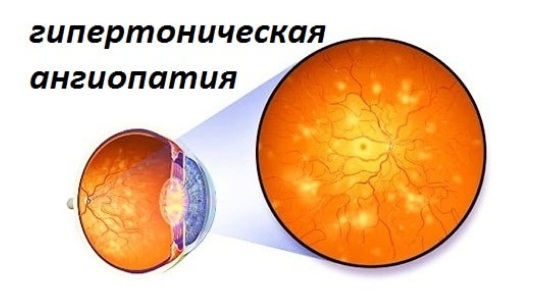
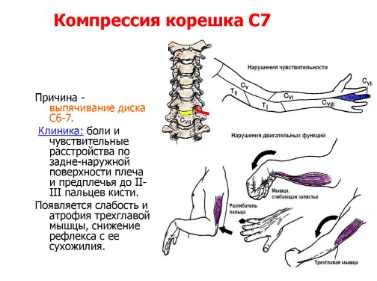
 Шейный отдел позвоночника состоит из 7 позвонков, их принято обозначать в медицинской литературе буквой С и соответствующей расположению позвонка цифрой. Между двумя рядом находящимися позвонками находится диск, состоящий из фиброзного, упругого кольца и находящейся в его центе студенистой массы – ядра. Основная функция диска амортизация движений, поступающих в позвонки извне. При нормальной структуре дисков человек не ощущает дискомфорта и болей при выполнении наклонов головы, сгибаний и разгибаний шеи, совершении вращательных движений.
Шейный отдел позвоночника состоит из 7 позвонков, их принято обозначать в медицинской литературе буквой С и соответствующей расположению позвонка цифрой. Между двумя рядом находящимися позвонками находится диск, состоящий из фиброзного, упругого кольца и находящейся в его центе студенистой массы – ядра. Основная функция диска амортизация движений, поступающих в позвонки извне. При нормальной структуре дисков человек не ощущает дискомфорта и болей при выполнении наклонов головы, сгибаний и разгибаний шеи, совершении вращательных движений. Межпозвоночная шейная грыжа чаще всего проявляется внезапно резкой болью в плечах и шее, голове, регистрируется онемение верхних конечностей, ограничение подвижности. Боль усиливается при попытках повернуть или наклонить голову. Сдавление грыжей рядом расположенных нервных окончаний нарушает иннервацию относящихся к нему областей тела и провоцирует появление кислородного голодания мозга.
Межпозвоночная шейная грыжа чаще всего проявляется внезапно резкой болью в плечах и шее, голове, регистрируется онемение верхних конечностей, ограничение подвижности. Боль усиливается при попытках повернуть или наклонить голову. Сдавление грыжей рядом расположенных нервных окончаний нарушает иннервацию относящихся к нему областей тела и провоцирует появление кислородного голодания мозга. Длительно не леченая грыжа шейного отдела влияет не только на появление болей, но и может стать причиной других патологий. В результате уменьшения расстояния между позвонками происходит разрастание их костной ткани, что еще больше увеличивает вероятность появления корешкового синдрома. Самыми вероятными осложнениями грыжи шейного отдела позвоночника считаются:
Длительно не леченая грыжа шейного отдела влияет не только на появление болей, но и может стать причиной других патологий. В результате уменьшения расстояния между позвонками происходит разрастание их костной ткани, что еще больше увеличивает вероятность появления корешкового синдрома. Самыми вероятными осложнениями грыжи шейного отдела позвоночника считаются: