Симптомы и лечение синдрома раздраженного кишечника
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (28)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (9)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (10)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (31)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (6)
- Болезни глаза (20)
- Болезни уха (6)
- Болезни системы кровообращения (10)
- Болезни сердца (13)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (9)
- Болезни вен, сосудов и лимф. узлов (8)
- Болезни органов дыхания (36)
- Болезни полости рта и челюстей (16)
- Болезни органов пищеварения (30)
- Болезни печени (2)
- Болезни желчного пузыря (9)
- Болезни кожи (32)
- Болезни костно-мышечной системы (50)
- Болезни мочеполовой системы (14)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (28)
- Беременность и роды (5)
- Болезни плода и новорожденного (4)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (113)
- Противогрибковые (126)
- Противомикробные (145)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (103)
- Пластическая хирургия (8)
- Процедуры и операции (23)
- Психология (10)
medside.ru
Синдром раздраженного кишечника (СРК) — симптомы и лечение
Это одна из самых распространенных болезней на Земле. Как утверждает статистика, синдромом раздраженного кишечника (СРК) болеет примерно каждый четвертый человек. Однако лишь каждый третий из их числа обращается за помощью. Болезнь также известна под названиями невроз кишечника или синдром раздраженной толстой кишки.
Описание и причины болезни
На фоне других заболеваний желудочно-кишечного тракта синдром раздраженного кишечника стоит особняком. Ведь, казалось бы, ничто не может его спровоцировать. У больных СРК отсутствует поражение слизистой оболочки кишечника болезнетворными микроорганизмами, а также какие-либо патологии тканей кишечного тракта неорганического происхождения. И, тем не менее, болезнь проявляет себя, и порой многочисленные обследования не могут установить, что же на самом деле происходит с организмом человека.
Сейчас в медицинской науке преобладает точка зрения, что в большинстве случаев непосредственной причиной синдрома раздраженного кишечника является стресс. Это подтверждается и тем фактом, что тревожное состояние, депрессивное состояние и прочие невротические расстройства наблюдаются примерно у 60% больных СРК.
Чтобы понять, почему так происходит, следует разобраться в механизме работы кишечника. Основные функции толстого отдела кишечника – впитывание воды и минеральных веществ из остатков пищи, формирование каловых масс и продвижение их к прямой кишке. Последние задачи осуществляются благодаря сокращению мышечных стенок и выделению слизи.
Возможно, для многих это покажется удивительным, но кишечник не всегда работает сам по себе, в полностью автономном режиме. Кишечник имеет свою собственную нервную систему, которая называется энтеральной. Она является частью вегетативной нервной системы и напрямую не зависит от центральной нервной системы. Однако регулирующие отделы мозга ответственны за выработку веществ, управляющих работой вегетативной нервной системы, в том числе, и нервной системы кишечника. Подобная связь носит название оси кишечник-мозг и является двусторонней. А при стрессовых ситуациях начинаются сбои в функционировании этого механизма. Мозг дает неправильные сигналы кишечнику, а тот, в свою очередь, неверно информирует мозг о происходящих в нем процессах. Происходит нарушение моторики кишечника, малейший дискомфорт в кишечнике вызывает приступы болей. Это связано с другим важным обстоятельством, при котором развивается заболевание – повышенным уровнем чувствительности к боли.
Тем не менее, стресс и низкий болевой порог чаще всего не являются единственными факторами, вызывающими заболевание. В большинстве случаев имеет место целый комплекс причин.
Обстоятельства, способствующие возникновению синдрома раздраженного кишечника:
- Дисбактериоз
- Нерегулярное и несбалансированное питание
- Малоподвижный образ жизни, сидячая работа
- Генетическая предрасположенность. Установлено, что большинство страдающих СРК имеют близких родственников, у которых также наблюдалось подобное заболевание
- Нарушение гормонального фона у женщин (например, при беременности или во время менструаций)
Важную роль в возникновении синдрома раздраженной кишки играет фактор питания. Существует определенные категории продуктов, частое употребление которых способствует появлению СРК. К подобным продуктам относятся:
- Алкоголь
- Газированные напитки
- Снеки и продукты фаст-фуда
- Шоколад
- Кофеиносодержащие напитки
- Печенье
- Жирная пища
Также СРК может наблюдаться после завершения лечения некоторых инфекционных заболеваний кишечника. Такой тип синдрома раздраженной кишки называется постинфекционным.
Среди факторов, вызывающих СРК, иногда называют также избыточный рост микрофлоры. Однако полезные микроорганизмы не могут вызвать сами по себе проблемы с кишечником и научных доказательств их связи с возникновением СРК не существует. Другое дело – рост патогенных микроорганизмов, однако подобные заболевания относятся к инфекционным и требуют совсем других подходов и методов лечения.
Синдром раздраженного кишечника почти два раза чаще наблюдается у женщин, чем у мужчин. Возможно, это связано с большей эмоциональностью слабого пола, а также с тем, что у женщин чаще происходят изменения уровня гормонов. Возможно также, что женщины просто чаще склонны обращаться к врачам. СРК – это болезнь преимущественно среднего возраста, поскольку наибольшая частота заболевания приходится на возраст в 25-40 лет. У пожилых людей (старше 60) заболевание встречается гораздо реже.
У детей и подростков синдром раздраженного кишечника также не редкость, однако точной статистики на этот счет не существует. Зачастую на СРК у детей не обращают внимания, принимая его за инфекционные расстройства кишечника. Многие специалисты полагают, что случаи синдрома раздраженного кишечника, выявляемые во взрослом возрасте, формируются еще в детстве.
Симптомы синдрома раздраженного кишечника
Синдром раздраженного кишечника характеризуется такими хроническими симптомами, как повышенное газообразование (метеоризм), вздутие живота, запоры, диарея (понос), боли и колики в нижней части живота. Примерно каждое третье заболевание, сопровождающееся подобными симптомами – это СРК. Важной особенностью является то, что неприятные ощущения в области живота, как правило, появляются после приема еды и исчезают после дефекации.
Боли обычно имеют схваткообразный (спастический характер). Однако могут наблюдаться и боли ноющего либо колющего типов.
Также для болезни характерны такие признаки, как выделение слизи со стулом, изменение консистенции стула, непреодолимые или ложные позывы к дефекации, ощущение неполного опорожнения кишечника после дефекации.
Существует три основных типа синдрома раздраженного кишечника:
- Сопровождающийся поносами (примерно 2/3 от общего числа пациентов)
- Сопровождающийся запорами (примерно четверть)
- Сочетающий запоры и поносы (менее 10%)
В некоторых случаях изменения стула не наблюдаются, а все симптомы синдрома раздраженного кишечника сводятся к повышению метеоризма и кишечным коликам.
Под поносом принято подразумевать опорожнение кишечника, происходящее не реже, чем три раза в сутки. Как правило, люди, страдающие подобной разновидностью заболевания, ощущают позывы в утренние часы или в первой половине дня. В ночные часы позывы обычно отсутствуют. Также нередко понос начинается в случае стресса или сильных переживаний. Этот синдром иногда называется «медвежьей болезнью».
Запором считается стул, случающийся не чаще, чем раз в три дня. Запоры могут сопровождаться также такими симптомами, как диспепсия, тошнота, сухость во рту. Перед стулом могут наблюдаться колики, которые проходят после испражнения.
med.vesti.ru
Симптомы и лечение синдрома раздраженного кишечника у взрослых

Метеоризм, спазмы и боль в животе, вздутие, диарея, запоры – распространённые расстройства пищеварительной системы, которые медики называют синдромом раздражённого кишечника (СРК).
Состояние не несёт опасность для жизни, и не ведёт к развитию серьёзных патологий, к которым относятся язвенный колит, болезнь Крона или колоректальный рак. Но СРК может быть долговременной проблемой, которая отрицательно сказывается на качестве жизни, и часто приводит к депрессии.
Причины возникновения синдрома
Точная причина расстройства неизвестна. Считается, что его развитие связано с рядом факторов, среди которых:
- Нарушение моторики кишечника. Мышечный слой органа обеспечивает сокращения, перистальтику и ритмические сегментации, благодаря чему еда перемещается через пищеварительный тракт и попадает в толстую кишку. При расстройстве моторной функции возникает синдром раздраженного кишечника: усиление перистальтических движений вызывает метеоризм, вздутие живота и диарею, а слабые сокращения замедляют прохождение пищи, что приводит к жёсткому сухому стулу.
- Кишечные инфекции. В 30% случаев СРК вызваны острым вирусным или бактериальным заражением желудка и кишечника, которые способствуют продуцированию провоспалительных цитокинов. Образование и высвобождение этих специфических белков вызывает повышенную проницаемость органа, приводящую к бактериальной транслокации комменсалов через эпителиальный барьер. Они свободно перемещаются во внутренние среды организма, провоцируют повреждение местных тканей, вызывая хронические нарушения кишечника.
- Повышенная возбудимость нервной системы. Доказано, что патология чаще развивается на фоне психоэмоционального расстройства, когда человек в течение продолжительного времени находится в состоянии стресса. При этом наблюдается замкнутый круг: СРК является результатом психотравмирующих событий, а симптомы рассматриваемого синдрома ещё больше усугубляют депрессивное состояние больного.
- Нарушения гормонального фона. У женщин признаки заболевания встречаются чаще, нежели у мужчин. Это объясняется эпизодическим повышением уровня простагландина Е в крови в последние и первые дни месячного цикла. Отмечают также наличие симптомов СРК беременные женщины и дамы при наступлении климакса.
- Отсутствие контроля питания. Синдром раздражённого кишечника часто развивается у людей, употребляющих высококалорийную, острую и жирную пищу. В числе напитков, которые способны вызвать подобное расстройство – алкоголь, газировка, крепкий чай или кофе. Многие больные отмечают ухудшение состояния на фоне приёма молочных продуктов, цитрусовых, бобовых, злаков и клетчатки.
- Генетическая предрасположенность. Существование подобных проблем в роду повышает риск развития СРК у молодого поколения.
Симптомы синдрома раздраженного кишечника
 Проявления СРК у взрослых и детей имеют сходство с признаками пищеварительного расстройства. Поэтому дифференцировать заболевание способен только врач на основании результатов комплексного обследования. Самые распространённые симптомы состояния:
Проявления СРК у взрослых и детей имеют сходство с признаками пищеварительного расстройства. Поэтому дифференцировать заболевание способен только врач на основании результатов комплексного обследования. Самые распространённые симптомы состояния:
- Боль, судороги или вздутие брюшины, которые, как правило, облегчаются при опорожнении или движении кишечника.
- Повышенное газообразование, метеоризм.
- Диарея или запоры, иногда чередующиеся.
- Слизь в каловых массах.
У большинства людей симптомы раздражённого кишечника периодически затихают, становятся выраженными, или исчезают на некоторое время. У других пострадавших отмечаются серьёзные признаки:
- Потеря веса.
- Диарея по ночам.
- Ректальное кровотечение.
- Железодефицитная анемия.
- Необъяснимая рвота.
- Затруднение глотания.
- Постоянная боль, которая не облегчается при прохождении газов или движении кишечника.
Диагностика
Появление подозрительных симптомов – это повод для обращения к семейному врачу или терапевту. Возможно, понадобится консультация гастроэнтеролога, который определит точную причину недомоганий и подберёт правильные препараты для лечения.
Синдром раздражённого кишечника диагностируется путём исключения других расстройств пищеварительной системы, которые способны вызывать подобные симптомы. Для определения продолжительности и частоты проявлений берётся клиническая история болезни и физическое состояние пострадавшего. Говорить о синдроме раздражённого кишечника врач может лишь тогда, когда продолжительность сохранения симптомов составляет не менее полугода, и они возникают не реже трёх раз за месяц.
Для исключения других серьёзных патологий, проводится комплексное обследование:
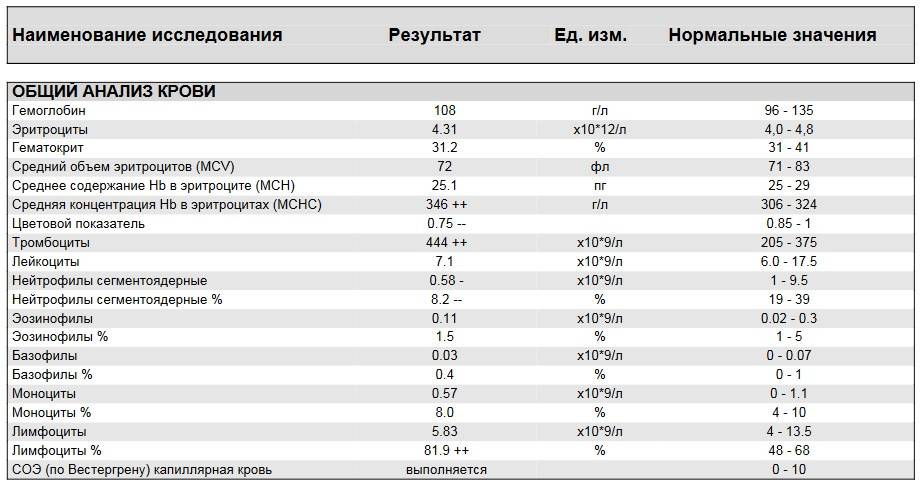
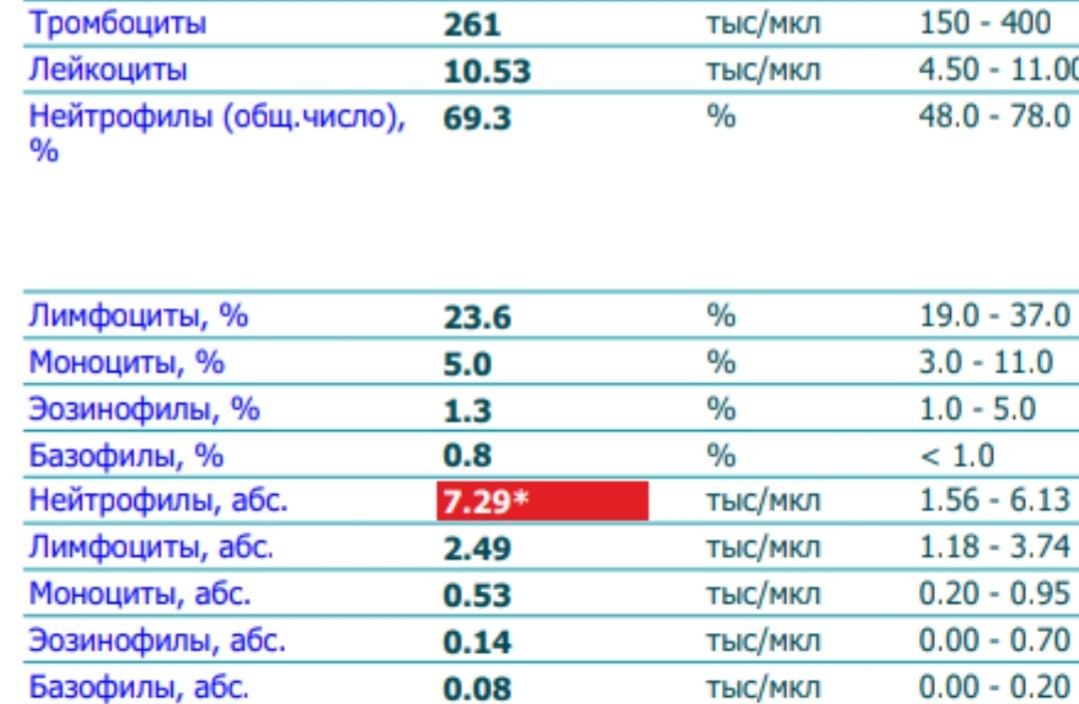
- Анализ крови (общий и биохимия).
- Копрограмма кала.
- Ректороманоскопия или ирригоскопия.
- Компьютерная томография.
- Биопсия кишечника.
Диета и изменение образа жизни, как метод лечения синдрома
Первый шаг на пути к облегчению состояния больного – это коррекция режима питания. Исключение из ежедневного меню определённых продуктов позволяет уменьшить выраженность признаков СРК, а в некоторых случаях и вовсе избавиться от проблемы. Для определения этих «пищевых раздражителей» рекомендуется вести дневник питания.
Продукты, которые облегчают состояние:
- Блюда с пониженным содержанием жиров.
- Крупы, злаки и зерновые изделия.
- Кисломолочные продукты (закваска, кефир, ряженка).
- Чистая вода.
- Пробиотики (с Lactobacillus acidophilus и Бифидумбактерин во флаконах) и пребиотики.
Если при СРК преобладают запоры, больному назначается диета с повышенным содержанием клетчатки. Рекомендуемое ежедневное потребление пищевых волокон составляет 20–35 граммов. При отсутствии слабительного эффекта нужно увеличивать их количество в рационе постепенно, чтобы не спровоцировать усиленное образование кишечных газов.
Продукты, которые при синдроме употреблять нельзя:
- Молочнокислые, включая молоко и сыр (симптомы непереносимости лактозы могут быть похожи на проявления СРК).
- Определённые овощи, которые увеличивают газообразование (например, цветная, белокочанная или брюссельская капуста, брокколи, бобы).
- Жирные или жареные блюда.
- Алкоголь, кофеин или сода.
- Продукты с высоким содержанием сахара.
- Искусственные подсластители.
- Жевательная резинка.
- Орехи.
Диета с низким уровнем FODMAPs-веществ
При рассматриваемом синдроме может применяться рацион, ограниченный ферментируемыми моносахаридами и полиолами (FODMAP). Эти короткоцепочечные углеводы плохо усваиваются в тонком кишечнике и быстро ферментируются бактериями, которые производят газ и вызывают симптомы СРК.
К группе FODMAP-веществ принадлежат:
- Лактоза (источник – коровье, козье и грудное материнское молоко).
- Фруктоза (мёд, фрукты, кукурузный сироп).
- Фруктаны (лук, чеснок и пшеница).
- Галактаны (бобы, фасоль, чечевица).
- Полиолы (грибы, некоторые овощи и фрукты, подсластители и лекарства).
Изменение образа жизни
Помимо коррекции режима питания, улучшить состояние и облегчить симптомы раздражённого кишечника позволит выработка следующих привычек:
- Есть меньшими порциями, но чаще, до 6–8 раз в день.
- Отказаться от курения.
- Регулярно заниматься спортом (йога, тай-чи, плавание, ходьба).
- Избегать употребления кофеина.
- Использовать методы управления стрессом.
- Развивать внимательность.
- Практиковать медитации.
- Купировать боль при её появлении.
- Принимать пробиотики (Бифиформ, Субалин, Линекс).
- Высыпаться, сон должен длиться не менее 8 часов.
- Избегать слабительных средств, если обратное не предусмотрено врачом.
Медикаментозное лечение синдрома раздраженного кишечника
Когда диетические ограничения и перемены в образе жизни не приносят облегчения, врач назначает лекарственную терапию с применением слабительных и противодиарейных препаратов, антидепрессантов, спазмолитиков и антибиотиков.
СРК с диареей
- Противопоносные средства, такие как Лоперамид (Имодиум), Аттапульгит, Дифеноксилат, Атропин (Ломотил), будут полезными, если один из основных признаков пищеварительного расстройства – это слабый стул.
- Антибиотики типа Рифаксимина применяются в том случае, когда лечение синдрома раздраженного кишечника направлено на борьбу с поносом и распиранием брюшины.
- Секвестранты желчных кислот, необходимые для устранения излишней желчи из кишечника. Среди таких лекарств Холестирамин, Колестипол.
- Сорбенты для выведения токсических соединений – Энтеросгель, Сорбекс, Фильтрум.
- Растительные отвары на основе кожицы ольхи, черёмухи, листа грецкого ореха, плодов граната, черешни, ягод черники, корня змеевика.
СРК с запорами
- Безрецептурные слабительные – Полиэтиленгликоль 3350 (Миралакс), Бисакодил (Дульколакс) и Метамуцил (на основе шелухи семян подорожника). Они помогают облегчить запоры и регулярно поддерживают испражнения. Препараты с сенной (Сенадекс, Сенадексин) можно принимать кратковременно. Назначаются также рецептурные слабительные, такие как Лактулоза.
- Два препарата, специально используемых для лечения СРК с запорами – это Лубипростон и Линаклотид. Они применяются для облегчения болей в животе, при распирании и нарушении моторики кишечника.
- Антидепрессанты группы СИОЗС – Флуоксетин, Сертралин, Пароксетин, Циталопрам и Эсциталопрам. Такие средства оказывают пользу при запорах, но способны усугубить состояние пациентов с диареей.
- Растительные отвары на основе тысячелистника, корня солодки, коры крушины.
Какие лекарства снимают боль и спазмы?
- Антиспазматические средства, такие как Метоклопрамид, Дицикломин и Гиосциамин, уменьшают выраженность болезненного дискомфорта и судорог.
- Пеногасители – Эспумизан, Маалокс, Пелсан – предназначены для разрушения газовых пузырьков в кишечнике, которые и являются провокатором тягостных ощущений.
- Антидепрессанты – Амитриптилин, Доксепин, Дезипрамин, Нортриптилин и Имипрамин помогают при болях в животе, но из-за побочных эффектов обычно зарезервированы для тяжёлых случаев.
- Средства на растительной основе – анисовые капли, корень валерианы, аптечная ромашка, перечная мята, семена укропа или фенхеля.
Лечебная гимнастика при СРК
Заставить работать кишечник правильно помогут регулярные тренировки на свежем воздухе. Именно свободное поступление кислорода в организм успокаивает нервную систему, которая координирует работу пищеварительного тракта. Поэтому психологическая релаксация в природной среде способствует снижению симптомов СРК. Достичь терапевтического эффекта позволит езда на велосипеде, пешая ходьба, а также занятия йогой в течение 30–60 минут 3–5 раз в неделю.
Психологическая помощь
В случаях резистентности к лечению, когда медикаментозная терапия в течение 12 месяцев не помогает, больному может быть оказана психологическая поддержка:
- Когнитивная поведенческая терапия (обеспечит психологические стратегии преодоления проблемных симптомов, подавит мысли и поведение, которые усиливают признаки СРК).
- Гипноз (улучшит эмоциональное благополучие).
Синдром раздражённого кишечника – это хроническое заболевание с симптомами, которые периодически появляются и исчезают. Общий прогноз для пациентов с СРК зависит от тяжести и частоты этих проявлений, а также от способности человека их контролировать – то есть соблюдать диету, полностью изменить образ жизни или принимать лекарственные препараты в течение продолжительного времени.
Загрузка…projivot.ru
Синдром раздраженного кишечника (СРК) симптомы и лечение у взрослых и детей
В этой статье мы рассмотрим, что такое синдром раздраженного кишечника, причины его развития, симптоматику, какие диагностические мероприятия проводят для диагностики заболевания, лечение и профилактику.
Что это такое синдром раздраженного кишечника?
Синдром раздраженного кишечника (СРК) – это функциональная болезнь кишечника, которой характерны хронические абдоминальные болезненные ощущения, дискомфорт, вздутость и общее нарушение естественной работы кишечника при отсутствии других патологических причин.
Гистологическая картина синдрома раздраженного кишечника больше обусловлена дистрофическими изменениями, чем воспалительными.
По статистике от синдрома раздраженного кишечника страдает около 25% от общего числа населения Земли. Возраст больных составляет от 30 до 40 лет.
Также бывает синдром раздраженного кишечника у детей, что требует обязательного лечения.
Болезнь может возникнуть, как у мужчин, так и у женщин Большинство людей не считают необходимым обращаться к официальной медицине за помощью.
Причины и провоцирующие факторы СРК
Четко установленных причин появления синдрома раздраженного кишечника до сих пор нет.

Ученые считают, что дискомфортные признаки могут быть спровоцированы большим количеством нарушений, как физиологических, так и психических.
Существуют провоцирующие факторы, которые относятся к главным причинам появления синдрома раздраженного кишечника. К факторам и причинам относятся:
- расстройство в нервных окончаниях между кишечником и мозгом – одной из функций головного мозга является контроль работы органов пищеварительной системы. При поражениях нервных связей происходит нарушение нормальной деятельности желудочно-кишечного тракта;
- нарушение двигательного процесса кишечника – интенсивная моторика провоцирует возникновение диареи, а замедленный двигательный процесс – запор. Быстрое сокращение мышечной системы приводит к появлению болезненных ощущений;
- нарушения психики – люди, страдающие от СРК очень часто испытывают панику, депрессии и другие патологические переживания;
- бактериальный гастроэнтерит – различного рода инфекции в желудочно-кишечном тракте провоцируют развитие СРК. Бывают случаи, что на фоне гастроэнтерита не возникает синдром раздраженного кишечника;
- гормоны и нейротрансмиттеры – кишечные расстройства могут произойти из-за изменения числа химических элементов, передающих специфические импульсы в желудочно-кишечный тракт. Установлено, что признаки СРК у женщин очень выражены при менструациях, а при менопаузе могут и вовсе отсутствовать;
- наследственный фактор – если у кого-то в семье есть человек, который имеет синдром раздраженного кишечника, то вероятность передачи по наследству патологии очень высока;
- дисбактериоз – нарушение микробно-ассоциативных взаимодействий в толстой кишке с активным ростом патогенной и протеолитической флоры имеет очень важное значение в развитии синдрома раздраженного кишечника. Чрезмерное размножение вредоносных бактерий чаще возникают из-за частого и длительного приема антибиотиков, воздействия радиации, нерационального питания, стрессовых ситуаций, перенесенных вторичных инфекционных заболеваний пищеварительной системы и др.;
- пищевая аллергия у взрослых и детей – многие исследователи выяснили, что в причины и в провоцирующие факторы патологии входит индивидуальная непереносимость человеком некоторых продуктов питания. Из-за аллергической реакции происходит патологическое изменение микробной флоры кишечника;
- само питание человека – как и с другими заболеваниями, рацион питания человека должен быть правильным и содержать множество полезных веществ. При СРК рекомендуется полностью отказаться от спиртных напитков, газировки, чипсов, печенюшек, напитков, содержащих кофеин, сладкого и др.
Именно из-за того, что в официальной медицине не существует четкой клинической картины, то диагностика патологии значительно усложняется.
Установление диагноза возможно только после изучения всех данных о признаках, симптомах и уже после основываясь на все результаты делается вывод.
Симптомы и лечение тесно взаимосвязаны, так как не изучив симптоматику невозможно начинать лечение.
Синдром раздраженного кишечника у детей не является чем-то новым. Дети имеют практически такие же симптомы, как и у взрослых. Чем раньше начатое лечение и диагностика, тем благоприятнее будет последующий прогноз для здоровья ребенка. Обязательной для ребенка является диета при синдроме раздраженного кишечника.
Не маловажное значение имеют индивидуальные особенности пациентов. Такие особенности могут иметь генетический характер или формироваться из-за негативного влияния окружающего мира на человека.
Синдром раздраженного кишечника рассматривается, как психосоматическая проблема.
Врачи полагают, что СРК относится к видам невроза, которому характерны различные кишечные нарушения.
Очень часто такие пациенты проявляют агрессию, навязчивые мысли, тревогу, различные фобии. У них нарушается сон, падает уровень самооценки, жизни и др.
Симптомы синдрома раздраженного кишечника

Симптомы СРК кишечника очень легко перепутать с симптомами других кишечных заболеваний. К симптомам СРК относятся:
- болезненные и дискомфортные ощущения — первичные проявления синдрома раздраженного кишечника могут появиться в любой области брюшины. Рези и спазмы способны очень быстро исчезать. Длительность расстройств очень различается. Уменьшение боли может произойти после выхода газов или дефекации. Болевые ощущения могут колебаться от острых до безболезненных, но это является индивидуальным фактором для любого человека;
- нарушение стула — у одних людей может проявляться длительная диарея, а у других – запор. Иногда диарея сменяется запором. Дефекация чаще бывает водянистой с примесью слизи. После дефекации человек ощущает, будто прямая кишка не полностью опорожнена;
- императивные позывы — при СРК человек испытывает постоянные императивные позывы, при которых человек хочет быстрее пойти в туалет. Такое состояние характерно для утреннего времени. Позывы требуют срочного испражнения по несколько раз после пробуждения.
Для синдрома раздраженного кишечника характерна и другая симптоматика, которая очень легко может спутаться с другими различными расстройствами. Дополнительные симптомы таковы:
- интоксикация;
- головная боль, переходящая в мигрень;
- боли в области спины;
- общее недомогание;
- изжога;
- нет аппетита.
Диагностика
Для установления диагноза оцениваются все проявления клинической симптоматики – болей в нижней части живота, которые сочетаются со сбоями функционирования дистальных участков кишечника.
Основной составной общего клинического описания синдрома раздраженного кишечника являются абдоминальные боли. Такой вид болезненных ощущений имеет очень большой спектр напряженности – от безболезненного дискомфорта и невыраженной боли до напряженной длительной, и невыносимой, которая имитирует общую клиническую картину болей.
Для людей, страдающих от синдрома раздраженного кишечника, боли появляются сразу же после потребления пищи. После появляется вздутость живота, боли усиливаются и нарушается дефекации.
Боль утихает после опорожнения прямой кишки и выхода газов. Несмотря на все это, синдром раздраженного кишечника не влияет на потерю общего веса, ускорение оседания кровяных телец и др.
Вспомогательными симптомами, которые помогают определить общее течение синдрома раздраженного кишечника является нарушение транзита и дефекации. Больше половины пациентов жалуются на такие симптомы:
- примесь в фекалиях кровянистых и слизистых выделений;
- частые позывы к дефекации ночью;
- резкая потеря веса;
- синдром мальабсорбции.
Эти симптомы исключают синдром раздраженного кишечника и требуют тщательного поиска органической болезни.
Огромное количество жалоб делят на три группы:
- неврологические и вегетативные нарушения встречаются у 55% больных от общего числа:
- мигрень;
- болевые ощущения в поясничном отделе;
- ощущение инородного тела в горле;
- сильная сонливость;
- бессонница;
- дизурия.
- функциональные заболевания пищеварительной системы наблюдаются у 80% больных. Симптомы таковы:
- симптомы психопатологических нарушений наблюдаются у 25% пациентов:
Для диагностирования синдрома раздраженного кишечника применяется сигмоскопия. Если у человека есть запоры, то метод исследования может исключить обструктивные поражения.
Сигмоскопия при диарее обнаруживает все болезнетворные процессы, заболевания и патологии в кишечнике, которые способны изменять слизистую толстой кишки.
Также может потребоваться биопсия. При диарее и стандартной картине слизистой оболочки, благодаря биопсии можно избежать микроскопического вида колитов и амилоидоза.
При синдроме раздраженного кишечника проводятся такие диагностические мероприятия:
- колоноскопия;
- ректороманоскопия;
- компьютерная томография;
- ядерно-магнитный резонанс брюшины и малого таза;
- анализ крови на наличие целиакии. Целиакия – это воспалительный процесс пищеварительной системы;
- ирригоскопия.
Эти обследования могут исключить онкологические процессы толстой кишки.
Лечение синдрома раздраженного кишечника

Первые этапы лечения патологии подразумевают использование немедикаментозных методов, которые не требуют приема специальных медикаментов.
Но лекарственные медикаменты с легкостью помогают значительно уменьшить симптоматику синдрома раздраженного кишечника.
Перед выбором лекарственных препаратов учитывается присутствие диареи, запора или других болезненных ощущений.
Медикаментозное лечение СРК с использованием лекарственных препаратов
Для улучшения здоровья человека используются такие препараты для лечения:
- Антидиарейные лекарства. Если у человека при синдроме раздраженного кишечника есть диарея, то врачами рекомендуется:
- Имодиум — препарат значительно нейтрализует сокращения и нормализует нормальный ритм работы кишечника;
- Лоперамид — вещество, входящее в состав средства, оказывает необходимый эффект через один час после приема.
- Пробиотики. Пробиотиками называют особые бактерии, живущие в кишечнике и оказывающие положительный эффект на работу организма. Прием таких препаратов предотвращает формирование вредоносных бактерий, которые и являются провоцирующими факторами возникновения синдрома раздраженного кишечника. Препараты способны улучшить состояние раздраженного кишечника;
- Слабительное. Помимо диареи у человека на фоне СРК может появится длительный запор, который устраняется только слабительными средствами. Также в рацион питания необходимо добавить продукты с содержанием клетчатки. Наиболее популярным слабительным является Микролакс. Это средство используется, как одноразовая клизма. Препараты для лечения запора облегчают опорожнение в кратчайшие сроки.
Лечение синдрома раздраженного кишечника в домашних условиях
Все, что можно делать в домашних условиях при СРК – это соблюдать прописанную врачом диету и соблюдать дозировку и курс, назначенных медикаментов. Больному человеку необходимо постараться изменить собственный образ жизни.
Одной из причин формирования синдрома раздраженного кишечника являются стрессовые ситуации и другие психические расстройства. Поэтому нужно избегать любых нервных переживаний и стрессов. Больше времени необходимо уделять прогулкам на воздухе, отдыху и здоровому сну.
Питание
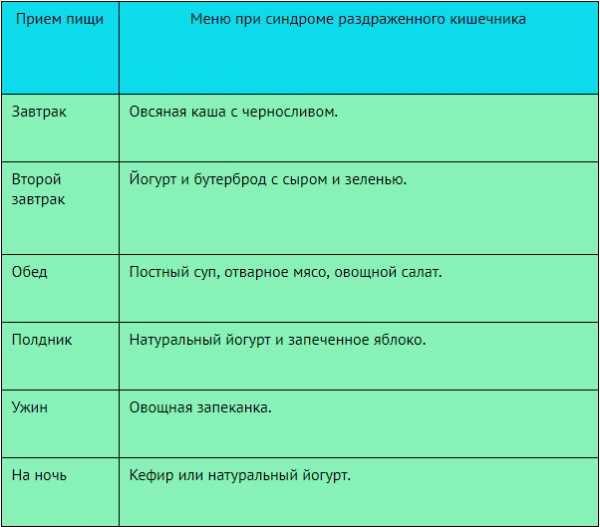 Диета при СРК
Диета при СРКПолный рацион питания должен составить диетолог, учитывая всю симптоматику и проявления СРК. Диета при синдроме раздраженного кишечника играет очень важную роль.
При диарее человеку запрещено употреблять кофе, черный хлеб, алкоголь и чеснок. Если есть вздутость живота, то нужно отказаться от капусты, газировки и бобовых культур.
В случае запоров рекомендуется употреблять свежие фрукты и овощи. Также необходимо в сутки выпивать не меньше 2 литров воды.
Если человек употребляя какой-либо продукт или блюдо чувствует после приема дискомфорт, то нужно от этих продуктов отказаться. Усилению перистальтики кишечника способствует жирная пища, которая вызывает болезненные ощущения, поэтому лучше от нее отказаться.
Народные средства

Официальная медицина не отрицает применение народных рецептов для избавления от симптомов синдрома раздраженного кишечника.
Но использовать рецепты необходимо с осторожностью, так как не существует никаких гарантий, что средства подействуют так, как предполагалось.
Все же существует несколько видов растений и трав, которые очень часто используются при лечении СРК. К ним относятся:
- корень змеевика, мята, черника, шалфей помогут избавиться от диареи;
- корень солодки, тмин, ромашка и крапива справятся с длительным запором;
- фенхель, анис, валериана и мята избавят от спазмов в кишечнике;
- душица, тмин, анис и валериана используются при газообразовании.
Лечение такими травами вполне приемлемо и очень часто используется. Все же необходимо помнить, что перед решением начинать лечение синдрома раздраженного кишечника народными методами нужно пойти на консультацию к врачу.
Самолечение может быть провоцирующим фактором для серьезных осложнений и обострений заболевания, поэтому лучшим решением будет консультация со специалистом.
Профилактика и рекомендации
Для профилактики заболевания рекомендуется не нарушать сон, он должен быть постоянным и полноценным. Не навредят физические упражнения, наоборот это поможет нормализовать работу кишечника.
Придерживаться здорового питания и образа жизни без употребления алкоголя. Человек должен четко соблюдать расписания дня, прием пищи, физические нагрузки, работоспособность и время актов дефекации.
Особенно такое расписание должно быть у женщин и детей.
Если человеку тяжело выйти из психоэмоционального напряжения можно обратиться к квалифицированному психологу. Но важным аспектом в профилактике является общее понимание заболевания.
Синдром раздраженного кишечника не развивает любые осложнения со стороны желудочно-кишечного тракта.
Также необходимо исключить ненужный прием медикаментозных препаратов, к таким относятся седативные средства, транквилизаторы и др. Эти препараты подавляют нормальную работу многих важных систем в организме, по этой причине может возникнуть слабость и организм становится подверженным различным заболеваниям.
Прогноз
К сожалению, полностью достичь выздоровления с синдромом раздраженного кишечника невозможно.
Устойчивая ремиссия наблюдается у 12% больных, а действительно эффективный результат от лечения получают лишь 35% пациентов.
По статистике 57% пациентов продолжают испытывать все симптомы СРК, несмотря на проводимую терапию.
Заболевание имеет нестабильное течение. Ухудшение состояния происходит после вторично перенесенного психоэмоционального напряжения. СРК не может прогрессировать и развивать какие-либо другие органические осложнения – кровотечения, перфорации и др.
Общий прогноз при синдроме раздраженного кишечника благоприятный. Пациенты с СРК химиорезистентны к проводимому лечению, поэтому прогноз чаще неблагоприятный. Такой патологии больше подвержены женщины и люди пожилого возраста. Патологическое течение имеет длительный характер.
При первых же симптомах, признаках, болях и прочих патологических состояниях человеку необходимо обращаться за медицинской помощью.
Заниматься лечением в домашних условиях можно, но только после консультации с лечащим врачом.
Летального исхода от синдрома раздраженного кишечника не бывает, но могу развиться осложнения на фоне недостатка или полного отсутствия лечения.
Видеозаписи по теме
tvojajbolit.ru
Синдром раздраженного кишечника: симптомы, лечение
Синдром раздражённого кишечника (СРК) – это целый ряд функциональных нарушений, связанных с работой всех нижних отделов пищеварительного тракта. По-другому его называют синдром раздражённой толстой кишки, но страдает не только она. Эта проблема встречается у половины населения планеты, причём затрагивает как пожилых, так и детей. Чаще всего синдром раздражённой кишки встречается у женщин.
Онлайн консультация по заболеванию «Синдром раздраженного кишечника».
Задайте бесплатно вопрос специалистам: Психотерапевт.Причины возникновения
Почему возникает синдром раздражённого кишечника, точно пока неизвестно, но многие специалисты считают, что это проблема во многом психологическая. Вылечить эту болезнь до конца невозможно, но специалисты полагают, что бороться с ней нужно совместно с гастроэнтерологом и психологом.
Среди причин возникновения неприятности называют:
- Нарушения деятельности ЦНС и вегетативной нервной системы.
- Дисбактериоз и проблемы с всасыванием веществ.
- Психические расстройства и стрессы.
- Неправильное питание: злоупотребление кофеином, жирной пищей, алкоголем и газированными напитками. Все это усиливает моторную деятельность кишечника. Также на моторику влияют некоторые лекарственные препараты.
- Нехватка балластных веществ (например, клетчатки).
- Переедание.
- Болезни ЖКТ.
- Проблемы с гормонами.
Чаще всего синдром раздражённого кишечника возникает из-за воздействия психосоциальных факторов, которые изменяют кишечную моторику и чувствительность к механической и нейрогуморальной стимуляции.
Так как синдром раздражённого кишечника проявляется по-разному, то есть и попытки разделить его на несколько видов.
- Наиболее распространённым видом является повышение активности кишечной стенки, то есть гиперсегментарный гиперкинез. В этом случае кишечная стенка страдает от сегментарных сокращений с низкой амплитудой. Это встречается у 52% страдающих от синдрома.
- При резком снижении двигательной активности тонус кишечной стенки падает. Это дистонический гипокинез и встречается он у 36% людей с этим синдромом.
- Если же двигательная активность возрастает и при этом возникают антиперистальтические комплексы, речь идёт об антиперистальтическом гиперкинезе, который встречается у 12% болеющих.
Также симптомы синдрома раздражённого кишечника позволяют поделить недуг на несколько вариантов:
- Преобладание метеоризма и абдоминальных болей.
- Преобладание диареи.
- Преобладание запоров.
К тому же заболевание встречается как в лёгкой форме, так и в умеренной и тяжёлой.
Симптомы

Симптомы синдрома раздраженного кишечника
Симптомы синдрома раздражённого кишечника важно определить для того, чтобы отличить его от других болезней ЖКТ.
Так, симптомами синдрома раздражённого кишечника НЕ могут быть:
- Боли в животе ночью.
- Потеря веса.
- Примеси в кале крови.
- Увеличение печени и селезёнки.
- Повышение температуры.
- Анемия, несвертываемость крови, лейкозы.
Зато симптомами синдрома раздражённого кишечника могут быть следующие проблемы:
Боли в животе и дискомфорт. Эти ощущения бывают самыми разнообразными: острыми, ноющими, колющими, спастическими, а купировать их не могут никакие препараты. Иногда боли бывают очень интенсивными, напоминая такое явление, как острый живот. Дискомфорт же можно описать как ощущение, что в животе камень. Нередко такие боли прекращаются после дефекации. А вот локализоваться они могут где угодно. Это обусловлено расположением толстой кишки.
Болезнь можно диагностировать в том случае, если болевые ощущения продолжаются больше трёх дней подряд и наблюдаются около трёх-четырёх последних месяцев.
Метеоризм и вздутие живота. Часто тоже сопровождается болями. Обычно больные жалуются на ощущение переполненности живота или его увеличение.
Во время диагностики важно определить характер метеоризма: диффузный он или локальный, в каком месте сосредотачивается и локализуется ли он в этом месте всегда.
Запоры. Их можно диагностировать в том случае, если дефекация случается реже, чем трижды в неделю. Впрочем, к ним можно отнести и появившееся чувство не до конца опорожненного кишечника, и изменение консистенции стула (он стал более твёрдым) или если дефекация стала происходить намного реже, чем раньше.
Диарея. Она при СРК встречается реже, чем запор.
Выделение слизи. Повышенная секреция слизи чаще бывает при запоре, но её иногда путают с диареей. Нередко в ней виноваты слабительные препараты (например, Бисакодил). Часто сопровождается воспалительными процессами в кишечнике.
Ощущение неполного опорожнения кишечника. Может сочетаться с любым из симптомов.
Также к симптомам синдрома раздражённого кишечника относят явления, не связанные с работой кишечника, например, боли в груди, изжогу, ощущение комка в желудке, тошноту, учащённое мочеиспускание, неприятный привкус во рту, фобии, тревогу, паранойи, утомляемость, боли в пояснице, нарушения сна, головные боли, нарушения сердечного ритма, мигрень, гиперактивность бронхов.
Лечение
Как уже выше говорилось, лечение синдрома раздражённого кишечника должно проводиться совместно с психологом или невропатологом: одними народными средствами и лекарствами тут не обойтись.
Кроме того, важна и диета при синдроме раздражённого кишечника: как и при любых болезнях ЖКТ, она способна если не заменить многие препараты, то несомненно дополнить их действие. При синдроме раздражённого кишечника диета должна включать много клетчатки, ведь СРК нередко возникает именно из-за её нехватки. Кроме того при синдроме раздражённого кишечника диета должна соответствовать тому, какие наблюдаются симптомы: при запоре и диарее перечень блюд должен различаться.

Клетчатка в продуктах
А вот от чего точно стоит отказаться, так это от пищевых добавок. Сегодня это трудно, но можно хотя бы изучать их состав и исключать те продукты, в которых есть слабительные препараты. Стоит быть осторожными с сорбитом и ксилитом, а также с молочными продуктами, алкоголем и кофе, которые тоже ослабляют.
При запорах важен питьевой режим и растительная клетчатка. При метеоризме продукты с ней (овощи и фрукты) лучше употреблять варёными или тушёными. Не забываем про отруби и микроцеллюлозу. Также возможно лечение поноса народными средствами: пшённой кашей, кровохлёбкой, бузиной. Лечение запоров народными средствами тоже возможно: для этого применяют сок лука, голубику, сок алоэ и др.
Как лечить синдром раздражённого кишечника медикаментозно, зависит от того, какие наблюдаются симптомы.
Так, при болях рекомендуется лечение спазмолитическими средствами. К ним относится Дюспаталин (его пьют за 20 мин. до еды по 0,2 г дважды в день), Спазмомен (можно в виде свеч), Дицетел (пьют во время еды трижды в день) а также Но-шпа, Бускопан и Папаверин. Но эти средства не рекомендованы при глаукомах и аденомах простаты, а также при гипотонии. Снимают боли в животе отвары мяты и ромашки.
При поносах необходимы противодиарейные препараты, например, Лоперамид (до 4 мг в сутки), вяжущие средства, например, Смекта или Кальция карбонат, а также растительные препараты, среди которых отвары черёмухи, черники и плодов ольхи, корни змеевика и лапчатки.
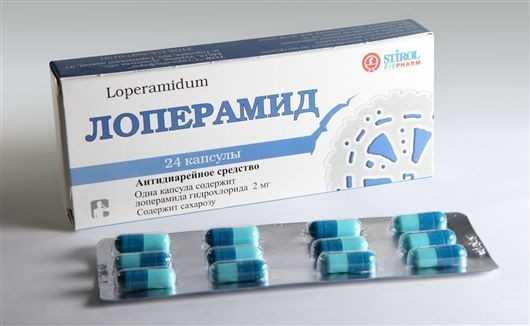
Препарат Лоперамид
Запоры в первую очередь лечатся при помощи диеты, но нужны и специфические слабительные препараты, например, прокинетики, способные нормализовать моторику кишечника. К ним относится Координакс и Мотилиум. Принимают такие средства трижды в день по 10 мг.
Также нужны такие слабительные препараты, как Дюфалак (его можно принимать даже детям) или Мукофальк (он же Псиллум). Дюфалак пьют по 20–40 мл с утра, а Мукофальк – дважды в день по 3–4 мг. Кроме того, эти препараты нормализуют микрофлору кишечника, что тоже весьма нужно при синдроме раздражённого кишечника. Также будет полезно принимать растительные средства, имеющие послабляющий эффект. Среди них трава сена, крушина, ревень, уже упомянутый алоэ. Проблема лишь в том, что передозировке они только усиливают спазмы и боли.
При метеоризме будут полезны лекарства, в основе которых Симетикон (например, Эспумизан), и Диметикон. Такие средства применяются трижды в сутки по 40 г.
Также возможно лечение синдрома раздражённого кишечника при помощи гипноза и психотерапии. Нужны они для того, чтобы научить больного правильно реагировать на стрессы и снизить тревожность.
Кроме того, стоит обратить внимание на правильный режим питания: он тоже помогает нормализовать работу кишечника и оздоравливает его.
Как правило, синдром раздражённого кишечника имеет благоприятный прогноз, ведь это заболевание не угрожает жизни больного, а тяжёлых осложнений при нём не бывает. Для того чтобы улучшить качество жизни, иногда достаточно просто изменить диету.
simptomer.ru
как и чем лечат СРК?
Синдром раздраженного кишечника может претендовать на звание одной из болезней века. По статистике ВОЗ, от него страдают как минимум 15–20% населения планеты. Подсчеты затрудняет тот факт, что из-за неявных симптомов более 70% больных вообще не обращаются к врачам с этой проблемой, принимая СРК за легкое пищевое отравление или вообще за нормальное положение дел. Однако синдром раздраженного кишечника далек от нормы, его можно и нужно лечить.
Синдром раздраженного кишечника: загадочный недуг XXI века
Синдром раздраженного кишечника — это сбой в работе пищеварительной системы. Его проявления: регулярный метеоризм, ощущение вздутия и распирания, «бурчание» в животе, запоры или диарея, причем последняя, чаще всего, возникает либо рано утром, либо почти сразу после приема пищи. Характерны также ощущение неполного опорожнения кишечника, выделение слизи во время дефекации, боль в животе. Симптомы могут быть постоянными или проявляться время от времени — единично или все разом. Значительного ухудшения состояния при СРК нет, однако проявления этого расстройства очень неприятны, и с течением времени они приводят к все возрастающей нервозности.
В чем причина развития синдрома раздраженного кишечника? При всех успехах медицины у ученых до сих пор нет однозначного ответа на этот вопрос. Вероятнее всего, к возникновению СРК приводит сочетание различных факторов риска, среди которых:
- Злоупотребление продуктами, к которым имеется неявная непереносимость — газированные напитки, напитки с кофеином, жирные и жареные блюда, шоколад, выпечка.
- Неврологические нарушения, которые приводят к ухудшению нервных связей между кишечником и мозгом.
- Нарушение кишечной моторики.
- Стрессы и депрессии — нервные расстройства встречаются у 75% людей с СРК. Впрочем, сложно сказать, является ли стресс последствием СРК или же сам СРК провоцирует стресс.
- Бактериальные поражения желудка и кишечника.
- Гормональный дисбаланс (например, у женщин симптомы СРК могут усиливаться перед менструациями и практически исчезать в период менопаузы).
Определенное влияние имеет и наследственный фактор: замечено, что у многих людей, страдающих от СРК, родители жалуются на ту же проблему.
Синдром раздраженного кишечника встречается очень часто. Причем, по информации ВОЗ, в основном на СРК жалуются молодые люди в возрасте 30–40 лет. У женщин СРК бывает вдвое чаще, чем у мужчин. Однако, как уже было сказано, люди с признаками СРК нечасто обращаются к врачам, либо игнорируя симптомы, либо занимаясь самолечением. И зря — во-первых, признаки СРК можно держать под контролем, а во-вторых, под синдром раздраженного кишечника могут «маскироваться» другие, более грозные заболевания.
Диагностика — первый шаг к лечению СРК
Диагностика синдрома раздраженного кишечника должна начинаться с консультации у гастроэнтеролога. Очень важно сразу же исключить другие патологии ЖКТ — гастрит, язвенную болезнь, болезнь Крона, новообразования, глистные инвазии и т.д.
Заподозрить именно СРК позволяют такие симптомы, как:
- боль и дискомфорт в области кишечника, возникающие как минимум трижды в месяц на протяжении последних нескольких месяцев. Боль, обычно ноющая, проходящая после дефекации.
- диарея (более трех посещений туалета в день) со срочными позывами, которая возникает рано утром, после стрессовой ситуации, во время еды или через несколько минут после нее.
- регулярная задержка стула продолжительностью более трех дней.
- выделение белой или полупрозрачной слизи при опорожнении кишечника.
- метеоризм, вздутие живота, чувство распирания.
Говоря о симптомах, сопутствующих СРК, стоит упомянуть и о признаках, нехарактерных для этой болезни. Их наличие позволяет заподозрить другое заболевание. Обычно при СРК не наблюдаются:
- кровотечения из ануса и следы крови в кале;
- сильная тошнота и рвота;
- резкая боль в животе или в области желудка;
- ухудшение аппетита, заметное снижение веса;
- высокая температура.
Для полной уверенности врач направит вас на анализы. Обычно требуется сделать:
- Анализ кала. Он позволит определить рН кала, выяснить, есть ли в выделениях следы крови и исключить паразитарное поражение.
- Общий анализ крови. Это исследование даст достоверную информацию о наличии или отсутствии инфекции и воспалительных процессов.
- Анализ на целиакею. Иными словами, — на непереносимость глютена, которая часто дает схожие симптомы. Несмотря на то, что в последние годы безглютеновые продукты вошли в моду, неадекватная реакция иммунной системы на это вещество встречается редко. Тем не менее анализ на целиакею необходим.
- Колоноскопию — визуальное обследование кишечника при помощи микрокамеры на гибком кабеле.
- УЗИ внутренних органов, которое позволит заметить структурные изменения.
Как правило, после этих обследований у врача уже не остается сомнений, чем болен пациент — СРК или чем-то более серьезным. В некоторых случаях, помимо консультации у гастроэнтеролога и сдачи анализов, потребуется побеседовать с другими специалистами, в частности, с психотерапевтом, если прослеживается четкая связь проявлений СРК со стрессовыми ситуациями. Женщинам также желательно проконсультироваться с гинекологом.
Подходы к лечению синдрома раздраженного кишечника
Поскольку медицине не вполне ясны причины СРК, лечение этого синдрома в основном направлено на борьбу с его проявлениями и на изменение образа жизни. Такой подход дает отличный результат, что лишний раз доказывает: СРК в большой степени связан с питанием и психологическим состоянием пациента.
Диетотерапия
При синдроме раздраженного кишечника следует питаться регулярно, всегда в одно и то же время, не реже четырех раз в день. От газированных напитков, кофе, крепкого чая и алкоголя следует отказаться, как и от синтетических подсластителей, особенно при лечении СРК с диареей. Жирная и жареная пища также полностью исключаются.
Продукты, содержащие клетчатку, необходимы, но в разумных пределах: употребление пищи, слишком уж богатой волокнами (овощей, отрубей, хлеба из муки грубого помола), может усугубить симптоматику СРК с диареей. Таким больным можно употреблять небольшое количество отварных или запеченных овощей, но от сырых овощей и фруктов лучше отказаться.
При СРК с запорами, наоборот, следует добавлять хотя бы небольшую порцию овощей и фруктов к каждому приему пищи. Полезны в этой ситуации будут и сухофрукты.
Больным с любой формой СРК разрешено нежирное мясо, запеченное, отварное или приготовленное на пару, яйца, кисломолочные продукты, каши.
Результаты заметны уже через 1–2 недели — стул становится более регулярным, исчезает вздутие живота и метеоризм.
Кстати
Физические нагрузки способствуют нормализации перистальтики. Даже спокойная 30-минутная прогулка после еды оказывает заметный благотворный эффект при регулярных запорах.
Психотерапия
Поскольку три четверти больных с СРК жалуются на стресс, тревожность и ухудшение симптомов в напряженные периоды жизни, психотерапии отводится существенная роль в лечении этого заболевания. Во время работы с психотерапевтом пациент не только учится держать свои эмоции под контролем, но и меняет привычную манеру реагирования на раздражители. Конечно, было бы хорошо организовать свою жизнь так, чтобы в ней вообще не было места стрессам, но обычно это невозможно. А значит, следует обучиться реагировать на неприятности адекватно и уметь адаптироваться к ситуации. Продолжительность терапии напрямую зависит от степени доверия между пациентом и психотерапевтом, серьезности проблемы, готовности пациента к сотрудничеству.
Медикаментозная терапия
При диагнозе СРК лечение медикаментами включает в себя несколько групп лекарств, чья задача — облегчить проявления заболевания:
- Спазмолитики помогут избавиться от боли в животе и в некоторой мере улучшить перистальтику.
- Гастропротекторы на основе трикалия дицитрата висмута — препараты, которые защищают слизистую оболочку желудка от воздействия пищеварительного сока. Их часто назначают при лечении СРК с симптомами диареи.
Кстати
Часто при СРК многие считают, что это пищевое отравление. Однако отравление начинает проявляться спустя несколько часов после еды и обычно сопровождается рвотой и тошнотой, чего при СРК не наблюдается. Вне зависимости от причины возникновения патологии прием гастропротекторов не повредит в любом случае.
- Слабительные. Эта группа включает несколько типов препаратов. Мягкие массообразующие слабительные на растительной основе облегчают дефекацию при СРК с запорами, увеличивая объем каловых масс. Для наилучшего эффекта во время приема таких средств следует пить как можно больше воды. Осмотические средства улучшают перистальтику и увеличивают содержание воды в кале. Препараты на масляной основе также размягчают каловые массы и облегчают их продвижение, но в последние годы их назначают все реже ввиду не очень высокой эффективности.
- Средства от диареи оказывают тормозящее воздействие на перистальтику кишечника и рекомендованы пациентам с СРК, который сопровождается диареей.
- Ферментные препараты назначают в случаях, когда синдром раздраженного кишечника сопровождается нехваткой ферментов. Эти средства способствуют пищеварению и уменьшают газообразование.
- Адсорбенты (например, активированный уголь) помогают справиться с метеоризмом и чувством распирания, а также с болью в животе, вызванной этими явлениями.
- Седативные средства применяются для борьбы с тревожностью и нервной возбудимостью. Обычно для лечения СРК хватает мягких растительных успокоительных средств на основе травы пустырника, валерианы лекарственной корневищ с корнями и пр. В более сложных случаях врач назначит анксиолитики и антидепрессанты. Эти средства можно принимать только под контролем врача.
Для скорейшего достижения эффекта нужно принимать целый комплекс различных препаратов, которые подбираются индивидуально. Не все средства сочетаются между собой, поэтому подбирать схему терапии должен только врач. Кроме того, не следует назначать себе лечение самостоятельно, поскольку симптомы могут быть вызваны не СРК, а другой болезнью. СРК часто развивается на фоне бактериальных инфекций, и в этом случае без курса антибиотиков все вспомогательные средства будут бессильны.
www.kp.ru
симптомы и лечение у взрослых, причины
Анализируя симптомы и лечение синдрома раздраженного кишечника, необходимо отметить, что это состояние характеризуется нарушениями функционирования кишечника без выявления воспалительного или опухолевого процесса.
Причины
Точные причины синдрома раздраженного кишечника или СРК не всегда удается установить. Выделяются негативные провоцирующие факторы не только физиологического, но и психологического характера.
Из-за сильного стресса, появления панических атак, нервных всплесков, раздражения, сильного беспокойства может произойти сбой в процессе передачи импульсов от мозга к кишечнику.
Результатом появления нарушений кишечной моторики у человека становится диарея или запор. Нередко возникают спазматические сокращения мышц, следствием которых становятся боли при синдроме раздраженного кишечника.
Дискомфорт появляется при повышении восприимчивости всевозможных, даже минимальных, кишечных растяжений.
Может спровоцировать развитие СРК повышенное размножение бактериальной флоры. К такому же результату приводит заселение других разновидностей бактерий. На этом фоне появляется метеоризм, диарея, начинает снижаться вес.
Входит в перечень причин гастроэнтерит, вызванный болезнетворными бактериями, а также дисбактериоз. Не исключается наследственный фактор. Негативным фактором считается несбалансированный рацион, переедание, частая смена видов продуктов. Может вызвать СРК употребление энергетиков, алкоголя и ряда напитков – кофе, чая, сладкой газированной воды. В отдельных случаях выявлена взаимосвязь с периодами дисбаланса гормонального фона, наступающего, например, перед менструацией или непосредственно после ее окончания. Параллельно отмечаются кишечные боли, нарушения пищеварения.
Характерная симптоматика
Рассматривая симптомы синдрома раздраженного кишечника, непосредственно можно отметить, что они имеют тенденцию усиливаться до появления неприятных ощущений после окончания перекуса или основной трапезы:
- неприятная боль внизу живота, спазмы, обычно пропадающие бесследно после дефекации;
- увеличенное газообразование;
- сильные, возникающие чаще всего неожиданно, позывы к дефекации;
- отёки;
- появление сразу после завершения дефекации беспокоящего ощущения опорожнения в неполном объеме;
- тревожность; депрессивное состояние;
- слизистые выделения, появляющиеся из заднего прохода.
Если развивается синдром раздраженного кишечника с диареей, то среди симптомов отмечаются позывы к испражнению, которые появляются неожиданно и чаще всего еще за столом в процессе поглощения еды или непосредствен по окончании трапезы. Понос может стать следствием перенесенного стресса, испуга, сильного раздражения, эмоционального взрыва. Сопровождается подобное нервное состояние вздутием, болевыми приступами в области ниже пупка.
Определить синдром раздраженного кишечника с запором можно, если задержка стула составляет свыше трех суток. При этом появляется боль в отделах толстой кишки. Характерным симптомом являются кишечные колики, доставляющие беспокойство ноющими продолжительными болевыми ощущениями. Они становятся менее выраженными, если удается опорожнить кишечник. Плотный стул содержит беловатую слизь. Из-за длительных запоров ухудшается общее состояние, пропадает аппетит, может появиться изжога, тошнота.
Основные признаки синдрома раздраженного кишечника, сопровождающегося появлением то запоров, то поноса, выражаются чаще всего болью, требующей опорожнения кишечника.
Диагностика
В основном диагностика синдрома раздраженного кишечника направлена на исключение патологий, имеющих идентичные признаки. Назначаются следующие разновидности обследования:
- копрограмма;
- анализ крови – общий, а также биохимический;
- исследование наличия целиакии – непереносимости глютена;
- МРТ;
- колоноскопия;
- ирригоскопия;
- компьютерная томография;
- ректороманоскопия.
Если заболевания не выявлены, то на основании комплекса характерных симптомов врач может поставить диагноз, который звучит как синдром раздражающего кишечника (или раздраженного).
Медикаментозная терапия
Решение, как лечить синдром раздраженного кишечника, должен принимать врач. Учитывая многообразие признаков без болезненных изменений, терапевтические мероприятия включают многообразные средства, призванные подавить приоритетные симптомы.
СРК с диареей
При возникновении частых позывов к дефекации лечение становится необходимым. Назначают перед завтраком, обедом, ужином средства, способствующие затормаживанию моторики. Это Лоперамид, Смекта, Диара. Хорошо помогает Имодиум, Лопедиум.
Приносят пользу сорбенты, поглощающие и выводящие токсины – Полифепан, Полисорб, Энтеросгель. Применяется Алосетрон, являющийся модулятором серотонинергических рецепторов, регулирующих кишечную перистальтику. Постоянно принимать препараты от синдрома раздраженного кишечника не рекомендуется, чтобы не нанести вреда своему здоровью.
СРК с запором
Решая проблему, как вылечить синдром раздраженного кишечника, доминирующим признаком которого выступает запор, врач назначает осмотические слабительные средства – Фортранс, Макрогол, Экспортал. Они начинают действовать в среднем через пять часов. К этой же группе принадлежит Осмоголь, Форлакс, Лавакол, Релаксан.
Щадящим действием отмечаются лекарственные средства на базе различных частей подорожника. Их действие заключается в значительном увеличении объема каловых масс с одновременным их размягчением, что позволяет эффективно очищать кишечник.
Часто назначают Натуролакс, Солгар Псиллиум, Файберлекс, Испагол. Если развивается синдром раздраженного кишечника при беременности, то применяют Мукофальк. Подобным эффектом обладает Цитруцел, действующим веществом которого является метилцеллюлоза. Не раздражают слизистые покровы кишечника слабительные сиропы Нормазе, Порталак, Дюфалак, а также капли Гутталакс, Слабикап.
Спазмы и боли
Используют следующие таблетки от синдрома раздраженного кишечника – регулирующий тонус мышц Дарифенацин, сокращающий моторику Гиосциамин. Остаются востребованными традиционные спазмолитики – Гидрохлорид Дротаверина, Но-шпа.
Уменьшает боль, возникающую при спазмах, Дицетел, Спазмомен, Дебридат. Если болевые ощущения возникают из-за растяжения, то потребуется лекарство от синдрома раздраженного кишечника, эффективно снижающее газообразование — Цеолат, Эспумизан.
Диетотерапия
Специально разработанная диета при синдроме раздраженного кишечника по оказываемому действию является одним из основополагающих методов лечения. Потребуется соблюдать несколько правил:
- минимальное количество ежедневных приемов еды должно равняться пяти;
- следует составить точный график и соблюдать время каждой трапезы;
- жевать следует медленно и тщательно;
- необходимо пить очищенную воду – до двух литров за день.
Исключают из меню при синдроме раздраженного кишечника маринады, соления, острые кушанья. Ограничивают употребление некоторых пищевых разновидностей.
При диарее к ним относятся яблоки и сливы, усиливающие моторику. В минимальных количествах включают в рацион свеклу, а также клетчатку. Стараются не употреблять бобовые культуры, способствующие газообразованию. По этой же причине придется практически не использовать в меню капусту, разнообразные орехи, виноград, свежую выпечку.
При запорах питание при синдроме раздраженного кишечника базируется на приготовлении тушеных, отварных, паровых, запеченных блюд. Противопоказаны жареные, жирные кушанья. Целесообразно включить в рацион пищевые разновидности с наличием в структурной формуле клетчатки – гречку, пшено. Если выявлена непереносимость молочного сахара, то полезно употреблять кисломолочные разновидности, исключив молоко.
Методики стабилизации психологического состояния
Поскольку синдром раздраженного кишечника у взрослых часто возникает на фоне чрезмерного эмоционального всплеска, ведущего к нервному расстройству, то необходимо применять способы, регулирующие подобное состояние.
Некоторые больные отмечают положительную динамику в снижении симптомов СРК после того, как начали практиковать элементы релаксационных методик. Спокойное созерцание воображаемых образов под тихую музыку позволяет расслабиться и постепенно вернуть душевное равновесие.
Приносит пользу дыхательная гимнастика. Целесообразно через день посещать тренажерный зал. Физическая нагрузка заряжает позитивной энергией, повышает сопротивляемость организма стрессовым воздействиям. Можно совершать пешие прогулки, заниматься бегом, разработать комплекс утренних физических упражнений.
В наиболее сложных случаях, когда при самостоятельном выполнении разнообразных методик не удается справиться с проблемой, нужно обратиться за психологической помощью. По показаниям ведется прием антидепрессантов: Циталопрам, Флуоксетин, Амитриптилин.
Бабушкины рецепты
Практикуется лечение народными средствами синдрома раздраженного кишечника как дополнение к другим видам терапии. Использование конкретных трав зависит от выявленных симптомов.
Если по показаниям необходимо приготовить настой, то в течение часа выдерживают столовую ложку сухой измельченной травы в стакане кипятка. Остужают и фильтруют. Чтобы сделать отвар, сырье предварительно кипятят 10 минут, настаивают 20 минут, процеживают.
- При диарее пьют по трети стакана перед завтраком, обедом, ужином настой из шалфея. По такой же схеме используют подорожник, змеевик, белую лапчатку, листья черники.
Великолепно помогает кровохлебка лекарственная. Выкапывают, моют и измельчают корни. Столовую ложку всыпают в эмалированную кастрюлю, вливают 200 мл кипятка и помещают на водяную баню. Через 30 минут процеживают. Употребляют после еды до пяти раз за день по столовой ложке.
- Если синдром раздражаемого кишечника сопровождается запорами, делают настой из крапивы, тысячелистника, ромашки. Употребляют по 100 мл утром и вечером. Хорошо помогают отвары из корня крушины или солодки, принимать которые следует каждые шесть часов по столовой ложке.
- Для устранения метеоризма для целебного настоя берут фенхель. Рекомендуется также тмин или анис. Употребляют трижды за день по 70 мл.
Чтобы вылечить синдром раздраженного кишечника у детей, устранив болезненные колики, применяют после консультации с педиатром укропную воду. Аптечные семена измельчают. Чайную ложку сырья 45 минут настаивают в 250 мл кипятка. Фильтруют. Разрешен прием после достижения младенцем двухнедельного возраста по 15 капель до шести раз за день перед кормлением.
Выполнение основных рекомендаций по диетическому питанию, введению в режим дня расслабляющих и физических упражнений, приему лекарственных или народных средств одновременного является профилактикой обострения заболевания. Это позволит вести нормальный образ жизни, чувствовать себя бодрыми, работоспособными, уверенными людьми.
Будьте здоровы!
zdravstvyite.ru

 При наличии лихорадки или гипотензии предполагают тяжелую инфекцию и вводят внутривенно антибиотики широкого спектра действия в высоких дозах. Выбор режима терапии основан на предположении об инфицировании наиболее распространенными возбудителями, знаниях о чувствительности патогенов к тем или иным препаратам в рамках того или иного лечебного учреждения, а также о возможной токсичности выбранного режима терапии. В связи с риском возникновения резистентности возбудителей ванкомицин используют только в случаях, когда предполагается инфицирование грамположительными бактериями, устойчивыми к другим лекарственным препаратам.
При наличии лихорадки или гипотензии предполагают тяжелую инфекцию и вводят внутривенно антибиотики широкого спектра действия в высоких дозах. Выбор режима терапии основан на предположении об инфицировании наиболее распространенными возбудителями, знаниях о чувствительности патогенов к тем или иным препаратам в рамках того или иного лечебного учреждения, а также о возможной токсичности выбранного режима терапии. В связи с риском возникновения резистентности возбудителей ванкомицин используют только в случаях, когда предполагается инфицирование грамположительными бактериями, устойчивыми к другим лекарственным препаратам. Инфекции, вызванные коагулазонегативными стафилококками, обычно удается купировать только антимикробной терапией. Длительное стояние катетера Фолея может также предрасполагать к развитию инфекций у пациентов с нейтропенией, и смена или удаление катетера необходимы при персистирующих инфекциях мочевыводящих путей.
Инфекции, вызванные коагулазонегативными стафилококками, обычно удается купировать только антимикробной терапией. Длительное стояние катетера Фолея может также предрасполагать к развитию инфекций у пациентов с нейтропенией, и смена или удаление катетера необходимы при персистирующих инфекциях мочевыводящих путей.
 Выбор определенного противогрибкового препарата (например, флуконазол, каспофунгин, вориконазол, посаконазол) зависит от типа риска (например, продолжительность и степень тяжести нейтропении, предыдущие микозы в анамнезы, постоянная лихорадка несмотря на более использование противогрибкового препарата более узкого спектра) и должен контролироваться инфекционистом. Если лихорадка сохраняется после 3 недель эмпирически назначенной терапии (включая 2 недели противогрибковой терапии) и нейтропения разрешилась, можно рассмотреть возможность прекращения всей антимикробной терапии и повторной оценки этиологии лихорадки.
Выбор определенного противогрибкового препарата (например, флуконазол, каспофунгин, вориконазол, посаконазол) зависит от типа риска (например, продолжительность и степень тяжести нейтропении, предыдущие микозы в анамнезы, постоянная лихорадка несмотря на более использование противогрибкового препарата более узкого спектра) и должен контролироваться инфекционистом. Если лихорадка сохраняется после 3 недель эмпирически назначенной терапии (включая 2 недели противогрибковой терапии) и нейтропения разрешилась, можно рассмотреть возможность прекращения всей антимикробной терапии и повторной оценки этиологии лихорадки. Кроме того, противогрибковая терапия может проводиться у пациентов с нейтропенией и без лихорадки, подверженных более высокому риску грибковой инфекции (например, после трансплантации гемопоэтических стволовых клеток, интенсивной химиотерапии при остром миелобластном лейкозе или миелодиспластическом заболевании, предшествующих грибковых инфекциях). Выбором и приемом конкретного противогрибкового препарата должен руководить инфекционист. Обычно применение антибиотической и противогрибковой профилактики нерекомендуется рутинно для нейтропенических больных без температуры без факторов риска, которые, как ожидается, остаются нейтропеническими в течение <7 дней наоснове их конкретного режима химиотерапии.
Кроме того, противогрибковая терапия может проводиться у пациентов с нейтропенией и без лихорадки, подверженных более высокому риску грибковой инфекции (например, после трансплантации гемопоэтических стволовых клеток, интенсивной химиотерапии при остром миелобластном лейкозе или миелодиспластическом заболевании, предшествующих грибковых инфекциях). Выбором и приемом конкретного противогрибкового препарата должен руководить инфекционист. Обычно применение антибиотической и противогрибковой профилактики нерекомендуется рутинно для нейтропенических больных без температуры без факторов риска, которые, как ожидается, остаются нейтропеническими в течение <7 дней наоснове их конкретного режима химиотерапии. Эти препараты дорогостоящи. Однако если риск фебрильной нейтропении превышает (≥) 30% (в случае уровня нейтрофилов < 500/мкл, при наличии инфекции на фоне предыдущего цикла химиотерапии, ассоциированных сопутствующих заболеваний или у больных старше 75 лет), показано применение факторов роста. В целом, наибольший клинический эффект достигается при начале введения ростовых факторов в течение 24 ч после завершения химиотерапии. Пациентам с нейтропенией, вызванной идиосинкратической реакцией на лекарственную терапию, также могут быть показаны миелоидные ростовые факторы, особенно если ожидается, что процесс восстановления затянется. Доза для G-CSF (филграстим) составляет 5–10 мкг/кг подкожно 1 раз/день,а доза для пегилированного G-CSF (пэгфилграстим) составляет 6 мг подкожно однинраз на цикл химиотерапии.
Эти препараты дорогостоящи. Однако если риск фебрильной нейтропении превышает (≥) 30% (в случае уровня нейтрофилов < 500/мкл, при наличии инфекции на фоне предыдущего цикла химиотерапии, ассоциированных сопутствующих заболеваний или у больных старше 75 лет), показано применение факторов роста. В целом, наибольший клинический эффект достигается при начале введения ростовых факторов в течение 24 ч после завершения химиотерапии. Пациентам с нейтропенией, вызванной идиосинкратической реакцией на лекарственную терапию, также могут быть показаны миелоидные ростовые факторы, особенно если ожидается, что процесс восстановления затянется. Доза для G-CSF (филграстим) составляет 5–10 мкг/кг подкожно 1 раз/день,а доза для пегилированного G-CSF (пэгфилграстим) составляет 6 мг подкожно однинраз на цикл химиотерапии. Если нейтропения развивается на фоне приема лекарственного препарата, который снижает число нейтрофилов (например, хлорамфеникол), то выходом из этой ситуации может быть переход на альтернативную антибиотикотерапию.
Если нейтропения развивается на фоне приема лекарственного препарата, который снижает число нейтрофилов (например, хлорамфеникол), то выходом из этой ситуации может быть переход на альтернативную антибиотикотерапию.
 Багато процесів, викликані як Н1, так і Н2 нейтрофілами, ще недостатньо вивчені. Коротко зазначається про існування сьогодні багатьох підходів до генерації та активації нейтрофілів з протипухлинними властивостями і гальмування нейтрофілів, які стимулюють ріст пухлин.
Багато процесів, викликані як Н1, так і Н2 нейтрофілами, ще недостатньо вивчені. Коротко зазначається про існування сьогодні багатьох підходів до генерації та активації нейтрофілів з протипухлинними властивостями і гальмування нейтрофілів, які стимулюють ріст пухлин.  Приведены основные функциональные молекулы нейтрофилов, такие как нейтрофильная эластаза, катепсин, матриксная металлопротеиназа-9, аргиназа 1 и др., с которыми связывают протуморогенные свойства Н2 нейтрофилов. Многие процессы, вызываемые в опухолевом очаге как Н1, так и Н2 нейтрофилами, еще не до конца изучены. Кратко отмечается о существовании сегодня многих подходов к генерации и активации нейтрофилов с противоопухолевыми свойствами и подавлению опухольстимулирующих нейтрофилов.
Приведены основные функциональные молекулы нейтрофилов, такие как нейтрофильная эластаза, катепсин, матриксная металлопротеиназа-9, аргиназа 1 и др., с которыми связывают протуморогенные свойства Н2 нейтрофилов. Многие процессы, вызываемые в опухолевом очаге как Н1, так и Н2 нейтрофилами, еще не до конца изучены. Кратко отмечается о существовании сегодня многих подходов к генерации и активации нейтрофилов с противоопухолевыми свойствами и подавлению опухольстимулирующих нейтрофилов. Активированные нейтрофилы также выделяют различные протеиназы в окружающую ткань, вызывая повреждения возбудителей и зачастую собственных тканей [3]. Кроме того, нейтрофилы способны продуцировать множество цитокинов и хемокинов, которые могут влиять на воспалительную реакцию, а также иммунный ответ организма [4, 5].
Активированные нейтрофилы также выделяют различные протеиназы в окружающую ткань, вызывая повреждения возбудителей и зачастую собственных тканей [3]. Кроме того, нейтрофилы способны продуцировать множество цитокинов и хемокинов, которые могут влиять на воспалительную реакцию, а также иммунный ответ организма [4, 5]. Показано, что нейтрофилы могут быть активными эффекторными клетками с противоопухолевыми функциями [8]. Различные противомикробные и цитотоксические соединения, содержащиеся в их гранулах, могут разрушать злокачественные клетки, а цитокины и хемокины, секретируемые нейтрофилами, могут также активировать другие клетки с противоопухолевой активностью [5, 7, 9].
Показано, что нейтрофилы могут быть активными эффекторными клетками с противоопухолевыми функциями [8]. Различные противомикробные и цитотоксические соединения, содержащиеся в их гранулах, могут разрушать злокачественные клетки, а цитокины и хемокины, секретируемые нейтрофилами, могут также активировать другие клетки с противоопухолевой активностью [5, 7, 9]. Следовательно, ОН могут быть полезны или вредны для хозяина [14]. Эти два типа нейтрофилов, четко описанные у мышей, были названы Н1 и Н2 [15] подобно противоопухолевым и опухольстимулирующим макрофагам (М1 и М2) [16]. Положение о том, что нейтрофилы могут являться действительно важными клетками в развитии рака у человека, детально обсуждается в ряде обзоров [16–18].
Следовательно, ОН могут быть полезны или вредны для хозяина [14]. Эти два типа нейтрофилов, четко описанные у мышей, были названы Н1 и Н2 [15] подобно противоопухолевым и опухольстимулирующим макрофагам (М1 и М2) [16]. Положение о том, что нейтрофилы могут являться действительно важными клетками в развитии рака у человека, детально обсуждается в ряде обзоров [16–18]. В соответствии с этим наличие большого количества нейтрофилов в определенных типах опухолей также является показателем неблагоприятного прогноза. Поскольку нейтрофилия в крови часто ассоциируется с воспалительными реакциями на инфекцию и повреждение тканей, то в опухолевом очаге она представляет собой одно из доказательств концепции о роли воспаления в онкогенезе и индуцированного им прогрессирования роста опухоли [7].
В соответствии с этим наличие большого количества нейтрофилов в определенных типах опухолей также является показателем неблагоприятного прогноза. Поскольку нейтрофилия в крови часто ассоциируется с воспалительными реакциями на инфекцию и повреждение тканей, то в опухолевом очаге она представляет собой одно из доказательств концепции о роли воспаления в онкогенезе и индуцированного им прогрессирования роста опухоли [7].

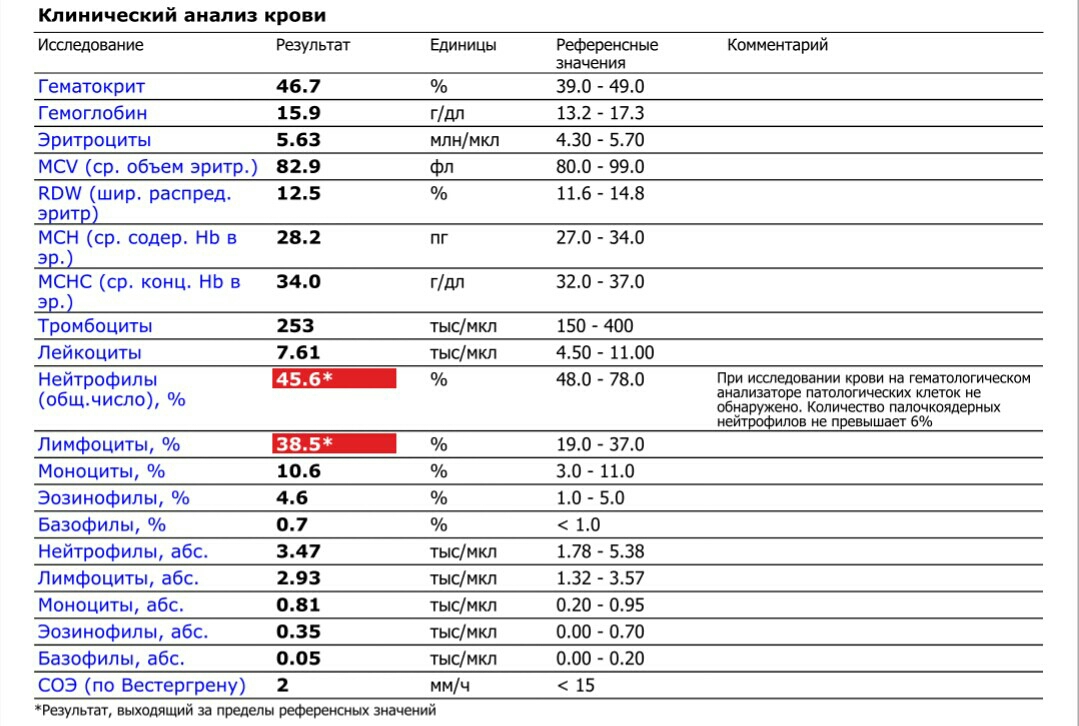 Основной механизм включает в себя производство активных форм кислорода (АФК) при дыхательной вспышке этих клеток. У больных онкологического профиля пероксид водорода (H2O2), продуцируемый активированными гранулоцитами, снижал экспрессию CD3 цепи Т-клеточного рецептора и уменьшал выработку цитокинов Т-клетками пациентов [49]. Эти окисленные Т-клетки человека имели дефектный хемотаксис. Более того, АФК, продуцируемые MDSC, могут приводить к блокаде также CD8 T-клеток и с помощью другого механизма, в частности пероксинитрита [50].
Основной механизм включает в себя производство активных форм кислорода (АФК) при дыхательной вспышке этих клеток. У больных онкологического профиля пероксид водорода (H2O2), продуцируемый активированными гранулоцитами, снижал экспрессию CD3 цепи Т-клеточного рецептора и уменьшал выработку цитокинов Т-клетками пациентов [49]. Эти окисленные Т-клетки человека имели дефектный хемотаксис. Более того, АФК, продуцируемые MDSC, могут приводить к блокаде также CD8 T-клеток и с помощью другого механизма, в частности пероксинитрита [50].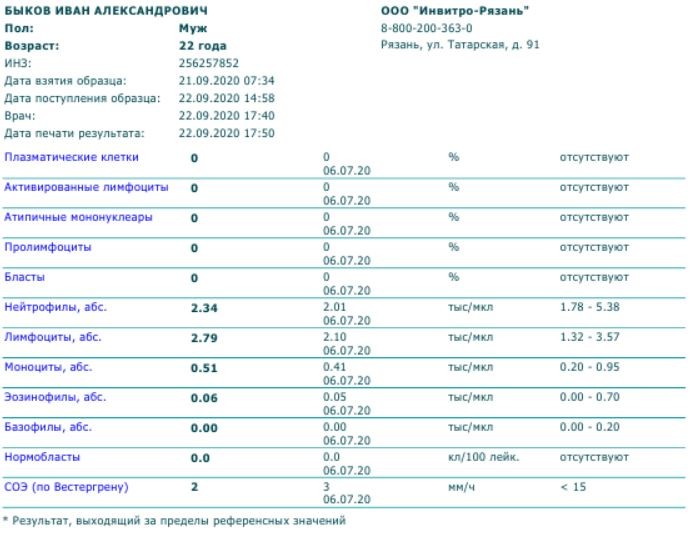 Напротив, истощение этих нейтрофилов из крови угнетало рост опухоли и сопровождалось активацией внутриопухолевых CD8 Т-клеток [15]. В подтверждение идеи о разных фенотипах нейтрофилов проведены исследования на двух моделях рака у мышей (карцинома легкого Льюиса и мезотелиома AB12), у которых нейтрофилы были выявлены прежде всего на периферии опухолевого узла на ранних стадиях развития опухоли. Эти ОН были более цитотоксичны по отношению к опухолевым клеткам и продуцировали более высокие уровни фактора некроза опухоли альфа (TNF-α), NO и H2O2. Напротив, ОН на поздних стадиях развития этих опухолей уже не проявляли таких свойств и демонстрировали протуморогенный фенотип [51]. Эти результаты исследований свидетельствуют, что нейтрофилы, попадая в опухоль, со временем становятся клетками, способными стимулировать рост опухолей [51]. Следовательно, ОН, полученные от мышей с растущими опухолями, могут иметь как противоопухолевый (Н1), так и протуморогенный (Н2) фенотип, который способен поддерживать рост опухоли и подавлять противоопухолевые иммунные реакции [14, 37], зависящие от микроокружения опухоли [17].
Напротив, истощение этих нейтрофилов из крови угнетало рост опухоли и сопровождалось активацией внутриопухолевых CD8 Т-клеток [15]. В подтверждение идеи о разных фенотипах нейтрофилов проведены исследования на двух моделях рака у мышей (карцинома легкого Льюиса и мезотелиома AB12), у которых нейтрофилы были выявлены прежде всего на периферии опухолевого узла на ранних стадиях развития опухоли. Эти ОН были более цитотоксичны по отношению к опухолевым клеткам и продуцировали более высокие уровни фактора некроза опухоли альфа (TNF-α), NO и H2O2. Напротив, ОН на поздних стадиях развития этих опухолей уже не проявляли таких свойств и демонстрировали протуморогенный фенотип [51]. Эти результаты исследований свидетельствуют, что нейтрофилы, попадая в опухоль, со временем становятся клетками, способными стимулировать рост опухолей [51]. Следовательно, ОН, полученные от мышей с растущими опухолями, могут иметь как противоопухолевый (Н1), так и протуморогенный (Н2) фенотип, который способен поддерживать рост опухоли и подавлять противоопухолевые иммунные реакции [14, 37], зависящие от микроокружения опухоли [17].
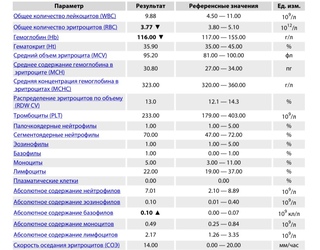 Эти активированные клетки индуцировали клетки γδT17 секретировать IL-8, TNF-α и GM-CSF, что приводит к накоплению нейтрофилов в опухоли. Эти ОН характеризовались CD45/Lin/HLADR/CD11b/CD33/CD66b и имели типичную полиморфноядерную морфологию. Они были описаны как G-MDSC [66]. Эти ОН (G-MDSC) продуцировали намного больше аргиназы-1 (ARG1) и АФК, чем аутологичные нейтрофилы в крови, и ингибировали пролиферацию активированных аутологичных Т-клеток и продукцию IFN-γ [53]. Результаты приведенных исследований указывают, что и в опухолях человека могут быть нейтрофилы с двойной функцией. В ранних стадиях развития опухоли ОН, по-видимому, способны стимулировать противоопухолевые иммунные реакции, особенно Т-клеток [52], на поздних этапах роста опухоли ОН уже становятся иммунодепрессивными клетками [54]. Сегодня остается еще много неясных вопросов. Например, являются ли ОН в ранних стадиях роста опухолей незрелыми нейтрофилами с противоопухолевыми свойствами, или ОН — это зрелые нейтрофилы, которые меняют фенотип со временем при прогрессировании опухоли, как предполагают ряд исследователей [17, 51].
Эти активированные клетки индуцировали клетки γδT17 секретировать IL-8, TNF-α и GM-CSF, что приводит к накоплению нейтрофилов в опухоли. Эти ОН характеризовались CD45/Lin/HLADR/CD11b/CD33/CD66b и имели типичную полиморфноядерную морфологию. Они были описаны как G-MDSC [66]. Эти ОН (G-MDSC) продуцировали намного больше аргиназы-1 (ARG1) и АФК, чем аутологичные нейтрофилы в крови, и ингибировали пролиферацию активированных аутологичных Т-клеток и продукцию IFN-γ [53]. Результаты приведенных исследований указывают, что и в опухолях человека могут быть нейтрофилы с двойной функцией. В ранних стадиях развития опухоли ОН, по-видимому, способны стимулировать противоопухолевые иммунные реакции, особенно Т-клеток [52], на поздних этапах роста опухоли ОН уже становятся иммунодепрессивными клетками [54]. Сегодня остается еще много неясных вопросов. Например, являются ли ОН в ранних стадиях роста опухолей незрелыми нейтрофилами с противоопухолевыми свойствами, или ОН — это зрелые нейтрофилы, которые меняют фенотип со временем при прогрессировании опухоли, как предполагают ряд исследователей [17, 51]. Уже идентифицировано несколько субпопуляций нейтрофилов в крови как мышей с опухолями, так и людей, больных раком, и описывается несколько вариантов взаимосвязей этих клеток в связи с прогрессированием рака [54]. Показано, что циркулирующие в крови нейтрофилы от животных с опухолями распределяли на субпопуляции (фракции) при разделении их в различных градиентах плотности фиколла. Одна субпопуляция состояла из «нормальных» нейтрофилов с высокой плотностью, которую выделяли на градиенте с высокой плотностью фиколла. Другая субпопуляция имела нейтрофилы с меньшей плотностью, которые находились вместе со слоем мононуклеарных лимфоидных клеток низкой плотности [55]. У здоровых мышей, не имеющих опухоли, большинство нейтрофилов были высокой плотности, а у животных с опухолями прогрессивно возрастало количество нейтрофилов с низкой плотностью, и они становились доминирующим типом нейтрофилов в циркуляции [54]. Эти нейтрофилы обладали меньшей цитотоксичностью и имели меньшую экспрессию различных хемокинов (CXCL1, CXCL2, CXCL10, CCL2 и CCL3) и хемокиновых рецепторов (CXCR2 и CCR5), что свидетельствовало о снижении их провоспалительных возможностей.
Уже идентифицировано несколько субпопуляций нейтрофилов в крови как мышей с опухолями, так и людей, больных раком, и описывается несколько вариантов взаимосвязей этих клеток в связи с прогрессированием рака [54]. Показано, что циркулирующие в крови нейтрофилы от животных с опухолями распределяли на субпопуляции (фракции) при разделении их в различных градиентах плотности фиколла. Одна субпопуляция состояла из «нормальных» нейтрофилов с высокой плотностью, которую выделяли на градиенте с высокой плотностью фиколла. Другая субпопуляция имела нейтрофилы с меньшей плотностью, которые находились вместе со слоем мононуклеарных лимфоидных клеток низкой плотности [55]. У здоровых мышей, не имеющих опухоли, большинство нейтрофилов были высокой плотности, а у животных с опухолями прогрессивно возрастало количество нейтрофилов с низкой плотностью, и они становились доминирующим типом нейтрофилов в циркуляции [54]. Эти нейтрофилы обладали меньшей цитотоксичностью и имели меньшую экспрессию различных хемокинов (CXCL1, CXCL2, CXCL10, CCL2 и CCL3) и хемокиновых рецепторов (CXCR2 и CCR5), что свидетельствовало о снижении их провоспалительных возможностей.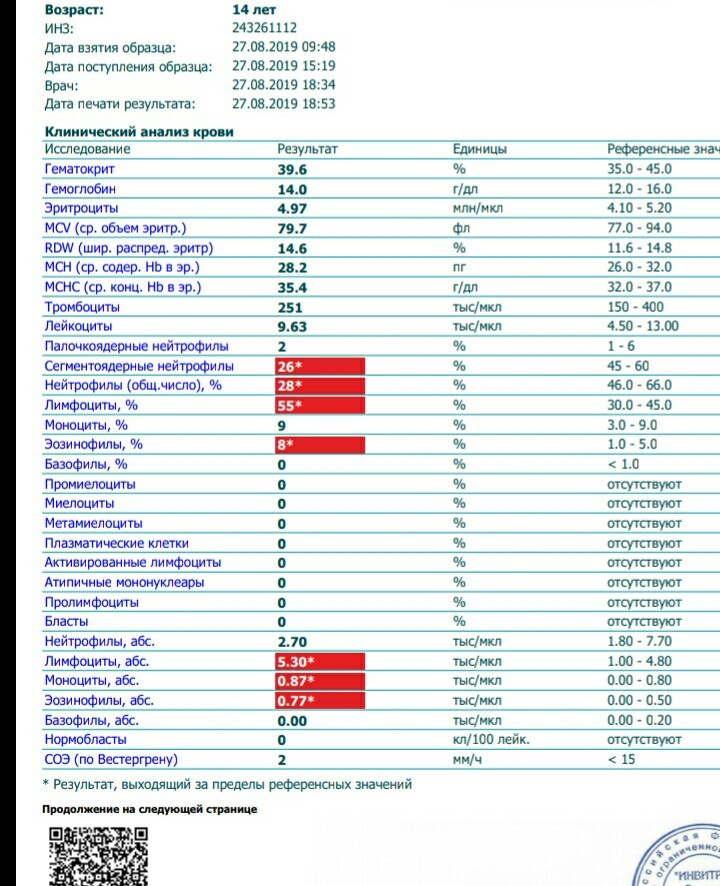 Предполагается, что нейтрофилы с низкой плотность являются незрелыми нейтрофилами. Важно отметить, что TGF-β способен индуцировать трансформацию нейтрофилов с высокой плотностью от мышей с опухолями в нейтрофилы с низкой плотностью, и в то же время этот фактор не влиял на нейтрофилы крови животных без опухолей [54]. Это указывает на то, что для такого изменения ОН у животных с раком необходимы и другие стимулы, помимо TGF-β. На основании этих результатов авторы предложили гипотезу, согласно которой три субпопуляции нейтрофилов могут присутствовать в крови при раке: нормальные нейтрофилы высокой плотности, незрелые нейтрофилы низкой плотности (G-MDSC) и крупные зрелые нейтрофилы низкой плотности. Эти типы клеток обладают разной функциональностью и пластичностью. Так, нейтрофилы с высокой плотностью являются противоопухолевыми, а низкой — клетками, способными стимулировать рост опухоли [67], они могут изменяться под влиянием различных хемокинов и цитокинов в микроокружении опухоли [17].
Предполагается, что нейтрофилы с низкой плотность являются незрелыми нейтрофилами. Важно отметить, что TGF-β способен индуцировать трансформацию нейтрофилов с высокой плотностью от мышей с опухолями в нейтрофилы с низкой плотностью, и в то же время этот фактор не влиял на нейтрофилы крови животных без опухолей [54]. Это указывает на то, что для такого изменения ОН у животных с раком необходимы и другие стимулы, помимо TGF-β. На основании этих результатов авторы предложили гипотезу, согласно которой три субпопуляции нейтрофилов могут присутствовать в крови при раке: нормальные нейтрофилы высокой плотности, незрелые нейтрофилы низкой плотности (G-MDSC) и крупные зрелые нейтрофилы низкой плотности. Эти типы клеток обладают разной функциональностью и пластичностью. Так, нейтрофилы с высокой плотностью являются противоопухолевыми, а низкой — клетками, способными стимулировать рост опухоли [67], они могут изменяться под влиянием различных хемокинов и цитокинов в микроокружении опухоли [17]. Другим хемокином, который также участвует в рекрутировании нейтрофилов в опухоли, является хемокин GCP-2/CXCL6. В мышиной модели меланомы специфические моноклональные антитела против CXCL6 уменьшали количество ОН, а также размер опухоли [56]. Кроме того, из карциноматозных опухолей человека выделен и идентифицирован фактор ингибирования миграции (MIF), уровень которого был высокий в опухолях с бóльшим содержанием ОН и низкой выживаемостью этих пациентов [57]. Используя те же рецепторы CXCR1 и CXCR2, нейтрофилы могут также реагировать и на другие хемокины, такие как CXCL1, CXCL2, CXCL5, CXCL6 и CXCL7 [58]. Не исключено, что нейтрофилы активируют сами себя по механизму положительной обратной связи, высвобождая нейтрофильные хемокины, которые привлекают больше нейтрофилов в опухоль, подобно миграции нейтрофилов в очаги инфекции [59]. При исследовании 919 пациентов с гепатоцеллюлярной карциномой выявлено, что CXCL5 сверхэкспрессируется у пациентов с рецидивирующими опухолями, уровни CXCL5 коррелировали с большим накоплением в опухоли нейтрофилов и с меньшей общей выживаемостью [60].
Другим хемокином, который также участвует в рекрутировании нейтрофилов в опухоли, является хемокин GCP-2/CXCL6. В мышиной модели меланомы специфические моноклональные антитела против CXCL6 уменьшали количество ОН, а также размер опухоли [56]. Кроме того, из карциноматозных опухолей человека выделен и идентифицирован фактор ингибирования миграции (MIF), уровень которого был высокий в опухолях с бóльшим содержанием ОН и низкой выживаемостью этих пациентов [57]. Используя те же рецепторы CXCR1 и CXCR2, нейтрофилы могут также реагировать и на другие хемокины, такие как CXCL1, CXCL2, CXCL5, CXCL6 и CXCL7 [58]. Не исключено, что нейтрофилы активируют сами себя по механизму положительной обратной связи, высвобождая нейтрофильные хемокины, которые привлекают больше нейтрофилов в опухоль, подобно миграции нейтрофилов в очаги инфекции [59]. При исследовании 919 пациентов с гепатоцеллюлярной карциномой выявлено, что CXCL5 сверхэкспрессируется у пациентов с рецидивирующими опухолями, уровни CXCL5 коррелировали с большим накоплением в опухоли нейтрофилов и с меньшей общей выживаемостью [60].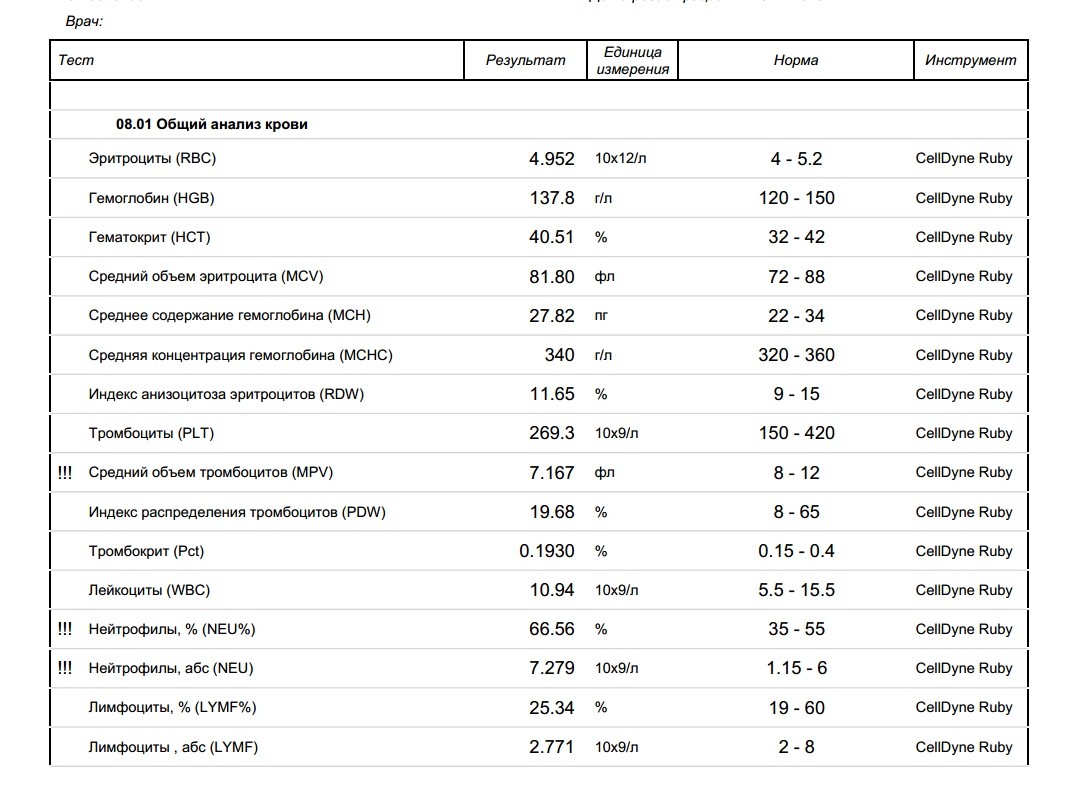 В частности, известно, что активированные Т-клетки продуцируют GM-CSF, CXCL1, CXCL2, TNF-α и IFN-γ [59]. Эти факторы могут прямо или косвенно привлекать больше нейтрофилов к опухоли. Хотя конкретные механизмы влияния активированных Т-клеток на миграцию нейтрофилов в опухоль изучены недостаточно.
В частности, известно, что активированные Т-клетки продуцируют GM-CSF, CXCL1, CXCL2, TNF-α и IFN-γ [59]. Эти факторы могут прямо или косвенно привлекать больше нейтрофилов к опухоли. Хотя конкретные механизмы влияния активированных Т-клеток на миграцию нейтрофилов в опухоль изучены недостаточно. В последнее время появились сообщения, описывающие, как ОН используют эти молекулы для воздействия на пролиферацию опухолевых клеток, ангиогенез, метастазы и иммунный надзор. Среди этих молекул следует выделить такие, как нейтрофильная эластаза (NE), катепсин, матриксная металлопротеиназа (MMP)-9 и др.
В последнее время появились сообщения, описывающие, как ОН используют эти молекулы для воздействия на пролиферацию опухолевых клеток, ангиогенез, метастазы и иммунный надзор. Среди этих молекул следует выделить такие, как нейтрофильная эластаза (NE), катепсин, матриксная металлопротеиназа (MMP)-9 и др.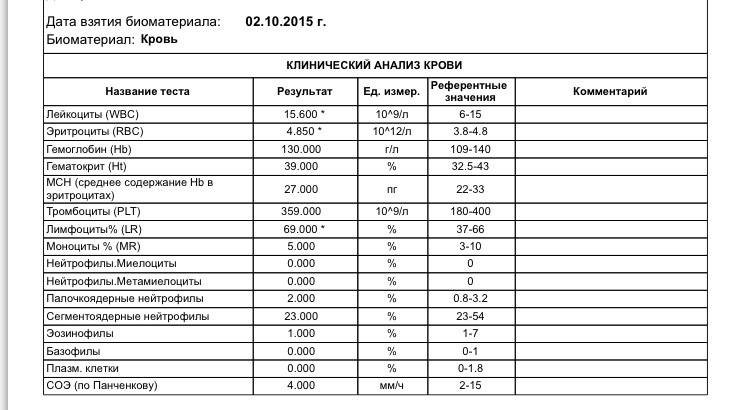 NE также повышала миграционную способность раковых клеток пищевода [64].
NE также повышала миграционную способность раковых клеток пищевода [64].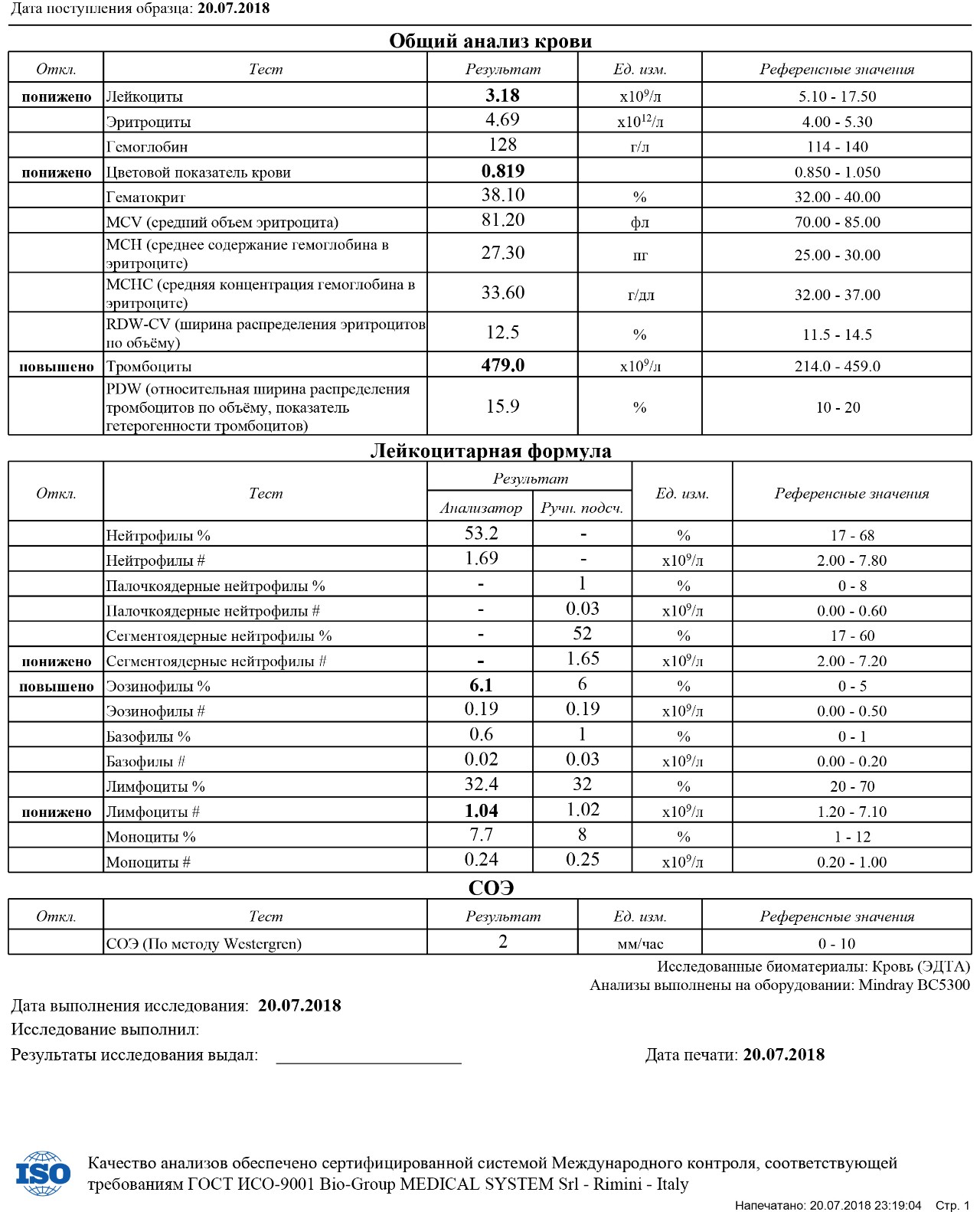 Таким образом, ММП-9 ответственна за усиление роста опухоли как за счет увеличения пролиферации клеток, так и уменьшения их апоптоза. Другим важным эффектом MMP-9, который поддерживает рост опухоли, является ангиогенез. Протеолитическое высвобождение VEGF из тканевого матрикса при действии MMPs считается необходимым условием ангиогенеза in vivo [68, 69]. Ангиогенный эффект MMP-9 зарегистрирован в нескольких моделях рака — меланоме, аденокарциноме поджелудочной железы [70–72].
Таким образом, ММП-9 ответственна за усиление роста опухоли как за счет увеличения пролиферации клеток, так и уменьшения их апоптоза. Другим важным эффектом MMP-9, который поддерживает рост опухоли, является ангиогенез. Протеолитическое высвобождение VEGF из тканевого матрикса при действии MMPs считается необходимым условием ангиогенеза in vivo [68, 69]. Ангиогенный эффект MMP-9 зарегистрирован в нескольких моделях рака — меланоме, аденокарциноме поджелудочной железы [70–72].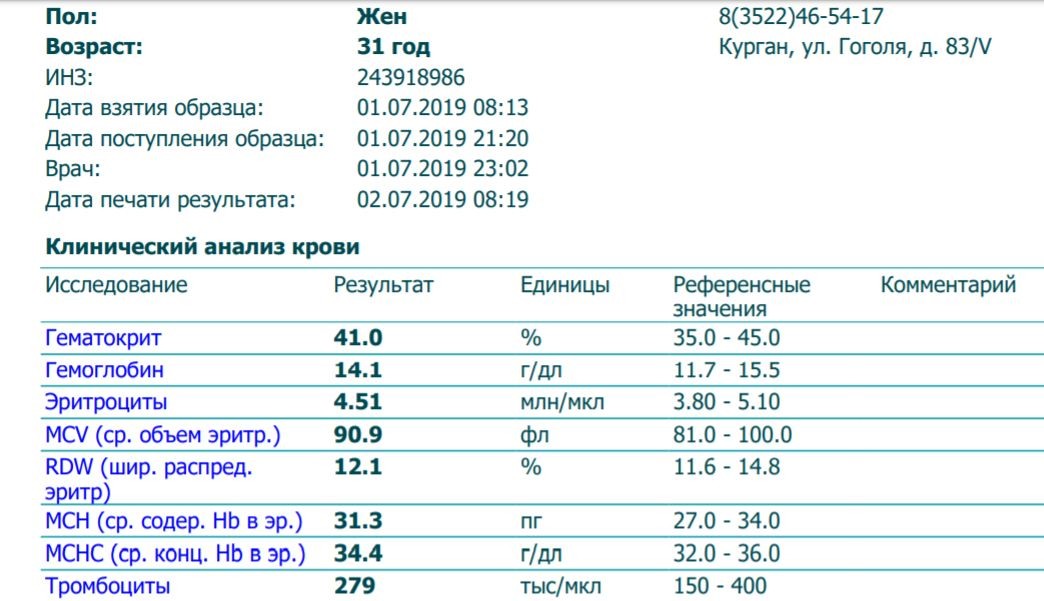 Напротив, для макрофагов 1•10 потребуется несколько недель для получения такого же количества проММР-9 [73, 74]. Следовательно, MMP-9, полученная из нейтрофилов, ответственна за усиление ангиогенеза за счет высвобождения VEGF из внеклеточного матрикса, что отмечается при многих типах опухолей. С внеклеточным матриксом связывают и другие процессы онкогенеза, например метастазирование опухолей [75, 76].
Напротив, для макрофагов 1•10 потребуется несколько недель для получения такого же количества проММР-9 [73, 74]. Следовательно, MMP-9, полученная из нейтрофилов, ответственна за усиление ангиогенеза за счет высвобождения VEGF из внеклеточного матрикса, что отмечается при многих типах опухолей. С внеклеточным матриксом связывают и другие процессы онкогенеза, например метастазирование опухолей [75, 76].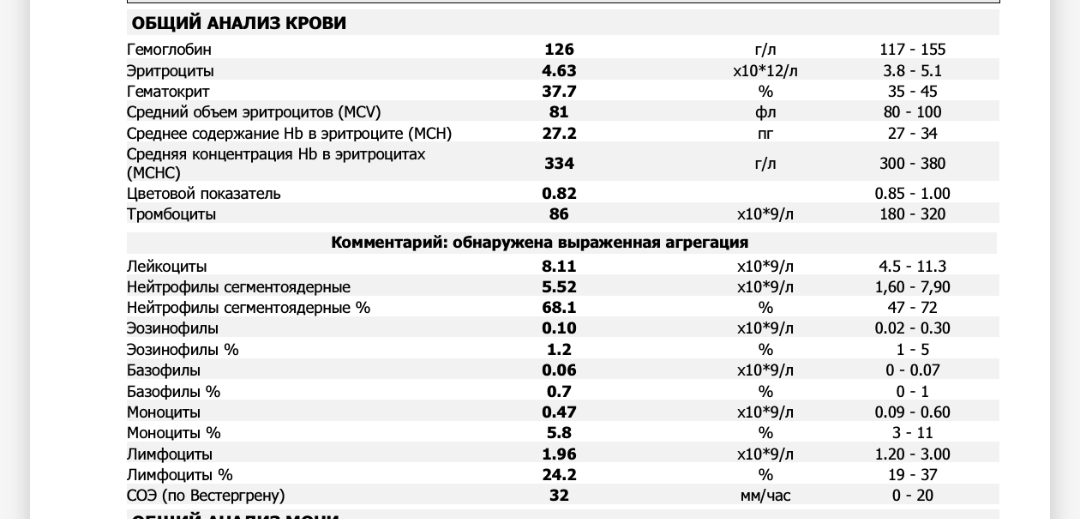 Таким образом, дегрануляция нейтрофилов может оказывать иммуносупрессивный эффект в опухолях, ингибируя опухольинфильтрирующие Т-клетки таким же образом, как описано для G-MDSC [79]. Показано, что истощение ОН у опухольсодержащих животных увеличило число активированных CD8 T-клеток, способствовало уменьшению размера опухолей и удлиняло время жизни животных [15].
Таким образом, дегрануляция нейтрофилов может оказывать иммуносупрессивный эффект в опухолях, ингибируя опухольинфильтрирующие Т-клетки таким же образом, как описано для G-MDSC [79]. Показано, что истощение ОН у опухольсодержащих животных увеличило число активированных CD8 T-клеток, способствовало уменьшению размера опухолей и удлиняло время жизни животных [15].
 Это активировало в опухолевой клетке сигнальный путь с участием фокальной адгезии киназы (FAK) и p38-MAPK, что привело к усиленной миграции [89]. Вследствие этого повышенная миграция, как показано in vivo, приводила к увеличению количества метастазов в печени [92]. Раковые клетки непосредственно прикреплялись поверх адгезированных нейтрофилов, которые выступали в качестве мостика при взаимодействии между опухолевыми клетками и паренхимой печени, что ускоряло развитие метастазов [93].
Это активировало в опухолевой клетке сигнальный путь с участием фокальной адгезии киназы (FAK) и p38-MAPK, что привело к усиленной миграции [89]. Вследствие этого повышенная миграция, как показано in vivo, приводила к увеличению количества метастазов в печени [92]. Раковые клетки непосредственно прикреплялись поверх адгезированных нейтрофилов, которые выступали в качестве мостика при взаимодействии между опухолевыми клетками и паренхимой печени, что ускоряло развитие метастазов [93]. Нейтрофилы потенцируют этот противоопухолевый эффект, когда они активированы. Важность ОН типа Н1 в противоопухолевых реакциях также подчеркивается экспериментальными исследованиями о том, что истощение уровня нейтрофилов в крови приводит к увеличению роста опухоли [15, 93, 94]. Очевидно, что нейтрофилы обладают потенциалом непосредственного уничтожения опухолевых клеток. Механизмы, посредством которых нейтрофилы выполняют эту функцию, многочисленны и еще не полностью изучены, но они включают в себя многие уже известные механизмы антиинфекционной защиты [7].
Нейтрофилы потенцируют этот противоопухолевый эффект, когда они активированы. Важность ОН типа Н1 в противоопухолевых реакциях также подчеркивается экспериментальными исследованиями о том, что истощение уровня нейтрофилов в крови приводит к увеличению роста опухоли [15, 93, 94]. Очевидно, что нейтрофилы обладают потенциалом непосредственного уничтожения опухолевых клеток. Механизмы, посредством которых нейтрофилы выполняют эту функцию, многочисленны и еще не полностью изучены, но они включают в себя многие уже известные механизмы антиинфекционной защиты [7]. Сегодня рассматривается около десяти новых терапевтических стратегий и подходов для усиления противоопухолевого потенциала нейтрофилов или блокирования доступа ОН к растущим опухолям, такие как активация нейтрофилов интерфероном, синтез и накопление высоких уровней провоспалительных цитокинов в опухоли, которые могут убивать опухолевые клетки, блокирование инфильтрации нейтрофилами опухоли и многие другие. Как указывалось выше, в некоторых опухолях образуются хемокины, главным образом IL-8, которые привлекают нейтрофилы в опухолевый очаг. Показано, что применение антагонистов IL-8 (таких как полностью гуманизированное нейтрализующее моноклональное антитело ABX-IL8) к IL-8 уменьшает рост опухоли, метастазы и ангиогенез меланомы и рака легкого [95]. Наличие двух фенотипов Н1 и Н2 нейтрофилов, предполагает также, что, влияя на микроокружение опухоли, можно манипулировать ОН и генерировать большее количество противоопухолевых нейтрофилов. Также получены многообещающие результаты с использованием моноклональных терапевтических антител, индуцирующих нейтрофилы для выполнения антителозависимой цитотоксичности и высвобождения цитокинов, которые модулируют иммунный противоопухолевый ответ [96, 97].
Сегодня рассматривается около десяти новых терапевтических стратегий и подходов для усиления противоопухолевого потенциала нейтрофилов или блокирования доступа ОН к растущим опухолям, такие как активация нейтрофилов интерфероном, синтез и накопление высоких уровней провоспалительных цитокинов в опухоли, которые могут убивать опухолевые клетки, блокирование инфильтрации нейтрофилами опухоли и многие другие. Как указывалось выше, в некоторых опухолях образуются хемокины, главным образом IL-8, которые привлекают нейтрофилы в опухолевый очаг. Показано, что применение антагонистов IL-8 (таких как полностью гуманизированное нейтрализующее моноклональное антитело ABX-IL8) к IL-8 уменьшает рост опухоли, метастазы и ангиогенез меланомы и рака легкого [95]. Наличие двух фенотипов Н1 и Н2 нейтрофилов, предполагает также, что, влияя на микроокружение опухоли, можно манипулировать ОН и генерировать большее количество противоопухолевых нейтрофилов. Также получены многообещающие результаты с использованием моноклональных терапевтических антител, индуцирующих нейтрофилы для выполнения антителозависимой цитотоксичности и высвобождения цитокинов, которые модулируют иммунный противоопухолевый ответ [96, 97].
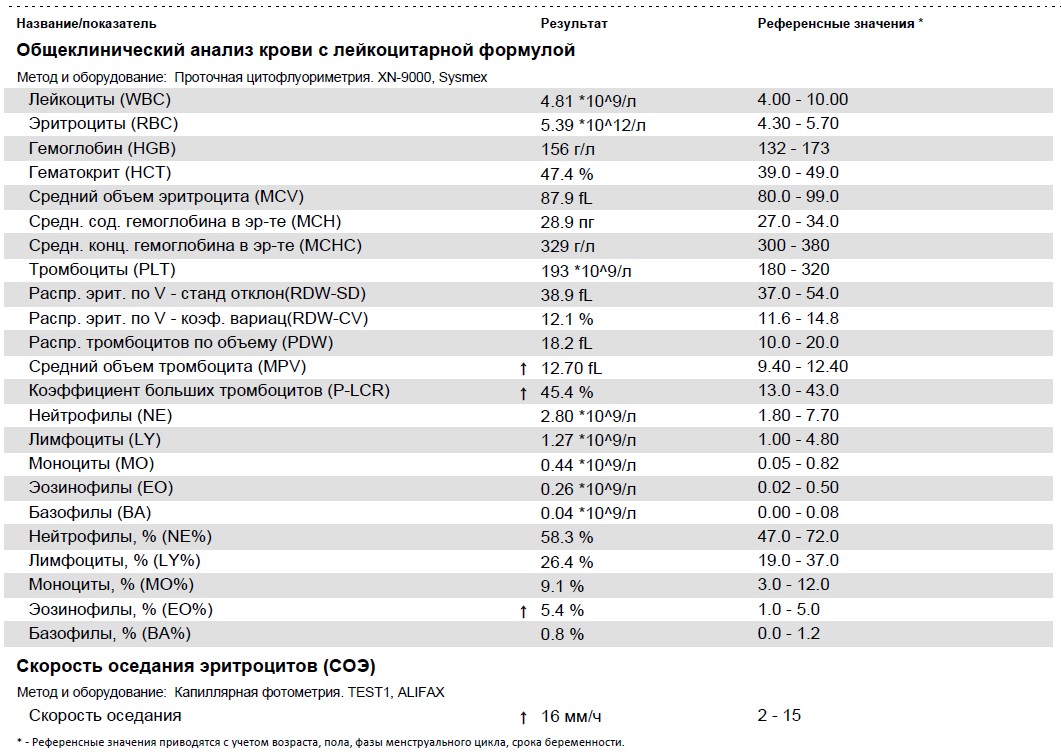 Nat. Rev. Immunol., 6(7): 541–550. doi: 10.1038/nri1841.
Nat. Rev. Immunol., 6(7): 541–550. doi: 10.1038/nri1841.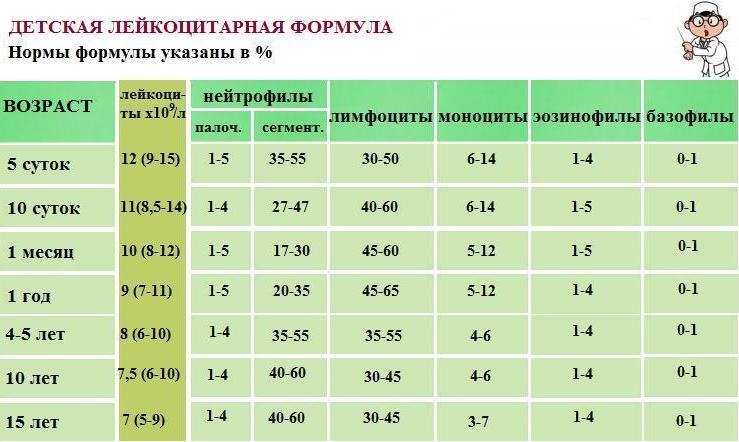 Nat. Rev. Immunol., 11(8): 519–531. doi: 10.1038/nri3024.
Nat. Rev. Immunol., 11(8): 519–531. doi: 10.1038/nri3024.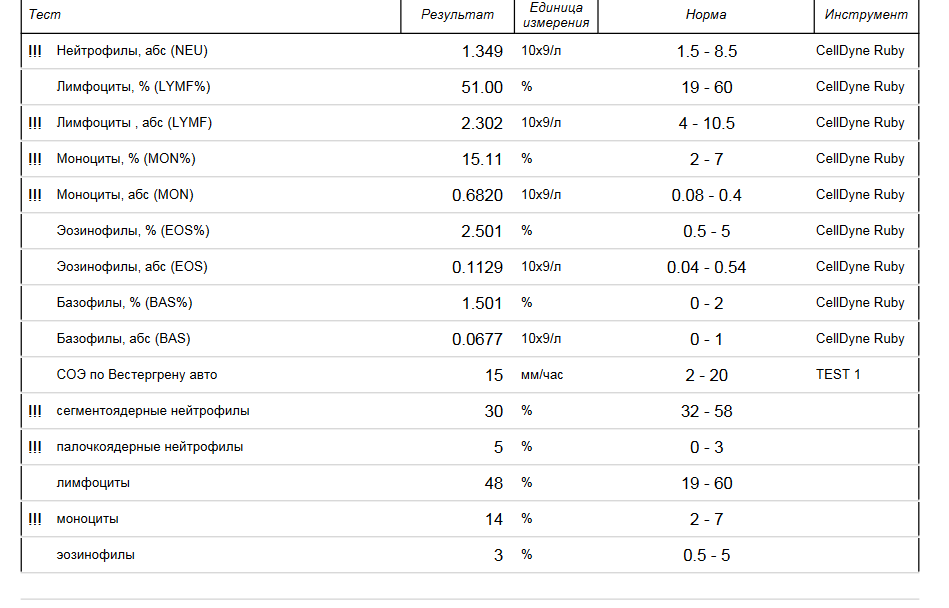 Int. J. Cancer, 129(9): 2183–2193. doi: 10.1002/ijc.25892.
Int. J. Cancer, 129(9): 2183–2193. doi: 10.1002/ijc.25892.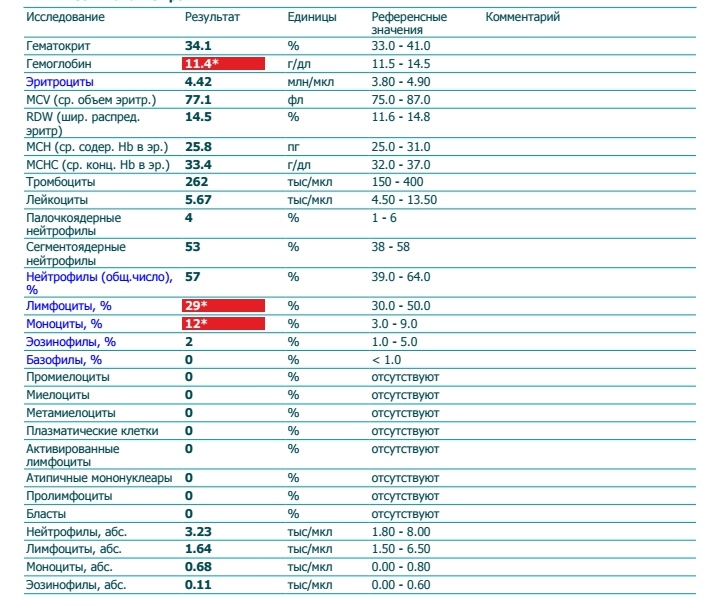 doi: 10.1007/s10555-015-9594-9.
doi: 10.1007/s10555-015-9594-9.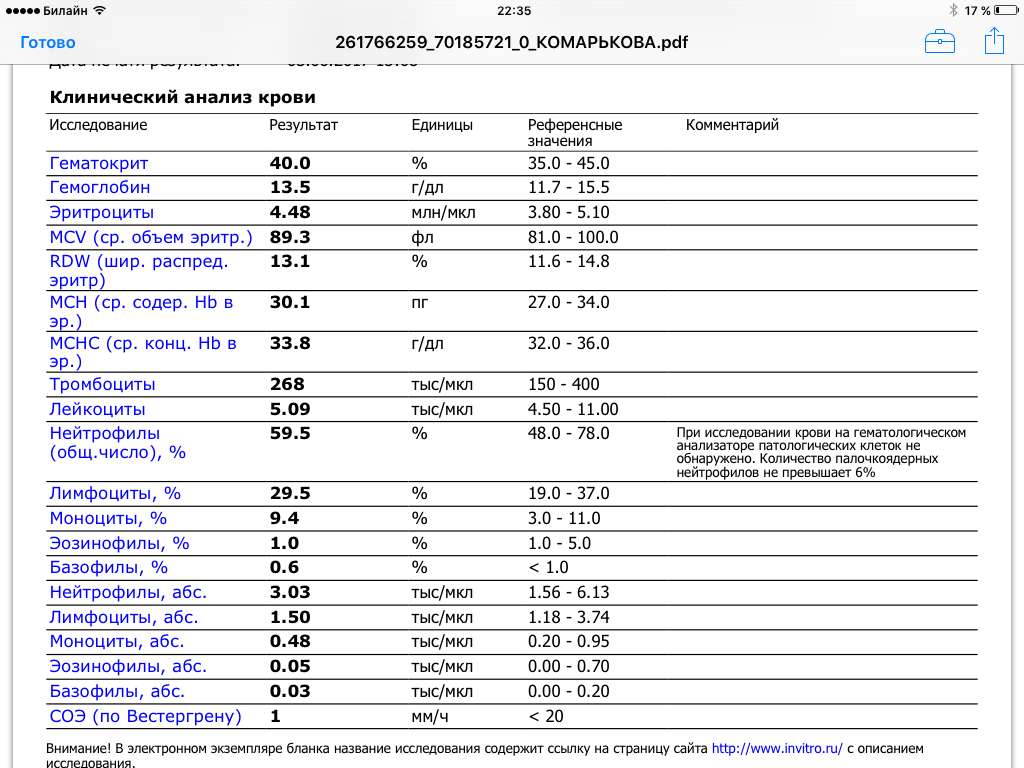 Am. J. Pathol., 152(1): 83–92.
Am. J. Pathol., 152(1): 83–92.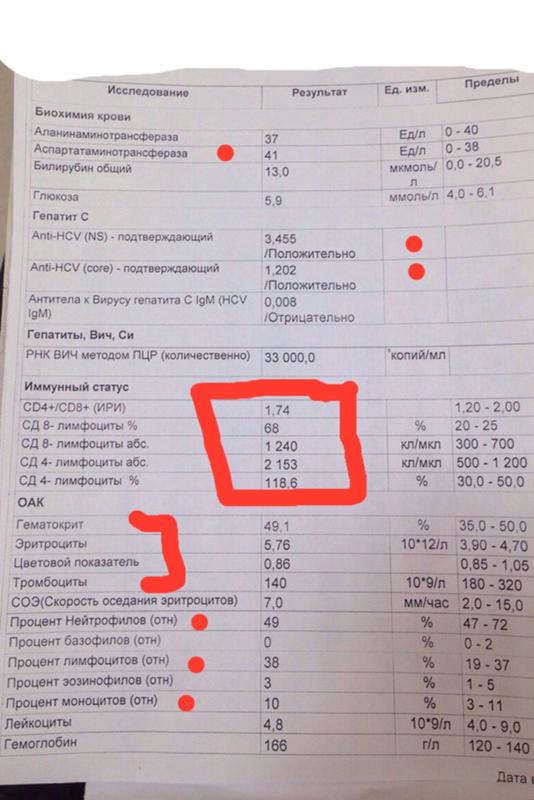 Ann. Surg. Oncol., 21(12): 3938–3946. doi: 10.1245/s10434-014-3815-2.
Ann. Surg. Oncol., 21(12): 3938–3946. doi: 10.1245/s10434-014-3815-2.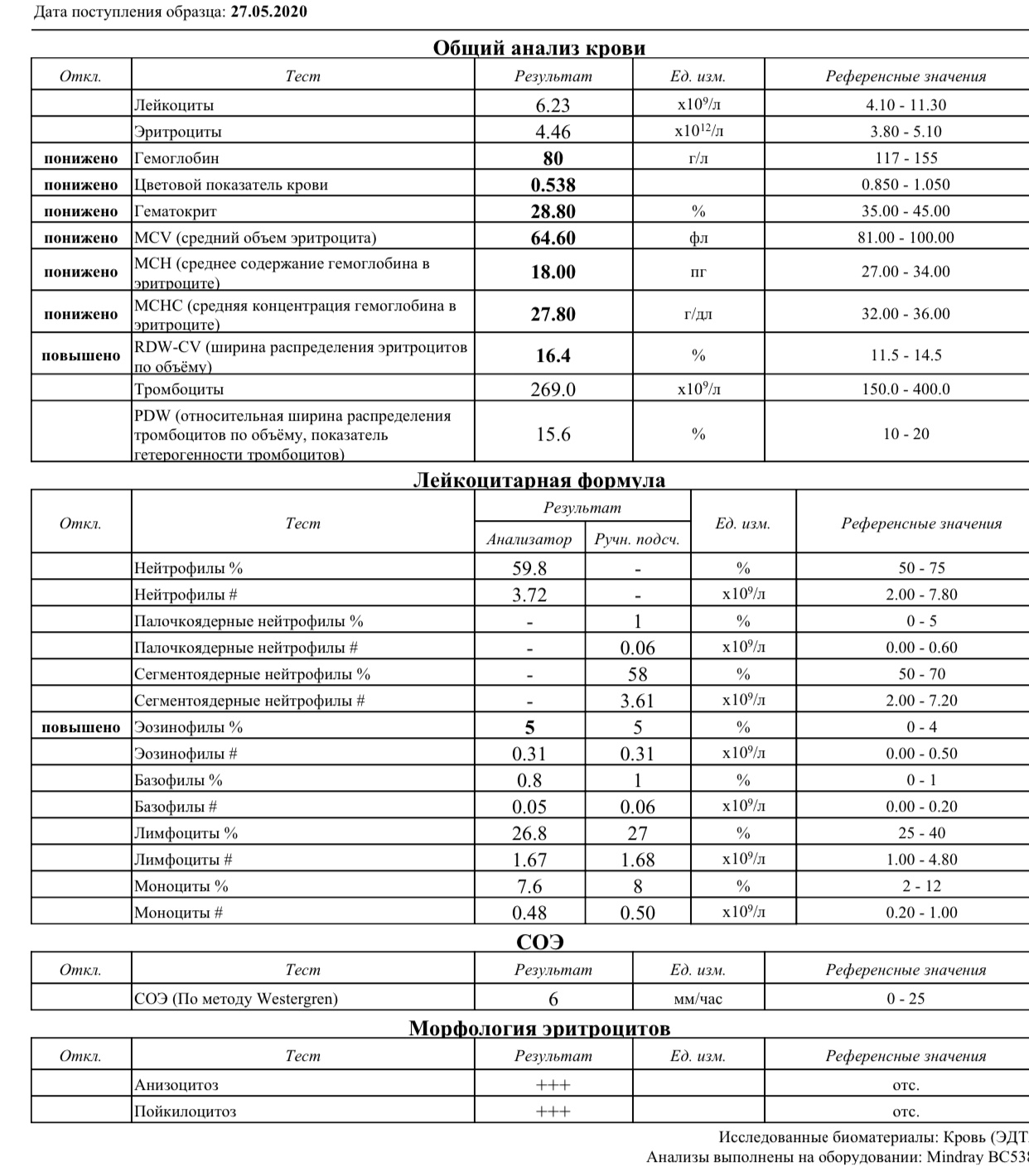 J. Nat. Cancer Institute, 106(6). doi: 10.1093/jnci/dju124.dju124.
J. Nat. Cancer Institute, 106(6). doi: 10.1093/jnci/dju124.dju124. Katano M., Torisu M. (1982) Neutrophil-mediated tumor cell destruction in cancer ascites. Cancer, 50(1): 62–68. doi: 10.1002/1097-0142.
Katano M., Torisu M. (1982) Neutrophil-mediated tumor cell destruction in cancer ascites. Cancer, 50(1): 62–68. doi: 10.1002/1097-0142.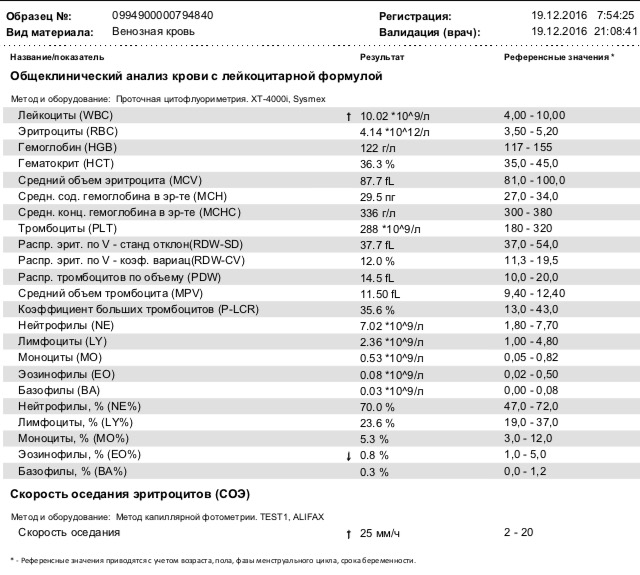 01.021.
01.021.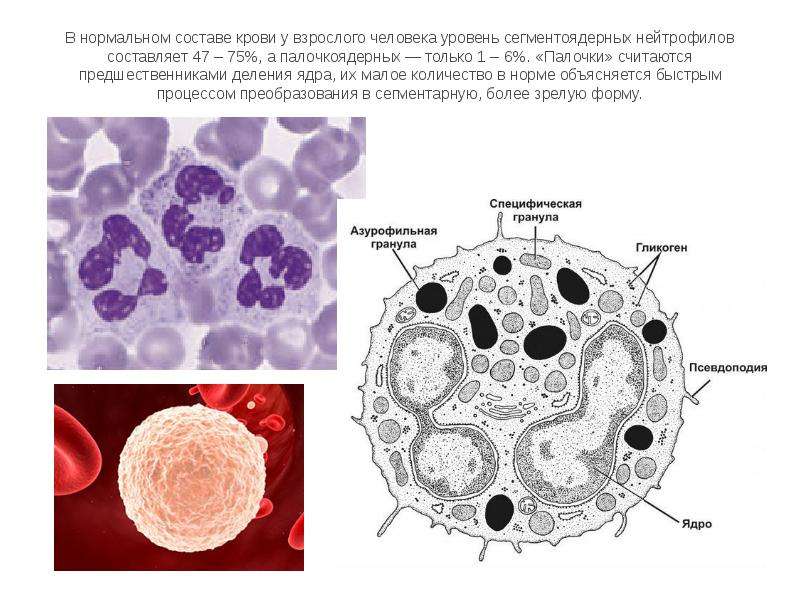 Leukemia & Lymphoma, 55(12): 2893–2900. doi: 10.3109/10428194.2014.904511.
Leukemia & Lymphoma, 55(12): 2893–2900. doi: 10.3109/10428194.2014.904511. Cancer Res., 61(12): 4756–4760.
Cancer Res., 61(12): 4756–4760. Cell Reports, 10(4): 562–573. doi: 10.1016/j.celrep.2014.12.039.
Cell Reports, 10(4): 562–573. doi: 10.1016/j.celrep.2014.12.039.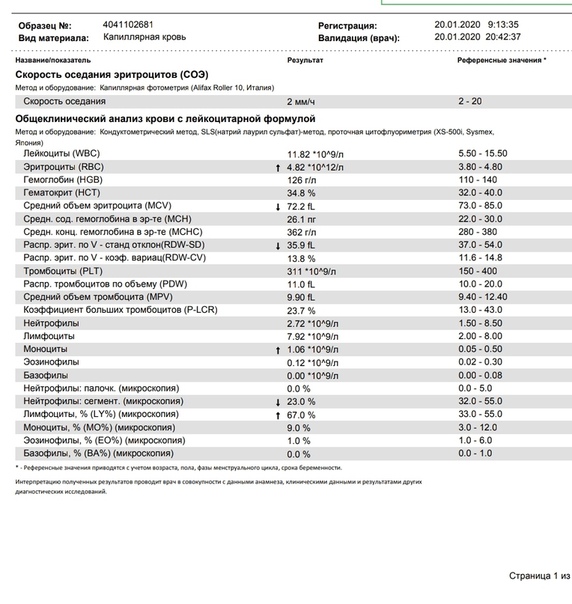 doi: 10.1016/j.molmed.2010.01.003. [PMC free article] [PubMed] [Cross Ref.].
doi: 10.1016/j.molmed.2010.01.003. [PMC free article] [PubMed] [Cross Ref.]. (2007) Neutrophil elastase induces cell proliferation and migration by the release of TGF-α, PDGF and VEGF in esophageal cell lines. Oncol. Reports, 17(1): 161–167.
(2007) Neutrophil elastase induces cell proliferation and migration by the release of TGF-α, PDGF and VEGF in esophageal cell lines. Oncol. Reports, 17(1): 161–167.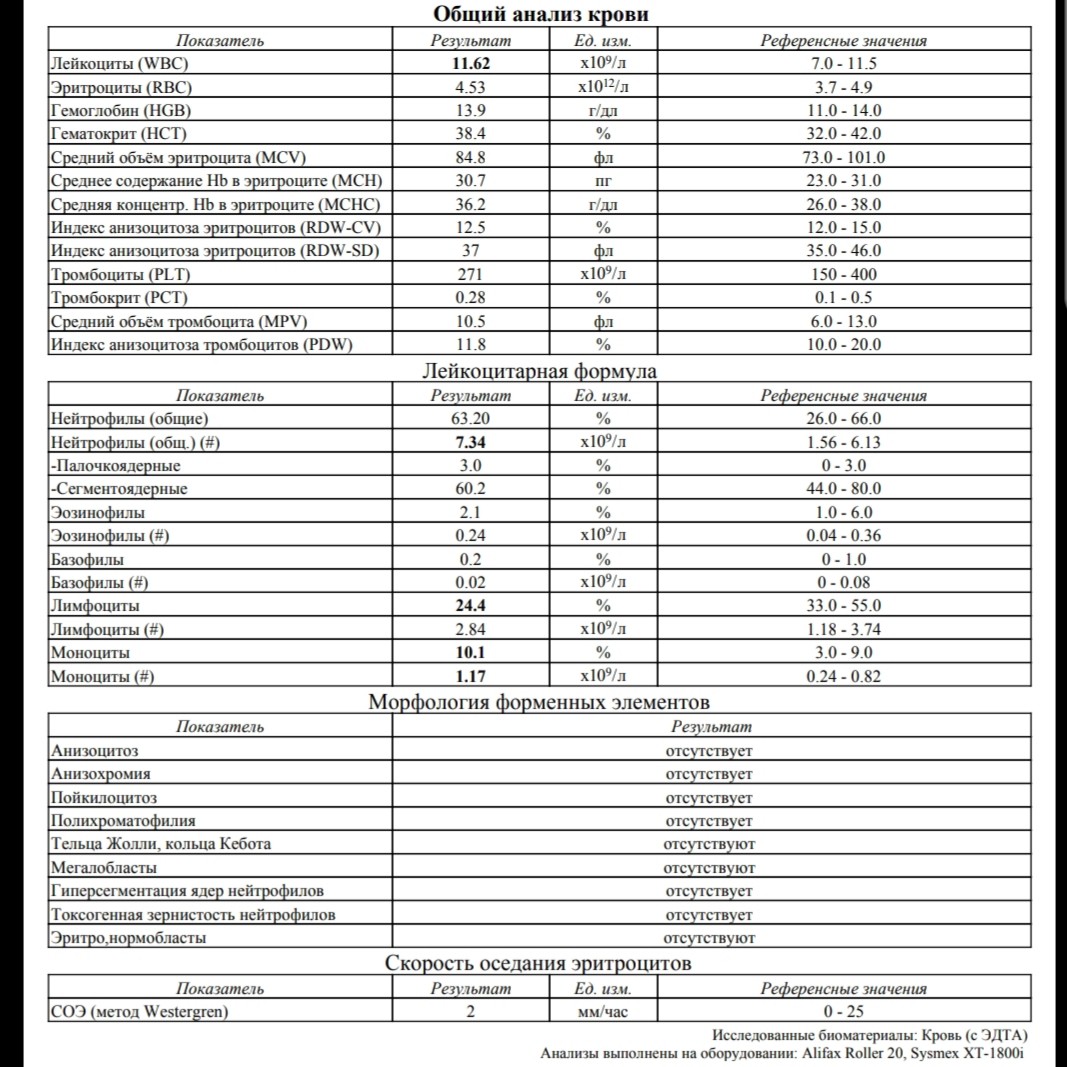 Mediators Inflamm., 2014: 12. doi: 10.1155/2014/971409.971409.
Mediators Inflamm., 2014: 12. doi: 10.1155/2014/971409.971409.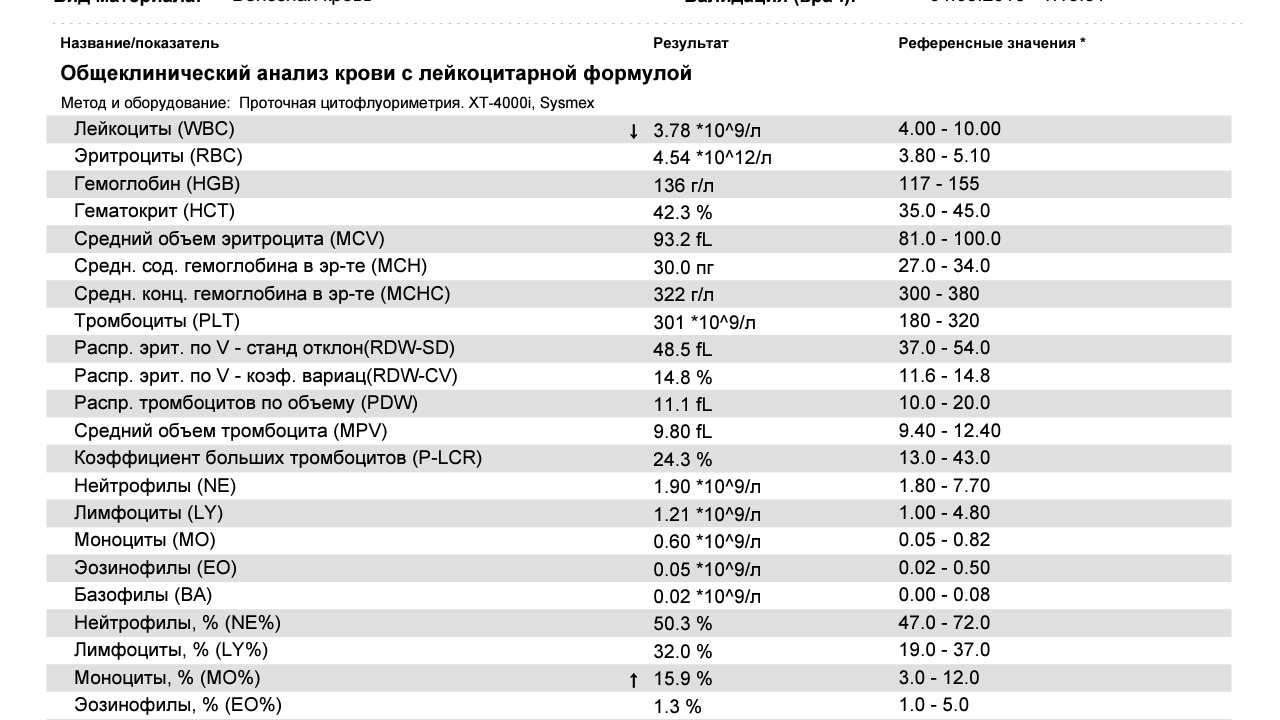 Pathol., 159(4): 1405–1414. doi: 10.1016/s0002-9440(10)62527-8.
Pathol., 159(4): 1405–1414. doi: 10.1016/s0002-9440(10)62527-8. Онкология, 19(3): 156–170.
Онкология, 19(3): 156–170.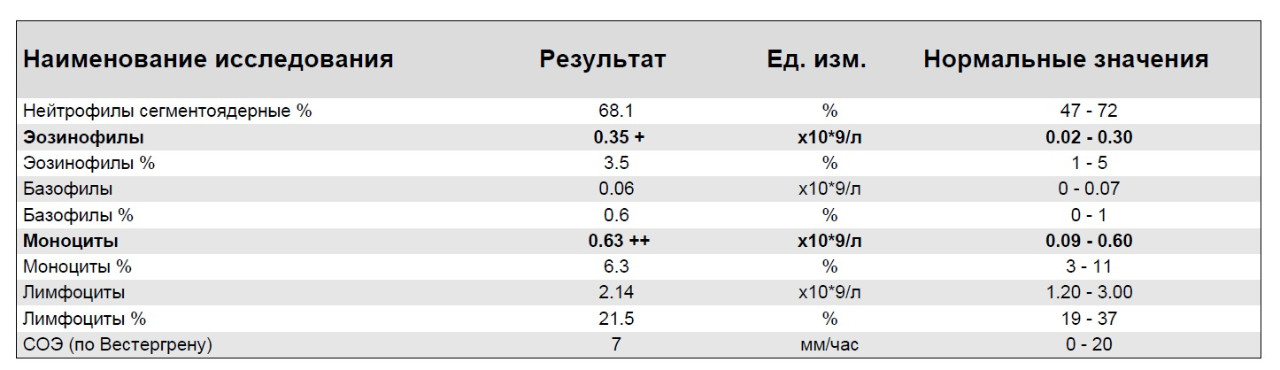 jid.5700136.
jid.5700136. J. Gastroenterol. Hepatol., 20(2): 287–293. doi: 10.1111/j.1440-1746.2004.03575.x.
J. Gastroenterol. Hepatol., 20(2): 287–293. doi: 10.1111/j.1440-1746.2004.03575.x.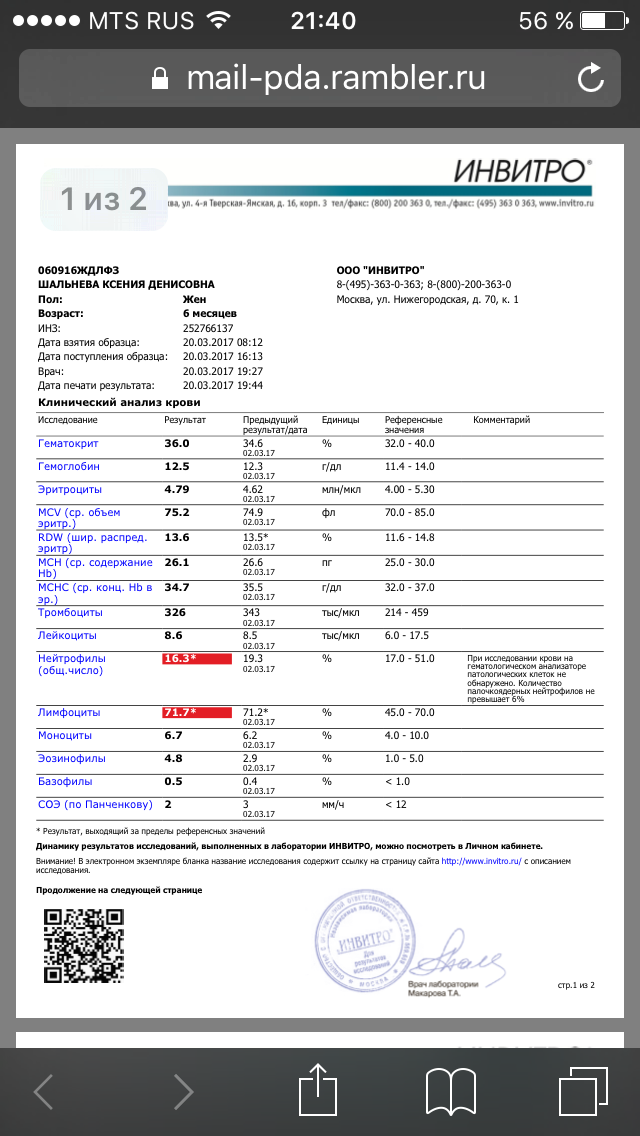 Strell C., Lang K., Niggemann B. et al. (2010) Neutrophil granulocytes promote the migratory activity of MDA-MB-468 human breast carcinoma cells via ICAM-1. Exp. Cell Res., 316(1): 138–148. doi: 10.1016/j.yexcr.2009.09.003.
Strell C., Lang K., Niggemann B. et al. (2010) Neutrophil granulocytes promote the migratory activity of MDA-MB-468 human breast carcinoma cells via ICAM-1. Exp. Cell Res., 316(1): 138–148. doi: 10.1016/j.yexcr.2009.09.003. Cancer Res., 67(21): 10501–10510. doi: 10.1158/0008-5472.can-07-1778.
Cancer Res., 67(21): 10501–10510. doi: 10.1158/0008-5472.can-07-1778. , 187(2): 726–732. doi: 10.4049/jimmunol.1002581.
, 187(2): 726–732. doi: 10.4049/jimmunol.1002581.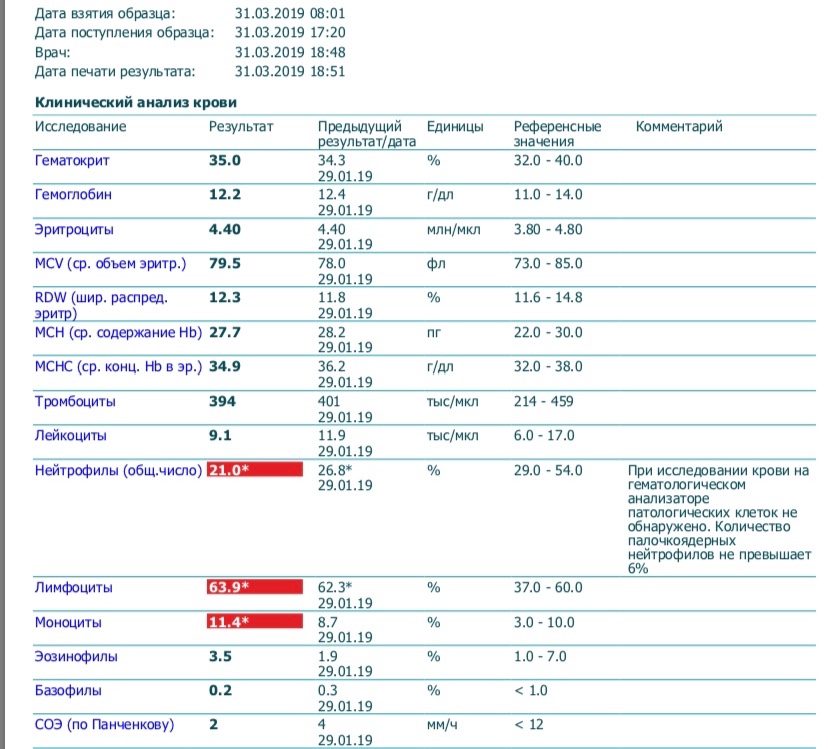 В норме количество палочкоядерных нейтрофилов минимально (1-3 % от общего числа). При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных).
В норме количество палочкоядерных нейтрофилов минимально (1-3 % от общего числа). При «мобилизации» иммунной системы происходит резкое увеличение (в разы) количества незрелых форм нейтрофилов (палочкоядерных). ru/20200113/1563357352.html
ru/20200113/1563357352.html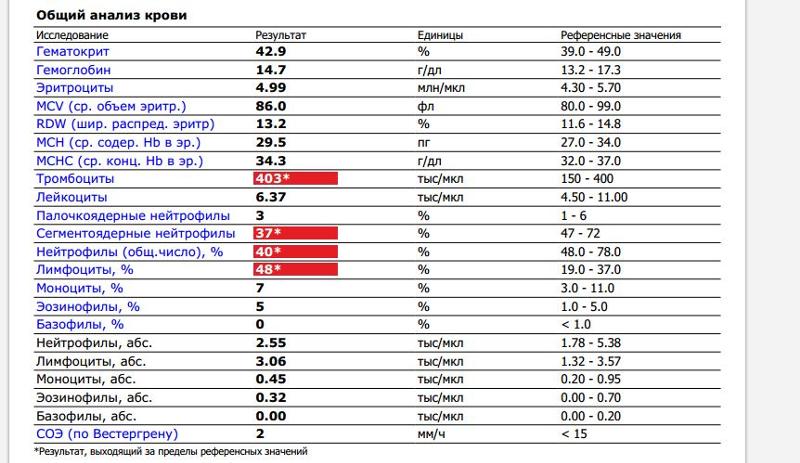 Лимфоциты – клетки крови из группы лейкоцитов, отвечающие за сопротивляемость организма. Это клетки иммунной системы, являющиеся первой преградой на пути распространения различных болезней, в том числе рака.Повышенный уровень лимфоцитов в крови отмечается, когда человек чем-то заражен и организм борется с вирусом или инфекцией, поэтому именно увеличение количества этих клеток традиционно является предметом для беспокойства.Недавнее исследование датских ученых показало, что внимательно стоит относиться не только к высокому, но и к низкому уровню лимфоцитов. Лимфопения — уменьшение концентрации лимфоцитов в крови может быть ранним предупреждением о повышенной уязвимости организма к различным инфекциям и значительном увеличении риска смертности.Низкий уровень лимфоцитов легко выявляется во время обычных анализов крови, но пациенты обычно не направляются на дальнейшее обследование, потому что значение лимфопении как предиктора будущих заболеваний не было известно.В исследование, которое проводилось в Копенгагене в период с 2003 по 2015 год, были включены 108 135 человек в возрасте от 20 до 100 лет (средний возраст — 68 лет).
Лимфоциты – клетки крови из группы лейкоцитов, отвечающие за сопротивляемость организма. Это клетки иммунной системы, являющиеся первой преградой на пути распространения различных болезней, в том числе рака.Повышенный уровень лимфоцитов в крови отмечается, когда человек чем-то заражен и организм борется с вирусом или инфекцией, поэтому именно увеличение количества этих клеток традиционно является предметом для беспокойства.Недавнее исследование датских ученых показало, что внимательно стоит относиться не только к высокому, но и к низкому уровню лимфоцитов. Лимфопения — уменьшение концентрации лимфоцитов в крови может быть ранним предупреждением о повышенной уязвимости организма к различным инфекциям и значительном увеличении риска смертности.Низкий уровень лимфоцитов легко выявляется во время обычных анализов крови, но пациенты обычно не направляются на дальнейшее обследование, потому что значение лимфопении как предиктора будущих заболеваний не было известно.В исследование, которое проводилось в Копенгагене в период с 2003 по 2015 год, были включены 108 135 человек в возрасте от 20 до 100 лет (средний возраст — 68 лет).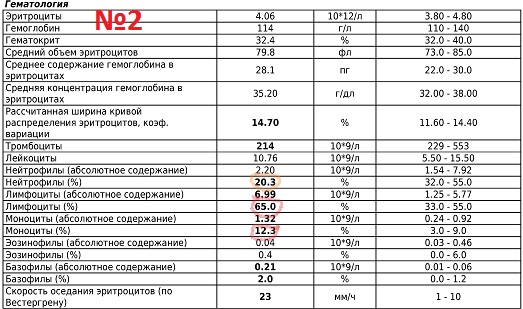 За исследуемый период умерли 10 372 человека.При обработке результатов учитывались поправки на возраст, пол, потребление табака и алкоголя, массу тела, а также такие параметры, как C-реактивный белок плазмы, количество нейтрофилов в крови, недавние инфекции, диабет, систолическое артериальное давление, холестерин в плазме, триглицериды в плазме, образование, доход и физическая активность.Результаты показали, риск смертности от всех причин у пациентов с низким уровнем лимфоцитов был на 60 процентов выше, чем у людей с нормальным уровнем. В 1,5-2,8 раза у них был повышен риск смерти от рака, сердечно-сосудистых, респираторных заболеваний, и различных инфекций.»Участники с лимфопенией имели высокий риск умереть от любой причины, независимо от других факторов риска смертности, включая возраст», — приводятся в пресс-релизе Канадской медицинской ассоциации слова руководителя исследования Стига Божесена (Stig Bojesen) из Копенгагенского университета.Связь между лимфопенией и повышенной смертностью объясняется тем, что при этом заболевании снижается сопротивляемость организма при потенциально опасных для жизни заболеваниях.
За исследуемый период умерли 10 372 человека.При обработке результатов учитывались поправки на возраст, пол, потребление табака и алкоголя, массу тела, а также такие параметры, как C-реактивный белок плазмы, количество нейтрофилов в крови, недавние инфекции, диабет, систолическое артериальное давление, холестерин в плазме, триглицериды в плазме, образование, доход и физическая активность.Результаты показали, риск смертности от всех причин у пациентов с низким уровнем лимфоцитов был на 60 процентов выше, чем у людей с нормальным уровнем. В 1,5-2,8 раза у них был повышен риск смерти от рака, сердечно-сосудистых, респираторных заболеваний, и различных инфекций.»Участники с лимфопенией имели высокий риск умереть от любой причины, независимо от других факторов риска смертности, включая возраст», — приводятся в пресс-релизе Канадской медицинской ассоциации слова руководителя исследования Стига Божесена (Stig Bojesen) из Копенгагенского университета.Связь между лимфопенией и повышенной смертностью объясняется тем, что при этом заболевании снижается сопротивляемость организма при потенциально опасных для жизни заболеваниях.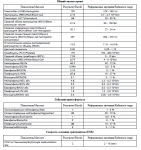 Особенно это критично для людей пожилого возраста, у которых количество лимфоцитов и так понижено.
Особенно это критично для людей пожилого возраста, у которых количество лимфоцитов и так понижено. ru
ru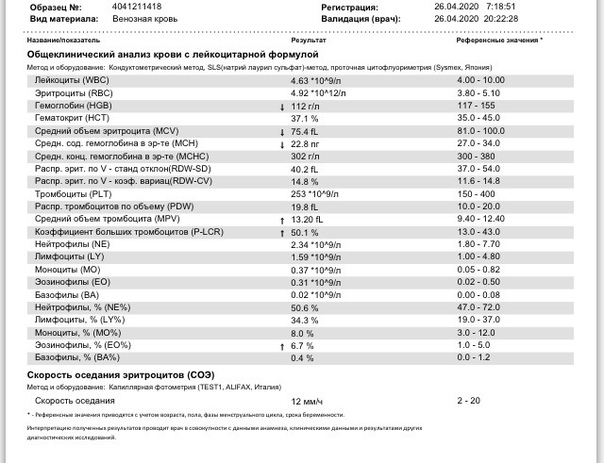

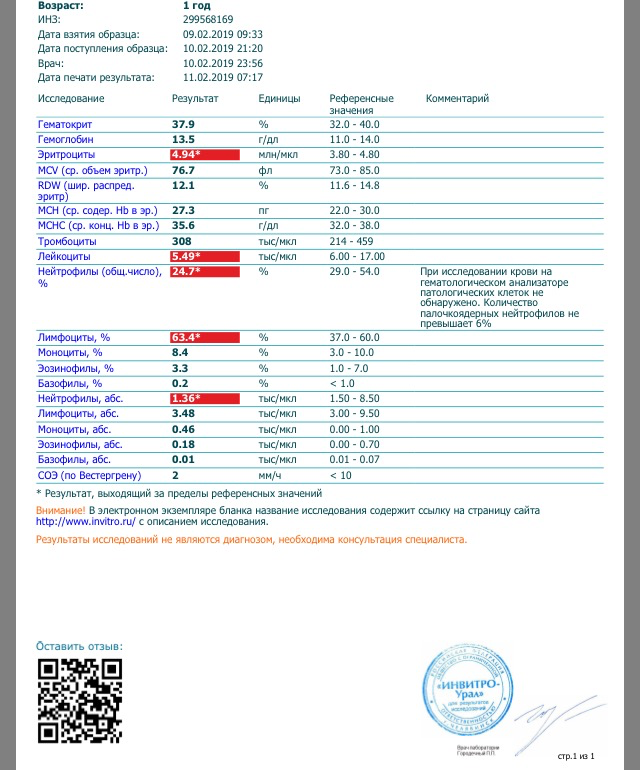 Клинический анализ крови ребенку назначают практически при всех заболеваниях и в профилактических целях.
Клинический анализ крови ребенку назначают практически при всех заболеваниях и в профилактических целях.
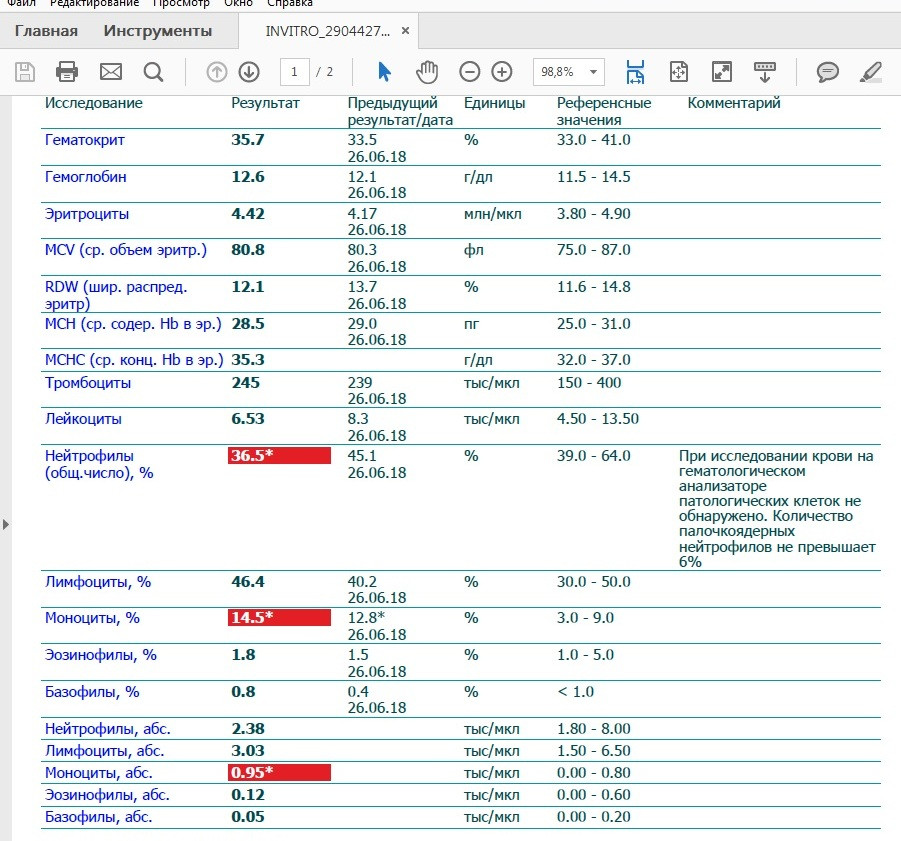 д.
д.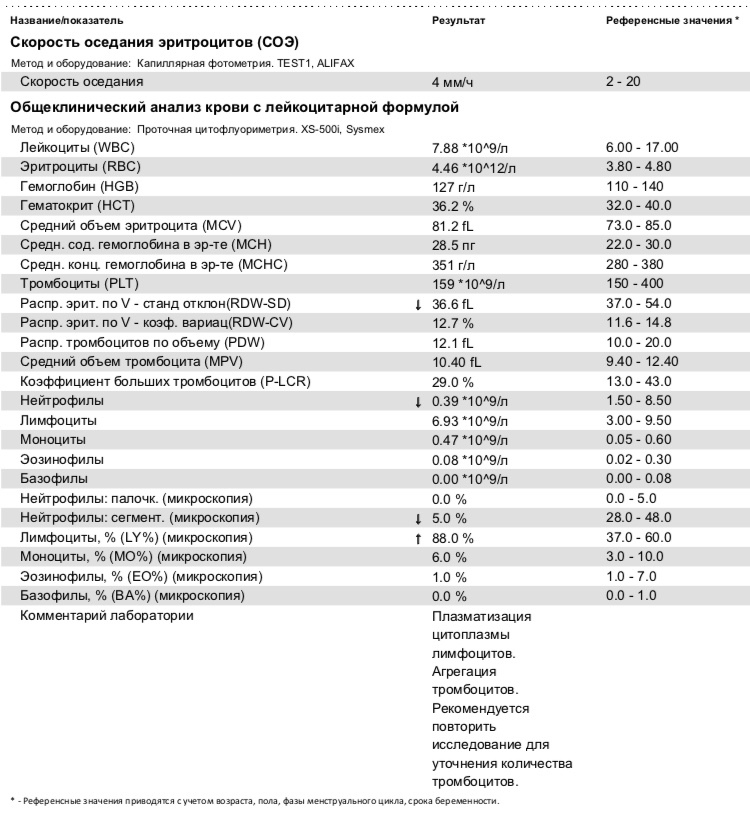
 01.2021
22:19
01.2021
22:19 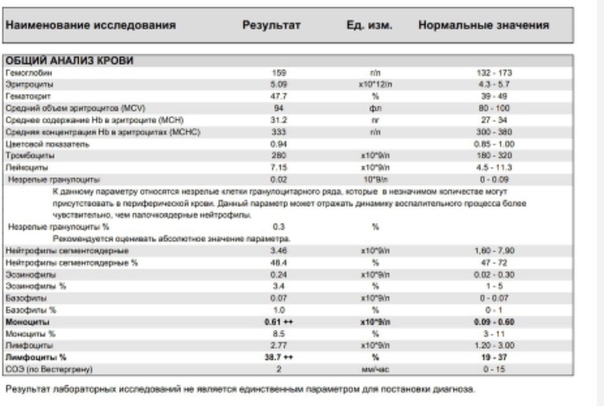 мне стало намного лучше. спасибо большое! наконец то чувствую себя человекеком.
мне стало намного лучше. спасибо большое! наконец то чувствую себя человекеком. Сахартов Дмитрий Борисович — замечательный врач, всем рекомендую и советую!
Сахартов Дмитрий Борисович — замечательный врач, всем рекомендую и советую!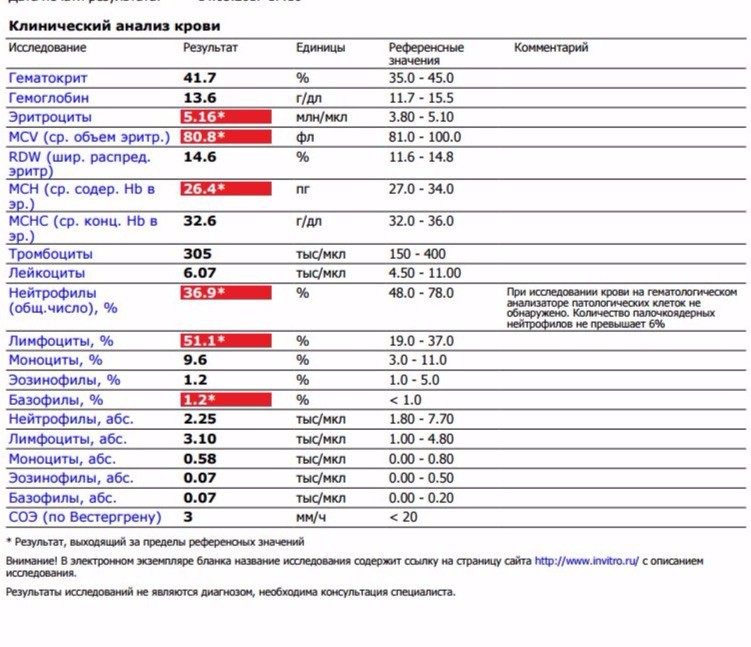 Любые отклонения от нормы говорят о развитии патологических процессов в организме.
Любые отклонения от нормы говорят о развитии патологических процессов в организме. При расшифровке учитывают повышение одних лейкоцитов относительно других, например, нейтрофилы понижены, лимфоциты понижены или, наоборот, повышены.
При расшифровке учитывают повышение одних лейкоцитов относительно других, например, нейтрофилы понижены, лимфоциты понижены или, наоборот, повышены. В этом случае снижение нейтрофилов кратковременное, и показатели скоро нормализуются.
В этом случае снижение нейтрофилов кратковременное, и показатели скоро нормализуются.
 Результата анализа крови не достаточно для диагностики, но это позволяет судить о наличии патологических изменений в организме, требующих более детального обследования и выявления очагов воспаления. Низкое содержание нейтрофилов может свидетельствовать о тяжелых и опасных инфекциях, с лечением которых затягивать нельзя.
Результата анализа крови не достаточно для диагностики, но это позволяет судить о наличии патологических изменений в организме, требующих более детального обследования и выявления очагов воспаления. Низкое содержание нейтрофилов может свидетельствовать о тяжелых и опасных инфекциях, с лечением которых затягивать нельзя.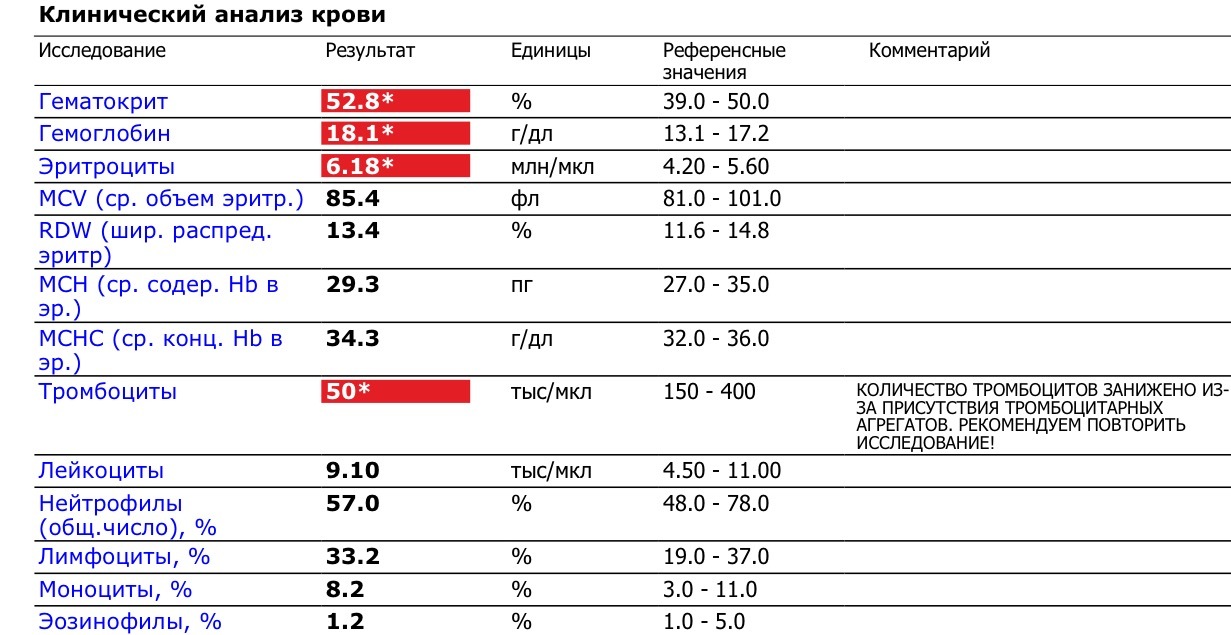
 https://www.clinicalkey.com. Проверено 8 декабря 2018 г.
https://www.clinicalkey.com. Проверено 8 декабря 2018 г.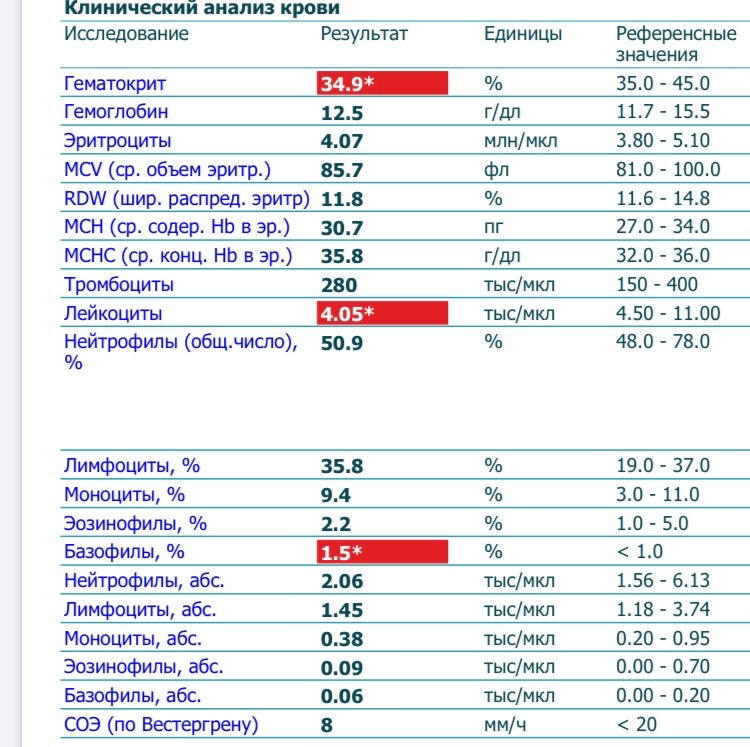 Чаще всего это наблюдается — и даже ожидается — в результате химиотерапии, используемой для лечения рака. Но у некоторых людей могут быть другие симптомы инфекции или основной проблемы, вызывающей нейтропению.
Чаще всего это наблюдается — и даже ожидается — в результате химиотерапии, используемой для лечения рака. Но у некоторых людей могут быть другие симптомы инфекции или основной проблемы, вызывающей нейтропению.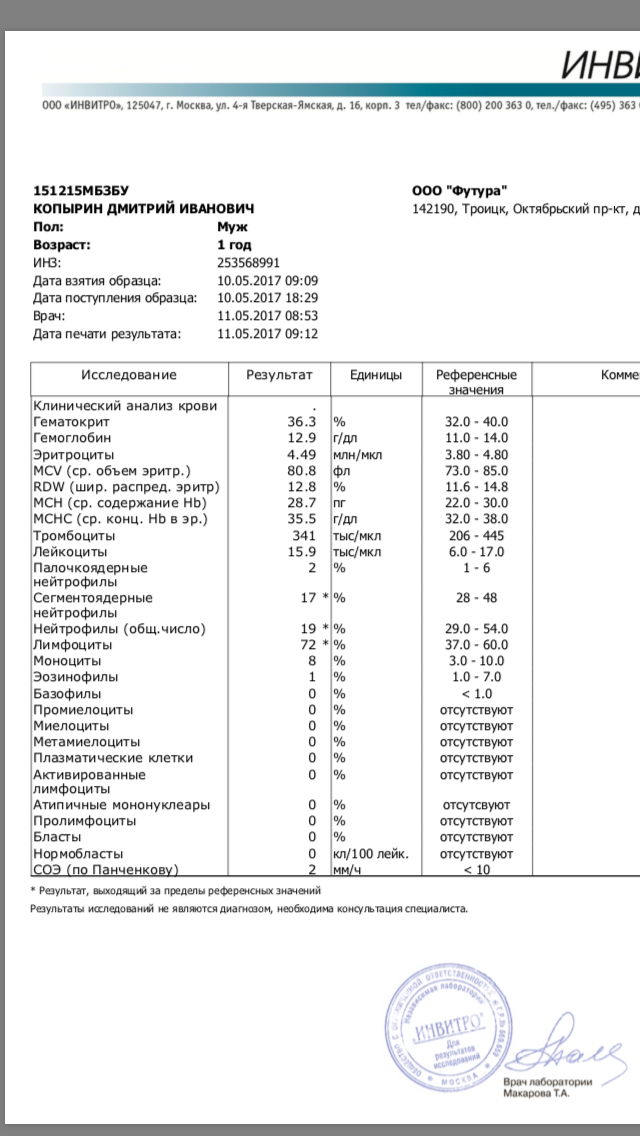 Это может быть связано с аутоиммунным заболеванием, например:
Это может быть связано с аутоиммунным заболеванием, например:
 Некоторые заболевания, включая рак, и определенные методы лечения, включая химиотерапию и лучевую терапию, могут вызывать у некоторых людей иммуносупрессию. Обычно это называется низким уровнем лейкоцитов, но вы можете услышать и другие слова, чтобы описать это.
Некоторые заболевания, включая рак, и определенные методы лечения, включая химиотерапию и лучевую терапию, могут вызывать у некоторых людей иммуносупрессию. Обычно это называется низким уровнем лейкоцитов, но вы можете услышать и другие слова, чтобы описать это.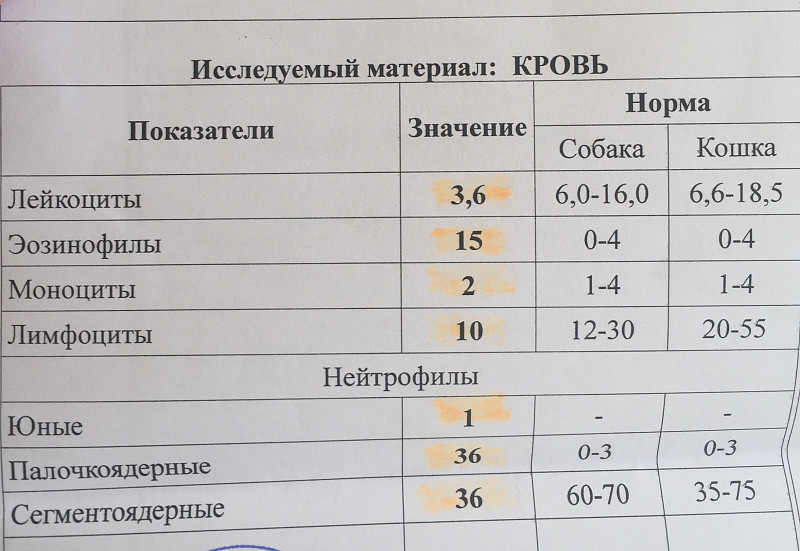
 Они также уничтожают клетки, инфицированные вирусами.
Они также уничтожают клетки, инфицированные вирусами. Ваша бригада по лечению рака будет использовать ваш ДРП, чтобы получить представление о том, как лечение влияет на вашу иммунную систему и насколько эффективно она защищает вас от инфекции.
Ваша бригада по лечению рака будет использовать ваш ДРП, чтобы получить представление о том, как лечение влияет на вашу иммунную систему и насколько эффективно она защищает вас от инфекции.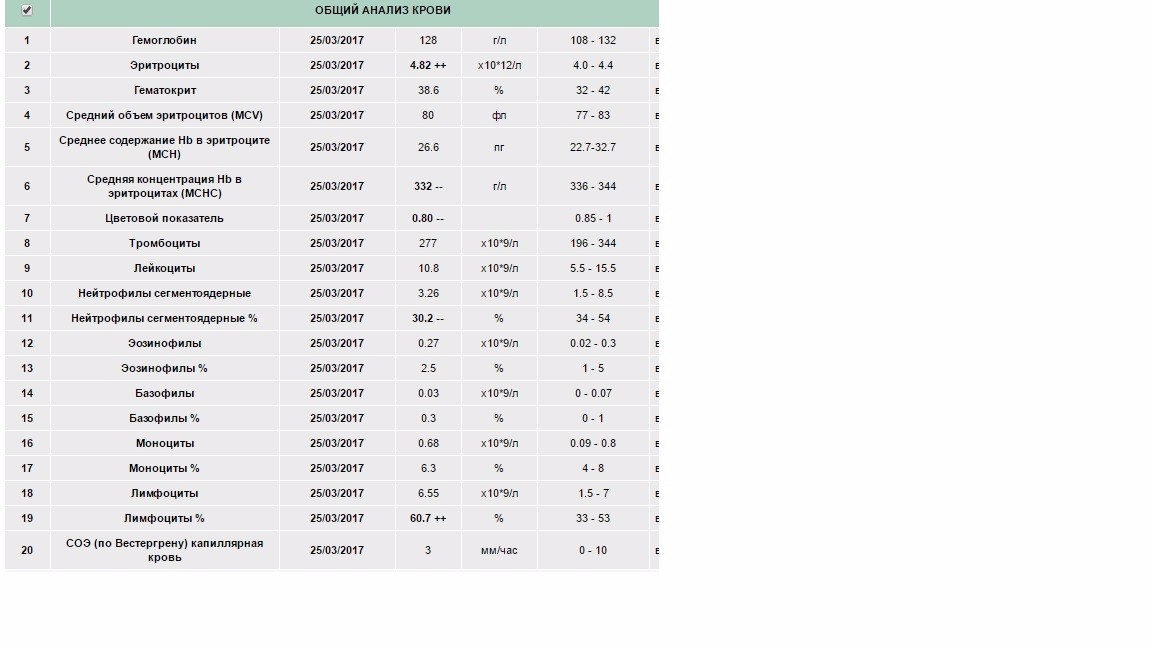
 Они также известны как факторы роста факторы или колониестимулирующие факторы (CSF) . Примеры препаратов для увеличения факторов роста включают филграстим (Neupogen), tbo-filgrastim (Granix) и пегфилграстим (Neulasta)
Они также известны как факторы роста факторы или колониестимулирующие факторы (CSF) . Примеры препаратов для увеличения факторов роста включают филграстим (Neupogen), tbo-filgrastim (Granix) и пегфилграстим (Neulasta) Нейтрофилы борются с инфекцией, уничтожая вредные бактерии и грибки (дрожжи), которые вторгаются в организм. Нейтрофилы производятся в костном мозге.Костный мозг — это губчатая ткань, обнаруженная в более крупных костях, таких как таз, позвонки и ребра.
Нейтрофилы борются с инфекцией, уничтожая вредные бактерии и грибки (дрожжи), которые вторгаются в организм. Нейтрофилы производятся в костном мозге.Костный мозг — это губчатая ткань, обнаруженная в более крупных костях, таких как таз, позвонки и ребра.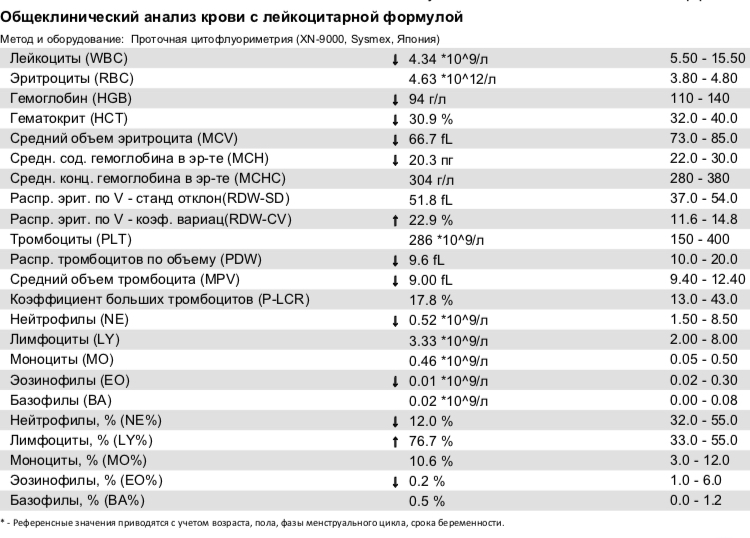

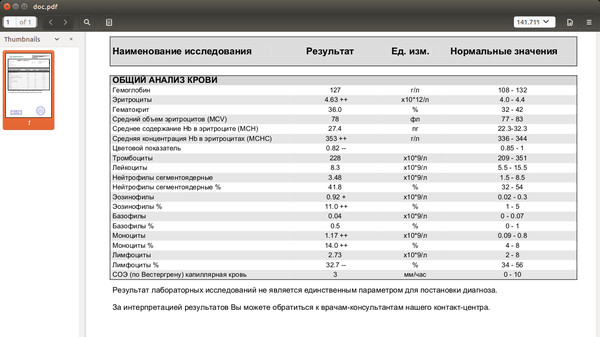 Или у вас развивается нейтропения. В этом случае ваш врач может принять определенные меры предосторожности, в том числе:
Или у вас развивается нейтропения. В этом случае ваш врач может принять определенные меры предосторожности, в том числе: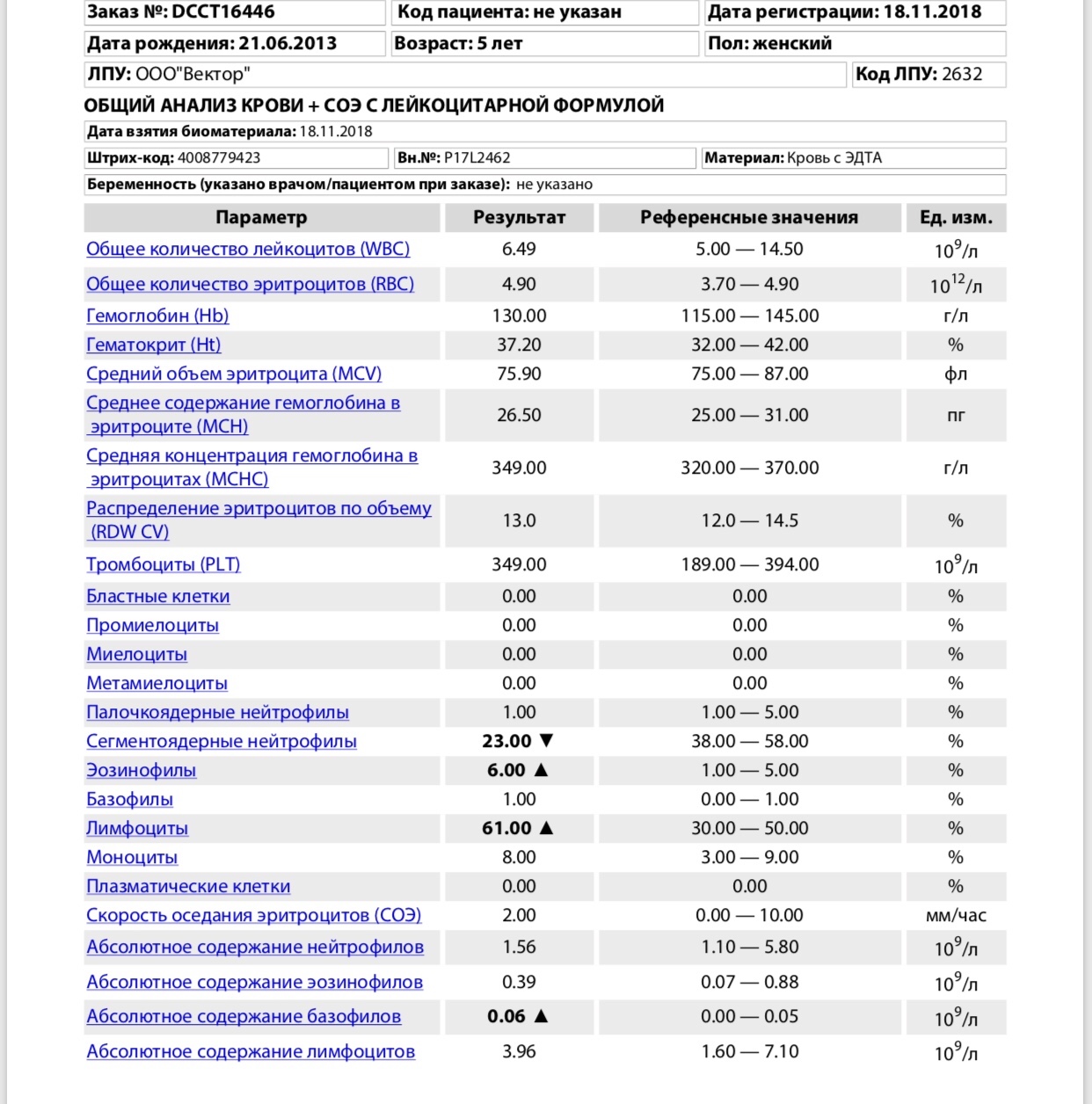 Вы также можете услышать, как медицинский персонал называет это состояние «низким количеством нейтрофилов» или «низким количеством лейкоцитов». Если у вас нейтропения, вас называют «нейтропеником».
Вы также можете услышать, как медицинский персонал называет это состояние «низким количеством нейтрофилов» или «низким количеством лейкоцитов». Если у вас нейтропения, вас называют «нейтропеником». Это может произойти со многими типами химиотерапии и некоторыми видами лучевой терапии.
Это может произойти со многими типами химиотерапии и некоторыми видами лучевой терапии.
 Чем ниже количество нейтрофилов, тем выше риск заражения:
Чем ниже количество нейтрофилов, тем выше риск заражения: У людей с нейтропенией, которые менее способны бороться с инфекцией, она может развиваться намного быстрее, чем обычно. Это называется «нейтропенический сепсис» или «фебрильная нейтропения». Это может быть опасно для жизни, и его необходимо срочно лечить.
У людей с нейтропенией, которые менее способны бороться с инфекцией, она может развиваться намного быстрее, чем обычно. Это называется «нейтропенический сепсис» или «фебрильная нейтропения». Это может быть опасно для жизни, и его необходимо срочно лечить.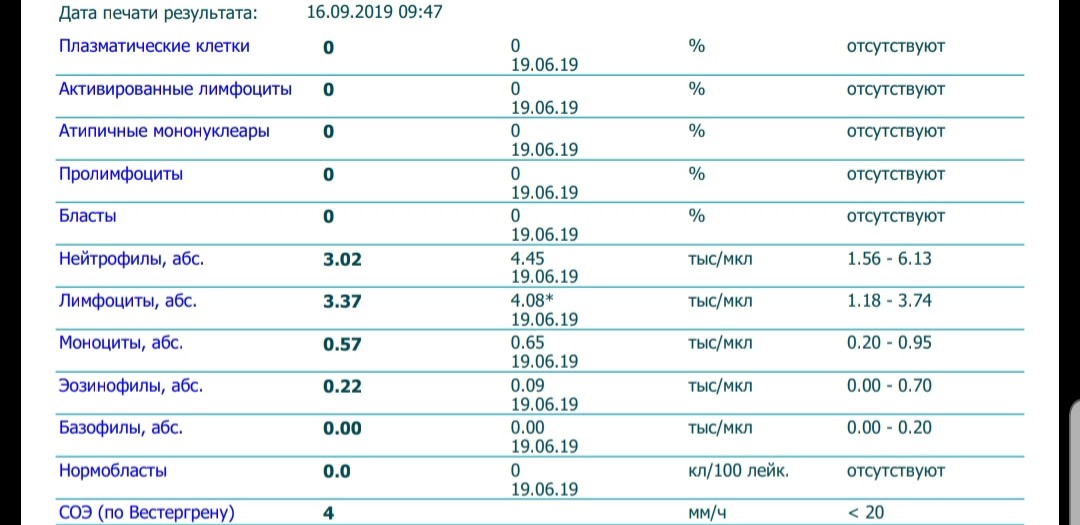 По этой причине ваши врачи могут также проводить другие проверки. Они могут измерять вашу частоту сердечных сокращений, артериальное давление, частоту дыхания, а также функцию почек и печени.
По этой причине ваши врачи могут также проводить другие проверки. Они могут измерять вашу частоту сердечных сокращений, артериальное давление, частоту дыхания, а также функцию почек и печени.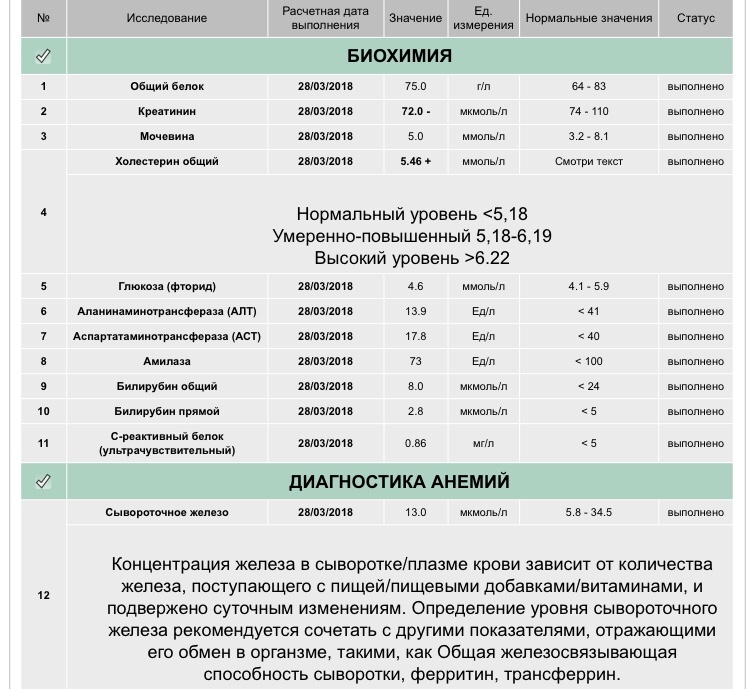
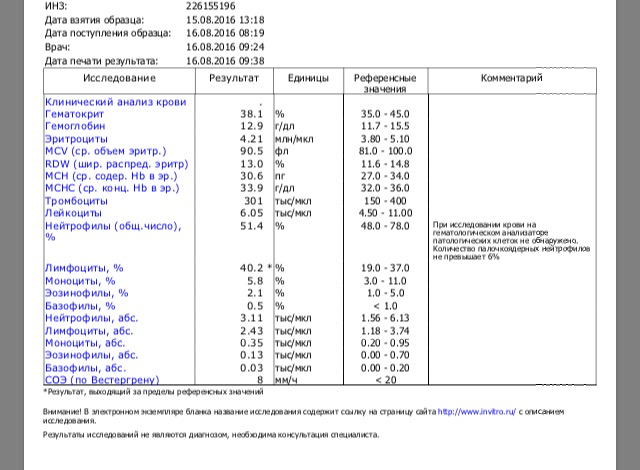 Это связано с воздействием лекарств на иммунную систему в целом, а не на уровень нейтрофилов. Если вы принимаете один из этих препаратов, ваш врач пропишет вам низкую дозу антибиотиков. Возможно, вам придется продолжать принимать их в течение некоторого времени после завершения химиотерапии, чтобы дать иммунной системе время на восстановление.
Это связано с воздействием лекарств на иммунную систему в целом, а не на уровень нейтрофилов. Если вы принимаете один из этих препаратов, ваш врач пропишет вам низкую дозу антибиотиков. Возможно, вам придется продолжать принимать их в течение некоторого времени после завершения химиотерапии, чтобы дать иммунной системе время на восстановление.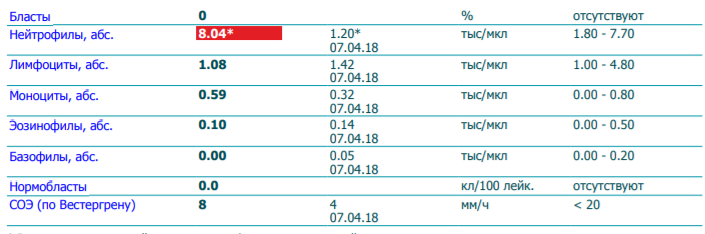 Факторы роста — это гормоны (химические посланники), которые естественным образом присутствуют в нашем организме. Наиболее часто используемый фактор роста называется гранулоцитарным колониестимулирующим фактором (G-CSF). Это белок, который заставляет костный мозг вырабатывать определенные лейкоциты. G-CSF помогает более быстрому восстановлению нормального уровня нейтрофилов после химиотерапии, что снижает риск инфекций. У нас есть больше информации о факторах роста и потенциальных побочных эффектах факторов роста.
Факторы роста — это гормоны (химические посланники), которые естественным образом присутствуют в нашем организме. Наиболее часто используемый фактор роста называется гранулоцитарным колониестимулирующим фактором (G-CSF). Это белок, который заставляет костный мозг вырабатывать определенные лейкоциты. G-CSF помогает более быстрому восстановлению нормального уровня нейтрофилов после химиотерапии, что снижает риск инфекций. У нас есть больше информации о факторах роста и потенциальных побочных эффектах факторов роста. Вам могут посоветовать избегать определенных продуктов, или вам могут вообще не вводить никаких диетических ограничений.
Вам могут посоветовать избегать определенных продуктов, или вам могут вообще не вводить никаких диетических ограничений.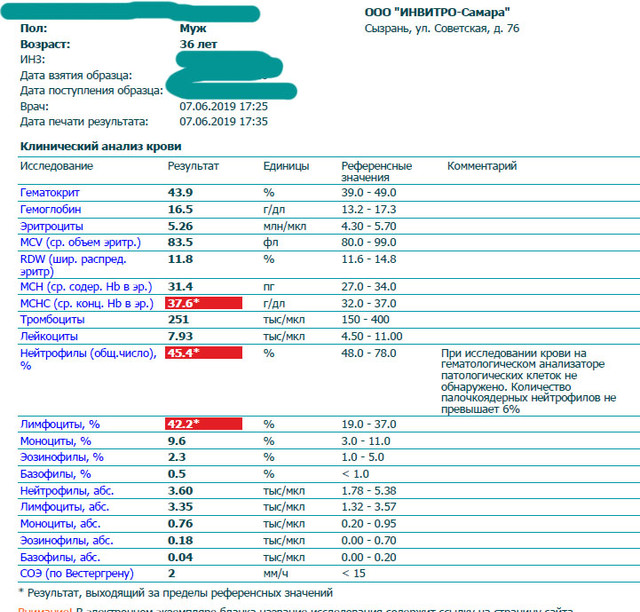



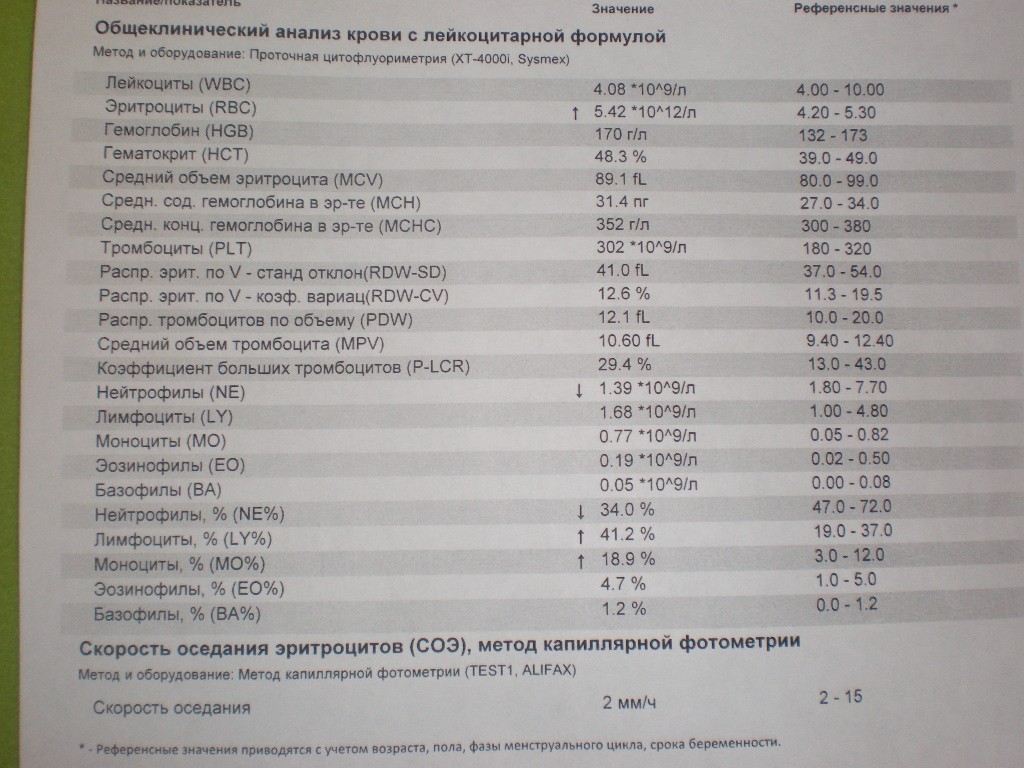 Люди с нейтропенией легкой степени обычно не имеют симптомов и могут не нуждаться в лечении.
Люди с нейтропенией легкой степени обычно не имеют симптомов и могут не нуждаться в лечении.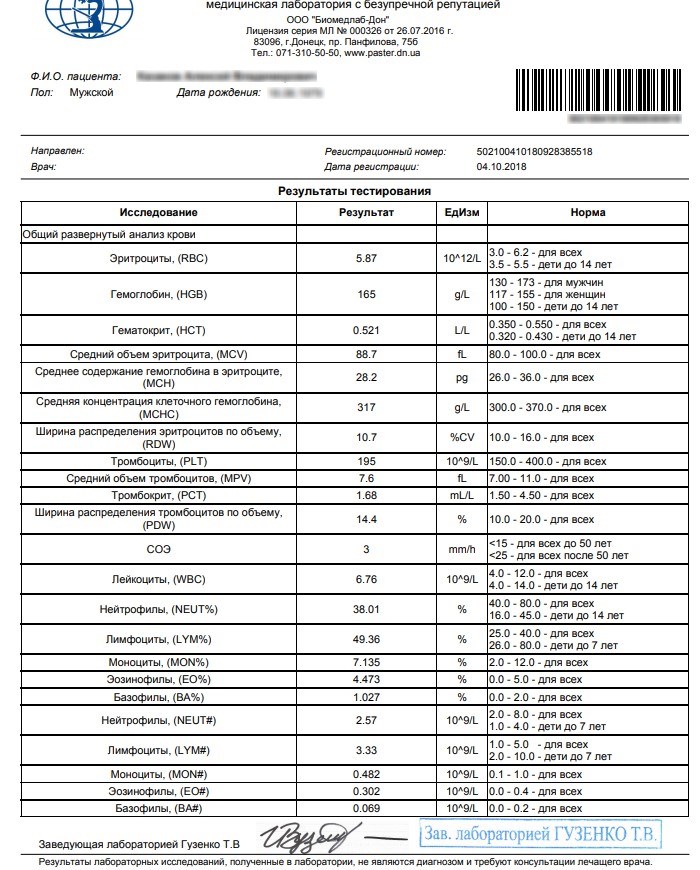

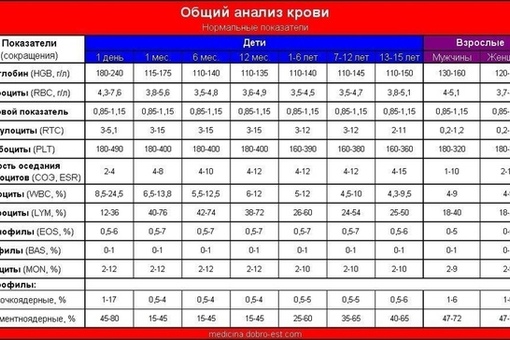 Есть три типа лейкоцитов: гранулоциты, моноциты и лимфоциты. Нейтрофилы составляют большую часть гранулоцитов.
Есть три типа лейкоцитов: гранулоциты, моноциты и лимфоциты. Нейтрофилы составляют большую часть гранулоцитов.