Частое мочеиспускание у женщин — причины
Процесс мочеиспускания является довольно интимным, кратность и объем которого строго индивидуальны. Но не всегда все проходит в физиологическом ритме, очень часто женщины замечают у себя учащенное мочеиспускание, которому может сопутствовать дискомфорт и даже боль.
В большинстве случаев, когда возникают подобные проблемы, дамы весьма неохотно отправляются к врачу с этой жалобой и тогда, когда соответствующая симптоматика уже становится нестерпимой.
Но тактика выжидания, что все пройдет само, является неверной, ведь эта проблема, о которой многим стыдно говорить вслух, имеет под собой определенную причину, с которой должен разобраться врач. О причинах частого мочеиспускания у женщин, болезненного и безболезненного — пойдет речь в этой статье.
Понятие учащенного мочеиспускания
В каких случаях приходится говорить об учащенном мочеиспускании? Дело в том, что строгих норм кратности мочеиспускания в течение суток нет, существуют лишь некие условные рамки и усредненные цифры – 2-6 раз за день. Частота физиологического опорожнения мочевого пузыря варьируется в зависимости от ряда факторов (физиологических особенностей организма, интенсивности обмена веществ, характера питания, питьевого режима и пр.), в разные дни кратность мочеиспускания также разная.
Учащенное мочеиспускание – это превышение порога личного комфорта женщины, когда она сама замечает, что организм намного чаще сигнализирует о необходимости справить физиологическую нужду, а точнее – приходится чаще обычного опорожнять мочевой пузырь.
Справедливости ради стоит отметить, что кратковременная (сутки-двое) симптоматика подобного плана не должна вызывать особых тревог, но если ситуация затягивается и усугубляется, единственно верным решением будет скорейшая консультация врача.
Причины частых позывов к мочеиспусканию у женщин
При таком неприятном симптоме, как частое мочеиспускание у женщин причины могут быть самые разные, иногда не связанные со здоровьем и заболеванием (физиологические). Основные причины данного явления подразделяют на четыре большие группы, первое место среди которых занимают патологические процессы органов и структур мочевыделительной системы.
Патологии мочевыделительной системы
Частой причиной учащенного мочеиспускания являются инфекционные заболевания мочевыводящих путей воспалительного характера. У женского пола имеется природная, анатомическая предрасположенность к данным заболеваниям, и страдают они от этих проблем в 3 раза чаще мужчин.
Частое болезненное мочеиспускание у женщин является ярким признаком цистита. Боли при мочеиспускании – жгущие и режущие, после посещения туалета женщину мучает чувство неполного опорожнения от мочи мочевого пузыря, которое вынуждает буквально сидеть на унитазе. В момент начала позыва помочиться отмечается недержание мочи (подробнее о цистите см. цистит у женщин — симптомы, лечение). Характер мочи изначально не меняется, но при прогрессировании болезни моча становится мутной. Схема лечения схожа с терапией пиелонефрита, применяется также физиотерапия (УВЧ, индуктотермия и ионофорез), фитопрепараты (см. цистон при цистите, 15 препаратов от цистита), а также клюква при цистите.
Частое мочеиспускание, болезненное в начале опорожнения мочевого пузыря, характерно для уретрита. Боль имеет жгучий характер и сопровождается зудом. Общее состояние женщин страдает редко, что приводит к затягиванию процесса и позднему обращению к врачам. Лечение уретрита включает антибиотики и пробиотики для восстановления биоценоза влагалища (см. список препаратов пробиотиков).
Учащение мочеиспускания может свидетельствовать о наличии хронического пиелонефрита. Заболевание проявляется тупыми болями ноющего характера, локализованными в поясничной области, которые усиливаются в холодную погоду. При обострении патологического процесса отмечается: 
— резкий подъем температуры тела, вплоть до озноба
— а также слабость
— тошнота
— в моче появляются примеси крови и гноя
— прогрессирование болезни приводит к развитию арте- риальной гипертензии
Лечение пиелонефрита длительное и включает антибак- териальную терапию, спазмолитики, обезболивающие и фитопрепараты.
- Мочекаменная болезнь
Учащенное мочеиспускание может говорить о существующей мочекаменной болезни с локализацией конкрементов в мочевом пузыре. Позывы к мочеиспусканию появляются неожиданно, резко и провоцируются интенсивной физической нагрузкой, возникают при беге или тряске в транспорте. Когда мочевой пузырь еще не опустошился полностью в процессе мочеиспускания также может происходить прерывание струи мочи. Возникает болезненность в нижней части живота и области над лобком, как в покое, так и в процессе мочеиспускания. Лечение патологии, в зависимости от тяжести болезни и характера камней, может быть медикаментозным, физиотерапевтическим или хирургическим, но всегда включает соблюдение диеты.
- Слабость мышечной стенки мочевого пузыря
Проявляется частым мочеиспусканием с малым объемом отделяемой мочи. Позывы к мочеиспусканию всегда резкие и требуют немедленного посещения туалета. Поскольку эта патология имеет врожденный характер, терапия направлена на укрепление мышечной ткани мочевого пузыря специальными упражнениями и препаратами.
- При гиперактивном мочевом пузыре
При этом усиление нервных сигналов вызывает частые позывы к опорожнению мочевого пузыря. Заболевание носит центральное происхождение, поэтому лечение направлено на прерывание патологической возбудимости нервной системы, регулирующей процесс мочеиспускания (седативные препараты, миорелаксанты и др.).
Частое мочеиспускание, как вторичный признак различных патологий организма
- Гинекологические заболевания
Учащение мочеиспускания может являться признаком запущенной миомы матки – доброкачественной опухоли, которая своим размером сдавливает мочевой пузырь. Поскольку заболевание развивается постепенно, дизуритическим расстройствам долгое время предшествуют маточные кровотечения, нарушение цикла и болезненность внизу живота. Лечение гормональное и хирургическое (см. миома матки — симптомы и лечение).
При опущении матки, связанном со слабостью связочного аппарата, происходит смещение органов и тканей малого таза, в том числе, мочевого пузыря. Частое же мочеиспускание с недержанием свидетельствует о значительном опущении матки. Женщину длительно беспокоят болезненные проявления внизу живота, обильные менструации и кровянистые выделения из влагалища. Лечение консервативное (гормоны, ЛФК) или хирургическое.
- Эндокринные заболевания
Частые позывы мочеиспускания ночью нередко являются одним их первых признаков сахарного диабета у женщин. Помимо этого, женщину мучает постоянная жажда, зуд кожи, слабость и усталость. Лечение включает диету, препараты, снижающие уровень сахара (при неэффективности диетотерапии), инсулинотерапию (при инсулинозависимой форме болезни).
При несахарном диабете, связанном с дисфункцией гипоталамо-гипофизарной системы, возникает учащенное мочеиспускание, увеличивается суточный объем выделяемой мочи до 5 литров. Женщин мучает постоянная жажда, теряется вес, возникает сухость кожи и слизистых. Лечение гормональное, пожизненное.
- Заболевания сердца и сосудов
Частое ночное мочеиспускание у женщин может быть признаком сердечно-сосудистой недостаточности. При недостаточности сердечной деятельности во время активной дневной жизнедеятельности возникают скрытые отеки, которые сходят ночью и выражаются в частом мочеиспускании. Лечение – этиологическое, направленное на компенсацию выявленной недостаточности сердечной деятельности.
Физиологические причины
При наличии определенных физиологических причин женщину беспокоит учащенное мочеиспускание в дневное время, наиболее частыми из которых являются:
- особенности диеты, связанные с обильным потреблением жидкости (кофе, газировка, спиртное) и продуктов, имеющих мочегонные свойства (арбуз, клюква, дыня, брусника, огурец и пр.)
- стресс и волнение, при которых кислородное голодание клеток приводит к частому мочеиспусканию
- первый и третий триместр беременности, когда учащение мочеиспускания связано с ростом матки и сдавлением мочевого пузыря
- переохлаждение организма, при котором возникает компенсаторное учащение мочеиспускания;
Когда первопричиной являются физиологические факторы, которые вызывают частое мочеиспускание у женщин лечение не требуется. Самоустранение провоцирующей ситуации приводит к нормализации мочеиспускания.
Прием лекарственных средств
Усиление мочевыделения, приводящее к частому посещению туалета, также провоцируют препараты из группы диуретиков, которые имеют терапевтический мочегонный эффект. Эти препараты назначаются при отеках, гипертензии, для лечения гестоза беременных.
Причины учащенного и болезненного мочеиспускания
Если обнаруживается дуэт симптомов – частое мочеиспускание у женщин и боли при мочеиспускании, с большой вероятностью имеется воспалительный процесс органов мочевыделения или половых органов на фоне инфекции. Некоторым инфекциям, передающимся половым путем, также присуще болезненное и учащенное мочеиспускание (подробнее в наших статьях):
Обильное частое безболезненное мочеиспускание у женщин чаще всего свидетельствует о запущенном течении определенного заболевания из вышеперечисленных групп. Дело в том, что женская мочеполовая система, по сути, является единым целым, и инфекция, возникшая в мочевыводящих органах, легко переключается на половые органы.
Очень часто, например, диагностируется уретрит и вагинит. Строение женских мочеполовых органов объясняет легкость распространения инфекции, особо опасным вариантом которого является восходящая инфекция – из влагалища на матку и придатки, из уретры на мочевой пузырь и почки. Такие патологии, как цистит, мочекаменная болезнь, вагиниты и вульвовагиниты различной этиологии, проявляются болезненным мочеиспусканием.
Болезненное и учащенное мочеиспускание может быть следствием раздражения тканей влагалища:
- при неправильном использовании тампона
- после полового акта
При этом симптоматика является проходящей – дискомфорт и частые позывы помочиться проходят в течение суток. Но эти сутки являются опасным периодом, поскольку поврежденная слизистая является отличными входными воротами для различных инфекционных агентов.
Учащенное мочеиспускание, которое беспокоит женщину в течение двух и более дней, не должно оставаться без диагностики и лечения. Любые патологии мочеполовой системы являются угрозой для нормальной реализации репродуктивной функции. Поэтому женское здоровье должно быть не только главной заботой нации, но и приоритетом каждой отдельной женщины, а симптомы на то и являются симптомами, чтобы предъявлять их врачу.
Следите за своим организмом и прислушивайтесь к его сигналам!
zdravotvet.ru
Частые простуды у взрослых: причины и меры профилактики
Простуда – болезнь, которая возникает у подавляющего большинства людей, как правило, более одного раза в год. Частые простуды у взрослых могут быть следствием как респираторной вирусной инфекции, так и переохлаждения организма.

В первом случае болезнь развивается стремительно, сопровождаясь скачкообразным повышением температуры. Во втором случае развитие недуга происходит постепенно.
Содержание статьи
С чего все начинается
Основные симптомы:
- воспаление слизистых оболочек;
- заложенность носа;
- возможна боль в горле;
- отсутствие аппетита;
- общая слабость;
- температура менее 38 °С.
При отсутствии лечения возможны осложнения, связанные с воспалением дыхательных путей (бронхит), органов слуха (отит), легких (пневмонит), гортани (ларингит) и глотки (фарингит), насморком (синусит и ринит).
Согласно статистике, человек, обращающийся к врачу по данной причине более 6 раз в год, может сказать, что он часто болеет. При этом норма у взрослого человека – до 2 раз в год в случае сезонной эпидемии.
Возможные причины простуд
Более подвержены данному заболеванию люди старшего поколения и дети. Также на сопротивляемость болезни влияет образ жизни. Причинами частых простуд у взрослых могут стать повышенные физические и умственные нагрузки или их полное отсутствие, стрессовые ситуации, недостаток сна, сидячая работа или несбалансированное питание.
Людям, имеющим вредные привычки или хронические болезни, следует быть наиболее осторожными и как можно раньше реагировать на первые симптомы. В противном случае возможны серьезные осложнения.
Однако в подавляющем большинстве случаев причиной частых простудных заболеваний является ослабленная иммунная система человека, на которую серьезно влияют все вышеописанные факторы.
Роль иммунитета
Иммунная система – это система организма, выполняющая функцию защитного барьера, которая поможет вам не простудиться. Она предотвращает попадание вредоносных агентов, таких как бактерии, паразиты, вирусы, патологически измененные собственные клетки и донорские ткани, в уязвимые области организма. Есть три основные линии защиты.
Первая инициирует синтез фагоцитов. Это специализированные клетки, помогающие обезвредить враждебный антиген.
Вторая называется гуморальным иммунитетом, при котором антиген нейтрализуется антителами – иммуноглобулинами.
Третьей линией стала кожа, а также некоторые слизистые оболочки и ферменты. В случае если вирусная инфекция все-таки попадает в организм, его ответом станет интенсивная выработка интерферона – специального клеточного белка. При этом у больного будет наблюдаться повышенная температура тела.
Первоначально иммунитет формируется в утробе матери, поэтому тесно связан с генетической наследственностью и напрямую зависит от особенностей вскармливания. Серьезно усилить иммунитет ребенка поможет грудное молоко. Однако, кроме наследственности, существует еще огромное количество других факторов, которые могут повлиять на развитие защитных функций. Большинство из них корректируется средствами современной фармакологии и не даст вам простывать.
Причины снижения иммунитета

В большинстве случаев слабый иммунитет возникает по следующим причинам:
- некачественные продукты с повышенным содержанием нитратов;
- хлорированная вода;
- неправильное питание;
- частота приемов пищи;
- тяжелые стрессовые ситуации;
- недосыпание;
- паразитарные заболевания;
- проблемы в полости рта;
- низкая физическая активность;
- несоответствие одежды погодным условиям;
- вредное влияние окружающей среды в крупных городах;
- употребление алкогольной и табачной продукции;
- создание для организма чрезмерно тепличных условий.
Еще одна важная причина — плохая гигиена. Грязные руки становятся источником микробов и вирусов, способных заразить вас. Для профилактики необходимо мыть руки антибактериальным мылом около 20 секунд.
Сниженная функция щитовидной железы (гипотиреоз) или надпочечников с трудом поддается диагностике, но также может выступать одной из причин, почему люди простуживаются.
Большинство из названных факторов человек может легко исключить. Занятия спортом, отсутствие вредных привычек, здоровое питание и одежда по погоде помогут избежать критического снижения иммунитета.
Возможные осложнения

Из-за низкого иммунитета организм не способен самостоятельно бороться с частыми простудными заболеваниями. Поэтому человека преследуют частые ОРВИ и ОРЗ. В результате требуется постоянно использовать сильнодействующие препараты, которые еще больше снижают иммунитет.
Из-за этого возможно появление аллергических реакций и аутоиммунных заболеваний – рассеянного склероза, болей в суставах, болезни Крона или болезни Либмана-Сакса (системной красной волчанки).
Признаки пониженного иммунитета
Слабый иммунитет самостоятельно можно определить по следующим признакам:
- частые головные боли:
- боли в мышцах и суставах;
- постоянная усталость и слабость;
- бледная болезненная кожа;
- мешки под глазами;
- сухие безжизненные волосы;
- выпадение волос;
- ломкие ногти;
- лечение простуды занимает до двух недель;
- заболевание протекает без повышения температуры тела;
- проблемы с ЖКТ;
- сохраняющая субфебрильная температура;
- хронические инфекции;
- грибковые заболевания.
Если вы станете периодически замечать подобные симптомы у себя, то вам желательно посетить врача. Специалист поможет выбрать подходящие способы повышения иммунитета.
Способы укрепления иммунитета
Вопросом о том, как повысить иммунитет, задаются многие. Поднять активность иммунной системы — непростая задача, которая потребует от вас значительных усилий и терпения.
Облегчить задачу поможет лечащий врач или профессиональный иммунолог, устранив сбой именно на нужном участке иммунной системы. Самолечение, как правило, приводит только к ухудшению ситуации и новым заболеваниям.
Закаливание
Чтобы получить необходимый эффект от данной процедуры, нужно иметь общее представление о том, как это работает. При охлаждении некоторых участков кожного покрова тело в ответ пытается уменьшить потери тепла и лимфоотток с этих участков.
В результате ткани могут быстро избавиться от шлаков и омертвевших клеток. Процедура помогает омолаживать организм и повышать сопротивление температурным нагрузкам. Следует понимать, что эта процедура для организма по количеству затрачиваемой энергии очень дорога. Серьезной нагрузке подвергаются почки, лимфатическая система и печень. Если необходимого запаса энергии нет, то организм перенапрягается, и человек может часто болеть простудой.
Поэтому, прежде чем приступать к процедуре, следует проконсультироваться со специалистом, который знает, что делать, и сможет разработать подробный план занятий. Не стоит спешить, закаливание должно проходить постепенно. Главным образом ориентируйтесь на свой организм, его ощущения. Одно из основных условий успеха — регулярность.
Пропуск процедуры становится критическим и может свести на нет все результаты.К закаливанию нужно относиться максимально серьезно и основательно, чтобы вместо повышения иммунитета не навредить здоровью.
Физические нагрузки
Значительно укрепить иммунитет помогут занятия спортом. При активном движении повышается скорость циркуляции крови, способствуя выведению шлаков из организма. Однако, как и с закаливанием, следует знать меру, составить программу тренировок, исходя из возраста и возможностей организма.
Длительные нагрузки (более 1,5 часа) повышают восприимчивость к заболеваниям на 72 часа после занятия. Поэтому необходимо соблюдать принципы регулярности, соразмерности и постепенности.
Правильное питание
Сбалансированное питание играет большую роль в крепком здоровье человека. Для этого необходимо, чтобы в рационе преобладали растительные и животные белки, содержались необходимые минералы и витамины B, A, C, E. Белок человек может получить из мяса, яиц, рыбы, орехов и бобовых культур.
Витамин группы A содержится в овощах и фруктах – помидорах, моркови, болгарском перце, тыкве и абрикосах. Также его можно найти в сливочном масле и яйцах.
Витамин B в большом количестве человек получает из молочной продукции, семечек, печени, отрубей, сырых желтков, мяса и орехов.
Большое содержание витамина C — в цитрусовых, шиповнике, клюкве, киви и квашеной капусте.
Витамином E богаты растительные масла, зерна пшеницы и авокадо.
Дневной рацион, в котором найдется место всем этим белкам и витаминам, послужит хорошей опорой для вашего здоровья.
Фармакологическая профилактика

Специальные лекарственные средства на основе натуральных лекарственных трав при правильном применении помогут повысить иммунитет. К ним относят экстракт алоэ, женьшень, настойку эхинацеи, золотой корень, элеутерококк, лимонник китайский, родиолу розовую, боярышник и каланхоэ.
Кроме того, часто при снижении иммунитета врачами назначаются препараты животного и микробного происхождения, а также всевозможные индукторы интерферона.
При этом следует помнить, что подобные средства зачастую обладают побочными действиями. Поэтому принимать их без острой необходимости и самостоятельно не рекомендуется.
Заключение

Если вы заметили, что болеете простудными заболеваниями часто и в течение длительного времени, в первую очередь проконсультируйтесь со специалистами. После обследования они назначат индивидуальный курс лечения.
В то же время не забывайте о здоровом образе жизни, занятиях спортом, правильном питании. Стоит воздержаться от вредных привычек – курение и алкоголь снижают общее сопротивление вашего организма заболеваниям. Следуя этим принципам, вы сможете жить полной жизнью и забыть, что такое постоянные простуды каждый месяц.
respiratornie-bolezni.com
причины, у женщин, мужчин, лечение, ночью, днем, народные средства
Частое мочеиспускание без боли может быть как совершенно нормальным явлением, так и признаком серьезных патологических процессов.

Учащенное мочеиспускание как норма
Причиной частых позывов к мочеиспусканию является не только употребление большого количества жидкости, но и прием напитков, производящих мочегонный эффект: чая с добавлением молока, зеленого чая, кофе, клюквенного морса, отваров шиповника и брусники.
Выведению жидкости из организма способствуют некоторые продукты: ягоды брусники, клюквы, калины, плоды шиповника, шпинат, тыква, петрушка, укроп и цитрусовые. Употребление большого количества этих напитков и продуктов приводит к увеличению суточного диуреза.
Кроме того, учащенное мочеиспускание является нормальным явлением при переохлаждении, стрессе и физической нагрузке. Дневное количество мочи возрастает при схождении отеков. В связи с этим некоторых женщин беспокоят частые позывы в туалет после наступления менструальных кровотечений, ведь незадолго до их начала организм накапливает некоторое количество жидкости. Усиленное мочеотделение наблюдается у людей, принимающих диуретики (мочегонные препараты).
С проблемой учащенного мочеиспускания сталкиваются многие беременные женщины. По мере роста плода матка оказывает все большее давление на мочевой пузырь, раздражая его рецепторы и вызывая частые позывы к мочеиспусканию. Кроме того, почки женщины во время беременности регулярно пропускают через себя достаточно большой объем околоплодных вод. В увеличение суточного диуреза у будущей мамы свою лепту вносит изменение гормонального фона.Таким образом, учащенное мочеиспускание в норме носит временный характер и, как правило, не сопровождается ухудшением самочувствия или другими симптомами.
Читайте также:
Гонорея у мужчин — симптомы и лечение.
Наиболее распространенный путь заражения сифилисом.
От чего появляется сыпь в паху у мужчин — читайте тут.
Частое мочеиспускание при патологии
Учащенные позывы к безболезненному мочеиспусканию могут быть обусловлены наличием крупной опухоли в брюшной полости или в области малого таза, которая сдавливает стенку мочевого пузыря. Помимо частых походов в туалет возникают и другие симптомы заболевания: потеря массы тела, слабость, быстрая утомляемость, постоянное повышение температуры тела, боли в животе, увеличение лимфатических узлов.
Учащенные позывы к мочеиспусканию могут быть одним из ранних признаков сахарного диабета. При таком заболевании организм должным образом не усваивает глюкозу, из-за чего ее уровень в крови и моче повышается. Гипергликемия приводит к потере жидкости, однако с мочой выводятся электролиты, что может быть причиной ухудшения самочувствия. Помимо частого мочеиспускания сахарный диабет характеризуется рядом других симптомов:
- неутолимой жаждой;
- слабостью, быстрой утомляемостью, сонливостью;
- рецидивирующей молочницей;
- кожным зудом.
Клинические формы гиперпаратиреоза.
Избыточное образование мочи происходит при несахарном диабете. На первый взгляд симптомы этого заболевания похожи на признаки сахарного диабета: человека мучает жажда и необходимость слишком часто ходить в туалет. Однако при несахарном диабете нарушается продукция гормонов, которые регулируют процессы выделения воды почками, в то время как уровень инсулина и глюкозы в крови остается нормальным.
Гиперальдостеронизм — это еще одно заболевание, при котором наблюдается обильное мочеиспускание. Данная патология характеризуется чрезмерной продукцией альдостерона — гормона коры надпочечников. Поскольку альдостерон влияет на работу почек, избыток этого гормона постепенно приводит к развитию в них дистрофических процессов и в результате к нарушению их функции. Помимо полиурии такая болезнь проявляется повышением артериального давления (головными болями, тошнотой, шумом в ушах), мышечной слабостью, иногда судорогами.
Частое мочеиспускание без болей является распространенным симптомом гиперпаратиреоза. При такой болезни происходит избыточная выработка паращитовидными железами паратгормона, который оказывает влияние на процессы образования и выделения мочи. Кроме обильных и частых мочеиспусканий возникают следующие признаки заболевания:
- образование камней в почках;
- хрупкость костей;
- тошнота, рвота;
- склонность к запорам;
- боли в животе;
- ухудшение аппетита.
При сердечной и почечной недостаточности частые позывы в туалет беспокоят по ночам, в то время как днем частота мочеиспусканий остается нормальной или даже уменьшается. Другими симптомами таких состояний могут стать одышка, сухой кашель, отеки конечностей или лица, ухудшение общего самочувствия.
Наконец, учащенное мочеиспускание нередко свидетельствует о хроническом течении воспалительного процесса в почках, который уже успел привести к снижению их функций. Периодически при пиелонефрите может возникать ноющая боль в поясничной области, и повышаться температура.
Какие анализы необходимо сделать?
Длительно сохраняющаяся полиурия требует обязательного обследования, поскольку ее причины могут быть очень серьезными.
Учащенное мочеиспускание имеет почечное и внепочечное происхождение, именно поэтому для определения причины его возникновения может потребоваться проведение различных анализов.
В тех случаях, когда имеются подозрения на наличие сахарного диабета, необходимо определить уровень глюкозы в крови, кроме того, исследовать мочу. Анализ мочи при таком заболевании обычно позволяет выявить глюкозурию (наличие глюкозы), присутствие кетоновых тел, повышенную кислотность, увеличение относительной плотности мочи. При несахарном диабете требуется исключить сахарный диабет, то есть узнать уровень глюкозы в крови. Если ее показатели остаются в норме, врач проводит пробу с сухоядением: просит пациента не употреблять жидкость (в любом виде) в течение 8 — 12 часов. Кроме того, для диагностики несахарного диабета нужно сделать анализ мочи и магнитно-резонансную томографию.
Если существует вероятность гиперальдостеронизма, необходимо измерить уровень ренина и альдостерона, оценить их соотношение, дополнительно сделать МРТ головного мозга. Предположения о том, что причиной частого мочеиспускания может быть гиперпаратиреоз, требуют измерения концентрации кальция в крови, проведения пробы Сулковича, пробы с диуретиком, ультразвукового исследования щитовидной и паращитовидных желез, компьютерной томографии и радионуклидной диагностики. Когда полиурии сопутствуют симптомы сердечной недостаточности, врач назначает электрокардиографию, рентген грудной клетки, УЗИ сердца и МРТ. При подозрении на хронические воспалительные процессы в почках помимо общего анализа крови необходимо сделать общий анализ мочи, микроскопическое исследование мочевого осадка, посев на микрофлору, а также ультразвуковое исследование почек.
Что делать при частом мочеиспускании?
Прежде всего необходимо сравнить свой дневной диурез с нормальными показателями. У взрослого здорового человека за сутки выделяется от 800 до 1500 мл мочи, причем мочеиспускание происходит 4 — 7 раз в день, а ночью позывов в туалет быть не должно (допустимо однократное появление необходимости в мочеиспускании). Есть серьезный повод задуматься, если за день человек выделяет более 2000 мл мочи, а также если его беспокоит учащенное мочеиспускание в ночные часы.
К сожалению, полиурия является лишь симптомом, поэтому устранить ее можно только путем лечения основного заболевания. Для этого следует обратиться к терапевту, пройти все необходимые обследования и точно установить причину учащенного мочеиспускания. Медикаментозное лечение напрямую зависит от выявленной болезни. Чтобы уменьшить количество выделяемой мочи и частоту походов в туалет, рекомендуется ограничить употребление жидкости, исключить из меню продукты, обладающие мочегонным эффектом, кроме того, уменьшить употребление соли.Желательно не игнорировать позывы к мочеиспусканию, так как это может привести к ослаблению сфинктеров и перерастяжению стенок мочевого пузыря.
zppp03.ru
Частое мочеиспускание у мужчин: причины, лечение
Многочисленные причины частого мочеиспускания у мужчин делают практически невозможным полное избавление от патологии. Если у представителей сильной половины человечества аденома предстательной железы, они становятся регулярными посетителями уролога.
Что такое мочеиспускание по медицинским понятиям
За сутки здоровый человек выделяет наружу через почки 75% принятой им жидкости (около 1500 мл). Остальная экскреция жидкости из организма возлагается на кишечник и кожные покровы (25%). Нормальное количество актов выделения мочи не превышает 3 раз, хотя, конечно, данное утверждение относительно. Если человек в течение дня употреблял много жидкости (3-4 литра), можно рассчитывать, что организм будет устранять переизбыток либо увеличением количества мочи, либо повышением регулярности актов выделения мочи.
Анатомическим резервуаром урины является мочевой пузырь. Его вместительность у здорового человека около 300 мл. Тем не менее, его размеры могут значительно колебаться в зависимости от психоэмоционального состояния, условий окружающей среды.
Физиологически человек может сознательно подавлять позывы на мочеиспускание и контролировать степень переполнения данного органа. У впечатлительных людей неврогенная стимуляция рецепторов стенки мочевого пузыря является распространенной причиной учащенного опорожнения мочевого, как и при цистите (воспалительные изменения мочевого пузыря).
Весь цикл выделения урины через мочевыделительную систему можно разделить на 2 фазы:
- Наполнения
- Выделение
Фаза наполнения находится под контролем центральной нервной деятельности и нервных клеток спинного мозга. В данную стадию в пузыре накапливается определенное количество урины, но верхний сфинктер находится в «закрытом состоянии».
Когда количество мочи в пузыре достигнет 250-300 мл, возникнет сокращение мышечного слоя органа и его содержимое через мочевыводящий проток начинает продвигаться наружу. Так осуществляется физиологическое мочеиспускание. 
У мужчин вокруг уретры (мочеиспускательного канала) располагается предстательная железа, которая при увеличении в размерах затрудняет данный процесс.
Анатомически уретра состоит из 3 частей:
- Простатической
- Перепончатой (мембранозной)
- Губчатой (пенильной)
Классификация разновидностей учащенного мочеиспускания
Частое мочеиспускание – увеличение количества актов выделения урины от 5 до 20 раз в сутки. Существует несколько разновидностей данного патологического состояния в зависимости от клинической картины:
- Увеличение количества актов выделения урины днем при выполнении активных движений. Встречается у людей, страдающих мочекаменной болезнью, когда конкремент (см. камни в почках: симптомы, лечение) при выходе в мочевыводящем протоке раздражает нервные рецепторы стенки и затрудняет выделение мочи;
- Вторая разновидность: очень частое опорожнение мочевого у мужчин ночью появляется при воспалительных изменениях предстательной железы или увеличением ее в размерах. Иногда такое состояние наблюдается при потреблении большого количества кофеина и мочегонных средств;
- Усиленное мочеиспускание в дневное время и полное его отсутствие ночью наблюдается на фоне невротических состояний. У мужчин данная разновидность проявляется реже, чем у женщин.
Основные причины увеличения частоты выделения мочи у мужчин
Наиболее частые позывы мочеиспускания у мужчин формируются на фоне инфекций мочевыделительных путей. Микроорганизмы раздражают нервные рецепторы практически всей мочевыделительной системы, поэтому у мужчины часто возникают позывы в туалет. Место локализации воспалительных изменений в мочевыделительных органах особо не влияет на частоту позывов.
Простатит (воспалительные изменения предстательной железы) являются одним из самых частых факторов увеличения частоты выделения мочи у мужчин до 50 лет. Воспаление данного органа сопровождается раздражением большого количества нервных рецепторов, вызывая также боль, резь, жжение при мочевыделении.
Аденома предстательной железы. У пожилых людей доброкачественная гиперплазия простаты (аденома предстательной железы, ДГПЖ) стоит на втором месте после простатита среди причин увеличения числа позывов на мочеиспускание. Разрастание ткани предстательной железы на начальных стадиях сопровождается раздражением нервных рецепторов при росте околоуретральных желез, находящихся в стенке мочеиспускательного канала. Данные железы продуцируют слизь, которая защищает стенку уретры от повреждений. При запущенной аденоме простаты гиперплазия ткани затрудняет отток мочи по мочеиспускательному каналу, поэтому самостоятельно человек помочиться не может.
Половые инфекции. Частой причиной повышения мочеиспускания у молодых мужчин являются венерические инфекции: трихомониаз, хламидиоз, гонорея. Возбудителями заболевания в такой ситуации являются микроорганизмы, поражающие простату и семенные пузырьки.
- Трихомониаз — типичным симптомом трихомониаза являются воспалительные изменения уретры. Механизм частых позывов на выделение урины при данной патологии классический – стимуляция рецепторов мочеиспускательного канала воспалительными веществами и токсинами возбудителя. При этом мужчина ощущает сильные позывы по утрам, но количество выделяемой мочи скудное и сочетается с появлением белых пенистых выделений из уретры с примесями крови. Ее прожилки появляются и в уретре.
- Хламидиоз провоцируется особым микроорганизмом (Chlamydia trachomatis), поражающим мочевые пути и половые органы. Основный симптом заболевания – резкая боль в процессе выделения мочи через мочевые пути. Поскольку возбудитель обитает внутри клеток, воспаление активируется только при ослаблении функций иммунной системы. Вследствие этого учащенное мочеиспускание у мужчин возникает только в период обострения инфекции.
Читайте также по теме:
- Гонорея – венерическая инфекция, провоцируемая кокком рода Neisseria. Данная бактерия поражает мочеиспускательный канал и прямую кишку. При гонорейной инфекции частые позывы сочетаются с выделением небольшого количества урины, а также сильной резью и болями при мочеиспускании, так как поражается наружное отверстие уретры.
Пиелонефрит – воспаление почечных лоханок и мочевого пузыря. Патология у мужчин встречается реже, чем у представительниц прекрасной половины. Тем не менее, длительный воспалительный процесс в почках и мочевом пузыре может стать хроническим и обеспечивать постоянное желание помочится.
Уретрит – воспалительные изменения мочеиспускательного канала. Главным симптомом заболевания является боль и постоянная резь, а также неспецифичные выделения у мужчин из мочеиспускательного канала. Одновременно с ними увеличивается число позывов на мочеиспускание.
Гиперактивность мочевого пузыря. Частые позывы к мочеиспусканию из-за гиперактивного мочевого пузыря у мужчин сопровождаются позывами к выделению урины ночью или днем. При данной патологии не существует воспалительных изменений в стенке органа, а сокращение его мускулатуры обуславливается возбуждением мышцы мочевого пузыря ответственной за возбуждение (гипертонус). В такой ситуации даже малейшее переживание провоцирует сокращение мочевого пузыря. Лечение такой патологии требует тщательного обследования у врача и назначения успокаивающих препаратов.
Несахарный диабет. Из редких причин следует выделить несахарный диабет (симптомы). Данное заболевание сопровождается нарушением концентрационной функции почек при патологии эндокринной системы. Вследствие этого в течение суток большой объем жидкости попадает в мочевой пузырь и требует выделения наружу.
Как лечить частое мочеиспускание
Лечение мужского частого мочеиспускания требует ликвидации причины патологии. Для этих целей применяются консервативные и оперативные методы.
Перечень консервативных методов для лечения учащенного мочеиспускания:
- Гимнастические упражнения для укрепления мышц при гиперреактивном мочевом пузыре у подростков.
- Лекарственная терапия воспалительных заболеваний и бактериальных инфекций.
- Физиотерапевтические процедуры для улучшения кровоснабжения в области мочеполовой системы и ускорения рассасывания воспалительных очагов.
Если консервативные методики не приносят желаемого эффекта, применяются оперативные методы. Их можно разделить на несколько групп:
- Слинговые методы;
- Надлобковые вмешательства;
- Лапароскопические операции;
- Инъекции склерозирующих веществ.
Таким образом, учащенное мочеиспускание у мужчин – полиэтиологическое заболевание, требующее тщательной диагностики перед назначением лечения.
zdravotvet.ru
Частое мочеиспускание у женщин без боли: причины и лечение
Частое мочеиспускание у женщин – это когда женщина ощущает позыв сходить в туалет более 10 раз в сутки ежедневно. Такое состояние может быть вызвано рядом внешних факторов (обильное питье, прием мочегонных препаратов или продуктов) или сигнализировать о наличии тех или иных заболеваний.Чтобы лечение этого состояния было эффективным, необходимо выявить причины частого мочеиспускания у женщин.Чаще всего за этой проблемой стоят заболевания воспалительного характера. С ними эффективно справятся натуральные средства, обладающие противовоспалительным и антимикробным действием. Травы и продукты питания, в отличие от аптечных препаратов, не вызывают зависимости и побочных действий, поэтому они подходят всем группам пациентов.
Учащенное мочеиспускание – это как часто?
Частота мочеиспускания – характеристика индивидуальная. Поэтому очень трудно вывести критерии нормы. Более того, в разные периоды жизни и под воздействием ряда факторов частота позывов к мочеиспусканию у человека меняется. Поэтому определить, учащенное или нет у женщины мочеиспускание, может только она сама.В среднем, нормой считается от 6 до 10 позывов в сутки. Также в норме человек не должен просыпаться от позывов в туалет, так как объема мочевого пузыря должно хватать на 8 часов сна. Однако для некоторых людей нормальным будет посещать туалет 1–2 раза за ночь.
Таким образом, учащенным может считаться мочеиспускание более 10 раз в сутки, позывы к которому возникают днем и ночью. Если это состояние не является разовым, а повторяется изо дня в день, есть повод забеспокоиться и искать, в чем же причина.
Частое мочеиспускание у женщин: причины
Учащенное мочеиспускание не во всех случаях означает патологический процесс в организме. Иногда к этому явлению приводят следующие факторы:
- употребление чрезмерного количества жидкости;
- употребление напитков с мочегонными свойствами: алкоголь, кофе;
- употребление мочегонных препаратов или народных снадобий.
Также частое мочеиспускание у женщин без боли возникает в следующих случаях::
- беременность;
- климакс;
- возрастные изменения организма;
- стрессовая ситуация.
На начальных этапах беременности происходит гормональная перестройка организма, в результате которой снижается тонус гладкой мускулатуры мочевого пузыря и его сфинктера. На более поздних сроках гормональный баланс организма приходит в норму, но увеличивается в размерах матка, которая давит на мочевой пузырь.
Климакс у женщин проявляется тем, что уменьшается количество женских половых гормонов, что приводит к снижению тонуса мочевого пузыря и сфинктера. Кроме того, с возрастом уменьшается эластичность стенок мочевого пузыря, он менее способен растягиваться, что и выражается в более частых позывах к мочеиспусканию.
В некоторых случаях учащенное мочеиспускание может свидетельствовать о ряде патологических процессов. Иногда в патологических случаях процесс выделения мочи может сопровождаться болью.
Частые позывы к мочеиспусканию являются симптомом:
- Заболеваний, в частности, воспаления выделительной системы женщины: почек и мочевыводящих путей.
- Гинекологических болезней.
- Нарушений гормонального баланса организма.
Болезни выделительной системы:
- Пиелонефрит, гломерулонефрит. Это воспаление почечной лоханки и почечных клубочков. Это состояние сопровождается ноющей болью в пояснице, повышением температуры тела, ознобом, слабостью. При длительном течении заболевания в моче может появиться кровь и гной.
- Цистит и уретрит. Это воспаление мочевого пузыря и уретры. Эти заболевания характеризуются частыми позывами к мочеиспусканию, в процессе которых происходит неполное опустошение мочевого пузыря. Процесс мочеиспускания сопровождается жжением и резями. В моче может появиться кровь или слизистые выделения.
- Камни в мочевом пузыре. В этом случае резкие позывы к мочеиспусканию возникают на фоне физической нагрузки или быстрой ходьбы. Опорожнение мочевого пузыря при этом неполное, струя мочи может прерваться, поскольку камень перекроет проток. Часто при этом больные чувствуют боль в нижней части живота или над лобком.
Гинекологические заболевания:
- Миома матки. Миома – это доброкачественное новообразование в мышечном слое матки. Когда оно достаточно увеличивается в размере, оно начинает давить на мочевой пузырь.
- Упущение матки. Значительное смещение матки вниз также вызывает учащенное мочеиспускание. При этом у женщины возникают обильные болезненные менструальные кровотечения, неменструальные кровянистые выделения из влагалища, она ощущает тянущую боль в нижней части живота.
Эндокринные болезни:
- Сахарный диабет. Учащенное мочеиспускание является начальным признаком сахарного диабета. Чаще всего позывы в туалет возникают ночью. Кроме этого симптома, у больного возникает постоянное чувство жажды, а также зуд кожи и слизистых половых органов.
Как лечить частое мочеиспускание?
Для того, чтобы провести лечение учащенного мочеиспускания, необходимо провести точную диагностику и определить причину этого состояния.
Если частое мочеиспускание вызвано камнями в мочевом пузыре, необходимо сначала выяснить их природу, а затем уже определить, какими средствами их можно раздробить и вывести.При гормональных нарушениях, которые стали причиной частого мочеиспускания, лечение направлено на нормализацию гормонального фона женщины или, в случае климакса, уменьшение выраженности симптомов.
В этом случае хорошо зарекомендовало себя лечение отварами целебных трав красной щетки и боровой матки. Эти растения стимулируют работу половых желез женщины и нормализуют гормональный баланс организма. Прием лекарственных снадобий на их основе способствует уменьшению проявлений климакса.
- Боровая матка. Из этого растения можно приготовить отвар или настойку. Для приготовления отвара на 200 мл кипятка берут 1 ст. л. сушеной травы боровой матки, выдерживают на водяной бане 10 минут, после чего настаивают при комнатной температуре еще 4 часа и фильтруют. Употребляют по 1 ст. л. отвара 4–5 раз в день. Для приготовления настойки на пол-литра водки берут 50 г сушеной травы боровой матки. Настаивают в стеклянной посуде в темном месте при комнатной температуре 20 дней, затем фильтруют. Употребляют по 15–30 апель настойки 3 раза в день. Лечение длится 3 месяца.
- Красная щетка. Это растений также используется для приготовления отваров и настойки. Для отвара на 300 мл кипятка берут 1 ст. л. измельченного корня красной щетки, выдерживают на водяной бане 5 минут, после чего остужают и отфильтровывают. Употребляют по половине стакана три раза в стуки за 20 минут до приема пищи. Для приготовления настойки. На пол-литра водки берут 50 г измельченного корня этого растения. Настаивают в стекле в темном теплом месте в течение месяца, затем фильтруют. Употребляют по 30 капель 3 раза в день за полчаса до еды.
Распространенной причиной учащенного мочеиспускания являются воспалительные процессы мочевого пузыря и мочевыводящего канала. Народная медицина предлагает лечение цистита и уретрита травяными отварами.
- Корень шиповника. На 400 мл кипятка берут 4 ст. л. измельченных корней, кипятят на медленном огне четверть часа, затем настаивают 2 часа при комнатной температуре и процеживают. Употребляют по половине стакана 4 раза в сутки перед приемом пищи.
- Листья брусники. На 200 мл кипятка берут 2 ч. л. брусничных листьев, настаивают четверть часа, затем фильтруют. Стакан снадобья выпивают в течение дня по нескольку глотков.
- Тысячелистник. На 200 мл кипятка берут 2 ч. л. сушеной травы, настаивают 30 минут, затем фильтруют. Принимают по 50 мл 4 раза в сутки до приема пищи.
- Аир. Для приготовления отвара используют корневище этого растения. На 200 мл кипятка берут 1 ч. л. измельченного корня. Снадобье выдерживают на водяной бане 5 минут, затем остужают и процеживают. Принимают по половине стакана 4 раза в сутки за полчаса до приема пищи.
- Вереск. Используют молодые веточки этого растения. С них снимают листья и измельчают. На 200 мл кипятка берут 1 ст. л. измельченных веточек, настаивают в термосе 1 час, затем процеживают. В сутки необходимо выпить стакан снадобья небольшими порциями.
- Осина. Для снадобья понадобятся почки или листья этого дерева. В 1 стакане кипятка заваривают 20 г растительного сырья. Кипятят на медленном огне 10 минут, затем настаивают, завернув в теплую ткань или полотенце, еще полчаса, после чего фильтруют. Употребляют по 2 ст. л. снадобья 3 раза в сутки. Их почек осины также можно приготовить настойку. Для этого почки заливают водкой или 70о аптечным спиртом в соотношении 1:10. Настаивают в темном теплом месте в стеклянной посуде 2 недели. Употребляют по 30 капель трижды в день.
- Травяной сбор №1. Смешивают сушеную траву хвоща полевого и цвет ромашки в равном объеме. На 200 мл кипятка берут 1 ст. л. сбора, настаивают четверть часа, затем фильтруют. В день необходимо выпивать 3 стакана снадобья. По вкусу можно добавить мед.
- Травяной сбор №2. Берут по 20 г сушеного цвета ромашки и почек тополя черного и 15 г листьев перечной мяты. На 400 мл кипятка берут 2 ст. л. сбора, настаивают 4 часа, после чего фильтруют. Пьют по половине стакана 4 раза в сутки.
Лечение камней в мочевом пузыре:
- Арбуз. Этот продукт обладает сильным мочегонным действием и способствует растворению и выведению камней из мочевого пузыря. Арбуза необходимо съесть как можно больше.
- Овес. На 500 мл кипятка берут 1 стакан неочищенных зерен овса. Настаивают в термосе в течение 12 часов. Затем из этой смеси готовят кашицу, которую полезно употреблять на завтрак без соли и сахара.
- Побеги винограда. Для снадобья понадобятся молодые побеги винограда и усы. Собирать сырье нужно весной. На 200 мл кипятка берут 1 ч. л. измельченного сырья, кипятят 15 минут на медленном огне, затем настаивают в течение часа, после чего фильтруют. Употребляют по 50 мл снадобья 4 раза в сутки.
- Сокотерапия. Ежедневно 3 раза в сутки выпивают по 1 стакану разбавленного водой в соотношении 2:1 лимонного сока и по половине стакана смеси огуречного, свекольного и морковного сока. Соки должны быть свежеприготовленными. Такое лечение длится от 1 недели до месяца.
- Кукурузные рыльца. 1 ст. л. измельченных кукурузных рыльцев заливают 200 мл кипятка, настаивают 20 минут, затем фильтруют. В настой можно добавить мед по вкусу. Употребляют по половине стакана настоя 2 раза в сутки.
- Петрушка. Используют корни и листья этого растения. На 3 стакана кипятка берут 3 ст. л. растительного сырья, настаивают 2 часа, затем фильтруют. Употребляют по 1 стакану снадобья трижды в день. Лечение длится 3 недели.
nmed.org
причины частых позывов с болью и без, лечение
Любые нарушения мочеиспускания сказываются самым негативным образом на социальной адаптации человека, снижая качество жизни и ломая привычный уклад. Если они затягиваются на длительное время, будучи следствиями каких-либо тяжело корректируемых состояний, то могут повлиять и на психику человека. Поэтому раннее обращение к специалисту, диагностика и грамотная схема терапии чрезвычайно важны.
Частое мочеиспускание у мужчин как отдельный симптом входит в понятие «дизурического синдрома», который является составным компонентом клинической картины очень многих патологий. Следовательно, его лечение не может быть однотипным, а зависит от главной причины, то есть собственно от нозологии, или вида заболевания. Но не всегда учащенное опорожнение мочевого пузыря должно стать поводом для срочного визита к врачу. Существуют причины частого мочеиспускания у мужчин, не являющиеся патологиями, поэтому их можно назвать физиологическими.

Часто бегать в туалет приходится из-за многих причин
Почему у мужчин учащается мочеиспускание
Точных цифр нормальной частоты мочеиспусканий нет, но принято считать, что ходить в туалет по-маленькому 6-10 раз днем и 1-2 раза ночью не является поводом для беспокойства. Причем ночные мочеиспускания более характерны для пожилых мужчин. Если посещение санузла участилось и сохраняется таким на протяжении нескольких дней и более, то задуматься о причинах необходимо. Возможно, у пациента развивается какая-либо патология и ее нужно срочно лечить.
Но сначала необходимо исключить ситуации, при которых частое мочеиспускание у мужчин можно назвать естественным, или физиологичным. Вот наиболее распространенные состояния, при которых происходит учащение дневных или ночных опорожнений мочевого пузыря:
- увеличение количества выпитой жидкости за сутки;
- изменение питьевого режима в сторону обильного питья перед сном при нормальном объеме жидкости за сутки;
- прием лекарственных средств-диуретиков;
- использование трав или растительных сборов, обладающих мочегонным эффектом;
- пристрастие к алкогольным напиткам, особенно к пиву;
- стрессовые ситуации, в основном затянувшиеся;
- переохлаждение организма.
При воздействии этих физиологических причин на организм мужчины отмечается лишь учащение мочеиспусканий. Каких-либо дополнительных неприятных симптомов не выявляется. Стоит человеку спокойно подумать, проанализировать свой пищевой рацион, питьевой режим, психологическую обстановку дома и на работе, как во многих случаях выясняется, что для нормализации мочеиспусканий достаточно немного отрегулировать свою жизнь.

Любые алкогольные напитки могут вызвать частые позывы
Но если частое мочеиспускание у мужчин происходит с болью, на фоне лихорадки и недомогания, при появлении выделений из мочеиспускательного канала, при усилении жажды или наличии других негативных симптомов, то самодиагностика и самолечение совершенно неуместны. В этих случаях необходима срочная врачебная консультация, так как выявленная патология потребует и неотложной терапии.
Все заболевания, характеризующиеся сочетаниями частого мочеиспускания у мужчин с другими клиническими признаками, можно разделить на группы:
- нефро-, урологические;
- андрологические;
- эндокринологические;
- неврологические.
Какие урологические или нефрологические патологии протекают с частыми мочеиспусканиями
Это поражения различных отделов мочевыделительной системы воспалительным процессом инфекционного происхождения, а также обменные нарушения в организме, выражающиеся развитием мочекаменной болезни. Пиелонефриты, циститы, уретриты в зависимости от типа патогенной микрофлоры могут быть неспецифическими и специфическими.

Воспаления мочевыводящих путей часто сопровождаются болью
Кишечная палочка, клебсиелла, протей, синегнойная и гемофильная палочки являются главными причинами развития неспецифических воспалений, которые составляют преобладающее большинство среди всех инфекционных поражений мочевыводящих путей. Учащенное мочеиспускание у мужчин в этих случаях сочетается с болевым синдромом определенной локализации и интенсивности, зудом и жжением в мочеиспускательном канале, ложными позывами, появлением слабости, недомогания и высокой температуры.
Каждая патология, уретрит, цистит или пиелонефрит, характеризуется определенным комплексом клинических симптомов, служащих основанием для диагностики заболеваний.
Но нередки и патологии, которыми занимаются урологи и венерологи одновременно. Это воспалительные процессы, вызываемые специфической микрофлорой: гонококками, гарднереллами, трихомонадами, хламидиями. Среди таких заболеваний преобладают специфические уретриты, при которых, кроме болезненного мочеиспускания, у мужчин отмечается жжение и зуд в уретре, появляются кровянистые или гнойные выделения, возможно развитие интоксикации. Основным диагностическим способом, кроме уточнения жалоб пациента, является лабораторное исследование мазка из мочеиспускательного канала.
Гонококки являются нередкой причиной воспаления уретры у мужчин
При мочекаменной болезни, характеризующейся образованием мелких кристаллов (песка) или крупных конгломератов из комплексов минеральных солей, клиническая симптоматика зависит от локализации камней. Это означает, что болевой синдром несколько различается при продвижении конгломератов по различным отрезкам мочевых путей.
Так, при локализации камня в почечной лоханке, его выходе и продвижении по мочеточнику пациент отмечает сильнейшую боль в виде почечной колики. Как только конгломерат оказывается в конечном отрезке мочеточника и мочевом пузыре, появляются частые, иногда ложные, позывы к мочеиспусканию у мужчин, моча выделяется с примесью крови, болевые ощущения перемещаются в нижнюю часть живота, а затем – в зону уретры. Другой характерный симптом – это прерывание струи урины при ее выведении из мочевого пузыря, что говорит о наличии камня в уретре, периодически полностью перекрывающего ее просвет.
Что такое андрологические заболевания
Под понятием «андрологических» причин, приводящих к учащенному мочеиспусканию у мужчин, подразумеваются заболевания предстательной железы. Это аденома простаты, регистрирующаяся у 90% мужчин после 70 лет, и воспаление ее паренхимы, или простатит. Аденома представляет собой доброкачественное разрастание железы, в результате чего мочеиспускательный канал оказывается сжатым извне, и нарушения нормального выведения мочи становятся неизбежными.
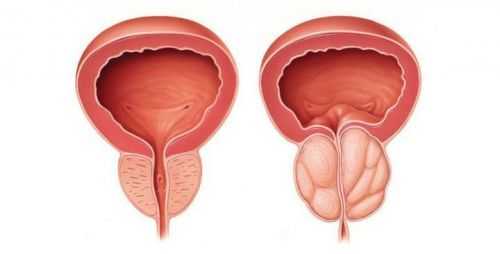
Разросшаяся простата при аденоме сдавливает уретру
При аденоме простаты на ранней стадии особенно характерно частое безболезненное мочеиспускание ночью, до 5 и более раз. Причем оно происходит не за один прием, а за 2-3 с интервалом в несколько минут. После каждого акта остается чувство неполного опустошения мочевого пузыря. Характерной для аденомы является и прерывистая, слабая струя урины.
Задержка мочи в мочевыводящих путях становится благоприятным фоном для присоединения бактериальной инфекции и развитию цистита или уретрита. В результате к вышеописанным симптомам аденомы предстательной железы присоединяются и симптомы воспалительных заболеваний, а частое ночное и дневное мочеиспускание становится болезненным.
Простатит, или воспаление простаты, – довольно частое явление у мужчин, особенно после 30 лет. Так как этот процесс инфекционного происхождения, то острое начало заболевания всегда проявляется интоксикационным синдромом. У пациента отмечается лихорадка, головная боль и сильное недомогание, потеря аппетита. В дополнение к этому болевой синдром локализуется в области промежности и паховой зоне. Мочеиспускание учащается у мужчин и ночью, и днем, при этом становясь очень болезненным. На последних секундах выведения урины возможно появление мочи с примесями крови или гноя, что связано с образованием свища между воспаленной предстательной железой и верхней частью уретры.

Простатит может намного осложнить жизнь
Если острая фаза простатита запущена или не долечена, воспалительные явления становятся хроническими и практически постоянными, хотя и слабо выраженными. У пациента остается синдром интоксикации в виде недомогания и раздражительности, но лихорадки нет. Мочеиспускание учащается и днем, и в ночное время, становится затрудненным и осуществляется небольшими порциями. Болезненность сохраняется в незначительной степени, в уретре отмечается жжение, бывает и недержание мочи.
Эти симптомы выражены стерто, и очень часто бывает, что мужчины обращаются за помощью поздно. К сожалению, проявления аденомы или простатита схожи с признаками рака простаты, особенно на его раннем этапе. Так же, как при доброкачественных процессах, при раке учащается мочеиспускание, особенно ночью и по утрам, появляется жжение, струя урины слабеет и прерывается, отмечается ощущение неопорожненного мочевого пузыря. Рак предстательной железы опасен тем, что в начале болезни выведение урины может происходить безболезненно, и это часто оказывается причиной позднего обращения за помощью.
О всех случаях, когда частое мочеиспускание у мужчин не сочетается с болевым синдромом, можно узнать из этой статьи.
При каких заболеваниях эндокринной системы учащается мочеиспускание
Частые позывы и акты выведения урины характерны при некоторых патологиях желез внутренней секреции. Так, заболевания поджелудочной железы, гипоталамуса или гипофиза ведут к развитию диабета, в клинической картине которого присутствует и симптом учащения мочеиспусканий. Если поражается поджелудочная железа, то появляются признаки сахарного диабета, и из самых ранних можно отметить учащенное мочеиспускание в сочетании с усилением жажды, кожным зудом, быстрой утомляемостью.
Патология поджелудочной железы часто приводит к учащению мочеиспусканий
Несахарный диабет как проявление патологии гипофиза или гипоталамуса характеризуется не только частыми позывами, но и обильным мочеиспусканием (полиурией) и сильнейшей жаждой (полидипсией). Пациенты потребляют в сутки до 15 литров жидкости, столько же выводится и урины.
Неврологические причины
Они заключаются как в нарушениях психоэмоциональной сферы человека, так и в патологических процессах, поражающих нервную ткань: структур головного и спинного мозга, нервных проводников и сетей нервных окончаний. В результате изменяется нервно-рефлекторная регуляция всех отделов мочевыделительной системы, а проявлением этого становится, наряду с другими симптомами, нарушение частоты актов мочеиспусканий: учащение или урежение.
Из таких патологий можно отметить некоторые психические расстройства, проявления истерии, развитие синдрома гиперрефлекторного мочевого пузыря. К ним же относятся дегенеративные заболевания коры головного мозга, нарушения миелинизации нервных окончаний, хроническое токсическое влияние на организм алкоголя и наркотических веществ.

Постоянное употребление алкоголя негативно влияет на весь организм
Что делать мужчинам при частом мочеиспускании
В тех случаях, когда частые позывы не удается объяснить ни обильным питьем, ни мочегонными лекарствами, необходимо обратиться к специалисту. Это тем более важно, если присоединяются другие негативные признаки. Врач, уточнив жалобы мужчины и осуществив общий осмотр, обязательно назначит лабораторное и инструментальное обследование, а также направит на консультации к узким специалистам (урологу, андрологу, эндокринологу, невропатологу, венерологу).
В зависимости от полученной информации мужчине будет выставлен окончательный диагноз, и только после этого будет начато лечение учащенного болезненного или безболезненного мочеиспускания специалистом определенного профиля. Ведь лечить частые позывы невозможно без отрыва от терапии основного заболевания.
О лечении этих патологий, в том числе о медикаментозных средствах, более подробно рассказано в этой статье.
Чем раньше мужчина обратится с жалобами в поликлинику, тем успешнее и эффективнее станет лечение учащенного мочеиспускания, тем скорее он сможет вернуться к привычному образу жизни.
sochi-mebel.ru
без болей, ночью, днем — у женщин, мужчин, лечение
Причины частого мочеиспускания могут быть довольно разнообразными, но все они связаны с какими-либо заболеваниями. Количество опорожнений мочевого пузыря в день всегда примерно одно и то же. Физиологической нормой взрослого человека считается 2-6 раз в сутки, показатель этот весьма условный и у каждого человека может быть разным. Отклонение от нормы каждый человек определяет по собственным ощущениям и комфорту. Для одного человека посещение туалета 7 раз в день не доставляет неудобств, а для другого личной нормой будет считаться 4-5 посещений. Поэтому определение нормальной частоты мочеиспусканий очень индивидуально. За сутки человек, не имеющий проблем со здоровьем, может производить и выделять до 2 л мочи, это количество составляет 75% от объема принятой жидкости. Если объем потребления жидкости увеличивается, то и количество посещений туалета тоже. Нарушения этого процесса могут быть связаны с нарушением самой функции мочеиспускания, в этом случае имеются проблемы с опорожнением мочевого пузыря или это связано с недержанием мочи.

В связи с этим под частым мочеиспусканием следует понимать увеличение количества походов в туалет. Если человек замечает учащение позывов в туалет, но без болевых и дискомфортных ощущений, то можно подождать несколько суток, возможно, это состояние пройдет. Но если через 2 дня учащенное мочеиспускание все еще наблюдается, то нужно обратиться к врачу за консультацией, особенно быстро это нужно делать, если появились болевые ощущения.
Читайте также: Первые признаки сифилиса у женщин.
Причины нарушения мочеиспускания у женщин
У женщин и мужчин некоторые причины развития такого состояния могут различаться. У женщин причинами обычно становятся инфекции мочевыводящих путей. Женщины из-за особенностей анатомического строения мочеполовой системы больше подвержены ее заболеваниям и страдают от них втрое больше мужчин. Причины частого мочеиспускания у женщин могут быть следующие:
- Цистит. Характеризуется режущими болями в области мочевого пузыря и постоянным желанием опорожнить его. В начале заболевания цвет мочи остается тот же, но с развитием заболевания моча мутнеет. Может появиться недержание. В качестве лечения применяют физиотерапевтические методы, медикаментозные препараты, например, капли и таблетки, различные примочки из отваров трав, обычно это брусника. Данное заболевание часто возникает в результате переохлаждения.
- Пиелонефрит. Это уже более серьезное заболевание, которое отражается на почках. Основные симптомы — тупая боль в пояснице, внизу живота. Во время обострения заболевания поднимается температура тела, наблюдается слабость, тошнота. Диагностируется это заболевание методом ультразвукового исследования, а затем назначается лечение лекарственными препаратами.
- Мочекаменная болезнь. Позывы в туалет проявляются внезапно, обычно это происходит при нагрузке во время бега или езды на транспорте.
- Гиперактивность мочевого пузыря. Частые позывы в туалет вызывают усиливающиеся нервные импульсы. Такая патология возникает с самого рождения и сопровождает человека всю жизнь. Поэтому необходимо укреплять мышцы и стенки мочевого пузыря. Для этого разработаны целые комплексы упражнений.
- Проявление различных заболеваний. Миома матки в запущенной стадии, опущение матки, вызывающее смещение органов малого таза. Патологии эндокринной системы, такие как сахарный диабет, заболевания сердечно-сосудистой системы.
- Причины физиологического происхождения. К ним относят различные программы питания, в которых подразумевается обильное потребление жидкости, овощей и фруктов. Состояние беременности, особенно в первом и третьем триместрах, переохлаждение.
- Лекарственные средства. Они также могут оказывать влияние на мочеиспускание. Во время беременности не требуется лечение такого симптома, но если в анализе мочи замечено повышенное содержание лейкоцитов, то скорее всего врач назначит некоторые препараты.
- Учащенное с болевыми ощущениями мочеиспускание может свидетельствовать о воспалительных заболеваниях, таких как хламидиоз, гонорея, трихомониаз.
- При раздражении стенок влагалища, например, при использовании тампонов или после полового контакта. Возникшее состояние пройдет самостоятельно через 2-3 дня и не требует лечения.
Женщины гораздо больше подвержены появлению этой проблемы, и в большинстве случаев причинами становятся заболевания половой системы и мочевыводящих путей. Поэтому при появлении первых признаков необходимо сразу обратиться к врачу.
Причины появления учащенного мочеиспускания у мужчин
Наиболее часто появление этого дискомфортного состояния связано с развитием инфекции. К наиболее распространенным заболеваниям относят:
- Воспаление простаты. Данная патология возникает после 30 лет. При простатите частые походы в туалет сопровождаются режущими болями, жжением и резью.
- Аденома предстательной железы. При аденоме происходит разрастание тканей железы и рост околоуретральных желез, которые находятся в мочеиспускательном канале. Они вырабатывают слизь, защищающую стенки от повреждений. Если болезнь запущена, то развивается гиперплазия стенок канала, что препятствует оттоку мочи и делает невозможным опорожнение мочевого пузыря.
- Инфекции половых путей. Хламидии вызывают поражение мочевых путей и половых органов. Появляется резкая боль во время выделения мочи.
- Пиелонефрит. Характеризуется воспалительным процессом в почечных лоханках и в мочевом пузыре.
- Уретрит — воспаление мочеиспускательного канала.
- Причинами могут быть сахарный диабет, гиперактивный мочевой пузырь.
Диагностика и методы лечения частого мочеиспускания
После обращения к врачу с жалобами на учащенное мочеиспускание назначаются некоторые обследования для правильной постановки диагноза. Больному необходимо пройти следующие исследования:
- биохимический или общий анализы крови;
- анализ мочи;
- УЗИ;
- рентгенографию;
- биопсию.
Чтобы изучить строение мочевыводящих путей, применяют экскреторную урографию.
В начале такого исследования внутривенно вводят урографин (контрастное вещество). Затем ждут, когда это вещество выведется из организма, и оценивают время его выведения.
Лечение частого мочеиспускания будет зависеть от причин его появления. Консервативные методы предусматривают мероприятия, направленные на укрепление мышц органов малого таза, применение различных препаратов, которые устраняют воспаление и улучшают кровоснабжение в органах мочеполовой системы.
Физиотерапевтические методы предусматривают процедуры электростимуляции тазового дна, УВЧ и миостимуляцию уретральными и ректальными датчиками.
Как лечить частое мочеиспускание, объяснит врач, основываясь на данных исследований и анализов и после постановки диагноза. Если это состояние вызвано ослабленными мышцами мочевого пузыря, то для устранения этой проблемы необходимо выполнять специальные упражнения.
Профилактические меры
Чтобы предупредить появление патологии и самого частого мочеиспускания как симптома, необходимо соблюдать правила, не позволяющие появляться причинам этого состояния.
Вот некоторые из них:
- При первых появлениях воспалений в области органов малого таза сразу же проводить необходимое лечение.
- Чистота половой жизни. При большом количестве половых партнеров и случайных связей существенно возникает риск инфицирования такими возбудителями, как хламидии и другие.
- Ежедневная гигиена половых органов.
- Ведение здорового образа жизни, правильное питание и отказ от вредных привычек.
- Выполнение упражнений для укрепления мышц тазового дна.
- Употребление продуктов с высоким содержанием витаминов, снижение в рационе доли соленых и острых блюд.
- Ношение одежды, соответствующей погодным условиям, и обуви по сезону.
При соблюдении этих мер опасность возникновения проблем с мочеиспусканием существенно снижается.
Но если симптомы появились, то следует обращаться к врачу для правильной постановки диагноза и лечения.
Своевременное лечение патологий, вызывающих частое мочеиспускание, избавит не только от этого неприятного симптома, но и предупредит развитие основного заболевания и его осложнений.
Поделись статьей:
Оцените статью:
Загрузка…zppp03.ru

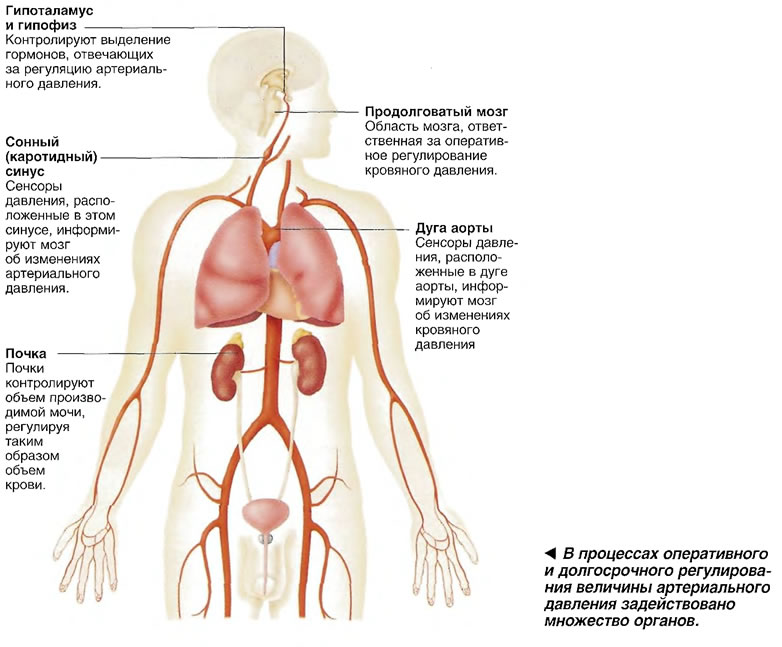
 Вследствие этого у Вас может развиться высокое артериальное давление. Без лечения эти состояния могут привести к почечной недостаточности.
Вследствие этого у Вас может развиться высокое артериальное давление. Без лечения эти состояния могут привести к почечной недостаточности.  Внутренняя поверхность артерии в норме гладкая и свободно проходима, но с возрастом в стенках артерии образуются так называемые атеросклеротические бляшки — скопление холестерина, суживающее их просвет. Это приводит к нарушению кровообращения в почке, и, как упоминалось выше, к повышению артериального давления.
Внутренняя поверхность артерии в норме гладкая и свободно проходима, но с возрастом в стенках артерии образуются так называемые атеросклеротические бляшки — скопление холестерина, суживающее их просвет. Это приводит к нарушению кровообращения в почке, и, как упоминалось выше, к повышению артериального давления.  Другие причины тромбоза почечной вены — это повреждение вены, инфекции, или опухоли.
Другие причины тромбоза почечной вены — это повреждение вены, инфекции, или опухоли.
 Это требует осмысленного подхода, особенно у лиц с нарушением функции почек. Очень важно отметить, что в современных условиях часто есть возможность устранить сужение прямо при проведении ангиографического исследования с помощью специальных баллонов и стентов — устройств, удерживающих сосуды в расширенном состоянии.
Это требует осмысленного подхода, особенно у лиц с нарушением функции почек. Очень важно отметить, что в современных условиях часто есть возможность устранить сужение прямо при проведении ангиографического исследования с помощью специальных баллонов и стентов — устройств, удерживающих сосуды в расширенном состоянии. 
 При раздувании его в месте сужения сосуда, происходит раздавливание атеросклеротической бляшки и прижатие её к стенке артерии, таким образом, расширяя суженный участок. Эта процедура называется баллонной ангиопластикой. Часто для закрепления эффекта и сохранения просвета в расширенном состоянии ангиопластика может быть дополнена стентированием — постановкой специального металлического устройства, стента, в суженный участок артерии.
При раздувании его в месте сужения сосуда, происходит раздавливание атеросклеротической бляшки и прижатие её к стенке артерии, таким образом, расширяя суженный участок. Эта процедура называется баллонной ангиопластикой. Часто для закрепления эффекта и сохранения просвета в расширенном состоянии ангиопластика может быть дополнена стентированием — постановкой специального металлического устройства, стента, в суженный участок артерии.  д. В НЦССХ им. А. Н. Бакулева накоплен огромный опыт лечения поражений почечных артерий. Широко применяются все известные на сегодняшний день методики лечения. Окончательный выбор метода лечения производится после полного анализа всех данных клинических, лабораторных и инструментальных методов исследования, что позволяет в большинстве случаев добиться положительных результатов лечения.
д. В НЦССХ им. А. Н. Бакулева накоплен огромный опыт лечения поражений почечных артерий. Широко применяются все известные на сегодняшний день методики лечения. Окончательный выбор метода лечения производится после полного анализа всех данных клинических, лабораторных и инструментальных методов исследования, что позволяет в большинстве случаев добиться положительных результатов лечения. При этом уровень артериального давления в образовании мочи играет одну из главных ролей: если АД падает ниже определенного критического значения, то моча просто вырабатываться не будет. По этой причине почка снабжена определенным механизмом, позволяющим ей регулировать уровень артериального давления.
При этом уровень артериального давления в образовании мочи играет одну из главных ролей: если АД падает ниже определенного критического значения, то моча просто вырабатываться не будет. По этой причине почка снабжена определенным механизмом, позволяющим ей регулировать уровень артериального давления. Если же почка получает команду повысить выработку мочи и ускорить вывод натрия, то АД начинает снижаться.
Если же почка получает команду повысить выработку мочи и ускорить вывод натрия, то АД начинает снижаться.
 Именно этот орган перекачивает по несколько сотен литров крови в день, доставляет ее в чистом виде ко всем остальным органам и тканям. Испытывая мощные нагрузки, почки могут «выйти из строя». Болезни могут возникнуть по самым разным причинам.
Именно этот орган перекачивает по несколько сотен литров крови в день, доставляет ее в чистом виде ко всем остальным органам и тканям. Испытывая мощные нагрузки, почки могут «выйти из строя». Болезни могут возникнуть по самым разным причинам.
 Возникает из-за кишечной палочки. Болезнь, в большинстве случаев, проявляется одновременно с другими опасными отклонениями – формами сахарного диабета, камнями в почках. У больного повышается температура, болит поясница, мутнеет моча. Такое заболевание, как недостаточность, является опасным не только для здоровья органа, но и жизни больного. Нарушается выделительная функция, что вызывает отравление шлаками. Особую угрозу представляет двусторонняя почечная недостаточность.
Возникает из-за кишечной палочки. Болезнь, в большинстве случаев, проявляется одновременно с другими опасными отклонениями – формами сахарного диабета, камнями в почках. У больного повышается температура, болит поясница, мутнеет моча. Такое заболевание, как недостаточность, является опасным не только для здоровья органа, но и жизни больного. Нарушается выделительная функция, что вызывает отравление шлаками. Особую угрозу представляет двусторонняя почечная недостаточность.
 Моча резко меняет цвет, появляются отеки, увеличивается артериальное давление.
Моча резко меняет цвет, появляются отеки, увеличивается артериальное давление.
 Будет идеально, если Вы одновременно с этим укутаетесь и запасетесь горячим чаем, чтобы можно было расслабиться. Напоследок можно согреться горчичниками для ног, а после проспаться в теплой постели.
Будет идеально, если Вы одновременно с этим укутаетесь и запасетесь горячим чаем, чтобы можно было расслабиться. Напоследок можно согреться горчичниками для ног, а после проспаться в теплой постели.
 Первое – острая и ноющая, отдающая в поясницу.
Первое – острая и ноющая, отдающая в поясницу.

 ст.
ст.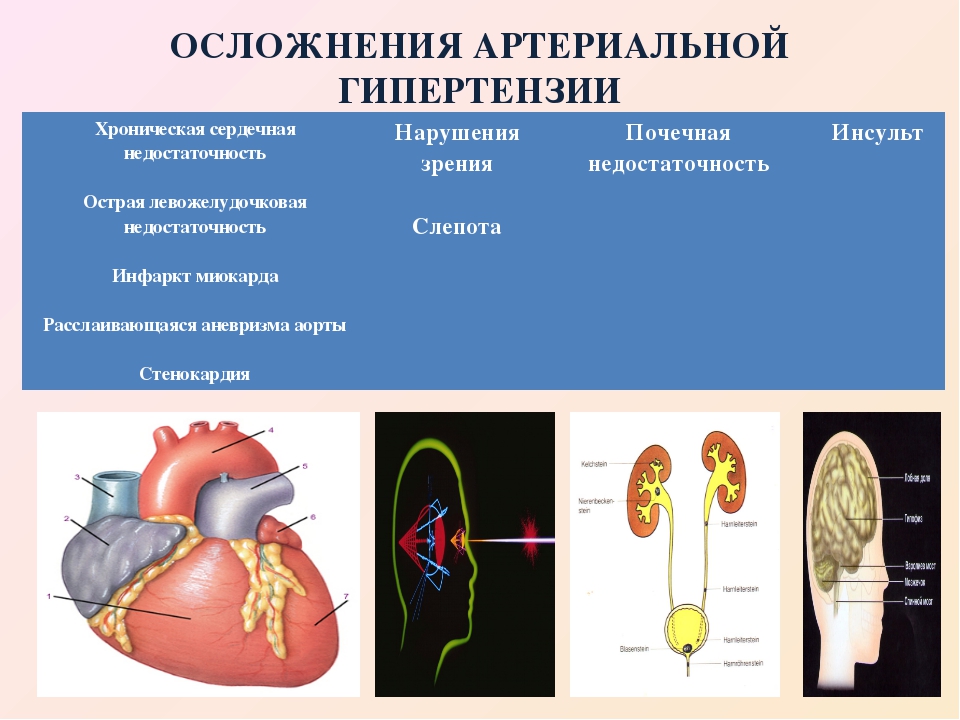 Тяжелая гипертония может вызывать слабость, тошноту, рвоту, спутанность сознания, внутреннее напряжение, боли в груди и мышечный тремор.
Тяжелая гипертония может вызывать слабость, тошноту, рвоту, спутанность сознания, внутреннее напряжение, боли в груди и мышечный тремор. Чем дольше блокируется кровоток, тем серьезнее ущерб для сердца;
Чем дольше блокируется кровоток, тем серьезнее ущерб для сердца; , причем преимущественно за счет стран с низким и средним уровнем дохода. Этот риск, в основном, обусловлен усилением факторов риска гипертонии среди этих групп населения.
, причем преимущественно за счет стран с низким и средним уровнем дохода. Этот риск, в основном, обусловлен усилением факторов риска гипертонии среди этих групп населения. для содействия правительствам в деле профилактики и лечения сердечно-сосудистых заболеваний ВОЗ и Центры по контролю и профилактике болезней США приступили к осуществлению инициативы Global Hearts.
для содействия правительствам в деле профилактики и лечения сердечно-сосудистых заболеваний ВОЗ и Центры по контролю и профилактике болезней США приступили к осуществлению инициативы Global Hearts.
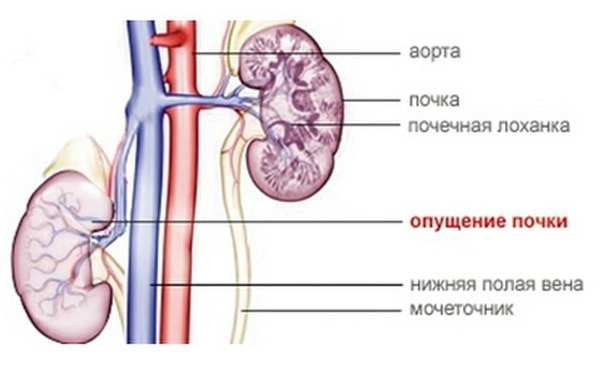
 Киста почки, как многие новообразования, выявленные на ранней стадии, успешно поддается лечению, без хирургического вмешательства. Появление кисты почки может происходить еще во внутриутробном периоде или стать следствием внешних факторов образа жизни человека. Так к причинам возникновения кисты почки можно отнести:
Киста почки, как многие новообразования, выявленные на ранней стадии, успешно поддается лечению, без хирургического вмешательства. Появление кисты почки может происходить еще во внутриутробном периоде или стать следствием внешних факторов образа жизни человека. Так к причинам возникновения кисты почки можно отнести:

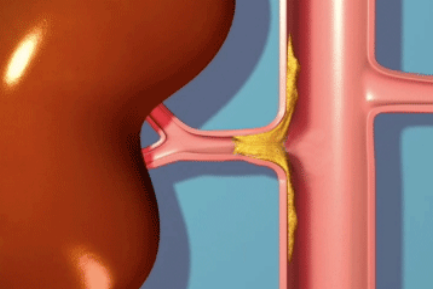 Это радикальная операция, предполагающая иссечение кисты с гистологическим исследованием, предполагает сохранение малоинвазивности, то есть на брюшной полости остается 3 размера по 5 мм. При проведении лапароскопической операции хирург видит на мониторе тонкие анатомические образования, что делает хирургическое вмешательство безопасным и деликатным. Кроме того, в клинике «Семейная» применяются современное хирургическое оборудование и методики, в том числе ультразвуковые хирургические ножницы, позволяющие проводить бескровные операции. Для профилактики рецидивов может применяться аргон-усиленная плазма (производства США), при близком расположении сосудов используются современные гемостатические средства передовых Европейских производителей. С целью профилактики спаечной болезни и тромбозов применяются синтетические рассасывающиеся шовные материалы, современные противоспаечные барьеры и также компрессионный трикотаж.
Это радикальная операция, предполагающая иссечение кисты с гистологическим исследованием, предполагает сохранение малоинвазивности, то есть на брюшной полости остается 3 размера по 5 мм. При проведении лапароскопической операции хирург видит на мониторе тонкие анатомические образования, что делает хирургическое вмешательство безопасным и деликатным. Кроме того, в клинике «Семейная» применяются современное хирургическое оборудование и методики, в том числе ультразвуковые хирургические ножницы, позволяющие проводить бескровные операции. Для профилактики рецидивов может применяться аргон-усиленная плазма (производства США), при близком расположении сосудов используются современные гемостатические средства передовых Европейских производителей. С целью профилактики спаечной болезни и тромбозов применяются синтетические рассасывающиеся шовные материалы, современные противоспаечные барьеры и также компрессионный трикотаж. К работе можно приступать через 10-14 дней. В дальнейшем необходимо регулярное наблюдение уролога и проведение УЗИ и КТ по назначению лечащего врача.
К работе можно приступать через 10-14 дней. В дальнейшем необходимо регулярное наблюдение уролога и проведение УЗИ и КТ по назначению лечащего врача.

 До тех пор, пока заболевание не станет прогрессирующим, хроническое заболевание почек также не вызывает никаких симптомов.
До тех пор, пока заболевание не станет прогрессирующим, хроническое заболевание почек также не вызывает никаких симптомов. В этих ситуациях может помочь процедура улучшения кровотока к почкам.
В этих ситуациях может помочь процедура улучшения кровотока к почкам.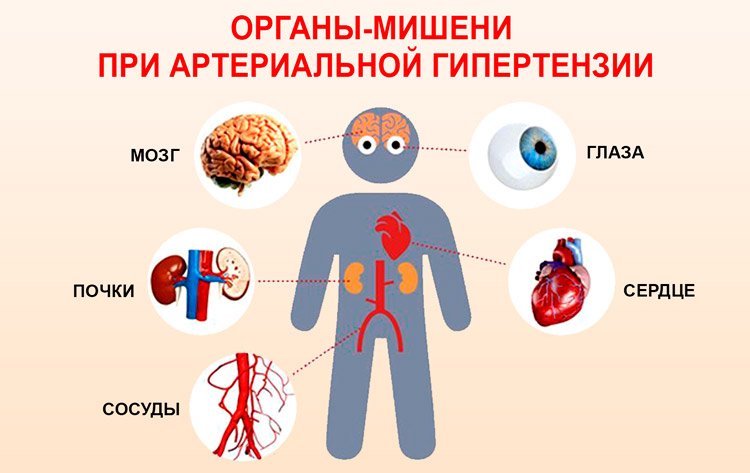
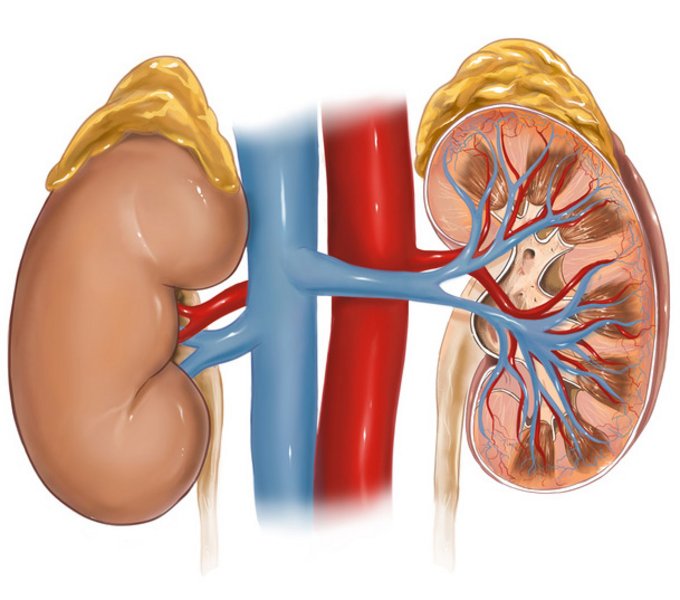
 Когда ваши почки не работают, они могут вызвать дальнейшее повышение артериального давления, выделяя определенные гормоны или вызывая задержку соли и воды в вашем теле.
Когда ваши почки не работают, они могут вызвать дальнейшее повышение артериального давления, выделяя определенные гормоны или вызывая задержку соли и воды в вашем теле. Эти почечные (почечные) артерии переносят кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий — состоянием, которое называется стенозом почечной артерии.
Эти почечные (почечные) артерии переносят кровь, богатую кислородом и питательными веществами, от сердца к почкам. Если почки не получают достаточного количества крови или кислорода, это может быть связано с сужением этих почечных артерий — состоянием, которое называется стенозом почечной артерии.

 Однако обнаружение одной только суженной почечной артерии не означает, что ваше высокое кровяное давление вызвано почечной гипертензией. Многие люди имеют сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Поставщику медицинских услуг необходимо будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
Однако обнаружение одной только суженной почечной артерии не означает, что ваше высокое кровяное давление вызвано почечной гипертензией. Многие люди имеют сужение почечных артерий без высокого кровяного давления или с высоким кровяным давлением, которое не вызвано сужением (эссенциальная гипертензия). Поставщику медицинских услуг необходимо будет использовать другие клинические подсказки, чтобы определить, связаны ли они между собой.
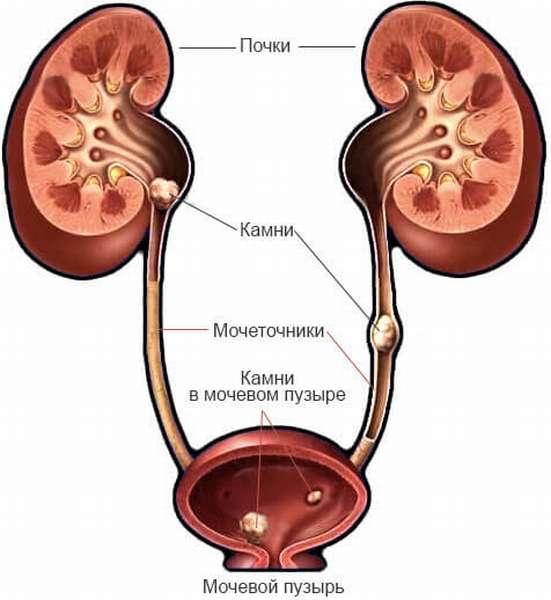
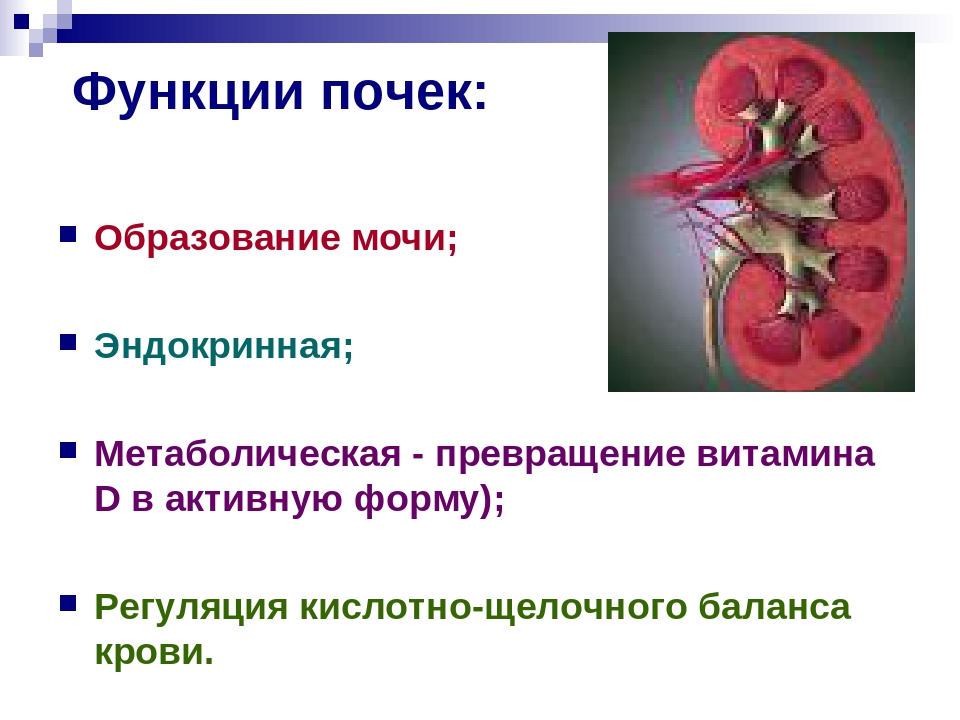

 Используя вену или синтетическую трубку для соединения вашей почки с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет вокруг заблокированной артерии в вашу почку. Эта процедура сложна, сопряжена с высоким риском и используется редко.
Используя вену или синтетическую трубку для соединения вашей почки с аортой, хирург создает альтернативный путь или обходной путь, по которому кровь течет вокруг заблокированной артерии в вашу почку. Эта процедура сложна, сопряжена с высоким риском и используется редко.
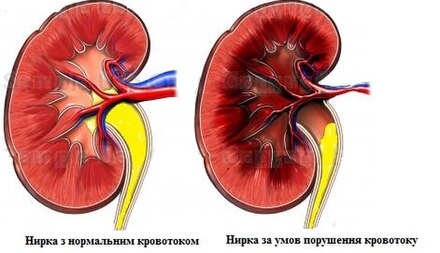 Внесение изменений в повседневные привычки может помочь, например:
Внесение изменений в повседневные привычки может помочь, например: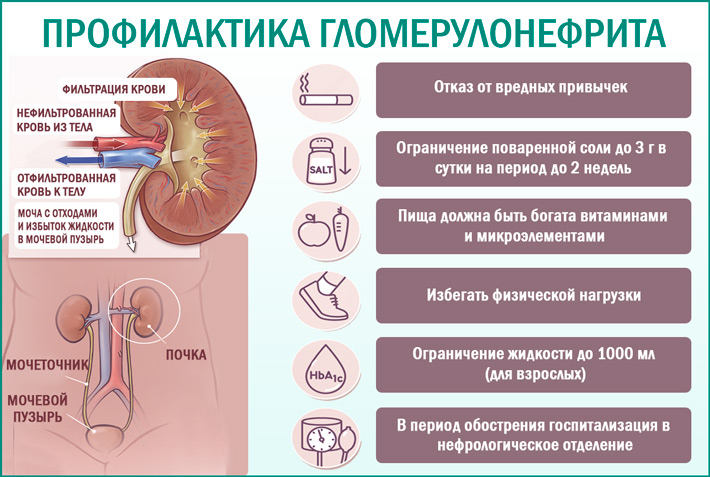

 Это может повредить эти кровеносные сосуды и вызвать заболевание почек. Однако высокое кровяное давление также может быть признаком заболевания почек. Почки помогают вашему телу контролировать артериальное давление. Когда высокое кровяное давление повреждает ваши почки, они не могут хорошо контролировать ваше кровяное давление.
Это может повредить эти кровеносные сосуды и вызвать заболевание почек. Однако высокое кровяное давление также может быть признаком заболевания почек. Почки помогают вашему телу контролировать артериальное давление. Когда высокое кровяное давление повреждает ваши почки, они не могут хорошо контролировать ваше кровяное давление.
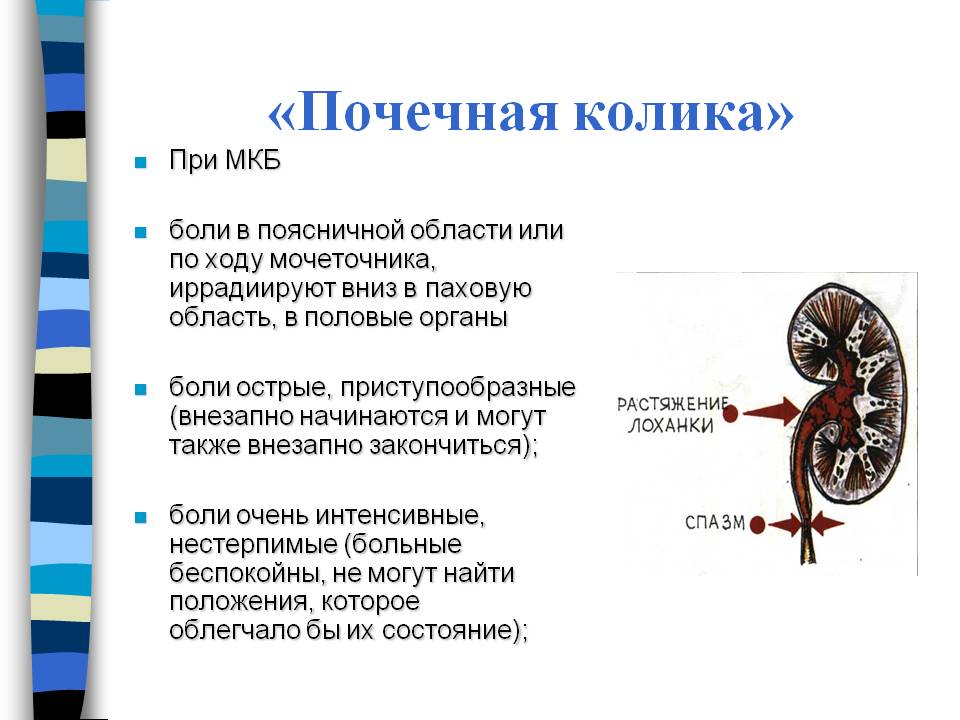 Оба числа важны:
Оба числа важны: Воспользуйтесь этими советами, чтобы начать работу:
Воспользуйтесь этими советами, чтобы начать работу: Перед приготовлением мяса снимите кожицу и удалите жир с мяса.
Перед приготовлением мяса снимите кожицу и удалите жир с мяса. Высокий уровень холестерина и высокое кровяное давление могут повысить вероятность заболевания почек, сердца или инсульта. Высокий уровень холестерина также может ускорить обострение болезни почек.
Высокий уровень холестерина и высокое кровяное давление могут повысить вероятность заболевания почек, сердца или инсульта. Высокий уровень холестерина также может ускорить обострение болезни почек. Если вы употребляете табак, отказ от курения может снизить вероятность заболевания почек или предотвратить обострение заболевания почек.
Если вы употребляете табак, отказ от курения может снизить вероятность заболевания почек или предотвратить обострение заболевания почек.
 Если у вас болезнь сердца, вполне вероятно, что у вас болезнь почек, и наоборот. Многие люди не испытывают серьезных симптомов до тех пор, пока болезнь почек или сердца не перейдет в серьезную стадию, но есть некоторые предупреждающие признаки. Не могли бы вы их игнорировать?
Если у вас болезнь сердца, вполне вероятно, что у вас болезнь почек, и наоборот. Многие люди не испытывают серьезных симптомов до тех пор, пока болезнь почек или сердца не перейдет в серьезную стадию, но есть некоторые предупреждающие признаки. Не могли бы вы их игнорировать?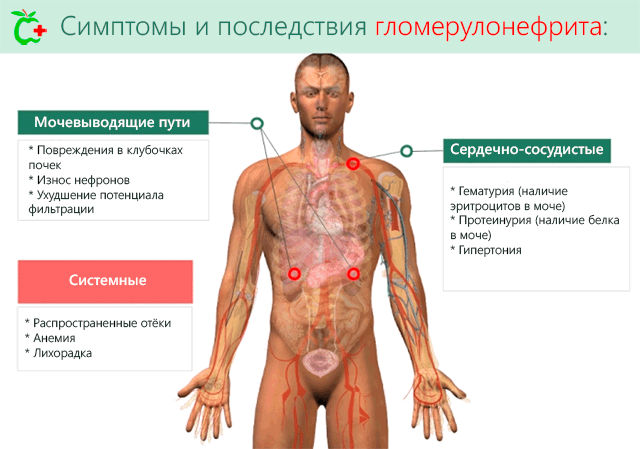 Даже пограничное высокое кровяное давление или предгипертония следует воспринимать серьезно, так как это может вызвать повреждение почек.
Даже пограничное высокое кровяное давление или предгипертония следует воспринимать серьезно, так как это может вызвать повреждение почек. Присутствие альбумина также является фактором риска сердечно-сосудистых событий и смерти.
Присутствие альбумина также является фактором риска сердечно-сосудистых событий и смерти.









 Все знают, в какой стороне находится аппендицит у человека, и начинают о нем вспоминать, если локализация болей расположена глубоко внизу справа живота или вокруг пупка. Однако не все так просто. При развитии болевых ощущений они вполне могут отдавать и в область печени. Кроме этого, у 17% людей аппендикс может быть расположен нетипично. Если отросток слепой кишки завернут вверх, то боль будет отдавать именно под правым ребром спереди.
Все знают, в какой стороне находится аппендицит у человека, и начинают о нем вспоминать, если локализация болей расположена глубоко внизу справа живота или вокруг пупка. Однако не все так просто. При развитии болевых ощущений они вполне могут отдавать и в область печени. Кроме этого, у 17% людей аппендикс может быть расположен нетипично. Если отросток слепой кишки завернут вверх, то боль будет отдавать именно под правым ребром спереди.