Препараты железа при низком гемоглобине у взрослых – список лучших: ТОП-10
Препараты железа всегда назначаются к приёму при низком гемоглобине. Если показатели этого минерального соединения в крови у взрослых не соответствуют норме, терапия продолжается минимум месяц. Мы составили список лучших медикаментов направленного действия. Они разнятся по форме выпуска и концентрации активного вещества в составе. После полноценного курса необходимо сдать кровь на анализ, чтобы убедиться в достижении положительного эффекта.
Лучшие препараты железа для взрослых при низком уровне гемоглобина
Железосодержащие препараты обязательно необходимо пить при анемии. Чтобы стабилизировать показатели, выбирается любое средство из списка и принимается с упором на инструкцию. В дополнение важно пересмотреть базовый рацион, внести в него больше яблок, круп, злаковых культур, бобов, печени, орехов, кизила.
№1. Фенюльс
Это не таблетки, а капсулы, разработанные специально для повышения гемоглобина. Концентрация железа составляет 150 мг. Также препарат сосредотачивает важные при малокровии витамины группы B, которые обеспечивают быструю всасываемость железа. В профилактических целях лекарство пьют месячным курсом по 1 единице ежесуточно. Что касается лечения, дозировку повышают до 3 капсул за день, курс устанавливается индивидуально (от 1 до 2 месяцев). Средство безопасно, но может провоцировать запор. «Фенюльс» не принимают при непереносимости входящих веществ, гемохроматозе и гемосидерозе.
№2. Актиферрин
Препараты железа, которые выпускаются в форме сиропа или капель, не вызывают задержки стула. Их пьют при низком гемоглобине без опасений, опираясь на инструкцию. Длительность терапевтического курса зависит от тяжести течения анемии у взрослых. «Актиферрин» входит в список лучших медикаментов, поскольку сосредотачивает серин – аминокислоту. Она ускоряет попадание железа в кровоток, после чего минерал разносится по всему организму. После недели приёма пропадает головокружение и боли в висках, пациент чувствует лёгкость и бодрость, повышается работоспособность физического и умственного плана.
№3. Сорбифер Дурулес
Качественный антианемический препарат помогает как быстро повысить гемоглобин, так и поддерживать его на должной отметке в дальнейшем. После стабилизации показателей средство применяют для профилактики несколько раз в год. Основополагающим компонентом выступает железа сульфат дозировкой 320 мг. Его действие подкрепляется входящим витамином C, одновременно являющимся сильным антиоксидантом и иммуностимулятором. Высокая ценовая политика полностью оправдывается эффективностью. В лечебной терапии таблетки пьют дважды в сутки, в профилактической – единожды в день.
№4. Феррум Лек
Препараты железа «Феррум Лек» отпускаются в различных формах, начиная сиропом, заканчивая раствором для инъекций и жевательными таблетками. При низком гемоглобине у взрослых действенней всех себя проявил именно сироп. По народному рейтингу он причисляется к списку лучших, потому как не вызывает запора и быстро поднимает показатели. Главным компонентом является гидроксид полимальтозат. Эффект от его попадания в организм усиливается аспартамом. Потребители отмечают необычный шоколадный вкус лекарства. С целью лечения его пьют 2—3 раза в сутки. Курс продолжается 1—2 месяца, терапию может продлить только доктор.
№5. Ферронал
Железосодержащие препараты в таблетках удобно принимать и брать с собой, если знать наверняка, какие лучше. При низком гемоглобине целесообразно употреблять «Ферронал» с концентрацией активного элемента 300 мг. Всасываемость препарата составляет 90%, эти показатели гораздо выше при сравнении с конкурентами. Лекарство пьют после трапезы с упором на инструкцию. Отличительной особенностью медикамента считается возможность применения будущими и новоиспечёнными матерями, которые нередко мучаются упадком гемоглобина.
№6. Хеферол
Препараты железа наподобие «Хеферола» назначаются при низком гемоглобине у взрослых. Средство входит в список лучших, сосредотачивает фурамат железа. Для нормализации показателей гемоглобина в крови принимать нужно по капсуле за полчаса до трапезы. Также лекарство можно пить для лечения железодефицитной анемии и при воспалительных процессах, затрагивающих ЖКТ. В редких случаях возникают побочные реакции.
№7. Ферро-фольгамма
Витаминный комплекс создан на основе аскорбиновой и фолиевой кислот, сульфата железа, витамина В12. Если заболевание протекает в лёгкой форме, следует принимать трижды в день по капсуле. Курс продолжается около месяца. В более сложных случаях терапия продлевается до 90 дней. Препарат запрещено употреблять при печёночной недостаточности, нарушении утилизации железа, гемохроматозе.
№8. Ферсинол
Принимая «Ферсинол», не возникнет вопроса, что повышает гемоглобин. Препарат отлично справляется с поставленной задачей. Во время терапии в организме повышается синтез эритроцитов. Курс может состоять из 15 или 30 инъекций. Иногда наблюдаются побочные реакции в виде болезненных ощущений в месте укола и тошноты.
№9. Тотема
Препараты, такие как «Тотема», созданы на основе глюконата железа, меди и марганца. Раствор для приёма внутрь прописывается при низком гемоглобине, который наблюдается у взрослых. «Тотема» входит в список лучших лекарств при анемии. Следует принимать 2—4 ампулы в день. Продолжительность терапии устанавливается в индивидуальном порядке, курс может длиться полгода. Не рекомендуется прибегать к лечению таким средством при непереносимости фруктозы, язве желудка, болезни Вильсона Коновалова.
№10. Мальтофер
Далеко не все знают, чем поднять показатели и нормализовать гемоглобин в крови. В этом случае на помощь придёт «Мальтофер». Лекарство включает в основу железа гидроксид полимальтозат, выпускается в различных формах. Преимущество средства в том, что его назначают в любом возрасте. Схема приёма устанавливается доктором. Перед началом терапии важно изучить противопоказания и возможные побочные эффекты.
При первых признаках анемии необходимо начинать своевременное лечение. Если этого не сделать, на фоне нехватки железа в организме начинаются сбои. Для прохождения комплексной терапии потребуется консультация специалиста.
more-vsego.net
список эффективных препаратов, рейтинг лучших
Анемия может развиваться по нескольким причинам, но в любом случае требует срочного лечения современными препаратами. Параллельно медикаментам корректируют питание и включают в рацион полезные продукты. Совокупность методов помогает быстро восстановить нормальный уровень гемоглобина.
Причины пониженного гемоглобина
Снижение гемоглобина происходит по разным причинам. Иногда это не связано с патологией, но бывает, что недостаток железа вызван рядом причин:
- беременность. В этот период все витамины и микроэлементы делятся пополам, т.к. организм обеспечивает необходимыми веществами развивающийся плод;
- неполноценное питание. Однообразная пища, не содержащая железо, приводит к недостатку этого микроэлемента в организме;
- онкология. В период разрастания опухоли в организме происходят патологические реакции, которые значительно ухудшают состав крови;
- кровопотери, вызванные травмами. Роды также вызывают снижение гемоглобина;
- болезни ЖКТ;
- поражение паразитами;
- системные заболевания крови;
- нарушения почек;
- заболевания, вызванные паразитами.
Хоть недостаток гемоглобина часто вызван неправильным питанием, необходимо провести обследование и исключить возможные опасные заболевания.
Читайте также
Как быстро поднять гемоглобин

Чтобы избежать плохого самочувствия, а также последствий сниженного гемоглобина, нужно действовать быстро. Есть несколько методов, которые помогут искоренить проблему, улучшив качество жизни больного:
- Препараты железа при низком гемоглобине. Это самый быстрый метод, однако, его эффект недолговечен, если причина заболевания осталась нерешенной.
- Правильное питание. Речь идет о включении в рацион продуктов, богатых ферритином, витаминами, фолиевой кислотой.
- Здоровый образ жизни.
- Фитотерапия травами и народными средствами.
Любые действия лучше согласовывать с врачом. В случае имеющихся заболеваний желудка и кишечника, методы могут быть бесполезны. Поэтому нужно повышать гемоглобин в крови под присмотром докторов и почаще сдавать анализ крови.
Обратите внимание!Некоторые препараты для повышения гемоглобина с витаминами могут спровоцировать аллергические реакции. Не занимайтесь самолечением, если вы гиперчувствительны к компонентам.
Лекарства и препараты, повышающие уровень гемоглобина
Препараты для повышения гемоглобина всегда дают результат. Фармация предлагает нам новые средства, которые имеют улучшенный состав. Среди новинок есть и старые добрые проверенные средства, которые за годы практики помогли поднять гемоглобин множеству людей.
Таблетки для поднятия гемоглобина в крови с двухвалентным железом
Терапия лекарствами показана людям, у которых сильно понижен гемоглобин. Часто такие средства назначают пациентам, перенесшим потерю крови. Они увеличивают образование эритроцитов. Препараты на основе двухвалентного железа вызывают проблемы в желудочно-кишечном тракте. Многие пациенты жалуются на запоры и тяжесть. Однако, они хорошо поднимают гемоглобин, быстро избавляя от анемии. Лекарственные формы с двухвалентным железом быстрее восстанавливают организм, однако, имеют разные побочные действия в зависимости от того, органическая или неорганическая соль входит в состав препарата.
Препараты с органической солью
К ним относят лекарственные средства, содержащие сульфат железа. Яркими представителями этой группы являются:
- фенюльс;
- актиферрин;
- сорбифер дурулес;
- тардиферрон;
- ферро-фольгамма.
Эти препараты отличаются наиболее низкой ценой.
Внимание!Двухвалентное железо вызывает потемнение эмали зубов, поэтому рекомендуется тщательно полоскать рот после приема таблетки или пить жидкие лекарства через трубочку.
Препараты с неорганической солью
В таких препаратах содержится фумарат, глюконат, хелат железа:
- ферретаб;
- тотема;
- хелатное железо.
Неорганические средства имеют меньше побочных действий и лучше усваиваются организмом.
Список лекарств для взрослых с трехвалентным железом
Среди препаратов, содержащих трехвалентное железо также различают органические и неорганические основы. Последние имеют низкую биодоступность. Несмотря на это, такие средства разрешены людям с болезнями желудка. К списку таких препаратов относят:
- мальтофер;
- феррум лек;
- венофер;
- ферроксид;
- ферретаб;
- феринжект;
- ферроглобин;
- биофер;
- лекффер.
Перечисленные средства назначают при тяжелых формах анемий. В их составе часто фигурирует фолиевая, аскорбиновая кислоты, а также витамины группы В для поднятия гемоглобина. Благодаря богатому составу, показатель не только повышается до нормального уровня, но и остается в норме на долге время.
Читайте также
Комплексные железосодержащие компоненты
Лекарства для повышения гемоглобина с комплексным составом включают в себя витамины, кислоты, микроэлементы. К таким средствам относят тардиферон, биофер, ферретаб, мальтфер фол, ферро-фольгамма, сорбифер, ферроплекс. К инъекционным средствам комплексного действия относят венофер, аргеффер, ликффер, космофер. Все эти препараты имеют свои показания и противопоказания. Некоторые из них используют для лечения нехватки витаминов группы В. Лекарства, повышающие гемоглобин разрешено использовать только после назначения врача.
Внимание!При приеме железосодержащих препаратов может окрашиваться кал и моча. Это не является тревожным симптомом, а сигнализирует о достижении препарата кишечника.
Средства для внутривенного введения
Уколы для повышения гемоглобина применяют в случае тяжелой анемии, при онкологии, массовом кровотечении, в постоперационном периоде. Инъекционные формы способны поднять уровень гемоглобина за пять дней на несколько десятков единиц. На этом преимущества не заканчиваются. При таком введении практически полностью отсутствуют побочные действия. Представителями инъекционной формы железа являются:
- мальтофер. Препарат на основе трехвалентного железа с высокой биодоступностью. Он не влияет на эритропоэз и малоэффективен при анемии не связанной с дефицитом железа;
- феррум лек – аналог мальтофера с идентичным составом. В качестве вспомогательного вещества выступает декстран;
- венофер. Препарат трехвалентного железа, помогает повысить гемоглобин в крови у взрослых. Противопоказан при болезнях желудка, гиперчувствительности, отравлении. Быстро избавляет от любой анемии;
- ферсинол. Содержит железо – сорбитоловый комплекс. Стимулирует выработку эритроцитов в любом возрасте;
- аргеффер – швейцарские уколы для поднятия гемоглобина на основе углерода железа. Используется реже, чем аналоги в связи с побочными действиями;
- ликферр. Выпускается в России, используется для внутривенного введения при различных видах пониженного гемоглобина.
Инъекционное введение железа имеет большую популярность при лечении в условиях стационара, отличается полнотой и быстротой эффекта в отличие от пероральных форм.
Продукты, повышающие гемоглобин

Правильное питание способно поднять гемоглобин, а также удерживать его на постоянном уровне. Важно взять за правило продукты, которые способствуют выработке эритроцитов. Среди них есть вполне привычная для нас еда, которую мы недооцениваем. Например, гречневая крупа. Она богата железом, витаминами и ценными минералами. Знакомая всем от мала до велика гречка, помогает бороться с анемией, не травмируя желудочно-кишечный тракт. Ее используют в варенном или сыром виде, запаривая с вечера молоком.
Говяжья печень не уступает гречке и также выступает лидером по содержанию железа. Ее употребляют в вареном, тушеном, жареном виде. Готовят разные изысканные блюда, которые позволяют печени не терять своих полезных свойств.
На помощь к любителям освежающих напитков придет гранатовый сок. Этот напиток не только полезный, но и вкусный. При ежедневном потреблении граната и его сока вы забудете об анемии и улучшите состояние сосудов.
Самым любимым и доступным продуктом для всех является яблоко. Этот фрукт можно есть в большом количестве. Помимо содержания железа, яблоки богаты пектином и кислотами, способствующими нормальному пищеварению.
Если помимо анемии вас мучает проблема со стулом, обратите внимание на свеклу. Большое содержание витаминов и пищевых волокон способствует здоровой перистальтике кишечника. В борьбе с анемией, свекла способствует лучшему усвоению железа. В тяжелых случаях гемоглобин поднимают только медикаментозно.
Рейтинг лучших препаратов
Среди всех средств, содержащих железо, есть эффективные препараты, которые пользуются большей популярностью среди врачей и пациентов:
| Название препарата | Описание |
| Феррум лек | Жевательные таблетки, сироп для детей, инъекционный раствор |
| Мальтофер | Таблетки жевательные, сироп, раствор для инъекций, капли. Существует сочетание фолиевой кислоты с железом под названием «Мальтофер фол» |
| Тотема | Жидкая лекарственная форма, содержащая железа глюконат, медь, марганец. Подходит для всех возрастов |
| Ферро-фольгамма | Комбинированное средство в капсулах, содержащее железо, аскорбиновую, фолиевую кислоты, а также витамин В12. Поможет при низком гемоглобине у взрослых |
| Сорбифер дурулес | Лекарство для поднятия гемоглобина у детей и взрослых, содержащее сульфат железа и аскорбиновую кислоту. Подходит беременным и кормящим женщинам |
Несмотря на свои положительные стороны, препараты имеют противопоказания и побочные действия. Перед применением обратитесь к врачу за консультацией. Иногда доктор подбирает индивидуальную дозу, которая не прописана в инструкции. Некоторые витамины для повышения гемоглобина в крови вызывают аллергию!
Читайте также
Низкий гемоглобин не является приговором. Благодаря высоким технологиям и прорыву в фармации, лечение анемий занимает мало времени и не приносит пациентам никакого дискомфорта. При плохом самочувствии и подозрении на низкий гемоглобин, обратитесь к врачу и получите лечение.
krovinfo.com
Препараты железа при низком гемоглобине у взрослых
Нехватка железа в организме, вызванная недостаточным его поступлением или повышенным расходом, приводит к железодефицитной анемии. При этом заболевании у взрослых отмечается низкий уровень гемоглобина, для повышения которого принимают препараты с железом.
Железосодержащие лекарства
Лекарства для повышения гемоглобина назначают в таблетках, каплях для приема внутрь и в уколах для внутривенного и внутримышечного введения. В качестве действующего вещества используются соли двухвалентного (Fe2+) и трехвалентного (Fe3+) железа.
Усвоение ионов железа происходит в двенадцатиперстной кишке. Ионы проходят кишечный барьер и, поступив в сыворотку крови, связываются с белком трансферрином.
Этот комплекс поступает с кровью в ткани, где ионы железа высвобождаются и используются в биохимических процессах. Если железа поступает в избытке, то оно накапливается (депонируется) в тканях.
Основные группы железосодержащих лекарственных средств:
- некомбинированные – содержат один действующий компонент;
- комбинированные – содержат несколько биологически активных соединений.
Принимают лекарства с железом за час до еды или через 2 часа после приёма пищи. В первом случае улучшается всасывание, а во втором снижается количество возможных побочных эффектов.
Видимый результат лечения проявляется через 2 – 4 недели от начала применения. Восполнение депонированного железа отмечается спустя 2 – 3 месяца после первого применения железосодержащего средства.
Полный курс лечения для поднятия у взрослых гемоглобина железосодержащими препаратами в таблетках может продолжаться до полугода.
Более 6 месяцев, прежде чем удастся повысить до нормы уровень железа в крови, может длиться прием таблеток у женщин при обильных менструациях и низком гемоглобине.
Препараты некомбинированные
Для повышения уровня гемоглобина в крови при железодефицитной анемии назначают препараты, содержащие соли Fe2+ и Fe3+:
- глюконат Fe2+ – Ферронал;
- сульфат Fe2+ – Фенюльс;
- хлорид Fe2+– Гемофер;
- фумарат Fe2+ – Хеферол, Ферронат;
- полимальтозный комплекс Fe3+ гидроксид – Мальтофер, Феррум Лек;
- протеин сукцинилат Fe3+ — Ферлатум.
При низком содержании в крови железа ионы Fe3+ всасываются в 3 раза хуже, чем Fe2+. Лучше всего усваиваются фумараты и сульфаты железа. Плохо усваивается глюконат железа.
Скорость усвоения ионов зависит также от степени дефицита этого нутриента в организме. Чем сильнее дефицит данного нутриента, тем выше скорость всасывания его из пищи и из медицинских препаратов.
Всасывание железа при железодефицитной анемии выше, чем просто при недостатке железа.
Фенюльс
Железосодержащий препарат Фенюльс содержит, кроме сульфата Fe2+, комплекс витаминов, необходимых для улучшения усвоения железа и поднятия гемоглобина в крови.
Фенюльс не используется для лечения анемии. Его назначают, как профилактическое средство, а также для устранения железодефицитных состояний и нехватки витаминов группы В, кальция пантотената и аскорбиновой кислоты.
Мальтофер
Для поднятия гемоглобина в крови при железодефицитном состоянии, анемии, вызванной развитием новообразований, при беременности назначают лекарство Мальтофер, содержащее полимальтозат трехвалентного железа.
Препарат выпускается в жевательных таблетках, капсулах, сиропе. Прием жевательных таблеток разрешается только взрослым и детям с 12 лет.
Детям при низком уровне гемоглобина в крови назначают капли и сироп. Мальтофер разрешается использовать в профилактических целях, но только по рекомендации врача.
Ферлатум
Железосодержащее средство Ферлатум выпускается в виде раствора для приема внутрь, разрешено детям любого возраста при низком содержании железа, рекомендуется при анемии при беременности и лактации.
Ионы Fe3+ содержатся в лекарстве в виде белкового комплекса, который предотвращает повреждение желудка после употребления.
Лекарство Ферлатум можно использовать для повышения гемоглобина в крови у взрослых и детей, страдающих гастритом, язвенными заболеваниями желудка.
Лекарства комбинированные
К комбинированным препаратам, повышающим гемоглобин в крови, относятся лекарства, в которых сочетается присутствие ионов железа, аскорбиновой или фолиевой кислоты, микроэлементов.
К комплексным железосодержащим средствам относятся:
- сульфат Fe2+ + витамин С – Тардиферон, Ферроплекс, Сорбифер Дурулес, Актиферрин;
- железо + фолиевая кислота;
- гидроксид Fe3+ — Мальтофер Фол;
- сульфат Fe2+ – Гино-Тардиферон, Ферро-Фольгамма, Актиферин композитум;
- фумарат Fe2+ – Ферретаб комп;
- железа глюконат + глюконат меди, марганца – Тотема;
- Fe3+ протеин сукцинилат + фолиевая кислота – Ферлатум Фол.
Препараты для повышения гемоглобина в крови с витамином В9 (фолиевой кислотой) назначают женщинам при дефиците железа и анемии при беременности.
По данным ВОЗ у 40% женщин во время беременности развивается железодефицитная или фолиеводефицитная анемии. А добавка фолиевой кислоты необходима для лучшего усвоения микроэлемента, а также для предотвращения патологий развития нервной системы у плода.
Актиферрин
Лекарство рекомендуется при анемии и низком уровне железа не только взрослым, но и детям, что объясняется низким количеством побочных эффектов и хорошим усвоением средства.
До 6 лет эти таблетки являются предпочтительными для повышения содержания гемоглобина в крови, так как выпускаются в виде сиропа и хорошо переносятся детьми.
Актиферрин содержит, кроме сульфата Fe2+, аминокислоту серин и аскорбиновую кислоту. Благодаря присутствию такой аминокислоты, как серин, лекарство быстро всасывается в кровь, что помогает поднять гемоглобин.
Кроме Актиферрина, выпускается лекарство Актиферр
flebos.ru
Препараты железа для повышения уровня гемоглобина в крови
Из этой статьи вы узнаете:
-
В каких случаях назначают железосодержащие препараты для поднятия гемоглобина.
-
Какие бывают препараты железа: по форме выпуска и составу.
-
Какие свойства и противопоказания имеют популярные железосодержащие препараты, БАДы и витамины с железом.
Согласно статистике ВОЗ дефицит железа (железодефицитная анемия, ЖДА) занимает первое место среди самых распространенных заболеваний на планете. При своевременном выявлении он легко устраняется препаратами для повышения гемоглобина на основе железа.

Железо участвует во всех ключевых процессах в организме: дыхании, обмене веществ. При его нехватке страдает весь организм, поэтому симптомы выражаются как общее ухудшение состояния здоровья, упадок сил, усталость, недомогание.
Лучшее средство для предотвращения и профилактики заболевания — здоровый образ жизни, сбалансированное питание, с обязательным присутствием в рационе животной пищи, и регулярный контроль уровня гемоглобина в крови. Если заболевание уже поразило организм, то низкий гемоглобин можно повысить препаратами железа. Они выпускаются в форме таблеток и инъекций и имеют различный состав, от которого зависит эффективность, побочные явления и особенности приема.
Кому назначают препараты железа
Лечение препаратами железа назначается в случаях железодефицитной анемии и в комплексе восстановительной терапии после постгеморрагической анемии (вызванной хроническими и острыми кровотечениями). Дозировку и длительность приема определяет врач на основе общего состояния здоровья больного, скорости снижения гемоглобина и имеющихся показателей гемоглобина в крови.
Лечение ЖДА комплексное, включает:
-
Устранение причины дефицита (внутренних кровотечений, заболеваний желудка и кишечника, нарушений в питании).
-
Диету с большим содержанием белка и железа и низким содержанием жиров и ингибиторов железа, которые блокируют его всасывание. Рекомендуется исключить употребление чая и кофе и разграничить во времени продукты питания с кальцием и железом.
-
Прием препаратов железа. Форма лекарства зависит от особенностей течения ЖДА. В большинстве случаев назначают таблетки. При ускоренном снижении гемоглобина или при низком всасывании железа в ЖКТ показаны инъекции. Детям назначают капли, так препарат удобнее в применении и меньше раздражает слизистые, так как не концентрируется локально.
-
Профилактика рецидивов: частые прогулки на свежем воздухе, умеренная физическая активность, разнообразное и сбалансированное питание.
Препараты железа могут назначаться людям, которым предстоит сложное хирургическое вмешательство с большими кровопотерями, а также в качестве профилактики дефицита железа спортсменам, донорам крови и людям, испытывающим тяжелые физические нагрузки.
Виды препаратов, повышающих гемоглобин в крови
Выделяют две большие группы препаратов железа: двухвалентные и трехвалентные. Это первое на что нужно обратить внимание при выборе лекарства для повышения гемоглобина.
Чаще используются препараты двухвалентного железа — они эффективные и действуют быстро. Но большинство из них на основе неорганических солей железа, что почти всегда сказывается на самочувствии во время приема. Они отторгаются организмом, вызывая тошноту, несварение, нарушение стула, рвоту. На основе органического железа выпускается отечественный БАД Гемобин. Он действует так же эффективно, но не имеет побочных действий.
Трехвалентные препараты железа при низком гемоглобине менее эффективные, но действуют мягче и легче переносятся организмом. Они часто назначаются детям. Для усвоения трехвалентного железа необходимо присутствие витамина С для восстановления в биодоступную двухвалентную форму.
Железосодержащие препараты в форме таблеток
Таблетированная форма препаратов — наиболее удобная и достаточно эффективная для лечения железодефицитной анемии. Лечение проходит в домашних условиях. Длительность приема от 1 месяца до полугода. Клинические улучшения наблюдаются уже после 2-3 недель лечения. Терапию продолжают еще 30 дней после нормализации показателей гемоглобина.
Наиболее популярные препараты железа в таблетированной форме:
-
Гемофер. Содержит двухвалентное неорганическое железо в дозировке 105 мг в одном драже. Противопоказан при дисфункции ЖКТ, гиперчувствительности, гемохроматозе, гемосидерозе, апластической и гемолитической анемии. Возможные побочные действия: тошнота, головокружение, нарушения стула, аллергия.
-
Тардиферон. Таблетки на основе сульфата железа. В 1 таблетке 80 мг действующего вещества. Противопоказан при анемии не связанной с дефицитом железа, заболеваниях ЖКТ, в возрасте до 6 лет, гиперчувствительности, гемосидерозе, гемохроматозе. Побочные действия возникают редко, выражаются рвотой, диареей, болевыми ощущениями в эпигастрии.
-
Гемобин. Действующее вещество — очищенный гемоглобин крови с/х животных и витамин С. Содержание железа — 0,4 мг. Не вступает в реакции с компонентами пищи и не раздражает слизистую оболочку. Всасывается на 90%. Не вызывает побочных эффектов. Противопоказания: гиперчувствительность. Подходит для профилактики и лечения железодефицита.
-
Сорбифер Дурулес. Таблетки на основе сульфата железа. Содержание действующего вещества — 100 мг. В составе присутствует аскорбиновая кислота. Побочные действия: тошнота, рвота, запор, диарея. Реже головная боль, головокружение. Противопоказан при язвенной болезни, болезни Крона, гемосидерозе, гемохроматозе, в детском возрасте до 12 лет.
-
Фенюльс. Содержит сульфат железа, в количестве 150 мг на таблетку. Противопоказан в детском возрасте, гиперчувствительности, гемосидерозе, гемохроматозе. Побочные действия: головокружение, диарея, запоры, рвота.
-
Ферроплекс. 1 таблетка содержит 50 мг сульфата железа и 30 мг витамина С. Противопоказан при апластической анемии, гиперчувствительности к компонентам препарата, гемосидерозе, гемохроматозе. Побочные явления: тошнота, рвота, диарея.
Также популярны другие таблетированные препараты железа: Тотема, Хеферол, Фефол.
Жидкие препараты железа для приема внутрь
Жидкие препараты железа — это капли, суспензии и сиропы. Они предназначены для лечения железодефицита у детей.

Преимущества жидкой формы лекарства:
-
Удобно дозировать.
-
Можно добавлять в пищу и жидкости, что позволяет применять капли детям с рождения.
-
Поступают в организм в уже разбавленном виде, что снижает локальное концентрирование действующего вещества в желудке, тем самым уменьшается раздражающее воздействие на слизистую.
Для взрослых применение жидкой формы лекарства не удобно, из-за низкой концентрации действующего вещества приходится принимать по 40-120 капель в сутки.
Наиболее популярные препараты железа в жидкой форме для перорального применения:
-
Мальтофер (капли). Лекарство на основе трехвалентного железа. В 20 каплях (1 мг) 50 мг железа. Противопоказания: гиперчувствительность, анемия, не связанная с дефицитом железа. Побочные эффекты: тошнота, диарея, диспепсия, окрашивание кала в темный цвет, окрашивание эмали зубов, реже рвота, запор.
-
Фенюльс (капли). Содержат трехвалентное железо. В количестве 50 мг на 1 мл. Относятся к гипоаллергенным. Побочные действия: рвота, аллергия, запор, диарея, головокружение, головная боль. Противопоказания: другие виды анемии, не связанные с дефицитом железа, избыток железа, обострение заболеваний желудка и кишечника, гиперчувствительность.
-
Ферлатум (капли). Препарат на основе железа (III). Концентрация железа 40 мг на 15 мл (флакон). Побочные действия проявляются со стороны пищеварительной системы: диарея, тошнота, рвота, боли в эпигастрии, запор. Противопоказания: цирроз печени, нежелезодефицитные анемии, избыток железа, панкреатит, гиперчувствительность.
Продолжительность курса лечения 6-10 недель. Этот срок может быть увеличен на усмотрения врача. Дозировка определяется индивидуально, с учетом анамнеза результатов исследований крови.
Инъекции для повышения гемоглобина
Инъекции для лечения железодефицитной анемии вводят внутримышечно и внутривенно. Лекарство в этой форме действует быстрее и эффективнее в сравнении с пероральными препаратами, но имеет серьезные недостатки.
Применение железосодержащих препаратов в форме инъекций целесообразно в следующих случаях:
-
При тяжелой анемии, когда показатели гемоглобина снижаются очень быстро и достигают критических значений.
-
Если препараты в форме таблеток и капель не всасываются в пищеварительном тракте из-за воспалительных заболеваний или физического отсутствия части ЖКТ или полного удаления желудка.
-
При непереносимости солей железа (выражается сильными побочными действиями).
-
При язвенном колите.
Недостатки лечения железосодержащими препаратами в форме инъекций: введение лекарства может быть болезненным и причинять психологический дискомфорт (особенно для детей), для проведения процедуры придется ежедневно посещать медицинское учреждение, аллергические реакции на инъекции ярко выражены, вплоть до анафилактического шока, имеют те же побочные действия, что и большинство пероральных препаратов железа.
Чаще всего назначают инъекции железа под названиями:
-
Феррум Лек (раствор для внутримышечного введения). Препарат на основе железа (III). В одной ампуле 100 мг железа. Противопоказания: избыток железа, заболевания печени, анемия, не связанная с дефицитом железа, талассемия, первый триместр беременности, гиперчувствительность.
-
Венофер (раствор для внутривенного введения). В основе препарата трехвалентное железо, в количестве 20 мг на 1 мл. Побочные действия возникают редко. Противопоказания: первый триместр беременности, гиперчувствительность, нежелезодефицитные анемии, гемосидероз, гемохроматоз, нарушение в процессе утилизации железа.
-
Космофер (раствор для внутривенного введения). Активное вещество: железа (III) гидроксид-декстрановый комплекс. Концентрация — 50 мг на 1 ампулу. Противопоказания: детский возраст до 14 лет, первый триместр беременности, цирроз печени, гепатит, почечная недостаточность, артрит, инфекции, астма, гиперчувствительность. Аллергические реакции возникают не часто: крапивница, тошнота, сыпь, судороги, приливы.
-
Ферростат (раствор для внутримышечного введения). Препарат на основе трехвалентного железа. В 1 флаконе 100 мг железа. Противопоказания: заболевания печени и почек, гиперхроматоз, гиперчувствительность, гемосидероз, Болезнь Крона, астма, полиартрит. Побочные действия: болезненность в месте введения, отеки, аллергия, тошнота, головная боль.
Лечение железодефицита инъекциями в среднем занимает 1-3 месяца. Продолжается еще некоторое время после нормализации показателей крови.
Препараты для профилактики железодефицита
Для профилактики железодефицита назначают поливитаминные комплексы, которые содержат в своем составе железо. Они показаны тем, кто имеет склонность к дефициту микроэлемента, а также при повышенной потребности в железе во время беременности и активного роста, донорам крови и людям с высокими физическими нагрузками.
Витамины для профилактики дефицита железа:
-
Алфавит. В линейке продукции несколько комплексов для детей разного возраста и взрослых с определенными дозировками железа в составе: от 5 до 14 мг на 1 таблетку.
-
Компливит железо. Подходит для взрослых. Количество железа в 1 таблетке 15 мг.
-
Мульти-табс классик. Для детей старше 11 лет и взрослых. В составе 1 таблетки 14 мг железа.
-
Центрум от А до Цинка. Витаминный комплекс для взрослых. Содержание железа 5 мг.
-
Супрадин. Витамины для взрослых. Содержат 10 мг железа.
Для профилактики железодефицитной анемии могут быть использованы и некоторые средства для лечения заболевания, но в более низкой дозировке. Например, Гемобин. Эта добавка в том числе подходит для детей любого возраста и беременных женщин.
Какую форму препарата железа выбрать для лечения железодефицита и в какой дозировке определяет только врач, сам больной может выбрать торговое название препарата.
blog.gemobin.ru
Препараты железа при низком гемоглобине у взрослых

В большинстве случаев к низкому гемоглобину, анемии, ведет недостаток железа в организме. При анемии снижается работоспособность, страдает иммунитет, ухудшается состояние кожи, ногтей, волос. При этом иногда дефицит настолько велик, что с ним нельзя справиться исключительно с помощью диеты. В таком случае назначают препараты железа при низком гемоглобине у взрослых.
Содержание:
Статьи по теме:В препаратах обычно содержится необходимое количество железа, которое поможет избавиться от анемии. Данные препараты не следует начинать принимать самостоятельно, обязательно нужно проконсультироваться с врачом. Нужно точно установить причины анемии, не всегда малокровие возникает при недостатке железа.
Низкое железо в крови: причины
У развития железодефицитной анемии может быть множество различных причин, на снижение концентрации гемоглобина в крови могут влиять различные факторы. Чаще данное состояние развивается у женщин из-за ряда физиологических особенностей, у мужчин чаще встречается повышенный гемоглобин. Обычно на возникновение анемии влияют следующие факторы:
- Кровопотери. Они могут быть достаточно объемными, например, в результате травмы. У женщин часто встречается анемия при обильных менструациях.
- Неправильное питание. Если рацион подобран неправильно, может возникать недостаток железа. Чтобы этого не происходило, нужно чтобы на столе постоянно присутствовало мясо, субпродукты, бобовые, крупы, орехи, фрукты и овощи.
- Различные заболевания, при которых нарушается химический баланс в организме. Например, к данному состоянию может привести заболевание щитовидной железы, дисбактериоз.
- Заболевания сердечно-сосудистой системы. При различных болезнях сердца и сосудов также зачастую встречается нарушение кроветворения, в том числе недостаток гемоглобина в крови.
- Заболевания желудочно-кишечного тракта. При подобных патологиях зачастую нарушается нормальное усвоение железа, поэтому в организме возникает его недостаток.
Недостаток железа в рационе при этом – самая распространенная причина анемии. Однако все равно желательно пройти полное обследование, чтобы не упустить какую-нибудь достаточно тяжелую патологию, которая также может влиять на развитие данного состояния.

Железо высокое, а гемоглобин низкий
Стоит учитывать, что на количество гемоглобина влияет не только наличие железа в организме. Важно также нормальное усвоение данного элемента в организме, достаточное количество других полезных веществ, поступающих в организм с пищей. Поэтому перед началом приема каких-либо средств при анемии нужно обязательно пройти обследование.
Помимо общего анализа крови, в данном случае требуется сделать анализ на выявление количества железа в крови. Чем более детальной будет диагностика, тем легче будет подобрать наиболее подходящую терапию. Стоит помнить, что на химический состав крови также могут влиять различные новообразования в организме, поэтому обязательно нужно провести необходимые исследования, если других очевидных причин анемии нет.
Важно! Утверждать, что гемоглобин и железо это одно и тоже, неверно. Железо входит в состав гемоглобина, однако неверно ставить между двумя терминами знак равенства.
Низкое железо в крови при нормальном гемоглобине также может встречаться. В любом случае его нужно поднимать с помощью диеты или препаратов, терапию следует проходить под контролем врача, особенно в необычных случаях заболевания.
В каких продуктах содержится железо?
В первую очередь перед назначением каких-либо препаратов для лечения анемии стараются попробовать справиться с данным заболеванием с помощью диеты с большим количеством продуктов, в которых содержится необходимое железо и другие важные микроэлементы.
Самое большое количество железа обычно можно получить из мяса, особенно из свинины и телятины. Кроме того, советуют есть печень и куриные сердца, в них также велико содержание необходимых элементов. Дополнительно при анемии рекомендуют есть больше бобовых, крупы, орехи, некоторые фрукты и овощи. Из рациона следует исключить большое количество молока и молочных продуктов, поскольку они мешают усвоению железа.
Кроме того, важны продукты с большим содержанием витамина С. Он положительно влияет на качество крови, способствует лучшему усвоению необходимых элементов, поэтому без него справиться с анемией может быть достаточно сложно. Много витамина С обычно есть в цитрусовых, ягодах, некоторых других фруктах. Также витамин С можно принимать в форме таблеток.

Таблетки железосодержащие для поднятия гемоглобина
Препараты для лечения анемии бывают разных видов, наиболее подходящей формой их приема являются таблетки, однако бывают также растворы для внутривенного введения и суспензии. Бывают препараты с трехвалентным железом, бывают с двухвалентным. Наиболее подходящее содержание и вид железа может подобрать исключительно лечащий врач. При этом для разных форм железа нужны разные вещества для усвоения препарата.
Стоит привести список лучших препаратов против анемии. Существует дорогие и недорогие аналоги, однако при выборе лекарства все же не стоит экономить.
- Сорбифер дурулес или Тардиферрон. В данных препаратах содержится железа сульфат и фолиевая кислота, которая помогает железу усваиваться в организме. Принимается дважды в день, обычно противопоказан детям.
- Мальтофер. В данном препарате также содержится фолиевая кислота, он выпускается не только в форме таблеток, но в виде сиропа для приема внутрь.
- Тотема. В данном препарате помимо железа содержится медь и марганец, его можно принимать для комплексного лечения при недостатке необходимых микроэлементов.
Не следует подбирать препарат самостоятельно без консультации с врачом. Если у больного присутствуют тяжелые заболевания желудочно-кишечного тракта, ему обычно назначают лекарства для инъекций.
Курс лечения обычно длится до нескольких месяцев, не стоит ждать мгновенного эффекта от данных препаратов. Принимать лекарства стоит, постоянно контролируя уровень железа и гемоглобина в крови. В случае негативных изменений курс лечения может поменяться.
Важно! Кроме того не стоит забывать о гематогене. Данная аптечная сладость предназначена для восполнения нормального уровня железа в организме, его можно также есть для профилактики.

Препараты железа в инъекциях
Препараты в виде уколов обычно назначаются при обширной кровопотере, при различных тяжелых заболеваниях желудочно-кишечного тракта и сосудов. Не следует обращаться к инъекционным препаратам, если отсутствуют какие-либо противопоказания к приему таблеток с содержанием железа. К самым распространенным препаратов для введения с помощью уколов относят:
- Мальтофер;
- Феррум Лек;
- Венофер и другие.
Стоит помнить при этом, что большинство препаратов в форме таблеток достаточно сильно раздражают пищеварительный тракт, могут провоцировать поносы и запоры. Сиропы также ведут к потемнению зубов в ряде случаев. Кроме того, на препараты может возникать аллергическая реакция.
Чтобы точно определить эффективность подобранного лечения, диеты или препаратов железа, нужно сдавать анализы на содержание гемоглобина и железа в крови в целом. Однако в большинстве случаев человек сам начинает постепенно замечать улучшения в своем состоянии. С началом приема лекарств при анемии начинает уходить повышенная усталость, головные боли, головокружения, появляется больше сил.
Однако если при приеме железа возникают участки покрасневшей сухой кожи, сильные нарушения стула, тахикардия, кровь становится очень вязкой, это может говорить о наступившем переизбытке гемоглобина. В данном случае нужно отказаться от препаратов против анемии и проконсультироваться насчет дальнейшего лечения с врачом.
lechim-prosto.ru
внутреннее применение, инъекции и БАДы
Гемоглобин – это сложный белок, являющийся основой эритроцитов (красных кровяных телец). Он активно участвует в переносе кислорода и выведении углекислого газа из организма.
Уровень его может понизиться вследствие различных заболеваний или неправильного питания. Увеличить уровень гемоглобина можно с помощью различных препаратов железа, относящихся к группе противоанемических средств.
Симптомы пониженного гемоглобина можно узнать здесь.
Препараты для внутреннего применения
Если уровень гемоглобина понижен не критично, поднять его можно с помощью препаратов, которые принимают внутрь в виде таблеток, капсул, капель или сиропа.
Актиферрин
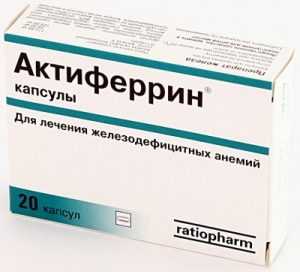 Относится к одному из самых известных препаратов для повышения гемоглобина. В его состав входит сульфат железа двухвалентного и D,L-серина. Препарат выпускают в виде капсул, капель или сиропа.
Относится к одному из самых известных препаратов для повышения гемоглобина. В его состав входит сульфат железа двухвалентного и D,L-серина. Препарат выпускают в виде капсул, капель или сиропа.
Железо, которое входит в состав Актиферрина, необходимо для нормальной жизнедеятельности организма. D,L-серин – это аминокислота, способствующая всасыванию железа и его поступлению в системный кровоток.
С ее помощью уровень гемоглобина быстро повышается, притом, что количество поступающего железа является минимальным. Это позволяет уменьшить побочные действия и исключить токсичность лекарства.
Актиферрин назначают в следующих случаях:
- Период беременности и кормления грудью;
- Кровотечения;
- Донорство;
- Неполноценное питание;
- Язвенная болезнь и гастрит;
- Реабилитация после удаления желудка;
Детям до 2 лет назначают Актиферрин в каплях: по 15 капель, разделенных на 3 приема. В дальнейшем используют препарат в виде сиропа по 5 мл 2-3 раза в сутки (или 25-50 капель 2-3 раза в день). Детям старше 6 лет назначают по 1 капсуле 1 раз в сутки, а взрослым 2-3 раза. Лечение продолжают не менее месяца и отменяют после достижения нормального уровня гемоглобина.
Не рекомендуется применять Актиферрин при анемии, не обусловленной пониженным уровнем железа в крови. Препарат может вызвать побочные эффекты в виде диареи, метеоризма или запора.
Тардиферон
Препарат выпускают в виде таблеток, в состав которых входит сульфат железа, мукопротеаза и аскорбиновая кислота.
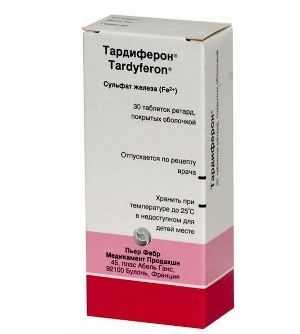 Железо в составе препарата восполняет его недостаток в организме. Мукопротеаза – это мукополисахарид, для производства которого используют слизистую оболочку кишечника животных.
Железо в составе препарата восполняет его недостаток в организме. Мукопротеаза – это мукополисахарид, для производства которого используют слизистую оболочку кишечника животных.
Он защищает желудок от раздражающего действия железа и позволяет ему медленнее высвобождаться (в течение 6 часов), тем самым повышая биодоступность и хорошую переносимость лекарства. А аскорбиновая кислота способствует его хорошему всасыванию.
Тардиферон назначают в тех же случаях, что и Актиферрин. Взрослые и дети старше 7 лет принимают по 1 таблетке 1 раз в день перед завтраком или дважды в сутки. Лечение длится от 1 до 3 месяцев.
Ранферон-12
Ранферон выпускают в виде капсул или эликсира, в составе которых содержится фурамат железа, фолиевая и аскорбиновая кислота, цианокобаламин и сульфат цинка. Это сбалансированный комплекс витаминов, минералов и железа, обеспечивающий нормальную жизнедеятельность организма.
Показаниями для применения Ранферона-12 являются:
- Железодефицитная и фолиеводефицитная анемия;
- Ожоговая болезнь;
- Гемодиализ;
- Операции на желудке;
- Резкое снижение массы тела.
Препарат принимают внутрь между приемами пищи. Детям до 3 месяцев назначают по 0,5 чайной ложки эликсира 1 раз в сутки, в дальнейшем дозу повышают до 1 чайной ложки. Малышам с 1 до 3 лет назначают по 2 чайные ложки эликсира Ранферон 1-2 раза в день. Детям с 3 до 10 – от 2 до 3,5 чайных ложек в сутки. Взрослые принимают препарат по 1 капсуле или по 4 чайных ложки эликсира дважды в день.
При применении Ранферона могут возникать побочные эффекты в виде болей в животе или диареи.
Тотема
Тотема – это комплексный препарат, в состав которого входят микроэлементы: железо, марганец, медь. Он представляет собой темно-коричневую жидкость в ампулах по 10 мл. Его назначают для лечения и профилактики железодефицитных анемий.
Взрослым назначают по 2-4 ампулы препарата в сутки. Предварительно Тотему нужно растворить в воде.
Поскольку часто побочным эффектом от приема препарата является потемнение эмали зубов, то пить лекарство рекомендуется через трубочку.
Лечение продолжают от 2 недель до месяца, в зависимости от того, как скоро уровень гемоглобина придет в норму.
Препараты для инъекций
Если уровень гемоглобина сильно понижен и продолжает уменьшаться, несмотря на прием таблеток, то в этом случае назначают противоанемические средства в виде инъекций. Необходимо помнить о том, что такие препараты могут плохо переноситься организмом, поэтому предварительно необходимо делать пробы, чтобы увидеть реакцию пациента на препарат.
Феррум лек
В состав Феррум лека входит трехвалентное железо в виде комплексного соединения с полимальтозой в изотоническом растворе. После попадания в организм препарат увеличивает концентрацию глобина, тем самым стимулируя повышение гемоглобина гораздо быстрее, чем лекарства на основе двухвалентного железа.
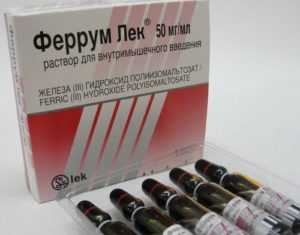 Феррум лек применяют для лечения железодефицитных состояний, таких как нарушение абсорбции железа, постгеморрагическая анемия.
Феррум лек применяют для лечения железодефицитных состояний, таких как нарушение абсорбции железа, постгеморрагическая анемия.
Также его назначают пациентам, у которых при приеме пероральных препаратов уровень гемоглобина не повышается.
Феррум лек вводят исключительно внутримышечно, внутривенное его введение противопоказано. Изначально проверяют его переносимость, вводя половину или четверть дозы.
Если в течение четверти часа никаких негативных изменений в организме пациента не произошло, добавляют оставшуюся часть лекарства.
Взрослым назначают по 1-2 ампулы в сутки. Детям вводят по 3 мг/кг массы тела в сутки. Колют его через день, чередуя левую и правую ягодицы.
Мальтофер
В состав Мальтофера для инъекций входит трехвалентное железо. Применяют его при неэффективности препаратов для перорального использования. Также его назначают при заболеваниях желудочно-кишечного тракта, в том случае, если прием таблеток или капель может спровоцировать обострение.
 Перед применением Мальтофера делают пробу, вводя четверть дозы препарата. Если в течение 15 минут негативная реакция отсутствует, колют остальное лекарство.
Перед применением Мальтофера делают пробу, вводя четверть дозы препарата. Если в течение 15 минут негативная реакция отсутствует, колют остальное лекарство.
Дозировку препарата должен назначить врач по результатам анализов. Максимально за сутки взрослому назначают 2 ампулы, а детям весом от 10 кг – 1 ампулу.
Лечение длится до тех пор, пока уровень гемоглобина в крови не повысится до нормы.
Биологически активные добавки
Кроме лекарственных препаратов, для повышения гемоглобина используют также БАДы, которые являются натуральными комплексами витаминов и минералов, восполняют пробелы в питании и помогают активизировать работу организма.
Самый популярный БАД — СидерАЛ. В состав СидерАЛа форте входят липосомное железо и аскорбиновая кислота, позволяющая ему активно всасываться. Применяется препарат для лечения железодефицитных анемий, развивающихся вследствие неправильного питания, кровотечений или заболеваний желудка.
Препарат выпускают в виде капсул. Взрослым и детям старше 1 года назначают по 1 капсуле 1 раз в сутки. СидерАЛ практически не имеет противопоказаний и побочных эффектов. Лечение необходимо продолжать до улучшения показателей.
Для того чтобы правильно подобрать препарат для повышения гемоглобина, необходимо обратиться за консультацией к врачу.
vseanalizy.com
Препараты для повышения гемоглобина в крови: обзор средств
Гемоглобин – особый химический комплекс, входящий в состав красных клеток крови – эритроцитов. Он состоит из белка под названием «гем» и ионов железа. С помощью гемоглобина эритроциты получают кислород в легких и переносят его по кровеносным сосудам.
Снижение уровня гемоглобина в крови – это лабораторный признак анемии. Анемия может быть проявлением разнообразных болезней и состояний. Предлагаем вашему вниманию для ознакомления обзор средств, повышающих гемоглобин в крови. Не забывайте о том, что назначать препараты может только врач.
Причины снижения гемоглобина
Специалисты выделяют следующие основные причины снижения гемоглобина:
- Дефицит железа в крови и костном мозге (группа железодефицитных анемий).
- Нарушение синтеза эритроцитов (B12-дефицитная и фолиеводефицитная анемии).
- Угнетение кроветворения в костном мозге (апластические анемии).
- Усиленный распад эритроцитов в крови или тканях (гемолитические анемии).
В зависимости от причин анемии лечение этого состояния разное. Рассмотрим основные препараты, используемые для повышения уровня гемоглобина при разных видах анемии.
Повышение гемоглобина при железодефицитной анемии
С помощью одной лишь диеты устранить дефицит железа при железодефицитной анемии невозможно. Железо, которое человек может получить с пищей, способно восполнить только ежедневные потери этого микроэлемента. При этом заболевании обязательно должны быть назначены препараты железа.
Используются средства, содержащие двухвалентное железо (Fe2), так как оно значительно лучше усваивается в органах пищеварения.
Лекарственные средства с содержанием железа чаще всего назначаются внутрь. Ежедневно нужно принимать количество лекарства, содержащее от 100 мг до 300 мг двухвалентного железа. Количество железа обязательно указывается в инструкции по применению лекарственного средства. Больше этого количества принимать железо не имеет смысла, так как объем его всасывания ограничен.
В пределах указанной дозировки, количество принимаемого железа определяется индивидуальной переносимостью его пациентом и выраженностью анемии.
Лекарства с содержанием двухвалентного железа назначаются за час до еды или не раньше чем через два часа после еды. Одновременно рекомендуется принимать витамин С или янтарную кислоту. Известно, что усвоение железа улучшается при одновременном употреблении фруктозы.
Прием препаратов железа проводится в максимально переносимой дозе до нормализации уровня гемоглобина, что происходит обычно через 6 – 8 недель. Клиническое улучшение наблюдается обычно уже через несколько дней после начала приема, а уровень гемоглобина начинает постепенно возрастать через 2 – 3 недели.
Чаще всего из препаратов двухвалентного железа назначают «Актиферрин», «Гемофер», «Сорбифер Дурулес», «Тотема», «Фенюльс», «Ферроплекс», «Тардиферон».
Побочные эффекты препаратов железа для приема внутрь: чувство тяжести в животе, вздутие живота, запор или диарея. При снижении дозы эти эффекты обычно исчезают.
В некоторых случаях препараты железа вводятся внутримышечно или внутривенно, то есть парентерально.
Показания к парентеральному введению:
Чаще всего используют препараты «Венофер», «Эктофер», «Феррум-Лек».
При их применении возможны боли в животе, рвота и тошнота. После введения медикамента в вену может развиться венозный спазм или флебит (воспаление вены). Из общих эффектов можно отметить чувство жара, покраснение лица, снижение артериального давления и головокружение, а также боли в суставах.
При низком эффекте от лечения дополнительно назначают антиоксиданты, например, витамин Е.
При уровне гемоглобина 40 – 50 г/л показано переливание эритроцитарной массы.
Повышение гемоглобина при В12-дефицитной и фолиеводефицитной анемии
При этом виде анемии препараты железа не назначаются.
Лечение В12-дефицитной анемии должно проводиться только после подтверждения диагноза с помощью миелограммы.
Применяются внутримышечные инъекции витамина В12. Есть два препарата этого витамина: «Цианокобаламин» и «Оксикобаламин». Назначаются они для приема пациентом ежедневно или через день в течение 4 – 6 недель, а затем проводится постоянная закрепляющая терапия. «Оксикобаламин» существует и в форме таблеток.
Препараты фолиевой кислоты назначают лишь при доказанной фолиеводефицитной анемии. Применение фолиевой кислоты при В12-дефиците неэффективно.
Препараты для лечения гипопластических анемий
Лекарства, используемые для лечения этой группы анемий, напрямую не повышают гемоглобин. Тем не менее, они действуют на механизмы развития болезни и тем самым приводят к восстановлению уровня гемоглобина.
Применяются следующие группы препаратов:
- глюкокортикостероидные гормоны;
- анаболические препараты;
- андрогены;
- иммунодепрессанты;
- антилимфоцитарный глобулин;
- циклоспорин;
- колониестимулирующие факторы;
- десферал;
- иммуноглобулин.
Препараты для лечения гемолитических анемий
В связи с большой разнородностью этих анемий могут назначаться разные медикаменты, включая десферал, фолиевую кислоту, глюкокортикостероиды, иммунодепрессанты, иммуноглобулин. Влияя на механизмы развития этих заболеваний, перечисленные лекарства в итоге вызывают повышение уровня гемоглобина.
Итак, фармакологическая промышленность предлагает множество препаратов для повышения в крови уровня гемоглобина. Назначаются эти лекарственные средства с учетом состояния больного, вида анемии, переносимости того или иного вещества организмом и многих других факторов. В связи с этим, рекомендовать прием тех или иных лекарств может только врач.
К какому врачу обратиться
При любом виде анемии следует обратиться к гематологу. В зависимости от вида этого заболевания дополнительно пациента осматривают невролог, гастроэнтеролог, онколог, генетик. Для подбора правильной диеты можно посоветоваться с диетологом. Если анемия вызвана кровопотерей, пациента обязательно консультирует профильный специалист — гинеколог, проктолог, ЛОР-врач.
Загрузка…
Посмотрите популярные статьи
myfamilydoctor.ru

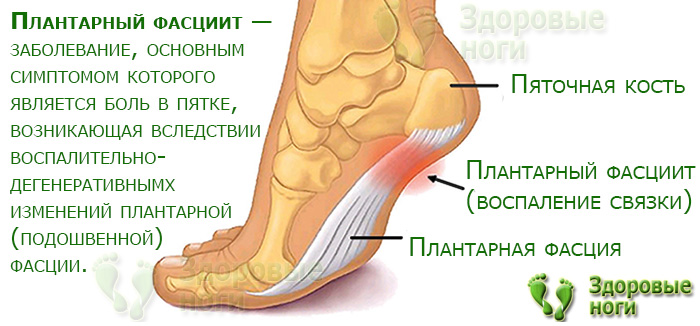
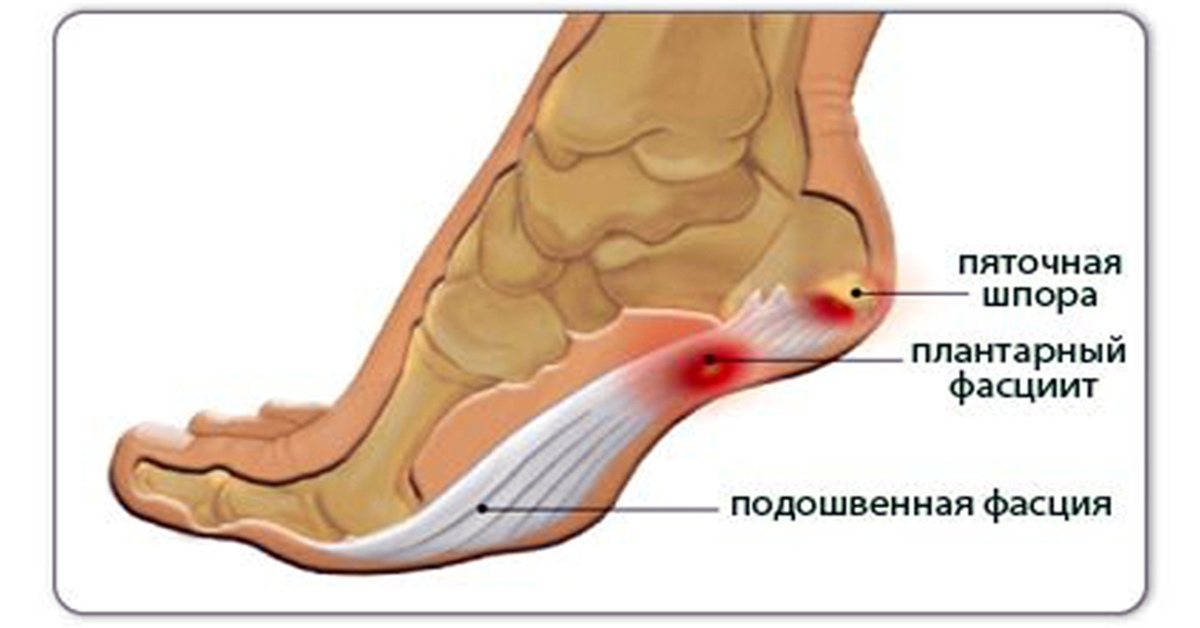
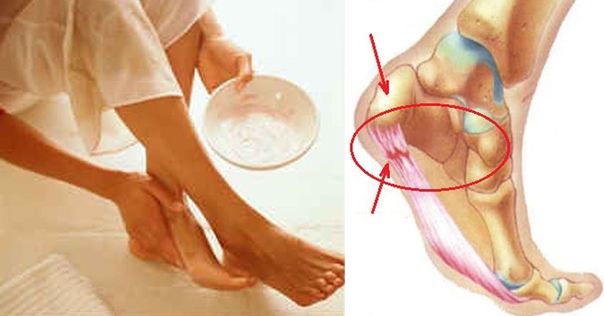
 Воспалительный процесс часто вызывает очень болезненные ощущения в пятке, особенно при ходьбе, потому что каждый шаг приводит к напряжению фасции и раздражению воспаленного прикрепления к задней части пяточной кости. Постоянное хроническое воспаление приводит со временем к необратимой кальцификации. Именно поэтому очень важно быстрои точно поставить диагноз и начать соответствующую терапию. Диагноз ставится по совокупности симптомов, ортопедического исследования, рентгена и ультразвука. Ортопедическое обследование позволяет определить причины воспаления подошвенной фасции и пяточной шпоры, а затем внедряет эффективное лечение.
Воспалительный процесс часто вызывает очень болезненные ощущения в пятке, особенно при ходьбе, потому что каждый шаг приводит к напряжению фасции и раздражению воспаленного прикрепления к задней части пяточной кости. Постоянное хроническое воспаление приводит со временем к необратимой кальцификации. Именно поэтому очень важно быстрои точно поставить диагноз и начать соответствующую терапию. Диагноз ставится по совокупности симптомов, ортопедического исследования, рентгена и ультразвука. Ортопедическое обследование позволяет определить причины воспаления подошвенной фасции и пяточной шпоры, а затем внедряет эффективное лечение.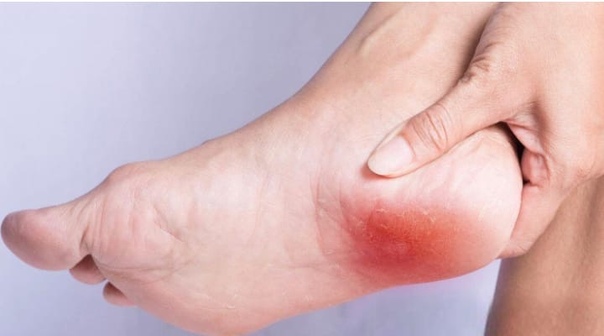 Решительно чаще заболевают пациенты, страдающие избыточным весом, чем пациенты с его недостатком
Решительно чаще заболевают пациенты, страдающие избыточным весом, чем пациенты с его недостатком Ситуацию значительно изменило применение терапии с помощью обкалывания области пятки плазмой, обогащенной тромбоцитами PRP (Platelets Rich Plasma). Выполнение процедуры под контролем УЗИ дает возможность точного попадания PRP в видимые изменения, и, следовательно, значительно повышает эффективность терапии. Обколотые ткани, благодаря высокой концентрации природных факторов роста, содержащихся в PRP, с этого момента стимулированы для быстрого биологического восстановления. Боль утихнет, а подошвеннаая фасция сможет снова выдерживать нагрузки на стопы во время ходьбы и бега.
Ситуацию значительно изменило применение терапии с помощью обкалывания области пятки плазмой, обогащенной тромбоцитами PRP (Platelets Rich Plasma). Выполнение процедуры под контролем УЗИ дает возможность точного попадания PRP в видимые изменения, и, следовательно, значительно повышает эффективность терапии. Обколотые ткани, благодаря высокой концентрации природных факторов роста, содержащихся в PRP, с этого момента стимулированы для быстрого биологического восстановления. Боль утихнет, а подошвеннаая фасция сможет снова выдерживать нагрузки на стопы во время ходьбы и бега. В редких случаях, при отсутствии улучшений при профессионально проведенном консервативном лечении, мы проводим операции.
В редких случаях, при отсутствии улучшений при профессионально проведенном консервативном лечении, мы проводим операции.

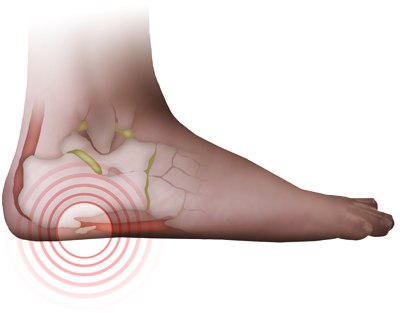
 По мере развития пяточной шпоры боль становится постоянной и настолько сильной, что человек практически теряет способность передвигаться без помощи костылей.
По мере развития пяточной шпоры боль становится постоянной и настолько сильной, что человек практически теряет способность передвигаться без помощи костылей. Лечение плантарного фасциита лучше не откладывать: самостоятельно это заболевание не пройдет, и состояние со временем будет только ухудшаться.
Лечение плантарного фасциита лучше не откладывать: самостоятельно это заболевание не пройдет, и состояние со временем будет только ухудшаться. На больное место крепятся две металлические пластинки, одна из которых обернута тканью, пропитанной лекарством. Затем к пластинкам подается слабый ток. Заряженные частицы проводят в ткани лекарственные вещества.
На больное место крепятся две металлические пластинки, одна из которых обернута тканью, пропитанной лекарством. Затем к пластинкам подается слабый ток. Заряженные частицы проводят в ткани лекарственные вещества.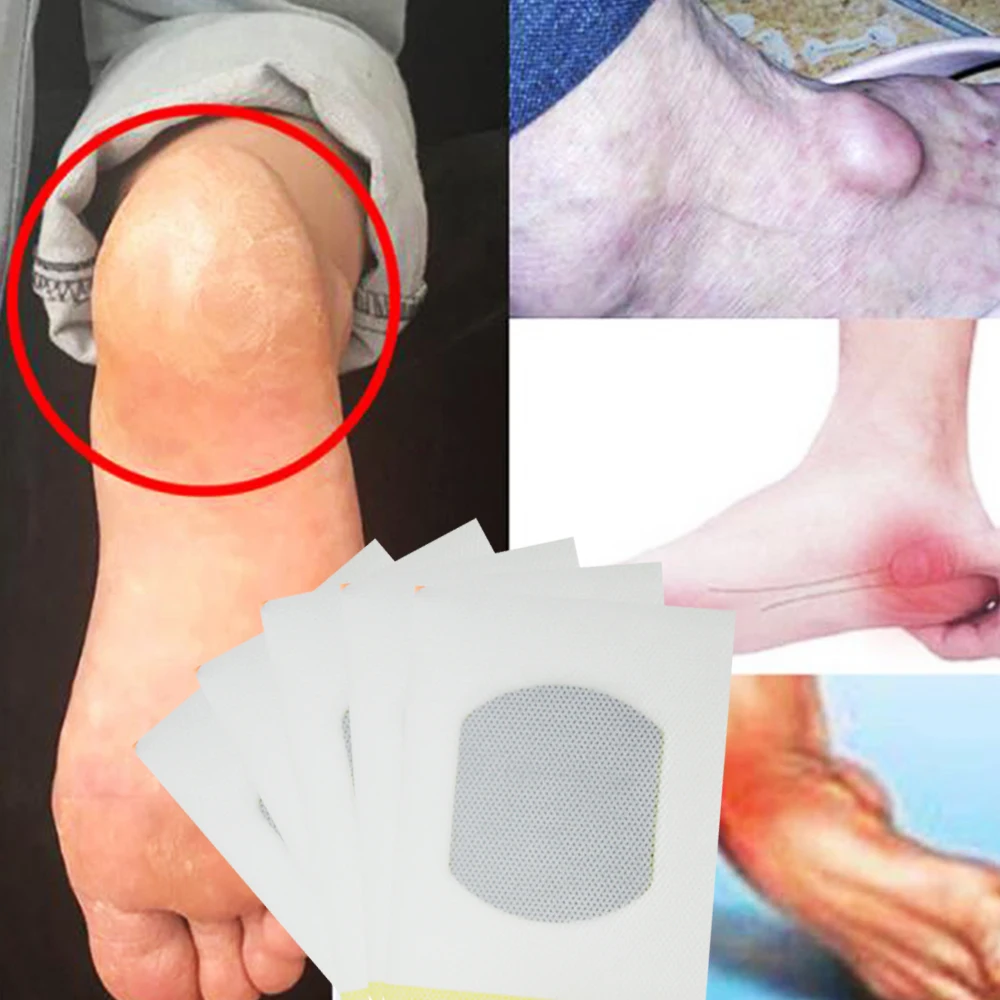 Усиливается он при опоре на пятку, а в дальнейшем – и без нагрузки
Усиливается он при опоре на пятку, а в дальнейшем – и без нагрузки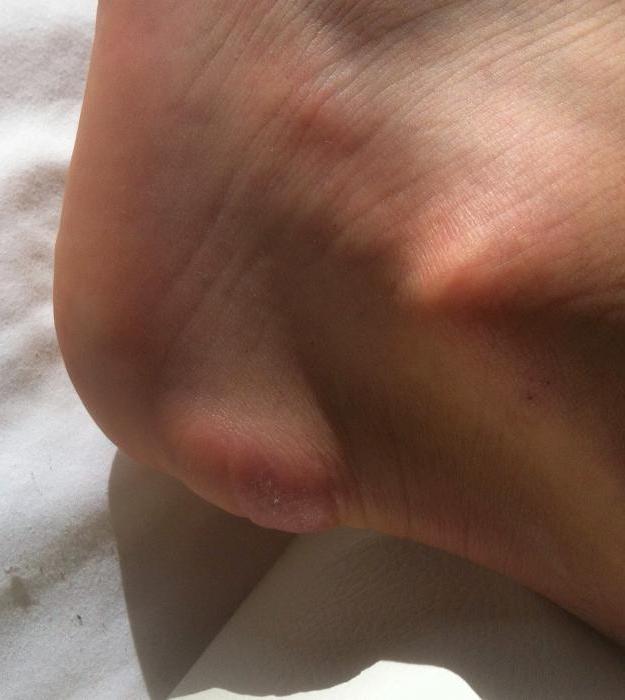 Кроме того, при нажатии на воспаленную область возникает местная болезненность.
Кроме того, при нажатии на воспаленную область возникает местная болезненность.
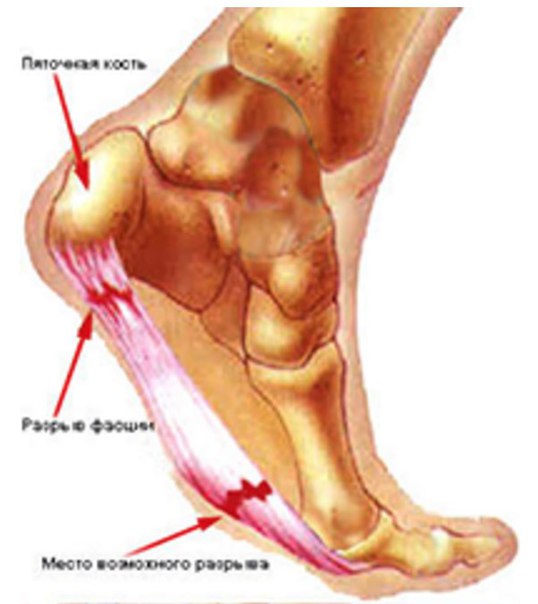
 Ночью, когда мы спим, микроразрывы фасции срастаются, причем с укорочением, а утром, делая первые шаги, мы вновь разрываем фасцию, чувствуя при этом боль. После того как первые шаги разорвут фасцию и растянут ее , боль утихает, но в течение дня она может появится вновь.
Ночью, когда мы спим, микроразрывы фасции срастаются, причем с укорочением, а утром, делая первые шаги, мы вновь разрываем фасцию, чувствуя при этом боль. После того как первые шаги разорвут фасцию и растянут ее , боль утихает, но в течение дня она может появится вновь. Все о пяточной шпоре расскажет данная статья.
Все о пяточной шпоре расскажет данная статья.
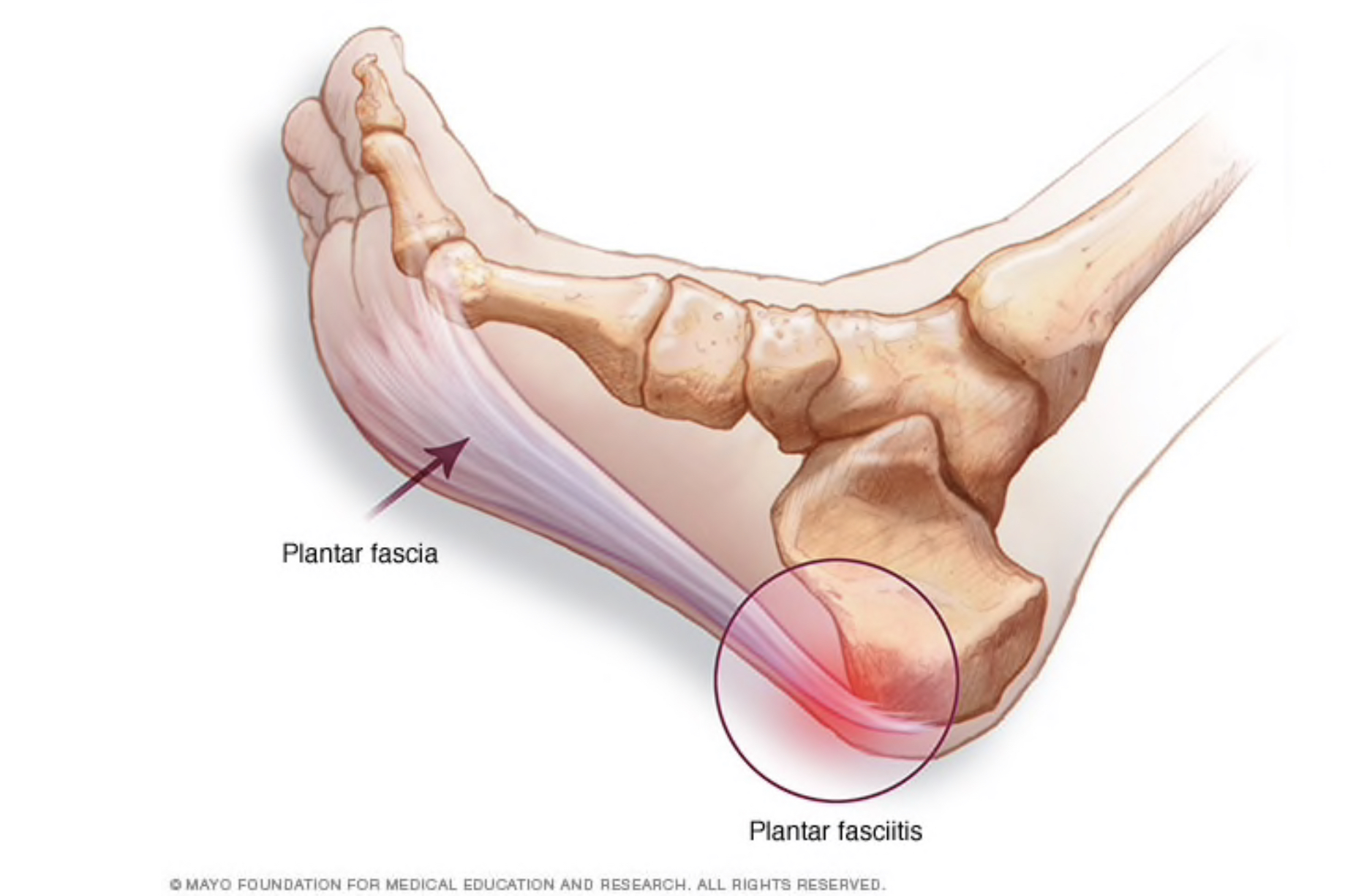 Подобный интерес легко объясним, ведь недостаточно просто устранить симптомы заболевания, игнорируя его причины. Такой подход обеспечит лишь недолгое облегчение, но не избавление от недуга.
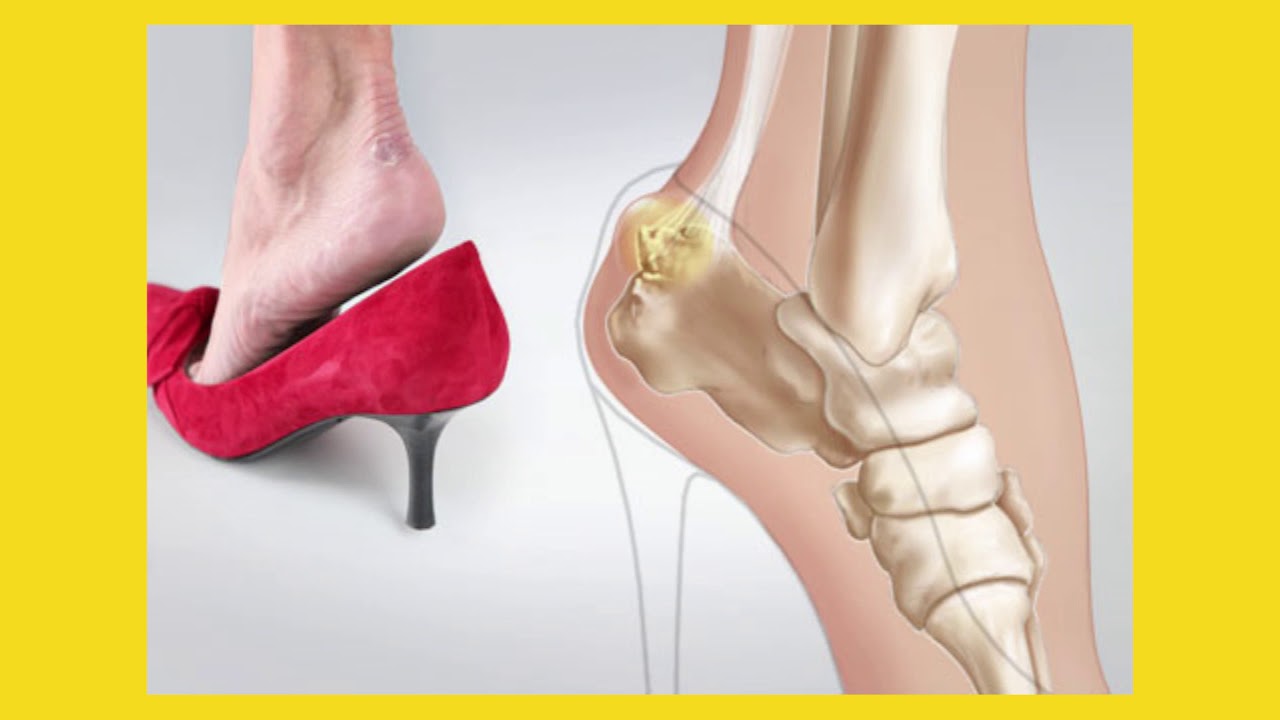
Подобный интерес легко объясним, ведь недостаточно просто устранить симптомы заболевания, игнорируя его причины. Такой подход обеспечит лишь недолгое облегчение, но не избавление от недуга.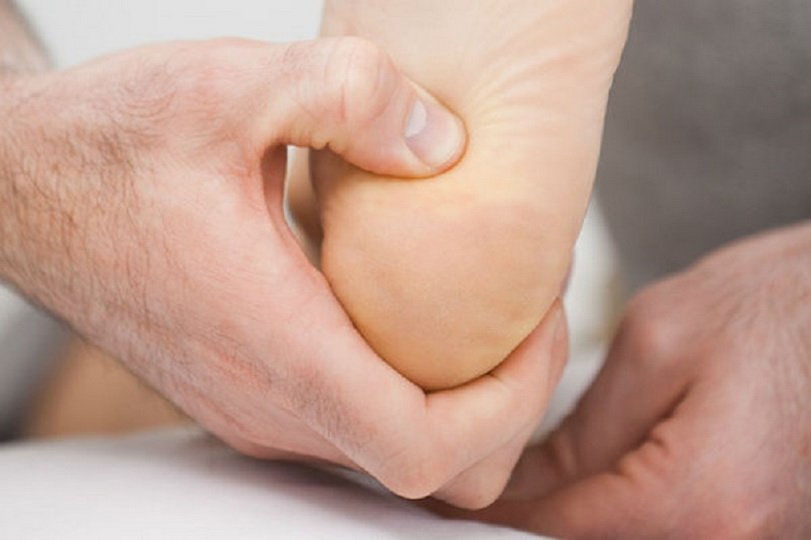 Появление пяточной шпоры у женщин объясняется любовью к узким мыскам, высоким каблукам и, наоборот, плоской подошве. Во всех случаях имеет место неестественное положение ступни, при котором возникает чрезмерная нагрузка на фасцию.
Появление пяточной шпоры у женщин объясняется любовью к узким мыскам, высоким каблукам и, наоборот, плоской подошве. Во всех случаях имеет место неестественное положение ступни, при котором возникает чрезмерная нагрузка на фасцию.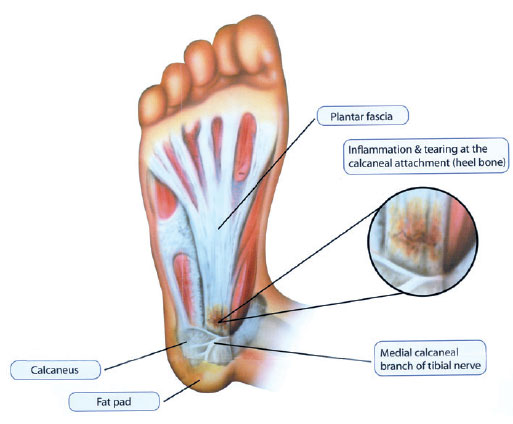 Причины кроются в регулярной избыточной нагрузке на фасцию.
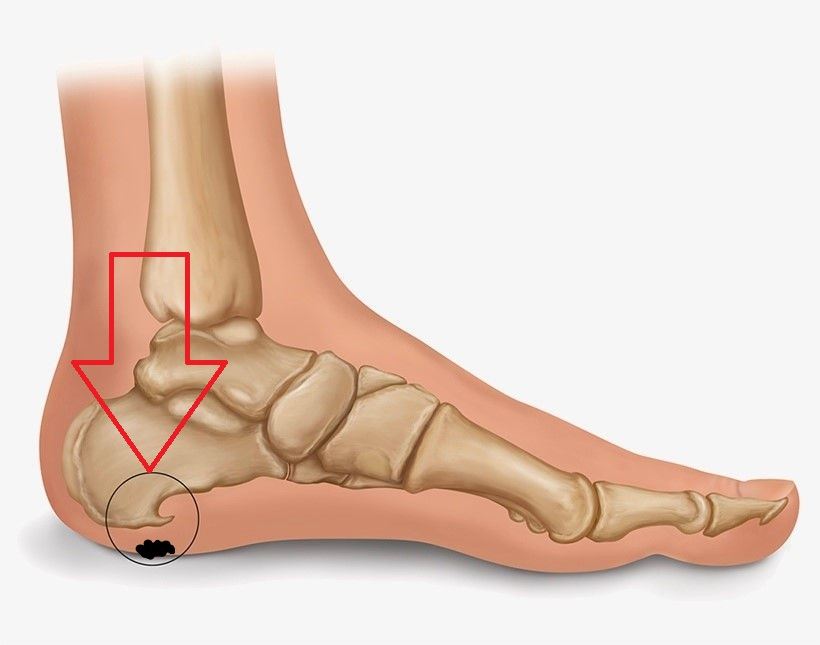
Причины кроются в регулярной избыточной нагрузке на фасцию. Внешне шип напоминает крюк или птичий клюв, длина которого колеблется от 0,3 см до 1,2 см.
Внешне шип напоминает крюк или птичий клюв, длина которого колеблется от 0,3 см до 1,2 см.
 Симптомы проявляются отчетливее по мере усиления воспаления.
Симптомы проявляются отчетливее по мере усиления воспаления. Однако лечение плантарного фасциита под врачебным контролем приносит более выраженные результаты и позволяет избежать осложнений.
Однако лечение плантарного фасциита под врачебным контролем приносит более выраженные результаты и позволяет избежать осложнений. Когда и как правильно их сочетать, расскажет врач.
Когда и как правильно их сочетать, расскажет врач.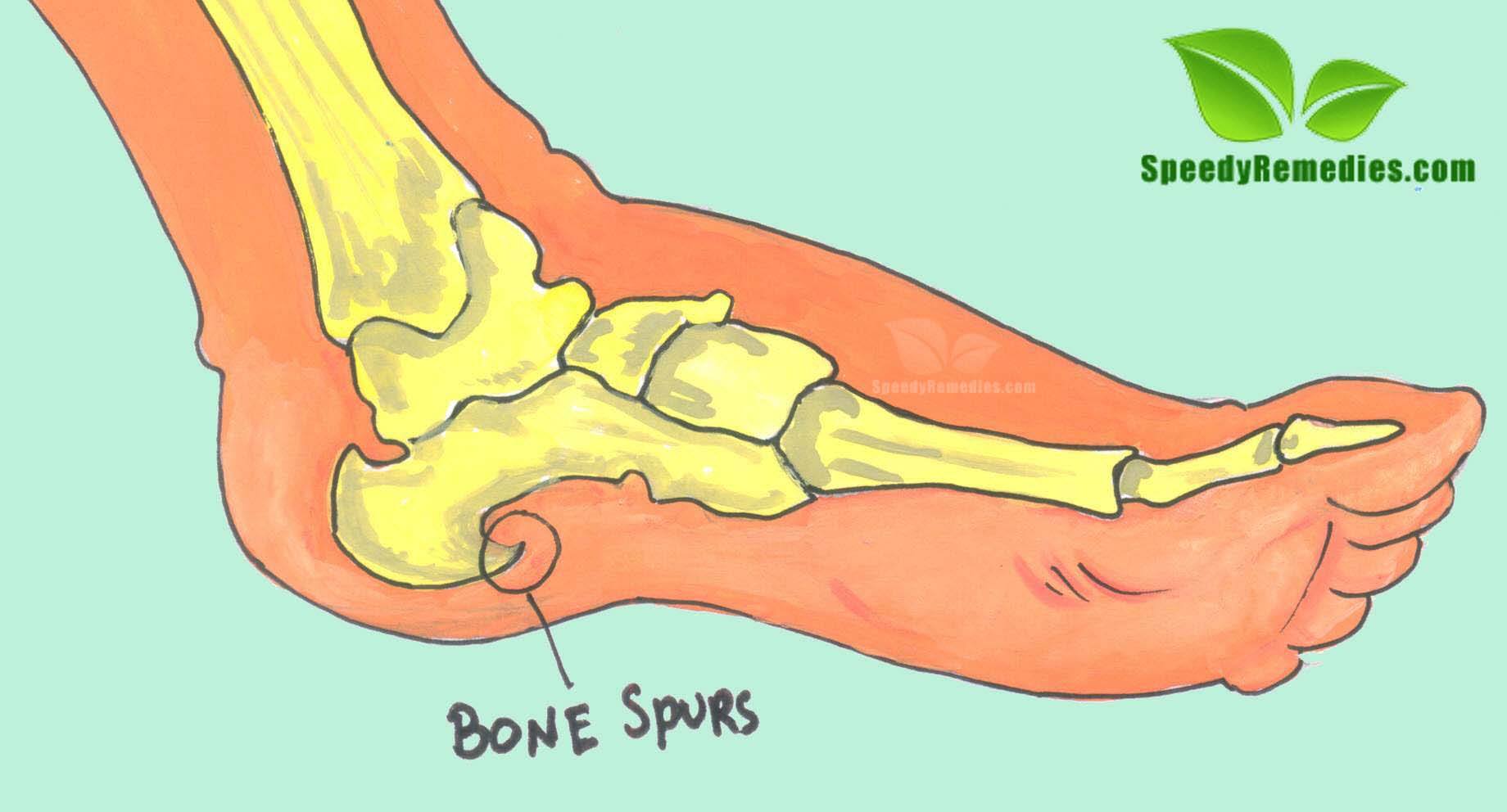 Во всех случаях цель манипуляции направлена на ликвидацию костного нароста, иссечение проблемного участка фасции и освобождение заблокированных нервов.
Во всех случаях цель манипуляции направлена на ликвидацию костного нароста, иссечение проблемного участка фасции и освобождение заблокированных нервов. Лазер помогает снять болевой синдром, устранить воспаление фасции, ускорить восстановительные процессы.
Лазер помогает снять болевой синдром, устранить воспаление фасции, ускорить восстановительные процессы. Прохождение полного курса УВТ поможет избавиться от шпор полностью.
Прохождение полного курса УВТ поможет избавиться от шпор полностью.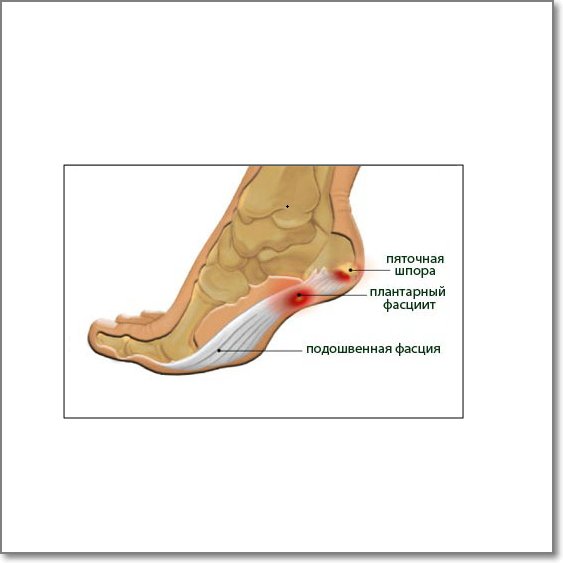 Произойти это может, если обострение спровоцировала большая нагрузка, но она носила кратковременный характер. Такое развитие событий бывает при плоскостопии.
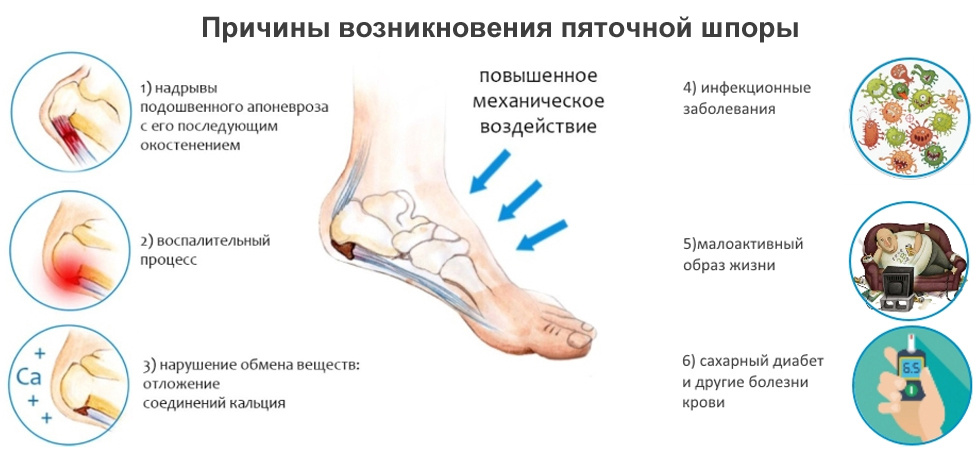
Произойти это может, если обострение спровоцировала большая нагрузка, но она носила кратковременный характер. Такое развитие событий бывает при плоскостопии. При сахарном диабете поражаются стенки кровеносных сосудов. Первыми от диабетической ангиопатии страдают вены на ногах. При подагре в суставах и околосуставных структурах скапливаются соли мочевой кислоты. Сосудистые нарушения при диабете и скопления мочевой кислоты при подагре – причины болевого синдрома.
При сахарном диабете поражаются стенки кровеносных сосудов. Первыми от диабетической ангиопатии страдают вены на ногах. При подагре в суставах и околосуставных структурах скапливаются соли мочевой кислоты. Сосудистые нарушения при диабете и скопления мочевой кислоты при подагре – причины болевого синдрома. д.
д. Поэтому первый специалист, к которому нужно обратиться при боли в пятке, – врач-хирург.
Поэтому первый специалист, к которому нужно обратиться при боли в пятке, – врач-хирург. При описанных симптомах в первую очередь подозревают пяточную шпору, ахиллит, остеохондропатию бугра пятки, бурсит либо нагрузочный периостит. Кроме них возможны инфекционные болезни, онкология и травмы. Тактику индивидуальной дифференциальной диагностики разрабатывает лечащий врач.
При описанных симптомах в первую очередь подозревают пяточную шпору, ахиллит, остеохондропатию бугра пятки, бурсит либо нагрузочный периостит. Кроме них возможны инфекционные болезни, онкология и травмы. Тактику индивидуальной дифференциальной диагностики разрабатывает лечащий врач.
 При использовании данного сайта, вы подтверждаете свое согласие на использование файлов cookie. Если вы не согласны с этим, то можете поменять соответствующим образом настройки вашего браузера или отказаться от использования данного сайта.
При использовании данного сайта, вы подтверждаете свое согласие на использование файлов cookie. Если вы не согласны с этим, то можете поменять соответствующим образом настройки вашего браузера или отказаться от использования данного сайта. Если консервативные методы лечения не помогают, может потребоваться операция.
Если консервативные методы лечения не помогают, может потребоваться операция. Но пяточная шпора может быть связана с периодической или хронической болью — особенно при ходьбе, беге трусцой или беге — если воспаление развивается в месте образования шпоры. Как правило, причиной боли является не сама пяточная шпора, а связанное с ней повреждение мягких тканей.
Но пяточная шпора может быть связана с периодической или хронической болью — особенно при ходьбе, беге трусцой или беге — если воспаление развивается в месте образования шпоры. Как правило, причиной боли является не сама пяточная шпора, а связанное с ней повреждение мягких тканей.
 Хирургические методы включают:
Хирургические методы включают: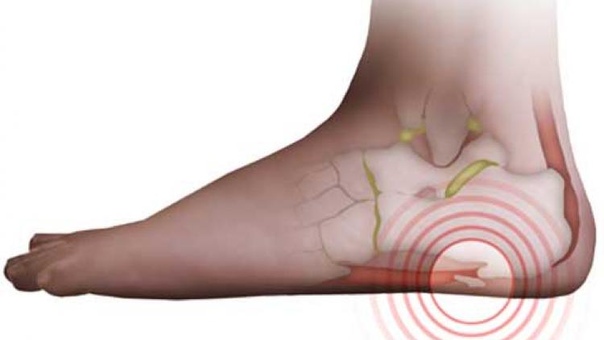 Это болезненное состояние связано с жесткой волокнистой тканью, которая проходит между пяткой и пальцами ног. Подошвенный фасциит увеличивает риск развития пяточной шпоры.
Это болезненное состояние связано с жесткой волокнистой тканью, которая проходит между пяткой и пальцами ног. Подошвенный фасциит увеличивает риск развития пяточной шпоры. Ваш врач также проверит, нет ли заметной болезненности на стопе. Нежность — еще один признак пяточной шпоры.
Ваш врач также проверит, нет ли заметной болезненности на стопе. Нежность — еще один признак пяточной шпоры. Эти противовоспалительные инъекции помогают облегчить боль и воспаление пятки и свода стопы.
Эти противовоспалительные инъекции помогают облегчить боль и воспаление пятки и свода стопы. Ваш физиотерапевт может показать вам, как выполнять некоторые упражнения дома. Их можно выполнять в любое время дня, но растяжка может быть особенно полезной ночью перед сном.
Ваш физиотерапевт может показать вам, как выполнять некоторые упражнения дома. Их можно выполнять в любое время дня, но растяжка может быть особенно полезной ночью перед сном.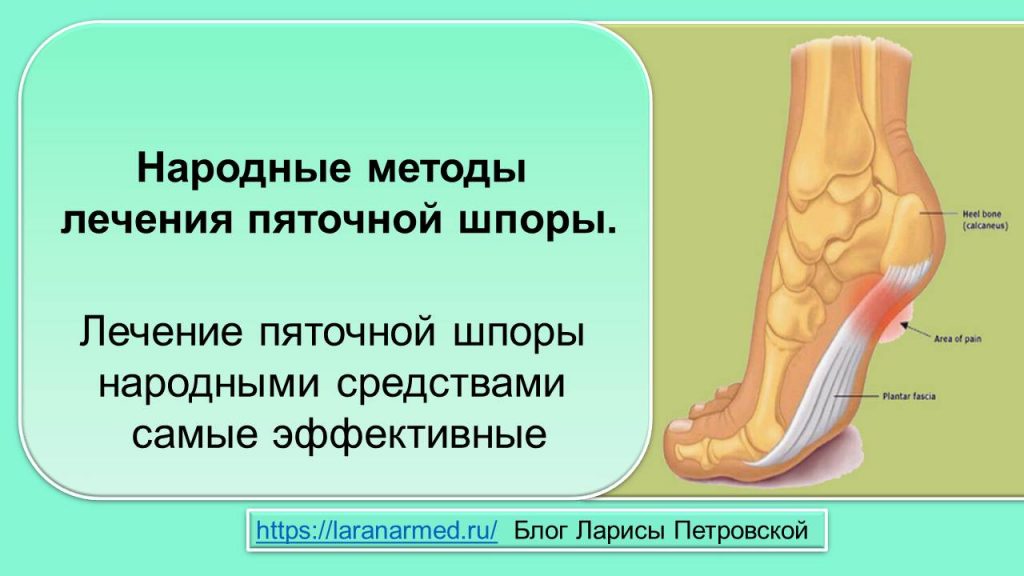 Пяточные накладки также могут предотвратить дальнейший износ. Их следует использовать в дополнение к соответствующей обуви для всесторонней защиты стопы.
Пяточные накладки также могут предотвратить дальнейший износ. Их следует использовать в дополнение к соответствующей обуви для всесторонней защиты стопы. Процесс восстановления может включать:
Процесс восстановления может включать: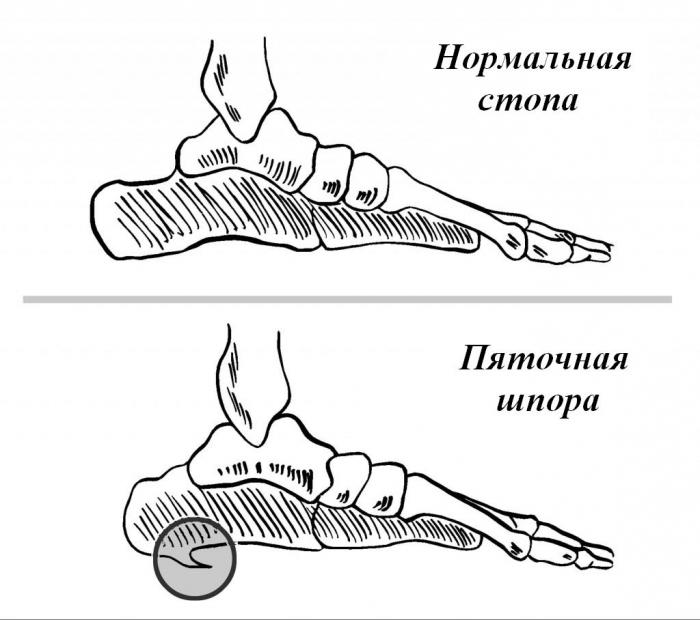
 Если вы слишком сконцентрируетесь на пяточной шпоре, вы можете упустить истинное
— основная проблема, — говорит он.
Если вы слишком сконцентрируетесь на пяточной шпоре, вы можете упустить истинное
— основная проблема, — говорит он.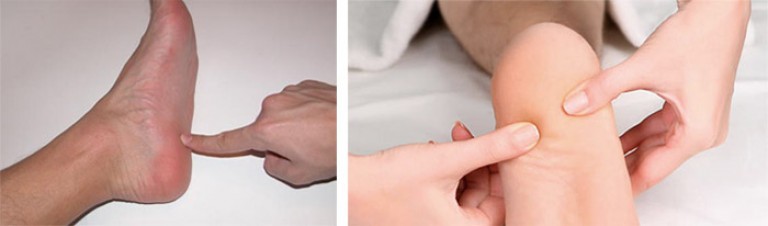 Вы также подвержены воспалению пяточной кости и дискомфорту, если у вас плотное ахиллово сухожилие, которое соединяет икроножную мышцу с пяточной костью.
Вы также подвержены воспалению пяточной кости и дискомфорту, если у вас плотное ахиллово сухожилие, которое соединяет икроножную мышцу с пяточной костью.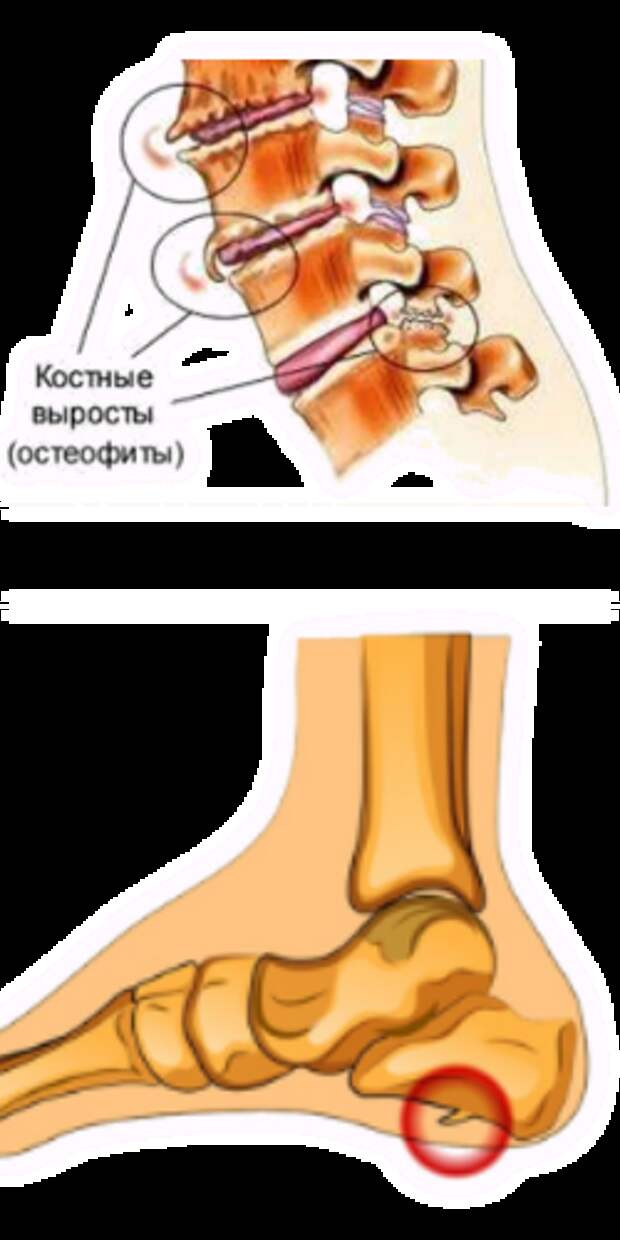 Боль обычно более заметна по утрам или когда человек начинает ходить после долгого сидения, что также называется «стартовой болью».
Боль обычно более заметна по утрам или когда человек начинает ходить после долгого сидения, что также называется «стартовой болью».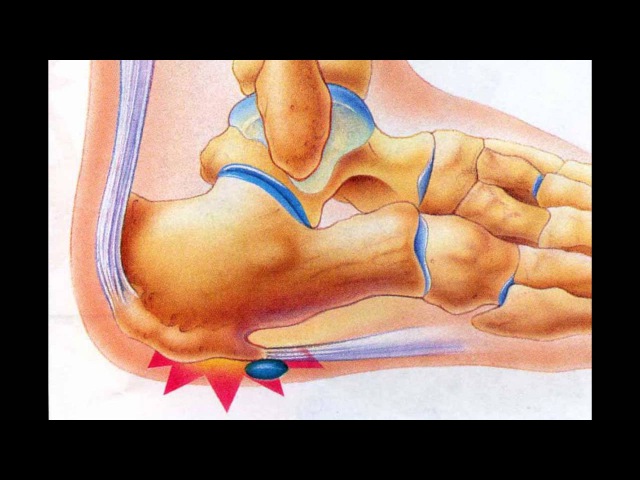 Ботинки с иммобилизацией снимают нагрузку на стопу и лодыжку, а костыли или трость могут уменьшить вес, который вы кладете на ступни.
Ботинки с иммобилизацией снимают нагрузку на стопу и лодыжку, а костыли или трость могут уменьшить вес, который вы кладете на ступни.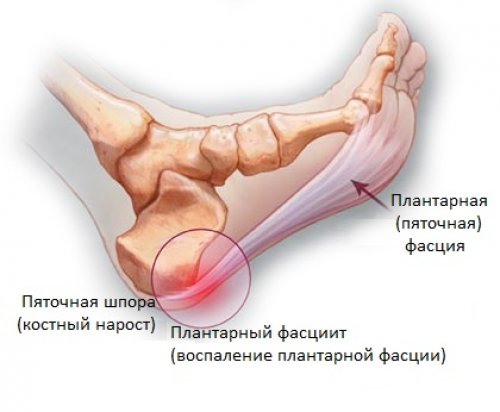
 Увидеть выступ на рентгеновском снимке — единственный способ убедиться, что у человека пяточная шпора.
Увидеть выступ на рентгеновском снимке — единственный способ убедиться, что у человека пяточная шпора. К ним относятся:
К ним относятся: К ним относятся:
К ним относятся: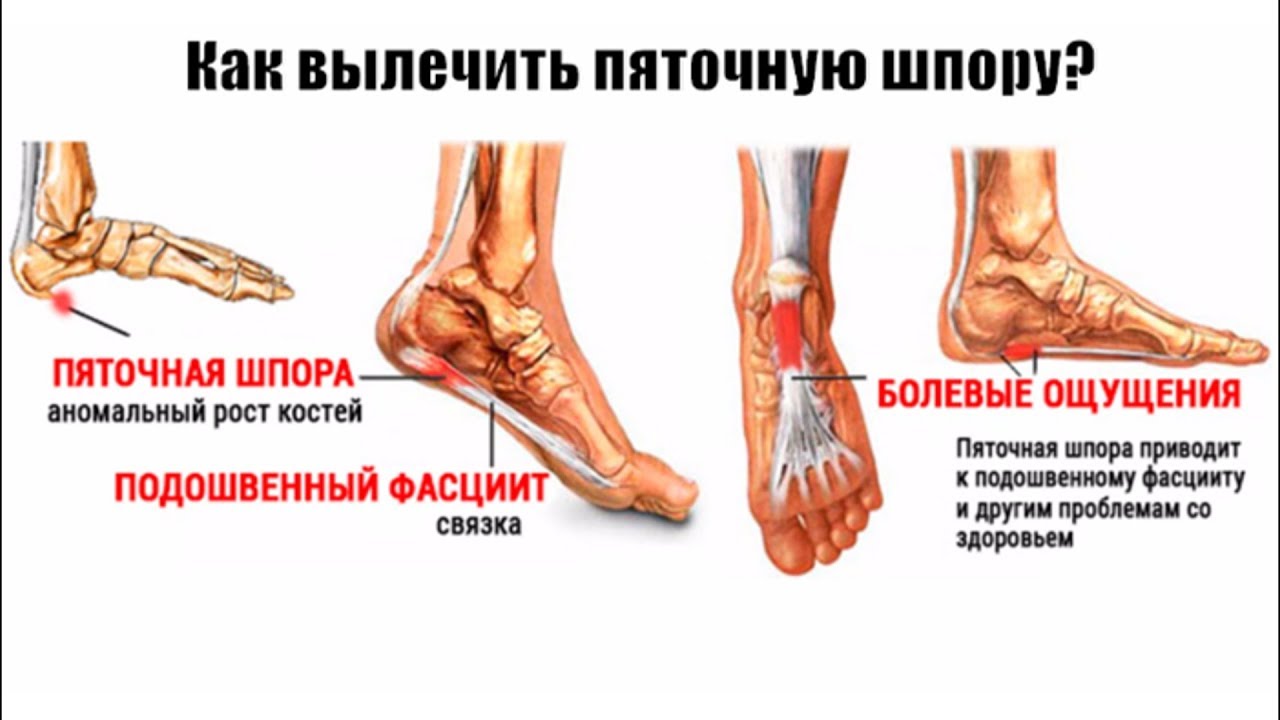

 Эти шпоры могут развиваться у людей, страдающих общим заболеванием стопы, называемым подошвенным фасциитом, которые часто называют пяточными шпорами или пяточными шпорами.
Эти шпоры могут развиваться у людей, страдающих общим заболеванием стопы, называемым подошвенным фасциитом, которые часто называют пяточными шпорами или пяточными шпорами.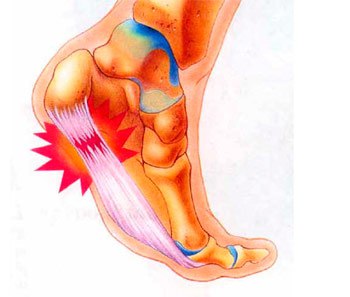
 3 Тендинит ахиллова сухожилия обычно развивается постепенно и не связан с единичным инцидентом или травмой. Прыжки и бег могут усугубить это состояние, равно как и подъем по лестнице, что усугубит воспаление и боль в пятке.
3 Тендинит ахиллова сухожилия обычно развивается постепенно и не связан с единичным инцидентом или травмой. Прыжки и бег могут усугубить это состояние, равно как и подъем по лестнице, что усугубит воспаление и боль в пятке.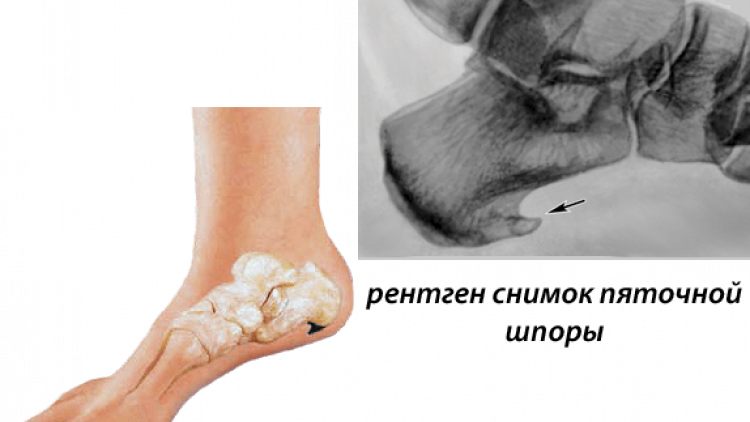 У других могут наблюдаться такие симптомы, как болезненность, тупая или острая боль при стоянии.
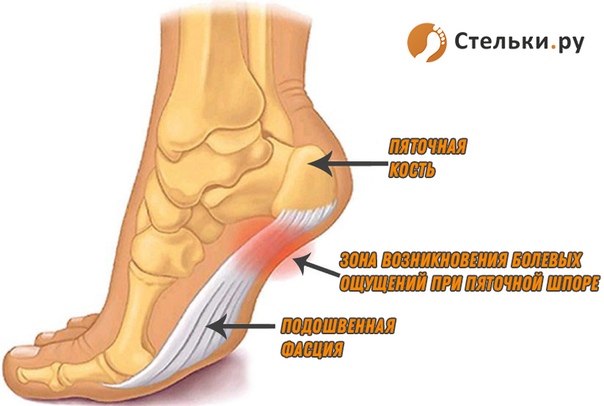
У других могут наблюдаться такие симптомы, как болезненность, тупая или острая боль при стоянии.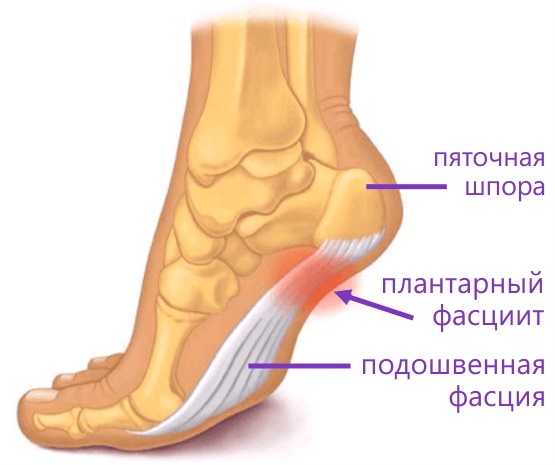 Подошвенная фасция является одним из основных переносчиков веса на стопу при ходьбе или беге. При воспалении подошвенной фасции может образоваться пяточная шпора в месте между фасцией (тканью, образующей свод стопы) и пяточной костью.
Подошвенная фасция является одним из основных переносчиков веса на стопу при ходьбе или беге. При воспалении подошвенной фасции может образоваться пяточная шпора в месте между фасцией (тканью, образующей свод стопы) и пяточной костью.
 ..
.. Многие люди будут испытывать более выраженную боль в пяточной шпоре рано утром или после длительного отдыха. У некоторых боль в пяточной шпоре может проявляться острой болью в нижней части стопы. Боль в пяточной шпоре также может быть легкой и проявляться в виде тупой боли в течение дня, особенно во время и после интенсивной активности. Другие симптомы шпоры костной ткани стопы включают воспаление и болезненность в нижней части стопы, известные как подошвенный фасциит. У больших костных шпор может даже быть видимый выступ на месте образования шпоры.Медицинское обследование и другие диагностические изображения также могут использоваться для правильной диагностики основной причины легкой или сильной боли в пятке пациента. Однако важно отметить, что не все пяточные шпоры вызывают дискомфорт или боль. На самом деле, по данным Американской академии хирургов-ортопедов, только около 5 процентов людей со шпорами пяточной кости будут испытывать боль в ногах.
Многие люди будут испытывать более выраженную боль в пяточной шпоре рано утром или после длительного отдыха. У некоторых боль в пяточной шпоре может проявляться острой болью в нижней части стопы. Боль в пяточной шпоре также может быть легкой и проявляться в виде тупой боли в течение дня, особенно во время и после интенсивной активности. Другие симптомы шпоры костной ткани стопы включают воспаление и болезненность в нижней части стопы, известные как подошвенный фасциит. У больших костных шпор может даже быть видимый выступ на месте образования шпоры.Медицинское обследование и другие диагностические изображения также могут использоваться для правильной диагностики основной причины легкой или сильной боли в пятке пациента. Однако важно отметить, что не все пяточные шпоры вызывают дискомфорт или боль. На самом деле, по данным Американской академии хирургов-ортопедов, только около 5 процентов людей со шпорами пяточной кости будут испытывать боль в ногах.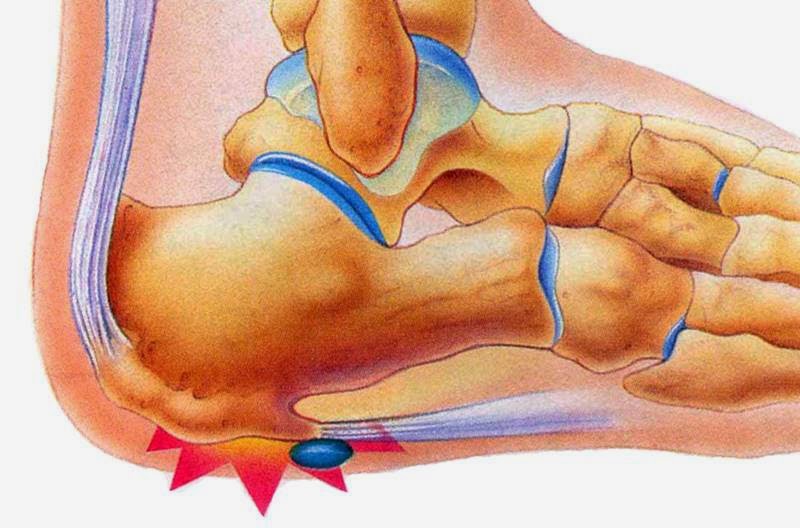 К счастью, многие пациенты могут добиться адекватного облегчения боли в костной шпоре с помощью нехирургического лечения пяточной шпоры. Фактически, по данным Американской академии хирургов-ортопедов, «более 90 процентов пациентов с подошвенным фасциитом выздоравливают в течение 10 месяцев после начала применения простых методов лечения». Во многих случаях это лечение может включать корректировку образа жизни. Для пациентов с избыточным весом потеря лишних килограммов может помочь снизить нагрузку на пораженную стопу и пятку во время занятий с избыточным весом.Спортсменам, страдающим от боли в костной шпоре, может потребоваться снизить интенсивность и частоту действий, которые, как известно, вызывают обострение симптомов. Для тех, у кого симптомы пяточной шпоры более легкие, можно провести адекватное лечение пяточной шпоры в домашних условиях с режимом покоя, льда, сжатия и подъема. (Чтобы узнать больше о методе RICE, не стесняйтесь читать нашу недавнюю публикацию в блоге об эффективной терапии льдом и теплом.
К счастью, многие пациенты могут добиться адекватного облегчения боли в костной шпоре с помощью нехирургического лечения пяточной шпоры. Фактически, по данным Американской академии хирургов-ортопедов, «более 90 процентов пациентов с подошвенным фасциитом выздоравливают в течение 10 месяцев после начала применения простых методов лечения». Во многих случаях это лечение может включать корректировку образа жизни. Для пациентов с избыточным весом потеря лишних килограммов может помочь снизить нагрузку на пораженную стопу и пятку во время занятий с избыточным весом.Спортсменам, страдающим от боли в костной шпоре, может потребоваться снизить интенсивность и частоту действий, которые, как известно, вызывают обострение симптомов. Для тех, у кого симптомы пяточной шпоры более легкие, можно провести адекватное лечение пяточной шпоры в домашних условиях с режимом покоя, льда, сжатия и подъема. (Чтобы узнать больше о методе RICE, не стесняйтесь читать нашу недавнюю публикацию в блоге об эффективной терапии льдом и теплом. ) Кроме того, можно принимать нестероидные противовоспалительные препараты (НПВП), чтобы облегчить общую боль и отек после интенсивных занятий и обострения симптомов.Поскольку некоторые симптомы боли в костной шпоре связаны с напряжением мышц и соединительных тканей стопы и голени, другие методы лечения пяточной шпоры в домашних условиях могут принимать форму ежедневного режима растяжки.
) Кроме того, можно принимать нестероидные противовоспалительные препараты (НПВП), чтобы облегчить общую боль и отек после интенсивных занятий и обострения симптомов.Поскольку некоторые симптомы боли в костной шпоре связаны с напряжением мышц и соединительных тканей стопы и голени, другие методы лечения пяточной шпоры в домашних условиях могут принимать форму ежедневного режима растяжки. Правильно подобранная обувь, подпяточники для смягчения подошвы стопы и вставки для минимизации отклонений походки (например, высоких сводов стопы или гиперпронации) могут быть полезны. Эти вспомогательные приспособления и вставки могут помочь снизить нагрузку на подошвенную фасцию.
Правильно подобранная обувь, подпяточники для смягчения подошвы стопы и вставки для минимизации отклонений походки (например, высоких сводов стопы или гиперпронации) могут быть полезны. Эти вспомогательные приспособления и вставки могут помочь снизить нагрузку на подошвенную фасцию.
 Обезболивающие, отпускаемые без рецепта, могут помочь при легкой боли и дискомфорте. Метод RICE следует использовать, чтобы минимизировать боль и отек сразу после операции. Для компрессии можно использовать бинты и бинты. Сохранение хирургически обработанной ступни в приподнятом положении (в идеале над сердцем) также минимизирует отек. Хотя большинству пациентов следует ожидать восстановления после операции на пяточной шпоре в течение нескольких недель, некоторым пациентам может потребоваться до трех месяцев, чтобы полностью выздороветь после операции на пяточной шпоре.
Обезболивающие, отпускаемые без рецепта, могут помочь при легкой боли и дискомфорте. Метод RICE следует использовать, чтобы минимизировать боль и отек сразу после операции. Для компрессии можно использовать бинты и бинты. Сохранение хирургически обработанной ступни в приподнятом положении (в идеале над сердцем) также минимизирует отек. Хотя большинству пациентов следует ожидать восстановления после операции на пяточной шпоре в течение нескольких недель, некоторым пациентам может потребоваться до трех месяцев, чтобы полностью выздороветь после операции на пяточной шпоре.
 Помимо гипертонического, в медицине используют изотонический раствор соли
Помимо гипертонического, в медицине используют изотонический раствор соли Для полосканий можно готовить гипертонический раствор самостоятельно
Для полосканий можно готовить гипертонический раствор самостоятельно



 Для лечения гипертонии применяется специальный солевой раствор.
Для лечения гипертонии применяется специальный солевой раствор.









 Перед тем как приступить к изготовлению лекарства собственного приготовления следует обратить внимание на стандартные аптечные формы солевого раствора.
Перед тем как приступить к изготовлению лекарства собственного приготовления следует обратить внимание на стандартные аптечные формы солевого раствора.

