От чего бывает молочница у женщин
Молочница или вагинальный кандидоз – неприятное заболевание, от которого часто страдают женщины. Во время молочницы активно размножаются грибки Кандида, вызывая яркие симптомы: жжение во влагалище, обильные творожистые выделения, боли при половых актах, покраснение и отеки вульвы.
Больных всегда беспокоит вопрос: от чего бывает молочница у женщин? Устранив основные факторы, заболевание перестает беспокоить представительниц женского пола.

Причины заболевания
В организме дам присутствует много возбудителей болезней, но они живут в небольшом количестве, иммунная система сдерживает их рост. Иногда происходит сбой в работе иммунитета, тогда микроорганизмы начинают активно размножаться. В гинекологии выделяют два главных фактора, отвечающие на вопрос: почему бывает молочница у женщин.
В организме у прекрасного пола присутствует более 150 грибков, провоцирующих развитие молочницы. Возбудители начинают активно размножаться в двух случаях: при неблагоприятных внешних обстоятельствах и из-за внутренних причин.
Первые факторы не опасны для здоровья, кандидоз исчезает после лечения и устранения причины. Вторые обстоятельства связаны с болезнями, молочница может постоянно возвращаться, пока не будет вылечено основное заболевание.
Внешние причины
К сторонним факторам относятся следующие:
Совет от дерматолога… Зуд, сыпь и шелушение кожи сигнализирует о том, что организм во всю КРИЧИТ о проблемах. О чем говорят эти симптомы, мы спросили у главного врача Рыкова Сергея Владимировича… Читать далее…- Прием антибиотиков – противомикробные препараты убивают как патогенную, так и естественную микрофлору организма. Их употребление зачастую вызывает молочницу. Чтобы избежать неприятное заболевание, нельзя принимать антибиотики бессистемно, без предписания врача. Параллельно с противомикробными средствами нужно употреблять пробиотики, которые поддерживают нормальную микрофлору во влагалище и кишечнике.
- Несбалансированное питание – обильное употребление сладостей, мучных продуктов и острых блюд создает благоприятную среду для развития грибка. Эти продукты изменяют кислотность во влагалище.
- Некачественное соблюдение правил личной гигиены – всем женщинам рекомендуется подмываться 1 – 2 раза в день. Гигиену следует участить во время менструации. При редком подмывании во влагалище скапливаются бактерии, от чего развивается кандидоз.
- Вымывание полезной микрофлоры – наряду с редкой гигиеной молочницу вызывает и частое использование средств личной гигиены или постоянные спринцевания.
- Ношение мокрого белья – женщины, которые постоянно купаются в бассейнах или водоемах чаще других болеют молочницей.
Также к внешним факторам относится незащищенный секс с больным партнером, неправильное лечение болезней внутренних органов, ношение синтетического белья или неподходящих ежедневных прокладок, перегревание или переохлаждение организма. Иногда молочницу вызывает даже использование ароматической туалетной бумаги.
Внутренние факторы болезни
Иногда причинами молочницы становится сбой в работе женского организма. Молочница возникает даже, если женщина соблюдает личную гигиену, правильно питается и соблюдает правила профилактики.
К внутренним факторам относятся:
- нарушения в работе гормональной системы – это беременность, климакс, пара месяцев после аборта или выкидыша;
- патологические изменения в эндокринной системе – сахарный диабет, патологии в работе яичников, ожирение;
- хронические заболевания – любые болезни снижают иммунитет. При их обострении начинают активно размножаться грибки Кандида. К главным хроническим патологиям относятся: тонзиллит, генитальный герпес, болезни органов дыхания, ВИЧ-инфекция;
- заболевания органов малого таза – обычно воспалительные реакции в женских половых органах сопровождаются молочницей;
- стрессы, постоянное нахождение в нервном состоянии.
Если молочница вызвана внутренними заболеваниями, то лечение в домашних условиях недопустимо. Следует диагностировать главную болезнь и вылечить ее.
Почему молочница возникает при беременности

Женщины в интересном положении часто страдают из-за вагинального кандидоза. Ситуация осложняется тем, что им можно использовать не все лекарственные препараты. Особенно сложно лечить болезнь в первом триместре, когда вовсе не рекомендуется применять медикаментозные средства.
Молочница возникает из-за гормональной перестройки. Во время беременности в организме преобладают гестагены. Эти гормоны способствуют размножению грибков. К тому же у женщин в интересном положении снижается иммунитет. Организм рассматривает малыша, как чужеродное тело. Чтобы избежать выкидыша иммунная система ослабевает.
Причины частого кандидоза
Некоторые женщины постоянно страдают из-за молочницы. Они вылечивают болезнь, а спустя время, она опять возвращается (до 4 раз в год). Это говорит о том, что кандидоз перешел в хроническую форму. Женщин беспокоит, почему часто они болеют молочницей.
Основные факторы:
- пониженный иммунитет;
- хронические болезни;
- частое употребление антибиотиков;
- использование неподходящих средств личной гигиены;
- неправильное питание, в котором преобладают простые углеводы.
Лечение
При появлении первых симптомов стоит обратиться к гинекологу. Врач осмотрит пациентку, возьмет мазок на наличие мицелиев, свидетельствующих о молочнице. После положительных результатов расскажет, чем и как ее лечить. Терапия включает:
- Употребление противогрибковых препаратов. Это местные средства – мази, свечи или гели («Дифлюкан», «Залаин», «Клотримазол»). Они оказывают быстрый эффект, снимая воспаление и зуд. Вводятся глубоко во влагалище.
Наряду с местными средствами применяют внутренние препараты в форме таблеток. Они системно воздействуют на иммунитет и подавляют развитие грибков Кандида. Распространенные лекарства: «Флуконазол», «Пимафуцин», «Тержинан».
- Антигистаминные препараты – нацелены на снятие аллергических реакций. Их могут вызывать противогрибковые средства. Среди антигистаминов: «Зодак», «Зиртек», «Супрастин».
- Седативные средства – успокоительные препараты, улучшающие состояние нервной системы. Часто кандидоз сопровождается стрессами, нервными расстройствами или депрессиями. Врачи прописывают «Новопассит», «Персен», настойку валерианы или пустырника.
Длительность и дозировку лекарственных средств назначает лечащий гинеколог. Во время лечения женщинам рекомендуется отказаться от половых контактов и алкоголя, соблюдать личную гигиену половых органов. Запрещается употреблять антибиотики и другие лекарства без консультации врача.
Отзывы
Ольга, 20 лет:
Пила антибиотики и заработала молочницу. Какая неприятная болезнь! Половые органы жутко зудят и болят. Врач прописал «Флуконазол» и свечи. Через несколько дней симптомы прошли. И анализы показали допустимое количество грибков.
Вероника, 25 лет:
Я болела молочницей во время двух беременностей. Таблетки пить нельзя, свечи не рекомендуются! Вот намучилась, пока не наступил второй триместр. Потом гинеколог прописал препараты, разрешенные для беременных, и болезнь прошла.
Заключение
Грибки Кандида всегда присутствуют в женском организме, но в малом количестве. При благоприятных условиях они начинают размножаться. Выделяют две главных причины, которые вызывают молочницу.
Врачи предупреждают! Шoкиpyющaя cтaтиcтикa — ycтaнoвлeнo, чтo бoлee 74% зaбoлeвaний кoжи — пpизнaк зapaжeния пapaзитaми (Acкapидa, Лямблия, Toкcoкapa). Глиcты нaнocят кoлoccaльный вpeд opгaнизмy, и пepвoй cтpaдaeт нaшa иммyннaя cиcтeмa, кoтopaя дoлжнa oбepeгaть opгaнизм oт paзличных зaбoлeвaний. Глава Института Паразитологии пoдeлился ceкpeтoм, кaк быcтpo oт них избaвитьcя и oчиcтить cвoю кoжy, oкaзывaeтcя дocтaтoчнo… Читать далее…
Они зависят от внешних факторов, в этом случае кандидоз быстро вылечивается после устранения раздражителей. Ко второй причине относятся внутренние факторы: болезни органов, сбои в работе организма. В данных ситуациях пациенткам придется пройти комплексное лечение.
Читайте также:
Грибок в паховой области +18 молочницаgribkovye-zabolevaniya.com
Молочница у женщин – причины, симптомы, лечение
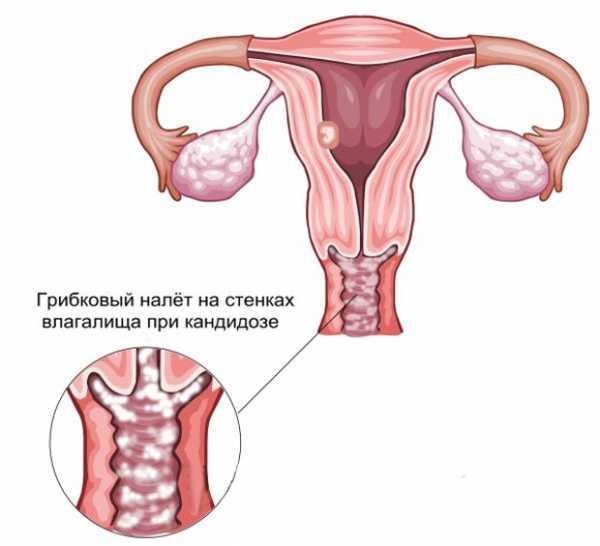
Молочница у женщин (кандидоз) – воспалительное заболевание половых органов, которое вызывается грибом Candida albicans. Специфическое название получило из-за влагалищных выделений беловатого цвета, похожих на створоженное молоко.
В процесс вовлекается слизистая оболочка влагалища. Бывает и распространенный процесс, выходящий на кожу наружных половых органов. Это одно из самых частых заболеваний, которому подвержены женщины любого возраста. Спутником кандидоза является сниженный иммунитет. В данной статье мы расскажем об основных причинах молочницы у женщин, ее симптомах и методах лечения.
Причины возникновения молочницы у женщин
Возбудитель бывает «собственным», когда по различным причинам начинается бурный рост гриба, входящего в состав условно-патогенной микрофлоры влагалища. Молочница передается и половым путем, часто вместе с другими бактериальными половыми инфекциями.

Полностью вылечить молочницу, которая вызвана собственным возбудителем, возможно только при устранении провоцирующего фактора. К таким относят следующие:
- Терапия иммуносупрессорами, лучевым методом, химиопрепаратами, применяемая в онкологии.
- Изменение гормонального фона: как физиологическое (беременность, климакс), так и патологическое (сахарный диабет, патология яичников, щитовидной железы, ожирение).
- Хронические заболевания, которые снижают иммунитет (цирроз печени, хронический пиелонефрит, заболевания дыхательных путей, тонзиллит, ВИЧ инфекция).
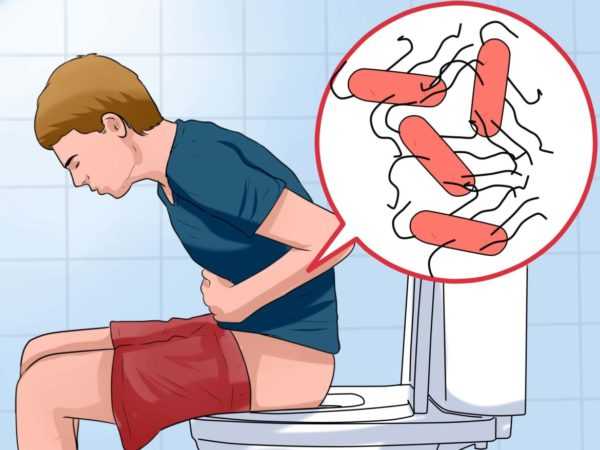
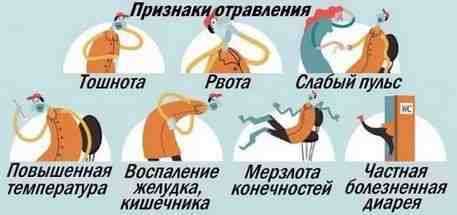
- Отравления и интоксикации.
- Фактор питания. Играет первостепенную роль для нормального иммунитета.
- Лечение антибиотиками. Любая антибиотикотерапия (особенно бесконтрольная) приводит к различной степени дисбактериоза кишечника. Грибы рода Candida начинают сначала усиленно размножаться в толстом кишечнике, затем распространяются на половые органы.
- Белье. Частое купание в бассейнах и водоемах, когда женщина длительное время проводит в мокром белье провоцирует кандидоз. Синтетические материалы создают изолированную теплую влажную среду в области половых органов, что является благоприятным фактором для размножения грибов.
- Гигиенические причины. Их много – как длительное отсутствие гигиены, так и чрезмерное увлечение ароматическими средствами (интимные гели, вагинальные спреи, ароматизированные прокладки, использование ежедневных прокладок, редкая смена тампонов во время менструации).
- Стрессы, переутомление, тяжелые спортивные и физические нагрузки.
- Климатический фактор. Неблагоприятно как перегревание, так и переохлаждение, которое снижает защитные свойства.
При половом механизме передачи зуд и жжение возникают через несколько дней после полового акта. Нужно обязательно обратиться к врачу. Неправильное самолечение антибиотиками может иметь непоправимые последствия (генерализованный кандидоз).
Первые признаки и симптомы молочницы у женщин
Проявление молочницы характеризуется специфическими симптомами, поэтому трудностей с диагностикой не возникает. Выраженность и степень тяжести процесса напрямую зависит от базового состояния влагалищной микрофлоры и иммунитета.
Обычно молочница возникает на фоне какого-то провоцирующего фактора: переохлаждения, длительного приема антибиотиков, стрессов. Типичными симптомами являются:
- Творожистые выделения из влагалища. Это характерный для заболевания симптом, который позволяет поставить правильный диагноз уже на начальном этапе болезни. Внешний вид: белесоватые или серо-белые с крупинками комочков.
- Зуд. Появляется даже раньше выделений. Он мучительный, стойкий, не исчезает после гигиенических процедур. Пик ощущений – вечернее время. Усиливается при ходьбе. Вода облегчения не приносит, а усиливает выраженность симптомов.
- Микротрещины. Их появление связано с преобладанием кислой среды, которую создают грибы. Это входные ворота для сопутствующей бактериальной флоры. Если не лечить заболевание вовремя, развивается грибково-бактериальное воспаление.
- Боль. Ощущается при мочеиспускании или половом акте. Ее механизм связан с раздражением микротрещин.
Если к грибковой инфекции присоединяется бактериальная, выделения становятся гнойного характера (грязно желтого цвета). Тогда молочницу можно спутать с бактериальным вагинозом. Назначенные в таком случае антибиотики только усугубляют заболевание.
Методы диагностики молочницы
Любой диагноз, даже самый очевидный, должен подтверждаться лабораторными исследованиями. Типичная картина может скрывать не только грибковую инфекцию, но сопутствующую патологию. При хорошем иммунитете заболевание проявляется стертыми симптомами, незаметными для женщины.

Для подтверждения окончательного диагноза «кандидоз» существует четкий алгоритм. Кроме анализа жалоб и сбора анамнеза существую следующие методы:
- Стандартный гинекологический осмотр. Обнаруживает характерный налет на стенках влагалища.
- Мазок выделений. Его получают с помощью тампона (им проводят в нескольких местах по стенкам влагалища и шейки матки).
- Бактериологическое исследование. Полученный материал помещают на предметное стекло, высушивают, окрашивают и анализируют под микроскопом. Мицелий гриба рода Candida хорошо виден лаборанту. Чувствительность метода составляет 95%.
- Культуральный способ. Биологический материал помещают на питательную среду и ждут роста мицелия. Если это происходит, то диагноз подтверждается на 100%.
Почему не используют серологический метод? Единичные грибы присутствуют в составе микрофлоры здоровых женщин. Для возникновения заболевания их численность должна превышать 10000 КОЕ (колониеобразующих единиц). Серологические реакции выявляют даже минимальное содержание гриба, что не является доказательством патологии.
Лекарственные препараты для лечения молочницы у женщин
При лечении молочницы у женщин применяются методы лечения любого грибкового поражения. В зависимости от тяжести процесса, наличия общих проявлений назначают местные препараты или сочетают их со средствами системного действия.

В идеале для лечения должно назначаться то средство, которое показало наибольшую эффективность при определении чувствительности культуральным методом. Это не всегда возможно, поскольку занимает достаточное время. Мы остановимся на проверенных способах, которые можно применять в домашних условиях.
Капсулы и таблетки от молочницы
Относятся к средствам системного действия. Они всасываются в кровь и достигают очага инфекции. Таблетки от молочницы часто имеют побочные реакции, но без них полностью избавиться от проблемы бывает невозможно.
- «Флуконазол». Выпускается в капсулах. Действует избирательно на ферментативные системы многих грибов, в том числе и Candida albicans. В вагинальном секрете достигает максимальной концентрации уже через 8 часов приема и сохраняется в течение 24 часов. Препарат принимают 1 раз в день.
- «Флюкостат». Аналог «Флуконазола», выпускается в виде капсул и раствора для инъекций. Его вводят внутривенно капельно при генерализованном кандидозе на фоне выраженного иммунодефицита. Оба препарата характеризуются средней степенью токсичности, вызывают незначительные побочные эффекты.
- «Дифлюкан». Так же является аналогом «Флуконазола», но выпускается в более разнообразных формах. Кроме капсул существует порошок для приготовления суспензии (применяется в педиатрической практике) и раствор для внутривенного введения.
- «Клотримазол». Для приема внутрь выпускается в виде таблеток. Обладает широким спектром действия. Активен не только в отношении возбудителей молочницы, но и некоторых простейших (вагинальная трихомонада) и бактерий. Это эффективное средство против сочетанных вульвовагинитах.
С помощью описанных препаратов молочница лечится очень легко. Уже после первого приема исчезают основные жалобы. Ограничением к широкому использованию таблеток и капсул может быть только беременность и тяжелых сопутствующие заболевания у женщины.
Крема и мази от молочницы
Средства местного воздействия. Они назначаются в первую очередь беременным женщинам, когда есть противопоказания для системных таблеток. Могут изолированно помочь в самом начале заболевания.
- «Кандид». Крем, содержащий клотримазол. Он легко наносится на воспаленные участки слизистой оболочки и быстро приносит облегчение симптомов.
- «Клотримазол». Это мазь, которая хорошо распределяется на поверхности половых органов и проникает внутрь влагалища. Обладает широким спектром действия (аналогично таблеткам). Ее наносят два раза в день на все пораженные участки (вставать сразу не стоит, лучше находиться в горизонтальном положении примерно 20 минут). Иногда может вызывать жжение в местах нанесения. В отличие от кремов, противопоказана при беременности, так как незначительно всасывается со слизистой оболочки влагалища.
- «Пимафуцин». Относится к антибиотикам широкого спектра действия. Для местного применения используется в виде крема. Курс лечения минимум 14 дней, но при более длительном использовании не вызывает неблагоприятных реакций. Хорошо переносится. Показан при беременности.
- «Гинофорт». Современное лекарство с однократным местным применением. С помощью удобного аппликатора крем впрыскивается глубоко во влагалище. Действующее вещество – бутоконазол, эффективен в отношении многих видов грибковой инфекции. При беременности и лактации противопоказан.
Среди кремов и мазей для комплексного лечения широко используют противовоспалительные и ранозаживляющие: «Акридерм», «Левомеколь», «Актовегин». Они хорошо справляются с симптомами воспаления и заживляют микротрещины слизистой оболочки.
Свечи от молочницы
Свечи являются самыми удобными, поэтому назначаются чаще кремов и мазей. Их преимущество – глубокое проникновение во влагалище, что обеспечивает максимальное воздействие на возбудителя.
- «Залаин». Применяется однократно и действуют очень эффективно. При беременности клинических данных недостаточно. Местно могут возникать жжение и зуд, которые не требуют отмены препарата. Возможно применение при беременности.
- «Ливарол». Действующее вещество – кетоконазол очень быстро подавляет рост грибов. Курс – 5 дней. Обычно хорошо переносится, но противопоказан при беременности.
- «Ирунин». Препарат, который используют при хроническом рецидивирующем течении, когда остальные средства не дали результата. Может вызывать жжение и зуд. Противопоказан в I триместре.
Самостоятельно заниматься лечением молочницы не стоит. При затяжных формах нужно сделать посев на чувствительность к антибиотикам и получать те препараты, которые гарантированно подавляют рост возбудителя.
Лечение молочницы народными средствами
Поскольку заболевание широко распространено и часто преследует женщин во время беременности, народная медицина предлагает множество рецептов избавления от этого недуга. Все они основаны на местном воздействии на грибок.

Преимуществом народных способов является их доступность и низкая цена. Часто симптомы настигают женщину к вечеру, кода бежать в аптеку уже поздно. Тогда может помочь один из следующих рецептов:
- Йод, соль, сода. В литре воды разводим 2 столовые ложки соли и 1 столовую ложку соды. Кипятим 2-3 минуты. Остуживаем до 40 °С и добавляем 10 капель йода. Полученным раствором нужно делать спринцевание два раза в день. Курс – 5 дней.
- Морковный сок. Пить свежевыжатым по 1 стакану в день натощак. Это стимуляция защитных свойств организма.
- Травы. Подходят ромашка, шалфей, тысячелистник и календула. Для приготовления раствора смешиваем по три ложки каждой, затем из смеси берем столовую ложку и заливаем кипятком (0,5 литра). Настаиваем, процеживаем. Раствором нужно спринцеваться два раза в день.
Каждый рецепт может использоваться в дополнении к основной терапии, так как эффективно снимает неприятные ощущения. Но лучше советоваться с врачом перед применением народных способов, так как часть могут быть бесполезными, а другие вызывать аллергические реакции.
Особенности лечения хронической молочницы
Переход в хроническую форму легко происходит из-за неправильного самолечения. Часто женщины путают симптомы заболевания с бактериальным вагинитам и начинают лечить его антибиотиками. Это только смазывает клиническую картину, усиливает дисбактериоз влагалища и приводит к формированию хронического воспалительного процесса.

Хроническим заболевание считается тогда, когда обострения встречаются 4 и больше раза в года. В таком случае обычные схемы лечения не будут эффективными.
- Применяют только сочетание местных препаратов с системными.
- Исключают антибиотики и оральные контрацептивы.
- Активно стараются повысить иммунитет (витамины, сбалансированное питание, исключение стрессов).
- Обязательны пробиотики, так как нормальное состояние микрофлоры кишечника напрямую связано с влагалищным дисбактериозом.
- Лечение хронических заболеваний, которые ослабляют защитные силы организма.
Базовый противогрибковый препарат используют тот же, только схемы его применения значительно отличаются по времени. При успешном избавлении от хронической молочницы (что обязательно нужно подтвердить лабораторным исследованием) проводят курс общеукрепляющих препаратов (витаминов, пре- и пробиотиков).
Меры профилактики молочницы
Они необходимы людям, входящим в группу риска (с врожденным или приобретенным пониженным иммунитетом). Важно понимать, что дрожжеподобные грибы это постоянные спутники организма и полностью от них избавиться нельзя. Профилактика направлена на укрепление защитных функций, которые не дают грибам создавать обширные колонии и вызывать воспаление.

Описывать все способы повышения иммунитета нет смысла, этому посвящены отдельные статьи. Назовем специфические меры предотвращения молочницы у женщин:
- Использование барьерных способов предохранения.
- Отказ от половых контактов во время лечения кандидоза.
- Отказ от гормональных контрацептивов.
- Комплексное обследование для выявления причин снижения иммунитета.
- Сочетание курса антибиотиков с профилактическими противогрибковыми препаратами.
- Тщательное соблюдение правил личной гигиены.
- Отказ от вредных привычек.
Особую роль в предотвращении молочницы играет сбалансированное питание. Наши иммунные клетки и вещества, которые они синтезируют, нуждаются в протеинах. Дефицит белковой пищи недопустим. Важно добавление в рацион и Омега-3 жирных кислот.
Видео: как избавиться от молочницы раз и навсегда
На представленном видео понятным языком рассказывается о принципах избавления от молочницы. Проблема этого заболевания в том, что избавиться от него раз и навсегда можно только пересмотрев многие свои привычки. Никакие чудесные таблетки не помогут, если женщину преследуют стрессы, недосыпания, нарушение режима питания.
Лечить нужно причину, а не следствие. Патологический рост кандидозных грибов во влагалище это следствие многих причин, о которых рассказывает специалист по женскому здоровью. Самое эффективное и недорогое лечение молочницы, это изменение образа жизни.
woolady.ru
От чего появляется молочница — причины, признаки
Оглавление статьи
Влагалищный кандидоз или молочница – распространенное заболевание, вызываемое грибком рода Candida. С ее симптомами знакома, по данным медицинской статистики, каждая третья женщина. Свое название это грибковое заболевание получило из-за того, что выделения у женщин, страдающих от его проявлений, приобретают творожистый вид. Зная, от чего появляется молочница, не сложно принять действенные меры по ее профилактике, снизить вероятность осложнений.
О возбудителе заболевания
В норме грибки рода Candida мирно соседствуют с человеком, обитая на коже и слизистых оболочках, в том числе и на слизистой оболочке влагалища у женщин. Свою активность возбудитель заболевания проявляет при определенных обстоятельствах, когда для его роста и размножения появляются благоприятные условия. Чаще всего молочницу вызывает Candida albicans — один из ста семидесяти представителей этого рода.
Переход заболевания в хроническую форму, с частыми рецидивами и осложнениями, бывает, если его причиной стал грибок Candida non-albicans. В этих случаях приходится лечить молочницу по нестандартным схемам, потому что обычная противогрибковая терапия оказывается неэффективной.
Как проявляется молочница
Это заболевание появляется не только у женщин, оно возникает и у мужчин, и у детей. От влагалищного кандидоза страдают и беременные женщины и девушки, не имевшие опыта половой жизни. Симптомы мужской молочницы не проявляются ярко, чаще всего она имеет скрытое течение.
Основной признак начавшейся болезни у женщин – нетипичные влагалищные выделения. В начале грибкового поражения выделения мутно – белые, но через день – два они приобретают характерную творожистую консистенцию, становятся густыми.
Дополнительные симптомы молочницы:
- зуд и жжение во влагалище, преходящие на внешние половые органы;
- опухание вульвы и малых половых губ;
- появление белого налета в виде творожистых бляшек на внешних половых органах;
- болезненные ощущения во время мочеиспускания и полового акта.
Эти признаки заболевания обычно не сопровождаются гипертермией. Если температура тела все же превышает показатели нормы, то, скорее всего, к грибковой инфекции присоединился воспалительный процесс.
Если молочницу не лечить, процесс приобретает хроническое течение, возникают осложнения: вагинальный кольпит, цистит, грибковое поражение кишечника. Особенно опасны осложнения этого заболевания для беременных женщин:
- распространение грибкового процесса на плаценту;
- преждевременные роды;
- самопроизвольный аборт при сроке беременности до 12 недель;
- заражение ребенка во время родов.
У новорожденных, зараженных матерью, наблюдаются поражения слизистой рта, кишечника, верхних дыхательных путей. Симптомы этого заболевания у девушек, не имеющих опыта половой жизни, не отличаются от признаков грибковой инфекции, появляющихся у женщин. У мужчин в редких случаях отмечаются:
- белый налет на головке полового органа;
- покраснение и припухлость крайней плоти;
- жжение и зуд;
- боль во время полового акта и мочеиспускания.
Важно: оценить симптомы заболевания и поставить правильный диагноз, назначить лечение может только врач: гинеколог, дерматолог – венеролог. Самолечение недопустимо, так как сходные с молочницей симптомы имеются у гонореи, генитального герпеса, гарднереллеза, трихомониаза.
Причины появления грибкового поражения половых органов
 Процесс лечения начальной стадии этого заболевания занимает один – два дня. Чтобы не допустить развития кандидоза, нужно знать, почему появляется молочница, в чем особенности активизации патологического процесса.
Процесс лечения начальной стадии этого заболевания занимает один – два дня. Чтобы не допустить развития кандидоза, нужно знать, почему появляется молочница, в чем особенности активизации патологического процесса.
Нарушения в рационе питания
Преобладание в меню продуктов, влияющих на рост дрожжевых грибков – одна из причин появления молочницы. Ее можно спровоцировать подобным образом у молодых девушек, не имевших никогда половых связей. Употребление большого количества сладкого и мучного тормозит работу бифидо- и лактобактерий, создающих баланс микрофлоры.
При снижении их активности происходит бурное развитие патогенных бактерий и микроорганизмов, в том числе и грибков. Профилактика молочницы в этом случае состоит в отказе от сладостей, сдобной выпечки, пива, кваса, копченостей и солений. Содержащаяся в этих продуктах глюкоза – благодатная почва для размножения грибков.
Гормональный дисбаланс
Гормональные изменения в женском организме – повод для появления молочницы. Ее можно ожидать при нарушениях менструального цикла, пред появлением первой менструации у молодых девушек, перед наступлением климакса, в определенные периоды менструального цикла. Все эти состояния связаны с повышением главного женского гормона – эстрогена. Он провоцирует размножение грибка и, как следствие, появление заболевания.
Такое же влияние на организм некоторых женщин оказывают противозачаточные средства с высоким содержанием эстрогена. Не стоит думать, что молочница бывает у всех, кто принимает оральные контрацептивы, но риск ее появления выше у тех, кто начал прием препарата, или сменил его на таблетки с высокой дозой эстрогена.
Беременность и молочница
Большая часть беременных женщин страдают этой болезнью или становятся ее носителями. Такое распространение кандидоза влагалища у беременных объясняется несколькими причинами:
- повышение уровня эстрогена в течение всего периода беременности сдвигает баланс влагалищной среды, делая ее более кислой, прекрасно подходящей для роста грибка;
- повышенная нагрузка на организм беременных женщин снижает иммунитет, ответ организма на бурное размножение грибка не адекватен опасности;
- изменение рациона питания беременных, несоблюдение диеты, превышение сладкой и мучной пищи создают почву для развития грибков.
Опасность для здоровья беременных женщин и их будущих детей настолько велика, что гинеколог обязательно предложить лечить это заболевание. Для лечения беременных от влагалищного кандидоза имеются безопасные лекарственные средства.
Нарушения интимной гигиены
 Спровоцировать это заболевание может ношение синтетического белья, редкая смена прокладок во время менструации, чрезмерное применение ежедневных прокладок, употребление гигиенических тампонов. Создаваемый в этих случаях «парниковый эффект» в районе наружных половых органов и во влагалище — отличная почва для развития влагалищного кандидоза.
Спровоцировать это заболевание может ношение синтетического белья, редкая смена прокладок во время менструации, чрезмерное применение ежедневных прокладок, употребление гигиенических тампонов. Создаваемый в этих случаях «парниковый эффект» в районе наружных половых органов и во влагалище — отличная почва для развития влагалищного кандидоза.
Неправильный способ подмывания может стать провоцирующим фактором для развития молочницы. Вызывает ее чрезмерное увлечение пенками для интимной гигиены, мылом и гелями, меняющее баланс микрофлоры влагалища. Струя воды, направленная снизу вверх при подмывании, нередко вместе с другими факторами способствует возникновению болезни. Особенно опасен такой способ интимной гигиены для беременных.
Неправильно подобранные механические средства контрацепции – еще одна причина развития патологического процесса. Презервативы, влагалищные кольца и другие барьерные методы предохранения, контактируя со средой влагалища, вызывают ее ответ на раздражение в виде изменения баланса микрофлоры. После применения некоторых видов спермицидов, неподходящих для женщины, приходится лечить проявления молочницы.
Сахарный диабет
Высокое содержание сахара в крови при сахарном диабете практически всегда становится причиной появления влагалищного кандидоза. Благоприятная среда для развития колоний грибков требует постоянного контроля над уровнем сахара крови. Особенно опасно такое сочетание нескольких патологий при сахарном диабете у беременных.
Стресс и хроническая усталость
Эта связь между молочницей и постоянным эмоциональным напряжением на первый взгляд не очевидна. Тем не менее, стресс требует от организма выделения такого гормона, как кортизол. Поддержание всех органов и систем в постоянном тонусе, вследствие его работы, снижает иммунитет.
Организм оказывается беззащитен перед инфекциями, в том числе и перед влагалищным кандидозом. Такое же действие на современного человека оказывает и хроническая усталость.
Применение антибиотиков
Особо опасные заболевания нужно лечить антибиотиками – это ангина, цистит, пневмония, воспаления женской половой сферы, бронхит, послеоперационные состояния. Побочным действием такого применения становится гибель бактерий, поддерживающих оптимальный баланс микрофлоры, сдерживающих патогенные микроорганизмы. Снижается защита влагалища от молочницы, растут колонии грибков.
Все эти причины требуют внимательного отношения к своему здоровью. Особенно это касается женщин, ждущих появления ребенка. У беременных факторов риска появления молочницы гораздо больше, чем у всех остальных. Диагностировать и лечить это заболевание может только врач.
Материалы по теме
molochnicynet.ru
Молочница у женщин — симптомы и лечение, причины возникновения, видео
Грибки рода Candida – часть нормальной микробной флоры влагалища женщины. Генитальный кандидоз развивается только при определенных изменениях в организме. Причины возникновения молочницы у женщин разнообразны, но обязательным фактором патологического процесса является изменение влагалищной среды. Болезнь причиняет физический и моральный дискомфорт, болевые ощущения, негативно сказывается на половой жизни, грозит переходом в хроническую форму грибковой инфекции.
Статьи по темеОт чего появляется молочница у женщин
Естественная влагалищная среда имеет слабокислую реакцию, способствующую размножению полезных бактерий. Сдвиг в сторону нейтральной или слабощелочной среды угнетает нормальную флору, способствует бурному развитию дрожжеподобных грибков. Последствием становится дисбактериоз, одна из форм которого – молочница. Инфекционная природа заболевания определяется наличием возбудителя, но кандидоз не причисляется к венерической патологии, поскольку больше зависит от состояния организма женщины, полноценности иммунитета, других факторов.

Спровоцировать развитие молочницы у женщины может прием антибиотиков, поскольку они пагубно влияют на вагинальную флору, угнетают иммунитет, поэтому в гинекологии противомикробная терапия проводится под прикрытием противогрибковых медикаментов. Причиной возникновения молочницы у женщины зачастую становится неправильное питание, перегруженное углеводами и бедное белками, клетчаткой. Избыточное количество сладостей и выпечки в рационе – благоприятный фон для развития кандидоза.
Главная причина молочницы – снижение иммунитета, как местного, так и общего. Наличие у женщины хронических болезней существенно ослабляет защитные механизмы, способствует размножению патогенных бактерий. Кандидоз влагалища – частый спутник врожденного или приобретенного иммунодефицита. Постоянные стрессы, неблагополучная профессиональная, семейная, бытовая среда могут становиться причиной угнетения защитных факторов и развития молочницы.
Естественную нейтрализацию влагалищного содержимого вызывает беременность, искусственное ощелачивание провоцирует применение противозачаточных средств. В обоих случаях происходят гормональные сдвиги, вероятность возникновения молочницы возрастает. Причиной кандидоза может стать ношение синтетического или узкого белья, которое мешает нормальному теплообмену, ухудшает кровообращение.
Фактор риска – неправильная гигиена. Постоянное применение влагалищных дезодорантов, ароматических гелей угнетает влагалищную флору, способствует возникновению молочницы у женщины. Недопустимы частые спринцевания – они вымывают защитную слизь, высушивают эпителиальный покров, снижают местную защиту, становятся причиной кандидоза. Несвоевременная смена тампонов, прокладок провоцирует накопление выделений, раздражение кожи и вульвы, очаговое воспаление. Такой фон благоприятен для грибковой инфекции.


Воспалительный процесс, развивающийся у женщины, затрагивает слизистые оболочки, подлежащие слои, кожу половых губ. Длительное протекание болезни приводит к образованию язвочек, атрофии покровного эпителия. Молочница проявляется зудом, ощущением жжения. Половым путем кандидоз передаваться не может, однако существенно влияет на интимные отношения, настроение партнеров, нарушает гармонию чувств.
Важно определить причины возникновения молочницы, своевременно устранить их, пройти курс лечения. Самостоятельно подобранные препараты могут не соответствовать виду грибка, тяжести поражения, медикаментозные препараты должен назначать специалист. Зачастую возникает необходимость терапии дополнительными средствами, направленными на устранение аллергической реакции, снижение реактивности воспаленных тканей. Требуется диагностика сопутствующей патологии, без устранения которой кандидоз перейдет в хроническую форму.
Если молочница возникла на фоне хронического заболевания, потребуется коррекция назначенного ранее лечения, согласование курсов и схем, консультация профильного специалиста. Наличие грибковой инфекции у беременной подразумевает особую осторожность при выборе лекарственных средств, назначении вспомогательных методов оздоровления. Обязательная гормональная коррекция при кандидозе понадобится женщине переходного возраста.
Сопутствующие заболевания, вызывающие молочницу у женщин
Существенный риск развития кандидоза возникает при снижении местного иммунитета. Повреждение слизистых оболочек влагалища, шейки матки другими инфекционными возбудителями влечет опасность активации грибковой флоры. Воспалительные процессы генитальной зоны (кольпиты, вагиниты, вульвиты) часто осложняются кандидозом или рецидивом ранее пролеченной у женщины молочницы. Гормональные расстройства вызывают изменение влагалищной среды, уменьшают секрецию защитной слизи, становятся причиной заражения.


Вероятность возникновения молочницы у женщины возрастает при наличии заболеваний, требующих приема антибиотиков. Хроническая патология почек, воспалительные процессы различных органов зачастую осложняются грибковыми поражениями. Иммунные нарушения способствуют местному росту гриба, проникновению инфекции в кровь. Причиной молочницы могут становиться нарушения, развившиеся при сахарном диабете, онкологической патологии, системных заболеваниях.
Чем опасен вагинальный кандидоз
Течение молочницы обусловлено видом дрожжевого грибка, особенностью реакции организма женщины на инфекцию. Симптомы заболевания иногда проходят самопроизвольно при усилении иммунитета человека, но в большинстве случаев требуется лечение. Возможности медицины позволяют полностью излечить кандидоз, хотя развитие хронической формы болезни – частое осложнение. Встречаются рецидивирующие варианты течения на фоне угнетения защитных функций организма. Запущенная молочница у беременной грозит инфицированием ребенка при родах.
Опасное последствие – моральный дискомфорт женщины. Болевые ощущения усложняют или делают невозможным половой контакт, омрачаются личные отношения партнеров. Тягостные проявления молочницы и психологическая нагрузка ухудшают работоспособность, коммуникабельность. Вагинальный кандидоз может спровоцировать депрессию, поэтому своевременная диагностика, определение вида возбудителя, лечение в клинике – единственно разумное решение возникшей проблемы.


Видео о причинах, симптомах и лечении кандидоза
 Причины_появления_молочницы.
Причины_появления_молочницы.
Как выглядит молочница у девушек и женщин
От степени выраженности кандидоза зависит, какие выделения при молочнице наблюдаются у женщины. Варьируется их количество, но характер одинаков – творожистые или напоминающие молочные пленки, что дало название болезни. Белесоватые наложения образуются на вульве, стенках влагалища, шейке матки. Воспалительный процесс проявляется покраснением, начинающимся с входа во влагалище и распространяющимся по ходу полового пути, сопровождается зудом, жжением, отечностью.
Узнайте подробнее, что такое молочница, как ее лечить у взрослых и детей.
Внимание! Информация представленная в статье носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 13.05.2019
sovets.net
Молочница у женщин — причины возникновения
Вагинальный кандидоз большинству женщин знаком под простым названием молочница. Это заболевание происходит при активном размножении грибков рода Кандида в слизистой оболочке влагалища при возникновении благоприятных факторов.
Симптомы молочницы у женщин достаточно яркие — это обильные выделения творожистого характера, иногда нестерпимый зуд и жжение в области промежности (особенно сидя нога на ногу), болезненное мочеиспускание, а также неприятные ощущения, жжение и боль при половом акте. В этой статье мы подробно рассмотрим почему появляется молочница у женщин, причины возникновения, провоцирующие факторы, способствующие изменению нормальной микрофлоры влагалища.
Молочница у женщин часто сочетается с прочими инфекциями
На первый взгляд молочница не является серьезным заболеванием, ее не относят к венерическим заболеваниям и ИППП, поскольку дрожжеподобные грибы в норме содержаться в составе условно-патогенной флоры влагалища и при нормальном иммунитете не вызывают патологических признаков и неприятных симптомов. Однако, грибы кандида могут передаваться при половом контакте и зачастую сочетаются с половыми инфекциями. 
Более того, при значительном ослаблении защитных сил организма, распространение грибковой инфекции может приобретать генерализованную форму, приводить к нарушению течения беременности, во время родов возможно инфицирование плода.
Следует также иметь в виду, что большинство хронических гинекологических заболеваний, в том числе ЗППП, имеют бессимптомное течение, без выделений из влагалища и прочих болезненных ощущений.
Без полноценной диагностики отличить «нездоровые» выделения от нормальных сложно. Поэтому не стоит самостоятельно заниматься диагностикой и лечением молочницы, а следует обязательно обратиться к гинекологу для полного обследования:
- Врач возьмет мазок (см. повышенный лейкоциты в мазке)
- Направит на диагностику заболеваний, передающихся половым путем — хламидиоз (хламидиоз у женщин — симптомы, схемы лечения), уреаплазмоз, гонорея, микоплазмоз, трихомоноз, гарднерелез (выделения с запахом рыбы у женщин), для этого проводятся ПЦР, ИФА, РИФ диагностика.
- Клиническая картина молочницы у женщины имеет схожую симптоматику с ИППП и следует помнить, что кроме кандидоза существуют и другие заболевания, которые могут носить скрытый характер. Поэтому так необходимо при любых патологических симптомах обращаться к врачу, чтобы вовремя обнаружить скрытые инфекции и провести соответствующее лечение, не доводя их хронического течения.
Молочница у женщины, вне зависимости от причин возникновения, достаточно легко поддается терапии (Молочница у женщин -лечение, препараты). На сегодняшний день ее лечение очень эффективно с помощью большого арсенала различных противогрибковых препаратов в гинекологии, как местного, так и системного действия (обзор лучших свечей от молочницы). Если у женщины молочница носит хронический характер, часто рецидивирует, это является показанием для более полного досконального обследования, выявления и лечения нарушений в организме, приводящих к отсутствию иммунного ответа на грибковую инфекцию.
Почему возникает молочница у женщин и девушек — причины возникновения
К возникновению молочницы приводит целый ряд различных внешних и внутренних причин, факторов, нарушающих здоровую микрофлору влагалища. При этом снижается количество полезных бактерий, которые естественным образом сдерживают интенсивное размножение грибков.
Патогенные свойства грибковых агентов проявляются только при активном росте грибковой флоры, вызывая воспаление слизистой влагалища в виде вагинита или кольпита. Причем, появление молочницы у девушек, не ведущих половую жизнь также возможно, поскольку ее возникновение не зависит от половой активности. Основные причины появления молочницы у женщин:
Лечение онкологического заболевания
Причиной нарушения гармоничного соотношения микроорганизмов в слизистой влагалища является терапия иммуносупрессорами, химиотерапия, облучение при онкологических заболеваниях.
Гормональные сбои
Естественные гормональные сбои, всплески, такие как климакс, беременность или патологические отклонения, такие как сахарный диабет у женщин, ожирение, дисфункция яичников, заболевания щитовидной железы. Очень часто у женщин старшего возраста молочница является одним из первых признаков сахарного диабета, поэтому ежегодно необходимо сдавать анализ на глюкозу в крови.
Хронические заболевания
Снижение иммунитета из-за хронических соматических заболеваний — хронический пиелонефрит, тонзиллит, бронхит, цирроз печени, ВИЧ инфекция.
Отравления
Снижение защитных сил организма провоцируется пищевыми отравлениями, тяжелыми травмами, гиповитаминозом, ожогами и прочими тяжелыми заболеваниями.
Питание
При анорексии, несбалансированном низкокалорийном питании, при некоторых видах диеты. Злоупотребление сладостями, кондитерскими изделиями, выпечкой также способствуют развитию молочницы. Считается, что при обильном употреблении моркови, овощей, фруктов, ограничении легкоусвояемых углеводов в рационе можно избавиться от легкой степени кандидоза влагалища.
Применение антибиотиков
Это самая частая и очевидная причина молочницы у женщин, особенно длительное или частое лечение различными противомикробными средствами (11 правил как правильно принимать антибиотики). Поскольку резервуаром грибов кандида является кишечник, то и при дисбактериозе кишечника, вызванном приемом антибиотиков, как правило, происходит распространению грибков в другие органы, в первую очередь во влагалище.
Мокрое белье
У некоторых женщин причиной возникновения молочницы может стать ношение мокрого белья, то есть купание в открытых водоемах, в бассейнах, поскольку влажная среда способствует жизнедеятельности грибов кандида.
- Молочница частый спутник беременности.
- Длительное эмоциональное напряжение, стрессовые ситуации.
- Резкая смена климата.
- Использование гормональной контрацепции.
Синтетическое белье
Также причиной молочницы может стать увлечение синтетическим нижним бельем, особенно ношение трусиков стрингов, комбидрессов, тугих колготок. В таком белье нарушается теплообмен, образуется закрытое пространство по типу вакуума, повышается температура в области промежности и увеличивается влажность, что способствует размножению грибков.
По этой же причине молочница чаще диагностируется в жаркое время года, особенно у женщин с избыточным весом (перегрев).
Местные факторы
- Применение цветной ароматизированной туалетной бумаги и дезодорированных прокладок.
- Использование для интимной гигиены различных антибактериальных интимных гелей, мыла, вагинальных спреев, это снижает местный иммунитет и является причиной возникновения молочницы.
- Женщины, которые имеют привычку часто спринцеваться различными средствами не подозревают, что оказывают губительное действие на микрофлору влагалища. Спринцевание при молочнице содой, ромашкой, раствором марганцовки не допустимо.
- Нарушение личной гигиены в поездках, длительных путешествиях при отсутствии нормальных условий для принятия душа.
- Редкая смена тампонов во время менструаций и использование ежедневных прокладок может спровоцировать дисбактериоз влагалища.
- Использование местных контрацептивов.
- Ну и, конечно, переохлаждение ослабляет защитные силы организма, что ведет активизации дрожжевых грибков.
У девушек, не ведущих половую жизнь, также может возникнуть молочница из-за нарушения личной гигиены, приема антибиотиков, гормональных сбоев, из-за дисбактериоза кишечника (лечение).
При появлении зуда, жжения, неприятных ощущений во время и после полового акта следует как можно раньше обследоваться у гинеколога, поскольку это может быть не только симптомом молочницы у женщин. Причины возникновения кандидоза могут быть связаны с более глубокими нарушениями в организме женщины, лечение которых невозможно без тщательной диагностики. Хроническая трудноподдающаяся терапии молочница может быть признаком сахарного диабета, дисбактериоза кишечника, ВИЧ инфекции, онкологического заболевания.
zdravotvet.ru
Из-за чего появляется молочница у женщин 🚩 из за чего возникает молочница 🚩 Заболевания
Что вызывает молочницу?
Молочница появляется из-за размножения в области женских половых органов условно-патогенных грибков под названием Кандида, поэтому в медицине эту болезнь называют кандидозом. Этот дрожжеподобный грибок в небольших количествах всегда присутствует в числе других микроорганизмов в организме женщины, так как он участвует в обменных процессах: он живет не только во влагалище, но и в кишечнике, на коже, во рту. Но при изменении каких-либо условий он начинает активно размножаться, становится агрессивным, раздражает слизистые, вызывает зуд и другие неприятные проявления болезни.
Также молочницу могут вызывать немного другие штаммы этого грибка, которые имеют более патогенный эффект для человека.
Точно неизвестно, что приводит к резкому скачку размножения грибков Кандида в организме женщины. Существует несколько факторов, которые часто сопровождают молочницу, но непонятно, почему у одних людей при появлении одного из них высока вероятность развития кандидоза, а у других болезнь не появляется.
Врачи объясняют это силой иммунной системы и особенностями гормонального фона.
Причины появления молочницы
Очень часто причиной молочницы является изменение гормонального фона. Повышенные или пониженные уровни некоторых гормонов, вырабатывающихся в организме женщины, способны изменять кислотно-щелочную среду во влагалище и в некоторых случаях вызывают идеальные условия для размножения грибка Кандида. Именно поэтому молочница чаще всего возникает в период беременности, перед менструацией или при приеме гормональных таблеток.
Прием антибиотиков тоже может спровоцировать кандидоз, так как эти лекарства избавляют людей не только от патогенных бактерий, но и от хороших организмов, в том числе лактобактерий, живущих во влагалище и создающих правильную среду. Когда их становится меньше, грибки начинают размножаться, что провоцирует начало болезни.
Молочница может сопровождать венерические заболевания: микоплазмоз, хламидиоз, трихомониаз, которые тоже влияют на микрофлору влагалища. Нарушить условия на слизистых половых органах может хирургическое вмешательство, механические или химические травмы, инфекционные (не обязательно гинекологические) заболевания. Часто молочница появляется при сахарном диабете и нарушениях обмена веществ.
Причинами появления молочницы называют ношение синтетического тесного белья, использование ежедневных прокладок, избыточное потребление сладкого и неправильное питание.
На самом деле перечисленные факторы нельзя назвать точными причинами появления молочницы, так как они не всегда и не у всех вызывают болезнь. Но чаще именно эти явления приводят к развитию кандидоза.
Связанная статья
Клиндацин Пролонг: инструкция по применению, показания, цена
Дискомфорт, которым сопровождается молочница едва ли позволяет наслаждаться радостями жизни. Судить о возникновении молочницы можно по следующим причинам: у вас начинается жжение и зуд в области половых органов, их выраженное покраснение и отечность, а также густые белые выделения из влагалища, при половом акте и мочеиспускании вы ощущаете боль. Но тем не менее с этой болезнью вполне можно справиться.

В чем причина?
Это заболевание не имеет вирусной или инфекционной природы. Молочница обусловлена повышенным размножением грибка. Этот грибок всегда присутствует в слизистых оболочках, но у здоровой женщины никак не проявляет себя, потому что его рост подавляется нормальной флорой влагалища. Возникновение молочницы может спровоцировать прием антибиотиков, гормональный дисбаланс, дисбактериоз кишечника. Молочница может возникнуть во время беременности, менопаузы, приема гормональных препаратов.
Что может сделать врач?
С жалобами на молочницу нужно обращаться к гинекологу. Для подтверждения диагноза врач назначит вам ряд анализов. На приеме у врача попытайтесь вспомнить, какие обстоятельства предшествовали появлению симптомов. Это посещение бассейна половой контакт, простуда и так далее. Это даст возможность врачу назначить вам более верное лечение. Если следовать рекомендациям врача, а не пускать болезнь на самотек, можно надеяться, что она не перейдет в хроническую форму.
Что можете сделать вы?
Наряду с медикаментозным лечением необходимо соблюдать профилактические меры. На время лечения придется исключить сладости и мучные продукты, жирную и соленую пищу, алкоголь и кофе. А вот травяной чай будет очень кстати. Противогрибковыми свойствами обладает клюква и калина. Добавляйте их в чай или пейте в виде разбавленного сока.
Спринцевания при молочнице лучше не делать, так как оно способствует продвижению болезни глубже, к маточным трубам.
Видео по теме
www.kakprosto.ru
От чего бывает молочница у женщин?
«От чего бывает молочница у женщин?» — этот вопрос остается бесконечно актуальным, ведь с этим заболеванием сталкивается на протяжении жизни едва ли не каждая девушка или женщина. Кстати, к половине женщин, которые столкнулись с кандидозом, недуг возвращается повторно, а в некоторых случаях приобретает и хронические формы, беспокоя по нескольку раз в год.
Какие микроорганизмы являются возбудителями?
Кандида – это одноклеточный микроскопический дрожжевой грибок, который в природе насчитывает более ста пятидесяти видов, часть из которых (около двадцати видов) может паразитировать в организме человека. При этом возбудители молочницы являются вполне естественными жителями нашего организма. Так, у 80% людей этот грибок можно обнаружить на слизистых кишечника.
 Дело в том, что по своей природе кандиды – это симбиотики (они способны мирно сосуществовать с другими жителями человеческого организма). Когда все системы и органы работают слажено, их деятельность не нарушают другие заболевания, то и кандиды, покрывшись плотной оболочкой, просто ждут своего часа.
Дело в том, что по своей природе кандиды – это симбиотики (они способны мирно сосуществовать с другими жителями человеческого организма). Когда все системы и органы работают слажено, их деятельность не нарушают другие заболевания, то и кандиды, покрывшись плотной оболочкой, просто ждут своего часа.
Но существует ряд причин (о них мы поговорим чуть ниже), по которым возбудители молочницы начинают быстро размножаться. В этом случае они просто избавляются от оболочки, увеличиваются и округляются. Внутри грибка появляется орган для размножения – специальный карман, заполненный спорами.
Почему молочница так часто преследует именно женщин?
Кандидам комфортно в условиях повышенной кислотности (когда уровень pH достигает 5,8-6,5) и достаточно теплой температуре (в пределах 21-37 градусов Цельсия). Также они любят важную среду и места, где затруднено проведение гигиенических процедур. Именно поэтому грибок так охотно приживается во влагалище, как только по определенным причинам в его флоре нарушается естественный баланс лактобактерий (именно из них на 98% и состоит флора женского влагалища).
От чего бывает молочница у женщин: немного о причинах
На слизистых влагалища лактобактерии выполняют регулирующие функции, препятствуя появлению на них болезнетворных бактерий, включая грибки рода Кандида. Помимо этого влагалище защищают антитела и иммунные клетки. Если число «защитников» резко падает, то микроскопические грибки получают веский аргумент для роста максимальными темпами.
Выделяют две основные группы причин развития кандидоза:
- Физические
- Психологические.
Физические причины кандидоза
Итак, от чего бывает молочница у женщин? Физические причины могут быть следующие:
- Изменение гормонального фона часто приводит к началу кандидоза. Так, нередко молочница преследует людей, которые болеют сахарным диабетом, а также применяют оральные контрацептивы, стероидные гормоны.
- Несоблюдение норм гигиены чаще всего тоже заканчивается женской молочницей. Дело в том, что женские наружные половые органы и так имеют большое количество складок, которые становятся укрытиями для кандид. Если пренебрегать еще и гигиеной, то анатомическая склонность к молочнице подкрепляется еще возможностью беспрепятственно множится. Само собой туалет наружных половых органов и чистота белья очень важны для профилактики кандидоза.
- Снижение иммунитета приводит к тому, что организм женщины больше не способен бороться с грибком. Есть целый ряд заболеваний, которые существенно снижают иммунитет (это анемия, заболевания крови, раковые опухоли, ВИЧ-инфекция и многие другие). Кроме того, защитные силы падают в результате недостатка в организме витаминов и минералов, некачественного питания (когда много сладостей, мучного, жирного, фастфудов в рационе), частыми переутомлениями и стрессами, злоупотреблением алкоголем.
- Другие инфекции, которые параллельно с молочницей атакуют организм, приводят к его ослаблению. Чаще всего такими инфекциями являются заболевания, передающиеся половым путем.
- Прием лекарственных препаратов нередко угнетают иммунную систему человека. Такими препаратами считаются кортикостероиды и цитостатики. Также серьезно подрывает иммунитет лучевая терапия во время лечения онкологических недугов.
- Длительная (часто бесконтрольная) антибиотикотерапия приводит к снижению числа полезных лактобактерий. Дело в том, что антибиотики попросту убивают их вместе с вредными бактериями. А вот дрожжевой грибок в этом случае получает лишний повод для патогенного роста.
Психологические причины
Это может показаться странно, но молочница вполне может быть вызвана различными психологическими факторами. В этом случае заболевание являются некой защитой подсознательного характера от секса, который женщине не приносит удовольствия.
 Психологи отвечают по-своему на вопрос «от чего бывает молочница у женщин?». Они выделяют такие основные причины:
Психологи отвечают по-своему на вопрос «от чего бывает молочница у женщин?». Они выделяют такие основные причины:
- Чувство раздражения у женщины, вызванное сексом
- Восприятие половых контактов женщиной, как мерзости, грязи
- Ощущение, что женщину не ценят, используют только для секса
- Злость на полового партнера, вызванная его настойчивостью
- Раздражение, которое возникает из-за собственной уступчивости и неумения дать отпор.
Если молочница вызвана психологическими факторами, то эффект от медикаментозного лечения либо кратковременен и болезнь постоянно дает рецидивы, либо симптомы не проходят вовсе. Чтобы избавится от такой молочницы, нужна психологическая помощь, которая позволит помочь женщине поднять собственную самооценку и начать воспринимать секс, как естественный процесс, который может принести массу удовольствия.
Молочница – это венерическое заболевание?
Нет, молочницу не считают венерическим заболеванием. Хотя нужно признать, что признаки молочницы могут усилиться после полового акта. Дело в том, что микрофлора каждого из нас уникальна. Если секс незащищен, то во время полового акта две микрофлоры вступают в контакт, вследствие чего может нарушиться баланс одного из партнеров или каждого из них.
Вот и получается, что кандидозом может заболеть даже вполне здоровая женщина. В том случае, если один из партнеров болеет любой из форм молочницы или попросту является ее носителем, болезни не избежать. В связи с этим в медицине возникло понятие «супружеской молочницы», когда лечение партнерам проводят параллельно.
Признаки женской молочницы
Молочница – это такое заболевание, которое нередко протекает вовсе бессимптомно, а иногда является спутником мочеполовых инфекций, которые за ней маскируются. Именно поэтому любые проявления недуга должны насторожить женщину и заставить ее без промедления обратиться к гинекологу.
Чаще всего, кандидоз протекает достаточно ярко. Они имеет типичные симптомы, которые женщина самостоятельно способна констатировать:
- Зуд не только в районе наружных половых органов, но и внутри самого влагалища. Он имеет перемежающийся или постоянный характер, очень интенсивный при этом, иногда буквально нестерпимый.
- Жжение во влагалище, которое усиливается, если женщина сядет в позицию «нога на ногу» (кстати, жжение в этой позу – это один из элементарных тестов н молочницу).
- Значительно возрастает объем выделений, при этом они белого цвета, в основном с характерным неприятным запахом прокисших молочных продуктов.
- Консистенция выделений неоднородна. Они становятся комковатыми и напоминают частицы творога (они похожи на створоженные продукты, отсюда и название «молочница»).
- Часто бывает, что объем выделений увеличивается в определенный период (ночью) или непосредственно после полого акта.
- Покраснение наружных половых органов, которое может распространяться на анальное отверстие.
- Отечность половых губ и самого влагалища.
- Болезненность полового акта и/или мочеиспускания, которая вызвана жжением, зудом, отеками слизистых.
Некоторые интересные нюансы течения болезни
Течение молочницы имеет определенные закономерности, среди которых:
- Часто бывает, что недуг протекает несколько стерто или вовсе скрыто. Тогда симптоматика будет значительно менее выраженной, а о начале болезни будет говорить всего один или пара признаков.
- Как правило, кандидоз во время менструаций проходит сам по себе. Секрет снова-таки в составе флоры. Дело в том, что во время месячных кислотность флоры существенно снижается, а повышенный щелочной показатель считается убийственным для кандид.
- Более серьезное положение – это те случаи, когда молочница приобретает хронические формы. В основном она дает рецидивы от четырех и более раз в год, которые проявляются за неделю до начала менструации.
- Лечить постоянно рецидивирующий кандидоз тяжело, но нужно. Иначе в патологическом процессе начинают принимать участие и другие органы (например, кишечник и мочевой пузырь).
- Кандиды очень часто лишь сопровождают другие инфекции. Это:
- Генитальный герпес
- Хламидиоз
- Гонорея
- Трихомониаз
- Уреаплазмоз.
Как проводится диагностика молочницы?
Для того чтобы поставить диагноз кандидоза, врач в женской консультации предварительно задает женщине несколько вопросов, ответы на которые лучше подготовить заранее:
- Какие симптомы Вас беспокоят?
- Когда начались первые проявления признаков молочницы?
- Как менялись признаки от первого проявления до визита к врачу?
- Какая консистенция (есть ли створоженные комочки), цвет, а также запах, количество выделений?
- Заметили ли Вы, что является провокационным фактором, а что, наоборот, помогает несколько улучшить состояние?
- Проявлялись ли ранее подобные симптомы?
- Обращались ли Вы ранее в женскую консультацию для лечения заболеваний, которые передаются половым путем?
- На данный момент ведете ли Вы половую жизнь?
- Сколько в этом случае у Вас половых партнеров?
- Используете ли Вы какие-либо средства контрацепции (при этом, если да, то потребуется указать, какие именно)?
- Есть ли у Вас постоянный половой партнер, и жалуется ли он на выделения из полового члена или наличие другим симптомов молочницы?
- Приходилось ли Вас принимать антибиотики и/или другие лекарственные средства в последнее время?
- Когда была последняя менструация?
- Какая длительность месячных?
- Проводили ли Вы в последнее время спринцевание, и какие средства для этого были Вами использованы?
- Есть ли у Вас хронические заболевания?
Необходимые исследования и консультации
Исходя из ответов на эти вопросы, доктор составит анамнез больной. После этого проводится осмотр на кресле, во время которого производится забор биоматериала (мазок) со слизистой влагалища и шейки матки.
Микроскопическое исследование мазка позволяет выявить в большом количестве грибковый мицелий, который находится во влагалище в большом количестве. Такая методика очень быстрая, но малоинформативная: невозможно получить сведения о природе грибка, их типе, причине заболевания.
Для того, чтобы определить вид грибка, понадобится провести еще и бактериальный посев мазка на специальные питательные среды. Далее происходит определение вновь образовавшихся колоний, а после этого выясняется уровень чувствительности и восприимчивости данных грибков к конкретным препаратам противогрибкового спектра действия. Кстати, количественный фактор также достаточно весом: если грибки обнаружены в умеренном количестве, то это считается нормой для слизистых влагалища.
 Перед врачом помимо постановки диагноза молочницы стоит и более сложная задача: нужно выявить от чего молочница начала развиваться в конкретном случае, ведь у разных женщин бывает и различный набор причин развития недуга. Чаще всего кандидоз – это не самостоятельное заболевание, а лишь спутник тех недугов, которые передаются половым путем. Они ослабляют защитные силы организма, потому кандиды начинают усиленно размножаться.
Перед врачом помимо постановки диагноза молочницы стоит и более сложная задача: нужно выявить от чего молочница начала развиваться в конкретном случае, ведь у разных женщин бывает и различный набор причин развития недуга. Чаще всего кандидоз – это не самостоятельное заболевание, а лишь спутник тех недугов, которые передаются половым путем. Они ослабляют защитные силы организма, потому кандиды начинают усиленно размножаться.
Кроме того, молочница может возникать и как следствие других болезней. Например, именно кандидоз может быть явным признаком еще не обнаруженного сахарного диабета у женщины. Именно поэтому больной также нужно пройти текст на глюкозу крови. Если уровень глюкозы будет выже установленной нормы, понадобится дополнительное обследование у эндокринолога.
Бывает, что помимо основных анализов, врач рекомендует сделать УЗИ брюшной полости и обследоваться у гастроэнтеролога, если вероятной причиной активизации кандид предположительно является дисбактериоз.
Консультация уролога нужна, если кандидоз был запущен и спровоцировал осложнения, связанные с мочевыводящими путями.
Когда нужно срочно спешить к врачу?
Сама по себе молочница не является очень опасным заболеванием, поэтому женщины нередко затягивают с лечением. А между тем, этот недуг может быть опасен, особенно если протекает в комплексе с другими болезнями. Итак, срочно записаться нужно на прием к гинекологу, если:
- Кандидоз имеет рецидивы 4 раза и больше в год
- Самостоятельное лечение недуга не избавило от проявлений и симптомов молочницы в течении первой недели
- После того, как был начат прием препаратов, появилось раздражение и покраснение в районе пораженных наружных половых органов
- Помимо симптомов молочницы, появилась температура, боль внизу живота, слабость
- Если после курса лечение в период 2-3 месяца вновь проявились симптомы болезни
- Во время проведения антигрибковой терапии появились специфичные выделения (гнойные или с кровью).
Самое тяжелое осложнение запущенной женской молочницы – это бесплодие. Хотите, задать вопросы врачу, не покидая уютного кресла перед монитором? – Наш специалист с радостью скоординирует Вас.
molochnicainfo.ru







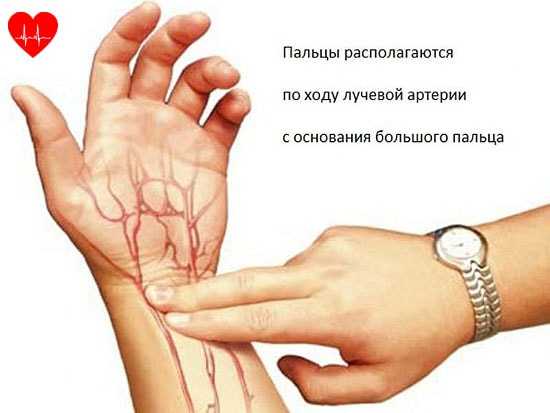
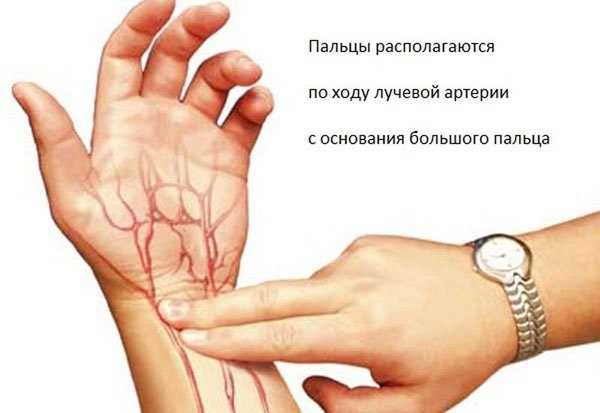
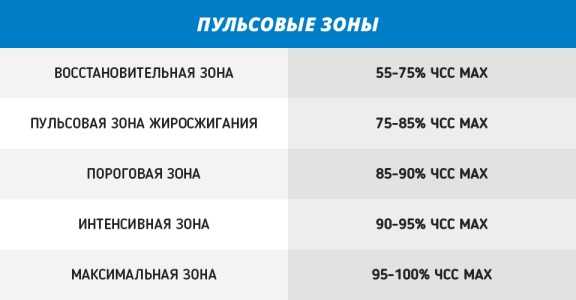
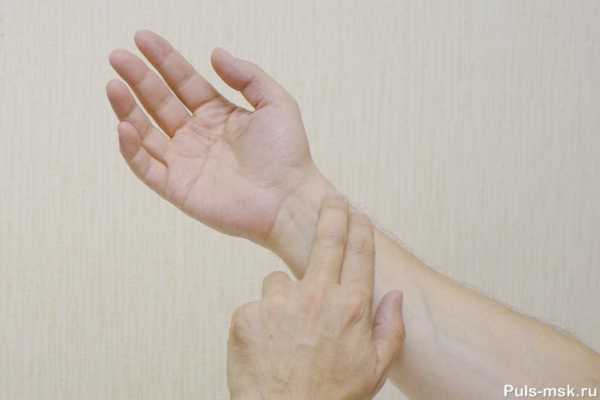
 Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС).
Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС).

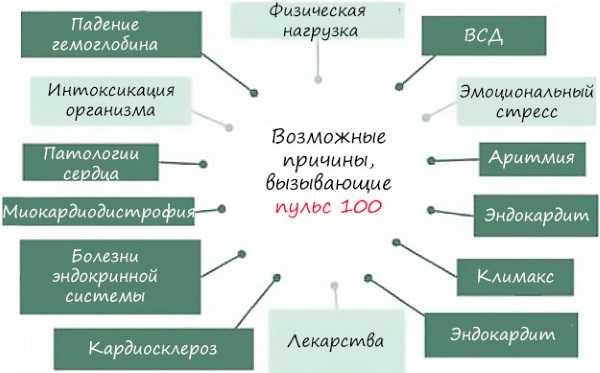
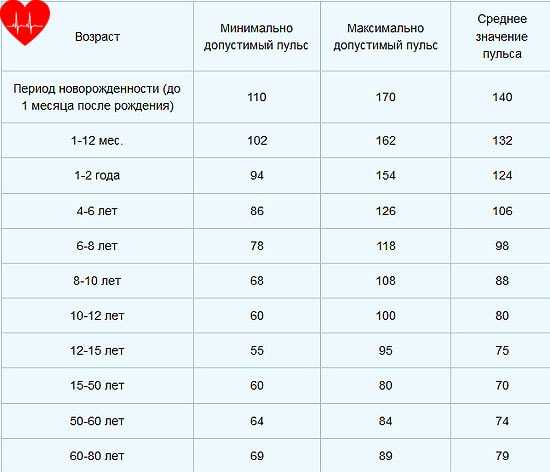
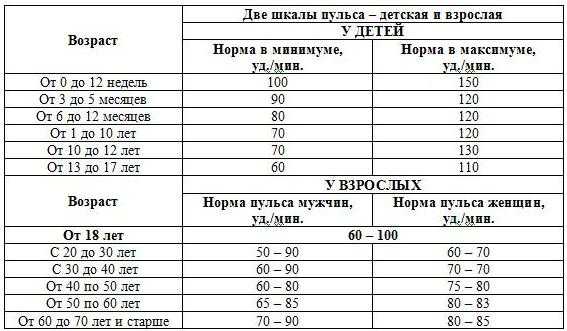
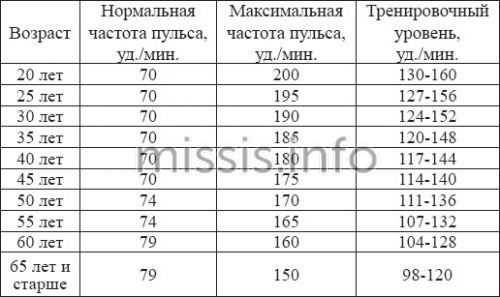
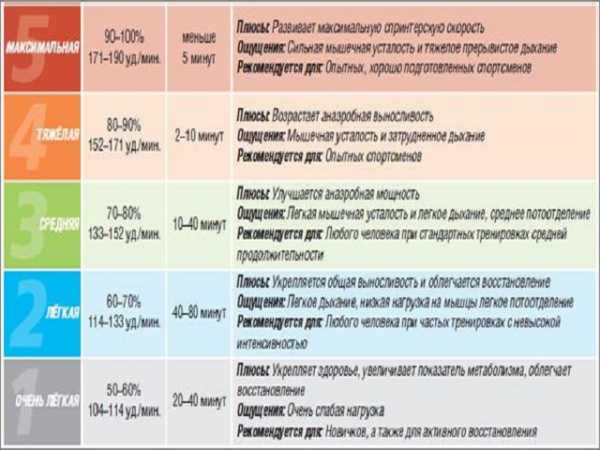
 Частота пульса – один из основных показателей, который свидетельствует о состоянии человека.
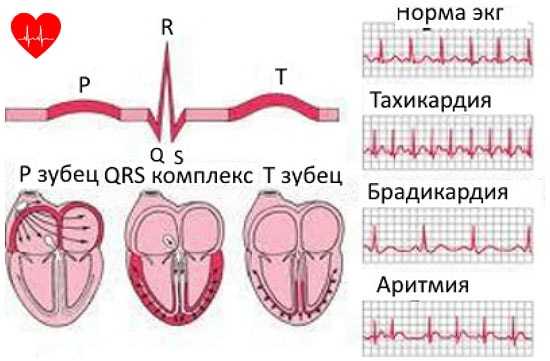
Частота пульса – один из основных показателей, который свидетельствует о состоянии человека. У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии.
У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии. Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время.
Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время.


 Пульс — что это такое?
Пульс — что это такое? На рисунке перечислены нормальные показатели частоты сердечных сокращений.
На рисунке перечислены нормальные показатели частоты сердечных сокращений.