Демодекоз
Если вы не можете похвалиться безупречной кожей лица, часто наблюдаете покраснения, высыпания и жалуетесь на зуд, возможно, что вы стали объектом «атаки» Demodex folliculorum– подкожного клеща. Демодекоз часто поражает не только кожные покровы щек, лба и подбородка. Клещ может стать причиной зуда век с последующим выпадением ресниц.
Демодекс, являясь частью флоры дермы, присутствует практически у всех людей. Клещ имеет микроскопические размеры, и обнаружить его без микроскопа невозможно. Он питается отмершими клетками кожи, не вызывая патологических процессов. Но в силу определенных факторов демодекс начинает активно размножаться, что приводит к воспалениям, появлению сыпи, покраснению и припухлости кожи лица и век. В этом случае специалисты уже говорят о таком заболевании, как демодекоз.
Как развивается демодекоз у человека?
Подкожный клещ любит селиться в сальных и потовых железах лица. Пока колония этого патогенного микроорганизма небольшая, иммунитету удается справляться с неприятными последствиями такого сосуществования. Но если клещ начинает активно размножаться, продукты его жизнедеятельности вызывают аллергическую реакцию, в том числе кожные воспаления и поражения глаз – демодекозный блефарит и конъюнктивит. В случае, когда демодекоз поражает веки, у пациентов наблюдаются покраснение век и выпадение ресниц, сильный зуд, особенно проявляющийся после сна. Люди, больные демодекозом век, постоянно жалуются на нестерпимое желание почесать глаза. Обработка кожи лица и век косметическими средствами не улучшает, а только ухудшает ситуацию. Воспаленные участки кожи увеличиваются, человек ощущает зуд. Периодически симптоматика стихает, но достаточно незначительного провоцирующего фактора – использование увлажняющего крема, пребывание на солнце, и ситуация обостряется. Без своевременного лечения заболевание приобретает хронический характер, а пик обострений приходится на межсезонье. Демодекоз, лечение которого сложный и длительный процесс, может не только вызвать косметические, но и психологические проблемы, так как постоянный зуд значительно снижает качество жизни.
Почему демодекоз у одних людей возникает, а у других – нет?
Подкожный клещ имеется практически у каждого человека. Однако болезнь развивается далеко не у всех. К активному размножению клеща приводит снижение иммунитета, вызванное теми или иными причинами. Например, хронические заболевания ЖКТ, эндокринной системы, печени и поджелудочной железы, неправильное питание или малоподвижный образ жизни может вызывать снижение защитных способностей организма и, как следствие, развитие такого недуга, как демодекоз на лице. Многие пациенты замечали, что стоит им нарушить диету при демодекозе, включить в рацион большое количество сладких и мучных блюд, как кожа мгновенно «реагирует».
Диагностика: анализ на демодекоз
Диагностика патологии осуществляется при помощи лабораторных исследований образцов кожи (мазков и соскобов). Если демодекоз поразил глаза, врач-офтальмолог берет для исследования образец ресниц. Под микроскопом специалисты изучают полученный материал и определяют количество клещей на единицу измерения. Когда число микроорганизмов превышает условную норму, специалист ставит диагноз – демодекоз.
Лечение
Лечение демодекоза направлено не на полное избавление от клеща, так как его наличие считается нормой. Терапия предусматривает мероприятия, позволяющие сократить активность микроорганизмов и снизить их число на определенном участке кожи.
Традиционно, лечение начинается с процедур, позволяющих снять обострение. Параллельно специалист выявляет причины, которые привели к активизации клеща. Достижение длительной ремиссии считается успехом.
В поликлинике №2 им. Семашко имеются необходимые ресурсы для проведения исследований образцов материалов на наличие клеща-демодекса. Опытные врачи дерматологи, трихологи и офтальмологи имеют в арсенале эффективные терапевтические методики, позволяющие добиться высоких результатов.
Смотрите также:
Дерматофитии
Исследование на наличие клеща демодекс (Demodex folliculorum Demodex brevis), микроскопическое исследование
Метод определения Микроскопия
Исследуемый материал Соскоб с кожи
Доступен выезд на дом
Онлайн-регистрация Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону.Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящийся к числу распространённых хронических дерматозов.
Клещи обитают в волосяных фолликулах, протоках и секрете сальных желез лица взрослого человека, иногда обнаруживаются на коже волосистой части головы, в области бровей и ресниц. Клещи рода Demodex могут длительное время сохранять свою активность вне организма человека. Заражение происходит непосредственно от человека (носителя или больного) или опосредованно — через нательное или постельное белье. Некоторые авторы не исключают заражение от домашних животных.
По данным разных авторов, носителями клеща -железницы являются 55–100% населения, причем не имеющих при этом каких-либо проявлений заболевания. Демодекс считается условно-патогенным микроорганизмом, так как в небольшом количестве он обитает и на здоровой коже лица, особенно, если кожа жирная. Активизирование деятельности клещей и увеличение их количества происходит под влиянием некоторых факторов (ослабленный иммунитет, хронические заболевания желудочно-кишечного тракта, заболевания эндокринной системы, стрессовое состояние), что и становится причиной развития демодекоза. Патологическое увеличение количества клещей приводит к появлению клинических симптомом демодекоза: на коже лица появляются угри и высыпания, схожие с проявлениями розацеа (розовых угрей). Локализация поражений – на носу, лбу, подбородке, щеках, иногда – на веках.
Пациенты жалуются на сильный зуд век, тяжесть в глазах, покраснение и воспаление краев век (блефарит). Предметом беспокойства может стать выпадение ресниц, появление на них множественных белых чешуек. В эстетическом плане это довольно тяжелое заболевание, так как главным образом поражается лицо, чаще у молодых женщин (наибольшее количество больных в возрасте от 20 до 40 лет, соотношение болеющих женщин и мужчин приблизительно 4:1).
Диагноз основан на обнаружении клещей в соскобе с пораженного участка кожи или в секрете сально-волосяных фолликулов, удаленных волосах и ресницах при наличии соответствующей клинической симптоматики.
Обращаем внимание, что взятие биоматериала для проведения данного исследования доступно только в следующих медицинских офисах: Остальные медицинские офисы осуществляют прием материала, доставленного пациентом в специализированном контейнере (который необходимо заранее приобрести в любом офисе ИНВИТРО).Не будите спящего клеща / Здоровье / Независимая газета
Микроскопические насекомые только и ждут, когда у вас ослабнет иммунитет
Даже идеальная чистота в квартире еще не гарантирует защиты от кожных заболеваний. Фото Depositphotos/PhotoXPress.ru
Врачи-дерматологи свидетельствуют: в последнее время значительно увеличилась заболеваемость демодекозом. Этот недуг относится к числу распространенных хронических дерматозов (различных поражений кожи) и занимает примерно седьмое место по частоте среди других кожных болезней. Причем чаще страдают молодые женщины (от 20 до 40 лет), особенно обладательницы белой и нежной кожи.
Вызывается демодекоз микроскопическим клещом – демодексом. Обитают они на коже многих людей, главным образом на лице, в волосяных фолликулах и сальных железах. При этом никак себя не проявляют, то есть не вызывают каких-либо видимых изменений в состоянии кожных покровов носителя. Однако стоит человеку подхватить, к примеру, вирусную инфекцию, как клещи начинают размножаться, проникают в глубокие слои кожи и вызывают воспалительный процесс.
Таким образом, возникновению демодекоза способствует в первую очередь ослабление иммунитета, которое нередко бывает при простудных заболеваниях или в результате длительного и тяжелого стресса. Среди других факторов, негативно влияющих на иммунную систему, могут быть неблагоприятные погодные условия, а также повышенные физические нагрузки. Нередко клещи активизируются у юношей и девушек в период полового созревания, когда под влиянием гормонов изменяется состав кожного сала и появляется необходимая питательная среда для их размножения. Заражение демодекозом обычно происходит при контакте с больным или носителем клещей, реже – через нательное или постельное белье.
Остановимся теперь на симптомах заболевания. О наличии демодекоза могут свидетельствовать не только бледно-розовая сыпь на лице, но также похожие на румянец пятна, гнойнички, юношеские угри, появившиеся на воспаленной и покрасневшей коже. В запущенных случаях патологический процесс может распространиться на область груди и спины. Участки, пораженные недугом, нередко выглядят сальными и имеют характерный блеск, особенно на щеках и носу. Среди других проявлений демодекоза у больных часто наблюдаются повышенная усталость глаз и покраснение краев век, сопровождающееся зудом и отеком, а также слипшимися ресницами.
Диагноз «демодекоз», поставленный врачом при осмотре, должен подтвердиться лабораторным исследованием. С этой целью берется соскоб с кожи больного, в котором под микроскопом обнаруживаются клещи. Что касается лечения, то оно в первую очередь направлено на уничтожение возбудителя недуга. Для этого врач назначает соответствующие медикаменты как для приема внутрь, так и наружно в виде мазей. Применяются также противоотечные и антибактериальные препараты. Кроме того, проводятся курсы витаминотерапии и средств, улучшающих обмен веществ, а также стимулирующих деятельность иммунной системы.
Важную роль в комплексном лечении играет диета. В рационе больного должно быть достаточно белков, жиров, углеводов, витаминов и минеральных веществ. При этом предпочтение следует отдавать молочным и растительным продуктам. А вот острую и жареную пищу, копчености, тугоплавкие животные жиры (свиной, говяжий, бараний), а также легкоусвояемые углеводы (выпечку, сладости) из меню надо исключить. Объясняется это тем, что перечисленные продукты способствуют нарушению обмена веществ и негативно сказываются на состоянии кожи. Кроме того, необходимо отказаться от курения и употребления алкоголя.
Следует знать, что демодекоз обычно требует длительного лечения, эффективность которого зависит от выполнения всех предписаний врача, касающихся как приема препаратов, так и пищевого рациона. Для того чтобы предупредить обострение болезни, необходимо также избегать стрессов, физического и умственного переутомления, соблюдать правильный режим труда и отдыха.
Подчеркнем при этом, что на кожу человека, страдающего демодекозом, отрицательно действуют такие метеорологические факторы, как ветер, дождь, снег, поэтому в подобную погоду надо воздерживаться от прогулок. Кроме того, не рекомендуется находиться на солнце и тем более загорать.
Саркоптоз и демодекоз (подкожный клещ)
Саркоптоз и демодекоз (подкожный клещ)
- Подробности
- Просмотров: 169488
Саркоптоз и демодекоз
(подкожный клещ, чесотка, короста)
у кошек, собак и других животных
Клещи — одни из самых древних на земле беспозвоночных существ. Они могут находиться в воде, грунте, растениях, животных в людях. Мировая фауна насчитывает около 25 тысяч видов клещей.
Изучением клещей занимается наука — акарология.
Акарология (от греч. Akari – клещ и logos – слово, учение) — раздел паразитологии, который изучает клещей и болезни, причинённые ими.
Клещи (Akarina) принадлежат к типу членистоногих, классу паукоподобных. Этот класс объединяет три ряда: парадитоформные, акариформные и клещи-сенокосцы. В ветеринарной медицине наибольшее значение имеют первые два ряда, которые ведут паразитический образ жизни, то есть могут быть постоянными или временными паразитами животных.
Развитие клещей.
Самки клещей после оплодотворения откладывают яйца, а некоторые виды — личинки. С яйца вылупляется личинка, которая потом линяет и превращается в нимфу. Личинка отличается от взрослых клещей тем, что она меньше по размеру, имеет недоразвитые половые органы и три пары лапок. Нимфа один или несколько раз линяет и превращается в взрослого клеща — самца или самку (имаго). Клещи питаются кровью, лимфой, эпидермисом и другими тканями своего хозяина.
В данной статье речь пойдёт об саркоптозе и демодекозе, как одних из наиболее часто встречающихся поражений клещами в нашей местности. Возбудителем этих заболеваний являются акариморфные (натуральные) клещи, которые очень распространены в природе. Ряд Akariformes объединяет три подряда клещей: Sarcoptiformes (возбудителей акароза животных и людей), Trombidiformes (возбудителей демодекоза животных) и Oribatei (промежуточных хозяев ленточных гельминтов — возбудителей аноцефалятозов животных).
Саркоптозы (sarcoptoses)
Клещи семейства Sarcoptidale включают роды Sarcoptes, Notoedres, Knemidocoptes, которые довольно часто регистрируют как в Украине, так и за её пределами. Род Sarcoptes хорошо известен в ветеринарной медицине как возбудитель саркоптоза (чесотки).
Это мелкие клещи, самцы размером до 0.2 мм, самки — 0.5 мм. Тело округлой формы, бледно-серого цвета. Кутикула полосатая в поперечном направлении, на спинной стороне имеются чешуйки треугольной формы и щетинки, направленные назад. Лапки короткие, толстые, конусообразные, имеют присоски на длинных нечленистых стерженьках. У самок задняя пара лапок без присосок, имеет щетинки, а у самцов имеются длинные щетинки на третьей паре лапок. Хоботок — грызущего типа, короткий, подковообразный. Глаза отсутствуют. Анус расположен на заднем конце тела клещей. Яйца большие, овальные, незрелые, 0.15-0.25 мм в длину, имеют двухслойную оболочку.
Фотографии Sarcoptidale, полученные при помощи электронного сканирующего микроскопа:
Цикл развития.
Клещи паразитируют и размножаются в эпидермальном слое кожи. Самки откладывают по 2-8 яиц, всего 40-60. Одна генерация клещей развивается при оптимальных условиях в течение 15-19 суток, проходит фазы яйца, личинки, протонимфы, телеонимфы и имаго. Самцы клещей живут до 1 месяца, после копуляции с телеонимфами погибают. Самки живут до 1.5 месяцев.
Здоровых животных инвазируют только телеонимфы и самки. Во внешней среде клещи не размножаются, однако сохраняют свою подвижность до двух недель, погибают при температуре ниже 0 градусов Цельсия. Яйца жизнеспособны до 1 месяца. Саркоптесы питаются клетками эпидермиса, лимфой, воспалительным экссудатом.
Клещи могут переходить с тела специфического хозяина на тело неспецифического, локально размножаться и причинять кратковременное заболевание — псевдочесотку, которая особенно характерна для людей. При заражении от животных проявление саркоптоза у людей слабее, чем при заражении возбудителем человеческого штамма, поскольку клещи не прогрызают ходы и не размножаются. Через несколько часов после контакта с больным животным у человека на коже рук, груди, живота, бёдер возникают покраснения, папулы (вид сыпи), печение и зуд. Такие признаки могут наблюдаться до 4 месяцев, иногда дольше. В коже котов паразитирует род Notoedres.
Саркоптоз собак.
Болезнь причиняется клещами Sarcoptes canis семейства Sarcoptidale и характеризуется зудом, воспалением кожи, облысением и прогрессирующем изнеможением животного.
Возбудители паразитируют и размножаются в коже ушей, морды, суставов грудных конечностей, спины собак различного возраста и пород.
Эпизоотологические данные.
Источником инвазии являются больные собаки. Здоровые животные заражаются при контакте с больными редко — через предметы ухода, одежду, обувь их хозяев. Молодняк болеет саркоптозом значительно чаще и тяжелее. У щенков отмечают индивидуальную чувствительность к возбудителю, поэтому не все они могут заразиться от самки-матери. Пик инвазии приходится на осенне-зимний период года, летом активность несколько снижается.
Клинические признаки.
Болезнь начинается с покраснения кожи морды, головы, шеи. Характерным признаком является воспаление краёв ушей. Хорошо заметен так же рефлекс зуда, если погладить животное по голове, шее, спине. Со временем развивается постоянный зуд, на коже появляются папулы, со временем образуются чешуйки. Заметны места облысения на голове и по всему телу. Кожа в таких местах становится грубой, трескается, от таких животных отдаёт кислым (запах, характерный для саркоптоза). У собак наблюдается парез тазовых конечностей. Они быстро слабеют, выматываются и чаще всего погибают.
Фотография собаки, поражённой саркоптозом (фотография сделана специалистами клиники Котофей):
Диагностика.
Диагностика основывается на объективной оценке эпизоотологических данных, клинических признаках и результатах лабораторного исследования соскобов кожи животных, подозреваемых в заболевании. Выявляют клещей на различных стадиях их развития. Иногда при лабораторном исследовании диагноз не подтверждается, поэтому учитывают эпизоотологические данные, клинические признаки и назначают профилактическое лечение инвазии.
Лечение.
Из практики известно об эффективности 1%-ных растворов макролидных препаратов, которые вводятся собакам внутримышечно или подкожно в дозе 0.1 мл/кг массы тела дважды с интервалом 7-9 суток. Так же на кожу, в области холки, наносят «Стронгхолд» (антипаразитный препарат).
Установлена высокая эффективность бровермектин-гранулята при его применении одновременно с кормом.
У пород шотландской колли, шелти, бобтейла, наблюдают повышенную чувствительность к этим препаратам, поэтому на их основе готовят мази, пудры, которые втирают в места поражения на коже. Животных так же орошают или купают препаратами группы ФОС (фосфорорганических соединений), пиретроидов и на основе амитраз в концентрациях, согласно указаний.
Назначают капли «Advocate», 4-5%-ную масляную суспензию коллоидной серы, аэрозоли «Арпалит», «Акродекс», «Дерматозоль», «Эстрозоль». При нанесении на всё тело собаке надевают намордник или воронку во избежание слизывания препаратов.
Профилактика и методы борьбы.
Животных содержат в чистоте и не допускают контактов с больными и подозрительными животными. Бездомных, бродячих и больных животных вылавливают. Собак с генерализованной формой саркоптоза предают эвтаназии. Проводят дезакаризацию помещения, вольеров, клеток, будок одним из акарицидов, имеющимся в наличии.
Демодекоз (железница) собак и кошек.
Заболевание собак причиняется клещами Demodex canis, кошек — Demodex katoi и Demodex felis семейства Demodecidae и характеризуется локальным или генерализованным дерматитом, похудением, измождением и гибелью животных.
Demodex – мелкий червеподобный клещ, 0.2-0.4 мм в длину, светло-серого цвета. Кутикула полосатая в поперечном направлении. Голова и грудь не расчленены, хоботок хорошо развит, режуще-колюще-сосущего типа. Клещ имеет четыре пары коротких трёхчленистых лапок, которые заканчиваются коготками. Питается клещ клетками эпителия.
Клещи формируют колонии в волосяных фолликулах, потовых и сальных железах. У собак они способны паразитировать и на внутренних органах, поэтому их выявляют в фекалиях, а при гистологическом исследовании — в печени, лимфатических узлах, мышцах языка и других органах. Demodex katoi у человека может паразитировать в коже головы и причинять облысения, в бровях и ресницах — воспаление конъюнктивы глаз, ослабление зрения, выпадение ресниц, бровей.
Фотографии Demodecidae, получены при помощи электронного сканирующего микроскопа:
Эпизоотологические данные.
Демодекоз — распространённое заболевание. Источником болезни являются собаки и кошки. Заражение происходит при контакте здоровых животных с больными. Особо тяжело переносит заболевание молодняк. Инвазию чаще диагностируют у короткошерстных пород собак и кошек. Возбудители болезни котов легко передаются людям.
Клинические признаки.
У собак болезнь развивается в чешуйчатой (легкой) и пустулёзной (тяжёлой, злокачественной) форме. В начале заболевания отмечают место поражения на голове (надбровные дуги, щёки, губы). Шерсть выпадает, кода краснеет, сморщивается, покрывается чешуйками белого цвета, трескается, на её поверхности появляется сукровица. Зуд отсутствует или слабо выражен. Со временем в коже формируются горбики, наполненные гноем и клещами. Такие животные имеют неприятный запах. Развивается анемия, прогрессирует похудение, которое приводит к гибели животного.
Типичные места наибольшего поражения демодекозом:
Фотография собаки, поражённой демодекозом:
У котов отмечают поражения кожи, в следствии чего появляются алопеции (паталогические выпадения волос) на спине, грудях, брюхе, возле хвоста. При этом зуд слабо выражен или отсутствует. У некоторых животных заметна кривоголовость. Следует отметить, что возбудитель демодекоза может паразитировать одновременно с возбудителем отодектоза (ушного клеща) и причинять осложнение болезни. В связи с этим в ушах нагромождается коричневая вязкая масса. При прикосновении уши болезненные. Из глаз выделяется серозный или гнойный экссудат. В уголках глаз собираются сероподобные выделения. Животные вялые, плохо едят корм, быстро худеют.
Диагностика.
Учитывают эпизоотологические данные, клинические признаки болезни и проводят лабораторные исследования. Для выявления клещей на теле животного скальпелем берут глубокий соскоб из кожи или извлекают содержимое пустул (первичный экссудативный полостной морфологический элемент сыпи). У кошек отбирают соскоб осторожно из-за их нежной и тонкой кожи. Поэтому этих животных приходится умело фиксировать. Содержимое из ушей и глаз берут специальной стеклянной палочкой-лопаткой. Полученный материал помещают на предметное стекло, добавляют двойной объём 5-10%-го раствора щёлочи (KOH, NaOH) или керосина, вазелинового масла, тщательно размешивают, накрывают другим стеклом и рассматривают при малом увеличении микроскопа.
С целью ранней диагностики болезни в местах локализации клещей на участке 10х15 мм удаляют шерсть и берут в этом месте глубокий соскоб, который исследуют компрессорным методом.
Демодекоз дифференцируют от укусов иксодовых клещей и кровососущих насекомых (горбики горячие и болючие), саркоптоза, нотоэдроза, отодектоза, дерматомикозов, экземы, аллергических поражений кожи.
Лечение.
Больных животных обрабатывают акарицидными препаратами. Возможно подкожное или внутримышечное введение макролидов в дозе 0.1 мл/кг массы тела 4-5 раз с интервалом 7-9 суток или накожное нанесение «Стронгхолда» или «Advocate». Достаточно эффективным оказалось длительное использование совместно с кормом бровермектин гранулята в течение 10-15 суток в комплексе с введением иммуномодуляторов (Риботан). Животным в месте поражения втирают эфир, ацетон, авиационный керосин, 14-%-ный раствор йода, а потом наносят ленимент Вишневского, к которому добавляют 2%-ную эмульсию одного из пиретроидов. Обработки повторяют 6-8 раз с интервалом 4-6 суток.
Лечение пустулёзной формы демодекоза длительное и не всегда эффективное. Предложен комплексный метод, который включает введение макролидов (иногда в дозе 0.2 мл/кг), нанесение на кожу серо-дёгтевого ленимента (2 части серы, 1 часть берёзового дёгтя, 4 части смальца), выкармливание порошка очищенной серы (40 мг/кг) в течение месяца.
В сети ветеринарных аптек имеется большое количество современных препаратов для лечения демодекоза. Для наружной обработки применяют Аверсектин, Акрамит, Амитразол, Байтикол, Демос, Эктосан, Мельбимицин и т.п., которые втирают в места поражения. На коже согласно инструкции; Демизон, Паноцид, Цидем, Цибон — в аэрозольных и беспропелентных баллонах, их наносят на кожу четыре раза с интервалом в семь суток, внутренне – «Сайфле». Все препараты в случае правильного использования дают неплохой эффект. Вводят так же 1%-ный раствор метиленового синего на 25%-ному растворе глюкозы в вену в дозировке 0.1 мл/кг массы тела 2-3 раза с интервалом 5-6 суток.
Поскольку демодекоз у собак и кошек осложняется пиодермией, дерматомикозами, проводят комплексное лечение, направленное на нормализацию функции кожи, гормонального статуса, улучшения роста шерсти, усиление иммунных реакций (вакцины против микозов, антибиотики, витамины, иммуностимуляторы и модуляторы, гепатопротекторы и т.п.).
Профилактика и методы борьбы.
Подозрительных животных, помещения, места выгула, клетки, будки и вольеры обрабатывают акарицидными препаратами. Животных с генерализованной формой предают эвтаназии.
В статье описаны методы лечения, которые опубликованы в литературе и могут считаться классическими. Однако, в настоящее время имеются и другие весьма эффективные средства и схемы лечения, которые в том числе используют врачи ветклиники Котофей. В любом случае, мы настоятельно не рекомендуем прибегать к самолечению и советуем обратиться к врачу за назначением.
Врачи клиники Котофей.
При перепечатке или использовании материалов из настоящей статьи ссылка на сайт ветклиники «Котофей» обязательна!
При работе над статьёй использовались материалы из общедоступных источников, интернета, учебников, в том числе «Паразитология и инвазивные болезни животных» под редакцией доктора ветеринарных наук В.Ф. Галата.
Демодекоз век — описание, причины и лечение
Есть ли жизнь на Марсе? Это науке еще не известно. А вот жизнь маленьких клещей на коже человека существует. Звучит пугающе. Но врачи знают, как помочь.
Описание болезни
Демодекозный блефарит — это хроническое заболевание, протекающее с периодами обострений и ремиссий. При воспалении краев век (блефарите) создаются благоприятные условия для жизни и размножения клеща рода Demodex, который в свою очередь усугубляет клиническое течение болезни.
В 1841 году в литературе появились первые упоминания о паразите с интересным названием — Демодекс. Ученые обнаружили его на коже в угревой сыпи, а также в ушной сере. Тогда и было придумано название Демодекс (от греч. Demo — сало, Dex — червяк). На человеческой коже было найдено всего два подтипа:Demodexfolliculorum и Demodexbrevis.
По данным современных отечественных исследователей в Российской Федерации паразитоносительство (т.е. наличие в коже этого клеща) у пациентов старше 60-ти лет наблюдается в 100 % случаев и в 50% у людей более молодого возраста.
Проявления Демодекса
Преимущественно Демодекс выявляется в ресницах и на коже нижних век, реже на верхнем веке.
Носительство выявлено у всех рас и национальностей, прямой связи между полом человека и заболеванием не прослеживается, однако по данным некоторых авторов, мужчины более склонны к заболеванию (около 59%).
Несмотря на то, что само наличие клеща на теле человека было обнаружено более 170 лет назад, ученые не сошлись в едином мнении по поводу его вредного воздействия. Некоторые научные исследования причисляют его к симбионтам (то есть проживающий на теле человека, но не приносящий вреда), другие признают его вредоносное воздействие при условии влияния комплексов неблагоприятных факторов на организм человека.
Так чем же опасен Демодекс и почему человек начинает испытывать сильный дискомфорт при тесном контакте с этим маленьким клещом? В нашей статье мы поговорим о влиянии этого паразита с точки зрения офтальмологии, но поскольку патология тесно связана и с поражением кожи лица и шейной области, то зачастую требуется наблюдение еще у дерматолога.
Факторы риска
К факторам риска развития Демодекоза век относят не только хронические заболевания, недостаток витаминов, неблагоприятную экологическую и социокультурную обстановку, но и сложное анатомическое строение век. Между ресницами скапливаются чешуйки, остатки косметических средств, а также не удалённый секрет мейбомиевых желез, что создает благоприятные условия для роста бактерий, размножения паразитов, которые вызывают блефариты или усугубляют их течение. Клинические проявления деятельности клеща проявятся у пациентов со сниженным иммунитетом, нарушением зрения (дальнозоркостью и близорукостью), нарушением обмена веществ, у пожилых пациентов и людей с нарушением функции желудочно-кишечного тракта.
Какие симптомы наблюдаются при Демодекозе век?
Пациент может озвучивать жалобы на:
-хроническую усталость глаз;
-зуд ресничного края, бровей. Возможно усиление этих симптомов при внешнем воздействии тепла, в бане и сауне;
-чувство инородного тела в глазах, жжения, пощипывания;
-вязкое, клейкое отделяемое по утрам, скопление пенистого содержимого в уголках глаз;
-покраснение, утолщение краев век;
-покраснение глазной поверхности, отечность век;
При длительном хроническом течении демодекозный блефарит может вызвать кератоконъюнктивит, кератит, а также синдром сухого глаза.
В 60% случаев поражение век сочетается с демодекозом кожи лица. Причем зачастую носительство не вызывает клинических проявлений, но при инвазии (проникновении) клеща в волосяные фолликулы болезнь начинает себя проявлять.
Как все происходит
Наши веки состоят из кожи, мышц, хрящей, сальных и мейбомиевых желез. Последние были открыты врачом Генрихом Мейбон, в честь которого их и назвали. Эти железы открываются выводными протоками в межреберном пространстве век и выделяют в полость глаза специальный липидный секрет. Во время его выделения разрушаются клетки, продуцирующие секрет, который течет по направлению к краям век, под давлением из-за воздействия мышц глаза при моргании. Этот секрет входит в состав слезы, покрывает глазную поверхность тонкой защитной пленкой, которая защищает слезу от испарения.
Демодекс находясь в протоках мейбомиевых желез, повреждает стенки протока и вызывает его закупорку, тем самым провоцируя воспаление и покраснение краев век, сухость глаза. В последствии на краях век образуются так называемые муфточки и рубцы, веки утолщаются. Усугубляется течение болезни увеличением чувствительности к продуктам жизнедеятельности клеща. К воспалению присоединяется аллергическая реакция организма пациента.
Диагностика демодекозного блефарита
— Сбор жалоб и информации о наличии хронических заболеваний;
— Биомикроскопия— осмотр век и глазной поверхности специальным прибором. При осмотре определяется состояние и качество слезной пленки, протоков мейбомиевых желез, отделяемое в полости глаза;
-Лабораторная диагностика — может потребоваться бактериологическое исследование микрофлоры конъюнктивальной полости, определение чувствительности к антибиотикам;
— Микроскопическое исследование на наличие клеща рода Demodex. При этом делают акарограмму(подсчет личинок, яиц и других форм клеща). Наличие клеща служит объективным диагностическим критерием.
Наличие более 4-х живых подвижных клещей служит подтверждением диагноза демодекозный блефарит.
Лечение демодекоза век
Лечение данного заболевания в тяжелых случаях может занимать от нескольких месяцев до года. При комплексном подходе и соблюдении рекомендаций специалиста, как правило, облегчение состояния пациента наступает в течение месяца, но полное излечение и стойкая ремиссия болезни достигается на фоне длительной терапии.
Цель терапии— снижение уровня поражения клещами до субклинического (отсутствия клинических проявлений), устранение проявления воспаления краев век, воспаления мейбомиевых желез и сухости глаз.
На сегодняшний день основными методами лечения остаются терапевтическая гигиена век, противопаразитарная терапия, противовоспалительная, слезозаместительная и антибактериальная терапия. Наряду со всем этим требуется коррекция болезненных изменений со стороны желудочно-кишечного тракта, коррекция питания и повышение иммунного ответа организма.
1) Терапевтическая гигиена век
В случае демодекозного поражения подразделяется на этапы.
1 этап—теплые компрессы. На закрытые веки накладывается влажная ткань температурой 50-60 градусов по Цельсию и держится так в течение 2-3 минут. При этом улучшается выход секрета в полость глаза, убирается нарушение проходимости протоков желез.
2 этап—массаж век. Выполняется поглаживающими, растирающими движениями по направлению к полости глаза.
3 этап—края век обрабатываются антисептическими и противопаразитарными препаратами, которые выписывает доктор.
2) Противопаразитарные (акарицидные) препараты
Требования к этой группе препаратов очень велики — высокая эффективность против Демодекса, низкая токсичность в отношении человека, гипоаллергенность. Многие исследователи уверены, что низкая эффективность средствданной группы связана со строением покровов клеща. Через покров Демодекса практически невозможно проникновение крупных молекул акарицидноговещества. Поэтому в настоящее время используется ряд противомикробных препаратов содержащих метронидазол в различных концентрациях, препараты с серой, масло и скраб чайного дерева, противочесоточные средства (бензил бензоат).
3) Противовоспалительная терапия
При воспалении краев век назначаются гормональные препараты, снижающие воспаление (мази с кортикостероидами) или иммунодепрессанты локального действия.
4) Слезозаместительная терапия — заключается в местном применении увлажняющих препаратов (капли, гели, мази).
Для устранения дискомфорта, связанного с демодекознымблефаритом, рекомендуются препараты содержащие липиды. Современные препараты содержат не только гиалуроновую кислоту, но и полимеры, в некоторых препаратах обладающих даже более высоким индексом увлажнения, по сравнению с гиалуроном. При демодекозе рекомендуются препараты высокой и средней вязкости.
5) Антибиотикотерапия назначается при длительно существующем воспалении, неподдающимсятерапии другими методами.
Антибиотики широкого спектра действия в таких случаях применятся местно в виде капель и системно в виде таблеток.
Лечение демодекоза должно проводиться под наблюдением врача-офтальмолога, с проверкой индивидуальной чувствительности к препаратам и контролем динамики воспалительного процесса. Самолечение может принести лишь кратковременное улучшение состояния, с последующими рецидивами заболевания.
Профилактика демодекоза век
Профилактика заболевания заключается в исключении факторов риска (лечение хронических заболеваний, поддержание иммунитета, оптимальное поступление витаминов). При наличии угревой сыпи — наблюдение у дерматолога для сдерживания процесса воспаления.
Профилактическая гигиена век (включающая умывание, теплые компрессы, массаж век), использование малого количества косметики и жирных кремов уменьшает вероятность клинического проявления.
Так же существуют современные доказательства положительного влияния использования добавки ОМЕГА-3, содержащей полиненасыщенные жирные кислоты, в профилактике воспаления век.
Важно вести здоровый образ жизни и внимательно относиться к своему здоровью, а при первых симптомахнемедленно обращаться за специализированной помощью. Ведь только вы сами являетесь главным индикатором вашего состояния. Любите себя и будьте здоровы!
Демодекоз. Симптомы и лечение. ► Клініка прогресивної медицини «Вітасан»
Демодекоз – поражение кожи, вызываемое условно–болезнетворным паразитом– клещом рода Демодекс.
Клещи имеют микроскопический размер и не заметны невооруженным глазом.
Демодекс обитает в сальных железах кож и волосяных фолликулах, железах века.
Скорость передвижения демодекса по поверхности кожи – 8–16 мм/час. Он питается секретом сальных желез.
Размножение клещей прекращается вне организма хозяина. При t°+30°, +40° они проявляют максимальную активность, и поэтому обострение демодекоза чаще происходит весной–летом, в период максимальной температуры воздуха, после принятия горячей ванны, длительного нахождения в жарком помещении и т.п. Долгое время клещи живут в растительном масле, вазелине, косметическом креме. Деготь, креазол, карболовая кислота, хлороформ, эфир убивают их моментально, 96° спирт – через 3–4 минуты, 10° спиртовый раствор салициловой кислоты – через 1 минуту.
Клещи рода Демодекс обнаруживаются у 60% взрослых людей, однако заболевание возникает не у всех. У мужчин и женщин демодекоз встречается одинаково часто. Считается нормальной численность клещей 0–1, болезнетворной – 3–4 клеща и более на 6 ресницах.
В результате длительного совместного существования, между клещами и хозяином складывается стабильное равновесие (носительство), при котором воздействие паразита уравновешивается механизмами иммунитета здорового хозяина–носителя. Под влиянием различных факторов равновесие нарушается и возникают проявления демодекоза. К внешним факторам, провоцирующим возникновение демодекоза, относятся: воздействие высоких температур, солнечное облучение, неблагоприятные бытовые и профессиональные условия, операции на глазном яблоке. К внутренним факторам, способствующим возникновению демодекоза, относятся изменения иммунитета организма больного в результате заболевания нервной, сосудистой и гормональной (например, сахарный диабет) систем, желудочно–кишечного тракта и печени, нарушений в обменных процессах, снижения иммунитета.
Клиника.
Демодекоз кожи лица проявляется покраснением кожи, расширением поверхностных сосудов, мелкими пузырьками, шелушением. Больные предъявляют жалобы на усталость глаз, зуд век и бровей, усиливающийся при действии тепла, пощипывание, жжение, чувство инородного тела или песка в глазах, «ползания мурашек», тяжесть век и вязкое клейкое, «едкое» отделяемое по утрам, скопление пенистого отделяемого в углах глаз в течение дня.
Демодекоз век сопровождается нарушением функции желез век, кожи, шелушением век (чешуйки и корочки сероватого цвета между ресницами). Кожа краев век слегка покрасневшая, устья желез на веках расширены, при надавливании и массаже век из них выделяется густое или сливко– или медообразное отделяемое. Заметны мелкие гнойнички по свободному краю век и множественные сосочковые образования на коже между ресницами. При демодекозе век может быть скудное, чаще пенистое, слизистое отделяемое из глаз. В результате нарушения функции желез века уменьшается слой слезной пленки, усиливается ее испаряемость, что ведет к развитию
синдрома «сухого глаза»
Диагностика.
Диагностика демодекоза осуществляется врачом-окулистом. Лабораторная диагностика демодекоза глаз крайне проста, не требует специальной подготовки, возможна в присутствии больного в кабинете врача, осуществляется путем выявления клещей на удаленных ресницах (ресница должна быть свежеудаленной). Свеэеудаленную ресницу для исследования помещают на предметное стекло, заливают 10–20% раствором едкой щелочи, бензином, керосином или глицерином, покрывают предметным стеклом и рассматривают под микроскопом.
Лечение.
Лечение демодекоза длительное, 4–6 недель. Для лечения демодекоза применяют противоклещевые препараты: 1–2% желтая ртутная мазь и цинкихтиоловая мазь. Применение желтой ртутной мази в связи с токсичностью не превышает 4 недели, она противопоказана при беременности. Для кожи лица применяются препараты серы, деготь, ихтиол, бензил–бензоат, 1% перметрин, амитразол, 1% линдан, 10% кротамитон . При лечении демодекоза глаза используются также средства, применяемые при лечении глаукомы: физостигмин, 0,02% фосфакол, 0,01% армин, 0,5% тосмилен. Они парализуют мускулатуру клещей. Смазывание краев век 4% гелем пилокарпина или обработка их тонким банничком, смоченным 1,5–3% раствором карбохола также парализует мускулатуру клещей.
Хорошие результаты получены при применении мази или геля 2% метронидазола (Клион, Метрогил).
Мази с гормонами (например, глазная гидрокортизоновая) снижают местный иммунитет и ведут к повышению численности клещей.
Вспомогательное лечение демодекоза включает: препараты искусственной слезы при синдроме «сухого» глаза обработку краев век раствором димексида, водным настоем пижмы, спиртовой настойкой полыни, массаж век при нарушении функции желез век, Д’Арсонваль, магнитотерапию, электрофорез на веки с димедролом, цинка сульфатом, 2% хлоридом кальция, 3% йодидом калия.
Важное значение имеет проведение терапии сопутствующих заболеваний желудочно–кишечного тракта и печени, коррекция иммунологических и обменных нарушений, лечение очагов хронической инфекции, лечение себореи, оптическая коррекция нарушений зрения.
После основного курса лечения демодекоза рекомендуется втирание репейного масла в края век 1,5–3 месяца для стимуляции роста ресниц.
Прогноз при демодекозе
Период ремиссии демодекоза длится от 3 месяцев до года, в зависимости от типа кожи, возраста, наличия сопутствующих заболеваний внутренних органов. У 10 % лечившихся больных отмечаются рецидивы, чаще из–за неполного курса лечения.
Поделиться ссылкой:
Понравилось это:
Нравится Загрузка…
Чесотка. Знать, чтобы не бояться – СПб ГБУЗ Кожно-венерологический диспансер №11
Несмотря на успехи в диагностике и терапии чесотки, проблема заболеваемости этим дерматозом сохраняет актуальность. Согласно официальным статистическим данным, в России заболеваемость чесоткой в последние годы составляет около 100 случаев на 100000 населения. Однако этот показатель фактически значительно больше, так как не все случаи регистрируются, достаточно высокий процент самолечения заболевания.
Причинами высокого уровня заболеваемости чесоткой в настоящее время являются социальные (бедность, несоблюдение надлежащих мер санитарии и гигиены, ранняя половая жизнь, миграция, рост числа путешествий), медицинские (контагиозность инкубационного периода, атипичная форма чесотки) и главным образом, иммунологические (уменьшение иммунных реакций у людей по отношению к чесоточным клещам (Sarcoptes scabiei hominis).
Первые описания чесотки выполнены более 2500 лет назад. Чесотка описана в Ветхом Завете и в трудах Аристотеля. В древней Греции чесотку относили к группе кожных заболеваний объединенных термином «псора». В древнем Риме чесотку называли «скабиес», это название сохранилось до наших дней. В средневековых трактатах выдвигались предположения о паразитарной природе чесотки. Достоверные доказательства роли чесоточных клещей в развитии заболевания появляются только после создания оптического микроскопа. В 1687 г. итальянский врач Джован Козимо Бономо и аптекарь Дьячинто Честони впервые описали связь между чесоточными клещами и типичными кожными симптомами, развивающимися вслед за заражением. Именно они впервые установили, что болезнь может быть вызвана микроскопическим организмом. Полное и достоверное описание этиологии и патогенеза дал в 1844 г. немецкий дерматолог Фердинанд Гебра. Это руководство было в 1876 году переведено на русский язык А. Г. Полотебневым.
Чесотка заболевание, вызываемое клещом (Sarcoptes scabiei), способным паразитировать в коже человека. Чесоточный клещ распространен повсеместно, и в мире ежегодно регистрируется не менее 300 млн. больных.
Заражение происходит от больных чесоткой, а также при контакте с одеждой и постельным бельем, на которых находятся клещи.
После оплодотворения самки самец погибает, а самки в коже человека пробуравливают ходы, в которых откладывают до 50 яиц. Развитие клещей от яйца до половозрелых паразитов происходит в течение 4 недель. Взрослые особи живут до 2 месяцев и питаются тканями хозяина, т.е. кожей. При этом поражаются участки нежной кожи. На человеке могут также паразитировать зерновые клещи, а также клещи лошадей, свиней, собак, овец, коз, кошек, птиц. Клещи животных на коже людей длительно не паразитируют.
Клиническая картина
Скрытый период от момента попадания клеща на кожу и до клинических симптомов болезни может быть от 7-10 дней до 4-6 недель. Его продолжительность зависит от массивности первичного заражения.
Ведущим клиническим симптомом чесотки является зуд кожных покровов, особенно по ночам, когда больной согревается. Самка чесоточного клеща проделывает ходы в коже в виде продольных или извилистых серовато-белых линий с двумя черными точками в месте входа и выхода чесоточного клеща. Длина хода 3-10 мм, и поэтому заметно их попарное расположение. На месте входа чесоточного клеща может быть узелок, пузырек или красноватая корочка. При расчесах занесении вторичной инфекции появляются гнойничковые высыпания. Излюбленная локализация поражений кожи при чесотке: живот, боковые поверхности тела, кожа между пальцами рук, боковые поверхности пальцев.
У маленьких детей процесс нередко захватывает ладони, подошвы, волосистую часть головы, лицо и шею, где можно обнаружить чесоточные ходы.
При расчесах ходы вскрываются ногтями и клещи разносятся по всему телу.
Заболевание без лечения может продолжаться в течение нескольких лет. Могут быть и стертые формы болезни, когда слабо выражен зуд и небольшое количество элементов сыпи в нетипичных местах.
Диагностика
Наличие сильного кожного зуда в типичных местах с характерными высыпаниями является основанием для подозрения на чесотку. Окончательный диагноз поставит врач-дерматолог после специального обследования. Это необходимо делать в связи с тем, что под маской чесотки могут протекать и другие кожные заболевания: нейродермит, экзема, почесуха, крапивница, аллергические высыпания, токсикодермия и др.
Профилактика
Необходимо выделять личную и общественную профилактику инвазии. Личная предусматривает соблюдение гигиенических правил при общении с животными и больными людьми, а также соблюдение личной гигиены при посещении общественных мест. Больных изолируют и не допускают в детский коллектив до полного излечения от чесотки. Необходимо осматривать на чесотку и других членов семьи.
Общественная профилактика заключается в своевременном выявлении и эффективном лечении больных, противоэпидемических мероприятиях в банях, общежитиях, детских садах, а также санитарно-просветительная работа. Белье больных нужно кипятить, а одежду и постельные принадлежности обрабатываются в дезинфекционных камерах.
Для оказания квалифицированной медицинской помощи пациентам с высыпаниями на коже можно обратиться в СПб ГБУЗ КВД №11в отделения по адресам:
ул. Чайковского, дом 1 (тел. 273-54-61)
ул. Стремянная, дом 4 (тел. 713-12-94)
Кожные проявления укусов клещей у людей
ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ: они возникают при прикреплении клеща к хозяину из-за токсичность и антикоагулянтные вещества, обнаруженные в слюне и воспалении из-за проникновения и постоянства ротового аппарата.
НЕМЕДЛЕННАЯ РЕАКЦИЯ: острый зудящий папулезный дерматит вызван взрослым клещами (один или несколько) или личинками (множественные паразиты, так называемые micuins на португальском языке). Когда заражение происходит из-за личинок, они сгруппированы в большом количестве на кончиках листьев куста и прикрепляются к жертва, когда они чистят растения ().Клещи распространяются из начальной точки контакта, возникающей знак «хвост кометы» (). 4
Распространение личинок от контакта с гроздьями на растениях свинец к характерному знаку «хвост кометы», который является прикреплением нескольких членистоногих на одном участке с последующим движение, расширяющее место укуса. Фото: Жоау Луис Коста Кардосо
Папулы, вызванные укусами личинок, эритематозные и твердые, с трудом поддаются лечению. ломка. Иногда на папулах можно увидеть центральные пузырьки.На одной и той же жертве можно увидеть сотни поражений, вызывающих заметный клиническая картина зуда (). Личинки падают на землю после высасывания крови хозяина и превращаются в нимф, которые повторяют цикл.
Массивное заражение личинками гексапод с твердыми папулами. В этом В фазе членистоногие маленькие и их трудно визуализировать. Фото: Элиете Корреа Соарес
Проявления, вызываемые взрослыми клещами, аналогичны, но в меньшем количестве. а иногда только по одному экземпляру, когда мы видим набухшего клеща над поражение.
Наиболее часто поражаются нижние конечности (в основном щиколотки и голени), но папулы могут проявляться по всей коже из-за движения членистоногие. Клещи имеют склонность к складкам тела, и эти области должны быть тщательно исследованы при массовых заражениях. Дифференциальный диагноз: с другими дерматозоонозами, включая красных огненных муравьев, комаров и мух укусы (ходуля и слепень). Системные антигистаминные препараты и стероиды для местного применения поможет контролировать симптомы, но системные стероиды могут потребоваться при массовые заражения с большим количеством укусов.Поражения могут стать вторично инфицированы и требуют использования местных или системных антибиотики. 4
ПОЗДНИЕ РЕАКЦИИ: возникают из-за прикрепления клеща через зубчатая часть рта. Поломка ротовой полости при извлечении приводит к задержка фрагментов и в большинстве случаев образование эритематозного отечного узелка, из которого было удалено насекомое. Этот возникает из-за постоянства фрагментов ротовой полости в коже, вызывая хронические реакции типа инородного тела, которые могут длиться месяцами.В узелки устойчивы к местным лекарствам и местным инъекциям стероидов являются хорошим вариантом для решения проблемы. 4
ВТОРИЧНЫЕ ПОВРЕЖДЕНИЯ: это проявления, вызванные риккетсией, бактериальными, простейшие и грибковые инфекции, зараженные клещами.
ЛАЙМ-БОРРЕЛИОЗ: Лайм-боррелиоз (БЛ), также известный как болезнь Лайма (БЛ). инфекционное незаразное заболевание, вызываемое спирохетами Borrelia burgdorferi sensu lato сложный и передающийся от укусов клещей. 5,6 В большинстве случаев это связаны с клещами диких животных, таких как олени в Европе и США, но он также может передаваться клещами домашних животных, таких как крупный рогатый скот. и лошади. Основные переносчики — клещи рода Ixodes , но другие роды, такие как Amblyomma (особенно A. cajennense ), Dermacentor и Rhipicephalus уже были связаны с коробка передач. Первоначальное кожное поражение, известное как мигрирующая эритема (ЭМ), характеризуется появлением эритематозных пятен или папул, которые увеличиваются в размерах, образуя отдельные или множественные бляшки с прерывистой границы и более светлый, фиолетовый и / или масштабирующий центр, который расширяется центробежно и концентрически («яблочко») и может достигать больших диаметры ().Хотя EM может появиться на любом участке кожи, преобладает на нижнем и верхнем конечности и лицо. Обычно протекает бессимптомно, но возникает зуд или жжение. ощущение можно сообщить. 7
Признак «бычьего глаза» при мигрирующей эритеме указывает на начальную проявление боррелиоза Лайма и вызвано распространение спирохет концентрическим образом. Фото: Mônica Soares
Через несколько дней или недель после появления кожных проявлений новые поражения ЭМ могут появляются из-за гематогенного или лимфатического распространения спирохет.Эти Поражения могут появиться вместе с первичным поражением или после его исчезновения. Первоначальные поражения LB могут исчезнуть даже без лечения и поздно. проявления могут появиться через несколько месяцев или лет после первоначального заражения. Среди основные изменения — суставные, сердечные, неврологические, офтальмологические и хронические. поражение кожи, представленное хроническим атрофическим акродерматитом (ACA). Редко эти поздние проявления могут возникать одновременно с ЭМ. поражения. ACA, также известный как болезнь Пика-Герксхаймера, считается типичным для боррелиоза и чаще встречается в Европе.Начинается с эритематозной бляшка, которая превращается в атрофические бляшки с видимой и заметной кровью сосуды, возникающие в основном на конечностях тела, но также на туловище и лице (). Боррелиоз также связан с к другим дерматологическим состояниям, таким как склеродермия бляшек, лишай sclerosus et atrophicus, анетодермия, атрофодермия Пазини-Пиерини (APP) и кольцевидная гранулема. 8
Инфекции, вызываемые Borrelia sp. Может быть связано с хроническим склеродермоформные состояния. Среди них можно увидеть бляшковая склеродермия (например, у этого пациента с положительным серология на Borrelia и спирохет по гистопатологии).Фото: Жуан Луис Коста Кардозу
Лечение начальных проявлений боррелиоза Лайма с помощью доксициклина 100 мг два раза в день в течение 14 дней. Когда есть сердечные или неврологические проявления, следует вводить цефтриаксон 2 г / день внутривенно в течение 21–28 дней. В присутствии поражение суставов, лечение проводится доксициклином 100 мг, каждые 12/12 час устно, минимум 28 дней. 9
Скалистая горная пятнистая лихорадка (RMSF): вызвана Rickettsia Риккетсии . Проявления возникают внезапно, с гриппоподобное состояние, которое длится от 2 до 3 недель.По 3 р. или 4 -й день, появляется пятнисто-папулезная сыпь, эритематозного цвета. с бледными тонами. Он начинается на запястьях и лодыжках и может распространяться на нижние и верхние конечности и туловище. Около 6 -го -го дня очаги поражения может стать пурпурным (с образованием петехий), что является признаком тяжелое заболевание, указывающее на генерализованный васкулит из-за размножения агента в эндотелиальной клетке мелких сосудов (). 10-12
Ранняя папулезная сыпь на запястьях и лодыжках может распространяться и становятся пурпурными (петехии), что является признаком увеличения степени тяжести американская пятнистая лихорадка.Фото: Отделение дерматологии FMB UNESP
RMSF может прогрессировать без симптомов или легких симптомов, но, с другой стороны, в некоторых случаях прогрессирует обширный кожный некроз в областях геморрагические приливы. Сонливость, психомоторное возбуждение и менингеальные признаки обычны. Лицо становится перегруженным и отечным, появляются отеки. вокруг век и эритема конъюнктивы. Кашель и артериальная гипотензия можно увидеть. RMSF — серьезное заболевание, летальность которого составляет около 20%. нелеченные случаи.Раннее лечение антибиотиками (доксициклин в легкой и в умеренных случаях и хлорамфеникол внутривенно в тяжелых случаях) снижает смертность до минимальные ставки.
Клещевой паралич : клещевой паралич — острый, малоизвестный заболевание, вызванное токсинами, содержащимися в слюне клещей многих родов. Они блокируют нервно-мышечная передача, приводящая к восходящему вялому параличу с быстрое начало (от часов до дней), которое может завершиться остановкой дыхания и смерть. Это хорошо описанное состояние у домашних животных, но может также проявляются у людей; он был описан в Канаде, США, Австралия, Европа, Африка, Аргентина и Бразилия. 13-15 Клещ должен быть прикреплен для подтверждения диагноза и удаления у членистоногих симптомы резко регрессируют без каких-либо последствий. Лечение симптоматическое и особенно показано при нарушение дыхания. 13-15
ЭРЛИХИОЗ (в основном Ehrlichia canis ): болезнь усиливается в собак из-за укусов клещей (Rhipicephalus sanguineus) . Это может повлиять на людей. Инфекция вызывает общие симптомы, высокую температуру, тошноту, рвота и эритематозная или эритематозно-пурпурная неспецифическая сыпь .Лечение — доксициклин. 16-18
ТУЛАРЕМИЯ ( Francisella tularensis ): инфекция, вызванная эти бактерии проявляются высокой температурой, тошнотой и рвотой, головными болями, глубокими язва на месте укуса и увеличение регионарных лимфатических узлов. Стрептомицин антибиотик выбора для лечения туляремии и гентамицин менее эффективный вариант. 16-18
РЕЗУЛЬТАТИВНАЯ ЛИХОРАДКА: вызывается Borrelia recurrentis (спирохета), проявляется высокой температурой, болью в мышцах и животе и неспецифическая сыпь в 50% случаев.Тетрациклин, доксициклин или эритромицин устно вылечит инфекцию. 16,17
КОЛОРАДОЛЬНАЯ ЛИХОРАДКА (семейство Reoviridae, род Coltivirus ): дерматологических признаков нет. Лечение симптоматическое. 16
БАБЕЗИОЗ (в основном Babesia microti , простейшее): без кожи проявления. Бабезиоз лечится с помощью антибиотиков. (клиндамицин или азитромицин) и противопаразитарное средство, такое как хинин или атоваквон. 16,17
Клещи должны быть удалены как можно раньше, чтобы место прикрепления имеет прямое отношение к возникшему воспалению и с передачей инфекционных агентов или размножением токсинов.К удалите их правильно, важно использовать изогнутый тонкий пинцет. Помой тщательно обработать руки антибактериальным мылом до и после процедуры. Нимфы и взрослые особи встречаются на участках влажной и теплой тонкой кожи, таких как подмышечные впадины, паховые области, лодыжки и скальп.
При удалении пинцет должен захватить не тело или голову клеща, а ниже головы, близко к коже. Сжатие тела или головы может выпускать большое количество зараженной слюны в хозяина, распространяя инфекционные агенты.Клеща нужно тянуть вверх по прямой линии, медленным и устойчивым движением, без скручивания и сжатия. После удаления, проверьте, не осталась ли какая-либо часть клеща на поверхности кожа. Необходимо очистить участок водой с антисептическим мылом и используйте антибактериальную мазь. Для отпугивания клещей нанесите пикаридин или ДЭТА на кожу. и перметрин на внешней поверхности одежды, обуви и палаток. рекомендуемые.
Кожные проявления укусов клещей у людей
ПЕРВИЧНЫЕ ПОВРЕЖДЕНИЯ: они возникают при прикреплении клеща к хозяину из-за токсичность и антикоагулянтные вещества, обнаруженные в слюне и воспалении из-за проникновения и постоянства ротового аппарата.
НЕМЕДЛЕННАЯ РЕАКЦИЯ: острый зудящий папулезный дерматит вызван взрослым клещами (один или несколько) или личинками (множественные паразиты, так называемые micuins на португальском языке). Когда заражение происходит из-за личинок, они сгруппированы в большом количестве на кончиках листьев куста и прикрепляются к жертва, когда они чистят растения (). Клещи распространяются из начальной точки контакта, возникающей знак «хвост кометы» (). 4
Распространение личинок от контакта с гроздьями на растениях свинец к характерному знаку «хвост кометы», который является прикреплением нескольких членистоногих на одном участке с последующим движение, расширяющее место укуса.Фото: Жоау Луис Коста Кардосо
Папулы, вызванные укусами личинок, эритематозные и твердые, с трудом поддаются лечению. ломка. Иногда на папулах можно увидеть центральные пузырьки. На одной и той же жертве можно увидеть сотни поражений, вызывающих заметный клиническая картина зуда (). Личинки падают на землю после высасывания крови хозяина и превращаются в нимф, которые повторяют цикл.
Массивное заражение личинками гексапод с твердыми папулами. В этом В фазе членистоногие маленькие и их трудно визуализировать.Фото: Элиете Корреа Соарес
Проявления, вызываемые взрослыми клещами, аналогичны, но в меньшем количестве. а иногда только по одному экземпляру, когда мы видим набухшего клеща над поражение.
Наиболее часто поражаются нижние конечности (в основном щиколотки и голени), но папулы могут проявляться по всей коже из-за движения членистоногие. Клещи имеют склонность к складкам тела, и эти области должны быть тщательно исследованы при массовых заражениях. Дифференциальный диагноз: с другими дерматозоонозами, включая красных огненных муравьев, комаров и мух укусы (ходуля и слепень).Системные антигистаминные препараты и стероиды для местного применения поможет контролировать симптомы, но системные стероиды могут потребоваться при массовые заражения с большим количеством укусов. Поражения могут стать вторично инфицированы и требуют использования местных или системных антибиотики. 4
ПОЗДНИЕ РЕАКЦИИ: возникают из-за прикрепления клеща через зубчатая часть рта. Поломка ротовой полости при извлечении приводит к задержка фрагментов и в большинстве случаев образование эритематозного отечного узелка, из которого было удалено насекомое.Этот возникает из-за постоянства фрагментов ротовой полости в коже, вызывая хронические реакции типа инородного тела, которые могут длиться месяцами. В узелки устойчивы к местным лекарствам и местным инъекциям стероидов являются хорошим вариантом для решения проблемы. 4
ВТОРИЧНЫЕ ПОВРЕЖДЕНИЯ: это проявления, вызванные риккетсией, бактериальными, простейшие и грибковые инфекции, зараженные клещами.
ЛАЙМ-БОРРЕЛИОЗ: Лайм-боррелиоз (БЛ), также известный как болезнь Лайма (БЛ). инфекционное незаразное заболевание, вызываемое спирохетами Borrelia burgdorferi sensu lato сложный и передающийся от укусов клещей. 5,6 В большинстве случаев это связаны с клещами диких животных, таких как олени в Европе и США, но он также может передаваться клещами домашних животных, таких как крупный рогатый скот. и лошади. Основные переносчики — клещи рода Ixodes , но другие роды, такие как Amblyomma (особенно A. cajennense ), Dermacentor и Rhipicephalus уже были связаны с коробка передач. Первоначальное кожное поражение, известное как мигрирующая эритема (ЭМ), характеризуется появлением эритематозных пятен или папул, которые увеличиваются в размерах, образуя отдельные или множественные бляшки с прерывистой границы и более светлый, фиолетовый и / или масштабирующий центр, который расширяется центробежно и концентрически («яблочко») и может достигать больших диаметры ().Хотя EM может появиться на любом участке кожи, преобладает на нижнем и верхнем конечности и лицо. Обычно протекает бессимптомно, но возникает зуд или жжение. ощущение можно сообщить. 7
Признак «бычьего глаза» при мигрирующей эритеме указывает на начальную проявление боррелиоза Лайма и вызвано распространение спирохет концентрическим образом. Фото: Mônica Soares
Через несколько дней или недель после появления кожных проявлений новые поражения ЭМ могут появляются из-за гематогенного или лимфатического распространения спирохет.Эти Поражения могут появиться вместе с первичным поражением или после его исчезновения. Первоначальные поражения LB могут исчезнуть даже без лечения и поздно. проявления могут появиться через несколько месяцев или лет после первоначального заражения. Среди основные изменения — суставные, сердечные, неврологические, офтальмологические и хронические. поражение кожи, представленное хроническим атрофическим акродерматитом (ACA). Редко эти поздние проявления могут возникать одновременно с ЭМ. поражения. ACA, также известный как болезнь Пика-Герксхаймера, считается типичным для боррелиоза и чаще встречается в Европе.Начинается с эритематозной бляшка, которая превращается в атрофические бляшки с видимой и заметной кровью сосуды, возникающие в основном на конечностях тела, но также на туловище и лице (). Боррелиоз также связан с к другим дерматологическим состояниям, таким как склеродермия бляшек, лишай sclerosus et atrophicus, анетодермия, атрофодермия Пазини-Пиерини (APP) и кольцевидная гранулема. 8
Инфекции, вызываемые Borrelia sp. Может быть связано с хроническим склеродермоформные состояния. Среди них можно увидеть бляшковая склеродермия (например, у этого пациента с положительным серология на Borrelia и спирохет по гистопатологии).Фото: Жуан Луис Коста Кардозу
Лечение начальных проявлений боррелиоза Лайма с помощью доксициклина 100 мг два раза в день в течение 14 дней. Когда есть сердечные или неврологические проявления, следует вводить цефтриаксон 2 г / день внутривенно в течение 21–28 дней. В присутствии поражение суставов, лечение проводится доксициклином 100 мг, каждые 12/12 час устно, минимум 28 дней. 9
Скалистая горная пятнистая лихорадка (RMSF): вызвана Rickettsia Риккетсии . Проявления возникают внезапно, с гриппоподобное состояние, которое длится от 2 до 3 недель.По 3 р. или 4 -й день, появляется пятнисто-папулезная сыпь, эритематозного цвета. с бледными тонами. Он начинается на запястьях и лодыжках и может распространяться на нижние и верхние конечности и туловище. Около 6 -го -го дня очаги поражения может стать пурпурным (с образованием петехий), что является признаком тяжелое заболевание, указывающее на генерализованный васкулит из-за размножения агента в эндотелиальной клетке мелких сосудов (). 10-12
Ранняя папулезная сыпь на запястьях и лодыжках может распространяться и становятся пурпурными (петехии), что является признаком увеличения степени тяжести американская пятнистая лихорадка.Фото: Отделение дерматологии FMB UNESP
RMSF может прогрессировать без симптомов или легких симптомов, но, с другой стороны, в некоторых случаях прогрессирует обширный кожный некроз в областях геморрагические приливы. Сонливость, психомоторное возбуждение и менингеальные признаки обычны. Лицо становится перегруженным и отечным, появляются отеки. вокруг век и эритема конъюнктивы. Кашель и артериальная гипотензия можно увидеть. RMSF — серьезное заболевание, летальность которого составляет около 20%. нелеченные случаи.Раннее лечение антибиотиками (доксициклин в легкой и в умеренных случаях и хлорамфеникол внутривенно в тяжелых случаях) снижает смертность до минимальные ставки.
Клещевой паралич : клещевой паралич — острый, малоизвестный заболевание, вызванное токсинами, содержащимися в слюне клещей многих родов. Они блокируют нервно-мышечная передача, приводящая к восходящему вялому параличу с быстрое начало (от часов до дней), которое может завершиться остановкой дыхания и смерть. Это хорошо описанное состояние у домашних животных, но может также проявляются у людей; он был описан в Канаде, США, Австралия, Европа, Африка, Аргентина и Бразилия. 13-15 Клещ должен быть прикреплен для подтверждения диагноза и удаления у членистоногих симптомы резко регрессируют без каких-либо последствий. Лечение симптоматическое и особенно показано при нарушение дыхания. 13-15
ЭРЛИХИОЗ (в основном Ehrlichia canis ): болезнь усиливается в собак из-за укусов клещей (Rhipicephalus sanguineus) . Это может повлиять на людей. Инфекция вызывает общие симптомы, высокую температуру, тошноту, рвота и эритематозная или эритематозно-пурпурная неспецифическая сыпь .Лечение — доксициклин. 16-18
ТУЛАРЕМИЯ ( Francisella tularensis ): инфекция, вызванная эти бактерии проявляются высокой температурой, тошнотой и рвотой, головными болями, глубокими язва на месте укуса и увеличение регионарных лимфатических узлов. Стрептомицин антибиотик выбора для лечения туляремии и гентамицин менее эффективный вариант. 16-18
РЕЗУЛЬТАТИВНАЯ ЛИХОРАДКА: вызывается Borrelia recurrentis (спирохета), проявляется высокой температурой, болью в мышцах и животе и неспецифическая сыпь в 50% случаев.Тетрациклин, доксициклин или эритромицин устно вылечит инфекцию. 16,17
КОЛОРАДОЛЬНАЯ ЛИХОРАДКА (семейство Reoviridae, род Coltivirus ): дерматологических признаков нет. Лечение симптоматическое. 16
БАБЕЗИОЗ (в основном Babesia microti , простейшее): без кожи проявления. Бабезиоз лечится с помощью антибиотиков. (клиндамицин или азитромицин) и противопаразитарное средство, такое как хинин или атоваквон. 16,17
Клещи должны быть удалены как можно раньше, чтобы место прикрепления имеет прямое отношение к возникшему воспалению и с передачей инфекционных агентов или размножением токсинов.К удалите их правильно, важно использовать изогнутый тонкий пинцет. Помой тщательно обработать руки антибактериальным мылом до и после процедуры. Нимфы и взрослые особи встречаются на участках влажной и теплой тонкой кожи, таких как подмышечные впадины, паховые области, лодыжки и скальп.
При удалении пинцет должен захватить не тело или голову клеща, а ниже головы, близко к коже. Сжатие тела или головы может выпускать большое количество зараженной слюны в хозяина, распространяя инфекционные агенты.Клеща нужно тянуть вверх по прямой линии, медленным и устойчивым движением, без скручивания и сжатия. После удаления, проверьте, не осталась ли какая-либо часть клеща на поверхности кожа. Необходимо очистить участок водой с антисептическим мылом и используйте антибактериальную мазь. Для отпугивания клещей нанесите пикаридин или ДЭТА на кожу. и перметрин на внешней поверхности одежды, обуви и палаток. рекомендуемые.
Изучение динамики кожного возбудителя-хозяина мигрирующей эритемы.
Рис. 1. Взрослый клещ оленя, Ixodes scapularis . Фото Скотта Бауэра. Источник.
Сейчас начало мая, и, поскольку весна предвещает его приход, она одновременно знаменует зарождение новой жизни. У деревьев появляются бутоны, и начинают цвести цветы. Птицы усердно собирают материалы для гнездования, и нимфальная стадия размером с маковое семя Ixodes scapularis с жадностью выходит в поисках своей первой кровавой еды.
Ixodes scapularis , широко известный как олень, является основным переносчиком Borrelia burgdorferi в США. По данным CDC, эта жгутиковая спирохетная бактерия ежегодно вызывает около 30 000 случаев болезни Лайма в США. Самый узнаваемый симптом ранней нелеченой болезни Лайма — это мигрирующая эритема, «бычья сыпь». Фактически, наличие мигрирующей эритемы — единственный достаточно отчетливый симптом, позволяющий диагностировать болезнь Лайма при отсутствии лабораторных исследований.Мигрирующая эритема обычно развивается через 7-14 дней после укуса клеща и постепенно увеличивается, достигая размеров от 12 до 35 см в диаметре. Классический вид «сыпи типа« бычий глаз »» состоит из круглого красного центра, окруженного областью центрального просвета, и одного или нескольких красных внешних колец. Однако в различные моменты во время инфекции мигрирующая эритема может также проявляться как аморфная плоская сыпь без центрального просвета (гомогенная эритема) или как сыпь без центрального покраснения (центральная очищающая сыпь).
Рисунок 2.Мигрирующая эритема — эритематозная сыпь при болезни Лайма. Фото Джеймса Гэтани. Источник.
Так почему же мигрирующая эритема связана с болезнью Лайма? Что вызывает неповторимый вид сыпи типа «бычий глаз»? Почему его внешний вид меняется в процессе заражения и почему он так отличается от укусов других насекомых и паукообразных? Ключевое отличие — наличие микроба. Когда насекомое или паукообразное, не являющееся переносчиком болезни, кусает человека-хозяина, чужеродные компоненты в слюне вызывают аллергическую реакцию.Увеличивается выработка гистамина, набираются лейкоциты, и на месте укуса появляется зудящий красный рубец. Но поскольку B. burgdoferi на самом деле вызывает инфекцию кожи, развитие мигрирующей эритемы зависит не только от врожденного иммунного ответа хозяина, но и от патогенных свойств бактерий. Давайте копнем немного глубже, чтобы лучше понять происходящие взаимодействия хозяина и патогена!
Когда B. burgdorferi попадает в кожу, укус клеща и присутствие бактерий в дерме инициируют врожденный иммунный ответ хозяина.Между тем, спирохеты реплицируются локально и распространяются от точки входа со скоростью ~ 1-4 мкм в секунду или чуть более половины дюйма в час при максимальной скорости. В результате сыпь « яблочко » состоит из двух воспалительных реакций: одна — на белки слюны, которые остаются на месте, а вторая — на бактерии, которые покидают место укуса. По мере того, как микробы мигрируют наружу, краснота сыпи увеличивается, и развивается мигрирующая эритема.
Чтобы лучше понять внешний вид и поведение бычьей сыпи, Дхрув К.Виг и его коллеги из Университета Аризоны в Тусоне разработали математическую модель для прогнозирования плотности бактерий как функции времени во время распространения мигрирующей эритемы. Используя эту модель, исследователи смогли воспроизвести все три морфологии высыпаний, связанных с мигрирующей эритемой, и обнаружили, что характер подвижности микроба и то, как быстро макрофаги удаляются из очага инфекции, определяют, какой тип сыпи будет виден.
Модель предсказала, что мигрирующая эритема начинается с небольшой однородной сыпи, окружающей место укуса клеща.Поскольку врожденный иммунный ответ хозяина наиболее сильно активируется в центре сыпи, большинство бактерий выводятся из центра сыпи в течение примерно недели. Однако бактерии на краю сыпи продолжают распространяться наружу и направляют иммунный ответ. Чтобы смоделировать морфологию центральной эритемы, спирохетам необходимо было вернуться к месту укуса клеща, чтобы создать мишень для попадания в яблочко, но было неясно, что вызвало это возрождение. Была выдвинута гипотеза, что возрождающиеся бактерии эффективно действуют как приманка для иммунной системы и способствуют распространению инфекции, позволяя ускользать большему количеству перемещающихся бактерий.Однако никакого существенного увеличения иммунного уклонения с этим поведением пока не было. Таким образом, этот аспект патогенеза B. burgdorferi требует дальнейшего изучения.
Рис. 3. Группировка грамотрицательных анаэробных бактерий B orrelia burgdorferi . Источник.
В дополнение к приведенным выше предсказаниям о паттернах подвижности B. burgdorferi , исследователи сделали важное открытие о роли иммунной системы хозяина в возникновении мигрирующей эритемы.Они пришли к выводу, что чем медленнее макрофаги удаляются из очага инфекции, тем более однородной будет сыпь. 4-кратное увеличение скорости очищения макрофагов превращало гомогенную эритему в центральную очищающую сыпь, а центральная эритема «яблочко» возникала, когда макрофаги очищались в 8 раз быстрее.
Недавнее исследование, проведенное Адрианой Маркес и его коллегами из NIH, стремилось получить более полное представление о реакции человека на B. burgdorferi в коже.Для этого они взяли биопсию у взрослых пациентов с нелеченной ранней болезнью Лайма и кожи здоровых добровольцев, у которых не было болезни Лайма в анамнезе. Общая РНК была извлечена из каждой биопсии, и образцы были глобально оценены с помощью анализа микрочипов и ОТ-ПЦР, чтобы определить, какие гены человека экспрессируются при каждом условии.
Как и следовало ожидать, было много изменений в экспрессии во время раннего заражения. Неудивительно, что основные процессы, связанные с иммунным ответом, такие как фагоцитоз, хемотаксис и распознавание паттернов бактерий / вирусов, были усилены.Наибольшее количество измененных генов приходилось на гены, регулируемые интерфероном (IFN) (IRG). Белки IFN жизненно важны для регуляции врожденного и приобретенного иммунитета. Все IFN обладают противовирусными свойствами, и многие из них также играют важную роль в защите от бактерий и даже в ингибировании / регрессе развития опухолевых клеток. Однако исследователи обнаружили доказательства того, что B. burgdorferi может использовать пути IFN для подавления функции Т-лимфоцитов и вызывать локальную иммуносупрессию. Они также выявили снижение адгезии соединительной ткани и жизнеспособность клеток при мигрирующей эритеме.Подавление иммунитета и разрушение соединительных тканей облегчают проникновение бактерий в кожу. В целом, эти данные указывают на некоторые конкретные стратегии, которые хозяин использует для борьбы с инфекцией, а также на ряд способов, которыми микроб пытается манипулировать этими иммунологическими процессами, чтобы изменить исход инфекции.
Мигрирующая эритема — это внутрикожная битва между спирохетами и хозяином. Поскольку B. burgdorferi борется, чтобы подавить иммунную систему и уклониться от нее, ее хозяин использует арсенал цитокинов и макрофагов IFN для локализации повреждений и фагоцитирования чужеродных захватчиков.В зависимости от того, как проявляются паттерны подвижности микроба и скорость очищения макрофагов, может возникнуть одна из трех морфологий сыпи, вызывающая мигрирующую эритему. Несомненно, есть место для дальнейшего исследования причины уникальных паттернов подвижности B. burgdorferi , и более глубокий взгляд на патогенез других клещевых и трансмиссивных болезней может дать некоторое понимание этой темы. Однако по мере приближения весны и появления нового поколения I. scapularis , занимающего свое место в пищевой цепи, целесообразно помнить о признаках и симптомах мигрирующей эритемы.Возможность точно определить эту инфекцию может обеспечить своевременное и целенаправленное лечение.
Укус клеща | DermNet NZ
Автор: Мари Хартли, штатный писатель, 2009 г. Обновлено штатным писателем Ванессой Нган, 1 февраля 2014 г.
Что такое укус клеща?
Клещи — кровососущие паразиты. Когда они принимают пищу с кровью, они могут вызвать дерматологическое заболевание непосредственно через укус или косвенно как переносчики других заболеваний.К клещевым заболеваниям относятся:
- Бактериальные инфекции, включая болезнь Лайма, возвратный тиф, туляремию и бабезиоз
- Риккетсиозные инфекции, включая пятнистую лихорадку Скалистых гор, другие пятнистые лихорадки, эрлихиоз и анаплазмоз и лихорадку Ку
- Вирусные болезни, включая клещевой энцефалит, Крымско-Конго геморрагическую лихорадку, Колорадскую клещевую лихорадку, Повассанский энцефалит и другие
- Аллергия на красное мясо, вызванная укусом клеща.
Эта страница посвящена кожным заболеваниям, которые возникают в результате укусов клещей.Факторы риска заражения клещами включают такие мероприятия на свежем воздухе, как кемпинг, походы, прогулки по высокой траве или контакт с животными. В эндемичных районах инфекции также могут передаваться во время повседневной деятельности. Многие случаи клещевой болезни происходят в летние месяцы, когда клещи наиболее активны.
Клещи
Каковы клинические признаки укуса клеща?
Хотя укусы клещей могут быть болезненными, во многих случаях они могут остаться незамеченными. Как только клещ насытится своей кровяной мукой, он отвалится от кожи.
Клещей можно разделить на твердые или мягкие, и это различие определяет некоторые клинические признаки укуса клеща. Жесткие клещи питаются от нескольких дней до нескольких недель, в то время как мягкие клещи питаются быстро и быстро покидают своего хозяина.
Клещи вызывают острые и хронические кожные заболевания в результате физических травм, выделений слюны, токсинов, выделений, частей тела или причинения хозяину царапин. Кожные заболевания могут возникать вдали от места укуса, а укусы клещей также могут вызывать заболевание в других частях тела, например, гриппоподобные симптомы, рвоту, паралич и даже анафилаксию.
Укусы клещей
Острые или ранние кожные проявления укуса клеща
При укусе твердого и мягкого клеща в течение 1–3 дней на месте прикрепления могут образовываться красные участки размером 0,5–2 см, папулы (небольшие бугорки) или тонкие бляшки. Поражение может казаться твердым и может быть окружено покраснением. Может возникнуть легкий отек или образование пузырей. Укус может быть от слабого до сильного зуда.
Некротические (мертвые ткани) язвы могут образовываться в тяжелых случаях; обычно из-за укусов мягких клещей.Укусы мягких клещей могут быть болезненными.
Определенные виды клещей могут также вызывать характерные поражения, такие как синяки (пурпура), крапивница и язвы.
Хронические или поздние кожные проявления укусов клещей
Острые поражения кожи могут сохраняться и превращаться в папулы, узелки (более крупные твердые образования) или бляшки. В течение нескольких дней или месяцев эти поражения могут образовывать гранулемы укусов клещей; узелок размером 0,5–2 см, состоящий из смешанных воспалительных клеток.
Укусы клещей также редко могут приводить к выпадению волос (алопеции), которое может пройти в течение 1–3 месяцев или быть постоянным.
Укусы клещей могут вызвать инфицирование раны из-за вторичного инфицирования такими бактериями, как золотистый стафилококк и стрептококк группы А. Оставшийся клещевой материал и царапины на хозяине могут увеличить вероятность этого осложнения.
Как диагностируется укус клеща?
Диагностика может быть затруднена, особенно если укус остался незамеченным. Микроскопическое исследование образцов биопсии кожи может помочь в диагностике. Иногда, если клещ все еще прикреплен, его можно удалить и идентифицировать.Дополнительные тесты могут проводиться в зависимости от идентифицированного клеща и того, является ли он переносчиком определенных заболеваний.
Как лечить укус клеща?
Зуд, вызванный укусом клеща, можно облегчить с помощью местных стероидов и пероральных антигистаминных препаратов. Гранулемы укуса клеща можно удалить хирургическим путем.
Клещей, оставшихся на коже, следует удалить физически. Оборудование, необходимое для удаления клещей, включает перчатки, изопропиловый спирт или другое дезинфицирующее средство для кожи и щипцы с мелкими зубьями.Пациенту следует удобно расположиться, чтобы врач мог легко получить доступ к клещу.
Надев защитные перчатки, осторожно захватите клеща пинцетом как можно ближе к коже и медленно, осторожно потяните его вверх и в сторону. Не перекручивайте и не дергайте клеща, так как это может привести к тому, что его ротовой аппарат отломится и останется на коже. Кроме того, не сжимайте и не прокалывайте тело клеща, поскольку оно может содержать инфекционные организмы, вызывающие заболевание.
Как предотвратить укусы клещей?
- Избегайте таких мест, как леса или поля, где обитают клещи.
- Используйте репеллент от насекомых, содержащий ДЭТА, на коже и перметрин на одежде.
- Носите одежду с длинными рукавами, плотно облегающую запястья, талию и лодыжки.
- Дважды в день проверяйте наличие прикрепленных клещей и немедленно удаляйте их.
- Сушите одежду при сильном нагреве в сушильной машине.
Гранулема Annulare — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Champion RH, et al., Eds. Учебник дерматологии.5-е изд. Кембридж, Массачусетс: Научные публикации Блэквелла; 1992: 2027-33.
СТАТЬИ В ЖУРНАЛЕ
Smith KJ, et al. Лечение диссеминированной кольцевидной гранулемы с помощью ингибитора 5-липооксигеназы и витамина Е. Br J Dermatol. 2002; 146: 667-70.
Hsu S, et al. Дифференциальный диагноз кольцевидных поражений. Я семейный врач. 2001; 64: 289-96.
Houcke-Bruge C, et al. Кольцевидная гранулема после вакцинации БЦЖ. Ann Dermatol Venereol. 2001; 128: 541-4.
Grandmann-Kollmann M, et al.Крем псорален плюс ультрафиолет А терапия кольцевидной гранулемы. Br J Dermatol. 2001; 144: 996-9.
Шульце-Диркс А., Петцольдт Д. Кольцевидная гранулема диссеминированная: успешная терапия сложным эфиром фумаровой кислоты. Hautarzt. 2001; 52: 228-30.
Grogg KL, Nascimento AG. Подкожная кольцевидная гранулема в детстве: клинико-патологические особенности в 34 случаях. Педиатрия. 2001; 107: E42.
Setterfield J, et al. Генерализованная кольцевидная гранулема успешно лечится с помощью ПУВА. Clin Exp Dermatol.1999; 24: 458-60.
Chung S, et al. Подкожная кольцевидная гранулема: особенности МРТ у шести детей и обзор литературы. Радиология. 1999; 210: 845-9.
Vandevenne JE, et al. Подкожная кольцевидная гранулема: МРТ и обзор литературы. Eur Radiol. 1998; 1363-5.
Felner EI, et al. Подкожная кольцевидная гранулема: обзор 47 случаев. Педиатрия. 1997; 100: 965-7.
Barron DF, et al. Кольцевидная гранулема. Клинический обзор. Lippincotts Prim Care Pract.1997; 1: 33-9.
Penas JF, et al. Перфорирующая кольцевидная гранулема. Int J Dermatol. 1997; 36: 340-8.
Davids JR, et al. Подкожная кольцевидная гранулема: распознавание и лечение. J Pediatr Orthop. 1993; 13: 582-6.
Samlaska CP, et al. Генерализованная перфорирующая кольцевидная гранулема. J Am Acad Dermatol. 1992; 27: 319-22.
Steiner A, et al. Сульфоновое лечение кольцевидной гранулемы. J Am Acad Dermatol. 1985; 13: 1004-8.
Schleicher SM, et al. Разрешение диссеминированной кольцевидной гранулемы после терапии изотретиноином.Кутис. 1985; 36: 147-8.
Muhlemann MF, et al. Локализованная кольцевидная гранулема связана с инсулинозависимым сахарным диабетом. Br J Dermatol. 1984; 111: 325-9.
Фотографии укуса клеща — Как выглядит укус клеща?
Если вы в детстве много играли на улице или являетесь заядлым путешественником, вы, вероятно, слышали снова и снова, что вам следует * всегда * проверять галочки, когда вы заходите внутрь. Но учитывая, что клещи крошечные, вы не всегда можете заразиться одним или даже понять, что клещ укусил вас, пока не станет слишком поздно и симптомы не начнут проявляться у вас.
По данным Центров по контролю и профилактике заболеваний (CDC), в 2018 году в США было зарегистрировано около 50 000 клещевых заболеваний. К клещевым заболеваниям — два из самых известных у людей — это болезнь Лайма или пятнистая лихорадка Скалистых гор — не стоит относиться легкомысленно, поскольку эти состояния могут вызвать сильное недомогание. Если их не лечить, они могут вызвать множество серьезных долгосрочных симптомов, начиная от артрита и заканчивая сердечно-сосудистыми и неврологическими проблемами.
Не волнуйтесь: найти клеща на теле после похода на выходных — это , а не , гарантия того, что вы заболеете, по словам Уолтера Шрейдинга, доктора медицины, директора Управления медицины дикой природы при университете. Алабамы в Бирмингеме.«Укус клеща сам по себе не опасен и не вызывает никаких симптомов или сыпи, если только он не является переносчиком одного из основных заболеваний, которые нас беспокоят», — объясняет доктор Шрединг. «В противном случае клеща можно просто удалить с помощью пинцета, [ничего, кроме] местного раздражения вокруг укуса».
Тем не менее, если вы беспокоитесь, что один из ваших недавних укусов может быть от клеща, не волнуйтесь. Вот шесть фотографий, которые помогут вам оценить вашу ситуацию и выяснить, был ли укус клещом, а также чего ожидать дальше, если это произойдет.
Как обычно выглядит укус клеща?Этот контент импортирован из Instagram. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Укус клеща, скорее всего, будет настолько маленьким и безболезненным (всего лишь маленькая красная точка, если таковой имеется), что вы его даже не заметите, — говорит Курат Мудассар, доктор медицины, специалист по инфекционным заболеваниям и врач первичной медицинской помощи в больнице Норуолк в Коннектикуте .Скорее всего, вы узнаете, что один из этих маленьких жук вцепился в вас, только если вы действительно обнаружите клеща, прикрепленного к вашей коже, или если у вас появится одна из контрольных высыпаний (или других симптомов), которые сигнализируют о том, что вы были заражены клещевой болезнью.
Отличительным признаком инфекции Лайма является сыпь, напоминающая «яблочко». «[При болезни Лайма] сыпь — это локальная инфекция, — говорит доктор Мудассар. «Центр может быть чистым, с красным круглым полем снаружи». У некоторых людей эта сыпь может вызывать зуд или опухоль.
Этот контент импортирован из Instagram. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Здесь все немного сложнее: не у всех, у кого развивается болезнь Лайма, появляется сыпь, и даже люди, которые ее часто не замечают, говорит доктор Мудассар. Кроме того, сыпь может появиться на других участках тела вдали от места укуса, поэтому это может не вызывать никаких тревожных сигналов.
Что делать, если у меня не появляется сыпь, но я все еще чувствую себя очень плохо?Поскольку вы не всегда можете полагаться на сыпь, чтобы указать на вас, обратите внимание на другие признаки болезни, которые вы испытываете после возможного контакта с ней.Доктор Мудассар говорит, что клещевые заболевания могут вызывать жар, усталость, потерю аппетита, головную боль, боль в мышцах и отек регионарных лимфатических узлов на ранних стадиях заболевания.
Доктор Шрединг добавляет, что у вас могут быть просто симптомы неспецифического вирусного заболевания, такие как недомогание и миалгия, поэтому полезно учитывать время года, когда вы чувствуете себя плохо. «Летом, когда сезон гриппа не сезон, больше людей бывает на улице и рядом с клещами, — говорит он. «Итак, если вы чувствуете, что у вас грипп в середине лета, подумайте, не могли ли вы заразиться клещом.» Принято к сведению.
Какие осложнения и риски укуса клеща?
Заболевание от укуса клеща, опасное для жизни, случается довольно редко, но знать о возможных осложнениях и рисках не повредит. Как вы знаете, некоторые виды клещей способны передавать инфекции, наиболее опасными из которых являются клещевые заболевания, объясняет Кери Петерсон, доктор медицины, терапевт из Нью-Йорка. «Риск развития этих инфекций зависит от того, где вы живете, от типа клеща и от того, как долго клещ прикреплялся к коже», — говорит доктор.- говорит Петерсон.
Симптомы, похожие на грипп (головные боли, лихорадка, боли), которые могут возникнуть после укуса клеща, могут иметь различное значение для вашего здоровья. «Время появления этих симптомов зависит от типа клеща и времени, в течение которого он прикреплялся к коже», — говорит Джина Чарльз, доктор медицины, семейный врач из Пенсильвании. По этой причине, независимо от того, какие симптомы вы чувствуете, безопаснее всего всегда посещать вашего врача как можно скорее после укуса, чтобы определить, заразились ли вы чем-либо из следующего.
- Болезнь Лайма. Во-первых, знайте, что клещ должен находиться в вашем теле часами, чтобы у вас развилось большинство болезней, включая болезнь Лайма. Доктор Петерсон говорит, что олень-клещ, передающий болезнь Лайма, должен питаться более 36 часов до передачи инфекции. Тем не менее, если не лечить, могут развиться такие симптомы, как скованность шеи, паралич лицевого нерва, боль в суставах и нервах, говорит Маниша Релан, доктор медицины, сертифицированный аллерголог.
- Анаплазмоз. С такими побочными эффектами, как лихорадка и озноб, говорит доктор Петерсон, болезнь анаплазмоза известна еще более тяжелыми симптомами, похожими на грипп, чем болезнь Лайма. По данным CDC, в долгосрочной перспективе развитие анаплазмоза может вызвать такие проблемы, как неврологическое повреждение и почечная недостаточность, что является еще одной причиной, по которой, если вы подверглись воздействию клеща, вам необходимо как можно скорее обратиться к врачу.
- Бабезиоз. Еще одно осложнение, на которое следует обратить внимание, — это бабезиоз, инфекция эритроцитов, возникающая в результате укуса клеща, отмечает CDC.Бабезиоз — это когда микроскопический паразит вводится изо рта клеща в ваш кровоток, и у заболевших обычно не проявляются внешние симптомы. (Это делает профилактику еще более важной, когда вы готовитесь к возможным приключениям с заражением клещами.)
- Пятнистая лихорадка Скалистых гор. Пятнистая лихорадка Скалистых гор (RMSF), обычно характеризующаяся лихорадкой и явными высыпаниями, которые появляются после укуса клеща и вокруг него, является одним из самых смертоносных клещевых заболеваний в США.С., — объясняет доктор Чарльз. Эта бактериальная инфекция вызывает сыпь на ладонях, лодыжках и подошвах ног, которая затем мигрирует к центру вашего тела, по словам доктора Шрединга.
Этот контент импортирован из Instagram. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Какая разница, какой клещ меня укусил?Этот контент импортирован из Instagram.Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Существует много разных видов клещей, но важна деталь, укусил ли вас олень (он же черноногий) или собачий клещ, которые, как известно, передают эти два основных заболевания человеку.
«Единственные две основные болезни, которые мы наблюдаем, связаны с клещами оленей и собак — если вас укусит случайный клещ, который не является переносчиком болезни, все будет в порядке», — говорит докторШрединг, который поясняет, что оленьи клещи передают болезнь Лайма, а собачьи — пятнистую лихорадку Скалистых гор. Другие клещи, например, клещи Одинокой звезды, также являются переносчиками болезней. Но инфекции от клещей Lone Star составляют небольшой процент всех клещевых заболеваний, согласно CDC.
Этот контент импортирован из Instagram. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Сложность в том, что по самому укусу невозможно определить, какой клещ укусил вас.Тем не менее, если у вас появится классическая сыпь в виде яблока или пятнистая сыпь, распространяющаяся по всему телу, довольно ясно, какой клещ был виновником. В этот момент вам обязательно следует отправить его в кабинет врача для оценки, которую, по словам доктора Мудассара, стоит сделать при * любом * укусе клеща, даже если он еще не вызывает симптомов.
«Лучше, если вы сразу обратитесь к врачу, когда узнаете, что укусил клещ», — говорит доктор Мудассар. «Если вы уйдете в течение 36 часов после укуса, вас могут лечить меньшей дозой антибиотиков [если ваш врач сочтет это необходимым].”
Ваш врач может проверить вас на наличие болезни с помощью анализа крови для выявления возбудителя. Но доктор Шрединг предупреждает, что для получения результатов может потребоваться некоторое время, и могут возникнуть ложноотрицательные результаты.
Первые 12–24 часа клещ будет проводить на вашем теле в поисках места для поселения, — говорит доктор Мудассар. Как только он найдет желаемое место — например, вашу подмышку, пах или заднюю часть шеи, — он схватится.
Оттуда клещу требуется несколько дней, чтобы действительно передать любую болезнь, которую он может переносить; Доктор Шрединг отмечает, что до появления сыпи или симптомов может пройти от четырех до семи дней.
Этот контент импортирован из Instagram. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Что, если укусивший меня клещ не передавал инфекцию?Если вы точно знаете, что клещ укусил вас, потому что вы нашли его прикрепленным к вашей коже, вполне возможно, что вы не заразитесь болезнью.Почему? Во-первых, не все клещи переносят болезни. Как уже упоминалось, существует также корреляция между продолжительностью времени, в течение которого клещ был прикреплен к вам, и вероятностью того, что вы заболеете.
«Удаление клеща как можно скорее снижает риск заражения, если он является переносчиком болезни», — говорит д-р Шрединг. «Чем меньше времени он прикреплен к вам, тем меньше вероятность заразить вас, особенно если прошло менее 12 часов».
Как вообще предотвратить укусы клещей?
Если ваш двор находится в дикой природе или у вас есть планы отправиться в поход, кемпинг или прогуляться по лесу или горам, вы находитесь на главной территории для клещей, согласно CDC, и вы найдете клещей в густо лесистых и влажных местах, таких как леса и тропы.Направлялись куда-то, что, как вы знаете, может быть тиковым? Распылите на вашу одежду, обувь и походное снаряжение инсектициды , содержащие 0,5% перметрина. , сообщил доктор наук Томас Мазер, директор Центра Центра трансмиссивных болезней Университета Род-Айленда в Кингстоне Women’s Health.
Вам также следует надеть яркую одежду (легче увидеть клещей), длинные рукава и длинные брюки, не забывая заправлять свисающие рукава в перчатки и обувь.Повторно наносите репеллент от клещей в течение дня и тщательно проверяйте его после того, как вы долгое время находились на улице. Вы также можете следить за местной активностью клещей в вашем районе, связавшись с департаментом здравоохранения вашего штата (или посетив их веб-сайт).
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Подкожный клещ у собаки: симптомы, методы диагностики и терапия. Демодекозная чесотка у собак — общество
ubcutaneou tick in dog, или demodico i, скорее eriou di ea e. Как правило, эти патологии развиваются из-за генетической предрасположенности животного. Внутрикожные параиты требуют особого внимания, a th
Содержание
Подкожный клещ у собак, или демодекоз, — довольно серьезное заболевание.Как правило, данная патология развивается из-за генетической предрасположенности животного. Особого внимания требуют внутрикожные паразиты, так как они могут спровоцировать различные осложнения, в результате которых ваше животное пострадает. Стоит отметить, что возбудитель болезни присутствует в организме любой собаки, однако вызвать развитие патологического процесса он может только в том случае, если питомец имеет ослабленную иммунную систему и находится под воздействием извне.
Обратите внимание, что продукты жизнедеятельности, выделяемые подкожными клещами у собак, являются сильными аллергенами, вызывающими сильный зуд, болезненные раны и выпадение волос.Как правило, животное может заболеть с мая по сентябрь, так как заболевание носит сезонный характер. Чаще всего демодекоз проявляется у собак в возрасте от шести месяцев до двух лет. Больные животные провоцируют развитие патологии, и клещ передается в момент непосредственного контакта с ними через глаза, уши, лицо и предметы гигиены. Маленькие щенки часто заражаются от матери. Кроме того, демодекоз у собаки может быть обнаружен из-за неправильного питания животного, хирургического вмешательства или перенесенных инфекционных заболеваний.Длительная антибактериальная терапия, наличие глистов и даже рахита могут способствовать активации клеща.
Формы болезни. Какие породы более подвержены заражению?
Существует два типа демодекоза: локализованный и генерализованный. Паразиты, провоцирующие развитие болезни, обитают в волосяных фолликулах и сальных железах. Когда они садятся на собаку, их жизненный цикл составляет не более часа, но последующее воздействие на организм может длиться целый месяц.Локализованная форма заболевания в 90% случаев диагностируется у животных до 2-х лет и развивается в какой-либо одной части тела. В этом случае патология протекает доброкачественно и затрагивает лишь ограниченную территорию. В этом случае у собаки наблюдается покраснение кожи и ухудшение шерсти. Чаще всего этой форме демодекоза подвержены английские и немецкие овчарки, далматины, боксеры, колли, мопсы и некоторые другие породы.
Генерализованный подкожный клещ у собак возникает после 2 лет и составляет 10% всех инфекций.При этом характерные симптомы наблюдаются на нескольких участках тела, включая конечности. Заболевание, как правило, поражает такие породы, как питбуль, такса, бульдог, бигль и некоторые другие. Генерализованный демодекоз более серьезен, чем локализованный, и его развитие зависит от таких факторов, как наличие эндокринных заболеваний, ослабление иммунной системы и генетическая предрасположенность.
Симптомы болезни
Владелец животного может обнаружить демодекоз только на второй стадии его развития, так как первичные признаки подкожного клеща у собак трудно диагностировать из-за их нечеткости.Итак, основные симптомы заболевания, которые можно заметить:
- нежелание собаки общаться с хозяином, ее раздражительность;
- плохой аппетит;
- собака сильно чешется и рвет кожу до крови;
- наблюдается облысение определенных частей тела, появляется покраснение, пораженные участки покрываются чешуей отрубевидного лишая;
- собаку трясет от озноба, потому что нарушен процесс терморегуляции;
- появляются абсцессы, которые впоследствии лопаются и плохо пахнут;
- Если вовремя не принять соответствующие меры, к демодекозу может присоединиться грибковая или бактериальная инфекция, в результате чего собака похудеет и может погибнуть от заражения крови или истощения.
Диагностика заболевания
Выявить у собаки подкожного клеща может только ветеринар. Чтобы понять, когда следует обращаться за профессиональной помощью, нужно очень внимательно присмотреть за своим питомцем. Начальная стадия демодекоза имеет тенденцию напоминать обычный кожный дерматит, поэтому стоит обратить внимание на запах вашей собаки. Если от него исходит зловонный запах, следует бить тревогу.
Диагностика заболевания несложная. В первую очередь проводится анализ на демодекоз, который представляет собой микроскопическое исследование пустул, взятых с пораженного участка.Если есть инфекция, результат покажет это четко. Чтобы правильно провести анализ на демодекоз, необходимо взять материал для исследования из глубоких слоев кожи, соскоблив специальным инструментом. Для этих целей подходят и волосяные фолликулы из очагов поражения. Чтобы исключить наличие других заболеваний, у собаки берут кровь на исследование, так как демодекоз чаще всего проявляется как вторичная патология. В 50% случаев подкожный клещ — первый признак ослабления защитных функций организма животного.
Лечение болезни
Если вашего питомца укусил подкожный клещ, то лечить животное без обращения к ветеринару недопустимо. Учтите, что ошейники и капли, которые необходимо применять местно, в таких случаях не будут эффективны. Такое заболевание, как демодекоз, необходимо лечить комплексно. Как правило, ветеринары используют для этого этиотропную терапию — инъекции противопаразитарных компонентов биологического происхождения. Таким образом происходит уничтожение целых колоний подкожных клещей, обитающих в сальных железах и волосяных фолликулах.Параллельно с этим следует проводить антисептическую обработку кожи раствором фукорцина или салициловой кислоты. Для этого вы также можете использовать мазь аверсектина или любой другой препарат, который прописывает ваш ветеринар.
Однако одного медикаментозного лечения демодекоза недостаточно. Следует обратить внимание на укрепление иммунной системы собаки, а также на устранение атонии кожи и гормональных нарушений. Для этого можно использовать не только лекарственные препараты, но и домашние рецепты, которые помогут снабдить организм животного необходимыми витаминами и минералами.Кроме того, важно правильно ухаживать за питомцем и проводить гигиенические манипуляции.
Стоит отметить, что некоторые лекарства от подкожных клещей у собак могут вызывать побочные реакции, поскольку они токсичны. Поэтому нужно одновременно давать питомцу другие лекарства, действие которых направлено на защиту печени и восстановление сил животного. К ним относятся такие препараты, как Гептрал, Карсил и LIV-52. Основное лечение предполагает устранение возбудителя демодекоза и последствий его жизнедеятельности.Конечная цель — восстановить целостность кожи собаки, ее иммунитет, нормализовать гормональный фон. Курс терапии, как правило, длительный — около 2-3 месяцев.
Лекарства от демодекоза
Симптомы и лечение подкожного клеща у собак взаимосвязаны. Чем больше проявляется болезнь, тем сложнее от нее будет избавиться. Одним из самых эффективных современных препаратов от демодекоза является «Иммунопаразитан». Это суспензия с белково-липополисахаридным комплексом.Это лекарство используется для инъекций от подкожных клещей собакам, которые следует проводить в течение 6 недель каждые 5 дней. Если у животного диагностирована тяжелая стадия заболевания, то после лечения «Иммунопаразитаном» ветеринар может назначить такие препараты, как «Ивомек» или «Амитразин», которые следует вводить внутривенно.
На пораженные участки можно наносить капли Stronghold или Advocate. Чтобы уменьшить стафилококковое действие на организм собаки, часто назначают антибиотики, а для укрепления волосяных фолликулов рекомендуется давать питомцу препараты, содержащие серу.А их линимент, такой как «Циклон» и «Амитраз», рекомендуется втирать в кожу, пораженную демодекозом. Если у животного снижен иммунитет и повышено количество кортикостероидов, в корм следует добавить пару капель раствора йода (5%), а также Хлодитана.
Для устранения зуда и покраснения ветеринары советуют смазывать очаги поражения облепиховым маслом с витамином А или пихтоином. Не забывайте регулярно чистить собаку, так как во время обработки частички пораженной кожи отмирают и отслаиваются.Также следует ежедневно проводить антисептическую обработку организма собаки раствором салициловой кислоты или «Фукорцином». Если собака ждет щенков, то до появления потомства (примерно за неделю) необходимо провести профилактику препаратом «Ивомек», чтобы не допустить заражения малышей.
Лечебный шампунь
Для устранения себореи, дерматита и подкожных клещей ветеринары часто советуют мыть питомца специальными средствами. Одним из таких продуктов является «Доктор» — шампунь от демодекоза.После использования этого продукта собака будет меньше чесаться и приятно пахнуть. Под воздействием активных компонентов шампуня удаляются патологические выделения и остатки поврежденной кожи. Кроме того, после мытья значительно повышается эффективность действия противомикробных и противопаразитарных препаратов.
Шампунь «Доктор» обладает противозудным, дезодорирующим и антисеборейным свойствами. Он быстро снимает воспаление, предотвращает образование прыщей, насыщает ткани кислородом, нормализует выработку подкожного кожного сала, а также оказывает противогрибковое и противомикробное действие в отношении дрожжеподобных грибов и стафилококков.
Шампунь Doctor очень прост в использовании. Его следует использовать за час до нанесения лекарств на пораженные участки. Втирать шампунь до образования обильной пены, затем смыть проточной водой и повторить процедуру еще раз. Через 10 минут после повторного нанесения пену необходимо тщательно смыть. Рекомендуется использовать шампунь с интервалом в два-три дня, в зависимости от скорости выделения кожных секретов.
При длительном использовании такого средства кожа собаки может начать шелушиться.В этом случае животное следует показать ветеринару. Противопоказанием препарата является повышенная чувствительность питомца к его компонентам.
Народная медицина для здоровья домашних животных
Не знаете, как удалить подкожного клеща у собаки? Возможно, вам помогут народные рецепты. Однако перед их применением обязательно нужно проконсультироваться с ветеринаром и получить его одобрение. Итак, что можно сделать, чтобы спасти животное от мучений:
- Можно приготовить лечебный отвар из полыни и меда, который следует давать животному в виде питья по 1/2 стакана каждые два часа.
- Хороший результат показывает мазь из корней чистотела. Сырье следует залить рафинированным растительным маслом, прожарить на медленном огне несколько часов и тщательно профильтровать. В состав рекомендуется добавить немного сметаны, после чего можно втирать в пораженные участки кожи, а также закапывать в уши.
- Полезны маски из протертого можжевельника, корней девясила или кислых яблок.
Не забывайте, что народные средства не так эффективны, как лекарства, хотя и более щадящие.В любом случае последнее слово, конечно же, должен сказать ветеринар.
Опасны ли больные собаки для человека?
Многих интересует вопрос, можно ли заразиться подкожным клещом от собаки. Это заболевание, конечно, заразно, но представляет опасность только для других животных. А если ваш питомец заболеет, то вам нечего бояться, так как подкожный клещ собаки для вас безвреден. Несмотря на то, что он может проникать в ваш организм, паразит не может жить на нем.Однако были случаи, когда человек все же заразился демодекозом от собаки, но это возможно только при очень слабом иммунитете, что несовместимо с жизнью.
Точно так же собаки: человек не может заразить их, так как у них есть разные типы демодекозных клещей. Однако в любом случае следует избегать тесного контакта с больным животным, потому что, как говорится, об заботливом заботится Бог.
Профилактика заболеваний
Подкожный клещ у собаки, симптомы и лечение которого мы рассмотрели в рамках нашей статьи, — довольно серьезная проблема, которая может даже привести к гибели животного.Во избежание развития патологии необходимо хорошо ухаживать за своим питомцем, постоянно укреплять его здоровье и не допускать возможности заражения демодекозом от других собак. Чтобы мыть животное, используйте средства, специально разработанные для этого. Это поможет укрепить волосяные фолликулы и предотвратит попадание клещей на кожу. Ветеринары советуют втирать в тело собаки серосодержащие мази, а также добавлять в питьевую воду немного раствора йода.
Чтобы ваш питомец мог спокойно гулять, наденьте специальный ошейник от паразитов. Также для этих целей можно использовать различные спреи и капли. Своевременно меняйте старый ошейник на новый, чтобы его действие не прекращалось, и наносите капли в той дозировке, которая подходит вашему питомцу.
Заключение
Весна — прекрасное время для прогулки с собакой в парке или лесу. Однако, чтобы такую прогулку не омрачил укус клеща, нужно знать, как уберечь собаку от этой неприятности.Позаботьтесь о своем четвероногом друге и регулярно посещайте ветеринара. Позвольте вашему пушистому питомцу чувствовать себя свободно и бегать, куда ему заблагорассудится.
.

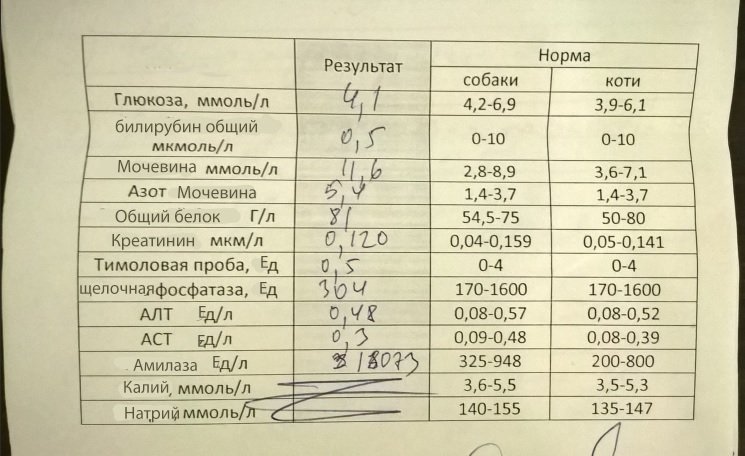 За сутки до анализа стоит ограничить употребление жареной пищи с высоким содержанием жира, отменить алкоголь, полностью исключить прием лекарственных препаратов. Ограничить за день до обследования интенсивные физические нагрузки и по возможности отменить прохождение разного рода диагностических исследований – флюорографии, рентгена, УЗ-обследования.
За сутки до анализа стоит ограничить употребление жареной пищи с высоким содержанием жира, отменить алкоголь, полностью исключить прием лекарственных препаратов. Ограничить за день до обследования интенсивные физические нагрузки и по возможности отменить прохождение разного рода диагностических исследований – флюорографии, рентгена, УЗ-обследования. Что это значит?
Что это значит?
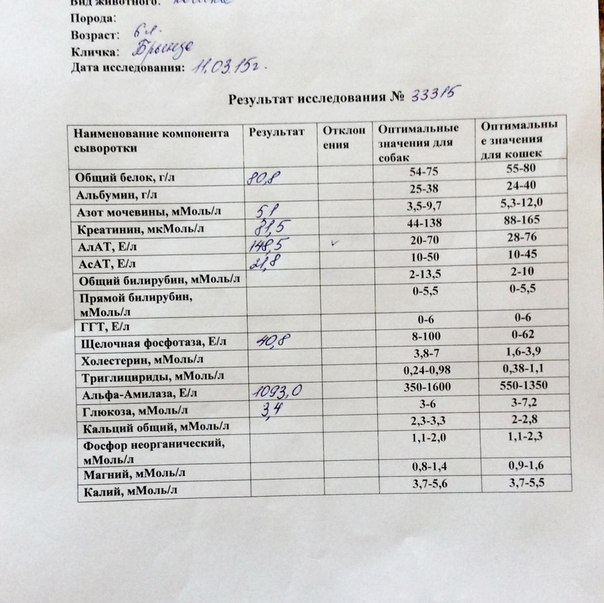

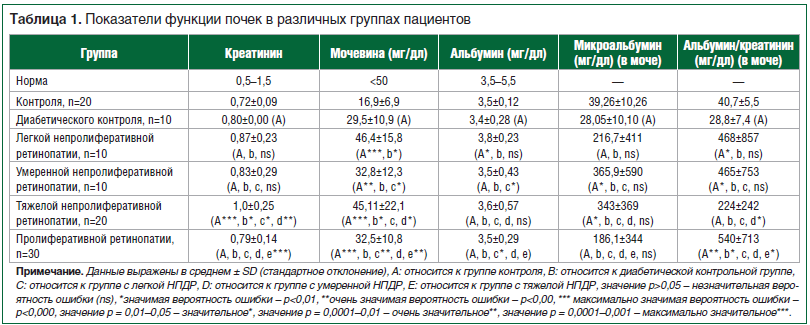 При обильной мясной диете или при употреблении креатинина для улучшения спортивных результатов уровень его в крови и моче может возрастать.
При обильной мясной диете или при употреблении креатинина для улучшения спортивных результатов уровень его в крови и моче может возрастать.
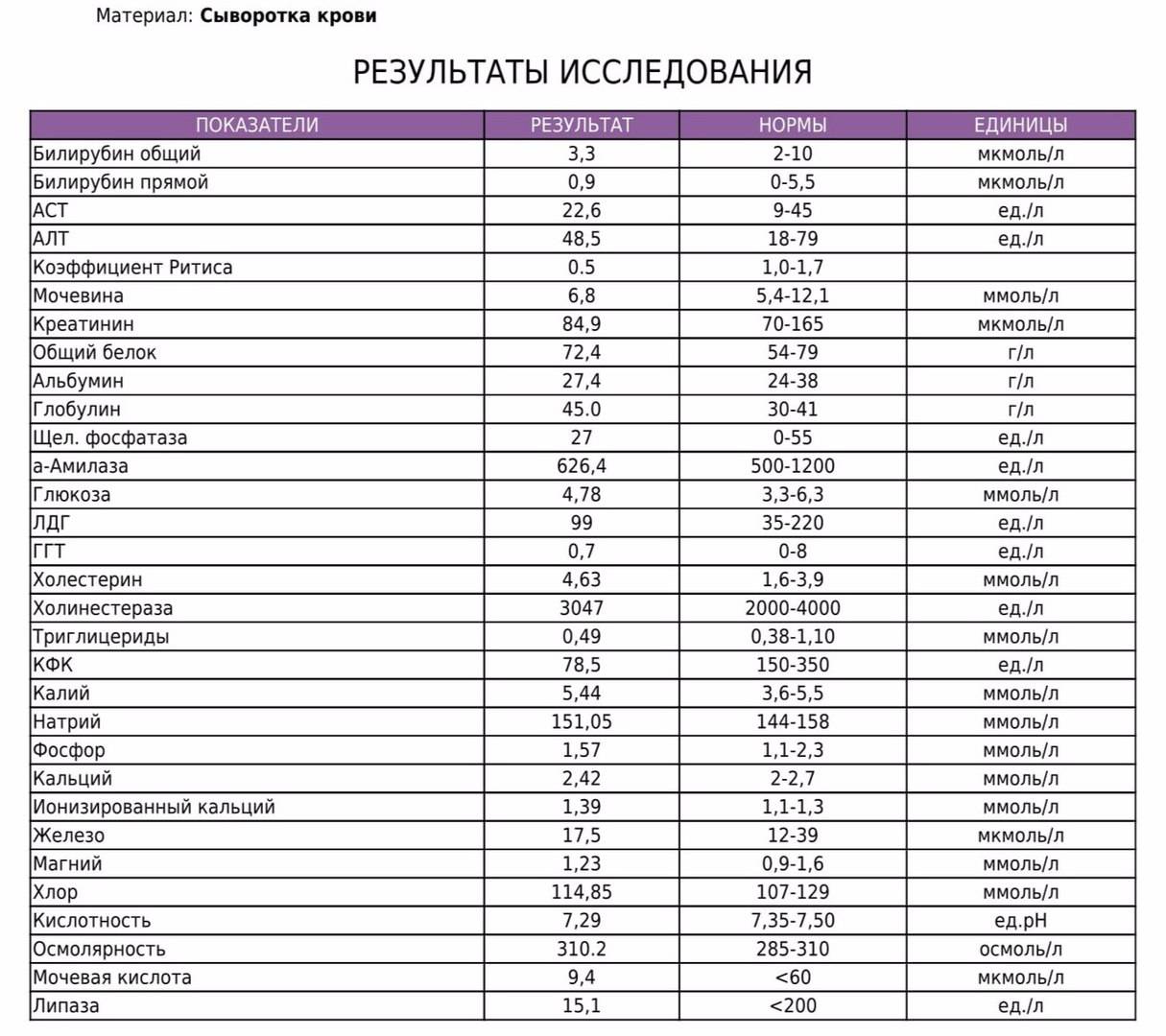 Такая особенность может помочь при диагностике некоторых патологических состояний.
Такая особенность может помочь при диагностике некоторых патологических состояний.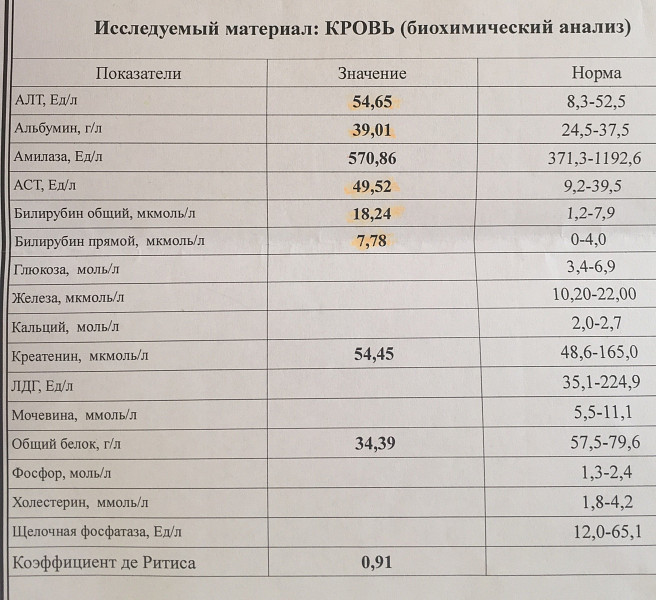 Если азотемия ренального происхождения (первичное заболевание почек), наблюдается изостенурия при относительной плотности мочи в пределах 1,008-1,012, или отмечается снижение удельного веса мочи (1,012-1,030). Постренальная азотемия обычно коррелирует с гипостенурией.
Если азотемия ренального происхождения (первичное заболевание почек), наблюдается изостенурия при относительной плотности мочи в пределах 1,008-1,012, или отмечается снижение удельного веса мочи (1,012-1,030). Постренальная азотемия обычно коррелирует с гипостенурией.



 Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.
Сбалансированный состав обеспечивает организм жизненно важными нутриентами и помогает сохранить ощущение сытости долгое время.

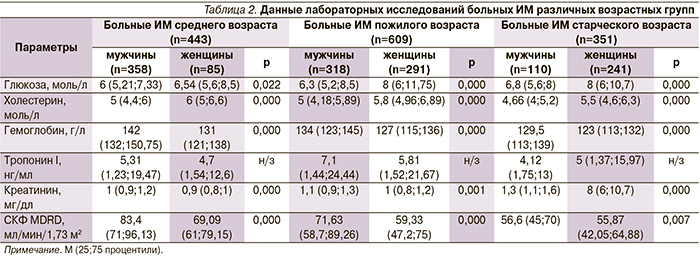 Норма креатинина — 44—106 микромолей на литр. Как и мочевина, креатинин говорит о работе почек.
Норма креатинина — 44—106 микромолей на литр. Как и мочевина, креатинин говорит о работе почек.
 Норма для мужчин — 0,72—1,63 ммоль/л, для женщин 0,86—2,28 ммоль/л.
Норма для мужчин — 0,72—1,63 ммоль/л, для женщин 0,86—2,28 ммоль/л.
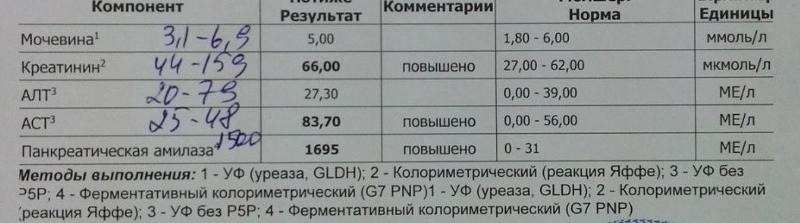 Знать уровень билирубина важно, поскольку повышение его уровня выше 27 мкмоль/л сопровождается появлением желтухи.
Знать уровень билирубина важно, поскольку повышение его уровня выше 27 мкмоль/л сопровождается появлением желтухи.
 Синтезируется в печени. Онкотическое давление плазмы крови на 65—80 % обусловлено альбумином. Выполняет важную функцию по транспортировке многих биологически активных веществ, в частности, гормонов. А также связывавается с холестерином, билирубином, кальцием, различными лекарственными веществами. Содержание в крови от 35 до 50 г/л. Повышается при дегидратации, снижается при недостаточном поступлении белка с пищей, заболеваниях ЖКТ, хронических заболеваниях почек, ожогах, травмах, беременности.
Синтезируется в печени. Онкотическое давление плазмы крови на 65—80 % обусловлено альбумином. Выполняет важную функцию по транспортировке многих биологически активных веществ, в частности, гормонов. А также связывавается с холестерином, билирубином, кальцием, различными лекарственными веществами. Содержание в крови от 35 до 50 г/л. Повышается при дегидратации, снижается при недостаточном поступлении белка с пищей, заболеваниях ЖКТ, хронических заболеваниях почек, ожогах, травмах, беременности.
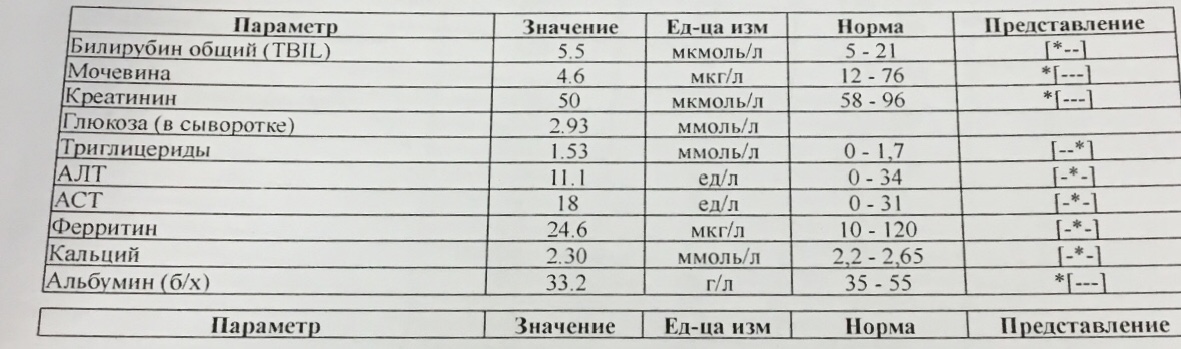 Его уровень в крови повышается при воспалении/повреждении поджелудочной железы.
Его уровень в крови повышается при воспалении/повреждении поджелудочной железы.
 Фермент расположен на клеточной мембране и принимает участие в транспорте фосфора. Катализирует гидролиз сложных эфиров фосфорной кислоты и органических соединений. Самая высокая концентрация ЩФ обнаруживается в костной ткани (остеобластах), гепатоцитах, клетках почечных канальцев, слизистой кишечника и плаценте. Увеличение активности щелочной фосфатазы сопровождает рахит любой этиологии, болезнь Педжета, костные изменения, связанные с гиперпаратиреозом. Быстро растет активность фермента при остеогенной саркоме, метастазах рака в кости, миеломной болезни, лимфогранулематозе с поражением костей. У детей содержание щелочной фосфатазы в норме выше, чем у взрослых до периода полового созревания. Значительное увеличение активности щелочной фосфатазы наблюдается при холестазе. Щелочная фосфатаза в противоположность аминотрансферазам остается нормальной или незначительно увеличивается при вирусном гепатите. Резко возрастает её активность при отравлениях алкоголем на фоне хронического алкоголизма.
Фермент расположен на клеточной мембране и принимает участие в транспорте фосфора. Катализирует гидролиз сложных эфиров фосфорной кислоты и органических соединений. Самая высокая концентрация ЩФ обнаруживается в костной ткани (остеобластах), гепатоцитах, клетках почечных канальцев, слизистой кишечника и плаценте. Увеличение активности щелочной фосфатазы сопровождает рахит любой этиологии, болезнь Педжета, костные изменения, связанные с гиперпаратиреозом. Быстро растет активность фермента при остеогенной саркоме, метастазах рака в кости, миеломной болезни, лимфогранулематозе с поражением костей. У детей содержание щелочной фосфатазы в норме выше, чем у взрослых до периода полового созревания. Значительное увеличение активности щелочной фосфатазы наблюдается при холестазе. Щелочная фосфатаза в противоположность аминотрансферазам остается нормальной или незначительно увеличивается при вирусном гепатите. Резко возрастает её активность при отравлениях алкоголем на фоне хронического алкоголизма.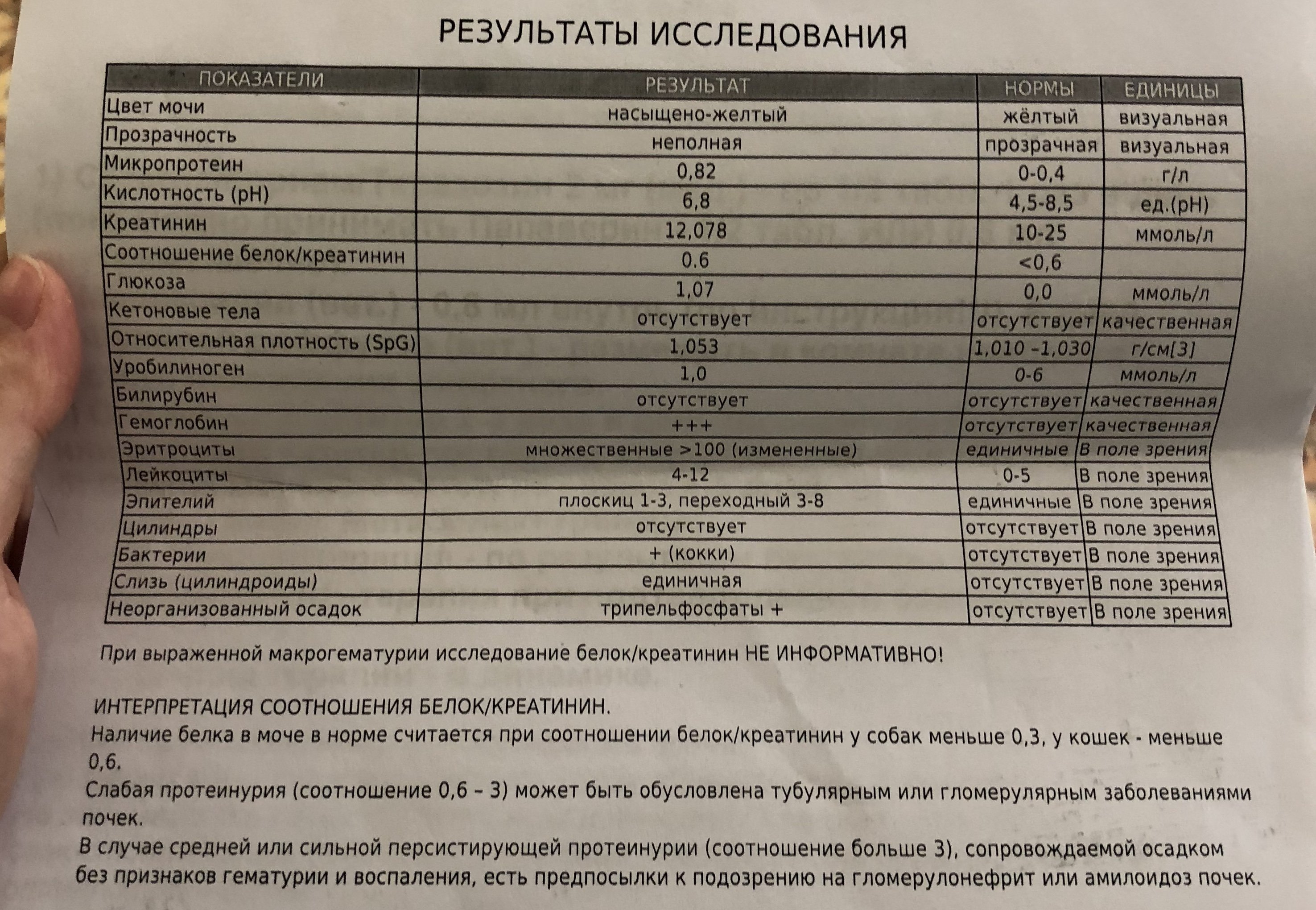 Она может повышаться при лекарственных назначениях, проявляющих гепатотоксический эффект (тетрациклин, парацетамол, фенацетин, 6-меркаптопурин, салицилаты и др.). Приблизительно у половины больных инфекционным мононуклеозом на первой неделе заболевания отмечается повышение активности щелочной фосфатазы. У женщин, принимающих противозачаточные препараты, содержащие эстроген и прогестерон, может развиться холестатическая желтуха и повышается активность щелочной фосфатазы. Очень высокие цифры активности фермента наблюдаются у женщин с преэклампсией, что является следствием повреждения плаценты. Низкая активность щелочной фосфатазы у беременных говорит о недостаточности развития плаценты. Помимо названных, повышение активности щелочной фосфатазы выявляется при следующих заболеваниях и состояниях: повышенном метаболизме в костной ткани (при заживлении переломов), первичном и вторичном гиперпаратиреозе, остеомаляции, «почечном рахите», обусловленном витамин-Д-резистентным рахитом, сочетающимся с вторичным гиперпаратиреозом, цитомегаловирусной инфекции у детей, внепеченочном сепсисе, язвенном колите, регионарном илеите, кишечных бактериальных инфекциях, тиреотоксикозе.
Она может повышаться при лекарственных назначениях, проявляющих гепатотоксический эффект (тетрациклин, парацетамол, фенацетин, 6-меркаптопурин, салицилаты и др.). Приблизительно у половины больных инфекционным мононуклеозом на первой неделе заболевания отмечается повышение активности щелочной фосфатазы. У женщин, принимающих противозачаточные препараты, содержащие эстроген и прогестерон, может развиться холестатическая желтуха и повышается активность щелочной фосфатазы. Очень высокие цифры активности фермента наблюдаются у женщин с преэклампсией, что является следствием повреждения плаценты. Низкая активность щелочной фосфатазы у беременных говорит о недостаточности развития плаценты. Помимо названных, повышение активности щелочной фосфатазы выявляется при следующих заболеваниях и состояниях: повышенном метаболизме в костной ткани (при заживлении переломов), первичном и вторичном гиперпаратиреозе, остеомаляции, «почечном рахите», обусловленном витамин-Д-резистентным рахитом, сочетающимся с вторичным гиперпаратиреозом, цитомегаловирусной инфекции у детей, внепеченочном сепсисе, язвенном колите, регионарном илеите, кишечных бактериальных инфекциях, тиреотоксикозе. Снижение активности фермента отмечается при гипотиреозе, цинге, выраженной анемии, квашиоркоре, гипофосфатаземии.
Снижение активности фермента отмечается при гипотиреозе, цинге, выраженной анемии, квашиоркоре, гипофосфатаземии.
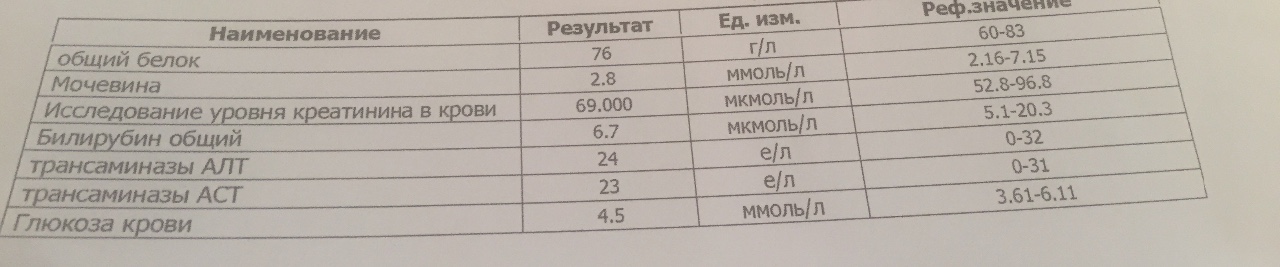 Норма:
Норма:
 Норма:
Норма:
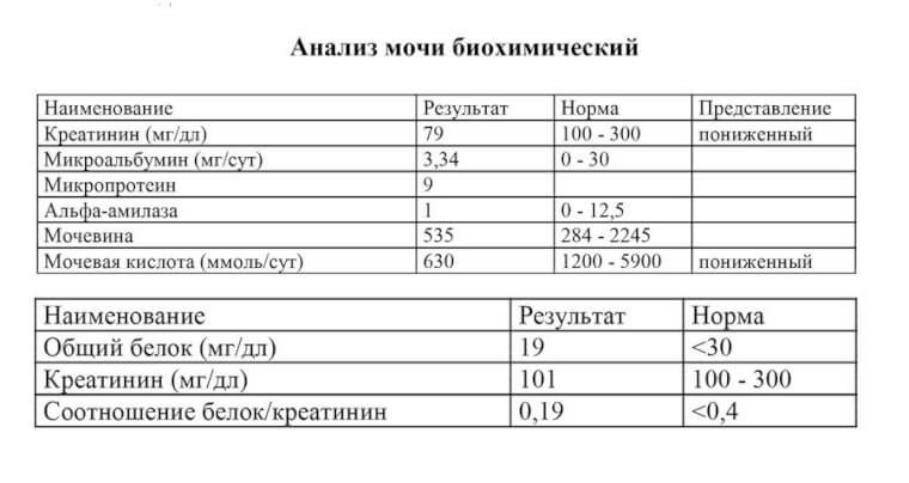 Зачем это нужно и что означают их результаты?
Зачем это нужно и что означают их результаты? Их определение и соотношение позволяет более точно оценить нарушения функций внутренних органов. Физиологическая гипопротеинемия (снижение уровня белка) может наблюдаться у беременных женщин (особенно в третьем триместре) и при лактации за счет уменьшения количества эритроцитов в плазме, связанного с увеличением общего объема плазмы. Небольшое снижение общего белка (55-65 г/л) во время беременности не является патологией. Повышение концентрации белка в сыворотке крови наблюдается вследствие патологии — обезвоживания и сгущения крови при потерях жидкости.
Их определение и соотношение позволяет более точно оценить нарушения функций внутренних органов. Физиологическая гипопротеинемия (снижение уровня белка) может наблюдаться у беременных женщин (особенно в третьем триместре) и при лактации за счет уменьшения количества эритроцитов в плазме, связанного с увеличением общего объема плазмы. Небольшое снижение общего белка (55-65 г/л) во время беременности не является патологией. Повышение концентрации белка в сыворотке крови наблюдается вследствие патологии — обезвоживания и сгущения крови при потерях жидкости. Содержание холестерина в крови в значительной степени зависит от возраста. Нормальный уровень холестерина в крови молодой женщины -3.15-5.8 ммоль/л. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина (до 6,0-6,2), которое обусловлено повышенным формированием эндогенного (вырабатываемого в печени) холестерина, необходимого для построения сосудистого русла плаценты и плода. Повышение уровня холестерина в крови считается фактором, предрасполагающим к развитию атеросклероза — образованию специфических бляшек в сосудах.
Содержание холестерина в крови в значительной степени зависит от возраста. Нормальный уровень холестерина в крови молодой женщины -3.15-5.8 ммоль/л. Во время беременности наблюдается физиологическое увеличение уровня общего холестерина (до 6,0-6,2), которое обусловлено повышенным формированием эндогенного (вырабатываемого в печени) холестерина, необходимого для построения сосудистого русла плаценты и плода. Повышение уровня холестерина в крови считается фактором, предрасполагающим к развитию атеросклероза — образованию специфических бляшек в сосудах. Это может привести к его недостаточной секреции для поддержания нормального уровня глюкозы в крови. В этот период у некоторых беременных относительная недостаточность инсулина может вызвать развитие гестационного диабета (диабета беременных), об этом свидетельствует повышение глюкозы крови. Поэтому всем будущим мамам в сроки между 24-й и 28-й неделей рекомендуется проведение исследования глюкозы крови. Этот анализ проводится дополнительно, без исследования других показателей биохимического анализа.
Это может привести к его недостаточной секреции для поддержания нормального уровня глюкозы в крови. В этот период у некоторых беременных относительная недостаточность инсулина может вызвать развитие гестационного диабета (диабета беременных), об этом свидетельствует повышение глюкозы крови. Поэтому всем будущим мамам в сроки между 24-й и 28-й неделей рекомендуется проведение исследования глюкозы крови. Этот анализ проводится дополнительно, без исследования других показателей биохимического анализа. Уровень АЛТ повышается при повреждении клеток печени, почек вирусами или химическими веществами.
Уровень АЛТ повышается при повреждении клеток печени, почек вирусами или химическими веществами. У беременных, особенно в третьем триместре, также имеет место физиологическое повышение активности этого фермента, дополнительным источником щелочной фосфатазы в этом случае является плацента. Нормальные значения ЩФ у взрослых — до 150 ЕД/л. У беременных этот показатель может повышаться до 240 ЕД/л.
У беременных, особенно в третьем триместре, также имеет место физиологическое повышение активности этого фермента, дополнительным источником щелочной фосфатазы в этом случае является плацента. Нормальные значения ЩФ у взрослых — до 150 ЕД/л. У беременных этот показатель может повышаться до 240 ЕД/л. Затем в печени свободный билирубин связывается со специальной кислотой (глюкуроновой), в результате чего образуется прямой, менее токсичный билирубин, который активно выделяется в желчные протоки и выводится с желчью. Он является одним из основных компонентов желчи. Билирубин содержится в сыворотке крови в виде двух фракций: прямого (связанного) и непрямого (свободного) билирубина, вместе составляющих общий билирубин крови. Нормальный уровень общего билирубина, в том числе и во время беременности, — 3,4-17,2 мкмоль/л. При повышении концентрации билирубина в крови (при ускоренном распаде эритроцитов, патологии печени или желчевыводящих путей) появляется желтуха. Это связано с тем, что при гипербилирубинемии билирубин накапливается в глазном яблоке и коже.
Затем в печени свободный билирубин связывается со специальной кислотой (глюкуроновой), в результате чего образуется прямой, менее токсичный билирубин, который активно выделяется в желчные протоки и выводится с желчью. Он является одним из основных компонентов желчи. Билирубин содержится в сыворотке крови в виде двух фракций: прямого (связанного) и непрямого (свободного) билирубина, вместе составляющих общий билирубин крови. Нормальный уровень общего билирубина, в том числе и во время беременности, — 3,4-17,2 мкмоль/л. При повышении концентрации билирубина в крови (при ускоренном распаде эритроцитов, патологии печени или желчевыводящих путей) появляется желтуха. Это связано с тем, что при гипербилирубинемии билирубин накапливается в глазном яблоке и коже. Но в биохимии крови определяют в основном мочевину и креатинин.
Но в биохимии крови определяют в основном мочевину и креатинин. Но, несмотря на такое незначительное количество, они играют существенную роль во всех биохимических процессах организма.
Но, несмотря на такое незначительное количество, они играют существенную роль во всех биохимических процессах организма. Нормальная концентрация натрия — 136-145 ммоль/л. Натрий участвует в механизмах возбуждения нервных и мышечных клеток. Снижение его уровня в плазме вызывает общую слабость, может привести к развитию различных неврологических нарушений. Увеличение концентрации натрия в крови наблюдается при ограничении приема воды, рвоте, например при токсикозе первой половины беременности или диарее (жидком стуле) без возмещения потери жидкости.
Нормальная концентрация натрия — 136-145 ммоль/л. Натрий участвует в механизмах возбуждения нервных и мышечных клеток. Снижение его уровня в плазме вызывает общую слабость, может привести к развитию различных неврологических нарушений. Увеличение концентрации натрия в крови наблюдается при ограничении приема воды, рвоте, например при токсикозе первой половины беременности или диарее (жидком стуле) без возмещения потери жидкости. Дефицит кальция наблюдается при беременности, что объясняется потребностью ребенка в строительном материале для костей, При снижении кальция в анализе необходимо восполнять его содержание с помощью лекарственных препаратов.
Дефицит кальция наблюдается при беременности, что объясняется потребностью ребенка в строительном материале для костей, При снижении кальция в анализе необходимо восполнять его содержание с помощью лекарственных препаратов. Исходя из необходимости, в каждом конкретном случае количество показателей может быть сокращено или увеличено.
Исходя из необходимости, в каждом конкретном случае количество показателей может быть сокращено или увеличено. Биохимия крови представляет интерес в диагностике практически любой болезни. Это более подробный анализ крови, чем клинический. Также важен биохимический анализ крови при наблюдении беременности. При нормальном самочувствии женщины его назначают в первом и третьем триместре. Если наблюдается токсикоз, есть угроза выкидыша или женщина жалуется на недомогание, его проводят чаще.
Биохимия крови представляет интерес в диагностике практически любой болезни. Это более подробный анализ крови, чем клинический. Также важен биохимический анализ крови при наблюдении беременности. При нормальном самочувствии женщины его назначают в первом и третьем триместре. Если наблюдается токсикоз, есть угроза выкидыша или женщина жалуется на недомогание, его проводят чаще.