Атеросклероз сосудов головного мозга
Атеросклероз – самое распространенное хроническое заболевание, поражающее кровеносные сосуды, в частности, эластичные и эластично-мышечные артерии сердца, головного мозга и других органов с формированием на их внутренней поверхности жировых, чаще холестериновых отложений в виде атероматозных ( от лат. “atero” – каша) бляшек с последующим разрастанием в них плотной соединительной ткани (склерозированием) и пропитыванием солями кальция (известкованием).
Вследствие этого просвет артерий постепенно уменьшается или облитерируется, т.е. вовсе исчезает, что приводит к нарастающей недостаточности кровоснабжения тканей органа, питающихся от этой артерии. Кроме этого возможны полные закупорки (окклюзии) просвета сосудов содержимым бляшек в сочетании с тромбами, что приводит к некрозу (инфаркту) тканей или гангрене органа или части тела.
В проведенных исследованиях отмечается возможность полного обратного рассасывания холестериновой инфильтрации сосудов, что свидетельствует о возможности излечения атеросклероза на ранних стадиях его развития. Появление атеросклеротических бляшек иногда обнаруживаются уже у молодых людей в возрасте 20 лет, но наибольшая распространенность заболевания отмечается у лиц в зрелом возрасте – 50-60 лет, причем чаще у мужчин; у женщин заболевание чаще отмечается после 60 лет. Высокая распространенность этого заболевания среди населения ассоциирует его даже с одним из проявлений старения организма
Причины атеросклероза сосудов головного мозга
Среди причин возникновения заболевания следует, наряду с наследственной предрасположенностью, следует отметить часто повторяющиеся психоэмоциональные напряжения, влияющие на тонус артерий, гипертоническую болезнь, сахарный диабет, ожирение, гиподинамию и курение.
Клиническое проявление атеросклероза сосудов головного мозга определяется степенью вызванной им недостаточности (ишемии) кровообращения и питания ткани мозга. К первым признакам ишемии относятся периодически возникающая головная боль, шум в ушах преходящего характера, особенно в периоды напряженной умственной деятельности. Отмечается ухудшение памяти на текущие события, забывание слов во время разговора, но при этом память на давно прошедшие события сохраняется полностью. Нарушается сон, частыми становятся тревожные пробуждения и бессонница. У больных отмечаются изменения в психоэмоциональной сфере – они становятся мнительны, склонны к слезливости, беспричинной депрессии и “умственной жвачке” — длительному переживанию незначительных неудач или обид.
В дальнейшем у больных обнаруживаются более объективные проявления атеросклероза сосудов головного мозга – нарушение координации движений, периодическое, особенно при волнении, дрожание конечностей и головы. При обследовании крупных артерий головного мозга могут определяться признаки их обызвествления, так же становится видимой пульсация плечевых артерий. В этот период у больных вследствие временной ишемии мозга могут развиваться транзиторные (преходящие) инсульты с временными нарушениями кожной чувствительности – парестезиями, тонуса скелетной и мимической мускулатуры с ослаблением активных движений в отдельных конечностях, односторонним искажением лица за счет утраты мышечного тонуса. Наиболее грозным осложнением заболевания является ишемический инсульт части мозга вследствие полной окклюзии одной из крупных мозговых артерий, приводящий, как правило, к стойкой инвалидизации больного.
Лечение атеросклероза сосудов головного мозга
В лечении больного главной задачей врача является предупреждение дальнейшего прогрессирования процесса формирования атеросклеротических бляшек и стимуляция развития окольных путей кровообращения страдающих органов. Последнее достигается назначением индивидуальной лечебной физкультуры в виде дозированных и регулярных, соответствующих возрасту и возможностям больного, физических нагрузок. Такая мера способствует открытию коллатеральной, не задействованной в покое и в условиях привычной гиподинамии, сети сосудов, приносящих кровь к страдающему от ишемии органу. В комплексе с физическими упражнениями полезны будут прогулки на свежем воздухе, легкий массаж тела, водные процедуры, включая бальнеотерапию лечебными йодобромными, родоновыми ваннами или с применением хвойного экстракта, морской соли, отвара овса. Эти процедуры также способствуют снижению возбудимости нервной системы и нормализации артериального давления.
К мерам, направленным на предупреждение прогрессирования атеросклероза, в первую очередь относится рациональное питание с ограничением и равным содержанием растительных и животных жиров, достаточным содержанием витаминов, (в первую очередь витамина С, антиоксидантов – витаминов Е, А, а также витаминов группы В) и исключающее нарастание массы тела. В ежедневном рационе должна преобладать растительная пища – зелень, фрукты, овощи, рыба и морепродукты, должны быть ограничены белые сорта хлеба, макаронные изделия, продукты с высоким содержанием холестерина — жирное мясо, копчености, яйца и сливочное масло. В случае избыточного веса организация питания должна быть направлена на его снижение за счет ограничения калорийности пищи. Выведению избыточного холестерина из организма способствуют мероприятия по его очищению, в частности очищению кишечника от холестерина, связанного с желчью, путем периодического приема солевых слабительных средств, включения в пищу круп, богатых растительной клетчаткой, многократное орошение кишечника.
При лечении сопутствующих заболеваний, способствующих развитию и прогрессированию процесса (это в первую очередь гипертоническая болезнь и сахарный диабет), не следует стремиться к срочному снижению уровня сахара в крови и артериального давления – это может усугубить уже имеющуюся ишемию органов. Но в то же время систематическое лечение этих заболеваний также является одной из главных мер вторичной профилактики.
Медикаментозное лечение под врачебным контролем средствами, снижающими уровень холестерина в крови, в данном случае может выполнять лишь второстепенную роль.
Напоминаем наш адрес:
191014, Санкт-Петербург (СПБ), Литейный пр., д.55А
тел./факс: + 7 (812) 600-7777
Клиника «Скандинавия»
Более подробную информацию смотрите на странице «контакты».
Атеросклероз: причины, диагностика, лечение
24.04.2017Атеросклероз – распространенное хроническое заболевание, при котором развивается поражение крупных кровеносных сосудов. По ним происходит транспорт кислорода, питательных веществ, гормонов для тканей и органов. Эти сосуды называются – артерий, самый крупный из них — аорта. На стенках артерий в виде налета или бляшек откладываются комплексы, состоящие из жира и белка, холестерин. Стенки при этом теряют эластичность, и при дальнейшем росте бляшки происходит сужение просвета артерий, что приводит к уменьшению кровоснабжения органов и тканей (рис 1).
По статистике встречаемости атеросклероза отчетливо преобладают более высокие показатели заболеваемости среди мужчин. Мужчины болеют чаще, женщин в 3—4 раза. Наиболее часто атеросклероз возникает у пациентов среднего и пожилого возраста. Данные многих ученых говорят о различной статистике атеросклероза в разных странах. Например, в США атеросклероз широко распространен. В качестве причины смерти среди всех болезней он стоит на первом месте, обогнав даже рак. В южных странах распространение атеросклероза носит несомненно менее широкий характер. В США атеросклеротические поражения сердца составляют 42,6% всех сердечно-сосудистых заболеваний, в Италии их частота достигает лишь 6,1%.В странах Африки атеросклеротическое поражение сосудов встречается намного реже, чем в Европе и Америке. По данным всемирной организации здравоохранения наибольшее распространение атеросклеротических поражений сердца отмечено в США, Австралии, Финляндии, Великобритании и Канаде — странах, очень близких по укладу жизни. Самая низкая степень распространенности этих поражений отмечена в Японии.
Основной причиной атеросклероза сосудов является нарушение метаболизма жиров и протеинов, что приводит к формированию характерных атеросклеротических бляшек. Неправильное питание дает толчок к нарушению в обменных процессах, поражению стенок сосудов, их утолщению и формированию атеросклеротических бляшек (Рис.2). Частые переохлаждения и низкий иммунитет, стрессовые ситуации, подверженность вирусным заболеваниям гормональные и генетические сбои в организме, травма сопровождающаяся повреждением сосудистой стенки также могут стать причиной возникновения болезни. Усугубляет проблему лечение некоторыми лекарственными препаратами, лишний вес, неправильный образ жизни, несоблюдение диеты, отсутствие физической активности, наличие вредных привычек, а также сопутствующих заболеваний – гипертонической болезни, ожирения, сахарного диабета и иных болезней сердца и сосудов.
Болезнь развивается постепенно и может долго не проявляться (рис.3). Как правило, первые признаки нарушения кровоснабжения того или иного органа проявляются при весьма значительном сужении просвета сосудов (на 70% и более).
- Здоровый сосуд
- Возникновение атеросклеротической бляшки
- Сужение просвета сосуда более 70%
- Закупорка оставшегося просвета тромбом
Проявления атеросклероза зависят от места возникновения патологического процесса (рис.4).
Атеросклероз сонных, позвоночных артерий (магистральных артерий области шеи), а также артерий головного мозга может проявляться симптоматикой, характерной для преходящей ишемии мозга. Пациент может предъявлять жалобы на частые головокружения, головные боли и потери сознания (обмороки), нечеткость речи, нарушения координации движений, кратковременно возникающие проблемы со зрением (слепота, «мушки» перед глазами). Частым исходом атеросклероза сосудов головного мозга и магистральных артерий области шеи, являются инсульты.
При атеросклеротическом поражении брыжеечных артерий, по которым кровь поступает к нижним отделам пищеварительного тракта, нередко развивается т. н. «брюшная жаба», которая проявляется вздутием живота и коликами после приема пищи. При тромбозе брыжеечных сосудов (закупорка сосуда сгустком крови с невозможностью доставки крови к органу) возможен некроз (омертвение) стенки кишечника.
Поражение сосудов почек становится причиной стойкой гипертонии (повышение артериального давления, практически не поддающееся терапии, т.н. вазоренальная гипертензия) и почечной недостаточности.
Для атеросклероза нижних конечностей весьма характерен такой симптом, как перемежающаяся хромота. Она обусловлена болью в области голени (икре), возникающей во время ходьбы на расстояние менее 500 метров. При этом, после остановки и отдыха 1-2 мин, заболевший может пройти без боли столько же. Также пациент испытывает зябкость, онемение, бледность кожи стоп. Порезы и царапины заживают дольше. Исход – трофическая язва и гангрена стопы.
Атеросклероз сосудов органов мужской репродуктивной системы ведет к нарушению эрекции.
При атеросклеротическом поражение артерий сердца возникает преходящая ишемия сердечной мышцы (стенокардия), При остро возникшем нарушение кровоснабжения – инфаркт (некроз сердечной мышцы). Также при ухудшение питания возможны нарушения проведения импульсов по нервной системе сердца с возникновением аритмии.
Одно из осложнений атеросклероза аорты — аневризма аорты. Это локальное расширение участка аорты, обусловленное слабостью ее стенок. (рис.5) Согласно статистике, аневризма аорты чаще диагностируется у лиц мужского пола. К группе повышенного риска возникновения аневризмы относятся заядлые курильщики, гипертоники, люди с избыточным весом и с повышенным уровнем холестерина в крови.
Чаще всего аневризма возникает в брюшном отделе аорты и проявляется наличием пульсирующего опухолевидного образования в брюшной полости на уровне пупка или чуть ниже и немного левее от него. Прорыв аневризмы в брюшную полость происходит быстро и, как правило, безболезненно, а в забрюшинную клетчатку – с сильной болью в животе и пояснице, с развитием явлений шока. Через некоторое время больной может погибнуть из-за нарастающей кровопотери.
Диагностика
Анализ крови позволяет сделать заключение о общем состоянии артериального русла и определить вероятность развития атеросклеротического поражения у конкретного больного.
наиболее значимыми критериями оценки являются:
уровень общего холестерина (ХС) — норма 3,1-5,2 ммоль/л;
ЛПВП (хороший холестерин), – норма от 1,42 у женщин и от 1, 58 у мужчин;
ЛПНП (плохой холестерин) – норма до 3,9 ммоль/л;
Триглицериды (ТГ) – норма 0,14 -1,82 моль/л;
индекс атерогенности (соотношение ЛПВП к ЛПНП) – норма до 3.
Подтверждение диагноза производится инструментальным путем. Наиболее часто используются:
УЗИ (УЗДС) артерий Рентгенконтрастная ангиография Мультиспиральная компьютерная томография артерийВышеописанные методы диагностики не требуют госпитализации и выполняются амбулаторно или за 1 день.
В нашей клинике работают специалисты, обладающие навыками диагностики и лечения патологии описанной в этой статье.
Приходите на консультацию, коллектив центра ответит на все вопросы и подберет алгоритм диагностического поиска и лечения болезни.
С уважением,
врач-хирург-флеболог
кандидат медицинских наук
Петренко П.Н.
Атеросклероз сосудов: лечение, симптомы, причины, профилактика | Болезни артерий
Cосуды подверженные атеросклерозу
При атеросклерозе поражаются крупные магистральные артерии — аорта и её ветви. Среди отделов аорты больше всего подвержена атеросклерозу брюшная аорта. Клинически значимый атеросклероз дуги аорты и грудного отдела аорты встречается значительно реже.
Из периферических артерий и непосредственно ветвей аорты следует выделить:
- коронарные (венечные) сосуды,
- питающие сердце,
- брахиоцефальные артерии (БЦА),
- подключичные артерии,
- общие и внутренние сонные артерии (ВСА),
- позвоночные артерии,
- артерии конечностей,
- почечные артерии,
- чревный ствол,
- мезентериальные артерии.
При поражении нескольких артериальных бассейнов говорят о генерализованном (распространенном) атеросклерозе. Наиболее часто атеросклероз поражает коронарный, брахиоцефальный бассейны, а также сосуды, кровоснабжающие нижние конечности.
Чем опасен атеросклероз
Атеросклеротические или, как их ещё называют, холестериновые бляшки, постепенно суживают просвет артерий и делают их менее эластичными. Это создаёт препятствие для нормального тока крови и приводит к недостаточности кровоснабжения питающего органа.
Сужение просвета сосуда атеросклеротической бляшкой называется стенозом, а полная закупорка просвета — окклюзией. Симптомы заболевания начинают проявляться при определенной степени стеноза артерии, в таком случае можно говорить о стенозирующем атеросклерозе сосудов. Так, например, если сужаются артерии сердца, то кровоток к сердечной мышце (миокарду) уменьшается. Это может вызвать появление болей за грудиной и одышки, что в итоге может привести к инфаркту. Частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, полностью блокируя их просвет.
Кроме того, опасность атеросклероза заключается в том, что частицы атеросклеротической бляшки могут отрываться от стенок артерий и переноситься с кровью до более узких сосудов, блокируя их просвет. В области атеросклеротических бляшек могут образовываться тромбы, частично или полностью блокируя просвет артерии. В подобных случаях происходит острое нарушение кровоснабжения питающего органа, что может привести к опасным, нередко жизнеугрожающим осложнениям. Описанные механизмы нередко являются причиной инсульта, инфаркта миокарда, тромбоза и облитерирующего атеросклероза сосудов нижних конечностей.
Клиническая картина или симптомы атеросклероза
Симптомы атеросклероза зависят от органа, который питают пораженные атеросклеротическими бляшками сосуды. Так, при поражении коронарных артерий страдает сердечная мышца (миокард), развивается ишемическая болезнь сердца (ИБС). Появляются признаки стенокардии — боли за грудиной и одышка при физической нагрузке или в покое.
Из числа сосудов, питающих головной мозг, наиболее часто атеросклерозом поражается внутренние сонные и позвоночные артерии. При этом пациентов могут беспокоить головокружения, нарушение памяти и зрения, эпизоды потери чувствительности или движений в области лица и в конечностях, нарушения речи. При длительном существовании атеросклеротической бляшки в просвете сонной артерии возможно возникновение изъязвлений на её поверхности, а также тромбов, которые могут уноситься с током крови в сосуды головного мозга, вызывая такие клинические проявления как парез/паралич, внезапную потерю чувствительность в конечностях или в области лица, а также временную слепоту.
При поражении сосудов ног появляются симптомы перемежающей хромоты — боли в икроножных (реже — в ягодичных и бедренных) мышцах, возникающие при ходьбе. При прогрессировании облитерирующего атеросклероза сосудов нижних конечностей в конечном итоге возникают трофические язвы и гангрена конечности. При атеросклерозе подвздошных артерий также может иметь место нарушение потенции (эректильная дисфункция).
Причины возникновения атеросклероза
Причины атеросклероза остаются до конца не изученными. Считается, что начальные стадии атеросклероза возникают уже в молодом возрасте, однако обычно он достигает своей клинической значимости у лиц старшей возрастной группы (старше 50 лет). Выделяют факторы риска атеросклероза, воздействие на которые может существенно замедлить его прогрессирование, снизить выраженность его проявлений и предотвратить возникновение осложнений.
Факторы риска атеросклероза
- Высокое артериальное давление,
- Высокий уровень холестерина в крови — липопротеинов низкой плотности (ЛПНП),
- Диета с высоким содержанием животных жиров,
- Курение,
- Ожирение,
- Отягощённая наследственность,
- Сахарный диабет.
Холестерин и атеросклероз
Важен регулярный контроль анализа крови на так называемый «плохой» холестерин, откладывающийся в стенке артерий и вызывающий появление и рост атеросклеротических бляшек. При повышенном значении холестерина липопротеинов низкой плотности необходимо проконсультироваться у терапевта, кардиолога или сосудистого хирурга. При отсутствии противопоказаний рекомендован прием статинов — медикаментозных препаратов, снижающих уровень «плохого» холестерина в крови.
Профилактика атеросклероза сосудов
Лучшее лечение атеросклероза — его профилактика. Она является необходимой с целью предотвращения возникновения первых признаков и симптомов заболевания, что позволит побороть атеросклероз уже на начальных стадиях. Профилактика заключается в первую очередь в диете: не злоупотреблять жирной пищей, а также обязательном отказе от курения. В случае наличия гипертонической болезни (гипертонии) необходимо поддерживать нормальные значения артериального давления с осуществлением его контроля, а также приема медикаментозных препаратов, предварительно проконсультировавшись у терапевта или кардиолога. При наличии сахарного диабета показано поддержание нормального уровня глюкозы в крови посредством приема сахароснижающих препаратов, назначенных эндокринологом, ежедневный контроль уровня глюкозы в крови, регулярное наблюдение у эндокринолога.
Какой врач лечит атеросклероз сосудов?
При подозрении на атеросклероз, необходим осмотр врача-специалиста:
- Ангионевролога — при атеросклерозе сосудов головного мозга;
- Кардиолога — при атеросклерозе сосудов сердца;
- Сосудистого хирурга — при признаках заболеваний артерий рук или ног, шеи, грудной клетки и брюшной полости.
Показаться специалисту (сосудистому хирургу) необходимо в случае, если у вас имеется один или несколько факторов риска атеросклероза, а также присутствуют жалобы, характерные для заболеваний артерий. Особенно важно обратиться за квалифицированной помощью при начальных проявлениях болезни, когда возможно предотвратить развитие тяжёлых осложнений атеросклероза.
Перед тем, как назначить инструментальные методы диагностики врач должен оценить жалобы пациента. Собрать информацию о перенесённых заболеваниях и проведённом в прошлом лечении. Объективный осмотр даёт детальную информацию о тяжести и распространённости заболевания.
В ряде случаев диагноз атеросклероза может быть исключён на этапе первичного осмотра. В случае выявления атеросклероза сосудов той или иной локализации, врач может назначить дополнительное обследование.
Лабораторно-инструментальные исследования, которые могут быть использованы для диагностики атеросклероза:
Как лечить атеросклероз сосудов: медикаментозное лечение атеросклероза
Бороться с атеросклерозом сосудов можно консервативным и оперативным способом. Консервативное лечение атеросклероза применяется при не выраженных и нестенозирующих формах атеросклероза. Оно включает в себя борьбу с факторами риска атеросклероза, а также прием лекарственных препаратов из числа статинов (Симвастатин, Аторвастатин, Розувастатин и др.) и антиагрегантов (ацетилсалициловая кислота, клопидогрель и др.), препятствующих дальнейшему росту атеросклеротических бляшек и образованию тромбов на их поверхности. Медикаментозные препараты назначаются на постоянный или длительный прием.
Обратим ли атеросклероз сосудов?
На данный момент препаратов, позволяющих избавиться от атеросклероза и очистить сосуды от атеросклеротических бляшек не существует.
Атеросклероз – это необратимое заболевание, и полностью вылечить его невозможно. При запущенных формах атеросклероза нередко применяется оперативное лечение. Современные хирургические методы позволяют выполнить операцию эффективно, малотравматичным способом и без серьезных последствий для организма, восстановить просвет пораженного атеросклерозом сосуда и возобновить достаточный приток крови к органу.
Атеросклероз сонных артерий, инсульт, транзиторные ишемические атаки (ТИА)
Что такое атеросклероз сонных артерий?
Атеросклероз сонных артерий — это заболевание, при котором имеется сужение или полное перекрытие крупных кровеносных сосудов на шее, называемых сонными артериями. Сонные артерии отходят от аорты, затем проходят на шее, и далее, в полость черепа, неся кровь к головному мозгу.
Атеросклероз сонных артерий чаще развивается у пожилых людей. Только 1 процент взрослых в возрасте 50-59 лет имеет значительное сужение сонных артерий, но в возрасте старше 70 лет уже 10% пациентов имеют это заболевание.
В норме артерии имеют гладкую и ровную поверхность изнутри. Но при атеросклерозе в стенке артерии откладывается рыхлая субстанция, состоящая из холестерина, кальция и фиброзной ткани, образуя атеросклеротическую бляшку, которая и суживает просвет сосуда. Атеросклеротическая бляшка может расти, значительно изменяя нормальный ток крови по артерии. Кроме того, ее поверхность может разрушаться, в результате чего мельчайшие кусочки содержимого бляшки отрываются и закрывают сосуды головного мозга. Это ведет к развитию инсульта.
Риск развития атеросклероза можно значительно снизить, если отказаться от курения. Кроме того необходимо:
- Вести активный образ жизни (регулярные физические упражнения)
- Соблюдать диету с низким потреблением холестерина
- Контролировать свой вес
Если у вас сахарный диабет, повышенный уровень артериального давления, холестерина в крови, необходимо принять ряд дополнительных мер для снижения риска развития атеросклероза.
Каковы симптомы заболевания?
Атеросклероз сонных артерий может никак не проявляться на ранних стадиях. К сожалению, очень часто первым проявлением этого заболевания является инсульт. Однако у ряда пациентов, развитию инсульта предшествуют, так называемые транзиторные ишемические атаки (ТИА). При этом появляются временные симптомы нарушения мозгового кровоснабжения (продолжительностью от нескольких минут до 1 часа):
- Ощущение слабости, онемения или покалывания на одной половине тела, например, в правой руке и ноге
- Невозможность контролировать движения в руке или ноге
- Потеря зрения на один глаз
- Невозможность внятно говорить
Эти симптомы обычно полностью проходят в течение 24 часов. Однако, вы не должны игнорировать их.
Появление вышеописанных симптомов означает, что имеется очень высокий риск развития инсульта. Необходимо немедленно обратиться к врачу. Если подобные симптомы не проходят в течение нескольких часов, то это говорит о развитии инсульта. Необходимо немедленно обратиться к врачу.
Какие исследования необходимо выполнить?
Во время беседы врачу следует рассказать о ваших жалобах, а так же о том, курите вы или нет и бывают ли у вас подъемы артериального давления.
Так же врач поинтересуется, когда и как часто появляются жалобы. При осмотре, врач при помощи фонендоскопа прослушает область над сонными артериями, так как при прохождении крови через суженный сосуд появляется шум.
Для подтверждения наличия атеросклероза сонных артерий выполняется специальное исследование — дуплексное сканирование. В большинстве случаев этого исследования бывает достаточно, чтобы определить насколько поражены артерии и выбрать метод лечения. Однако в ряде случаев необходимо выполнить компьютерную томографию (КТ), магнитнорезонансную томографию (МРТ), или ангиографическое исследование.
Лечение
Выбор метода лечения производится на основе данных о степени поражения сонных артерий, наличия или отсутствия симптомов, так же учитывается общее состояние пациента. На ранних стадиях, специалист может порекомендовать медикаментозное лечение и изменение образа жизни.
При наличии сопутствующих заболеваний, при которых ускоряется развитие атеросклероза, будут даны дополнительные рекомендации. Например, при диабете, необходимо контролировать нормальный уровень сахара крови. Если имеется повышенное артериальное давление, врач назначит лекарственные препараты для его нормализации. Если вы курите, необходимо бросить. Если повышен уровень холестерина крови, необходимо соблюдать специальную диету, иногда назначают специальные препараты (статины) для снижения уровня холестерина.
Хирургическое лечение
Если имеется значительное поражение сонных артерий, может потребоваться хирургическое лечение. Признаками серьезного заболевания являются транзиторные ишемические атаки, недавно перенесенный инсульт. Однако у значительного числа больных жалобы могут отсутствовать даже при очень тяжелом поражении сонных артерий.
Хирургическая операция заключается в удалении атеросклеротической бляшки. Эта процедура называется каротидная эндартерэктомия.
Как показывает наш опыт, эта операция, в руках опытных специалистов, достаточно безопасна и, как правило, не сопровождается осложнениями.
Эндоваскулярные методики
Наряду с традиционными операциями при атеросклерозе сонных артерий, могут быть применены более новые методы лечения. К ним относится баллонная ангиопластика и стентирование.
Метод заключается в том, что через небольшой прокол артерии на бедре или плече, в просвет сонной артерии вводится длинная узкая трубка называемая катетером. Катетер проводят к месту сужения сосуда, где устанавливают специальное металлическое устройство — стент. Стент расширяет просвет артерии и служит каркасом, который поддерживает нормальную проходимость сосуда.
В настоящее время данную методику применяют в основном у пациентов с выраженными сопутствующими заболеваниями (например, сердечная недостаточность), для которых обычная хирургическая операция связана с высоким риском осложнений.
Что нужно предпринять чтобы оставаться здоровым?
Изменение стиля жизни может остановить прогрессирование атеросклероза сонных артерий. Первый шаг — необходимо бросить курить. Борьба с ожирением, регулярные физические упражнения и диета с низким содержанием холестерина могут значительно снизить риск развития атеросклероза.
Атеросклероз головного мозга — симптомы и лечение
Атеросклероз головного мозга – это опасное заболевание, которое поражает кровеносные сосуды головного мозга.
При данном заболевании на внутренней оболочке артерий формируются очаги жировых отложений. Это вызывает сужение просвета сосудов вплоть до их полной закупорки.
Причины возникновения атеросклероза мозга:
- Ожирение
- Артериальная гипертензия
- Малоподвижный образ жизни
- Чрезмерное употребление алкоголем и курение
- Повышенная свертываемость крови
- Генетическая предрасположенность
- Частые стрессовые ситуации
- Неправильное питание
- Эндокринологические расстройства
- Сахарный диабет
Симптомы атеросклероза сосудов головного мозга:
- Головная боль различной интенсивности и длительности
- Нарушение сна
- Головокружение
- Нарушение двигательной активности, координации
- Общая утомляемость
- Снижение работоспособности
- Потеря чувствительности половины тела
- Изменение речи, зрения, шум в ушах
- Дрожание подбородка и конечностей
- Проблемы с памятью
- Асимметрия лица
Лечение атеросклероз головного мозга
Лечение атеросклероза сосудов мозга проводится медикаментозно и оперативно. Для эффективного лечения атеросклероза головного мозга необходимо бросить курить, ограничить употребление жирных продуктов, нормализовать уровень сахара крови и артериальное давление. При выявлении одиночного места сужения крупной магистральной артерии с существенным нарушением прохождения крови требуются хирургическое вмешательство. Самый распространенный метод для этого — каротидная эндартерэктомия. В процессе операции рассекают стенку пораженного сосуда, удаляют бляшку, затем при помощи швов восстанавливают стенку сосуда.
Лечение атеросклероза головного мозга в клинике «Семейная» осуществляется комплексно. Каждого пациента ведет и наблюдает врач терапевт, так как важно сформировать единую систему лечения и грамотно соотнести лечение, назначенное другими врачами. Такой подход дает лучшие результаты при атеросклерозе и делает возможным быстрое выздоровление пациента.
Запись на прием к врачу кардиологу
Обязательно пройдите консультацию квалифицированного специалиста в области сердечных заболеваний в клинике «Семейная».
Чтобы уточнить цены на прием врача кардиолога или другие вопросы пройдите по ссылке ниже
Диагностика атеросклероза
Атеросклероз — это заболевание артерий. На стенках кровеносных сосудов откладываются жиры, разрастается соединительная ткань — образуются так называемые бляшки. Бляшки приводят к деформации сосудов и их сужению, что затрудняет циркуляцию крови, уменьшает кровоснабжение внутренних органов и способствует их разрушению.
Атеросклероз развивается практически у каждого человека ввиду старения организма. Однако скорость развития заболевания и степень поражения сосудов и внутренних органов напрямую зависит от образа жизни. Малая физическая активность приводит к нарушению обмена жиров и ускоряет развитие атеросклероза. Существенно влияет на раннее проявление болезни длительное курение. Способствуют прогрессированию заболевания психические и эмоциональные перенапряжения, стрессы. Неправильное питание с малым количеством клетчатки и большим содержанием животных жиров способствует росту количества бляшек. Чем больше негативных факторов, одновременно воздействующих на человека, тем скорее и интенсивней разрушаются сосуды.
В наибольшей степени атеросклеротическим изменениям сосудов подвержены мужчины старше 40 лет. Для женщин развитие атеросклероза характерно после 50 лет. Атеросклероз является наследственной болезнью. Риск его раннего развития выше, если ближайшие родственники страдают данным заболеванием. Провоцируют возникновение этой болезни и другие заболевания организма: нарушение обмена жиров и углеводов, сахарный диабет, ожирении, подагра, желчнокаменная болезнь, артериальная гипертензия. Как видно, перечисленные болезни так же относятся к болезням «образа жизни».
Атеросклероз развивается медленно, в течение нескольких лет, и начинает проявляться, когда сосуды сужаются в два раза. Симптомы атеросклероза разнообразны и зависят от места поражения кровеносного сосуда.
Симптомы
При атеросклерозе сосудов головного мозга появляется головокружение, обмороки. Могут быть кратковременные эпизоды «ишемической атаки»: нарушения речи, зрения и слуха, частичная потеря чувствительности, нарушения движения и параличи. Однако данные симптомы исчезают через некоторое время. Недостаточное кровоснабжение головного мозга может привести к инсульту или психическим нарушениям.
Виды
Симптомы атеросклероза артерий сердца — сильная одышка, жгучая боль в груди, которая появляется при стрессе или физических нагрузках. В некоторых случаях появляется головная боль, головокружения и тошнота. Атеросклеротические изменения коронарных артерий сердца ведут к развитию ишемической болезни сердца, а закупорка сосудов приводит к инфаркту миокарда.
Атеросклероз сосудов нижних конечностей проявляется при ходьбе острой болью, мышечными спазмами в области голени, и исчезают через некоторое время при остановке. Развитие болезни в дальнейшем приводит к постоянным болям в стопе или пальцах. Могут появляться незаживающие раны на голенях или пальцах, трещины на коже или шелушения. Отсутствие лечения может вызвать осложнения — гангрену стопы или пальцев.
Атеросклероз брюшного отдела аорты может проявляться нарушением пищеварения, снижением аппетита, вздутием живота. Приступы ноющих болей в животе, которые возникают после приема пищи. Снижение кровотока почек приводит к постепенному омертвению клеток, развивается хроническая почечная недостаточность. Уменьшение кровоснабжения кишечника приводит к воспалению органов брюшной полости и перитониту.
Атеросклеротические изменения сосудов до определенного времени не вызывают дискомфорта. При достижении критического уровня заболевание даст о себе знать инфарктом или инсультом, поэтому очень важна своевременная диагностика заболевания.
Где сдать анализы атеросклероз
Диагностировать атеросклероз и определить его особенности можно в медицинской лаборатории «Синэво» — пакет №5 «Липидный спектр» (1225). Данные анализы позволят оценить состояние сосудов, подобрать курс лечения и предотвратить осложнения.
Сдать анализ на атеросклероз можно в любом пункте Синэво в Минске, Барановичах, Бобруйске, Борисове, Бресте, Витебске, Ганцевичах, Гомеле, Гродно, Жлобине, Лиде, Могилеве, Мозыре, Молодечно, Новогрудке, Новополоцке, Орше, Пинске, Полоцке, Речице, Светлогорске, Слуцке, Сморгони, Солигорске.
ABC-медицина
Атеросклероз – это хроническое заболевание артерий, которое возникает из-за нарушения жирового и белкового обмена и сопровождается отложением холестерина и липопротеидов на внутренних стенках сосудов. Эти отложения формируются в виде бляшек. Из-за последующего разрастания в них соединительной ткани (склероза) и кальциноза стенок сосудов происходит деформация и сужение просвета вплоть до закупорки сосуда. Основная опасность атеросклероза – это существенное повышение риска развития ишемической болезни сердца. Из-за того что заболевание становится главной причиной этой и других серьезных проблем со здоровьем, профилактике и лечению атеросклероза нужно уделить должное внимание.
Лечение атеросклероза является комплексным и включает целый ряд мероприятий, связных с коррекцией образа жизни, изменением питания, отказом от вредных привычек, а также проведением медикаментозного лечения, способствующего восстановлению нормального обмена веществ в организме.
Причины и факторы риска атеросклероза
Корнем проблемы атеросклероза врачи называют нарушение обмена холестерина. В современном мире формирование атеросклероза начинается естественным образом примерно с 10–15 лет. С возрастом этот процесс может замедляться, а может ускоряться. Существует также целый ряд факторов риска развития атеросклероза, которые ускоряют образование бляшек.
Пол. Мужчины в большей степени подвержены развитию атеросклероза, чем женщины. Первые симптомы данной проблемы могут быть заметны уже с 45 лет или ранее, у женщин – только с 55 лет. Предположительно это связано с более активным участием эстрогенов и липопротеидов низкой и очень низкой плотности в обмене холестерина.
Возраст. С возрастом проявления атеросклероза становится заметнее, это естественный фактор риска.
Наследственность. В увеличении интенсивности развития атеросклероза значительную роль играют такие наследственные факторы, как уровень гормонального фона, активность иммунной системы, наследственная дислипопротеидемия (нарушение липидного профиля плазмы).
Вредные привычки. Доказано, что курение способствует формированию холестериновых бляшек на стенках сосудов. Как и алкоголь, оно приводит к регулярному и систематическому повышению артериального давления, которое усугубляет течение атеросклероза и негативно сказывается на работе сердца.
Лишний вес. У людей с избыточной массой тела в крови повышена концентрация холестерина. В итоге на ослабленных участках сосудов образуются атеросклеротические бляшки.
Сахарный диабет. Атеросклероз при диабете имеет ряд особенностей: он протекает более агрессивно, имеется склонность к осложненным поражениям с образованием аневризм, развивается при диабете в более раннем в возрасте.
Питание. Питаться следует рационально и адекватно своим потребностям и энергетическим затратам. Накоплению холестерина способствует употребление таких продуктов, как сливочное масло, жирное мясо, молоко с жирностью выше 2 % и др., а растительное масло, рыба, зелень, зерновые, овощи, напротив, уменьшают развитие атеросклероза. Во многом из-за особенностей питания риск развития сердечно-сосудистых заболеваний у представителей восточных народов (китайцев, японцев) ниже, чем у европейцев, а продолжительность жизни больше.
Симптомы атеросклероза
Симптомами атеросклероза (нарушенного кровоснабжения тканей) являются:
- холодные конечности и изменение их цвета на синюшно-белый;
- неприятные ощущения в области сердца, учащенное сердцебиение;
- ухудшение памяти и плохая концентрация внимания;
- изменение настроения на преобладающее нервное и раздражительное;
- ощущение общей усталости и разбитости.
Симптомами атеросклероза мозга являются ишемия мозга и ухудшение мозговых функций, что проявляется ослаблением памяти, снижением интеллектуальных способностей, изменением психики. Атеросклероз почечных артерий вызывает ишемию почек и артериальную гипертензию. Симптомами атеросклероза артерий ног являются похолодание ног, болевые ощущения в икрах во время ходьбы. Кроме того, возможно появление язв и – в тяжелых случаях – развитие гангрены. Атеросклероз мезентериальных артерий проявляется нарушениями функций ЖКТ и некрозами кишечника, выражающимися в том числе и болями в верхней части живота.
При появлении первых признаков атеросклероза следует сразу обратиться к врачу, так как на ранней стадии развития процесс можно остановить, изменив свой образ жизни.
Последствия атеросклероза
Поскольку в основе атеросклероза лежит расстройство липидного (жирового) обмена в организме, приводящее к поражению стенок кровеносных сосудов, заболевание может способствовать частичному или полному нарушению функций любого органа. Последствия атеросклероза могут предс тавлять серьезную опасность для здоровья и жизни человека. К числу основных возможных осложнений относятся следующие.
Коронарная болезнь сердца. Атеросклероз может привести к развитию нарушений сердечного ритма, стенокардии, инфаркту миокарда и внезапной остановке сердца, поскольку сужение коронарных сосудов приводит к тому, что сердечная мышца недополучает кислород, и сердце, компенсируя его дефицит, усиливает свою работу.
Нарушение работы мозга. Без лечения атеросклероз головного мозга может привести к ухудшению кровоснабжения мозга и, как следствие, инсульту, параличам, систематическим головным болям, головокружениям, расстройству зрения и слуха, нарушению глотания и речи и др. Ухудшение кровообращения в тканях глаз приводит к постепенному снижению остроты зрения, которое не получается компенсировать. Поэтому важно вовремя уделить внимание лечению атеросклероза мозга.
Тромбоз брыжеечных артерий. Атеросклероз может спровоцировать острую закупорку артерий, обеспечивающих кровоснабжение кишок, о чем свидетельствуют сильные боли в животе.
Сморщенная почка. Нехватка кислорода в тканях может привести к постепенному разрушению почечной ткани, на месте которой образуется соединительная рубцовая ткань. Почка уменьшается в размерах и частично теряет свои функции.
Диагностика атеросклероза
Для диагностики атеросклероза выполняется полное обследование, в которое входят сбор жалоб врачом, определение наличия факторов риска, непосредственный осмотр пациента с измерением артериального давления и выявлением наличия или отсутствия:
- нарушений сердечного ритма;
- нарушений липидного обмена;
- шумов в области сердца.
Для диагностики атеросклероза и определения наличия проводимости импульсов и нарушений сердечного ритма зачастую выполняется электрокардиограмма (ЭКГ). Обследование может включать ультразвуковое исследование (УЗИ) сердца и органов брюшной полости, измерение уровня холестерина в крови, допплерографию сосудов конечностей.
Профилактика и лечение атеросклероза
К лечению атеросклероза сосудов мозга и другим разновидностям заболевания следует подходить комплексно и проводить его по нескольким направлениям.
Немедикаментозная терапия. Ее можно рассматривать и в качестве профилактики заболевания. Суть процесса сводится к устранению факторов риска и коррекции образа жизни пациента. Человек должен правильно питаться, поддерживать оптимальную массу тела, повысить физическую активность, отказаться от вредных привычек, минимизировать стрессовые факторы.
Медикаментозная терапия. Ее применяют, если снизить уровень холестерина в крови не удается за счет изменения образа жизни и диеты. В лечении используются такие группы препаратов, как статины (тормозят синтез холестерина), фибраты (ускоряют ферменты для расщепления липидов в крови), секвестры желчных кислот (препятствуют всасыванию холестерина из продуктов), никотиновая кислота и ее производные (ускоряют превращения жиров) и др.
Терапия сопутствующих заболеваний. Лечение атеросклероза сосудов нерационально без лечения заболеваний, провоцирующих его развитие: сахарного диабета, артериальной гипертонии, ожирения и др.
Хирургическое лечение. Оно применяется при наличии поражений стенок артерий, которые нарушают кровоснабжение определенной части тела и не могут быть устранены иными путями. Зачастую методы хирургического лечения атеросклероза сосудов предусматривает удаление пораженных тканей или тромба, протезирование сосуда.
Атеросклероз является серьезной проблемой, которую необходимо вовремя устранить для предотвращения более серьезных последствий. Если Вы хотите пройти обследование для выявления причин и лечения атеросклероза, Вы можете обратиться за помощью к специалистам «ABC-Медицина». Чтобы задать любой вопрос или записаться на прием для диагностики атеросклероза в клинике, звоните нам по телефону +7 (495) 223-38-83.
Стеноз внутричерепной артерии, Mayfield Brain & Spine, Цинциннати, Огайо
Обзор
Внутричерепной стеноз — это сужение артерии внутри головного мозга. Накопление бляшек (атеросклероз) внутри стенки артерии снижает приток крови к мозгу. Достаточно серьезный атеросклероз, вызывающий симптомы, сопряжен с высоким риском инсульта и может привести к повреждению мозга и смерти. Лечение направлено на снижение риска инсульта за счет контроля или удаления образования зубного налета и предотвращения образования тромбов.
Кровоснабжение головного мозга
Чтобы понять артериальный стеноз, полезно знать, как кровь циркулирует в головном мозге (см. Анатомия мозга). Кровь перекачивается из сердца и переносится в мозг двумя парными артериями, внутренними сонными артериями и позвоночными артериями (рис. 1). Внутренние сонные артерии питают передние (передние) области, а позвоночные артерии снабжают задние (задние) области мозга. Пройдя через череп, правая и левая позвоночные артерии соединяются вместе, образуя единую базилярную артерию.Базилярная артерия и внутренние сонные артерии соединяются друг с другом в кольце в основании мозга, которое называется Уиллисовым кругом. Артерии, наиболее подверженные стенозу, — это внутренняя сонная артерия (ВСА), средняя мозговая артерия (СМА), позвоночные артерии и базилярная артерия.
Рисунок 1. Внутричерепной стеноз — это сужение артерии внутри мозга из-за накопления бляшки внутри артерии. Артерии, наиболее подверженные стенозу, — это внутренняя сонная артерия, средняя мозговая артерия, позвоночные артерии и базилярная артерия.Что такое стеноз внутричерепной артерии?
Внутричерепной стеноз — это сужение артерий внутри головного мозга. Подобно стенозу сонной артерии на шее, он вызывается накоплением налета на внутренней стенке кровеносных сосудов. Это сужение кровеносных сосудов вызывает снижение притока крови к области мозга, кровоснабжающей пораженные сосуды. Стеноз внутричерепной артерии может привести к инсульту тремя способами:
- Зубной налет может расти все больше и больше, сильно сужая артерию и уменьшая приток крови к мозгу.Зубной налет может в конечном итоге полностью заблокировать (закупорить) артерию.
- Зубной налет может сделать стенку артерии шероховатой и деформировать ее, вызывая образование тромбов и блокируя приток крови к мозгу.
- Зубной налет может разорваться и оторваться, перемещаясь вниз по течению, чтобы застрять в меньшей артерии и блокировать кровоток к мозгу.
Какие симптомы?
Симптомами стеноза внутричерепной артерии являются транзиторная ишемическая атака (ТИА) или инсульт, которые можно описать с помощью мнемоники FAST:
.F: при слабости или обвисании лица, особенно на одной стороне
A: при слабости рук или ног, покалывании или онемении, особенно на одной стороне
S: при невнятной речи
T: на время .Если у вас или у вашего близкого появятся эти симптомы, пора немедленно позвонить в службу экстренной помощи.
Симптомы ТИА и инсульта похожи. ТИА возникают, когда приток крови к мозгу временно прерывается, а затем восстанавливается. Симптомы обычно длятся пару минут, а затем полностью исчезают, и человек приходит в норму. Однако нельзя игнорировать TIA; они являются предупреждением о том, что надвигается ишемический инсульт и необратимая травма головного мозга. Если у вас или у вашего близкого появятся эти симптомы, вам следует немедленно позвонить в службу 911.
Каковы причины?
Атеросклероз — основная причина стеноза внутричерепной артерии. Оно может начаться в раннем взрослом возрасте, но симптомы могут не проявляться в течение нескольких десятилетий. У некоторых людей быстро прогрессирует атеросклероз в возрасте тридцати лет, у других — в возрасте пятидесяти или шестидесяти лет. Атеросклероз начинается с повреждения внутренней стенки артерии, вызванного высоким кровяным давлением, диабетом, курением и повышенным уровнем «плохого» холестерина. Другие факторы риска включают ожирение, сердечные заболевания, семейный анамнез и пожилой возраст.
Внутричерепной стеноз связан с несколькими состояниями, включая болезнь моямоя, радиационно-индуцированное повреждение сосудов (васкулопатия), высокое кровяное давление, высокий уровень холестерина и диабет.
Кто пострадал?
Внутричерепной стеноз является причиной от 8 до 10% инсультов в США и затрагивает одни этнические группы больше, чем другие. В эти группы входят афроамериканцы, американцы азиатского происхождения и латиноамериканцы. Пациенты с поражением внутричерепной артерии, как правило, моложе, чем пациенты с поражением сонной артерии на шее.
Как ставится диагноз?
Врач узнает как можно больше о ваших симптомах, текущих и предыдущих медицинских проблемах, текущих лекарствах и семейном анамнезе. Он или она проведет медицинский осмотр. Для обнаружения сужения внутричерепных артерий будут выполнены один или несколько диагностических визуализационных тестов:
Рис. 2. Ангиограмма показывает сужение средней мозговой артерии (красные стрелки), вызванное атеросклеротической бляшкой.
- Компьютерная томография-ангиография или КТ-ангиограмма — это неинвазивный рентгеновский снимок, который обеспечивает подробные изображения анатомических структур головного мозга.Он включает введение контрастного вещества в кровоток, чтобы можно было увидеть артерии головного мозга. Этот тип теста обеспечивает наилучшее изображение как кровеносных сосудов (с помощью ангиографии), так и мягких тканей (с помощью КТ). Это позволяет врачам увидеть суженную артерию и определить, насколько она сужена.
- Магнитно-резонансная ангиография (МРА) аналогична КТ-ангиограмме. Контрастный краситель вводится через капельницу для освещения кровеносных сосудов шеи.
- Ангиограмма — это минимально инвазивный тест, в котором используются рентгеновские лучи и контрастное вещество, вводимое в артерии через катетер в паху. Это позволяет врачам визуализировать все артерии и вены в головном мозге. Он несет низкий риск необратимых неврологических осложнений. Помимо определения области заболевания, ангиография дает ценную информацию о степени стеноза и форме бляшки (рис. 2).
- Транскраниальный допплер Ультразвук — это быстрый и недорогой тест, используемый для измерения скорости кровотока по кровеносным сосудам в головном мозге. Техники измеряют скорость кровотока, испуская высокочастотную звуковую волну от ультразвукового датчика. Разные скорости кровотока отображаются на экране компьютера разными цветами. Чем медленнее кровоток, тем выше риск инсульта.
- Компьютерная томография (КТ) Визуализация Perfusion — это неинвазивный тест, который определяет кровоток в головном мозге и используется при планировании операции.Он включает введение контрастного вещества в кровоток, чтобы врачи 1) могли изучить, сколько крови достигает головного мозга, и 2) могли определить, какие области мозга наиболее подвержены риску инсульта. Во время теста назначают лекарство под названием Диамокс (ацетазоламид) для расширения артерий. Этот препарат представляет собой своего рода «стресс-тест» для мозга и похож на стресс-тест, используемый для сердца.
- Позитронно-эмиссионная томография (ПЭТ) позволяет врачу изучать функции мозга, наблюдая, как глюкоза (сахар) метаболизируется в головном мозге.Небольшое количество радиоактивной глюкозы попадает в кровоток. Сканер ПЭТ делает снимки мозга, которые интерпретируются компьютером. Результаты могут помочь врачам обнаружить аномалии.
Какие методы лечения доступны?
Целью лечения является снижение риска инсульта. Варианты лечения внутричерепного стеноза различаются в зависимости от степени сужения и наличия у вас симптомов, похожих на инсульт.Пациентам сначала назначают лекарства, и им рекомендуется изменить образ жизни, чтобы снизить риск инсульта. Хирургия ограничивается пациентами, симптомы которых не поддаются лечению.
Лекарства
Внутричерепной стеноз можно лечить с помощью лекарств, которые сводят к минимуму факторы риска, включая высокий уровень холестерина и артериальное давление. Если вы курите, вам могут назначить лекарства, которые помогут вам бросить курить. Пациентам с диабетом будет рекомендовано строго контролировать уровень сахара в крови с помощью здоровой диеты и тщательного наблюдения.
- Разжижитель крови Лекарства, также называемые антикоагулянтами (аспирин, плавикс, кумадин), позволяют крови легче проходить через суженные артерии и предотвращают свертывание крови. Исследования показывают, что аспирин и кумадин обладают схожими преимуществами. Поскольку антикоагулянты связаны с повышенным риском кровотечения, пациенты могут контролироваться на предмет аномального кровотечения. Аспирин имеет меньше побочных эффектов, чем кумадин, и связан с меньшим риском кровотечения или кровотечения [1].У пациентов, принимающих кумадин, необходимо периодически контролировать кровь; Пациентам, принимающим аспирин и / или Плавикс, наблюдение не требуется.
- Снижающие уровень холестерина препараты помогают уменьшить образование дополнительных бляшек при атеросклерозе. Эти лекарства могут снизить уровень холестерина ЛПНП (липопротеинов низкой плотности) в среднем на 25-30% в сочетании с диетой с низким содержанием жиров и холестерина.
- Артериальное давление лекарства (диуретики, ингибиторы АПФ, блокаторы ангиотензина, бета-блокаторы, блокаторы кальциевых каналов и т. Д.)) помогают контролировать и регулировать кровяное давление. Поскольку высокое кровяное давление является основным фактором риска инсульта, рекомендуется регулярно проверять кровяное давление и регулярно принимать лекарства.
Хирургия
Целью хирургического вмешательства является предотвращение инсульта путем удаления или уменьшения образования бляшек и расширения артерии, чтобы обеспечить больший приток крови к мозгу. Хирургическое лечение рассматривается для пациентов, симптомы которых не поддаются лечению.Например, у тех, кто продолжает страдать ТИА или инсульта, у людей с высокой степенью стеноза и у тех, у кого недостаточное кровоснабжение той или иной области мозга.
- Баллонная ангиопластика / стентирование — это малоинвазивная эндоваскулярная процедура, при которой происходит сжатие бляшки и увеличение диаметра артерии (рис. 3). Эндоваскулярное лечение означает, что процедура проводится внутри артерии, из кровотока, с помощью небольшого гибкого катетера.Катетер вводят в бедренную артерию в паху во время ангиограммы. Затем катетер продвигается по кровотоку к месту, где расположена артерия, суженная бляшкой. Затем в суженную артерию медленно надувается небольшой баллон, чтобы расширить ее и прижать бляшку к стенке артерии. Рис. 3. Во время ангиопластики катетер с баллонным наконечником помещается в суженный сосуд. Баллон надувается, сжимая бляшку и открывая артерию. После удаления баллона над бляшкой помещают саморасширяющуюся сетчатую трубку, называемую стентом, чтобы удерживать артерию открытой.Стент остается в артерии навсегда.
Цель состоит в том, чтобы уменьшить стеноз менее чем на 50%, поскольку небольшое увеличение диаметра сосуда приводит к значительному увеличению притока крови к мозгу. Затем баллон сдувается и удаляется. В некоторых случаях саморасширяющаяся сетчатая трубка, называемая стентом, помещается поверх бляшки, удерживая артерию открытой. Осложнения после ангиопластики могут включать инсульт, разрыв стенки сосуда от катетера или баллона и спазм сосудов.
Ангиопластика обычно рекомендуется пациентам со стенозом артерий высокой степени (более 70%) и рецидивирующими симптомами ТИА или инсульта, несмотря на медикаментозное лечение [2].Ангиопластика / стентирование может успешно уменьшить стеноз до менее 30% без осложнений у 60–80% пациентов [3].
- Обход мозговой артерии — это хирургическая процедура, которая перенаправляет кровоток вокруг области, заблокированной бляшками. Для этой процедуры необходимо сделать отверстие в черепе, что называется трепанацией черепа. Донорская артерия от черепа отделяется от своего нормального положения на одном конце, перенаправляется внутрь черепа и соединяется с артерией на поверхности мозга.Артерия скальпа теперь снабжает кровью мозг и обходит заблокированный сосуд (см. Хирургия шунтирования мозга). Осложнения шунтирования могут включать инсульт, спазм сосудов и тромбообразование в донорском сосуде.
Шунтирование обычно рекомендуется, когда артерия заблокирована на 100% и ангиопластика невозможна. Результаты обходного анастомоза сильно различаются в зависимости от места и типа обходного анастомоза. Спросите своего хирурга, каких результатов вы можете ожидать.
Клинические испытания
Клинические испытания — это научные исследования, в ходе которых новые методы лечения — лекарства, диагностика, процедуры и другие методы лечения — испытываются на людях, чтобы убедиться, что они безопасны и эффективны.Постоянно проводятся исследования по повышению уровня медицинского обслуживания. Информацию о текущих клинических испытаниях, включая право на участие, протокол и места проведения, можно найти в Интернете. Исследования могут спонсироваться Национальными институтами здравоохранения (см. Clinicaltrials.gov), а также частными промышленными и фармацевтическими компаниями (см. Centerwatch.com).
Восстановление и профилактика
Несмотря на лечение лекарствами, пациенты, перенесшие инсульт или ТИА из-за стеноза внутричерепной артерии, сталкиваются с 12–14% -ным риском повторного инсульта в течение 2-летнего периода после первоначального инсульта.В некоторых группах высокого риска годовой риск повторного инсульта может превышать 20% [4].
После ангиопластики рестеноз может возникнуть у 7,5–32,4% пациентов и обычно не имеет симптомов. Долгосрочный результат профилактики инсульта после ангиопластики еще не известен, но краткосрочные результаты многообещающие и в настоящее время изучаются в клинических испытаниях.
Важно понимать, что атеросклероз — прогрессирующее заболевание. Чтобы предотвратить инсульт, ваш врач может попросить вас бросить курить, ограничить употребление алкоголя, поддерживать хороший контроль уровня сахара в крови (если у вас диабет), снизить уровень холестерина и принимать лекарства в соответствии с предписаниями.
Источники и ссылки
Если у вас есть дополнительные вопросы, свяжитесь с Mayfield Brain & Spine по телефону 800-325-7787 или 513-221-1100.
Источники
- Chimowitz MI, et al. Сравнение варфарина и аспирина при симптоматическом стенозе внутричерепных артерий. N Engl J Med 352 (13): 1305-16, 2005
- Meyers PM и др.: Показания для выполнения внутричерепных эндоваскулярных нейроинтервенционных процедур: научное заявление.Тираж 119: 2235–2249, 2009 г.
.- Рингер А.Дж., Абруццо Т. и др. Ангиопластика и стентирование для лечения внутричерепного стеноза. In, Геморрагический и ишемический инсульт: хирургические, интервенционные, визуальные и медицинские подходы. Нью-Йорк, Тим, 2010
- Куреши А.И. и др. Консенсусная конференция по внутричерепному атеросклеротическому заболеванию: обоснование, методология и результаты. J Neuroimaging 19 Suppl 1: 1S-10S, 2009.
Ссылки
StrokeAssociation.org
Stroke.org
ангиопластика: эндоваскулярная процедура с использованием катетера с баллонным наконечником для увеличения сужения артерии.
атеросклероз: заболевание артериальных кровеносных сосудов, при котором стенки артерий утолщаются и становятся твердыми бляшками. Бляшки состоят из холестерина и других липидов, воспалительных клеток и отложений кальция; также называется «затвердение артерий».”
ишемический инсульт: инсульт, вызванный прерыванием или блокировкой притока богатой кислородом крови к определенной области мозга; вызвано сгустком крови, атеросклерозом, спазмом сосудов или пониженным кровяным давлением.
Холестерин ЛПНП: Холестерин липопротеинов низкой плотности является первичной молекулой холестерина. Высокий уровень ЛПНП, прозванного «плохим» холестерином, увеличивает риск атеросклероза.
стент : трубчатое устройство, которое вставляется в сосуд или проход, чтобы держать его открытым.
транзиторная ишемическая атака (ТИА): «мини-инсульт», вызванный, когда приток крови к мозгу временно прерывается, а затем восстанавливается; не вызывает необратимого повреждения мозга.
вазоспазм : аномальное сужение или сужение артерий из-за раздражения стенки сосуда или кровью в субарахноидальном пространстве.
обновлено> 4.2018 Отзыв о
> Эндрю Рингер, доктор медицины, клиника Мэйфилд, Цинциннати, Огайо
Сертифицированная медицинская информация Mayfield материалы написаны и разработаны клиникой Mayfield Clinic.Мы соблюдаем стандарт HONcode в отношении достоверной информации о здоровье. Эта информация не предназначена для замены медицинских рекомендаций вашего поставщика медицинских услуг.
Внутричерепное атеросклеротическое заболевание | Michigan Medicine
Введение
Внутричерепной атеросклероз — это образование липкого вещества, называемого бляшкой, в артериях, снабжающих мозг кровью, вызывая сужение и закупорку этих сосудов. Это часть того же системного процесса, который влияет на сердце или ноги, вызывая сердечный приступ или боль при ходьбе.Если сосуд полностью заблокирован или сильно сужен, кровоток в головном мозге может быть нарушен и может произойти инсульт
Факторы риска
Факторы риска, связанные с внутричерепным атеросклеротическим заболеванием, такие же, как и для атеросклеротического заболевания в других частях тела, например, в сосудах сердца, вызывая сердечный приступ. Определенные факторы риска могут увеличить риск заболевания сонной артерии. Некоторые из этих факторов риска нельзя изменить, а другие можно изменить или лечить.
Факторы риска, которые нельзя изменить :
- Возраст
- Пол
- Семейный анамнез инсульта
- Родственник с атеросклерозом
- Инсульт и / или инфаркт в анамнезе
- Гонка
Факторы риска, которые можно изменить или обработать :
- Высокое кровяное давление
- Курение
- Диабет
- Болезнь сердца (например, инфаркт, сердечная недостаточность)
- Поражение артерий вне сердца и крупных сосудов
- Ожирение
- Повышенный уровень холестерина в крови
- Недостаток упражнений
Симптомы
К сожалению, в отличие от атеросклероза сонных артерий, который часто вызывает преходящие ишемические атаки (ТИА или миниинсульты), внутричерепной атеросклероз часто обнаруживается только при серьезном инсульте.Общие признаки и симптомы инсульта или ТИА могут включать внезапные:
- Онемение или слабость лица, руки или ноги, особенно с одной стороны
- спутанность сознания или головокружение
- Проблемы с речью или пониманием
- Проблемы со зрением одним или обоими глазами
- Проблемы при ходьбе, потеря равновесия или координации
- Сильная головная боль без установленной причины
- Проблемы с глотанием
Пациент также может испытывать внезапную потерю сознания и судороги.
Если вы или кто-либо из ваших знакомых испытываете эти симптомы, следует обратиться за неотложной медицинской помощью. Крайне важно, чтобы пациент прибыл в больницу как можно быстрее, чтобы некоторые виды лечения были успешными.
Лечение
Варианты лечения атеросклеротической болезни сонной артерии включают установку внутричерепного стента, прием лекарств и хирургическое вмешательство.
Установка интракраниального стента и ангиопластикаВнутричерепная установка стента — это эндоваскулярная процедура, выполняемая изнутри кровеносного сосуда.Под местной анестезией делается небольшой прокол бедренной артерии в области паха. Направляющий катетер продвигается под контролем рентгеновского излучения во внутреннюю сонную артерию. Затем провод малого калибра проходит под рентгеновским контролем мимо области сужения. Затем стент помещается поперек суженного участка артерии головного мозга. Стент высвобождается, а затем расширяется баллоном для ангиопластики. Стент остается на месте, постоянно удерживая артерию открытой и улучшая кровоток.Стент также удерживает бляшку у стенки артерии. Это снижает риск отрыва зубного налета, его попадания в мозг и возникновения инсульта. Большинство стентов изготовлено из никель-титана — металла, который можно сгибать, но после сгибания он возвращается в исходную форму. Устройство для закрытия сосудов может использоваться для закрытия небольшого разреза в паху или давления на место прокола до остановки кровотечения.
Лекарства
Ваш врач может назначить антиагрегантные или антикоагулянтные препараты.Обычно используются такие препараты, как аспирин, плавикс, варфарин, аггренокс или тиклид. Эти препараты снижают риск образования тромбов. Однако некоторые исследования пришли к выводу, что эти лекарства не предотвращают инсультов. Ваш врач может также назначить лекарства для снижения артериального давления или холестерина. Он или она может порекомендовать способы контролировать ваши факторы риска, такие как отказ от курения, физические упражнения и похудание.
Хирургическое шунтирование ECA / MCA
Шунтирование ECA / MCA — это хирургическая процедура, при которой поверхностная височная артерия над черепом прикрепляется к ветви средней мозговой артерии для увеличения притока крови к мозгу.Это полезно некоторым избранным пациентам для предотвращения инсульта.
Атеросклероз | Фонд «Сердце и инсульт»
Атеросклероз обычно начинается в раннем возрасте. Многие люди к среднему возрасту имеют зубной налет. Легкий налет часто не сильно влияет на кровоток. Атеросклероз обычно не имеет никаких симптомов, пока артерия не перекрыта хотя бы наполовину.
Осложнения атеросклероза
В зависимости от того, какая артерия заблокирована, атеросклероз может вызвать несколько проблем со здоровьем.
Ишемическая болезнь сердца и стенокардия
Когда основные артерии сердца поражаются атеросклерозом, это может привести к ишемической болезни сердца (ИБС) или стенокардии. Сердце — это мышца, и ему, как и любой другой мышце тела, нужна кровь, богатая кислородом. Если одна или несколько коронарных артерий сужаются или блокируются, приток крови к сердцу может замедлиться или остановиться. Ишемическая болезнь сердца может вызвать сердечный приступ.
Если бляшка образуется в очень мелких артериях сердца, это может вызвать ишемическое микрососудистое заболевание.Микроваскулярная стенокардия может вызывать боль в груди, даже если тесты не показывают закупорки крупных артерий.
Заболевание сонной артерии
Если артерии на вашей шее сужаются или закупориваются, приток крови к мозгу может замедлиться или прекратиться. Кусочек налета может отломиться, пройти по артериям в мозг, заблокировать кровеносные сосуды в головном мозге и вызвать инсульт или мини-инсульт (ТИА).
Заболевания периферических артерий (ЗПА)
Если артерии в ногах или руках сужаются или закупориваются, у вас может развиться заболевание периферических артерий (ЗПА), приводящее к спазматической мышечной боли при ходьбе или во время упражнений.Боль в ноге обычно является первым признаком ЗПА, но ЗПА может возникать в других частях тела. Это также может повлиять на артерии, кровоснабжающие почки или желудок, увеличивая риск повреждения органов.
Узнайте больше о PAD от Американской кардиологической ассоциации и Фонда сосудистых заболеваний.
Аневризма
Атеросклероз может вызвать аневризму, то есть выпуклость в ослабленном участке стенки артерии. Выпуклость может лопнуть и вызвать внутреннее кровотечение в головном мозге.Это может быть фатальным при разрыве аневризмы в самой большой артерии (аорте).
Атеросклероз (артериосклероз): причины, симптомы и многое другое
Атеросклероз возникает, когда артерии становятся узкими и твердыми из-за накопления бляшек вокруг стенки артерии.
Другие термины для обозначения состояния включают артериосклероз и затвердение артерий.
Зубной налет, вызывающий атеросклероз, состоит из холестерина, кальция, жира и других веществ, и со временем он может затвердеть.
Изменения в артериях человека нарушают кровоток по телу и увеличивают риск осложнений, таких как сердечный приступ или инсульт. Эти осложнения могут быть опасными для жизни.
Поделиться на PinterestУ человека с атеросклерозом может быть затрудненное дыхание и слабость.Атеросклероз — это сужение артерий из-за накопления бляшек на стенках артерий.
Артерии несут кровь от сердца к остальным частям тела. Тонкий слой клеток образует подкладку, которая сохраняет их гладкость и позволяет крови легко течь.Это называется эндотелием.
Атеросклероз возникает, когда эндотелий повреждается из-за таких факторов, как курение, высокое кровяное давление или высокий уровень глюкозы, жира и холестерина в крови.
Это повреждение позволяет скоплению веществ, известных как бляшки, в стенке артерии. Эти вещества включают жир и холестерин.
Со временем налет может накапливаться и становиться твердым.
Если зубной налет продолжает накапливаться, он может заблокировать артерию и нарушить кровоток по телу.
Иногда кусочки налета разламываются. В этом случае в пораженной области собираются частицы клеток крови, известные как тромбоциты. Они могут слипаться, образуя тромбы.
Сгусток может блокировать артерию, приводя к опасным для жизни осложнениям, таким как инсульт и сердечный приступ.
Атеросклероз может поражать любую артерию, но в основном он возникает в более крупных артериях с высоким давлением.
Узнайте разницу между инсультом и сердечным приступом и узнайте, как их распознать.
Атеросклероз обычно поражает пожилых людей, но он может начать развиваться в подростковом возрасте. Внутри артерии на стенке артерии появятся полосы лейкоцитов.
Часто симптомы не проявляются до тех пор, пока небольшой бляшек не разорвется или кровоток не станет ограниченным. На это может уйти много лет.
Симптомы атеросклероза зависят от пораженных артерий.
Сонные артерии
Сонные артерии снабжают мозг кровью.Ограниченное кровоснабжение может привести к инсульту.
Симптомы инсульта могут появиться внезапно и включают:
- слабость
- затрудненное дыхание
- головная боль
- онемение лица
- паралич
Если у человека есть признаки инсульта, ему необходима немедленная медицинская помощь.
Коронарные артерииКоронарные артерии снабжают сердце кровью. Когда кровоснабжение сердца падает, это может вызвать стенокардию и сердечный приступ.
Человек может испытывать:
- боль в груди
- рвоту
- сильное беспокойство
- кашель
- обморок
Узнайте больше о ишемической болезни сердца здесь.
Почечные артерииПочечные артерии кровоснабжают почки. Если кровоснабжение становится ограниченным, может развиться хроническая болезнь почек.
У кого-то с закупоркой почечной артерии, достаточно значительной, чтобы вызвать хроническое заболевание почек, может возникнуть:
- потеря аппетита
- отек рук и ног
- трудности с концентрацией внимания
Периферические артерии
Эти артерии снабжают кровью руки, ноги и таз.
Если кровь не может эффективно циркулировать, человек может испытывать онемение и боль в конечностях. В тяжелых случаях может произойти отмирание тканей и гангрена.
Заболевание периферических артерий также увеличивает риск инсульта или сердечного приступа.
Атеросклероз может быть опасным для жизни, но лечение доступно. Раннее начало лечения может снизить риск серьезных осложнений.
Лечение направлено на замедление или остановку образования зубного налета, предотвращение образования тромбов и устранение симптомов.
Варианты включают:
- изменения образа жизни
- лекарства
- хирургия
изменения образа жизни
Исследования показывают, что следующие варианты образа жизни могут снизить риск:
- отказ от курения или отказ от него
- умеренное употребление алкоголя
- регулярные физические упражнения
- соблюдение здоровой диеты
- поддержание здорового веса
Принятие этих практик с раннего взросления может помочь предотвратить проблемы в более позднем возрасте.
Лекарства
Врач пропишет лекарства в соответствии с потребностями человека, в зависимости от его общего состояния здоровья и других условий.
Лекарства, известные как статины, помогают контролировать уровень холестерина в организме.
Другие лекарства могут снизить кровяное давление, снизить уровень сахара в крови и предотвратить образование тромбов и воспаление.
Люди должны следовать указаниям своего врача и не прекращать прием препарата без консультации с врачом. Им также следует вести здоровый образ жизни и принимать лекарства.
Хирургия
Иногда человеку может потребоваться операция, чтобы убедиться, что кровь в артериях продолжает эффективно течь.
Варианты включают:
- использование стента для расширения кровеносного сосуда
- шунтирование для переноса крови вокруг пораженного участка
- операция по удалению налета, например, на шее
Эти варианты могут помочь человеку при тяжелом атеросклерозе.
Осложнения атеросклероза включают:
- заболевание сердца, инфаркт или сердечную недостаточность
- заболевание периферических артерий
- почечная недостаточность
- аневризма
- инсульт
- нерегулярный сердечный ритм и учащенное сердцебиение
- эмболия, когда кусок сгусток разрывается и перемещается в другую часть кровотока
К людям с повышенным риском атеросклероза относятся:
- диабет или инсулинорезистентность
- семейная история сердечно-сосудистых заболеваний
- история курения табака
- высокая уровни липопротеинов низкой плотности (ЛПНП) или «плохого» холестерина
- низкий уровень физической активности
- пожилой возраст
- диета с высоким содержанием насыщенных жиров, трансжиров, холестерина, соли и сахара
- высокое кровяное давление
- ожирение
- высокий уровень триглицеридов в крови
- стресс
- высокий h потребление алкоголя
- апноэ во сне
Последние данные показывают, что воспаление может играть определенную роль.Исследования показывают, что загрязнение воздуха может увеличить риск, вызывая воспаление.
Атеросклероз — серьезное заболевание, которое может иметь опасные для жизни последствия. Это может повлиять на людей любого возраста, но симптомы, скорее всего, появятся с возрастом.
Один из способов снизить риск атеросклероза — вести здоровый образ жизни с раннего возраста. Пациентам с атеросклерозом врач может посоветовать лечение и выбор образа жизни, чтобы снизить риск осложнений.
Лечение атеросклероза и ишемического инсульта | Гора Синай
Ишемический инсульт возникает, когда артерии, которые доставляют кровь в мозг или работают внутри вашего мозга, сужаются или блокируются. Подобно тому, как сердечные приступы вызываются недостаточным притоком крови и кислорода к сердцу, ишемические инсульты возникают, когда мозг не получает достаточного количества крови и кислорода. Инсульт также известен как нарушение мозгового кровообращения.
Большинство ишемических инсультов вызвано атеросклерозом, который также называют затвердением артерий.Атеросклероз возникает, когда жир и холестерин накапливаются в ваших артериях или кровеносных сосудах, вызывая их сужение. Со временем это может полностью перекрыть кровоток. Другими причинами ишемического инсульта являются стеноз (экстракраниальный или внутричерепный), тромбоз и эмболия.
Симптомы
Ишемический инсульт часто протекает бессимптомно. В некоторых случаях у вас могут быть временные инсульты, называемые транзиторными ишемическими атаками.
Мнемоника BE FAST , разработанная Американской кардиологической ассоциацией, перечисляет симптомы инсульта:
B alance: внезапная потеря равновесия
E да: внезапная потеря зрения на один или оба глаза
F ace: неровный вид
A rm: одна рука опускается вниз
S peech: речь звучит странно, особенно при повторении фразы
T ime: Каждую секунду клетки мозга умирают.Немедленно позвоните в службу 911.
Варианты лечения
Время чрезвычайно важно при лечении инсульта. В среднем два миллиона нейронов умирают каждую минуту во время инсульта. В зависимости от продолжительности инсульта возможны различные методы лечения. Если инсульт произошел менее четырех с половиной часов, вы можете иметь право на получение тканевого активатора плазминогена. Если ваши симптомы возникли менее шести часов назад, вы можете пройти процедуру, называемую механической тромбэктомией, во время которой мы помещаем катетер в бедренную артерию в вашем паху, перемещаем катетер к сгустку в артерии вашего мозга и вытягиваем тромб (аспирация).
Мы лечим ишемический инсульт, выполняя одну или несколько из следующих процедур:
- Внутривенный тканевый активатор плазминогена (tPA) может быть эффективным, если мы сможем вылечить вас в течение четырех с половиной часов с момента появления у вас первых симптомов. Мы вводим tPA прямо в ваши вены в отделении неотложной помощи.
- Механическая тромбэктомия может быть полезной в течение шести часов после появления симптомов инсульта. После этого процедуру можно будет пройти в рамках клинических испытаний, которые проводит Mount Sinai.
- Антиагреганты и антикоагулянты
- Внутриартериальный (внутри артерий)
- Баллонная ангиопластика
- Экстракраниальное (снаружи головы) и внутричерепное (внутри головы) стентирование
- Шунтирование хирургическое
- Лекарства в таблетках для снижения артериального давления, предотвращения эмболии
- Лекарство, вводимое внутривенно (в вены) для разрушения тромбов, восстановления кровотока и сохранения мозга
Мы также можем порекомендовать изменить образ жизни, например, бросить курить, соблюдать диету и увеличить физические нагрузки.Если после инсульта вы не можете делать то, что делали раньше, мы можем предложить физиотерапию и реабилитацию после инсульта.
Клинические испытания
Mount Sinai является основным местом проведения многочисленных клинических испытаний, посвященных оценке новых методов лечения инсульта у пациентов, которым в течение шести часов не подходят tPA или тромбэктомия. Если у вас есть какие-либо вопросы, если вы или член вашей семьи можете быть кандидатом, немедленно свяжитесь с нами по телефону 212-241-3400.
Атеросклероз головного мозга — обзор
Сосудистая деменция
VaD — это заболевание хронической ишемии мозга, вызванное церебральным атеросклерозом, заболеванием мелких сосудов (SVD) и церебральной амилоидной ангиопатией (CAA) (Grinberg and Thal, 2010; Thal et al. al., 2012; Джеллингер, 2013; Хан и др., 2016). Атеросклероз приводит к инфарктам средних / крупных сосудов и характеризуется скоплением холестерина / липидов в стенке сосуда, что приводит к кальцинированным бляшкам, локальному разрыву и тромбозу (Stary, 2000; Jellinger, 2013). СВД приводит к лакунарным инфарктам и поражениям белого вещества и характеризуется артериосклерозом, артериолосклерозом и липогиалинозом сначала в базальных ганглиях, а затем вместе в глубоком белом веществе и лептоменингеальных артериях головного мозга и мозжечка (Thal et al., 2003; Гринберг и Тал, 2010; Джеллингер, 2013). Кортикальные сосуды обычно сохраняются, а ствол мозга поражается только на поздних стадиях SVD (Thal et al., 2003).
Церебральная амилоидная ангиопатия связана с отложениями Aβ в стенках лептоменингеальных и церебральных сосудов (Revesz et al., 2009; Grinberg and Thal, 2010; Attems et al., 2011; Jellinger, 2013). В семейных формах CAA другие белки, наряду с Aβ, откладываются в стенках сосудов (Revesz et al., 2009; Grinberg and Thal, 2010; Attems et al., 2011; Джеллингер, 2013). В обоих случаях эти отложения белка приводят к разрыву стенки сосуда, микрокровоизлиянию, закупорке капилляров, нарушениям кровотока и микроинфарктам (Thal et al., 2009; Grinberg and Thal, 2010; Okamoto et al., 2012; Jellinger, 2013). CAA начинается в неокортексе, за ним следуют аллокортекс / лимбическая система и мозжечок, и, наконец, базальные ганглии, таламус и ствол мозга (Thal et al., 2003; Grinberg and Thal, 2010; Attems et al., 2011). Было охарактеризовано несколько вариантов VaD, преимущественно по локализации ишемии и вовлеченных сосудов.Наиболее распространенными формами VaD являются мультиинфарктный (большой и SVD), стратегический инфаркт / очаговый (единичные инфаркты в стратегических регионах, например, гиппокампе), подкорковый ишемический / инфаркт (SVD; лакунарные инфаркты и поражения белого вещества) и постинсультный инсульт. . Семейные формы VaD, например церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией (CADISIL), встречаются редко (Roh and Lee, 2014). Возникающие в результате признаки и симптомы VaD зависят от локализации и тяжести ишемии (Alzheimer’s Association, 2014).
Связь системного атеросклероза с диаметром артерий головного мозга: Исследование Северного Манхэттена — FullText — Цереброваскулярные заболевания 2017, Vol. 43, № 3-4
Аннотация
Предпосылки: Фенотипические проявления артериального заболевания различаются по всему телу, и неясно, в какой степени системный атеросклероз влияет на ремоделирование артерий головного мозга. Мы стремимся проверить гипотезу о том, что системный атеросклероз связан с диаметром артерий головного мозга. Методы: Участники подгруппы МРТ исследования Северного Манхэттена, не имевшие инсульта, в этот анализ были включены УЗИ сонных артерий, трансторакальная эхокардиограмма и МРА головного мозга ( n = 482). Диаметр мозговых артерий измерялся с помощью полуавтоматического программного обеспечения в виде непрерывных и категориальных переменных. Ультразвук и эхокардиография предоставили сумму максимальной толщины бляшки сонной артерии (sMCPT) и толщины бляшки аорты. Связь между диаметром артерий головного мозга и толщиной бляшки аорты и сонной артерии оценивалась с помощью полупараметрических обобщенных аддитивных моделей. Результаты: Толщина бляшки аорты была обратно и линейно связана с диаметром мозговой артерии (B на мм = -0,073 ± 0,034, p = 0,03), в то время как sMCPT нелинейно ассоциировалась по U-образной кривой с передней мозговой артерией. диаметров (сплайновая регрессия χ 2 = 9,19, p = 0,02). Сосуществующий атеросклероз сонной артерии и аорты был более распространен у участников с малым диаметром просвета (40%) по сравнению с участниками со средним (30%) или большим (13%) диаметром просвета, в то время как атеросклероз сонных артерий без атеросклероза аорты был более распространен среди участников с большим диаметром просвета. диаметры просвета (31%) по сравнению со средним (12%) или малым диаметром просвета (2%, p Выводы: Мы подтвердили гипотезу о том, что системное заболевание артерий связано с диаметром артерий головного мозга.Получение знаний о происхождении этих фенотипических проявлений атеросклероза в организме человека может привести к лучшему пониманию цереброваскулярных последствий системного артериального заболевания.
© 2017 S. Karger AG, Базель
Введение
Фенотипические проявления атеросклероза по-разному проявляются по всему телу у каждого человека, и не совсем понятно, почему атеросклероз имеет такое неоднородное распространение.Например, большая тяжесть атеросклероза коронарных артерий связана с большей тяжестью атеросклероза аорты, но примерно у трети лиц с высоким показателем кальция в коронарной артерии (> 300) нет доказательств кальцификации аорты [1,2]. В исследованиях патологии люди с атеросклерозом аорты, поражающим> 50% аорты, имеют различные степени атеросклероза сонных артерий, но примерно у десятой части этих людей отсутствуют достоверные доказательства атеросклероза сонных артерий [3].
Еще большая вариабельность была отмечена в отношении распределения атеросклеротических поражений между экстракраниальным и внутричерепным атеросклерозом. В то время как у большинства людей с тяжелым внутричерепным атеросклерозом, определяемым гистопатологией, имеется развитый атеросклероз аорты или коронарного русла, только половина случаев с развитым атеросклерозом аорты или коронарного русла будет иметь тяжелый внутричерепной атеросклероз [3,4]. Хотя атеросклероз коронарных артерий и аорты связан с атеросклерозом сонных артерий, нет значимой связи атеросклероза коронарных артерий или аорты с бляшками позвоночных артерий [3].Более того, внутричерепные бляшки связаны с коронарными бляшками, в то время как внутричерепной стеноз не связан с коронарной бляшкой [5], что еще раз подчеркивает гетерогенную взаимосвязь между локальным и системным атеросклерозом. Диаметр мозговых артерий, используемый в качестве биомаркеров внутричерепной болезни крупных артерий, также был связан с экстракраниальными сосудистыми событиями [6]. В то время как большой диаметр базилярной артерии был связан с повышенным риском коронарных событий [7], частота сосудистых событий выше у людей с очень маленьким или очень большим диаметром мозговой артерии, и это указывает на нелинейную взаимосвязь между экстракраниальными сонными артериями. , атеросклероз аорты и диаметр внутричерепных артерий [6].
Понимание взаимосвязи между системным здоровьем артерий, предположительно измененным атеросклерозом, и здоровьем крупных артерий головного мозга может привести к лучшему изучению физиопатологии цереброваскулярных исходов, таких как сосудистая деменция и инсульт. Имея это в виду, мы проверили гипотезу о том, что системный атеросклероз связан с диаметром артерий головного мозга.
Методы
Исследование Северного Манхэттена (NOMAS) — это популяционная популяционная выборка, не страдающая от инсульта, которая проводится с 1993 года.В 2003 году все выжившие участники были приглашены для участия в подисследовании МРТ головного мозга, если им было 50 лет и старше, если они остались без инсульта или ТИА, и были доступны для МРТ головного мозга. Все участники подписали письменное информированное согласие, и исследование было одобрено институциональными наблюдательными советами Колумбийского университета и Университета Майами. Информация, связанная с возрастом, полом, этнической принадлежностью и статусом курения, была предоставлена самими пациентами. Гипертония определялась как самопровозглашенный диагноз, самооценка использования гипотензивных средств или систолическое артериальное давление / диастолическое артериальное давление ≥140 / 90 мм рт.Гиперхолестеринемия определялась как высокий уровень холестерина, о котором сообщали пациенты, прием препаратов, снижающих уровень холестерина, или уровень общего холестерина ≥240 мг / дл. Диабет определялся на основании диагноза, поставленного самим пациентом, или приема препаратов, снижающих уровень глюкозы, или уровня глюкозы натощак ≥126 мг / дл.
Измерения МРТ головного мозга
Визуализацию проводили на системе 1,5-Т МРТ (Philips Medical Systems) в Медицинском центре Колумбийского университета. Мы использовали стандартизированный протокол для получения двумерной МРА времени пролета у каждого участника, с полем обзора 15 см, эффективной толщиной среза 1 мм, матрицей сбора данных, интерполированной до матрицы 256 × 228, углом поворота 25 градусов и TR / TE 20 и 2.7 мс соответственно. МРА-изображения головного мозга систематически оценивались для получения диаметров всех крупных внутричерепных артерий, как описано ранее [8]. Если артерия не была визуализирована на аксиальных изображениях последовательностей МРА, диаметр для этой артерии был установлен на ноль. Мы создали нормализованный средний диаметр артерий для 13 измеренных крупных артерий головного мозга, который называется глобальным ремоделированием артерий головного мозга (оценка BAR) [6]. Высокий балл BAR отражает большее количество артерий с большим просветом, тогда как низкий балл означает большее количество артерий с меньшим просветом.Передняя оценка BAR включала нормализованный средний диаметр двусторонних внутренней, передней и средней церебральных артерий. Задний балл BAR включал нормализованный средний диаметр позвоночных артерий, базилярной артерии и задних мозговых артерий. Задние соединительные артерии (Pcomm) использовались отдельно для оценки интеграции на основе степени связи между передним и задним кровообращением через Pcomm (или PCA плода).
Доплеровское измерение сонной артерии
Стандартизованное ультразвуковое исследование сонной артерии было выполнено с использованием УЗИ высокого разрешения в B-режиме и системы GE LogIQ 700 с многочастотным датчиком с линейной решеткой 9–13 МГц.У участника в положении лежа на спине оценивались правая и левая общая сонная артерия (ОСА), внешняя и внутренняя сонные артерии в продольной и поперечной плоскостях. Максимальную толщину бляшки сонной артерии (MCPT) измеряли для каждой бляшки от основания бляшки до ее наибольшего пика с хорошей или превосходной надежностью [9]. Для этого анализа мы определили двусторонний MCPT как сумму правого и левого MCPT (sMCPT) и использовали его постоянно или категорически как «без налета» по сравнению с «любым зубным налетом» в анализах.Диастолический диаметр ОСА был измерен путем определения границ интима-просвет в 10 лучших сердечных циклах клипа ОСА в реальном времени с коэффициентом корреляции между считывателями 0,96.
Измерения атеросклероза дуги аорты
Бляшки аорты оценивали с помощью 2-мерных трансторакальных изображений дуги аорты с 3D-подтверждением в реальном времени из надгрудинного окна. Исследование было выполнено по протоколу зарегистрированного кардиолога с использованием коммерчески доступной системы (iE33; Philips Medical Systems, Андовер, Массачусетс, США), оснащенной 2.Датчик 5–3,5 МГц и интерпретируется одним опытным эхокардиографом (MDT), не имеющим представления о демографических, клинических и рентгенологических характеристиках. Бляшку определяли как дискретный выступ внутренней поверхности сосуда толщиной не менее 1 мм, отличающийся по внешнему виду и эхогенности от прилегающей интимной поверхности интимы. Для этого исследования мы использовали толщину бляшки аорты непрерывно и разделили на следующие группы: бляшка без бляшки, бляшка 1-3 мм и бляшка ≥4 мм. По сравнению с чреспищеводной эхокардиограммой, трансторакальная эхокардиография имеет положительную и отрицательную прогностическую ценность 91 и 98% соответственно [10].
Статистический анализ
Мы произвольно ограничили этот анализ лицами, у которых УЗИ сонных артерий, эхокардиограмма и МРТ головного мозга были выполнены в пределах 6 лет друг от друга ( n = 482, медиана и межквартильный диапазон для времени между МРТ и эхокардиограмма составляла 0,0–2 месяца, а время между МРТ и каротидным допплером составляло 0–36 месяцев.Мы использовали тесты хи-квадрат и критерий Стьюдента t для оценки различий между категориальными и непрерывными переменными соответственно.Основным результатом исследования стал балл BAR, который анализировался как непрерывно, так и по категориям: малый диаметр просвета (первый дециль), большой диаметр просвета (десятый дециль) и средний диаметр просвета (второй-девятый дециль). Чтобы проверить наши гипотезы, мы использовали полупараметрические обобщенные аддитивные модели для получения бета-оценок связи между толщиной экстракраниальной (сонной и аортальной) бляшки с диаметром артерий головного мозга, скорректированной на время между тестами с использованием сплайнового предположения для атеросклероза и параметрических ( линейное) предположение для демографических и клинических переменных.Мы рассмотрели свидетельство нелинейности, значение p ≤0,05 для регрессии сплайна с 3 степенями свободы. Наконец, мы использовали статистические взаимодействия между атеросклерозом сонной или аорты и демографическими и сосудистыми факторами риска, чтобы определить дифференциальные ассоциации с меньшим или большим диаметром артерий головного мозга. Статистический анализ проводился с помощью программного обеспечения SAS, версия 9.3 (SAS Institute Inc., Кэри, Северная Каролина, США).
Результаты
Образец
Из 1290 участников исследования NOMAS MRI, 482 прошли МРА головного мозга, каротидную допплерографию и эхокардиограмму, сделанные с интервалом в 6 лет.По сравнению с участниками исследования NOMAS MRI, исключенными из этого анализа, участники этого анализа были моложе, чаще были женщинами или латиноамериканцами и имели более высокую распространенность гипертонии (Таблица 1).
Таблица 1
Демография подвыборки подисследования NOMAS MRI, включенной в этот анализ, по сравнению с исключенной выборкой
Связь атеросклероза аорты и сонной артерии с диаметром артерий головного мозга
Толщина бляшки аорты была обратно и линейно связана с диаметром артерий головного мозга ( В = -0.073 ± 0,035, p = 0,03). SMCPT был нелинейно связан с диаметром передней мозговой артерии (значение хи-квадрат для регрессии сплайна = 9,19, p = 0,02): участники с большим sMCPT имели либо малый, либо большой диаметр переднего просвета (таблица 2). Стратификация на основе переднего и заднего кровообращения мало изменила направление ассоциаций. Не было статистических взаимодействий между оценкой заднего BAR и степенью коллатеральной связи с передним кровотоком, зарегистрированной по среднему диаметру Pcomm, с толщиной бляшки аорты ( p = 0.54) или толщину бляшки сонной артерии ( p = 0,53).
Таблица 2
Связь между атеросклерозом аорты и сонной артерии с диаметром артерий головного мозга
График диаметров артерий головного мозга (выраженных непрерывно и категорично) против показателей толщины бляшек сонной артерии и аорты показал более неоднородную взаимосвязь. На рис. 1, например, показано постепенное увеличение показателя BAR по мере увеличения значения sMCPT, в то время как противоположная тенденция отмечается при увеличении степени тяжести аортальной бляшки.Это было более очевидно для артерий переднего кровообращения. Также наблюдалась U-образная связь между атеросклерозом аорты и более высокими показателями BAR задней циркуляции (рис.1), но эта тенденция не достигла статистической значимости (сплайн регрессия χ 2 = 5,88, df = 3, p = 0,11 ). Анализ чувствительности, проведенный только у участников, которым делали МРТ головного мозга, каротидную допплерографию и TTE в течение 1 года друг от друга ( n = 245), мало изменил направление или значимость этих результатов.
Рис. 1
Взаимосвязь между толщиной сонных и аортальных бляшек и диаметром артерий головного мозга.
Категоризация баллов BAR подтвердила результаты, полученные с использованием непрерывных баллов BAR. Например, 92% участников с малым диаметром просвета мозга имели какой-либо атеросклероз аорты по сравнению с 75% участников со средним диаметром просвета мозга и 26% участников с большим диаметром просвета мозга ( p <0,001 для тенденции). Сосуществующий атеросклероз сонной артерии и аорты был более распространен у участников с малым диаметром просвета мозга (40%) по сравнению с участниками со средним (30%) или большим (13%) диаметром просвета мозга ( p <0.001 для тренда). Атеросклероз сонных артерий без атеросклероза аорты был более распространен среди участников с большим диаметром просвета мозга (31%) по сравнению с участниками со средним (12%) или малым диаметром просвета мозга (2%, p <0,001 для тенденции). Эти результаты не зависели от переменных, перечисленных в таблице 2.
Среди участников с атеросклерозом сонных артерий малый диаметр мозговых артерий чаще встречался среди пациентов с гипертензией (OR 15,47, 95% CI 1,53-156.5) и у тех, кто также имел атеросклероз аорты (на мм бляшки, OR 1,53, 95% ДИ 1,06-2,21), тогда как большие диаметры артерий головного мозга чаще встречались у активных курильщиков (OR 3,54, 95% ДИ 1,04-12,07; Таблица 3). Большая тяжесть атеросклероза сонных артерий была связана как с малым диаметром артерий головного мозга (OR 4,26, 95% доверительный интервал 2,53–7,18), так и с большим диаметром артерий (OR 3,37, 95% доверительный интервал 2,12–5,36). Среди участников с атеросклерозом аорты небольшие диаметры артерий головного мозга чаще встречались у пациентов с гиперхолестеринемией (OR 4.35, 95% ДИ 1,25–15,03), в то время как большой диаметр артерий головного мозга чаще встречался в пожилом возрасте (ОШ 1,05 в год, 95% ДИ 1,01–1,10).
Таблица 3
Дифференциальные ассоциации между атеросклерозом аорты и сонной артерии с большим и малым диаметрами мозговой артерии по сравнению с людьми со средним диаметром мозговой артерии *
Ассоциации толщины аортальной и сонной бляшек
В модели однофакторной линейной регрессии толщина аортальной бляшки была связанный с двусторонним sMCPT (B на мм = 0.07, p <0,001). Линейная связь сохранялась после контроля возраста, пола, этнической принадлежности, факторов риска сосудов и времени, прошедшего между двумя исследованиями (B = 0,05, p = 0,008). Однако не все участники с атеросклерозом аорты имели атеросклероз сонных артерий. Среди участников с большими бляшками аорты (т.е.> 4 мм) у 20% не было признаков атеросклероза сонных артерий (рис. 2). Напротив, среди участников с развитым атеросклерозом сонных артерий (т. Е. SMCPT> 4 мм) у 23% не было признаков атеросклероза аорты.
Рис. 2
Фенотипы атеросклероза сонных и аортальных артерий и их связи с малым, большим или средним диаметром артерий головного мозга.
Обсуждение
В этом отчете мы подтвердили гипотезу о том, что системный атеросклероз связан с диаметром артерий головного мозга и что связь между атеросклерозом экстракраниальных сонных артерий и диаметрами артерий головного мозга не является линейной. Основываясь на этих выводах, ранее сообщаемый более высокий риск сосудистых событий, связанных с большим и малым диаметрами мозговых артерий в этой популяции, может частично объясняться экстракраниальным атеросклеротическим фенотипом, сопровождающим крайние стадии ремоделирования артерий мозга [6].
О гетерогенности атеросклероза в различных артериальных системах постоянно сообщалось в литературе, но лишь в немногих отчетах диаметры артерий головного мозга использовались как спектр, крайние значения которого могут быть биомаркерами сосудистого риска. Мы использовали диаметры артерий (просветов) головного мозга в качестве суррогатов заболевания стенок артерий. Небольшой диаметр просвета может быть результатом внутричерепного атеросклероза или гипотрофии мозговых артерий [11,12]. Поскольку оценка BAR представляет в среднем 13 крупных мозговых артерий и поскольку мы явно избегали измерения диаметра мозга в областях фокального стеноза, небольшая оценка BAR представляет диффузное (а не фокальное) внутреннее ремоделирование.Учитывая патологические свидетельства того, что просвет артерий головного мозга линейно уменьшается в диаметре по мере увеличения степени тяжести церебрального атеросклероза [5,13], диффузный атеросклероз является вероятным патологическим коррелятом небольшого балла BAR. Нет патологических данных, свидетельствующих об атеросклерозе как главном двигателе внешнего ремоделирования артерий головного мозга [14]. Этот вопрос остается спорным, учитывая радиологические данные, свидетельствующие о ремоделировании наружных артерий головного мозга у пациентов с внутричерепным атеросклерозом с использованием МРТ высокого разрешения [15,16].Как мы утверждали ранее, расхождение в методах, конкретном разрешении пикселей, а также проблемы с «нормальным референтом», используемым для определения внешнего ремоделирования, могут объяснить расхождение результатов [17,18]. Из-за общей предрасположенности мозговых артерий и отсутствия четко определенной этиологии для определения этого дилатационного процесса был предложен термин «первичная долихоэктазия» [19].
Количество возможных фенотипов, показанных на Рисунке 2, кажется устрашающим, но следует учитывать несколько закономерностей, которые вытекают из этих данных.Первой заметной закономерностью является возрастающая распространенность атеросклероза по мере снижения показателя BAR с сильной отрицательной ассоциацией между показателем BAR и толщиной бляшки аорты. Если небольшой балл BAR действительно представляет диффузный церебральный атеросклероз, то эта тенденция повторяет данные патологических исследований, в которых было четко продемонстрировано, что при наличии атеросклероза аорты мозговые артерии могут быть либо свободными от атеросклероза, либо иметь тяжелый атеросклероз.Но при тяжелом церебральном атеросклерозе очень редко аорта свободна от атеросклероза, что позволяет предположить, что атеросклероз имеет тенденцию начинаться в аорте [4,20]. Клинические данные также подтверждают тот факт, что существует связь между атеросклерозом аорты и внутричерепным артериальным заболеванием. Например, существует высокая распространенность кальцификатов или бляшек аорты среди лакунарных или нелакунарных, неэмболических инсультов (предположительно из-за атеросклероза крупных артерий) или внутричерепного атеросклероза, определяемого с помощью церебральной ангиографии [21,22,23].
Вторая заметная закономерность — это связь изолированного атеросклероза сонных артерий (при отсутствии атеросклероза аорты) с большим диаметром просвета головного мозга. Правдоподобные, но недоказанные объяснения включают производство химических сигналов в атеросклеротической бляшке сонной артерии, которые распространяются дистально в мозг, что может стимулировать дилатацию, связанные с кровотоком изменения экстракраниальных сонных артерий как следствие атеросклероза или большую жесткость сонной артерии, которая может облегчить передача пульсации на более проксимальные сегменты виллизиевых кругов [24,25].Тот факт, что эта ассоциация сильнее в артериях переднего кровообращения, чем в артериях заднего кровообращения, также поддерживает нисходящие эффекты экстракраниальной сонной артерии на их внутричерепные сегменты. Из этих результатов также можно сделать вывод, что существует диссоциация между атеросклерозом сонных артерий и атеросклерозом аорты. Такая диссоциация была очевидна в большой серии аутопсий с систематической оценкой коронарных, сонных, позвоночных, церебральных артерий, аорты, а также в более поздних клинических данных, показывающих, что при размере бляшки аорты 1.0–3,9 мм значимо ассоциировались с высокой степенью стеноза сонной артерии, бляшки более 4 мм не наблюдались [20, 26].
Сильной стороной этого исследования является сопутствующее исследование 3 артериальных систем в неотобранной выборке, полученной от сообщества. Измерение диаметров мозговых артерий является надежным, поскольку они получаются полуавтоматически и с учетом размера головы, который является наиболее важным антропоморфным предиктором диаметра мозговых артерий [27]. Наши измерения атеросклероза аорты и сонной артерии были подтверждены и надежно получены в этом исследовании.Основным ограничением этого исследования является перекрестный характер анализа, который не позволяет нам подтвердить направленность сообщаемых ассоциаций. Применимы ли эти результаты к популяциям с другим демографическим составом, неясно, но это необходимо исследовать. Размер выборки невелик, учитывая исключение субъектов, у которых не было необходимых данных для этого анализа, или чьи исследования проводились с большими промежутками между исследованиями.
Таким образом, крайние значения диапазона диаметров артерий головного мозга связаны с системным заболеванием артерий: в то время как атеросклероз аорты связан с малым диаметром артерий головного мозга, атеросклероз сонных артерий связан с малым диаметром артерий головного мозга, как правило, в условиях сосуществующего атеросклероза аорты во время отсутствие атеросклероза аорты, изолированный атеросклероз сонных артерий является маркером большого диаметра артерий головного мозга. Получение знаний о различных фенотипических проявлениях атеросклероза в организме человека может привести к лучшему пониманию цереброваскулярных последствий системного артериального заболевания.
Благодарности
Нет.
Источники финансирования
Национальный институт здравоохранения (R37 NS029993, K24 NS 062737-03, R01 NS36286).
Заявление о раскрытии информации
Ноам Альперин: акционер Alperin Noninvasive Diagnostics, Inc. Другие авторы не разглашают информацию.
Список литературы
- Takasu J, Budoff MJ, O’Brien KD, Shavelle DM, Probstfield JL, Carr JJ, Katz R: Взаимосвязь между коронарной артерией и кальцификацией нисходящей грудной аорты, обнаруженной с помощью компьютерной томографии: многоэтническое исследование атеросклероза.Атеросклероз 2009; 204: 440-446.
- Wong ND, Gransar H, Shaw L, Polk D, Moon JH, Miranda-Peats R, Hayes SW, Thomson LE, Rozanski A, Friedman JD, Berman DS: Кальций грудной аорты по сравнению с кальцием коронарной артерии для прогнозирования ишемической болезни сердца и сердечно-сосудистые заболевания.JACC Cardiovasc Imaging 2009; 2: 319-326.
- Sollberg LA, McGarry PA, Moossy J, Strong JP, Tejada C, Loken AC: тяжесть атеросклероза в церебральных артериях, коронарных артериях и аортах. Энн Н. И. Акад. Наук, 1968; 149: 956-973.
- Giertsen JC: Атеросклероз в серии вскрытий.3. Взаимосвязь между атеросклерозом аорты, коронарных и церебральных артерий. Acta Pathol Microbiol Scand 1965; 63: 391-403.
- Mazighi M, Labreuche J, Gongora-Rivera F, Duyckaerts C, Hauw JJ, Amarenco P: Распространенность аутопсии внутричерепного атеросклероза у пациентов со смертельным инсультом.Инсульт 2008; 39: 1142-1147.
- Gutierrez J, Cheung K, Bagci A, Rundek T, Alperin N, Sacco RL, Wright CB, Elkind MS: Диаметр артерий головного мозга как фактор риска сосудистых событий. J Am Heart Assoc 2015; 4: e002289.
- Танака М., Сакагути М., Мива К., Окадзаки С., Фурукадо С., Ягита Ю., Мотидзуки Х., Китагава К. Диаметр базилярной артерии является независимым предсказателем сердечно-сосудистых событий.Артериосклер Thromb Vasc Biol 2013; 33: 2240-2244.
- Gutierrez J, Bagci A, Gardener H, Rundek T, Ekind MS, Alperin N, Sacco RL, Wright CB: Методы диагностики долихоэктазии в многоэтнической когорте без инсульта: результаты исследования северного Манхэттена. Журнал Neuroimaging 2014; 24: 226-231.
- Рундек Т., Элкинд М.С., Питтман Дж., Боден-Альбала Б., Мартин С., Хамфрис С.Е., Юо С.Х., Сакко Р.Л .: Толщина интимы-медиа сонных артерий связана с аллельными вариантами генов стромелизина-1, интерлейкина-6 и печеночной липазы: проспективное когортное исследование северного Манхэттена. Инсульт 2002; 33: 1420-1423.
- Weinberger J, Azhar S, Danisi F, Hayes R, Goldman M: новый неинвазивный метод визуализации атеросклеротической бляшки в дуге аорты у пациентов с инсультом с помощью чрескожной ультрасонографии в режиме B в режиме реального времени: первоначальный отчет. Инсульт 1998; 29: 673-676.
- Alastruey J, Parker KH, Peiro J, Byrd SM, Sherwin SJ: Моделирование круга Уиллиса для оценки влияния анатомических вариаций и окклюзий на церебральные потоки.Дж. Биомех 2007; 40: 1794-1805.
- Kasner SE, Chimowitz MI, Lynn MJ, Howlett-Smith H, Stern BJ, Hertzberg VS, Frankel MR, Levine SR, Chaturvedi S, Benesch CG, Sila CA, Jovin TG, Romano JG, Cloft HJ; Варфарин, аспирин, симптоматическое внутричерепное заболевание. Исследователи: Предикторы ишемического инсульта на территории симптоматического стеноза внутричерепной артерии.Циркуляция 2006; 113: 555-563.
- Гутьеррес Дж., Гольдман Дж., Хониг Л.С., Элкинд М.С., Моргелло С., Маршалл Р.С.: Детерминанты цереброваскулярного ремоделирования: приспосабливают ли большие мозговые артерии стеноз? Атеросклероз 2014; 235: 371-379.
- Gutierrez J, Goldman J, Dwork AJ, Elkind MS, Marshall RS, Morgello S: Вклад ремоделирования мозговых артерий в неэмболические инфаркты головного мозга у пациентов с ВИЧ.Неврология 2015; 85: 1139-1145.
- Xu WH, Li ML, Gao S, Ni J, Zhou LX, Yao M, Peng B, Feng F, Jin ZY, Cui LY: МРТ высокого разрешения in vivo с симптоматическим и бессимптомным атеросклеротическим стенозом средней мозговой артерии. Атеросклероз 2010; 212: 507-511.
- Ryoo S, Lee MJ, Cha J, Jeon P, Bang OY: Дифференциальные патофизиологические типы сосудов внутричерепного атеросклеротического инсульта: исследование магнитно-резонансной томографии стен с высоким разрешением.Инсульт 2015; 46: 2815-2821.
- Gutierrez J, Elkind MS: Письмо Гутьерреса и Элкинда относительно статьи «Паттерны и последствия ремоделирования внутричерепных артерий у пациентов с инсультом». Инсульт 2016; 47: e86.
- Gutierrez J, Elkind MS, Marshall RS: Письмо Gutierrez и др. Относительно статьи «Дифференциальные патофизиологические типы сосудов внутричерепного атеросклеротического инсульта: исследование магнитно-резонансной томографии стен с высоким разрешением».Инсульт 2015; 46: e260.
- Гутьеррес Дж .: Долихоэктазия и риск инсульта и сосудистых заболеваний: критическая оценка. Curr Cardiol Rep 2014; 16: 525.
- Фишер С.М., Гор И., Окабе Н., Уайт П.Д.: Атеросклероз сонных и позвоночных артерий — экстракраниальных и внутричерепных.Журнал Neuropathol Exp Neurol 1965; 24: 455-476.
- van Dijk AC, Fonville S, Zadi T., van Hattem AM, Saiedie G, Koudstaal PJ, van der Lugt A: Связь между артериальными кальцификациями и нелакунарными и лакунарными ишемическими инсультами. Инсульт 2014; 45: 728-733.
- Нам Х.С., Хан С.В., Ли Дж.Й., Ан Ш., Ха Дж. В., Рим С.Дж., Ли Б.И., Хео Дж. Х .: Ассоциация аортальной бляшки с внутричерепным атеросклерозом у пациентов с инсультом.Неврология 2006; 67: 1184-1188.
- Kazui S, Levi CR, Jones EF, Quang L, Calafiore P, Donnan GA: Факторы риска лакунарного инсульта: чреспищеводное эхокардиографическое исследование случай-контроль. Неврология 2000; 54: 1385-1387.
- Калвач П., Грегова Д., Шкода О., Пейскер Т., Томова Р., Термерова Дж., Корса Дж .: Церебральное кровоснабжение с возрастом: нормальное, стенозированное и реканализированное.Журнал Neurol Sci 2007; 257: 143-148.
- Ку Д.Н., Гидденс Д.П., Зариньш С.К., Глагов С.Пульсирующий кровоток и атеросклероз в бифуркации сонной артерии человека. Положительная корреляция между расположением зубного налета и низким осциллирующим напряжением сдвига. Артериосклероз 1985; 5: 293-302.
- Амаренко П., Коэн А., Цурио С., Бертран Б., Хоммель М., Бессон Г., Шовель С., Тубуль П.Дж., Буссер М.Г.: Атеросклеротическое заболевание дуги аорты и риск ишемического инсульта.N Engl J Med 1994; 331: 1474-1479.
- Gutierrez J, Elkind MS, Gomez-Schneider M, DeRosa JT, Cheung K, Bagci A, Alperin N, Sacco RL, Wright CB, Rundek T: Компенсаторная внутричерепная артериальная дилатация при экстракраниальном атеросклерозе сонной артерии: исследование Северного Манхэттена. Инт Дж. Инсульт 2015; 10: 843-848.
Автор Контакты
Jose Gutierrez
Отделение неврологии
710 W 168th Street
New York, NY 10032 (США)
Электронная почта [email protected]
Подробности статьи / публикации
Предварительный просмотр первой страницы
Поступила: 17 марта 2016 г.
Дата принятия: 29 ноября 2016 г.
Опубликована онлайн: 4 января 2017 г.
Дата выпуска: апрель 2017 г.
Количество страниц для печати: 8
Количество рисунков: 2
Количество столов: 3
ISSN: 1015-9770 (печатный)
eISSN: 1421-9786 (онлайн)
Для дополнительной информации: https: // www.karger.com/CED
Авторские права / Дозировка препарата / Заявление об ограничении ответственности
Авторские права: Все права защищены. Никакая часть данной публикации не может быть переведена на другие языки, воспроизведена или использована в любой форме и любыми средствами, электронными или механическими, включая фотокопирование, запись, микрокопирование или с помощью какой-либо системы хранения и поиска информации, без письменного разрешения издателя. .
Дозировка лекарств: авторы и издатель приложили все усилия, чтобы гарантировать, что выбор и дозировка лекарств, указанные в этом тексте, соответствуют текущим рекомендациям и практике на момент публикации.Однако ввиду продолжающихся исследований, изменений в правительственных постановлениях и постоянного потока информации, касающейся лекарственной терапии и реакций на них, читателю настоятельно рекомендуется проверять листок-вкладыш для каждого препарата на предмет любых изменений показаний и дозировки, а также дополнительных предупреждений. и меры предосторожности. Это особенно важно, когда рекомендованным агентом является новый и / или редко применяемый препарат.
Отказ от ответственности: утверждения, мнения и данные, содержащиеся в этой публикации, принадлежат исключительно отдельным авторам и соавторам, а не издателям и редакторам.Появление в публикации рекламы и / или ссылок на продукты не является гарантией, одобрением или одобрением рекламируемых продуктов или услуг или их эффективности, качества или безопасности. Издатель и редактор (-ы) не несут ответственности за любой ущерб, причиненный людям или имуществу в результате любых идей, методов, инструкций или продуктов, упомянутых в контенте или рекламе.



 Она позволяет взять анализы содержимого труб, обнаружить их отечность и гиперемию, выделение и скопление гнойной жидкости.
Она позволяет взять анализы содержимого труб, обнаружить их отечность и гиперемию, выделение и скопление гнойной жидкости. Снизить риск возникновения аднексита могут защищенные половые контакты, которые минимизируют передачу ИППП, и регулярные осмотры у гинеколога, позволяющие выявить воспалительные заболевания и скрытые инфекции. Значение имеют правильная контрацепция, помогающая исключить аборты, и своевременная замена внутриматочной спирали.
Снизить риск возникновения аднексита могут защищенные половые контакты, которые минимизируют передачу ИППП, и регулярные осмотры у гинеколога, позволяющие выявить воспалительные заболевания и скрытые инфекции. Значение имеют правильная контрацепция, помогающая исключить аборты, и своевременная замена внутриматочной спирали.
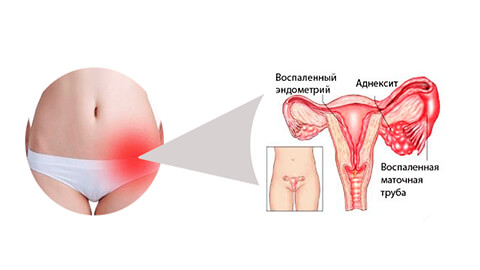 </li>
</li> Мы советуем записаться на прием к специалистам GMS Clinic, чтобы получить квалифицированную консультацию и помощь.</p>
Мы советуем записаться на прием к специалистам GMS Clinic, чтобы получить квалифицированную консультацию и помощь.</p> </li>
</li> </p>
</p> </p>
</p> </li>
</li> </p>
</p> Проще всего это сделать, используя барьерные методы контрацепции;</li>
Проще всего это сделать, используя барьерные методы контрацепции;</li> Чаще всего воспаление придатков происходит из-за активности трихомонад, гонококков, хламидий, микоплазм, уреаплазм, гарднерелл, кандид. Риск воспаления придатков возрастает при частой смене половых партнеров.
Чаще всего воспаление придатков происходит из-за активности трихомонад, гонококков, хламидий, микоплазм, уреаплазм, гарднерелл, кандид. Риск воспаления придатков возрастает при частой смене половых партнеров. В трубе образуется воспалительная жидкость, объем которой с размножением микробов становится больше. Далее микробы распространяются на яичник и заражают его. Воспалительная жидкость содержит большое количество клейких веществ, которые «заклеивают» бахромчатый край фаллопиевой трубы. Спаечные процессы распространяются на яичник, кишечник, стенки малого таза и превращают их в единое целое. Дальнейшее развитие воспаления способно закончиться разрывом гнойного мешка и возникновением воспаления в малом тазе.
В трубе образуется воспалительная жидкость, объем которой с размножением микробов становится больше. Далее микробы распространяются на яичник и заражают его. Воспалительная жидкость содержит большое количество клейких веществ, которые «заклеивают» бахромчатый край фаллопиевой трубы. Спаечные процессы распространяются на яичник, кишечник, стенки малого таза и превращают их в единое целое. Дальнейшее развитие воспаления способно закончиться разрывом гнойного мешка и возникновением воспаления в малом тазе. При бактериальной инфекции назначается курс антибиотиков, препараты для купирования воспалительного процесса. Если выявлены спаечные процессы, то показан длительный курс физиотерапевтического лечения. Острое воспаление в придатках требует двухнедельного лечения в стационаре.
При бактериальной инфекции назначается курс антибиотиков, препараты для купирования воспалительного процесса. Если выявлены спаечные процессы, то показан длительный курс физиотерапевтического лечения. Острое воспаление в придатках требует двухнедельного лечения в стационаре.:strip_icc():format(jpeg)/kly-media-production/medias/1462882/original/010713000_1483629515-TanyaDokter_Image_Sel-Telur-Tidak-Dapat-Matang-Penyebab-Kemandulan.jpg) Воспаление бартолиниевых желез — бартолинит
Воспаление бартолиниевых желез — бартолинит
 Они могут усиливаться при физическом напряжении, менструациях, половом акте, после переохлаждения и стрессов. Нередко возникают расстройства менструального цикла, которые выражаются или сильными кровотечениями, или скудными, но длительными, выматывающими менструациями. Периоды обострения характеризуется ухудшением общего самочувствия, повышением температуры до 37-38°, слабостью. При затяжном воспалении яичников появляются нервозность, раздражительность, бессонница, колебания настроения. У большинства женщин на фоне хронического воспаления придатков (сальпингоофорит) возникают нарушения менструального цикла, расстройство половой функции, отсутствие полового влечения. В некоторых случаях могут появиться сопутствующие заболевания: колит, пиелонефрит, цистит, уретрит и др.
Они могут усиливаться при физическом напряжении, менструациях, половом акте, после переохлаждения и стрессов. Нередко возникают расстройства менструального цикла, которые выражаются или сильными кровотечениями, или скудными, но длительными, выматывающими менструациями. Периоды обострения характеризуется ухудшением общего самочувствия, повышением температуры до 37-38°, слабостью. При затяжном воспалении яичников появляются нервозность, раздражительность, бессонница, колебания настроения. У большинства женщин на фоне хронического воспаления придатков (сальпингоофорит) возникают нарушения менструального цикла, расстройство половой функции, отсутствие полового влечения. В некоторых случаях могут появиться сопутствующие заболевания: колит, пиелонефрит, цистит, уретрит и др.
 Все эти процессы в дальнейшем могут привести к бесплодию, поэтому при появлении первых симптомов заболевания необходимо сразу обратиться к врачу.
Все эти процессы в дальнейшем могут привести к бесплодию, поэтому при появлении первых симптомов заболевания необходимо сразу обратиться к врачу.
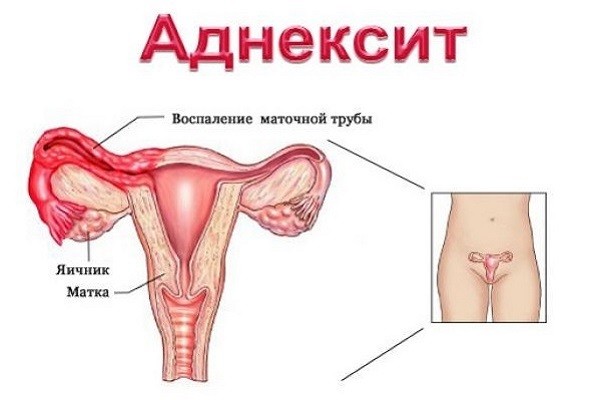 Наличие микроба в женской половой системе провоцирует воспаление, т.е вызывает отечность, увеличение притока крови к пораженному органу, боли. Нередко к этим симптомам добавляется еще и цистит.
Наличие микроба в женской половой системе провоцирует воспаление, т.е вызывает отечность, увеличение притока крови к пораженному органу, боли. Нередко к этим симптомам добавляется еще и цистит.
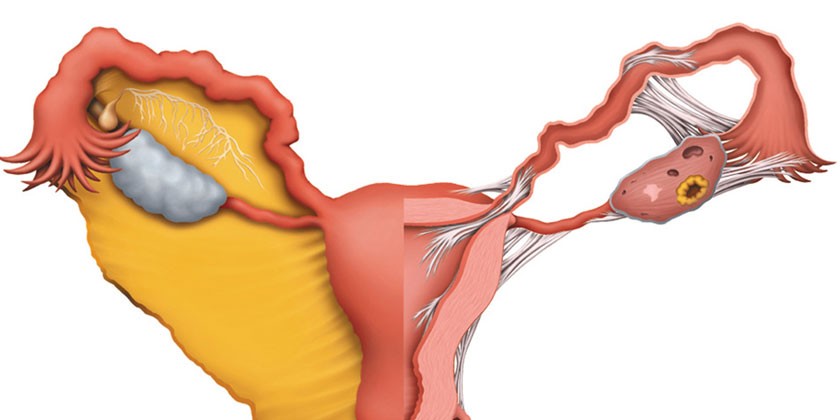 В будущем, скрытое воспаление может стать причиной бесплодия, развития онкологических заболеваний..
В будущем, скрытое воспаление может стать причиной бесплодия, развития онкологических заболеваний..
