Уровень холестерина в крови от 6,0 до 6,9 ммоль/л
 Холестерин в человеческом организме выполняет важные функции: способствует синтезу половых гормонов, витаминов, участвует в строительстве и мембран клеток.
Холестерин в человеческом организме выполняет важные функции: способствует синтезу половых гормонов, витаминов, участвует в строительстве и мембран клеток.
Отклонение от нормального уровня в большую или меньшую сторону приводит к появлению проблем в организме (от атеросклероза до инфаркта и даже инсульта).
Своевременная сдача анализов, правильно подобранное лечение и диета способствуют нормализации значений, предотвращению развития сопутствующих заболеваний.
Общий уровень, ЛПВП или ЛПНП: на какой показатель ориентироваться
Общий холестерин делится на фракции. Основными и наиболее численными являются две из них:
Синтез холестерола происходит в печени.
Для перемещения соединений к тканям холестерин связывается с белками, называемыми липопротеидами или липопротеинами.
 Основной задачей липопротеидов высокой плотности (ЛПВП) является удаление из органов и тканей лишнего количества холестерола и его транспортировка в печень для утилизации.
Основной задачей липопротеидов высокой плотности (ЛПВП) является удаление из органов и тканей лишнего количества холестерола и его транспортировка в печень для утилизации.
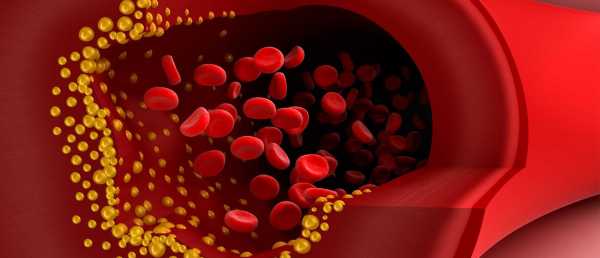
Протеины низкой плотности (ЛПНП) переносят жиры из печени в ткани по кровеносным сосудам. Они имеют высокую степень атерогенности, т.е. без труда оседают на стенках сосудов, уменьшая их просвет.
При сдаче анализов пристальное внимание нужно обращать на показатели ЛПНП и общего холестерина. Отклонение от нормальных значений приводит к увеличению риска возникновения инфаркта, инсульта. Также соединения холестерина могут приводить к образованию бляшек в кровеносных сосудах.
Уровень холестерина 6,0-6,9 – это норма или много?
Чтобы понять, является ли данный интервал нормальным или показывает превышение, нужно знать, какие показатели в медицинской практике считаются нижними и верхними границами у мужчин и женщин в разном возрасте.
Общепринятые нормальные значения холестерина в крови у мужчин:
| Возраст, лет | Общий холестерол, ммоль/л | ЛПВП, ммоль/л | ЛПНП, ммоль/л |
| 15-20 | 2.91-5.10 | 1.61-3.37 | 0.78-1.63 |
| 20-25 | 3.16-5.59 | 1.71-3.81 | 0.78-1.63 |
| 25-30 | 3.44-6.32 | 1.81-4.27 | 0.80-1.63 |
| 30-35 | 3.57-6.58 | 2.02-4.79 | 0.72-1.63 |
| 35-40 | 3.63-6.99 | 1.94-4.45 | 0.88-2.12 |
| 40-45 | 3.91-6.94 | 2.25-4.82 | 0.70-1.73 |
| 45-50 | 4.09-7.15 | 2.51-5.23 | 0.78-1.66 |
| 50-55 | 4.09-7.17 | 2.31-5.10 | 0.72-1.63 |
| 55-60 | 4.04-7.15 | 2.28-5.26 | 0.72-1.84 |
| 60-65 | 4.12-7.15 | 2.15-5.44 | 0.78-1.91 |
| 65-70 | 4.09-7.10 | 2.49-5.34 | 0.78-1.94 |
| Больше 70 | 3.73-6.86 | 2.49-5.34 | 0.85-1.94 |
Таблица приемлемых значений у женщин:
| Возраст, лет | Общий холестерол, ммоль/л | ЛПВП, ммоль/л | ЛПНП, ммоль/л |
| 15-20 | 3.08-5.18 | 1.53-3.55 | 0.91-1.91 |
| 20-25 | 3.16-5.59 | 1.48-4.12 | 0.85-2.04 |
| 25-30 | 3.32-5.75 | 1.84-4.25 | 0.96-2.15 |
| 30-35 | 3.37-5.96 | 1.81-4.04 | 0.93-1.99 |
| 35-40 | 3.63-6.27 | 1.94-4.45 | 0.88-2.12 |
| 40-45 | 3.81-6.53 | 1.92-4.51 | 0.88-2.28 |
| 45-50 | 3.94-6.86 | 2.05-4.82 | 0.88-2.25 |
| 50-55 | 4.20-7.38 | 2.28-5.21 | 0.96-2.38 |
| 55-60 | 4.45-7.77 | 2.31-5.44 | 0.96-2.35 |
| 60-65 | 4.45-7.69 | 2.59-5.80 | 0.98-2.38 |
| 65-70 | 4.43-7.85 | 2.38-5.72 | 0.91-2.48 |
| Больше 70 | 4.48-7.25 | 2.49-5.34 | 0.85-2.38 |
Уровень от 6,0 до 6,9 ммоль/л в возрастной категории от 30 до 50 лет, как у женщин, так и у мужчин в основном является верхней допустимой границей, либо незначительно превышает нормальные показатели.
Если после расшифровки анализа крови показатель общего холестерола в границах 6,0-6,4, не стоит переживать, возможно, перед сдачей человек употреблял продукты с повышенным содержанием жира, результат не всегда будет достоверным.
В таком случае лучше отказаться от вредных привычек, слегка скорректировать питание, исключив продукты, повышающие холестерин. Прием лекарственных средств не требуется.
Уровень холестерина от 6,6 до 6,7 ммоль/л требует основательной корректировки питания, вопрос о необходимости применения препаратов решает лечащий врач.
Значение 6,8-6,9 в результатах анализа свидетельствует о накоплении лишнего холестерина в организме, в таком случае нужно консультироваться с врачом, он подберет лечение, назначит определенную диету. От человека потребуется отказаться от курения и чрезмерного употребления алкоголя.
Как ощущается отклонение от нормы?
Первое время человек может чувствовать себя вполне хорошо и не жаловаться на плохое самочувствие, но существуют косвенные признаки, по которым можно определить, что уровень холестерина стал повышаться. Самостоятельно понять, что причиной возникновения неприятных симптомов является именно повышенный уровень холестерола сложно, необходимо обращаться к терапевту для консультации и уточнения диагноза.
Симптомы:
- возникновение болевых ощущений в области сердца;
- повышение давления;
- быстрая утомляемость.
Если бляшки образовались в кровеносных сосудах, идущих к ногам, то будет ощущаться боль, слабость конечностей после физической нагрузки или после длительной ходьбы.
Основным признаком является появление стенокардии. Неприятные ощущения возникают после переживаний, во время выполнения работы, требующей применения физической силы. Человек начинает быстрее уставать, появляется хроническая усталость.
Эти признаки на начальной стадии могут не проявляться, поэтому без сдачи анализов крайне сложно выявить повышение холестерина в крови.
Что значит показатель свыше 6 ммоль/л?
Значение 6,0 и больше может быть верхней границей, тогда достаточно отказаться от вредных привычек, скорректировать питание. Но у женщин в возрасте от 15 до 35 лет такой показатель означает превышение, у мужчин это возрастная категория 15-25 лет.
Повышение уровня выше нормальных значений может привести к постепенному уменьшению просвета кровеносных сосудов, кровь не сможет в достаточных количествах транспортировать полезные вещества к тканям и органам. Отсутствие лечения приводит к появлению сопутствующих заболеваний.
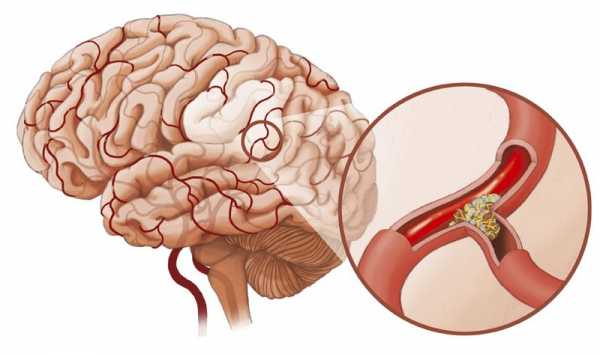
Сам холестерин не может быть причиной смерти, но осложнения, вызываемые повышением уровня, в частности увеличение риска возникновения инсульта и инфаркта может привести к летальному исходу.
Возможные причины повышения
«Плохой» холестерин (так среди неспециалистов называются ЛПНП) повышается, если есть определенные причины:

Факторы, влияющие на «хороший» и на «плохой» ХС.
- в семье есть или были люди с повышенным холестерином в крови;
- в питании преобладает жирная, жареная пища, в рационе мало овощей, фруктов;
- имеется сахарный диабет, цирроз печени или панкреатит;
- человек не ведет активный образ, занятия спортом являются нерегулярными;
- наличие вредных привычек (алкоголизм, курение).
Холестерин повышается и при беременности, но это не повод для волнения. У беременных перестраивается весь организм, меняются процессы обмена, синтеза. После рождения ребенка значения возвращаются к нормальному уровню.
Что делать, чтобы нормализовать уровень холестерина?
Прежде всего стоит пересмотреть питание, по возможности исключить пищу, богатую животными жирами. Около 25% вещества попадает в организм именно через пищу.
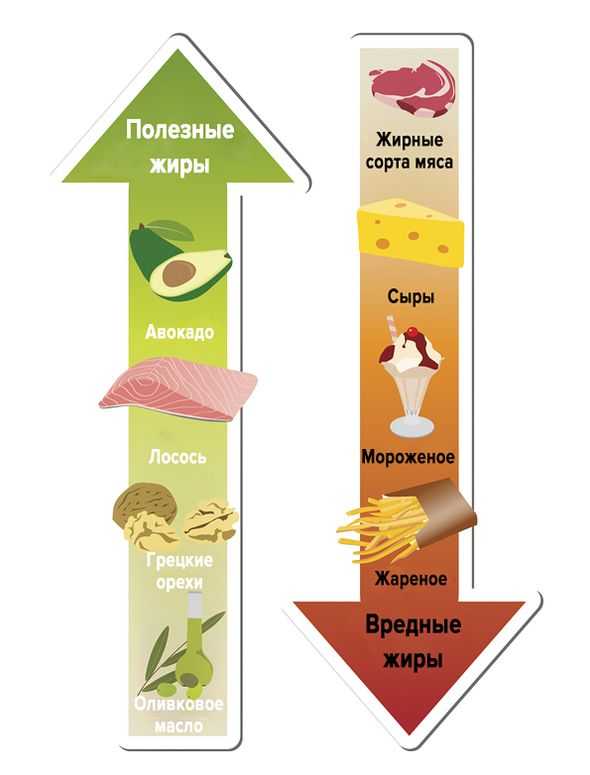
Рекомендуется снизить потребление следующих продуктов:
- Жирные сорта мяса.
- Почки, печень, желудок.
- Сливочное масло.
- Маргарин.
- Сыры с высоким содержанием жира.
- Пальмовое масло.
- Креветки, кальмары.

Полезные и вредные жиры.
Увеличить потребление продуктов, содержащих полиненасыщенные жирные кислоты.
Они содержатся в таких продуктах, как:
- Рыбий жир.
- Лососевые сорта рыбы.
- Льняное, кукурузное, рапсовое, оливковое масло.
- Тунец.
- Скумбрия.
- Палтус.
- Орехи.
- Фасоль, горох.
В рационе должны присутствовать фрукты, овощи, зелень. Они богаты витаминами, клетчаткой, микроэлементами. Нежелательно готовить супы на мясном бульоне. Это значит, что необходимо перейти на овощной бульон.
Кроме сбалансированного питания важно вести активный образ жизни. Если раньше человек никогда не занимался спортом, то начать можно с пеших прогулок в течение 15-20 минут, постепенно увеличивая временной промежуток. Затем можно перейти к легкому бегу, хорошей привычкой будет выполнение упражнений утренней гимнастики.
Спустя 2-3 месяца возможен переход к умеренным силовым тренировкам. Принцип заключается в том, чтобы тренировки не причиняли неприятных симптомов, а улучшали состояние человека. В результате регулярных занятий спортом увеличивается кровоток, уходит лишний вес, улучшается настроение.
В случае повышения уровня общего холестерина в молодом возрасте помимо диеты и активного образа жизни может потребоваться прием лекарственных средств. Список препаратов назначает врач.

Чаще всего применяют статины – химические вещества, снижающие выработку ферментов, отвечающих за синтез холестерина.
Наиболее известные препараты:
- «Ловастатин». Выпускается в таблетках. Снижает уровень холестерола на 25%.
- «Аторвастатин». В результате приема происходит снижение на 47%.
- «Розувастатин». Является самый известный и эффективным, при прохождении курса лечения этим препаратом уровень холестерина уменьшается на 55%.
Точную дозировку, сроки лечения определяет врач, для каждого случая будут свои значения. Самому назначать дозировку нельзя, возможно проявление негативных последствий.
Если есть подозрения, что уровень повысился, следует предпринять следующие шаги:
- записаться на прием к врачу, сдать анализы;
- проанализировать рацион, убрать нежелательные продукты;
- начать занятия спортом, по утрам делать зарядку;
- при назначении препаратов не игнорировать их прием, а следовать схеме лечения;
- в целях профилактики периодически сдавать анализы крови на определение уровня холестерина (не реже, чем раз в 3 года).
Уровень общего холестерина в пределах 6,0-6,9 ммоль/л в некоторых случаях является нормой, но в определенном возрасте такие значения свидетельствуют о превышении.
holest.ru
Холестерин 6 7 что это значит, методы понижения холестерина
На тему о повышенном холестерине (холестероле) не рассуждает только ленивый или тот, кто относится к ней скептически. Говоря научным языком, повышенный холестерин – это гиперхолестеринемия, провоцирующая возникновение болезней, ставших причиной полутора миллионов смертей в год: инфаркты, стенокардия, ИБС, атеросклероз.
Первая стадия повышения холестерина – от 6,7 ммоль/л. Что делать при таком показателе, решает врач, к которому пора обратиться.
Чем опасен уровень холестерина 6,7 ммоль/л
Беспечные люди относятся к такому показателю легкомысленно, слишком предусмотрительные немедленно бьют тревогу, в ужасе рисуют свое будущее, полное страданий. Крайности никогда никого не спасали. Достаточно обратиться к врачу, который сделает грамотное назначение.
Главное, не допустить перехода к следующим этапам:
- Высокому холестерину – от 6,7 до 7,8 ммоль/л;
- Тяжелой гиперхолестеринемии – от 7,8 м/моль и более.
Если у пациента случались сердечные приступы или он болен сахарным диабетом, периферическим артериитом, для него показатель общего холестерола не должен превышать 4,5 ммоль/л, а ЛПНП («плохого» холестерина – не более 2,0 ммоль/л).
Пока не уменьшится уровень холестерина, не может быть и речи о снижении риска заболевания сердечно-сосудистой системы.
Методы понижения холестерина без врача: здоровое питание
Если у относительно здорового человека наблюдается тенденция к увеличению концентрации холестерина, который уже достиг 6,7 ммоль/л, значит, вероятность сбоев в организме неизбежна.
Что делать, чтобы не допустить критической точки, после которой идет резкое ухудшение здоровья, об этом должен знать каждый человек:
- Диетическое питание;
- Избавление от вредных привычек;
- Физические нагрузки.
Во-первых, следует изменить рацион питания. Это самый действенный метод, его можно назвать профилактическим.
Ведь любому человеку, даже с нормальным холестеролом, лучше употреблять пищу, которая неспроста называется «здоровой». Именно с продуктами человек получает лишний «плохой» холестерин, если он неправильно питается.
Отталкиваясь от суточной нормы – 300 мг холестерина, можно легко составить сбалансированное меню на каждый день. На упаковках иногда указывают содержание холестерина в том или ином продукте.
Если такого обозначения нет, можно воспользоваться данными этой таблицы:

Как видим, лидером являются субпродукты, за ними – желток куриного яйца. Можно охарактеризовать данные таким образом, что больше всего холестерина там, где присутствует жир. Если эти продукты употреблять в самых минимальных количествах, они не станут столь опасными для здоровья.
Не следует забывать о вреде чрезмерного употребления сладостей, особенно о том, что сахар содержится не только в сахарнице, он присутствует:
- В мороженом;
- Газированных напитках, бутилированных охлажденных чаях, квасе;
- Кондитерской продукции.
Важно также учесть, что молочные продукты также нельзя употреблять без разбору. В меню допустимо включать только:
- Обезжиренный творог;
- Несладкий йогурт;
- Сыры с низким процентом жирности.
Его величество кофе тоже повышает холестерол. Кто очень его любит, не обязательно совсем отказываться. Оптимальная норма – 2 чашки в день.
Все, что более этого, принесет отнюдь не удовольствие, а букет болезней, от которых потом трудно избавиться.
Вкусная еда, снижающая холестерин
На смену вкусной жирной пищи (котлеты, отбивные, шашлыки), должна прийти еда, снижающая холестерин.
В рацион должны входить:
- Овощи;
- Злаковые;
- Фрукты;
- Отдельные сорта морской рыбы.
Среди овощей первенство принадлежит капусте Брокколи. Это чудо природы способно защитить кровеносные сосуды от сахара, предотвращает этим процесс коррозии, приводящий к образованию холестериновых бляшек. В этом овоще содержится элемент – сульфорафан, который помогает организму справиться с лишним холестерином.
Незаменимым компонентом здорового питания являются морепродукты, они содержат ненасыщенные жиры. Этот элемент также находится в растительных маслах, хотя употреблять их нужно дозировано (1 ст. л. в сутки).
Как ни странно, но макаронные изделия и картофель не исключаются из рациона, ведь они способны к выработке серотонина, который благотворно влияет на нервную систему. Если сравнить крахмал с иными углеводами, он не повышает уровень холестерола.
Не бросите пить и курить – врач не поможет
Если человек много курит, любит принять горячительного, неразборчив в еде, то в своих недугах он должен винить только себя. Ничего удивительного, если у пьющего и курящего пациента проявляются симптомы сердечно-сосудистых заболеваний.
Никотин и алкоголь повышает холестерин не меньше, чем жирная свинина.
Не спешите с выводами, что медицина бессильна, если не удается понизить холестерин пациенту с кучей вредных привычек. Тем более, если он зашкаливает далеко за 6,7 ммоль/л. Стоит только перестать отравлять организм, и результат не заставит себя ждать.

Нередки случаи, что переход на здоровый образ жизни в комплексе с физическими нагрузками приводил к полному выздоровлению.
Лишний холестерин не любит активных
Если к соблюдению диеты прибавить занятия физкультурой, можно получить потрясающий эффект – справиться с холестерином, который достиг критической метки в 6,7 ммоль/л.
Что делать, если человек никогда не занимался спортом, реально ли ему начать тренировки. Все возможно, если есть желание. Тем более что речь не идет о спорте, достаточно заняться обычной физкультурой. Изменить состояние организма в лучшую сторону помогут регулярные пробежки или пешие прогулки.

Можно начать с получасовых тренировок, главное, не останавливаться, и ежедневно заставлять себя как можно больше двигаться. Уже через месяц-два стоит провести очередное обследование и узнать результат проводимых над собой «экспериментов» без лекарств.
К холестерину нужно относиться объективно
Все, сказанное выше было направлено против холестерола. Это создает у несведущих людей впечатление, что он является абсолютным злом. Чтобы подобная ассоциация не возникала, нужно знать, что присутствие допустимой концентрации холестерина в крови также жизненно важно, как уничтожение лишнего.
Холестерин необходим человеку для нормального функционирования органов, он участвует в обмене веществ, синтезе витамина D, выработке половых гормонов и иных процессах жизнедеятельности.
На заметку о причинах повышенного уровня холестерина
Кроме неправильного образа жизни, повышается ЛПНП чаще у людей старшего возраста. Это происходит в силу приобретенных болезней. Если же он поднимается до 6,7 ммоль/л без подобных причин, этот уровень в преклонном возрасте допустим, и не считается явной патологией.
Второй нетрадиционной причиной высокого ЛПНП – результат принятия большого количества лекарственных препаратов, которые воздействуют на липидный объем.
myholesterin.ru
это норма или много, что делать, чтобы снизить показатель до нормальных значений и предотвратить развитие атеросклероза у мужчин и женщин пожилого возраста
 Высокие показатели холестерина – 7,0-7,9 ммоль/л – следствие нарушения липидного обмена.
Высокие показатели холестерина – 7,0-7,9 ммоль/л – следствие нарушения липидного обмена.
Совокупное количество природного жирного спирта, образующееся в печени и поступающее с пищей извне, значительно превышает потребности и возможности организма его переработать.
Определить этот дисбаланс, оценить его последствия позволяет исследование крови на количественный показатель некоторых ее фракций: общего холестерина, липопротеидов высокой и низкой плотности.
Общий уровень, ЛПВП или ЛПНП: на какой показатель ориентироваться
Каждый из показателей позволяет оценить состояние определенного процесса в ходе физиологического расщепления холестерина с последующей его утилизацией.
Уровень общего холестерина характеризует степень риска возникновения атеросклероза в целом. Сам по себе этот показатель недостаточно информативен: для полного представления о состоянии липидного обмена проводят дополнительные исследования.
Липопротеиды низкой плотности
ЛПНП захватывают холестерин в печени и разносят его по клеткам и тканям всех органов. Это «плохой» холестерин, обладающий выраженным атерогенным действием – способностью прикрепляться к стенкам кровеносных сосудов, сужать их просвет, формировать атеросклеротические бляшки.
По показателям ЛПНП судят о рисках и стадии развития патологического процесса:
- от 2,5 до 3,3 ммоль/л – физиологическая норма, при отсутствии провоцирующих факторов риска нет;
- от 3,4 до 4,1 – высока вероятность развития атеросклероза;
- от 4,1 до 4,9 – соответствует начальным проявлениям заболевания;
- выше 4,9 означает, что болезнь прогрессирует, растет риск осложнений.
Липопротеиды высокой плотности
Когда клетки органов и тканей разобрали необходимый для собственных нужд объем свободного холестерина, ЛПВП захватывают оставшееся количество и переносят его обратно в печень для дальнейшей утилизации. Высокоплотные липопротеиды – это «хороший» холестерин, он препятствует росту атеросклеротических бляшек.
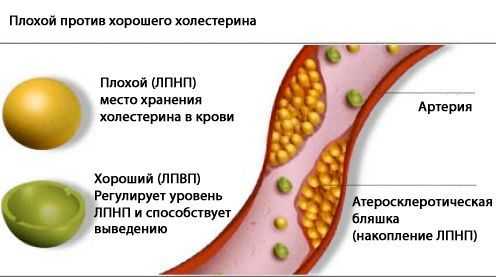
Разница между ЛПНП и ЛПВП.
Среднефизиологические показатели ЛПВП – 1,0-2,0 ммоль/л, если они:
- Выше – это благоприятный признак, риск развития атеросклероза стремится к нулю.
- Ниже, чем 0,8 ммоль/л – значит, болезнь прогрессирует, возможны осложнения.
Медицинское заключение по результатам исследований составляют, учитывая все три показателя:
- прогноз рисков будет крайне неблагоприятным при сочетании высоких уровней общего холестерина и низкоплотных липопротеидов с малым содержанием ЛПВП;
- в то время как большой общий показатель на фоне повышенного же уровня высокоплотных липопротеидов и низкого содержания ЛПНВ не будет представлять значительной угрозы.
При интерпретации результатов анализов учитывают также, что уровни холестерина и липопротеидов индивидуальны и зависят от возраста, гендерных различий, имеющихся заболеваний, образа жизни и питания.
Общий уровень холестерина 7,0-7,9 – это норма или много?
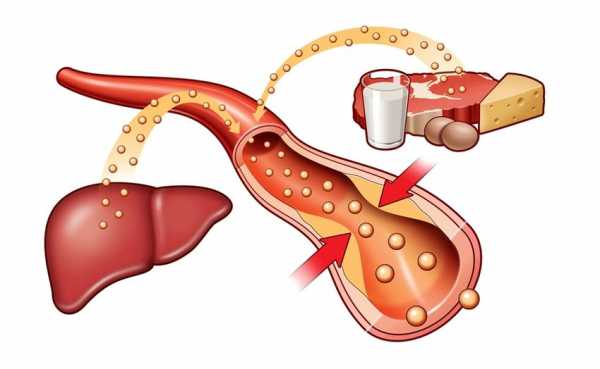
Около 70-75% холестерина вырабатывается печенью и около 25% поступает с пищей.
На основании многочисленных исследований специалисты определили среднефизиологические значения содержания этого природного жирного спирта в плазме крови.
Человек при рождении имеет уровень холестерина от 1 до 3 ммоль/л. По мере взросления концентрация его возрастает в соответствии с действием половых гормонов:
- под влиянием андрогенов уровень холестерина повышается у юношей и у мужчин среднего возраста, а у пожилых – снижается;
- эстрогены снижают холестерин, потому у женщин он нарастает постепенно, достигая максимально допустимых значений в постклимактерическом периоде.
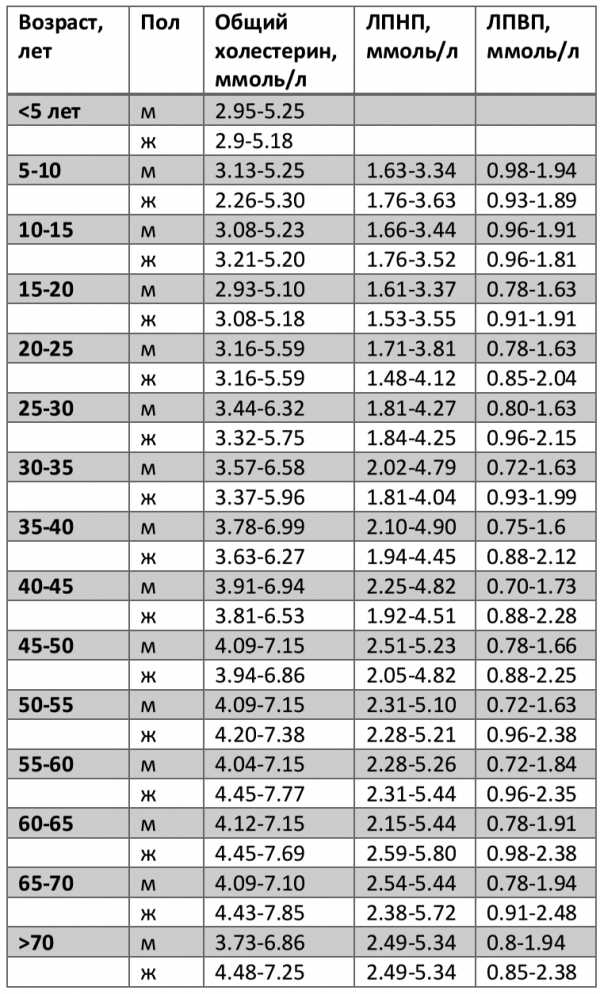
В таблице ниже приведены референсные показатели общего холестерина (в ммоль/л) в зависимости от пола и возраста.
| Возраст, лет | Мужчины | Женщины |
| 15-20 | 2,91-5,10 | 3,08-5,18 |
| 20-25 | 3,16-5,59 | 3,16-5,59 |
| 25-30 | 3,44-6,323 | 3,32-5,75 |
| 30-35 | 3,57-6,58 | 3,37-5,96 |
| 35-40 | 3,63-6,99 | 3,63-6,27 |
| 40-45 | 3,91-6,94 | 3,81-6,53 |
| 45-50 | 4,09-7,15 | 3,94-6,86 |
| 50-55 | 4,09-7,17 | 4,20-7,38 |
| 55-60 | 4,04-7,15 | 4,45-7,77 |
| 60-65 | 4,12-7,15 | 4,45-7,69 |
| 65-70 | 4,09-7,10 | 4,43-7,85 |
| старше 70 | 3,73-6,86 | 4,48-7,25 |
Как видно из таблицы, верхние максимально допустимые значения для мужчин, перешагнувших 50-летний рубеж, находятся на отметках 7,10-7,17 ммоль/л.
Уровень холестерина в пределах от 7,2-7,6 и даже до 7,85 единиц считают верхней границей нормы у пожилых женщин. Обусловлен такой высокий показатель прекращением продукции эстрогенов.
Значительно повышается уровень общего холестерина при беременности – до 7,9-13,7 ммоль/л, допустимыми считаются выросшие вдвое возрастные показатели.
В возрасте до 45 лет уровень холестерина в пределах 7,0-7,9 ммоль/л как у женщин, так и у мужчин расценивают как критический, требующий более полного обследования и проведения мероприятий для его снижения.
Признаки отклонения от нормы
Нарушения холестеринового обмена проявляются только на стадии серьезных поражений сосудистых стенок, начальная фаза заболевания протекает практически бессимптомно.
Первые сигналы избыточного холестерина в крови могут выражаться:
- сердечными загрудинными болями;
- тяжестью и скованностью ног при ходьбе;
- отеками и ощущением дребезжания в стопах после небольших нагрузок, варикозными изменениями голеней;
- появлением сероватого ободка по окружности роговицы глаз, падением остроты зрения;
- снижением памяти и трудностью сосредоточения;
- выраженной усталостью и астенией по утрам после полноценного ночного сна;
- ожирением по абдоминальному типу;
- ранней сединой и снижением потенции у мужчин.
Однако специфическим симптомом, характерным для гиперхолестеринемии, принято считать подкожные, наполненные беловато-желтоватой массой жировые бляшки – ксантомы или ксантелазмы. Чаще всего они локализуются на веках вокруг глаз, могут располагаться также вблизи кожных складок ладоней и подошв, над сухожилиями, на коленях, локтях, пальцах или ягодицах.
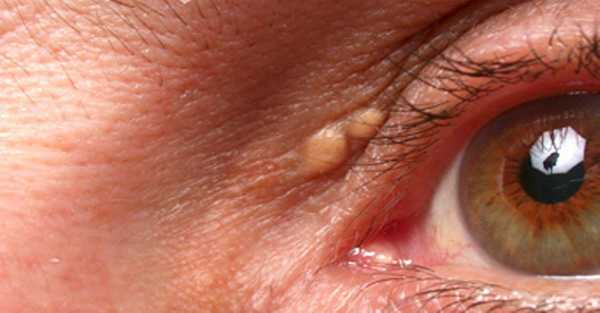
Так выглядят ксантомы при прогрессирующем повышении уровня холестерина.
Чтобы вовремя заметить холестериновый дисбаланс, регулярно – ежегодно – сдают анализ крови на уровень холестерина и липопротеидов.
Что значит показатель свыше 7 ммоль/л?
Уровень холестерина больше 7,0 единиц сигнализирует о том, что организм не справляется с утилизацией этого природного липофильного спирта и ему необходима поддержка.
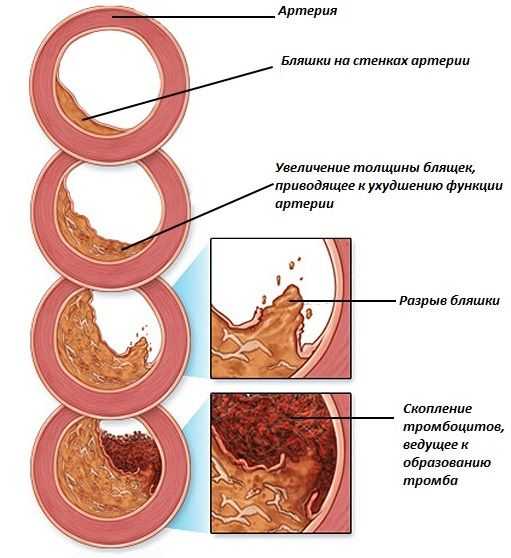
В противном случае неизбежно настигает атеросклероз – вялотекущая, но опасная хроническая сосудистая патология, при которой просвет артерий постепенно сужается из-за отложения на стенках избыточных жиров.
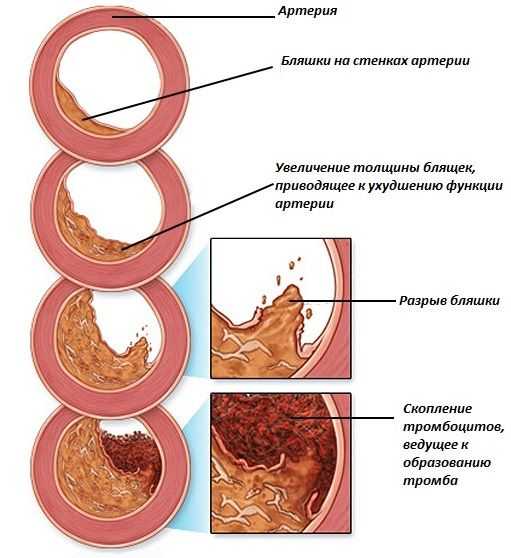
Образование холестериновых бляшек на стенках сосудов.
В результате доступ крови, а с ней кислорода, глюкозы, питательных веществ к органам и тканям уменьшается, вплоть до полного их голодания (ишемии) и развития функциональной недостаточности.
Хронические осложнения гиперхолестеринемии представлены:
- ишемической болезнью сердца;
- аритмиями;
- гипертонической болезнью;
- перемежающейся хромотой;
- трофическими язвами.
При отрыве тромба или атеросклеротической бляшки и полном перекрытии ими просвета артерии сосудистая катастрофа может достичь внушительных масштабов и проявиться:
- инфарктом – отмиранием участка ткани – миокарда, почки, кишечника;
- мозговым – ишемическим либо геморрагическим – инсультом.
Показатель более 7 ммоль/л является сигналом к корректированию питания и образа жизни во избежание негативных последствий.
Возможные причины повышения
Результат анализа на холестерин может отобразить высокие цифры, если накануне в пищу употреблялось большое количество жирных блюд либо была допущена погрешность при подготовке к исследованию.
Стойкая гиперхолестеринемия бывает:
- Первичной – генетически обусловленной или алиментарной (как результат избыточного употребления жирной пищи).
- Вторичной – следствием органных патологий таких, как гипотиреоз, сахарный диабет, ожирение, желчнокаменная болезнь, печеночная дисфункция.
К факторам, провоцирующим липидный дисбаланс, относят:
- гиподинамию;
- тип личности, чересчур эмоционально реагирующий на раздражители;
- табакокурение;
- чрезмерное употребление алкоголя.
Причиной скачка холестерина может прием некоторых лекарственных препаратов: β-блокаторов; диуретических средств, иммунодепрессантов.
Что делать, чтобы нормализовать уровень холестерина?
Для нормализации холестеринового обмена практикуют комплексный подход.
Нелекарственные методы включают в себя:
-

Как повысить уровень хорошего холестерина.
Коррекцию рациона питания – отказываются от холестеринсодержащих жирных мясомолочных продуктов и быстрых легко усваиваемых углеводов. Питаться рекомендуется малыми порциями отварных или паровых блюд – дробно, по 5-6 раз за день. Меню диеты составляют из нежирных молочных и морепродуктов, постного мяса, употребляют много овощей, зерновых и бобовых культур, фруктов.
- Посильные физические нагрузки – 40-60 минутные прогулки умеренным шагом с контролем пульса (не выше 140 уд/сек.), упражнения лечебной физкультуры.
- Устранение провоцирующих факторов.
Обычно пациентам в возрасте до 40 лет лекарственные средства для снижения холестерина кардиологи назначают в случаях, когда не медикаментозная терапия не принесла ощутимых результатов. В их арсенале имеются несколько групп гипохолестеринемических препаратов.
- Статины (Аторвастатин, Розувастатин) – способны вдвое понижать показатели холестерина за счет сдерживания выработки его печенью и разрушения низкоплотных липопротеидов. Обладают выраженным противовоспалительным действием, защищают стенки сосудов, повышают способность их к расширению и увеличению просвета.

- Фибраты (Безафибрат, Фенофибрат, Клофибрат) – механизм их действия основан на увеличении продукции высокоплотных липопротеидов и форсировании обратного транспорта холестерина. Разрушают триглицериды, укрепляют сосудистую стенку и уменьшают воспаление.
- Секвестранты (Холестан, Холестипол) – препараты непрямого действия.
Образуют с желчными кислотами нерастворимые соединения и форсируют их выведение из организма через кишечник, тем самым принуждая печень активно расходовать холестерин для синтеза желчных кислот.
Какой препарат необходим в каждом конкретном случае решает врач-кардиолог с учетом индивидуальных особенностей пациента и отягощенности анамнеза. Принимают снижающие холестерин препараты только в комплексе с нелекарственными методами терапии гиперхолестеринемии, в противном случае эффект от них минимален.
Для своевременного выявления дислипидемии контроль уровня холестерина, ЛПНП и ЛПВП специалисты рекомендуют проводить ежегодно, не дожидаясь появления первых косвенных признаков атеросклероза. В случаях превышения физиологических показателей для нормализации холестеринового обмена используют нелекарственные методы. В случае отсутствия положительной динамики по прошествии трех месяцев обращаются к кардиологу за назначением специфической терапии.
holest.ru
Холестерин 6 — что предпринять самостоятельно для снижения?
Существуют две шкалы измерения этого вещества в крови — мг/дл и ммоль/л. Первая означает миллиграмм на децилитр, а вторая – миллимоль на литр.
По первой шкале:
- Меньше 200 мг/дл – это оптимальный показатель;
- От 200 до 239 мг/дл – максимально допустимая норма;
- От 240 – это уже высокая концентрация.
По второй шкале:
- Менее 5 ммоль/л – отличный показатель;
- Между 5 и 6,4 ммоль/л – незначительное превышение;
- От 6,5 до 7,8 ммоль/л – высокий, но не критический;
- Выше 7,8 ммоль/л – очень высокий.
Если вам назвали цифру 6, то речь идёт о ммоль/л. Соответственно вы попадаете в группу с незначительным превышением.
Обращайте внимание не на слово «незначительное», а на «превышение». Уже стоит задуматься и начать действовать, чтобы потом не сожалеть об упущенном времени и нанесённом вреде здоровью. Тем боле, что вы стоите практически на границе.
Врачи Великобритании склоняются к тому, что содержание холестерина выше 6 – это высокий показатель. И он в большинстве случаев приведёт к атеросклеротической болезни.
Каким бывает?
Холестерин делится на две категории: «плохой» и «хороший». Медицинская терминология первый называет «липопротеиды низкой плотности» (ЛНП), а второй – «липопротеиды высокой плотности» (ЛВП). Первый имеет свойство оседать на стенках сосудов в виде атеросклеротических бляшек. Второй защищает наши сосуды от образования этих бляшек.
Совсем не стоит паниковать, когда общий уровень значительно превышает норму. Тут надо сдать дополнительный анализ — полный липидный профиль крови. На его основании можно увидеть, какой холестерин у вас превышает норму, и стоит ли сильно переживать. Возможно, в вашем случае именно «хороший» доминирует, и никаких причин для паники нет.
Сдаём анализ правильно
Проверять наличие холестерина в крови должен каждый человек. Только в возрасте 20 лет это вполне можно делать 1 раз в пять лет. Когда же человек переступает 40-летний рубеж, то тут однозначно нужна ежегодная проверка. Для людей после 60 – два раза в год.
Если вы относитесь к группе риска, если количество холестерина в вашей крови значительно превышает норматив, тогда отнеситесь к этому анализу серьёзно, и вместе со своим лечащим врачом определите схему сдачи биохимии.
Обязательно обратите внимание на правильную сдачу анализа. Вы не должны принимать пищу как минимум за 12 часов до сдачи анализа, а в идеале – за 14 часов. Но и это ещё не показатель того, что анализ сдан правильно, и у вас действительно холестерин составляет 6 ммоль/л.
Например, врачи отмечают зависимость поднятия холестерина в период Пасхи. Когда больные употребляют значительное количество яиц, как в чистом виде, так и в салатах, выпечке, когда употребляют много майонезных салатов в последнюю неделю, то биохимический анализ будет неправдив.

Чрезмерное употребление нехорошо. Даже временно превышение холестерина в крови приведёт к нежелательным последствиям. Но с другой стороны такое временное превышение показателей не означает, что надо быстро приниматься за медицинские препараты.
Вывод: перейдите к нормальному питанию, ведите привычный образ жизни несколько недель и снова сдайте биохимический анализ. Таким образом, вы увидите общую картину, на которую не будет влиять нерегулярное употребление тех или иных продуктов.
Если всё же второй результат покажет, что у вас холестерин в районе 6 единиц, тогда принимайтесь за оздоровительные меры.
Что предпринять самостоятельно для снижения холестерина?
Уменьшите в своём рационе количество продуктов, которые сами имеют большой процент холестерина, состоят из насыщенных жиров и всевозможных транс-жиров. Эти продукты негативно действуют не только на наши сосуды, но и на большое количество органов, состояние кожи и т. д.
Сами по себе такие продукты могут привести к ишемической болезни сердца или же атеросклерозу.
Минимизируйте или исключите:
- Жирное мясо;
- Животные жиры;

- Субпродукты;
- Сливочное масло;
- Маргарин;
- Жирные сорта сыра;
- Яичные желтки;
- Кокосовое и пальмовое масло;
- Печень трески, креветки, кальмары.
Пересмотрите своё питание в пользу продуктов, богатых ненасыщенными жирами:
- Растительное масло из кукурузы, льна, сои и, конечно, подсолнечника;
- Рыбий жир;
- Лосось, сельдь, скумбрия, тунец, палтус и другие рыбы холодных морей;
- Оливковое и рапсовое масло – это кладезь мононенасыщенных жиров. Обязательно добавьте их в своё питание.
Обязательно стоит ввести продукты, которые выводят из организма плохой холестерин:
- Груши, яблоки, персики, абрикосы, апельсины;
- Малина, голубика, ежевика, клубника, черника;
- Цветная капуста, спаржевая фасоль, кольраби, брокколи;
- Фасоль, бобы, горох;
- Свёкла, морковь, редька, редиска, брюква.
Как питаться?
У вас обнаружили в крови холестерин 6 ммоль/л. Что делать и как правильно наладить питание?
Начните свой день с каши. Идеально употреблять утром гречневую, ячменную или лучше овсяную, которые приготовлены на воде. Любите утром бутерброд? Замените привычный хлеб сортами грубого помола. На него наносите нежирный творог, сыр с жирностью не выше 20 %.

Можно разнообразить свой завтрак омлетом. Но не стоит брать яйцо целиком, а лучше всего использовать белки, из которых можно приготовить отличные паровые омлеты.
На обед отведайте суп, но не жирный, наваристый, а лёгкий, овощной. Если всё же вы не можете жить без бульонов, то берите птицу. При этом после приготовления суп стоит остудить, снять жир, который образуется сверху, а потом только приниматься за обед.
На второе лучше подобрать сорта макарон группы «А». Можно снова поесть кашу. Для её приготовления используйте не только крупы привычной обработки, но, например, попробуйте бурый рис.
Обязательно включайте в питание рыбу. Это может быть как речная, так и морская рыба.
С видов жирной морской рыбы лучше снимите кожу. Такие рыбные обеды устраивайте как минимум два раза в неделю. А лучше – ещё чаше: ежедневно употребляйте по одному рыбному блюду.
Кроме рыбы на обед вполне можно употребить постные сорта мяса. Это значит, что на нём вы не увидите жира. Но не переусердствуйте с количеством говядины, телятины, баранины. Пусть это будет кусочек менее 90 граммов. Птица – самое лучшее мясо для тех, кто страдает превышением холестерина. Пусть это будет индейка, курица. Но кожу с тушки снимайте до приготовления.
Обязательно на обед (и не только на обед) берите овощи и фрукты. Пусть их объём в день будет не менее 400 граммов.
Перекусить между приёмами пищи желательно не булочкой или шоколадкой, а орешками – миндальными, грецкими.
Готовьте пищу с помощью варки, тушения, запекания, гриля. Можно иногда жарить, но на растительном масле, а лучше просто на антипригарной сковороде.
На ужин не стоит разгоняться с количеством еды и её разнообразием. Ограничьтесь несколькими видами продуктов. Снова же не забывайте включать овощи и фрукты, низкопроцентные или вовсе обезжиренные молочные продукты – творог, сыры.
Такое питание поможет вам не только минимизировать количество плохого холестерина, но и сбросить лишний вес, приведёт в норму весь ваш организм.
Движением разобьём холестерин
С питанием разобрались. Но не только оно влияет на формирование холестерина в крови. Физические нагрузки, спорт, движение – это то, что поможет вам справиться с повышенным холестерином. Сразу это не воспринимается: как ходьба поможет ликвидировать плохой холестерин? Но в нашем организме всё закономерно.
Изменения привычного сидячего образа жизни на более подвижный (подъём по лестнице, прогулка протяжённостью в пару автобусных остановок, отказ от автомобиля несколько раз в неделю) поможет вам избавиться от плохого холестерина и повысить количество хорошего.

Но всё должно быть в меру. Если вам уже далеко за 40, и вы никогда не занимались спортом, то не беритесь сразу за максимальные нагрузки. Идите к своей цели постепенно. Начните с ходьбы, перейдите на медленный бег, а потом уже отправляйтесь в спортзал.
Кроме того помните, что медики утверждают: подъём тяжестей может привести к увеличению количества плохого холестерина и уменьшению хорошего.
Кто склонен к повышенному холестерину?
- В первую очередь это люди с лишними килограммами. Если вы мужчина и у вас талия больше 94, то надо сбросить эти лишние кг. Для женщины окружность в талии не должна превышать 80 см.
- Курение – причина не только потерять значительную часть своей жизни из-за пагубной привычки, но и возможность повысить «плохой» холестерин в крови.
- Контролируйте артериальное давление. Оно не должно превышать 140/90.
- Здоровое психоэмоциональное состояние – это здоровье всего организма. Не ругайтесь, уделяйте время для расслабляющих процедур, отдыхайте эмоционально.
- Спите не менее 8 часов в сутки. Если на сон вы отводите значительно меньше или значительно больше времени, то вы у вас станет больше шансов заработать «плохой» холестерин.
С возрастом количество холестерина возрастает. Если до менопаузы у женщин «плохой» холестерин ниже, чем у мужчин, то потом всё меняется.
На уровень холестерина влияют наследственные факторы. Однако при выставлении диагноза, исключите семейные привычки, которые были привиты ещё в детстве: жирное питание, малоподвижный образ жизни. Только при таком условии рассматривайте повышение холестерина как наследственный фактор.
Плохую роль в балансе между двумя видами холестерина играют лекарства. Многие безрецептурные препараты повышают липидный профиль. Значит, и уровень «плохого» холестерина.
Обязательно контролируйте уровень холестерина, если у вас:
- Сахарный диабет;
- Дисбаланс гормонов;
- Заболевания печени;
- Почечная недостаточность.
Этот перечень во многих случаях способствует повышению холестерина.
Холестерин 6: что делать?
Если у вас уровень холестерина не выше 6 ммоль/л, то пока вам надо задуматься о своём здоровье. Но принимать кардинальные решения – употреблять медицинские препараты – не спешите.
Изменив образ жизни, свои привычки, питание, пересмотрев свой ритм жизни и отношение к ней, вы вполне сможете понизить уровень плохого холестерина до показателя нормы.
Если же вы ведёте здоровый образ жизни, исключили из своего рациона продукты, которые способствуют образованию холестерина, а норма вредного вещества в крови не падает или же продолжает расти, то надо обращаться за медицинской помощью.

Врач разработает схему применения препаратов, которые вам придётся пить долгое время. И с их помощью вы сможете контролировать уровень холестерина в крови.
myholesterin.ru
Холестерин 6,0 – 6,9 что делать, это много или мало, нужно ли лечить?
Исследование содержание холестерина назначается достаточно часто. Определение уровня стерола – составляющая часть стандартного биохимического анализа крови, обязательный компонент липидограммы. Рассмотрим ситуацию, когда ваш холестерин 6.0-6.9: что это значит.
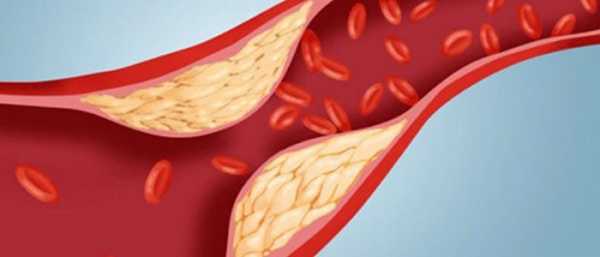
Физиология холестерина
Холестерин – это жироподобная субстанция, которая жизненно необходима организму человека. Стерол используется клеточными мембранами для придания им определенной жесткости. Надпочечники, половые железы перерабатывают холестерол на стероидные гормоны. В коже из стерола синтезируется витамин D.
Однако высокий уровень холестерина – один из факторов риска развития атеросклероза. Излишек стерола обладает способностью оседать на поврежденных стенках сосудах, запуская образование холестериновых бляшек.
Отложения представляют для организма немалую опасность. Бляшки способны заметно сузить или даже перекрыть просвет сосуда, что приводит к нарушению кровоснабжения органа. Они могут спровоцировать образование тромба или, оторвавшись от стенки артерии, сами превратиться в эмболу, способную закупорить сосуд.
К развитию атеросклероза особенно чувствительны сердце, головной мозг. Именно эти два органа чаще всего страдают от осложнений заболевания. Начальным этапом патологии считается развитие мозговой, сердечной недостаточности кровообращения – ишемии. Если болезнь будет прогрессировать, она может привести к инсульту или инфаркту миокарда.
Что же считают нормой холестерина? Показатели нормального обмена стерола – непостоянные. Они меняются с возрастом, зависят от пола, у женщин возрастают при беременности. Поэтому для 35-летнего мужчины холестерин 6,5 ммоль/л нормален, а для юноши или женщины того же возраста – повышенный. Даже холестерин 6,8 ммоль/л – абсолютно нормальный показатель для людей старше 45 лет, хотя для других – тревожный сигнал.
Интерпретация результатов
Первый этап интерпретации – определение нормы холестерола по возрасту и гендерной принадлежности. Идеальный вариант – узнать нормальные показатели холестерина в лаборатории, которая проводила исследование. Методика измерения уровня стерола, реактивы могут влиять на принятые конкретным центром нормальные значения. Если такой таблицы под рукой нет, воспользуйтесь усредненными показателями.
Таблица. Нормальное содержание холестерина у женщин, мужчин разного возраста.

Давайте рассмотрим расшифровку анализа на примере. Холестерин 6,7: что это значит. Допустим, вы женщина 35 лет. По таблице нормой стерола, соответствующей данному возрасту, является 3,37-5,96 ммоль/л. То есть показатель 6,7 превышает норму холестерола на 12,4%. Такое отклонение вряд ли говорит о наличие серьезных проблем в настоящем.
Скорее всего повышенный холестерин – следствие неправильного питания и/или образа жизни. Однако, не нужно относиться легкомысленно к незначительному повышению стерола. По статистике люди с холестерином более 6,5 ммоль/л имеют четырехкратный риск развития инфаркта миокарда, инсульта, по сравнению с теми, чей показатель холестерола нормальный.
Причины изменений
У женщин повышение холестерина наблюдается во время беременности. Поэтому волноваться будущим мамам не нужно, даже при уровне холестерина 6,9 ммоль/л.
Самая распространенная причина повышения концентрации стерола – нездоровый образ жизни. Если человек мало двигается, имеет излишний вес, курит, злоупотребляет алкоголем, его уровень холестерола будет гарантировано повышен.
Несбалансированное питание – еще одна распространенная причина высокого холестерина. Женщины, мужчины, употребляющие много мяса, жаренной пищи, фаст фуда, балующие себя магазинной выпечкой имеют высокий риск развития атеросклероза и высокий уровень холестерола.
Повышение стерола типично для некоторых заболеваний: сахарного диабета, дефицита гормонов щитовидной железы, соматотропного гормона, патологий печени, обструкции желчных протоков. Существуют наследственные заболевания, сопровождающиеся нарушением обмена холестерина. Самые распространенные – семейная гетерозиготная, гомозиготная гиперхолестеринемия. Однако данные патологии чаще всего сопровождаются повышением уровня стерола свыше 10 ммоль/л.
Высокий уровень холестерина у молодых женщин чаще всего развивается на фоне употребления оральных контрацептивов. Некоторые другие лекарства могут провоцировать повышение стерола: диуретики, андрогены, циклоспорины, витамин D, амиодарон.
Лечение гиперхолестеринемии
Корректировка уровня холестерина начинается с назначения диеты, корректировки образа жизни – двух основных факторов, влияющих на концентрацию стерола. Человеку рекомендуется отказаться от сигарет, проявлять умеренность при употреблении алкоголя, заняться спортом или хотя бы начать регулярно двигаться. Рацион питания должен отвечать следующим правилам:
- Минимум насыщенных жиров, максимум ненасыщенных. Первыми богаты яичный желток, красное мясо, особенно жирные сорта, сливки, жирный творог, сыр. Хорошие источники ненасыщенных липидов – разнообразные растительные масла, кроме пальмового, кокосового, орехи, семечки, жирные сорта рыбы;
- «Нет» транс жирам. Они повышают уровень плохого холестерола, понижают содержание хорошего. Транс жиры содержат маргарин, печенье, выпечка. Они могут прятаться и в других продуктах питания, поэтому рекомендуется изучать пищевую ценность продукта перед покупкой;
- Овощи, каши, бобовые – основа рациона. Они богаты пищевыми волокнами, медленными углеводами, витаминами, минералами. Фрукты не уступают им в содержании клетчатки, витаминов, минералов, но содержат много сахаров. Из-за этого рекомендуется их количество контролировать;
- Регулярно употребляйте продукты питания, богатых омега-3 жирными кислотами. Треска, макрель, сардина, сельдь, тунец, лосось должны присутствовать на столе человека не менее 2 раз/неделю. Растительные источники омега-3 кислот – семена чиа, льна;
- 1,5-2 л воды/день. Если организм не получает достаточное количество чистой воды, он начинает вырабатывать большее количество холестерина, который защищает клетки от дефицита влаги.
Второй важный момент лечения гиперхолестеринемии – борьба с сопутствующими хроническими заболеваниями: сахарным диабетом, высоким давлением, недостаточностью щитовидной железы. Без их контроля стабилизировать уровень холестерола невозможно. Обычно лечение этих заболеваний предусматривает пожизненное назначение препаратов:
- инсулина — диабетикам;
- антигипертензивных медикаментов – гипертоникам;
- гормоны щитовидной железы – пациентам с гипотиреозам.
Обычно проблему высокого холестерина удается решить на этапе диеты, коррекции образа жизни, лечения хронических заболеваний. Особенно при незначительных повышениях. Если эти действия оказываются недостаточно, пациенту назначают гиполипидемические препараты, понижающие содержание холестерина, ЛПНП, триглицеридов, повышающих концентрацию ЛПВП.
Препаратами первого выбора считаются статины. Однако, если необходимо лишь немного понизить концентрацию стерола, более целесообразны препараты омега-3 жирных кислот. Они обладают более слабым действиям, но гораздо безопаснее. Например, холестерин 6,7 ммоль/л – незначительное повышение для женщины 30 лет. Назначать статины в таких случаях не разрешено, а препараты омега-3 жирных кислот – можно.
sosudy.info
Холестерин 7,0 – 7,9 что делать, чем это грозит, как лечить?
Повышенное содержание холестерина – один из основных факторов риска развития атеросклероза. Заболевания, ответственного за ежегодную смерть максимального количества людей. Поэтому высокого уровня холестерола боятся многие. Однако не всякий повышенный показатель повод для паники. Рассмотрим случай, когда ваш холестерин 7,0-7,4: что делать, чем грозит, о чем свидетельствует.
Зачем измеряют холестерин
Холестерол – жироподобный спирт, используемый телом человека для синтеза витамина D, стероидных гормонов, строительства компонентов клеточных мембран. Около 75% стерола образуется организмом, остаток поступает с пищей. Больше всего холестерина синтезирует печень, снабжающая им все клетки тела. Надпочечники, кожа, кишечник вырабатывают стерол для собственных нужд.
На момент рождения все дети имеют невысокий уровень холестерола. До подросткового возраста темпы увеличения концентрации приблизительно одинаковы у девочек и мальчиков. Все меняется с началом менструального цикла. Организм женщины начинает вырабатывать гормоны – эстрогены, не дающие стеролу расти. Организм мужчин также вырабатывает эстрогены, но очень небольшое количество. Поэтому их холестерол растет все жизнь. У женщин уровень стерола возрастает только после наступления менопаузы.
Для мужчин холестерин 7,1-7,2 ммоль/л – норма уже с 45 лет, для женщин холестерин 7,3-7,4 ммоль/л считается нормой после 50. Организм беременных женщин синтезирует большее количество холестерина, чем обычно. Поэтому показатель холестерина 7,7-7,8 ммоль/л нормален к концу второго триместра. Перед самым рождением малыша он может повыситься до 9 ммоль/л.
Существует три причины исследования уровня холестерола:
- Профилактический скрининг. Проводится детям в возрасте 9-11 лет, затем 17-21, взрослым каждые 4-6 лет. Необходим для своевременного выявления заболеваний, предрасположенности человека к развитию сердечно-сосудистых заболеваний;
- Первичная диагностика. Позволяет уточнить предварительный диагноз, а также выяснить степень развития заболевания;
- Мониторинг состояние пациентов с высоким уровнем стерола. Дает врачу возможность следить за состоянием здоровья больного, оценить эффективность назначенного лечения.
Чем опасен высокий холестерин
Повышенный уровень холестерола (гиперхолестеринемия) – фактор риска развития атеросклероза, лабораторный симптом некоторых заболеваний. Если содержание стерола крови высоко, он начинает оседать на стенках поврежденных сосудов. Так запускается формирование холестериновых бляшек.
Вначале они имеют вид жировых пятен, полос, не мешает функционированию системы кровообращения. Однако рост бляшек сопровождается сужением просвета артерии, заканчивающийся закупоркой сосуда. Орган, кровоснабжением которого занималась артерия, перестает получать адекватное количество кислорода, питательных веществ. Атеросклеротические бляшки могут отрываться, закупоривая сосуд.
Сосудистая сетка нашего сердца устроена очень ненадежно. Каждую клетку сердечной мышцы питает всего один сосуд. Когда просвет такой артерии сужается, кардиомиоцит испытывает дефицит кислорода. Такое состояние называют ишемической болезнью сердца. Но если просвет коронарной артерии перекрыть полностью, часть клеток лишается питания и умирает – развивается инфаркт миокарда.
Клетки мозга питаются несколькими сосудами. Однако они очень требовательны к качеству кровоснабжения. Недостаток кислорода провоцирует развитие ишемической болезни головного мозга, самым страшным осложнением которого является инсульт.
При поражении атеросклерозом крупных сосудов ног нарушается питание тканей конечностей. Кожа становится тусклой, раны заживают плохо. Больные при ходьбе испытывают сильные боль. Самое страшное осложнение – гангрена стоп, требующая ампутации конечности. Чаще всего запущенная форма заболевания наблюдается у больных диабетом.
Расшифровка результатов
Выше мы разобрались почему уровень холестерола неодинаков у мужчин, женщин, детей, молодых, пожилых людей. Например, холестерин 7,5 ммоль/л – обычный показатель для женщин после 55 лет, но неприемлем для молодой девушки. Поэтому расшифровку начинают с определения нормы.
Идеальный вариант – получить нормы у лаборатории, проводившей анализ. Это будут наиболее точные цифры, отражающие специфику тестирования уровня холестерола в данном центре. Однако общее понимание можно получив, изучив стандартную таблицу.
Таблица. Нормальный уровень холестерина у детей, женщин, мужчин.

Допустим, ваш холестерин 7,6 ммоль/л. Вы молодая небеременная девушка 30 лет. Нормой для такого возраста считается показатель 3,32-5,75 ммоль/л. Соответственно уровень холестерина 7,6 ммоль/л превышает верхнюю границу нормы на 32%. Это небольшое отклонение, которое скорее всего связано с неправильным питанием, курением, злоупотреблением алкоголем, излишним весом. Если вы принимаете оральные контрацептивы, повышение уровня стерола может быть побочным эффектом приема препаратов.
Причины гиперхолестеринемии
Большинство людей с высоким холестеролом сами провоцирую развитие атеросклероза. Среди самых распространенных причин:
- диета, содержащая избыток насыщенных жиров, холестерина, дефицит клетчатки;
- алкоголизм;
- курение;
- малоподвижный образ жизни;
- лишний вес.
Также высокий холестерин часто является следствием сахарного диабета, недостаточности щитовидной железы. Более редкие причины – дефицит соматотропина, заболевания печени, обтурация желчевыводящих протоков.
Национальный институт здравоохранения и медицины США рекомендует всем людям, имеющим холестерин 7,5 ммоль/л и выше, провериться на наличие генетических заболеваний: семейной гетерозиготной, гомозиготной гиперхолестеринемии. Обе патологии сопровождаются нарушением обмена холестерола, уровень которого остается высоким, независимо от соблюдения диеты. Более тяжелая форма заболевания – гомозиготная гиперхолестеринемия, поскольку ребенок получает дефектный ген от обоих родителей.
Лечение повышенного холестерина
Холестерин 7,0-7,9 не считается показанием, требующего немедленного медикаментозного лечения. Нормализовать уровень стерола стараются консервативно: пересмотром образа жизни, рациона питания. Оптимальный вариант:
- Бросить курить. Курение повышает уровень плохого стерола, снижает содержание хорошего;
- Больше двигаться. Даже получасовая прогулка поможет добиться ощутимого улучшения самочувствия. Аэробные нагрузки позволяют добиться лучших результатов. Поэтому желательно хотя бы 3 раза/неделю посещать спортивный зал, бегать или кататься на велосипеде;
- Алкоголь – редко, небольшими порциями. Злоупотребление спиртным увеличивает нагрузку на печень, повышает уровень холестерина;
- Насыщенные жиры (свинина, говядина, жирный творог, сыр, сливки) – несколько раз/неделю. Регулярное употребление перечисленных продуктов питания повышает холестерин. В остальные дни отдайте предпочтению растительным источникам жиров – маслам, орехам, семечкам. Они богаты полезными жирные кислотами;
- Жирная рыба, грецкие орехи, миндаль, семена льна – не реже 2 раза/неделю. Эти продукты богаты омега-3 жирными кислотами, которые незаменимы для нормальной работы сердца. Высокое содержание омега-3 жирных кислот понижает все виды плохого холестерола, увеличивает концентрацию хорошего;
- 1,5-2 л чистой воды/день. Обеспечение организма достаточным количеством воды помогает сдерживать синтез излишков стерола как ответ на возможное обезвоживание.
Лечение хронических заболеваний, связанных с высоким уровнем холестерола обязательный компонент лечения. Выбор препаратов зависит от вида патологии:
- гипертония – корректируется назначением лекарственных средств, снижающих давление;
- гормонодефицитные заболевания (сахарный диабет, гипотиреоз, недостаток соматостатина) – предполагает введение пациенту недостающих гормонов;
- патологии печени, желчевыводящих продуктов – требуют соблюдения диеты, применения препаратов, стимулирующих выработку желчи, гепатопротекторов, спазмолитиков. Серьезные закупорки лечатся оперативно.
Гиполипидемические средства, понижающие уровень холестерина, других фракций липидов, назначают при неэффективности диеты, пересмотра образа жизни, лечения хронических заболеваний. Чаще всего пациентам назначают статины. При их непереносимости или незначительном повышении стерола – фибраты, препараты омега-3 жирных кислот, ингибиторы всасывания холестерина, секвестранты желчных кислот.
sosudy.info
Холестерин 6 6 — чем опасно это значение анализа
Присутствие холестерина в нашем организме обязательно. Без него организм не может нормально функционировать. Кроме того, что есть нормы его наличия, так ещё есть деление на «плохой» и «хороший». Что же делать, когда биохимический анализ крови показал, что у вас холестерин 6,6 ммоль/л?
Опасные и безопасные показатели
Врачи придерживаются определённой классификации наличия этого вещества в крови. Она условна. Ведь его количество зависит от возраста и пола.
Биохимическое исследование крови показало:
- До 5 ммоль/л – это идеальный показатель, к которому надо стремиться. С таким количество холестерина в крови ваша сердечно-сосудистая система должна чувствовать себя в безопасности;
- От 5 до 6 ммоль/л – речь о пограничном состоянии. Определённой опасности нет, но стоит пересмотреть свой образ жизни, питание. Потому что до превышения вредного вещества в крови осталось совсем немного;
- Выше 6 ммоль/л – это уже становится опасным для жизнедеятельности человека. Надо менять не только образ жизни, но и принимать определённые лекарства.
Холестерин 6,6 ммоль/л – это превышение норм. Такое количество вещества в крови может нанести непоправимый  вред здоровью. Если вы правильно сдали биохимический анализ, то срочно принимайтесь за лечение.
вред здоровью. Если вы правильно сдали биохимический анализ, то срочно принимайтесь за лечение.
Как правильно сдавать биохимию? Вы не должны ничего употреблять 12-14 часов до сдачи крови. Т. е. последний приём пищи накануне не должен быть позднее 18 часов.
Неправильным будет анализ и в том случае, если последнюю неделю вы питались не в обычном режиме, употребляли много холестерин содержащих продуктов. Если обычно ваш рацион совсем иной, чем был в последнюю неделю питания, тогда повторите анализ через некоторое время, чтобы получить правильные цифры, которые реально покажут ваше состояние.
«Плохой» или «хороший»?
Чтобы быть уверенным, что с помощью лечения вы будете избавляться от «плохого» холестерина, а не от «хорошего», обязательно сделайте липидограмму. Этот анализ покажет наличие липопротеидов низкой плотности (ЛПНП) и липопротеидов высокой плотности (ЛПВП).
Первый обычно называют «плохим» холестерином, а второй – «хорошим». Если первый создаёт человеку проблемы тем, что своими бляшками забивает сосуды, обклеивая стенки, то второй наоборот помогает очищать кровеносную систему от первого, выводит липопротеиды низкой плотности из организма. Он не несёт никакого вреда, а только пользу.

Что должна показать липидограмма:
- Липопротеиды низкой плотности не должны превышать показатель в 2,59 ммоля;
- Липопротеиды высокой плотности должны быть в крови для мужчин от 1,036, а для женщин — от 1,29. Верхней ограничивающей планки для этого показателя не существует.
Исходя из этих показателей, стоит принимать меры. Если ваш биохимический анализ и показал холестерин 6,6, а липидограмма вкладывается в приведённые выше цифры, то общую картину превышения вам даёт «хороший» холестерин, с которым бороться ни в коем случае нельзя.
Почему он подскакивает?
Причины поднятия холестерина до 6,6 ммоль/л:
- Неправильное питание. Принято считать, что богатые жирами продукты дают организму «плохой» холестерин. С одной стороны это так. Но при значительном снижении жирной пищи по-иному начинает работать печень. Она сама синтезирует холестерин. В этом случае важно достичь сбалансированности. Не стоит злоупотреблять жирным мясом, яйцами (в особенности желтками), жирными молочными продуктами.
- Хронические заболевания. Люди, страдающие заболеваниями эндокринной системы, чаще всего будут иметь проблемы с наличием этого вещества в крови. Сахарный диабет и нехватка гормонов щитовидной железы приведут к его повышению. На втором месте находятся те, у кого есть хронические заболевания печени и почек. Эти органы отвечают за липидный обмен веществ в организме. И если они ослаблены, недостаточно хорошо функционируют, тогда и выработка липидов будет неправильной.
- Вредные пристрастия. Те, кто курит и часто употребляет спиртные напитки, чаще всего страдают повышением вредного холестерина. Для стабилизации, приведения в норму показателей, стоит отказаться от вредных привычек. Этот отказ не только может привести в норму холестерин, но и благотворно повлияет на действие других органов и систем, общее состояние.
- Лекарства. Определённые виды препаратов могут внести значительный раздор в деятельность организма, в том числе и в липидный обмен. На первом месте среди препаратов противозачаточные таблетки и кортикостероиды.
Если вы не относите себя ни к одной из групп, тогда пересмотрите свой образ жизни. Мало двигаетесь? Это может стать причиной повышения холестерина. Мало или наоборот сильно много спите? Это также оказывает негативное воздействие на формирование липидов. Страдаете от лишнего веса? Это отличная среда для размножения «плохого» холестерина.
12 способов снижения «плохого» холестерина
С холестерином в 6,6 ммоль/л надо бороться. И чем быстрее начать это делать, тем меньше вреда он успеет нанести организму. Он постоянно откладывает свои бляшки на внутренних стенках сосудов, что неминуемо приведёт к заболеванию сердечно-сосудистой системы, а там уже и до инфаркта, инсульта, атеросклероза совсем близко.
- Сокращаем жиры. Не избавляемся от всех, а отказываемся от определённых продуктов и некоторые минимизируем. Если разобраться в разнообразии жиров, то есть насыщенные жиры. Они и повышают уровень «плохого» холестерина. Полинасыщенные жиры наоборот оказывают нам помощь и понижают уровень вредного вещества. К ним добавляется диетический холестерин. Он поднимает количество холестерина в крови, но делает это не так интенсивно, как насыщенные жиры.

Эта классификация показывает, что стоит в питании сократить такие продукты, как жирное мясо, рафинированное растительное масло, сыр, масло. На замену им в свой рацион включите рыбу, птицу, нежирные молочные продукты, неочищенное подсолнечное масло или кукурузное, соевое, оливковое.
- Мононенасыщенные продукты. Некоторые продукты содержат мононенасыщенные жиры. Это абсолютно другой жир, который поможет нормально функционировать печени, не будет засорять организм «плохим» холестерином и даже поможет выводить его из организма. Такие жиры содержаться в оливковом и арахисовом масле, в орехах, авокадо. Специалисты в этой области доказывают, что люди, которые включают в свой рацион мононенасыщенные жиры, быстрее избавляются от «плохого» холестерина, чем те, кто отказался от употребления жиров. Врачи предлагают изначально перейти на нежирную диету, а потом вводить в свой рацион мононенасыщенные жиры. Например, добавлять в день к пище по 2-3 ложки оливкового масла. Но не просто добавляйте, а заменяйте им вредные жиры.
- Яйца. В этом продукте содержится огромное количество холестерина. Примерно 275 мг в среднем яйце. Это не значит, что всё плохое из яйца сразу же усваивается организмом человека. Но стоит ограничить употребление яиц. 2-3 в неделю вполне достаточно. В выпечке, салатах, омлетах и т. д. вполне можно обойтись белками. Например, для приготовления вкусного омлета достаточно взять 1 целое яйцо и парочку белков. Это не повлияет на вкус блюда, но очистит его от нежелательного количества пищевого холестерина, часть из которого, при попадании в организм, усвоится.
- Бобовые. Этот недорогой продукт богат не только белками, но и пектинами, клетчаткой, которая растворяется в воде, и выводит из организма вредный холестерин. Разнообразие бобовых – белая и чёрная фасоль, спаржевая фасоль, непосредственно бобы разных видов и форм, горох, чечевица, нут. Всё это поможет значительно обогатить ваш рацион. С ними можно приготовить огромное количество блюд.
- Лишний вес – наш враг, а помощник холестерина. Лишние килограммы напрямую влияют на здоровье. Нидерландские учёные доказывают, что существует прямая зависимость от массы тела и компонентов, которые занимаются формированием сыворотки холестерина. Согласно их формуле, увеличение массы тела на полкилограмма приводит к повышению уровня холестерина в крови на 2 уровня! Только не бросайтесь в крайность. Похудение должно быть здоровым. При составлении рациона стоит учитывать, что еда человека должна на 2/3 состоять из овощей и фруктов, каш, а на 1/3 только из мяса и молочных продуктов.
- Фрукты. Они богаты на пектины, которые помогут уменьшить количество вредного холестерина. Например, исследования показывают, что грейпфрутовые пектины за 8 недель могут уменьшить его количество практически на 8%. Для этого надо в день употреблять две с половиной чашки этого фрукта. Не любите грейпфруты? Тогда употребляйте яблоки, апельсины, мандарины.
- Овёс. Овсяные отруби также помогут в снижении уровня холестерина. Они богаты пектинами, которые выводят вредные вещества из крови. Полчашки овсяных отрубей в день в виде каши или горячей выпечки. За четыре недели на такой диете можно «сбросить» чуть более 5 процентов от общего уровня. Тарелочка овсяной каши на завтрак – и у вас не только проблем с пищеварительной системой не будет, но и ваши сосуды значительно оздоровятся, а лишние бляшки будут постепенно выводиться из организма.
- Морковь. Значительную помощь в борьбе с высоким содержанием холестерина окажет морковь. Этот оранжевый овощ имеет в своём составе большое количество пектинов. Две морковки в день – и вы забудете о своём недуге. Ведь за две недели можно избавиться более чем от 10%.
- Столовая ложка кукурузных отрубей. И этот продукт стоит включить в свой рацион. Небольшое количество отрубей, добавленных к основному блюду, не испортит вкус, но поможет в борьбе с болезнью.
- Здоровый образ жизни. Откажитесь от спиртного и сигарет, не употребляйте кофе (замените его чаем, который сослужит намного лучшую службу), ведите активный образ жизни, но не сильно нагружайте себя силовыми упражнениями. В зависимости от возраста и своих физических возможностей составьте индивидуальную программу занятий: ходьба, бег, плавание, занятия в тренажёрном зале, фитнесс. Всё это поможет сбросить лишний вес, привести в форму ваше тело и вместе с тем активизирует деятельность органов. Физнагрузка помогает очистить кровь от пищевого холестерина.
- Обезжиренные молочные продукты. Молочные продукты должны иметь минимальный процент жирности. Молоко, творог, кефир в идеале должны быть обезжиренными.
- Чеснок прекрасно подходит в роли холестериносжигателя. Несколько зубчиков в день смогут очистить вашу кровь, помогут лучше функционировать многим органам. Но тут придётся страдать от запаха.

Добавками по холестерину
Перед применением всевозможных добавок поговорите со своим врачом. Специалисты в разных странах предлагают разные препараты для снижения этого вредного вещества.
- Ниацин. Его стоит очень осторожно и медленно вводить в свой организм. Начните со 100 мг. За пару недель дойдёте до 3 граммов, а потом и до 6.
- Витамин С. Его рекомендуется принимать в совокупности с пектин содержащими продуктами. Достаточно одного грамма витамина С в день.
- Витамин Е. Он способен повышать количество «хорошего» холестерина в крови. Для этого употребляйте в день 500 единиц. Курс лечения – 3 месяца.
- Кальций. Он не помешает не только тем, кому надо укрепить свои кости, но и помогает в работе сердечно-сосудистой системы. Укрепляя её, он выводит вредный холестерин.
Проводились исследования по поводу «лечения» холестерина активированным углём. Они дали отличнейший результат. За четыре недели процент холестерина снизился на 40 процентов. В сутки достаточно употреблять 8 граммов.
Препараты для снижения холестерина
В первую очередь это статины. Более чем на 55 процентов понизит уровень холестерина Розувастатин. Аторвастатин немного уступает ему в цифрах, и понижение составляет 47%. Симвастатин уменьшит вредные вещества на 38%,
Флувастатин чуть меньше, чем на 30%. На четверть содержимого — Ловастатин. Только при приёме препарата стоит учитывать риск. Обязательно консультируйтесь с врачом.
myholesterin.ru