Поражение ног при сахарном диабете
Поражение ног при сахарном диабете
Поражение нижних конечностей при сахарном диабете (СД) можно условно разделить на несколько групп, однако, как правило, они встречаются в комбинации.
1. Периферическая нейропатия. Нейропатия проявляется болью, ощущением ползания мурашек, судорогами, ощущением «жжения» в стопах, которые усиливаются в вечернее и ночное время.
При этом же, нервные волокна, отвечающие за температурную, болевую, тактильную и вибрационную чувствительность теряют свою чувствительность, что может приводить к трагическим последствиям, если не организовать надлежащий уход за ногами. Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около батареи или в ножной ванночке до тех пор, пока уже не образуется рана.
2. Деформация пальцев и свода стопы.Поражение нервных волокон может привести к деформации пальцев и свода стопы, что, в свою очередь, также может закончиться язвенными дефектами стоп.
Если у вас есть какие-либо изменения: косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
3. Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей).
Основными причинами развития атеросклероза при сахарном диабете являются:
- плохой контроль уровня сахара в крови;
- высокое артериальное давление;
- повышение или снижение уровня холестерина;
- курение.
Главным симптомом атеросклеротического поражения артерий нижних конечностей является возникновение болей при ходьбе — так называемая перемежающаяся хромота.
Если вас беспокоят подобные симптомы, обязательно обратитесь к своему лечащему врачу для выяснения причин.
Чтобы приостановить прогрессирование атеросклеротического процесса, необходимо незамедлительно бросить курить, контролировать свое давление и принимать назначенные врачом препараты регулярно, для поддержания нормального уровня АД.
В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток. Нередко, при плохом кровообращении ваши ноги могут мерзнуть.
Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде – это может привести к образованию ожогов и язвенных дефектов, поскольку у вас также может быть нейропатия, т.е. вы не будете чувствовать высокую температуру. Лучший способ согреть ноги – носить теплые носки.
Синдромом диабетической стопы (СДС) называют сочетание данных осложнений сахарного диабета на ноги, которые представляют непосредственную угрозу или развитие язвенно-некротических процессов и гангрены стопы.
Чтобы предотвратить развитие СДС необходимо соблюдать несколько правил:
- адекватный контроль за уровнем сахара в крови;
- контроль уровня АД и прием гипотензивных препаратов.
- уход за стопами.
Про последний пункт поговорим подробнее. Образовавшиеся язвенные дефекты и раны у пациентов с СД лечатся длительно и не всегда успешно, что связано с особенностями течения СД. Поэтому профилактика таких состояний является крайне важной.
Что нужно делать?
- Ежедневно самостоятельно или с участием членов семьи осматривайте стопы, состояние кожи, включая промежутки между пальцами.
- Немедленно сообщите лечащему врачу о наличии потертостей, порезов, трещин, царапин, ран и других повреждений кожи.
- Ежедневно мойте ноги теплой водой (температура ниже 37 С, проверяйте воду рукой, а не ногой), просушивайте стопы аккуратно, мягким полотенцем, промакивающими движениями, не забывая о межпальцевых промежутках.

- При наличии ороговевшей кожи обработайте эти участки пемзой или специальной пилкой для кожи (не металлической). Не пользуйтесь для этих целей лезвием или ножницами. А лучше обратиться к специалисту — подологу, который специализируются на обработке стоп у пациентов с СД.
- Не используйте химические препараты или пластыри для удаления мозолей и ороговевшей кожи.
- При сухой коже стоп после мытья смажьте их кремом, содержащим мочевину, кроме межпальцевых промежутков.
- Осторожно обрабатывайте ногти, не закругляя уголки, используя пилочку (не металлическую).
- Для согревания ног пользуйтесь теплыми носками, а не грелкой или горячей водой, которые могут вызвать ожог из-за снижения чувствительности.
- Носите бесшовные (или со швами наружу) носки/колготы из хлопчатобумажной или другой натуральной ткани, меняйте их ежедневно.
- Не ходите босиком дома и на улице, не надевайте обувь на босую ногу.
- Проконсультируйтесь с ортопедом, нужно ли вам носить профилактическую или сложную ортопедическую обувь.

- Ежедневно осматривайте обувь: нет ли в ней инородного предмета, не завернулась ли стелька, так как это может привести к потертости кожи стоп.
- При повреждении кожи (трещина, царапина, порез) не используйте спиртосодержащие и красящие растворы. Используйте для обработки бесцветные водные антисептические растворы — Хлоргексидин, Диоксидин.
Берегите свои ноги и будьте здоровы!
Список литературы:
- «Алгоритмы специализированной медицинской помощи больным сахарным диабетом» Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова 2019.
- «Диабетическая стопа. Руководство для врачей». Удовиченко О.В., Грекова Н.М. М.: Практическая медицина, 2010. — 272 с.
Поражение кожи при сахарном диабете
Сахарный диабет — это хроническое заболевание, оказывающее негативное влияние на весь организм человека. Зачастую жизнь людей, живущих с диабетом, осложняется не только необходимостью постоянного контроля уровня сахара (глюкозы) в крови, поражениями глаз, почек, сердечно-сосудистой системы, но и различными нарушениями со стороны кожи
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.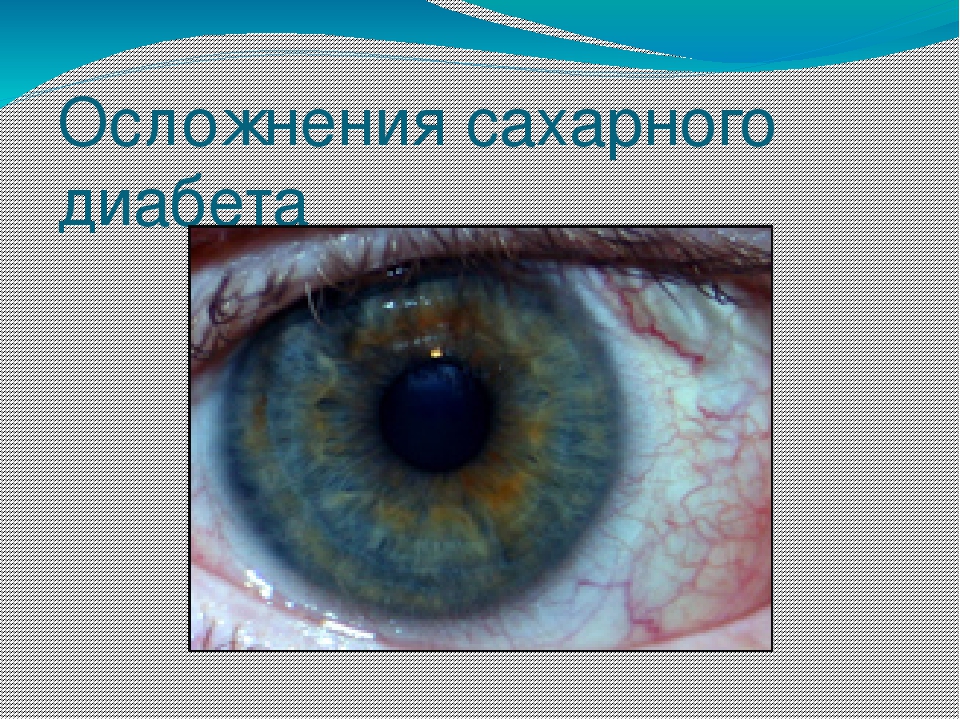
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.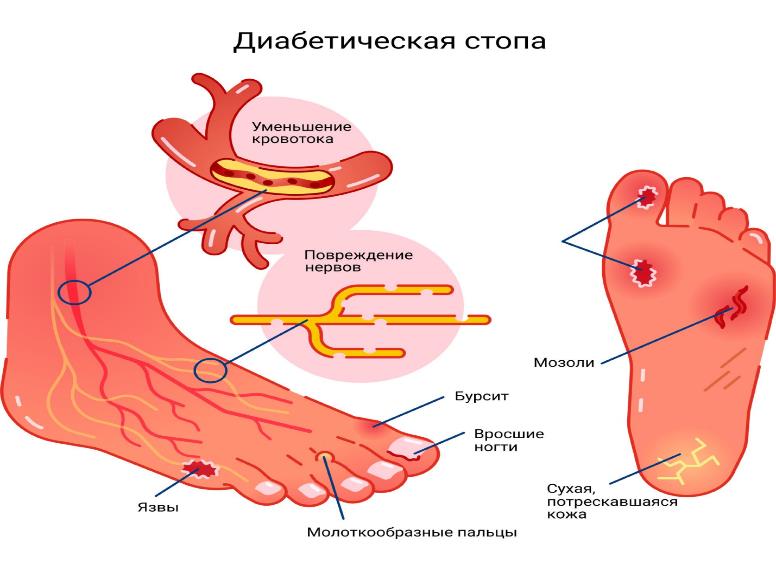
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений
Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений
Синдром диабетической стопы, лечение и диагностика — «Скандинавия» Казань
Синдром диабетической стопы — это грозное осложнение, связанное с нарушением обмена глюкозы в крови у больных сахарным диабетом, приводящее к нарушению функции нервов, сосудов, костей и мягких тканей стопы, что приводит к образованию ран, трещин, язв, инфекции костей и мягких тканей и как итог гангрене стопы и ног.
1. Причины возникновения.
Существует ряд причин, которые на фоне сахарного диабета приводят к развитию синдрома диабетической стопы:
Периферическая нейропатия — патологические изменения в нервах ног, возникающие под токсическим воздействием глюкозы в организме больного. Нарушается чувствительность в ногах — болевая, температурная, тактильная. Это приводит к изменению походки, появлению травм, мозолей, трещин и в дальнейшем к образованию язв.
Это приводит к изменению походки, появлению травм, мозолей, трещин и в дальнейшем к образованию язв.
Диабетическая ангиопатия (нарушение кровообращения) — высокий уровень глюкозы в крови приводит к изменениям в стенке крупных и мелких сосудов, нарушается обмен веществ между кровью и тканями стопы. Появляется сухость кожи, трещины, длительно незаживающие раны.
Инфекция — любая рана, ссадина, кровоподтек может спровоцировать на фоне сахарного диабета инфекционное осложнение на стопе, что может привести к образованию гнойных язв, абсцессов, флегмон стопы и гангрены.
Курение — это заядлая привычка приводит к увеличению риска развития синдрома диабетической стопы в несколько десятков раз. Никотин приводит к нарушению циркуляции крови и нарушению иннервации стопы, а в сочетании с сахарным диабетом увеличивается риск ампутации нижних конечностей.
2. Виды синдрома диабетической стопы.
Различают 4 формы синдрома диабетической стопы:
Нейропатическая — когда происходит поражение преимущественно нервов ног.
Ишемическая — когда происходит преимущественное поражение мелких (микроангиопатия) и крупных (макроангиопатия) сосудов ног.
Смешанная (нейроишемическая) — поражаются как нервы, так и сосуды ног.
Мышечно-костная (остеоартропатия) или стопа Шарко — когда поражаются костно-мышечные структуры стопы.
3. Риск возникновения синдрома диабетической стопы.
Вросший ноготь – вследствие неправильного подстригания углы ногтя погружаются в близлежащие ткани, вызывая боль и нагноение.
Потемнение ногтя – причиной может быть подногтевое кровоизлияние, чаще всего вследствие давления тесной обуви. Кровоизлияние может вызвать нагноение, если оно не рассосалось самостоятельно. В этом случае стоит прекратить ношение обуви, которая привела к кровоизлиянию.
Грибковое поражение ногтей – ногти становятся толще обычных, цвет их изменяется, исчезает прозрачность. Утолщенный ноготь может давить либо на соседний палец, либо, вследствие давления обуви под ним самим, также может развиться нагноение.
Утолщенный ноготь может давить либо на соседний палец, либо, вследствие давления обуви под ним самим, также может развиться нагноение.
Мозоли и натоптыши – в них также часто развивается кровоизлияние и нагноение.
Порезы кожи при обрезании ногтей – возникают из-за снижения болевой чувствительности, или не внимательности, что часто характерно для пожилых людей страдающих сахарным диабетом. На месте пореза легко может образоваться язва. Ранку необходимо промыть противомикробным средством и наложить стерильную повязку. Стараться правильно стричь ногти – не срезать под корень. При плохом зрении лучше попросить о помощи родственников.
Трещины пяток – образуются чаще всего при ходьбе босиком, или в обуви с открытой пяткой на фоне сухости кожи. Трещины легко нагнаиваются и могут превратиться в диабетические язвы. Избавиться от сухости кожи на пятках лучше всего помогают кремы и мази с содержанием мочевины (Бальзамед, Каллюзан, Heel-cream, Диакрем и др. ).
).
К тому же необходимо обрабатывать пятки пемзой во время мытья, стараться всегда носить обувь с закрытой задней частью.
Грибок кожи стопы — может привести к появлению трещин в сочетании с сухостью и шелушением кожи. Трещины могут воспалиться и превратиться в диабетическую язву.
Деформации стоп в виде увеличенной косточки большого пальца, молоткообразных пальцев (палец согнут в первом суставе) – ведут к образованию мозолей на выступающих частях. В этом случае необходим подбор и ношение ортопедической обуви, стелек и других средств, устраняющих давление на кожу.
4. Профилактика синдрома диабетической стопы.
- Обращаться к врачу при возникновении даже незначительного воспаления. Даже небольшое воспаление может привести к серьёзным последствиям.
- Мыть ноги необходимо ежедневно, вытирать осторожно, не растирая. Нельзя забывать про межпальцевые промежутки – их тоже необходимо тщательно промывать и просушивать.

- Каждый день осматривать ноги, чтобы выявить порезы, царапины, волдыри, трещины и другие повреждения, через которые способна проникнуть инфекция. Подошвы можно осмотреть при помощи зеркала. В случае плохого зрения лучше попросить сделать это кого-либо из членов семьи.
- Нельзя подвергать ноги действию очень низких или очень высоких температур. Если ноги мёрзнут, лучше надеть носки, нельзя пользоваться грелками. Воду в ванной необходимо вначале проверить рукой и убедиться, что она не слишком горячая.
- Осматривать обувь ежедневно, для предотвращения мозолей и других повреждений, к которым могут привести посторонние предметы в обуви, мятая стелька, порванная подкладка и т.п.
- Носки или чулки менять каждый день, носить только подходящие по размеру, избегать тугих резинок и заштопанных носков.
- Обувь должна быть максимально удобной, хорошо сидеть на ноге, нельзя покупать обувь, которую необходимо разнашивать. При значительной деформации стоп потребуется специально изготовленная ортопедическая обувь.
 Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям.
Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям. - При травмах противопоказаны йод, спирт, «марганцовка», «зеленка» — они обладают дубящими свойствами. Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку.
- Нельзя травмировать кожу ног. Нельзя пользоваться препаратами и химическими веществами, размягчающими мозоли, удалять мозоли бритвой, скальпелем и другими режущими инструментами. Лучше пользоваться пемзой или пилками для ног.
- Обрезать ногти только прямо, не закругляя уголки. Утолщённые ногти не срезать, а подпиливать. Если зрение плохое, лучше воспользоваться помощью членов семьи.
- При сухости кожи ноги необходимо ежедневно смазывать жирным кремом, но межпальцевые промежутки смазывать нельзя.
 Можно также использовать кремы, содержащие мочевину.
Можно также использовать кремы, содержащие мочевину. - Отказаться от курения, курение может повысить риск ампутации в 2.5 раза.
5. Как избежать ампутацию ноги при сахарном диабете?
- Посещайте специалиста по синдрому диабетической стопы не реже 1 раза в год, если сахарный диабет диагностирован более 3-5 лет назад (если вам не рекомендовали более частые визиты).
- Придите на приём при возникновении повреждений стоп или любом изменении со стороны стоп.
- Показывайте ноги врачу-эндокринологу или хирургу при каждом плановом посещении.
Необходимо помнить, что синдром диабетической стопы грозное осложнение течения сахарного диабета, которое легче предупредить, чем лечить!
В клинике ««Скандинавия» («Ава-Казань»)» вы можете пройти программу профилактики синдрома диабетической стопы.
Вместе с Вами мы сохраним здоровье ваших ног!
Вернуться назад
Читайте также:
Психологическая адаптацияОториноларингология
Массаж
Онкология, маммология
Физиотерапия
УСЛУГИ ОКАЗЫВАЮТ ВЫСОКОКЛАССНЫЕ СПЕЦИАЛИСТЫ:
Язвы при диабетической стопе
Язвы при диабетической стопе являются частым осложнением при сахарном диабете
От 2 до 10 % людей с сахарным диабетом страдают таким осложнением, как язва стопы.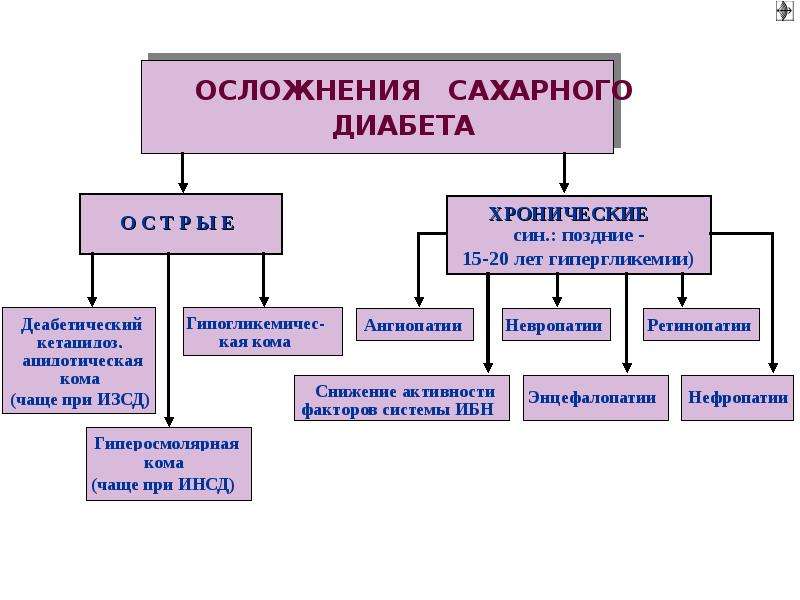 Риск развития язвы при диабетической стопе со временем увеличивается. Контролировать уровень глюкозы в крови является одной из важнейших задач для пациента. У пациентов, которые недостаточно хорошо следят за уровнем глюкозы в крови, зачастую возникают осложнения. К сожалению, большинство операций по ампутации ног и голеней выполняются у пациентов с сахарным диабетом. Главной задачей в лечении синдрома диабетической стопы является предотвращение крупной ампутации.
Риск развития язвы при диабетической стопе со временем увеличивается. Контролировать уровень глюкозы в крови является одной из важнейших задач для пациента. У пациентов, которые недостаточно хорошо следят за уровнем глюкозы в крови, зачастую возникают осложнения. К сожалению, большинство операций по ампутации ног и голеней выполняются у пациентов с сахарным диабетом. Главной задачей в лечении синдрома диабетической стопы является предотвращение крупной ампутации.
Пациенты с сахарным диабетом находятся в зоне риска появления язв при диабетической стопе из-за периферической и автономной невропатии, а также макро- и микроангиопатии
Периферическая невропатия (сенсорная и моторная) является наиболее частой причиной возникновения язвы при диабетической стопе. Вследствие того, что многие пациенты с сенсорной невропатией страдают от изменения или полной потери ощущений в ногах, любые порезы или травмы ног могут остаться полностью незамеченными в течение нескольких дней, а порой и недель. Моторная невропатия может вызвать мышечную атрофию, которая приводит к деформации стопы и неправильному распределению веса. Все это служит причиной ишемии такней и некроза с последующим язвообразованием. Кроме того, вегетативная невропатия связана со снижением потоотделения из-за денервации дермальных структур: кожа высыхает, появляются трещины, увеличивающие риск инфицирования.
Моторная невропатия может вызвать мышечную атрофию, которая приводит к деформации стопы и неправильному распределению веса. Все это служит причиной ишемии такней и некроза с последующим язвообразованием. Кроме того, вегетативная невропатия связана со снижением потоотделения из-за денервации дермальных структур: кожа высыхает, появляются трещины, увеличивающие риск инфицирования.
Диабетическая ангиопатия является еще одним фактором увеличения риска развития язвы при диабетической стопе и инфицирования, поскольку поражение более крупных артериальных кальцификаций (макроангиопатия) и поражение мелких кровеносных сосудов (микроангиопатия) могут привести к нарушению микроциркуляции.
Существует множество вариаций классификаций данного заболевания. Вегнеровская система классификации язв при диабетической стопе является наиболее популярной и успешной среди врачей.
Диабетическая стопа, симптомы, диагностика, лечение
Описание заболевания
Диабетическая стопа – это тяжелое осложнение сахарного диабета, проявляющееся поражением сосудов, нервов, мышц и костей ступни. Выражается оно в появлении на коже стопы глубоких незаживающих язв, участков омертвения ткани. При тяжелом течении болезни могут поражаться даже кости и связки стопы. Кстати, именно диабетическая стопа и развивающаяся в связи с ней гангрена являются самой частой причиной ампутации конечности при сахарном диабете.
Выражается оно в появлении на коже стопы глубоких незаживающих язв, участков омертвения ткани. При тяжелом течении болезни могут поражаться даже кости и связки стопы. Кстати, именно диабетическая стопа и развивающаяся в связи с ней гангрена являются самой частой причиной ампутации конечности при сахарном диабете.
Как возникает диабетическая стопа?
Всем известно, что основным симптомом и главным патологическим фактором сахарного диабета является повышенный уровень глюкозы в крови. В норме концентрацию сахара в организме держит на постоянном уровне гормон инсулин, активно вырабатываемый поджелудочной железой тогда, когда концентрация глюкозы растёт – например, после еды. Путём химических реакций инсулин утилизирует поступившую в организм глюкозу и поддерживает её концентрацию в крови на относительно постоянном уровне.
Однако если человек болен сахарным диабетом, эта стройная система даёт сбой, и избыток глюкозы начинает накапливаться сначала в крови, а затем постепенно проникать в ткани организма. И, так как абсолюно всё в нашем организме взаимосвязано, то нарушение углеводного обмена неумолимо влечёт за собой и нарушения обмена белков и жиров. В сумме это становится причиной постепенного разрушения мелких капилляров и нервных окончаний и, как следствие, плохого кровообращения в тканях.
И, так как абсолюно всё в нашем организме взаимосвязано, то нарушение углеводного обмена неумолимо влечёт за собой и нарушения обмена белков и жиров. В сумме это становится причиной постепенного разрушения мелких капилляров и нервных окончаний и, как следствие, плохого кровообращения в тканях.
Ступни ног испытывают практически постоянную нагрузку, а кожа на них часто травмируется, особенно если человек болен сахарным диабетом, который всегда сопровождается сухостью кожи. Незаметные потёртости, трещинки и ранки на коже в сочетании с ухудшением кровообращения и питания тканей превращаются в глубокие, длительно незаживающие раны, а затем, если присоединится инфекция – и в язвы.
Диабетическая стопа – достаточно частое осложнение сахарного диабета и может возникнуть у любого пациента, однако врачи отмечают, что у пациентов с вредными привычками (курение и употребление алкоголя), а также с сопутствующей гипертонической болезнью и высоким уровнем холестерина в крови, риск развития диабетической стопы значительно выше.
Разновидности и симптомы диабетической стопы
В соответствии с основной причиной, приведшей к развитию диабетической стопы, медики выделяют три клинических формы этого осложнения: ишемическую, нейропатическую и смешанную.
Ишемической называют диабетическую стопу, возникшую вследствие преимущественного поражения кровеносных сосудов и капилляров нижней конечности. При этом на первое место среди симптомов выходят проявления нарушений кровообращения.
Ткани стопы страдают от дефицита кислорода, появляются отёки и боли при ходьбе. Но сохраняется чувствительность, нет мозолей и деформаций стопы. На коже образуются волдыри, которые, не заживая, со временем превращаются в болезненные язвы с неровными краями.
Причиной нейропатической диабетической стопы является преимущественное поражение нервов нижней конечности. Самым ярким симптомом болезни является снижение чувствительности стопы к изменениям температуры и прикосновениям. Кожа ступни и голени при этом сухая, шелушащаяся, на ступне появляются грубые мозоли, незаживающие хронические трещины между пальцами и безболезненные язвы с ровными краями. С течением болезни стопа может деформироваться.
С течением болезни стопа может деформироваться.
Для смешанной формы диабетической стопы характерно сочетание как сосудистого, так и нейропатического причинных факторов и, соответственно, их проявлений.
Диагностика и лечение диабетической стопы
Стадии развития
Врачи выделяют пять стадий развития диабетической стопы:
- Первая стадия – язвы располагаются только на коже, не затрагивая подлежащие ткани
- Вторая стадия – язвенные поражения затрагивают подкожную клетчатку, а в тяжелых случаях – мышцы и связки
- Третья стадия – в патологический процесс вовлекаются суставы и кости
- Четвёртая, пятая стадия – гангренозные изменения нижней конечности разной степени распространённости.
Диагностические методы
Как правило, диагностика диабетической стопы не представляет трудностей: сочетание характерных симптомов и сахарного диабета говорит само за себя. Однако для эффективного лечения этого заболевания необходимо обязательно определить его стадию и форму. Для этого проводятся специальные исследования, направленные на изучение интенсивности кровообращения в стопе (допплерометрия, ангиография), делается рентгеновский снимок стопы. Если имеются язвы или трещины, то необходимо взять их содержимое на бактериологическое исследование.
Для этого проводятся специальные исследования, направленные на изучение интенсивности кровообращения в стопе (допплерометрия, ангиография), делается рентгеновский снимок стопы. Если имеются язвы или трещины, то необходимо взять их содержимое на бактериологическое исследование.
Как лечить?
- Главный принцип лечения диабетической стопы заключается в снижении уровня сахара в крови, то есть в компенсации основного заболевания – сахарного диабета.
- Обувь должна быть удобной и здоровой, так как если диабетическая стопа уже начала развиваться, каждая трещинка или потёртость может стать роковой и завершиться гангреной. От вредных привычек, особенно от курения, провоцирующего спазм сосудов и усугубляющего течение болезни, следует отказаться раз и навсегда.
- Язвы очищают и обрабатывают антисептическими препаратами, участки омертвевших тканей удаляют – это необходимо для профилактики развития гангрены стопы.
- Если больной страдает ишемической формой диабетической стопы, ему необходимо лекарственное, а в некоторых случаях – и хирургическое восстановление кровотока.

- При нейропатической форме требуется приём препаратов, улучшающих обмен веществ в нервной ткани и стимулирующих восстановление нервных окончаний в нижних конечностях.
Как избежать?
Профилактические мероприятия при диабетической стопе можно свести к трём основным пунктам:
- контроль за основным заболеванием и поддержание сахарного диабета в стадии компенсации соблюдением диеты и приёмом сахароснижающих препаратов;
- полный отказ от вредных привычек, особенно от курения
- ношение удобной обуви и уход за ногами – аккуратный, не травмирующий ногу педикюр и увлажняющие кремы, которые позволят бороться с сухостью кожи. Если же натёртости или трещины всё-таки появились – проконсультируйтесь с врачом, ведь это могут быть первые симптомы тяжелого осложнения сахарного диабета.
Главное: необходимо помнить, что сахарный диабет – не приговор. Важно лишь беречь себя, контролировать уровень сахара в крови и не усугублять течение болезни вредными привычками. И при появлении даже малейших проблем с ногами, пусть на первый взгляд это лишь безобидные мозоли или трещины, – не стесняться обратиться к врачу. Наш опытный эндокринолог примет все возможные меры, чтобы улучшить ваше состояние.
И при появлении даже малейших проблем с ногами, пусть на первый взгляд это лишь безобидные мозоли или трещины, – не стесняться обратиться к врачу. Наш опытный эндокринолог примет все возможные меры, чтобы улучшить ваше состояние.
Смотрите также: Анализы крови, заболевания поджелудочной железы.
Что может произойти с ногами при сахарном диабете
Что может произойти с ногами при сахарном диабете
Условно выделяют «большие» и «малые» поражения стоп при сахарном диабете. К «малым проблемам» относятся:
- Гиперкератоз (избыточное образование мозолей)
- Утолщение и изменение формы ногтей
- Грибковое поражение ногтей и кожи (особенно межпальцевых промежутков)
- Онемение стоп и другие нарушения чувствительности
- Боли в ногах (относятся к «малым проблемам» лишь условно)
Боли в ногах могут быть вызваны разными причинами (и не всегда являются осложнениями диабета): поражением нервных окончаний, поражением сосудов, болезнями суставов, остеохондрозом, заболеваниями вен.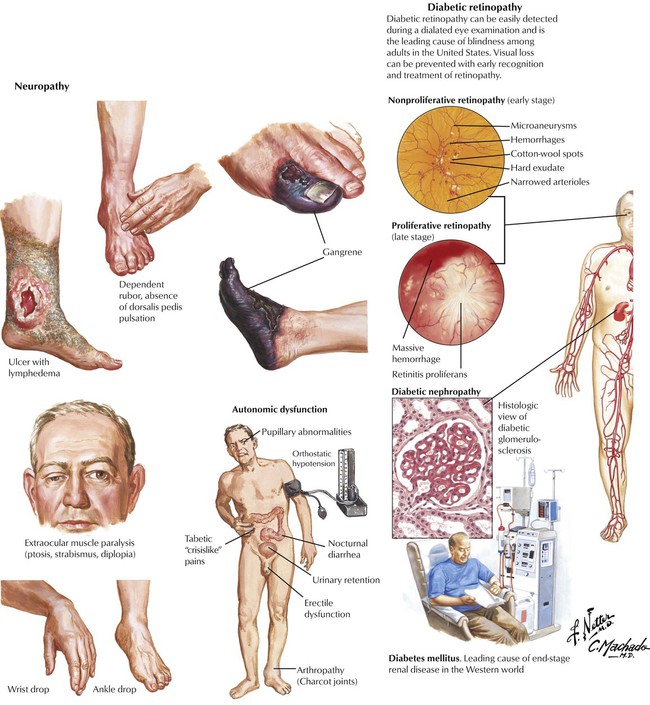 Для выяснения причины болей желательно специальное обследование. Лечение разных видов болей различно. Например, «сосудистые» препараты не приносят облегчения при болях, вызванных поражением нервных окончаний или болезнями суставов.
Для выяснения причины болей желательно специальное обследование. Лечение разных видов болей различно. Например, «сосудистые» препараты не приносят облегчения при болях, вызванных поражением нервных окончаний или болезнями суставов.
К «большим проблемам» относятся:
- Незаживающие раны и язвы на ногах
- Особая форма поражения суставов — диабетическая остеоартропатия
- Инфекционные процессы: абсцесс и флегмона (нагноение подкожной клетчатки), остеомиелит (инфекционный процесс в кости) и др.
- Гангрена
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
- Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему. Даже при небольшом воспалении необходимо обратиться к врачу.
- Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.

- Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция. Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
- Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
- Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног. «Магнитные стельки» (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
- Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки.
 Нельзя носить заштопанные носки или носки с тугой резинкой.
Нельзя носить заштопанные носки или носки с тугой резинкой. - Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
- При травмах: йод, «марганцовка», спирт и «зеленка» противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
- Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря «Салипод»). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.
 п.). Для этой цели используйте пемзу и подобные специальные приспособления.
п.). Для этой цели используйте пемзу и подобные специальные приспособления. - Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
- Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
- При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом «Johnson’s Baby Oil»
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие «там, где их абсолютно никто не ждет». При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию «больших повреждений» — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли.
 Это привело к развитию сильного воспаления.
Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Если осложнения уже возникли: как лечить?
Приводим наиболее эффективные методы лечения при «малых проблемах»
- Поддержание уровня сахара в крови в допустимых пределах. Обычно «допустимыми пределами» считается от 5 до 10 ммоль/л в течение дня (а не только утром). Без нормализации уровня сахара лечение поражений ног никогда не будет эффективным.
- Соблюдение правил ухода за ногами. Это позволит предотвратить развитие более серьезных осложнений.
- Гимнастика для ног, массаж или самомассаж. При ежедневном выполнении в течение 10-15 минут уменьшаются болевые ощущения, восстанавливается чувствительность.
- При грибковых заболеваниях ногтей и кожи, поражении нервных окончаний и сосудов используются специальные лекарства. Для их применения необходимо посоветоваться с врачом.

При появлении «больших проблем» — немедленно обращайтесь к врачам (в нашей клинике эту проблему вам помогут решить в отделении рентгенхирургических методов диагностик и и лечения и Центре эндокринологии )
как сахарный диабет «съедает» глаза
Диабетическая ретинопатия относится к сосудистым осложнениям сахарного диабета и занимает одно из первых мест среди причин, приводящих к полной потере зрения. Если своевременно обнаружить это заболевание, а главное — хорошо контролировать сахарный диабет, то на ранних стадиях можно остановить прогрессирование сосудистых изменений на глазном дне. Об этом рассказывает врач-офтальмолог Анна Владимировна Русановская.
По статистике риск потери зрения у больных диабетом в 25 раз выше, чем у тех, у кого нет этого заболевания. Повышение сахара в крови повреждает сосуды во всём организме, в том числе и сосуды сетчатой оболочки глаза.
Почему это происходит?
Офтальмологические осложнения при диабете наступают поэтапно, по нарастающей. Поражение сосудов приводит к кислородному голоданию тканей глаза, запускается компенсаторный механизм, начинают образовываться новые, специфические сосуды. Они отличаются ломкостью и хрупкостью, рвутся, вызывают кровотечения в полости глаза. В результате на сетчатке образуются пленки, которые постепенно приводят к ее отслойке. Выделяют три стадии диабетической ретинопатии. Самая тяжелая – пролиферативная, когда началась отслойка сетчатки. На этой стадии уже необходимо хирургическое вмешательство – лазерная коагуляция и многоэтапное лечение. С помощью лазерной коагуляции уменьшается объем сетчатки, потребляющей кислород, что приостанавливает процесс. Если обнаружена отслойка сетчатки, операцию надо проводить срочно. Если нерв погиб, сделать уже ничего, к сожалению, нельзя.
Осложнением диабета может также стать один из самых сложных видом глаукомы. А специфическая диабетическая катаракта может возникнуть даже у молодых людей.
Некомпенсированный диабет «съедает» глаза за несколько лет
Важно помнить, что офтальмологическое осложнение, «глазной диабет», как его называют пациенты – маркер того, что само заболевание запущено. К сожалению, часто к тому моменту, когда болезнь диагностирована, и человек начинает следить за уровнем сахара в крови, диабет может уже нанести повреждения глазу. Если диабет не лечить, он может разрушить глаз буквально за 2-3 года, пролиферативная стадия наступит очень быстро. Но если обнаружена начальная стадия диабетической ретинопатии, при должном контроле заболевания зрение можно сохранить.
Как часто нужно посещать врача-офтальмолога?
Для пациентов с сахарным диабетом ежегодный осмотр офтальмолога необходим, также как и постоянный контроль уровня сахара в крови. Важно помнить, что диабетическая ретинопатия может никак не проявлять себя длительное время. Зрение вроде бы нормальное, но процесс уже запущен. При этом нужен не просто осмотр, а осмотр глазного дна с расширением зрачков – для этого используются специальные капли.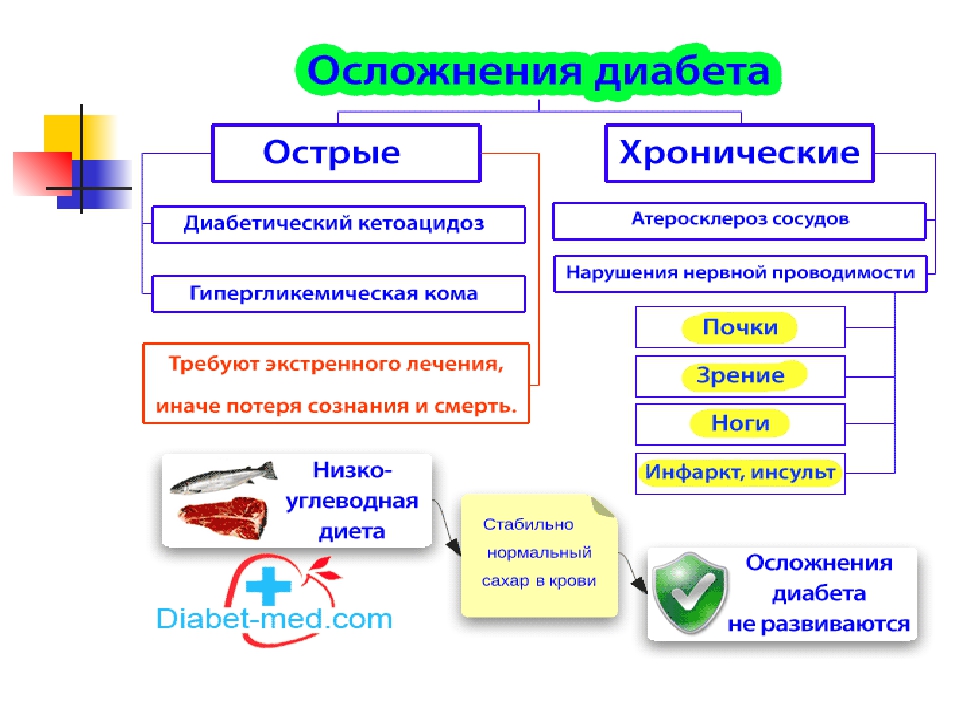 К сожалению, время приёма в поликлиниках ограниченно, а чтобы расширить зрачок, нужно минут 20-30. Пациенты с диабетом должны настаивать на таком осмотре. Если изменений нет — отлично, через год надо посетить офтальмолога снова. Если есть изменения сетчатки — это начальная стадия заболевания, пациенту важно начать тщательно контролировать уровень сахара, гликированный гемоглобин не должен превышать 7%. Следующий осмотр у офтальмолога надо пройти через полгода.
К сожалению, время приёма в поликлиниках ограниченно, а чтобы расширить зрачок, нужно минут 20-30. Пациенты с диабетом должны настаивать на таком осмотре. Если изменений нет — отлично, через год надо посетить офтальмолога снова. Если есть изменения сетчатки — это начальная стадия заболевания, пациенту важно начать тщательно контролировать уровень сахара, гликированный гемоглобин не должен превышать 7%. Следующий осмотр у офтальмолога надо пройти через полгода.
кожных осложнений | ADA
Диабет может поражать все части тела, включая кожу. На самом деле такие проблемы иногда являются первым признаком того, что у человека диабет. К счастью, большинство кожных заболеваний можно предотвратить или легко вылечить, если их выявить на ранней стадии.
Некоторые из этих проблем — кожные заболевания, которые могут быть у любого человека, но людям с диабетом легче. К ним относятся бактериальные инфекции, грибковые инфекции и зуд.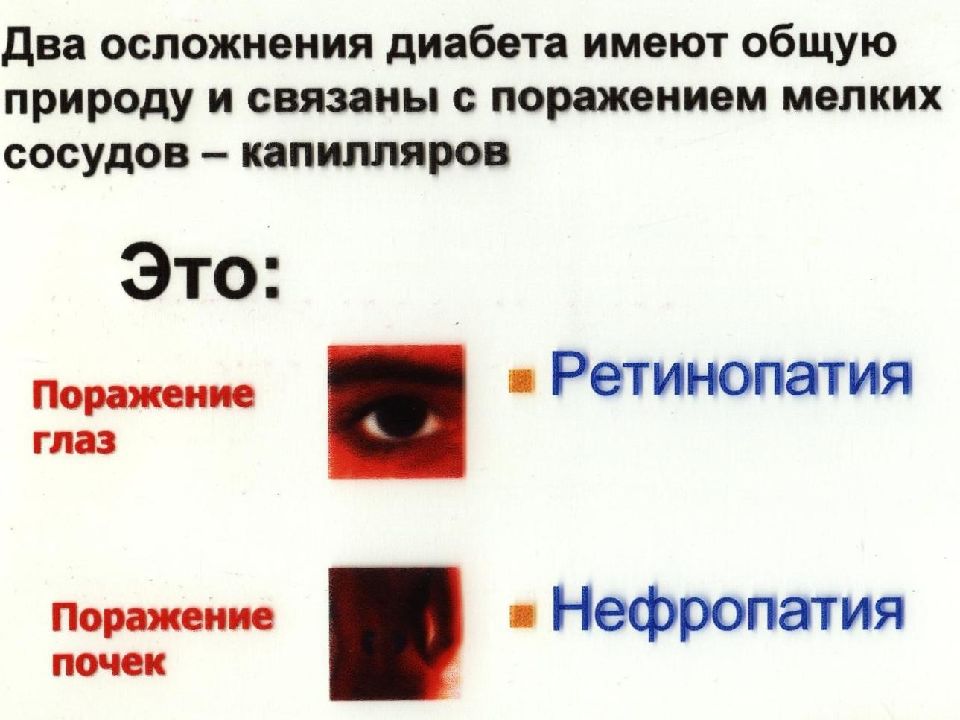 Другие кожные проблемы возникают в основном или только у людей с диабетом.К ним относятся диабетическая дермопатия, липоидный диабетический некробиоз, диабетические пузыри и эруптивный ксантоматоз.
Другие кожные проблемы возникают в основном или только у людей с диабетом.К ним относятся диабетическая дермопатия, липоидный диабетический некробиоз, диабетические пузыри и эруптивный ксантоматоз.
Общие кожные заболевания
Бактериальные инфекции
У людей с диабетом встречается несколько видов бактериальных инфекций:
- Ячмень (инфекции желез века)
- кипит
- Фолликулит (инфекции волосяных фолликулов)
- Карбункулы (глубокие инфекции кожи и нижележащих тканей)
- Инфекции вокруг ногтей
Воспаленные ткани обычно горячие, опухшие, красные и болезненные.Несколько различных организмов могут вызывать инфекции, наиболее распространенными из которых являются бактерии стафилококка, также называемые стафилококком.
Когда-то бактериальные инфекции были опасны для жизни, особенно для людей с диабетом. Сегодня смерть наступает редко благодаря антибиотикам и лучшим методам контроля сахара в крови.
Но даже сегодня у людей с диабетом больше бактериальных инфекций, чем у других людей. Врачи считают, что люди, страдающие диабетом, могут снизить вероятность заражения этими инфекциями, если тщательно ухаживают за кожей.
Если вы подозреваете, что у вас бактериальная инфекция, обратитесь к врачу.
Грибковые инфекции
Виновником грибковых инфекций у людей с диабетом часто является Candida albicans. Этот дрожжеподобный грибок может вызывать зудящие высыпания из влажных красных участков, окруженных крошечными волдырями и чешуйками. Эти инфекции часто возникают в теплых влажных складках кожи. Проблемные участки находятся под грудью, вокруг ногтей, между пальцами рук и ног, в углах рта, под крайней плотью (у необрезанных мужчин), а также в подмышечных впадинах и паху.
Распространенные грибковые инфекции включают зуд спортсмена, стригущий лишай (зудящее пятно в форме кольца) и вагинальную инфекцию, вызывающую зуд.
Если вы подозреваете, что у вас дрожжевая или грибковая инфекция, позвоните своему врачу.
Зуд
Локальный зуд часто вызывается диабетом. Это может быть вызвано дрожжевой инфекцией, сухой кожей или плохим кровообращением. Когда плохое кровообращение является причиной зуда, наиболее зудящими участками могут быть нижние части ног.
Возможно, вы сможете лечить зуд самостоятельно.Ограничьте частоту купания, особенно при низкой влажности. Используйте мягкое мыло с увлажняющим кремом и нанесите крем для кожи после купания.
Заболевания кожи, связанные с диабетом
Черный акантоз
Черный акантоз — это заболевание, при котором по бокам шеи, в подмышках и паху появляются желто-коричневые или коричневые выступы. Иногда они также возникают на руках, локтях и коленях.
Черный акантоз обычно поражает людей с избыточным весом. Лучшее лечение — похудеть.Некоторые кремы могут улучшить вид пятен.
Диабетическая дермопатия
Диабет может вызывать изменения в мелких кровеносных сосудах. Эти изменения могут вызвать кожные проблемы, называемые диабетической дермопатией.
Дермопатия часто выглядит как светло-коричневые чешуйчатые пятна. Эти пятна могут быть овальными или круглыми. Некоторые люди принимают их за пигментные пятна. Это заболевание чаще всего возникает на передней части обеих ног. Но ноги могут быть затронуты не в такой степени. Пятна не болят, не открываются и не чешутся.
Дермопатия безвредна и не требует лечения.
Necrobiosis lipoidica diabeticorum
Еще одно заболевание, которое может быть вызвано изменениями в кровеносных сосудах, — это липоидный диабетический некробиоз (NLD). NLD вызывает пятна, похожие на диабетическую дермопатию, но их меньше, больше и глубже.
NLD часто начинается с тусклой красной возвышенности. Через некоторое время он выглядит как блестящий шрам с фиолетовой каймой. Может стать легче увидеть кровеносные сосуды под кожей.Иногда NLD вызывает зуд и болезненность. Иногда пятна раскрываются.
NLD — редкое состояние. Чаще всего заболевают взрослые женщины. Пока язвы не открываются, лечение не требуется. Но если у вас появятся открытые язвы, обратитесь за лечением к врачу.
Но если у вас появятся открытые язвы, обратитесь за лечением к врачу.
Аллергические реакции
Аллергические кожные реакции могут возникать в ответ на лекарства, такие как инсулин или таблетки от диабета. Вам следует обратиться к врачу, если вы считаете, что у вас есть реакция на лекарство.Обращайте внимание на сыпь, депрессию или неровности на участках, куда вы вводите инсулин.
Диабетические пузыри (bullosis diabeticorum)
Редко у людей с диабетом появляются волдыри. Диабетические пузыри могут возникать на тыльной стороне пальцев рук, ног, стоп, а иногда и на ногах или предплечьях. Эти язвы выглядят как ожоговые волдыри и часто возникают у людей с диабетической невропатией. Иногда они большие, но безболезненные и без покраснения вокруг них. Они заживают сами по себе, обычно без шрамов, примерно за три недели.Единственное лечение — это контролировать уровень сахара в крови.
Эруптивный ксантоматоз
Эруптивный ксантоматоз — еще одно заболевание, вызванное неконтролируемым диабетом. Он состоит из твердых желтых горошиноподобных увеличений на коже. Каждая шишка имеет красный ореол и может чесаться. Это состояние чаще всего возникает на тыльной стороне кистей, стоп, рук, ног и ягодиц.
Он состоит из твердых желтых горошиноподобных увеличений на коже. Каждая шишка имеет красный ореол и может чесаться. Это состояние чаще всего возникает на тыльной стороне кистей, стоп, рук, ног и ягодиц.
Заболевание обычно возникает у молодых людей с диабетом 1 типа. У человека часто наблюдается высокий уровень холестерина и жира в крови.Подобно диабетическим волдырям, эти шишки исчезают, когда восстанавливается контроль над диабетом.
Цифровой склероз
Иногда у людей с диабетом появляется плотная, толстая, восковая кожа на тыльной стороне рук. Иногда кожа на пальцах ног и на лбу также становится толстой. Суставы пальцев становятся жесткими и больше не могут двигаться должным образом. В редких случаях становятся жесткими колени, лодыжки или локти.
Это состояние встречается примерно у трети людей, страдающих диабетом 1 типа. Единственное лечение — это контролировать уровень сахара в крови.
Кольцевидная гранулема диссеминированная
При диссеминированной кольцевидной гранулеме человек имеет резко очерченные кольцеобразные или дугообразные возвышения на коже. Эти высыпания чаще всего возникают на участках тела, удаленных от туловища (например, на пальцах или ушах). Но иногда на стволе встречаются приподнятые участки. Они могут быть красного, красно-коричневого или телесного цвета.
Эти высыпания чаще всего возникают на участках тела, удаленных от туловища (например, на пальцах или ушах). Но иногда на стволе встречаются приподнятые участки. Они могут быть красного, красно-коричневого или телесного цвета.
Обратитесь к врачу, если у вас появятся такие высыпания. Есть лекарства, которые могут помочь избавиться от этого состояния.
Хороший уход за кожей
Есть несколько способов предотвратить проблемы с кожей:
- Держите свой диабет под контролем.Люди с высоким уровнем глюкозы, как правило, имеют сухую кожу и меньшую способность защищаться от вредных бактерий. Оба состояния увеличивают риск заражения.
- Держите кожу чистой и сухой.
- Избегайте очень горячих ванн и душа. Если у вас сухая кожа, не используйте пенные ванны. Может помочь увлажняющее мыло. После этого используйте стандартный лосьон для кожи, но не наносите лосьон между пальцами ног. Дополнительная влажность может стимулировать рост грибка.
- Предотвратить сухость кожи.
 Расчесывание сухой или зудящей кожи может открыть ее и позволить инфекции проникнуть в нее.Увлажняйте кожу, чтобы предотвратить появление трещин, особенно в холодную или ветреную погоду.
Расчесывание сухой или зудящей кожи может открыть ее и позволить инфекции проникнуть в нее.Увлажняйте кожу, чтобы предотвратить появление трещин, особенно в холодную или ветреную погоду. - Немедленно лечите порезы. Вымойте мелкие порезы водой с мылом. Используйте крем или мазь с антибиотиком только в том случае, если ваш врач разрешит это. Закройте небольшие порезы стерильной марлей. Немедленно обратитесь к врачу, если вы получили серьезный порез, ожог или инфекцию.
- В холодные и засушливые месяцы поддерживайте в доме более высокую влажность. По возможности меньше купайтесь в такую погоду.
- Используйте мягкие шампуни.
- Не используйте спреи для женской гигиены.
- Обратитесь к дерматологу (кожному врачу) по поводу проблем с кожей, если вы не можете решить их самостоятельно.
- Позаботьтесь о своих ногах. Проверяйте их каждый день на предмет ран и порезов. Носите удобную широкую обувь на плоской подошве. Перед тем, как надеть обувь, проверьте обувь на наличие посторонних предметов.

- Поговорите со своим врачом или дерматологом (кожным врачом), если вы не можете решить проблему с кожей самостоятельно.
Осложнения глаз | ADA
Люди с диабетом 1 и 2 типа подвержены повышенному риску глазных осложнений и периферической невропатии.
Возможно, вы слышали, что диабет вызывает проблемы со зрением и может привести к слепоте. Люди с диабетом имеют более высокий риск слепоты, чем люди без диабета. Но у большинства людей, страдающих диабетом, с течением времени возникают лишь незначительные нарушения зрения.
Регулярные осмотры позволяют избавиться от мелких проблем. И, если у вас действительно возникнет серьезная проблема, есть методы лечения, которые часто работают хорошо, если начать их сразу.
Как работает глаз
Чтобы понять, что происходит при заболеваниях глаз, полезно понять, как работает глаз.Глаз покрыт жесткой внешней оболочкой. Покрытие спереди четкое и изогнутое. Эта изогнутая область — роговица, которая фокусирует свет, защищая глаз.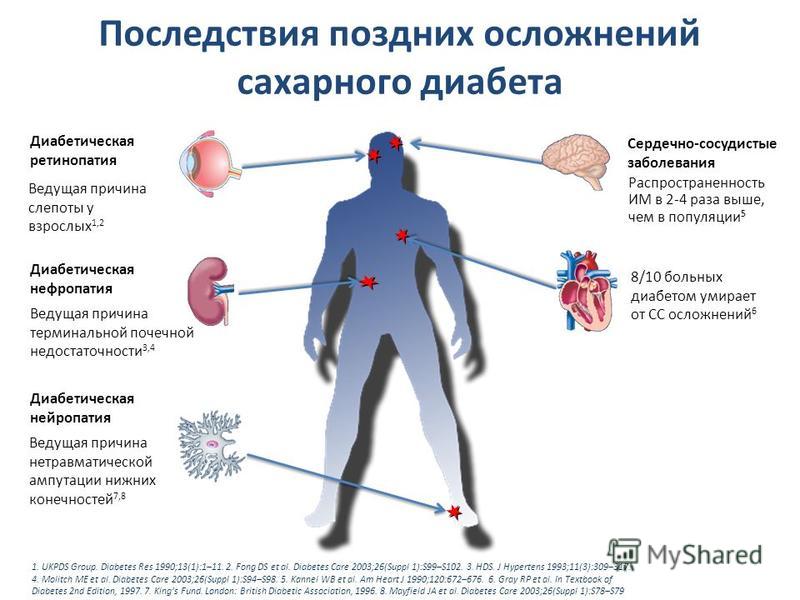
После того, как свет проходит через роговицу, он проходит через пространство, называемое передней камерой (которое заполнено защитной жидкостью, называемой водянистой влагой), через зрачок (который представляет собой отверстие в радужной оболочке, цветной части глаза). , а затем через объектив, который выполняет большую фокусировку. Наконец, свет проходит через другую камеру, заполненную жидкостью, в центре глаза (стекловидное тело) и попадает в заднюю часть глаза, сетчатку.
Сетчатка записывает сфокусированные на ней изображения и преобразует эти изображения в электрические сигналы, которые мозг принимает и декодирует.
Одна часть сетчатки предназначена для восприятия мелких деталей. Эта крошечная область сверхчеткого зрения называется макулой. Кровеносные сосуды в сетчатке и позади нее питают макулу.
Глаукома
Люди с диабетом чаще страдают глаукомой, чем люди без диабета. Чем дольше кто-то болеет диабетом, тем чаще встречается глаукома. Риск также увеличивается с возрастом.
Риск также увеличивается с возрастом.
Глаукома возникает при повышении давления в глазу. Давление сдавливает кровеносные сосуды, по которым кровь идет к сетчатке и зрительному нерву. Зрение постепенно теряется из-за повреждения сетчатки и нервов.
Есть несколько методов лечения глаукомы. Некоторые используют препараты для снижения давления в глазу, другие — хирургическое вмешательство.
Катаракты
Многие люди, не страдающие диабетом, заболевают катарактой, но у людей с диабетом выше вероятность развития этого заболевания глаз.Люди с диабетом также склонны к катаракте в более молодом возрасте, и они быстрее прогрессируют. При катаракте прозрачные линзы глаза затуманиваются, закрывая зрение.
Чтобы справиться с катарактой легкой степени, вам, возможно, придется чаще носить солнцезащитные очки и использовать в очках линзы, предотвращающие блики. При катаракте, которая сильно мешает зрению, врачи обычно удаляют хрусталик глаза и заменяют его новым искусственным хрусталиком.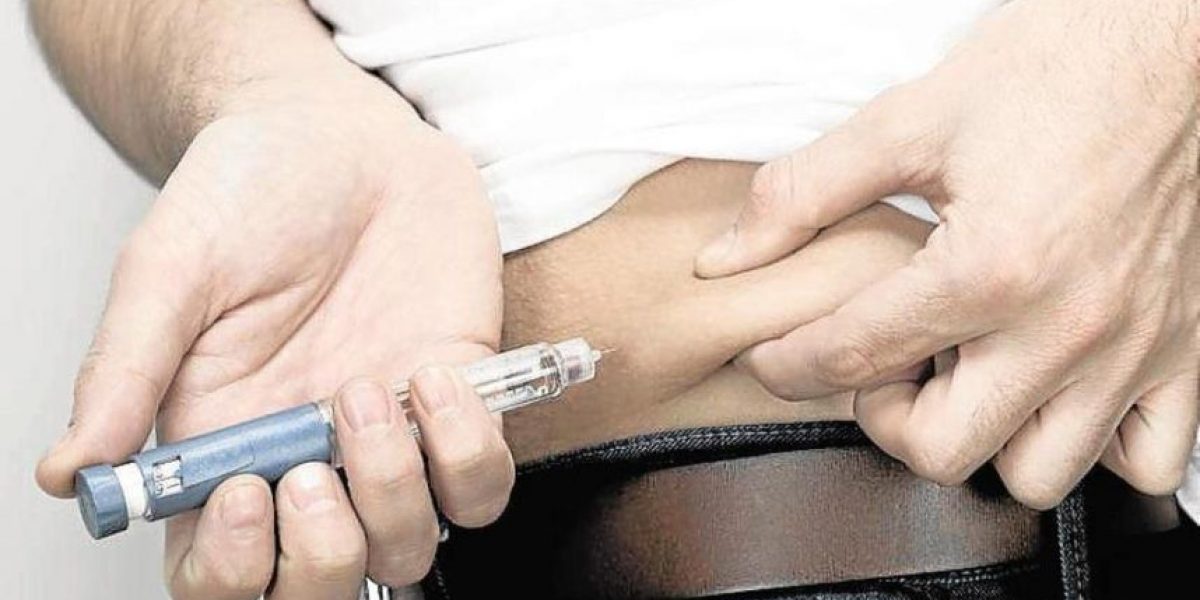 У людей с диабетом ретинопатия может ухудшиться после удаления хрусталика, и может начать развиваться глаукома.
У людей с диабетом ретинопатия может ухудшиться после удаления хрусталика, и может начать развиваться глаукома.
Ретинопатия
Диабетическая ретинопатия — это общий термин для обозначения всех заболеваний сетчатки, вызванных диабетом. Существует два основных типа ретинопатии: непролиферативная и пролиферативная.
Непролиферативная ретинопатия
При непролиферативной ретинопатии, наиболее распространенной форме ретинопатии, капилляры в задней части глазного баллона образуют мешочки. Непролиферативная ретинопатия может проходить три стадии (легкую, среднюю и тяжелую), поскольку все больше и больше кровеносных сосудов блокируются.
Макулярный отек
Хотя ретинопатия обычно не вызывает потери зрения на этой стадии, стенки капилляров могут потерять способность контролировать прохождение веществ между кровью и сетчаткой. Жидкость может просачиваться в ту часть глаза, где происходит фокусировка, — в макулу. Когда макула набухает из-за жидкости, это состояние называется отеком макулы, зрение размывается и может полностью исчезнуть. Хотя непролиферативная ретинопатия обычно не требует лечения, отек желтого пятна необходимо лечить, но, к счастью, лечение обычно эффективно для остановки, а иногда и обращения вспять потери зрения.
Когда макула набухает из-за жидкости, это состояние называется отеком макулы, зрение размывается и может полностью исчезнуть. Хотя непролиферативная ретинопатия обычно не требует лечения, отек желтого пятна необходимо лечить, но, к счастью, лечение обычно эффективно для остановки, а иногда и обращения вспять потери зрения.
Пролиферативная ретинопатия
У некоторых людей ретинопатия через несколько лет прогрессирует до более серьезной формы, называемой пролиферативной ретинопатией. В этой форме кровеносные сосуды настолько повреждены, что закрываются. В ответ в сетчатке начинают расти новые кровеносные сосуды. Эти новые сосуды слабые и могут пропускать кровь, блокируя зрение. Новые кровеносные сосуды также могут вызывать разрастание рубцовой ткани. После того, как рубцовая ткань сморщится, она может исказить сетчатку или вытащить ее с места — это состояние называется отслоением сетчатки.
Как лечится ретинопатия?
Огромные успехи были достигнуты в лечении диабетической ретинопатии. Такие методы лечения, как рассеянная фотокоагуляция, фокальная фотокоагуляция и витрэктомия, предотвращают слепоту у большинства людей. Чем раньше будет диагностирована ретинопатия, тем больше шансов, что эти методы лечения будут успешными. Наилучшие результаты достигаются при нормальном зрении.
Такие методы лечения, как рассеянная фотокоагуляция, фокальная фотокоагуляция и витрэктомия, предотвращают слепоту у большинства людей. Чем раньше будет диагностирована ретинопатия, тем больше шансов, что эти методы лечения будут успешными. Наилучшие результаты достигаются при нормальном зрении.
При фотокоагуляции офтальмолог наносит крошечные ожоги на сетчатке с помощью специального лазера.Эти ожоги закупоривают кровеносные сосуды и не дают им расти и протекать.
При рассеянной фотокоагуляции (также называемой панретинальной фотокоагуляцией) офтальмолог наносит сотни ожогов в горошек в двух или более случаях. Рассеянная фотокоагуляция снижает риск слепоты из-за кровоизлияния в стекловидное тело или отслоения сетчатки, но она работает только до того, как кровотечение или отслойка сильно разовьются. Это лечение также используется при некоторых формах глаукомы.
Побочные эффекты рассеянной фотокоагуляции обычно незначительны.Они включают в себя нечеткость зрения в течение нескольких дней после каждого сеанса лечения и возможную потерю бокового (периферического) зрения.
При фокальной фотокоагуляции офтальмолог направляет лазер точно на протекающие кровеносные сосуды в макуле. Эта процедура не излечивает нечеткое зрение, вызванное отеком желтого пятна, но предотвращает его ухудшение.
Когда сетчатка уже отслоилась или в глаз попало много крови, фотокоагуляция больше не нужна. Следующий вариант — витрэктомия — операция по удалению рубцовой ткани и мутной жидкости изнутри глаза.Чем раньше будет произведена операция, тем больше вероятность ее успеха. Когда цель операции — удалить кровь из глаза, она обычно работает. Повторное прикрепление сетчатки к глазу намного сложнее и работает только примерно в половине случаев.
Существует два типа лечения отека желтого пятна: фокальная лазерная терапия, которая замедляет утечку жидкости, и лекарства, которые можно вводить в глаз, которые замедляют рост новых кровеносных сосудов и уменьшают утечку жидкости в желтое пятно.
Новое лечение ретинопатии включает инъекцию лекарства непосредственно в глаз. Инъекция содержит препарат, блокирующий активность фактора роста эндотелия сосудов (VEGF). Этот гормон способствует росту новых кровеносных сосудов и играет ключевую роль в ретинопатии, способствуя росту слабых протекающих кровеносных сосудов. Препараты против VEGF устраняют проблемы с сосудами, улучшая зрение у людей с ретинопатией. Во многих случаях эти процедуры необходимо повторять каждые несколько месяцев (иногда каждый месяц), чтобы уменьшить воспаление в глазу.
Инъекция содержит препарат, блокирующий активность фактора роста эндотелия сосудов (VEGF). Этот гормон способствует росту новых кровеносных сосудов и играет ключевую роль в ретинопатии, способствуя росту слабых протекающих кровеносных сосудов. Препараты против VEGF устраняют проблемы с сосудами, улучшая зрение у людей с ретинопатией. Во многих случаях эти процедуры необходимо повторять каждые несколько месяцев (иногда каждый месяц), чтобы уменьшить воспаление в глазу.
Есть также некоторые другие новые методы лечения с веществами, которые вводятся в заднюю часть глаза, чтобы помочь ему заживать. Все эти достижения в области ухода за глазами очень сильно помогли глазам людей. Профилактика всегда на первом месте, но если случится ущерб, его можно вылечить.
Подвержен ли я риску ретинопатии?
На то, заболеете ли вы ретинопатией, влияют несколько факторов:
- Контроль уровня сахара в крови
- уровни артериального давления
- сколько времени у вас диабет
- гены
Чем дольше вы страдаете диабетом, тем выше вероятность ретинопатии. Почти каждый человек с диабетом 1 типа в конечном итоге будет иметь непролиферативную ретинопатию. И большинство людей с диабетом 2 типа тоже заболеют им. Но ретинопатия, разрушающая зрение, пролиферативная ретинопатия, встречается гораздо реже.
Почти каждый человек с диабетом 1 типа в конечном итоге будет иметь непролиферативную ретинопатию. И большинство людей с диабетом 2 типа тоже заболеют им. Но ретинопатия, разрушающая зрение, пролиферативная ретинопатия, встречается гораздо реже.
Люди, у которых уровень сахара в крови близок к норме, менее подвержены ретинопатии или более легким формам.
Ваша сетчатка может быть сильно повреждена прежде, чем вы заметите какие-либо изменения в зрении. У большинства людей с непролиферативной ретинопатией симптомы отсутствуют.Даже при пролиферативной ретинопатии, более опасной форме, у людей иногда нет симптомов, пока не станет слишком поздно лечить их. По этой причине вам следует регулярно проверять глаза у офтальмолога.
Посетите сайт Focus on Diabetes ™ для получения дополнительной информации о здоровье глаз и диабете.
Притормозить осложнения диабета | Особенности | Библиотека
Здоровый образ жизни — ключ к предотвращению или отсрочке осложнений.
Обнадеживающие новости: люди с диабетом живут дольше, живут более здоровой жизнью с меньшим количеством осложнений. Что движущая сила? Повышение осведомленности и более эффективное управление факторами риска. Узнайте, что вы можете сделать, чтобы предотвратить или отсрочить появление диабета.
Мы прошли долгий путь в уменьшении воздействия диабета на жизнь людей. За последние 20 лет частота нескольких серьезных осложнений снизилась среди взрослых людей с диабетом в США. Наибольшее снижение произошло по двум основным причинам смерти: сердечному приступу и инсульту.(Люди с диабетом подвержены более высокому риску сердечных заболеваний, и они могут заболеть тяжелее и в более молодом возрасте, чем люди, не страдающие диабетом.) Это реальный прогресс.
Осложнения диабета связаны между собой
Осложнения диабета часто имеют одни и те же факторы риска, и одно осложнение может усугубить другие осложнения. Например, у многих людей с диабетом также наблюдается высокое кровяное давление, которое, в свою очередь, ухудшает заболевания глаз и почек. Диабет имеет тенденцию к снижению холестерина ЛПВП («хороший») и повышению уровня триглицеридов (разновидность жира в крови) и холестерина ЛПНП («плохой»).Эти изменения могут увеличить риск сердечных заболеваний и инсульта. Курение удваивает риск сердечных заболеваний у людей с диабетом.
Диабет имеет тенденцию к снижению холестерина ЛПВП («хороший») и повышению уровня триглицеридов (разновидность жира в крови) и холестерина ЛПНП («плохой»).Эти изменения могут увеличить риск сердечных заболеваний и инсульта. Курение удваивает риск сердечных заболеваний у людей с диабетом.
Узнайте подробнее об этих основных осложнениях диабета:
- Болезни сердца и инсульт: Люди с диабетом в два раза чаще страдают сердечными заболеваниями или инсультом, чем люди без диабета.
- Слепота и другие проблемы со зрением:
- Поражение сосудов сетчатки (диабетическая ретинопатия)
- Помутнение хрусталика (катаракта)
- Повышение давления жидкости в глазу (глаукома)
- Заболевание почек: Высокий уровень сахара в крови может повредить почки и вызвать хроническое заболевание почек (ХБП) pdf icon [PDF — 1.08 МБ]. Если не лечить, ХБП может привести к почечной недостаточности.
 Человеку с почечной недостаточностью необходим регулярный диализ (лечение, которое фильтрует кровь) или трансплантация почки, чтобы выжить. Примерно каждый третий взрослый с диабетом страдает ХБП. Вы не узнаете, есть ли у вас ХБП, пока врач не проверит вас на нее.
Человеку с почечной недостаточностью необходим регулярный диализ (лечение, которое фильтрует кровь) или трансплантация почки, чтобы выжить. Примерно каждый третий взрослый с диабетом страдает ХБП. Вы не узнаете, есть ли у вас ХБП, пока врач не проверит вас на нее. - Повреждение нерва (невропатия): одно из наиболее частых осложнений диабета, повреждение нерва может вызвать онемение и боль. Повреждение нервов чаще всего поражает ступни и ноги, но также может повлиять на пищеварение, кровеносные сосуды и сердце.
- Ампутации: Повреждение кровеносных сосудов и нервов, особенно стоп, связанное с диабетом, может привести к серьезным, трудно поддающимся лечению инфекциям. Чтобы остановить распространение инфекции, может потребоваться ампутация.
- И еще:
- Заболевание десен может привести к потере зубов и повышению уровня сахара в крови, что затрудняет лечение диабета. Заболевание десен также может увеличить риск диабета 2 типа.

- Диабет увеличивает риск депрессии, и этот риск возрастает по мере развития проблем со здоровьем, связанных с диабетом.
- Гестационный диабет, диагностированный во время беременности, может вызывать серьезные осложнения для матерей или их детей, такие как преэклампсия (высокое кровяное давление, вызванное беременностью), травмы во время родов и врожденные дефекты.
- Заболевание десен может привести к потере зубов и повышению уровня сахара в крови, что затрудняет лечение диабета. Заболевание десен также может увеличить риск диабета 2 типа.
Осложнения обычно развиваются в течение длительного времени без каких-либо симптомов. Вот почему так важно записываться на прием к врачу и стоматологу, даже если вы чувствуете себя хорошо. Раннее лечение может помочь предотвратить или отсрочить состояние здоровья, связанное с диабетом, и улучшить ваше общее состояние здоровья.
Ваш набор инструментов для профилактики
Здоровый образ жизни — ваша дорожная карта по борьбе с диабетом, который является ключом к предотвращению или отсрочке осложнений:
- Следуйте плану здорового питания.
- Будьте физически активными не менее 150 минут в неделю (всего 30 минут 5 дней в неделю).

- Управляйте своей азбукой:
- A: Пройдите регулярный тест A 1C для измерения среднего уровня сахара в крови в течение 2–3 месяцев; старайтесь оставаться в пределах своего целевого диапазона как можно дольше.
- B: Постарайтесь поддерживать давление в помещении b ниже 140/90 мм рт. Ст. (Или целевого значения, установленного врачом).
- C: Контролируйте уровень холестерина c .
- с: Остановить с издеваться или не начинать.
Ваш врач может также назначить лекарства, которые помогут вам контролировать уровень сахара в крови, артериальное давление, холестерин и триглицериды.
- Похудейте, если у вас избыточный вес — потеря веса всего на 5–7% снижает риск осложнений.Это от 10 до 14 фунтов для человека, который весит 200 фунтов.
- Принимайте лекарства в соответствии с инструкциями и поговорите со своим врачом, если у вас есть вопросы или проблемы с вашим лекарством.

- Записаться на прием и записаться на прием к вашей медицинской бригаде (врачу первичной медико-санитарной помощи, стоматологу, педиатру, глазному врачу и диетологу).
Унция профилактики: отправляйтесь в путь вместе со своим лучшим другом.
Ответственный, но не один
Когда дело доходит до лечения диабета, вы находитесь за рулем — следите за тем, что вы едите, уделяете время физической активности, принимаете лекарства, проверяете уровень сахара в крови.Также не забудьте поговорить со своим лечащим врачом, чтобы двигаться в правильном направлении.
Диабет у всех разный. У некоторых людей все равно будут проблемы даже при хорошем лечении. Может быть, это вы — вы очень старались, но не видите результатов. Или у вас возникла проблема со здоровьем, связанная с диабетом, несмотря на все ваши усилия.
Если вы чувствуете разочарование и разочарование, вы можете впасть в нездоровые привычки, перестать контролировать уровень сахара в крови или даже пропустить приемы к врачу. Именно тогда ваша команда может помочь вам вернуться на правильный путь — от постановки целей и напоминаний о ваших успехах до предложения новых идей и стратегий.
Именно тогда ваша команда может помочь вам вернуться на правильный путь — от постановки целей и напоминаний о ваших успехах до предложения новых идей и стратегий.
Вы также можете общаться с другими людьми, которые знают, через что вы проходите. Посетите страницу Сообщества Американской диабетической ассоциации, внешний значок и Интернет-сообщество Диабетических педагогов Американской ассоциации диабетиков, pdf icone внешний значок. Если вы хотите связаться лично, этот внешний значок каталога поможет вам найти поблизости группу поддержки диабета.
Праймер MKSAP: Острые осложнения сахарного диабета
Основными острыми осложнениями диабета являются гипергликемические и гипогликемические состояния.
К чрезвычайным ситуациям с гипергликемией относится диабетический кетоацидоз, в основном у пациентов с типом
1 заболевание и гипергликемический гиперосмолярный синдром (ГГС), в первую очередь у пациентов с
болезнь 2 типа. При отсутствии лечения эти состояния могут привести к серьезным последствиям и потребовать
неотложная медицинская помощь.
При отсутствии лечения эти состояния могут привести к серьезным последствиям и потребовать
неотложная медицинская помощь.
Диабетический кетоацидоз
На этой иллюстрации диабета 1 типа инсулин, исходящий из поджелудочной железы, становится менее заметен и в конечном итоге исчезает. Диабетический кетоацидоз часто бывает проявление этого заболевания. Иллюстрация Джима Даудалла / Photo Researchers Inc. Диабетический кетоацидоз (ДКА) является наиболее опасным для жизни острым осложнением диабета,
и часто является настоящим проявлением диабета 1 типа.У пациентов с установленным
заболевание 1 типа, ДКА может возникать во время наложенных друг на друга острых инфекций, таких как грипп,
пневмония или гастроэнтерит, особенно у пациентов, которые не следят за больными
дневные »правила; у пациентов на инсулиновых помпах, когда инфузия инсулина технически
прерванный; или у пациентов, которые не соблюдают правила. Несоблюдение — вообще проблема
у подростков и лиц, злоупотребляющих психоактивными веществами.Почти во всех случаях ДКА можно предотвратить с помощью
хорошо образованный пациент, который соблюдает правила мониторинга глюкозы и понимает
потребность в повышенных дозах инсулина при стрессе. ДКА может возникать у пациентов с типом
2 заболевание во время тяжелого медицинского стресса, например, при подавляющей инфекции или миокардиальной
инфаркт.
Несоблюдение — вообще проблема
у подростков и лиц, злоупотребляющих психоактивными веществами.Почти во всех случаях ДКА можно предотвратить с помощью
хорошо образованный пациент, который соблюдает правила мониторинга глюкозы и понимает
потребность в повышенных дозах инсулина при стрессе. ДКА может возникать у пациентов с типом
2 заболевание во время тяжелого медицинского стресса, например, при подавляющей инфекции или миокардиальной
инфаркт.
Синдром DKA указывает на глубокую недостаточность инсулина в сочетании с избытком инсулина.
циркулирующие концентрации контррегуляторных факторов, особенно глюкагона.В
основные проявления ДКА — гипергликемия, кетоз и обезвоживание — это
прямо или косвенно связанные с дефицитом инсулина. Недостаток инсулина предотвращает
поглощение глюкозы мышцами и обеспечивает неограниченное производство глюкозы в печени. Недостаток
подавления липолиза также приводит к избытку свободных жирных кислот, которые превращаются
в кетокислоты (бета-гидроксибутират и ацетоацетат) печенью.Эти неизмеримые
анионы приводят к ацидозу и, в конечном итоге, к ацидемии, которая может нарушить сердечную функцию.
Из-за эффектов почечного клиренса выраженная гипергликемия и кетонемия.
вызвать осмотический диурез с потерей воды и электролитов. В результате
Пациент с ДКА часто сильно сокращается, с общей потерей воды в организме.
в диапазоне от 6 до 10 литров.ДКА клинически определяется уровнем глюкозы в плазме, равным
250 мг / дл или больше, положительные кетоны сыворотки и / или мочи, анионный разрыв более
От 10 до 12, уровень бикарбоната сыворотки 18 мэкв / л или меньше и артериальный pH 7,3
или менее. Осторожно агрессивное лечение ДКА имеет решающее значение для предотвращения неблагоприятных исходов.
Недостаток
подавления липолиза также приводит к избытку свободных жирных кислот, которые превращаются
в кетокислоты (бета-гидроксибутират и ацетоацетат) печенью.Эти неизмеримые
анионы приводят к ацидозу и, в конечном итоге, к ацидемии, которая может нарушить сердечную функцию.
Из-за эффектов почечного клиренса выраженная гипергликемия и кетонемия.
вызвать осмотический диурез с потерей воды и электролитов. В результате
Пациент с ДКА часто сильно сокращается, с общей потерей воды в организме.
в диапазоне от 6 до 10 литров.ДКА клинически определяется уровнем глюкозы в плазме, равным
250 мг / дл или больше, положительные кетоны сыворотки и / или мочи, анионный разрыв более
От 10 до 12, уровень бикарбоната сыворотки 18 мэкв / л или меньше и артериальный pH 7,3
или менее. Осторожно агрессивное лечение ДКА имеет решающее значение для предотвращения неблагоприятных исходов.
Клиническая картина
Пациенты с ДКА обычно имеют в анамнезе несколько дней полиурии, полидипсии.
и помутнение зрения, достигающее высшей точки в тошноте, рвоте, боли в животе, одышке и измененных
психическое состояние.Результаты физикального обследования включают глубокое затрудненное дыхание (болезнь Куссмауля).
дыхание), фруктовый запах изо рта (от ацетона), плохой тургор кожи, тахикардия
и гипотония. Кишечные шумы обычно отсутствуют, а живот может быть диффузным.
нежный. Лабораторные данные включают выраженную гипергликемию; метаболический ацидоз анионной щели;
повышенное содержание кетонов в моче и плазме; и повышенный креатинин и кровь, мочевина и
уровни азота.Газ артериальной крови показывает ацидемию с респираторной компенсацией.
Концентрация натрия в сыворотке часто низкая, нормальная реакция на осмотические сдвиги. тяжелой гипергликемии. «Скорректированная» концентрация натрия должна
следует учитывать (добавляя 1,6 мг-экв натрия на каждые 100 мг / дл глюкозы выше нормы)
при оценке осмолярного статуса пациента. Концентрация калия в сыворотке крови часто бывает
высокий из-за ацидоза, но общие запасы калия в организме обычно низкие.Из
важно, уровень калия в сыворотке крови резко падает при коррекции ацидоза,
и почти всегда требуется дополнительный калий. Дифференциальный диагноз
включает другие причины метаболического ацидоза, такие как лактоацидоз, острый почечный
несостоятельность и алкогольный кетоацидоз. Однако на фоне выраженной гипергликемии
диагноз не вызывает сомнений, особенно у пациента с известным диабетом.
тяжелой гипергликемии. «Скорректированная» концентрация натрия должна
следует учитывать (добавляя 1,6 мг-экв натрия на каждые 100 мг / дл глюкозы выше нормы)
при оценке осмолярного статуса пациента. Концентрация калия в сыворотке крови часто бывает
высокий из-за ацидоза, но общие запасы калия в организме обычно низкие.Из
важно, уровень калия в сыворотке крови резко падает при коррекции ацидоза,
и почти всегда требуется дополнительный калий. Дифференциальный диагноз
включает другие причины метаболического ацидоза, такие как лактоацидоз, острый почечный
несостоятельность и алкогольный кетоацидоз. Однако на фоне выраженной гипергликемии
диагноз не вызывает сомнений, особенно у пациента с известным диабетом.
Менеджмент
Пациенты с ДКА, как правило, должны находиться в отделении интенсивной терапии. Если ДКА
легкая форма, пациент может лечиться в палатах больницы, если внутривенный инсулин
можно назначать, если доступны тщательное медсестринское наблюдение и частые флеботомии.
В неосложненных случаях ДКА пациента следует разрешить в течение 12 часов после госпитализации.
предъявление и переход на подкожный инсулин и перевод в лечебное учреждение.
палата должна быть завершена к 24 часам.Основные усилия в управлении
пациенту с ДКА проводится коррекция ацидоза, дефицита объема и гипергликемии; к
обеспечить стабильность электролитов; и определить провоцирующую причину. Быстрая нормализация
концентрации глюкозы в плазме не является необходимым и фактически может быть вредным, потому что
эффектов быстрых осмотических сдвигов, особенно связанных с отеком мозга. Вместо,
уровень глюкозы следует снижать постепенно.
Если ДКА
легкая форма, пациент может лечиться в палатах больницы, если внутривенный инсулин
можно назначать, если доступны тщательное медсестринское наблюдение и частые флеботомии.
В неосложненных случаях ДКА пациента следует разрешить в течение 12 часов после госпитализации.
предъявление и переход на подкожный инсулин и перевод в лечебное учреждение.
палата должна быть завершена к 24 часам.Основные усилия в управлении
пациенту с ДКА проводится коррекция ацидоза, дефицита объема и гипергликемии; к
обеспечить стабильность электролитов; и определить провоцирующую причину. Быстрая нормализация
концентрации глюкозы в плазме не является необходимым и фактически может быть вредным, потому что
эффектов быстрых осмотических сдвигов, особенно связанных с отеком мозга. Вместо,
уровень глюкозы следует снижать постепенно.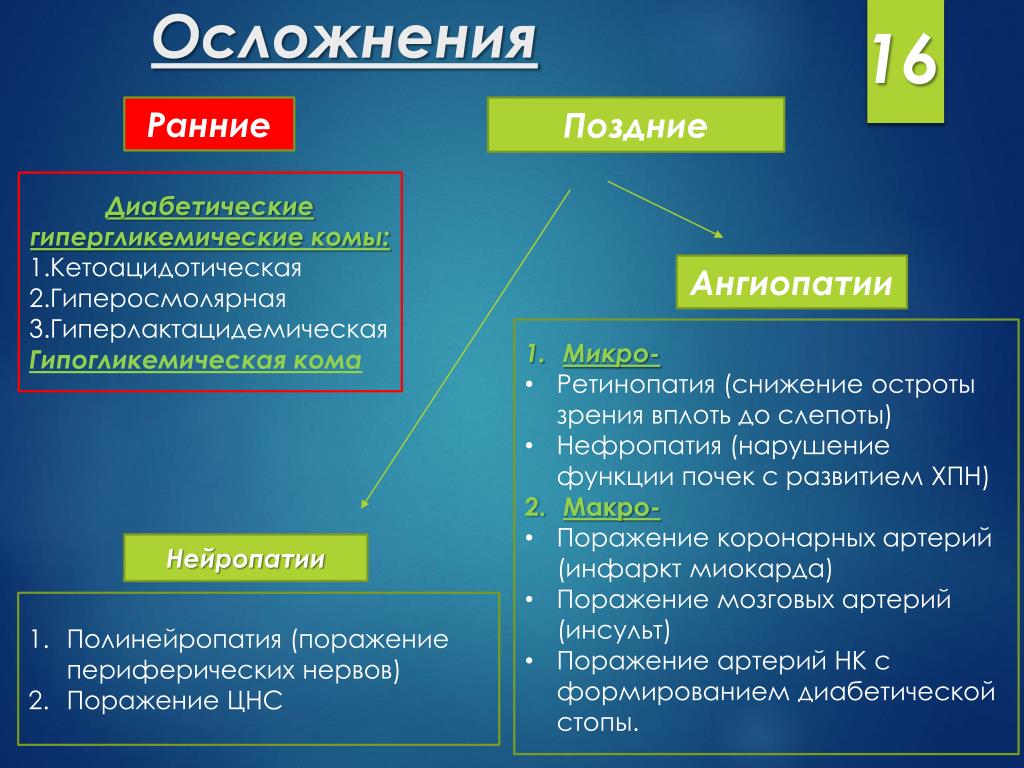 Основы терапии включают внутривенное
инсулин и кристаллоидные растворы. Первый подавляет липолиз, кетогенез и
Производство глюкозы в печени и увеличивает ее удаление в скелетные мышцы. В
результатом является прекращение потерь мочевой жидкости и электролитов и улучшение
кислотно-щелочной статус. Однако не менее важно, чем инсулин, внутривенный объем.
восполнение, которое улучшает гипергликемию и ацидоз, прежде всего за счет улучшения кровообращения
объем и почечный кровоток и снижение контррегулирующих гормонов, особенно
катехоламины.Первоначально усилия должны быть сосредоточены на расширении внутрисосудистого пространства,
оптимально с 0,9% хлорида натрия. Поскольку пациенты с ДКА обычно молоды и
в остальном здоровое, агрессивное восполнение жидкости безопасно. Неадекватное пополнение
дефицит жидкости задерживает выздоровление.
Основы терапии включают внутривенное
инсулин и кристаллоидные растворы. Первый подавляет липолиз, кетогенез и
Производство глюкозы в печени и увеличивает ее удаление в скелетные мышцы. В
результатом является прекращение потерь мочевой жидкости и электролитов и улучшение
кислотно-щелочной статус. Однако не менее важно, чем инсулин, внутривенный объем.
восполнение, которое улучшает гипергликемию и ацидоз, прежде всего за счет улучшения кровообращения
объем и почечный кровоток и снижение контррегулирующих гормонов, особенно
катехоламины.Первоначально усилия должны быть сосредоточены на расширении внутрисосудистого пространства,
оптимально с 0,9% хлорида натрия. Поскольку пациенты с ДКА обычно молоды и
в остальном здоровое, агрессивное восполнение жидкости безопасно. Неадекватное пополнение
дефицит жидкости задерживает выздоровление. Учитывая, как правило, серьезный дефицит объема, первоначально
внутривенную жидкость следует вводить как можно быстрее до клинического
признаки сокращения внутрисосудистого объема улучшаются.Впоследствии ставки могут быть снижены.
После восстановления объема плазмы на основании клинических и лабораторных данных более
рекомендуется гипотонический раствор (например, 0,45% хлорид натрия), чтобы свободный
потери воды, преимущественно из внутриклеточного пространства, также могут быть восполнены.
Учитывая, как правило, серьезный дефицит объема, первоначально
внутривенную жидкость следует вводить как можно быстрее до клинического
признаки сокращения внутрисосудистого объема улучшаются.Впоследствии ставки могут быть снижены.
После восстановления объема плазмы на основании клинических и лабораторных данных более
рекомендуется гипотонический раствор (например, 0,45% хлорид натрия), чтобы свободный
потери воды, преимущественно из внутриклеточного пространства, также могут быть восполнены.
В идеале инсулин следует вводить внутривенно для обеспечения адекватного системного
доставка и так, чтобы доза могла изменяться от часа к часу, в зависимости от индивидуума
потребности пациента.Вначале рекомендуется болюс 0,15 ЕД / кг, после чего следует немедленно
инфузией со скоростью 0,1 ед / час. Целью должно быть снижение уровня глюкозы на 50%.
100 мг / дл в час. Как только глюкоза окажется в диапазоне 200 мг / дл, продолжайте вводить инсулин.
требуется до тех пор, пока кетоны не будут очищены и анионный промежуток не закроется. Однако, поскольку это
процесс может занять еще несколько часов, уровень глюкозы может упасть до гипогликемического
диапазон.В результате на этом этапе жидкости следует заменить на содержащие декстрозу.
решения. Скорость инфузии инсулина можно снизить до необходимой для подавления
липолиз, который у большинства взрослых составляет 1-2 единицы / час. Достаточное количество декстрозы
(обычно от 5 до 10 г / ч) поддерживает концентрацию циркулирующей глюкозы от 150 до
200 мг / дл. Как только анионный промежуток закрылся и пациент готов есть, переход
следует проводить подкожные инъекции инсулина.
Целью должно быть снижение уровня глюкозы на 50%.
100 мг / дл в час. Как только глюкоза окажется в диапазоне 200 мг / дл, продолжайте вводить инсулин.
требуется до тех пор, пока кетоны не будут очищены и анионный промежуток не закроется. Однако, поскольку это
процесс может занять еще несколько часов, уровень глюкозы может упасть до гипогликемического
диапазон.В результате на этом этапе жидкости следует заменить на содержащие декстрозу.
решения. Скорость инфузии инсулина можно снизить до необходимой для подавления
липолиз, который у большинства взрослых составляет 1-2 единицы / час. Достаточное количество декстрозы
(обычно от 5 до 10 г / ч) поддерживает концентрацию циркулирующей глюкозы от 150 до
200 мг / дл. Как только анионный промежуток закрылся и пациент готов есть, переход
следует проводить подкожные инъекции инсулина. Смесь длительного и короткого действия
в это время вводится инсулин с перекрытием капельницы не менее чем на один час, чтобы
обеспечить адекватный уровень инсулина. Иногда пациенты с диабетом 2 типа и ДКА могут
в конечном итоге можно будет лечить только пероральными средствами. Это управление обычно
однако не рекомендуется во время госпитализации, и вместо этого следует отложить
в амбулаторных условиях.
Смесь длительного и короткого действия
в это время вводится инсулин с перекрытием капельницы не менее чем на один час, чтобы
обеспечить адекватный уровень инсулина. Иногда пациенты с диабетом 2 типа и ДКА могут
в конечном итоге можно будет лечить только пероральными средствами. Это управление обычно
однако не рекомендуется во время госпитализации, и вместо этого следует отложить
в амбулаторных условиях.
Коррекция ацидоза обязательно следует после восполнения запасов инсулина. Потому что сердечная дисфункция
может произойти, когда pH падает ниже 7,0, можно разумно использовать внутривенный бикарбонат
у пациентов с pH менее 7,0, хотя рандомизированные исследования, как правило, не увенчались успехом
показать какую-либо пользу от результатов. Теоретически слишком много бикарбоната может привести к церебральным нарушениям. алкалоз, который может нарушить респираторную компенсацию системного ацидоза.В
Кроме того, поскольку производство кетоновых тел прекращается, может возникнуть коррекционный алкалоз.
Что еще более важно, большие инфузии бикарбоната имеют тенденцию снижать концентрацию калия в сыворотке крови.
что может усугубить опасность тяжелой гипокалиемии.
алкалоз, который может нарушить респираторную компенсацию системного ацидоза.В
Кроме того, поскольку производство кетоновых тел прекращается, может возникнуть коррекционный алкалоз.
Что еще более важно, большие инфузии бикарбоната имеют тенденцию снижать концентрацию калия в сыворотке крови.
что может усугубить опасность тяжелой гипокалиемии.
Управление калием более сложно во время терапии ДКА. Хотя калий
истощение может превышать 100 мэкв, концентрация калия при поступлении повышена
из-за системного ацидоза с последующим перемещением калия из внутриклеточного
во внеклеточное пространство.Частый мониторинг концентрации калия является нежелательным.
поэтому обязательное и агрессивное восполнение запасов является важной частью ухода за пациентами.
с ДКА. По мере падения уровня глюкозы и нормализации pH концентрация калия
быстро снижается и требует коррекции во избежание сердечных аритмий. Все внутривенно
жидкость должна содержать не менее 20 мг-экв / л калия, если калий сыворотки не
уже больше 5.0 мэкв / л. Дополнительный калий необходим перорально или
внутривенно, как только концентрация упадет ниже 4,0 мэкв / л. Уровни фосфатов также могут
быть лабильным при ведении пациента с ДКА. Первоначально повышенный, особенно
у пациентов с почечной недостаточностью уровень фосфатов также значительно снижается однократно
установлена метаболическая коррекция. Хотя осложнения, связанные с гипофосфатемией
редки, и было трудно продемонстрировать явную пользу от рутинного приема фосфатов.
восполнение, поддержание нормального уровня фосфатов во время терапии рекомендуется.
По мере падения уровня глюкозы и нормализации pH концентрация калия
быстро снижается и требует коррекции во избежание сердечных аритмий. Все внутривенно
жидкость должна содержать не менее 20 мг-экв / л калия, если калий сыворотки не
уже больше 5.0 мэкв / л. Дополнительный калий необходим перорально или
внутривенно, как только концентрация упадет ниже 4,0 мэкв / л. Уровни фосфатов также могут
быть лабильным при ведении пациента с ДКА. Первоначально повышенный, особенно
у пациентов с почечной недостаточностью уровень фосфатов также значительно снижается однократно
установлена метаболическая коррекция. Хотя осложнения, связанные с гипофосфатемией
редки, и было трудно продемонстрировать явную пользу от рутинного приема фосфатов.
восполнение, поддержание нормального уровня фосфатов во время терапии рекомендуется.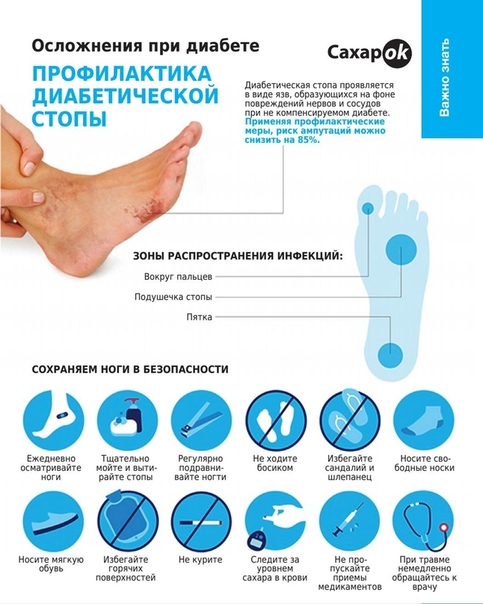 Одновременный
замена калия и фосфата внутривенным фосфатом калия должна
считаться для поддержания уровня фосфата в сыворотке выше 1 мг / дл.
Одновременный
замена калия и фосфата внутривенным фосфатом калия должна
считаться для поддержания уровня фосфата в сыворотке выше 1 мг / дл.
Отек мозга — редкое, но опасное для жизни осложнение ДКА и его лечения.
встречается в первую очередь у детей и подростков. Подсказки включают головную боль и измененный
уровень сознания с последующим неврологическим ухудшением через несколько часов после
начата терапия.Диагноз необходимо заподозрить на ранней стадии и лечить маннитолом.
и механическая вентиляция с опусканием Paco 2 для снижения внутричерепного давления. Другие осложнения ДКА включают инфаркт миокарда,
инсульт, острый респираторный дистресс-синдром, тромбоз глубоких вен / тромбоэмболия легочной артерии
и сердечные аритмии, включая желудочковую тахикардию. Оценка и управление
пациентов с ДКА также должен включать подробный поиск провоцирующей причины,
такие как инфекция или инфаркт миокарда.
Оценка и управление
пациентов с ДКА также должен включать подробный поиск провоцирующей причины,
такие как инфекция или инфаркт миокарда.
Гипергликемический гиперосмолярный синдром
Гипергликемический гиперосмолярный синдром (ГГС), возникающий у пациентов с типом
2 диабет определяется по осмолярности плазмы более 320 мОсм / л и
уровень глюкозы выше 600 мг / дл, но нормальный уровень бикарбоната, нормальный pH и
нет значительных доказательств кетоза. Диагноз рассматривается у любого пожилого пациента.
с измененным психическим статусом и обезвоживанием, особенно при диагнозе диабет
уже установлено.В редких случаях HHS может быть признаком впервые диагностированного
пациент. У многих пациентов гипергликемические синдромы частично совпадают с признаками обоих
HHS и DKA, такие как тяжелая гиперосмолярность, а также легкий ацидоз. Отсутствие
Значительный ацидоз делает лечение HHS несколько проще, чем при DKA.
Однако более глубокое истощение объема и более пожилой возраст пациентов обычно
пострадавшие, которые с большей вероятностью страдают сопутствующим сосудистым заболеванием, могут
осложнения более серьезные.Более того, пациенты с HHS обычно имеют идентифицируемые
провоцирующие факторы, такие как тяжелая инфекция, инфаркт миокарда или новая почка
недостаточность, которая может осложнить терапию. HHS часто встречается у ослабленных пациентов
из хронических лечебных учреждений, которые изначально заболели и из-за незаметных потерь
и, возможно, ненормальный механизм жажды, разовьется ухудшение гиперосмолярности и объема
сокращение.Контррегуляторные факторы в ответ приводят к гипергликемии, которая
в свою очередь приводит к большим потерям жидкости.
Отсутствие
Значительный ацидоз делает лечение HHS несколько проще, чем при DKA.
Однако более глубокое истощение объема и более пожилой возраст пациентов обычно
пострадавшие, которые с большей вероятностью страдают сопутствующим сосудистым заболеванием, могут
осложнения более серьезные.Более того, пациенты с HHS обычно имеют идентифицируемые
провоцирующие факторы, такие как тяжелая инфекция, инфаркт миокарда или новая почка
недостаточность, которая может осложнить терапию. HHS часто встречается у ослабленных пациентов
из хронических лечебных учреждений, которые изначально заболели и из-за незаметных потерь
и, возможно, ненормальный механизм жажды, разовьется ухудшение гиперосмолярности и объема
сокращение.Контррегуляторные факторы в ответ приводят к гипергликемии, которая
в свою очередь приводит к большим потерям жидкости. Со временем клиренс глюкозы почками снижается.
что приводит к крайней гипергликемии и гиперосмолярности. В результате может развиться кома.
о пагубном влиянии гиперосмолярности на церебральную функцию.
Со временем клиренс глюкозы почками снижается.
что приводит к крайней гипергликемии и гиперосмолярности. В результате может развиться кома.
о пагубном влиянии гиперосмолярности на церебральную функцию.
Лечение HHS направлено в основном на выявление основного заболевания, которое предрасполагает
к гипергликемии и при восстановлении заметно сокращенного объема плазмы.Впоследствии
и, более медленно, дефицит внутриклеточной жидкости, который является значительным, требует
исправление. Тип раствора для внутривенного введения и скорость инфузии зависят от степени
гиперосмоляльности и степени истощения внутрисосудистого объема. Физиологический раствор,
который уже обычно является гипотоническим у этих пациентов, обычно выбирается первым для
быстро пополняют внеклеточное пространство. Если у пациента гипотензия, жидкости следует
вводить как можно быстрее и переносить для восстановления объема плазмы. Один раз
восстанавливается артериальное давление и налаживается диурез, показатели следует снизить
и следует использовать действительно гипотонические растворы, такие как 0,45% хлорид натрия. Общая
дефицит воды в организме можно рассчитать по стандартным формулам с целью восполнить
половина дефицита в течение первых 24 часов и оставшаяся часть в течение следующих
два-три дня.В эти расчеты должны быть включены постоянные незначительные потери.
Поскольку пациенты с HHS обычно старше и склонны к сердечно-сосудистым нарушениям,
следует тщательно контролировать состояние легких и оксигенации. Иногда центральный
Может потребоваться мониторинг венозного давления.
Если у пациента гипотензия, жидкости следует
вводить как можно быстрее и переносить для восстановления объема плазмы. Один раз
восстанавливается артериальное давление и налаживается диурез, показатели следует снизить
и следует использовать действительно гипотонические растворы, такие как 0,45% хлорид натрия. Общая
дефицит воды в организме можно рассчитать по стандартным формулам с целью восполнить
половина дефицита в течение первых 24 часов и оставшаяся часть в течение следующих
два-три дня.В эти расчеты должны быть включены постоянные незначительные потери.
Поскольку пациенты с HHS обычно старше и склонны к сердечно-сосудистым нарушениям,
следует тщательно контролировать состояние легких и оксигенации. Иногда центральный
Может потребоваться мониторинг венозного давления.
Инсулин снижает уровень глюкозы, но его следует вводить только после расширения плазмы. был инициирован.Если инсулин вводится до расширения плазмы, теоретически движение
попадание глюкозы в клетки может еще больше уменьшить циркулирующий объем, угрожая церебральным
и коронарная перфузия. Предпочтительно внутривенное введение инсулина с начальным болюсным введением
0,1 ед. / Кг и из расчета 0,1 ед. / Час. Следует следить за электролитами, особенно
калий, поскольку его концентрация может снизиться по мере восстановления диуреза и почечного
функция улучшается.Коррекция гипокалиемии должна быть агрессивной, с поддерживающей
сывороточного калия при 4 мэкв / л или более. Наличие любого легкого метаболического ацидоза не вызывает
требуют бикарбонатной терапии, потому что нормализация циркулирующего объема быстро исправляет
этот дефект. Как только уровень глюкозы в плазме упадет до менее 200 мг / дл, и если
пациент ест, подкожные инъекции инсулина должны заменить внутривенный инсулин.
был инициирован.Если инсулин вводится до расширения плазмы, теоретически движение
попадание глюкозы в клетки может еще больше уменьшить циркулирующий объем, угрожая церебральным
и коронарная перфузия. Предпочтительно внутривенное введение инсулина с начальным болюсным введением
0,1 ед. / Кг и из расчета 0,1 ед. / Час. Следует следить за электролитами, особенно
калий, поскольку его концентрация может снизиться по мере восстановления диуреза и почечного
функция улучшается.Коррекция гипокалиемии должна быть агрессивной, с поддерживающей
сывороточного калия при 4 мэкв / л или более. Наличие любого легкого метаболического ацидоза не вызывает
требуют бикарбонатной терапии, потому что нормализация циркулирующего объема быстро исправляет
этот дефект. Как только уровень глюкозы в плазме упадет до менее 200 мг / дл, и если
пациент ест, подкожные инъекции инсулина должны заменить внутривенный инсулин. Психический статус у пациентов с ГГС может отставать от коррекции осмолярности, но обычно
полное выздоровление наступает, если только не произошло ишемического инсульта головного мозга.
Психический статус у пациентов с ГГС может отставать от коррекции осмолярности, но обычно
полное выздоровление наступает, если только не произошло ишемического инсульта головного мозга.
Гипогликемия
Гипогликемия у больных сахарным диабетом (концентрация глюкозы в плазме менее 60 мг / дл)
возникает из-за чрезмерного поступления инсулина для нужд пациента в этом конкретном
время.Чаще всего гипогликемия возникает у пациентов, получающих инъекции инсулина,
но это также может произойти у пациентов, получающих препараты, усиливающие секрецию инсулина, такие как сульфонилмочевина.
Первоначально гиперадренергические признаки, такие как потоотделение, тахикардия, беспокойство и тремор,
развивать. Когда уровень глюкозы в крови падает до менее 40-50 мг / дл, нейрогликопенический
появляются признаки и симптомы, такие как изменение личности, когнитивные нарушения, утрата
сознания и судорог. В тяжелых случаях кома и необратимая травма головного мозга.
может возникнуть. Гипогликемия обычно возникает на фоне пропущенных приемов пищи, чрезмерных физических нагрузок,
употребление алкоголя или чрезмерное дозирование инсулина. Если пациент сохраняет сознание,
симптомы могут быстро исчезнуть при приеме быстро усваиваемых углеводов,
такие как продукты, содержащие глюкозу или сахарозу. Если пациент без сознания или иначе
невозможно глотать, внутривенная инфузия декстрозы или внутримышечная инъекция глюкагона
является необходимым.Идентификация провоцирующих факторов важна для предотвращения
будущие эпизоды. Соответственно следует скорректировать противодиабетический режим. Гипогликемия
остается наиболее важным препятствием для достижения жесткого гликемического контроля у пациентов, принимающих инсулин.
пациенты.
В тяжелых случаях кома и необратимая травма головного мозга.
может возникнуть. Гипогликемия обычно возникает на фоне пропущенных приемов пищи, чрезмерных физических нагрузок,
употребление алкоголя или чрезмерное дозирование инсулина. Если пациент сохраняет сознание,
симптомы могут быстро исчезнуть при приеме быстро усваиваемых углеводов,
такие как продукты, содержащие глюкозу или сахарозу. Если пациент без сознания или иначе
невозможно глотать, внутривенная инфузия декстрозы или внутримышечная инъекция глюкагона
является необходимым.Идентификация провоцирующих факторов важна для предотвращения
будущие эпизоды. Соответственно следует скорректировать противодиабетический режим. Гипогликемия
остается наиболее важным препятствием для достижения жесткого гликемического контроля у пациентов, принимающих инсулин.
пациенты.
Информация, содержащаяся в данном документе, ни в коем случае не должна использоваться вместо клинических суждение и не представляет официальную позицию ACP.
Осложнения диабета 2 типа — как предотвратить шорт
При диабете 2 типа (также называемом сахарным диабетом 2 типа), если вы не будете усердно работать, чтобы контролировать уровень глюкозы в крови, придется бороться с краткосрочными и долгосрочными осложнениями. Однако, наблюдая за количеством и типами пищи, которую вы едите (ваш план питания) , выполняя упражнения и принимая все необходимые лекарства, вы можете предотвратить эти осложнения.
И даже если у вас есть некоторые из долгосрочных, более серьезных осложнений, описанных ниже, при первом диагнозе, жесткий контроль уровня глюкозы в крови поможет предотвратить усугубление осложнений. (При диабете 2 типа возможно уже иметь некоторые из этих осложнений, когда вам впервые поставили диагноз. Это потому, что тип 2 развивается постепенно, и вы можете не осознавать, что у вас высокий уровень глюкозы в крови в течение длительного времени. Со временем повышенный уровень крови глюкоза может нанести серьезный ущерб.Вы можете узнать больше об этом в статье о симптомах диабета 2 типа.)
Это потому, что тип 2 развивается постепенно, и вы можете не осознавать, что у вас высокий уровень глюкозы в крови в течение длительного времени. Со временем повышенный уровень крови глюкоза может нанести серьезный ущерб.Вы можете узнать больше об этом в статье о симптомах диабета 2 типа.)
Кратковременными осложнениями диабета 2 типа являются гипогликемия (очень низкий уровень глюкозы в крови) и гиперосмолярный гипергликемический некетотический синдром (HHNS), то есть очень высокий уровень глюкозы в крови.
Долгосрочные осложнения типа 2 — диабетическая ретинопатия, заболевание почек (нефропатия), диабетическая невропатия и макрососудистые проблемы.
Кратковременные осложнения диабета
Гипогликемия
Гипогликемия — это низкий уровень глюкозы в крови (сахара в крови).Уровень глюкозы в крови может упасть, особенно если вы принимаете инсулин или препараты сульфонилмочевины (они заставляют ваш организм вырабатывать инсулин в течение дня). Если вы принимаете эти лекарства, если вы едите меньше, чем обычно, или были более активными, ваш уровень глюкозы в крови может слишком сильно упасть.
Если вы принимаете эти лекарства, если вы едите меньше, чем обычно, или были более активными, ваш уровень глюкозы в крови может слишком сильно упасть.
Другие возможные причины гипогликемии включают прием некоторых лекарств (например, аспирин снижает уровень глюкозы в крови, если вы принимаете дозу более 81 мг) и слишком большое количество алкоголя (алкоголь не позволяет печени выделять глюкозу).
Признаки и симптомы низкого уровня глюкозы в крови легко распознать:
- Учащенное сердцебиение
- Потоотделение
- Белизна кожи
- Беспокойство
- Онемение пальцев рук, ног и губ
- Сонливость
- Путаница
- Головные боли
- Невнятная речь
Легкие случаи гипогликемии можно вылечить, выпив апельсиновый сок или съев таблетку глюкозы — это быстро повысит уровень глюкозы в крови.
Если у вас диабет 2 типа и вы принимаете инсулин, вы всегда должны носить с собой глюкагон — если вы потеряете реакцию или потеряете сознание из-за гипогликемии, вам потребуется быстрая инъекция глюкагона. Глюкагон — это гормон, который запускает в организме процесс, повышающий уровень глюкозы в крови.
Глюкагон — это гормон, который запускает в организме процесс, повышающий уровень глюкозы в крови.
Подробнее о гипогликемии и способах ее лечения читайте в нашей статье о гипогликемии.
Гиперосмолярный гипергликемический некетотический синдром
Гиперосмолярный гипергликемический некетотический синдром (ГГНС) встречается очень редко, но вы должны знать об этом и знать, как с ним справиться.HHNS — это когда уровень глюкозы в крови становится слишком высоким, и если не лечить его, это может привести к смерти.
HHNS чаще всего возникает, когда вы больны, и у пожилых людей наиболее вероятно его развитие. Это начинается, когда уровень глюкозы в крови начинает расти: когда это происходит, ваше тело пытается избавиться от всей лишней глюкозы посредством частого мочеиспускания. Это обезвоживает ваше тело, и вы очень сильно захотите пить.
К сожалению, когда вы заболели, вы не всегда можете восстановить организм должным образом. Например, у вас могут возникнуть проблемы с удержанием жидкости. Когда вы не восстанавливаете свое тело, уровень глюкозы в крови продолжает расти, и в конечном итоге он может стать настолько высоким, что вы впадете в кому.
Например, у вас могут возникнуть проблемы с удержанием жидкости. Когда вы не восстанавливаете свое тело, уровень глюкозы в крови продолжает расти, и в конечном итоге он может стать настолько высоким, что вы впадете в кому.
Чтобы избежать гиперосмолярного гипергликемического некетотического синдрома, вам следует внимательно следить за уровнем глюкозы в крови, когда вы больны (вы всегда должны обращать внимание на уровень глюкозы в крови, но обращайте особое внимание, когда вы больны).
Поговорите со своим лечащим врачом о том, какой план больничного дня нужно соблюдать.
Долгосрочные осложнения
Поддерживая уровень глюкозы в крови в здоровом диапазоне с помощью планирования питания, физической активности и приема лекарств, вы можете избежать долгосрочных осложнений диабета.
Эти осложнения развиваются в течение многих лет, и все они связаны с тем, как уровень глюкозы в крови может влиять на кровеносные сосуды. Со временем высокий уровень глюкозы в крови может повредить как крошечные, так и большие кровеносные сосуды.
Повреждение крошечных кровеносных сосудов вызывает микрососудистых осложнений ; повреждение крупных сосудов вызывает макрососудистых осложнений .
Микрососудистые осложнения: болезни глаз, почек и нервов
У вас есть мелкие кровеносные сосуды, которые со временем могут быть повреждены из-за постоянного высокого уровня глюкозы в крови. Поврежденные кровеносные сосуды не доставляют кровь должным образом, что приводит к другим проблемам, особенно с глазами, почками и нервами.
- Глаза: Уровень глюкозы в крови за пределами допустимого диапазона в течение длительного периода времени может вызвать катаракту и / или ретинопатию в глазах.Оба могут вызвать потерю зрения.
Чтобы избежать проблем со зрением, связанных с диабетом, поддерживайте уровень глюкозы в крови в пределах допустимого диапазона и проходите ежегодные проверки зрения, которые включают осмотр глазного врача с расширением глаз для наблюдения за состоянием глаз.

- Почки: При отсутствии лечения заболевание почек (также называемое диабетической нефропатией) приводит к нарушению функции почек, диализу и / или трансплантации почки. Неконтролируемый (или плохо контролируемый) диабет может вызвать отказ почек; они не смогут должным образом очистить кровь.
Чтобы предотвратить диабетическую нефропатию, вы должны ежегодно проходить обследование на микроальбуминурию, состояние, которое является ранним признаком проблем с почками. Тест измеряет количество белка в моче. Этот тест легко сделать с образцом мочи. Когда у почек возникают проблемы, они начинают выделять слишком много белка. После диагностики микроальбуминурии лекарства могут помочь предотвратить дальнейшее повреждение.
- Нервы: Повреждение нервов, вызванное диабетом, также известно как диабетическая невропатия.Крошечные кровеносные сосуды «питают» ваши нервы, поэтому, если кровеносные сосуды повреждены, в конечном итоге будут повреждены и нервы.

При диабете 2 типа у некоторых людей уже проявляются признаки повреждения нервов, когда им ставят диагноз. Это тот случай, когда контроль уровня глюкозы в крови может предотвратить дальнейшее повреждение.
Существуют различные формы диабетической невропатии: периферическая, вегетативная, проксимальная и очаговая. Диабетическая периферическая нейропатия — наиболее распространенная форма повреждения нервов, чаще всего поражающая нервы, идущие к кистям и стопам.
Люди, которые в течение длительного времени болели диабетом 2 типа и плохо справлялись с контролем уровня глюкозы в крови, могут потерять чувствительность в ногах. Они также могут испытывать боль, слабость или покалывание.
Одним из серьезных осложнений диабетической периферической нейропатии стопы является то, что люди могут не осознавать, что у них болит стопа. Язва может инфицироваться, инфекция может распространяться, и, если не лечить, может потребоваться ампутация стопы, чтобы инфекция не распространялась еще больше.
 Важно, чтобы ортопед регулярно осматривал стопы, но вы также должны попросить своего лечащего врача осматривать ваши стопы каждый раз, когда вы посещаете офис.
Важно, чтобы ортопед регулярно осматривал стопы, но вы также должны попросить своего лечащего врача осматривать ваши стопы каждый раз, когда вы посещаете офис.
Диабет 2 типа также может поражать крупные кровеносные сосуды, вызывая образование зубного налета и потенциально приводя к сердечному приступу, инсульту или закупорке сосудов в ногах (заболевание периферических сосудов).
Чтобы предотвратить сердечно-сосудистые заболевания и инсульт в результате диабета, вы должны хорошо управлять своим диабетом, но вы также должны делать выбор в пользу здоровья сердца в других сферах своей жизни: не курите, держите свое кровяное давление под контролем и платите внимание к своему холестерину.
Важно ежегодно проверять уровень холестерина. Ваш врач должен проверять ваше кровяное давление при каждом посещении врача. Кроме того, при каждом посещении врача врач должен проверять пульс на ногах, чтобы убедиться в правильном кровообращении.
Диабет 2 типа сопровождается определенными краткосрочными и долгосрочными осложнениями, но если вы будете поддерживать хороший контроль уровня глюкозы в крови, вы можете их избежать.
Обновлено: 12.10.19
Профилактика диабета 2 типа: вот что вы можете сделать
Лечение микрососудистых и макрососудистых осложнений
Управление сахарным диабетом (СД) 1 и 2 типа требует решения нескольких задач, основной из которых является контроль гликемии.Поддержание гликемического контроля у пациентов с диабетом предотвращает многие микрососудистые и макрососудистые осложнения, связанные с диабетом. В этой главе представлен обзор распространенности, скрининга, диагностики и лечения этих осложнений.
Определения
Микрососудистые Осложнения диабета — это долгосрочные осложнения, поражающие мелкие кровеносные сосуды. Обычно к ним относятся ретинопатия, нефропатия и невропатия.
- Ретинопатия делится на две основные категории: непролиферативная ретинопатия и пролиферативная ретинопатия.

- Непролиферативная ретинопатия — это развитие микроаневризм, венозных петель, кровоизлияний в сетчатку, твердых и мягких экссудатов.
- Пролиферативная ретинопатия — это наличие новых кровеносных сосудов с кровоизлиянием в стекловидное тело или без него. Это прогрессирование непролиферативной ретинопатии.
- Диабетическая нефропатия определяется как стойкая протеинурия. Он может прогрессировать до явной нефропатии , которая характеризуется прогрессирующим снижением функции почек, приводящим к терминальной стадии почечной недостаточности.
- Невропатия — гетерогенное состояние, связанное с нервной патологией. Состояние классифицируется в зависимости от пораженных нервов и включает очаговую, диффузную, сенсорную, моторную и вегетативную невропатию.
Макрососудистые Осложнения диабета — это в первую очередь заболевания коронарных артерий, периферических артерий и сосудов головного мозга. Раннее макрососудистое заболевание связано с атеросклеротической бляшкой в сосудистой сети, снабжающей кровью сердце, мозг, конечности и другие органы. Поздние стадии макрососудистого заболевания включают полную закупорку этих сосудов, что может увеличить риск инфаркта миокарда (ИМ), инсульта, хромоты и гангрены. Сердечно-сосудистые заболевания (ССЗ) являются основной причиной заболеваемости и смертности пациентов с диабетом.
Раннее макрососудистое заболевание связано с атеросклеротической бляшкой в сосудистой сети, снабжающей кровью сердце, мозг, конечности и другие органы. Поздние стадии макрососудистого заболевания включают полную закупорку этих сосудов, что может увеличить риск инфаркта миокарда (ИМ), инсульта, хромоты и гангрены. Сердечно-сосудистые заболевания (ССЗ) являются основной причиной заболеваемости и смертности пациентов с диабетом.
В начало
Распространенность
Ретинопатия .У 13% пациентов с СД 1 типа ретинопатия возникает через 5 лет, а у 90% — через 10–15 лет; примерно у 25% разовьется пролиферативная ретинопатия через 15 лет [1].
У пациентов с СД 2 типа у 40% пациентов, принимающих инсулин, и у 24% пациентов, принимающих пероральные гипогликемические средства, разовьется ретинопатия через 5 лет. Через 15–19 лет процентное соотношение возрастает до 84% и 53% соответственно. Пролиферативная ретинопатия развивается у 2% пациентов с СД 2 типа более 5 лет и у 25% пациентов с диабетом на протяжении 25 лет и более. [2]
[2]
Нефропатия . Распространенность нефропатии при сахарном диабете не установлена. Примерно 30% пациентов с СД 1-го типа и от 5% до 10% пациентов с СД 2-го типа становятся уремией. [3] Диабетическая нефропатия является ведущей причиной терминальной стадии почечной недостаточности.
Невропатия . Распространенность невропатии у пациентов с сахарным диабетом составляет 7% в течение 1 года и увеличивается до 50% в 25 лет как для СД 1, так и 2 типа [4].
Макрососудистые .Макрососудистые осложнения у пациентов с диабетом примерно в два-четыре раза повышают риск ишемической болезни сердца (ИБС), заболеваний периферических артерий и цереброваскулярных заболеваний. [5] По оценкам, от 37% до 42% всех ишемических инсультов у американцев связаны с эффектами диабета, одного или в сочетании с гипертонией. [6] Распространенность ИБС или инсульта у пациентов с диабетом составляет примерно 34% как у мужчин, так и у женщин. Распространенность заболеваний периферических сосудов у пациентов с диабетом в возрасте 30 лет и старше составляет 26%. [7]
[7]
В начало
Патофизиология
Ретинопатия . Формирование микроаневризмы — самое раннее проявление диабетической ретинопатии. Микроаневризмы могут образовываться из-за высвобождения вазопролиферативных факторов, слабости капиллярной стенки или повышенного внутрипросветного давления. Микроаневризмы могут вызвать проницаемость сосудов в желтом пятне, что может привести к отеку желтого пятна, угрожающему центральному зрению. Облитерация капилляров сетчатки может привести к внутриретинальным микрососудистым аномалиям.По мере того, как закрытие капилляров становится обширным, развиваются внутриретинальные кровоизлияния.
Пролиферативная ретинопатия развивается из-за ишемии и высвобождения вазоактивных веществ, таких как фактор роста эндотелия сосудов, которые стимулируют образование новых кровеносных сосудов по мере прогрессирования непролиферативной ретинопатии. Эти сосуды могут прорезаться через поверхность сетчатки и разрастаться на задней поверхности стекловидного тела.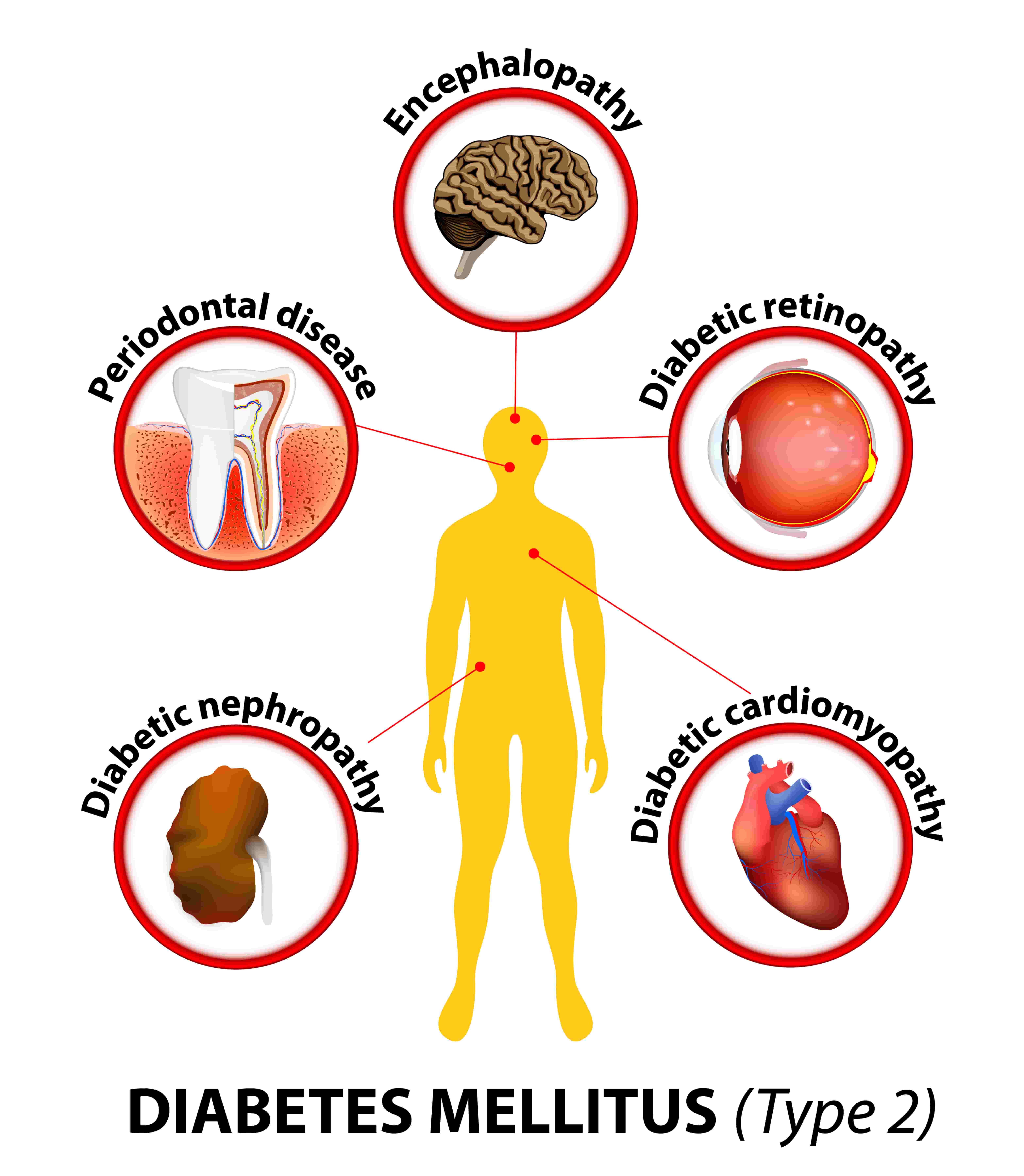 Эти сосуды очень рыхлые и могут привести к кровоизлияниям в стекловидное тело. Стекловидное тело может сокращаться и приводить к отслоению сетчатки.
Эти сосуды очень рыхлые и могут привести к кровоизлияниям в стекловидное тело. Стекловидное тело может сокращаться и приводить к отслоению сетчатки.
Нефропатия . Выявлены два патофизиологических пути диабетической нефропатии. Во-первых, диабетическая нефропатия может быть результатом увеличения клубочкового капиллярного кровотока, что, в свою очередь, приводит к увеличению продукции внеклеточного матрикса и повреждению эндотелия. Это приводит к увеличению проницаемости клубочков для макромолекул. Могут развиться мезангиальное расширение и интерстициальный склероз, которые могут вызвать склероз клубочков. Второй путь, называемый неальбуминурическим нарушением функции почек, связан с макрососудистыми и / или повторяющимися нерешенными эпизодами острого повреждения почек.Пониженная скорость клубочковой фильтрации (СКФ) и альбуминурия являются факторами риска сердечно-сосудистых событий, тогда как альбуминурия предсказывает смерть и прогрессирование до конечной стадии почечной недостаточности лучше, чем потеря СКФ.
Невропатия . Патофизиология невропатии сложна. Диабет связан с дислипидемией, гипергликемией, а также нарушениями низкого уровня инсулина и фактора роста. Эти нарушения связаны с гликированием кровеносных сосудов и нервов. Кроме того, аутоиммунитет может повлиять на структуру нерва.Травма и защемление нерва могут привести к структурному повреждению нерва, включая сегментарную демиелинизацию, атрофию и потерю аксонов, а также прогрессирующую демиелинизацию. Эти эффекты вызывают невропатию.
Макрососудистые . Макрососудистые осложнения диабета возникают в результате гипергликемии, избытка свободных жирных кислот и инсулинорезистентности. Они вызывают повышенный окислительный стресс, активацию протеинкиназы и активацию рецептора конечных продуктов гликирования, факторов, которые действуют на эндотелий.
- Во-первых, пониженное содержание оксида азота, повышенное содержание эндотелина и повышенное содержание ангиотензина II вызывают сужение сосудов, которое приводит к гипертонии и росту гладкомышечных клеток сосудов.

- Во-вторых, пониженный уровень оксида азота, активированный ядерный фактор-KB, повышенный уровень ангиотензина II и активация активированного протеина-1 усиливают воспаление, что приводит к высвобождению хемокинов, цитокинов и экспрессии молекул клеточной адгезии.
- В-третьих, снижение оксида азота, увеличение тканевого фактора, увеличение ингибитора активатора плазминогена-1 и снижение простациклина приводят к тромбозу, гиперкоагуляции, активации тромбоцитов и снижению фибринолиза.
Эти пути в конечном итоге приводят к атеросклерозу, который является причиной макрососудистых осложнений диабета.
В начало
Признаки и симптомы
Ретинопатия . Симптомы ретинопатии минимальны до тех пор, пока заболевание не перейдет в запущенную форму с потерей или нечеткостью зрения. Признаки непролиферативной ретинопатии включают микроаневризмы, венозные петли, кровоизлияния в сетчатку, твердый экссудат и мягкий экссудат. Пролиферативная ретинопатия может включать новые сосуды в глазах или кровоизлияние в стекловидное тело.
Нефропатия . Самый ранний признак нефропатии — артериальная гипертензия, которая часто совпадает с развитием микроальбуминурии. По мере ухудшения нефропатии у пациентов могут развиваться отеки, аритмии, связанные с гипергликемией, или симптомы, связанные с почечной недостаточностью.
Невропатия . Признаки и симптомы невропатии зависят от типа развивающейся нейропатии. Чаще всего у пациентов развивается симптоматическая дистальная полинейропатия. Признаки включают снижение или полную потерю рефлексов голеностопного рефлекса и вибрационной чувствительности с гипералгезией и болью в икроножных мышцах у некоторых пациентов.Обычно они продаются в виде «чулок и перчаток». Также может произойти истощение мелких мышц рук и ног.
Пациенты могут иметь очаговые невропатии вследствие мононеврита или синдромов защемления. Они вызывают очаговый неврологический дефицит, ограниченный одним нервом. Редкой, но тяжелой формой диабетической нейропатии является диабетическая амиотрофия, которая начинается с боли, за которой следует сильная слабость и распространяется от односторонней к двусторонней. Спонтанно проходит через 18-24 месяца.
Спонтанно проходит через 18-24 месяца.
Макрососудистые . Пациенты с ССЗ, ассоциированными с диабетом, могут иметь стабильную или нестабильную стенокардию, ИМ или аритмию; однако у многих пациентов наблюдаются неузнаваемые симптомы. У пациентов с церебральным сосудистым заболеванием может внезапно развиться очаговый неврологический дефицит, такой как опущение лица, гемипарез или изолированная слабость руки или ноги. Головокружение, невнятная речь, трудности с походкой и потеря зрения также могут быть симптомами.
Заболевание периферических сосудов распознается по боли в ногах при физической нагрузке, которая может прогрессировать до боли в покое и ишемических язв.Большинство случаев протекает бессимптомно.
В начало
Проверка
Пациенты с диабетом должны регулярно, не реже одного раза в 6 месяцев, проходить скрининг на ретинопатию, нефропатию и неврологические осложнения (таблица 1). Людям с неконтролируемым диабетом следует чаще обследоваться.
Таблица 1. Скрининг микро- и макрососудистых осложнений у больных сахарным диабетом.
| Осложнение | Обнаружение |
|---|---|
| Микрососудистые | |
| Ретинопатия |
|
| Нефропатия | Микоальбумин мочи |
| Невропатия | Испытания мононити |
| Макрососудистая | |
| Гипертония | Измеряйте артериальное давление при каждом посещении |
| Дислипидемия | Профили липидов натощак, не реже одного раза в год |
Ретинопатия
Обследование расширенного глаза офтальмологом или оптометристом должно проводиться в течение 5 лет с момента появления СД 1 типа и во время постановки диагноза СД 2 типа, поскольку фактическую дату начала при СД 2 типа определить трудно. Последующие обследования глаз следует проводить ежегодно у пациентов без ретинопатии или с минимальной фоновой ретинопатией. Тем, у кого ретинопатия находится на более поздних стадиях, необходимы более частые последующие осмотры.
Последующие обследования глаз следует проводить ежегодно у пациентов без ретинопатии или с минимальной фоновой ретинопатией. Тем, у кого ретинопатия находится на более поздних стадиях, необходимы более частые последующие осмотры.
Ручная офтальмоскопия может обнаружить диабетическую ретинопатию, но она дает ограниченный обзор сетчатки и затрудняет выявление диабетического макулярного отека, который является важной причиной потери зрения при диабете. Ретинопатию легче обнаружить с помощью бинокулярного зрения. В сложных случаях используют в / в флюоресцентную ангиографию и конфокальную микроскопию.Доступна технология для просмотра фотографий глазного дна, полученных в офисе практикующего врача и затем прочитанных экспертом. Однако они не дают полного представления о сетчатке и не включают другие аспекты обследования глаз, такие как глазное давление, и, таким образом, не могут заменить ежегодные обследования глаз.
Нефропатия
Отличительным признаком ранней диабетической нефропатии является экскреция альбумина. Чувствительные методы определения очень низкого уровня альбумина или микроальбуминурии доступны уже много лет.Самым простым методом скрининга является точечный анализ мочи с поправкой на уровень креатинина в моче. Также могут использоваться временные сборы за ночь или за 24 часа.
Чувствительные методы определения очень низкого уровня альбумина или микроальбуминурии доступны уже много лет.Самым простым методом скрининга является точечный анализ мочи с поправкой на уровень креатинина в моче. Также могут использоваться временные сборы за ночь или за 24 часа.
В целом, микроальбуминурия определяется как более 30 мг альбумина на грамм креатинина (точечный анализ мочи) или от 30 до 299 мг в 24 часа и более 300 мг креатинина (или 24 часа) как альбуминурия. У пациентов с альбуминурией определение креатинина сыворотки следует проводить не реже одного раза в год. Когда значения расчетной скорости клубочковой фильтрации (рСКФ) снижаются, следует использовать более конкретные измерения СКФ (чаще всего клиренс креатинина).
Периферическая невропатия
Тестирование моноволокна в офисе — самый простой способ проверить, нет ли нечувствительности стопы. Мононить 5,07 мм накладывается на основание ножек (рис. 1). Любая потеря чувствительности связана с повышенным риском образования язвы. Пациент, у которого была язва стопы, имеет повышенный риск возникновения дополнительных язв стопы.
Пациент, у которого была язва стопы, имеет повышенный риск возникновения дополнительных язв стопы.
Пациенты должны быть проинструктированы ежедневно осматривать свои ступни. Пациентам, которым трудно осматривать ноги, следует обратиться за помощью, особенно если у них нарушено зрение.Использование зеркала может помочь пациентам увидеть ступни (см. Главу «Профилактика и лечение язв ног и стоп при сахарном диабете»).
Сердечно-сосудистые заболевания
Тщательный опрос о симптомах ишемической коронарной болезни по-прежнему остается одним из наиболее важных способов выявления сердечно-сосудистых заболеваний. Многие пациенты с диабетом не испытывают типичной боли в груди при физической нагрузке. Следовательно, врачи должны спросить о снижении толерантности к физической нагрузке, одышке или тошноте, вызванной физической нагрузкой.
Вопрос скрининга на сердечно-сосудистые заболевания рассматривался в различных исследованиях. Руководящие принципы и индивидуальные рекомендации не совсем согласуются друг с другом. В то время как почти каждая группа предлагает стресс-тесты для пациентов с симптомами сердечно-сосудистых заболеваний или электрокардиографические изменения, предполагающие ишемию, рекомендации по скринингу на бессимптомное заболевание менее последовательны.
В то время как почти каждая группа предлагает стресс-тесты для пациентов с симптомами сердечно-сосудистых заболеваний или электрокардиографические изменения, предполагающие ишемию, рекомендации по скринингу на бессимптомное заболевание менее последовательны.
Американская диабетическая ассоциация (ADA) считает, что кандидаты на кардиологическое стресс-тестирование должны включать в себя тех, кто в анамнезе имел периферические или каротидные окклюзионные заболевания; люди, ведущие малоподвижный образ жизни, старше 55 лет и планирующие начать интенсивную программу физических упражнений; и пациенты с двумя или более факторами риска сердечно-сосудистых заболеваний.[8]
В рекомендациях Американской ассоциации клинических эндокринологов (AACE) указано следующее:
Скрининг бессимптомной ишемической болезни сердца с использованием различных стресс-тестов у пациентов с СД2 не продемонстрировал четких доказательств улучшения сердечных исходов и поэтому не рекомендуется . [9]
[9]
Консенсусная группа Американской кардиологической ассоциации (AHA) разработала следующий подход к скринингу на ИБС у пациентов с диабетом:
Скрининг определяется как выявление заболевания у бессимптомных лиц.Поскольку скрининговые тесты предназначены для широкого применения, они должны быть быстрыми и недорогими. Кроме того, чтобы результаты тестирования были полезными, они должны привести к смене руководства, а результаты тестирования должны улучшить результаты . [10]
Рекомендации Американского колледжа кардиологов (ACC) / AHA по тестированию с физической нагрузкой дают скринингу с помощью тестов на беговой дорожке с нагрузкой у пациентов с диабетом рейтинг качества данных IIb, что означает, что его полезность или эффективность менее хорошо подтверждена доказательствами или мнениями.[11] Они отмечают, что тесты с физической нагрузкой могут быть полезны людям с повышенным риском перед тестированием.
Большинство согласованных заявлений и руководств по диабету и ИБС предполагают, что неинвазивное кардиологическое тестирование должно проводиться у пациентов с диабетом и одним дополнительным критерием: заболевание периферических артерий, цереброваскулярное заболевание, изменения в покое на электрокардиограмме (ЭКГ) или наличие двух или более основные факторы риска ССЗ.
Согласно этим рекомендациям, оценка риска начинается с истории болезни, включая особое внимание к симптомам атеросклеротического заболевания, таким как стенокардия, хромота или эректильная дисфункция.Электрокардиографические изменения, показывающие гипертрофию левого желудочка и изменения ST-T, предполагают повышенный риск сердечно-сосудистых заболеваний. Данные продолжающегося исследования DIAD (Выявление ишемии у бессимптомных диабетиков) [12], которое разработано для определения факторов риска, связанных с клинически бессимптомным заболеванием миокарда, с использованием стресс-тестов с визуализацией сердца, показали, что наличие нейропатии может быть одним из факторов риска. наиболее важные предикторы риска сердечно-сосудистых заболеваний.
Пока не ясно, как результаты неинвазивного тестирования могут изменить стратегии управления рисками у пациентов с диабетом, поскольку диабет уже считается эквивалентом риска сердечно-сосудистых заболеваний.Таким образом, неинвазивное тестирование должно быть максимально нацелено на выявление пациентов с сердечно-сосудистыми заболеваниями, которые поддаются хирургическому вмешательству. В то время как неинвазивный скрининг у бессимптомных пациентов может выявить заболевание, поддающееся чрескожному вмешательству или аортокоронарному шунтированию, экономическая эффективность и влияние на долгосрочные результаты все еще остаются неопределенными.
В то время как неинвазивный скрининг у бессимптомных пациентов может выявить заболевание, поддающееся чрескожному вмешательству или аортокоронарному шунтированию, экономическая эффективность и влияние на долгосрочные результаты все еще остаются неопределенными.
Пристальное внимание к истории изменений переносимости физической нагрузки у пациента, атипичных симптомах, указывающих на стенокардию, или предполагающих отклонениях ЭКГ — это причины, по которым следует рассмотреть возможность проведения стресс-тестирования.Кроме того, дислипидемия, ожирение, артериальная гипертензия, альбуминурия и семейный анамнез сердечно-сосудистых заболеваний могут быть причинами для рассмотрения стресс-тестирования пациентов, у которых нет клинических симптомов сердечно-сосудистых заболеваний. Этот подход наиболее соответствует рекомендациям AACE и должен отбирать пациентов с наивысшим риском сердечно-сосудистых заболеваний. В отсутствие убедительных доказательств, как отмечает AHA, практикующим врачам необходимо принимать решения о пациентах, у которых может быть скрытое заболевание миокарда.
В начало
Диагностика
Ретинопатия
Диагноз ретинопатии основан на результатах обследования глаз, чтобы определить, есть ли у пациента клинически значимый отек желтого пятна, пролиферативная ретинопатия или тяжелая непролиферативная ретинопатия.Прогрессирующие изменения сетчатки, возникающие у пациентов с диабетом, включают следующее:
- Формирование микроаневризм капилляров сетчатки;
- Развитие аномальной проницаемости сосудов;
- ишемия;
- Разрастание новых сосудов и фиброзной ткани на поверхности сетчатки и диска зрительного нерва;
- Сокращение фиброваскулярных пролифераций и стекловидного тела. [13]
Нефропатия
Диагноз нефропатии первоначально основывается на развитии микроальбуминурии.Микроальбуминурия определяется как скорость экскреции альбумина от 20 до 200 мкг / мин. Поскольку среднесуточная скорость экскреции альбумина у людей с диабетом и без него варьируется до 40%, рекомендуется провести три сбора мочи в течение нескольких недель, прежде чем ставить этот диагноз. Явная нефропатия определяется как скорость экскреции альбумина> 300 мг / 24 часа. Это связано с линейным снижением СКФ от 0,1 до 2,4 мл / мин / месяц.
Явная нефропатия определяется как скорость экскреции альбумина> 300 мг / 24 часа. Это связано с линейным снижением СКФ от 0,1 до 2,4 мл / мин / месяц.
Следующие стадии хронической болезни почек: [14]
Стадия 1: СКФ> 90 мг / 24 часа.
Стадия 2: СКФ слегка снижается при дозировке от 60 до 89 мг / 24 часа.
Стадия 3: СКФ от 30 до 59 мг / 24 часа.
Стадия 4: СКФ от 15 до 29 мг / 24 часа.
Стадия 5: нефропатия в терминальной стадии с СКФ <15 мг / 24 часа.
Невропатия
Диагноз невропатии, определяемый потерей рефлексов рефлексов голеностопного сустава, основан на обнаружении очагового (отдельный корень) или диффузного (вся конечность) поражения. Результаты могут быть асимметричными (множественный мононеврит) или симметричными в соответствии с градиентом поражения от дистального к проксимальному (наиболее часто).Электродиагностические исследования могут подтвердить заболевание периферических нервов и определить характер заболевания. Вегетативная невропатия диагностируется у пациентов с гастропарезом или ортостатической гипотонией.
Вегетативная невропатия диагностируется у пациентов с гастропарезом или ортостатической гипотонией.
Сердечно-сосудистые заболевания
Диагноз ССЗ может быть подтвержден несколькими диагностическими и визуализирующими исследованиями. ЭКГ в состоянии покоя в 12 отведениях недостаточно чувствительна для выявления заболевания у пациентов со стабильной стенокардией. Сердечно-сосудистые стресс-тесты можно оценить с помощью ЭКГ во время физических упражнений, добутамина, дипиридамола или аденозина.Эхокардиография может повысить чувствительность теста. В качестве альтернативы можно использовать ядерное стресс-тестирование с таллием 201 или технецием 99m в сочетании с дипиридамолом или аденозином. Значительная ИБС определяется по относительной гипоперфузии на изображениях пикового стресса. Коронарная артериография может подтвердить ИБС.
Диагноз инсульта ставится на основании появления у пациента симптомов очагового неврологического дефицита и может быть подтвержден с помощью компьютерной томографии или МРТ. КТ-ангиография может использоваться для определения местоположения окклюзии сосудов и оценки пригодной для жизни ткани мозга.
КТ-ангиография может использоваться для определения местоположения окклюзии сосудов и оценки пригодной для жизни ткани мозга.
Диагноз «заболевание периферических артерий» ставится путем определения лодыжечно-плечевого индекса (ЛПИ). Это отношение систолического давления в голеностопном суставе к систолическому давлению в плече. ЛПИ менее 0,9 имеет чувствительность 95% и специфичность 100% при обнаружении заболевания периферических артерий. ЛПИ более 1,4 отражает кальцинированные артерии. Это связано с повышенным риском язв стопы и сердечно-сосудистых заболеваний. Если рассматривается возможность реваскуляризации, другие тесты, включая дуплексное ультразвуковое исследование, МР-ангиографию и КТ-ангиографию, могут использоваться для определения конкретных участков хирургического вмешательства.
В начало
Менеджмент: Образ жизни
Для надлежащего лечения микрососудистых и макрососудистых осложнений диабета практикующие врачи должны лечить широкий спектр факторов, которые сосредоточены в нескольких областях, включая потребление пищи, контроль уровня глюкозы в крови, образ жизни и активность, артериальное давление и липиды.
Лечебно-диетическая терапия
Руководства по лечебно-диетической терапии были разработаны ADA и кратко изложены в таблице 2.[15] Основное внимание в этих рекомендациях уделяется улучшению результатов за счет улучшения гликемического контроля, снижения веса (при необходимости) и контроля артериального давления и липидов. Имеются явные доказательства того, что избыток насыщенных жиров в рационе пагубно влияет на липидный профиль; поэтому рекомендуется ограничение насыщенных жиров. Данные, подтверждающие абсолютное ограничение углеводов, не являются надежными, поэтому рекомендации ADA допускают гибкость в потреблении углеводов. ADA опубликовала отдельные рекомендации по содержанию углеводов и составу рациона.[16]
Самым важным параметром прандиального скачка гликемии является общее потребление углеводов. Потребление продуктов с низким гликемическим индексом приводит к более низкому уровню глюкозы во время еды, чем потребление продуктов с высоким гликемическим индексом. Однако в контексте смешанного питания различия между продуктами с низким и высоким гликемическим индексом уменьшаются.
Однако в контексте смешанного питания различия между продуктами с низким и высоким гликемическим индексом уменьшаются.
Количество и источник углеводов являются важными детерминантами уровня глюкозы после приема пищи. В исследованиях относительного влияния гликемического индекса и общего содержания углеводов в отдельных продуктах питания на гликемическую нагрузку — произведение гликемического индекса и общего количества углеводов — содержание углеводов (общее количество граммов) объясняет 68% вариаций гликемической нагрузки и гликемического индекса. индекс питания объяснил 49%.[17,18] Когда общее содержание углеводов и гликемический индекс были включены в регрессионный анализ, гликемический индекс составлял 32% вариации.
Обычно рекомендуется ограничение употребления алкоголя и натрия. Пищевые добавки не нужны пациентам, которые придерживаются хорошо сбалансированной диеты. Многие рекомендации по контролю веса предлагают ограничение калорий в зависимости от степени ожирения, а также от 30 до 45 минут физических упражнений от 3 до 5 дней в неделю. Упражнения — важный компонент любого режима для снижения веса и контроля гликемии.Другие рекомендации по питанию пациентов с диабетом в целом соответствуют рекомендациям ADA.
Упражнения — важный компонент любого режима для снижения веса и контроля гликемии.Другие рекомендации по питанию пациентов с диабетом в целом соответствуют рекомендациям ADA.
| Таблица 2. Цели лечебно-диетической терапии больных сахарным диабетом. |
|---|
Достигайте оптимальных метаболических результатов, достигая и поддерживая следующие показатели:
Улучшение здоровья за счет выбора здоровой пищи и физической активности. Учитывайте индивидуальные потребности в питании, принимая во внимание личные и культурные предпочтения и образ жизни, уважая при этом индивидуальные пожелания и желание. |
| Конкретные группы пациентов |
| Дети и подростки с СД 1 типа |
| Обеспечьте организм достаточной энергией для нормального роста и развития. Интегрируйте схемы приема инсулина в обычные привычки питания и физической активности. |
| Дети и подростки с СД 2 типа |
| Способствует изменению привычек питания и физической активности, которые снижают инсулинорезистентность и улучшают метаболический статус. |
| Беременные и кормящие женщины |
| Обеспечьте организм достаточным количеством энергии и питательных веществ, необходимых для достижения оптимальных результатов. |
| Пожилые люди |
| Обеспечение пищевых и психосоциальных потребностей пожилых людей. |
| Пациенты, получавшие инсулин или средства, усиливающие секрецию инсулина |
Обеспечить обучение навыкам самоконтроля для лечения (и профилактики) гипогликемии, острых заболеваний и проблем с глюкозой в крови, связанных с физическими упражнениями.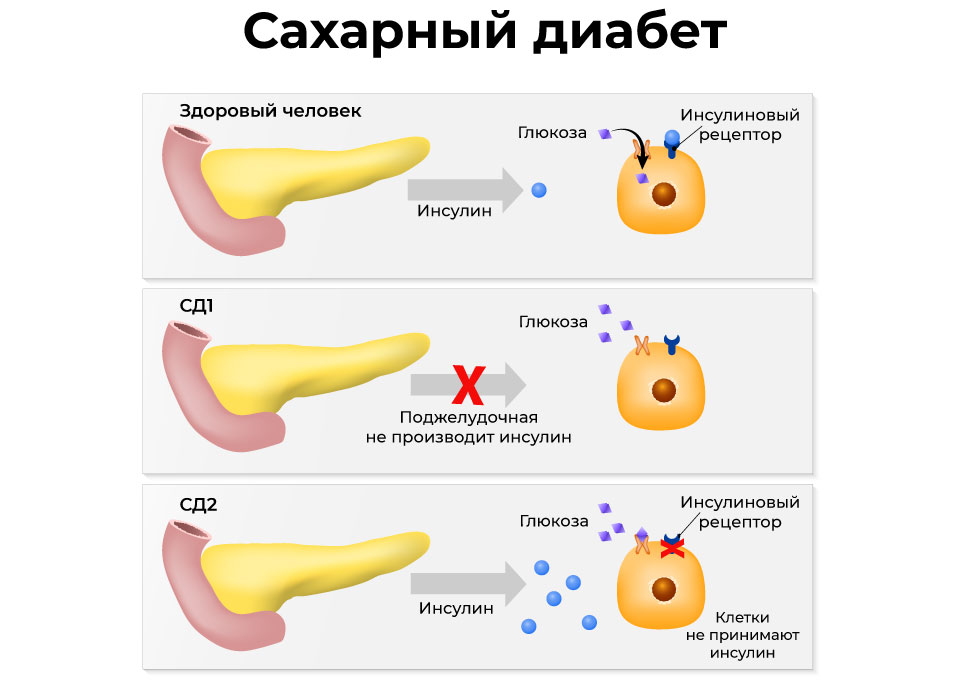 |
| Группа риска по диабету |
| Уменьшите риск, поощряя физическую активность и продвигая выбор продуктов, которые способствуют умеренной потере веса или, по крайней мере, предотвращают набор веса. |
Источник: Bantle JP Diabetes Care 2006. [15]
Упражнение
Руководства по упражнениям не всегда были конкретными в отношении точных предписаний упражнений, особенно в отношении аэробных упражнений и упражнений с отягощениями. Обычно предлагается 150 минут аэробных упражнений средней интенсивности (или 90 минут интенсивных) аэробных упражнений в неделю для достижения положительного эффекта в отношении гликемического контроля и снижения риска сердечно-сосудистых заболеваний. Это подтверждено рекомендациями ADA / AHA.[19]
Приветствуются регулярные физические упражнения, но необходимо учитывать осложнения диабета. Например, пациентам с потерей чувствительности ступней следует ограничить выполнение упражнений с отягощением. Из-за риска сердечно-сосудистых заболеваний у пациентов с диабетом необходимо провести соответствующий скрининг на сердечно-сосудистые заболевания до того, как пациенты начнут выполнять программу упражнений. Преимущества упражнений включают контроль веса и улучшенный гликемический контроль, часто из-за снижения инсулинорезистентности.
Из-за риска сердечно-сосудистых заболеваний у пациентов с диабетом необходимо провести соответствующий скрининг на сердечно-сосудистые заболевания до того, как пациенты начнут выполнять программу упражнений. Преимущества упражнений включают контроль веса и улучшенный гликемический контроль, часто из-за снижения инсулинорезистентности.
Курение
Во всех руководствах, связанных с диабетом и сердечно-сосудистыми заболеваниями, рекомендуется бросить курить.
В начало
Менеджмент: микрососудистые риски
Профилактика — это оптимальный подход к лечению микрососудистых осложнений диабета. Двумя основными подходами к профилактике ретинопатии и нефропатии являются интенсивный контроль гликемии и агрессивный контроль гипертонии. Интенсивный гликемический контроль был наиболее эффективным подходом к предотвращению нейропатических осложнений диабета.
Эпидемиологическое исследование в Висконсине продемонстрировало, что у пациентов с диабетом более высокий исходный уровень гемоглобина A1c (HbA1c) коррелирует с увеличением частоты ретинопатии, прогрессирования ретинопатии и прогрессирования пролиферативной ретинопатии. [1,2]
[1,2]
В исследовании «Контроль диабета и его осложнений» [20] (DCCT) сравнивалась интенсивная инсулиновая терапия (инсулиновая помпа или несколько ежедневных инъекций) с традиционной терапией (одна или две инъекции в день) у 1441 пациента с СД 1 типа (615 пациентов с легкой и умеренной ретинопатией). ). В среднем через 6,5 лет интенсивная терапия эффективно замедляла или отсрочивала наступление диабетической ретинопатии, нефропатии и нейропатии у инсулинозависимых пациентов. В течение 4-летнего периода наблюдения после окончания исследования [21] снижение риска прогрессирующей ретинопатии (пролиферативная ретинопатия, отек желтого пятна и необходимость в лазерной терапии) и нефропатии (частота альбуминурии) сохранялось, несмотря на сужение уровней HbA1c. в двух группах.
Исследование Кумамото [22], в котором участвовали 110 пациентов с СД 2 типа, показало, что интенсивная терапия с многократными ежедневными инъекциями (перед сном, регулярными и перед сном) по сравнению с инъекциями инсулина один или два раза в день снижала HbA1c с 9,4% до 7,1%. Кроме того, двухэтапное прогрессирование ретинопатии уменьшилось на 69%, прогрессирование нефропатии уменьшилось на 70%, а скорость нервной проводимости улучшилась, что подтверждает эффективность интенсивной терапии.
Кроме того, двухэтапное прогрессирование ретинопатии уменьшилось на 69%, прогрессирование нефропатии уменьшилось на 70%, а скорость нервной проводимости улучшилась, что подтверждает эффективность интенсивной терапии.
Группа перспективного исследования диабета Великобритании (UKPDS) [23,24] оценила 5 102 пациента с СД 2 типа.Пациенты, получавшие интенсивное лечение (метформин; [23] сульфонилмочевины или инсулин [24]) по сравнению с обычным лечением, имели более низкий средний HbA1c (7,0% против 7,9%) и 12-летнее снижение риска на 27% для фотокоагуляции сетчатки, 33% для микроальбуминурии, и 74% за удвоение уровня креатинина. Эти результаты дополнительно подтверждают важность интенсивной терапии для уменьшения микрососудистых осложнений диабета.
Доказано, что контроль гипертонии снижает риск как ретинопатии, так и нефропатии.В исследование гипертонии и диабета [25,26], которое было частью UKPDS, вошли 1148 пациентов с СД 2 типа и сопутствующей артериальной гипертензией. Пациенты из группы строгого контроля достигли целевого артериального давления на уровне <150/85 мм рт. Ст. Во время лечения. Они были рандомизированы либо на каптоприл (ингибитор ангиотензинпревращающего фермента [АПФ]), либо на атенолол (бета-блокатор). Группа сравнения имела более высокое целевое артериальное давление <180/105 мм рт. они не были рандомизированы для активного лечения.
Пациенты из группы строгого контроля достигли целевого артериального давления на уровне <150/85 мм рт. Ст. Во время лечения. Они были рандомизированы либо на каптоприл (ингибитор ангиотензинпревращающего фермента [АПФ]), либо на атенолол (бета-блокатор). Группа сравнения имела более высокое целевое артериальное давление <180/105 мм рт. они не были рандомизированы для активного лечения.
В среднем пациенты из группы строгого контроля поддерживали среднее артериальное давление 144/82 мм рт. Ст. По сравнению с 154/87 мм рт. Ст. В группе сравнения.После 9 лет наблюдения строгий контроль привел к снижению фотокоагуляции сетчатки на 35% ( P <0,025), снижению двухэтапного ухудшения ретинопатии на 34% и снижению риска ухудшения остроты зрения на 47%. тремя линиями в таблице раннего лечения диабетической ретинопатии (ETDRS) ( P <0,005) [26].
Исследование Евклида [27], в котором участвовали 354 пациента с нормальным АД и диабетом 1 типа в возрасте от 20 до 59 лет, продемонстрировало, что лечение лизиноприлом привело к снижению прогрессирования ретинопатии на 50%, прогрессированию ретинопатии 2 степени и на 82%. % снижение развития пролиферативной ретинопатии.
В нескольких исследованиях оценивалось влияние контроля гипертонии на нефропатию у пациентов с СД 1 и 2 типа. Исследование 1983 г. [28] показало, что эффективный контроль артериального давления у пациентов с диабетом и нефропатией снижает скорость экскреции альбумина на 50% и замедляет скорость снижения СКФ с 0,29 до 0,1 мл / мин / месяц.
Метаанализ 2001 года [29] 12 исследований продемонстрировал, что ингибиторы АПФ могут задерживать прогрессирование до явной нефропатии на 62% у пациентов с ХМ 1 типа с микроальбуминурией.У многих из этих пациентов также наблюдалось снижение скорости экскреции альбумина. Никакие исследования у пациентов с СД 1 типа не показали, что начало приема ингибиторов АПФ при нормальной скорости экскреции альбумина задерживает развитие микроальбуминурии.
Группа совместных исследований [30] изучала действие ингибитора АПФ (каптоприла) у 409 пациентов с СД 1 типа с явной нефропатией (экскреция белка> 500 мг / сут и креатинина <2,5 мг / дл). Креатинин удвоился у 12,1% пациентов, получавших каптоприл, и у 21.3% пациентов, получавших плацебо (снижение риска на 48%).
Несколько исследований с участием пациентов с СД 2 типа с микроальбуминурией — с гипертензией или без нее — показали, что ингибиторы АПФ могут задерживать прогрессирование до явной нефропатии, снижать скорость экскреции альбумина и уменьшать снижение СКФ. Другое исследование показало, что у пациентов с СД 2 типа с нормальным АД и нормоальбуминурией лечение эналаприлом ослабляло увеличение скорости экскреции альбумина и уменьшало вероятность развития микроальбуминурии (a 12.Снижение риска на 5%). В других исследованиях у пациентов с СД 2 типа наблюдалось замедление прогрессирования микроальбуминурии до явной нефропатии при введении блокаторов рецепторов ангиотензина II.
Рекомендации
Глюкоза, контроль АД . Основываясь на этих исследованиях, ADA рекомендует целевой уровень глюкозы в плазме крови от 80 до 130 мг / дл и целевой уровень глюкозы после приема пищи <180 мг / дл. Целевое значение ADA для HbA1c составляет <7% (нормальный HbA1c составляет <6%), а целевое значение АД составляет <140/90 мм рт.[31]
AACE рекомендует целевые уровни глюкозы перед приемом пищи <110 мг / дл и <140 мг / дл после приема пищи [9]. Целевое значение HbA1c составляет <6,5%, а целевое АД - <130/85 мм рт. И ADA, и AACE рекомендуют измерять HbA1c каждые 3 месяца.
Самостоятельное тестирование глюкозы у пациентов с СД 1 типа или у беременных женщин с диабетом рекомендуется не реже трех раз в день. Частота мониторинга уровня глюкозы при СД 2 типа должна быть достаточной для достижения целевых показателей глюкозы.
У пациентов с артериальной гипертензией и микроальбуминурией или альбуминурией следует настоятельно рекомендовать терапию ингибиторами АПФ или блокаторами рецепторов ангиотензина II. UKPDS обнаружило, что интенсивный контроль артериального давления снижает микрососудистые осложнения на 37% при использовании как ингибиторов АПФ, так и бета-блокаторов. [26]
Ретинопатия . Пациентам с СД 1 типа необходимо пройти первичное комплексное обследование глаз с расширением зрачка в течение 5 лет от начала диабета. Пациенты с СД 2 типа должны пройти обследование глаз вскоре после постановки диагноза.Пациенты с СД 1 или 2 должны ежегодно проходить последующие осмотры зрения, проводимые офтальмологом или оптометристом, обладающим знаниями и опытом в диагностике ретинопатии.
Потеря зрения при непролиферативной диабетической ретинопатии происходит в основном из-за развития отека желтого пятна. Когда присутствует клинически значимый макулярный отек, начальным вариантом лечения являются интравитеральный антиваскулярный фактор роста эндотелия (VGEF) или фокальная лазерная фотокоагуляция.
Как только ретинопатия установлена, лучшим лечением для предотвращения слепоты у людей с высоким риском и тяжелой пролиферативной ретинопатией является лазерная фотокоагуляция.Исследование диабетической ретинопатии показало, что снижение серьезной потери зрения на 50% может быть достигнуто с помощью фотокоагуляции для лечения глаз с неоваскуляризацией, связанной с кровоизлиянием в стекловидное тело или неоваскуляризацией на диске зрительного нерва или рядом с ним, а также для глаз с пролиферативной ретинопатией или очень тяжелой непролиферативной ретинопатией. [32,33] Ингибиторы анти-VGEF могут использоваться в качестве дополнительной терапии для предотвращения фотокоагуляции в отдельных случаях диабетической ретинопатии. Сеть клинических исследований диабетической ретинопатии обнаружила, что 0.Ранибизумаб, введенный в стекловидное тело, в дозе 5 мг не уступал панретинальной фотокоагуляции через 2 года в отношении остроты зрения [34]. Однако долгосрочные данные недоступны. Если кровоизлияние в стекловидное тело не разрешается, витрэктомия может восстановить зрение.
Нефропатия . Ранняя нефропатия связана с микроальбуминурией, гипертонией и, возможно, повышенным креатинином. Терапия первой линии направлена на борьбу с гипертонией. Как правило, ингибиторы АПФ являются препаратами первого ряда.Пациентов, у которых развивается сильный кашель, частый побочный эффект ингибиторов АПФ, можно переключить на блокатор рецепторов ангиотензина II. Эти агенты показали аналогичную эффективность при уменьшении микроальбуминурии, снижении артериального давления и предотвращении ухудшения функции почек. Было показано, что некоторые блокаторы кальциевых каналов (дилтиазем и верапамил) уменьшают микроальбуминурию и при необходимости могут быть добавлены к лекарствам. Если уровень креатинина превышает 2 или 3 мг / дл, следует избегать приема ингибиторов АПФ, поскольку это может привести к явной почечной недостаточности, которая может привести к необходимости диализа или трансплантации почки.
Невропатия . В исследовании «Контроль диабета и осложнения» было обнаружено некоторое улучшение при нейропатии при интенсивном контроле диабета. Если это не поможет, дальнейшее лечение должно быть сосредоточено на обезболивании. Наиболее частая нейропатия — двусторонняя дистальная полинейропатия. Возрастающие дозы трициклических антидепрессантов, габапентина, фенитоина, карбамазепина и бензодиазепинов применялись с разной степенью успеха. Несколько агентов показали перспективу восстановления структурного повреждения нервов, которое может вызвать невропатию, включая ламинин B2, иммуноглобулин FI и FII, фактор роста нервов, инсулин и нейротрофин-3.Гастропарез лечится метоклопрамидом.
В начало
Менеджмент: макрососудистые риски
Пациенты с диабетом имеют повышенный риск макрососудистых осложнений сердечно-сосудистых заболеваний. По сравнению с недиабетической популяцией, пациенты с диабетом имеют в два-четыре раза повышенный риск сердечно-сосудистых заболеваний, и более половины пациентов с диабетом умирают от осложнений сердечно-сосудистых заболеваний. [35,36] Повышенные риски сердечно-сосудистых заболеваний включают коронарную ишемию, инсульт, МИ и стенокардия.Руководства США и Европы рассматривают СД 2 типа как эквивалент сердечно-сосудистых заболеваний, тем самым повышая его до высшей категории. [36,37]
В таблице 3 перечислены общие факторы риска сердечно-сосудистых заболеваний, связанные с диабетом, и рекомендованные терапевтические цели. Практикующим следует учитывать, что не все пациенты с диабетом имеют повышенный риск сердечного приступа, поэтому с рекомендациями можно проявить некоторую осторожность.
Таблица 3. Цели управления факторами риска ССЗ у пациентов с диабетом.
| Фактор риска | Цель терапии |
|---|---|
| Гиперлипидемия | |
| Холестерин ЛПНП, пациенты с ССЗ + СД | ЛПНП <70 мг / дл |
| Уровень холестерина ЛПНП повышен | ЛПНП <70 мг / дл |
| Уровень триглицеридов 200-499 мг / дл | Уровень холестерина не-ЛПВП <130 мг / дл |
| Уровень холестерина ЛПВП <40 мг / дл | Повышение ЛПВП (без конкретной цели) |
| Гипертония | АД <140/90 мм рт. Ст. (ADA, JNC 8) |
| Протромботическое состояние (ингибитор повышенного активатора плазминогена) | Терапия низкими дозами аспирина (пациенты с сердечно-сосудистыми заболеваниями и другими факторами риска) |
| Гипергликемия | HbA1c <7% |
| Избыточный вес (ИМТ 25-29.9 кг / м 2 ) Ожирение (ИМТ ≥30 кг / м 2 ) | Снизить ИМТ до нормального веса |
| Отсутствие физической активности | Назначение физических упражнений в зависимости от состояния пациента |
| Курение сигарет | Полное прекращение |
| Нежелательное питание | Достичь и поддерживать целевые показатели уровня глюкозы и липидов в плазме крови |
Сокращения: ADA = Американская диабетическая ассоциация; ИМТ = индекс массы тела; АД = артериальное давление; ССЗ = сердечно-сосудистые заболевания; ЛПВП = липопротеин высокой плотности; JNC VI = Шестой отчет Объединенного национального комитета по профилактике, оценке и лечению высокого кровяного давления; ЛПНП = липопротеины низкой плотности.
Адаптировано из ADA и JNC 8. [31, 42].
Дислипидемия
Рекомендации по ведению дислипидемии были опубликованы Национальной образовательной программой по холестерину и экспертными комиссиями из AACE, ACP, ADA, ACC и AHA. Руководящие принципы, как правило, едины в рекомендациях агрессивного снижения уровня липидов при диабете.
Предлагаемые целевые уровни холестерина ЛПНП следующие: [37,39]
- Уровень холестерина ЛПНП составляет <100 мг / дл для любого пациента с диабетом.
- Если уровень холестерина ЛПНП <100 мг / дл, но уровни триглицеридов (и очень холестерина ЛПОНП [ЛПОНП]) повышены, то уровень холестерина липопротеинов не высокой плотности (ЛПВП) должен быть <130 мг / дл.
- Для пациентов с очень высоким риском, таких как диабетические пациенты с перенесенным инфарктом миокарда, рекомендуемый уровень холестерина ЛПНП составляет <70 мг / дл; уровень холестерина не-ЛПВП составляет <100 мг / дл.
- Пациенты с уровнем холестерина ЛПНП <100 мг / дл без лекарств должны получать лечение для достижения снижения уровня холестерина ЛПНП> 30%.
Эти рекомендации основаны на результатах исследований по снижению уровня липидов, в которых участвовали пациенты с диабетом, и были подтверждены в последующих исследованиях. [37]
Последующий анализ пациентов с диабетом, включенных в исследования по снижению уровня липидов, подтвердил мнение о том, что у этих пациентов наблюдается сопоставимое относительное снижение (или, возможно, большее абсолютное снижение) риска сердечно-сосудистых событий, чем у их недиабетических коллег. Эти данные кратко изложены в рекомендациях ACP.[40] Рекомендации ADA и AHA [19] предлагают целевой уровень холестерина ЛПНП <100 мг / дл для пациентов с диабетом и необязательный целевой уровень <70 мг / дл для пациентов с диабетом и сердечно-сосудистыми заболеваниями.
Кроме того, в этих рекомендациях рекомендуется, чтобы у пациентов с повышенным уровнем триглицеридов и соответствующим повышением уровня холестерина ЛПОНП значение холестерина не-ЛПВП (ЛПНП плюс уровень холестерина ЛПОНП) было установлено на 30 мг / дл выше целевого значения ЛПНП — то есть уровень холестерина не-ЛПВП <130 мг / дл, с необязательной целью <100 мг / дл.Эти правила по-прежнему рекомендуются AACE.
Руководства ACC / AHA также рекомендуют пациентам с диабетом в возрасте от 40 до 75 лет и уровнем ЛПНП от 70 до 189 мг / дл лечиться статинами высокой интенсивности без целевого уровня холестерина. [41]
Гипертония
Крупные клинические испытания у пациентов с диабетом продемонстрировали благоприятное влияние контроля АД на снижение риска сердечно-сосудистых заболеваний. Рекомендации ADA рекомендуют целевое значение АД 140/90 мм рт.[31, 42] Для достижения целевого АД обычно требуются комбинированные схемы (часто три или более препаратов). На основании исследований у пациентов с диабетом, показавших благоприятные сердечно-сосудистые результаты с ингибиторами АПФ рамиприлом (HOPE [43]) и периндоприлом (исследование EUROPA [44]), эти препараты следует рассматривать как часть начальной терапии у пациентов с артериальной гипертензией и СД 2 типа.
В крупном исследовании ONTARGET (N = 25 620; 38% с диабетом) оценивались исходы ССЗ в трех группах лечения: рамиприл, телмисартан и оба препарата вместе.[45] Не было различий между тремя руками. Положительные эффекты нельзя было полностью отнести на счет снижения АД в этих испытаниях. Исследование ACCORD не показало преимуществ в снижении АД <120 мм рт. Ст. По сравнению с <140 мм рт. Ст. [46]
Гликемический контроль
Интервенционные исследования показали довольно скромную взаимосвязь между контролем гликемии и риском сердечно-сосудистых заболеваний. В исследовании UKPDS снижение HbA1c на 0,9% было связано со снижением риска инфаркта миокарда на 14% ( P =.052) в анализах намерения лечить и снижение на 16% на каждый 1% изменения уровня HbA1c в апостериорном наблюдательном анализе. [24, 47] Группа метформина у пациентов с ожирением в UKPDS имела снижение ИМ на 39%. риск по сравнению с обычной рукой ( P = 0,010). [23] Исследования ACCORD (N = 10 251) и ADVANCE (N = 11 140) не продемонстрировали положительного влияния интенсивного контроля (HbA1c <7,0%) на события сердечно-сосудистых заболеваний. [48,49]
Исследование по контролю диабета и его осложнений (DCCT) не показало положительного воздействия на сердечно-сосудистую систему от интенсивной терапии с контролем уровня глюкозы во время первоначального исследования.[50] Исследование «Эпидемиология вмешательств и осложнений диабета» (EDIC), долгосрочное последующее исследование DCCT, выявило снижение риска любого сердечного события на 42% в течение исследования DCCT / EDIC и на 57%. при нефатальном инфаркте миокарда или смерти от сердечно-сосудистых заболеваний в течение 17-летнего периода наблюдения за пациентами в DCCT. [51]
Два исследования, опубликованные в 2012 году, показывают, что пациенты с ИМТ ≥35 могут получить пользу от операции обходного желудочного анастомоза в качестве лечения ожирения и диабета.Mingrone et al [52] обнаружили, что у пациентов с ИМТ ≥35 у 95% пациентов, получавших билиопанкреатическое отведение, и у 75% пациентов, получавших обходное желудочное анастомозирование, наблюдалась ремиссия диабета. Schauer и др. [53] обнаружили, что у пациентов с ожирением и СД 2-го типа процент тех, кому удалось достичь гликемического контроля (HbA1c ≤6% через 1 год), был статистически значимо выше у пациентов, получавших обходной желудочный анастомоз по Ру (42%). или рукавная гастрэктомия (37%) по сравнению с пациентами, управляемыми медикаментами (12%).
Рекомендация .Пациента с диабетом следует направить к эндокринологу, если не удается достичь целевых показателей гликемического контроля или если у пациента наблюдается тяжелая гипогликемия. Важно направлять пациентов на ранней стадии заболевания, чтобы помочь им избежать долгосрочных осложнений. Кроме того, пациентов, у которых развиваются осложнения, следует направлять к эндокринологу, чтобы узнать, можно ли улучшить гликемический контроль, или просто вылечить осложнения.
Аспирин
Терапия аспирином рекомендована в рекомендациях ADA для первичной профилактики сердечно-сосудистых заболеваний у пациентов с диабетом.[8, 54] Аспирин рекомендуется всем взрослым с 10-летним риском сердечно-сосудистых заболеваний по Фрамингему> 10%, большинству мужчин ≥50 лет, большинству женщин ≥60 лет, а также тем, у кого есть любой из следующих факторов риска: употребление табака, микроальбуминурия, семейный анамнез преждевременных сердечно-сосудистых заболеваний, гипертония и дислипидемия. Аспирин рекомендуется взрослым с 10-летним риском коронарного события ниже 5%, мужчинам моложе 50 лет и женщинам моложе 60 лет без дополнительных факторов риска.
У мужчин в возрасте ≥50 лет и женщин в возрасте ≥60 лет с СД 1 или 2 типа плюс дополнительный фактор риска следует использовать аспирин для вторичной профилактики.Этим пациентам после острого коронарного синдрома следует применять аспирин в комбинации с клопидогрелом до 1 года.
Заключение
Девизом ADA является то, что диабет является серьезным заболеванием, связанным со значительной заболеваемостью и смертностью, связанной с микрососудистыми и макрососудистыми осложнениями. Тщательный скрининг этих осложнений дает врачам возможность снизить риск их развития и прогрессирования. Агрессивные меры по контролю гликемии, а также липидов и артериального давления, по-видимому, благоприятно влияют на многие осложнения диабета.Было показано, что терапия аспирином снижает риск сердечно-сосудистых заболеваний у этих пациентов. Эти стратегии скрининга и вмешательства подкреплены надежными данными наблюдений и интервенционных испытаний и, в свою очередь, одобрены различными организациями, которые написали руководства по лечению заболеваний.
В начало
Итоговые баллы
- Диабет — основная причина ретинопатии, нефропатии и невропатии.
- Диабет увеличивает риск сердечно-сосудистых заболеваний в 2–5 раз.
- Гликемический контроль связан со снижением риска микрососудистых и макрососудистых осложнений диабета.
- Лечение факторов риска сердечно-сосудистых заболеваний, особенно дислипидемии, связано со снижением риска сердечно-сосудистых событий.
- Раннее выявление микрососудистых осложнений и применение соответствующих стратегий лечения, таких как лазерная терапия (ретинопатия), ингибиторы АПФ или блокаторы рецепторов ангиотензина, а также правильная обувь (невропатия), могут снизить риск неблагоприятных исходов этих осложнений.
- Целевое артериальное давление для пациентов с диабетом должно быть <140/90 мм рт.
- Цели для ЛПНП составляют <100 мг / дл у пациентов с диабетом; целевой уровень ЛПНП составляет <70 мг / дл для пациентов с сопутствующей ишемической болезнью сердца или для пациентов в возрасте от 40 до 75 лет, получающих высокоинтенсивные статины.
В начало
Список литературы
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. Висконсинское эпидемиологическое исследование диабетической ретинопатии: II.Распространенность и риск диабетической ретинопатии в возрасте на момент постановки диагноза менее 30 лет. Arch Ophthalmol 1984; 102: 520–526.
- Klein R, Klein BE, Moss SE, Davis MD, DeMets DL. Висконсинское эпидемиологическое исследование диабетической ретинопатии: II. Распространенность и риск диабетической ретинопатии в возрасте на момент постановки диагноза 30 и более лет. Arch Ophthalmol 1984; 102: 527–532.
- Фридман Э.А. Диабетическая болезнь почек. В Rifkin H, Porte D, Eds. Сахарный диабет / Теория и практика 1990; 684–709.
- Виник А.И., Митчелл Б.Д., Лейхтер С.Б., Вагнер А.Л., О’Брайан ИТ, Жорж Л.П. Эпидемиология осложнений сахарного диабета. В: Лесли RDG, Роббинс, округ Колумбия, ред. Диабет: клиническая наука на практике Кембридж, Массачусетс: Издательство Кембриджского университета; 1995: 221.
- Виник А.И., Питтенгер Г.Л., МакНитт П., Стэнсберри КБ. Диабетические невропатии: обзор клинических аспектов, патогенеза и лечения. В: LeRoith D, Taylor SI, Olefsky JM, eds. Сахарный диабет: фундаментальный и клинический текст 3-е изд.Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2003: 911–934.
- Киссела Б.М., Хури Дж., Кляйндорфер Д. и др. Эпидемиология ишемического инсульта у пациентов с диабетом: большое исследование инсульта в Цинциннати / Северный Кентукки. Уход за диабетом 2005; 28: 355–359.
- Melton LJ 3rd, Macken KM, Palumbo PJ, Elveback LR. Заболеваемость и распространенность клинических заболеваний периферических сосудов в популяционной когорте пациентов с диабетом. Уход за диабетом 1980; 3: 650–654.
- Bax JJ, Young LH, Frye RL, Bonow RO, Steinberg HO, Barrett EJ. Скрининг ишемической болезни сердца у больных сахарным диабетом. Уход за диабетом 2007; 30: 2729–2736.
- Handelsman Y, Bloomgarden ZT, Grunberger G, et al. Американская ассоциация клинических эндокринологов и Американский колледж эндокринологов — Руководство по клинической практике для разработки комплексного плана лечения сахарного диабета — 2015. Endocr Pract 2015; 21 (Дополнение 1): 1-87.
- Виник А.И. Диагностика и лечение диабетической невропатии. Clin Geriatr Med 1999; 15: 293–320.
- Гиббонс Р. Дж., Балади Дж. Дж., Бисли Дж. У. и др. Рекомендации ACC / AHA по тестированию с физической нагрузкой: Краткое содержание. Отчет рабочей группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по тестированию с физической нагрузкой). Тираж 1997 г .; 96: 345–354.
- Young LH, Wackers FJ, Chyun DA и др .; DIAD Следователи.Сердечные исходы после скрининга на бессимптомную ишемическую болезнь сердца у пациентов с диабетом 2 типа: исследование DIAD: рандомизированное контролируемое исследование. JAMA 2009; 301: 1547–55.
- Джиндал В. Нейродегенерация как первичное изменение и роль нейропротекции при диабетической ретинопатии. Мол, нейробиол 2015; 51: 878-884.
- Национальный фонд почек. K / DOQI Руководство по клинической практике хронической болезни почек: оценка, классификация и стратификация. Am J Kidney Dis 2002; 39 (2 Дополнение 1): S1–266.
- Bantle JP, Wylie-Rosett J, Albright AL, et al. Рекомендации по питанию и вмешательства при диабете — 2006: заявление о позиции Американской диабетической ассоциации. Уход за диабетом 2006; 29: 2140–2157.
- Sheard NF, Clark NG, Brand-Miller JC и др. Углеводы в диете (количество и тип) в профилактике и лечении диабета: заявление Американской диабетической ассоциации. Уход за диабетом 2004; 27: 2266–2271.
- Фостер-Пауэлл К., Холт Ш., Бранд-Миллер Дж. Международная таблица гликемического индекса и значений гликемической нагрузки: 2002. Am J Clin Nutr 2002; 76: 5-56.
- Brand-Miller JC, Holt SHA. Ответ R Mendoza. Значения гликемической нагрузки [Письма в редакцию]. Am J Clin Nutr 2003; 77: 994–995.
- Buse JB, Ginsberg HN, Bakris GL, et al. Первичная профилактика сердечно-сосудистых заболеваний у людей с сахарным диабетом: научное заявление Американской кардиологической ассоциации и Американской диабетической ассоциации. Уход за диабетом 2007; 30: 162–172.
- Исследовательская группа по борьбе с диабетом и его осложнениям. Влияние интенсивного лечения диабета на развитие и прогрессирование отдаленных осложнений инсулинозависимого сахарного диабета. N Engl J Med 1993; 329: 977–986.
- Исследование по контролю диабета и его осложнениям / Группа исследования эпидемиологии вмешательств и осложнений диабета. Ретинопатия и нефропатия у пациентов с диабетом 1 типа через четыре года после интенсивной терапии. N Engl J Med 2000; 342: 381–389.
- Окубо Y, Кишикава Х., Араки Э. и др. Интенсивная инсулинотерапия предотвращает прогрессирование микрососудистых осложнений диабета у японских пациентов с инсулиннезависимым сахарным диабетом: рандомизированное проспективное 6-летнее исследование. Diabetes Res Clin Pract 1995; 28: 103–117.
- Группа перспективного исследования диабета в Великобритании (UKPDS). Влияние интенсивного контроля уровня глюкозы в крови с помощью метформина на осложнения у пациентов с избыточной массой тела и диабетом 2 типа (UKPDS 34). Lancet 1998; 352: 854–865.
- Британская группа перспективных исследований диабета. Интенсивный контроль уровня глюкозы в крови с помощью сульфонилмочевины или инсулина по сравнению с традиционным лечением и риск осложнений у пациентов с диабетом 2 типа (UKPDS 33). [Erratum 1999; 354: 602] Lancet 1998; 352: 837–853.
- Британская группа перспективных исследований диабета. Эффективность атенолола и каптоприла в снижении риска макрососудистых и микрососудистых осложнений при диабете 2 типа: UKPDS 39. BMJ 1998; 317: 713–720.
- Британская группа перспективных исследований диабета. Жесткий контроль артериального давления и риск макрососудистых и микрососудистых осложнений при диабете 2 типа: UKPDS 38. BMJ 1998; 317: 703–713.
- Чаутерведи Н., Шоли А.К., Стивенсон Дж. М. и др. И исследовательская группа EUCLID. Влияние лизиноприла на прогрессирование ретинопатии у нормотензивных людей с диабетом 1 типа. EURODIAB Контролируемое исследование лизиноприла при инсулинозависимом сахарном диабете. Lancet 1998; 351: 28–31.
- Parving HH, Andersen AR, Smidt UM, Svendsen PA. Раннее агрессивное антигипертензивное лечение снижает скорость снижения функции почек при диабетической нефропатии. Lancet 1983; 1 (8335): 1175–1179.
- Ингибиторы АПФ в группе исследователей диабетической нефропатии. Следует ли всем пациентам с сахарным диабетом 1 типа и микроальбуминурией получать ингибиторы ангиотензинпревращающего фермента? Мета-анализ индивидуальных данных пациента. Ann Intern Med 2001; 134: 370–379.
- Льюис EJ, Hunsicker LG, Bain RP, Rohde RD. Влияние ингибирования ангиотензин-превращающего фермента на диабетическую нефропатию. Совместная исследовательская группа. N Engl J Med 1993; 329: 1456–1462.
- Американская диабетическая ассоциация. Стандарты медицинской помощи при сахарном диабете — 2016: изложение позиции. Уход за диабетом 2016; 39 (Приложение 1): S4-S119.
- Исследовательская группа по изучению диабетической ретинопатии: Фотокоагуляционное лечение пролиферативной диабетической ретинопатии.Клиническое применение результатов исследования диабетической ретинопатии (DRS), отчет DRS № 8. Офтальмология 1981; 88: 583–600.
- Исследовательская группа по изучению диабетической ретинопатии. Показания к лечению диабетической ретинопатии фотокоагуляцией: Отчет DRS № 14. Int Ophthalmol Clin 1987; 27: 239–253.
- Писательский комитет Сети клинических исследований диабетической ретинопатии. Панретинальная фотокоагуляция против ранибизумаба в стекловидном теле при пролиферативной диабетической ретинопатии: рандомизированное клиническое исследование. JAMA 2015; 314: 2137-46.
- Laing S, Swerdlow AJ, Slater SD и др. Смертность от болезней сердца в когорте из 23 000 пациентов с инсулино-пролеченным диабетом. Диабетология 2003; 46: 760–765.
- Juutilainen A1, Lehto S, Rönnemaa T., Pyörälä K, Laakso M. Диабет 2 типа как «эквивалент ишемической болезни сердца»: 18-летнее проспективное популяционное исследование с участием финских субъектов. Уход за диабетом 2005; 28: 2901-7.
- Группа экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III).Третий отчет заключительного отчета группы экспертов Национальной образовательной программы по холестерину (NCEP) по обнаружению, оценке и лечению высокого уровня холестерина в крови у взрослых (Группа лечения взрослых III). Тираж 2002; 106: 3143–421.
- Де Бакер Г., Амбрози Э., Борх-Йонсен К. и др .; Практические рекомендации Комитета кардиологов Европейского общества. Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике: третья совместная рабочая группа европейского и других обществ по профилактике сердечно-сосудистых заболеваний в клинической практике (состоит из представителей восьми обществ и приглашенных экспертов). евро J Cardiovasc Предыдущий Rehabil 2003; 10: S1-S10.
- Grundy SM, Cleeman JI, Merz CN, et al. Последствия недавних клинических испытаний для рекомендаций Панели III по лечению взрослых Национальной образовательной программы по холестерину. Arterioscler Thromb Vasc Biol 2004; 24: e149 – e161.
- Snow V, Aronson MD, Hornbake ER, et al. Контроль липидов в лечении сахарного диабета 2 типа: руководство по клинической практике Американского колледжа врачей. Ann Intern Med 2004; 140: 644–649.
- Stone NJ, Robinson JG, Lichtenstein AH, et al; Американский колледж кардиологии / Целевая группа Американской кардиологической ассоциации по практическим рекомендациям. Руководство ACC / AHA 2013 г. по лечению холестерина в крови для снижения риска атеросклеротических сердечно-сосудистых заболеваний у взрослых: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям. Тираж 2014 г .; 129 (25 Приложение 2): S1-S45.
- Джеймс П., Опарил С., Картер Б.Л. и др.Основанное на фактах руководство 2014 года по лечению высокого кровяного давления у взрослых: отчет членов комиссии, назначенных в Восьмой объединенный национальный комитет (JNC 8). JAMA 2014; 311: 507-520.
- Юсуф С., Слейт П., Пог Дж и др., Для исследователей оценочного исследования по профилактике сердечных исходов. Влияние ингибитора ангиотензин-превращающего фермента рамиприла на сердечно-сосудистые события у пациентов из группы высокого риска. N Engl J Med 2000; 342: 145–153.
- Daly CA, Fox KM, Remme WJ, et al.Влияние периндоприла на сердечно-сосудистую заболеваемость и смертность у пациентов с диабетом в исследовании EUROPA: результаты субисследования PERSUADE. Eur Heart J 2005; 26: 1369–1378.
- Юсуф С., Тео К.К., Погу Дж. И др .; для исследователей ONTARGET. Телмисартан, рамиприл или оба препарата у пациентов с высоким риском сосудистых осложнений. N Engl J Med 2008; 358: 1547–1559.
- Soliman EZ, Byington RP, Bigger JT, et al. Влияние интенсивного снижения артериального давления на гипертрофию левого желудочка у пациентов с сахарным диабетом: действие по контролю сердечно-сосудистого риска в испытании диабета. Гипертония 2015; 66: 1123–1129.
- Страттон И.М., Адлер А.И., Нил Х.А. и др. Связь гликемии с макрососудистыми и микрососудистыми осложнениями диабета 2 типа (UKPDS 35): проспективное обсервационное исследование. BMJ 2000; 321: 405–412.
- Gerstein HC, Miller ME, Byington RP и др .; для группы исследования действий по контролю сердечно-сосудистого риска у пациентов с диабетом. Эффекты интенсивного снижения уровня глюкозы при диабете 2 типа. N Engl J Med 2008; 358: 2545–2559.
- Patel A, MacMahon S, Chalmers J, et al; для совместной группы ADVANCE. Интенсивный контроль уровня глюкозы в крови и сосудистые исходы у пациентов с сахарным диабетом 2 типа. N Engl J Med 2008; 358: 2560–2572.
- Исследование контроля диабета и его осложнений / Группа исследования эпидемиологии вмешательств и осложнений диабета. Ретинопатия и нефропатия у пациентов с диабетом 1 типа через четыре года после интенсивной терапии. N Engl J Med 2000; 342: 381-9.
- Nathan DM, Cleary PA, Backlund JY, et al; Исследование по контролю диабета и его осложнениям / Исследовательская группа по эпидемиологии вмешательств и осложнений диабета (DCCT / EDIC). Интенсивное лечение диабета и сердечно-сосудистых заболеваний у пациентов с диабетом 1 типа. N Engl J Med 2005; 353: 2643–2653.
- Mingrone G, Panunzi S, De Gaetano A, et al. Бариатрическая хирургия отличается от традиционной медикаментозной терапии диабета 2 типа. N Engl J Med 2012; 266: 1577–1585.
- Schauer PR, Kashyap SR, Wolski K, et al. Бариатрическая хирургия отличается от интенсивной лечебной терапии у пациентов с ожирением и диабетом. N Engl J Med 2012; 366: 1567–1576.
- Colwell JA. Терапия аспирином при сахарном диабете. Уход за диабетом 2004; 27: (Дополнение 1) S72 – S73.
Рекомендуемая литература
- Адлер А.И., Страттон И.М., Нил Х.А. и др. Связь систолического артериального давления с макрососудистыми и микрососудистыми осложнениями диабета 2 типа (UKPDS 36): проспективное обсервационное исследование. BMJ 2000; 321: 412–419.
- Американская ассоциация преподавателей диабета. Заявление о позиции. Диабетическое просвещение и общественное здоровье. Diabetes Educ 2000; 26: 607–609.
- Гранди С.М., Ховард Б., Смит С.-младший и др. Конференция по профилактике VI: Диабет и сердечно-сосудистые заболевания: Краткое содержание: Продолжение конференции для профессионалов здравоохранения из специальной группы авторов Американской кардиологической ассоциации. Тираж 2002; 105: 2231–2239.
- Krauss RM, Eckel RH, Howard B, et al. Рекомендации AHA по питанию: редакция 2000 г .: Заявление Комитета по питанию Американской кардиологической ассоциации для профессионалов здравоохранения. Тираж 2000 г .; 102: 2284–2299.
- Lebovitz HE, Austin MM, Blonde L, et al. Консенсусная конференция ACE / AACE по внедрению амбулаторного лечения сахарного диабета: рекомендации консенсусной конференции. Endocr Pract 2006; 12: (Дополнение 1) 6–12.
- Lichtenstein AH, Appel LJ, Brands M, et al. Пересмотр рекомендаций по диете и образу жизни в 2006 г .: научное заявление Комитета по питанию Американской кардиологической ассоциации. Тираж 2006 г .; 114: 82–96.
- Pugliese G. Обновление естественной истории диабетической нефропатии. Acta Diabetol 2014; 51: 905-915.
- Smith SC Jr, Аллен Дж., Блэр С.Н. и др. Рекомендации AHA / ACC по вторичной профилактике у пациентов с коронарной болезнью и другими атеросклеротическими сосудистыми заболеваниями: обновление 2006 г .: одобрено Национальным институтом сердца, легких и крови. Тираж 2006 г .; 113: 2363–2372.
- Исследование по контролю диабета и его осложнениям / Группа исследования эпидемиологии вмешательств и осложнений диабета. Устойчивый эффект интенсивного лечения сахарного диабета 1 типа на развитие и прогрессирование диабетической нефропатии: исследование «Эпидемиология вмешательств и осложнений диабета» (EDIC). JAMA 2003; 290: 2159–2167.
Благодарность
Эта глава является обновлением двух предыдущих глав о лечении заболеваний: «Сахарный диабет: ведение болезней» Байрона Дж.Хугверф, доктор медицины, и «Микрососудистые осложнения диабета» Роберт С. Циммерман, доктор медицины.
В начало
Раскрытие информации
Роберт С. Циммерман, MD , без раскрытия информации.
Микрососудистые и макрососудистые осложнения диабета
Диабет — это группа хронических заболеваний, характеризующихся гипергликемией. Современная медицина использует широкий спектр стилей жизни и фармацевтики. вмешательства, направленные на предотвращение и контроль гипергликемии.Кроме того для обеспечения адекватной доставки глюкозы к тканям организма, лечение диабета пытается уменьшить вероятность того, что ткани организму вредит гипергликемия.
Важность защиты организма от гипергликемии не может быть завышен; прямое и косвенное воздействие на сосудистое дерево человека: основной источник заболеваемости и смертности при диабете как 1-го, так и 2-го типа. Как правило, повреждающие эффекты гипергликемии подразделяются на: макрососудистые осложнения (ишемическая болезнь сердца, периферические артерии болезнь и инсульт) и микрососудистые осложнения (диабетическая нефропатия, невропатия и ретинопатия).Врачам важно понимать взаимосвязь между диабетом и сосудистыми заболеваниями, потому что преобладание диабет продолжает расти в Соединенных Штатах, а клинические арсенал первичной и вторичной профилактики этих осложнений. также расширяется.
Микрососудистые осложнения диабета
Диабетическая ретинопатия
Диабетическая ретинопатия может быть наиболее частым микрососудистым осложнением сахарный диабет. Ежегодно на его долю приходится около 10 000 новых случаев слепоты. В Соединенных Штатах один. 1 Риск развитие диабетической ретинопатии или других микрососудистых осложнений диабет зависит как от продолжительности, так и от тяжести гипергликемии. Обнаружено развитие диабетической ретинопатии у больных сахарным диабетом 2 типа. быть связано как с тяжестью гипергликемии, так и с наличием гипертонии в Проспективном исследовании диабета в Великобритании (UKPDS) и у большинства пациентов с типом 1 диабет развивает признаки ретинопатии в течение 20 лет после диагноз. 2,3 Ретинопатия может начать развиваться уже за 7 лет до постановки диагноза: сахарный диабет у пациентов с 2 типом сахарный диабет. 1 Есть несколько предложенных патологических механизмов, с помощью которых диабет может привести к развитие ретинопатии.
Альдозоредуктаза может участвовать в развитии диабета осложнения. Альдозоредуктаза — это исходный фермент внутриклеточного путь полиола. Этот путь включает превращение глюкозы в глюкозу. спирт (сорбитол). Высокий уровень глюкозы увеличивает поток молекул сахара через полиоловый путь, который вызывает накопление сорбита в клетках.Осмотический стресс от накопления сорбита был постулирован как основная причина механизм развития диабетических микрососудистых осложнений, в том числе диабетическая ретинопатия. В моделях на животных накопление сахарного спирта связан с образованием микроаневризмы, утолщением базальных мембран, и потеря перицитов. Исследования лечения ингибиторами альдозоредуктазы, однако были разочаровывает. 1,4,5
Считается, что клетки также повреждаются гликопротеинами.Высокий уровень глюкозы концентрации могут способствовать неферментативному образованию продвинутых гликозилированных конечные продукты (AGEs). В моделях на животных эти вещества также были связанные с образованием микроаневризм и потерей перицитов. Оценки Ингибиторы AGE: в процессе. 1
Окислительный стресс также может играть важную роль в повреждении клеток из-за гипергликемия. Высокий уровень глюкозы может стимулировать выработку свободных радикалов и образование активных форм кислорода. Исследования на животных показали, что лечение антиоксидантами, такими как витамин Е, может ослабить некоторые сосудистые дисфункция, связанная с диабетом, но лечение антиоксидантами не помогло тем не менее, было показано, что они влияют на развитие или прогрессирование ретинопатии или других микрососудистые осложнения сахарный диабет. 1,6
Факторы роста, включая фактор роста эндотелия сосудов (VEGF), рост гормон и трансформирующий фактор роста β, также постулируются, чтобы играют важную роль в развитии диабетической ретинопатии. VEGF продукция увеличивается при диабетической ретинопатии, возможно, в ответ на гипоксия. В моделях на животных подавление продукции VEGF связано с меньшим прогрессирование ретинопатия. 1,3,7
Диабетическая ретинопатия обычно классифицируется как фоновая или пролиферативный.Важно иметь общее представление об особенностях каждого, чтобы интерпретировать отчеты об осмотре глаз и сообщать пациентам о заболеваниях прогрессирование и прогноз.
Фоновая ретинопатия включает такие признаки, как небольшие кровоизлияния в средние слои сетчатки. Клинически они выглядят как «точки» и поэтому их часто называют «точечными кровоизлияниями». Жесткий экссудаты вызваны отложением липидов, которое обычно происходит на краях кровоизлияний. Микроаневризмы — это небольшие сосудистые расширения, возникающие при сетчатка, часто как первый признак ретинопатии.Клинически они выглядят как красные точки при осмотре сетчатки. Отек сетчатки может возникнуть в результате: утечка микрососудов и свидетельствует о нарушении кровообращения сетчатки барьер. Внешний вид — одна из сероватых областей сетчатки. Отек сетчатки может требуют вмешательства, потому что иногда это связано с визуальным ухудшение. 8
Пролиферативная ретинопатия характеризуется образованием новой крови. сосуды на поверхности сетчатки и могут привести к кровоизлиянию в стекловидное тело.Белые участки на сетчатке («ватные пятна») могут быть признаком надвигающаяся пролиферативная ретинопатия. Если распространение продолжится, слепота может возникают вследствие кровоизлияния в стекловидное тело и тракционной отслойки сетчатки. Без вмешательство может произойти потеря зрения. Лазерная фотокоагуляция часто может предотвратить пролиферативная ретинопатия от прогрессирования до слепоты; поэтому закрыть наблюдение за наличием или прогрессированием ретинопатии у пациентов с диабет ключевой. 8
Диабетическая нефропатия
Диабетическая нефропатия — ведущая причина почечной недостаточности в США. Состояния.Он определяется протеинурией> 500 мг за 24 часа в условиях сахарный диабет, но этому предшествует более низкая степень протеинурии, или «Микроальбуминурия». Микроальбуминурия определяется как альбумин. выведение 30-299 мг / 24 часа. Без вмешательства пациенты с диабетом с микроальбуминурия обычно прогрессирует до протеинурии и явной диабетической нефропатия. Это прогрессирование наблюдается при диабете как 1-го, так и 2-го типа.
Целых 7% пациентов с диабетом 2 типа уже могут иметь микроальбуминурия на момент постановки диагноза сахарный диабет. 9 В Европейское исследование перспективных осложнений диабета, совокупная частота микроальбуминурия у пациентов с сахарным диабетом 1 типа составила ~ 12% во время период 7 годы. 9,10 В UKPDS частота микроальбуминурии составляла 2% в год у пациентов. с диабетом 2 типа, а распространенность через 10 лет после постановки диагноза была 25%. 9,11
Патологические изменения почек включают увеличение клубочков толщина базальной мембраны, образование микроаневризмы, мезангиальный узелок формирование (тела Киммелстейла-Вильсона) и другие изменения.Лежащий в основе Механизм травмы может также включать некоторые или все те же механизмы, что и диабетическая ретинопатия.
Возможно проведение скрининга на диабетическую нефропатию или микроальбуминурию путем 24-часового сбора мочи или точечного измерения мочи микроальбумин. Может помочь измерение соотношения микроальбумин / креатинин учитывают концентрацию или разбавление мочи, а точечные измерения больше удобнее для пациентов, чем 24-часовой сбор мочи. Это важно Обратите внимание, что ложно повышенный уровень белка в моче может быть вызван условиями такие как инфекции мочевыводящих путей, физические упражнения и гематурия.
Первичное лечение диабетической нефропатии, а также других осложнений диабет, это профилактика. Как и другие микрососудистые осложнения диабета, существует сильная связь между контролем уровня глюкозы (измеряется гемоглобин A 1c [A1C]) и риск развития диабета нефропатия. Пациентов следует лечить до самого низкого безопасного уровня глюкозы, который можно получить, чтобы предотвратить или контролировать диабет нефропатия. 9,11,12 Лечение ингибиторами ангиотензинпревращающего фермента (АПФ) не проводилось. показано для предотвращения развития микроальбуминурии у пациентов с 1 типом диабет, но было показано, что он снижает риск развития нефропатии и сердечно-сосудистые события у пациентов с типом 2 сахарный диабет. 9,13
Помимо агрессивного лечения повышенного уровня глюкозы в крови, пациенты при диабетической нефропатии полезно лечение гипотензивными препаратами. Блокада ренин-ангиотензиновой системы имеет дополнительные преимущества помимо простых Эффект снижения артериального давления у пациентов с диабетической нефропатией. Несколько исследования продемонстрировали ренопротекторный эффект лечения АПФ. ингибиторы и блокаторы рецепторов антиотензина (БРА), которые, по-видимому, присутствуют независимо от их эффектов снижения артериального давления, возможно, потому что снижения внутриклубочкового давления.И ингибиторы АПФ, и БРА были показано, что снижает риск прогрессирования макроальбуминурии у пациентов с микроальбуминурия на 60-70%. Эти препараты рекомендуются в качестве фармакологическое лечение первой линии микроальбуминурии, даже у пациентов без гипертония. 9
Аналогичным образом, пациенты с макроальбуминурией получают пользу от контроля гипертония. Контроль артериальной гипертензии у пациентов с макроальбуминурией от диабетическая болезнь почек замедляет снижение скорости клубочковой фильтрации (СКФ).Было показано, что лечение ингибиторами АПФ или БРА дополнительно снижает риск прогрессирования заболевания почек, в том числе независимо от крови понижающий давление эффект.
Было показано, что комбинированное лечение ингибитором АПФ и БРА обладают дополнительным ренопротекторным действием. Следует отметить, что пациенты при лечении этими препаратами (особенно в комбинации) может начаться повышение креатинина и необходимо контролировать гиперкалиемию. Значительный повышение креатинина после начала приема этих агентов должно вызвать оценка почечной артерии стеноз. 9,14
Диабетическая невропатия
Диабетическая невропатия признана Американской диабетической ассоциацией. (ADA) как «наличие симптомов и / или признаков периферического нерва. дисфункция у людей с диабетом после исключения других причины ». 15 Как с другими микрососудистыми осложнениями, риск развития диабетической нейропатии пропорциональна величине и продолжительности гипергликемии, а некоторые люди могут обладать генетическими признаками, влияющими на их предрасположенность к развиваются такие осложнения.
Точный характер повреждения периферических нервов от гипергликемии определяется следующим образом: неизвестно, но, вероятно, связано с такими механизмами, как накопление полиола, травмы от AGE и окислительный стресс. Периферическая нейропатия при диабете может проявляются в нескольких различных формах, включая сенсорную, фокальную / мультифокальную и вегетативные невропатии. Более 80% ампутаций происходит после стопы. язвы или травмы, которые могут возникнуть в результате диабетического невропатия. 16 Из-за значительной заболеваемости и смертности, которые могут возникнуть в результате диабетической невропатии, клиницистам важно понимать ее проявления, профилактика и лечение.
Хроническая сенсомоторная дистальная симметричная полинейропатия является наиболее частой форма невропатии при сахарном диабете. Обычно пациенты испытывают жжение, покалывание и «электрическая» боль, но иногда они могут испытывать простое онемение. У пациентов, которые испытывают боль, она может усиливаться ночью. Пациенты с простым онемением могут иметь безболезненное изъязвление стопы, поэтому важно понимать, что отсутствие симптомов не исключает наличия невропатия. Физикальное обследование выявляет потерю чувствительности при легком прикосновении, вибрация и температура.Отклонения более чем в одном тесте периферических чувствительность> 87% при обнаружении невропатии. Пациенты также обычно теряют лодыжку. рефлекс. 16 Пациенты те, кто потеряли ощущение моноволокна 10 г, подвергаются значительно повышенному риску для развития стопы изъязвление. 17
Чистая сенсорная нейропатия встречается относительно редко и связана с периодами плохой гликемический контроль или значительные колебания контроля диабета. это характеризуется изолированными сенсорными данными без признаков моторной невропатии.Симптомы обычно наиболее заметны в ночь. 16
Мононевропатии обычно имеют более внезапное начало и включают практически любой нерв, но чаще всего поражаются срединный, локтевой и лучевой нервы. затронутый. Описаны черепные невропатии, но они встречаются редко. Так должно быть отметили, что защемление нерва часто происходит при диабете. Электрофизиологическое обследование при диабетической невропатии демонстрирует снижение как по амплитуде нервного импульса, так и по проводимости, но может быть полезен при определение места защемления нерва.Диабетическая амиотрофия может быть проявление диабетической мононевропатии и характеризуется сильной болью мышечная слабость и атрофия, обычно в большом бедре мышцы. 16
Несколько других форм невропатии могут имитировать результаты, обнаруженные при диабете. сенсорная нейропатия и мононевропатия. Хроническая воспалительная полинейропатия, Следует исключить дефицит витамина B 12 , гипотиреоз и уремию в процессе оценки диабетической периферической невропатия. 16
Диабетическая вегетативная нейропатия также вызывает значительную заболеваемость и даже смертность у больных сахарным диабетом.Неврологическая дисфункция может возникнуть в большинство систем органов и может проявляться гастропарезом, запором, диарея, ангидроз, дисфункция мочевого пузыря, эректильная дисфункция, упражнения непереносимость, тахикардия в покое, тихая ишемия и даже внезапная сердечная недостаточность. смерть. 16 Сердечно-сосудистая вегетативная дисфункция связана с повышенным риском тихая ишемия миокарда и смертность. 18
Специфического лечения диабетической невропатии не существует, хотя многие лекарства доступны для лечения его симптомов.Основная цель терапии — контролировать симптомы и предотвратить ухудшение невропатии за счет улучшения гликемического контроль. Некоторые исследования показали, что контроль гипергликемии и избегание скачков гликемии может улучшить симптомы периферических невропатия. Амитриптилин, имипримин, пароксетин, циталопрам, габапентин, прегаблин, карбамазепин, топирамат, дулоксетин, трамадол и оксикодон имеют все использовались для лечения болезненных симптомов, но только дулоксетин и прегаблин имеют официальные показания для лечения болезненного периферического диабета невропатия. 16 Лечение некоторыми из этих препаратов может быть ограничено побочными эффектами лекарства, и ни одно лекарство не является универсально эффективным. Лечение вегетативная нейропатия нацелена на пораженную систему органов, но также включает оптимизацию гликемического контроля.
Макрососудистые осложнения диабета
Центральным патологическим механизмом макрососудистых заболеваний является процесс атеросклероза, что приводит к сужению стенок артерий на всем протяжении тело.Считается, что атеросклероз возникает в результате хронического воспаления и повреждение артериальной стенки в периферической или коронарной сосудистой системе. В реакция на повреждение эндотелия и воспаление, окисленные липиды из ЛПНП частицы накапливаются в эндотелиальной стенке артерий. Ангиотензин II может способствуют окислению таких частиц. Затем моноциты проникают в стенки артерии и дифференцируются в макрофаги, которые накапливают окисленные липиды с образованием пенистых клеток. После образования пенистые клетки стимулируют макрофаги. пролиферация и привлечение Т-лимфоцитов.Т-лимфоциты, в свою очередь, вызывают разрастание гладких мышц в стенках артерий и накопление коллагена. Конечным результатом процесса является формирование богатого липидами атеросклеротического слоя. поражение с фиброзным колпачком. Разрыв этого поражения приводит к острой сосудистой инфаркт. 19
Помимо образования атером, есть убедительные доказательства увеличения адгезия тромбоцитов и гиперкоагуляция при диабете 2 типа. Нарушение азотной образование оксидов и повышенное образование свободных радикалов в тромбоцитах, а также измененная регуляция кальция, может способствовать агрегации тромбоцитов.Повышенные уровни ингибитора активатора плазминогена типа 1 может также нарушать фибринолиз в пациенты с сахарным диабетом. Сочетание повышенной свертываемости и нарушение фибринолиза, вероятно, еще больше увеличивает риск окклюзии сосудов и сердечно-сосудистые события 2 типа сахарный диабет. 20
Диабет увеличивает риск развития сердечно-сосудистой системы. болезнь (ССЗ). Хотя точные механизмы, через которые диабет увеличивает вероятность образования атеросклеротических бляшек не полностью определенная, связь между ними глубока.CVD — это основная причина смерти у людей с типом 1 или 2 сахарный диабет. 21,22 Фактически, сердечно-сосудистые заболевания составляют самый большой компонент расходов на здравоохранение. в людях с сахарный диабет. 22,23
Среди осложнений макрососудистого диабета выделяется ишемическая болезнь сердца. связанных с диабетом в многочисленных исследованиях, начиная с Фрамингемского изучение. 24 Подробнее Недавние исследования показали, что риск инфаркта миокарда (ИМ) у людей с диабетом эквивалентен риску у недиабетических пациентов с история предыдущих MI. 25 Эти открытия привели к новым рекомендациям ADA и American Heart Ассоциация того, что диабет считается риском ишемической болезни сердца эквивалент, а не риск фактор. 26
Диабет 2 типа обычно возникает на фоне метаболического синдрома, который также включает абдоминальное ожирение, гипертензию, гиперлипидемию и повышенная свертываемость. Эти другие факторы также могут способствовать развитию ССЗ. Четный в условиях множества факторов риска диабет 2 типа действует как независимый фактор риска развития ишемической болезни, инсульта и смерть. 27 Среди люди с диабетом 2 типа, женщины могут иметь более высокий риск ишемической болезни сердца болезнь, чем мужчины. Наличие микрососудистых заболеваний также является предиктором коронарное сердце События. 28
Диабет также является надежным независимым предиктором риска инсульта и цереброваскулярное заболевание, такое как коронарная артерия болезнь. 29 Пациенты с диабетом 2 типа гораздо выше риск инсульта, с повышенным риском 150-400%. Риск деменции и рецидива, связанных с инсультом, а также Смертность от инсульта повышается у пациентов с сахарный диабет. 20
Пациенты с диабетом 1 типа также несут непропорционально большое бремя ишемическая болезнь сердца. Исследования показали, что у этих пациентов более высокая смертность от ишемической болезни сердца в любом возрасте по сравнению с основное население. У лиц старше 40 лет женщины испытывают более высокая смертность от ишемической болезни сердца, чем люди. 21 Наблюдательные исследования показали, что уровень цереброваскулярной смертности повышен в любом возрасте у пациентов с 1 типом сахарный диабет. 30
Повышенный риск сердечно-сосудистых заболеваний привел к более агрессивному лечению этих условия для достижения первичной или вторичной профилактики ишемической болезни сердца болезнь до того, как она возникнет. Исследования диабета 1 типа показали, что интенсивная контроль диабета связан с более низкой частотой сердечных сокращений в состоянии покоя и тем, что пациенты с более высокой степенью гипергликемии, как правило, имеют более высокое сердце скорость, что связано с более высоким риском ССЗ. 22 Даже больше наконец, исследование по контролю диабета и его осложнений / эпидемиология Исследование вмешательств и осложнений диабета показало, что в течение 17 лет проспективного анализа, интенсивного лечения сахарного диабета 1 типа, включая более низкий уровень A1C, ассоциируется со снижением риска на 42% во всех случаях. сердечно-сосудистые события и снижение риска нефатального ИМ, инсульта на 57%, или смерть от ССЗ. 31
Не проводилось крупномасштабного долгосрочного контролируемого исследования, показывающего снижение в частоте случаев макрососудистых заболеваний за счет улучшения гликемического контроля у пациентов типа 2 сахарный диабет. Однако изменение других элементов метаболического синдрома было показано, что очень значительно снижает риск сердечно-сосудистых заболеваний. события в многочисленных исследованиях. Снижение артериального давления у пациентов с 2 типом диабет был связан со снижением сердечно-сосудистых событий и смертность. UKPDS было одним из первых и наиболее заметных исследований демонстрируя уменьшение макрососудистых заболеваний при лечении артериальная гипертензия 2 типа сахарный диабет. 32,33
Ингибиторы АПФ дают дополнительное преимущество для снижения артериального давления. или БРА. Блокада ренин-ангиотензиновой системы с помощью АПФ. ингибитор или БРА снижали сердечно-сосудистые конечные точки больше, чем другие гипотензивный агенты. 13,20,34 Следует отметить, что использование ингибиторов АПФ и БРА также может помочь замедлить прогрессирование диабетической микрососудистой болезни почек. Множественная медикаментозная терапия, однако обычно требуется для контроля артериальной гипертензии у пациентов с типом 2. сахарный диабет.
Другая цель терапии — концентрация липидов в крови. Многочисленные исследования показали снижение риска макрососудистых заболеваний у пациентов с диабетом которые лечатся гиполипидемическими средствами, особенно статинами. Эти препараты эффективны как для первичной, так и для вторичной профилактики сердечно-сосудистых заболеваний, но пациенты с диабетом и ранее существовавшими сердечно-сосудистыми заболеваниями могут получить наибольшую пользу от лечение. Хотя рассмотрение всех В соответствующих исследованиях следует отметить эти благотворные эффекты липидов и снижение артериального давления относительно хорошо доказано и, вероятно, также распространяется на пациенты с сахарным диабетом 1 типа.В дополнение к терапии статинами, фибриновая кислота производные обладают благотворным действием. Они повышают уровень ЛПВП и понижают концентрации триглицеридов, и было показано, что они снижают риск ИМ у Пациенты с сахарным диабетом в отделе по делам ветеранов липопротеинов высокой плотности Вмешательство холестерина Пробный. 20,26,35-39
Практические рекомендации
Пациентам с сахарным диабетом 1 типа длительностью> 5 лет необходимо ежегодно скрининг на микроальбуминурию, и всем пациентам с диабетом 2 типа следует пройти такое обследование во время постановки диагноза, а затем ежегодно.Все Пациентам с диабетом следует проводить измерение креатинина в сыворотке крови. ежегодно. Пациентов с микроальбуминурией или макроальбуминурией следует лечить. с ингибитором АПФ или БРА, если они не беременны или не переносят медикамент. Пациенты, которые не переносят одно из этих лекарств, могут терпеть другого. У пациентов, принимающих такие препараты, следует контролировать уровень калия. терапия. Пациенты с СКФ <60 мл / мин или с неконтролируемой артериальной гипертензией или гиперкалиемии может помочь направление к специалисту нефролог. 15
Пациентам с сахарным диабетом 1 типа необходимо проводить комплексное обследование. осмотр и дилатация в течение 3-5 лет после появления сахарного диабета. Пациенты с сахарным диабетом 2 типа должны проходить такое обследование во время диагноз. Пациенты должны стремиться к оптимальному уровню глюкозы и артериального давления. контроль для снижения вероятности развития диабетической ретинопатии или испытывает прогрессирование ретинопатия. 15
Все пациенты с сахарным диабетом должны пройти скрининг на дистальный симметричный полинейропатия на момент постановки диагноза и ежегодно после этого.Нетипичный особенности могут потребовать электрофизиологического тестирования или тестирования по другим причинам периферической невропатии. Пациентам, страдающим периферической невропатией, следует: начать соответствующий уход за ногами, в том числе носить специальную обувь, чтобы снизить риск образования язв. Им также может потребоваться направление для Ортопедическая помощь. Скрининг вегетативной нейропатии следует проводить в время постановки диагноза диабета 2 типа и начало через 5 лет после постановки диагноза диабета 1 типа. Лекарства для контроля болезненных периферических симптомов. невропатия может быть эффективной для улучшения качества жизни пациентов, но не влияет на естественное течение болезни.По этой причине, пациенты и врачи должны продолжать стремиться к наилучшему гликемический контроль.
В свете вышеупомянутых убедительных доказательств связи диабета и сердечно-сосудистых заболеваний, а также контролировать и предотвращать микрососудистые осложнения диабета, ADA имеет выпустила практические рекомендации по профилактике и лечению осложнения диабета.
Артериальное давление следует измерять в плановом порядке. Целевое артериальное давление < 130/80 мм рт. Пациентам с артериальным давлением ≥ 140/90 мм рт. с медикаментозной терапией в дополнение к диете и изменению образа жизни.Пациенты при артериальном давлении 130-139 / 80-89 мм рт.ст. может попытаться пробовать образ жизни и поведенческая терапия в течение 3 месяцев, а затем фармакологическая терапия если их целевое артериальное давление не достигается. Начальная медикаментозная терапия должна быть с препаратом, снижающим риск сердечно-сосудистых заболеваний, но все пациенты с диабетом и артериальная гипертензия должна получать ингибитор АПФ или БРА в их гипотензивных режим. 15
Липидный тест должен проводиться пациентам с диабетом не менее ежегодно.Целевые уровни липидов для взрослых с диабетом должны быть ЛПНП <100 мг / дл. (или <70 мг / дл у пациентов с явными сердечно-сосудистыми заболеваниями), ЛПВП> 50 мг / дл и натощак триглицериды <150 мг / дл. Всем пациентам с диабетом следует рекомендовать ограничить потребление насыщенных жиров, транс-жиров и холестерина. Статины рекомендуется терапия для снижения ЛПНП на 30-40% независимо от исходного уровня. снизить риск сердечно-сосудистых заболеваний у пациентов старше 40 лет. Пациенты <40 лет также может рассматриваться для терапии. У лиц с явным Сердечно-сосудистые заболевания, особое внимание следует уделять лечению снижения уровня триглицеридов или поднять ЛПВП.Комбинированная терапия статинами и другими лекарствами, такими как фибраты или ниацин, могут быть необходимы для достижения идеального контроля липидов, но за пациентами следует внимательно наблюдать на предмет возможных побочных реакций терапия. 15
Терапия аспирином (75–162 мг / день) показана для вторичной профилактики сердечно-сосудистых заболеваний. и должен использоваться у пациентов с диабетом в возрасте> 40 лет и у лиц в возрасте 30-40 лет при наличии других факторов риска. Пациенты моложе 21 года не должны получать терапию аспирином из-за: риск синдрома Рея.Пациенты, которые не переносят терапию аспирином из-за аллергии или побочной реакции может быть рассмотрено для других антиагрегант агенты. 15
В дополнение к указанным выше фармакологическим рекомендациям пациенты с следует поощрять диабет не начинать курить или бросать курить, чтобы снизить риск сердечно-сосудистых заболеваний и принести пользу своему здоровью другими способами. Должно также следует отметить, что статины, ингибиторы АПФ и БРА сильно влияют на противопоказан при беременности.
.


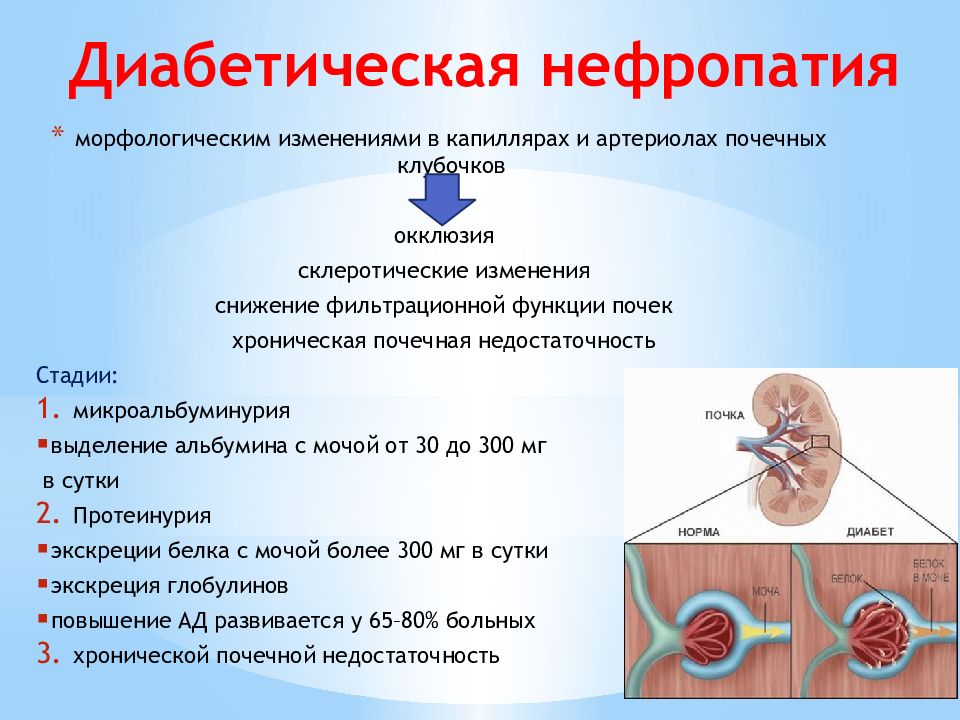 Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям.
Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям.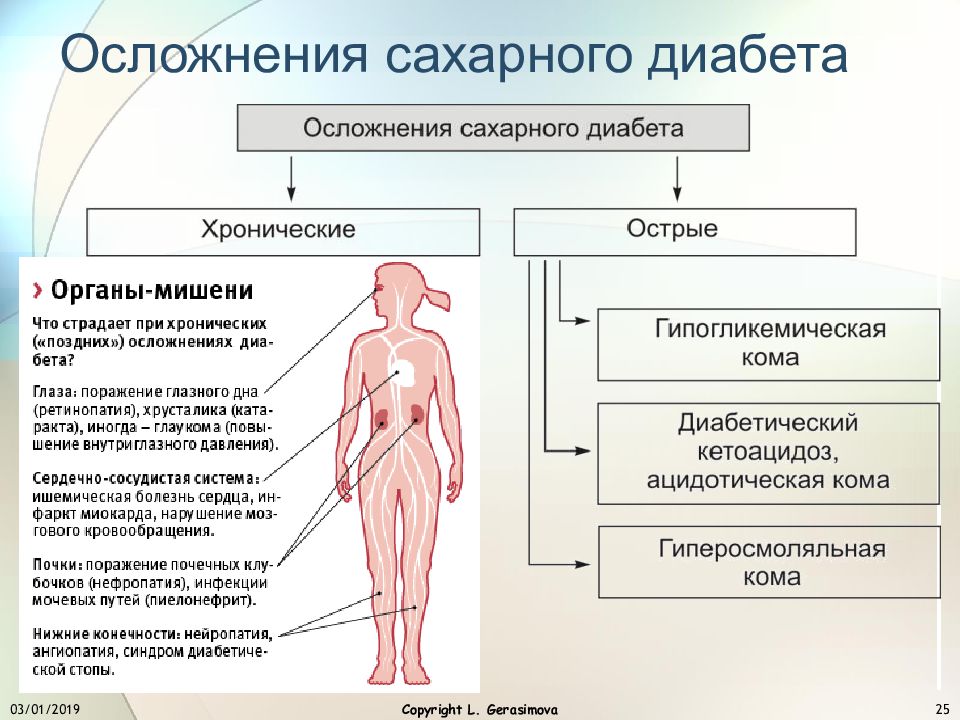 Можно также использовать кремы, содержащие мочевину.
Можно также использовать кремы, содержащие мочевину.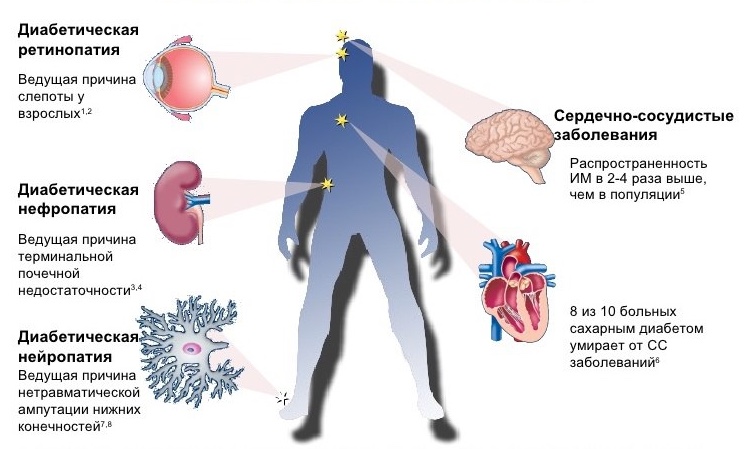

 Нельзя носить заштопанные носки или носки с тугой резинкой.
Нельзя носить заштопанные носки или носки с тугой резинкой. п.). Для этой цели используйте пемзу и подобные специальные приспособления.
п.). Для этой цели используйте пемзу и подобные специальные приспособления. Это привело к развитию сильного воспаления.
Это привело к развитию сильного воспаления.
 Расчесывание сухой или зудящей кожи может открыть ее и позволить инфекции проникнуть в нее.Увлажняйте кожу, чтобы предотвратить появление трещин, особенно в холодную или ветреную погоду.
Расчесывание сухой или зудящей кожи может открыть ее и позволить инфекции проникнуть в нее.Увлажняйте кожу, чтобы предотвратить появление трещин, особенно в холодную или ветреную погоду. Человеку с почечной недостаточностью необходим регулярный диализ (лечение, которое фильтрует кровь) или трансплантация почки, чтобы выжить. Примерно каждый третий взрослый с диабетом страдает ХБП. Вы не узнаете, есть ли у вас ХБП, пока врач не проверит вас на нее.
Человеку с почечной недостаточностью необходим регулярный диализ (лечение, которое фильтрует кровь) или трансплантация почки, чтобы выжить. Примерно каждый третий взрослый с диабетом страдает ХБП. Вы не узнаете, есть ли у вас ХБП, пока врач не проверит вас на нее.



 Важно, чтобы ортопед регулярно осматривал стопы, но вы также должны попросить своего лечащего врача осматривать ваши стопы каждый раз, когда вы посещаете офис.
Важно, чтобы ортопед регулярно осматривал стопы, но вы также должны попросить своего лечащего врача осматривать ваши стопы каждый раз, когда вы посещаете офис.

