Лечение гнойно-воспалительных процессов | MAJOR CLINIC
Вскрытие фурункула
Фурункул — поражение волосяного фолликула стафилококковой или стрептококковой природы. Может быть самостоятельным заболеванием и осложнением стафилодермии. Часто развивается у людей с ослабленным иммунитетом. Заболевание обладает выраженной стадийностью:
- стадия инфильтрации — поражённый фолликул краснеет и несколько приподнимается над кожей;
- гнойный фурункул образуется на третьи-четвертые сутки, когда достигает диаметра 1-3 см, а внутри формируется гнойно-некротический стержень;
- стадия заживления наступает после вскрытия фурункула.
Фурункул в стадии нагноения очень болезненный, возможно появление общей реакции в виде гипертермии, слабости, недомогания. Быстро помочь помогает хирургическое вскрытие нагноившегося фурункула с обеспечением оттока содержимого, применением местных антибактериальных средств.
Вскрытие карбункула
Карбункулом называется группа рядом расположенных фурункулов.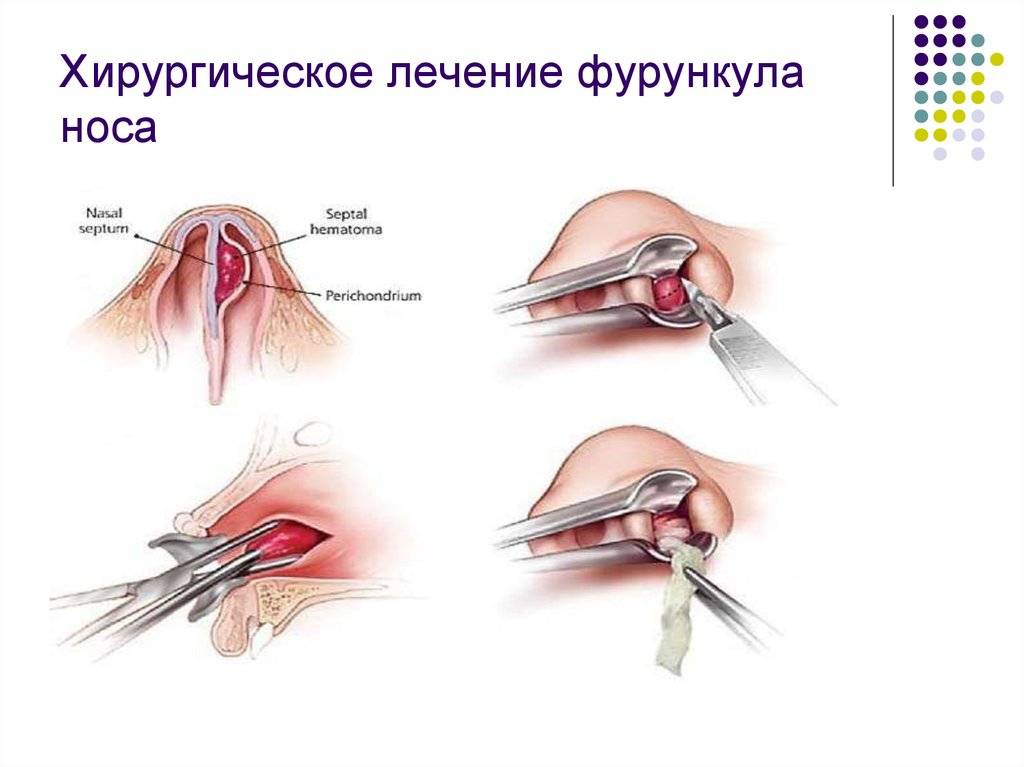
Карбункул требует качественной хирургической помощи. Его вскрывают и тщательно дренируют. Назначают антисептические, антибактериальные и другие средства.
Вскрытие абсцесса
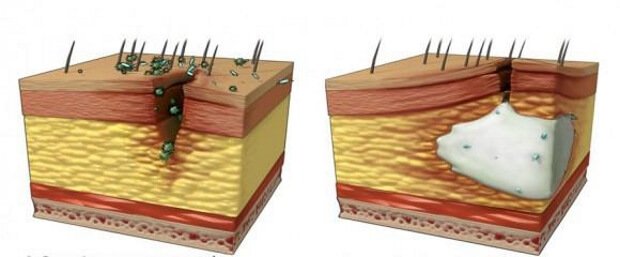
Абсцесс (в переводе с латинского «нарыв») — гнойное расплавление тканей с образованием полости. Может развиться в любых органах и тканях: подкожно-жировой клетчатке, мышцах, внутренних органах, костях. От других гнойно-воспалительных заболеваний он отличается наличием пиогенной мембраны, ограничивающей абсцедирующую полость.
Симптомы абсцесса:
- местные — покраснение, боль, припухлость;
- общие — гипертермия, слабость, головная боль, тошнота, отсутствие аппетита.
Отдельные виды патологии
Абсцесс ягодицы развивается в результате неправильно проведенной внутримышечной инъекции (обычно непрофессионалами в домашних условиях). Вскрытие гнойной полости абсцесса — единственный метод эффективной помощи пациенту.
Вскрытие гнойной полости абсцесса — единственный метод эффективной помощи пациенту.
Абсцессом может закончиться бартолинит — воспаление бартолиновой железы, расположенной в преддверии влагалища. При этом женщина испытывает такие боли, что не может сделать даже шаг. Экстренное вскрытие абсцесса бартолиновой железы быстро улучшает самочувствие, способствует полному выздоровлению.
Ещё Гиппократ говорил: «Увидел гной — вскрой!» В наше время дренирование абсцесса — необходимое условие для избавления от этого патологического состояния.
Лечение абсцесса терапевтическими методами невозможно. Если воспаление находится на стадии инфильтрации — можно попытаться остановить процесс назначением адекватной антибактериальной терапии. Если же появился гнойный мешок — абсцесс необходимо вскрыть. В противном случае высока вероятность развития системного поражения крови — сепсиса. А это уже смертельно опасное заболевание.
Лечение панариция на руке
Панариций — воспаление тканей дистальных (конечных) фаланг пальцев. Чаще поражает пальцы рук. Причиной заболевания становится проникновение инфекции под кожу вследствие мелких травм, порезов, царапин, уколов. Панариций на пальце причиняет боль и значительное неудобство. Справиться с ним эффективно помогает только оперативное вмешательство со вскрытием и дренированием гнойной полости.
Чаще поражает пальцы рук. Причиной заболевания становится проникновение инфекции под кожу вследствие мелких травм, порезов, царапин, уколов. Панариций на пальце причиняет боль и значительное неудобство. Справиться с ним эффективно помогает только оперативное вмешательство со вскрытием и дренированием гнойной полости.
Паронихий
Гнойное поражение затрагивающее околоногтевые ткани называется паронихием. Паронихий (или паронихия) возникают в ответ на травму ногтевого ложа. Причиной чаще всего становится неудачный маникюр, мелкие травмы и порезы. Кандидозная паронихия развивается при грибковом поражении тканей у ногтя. Это происходит в том случае, когда руки человека постоянно контактируют с водой. В группе риска повара и кондитеры, работники сельского хозяйства. Лечение паронихия должно начинаться как можно раньше, так как заболевание легко переходит в хроническую форму и избавиться от него становится тяжело.
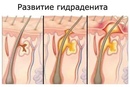
Лечение гидраденита
Гидраденит — воспаление потовых апокриновых желез в подмышечной области, у ануса, в паху и некоторых других местах.
Обращайтесь в клинику MAJOR CLINIC
В нашей клинике используют современное оборудование и инструментарий, позволяющий аккуратно провести все необходимые манипуляции и обеспечить быстрое заживление ран. Применяются самые прогрессивные методики лечения гнойно-воспалительных заболеваний. Даются рекомендации по профилактике возникновения подобной патологии в будущем. Записаться на прием легко по телефону и на сайте.
Вскрытие гнойников на коже — Мой Доктор
Вскрытие гнойников – прокол, разрез гнойника с помощью скальпеля с последующей очисткой раны.
Гнойник – образование на коже и слизистых разной величины и формы с гнойным содержимым.
В медицинском центе «Мой доктор» проводится вскрытие следующих видов гнойников
- карбункулы
- фурункулы
- угри
- абсцессы
- гидрадениты
- панариции
- паронихии
- флегмоны
Экспресс-тест на ВИЧ, сифилис, гепатиты В, С (анализ крови выполняется в нашей лаборатории в течение 30 минут).
Карбункул – острое гнойное воспаление кожи и подкожной клетчатки вокруг нескольких рядом расположенных волосяных луковиц и сальных желез. Вскрытие карбункула проводится при некрозе (отмирании) тканей.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ КАРБУНКУЛАВ здоровые ткани вокруг карбункула хирург делает укол анестетика. Через 2-3 мин. после обезболивания на месте образования делается крестообразный разрез скальпелем, удаляются омертвевшие ткани, вскрываются затеки. Рана очищается от гноя, обрабатывается антисептиком.
После процедуры на 2 дня накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 15-20 мин.
Фурункул или чирей – острое гнойное воспаление волосяной луковицы, сальной железы и окружающей ткани с образованием стержня. Фурункул, в отличие от карбункула, развивается в границах одной волосяной луковицы. Вскрытие фурункула проводится, если гнойник разрастается в подкожной клетчатке и препятствует отторжению стержня.
Вскрытие фурункула проводится, если гнойник разрастается в подкожной клетчатке и препятствует отторжению стержня.
В здоровые ткани вокруг фурункула хирург делает укол анестетика. Через 2-3 мин. после обезболивания стенка фурункула прокалывается скальпелем, удаляется стержень. Рана очищается от гноя, обрабатывается антисептиком.
После процедуры накладывается асептическая повязка. Ежедневно, до полного заживления раны, требуются перевязки.
Длительность процедуры – 15-20 мин.
Угревой элемент – гнойный прыщ, возникающий из-за закупорки протоков сальных желез. Вскрытие угря проводится при тяжелой форме угревой сыпи.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ УГРЯВ здоровые ткани вокруг угря хирург делает укол анестетика. Через 2-3 мин. после обезболивания стенка угря прокалывается скальпелем. Рана очищается от гноя, обрабатывается антисептиком.
После процедуры накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 10-15 мин.
Абсцесс – гнойное воспаление кожи и подкожной клетчатки с образованием нарыва.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ АБСЦЕССАВ здоровые ткани вокруг абсцесса хирург делает укол анестетика. Через 2-3 мин. после обезболивания над абсцессом делается разрез скальпелем, хирург вводит палец в полость гнойника и разрушает стенки камер. В разрез вставляется полоска марли, пропитанная специальным раствором, для оттока гноя, накладывается асептическая повязка.
Дренаж удаляется через 2 дня. Повторное дренирование проводится по необходимости, до полного выведения гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
Гидраденит – гнойное воспаление потовых желез.
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания делается широкий разрез скальпелем через гнойник до здоровых тканей. Хирург вычищает гной, удаляет всю инфицированную жировую клетчатку. Рана обрабатывается антисептиком.
После процедуры накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
Панариций – гнойное воспаление мягких тканей и костей пальца вокруг ногтя.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ПАНАРИЦИЯВ здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания подкожная клетчатка пальца рассекается с помощью скальпеля. Рана очищается от гноя, обрабатывается антисептиком.
Возможно потребуется удаление пораженного ногтя.
По необходимости проводится дренаж гнойника – под ногтевой валик подкладывают полоску марли, смоченную в специальном растворе, для оттока гноя. Марлю удаляют через 4-5 дней.
Марлю удаляют через 4-5 дней.
После процедуры накладывается асептическая повязка. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 15-20 мин.
Паронихий – гнойное воспаление кожи и тканей пальца вокруг ногтя.
КАК ПРОВОДИТСЯ ВСКРЫТИЕ ПАРОНИХИЯВ здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания отслоенная часть ногтя удаляется с помощью хирургических ножниц – ногтевой валик приподнимают от ногтя, ножницы вводят под край корня и удаляют отслоенную часть. Под ногтевой валик подкладывают полоску марли, смоченную в специальном растворе, для оттока гноя, накладывают асептическую повязку.
Дренаж удаляется через 2-3 дня. Повторное дренирование проводится по необходимости, до полного выведения гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
Флегмона – острое гнойное воспаление кожи и подкожной клетчатки с образованием нарыва, не имеющее четких границ.
В здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания над абсцессом делается разрез с помощью скальпеля, полость с гноем опорожняется и промывается раствором антисептика. По необходимости в разрез вставляется дренаж для оттока гноя. Сверху накладывается асептическая повязка. Дренаж удаляется после полного очищения полости от гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
КАК ПРОВОДИТСЯ РАДИОХИРУРГИЧЕСКОЕ ВСКРЫТИЕ ФЛЕГМОНЫВ здоровые ткани вокруг гнойника хирург делает укол анестетика. Через 2-3 мин. после обезболивания над абсцессом делается бесконтактный разрез поврежденных тканей и прижигание сосудов с помощью аппарата Сургитрон. С помощью специального электрода, напоминающего тонкую проволоку, пучок радиоволн проникает вглубь поврежденного участка ткани и испаряет его. Полость с гноем опорожняется и промывается раствором антисептика. По необходимости в разрез вставляется дренаж для оттока гноя. Сверху накладывается асептическая повязка. Дренаж удаляется после полного очищения полости от гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
С помощью специального электрода, напоминающего тонкую проволоку, пучок радиоволн проникает вглубь поврежденного участка ткани и испаряет его. Полость с гноем опорожняется и промывается раствором антисептика. По необходимости в разрез вставляется дренаж для оттока гноя. Сверху накладывается асептическая повязка. Дренаж удаляется после полного очищения полости от гноя. До полного заживления тканей требуются перевязки каждые 1-2 дня.
Длительность процедуры – 25-30 мин.
При проведении операции радиохирургический аппарат Сургитрон одновременно режет, исключает кровотечение и дезинфицирует место разреза, которое практически незаметно.
ЛЕЧИТЬ ГНОЙНИКИ САМОСТОЯТЕЛЬНО КАТЕГОРИЧЕСКИ ЗАПРЕЩЕНО
- использование рассасывающих мазей без назначения хирурга может спровоцировать распространение воспаления на соседние ткани, привести к поражению внутренних органов и даже к сепсису – заражению крови
- выдавливание гнойника также приводит к распространению воспаления на соседние ткани, к переходу болезни в хроническую форму.
 А выдавливание угрей в носогубной области может привести к менингиту, энцефалиту, невриту черепно-мозговых нервов
А выдавливание угрей в носогубной области может привести к менингиту, энцефалиту, невриту черепно-мозговых нервов
Поэтому, при переходе гнойника в стадию абсцесса и некроза важно вовремя обратиться к хирургу.
Гнойник (абсцесс) на десне – что делать, виды, методы лечения нарыва на десне
Что такое зубной абсцесс и как проводить профилактику этого заболевания? В этой статье рассказываем о причинах возникновения, симптомах и лечении гнойника на деснах, а также рекомендации, как уменьшить вероятность столкнуться с гнойной инфекцией.
Гнойник на десне и его симптомы
Абсцесс — это болезненный процесс нагноения места, в которое попадает инфекция. Чаще всего воспаление возникает в области больного зуба. Уплотнение с гноем является защитным механизмом, который препятствует распространению инфекции по всему организму. Если своевременно не обратиться к стоматологу, гнойник может разрушить кость челюсти, а также структуры пародонта, что иногда приводит к удалению зуба.
Первыми признаками инфекции в десне является боль и дискомфорт во время еды. Симптомы абсцесса на десне:
- непрерывная пульсирующая боль;
- боль при надавливании на зуб;
- дискомфорт при употреблении горячих/холодных продуктов;
- горький привкус во рту;
- отек и покраснение лица;
- кровотечение из десен;
- подвижность и изменение естественного цвета зуба;
- шишка на десне и отек лица;
Виды зубного абсцесса
Десневой
Поверхностное образование на мягких тканях в области десневых сосочков между зубов. Воспаление связано с попаданием пищи, посторонних предметов, травмированием десны зубной щеткой или нитью. Нарыв на десне исправляется относительно легко, но если не вылечить на ранней стадии, могут возникнуть осложнения.
Пародонтальный
Это внутреннее воспаление мягких тканей десны, причиной которого часто является пародонтит. Инфекция в этом случае локализуется между внешней стенкой альвеолярного гребня и десной при здоровой пульпе зуба. В пораженной десне образуется гнойный экссудат, который образует шишку в пародонтальном кармане. В десне нет места для выхода жидкости с инфекцией, поэтому постепенно поражаются мягкие и костные ткани возле места нагноения.
Инфекция в этом случае локализуется между внешней стенкой альвеолярного гребня и десной при здоровой пульпе зуба. В пораженной десне образуется гнойный экссудат, который образует шишку в пародонтальном кармане. В десне нет места для выхода жидкости с инфекцией, поэтому постепенно поражаются мягкие и костные ткани возле места нагноения.
Периапикальный
Наиболее распространенный вид абсцесса, причиной которого является осложненный кариес или недолеченный периодонтит. Инфекция поражает корневую систему зуба, вследствие чего в верхушке корня скапливается гной. При ослаблении иммунной защиты воспалительный процесс поражает надкостницу зуба, переходит на мягкие ткани слизистой и приводит к образованию свищевого хода и гнойной шишки на десне.
Перикорональный
Воспаление возникает в мягких тканях над прорезывающимся зубом при попадании туда остатков еды, бактерий. Перикоронит может вызывать отеки шеи, челюсти, а также привести к стенокардии (нарушению дыхательных функций).
Комбинированный (пародонтально-эндодонтический)
Поражение десен в пульпе и в мягких тканях, которое вызвать пародонтит на соседних зубах.
Консультация, снимок и план лечения бесплатно
Укажите свой номер телефона, мы перезвоним и подберём для вас удобное время приёма. Или позвоните нам сами — +7 495 401-68-55
Уже получили вашу заявку
Мы обязательно свяжемся с вами в ближайшее время и проконсультируем по всем имеющимся вопросам.
Нет времени ждать? Позвоните:
+7 495 401-68-55Лечение нагноения десны
При незначительной или сильной боли требуется помощь стоматолога. Выбор методов устранения нагноения остается за врачом. Лечение начинается после опроса, внешнего осмотра, рентгенологической диагностики пациента. Основная цель специалиста — удалить скопившийся гной как источник инфекции. В зависимости от степени тяжести может потребоваться хирургическое лечение.
Хирургическое лечение
Методы лечения в зависимости от вида воспаления:
- При десневом абсцессе, карман с гноем вскрывают, а затем очищают от гноя и обрабатывают антисептиком.
- В случае пародонтального воспаления может понадобиться разрезать фурункул для доступа и устранения инфекции. Гной устраняется через вспомогательные зубные каналы, чтобы инфекция не распространялась дальше по кровеносным сосудам. После устранения гнойного процесса и остаточной инфекции, проводятся кюретаж пародонтального кармана и другие процедуры по лечению пародонтита.
- Пациентам с периапикальным абсцессом чаще всего назначают чистку и перепломбировку корневых каналов по схеме лечения периодонтита, а также удаление гноя путем вскрытия и дренирования флюса.
- Для устранения перикоронального нарыва требуется удалить ткань, которая мешает зубу прорезаться.
Не забыть антибиотики!
После хирургического вмешательства врач назначает курс антибактериальной терапии: противовоспалительные препараты, антибиотики, а также курс домашних антисептических полосканий.
Лечение гнойника дома
В домашних условиях полностью вылечить нагноение десны нельзя, но можно значительно ослабить боль.
До посещения стоматолога можно использовать следующие домашние средства:
- отвар ромашки и дубовой коры для полоскания ротовой полости;
- полоскание раствором соли, соды или хлоргексидина;
- местное применения мазей и внутренний прием анальгетиков.
Почему не стоит тянуть с посещением стоматолога
Если не придавать значения нагноению, могут возникнуть другие опасные симптомы. Развитие болезни приобретает различные формы, такие как кровотечение или заражение крови, а также патологическое расшатывание или потеря зуба. Срочно обратитесь к врачу-стоматологу, который проведет обследование и назначит лечение.
Виды зубного абсцесса
Остеомиелит
Когда гной остается в мягких тканях возникают осложнения. В костных тканях образуются плотные образования с гноем, а также происходит опухание лимфоузлов.
В костных тканях образуются плотные образования с гноем, а также происходит опухание лимфоузлов.
Флегмона
Опасное для жизни осложнение возникает при распространении инфекции в мягких тканях десен. Разрастание гноя приводит к хроническим патологиям.
Потеря зуба
Если жидкость с инфекцией распространяется на основание зуба, появляется болезненная опухоль, что может привести к удалению зуба.
Вопросы и ответы
Почему возникает зубной абсцесс?
К факторам, влияющим на развитие заболевания, относятся:
- кариес, периодонтит, киста зуба;
- челюстные травмы;
- инфекции в организме;
- пренебрежение гигиеной ротовой полости;
- неквалифицированное лечение зубов.
Как избежать нагноения десны?
Чтобы избежать зубного абсцесса, необходимо правильно ухаживать за полостью рта:
- использовать правильно зубную щетку, нить и ополаскиватель для рта;
- лечить болезни полости рта своевременно;
- соблюдать правильный рацион питания;
- не использовать нестерильные предметы в качестве зубочисток;
- приходить на осмотр к стоматологу не реже чем раз в полгода.

Гнойник на десне у ребенка?
Часто причиной опухания десны у детей является кариес. На начальном этапе болезнь протекает незаметно, поэтому бактерии попадают в зуб. Микроорганизмы захватывают мягкие и костные ткани, что является причиной образования мешочка с гноем. Ребенок почувствует небольшую припухлость, красного цвета, а если в шишке виден белый кончик это означает появление гноя.
Сопутствующими симптомами является высокая температура, беспокойство ребенка и нежелание кушать. Если вы обнаружили зубной абсцесс у ребенка, срочно посетите стоматолога, чтобы избежать развития осложнений из ранней стадии заболевания.
лечение или удаление в медицинском центре
Многие считают, что фурункул – это нечто вроде прыщика. Что он сам пройдет и это абсолютно не повод для волнения. Однако это не так. Фурункул – это гнойное воспаление фолликула и окружающей соединительной ткани, и относиться к этому заболеванию стоит серьезно.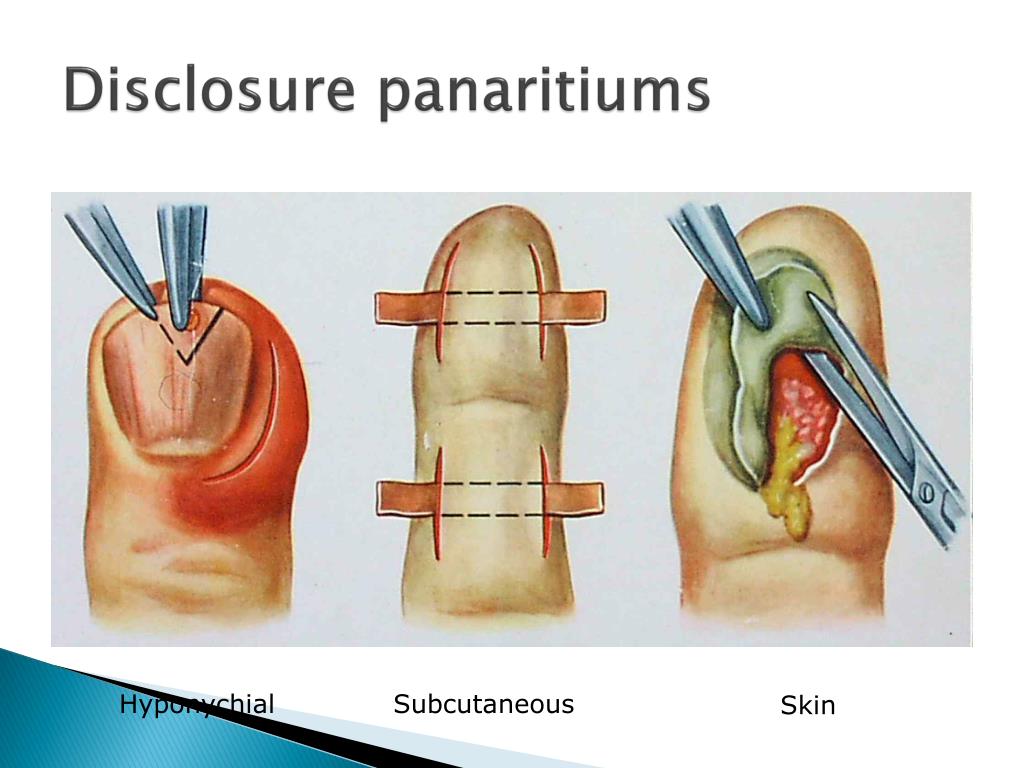
Появление фурункула, как правило, связано с патогенными микроорганизмами (чаще всего это стафилококками). Если вы обнаружили на своем теле фурункул, или какое-то гнойное образование, необходимо обратиться к врачу-дерматологу.
Почему появляется фурункул?
На коже каждого из нас есть множество фолликул (волосяных мешочков), в которые открываются сальные железы. Когда туда проникает инфекция, то иногда появляется гнойное воспаление. Чаще всего это происходит у людей с ослабленным иммунитетом.
В отличие от других видов воспалений кожи, фурункул может появиться только там, где растут волосы, т.е. имеются волосяные фолликулы.
Чаще всего локацией фурункула являются: затылок, лицо, задняя поверхность шеи, ягодицы, паховые области, поясница, ноги, руки.
Фурункул появляется в виде небольшого покраснения, затем начинает «зреть», появляется уплотнение и только потом воспаленный гнойный узел. По мере роста фурункула появляются болевые ощущения, иногда с повышением температуры тела и увеличением лимфатических узлов. Фурункул может самопроизвольно вскрыться. После того, как весь гной выйдет, пройдет боль и через неделю-две воспаление должно самостоятельно пройти.
Фурункул может самопроизвольно вскрыться. После того, как весь гной выйдет, пройдет боль и через неделю-две воспаление должно самостоятельно пройти.
Самое главное, это ни в коем случае нельзя выдавливать фурункул!
Иногда воспаляются сразу несколько волосяных мешочков, при этом возникает довольно существенный отек. Кожа в месте воспаления может сильно покраснеть, и появится гной. Обширное воспаление волосяных фолликул называется карбункулом. Это заболевание может сопровождаться сильной болью, повышением температуры тела, рвотой и даже обмороками.
Как лечить фурункул?
Если вы обнаружили подобные воспаления на своем теле, лучше всего обратиться к врачу-дерматологу, дабы избежать неприятных последствий, при которых гной может направиться во внутренние слои кожи и вызвать серьезные заражения.
Если обратиться к врачу с данной проблемой на ранних стадиях, велика вероятность, что возможно будет снять воспаление специальными мазями, содержащими антибиотик. Если же фурункул уже принял серьезные масштабы, врачу необходимо будет вскрыть фурункул и обеспечить отток гноя наружу.
Если же фурункул уже принял серьезные масштабы, врачу необходимо будет вскрыть фурункул и обеспечить отток гноя наружу.
Болезнь «со стержнем»
Никто не застрахован от такой неприятности, как фурункул, он же, как говорят в народе, чирей, нарыв. А с медицинской точки зрения, это острое гнойное воспаление волосяного фолликула и окружающих его тканей. Мужчины болеют в 10 раз чаще женщин. При этом многие даже не догадываются, что это достаточно серьезное заболевание. Во-первых, фурункулы не так просто вылечить, как иногда кажется, а во-вторых, их частое появление может быть признаком различных недугов — от сахарного диабета и болезней сердечно-сосудистой системы до любых неполадок в иммунной системе.Корень проблемы — бактерии, точнее золотистые стафилококки. Они являются естественными обитателями на коже и в большинстве случаев не доставляют хлопот. Многие люди — бессимптомные носители этого микроорганизма. Однако при определенных условиях — микротравмах, потертостях, постоянном раздражении кожи химически активными веществами, снижении общего и местного иммунитета — бактерии могут проникать в глубокие слои дермы и вызывать воспаление.
 Активному размножению микробов и развитию заболевания также способствуют:
Активному размножению микробов и развитию заболевания также способствуют:• повышенное потоотделение;
• усиленная секреция сальных желез;
• несоблюдение правил гигиены.
Фурункулы возникают только в местах роста волос — на лице, в области затылка, задней поверхности шеи, поясницы, ягодиц, рук или ног. Порой возникает гнойное воспаление сразу нескольких соседних волосяных фолликулов, такой обширный очаг называется карбункулом.
В самом начале болезни у основания волоса появляется плотный зудящий и болезненный узелок красного цвета, возвышающийся над кожей. Через несколько дней в центре скапливается гной, что может сопровождаться повышением температуры тела, ознобом и головной болью, которые присущи любому инфекционно-воспалительному процессу. Вскрытие гнойника облегчает состояние, а на его месте обнаруживается участок зеленовато-черного цвета — стержень, который спустя некоторое время самостоятельно отторгается.Полный цикл заболевания редко занимает больше недели и завершается формированием едва заметного рубчика. Разумеется, пассивно ждать не стоит, поскольку гнойно-некротический процесс может распространяться в глубже лежащие ткани и приводить к развитию тяжелых осложнений — сепсиса, менингита, тромбофлебита и т.д. Более того, локализация абсцесса на лице, носу, в наружном слуховом проходе, волосистой части головы, особенно на фоне сахарного диабета, — абсолютное показание для госпитализации. В любом случае лечение необходимо проводить под наблюдением врача — хирурга, дерматолога или терапевта.
Разумеется, пассивно ждать не стоит, поскольку гнойно-некротический процесс может распространяться в глубже лежащие ткани и приводить к развитию тяжелых осложнений — сепсиса, менингита, тромбофлебита и т.д. Более того, локализация абсцесса на лице, носу, в наружном слуховом проходе, волосистой части головы, особенно на фоне сахарного диабета, — абсолютное показание для госпитализации. В любом случае лечение необходимо проводить под наблюдением врача — хирурга, дерматолога или терапевта.
В первые дни кожу протирают растворами антисептиков (например, 5-процентным спиртовым раствором йода, 70-процентным раствором этилового спирта) несколько раз в день, можно использовать сухое тепло, спиртовые повязки (но не мазевые компрессы!), ультрафиолетовое облучение, УВЧ-терапию. При формировании гнойно-некротического стержня показано хирургическое лечение — вскрытие и дренирование очага. Если фурункул вскрылся сам, необходимо осторожно удалить гной, тщательно обработать это место раствором антисептика и наложить сухую повязку.
Что касается профилактики, то, помимо соблюдения элементарных правил личной, бытовой и производственной гигиены, надо:
• своевременно обрабатывать микротравмы кожи;
• не пускать на самотек эндокринные и кожные заболевания;
• лечить хронические очаги воспаления (кариес, тонзиллит).
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук
Фурункул носа: симптомы, диагностика, лечение фурункула носа
Фурункул — это воспалительный процесс кожи, который обусловлен проникновением инфекции (бактерий ) в структуры волосяного мешочка. Преддверие носа выстлано кожей, имеющей в большом количестве волосяные фолликулы. Поэтому, при попадании в них инфекции, может возникнуть фурункул.
Фурункул преддверия носа — довольно серьезное заболевание, относиться к которому следует с большой осторожностью и ни в коем случае не заниматься самолечением. Если Вы заподозрили у себя наличие фурункула носа, обязательно обратитесь к врачу, вам необходима квалифицированная помощь.
Причины возникновения фурункула носа
К причинам возникновения фурункула носа относится:
- неустойчивость кожного покрова к возбудителям инфекции,
- недостаток витаминов,
- сахарный диабет,
- сбой обмена веществ в организме,
- переохлаждение.
Обратите внимание, что фурункул в носу может свидетельствовать о заболевании сахарным диабетом.
Симптоматика
К симптомам фурункула носа относится:
- легкий зуд и (или) чувство инородного тела в области преддверия носа,
- болевые ощущения (боль может быть умеренной и сильной), боль может возникать при касании больного места, может быть постоянной,
- отечность и покраснение мягких тканей в области носа различной распространенности,
- температура (до 38 — 38,5 градусов С).
Не пытайтесь лечить фурункул носа самостоятельно! Немедленно обратитесь ко врачу, который решит вопрос о хирургическом или консервативном лечении.
Диагностика
Диагностика фурункула носа включает:
- осмотр пациента врачом,
- исследование крови и суточной мочи на сахар для исключения диабета (у больных с рецидивирующим и затяжным течением фурункула),
- исследование крови на стерильность (при сильном подъема температуры),
- мазок из гнойного отделяемого для определения микрофлоры и ее чувствительности к антибиотикам,
- зондирование верхушки фурункула.
Лечение
Легкая форма заболевания фурункулом носа заключается в амбулаторном режиме (врач назначает антибиотики, витамины, а также обработку самого фурункула).
Консервативное лечение фурункула носа предполагает применение: антибактериальных, противовоспалительных, противоаллергических препаратов, физиотерапевтических процедур.
Хирургическое лечение — это вскрытие фурункула. Вскрытие фурункула, как правило, производится под местной анестезией и для пациента проходит безболезненно.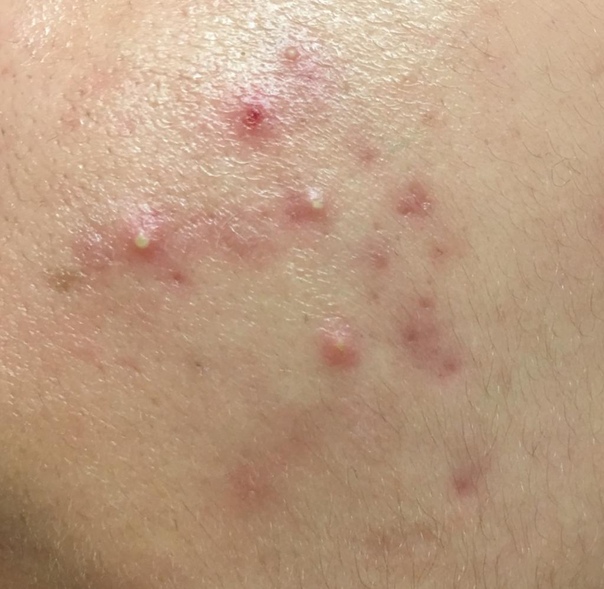
Лечение осложненных форм фурункула носа производится только в условиях стационара.
Как лечить нарыв на пальце около ногтя
20.04.2019Как лечить нарыв на пальце около ногтя
Такие проблемы, на первый взгляд, являются пустяковыми и незначительными. Но они вызывают сильную боль и дискомфорт при сгибании пальцев. От нарывов в зоне около ногтя никто не застрахован. Даже маникюр, сделанный нестерильными инструментами или с использованием чужих, может привести к попаданию инфекции и нагноению тканей.Что же надо делать в подобных ситуациях? Как правильно лечить такие проблемы?
Причины и признаки нарыва
Факторов, которые приводят к нагноению тканей в зоне ногтя, немало, и самыми распространенными из них являются такие: онихомикоз; нарушения венозного кровотока; врастание в кожу ногтя большого пальца; некачественный маникюр и педикюр; сахарный диабет; порезы, ссадины, другие травмы в зоне подушечек пальцев.
Больше других подвергаются травмированию вышеуказанных зон люди, которые профессионально работают руками.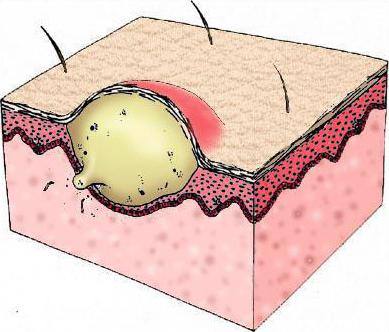 Например, у плотников часто под ногти загоняются скалки дерева, стекольщики могут разрезать подушечки пальцев и заносить инфекцию, а вышивальщицы травмируются иглами. При попадании технических масел в раны нарывы образуются быстро. Воспаление ногтевых валиков на ногах чаще всего вызывается длительным ношением тесной, неудобной для пальцев обуви.
Например, у плотников часто под ногти загоняются скалки дерева, стекольщики могут разрезать подушечки пальцев и заносить инфекцию, а вышивальщицы травмируются иглами. При попадании технических масел в раны нарывы образуются быстро. Воспаление ногтевых валиков на ногах чаще всего вызывается длительным ношением тесной, неудобной для пальцев обуви.
Признаки начинающегося нарыва в зоне ногтя — это гиперемия кожи, припухлость, зуд и легкая болезненность. На втором этапе воспалительный процесс проникает уже в нижний слой дермы. Покраснение кожи увеличивается, она отвердевает и даже становится бордовой. Прикасаться к ней больно. Пульсация зоны воспаления, подергивание свидетельствует о кульминационном этапе развития заболевания. Палец при этом становится горячим, согнуть фалангу очень трудно. Затем жировая клетчатка и сухожилие наполняется гноем. Если локализация воспалительного процесса большая, то у человека может даже повышаться температура тела.
О лечении нарыва
Чтобы не допустить потери подвижности пальца, терапию надо начать при первых признаках неблагополучия.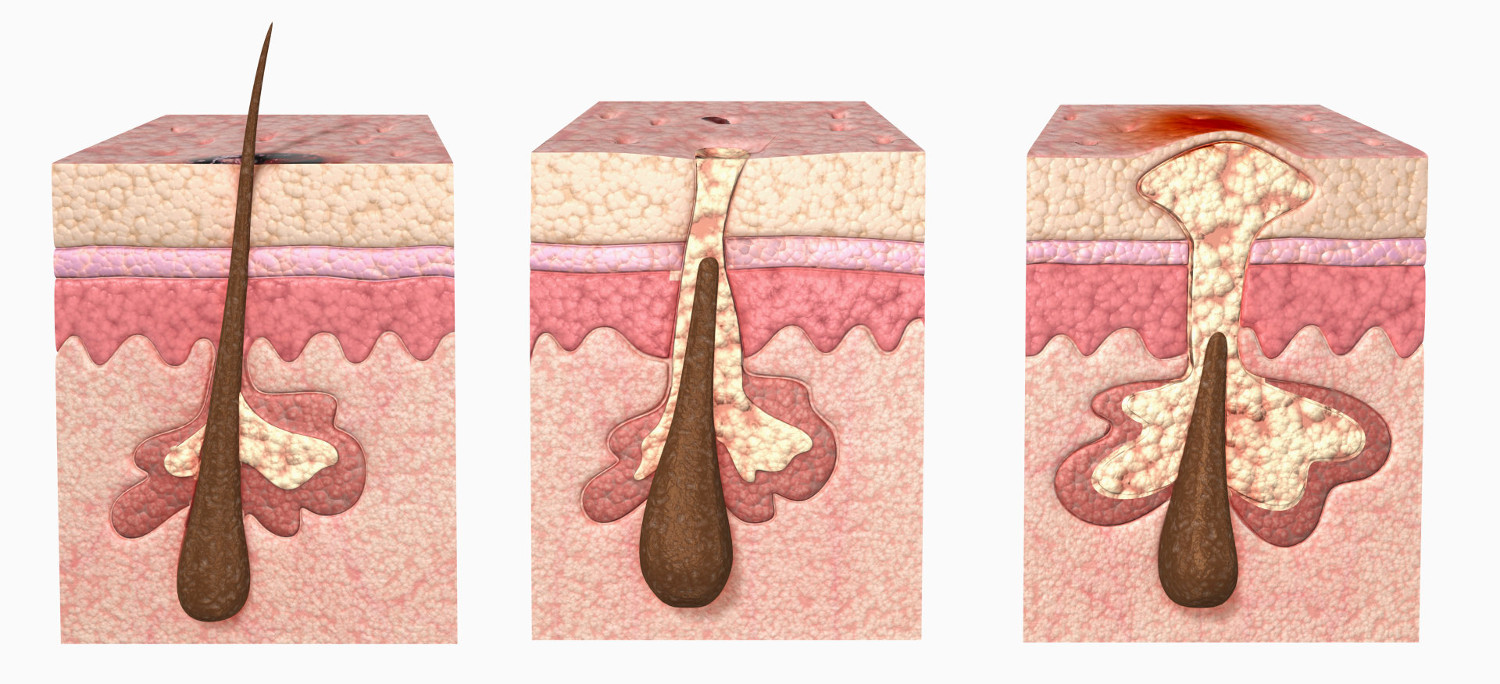 Рекомендуется несколько раз в день делать ванночки с содой и солью, эвкалиптом, календулой. Когда же в воспаленной области кожи начал скапливаться гной, нужно применять средства, вытягивающие его. И лучшим среди них является лук. Среднюю луковицу надо запечь в духовке и в теплом виде приложить к зоне нарыва на ночь, закрепить пластырем. Обычно наутро гной выходит, и остается лишь позаботиться о дезинфекции, ускорении регенерации кожи. На этом этапе помогут, опять же, ванночки с календулой, ромашкой, сок алоэ. Ускорить созревание гнойника поможет еще одно простое народное средство — хозяйственное мыло с кашицей из свежего чеснока.
Рекомендуется несколько раз в день делать ванночки с содой и солью, эвкалиптом, календулой. Когда же в воспаленной области кожи начал скапливаться гной, нужно применять средства, вытягивающие его. И лучшим среди них является лук. Среднюю луковицу надо запечь в духовке и в теплом виде приложить к зоне нарыва на ночь, закрепить пластырем. Обычно наутро гной выходит, и остается лишь позаботиться о дезинфекции, ускорении регенерации кожи. На этом этапе помогут, опять же, ванночки с календулой, ромашкой, сок алоэ. Ускорить созревание гнойника поможет еще одно простое народное средство — хозяйственное мыло с кашицей из свежего чеснока.
Их надо смешать в равных пропорциях и приложить толстым слоем к зоне нагноения. Зафиксировать. Если вы не почитатель народной медицины и хотите как можно скорее и комфортнее избавиться от проблемы на пальце, то можно воспользоваться готовыми аптечными препаратами, лучшими из которых являются мазь Вишневского и Ихтиоловая. Они ускорят созревание гнойного содержимого под кожей, вытянут его наружу.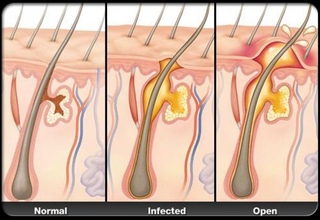 Обычно после одного ночного компресса с вышеуказанными мазями можно добиться прорыва гнойника. Так можно лечить детские нарывы на пальчиках, чтобы скорее избавить юных пациентов от проблемы. Для снятия боли можно смазывать им пальчики мазью Левомеколь.
Обычно после одного ночного компресса с вышеуказанными мазями можно добиться прорыва гнойника. Так можно лечить детские нарывы на пальчиках, чтобы скорее избавить юных пациентов от проблемы. Для снятия боли можно смазывать им пальчики мазью Левомеколь.
Если причиной нагноения кожи вокруг ногтя стал грибок, то патологию называют кандидозной паронихией. Лечить ее надо антибиотиками и антимикотическими препаратами. Они уничтожают возбудителей воспаления. Иногда кандидозная паронихия у взрослых людей обретает хроническую форму. Она постоянно дает о себе знать. В этом случае порой приходится прибегать к хирургическому лечению, потому что происходит привыкание к антибиотикам. После удаления инфекции таким способом назначаются стероидные препараты, снимающие воспаление и позволяющие отрастать здоровой кутикуле. Иногда хроническую форму паронихии лечат введением стероидного препарата Кеналог внутрь очага. Это делают с помощью тонкой медицинской иглы. Чтобы избежать подобных неприятных процедур, необходимо заботиться о здоровье и безопасности рук.
При выполнении работы, связанной с повышенным травматизмом, обязательно надо надевать перчатки; даже после легких травм обрабатывать пальцы антисептиками; вытирать руки насухо после длительного контакта с водой во избежание грибковых заболеваний; не пользоваться чужими маникюрными инструментами и доверять руки только опытному мастеру маникюра.
Причины, симптомы, тесты и лечение
Обзор абсцесса
Кожный абсцесс — это нежное образование, обычно окруженное областью от розового до темно-красного цвета. Абсцессы часто легко прощупать прикосновением. Подавляющее большинство из них вызвано инфекциями. Внутри они полны гноя, бактерий и мусора.
Абсцессы болезненные и теплые на ощупь, могут появиться в любом месте вашего тела. Наиболее частые участки кожи в подмышечных впадинах (подмышечные впадины), вокруг ануса и влагалища (абсцесс бартолиновой железы), у основания позвоночника (пилонидальный абсцесс), вокруг зуба (зубной абсцесс) и в паху.Воспаление вокруг волосяного фолликула также может привести к образованию абсцесса, который называется фурункулом (фурункул).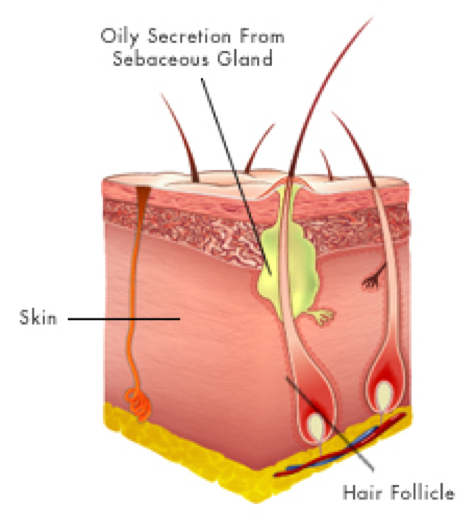
В отличие от других инфекций, одни антибиотики обычно не излечивают абсцесс. Как правило, абсцесс должен открыться и дренироваться, чтобы он улучшился. Иногда дренирование происходит само по себе, но обычно его необходимо вскрыть с помощью теплого компресса или врачом в ходе процедуры, называемой разрезом и дренированием (I&D).
Причины абсцесса
Когда нормальный кожный барьер нарушен даже в результате незначительной травмы, небольших разрывов или воспаления, бактерии могут проникнуть в кожу.Абсцесс может образоваться, когда защитные силы вашего тела пытаются убить эти микробы с помощью воспалительной реакции (лейкоциты = гной). Обструкция потовой или сальной (сальной) железы, волосяного фолликула или ранее существовавшей кисты также может вызвать абсцесс.
Середина абсцесса разжижается и содержит мертвые клетки, бактерии и другой мусор. Эта область начинает расти, создавая напряжение под кожей и вызывая дальнейшее воспаление окружающих тканей. Давление и воспаление вызывают боль.
Люди с ослабленной иммунной системой чаще заболевают определенными абсцессами. Те, у кого есть любое из перечисленных ниже состояний, подвержены риску более серьезных абсцессов. Это связано с тем, что организм имеет пониженную способность отражать инфекции.
Другие факторы риска абсцесса включают воздействие грязной окружающей среды, контакт с людьми с определенными типами кожных инфекций, плохую гигиену и плохое кровообращение.
Симптомы абсцесса
Чаще всего абсцесс становится болезненным, сжимаемым образованием красного цвета, теплым на ощупь и болезненным.
- По мере развития некоторых абсцессов они могут «указывать» и увеличиваться, чтобы вы могли видеть материал внутри, а затем самопроизвольно открываться (разрыв).
- Большинство будет продолжать ухудшаться без заботы. Инфекция может распространиться на ткани под кожей и даже в кровоток.
- Если инфекция распространяется на более глубокие ткани, у вас может подняться температура и вы почувствуете себя плохо.

Лечение абсцесса: самостоятельный уход в домашних условиях
- Если абсцесс небольшой (менее 1 см или менее полдюйма в диаметре), может помочь прикладывание теплых компрессов к этому участку на 30 минут 4 раза в день.
- Не пытайтесь дренировать абсцесс, сдавливая или надавливая на него. Это может протолкнуть инфицированный материал в более глубокие ткани.
- Не вставляйте иглу или другой острый инструмент в центр абсцесса, так как вы можете повредить нижележащий кровеносный сосуд или вызвать распространение инфекции.
Когда обращаться за медицинской помощью
Позвоните своему врачу, если с абсцессом произойдет одно из следующих событий:
- У вас болячка размером более 1 см или полдюйма в диаметре.
- Язвочка продолжает увеличиваться или становится более болезненной.
- Язвочка находится в области прямой кишки или паха или рядом с ней.
- У вас поднялась температура.

- Вы заметили красные полосы, которые могут означать, что инфекция распространяется.
- У вас есть одно из перечисленных выше заболеваний.
Обратитесь в отделение неотложной помощи больницы, если какое-либо из этих состояний возникает с абсцессом:
- Лихорадка 102 ° F или выше, особенно если у вас хроническое заболевание или вы принимаете стероиды, химиотерапию или диализ
- Красный полоса, ведущая от язвы, или болезненные лимфатические узлы (шишки) в любом месте между абсцессом и грудной клеткой (например, абсцесс на ноге может вызвать увеличение лимфатических узлов в области паха)
- Любой абсцесс на лице большего размера более 1 см или полдюйма в поперечнике
Обследования и анализы
Врач изучит историю болезни и может спросить вас:
- Как долго существовал абсцесс
- Если вы помните какую-либо травму в этой области
- Какие лекарства вы можете принимать
- Если у вас есть аллергия
- Если у вас дома поднялась температура
Врач осмотрит абсцесс и прилегающие области.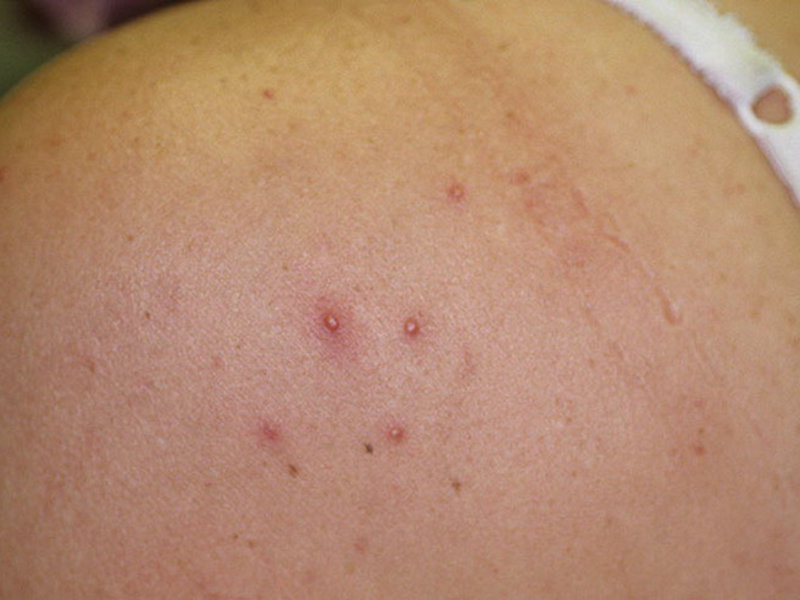 Если он находится рядом с вашим анусом, врач проведет ректальное исследование. Если поражена рука или нога, врач нащупает лимфатические узлы в паху или под мышкой.
Если он находится рядом с вашим анусом, врач проведет ректальное исследование. Если поражена рука или нога, врач нащупает лимфатические узлы в паху или под мышкой.
Лечение
Врач может вскрыть абсцесс и дренировать его.
Область вокруг абсцесса обезболивают лекарствами. Часто бывает сложно полностью обезболить пораженный участок, но местная анестезия может сделать процедуру практически безболезненной.
- Зона будет покрыта антисептическим раствором и помещена вокруг нее стерильными полотенцами.
- Врач вскроет абсцесс и полностью откажется от гноя и мусора.
- После того, как язва вытечет, врач может вставить тампон в оставшуюся полость, чтобы инфекция продолжала стекать. Его можно оставить открытым на день или два.
- Затем на тампон будет наложена повязка, и вам дадут инструкции по уходу в домашних условиях.
- Большинство людей чувствуют себя лучше сразу после дренирования абсцесса.
- Если вы все еще испытываете боль, врач может назначить обезболивающие для домашнего применения в течение следующих 1-2 дней.

- Обычно вас отправляют домой с пероральными антибиотиками.
Следующие шаги: наблюдение
Тщательно выполняйте все инструкции, которые дает вам врач.
- Врач может попросить вас самостоятельно снять тампон с инструкциями о том, как это лучше всего сделать. Это может включать замачивание или промывание.
- Обязательно соблюдайте все контрольные встречи.
- Немедленно сообщите врачу о любой температуре, покраснении, отеке или усилении боли.
Профилактика
Поддерживайте личную гигиену, регулярно промывая кожу водой с мылом.
- Будьте осторожны, чтобы не порезаться при бритье подмышек или лобковой области.
- Немедленно обратитесь за медицинской помощью при колотых ранах, особенно если:
- Вы думаете, что в ране может быть мусор.
- Колотая рана возникла в результате укуса человека, насекомого или животного.
- У вас одно из перечисленных заболеваний.

- Вы принимаете стероиды или химиотерапию.
Внешний вид
После лечения абсцесс должен зажить.
- Многим людям требуются антибиотики, а вам — нет.
- Боль часто уменьшается сразу же и с каждым днем все больше утихает.
- Инструкции по уходу за раной от вашего врача могут включать переупаковку раны, замачивание, промывание или перевязку в течение примерно 7-10 дней. Обычно это зависит от размера и тяжести абсцесса.
- По прошествии первых 2 дней дренирование абсцесса должно быть минимальным или отсутствовать.Все язвочки должны зажить через 10-14 дней.
Рисунки, лечение, симптомы, причины и многое другое
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое абсцесс десны?
Абсцесс — это гнойный карман, который может образовываться на многих частях вашего тела, включая внутреннюю часть рта. У некоторых людей развивается абсцесс зуба, который поражает область вокруг зуба.Но иногда на десне может образоваться абсцесс.
У некоторых людей развивается абсцесс зуба, который поражает область вокруг зуба.Но иногда на десне может образоваться абсцесс.
Абсцесс десны, также называемый пародонтальным абсцессом, представляет собой болезненное состояние, которое может привести к серьезным осложнениям. Важно распознать признаки абсцесса десны и обратиться за медицинской помощью, если он у вас появится.
Абсцесс десен возникает, когда бактерии во рту вызывают инфекцию в пространстве между зубами и деснами. Некоторые абсцессы десен возникают в результате пародонтита, вызванного плохой гигиеной полости рта.
Пародонтит — это воспалительное заболевание десен, которое развивается при скоплении налета под деснами.Зубной налет представляет собой липкую бесцветную пленку бактерий. Если ее не удалить с зубов путем регулярной чистки зубов щеткой и зубной нитью, в окружающих тканях может возникнуть инфекция. Это может привести к образованию абсцесса.
Абсцесс десны также может возникнуть из-за глубокого пародонтального кармана. Пародонтальный карман — это пространство, которое образуется вокруг зубов из-за заболевания десен. В этом пространстве могут жить бактерии. Если еда и налет застрянут в этом пространстве, бактерии могут процветать.
Пародонтальный карман — это пространство, которое образуется вокруг зубов из-за заболевания десен. В этом пространстве могут жить бактерии. Если еда и налет застрянут в этом пространстве, бактерии могут процветать.
Более слабая иммунная система также может способствовать абсцессу десен, потому что ваша иммунная система неспособна бороться с инфекциями.Факторы, которые могут снизить защитные силы вашего тела, включают усталость, стресс или хроническое заболевание.
Некоторые состояния полости рта и десен могут оставаться незамеченными и вызывать незначительные симптомы на ранних стадиях. В случае абсцесса десны дело обстоит иначе.
Эти абсцессы могут вызывать стойкую сильную боль в пораженной области. Если вы откроете рот и осмотрите область, вы также можете заметить отек и покраснение. Другие признаки абсцесса десны включают:
- Чувствительность к горячей или холодной пище и напиткам
- Боль при жевании
- Шатающийся зуб
- неприятный привкус во рту (из-за выделения гноя)
- Выделения гноя
- лихорадка
Если вы чувствуете боль, болезненность десен или вкус гноя во рту, не игнорируйте эти признаки. Как можно скорее запишитесь на прием к стоматологу. Ваш стоматолог может определить абсцесс десны (или поставить другой диагноз) на основании ваших симптомов.
Как можно скорее запишитесь на прием к стоматологу. Ваш стоматолог может определить абсцесс десны (или поставить другой диагноз) на основании ваших симптомов.
Во время этого приема ваш стоматолог может осмотреть ваши десны и поискать признаки инфекции. К ним относятся боль, отек и покраснение. Наряду с визуальным осмотром ваших десен ваш врач может назначить стоматологический рентген, чтобы проверить пародонтоз или инфицированный зуб (из-за инфекции пульпы). Рентген также может помочь вашему врачу определить, есть ли у вас потеря костной массы из-за инфекции.
Симптомы абсцесса десны могут немного исчезнуть со временем. Но даже если абсцесс разорвался и дренировался, вам все равно следует обратиться к стоматологу для лечения инфекции.
Имейте в виду, что абсцесс десны не заживает самостоятельно. Для начала лечения важно, чтобы вы обратились к стоматологу.
Лечение абсцесса десны включает дренирование абсцесса и удаление любого мусора из пародонтального кармана. Ваш стоматолог может порекомендовать процедуру глубокой очистки, называемую масштабированием и планированием корня.Эта процедура удаляет зубной налет и зубной камень сверху и под линией десен.
Ваш стоматолог может порекомендовать процедуру глубокой очистки, называемую масштабированием и планированием корня.Эта процедура удаляет зубной налет и зубной камень сверху и под линией десен.
Дренирование абсцесса необходимо для удаления инфекции и предотвращения осложнений. Эта процедура предполагает разрезание надреза абсцесса. Ваш стоматолог может нанести обезболивающий крем на эту область перед началом процедуры.
Ваш врач может использовать стоматологический рентгеновский снимок, чтобы определить, привел ли абсцесс десны к потере костной массы. В зависимости от степени потери костной массы стоматолог может выбрать удаление зуба.Они также могут порекомендовать процедуру восстановления утраченной ткани кости или десны.
Абсцесс десны иногда может поражать пульпу, которая является центром зуба. Пульпа состоит из кровеносных сосудов, нервов и соединительной ткани. Если поражена пульпа, для удаления поврежденного участка зуба может потребоваться корневой канал.
Лекарства
В дополнение к этим стоматологическим процедурам по удалению и лечению инфекции ваш стоматолог может назначить курс антибиотиков. Антибиотики могут помочь при отеке, если стоматолог не может полностью удалить абсцесс.Это лекарство также может предотвратить повторное возникновение и остановить распространение инфекции на другие части вашего тела. Если вы испытываете боль, стоматолог может назначить обезболивающее.
Вылечить абсцесс десны в домашних условиях невозможно. Чтобы уменьшить боль и чувствительность, пока вы не обратитесь к стоматологу, прополощите рот теплой соленой водой или примите безрецептурные лекарства, такие как ибупрофен, для уменьшения воспаления.
Не игнорируйте абсцесс десны. Если не лечить, инфекция может глубже проникнуть в ткань десен и затронуть окружающие зубы и кости.Это может вызвать усиление боли и отека, а инфекция может распространиться на другие части вашего лица и тела.
В редких случаях инфекция десен может попасть в кровоток и вызвать опасное для жизни осложнение, известное как сепсис. Симптомы сепсиса включают:
Симптомы сепсиса включают:
- температура выше 101˚F (38˚C)
- затрудненное дыхание
- боль в животе
- высокий пульс
Соблюдайте гигиену полости рта, чтобы предотвратить абсцесс десен. Это включает регулярную чистку зубов щеткой и нитью.Чистите зубы два-три раза в день, особенно после еды. Это уменьшает количество налета, который накапливается на зубах и под линией десен. Также пользуйтесь зубной нитью не реже одного раза в день, чтобы удалить остатки пищи и зубной налет с десен.
Обязательно планируйте регулярную чистку зубов. Профессионально чистите зубы каждые шесть месяцев. Ваш стоматолог может наблюдать за состоянием ваших зубов и десен и своевременно диагностировать проблемы с ротовой полостью, чтобы предотвратить болезни и инфекции.
Магазин зубных щеток и зубной нити.
При раннем лечении прогноз абсцесса десны положительный. Ваш стоматолог может слить гной и удалить инфекцию, снизив риск осложнений. Но если его не лечить, абсцесс десны может ухудшиться и привести к потенциально опасной для жизни инфекции.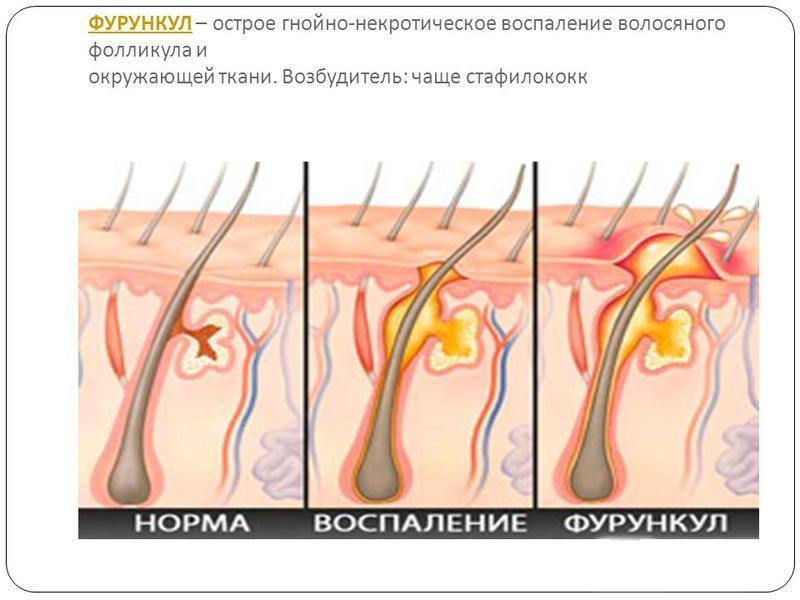
Проконсультируйтесь со стоматологом, если у вас появятся боль, отек или выделения в деснах.
Лучшие рецепты и безрецептурные препараты
Обзор
Зубная инфекция, иногда называемая абсцессом зуба, вызывает образование гноя во рту из-за бактериальной инфекции.Обычно это вызвано:
Зубные инфекции могут вызывать:
При отсутствии лечения они также могут распространяться на близлежащие области, включая мозг.
Если у вас зубная инфекция, как можно скорее обратитесь к стоматологу, чтобы предотвратить распространение инфекции. Будьте осторожны с любой инфекцией в голове, особенно во рту, поскольку она находится близко к мозгу. Ваш стоматолог, скорее всего, назначит антибиотик, чтобы убить бактерии, вызывающие инфекцию зубов.
Прочтите, чтобы узнать больше о типах антибиотиков, используемых для лечения зубных инфекций, и о вариантах обезболивания, отпускаемых без рецепта.
Не все зубные инфекции требуют антибиотиков. В некоторых случаях стоматолог может осушить абсцесс./GettyImages-826605940-5ab58574a474be00198e6d4f.jpg) В других случаях может потребоваться удаление корневого канала или удаление инфицированного зуба.
В других случаях может потребоваться удаление корневого канала или удаление инфицированного зуба.
Антибиотики обычно используются в следующих случаях:
- Ваша инфекция тяжелая
- Ваша инфекция распространилась
- Ваша иммунная система ослаблена
Тип антибиотика, который вам понадобится, зависит от типа бактерий, вызывающих инфекцию. У разных классов антибиотиков разные способы борьбы с бактериями.Ваш стоматолог захочет выбрать антибиотик, который может эффективно устранить вашу инфекцию.
Антибиотики класса пенициллинов, такие как пенициллин и амоксициллин, чаще всего используются для лечения зубных инфекций.
Антибиотик метронидазол можно назначать при некоторых типах бактериальных инфекций. Иногда его назначают вместе с пенициллином, чтобы охватить большее количество видов бактерий.
Хотя антибиотики пенициллина обычно используются при зубных инфекциях, у многих людей на них бывает аллергия.Обязательно сообщите стоматологу о любых аллергических реакциях, которые у вас были в прошлом на лекарства.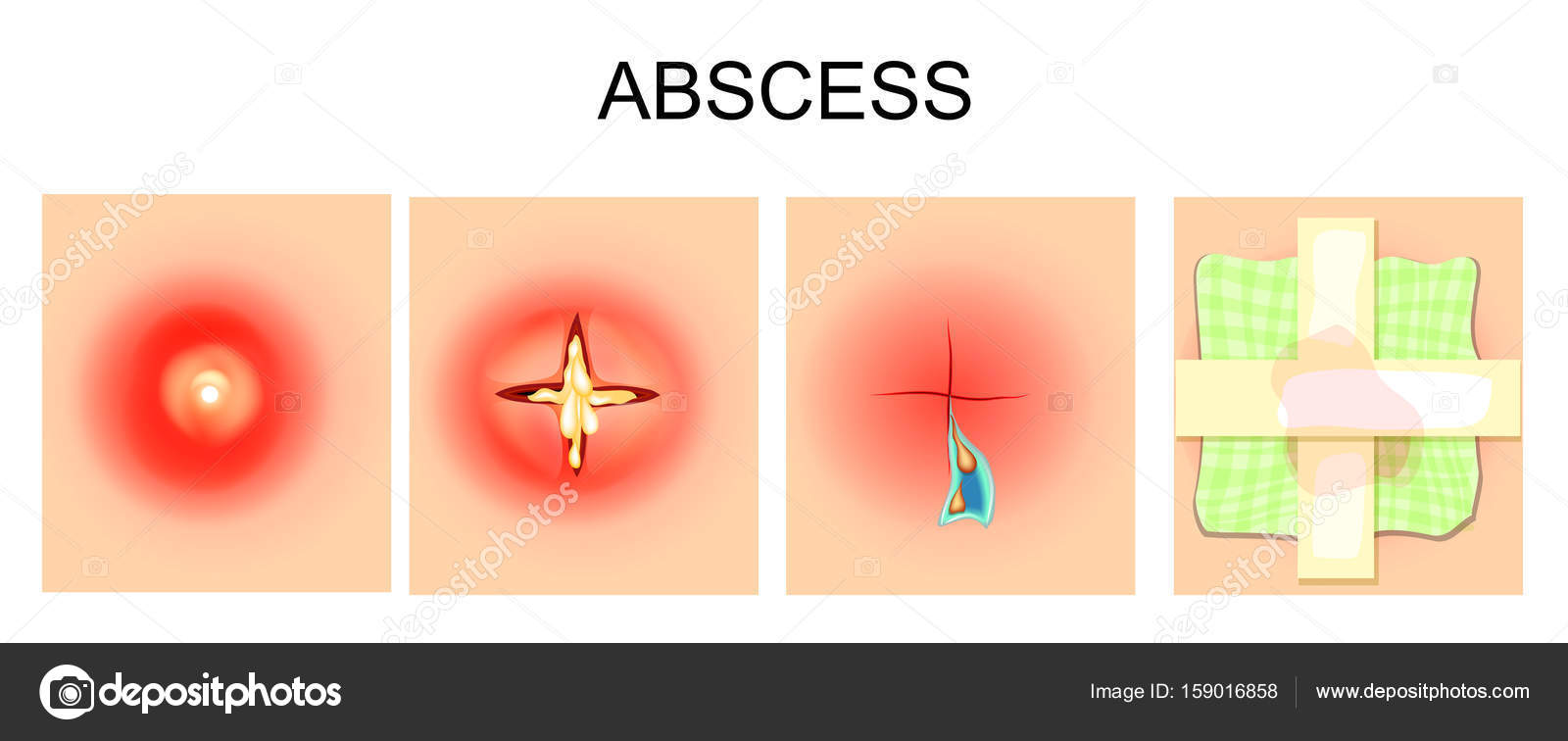
Если у вас аллергия на пенициллин, стоматолог может назначить другой антибиотик, например клиндамицин или эритромицин.
Если у вас зубная инфекция, требующая антибиотиков, вам нужно будет принимать их около недели. В зависимости от типа антибиотика вам нужно будет принимать дозу от двух до четырех раз в день.
Вы должны получить в аптеке инструкции с подробным описанием того, как именно следует принимать антибиотик.Вы можете спросить фармацевта, если не знаете, как принимать лекарство.
Имейте в виду, что вам, возможно, придется пройти несколько курсов антибиотиков, прежде чем они попадут в ваш организм и начнут действовать против инфекции.
Всегда принимайте полный курс антибиотиков, прописанных стоматологом, даже если кажется, что симптомы исчезли. Если вы не пройдете весь курс, некоторые бактерии могут выжить, что затруднит лечение инфекции.
Если у вас зубная инфекция, вы всегда должны посещать стоматолога.Зубы находятся очень близко к мозгу, и зубная инфекция может быстро распространиться на близлежащие области и органы.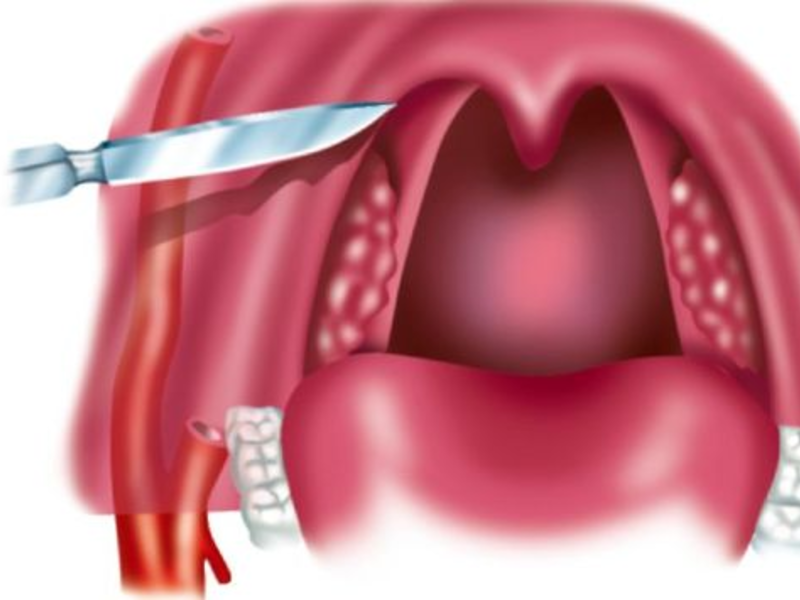
Антибиотики нельзя купить без рецепта, но есть несколько вещей, которые вы можете сделать дома для облегчения перед приемом на прием, например:
- принимать безрецептурные обезболивающие, такие как ибупрофен (Адвил, Мотрин ) или ацетаминофен (тайленол)
- осторожно полоскать рот теплой соленой водой
- по возможности избегать горячих или холодных продуктов
- пытаться жевать противоположной стороной рта
- чистить мягкой зубной щеткой вокруг пораженного зуба
Вы также можете попробовать эти 10 домашних средств от абсцесса зуба.
Если у вас наблюдаются симптомы зубной инфекции, такие как постоянная пульсирующая боль, отек и чувствительность к температуре или давлению, как можно скорее обратитесь к врачу или стоматологу.
Если ваш стоматолог прописывает антибиотики, внимательно следуйте инструкциям и завершите рецепт. Даже если инфекция кажется легкой, без надлежащего лечения она может быстро стать серьезной.
Типы, симптомы, причины, лечение и изображения
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое абсцедирующий зуб?
Абсцесс — это гнойный карман, который может образовываться в различных частях зуба в результате бактериальной инфекции. Иногда его называют зубным абсцессом. Абсцесс зуба вызывает умеренную или сильную боль, которая иногда может отдавать в ухо или шею.
При отсутствии лечения абсцедирующий зуб может превратиться в серьезное, опасное для жизни состояние.Читайте дальше, чтобы узнать больше о различных типах и о том, как их распознать.
Различные типы зубных абсцессов зависят от местоположения.
Три наиболее распространенных типа:
- Периапикальный абсцесс. Это абсцесс на кончике корня зуба.
- Пародонтальный абсцесс. Это абсцесс на десне рядом с корнем зуба.
 Он также может распространиться на окружающие ткани и кости.
Он также может распространиться на окружающие ткани и кости. - Абсцесс десны. Это абсцесс на десне.
Главный симптом абсцесса зуба — пульсирующая боль возле зуба или в деснах. Боль обычно возникает внезапно и со временем усиливается.
Другие симптомы включают:
Если абсцесс разорвался, вы почувствуете почти немедленное облегчение боли. Вы также можете заметить внезапный неприятный привкус во рту, когда выходит гной.
Попадание бактерий в зубы или десны приводит к зубному абсцессу. Однако то, как это происходит, зависит от типа абсцесса:
- Периапикальный абсцесс. Бактерии проникают в пульпу в зубах, обычно через полость. Пульпа — это мягкая внутренняя часть зуба. Он состоит из нервов, соединительной ткани и кровеносных сосудов.
- Пародонтальный абсцесс. Обычно причиной этого типа является заболевание десен, но оно также может быть результатом травмы.
- Абсцесс десны.
 Инородное тело, такое как оболочка попкорна или щетина зубной щетки, застряло в ваших деснах.
Инородное тело, такое как оболочка попкорна или щетина зубной щетки, застряло в ваших деснах.
Лечение абсцесса зуба направлено на устранение инфекции и облегчение боли.В зависимости от ваших симптомов стоматолог может начать с рентгеновского снимка. Это поможет им увидеть, распространилась ли инфекция на другие области.
В зависимости от типа и степени тяжести абсцесса варианты лечения включают:
- Дренирование абсцесса. Ваш стоматолог сделает небольшой разрез в абсцессе, чтобы слить гной. Затем они очистят пораженный участок физиологическим раствором.
- Процедура на корневом канале. Корневой канал включает сверление пораженного зуба для дренирования абсцесса и удаления инфицированной пульпы.Затем ваш стоматолог заполнит и закроет камеру пульпы, в которой находится пульпа, и корневой канал. Они также могут закрыть зуб коронкой, чтобы укрепить его. Процедура коронки обычно проводится во время отдельного приема.

- Удаление зуба. Если ваш зуб слишком поврежден, ваш стоматолог может удалить его перед дренированием абсцесса. Ваш стоматолог может вырвать зуб, если его невозможно сохранить, а затем осушить абсцесс.
- Антибиотики. Если инфекция распространилась за пределы области абсцесса или у вас ослабленная иммунная система, стоматолог может назначить пероральные антибиотики, чтобы помочь избавиться от инфекции.
- Удаление постороннего предмета. Если абсцесс вызван посторонним предметом в десне, стоматолог его удалит. В завершение они очистят место солевым раствором.
Если вы не можете сразу же обратиться к стоматологу, вы можете принять безрецептурный противовоспалительный препарат, например ибупрофен (Адвил, Мотрин), чтобы облегчить боль. Также может помочь полоскание рта теплой соленой водой.
Вы можете приобрести безрецептурные противовоспалительные препараты в Интернете.
Любой абсцедирующий зуб обязательно должен лечить стоматолог. Даже если она уже разорвана, врач должен осмотреть и очистить эту область, чтобы убедиться, что инфекция не распространяется.
Даже если она уже разорвана, врач должен осмотреть и очистить эту область, чтобы убедиться, что инфекция не распространяется.
Если не лечить, инфекция может распространиться на вашу челюсть и другие части головы и шеи, включая мозг. В редких случаях это может привести даже к сепсису. Это опасное для жизни осложнение инфекции.
Обратитесь в отделение неотложной помощи, если у вас абсцедирующий зуб, сопровождаемый:
- высокой температурой
- отеком лица
- затрудненным глотанием
- учащенным пульсом
- спутанностью
Это все признаки серьезной инфекции, которая требует немедленное лечение.
Абсцентный зуб должен исчезнуть в течение нескольких дней после лечения. Даже если кажется, что он стекает сам по себе, важно проконсультироваться со стоматологом, чтобы убедиться, что инфекция не распространяется на другую область.
Вы можете снизить риск абсцесса зуба, соблюдая правила гигиены полости рта и регулярно проходя стоматологические осмотры каждые шесть месяцев.
Масло-носитель: типы, использование и многое другое
Масло-носитель и эфирные масла производятся из растений. Масла-носители используются для разбавления эфирных масел и «переноса» их на кожу.Это потому, что эфирные масла обладают сильным действием и могут вызвать раздражение при нанесении непосредственно на кожу.
Большинство масел-носителей не имеют запаха или обладают легким запахом и не влияют на терапевтические свойства эфирного масла. Их можно использовать отдельно или с другими маслами для питания кожи.
Продолжайте читать, чтобы узнать больше о выборе подходящего масла-носителя, некоторых доступных маслах-носителях и многом другом.
Доступно множество масел-носителей. Большинство из них подходят для использования с любым эфирным маслом, но вы должны учесть несколько вещей, прежде чем выбирать одно.
Подумайте о
- Запах: Некоторые масла-носители имеют отчетливый запах. При добавлении к эфирному маслу может изменить аромат.

- Абсорбция: Ваша кожа может поглощать одни масла-носители лучше, чем другие.
- Тип кожи: В зависимости от типа кожи некоторые масла могут раздражать кожу или ухудшать ее состояние, например акне.
- Срок годности: Некоторые масла-носители могут храниться дольше, чем другие, без разрушения.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США не регулирует использование масел-носителей, предназначенных для использования в качестве косметических средств. Однако они регулируют пищевые кулинарные масла, которые могут выполнять двойную функцию в качестве масел-носителей.
Покупайте базовые масла терапевтического качества только у производителей, которым доверяете. Выбирайте масла холодного отжима, 100% чистые и не содержащие добавок или консервантов. Если вы хотите использовать растительное масло в качестве масла-носителя, выбирайте органические сорта холодного отжима.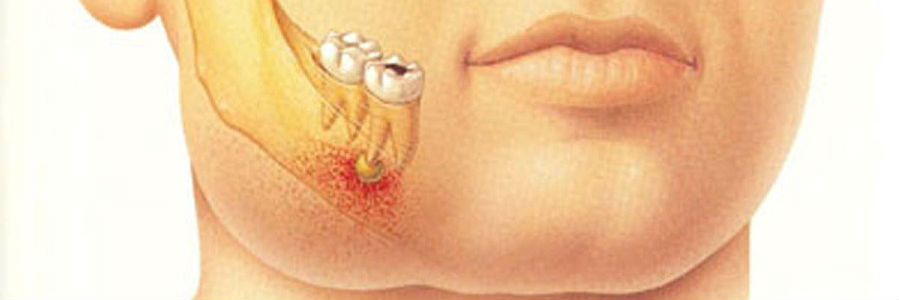
В следующий список включены популярные масла-носители, используемые для разбавления эфирных масел для ароматерапии, массажа и ухода за кожей.Список не является исчерпывающим, но с него неплохо начать.
Кокосовое масло — пищевое масло, получаемое из мяса зрелых кокосов. Он доступен в рафинированном и нерафинированном виде.
Нерафинированное кокосовое масло получают из свежего кокосового мяса. Он не обработан химическими веществами и сохраняет кокосовый аромат и вкус.
Рафинированное кокосовое масло получают из сушеного кокосового мяса, также называемого копрой. Он обесцвечен и дезодорирован для удаления загрязнений, а также отчетливого аромата и вкуса кокоса.Рафинированный кокос не является полностью натуральным и не рекомендуется использовать в качестве масла-носителя.
Применение: Кокосовое масло содержит питательные для кожи жирные кислоты и полифенолы, что делает его отличным маслом-носителем для массажных масел и средств по уходу за кожей.
Масло жожоба получают из семян растения жожоба. Обладает тонким ореховым ароматом. Технически жожоба — это не масло, а воск с мощными увлажняющими свойствами. Считается, что оно очень похоже на кожный жир, натуральное масло кожи.
Использование масла жожоба может помочь уменьшить выработку кожного сала у людей, склонных к акне, так как кожа будет думать, что произведено достаточно масла.
Применение: Масло жожоба легко впитывается в кожу и не забивает поры. Это делает его хорошим вариантом масла-носителя для массажных масел, увлажняющих кремов для лица и масел для ванн.
Масло косточек абрикоса производится из косточек абрикоса, также известных как ядра. Это смягчающее масло с высоким содержанием жирных кислот и витамина Е. Оно легко впитывается кожей и имеет слегка сладкий ореховый запах.Вы можете купить пищевое масло косточек абрикоса или масло косточек абрикоса только для косметического использования.
Применение: Масло косточек абрикоса помогает смягчить и успокоить раздраженную и зудящую кожу. Используйте его как масло-носитель для приготовления массажных масел, масла для ванн и средств по уходу за волосами.
Используйте его как масло-носитель для приготовления массажных масел, масла для ванн и средств по уходу за волосами.
Масло сладкого миндаля имеет сильный ореховый аромат. Это пищевое масло, приготовленное из ядер сладкого миндаля. Масло легкое, легко впитывается и является отличным увлажняющим средством для сухой кожи.
Его также используют в общей ароматерапии, но его сильный запах может маскировать аромат эфирного масла.
Применение: Масло сладкого миндаля — одно из самых популярных масел-носителей для ухода за кожей. Он отлично сочетается с массажными маслами, маслами для ванн и мылом.
Оливковое масло получают из прессованных оливок. Оно наиболее известно как полезное пищевое масло с фруктовым ароматом, но также используется в ароматерапии в качестве масла-носителя.
Оливковое масло первого холодного отжима является предпочтительным вариантом для ароматерапии и средств по уходу за кожей. Запах оливкового масла может мешать запаху некоторых эфирных масел.
Применение: Содержит жирные кислоты и растительные стерины, что делает его отличным средством для очищения и увлажнения сухой кожи.Используйте оливковое масло в качестве масла-носителя для массажа, очищающих средств для лица, ухода за волосами и домашнего мыла.
Аргановое масло производится из ядер плодов аргановых деревьев, произрастающих в Марокко. Масло съедобное и традиционно используется для питания тела изнутри и снаружи. Он имеет ореховый аромат и богат витаминами А и Е, а также мононенасыщенными жирными кислотами.
Применение: Аргановое масло может помочь в лечении сухой кожи и волос, морщин и воспалений кожи. Это делает его отличным маслом-носителем для общего ухода за кожей и массажными маслами.
Плоды шиповника — семена куста Rosa rubiginosa или куста Rosa moschata . Цветки обоих кустов отличаются от традиционных роз. Когда эти цветы умирают и опадают лепестки, шиповник остается позади. Масло шиповника отжимается из плодов шиповника.
Масло шиповника отжимается из плодов шиповника.
Но масло шиповника не пахнет розой. Имеет ореховый, землистый аромат.
Применение: Масло шиповника богато витаминами А и С. Витамин А — это натуральный ретиноид, который помогает бороться со старением, и оба витамина могут помочь обратить вспять воздействие солнца на вашу кожу.Используйте его как масло-носитель для средств для сухой кожи, массажных масел и увлажняющих кремов.
Масло черного тмина получают из растения Nigella sativa . Хотя оно менее известно, чем другие масла-носители, оно богато ненасыщенными и насыщенными жирными кислотами. Также считается, что он обладает противовоспалительными свойствами.
Применение: Масло черного тмина часто используется в качестве народного средства для успокоения кожных заболеваний, включая экзему, угри и псориаз. Имея это в виду, это отличный выбор для ухода за лицом, массажных масел и общего ухода за кожей.
Масло виноградных косточек получают из виноградных косточек. Это побочный продукт виноделия. Он богат витамином Е, питательным веществом, которое, как считается, исцеляет кожу и уменьшает морщины, хотя научные исследования противоречивы.
Это побочный продукт виноделия. Он богат витамином Е, питательным веществом, которое, как считается, исцеляет кожу и уменьшает морщины, хотя научные исследования противоречивы.
Применение: Масло виноградных косточек легкое, легко впитывается кожей и имеет нейтральный запах. Это хорошее масло-носитель для использования с эфирными маслами для приготовления масел для тела и массажных масел.
Масло авокадо — тяжелое густое пищевое масло, изготовленное из плодов авокадо.Имеет ореховый аромат.
Масло авокадо богато олеиновой кислотой, мононенасыщенной жирной кислотой, которая, как считается, помогает сушить поврежденную кожу.
Применение: Это может быть хорошим маслом-носителем для средств для сухой кожи и кремов для тела — если вы не имеете дело с прыщами. Масло авокадо может увеличить выработку кожного сала, поэтому, если ваша кожа склонна к акне, посоветуйтесь с дерматологом перед использованием.
Подсолнечное масло — пищевое масло, получаемое из семян подсолнечника. Имеет нейтральный запах.
Имеет нейтральный запах.
Считается, что масло действует как кожный барьер против токсинов и микробов, вызывающих инфекцию, что делает его отличным выбором для раздраженной кожи.
Применение: Считается, что оно помогает смягчить кожу, увлажнить ее и снять раздражение, поэтому добавляйте это масло-носитель к массажным маслам или используйте его для общего ухода за кожей.
По возможности покупайте органические масла-носители холодного отжима у производителя, которому доверяете. Хотя большинство масел-носителей не вызывают аллергической реакции, перед использованием всегда следует проводить тест-патч.
Для проведения патч-теста:
- Добавьте небольшое количество масла-носителя внутрь запястья или чуть ниже уха.
- Покройте масло повязкой.
- Проверьте это место через 24 часа.
- При появлении раздражения тщательно промойте и избегайте использования в будущем.
Если у вас аллергия на древесные орехи, вам не следует использовать масла, полученные из древесных орехов. Это включает масло сладкого миндаля, масло арганы и масло косточек абрикоса.
Это включает масло сладкого миндаля, масло арганы и масло косточек абрикоса.
При разбавлении эфирных масел маслом-носителем важно соблюдать эти рекомендации по разбавлению.
Для взрослых:
- 2.5-процентное разбавление: 15 капель эфирного масла на 6 чайных ложек масла-носителя
- 3-процентное разбавление: 20 капель эфирного масла на 6 чайных ложек основного масла
- 5-процентное разбавление: 30 капель эфирного масла на 6 чайных ложек масла-носителя
- 10-процентное разбавление: 60 капель эфирного масла на 6 чайных ложек масла-носителя
Для детей:
- Разведение от 0,5 до 1 процента: От 3 до 6 капель эфирного масла на 6 чайных ложек масла-носителя
Всегда храните носитель масла в прохладном темном месте, желательно в холодильнике.Также следует хранить их в бутылке из темного стекла.
Масла-носители позволяют безопасно использовать эфирные масла. Они также помогают питать и увлажнять кожу. Однако не все масла являются хорошими маслами-носителями. Вам следует избегать использования таких вещей, как сливочное масло, вазелин и минеральное масло.
Они также помогают питать и увлажнять кожу. Однако не все масла являются хорошими маслами-носителями. Вам следует избегать использования таких вещей, как сливочное масло, вазелин и минеральное масло.
Какое бы масло вы ни выбрали, не используйте его на губах, глазах или других чувствительных участках после смешивания с эфирным маслом. Однако вы можете безопасно наносить на эти участки только масло-носитель.
Абсцесс зуба — Диагностика и лечение
Диагноз
Помимо осмотра зуба и окружающей его области, стоматолог может:
- Постучите по зубам. Зуб с абсцессом в корне обычно чувствителен к прикосновению или давлению.
- Порекомендуйте рентген. Рентген больного зуба может помочь определить абсцесс. Ваш стоматолог также может использовать рентген, чтобы определить, распространилась ли инфекция, вызывая абсцессы в других областях.
- Порекомендуйте компьютерную томографию.
 Если инфекция распространилась на другие области шеи, можно использовать компьютерную томографию для оценки степени инфекции.
Если инфекция распространилась на другие области шеи, можно использовать компьютерную томографию для оценки степени инфекции.
Лечение
Цель лечения — избавиться от инфекции. Для этого ваш стоматолог может:
- Вскройте (надрежьте) и дренируйте абсцесс. Дантист сделает небольшой разрез на абсцессе, чтобы гной мог вытечь, а затем промойте это место соленой водой (физиологическим раствором).Иногда ставят небольшой резиновый дренаж, чтобы сохранить открытую область для дренажа, пока опухоль уменьшается.
- Выполните прорезание корневого канала. Это поможет устранить инфекцию и спасти зуб. Для этого стоматолог просверливает зуб, удаляет пораженную центральную ткань (пульпу) и дренирует абсцесс. Затем он или она заполняет и герметизирует пульповую камеру зуба и корневые каналы. Зуб можно закрыть коронкой, чтобы укрепить его, особенно если это задний зуб.Если вы правильно ухаживаете за своим восстановленным зубом, он может прослужить всю жизнь.

- Вытяните пораженный зуб. Если пораженный зуб не удается сохранить, стоматолог извлечет (удалит) зуб и дренирует абсцесс, чтобы избавиться от инфекции.
- Назначить антибиотики. Если инфекция ограничивается областью абсцесса, антибиотики могут не понадобиться. Но если инфекция распространилась на близлежащие зубы, челюсть или другие области, ваш стоматолог, скорее всего, пропишет антибиотики, чтобы предотвратить ее дальнейшее распространение.Он или она может также порекомендовать антибиотики, если у вас ослабленная иммунная система.
Образ жизни и домашние средства
Пока область заживает, ваш стоматолог может порекомендовать следующие шаги, чтобы облегчить дискомфорт:
- Прополощите рот теплой соленой водой.
- При необходимости принимайте безрецептурные болеутоляющие, такие как ацетаминофен (Тайленол и другие) и ибупрофен (Адвил, Мотрин IB и другие).

Подготовка к приему
Скорее всего, вы начнете с посещения стоматолога.
Что вы можете сделать
Вот некоторая информация, которая поможет вам подготовиться к встрече:
- Составьте список всех симптомов, которые вы испытываете, включая те, которые могут показаться не связанными с болью в зубах или во рту.
- Составьте список всех лекарств, витаминов, трав или других добавок, которые вы принимаете, и их дозировки.
- Подготовьте вопросы , чтобы задать их стоматологу.
Вопросы, которые следует задать стоматологу, могут включать:
- Что, вероятно, вызывает мои симптомы или состояние?
- Какие тесты мне нужны?
- Как лучше всего действовать?
- Какие альтернативы основному подходу вы предлагаете?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту?
- Есть ли общая альтернатива лекарству, которое вы прописываете?
- Могу ли я иметь какие-нибудь печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать дополнительные вопросы во время приема.
Чего ожидать от врача
Ваш стоматолог, скорее всего, задаст вам ряд вопросов, например, указанных ниже.
- Когда у вас впервые появились симптомы?
- Были ли у вас недавно травмы зубов или зубные травмы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что может улучшить ваши симптомы?
- Что может ухудшить ваши симптомы?
Ваш стоматолог задаст дополнительные вопросы в зависимости от ваших ответов, симптомов и потребностей.Подготовка и упреждение вопросов помогут вам максимально эффективно использовать свое время.
01 марта 2019
Показать ссылки- AskMayoExpert. Зубной абсцесс. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2019.
- Стоматологическая гигиена. Центры по контролю и профилактике заболеваний.
 https://www.cdc.gov/healthywater/hygiene/dental/index.html. Доступ 21 января 2019 г.
https://www.cdc.gov/healthywater/hygiene/dental/index.html. Доступ 21 января 2019 г. - Домашний уход за полостью рта.Американская стоматологическая ассоциация. https://www.ada.org/en/member-center/oral-health-topics/home-care. Доступ 21 января 2019 г.
- Зубная боль и инфекция. Руководство Merck Professional Version. https://www.merckmanuals.com/professional/dental-disorders/symptoms-of-dental-and-oral-disorders/toothache-and-infection. Доступ 21 января 2019 г.
- Абсцессы зубов. Американская ассоциация эндодонтов. https://www.aae.org/patients/dental-symptoms/abscessed-teeth/. Доступ 21 января 2019 г.
- Лечение корневых каналов. Американская ассоциация эндодонтов. https://www.aae.org/patients/root-canal-treatment/. Доступ 21 января 2019 г.
- Кариес зуба. Национальный институт стоматологических и черепно-лицевых исследований. https://www.nidcr.nih.gov/health-info/tooth-decay/more-info. Доступ 22 января 2019 г.
- Bertossi D, et al.
 Одонтогенные орофациальные инфекции. Журнал черепно-лицевой хирургии. 2017; 28: 197.
Одонтогенные орофациальные инфекции. Журнал черепно-лицевой хирургии. 2017; 28: 197. - Робертсон Д. П. и др. Лечение тяжелых острых стоматологических инфекций.BMJ. 2015; 350: h2300.
- Зубные щетки. Американская стоматологическая ассоциация. https://www.ada.org/en/member-center/oral-health-topics/toothbrush. Доступ 22 января 2019 г.
- Salinas TJ (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 28 января 2019 г.
Симптомы, причины, фотографии и лечение
Кожный абсцесс — это скопление гноя в виде шишки, отделенное стенками, которое появляется внутри или чуть ниже поверхности кожи.Абсцессы обычно вызываются бактериальной инфекцией.
Они, как правило, появляются на спине, груди, ягодицах и некоторых областях лица. Иногда они развиваются в областях, где присутствуют волосы, таких как подмышки и лобковая область.
Фурункул, иногда называемый фурункулом, возникает, когда волосяной фолликул инфицируется и образует небольшой абсцесс. Карбункул определяется как несколько стекающих гной фолликулов, которые объединяются, образуя единую инфицированную массу.
Фурункулы и карбункулы, как правило, появляются на участках волосистой кожи, подвергшихся незначительной травме, поту или трению (например, под поясом или там, где кожа была раздражена в результате бритья).Взаимодействие с другими людьми
Джоди Джейкобсон / Getty ImagesСимптомы абсцесса
Абсцесс выглядит как небольшая шишка или прыщик, который может перерасти в воспаленную кисту, заполненную жидкостью. Кожа вокруг абсцесса часто бывает болезненной и теплой на ощупь. В некоторых случаях абсцесс может быть очень твердым и твердым (затвердеть).
В зависимости от причины, появление абсцесса может сопровождаться лихорадкой, тошнотой или увеличением лимфатических узлов (лимфаденопатия).
Причины
Абсцессы чаще всего вызываются бактериями под названием Staphylococcus aureus , которые обычно находятся на коже и внутри носа. Он может попасть в организм через порез, ссадину, прокол или даже укус насекомого.
Он может попасть в организм через порез, ссадину, прокол или даже укус насекомого.
Другие факторы могут увеличить риск заражения S. aureus , в том числе:
- Хроническое заболевание кожи, такое как угри или экзема
- Диабет
- Ослабленная иммунная система
- Тесный контакт с инфицированным человеком
- Плохая гигиена
Другое заболевание, называемое фолликулит, может вызвать образование абсцесса в волосяном фолликуле.Заражение начинается, когда волос оказывается в ловушке под поверхностью и не может прорваться (состояние, обычно называемое вросшим волосом).
Фолликулит может быть вызван бритьем (особенно у чернокожих), а также купанием в неправильно хлорированном бассейне или гидромассажной ванне.
Диагностика
Диагноз обычно ставится только по внешнему виду. Хотя небольшие абсцессы обычно можно лечить дома, следует рассмотреть возможность обращения за медицинской помощью в следующих случаях:
- Развитие абсцессов на лице
- Развитие множественных абсцессов
- Ухудшение или чрезвычайно болезненные абсцессы
- Абсцессы диаметром более 2 дюймов
- Абсцессы, сохраняющиеся более двух недель
- Повторяющиеся абсцессы
Лечение
Небольшие абсцессы можно лечить дома с помощью теплого компресса, чтобы облегчить боль и улучшить дренаж. В кабинете врача может потребоваться дренирование абсцесса большего размера, чтобы облегчить боль и вылечить инфекцию.
В кабинете врача может потребоваться дренирование абсцесса большего размера, чтобы облегчить боль и вылечить инфекцию.
В зависимости от причины абсцесса врач может решить, нужен ли антибиотик.
С другой стороны, антибиотики обычно назначают людям с ослабленной иммунной системой или симптомами, проявляющимися на всем теле, такими как лихорадка. В таких случаях врач может взять образец гноя, чтобы лучше определить причину и убедиться, что бактерии не обладают лекарственной устойчивостью.
Важно не дренировать абсцесс дома, так как это может усугубить инфекцию. Всегда мойте руки после прикосновения к нарыву и очищайте все, что с ним контактирует, включая одежду и компрессы.
Профилактика
Хотя абсцессы нельзя полностью избежать, есть несколько простых мер, которые вы можете предпринять, чтобы лучше предотвратить их:
- Всегда мойте руки, в идеале — антибактериальным очищающим средством.
- Обращайтесь со всеми порезами осторожно, держите их чистыми, закрытыми и сухими, пока они полностью не заживут.


 А выдавливание угрей в носогубной области может привести к менингиту, энцефалиту, невриту черепно-мозговых нервов
А выдавливание угрей в носогубной области может привести к менингиту, энцефалиту, невриту черепно-мозговых нервов




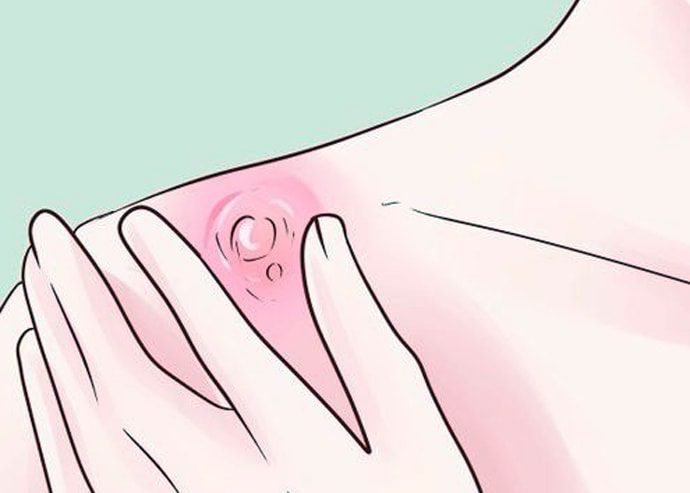 Он также может распространиться на окружающие ткани и кости.
Он также может распространиться на окружающие ткани и кости.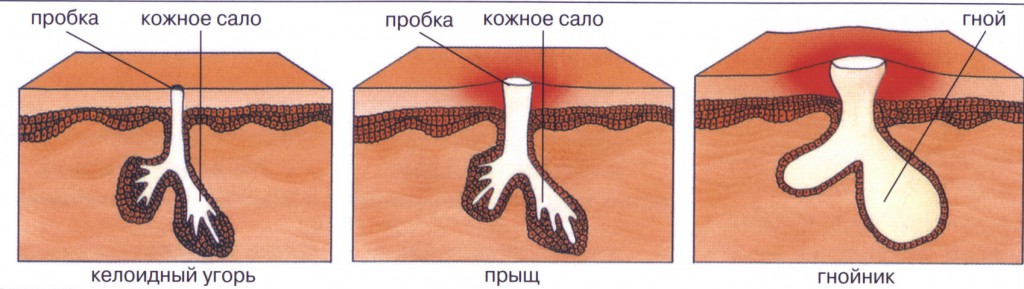 Инородное тело, такое как оболочка попкорна или щетина зубной щетки, застряло в ваших деснах.
Инородное тело, такое как оболочка попкорна или щетина зубной щетки, застряло в ваших деснах.

 Если инфекция распространилась на другие области шеи, можно использовать компьютерную томографию для оценки степени инфекции.
Если инфекция распространилась на другие области шеи, можно использовать компьютерную томографию для оценки степени инфекции.

 https://www.cdc.gov/healthywater/hygiene/dental/index.html. Доступ 21 января 2019 г.
https://www.cdc.gov/healthywater/hygiene/dental/index.html. Доступ 21 января 2019 г. Одонтогенные орофациальные инфекции. Журнал черепно-лицевой хирургии. 2017; 28: 197.
Одонтогенные орофациальные инфекции. Журнал черепно-лицевой хирургии. 2017; 28: 197.