Кал черного цвета у взрослого
Нормальный оттенок стула – коричневый, хотя допустимый цветовой диапазон достаточно широкий. Если же происходят сильные изменения, например, появляется кал черного цвета, то это легко может вызвать беспокойство. На деле значение подобного симптома бывает различно. Некоторые причины совершенно безобидные, а другие являются вполне серьёзными болезнями.
Если происходят значительные изменения в цвете кала, то, в первую очередь, необходимо задуматься о том, какие продукты или лекарственные препараты принимались в последнее время. Стул очень легко окрашивается, например, из-за обычного чернослива.
В этом случае достаточно подождать несколько дней, исключив из рациона вероятную причину нового цвета. Если же за это время не произошло никаких улучшений, то придется обратиться к врачу для поиска причины.
 Кал черного цвета может быть как безобидным симптомом, так и предвестником заболевания
Кал черного цвета может быть как безобидным симптомом, так и предвестником заболеванияРаспространенные красители
Существует достаточно много продуктов, потенциально способных привести к изменению оттенка. Если человека интересует, почему его кал черного цвета, то он должен проверить, не потреблял ли в последнее время один из этих продуктов.
Растительная пища:
- Красная свекла,
- Черника,
- Черная смородина,
- Помидоры,
- Черноплодная рябина,
- Яблоки,
- Бананы,
- Гранат,
- Чернослив,
- Ежевика,
- Красный виноград,
- Вино с красными красителями.
С точки зрения мясных продуктов, к окрашиванию кала в черный цвет способны привести:
- Кровяная колбаса,
- Другие мясные изделия с кровяными включениями,
- Печень.
Наконец, причиной также мог послужить очень крепкий чай или кофе, если они потреблялись в большом количестве. Иногда простые высококалорийные блюда тоже приводят к нежелательному изменению цвета.
 Чернослив может быть причиной кала черного цвета
Чернослив может быть причиной кала черного цветаВлияние лекарств
Помимо пищи, в качестве красителей могут выступать и медикаментозные препараты. Самый распространенный случай – прием активированного угля. После его употребления уже при следующем походе в туалет человек увидит черный цвет.
Другие влияющие препараты – те, что вызывают кровотечения в желудке, а также насыщенные железом. Именно поэтому так часто наблюдается кал черного цвета при беременности. Многим будущим матерям диагностируют возможную анемию, из-за чего они начинают принимать железо.
Некоторые витаминные комплексы и даже препараты от изжоги приводят к подобным изменениям. Как правило, в каждой инструкции указано, может ли в результате приема измениться цвет кала. Необходимо проглядеть список побочных эффектов от недавно принятых препаратов, чтобы убедиться в том, могли ли они быть причиной проблемы.
Обратите внимание. Черный жидкий кал, появившейся после начала приема медикаментозных средств, говорит о необходимости посетить врача.
Если черный цвет образовался после длительного приема Аспирина, Ибупрофена, Де Нола, лекарств от анемии или каких-то других, то это не повод сразу же бежать к врачу. Достаточно прекратить потребление эти лекарств и проследить за динамикой изменений. Таким образом, действовать нужно так же, как и если причина бы крылась в пищевых продуктах.
 Не удивляйтесь, если после приема активированного угля кал будет черного цвета
Не удивляйтесь, если после приема активированного угля кал будет черного цветаОсобенности изменений у детей
Родители всегда особо тщательно следят за состоянием своего ребенка, в том числе и за изменениями в его кале. Как правило, если при появлении такого цвета не наблюдается каких-то других симптомов, вроде жара или общего упадка сил, то, вероятней всего, причина кроется в пище.
У новорожденных темный стул вполне обыденное явление, так как, ещё находясь в утробе, он проглатывал различные вещества, вроде околоплодных вод или слизи. Всё это впоследствии и начнет выходить из организма, а стул может становиться черным. Это будет так называемый первородный экскремент или меконий.
Ещё один период, для которого подобное является нормой – переход с кормления грудью на обычную пищу или детскую смесь. Как правило, уже через несколько дней всё проходит. Нередко такое случается из-за первого потребления бананов, или же если смесь была насыщена железом. Вещество часто присутствует и в детских витаминах.
Любые продукты, способные окрасить кал взрослого, могут повлиять и на состояние ребенка. Таким образом, необходимо тщательно вспомнить обо всём, что ел малыш. В случае, если рацион не мог повлиять на цвет, а также при появлении температуры или тошноты, можно говорить о более патологических причинах.
 Черный стул у новорожденного ребенка – обычное дело
Черный стул у новорожденного ребенка – обычное делоТемный оттенок у пожилых людей
Большинство веществ, вызывающих кал черного цвета, у пожилых людей такие же, как и у взрослых. Однако, наиболее часто причина кроется в медикаментозных препаратах, в частности – витаминных комплексах, если они содержат много железа. В этом случае людям не требуется прерывать курс.
Пожилые лица часто принимают активированный уголь, способный изменить цвет, но если при этом у них сохраняется жидкая консистенция стула, то лучшим решением станет обращение к врачу. К изменениям приводит и потребление Денола.
Подобный оттенок становится нормальным, но достаточно печальным событием в двух случаях. Во-первых, если человек является лежачим больным. Его организм старается приспособиться к малой активности, замедляя метаболизм. Из-за этого и происходят изменения. Также подобное случается, если органы постепенно перестают работать. В этом случае жидкий и черный стул будет говорить о вероятной скорой смерти.
 Темный цвет стула у пожилых людей чаще всего спровоцирован медикаментами
Темный цвет стула у пожилых людей чаще всего спровоцирован медикаментамиВозможные заболевания
Если на изменения цвета не повлияла пища или препараты, а также ситуация не связана с особенностями возраста, то можно задуматься о протекании какого-то заболевания. Так как к черному оттенку приводит добавление в кал красного, чаще всего эти болезни связаны с внутренними кровотечениями, особенно в желудке.
Обратите внимание. Черный цвет не всегда обозначает присутствие крови. Нередко оттенок получается из-за попадания в массы особых бактерий и ферментов.
Что означает черный цвет кала, помимо внутренних кровотечений:
- Развитие язв,
- Начало онкологических процессов,
- Расширение пищеводных вен,
- Лейкоз,
- Чума,
- Гистоплазмоз,
- Анкилостомидоз,
- Гастрит,
- Цирроз или рак печени,
- Гастроэнтерит,
- Болезнь Крона, резвившаяся в кишечнике.
Не стоит опасаться серьёзных болезней, если темный цвет стула – единственный проявившейся признак. Обычно вышеперечисленные патологии проявляются и другим образом.
- У больного растет температура.
- Его начинает рвать или тошнить.
- Наблюдается бледность кожи.
- Он сильно потеет.
- Печень может увеличиться в размерах и быть болезненной при пальпации.
- Практически всегда при этом болит желудок.
Потеря сознания, онемение конечностей и проблемы с давлением – тоже симптомы, говорящие о необходимости срочно обратиться к врачу. Если анализ крови покажет снижение гемоглобина, то можно будет говорить о вполне вероятных внутренних кровотечениях. В случае с гастроэнтеритом, обычно присутствует резкий каловый запах.
 Развитие язв – одно из возможных заболеваний, симптомом которого может быть черный цвет кала
Развитие язв – одно из возможных заболеваний, симптомом которого может быть черный цвет калаДругие оттенки
Помимо темно-черного, нередко наблюдается и кал черно-зеленого цвета у взрослого. В отличие от первого варианта, чаще всего это связано именно с болезнями, а не с проблемами с питанием. Обычно подобное происходит из-за инфекционных заболеваний, которые могут локализоваться как в кишечнике, так и других местах.
Очень часто зеленый оттенок говорит о дизентерии. При первых его проявлениях может не быть температуры, болевого синдрома, тошноты и других вероятных симптомов. Они появляются немного позже.
Если в кале присутствует и зеленый цвет, то лучше всего сразу обратиться к врачу, а не дожидаться ухудшения состояния. Однако, может оказаться и так, что цвет – это единственный признак происходящих изменений. В этом случае допустимо говорить о том, что его вызвала пища, насыщенная хлорофиллом.
Черные точки
Иногда кал может окраситься не полностью, а лишь частично измениться. Например, в нём могут быть крохотные черные крупинки, которые принято называть черными точками. Чаще всего это просто остатки пищи или лекарств, которые не до конца переварились. Сами продукты при этом не обязаны быть черного цвета.
Чаще всего подобное происходит после поедания:
- Малины,
- Смородины,
- Хурмы,
- Мака,
- Киви,
- Винограда,
- Яблок,
- Бананов.
Последние также приводят к появлению сгустков, похожих на червей. Многие ошибочно видят в этом глистов и начинают лечение, хотя на деле такие паразиты не могут иметь черного цвета.
Диагностика и лечение
Если есть подозрение, что кал стал черным из-за болезни, то врач назначит ряд процедур, с помощью которых он обследует органы ЖКТ. Нередко приходится глотать зонд, проходить МРТ, а также сдавать стандартные анализы.
Лечение напрямую зависит от причины возникновения. Если дело было в продуктах или лекарствах, то никакая терапия проводиться не будет. Понадобится лишь наладить рацион, уменьшив потребление вероятных красителей. Если же причины оказались более серьёзными, то высока вероятного, что больному потребуется срочная госпитализация, а иногда и операционное вмешательство.
 Если при смене цвета кала вы чувствуете, что это может быть заболевание – обязательно обратитесь к врачу
Если при смене цвета кала вы чувствуете, что это может быть заболевание – обязательно обратитесь к врачуОбратите внимание! Иногда кал, окрашенный в черный цвет, проявляется как раз после операций. Это может говорить о том, что из-за такой процедуры началось внутреннее кровотечение.
В качестве экстренных мер помощи, до прибытия кареты скорой, можно уложить заболевшего, обеспечить ему покой и не давать пищи. Ему допустимо лишь пить холодную чистую воду. Впоследствии необходимо будет позаботиться о профилактике.
Чтобы подобного не повторялось, важно следить за своим питанием, в частности – исключить высококалорийные блюда из рациона. Также важно вовремя обращаться к специалисту при проблемах с ЖКТ, а беременные не должны пропускать походы к своему лечащему врачу.
simptom-lechenie.ru
почему такой цвет стула, причины, что значит, заболевания, лечение
Сам по себе черный кал еще не указывает на наличие в организме проблем, т. к. его естественный цвет может быть от светло- до темно-коричневого.
Каждый человек знает особенности своего организма и в курсе, каким у него обычно бывает стул, поэтому может заметить, когда произошли изменения.
Чаще всего нормальный стул коричневый, это обусловлено тем, что в нем содержатся остатки не полностью переваренной пищи, которую человек употреблял на протяжении 2-3 дней, и желчью, которая была переработана в желудке.
1На что может указывать черный стул
Черный кал может сигнализировать о наличии серьезных заболеваний органов желудочно-кишечного тракта, в том числе желудка, кишечника или пищевода.

Если было замечено, что у взрослых или у детей после первого года жизни появился черный стул, то необходимо составить список всего, что человек принимал на протяжении 2-3 дней.
Если было замечено, что у взрослых или у детей после первого года жизни появился черный стул, то необходимо предпринять следующие действия:
- Составить список всего, что человек принимал на протяжении 2-3 дней.
- Продолжать наблюдения за состоянием и цветом стула на протяжении нескольких дней.
В список необходимо включать не только продукты питания, но и лекарства, напитки, витамины, т. е. все, что употреблял человек, т. к. вызвать черный кал может все перечисленное.
Причиной указанного проявления может быть просто употребление определенных продуктов или лекарств, поэтому и возникает черный кал. Бояться в таком случае нечего.
Привести к этому может употребление таких продуктов, как свекла, чернослив, виноград, препаратов, в составе которых есть железо, активированного угля и некоторых других лекарственных средств.
Перед приемом назначенных врачом лекарств внимательно изучайте инструкцию, в которой указываются побочные действия, среди них бывает и черный стул.
Если же вы постоянно принимаете те продукты питания, что и обычно, и не употребляете лекарственные препараты, но у вас черный кал, в таких случаях надо срочно обращаться к доктору. Это может быть вызвано развитием внутреннего кровотечения из-за приема препаратов, снижающих свертываемость крови. Сами по себе они не делают кал черного цвета, но могут вызвать развитие кровотечения во внутренних органах, что является опасным для жизни и здоровья человека, и жидкий черный стул будет одним из признаков его развития.
Несколько дней необходимо наблюдать за стулом. В случае когда черный кал появился не из-за развития заболевания, его цвет станет обычным через несколько дней после того, как прекратить употребление продуктов и лекарств, которые вызвали такой стул у взрослого или у ребенка.
Если же черный стул связан с развитием болезни, то он будет наблюдаться на протяжении длительного периода. Такой стул у взрослого или ребенка может периодически возникать, даже если причины для этого отсутствуют.
Если жидкий черный стул продолжается долго или возникает у вас периодически, надо обязательно обратиться к врачу и пройти обследование, чтобы определить причины его возникновения.
Читайте также: Бифидумбактерин 1000 Норма АЛТ и АСТ у женщин В чем разница лактобактерина и бифидумбактерина — читайте здесь.
2Самочувствие человека
Надо самостоятельно оценить состояние пациента, у которого появился черный стул: человек выглядит здоровым или у него болезненный вид. Надо определиться, как менялось его настроение и самочувствие на протяжении периода, когда у человека появился черный цвет кала.
В тех случаях, когда цвет кала изменился из-за употребления определенных лекарств или пищи и стал черный, у человека нормальное самочувствие и он не ощущает никакого дискомфорта, поводов для беспокойства нет.
Если черный цвет кала сопровождается такими симптомами, как боли в животе, тошнота и рвота, изжога, запоры или диарея, это указывает на то, что в организме имеются патологии и надо срочно обращаться за квалифицированной медицинской помощью.
Необходимо учитывать и то, какими заболеваниями раньше страдал человек или болеет в настоящее время. Если у него раньше был гепатит, рак, цирроз или язва, то стул черного цвета может указывать на осложнение данных заболеваний.

Если черный цвет кала сопровождается такими симптомами, как боли в животе, то надо срочно обращаться за квалифицированной медицинской помощью.
Особенно должно насторожить то, когда возник такой стул у взрослого или у ребенка, при этом ему сопутствуют следующие симптомы:
- у человека поднялась температура;
- появилась тошнота и рвота;
- если человек болеет язвой;
- если у человека цирроз или рак;
- если такие болезни есть у близких родственников;
- если перед этим было отравление алкоголем и была сильная рвота;
- если постоянно при проведении анализа крови выявляется анемия.
3Основные причины патологического отклонения
Чаще всего причины возникновения стула такого цвета — это употребление пищи и лекарственных препаратов, что и окрашивают его, причем это может быть как равномерно, так и окрашивание в виде зернистой структуры.
Если кал содержит темные точки, крупинки или зернышки, то они являются остатками непереваренной пищи или лекарств, и в этом нет ничего опасного. При попадании в кишечник и после переработки продукты, которые не имеют темной окраски, могут привести к окрашиванию стула в такой цвет, что является следствием химической реакции и объясняет, почему кал стал такого оттенка.
Часто у детей родители могут обнаружить в испражнениях червячков очень темного цвета, но причины их появления будут в том, что перед этим ребенок ел банан и это всего лишь непереваренные его остатки. Многие родители их принимают за глистов и спешат к врачу, но в природе глистов темного цвета нет, они светлые.
Причины жидкого стула данного окраса могут быть связаны с развитием внутреннего кровотечения из органов ЖКТ. Спровоцировать такое кровотечение может наличие язвы, полипов или варикоз вен пищевода.
После того как кровь попадает в желудок, она разлагается и из красной становится темного цвета. Это и будут причины, по которым происходит окрашивание в такой же цвет испражнений. Другими симптомами того, что развилось внутреннее кровотечение, будет общая слабость организма, бледность, может кружиться голова.
Если появился кал с кровью, то это может указывать на развитие таких серьезных заболеваний, как болезнь Крона, гастрит, язвенный колит, анкилостомидоз, острая форма лимфобластного лейкоза или гистоплазмоз, поэтому при появлении таких симптомов надо срочно обращаться к врачу.
Если орган, который начал кровоточить, будет расположен ниже слепой кишки, то обычно кровь, что попадает в кал, красного цвета. В тех случаях, когда перистальтика кишечника слабая, то даже при наличии кровотечения в начале ободочной кишки это может привести к окрашиванию испражнений в темный окрас. Это происходит из-за того, что под действием соляной кислоты происходит переработка красного гемоглобина в гемин, а он имеет темный цвет.
Если человеку провели операцию и у него стул очень темного цвета, это может указывать на развитие кровотечения, и человеку нужна срочная медицинская помощь. В тех случаях, когда такой стул сопровождается высокой температурой, это может указывать на кишечную инфекцию, и надо обязательно обращаться за квалифицированной врачебной помощью.
Беременность женщины никаким образом не влияет на работу органов ЖКТ, поэтому при решении вопроса о том, что означает черный цвет испражнений у беременных, будут те же причины, что и у других людей.

Обычно вопрос о том, что означает черный цвет испражнений у детей, решается просто: стоит только обратить внимание на то, что перед этим ел ваш ребенок.
4Появление черного кала у детей
У детей редко возникают болезни, которые могут привести к развитию внутреннего кровотечения, отчего испражнения окрасятся в такой цвет. Обычно вопрос о том, что означает черный цвет испражнений у детей, решается просто: стоит только обратить внимание на то, что перед этим ел ваш ребенок.
Для новорожденных в первые дни их жизни наличие стула очень темного цвета является естественным процессом, в медицине его называют меконием.
Через некоторое время такой стул примет нормальную, естественную окраску, обычно она светло-желтая, но все будет зависеть от питания ребенка, а то, что он жидкий, — это естественно.
Если грудничка кормят молочными смесями, в их составе могут быть витамины и железо, которые и окрашивают стул в такой цвет. Если ребенок нормально ест, спит и не плачет, то при появлении такого кала беспокоиться не надо.
Если же такой цвет кала сопровождается беспокойством, температурой, другими побочными действиями, то, независимо от того, ребенок это или взрослый, надо срочно обращаться к врачу.
В любом случае при выявлении испражнений подозрительного цвета или консистенции, независимо от того, у взрослого это или у ребенка, надо обращаться к врачу, только он сможет определить причину и назначить эффективное лечение. Если же это сопровождается болями, повышением температуры, то надо срочно вызывать неотложную помощь, т. к. такие симптомы могут свидетельствовать о развитии внутреннего кровотечения или сильного отравления, а в таких случаях действовать надо быстро и профессионально.
gastri.ru
причины, что и как лечить
Стул в норме имеет разные оттенки коричневого цвета. Он должен быть сформированным, нетвёрдой консистенции, но и не растекающийся, непенистый и без слизи. Может содержать непереваренные остатки пищи в виде мелких вкраплений.

Каловые массы изменённые – признак нарушений в пищеварительной системе или симптом серьёзных заболеваний. И только в редких случаях это явление провоцируют продукты питания.
Возможные причины черного кала
Природа состояния может быть физиологической или патологической. В первом случае чёрный кал означает норму. Во втором он связан с нездоровыми изменениями в организме и требует вмешательства медиков. Причины у мужчин и женщин ничем особенным не отличаются.
Окрашивающие продукты
Способностью окрашивать фекалии обладают продукты, содержащие тёмные пигменты. Водорастворимые их виды меняют цвет мочи, жирорастворимые соответственно стула. К последним относятся:
- красное вино;
- томаты;
- печень;
- рябина;
- кофе;
- чёрная смородина;
- кровяная колбаса;
- чернослив;
- гранат;
- свёкла.
Эти продукты не влияют на частоту испражнений. При исключении их из рациона окраска возвращается в норму. Происходит это через 1—2 дня. Во всех случаях, кроме чернослива, который обладает слабительными свойствами.
Влияние медикаментов
 Чёрный стул может появиться после приёма некоторых лекарств, что тоже является нормой. Среди них:
Чёрный стул может появиться после приёма некоторых лекарств, что тоже является нормой. Среди них:
- Активированный уголь.
- Железосодержащие препараты, применяемые при низком гемоглобине (Тардиферон, Сорбифер).
- Витаминно-минеральные комплексы, такие как Витрум, в состав которых тоже входит железо.
- Лекарство от изжоги (Де-Нол) с висмутом.
- Нестероидные противовоспалительные средства (Индометацин, Аспирин, Диклофенак). Они помогают при головных болях, травмировании суставов и мышц, болезненных месячных. Но при нарушении схемы приёма могут стать причиной внутреннего кровотечения в пищеварительном канале, что и объясняет чёрный цвет кала.
- Антикоагулянты для снижения вязкости крови.
- Неконтролируемый приём наркотиков.
Информацию о побочных эффектах, оказываемых всеми перечисленными средствами, можно найти в прилагаемых к ним инструкциях.
Если после прекращения приёма лекарственных препаратов, спровоцировавших потемнение фекалий, побочный эффект исчезает, значит, это нормальный физиологический процесс. И он не служит поводом для обращения к врачу, но самолечением всё же лучше не заниматься.
Заболевания
Часто кал чёрного цвета говорит о кровотечениях, которые случаются в местах желудочно-кишечного тракта, где эрозия затрагивает соответствующий сосуд. Такое наблюдается у каждого пятого пациента с язвенной болезнью. При этом кровопотери незначительные (около 80—200 мл), что затрудняет их выявление.
И только благодаря исследованию кала на скрытую кровь и другим специальным методам удаётся распознать опасное явление. А также предпринять необходимые терапевтические действия, чтобы избежать более серьёзных проблем в будущем.
Стул может плохо пахнуть. Гнилостное амбре является признаком задержки еды в кишечнике, его непроходимости или язвенного колита. Прогорклое свидетельствует о плохом пищеварении из-за дефицита жёлчи или панкреатического сока. Симптомом диспепсии является кал, издающий кислое зловоние.
Кроме мелены (чёрного дегтеобразного жидкого кала), клиническую картину может дополнять рвота с примесями крови. Выделяемые при этом массы напоминают кофейную гущу. Эта расцветка возникает при взаимодействии гемоглобина с кислой средой желудочного сока. При сильном кровотечении рвота имеет алый цвет.
Кроме этого, больного беспокоят:
- Гипотония.
- Частый пульс.
- Анемия.
- Слабость.
- Нарушение терморегуляции.
- Обильный холодный пот.
- Бледность кожи.
Болевой синдром, если тот беспокоил до кровотечения, как правило, исчезает.
Оттенки и вкрапления
Кал может иметь зеленоватое окрашивание, которое является признаком патологии, и не зависит от приёма медикаментов или питания. Причина часто связана с кишечными инфекциями, например, дизентерией. Тошнота и высокая температура отсутствуют, наблюдаются несколько позже. Поэтому при необычном оттенке фекалий стоит посетить врача.
Иногда окраска кала неравномерная, в нём видны какие-то зернистые вкрапления или чёрные точки. Они могут быть остатками непереваренной еды, например, киви, мака, хурмы, смородины, винограда.
После бананов фекалии содержат сгустки, напоминающие глистов. Хотя паразитические черви имеют светлый окрас. Часто при их обнаружении человек приступает к уничтожению несуществующих паразитов, используя разные антигельминтные препараты. Такие поспешные выводы и действия, особенно некоторых родителей, могут серьёзно навредить здоровью ребёнка и взрослого.
Прожилки крови в экскрементах появляются при болезни Крона, гистоплазмозе, гастрите, анкилостомидозе и других патологиях, требующих врачебного вмешательства. Поэтому диагностика должна быть профессиональной, позволяющей со 100% точностью сказать, в чём причина явления и что делать.
Точная диагностика
Главный фактор в выяснении природы состояния – это самочувствие пациента. Если с ним всё нормально, то чёрный стул не что иное, как след после приёма некоторых медикаментов или продуктов. Точную окраску фекалий можно определить при помощи простого бумажного теста. Для этого на белый лист необходимо нанести небольшое количество кала и растянуть его тонким слоем.
О патологической природе рассматриваемого признака могут сказать и сопровождающие его симптомы:
- анемия;
- метеоризм;
- понос;
- запоры;
- тошнота;
- рвота;
- повышенная температура тела;
- изжога;
- желудочные боли.
В таких случаях возникает подозрение на цирроз, гепатит или язву. На окраску кала также влияют:
- Глистные инвазии.
- Микозы.
- Обострение лимфобластного лейкоза.
- Варикоз в сосудах пищевода.
Тёмные испражнения могут стать следствием распада раковых новообразований. Симптом, появившийся в послеоперационный период, свидетельствует о внутреннем кровотечении и требует срочного медицинского вмешательства. Выявить эти заболевания помогают современные информативные методы инструментальной и лабораторной диагностики:
- Колоноскопия.
- Ректороманоскопия.
- МРТ (магнитно-резонансная томография).
- УЗИ.
- Анализы крови.
Черный кал у детей
Симптом под названием «меконий» считается нормальным у младенцев возрастом 3 дня. Его состав:
- Околоплодные воды.
- Эпителиальные клетки.
- Жёлчь и волос.
По консистенции он похож на смолу. Характерен для всех новорождённых, поэтому не должен вызывать беспокойство у родителей. Это явление связано с тем, что во время внутриутробного развития эмбрион контактирует с окружающей его средой и заглатывает её компоненты. После рождения пищеварительный канал малыша очищается и все эти субстанции выходят вместе с калом, окрашивая его в различные оттенки чёрного цвета. Со временем фекалии приобретают нужную форму и нормальную окраску.
У ребёнка постарше причина связана с прикормом, если тот включает продукты, среди которых:
- ежевика;
- вишня;
- черника;
- смородина;
- бананы.
А также витаминные препараты или новые молочные смеси, содержащие железо. Микроэлемент реагирует с соляной кислотой и даёт тёмноокрашенные вещества.
Поэтому прикорм надо вводить с осторожностью, следуя рекомендациям педиатра. Все продукты должны поступать в детский организм в положенный срок. Если же, кроме чёрного стула, малыша беспокоят: головокружение, боль в области живота, стоит без замедления посетить врача.
Во время беременности
Чёрная окраска кала у женщин в положении не всегда связана с питанием, хотя этот фактор тоже не может быть исключён. Её вызывает изменившийся гормональный фон, который перестраивается в этот период. Высокий уровень прогестерона приводит к постоянным перепадам настроения, частому мочеиспусканию, тошноте и прочим расстройствам, в том числе и в работе пищеварительного канала.
Чёрные испражнения в сочетании с повышенной температурой, слабостью — повод для срочного посещения гинеколога. Регулярное обследование беременных, анализ крови позволяет врачам быстро отреагировать на происходящие изменения в организме и срочно принять меры, чтобы сохранить плод и здоровье мамы.
Беременные часто страдают от запоров и едят чернослив, свежие овощи и фрукты, пьют компоты из сухофруктов. В результате проблемы прекращаются, но стул временно приобретает чёрную окраску, которая позже опять нормализуется.
У пожилых людей цвет кала с возрастом становится темнее, что тоже является физиологической нормой. Встречается у лежачих больных с замедленными обменными процессами. Может быть симптомом отключения некоторых органов, наблюдаться при заболевании пищеварительного канала и других жизненно важных систем.
В любом случае окраска кала, его структура, наличие вкраплений и другие отклонения от нормы — признаки, требующие пристального внимания. Они вызваны как безобидными причинами, так и являются первыми звоночками, сигналящими о тяжёлой патологии, с лечением которой нельзя затягивать.
Загрузка…projivot.ru
что это значит и что делать?
При помощи кала из организма выводятся многие продукты жизнедеятельности человека. Цвет каловых масс может достаточно подробно описать состояние здоровья человека. У взрослых фекалии должны иметь коричневый цвет, может меняться только оттенок в зависимости от содержания пигмента стеркоблина. Кал черного цвета может являться признаком наличия заболеваний пищеварительной системы.

Определить конкретный недуг по состоянию экскрементов достаточно сложно, но нужно помнить также, что цвета кала зависит от питания, поэтому иногда нужно попробовать нормализовать питание, и возможно проблема уйдет. Но если этого не произошло в течение нескольких дней, то нужно боле подробно изучить этимологию этого явления.
Какова этиология проблемы
Стул черного цвета может возникнуть в результате многих проблем, помимо этого есть и возрастные особенности организма, которые также могут отразиться на цвете кала у взрослого, ребенка и пожилого человека. К безобидным причинам можно отнести прием в пищу группы продуктов, которые имеют сильный красящий эффект. К этому списку можно отнести:
- Блюда с большим содержанием печени и крови.
- Чернослив.
- Ягоды красной и черной смородины.
- Свеклу и ее сок.
- Гранат.
- Томаты.
- Чернику.
- Напитки черного кофе и крепкого чая.
- Высококалорийные блюда.
В данном случае кал черный уйдет, как только человек отменит прием этих продуктов. Также может быть черный кал после алкоголя, так как в организме находится много токсинов, что приводит к нарушению микрофлоры кишечника, в этом случае цвет также должен нормализоваться в течение 48 часов после последнего приема спиртных напитков.
Важно. Прием препаратов может стать причиной чернения кала, но переживать не стоит только в случае, если человек чувствует себя совершенно нормально и не наблюдается тошнота, изменение консистенции кала и другие негативные ощущения.
Если черный цвет экскрементов наблюдается у ребенка, и при этом нет изменений в общем состоянии, тошноты, редкости стула и повышения температуры, то причин переживать нет. У взрослого кал черного цвета может стать следствием приема некоторых медикаментов:
- Железосодержащие препараты.
- Активированный уголь.
- Витаминизированные комплексы.
- Некоторые средства для борьбы с воспалениями.
- Медикаменты для устранения изжоги.
Данный побочный эффект обычно указан в инструкции к медикаменту, поэтому нужно сразу с ней ознакомиться. Если помимо черного кала у взрослого на фоне приема препаратов не наблюдается нарушений консистенции, и нет вкрапления подозрительных частиц, то нет необходимости бить тревогу и обращаться к врачу. Но присутствие любого из этих явлений должно заставить человека сразу же обратиться к врачу.
Черный стул у взрослого и может быть признаком развития достаточно серьезных заболеваний таких, как:
- Появление онкологических недугов.
- Лейкоз.
- Гастрит.
- Появление язв в ЖКТ.
- Гистоплазмоз.
- Тяжелые микозы.
- Чума.
- Анемия.
- Гепатит.
- Патологические изменения в тканях печени.
- Открывшееся внутреннее кровотечение.
- Варикозная болезнь вен и т.д.
В этом случае черные какашки становятся первым сигналом организма, который позволяет определить развитие недуга еще на начальных стадиях. Порой в это время еще нет явных расстройств организма, поэтому не стоит игнорировать изменения экскрементов.
Стоит ли переживать по поводу черного кала во время беременности и после родов
Помимо того что в период вынашивания ребенка организм матери переживает массу перемен, которые не обходят стороной и пищеварительную систему, часто беременным назначают железосодержащие препараты. Эти факторы зачастую приводят к изменению окрашивания фекалий в этот период.
При этом такие перемены считаются естественными, так как таким образом организм избавляется от излишков того самого железа после того, как получил необходимую дозу этого вещества. Убедиться в правдивости этой информации каждая беременная женщина может простым путем.
Нужно отменить прием препаратов витаминного средства на несколько дней, и вся чернота должна уйти. Если этого не произошло, то нужно искать другую причину этого явления. Помимо этого очень важно наблюдать за общим состоянием женщины. И особое беспокойство должно вызвать учащение испражнений.
Важно. Беременная женщина должна внимательно относиться к любым переменам в работе организма. Цвет фекалий может сказать о важных моментах, которые требуют внимания врача.
А вот черный кал после родов в первую неделю считается нормой, так как организм избавляется от лишних продуктов жизнедеятельности малыша. Постепенно фекалии должны приобрести стандартный внешний вид. Если черный кал сопровождает женщину на протяжении нескольких недель после рождения малыша, то нужно обращаться к специалистам, чтобы оказать организму помощь в восстановлении после родов.
Как действовать при появлении черных фекалий
Если вы увидели изменения цвета экскрементов, вы не сможете сразу определить, что означает черный цвет кала, но в первую очередь, нужно удалить из рациона все продукты, которые могут спровоцировать это явление. И в это время нужно наблюдать за своим общим состоянием. Если оно не улучшается необходимо срочно обратиться к врачу – гастроэнтерологу или к терапевту.
После приемов абсорбирующих средств темный кал должен быстро пройти в норму, а если этого не произошло, то возможно произошло нарушение микрофлоры кишечника, поэтому нужно получить квалифицированную помощь докторов.
Если очень темный кал стал причиной внутреннего кровотечения, то нужно незамедлительно вызывать скорую помощь, так как в этой ситуации нужна экстренная помощь. Состояние пациента при такой клинической картине будет интенсивно ухудшаться.
Стандартной терапии в случаях черного стула у взрослого нет, так как причиной этого симптома могут служить достаточно многие недуги различной этиологии. И только после того, как конкретно определены причины черного кала можно подобрать правильное лечение. Сделать это без прохождения медицинского обследования и сдачи анализов невозможно.
Доктора четко знают, при каких заболеваниях наблюдается изменение окрашивания фекалий, поэтому проводят узконаправленные обследования, что дает возможность абсолютно правильно выявить причину данной перемены в организме.
В случаях, когда вы чувствуете себя нормально, и стул постепенно приближается к коричневому цвету, то причин для беспокойства нет.
Как избежать появления черных экскрементов
То, что черный кал у взрослого может значить развитие серьезных недугов пугает, но стоит придерживаться несложных рекомендаций на протяжении всей жизни, и это позволит значительно сократить возможность развития данного неприятного состояния.
К профилактике появления в унитазе черных испражнений относят группу мероприятий:
- Минимальный прием продуктов, которые могут отражаться на цвете фекалий.
- Правильное питание без слишком жирных и калорийных продуктов.
- Регулярное посещение врача – гастроэнтеролога для профилактического осмотра.
- Беременным женщинам нужно регулярно наблюдаться у гинеколога, который также должен следить за состоянием ЖКТ женщины.
Не относитесь легкомысленно к продуктам жизнедеятельности. Порой, заглянув в унитаз, и обратив внимание на то, какого цвета там фекалии, можно предотвратить развитие очень серьезных болезней. У малыша по консистенции и цвету какашек могут сказать о его общем состоянии здоровья, но почему-то взрослые потом перестают оценивать работу организма по этому критерию, хотя делать этого не стоит.
От качества работы системы пищеварения зависит здоровье всего организма, поэтому нужно с большим вниманием относиться к тому, что вы кушаете, и как проходит испражнение.
Если эта статья помогла вам разобраться в интересующем деликатном вопросе, почему кал может иметь черный цвет, то поделитесь статьей или оставьте отзыв для других читателей, которые еще не решились проконсультироваться по этому поводу у врача.
priponose.ru
причины и лечение (фото, видео)
Подготовка, сам процесс дефекации и конечный результат — тема деликатная, но актуальна для обсуждений. Каловые массы подозрительной консистенции, цвета, формы — могут заставить абсолютно здорового человека в панике бежать в больницу, в то время как других не беспокоит вопрос, что это значит.

Увидев на дне унитаза черный кал — проанализируйте, почему черного цвета, с чем это может быть связано. Причин данного явления бывает не мало, порой они безобидны и естественны, но иногда могут стать тревожным признаком заболевания.
Нормы цвета, формы, консистенции кала
У здорового человека, не имеющего проблем с пищеварением, заболеваний желудочно-кишечного тракта, ведущего здоровый образ жизни — положены следующие нормы, связанные с процессом дефекации:
- Количество и качество. Выделение каловых масс должно происходить 1-2 раза в сутки, каждый день, но не реже 3 раз в неделю, при условии хорошего самочувствия. Выделение происходит легко, безболезненно, суточное количество колеблется в рамках 200-400 гр. Отсутствует стул больше 72 —х часов — запор, опорожнение больше 3-4 раз в день — диарея.
- Форма. Согласно «Бристольской шкале», фекалии, имеющие цилиндрическую, округлую форму — это норма, наблюдаются вкрапления непереваренной пищи, трещины на поверхности.
- Консистенция — плотная, но мягкая, оформленная.
- Запах — неприятный, но не резкий, в норме не должен быть гнилостным, кислым.
- Цвет. У взрослого, здорового человека, находящегося на сбалансированном питании, цвет каловых масс варьируется от светлых до темных оттенков коричневого.
Факторы, влияющие на цвет фекалий
Причин влияющих на изменение цвета испражнений немало и зависит от съеденного, выпитого или принятого в качестве лекарства, если не наблюдаются сопутствующие симптомы.
| Цвет каловых масс. | Факторы, повлиявшие на результат. |
|---|---|
| Светло-бежевый цвет, белый с серым оттенком. | Обструкция желчных протоков, низкое содержание солей в желчи. |
| Светло-желтый. | Питание молочными продуктами. |
| Светло-коричневый. | Преобладание в меню растительной пищи. |
| Коричневый, темно-коричневый. | Сбалансированное, смешанное питание. |
| Темно- зеленый оттенок. | Наблюдается у вегетарианцев, питающихся овощами, фруктами и большим количеством свежей зелени, морской капусты. Препараты с содержанием йода. |
| Темно-коричневый цвет с красным оттенком | Неизмененная, непереваренная кровь. Употребление продуктов имеющих красный цвет: свеклы, граната, красного вина. |
| Черно-коричневый. | Преимущественно употребление мясной продукции, ягод черного цвета: черная смородина, черника. Прием активированного угля. |
| Кал черно-зеленого цвета. | Может быть связано с приемом препаратов железа. |
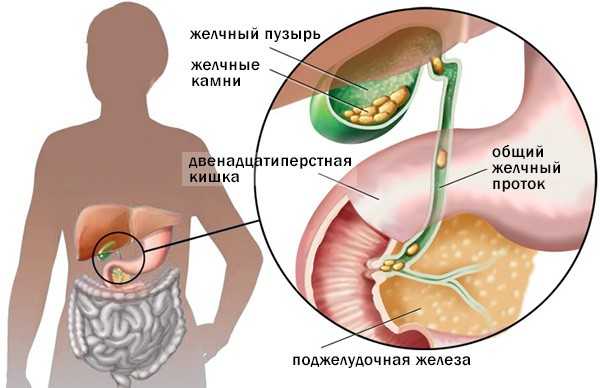
| Черные фекалии. | Черные фекалии. Прием препаратов с содержанием висмута. Симптом внутренних болезней ЖКТ: язва, внутреннее кровотечение, колит, злокачественные опухоли и др. |
Одна из главных причин запора и поноса — употребление различных лекарств. Для улучшения работы кишечника после приема препаратов, нужно каждый день пить простое средство …Подробнее…
Причины черного стула, не требующие лечения
Прежде чем начинать волноваться по поводу цвета испражнений, подумайте, от чего может быть такое явление, рассмотрите выпитое и съеденное накануне продовольствие. Прием в пищу большого количества некоторых фруктов, овощей, напитков существенно влияет на окрас фекалий в черный цвет.
К таким продуктам-красителям относятся:
- Фрукты, ягоды: черника, ежевика, гранат, черная смородина, чернослив.

- Овощи: свекла.

- Мясные субпродукты и их производные: кровяная колбаса, печень.

- Напитки: соки из вышеупомянутых ягод, красное вино, крепкий кофе.

- Пищевые красители, применимые в кондитерских изделиях могут окрасить испражнения не только черным, но и всеми цветами радуги.

Детская неожиданность черного цвета
Не стоит волноваться, увидев на подгузнике новорожденного малыша жидкий кал черно-зеленого цвета, это не что иное, как меконий — первородные фекалии.
Читайте также: Причины зеленого кала у взрослых.
Первый кал ребенка, состоящий из переваренных в утробе:
- амниотической жидкости;
- клеток эпителия;
- слизи;
- желчи;
- пренатальных волос;
- выходит из кишечника в течение двух — трёх дней от роду.
У деток постарше, появление в горшке чёрной «неожиданности» может быть связано с популярной пищевой добавкой Гематоген, применяемой с целью профилактики анемии.
Современные молочные смеси, каши и входящие в их состав комплексы витаминов, включая и железо, вполне могут придать испражнениям темный оттенок.
Если ребенок прекрасно себя чувствует, прыгает, бегает, хорошо кушает и спит, то напасть в виде черных фекалий не должна вас беспокоить. В случае ухудшения общего состояния малыша, повышении температуры тела, появлении тошноты и рвотных масс — незамедлительно обращайтесь за врачебной помощью!
Черные каловые массы у беременных женщин
«Интересное положение» не влияет на цветовые изменения кала женщины, которая в нем находится.

Виновниками становятся витамины, а именно чрезмерное их количество, содержащиеся в вышеупомянутых ягодах и фруктах, которые будущие мамы теперь поедают «за двоих».
Нередкое явление это анемия беременных, поэтому назначенный на приеме у врача препарат железа, свидетельствует об изменении кала с привычного коричневого на неожиданный чёрный.
Как влияет на цвет кала прием лекарств
Принимая то или иное лекарство целесообразно внимательно прочитать инструкцию к препарату, побочные симптомы, имеющее место быть в случае передозировки и не только.
К наиболее известным медикаментам, влияющим на появление кала черного цвета, относятся: 
- Активированный уголь — энтеросорбент, оказывающий противодиарейное, очищающее кишечник действие, выводя токсины, яды из организма, окрашивая фекалии в чёрный цвет.
- Препараты железа (Мальтофер, Орферон, Эктофер, Монофер и др.) — назначаемые при железодефицитной анемии.
- Поливитаминные комплексы, содержащие железо (Витрум, Элевит, Мульти-Табс).
- Лекарства от желудочно-кишечных заболеваний, противоязвенные препараты, содержащие оксид висмута (Де-Нол, Новобисмол, Улькавис).
При каких заболеваниях бывают черные фекалии?
Бить тревогу нужно начинать при возникновении черного кала в сочетании следующих симптомов:
- Тошноты, рвота, рвотные массы с примесями крови;
- Лихорадка, повышенное, пониженное артериальное давление;
- Головокружение и онемение конечностей;
- Интоксикация организма после алкоголя.
Совокупность этих признаков может указывать на тяжелые заболевания и означает немедленное обращение за медицинской помощью.
| Болезнь | Описание | Симптомы |
|---|---|---|
| Болезнь Крона (колит). | Воспалительное заболевание ЖКТ, поражающее все его отделы, характеризуется образованием язв, ранок на стенках кишечника. | Общее недомогание, повышенная температура, диарея, жидкий кал с примесями крови. |
| Язвенная болезнь. | Хронический процесс в верхних отделах пищеварительного тракта, частая локализация – желудок, двенадцатиперстная кишка. Последнее встречается чаще у взрослых мужчин, обостряется при алкоголизме, курении. | Боли возникающие натощак, проходящие после приема пищи, изжога. |
| При осложнениях: рвота «кофейной гущей», дегтеобразный черный жидкий стул, анемия, тахикардия, | ||
| Желудочно-кишечное кровотечение. | Источником кровотечения может быть патологический процесс любого характера, локализованный от пищевода до прямой кишки. | Бледность кожных покровов, снижение артериального давления, выделение неизменённой или измененной крови с рвотой или калом. Чем массивнее кровотечение, тем раньше появляется, мелена — чёрный дегтеобразный стул. |
| Лейкозы | Острые заболевания системы крови, поражающие костный мозг. | Боль в суставах, появление синяков на коже после мелких травм, в тяжелых случаях возникают желудочно-кишечные кровотечения. |
Недостаток в рационе жидкости — одна из главных причин запора. Чтобы от него избавиться за 3 дня, нужно каждый день пить простое средство …Подробнее…
Видео:
lechimzapor.com
Почему кал черного цвета — повод обращения к врачу
Как говорят врачи – нужно быть внимательным к своему организму. И периодически обращать внимание на продукты собственной жизнедеятельности. Изменение цвета фекалий, мочи, слюны, кожных покровов могут рассказать много интересных фактов о жизни и состоянии здоровья своего хозяина.
Как бывает – сходил утром в туалет и обнаружил, что на туалетной бумаге после дефекации остались черные следы. Заглянул и охнул – почему-то кал ужасного черного цвета. Что делать и начинать ли паниковать?
Нормальный цвет кала
Нужно выяснить, что могло повлиять на изменение цвета стула
В норме цвет фекалий варьируется от светло до темно-коричневого. Кал должен быть сформирован – не быть пенистым, растекающимся или чересчур плотным.
Допускаются вкрапления непереваренных кусочков пищи. Норма – дело индивидуальное и каждый взрослый человек знает, какой оттенок коричневого цвета присущ только его фекалиям.
Если оттенок экскрементов кажется подозрительным, но цветовую гамму определить сложно, то можно использовать бумажный тест. Нанесите немного каловых масс на белый лист бумаги тонким слоем и тогда цвет проявит себя в полной мере.
Черный кал – спокойствие, только спокойствие
Есть ли смысл сразу паниковать и бежать к врачу? Если общее самочувствие в норме, то попытайтесь вспомнить что вы ели накануне. Некоторые овощи и фрукты способны окрасить кал в черный цвет. Вот некоторые из продуктов-красителей:
- Свекла
- Чернослив
- Гранат
- Черника
- Смородина – черная и красная;
- Некоторые субпродукты и приготовленные из них блюда – кровяная колбаса
Поэтому проанализируйте собственный рацион за последние 1–2 дня. Исключите подозрительные продукты питания, и цвет кала нормализуется в течение суток. Если после 3 суток цвет фекалий не меняется, то пищевые привычки ни при чем.
Иногда в экскрементах находят длинные черные волокна. Чаще всего – это непереваренные кусочки банана, но нужно исключить глистную инвазию. Хотя в медицинской литературе и утверждают, что острицы бывают только белого или желтоватого цвета, но в некоторых источниках можно прочитать, что встречаются и черные разновидности этого паразита.
Черный кал – проверяем аптечку с лекарствами
Проанализируйте, какие лекарственные препараты вы принимаете на постоянной основе. Непривычную окраску могут дать следующие лекарственные средства:
- Препараты для лечения анемии – Сорбифер, Феррум Лек, Актиферрин, Мальтофер
- Некоторые витаминные средства – Витрум
- Активированный уголь
- Препараты для лечения желудка на основе висмута – Де-Нол
Если эти лекарственные средства принимаются на постоянной основе, то по поводу стула можно не беспокоиться. Будьте внимательны к следующим группам медикаментов:
- Нестероидные противовоспалительные средства – назначаются для лечения воспалительных процессов в суставах, мышцах, связках. Это аспирин, диклофенаки всех видов, денебол.
- Антикоагулянты – препараты, снижающие вязкость крови.
- Наркотические средства.
Эти вещества неспособны самостоятельно окрасить каловые массы в неприятный черный цвет. Но они могут вызвать повреждения слизистой оболочки желудка и кишечника. Возникает внутреннее кровотечение различной интенсивности.
Разлагающая кровь окрашивает кал в черный цвет. Обычно эта патология сопровождается неприятной симптоматикой – болями в эпигастральной области, жжением, тошнотой и рвотой. Эти признаки и черный кал – повод для обращения к врачу!
Черный стул. Виновата болезнь

Врач уточнит, не сопровождается ли изменение цвета кала другими симптомами
Внезапное изменение цвета фекалий является одним из основных признаков внутреннего кровотечения. В желудке, кишечнике, редко в двенадцатиперстной кишке возникают эрозии различных кровеносных сосудов.
Обычно это состояние сопровождает язвы – разрушение оболочек желудочно-кишечного тракта. Черный кал, понос и боли в желудке – это повод к немедленному обращению к врачу!
Кроме язвы, черный цвет фекалий или мелену вызывают следующие патологии:
- Лимфобластный лейкоз в острой стадии
- Рефлюксная болезнь – особенно эрозийная форма
- Воспаление слизистой оболочки желудка – гастрит
- Гранулематозный энтерит
- Чума
- Поражение глистами рода анкилостомиды
- Болезнь Дарлинга – грибковое заболевание. Виновником считается грибок вида Histoplasma capsulatum
- Злокачественные опухоли желудка или кишечника
- Варикоз вен желудка или пищевода
В этом случае черный кал не является единственным проявлением патологии. Все эти заболевания сопровождаются ярко выраженной симптоматикой. Это боли, кровавая рвота, головокружение, снижение показателей артериального давления, перебои в работе сердца, вздутие живота.
Раковые заболевания желудка и кишечника, кроме болей имеют несколько характерных признаков:
- Немотивированная потеря веса
- Насыщение малыми порциями пищи
- Боли и рези при дефекации
- Тяжесть, тянущие ощущения в подложечной области
- Черный кал имеет дегтеобразную, тянущуюся, жидковатую консистенцию. После кровотечения мелена беспокоит еще 3–5 дней.
Совокупность этих симптомов – это причина для немедленной госпитализации больного.
Черный стул и карапузы. Когда начинать волноваться
В первые дни жизни кал деток черного цвета — это меконий
Сразу хочется успокоить родителей – у детей заболевания, вызывающие изменение окраски стула, встречаются очень редко. Но существуют случаи способные вызвать переполох!
Приехали из роддома, сняли подгузник и обнаружили фекалии черного цвета. У родителей шок! Не нервничайте! Скорее всего – это меконий. Эти выделения абсолютно нормальны для малышей первых нескольких дней жизни.
Цвет фекалий зависит от его состава. Меконий состоит из остатка околоплодных вод, вкраплений желчи, клеток эпителия. На внешний вид – это вязкие, черные, возможно, с зеленым оттенком выделения.
Пройдет несколько дней и кал приобретет нормальный желто-коричневые оттенок. Если ребенок находится на искусственном вскармливании, то его стул также может иметь зеленоватый или зеленовато-коричневый оттенок.
В состав многих современных молочных смесей входит железо для профилактики анемии. Оно и дает такой интересный оттенок каловым массам. Этот факт обычно описан в инструкции к смеси, поэтому внимательно ее прочитайте! Для детей постарше причины обычно банальны:
- Красители в продуктах питания – свекла, черника, смородина, чернослив
- Лекарственные препараты
Родители! Запомните! Если чадо активное, бегает и прыгает, хорошо кушает и не капризничает, то черная неприятность в горшке – это случайность! Но если наблюдается тошнота, рвота, общее ухудшение состояния, то нужно срочно обратиться в лечебное учреждение!
Черный стул у беременных
Ожидание ребенка – это радостное, но непростое состояние! И непривычный цвет фекалий вызывает беспокойство. Само интересное положение на цвет кала не влияет. Причины чаще всего банальны:
- Некоторые продукты в рационе
- Прием препаратов для профилактики железодефицитных состояний
Если у беременной имеются хронические заболевания желудочно-кишечного тракта или ей пришлось принимать препараты группы НПВС, то стоит обратиться к врачу. В этом случае лучше перебдеть, чем потом сожалеть!
Если общее состояние будущей мамы нормальное, нет прочих симптомов, то поводов для беспокойства нет.
Черный кал. Когда промедление смерти подобно?
Черный цвет кала может быть серьезным симптомом
Существует ряд ситуаций, когда появление черного кала является поводом для вызова скорой помощи:
- Пациенты с диагнозом «рак желудка или кишечника» – это свидетельствует об обострении процесса или начале рецидива заболевания
- Пациенты с циррозом печени и гепатитом С
- Пациенты с длительной анемией, которая не купируется приемом железосодержащих препаратов
- Срочно вызывайте экстренные службы, если черному калу предшествуют:
- Тошнота, рвота с кровью или коричневого цвета
- Изменение температуры тела
- Головокружение, общая слабость
- Состояние после алкогольного возлияния на фоне похмельного синдрома
Самостоятельно черный кал не является заболеванием. Но, если исключить пищевые красители, то ненормальный оттенок экскрементов является симптомов различных патологий. Если проблема не решилась в течение суток, и присоединяются другие признаки нужно срочно обратиться к врачу. Пройти обследование и начать лечение.
Что «расскажет» цвет кала, можно узнать из тематического видеоматериала:
https://www.youtube.com/watch?v=s9GrVnPzWEY
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
Поделиться
Поделиться
Твит
Телеграм
Класс
Вотсап
pishhevarenie.com
причины у взрослого, что это значит, лечение кала черного цвета

Консистенция, цвет и даже запах кала могут многое сказать о состоянии здоровья человека. Этот факт учитывался еще древними лекарями. Поэтому если вдруг стул у взрослого человека внезапно почернел — это повод серьезно задуматься о причинах таких изменений. Возможно, все объясняется вполне рядовыми и безобидными вещами — например, употреблением в пищу определенных продуктов. Но иногда черный кал свидетельствует о серьезных заболеваниях, требующих немедленного медицинского вмешательства. Кроме того, существует целый ряд хронических недугов и состояний, при которых почерневший стул в любом случае является опасным и весьма подозрительным симптомом.
Нормальный цвет кала у взрослого
Нормальный оттенок кала варьируется от желтовато-коричневого до темно-коричневого и может слегка меняться в зависимости от характера питания человека и личных особенностей его организма. Такой цвет обеспечивается наличием в структуре кала переработанной кишечником желчи и не переваренными частичками пищи, составлявшей рацион питания конкретного индивидуума последние несколько дней. При этом здоровый стул должен быть оформленным.
Как правило, каждый сам знает о том, какой цвет каловых масс является нормальным именно для него, и поэтому когда он становится необычным, не заметить этого практически невозможно.
Безобидные причины

Часто кал становится черным после употребления в пищу некоторых продуктов питания, которые и придают ему такой необычный окрас. Красная столовая свекла, гранат, чернослив, черная смородина, красный виноград, черника — все эти и многие другие фрукты, овощи и ягоды способны изменить цвет кала. Такой же эффект имеет и употребление в пищу, например, колбасы-кровянки.
Если, проанализировав после обнаружения черного кала свой рацион питания, человек приходит к выводу, что причиной всему отдельные продукты, и при этом он чувствует себя здоровым, а стул оформлен, то беспокоиться не о чем. Достаточно перестать употреблять в пищу эти фрукты и ягоды, и максимум через пару дней кал приобретет свой нормальный привычный оттенок.
Не стоит волноваться и в случае наличия в кале обычного цвета черных вкраплений — это всего лишь не переваренные частички продуктов питания, которые изменили свой оттенок в ЖКТ.
Частой причиной серьезных опасений становится наличие в каловых массах вкраплений, которые внешне очень напоминают маленьких черных червячков. Их обычно принимают за глистов и обращаются к врачам, чтобы сдать анализы и начать лечение. Однако, скорее всего, это не что иное, как волокна банана, съеденного накануне. А настоящие острицы и гельминты, как и большинство других паразитов, имеют совсем другой окрас: белый или желтоватый.
Влияние лекарственных препаратов на цвет кала
Кал может внезапно почернеть после приема некоторых фармацевтических препаратов. Например, средства, применяемые для лечения и профилактики анемии, содержат железо, которое и придает стулу такую окраску. Такой же эффект могут иметь многие витаминные комплексы, медикаменты, содержащие висмут, а так же активированный уголь.
Если человек, обнаруживший потемнение кала, принимал накануне какие-либо лекарства, необходимо тщательно изучить инструкцию к ним. Удостоверившись, что все дело в препаратах, можно успокоиться — никакого вреда для организма в этом случае нет.
Стоит отметить, что медикаменты, содержащие ацетилсалициловую кислоту (тот же Аспирин), а также некоторые препараты противовоспалительного действия (Ибупрофен, Диклофинак, Индометацин и др.) и лекарства, которые снижают свертываемость крови, сами по себе окрашивать каловые массы не могут. Однако их прием иногда становится причиной внутренних кровотечений. Поэтому, если пациент обнаружил черный стул (особенно в виде поноса) на фоне лечения указанными средствами, необходимо сразу же обратиться за медицинской помощью.
Симптомы болезней
Внезапно почерневший кал у взрослых достаточно часто является клиническим симптомом внутренних кровотечений. В большинстве случаев все объясняется эррозией кровеносного сосуда в месте образования язвы (чаще всего «виновата» язва желудка, намного реже — язва двенадцатиперстной кишки). Вот почему людям, страдающим язвенной болезнью, необходимо тщательно следить за цветом и консистенцией своих каловых масс. И если они вдруг стали жидкими и черными — это повод для немедленного обращения к врачу.
Наряду с почернением стула у пациентов, страдающих внутренним кровотечением, наблюдаются и другие проявления опасного для жизни состояния: рвота кофейного или алого цвета и симптомы кровопотери, интенсивность которых зависит от ее массивности (головокружение, бледность, слабость, учащение пульса, понижение уровня гемоглобина и артериального давления).
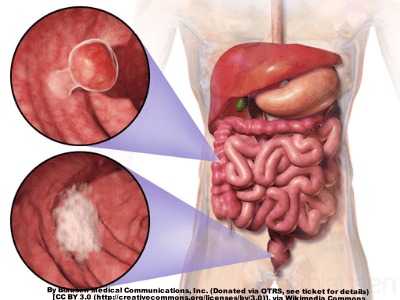
Помимо кровоточащих язв, причиной черного стула могут стать различные заболевания кишечника, опухоли в желудке, варикозное расширение вен пищевода. Бывает, что всему виной являются и другие опасные болезни:
 острая форма лимфобластного лейкоза;
острая форма лимфобластного лейкоза;- эзофагит;
- гастрит;
- болезнь Крона;
- анкилостомидоз;
- чума;
- гистоплазмоз.
Черный кал у детей
К счастью, у детей причины черного кала в подавляющем большинстве случаев вполне безобидны. У них крайне редко встречаются те серьезные и угрожающие жизни состояния, которые окрашивают в черный цвет стул взрослых.
Новоиспеченных родителей часто пугает цвет и консистенция кала крохи, который выделяется во время первых дней жизни малыша. Почти абсолютно черный и вязкий стул у новорожденных называется меконий, и он является нормой. Окраска так называемого первородного кала объясняется его структурой: он состоит из желчи, волос, переваренных клеток эпителия, слизи, околоплодной жидкости и воды. Пройдет совсем немного времени, и стул ребенка приобретет естественный для таких малышей светло-желтый или горчичный цвет.
Если кал приобрел черный цвет у детей более старшего возраста, это является поводом для их родителей проанализировать состав всех продуктов питания и медикаментов, которые ребенок принимал накануне. Если он ел чернику, бананы, ежевику и некоторые другие фрукты, овощи и ягоды, в его рацион была введена новая смесь, ребенка лечили некоторыми препаратами (в этом случае обязательно нужно тщательно ознакомиться с их инструкциями) или малышу давали активированный уголь, то, скорее всего, бить тревогу не стоит. Особенно, если ребенок чувствует себя здоровым и как обычно весел и активен.
В случае же когда появление черного кала сопровождается общим ухудшением состояния ребенка и налицо тревожные симптомы (боль в животе, тошнота, слабость, головокружение, запор или понос, рвота и т. д.), то необходимо срочно вызывать врача. У детей, особенно совсем маленьких, все опасные состояния могут развиваться с гораздо более высокой скоростью, чем у взрослых.
Симптом у беременных
Черный кал у беременных – явление достаточно распространенное. При этом беременность и роды не являются сами по себе причиной потемнения стула. Как правило, такие изменения очень пугают будущих мам. Действительно, во время вынашивания ребенка так нежелательно переносить какие бы то ни было болезни и принимать лишние лекарства – ведь все это может отрицательно сказаться на состоянии плода.
Не стоит впадать в панику – обычно, причина черного кала у беременных кроется в том, что они принимают витаминные комплексы, обогащенные железом. Кроме того, женщины, ожидающие малыша, стараются употреблять в пищу как можно больше фруктов, ягод и овощей, в которых так же содержится железо. Окисляясь желудочным соком, этот элемент окрашивает в черный цвет каловые массы.
Поэтому, если появление стула черного цвета не сопровождается общим ухудшением самочувствия и тревожными симптомами, беспокоиться не о чем. Но при наличии в анамнезе беременной язвенной болезни или какого-либо хронического заболевания ЖКТ стоит насторожиться и пройти дополнительное обследование.
Что предпринять?
Каждый человек, обнаруживший черный кал, так или иначе начинает беспокоиться о том, что является причиной таких изменений. В любом случае, не стоит паниковать раньше времени и, тем более, пускать все на самотек. Необходимо предпринять следующие действия:
 Досконально изучить рацион своего питания за последние несколько дней. Если в нем присутствовали продукты питания, о которых речь шла выше (свекла, смородина, кровяная колбаса, гранат и т. д.), то, скорее всего, именно они и окрасили стул в необычный черный цвет. Причиной может быть и прием некоторых медицинский препаратов (о них тоже говорилось раньше). В случае, когда в последнее время человек ел обычную пищу и не принимал никаких лекарств, внезапное почернение стула может свидетельствовать о развитии опасных для жизни состояний. И в этом случае визит к доктору откладывать ни в коем случае нельзя.
Досконально изучить рацион своего питания за последние несколько дней. Если в нем присутствовали продукты питания, о которых речь шла выше (свекла, смородина, кровяная колбаса, гранат и т. д.), то, скорее всего, именно они и окрасили стул в необычный черный цвет. Причиной может быть и прием некоторых медицинский препаратов (о них тоже говорилось раньше). В случае, когда в последнее время человек ел обычную пищу и не принимал никаких лекарств, внезапное почернение стула может свидетельствовать о развитии опасных для жизни состояний. И в этом случае визит к доктору откладывать ни в коем случае нельзя.
- Наблюдайте за консистенцией и цветом каловых масс в течение нескольких дней. Если причины безобидны и неопасны (употребление в пищу определенных продуктов и прием медикаментов), то стул нормализуется самое большее через пару дней после их устранения. В случае же, когда кал чернеет из-за серьезных заболеваний, этого не произойдет. Особенно должен насторожить время от времени повторяющийся черный понос.
- Обратите пристальное внимание на самочувствие человека, кал которого внезапно стал черным. Выглядит ли он больным? Каким было состояние его здоровья в последние недели и месяцы, предшествующие резкому почернению стула? Страдает ли он хроническими заболеваниями?
Если причины изменения цвета кала безобидны, то самочувствие человека остается неизменным: он ощущает себя здоровым и полным сил. В случаях, когда появлению черного стула сопутствуют запоры, вздутие живота, анемия, рвота, изжога, тошнота, боли в животе и другие тревожные болезненные симптомы, интенсивность которых со временем еще и нарастает, речь уже, скорее всего, идет о серьезных заболеваниях или их осложнениях.
Когда нужно бить тревогу?
Существуют такие ситуации, когда при появлении черного кала откладывать визит к врачу в любом случае опасно для жизни. Для людей, страдающих некоторыми заболеваниями (или имеющих к ним наследственную предрасположенность), а так же при наличии отдельных подозрительных симптомов, черный стул является показанием к немедленной госпитализации для тщательного обследования, выявления причин изменений и их устранения.
Так, почерневшие каловые массы должны сразу же насторожить человека, болеющего раком кишечника. В любом случае стоит обратиться за помощью даже тем, чьи родственники страдали этим онкологическим заболеванием.
Наличие в анамнезе цирроза печени или хронического гепатита также является поводом для немедленного визита к доктору при обнаружении черного стула. То же относится и к пациентам, страдающим язвенной болезнью.
Если анализ крови конкретного человека регулярно показывает анемию, и вдруг его стул приобрел черный окрас, ему так же сразу стоит сообщить об этом лечащему врачу, который и составит план дальнейших действий.
При внезапном почернении кала немедленно нужно обращаться за квалифицированной помощью и в случае наличия следующих симптомов:
- тошнота;
- рвота;
- повышение температуры;
- массивная рвота накануне обнаружения черного стула, особенно возникшая на фоне употребления алкоголя.
Итак, сам по себе черный кал не опасен. Но он может сигнализировать о серьезных проблемах в организме, вплоть до состояний, способных при отсутствии своевременной помощи привести к летальному исходу. С другой стороны, часто все объясняется банальным приемом в пищу некоторых продуктов, которые и окрашивают кал в необычный цвет. В любом случае, не стоить «брезговать» изучением состояния собственного стула и уж тем более нельзя не обращать внимание на его изменения. Природа мудра — она предусмотрела целую систему сигналов и маркеров, которые должны заставить человека задуматься о том, все ли с ним в порядке.
bezboleznej.ru





 острая форма лимфобластного лейкоза;
острая форма лимфобластного лейкоза; Досконально изучить рацион своего питания за последние несколько дней. Если в нем присутствовали продукты питания, о которых речь шла выше (свекла, смородина, кровяная колбаса, гранат и т. д.), то, скорее всего, именно они и окрасили стул в необычный черный цвет. Причиной может быть и прием некоторых медицинский препаратов (о них тоже говорилось раньше). В случае, когда в последнее время человек ел обычную пищу и не принимал никаких лекарств, внезапное почернение стула может свидетельствовать о развитии опасных для жизни состояний. И в этом случае визит к доктору откладывать ни в коем случае нельзя.
Досконально изучить рацион своего питания за последние несколько дней. Если в нем присутствовали продукты питания, о которых речь шла выше (свекла, смородина, кровяная колбаса, гранат и т. д.), то, скорее всего, именно они и окрасили стул в необычный черный цвет. Причиной может быть и прием некоторых медицинский препаратов (о них тоже говорилось раньше). В случае, когда в последнее время человек ел обычную пищу и не принимал никаких лекарств, внезапное почернение стула может свидетельствовать о развитии опасных для жизни состояний. И в этом случае визит к доктору откладывать ни в коем случае нельзя.


























 Интенсивная боль в правом подреберье зачастую является признаком острого холецистита.
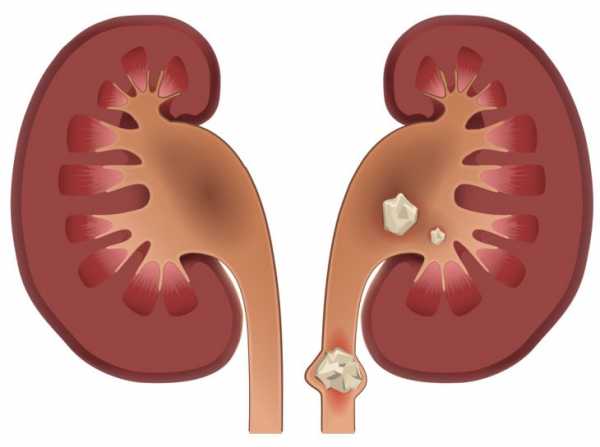
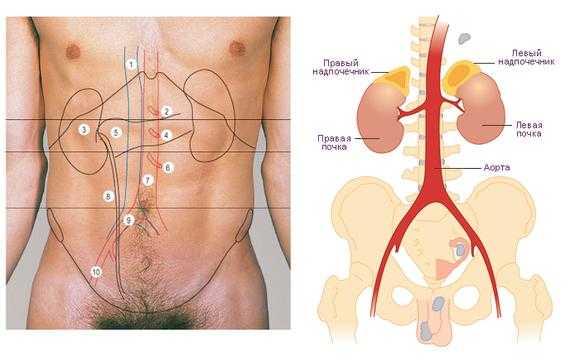
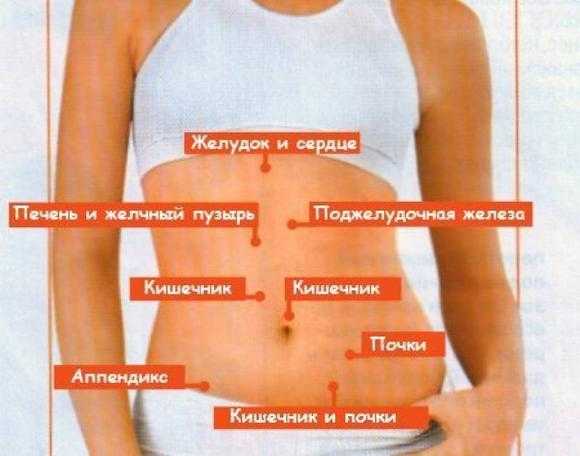
Интенсивная боль в правом подреберье зачастую является признаком острого холецистита. Выход конкремента из почки в мочеточник сопровождается интенсивной болью, которая в случае правостороннего поражения локализуется в правом боку.
Выход конкремента из почки в мочеточник сопровождается интенсивной болью, которая в случае правостороннего поражения локализуется в правом боку.

 В правом боку боль появляется как симптом неблагополучия в организме. В зависимости от пораженного органа больной может ощущать боль в правом подреберье или боль в правом боку внизу живота, в самом боку, в боковой части спины. Болевой синдром может распространяться далеко за пределы места максимальной болезненности и отдавать в ту или иную сторону. В любом случае локализация и характер боли дает много информации о патологии, ее спровоцировавшей.
В правом боку боль появляется как симптом неблагополучия в организме. В зависимости от пораженного органа больной может ощущать боль в правом подреберье или боль в правом боку внизу живота, в самом боку, в боковой части спины. Болевой синдром может распространяться далеко за пределы места максимальной болезненности и отдавать в ту или иную сторону. В любом случае локализация и характер боли дает много информации о патологии, ее спровоцировавшей.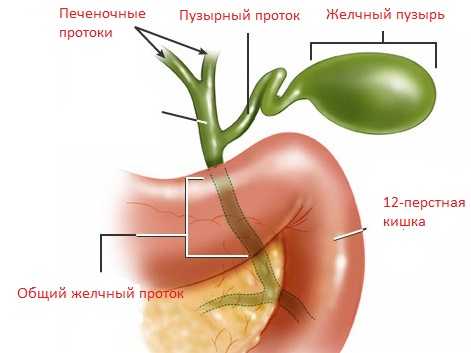 Хронический холецистит вне обострения ничем себя не проявляет. Обострившись же, он по симптоматике в целом и по характеру болей в частности очень напоминает острое воспаление:
Хронический холецистит вне обострения ничем себя не проявляет. Обострившись же, он по симптоматике в целом и по характеру болей в частности очень напоминает острое воспаление: Но все меняется, если камень закупоривает выход из желчного пузыря.
Но все меняется, если камень закупоривает выход из желчного пузыря.
 Ушиб или перелом ребер также может привести к появлению болевых ощущений в верхней части живота или болей в правом боку под ребрами. Отмечается их усиление при дыхании, движениях корпусом, кашле, чихании. В первые часы после травмы боль разлита в области удара, однако через несколько часов она точно локализуется в месте повреждения. Использование рентгенографии позволяет выявить перелом ребер, а УЗИ внутренних органов дает возможность отделить травму от патологии печени или желчного пузыря.
Ушиб или перелом ребер также может привести к появлению болевых ощущений в верхней части живота или болей в правом боку под ребрами. Отмечается их усиление при дыхании, движениях корпусом, кашле, чихании. В первые часы после травмы боль разлита в области удара, однако через несколько часов она точно локализуется в месте повреждения. Использование рентгенографии позволяет выявить перелом ребер, а УЗИ внутренних органов дает возможность отделить травму от патологии печени или желчного пузыря.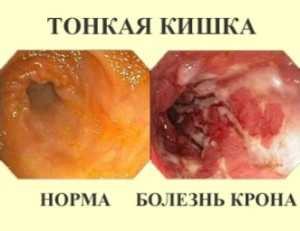




























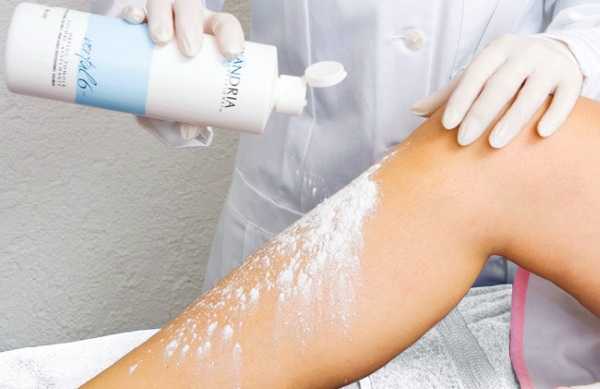
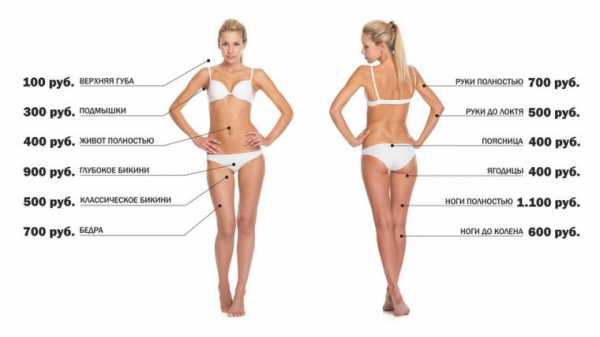
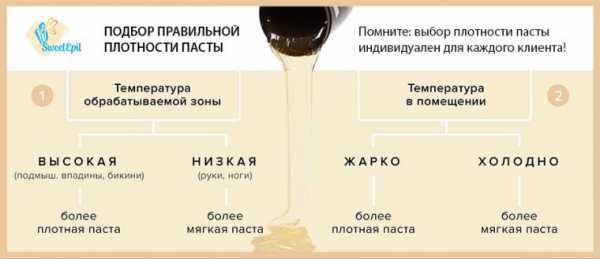
 Шугаринг или, другими словами, удаление нежелательной растительности при помощи сахарной пасты – процедура высокоэффективная, пользующаяся высоким спросом. Кроме того, с легкостью можно провести шугаринг самой себе, зная правила и некоторые тонкости процедуры. Для этого достаточно приобрести в магазине или сделать самостоятельно сахарную пасту.
Шугаринг или, другими словами, удаление нежелательной растительности при помощи сахарной пасты – процедура высокоэффективная, пользующаяся высоким спросом. Кроме того, с легкостью можно провести шугаринг самой себе, зная правила и некоторые тонкости процедуры. Для этого достаточно приобрести в магазине или сделать самостоятельно сахарную пасту.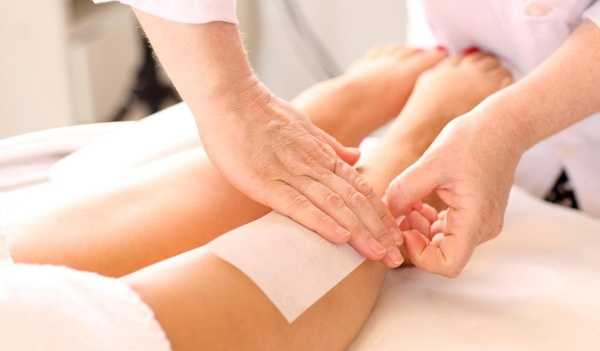



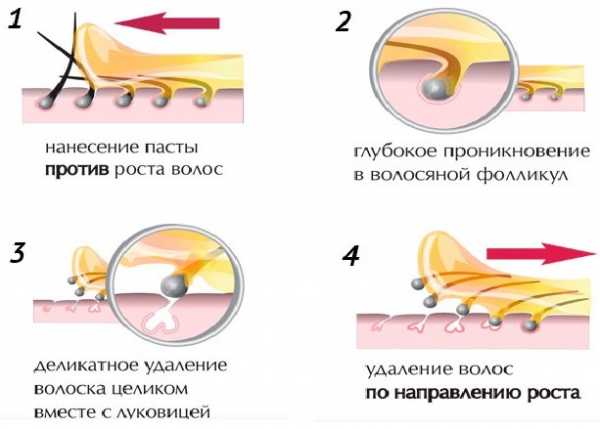
 Кроме того, есть несколько технологий снятия нанесенной на кожу пасты с волосками:
Кроме того, есть несколько технологий снятия нанесенной на кожу пасты с волосками:



































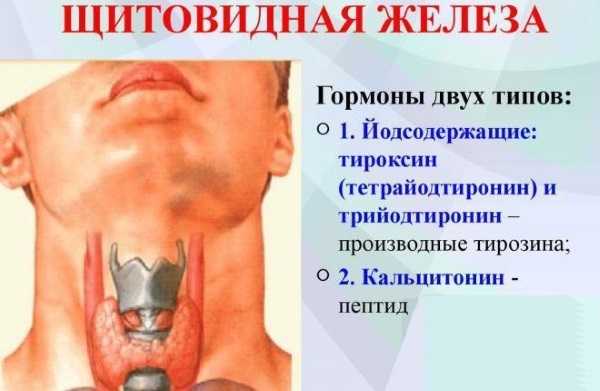
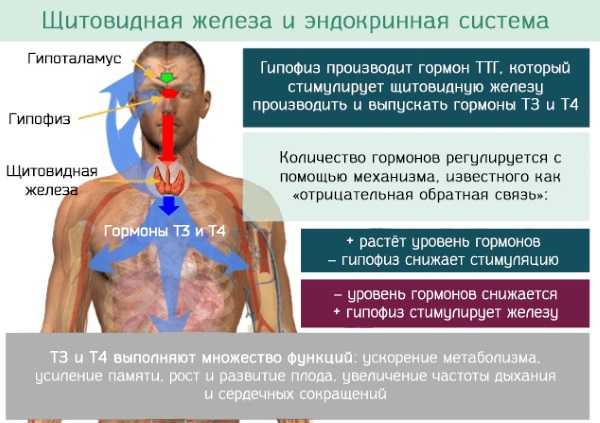
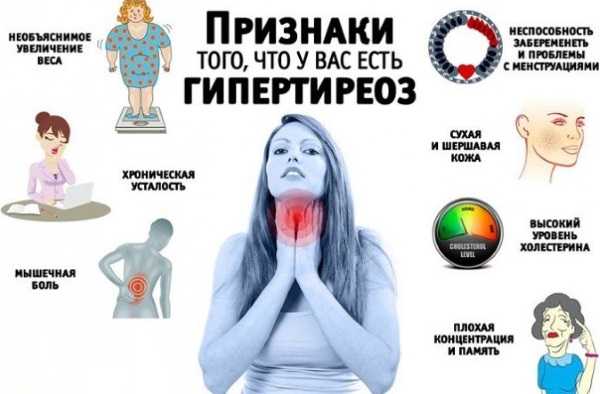


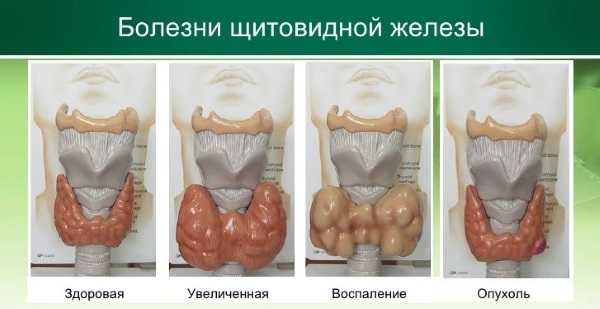
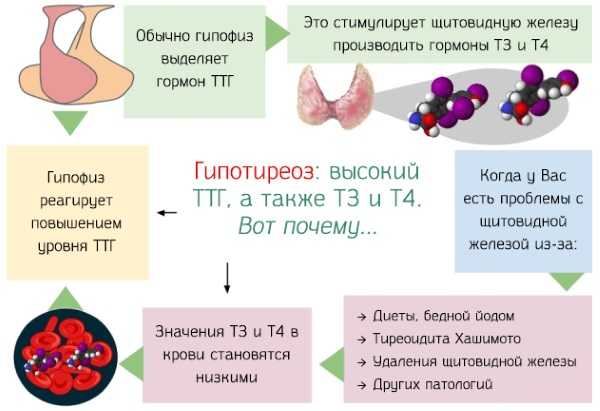

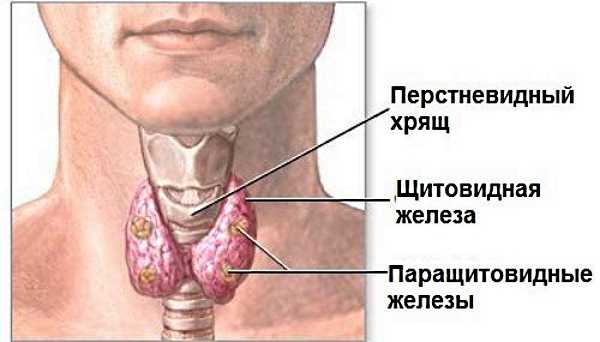




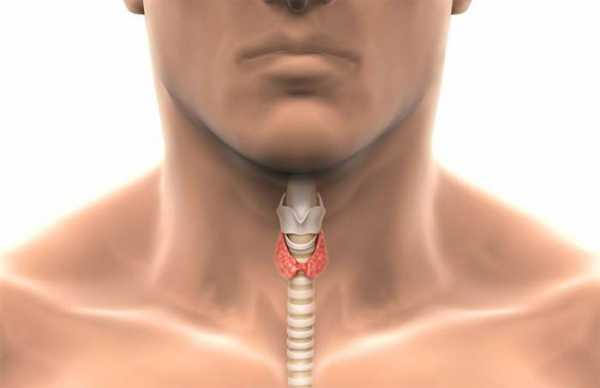

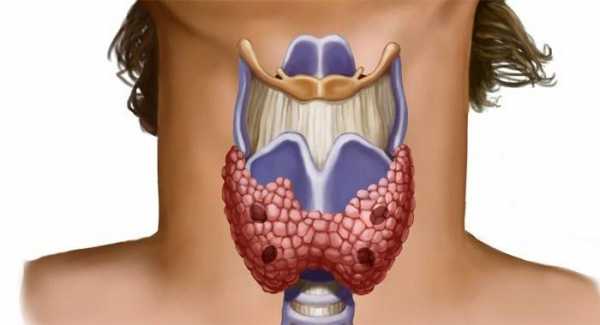



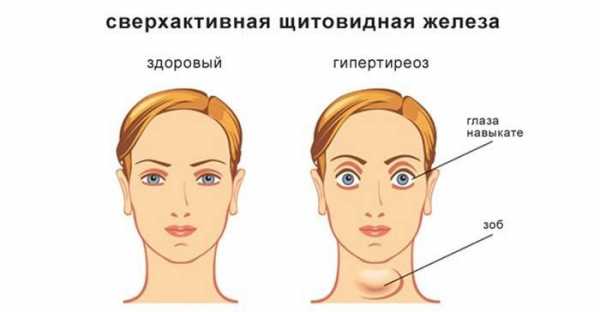

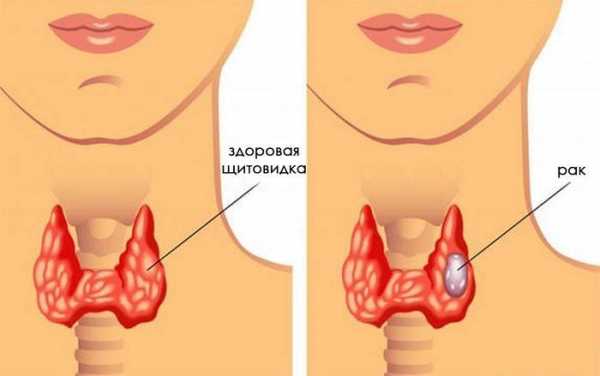

 Симптомы заболеваний щитовидной железы: боль, ком в горле, изменение голоса, вес
Симптомы заболеваний щитовидной железы: боль, ком в горле, изменение голоса, вес



 Особого внимания требует ротовая полость. Существуют специальные антибактериальные ополаскиватели, которые должны быть в каждой ванне. Конечно, любые половые контакты противопоказаны при молочнице у мужчин и женщин. После прохождения курса лечения нужно выждать еще минимум неделю. Обязательным условием является лечение обоих партнеров даже если заболевание обнаружено только у одного из них.
Особого внимания требует ротовая полость. Существуют специальные антибактериальные ополаскиватели, которые должны быть в каждой ванне. Конечно, любые половые контакты противопоказаны при молочнице у мужчин и женщин. После прохождения курса лечения нужно выждать еще минимум неделю. Обязательным условием является лечение обоих партнеров даже если заболевание обнаружено только у одного из них.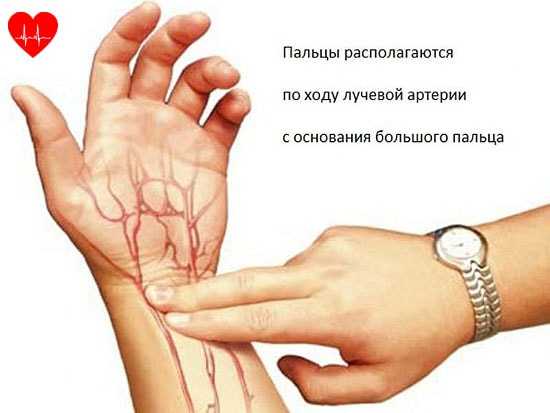 Частота пульса – один из основных показателей, который свидетельствует о состоянии человека.
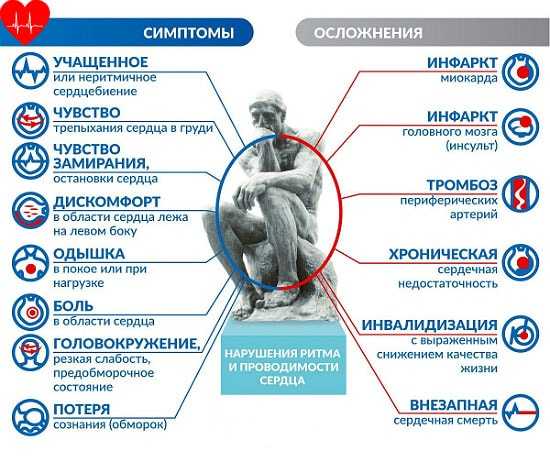
Частота пульса – один из основных показателей, который свидетельствует о состоянии человека.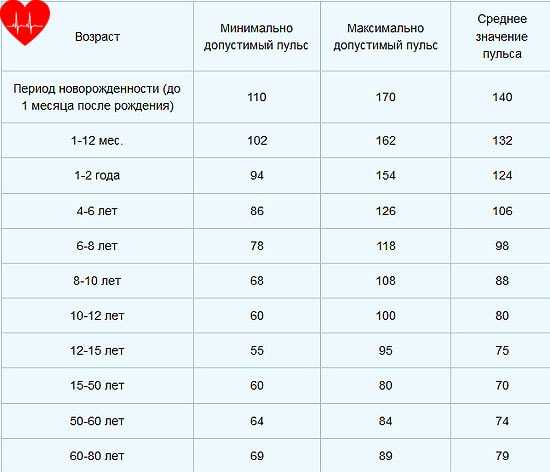 У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии.
У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии.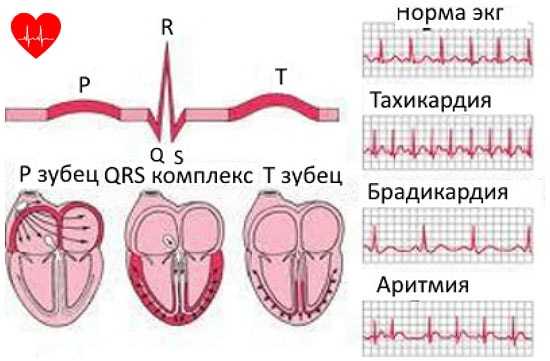 Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время.
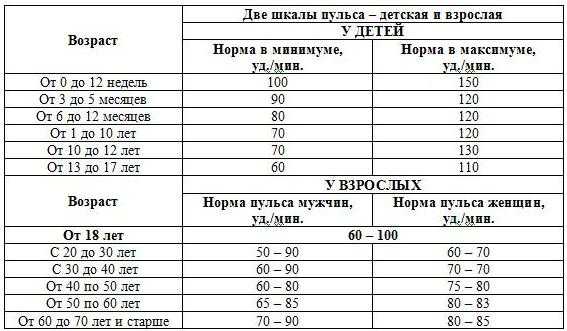
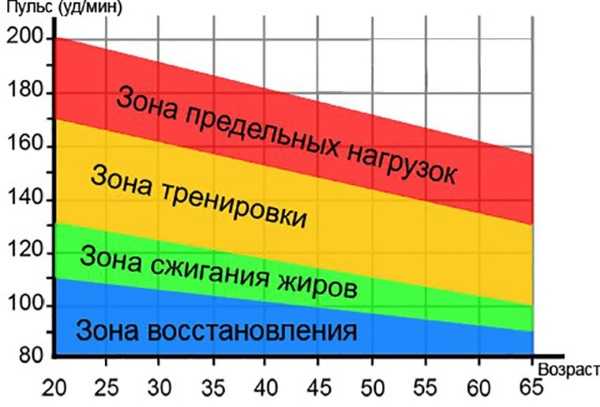
Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время. Следует знать, что у совсем маленьких детей частота пульса очень высокая и может доходить до 130 ударов в минуту. Причем пол ребенка совсем неважен. Когда ребенок подрастает, его пульс словно «замедляется», сердце начинает биться медленнее. В итоге у взрослых женщин пульс в норме составляет около 60-80 ударов в минуту. У мужчин сердце бьется чуть медленнее.
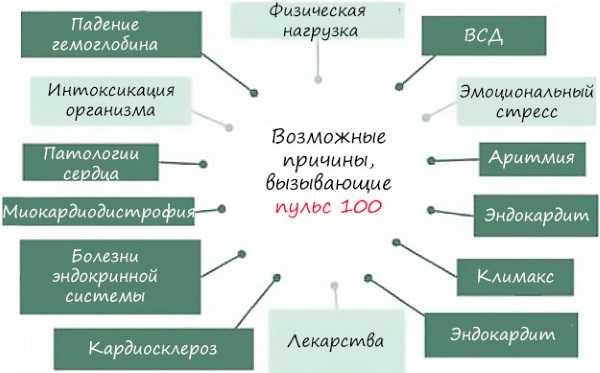
Следует знать, что у совсем маленьких детей частота пульса очень высокая и может доходить до 130 ударов в минуту. Причем пол ребенка совсем неважен. Когда ребенок подрастает, его пульс словно «замедляется», сердце начинает биться медленнее. В итоге у взрослых женщин пульс в норме составляет около 60-80 ударов в минуту. У мужчин сердце бьется чуть медленнее. Сердце ускоряет свой темп работы из-за:
Сердце ускоряет свой темп работы из-за:

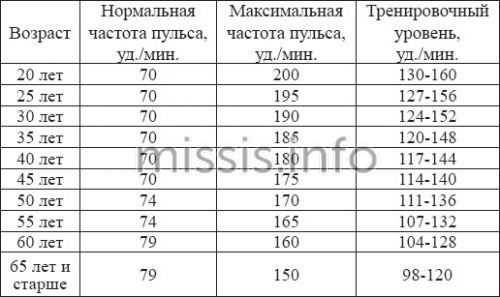
 Как показывают данные из таблицы, по мере взросления человека его пульс замедляется, а к старости снова начинает учащаться. Существуют данные, что перед наступлением физической смерти частота сердечных сокращений (ЧСС) достигает 160 ударов в минуту.
Как показывают данные из таблицы, по мере взросления человека его пульс замедляется, а к старости снова начинает учащаться. Существуют данные, что перед наступлением физической смерти частота сердечных сокращений (ЧСС) достигает 160 ударов в минуту. Людей старшего возраста часто интересует частота сердечных сокращений (норма у взрослых), сердечный ритм (норма у взрослых).
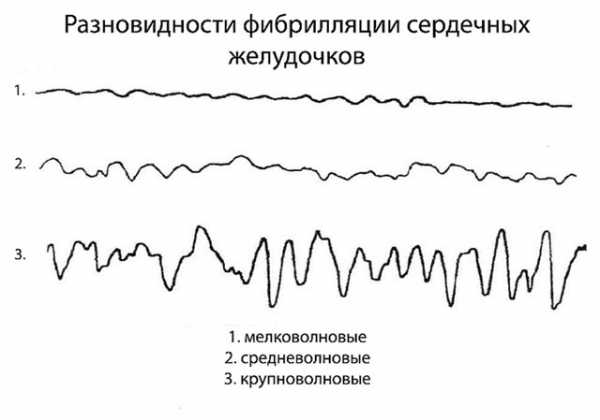
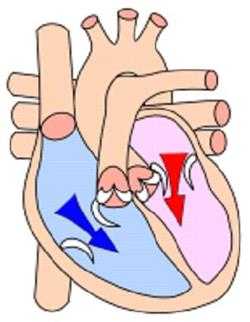
Людей старшего возраста часто интересует частота сердечных сокращений (норма у взрослых), сердечный ритм (норма у взрослых). К разновидностям тахикардии относят мерцательную аритмию и фибрилляцию желудочков — в обоих случаях сердечный ритм сбивается, желудочки сокращаются хаотично.
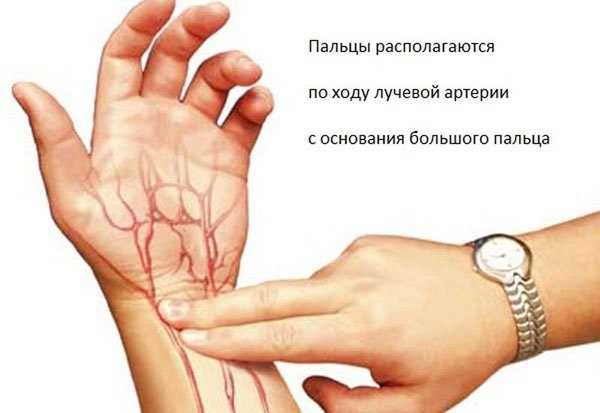
К разновидностям тахикардии относят мерцательную аритмию и фибрилляцию желудочков — в обоих случаях сердечный ритм сбивается, желудочки сокращаются хаотично. Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС).
Пульс можно найти во многих места на теле, где артерии подходят близко к поверхности. Наиболее распространенные: на запястье, шее. Поместите пальцы на место пульсации и подсчитайте удары за 15 секунд, наблюдая за секундной стрелкой часов. Затем умножьте это число на четыре, чтобы получить частоту сердечных сокращений (ЧСС).
 Частота пульса – один из основных показателей, который свидетельствует о состоянии человека.
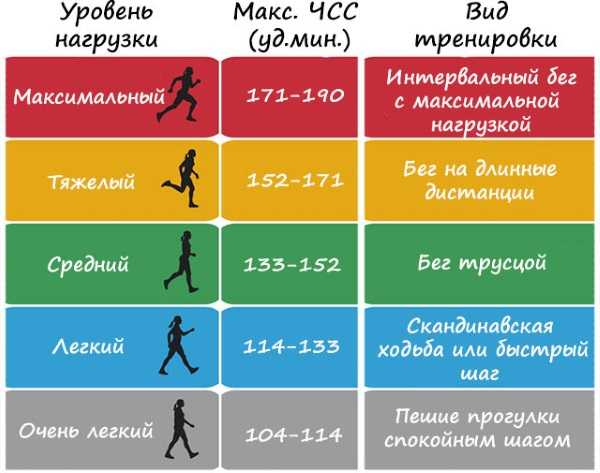
Частота пульса – один из основных показателей, который свидетельствует о состоянии человека.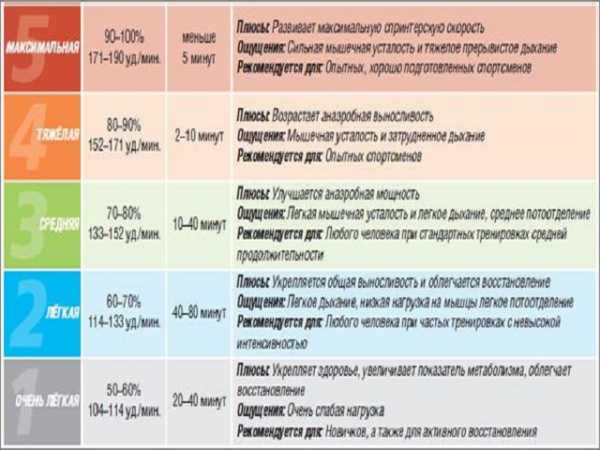 У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии.
У каждого человека ЧСС разная. Но существуют определенные нормы, нарушение которых свидетельствует о заболевании сердца или сосудов. Например, повышение ритма свидетельствует о тахикардии, а его замедление – о брадикардии. Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время.
Для того чтобы высчитать норму сокращения сердца, нужно знать, как это сделать правильно. Делать измерения необходимо каждый день на протяжении недели в одно и то же время.

 У плода для оценки сердцебиения используется кардиотокография. С помощью специального прибора, имеющего ультразвуковой и тензометрический датчик,рассчитывается вариабельность сердечного ритма (ВСР).
У плода для оценки сердцебиения используется кардиотокография. С помощью специального прибора, имеющего ультразвуковой и тензометрический датчик,рассчитывается вариабельность сердечного ритма (ВСР).