пошаговый рецепт приготовления :: SYL.ru
В 80-е годы прошлого века торт «Птичье молоко» был самым настоящим дефицитом, и, чтобы купить его, в магазине нужно было выстоять многочасовую очередь. Сегодня, конечно, такой проблемы уже не существует, но многие хозяйки до сих пор мечтают научиться печь тот самый вкуснейший торт. Именно его и предлагает приготовить бабушка Эмма — автор одного из популярных кулинарных сайтов в интернете и видеоканала на YouTube.
На сайте представлены многие пошаговые рецепты тортов бабушки Эммы. «Птичье молоко» — один из самых востребованных пользователями сети десертов — представлен сразу в двух вариантах исполнения. По желанию можно приготовить либо торт с суфле на основе желатина, либо же на агар-агаре. Представляем пошаговое описание двух популярных рецептов.
Торт «Птичье молоко» от бабушки Эммы: пошаговый рецепт
Бабушка Эмма дает очень подробное, пошаговое описание процесса приготовления знаменитого десерта. Оба торта, и на агар-агаре, и на желатине, готовятся практически идентично. Приготовление в целом состоит из одинакового количества шагов:
- Замешивание теста и выпекание коржей для торта.
- Приготовление воздушного суфле на белках.
- Приготовление шоколадной глазури и сборка торта.

Торт «Птичье молоко» от бабушки Эммы под силу приготовить каждой хозяйке. Получается он невероятно вкусным, нежным, изысканным и прекрасно подходит как для праздничного стола, так и для домашнего чаепития.
Шаг 1. Приготовление теста
Тесто для коржей, которые являются основой торта, готовится в следующей последовательности:
- Белки 7 яиц отделяются от желтков. Белки отправляются в холодильник, а желтки взбиваются с сахаром (125 г) и ванильным сахаром (1 ч. ложка) на высокой скорости миксера добела. В процессе взбивания в желтково-сахарную массу добавляется размягченное сливочное масло (100 г).
- В подготовленную смесь просеивается мука (1 ст.) и разрыхлитель (1 ч. ложка). С помощью ложки замешивается липкое тесто.
- Форма (26 см) застилается пекарской бумагой. На дно выкладывается тесто, с помощью ложки равномерно распределяется по форме и отправляется в духовку. Время выпекания коржа в духовке составляет 20 минут при 200 градусах.
- Готовый корж извлекается из формы, освобождается от бумаги и выкладывается на решетку до полного остывания.
- После остывания корж разрезается по высоте пополам.
Шаг 2. Суфле
Последовательность приготовления суфле заключается в следующем:
- Пока корж для торта выпекается в духовке, нужно заранее замочить в холодной воде желатин. Для этого содержимое 20-граммового пакетика заливают водой (120 мл) и оставляют на полчаса, пока желатин не разбухнет.
- На высокой скорости миксера взбивается размягченное сливочное масло (180 г). Когда масса станет пышной, постепенно вливается сгущенное молоко (250 мл). Готовый масляный крем отставляется в сторону при комнатной температуре.
- Разбухший желатин вместе с сахаром (120 г) нагревается в сотейнике до 60 °С, после чего снимается с огня.
- Белки (7 шт.) взбиваются с сахаром (120 г) в пышную пену на самой высокой скорости. В конце взбивания в белковую массу вводится лимонная кислота (¼ ч. ложки).
- На средней скорости миксера во взбитые белки вводится нагретый желатин. В последнюю очередь в торт «Птичье молоко» от бабушки Эммы добавляется масляный крем. После приготовления суфле начинается сборка кондитерского изделия.

Собирается торт в такой последовательности: на дно разъемной формы выкладывается первая половина разрезанного коржа, сверху распределяется половина суфле, прямо на него выкладывается второй корж и оставшееся суфле. Собранный торт отправляется в холодильник на 2 часа.
Шаг 3. Шоколадная глазурь
Охлажденный в течение двух часов торт покрывается шоколадной глазурью. Для ее приготовления в сотейнике нагреваются жирные сливки (190 мл) и столовая ложка сахара. В отдельную миску выкладываются кусочки горького шоколада или шоколадные капли (150 г). Когда сахар полностью растворится, сливочная масса выливается в миску с горьким шоколадом и тщательно перемешивается. В результате шоколад должен полностью растаять, а сама глазурь стать гладкой и однородной. В последнюю очередь в шоколадную массу вводится сливочное масло (30 г).

Торт «Птичье молоко» от бабушки Эммы с помощью острого ножа вынимается из разъемной формы и покрывается остывшей шоколадной глазурью (30 °С). После этого его нужно переложить на большую тарелку и отправить в холодильник на 1 час, чтобы глазурь застыла.
Торт «Птичье молоко»: рецепт от бабушки Эммы на агар-агаре
У бабушки Эммы имеется еще один рецепт этого знаменитого торта, в котором суфле готовится не на основе желатина, а на агар-агаре. В остальном же технология приготовления теста, сборка изделия и приготовление глазури ничем не отличаются от предыдущего рецепта с подробным описанием.

Торт «Птичье молоко» от бабушки Эммы на агар-агаре, а именно суфле, готовится в такой последовательности:
- Агар-агар (10 г) заливается 120 мл воды и отставляется в сторону для разбухания на 15 минут. Через указанное время его выкладывают в сотейник, добавляют стакан сахара и нагревают ингредиенты на плите до температуры 116 °С, не больше и не меньше.
- Белки 7 яиц взбиваются в пышную пену. Не останавливая работу миксера, тонкой струйкой к ним добавляют нагретый до 116 °С сироп на агар-агаре. Через некоторое время масса должна стать более густой консистенции.
- В последнюю очередь в суфле добавляется сливочное масло (180 г) и сгущенное молоко (250 мл). Еще через 2-3 минуты суфле будет готово.
www.syl.ru
Рецепт торта Птичье молоко от бабушки Эммы
Содержание статьи
В этом видео представлен рецепт торта Птичье молоко от бабушки Эммы и от сайта Видеокулинария. Бабушка Эмма пошагово покажет процесс приготовления торта Птичье молоко.
Этот десерт был чрезвычайно популярен в 60-80-х годах прошлого века, но достать его было довольно трудно. Приходилось отстаивать длинные очереди. Да и приготовить этот торт могли не все, так как рецепт его было раздобыть почти невозможно.
Корж для торта
Ингредиенты:
- 7 яиц;
- 125 г сахара;
- 1 ч. л. ванильного сахара;
- 100 гр размягченного сливочного масла;
- 1 стакан пшеничной муки;
- 1 ч. л разрыхлителя.
Процесс приготовления:
- Отделяем белки от желтков. Белки нужно поместить на время в холодильник.
- В желтки засыпаем обычный и ванильный сахар и взбиваем в миксере на высокой скорости добела. В процессе взбивания добавляем сливочное масло.
- Смешиваем муку с разрыхлителем и высыпаем в массу со взбитыми желтками. Замешиваем тесто.
- Разъемную форму застилаем пекарской бумагой и выливаем в нее тесто. Немного разравниваем.
- Выпекаем корж при температуре 200 градусов 17- 20 минут.

Рецепт суфле
Для суфле понадобится:
- 20 г желатина;
- половина стакана воды;
- 170 г мягкого сливочного масла;
- 250 г сгущенного молока;
- 250 г сахара;
- 1/4 чайной ложки лимонной кислоты;
- 1/2 чайной ложки ванили.
Приготовление:
- Желатин заливаем водой, размешиваем и оставляем набухать.
- В миску помещаем сливочное масло и взбиваем на максимальной скорости добела. Во время взбивания добавляем сгущенное молоко.
- Готовый масляный крем оставляем при комнатной температуре. Из него откладываем 2 столовые ложки для украшения.
- Разбухший желатин перекладываем в кастрюлю, добавляем сахар. Ставим на огонь и, постоянно помешивая, доводим до температуры 60 градусов. Затем снимаем с огня и даём остыть.
- Взбиваем белки до состояния крепкой пены. Не останавливаясь, добавляем сахар и ваниль, а затем вливаем тонкой струйой желатин. Сбавляем скорость до средней и понемногу кладем масляный крем.
Сборка торта
- Корж режем на 2 части. Кладем одну половину в разъемную форму и выливаем сверху половину суфле. Накрываем второй половиной и выкладываем оставшуюся часть суфле.
- Ставим торт в холодильник на 1,5 — 2 часа.
Готовим глазурь
Ингредиенты:
- 180 г сливок;
- 30 г сахара;
- 150 г горького шоколада;
- 30 г сливочного масла
Приготовление:
- В кастрюлю наливаем сливки, добавляем сахар и ставим на огонь и греем до растворения сахара.
- Затем переливаем сливки с миску с шоколадом и все размешиваем до полного растопления шоколада. Растираем до тех пор пока масса не станет гладкой и блестящей.
- Добавляем сливочное масло и растираем еще 4-5 минут.

Украшение глазурью
- Достаем торт из формы. Равномерно распределяем глазурь по поверхности и по бокам.
- Убираем десерт в холодильник на 1 час.
- Украшаем поверхность отложенным кремом по своему усмотрению.
Торт птичье молоко бабушки Эммы готов. Приятного аппетита!

( 1 оценка, среднее 1 из 5 )
pekitort.ru
Торт птичье молоко — простой рецепт от бабушки Эммы с фото, видео

Легендарный торт птичье молоко покорил уже миллионы сердец. Воздушная прослойка белоснежного суфле, тающий бисквит, шоколадная глазурь — разве можно остаться равнодушным к такому сочетанию?
А Десерт, приготовленный своими руками гораздо вкуснее покупного
Содержание статьи:
- Как сделать торт птичье молоко своими руками
- Ингредиенты для торта птичье молоко
- Пошаговый рецепт приготовления торта птичье молочко
Как сделать торт птичье молоко своими руками
Чтобы полакомиться столь необычным десертом совсем не обязательно бежать в ближайшую кулинарию. Приготовить изысканный торт можно и своими руками, в домашних условиях. Готовится птичье молочко просто и легко, главное тщательно следовать нашей инструкции.
Хоть тортик и является высококалорийным блюдом, нельзя забывать о пользе, которую приносят углеводы для нашего организма. Поэтому рациональное потребление сладостей не испортит вашу фигуру 🙂
Представляем вашему вниманию семейный рецепт торта «птичье молоко» от бабушки Эммы.
Ингредиенты для торта птичье молоко
 Для того, чтобы сделать торт птичье молоко в домашних условиях нам потребуются следующие ингредиенты:
Для того, чтобы сделать торт птичье молоко в домашних условиях нам потребуются следующие ингредиенты:| Для теста | Кол-во |
| Мука | 1 стакан |
| Желтки от яиц | 7 шт. |
| Сахар | 1/2 стакана (125 гр.) |
| Сливочное масло | 100 гр. |
| Ванильный сахар | 1 ч. лож. (5 гр.) |
| Разрыхлитель для муки | 1 ч. лож. (5 гр.) |
| Для суфле | Кол-во |
| Белки от яиц | 7 шт. |
| Желатин | 20 гр. |
| Сахар | 1 стакан |
| Сливочное масло | 170 гр. |
| Сгущённое молоко | 250 гр. |
| Лимонная кислота | 1/4 ч. лож. |
| Для глазури | Кол-во |
| Шоколад горький | 150 гр. |
| Сахар | 30 гр. |
| Сливки | 180 гр. |
| Сливочное масло | 30 гр. |
Пошаговый рецепт приготовления торта птичье молочко
После успешной подготовки ингредиентов самое время приступить к приготовлению нашего десерта для украшения праздничного стола.
 Во-первых, необходимо подготовить тесто для дальнейшей выпечки.
Во-первых, необходимо подготовить тесто для дальнейшей выпечки.- Отделяем белки от желтков и отправляем их охлаждаться в холодильник.
 Пока белки охлаждаются, к желткам добавляем 125 гр. сахара, 1 чайную ложку ванильного сахара. Получившуюся массу тщательно взбиваем миксером на большой скорости, добела. В процессе взбивания добавляем размягченное сливочное масло — 100 гр.
Пока белки охлаждаются, к желткам добавляем 125 гр. сахара, 1 чайную ложку ванильного сахара. Получившуюся массу тщательно взбиваем миксером на большой скорости, добела. В процессе взбивания добавляем размягченное сливочное масло — 100 гр.- Добавляем в желтки стакан муки и чайную ложку разрыхлителя (разрыхлитель лучше добавить в муку заранее). Ложкой замешиваем готовое тесто.
Если у вас нет разрыхлителя можно взять 3 гр. пищевой соды, гашенной лимонным соком или уксусом
4. В разъемную форму диаметром 26
 см выкладываем наше тесто, ровняем. Выпекаем при температуре 200°С 16-20 минут.Чтобы коржи не прилипли к форме, предварительно рекомендуется застелить дно бумагой для выпечки
см выкладываем наше тесто, ровняем. Выпекаем при температуре 200°С 16-20 минут.Чтобы коржи не прилипли к форме, предварительно рекомендуется застелить дно бумагой для выпечки5. После того, как корж будет готов необходимо вынуть его из формы и отчистить от бумаги, положив остывать на решетку.
Пока выпекается наш коржик приступим к заготовке нашего суфле, для этого потребуется:
- Залить желатин (20 гр.) 1/2 стакана воды комнатной температуры и оставить его для набухания.
- В это время в новую миску добавляем размягченное сливочное масло — 175 гр. Взбиваем масло на высокой скорости, пока оно не станет белым. Не прекращая взбивания, потихоньку вливаем в массу сгущенное молоко комнатной температуры — 250 гр. Тщательно перемешиваем до получения однородной массы.
- Готовый масляный крем оставляем при комнатной температуре.

- Набухший желатин перекладываем в небольшую кастрюлю, добавляем сахар — 125 гр. Включаем плиту, постоянно помешивая доводим желатин до температуры примерно 60°С, снимаем с огня и оставляем остывать.
- Достаем из холодильника 7 остывших белков, взбиваем их миксером на высокой скорости до образования крепкой пены, не прекращая взбивать добавляем 1/4 чайной ложки лимонной кислоты, постепенно добавляем к белкам сахар — 125 гр., пол чайной ложки ванильного сахара.
- Тонкой струей вливаем слегка остывший желатин с сахаром в белки. Перемешиваем.
- Уменьшая скорость взбивания до середины, постепенно вливаем в массу, приготовленный ранее масляный крем со сгущенным молоком. Суфле почти готово.
- Разрезаем остывший корж на две части, первый круг укладываем на дно нашей разъемной формы, заливаем его половиной получившегося крема-суфле. Второй круг укладываем сверху и также заливаем его остатками крема.
- Отправляем наш торт в холодильник на 1,5 часа, до момента пока суфле не станет упругим. Наш десерт почти готов. Осталось приготовить шоколадную глазурь для украшения.

Для приготовления шоколадной глазури необходимо:
- Когда торт остынет, а суфле станет твердым. Берем 150 гр. предварительно размягченного горького шоколада. Вливаем к нему горячие сливки с сахаром и размешиваем вручную, пока шоколад полностью не растает. Добавляем дополнительно 30 гр. мягкого сливочного масла. Продолжаем размешивать содержимое пока масса не станет однородной.
- Аккуратно ножом отделяем застывший торт от формы. Выкладываем его на большую тарелку.

- Распределяем по торту глазурь, предварительно остывшую до температуры тела. Выравниваем глазурь от центра к бокам. Отправляем торт в холодильник еще на один час, чтобы глазурь застыла.
Украшаем торт по своему желанию: шоколадной крошкой или рисунком на глазури. Наш торт «Птичье молоко» готов!
Если вариант приготовления торта с использованием желатина для вас неприемлем, можно приготовить птичье молоко с использованием агар-агара. Подробная инструкция к приготовлению указана в видео.
Приятного аппетита!
Поделись с друзьями!
secretlady.ru
по пошаговому рецепту от бабушки Эммы
Кухонная техника и утварь:
- миксер;
- духовка с регулятором температуры;
- холодильник;
- электрическая или газовая плита;
- миска для теста;
- емкость для белков;
- ложка или лопатка для теста;
- разъемная форма для выпекания диаметром 26 см;
- бумага для выпечки;
- деревянная палочка;
- миска для набухания желатина;
- небольшая кастрюлька;
- 2 глубокие миски для крема;
- длинный острый нож;
- доска или тарелка для оформления торта;
- блюдо для готового десерта.
Ингредиенты
| Мука высшего сорта | 160-180 г |
| Яйца куриные | 7 шт. |
| Сахар | 280 г |
| Масло сливочное | 300 г |
| Ванильный сахар | 4-5 г |
| Разрыхлитель | 3-4 г |
| Желатин | 20 г |
| Сгущенное молоко | 250 г |
| Лимонная кислота | 1 г |
| Горький шоколад | 150 г |
| Сливки 15-20% жирности | 180 г |
| Вода | 125 мл |
Знаете ли вы? Если у вас нет разрыхлителя – не беда. Возьмите 3-4 г обычной пищевой соды, погасите ее лимонным соком или небольшим количеством яблочного уксуса. Также можно залить ее слабым раствором лимонной кислоты. Гашеная сода вполне заменит разрыхлитель из магазина, но добавлять ее нужно не предварительно в муку, а сразу в тесто.
Пошаговое приготовление
Приготовление коржа
- Отделите желтки от белков у 7 яиц. Белки пригодятся для крема, их ставим в холодильник, а желтки выложите в миску для теста.

- В желтки добавьте 125 г сахара, 3-4 г ванильного сахара, взбейте миксером на высокой скорости добела.

- В процессе взбивания добавьте 100 г мягкого сливочного масла.

- В отдельной миске смешайте 160-180 г муки высшего сорта и 3-4 г разрыхлителя. Полученную смесь всыпьте во взбитые желтки и замесите тесто при помощи ложки или лопатки.

- Дно разъемной формы (диаметр – 26 см) застелите бумагой для выпечки, затем выложите на нее тесто, разравнивая его от середины к краям.

- Поставьте форму с тестом в духовку при 200°С на 17-20 минут. Готовность можно проверить, ткнув его деревянной палочкой. Если она сухая и чистая – выложите корж остывать, изъяв его из формы и очистив от бумаги.

Приготовление суфле
- Залейте 20 г желатина 125 мл воды комнатной температуры, дайте желатину разбухнуть.

- В миску выложите 170 г мягкого сливочного масла, взбейте на высокой скорости миксера добела.

- Не прекращая взбивать, постепенно добавьте к маслу 250 г сгущенного молока комнатной температуры.

- Из полученного масляного крема отложите пару столовых ложек для оформления торта. Остальной крем оставляем при комнатной температуре.

- Набухший желатин переложите в небольшую кастрюльку, добавьте 125 г сахара, поставьте на огонь. Помешивая, нагрейте сироп на плите до 60°С, затем выключите и дайте остыть.

- Из холодильника достаньте оставшиеся белки 7 яиц, взбейте миксером до получения стойкой пены. Не прекращая взбивать, добавьте 1 г лимонной кислоты, постепенно всыпьте 125 г сахара и 1 г ванильного сахара.

- Продолжая взбивать, влейте в белковую массу немного остывший желатин с сахаром.

- Затем убавьте на миксере скорость до средней, и понемногу добавьте приготовленный масляный крем.

Сборка торта
- Остывший корж разрежьте пополам по высоте, разделив его на два коржа.

- Одну часть выложите на дно разъемной формы, в которой он выпекался. Поверх выложите половину приготовленного суфле.

- Затем накройте суфле второй половинкой коржа и выложите поверх нее остатки суфле.

- Выровняйте верх будущего торта, и поставьте его в холодильник на полтора-два часа.

Приготовление глазури
- Начинайте готовку до того, как достать застывший торт из холодильника. В кастрюльку влейте 180 г сливок, добавьте 30 г сахара, поставьте на огонь. Нагрейте сливки до полного растворения сахара.

- В миску всыпьте 150 г горького шоколада, влейте сливки с сахаром.

- Размешивайте, пока шоколад полностью не растает. Растирайте глазурь, пока масса не станет однородной и блестящей.

- Затем добавьте 30 г мягкого сливочного масла, и растирайте глазурь еще в течение 4-5 минут.

Оформление торта
- Достаньте торт из холодильника, острым ножом отделите его от стенок формы.

- Разомкните разъемную форму, выложите торт на большую доску или тарелку.

- Вылейте на торт остывшую до 30°С глазурь, выровняйте верх торта, сгоняя излишки глазури к боковым сторонам торта.

- Переложите торт на блюдо, на котором собираетесь его подавать. Поставьте в холодильник на 1 час, чтобы глазурь полностью застыла.

- Через час можно достать торт и украсить его по своему усмотрению. Сперва нанесите эскиз рисунка на глазурь деревянной палочкой.

- Затем пройдитесь по наброску тонкой полоской оставленного масляного крема, используя кондитерский мешок или пакет с маленьким отверстием.

- Готовый торт можно подавать к праздничному столу с чаем или кофе. Приятного аппетита!

Видеорецепт
В этом видеоролике наглядно показан процесс создания торта Птичье молоко по рецепту от бабушки Эммы. Хорошо видны все этапы готовки и оформления десерта.
Торт Птичье молоко – это очень нежный, вкусный и красивый десерт. Раньше его рецепт держали в тайне, а достать такое лакомство было непросто. Но сегодня вы вполне можете приготовить его у себя на кухне, следуя приведенному пошаговому рецепту. Вам понравился торт Птичье молоко, приготовленный по рецепту от бабушки Эммы? Все ли получилось в процессе готовки? Может, вы знаете другой рецепт этого десерта? Делитесь вашими впечатлениями и знаниями в комментариях!
Другие рецепты тортов
women365.ru
Технология приготовления: торт птичье молоко и рецепт бабушки Эммы на скорую руку
Это кондитерское изделие довольно знакомо большинству хозяек, но не каждая знает, как правильно его приготовить. На первый взгляд рецептура приготовления может оказаться трудоемкой и сложной. Но если подробно изучить инструкцию, то изготовление данной выпечки не составит труда. Тонкие нотки нежного суфле удивят не только гостей, но и самого повара.
Как приготовить знаменитый торт птичье молоко по рецепту самой бабушки Эммы без особых усилий.
Поскольку этот рецепт появился со времен наших предков, к нему нужно подойти ответственно. Вооружаемся кухонными предметами, и приступаем к приготовлению блюда.
Для теста вам понадобиться:
- Мука – 1 ст/200 гр.
- Яичные желтки – 7 шт.
- Сахар – 0,5 ст/100 гр.
- Сливочное масло – 100 гр.
- Ванильный сахар – 1 ч.л./5 гр.
- Разрыхлитель или сода гашенная – 1 ч.л./5 гр.
Для приготовления суфле потребуется:
- Белки – 7 шт.
- Желатин – 20 гр.
- Сахар – 1 ст/200 гр.
- Сливочное масло – 170 гр.
- Сгущенка – 250 гр.
- Лимонная кислота 1/4 ч.л.
Для глазури:
- Черный шоколад – 150 гр.
- Сахар – 30 гр.
- Сливки 25-30 % — 180 гр.
- Сливочное масло – 30 гр.

После того, как подготовили ингредиенты, переходим непосредственно к самому приготовлению. В настоящем рецепте был использован заменитель желатина – агар-агар. Он являлся более дорогим и насыщенным. Но именно торт птичье молоко по рецепту самой бабушки Эммы нашел дешевую замену – обычный желатин.
Итак, сам процесс приготовления начинается с теста. Белки отделяем от желтков и отправляем охлаждаться. В это время в желтки добавляем 125 грамм сахара, 1 ч.л. ванильного сахара и все тщательно взбиваем миксером. В процессе добавляем сливочное масло.
Как выглядит пошаговый рецепт приготовления торта птичье молоко с фото процессов
Далее в готовую смесь добавляем муку и разрыхлитель. Замешиваем тесто ложкой.
Не менее главной частью выпечки является подготовка формы для выпечки. Для того чтобы тесто не прилипало к форме, нужно присыпать дно манкой либо постелить пергаментную бумагу. Тесто торта выкладываем в форму и ставим в разогретую духовку до 200 градусов на 20 минут.

Неправильно приготовленное суфле может испортить торт. Поэтому предельно внимательно отнеситесь к готовке. Залейте желатин теплой водой на 30 минут и оставьте набухать. Затем приготовьте чашу с миксером: положите сливочное масло и начните взбивать.
После того, как смесь станет пышной, влейте сгущенку. Когда крем станет маслянистым, добавьте лимонную кислоту. В конце добавляется слегка нагретый желатин (нагреть с помощью водяной бани либо поставить на несколько секунд в микроволновку).
Осталось приготовить коржи. Их нужно разрезать на две или три равные половины (смотря какой высоты ваш торт) и между слоями положить суфле. Затем отправьте изделие охлаждаться на 2 часа для того, чтобы суфле застыло.
И последнее, торт птичье молоко и пошаговый рецепт с фото указывает на то, что использовать глазурь. В металлическую емкость добавьте кусочки шоколада (также можно заменить какао), сахар, добавьте сливки и поставьте на плиту на медленный огонь. Довести до кипения и варить до загустения. В конце приготовления добавить сливочное масло для вязкости массы.
В конечном итоге выпечку нужно достать с холодильника, покрыть глазурью, украсить по вкусу и поставить обратно на 1 час.
Приятного аппетита!
cherpachok.com
Торт Птичье молоко в домашних условиях
Торт Птичье молоко в домашних условиях – это настоящее лакомство родом из детства. Еще недавно его рецепт хранился в большом секрете, а сегодня каждая хозяйка может его приготовить. Домашний торт получается таким же вкусным, а главное абсолютно натуральным. Королевское наслаждение!
Торт Птичье молоко — классический рецепт по госту СССР
Торт Птичье молоко классический рецепт по госту СССР – это невероятно вкусное и самое популярное советское лакомство! Когда-то за ним выстраивались целые очереди, а сегодня можно легко приготовить его дома. Немного терпения – и нежнейший десерт с воздушной начинкой у вас на столе!
Порции: 8
Время готовки: 4 – 5 часов
Калории: 133 ккал
Белки: 9.3 г
Жиры: 7.3 г
Углеводы: 7.3 г
Сразу приступим к приготовлению теста. Для этого смешиваем куриные желтки с сахарным песком, добавляем к ним ванилин и перемешиваем. Эту массу взбиваем миксером. Постепенно вводим в массу сливочное масло (100гр.) и продолжаем взбивать. Когда масса увеличится в объеме и приобретет белый цвет, значит она готова.
Муку соединяем с разрыхлителем и смешиваем их со сливочно-яичной массой, образуя, таким образом, тесто.
Теперь берем форму для выпечки. На дно кладем специальную бумагу, поверх которой выливаем тесто и разравниваем его по диаметру формы.
Ставим форму в духовке. Выпекать корж будем примерно 20 мин., температура должна быть 200 градусов.
В это время зальем желатин водой комнатной температуры (125 мл.) Оставим для разбухания.
Когда корж запекся, вынимаем его из формы и удаляем прилипшие кусочки бумаги.
Теперь приготовим крем. Берем глубокую миску и кладем в нее масло (160 гр.), и на большой скорости взбиваем миксером. Добавляем к нему сгущенное молоко (вводим не все сразу, а постепенно). Продолжаем взбивать.
Желатин перекладываем в кастрюлю, добавляем сахар и ставим на плиту. Нагреваем смесь до 60 градусов и даем ей охладиться.
В отдельной емкости миксером взбиваем яичные белки. Добавляем к ним сахар, ванилин, а затем вводим желатин. И продолжаем взбивать.
Соединяем сливочный крем с белковым и на меньшей скорости взбиваем их миксером.
Большим ножом режем корж наполовину так, чтобы получилось два более тонких коржа.
Первый корж кладем в форму. Поверх него выкладываем часть крема-суфле. Перекрываем его 2-ым коржом. И снова кладем суфле. В таком виде отправляем торт в холодильник примерно на 2 часа.
В кастрюле смешиваем сахар (40 гр.) и сливки. Ставим на плиту и держим до растворения сахара. В другую емкость кладем шоколад, заливаем его готовыми сливками и также ставим на плиту. Ждем, когда шоколад растает, не забываем помешивать. В конце добавляем сливочное масло (30 гр.). И держим на плите еще 5 мин.
Достаем торт из холодильника, заливаем его глазурью. И ставим обратно на 1,5 часа, чтобы глазурь застыла.
Готово! Можно к столу! Приятного аппетита!
Птичье молоко с желатином в домашних условиях

Торт Птичье молоко с желатином в домашних условиях — нежнейшее суфле на воздушном бисквите, покрытое густым темным шоколадом! Это лакомство, родом из СССР, до сих пор пользуется популярностью. Для многих – это любимый десерт с детства. И действительно, этот вкус мало с чем сравнится! Попробуйте!
Порции: 6
Время готовки: 5 часов
Ингредиенты:
- Пшеничная мука – 140 гр.
- Яйца (белок) – 2 шт.
- Яйца (желток) – 2 шт.
- Масло (сливочное) – 350 гр.
- Сахар – 560 гр.
- Лимонная кислота – ½ ч.л.
- Желатин – 10 гр.
- Сгущенка – 100 гр.
- Ванилин – 1 гр.
- Шоколад – 100 гр.
- Вода – 150 гр.
Процесс приготовления:
- Для бисквита смешаем мягкое сливочное масло (100гр.) с сахаром (100гр.). Массу будем взбивать до того, как она станет однородной. Добавляем 1 желток и продолжаем взбивать. Затем вводим еще один желток и муку. Все также взбивая замешиваем тесто.
- Берем форму для выпечки и устилаем ее бумагой для запекания. Уже на бумагу выкладываем тесто, разравниваем его по диаметру дна и ставим в духовую печь на 20 мин.
- Готовый корж вынимаем из формы, даем ему остыть и разрезаем вдоль пополам, чтобы образовалось два одинаковых бисквитных коржа.
- Воду соединяем с желатином, ждем 20 мин, чтобы он набух. Затем ставим на плиту и держим на огне до растворения желатина. Охлаждаем.
- Яичные белки взбиваем вместе с сахаром. Когда начнет образовываться пенка, добавляем лимонную кислоту. Продолжаем взбивать, пока масса не загустеет. В уже готовый белковый крем вливаем желатин и снова взбиваем.
- Масло сливочное (200 гр.). выкладываем в глубокую миску. К нему кладем сгущенку и ванилин. Взбиваем все миксером.
- В одной миске соединяем два крема (сливочный и белковый) и хорошо перемешиваем.
- Одну половину коржа снова помещаем в форму. В нее выливаем ровно половину крема, разравниваем его и накрываем второй половиной, выливаем вторую часть крема. Ставим торт в холодильник застывать (на 2-3 часа).
- В это время в кастрюльке растопим шоколад на оставшимся сливочном масле (60 гр.).
- Достаем торт из формы, украшаем его глазурью и ставим в холод еще на полчаса.
Приятного аппетита!
Пошаговый рецепт торта Птичье молоко с агар-агаром

Торт Птичье молоко с агар-агаром – это вкуснейший советский десерт на растительной основе. Агар-агар – прекрасный аналог желатина, суфле, приготовленное на его основе, просто тает во рту! От такого лакомства невозможно оторваться!
Порции: 8
Время готовки: 6 часов
Ингредиенты:
Бисквит:
- Мука – 110 гр.
- Сливочное масло – 100 гр.
- Яичные желтки – 2шт.
- Сахарный песок – 100 гр.
Суфле:
- Яичные белки – 2 шт.
- Сахар – 450 гр.
- Сливочное масло – 200гр.
- Сгущенка – 100гр.
- Агар-агар – 4 гр.
- Лимонный сок – 1 ч.л.
- Вода – 140 мл.
- Ванилин – 2 гр.
Глазурь:
- Шоколад (горький) – 120 гр.
- Масло сливочное – 50 гр.
Процесс приготовления:
- Яйца аккуратно разбиваем, так чтобы белки и желтки не смешивались. Белки выливаем в стакан и ставим в холодильник. Желтки выливаем в отдельную миску.
- Сливочное масло (100 гр.) нужно немного растопить, чтобы оно было мягким. Смешиваем его со 100 гр. сахара. И взбиваем миксером до мягкого пюре.
- Вводим в массу 2 желтка и засыпаем муку, продолжаем взбивать смесь до образования однородного теста.
- Берем специальную бумагу для выпекания, кладем ее в форму для выпечки, а на нее выкладываем ровным слоем тесто для бисквита. Ставим противень в нагретую духовую печь (200 С) и выпекаем 20 мин.
- Готовый бисквит достаем из духовки и охлаждаем, разрезаем посредине вдоль на 2 коржа.
- В стакане с водой замачиваем агар-агар. Даем ему набухнуть несколько часов.
- Сливочное масло (200 гр.) соединяем в миске со сгущенкой и щепоткой ванилина. Хорошо взбиваем миксером, чтобы получилась воздушная, пышная масса.
- Набухший агар-агар перекладываем в небольшую кастрюлю ставим ее на плиту, доводим смесь до кипения и варим еще минуту. За это время агар-агар растворится.
- Яичные белки вместе с сахаром взбиваем миксером на большой скорости до густого крема (не должен стекать с насадки!). Добавляем лимонный сок и снова перемешиваем.
- В белковый крем выкладываем крем из сгущенки и взбиваем миксером, добавляем агар-агар и еще раз взбиваем.
- В форму кладем один корж, поверх него выкладываем ½ часть суфле и перекрываем его вторым коржом. Выкладываем оставшееся суфле. Отправляем форму в холод на 2 часа.
- Шоколад ломаем на кусочки кладем в кастрюлю вместе с маслом (50гр.) и топим на маленьком огне.
- Когда суфле застыло, вынимаем торт из холодильника, поливаем его глазурью. И даем еще пару минут, чтобы оно застыло.
Приятного аппетита!
Простой и вкусный рецепт Птичьего молока с манкой и лимоном

Торт Птичье молоко с манкой и лимоном – это очень вкусный вариант популярного советского десерта! Нежная текстура начинки в сочетании с ароматным бисквитом просто невероятное наслаждение! Это безумно аппетитный и сытный десерт! С таким лакомством любое чаепитие превратится в праздник!
Порции: 10
Время готовки: 2 часа
Ингредиенты:
- Сахарный песок – 200гр.
- Масло сливочное – 280 гр.
- Мука – 160 гр.
- Ванилин – щепотка
- Яйцо – 4 шт.
- Разрыхлитель – 12 гр.
- Какао – 40 гр.
- Лимон – 1 шт.
- Манка – 5 ст.л.
- Соль –щепотка
- Молоко – 500 мл.
- Шоколад – 200 гр.
- Растительное масло –для выпекания
Процесс приготовления:
- В глубокой емкости разбиваем яйца и смешиваем их с сахаром, солью и щепоткой ванилина. Всю массу взбиваем до того, как она станет пышной и наполовину увеличится в объеме.
- В другой миске мягкое сливочное масло (100гр.) взбиваем миксером, засыпаем к нему муку и разрыхлитель. Продолжаем взбивать массу, послу чего соединяем ее с яичной смесью и перемешиваем.
- Готовое тесто разделяем на 2 части. В одну вводим порошок какао. Размешиваем. Будем выпекать два коржа.
- Смазываем форму для выпечки растительным маслом. Выкладываем ровным слоем первый темный корж с какао, ставим в духовку на 10 мин. Достаем, вынимаем готовый корж из формы. Снова смазываем форму маслом и выкладываем тесто для светлого коржа. Отправляем его выпекаться на 10 мин.
- Готовим крем для торта. Ставим молоко в кастрюле на плиту, когда оно закипит, засыпаем манную крупу, перемешиваем и добавляем сахар (на свой вкус). Варим, пока масса не загустеет.
- Лимон промываем и срезаем с него кожицу. Выдавливаем сок.
- Мягкое сливочное масло (130 гр.) выкладываем в миску, взбиваем его вместе с лимонным соком. Добавляем манку и взбиваем смесь миксером.
- В форму для выпекания на дно укладываем темный корж, поверх него ровным слоем кладем всю кремовую массу и накрываем ее светлым коржом. Ставим торт в холодильник на 1,5 часа.
- Шоколад кладем в кастрюлю вместе с кусочком растительного масла. Топим шоколад и получившейся глазурью заливаем верх торта. Даем глазури застыть в холодильнике примерно полчаса.
Подаем на стол! Приятного аппетита!
Как приготовить торт Птичье молоко без выпечки?

Торт Птичье молоко без выпечки – это легкий и воздушный рецепт очень вкусного десерта. Приготовить его не составит труда, а вот наслаждение от него не передать словами. Нежнейшее суфле из сгущенного молока просто тает во рту! Такое лакомство сведет с ума даже гурмана!
Порции: 4
Время готовки: 2 часа
Ингредиенты:
- Яйца (белок) – 4 шт.
- Сахар – 175 гр.
- Желатин – 10 гр.
- Сливочное масло – 85 гр.
- Сгущенное молоко – 125 гр.
- Печенье – 300 гр.
- Вода – 300 мл.
- Сметана – 100 гр.
Процесс приготовления:
- Печенье натираем на терке или перетираем с помощью блендера в крошку.
- Даем сливочному маслу размякнуть при комнатной температуре. Перекладываем его в глубокую миску и взбиваем миксером, добавляем к нему сгущенку и продолжаем взбивать.
- Желатин высыпаем в эмалированную емкость, заливаем водой и даем ему набухнуть.
- Ставим на плиту желатин, дожидаемся кипения и держим емкость на огне еще примерно минуту, чтобы желатин полностью растворился. Охлаждаем.
- Белок с сахаром (125 гр.) взбиваем до густого крема. Добавляем к нему крем из масла и сгущенки, перемешиваем. Вводим желатин и взбиваем миксером.
- Берем форму для выпечки. Выстилаем ее бумагой для запекания, чтобы затем легче достать торт из формы. И выкладываем суфле ровным слоем. Отправляем его в холодильник на 1,5 часа.
- Достаем торт и вынимаем его из формы на тарелку.
- Сметану смешиваем с сахаром (50 гр.) и крошкой от печенья. Смазываем ею верхушку и стороны готового торта.
Приятного аппетита!
Рецепт торта Птичье молоко от бабушки Эммы

Торт Птичье молоко рецепт от бабушки Эммы – это знаменитое лакомство, приготовленное по традиционной рецептуре, нежнейший десерт с воздушным легким суфле. Это божественный вкус, который превратит ваше чаепитие в праздник!
Порции: 6
Время готовки: 4 часа 30 мин.
Ингредиенты:
Тесто:
- Мука – 250 гр.
- Желток – 7 шт.
- Сахар – 125 гр.
- Сливочное масло – 100 гр.
- Ванильный сахар – 1 ч.л.
- Разрыхлитель – 1 ч.л.
Суфле:
- Белки – 7 шт.
- Желатин – 20 гр.
- Сахарный песок – 250 гр.
- Масло сливочное – 170 гр.
- Сгущенное молоко – 250 гр.
- Лимонная кислота – ¼ ч.л.
Глазурь:
- Шоколад – 100 гр.
- Сливки – 180 гр.
- Масло сливочное – 30 гр.
- Сахар – 30 гр.
Процесс приготовления:
- Отделяем желтки от белков. Белки ставим в холодильник. А желтки смешиваем со 125 гр. сахара и ванильным сахаром, добавляем 100 гр. мягкого сливочного масла и миксером взбиваем до цельной пышной массы.
- Смешиваем муку с разрыхлителем, добавляем к ним белковую массу и замешиваем тесто вилкой.
- Смазываем форму растительным маслом и выкладываем ровным слоем тесто и ставим в духовую печь. Запекаем бисквит примерное 20 мин. Проверяем готовность зубочисткой.
- Готовый бисквит вынимаем из формы и даем ему остыть.
- Желатин засыпаем в небольшую кастрюлю и заливаем его водой (200 мл.). Оставляем его набухать.
- Мягкое сливочное масло на большой мощности взбиваем миксером. Не прекращая взбивать, вводим сгущенку. Перемешиваем.
- Добавляем в желатин 125 гр. сахарного песка. Ставим желатин вариться, после закипания держим минуту. Желатин должен полностью раствориться.
- 7 белков смешиваем со 125 гр. сахара и взбиваем до плотной густой консистенции. Добавляем лимонную кислоту. Вводим холодный желатин. Взбиваем еще раз.
- Добавляем сливочный крем и снова взбиваем миксером.
- Готовый бисквит разрезаем большим ножом вдоль на две равные половины, чтобы вышло 2 бисквита.
- Первый кладем в форму для выпечки и сверху кладем половину всего крема. Разравниваем. Кладем второй бисквит и выкладываем оставшуюся часть крема. Ставим в холодильник на 3 часа.
- Шоколад топим со сливочным маслом, вливаем сливки и добавляем сахар. Греем еще 1 мин.
- Смазываем шоколадом торт со всех сторон. Ставим на полчаса в холодильник.
Приятного аппетита!
Армянский рецепт приготовления Птичьего молока

Армянский рецепт птичьего молока – это традиционное лакомство праздничного стола. Тонкости его приготовления передаются из поколения в поколение. Он совсем не похож на классический вариант торта, но безумно вкусный. Мягкий с насыщенным вкусом, от него невозможно оторваться!
Порции: 6
Время готовки: 4 часа
Ингредиенты:
Корж:
- Масло сливочное – 100 гр.
- Сахарный песок – 220 гр.
- Яйцо – 2 шт.
- Молоко – 55 гр.
- Мед – 200 гр.
- Сода – 1 ч.л.
Крем:
- Молоко – 500 мл.
- Сахар – 440 гр.
- Мука – 3 ст.л.
- Ванилин – 3 ст.л.
- Масло сливочное – 200 гр.
- Коньяк – 20 мл.
Глазурь:
- Шоколад (горький)- 100 гр.
- Молоко – 50 гр.
- Какао – 20 гр.
- Масло сливочное – 35 гр.
Процесс приготовления:
- Для теста смешиваем в глубокой емкости мягкое сливочное масло, сахарный песок (220гр.), мед размешиваем. Ставим на водяную баню. Когда масса чуть растопится, добавляем к ней молоко и яйца. Перемешиваем. Масса должна слегка начать пениться.
- Убираем емкость с плиты, засыпаем муку и замешиваем тесто.
- Посыпаем стол мукой, выкладываем тесто и разделяем его на 6 частей.
- Каждую часть раскатываем прямоугольником и запекаем на бумаге для запекания в духовке 7-10 мин.
- Приступаем к крему. Смешиваем три ложки муки и сахар. Вливаем молоко и добавляем ванилин, перемешиваем. Отправляем массу на плиту и доводим ее до кипения. Чтобы масса загустела, нагреваем ее еще 5 мин. Снимаем и охлаждаем.
- Мягкое масло взбиваем миксером. Вмешиваем к нему массу из муки и молока, добавляем коньяк и снова взбиваем.
- Выкладываем один корж и хорошо смазываем его частью крема. Перекрываем его вторым коржом и снова промазываем кремом. Проделываем так со всеми коржами. Ставим в холодильник на 5-6 часов.
- В кастрюльку кладем шоколад, молоко, какао и масло. Отправляем ее на плиту, помешиваем до образования однородной глазури.
- Готовый торт смазываем шоколадом и даем ему застыть.
Приятного аппетита!
Диетический рецепт торта Птичье молоко без сахара

Торт Птичье молоко диетический рецепт – это легкий низкокалорийный и невероятно вкусный десерт. Нежное суфле на основе белкового крема и заменителя сахара просто тает во рту и совсем не вредит фигуре. Побалуйте себя невероятной сладостью!
Порции: 10
Время готовки: 4 часа
Ингредиенты:
Глазурь:
- Какао – 3ч.л.
- Молоко (0,5% жирности) – 100 мл.
- Сухое молоко (обезжиренное) – 1 ст.л.
- Яичные желтки – 1 шт.
- Сахарозаменитель – 3 ст.л.
- Ванилин – щепотка
Суфле:
- Яичные белки – 4 шт.
- Агар-агар – 2 ч.л.
- Молоко (0,5%) – 300мл.
- Лимонная кислота – ½ ч.л.
- Сахарозаменитель – 4 ст.л.
- Вода – 200 мл.
Бисквит:
- Молоко сухое (обезжиренное) – 2 ст.л.
- Яйца – 2 шт.
- Разрыхлитель – ½ ч.л.
- Ванилин – щепотка
- Сахарозаменитель – 3 ст.л.
- Крахмал – 2 ст.л.
Процесс приготовления:
- Разбиваем яйца и отделяем желтки от белков. Перетираем желтки с сахарозаменителем.
- Белки взбиваем миксером до плотной пенки.
- Соединяем вместе желтки и белки, размешиваем.
- Засыпаем крахмал, ванилин и сухое молоко. Замешиваем тесто.
- Форму для выпечки смазываем растительным маслом. Выливаем в нее тесто и ставим в духовую печь 15-20 мин. Даем коржу остыть.
- Приготовим глазурь. В небольшой кастрюле соединяем все необходимые ингредиенты, ставим на плиту и на небольшом огне варим, слегка не доводя до кипения.
- 2-3 ложками глазури смазываем корж, остальную оставляем для украшения торта.
- Агар-агар заливаем водой и даем набухнуть. Затем ставим его на плиту и дожидаемся полного растворения массы.
- Белки взбиваем миксером в глубокой емкости, когда они станут устойчивой пенкой, добавляем в них лимонную кислоту и засыпаем сахарный песок. Перемешиваем, вливаем агар-агар и снова взбиваем.
- В форму снова кладем бисквит, смазанный глазурью, выливаем готовое суфле и выравниваем его. Верхушку поливаем оставшейся глазурью. Ставим торт в холодильник на 2-3 часа.
Приятного аппетита!
Очень вкусный торт Птичье молоко со сгущенкой

Торт Птичье молоко со сгущенкой – знаменитый советский десерт, приготовленный по традиционному рецепту. Суфле нежнейшей текстуры, ароматный корж и настоящая глазурь – его вкус не передать словами! Настоящее лакомство богов!
Порции: 8
Время готовки: 4 часа
Ингредиенты:
Коржи:
- Мука – 150 гр.
- Яйца – 2 шт.
- Масло сливочное/Маргарин – 100 гр.
- Сахар – 100 гр.
- Ванильный сахар – 1 шт.
Крем:
- Белки – 5 шт.
- Сахарный песок – 250 гр.
- Сгущенка – 200 гр.
- Желатин – 20 гр.
- Лимонная кислота – ¼ ч.л.
- Вода – 200 мл.
Глазурь:
- Шоколад – 100гр.
- Сливки – 6 ст.л.
- Сливочное масло – 15 гр.
Процесс приготовления:
- Сливочное масло размягчаем при комнатной температуре. Разминаем его вилкой вместе с сахаром (в том числе и ванильным), добавляем яйца и муку. Замешиваем тесто.
- Форму для выпечки смазываем маслом. Выкладываем тесто и разравниваем его по диаметру формы.
- Ставим в духовку и выпекаем 15-20 мин. Готовый корж разрезаем на 2 части. Каждый корж должен быть 1,5 – 2 см в толщину.
- В кружке в воде замачиваем желатин. Когда он набухнет, отправляем его на плиту, дожидаемся закипания и засекаем еще минуту. Снимаем растворившийся желатин с плиты и охлаждаем.
- Белки взбиваем с сахаром до плотной густой пенки, так чтобы она не стекала. Добавляем лимонную кислоту и постепенно вливаем холодный желатин, взбиваем миксером.
- Мягкое сливочное масло взбиваем в отдельной миске, добавляем к нему сгущенку и снова взбиваем.
- Теперь соединяем вместе две кремовые смеси и миксером замешиваем суфле.
- Один корж кладем обратно в форму для выпечки, выкладываем ровным слоем на него половину суфле, закрываем его вторым коржом и снова выкладываем суфле. Ставим торт застывать в холодильник примерно на 3 часа.
- Пока сделаем глазурь. Смешиваем в небольшой кастрюле или турке все ингредиенты (шоколад, сливки и масло), ставим на водяную баню и, помешивая, варим, пока масса не станет однородной.
- Вынимаем торт из холодильника, поливаем верхушку, а также смазываем бока глазурью. Ставим обратно в холод для того, чтобы глазурь застыла.
Приятного аппетита!
Простой рецепт Птичьего молоко от Энди Шефа

Торт Птичье молоко рецепт от Энди Шефа – это популярный советский десерт от гуру кулинарии. В меру сладкий, не жирный и безумно нежный — такое лакомство никого не оставит равнодушным! Готовить его просто, нужно только немного терпения. И гости не смогут устоять перед вашим мастерством!
Порции:8
Время готовки: 3,5 часа
Ингредиенты:
Коржи:
- Мука – 140 гр.
- Сливочное масло – 100 гр.
- Яйца – 2 шт.
- Сахар – 120 гр.
Суфле:
- Белок – 2 шт.
- Сахар – 330 гр.
- Агар-агар – 5 гр.
- Вода – 140 мл.
- Сливочное масло – 100 гр.
- Сгущенка – 120 гр.
Глазурь:
- Шоколад (белый) – 180 гр.
- Сливки – 180 гр.
- Масло сливочное – 50 гр.
Процесс приготовления:
- Мягкое сливочное масло выкладываем в глубокую миску и миксером на большой скорости взбиваем вместе со 100 гр. сахара.
- Вбиваем в смесь яйца, перемешиваем, затем всыпаем муку и снова взбиваем тесто миксером.
- На противень кладем бумагу для запекания и на нее выкладываем половину от массы теста, образуя из нее круг диаметром примерно 20 см, а толщина коржа должна быть где-то 1,5 см. Рядом выкладываем 2 такой корж.
- Ставим противень в духовку и выпекаем коржи 15 мин. до золотистого оттенка.
- Готовые коржи обрезаем ножом, выравнивая края и убирая лишние миллиметры, чтобы коржи были одинаковыми по размеру.
- Агар-агар заливаем водой и замачиваем на 15 мин. Ставим его на огонь до полного растворения.
- Белки взбиваем вместе с сахаром до образования плотной пенки. Выливаем в нее желатин и еще раз взбиваем.
- Сливочное масло соединяем со сгущенкой и также взбиваем миксером на максимальной скорости. Соединяем массу с белками, взбиваем до однородности, образуя суфле.
- Теперь возьмем форму для выпечки. Положим в нее первый корж, поверх него выложим ½ часть суфле, перекроем его вторым коржом и снова повторим слой из суфле. Ставим торт в холодильник на 2 часа.
- Подготовим глазурь. В небольшой кастрюльке смешиваем белый шоколад и масло, топим их на водяной бане, затем вводим сливки, размешиваем и держим на водяной бане еще 3-5 мин.
- Вынимаем торт из формы, смазываем верх и бока глазурью. Ставим в холодильник до застывания глазури.
Приятного аппетита!
kylinariya.ru
Торт «Птичье молоко» от бабушки Эммы: рецепт и описание
Все дети и взрослые любят сладости. Что может быть вкуснее нестоящего птичьего молока, приготовленного по стандарту? В данной статье речь пойдет именно об этом лакомстве. Вы узнаете, как приготовить торт «Птичье молоко» от бабушки Эммы. Рецепт лакомства довольно прост и вполне доступен каждому среднестатистическому человеку. Перед приготовлением изучите все рецепты бабушки Эммы. Торты, приготовленные по ее инструкциям, всегда получаются восхитительные и очень вкусные.

«Птичье молоко»
Наверняка этот вкус знаком всем еще с детства. В настоящее время можно приобрести данное лакомство практически в каждой кулинарной лавке. Однако домашние торты «Птичье молоко» отличаются особой нежностью и вкусом. Как же самостоятельно приготовить подобное лакомство? Рецепты бабушки Эммы (торты и другие изделия) предполагают использование только свежих продуктов.
Необходимые ингредиенты
Перед тем как начать готовить лакомство, изучите необходимый список компонентов. Убедитесь, что у вас есть все нужное. В противном случае приготовление может остановиться в самый неподходящий момент. Итак, вам понадобится:
- один стан муки;
- семь куриных яиц;
- три стакана сахара;
- сливочное масло в количестве 300 грамм;
- один пакетик ванильного сахара;
- один пакетик (или чайная ложка) разрыхлителя;
- желатин в количестве 20 грамм;
- щепотка лимонной кислоты в гранулах;
- 250 грамм сгущенного молока;
- 180 грамм жирных сливок;
- плитка горького шоколада.

С чего начать? Приготовление коржа
Торт «Птичье молоко» от бабушки Эммы предполагает предварительное приготовление бисквита. Для этого вам потребуется специальная круглая форма, стенки которой можно потом снять.
Итак, отделите белки от желтков. Делать это нужно очень аккуратно. Не допускайте перемешивания продуктов. После этого поместите белковую массу в холодильник, а желтки взбейте на большой скорости миксером. Положите в яичную смесь 125 граммов сахарного песка и ванилин. После растворения продукта добавьте 100 грамм масла сливочного, порезанного на мелкие бруски.
В отдельную чашу поместите просеянный стакан муки и смешайте его с разрыхлителем. Далее смешайте яичные желтки с сыпучей массой и замесите некрепкое тесто. Выложите тесто в круглую форму и отправьте в духовку, предварительно нагретую до 200 градусов. Подождите 20 минут и достаньте корж. Положите заготовку остужаться, а в это время приступайте к следующему этапу.

Кулинария бабушки Эммы: рецепт суфле
Настал самый ответственный момент. Если вы правильно приготовите суфле, то у вас получится изумительный тортик, перед которым никто не сможет устоять.
Налейте в стакан немного теплой воды (примерно до половины уровня) и насыпьте туда желатин. Оставьте полученную смесь отдыхать, а в это время сделайте крем.
Положите в чашу 180 грамм масла сливочного, предварительно размягченного, и добавьте сгущенное молоко. Взбейте смесь до получения однородной массы. Полученный масляный крем отставляем в сторону и работаем дальше.
Увеличенный в объеме желатин переложите в маленькую кастрюлю с толстым дном и добавьте стакан сахарного песка. Нагрейте сироп до 60 градусов, постоянно помешивая. Данную смесь также отставляем в сторону до полного остывания.
В это время возьмите холодные белки и взбейте их миксером. Как только получится крепкая пена, положите в массу лимонную кислоту и оставшийся сахар. Продолжайте взбивать массу, не останавливаясь ни на секунду. Медленно влейте весь сахарный сироп. После этого выложите масляный крем и обрабатывайте массу еще пять минут, постепенно уменьшая скорость миксера.

Завершающий этап: формирование торта
Как же собрать торт «Птичье молоко» от бабушки Эммы? Все очень просто. Разрежьте острым и широким ножом полученный бисквит на две части. Одну из них выложите в форму, в которой проводилось выпекание. Сверху поместите половину приготовленного суфле. Положите второй корж и поместите оставшуюся массу. После этого отправьте торт в холодильник как минимум на два часа. Лучше будет, если оставить форму в таком состоянии на всю ночь.

Последние штрихи
Чтобы завершить торт «Птичье молоко» от бабушки Эммы, нужно покрыть его слоем шоколада. Для этого растопите сливки и плитку горького шоколада. Тщательно перемешайте ингредиенты и остудите глазурь до такого состояния, чтобы она слегка тянулась.
Достаньте из формы суфле с коржами и быстро равномерно покройте его глазурью. Разровняйте поверхность и поместите торт в холодильник еще на один час. После этого можно достать лакомство и приступить к дегустации. Такое блюдо украсит праздничный или повседневный стол, подойдет для завтрака, полдника или десерта.
Приятного вам аппетита! Готовьте и кушайте торт «Птичье молоко» от знаменитой бабушки Эммы с удовольствием!
fb.ru

 Пока белки охлаждаются, к желткам добавляем 125 гр. сахара, 1 чайную ложку ванильного сахара. Получившуюся массу тщательно взбиваем миксером на большой скорости, добела. В процессе взбивания добавляем размягченное сливочное масло — 100 гр.
Пока белки охлаждаются, к желткам добавляем 125 гр. сахара, 1 чайную ложку ванильного сахара. Получившуюся массу тщательно взбиваем миксером на большой скорости, добела. В процессе взбивания добавляем размягченное сливочное масло — 100 гр.




















































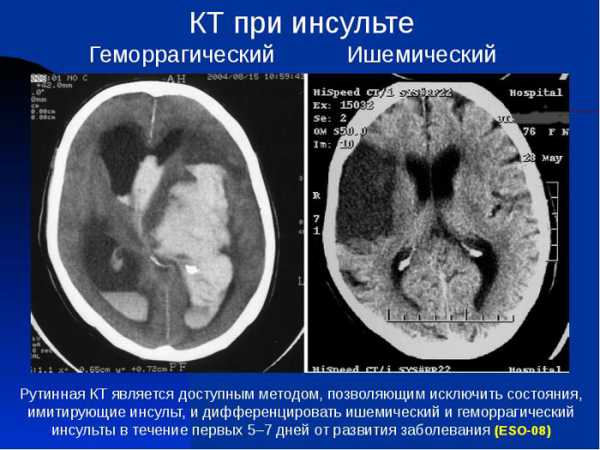
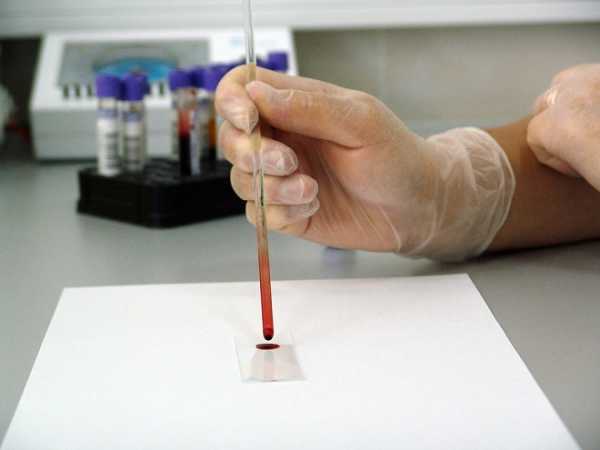
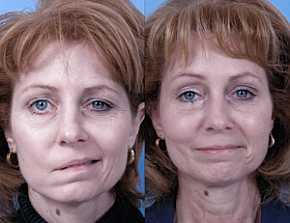
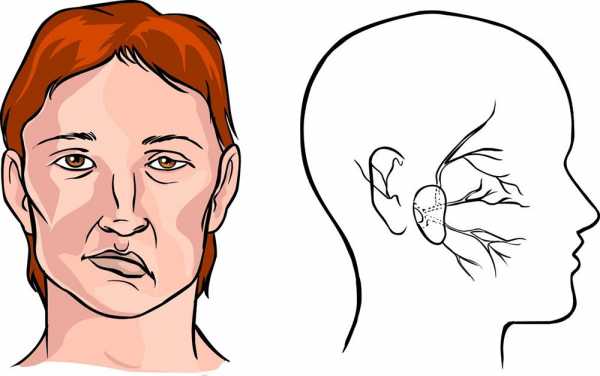
 Если знать, как распознать тяжелый инсульт, можно существенно повысить шансы близкого человека на сохранение жизни и максимальное восстановление утраченных функций. Перечисленные проявления невозможно не заметить, реагировать надо моментально. Даже если пациент в сознании, нельзя допускать, чтобы он переносил инсульт на ногах. Столь халатное отношение к здоровью может привести к развитию серьезных осложнений.
Если знать, как распознать тяжелый инсульт, можно существенно повысить шансы близкого человека на сохранение жизни и максимальное восстановление утраченных функций. Перечисленные проявления невозможно не заметить, реагировать надо моментально. Даже если пациент в сознании, нельзя допускать, чтобы он переносил инсульт на ногах. Столь халатное отношение к здоровью может привести к развитию серьезных осложнений.



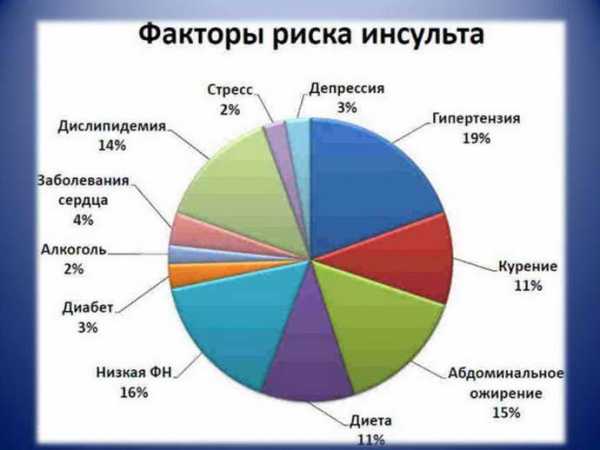
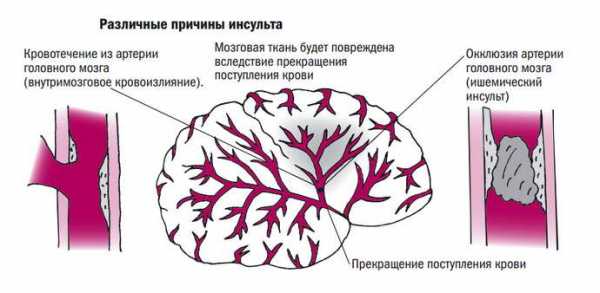


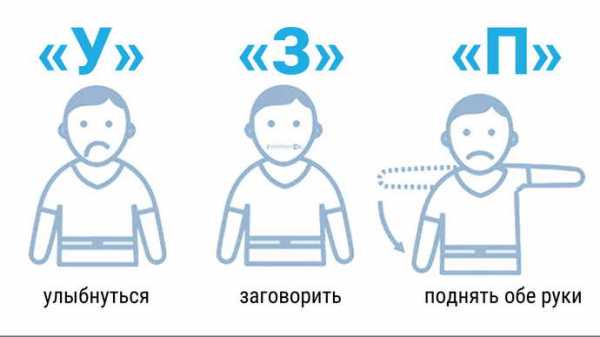

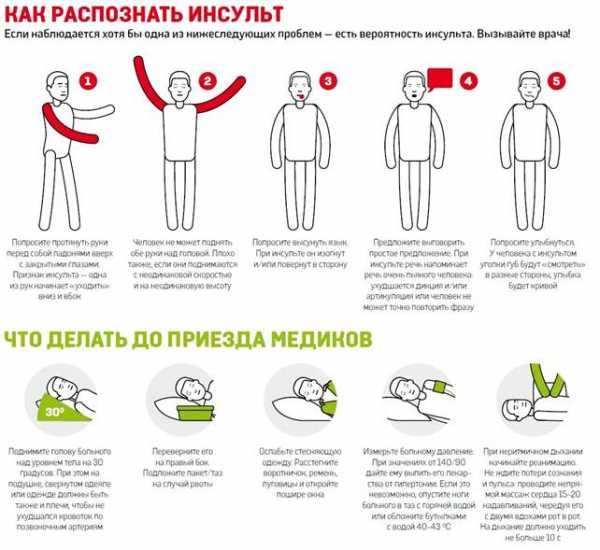
 Самые первые признаки инсульта — это некие флажки, при появлении которых стоит бить тревогу, поскольку при несвоевременно оказанной помощи состояние больного резко ухудшается и вместо легких последствий у него могут развиться опасные осложнения в виде полного паралича, комы и нарушения жизненно важных функций.
Самые первые признаки инсульта — это некие флажки, при появлении которых стоит бить тревогу, поскольку при несвоевременно оказанной помощи состояние больного резко ухудшается и вместо легких последствий у него могут развиться опасные осложнения в виде полного паралича, комы и нарушения жизненно важных функций. Симптомы инсульта у женщин имеют несколько иное проявление, поскольку зачастую, еще за несколько дней до происшествия, организм женщины начинает предупреждать о возможном заболевании.
Симптомы инсульта у женщин имеют несколько иное проявление, поскольку зачастую, еще за несколько дней до происшествия, организм женщины начинает предупреждать о возможном заболевании.
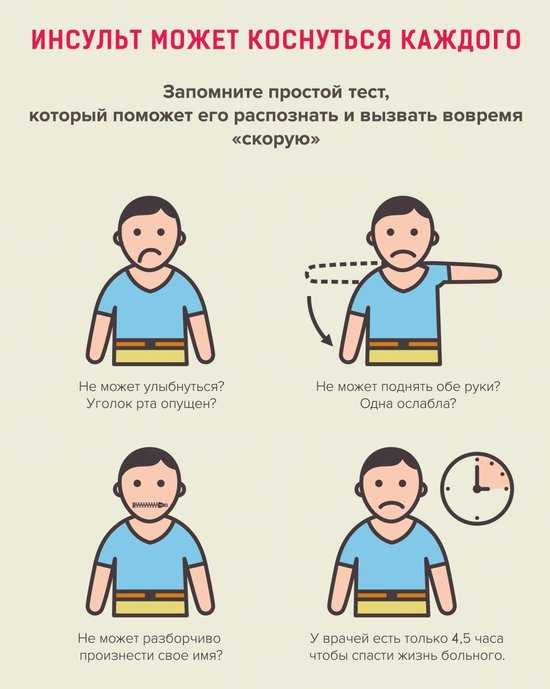
 Важно вовремя распознать инсульт.
Важно вовремя распознать инсульт.



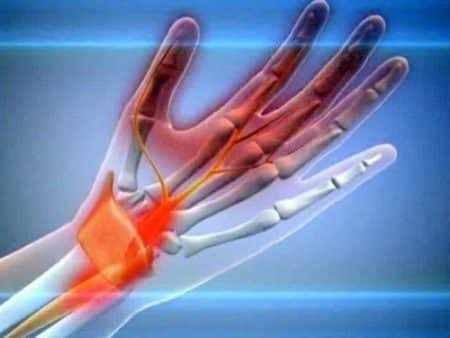
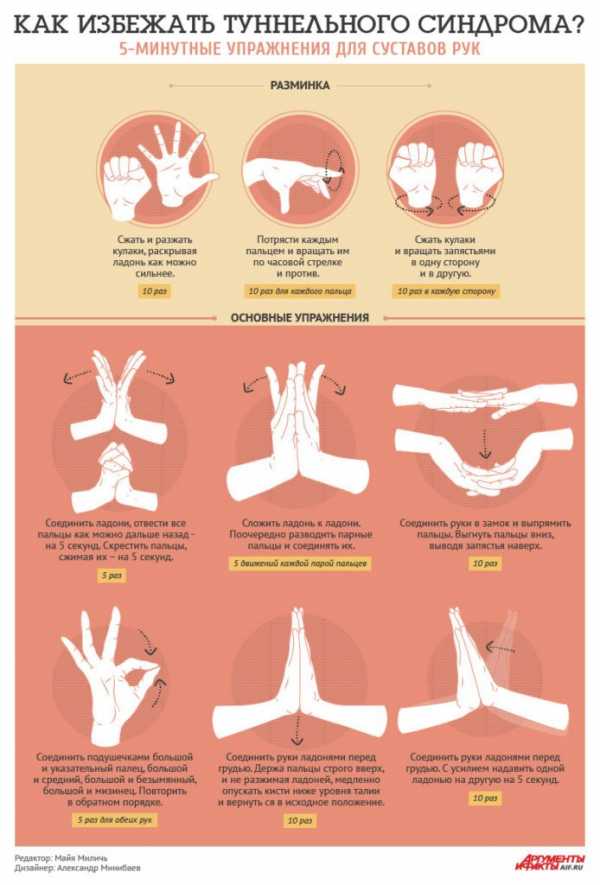
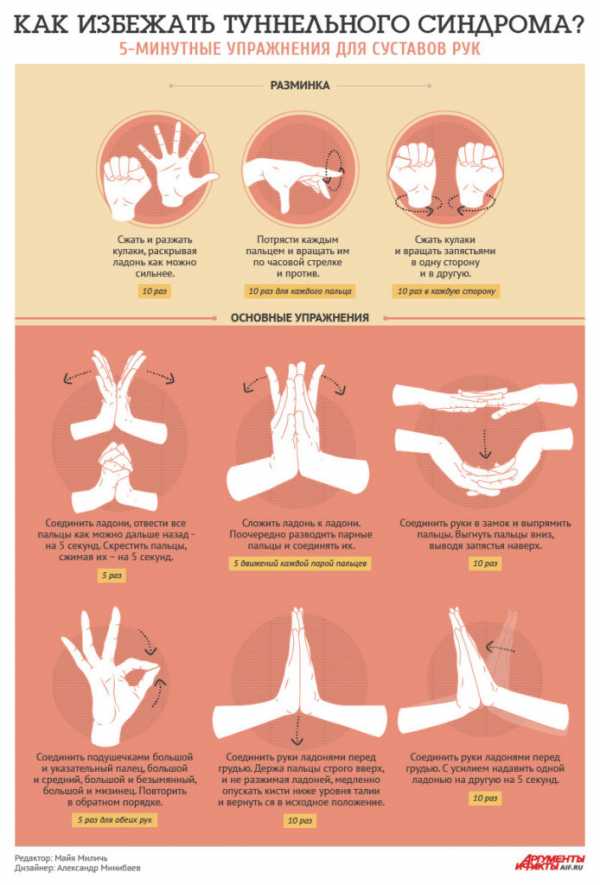 Упражнения для снятия туннельного синдрома
Упражнения для снятия туннельного синдрома В метро спать не очень удобно 🙂
В метро спать не очень удобно 🙂 Горчичное масло может помочь при онемении рук по ночам
Горчичное масло может помочь при онемении рук по ночам
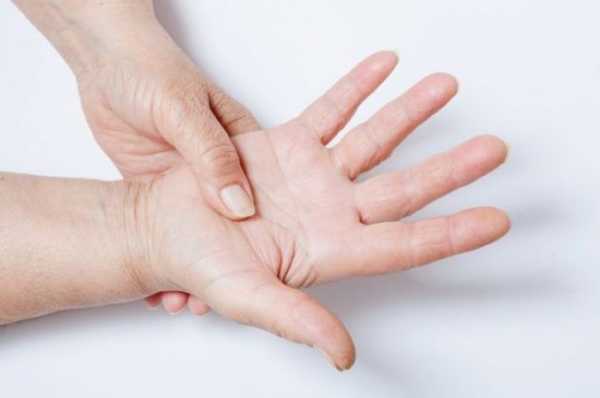 Если этот симптом беспокоит вас постоянно, то подобные знаки неблагополучия в организме игнорировать нельзя. Они могут быть как довольно «невинными», так и первыми показателями довольно серьезных заболеваний нервной или сердечно-сосудистой системы
Если этот симптом беспокоит вас постоянно, то подобные знаки неблагополучия в организме игнорировать нельзя. Они могут быть как довольно «невинными», так и первыми показателями довольно серьезных заболеваний нервной или сердечно-сосудистой системы Неудобное положение во сне — одна из причин онемения конечностей
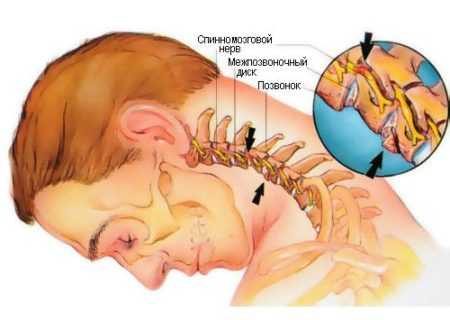
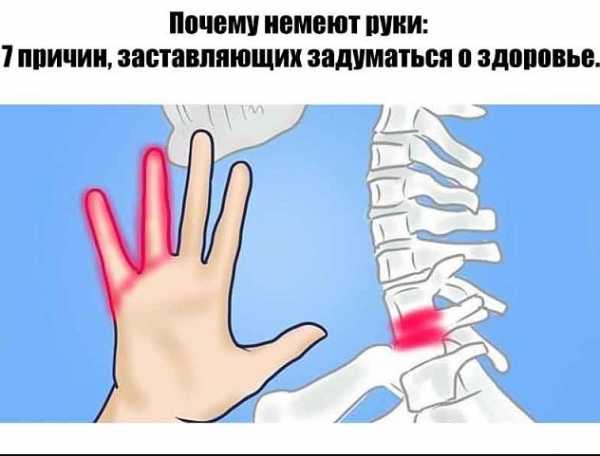
Неудобное положение во сне — одна из причин онемения конечностей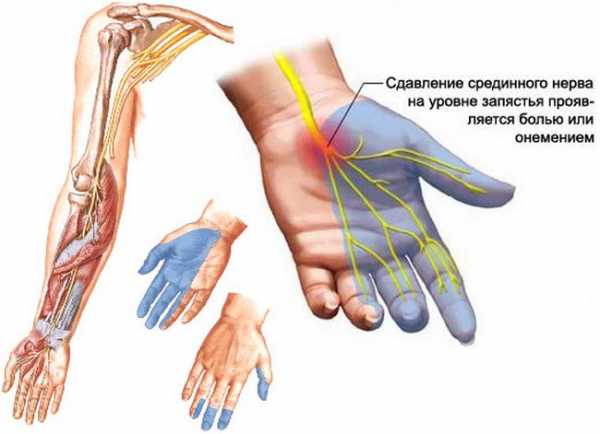 Если немеет левая рука, проблема может крыться в позвоночнике, с каждым днем все дальше усугубляясь
Если немеет левая рука, проблема может крыться в позвоночнике, с каждым днем все дальше усугубляясь Однако, если кисть немеет часто или онемение сопровождается ощутимой болью, это может свидетельствовать о защемлении нерва
Однако, если кисть немеет часто или онемение сопровождается ощутимой болью, это может свидетельствовать о защемлении нерва Самая опасная ситуация – онемение рук, причиной которого является нарушение кровообращения головного мозга
Самая опасная ситуация – онемение рук, причиной которого является нарушение кровообращения головного мозга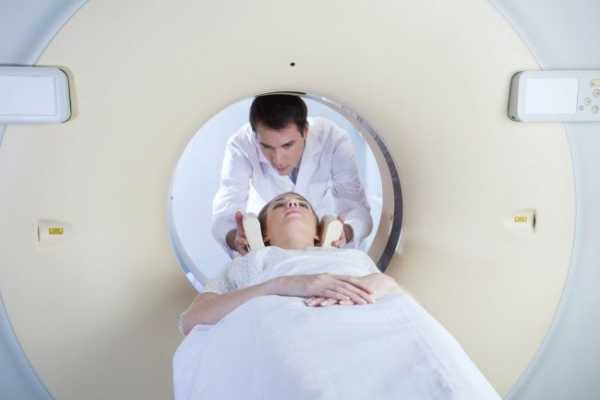 УЗИ сосудов и компьютерная томография определит патологии нарушения кровообращения
УЗИ сосудов и компьютерная томография определит патологии нарушения кровообращения






























































 Прозрачный лизун — лучший рецепт
Прозрачный лизун — лучший рецепт Прозрачный лизун — лучший рецепт
Прозрачный лизун — лучший рецепт Лизун попрыгун из клея и буры в глицерине
Лизун попрыгун из клея и буры в глицерине











 Воздушный слайм — рецепт Автор рецепта https://youtu.be/-SiWUmIXH8Q
Воздушный слайм — рецепт Автор рецепта https://youtu.be/-SiWUmIXH8Q Жемчужный лизун — рецепт
Жемчужный лизун — рецепт Жемчужный лизун — рецепт
Жемчужный лизун — рецепт




 Слайм воздушный без пены для бритья
Слайм воздушный без пены для бритья




 Лизун без клея и буры
Лизун без клея и буры Итак, нужно взять крахмал, высыпать его в емкость и тщательно перемешать, чтоб не было никаких комочков. Далее нужно добавить одну чайную ложку моющего средства и продолжить хорошо перемешивать. Далее моющее средство нужно постепенно добавлять по одной чайной ложке до тех пор, пока он не станет достаточно плотным. Продолжать перемешивать для получения однородной массы. Затем замешивать лизуна же нужно в руках для окончательного результата.
Итак, нужно взять крахмал, высыпать его в емкость и тщательно перемешать, чтоб не было никаких комочков. Далее нужно добавить одну чайную ложку моющего средства и продолжить хорошо перемешивать. Далее моющее средство нужно постепенно добавлять по одной чайной ложке до тех пор, пока он не станет достаточно плотным. Продолжать перемешивать для получения однородной массы. Затем замешивать лизуна же нужно в руках для окончательного результата. Добавляем всю баночку клея ПВА (80 гр) в емкость для смешивания. Далее нужно добавлять понемногу жидкий крахмал, буквально по половине чайной ложки. Получившаяся масса не сразу полностью загустеет, но начнет собираться в лизуна.
Добавляем всю баночку клея ПВА (80 гр) в емкость для смешивания. Далее нужно добавлять понемногу жидкий крахмал, буквально по половине чайной ложки. Получившаяся масса не сразу полностью загустеет, но начнет собираться в лизуна.
 Нужно взять емкость и поместить в нее баночку клея ПВА. Затем добавить немного соды и все тщательно перемешать. После добавлять соду понемногу, небольшими порциями, пока получившаяся масса не начнет густеть. Затем нужно добавить пену для бритья. Этот прием поможет сделать лизуна не рыхлым, как мокрый песок, а тягчим и приятным наощупь. Добавляем пену для бритья в небольших количествах до тех пор, пока слайм не станет похожим на растаявшее мороженное. По желанию можно добить пищевой краситель.
Нужно взять емкость и поместить в нее баночку клея ПВА. Затем добавить немного соды и все тщательно перемешать. После добавлять соду понемногу, небольшими порциями, пока получившаяся масса не начнет густеть. Затем нужно добавить пену для бритья. Этот прием поможет сделать лизуна не рыхлым, как мокрый песок, а тягчим и приятным наощупь. Добавляем пену для бритья в небольших количествах до тех пор, пока слайм не станет похожим на растаявшее мороженное. По желанию можно добить пищевой краситель.
 Можно взять жидкий крахмал или тетраборат натрия, на свое усмотрение. Добавляем и хорошо перемешиваем, не до сильного загустения, но чтобы и слишком жидкой масса тоже не была. Оставляем на столе на два часа в закрытой емкости, лучше всего взять «пасочку». Затем лизуна нужно еще минуты 2-3 помять в руках, по желанию добавить блестки или другой декор и лизун готов.
Можно взять жидкий крахмал или тетраборат натрия, на свое усмотрение. Добавляем и хорошо перемешиваем, не до сильного загустения, но чтобы и слишком жидкой масса тоже не была. Оставляем на столе на два часа в закрытой емкости, лучше всего взять «пасочку». Затем лизуна нужно еще минуты 2-3 помять в руках, по желанию добавить блестки или другой декор и лизун готов. Для этого лизуна берем емкость для смешивания, добавляем в нее клей и краситель,
Для этого лизуна берем емкость для смешивания, добавляем в нее клей и краситель,



















 Полезные советы Смотреть видео, Если лень читать
Полезные советы Смотреть видео, Если лень читать










 Методы Очищения Организма-Способы Очистки Кишечника:Слабительные Средства,Лавакол,Клизмы,Водой,Льном
Методы Очищения Организма-Способы Очистки Кишечника:Слабительные Средства,Лавакол,Клизмы,Водой,Льном



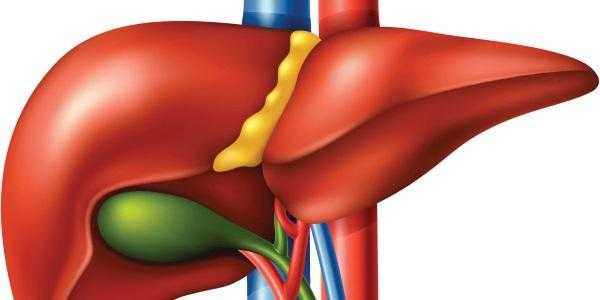
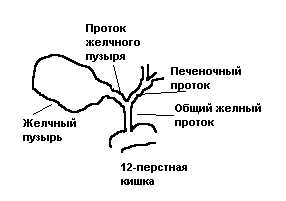
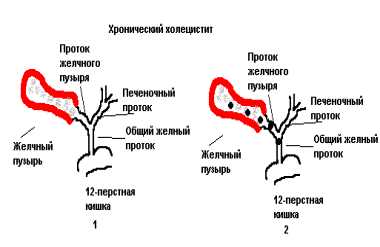
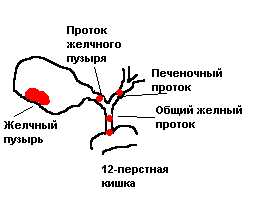
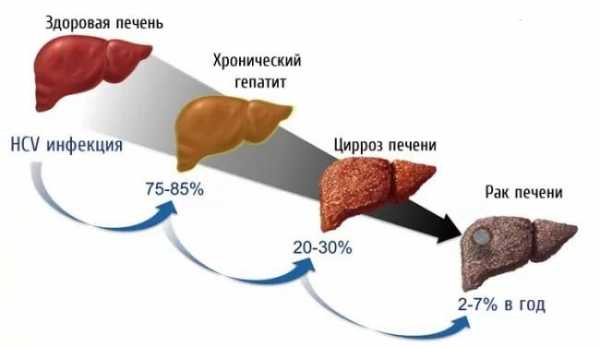
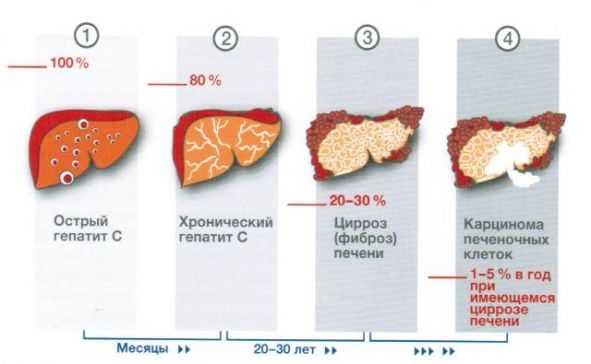
 Роль печени в организме человека переоценить невозможно. Она относится к жизненно важным и принимает активное участие не только в детоксикации, но и в процессе пищеварения.
Роль печени в организме человека переоценить невозможно. Она относится к жизненно важным и принимает активное участие не только в детоксикации, но и в процессе пищеварения.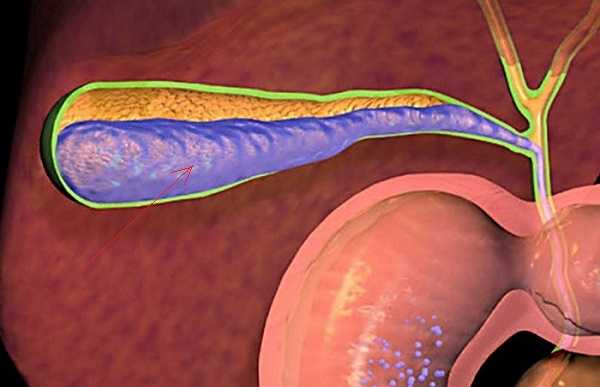






 У каждого возраста есть своя специфика, которую важно учитывать при выборе подарка для того или иного человека. И если по молодости мы старались выбрать какой-то интересный подарок, то со временем мы стали задумываться и покупке более солидных, значимых вещей, из-за чего выбор значительно усложняется. Но это не значит, что выбора у вас нет. Просто нужно рассмотреть специфику преподнесения различных подарков, затронув определенный промежуток от 40 до 44 лет.
У каждого возраста есть своя специфика, которую важно учитывать при выборе подарка для того или иного человека. И если по молодости мы старались выбрать какой-то интересный подарок, то со временем мы стали задумываться и покупке более солидных, значимых вещей, из-за чего выбор значительно усложняется. Но это не значит, что выбора у вас нет. Просто нужно рассмотреть специфику преподнесения различных подарков, затронув определенный промежуток от 40 до 44 лет. Многие склонны думать, что день рождения женщины в 40 лет отмечать категорически запрещено. Именно поэтому встает ребром закономерный вопрос «а можно ли дарить подарок на 40 лет?».
Многие склонны думать, что день рождения женщины в 40 лет отмечать категорически запрещено. Именно поэтому встает ребром закономерный вопрос «а можно ли дарить подарок на 40 лет?». Итак, начнем с самых родных и разберемся, что можно подарить на день рождения в 40, (41, 42, 43, 44 ) лет маме, папе, брату, сестре и т.д. Если вы знаете человека с рождения, то проблемы выбора подарка возникнуть не должно, хотя от вас, как от родственника, будут ожидать большего, нежели от других.
Итак, начнем с самых родных и разберемся, что можно подарить на день рождения в 40, (41, 42, 43, 44 ) лет маме, папе, брату, сестре и т.д. Если вы знаете человека с рождения, то проблемы выбора подарка возникнуть не должно, хотя от вас, как от родственника, будут ожидать большего, нежели от других.








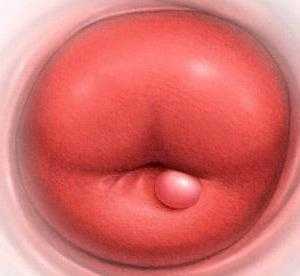
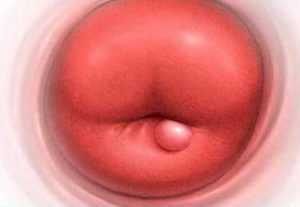
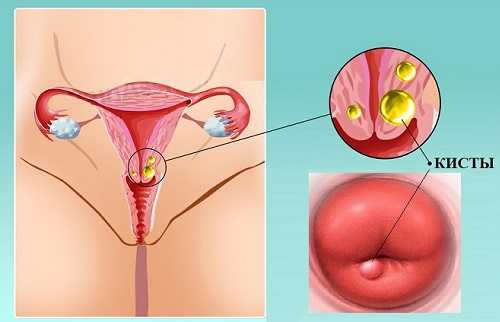 Так выглядит киста на шейке матки
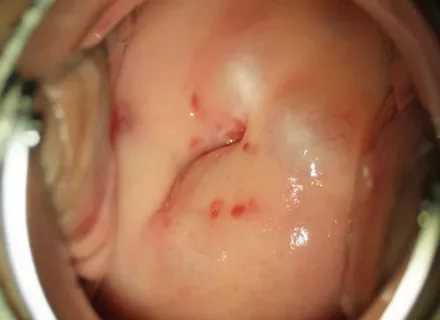
Так выглядит киста на шейке матки Диспаурения — боль во время полового акта — является клиническим проявлением кисты цервикса
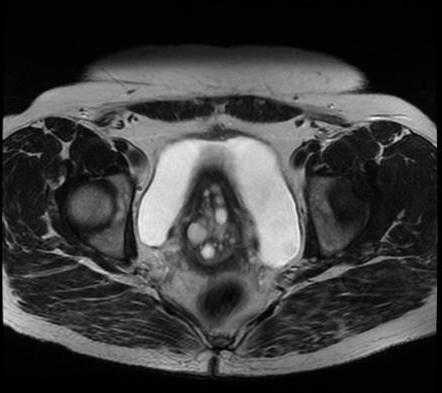
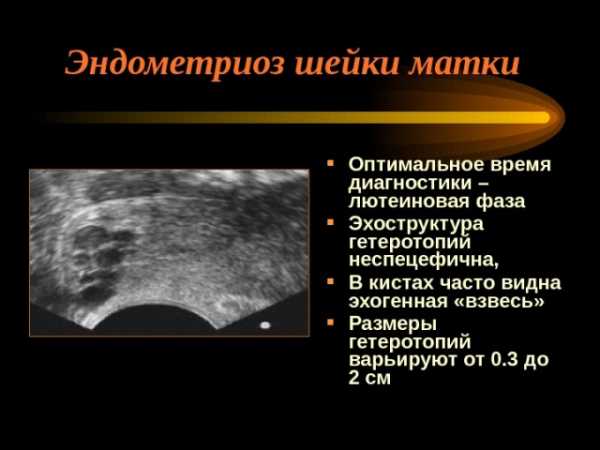
Диспаурения — боль во время полового акта — является клиническим проявлением кисты цервикса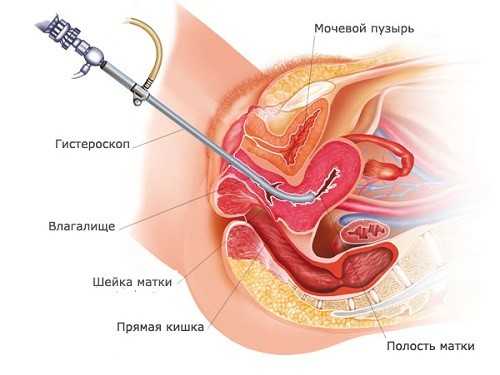 Гистероскопия — вариант диагностики заболеваний шейки матки
Гистероскопия — вариант диагностики заболеваний шейки матки Препарат на основе диеногеста
Препарат на основе диеногеста








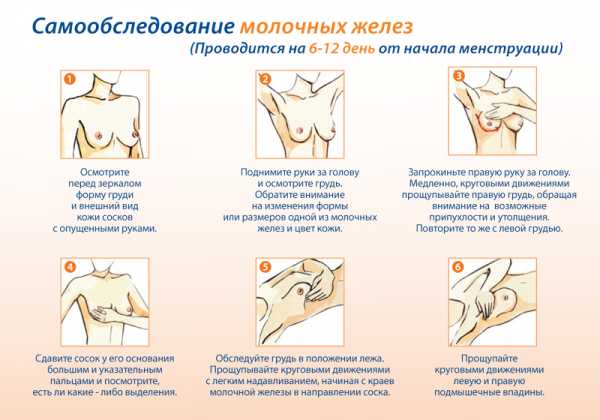




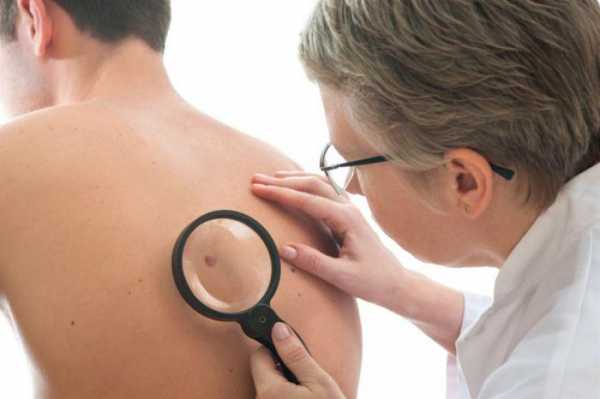



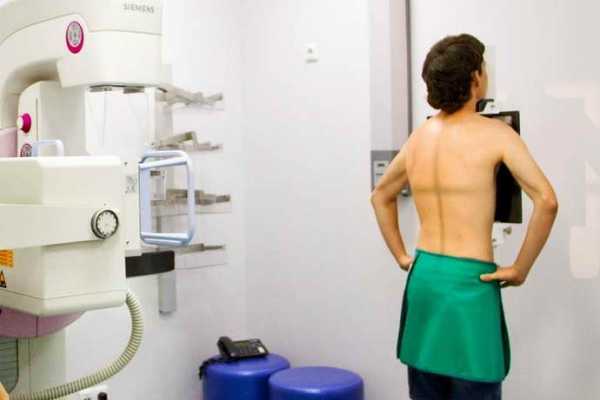
 Частый симптом, на который жалуется большинство — болевые ощущения в области груди, а именно там, где локализуется очаг новообразования, повышенная температура и нечеткий сердечный ритм. В дальнейшем, если не распозналась начальная стадия болезни, рак признаки покажет более серьезные и характерные, но не стоит их ждать, так можно пропустить момент, когда еще есть шанс вылечиться. К тому же рак легких имеет выраженную симптоматику только в случае его расположения в крупных бронхах.
Частый симптом, на который жалуется большинство — болевые ощущения в области груди, а именно там, где локализуется очаг новообразования, повышенная температура и нечеткий сердечный ритм. В дальнейшем, если не распозналась начальная стадия болезни, рак признаки покажет более серьезные и характерные, но не стоит их ждать, так можно пропустить момент, когда еще есть шанс вылечиться. К тому же рак легких имеет выраженную симптоматику только в случае его расположения в крупных бронхах.
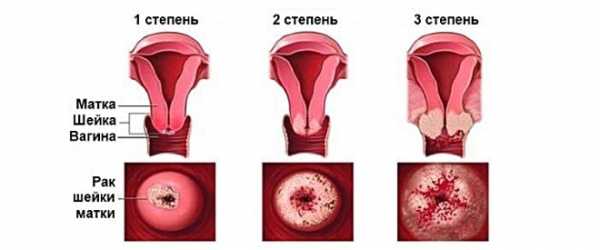
 Классические признаки рака матки, на которые жалуются все женщины – это белесые выделения, кровотечения и болезненные ощущения. Но все это появляется не в самом начале. В связи с этим возникает ряд трудностей с тем, чтобы распознать сразу рак матки. Признаки и симптомы начальных стадий заболевания – слизистые выделения с примесями гноя, крови, появляющиеся после нагрузок и напряжения мышц таза. Очень часто нарушается цикл, а походы в туалет становятся частыми и болезненными, что говорит о прогрессировании заболевания, которое уже добралось до мочевого пузыря. Если вначале выделения могут быть без запаха, то на последних стадиях они приобретают неприятный гнилостный запах. Весомым поводом для обращения к врачу служат кровянистые выделения, пусть даже незначительные, у женщин в менопаузе. Коварность болезни в том, что внешне выявить такую женщину невозможно, потому что она выглядит свежо и бодро, только лишь на последних стадиях наблюдается потеря веса.
Классические признаки рака матки, на которые жалуются все женщины – это белесые выделения, кровотечения и болезненные ощущения. Но все это появляется не в самом начале. В связи с этим возникает ряд трудностей с тем, чтобы распознать сразу рак матки. Признаки и симптомы начальных стадий заболевания – слизистые выделения с примесями гноя, крови, появляющиеся после нагрузок и напряжения мышц таза. Очень часто нарушается цикл, а походы в туалет становятся частыми и болезненными, что говорит о прогрессировании заболевания, которое уже добралось до мочевого пузыря. Если вначале выделения могут быть без запаха, то на последних стадиях они приобретают неприятный гнилостный запах. Весомым поводом для обращения к врачу служат кровянистые выделения, пусть даже незначительные, у женщин в менопаузе. Коварность болезни в том, что внешне выявить такую женщину невозможно, потому что она выглядит свежо и бодро, только лишь на последних стадиях наблюдается потеря веса.
 В общей структуре заболеваний онкология занимает второе место. Раковые опухоли могут поражать любые ткани человеческого организма. Успешность лечения рака во многом определяется тем, на какой стадии был выставлен диагноз. Поэтому следует знать о признаках онкологических заболеваний, которые помогут выявить болезнь при самых ранних проявлениях.
В общей структуре заболеваний онкология занимает второе место. Раковые опухоли могут поражать любые ткани человеческого организма. Успешность лечения рака во многом определяется тем, на какой стадии был выставлен диагноз. Поэтому следует знать о признаках онкологических заболеваний, которые помогут выявить болезнь при самых ранних проявлениях.  Боль в желудке – является одним из признаков рака желудка или поджелудочной железы. Долгое время боль может быть незначительной, человек и врачи чаще всего связывают ее с гастритом, язвенной болезнью. Однако лучше пройти дополнительное обследование – ФГДС или рентгеноскопию желудка, которые помогут уточнить диагноз.
Боль в желудке – является одним из признаков рака желудка или поджелудочной железы. Долгое время боль может быть незначительной, человек и врачи чаще всего связывают ее с гастритом, язвенной болезнью. Однако лучше пройти дополнительное обследование – ФГДС или рентгеноскопию желудка, которые помогут уточнить диагноз.
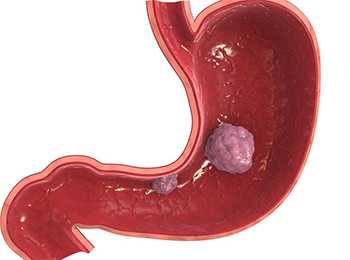
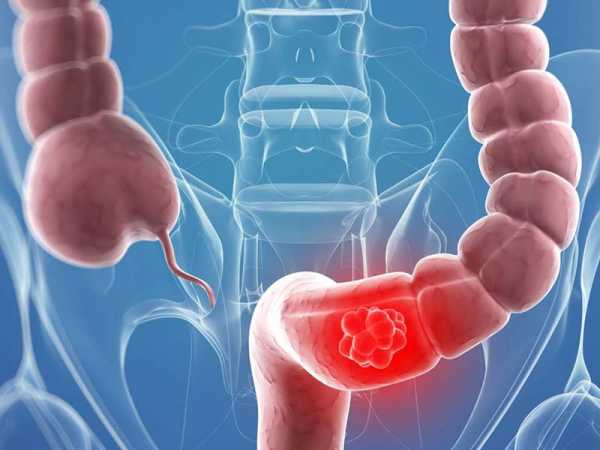
 Расстройства пищеварения – запор и диарея, преимущественно хронического характера, часто появляются при раке кишечника.
Расстройства пищеварения – запор и диарея, преимущественно хронического характера, часто появляются при раке кишечника. Головная боль. Иногда она – единственный признак опухоли головного мозга, особенно если боль носит односторонний характер и плохо поддается лечению.
Головная боль. Иногда она – единственный признак опухоли головного мозга, особенно если боль носит односторонний характер и плохо поддается лечению.
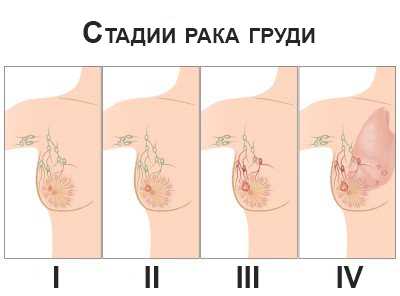
 Уплотнения в груди у женщин являются признаками рака молочной железы. Особенно настороженно необходимо относиться к сочетанию уплотнений с выделениями из сосков. В этом случае требуется срочно обратиться к маммологу или к хирургу.
Уплотнения в груди у женщин являются признаками рака молочной железы. Особенно настороженно необходимо относиться к сочетанию уплотнений с выделениями из сосков. В этом случае требуется срочно обратиться к маммологу или к хирургу.



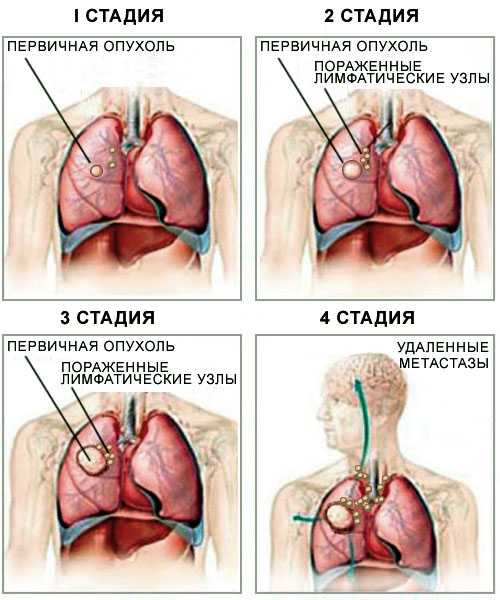
 В процессе гибели и разрушения клеток тканей, входящих в состав органа, происходит выброс ферментов в кровяное русло. Концентрация веществ повышается, что и определяет анализ крови и последующую расшифровку результатов. Превышенная в 2 и более раза норма фермента АСТ может гарантированно подтверждать наличие в организме больного предпосылок для возникновения приступа инфаркта миокарда.
В процессе гибели и разрушения клеток тканей, входящих в состав органа, происходит выброс ферментов в кровяное русло. Концентрация веществ повышается, что и определяет анализ крови и последующую расшифровку результатов. Превышенная в 2 и более раза норма фермента АСТ может гарантированно подтверждать наличие в организме больного предпосылок для возникновения приступа инфаркта миокарда.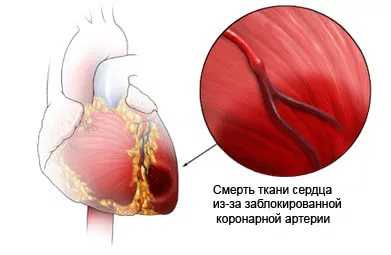

 Сразу после проведения УЗИ, рентгенографического, флюорографического исследования, колоноскопии или физиотерапевтических процедур кровь также не рекомендуется отбирать для анализа, иначе будет искажена расшифровка биохимии. За 1-2 нед. перед биохимическим исследованием нужно прекратить прием лекарств. Когда соблюсти это условие невозможно, в направлении на анализ врачом делается пометка о приеме препаратов и их дозе. На биохимический анализ крови (расшифровка АЛТ, АСТ) могут оказывать влияние тяжелые физнагрузки, а также употребление алкоголя и проведение гемолиза.
Сразу после проведения УЗИ, рентгенографического, флюорографического исследования, колоноскопии или физиотерапевтических процедур кровь также не рекомендуется отбирать для анализа, иначе будет искажена расшифровка биохимии. За 1-2 нед. перед биохимическим исследованием нужно прекратить прием лекарств. Когда соблюсти это условие невозможно, в направлении на анализ врачом делается пометка о приеме препаратов и их дозе. На биохимический анализ крови (расшифровка АЛТ, АСТ) могут оказывать влияние тяжелые физнагрузки, а также употребление алкоголя и проведение гемолиза. АЛТ и АСТ анализ крови (расшифровка) с увеличением показаний наблюдается при травматических повреждениях, кардиохирургическом вмешательстве или при ангиокардиографии. Увеличенный показатель АСТ в 20–50 раз в некоторых случаях свидетельствует о печеночной патологии, сопровождающейся некрозами, и о гепатите вирусной этиологии. Повышение содержания АСТ в 2-5 раз может говорить о болезнях с гемолизом, травмах мышц, остром панкреатите и гангрене. При дистрофических явлениях в мышцах и дерматомиозитах наблюдается 8-кратное увеличение АСТ.
АЛТ и АСТ анализ крови (расшифровка) с увеличением показаний наблюдается при травматических повреждениях, кардиохирургическом вмешательстве или при ангиокардиографии. Увеличенный показатель АСТ в 20–50 раз в некоторых случаях свидетельствует о печеночной патологии, сопровождающейся некрозами, и о гепатите вирусной этиологии. Повышение содержания АСТ в 2-5 раз может говорить о болезнях с гемолизом, травмах мышц, остром панкреатите и гангрене. При дистрофических явлениях в мышцах и дерматомиозитах наблюдается 8-кратное увеличение АСТ.

 АСТ (аспартатаминотрансфераза) – это фермент, содержащийся в большом количестве в клетках миокарда, скелетных мышцах, печени, почек, и принимающий активное участие в обмене аминокислот, например, в миокарде АСТ содержится в 10 000 раз больше, чем в сыворотке крови. Но при нарушении целостности этих органов и тканей фермент в большом количестве попадает непосредственно в кровоток. Поэтому, определяя уровень содержания АСТ в сыворотке крови, можно косвенно судить о наличии патологических изменений в том или ином органе, например, при инфаркте миокарда содержание АСТ в сыворотке крови может повышаться в 20 раз.
АСТ (аспартатаминотрансфераза) – это фермент, содержащийся в большом количестве в клетках миокарда, скелетных мышцах, печени, почек, и принимающий активное участие в обмене аминокислот, например, в миокарде АСТ содержится в 10 000 раз больше, чем в сыворотке крови. Но при нарушении целостности этих органов и тканей фермент в большом количестве попадает непосредственно в кровоток. Поэтому, определяя уровень содержания АСТ в сыворотке крови, можно косвенно судить о наличии патологических изменений в том или ином органе, например, при инфаркте миокарда содержание АСТ в сыворотке крови может повышаться в 20 раз.