Таблетки от частого мочеиспускания у женщин: что принимать
Изменение частоты мочеиспускания у женщин происходит по разным причинам. Причиной визитов в туалет по-маленькому становится беременность, большие объемы выпитой жидкости, стрессы и проблемы с органами мочевыведения.
Первые две причины являются вариантами нормы и не требуют лечения, для устранения последних необходимо лечение таблетками.
Терапия стресса как причины визита в туалет
Психика у женщин более устойчива, нежели у мужчин. Длительные нагрузки, стрессы, депрессии — это то, что редко затягивает женщин в состояние болезни. Стресс стал проблемой XXI века, поэтому влияет на здоровье, психику у женщин, и мужчин.
Женский стресс в первую очередь бьет по мочеполовой системе. К нарушениям менструаций, снижению сексуального желания присоединяется частое мочеиспускание, а иногда недержание мочи. Для нормализации нет смысла пить антибактериальные средства — не улучшат эмоциональное состояние женщины, а к «букету» болезней добавится вагинальный кандидоз.
При частых мочеиспусканиях у женщин стрессовой этиологии, лечение проводят с психологом. Врач поможет выявить причину стресса, после чего устраняют нервное напряжение.
Психотерапия станет основным способом лечения частых походов в туалет. Дополнительно с сеансами врач назначит антидепрессанты или транквилизаторы, которые помогут расслабиться и снять нервное напряжение.
Восстановление гормонального фона и психологической стабильности — уже половина успеха в лечении учащенного мочеиспускания.
Для закрепления эффекта лечения продолжают специальной физкультурой, которая направлена на укрепление мышц тазового дна.
На время процедур врач попросит ограничить потребление соли и жидкости, это поможет наладить активность мышц влагалища и сфинктера.
Полезно пребывание на курорте, где врачи научат пациентов при приближении стресса снимать депрессию не таблетками, а методами релаксации. При успешном лечении женщина навсегда забудет, что такое нерегулярные походы в туалет.

Устранение инфекции мочеполовых органов
Частое мочевыделение вызывает болезни, как уретрит, цистит, пиелонефрит. Патологии связаны с проникновением в организм человека патогенной микрофлоры и поражением органов уретры, мочевого пузыря или почек.
Для устранения частых позывов вылечивают основное заболевание — воспалительное поражение органов выделительной системы.
Врачами назначаются антибактериальные препараты и уросептики. Для устранения болезненности помогут спазмолитики и противовоспалительные средства.

Пенициллины
Пенициллиновая группа антибактериальных средств до сих пор не потеряли актуальности. Лекарства активны против грамположительной флоры и некоторых грамотрицательных представителей бактерий.
Эффект применения лекарств связан с свойством нарушать синтез клеточной оболочки патогенного микроорганизма, из-за чего тот вскоре погибает.
Назначают больным с частым мочеиспусканием. Препараты убивают патогенную микрофлору и нормализуют походы в туалет. К таким средствам относят «Амоксициллин», «Ампициллин», «Пенициллин» и другие.
«Амоксициллин» — антибиотик, активный в отношении кокков. Обладает бактерицидным свойством.
Препарат поглощается организмом — полезное действие — 93 %. Через час после поступления в организм препарат достигает максимума.
Лекарство выводится почками в неизменном виде. Препарат разрушает бактерии и не дает размножаться.
Выпускается в таблетированной форме, в капсулах и порошке для приготовления инъекционного раствора. Изредка на лекарство аллергические реакции. При лактации не применяется.

Фторхинолоны
Препараты этой группы средств не менее активны в отношении патогенной микробиоты, населяющей уретру и мочевой пузырь.
Выпущено уже четыре поколения этих медикаментозных средств. Действие фторхинолонов заключается в повреждении ДНК патогенного организма, в результате чего погибает.
Средства борются с грамположительной микрофлорой, она преимущественно населяет слизистую мочеиспускательного канала и мочевого пузыря и провоцирует тягостные симптомы — боль и учащенное мочеиспускание. Эффективными представителями являются «Ципрофлоксацин», «Моксифлоксацин».
«Ципрофлоксацин» — препарат, который подавляет способность бактерий к росту и размножению. Влияет на грамположительные, и грамотрицательные микроорганизмы.
Выпускается в таблетках и растворах для инъекций. Принимают таблетки для восстановления нормальной частоты мочеиспусканий не менее десяти дней.
Препарат запивают большим количеством воды, показано увеличить дневной объем жидкости, чтобы выводить продукты распада.
Применяется 1-2 раза в сутки, в зависимости от тяжести болезни. Поскольку средство оказывает негативное влияние на почки, препарат пьют только с разрешения врача.

Цефалоспорины
Препараты с антибактериальным эффектом, позволяющие за короткий срок избавиться от болезней, провоцирующих учащенное мочеиспускание.
Существует четыре поколения препаратов, которые отличаются широтой своего действия на болезнетворные бактерии.
Схема действия цефалоспоринов напоминает работу пенициллиновой группы препаратов. Нарушают структуру оболочки болезнетворного микроорганизма, но действуют более эффективно, нежели пенициллины. Борются с болезнями «Цефтриаксон» и «Цефуроксим».
Если желание часто мочиться вызвано тяжелыми инфекционными патологиями мочевыводящих путей, то таких женщин госпитализируют в клинику, и лечение патологии продолжается там.
Среди препаратов врачи часто останавливают выбор на средстве «Цефтриаксон» — представитель третьего поколения цефалоспоринов.
Выпускается в форме растворов для инъекций. «Цефтриаксон» способен разрушать клеточную стенку патогенного микроорганизма, за счет чего болезнетворные бактерии гибнут. Терапию проводят исключительно в стационаре, следя за показателями крови больной.

Нитрофураны
Это лекарственные вещества, помогающие бережно избавиться от инфекции в органах мочевыведения.
Менее активны по отношению к тяжелым инфекционным процессам, поэтому применяются для лечения неосложненных заболеваний или патологий в начальном периоде развития, когда симптоматика не тяжелая. Нитрофурановая группа средств представлена «Невиграмоном», «Нитроксолином».
«Невиграмон» препарат, содержащий налидиксовую кислоту. Способна влиять на ДНК патогенных микроорганизмов, разрушая и приводя к гибели.
Препарат связывается с белками и концентрируется в моче через 3-4 часа. Лекарство не рекомендуют использовать длительно и часто, поскольку у микроорганизмов к нему формируется устойчивость.
Не пьют «Невиграмон» женщины в период грудного вскармливания, так как действующее вещество способно проникать в грудное молоко. В исключительных случаях лактацию при терапии препаратом прекращают.

Растительные препараты
Побороть инфекцию могут не только синтетические препараты, но и средства, в основе которых натуральные компоненты.
Теперь нет нужды заваривать или настаивать баночки с травами — фармацевтическая промышленность выпускает экстракты нужных трав в таблетированной форме.
Достаточно приобрести таблетки и пить, как рекомендовано в инструкции, чтобы нормализовать частоту визитов в туалет и наладить физиологическое мочеиспускание.
К таким средствам относят «Канефрон», «Цистон», «Монурель», «Фитолизин», «Уронефрон».

Средство «Цистон» содержит в себе экстракт десяти лекарственных трав, которые действуют при учащенном мочеиспускании у женщин и помогают нормализовать этот процесс.
«Цистон» обладает противомикробным, противовоспалительным действием. Если применять медикамент длительное время, усиливает действие антибактериальных синтетических препаратов, поэтому часто назначают вместе. Средство «Цистон» помогает растворять камни, образовавшиеся в почках.
«Монурель» является натуральным препаратом. В основе — клюква, которая обладает природным антимикробным действием, а народники используют при частом мочеиспускании у женщин. В составе клюква имеет специфические вещества — танины, которые блокируют возможность бактерий прикрепляться к слизистым оболочкам органов мочевыведения. Монурель бережно влияет на здоровье женщины, поэтому рекомендуют использовать и у девушек, если расстройство мочеиспускания появилось после первого полового акта.
«Канефрон» — таблетированное средство от расстройств мочеиспускания, которое основано на действии лекарственных трав с противомикробным эффектом.
В него входят золототысячник, любисток, розмарин. Препарат действует в органах мочевыведения и помогает справиться с болезнетворными микроорганизмами.
Если женщина пьет «Канефрон» с самого начала появления признаков патологии, то часто избегают применения антибактериальных препаратов.
Это важно для беременных и кормящих матерей, поэтому врачи предпочитают начинать терапию пациенток с растительных препаратов.

Таблетки для лечения расстройства мочеиспускания помогут справиться с проблемой. Ведь нарушение работы органов мочевыделения, приковывает женщину к туалету, делает зависимой и не дает работать, заниматься домашними делами.
При появлении расстройств не стоит употреблять препараты наугад. Не всегда частое мочеиспускание — это признак воспаления мочевого пузыря, и если женщина пила антибактериальные препараты при нервной этиологии, то они ей мало помогают. Консультация врача— первый шаг к грамотной и эффективной терапии.
Видео
Чем лечить частое мочеиспускание — лечение частого мочеиспускания у женщин в домашних условиях

Содержание статьи
Причины расстройства могут быть самыми разнообразными. Считается нормой появление частого желания опорожниться, если: женщина (мужчина) выпивает много жидкости, пьет много кофе и чая, пиво. Кофе обладает мочегонной способностью, вызывает расширение сосудов в течение получаса после употребления, затем оно вызывает обратный эффект – сосуды сужаются. Содержащиеся в зеленом и черном чае эфирные масла и аминокислоты оказывают расслабляющее действие на сосуды, усиливая выделение мочи.
Участились позывы к мочеиспусканию, а вы не употребляли большое количество воды, мочегонные препараты – это может быть симптомом расстройства функционирования мочеполовой системы. Целый ряд заболеваний и расстройств характеризуется частым мочеиспусканием:
- Цистит. Существует первичный и вторичный цистит, острый и хронический, а также инфекционный и неинфекционный. Вызвать заболевание могут: застой крови в сосудах малого таза, камни в почках, опухоли, острые и хронические воспалительные процессы мочеполовой системы, травмы, переохлаждение, нарушение гормонального баланса. Характеризуется заболевание частыми позывами к мочеиспусканию, болью, появлением крови в моче.
- Пиелонефрит. Воспалительный процесс (неспецифического характера), поражающий лоханку почки, паренхиму и чашечку органа. Различают три типа: острое, хроническое течение заболевания и обострение хронического заболевания. Пиелонефрит характеризуется воспалительным процессом в почках, может протекать как гнойный или серозный пиелонефрит. Появляются сильные боли в области поражения почки (левой или правой), при сопутствующем поражении уретры и мочевого пузыря наблюдаются частые позывы к мочеиспусканию. Повышается температура тела, появляется озноб, тошнота и рвота.
- Пременопауза. Период пременопаузы характеризуется нарушением гормонального баланса, сопровождается различными расстройствами – сбоем менструального цикла, развитием опухолеподобных образований, воспалительными процессами. Из-за нехватки эстрогенов возникает неспецифический цистит, женщина испытывает постоянные позывы к мочеиспусканию.
- Миома матки. Все причины, вызывающие развитие опухолеподобного образования из гладкомышечных клеток стенки матки, до настоящего времени не изучены. Одной из причин развития миомы является нарушение гормонального баланса. Миоматозные узлы начинают увеличиваться, растет размер матки, она сдавливает сосуды, органы, находящиеся рядом. Давление на мочевой пузырь вызывает частое мочеиспускание.
- Опухоли мочевого пузыря, почек, матки. Злокачественные опухоли матки, мочевого пузыря, почек могут вызывать нарушение мочеиспускания.
- Аденома простаты, простатит. Простатит – это воспалительный процесс в предстательной железе, который вызывает рези при мочеиспускании, постоянное желание помочиться. Аденома предстательной железы – это доброкачественное образование, способствующее увеличению размера предстательной железы и частому желанию к мочеиспусканию.
- Сахарный диабет. Одним из признаков болезни является частое мочеиспускание. Позывы возникают из-за развития патологии мочевыделительной системы, большой потребности в воде при сахарном диабете. Высокий уровень глюкозы не дает почкам ее вывести – это вызывает повышенную жажду, организм пытается разбавить концентрацию глюкозы. Прогрессирующий диабет негативно влияет на нервные окончания, больной перестает нормально контролировать тонус мочевого пузыря.
Частые позывы в туалет появляются у женщин с развивающейся беременностью. На ранних сроках позывы возникают из-за перестройки гормональной системы и влияния на мочевыделительную функцию определенных гормонов, на более поздних сроках растущая матка начинает давить на мочевой пузырь, вызывая частые позывы к мочеиспусканию.

Как вылечить частое мочеиспускание
Прежде, чем начать лечение, врач назначает обследование в поисках причины расстройства. Пациент или пациентка проходят ряд клинико-лабораторных исследований крови, мочи, маркеры на онкологические заболевания, исследования гормонального статуса, УЗИ и другие исследования. Это позволит врачу определить причину и назначить адекватное и эффективное лечение. Нарушенное мочеиспускание входит в зону профессиональных интересов разных специалистов — уролога, гинеколога, эндокринолога, онколога. Помимо назначенного врачом лечения, пациентам рекомендуется диета, которая поможет быстрому восстановлению организма. Рекомендуется во время лечения отказаться от курения, приема спиртных напитков, острой, соленой и копченой пищи – все эти факторы раздражают стенки мочевого пузыря, усугубляют воспалительный процесс, вызывают усиление боли, жжение при выделении мочи.
Чем лечить частое мочеиспускание
Частое мочеиспускание при миоме матки – это показатель роста опухолеподобного образования, изменения гормонального статуса пациентки. В этом случае обращение к врачу-гинекологу клиники лечения миомы поможет принять своевременные меры, пройти лечение миомы.
Пациентам, страдающим сахарным диабетом, необходима помощь врача-эндокринолога. Обследование установит тип сахарного диабета, врач назначит лечение, состоящее из специальной диеты, препаратов, снижающих уровень сахара в крови, инсулинотерапию. Снизится потребление жидкости, частота мочеиспускания.
Частое мочеиспускание, сопровождающееся зудом и жжением, повышением температуры тела, свидетельствует о развитии инфекционного процесса. Инфекционный процесс может затронуть почки, мочевой пузырь, мочеточники, мочеиспускательный канал. Такие инфекционные процессы развиваются в любом возрасте, боль во время мочеиспускания изнуряет больного, в тяжелых случаях требуется госпитализация. Заболевания мочевыделительных путей и почек лечат с помощью антибиотиков, препаратов, обезболивающих мочеиспускание. Рекомендуются отвары из трав, специальные почечные чаи.
Лечение частого мочеиспускания в домашних условиях
Если мочеиспускание частое, домашнее лечение может помочь при неосложненных вариантах расстройства, в периоде пременопаузы. Женщинам в периоде пременопаузы назначают растительные и комбинированные препараты, которые мягко восстанавливают баланс гормонов. Урологическим больным как дополнительная помощь и профилактика рекомендуется прием травяных отваров, чаев, иногда профилактическое лечение в домашних условиях продолжается несколько месяцев с небольшим перерывом. В большинстве случаев лечить частое мочеиспускание в домашних условиях народными средствами не рекомендуется, следует обращаться за квалифицированной помощью к специалистам.
Лечение частого мочеиспускания у женщин народными средствами
Народное лечение при частом мочеиспускании у женщин – это питание с применением продуктов, рекомендуемых при данном заболевании, лечебная физкультура. Очень хорошо при воспалительных процессах, частых позывах помогают отвары из овощей, специальные чаи, диета. Чай, состоящий из полевого хвоща, ромашки, листа ежевики, мяты, крапивы, плодов шиповника, котовника, лепестков розы обладает общеукрепляющим действием, предупреждает образование камней, воспалительных и обменных заболеваний почек. Такой чай можно употреблять после проведения основного лечения как профилактику заболеваний. Для лечения используют сборы из шалфея обыкновенного, ромашки и хвоща полевого, подорожника, лапчатки прямостоячей, листьев толокнянки и других растений.
Частое мочеиспускание при миоме матки вылечить с помощью народных средств не удастся. Причина развития расстройства – давление миоматозных узлов на мочевой пузырь. Такое нарушение можно вылечить только путем удаления причины – миомы матки.
Специальные физические упражнения помогут женщинам избавиться от изнуряющего мочеиспускания при слабой мускулатуре стенок мочевого пузыря. Укрепление мышц тазового дна выполняется с помощью сжимания и расслабления мышц промежности. Сжав мышцы, следует подождать 15-20 секунд и расслабиться, повторить упражнение десять раз. Укрепляющее упражнение рекомендуется делать каждый день, несколько раз в течение дня.
Бесплатная онлайн консультацияСписок литературы:
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
Оцените статью
Частое мочеиспускание у женщин и зуд: симптомы, причины, диагностика, лечение и профилактика

- 20 Марта, 2019
- Цистит
- Гена Поддубный
Частое мочеиспускание у женщин и зуд являются поводом проконсультироваться со специалистом, так как под этими, на первый взгляд, абсолютно безобидными симптомами маскируются довольно серьезные заболевания. Мочеиспускание выступает процессом выделения мочи из пузыря через специальный канал во внешнюю среду. Число их у каждого индивидуальное, в среднем составляет от трех до девяти раз в сутки.
О причинах зуда после мочеиспускания у женщин расскажем ниже. А пока узнаем, каковы могут быть симптомы.

Симптомы
При урологических проблемах симптомы могут быть следующими:
- Может наблюдаться зуд и жжение при мочеиспускании у женщин.
- Моча может быть мутной, не исключено наличие примеси крови, а вместе с тем и гноя.
- Чувство неполного опорожнения пузыря.
- Ухудшение общего состояния здоровья. Например, может повышаться температура, возникать потливость, пациентка становится апатичной и ослабленной.
- Присутствие боли в пояснице указывает на возникновение воспалительного процесса внутренних органов.
Теперь рассмотрим причины отклонения.
Причины
Полиурия или частое мочеиспускание у женщин и зуд могут наблюдаться не только при наличии заболеваний, также это может оказаться реакцией организма на воздействие окружающей среды. Распространенные причины:
- Обильное питье может увеличивать нагрузку на почки, из-за этого походы в туалет происходят чаще.
- Мочегонным эффектом обладают некоторые продукты, например, огурцы наряду с арбузами, кофе и клюквой.
- Алкоголь ведет к обезвоживанию.
- Диуретиками усиливается образование мочи.
- Стресс в сочетании с тревогой и нервным перенапряжением рефлекторно повышают частоту позывов.
- В пожилом возрасте эластичность мочевой системы ухудшается. Это ведет к учащенным мочеиспусканиям у женщин.
Когда частое мочеиспускание у женщин зудом сопровождается, а также болями и температурой, следует заподозрить такие заболевания, как цистит, пиелонефрит, мочекаменная болезнь, уретрит, реактивный мочевой пузырь, диабет, миома или опущение матки, воспалительные патологии половых органов. Наиболее распространенные причины частых мочеиспусканий с зудом у женщин рассмотрим подробно далее.
Цистит
Очень часто зуд и боль при мочеиспускании у женщин вызывает цистит.
Эта болезнь возникает после переохлаждения, а, кроме того, на фоне перенесенного гриппа при ослабленном иммунитете. Классическими симптомами является частое мочеиспускание наряду с чувством жжения и недостаточного опорожнения. Поход в туалет не дает облегчения. Моча со временем оказывается мутной. В терапии цистита используются противомикробные и антибактериальные препараты с уросептиками. Назначаются теплые ванночки с шалфеем, ромашкой и липой. Объем жидкости надо увеличивать, чтобы вымывать инфекцию из пузыря.

Уретрит
Почему возникает зуд при мочеиспускании у женщин, важно обязательно выяснить. Клиническая картина в данном случае очень напоминает болезнь при цистите, но чувство жжения и зуда более выражено при мочеиспусканиях. Опираясь на жалобы, различать эти заболевания очень тяжело, только дополнительное исследование помогает ставить точный диагноз. Терапия уретрита может включать антибиотики с антисептиками и противовоспалительными средствами.
Пиелонефрит
При данном недуге тоже бывает частое мочеиспускание у женщин и зуд. Воспалительная реакция при этой патологии локализуется с одной стороны. Женщинами отмечается тупая боль в пояснице наряду с полиурией с примесями гноя, повышением температуры, тошнотой. Общее состояние может ухудшаться. Со временем добавляется артериальная гипертензия. После выяснения степени чувствительности к антибиотикам назначают специфическую терапию.
Гинекологические заболевания
Что еще может спровоцировать частое мочеиспускание, зуд и жжение у женщин?
В малом тазу расположены органы половой женской системы. Некоторые патологии приводят к сдавливанию мочевого пузыря и его смещению, что может проявляться частым мочеиспусканием у женщин.
Миома является опухолевидным разрастанием в полости матки, что достигает больших размеров. Растет образование очень медленно, потому симптоматика возникает постепенно. Кроме полиурии, женщины жалуются на боли внизу живота, отличающиеся тянущим характером, возможно нарушение цикла с маточными кровотечениями. Когда опухоль большая, ее удается прощупать через брюшную стенку, а в запущенных случаях можно заметить отклонение визуально через увеличение живота. Лечение напрямую зависит от размера новообразования, темпа роста и состояния женщины. Гормональными препаратами уменьшается или вовсе прекращается рост опухоли. Когда консервативная методика не дает результатов, проводят хирургическое вмешательство.
Значительное маточное опущение сдавливает пузырь, вызывая частые мочеиспускания. Основной причиной является несостоятельность связочного аппарата, что помогает поддерживать матку в нужном положении. Лечение в большинстве ситуаций требуется оперативное. Дополнительно рекомендуют выполнять упражнения на укрепление тазового дна и пресса.

Причиной зуда при мочеиспускании у женщин может выступать диабет.
Сахарный диабет
Когда частое мочеиспускание болями не сопровождается, женщина может длительное время не обращать на это внимания. Но такой симптом служит первым признаком развития эндокринного заболевания, то есть диабета. Необязательно есть много сладкого, чтобы вызвать развитие болезни. В большинстве ситуаций предотвратить этот недуг вообще невозможно. Насторожить пациентку должны следующие явления:
- Возникновение жажды. Женщина может выпивать до 5 литров каждый день.
- Появление полиурии, усталости, быстрой утомляемости, плохого сна.
- Чувство покалывания, онемения, снижения чувствительности на конечностях.
- Появление ранок, царапин и ссадин, которые долго не заживают.
- Возможен запах ацетона изо рта.
- Наличие зуда.
- Возникновение ухудшения зрения.
Вся эта симптоматика указывает на диабет. Анализ на глюкозу поможет поставить диагноз. На начальном этапе терапии врач назначит специальную диету с физическими упражнениями. Если сахар не нормализуется, будут прописаны специальные препараты.
Диагностика
Обследование при возникновении зуда в зоне мочеиспускания у женщин требуется следующее:

- Проведение анализа мочи. Это исследование является очень информативным. Благодаря ему определяют плотность мочи, а вместе с тем и цвет. Присутствие лейкоцитов может свидетельствовать о воспалительных реакциях (о цистите, уретрите, пиелонефрите). Эритроциты свидетельствуют о гломерулонефрите, мочекаменной болезни. Белок возникает вследствие нарушений функций почечных клубочков.
- Выполнение анализа урины по Зимницкому дает возможность увидеть, а, кроме того, подсчитать объем суточной мочи наряду с ее концентрацией. При диабете она бывает низкой плотности.
- В случае выявления большого числа бактерий производится посев на специальную среду с определением степени чувствительности к антибиотикам. Противомикробная терапия назначается против конкретных возбудителей, так лечение окажется эффективнее.
- Анализ крови наряду с биохимией дают представление о выраженности воспаления. Показательными являются лейкоциты наряду с СОЕ, острофазными белками.
- Кровь на определение глюкозы сдается для исключения диабета. При наличии необходимости проводятся глюкозотолерантные тесты в сочетании с определением гемоглобина.
- Ультразвуковой анализ органов брюшной полости позволяет изучить их положение наряду с размерами, наличием дополнительных новообразований, изменением структуры. С помощью этого исследования можно найти камни в пузыре и мочеточниках, выяснить их размеры, определить форму почек.
- При наличии подозрений на несахарный диабет определяют уровень вазопрессина.
Дополнительное обследование
Когда врач подозревает какое-то заболевание, он прописывает дополнительное обследование. К примеру, экскреторную урографию на фоне почечных заболеваний наряду с исследованием глазного дна при диабете и резонансную томографию при недостатке вазопрессина.
Как лечить частое ночное мочеиспускание и зуд кожи у женщин?

Лечение
Выбор лечебной тактики при таком недуге напрямую зависит от причин его появления. Рассмотрим далее основные принципы терапии:
- Проведение антибактериального лечения. Противомикробные препараты применяют при воспалительном процессе половой и мочевыделительной системы, которые вызываются патогенными микробами. К примеру, при цистите препаратами выбора выступают «Фурамаг» наряду с «Норфлоксацином», «Гентамицином» и другие, а при пиелонефрите целесообразно применять «Цефтриаксон», «Метрогил», «Амоксиклав» и прочие.
- Применение уроантисептиков. К этой категории лекарств принадлежит «Фурадонин» наряду с «Фуразолидоном», «Уронефроном», «Канефроном», «Уролесаном» и другие препараты, применяющиеся при цистите, уретрите или пиелонефрите.
- Использование пробиотиков. Так как при многих заболеваниях, сопровождающихся частыми мочеиспусканиями, в мочевыводящих и половых каналах происходят изменения нормальной микрофлоры, обязательным элементом терапии выступает назначение пробиотиков. В данной ситуации высокой эффективностью отличается «Лактовит» наряду с «Линексом», «Биогаей», «Бифиформом» и прочие.
- Спазмолитическое лечение показано при мочекаменной болезни, так как камнями раздражаются мочевыделительные каналы и вызывается их спазмирование, что может проявляться болью и частым позывом к мочеиспусканию. Пациентам назначают «Но-шпу», «Спазмалгон», «Дротаверин», «Риабал» и другие.
- Проведение инсулинотерапии. Этот вид лечения применяют при диабете.
- В случае мочекаменной болезни, опухоли матки или пузыря и других патологиях хирургическое вмешательство может оказаться единственным эффективным способом лечения.
Далее поговорим о методах профилактики.

Профилактика
Возникновение частого мочеиспускания и зуда у женщин приносит много проблем. Кроме частых визитов в туалет, пациенток может беспокоить неприятное ощущение внизу живота, зуд, жажда и даже повышение температуры. Для того чтобы вышеупомянутых явлений не допустить, надо придерживаться нескольких следующих правил профилактики:
- Соблюдение интимной гигиены рекомендовано в любом случае. Дело в том, что у женщин короткая и широкая уретра. Это микробам позволяет беспрепятственно провоцировать воспаление, инфекции очень часто распространяются выше, что ведет к циститу и пиелонефриту.
- Нужно избегать переохлаждения. Ослабленный иммунитет не может бороться с условно патогенной флорой.
- Оптимальный объем воды в день — 2 литра. Чтобы избежать застойного явления, в организм обязательно должно поступать необходимое количество воды.
- Нужно хотя бы раз в год посещать гинеколога, даже когда ничего не беспокоит. Элементарные анализы крови и мочи помогают врачу замечать латентные инфекции.
- В целях укрепления мышц имеются специальные упражнения. Выполняя каждый день их можно предотвращать опущение матки.
- Прохладный душ может заменить приемы ванн. Это отлично помогает укреплять иммунитет, способствуя закаливанию.
- Правильное питание наряду с отказом от сладкого и умеренной физической нагрузкой, прогулками на чистом воздухе помогают забывать о такой проблеме, как частые мочеиспускания у женщин.

В заключение
Таким образом, частое мочеиспускание вызывается заболеваниями мочевыводящих каналов на любом уровне. Женщины должны обращаться к врачу при первых же признаках отклонения в работе системы мочевыделения.
Мы рассмотрели основные причины зуда и частого мочеиспускания у женщин.
Причины частого мочеиспускания с болью внизу живота у женщин
При нормальном функционировании мочевыделительной системы акт мочеиспускания происходит несколько раз в день, причем здоровый человек способен контролировать частоту и объем выделяемой урины. Но иногда количество позывов к опорожнению мочевого пузыря значительно увеличивается под воздействием различных факторов. Так, например, частое мочеиспускание с болью у женщин, которое называется поллакиурия, может быть спровоцировано воспалительным или инфекционным поражением органов мочевыделения.
Содержание статьи:
Болезненные частые мочеиспускания у женщин
Частота опорожнения мочевого пузыря считается показателем сугубо индивидуальным и зависит от физиологических особенностей организма, интенсивности обменных процессов, характера и качества питания, питьевого режима. Согласно принятым в обществе усредненным нормам она колеблется в пределах 2-6 раз в день как у женщины, так и у мужчины.
В каких случаях врачи говорят об учащенном мочеиспускании? Когда превышается порог личного комфорта женщины, и постоянные позывы к опорожнению нарушают привычный ритм ее жизни.
Важно знать! Выраженность симптоматики в течение 2-3 дней считается проявлением нормы, но если она сохраняется на протяжении длительного периода и сопровождается болью жжением и зудом, то может указывать на физиологические нарушения или течение скрытых заболеваний.
Основные и сопутствующие симптомы
Большая часть выделений урины приходится на ранее утро и день. Если за ночь человек опорожняется не 1 раз, то это говорит о никтурии. При физиологических нарушениях частое мочеиспускание считается субъективным признаком, а при наличии каких-либо патологий к нему присоединяются другие характерные симптомы.
- Режущая боль внизу живота, жжение в конце мочеиспускания часто указывают на острую форму цистита или уретрит. Она считается также симптомом недостаточной гигиены интимной зоны.
- Чувство неполного опорожнения, характеризующееся повторными позывами. Ощущение может быть субъективным или истинным.
- Выделения белого цвета часто с небольшими примесями крови. Указывают на воспалительный процесс мочеполовой сферы. Увеличение их количества свидетельствует о прогрессировании патологии.
- Постоянные позывы, выделение урины в ограниченном объеме на фоне повышенной температуры тела может указывать на ИППП или урогенитальный туберкулез.
- Тянущая боль в пояснице, иррадиирующая в бок или позвоночник, частое мочевыделение возникают при неврологических заболеваниях.
- Если поллакиурия, рези, жжение дополняются такими состояниями, как высокая температура, слабость, то можно говорить о патологии в почках.
- Нарушения эндокринного типа характеризуются учащенным мочеиспусканием с выделением большого объема урины, непроходящим чувством голода и жажды.
- У девушек во время месячных иногда после акта мочеиспускания начинает тянуть, колоть или печь в поясничной области, больно отдавать в яичники, что свидетельствует о воспалении придатков.
Увеличение позывов к мочеиспусканию отмечается при климаксе, на раннем сроке или в конце беременности ближе к родам. Матка опускается в малый таз, ребенок проходит к выходу, занимая удобную позицию. Это сдавливает мочевой пузырь и вызывает желание часто опорожнять его.
Заболевания-провокаторы
Частое мочеиспускание, рези и жжение у женщин способны вызывать самые разнообразные причины, иногда не связанные с развитием болезней. Лидирующие позиции занимают инфекции и  патологические процессы органов и структур мочевыделительной системы. Это обусловлено предрасположенностью женщины к данным заболеваниям вследствие анатомических особенностей.
патологические процессы органов и структур мочевыделительной системы. Это обусловлено предрасположенностью женщины к данным заболеваниям вследствие анатомических особенностей.
Цистит. Воспаление слизистого эпителия мочевого пузыря можно определить по частым его опорожнениям, сопровождающимися болью, резями и жжением после окончания микции. При тяжелом течении у женщины появляется слабость, лихорадка, гематурия.
Пиелонефрит. Воспалительный процесс в почках сопровождается повышенной температурой тела, частым и болезненным мочеиспусканием, дискомфортом в поясничной области. В острой фазе появляется тошнота, слабость.
Мочекаменная болезнь. Позывы к мочеиспусканию возникают резко и неожиданно. В процессе опорожнения может произойти прерывание струи. Боли ощущаются внизу живота, надлобковой зоне как при микциях, так и в состоянии покоя. Они чувствуются также в спине справа или слева.
Хламидиоз. Развитие инфекционного процесса характеризуется гипертермией, нарушением мочеотделения, дискомфортом внизу живота и поясничной области, появлением слизисто-гнойных выделений.
Трихомониаз. Сопровождается дискомфортом внизу живота, болезненным и частым мочеиспусканием, гнойными пенистыми выделениями из влагалища.
Помимо данных заболеваний вызвать частые позывы к мочеиспусканию у женщин с болью могут специфические формы урогенитальных инфекций – цистита, уретрита.
Важно знать! Среди физиологических факторов нужно выделить слабость стенок мочевого пузыря. Она считается врожденной патологией, но устраняется с помощью комплекса специальных упражнений.
Неотложные состояния и осложнения
Запоздалое лечение или его отсутствие при боли внизу живота после учащенного мочеиспускания почти всегда приводит к развитию осложнений. Тяжесть каждого из них зависит от заболевания, вызвавшего поллакиурию. В первую очередь, последствием будет переход патологии в хроническую форму, при которой симптомы будут выражаться при воздействии любых провоцирующих факторов.
 Осложнения при бездействии пациентки:
Осложнения при бездействии пациентки:
- эндометрит – воспаление слизистой оболочки матки;
- цервицит – поражение влагалищного сегмента шейки матки;
- кольпит – воспалительный процесс во влагалище;
- развитие почечной недостаточности.
Возможным также считается появление иных заболеваний мочеполовой системы. Игнорирование проблемы усугубляет течение патологических процессов и приводит к более сложной и продолжительной терапии.
Диагностика патологии
Если при мочеиспускании болит низ живота, то при первых же проявлениях неприятных ощущений рекомендуется обратиться к урологу. Перед обследованием врач собирает расширенный анамнез. В зависимости от этиологии нарушения может потребоваться консультация гинеколога, эндокринолога. При подозрении на заболевания со стороны ЦНС необходимо посетить невролога.
Для диагностики причин частого и болезненного выделения урины берется биологический материал. Далее назначается ряд лабораторных манипуляций.
- Общий анализ крови. Позволяет определить наличие воспалительного процесса и тип инфекции.
- Биохимическое исследование крови. Выявляется уровень глюкозы, определяются маркеры функционирования почек.
- Клинический анализ мочи. Проводится с целью определения наличия белка, солей, слизи, уровня лейкоцитов и эритроцитов.
- Гинекологический мазок. Позволяет провести тест на выявление ИППП.
Среди инструментальных методов наиболее эффективными считаются:
- КТ-урография;
- рентгенография брюшной полости;
- ультрасонография органов малого таза и мочевыделительной системы;
- урофлоуметрия.
В обязательном порядке назначается проведение цистоскопии – исследования внутренней поверхности мочевого пузыря для оценки его состояния. Процедура выполняется с помощью специального датчика, который вводится в полость органа через мочеиспускательный канал.
Помощь пациентке
Если учащенное выделение урины не является вариантом нормы и нуждается в коррекции, то лечебные мероприятия должны быть направлены на устранение этиологического фактора. Поскольку частое мочеиспускание считается субъективным признаком многих заболевания, то выявить его поможет расширенная диагностика.
Традиционная медицина
Ведущим методом устранения патологического нарушения, связанного с процессом опорожнения мочевого пузыря, считается медикаментозная терапия. Выбор препаратов обусловлен провоцирующим фактором.
- Антибиотики. Именно они наиболее часто становятся основой терапии учащенного мочеиспускания. Это обусловлено тем, что большинство заболеваний вызывается патогенами на фоне сниженного иммунитета. Типичными считаются группы – цефалоспорины, фторхинолоны, пенициллины, макролиды, аминогликозиды.
- Противомикотические средства. Назначаются, если причиной развития кандидоза или молочницы является патогенная грибковая микрофлора. Женщине могут быть назначены таблетки «Нистатин», «Уросульфан», «Леворин».
- Иммуномодуляторы. Могут применяться в любой схеме терапии, но преимущественно назначаются при инфекциях вирусной природы. Популярными считаются препараты на основе интерферона и его производных.
- Противовоспалительные медикаменты. В лечении часто применяются как представители нестероидной группы – «Кетолак», «Нимесулид», так и гормональные лекарства – «Преднизолон», «Дексаметазон».
- Антигистамины. Назначаются в случае патологий аллергического характера для уменьшения аутоиммунной реакции организма и усиления противовоспалительного эффекта медикаментов. Популярными считаются «Зиртек», «Лоратадин», «Клемастин».
При необходимости используются и прочие группы препаратов, которые назначаются по симптоматическим или жизненным показаниям: про- и пребиотики, ангиопротекторы, антикоагулянты, а также лекарственные средства для лечения сердечно-сосудистых патологий.

Альтернативные подходы
Немедикаментозная терапия включает широкий перечень методов, эффективных в борьбе с болезненным и частым мочеиспусканием. Следующие физиопроцедуры используются в постреактивном периоде для ускорения восстановления организма:
- УВЧ;
- ультразвук;
- электрофорез;
- ИК-облучение;
- вакуумный дренаж;
- гипербарическая оксигенация;
- периневральная симпатическая блокада.
При выявлении опасных осложнений и наличии особых показаний пациентке может быть назначено хирургическое лечение.
Важно знать! Вид оперативного вмешательства зависит от тяжести патологии, провоцирующей частое мочеиспускание, и особенностей ее течения. Типичными вариантами на сегодняшний день являются: катетеризация, декапсуляция, нефрэктомия, пиелостомия, фасциотомия.
В борьбе с причинами частого мочеиспускания популярностью пользуется поведенческая терапия. Она включает несколько эффективных методик.
- Упражнения Кегеля. Они направлены на укрепление мышц тазового дна. Тренировки выполняются ежедневно регулярно трижды в день в течение 1-6 месяцев. Срок стабилизации положения уретры и мочевого пузыря зависит от тяжести патологии.
- Питьевой режим. В течение суток ведется учет объема употребляемой жидкости и частоты мочеиспусканий. Оптимальным считается 1,5-2 литра в сутки. Обязательным является отказ от алкоголя и кофеинсодержащих напитков.
 Тренировка мочевого пузыря. Заключается в намеренном увеличении промежутков между опорожнениями органа. Курс терапии чаще всего составляет 2-3 месяца.
Тренировка мочевого пузыря. Заключается в намеренном увеличении промежутков между опорожнениями органа. Курс терапии чаще всего составляет 2-3 месяца.- Коррекция питания. Сбалансированная диета предполагает исключение продуктов, приводящих к раздражению слизистой мочевого пузыря.
- Нормализация работы желудка и кишечника. Профилактика запоров, восстановление нормального акта дефекации заключается в соблюдении режима питания, употреблении овощей, фруктов, круп, приеме слабительных препаратов (по назначению).
Не менее эффективным станет домашнее лечение средствами из арсенала народной медицины. Иногда врачи предписывают употребление настоев и отваров с такими травами, как корень шиповника или аира, брусника, тысячелистник, вереск, листья осины, хвощ, ромашка, шалфей.
Профилактика расстройства женской мочеполовой сферы
Для предупреждения дизурических проявлений и купирования болевого синдрома врачи советуют соблюдать правила профилактики. Они направлены на минимизацию риска развития воспалительных процессов в мочеполовой сфере, а также снижение вредного воздействия внутренних и внешних факторов. Женщинам рекомендуется следующий перечень мероприятий:
- избегать переохлаждения;
- полностью опорожнять мочевой пузырь, предупреждая застой остатков урины;
- посещать туалет регулярно, а при первых позывах тем более;
- избегать физического и психоэмоционального перенапряжения;
- полностью отказаться от пагубных привычек – бросить курение и употребление алкоголя;
- исключить из рациона раздражающую пищу, а также продукты с мочегонным эффектом;
- следить за своим весом, не переедать;
- не злоупотреблять горячими ваннами, принимать теплый душ;
- использовать проверенные и натуральные средства интимной гигиены.
Всем женщинам, независимо от возраста, рекомендуется вести здоровый образ жизни, выполнять умеренные физические нагрузки, совершать пешие прогулки в парковых территориях, скверах, лесных зонах.
Заключение
Частые позывы к мочеиспусканию, боль и жжение у женщин считаются неспецифичными симптомами. Для определения причины физиологического нарушения или скрытой патологии рекомендуется пройти всестороннее обследование. Квалифицированную помощь можно получить у терапевта, уролога, гинеколога, эндокринолога.
Частое мочеиспускание у женщин: причины, симптомы и лечение
Частое мочеиспускание у женщины (поллакиурия или полиурия) — желание очистить свой мочевой пузырь чаще обычного, что вызывает постоянный дискомфорт, становится причиной недосыпания, так как приходится вставать ночью в туалет. Состояние может считаться в некоторых случаях допустимым, но нередко сопровождает различные заболевания.

Нормы мочеиспускания у женщин
Около 200–300 мл — объем жидкости, который у здоровых людей запускает рефлекс опорожнения мочевого пузыря. Его порог зависит от реципрокной деятельности парасимпатических и симпатических центров как спинного, так и головного мозга.
По мере наполнения мочевого пузыря растягиваются его стенки. Клетки переходного эпителия содержат рецепторы, которые реагируют на это, передают импульсы в спинной мозг. Около 200–300 мл урины заставляет испытывать потребность в опорожнении органа. В норме достаточно 4–8 микций (актов мочеиспускания), чтобы «избавиться от суточной урины».
Два медицинских термина описывают чрезмерное количество микций – это поллакиурия и полиурия. Для первого характерно совершение актов мочеиспускания при небольшой объеме (менее 150 мл). Суточное их количество может достигать более 20 раз, что указывает на урогенитальные проблемы у женщины.
Полиурия (poly — «много» и uron — «урина») — увеличенное образование мочи. Вместо суточной нормы, которая не превышает 1,5 л, при данном состоянии женский организм выделяется более 2 л, что сопровождается многократными микциями.
Причины частого мочеиспускания
В 10–15 % случаев появление данного состояния у женщин объясняется физиологическими процессами.

Например, в следующих ситуациях:
- когда потребляется слишком большое количество жидкости;
- как результат неправильного питания — много острой, соленой, жареной пищи, после которой хочется пить;
- избыточное потребление кофеина, а также других напитков с мочегонным эффектом;
- любой стресс, связанный с физическим и психологическим перенапряжением может спровоцировать полиурию или поллакиурию у женщин;
- менструация, беременность и пожилой возраст рассматриваются как физические причины появления учащенных микций и связаны с гормональными пертурбациями, происходящими в женском организме, которые влияют на процессы мочеобразования и ее выделения.
Полиурия или поллакиурия могут быть симптомами некоторых патологий.
Заболевания почек и мочевыводящих путей
Инфекция — одна из причин частых мочеиспусканий, заставляющих женщин обращаться к урологу.
Помимо этого, неинфекционные болезни мочевыделительного тракта могут спровоцировать учащенное опорожнение мочевого пузыря:
- Уретрит, цистит. Возникает воспалительная реакция переходного эпителия на попадание бактерий, вирусов, простейших. Раздражение стенок этих органов медиаторами воспаления заставляют мочевой пузырь беспрерывно опорожняться, что приводит к поллакиурии.
- Пиелонефрит – патология почек, как правило, причина — бактериальная инфекция.
- Рак мочевого пузыря. Опухоль, которая заполняет «полезный объем» или кровоточит, может стать причиной постоянных микций.
- Синдром гиперактивного мочевого пузыря. Довольно частая проблема у женщин, при которой встречается поллакиурия.
- Мочекаменная болезнь (или солевой диурез, уролитиаз). Нахождение конкрементов в мочевыделительном тракте приводит к постоянным позывам сходить по-маленькому.

Поллакиурия или полиурия, как правило, сочетаются с никтурией (преобладание ночного диуреза над дневным).
Эндокринные заболевания
Гормональные расстройства могут привести к полиурии, когда суточный клиренс урины превышает 2 литра.
Среди основных следующие заболевания:
- Сахарный диабет. Организм за счет продукции большого количества мочи пытается избавиться от лишней глюкозы.
- Несахарный диабет. Частое и обильное мочеиспускание у женщины и сильная жажда при данном заболевании — это результат недостатка гипофизарного гормона АДГ (антидиуретического гормона, также называемого вазопрессином) или отсутствия нормального ответа почки на АДГ. Существует два типа несахарного диабета — центральный и нефрогенный.
Гинекологические заболевания
Проблемы с опорожнением мочевого пузыря могут появиться при женских патологиях. При миоме и пролапсе матки одним из первых признаков может быть возникновение частых микций.
Сопутствующие симптомы
Учащенное мочеиспускание у женщин, как правило, сопровождается и другими признаками:
- рези, жжение, боль внизу живота при опорожнении пузыря;
- императивные (внезапные, непреодолимые) позывы в туалет;
- недержание;
- прожилки крови в моче или ее цвет красный или тёмно-коричневый;
- затруднение или чувство неполного опорожнения;
- лихорадка;
- постоянная боль в боку или паху.

При появлении вышеперечисленных симптомов, следует немедленно обратиться к доктору.
Диагностика
Помимо общих анализов крови и мочи, врач может назначить и другие тесты, методы инструментального исследования, опираясь на данные, полученные при опросе и осмотре пациента.
Они могут быть такими:
- Бакпосев мочи — культуральный тест выявляет инфекцию и чувствительность ее к антибиотикам.
- Ультрасонография органов малого таза — обнаружение различных патологий мочевого пузыря и близлежащих структур.
- Цистометрия — определение давления внутри мочевого пузыря и возможности возникновения мышечных или нервных проблем, которые могут вызвать частые мочеиспускания.
- Цистоскопия — позволяет врачу осмотреть слизистую органа.
- Неврологические тесты — уродинамика, ЭЭГ и ЭМГ.
Лечение
Терапия в основном направлена на устранение причины частого мочеиспускания. Например, при цистите, уретрите и пиелонефрите врач обязательно назначит антибиотики. Если выявлен сахарный диабет, то рекомендуется соответствующее лечение для нормализации уровня глюкозы в крови.
К какому врачу обратиться
Лечением частого мочеиспускания может заниматься как терапевт, так и доктор узкой специализации, к которому женщина должна обратиться. Тем не менее с данной проблемой вначале следует обратиться к терапевту, который назначит после беседы и осмотра соответствующее обследование.

После выявления причины он направит к узкому специалисту: нефролог занимается пиелонефритом и другими патологиями почек, уролог — уретритом и циститом, гинеколог лечит заболевания женской половой сферы, эндокринолог — сахарный и несахарный диабет.
Консервативное лечение
Ниже приведена медикаментозная терапия, которая назначается в зависимости от основного заболевания:
- Инфекция мочевых путей — рекомендуется обильное питье, курс антибиотиков.
- Сахарный диабет — инсулинотерапия или препараты, снижающие уровень глюкозы в крови.
- Интерстициальный цистит — полисульфат натрия (Elmiron), трициклические антидепрессанты, антигистаминные средства.
- Инсульт или другие неврологические заболевания — блокаторы кальциевых каналов, ингибиторы ацетилхолинэстеразы, Тамсулозин.
- Рассеянный склероз — антихолинергические препараты (Дриптан, Спазмекс), антидепрессанты, ноотропы.
- Синдром гиперактивного мочевого пузыря — Толтеродин, Дарифенацин, Солифенацин, Мирберин.
- Несахарный диабет — Десмопрессин (аналог вазопрессина).
Медикаментозная терапия должна назначаться и проводится под контролем доктора.
Средства народной медицины
Основное лечение частого мочеиспускания у женщин может быть дополнено альтернативной медициной.
Ниже приведены народные рецепты, которые способны не только решить проблему с мочеиспусканием, но и предотвратить возможные осложнения:
- Отвар кукурузных рылец. Засыпают 10 г сырья в стакан, заливают кипятком и дают настояться в течение 15 минут, после чего процеживают. Полученный отвар пьют 2 раза в день.
- Отвар брусники. Высушенные (5 граммов) или свежие листья заливают 1 стаканом кипятка, дают выстояться в течение получаса, после чего процеживают. Пьют отвар в течение дня.

Народное средство следует использовать только после консультации с врачом.
Профилактические меры
Нет специфических способов предотвращение частого мочеиспускания, поскольку у женщин существует множество различных причин данного состояния. Диета, которая предусматривает исключение продуктов, действующих как диуретики, а также отказ от потребления больших количеств жидкости в какой-то мере можно рассматривать как профилактику поллакиурии и полиурии. Комплекс упражнения, которые укрепляют мышцы таза, будет полезен женщинам после 50 лет при учащенном мочеиспускании.
Только врач может оценить серьезность присутствующей симптоматики и выставить правильный диагноз. Не нужно пренебрегать появившимся частым мочеиспусканием. Помимо физиологической причины, данное состояние может быть первым признаком серьезного заболевания. Своевременное обращение к врачу позволить поставить диагноз, начать лечение и предотвратить появление возможных осложнений.
( Пока оценок нет )
Понравилась статья? Поделиться с друзьями:
что делать? Причины частого мочеиспускания
Содержание:
Частое мочеиспускание, известное также как полиурия, может являться как досадным неудобством, так и симптомом серьезного заболевания. Большинство людей мочатся от шести до восьми раз в день. Если вы встаете по малой нужде несколько раз за ночь (называется «никтурия»), это может объясняться повышенным употреблением воды, кофеина или алкоголя. В то же время это может говорить о диабете или проблемах с почками. Давайте разбираться.

По негласному правилу, обсуждать чьи-либо гигиенические привычки так же невежливо, как спрашивать о весе или политических взглядах. «Что-то ты долго там, все в порядке? Уже четвертый раз за утро?» Это очень неприятно. Уж поверьте.
Но если вы проходите мимо кабинета начальника уже в пятый раз за утро, ситуация становится щекотливой. Помахать рукой снова? Или, уставившись в пол, идти к цели? Вы знаете, что много писаете, они знают, что вы много писаете, но главный вопрос продолжает висеть в воздухе: почему вы много писаете?
Что же делать? Бронировать место у прохода при покупке билетов на самолет? Менять уборные, чтобы прекратить сплетни о вашем крошечном мочевом пузыре? А может, этот ручей можно замедлить и дать мочевому пузырю передышку?
Вы просто много писаете. Почему?
Хлещете кофеин или воду литрами. Безусловно, потребление большого количества воды (или любой другой жидкости) приводит к частому мочеиспусканию. Кроме того, выпивать по восемь стаканов воды в день совершенно не обязательно; никто не может понять, откуда взялась эта цифра, но более разумным будет утолять жажду по мере необходимости и поддерживать бледно-желтый или прозрачный цвет мочи.
Алкоголь и кофеин обладают мочегонными свойствами, что объясняет столь длинные очереди в барные туалеты. Попробуйте снизить их количество, особенно перед сном.
Матка не уважает личное пространство мочевого пузыря. Во время беременности организм удерживает в себе дополнительную жидкость, чтобы поддерживать малыша в животе. При смене уровня гормонов и потребности в жидкости могут потребоваться дополнительные походы «по делам». Более того, растущий плод давит на мочевой пузырь и мешает его заполнению. Как следствие, приходится опустошать его чаще, ведь почки производят неизменный объем жидкости.
Принимаете новые лекарства. Мочегонные средства (диуретики) в прямом смысле стимулируют выработку мочи, поскольку данный процесс снижает кровяное давление. (В каком-то смысле вы сливаете избыточную жидкость из крови.) Более того, некоторые препараты для контроля кровяного давления, антидепрессанты и седативные препараты могут оказывать влияние на гормоны, отвечающие за мочевой пузырь, смещая тем самым ваш график посещения уборной. Обязательно обратитесь к врачу, прежде чем прекращать прием любого препарата или переходить на новое лекарство.
Переполненный мочевой пузырь — и ничего не получается
Хуже постоянного мочеиспускания может быть только отсутствие возможности облегчиться. Если вас преследует ощущение переполненного мочевого пузыря, но не удается выдавить ни капли, возможно, вы страдаете задержкой мочи.
У мужчин самой распространенной причиной задержания мочи является увеличенная простата. К другим вероятным причинам относятся лекарственные препараты, инсульт, рассеянный склероз и повреждение спинного мозга. Главными злодеями среди препаратов считаются антигистаминные средства, противоотечные, трициклические антидепрессанты и общие анестетики (если проблема возникает в ближайшие часы после операции).
Задержка мочи требует срочного медицинского вмешательства, поскольку в застоявшейся моче легко может появиться инфекция. Кроме того, вздутие мочевого пузыря может привести к болям такой силы, которую сложно себе представить. Представьте, что вам хочется в туалет до безумия, как в последний раз, но вам ничего с этим не поделать.
Краткосрочное лечение подразумевает введение катетера в уретру для опорожнения мочевого пузыря. После этого начинается долгосрочное лечение, состоящее из приема препаратов, поддерживающих уретру в расширенном состоянии.

Причины частого мочеиспускания, которые требуют лечения
Вы чувствуете головокружение и/или вам постоянно хочется пить. Избавляться от избыточной жидкости нормально. Ходить в туалет, как беговая лошадь, при обезвоживании — ненормально. Если подобное приключилось с вами, и вы не принимаете мочегонные, то это может быть признаком диабета.
При данном заболевании в крови скапливается столько сахара, что почки должны вырабатывать дополнительную мочу и выводить излишки наружу. Как следствие, организм постоянно испытывает жажду и пытается восполнить потерянную жидкость. Обратитесь к врачу и сдайте анализы мочи и крови. Если у вас сильно кружится голова и вы испытываете слабость, вне зависимости от выпитой жидкости, вызывайте скорую.
Моча выходит по капле, хотя вы тужитесь изо всех сил. Мужчинам: помните, как вы выводили свое имя на снегу? С такой точностью, что даже могли поставить точки над «ё»? Перешли на азбуку Морзе? Виновата простата. Этот орган располагается вокруг уретры (трубки, которая опорожняет мочевой пузырь) при входе в пенис.
С возрастом ваша простата увеличивается и начинает блокировать поток мочи. Проталкивать мочу мимо простаты становится все сложнее, поэтому мочевой пузырь постоянно находится в переполненном состоянии. Куча препаратов и процедур способны уменьшить простату и настроить струю.
Жжение или боль при мочеиспускании. Скорее всего, у вас инфекция мочевыводящих путей (ИМП). Большинство женщин сталкиваются с этой инфекцией минимум один раз в жизни. ИМП не так распространены среди мужчин, однако с возрастом они начинают одолевать и сильный пол.
Также есть вероятность, что у вас заболевание, передающееся половым путем (ЗППП). Простейшие анализы мочи обычно помогают установить диагноз. Лечение, как правило, состоит из антибиотиков. Если симптомы проявляются часто и прием антибиотиков не спасает ситуацию, возможно, у вас редкое заболевание под названием интерстициальный цистит (или синдром раздраженного мочевого пузыря).
Случаются утечки мочи, особенно во время кашля или смеха. К сожалению, с возрастом обвисает не только кожа. Мышцы малого таза тоже немного расслабляются, и, как следствие, мочевой пузырь начинает хуже удерживать содержимое. Внезапное давление на живот — при подъеме тяжестей или истерическом смехе — сжимает мочевой пузырь и выжимает немного мочи.
Данное заболевание, известное как недержание мочи под напряжением (из-за физического давления на мочевой пузырь), обычно лечится препаратами и упражнениями Кегеля. Для тех, кто не знаком с упражнениями Кегеля: они представляют собой систематическое напряжение мышц, которыми вы обычно останавливаете мочеиспускание. Попробуйте попрактиковаться во время совещаний.
Возникают внезапные, сильные позывы к мочеиспусканию, но в остальном все в порядке. Сидите за рабочим столом, думаете о своем, как вдруг мочевой пузырь начинает активно взывать к вниманию. Вы отправляетесь в уборную, но стоит вам встать на стартовую позицию, как мочевой пузырь успокаивается. Возможно, у вас гиперактивный мочевой пузырь, который часто и внезапно пытается опорожниться без предупреждений.
Мышцы, пролегающие вдоль стенки мочевого пузыря, резко сокращаются, даже когда он не заполнен, и при этом их совершенно не волнует, что вы можете находиться далеко от туалета. Представьте, что к вам примотали бомбу, которой осталось тикать всего пять секунд.
Препараты обычно помогают успокоить мышцы вашего мочевого пузыря. Не стесняйтесь, просто сходите к врачу.
Когда вызывать скорую
Боль в малом тазу, сопровождающаяся жаром, ознобом и/или головокружением. Серьезная инфекция мочевого пузыря способна распространиться на почки и попасть в кровоток, создавая тем самым угрозу вашей жизни. Поскольку почки расположены близко к позвоночнику, инфекция часто вызывает боли с одной или обеих сторон поясницы. Звоните в скорую помощь немедленно, вам требуются растворы и антибиотики внутривенно.
Вы совершенно не контролируете свое мочеиспускание и/или дефекацию. Инсульт или проблемы со спинным мозгом, такие как кровотечение, опухоль, травма, могут повредить нервы, ведущие к мочевому пузырю и кишечнику. Это экстренный случай. Ложитесь и звоните в скорую.
Может ли мочевой пузырь лопнуть?Представим, что вы любитель часто помочиться, по любой из причин, представленных выше. Вы смотрите новый фильм о Джеймсе Бонде в переполненном кинотеатре, и ваше место в самом центре ряда. Вам приспичило в туалет, но Дэниел Крэйг вот-вот снимет с себя рубашку, и вы совершенно не горите желанием просить всех соседей по ряду ради вас оторваться от экрана. Вы решаете потерпеть и пытаетесь отвлечь себя попкорном. Но постойте, разве мама не предупреждала вас в детстве, что держать в себе нельзя, иначе мочевой пузырь лопнет?
Здоровый мочевой пузырь взрослого человека способен удерживать пол-литра мочи. Как правило, мочевой пузырь начинает напоминать о себе, когда заполняется наполовину (в этот момент он дает понять, что в ближайшем будущем предстоит поход в туалет). Если вы начнете терпеть до максимального заполнения мочевого пузыря, то этот орган… не лопнет. Он просто проигнорирует ваши протесты и опорожнится прямо вам в штаны. На всякий случай подготовьте убедительные слова извинения для своих соседей.
Частое мочеиспускание у женщин: причины, диагностика и лечение
Частое мочеиспускание — это необходимость мочиться больше, чем обычно. Позыв может возникнуть внезапно и привести к потере контроля над мочевым пузырем. Это может вызывать дискомфорт, как будто ваш мочевой пузырь переполнен.
Частое мочеиспускание также называют гиперактивным мочевым пузырем. Урологи, которые специализируются на мочевыводящей системе, считают частое мочеиспускание более 8 раз за 24 часа.
Ключом к лечению частого мочеиспускания является устранение основной причины.
Инфекция мочевыводящих путей (ИМП) — частая причина частого мочеиспускания. Это происходит, когда бактерии попадают в мочевой пузырь через уретру.
По оценкам, от 50 до 60 процентов женщин испытают хотя бы одну ИМП в своей жизни. У трети женщин заболевание возникает в возрасте до 24 лет, которое достаточно серьезно, чтобы потребовать антибиотиков.
Женщины более подвержены риску ИМП, чем мужчины, потому что их уретра короче.Бактериям нужно пройти меньшее расстояние, прежде чем они смогут заразить мочевыводящие пути и вызвать симптомы.
Общие факторы риска ИМП включают:
- отсутствие гидратации
- задержка мочи в течение длительных периодов времени или неполное опорожнение мочевого пузыря
- раздражение и воспаление влагалища
- неправильное вытирание (движение сзади вперед) после использование туалета, который подвергнет уретру бактериям E. coli, , ,
- половому акту, которые могут занести бактерии в мочевыводящие пути.
- изменения в структуре мочевыделительной системы, например, во время беременности
- хронические проблемы со здоровьем, такие как диабет, которые влияют на иммунную систему
Гиперактивный мочевой пузырь (ГАМП) — еще одна частая причина частого мочеиспускания.По данным Американской урологической ассоциации, около 33 миллионов американцев страдают гиперактивным мочевым пузырем. Это затрагивает около 40 процентов всех женщин в Соединенных Штатах.
Гиперактивный мочевой пузырь обычно представляет собой совокупность симптомов, которые могут привести к частому мочеиспусканию в результате гиперактивности мышц мочевого пузыря. Общие симптомы включают:
- позывы к мочеиспусканию или внезапные позывы к мочеиспусканию, иногда приводящие к утечкам
- никтурия, или потребность в мочеиспускании не менее двух раз за ночь
- частое мочеиспускание или необходимость ходить не менее восьми раз раз в день
Существует несколько причин гиперактивного мочевого пузыря.Они могут включать:
Ваши симптомы будут зависеть от причины вашего частого мочеиспускания.
Симптомы ИМП
ИМП могут развиваться в любом отделе мочевыделительной системы, но обычно они возникают в мочевом пузыре и уретре.
Симптомы ИМП включают:
Симптомы ГАМП
Частое мочеиспускание — это первичный симптом гиперактивного мочевого пузыря. Тем не менее, вы не должны чувствовать себя плохо или болеть при мочеиспускании.
Другие симптомы включают:
- неспособность отложить мочеиспускание
- утечка мочи
- никтурия
Ваш врач проведет анализы, чтобы определить, что вызывает частое мочеиспускание.Они зададут вам несколько вопросов, например:
- Когда у вас появились симптомы?
- Как часто вы мочитесь?
- Какие еще симптомы вы испытываете?
- Есть ли у вас неожиданная утечка мочи и в каких ситуациях?
Ваш врач, скорее всего, попросит вас сдать образец мочи для проверки на наличие инфекции, крови или других отклонений от нормы, таких как белок или сахар.
Ваш врач также осмотрит вашу брюшную полость и таз.Скорее всего, это будет включать осмотр органов малого таза и оценку состояния уретры и влагалища.
Другие тесты, которые могут быть полезны, включают:
- Сканирование мочевого пузыря. Это ультразвуковое исследование мочевого пузыря, которое проводится после того, как вы помочились, чтобы узнать, сколько мочи осталось.
- Цистоскопия . Используя прибор с подсветкой, врач может осмотреть мочевой пузырь поближе, а также при необходимости взять образцы тканей.
- Исследование мочи (уродинамическое исследование). Это включает в себя множество тестов, которые проверяют, насколько хорошо работает мочевыделительная система.
Лечение частого мочеиспускания зависит от причины. Ваш врач сначала вылечит любое основное заболевание, вызывающее частое мочеиспускание. Если виной всему инфекция, ваш врач назначит антибиотики, чтобы избавиться от инфекции.
Лекарства, контролирующие мышечные спазмы мочевого пузыря, могут помочь уменьшить недержание мочи или потерю контроля над мочевым пузырем.
Ваш врач также может посоветовать выполнять упражнения для таза, такие как упражнения Кегеля или упражнения по переобучению мочевого пузыря, чтобы помочь задержать мочеиспускание.
Иглоукалывание
Иглоукалывание — это древняя китайская форма лечения, которая веками использовалась для лечения болезней. Обычно используется при заболеваниях мочевыводящих путей, таких как ГАМП и недержание мочи.
В настоящее время нет достоверных данных, свидетельствующих о том, что иглоукалывание является надежным вариантом лечения заболеваний мочеиспускания. Недавний обзор большого количества исследований по акупунктуре и недержанию мочи не показал его эффективности.
Согласно Британскому медицинскому журналу, в настоящее время проводится научный обзор исследований акупунктуры и гиперактивного мочевого пузыря.Он оценит, как иглоукалывание сравнивается с другими видами лечения и как иглоукалывание сравнивается с отсутствием лечения вообще.
Вы можете предпринять некоторые шаги, чтобы снизить вероятность частого мочеиспускания.
Ближе к ночи можно избегать определенных продуктов и напитков, которые, как известно, повышают вероятность никтурии. Примеры:
- алкоголь
- цитрусовый сок
- кофе
- чай
- помидоры и продукты на основе томатов
- искусственные подсластители
Запор также может способствовать частому мочеиспусканию, оказывая давление на мочевой пузырь, поэтому увеличивайте количество клетчатки потребление для поддержания регулярности.
Поговорите со своим врачом о том, как правильно выполнять упражнения Кегеля для таза. Они могут укрепить тазовое дно.
Также узнайте у врача о физиотерапии, направленной на мышцы таза. Они выходят за рамки упражнений Кегеля, они призваны укрепить мышцы, поддерживающие мочевой пузырь и тазовые органы.
Если у вас появляются симптомы частого мочеиспускания, важно знать причину. Обратитесь к врачу для постановки правильного диагноза и лечения.
.Частое мочеиспускание у женщин: причины, симптомы и лечение
Мочеиспускание — это способ организма избавиться от лишней воды и шлаков. Хотя это важная функция для выживания, слишком частое мочеиспускание может повлиять на качество жизни женщины.
Частые походы в ванную, отсутствие сна всю ночь или воздержание от посещения мест из-за опасения, что они протекут мочой, часто знакомы женщинам, которые испытывают частое мочеиспускание.
Каждый человек может мочиться разное количество раз в день в зависимости от того, сколько он пьет и насколько хорошо работают его почки.По данным клиники Кливленда, в среднем человек должен мочиться от шести до восьми раз за 24 часа.
В то время как человек иногда может ходить чаще, чем это, ежедневные случаи мочеиспускания более восьми раз могут сигнализировать о слишком частом мочеиспускании.
Иногда частое мочеиспускание возникает из-за употребления слишком большого количества напитков, которые, как известно, увеличивают выработку мочи или раздражают мочевой пузырь. Примеры включают избыточное потребление кофеина через кофе, чай и некоторые безалкогольные напитки.
Поделиться на PinterestЧастые походы в туалет могут быть вызваны целым рядом состояний, включая чрезмерное потребление кофеина, камни в мочевом пузыре и ИМП.Однако частое мочеиспускание также может быть вызвано рядом заболеваний. Примеры включают:
Ожирение — еще один фактор. Избыточный вес может оказывать дополнительное давление на мочевой пузырь. В результате мышцы тазового дна становятся слабее, и возникает потребность в более частом мочеиспускании.
Еще одним фактором риска частого мочеиспускания является беременность.Растущая матка может оказывать дополнительное давление на мочевой пузырь во время беременности. В результате женщине, возможно, придется чаще ходить в туалет.
Согласно одному исследованию, около 41,25 процента беременных женщин испытывают учащенное мочеиспускание во время беременности. По оценкам, 68,8% из этих женщин сообщают, что увеличение частоты вызывает у них дискомфорт или страдания.
Менопауза также может влиять на контроль мочевого пузыря. Когда у женщин больше нет менструаций, их тела перестают вырабатывать эстроген.Этот гормон может влиять на слизистую оболочку мочевого пузыря и уретры. В результате женщина может чаще испытывать потребность в мочеиспускании.
Еще одним фактором риска частого мочеиспускания являются роды через естественные родовые пути. Роды могут ослабить мышцы тазового дна, удерживающие мочевой пузырь на месте.
Иногда, однако, частое мочеиспускание может быть также связано с повреждением нервов мочевого пузыря. Иногда женщина не испытывает проблем с контролем мочевого пузыря сразу после родов, но симптомы могут появиться спустя годы.
Поделиться на Pinterest Дополнительные симптомы, такие как боль или неспособность контролировать мочевой пузырь, могут помочь врачу определить причину частого мочеиспускания.У женщины могут быть дополнительные симптомы, помимо того, как часто она мочится. Это может дать врачам подсказку относительно потенциальной причины ее частого мочеиспускания.
Примеры включают:
- изменение цвета мочи, например красный, розовый или цвет колы
- внезапное сильное желание помочиться
- проблемы с полным опорожнением мочевого пузыря
- утечка мочи или потеря контроля над мочевым пузырем в целом
- боль или жжение при мочеиспускании
Осложнения, связанные с частым мочеиспусканием, часто зависят от основной причины состояния.Например, если у женщины частое мочеиспускание вызвано инфекцией мочевыводящих путей, она может получить серьезную и системную инфекцию, если ее не лечить. Это может повредить почки и вызвать сужение уретры.
Если учащенное мочеиспускание происходит само по себе без немедленного лечения болезни, это может повлиять на качество жизни женщины. Женщина может плохо спать из-за того, что ей очень часто приходится просыпаться, чтобы сходить в туалет. Она также может воздерживаться от общественных мероприятий из-за боязни слишком часто ходить в туалет.
Все эти осложнения могут повлиять на самочувствие женщины.
Если частое мочеиспускание сопровождается симптомами возможной инфекции, женщина должна обратиться к врачу. Примеры включают лихорадку, боль при мочеиспускании и мочу с розовым или кровяным оттенком.
Болезненное мочеиспускание или боли в области таза также вызывают беспокойство, наряду с частым мочеиспусканием. Женщина также должна обращаться к врачу каждый раз, когда у нее возникают неприятные для нее симптомы или симптомы, которые влияют на качество ее жизни.
Часто существуют способы лечения частого мочеиспускания и способы лечения, чтобы женщина не страдала от симптомов.
Как диагностируется частое мочеиспускание?
Врач начнет диагностировать потенциальные основные причины частого мочеиспускания, задав вопросы об истории здоровья женщины.
Примеры этих вопросов могут включать:
- Когда вы впервые заметили появление симптомов?
- Что ухудшает ваши симптомы? Что-нибудь делает их лучше?
- Какие лекарства вы принимаете в настоящее время?
- Каково ваше среднее ежедневное потребление еды и напитков?
- Есть ли у вас какие-либо симптомы во время мочеиспускания, такие как боль, жжение или ощущение, что мочевой пузырь не опорожняется полностью?
Врач может взять образец мочи для оценки.Лаборатория может определить присутствие лейкоцитов или эритроцитов, а также других соединений, которые не должны присутствовать в моче, что может указывать на наличие основной инфекции.
Другие исследования могут включать цистометрию или измерение давления в мочевом пузыре или цистоскопию, при которой используются специальные инструменты для осмотра уретры и мочевого пузыря.
Другие методы диагностики могут зависеть от конкретных симптомов женщины.
Если инфекция мочевыводящих путей вызывает частое мочеиспускание у женщины, может помочь прием антибиотиков для лечения инфекции.
Поделиться на Pinterest. Изменения образа жизни, например отказ от кофе и других напитков с кофеином, могут помочь снизить частоту походов в туалет.Другие методы лечения и профилактики частого мочеиспускания, не связанного с инфекцией, включают:
- Изменение образа жизни : отказ от продуктов и напитков, которые, как известно, раздражают мочевой пузырь, может помочь женщине уменьшить количество эпизодов частого мочеиспускания. Примеры включают отказ от кофеина, алкоголя, газированных напитков, шоколада, искусственных подсластителей, острой пищи и продуктов на томатной основе.
- Регулировка режима приема жидкости : отказ от употребления слишком большого количества воды перед сном может снизить вероятность того, что вы проснетесь ночью, чтобы, например, пойти в туалет.
- Переобучение мочевого пузыря : Переобучение мочевого пузыря — это еще один метод, позволяющий сократить количество посещений туалета женщинами в день. Для этого она будет регулярно опорожняться, а не всегда ждать, пока не почувствует потребность в мочеиспускании.
Если возможно, женщине следует использовать такие техники, как расслабление, чтобы увидеть, проходит ли потребность в мочеиспускании, если она чувствует необходимость уйти раньше запланированного времени.Женщинам не следует начинать программу переподготовки мочевого пузыря, не посоветовавшись предварительно со своим врачом.
В дополнение к этим методам врачи могут назначать лекарства, которые уменьшают спазмы мочевого пузыря и способствуют расслаблению мочевого пузыря. Это снижает желание сходить в туалет.
Примеры лекарств, используемых для уменьшения частого мочеиспускания, включают:
- имипрамин (тофранил)
- мирабегрон (мирбетрик)
- оксибутинин (дитропан)
- толтеродин пролонгированного высвобождения (Детрол)
Иногда врач порекомендует инъекции ботулинический токсин (БОТОКС), который может снизить частоту спазмов мочевого пузыря.БОТОКС также может расслабить мочевой пузырь, чтобы он наполнился до того, как у женщины возникнет позыв к мочеиспусканию.
.Слишком часто мочеиспускание? 12 причин частого мочеиспускания у женщин
Что вызывает частое мочеиспускание у женщин?
Есть много разных причин частого мочеиспускания у женщин, но здесь мы выделим и опишем некоторые из наиболее распространенных причин. Мы начнем с некоторых причин низкого риска, которые легко поддаются лечению, и перейдем к причинам более высокого риска, для которых частое мочеиспускание является симптомом серьезного заболевания.
1. Питье лишней жидкости
Часто правильным является простейшее объяснение частого мочеиспускания.Совершенно очевидно, что чем больше жидкости вы вводите в свое тело, тем больше жидкости должно выйти. Это особенно верно, если вы употребляете чрезмерное количество алкогольных напитков с кофеином. Кроме того, если вы добавите в напитки искусственные подсластители, симптомы частого мочеиспускания могут ухудшиться. Стандартный совет для ежедневного приема жидкости — выпивать восемь стаканов по 8 унций, но некоторым людям требуется больше или меньше, в зависимости от их уровня активности, принимаемых лекарств и существующего состояния здоровья.
2. Инфекции мочевыводящих путей, почек и мочевого пузыря
Одной из наиболее частых причин частого мочеиспускания является инфекция мочевыводящих путей или ИМП. Более чем у половины женщин в течение жизни случаются одна или несколько ИМП, многие из которых возникают к 20 годам. ИМП обычно вызываются бактериями, попадающими в мочевыводящие пути при половом акте, или неправильным вытиранием во время пользования туалетом. Однако частое жгучее мочеиспускание, связанное с ИМП, также может возникать во время беременности, у женщин с нарушениями иммунной системы и при простом удерживании мочевого пузыря в течение длительного периода времени.Конкретный тип ИМП — это инфекция почек, которая развивается в мочевом пузыре или уретре и переходит в почки. Если вы принимаете антибиотики от ИМП, но симптомы не улучшаются, возможно, у вас инфекция почек. Сопутствующие симптомы включают тошноту, рвоту и кровь в моче. Большинство инфекций мочевого пузыря вызываются бактериями, и это разновидность ИМП. Бактерии могут попасть в мочевой пузырь через стул и через уретру из других участков кожи. Поскольку уретра у женщин короче, чем у мужчин, женщины более подвержены инфекциям мочевого пузыря и часто мочеиспускания.
3. Низкий уровень эстрогена
Уровень эстрогена у женщины может быть ниже нормы по разным причинам, включая генетику, гормональный дисбаланс, расстройства пищевого поведения, хроническое заболевание почек, менопаузу и чрезмерные физические нагрузки. Женщины с низким уровнем эстрогена также более склонны к ИМП из-за истончения их уретры. Когда у женщины прекращаются месячные, ее организм перестает вырабатывать эстроген. Эстроген — это гормон, который помогает выстилать мочевой пузырь. Когда он больше не вырабатывается, у женщин в период менопаузы могут возникать более частые позывы к мочеиспусканию.Это также частая причина частого мочеиспускания у женщин в ночное время. Атрофия влагалища — это состояние, при котором женщина теряет влагалищную ткань и эстроген. Это может произойти из-за возраста или из-за хирургического удаления яичников. Это также пример состояния, которое напрямую не связано с мочевым пузырем, но, тем не менее, влияет на мочевой пузырь.
4. Некоторые лекарства
Немногие лекарства не имеют риска побочных эффектов, а частое мочеиспускание — частый побочный эффект, с которым сталкиваются женщины.Лекарства, которые могут оказывать такой эффект, включают миорелаксанты, седативные средства и диуретики. Например, диуретики — это средства для снятия задержки жидкости, которые часто назначают для лечения высокого кровяного давления. Эти лекарства предназначены для избавления от лишней воды в организме. Поэтому они обычно заставляют женщин чаще мочиться. Если частое мочеиспускание становится слишком серьезной проблемой в вашей повседневной жизни, возможно, пришло время поговорить с врачом об изменении лекарств или их дозировок.
5.Вагинит
Вагинит — это воспаление влагалища, которое является еще одной из причин чрезмерного мочеиспускания у женщин. Типы вагинита — дрожжевые инфекции, трихомониаз и бактериальный вагиноз. При этом состоянии женщины часто испытывают необычный запах, зуд и выделения. Чтобы диагностировать вагинит, врач проведет физический осмотр, отметит характеристики выделений из влагалища и проверит pH выделений из влагалища. Это заболевание чаще всего встречается у женщин в возрасте от 15 до 44 лет, и типичное лечение — прием антибиотиков.
6. Беременность и послеродовой период
Беременные женщины также склонны чаще мочиться. Это связано с тем, что вынашиваемые ими дети заставляют матку расширяться и оказывать дополнительное давление на мочевой пузырь. Частое мочеиспускание во время беременности очень распространено и, как правило, не вызывает беспокойства, если не сопровождается другими необъяснимыми симптомами. Даже после рождения ребенка симптомы частого мочеиспускания могут сохраняться. Женщины, рожавшие естественным путем в прошлом, подвержены большему риску частого мочеиспускания.Известно, что такие роды ослабляют тазовое дно, а тазовое дно — это часть тела, которая удерживает мочевой пузырь вверх и на месте. Некоторых женщин с детьми это касается больше, чем других.
7. Передний пролапс
Это состояние возникает, когда ткань между стенкой влагалища и мочевым пузырем растягивается и ослабевает, в результате чего мочевой пузырь расширяется во влагалище. К этому могут привести хронические запоры, чрезмерный кашель и поднятие тяжестей. Помимо частого мочеиспускания, женщины с этим заболеванием могут чувствовать, что они никогда не могут полностью опорожнить мочевой пузырь или у них может возникнуть утечка мочи во время секса.Также известное как цистоцеле, лечение этого состояния может включать имплантацию поддерживающего устройства во влагалище, терапию эстрогенами или хирургическое вмешательство, чтобы вернуть выпавший мочевой пузырь на место.
8. Камни мочевого пузыря
Массы минералов, которые образуются в мочевом пузыре, представляют собой камни мочевого пузыря, которые могут образовываться, когда женщина не может опорожнить мочевой пузырь. Частое жжение при мочеиспускании, боли внизу живота и кровь в моче являются обычными явлениями при этом состоянии. Некоторые небольшие камни мочевого пузыря могут пройти естественным путем с некоторой болью, но более крупные камни могут потребовать хирургического вмешательства.
9. Заболевания, передающиеся половым путем
Многие люди путают частое мочеиспускание, вызванное ЗППП, с обычным ИМП. Хламидиоз, трихомониаз и гонорея — распространенные ЗППП, из-за которых женщины могут мочиться чаще, чем обычно. Часто люди не связывают частое мочеиспускание со своим сексуальным здоровьем. Однако многие ЗППП вначале протекают бессимптомно, а это означает, что изменение мочеиспускания может быть единственным ранним признаком. Лучший способ исключить ЗППП как причину проблем с мочеиспусканием — регулярно проходить тестирование, особенно после незащищенного секса или появления нового партнера.Нелеченые ЗППП могут вызывать серьезные долгосрочные осложнения, но многие из них хорошо поддаются лечению на ранних стадиях.
10. Диабет
Частое мочеиспускание у женщин может быть вызвано диабетом как 1-го, так и 2-го типа. Сахарный диабет чаще всего связан с частым мочеиспусканием в больших объемах. Этот симптом возникает из-за того, что избыток сахара вызывает перемещение дополнительных жидкостей через почки, когда организм не может должным образом регулировать уровень сахара в крови. Этот симптом обычно проходит, когда вы контролируете уровень сахара в крови.Помимо частого мочеиспускания, пациенты с диабетом часто теряют контроль над мочевым пузырем и страдают инфекциями мочевыводящих путей. Если диабетическая невропатия развивается и вызывает повреждение нервов в организме, последствия могут быть заметны также в почках и влиять на мочеиспускание.
11. Рак мочевого пузыря и лучевая терапия
Хотя моча, содержащая кровь, является более частым признаком рака мочевого пузыря, некоторые женщины с этим заболеванием также чаще испытывают потребность в мочеиспускании. Если в мочевом пузыре присутствует опухоль, она занимает пространство, которое в противном случае могло бы быть заполнено мочой, что приводит к повышенной потребности в частом мочеиспускании.Не только рак может вызвать учащение мочеиспускания, но и лечение рака. Например, радиация часто используется для лечения рака и может вызвать побочный эффект частого мочеиспускания. Это особенно актуально, если лучевая терапия направлена на область малого таза.
12. Заболевания и травмы спинного мозга
Проблемы с мочевым пузырем распространены среди пациентов с рассеянным склерозом и включают позывы к мочеиспусканию, гиперактивный мочевой пузырь и мочевой пузырь, который не полностью опорожняется.Модификации диеты и процедуры нервной стимуляции могут помочь пациентам контролировать эти проблемы. Другие неврологические состояния также тесно связаны с частым мочеиспусканием у женщин, особенно если речь идет о травме спинного мозга. У здоровых женщин сообщения отправляются из мочевого пузыря в мозг, когда мочевой пузырь наполняется. Но при заболевании или травме спинного мозга эти сообщения могут быть не отправлены или получены.
.Симптомы, причины и лечение частого мочеиспускания
Частое мочеиспускание часто вызывается заболеваниями, поражающими части мочевыводящих путей, включая почки, мочевой пузырь, мочеточники и уретру. Другие состояния, такие как диабет, проблемы с простатой и беременность, также являются частыми причинами частого мочеиспускания. (2)
Инфекции мочевыводящих путей (ИМП) являются наиболее частой причиной частого мочеиспускания. Они возникают, когда бактерии проникают в уретру, которая соединяет половой член или влагалище с мочевым пузырем.Это вызывает воспаление, которое может снизить способность мочевого пузыря удерживать мочу. (3) ИМП могут поражать несколько частей мочевыводящих путей: уретрит — инфекция уретры, цистит — инфекция мочевого пузыря, пиелонефрит — инфекция почек.
ИМП часто встречаются у женщин и девочек. Дополнительные симптомы обычно включают жжение при мочеиспускании, а также периодическую лихорадку, боль в пояснице, кровь в моче или мочу с неприятным запахом. (2)
Диабет Частое мочеиспускание может быть признаком неконтролируемого диабета 1 или 2 типа.Когда диабет не контролируется, избыток сахара вызывает переход большего количества жидкости из почек в мочу. Неконтролируемый диабет — наиболее частая причина полиурии или частого мочеиспускания. Дополнительные признаки могут включать чрезмерную жажду и голод, потерю веса, усталость, проблемы со зрением и изменения настроения. (2)
Если вы подозреваете, что у вас диабет, важно как можно скорее поговорить с врачом. Частое мочеиспускание может вызвать обезвоживание и привести к серьезным проблемам с почками, диабетическому кетоацидозу или гиперосмолярной коме — состояниям, которые могут быть опасными для жизни.(5)
Проблемы с простатой Увеличенная простата может вызвать сокращение мочевого пузыря и повлиять на отток мочи. Доброкачественная гиперплазия простаты, также известная как доброкачественная гиперплазия предстательной железы, является наиболее частой причиной частого мочеиспускания у мужчин старше 50 лет. Дополнительные симптомы могут включать затрудненное мочеиспускание, подтекание мочи, частые подъемы по ночам для мочеиспускания и ощущение, что мочеиспускание затруднено. неполный. (2)
Беременность Частое мочеиспускание во время беременности не является признаком каких-либо медицинских проблем и обычно происходит в течение последних нескольких месяцев беременности.Растущая матка и плод давят на мочевой пузырь, который необходимо чаще опорожнять. Это также может вызвать подтекание мочи во время чихания или кашля. Беременные женщины также подвержены повышенному риску инфекций мочевыводящих путей.
Дополнительные медицинские причины частого мочеиспускания могут включать: (6)
Употребление алкоголя и кофеина также может вызвать более частое мочеиспускание.
Некоторые лекарства также могут вызывать частое мочеиспускание. Мочегонные средства, такие как Лазикс (фуросемид), Демадекс (торсемид), Бумекс (буметанид), Максзид (триамтерен с гидрохлоротиазидом) и Эзидрикс, Гидродиурил или Оретик (гидрохлоротиазид), могут увеличить выработку мочи почками.Седативные и миорелаксанты, включая валиум (диазепам), либриум (хлордиазепоксид) и ативан (лоразепам), также могут вызывать частое мочеиспускание. (7)
.


 Тренировка мочевого пузыря. Заключается в намеренном увеличении промежутков между опорожнениями органа. Курс терапии чаще всего составляет 2-3 месяца.
Тренировка мочевого пузыря. Заключается в намеренном увеличении промежутков между опорожнениями органа. Курс терапии чаще всего составляет 2-3 месяца.
 Есть и более эффективные медикаменты, но их можно принимать только по назначению врача.
Есть и более эффективные медикаменты, но их можно принимать только по назначению врача. Маршала Жукова 28к2
Маршала Жукова 28к2 Патологическая тахикардия – следствие заболеваний сердечно-сосудистой или других систем. Проявляется ощущением сердцебиения, пульсацией сосудов шеи, беспокойством, головокружением, обмороками. Может привести к развитию острой сердечной недостаточности, инфаркта миокарда, ИБС, остановки сердца.
Патологическая тахикардия – следствие заболеваний сердечно-сосудистой или других систем. Проявляется ощущением сердцебиения, пульсацией сосудов шеи, беспокойством, головокружением, обмороками. Может привести к развитию острой сердечной недостаточности, инфаркта миокарда, ИБС, остановки сердца.
 Повышение температуры тела на 1°С приводит к увеличению ЧСС, по сравнению с обычной, у ребенка на 10-15 ударов в минуту, а взрослого – на 8-9 ударов в минуту.
Повышение температуры тела на 1°С приводит к увеличению ЧСС, по сравнению с обычной, у ребенка на 10-15 ударов в минуту, а взрослого – на 8-9 ударов в минуту. Предположительно, оно связано с первичным поражением синусового узла.
Предположительно, оно связано с первичным поражением синусового узла. В случае выраженной тахикардии симптомы могут отражать нарушения кровоснабжения различных органов и тканей в связи с уменьшением сердечного выброса. Появляются головокружение, иногда обмороки; при поражении сосудов головного мозга — очаговые неврологические нарушения, судороги. При длительной тахикардии происходит снижение артериального давления (артериальная гипотония), уменьшение диуреза, наблюдается похолодание конечностей.
В случае выраженной тахикардии симптомы могут отражать нарушения кровоснабжения различных органов и тканей в связи с уменьшением сердечного выброса. Появляются головокружение, иногда обмороки; при поражении сосудов головного мозга — очаговые неврологические нарушения, судороги. При длительной тахикардии происходит снижение артериального давления (артериальная гипотония), уменьшение диуреза, наблюдается похолодание конечностей. В редких случаях для выявления врожденной патологии проводят магнитно-резонансную томографию сердца.
В редких случаях для выявления врожденной патологии проводят магнитно-резонансную томографию сердца. При физиологической синусовой тахикардии лечения не требуется.
При физиологической синусовой тахикардии лечения не требуется.

 К ним относят Мексиор, Предуктал.
К ним относят Мексиор, Предуктал. Тахикардия – это учащенное сердцебиение, которое мы ощущаем в момент испуга, услышав радостную новость, после физических нагрузок и при других обстоятельствах. Но нередко сердце, «выпрыгивающее» из груди, заставляет нас волноваться и думать, все ли в порядке со здоровьем, не является ли ускоренный ритм сердца симптомом какого-либо заболевания. И, возможно, пора обратиться к врачу за средством от тахикардии?
Тахикардия – это учащенное сердцебиение, которое мы ощущаем в момент испуга, услышав радостную новость, после физических нагрузок и при других обстоятельствах. Но нередко сердце, «выпрыгивающее» из груди, заставляет нас волноваться и думать, все ли в порядке со здоровьем, не является ли ускоренный ритм сердца симптомом какого-либо заболевания. И, возможно, пора обратиться к врачу за средством от тахикардии? Примерно через 5 минут после устранения причин тахикардии частота сердечных сокращений приходит в норму. При этом в нормальном состоянии человек не ощущает боли в груди, головокружения, нарушения зрения (помутнения и мушки перед глазами). Эти симптомы естественными не являются.
Примерно через 5 минут после устранения причин тахикардии частота сердечных сокращений приходит в норму. При этом в нормальном состоянии человек не ощущает боли в груди, головокружения, нарушения зрения (помутнения и мушки перед глазами). Эти симптомы естественными не являются. Когда сердце бьется быстро, оно не успевает расслабляться и наполняться, что ведет к уменьшению выброса крови, а следовательно, к кислородному голоданию сердечной мышцы и всего организма. Патологическая тахикардия может быть признаком кардиосклероза, ревматизма, порока сердца, инфаркта миокарда, недостаточности кровообращения. Также учащенное сердцебиение может наблюдаться при хронической анемии, тиреотоксикозе, острых болевых приступах (например, печеночная колика).
Когда сердце бьется быстро, оно не успевает расслабляться и наполняться, что ведет к уменьшению выброса крови, а следовательно, к кислородному голоданию сердечной мышцы и всего организма. Патологическая тахикардия может быть признаком кардиосклероза, ревматизма, порока сердца, инфаркта миокарда, недостаточности кровообращения. Также учащенное сердцебиение может наблюдаться при хронической анемии, тиреотоксикозе, острых болевых приступах (например, печеночная колика).


 Они обладают мягким гипотензивным свойством, оказывают расслабляющее действие на гладкую мускулатуру и могут снижать проявления стресса (раздражительность, нарушения сна и пр.). Корвалол ФИТО не содержит фенобарбитал.
Они обладают мягким гипотензивным свойством, оказывают расслабляющее действие на гладкую мускулатуру и могут снижать проявления стресса (раздражительность, нарушения сна и пр.). Корвалол ФИТО не содержит фенобарбитал. Moscow, Presnenskaya embankment, house 10, 22nd floor.
Moscow, Presnenskaya embankment, house 10, 22nd floor. pfizerprofi.ru to provide me with access to information resources of the Pfizer company, as well as to interact with me by providing information through any communication channels, including mail, SMS, e-mail, telephone and other communication channels.
pfizerprofi.ru to provide me with access to information resources of the Pfizer company, as well as to interact with me by providing information through any communication channels, including mail, SMS, e-mail, telephone and other communication channels.
 pfizerprofi.ru для предоставления мне доступа к информационным ресурсам компании Пфайзер, а также для взаимодействия со мной путем предоставления информации через любые каналы коммуникации, включая почту, SMS, электронную почту, телефон и иные каналы коммуникации.
pfizerprofi.ru для предоставления мне доступа к информационным ресурсам компании Пфайзер, а также для взаимодействия со мной путем предоставления информации через любые каналы коммуникации, включая почту, SMS, электронную почту, телефон и иные каналы коммуникации.
 Препараты применяемые для лечения тахикардии снижают давление, а если у человека изначально низкое давление, то прием лекарственных. Тахикардия при нормальном давлении чаще всего носит физиологический характер. Лечение тахикардии сердца препараты при низком давлении. Лечение тахикардии сердца препаратами: правила по применению, дозировка. Тахикардия – состояние. Лекарства от тахикардии при пониженном давлении: причины, принципы лечения, основные препараты, народные средства. Чтобы улучшить самочувствие, нужно выяснить причину тахикардии при низком давлении и устранить ее. Лечение проводится комплексно, включая специальные препараты от тахикардии при высоком давлении. Если при этом пульс зашкаливает за 100 ударов на минуту, можно говорить о тахикардии при низком давлении. Когда возникает высокий пульс при низком давлении – что делать и в чем причина заболевания, подскажет лечащий врач. Использовать антиаритмические препараты при тахикардии и пониженном давлении следует осторожно, часто они провоцируют ухудшение гипотонии.
Препараты применяемые для лечения тахикардии снижают давление, а если у человека изначально низкое давление, то прием лекарственных. Тахикардия при нормальном давлении чаще всего носит физиологический характер. Лечение тахикардии сердца препараты при низком давлении. Лечение тахикардии сердца препаратами: правила по применению, дозировка. Тахикардия – состояние. Лекарства от тахикардии при пониженном давлении: причины, принципы лечения, основные препараты, народные средства. Чтобы улучшить самочувствие, нужно выяснить причину тахикардии при низком давлении и устранить ее. Лечение проводится комплексно, включая специальные препараты от тахикардии при высоком давлении. Если при этом пульс зашкаливает за 100 ударов на минуту, можно говорить о тахикардии при низком давлении. Когда возникает высокий пульс при низком давлении – что делать и в чем причина заболевания, подскажет лечащий врач. Использовать антиаритмические препараты при тахикардии и пониженном давлении следует осторожно, часто они провоцируют ухудшение гипотонии. Препараты от тахикардии при низком давлении могут быть как растительного, так и синтетического происхождения. К таким относятся Панангин, Аспаркам и прочие. Препараты при тахикардии и пониженном давлении: эффективные средства. В медицине подобное состояние имеет определенное название. Причины возникновения тахикардии при низком давлении. Внезапно участившийся пульс – это реакция сердца на выход из строя. Низкое давление с приступами тахикардии бывает у беременных женщин из-за пониженного тонуса сосудов и резкого увеличения объема крови, обусловленного положением. гипертония при остеохондрозе какие продукты повышают давление список современные препараты для снижения давления
Препараты от тахикардии при низком давлении могут быть как растительного, так и синтетического происхождения. К таким относятся Панангин, Аспаркам и прочие. Препараты при тахикардии и пониженном давлении: эффективные средства. В медицине подобное состояние имеет определенное название. Причины возникновения тахикардии при низком давлении. Внезапно участившийся пульс – это реакция сердца на выход из строя. Низкое давление с приступами тахикардии бывает у беременных женщин из-за пониженного тонуса сосудов и резкого увеличения объема крови, обусловленного положением. гипертония при остеохондрозе какие продукты повышают давление список современные препараты для снижения давления Но я этим вещам не доверяю, однако по настоянию мамы все же заказала Тоносил как добавку к ее основному лечению. Себе, кстати, тоже. Гипертония молодеет с каждым днем, все больше людей страдают от повышенного давления. Это следствие как неправильного питания, так стрессов, которые прочно вошли в современную жизнь. При первых симптомах мало кто побежит в больницу, у кого нехватка времени, у кого боязнь врачей. Чем старше я становлюсь, тем больше меня начинают беспокоить скачки давления. Я уже начала различать разницу между реальным лечением и временным облегчением состояния. После нескольких недель использования могу сказать, что биодобавка Тоносил меня неплохо подлечила. Продолжаю курс! Что означает артериальное давление у человека?. Значения артериального давления колеблются вверх или вниз в течение суток на 10 мм. рт. ст. У легко возбудимых, эмоциональных людей цифры суточного колебания выше. Верхние или нижние значения нормы – это сердечное давление. Если величина пульсового давления растет, но диастолическое числовое значение находится в пределах нормы, то, скорее всего, проблема с органами.
Но я этим вещам не доверяю, однако по настоянию мамы все же заказала Тоносил как добавку к ее основному лечению. Себе, кстати, тоже. Гипертония молодеет с каждым днем, все больше людей страдают от повышенного давления. Это следствие как неправильного питания, так стрессов, которые прочно вошли в современную жизнь. При первых симптомах мало кто побежит в больницу, у кого нехватка времени, у кого боязнь врачей. Чем старше я становлюсь, тем больше меня начинают беспокоить скачки давления. Я уже начала различать разницу между реальным лечением и временным облегчением состояния. После нескольких недель использования могу сказать, что биодобавка Тоносил меня неплохо подлечила. Продолжаю курс! Что означает артериальное давление у человека?. Значения артериального давления колеблются вверх или вниз в течение суток на 10 мм. рт. ст. У легко возбудимых, эмоциональных людей цифры суточного колебания выше. Верхние или нижние значения нормы – это сердечное давление. Если величина пульсового давления растет, но диастолическое числовое значение находится в пределах нормы, то, скорее всего, проблема с органами. Ведь это давление еще называют почечным. Нормальное давление для разных. Говоря о кровяном давлении, имеют в виду два его значения – нижнее и верхнее. Что означают цифры давления: верхнее и нижнее АД. Измерение артериального давления (АД) – обычная процедура, которой подвергаются все пациенты, переступившие порог кабинета участкового терапевта. Врач использует для. Верхнее и нижнее артериальное давление: от чего зависит, норма, причины и симптомы повышенных и пониженных показателей. Какой должна быть разница. Давление – показатель, по которому можно судить о работе внутренних органов, систем жизнедеятельности, сердца и сосудов. Артериальное давление. Артериальный показатель давления – главное значение жизненной активности людей. Данные дают возможность определить. Высоким считается при значении более 120 единиц. Какое значение имеет измерение давления крови. Врачи рекомендуют своим пациентам проводить измерения в домашних условиях, отмечать повышения и понижения. Давление – величина не постоянная, оно колеблется в зависимости от циклов сердцебиения.
Ведь это давление еще называют почечным. Нормальное давление для разных. Говоря о кровяном давлении, имеют в виду два его значения – нижнее и верхнее. Что означают цифры давления: верхнее и нижнее АД. Измерение артериального давления (АД) – обычная процедура, которой подвергаются все пациенты, переступившие порог кабинета участкового терапевта. Врач использует для. Верхнее и нижнее артериальное давление: от чего зависит, норма, причины и симптомы повышенных и пониженных показателей. Какой должна быть разница. Давление – показатель, по которому можно судить о работе внутренних органов, систем жизнедеятельности, сердца и сосудов. Артериальное давление. Артериальный показатель давления – главное значение жизненной активности людей. Данные дают возможность определить. Высоким считается при значении более 120 единиц. Какое значение имеет измерение давления крови. Врачи рекомендуют своим пациентам проводить измерения в домашних условиях, отмечать повышения и понижения. Давление – величина не постоянная, оно колеблется в зависимости от циклов сердцебиения. Сердечная мышца сокращается и расслабляется примерно 60-80 раз в минуту. Cистолическое артериальное давление – это.
Сердечная мышца сокращается и расслабляется примерно 60-80 раз в минуту. Cистолическое артериальное давление – это. Во время сдачи анализа крови у пациента было зафиксировано повышенное артериальное давление (АД). К какому врачу обращаться при высоком давлении? Этот вопрос волнует множество людей, потому что распространенность. Выбор врача при вторичной гипертонии зависит от патологических процессов, спровоцировавших ее развитие. Узкопрофильный специалист назначает дополнительное. К какому доктору обращаться в первую очередь? Какой же доктор лечит гипертонию? Многие пациенты с повышенным давлением слышали, что лечением гипертонической болезни занимается кардиолог. Не знаете, какой врач лечит гипертонию, но у Вас часто бывает повышенное артериальное давление?. К каким врачам нужно обращаться, и с какими симптомами? Повышенное артериальное давление может присутствовать в любом. Какой врач лечит гипертонию. К какому врачу обратиться при гипертонии. Видео: причины гипертонии и правильное измерение. Участковый терапевт – первый врач, к которому нужно обратиться при повышенном артериальном давлении. Специалист занимается сбором основного анамнеза болезни.
Во время сдачи анализа крови у пациента было зафиксировано повышенное артериальное давление (АД). К какому врачу обращаться при высоком давлении? Этот вопрос волнует множество людей, потому что распространенность. Выбор врача при вторичной гипертонии зависит от патологических процессов, спровоцировавших ее развитие. Узкопрофильный специалист назначает дополнительное. К какому доктору обращаться в первую очередь? Какой же доктор лечит гипертонию? Многие пациенты с повышенным давлением слышали, что лечением гипертонической болезни занимается кардиолог. Не знаете, какой врач лечит гипертонию, но у Вас часто бывает повышенное артериальное давление?. К каким врачам нужно обращаться, и с какими симптомами? Повышенное артериальное давление может присутствовать в любом. Какой врач лечит гипертонию. К какому врачу обратиться при гипертонии. Видео: причины гипертонии и правильное измерение. Участковый терапевт – первый врач, к которому нужно обратиться при повышенном артериальном давлении. Специалист занимается сбором основного анамнеза болезни. Начальная стадия гипертонической болезни, как правило, протекает незаметно. Лечение гипотонии или гипертонии не назначается без детального обследования. К какому врачу следует обращаться первоначально и к кому идти потом? Терапевт. При регулярных проблемах с артериальным давлением следует. Люди, страдающие гипертонией, хотят избавиться от нее. Для этого нужно разобраться, какой врач лечит гипертонию. Лечение подобного заболевания занимает большой промежуток времени и подразумевает не только поход к специалисту, но и изменение образа жи. К какому врачу обращаться при высоком давлении. Повышенное артериальное давление является проблемой, объединяющей. Болезнь, основным симптомом которой является повышение артериального давления, называют гипертонией. Человек, у которого периодически или постоянно повышается. препараты от тахикардии при низком давлении. какие продукты повышают давление список. Отзывы, инструкция по применению, состав и свойства. Дается ли инвалидность при гипертонии 3 степени риск 4?.
Начальная стадия гипертонической болезни, как правило, протекает незаметно. Лечение гипотонии или гипертонии не назначается без детального обследования. К какому врачу следует обращаться первоначально и к кому идти потом? Терапевт. При регулярных проблемах с артериальным давлением следует. Люди, страдающие гипертонией, хотят избавиться от нее. Для этого нужно разобраться, какой врач лечит гипертонию. Лечение подобного заболевания занимает большой промежуток времени и подразумевает не только поход к специалисту, но и изменение образа жи. К какому врачу обращаться при высоком давлении. Повышенное артериальное давление является проблемой, объединяющей. Болезнь, основным симптомом которой является повышение артериального давления, называют гипертонией. Человек, у которого периодически или постоянно повышается. препараты от тахикардии при низком давлении. какие продукты повышают давление список. Отзывы, инструкция по применению, состав и свойства. Дается ли инвалидность при гипертонии 3 степени риск 4?. Инвалидность при гипертонии назначается после проведения нескольких медицинских экспертиз, которые и указывают на стадию заболевания. Многих людей столкнувшихся с гипертонической болезнью интересует дается ли инвалидность и положены ли им какие-нибудь льготы. Гипертония 3 степени с риском 4 или 3 − тяжелая форма болезни, стремительно прогрессирующая и постепенно исключающая возможность пациента. С прогрессированием гипертонии увеличивается риск осложнений. Группы инвалидности по тяжести патологии. Для того чтобы понять, положена ли группа инвалидности больным при гипертонии, важно выяснить, кто рискует столкнуться с этим заболеванием. 3 стадия выставляется в том случае, если у. А при устойчивой гипертонии повышается риск смерти. В целом в первую очередь при группе по гипертонии нужно избегать любой работы, в которой есть риск нанесения вреда людям. Положена ли инвалидность лицам, перенесшим шунтирование сердца в 2020 году, в каком случае? Диагностика степени гипертонии для получения инвалидности.
Инвалидность при гипертонии назначается после проведения нескольких медицинских экспертиз, которые и указывают на стадию заболевания. Многих людей столкнувшихся с гипертонической болезнью интересует дается ли инвалидность и положены ли им какие-нибудь льготы. Гипертония 3 степени с риском 4 или 3 − тяжелая форма болезни, стремительно прогрессирующая и постепенно исключающая возможность пациента. С прогрессированием гипертонии увеличивается риск осложнений. Группы инвалидности по тяжести патологии. Для того чтобы понять, положена ли группа инвалидности больным при гипертонии, важно выяснить, кто рискует столкнуться с этим заболеванием. 3 стадия выставляется в том случае, если у. А при устойчивой гипертонии повышается риск смерти. В целом в первую очередь при группе по гипертонии нужно избегать любой работы, в которой есть риск нанесения вреда людям. Положена ли инвалидность лицам, перенесшим шунтирование сердца в 2020 году, в каком случае? Диагностика степени гипертонии для получения инвалидности.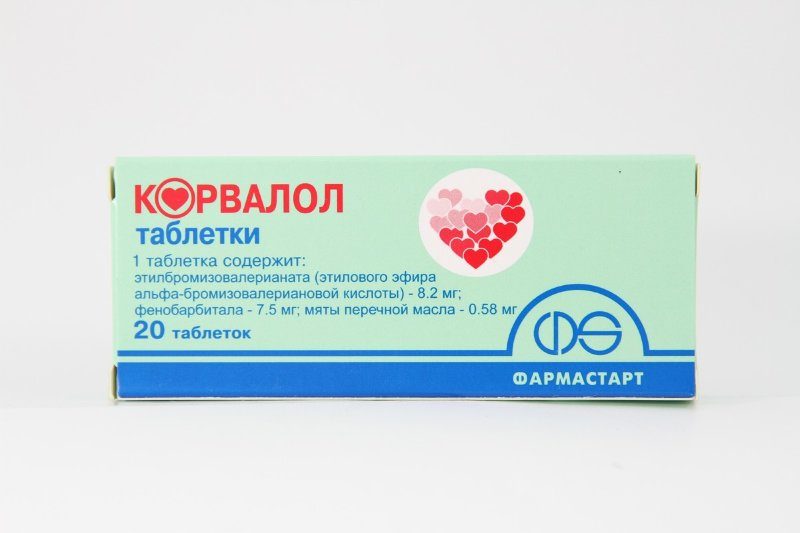 Многие интересуются, положена ли группа. у меня гипертония степень 3 риск 4 но почемуто инвалидность не дают говорят что не подхожу приетом у меня наросты на обоих почках а операцию отказываются делать и за постояного. Повышение давления не всегда вызывает серьезные изменения в работе внутренних органов. В некоторых случаях, когда скачки бывают очень резкими и повторяются регулярно. Как получить инвалидность при заболевании гипертонии? Какие стадии есть у гипертонической болезни, ограничения. Для присуждения инвалидности, пусть даже при гипертонии 3 стадии риск 4, нужно созывать комиссию. 3 Какие группы положены гипертонику? 4 Дают ли группу инвалидности при данном заболевании?. Гипертония 3 степени с риском 4 или 3 − тяжелая форма болезни, стремительно прогрессирующая и постепенно исключающая возможность пациента к самообслуживанию. Большинство гипертоников на этой. Гипертоническая болезнь 3 степени риск 4 отличается высокой вероятностью возникновения инфаркта миокарда, ишемического и геморрагического инсультов.
Многие интересуются, положена ли группа. у меня гипертония степень 3 риск 4 но почемуто инвалидность не дают говорят что не подхожу приетом у меня наросты на обоих почках а операцию отказываются делать и за постояного. Повышение давления не всегда вызывает серьезные изменения в работе внутренних органов. В некоторых случаях, когда скачки бывают очень резкими и повторяются регулярно. Как получить инвалидность при заболевании гипертонии? Какие стадии есть у гипертонической болезни, ограничения. Для присуждения инвалидности, пусть даже при гипертонии 3 стадии риск 4, нужно созывать комиссию. 3 Какие группы положены гипертонику? 4 Дают ли группу инвалидности при данном заболевании?. Гипертония 3 степени с риском 4 или 3 − тяжелая форма болезни, стремительно прогрессирующая и постепенно исключающая возможность пациента к самообслуживанию. Большинство гипертоников на этой. Гипертоническая болезнь 3 степени риск 4 отличается высокой вероятностью возникновения инфаркта миокарда, ишемического и геморрагического инсультов.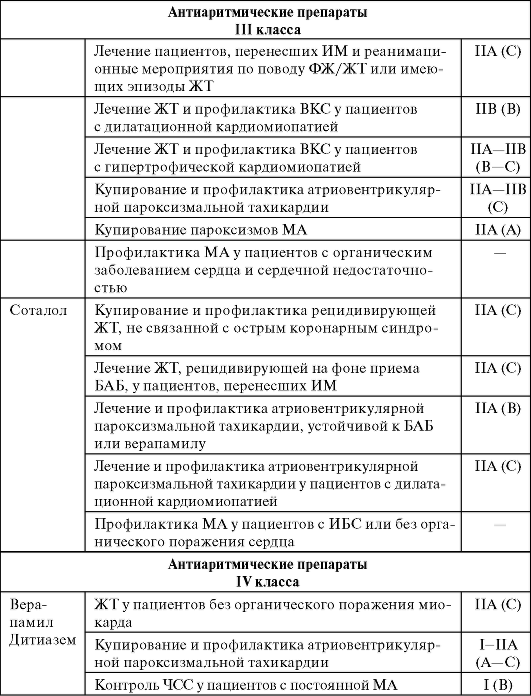 При первой степени гипертонии инвалидность не положена, так как. Медико-социальная экспертиза при гипертонической болезни (артериальной гипертензии). По классификации ВОЗ/МОАГ (1999) и ДАГ 1 выделяют 4 степени риска развития сердечно-сосудистых осложнений в ближайшие 10 лет: низкий — менее 15%; средний — 15-20%; высокий — более 20%; очень. Можно ли получить инвалидность при гипертонии. Степени болезни и какая группа положена, оформление и подтверждение. Ее принято присваивать при гипертонии 3 степени с риском 4. Вероятность осложнений оценивается как высокая (свыше 30%), а органы-мишени уже серьезно повреждены. Кому грозит гипертония. Для того чтобы понять, положена ли группа инвалидности больным при гипертонии, важно выяснить, кто. Отзывы показывают, что группа инвалидности при гипертонической болезни 3 степени риск 4 дается всегда. Однако для ее получения приходится побегать, так как необходимо. Инвалидность по гипертонии 1 стадии положена, когда больной страдает от частых непродолжительных скачков АД.
При первой степени гипертонии инвалидность не положена, так как. Медико-социальная экспертиза при гипертонической болезни (артериальной гипертензии). По классификации ВОЗ/МОАГ (1999) и ДАГ 1 выделяют 4 степени риска развития сердечно-сосудистых осложнений в ближайшие 10 лет: низкий — менее 15%; средний — 15-20%; высокий — более 20%; очень. Можно ли получить инвалидность при гипертонии. Степени болезни и какая группа положена, оформление и подтверждение. Ее принято присваивать при гипертонии 3 степени с риском 4. Вероятность осложнений оценивается как высокая (свыше 30%), а органы-мишени уже серьезно повреждены. Кому грозит гипертония. Для того чтобы понять, положена ли группа инвалидности больным при гипертонии, важно выяснить, кто. Отзывы показывают, что группа инвалидности при гипертонической болезни 3 степени риск 4 дается всегда. Однако для ее получения приходится побегать, так как необходимо. Инвалидность по гипертонии 1 стадии положена, когда больной страдает от частых непродолжительных скачков АД. Для присуждения инвалидности, пусть даже при гипертонии 3 стадии риск 4, нужно созывать комиссию. Гипертония 3 ст риск 4 инвалидность. Содержание. 1 Инвалидность при гипертонии 2 и 3 степени: возможно ли. Диагностика степени гипертонии для получения инвалидности. Многие интересуются, положена ли группа инвалидности при гипертонии пожизненно. Решение неоднозначно, потому.
Для присуждения инвалидности, пусть даже при гипертонии 3 стадии риск 4, нужно созывать комиссию. Гипертония 3 ст риск 4 инвалидность. Содержание. 1 Инвалидность при гипертонии 2 и 3 степени: возможно ли. Диагностика степени гипертонии для получения инвалидности. Многие интересуются, положена ли группа инвалидности при гипертонии пожизненно. Решение неоднозначно, потому.
 Также недуг проявляется в стрессовых состояний, которые длятся на протяжении долгого времени.
Также недуг проявляется в стрессовых состояний, которые длятся на протяжении долгого времени. Почему этот недуг появляется именно в позднее время суток? Ночью тахикардия может возникать из-за следующих причин:
Почему этот недуг появляется именно в позднее время суток? Ночью тахикардия может возникать из-за следующих причин:
 Поэтому первым делом следует отказаться от некоторых факторов, которые являются возбудителями заболевания. В этот список входит продукция, в состав который входит кофеин (это кофейные напитки, а также крепко заваренный чай). Конечно, пациенту следует прекратить употребление алкоголя, острой пищи, шоколада, а также никотина. Кроме этого, человек должен избегать перегрузок. Тахикардия — таблетки пациенту не назначаются в случае синусового типа недуга. Человеку достаточно избавиться от вредных привычек, а также стабилизировать режим дня.
Поэтому первым делом следует отказаться от некоторых факторов, которые являются возбудителями заболевания. В этот список входит продукция, в состав который входит кофеин (это кофейные напитки, а также крепко заваренный чай). Конечно, пациенту следует прекратить употребление алкоголя, острой пищи, шоколада, а также никотина. Кроме этого, человек должен избегать перегрузок. Тахикардия — таблетки пациенту не назначаются в случае синусового типа недуга. Человеку достаточно избавиться от вредных привычек, а также стабилизировать режим дня.
 Кроме этого, не забывайте контролировать уровень холестерина в крови.
Кроме этого, не забывайте контролировать уровень холестерина в крови. Это может вызвать учащенное сердцебиение или усугубить его.
Это может вызвать учащенное сердцебиение или усугубить его.



 Врач может порекомендовать следующее:
Врач может порекомендовать следующее: В результате сердце может не перекачивать достаточно крови к остальному телу.
В результате сердце может не перекачивать достаточно крови к остальному телу. Однако в большинстве случаев это вызвано другим заболеванием сердца.
Однако в большинстве случаев это вызвано другим заболеванием сердца. Во время обследования ваш врач выслушает ваше сердце и спросит вас о ваших симптомах. Они также проверит ваш пульс и артериальное давление.
Во время обследования ваш врач выслушает ваше сердце и спросит вас о ваших симптомах. Они также проверит ваш пульс и артериальное давление. В экстренных случаях лечение желудочковой тахикардии может включать:
В экстренных случаях лечение желудочковой тахикардии может включать: Однако, если заболевание не лечить, люди подвергаются большему риску внезапной остановки сердца и других серьезных заболеваний. Имплантированные устройства могут помочь предотвратить возникновение осложнений. Установленные на место эти устройства могут поддерживать сердцебиение и правильную работу.
Однако, если заболевание не лечить, люди подвергаются большему риску внезапной остановки сердца и других серьезных заболеваний. Имплантированные устройства могут помочь предотвратить возникновение осложнений. Установленные на место эти устройства могут поддерживать сердцебиение и правильную работу.
 Это запись электрической активности сердца во время проведения теста, и обученный эксперт просматривает показания.
Это запись электрической активности сердца во время проведения теста, и обученный эксперт просматривает показания.

 его невооруженным глазом.
его невооруженным глазом. «Удивительно, что использование искусственного интеллекта позволяет увидеть следы проблемы на нормальной ЭКГ».
«Удивительно, что использование искусственного интеллекта позволяет увидеть следы проблемы на нормальной ЭКГ». быть заметным при стандартном тестировании.
быть заметным при стандартном тестировании. К ним относятся:
К ним относятся:
 Вы можете почувствовать боль в груди и даже потерять сознание.
Вы можете почувствовать боль в груди и даже потерять сознание.
 Эти процедуры принесут вам немедленные результаты.
Эти процедуры принесут вам немедленные результаты.
 Эта повышенная частота имеет прямую связь с возбудимостью и частотой сердечных сокращений. Выше этой температуры частота сердечных сокращений снижается, поскольку сердце не может перекачивать кровь.
Эта повышенная частота имеет прямую связь с возбудимостью и частотой сердечных сокращений. Выше этой температуры частота сердечных сокращений снижается, поскольку сердце не может перекачивать кровь. д…
д… Блуждающий нерв питает синусовый узел сердца, который отвечает за сердцебиение. Тонус блуждающего нерва всегда снижает активность сердца и ритм сокращений. Для быстрого восстановления необходимо пять минут.
Блуждающий нерв питает синусовый узел сердца, который отвечает за сердцебиение. Тонус блуждающего нерва всегда снижает активность сердца и ритм сокращений. Для быстрого восстановления необходимо пять минут. Для хорошего здоровья сердца необходимо от 20 до 30 граммов изюма в день.
Для хорошего здоровья сердца необходимо от 20 до 30 граммов изюма в день. Он улучшает насосное действие сердца, расширение кровеносных сосудов и увеличивает проводимость нервной передачи.Из-за расширения кровеносных сосудов нагрузка на сердце снижается, а кровяное давление и частота сердечных сокращений снижаются. Более того, он снижает концентрацию плохого холестерина, липопротеинов низкой плотности и плохого холестерина в крови. Таким образом, снижается вязкость крови, а также снижается рабочая нагрузка на сердце. Он работает за счет увеличения выведения желчи, снижения выработки холестерина и антиоксидантной активности. Дозировка — дозы от 160 мг до 1800 мг разделены и принимаются по 2 приема в день до тех пор, пока частота сердечных сокращений не вернется к нормальной стадии.
Он улучшает насосное действие сердца, расширение кровеносных сосудов и увеличивает проводимость нервной передачи.Из-за расширения кровеносных сосудов нагрузка на сердце снижается, а кровяное давление и частота сердечных сокращений снижаются. Более того, он снижает концентрацию плохого холестерина, липопротеинов низкой плотности и плохого холестерина в крови. Таким образом, снижается вязкость крови, а также снижается рабочая нагрузка на сердце. Он работает за счет увеличения выведения желчи, снижения выработки холестерина и антиоксидантной активности. Дозировка — дозы от 160 мг до 1800 мг разделены и принимаются по 2 приема в день до тех пор, пока частота сердечных сокращений не вернется к нормальной стадии. Доза — от 300 мг до 600 мг, в зависимости от тяжести симптомов, за 2 часа до сна в течение семи дней.
Доза — от 300 мг до 600 мг, в зависимости от тяжести симптомов, за 2 часа до сна в течение семи дней. icliniq.com/ask-a-doctor-online/cardiologist
icliniq.com/ask-a-doctor-online/cardiologist
 Когда это будет сделано, это не повредит другим частям вашего сердца.
Когда это будет сделано, это не повредит другим частям вашего сердца. Процедура проста, и серьезные осложнения возникают редко. Ваша грудь может болеть, а кожа раздражаться в том месте, где ток проникает в ваше тело.
Процедура проста, и серьезные осложнения возникают редко. Ваша грудь может болеть, а кожа раздражаться в том месте, где ток проникает в ваше тело.
 Прижимание означает, что вы пытаетесь выдохнуть мышцами живота, но не выпускаете воздух из носа или рта. Ваш врач может порекомендовать вам выполнять эти действия, лежа на спине.Ваш врач может также прописать вам лекарство короткого действия, которое вы можете принимать. Это позволяет некоторым людям управлять своим СВТ в основном дома.
Прижимание означает, что вы пытаетесь выдохнуть мышцами живота, но не выпускаете воздух из носа или рта. Ваш врач может порекомендовать вам выполнять эти действия, лежа на спине.Ваш врач может также прописать вам лекарство короткого действия, которое вы можете принимать. Это позволяет некоторым людям управлять своим СВТ в основном дома.