Сердце – мышечный орган, который перекачивает кровь по организму путем ритмичных сокращений. Колебание стенок сосудов во время этих сокращений называют пульсом. Это очень важный показатель, ведь по его частоте определяют общее состояние здоровья человека. Учащенное сердцебиение само по себе не является серьезной патологией, но именно высокий пульс при нормальном давлении может провоцировать огромное количество проблем с сердечно-сосудистой системой.

Что это значит?
О чем говорит повышенный пульс, может сказать только доктор после тщательного обследования. Иногда изменения в работе сердца могут быть связаны со способом жизни человека, а иногда это сигнал серьезной патологии. Как правило, артериальное давление и высокий пульс говорят о наличии или развитии таких заболеваний как:
- гиперфункция щитовидной железы;

- астма;
- сердечная недостаточность;
- эндокардит;
- бронхит;
- анемия;
- сердечные аритмии.
После терапии этих заболеваний ЧСС нормализуется без дополнительного лечения.
Нарушения в работе сердца занимают первое место из причин смертности людей на планете. Именно поэтому каждый человек должен знать, чем опасен повышенный пульс при нормальном АД и что принимать для улучшения показателей.
Какой пульс считается высоким?
| Возраст | Минимальные показатели | Максимальные показатели | Норма |
| 1 месяц-1 год | 102 | 162 | 132 |
| 1-2 года | 94 | 155 | 124 |
| 4-6 | 86 | 126 | 106 |
| 6-8 | 78 | 118 | 98 |
| 8-10 | 68 | 108 | 88 |
| 10-12 | 60 | 100 | 80 |
| 12-15 | 55 | 95 | 75 |
| 15-50 | 60 | 80 | 70 |
| 50-60 | 65 | 85 | 75 |
| 60-80 | 70 | 90 | 80 |
Причины учащенного пульса при нормальном давлении у мужчин и женщин
При нормальном давлении повышенная ЧСС может быть вызвана физиологическим состоянием человека. Любые физические упражнения или нагрузки ускоряют работу сердца, вследствие этого повышается и ЧСС. При отсутствии активной деятельности сердце уменьшает количество сокращений. На повышение показателей ЧСС влияют такие факторы:
- положение тела – когда человек долго находится в одном положении ЧСС у него в норме, но когда он резко встает или изменяет позицию, пульс повышается;
- температура воздуха – когда температура и влажность воздуха повышается, сердце перекачивает кровь в ускоренном темпе;
- эмоциональное состояние − когда человек находится в веселом или наоборот подавленном настроении, о чем-то переживает или испытывает стресс показатели ЧСС повышены;
 масса тела – обычно масса тела не играет роли в ЧСС, но если человек страдает ожирением, пульс у него всегда будет повышен. Подобная ситуация отмечается и у высоких людей. У них всегда ЧСС будет на несколько единиц выше, чем у их ровесников того же пола, но ниже ростом;
масса тела – обычно масса тела не играет роли в ЧСС, но если человек страдает ожирением, пульс у него всегда будет повышен. Подобная ситуация отмечается и у высоких людей. У них всегда ЧСС будет на несколько единиц выше, чем у их ровесников того же пола, но ниже ростом;- употребление медикаментов – передозировка некоторыми препаратами имеет побочное действие, которое проявляется в виде усиленного сердцебиения.
У мужчин сердечная мышца крупнее, чем у женщин и у них всегда пульс будет ниже. Для того чтобы перекачать тот же объем крови, мужскому сердцу нужно сокращать меньше раз чем женскому.
Утром ЧСС у всех людей имеет самое низкое значение. Существенно повышаются показатели вечером из-за перевозбуждения человека, которое он испытывает на протяжении дня.
У пожилого человека пульс повышается из-за естественного старения организма, а также наличия множества сопутствующих заболеваний.
Интересно будет узнать, что у женщин в период беременности частота сокращений сердца изменяется. На первом триместре нормальная ЧСС увеличивается на 15-20 уд/мин. Подобная ситуация обусловлена повышенным количеством эстрогена в организме будущей мамы.
 Лечения данное состояние не требует, так как пульс стабилизуется самостоятельно. На втором триместре объем крови в сосудах повышается, соответственно сердце вынуждено работать в усиленном темпе. Давление при этом остается в норме. Если оно повышается важно сообщить врачу, так как есть большая вероятность выкидыша.
Лечения данное состояние не требует, так как пульс стабилизуется самостоятельно. На втором триместре объем крови в сосудах повышается, соответственно сердце вынуждено работать в усиленном темпе. Давление при этом остается в норме. Если оно повышается важно сообщить врачу, так как есть большая вероятность выкидыша.
Что значит высокий пульс во время беременности известно не многим, а ведь именно он является основным биомаркером состояния женщины и ее ребенка. Частые сердечные сокращения указывают на то, что плод развивается нормально и организм женщины способен полностью обеспечить и себя и его кислородом. Кроме того повышенной нагрузкой на сердце организм подготавливает остальные органы к стрессу, который они должны испытать во время родовой деятельности.
Чем опасно учащенное сердцебиение?
 Результатом усиленных сердечных сокращений бывает как небольшой дискомфорт, так и серьезные нарушения.
Результатом усиленных сердечных сокращений бывает как небольшой дискомфорт, так и серьезные нарушения.
Постоянно высокий пульс может стать причиной необратимых последствий, таких как образование тромбов, из-за чего появляется инсульт и инфаркт, а также развития сердечной недостаточности.
У больного повышается риск внутримозговых кровоизлияний и возникновения аритмического шока. Человек может даже умереть от внезапной остановки сердца.
Как диагностировать?
Определить ускоренную работу сердца человек способен сам, измерив пульс. Для этого нужно приложить пальцы к запястью или виску и просчитать количество сокращений в минуту.

Как правило, у людей с высокой ЧСС появляется отдышка, раздражительность, кружиться голова и присутствует ощущение нехватки воздуха. Если показатели превышают 200 ударов в минуту, больной ощущает чувство распирания внутри грудины, тупую боль. Когда ЧСС превышает 250 ударов, происходит потеря сознания.
Для диагностики тахикардии или другой болезни, симптомом которой является повышенное ЧСС, доктор проводит физический осмотр и расспрашивает пациента. Ключевым методом диагностики больных с учащенным пульсом является электрокардиография. В качестве дополнения могут назначать эхокардиографию, электрофизиологические исследования, УЗИ, а также лабораторные анализы биологических жидкостей.
Как снизить в домашних условиях?
Главной задачей врача является определение причины сбоя в работе сердечной мышцы. Если нарушения спровоцировал неправильный образ жизни, его корректируют. Специальная терапия назначается врачом только в том случае, если количество сердцебиений не восстанавливается самостоятельно в спокойном состоянии. Что принять от ускоренного сердцебиения расскажет врач на индивидуальной консультации. Учащенный пульс понижают такими препаратами как:
- Валериана;
- Персен;
- Настойка пустырника;
- Фенобарбитал;
- Реланиум.
Эти лекарства отпускают в аптеках без рецепта, но злоупотреблять ими не стоит. При неправильном употреблении эти медикаменты могут вызывать сонливость, снижение работоспособности, тошноту и рвоту.
Если у вас регулярно повышается частота пульса, обязательно пойдите на прием к врачу. Вполне вероятно высокий пульс это не самостоятельное нарушение, а симптом серьезной патологии, развивающейся в организме.
Очень мало людей знает, что делать, когда повышено количество сокращений сердца и резко ухудшается самочувствие. Самым простым способом понижения ЧСС является вызывание рвотного рефлекса. Нужно всего лишь поставить два пальца на корень языка. Несмотря на экзотичность данного способа, снизить пульс удастся очень быстро.
Оговаривая вопрос, чем сбить пульс, нельзя не упомянуть массаж каротидного синуса. Нужно приложить пальцы к точке, находящейся выше щитовидного хряща. Круговыми движениями разрабатывают указанную область 20 секунд.
Народные средства
Как уменьшить ЧСС рассказывают и рецепты народной терапии. В нетрадиционной медицине есть лекарства, которые не только снижают частоту сокращений сердца, но и улучшают работу органа. Очень хорошо себя зарекомендовал чай на основе таких растений как:
- мелиса;
- семена укропа;
- хмель;
- ромашка.
Все травы обладают седативным действиям, укрепляют иммунную систему и улучшают кровообращение. Употреблять отвар рекомендовано три раза в день по пол стакана.

Нормализует работу сердца чай из ягод шиповника. Их заваривают на протяжении 15 минут, настаивают полчаса. Затем процеживают и пьют по 1 стакану в день.
В домашних условиях понизить ЧСС можно с помощью продуктов пчеловодства. Их можно употреблять отдельно или добавлять в чай. Очень быстро дает эффект чай из корня валерианы и меда.
Профилактика
Замедлить учащенное сердцебиение можно, просто успокоившись. Иногда достаточно понаблюдать за аквариумными рыбками или послушать расслабляющую музыку.
Повысить устойчивость организма к стрессам и психологическим нагрузкам поможет йога, дыхательные практики.
Хорошей профилактикой учащенного сердцебиения является отказ от вредных привычек. Лишние килограммы тоже создают повышенную нагрузку на сердце.
Чтобы предупредить сбои в работе сердца обязательно пополните свой рацион витамин содержащими продуктами, пищей с повышенным количеством магния и калия.
Не игнорируйте бессонницу, отсутствие полноценного сна снижает иммунитет. Людям, испытывающим проблемы с частотой сердечного ритма, желательно придерживаться режима и много времени проводить на свежем воздухе. Так их органы будут получать больше кислорода и самочувствие улучшится.

Вы можете сколько угодно раздумывать, от чего может быть высокий пульс у вас, но только по пути в больницу. Игнорирование проблемы ее не решает, а только усложняет в последствие работу врачам.
Высокий пульс при нормальном давлении – явление не такое уж редкое, требующее внимания со стороны врачей терапевта и кардиолога. Если пульсовое давление повышается, этот факт редко отмечает сам человек до фиксации показателей, обычно такое состояние проявляется изменениями в самочувствии, что и является поводом для обращения к специалисту. Зачастую пульс изменяет частоту после физических нагрузок, стрессов и в результате усталости, а сопутствует этому симптому и повышение уровня артериального давления (АД).
Но это не означает, что частота сердечных сокращений не может вырасти без увеличения систолического давления, он может скакать и при нормальных показателях тонометра. Сегодня нужно разобраться, о чем свидетельствует высокая частота сокращений сердца одновременно с нормальным давлением, какие причины вызывают состояние, и как с ним бороться.
Что такое пульс
Пульс – это определенная частота колебаний сосудистых стенок, происходящая по типу толчков, которая зависит от ритмичности работы сердца. При нормальном давлении у здорового человека сердце сокращается от 60 до 85 раз в минуту, но этот параметр может подвергаться изменениям в силу возраста, образа жизни и состояния здоровья. Также на показатель ЧСС (далее так будет называться частота сердечных сокращений) влияют психологическое состояние, уровень физических нагрузок и окружающая обстановка.
Стойкое повышение показателей ЧСС, не связанное с двигательной активностью и увеличением кровяного давления, называется аритмией и говорит о сбоях в функционировании сердца. Такое же состояние фиксируется и при завышенных показателях АД, но патологические изменения отмечаются, как правило, не в одном сердечном отделе. Тахикардия – диагноз, выставляемый при увеличении ЧСС до 90 раз в минуту и выше.
Что делать, если повышенный пульс при нормальном давлении фиксируется все чаще? Обратиться к кардиологу для выявления причин синдрома и назначения терапевтического курса, если в этом будет необходимость.
Причины повышения пульса при нормальном давлении
Прежде чем бежать к специалистам и предъявлять жалобы на учащенное сердцебиение при давлении, не отклоняющемся от нормы, нужно убедиться, что пульс измеряется правильно. Многие люди предпочитают фиксировать показатели, приложив пальцы к шее, поскольку удары сердца там прощупываются легче, однако это неправильно.
При воздействии на сосуды шеи крупного диаметра ритм сокращений сердца может поменяться, и тогда полученный результат не будет соответствовать действительности. Измерять пульс нужно только на руке, находясь в состоянии покоя, при этом не следует шевелиться, разговаривать и смеяться.
Почему учащенный пульс наблюдается при нормальных показателях АД:
- двигательные и физические нагрузки;
- синдром хронического недосыпа, когда человек много работает, не отдыхает и спит менее 7 часов в сутки;
- испуг, стресс, конфликтная ситуация;
- бурные положительные и отрицательные эмоции.
Но если учащение ЧСС фиксируется вне зависимости от этих факторов, игнорировать такое состояние не стоит – оно может говорить о развивающихся в организме проблемах и заболеваниях.
Влияние на пульс физической активности
Обычно если давление нормальное, а пульс высокий, такое состояние наблюдается после интенсивных занятий спортом (бег, футбол, фитнес, борьба, тяжелая атлетика). После того как человек закончил тренировку, показатель сердцебиения должен самостоятельно прийти в норму в течение 10–15 минут. Если же этого не происходит, такой синдром следует принять во внимание и обратиться к доктору.
Затяжными показателями пульса при давлении в норме считаются:
- после физических нагрузок легкой и умеренной степени (пешая прогулка, несколько десятков приседаний, наклоны) ЧСС должна самостоятельно прийти в норму в течение 2–3 минут;
- после нагрузок средней и высокой выраженности (бег, поднятие тяжестей, тренировки в спортзале, поднятие по лестнице около получаса подряд) – пульс должен прийти в норму за 10–15 минут.
Когда действительность не соответствует приведенным нормам, нужно обследоваться на начальные признаки сердечной недостаточности. Необходимый перечень обследования будет зависеть от клинической симптоматики, частоты случаев, когда пульс повышен и прочих внешних и внутренних факторов.
Читайте также:
Стресс и повышение ЧСС
Распространенные причины частого пульса на фоне нормального или пониженного давления также включают стресс. После бурного проявления радости (а она тоже считается стрессовой ситуацией для организма, поскольку при этом в большом количестве вырабатывается гормон адреналин, влияющий на ЧСС) или печали пульс должен сам прийти в норму. Но если конфликты и стрессы являются постоянными спутниками жизни человека, возникает стойкая тахикардия, когда сердце бьется чаще, чем 100 раз в минуту.
На начальной стадии патологии, когда есть возможность устранить ее признаки физиологическим путем, без применения препаратов, нужно сразу принимать меры.
Это значит исключить из жизни провоцирующие факторы – если конфликты происходят на работе, следует ее сменить, при недопонимании с женой или мужем нужно пересмотреть свои отношения и что-то кардинально изменить. При необходимости доктор может посоветовать средства успокаивающего действия, которые укрепят нервную систему и поспособствуют нормализации работы сердца.
Хронические воспалительные процессы в организме
Если без понижения давления и его повышения пульс все равно регулярно скачет, такой признак может указывать на наличие хронических очагов инфекции в организме. При этом увеличивается нагрузка на сердце, и оно сокращается с удвоенной силой, стараясь самостоятельно устранить причину такого явления.
Главной причиной осложнений на сердечную мышцу считается хронический тонзиллит (ангина). Если человек переносит болезнь на ногах, даже после устранения возбудителя (вируса или бактерии), он остается активным и негативно воздействует на соединительные ткани внутренних органов. Также с наибольшей вероятностью к появлению учащенного пульса приводят:
- ларингит, фарингит, хроническое воспаление связочного аппарата;
- насморк, синусит;
- заболевания бронхо-легочной системы – бронхит, трахеит, пневмония;
- проблемы с мочеполовой системой – уретрит, цистит;
- патологии печени, желчного пузыря, поджелудочной железы – холецистит, панкреатит, дискинезия желчевыводящих путей;
- наличие кариозных зубов в полости рта, воспалительные болезни десен в хронической форме.
Чтобы снизить опасность развития тахикардии и аритмии как результата хронических инфекций, следует вовремя лечить воспалительные заболевания, устранить проблемы с кариозными зубами и обращать внимание на здоровье мочеполовой системы.
Заболевания щитовидной железы
Многие пациенты с гипотиреозом жалуются на одновременное повышение показателей давления и ЧСС, но пульс может учащаться и при неизмененном уровне АД. Он стабильно держится в районе 100 ударов в минуту даже при отсутствии физических нагрузок и стрессов.
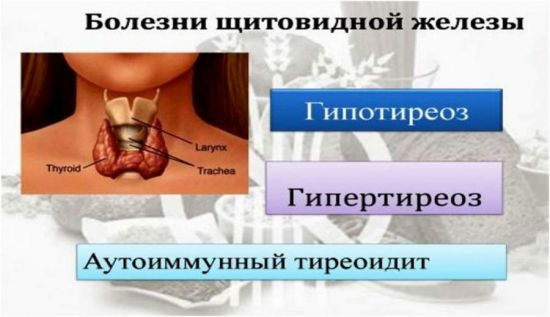
Если не повышается и не снижается давление, а пульс повышен, синдром иногда свидетельствует о проблемах со щитовидной железой
Помимо учащения ЧСС, проблемы со щитовидкой проявляются и дополнительной симптоматикой:
- боли в эпигастрии, чувство тошноты;
- склонность к запорам или поносам;
- у женщин – нарушения менструального цикла, у мужчин – низкий уровень полового влечения;
- ухудшение памяти и внимания.
Обратиться к эндокринологу нужно при появлении подобных симптомов одновременно с учащением пульса непонятного генеза. Это облегчит постановку диагноза и ускорит назначение лечения.
Железодефицитная анемия
Когда в крови недостаточное количество гемоглобина, снижается обеспечение внутренних органов кислородом, из-за чего возникают большие нагрузки на сердце – оно вынуждено сокращаться чаще, чтобы стабилизировать насыщение систем. Анемия развивается при недостатке железа или в результате потери большого количества крови, но первый вариант самый распространенный.
Что можно сделать для восстановления нормального уровня гемоглобина и приведения в норму ЧСС? Употреблять в пищу больше субпродуктов (свиная и говяжья печень), орехов, красных овощей и фруктов (моркови, свеклы, яблок), гречневой крупы, шпината, бобовых и сухофруктов.
Остеохондроз
Еще одной патологией, из-за которой могут наблюдаться скачки пульса при неизменных показателях АД, считается остеохондроз. Зачастую повышение ЧСС отмечается при поражении шейного или грудного отдела позвоночного столба, помимо этого, наблюдаются дополнительные симптомы: болевые ощущения в районе груди и шеи, ухудшение концентрации, невозможность сосредоточиться на конкретной задаче, чувство скованности.
Нужно уточнить, что повышение пульса при остеохондрозе может и не отмечаться регулярно, а лишь проявляться после физических нагрузок и длительного пребывания в неудобной позе.
Заболевания сердечно-сосудистой системы
При болезнях сердца и сосудов, например, при гипертонии, пульс может учащаться одновременно с повышением уровня давления, а при гипотонии (сниженном давлении) – на фоне скачка давления в меньшую сторону. Либо увеличение ЧСС носит приступообразный характер, когда пациент жалуется на боли за грудиной, обморочное состояние, головокружения и общее ухудшение самочувствия.
Диагностика
Принимать меры по устранению повышения ЧСС следует сразу при обнаружении симптоматики. Прежде чем назначить лечение, врач проведет подробный осмотр, соберет анамнез, выяснит, страдал ли кто-нибудь из членов семьи пациента от сердечно-сосудистых патологий. Чтобы определить, по какой причине пульс скачет при нормальных показателях АД, нужна всесторонняя диагностика.
Рекомендуемый перечень обследований включает:
- анализы крови общий и на биохимический состав – здесь могут проявиться признаки хронических воспалений в организме, недостаток гемоглобина и прочие проблемы;
- ЭКГ – для оценки функционирования сердца;
- взятие крови для анализа на содержание гормонов – позволяет выявить начинающиеся заболевания эндокринной системы;
- суточное мониторирование показателей АД и сердечных сокращений, для фиксации времени повышения пульса и условий, предрасполагающих к нему;
- УЗИ сердца;
- УЗИ органов брюшной полости, печени, почек.
Проведение УЗИ сердца
Если требуется консультация дополнительных специалистов, пациента направляют к неврологу, эндокринологу, ЛОР-врачу, в зависимости от первопричины признаков аритмии.
Первая помощь при учащении пульса
Если пульс очень повысился, не стоит поддаваться панике. Можно испробовать домашние меры купирования состояния, прежде чем приступать к принятию препаратов. Нужно принять горизонтальное положение, ноги приподнять так, чтобы они находились выше уровня головы и полежать 10–15 минут. При этом рекомендуется открыть окна, чтобы обеспечить доступ кислорода, а затем сделать глубокий вздох и на выдохе покашлять.
Если состояние не стабилизировалось самостоятельно, а самочувствие ухудшается, следует вызвать врачебную бригаду, а до их приезда выполнить ряд действий:
- выпить настойку пиона, пустырника, валерианы либо рассосать таблетку Валидола;
- с небольшим усилием прижать глазные яблоки при закрытых глазах и удержать такое положение 20–30 секунд;
- вызвать рвоту воздействие на область корня языка;
- мягко помассировать области шеи по бокам, в месте расположения сонных артерий.
Можно принять таблетку Анаприлина 20 мг, но другие препараты использовать без разрешения врачей не допускается. Если же в результате повышения ЧСС человек потерял сознание, его нужно умыть холодно водой, расстегнуть одежду для доступа свежего воздуха и привести в чувство при помощи нашатырного спирта.
Лечение
На начальной стадии проблем, когда пульс учащается не так часто, можно обойтись собственными силами и не прибегать к помощи медикаментов:
- Устранить стрессовые и конфликтные ситуации, обеспечить организму полноценный 8-часовой отдых, не перегружаться умственной и физической работой.
- Отказаться от кофеиносодержащих напитков, которые повышают пульс и давление (чай, кофе, энергетические напитки).
- Отказаться от работы на вредном производстве, где круглосуточно человек находится в условиях шума, нервного и физического напряжения, загрязненного воздуха.
- Сбалансировать питание, отказаться от пищи соленой, жирной, копченой и повышающей уровень холестерина в крови. Заменить ее овощами, злаками, клетчаткой, рыбой нежирных сортов, кисломолочными продуктами.
- Наладить регулярные физические нагрузки умеренной интенсивности – гулять пешком на свежем воздухе, делать гимнастику по утрам, не проводить долгое время в сидячей неудобной позе (особенно людям с остеохондрозом).
Такие меры должны помочь избавиться от скачков пульса и держать под контролем уровень давления. Если учащенная ЧСС наблюдается у беременной женщины, ей следует больше находиться на открытом воздухе, заняться йогой для беременных, слушать перед сном успокаивающую музыку и принимать теплые (но не горячие) ванны.
Медикаментозное лечение при его необходимости включает:
- антиаритмические препараты – Дилтиазем;
- бета-адреноблокаторы – Атенолол, Бетаксолол, Тимолол;
- блокаторы кальциевых каналов – Верапамил, Циннаризин;
- блокаторы натриевых каналов – Хинидин, Новокаинамид.
В случае обнаружения проблем со щитовидной железой, назначаются средства для устранения патологии, например, Мерказолил. При повышенной нервозности рекомендуются седативные средства Персен, корень валерианы, настойка пустырника. Транквилизаторы назначают в сложных случаях, на фоне выраженного нервоза – это Феназепам, Гидроксизин, Диазепам. Основной курс лечения будет зависеть от результатов обследования и выявленных причин нарушений ритма сердечных сокращений.
Игнорирование симптоматики, когда пульс повышается при нормальных показателях АД со временем грозит развитием череды осложнений. Это аритмический шок, недостаточность кровообращения в отделах головного мозга, обморочные состояния и гипертония. Самым тяжелым последствием может стать тромбоэмболия капилляров мозга, из-за чего происходят ишемические инсульты. Поэтому принимать меры к устранению проблем с пульсом нужно сразу по мере их обнаружения. На начальных стадиях заболеваний можно будет купировать синдром самостоятельно, без применения сложных химических препаратов.
Пульс создается колебанием артериальных стенок и у этих толчков есть своя периодичность, связанная с сердечными сокращениями. Любые отклонения в работе сердца провоцируют изменения в ритме пульса, поэтому у людей нередко отмечается высокий пульс при нормальном давлении. Что он можетозначать?Зачастую доктора объясняют такое явление чрезмерными умственными или физическими нагрузками, стрессами либо бессонницей, поскольку они непосредственно влияют на количество сокращений сердечной мышцы, его снабжение кислородом и питательными веществами.
Причины учащенного сердцебиения при нормальном давлении
Основная причина повышения пульса – стресс, ведь жизнь обитателей мегаполисов изобилует стрессовыми ситуациями. Но нередко явление провоцируют и иные причины. Среди них:
- употребление кофеино- и алкоголесодержащих напитков и продуктов питания;
- интенсивные положительные либо отрицательные эмоции;
- изобилие острых блюд в рационе и переедание;
- нахождение в душном помещении.

 Кофеин может быть причиной высокого пульса при нормальном давлении
Кофеин может быть причиной высокого пульса при нормальном давленииПочему еще может возникать повышение пульса? Повышенный пульс при нормальном артериальномдавлении (АД)также может наблюдаться у беременных и подростков, так как в этот период сердечная мышца работает несколько интенсивнее. Может провоцировать явление и тяжелые физические нагрузки (рабочие, спортивные).
Показатели пульса в норме
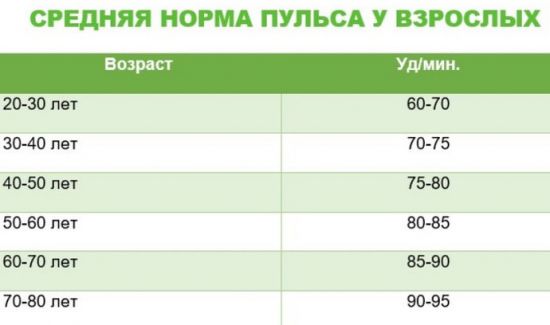
Обсуждая повышенные показатели пульса нужно понимать, что же принято считать нормой. Как правило, для мужчин это 60-85 ударов в минуту. Для женщин нормальные показатели чуть выше, а для людей в возрасте несколько ниже. Наличие у новорожденного учащенного, в сравнении со взрослым человеком, сердцебиения и пульса, не должно пугать – это их особенность, что также вписывается в рамки нормы.
Стабилизация пульса у детей отмечается лишь в 14-15 годам. Может встречаться и частота пульса в 90 ударов в минуту, которая будет являться нормой отдельного индивидуума, но пульс выше 100 ударов в минуту при нормальном давлениисчитается аномалией, указывающей на развитие тахикардии.
Ниже приведена таблица, где запечатлены нормальные показатели для разных возрастных групп.
| Возраст | Минимальный показатель пульса | Средний показатель | Максимальный показатель |
|---|---|---|---|
| До 1 месяца | 110 | 140 | 170 |
| От месяца до 1 года | 102 | 132 | 162 |
| От 1 года до 2 лет | 94 | 124 | 154 |
| От 4 до 6 лет | 86 | 106 | 126 |
| 6-8 лет | 78 | 98 | 118 |
| 8-10 лет | 68 | 88 | 108 |
| 10-12 лет | 60 | 80 | 100 |
| 12-15 лет | 55 | 75 | 95 |
| 15-50 лет | 60 | 70 | 80 |
| 50-60 лет | 64 | 74 | 84 |
| 60-80 лет | 69 | 79 | 89 |
Высокий пульс при различных патологиях
Но пульс на фоне нормальных показателей АД никогда не повышаетсяпросто так. Нередко затяжные приступы тахикардии спровоцированы серьезными недугами, которым зачастую сопутствуют депрессии, затяжные стрессы и нервные расстройства.
Учащенный пульс и ускоренное сердцебиение могут указывать на:
- эмфиземы;
- малокровие;
- алкоголизм;
- наркоманию;
- изменения миокарда;
- детские расстройства дыхания;
- бесконтрольное употребление лекарственныхсредств.
Из инфекционных заболеваний учащенный пульс провоцирует:
- ринит;
- синусит;
- трахеит;
- бронхит;
- ларингит;
- фарингит;
- тонзиллит;
- холецистит;
- уретрит;
- цистит.
Может отмечаться тахикардия и при остеохондрозе. В таком случае на фоне увеличенных показателей пульса нередко появляются боли в шее и голове, головокружение и чувство их скованности. Аномально высокие показатели пульса при остеохондрозе могут проявляться после продолжительного пребывания в неудобной позе, продолжительного сидения, резкого поворота головы либо корпуса.
Нередко тахикардия наблюдается у лиц, страдающих ожирением, ВСД или же после сильнейшей интоксикации организма. Вдобавок это явление проявляется у голодающих и людей, сидящих на диете. В таких случаях учащение пульса возникает из-за дефицита питательных веществ.
Сопровождающие явление симптомы
Игнорировать тахикардию довольно сложно, так как она нередко ведет к появлению иных малоприятных симптомов. К ним можно отнести:
- пульсацию в области висков, в груди, в кончиках пальцев;
- тревожность либо подступающая паническая атака;
- предобморочное состояние;
- похолодение конечностей;
- усиленная потливость;
- шум или звон в ушах;
- влажность ладоней;
- головокружение;
- ватность ног.

 Головокружение – сопровождающий симптом высокого пульса при нормальном давлении
Головокружение – сопровождающий симптом высокого пульса при нормальном давленииЕсли тахикардия вызвана отклонениями в работе эндокринной системы, у человека возможно появление следующей, дополнительной симптоматики:
- тошнота;
- диарея или запор;
- болезненность живота;
- снижение потенции у мужчин;
- нарушения менструального цикла у женщин;
- общая раздражительность и ухудшение памяти.
Диагностика
При продолжительной и стойкой тахикардии необходимо обратиться в медучреждение для уточнения недуга, спровоцировавшего явление. Зачастую с этой целью назначаются такие исследования:
- ЭКГ;
- МРТ сердца;
- ЭЭГ головного мозга;
- суточный мониторинг ЭКГ;
- общий и биохимический анализ крови;
- исследование крови на уровень тиреотропных гормонов.
Как уже упоминалось, все эти мероприятия нацелены на поиск причины аномалии, поскольку тахикардия не является самостоятельным недугом, а лишь тревожным сигналом, указывающим на патологию. А значит, именно ее необходимо отыскать терапевту или более узким специалистам (кардиологу, эндокринологу, неврологи или психотерапевту).
Меры первой помощи
При устойчивой и продолжительной тахикардии, можно попытаться снизить скорость сердечного ритма самостоятельно на дому. Но делать это нужно осторожно, так как велика вероятность осложнений. Также нужно помнить, что показатели от 90 до 120 ударов в минуту приемлемы, но если они выходят за эти рамки, то требуется срочная госпитализация.
Алгоритм при тахикардии такой.
- Человека усаживают, подложив под спину валик из одеяла или подушку. Что делать не стоит, так это укладывать его, так как это может не только нарушить кровообращение, но и вызвать проблемы с дыханием.
- Попросить больного сосредоточится на дыхании: вдохи должны быть медленными, а выдыхать воздух нужно с некоторой задержкой. Подобные дыхательные упражнения не только нормализуют сердечный ритм, но и снизят показатели АД, если последние поползли вверх.
- До приезда бригады скорой помощи лучше не давать пострадавшему никаких лекарств от повышенного пульса, поскольку неизвестны причины, спровоцировавшие явление. Максимум, что можно дать – 50 мг бета-блокатора Анаприлина. Но если сердцебиение слабо выражено, то хватит и половины этой дозы. Также можно принять одну таблетку валерианы или пустырника.
Способы снижения пульса при стабильном АД
Уже не раз упоминалось, что эффективное лечение тахикардии начинается с выявления основного заболевания, вызвавшего это явление. Основная терапия будет нацелена на устранение главного недуга, но на фоне такого лечения пропадает и проблема высокого пульса при нормальном давлении. Но нередко одной препаратной терапии недостаточно и доктора советуют пациентам обратить внимание на их питание и некоторые средства народной медицины.
Медикаментозная терапия
Нередко при тахикардии доктора прописывают препараты из нижеприведенных групп.
- Седативные препараты (Персен, Диазепам). Эти капсулы и таблетки весьма эффективны при эмоциональном перенапряжении и ВСД.
- Бета-блокаторы (Атенолол, Метопропол). Но лекарства этого типа применяются сугубо под врачебным надзором из-за их способности существенно понижать АД.
- Транквилизаторы (Реланиум). Их используют как крайнюю меру, поскольку они замедляют пульс до нижнего допустимого предела.
- Антиаритмичные препараты (Верапамил, Дилтиазем).

 Диазепам – препарат для лечения высокого пульса при нормальном давлении
Диазепам – препарат для лечения высокого пульса при нормальном давленииК тому же для снижения пульса на фоне нормальных показателей АД применяют лекарства, улучшающие приток кислорода к сердцу и активизирующие кровообращение внутри сердечной мышцы. К ним относят:
- Персен;
- Валидол;
- Афобазол;
- Валокардин;
- Капли Зеленина;
- настойки, таблетки валерианы и пустырника.
Народные способы лечения
Медикаментозную терапию по снижению высокого пульса на фоне нормального АД нередко дополняет лечение народными средствами. Существует множество альтернативных рецептов, способствующих стабилизации частоты сокращений сердечной мышцы. Особо полезными считаются сухофрукты. Как правило, используют черный изюм и урюк. Их берут в равных пропорциях с грецким орехом, после чего измельчают. Полученную массу заливают 200 мл меда и хранят в холодильнике. Средство принимают дважды в день по 1 ч. л., в течение 3 месяцев.
Сбор трав
Можно приготовить такую травяную смесь:
- 200 г валерианы;
- 200 г пустырника;
- 100 г плодов аниса;
- 100 г травы тысячелистника.
15 г такого сбора заливают 300 мл кипятка и настаивают около часа в термосе. Затем средство профильтровывают и употребляют на протяжении дня в равных дозах. Лечебный курс длится 1 месяц.
Отвар шиповника
В ягодах шиповника содержится множество микроэлементов, благотворно воздействующих на сердечную мышцу. Плоды шиповника измельчают и заливают кипятком из расчета 15 г ягод на 400 мл воды. Затем средство дополнительно томят на небольшом огне еще 10 минут. В остывший отвар добавляют 25 г меда и пьют 3-4 раза по 50 мл. Длительность курса – 2 недели.
Настойка мелиссы
Для устранения последствий стресса и нормализации пульса может применяться настойка лимонной мяты. Чтобы ее приготовить берут 100 г свежей мелиссы, помещают ее в баночку из коричневого стекла и заливают 200 мл водки. Далее, средство выдерживается в затемненном месте на протяжении 10 дней. Потом настойку фильтруют. Принимают по 5 мл настойки, предварительно разведенных в 50 мл теплой воды.

 Настойка мелиссы – народное средство для лечения высокого пульса при нормальном давлении
Настойка мелиссы – народное средство для лечения высокого пульса при нормальном давленииРоль питания при патологическом состоянии
К тому же человеку, страдающему от тахикардии необходима коррекция питания. При проблеме учащенного пульса нужно обогатить рацион продуктами, изобилующими такими элементами, как калий, кальций и железо. Также больным рекомендуется принимать натощак мед (5 г) или меловую воду (250 мл). Очень важно не переедать и ограничить сладости.
Нередко учащенное сердцебиение – результат дефицита кислорода в тканях. Подобное нередкое явление при нехватке железа – элемента, участвующего в процессе доставки кислорода. В таких случаях нужно включить в меню такие продукты:
- мясо курицы, говядину, печень;
- бобовые, орехи и сухофрукты;
- яблоки зеленых сортов;
- шпинат;
- гречку.
Но любая коррекция рациона при подобной проблеме, также как и назначение медикаментозного лечения, должна проводиться специалистами.
Возможные последствия
Как правило, кратковременная тахикардия не влечет опасных для жизни и здоровья последствий. Но лучше обратиться за врачебной помощью при первых ее признаках, поскольку длительная тахикардия сопряжена с такими осложнениями.
- Нарушения метаболизма, ведущие к иммунодефициту. Довольно распространены.
- Систематические обмороки. Повышают вероятность травмирования и даже летального исхода, так как застают человека врасплох.
- Повышается вероятность инфаркта миокарда, вследствие нарушения питания самой сердечной мышцы.
- Возрастает риск тромбоэмболии и закупорки сосудов сформировавшимися сгустками.
- Развитие резкого снижения АД, так званного кардиогенного шока. Явление чревато летальным исходом.
- Возможность остановки сердца. Она при тахикардии присутствует всегда, поскольку процесс довольно хаотичен. Приводит к скорой смерти больного.
Чтобы избежать страшных последствий учащенного пульса, нужно сразу же реагировать на этот тревожный сигнал и своевременно обращаться за медпомощью.
Меры профилактики
Специфических способов профилактики данного явления не существует, но чтобы снизить риск его возникновения порой достаточно придерживаться ЗОЖ. То есть:
- отказаться от вредных привычек, таких как табакокурение и употребление алкоголя;
- уделять должное внимание питанию, включая в него как можно больше овощей и фруктов, и минимизируя в рационе жирные, жареные и соленые блюда;
- нормализовать питьевой режим, выпивая ежедневно 1,8-2 л воды;
- обеспечивать себя физическими нагрузками, но не перегружать ими организм.
Это довольно простые и понятные правила, которые, тем не менее позволяют добиться хороших результатов.
таблица по возрастам, методы лечения
Родителям стоит знать, что нормальное давление у подростка колеблется от 100 до 140 мм ртутного столба систолическое и от 70 до 90 мм ртутного столба диастолическое.
Пульс при этом должен составлять от 60 до 80 ударов в минуту. На протяжении суток показатели могут значительно отличатся, а связано это с множеством факторов – вязкости крови, эластичности сосудистых стенок, сопротивляемости сосудов, интенсивности сердечных сокращений.
Многих родителей пугает такой момент: давление у ребенка нормальное, а пульс учащенный.
Как необходимо действовать в такой ситуации?
Какие причины такого отклонения и когда срочно требуется лечение – вопросы не пустопорожние, нуждающиеся во внимательном отношении и рассмотрении.
Показатели нормального пульса у подростка
Чтобы правильно подсчитать пульс, подростка усаживают в удобном положении напротив себя. Ему следует расслабиться и успокоиться. Рука, на которой будет производиться подсчет пульса, должна быть в статичном горизонтальном положении. Затем необходимо средний и безымянный палец руки приложить к внутренней стороны запястья испытуемого, где находится лучевая артерия.
После того как прижатые пальцы ощутят сердцебиение, начать подсчет показателя в течение 30 секунд. Далее получившееся число умножается на 2 – это и будет окончательный результат.

Представленная таблица отображает нормальные границы значений пульса у человека в разном возрасте:
| Возраст | Показатели пульса (норма), уд/мин |
| Младенцы до 1 месяца | 110-170 |
| Дети с 1 мес. до 1 года | 105-160 |
| С 1 года до 7 лет | 95-100 |
| От 7 до 12 лет | 60-100 |
| От 12 до 15 лет | 55-95 |
| От 15 до 18 лет | 60-80 |
| Взрослые 18 — 60 лет | 60-80 |
| Пожилые люди | 60-65 |
Учащение пульса – это превышение показателей верхней границы нормы более чем на 10%. Нормально, если подобный симптом возникает по физиологическим причинам, хуже, когда в организме обнаруживается патология.
Почему у подростка повышается пульс?
Оказывается, учащенный пульс не всегда говорит о наличии проблем в организме ребенка. Во время стресса или испуга, при сильной физической нагрузке, эмоциональном волнении и других особенностях человека увеличение сердечных сокращений считается нормальной ситуацией. Пульс 120 ударов в минуту у ребенка 8 лет после утренней пробежки – это совсем не страшно. Спустя 10-15 минут сердце придет в норму и для волнений не будет повода.

Нередко физиологическое повышение пульса регистрируется у женщин при беременности, при неумеренном употреблении кофеинсодержащих напитков или во время лихорадки, когда температура тела превышает 39 градусов.
Патологические причины высокого пульса, то есть более 100 ударов,следующие:
- нарушение оптимального режима отдыха,
- лишний вес,
- интоксикация,
- проблемы с эндокринной системой,
- анемия,
- острые болезни вирусного характера,
- остеохондроз позвоночника,
- вредные привычки,
- заболевания сердца,
- применение сильнодействующих медикаментозных препаратов,
- авитаминоз,
- вегето-сосудистая дистония.
Повышенный пульс при нормальном давлении требует незамедлительной консультации врача.
Чем опасен высокий пульс?
Увеличение числа сердечных сокращений влечет за собой развитие тахикардии. Чаще всего это заболевание возникает у подростков на фоне непропорционального роста организма: у низких и худощавых слишком маленькое и активное сердце, у высоких и плотных детей орган может быть гипертрофирован. Врачи отдельно рассматривают синусовую тахикардию, при которой синусовый ритм в норме, но изменяются другие показатели.
Причиной может послужить стресс, хронический недосып, переутомление, эндокринная перестройка организма. Высокий пульс в таком случае исчезает после устранения провоцирующего его фактора.
Большой пульс (более 150-160 уд/мин) способен вызвать следующие осложнения:
- нарушения мозгового кровообращения,
- желудочковую недостаточность,
- аритмический шок,
- отек легких,
- сердечную астму.
Сам по себе учащенный пульс – это не заболевание, а симптом наличия серьезных нарушений в работе органов и систем человека.
Почему учащается пульс в спокойном состоянии?
Можно понять увеличение пульса при ходьбе, беге или сильном эмоциональном потрясении, однако, почему повышается сердечный ритм даже в относительно спокойном состоянии, например, после еды. Это связанно с усилением притока крови к желудку, который после наполнения начинает переваривать пищу.
В таких случаях ЧСС превышает норму не более чем на 5-6 ударов в минуту. Если же после еды показатели значительно увеличены, то стоит незамедлительно обратиться к врачу, чтобы пройти доскональное обследование.

Когда тахикардия застает подростка в спокойном состоянии, то это признак возможного наличия следующих заболеваний:
- тромбоэмболии,
- аномалий развития сердечно-сосудистой системы,
- хронической болезнь почек или печени,
- гипертиреоза,
- малокровия и т.д.
105 ударов сердца при норме 80 в состоянии покоя – это серьезный повод отправить подростка к специалисту. На фоне нарушенного кровообращения у ребенка может появиться головокружение, головная боль, отдышка или дрожь в конечностях.
Как ему при этом помочь?
Первая помощь при повышенном пульсе
В первую очередь не нужно паниковать, чтобы не усугубить данное состояние. Прежде чем пить лекарства желательно прилечь с приподнятыми ногами в хорошо проветриваемом помещении, сделать глубокий вдох и натужившись на выдохе хорошенько прокашляться. Если отдохнув 10-15 минут состояние не нормализовалось, то вызвать скорую помощь.
До приезда медработников снизить высокий пульс можно такими способами:
- принять настойку валерианы или корвалол,
- со средней силой надавить пальцами на закрытые глазные яблоки на протяжении 30 секунд,
- вызвать рвотный рефлекс, надавив на корень языка,
- помассировать боковые стороны шеи, где находятся сонные артерии.
Если пульс у подростка слишком частый, то рекомендуется прием одной таблетки Анаприлина в дозировке 20 мг. Иные препараты принимать без консультации врача не следует!

Что делать, если ребенок при высоком пульсе потерял сознание?
Необходимо быстро обмыть его лицо прохладной водой или приложить ко лбу кубики льда, завернутые в полотенце. После расстегнуть стесняющую одежду, обеспечить доступ свежего воздуха и дать понюхать нашатырного спирта.
Лечение высокого пульса
Главная задача врача – найти и устранить причину нежелательного симптома. Выбор конкретного метода терапии зависит от возраста пациента, регулярности повышения ЧСС, его общего состояния здоровья и уровня АД в момент сердечного приступа. При легких расстройствах специалисты назначают седативные препараты и рекомендуют нормализацию режима сна и отдыха.
Хорошо зарекомендовали себя следующие лекарства для снижения высокого пульса:
- «Персен»,
- «Валокордин»,
- настойка пустырника или валерианы,
- «Реланиум».
Альтернативная медицина предлагает принимать в пищу отвар из шиповника, мед и черную смородину.
Если подобное лечение не помогает, то требуется курс электроимпульсной терапии. Методика позволяет воздействовать только на сердце и не затрагивать другие органы. Она проводится под внутривенным наркозом препаратами короткого поверхностного действия. После процедуры пациент доставляется в палату для пробуждения и 2-3 дня соблюдает строгий постельный режим. В этот период ему дают противоаритмические средства и лекарства, улучшающие обменные процессы в миокарде.

Как не допустить патологического повышения пульса?
Если досконально изучить причины появления учащенного сердцебиения, то меры профилактики должны быть направлены в первую очередь на формирование определенного образа жизни. Сначала нужно исключить все провокаторы: вредные привычки, соленые продукты, нежелательные стрессы, лишний вес. Большую роль играет правильное питание, состоящее из фруктов и овощей, морской рыбы, разносортных круп и нежирной говядины.
Активный образ жизни – это неотъемлемая часть здоровья. Регулярные умеренные нагрузки позволяют натренировать сосуды, не допуская скопления холестериновых отложений. Физические упражнения укрепляют сердечную мышцу, улучшают кровообращение, повышают выносливость всего организма.
А вот полноценный сон способен предотвратить многие болезни. Добиться нормального давления у подростка можно только с помощью восьмичасового ночного отдыха. Если организм будет хронически недосыпать, то возможно возникновение не только учащенного пульса, но и других более серьезных проблем.
Быстрая нормализация высокого пульса происходит лишь в том случае, если диагностика и лечение патологического состояния начаты вовремя. Обращайтесь к врачу как можно раньше, чтобы не запускать заболевание. Помните, что в сложных ситуациях возможен даже летальный исход.
 Загрузка…
Загрузка…Высокий пульс при нормальном давлении
На тревожные симптомы организма требуется своевременно реагировать, не давать заболеванию прогрессировать. Привычное явление, когда учащается пульс, повышается показатель АД. Однако не всегда эти симптомы преобладают в паре, известны клинические картины, когда наблюдается повышенное сердцебиение при нормальном давлении.
Статьи по темеВысокий пульс при нормальном давлении – причины
Не стоит паниковать, если ЧСС повышается, а показатель АД остаются на уровне нормы. Это может быть следствие эмоциональной и физической нагрузки, результат бессонницы и сильного эмоционального потрясения. Присутствует такой тревожный симптом при беременности. В таких клинических картинах явление временное, и после устранения провоцирующего фактора самостоятельно исчезает из жизни пациента на неопределенный срок. Однако могут встречаться и патологические причины учащенного пульса при нормальном давлении.
Среди них следующие провоцирующие факторы, свидетельствующие о внутреннем дисбалансе:
- вегето-сосудистая дистония;
- аномалии сердечно-сосудистой системы;
- анемия железодефицитная;
- дисфункция эндокринной системы;
- отравление организма;
- инфекционные патологии с осложнением на сердце;
- избыточный вес, ожирение;
- гормональный дисбаланс;
- тромбоэмболия;
- длительный прием медикаментов отдельных фармакологических групп;
- пневмония, бронхиальная астма, острый бронхит.


Чем опасен высокий пульс при нормальном давлении
Специфический симптом держит человека в напряжении, и не зря. Если отсутствует своевременное лечение, проблема со здоровьем только усугубляется. Чаще это патологии сердца, щитовидной железы, дыхательной системы и органов кроветворения, которые склонны к хроническому течению, рецидивам. Учащенный пульс при нормальном давлении у человека может вызвать аритмический шок, отек легких, сердечную астму, участившиеся обмороки. Кроме того, пациента беспокоят боли в сердце, дискомфорт от потемнения в глазах и головокружение на фоне нарушенного кровообращения.
Как снизить пульс при нормальном давлении
Прежде чем выпить лекарство, важно проконсультироваться с лечащим врачом, определить причины высокого пульса. Только после устранения главного провоцирующего фактора можно уменьшить число ударов сердца за минуту. Так что первый совет специалиста – своевременно лечить основной недуг, при этом исключить стресс из своей повседневной жизни. В дальнейшем, чтобы снизить высокий пульс при нормальном давлении, требуется прием официальных лекарств в сочетании с методами альтернативной медицины.


Препараты от тахикардии при нормальном давлении
Медикаментозная терапия считается основой, а для отдельных пациентов (женщин и мужчин) становится постоянным спасением при атаке очередного приступа. Эффективные лекарства от тахикардии при нормальном давлении врач подбирает индивидуально, учитывая присутствующие болезни миокарда, склонность к аллергическим реакциям, возрастную категорию пациента. Вот что делать при высоком пульсе по совету врачей:
- Отказаться от токсичных привычек, стабилизировать вес, вылечить ожирение, тем самым сократить высокую нагрузку на миокард. Пациентам из группы риска предстоит пожизненно придерживаться таких профилактических мероприятий, иначе можно делать только хуже собственному здоровью.
- Меры профилактики оговаривают частые выходы на свежем воздухе, чтобы обогатить кровь кислородом, нормализовать системное кровообращение, предотвратить инсульт и прочие сердечные аномалии.
- В кризисной ситуации при высоком пульсе принимать успокоительные препараты из фармакологической группы бета-блокаторов. Это Метопролол, Атенолол, Анаприлин, Бисопролол. Таблетки снижают показатель АД, поэтому врач учитывает этот фактор при определении лекарства для снижения ЧСС.
- Еще одни медицинские препараты, способные снизить количество сердечных ударов, — блокаторы кальциевых каналов. Это Верапамил, Изоптин, Финоптин, производимые в форме таблеток для приема внутрь.
- Принимать положено и седативные сердечные средства, например, Валокордин, Кардомед, капли Зеленина, Трикардин для перорального приема. Это означает, что работа сердца в скором времени нормализуется.


Народные средства от тахикардии
Чтобы сбить повышенную частоту ударов сердца, можно использовать классический отвар шиповника. Это лечащее средство хоть и обладает мочегонным эффектом, в кратчайшие сроки нормализует работу миокарда, регулирует нарушенный пульс. Состав гипоаллергенный, однако предварительно показано делать пробу на аллергию. Известны и другие народные средства от тахикардии, которые обладают не меньшим терапевтическим эффектом. Это:
- Делать водный отвар боярышника или выполнить спиртовой настой из ягод высушенных для приема внутрь. Курс терапии – 2 недели.
- Из шишек хмеля делать целебный напиток, если добавлять этот натуральный ингредиент в чай. Принимать ежедневно на протяжении всего месяца.
- Мелисса и мята – натуральные компоненты, которые в одинаковых количествах засыпать в емкость (1 ст. л.), заварить в кипящей воде, настоять, охладить и процедить. При низкой концентрации напиток обладает мощным терапевтическим, профилактическим действием.
- Если высокий пульс при нормальном давлении — что делать, подскажет врач. Например, при отсутствии высокой чувствительности в чай добавлять майский мед 2 ч. л. Пульс придет в норму, стабилизируется.
- Соединить в одинаковых пропорциях высушенные травы календулы и пустырника, заварить в 0.5 л кипятка, настаивать под крышкой. Выпивать по трети стакана за раз перед едой.
Видео: повышенный пульс при нормальном давлении – что делать
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Почему высокий пульс причины, что делать
Чем опасен высокий пульс
При высоком пульсе сердце работает с повышенными нагрузками, на износ, что не может не приводить к серьезным последствиям. Особенно опасны периодические приступы сердцебиения, когда организм вынужден резко подстраиваться под изменившуюся сердечную деятельность.
- Ишемия миокарда, то есть кислородное голодание сердечной мышцы, и крайнее ее проявление – инфаркт.
- Нарушения сердечного ритма. При учащенной работе сердца нарушается последовательность передачи нервных импульсов в сердечной ткани. Могут возникнуть патологические участки импульсации и, как следствие, аритмия.
- Тромбообразование и тромбоэмболии, то есть попадание тромба в кровяное русло и закупорка им жизненно важных артерий – в головном мозге, почках, легких. При слишком быстрой работе сердца кровь в его полостях «сбивается» и образуются тромботические массы.
- Кислородное голодание жизненно важных органов (головного мозга, самого сердца и почек), особенно при выраженном понижении или повышении артериального давления на фоне высокого пульса.
- Постоянно усиленная работа сердца приводит к перестройке сердечной мышцы – ремоделированию сердца. Стенки сердца утолщаются, коронарным сосудам становится сложнее их питать, сердце испытывает кислородное голодание. При длительном течении этих процессов возникает хроническая сердечная недостаточность, отеки, нарушения работы почек.
Первая помощь при приступе высокого пульса
Если приступ сердцебиения и учащенного пульса произошел с пациентом вне стен медицинского учреждения, необходимо знать правила первой помощи в такой ситуации.
- Уложить больного на спин
что делать, причины и лечение
Для каждого человека нормальный пульс немного отличается. Чуть выше или чуть ниже, но в пределах нормы. Если же пульс стал резко увеличиваться беспричинно, стоит узнать, чем можно понизить его, и из-за чего происходят скачки. Лучше не откладывать посещение врача для подробной консультации.
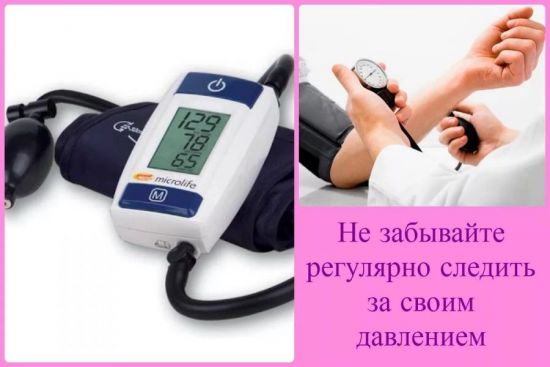
Какой пульс считается высоким?
Норма пульса для человека составляет от 60 до 90 ударов в минуту. Показания выше 100 ударов в минуту являются показателями высокой частоты сердцебиения.
При нормальном артериальном давлении, но увеличенном пульсе в первую очередь обратитесь к врачу, поскольку это может быть первым признаком заболевания сердца.
Считайте пульс только на руке, даже если на шее его легче почувствовать. На шее можно нечаянно нажать слишком сильно или, наоборот, незначительно, но поменять показания.
Причины высокого пульса при нормальном давлении
Частота сердцебиения может учащаться в связи с:
- физическими нагрузками;
- сильным проявлением эмоций;
- заболеваниями организма;
- стрессовыми ситуациями.
Физическая активность. После занятий какой-либо физической активностью пульс повышается абсолютно у всех. Но и приходить в норму он должен в течение нескольких минут после того, как человек перестал делать упражнения. Если же пульс остается повышенным еще долгое время, то это может быть признаком остеохондроза или анемии.
Нормальные показатели восстановления пульса колеблются от 2 минут до 10, в зависимости от интенсивности упражнений.
Если пульс так и не пришел в норму за 10 и даже 15 минут, то немедленно надо обратиться за помощью в медицинское учреждение. Начальная стадия сердечной недостаточности – лишь одна из основных причин такого состояния. Вам необходимо будет пройти тщательное обследование сердечно-сосудистой системы. А по результатам проведенных исследований врач-кардиолог сможет назначить вам необходимое лечение.

Стрессовые ситуации. После сильного эмоционального потрясения человек испытывает состояние, схожее с состоянием после физического упражнения.
Само собой, пульсу также требуется до нескольких минут, чтобы вернуться в норму. Если человек подвержен стрессам постоянно, то может даже начаться тахикардия – постоянный уровень частоты сердечных сокращений больше 100 ударов в минуту.
Если причиной таких сильных и продолжительных стрессов является работа, то нужно ее скорее менять, чтобы не нанести еще больший вред сердцу и всей сердечно-сосудистой системе.
Если стрессовое состояние не связано с работой, обратитесь к психологу, он точно даст вам советы по успокоению или пропишет необходимые медикаменты.
Заболевания, из-за которых может учащаться пульс
Список хронических заболеваний, из-за которых учащается сердцебиение, достаточно велик. Повышенная ЧСС (частота сердечных сокращений) встречается у людей, болеющих:
- циститом, панкреатитом, бронхитом;
- холециститом, тонзиллитом;
- и другими хроническими заболеваниями внутренних органов.
Проблемы щитовидной железы, такие как гипертиреоз, также могут стать причиной повышенного пульса при нормально давлении. Возможно появление таких неприятных симптомов, как:
- тошнота;
- диарея и запоры;
- ощущение слабости в теле.
Пульс может быть повышенным при остеохондрозе, особенно сильный ритм сердца бывает при поражении болезнью шейных отделов позвоночника. Поэтому если у вас появились боли в шее, груди или начинают неметь конечности – это могут быть признаки остеохондроза, который вызывает увеличение частоты сердцебиения при нормальном артериальном давлении.
Признаки высокого пульса
Первыми признаками неполадок со здоровьем является непроизвольное учащение пульса даже в случаях абсолютного спокойствия и расслабленности. Если сразу же заняться лечением болезни, можно полностью избавиться от похожих симптомов в будущем.
В чём опасность?
Учащенный пульс говорит нам о сбоях в работе сердечно-сосудистой системы в целом и заболеваний сердца в частности.
Тахикардия может привести к ухудшению кровообращения и лишить жизненно важные органы достаточного питания кровью и кислородом. Инфаркт, инсульт, отеки легких или даже астматические приступы – все это опасность, которую несет учащенный пульс при нормальном давлении.

Как проводится диагностика и лечение?
Чтобы не допустить ошибок в установлении диагноза, человеку, обратившемуся за помощью, назначают множество обследований сердца и сосудов:
- Исследование химического состава крови.
- Тест на содержание гормонов в крови.
- Кардиограмма, УЗИ и рентген сердца.
- Холтеровский мониторинг сердца.
По результатам исследований врач подбирает медикаменты, способные стабилизировать пульс и избавить человека от резкого повышения пульса. Все принимаемые препараты должны выписываться только врачом, который проанализировал ваше состояние и провел тщательный осмотр вашего организма.
Ну и конечно, чтобы помочь лекарственным препаратам в борьбе с проблемой, нужно вести здоровый образ жизни. Не стоит злоупотреблять жареными и жирными продуктами. Нужно кушать больше свежих овощей и фруктов и заниматься физическими упражнениями. Хотя бы раз в сутки делать 30-ти минутную зарядку для улучшения кровообращения и поддержания сердца в тонусе. И конечно, надо отказаться от употребления алкоголя и курения, чтобы не создавать лишних нагрузок на сердце.
Как снизить пульс?
Чтобы снизить пульс, дожидаясь врача, есть несколько способов:
- Для начала попробуйте произвести массаж глазных яблок, закрыв глаза и надавливая на них пальцами.
- После попробуйте вызвать у себя рвоту, это нормализует пульс.
- Если не помогло или помогло слабо, надо лечь на живот лицом вниз, и так дожидаться приезда врача. Такая позиция наиболее комфортна для кровообращения и сердце прилагает меньше усилий для того, чтобы снабжать кислородом все органы.
Если же повышение пульса у вас происходит постоянно, обратите внимание на причины этого. Может быть факторы, влияющие на ваш пульс, можно убрать:
- Возможно, после приемов пищи вы себя хуже чувствуете. Скорее всего, это значит, что вы переедаете. В таком случае обратитесь к диетологу.
- Если скачки пульса вызваны стрессовой ситуацией вокруг вас, займитесь чем-то успокаивающим. Возможно, стоит начать вязать, это прекрасно расслабляет. И, конечно же, несколько глубоких вдохов и выдохов насытят сердце кислородом и позволят ему работать спокойнее и стабильнее.
Самым главным способом понижения является посещение врача и прием предписанных им лекарств. Методы, описанные выше, применимы только в разовых случаях или на время, которое требуется скорой помощи, чтобы доехать до вашего дома.
В видео специалист рассказывает о том, какой пульс считается нормальным, а какой опасным. О некоторых причинах скачков частоты сердечных сокращений идет разговор подробнее:
Домашние рецепты понижения ЧСС
Есть четыре наиболее эффективных домашних рецепта, которые применяли еще некоторое время назад до появления качественных медикаментов.
Все эти составы основаны на натуральных травах:
- Необходимо приобрести либо собрать самостоятельно несколько трав с сильным успокаивающим эффектом. Мелиссу, валериану, хмель и семена укропа надо залить кипятком и оставить настаиваться на полчаса. Этот отвар надо принимать до двух недель перед каждым приемом пищи. Долгое употребление позволит нормализовать ритм сердцебиения и улучшить состояние сосудов.
- Сухой пустырник в количестве 5-8 грамм (1 чайная ложка) опустить в кипяток и оставить там на час. Добавить в отвар мед и мяту и принимать в течение месяца. Более длительное применение может негативно сказаться на вашем состоянии.
- Смешать в равных пропорциях календулу и пустырник, чтобы получилась одна столовая ложка смеси. А затем залить 200 миллилитрами кипятка. Дать настояться в течение нескольких часов. Принимать также до еды в течение трех недель. Это хорошая успокаивающая и снимающая стресс настойка.
- Средство, которое помогает не только при тахикардии, но и при гипертонии – плоды шиповника, прокипяченные около 20 минут. Такой отвар надо пить по большому стакану каждый день.
Таким образом, если скачок пульса при нормальном давлении произошел единожды, нет поводов для беспокойства. Но, если регулярно происходит данное проявление тахикардии – срочно обращайтесь к врачу. Разовый скачок можно сбить домашними методами, а главным профилактическим фактором является здоровый образ жизни, правильное питание и физическая активность.
Участвовал пульс при нормальном давлении
Участвующий пульс может быть определен в разных состояниях, но что, если наблюдается нормальное давление? Может ли это быть опасным аналогичным образом или это вариант нормы? Многое зависит от наличия сопутствующих заболеваний, течение которых может осложняться в сочетании с учащенным пульсом даже при нормальном давлении.
Участвующий пульс и артериальное давление — два разных показателя, каждый из которых характеризует индивидуальные особенности системы кровеносных сосудов.Артериальное давление в сочетании с сердечным ритмом позволяет представить общую картину здоровья человека, поэтому, при любом объективном обследовании, первое, что нужно сделать, это оценить эти два показателя.
Артериальное давление — это сила крови, проходящей через кровеносные сосуды и выраженная в систолическом и диастолическом давлении, обычно среднее значение составляет 120/80 мм рт. ст. Частота сердечных сокращений или частота сердечных сокращений — это количество сокращений сердца в минуту, которое у взрослых обычно находится в диапазоне 60-90 ударов в минуту.
ЧСС и артериальное давление не всегда увеличиваются с одинаковой скоростью. Рост пульса не может привести к повышению артериального давления. Несмотря на то, что сердце бьется чаще, здоровые кровеносные сосуды расширяются (увеличиваются), что помогает крови легче течь через сосуды. Когда человек тренируется, сердце также начинает биться чаще, что позволяет крови достигать мышц и суставов в большем объеме. Иногда пульс может увеличиваться с относительной безопасностью в несколько раз, тогда как артериальное давление реагирует лишь на небольшое повышение или вообще остается нормальным.
Видео Как связаны артериальное давление и пульс?
Физиология пульса
Клавдий Гален, возможно, был первым физиологом, который описал пульс. Первым человеком, который мог точно измерить частоту пульса, был Санторио Сантори, изобретатель пульсигломы (термоскопа) в форме маятника, работающий на основе работ Галилея Галилея. Спустя сто лет другой доктор, де Лакруа, использовал пульсиглиум для оценки сердечной функции.
Определение частоты сердечных сокращений является целесообразным тактическим методом для определения систолического артериального давления у обученного наблюдателя. Диастолическое артериальное давление незаметно и незаметно для тактильных средств, возникающих между сердечными сокращениями.
Кровоточащие волны, генерируемые сердцем во время систолы, сосудистые стенки колеблются. Этого вполне достаточно, чтобы создать ощутимую волну пульсового давления. Есть несколько особенностей пульса:
- Частота сердечных сокращений может быть больше или меньше частоты пульса, в зависимости от физиологического состояния человека.В этом случае частота сердечных сокращений определяется путем аускультации на верхушке сердца.
- Дефицит пульса (разница между сердечными сокращениями и пульсацией сосудов по периферии) определяется одновременным выполнением пальпации на артерии и аускультации около сердца сердца. Дефицит можно определить в случае преждевременных приступов или мерцательная аритмия.
Частота пульса варьируется от человека к человеку. Нормальная частота пульса в состоянии покоя взрослого может варьироваться от 50 до 85 ударов в минуту, хотя в среднем она составляет от 70 до 72 для мужчин и от 78 до 82 для женщин.У младенцев скорость колеблется от 110 до 140. Частота пульса уменьшается с возрастом, поэтому у подростков она определяется в пределах 80–90. Нормальная частота для пожилых людей может составлять от 50 до 70 ударов в минуту.
Лучшие места для измерения частоты пульса:
- Запястья
- Внутренняя сторона локтя
- На шее
- на бедре
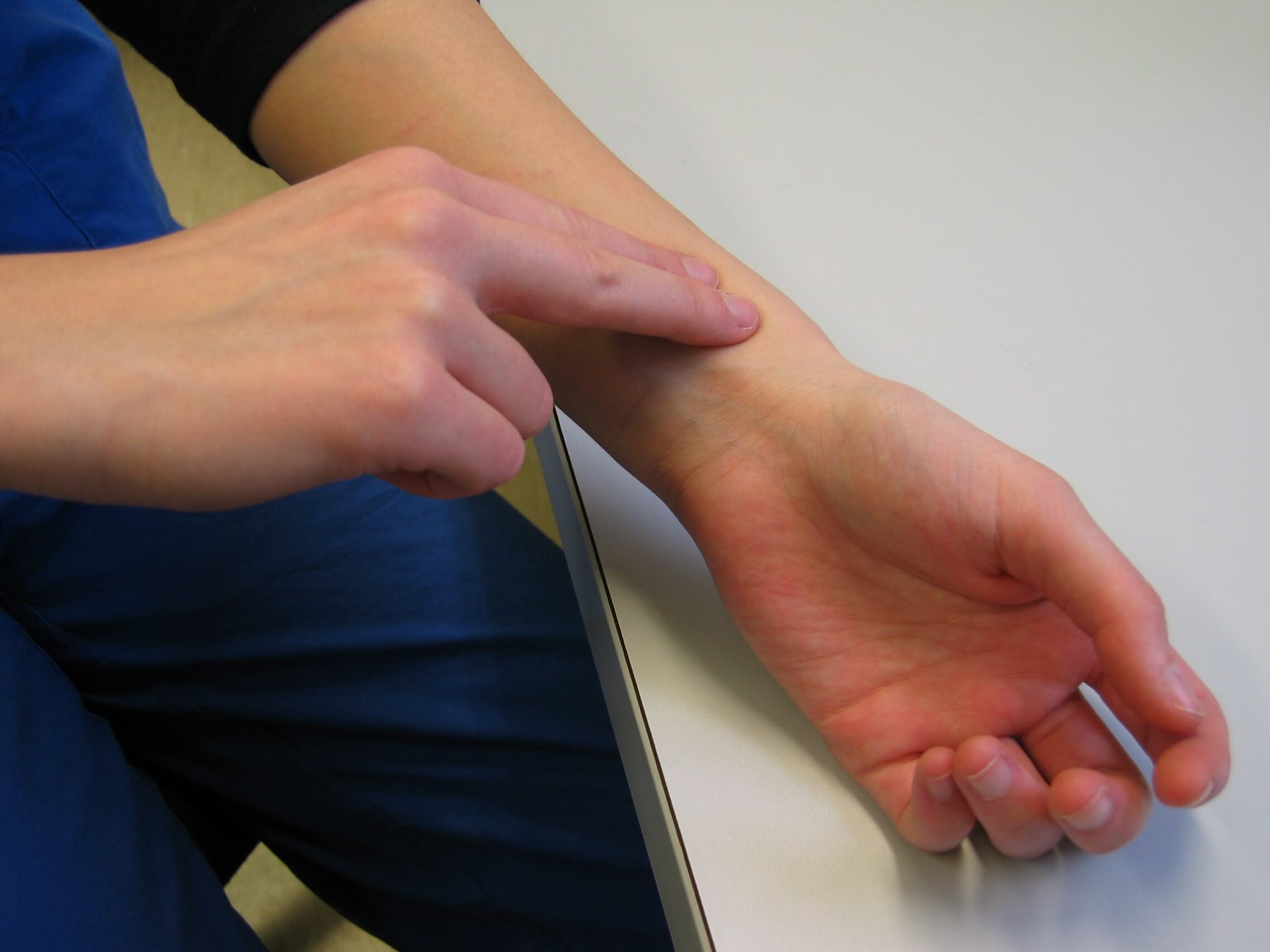

Обычно два или три пальца на лучевой артерии обычно используются для определения пульса, в то время как большой палец поддерживает руку с тыльной стороны.Большой палец в измерении почти никогда не используется, потому что его собственный пульс, вероятно, будет перепутан с пульсом пациента. Давление на сосуд должно быть легким. Если артерия слишком сильно нажата, пульс полностью исчезнет. Количество ударов ровно за 1 минуту (60 секунд) — это частота пульса.
Причины
Участие пульса с нормальным артериальным давлением может характеризовать физиологическое состояние, поскольку любые упражнения, физические упражнения и физическая активность способствуют ускорению сердцебиения, и вместе с этим пульс увеличивается.Если человек после этого находится в спокойной обстановке, то его состояние нормализуется. В отсутствие активной активности и, несмотря на это, определяется, следует ли учитывать частоту пульса о наличии заболевания, которое каким-то образом повышает сердечную деятельность, и вместе с этим пульс увеличивается. В то же время артериальное давление часто остается нормальным. В этих случаях могут быть определены следующие причины:
- Первый — это гипертиреоз щитовидной железы, который чаще встречается у женщин и обычно способствует быстрому развитию пульса.Кроме того, может наблюдаться чрезмерное потоотделение, беспокойство, выпадение волос (особенно бровей и передней части головы), потеря веса, диарея, низкая толерантность к жаре, а иногда быстрая аритмия сердца или синусовая тахикардия. Патологическое состояние можно проверить с помощью простых анализов крови, и если есть отклонения от нормы, потребуется более тщательное обследование щитовидной железы.
- Другая часть тела, которую необходимо проверить, — это легкие. Некоторые заболевания легких, такие как астма, хронический бронхит и эмфизема, могут способствовать развитию быстрых сердечных ритмов.Кашель, плевки и одышка также могут быть отмечены. Рентген грудной клетки часто является нормальным для астматиков.
- Заболевания крови, такие как анемия, также могут быть причиной учащенного сердцебиения, при котором артериальное давление часто находится в пределах нормы. Если есть подозрение на анемию, сначала проводится общий анализ крови.
- Сердечная аритмия может вызвать частоту пульса. Если ЭКГ отрицательная, спросите о 24-часовом мониторе вашего сердца. Некоторые ненормальные ритмы являются прерывистыми, и для его «улавливания» требуются более длительные периоды мониторинга.
Факторы, способствующие увеличению частоты сердечных сокращений при поддержании артериального давления в нормальном диапазоне:
- Температура воздуха: , когда температура (и влажность) повышается, сердце откачивает больше крови, поэтому частота сердечных сокращений может увеличиваться, но обычно не выше нормального диапазона 5-10 ударов в минуту.
- Тело , положение : отдых, сидя или стоя, пульс, как правило, одинаков. Иногда, когда человек остается в течение первых 15-20 секунд, пульс слегка повышается, но через пару минут он должен нормализоваться.
- Эмоциональное состояние : если человек испытывает стресс, беспокойство или необычайно счастлив, или, наоборот, грустное состояние, то пульс также часто повышается.
- Масса тела: в нормальных случаях нет прямой связи между частотой пульса и массой тела. Но при наличии ожирения более высокий пульс может быть определен в состоянии покоя, чем обычно, хотя чаще всего он не превышает 100 ударов в минуту.
- Употребление наркотиков : препараты, которые блокируют выработку адреналина (в основном бета-блокаторы), приводят к замедлению сердечного ритма.В то же время существует множество лекарств, применяемых для лечения щитовидной железы, которые при передозировке увеличивают пульс.
Видео Причины учащенного сердцебиения и пульса
Участвовал пульс во время беременности
Сердечно-сосудистая система выполняет ряд важных задач во время беременности. В дополнение к снабжению плода кислородом и питательными веществами, сердце также оказывает влияние на физиологические и метаболические функции матери.Однако в зависимости от стадии беременности работа сердца женщины также меняется.
Первый триместр
В течение первого триместра нормальная частота сердечных сокращений увеличивается на 15-20 уд / мин. Увеличение пульса в течение этого триместра обычно связано с увеличением количества гормонов, в частности, прогестерона и эстрогена.
Второй триместр
На этом этапе происходит общее расслабление гладких мышц матки и других органов.
наряду с расширением артерий, что позволяет увеличить объем крови.Эти изменения гарантируют, что артериальное давление остается нормальным, с одновременным увеличением пульса. В течение четвертого месяца сердце качает кровь на 30-50% больше, чем обычно.
Третий триместр
В течение последнего триместра сердце находится на пике переливания крови. За последние три месяца беременности он накачал на 40-90% больше крови, чем во время беременности. Это все из-за того, что быстрорастущий фрукт получает необходимый кислород и питательные вещества. Участвующий пульс также подготавливает организм женщины к работе, которую ей придется выполнять во время родов.


Может ли учащенный пульс повреждаться во время беременности при нормальном давлении? Чувство учащенного сердцебиения во время беременности обычно является хорошим признаком здоровой беременности. Это означает, что организм прилагает все усилия, чтобы получить малышу кислород и питательные вещества, необходимые для его здорового развития. Если ускоренный сердечный ритм не сопровождается другими серьезными симптомами, не беспокойтесь, потому что это нормальная физиологическая реакция организма беременной женщины.
Клиника
У многих людей нет симптомов, которые помогли бы сразу обнаружить, что учащается сердцебиение. Чаще всего изменение отмечается при целенаправленной проверке частоты пульса или во время измерения артериального давления.
Некоторые пациенты могут чувствовать:
- Усталость
- ;
- частое дыхание;
- головокружение;
- слабость
Если частота сердечных сокращений превышает 200 ударов в минуту, вы можете заметить трепет или сердцебиение в груди.Чрезмерный пульс (250 и более уд / мин) может вызвать потерю сознания.
При некоторых формах аритмии пульс увеличивается, а затем нормализуется в непредсказуемое время. В таких случаях может возникнуть прерывистое сердцебиение и слабость. Некоторые пациенты испытывают боль в груди во время пульса, который чаще всего указывает на болезнь сердца.
Когда мне следует обратиться к врачу при определении частоты сердечных сокращений на фоне нормального давления?
Если вы принимаете бета-адреноблокаторы, чтобы снизить частоту сердечных сокращений (и снизить артериальное давление) или контролировать ненормальный ритм (аритмии), ваш врач может попросить пациента контролировать и записывать частоту сердечных сокращений.Это может помочь врачу определить, следует ли изменить дозировку или перейти на другое лекарство.
Если наблюдаются частые эпизоды необъяснимых быстрых сердцебиений, особенно если они вызывают у человека слабость или головокружение, вы должны сообщить об этом врачу, который может решить, является ли это неотложной ситуацией. Таким образом, пульс является важным биомаркером и одним из инструментов, который помогает получить представление о здоровье человека.
Диагностика
История болезни .Во время разговора с больным врачом врач в первую очередь собирает историю болезни, которая помогает выяснить, есть ли связь между такими симптомами, как сердцебиение, усталость, головокружение или аритмия, а также боль в груди и одышка. дыхание. Также определяется частота пульса, его прерывистость или постоянство. В некоторых случаях симптомы появляются только при увеличении частоты сердечных сокращений. Если при ускоренном темпе артериальное давление не увеличивается, то это одна ситуация, более благоприятная, а при комбинированной гипертонии с быстрым пульсом — совершенно другая, менее доброкачественная.Также важна связь между частотой пульса и физической активностью.
Физическое обследование . Тщательное физическое обследование пациента может указывать на другие системные заболевания, часто связанные с щитовидной железой или другими органами. Иногда определяется отек различной степени тяжести. Особое внимание уделяется цвету кожи, который при патологических состояниях может стать бледным или цианогенным.
Электрокардиография .Стандартная ЭКГ является ключевым методом для исследования пациентов с высокой частотой пульса. Максимум информации ЭКГ предоставляется во время сердцебиения, поскольку это может помочь определить основную причину расстройства, особенно если оно связано с патологией сердца.
ЭКГ-мониторинг . Часто частота пульса не постоянная, а прерывистая, что не позволяет удалить ЭКГ во время приступа. При мониторинге ЭКГ пациент несет с собой специальное устройство, которое регистрирует все изменения в сердечной деятельности.Это позволяет уловить сердцебиение и частоту сердечных сокращений, а затем охарактеризовать их с последующим диагнозом. Мониторинг может занять 1 день, несколько дней, несколько недель или даже дольше, если устройство имплантировано.
Лабораторные анализы . Основные анализы крови проводятся для устранения анемии или недостатка электролитов. Могут проводиться функциональные тесты щитовидной железы или другие биомаркеры.
Эхокардиография . Это ультразвуковое исследование сердца, которое помогает оценить структуру и функцию сердца.Часто используется для оценки функции клапанов и выяснения других параметров сердца и прилегающих крупных сосудов.
Электрофизиологическое исследование . Если перечисленные выше диагностические методы не смогли точно диагностировать, то используется инвазивное исследование ЭМП. С его помощью достаточно точно установлено наличие и характер нарушений сердечной деятельности.

Лечение
Специальная терапия проводится только при патологической частоте пульса или субъективной непереносимости такого состояния.Если частый пульс восстанавливается в спокойном состоянии, то это не должно беспокоить.
Основные стратегии лечения быстрого сердечного ритма:
- Определите причину частого сердцебиения
- Изменение образа жизни (вам может потребоваться прекратить употреблять кофе или алкоголь, больше спать и бросить курить)
- В зависимости от состояния нервной системы врач может порекомендовать седативные препараты
- Для часто встречающихся и субъективно невыносимых сердцебиений можно использовать препараты из группы аритмий (в основном с использованием бета-блокаторов).
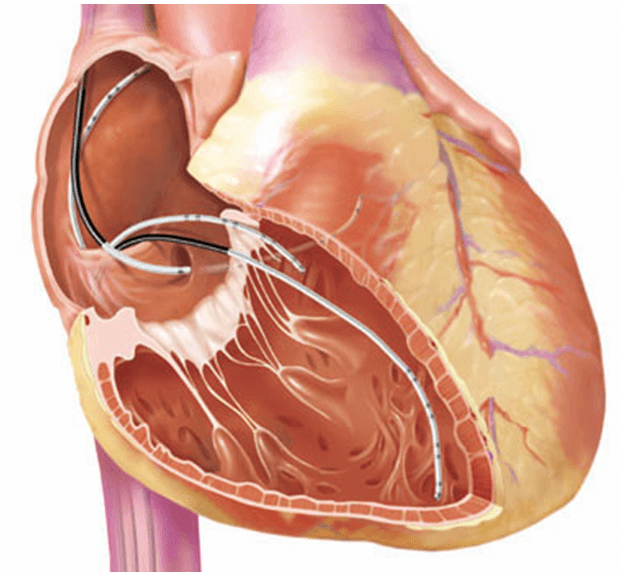
В крайнем случае, когда артериальное давление не увеличивается, но пульс часто увеличивается из-за наличия эктопических очагов в сердце, может быть выполнена катетерная абляция. После его завершения в большинстве случаев аритмии прекращаются, и вместе с ними уходит частое сердцебиение.
Видео в живую — это здорово! Частое сердцебиение. Как успокоить сердце
4.40 ср. рейтинг ( 87 % баллов) — 5 голосов — голосов
,Определение, симптомы, причины и лечение
Пульсовое давление — это разница между вашим систолическим артериальным давлением, которое является верхним значением вашего показания артериального давления, и диастолическим артериальным давлением, которое является нижним числом.
Врачи могут использовать пульс как показатель того, насколько хорошо работает ваше сердце. Высокое пульсовое давление иногда называют широким пульсовым давлением. Это потому, что между систолическим и диастолическим давлением существует большая или большая разница.
Низкое пульсовое давление — это небольшая разница между вашим систолическим и диастолическим давлением. В некоторых случаях низкое пульсовое давление также может быть признаком плохо функционирующего сердца.
У большинства людей пульс находится под давлением от 40 до 60 мм рт. Обычно все, что выше этого, считается широким пульсовым давлением.
Узнайте больше о том, что ваше пульсовое давление может рассказать о вашем здоровье сердца.
Чтобы измерить ваше пульсовое давление, ваш врач начнет с измерения вашего артериального давления.Вероятно, они будут использовать либо автоматическую манжету для измерения артериального давления, либо устройство, называемое сфигмоманометр. Как только у них будут ваши систолические и диастолические показания, они вычтут ваше диастолическое давление из вашего систолического давления. Полученное число является вашим пульсовым давлением.
Широкий пульс может указывать на изменение структуры или функции вашего сердца. Это может быть связано с:
- Регургитация клапана. В этом кровь течет назад через клапаны вашего сердца. Это уменьшает количество крови, прокачивающей ваше сердце, заставляя ваше сердце работать тяжелее, чтобы перекачать достаточно крови.
- Аортальное усиление. Аорта — это главная артерия, которая распределяет насыщенную кислородом кровь по всему телу. Повреждение вашей аорты, часто из-за высокого кровяного давления или жировых отложений, может вызвать широкое пульсовое давление.
- Тяжелая железодефицитная анемия. В этом состоянии в вашей крови недостаточно гемоглобиновых клеток из-за недостатка железа.
- Гипертиреоз. Ваша щитовидная железа вырабатывает слишком много гормона, называемого тироксином, который влияет на многие процессы вашего тела, включая биение вашего сердца.
Наличие широкого пульсового давления также увеличивает риск развития состояния, называемого мерцательной аритмией. Это происходит, когда верхняя часть вашего сердца, называемая предсердием, дрожит вместо того, чтобы сильно биться. По данным Harvard Health, у кого-то с широким пульсовым давлением вероятность фибрилляции предсердий составляет 23 процента. Это сравнивается с 6 процентами для тех, чье давление пульса ниже 40 мм рт.
Широкий пульс давления может также быть связан с заболеванием коронарной артерии или сердечного приступа.
Само по себе широкое пульсовое давление обычно не вызывает никаких симптомов. Однако со временем вы можете начать замечать:
- отек лодыжек или ступней
- затруднение дыхания
- головокружение
- гиперемия лица
- обморок
- головные боли
- учащенное сердцебиение
- слабость
Ваши симптомы будут зависеть от основная причина вашего широкого пульса давления.
Широкое пульсовое давление обычно является признаком основной проблемы, поэтому лечение обычно зависит от состояния.Тем не менее, большинство процедур включают снижение артериального давления, которое также может снизить широкое пульсовое давление. Хотя вы можете часто делать это, внося некоторые изменения в образ жизни или в рацион питания, ваш врач может назначить вам лекарство для более тяжелых случаев.
Изменение образа жизни
Есть несколько шагов, которые вы можете предпринять, чтобы контролировать свое кровяное давление.
- Похудеть. Если у вас избыточный вес, потеря даже 10 фунтов может помочь снизить кровяное давление.
- Упражнение. Старайтесь тренироваться как минимум на 30 минут больше дней в неделю, чем нет. Это может быть так же просто, как прогуляться по вашему району.
- Бросить курить. Курение может укрепить ваши артерии, увеличивая пульсовое давление. Если вы курите, отказ от курения может также облегчить тренировку, поскольку ваши легкие начинают восстанавливать свою полную функцию.
- Сократите ежедневное потребление натрия. Старайтесь есть меньше 1500-2000 миллиграммов натрия в день.
- Избегайте употребления слишком много алкоголя. Ограничьте себя не более чем двумя напитками в день для мужчин и одним напитком в день для женщин.
- Принять меры по снижению стресса. Стресс может выделять воспалительные соединения в организме, которые способствуют повышению кровяного давления. Попробуйте расслабиться, например, посредничество или чтение, чтобы справиться со стрессом.
Медикаменты
Иногда изменения диеты и образа жизни недостаточно для контроля высокого кровяного давления. В этих случаях ваш врач может назначить лекарство.Существует несколько типов лекарств для лечения высокого кровяного давления, в том числе:
Имейте в виду, что вам может потребоваться дополнительное лечение, в том числе различные лекарства, чтобы контролировать широкий пульс, в зависимости от основной причины.
Широкое пульсовое давление обычно свидетельствует о том, что что-то заставляет ваше сердце работать менее эффективно. Если вы регулярно измеряете артериальное давление и рассчитываете, что пульсовое давление шире, чем обычно, лучше проконсультироваться с врачом, чтобы выяснить, что его вызывает.
Какие жизненные признаки?
Жизненно важные признаки — это измерения основных функций организма. Четыре основных показателя жизнедеятельности, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующее:
Температура тела
Частота пульса
Частота дыхания (частота дыхания)
Артериальное давление (Артериальное давление не считается жизненно важным признаком, но часто измеряется вместе с жизненно важными признаками.)
Жизненно важные признаки полезны при обнаружении или мониторинге медицинских проблем. Жизненно важные признаки могут быть измерены в медицинских условиях, дома, на месте неотложной медицинской помощи или в другом месте.
Что такое температура тела?
Нормальная температура тела человека варьируется в зависимости от пола, недавней активности, потребления пищи и жидкости, времени суток, а у женщин — стадии менструального цикла. Нормальная температура тела может колебаться от 97,8 градусов по Фаренгейту (или по Фаренгейту, что эквивалентно 36.5 градусов Цельсия или Цельсия) до 99 градусов Фаренгейта (37,2 градуса Цельсия) для здорового взрослого человека. Температура тела человека может быть измерена любым из следующих способов:
Устно. Температура может быть измерена с помощью классического стеклянного термометра или более современных цифровых термометров, которые используют электронный датчик для измерения температуры тела.
Ректально. Температура, взятая ректально (с использованием стеклянного или цифрового термометра), как правило, равна 0.5 до 0,7 градусов по Фаренгейту выше, чем при приеме внутрь.
Подмышечные. Температуру можно измерять под мышкой с помощью стеклянного или цифрового термометра. Температуры, взятые этим маршрутом, имеют тенденцию быть на 0,3 — 0,4 градуса по Фаренгейту ниже, чем температуры, взятые ртом.
На слух. Специальный термометр может быстро измерить температуру барабанной перепонки, которая отражает температуру ядра тела (температуру внутренних органов).
По коже. Специальный термометр позволяет быстро измерять температуру кожи на лбу.
Температура тела может быть ненормальной из-за лихорадки (высокая температура) или переохлаждения (низкая температура). По данным Американской академии семейных врачей, температура отмечается, когда температура тела поднимается примерно на один градус или более по сравнению с нормальной температурой в 98,6 градуса по Фаренгейту. Гипотермия определяется как падение температуры тела ниже 95 градусов по Фаренгейту.
О стеклянных термометрах, содержащих ртуть
По данным Агентства по охране окружающей среды, ртуть является токсичным веществом, которое представляет угрозу для здоровья людей, а также для окружающей среды. Из-за риска поломки стеклянные термометры, содержащие ртуть, должны быть сняты с эксплуатации и утилизированы надлежащим образом в соответствии с местными, государственными и федеральными законами. Свяжитесь с местным отделом здравоохранения, отделом по утилизации отходов или пожарной службой для получения информации о том, как правильно утилизировать ртутные термометры.
Какова частота пульса?
Частота пульса — это измерение частоты сердечных сокращений или числа ударов сердца в минуту. Когда сердце выталкивает кровь через артерии, артерии расширяются и сжимаются с потоком крови. Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
Сердечный ритм
Сила пульса
Нормальный пульс для здоровых взрослых колеблется от 60 до 100 ударов в минуту.Частота пульса может колебаться и увеличиваться с физической нагрузкой, болезнью, травмой и эмоциями. У женщин в возрасте 12 лет и старше частота сердечных сокращений, как правило, выше, чем у мужчин. У спортсменов, таких как бегуны, которые много занимаются сердечно-сосудистой системой, частота сердечных сокращений может составлять около 40 ударов в минуту, и они не испытывают никаких проблем.
Как проверить свой пульс
Когда сердце пропускает кровь через артерии, вы ощущаете биения, сильно нажимая на артерии, которые расположены в определенных точках тела близко к поверхности кожи.Пульс можно найти на стороне шеи, на внутренней стороне локтя или на запястье. Для большинства людей легче всего измерить пульс на запястье. Если вы используете нижнюю часть шеи, не нажимайте слишком сильно и никогда не нажимайте одновременно импульсы на обеих сторонах нижней части шеи, чтобы предотвратить блокирование притока крови к мозгу. При измерении пульса:
Используя первый и второй кончики пальцев, крепко, но осторожно надавливайте на артерии, пока не почувствуете пульс.
Начните считать импульс, когда секундная стрелка часов на 12.
Посчитайте свой пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на четыре, чтобы рассчитать удары в минуту).
При подсчете не смотрите непрерывно на часы, а концентрируйтесь на ударах пульса.
Если вы не уверены в своих результатах, попросите другого человека подсчитать для вас.
Если ваш врач приказал вам проверить свой пульс, и у вас возникли трудности с его поиском, обратитесь к врачу или медсестре за дополнительными инструкциями.
Что такое частота дыхания?
Частота дыхания — это количество вдохов, которые человек делает в минуту. Частота обычно измеряется, когда человек находится в состоянии покоя, и просто включает подсчет количества вдохов в течение одной минуты, подсчитывая, сколько раз поднимается грудная клетка. Частота дыхания может увеличиться с лихорадкой, болезнью и другими заболеваниями.При проверке дыхания важно также отметить, есть ли у человека проблемы с дыханием.
Нормальная частота дыхания для взрослого человека в состоянии покоя составляет от 12 до 16 вдохов в минуту.
Что такое кровяное давление?
Артериальное давление — это сила давления крови на стенки артерии во время сокращения и расслабления сердца. Каждый раз, когда сердце бьется, оно закачивает кровь в артерии, что приводит к повышению артериального давления при сокращении сердца.Когда сердце расслабляется, кровяное давление падает.
Два числа записываются при измерении артериального давления. Более высокое число, или систолическое давление, относится к давлению внутри артерии, когда сердце сокращается и прокачивает кровь по всему телу. Нижнее число, или диастолическое давление, относится к давлению внутри артерии, когда сердце находится в состоянии покоя и наполняется кровью. И систолическое, и диастолическое давление записываются как «мм рт. Ст.» (Миллиметры ртутного столба). Эта запись показывает, насколько высоко давление крови ртутного столба в старомодном ручном устройстве для измерения артериального давления (называемого ртутным манометром или сфигмоманометром) поднимается.Сегодня ваш врачебный кабинет, скорее всего, будет использовать простой набор для этого измерения.
Высокое кровяное давление или гипертония напрямую увеличивает риск сердечного приступа, сердечной недостаточности и инсульта. При высоком кровяном давлении артерии могут иметь повышенное сопротивление потоку крови, из-за чего сердце начинает качать тяжелее для циркуляции крови.
Артериальное давление классифицируется как нормальное, повышенное, или на стадии 1 или стадии 2, высокое кровяное давление:
Нормальное кровяное давление систолическое менее 120 и диастолическое менее 80 (120/80)
Повышенное кровяное давление систолическое от 120 до 129 и диастолическое менее 80
Стадия 1 высокое кровяное давление систолическое от 130 до 139 или диастолическое от 80 до 89
Стадия 2 Высокое кровяное давление — это когда систолическое 140 или выше или , диастолическое 90 или выше
Эти цифры следует использовать только для справки.Одно измерение артериального давления, которое выше нормы, не обязательно является признаком проблемы. Ваш врач захочет увидеть несколько измерений артериального давления в течение нескольких дней или недель, прежде чем поставить диагноз высокого артериального давления и начать лечение. Спросите своего поставщика, когда связаться с ним, если ваши показания артериального давления не находятся в пределах нормы.
Почему я должен контролировать свое кровяное давление дома?
Для людей с артериальной гипертензией домашний мониторинг позволяет вашему врачу следить за тем, насколько изменяется ваше артериальное давление в течение дня и изо дня в день.Это также может помочь вашему врачу определить, насколько эффективно ваши лекарства от кровяного давления.
Какое специальное оборудование необходимо для измерения артериального давления?
Для измерения артериального давления может использоваться либо анероидный монитор, который имеет циферблатный датчик и считывается с помощью указателя, либо цифровой монитор, на котором показания артериального давления мигает на маленьком экране.
Об анероидном мониторе
Анероидный монитор дешевле, чем цифровой монитор.Манжета надувается вручную, сжимая резиновую лампочку. Некоторые устройства даже имеют специальную функцию, облегчающую надевать манжету одной рукой. Однако устройство может быть легко повреждено и стать менее точным. Поскольку человек, использующий его, должен прослушивать сердцебиение с помощью стетоскопа, он может не подходить для людей с нарушениями слуха.
О цифровом мониторе
Цифровой монитор автоматический, результаты измерений отображаются на маленьком экране. Поскольку записи легко читаются, это самое популярное устройство для измерения кровяного давления.Его также легче использовать, чем анероид, и, поскольку нет необходимости прослушивать сердцебиение через стетоскоп, это хорошее устройство для пациентов с нарушениями слуха. Одним из недостатков является то, что движение тела или нерегулярный сердечный ритм могут изменить точность. Эти устройства также стоят дороже, чем анероидные мониторы.
О пальце и запястье мониторы кровяного давления
Испытания показали, что устройства для измерения артериального давления на пальцах и / или запястьях не так точны в измерении артериального давления, как другие типы мониторов.Кроме того, они дороже других мониторов.
Прежде чем измерять артериальное давление:
Американская кардиологическая ассоциация рекомендует следующие рекомендации по домашнему мониторингу артериального давления:
Не курите и не пейте кофе в течение 30 минут, прежде чем измерять артериальное давление.
Пройдите в ванную перед тестом.
Расслабьтесь в течение 5 минут перед измерением.
Сядьте, поддерживая спину (не садитесь на диван или мягкое кресло). Держите ноги на полу не скрещенными. Положите руку на твердую плоскую поверхность (например, на стол) так, чтобы верхняя часть руки находилась на уровне сердца. Поместите середину манжеты прямо над сгибом локтя. Посмотрите инструкцию по эксплуатации монитора для иллюстрации.
Принять несколько чтений. При измерении возьмите 2-3 показания с интервалом в одну минуту и запишите все результаты.
Измеряйте артериальное давление каждый день в одно и то же время или по рекомендации вашего лечащего врача.
Запишите дату, время и показания артериального давления.
Возьмите с собой запись на следующее посещение врача. Если у вашего монитора артериального давления есть встроенная память, просто возьмите его с собой на следующую встречу.
Позвоните своему поставщику, если у вас есть несколько высоких значений.Не пугайтесь ни одного показания высокого кровяного давления, но если вы получите несколько высоких показаний, проконсультируйтесь с вашим лечащим врачом.
Когда артериальное давление достигает систолического (верхнее число) 180 или выше ИЛИ диастолического (нижнее число) 110 или выше, обратитесь за неотложной медицинской помощью.
Попросите вашего врача или другого медицинского работника научить вас, как правильно пользоваться монитором артериального давления. Регулярно проверяйте монитор на точность, забирая его с собой в кабинет врача.Также важно, чтобы при хранении трубка не перекручивалась и держала ее вдали от источников тепла, чтобы не было трещин и протечек.
Правильное использование вашего монитора артериального давления поможет вам и вашему врачу контролировать ваше артериальное давление.
,Квалификация диагностики пульса tcm означает, что необходимо включить элементы диагностики пульса tcm, чтобы получить полную и достоверную оценку пульса tcm. Литература показывает, что существует большая путаница в оценке пульса в ткм, главным образом из-за неоднозначного описания состояния пульса в китайских медицинских текстах [1].
Пульс сам по себе объективен, но состояние пульса субъективно.Это качество пульса, которое ощущает врач, и, таким образом, представляет субъективное суждение этого врача. Более 30 пульсовых состояний были задокументированы в китайских медицинских текстах. Некоторые из них, например Плавающий, быстрый, струноподобный — это условие одиночного импульса, которое описывает один элемент условия импульса. Другие описывают более одного элемента состояния импульса, которое называется состоянием сложного импульса. Например, изобилие — это сочетание сильного, длинного, большого и жесткого [2].
2.1. Описание состояния пульса в древнекитайских медицинских текстах
Nei Jing [3] описывает более 30 типов, например, большой, маленький, длинный, короткий, скользкий, грубый, утонувший, медленный, быстрый, сильный, жесткий, мягкий, умеренный, торопливый, бессодержательный, насыщенный, рассеянный, прерывистый, тонкий и слабый. Май Цзин [4] описывает 24 типа: плавающие, затонувшие, полые, большие, маленькие, пропускающие, плотные, быстрые, взволнованные, скользкие, слабые, нитевидные, слабые, мягкие, рассеянные, умеренные, медленные, скованные, барабанная кожа, насыщенный, прерывистый, бессодержательный, грубый и скрытый.28 состояний пульса, наиболее часто используемых в клинической практике, происходят от Бин Ху Май Сюэ [5] и Чжэнь Цзя Чжэнь Гянь [6]. Они плавающие, затонувшие, медленные, быстрые, пульсирующие, тонкие, пустые, изобильные, длинные, короткие, скользкие, грубые, нитевидные, плотные, влажные, умеренные, слабые, слабые, рассеянные, полые, барабанная, твердые, скрытые, взволнованный, прерывистый, связанный, пропускающий и мчащийся.
Описания состояний пульса в китайских медицинских текстах в основном качественные и часто иллюстрируются сравнениями и стихами.Например, скольжение сравнивается с «катанием шариков», а струноподобное подобие нажатия на струну музыкального инструмента [5]. Некоторые из описаний, такие как быстрое, медленное, плавающее и затонувшее, являются количественными. Быстрое и медленное описывают частоту пульса и могут быть определены количественно по количеству ударов за вдох. Плавающее и затонувшее описывают глубину импульса и могут быть определены количественно по шу, единице веса, используемой в период Воюющих государств (403-221 гг. До н.э.) древнего Китая, при этом плавающее значение соответствует трем шу и затонувшим девяти шу [7]. ].
Использование аналогий и стихов для описания состояния пульса подлежит интерпретации врачом ТКМ. Например, подобный струне может быть описано как нажатие на струну музыкального инструмента, а натяжение — как нажатие на веревку, но ощущение струны или веревки зависит от чувствительности пальцев. Квалификационные слова, такие как «немного», «среднее» и «очень», используются для описания интенсивности импульса. Например, разница между штрафом и слабым заключается в том, что штраф немного сильнее, чем у слабого.«Немного» исчисляется, но не может точно определить, сколько из этого «мало» отличает штраф от слабого.
Описания условий пульса также перекрываются [8,9]. Некоторые условия пульса описывают одно измерение пульса. Плавающее, например, описывает глубину импульса, а быстрое — частоту импульса. Другие описывают два или более измерения. Фирма означает струноподобный, длинный, изобилующий, вздымающийся и утопленный, в то время как барабанная шкура похожа на струну, большая, быстрая и полая.Количество измерений, которые должна охватывать оценка пульса, является спорным. Плавающие или затонувшие, медленные или быстрые — две пары измерений, предложенные в «Бин Ху Май Сюэ» [5]. Nan Jing [7] и Mai Jing [4], напротив, предложили три измерения: плавающее или утонувшее, скользкое или шероховатое и длинное или короткое. Nei Jing [3] описал три измерения: скользкое или неровное, медленное или быстрое, и пульсационное или мелкое, тогда как [2] предлагало плавать или опускаться, медленное или быстрое, а также пустое или переполненное.
Предполагается, что есть две причины неясности описания состояния пульса.Во-первых, врачи привыкли оценивать пульс по собственному восприятию, а не на рациональной основе [10]. Во-вторых, нет четких и четких стандартов, которыми могли бы руководствоваться врачи в диагностике состояния пульса. Вполне вероятно, что эти две причины являются причинами низкой достоверности диагностики пульса между врачами, обнаруженными Craddock (1997) и Krass (1990) (цитируется в [11]). Поскольку основанная на фактических данных практика подчеркивает непротиворечивость результатов [12], низкая достоверность диагностики пульса, которую врачи сообщают в литературе, свидетельствует о необходимости стандартизации диагностики пульса в куб.
2.2. Восемь элементов: Веха для стандартизации квалификации диагностики пульса ТСМ
Ранняя попытка Чжоу Сюэя (1856-1906 гг.) Стандартизировать состояние пульса является важной вехой в количественной оценке диагностики пульса ТСМ. Он предложил, чтобы каждое условие пульса имело четыре элемента. «Вей Шу Син Ши Чжэ, Чжэн Май Чжи Ти Ван. Цю Минь Май Ли Чжэ, Сюй Сян Цзян Вэй Шу Син Син Цзян Де Чжэнь Ци, Гэ Чжун Май Сян Ляо Ран, Бу Би Цзюй Май Минг »(цитируется в [13], стр. 31).Он четко заявил, что положение, частота, форма и тренд являются четырьмя основными элементами состояния импульса, и что каждое описание состояния импульса должно содержать эти четыре элемента.
Различные ученые развили эту идею [2,14-18] и расширили первоначальные четыре элемента до восьми: глубина, скорость, регулярность, ширина, длина, гладкость, жесткость и прочность. Каждое условие импульса должно содержать эти восемь элементов с различной интенсивностью [2,15,17,18].
Частота — это количество ударов за вдох.Определение регулярности аналогично определению в современной медицине, оно описывает ритм пульса. Частота и регулярность дают информацию о природе заболевания, будь то тепло или простуда [19]. Глубина определяется как вертикальное положение пульса и указывает на место заболевания, внутреннее или внешнее [19]. Ширина и длина описывают форму импульса, где ширина определяется как интенсивность пульсации, а длина определяется как диапазон, в котором пульсация может ощущаться в цунь, гуане и чи [2].Гладкость определяется как гладкость импульса, жесткость определяется как ощущение эластичности артерии, а сила определяется как изменение силы импульса в ответ на изменение приложенного давления [19]. Ширина, длина, гладкость, жесткость и сила также описывают взаимодействие патогена и здорового ци в организме [2]. Таким образом, восемь элементов обеспечивают основу для определения состояния пульса.
2.3. Последние работы по уточнению диагностики пульса tcm
King et al.(2002) [11] разработали шкалу измерений для стандартизации диагностики пульса. Однако их шкала не отражает состояние пульса адекватно по нескольким причинам. Во-первых, шесть элементов, включенных в шкалу — глубина, ширина, сила, относительная сила, ритм и окклюзия пульса, — широко не принимаются в качестве основных пунктов в диагностике пульса. Соответствующие шкалы оценок должны включать шесть местоположений, так как полная диагностика пульса должна включать восемь элементов в шести местоположениях. Во-вторых, определения предметов являются абстрактными.Например, сила определяется как общая интенсивность импульса, а относительная сила определяется как более тонкая версия с общей силой. В-третьих, шкала является порядковой шкалой, которая привязана дескрипторами для измерения предметов. Например, глубина измеряется на трех уровнях: поверхностный, средний и глубокий. Однако порядковая шкала не является достаточно чувствительной мерой, поскольку имеется недостаточно доступных категорий ответов для оценки элементов [20], а слова, используемые для описания каждого порядкового уровня, не являются универсальными.Кроме того, поскольку элементы не были хорошо определены количественно, использование порядковой шкалы не будет отражать фактическое ощущение, воспринимаемое врачом.
Чтобы исследовать уникальность каждого из восьми элементов в диагностике пульса tcm, Tang (2010) [21] использовал анализ основных компонентов, чтобы исследовать уникальность каждого из восьми элементов в диагностике пульса tcm. Результат продемонстрировал, что скорость, регулярность, ширина и гладкость представляют четыре уникальных измерения, в то время как это не относится к глубине, длине, жесткости и прочности.
Автор считает, что для измерения состояния пульса должен быть выбран соответствующий контент и шкала оценок, которые должны соответствовать и должны соответствовать фундаментальным концепциям диагностики пульса в tcm. Поскольку для оценки состояния пульса было проведено всего несколько исследований, следует использовать шкалу оценок, которая может действительно отражать ощущение пульса, воспринимаемое врачом, чтобы минимизировать влияние субъективных суждений на шкалу оценок на предварительной стадии квалификации. ,
Кровь на токсоплазмоз при беременности как сдавать: Токсоплазмоз. Анализ на токсоплазмоз при беременности
ЕРБ ВОЗ | Когда я была беременна, у меня обнаружили токсоплазмоз
Интервью с Franziska, консультантом из Германии
Я родилась и выросла в Германии, но когда у меня обнаружили токсоплазмоз, я жила в Италии. Италия – одна из немногих стран, где беременные женщины обязательно проверяются на предмет токсоплазмоза, чего нет в Германии, так что можно считать, что мне повезло. Сама я даже бы и не подумала о том, что мне нужен такой тест.
Врач обнаружил у меня антитела (иммуноглобулины) к Toxoplasma gondii, что говорило о том, что я инфицирована (или была инфицирована совсем недавно) токсоплазмой. Я заразилась незадолго до беременности. Я знала о факторах риска, но, как и все в Италии, конечно же, ела свежие фрукты и овощи. Очевидно, что некоторые продукты, такие как сыры из необработанного молока и сырое мясо, во время или при планировании беременности есть не рекомендуется, но где здесь безопасный предел? Я точно не знаю, как я могла заразиться, но теперь вспоминаю, что незадолго до беременности несколько дней подряд ощущала симптомы, подобные гриппу.
Принимая во внимание мой не очень молодой возраст и риск заражения плода, врачи решили прибегнуть к аминоцентезу. Несмотря на риск для плода, они хотели убедиться в том, что в околоплодных водах нет антител к токсоплазме, и инфекция не передалась ребенку. К счастью, анализ показал, что моя дочь не заразилась. Тут мне опять очень повезло – я смогла попасть на прием к одному из лучших гинекологов Берлина. На протяжении всей беременности он проводил ультразвуковую диагностику и аминоцентез. Известие о болезни, анализы и лечение сильно осложнили мою жизнь и очень меня напугали. К счастью, врачи, к которым я обращалась, охотно взаимодействовали между собой, и мне была оказана исключительно компетентная и комплексная помощь.
Два месяца я принимала комбинацию из двух антибиотиков
Во время беременности я ни с кем не говорила о болезни, и поэтому мне было особенно трудно. Я никому ничего не рассказывала, просто потому, что боялась обсуждать это до тех пор, пока не буду знать, что с моим ребенком все в порядке. Во время беременности я не меньше двух месяцев принимала комбинацию из двух антибиотиков. Мне было страшно и трудно принимать столь ответственные решения о лечении, потому что оно само по себе представляло для ребенка угрозу. Врачи могли только догадываться, передастся ли инфекция плоду, что еще больше осложняло лечение. На следующий день после рождения моей дочери врачи тщательно обследовали ей глаза, сделали томограмму мозга и анализ крови. К счастью, она оказалась совершенно здоровой, но первый день ее жизни я провела в страхе, ожидая результатов обследования.
Во время беременности я не меньше двух месяцев принимала комбинацию из двух антибиотиков. Мне было страшно и трудно принимать столь ответственные решения о лечении, потому что оно само по себе представляло для ребенка угрозу. Врачи могли только догадываться, передастся ли инфекция плоду, что еще больше осложняло лечение. На следующий день после рождения моей дочери врачи тщательно обследовали ей глаза, сделали томограмму мозга и анализ крови. К счастью, она оказалась совершенно здоровой, но первый день ее жизни я провела в страхе, ожидая результатов обследования.
Мне трудно что-то посоветовать другим женщинам. Несомненно, следует соблюдать осторожность, но сохранять баланс между безопасностью и нормальной жизнью может быть непросто. Планируя беременность, нужно в чем-то изменить свой образ жизни и отказаться от опасных продуктов, но при этом важно научиться правильно обращаться с продуктами, в том числе с фруктами и овощами. К счастью, из-за высокой распространенности токсоплазмоза жители Италии хорошо знают о факторах риска, и поэтому тестирование во время беременности является обязательным. В то же время, во многих других странах эта болезнь часто ассоциируется с домашними кошками, хотя большинство людей заражаются другим путем. Я думаю, что самое важное сейчас – это активно информировать население о токсоплазмозе и его профилактике, в первую очередь – о правильном обращении с пищевыми продуктами и о безопасном питании.
В то же время, во многих других странах эта болезнь часто ассоциируется с домашними кошками, хотя большинство людей заражаются другим путем. Я думаю, что самое важное сейчас – это активно информировать население о токсоплазмозе и его профилактике, в первую очередь – о правильном обращении с пищевыми продуктами и о безопасном питании.
Токсоплазмоз и беременность
Токсоплазмоз – это одна из TORCH-инфекций, которые связаны одним единственным признаком — возбудители могут передаваться внутриутробно: от матери к ребенку. Данные инфекции нередко являются причиной проблем с вынашиванием беременности и виновниками врожденных пороков развития у малыша.
Возбудителем токсоплазмоза является простейший внутриклеточный паразит – токсоплазма (Toxoplasma gondii), основным источником которого являются домашние животные. Жизненный цикл токсоплазм проходит с участием окончательного и промежуточного хозяев. Окончательным хозяином токсоплазм служат представители семейства кошачьих, а промежуточным — многие виды млекопитающих и птиц.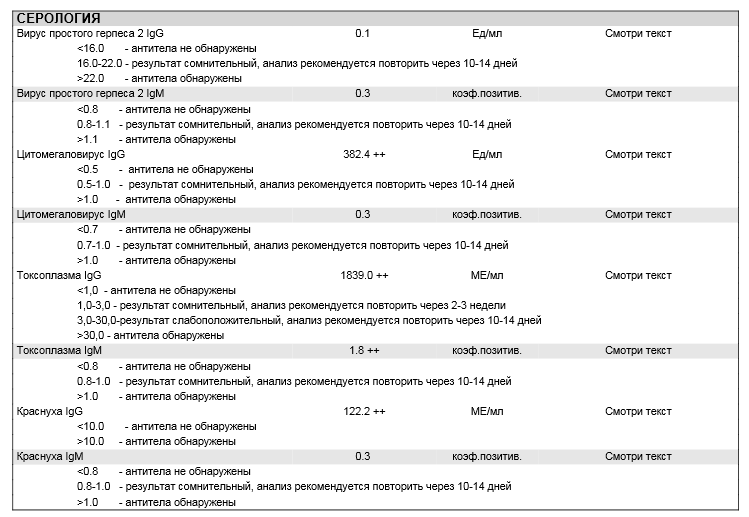 У кошек токсоплазмы паразитируют не только в органах и тканях (что характерно для заболевших животных и человека), но и в кишечнике. Больная кошка загрязняет своими испражнениями почву, газоны, поля и огороды. Токсоплазмы с испражнениями выводятся в окружающую среду, где сохраняют свою жизнеспособность в виде цист на протяжении полутора лет и могут вызвать заболевание, попав в организм человека. Сельскохозяйственные животные и птицы заражаются, поедая траву, на которую попали цисты токсоплазм.
У кошек токсоплазмы паразитируют не только в органах и тканях (что характерно для заболевших животных и человека), но и в кишечнике. Больная кошка загрязняет своими испражнениями почву, газоны, поля и огороды. Токсоплазмы с испражнениями выводятся в окружающую среду, где сохраняют свою жизнеспособность в виде цист на протяжении полутора лет и могут вызвать заболевание, попав в организм человека. Сельскохозяйственные животные и птицы заражаются, поедая траву, на которую попали цисты токсоплазм.
Соответственно, возможны следующие пути заражения человека:
- употребление недостаточно проваренного или плохо прожаренного мяса животных и птиц, немытых овощей, ягод, зелени, инфицированных токсоплазмами;
- заражение непосредственно от больной кошки, но только в том случае, если возбудитель вместе со слюной, слезной жидкостью, мочой кошки проникает в организм человека через поврежденные кожные покровы и слизистые оболочки.
Больной человек не выделяет возбудителя в окружающую среду, следовательно, никакой опасности для окружающих не представляет.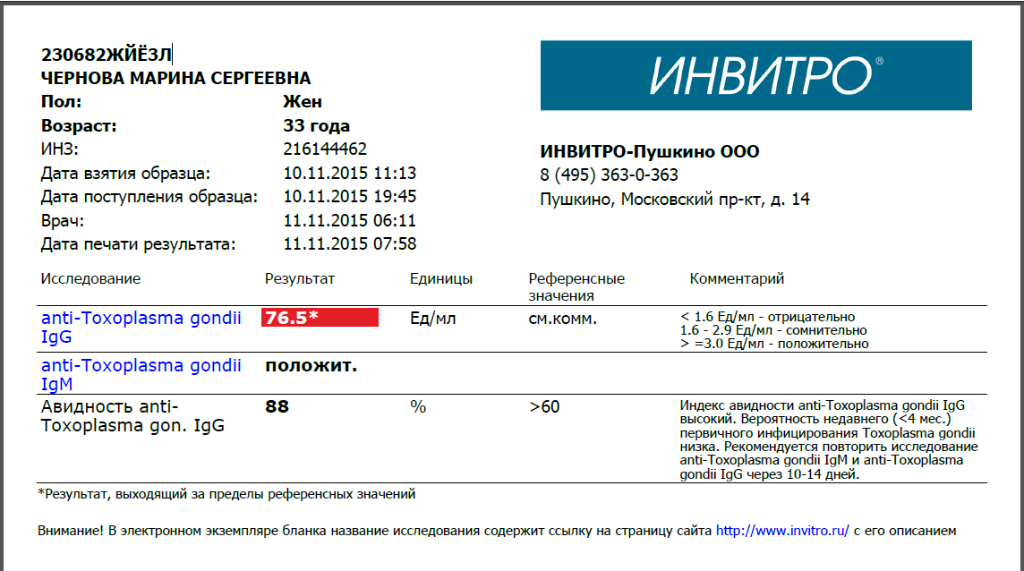
Половым путем токсоплазмоз не передается. Кроме того, не всякого человека, в организм которого попали токсоплазмы, нужно лечить. Если иммунная система инфицированного человека выстроила надежную защиту, он остается практически здоровым. Передача возбудителя от человека к человеку возможна лишь при пересадке органов (трансплантация) от донора с первичным токсоплазмозом или конгенитальным путем (внутриутробное заражение плода от матери через плаценту).
Клиника токсоплазмоза
Как указывалось выше, в подавляющем большинстве случаев проникновение токсоплазм в организм человека не приводит к развитию заболевания, по крайней мере, клинически выраженного заболевания. Заболеет человек или нет, зависит от степени болезнетворности самого возбудителя, количества токсоплазм, проникших в организм и от состояния защитных сил самого человеческого организма.
Обычно, заболевание если и развивается, то протекает нетяжело, а очень часто настолько легко, что проходит незамеченным, в результате о том, что человек переболел токсоплазмозом, узнают случайно, по заключению анализа крови.
Как правило, острый токсоплазмоз маскируется под ОРВИ: у больного повышается температура, иногда до 38 градусов и выше, увеличиваются шейные и затылочные лимфатические узлы, появляется головная боль и боль в мышцах, потливость, общая слабость. Через неделю указанные выше симптомы исчезают.
Если организм ослаблен, вероятность развития заболевания возрастает. В таком случае из желудочно-кишечного тракта токсоплазмы попадают в лимфу и кровь, их током разносятся по всему организму, поражая различные органы и ткани, прежде всего, головной мозг, глаза, сердце, мышцы.
При тяжелом течении заболевания может развиться энцефалит, менингоэнцефалит, которые сопровождаются резкой головной болью, приступами судорог, потерей сознания. Но это бывает крайне редко.
Таким образом, токсоплазмоз – одно из тех заболеваний, которыми болеют раз в жизни и так легко, что часто даже не замечают его. После перенесенного заболевания стойкий иммунитет остается на всю жизнь, соответственно, ни каких-либо последствий заболевания, ни вторичного заражения быть не может.
Клинические проявления токсоплазмоза у беременных женщин и новорожденных
Не смотря на то, что заражение токсоплазмами оказывается сущими пустяками для большинства людей, для беременной женщины — это сущая катастрофа.
Первичное заражение токсоплазмозом во время беременности – это единственная ситуация, при которой токсоплазмоз представляет собой серьезнейшую опасность. Откровенно говоря, вероятность такого заражения не велика – по статистике во время беременности токсоплазмозом заражается не более 1% женщин, другими словами – это одна беременная женщина из ста.
К тому же, женщин, у которых уже выработался иммунитет к токсоплазмозу, в Беларуси — около 63 %. Более того, даже если мама заразилась токсоплазмозом, внутриутробное инфицирование происходит далеко не всегда (!). Вероятность инфицирования малыша зависит то того, на каком сроке беременности токсоплазмы проникли в организм беременной женщины.
Существует определенная зависимость:
- чем более ранним был срок беременности – тем больше риск тяжелых последствий при заражении плода токсоплазмозом и меньше сама вероятность заражения;
- чем на более поздних сроках беременности произошло заражение, тем выше процент передачи токсоплазмоза плоду и ниже риск тяжелых поражений плода.

Так если заражение матери произошло в первом триместре беременности, вероятность преодоления токсоплазмами плацентарного барьера невелика (примерно 15 %), так как плацента еще мало проницаема для возбудителей. В этом случае все может кончиться хорошо (родится здоровый малыш), либо произойдет самопроизвольное прерывание беременности из-за развития пороков не совместимых с жизнью малыша.
Во втором триместре токсоплазмы легче проникают в кровь плода, в результате чего вероятность врожденного токсоплазмоза возрастает до 20 %. Если инфицирование плода произошло, возбудители будут скапливаться и размножаться в головном мозге, поражая глаза и центральную нервную систему плода. Иммунная система вскоре справится с заболеванием и уничтожит всех возбудителей в организме, но часть клеток ребенка окажется разрушенной. Как результат – повышенное внутричерепное давление, умственная отсталость, эпилепсия и слепота. Именно поэтому при заражении токсоплазмозом на начальной стадии беременности беременной женщине часто предлагают сделать искусственное прерывание беременности.
К третьему триместру вероятность инфицирования возрастает до 50-60 %, однако плод уже более устойчив к разрушительному воздействию токсоплазм — малыш может появиться на свет без каких-либо видимых отклонений, а последствия инфекции могут проявиться спустя месяцы и даже годы.
Признаками врожденного токсоплазмоза при рождении могут быть лихорадка, сыпь, увеличение печени и селезенки, микроцефалия, судороги, желтуха, изменения в анализах крови. К так называемой, классической триаде врожденного токсоплазмоза относят хориоретинит, гидроцефалию и наличие внутричерепных кальцинатов.
При своевременно начатом лечении риск заражения малыша составляет всего 1-5%. Важно еще раз подчеркнуть, что опасность представляет только токсоплазмоз, которым женщина заразилась во время текущей беременности. Соответственно, если женщина уже переболела токсоплазмозом до беременности (не менее чем за три месяца до нее) ее будущему ребенку токсоплазмоз не угрожает. В ситуации, когда из-за токсоплазмоза во время беременности женщина теряет ребенка, через полгода она может беременеть повторно, уже не опасаясь токсоплазмоза (!).
Лечение с профилактической целью для предотвращения врожденного токсоплазмоза не проводится! Если доказанное инфицирование беременной произошло в 1-ом триместре беременности, как правило, рекомендуют прерывание беременности, а при угрозе выкидыша ее не сохраняют. При инфицировании во втором триместре, которое достоверно диагностировано, показано дополнительное обследование плода. Оно включает: УЗИ, выявление токсоплазм в амниотической жидкости (амниоцентез + культуральный анализ или ПЦР).
При доказанном инфицировании плода также рекомендуют прерывание беременности.
В случае отказа от прерывания – проводится специфическая терапия препаратами, действующими губительно на токсоплазмы.
Лечение беременных женщин следует проводить не ранее 12-16 недель беременности. Одновременно проводится коррекция нарушений различных органов, что требует индивидуального подхода к каждому больному. При инфицировании в третьем триместре прерывание беременности не проводят, используют специфическую терапию. Как было сказано выше, своевременно проведенная терапия значительно повышает вероятность рождения здорового малыша. Если беда, все же, пришла, лечение новорожденных с подтвержденным токсоплазмозом является обязательным, как и наблюдение в течение года. В случае первичного инфицирования беременной токсоплазмозом, не зависимо от исхода беременности, можно быть уверенным, что хотя бы следующему ребенку врожденный токсоплазмоз уже не страшен, благодаря приобретенному матерью иммунитету.
Как было сказано выше, своевременно проведенная терапия значительно повышает вероятность рождения здорового малыша. Если беда, все же, пришла, лечение новорожденных с подтвержденным токсоплазмозом является обязательным, как и наблюдение в течение года. В случае первичного инфицирования беременной токсоплазмозом, не зависимо от исхода беременности, можно быть уверенным, что хотя бы следующему ребенку врожденный токсоплазмоз уже не страшен, благодаря приобретенному матерью иммунитету.
Памятка для серонегативной по инфицированию T. Gondii беременной женщины
- Исключите дегустацию сырого мясного фарша.
- Не пробуйте мясо в процессе кулинарной обработки.
- Носите перчатки при работе с почвой. Мойте руки водой с мылом после каждого контакта с землей, песком, сырым мясом любых животных и немытыми овощами.
- Готовьте себе мясо полностью термически обработанным: не должно быть розового цвета и кровянистого мясного сока! Промороженное в течение нескольких дней мясо значительно уменьшает риск инфекции.

- Не пейте непастеризованное молоко.
- Тщательно мойте все разделочные кухонные доски и ножи после каждого использования.
- Мойте или снимайте кожуру со всех овощей и фруктов перед едой.
- Не пейте воду из непроверенного источника.
- Не выпускайте на улицу домашних котов и не гладьте бродячих котов, котят и собак. Кормите кошек только консервированным или сухим кормом или хорошо термически обработанной пищей.
- Избегайте контакта с кошачьими туалетами, если это невозможно, то используйте перчатки, тщательно мойте руки.
- Экскременты кошек удаляйте из лотка ежедневно.
Таким образом, если Вы планируете беременность – проведите диагностику токсоплазмоза, а затем беременейте, носите спокойно, рожайте легко и растите здоровенького малыша! Удачи Вам!
Сдать анализ: Токсоплазма (Toxoplasma gondiі), моча, плазма крови (методом ПЦР)
Описание анализа:
Токсоплазма (Toxoplasma gondiі), ПЦР – анализ позволяющий установить наличие ДНК токсоплазмы (возбудителя токсоплазмоза) в организме.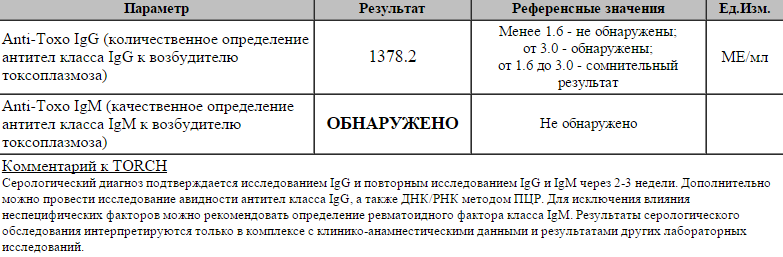 Токсоплазма – одноклеточный паразит, который попадает в человеческий организм с зараженной им пищей и через контакт с зараженными животными.
Токсоплазма – одноклеточный паразит, который попадает в человеческий организм с зараженной им пищей и через контакт с зараженными животными.
Токсоплазмоз – распространенное заболевание, им инфицирован каждый пятый человек, а в некоторых регионах количество зараженных превышает 90%.
При здоровом иммунитете токсоплазмоз протекает бессимптомно или со слабо выраженными симптомами, которые часто принимаются за обычную простуду или грипп. Ярко выраженные симптомы могут быть лишь у людей с иммунодефицитом, у которых наблюдается головная боль, повышение температуры, спутанность сознания, возможно ухудшение зрения. Большинству пациентов лечение от токсоплазмоза не требуется (исключение – пациенты со сниженным иммунитетом).
Токсоплазма входит в группу TORCH-инфекций – заболеваний, способных навредить плоду во время беременности. Заражение токсоплазмозом во время беременности возможно поражение у плода центральной нервной системы, органов зрения и слуха, печени и сердца. Инфицирование токсоплазмой на ранних сроках беременности может спровоцировать выкидыш или преждевременные роды.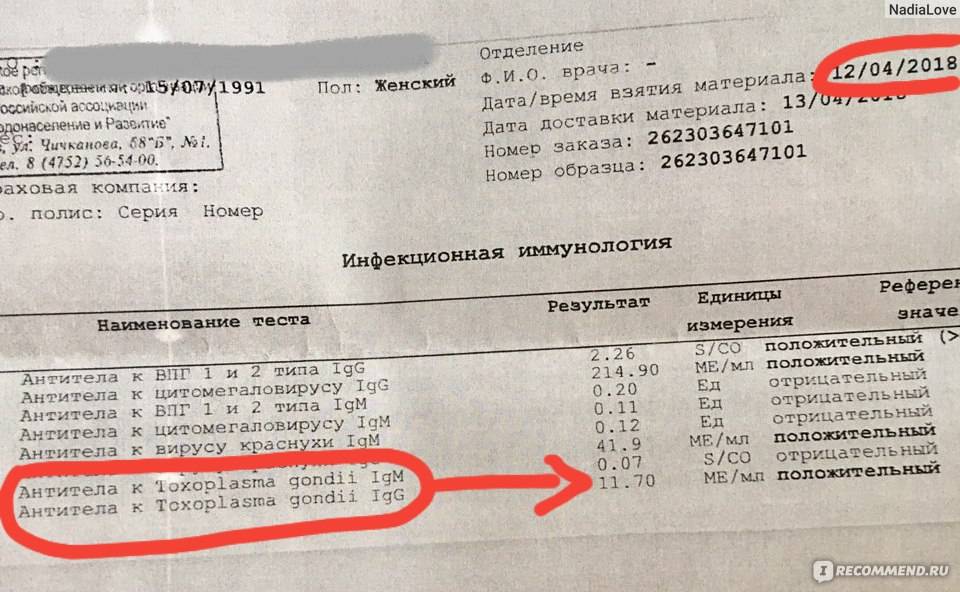
Определить наличие токсоплазмы в организме можно путем распознавания её ДНК в пробах пациента. Это чувствительный метод, позволяющий определить наличие активной инфекции еще до выработки антител (когда анализ на иммуноглобулины ничего еще не покажет). Для анализа может отбираться целый ряд жидкостей, но чаще всего это кровь или моча.
Показания к анализу крови на ДНК токсоплазмы
Анализ может назначаться гинекологами, терапевтами, педиатрами, неонатологами или инфекционистами.
В гинекологии анализ входит в стандартный пакет обследования беременных на TORCH-инфекции, а кроме того назначается:
- заблаговременно при планировании беременности;
- при появлении симптомов токсоплазмоза у беременной.
Инфекционистом терапевтом или педиатром обследование назначается при симптомах токсоплазмоза:
- повышенной температуре;
- головной боли:
- судорогах;
- ухудшении зрения.

Неонатологи назначают анализ, если у матери новорожденного был диагностирован токсоплазмоз во время беременности.
Расшифровка результатов
Анализ методом ПЦР – это качественное исследование, а потому никаких результатов в виде цифр нет. ДНК токсоплазмы может быть обнаружено (анализ положительный) – это говорит об инфицировании, либо же не обнаружено (анализ отрицательный) – это значит, что человек здоров.
Подготовка к обследованию
Специальной подготовки не требуется, но перед забором мочи желательно не мочится 1,5-2 часа. Женщинам рекомендовано сдавать мочу до наступления месячных или спустя несколько дней после их.
Материал обследования: кровь из вены, моча.
Метод исследования: ПЦР (полимеразная цепная реакция).
Сроки готовности: 3 рабочих дня.
Запись на анализы
Токсоплазмоз и беременность
Токсоплазмоз является достаточно редкой оппортунистической инфекцией, которая вызывается простейшими, паразитирующими преимущественно в организме представителей семейства кошачьих – токсоплазмами. Особую опасность данное заболевание представляет для людей с глубокими нарушениями иммунной системы и для беременных женщин. В последнем случае имеет значение время инфицирования женщины токсоплазмами: произошло это до или же во время беременности.
Особую опасность данное заболевание представляет для людей с глубокими нарушениями иммунной системы и для беременных женщин. В последнем случае имеет значение время инфицирования женщины токсоплазмами: произошло это до или же во время беременности.
Если женщина заболела еще до наступления беременности, то для ее будущего ребенка это абсолютно ничем не грозит. Однако гораздо хуже, если будущая мама «подхватит» токсоплазмоз уже во время беременности. В этом случае возбудители токсоплазмоза могут проникать через плаценту матери к плоду, вызывая у него различные нарушения начиная от врожденного токсоплазмоза и заканчивая тяжелыми врожденными пороками развития и внутриутробной гибелью.
Для профилактики заболевания важно помнить, что источником токсоплазмоза чаще всего являются домашние кошки (и особенно котята), выделяющие возбудителя инфекции в окружающую среду вместе с фекалиями, а также сырой фарш и недостаточно термически обработанное мясо.
При постановке на учет по беременности каждая женщина с целью профилактики возможной инфекции проходит серологическое обследование для выявления токсоплазмоза. Положительный результат теста и обнаружение IgG к токсоплазме свидетельствуют о том, что будущая мама уже проконтактировала с возбудителем еще до наступления беременности и сейчас может быть абсолютно спокойна. В данном случае токсоплазмоз абсолютно не опасен для ее малыша, и повторно выполнять этот анализ как в эту, так и во все последующие беременности нет необходимости. Однако если антитела к токсоплазме по результатам исследования не были обнаружены (результат теста отрицательный), необходимо быть осторожным и четко следовать приведенным ниже правилам, для того чтобы не подвергать здоровье будущего малыша опасности. С целью профилактики токсоплазмоза беременной женщине (равно как и всем остальным категориям лиц) следует:
Положительный результат теста и обнаружение IgG к токсоплазме свидетельствуют о том, что будущая мама уже проконтактировала с возбудителем еще до наступления беременности и сейчас может быть абсолютно спокойна. В данном случае токсоплазмоз абсолютно не опасен для ее малыша, и повторно выполнять этот анализ как в эту, так и во все последующие беременности нет необходимости. Однако если антитела к токсоплазме по результатам исследования не были обнаружены (результат теста отрицательный), необходимо быть осторожным и четко следовать приведенным ниже правилам, для того чтобы не подвергать здоровье будущего малыша опасности. С целью профилактики токсоплазмоза беременной женщине (равно как и всем остальным категориям лиц) следует:
- исключить из употребления в пищу сырое и недоваренное мясо, а также никогда не дегустировать сырой фарш, так как эти продукты могут содержать возбудителей токсоплазмоза
- тщательно мыть овощи и фрукты проточной водой перед употреблением
- мыть разделочные кухонные доски и посуду, руки теплой водой с мылом после контакта с сырым мясом, а также немытыми овощами и фруктами
- не употреблять воду из открытых источников
- не выпускать на улицу домашних кошек и ни в коем случае не гладить бродячих котов и собак, которые могут болеть токсоплазмозом
- кормить домашних кошек только консервированным и сухим кормом, либо хорошо термически обработанной пищей
- избегать во время беременности контакта с кошачьим туалетом, а при отсутствии таковой возможности ежедневно удалять экскременты кошек используя перчатки и тщательно вымывая после этого руки теплой водой с мылом
- использовать перчатки при контакте с почвой и песком, во время работы в саду и т.
 д.
д. - во время беременности регулярно, с интервалом 1-2 месяца проходить обследование на предмет наличия токсоплазмоза, чтобы в случае инфицирования своевременно начать профилактику заболевания у плода
Если, несмотря на все принятые меры предосторожности, Вы все же заболели токсоплазмозом, не паникуйте и как можно скорее обратитесь к врачу-инфекционисту. Он поможет Вам подобрать эффективное и в то же время безопасное для беременности лечение.
Внештатный районный инфекционист Бут Т.А.
Токсоплазмоз при беременности: симптомы, анализы, профилактика
Перевод подготовлен специалистом лаборатории ЦИР, врачом КДЛ, Бабкеевой Э.Р.
Кратко о Toxoplasma gondii: как происходит заражение
Toxoplasma gondii – повсеместно встречающееся паразитическое простейшее, заражающее людей при различных условиях. Чаще всего заражение паразитом происходит в детском и подростковом возрасте. В развитых странах с умеренным климатом за последние тридцать лет распространенность этой инфекции – токсоплазмоз у человека — снизилась до 10-50% взрослого населения (15-45 лет), демонстрирующих серологические признаки инфицирования. Гораздо более высокие (до 80%) проценты инфицирования наблюдаются в тропиках, в общинах, контактирующих с зараженной почвой, непроваренным мясом и нефильтрованной водой.
В развитых странах с умеренным климатом за последние тридцать лет распространенность этой инфекции – токсоплазмоз у человека — снизилась до 10-50% взрослого населения (15-45 лет), демонстрирующих серологические признаки инфицирования. Гораздо более высокие (до 80%) проценты инфицирования наблюдаются в тропиках, в общинах, контактирующих с зараженной почвой, непроваренным мясом и нефильтрованной водой.
Как только происходит заражение, Toxoplasma gondii прячется в нервной и мышечной ткани, и элиминировать его становится невозможно. Исследования в Европе и Северной Америке предполагают, что большее количество иммунокомпетентных людей позволит ограничить распространение паразита и ассоциированное с ним поражение тканей, обеспечив сохранение паразита в спящей форме. Воспаление сетчатки и сосудистой оболочки (ретинохороидит) – наиболее частая перманентная манифестация токсоплазмозной инфекции. В Европе и Северной Америке такие поражения постепенно развиваются у 1% зараженных лиц.
За последние 15 лет были собраны свидетельства того, что в Латинской Америке клинические признаки инфекции куда более тяжелые, чем в других странах, вероятно, ввиду преобладания более вирулентных паразитических штаммов. Сравнение групп зараженных новорожденных в Европе и Бразилии показало, что поражения глаз у детей в Бразилии были более обширными и ведущими к нарушению зрения.
Сравнение групп зараженных новорожденных в Европе и Бразилии показало, что поражения глаз у детей в Бразилии были более обширными и ведущими к нарушению зрения.
Когда женщина впервые заражается токсоплазмой во время беременности, инфекция может передаться плоду, приводя к врожденному токсоплазмозу и соответствующим поражениям нервной системы и глаз. Размножение Toxoplasma gondii и разрушения тканей в мозге плода могут появиться даже после начала иммунного ответа у матери, включая продукцию антител IgG.
Источник инфекции: токсоплазмоз у кошек и другие причины
Токсоплазма – облигатный внутриклеточный паразит, существующий в трех формах: ооциста, содержащейся только в кошачьих испражнениях (отсюда известно, что токсоплазмоз у кошек – опасное для человека заболевание), тахизоит (быстроделящаяся форма, наблюдающаяся в острой фазе инфекции) и брадизоит (медленно делящаяся форма, наблюдаемая в тканевых кистах). Во время первичной инфекции кошка может выделять из своего пищеварительного тракта миллионы ооцист ежедневно в течении 1-3 недель. Эти ооцисты становятся способны к инфицированию через 1-5 дней, и могут сохранять эту способность более одного года, особенно в теплом окружении. Кошки, как правило, после первичной инфекции приобретают иммунитет, таким образом, повторное инфицирование ооцистами маловероятно.
Эти ооцисты становятся способны к инфицированию через 1-5 дней, и могут сохранять эту способность более одного года, особенно в теплом окружении. Кошки, как правило, после первичной инфекции приобретают иммунитет, таким образом, повторное инфицирование ооцистами маловероятно.
Считается, что в развитых странах с умеренным климатом основным источником заражения беременных женщин является непроваренное мясо, содержащее брадизоиты. Так же, одним из основных источников инфекции является контакт с ооцистами, находящимися в почве или воде, а также употребление в пищу загрязненных овощей и фруктов. Сельскохозяйственные животные (птицы, свиньи, овцы, козы) заражаются теми же путями, а от зараженных животных получают мясо, содержащее тканевые цисты.
Таким образом, токсоплазмоз у кошек – отнюдь не единственная причина, по которой опасный паразит может поселиться в человеческом теле.
Токсоплазмоз при беременности: инфицирование матери
Мать заражается токсоплазмозом оральным путем. Следствием токсоплазмоза при беременности становится инфицирование плода, которое происходит путем трансмиссии паразита через плаценту в результате первичного инфицирования матери. Вероятнее всего трансмиссия происходит во время паразитемии в первые дни после инфекции и до развития иммунного ответа. Риск заражения плода резко возрастает с увеличением гестационного срока.
Следствием токсоплазмоза при беременности становится инфицирование плода, которое происходит путем трансмиссии паразита через плаценту в результате первичного инфицирования матери. Вероятнее всего трансмиссия происходит во время паразитемии в первые дни после инфекции и до развития иммунного ответа. Риск заражения плода резко возрастает с увеличением гестационного срока.
Для своего существования и размножения тахизоиты проникают в клетки, особенно в мозговой и мышечной ткани, где формируют тканевые цисты, которые могут находиться в спящем состоянии годами. В иммунокомпетентных лабораторных моделях тканевые цисты формируются в течении недели с момента инфицирования. Неизвестно, какое время этот процесс занимает у относительно иммунологически незрелого плода. Переход от острофазной формы тахизоита, отвечающей за поражение клеток к спящей форме брадизоита в тканевых цистах, недостижимой для антибиотикотерапии, играет важную роль в «терапевтическом окне».
От 1 до 8 случав на 1000 беременностей, наиболее высокий уровень зарегистрирован во Франции.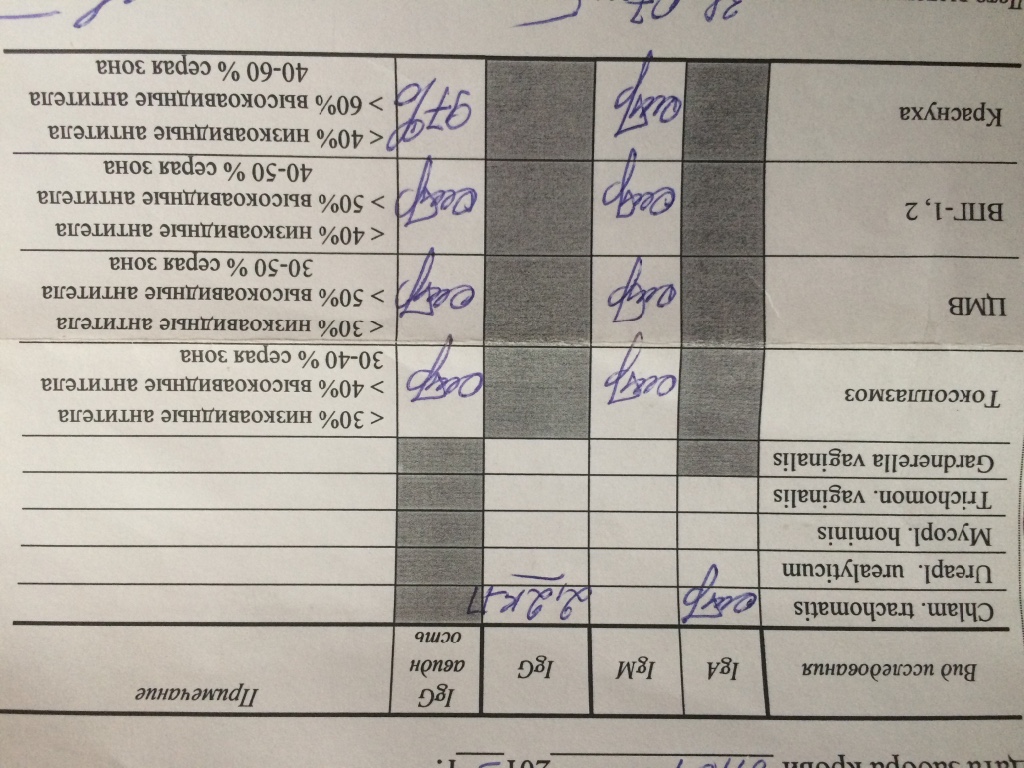
Острая инфекция у матери, как правило, протекает бессимптомно. Если симптомы все-таки возникают, они неспецифичны – слабость, лихорадка, головные боли, недомогание и миалгия. Лимфоаденопатия является более специфичным признаком болезни. Вот почему токсоплазмоз при беременности диагностируется с трудом.
Анализ на токсоплазмоз: скрининг и диагностика
Беременные женщины с симптомами заболевания, подобными мононуклеозу, но с негативным гетерофильным тестом, должны пройти анализ на токсоплазмоз. Инфекция во время беременности наиболее точно диагностируется, когда как минимум два образца крови, исследованные с разницей минимум две недели, показывают сероконверсию от отрицательных показателей IgG и IgM к токсоплазме к положительным.
В части стран Европы практикуется проведение повторных тестов раз в месяц или раз в три месяца. Чем чаще проводится анализ на токсоплазмоз, тем выше шанс раннего обнаружения инфекции, когда лечение наиболее эффективно. Однако стоимость частых исследований и возможность получения ложноположительных результатов увеличиваются при увеличении частоты проведения исследования. В результате чего, женщине могут быть назначены ненужные ей инвазивные исследования и лечение. Потенциальный вред должен быть взвешен вместе с потенциальной пользой от лечения.
В результате чего, женщине могут быть назначены ненужные ей инвазивные исследования и лечение. Потенциальный вред должен быть взвешен вместе с потенциальной пользой от лечения.
В США врачи-клиницисты, как правило, сталкиваются с необходимостью интерпретировать положительный тест авидности, полученный из единичного образца. Ни один из этих тестов достоверно не подтверждает недавнее инфицирование. Хотя выработка IgM длится от 10 до 13 месяцев, в зависимости от использованной методики, невозможно исключить индивидуальные особенности пациентов, и ¼ инфицированных женщин имеют положительный IgM-ответ в течение нескольких лет. Для женщин, чей первый тест на сроке 13 недель был положительным, возможность инфицирования после зачатия составляет 1-3%. Хотя высокая авидность IgG является признаком латентной инфекции, низкая авидность не является диагностическим признаком острой инфекции. Антитела IgG низкой авидности в некоторых случаях могут выявляться в течении нескольких лет.
Полезность определения титра антител igG никогда не была полностью оценена, и предположительно, имеет низкую воспроизводимость. Однако сочетание положительного результата на антитела IgM и отрицательного результата на антитела IgG, когда оба анализа на токсоплазмоз становятся положительными через две недели, таким образом исключая неспецифику, является признаком того, что инфицирование произошло примерно за две недели до получения первого положительного результата IgM.
Однако сочетание положительного результата на антитела IgM и отрицательного результата на антитела IgG, когда оба анализа на токсоплазмоз становятся положительными через две недели, таким образом исключая неспецифику, является признаком того, что инфицирование произошло примерно за две недели до получения первого положительного результата IgM.
Анализы на токсоплазмоз:
Токсоплазма гондии: инфекция у плода
Риск инфицирования плода резко возрастает со сроком гестации на время сероконверсии. Риск трансмиссии по результатам статистических исследований составляет 15% при сероконверсии матери на сроке 13 недель, 44% — на 26 неделях, и 71% — на 36 неделях. Хотя эти исследования основаны на группах из получавших лечение женщин, вероятно, с их помощью можно оценить риски и у не пролечившихся женщин, так как доказательств эффективности получаемой терапии для снижения риска трансмиссии токсоплазмы гондии от матери к плоду, до сих пор не получено.
Иммунокомпетентные женщины, зараженные до беременности, не заражают плод, хотя отмечены редкие исключения. Женщины с иммунодефицитом могут страдать паразитемией в течение беременности, несмотря на то, что заражение произошло до беременности. У таких женщин имеется риск внутриутробного заражения плода.
Женщины с иммунодефицитом могут страдать паразитемией в течение беременности, несмотря на то, что заражение произошло до беременности. У таких женщин имеется риск внутриутробного заражения плода.
Врожденная токсоплазма гондии является довольно редким явлением; его случаи были зафиксированы у шести женщин в течении последних 30 лет. Один документально зафиксированный случай демонстрирует, что предшествовавший иммунитет к токоплазме не защитил от реинфекции атипичным штаммом.
Последствия для плода. Для диагностики возможно использования УЗИ, однако, УЗ-признаки поражения плода неспецифичны. Наиболее характерные признаки — гиперэхогенные внутричерепные очаги или кальцификаты, расширение желудочков мозга – являются показателями неблагоприятного прогноза. Расширение желудочков мозга как правило происходит симметрично с обоих сторон. В одном из 32 подтвержденных случаев, развитие дилатации происходило очень быстро, в течении нескольких дней. В европейских исследованиях ненормальные сонографические признаки внутричерепных кальцификатов и расширения желудочков были найдены в 7% случаев (14 из 218 зараженных плодов).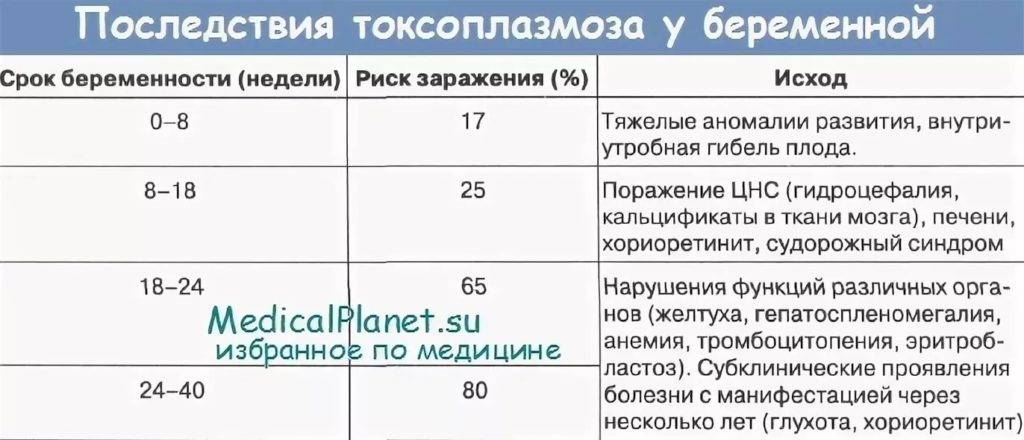 Однако, как было отмечено в других исследованиях, такие поражения повлялись только после 21 недели гестации. Ненормальные участки, поражающие другие органы (например, асцит) менее специфичны для токсоплазмы. Увеличенная толщина и плотность плаценты, асцит, уплотнение печени, реже – перикардиальные и плевральные выпоты так же обнаруживались. Повторное УЗИ может быть рекомендовано при рассмотрении варианта прерывания беременности на поздних сроках.
Однако, как было отмечено в других исследованиях, такие поражения повлялись только после 21 недели гестации. Ненормальные участки, поражающие другие органы (например, асцит) менее специфичны для токсоплазмы. Увеличенная толщина и плотность плаценты, асцит, уплотнение печени, реже – перикардиальные и плевральные выпоты так же обнаруживались. Повторное УЗИ может быть рекомендовано при рассмотрении варианта прерывания беременности на поздних сроках.
Микроцефалия и ЗВРП как правило, не характерны для врожденного токсоплазмоза. Редким осложнением также является выкидыш. В европейских когортных исследованиях 1208 инфицированных женщин риск выкидыша в первом триместре, выявленный у 448 женщин, был не выше подобного риска у контрольной группы. Связь между преждевременными родами и инфекцией токсоплазма гондии так же может быть скорее обусловлена вмешательством в родовой процесс, а не самой инфекцией.
Инфекция токсоплазмоз: диагностика
Основной целью пренатальной диагностики инфицирования плода является подбор терапии со сменой спирамицина на пириетамин-сульфонамидный препарат. Поскольку пренатальная диагностика требует амниоцентеза, который является инвазивным тестом с маленькой, но подтвержденной вероятностью выкидыша, клиницисты должны убедиться в достаточной информированности женщины, чтобы позволить им взвесить все «за и против» инвазивной диагностики. Хотя рандомизированных исследований, сравнивающих типы лечения, не проводилось, сравнительные когортные исследования не предоставили свидетельство, что пириметамин более эффективен для лечения инфекции токсоплазмоз.
Поскольку пренатальная диагностика требует амниоцентеза, который является инвазивным тестом с маленькой, но подтвержденной вероятностью выкидыша, клиницисты должны убедиться в достаточной информированности женщины, чтобы позволить им взвесить все «за и против» инвазивной диагностики. Хотя рандомизированных исследований, сравнивающих типы лечения, не проводилось, сравнительные когортные исследования не предоставили свидетельство, что пириметамин более эффективен для лечения инфекции токсоплазмоз.
Для некоторых женщин пренатальная диагностика – существенное подспорье для решения вопроса о прерывании беременности. Исключение инфекции плода путем пренатальной диагностики также может предотвратить ненужное постнатальную терапию у детей без клинических симптомов токсоплазмоза и с низким риском развития инфекции.
ПЦР амниотической жидкости на наличие ДНК токсоплазмы – лучший метод диагностики инфекции плода, но его точность зависит от лаборатории и применяемой им методом, а чувствительность ниже на ранних сроках гестации (меньше 18 недель). Real-time ПЦР по-видимому, более чувствительный метод, чем ПЦР по конечной точке, но коммерчески недоступный. Чувствительность реал-тайм ПЦР была продемонстрирована французскими исследованиями по обнаружению токсоплазмы методом реал-тайм ПЦР, с полученными значениями чувствительности и специфичности 92,2% и 100% соответственно. Чувствительность не зависела от срока гестации. Четверо из 51 зараженных младенцев имели негативный результат ПЦР амниотической жидкости; сероконверсия матери в данных случаях произошла на сроках 13, 20, 28 и 32 недели.
Real-time ПЦР по-видимому, более чувствительный метод, чем ПЦР по конечной точке, но коммерчески недоступный. Чувствительность реал-тайм ПЦР была продемонстрирована французскими исследованиями по обнаружению токсоплазмы методом реал-тайм ПЦР, с полученными значениями чувствительности и специфичности 92,2% и 100% соответственно. Чувствительность не зависела от срока гестации. Четверо из 51 зараженных младенцев имели негативный результат ПЦР амниотической жидкости; сероконверсия матери в данных случаях произошла на сроках 13, 20, 28 и 32 недели.
Эти четыре ложно-отрицательных результата были получены на сроке 5-9 недель после сероконверсии матери, таким образом, время проведения амниоцентеза скорее всего не оказало влияния. Более того, как минимум одно исследование сообщало, что отсутствует связь между положительным результатом анализа и временем, прошедшим после сероконверсии, таким образом ставя под вопрос прежние рекомендации о проведении амниоцентеза после четырех недель с момента сероконверсии.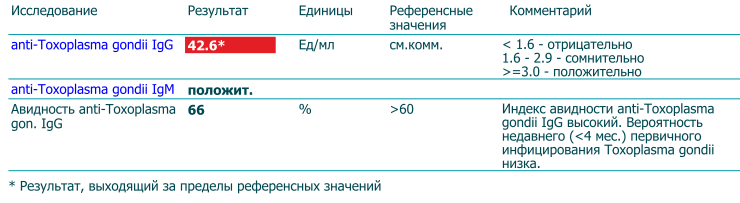
Некоторые клиницисты рекомендуют УЗИ для выявления нарушений развития плода у женщин с отрицательным результатом ПЦР амниотической жидкости. Однако, эта стратегия подвергает большое количество незараженных плодов излишнему количеству УЗ-исследований.
После родов, плацентарные признаки инфекции токсоплазмоз включают – гранулемы, цисты, децидуит, склероз и тромбоз хориоических сосудов.
РАЦИОНАЛЬНОСТЬ ПРЕНАТАЛЬНОЙ ТЕРАПИИ
Токсоплазмоз: лечение
На токсоплазмоз лечение во время беременности действует достаточно эффективно. Подход к нему во многом был основан на исследования Десмонта и Кувьера, которые 40 лет назад заявили, что лечение спирамицином снижало риск развития внутриутробного токсоплазмоза у плода. Однако в их работе был недочет – они не брали во внимание, что женщины, подвергавшиеся лечению, сероконвертировались на ранних сроках беременности, и таким образом, были в группе низкого риска инфицирования плода, а не пролечившиеся женщины скорее всего сероконвертировались на поздних сроках, и риск заражения плода был у них выше. В итоге эти данные были опровергнуты серией когортных исследований.
В итоге эти данные были опровергнуты серией когортных исследований.
Факт того, что лечение снижает риск трансмиссии инфекции от матери к плоду, остается спорным, так как рандомизированное контролируемое испытание не проводилось. Самое явное подтверждение исходит из мета-анализа на уровне единичного пациента 20 европейских когортных исследований (1438 женщин), для которых проводился универсальный скрининг токсоплазмоза. Исследовались эффекты времени проведения терапии и вида терапии на передачу возбудителя от матери к плоду и клинической манифестации заболевания у детей до года. Виды пренатальной терапии включали в себя применение спирамицина, пириметамина-сульфониламида, а также применение спирамицина с последующим назначением пириметамин-сульфониламидов.
Было обнаружено небольшое свидетельство того, что на токсоплазмоз лечение, начатое в течении трех недель после сероконверсии, действует как снижающее риск передачи возбудителя плоду по сравнению с терапией, начатой в течение 8 недель после сероконверсии, но не удалось определить, было ли это реальным терапевтическим эффектом или неточностью, связанной с поздним обнаружением инфекции и включением пациентки в когорту. Только одна из пяти женщин была пролечена в течении трех недель с момента сероконверсии. Таким образом, даже если терапия эффективна, трудно определить и вовремя назначит лечение женщине сразу после сероконверсии.
Только одна из пяти женщин была пролечена в течении трех недель с момента сероконверсии. Таким образом, даже если терапия эффективна, трудно определить и вовремя назначит лечение женщине сразу после сероконверсии.
В дополнение, не было обнаружено статистически значимого свидетельства снижения риска внутричерепных аномалий, обнаруженных после рождения, или ретинохороидита, выявленного во время младенчества. Два других когортных исследования также не выявили свидетельства, что терапия снижает риск развития ретинохороидита у детей дошкольного возраста. Однако есть точное свидетельство того, что терапия снижает риск постнатальной гибели младенца с врожденным токсоплазмозом. В европейском исследовании, в которое было включено 293 инфицированных плода, 8 процентов имели серьезные неврологические нарушения. Авторы предположили, что пренатальная терапия снижает риск серьезных неврологических последствий или гибели плода на 3/4. Они также предположили, что для предотвращения одного случая развития неврологической патологии после инфицирования матери на 10 неделе беременности, необходимо пролечить три плода с подтвержденной инфекцией.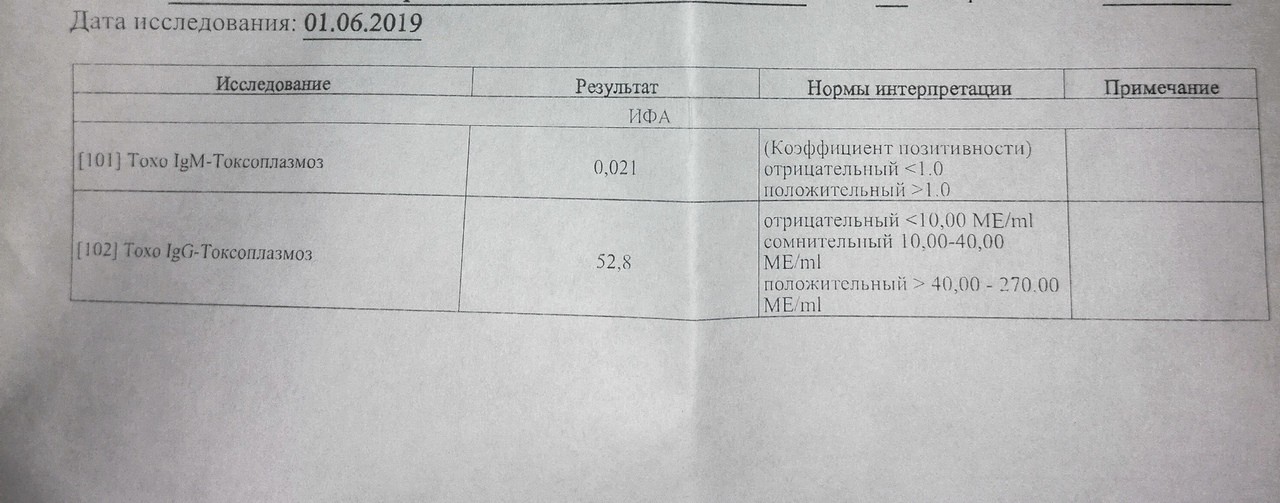 Чтобы предупредить один случай неврологической патологии или гибели плода при инфицировании на 30 неделе, необходимо провести терапию 18 плодов.
Чтобы предупредить один случай неврологической патологии или гибели плода при инфицировании на 30 неделе, необходимо провести терапию 18 плодов.
Есть свидетельство, полученное при когортных исследованиях, что терапия комбинацией пириметамина-сульфониламида не обладает большей эффективностью по сравнению с терапией спирамицином. Тем более, комбинация пириметамина-сульфониламида – довольно широко распространенный вариант, основанный на том, что уровень спирамицина в крови плода как правило, в два раза меньше уровня спирамицина в крови матери, что может быть недостаточно для лечения инфекции. Однако, эта информация остается спорной, учитывая трудность в измерении уровня спирамицина и разнице в концентрации препарата в крови у разных пациенток.
Недостаток свидетельств, что пириметамина-сульфониламида не обладает большей эффективностью по сравнению с другими препаратами, очень важен, так как он подрывает рациональность пренатальной диагностики. Клиницисты и пациентки должны понимать, что неизвестно, благотворна ли смена препарата при терапии в случае, если плод инфицирован.
Побочные эффекты наиболее часты при терапии пириметамин-сульфониламидом, чем от спирамицина, использующегося при токсоплазмозе для лечения. В европейских когортных исследованиях было выявлено, что побочные эффекты в 3,4% (11 из 322 пациенток) случаев требовали прекращения терапии пириметамин-сульфониламидом. Для сравнения, при терапии спирамицином этот показатель составил 1,7 %. Проспективное исследование, включавшее 48 детей с внутриутробным токсоплазмозом, выявленным при пренатальном скрининговом исследовании, показало, что 7 пациентов испытывали негативные последствия, приведшие к отмене лечения. У 6 из 7 пациентов с побочными эффектами наблюдалась нейтропения.
В итоге, есть свидетельства того, что пренатальная терапия снижает риск неврологических нарушений при врожденном токсоплазмозе, но нет свидетельств того, что происходит снижение риска глазных патологий, нарушения зрения или передачи инфекции от матери плоду. Для определения того, сопоставима ли польза терапии с потенциальными побочными эффектами и ценой, необходимы рандомизированные исследования. Однако, если токсоплазмоз выявлен у пациентки с симптомами заболевания или высоким риском заражения инфекцией, назначение терапии справедливо, но ее тип и продолжительность все еще не обозначены четко.
Однако, если токсоплазмоз выявлен у пациентки с симптомами заболевания или высоким риском заражения инфекцией, назначение терапии справедливо, но ее тип и продолжительность все еще не обозначены четко.
РЕЖИМЫ ТЕРАПИИ
Несмотря на недостаток свидетельств об эффективности, пренатальная терапия обычно назначается беременным женщинам с диагностированным токсоплазмозом у человека. Перед принятием решения о назначении терапии женщине стоит объяснить вопросы, связанные с эффективностью лечения, риском побочных эффектов и возможностью того, что ребенок может быть здоров.
Как правило, пациентки, заразившиеся во время беременности, немедленно получают терапию спирамицином (1 г перорально каждые восемь часов вне приема пищи), который является макролидным антибиотиком, сходным с эритромицином. Он накапливается в плаценте, и считается, что это в теории помогает предотвратить передачу возбудителя плоду.
Пириметамин является антагонистом фолиевой кислоты, который может вызывать подавление костного мозга, и как следствие – анемию, лейкопению и тромбоцитопения. В больших дозах является тератогеном. Сульфадиазин также является антагонистом фолиевой кислоты, при лечении токсоплазмоза работает в синергии с пириметамином и также может вызывать супрессию костного мозга и обратимую острую почечную недостаточность. Ввиду потенциальной токсичности этих препаратов, их использование во время беременности должно быть обосновано только при документированной инфекции плода, хотя клинических свидетельств, что эти лекарства более эффективны, чем спирамицин.
В больших дозах является тератогеном. Сульфадиазин также является антагонистом фолиевой кислоты, при лечении токсоплазмоза работает в синергии с пириметамином и также может вызывать супрессию костного мозга и обратимую острую почечную недостаточность. Ввиду потенциальной токсичности этих препаратов, их использование во время беременности должно быть обосновано только при документированной инфекции плода, хотя клинических свидетельств, что эти лекарства более эффективны, чем спирамицин.
В животных моделях и у людей с приобретенным синдромом иммунодефицита для лечения токсоплазмоза успешно использовался азитромицин. Этот препарат также успешно использовался для лечения хламидиоза во время беременности. Необходимы клинические испытания, является ли азитромицин или кларитромицин эффективной альтернативой спирамицину для профилактики инфицирования плода токсоплазмозом. Пириметамин (100 мг разово перорально, затем 25-50 мг в день) в сочетании с азитромицином (500 мог в день) имели эквивалентный эффект в рандомизированных исследованиях по сравнению с сульфониламидами у пациентов с ретинохороидитом, вызванным T. Gondii (токсоплазмоз у человека). Женщины с непереносимостью пириметамина могут получать терапию триметоприм-сульфаметоксазолом или клиндамицином. Однако безопасность применения данных препаратов у беременных пациенток еще неизвестна.
Gondii (токсоплазмоз у человека). Женщины с непереносимостью пириметамина могут получать терапию триметоприм-сульфаметоксазолом или клиндамицином. Однако безопасность применения данных препаратов у беременных пациенток еще неизвестна.
Токсоплазмоз: заражение, профилактика
Профилактика первичного инфицирования основывается на избегании контакта с источником. Несмотря на то, что осведомленность и доступность информации об источниках инфекции, без сомнения, крайне важна, систематические проверки не нашли доказательство, что осведомленность населения влияет на поведение женщин во время беременности. Свидетельства исследований в Европе выделяют следующие возможности для заражения токсоплазмозом:
- путешествия в страны с низким уровнем развития являются большим фактором риска, особенно поездки в Южную Америку, где преобладают более вирулентные штаммы паразита.
- женщины должны избегать употребления нефильтрованной воды
- избегать попадания глины в ЖКТ путем соблюдения строгой гигиены после контакта с землей.
 Фрукты и овощи перед употреблением в пищу должны быть вымыты.
Фрукты и овощи перед употреблением в пищу должны быть вымыты. - сырое и непроваренное мясо – важный источник для токсоплазмоза и заражения. Разделочные доски, ножи, столешницы и раковины после приготовления пищи должны быть вымыты. Необходимо избегать прикосновения к слизистым во время разделывания сырого мяса. Женщины не должны пробовать сырое мясо во время процесса приготовления пищи.
- мясо должно готовиться при 66 Цельсия и выше, или быть проморожено в течении 24 часов в бытовом морозильнике при -12 Цельсия, т.к. эти температуры летальны для тахизоитов и брадизоитов.
- Есть свидетельства, что копченое и вяленое мясо также не безопасно. Риск инфекции, вероятно, возрастает, когда вяленые продукты включают в себя мясо более, чем одного животного с маленьким временем сушки и вяления.
- Есть свидетельства того, что цисты токсоплазмы могут находиться в моллюсках.
- Наличие в доме кошки слабо связано с острой инфекции. Вероятнее всего, причина в том, что кошки выделяют ооцисты всего три недели, и люди с той же вероятностью могут вступить в контакт с ооцистами, выделенными другими кошками.
 В любом случае, беременной женщине стоит прибегать к помощи других людей в чистке кошачьего лотка.
В любом случае, беременной женщине стоит прибегать к помощи других людей в чистке кошачьего лотка.
Планирование беременности после инфекции у матери
Данные о том, на чем необходимо базировать отсрочку беременности после перенесенной острой инфекции токсоплазмоз, крайне ограничены. Хотя рекомендуется отсрочка в шесть месяцев, паразитемия при токсоплазмозе очень скоротечна, и, вероятнее всего, уход паразита в стадию цист у женщины с адекватной иммунной реакцией произойдет быстро. Таким образом, иммунокомпетентные женщины, которые забеременели в срок от трех месяцев после перенесенной острой инфекции, навряд ли передадут инфекцию плоду. При изучении паразитемии после острой инфекции из 54 пациентов ни у одного не наблюдалось положительного результата ПЦР крови в срок 21-25 недель после начала лимфоаденопатии, и данные систематического обзора врожденного токсоплазмоза предполагают, что врожденная инфекция имеет место быть в течении трех недель после инфекции матери.
При изучении паразитемии после острой инфекции из 54 пациентов ни у одного не наблюдалось положительного результата ПЦР крови в срок 21-25 недель после начала лимфоаденопатии, и данные систематического обзора врожденного токсоплазмоза предполагают, что врожденная инфекция имеет место быть в течении трех недель после инфекции матери.
Реактивация латентного токсоплазмоза во время беременности может проявляться у ВИЧ-инфицированных женщин, особенно у пациенток с серьезно ослабленным иммунитетом. В объединенных европейских исследованиях, крупное проспективное исследование детей, рожденных от ВИЧ-инфицированных пациенток, 451 ребенок, участвовавший в исследовании, был рожден от матерей с наличием антител IgG к токсоплазме, и ни у кого из этих детей не было клинического свидетельства врожденного токсоплазмоза. В подгруппе из 71 ребенка врожденная инфекция была исключена серологическими исследованиями. Эти выводы позволяют предположить очень низкий риск трансмиссии паразита от матери к плоду со статистическим верхним пределом приблизительно 4%. Однако, большинство женщин, участвовавших в исследовании, не проявляли клинических симптомов, и риск трансмиссии у ВИЧ-инфицированных женщин со слабым иммунитетом может выше.
Однако, большинство женщин, участвовавших в исследовании, не проявляли клинических симптомов, и риск трансмиссии у ВИЧ-инфицированных женщин со слабым иммунитетом может выше.
РЕЗЮМЕ И РЕКОМЕНДАЦИИ
Основные принципы при токсоплазмозе у беременных:
- Основными источниками инфекции токсоплазмоз у беременных женщин является употребление непроваренного или вяленого мяса, загрязненных овощей и фруктов, а также неочищенной воды.
- Серологический диагноз острой инфекции должен быть подтвержден в референсной лаборатории.
- Беременным женщинам и женщинам, планирующим беременность, рекомендуется избегать употребления сырого или непроваренного мяса, неочищенной воды. Общественные меры профилактики должны включать в себя обеспечение населения чистой водой и содействие распространению информации об источниках инфекции.
- Несмотря на недостаток доказательств эффективности, токсоплазмоз у беременных обычно излечивается с помощью терапии. Беременные женщины, которые были заражены во время беременности, обычно немедленно начинают получать лечение спирамицином, чтобы предотвратить перенос инфекции от матери к плоду.
 Для женщин с подтвержденной инфекцией у плода, которые выбрали лечение, более широко используются пириметазин и сульфадиазин, чем спирамицин или азитромицин, но свидетельств более высокой эффективности этих препаратов не имеется, а побочные эффекты более серьезны.
Для женщин с подтвержденной инфекцией у плода, которые выбрали лечение, более широко используются пириметазин и сульфадиазин, чем спирамицин или азитромицин, но свидетельств более высокой эффективности этих препаратов не имеется, а побочные эффекты более серьезны.
Для штаммов токсоплазмоза, циркулирующих вне Южной Америки
- Токсоплазмозная инфекция у матери обычно бессимптомна, но может манифестировать в виде неспецифичных симптомов. В большинстве случаев самым серьезным последствием инфекции у матери является трансмиссия инфекции плоду.
- Риск вертикальной трансмиссии увеличивается со сроком гестации на момент инфицирования матери. Наоборот, риск развития внутричерепных очагов и серьезных нарушений формирования нервной системы плода уменьшается с увеличением срока гестации. Редко инфекция плода приводит к мертворождению и смерти в неонатальном периоде.
- Токсоплазмоз у беременных наиболее точно диагностируется исследованием минимум двух образцов с разрывом в две недели, с признаками сероконверсии отрицательного результата на антитела IgG или IgM к токсоплазме на положительный.
 ПЦР амниотической жидкости на T.gondii – наилучший метод диагностики инфекции плода, но этот метод нечувствителен, если сероконверсия произошла в первом триместре. На УЗИ у плода на сроке от 21 недели могут выявляться внутричерепные кальцификаты или расширение желудочков.
ПЦР амниотической жидкости на T.gondii – наилучший метод диагностики инфекции плода, но этот метод нечувствителен, если сероконверсия произошла в первом триместре. На УЗИ у плода на сроке от 21 недели могут выявляться внутричерепные кальцификаты или расширение желудочков. - При учете низкой доказательной базы пользы терапии при заражении токсоплазмозом, не рекомендуется проводить скрининговые исследования пациенткам с низким риском заражения инфекцией. Однако они необходимы, чтобы диагностировать инфекцию у женщин с симптомами токсоплазмоза, высоким риском заражения или недавним контактом с источником инфекции. В таких случаях, применение терапии оправдано для уменьшения риска серьезных неврологических нарушений или гибели ребенка. Пациенток необходимо информировать о потенциальных побочных эффектах терапии для принятия ими решения.
- Штаммы, обнаруживаемые в Южной Америке, ведут к куда более серьезным последствиям для плода, чем штаммы, циркулирующие в Европе и Северной Америке.

- Для женщин с выявленной инфекцией, заразившихся в Южной Америке, необходимо проводить терапию заболевания токсоплазмоз у человека.
Смотрите также: ToRCH-инфекции и беременность
Toxoplasmosis of the placenta
Image
(A) Granulomatous villitis (B) Trophozoites.
Courtesy of Drucilla J Roberts, MD.
Источник: UpToDate, Toxoplasmosis and pregnancy. Ruth Gilbert, MD, Eskild Petersen, MD, DMSc, DTM&H. 2013
Антитела к Toxoplasma gondii IgG со скидкой до 50%
Интерпретация результатов исследования «Антитела к Toxoplasma gondii IgG (количественный)»
Интерпретация результатов анализов носит информационный характер, не является диагнозом и не
заменяет консультации врача. Референсные значения могут отличаться от указанных в
зависимости от используемого оборудования, актуальные значения будут указаны на бланке
результатов.
Отрицательный результат наблюдается при отсутствии в организме токсоплазмы, или при проведении исследования в ранний (острый) период заболевания. При подозрении на токсоплазмоз, несмотря на отрицательный результат, необходимо сдать анализ на токсоплазмоз не ранее чем через 10 – 14 дней.
Положительный результат наблюдается при текущей или прошлой инфекции, при наличии у пациента обоих классов антител IgM и IgG следует думать о недавней инфекции. Для определения срока давности заболевания необходимо авидность антител IgG к Toxoplasma gondii.
При получении сомнительного результата анализа антител к токсоплазмозу диагностику необходимо повторить через 10 — 14 дней.
Единица измерения: МЕ/мл
Референсные значения:
- < 1,6 – отрицательный результат
- 1,6 – 3,0 – сомнительный результат
- ≥ 3,0 – положительный результат
Токсоплазмоз во время беременности — причины, диагностика и лечение
Сущие пустяки для большинства людей, но катастрофа для беременной женщины.
Источником токсоплазмоза являются кошки. Дело в том, что половое размножение токсоплазм может происходить только в клетках, выстилающих кишечник котов. Яйца токсоплазм (ооцисты) выделяются с калом животного и могут быть проглочены домашним скотом и другими животными.
Инфицирование людей происходит при близком общении с кошкой, при употреблении инфицированного сырого мяса, а также при контакте с почвой, содержащей ооцисты, которые попали туда с кошачьими фекалиями.
Что происходит?
Если заражение матери совпало по времени с первым триместром, когда плацента еще мало проницаема для возбудителей, вероятность преодоления токсоплазмами плацентарного барьера невелика: примерно 15%. В этом случае все может кончиться хорошо.
Во втором триместре токсоплазмы легче проникают в кровь плода, и вероятность врожденного токсоплазмоза возрастает до 20%. Если инфицирование произошло, возбудители будут скапливаться и размножаться в головном мозге, поражая глаза и центральную нервную систему плода. Иммунная система вскоре справится с заболеванием и уничтожит все токсоплазмы в организме, но увы — часть нервных клеток ребенка окажется разрушенной. Наиболее вероятные последствия — повышенное внутричерепное давление, умственная отсталость, эпилепсия и слепота.
Иммунная система вскоре справится с заболеванием и уничтожит все токсоплазмы в организме, но увы — часть нервных клеток ребенка окажется разрушенной. Наиболее вероятные последствия — повышенное внутричерепное давление, умственная отсталость, эпилепсия и слепота.
К третьему триместру вероятность инфицирования вырастает до 50-60%, но и плод уже более устойчив к разрушительному воздействию токсоплазм. Малыш может появиться на свет без каких-либо видимых отклонений. В таких случаях говорят о латентном (то есть скрытом) токсоплазмозе: последствия инфекции могут проявиться спустя месяцы и даже годы.
Что делать?
Токсоплазмоз – не абсолютное показание для прерывания беременности. Необходимо сделать анализы. Если в околоплодной жидкости обнаруживаются сами токсоплазмы или их антигены, а количество в крови стремительно растет, вероятность поражения плода очень высока. Оценить ситуацию и определить степень поражения поможет ультразвуковое исследование.
Имеет ли смысл лечить токсоплазмоз во время беременности — до сих пор неясно. Доказательств, что лечение улучшает прогноз, нет, а вот антибиотики пользы точно не принесут. Но если уж беда произошла, можно быть уверенным, что хотя бы следующему ребенку токсоплазмоз страшен не будет благодаря приобретенному матерью иммунитету.
Доказательств, что лечение улучшает прогноз, нет, а вот антибиотики пользы точно не принесут. Но если уж беда произошла, можно быть уверенным, что хотя бы следующему ребенку токсоплазмоз страшен не будет благодаря приобретенному матерью иммунитету.
Профилактика
Если нет стопроцентной уверенности, что вы сможете оградить себя от контактов с кошкой во время беременности, придется регулярно сдавать анализы. Серологический анализ крови покажет, болели ли вы токсоплазмозом. Если обнаружатся антитела к токсоплазме (результат перенесенной инфекции), бояться нечего. Если же иммунитета нет, анализ придется делать кошке. С больной или болевшей ранее кошкой придется, как это ни грустно, расстаться (на время). Здоровую кошку нужно будет посадить под замок, кормить только проваренным мясом или другим хорошим кормом, самой же проверяться на токсоплазмоз каждые 2-3 месяца, желательно в одной и той же лаборатории, чтобы не пропустить случайного заражения.
Чтобы не было заражения:
- не соблазняйтесь шашлыками, беляшами, чебуреками и другими продуктами, которые могут содержать плохо прожаренное мясо,
- после разделки мяса тщательно мойте руки,
- не пробуйте сырой мясной фарш,
- работая в саду, надевайте резиновые перчатки,
- на время беременности поручите чистку кошачьего туалета кому-нибудь из близких.

Токсоплазмоз при беременности | Tommy’s
Что такое токсоплазмоз?
Токсоплазмоз — это инфекция, вызываемая паразитом Toxoplasma gondii. У небеременных женщин это не так много симптомов. Фактически, многие люди никогда не узнают, что у них это было. У некоторых людей могут быть легкие симптомы гриппа. Некоторые могут испытывать более длительное заболевание, подобное железистой лихорадке и увеличению лимфатических узлов.
Хотя токсоплазмоз обычно вызывает легкое заболевание у людей со здоровой иммунной системой, он опасен во время беременности, поскольку может нанести вред вашему ребенку.
Паразит встречается в мясе, кошачьих фекалиях, почве, в которой испражняются кошки, и непастеризованном козьем молоке. Паразит токсоплазмы может заразить большинство птиц и теплокровных животных, включая человека. Кошки — единственные животные, которые могут заразиться фекалиями. После того, как кошка заразится инфекцией через птицу, мышей или другое сырое мясо, она может выделять инфекционные фекалии в течение примерно 14 дней.
Токсоплазмоз нельзя заразиться, если погладить кошку или держать ее в качестве домашнего животного. Инфекция возникает при контакте с инфицированными фекалиями кошки.
Насколько распространен токсоплазмоз?
Подсчитано, что от трети до половины населения Великобритании в какой-то момент своей жизни заразятся инфекцией. После того, как вы заразились инфекцией, вы получаете пожизненный иммунитет — вы не можете заразиться снова.
Считается, что шансы заболеть токсоплазмозом в первый раз во время беременности очень малы. Даже если вы заразитесь, это не значит, что ваш ребенок обязательно заразится. Во многих случаях инфекция не распространяется на ребенка.По оценкам, в Великобритании только 1 из 10 000 детей рождается с токсоплазмозом.
Большинство беременных женщин могут никогда не узнать, что они инфицированы, если у них не возникнут проблемы во время беременности, которые означают, что у них есть анализы. Однако инфекция часто протекает бессимптомно.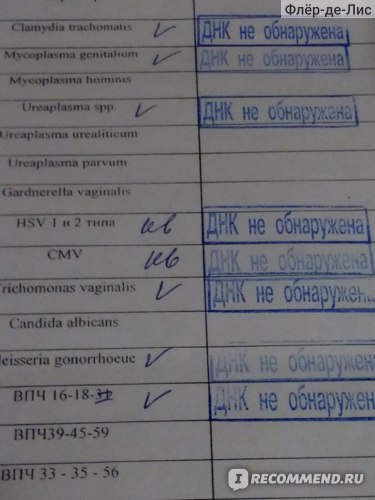
Последствия токсоплазмоза при беременности
Токсоплазмоз обычно не вызывает никаких симптомов, и в большинстве случаев человек не осознает, что заразился. Это может вызвать симптомы, похожие на грипп или железистую лихорадку, иногда включая увеличение лимфатических узлов.Обычно считается, что после того, как человек переболел, он находится под защитой на всю жизнь, если только он не страдает нарушением иммунной системы.
Риски токсоплазмоза
Токсоплазмоз представляет опасность для будущего ребенка только при первом заражении во время беременности или в течение нескольких недель до беременности.
Если еще не родившийся ребенок заболевает этой болезнью, считается, что у него «врожденный токсоплазмоз». Ущерб, который может вызвать инфекция, будет зависеть от того, когда вы заразились во время беременности.
Если вы впервые заразились токсоплазмозом во время беременности, это не означает, что ваш ребенок заразится.
В среднем только 4 из 10 таких инфекций передаются ребенку. Выявленный во время беременности токсоплазмоз может вызвать выкидыш, мертворождение или повреждение мозга и других органов ребенка, особенно глаз.
Выявленный во время беременности токсоплазмоз может вызвать выкидыш, мертворождение или повреждение мозга и других органов ребенка, особенно глаз.
Однако у большинства младенцев, рожденных с токсоплазмозом, нет явных повреждений при рождении, но у них развиваются симптомы, обычно повреждения глаз, в детстве или даже во взрослом возрасте.У некоторых будут более серьезные симптомы, такие как слепота или повреждение мозга.
Как выявляется токсоплазмоз?
Токсоплазмоз заражается при проглатывании всего, что заражено паразитом или контаминировано им.
Это может быть:
- сырое или недоваренное мясо (мясо с любыми следами розового цвета или крови) и сырое вяленое мясо, такое как пармская ветчина или салями
- немытые овощи и фрукты
- Кошачьи фекалии или почва, загрязненная кошачьими фекалиями
- козье молоко непастеризованное и молочные продукты из него.
Заражение тоже можно передать:
- через плаценту, если мать заразилась инфекцией (от матери к будущему ребенку).

- через инфицированные вещества, попадающие в жидкости организма человека; если, например, в процессе окота материал попадет в глаза или открытые порезы.
- через трансплантированные органы или продукты крови от других людей, инфицированных токсоплазмозом
- через вдыхание яиц паразита (возможно, но очень необычно).
Передача инфекции от человека к человеку возможна только от матери к будущему ребенку.
Кто подвержен риску токсоплазмоза?
Любой, кто ест что-нибудь зараженное паразитом. Беременные женщины, которые работают на земле, в сфере общественного питания или в сельском хозяйстве, могут подвергаться более высокому риску, поскольку они могут с большей вероятностью вступить в контакт с паразитом. Ягнение представляет собой особый риск для беременных.
Советы по предотвращению токсоплазмоза во время беременности
Ешьте только мясо, которое было тщательно приготовлено (т. Е. Без следов крови или розового цвета).
- Избегайте сырого и вяленого мяса, например пармской ветчины.
- После приготовления сырого мяса тщательно вымыть руки, разделочные доски и посуду.
- Тщательно мойте все фрукты и овощи перед приготовлением / едой, чтобы удалить все следы грязи.
- Избегайте непастеризованного козьего молока и молочных продуктов из него.
- Надевайте перчатки при работе в саду и затем мойте руки и перчатки. Если вы едите во время работы в саду, сначала вымойте руки и постарайтесь не заниматься садоводством в местах, которые могли быть загрязнены кошачьими фекалиями.
- Накройте детские песочницы, чтобы кошки не использовали их в качестве туалетных принадлежностей.
- Удаляйте фекалии из лотка для кошачьего туалета каждый день в резиновых перчатках (или попросите кого-нибудь сделать это), регулярно обваривайте лотки кипятком.
- Если вы работаете с лотками для мусора, после этого тщательно вымойте перчатки и руки.
- Не трогайте овцематок и не приносите ягнят в птичник.

Могу ли я поменять поднос для кошачьего туалета во время беременности?
Кошки — единственные животные, которые могут выделять этого паразита с фекалиями.При соблюдении мер предосторожности кошки не представляют особого риска для беременной женщины. Если вы работаете с лотками для туалета, после этого тщательно вымойте перчатки и руки.
Что мне делать, если я подозреваю, что у меня токсоплазмоз?
Токсоплазмоз обычно не тестируется во время беременности в Великобритании. Однако вы можете запросить анализ крови у своего терапевта, если вы чувствуете, что подвергаете себя риску, и вас беспокоят симптомы.
Анализ крови выявляет антитела — естественные защитные механизмы организма — к инфекции.После инфекции может потребоваться три недели для появления этих антител, поэтому анализ крови выявит только инфекцию, которая у вас была не менее трех недель. В зависимости от типа обнаруженных антител и от того, стабильны ли уровни, повышаются или падают, можно определить, когда произошло заражение.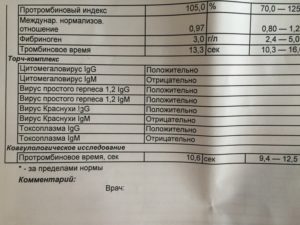
Результаты могут быть получены через неделю или дольше, если они были переданы в референс-лабораторию токсоплазмы.
Анализы на токсоплазмоз при беременности
Анализы крови на токсоплазмоз можно сдавать на любом сроке до или во время беременности.Анализ крови обычно может показать возможную инфекцию только через две-три недели после любого опасного инцидента, так как для выявления антител может потребоваться много времени.
Анализ крови предполагает взятие небольшого количества крови у матери. Нет никакого риска для будущего ребенка. Анализ крови направлен на то, чтобы показать, присутствуют ли определенные антитела, указывающие на токсоплазмоз, и, если они присутствуют, выяснить, когда произошло заражение.
Если тесты показывают недавнее или текущее заражение, существует риск заражения ребенка.Акушер или терапевт порекомендуют дальнейшие действия, которые могут потребоваться. Передача инфекции от вас к ребенку может занять несколько недель. Степень риска и серьезность повреждений зависит от того, когда вы были инфицированы.
Степень риска и серьезность повреждений зависит от того, когда вы были инфицированы.
Положительный результат из-за текущего / недавнего заражения
Если анализ показывает текущую или недавнюю инфекцию, кровь необходимо отправить из местной лаборатории в Референс-лабораторию токсоплазмы для подтверждения и дальнейшего тестирования.
Небольшой процент тестов будет положительным, когда в действительности женщина никогда не болела.
Если дальнейшие анализы покажут, что у вас текущая или недавняя инфекция, это означает, что вы страдаете острой токсоплазменной инфекцией. Необходимо предпринять дальнейшие действия, чтобы оценить риск передачи инфекции вашему ребенку.
Если вы заразились незадолго до зачатия
Инфекция, заразившаяся незадолго до зачатия (в течение нескольких недель до этого), несет в себе один процентный риск передачи ребенку или ниже, но существует риск выкидыша, если ребенок все же заразится.
Если вы были инфицированы в первом триместре (с первой по 12-ю недели)
Инфекция, зараженная на этом этапе беременности, несет около 10-15% риска передачи ребенку. У ребенка, инфицированного на этой стадии, есть риск выкидыша или рождения с серьезными симптомами, такими как гидроцефалия (вода на головном мозге), кальцификации мозга или ретинохориоидит (воспаление сетчатки).
У ребенка, инфицированного на этой стадии, есть риск выкидыша или рождения с серьезными симптомами, такими как гидроцефалия (вода на головном мозге), кальцификации мозга или ретинохориоидит (воспаление сетчатки).
Если вы заразились во втором триместре (с 13 по 28 недели)
Инфекция, зараженная на этом этапе беременности, вызывает около 25% риска передачи.У ребенка, инфицированного на этой стадии, менее вероятно выкидыш, но он все равно рискует развить тяжелые симптомы, как указано выше.
Если вы заразились в третьем триместре (с 29 по 40 недели)
Инфекция, зараженная на более поздних сроках беременности, с большей вероятностью передается вашему ребенку, риск передачи может достигать 70–80%, но если возникают проблемы, то они с меньшей вероятностью будут столь же серьезными. Большинство инфицированных младенцев будут очевидно здоровыми при рождении, но у значительной части их симптомы разовьются в более позднем возрасте, обычно это поражение глаз.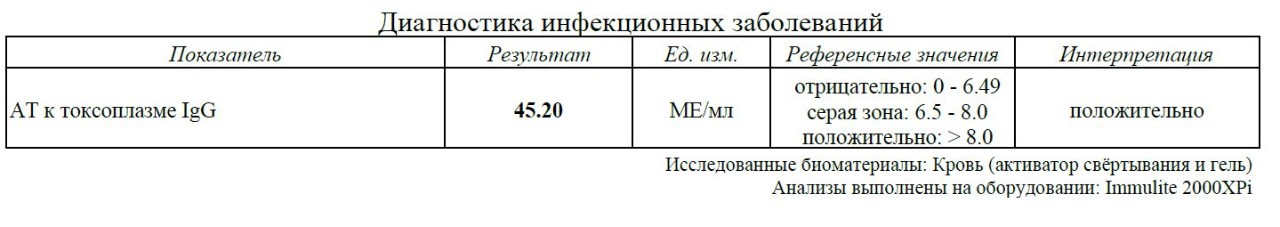
Выявление заражения ребенка
Можно провести дополнительные тесты, чтобы выяснить, инфицирован ли ребенок, хотя тесты не покажут, насколько серьезен ущерб. Акушер или терапевт может объяснить риски и преимущества проведения этих анализов.
Амниоцентез — это метод, при котором околоплодные воды удаляются тонкой иглой из амниотического мешка — мешка, заполненного жидкостью вокруг ребенка.
Кордоцентез — это метод, при котором образец крови ребенка берется из пуповины.
Риск выкидыша при этих процедурах составляет 0,5–1%. Обычно они проводятся после 15 недель беременности. Затем околоплодные воды или кровь из пуповины проверяются в Справочной лаборатории токсоплазмы с использованием ряда специализированных тестов.
Если результат положительный, ребенок будет считаться инфицированным. Результаты обычно занимают от двух до пяти дней. Подробное ультразвуковое сканирование покажет, есть ли серьезные повреждения, такие как гидроцефалия (вода на мозге), но сканирование, которое не показывает повреждений, хотя и обнадеживает, не исключает возможности того, что ребенок одновременно инфицирован и поражен.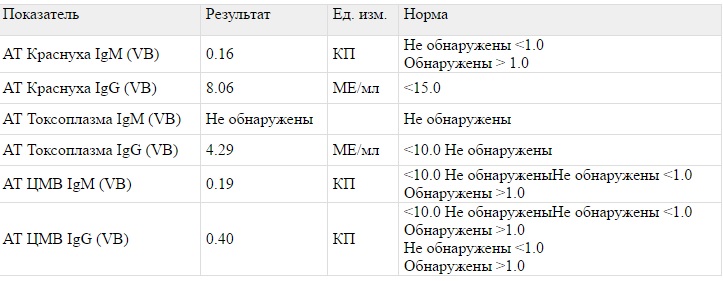
Лечение токсоплазмоза при беременности
Если у вас положительный результат анализа крови, вам могут назначить антибиотик спирамицин, который снижает риск передачи инфекции от вас к ребенку. Спирамицин только снижает риск передачи от матери к ребенку и не действует против паразита. Следовательно, он не может ограничить какой-либо ущерб, если ребенок уже инфицирован.
Если обнаружено, что ребенок инфицирован, можно принять комбинацию пириметамина и сульфадиазина.Оба эти антибиотика являются более сильными антибиотиками и помогают ограничить любой ущерб для ребенка, хотя, опять же, они не могут исправить никаких повреждений.
В 20 недель ультразвуковое исследование также может выявить любые очевидные физические проблемы у ребенка. Прерывание беременности также является вариантом для некоторых женщин, когда подтвержден инфицированный ребенок с серьезными проблемами развития.
Все дети, рожденные от женщин с подтвержденным токсоплазмозом во время беременности, будут находиться под пристальным наблюдением педиатров и сдавать анализы крови в течение первого года жизни.
Побочные эффекты от лечения
Спирамицин обычно используется во Франции для лечения токсоплазмоза во время беременности, при этом мало доказательств побочных эффектов. Специалисты считают, что его безопасно использовать при беременности, когда ребенок находится в группе риска. Женщины, принимающие спирамицин, иногда испытывают побочные эффекты, такие как тошнота или сыпь. Пириметамин и сульфадиазин могут иметь побочные эффекты как для матери, так и для ребенка, связанные с производством красных кровяных телец. Хотя обычно они не назначаются при беременности, их можно использовать в крайних случаях.Их принимают с фолиевой кислотой, которая помогает уменьшить самые тяжелые побочные эффекты.
Все дети, рожденные женщинами, недавно перенесшими или перенесшими инфекцию во время беременности, должны пройти тщательный медицинский осмотр после рождения с последующим сдачей анализов крови в течение первого года жизни ребенка.
Лечение после рождения ребенка
Образец крови
Образец крови следует брать у детей из группы риска вскоре после рождения. Затем необходимо взять у вас образец крови, чтобы сравнить уровни конкретных антител у вас и вашего ребенка.
Затем необходимо взять у вас образец крови, чтобы сравнить уровни конкретных антител у вас и вашего ребенка.
Будут проведены анализы для поиска различных типов антител к токсоплазмозу в крови ребенка. Ваш ребенок является носителем некоторых из ваших антител, поэтому ожидаемый положительный результат не обязательно вызывает тревогу. Если присутствуют дополнительные антитела, это может указывать на то, что ваш ребенок инфицирован.
Прочие проверки / обследования
Младенцы, о которых известно, что они подвержены риску врожденного токсоплазмоза, должны быть проверены на наличие признаков неврологического повреждения. Глаза будут проверены на наличие каких-либо проблем, предпочтительно у офтальмолога (офтальмолога).Если повреждение глаза подтверждено, может потребоваться длительное наблюдение у офтальмолога.
Также будет проверено общее состояние здоровья вашего ребенка. Если есть вероятность, что у ребенка повреждение головного мозга, может быть проведен специальный рентгеновский снимок головы для проверки кальцификатов, увеличенных желудочков или любых других аномалий.
Лечение детей, инфицированных токсоплазмозом
Если анализы крови показали, что ваш ребенок инфицирован, могут быть назначены антибиотики, даже если у вашего ребенка нет симптомов.Иногда лечение можно продолжать до одного года, чтобы предотвратить или ограничить повреждение глаз, которое может возникнуть позже.
Дополнительные тесты / экзамены
Образец крови, взятый каждые несколько месяцев в возрасте до одного года, может показать, падает ли уровень антител у вашего ребенка. К этому возрасту уровень должен быть полностью отрицательным. Это означает, что ваш ребенок потеряет полученные от вас антитела и не инфицирован. Когда образец крови вашего ребенка полностью отрицательный, это означает, что он определенно не инфицирован врожденным образом.Падение уровня антител является хорошим признаком, но не окончательным, и тесты следует продолжать до тех пор, пока уровень антител не станет полностью отрицательным.
Грудное вскармливание
Грудное вскармливание безопасно, если у вас токсоплазмоз, болезнь не передается таким путем. Вы также передаете ребенку дополнительные антитела, укрепляя его иммунную систему. Поэтому рекомендуется кормить грудью, если вы не принимаете пириметамин. Это лекарство следует изменить перед кормлением грудью.
Вы также передаете ребенку дополнительные антитела, укрепляя его иммунную систему. Поэтому рекомендуется кормить грудью, если вы не принимаете пириметамин. Это лекарство следует изменить перед кормлением грудью.
Политика правительства Великобритании в отношении скрининга на токсоплазмоз
Национальный комитет Великобритании по скринингу недавно сообщил, что скрининг на токсоплазмоз во время беременности не следует предлагать в плановом порядке, так как нет достаточных доказательств того, что это поможет.
Комитет считает, что побуждение беременных женщин избегать недоваренного или вяленого мяса и информирование о наилучших способах предотвращения инфекции является лучшим способом борьбы с токсоплазмозом, чем антенатальный скрининг.
Токсоплазмоз
Токсоплазмоз — это инфекция.Это вызвано паразитом Toxoplasma gondii. Паразит такой крошечный, что его не видно.
Более 60 миллионов человек в США могут заразиться паразитом. У очень немногих людей есть симптомы, потому что здоровая иммунная система обычно не дает паразиту вызвать инфекцию.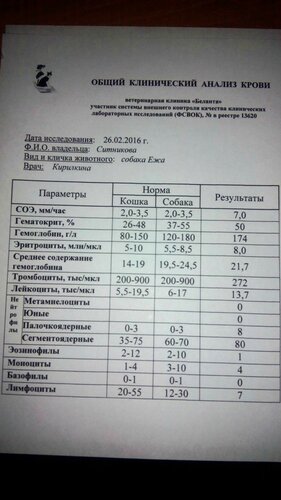 Но токсоплазмоз может вызвать у малыша большие проблемы со здоровьем во время беременности.
Но токсоплазмоз может вызвать у малыша большие проблемы со здоровьем во время беременности.
Как можно заразиться токсоплазмозом?
Вы можете контактировать с паразитом, вызывающим инфекцию, через:
- Есть сырое или недоваренное мясо
- Есть немытые фрукты и овощи
- Касание кошачьих фекалий
- Прикосновение к кухонной утвари и разделочным доскам, используемым для приготовления сырого или недоваренного мяса, фруктов и овощей
- Касание грязи или песка
Как узнать, что у вас токсоплазмоз?
Вы можете не знать, есть ли у вас инфекция.Часто симптомы отсутствуют. Для некоторых людей это похоже на грипп. Симптомы могут включать:
- Больные мышцы
- Головная боль
- Усталость (утомляемость)
- Лихорадка
- Дискомфорт
- Увеличение желез
Эти симптомы могут длиться месяц или дольше. Если вы подозреваете, что у вас токсоплазмоз, поговорите со своим врачом. Ваш врач может сдать вам анализ крови, чтобы узнать, есть ли у вас инфекция. Несмотря на то, что анализы крови являются регулярной частью дородового наблюдения, обычно вы не проходите тестирование на токсоплазмоз.Поэтому обязательно поговорите со своим врачом, если считаете, что у вас инфекция.
Ваш врач может сдать вам анализ крови, чтобы узнать, есть ли у вас инфекция. Несмотря на то, что анализы крови являются регулярной частью дородового наблюдения, обычно вы не проходите тестирование на токсоплазмоз.Поэтому обязательно поговорите со своим врачом, если считаете, что у вас инфекция.
Может ли токсоплазмоз вызывать проблемы до беременности?
Если в течение 6 месяцев после беременности у вас возник токсоплазмоз, вы можете передать его своему ребенку во время беременности. Поговорите со своим врачом о тестировании.
Может ли токсоплазмоз вызвать осложнения при беременности?
Да. Осложнения беременности, вызванные токсоплазмозом, включают:
- Преждевременные роды — Рождение до 37 недель беременности
- Мертворождение — это когда ребенок умирает в утробе матери после 20 недель беременности
Если вы заразились токсоплазмозом во время беременности, вероятность передачи инфекции вашему ребенку составляет 3 из 10 (30 процентов). Чем позже вы заразитесь, тем больше вероятность заражения вашего ребенка. Но чем раньше во время беременности вы заразитесь, тем серьезнее могут быть проблемы ребенка после рождения. Например, у него могла быть микроцефалия или проблемы со зрением. Некоторые инфицированные младенцы могут умереть.
Чем позже вы заразитесь, тем больше вероятность заражения вашего ребенка. Но чем раньше во время беременности вы заразитесь, тем серьезнее могут быть проблемы ребенка после рождения. Например, у него могла быть микроцефалия или проблемы со зрением. Некоторые инфицированные младенцы могут умереть.
Если у вас токсоплазмоз во время беременности, ваш лечащий врач может порекомендовать пройти тест под названием амниоцентез (также называемый амнио), чтобы определить, инфицирован ли ваш ребенок. Амнио — это тест, при котором в матке берется немного околоплодных вод вокруг ребенка.Вы можете пройти этот тест на сроке от 15 до 20 недель беременности.
Жидкость можно проверить, чтобы узнать, есть ли у вашего ребенка токсоплазмоз. Его также можно проверить на другие проблемы с ребенком, такие как врожденные дефекты или генетические проблемы. Врожденные дефекты — это проблемы с телом ребенка, которые присутствуют при рождении. Генетические состояния могут передаваться от родителей к детям через гены и включать определенные заболевания и врожденные дефекты.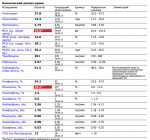
Может ли токсоплазмоз во время беременности навредить вашему ребенку?
У большинства детей, рожденных с токсоплазмозом, симптомы отсутствуют.Но примерно 1 из 10 детей (10 процентов) с инфекцией рождается с проблемами, в том числе:
- Глазные инфекции
- Увеличение печени и селезенки
- Желтуха (пожелтение кожи и белков глаз)
- Пневмония
Без лечения у 8 или 9 из 10 новорожденных (85 процентов) могут развиться проблемы в более позднем возрасте, даже если они не проявляют никаких симптомов раньше. К этим проблемам относятся:
- Умственная отсталость
- Проблемы со зрением
- Детский церебральный паралич (группа заболеваний, которые могут вызвать проблемы с развитием мозга, которые могут повлиять на равновесие, осанку и способность двигаться)
- Изъятия
- Потеря слуха
Ежегодно в США от 400 до 4000 детей рождаются с токсоплазмозом.Если вы подозреваете, что у вас был токсоплазмоз во время беременности, обязательно проверьте ребенка. Ваш ребенок может сдать анализ крови на наличие этой инфекции.
Ваш ребенок может сдать анализ крови на наличие этой инфекции.
Как лечат токсоплазмоз во время беременности?
Лечение определенными антибиотиками помогает снизить вероятность заражения вашего ребенка токсоплазмозом. Антибиотики — это лекарства, которые убивают некоторые виды организмов, вызывающих инфекции. Это лечение также помогает снизить серьезность любых симптомов, которые могут быть у вашего ребенка.
Если вы заразились до 18 недель беременности, ваш врач может прописать вам антибиотик под названием спирамицин.Это лекарство помогает снизить вероятность заражения вашего ребенка.
Если вы инфицированы после 18 недель беременности, ваш врач может прописать вам различные антибиотики, называемые пириметамином и сульфадиазином. Эти лекарства рекомендуется применять после 18 недель беременности. Это потому, что если вы примете их до 18 недель беременности, они могут вызвать врожденные дефекты у вашего ребенка.
Как лечат токсоплазмоз у вашего ребенка после рождения?
Если у вашего ребенка проявляются симптомы токсоплазмоза, ему назначают антибиотики пириметамин и сульфадиазин. Она продолжает лечение антибиотиками до своего первого дня рождения, а иногда и дольше.
Она продолжает лечение антибиотиками до своего первого дня рождения, а иногда и дольше.
Как предотвратить токсоплазмоз?
Вот как защитить себя от токсоплазмоза:
- Не ешьте сырое или недоваренное мясо, особенно баранину или свинину. Приготовленное мясо не должно выглядеть розовым, а соки должны быть прозрачными.
- Мойте руки водой с мылом после работы с фруктами, овощами или сырым мясом.
- Не касайтесь глаз, носа или рта при работе с сырым мясом.
- Вымойте разделочные доски, рабочие поверхности и посуду горячей мыльной водой после использования их с фруктами, овощами или сырым мясом.
- Очистите или тщательно вымойте все сырые фрукты и овощи перед едой.
- Во время работы в саду используйте рабочие перчатки. После этого вымойте руки.
- Не выпускайте кошку за пределы дома, где она может соприкоснуться с паразитом.
- Попросите кого-нибудь почистить туалетный лоток вашей кошки. Если придется делать это самому, наденьте перчатки.
 Тщательно вымойте руки, когда закончите опорожнять подстилку.
Тщательно вымойте руки, когда закончите опорожнять подстилку. - Держитесь подальше от детских песочниц. Кошки любят использовать их как кошачьи туалеты.
См. Также: Здоровое питание во время беременности
Последнее обновление: февраль 2013 г.
Токсоплазмоз — MotherToBaby
В этом листе рассказывается о воздействии или наличии токсоплазмоза во время беременности и грудного вскармливания. Эта информация не должна заменять медицинскую помощь и советы вашего лечащего врача.
Что такое токсоплазмоз?
Токсоплазмоз — это инфекция, вызываемая паразитом Toxoplasma gondii. Вы можете заразиться этим, съев зараженное мясо, которое не было приготовлено должным образом, выпив зараженную воду или обработав почву или кошачьи фекалии, содержащие паразита.
Toxoplasma gondii содержится в сыром или недоваренном мясе, сырых яйцах и непастеризованном молоке. Кошки, которые едят сырое мясо или грызунов, могут заразиться.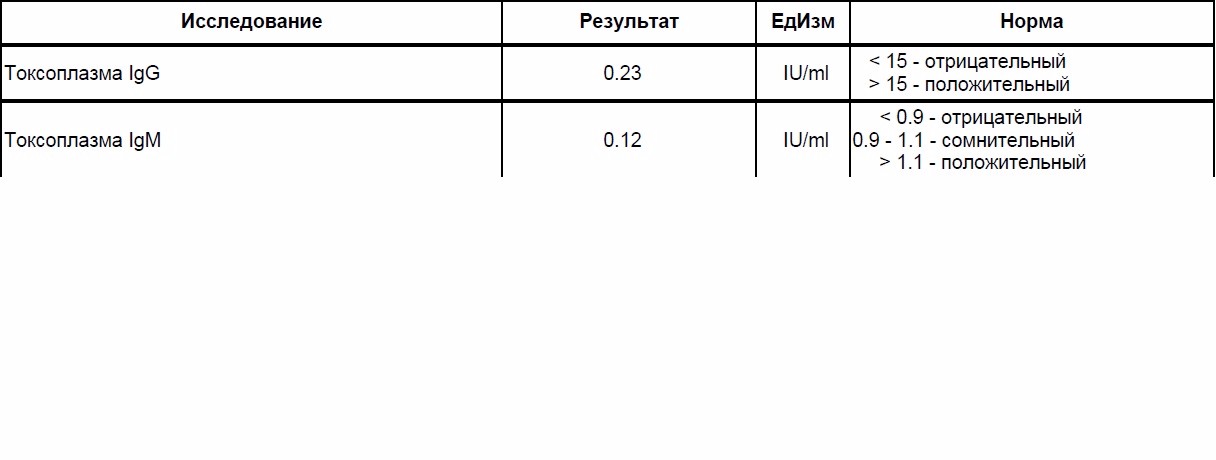 После заражения кошка может выделять паразита с фекалиями до двух недель.Яйца Toxoplasma gondii могут жить в фекалиях кошек или закопаны в почву до 18 месяцев.
После заражения кошка может выделять паразита с фекалиями до двух недель.Яйца Toxoplasma gondii могут жить в фекалиях кошек или закопаны в почву до 18 месяцев.
Примерно от 65% до 85% беременных в Соединенных Штатах имеют шанс заразиться токсоплазмозом. Люди, которые недавно завели кошку или держали кошек на открытом воздухе, ели недоваренное мясо, огород или недавно перенесли болезнь типа мононуклеоза, имеют повышенный шанс заразиться токсоплазмозом.
У большинства взрослых симптомы отсутствуют при заражении. У некоторых людей может наблюдаться отек лимфатических узлов, лихорадка, головная или мышечная боль (симптомы гриппа).В большинстве случаев, если вы заразились токсоплазмозом, вы не можете заболеть снова. Но были сообщения о людях, которые заразились более одного раза.
Что я могу сделать, чтобы снизить вероятность заражения токсоплазмозом?
Во избежание заражения беременным следует:
- Готовьте мясо, пока оно не перестанет быть розовым, а соки не станут прозрачными.
 Для измерения внутренней температуры следует использовать пищевой термометр, чтобы убедиться, что мясо полностью прожарилось.
Для измерения внутренней температуры следует использовать пищевой термометр, чтобы убедиться, что мясо полностью прожарилось. - Мойте разделочные доски, посуду, столешницы и посуду горячей мыльной водой после любого контакта с сырым мясом, морепродуктами или немытыми фруктами или овощами.
- Тщательно мойте руки после работы с сырым мясом, фруктами, овощами и землей.
- Вымойте все фрукты и овощи. Очистка фруктов и овощей также помогает снизить вероятность заражения.
- Не касайтесь кошачьих фекалий напрямую; при смене наполнителя для кошачьего туалета надевайте перчатки и немедленно вымойте руки.
- Не кормите кошек сырым мясом.
Как узнать, инфицирован ли я токсоплазмозом?
Анализ крови может определить, был ли у кого-либо токсоплазмоз. По возможности, перед беременностью следует пройти тестирование на токсоплазмоз. Если инфекция обнаружена во время беременности, может потребоваться более одного теста, чтобы определить, является ли инфекция недавней или старой. Поговорите со своим врачом о своих проблемах и вариантах тестирования.
Поговорите со своим врачом о своих проблемах и вариантах тестирования.
Как я могу узнать, был ли мой ребенок инфицирован токсоплазмозом во время беременности?
Если вы недавно были инфицированы, можно проверить жидкость вокруг ребенка (околоплодные воды) или кровь плода.Эти тесты не могут сказать вам, насколько серьезна инфекция. Примерно у каждого третьего ребенка с врожденным токсоплазмозом будет проблема, которую можно увидеть на УЗИ. После рождения ребенка можно сдать на анализ крови, чтобы узнать, инфицированы ли они.
Можно ли лечить токсоплазмоз во время беременности?
Раннее обнаружение инфекции и скорейшее ее лечение могут снизить вероятность заражения ребенка. Ваш лечащий врач может обсудить с вами конкретные варианты лечения.
У меня токсоплазмоз. Может ли мне стать труднее забеременеть?
Сообщалось о повышении вероятности проблем с фертильностью у людей, перенесших в прошлом инфекцию токсоплазмоза.
Увеличивает ли токсоплазмоз вероятность выкидыша?
Выкидыш может произойти при любой беременности. Сообщалось о повышении вероятности выкидыша при активной инфекции токсоплазмоза во время беременности.
У меня в прошлом был токсоплазмоз, может ли это увеличить вероятность врожденных дефектов или других осложнений беременности?
Заражение развивающегося ребенка происходит только в том случае, если беременная женщина имеет активную инфекцию во время беременности. Как правило, вероятность заражения ребенка не увеличивается, если токсоплазмоз возникает более чем за 6 месяцев до зачатия. Если у вас в прошлом был токсоплазмоз, у вас, скорее всего, иммунитет, а это значит, что вероятность осложнений беременности не повышена.У людей с ослабленной иммунной системой может развиться другая активная инфекция. Кроме того, некоторые беременные заразились новой инфекцией во время беременности.
Повышает ли / заражение токсоплазмозом во время беременности вероятность врожденных дефектов?
Каждая беременность начинается с 3-5% вероятностью наличия врожденного порока. Это называется фоновым риском. Известно, что паразит токсоплазмоза проникает через плаценту. Примерно в 1 из 5 (20%) случаев токсоплазмоза во время беременности ребенок также инфицирован.Дети, заразившиеся во время беременности, имеют инфекцию «врожденный токсоплазмоз». В Соединенных Штатах ежегодно от 400 до 4000 детей рождаются с токсоплазмозом. У некоторых младенцев с врожденным токсоплазмозом могут быть проблемы с мозгом, глазами, сердцем, почками, кровью, печенью или селезенкой. Когда инфекция начинается в первом триместре, у ребенка больше шансов на серьезные проблемы. Однако вероятность заражения ребенка составляет около 10-15%.
Это называется фоновым риском. Известно, что паразит токсоплазмоза проникает через плаценту. Примерно в 1 из 5 (20%) случаев токсоплазмоза во время беременности ребенок также инфицирован.Дети, заразившиеся во время беременности, имеют инфекцию «врожденный токсоплазмоз». В Соединенных Штатах ежегодно от 400 до 4000 детей рождаются с токсоплазмозом. У некоторых младенцев с врожденным токсоплазмозом могут быть проблемы с мозгом, глазами, сердцем, почками, кровью, печенью или селезенкой. Когда инфекция начинается в первом триместре, у ребенка больше шансов на серьезные проблемы. Однако вероятность заражения ребенка составляет около 10-15%.
Вызывает ли токсоплазмоз или заражение во время беременности осложнениями беременности?
Когда мать заражается на поздних сроках беременности, вероятность того, что у ребенка возникнут серьезные проблемы, ниже.Однако вероятность передачи инфекции ребенку выше на более поздних сроках беременности, от 32% до 87% в третьем триместре. Сообщалось о повышении шансов на мертворождение у женщин с активной инфекцией токсоплазмоза во время беременности.
Сообщалось о повышении шансов на мертворождение у женщин с активной инфекцией токсоплазмоза во время беременности.
Вызывает ли токсоплазмоз во время беременности долгосрочные проблемы?
Младенцы с врожденным токсоплазмозом обычно не выглядят больными при рождении. Долгосрочные исследования показывают, что до 90% со временем могут развить проблемы, такие как: потеря зрения, судороги, потеря слуха, микроцефалия (очень маленькая голова и мозг), гидроцефалия (слишком много жидкости в головном мозге) или задержки в развитии.Эти симптомы могут появиться через несколько месяцев или лет после рождения. Младенцы с врожденным токсоплазмозом должны лечиться от инфекции в течение первого года жизни, а затем должны время от времени проверяться на наличие проблем. Ваша медицинская бригада может обсудить подходящие методы лечения.
Могу ли я кормить грудью, если у меня токсоплазмоз?
Поскольку у большинства людей с токсоплазмозом в анамнезе вырабатывается иммунитет к паразиту, вероятность передачи токсоплазмоза через грудное молоко маловероятна. Центр по контролю и профилактике заболеваний (CDC) рекомендует людям, кормящим грудью с активной инфекцией, продолжать кормить грудью, если у них нет повреждений кожи или кровотечения в области сосков. Если вы подозреваете, что из-за гриппоподобных симптомов у ребенка поднялась температура, обратитесь к лечащему врачу ребенка. Поговорите со своим лечащим врачом по вопросам грудного вскармливания.
Центр по контролю и профилактике заболеваний (CDC) рекомендует людям, кормящим грудью с активной инфекцией, продолжать кормить грудью, если у них нет повреждений кожи или кровотечения в области сосков. Если вы подозреваете, что из-за гриппоподобных симптомов у ребенка поднялась температура, обратитесь к лечащему врачу ребенка. Поговорите со своим лечащим врачом по вопросам грудного вскармливания.
У меня токсоплазмоз. Может ли это затруднить беременность моей партнерши или увеличить вероятность врожденных дефектов?
Некоторые исследования показывают, что токсоплазмоз может передаваться партнеру во время незащищенного секса, в том числе орального.Для получения общей информации о рисках заражения отцов см. Информационный бюллетень MotherToBaby по адресу https://mothertobaby.org/fact-sheets/paternal-exposures-pregnancy/.
Щелкните здесь, чтобы получить ссылки.
Просмотреть в PDF Информационный бюллетень
Токсоплазмоз — Диагностика и лечение
Диагноз
Большинство беременных женщин в Соединенных Штатах обычно не проходят скрининг на токсоплазмоз, и в большинстве штатов не проводится скрининг младенцев на инфекцию.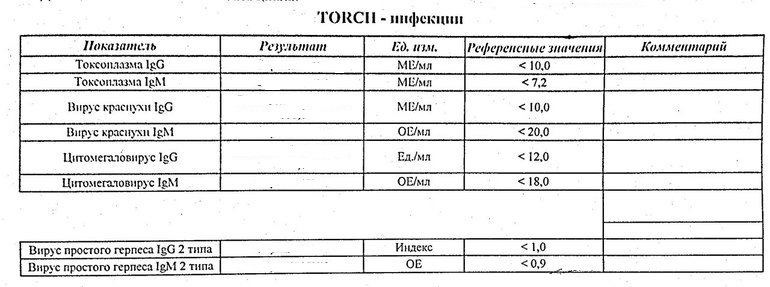 Без специального скрининга токсоплазмоз часто бывает трудно диагностировать, потому что признаки и симптомы, когда они возникают, аналогичны симптомам более распространенных заболеваний, таких как грипп и мононуклеоз.
Без специального скрининга токсоплазмоз часто бывает трудно диагностировать, потому что признаки и симптомы, когда они возникают, аналогичны симптомам более распространенных заболеваний, таких как грипп и мононуклеоз.
Тестирование во время беременности
Если ваш врач подозревает, что у вас инфекция, у вас могут быть анализы крови для проверки на антитела к паразиту. Антитела — это белки, вырабатываемые вашей иммунной системой в ответ на присутствие чужеродных веществ, например паразитов.Поскольку эти тесты на антитела сложно интерпретировать, Центры по контролю и профилактике заболеваний рекомендуют подтверждать все положительные результаты в лаборатории, специализирующейся на диагностике токсоплазмоза.
Что означают результаты анализов
Иногда вы можете пройти обследование на ранней стадии заболевания, прежде чем у вашего организма появится возможность вырабатывать антитела. В этом случае у вас может быть отрицательный результат, даже если вы инфицированы. Чтобы быть уверенным, ваш врач может порекомендовать повторное обследование через несколько недель.
Чтобы быть уверенным, ваш врач может порекомендовать повторное обследование через несколько недель.
В большинстве случаев отрицательный результат теста на токсоплазмоз означает, что вы никогда не были инфицированы и, следовательно, не застрахованы от этого заболевания. Если вы подвержены высокому риску, вы можете принять определенные меры предосторожности, чтобы не заразиться.
Положительный результат может означать, что у вас активная инфекция, или может означать, что вы когда-то были инфицированы и у вас иммунитет к этой болезни. Дополнительные тесты могут определить, когда произошло заражение, на основе типов антител в вашей крови. Это особенно важно, если вы беременны или у вас ВИЧ / СПИД .
Тестирование вашего ребенка
Если вы беременны и в настоящее время болеете токсоплазмозом, следующим шагом будет определение того, инфицирован ли ваш ребенок. Ваш врач может порекомендовать следующие тесты:
Ваш врач может порекомендовать следующие тесты:
- Амниоцентез. В этой процедуре, которую можно безопасно провести после 15 недель беременности, ваш врач с помощью тонкой иглы извлекает небольшое количество жидкости из наполненного жидкостью мешка, окружающего плод (амниотический мешок).Затем проводят анализы жидкости, чтобы проверить наличие токсоплазмоза. Амниоцентез сопряжен с небольшим риском выкидыша и незначительных осложнений, таких как спазмы, утечка жидкости или раздражение в месте введения иглы.
- УЗИ. В этом тесте используются звуковые волны для создания изображений вашего ребенка в утробе матери. Детальное ультразвуковое исследование не может диагностировать токсоплазмоз. Однако он может показать, есть ли у вашего ребенка определенные признаки, такие как скопление жидкости в головном мозге (гидроцефалия).Однако отрицательный результат УЗИ не исключает возможности заражения. По этой причине вашему новорожденному потребуется обследование и последующие анализы крови в течение первого года жизни.

Обследование в тяжелых случаях
Если вы заболели опасным для жизни заболеванием, например энцефалитом, вам может потребоваться один или несколько визуальных тестов, чтобы проверить наличие повреждений или кист в головном мозге. К ним относятся:
Магнитно-резонансная томография (МРТ). В этом тесте используются магнитное поле и радиоволны (электромагнитные) для создания поперечных изображений вашей головы и мозга.Во время процедуры вы лежите внутри большого устройства в форме пончика, содержащего магнит, окруженный катушками, которые отправляют и принимают радиоволны.
В ответ на радиоволны ваше тело излучает слабые сигналы, которые улавливаются катушками и обрабатываются компьютером в изображения. MRI неинвазивен и представляет минимальный риск для вашего здоровья.
- Биопсия головного мозга. В редких случаях, особенно если вы не отвечаете на лечение, нейрохирург может взять небольшой образец ткани мозга.
 Затем образец анализируется в лаборатории, чтобы проверить наличие кист токсоплазмоза.
Затем образец анализируется в лаборатории, чтобы проверить наличие кист токсоплазмоза.
Лечение
Большинству здоровых людей лечение токсоплазмоза не требуется. Но если в остальном вы здоровы и у вас есть признаки и симптомы острого токсоплазмоза, ваш врач может назначить следующие препараты:
Пириметамин (Дараприм). Это лекарство, обычно используемое от малярии, является антагонистом фолиевой кислоты. Это может помешать вашему организму усвоить фолат витамина B (фолиевая кислота, витамин B-9), особенно если вы принимаете высокие дозы в течение длительного периода.По этой причине ваш врач может порекомендовать дополнительный прием фолиевой кислоты.
Другие возможные побочные эффекты пириметамина включают угнетение костного мозга и токсичность для печени.
- Сульфадиазин. Этот антибиотик используется с пириметамином для лечения токсоплазмоза.

Лечение людей с ВИЧ / СПИДом
Если у вас ВИЧ / AIDS , предпочтительным лечением токсоплазмоза является также пириметамин и сульфадиазин с фолиевой кислотой (лейковорин).Альтернативой является пириметамин, принимаемый с клиндамицином (Cleocin).
Лечение беременных женщин и младенцев
Если вы беременны и инфицированы токсоплазмозом, лечение может варьироваться в зависимости от того, где вы получаете медицинскую помощь.
Если инфекция произошла до 16-й недели беременности, вы можете получить антибиотик спирамицин. Использование этого препарата может снизить риск неврологических проблем у вашего ребенка в результате врожденного токсоплазмоза. Спирамицин обычно используется для лечения токсоплазмоза в Европе, но все еще считается экспериментальным в Соединенных Штатах.
Если инфекция произошла после 16-й недели беременности или если тесты показывают, что у вашего будущего ребенка токсоплазмоз, вам могут назначить пириметамин, сульфадиазин и фолиновую кислоту (лейковорин). Ваш врач поможет вам подобрать оптимальное лечение.
Ваш врач поможет вам подобрать оптимальное лечение.
Если у вашего ребенка токсоплазмоз или есть вероятность, что он болен, рекомендуется лечение пириметамином и сульфадиазином и фолиевой кислотой (лейковорином). Врачу вашего ребенка необходимо будет наблюдать за вашим ребенком, пока он или она принимает эти лекарства.
Подготовка к приему
Скорее всего, вы начнете с посещения семейного врача. Если вы беременны, вы, скорее всего, обратитесь к своему акушеру или вас могут направить к врачу, специализирующемуся на здоровье плода (перинатологу). В некоторых случаях вас могут направить к врачу, специализирующемуся на инфекционных заболеваниях.
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Вы можете написать список, который включает:
- Описание симптомов
- Информация о ваших медицинских проблемах
- Информация о медицинских проблемах ваших родителей, братьев и сестер
- Лекарства и пищевые добавки, которые вы принимаете
- Вопросы, которые вы хотите задать врачу
В отношении токсоплазмоза некоторые основные вопросы, которые следует задать своему врачу, включают:
- Какие тесты мне нужны?
- Какие методы лечения доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Я беременна.
 Как это повлияет на моего ребенка?
Как это повлияет на моего ребенка? - У меня другие проблемы со здоровьем. Как я могу управлять ими вместе?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
Не стесняйтесь задавать и другие вопросы.
Чего ожидать от врача
Ваш врач может задать вам ряд вопросов, например:
- Когда у вас появились симптомы?
- Насколько серьезны ваши симптомы?
- Вы недавно ели сырое или недоваренное мясо?
- У вас есть кошка или вы ухаживаете за ней? Кто меняет туалетный лоток?
- Вы надеваете перчатки при работе в саду или при работе с почвой?
- Есть ли у вас заболевания или принимаете ли вы лекарства, влияющие на вашу иммунную систему?
Октябрь13, 2020
Токсоплазмоз — Симптомы и причины
Обзор
Токсоплазмоз (tok-so-plaz-MOE-sis) — это заболевание, которое возникает в результате заражения паразитом Toxoplasma gondii, одним из самых распространенных паразитов в мире. Заражение обычно происходит в результате употребления недоваренного зараженного мяса, контакта с инфицированными фекалиями кошек или передачи инфекции от матери ребенку во время беременности.
Заражение обычно происходит в результате употребления недоваренного зараженного мяса, контакта с инфицированными фекалиями кошек или передачи инфекции от матери ребенку во время беременности.
Токсоплазмоз может вызывать симптомы, похожие на грипп, у некоторых людей, но у большинства заболевших никогда не появляются признаки и симптомы.Для младенцев, рожденных от инфицированных матерей, и для людей с ослабленной иммунной системой токсоплазмоз может вызвать серьезные осложнения.
Если вы в целом здоровы, не беременны и у вас диагностирован токсоплазмоз, вам, вероятно, не потребуется никакого лечения, кроме консервативного. Если вы беременны или имеете пониженный иммунитет, вам может потребоваться медицинская помощь, чтобы избежать серьезных осложнений. Однако лучший подход — это профилактика.
Симптомы
Большинство здоровых людей, инфицированных токсоплазмозом, не имеют никаких признаков или симптомов и не знают, что они инфицированы. Однако у некоторых людей появляются признаки и симптомы, похожие на симптомы гриппа, в том числе:
Однако у некоторых людей появляются признаки и симптомы, похожие на симптомы гриппа, в том числе:
- Боли в теле
- Увеличение лимфатических узлов
- Головная боль
- Лихорадка
- Усталость
У людей с ослабленной иммунной системой
Если у вас ВИЧ / СПИД , вы получаете химиотерапию или недавно перенесли трансплантацию органа, перенесенная ранее токсоплазменная инфекция может активироваться. В этом случае у вас могут развиться более серьезные признаки и симптомы инфекции, в том числе:
- Головная боль
- Путаница
- Плохая координация
- Изъятия
- Проблемы с легкими, которые могут напоминать туберкулез или пневмонию, вызванную Pneumocystis jiroveci, распространенную оппортунистическую инфекцию, которая встречается у людей с СПИДом
- Нечеткое зрение из-за тяжелого воспаления сетчатки (глазного токсоплазмоза)
У младенцев
Если вы впервые заразились незадолго до или во время беременности, вы можете передать инфекцию своему ребенку (врожденный токсоплазмоз), даже если у вас нет признаков и симптомов.
Ваш ребенок подвергается наибольшему риску заражения токсоплазмозом, если вы заразились в третьем триместре, и наименьшему риску, если вы заразились в течение первого триместра. С другой стороны, чем раньше у вас возникнет инфекция, тем серьезнее будет исход для вашего ребенка.
Многие ранние инфекции заканчиваются мертворождением или выкидышем. Выжившие младенцы, вероятно, родятся с серьезными проблемами, такими как:
- Изъятия
- Увеличение печени и селезенки
- Пожелтение кожи и белков глаз (желтуха)
- Тяжелые глазные инфекции
Лишь у небольшого числа детей с токсоплазмозом признаки заболевания проявляются при рождении.Часто у инфицированных младенцев не появляются признаки, которые могут включать потерю слуха, умственную отсталость или серьезные глазные инфекции, до подросткового возраста или позже.
Когда обращаться к врачу
Если вы живете с ВИЧ или СПИДом , беременны или собираетесь забеременеть, поговорите со своим врачом о тестировании, если вы считаете, что могли заразиться токсоплазмозом.
Признаки и симптомы тяжелого токсоплазмоза — помутнение зрения, спутанность сознания, потеря координации — требуют немедленной медицинской помощи, особенно если ваша иммунная система ослаблена.
Причины
Toxoplasma gondii (T. gondii) — одноклеточный паразитический организм, который может инфицировать большинство животных и птиц. Поскольку инфекционные организмы T. gondii выделяются только с фекалиями кошек, дикие и домашние кошки являются основным хозяином паразита.
Хотя вы не можете «заразиться» токсоплазмозом от инфицированного ребенка или взрослого, вы можете заразиться, если вы:
- Контакт с кошачьими фекалиями, которые содержат паразита. Вы можете случайно проглотить паразитов, если дотронетесь до рта после работы в саду, очистки туалета или прикосновения к чему-либо, что контактировало с инфицированными кошачьими фекалиями.
 Кошки, которые охотятся или которых кормят сырым мясом, чаще всего являются укрывателями T. gondii .
Кошки, которые охотятся или которых кормят сырым мясом, чаще всего являются укрывателями T. gondii . - Ешьте или пейте зараженную пищу или воду. Ягненок, свинина и оленина особенно подвержены заражению T. gondii . Иногда паразит может содержаться в непастеризованных молочных продуктах.Вода, загрязненная T. gondii , в США не распространена.
- Используйте загрязненные ножи, разделочные доски или другую посуду. Кухонная утварь, соприкасающаяся с сырым мясом, может служить убежищем для паразитов, если посуда не будет тщательно вымыта в горячей мыльной воде.
- Ешьте немытые фрукты и овощи. Паразит может находиться на поверхности фруктов и овощей. В целях безопасности тщательно вымойте и очистите все продукты, особенно те, которые вы едите в сыром виде.
- Получить трансплантат инфицированного органа или перелить кровь.
 В редких случаях токсоплазмоз может передаваться при трансплантации органов или переливании крови.
В редких случаях токсоплазмоз может передаваться при трансплантации органов или переливании крови.
Когда человек заражается T. gondii , паразит образует цисты, которые могут поражать практически любую часть тела — часто мозг и мышечную ткань различных органов, включая сердце.
Если вы в целом здоровы, ваша иммунная система держит паразитов под контролем.Они остаются в вашем теле в неактивном состоянии, обеспечивая вам пожизненный иммунитет, чтобы вы не могли снова заразиться паразитом. Но если ваша иммунная система ослаблена болезнью или некоторыми лекарствами, инфекция может быть реактивирована, что приведет к серьезным осложнениям.
Факторы риска
Любой человек может заразиться токсоплазмозом. Паразит встречается по всему миру.
Вы подвергаетесь риску серьезных проблем со здоровьем из-за инфекции токсоплазмоза, если:
- У вас ВИЧ / СПИД .
 Многие люди с ВИЧ / СПИДом также болеют токсоплазмозом, либо недавняя инфекция, либо старая инфекция, которая реактивировалась.
Многие люди с ВИЧ / СПИДом также болеют токсоплазмозом, либо недавняя инфекция, либо старая инфекция, которая реактивировалась. - Вы проходите курс химиотерапии. Химиотерапия влияет на вашу иммунную систему, усложняя организму борьбу даже с незначительными инфекциями.
- Вы принимаете стероиды или другие иммунодепрессанты. Лекарства, используемые для лечения некоторых незлокачественных заболеваний, подавляют вашу иммунную систему и повышают вероятность развития осложнений токсоплазмоза.
Осложнения
Если у вас нормальная иммунная система, вы вряд ли столкнетесь с осложнениями токсоплазмоза, хотя у здоровых людей иногда развиваются глазные инфекции. Без лечения эти инфекции могут привести к слепоте.
Но если ваша иммунная система ослаблена, особенно в результате ВИЧ / СПИД , токсоплазмоз может привести к судорогам и опасным для жизни заболеваниям, таким как энцефалит — серьезная инфекция мозга.
У людей с СПИДом нелеченый энцефалит, вызванный токсоплазмозом, приводит к летальному исходу.Рецидивы — постоянная проблема для людей с токсоплазмозом, у которых также ослаблена иммунная система.
У детей с врожденным токсоплазмозом могут развиться инвалидизирующие осложнения, включая потерю слуха, умственную отсталость и слепоту.
Профилактика
Определенные меры предосторожности могут помочь предотвратить токсоплазмоз:
- Надевайте перчатки, когда садитесь или обрабатываете почву. Надевайте перчатки всякий раз, когда вы работаете на открытом воздухе, а после этого тщательно мойте руки с мылом.
- Не ешьте сырое или недоваренное мясо. В мясе, особенно баранине, свинине и говядине, могут быть скопления токсоплазм. Не пробуйте мясо, пока оно полностью не приготовится. Избегайте сырого вяленого мяса.

- Тщательно вымойте кухонную утварь. После приготовления сырого мяса вымойте разделочные доски, ножи и другую посуду в горячей мыльной воде, чтобы предотвратить перекрестное загрязнение других продуктов. Мойте руки после работы с сырым мясом.
- Вымойте все фрукты и овощи. Очистите свежие фрукты и овощи, особенно если вы планируете есть их в сыром виде. По возможности удаляйте кожуру, но только после мытья.
- Не пейте непастеризованное молоко. Непастеризованное молоко и другие молочные продукты могут содержать паразитов токсоплазмы.
- Крышка детской песочницы. Если у вас есть песочница, накройте ее, когда дети не играют в ней, чтобы кошки не использовали ее в качестве туалетного лотка.
Для любителей кошек
Если вы беременны или иным образом подвержены риску токсоплазмоза или его осложнений, примите следующие меры, чтобы защитить себя:
- Помогите своей кошке оставаться здоровой.
 Держите кошку в помещении и кормите ее сухим или консервированным кормом, а не сырым мясом. Кошки могут заразиться после употребления в пищу зараженной добычи или недоваренного мяса, содержащего паразита.
Держите кошку в помещении и кормите ее сухим или консервированным кормом, а не сырым мясом. Кошки могут заразиться после употребления в пищу зараженной добычи или недоваренного мяса, содержащего паразита. - Избегайте бездомных кошек и котят. Хотя всем бездомным животным нужен хороший дом, лучше позволить кому-нибудь их усыновить. У большинства кошек нет признаков инфекции T. gondii , и хотя они могут быть проверены на токсоплазмоз, получение результатов может занять до месяца.
- Попросите кого-нибудь почистить туалетный лоток вашей кошки. Если это невозможно, наденьте перчатки и маску для смены подстилки. Затем хорошо вымойте руки. Ежедневно меняйте подстилку, чтобы выделенные цисты не успели заразиться.
13 октября 2020 г.
Токсоплазмоз во время беременности :: Американская ассоциация беременных
Твердые отходы (фекалии) кошек могут содержать паразита под названием Toxoplasma Gondii, который может вызывать токсоплазмоз , редкую, но серьезную инфекцию крови. Инфекция также может быть передана при употреблении в пищу зараженного, недоваренного мяса или зараженных фруктов или овощей. Если у вас есть кошки в течение некоторого времени, возможно, вы уже подверглись токсоплазмозу и у вас выработался иммунитет к нему. Вот что вам нужно знать о токсоплазмозе во время беременности.
Инфекция также может быть передана при употреблении в пищу зараженного, недоваренного мяса или зараженных фруктов или овощей. Если у вас есть кошки в течение некоторого времени, возможно, вы уже подверглись токсоплазмозу и у вас выработался иммунитет к нему. Вот что вам нужно знать о токсоплазмозе во время беременности.
Каковы симптомы токсоплазмоза?
- Усталость
- Лихорадка
- Увеличение лимфатических узлов
- Иногда симптомы отсутствуют вообще
Насколько часто встречается токсоплазмоз при беременности?
Токсоплазмоз чаще всего встречается в регионах с теплым влажным климатом.Более 50% населения Центральной и Южной Европы, Африки, Южной Америки и Азии инфицированы токсоплазмозом. Это также распространено во Франции, возможно, из-за предпочтения минимально приготовленного и сырого мяса.
В Соединенных Штатах 1 из 1000-8000 детей рождается с токсоплазмозом. Ветеринарные клиники, приюты для животных и предприятия по упаковке мяса являются средой, способствующей передаче.
Как токсоплазмоз повлияет на мою беременность?
Для женщин, не обладающих иммунитетом к токсоплазмозу, контакт с этим паразитом непосредственно перед беременностью или во время беременности может вызвать инфицирование плода.По данным Организации тератологических информационных служб (OTIS): когда мать заражается между 10-24 неделями, риск серьезных проблем у новорожденного составляет около 5-6%. Воздействие на ребенка включает преждевременные роды, низкий вес при рождении, лихорадку, желтуху, аномалии сетчатки, умственную отсталость, аномальный размер головы, судороги и кальцификацию мозга.
В течение 3-го триместра у плода повышен риск инфицирования, но риск повреждения для плода составляет снижен , поскольку большая часть важного развития уже произошла.
Как предотвратить токсоплазмоз?
- Избегать контакта с кошачьими фекалиями; попросите кого-нибудь поменять наполнитель для кошачьего туалета
- Держите кошек подальше от прилавков
- Не давайте кошке сырое мясо
- Тщательно вымойте руки после контакта с кошкой или контакта с сырым мясом
- Держите прилавки в чистоте и тщательно готовьте мясо
- В ресторане закажите хорошо прожаренное мясо
- Соблюдение правил гигиены предотвращает передачу инфекции
Как диагностируется токсоплазмоз?
Большинство медицинских работников регулярно проводят скрининг на иммунитет к токсоплазмозу до беременности или во время первого дородового визита. Анализ крови может определить, подверглись ли вы воздействию. Если токсоплазмоз присутствует во время беременности, лечение антибиотиками будет проводиться в течение нескольких месяцев, чтобы снизить риск серьезного повреждения ребенка. Кордоцентез — это тест, который может определить, произошла ли инфекция во время беременности.
Анализ крови может определить, подверглись ли вы воздействию. Если токсоплазмоз присутствует во время беременности, лечение антибиотиками будет проводиться в течение нескольких месяцев, чтобы снизить риск серьезного повреждения ребенка. Кордоцентез — это тест, который может определить, произошла ли инфекция во время беременности.
Загрузите приложение Fetal Life для Apple и Android, одобренное Американской ассоциацией беременных. В нем есть рекомендации по питанию, счетчик ударов, отслеживание уровня глюкозы в крови и многое другое.
Врожденный токсоплазмоз | Симптомы и причины
В Детской больнице Бостона мы понимаем, что у вас может возникнуть много вопросов, когда вашему ребенку поставлен диагноз врожденный токсоплазмоз, например:
- Что это за состояние?
- Каковы возможные осложнения у моего ребенка?
- Какие методы лечения доступны?
- Есть ли побочные эффекты от лечения?
- Как болезнь повлияет на моего ребенка в долгосрочной перспективе?
- Самое главное — будет ли мой ребенок в порядке?
Мы постарались дать некоторые ответы на эти вопросы здесь, и когда вы встретитесь с нашими экспертами, мы сможем полностью объяснить состояние вашего ребенка и варианты лечения.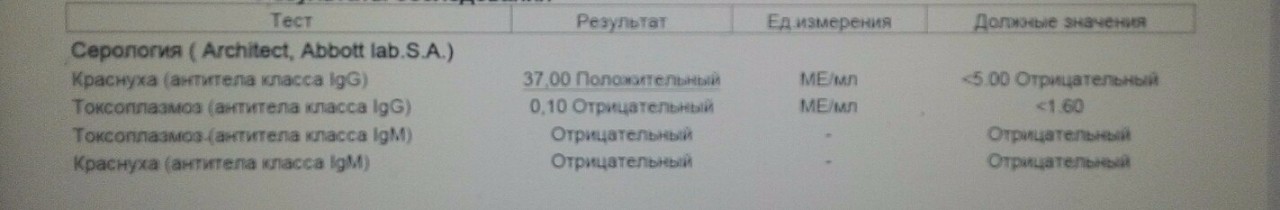
Фон
По данным Центров по контролю и профилактике заболеваний, более 60 миллионов мужчин, женщин и детей в США больны токсоплазмозом. Большинство людей, инфицированных токсоплазмозом, не имеют симптомов (и не нуждаются в лечении). Однако беременным женщинам следует быть особенно осторожными с паразитами, потому что токсоплазмоз может быть очень серьезным у новорожденного.
К счастью, риск передачи паразита плоду от матери в течение первого триместра беременности (когда ребенок наиболее уязвим) относительно низок — от 15 до 20 процентов.Однако к третьему триместру беременная женщина с токсоплазмозом имеет 60-процентный шанс заразить своего ребенка.
Причины врожденного токсоплазмоза
Паразит toxoplasma gondii может проникать в организм разными путями (чаще всего через рот). Если вы беременны, будьте особенно осторожны, чтобы избежать следующих ситуаций:
- потребление сырого или недоваренного мяса
- есть сырые яйца
- обработка кошачьих фекалий и / или наполнителя для кошачьих туалетов (хотя это не означает, что у вас не может быть домашнего питомца — дополнительную информацию см.
 В разделе часто задаваемых вопросов.
В разделе часто задаваемых вопросов. - контакт с насекомыми (например,г., мухи), контактировавшие с кошачьими фекалиями
Симптомы врожденного токсоплазмоза
Многие (до 90 процентов) младенцев, рожденных с врожденным токсоплазмозом, не испытывают непосредственных симптомов. Однако одним из признаков инфекции являются преждевременные роды или аномально низкая масса тела при рождении.
По мере роста инфицированного ребенка признаков и симптомов может появиться больше. Сюда могут входить следующие:
Токсоплазмоз также может вызывать некоторые более серьезные проблемы, в том числе следующие:
- Повреждение сетчатки
- гидроцефалия — скопление спинномозговой жидкости в головном мозге
- внутричерепные кальцификации — указывают на участки мозга, поврежденные паразитом, и часто связаны со следующими состояниями:
- умственная отсталость
- изъятия
- Задержка моторики и развития
- потеря слуха
Долгосрочная перспектива
Если ваш ребенок лечится рано, серьезных последствий токсоплазмоза быть не должно.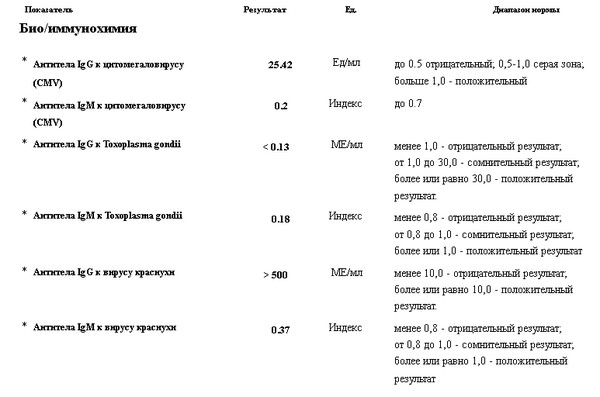 Однако, если лечение откладывается, у вашего ребенка могут возникнуть серьезные проблемы со здоровьем в результате инфекции. Для получения дополнительной информации см. Вкладку «Лечение и уход».
Однако, если лечение откладывается, у вашего ребенка могут возникнуть серьезные проблемы со здоровьем в результате инфекции. Для получения дополнительной информации см. Вкладку «Лечение и уход».
Вопросы, которые следует задать врачу
Многие родители обеспокоены токсоплазмозом и могут задать множество вопросов об этом заболевании и о том, как оно может повлиять на их ребенка.
Возможно, вам будет полезно записывать вопросы по мере их возникновения — так, когда вы поговорите со своим врачом, вы можете быть уверены, что все ваши проблемы будут решены.
Вот несколько вопросов для начала:
- Следует ли сдавать анализ крови на токсоплазмоз?
- В нашей семье есть кот. Как я могу обеспечить безопасное обращение с кошачьим туалетом и отходами, чтобы паразит не распространялся?
- Нужно ли мне избегать работы в саду или других дворовых работ, чтобы избежать контакта с зараженной почвой?
- Что еще я могу сделать, чтобы предотвратить заражение?
- Я заражен.
 Есть ли способ избежать его передачи моему ребенку?
Есть ли способ избежать его передачи моему ребенку? - Что мы можем предпринять, если мой ребенок заразился? Какое лечение (-а) вы рекомендуете и почему?
- Есть ли побочные эффекты от лечения?
- Каковы долгосрочные перспективы у ребенка с токсоплазмозом?
Часто задаваемые вопросы (FAQ) о врожденном токсоплазмозе
В: Что такое токсоплазмоз?
A: Токсоплазмоз — это заболевание, вызываемое паразитом toxoplasma gondii и обычно передающееся паразитом, попадающим в организм через рот (например, при употреблении недоваренного мяса).
В: Почему токсоплазмоз является проблемой?
A: В то время как у большинства людей, инфицированных токсоплазмозом, симптомы отсутствуют (и не требуется никакого лечения), беременным женщинам следует быть особенно осторожными при контакте с паразитом, поскольку токсоплазмоз может быть очень серьезным заболеванием у новорожденного.
Q: Что я могу сделать, чтобы предотвратить заражение?
A: Если вы беременны, будьте особенно осторожны, чтобы избежать следующих ситуаций:
- потребление сырого или недоваренного мяса
- потребление сырых яиц
- Работа в саду или другая работа в саду, при которой вы напрямую контактируете с почвой
- Воздействие кошачьего фекалия и кошачьего туалета
- контакт с насекомыми (например,г., мухи), контактировавшие с кошачьими фекалиями
Q: В нашей семье есть домашние кошки. Надо ли от них избавляться, чтобы обезопасить себя от токсоплазмоза?
A: Нет. Хотя кошки могут передавать паразита toxoplasma gondii беременным женщинам с фекалиями (где могут выделяться яйца инфицированных паразитов), доказанной связи между токсоплазмозом и простым владением кошкой нет. Вот почему:
Сами кошки могут заразиться toxoplasma gondii только в том случае, если они съедят добычу, содержащую паразита, или вступят в контакт с зараженной почвой.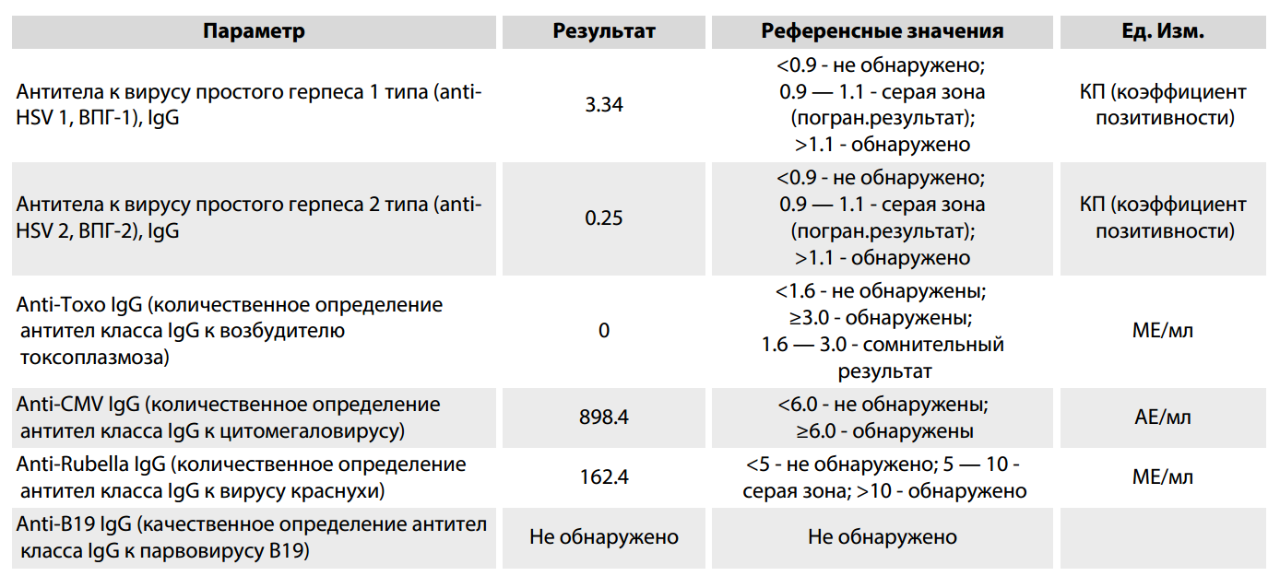 По этим причинам кошки, содержащиеся в помещении, вряд ли станут переносчиками паразита. Кроме того, только беременные женщины подвергаются повышенному риску токсоплазмоза из-за обращения с кошачьим туалом и / или фекалиями. Другие члены семьи, включая маленьких детей, не подвергаются повышенному риску.
По этим причинам кошки, содержащиеся в помещении, вряд ли станут переносчиками паразита. Кроме того, только беременные женщины подвергаются повышенному риску токсоплазмоза из-за обращения с кошачьим туалом и / или фекалиями. Другие члены семьи, включая маленьких детей, не подвергаются повышенному риску.
Многие беременные женщины (и их семьи) опасаются, что им нужно расстаться с семейной кошкой, чтобы не пострадать от токсоплазмоза, но это совсем не так. Вы можете оставить свою кошку, принимая следующие меры для предотвращения заражения токсоплазмозом:
- Держите кошек дома .Кошка, которая не выходит на улицу, не может есть зараженную добычу или контактировать с зараженной почвой.
- Не вступайте в прямой контакт с кошачьим туалетом или фекалиями. Поручите другому члену семьи очистить туалетный лоток и вывозить кошачий мусор. Если вам приходится самостоятельно выполнять обязанности туалетного лотка, всегда надевайте одноразовые перчатки и не забудьте после этого тщательно вымыть руки.

В: Каковы шансы, что мой ребенок заразится, если я заболею?
A: Это зависит от того, когда вы заражены.
- Риск передачи паразита плоду от матери в течение первого триместра беременности (когда ребенок наиболее уязвим) относительно низок — от 15 до 20 процентов.
- Однако к третьему триместру беременная женщина с токсоплазмозом имеет 60-процентный шанс заразить своего ребенка.
В: Как диагностируется токсоплазмоз?
A: Анализ крови до или во время беременности может определить, подвергались ли вы воздействию паразита toxoplasma gondii .
- Если вы инфицированы, с помощью другого теста можно определить, инфицирован ли ваш ребенок.
- Кроме того, ультразвуковое исследование плода может определить, повреждены ли органы вашего ребенка.
В настоящее время врачи в Соединенных Штатах не проводят регулярный скрининг беременных женщин на предмет toxoplasma gondii , поэтому, если вы подозреваете, что подверглись воздействию паразита, попросите своего врача сделать анализ крови.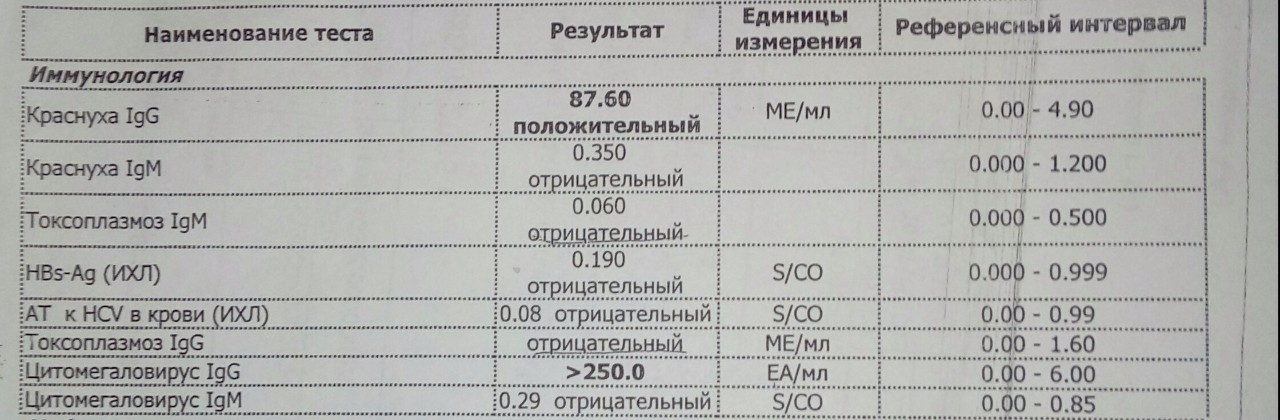
В: Какие симптомы могут быть у моего ребенка?
A: У многих младенцев нет непосредственных признаков инфекции.Однако по мере роста ребенка у него может появиться больше признаков инфекции, в том числе следующие:
Q: Каковы наши варианты лечения?
A: Здесь, в детской больнице Бостона, врачи отделения инфекционных болезней лечат врожденный токсоплазмоз у младенцев.
- При раннем обнаружении с помощью анализа крови противопаразитарные препараты могут устранить токсоплазмоз до того, как паразит нанесет вред плоду.
- Мы лечим детей, рожденных с врожденным токсоплазмозом, лекарствами от токсоплазмоза, обычно в течение 1 года после рождения.
- Один из наших экспертов определит, какая комбинация лекарств лучше всего подходит для вашего ребенка.
В: Каковы долгосрочные перспективы моего ребенка?
A: Если ваш ребенок лечится рано, серьезных последствий токсоплазмоза быть не должно. Однако, если лечение откладывается, у вашего ребенка могут возникнуть серьезные проблемы со здоровьем в результате инфекции.
Однако, если лечение откладывается, у вашего ребенка могут возникнуть серьезные проблемы со здоровьем в результате инфекции.
В: Что отличает Boston Children от других?
A: Наши врачи опытные, отзывчивые и привержены делу всего ребенка, а не только его состояния — это одна из причин, по которой нас часто называют ведущей детской больницей в Соединенных Штатах.
В Boston Children’s мы считаем вас и вашего ребенка неотъемлемой частью команды по уходу, а не просто получателями ухода. Вы и ваша группа по уходу будете работать вместе, чтобы разработать план ухода за вашим ребенком.
Программа фетально-неонатальной неврологии
Узнайте больше о нашей программе для детей с врожденными неврологическими заболеваниями.
.
Пульс 82 удара в минуту – 82 удара в минуту сердцебиение это нормально
Пульс 82 в минуту что делать
Что делать в домашних условиях при низком пульсе?
Пульсом называют ритмичные колебания объема крови внутри сосудов, которые вызываются сокращением миокарда. Они обуславливаются давлением в сосудах за 1 сердечный цикл. Проявление данного процесса происходит в качестве ударов во время прощупывания крупных сосудов. 
- Нормальный пульс 60-80 ударов/мин. Измерять данный показатель следует в лежачем положении и преимущественно после сна, в утреннее время.
- Нужно не забывать, что на пульс воздействует такое обстоятельство, как возрастные показатели.
Какой пульс считается низким
Низкий пульс — достаточно популярное явление, спровоцированное сбоем в функционировании сердцебиения.
Специалисты полагают, что при характеристиках пульса меньше 55 ударов в минуту есть все признаки того, чтобы диагностировать у человека патологию, которая связана со сбоями в функционировании сердца. Подобные дисфункции иначе именуются брадикардией.
Низкий пульс и низкое давление – явный симпт ом брадикардии. В основном уменьшение до 50 ударов в минуту можно наблюдать при низком артериальном давлении.
ом брадикардии. В основном уменьшение до 50 ударов в минуту можно наблюдать при низком артериальном давлении.
Помимо этого, данные показатели связаны с факторами физиологии: например, он обладает свойством снижаться в спокойном состоянии или при глубоком сне. Данный процесс можно наблюдать в период продолжительного нахождения в холодном месте или внезапном изменении климата. Когда пульс снижается без объективных причин, следует проконсультироваться с врачом.
Уменьшение показателей пульса до 50 или 40 ударов в минуту, свидетельствует о нарушениях в функционировании сердца, потому во время наблюдения данного симптома следует спросить рекомендаций у кардиолога в целях последующей диагностики.
Предварительно, необходимо сделать кардиограмму сердца. Когда диагностика установит, что пульс соответствует частоте сердечных сокращений, то есть характеристики данных 2 категорий тождественны, то присутствуют основания заявлять о возникновении у человека брадикардии.
Симптомы низкого пульса
Низкий пульс также может проявиться при отсутствии симптоматики, к примеру, если это является физиологической особенностью какого-либо человека. Тогда повода для волнений отсутствует, ‒ подобная симптоматика не несет угрозы жизни. Несущественные отклонения в сердечном ритме могут не доставлять человеку неприятные ощущения либо жалобы.
Когда же пульс станет совсем маленьким (меньше 40 ударов/мин) появляется следующая патология:
- Плохой сон, раздражимость.
- Сбои в работе сердечно-сосудистой системы.
- Вялость.
- Трудное дыхание.
- Гипертония либо гипотония.
- Головокружения.
- Холодный пот.
- Тошнота.
- Сбои в координации.
- Бессознательное состояние.
Вероятные последствия брадикардии могут включать постоянные обморочные состояния, сердечную недостаточность, в критических ситуациях – резкую остановку сердца. В связи с этим необходимо вовремя обнаружить симптоматику такого патологического явления и проконсультироваться с кардиологом.
Не всегда брадикардию провоцируют сердечные недуги, к популярным причинам относятся дисфункция в эндокринной системе, гипотония, интоксикация, болезни нервной системы, инфекционные заболевания, высокое внутричерепное давление.
Причины низкого пульса
Перемены в миокарде обусловлены заменой клеток мышц рубцовой тканью и затрагивают основной «генератор» сокращения сердечных импульсов, синусовый узел. Данное явление обозначается термином синдром слабости синусового узла.
Зачастую причиной брадикардии считается неритмичное функционирование сердца, когда часть сокращений сердца недостаточной силы, для ощущения на запястье.
Такая ситуация может быть:
- во время постоянных сбоев, экстрасистолах;
- мерцательной аритмии. Здесь вы можете прочитать про дефицит пульса при мерцательной аритмии.
- блокаде сердца.
Низкий пульс провоцирует:
- продолжительное пребывание при низкой температуре;
- повышение активности парасимпатической нервной системы;
- развитие внутричерепного давления, которое возникает во время отека мозга, новообразованиях, кровоизлиянии в мозг и оболочки, при менингите;
- определенные медикаментозные средства, к примеру, бета-блокаторы либо антиаритмические препараты;
- интоксикация разнообразными химическими веществами;
- перебои в работе щитовидки, к примеру, в период гипотиреоза;
- инфекционные болезни.
Помимо этого, понижение пульса зачастую может наблюдаться у людей, занимающихся спортом и в молодом возрасте, которые регулярно подвергаются физической нагрузке. Низкий пульс у подобной категории людей является нормой тогда, когда не возникает каких-либо патологических симптомов.
О чем говорит низкий пульс
Брадикардия говорит о сбоях ритма сердца в связи с нарушениями в функционировании миокарда. Причины бывают разнообразные, к наиболее популярным относят гипотонию.
Установить развитие патологии сердца можно при помощи кардиог раммы. Она может развиваться в связи с дисфункцией синусового узла, который продуцирует электрический импульс.
раммы. Она может развиваться в связи с дисфункцией синусового узла, который продуцирует электрический импульс.
Итогом данного процесса станет плохое снабжение органов и тканей кислородом, веществами, которые требуются для надлежащей работы.
Подобное ведет к разнообразным сбоям при функционировании внутренних систем и органов.
Брадикардия вначале не беспокоит больного, но с течением времени к ней добавляются и остальные традиционные признаки низкого пульса:
- постоянные головокружения и головная боль;
- общая вялость и скорая утомляемость;
- тошнота и рвотный рефлекс;
- обморочные состояния.
При нехватке кислорода возникают обморочные состояния, головокружение, болит голова и низкий пульс может стать крайне опасным состоянием.
Перемены в пульсе провоцируют эндокринную патологию, психологические стрессовые ситуации, разнообразные болезни щитовидки и употребление гормональных средств.
Что делать при низком пульсе (медикаменты, народные средства)
- Вначале следует узнать рекомендации кардиолога. Специалист назначит необходимую в сложившейся ситуации диагностику – электрокардиограмму.
- Иногда может быть нужен холтеровский мониторинг (суточная диагностика сердца, используя портативный электрокардиограф), особые пробы с атропином, ультразвуковое исследование сердца, коронарография.
- В случае необнаружения кардиологической патологии, нужно проконсультироваться с остальными специалистами (терапевтом, эндокринологом, невропатологом…), чтобы выявить причины низкого сердцебиения.
- Во время низкого количества ударов пульса лекарственная терапия предполагает употребление Атропина сульфата. Подобное средство увеличивает количество сокращений сердца. При наличии глаукомы у больного препарат противопоказан к применению.
- Чтобы стимулировать работу головного мозга специалисты рекомендуют Изадрин.
- В период острых приступов брадикардии терапия осуществляется Ипратропиумом. Данное средство понижает производство гормональных желез и не влияет на функционирование головного мозга. Действие препарата происходит спустя 2 часа.
- При наличии глаукомы либо стеноза в желудочно-кишечном тракте, терапия делается при помощи Орципреналина. Она проходит под присмотром специалиста, так как средство может вызвать побочный эффект.
Низкий пульс возможно поднять дома. Чтобы достичь максимального эффекта, следует заранее провести консультации с кардиологом.
Использовать народные средства допустимо лишь тогда, когда установлена причина брадикардии:
- Нормализовать количество ударов пульса возможно за счет использования меда и редьки. В этих целях нужно разрезать редьку надвое и проделать ножом посередине небольшое отверстие. Положить внутрь 1 чайную ложку меда и поставить редьку на ночь. Готовый сироп будет дневной дозировкой, его нужно разделить на два-три раза.
- Восстанавливать ритм сердца возможно за счет использования лимона и чеснока. Чтобы приготовить рецепт, потребуется примерно 5 лимонов и 5 головок чеснока. Отжать лимонный сок и как можно мельче нарезать чесночные дольки. Перемешать компоненты и смешать с массой 400 г меда. Употреблять смесь по 2 столовой ложки перед едой на протяжение 30 дней.
- Устранить брадикардию дома возможно используя грецкие орехи. Очистить 0,5 кг орехов и измельчить. Добавить к ним 0,25 кг сахара и 200 мл кунжутного масла. Принимать трижды в день по 2 столовых ложки.
- Устранить симптомы при брадикардии даст возможность настойка на спирту и молодых сосновых побегах. Залить 300 мл спирта побеги. Дать настояться 10 суток в темном прохладном месте. Принимать по 20 капель дважды в сутки.
- Чтобы поднять пульс делают горчичные ванны. В этих целях добавляют в приготовленную ванну 150 г горчичного порошка. Осуществлять процедуру допустимо ежедневно по 15 минут. Способствует улучшению притока крови к сердечным мышцам и увеличивает сердцебиение.
- Отварить 3 столовых ложки плодов шиповника в 400 мл воды на протяжении 15 минут. Полученный отвар остудить и процедить сквозь марлю, которую нужно сложить несколькими слоями. Добавить 3 столовых ложки меда. Употреблять средство нужно по половине стакана дважды в сутки.
- Скоро устранить брадикардию возможно используя обычные горчичники. Ставят их нужно на грудь. Жжение будет стимулировать приток крови, это увеличит количество ударов пульса.
Рекомендации при низком пульсе, что нельзя делать
- Решить данную проблему самому невозможно. Потому потребуется медицинская помощь при низком пульсе. Самостоятельное лечение может вызвать неблагоприятные осложнения. В связи с этим во время понижения нужно обратиться к специалисту.
- Когда он не обнаружит опасной симптоматики, то может посоветовать метод терапии и рекомендовать средства, а также какие манипуляции осуществлять дома в целях приведения в норму пульса.
- Один из самых популярных способов считается использование горчичника. Зачастую его накладывают на 5 минут на место, находящееся справа от сердца. Оптимальным временем для данной процедуры будет 3 минуты. Не следует делать процедуру очень часто, поскольку появится риск возникновения неблагоприятных осложнений.
- Эффективно нормализовать пульс можно принимая напитки, которые содержат кофеин, отвары, сделанные из женьшеня и гуараны.
- Во время брадикардии при пониженном давлении вероятным фактором, вызвавшем такое состояние, считается нарушение работы щитовидки. Тут требуется консультация эндокринолога. Он должен учесть результаты анализов ультразвукового исследования щитовидки, гормонов и т. д., назначить эффективную терапию, призванную к тому, чтобы нормализовать пульс.
В чем опасность низкого пульса
- Брадикардия может возникнуть как результат сбоев ритма сокращений сердца в связи с гипотонией, патологией ЖКТ, регулярных неврозов, эндокринных недугов.
- Подобная симптоматика провоцирует повышение нормального содержания калия в кровотоке, передозировку медикаментов, включая бета-блокаторы, понижающие давление и активность функционирования мышцы сердца.
- Опасность брадикардии заключается в том, что в связи с подобной симптоматикой идет ненадлежащее кровоснабжение головного мозга и остального организма, что приводит к дисфункции. К примеру, небезопасным этот процесс является для людей преклонного возраста, у которых сосуды в недостаточной мере поддерживают тонус.
- Когда приступ брадикардии происходит неожиданно, нужно без промедлений вызывать скорую помощь. Подобное явление иначе именуется «блокадой проведения» и вызывает фатальную аритмию.
Сопутствующие симптомы – причины, что делать?
Патологическая брадикардия в большинстве своем провоцируется различной симптоматикой, несвязанной с функционированием сердца.
Факторами, провоцирующими понижение пульса, являются:
- новообразования в мозге;
- микседема;
- медикаментозные препараты, используемые во время лечения сердечных недугов и гипертонии;
- невроз;
- старение организма;
- пониженное артериальное давление;
- брюшной тиф;
- гипотиреоз;
- повышенное внутричерепное давление;
- электролитные нарушения;
- вирусная инфекция;
- атеросклероз;
- ВСД.
В подобных случаях нужно вылечить основной недуг.
В этих целях больной должен сделать такие исследования:
- электрокардиограмма;
- ультразвуковое исследование сердца;
- коронарография;
- суточное исследование с применением портативного электрокардиографа.
Если используя данные методы исследования, не выявляются сбои в функционировании сердца, а брадикардия все-таки присутствует, больного следует отправить к остальным специалистам, которые выявят причину.
Низкий пульс при беременности
Брадикардия в период беременности — достаточно распространенное явление. Зачастую женщины спокойно справляются с ней, но есть ситуации, когда во время понижения пульса возникают болезненные ощущения вроде головокружений, вялости, быстрой утомляемости и сонливости, а в определенных случаях наблюдаются обморочные состояния.
Брадикардия во время беременности бывает спутником гипотонии. Когда у беременной наблюдают только замедленный пульс, составляющий не меньше 55-50 ударов в минуту, подобное состояние не несет угрозы для здоровья младенца.
Чтобы нормализовать частоту сокращений сердца, беременная должна занять лежачее положение, успокоиться и отдохнуть.
Проявлять настороженность нужно тогда, когда при пони жении пульса появляется следующая симптоматика:
жении пульса появляется следующая симптоматика:
- недостаток воздуха;
- регулярные головокружения;
- общая вялость;
- недомогание;
- головная боль;
- бессознательное состояние.
В сложившейся ситуации беременная обращается к специалисту в целях дополнительной диагностики и выяснения причин, которые вызывают такие болезненные состояния. Нужно все время наблюдать за давлением и пульсом и постоянно консультироваться со своим врачом-гинекологом, чтобы контролировать протекание беременности.
Источники:http://www.otvet-medika.ru/zdorovoe-serdce/85-udarov-v-minutu-serdca-jeto-normalno.html
cardiologiya.com
82 удара сердца в минуту это нормально
Какой нормальный пульс у человека
Индивидуальный нормальный пульс у здоровых людей формируется исходя из особенностей организма – внутренних факторов. Сердечно-сосудистая система чувствительна к внешним раздражителям. Реакция всегда однообразна – изменение частоты сердечных сокращений (ЧСС).

Частота пульса у человека зависит от многих факторов
Сердцебиение участилось? Причин достаточно:

Физические нагрузки учащают пульс человека

Курение влияет на давление и пульс

Меняющийся пульс может свидетельствовать о проблемах с давлением
Нормальный пульс по возрастам
Нормальный пульс у человека – это 60 ударов сердца в минуту. Распространенное, но ошибочное мнение. Норма индивидуальна для мужчин, женщин и разных возрастных категорий.
У ребенка сердечный ритм выше из-за крошечного размера. Камеры захватывают слишком мало крови. Чтобы обогатить тело кислородом, им приходится сжиматься чаще. Рекордно высокий пульс наблюдается у деток до 1 месяца – 140 ударов в минуту. По той же причине у женщин пульс априори больше на 8-12 единиц, чем у сильного пола. Каким же должен быть пульс?
http://lechusdoma.ru/kakoj-normalnyj-puls-u-cheloveka/
Норма пульса человека по возрастам — таблица у мужчин и женщин
Частота пульса – важный показатель в оценке работы сердца. Ее определение является составляющей в диагностике аритмии и других заболеваний, порой довольно серьезных. В этой публикации рассмотрены методы измерения пульса, нормы по возрастам у взрослых и детей и факторы, влияющие на его изменение.
Что такое пульс?

Пульс – это колебания сосудистых стенок, которые возникают в результате сокращений сердечных мышц. Данный показатель позволяет оценивать не только силу и ритмичность сердцебиения, но и состояние сосудов.
У здорового человека интервалы между пульсациями должны быть одинаковыми, неравномерность же ударов сердца расценивается как симптом нарушений в организме – это может быть как патология сердца, так и другое заболевание, например, сбой в работе эндокринных желез.
Пульс измеряется количеством пульсовых волн, или ударов, за минуту и имеет определенные значения – у взрослых это от 60 до 90 в состоянии покоя. Норма пульса у детей несколько другая (показатели представлены в таблице чуть ниже).
Как измеряют пульс?

Пульс измеряют по ударам пульсирующей крови в лучевой артерии, чаще на запятье с внутренней стороны, так как сосуд в этом месте расположен к коже ближе всего. Для наибольшей точности показатели фиксируют на обеих руках.
Если нарушения ритма отсутствуют, то достаточно произвести подсчет пульса за 30 секунд и умножить его на два. Если удары сердца неритмичны, то целесообразнее считать количество пульсовых волн за целую минуту.
В более редких случаях подсчет проводят в местах прохождения других артерий – плечевой, бедренной, подключичной. Измерить пульс можно, приложив пальцы к шее по месту прохождения сонной артерии или к виску.
Если необходима тщательная диагностика, например, при подозрении серьезных заболеваний, то для измерения пульса выполняются и другие обследования – вольтеровское монтирование (подсчет за сутки), ЭКГ.
Используют и так называемый тредмил-тест, когда работа сердца и пульсация крови регистрируются электрокардиографом во время движения пациента на беговой дорожке. Этот тест также показывает, как быстро приходит в норму работа сердца и сосудов после физической нагрузки.
Что влияет на значения пульса?
Если норма пульса у женщин и мужчин в состоянии покоя остается в пределах 60-90, то в силу многих причин он может временно возрастать или приобретать несколько повышенные постоянные значения.
На это влияет возраст, физические нагрузки, прием пищи, изменение положения тела, температура и другие факторы внешней среды, стрессы, выброс гормонов в кровь. Число пульсовых волн, возникающих за минуту, всегда зависит от количества сердечных сокращений (сокр. ЧСС) за это же время.
Обычно пульс в норме у мужчин на 5-8 ударов ниже, чем у женщин (60-70 в минуту). Разнятся нормальные показатели у детей и взрослых, например, у новорожденного ребенка пульс в 140 ударов считается нормальным, а для взрослого это тахикардия, которая может быть как временным функциональным состоянием, так и признаком заболевания сердца или других органов. ЧСС зависит и от суточных биоритмов и наиболее высока она в период с 15 до 20 ч.
http://medknsltant.com/norma-pulsa-cheloveka-po-vozrastam-tablitsa/
О нормах пульса
Замедление или учащение пульса свидетельствует о развитии аритмии вследствие воздействия определенных факторов. Если ничего не предпринимать, то сбои в сердцебиении могут остаться на постоянной основе, и даже усугубятся со временем. Во избежание подобных проблем необходимо выяснить особенности проведения замера пульсации сосудов и возрастные нормы. При выявлении серьезных отклонений следует обратиться к врачу.
Особенности пульса

Пульс с латинского языка переводится как удар или толчок. Он представляет собой колебание сосудов, возникающее из-за циклов сердечной мышцы. Всего существует 3 вида пульса:
У здорового человека «колебаться» сосуды должны через равный промежуток времени. Ритм задается частотой сердечных сокращений (ЧСС), которая напрямую зависит от синусового узла. Посылаемые им импульсы заставляют предсердия и желудочки поочередно сокращаться. Если выявленная пульсация чересчур слабая или неритмичная, то речь может идти о развитии патологических процессов в организме. Проще всего выявить артериальный пульс. Колебания в капиллярах и венах определяются в больничных условиях по индивидуальным показаниям.
Замер пульса обычно проводится на запястье. Человеку достаточно подсчитать количество пульсовых волн за 1 минуту. Для получения более точных данных рекомендуется провести замер на обеих конечностях. В качестве комплексного обследования в больничных условиях врач сначала узнает ЧСС, затем он займется подсчетом числа дыхательных движений (ЧДД) за 1 минуту и определением типа дыхания. Полученный показатель особо важен для оценки развития ребенка.
Во время измерения пульса нужно обратить внимание на его ритмичность. Толчки должны быть одинаковой силы и через равный промежуток времени. При отсутствии отклонений, процедуре достаточно уделить 30 секунд, а затем умножить результат на 2. Если обнаружено явное нарушение в сердцебиении, то лучше потратить на замер не менее 1 минуты и обратиться к врачу. Специалист назначит инструментальные методы обследования. Основной среди них является электрокардиография (ЭКГ). Она позволит оценить электрическую активность сердца и выявить причинный фактор аритмии. В качестве дополнения назначаются следующие тесты:

- Суточный мониторинг ЭКГ позволит увидеть изменения в работе сердца на протяжении дня под влиянием различных факторов.
- Тредмил-тест назначается с целью оценки сердечного ритма под влиянием физической нагрузки.
Из-за проблем с сосудами или полученных травм иногда приходится подсчитывать пульсовые волны на прочих артериях. Вместо запястья можно провести пальпацию шеи. Колебания будут исходить от сонной артерии.
Зависимость ЧСС от различных факторов
Нормальный пульс человека должен оставаться в рамках 60-90. Возрастать или уменьшаться его частота может в силу определенных факторов.

Если они не связаны с патологическими процессами, развивающимися в организме, то вызванное отклонение будет считаться неопасным. Стрессы, переутомления, переедание и влияние пониженной температуры, например, после длительной прогулки в холодную погоду, лишь ненадолго нарушат привычный ритм сердца.
Частота сокращений может отличаться в зависимости от времени суток (утром, ночью). После пробуждения у человека пульс наиболее низкий, а в вечернее время ближе к верхнему пределу. Не менее важно учитывать физическую подготовку. У спортсменов количество пульсовых волн в состоянии покоя немного ниже нормы. Связано подобные явление с интенсивными тренировками, заставляющими сердце перекачивать больше крови.
Норма пульса у мужчин и женщин особо не отличается. Разница составляет 5-7 ударов в минуту. Существенные отклонения выявляются лишь из-за особенностей гормональной системы. Во время климакса, возникающего в пятьдесят-шестьдесят лет, и при беременности, у представительниц женского пола может возникнуть тахикардия и небольшие скачки давления.
Наиболее зависим пульс от возрастных особенностей:
- У малышей ЧСС даже в спокойном состоянии значительно выше нормы взрослого человека. Отклонение вызвано интенсивным ростом организма.
- Дети подросткового возраста могут страдать от тахикардии из-за периода полового созревания и проявлений вегетососудистой дистонии (ВСД). Она возникает на фоне стрессов и переживаний, особенно в старших классах (перед экзаменами).
- У пожилых людей сердечно-сосудистая система находится не в лучшем состоянии из-за постепенного износа, поэтому у них высока вероятность развития различных патологий. На фоне возрастных изменений сердцебиение может составлять восемьдесят-сто ударов в минуту даже в состоянии покоя, а реакция на физическую нагрузку обычно более выраженная.
Норма пульса у взрослого человека: таблица по возрастам
Нормальный пульс взрослого человека по годам (возрастам) приведен в таблице:
О нормах пульса
Нормальный пульс у взрослого человека
Все хотя бы раз в жизни измеряли артериальный пульс. По цифрам пульса можно многое узнать о состоянии здоровья. Но вот как правильно измерить и какие цифры являются нормой знают далеко не все. Да и норма зависит от различных факторов.

Пульс — это важнейший показатель витальных функций организма, он характеризует состояние здоровья человека, работу всех его систем и органов, прежде всего, сердечно-сосудистой. Обязательно контролируют этот показатель в отделении реанимации и интенсивной терапии, пульс проверяют при посещении врача.
Также каждый человек должен знать, каким должен быть нормальный артериальный пульс, и владеть алгоритмом его измерения.
1 Как формируется пульсовая волна?

Определение пульса человека
При сердечном сокращении кровь как волна распространяется по сосудам, от центральных к периферическим. Стенки сосудов испытывают давление крови, когда та проходит по артериям, венам, капиллярам. Колебания стенок артерий — это артериальный пульс, он наиболее диагностически значим. Именно артериальный пульс учитывают при врачебных визитах или при оценке гемодинамики. Кроме того, он может быть венозным и капиллярным.
Артериальный можно определять как на центральных артериях — аорте, сонных артериях, так и на периферических — лучевой, плечевой, большеберцовой. На лучевой артерии запястья разница между пульсом и ЧСС составляет буквально секунду и практически не ощущается, но если исследование проводят на артерии стопы, то можно при одновременной аускультации сердца чётко услышать вначале сердечное сокращение, а затем, чуть позже, пульсовой толчок.
Этот алгоритм легко объясняется дистальным расположением сосуда, ведь крови нужно время, чтобы «добраться» от сердца к артерии стопы. 60-90 ударов в минуту — такова частота нормального пульса у взрослого человека. Частота ниже 60 ударов может расцениваться как брадикардия, выше 90 ударов — как тахикардия. Пульс в состоянии покоя у человека в среднем равен 70-75 ударов в минуту. Замедление наблюдается у спортсменов, пожилых людей. Следует уделить особое внимание изменению пульса у спортсменов, а также во время беременности.
2 Как «тренируется» пульс?

ЧCC у спортсменов
Частота пульса у спортсменов разнится в зависимости от того как долго они в профессиональном спорте, на что направлены их тренировки. К примеру, у спортсменов, которые занимаются спортом длительное время, 50 ударов в минуту может быть нормальным показателем. У спортсменов-лыжников, велосипедистов, биатлонистов нормой считается 40-45 ударов в минуту, поскольку у спортсменов сердце «научилось» работать в энергосберегающем, рациональном режиме.
При такой частоте сердечная мышца получает больше кислорода, питательных веществ, и больше отдыхает. Пульс во время тренировки у хорошо подготовленных спортсменов может учащаться до 200-210 ударов, без негативных последствий для здоровья. В то время как у человека далёкого от спорта, такая частота приводит к неблагоприятным последствиям и осложнениям.
Такое большое повышение у спортсменов связано с тем, что тренированное сердце при больших нагрузках способно резко набирать частоту сокращений для обеспечения наилучшего кровоснабжения организма. У спортсменов-тяжеловесов также наблюдается резкое учащение при поднятии тяжестей.
3 Беременность

Пульс при беременности
Нормально протекающая беременность — это физиологическое состояние, поэтому все изменения в организме беременной женщины — не патология, а разновидность нормы. Во время беременности сердечно-сосудистая система женщины испытывает большую нагрузку в связи с увеличившимся объёмом циркулирующей крови, увеличением сердечного выброса, гормональных изменений. Это не может не сказаться на таком показателе как частота пульсовой волны. Логично, что при повышенной нагрузке на сердце частота будет несколько учащаться.
Если до беременности у женщины пульс был 82-89 ударов, то нормальной частотой при беременности может быть 100-110 ударов в минуту. Как правило, при беременности этот показатель повышается на 10% от исходного до беременности. Наибольшая частота отмечается в период с 28 по 32 неделю беременности. После 32 недели этот показатель может несколько снизиться. Повышается частота при ходьбе, занятиях гимнастикой, у женщин во время беременности на поздних сроках в положении на спине.
4 Характеристика
Частота — это не единственная характеристика пульсовой волны. Существуют и другие, не менее важные свойства пульса. Рассмотрим их подробнее:

5 Особые характеристики

При алгоритме измерения и определении свойств, следует учитывать такие патологические характеристики как дефицит пульса и парадоксальный пульс.
Дефицит пульса — более низкая частота пульса по сравнению с частотой сердечных толчков. Дефицит пульса — это патология. Возникает дефицит пульса при заболеваниях сердца и сосудов, нарушениях проводимости, при мерцательной аритмии, экстрасистолии.
Парадоксальный пульс — снижение пульсации на вдохе. Парадоксальный пульс возникает при тяжёлых формах лёгочных болезней, обструкции ВПВ, болезнях и тампонаде сердца. При этих заболеваниях происходит выраженное падение САД более чем на 10 мм.рт.ст, что приводит к тому, что формируется парадоксальный пульс.
6 Как правильно измерить?
Каждый человек должен знать алгоритм измерения. Проще всего и удобнее проводить эту манипуляцию на запястье, где отчётливо определяется пульсовая волна лучевой артерии. Алгоритм определения пульсации довольно прост. Мы коснёмся вопросов о том, как правильно проводить исследование пульса, а также основных ошибок в алгоритме измерения.
7 Алгоритм измерения
8 Ошибки в алгоритме измерения
Зная алгоритм измерения, каждый человек способен самостоятельно следить за собственным здоровьем.
http://zabserdce.ru/aritmiya/normalnyj-puls.html
Норма давления и пульса по возрастам (таблица) у женщин и мужчин
Самый старейший и основной клинический биомаркер человека – это пульс. Проявляется в виде толчкообразных и ритмических волн повышенного давления (пусковых волн), распространяющихся с определенной скоростью по аорте и средних по размеру артериях и снижающих скорость движения (почти затухая), с приближением к мелким сосудам.
Ритмичность пульса обусловлена количеством сердечных ударов, в результате которых, выбрасывается кровь в артериальную систему. Каждый пульсирующий толчок в сосудистую стенку равен одной систоле (сокращению) нижних камер (желудочков).
- Частота пульсации связана с цикличностью сердца и является ведущим критерием в его функциональной оценке и работы всей сосудистой системы.
По пульсу возможно диагностировать – нарушения в сердцебиении, их силе и ритмичности, сосудистое состояние и целый ряд патологий, требующих экстренного лечения.
Если пульсовые толчки отличаются неритмичностью в определенных временных промежутках, это может свидетельствовать, как о сердечных или гормональных проблемах, так и быть ответом организма на пристрастие пациента к кофе или крепким напиткам.
Пульсация у здорового человека должна быть не только ритмичной, когда пульсовые волны отмечаются одна за одной, но и соответствовать определенной их частоте – количеству пульсаций за минуту. Нормальные показатели пульса, в состоянии покоя составляют от 60-ти до 90 пульсирующих толчков.
Быстрый переход по странице
Норма пульса человека по возрасту и полу (ТАБЛИЦА 1)

В медицине существуют, определенные для взрослых нормы пульса по возрастам. Они составлены на основании многолетних исследований и являются критерием определения состояния здоровья у мужчин и женщин. У разных полов показатели ЧСС разняться. Это обусловлено анатомическими различиями между мужчиной и женщиной.
В основном, это касается величина сердца, которое у женщины гораздо меньшего размера, чем у мужчин. Поэтому, для перекачивания нужного объема крови, женскому сердцу приходится
1serdce.pro
Консультация кардиолога (терапевта). Город Екатеринбург.
 |
Консультацию ведет врач-кардиолог Козлова Елена Александровна Запись на очную консультацию в Медицинском центре»Шанс» по телефону (343) 385-000-1 www.mc-shans.ru |
В Многопрофильном медицинском центре «Шанс» ведут прием специалисты: Вакцинопрофилактика, Гастроэнтеролог, Гинеколог, Дерматолог, Кардиолог, Лабораторные исследования, Лечебная физкультура (кинезитерапия), Маммолог, Мануальный терапевт, Массаж, Невролог, Отоларинголог, Офтальмолог, Проктолог, Психиатр, Ревматолог, Стоматолог, Терапевт, Трихолог, Ультразвуковое исследование, Уролог, Физиопроцедуры, Флеболог, Хирург, Эндокринолог, Эндоскопия
Заданный вопрос
28.10.2009Женя
Здравствуйте!мне 22 года пульс в состоянии покоя 82-85 ударов в мин прокоментируйте пожалуйста.
Ольга Михайловна
Уважаемый (ая) Женя, нормальная частота пульса здорового взрослого человека находится в пределах 60- 90 ударов в минуту. То есть у Вас пульс укладывается в норму, но приближается к верхней границе. Попробуйте провести пробу с физической нагрузкой. После 20 приседаний подряд частота пульса в норме должна возрасти на 20 уд в мин. Если прирост пульса будет больше, показано обследование для уточнения причины тахикардии- частого пульса. Учащение пульса в покое более 90 уд в мин может быть следствием самых разных причин- конституциальной (врожденной) особенностью_у астеников- высоких людей с узкой грудной клеткой, может быть следствием анемии (малокровия), кардионевроза, наличия в организме хронических очагов инфекции, заболеваний внутренних органов, гормональных нарушений и др.
www.medgorodok.ru
пульс 82 удара в минуту это нормально
Пульс 82 в спокойном состоянии
Автор Maks maksimov задал вопрос в разделе Болезни, Лекарства
пульс 82 удара в минуту это высокое или низкое давление? и получил лучший ответ
Ответ от Vaal[гуру]
Пульс и артериальное давление совершенно разные показатели. Пульс определяет частоту сердечных сокращений, а артериальное давление является показателем насосной функции сердца и тонуса периферических артериальных сосудов. Причиною же головокружения может быть всё что угодно. От сосудистых до Меньеровских нарушений.
Привет! Вот подборка тем с ответами на Ваш вопрос: пульс 82 удара в минуту это высокое или низкое давление?
Ответ от Ёергей PrOpOvEdNiK Буйницкий[активный]
82 удара в минуту это нормальный пульс…. при чем здесь давление? давление по пульсу не меряется)
Ответ от Irima[гуру]
голова может кружится и при низкои, и при высоком давлении. Если ваш пулсь еле стучит это ближе к низкому, если сильно стучит это высокое, надо смерить тонометром, а не гадать .Вот мне нравится такой ответ одного пользователя на подобные вопросы
автор Вам на здоровье пох?? ? У Вас с головой нормально?? ? Вы тут решили проконсультироваться?? ? ВЫ в деревне живете? врачей и поликлиник нет?? ? давайте следуйте советам на ответах…. потом не жалуйтесь что умер.. .
Ответ от Мария Левел[гуру]
Вскрытие покажет
Ответ от @Алена@[активный]
Пульс норма от 60 — 90 уд в мин.. А чтоб по пульсу давление определить нужно много практики. Врачи то не все умеют!
Ответ от Tatyana[новичек]
Эти показатели — пульс и давление — мало зависят друг от друга и по пульсу нельзя определить давление даже в смысле «высокое — низкое».
Ответ от Бурый Лис[гуру]
Для мужчины великовато. А так зависит от ваших габаритов и физподготовки. Чем человек сильнее, тем пульс меньше.
Ответ от ExKress[гуру]
пульс- это число сердечных сокращение, по числу давление не измеряют, можно лишь предположить цифры ад по наполнению пульса
Ответ от 2 ответа[гуру]
Привет! Вот еще темы с похожими вопросами:
Пульс на Википедии
Посмотрите статью на википедии про Пульс
Радужная вечеринка на Википедии
Посмотрите статью на википедии про Радужная вечеринка
Ответить на вопрос:
2oa.ru
Пульс 82 удара в минуту это нормально у женщин
Нормальное давление человека по годам и возрастам: таблица
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Нормальное давление взрослого человека составляет 120/80 мм. Первая цифра – систолическое АД, характеризует функциональность сердца. Второй показатель – почечное значение (диастолическое), определяет работу кровеносных сосудов.
Норма АД у взрослых людей зависит от возраста. В медицине используются усредненные значения, так как идеальное давление 120/80 встречается редко. Допустимо отклонение верхнего параметра до 139, а нижнего – до 89.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Отклонения считаются нормой, если пациент не чувствует ухудшения самочувствия. В других ситуациях – это патология. При АД 140/90 и выше говорят о гипертонической болезни, которая требует адекватного лечения.
С годами артериальное давление увеличивается. Те показатели, которые считались патологией в молодые годы, в пожилом возрасте абсолютно допустимы.
Норма АД у детей
Параметры кровяного «напора» различаются в зависимости от возраста человека. У новорожденного ребенка они значительно меньше, чем у детей, которые ходят в школу или детский сад.
По мере взросления человека увеличиваются показатели АД. Это обусловлено тем, что с годами развиваются кровеносные сосуды, возрастает их тонус, окончательно формируется сердечно-сосудистая система.
Таблица показывает нормальное кровяное давление у детей в зависимости от возрастной группы:
| Возраст | Минимальная норма | Предельная норма |
| До двух недель | 60/40 | 96/50 |
| 2-4 недели | 80/40 | 112/74 |
| От 2 месяцев до года | 90/50 | 113/75 |
| От года до полутора лет | 100/60 | 113/74 |
| От 3 до 5 лет | 100/60 | 117/77 |
| От 6 до 9 лет | 101/61 | 123/79 |
Если у детей наблюдается незначительное снижение от представленных данных, это говорит о медленном формировании сердечно-сосудистой системы. В большинстве случаев ребенок «перерастает», поэтому консервативная терапия не требуется. Достаточно проходить профилактическое обследование один раз в 12 месяцев.
При этом рекомендуется здоровый образ жизни, витаминизированное питание, прием дополнительных витаминов группы В, которые необходимы для нормального развития кровеносных сосудов и сердца.
При возрастании цифр на тонометре, отклоняющихся от допустимых пределов, не всегда говорят о патологии. Это может быть обусловлено чрезмерной физической активностью. Например, если дети профессионально занимаются спортом.
В ситуации, когда систолическое и диастолическое значение будет расти, необходимо снизить физические нагрузки. Возможно, от серьезных занятий спортом придется отказаться.
Пульс с годами становится реже. Если в тридцать лет показатель выше, то в пятьдесят частота сердечных сокращений замедляется. Это базируется на том, что с годами снижается тонус сосудов, сердце сокращается быстрее, чтобы обеспечить все внутренние органы и системы необходимыми веществами.
В таблице представлены нормы пульса в детском возрасте:
| Возраст | Минимальная норма | Предельная норма |
| До двух недель | 101 | 150 |
| 3-6 месяцев | 90 | 120 |
| 6-12 месяцев | 80 | 120 |
| 1-10 лет | 70 | 120 |
Патологическое отклонение от допустимой границы свидетельствует об эндокринных нарушениях, дефиците минеральных веществ в организме, сердечно-сосудистых заболеваниях.
Норма давления и пульса у подростков
Нормальное давление и пульс у взрослого человека и подростка практически не отличаются. В подростковом возрасте часто регистрируется повышение или уменьшение АД – это связано с гормональной перестройкой в организме вследствие пубертатного периода.
Норма давления подростков по возрастной группе:
| Возраст | Минимальная норма | Предельная норма |
| 10-12 лет | 111/71 | 125/81 |
| 13-15 лет | 111/71 | 135/85 |
| 15-17 лет | 111/71 | 131/91 |
Если в период полового созревание артериальное давление скачет – периодически снижается или повышается, необходимо пройти обследование. В частности, проверить состояние сердца и сосудов, эндокринной системы. При отсутствии патологий терапия не требуется, АД придет в норму самостоятельно с течением времени.
Норма пульса в подростковом возрасте:
| Возраст | Минимальное значение | Максимальное значение |
| 10-12 лет | 75 | 125 |
| 13-17 лет | 65 | 115 |
В подростковом возрасте наблюдается увеличение ЧСС. Это связано с тем, что сердца адаптируется к быстро развивающемуся и растущему организму.
Редким пульс может быть только у молодых спортсменов, так как сердечная система у них работает в режиме «энергосбережения».
Нормальное АД у взрослых людей
С годами в организме взрослого человека наблюдаются многочисленные изменения. И нормы артериального давления у взрослых и пульса изменяются. Наблюдается увеличение систолического параметра.
При этом диастолическое значение понижается – становится меньше допустимого в большинстве случаев, так как сосуды становятся менее прочными и эластичными.
Однако отклонение на 10 мм ртутного столба в соответствии с медицинской информацией, не является патологией.
Нормальное давление человека по годам и половой принадлежности:
| Возраст | Норма для мужчин | Норма для женщин |
| 18-25 лет | 127/78 | 120/75 |
| 30-39 лет | 128/80 | 126/80 |
| 40-49 лет | 134/82 | 137/84 |
| 50-59 лет | 141/84 | 144/85 |
| 60-69 лет | 145/81 | 158/84 |
| 70-79 лет | 146/81 | 157/83 |
| От 80 и старше | 145/78 | 150/79 |
Как показывает таблица у взрослых, артериальные показатели изменяются с годами. Однако следует помнить, что для каждого человека имеется своя цифра. Например, некоторые люди гипотоники, всю жизнь живут с низким давлением. Если его повысить, у них наблюдаются тревожные симптомы – ухудшается самочувствие, появляется слабость.
Иными словами, имеется такой термин, как рабочее давление. Оно предстает отклонением от представленных значений, но не считается патологией, если человек не жалуется на ухудшение своего состояния.
У женщин и мужчин границы отличаются. У представителей сильного пола в молодые годы АД несколько выше, но по исполнению пятидесяти лет снижаются, при этом для женщин, повышаются.
Глазное и внутричерепное давление с возрастом изменяются незначительно. Если выявлено сильное превышение от усредненных значений, то это свидетельствует о развитии серьезной патологии.
У взрослого человека пульс колеблется от 60 до 100 ударов в минуту.
Учащенное или замедленное биение пульса – высокая вероятность проблем с сердечно-сосудистой и эндокринной системой.
Какие заболевания приводят к понижению и повышению СД и ДД?
При хронически сниженном АД диагностируется гипотония или артериальная гипотензия. При повышении показателей говорят об артериальной гипертензии или гипертонической болезни. ГБ означает постоянно повышенный кровяной напор свыше нормы. Требуется соответствующее лечение.
Гипертензия предстает симптомом какого-либо другого заболевания. Если устранить источник, показатели придут в норму.
Гипотония свидетельствует о возможных заболеваниях: нарушение циркуляции крови в головном мозге, аневризма аорты, левожелудочковая недостаточность, ИБС, спазмы кровеносных сосудов, хронические неврозы.
При артериальной гипертензии подозревают остеохондроз шейного отдела, язву желудка, панкреатит, сердечную недостаточность, эндокринные нарушения, анемию, гепатит любого типа и др. патологии.
Какая норма пульсовой разницы?
Пульсовая разница определяется: систолическое значение минус диастолический показатель. В норме вариабельность составляет от 30 до 50 мм ртутного столба. Аномальное отклонение приводит к ухудшению самочувствия и развитию заболеваний.
Например, при давлении 160/90, пульсовая разница составляет 70 мм – это не нормально. Большой разрыв говорит о нарушении работы сердечно-сосудистой системы, требуется консервативное лечение. Когда артериальное давление поднимается свыше 140/90, ставят диагноз гипертония 1 степени.
Хронически высокий кровяной «напор», приводящий к большой разнице между СД и ДД, ухудшает состояние кровеносных сосудов, нарушается функциональность многих органов и систем, что ведет к осложнениям и преждевременному изнашиванию сердца.
Причины большой разницы:
- Нарушение крупных артерий.
- Блокада сердца.
- Эндокардит.
- Анемия.
- Увеличение внутричерепного давления.
- Тяжелая форма сердечной недостаточности.
На величину пульсового давления не влияет возраст человека, его половая принадлежность – нормы едины как для новорожденных детей, так и подростков, людей средней возрастной группы, пожилых пациентов.
Лучшее современное средство от гипертонии и высокого давления. 100% гарантия контроля давления и отличная профилактика!
ЗАДАТЬ ВОПРОС ДОКТОРУ
как к вам обращаться?:
Email (не публикуется)
Тема вопроса:
Вопрос:
Последние вопросы специалистам:
- Помогают ли капельницы при гипертонии?
- Если принимать элеутерококк, это понижает или повышает давление?
- Можно ли голоданием лечить гипертонию?
- Какое давление нужно сбивать у человека?
Сердцебиение — где грань между нормой и болезнью
Сердцебиением принято называть такое состояние, когда человек начинает ощущать удары собственного сердца. При обычных условиях сокращение сердца уловить невозможно, а потому вполне естественно, что появление подобных ощущений всегда настораживает и даже пугает.
Сердцебиение может наблюдаться как у здоровых людей при определенном стечении обстоятельств, так и у пациентов с тяжелыми заболеваниями сердечнососудистой системы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Так где же та грань между нормой и болезнью, когда необходимо обратиться за помощью и как срочно это нужно делать?
Изначально давайте немного разберемся в таких неравнозначных понятиях как тахикардия и сердцебиение. Тахикардия – это увеличение частоты сердечных сокращений более 90-100 в минуту и является объективным симптомом. Врач или любой другой посторенний человек может выявить тахикардию просто при подсчете пульса. В то время как сердцебиение — это субъективная жалобы пациента, это его личные ощущения, которые далеко не всегда зависят от частоты пульса.
Поэтому перед тем как идти к врачу или жаловаться на сердце, подсчитайте пульс в тот момент, когда вас что-то беспокоит и определитесь, что же это на самом деле.
Для того что бы разобраться что происходит с вашим сердцем, обратите внимание на другие ощущения, которые сопутствуют сердцебиению ну и конечно частоту пульса и давление при этом. Если пульс в пределах 60-90 ударов в минуту артериальное давление остается в рамках нормы, нет болей в грудной клетке, головокружения, предобморочного состояния, то с высокой вероятностью в таком состоянии нет ничего страшного. В противном случае без консультации кардиолога и минимального обследования не обойтись.
Необходимо отметить еще одну важную характеристику сердцебиений – ритмичность. Чаще всего неритмичность наблюдается при мерцательной аритмии или фибрилляция предсердий, в таком случае всегда необходимо проводить специальное лечение. С другой стороны неритмичность в работе сердца может наблюдаться и у молодых здоровых людей в виде синусовый аритмии. В последнем случае это свидетельствует в пользу благополучия и благоприятного прогноза.
Подытожив все вышесказанное, хотелось бы еще раз подчеркнуть, что своевременное обращение к врачу очень важно. И если имеются симптомы, которые Вас тревожат, нарушают привычный образ жизни, то уже только по этому, они не должны быть игнорированы. Никто не говорит о том, что лечить надо все подряд, но выяснить причину и определить значимость этих жалоб необходимо, в том числе это относиться к такой распространенной жалобе как сердцебиение.
Работа сердца в норме и при сердцебиении (тахикардии).
Также вы можете посмотреть видео о работе сердца.
tabletki.lechenie-gipertoniya.ru
Сердцебиение 82 удара в минуту
10 ноября 2015 20:40

60-80- это нормальная частота. я вам как врач говорю. вы б лучше давление померили. и про курить- надо бросать)
ОтветитьНравится
12 ноября 2015 10:01

ОтветитьНравится
9 ноября 2015 19:13

ОтветитьНравится
9 ноября 2015 19:12

Нормально. А почему беспокоишься?
ОтветитьНравится
10 ноября 2015 13:16
 Mrs Sofiaмама сказала это не нормально. стала переживать. кофе очень редко пью. единственное курю, надо бросать. и чувствую как быстро сердце бьется и уснуть не могу
Mrs Sofiaмама сказала это не нормально. стала переживать. кофе очень редко пью. единственное курю, надо бросать. и чувствую как быстро сердце бьется и уснуть не могуОтветитьНравится
10 ноября 2015 18:09

ОтветитьНравится
12 ноября 2015 10:02

ОтветитьНравится
9 ноября 2015 18:55

Хорошее
ОтветитьНравится
9 ноября 2015 18:43

Да
ОтветитьНравится
9 ноября 2015 18:42

ОтветитьНравится
9 ноября 2015 18:42

ОтветитьНравится
9 ноября 2015 18:4260-90 норма
ОтветитьНравится
9 ноября 2015 18:42

Вполне
ОтветитьНравится
www.baby.ru
Пульс 122 удара в минуту это нормально
О нормах пульса
Замедление или учащение пульса свидетельствует о развитии аритмии вследствие воздействия определенных факторов. Если ничего не предпринимать, то сбои в сердцебиении могут остаться на постоянной основе, и даже усугубятся со временем. Во избежание подобных проблем необходимо выяснить особенности проведения замера пульсации сосудов и возрастные нормы. При выявлении серьезных отклонений следует обратиться к врачу.
Особенности пульса

Пульс с латинского языка переводится как удар или толчок. Он представляет собой колебание сосудов, возникающее из-за циклов сердечной мышцы. Всего существует 3 вида пульса:
У здорового человека «колебаться» сосуды должны через равный промежуток времени. Ритм задается частотой сердечных сокращений (ЧСС), которая напрямую зависит от синусового узла. Посылаемые им импульсы заставляют предсердия и желудочки поочередно сокращаться. Если выявленная пульсация чересчур слабая или неритмичная, то речь может идти о развитии патологических процессов в организме. Проще всего выявить артериальный пульс. Колебания в капиллярах и венах определяются в больничных условиях по индивидуальным показаниям.
Замер пульса обычно проводится на запястье. Человеку достаточно подсчитать количество пульсовых волн за 1 минуту. Для получения более точных данных рекомендуется провести замер на обеих конечностях. В качестве комплексного обследования в больничных условиях врач сначала узнает ЧСС, затем он займется подсчетом числа дыхательных движений (ЧДД) за 1 минуту и определением типа дыхания. Полученный показатель особо важен для оценки развития ребенка.
Во время измерения пульса нужно обратить внимание на его ритмичность. Толчки должны быть одинаковой силы и через равный промежуток времени. При отсутствии отклонений, процедуре достаточно уделить 30 секунд, а затем умножить результат на 2. Если обнаружено явное нарушение в сердцебиении, то лучше потратить на замер не менее 1 минуты и обратиться к врачу. Специалист назначит инструментальные методы обследования. Основной среди них является электрокардиография (ЭКГ). Она позволит оценить электрическую активность сердца и выявить причинный фактор аритмии. В качестве дополнения назначаются следующие тесты:

- Суточный мониторинг ЭКГ позволит увидеть изменения в работе сердца на протяжении дня под влиянием различных факторов.
- Тредмил-тест назначается с целью оценки сердечного ритма под влиянием физической нагрузки.
Из-за проблем с сосудами или полученных травм иногда приходится подсчитывать пульсовые волны на прочих артериях. Вместо запястья можно провести пальпацию шеи. Колебания будут исходить от сонной артерии.
Зависимость ЧСС от различных факторов
Нормальный пульс человека должен оставаться в рамках 60-90. Возрастать или уменьшаться его частота может в силу определенных факторов.

Если они не связаны с патологическими процессами, развивающимися в организме, то вызванное отклонение будет считаться неопасным. Стрессы, переутомления, переедание и влияние пониженной температуры, например, после длительной прогулки в холодную погоду, лишь ненадолго нарушат привычный ритм сердца.
Частота сокращений может отличаться в зависимости от времени суток (утром, ночью). После пробуждения у человека пульс наиболее низкий, а в вечернее время ближе к верхнему пределу. Не менее важно учитывать физическую подготовку. У спортсменов количество пульсовых волн в состоянии покоя немного ниже нормы. Связано подобные явление с интенсивными тренировками, заставляющими сердце перекачивать больше крови.
Норма пульса у мужчин и женщин особо не отличается. Разница составляет 5-7 ударов в минуту. Существенные отклонения выявляются лишь из-за особенностей гормональной системы. Во время климакса, возникающего в пятьдесят-шестьдесят лет, и при беременности, у представительниц женского пола может возникнуть тахикардия и небольшие скачки давления.
Наиболее зависим пульс от возрастных особенностей:
- У малышей ЧСС даже в спокойном состоянии значительно выше нормы взрослого человека. Отклонение вызвано интенсивным ростом организма.
- Дети подросткового возраста могут страдать от тахикардии из-за периода полового созревания и проявлений вегетососудистой дистонии (ВСД). Она возникает на фоне стрессов и переживаний, особенно в старших классах (перед экзаменами).
- У пожилых людей сердечно-сосудистая система находится не в лучшем состоянии из-за постепенного износа, поэтому у них высока вероятность развития различных патологий. На фоне возрастных изменений сердцебиение может составлять восемьдесят-сто ударов в минуту даже в состоянии покоя, а реакция на физическую нагрузку обычно более выраженная.
Норма пульса у взрослого человека: таблица по возрастам
Нормальный пульс взрослого человека по годам (возрастам) приведен в таблице:
О нормах пульса
Норма пульса человека по возрастам — таблица у мужчин и женщин
Частота пульса – важный показатель в оценке работы сердца. Ее определение является составляющей в диагностике аритмии и других заболеваний, порой довольно серьезных. В этой публикации рассмотрены методы измерения пульса, нормы по возрастам у взрослых и детей и факторы, влияющие на его изменение.
Что такое пульс?

Пульс – это колебания сосудистых стенок, которые возникают в результате сокращений сердечных мышц. Данный показатель позволяет оценивать не только силу и ритмичность сердцебиения, но и состояние сосудов.
У здорового человека интервалы между пульсациями должны быть одинаковыми, неравномерность же ударов сердца расценивается как симптом нарушений в организме – это может быть как патология сердца, так и другое заболевание, например, сбой в работе эндокринных желез.
Пульс измеряется количеством пульсовых волн, или ударов, за минуту и имеет определенные значения – у взрослых это от 60 до 90 в состоянии покоя. Норма пульса у детей несколько другая (показатели представлены в таблице чуть ниже).
Как измеряют пульс?

Пульс измеряют по ударам пульсирующей крови в лучевой артерии, чаще на запятье с внутренней стороны, так как сосуд в этом месте расположен к коже ближе всего. Для наибольшей точности показатели фиксируют на обеих руках.
Если нарушения ритма отсутствуют, то достаточно произвести подсчет пульса за 30 секунд и умножить его на два. Если удары сердца неритмичны, то целесообразнее считать количество пульсовых волн за целую минуту.
В более редких случаях подсчет проводят в местах прохождения других артерий – плечевой, бедренной, подключичной. Измерить пульс можно, приложив пальцы к шее по месту прохождения сонной артерии или к виску.
Если необходима тщательная диагностика, например, при подозрении серьезных заболеваний, то для измерения пульса выполняются и другие обследования – вольтеровское монтирование (подсчет за сутки), ЭКГ.
Используют и так называемый тредмил-тест, когда работа сердца и пульсация крови регистрируются электрокардиографом во время движения пациента на беговой дорожке. Этот тест также показывает, как быстро приходит в норму работа сердца и сосудов после физической нагрузки.
Что влияет на значения пульса?
Если норма пульса у женщин и мужчин в состоянии покоя остается в пределах 60-90, то в силу многих причин он может временно возрастать или приобретать несколько повышенные постоянные значения.
На это влияет возраст, физические нагрузки, прием пищи, изменение положения тела, температура и другие факторы внешней среды, стрессы, выброс гормонов в кровь. Число пульсовых волн, возникающих за минуту, всегда зависит от количества сердечных сокращений (сокр. ЧСС) за это же время.
Обычно пульс в норме у мужчин на 5-8 ударов ниже, чем у женщин (60-70 в минуту). Разнятся нормальные показатели у детей и взрослых, например, у новорожденного ребенка пульс в 140 ударов считается нормальным, а для взрослого это тахикардия, которая может быть как временным функциональным состоянием, так и признаком заболевания сердца или других органов. ЧСС зависит и от суточных биоритмов и наиболее высока она в период с 15 до 20 ч.
http://medknsltant.com/norma-pulsa-cheloveka-po-vozrastam-tablitsa/
Что делать, если пульс 120 ударов в минуту и как оказать помощь?
Пульс – это главный показатель нормального функционирования сердца. Как правило, на каждом приеме врача в первую очередь проверяют именно его и в зависимости от показателей определяют дальнейшую тактику лечения. Пульс измеряется в спокойном состоянии, иногда врачи просят пациента принять вертикальное положение тела для более точных результатов.
Существует усредненный показатель пульса для взрослых людей – это 60-90 ударов в минуту. Конечно, нужно учитывать, что в течение дня он становится больше или меньше, в зависимости от физической нагрузки, нервного напряжения и общего состоянии здоровья. Такое повышение пульса считается нормальным, если не носит постоянного характера. Что означает показатель 120 ударов и что с этим делать, разберемся в этой статье.
Средние показатели нормального пульса и отклонения в сторону повышения
У каждого возраста есть медицинский показатель нормы пульса (Табл. 1). Например, у младенцев – это 130 ударов, у детей – 80, у людей среднего возраста – 60-90, а у пожилых – 65. Также нужно учитывать время суток, когда измеряются показатели.
Так, в утренние часы, после пробуждения организма, сердечная мышца работает с частотой 50-60 ударов, днем у здорового человека наблюдаются показатели нормы, а вот к вечеру сердце увеличивает свой ритм и фиксируется значение 90.
Таблица 1 — Возрастные нормы ЧСС

Если сердечный ритм пациента постоянно находится в пределах 100 – можно говорить о тахикардии, то есть значительно учащенном пульсе, по сравнению с показателями нормы. Это болезнь, которая диагностируется при неправильном функционировании сердечно-сосудистой системы. У таких пациентов сердечная мышца под влиянием физиологических или патологических факторов не справляется с выталкиванием крови в артерии.
Чаще всего увеличение пульса связано с повышением артериального давления вследствие влияния внешних факторов либо же при внутренних патологиях. Но бывают случаи, когда давление остается в пределах нормы, а значение пульса при этом зашкаливает.
Это признак серьезных нарушений в организме, которые, если их вовремя не заметить и не назначить лечение, приведут к изнашиванию сердечной мышцы, инфаркту, сердечной недостаточности или даже к летальному исходу.
В медицинской литературе выделяют два вида тахикардии:
Пульс 120 может диагностироваться по следующим причинам:
- употребление алкоголя и табака;
- переедание;
- повышение температуры воздуха, жара и духота, под воздействием которых наступает одышка;
- чувство страха;
- употребление кофе и чая, содержащих кофеин;
- употребление наркотиков;
- употребление энергетиков.
При резком подъеме показателя до 127 ударов и выше нужно постараться самостоятельно понизить его с помощью методов первой помощи. О них речь пойдет ниже.
Если было замечено, что тонометр постоянно показывает пульс 125 и выше – необходимо как можно быстрее посетить врача, пройти обследование и назначить курс лечения, так как несвоевременная терапия чревата негативными последствиями для организма, вплоть до нарушения функционирования основных его систем.
120 ударов в минуту при разных физиологических состояниях
Мы уже говорили о том, что показатели могут меняться в зависимости от положения тела, физической нагрузки и других факторов. Каждый из них разберем подробнее.
В состоянии покоя
Если повышение пульса сопровождается ухудшением самочувствия, нужно немедленно обратиться к врачу, чтобы предотвратить негативные последствия. Пульс 120 ударов в минуту диагностируется, если в организме присутствуют:
- заболевания сердца, в том числе пороки;
- патологии органов дыхания;
- болезни щитовидной железы;
- интоксикации вследствие отравления;
- нарушение гормонального баланса.
Показатели организма в горизонтальном и вертикальном положении существенно отличаются. Если измерить пульс у лежащего человека, то он чаще всего будет слегка замедленным, но его значение увеличится, как только пациент примет положение стоя. Это связано с отливом крови от головного мозга и может сопровождаться легким головокружением и потемнением в глазах. В таком случае организму приходится работать быстрее, чтобы восполнить кровоснабжение.
При ходьбе
Увеличение пульса при ходьбе связано с физической нагрузкой, оказываемой на организм. Соответственно, увеличивается частота ударов сердца. Это абсолютно нормальное повышение показателей, даже до 120-130 ударов, так как организм затрачивает много сил на преодоление определенных препятствий.
Если остановиться и глубоко подышать, восстановить дыхание, пульс придет в норму. Для того, чтобы любая физическая деятельность не была так мучительна для организма, его нужно регулярно тренировать и увеличивать выносливость с помощью бега, плаванья и активного образа жизни.
При физических нагрузках
На тренировках или при активном беге можно наблюдать повышение до 125 ударов . Иногда этот показатель достигает 130-135 и является нормой.
Учащенное сердцебиение при физ нагрузках
Из-за повышенных нагрузок организм приходит в состояние стресса и вынужден ускорять все жизненные процессы: дыхание, циркуляцию крови, потоотделение. Соответственно, растет нагрузка на сердце и увеличивается сердечный ритм. Это и приводит к таким показателям пульса.
Симптоматика
Очень часто бывает, что к врачу обращаются пациенты и жалуются на постоянный стук в груди в состоянии полного покоя. При этом диагностируются следующие симптомы:
- головокружение;
- темнота в глазах;
- потеря ориентации;
- частые обмороки;
- чувство слабости;
- одышка.
Причины и последствия учащенного сердцебиения
Сердцебиение здорового человека может учащаться, но также быстро приходить в норму. Если же мы говорим о патологии , то причинами увеличения пульса являются следующие:
- наличие кровотечения;
- большая кровопотеря;
- неправильное функционирование надпочечников, при котором в кровь выбрасывается большое количество гормона, регулирующего раздражительность нервной системы;
- небольшое содержание гемоглобина в крови;
- гипертермия;
- интоксикация при отравлении наркотическими или алкогольными веществами;
- обезвоживание;
- инфекция и воспалительные процессы;
- эмфизема легких, когда ткани становятся менее растяжимыми.
Постоянно учащенное сердцебиение грозит серьезными последствиями. Если вовремя не обнаружить проблему, могут пострадать мозг, сердце, почки и надпочечники, сосуды и глаза.
Такое состояние вызывает ухудшение памяти, чревато болезнью Альцгеймера, инфарктом, инсультом и летальным исходом.
Лечебные мероприятия
Повышение пульса до 120 и выше требует немедленной коррекции. Существуют как медикаментозные, так и народные методы лечения учащенного сердцебиения. О них поговорим дальше.
Первая помощь
При возникновении дискомфорта и повышении ЧСС, терапевты советуют предпринять следующие действия:
- измерить пульс;
- занять положение сидя;
- сделать глубокий вдох и выдох;
- выпить стакан воды;
- умыть лицо холодной водой;
- еще раз глубоко подышать до полного успокоения;
- еще раз измерить частоту ударов.
Если показатели пришли в норму, то все в порядке, можно не предпринимать дальнейших мер. Что делать, если ничего не изменилось либо понижение пульса незначительное? Следует принять настойку валерьяны или пустырника, капли Корвалол либо рассосать таблетку Валокордина, в зависимости от того, что есть в аптечке.
Медикаментозное лечение
Если повышение ЧСС случается часто, то следует носить с собой упаковку Валокордина или Экстракт валерианы в таблетках. Это самый быстрый способ нормализовать свое состояние, находясь в общественном месте и не прибегая к серьезным лекарственным препаратам. При длительном сохранении повышенных показателей следует принимать следующие препараты:
-

Лидокаин.
- Этмозин.
- Дифенин.
- Пропафенон.
- Пиндолол.
- Тимолол.
- Ибутилид.
Прием любых лекарственных препаратов должен назначаться только врачом после детального обследования и на основе сданных анализов.
Самостоятельно покупать и принимать медикаменты строго запрещено, так как неправильно рассчитанная дозировка или несовместимость компонентов лекарств может привести к ухудшению самочувствия и негативным последствиям для человека.
Народные средства
Непродолжительное повышение ЧСС можно купировать посредством следующих домашних методов:
Профилактика
Для того, чтобы предотвратить развитие болезней, развившихся вследствие учащенного сердцебиения, рекомендуется кардинально пересмотреть свой образ жизни. Следует:
Повышение частоты сокращений сердца до 120 ударов в минуту в спокойном состоянии не является нормой и требует срочной помощи и дальнейшего лечения. Если же такое повышение возникло вследствие физических нагрузок, то не стоит спешить принимать лекарственные препараты — нужно расслабиться и перемерить пульс через время, возможно, это просто временная реакция организма.
http://simptomov.com/kardio/puls/120-udarov/
Пульс 122 удара в минуту это нормально
Синусовая тахикардия сердца: что это такое, основные симптомы и назначение лечения
Основные характеристики

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Синусовой тахикардией называют форму аритмии, что это значит? Этот тип тахикардии вызывается нарушением:
- генерации импульсов синусовым узлом, который контролирует сердечный ритм;
- проводимости импульсов от синусового узла к желудочкам.

Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
У взрослых предельной нормой считается частота сердечных сокращений (ЧСС) 100 ударов в минуту. Для детей этот показатель рассчитывается по возрасту, и отклонением считают превышение ЧСС на 10% от возрастной нормы.
При синусовой тахикардии ЧСС составляет 95–130 ударов в минуту (без физических нагрузок), 150–160 — с нагрузкой. У спортсменов этот показатель может достигать 180–240 ударов.
Различают функциональную и патологическую (или длительную) формы.
Функциональная
Под функциональным понимают ускорение синусового ритма в ответ на нагрузку (физическую или эмоциональную), лихорадку. ЧСС приходит в норму, как только устранена причина.
Патологическая
Патологическая форма возникает в состоянии покоя. Ее вызывают экстракардиальные и интракардиальные факторы.
Отл
1serdce.pro

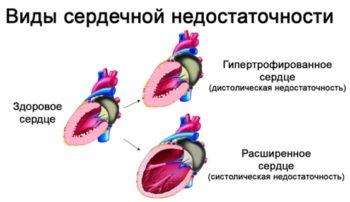
 масса тела – обычно масса тела не играет роли в ЧСС, но если человек страдает ожирением, пульс у него всегда будет повышен. Подобная ситуация отмечается и у высоких людей. У них всегда ЧСС будет на несколько единиц выше, чем у их ровесников того же пола, но ниже ростом;
масса тела – обычно масса тела не играет роли в ЧСС, но если человек страдает ожирением, пульс у него всегда будет повышен. Подобная ситуация отмечается и у высоких людей. У них всегда ЧСС будет на несколько единиц выше, чем у их ровесников того же пола, но ниже ростом;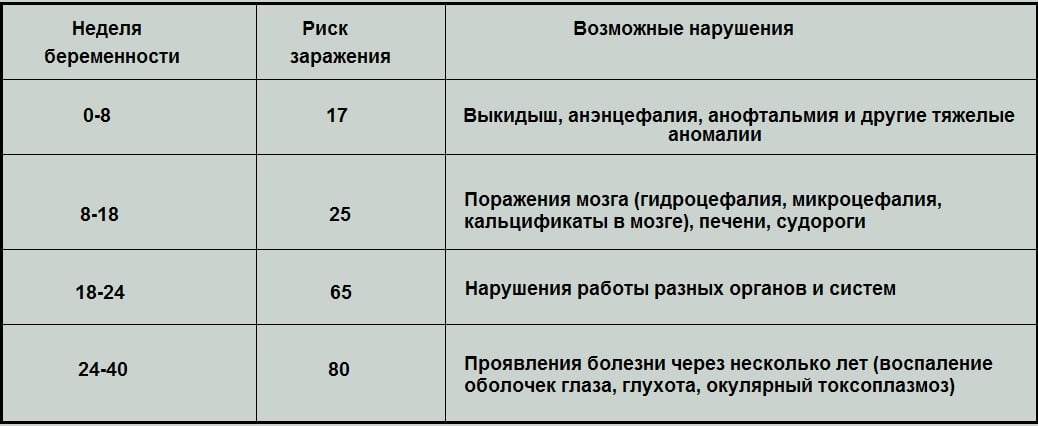

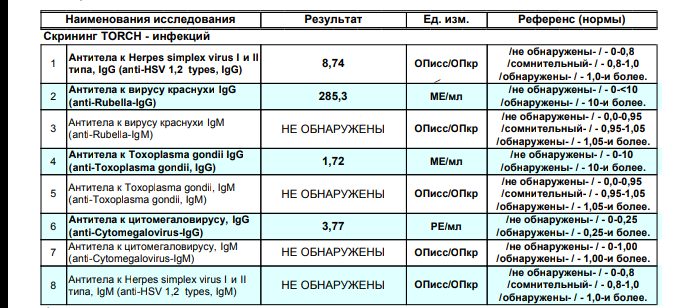
 д.
д. Фрукты и овощи перед употреблением в пищу должны быть вымыты.
Фрукты и овощи перед употреблением в пищу должны быть вымыты. В любом случае, беременной женщине стоит прибегать к помощи других людей в чистке кошачьего лотка.
В любом случае, беременной женщине стоит прибегать к помощи других людей в чистке кошачьего лотка. Для женщин с подтвержденной инфекцией у плода, которые выбрали лечение, более широко используются пириметазин и сульфадиазин, чем спирамицин или азитромицин, но свидетельств более высокой эффективности этих препаратов не имеется, а побочные эффекты более серьезны.
Для женщин с подтвержденной инфекцией у плода, которые выбрали лечение, более широко используются пириметазин и сульфадиазин, чем спирамицин или азитромицин, но свидетельств более высокой эффективности этих препаратов не имеется, а побочные эффекты более серьезны. ПЦР амниотической жидкости на T.gondii – наилучший метод диагностики инфекции плода, но этот метод нечувствителен, если сероконверсия произошла в первом триместре. На УЗИ у плода на сроке от 21 недели могут выявляться внутричерепные кальцификаты или расширение желудочков.
ПЦР амниотической жидкости на T.gondii – наилучший метод диагностики инфекции плода, но этот метод нечувствителен, если сероконверсия произошла в первом триместре. На УЗИ у плода на сроке от 21 недели могут выявляться внутричерепные кальцификаты или расширение желудочков.



 Тщательно вымойте руки, когда закончите опорожнять подстилку.
Тщательно вымойте руки, когда закончите опорожнять подстилку.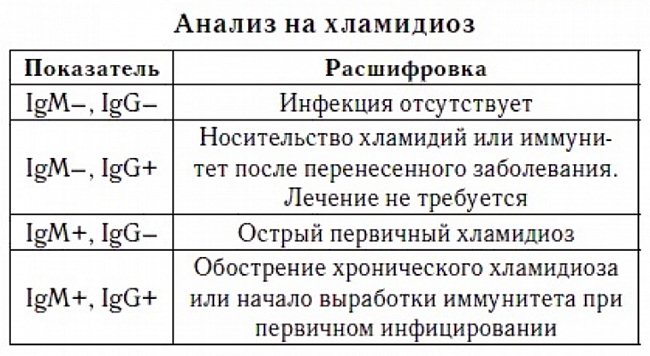 Для измерения внутренней температуры следует использовать пищевой термометр, чтобы убедиться, что мясо полностью прожарилось.
Для измерения внутренней температуры следует использовать пищевой термометр, чтобы убедиться, что мясо полностью прожарилось.
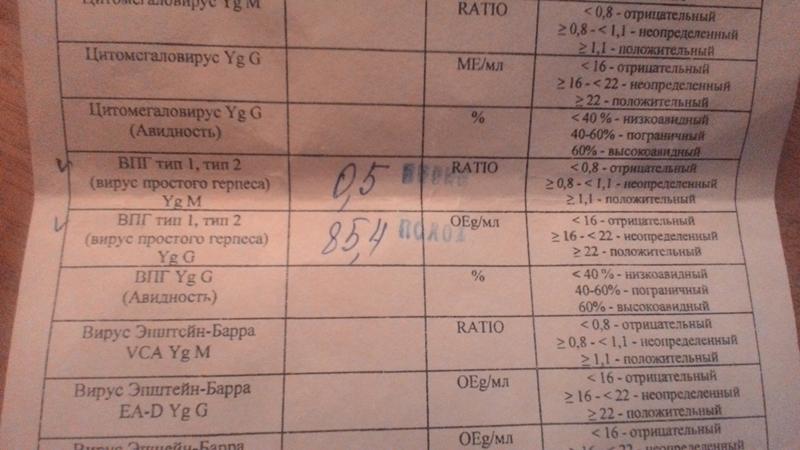 Затем образец анализируется в лаборатории, чтобы проверить наличие кист токсоплазмоза.
Затем образец анализируется в лаборатории, чтобы проверить наличие кист токсоплазмоза.
 Как это повлияет на моего ребенка?
Как это повлияет на моего ребенка?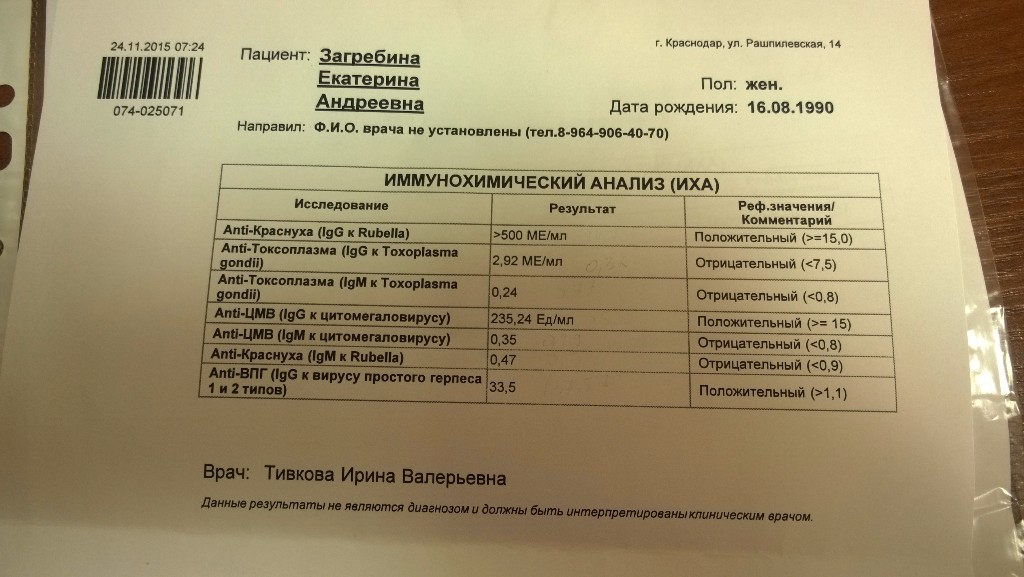 Кошки, которые охотятся или которых кормят сырым мясом, чаще всего являются укрывателями T. gondii .
Кошки, которые охотятся или которых кормят сырым мясом, чаще всего являются укрывателями T. gondii . В редких случаях токсоплазмоз может передаваться при трансплантации органов или переливании крови.
В редких случаях токсоплазмоз может передаваться при трансплантации органов или переливании крови.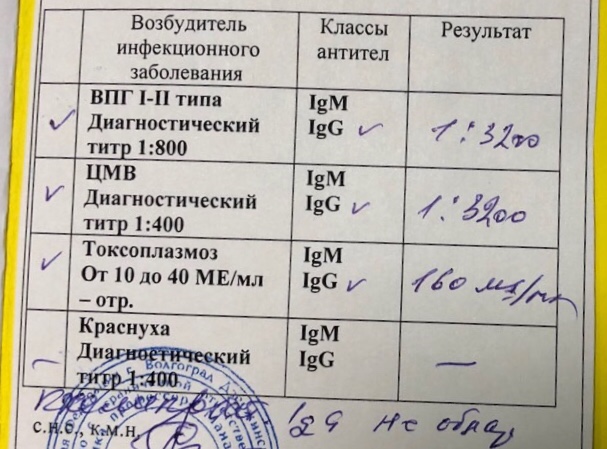 Многие люди с ВИЧ / СПИДом также болеют токсоплазмозом, либо недавняя инфекция, либо старая инфекция, которая реактивировалась.
Многие люди с ВИЧ / СПИДом также болеют токсоплазмозом, либо недавняя инфекция, либо старая инфекция, которая реактивировалась.
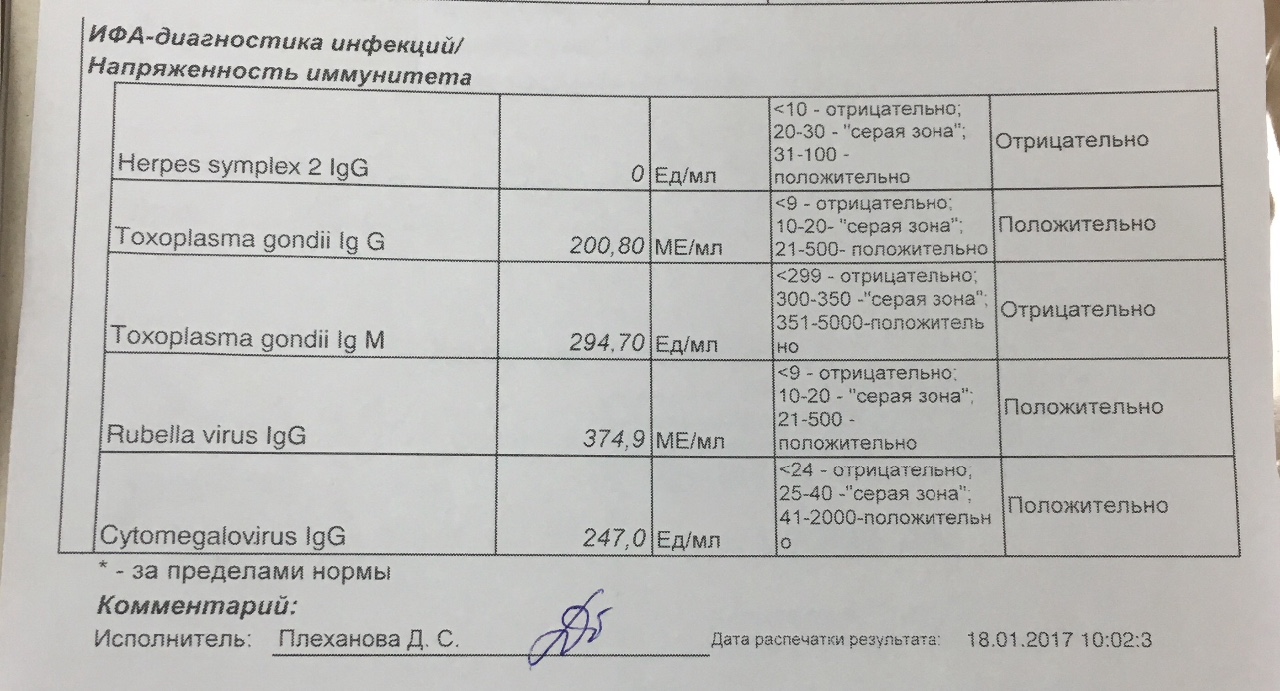 Держите кошку в помещении и кормите ее сухим или консервированным кормом, а не сырым мясом. Кошки могут заразиться после употребления в пищу зараженной добычи или недоваренного мяса, содержащего паразита.
Держите кошку в помещении и кормите ее сухим или консервированным кормом, а не сырым мясом. Кошки могут заразиться после употребления в пищу зараженной добычи или недоваренного мяса, содержащего паразита. В разделе часто задаваемых вопросов.
В разделе часто задаваемых вопросов. Есть ли способ избежать его передачи моему ребенку?
Есть ли способ избежать его передачи моему ребенку?
