Вагинальный кандидоз довольно распространенное заболевание и поэтому, многих женщин интересуют вопросы: отчего появляется молочница, является ли заболевание заразным и как можно предотвратить его развитие?
Молочница или кандидоз относится к заболеваниям мочеполового тракта. Возбудитель заболевания хорошо размножается как на слизистой половой системы, так и на слизистой пищеварительного тракта, особенно в полости рта и в кожных складках. Кандидоз половых органов является самой распространенной формой. Грибковая инфекция встречается в основном у женщин. От 5 до 10% женщин страдают хронической рецидивирующей формой болезни.
У мужчин заболевание встречается реже, в результате тяжелых заболеваний половых органов, заражении ИППП, злоупотребления спиртными напитками, а также при наличии иммунодефицита, нарушений обмена веществ. У многих мужчин кандидоз обнаруживается в сочетании с другими заболеваниями в процессе обследования у уролога или дерматовенеролога.
Молочница поражает и грудничков, у новорожденных заболевание в основном встречается как кандидоз полости рта, что обусловлено неполноценностью иммунной системы и клеток слизистой ЖКТ.
Молочницу лечат медикаментозным способом, облегчить состояние и повысить эффективность терапии помогают народные средства.
Содержание статьи
Как проявляется молочница?
Возбудителем вагинального кандидоза являются дрожжеподобные грибки Кандида. Известно более 150 видов таких патогенных микроорганизмов. В большинстве случаев заболевания вызываются грибками Candida albicans. Эти грибки обитают в организме человека и некоторых животных. Клетки грибкового микроорганизма округлой формы, оптимальная температура для их жизнедеятельности – 21-37 градусов по Цельсию. Повышение температурных показателей может замедлять процессы размножения грибка, после приводя к гибели клеток.
Грибки Кандида присутствуют в нормальной микрофлоре человеческого организма. Количество условно-патогенных микроорганизмов контролируется иммунной системой человеческого организма. При снижении иммунной активности защитные способности организма ослабевают, уменьшается число антител, лактобактерий и иммунных клеток. На этом фоне начинается активный рост и размножение условно-патогенных микроорганизмов, что и приводит к развитию молочницы.
Симптомом молочницы является зуд и жжение в зоне влагалища и наружных половых органов. Дискомфорт усиливается после мочеиспускания, водных процедур и полового контакта. У некоторых женщин фиксируется усиление зуда в ночное время, что негативно влияет на режим сна и отдыха. Кандидоз проявляется покраснением и отечностью влагалища и наружных половых органов, иногда наблюдается образование небольших язвочек на местах локализации грибной инфекции.
Клиническая картина молочницы характеризуется появлением творожистых вагинальных выделений со слегка кисловатым запахом. Выделения имеют белый цвет, иногда могут приобретать желтоватый или зеленый оттенок.
Кандидоз значительно ухудшает качество жизни женщины, может переходить в хроническую форму, обостряться на фоне гормональных перестроек. Признаки молочницы могут ослабевать или полностью исчезнуть во время менструации, когда влагалищная среда становится более щелочной, что замедляет процесс размножения патогенных микроорганизмов вида Кандида.

Отчего появляется молочница у женщин?
Молочница может появиться при любом другом заболевании, которое увеличивает вероятность развития кандидоза:
- Кандидоз может появиться при нарушении функции эндокринной системы, в результате колебания гормонального фона, что влияет на состояние микрофлоры и на иммунитет. Молочница иногда является последствием продолжительного приема оральных гормональных контрацептивов, к факторам риска относится и сахарный диабет.
- Нарушение микрофлоры влагалища может быть последствием приема определенных препаратов, в частности, антибиотиков широкого спектра действия. При использовании медикаментов данной группы врачи назначают для единовременного приема средства, содержащие живые штаммы полезных бактерий (Бифиформ, Линекс).
- Провоцировать развитие молочницы могут препараты, снижающие активность иммунной системы. К таким медикаментам относятся кортикостероиды и цитостатики. Кандидоз часто развивается на фоне лучевой и химиотерапии. Причиной появления молочницы может стать и кишечный дисбактериоз.
- Неправильное использование средств личной гигиены, нарушение правил ухода за собой могут вызвать патологическое размножение грибков Кандида и стать причиной развития молочницы.
- Негативно влияют на организм и в частности, на иммунную систему стрессы, чрезмерные физические нагрузки, эмоциональные напряжения, неправильные диеты, вызывающие дефицит витаминов и минеральных веществ.
- К факторам риска относятся и частые смены полового партнера, неупорядоченные половые связи.
- Риску развития кандидозной инфекции подвержены беременные женщины и кормящие матери. Причиной является гормональная перестройка, естественная иммуносупрессия.
- Частые спринцевания, использование щелочных средств для интимной гигиены, в результате чего происходит вымывание полезных бактерий, появление сухости слизистой оболочки, изменения кислотности среды также могут привести к развитию молочницы.
- Неправильное использование пробиотиков для лечения бактериального вагиноза может привести к развитию молочницы. Эти средства можно использовать только при отсутствии грибков в микрофлоре.
- Неправильно составленный рацион также может спровоцировать появление молочницы. Употребление в еде большого количества сладостей, изделий из дрожжевого теста создает благоприятную среду для размножения и жизнедеятельности патогенных микроорганизмов.
- Соотношение различных гормонов, обеспечивающих гормональный баланс, взаимосвязано с репродуктивной системой. Молочница часто обостряется перед менструацией, во время беременности, при климаксе. Изменение структур слизистых оболочек, повышение восприимчивости организма к инфекциям являются причиной появления молочницы у женщины.
- Провоцировать появление молочницы может малоподвижный образ жизни, недосыпание, истощение нервной системы, отсутствие санитарно-бытовых условий.
Развиваться вагинальный кандидоз у каждой женщины может по сугубо индивидуальной причине. Появление молочницы у мужчин и у новорожденных также имеет определенные предпосылки.
Отчего бывает молочница при беременности?
Кандидоз очень часто проявляется во время беременности, что связано с перестройкой организма и нарушением гормонального баланса. Иммунная система у женщины в период ожидания ребенка довольно снижена, что приводит к изменениям микрофлоры, в частности, кислотности влагалища.
Патология может привести к серьезным последствиям и требует лечения. Однако в период беременности не допускается использование противогрибковых препаратов внутрь и поэтому схему лечения выбирает врач, с учетом физиологического состояния женщины. В лечении используют средства местного применения – противогрибковые кремы, вагинальные суппозитории.

Причины молочницы у мужчин
Кандидоз половых органов у мужчин в большинстве случаев проявляется субклинически. Симптомы заболевания мужской генитальной молочницы не выражены. Факт, что мужчины болеют кандидозом реже, чем женщины, объясняется анатомической особенностью строения наружных половых органов: подвижной крайней плотью, отсутствием глубоких складок. Естественный иммунитет слизистых, нормальная микрофлора под крайней плотью, регулярные гигиенические процедуры тормозят активный рост грибков Кандида на слизистых оболочках половых органов мужчины.
Молочница у мужчин сопровождается воспалительными и иными патологическими состояниями на слизистых оболочках наружных половых органов. Кандидоз у мужчин повреждает крайнюю плоть либо головку полового члена, или крайнюю плоть и головку одновременно, мочеиспускательный канал и редко – предстательную железу.
Патологиями мочеполовых органов мужчин, вызванными грибковой инфекцией, являются:
- Постит – воспаление слизистой крайней плоти;
- Баланит – воспаление слизистой головки полового члена;
- Баланопостит – параллельное воспаление грибковой этиологии двух названных образований мужских наружных половых органов;
- Уретрит – воспаление мочеиспускательного канала.
Кандидоз у мужчин может появляться вследствие изменения слизистых оболочек мужских половых органов, при наличии на слизистых оболочках и коже сужений, карманов, затоков, пролежней, язв и рубцов. Грибковая инфекция проявляется при наличии глюкозы в моче, при повышенной влажности слизистых, вызванной выпотом транссудата и экссудата, а также при изменении в кислую сторону значений рн.
Причинами появления кандидоза у мужчин могут стать:
- Дисбактериоз;
- Снижение иммунитета;
- Хронические заболевания;
- Избыточный вес;
- Нарушение правил личной гигиены, частая смена половых партнеров;
- Патологические отклонения;
- Вредные привычки и нечастая смена одежды;
- Проведение лечебных процедур с применением антибиотических препаратов на протяжении долгого времени;
- Стрессы, депрессии, психоэмоциональные нагрузки;
- Нарушение гормонального баланса.
Кандидоз может появиться при отсутствии гигиены ротовой полости, так как грибки могут локализоваться и во рту. Нужно постоянно после еды полоскать рот и не употреблять пищу неизвестного происхождения. Нередко наблюдается активизация молочницы у мужчин, страдающих сахарным диабетом. Такие причины возникновения обусловлены ослабленной иммунной системой.

Почему появляется молочница у детей во рту?
Основным симптомом молочницы у ребенка является белый налет во рту. Налет напоминает створоженное молоко и в отличие от обыкновенного молока не удаляется салфеткой или ватным диском. Бляшки или пятна локализуются на слизистых оболочках рта, конкретнее на языке, небе, деснах, внутренней стороне щек, вокруг которых часто формируется воспаление. При попытке снять кандидозный налет появляется краснота или кровотечение, в отличие от обычного налета на языке.
Ребенок становится беспокойным, капризным, во время кормления может бросать грудь или вообще отказываться от груди (бутылочки), так как процесс сосания может причинять ему боль. Со временем пятна разрастаются до образования больших светлых пленок или творогообразного налета.
Кадидоз у детей до одного года появляется в основном на фоне снижения иммунитета, когда прорезываются зубы. Грибковая инфекция может возникнуть на фоне простуды, дисбактериоза. Поражение полости рта грибковой инфекцией может быть последствием несоблюдения гигиенических норм при кормлении ребенка, может также появиться, когда не обрабатываются игрушки, соски, бутылочка малыша, молочные железа мамы (при грудном вскармливании). Вероятность появления молочницы у ребенка велика, если мама болела этой инфекцией.
Причиной молочницы у детей может стать подслащенная вода, искусственная смесь, содержащая сахар, или прием антибиотиков.
Молочный налет во рту грудничка не проходит сам по себе. Со временем он увеличивается, под белой жирной пленкой развивается воспалительный процесс, образуются бляшки. Слизистая оболочка нарушается и кровоточит. Через ранки в полости рта в организм проникают другие инфекции. В более тяжелых случаях налет распространяется в полости рта, вовлекая в воспалительный процесс и слизистую оболочку внутренней поверхности горла. На губах и деснах появляются кровоточащие трещинки. Ребенок не может без боли совершать глотательные и сосательные движения, постоянно плачет, отказывается принимать еду. От беспокойства и эмоционального напряжения у ребенка поднимается температура.
Если при молочнице во рту грибок при глотании пищи попадает внутрь, то начинается кандидоз кишечника. Патология проявляется повышенным образованием газов, нарушением стула и наличием белых творожистых хлопьев в составе испражнений.
Дрожжеподобные грибки Кандида могут поражать и паховую зону малыша, а также анус. Наблюдается локализация грибковой инфекции на плечах, спине, на коже рук. Тогда появляются красные пятна с четкими контурами, кожа становится сухой, шершавой и зудит. Если не начать своевременное лечение, то образуются очаги эрозии, они разрастаются и вызывают дискомфорт и беспокойство из-за зуда и жжения.

Как ее лечить?
Лечение молочницы начинают после проведения диагностических исследований. Врач при осмотре фиксирует наличие характерных выделений, белесого или сероватого налета на стенках влагалища, а также гиперемии и отечности слизистых оболочек. Основной метод диагностики кандидоза влагалища – микроскопия мазка. При наличии инфекции, в мазке фиксируются клетки грибков Кандида, псевдомицелии и споры грибка. При необходимости проводят посев спор на искусственной питательной среде, что позволяет определить природу возбудителя и уточнить его чувствительность к конкретному препарату.
Могут быть назначены анализы крови, УЗИ органов малого таза, консультация эндокринолога. Проведение полноценного медицинского исследования важно особенно при хроническом, постоянно рецидивирующем кандидозе.
Для лечения кандидоза используются препараты местного применения, очень часто назначаются вагинальные суппозитории с содержанием противогрибковых веществ (Миконазол, Клотримазол, Эконазол).
Применяют также противогрибковые кремы, которые наносят на наружные половые органы. Такие средства используются для лечения мужчин и женщин, они эффективные, помогают снимать зуд, жжение, болевые ощущения.
При тяжелых случаях применяют системное лечение, дополняя терапию противогрибковыми препаратами, предназначенными для приема внутрь. Эффективными являются таблетки Флуконазола, Клотримазола, Миконазола, Изоконазола, Натамицина и Нистатина. В схему лечения могут быть включены иммуномодулирующие препараты, витаминные комплексы, лакто – бифидобактерии.
Лечение молочницы направлено на восстановление всех функций метаболизма, нормализацию микрофлоры влагалища, стабилизацию кислотности во влагалище.
Важны соблюдение диеты и корректировка рациона. Из рациона рекомендуется исключить сладкие фрукты и соки, блюда с содержанием сахара, выпечки на дрожжах, белый хлеб, макароны, продукты из муки, поскольку содержащийся в них крахмал перерабатывается до глюкозы, а глюкоза является оптимальной средой для развития патогенных микроорганизмов.
Не допускается использование жареных и острых блюд, копченостей. Лечение нужно проводить одновременно у обоих половых партнеров, что позволяет предупредить повторное заражение. Важно следить за личной гигиеной, часто менять белье, постельные принадлежности.
Полезно использование йогуртов без сахара и добавок с активными бактериями. Согласно утверждениям специалистов, регулярное употребление йогурта помогает снизить вероятность развития кандидоза.

Лечение кандидоза препаратами
Лечение молочницы необходимо проводить по полному курсу, поскольку неправильный подбор препаратов и короткие курсы терапии могут привести к развитию хронической, в большинстве случаев рецидивирующей молочницы, к устойчивости патогенного микроорганизма ко многим средствам, что затрудняет процесс лечения кандидоза.
У мужчин
У мужчин лечение кандидоза организуется использованием средств местного воздействия (кремы, мази), а также применением системных препаратов. Схему лечения и дозировку должен выбирать врач, самолечение опасно, поскольку кандидоз у мужчин может протекать симптомами, схожими с признаками венерических заболеваний. Неправильное лечение может привести к переходу молочницы в хроническую форму, к появлению простатита, воспалению яичек (орхиту), сужению крайней плоти и мочеиспускательного канала, иногда к гангренизации полового члена.
Если грибковая инфекция вызвала только поверхностные повреждения головки, то назначается лечение местными средствами. Чаще всего в качестве местного лечения назначают крем Клотримазол. Его наносят на пораженные участки два раза в день. Курс лечения 5-7 суток.
Используются средства местного назначения, активным компонентом которых является Клотримазол. К таким средствам относятся кремы Имидил, Канизон, Кандид, а также мазь Тридерм, растворы Кандид и Канизон.
Применяют также:
- Крем с Натамицином. Препарат отлично впитывается, не оставляет следов. Наносят на пораженный участок 2-3 раза в день.
- Пимафуцин крем. Применяют 3-4 раза в день. Наносят на головку до полного исчезновения симптомов.
- Мазь с Нистатином. Мазь с противогрибковым антибиотиком длительно задерживается на инфицированных участках и глубоко проникает в кожу. Применяют 1-2 раза в день. Курс — 10 дней.
Эффективны также кремы Миконазол, Микозон, спрей Дактарин, активным компонентом которых является Миконазол. Применяются кремы Низорал, Дермазол, мази Себозол, Микозорал, в качестве действующего составляющего которых выступает Кетоконазол. При лечении молочницы у мужчин результативны кремы Ифенек и Экодас, активным компонентом которых является Эконазол.
При необходимости назначают противогрибковые препараты в таблетках, которые комплексно действуют на организм. Препарат Флуконазол признан самым эффективным средством для борьбы с грибковой инфекцией. Он редко вызывает побочные реакции, доза – одна таблетка за день. Часто для лечения кандидоза у мужчин применяют Медофлюкон, Дифлюкан, Флюкостат, Микосист, Орунгал, Форкан, которые являются аналогами Флюконазола.
В отдельных случаях в терапевтический курс включают Нистатин. Принимают по 1-2 таблетки 3-4 раза в сутки на протяжении 2 недель. Дозировка подбирается индивидуально.
У женщин
У женщин лечение молочницы проводится с использованием как местных, так и системных препаратов. Выбор средств зависит от терапевтической схемы, сочетание медикаментов определяет врач. Одновременно с противогрибковыми препаратами используются иммунокорректоры, а также медикаменты, купирующие причину заболевания.
Используются вагинальные суппозитории. Свечи используют как самостоятельное средство только при легкой форме молочницы, на начальном стадии. При острой форме заболевания суппозитории включают в комплексное лечение.

Эффективны следующие суппозитории:
- Нистатин. Применяется как для лечения, так и для профилактики вагинального кандидоза. Применяют два раза в день, в течение 14 дней.
- Примафунгин. Применяют однократно, продолжительностью 1 – 6 дней, в целях лечения и предупреждения развития кандидоза.
- Клотримазол. Используют однократно за день, в течение 1 – 5 дней. Может вызвать побочные реакции в виде цистита, раздражения слизистой влагалища. При появлении негативных эффектов лечение следует прекращать.
- Ливарол. Применяется однократно в течение 3 – 5 суток. К побочным действиям препарата относятся тошнота, головокружение, жжение.
- Залаин. Продолжительность использования обусловлена выраженностью клинической картины и может составить от одного дня до недели.
- Йодоксид. Действие препарата обеспечивает комплекс йода с поливинилпирролидоном. Курс лечения от 7 до 14 дней, применение однократное.
Для лечения молочницы у женщин используют вагинальные таблетки, разница от суппозиториев которых в составе комплекса активных компонентов, позволяющих сократить продолжительность курса лечения.
К востребованным средствам относятся:
- Канестен. Разрешен для использования на 3 триместре беременности, глубину введения обеспечивает специальный аппликатор.
- Полижинакс. Выпускается в форме капсул. Обладает выраженным фунгуцидным действием.
- Тержинан. Таблетку перед использованием следует размочить.
- Флуомизин. Может вызвать побочные реакции в виде повышения температуры, жжения и раздражения.
- Клион – Д 100. Перед применением таблетки нужно размочить водой.
- Гиналгин. Используется в целях лечения и профилактики молочницы. Побочные реакции при использовании наблюдаются довольно часто.
Средства местного применения как кремы и мази для лечения молочницы у женщин включаются в комплексную терапию. Препараты местного действия самостоятельно используются для лечения кандидоза у девочек и у беременных женщин на ранних стадиях заболевания.
Популярными являются Пимафуцин, Натамицин, Нистатиновая мазь, Клотримазол, Гинофорт, Мирамистин. При необходимости применяют системные препараты: Флуконазол, Нистатин, Леворин, Микомакс, Микосист.
В терапевтический курс включают препараты, укрепляющие защитную систему организма и повышающие иммунитет, поскольку молочница в основном развивается на фоне его снижения. Применяются витаминно – минеральные комплексы с включением витаминов Е, А, С, комплекса В, йода, магния. Популярны Дуовит, Алфавит, Витрум. Для восстановления микрофлоры влагалища и устранения дисбактериоза назначают Линекс, Бифиформ, Хилак, Вагилак, Нормазе.
Эффективно также использование гомеопатических средств, применение рецептов народной медицины.

Лечение народными средствами
Народные рецепты для лечения кандидоза можно сочетать с терапевтическим курсом, что обеспечит хорошие результаты. Вылечить молочницу только способами нетрадиционной медицины невозможно. Такие способы могут только временно облегчить состояние.
Сидячие ванны с содой и йодом
Содовый раствор быстро снимает острые симптомы, поскольку щелочь уничтожает патогенные агенты. На 1 л воды добавляют 1 ст. л. соды и 10 капель йода. Продолжительность процедуры 20 минут. После процедуры рекомендуется наложить мазь с леворином или нистатином.
Спринцевание чесночной водой
Процедуру нужно проводить утром и вечером, перед сном. Для приготовления раствора следует измельчить 2 зубчика чеснока, затем залить их литром кипятка.
Настой для спринцевания из целебных трав
Нужно взять по 3 ст. л. ромашки, шалфея и календулы и залить сбор 400 мл кипятка. Настаивать состав следует 30 минут, после фильтровать и использовать по назначению.
Настой коры дуба
1 ст л. измельченного сырья заливают 200 мл кипятка и подогревают на водяной бане 15 минут. Полученный состав фильтруют и настоем промывают пораженные участки.
Раствор для спринцевания с чистотелом
Требуется взять 2 ст. л. чистотела в свежем виде или 1 ст. л. высушенной травы и залить 1л кипятка, после подержать на медленном огне около 3 минут. После полученный состав нужно настоять, фильтровать, разделить на две порции. Процедуру следует проводить 2 раза в день. Ежедневно нужно готовить свежую настойку.
Лечебный сбор для приема внутрь
Нужно взять по 2 ст. л. травы девясила, почек березы, мать-и-мачехи, чистотела, корня лопуха, добавить 3 ст. Л. Пижмы, 4ст. Л. Пастушьей сумки. Измельчить и перемешать. 2 ст. л. готовой смеси залить полулитром кипятка, и подержать на водяной бане около 30 минут, затем столько же времени настаивать, фильтровать и принимать по 100 мл, трижды в день.
Чем она опасна, если ее не лечить?
Молочница может рецидивировать, в результате чего могут пострадать шейка матки, мочевой пузырь и мочеиспускательный канал. Осложнениями молочницы являются цистит, цервицит, уретрит. Когда молочница сопровождается другими инфекциями, передающимися половым путем, имеется вероятность появления воспалительных процессов, приводящих к бесплодию.
Ярко выраженная рецидивирующая молочница может указывать на проблемы с иммунной системой. Острая молочница может быть сигналом о наличии сахарного диабета и даже ВИЧ.

Особое внимание нужно уделить лечению молочницы у беременных женщин, поскольку во время родов может произойти инфицирование плода. Врожденная молочница у ребенка становится причиной развития различных воспалительных заболеваний. Грибковая инфекция поражает слизистую полости рта, кишечника, легких малыша.
Молочница передается половому партнеру, даже если болезнь переходит в хроническую форму и ее признаки временно исчезают. Неприятные симптомы, как боль, дискомфорт появляются во время полового акта, осложняя интимную жизнь женщины.
Наличие молочницы осложняет лечение других сопутствующих инфекционных болезней половых органов.
Соблюдение личной гигиены, сбалансированное питание и ведение здорового образа жизни позволят предупредить появление молочницы. Лечить кандидоз нужно по схеме, выбранной врачом, самолечение или прерывание курса терапии самостоятельно чревато повторением грибковой инфекции и переходом заболевания в хроническую форму.
Отзывы о лечении заболевания
Дорогие читатели, вы можете оставить свой отзыв о том, отчего появляется молочница в комментариях, ваше мнение будет полезно другим пользователям сайта!

Лиана
Лечилась от молочницы довольно долго, поскольку заболевание было запущенным. Врач назначил вагинальные суппозитории Ливарол, а также иммунокорректирующие средства. Применяла свечи однократно, перед сном, в течение 5 дней. Постепенно симптомы заболевания стали исчезать, зуд и жжение прошли, творожистые выделения перестали беспокоить.
Елена
Периодически беспокоили боли в половых органах, цистит, творожистые выделения с кисловатым запахом. После обследования и анализов поставили диагноз – кандидоз. Назначили системное лечение, очень эффективным был препарат Флюконазол, который нужно было применять однократно в течение 7 дней. Сочетала курс лечения сидячими ваннами с содовым раствором и йодом, вместо чая пила ромашковый отвар. Симптомы прошли спустя 10 дней, после чего назначили мазь местного применения Нистатин для поддержания нормальной микрофлоры влагалища и предупреждения рецидива.
12 мифов о молочнице: все, о чем неудобно спросить
12 мифов о молочнице: все, о чем неудобно спросить Скачать из Windows Phone Storea a a a a a a
первые признаки, симптомы, причины, лечение

Симптомы и лечение молочницы
Каждая женщина хоть раз в жизни сталкивается с такой проблемой, как молочница или вагинальный кандидоз. Причиной развития патологии является дрожжевая инфекция, поражающая слизистую влагалища, вульву, а иногда и шейку матки. Молочница сопровождается характерными творожистыми выделениями белого или желтоватого оттенка, а также зудом и неприятным жжением в промежности. Заболевание доставляет дискомфорт и значительно снижает качество жизни.
По статистике, молочница у женщин проявляется в репродуктивном возрасте и считается распространенным заболеванием. При отсутствии адекватного лечения патология переходит в хроническую форму, а иногда провоцирует развитие серьезных осложнений в организме. Небрежное отношение к здоровью способствует дальнейшему распространению патологии.
1
Основные причины и факторы рискаМолочницу у женщин вызывает грибок Кандида (Candida albicans). У каждого человека в небольшом количестве он присутствует в организме, но как только иммунитет дает сбой, начинается его активное размножение, что и приводит к развитию вагинального кандидоза и не только, ведь молочница проявляется также во рту, гортани, кишечнике и на коже.
Основными причинами являются все факторы, которые подавляют жизнедеятельность нормальной микрофлоры и способствуют активации роста грибка:
- 1. Применение антибиотиков для терапии других инфекционных заболеваний. Препараты нарушают баланс во влагалище, то есть количество защитных бактерий значительно уменьшается.
- 2. Регулярное использование противозачаточных средств, содержащих большое количество эстрогена.
- 3. Ожирение.
- 4. Беременность.
- 5. Дисбактериоз влагалища.
- 6. Сопутствующие хронические заболевания в организме, ослабляющие иммунитет.
- 7. Бесконтрольный прием антигистаминных препаратов от аллергии.
- 8. Гормональный сбой (сахарный диабет, заболевания щитовидной железы, менопауза).
- 9. Ослабление иммунитета после химиотерапии.
- 10. Регулярные стрессовые ситуации.
- 11. Депрессия.
- 12. Несбалансированное питание.
- 13. Вирусные патологии половых органов.
- 14. Сбой функции органов пищеварения.
- 15. Повышенная физическая и моральная нагрузка.
- 16. Переохлаждение организма.
- 17. Половой контакт с зараженным партнером.
Существуют и косвенные факторы, способствующие появлению молочницы у женщин:
- 1. Невнимательное отношение или чрезмерное увлечение личной гигиеной.
- 2. Регулярная смена полового партнера.
- 3. Длительное ношение мокрого белья после купания.
- 4. Некачественные средства интимной гигиены (тампоны, прокладки).
- 5. Тесное нижнее белье.
- 6. Реакция организма на химические вещества, присутствующие в моющих средствах.

Молочница у женщин: симптомы заболевания и лечение в домашних условиях
2
Первые признаки и симптомыПервыми признаками молочницы являются белые или желтоватые выделения из влагалища, которые можно обнаружить на трусах. Они могут быть жидкими с присутствующими в них творожистыми крошками или более густыми, мажущейся консистенции бело-зеленого оттенка. Выделения имеют также неприятный кисловатый запах.
Но по мере развития заболевания выделения могут менять свой оттенок, что определяет стадию развития молочницы или наличие сопутствующей патологии. Кроме того, при вагинальном кандидозе появляется навязчивый зуд в промежности, который усиливается в период менструации или после длительной физической нагрузки и ходьбы.
Основные виды выделений молочницы:
| Цвет выделений | Что характеризуют |
| Белый оттенок | Густые выделения неоднородной консистенции свидетельствуют о развитии вагинального кандидоза без каких-либо сопутствующих патологий |
| Желтый оттенок | Обильные выделения этого цвета мажущейся консистенции, сопровождающиеся неприятным кислым запахом, указывают на то, что вагинальный кандидоз развивается на фоне венерической болезни |
| Розовый оттенок | У беременной женщины выделения при молочнице выглядят таким образом, а также они являются признаком развития эрозии шейки матки |
| Коричневый оттенок | Обильные выделения этого оттенка указывают на внематочную беременность или серьезный гормональный сбой |
| Зеленый оттенок | При появлении густых плотных выделений этого цвета следует пройти полное обследование, так как примесь зеленого цвета свидетельствует о наличии гноя в слизи |
Помимо основных признаков, заболевание сопровождается и дополнительными симптомами, которые проявляются следующим образом:
- хроническая усталость;
- болезненное мочеиспускание;
- повышенная температура тела;
- ощущение хронической усталости;
- обильное потоотделение;
- невозможность сосредоточится на работе;
- общая слабость организма;
- ощущение боли во время полового акта;
- головокружение.
Наличие хотя бы некоторых из этих симптомов должно стать поводом обратиться за помощью к врачу и начать курс терапии.
Отсутствие лечения при молочнице у женщин приводит к возникновению более серьезных проблем, таких как бесплодие, появление рубцов в маточных трубах, хронические заболевания суставов, преждевременный климакс, эрозия шейки матки, злокачественные опухоли.
Основные стадии развития молочницы у женщин:
| Название | Характерные признаки |
| Кандидозный кольпит | Грибковая инфекция поражает слизистую наружных половых органов, что можно распознать по следующим симптомам: зуд и жжение в промежности, обильная творожистая слизь, белый налет, ощущение боли при половом контакте, неприятный кислый запах |
| Кандидозный вагинит | Грибок поражает слизистую влагалища, что характеризуется покраснением, густым белым налетом, болью даже от прикосновения, сильным зудом и жжением |
| Кандидозный пиелоцистит | Грибок проникает вглубь тканей слизистой, что проявляется болью при каждом мочеиспускании, наличием грибка в моче, эрозиями на слизистой, покрытыми желтым налетом |
Иногда молочница является симптомом другого более опасного заболевания, поэтому самолечение без консультации врача может привести к осложнению ситуации.

Климакс у женщин: время возникновения, симптомы, профилактика и лечение
3
ДиагностикаДля определения диагноза врач-гинеколог проводит не только визуальный осмотр пациентки, но и берет мазки из влагалища на анализ. Эта мера необходима для назначения соответствующей терапии, так как зачастую вагинальный кандидоз проявляется при наличии других заболеваний, передающихся половым путем.
Дополнительные методы диагностики:
- анализ крови и мочи;
- ПЦР-исследование;
- бакпосев микрофлоры влагалища.
На основании полученных результатов врач устанавливает диагноз и назначает лечение.

Причины, симптомы и лечение молочницы у женщин
4
Основные методы леченияЛечение молочницы у беременной женщины должно проводиться препаратами и средствами, согласованными с врачом, так как терапия должна быть проведена в щадящем режиме, чтобы не нанести вреда плоду.
В остальных случаях используются медикаменты перорального приема или вагинальные свечи и таблетки. Врач назначает препараты, которые помогут не только подавить дальнейшее распространение грибковой инфекции, но и восстановят микрофлору влагалища.
Наиболее распространенные лекарственные средства для лечения молочницы у женщин, которые можно приобрести в аптеке без рецепта врача:
- Румикоз — противогрибковое средство;
- Бетадин — вагинальные свечи противогрибкового действия;
- Перекись водорода — подавляет дальнейшее развитие грибка, используется для спринцевания;
- Пимафуцин — противогрибковые вагинальные свечи;
- Бифидумбактерин —вагинальные свечи для восстановления микрофлоры;
- Полиоксидоний — иммуномодулятор, укрепляет защитные свойства организма;
- Энтерол — противомикробное средство.
При лечении молочницы у девушки-подростка врач назначает бережный курс терапии с ограниченным использованием антибиотиков. Также недопустимо использование вагинальных свечей и таблеток.
4.1
Терапия народными средствамиНа начальной стадии вагинальный кандидоз можно вылечить с помощью народных средств, которые используются для спринцевания и подмывания.
Наиболее популярные лечебные рецепты для применения в домашних условиях:
- 1. Соединить 2 части сбора календулы с 1 частью ромашки. Полученную смесь залить 1 л кипятка и настаивать 12 часов, а затем процедить. Использовать для подмывания утром, днем и вечером на протяжении 10 дней.
- 2. В оливковое масло (15 мл) добавить несколько капель чайного дерева. Полученное средство применять для спринцевания утром и вечером 7 дней. Для процедуры рекомендуется использовать шприц без иголки.
- 3. Для полоскания и спринцевания можно использовать содовый раствор. Для его приготовления потребуется всыпать в 1 стакан теплой кипяченой воды 15 г пищевой соды и все перемешать. Терапию проводить для снятия неприятных симптомов до улучшения состояния.
- 4. Пропитать ватный тампон облепиховым маслом и закладывать его на ночь. Терапию продолжать 7 дней подряд.
Следует понимать, что сугубо народными средствами быстро избавиться от вагинального кандидоза не удастся, так как только с помощью комплексной терапии можно добиться положительного результата и предотвратить повторное появление.
5
ПрофилактикаЧтобы не допустить рецидивов женской патологии, следует соблюдать определенные правила. Только в этом случае можно избежать повторных воспалений.
В период восстановления организма после перенесенной молочницы следует придерживаться определенной диеты. Это поможет организму окрепнуть и противостоять грибковой инфекции.
Таблица допустимых и запрещенных продуктов:
| Название категории | Перечень |
| Полезные продукты | Нежирное мясо рыбы и птицы, свежие фрукты и овощи, крупы, яйца, сухой хлеб, пряности, кисломолочные продукты с живыми культурами |
| Запрещенные продукты | Алкоголь, соль, сахар, сыр с плесенью, яблочный уксус, сухофрукты, орехи |
Основные профилактические рекомендации специалистов:
- покупать нижнее белье из натуральных тканей;
- соблюдать правила личной и интимной гигиены;
- не переохлаждаться;
- чаще проводить время на свежем воздухе;
- не использовать для стирки нижнего белья отбеливатели и смягчители тканей;
- во время менструации отдавать предпочтение прокладкам;
- не носить тесные брюки;
- контролировать уровень сахара в крови;
- применять защитные средства при смене полового партнера;
- снизить в рационе количество сладких продуктов;
- использовать дегтярное мыло для подмывания.
Игнорирование правил лечения приводит к тому, что молочница переходит в хроническую форму и регулярно досаждает неприятными симптомами. Только качественно проведенная терапия способна избавить женщину от этой проблемы и предупредить дальнейшие рецидивы.
В большинстве случаев при обнаружении генитального кандидоза у женщины, для его лечения врачи назначают только местные противогрибковые препараты. Либо сама больная, не обращаясь в больницу, занимается самолечением по советам подруг или близких родственников, что в итоге приводит к рецидиву заболевания. Запомните, не выяснив основной причины постоянной молочницы, провести адекватное и эффективное лечение невозможно.
Причины постоянной молочницы
Факторов, почему возвращается молочница, множество. Спровоцировать рецидив заболевания может прерванный курс терапии, несоблюдение основных аспектов личной гигиены, не вылеченная эндокринная патология и снижение общей резистентности организма перед бактериями, грибками или вирусами.
После секса

 Многие женщины жалуются на то, что у них возникает после секса постоянная молочница.
Многие женщины жалуются на то, что у них возникает после секса постоянная молочница.
Способствовать этому может ряд причин:
- Некоторые мужчины являются носителями грибков из рода Кандида, хотя сами не испытывают каких-либо клинических симптомов и признаков. Во время любого незащищенного полового акта происходит обмен микрофлорой между партнерами, в том числе и патогенной. Таким образом, женщина будет получать возврат болезни после каждого секса, поэтому обследование постоянного партнера будет верным решением для скорейшего и полного выздоровления.
- Использование барьерных контрацептивов (спермициды по типу Фарматекса или Бенатекса, презервативы) также может провоцировать возникновение рецидивирующего кандидоза. Некоторые химические вещества, входящие в состав контрацептивных барьерных средств, вызывают изменение кислотно-основного баланса влагалища, раздражают его слизистую оболочку и способствуют развитию локализованной аллергической реакции. Возникшее в результате местное снижение иммунитета активирует условно-патогенную флору, к которой и относятся дрожжеподобные грибки.
- Увлечение нетрадиционными видами секса, особенно без использования защитных средств, способствует контаминации влагалища, что в дальнейшем проявляется хронической или рецидивирующей молочницей.
При беременности

 Во время беременности женский организм претерпевает значительные физиологические изменения, которые так или иначе могут активировать патологические процессы.
Во время беременности женский организм претерпевает значительные физиологические изменения, которые так или иначе могут активировать патологические процессы.
- Вялотекущая ВИЧ инфекция, хронические соматические болезни эндокринной (например, сахарный диабет), сердечно-сосудистой системы, хронические лейкозы могут обостряться на период беременности. В итоге страдает и иммунная система, которая становится не в состоянии бороться и с сапрофитами организма человека.
- Изменяется гормональный фон. Для сохранения беременности организм начинает усиленно вырабатывать специальный гормон – прогестерон, который кроме выполнения своей главной функции способствует специфическому изменению эпителиальных оболочек внутренних органов половой системы. Они становятся рыхлыми и сочными, усиливается местный кровоток, повышается кислотность влагалищного секрета из-за чего беременные женщины больше подвержены молочнице.
- Часто возникает постоянная молочница при беременности как следствие хронических запоров. При ношении ребенка кишечник женщины может работать со сбоями. А застой каловых масс в свою очередь вызывает усиленное брожение и гниение переваренных продуктов, что в итоге способствует дисбактериозу и чрезмерному размножению колоний грибка в просвете кишечника и во влагалище.
- Железодефицитная анемия нередко сопутствует беременности и приводит к гиповитаминозам, дистрофическим изменениям на коже и слизистых оболочках. Как итог – рецидив генитального кандидоза.
Перед месячными

 Некоторых девушек и женщин беспокоят обострения молочницы перед либо после менструации.
Некоторых девушек и женщин беспокоят обострения молочницы перед либо после менструации.
На то есть свои причины:
- Перед месячными довольно часто наблюдается небольшой гормональный сдвиг, который может повлиять на развитие кандидоза.
- Во время менструации в полости влагалища создаются идеальные условия для размножения и жизнедеятельности грибков и бактерий.
- Применение средств интимной гигиены (прокладки или тампоны), в составе которых есть ароматизаторы и некоторые химические вещества, негативно влияет на биоценоз влагалища, в последствие чего и возникает молочница.
- Несоблюдение и нарушение правил в личной гигиене, редкая смена нательного белья.
Лечение: что делать с возвращающейся молочницей?
А теперь подробно о том, как лечить рецидивирующую молочницу…
Советы и рекомендации по диагностике и профилактике

 Чтобы в дальнейшем избежать рецидивов, женщина должна знать, что делать при постоянной молочнице:
Чтобы в дальнейшем избежать рецидивов, женщина должна знать, что делать при постоянной молочнице:
- Прежде чем приступить к лечению патологии необходимо выяснить ее первопричину. То есть на первый план должно выноситься лечение фонового заболевания, а уже потом медикаментозная коррекция дисбиоза влагалища.
- В обязательном порядке следует привлечь постоянного полового партнера для прохождения обследования с целью исключения у него кандидозоносительства.
- Во избежание молочницы рекомендуется тщательно следить за интимной гигиеной, не использовать агрессивных средств, хозяйственного мыла. Во время менструаций смена гигиенических предметов ухода должна быть регулярной.
- При любой длительной антибактериальной терапии флора кишечника и влагалища должна быть защищена про- или пребиотиками.
- Из рациона питания желательно исключить продукты из легкоусвояемых углеводов, копчености, сыры с плесенью, кондитерские изделия, алкоголь и маринады.
- При появлении неприятных симптомов требуется своевременно обращаться к врачу за помощью.
Препараты и лекарства

 Итраконазол, Нитрофунгин, Флуконазол относятся к системным средствам азолового ряда. После их применения коротким курсом или в течение трех дней у 85% пациенток происходит элиминация дрожжеподобных грибков.
Итраконазол, Нитрофунгин, Флуконазол относятся к системным средствам азолового ряда. После их применения коротким курсом или в течение трех дней у 85% пациенток происходит элиминация дрожжеподобных грибков.
Среди топических препаратов выделяют «Тержинан», «Гексикон» и «Клотримазол», которые выпускается в форме вагинальных таблеток или свечей. Как правило, в составе комплексной терапии, десятидневного курса достаточно для санации влагалища. Использовать необходимо по одной свече интравагинально на ночь.
Одним из этапов терапии является устранение дисбиоза с помощью кишечных и влагалищных пробиотиков: «Линекс», «Бифиформ», «Ацилакт», «Бифидумбактерин». Курс составляет не менее 14 дней.
Для поднятия защитных сил организма можно использовать экстракт эхинацеи, спиртовую настойку элеутерококка, «Имудон». Длительность их применения должна быть не меньше 4-6 недель.
Народные рецепты

 Вспомогательное лечение постоянной молочницы возможно и с помощью народных методов:
Вспомогательное лечение постоянной молочницы возможно и с помощью народных методов:
- Отвар из листьев эвкалипта. Для приготовления необходимо 15-20 мг сухого сырья залить 200 мл кипятка. Марлевые тампоны смачивать в остуженном отваре и перед сном ежедневно вводить в полость влагалища. Эвкалипт быстро оказывает противогрибковый и антивоспалительный эффекты. Процедуру выполнять 7 суток.
- Сидячие содовые ванны. 1,5 чайные ложки пищевой соды и 5 капелек йода растворить в емкости с теплой кипяченой водой. На курс требуется 7 процедур.
- Отвар с антимикотическим и противовоспалительным действием. Смешивают между собой по 2 части череды, корней дуба и крапивы, добавляют 1 часть лаванды. Из полученного сырья две столовые ложки необходимо залить одним стаканом воды и прокипятить. Остывшим отваром можно спринцеваться или использовать его как средство интимной гигиены.
- Развести сок из лука и чеснока в пропорции 1:3 и применять при подмывании. Эти продукты содержат большую концентрацию фитонцидов, препятствующих развитию грибковых инфекций. Также они способствуют активации местной защиты и нормализуют баланс микрофлоры влагалища.
Каждой женщине, страдающей рецидивирующей молочницей, следует помнить, что лечение должно быть комплексным, после прохождения полной диагностики. Более того, следует исключать кандидоз в кишечнике, во рту и других органах во избежание реинфекции.
Молочница. Симптомы, причины, лечение.

Молочница у женщин — это заболевание влагалища, называемое в науке — кандидоз. Ассоциации с молоком среди населения возникли из-за того, что у женщин на половых органах появляются белые выделения, похожие по своей консистенции на творог.
Возбудителем заболевания является грибок Candida albicans. Ученые подсчитали, что данный микроорганизм присутствует в организме у 80% людей в качестве собственной микрофлоры, не вызывая никаких проблем. Влагалище женщины в норме не является стерильным. На его эпителии присутствуют микроорганизмы, в том числе и данный грибок. Он участвует в поддержании нормального уровня pH влагалища, что очень важно для самого эпителия, процесса оплодотворения.
Собственная флора влагалища, помимо этого, конкурирует с другими нежелательными микроорганизмами и снижает вероятность развития инфекционных заболеваний. В то же время иммунитет женского организма строго следит за состоянием дел и при необходимости угнетает размножение «своих» бактерий. Если по каким-либо причинам этого не происходит или создаются условия для их активного размножения, то повышается вероятность развития молочницы.
Причины возникновения молочницы
Есть достаточно много причин, которые могут привести к нарушению хрупкого равновесия в организме женщины и создать условия для развития молочницы.
- Прием антибактериальных препаратов — одна из наиболее частых причин. Многие заболевания в настоящее время приходится лечить при помощи антибиотиков. Это эффективная группа препаратов, которая позволила многие смертельно опасные болезни устранять буквально за несколько дней и не допускать развития серьезных осложнений. Однако у антибиотиков есть свои побочные эффекты. Они не действуют избирательно на один микроб и могут плохо сказаться на собственной микрофлоре влагалища.
- Грибки же имеют совсем другое строение клеточной стенки и противомикробные антибиотики для них не опасны. В результате получается такая ситуация: грибки, возбудители молочницы, остаются в целости и сохранности, а бактерии страдают и частично погибают. Ни одна ниша в природе не бывает пустой, и место погибших микробов занимает Candida albicans, у которого просто не остается конкурентов. В результате у женщины развивается кандидоз.
- Снижение иммунитета, который сдерживает рост и размножение условно патогенной флоры. Кандидоз является наиболее распространенной оппортунистической инфекцией у пациентов, инфицированных ВИЧ. Если у пациентов развивается кандидоз во многих местах (ротовая полость, влагалище, кишечник) и плохо поддается лечению, то есть большая вероятность того, что первопричиной является ВИЧ. Хронические воспалительные заболевания и длительно текущие бактериальные инфекции тоже могут отрицательно сказаться на иммунной защите организма. (Список лучших продуктов, повышающие иммунитет!)
- При отсутствии должного контроля со стороны человека (прием препаратов или инсулина, мониторинг уровня глюкозы) в его крови содержится много углеводов. Это не может не сказаться на содержании их в межклеточном пространстве и в слизи влагалища. Получается, что бактерии и грибок Candida albicans оказываются в сладкой среде, которая идеально подходит для их питания и размножения — увеличивается вероятность развития молочницы.
- Иммуноглобулины — это вещества, за счет которых происходит реализация иммунного ответа организма человека. Нарушение белкового обмена, которое имеет место быть при сахарном диабете, сказывается на их образовании только в отрицательную сторону. Результатом является снижение иммунитета и отсутствие необходимого контроля над состоянием и составом микрофлоры. Грибки этим охотно пользуются, учитывая хорошую питательную среду, и бесконтрольно размножаются, вызывая кандидоз.
- Несбалансированное и нерациональное питание — в норме человек ежедневно должен принимать белки, жиры и углеводы в определенном соотношении по массе. Многие девушки и женщины называют себя сладкоежками и употребляют в пищу непозволительно большое количество сладостей, мучных изделий, сладких газированных напитков. Их поджелудочная железа старается, но не может вырабатывать столько гормона, чтобы снизить уровень глюкозы в крови до хотя бы верхней границы нормы. Далее все происходит примерно так, как было описано в случае ссахарным диабетом: много сахара в крови — много сахара в эпителии влагалища — хорошие условия для размножения Candida albicans. Помимо этого, у злоупотребляющих сладостями людей повышается риск развития сахарного диабета второго типа, что намного серьезнее и опаснее, чем молочница.
- Гормональный фон. Состояние половых органов женщины, в том числе и влагалища, сильно зависит от гормонального фона в её организме.
- Беременность может привести к его значительному изменению, что повышает вероятность развития молочницы.
- Неправильно подобранные гормональные противозачаточные препараты могут настолько изменить уровень гормонов в крови, что увеличится вероятность развития кандидоза.
- Многие заболевания эндокринной системы могут привести к развитию молочницы. Опытные врачи всегда об этом помнят и стараются найти тот самый изначальный фактор. Это позволяет не только предотвратить развитие кандидоза в будущем, но и устранить гормональную патологию, что немаловажно.
- Ношение тесного синтетического нижнего белья или неправильное использование гигиенических прокладок (их нужно достаточно часто менять) создает такие условия, при которых тепло и влага не выходят наружу, а это идеальные условия для размножения грибков.
- Нарушенный обмен веществ — практически всегда это состояние вызвано сахарным диабетом. Немногие знают, что при этом заболевании в организме человека не только происходит сбой в регулировании уровня сахара, но страдают также жировой и белковый обмены. Развитию кандидоза сахарный диабет способствует сразу по двум механизмам.
Симптомы молочницы
Заболевание имеет достаточно специфические проявления, что позволяет медикам быстро ставить верный диагноз. Нередко сами женщины ещё до посещения врача понимают, что у них за недуг и начинают предпринимать свои собственные попытки лечения, что недопустимо.
Итак, для молочницы характерны:
- Творожистые выделения из наружных половых органов. Особенно хорошо они заметны на темном нижнем белье. Представляют собой слизь с большим количеством белых комочков.
- Чувство зуда и жжения в области влагалища. Ни в коем случае нельзя пытаться сильно чесать пораженную зону, поскольку при этом можно повредить нежный воспаленный эпителий и создать условия для проникновения возбудителей в глубину тканей. Также, при расчесывании выделения распространяются на большую поверхность и вызывают дополнительное воспаление.
- Боль и неприятные ощущения при мочеиспускании — обусловлены снижением защитных свойств слизи влагалища и уретры. Эпителий оказывается беззащитным перед такой агрессивной жидкостью, как моча, а воспаление повышает чувствительность рецепторов.
- Боль и жжение вовремя совершения полового акта — это лишь одна из причин, по которым стоит отказаться от ведения половой жизни до той поры, пока заболевание не отступит.
- Запах — о нем следует говорить отдельно. Он выражен не сильно и имеет кисловатый оттенок («кефирный»). В большинстве случаев его ощущает только женщина, но для нее это является очень большой проблемой. Пациентки считают, что все её собеседники непременно смогут его уловить. Многие венерические заболевания и бактериальный вагиноз сопровождаются действительно неприятным запахом, но он не имеет практически ничего общего с молочницей.
При стертом (атипичном) течении молочницы и слабовыраженных симптомах женщин может беспокоить только один из обозначенных признаков. Узнать о заболевании в таких случаях невозможно без профессиональной помощи. Кандидоз часто сопровождает многие гинекологические заболевания, включая скрытые и опасные инфекции, передающихся половым путём. Только квалифицированный врач способен проанализировать симптомы и назначить правильное лечение. Самодиагностика в тяжёлых случаях проявления болезни бесполезна, а самолечение опасно.
Сравнительную таблицу характерных симптомов для молочницы, бактериального вагинита и трихомониаза можно увидеть в таблице. Рассматривать её как помощь в диагностике не стоит. Диагнозы ставит врач на основе анализов, осмотра и жалоб пациента. Даже в таких случаях не исключено наличие других половых инфекций, сопутствующих молочницу. Самолечение недопустимо. Все назначения должен делать лечащий врач.
| Запах | Выделения | Дискомфорт | |
| Молочница | Кисловатый | Гомогенные, густые молочного цвета, напоминающие творог | Жжение, зуд, боли во время полового акта и при мочеиспускании |
| Трихомониаз | Неприятный рыбный запах | Обильные, гнойные, пенистые желтовато-зелёного оттенка | Интенсивный нарастающий зуд (наружный и внутренний), нарушение мочеиспускания, покраснение (раздражение) слизистой влагалища. |
| Бактериальный вагинит | Запах рыбы (характерно для выделений) | Обильные и жидкие серо-белого цвета, иногда пенистые | Вагинальный зуд, жжение, раздражение слизистой. |
Первые признаки молочницы
Первыми признаками развития молочницы, которые заставляют женщину насторожиться, являются:
- Острое жжение и зуд в области наружных половых органов;
- Гиперемия (покраснение) наружных половых органов и влагалища;
- Появление обильных вагинальных выделений белого цвета;
- Болезненное мочеиспускание;
- Болезненные ощущения во время полового акта.
Как правило, первые симптомы появляются за неделю до началаменструации. Жжение и зуд значительно усиливаются в теплой среде, особенно после принятия ванны, часто мешают уснуть. А появление белых выделений снимают все подозрения у женщины по поводу заболевания и заставляют обратиться к врачу.
Последствия молочницы
В случае с молочницей необходимо рассмотреть несколько вариантов развития событий:
- Пациентка своевременно начала лечить острую молочницу. При правильном поведении женщины и соблюдении всех рекомендаций специалистов можно достаточно быстро избавиться от молочницы полностью. Современные препараты характеризуются высокой эффективностью и небольшим количеством побочных эффектов.
- Острая молочница лечилась неправильно и несвоевременно. Постоянное откладывание визита к врачу и несоблюдение впоследствии его рекомендаций обуславливают вероятность перехода заболевания в хроническую форму. В таком случае лечить болезнь намного сложнее, да и осложнения куда более серьезные.
Осложнения хронической молочницы
По данным статистики, практически в 70% случаев хроническое течение заболевания приводит к развитию какого-либо осложнения:
Передается ли молочница мужчинам?
В норме организм мужчины постоянно сталкивается с теми же грибками, что и женский. Поскольку они содержатся во влагалище большинства женщин, то половые органы партнера в любом случае контактируют с возбудителем молочницы. У мужчины тоже может развиваться кандидоз половых органов, который имеет примерно те же проявления и причины, что и женский. Поэтому, если у мужчины снижен иммунитет, имеется сахарный диабет или другие предпосылки, то он может запросто заразиться молочницей. Более того, половой партнер может принести в организм женщины большое количество грибка, что спровоцирует развитие заболевания.
Таким образом, молочница передается мужчине только в том случае, если у него есть предпосылки к её развитию, и он не соблюдает элементарные правила личной гигиены. В конце концов, мужчине на порядок проще удалить всех возбудителей с поверхности пениса, просто тщательно помыв его, в отличие от женщины. Да и сам половой акт при наличии кандидоза является действием необдуманным, противоречащим рекомендациям врачей и вряд ли доставит удовольствие
Диагностика молочницы
Для точного диагноза и составления полной клинической картины врач должен располагать не только результатами анализов, но и делать выводы, основываясь на данных осмотра. Отправляясь на приём к гинекологу, женщина должна будет ответить на ряд вопросов. К этому надо быть готовой и по возможности предоставить максимально полную и достоверную информацию, которая поможет врачу.
Специалист может поинтересоваться:
- Какие симптомы беспокоят? Описать нужно во всех подробностях.
- Когда были замечены первые проявления болезни?
- Менялись ли признаки заболевания с момента его появления? Если да, то как.
- Какого характера выделения? Цвет, запах, обильность, консистенция, важны все подробности.
- Что провоцирует усиление симптомов? Если состояние ухудшилось, чем это было спровоцировано? Когда и по каким причинам наступает облегчение?
- Наблюдались ли симптомы раньше?
- Приходилось или нет лечиться от заболеваний, передающихся половым путём?
- Насколько активно ваша половая жизнь? Сколько половых партнёров?
- Как и чем предохраняетесь?
- Были ли замечены у партнёра выделения из полового члена?
- Какие лекарственные средства принимали в последнее время? Если назначались антибиотики, то какие?
- Сколько дней длятся месячные? Какова их регулярность?
- Применялось когда-либо спринцевание или нет?
- Имеются ли хронические заболевания? Если были в прошлом, то какие?
После сбора необходимых сведений, врач делает осмотр пациентки. Берётся мазок шейки матки и слизистой влагалища. Микроскопическое исследование мазка может выявить грибковые мицелии. Этот метод обследования считается больше информативным, так как распознать тип грибковой инфекции, ставшей причиной молочницы, невозможно.
Узнать какой именно грибок спровоцировал болезнь, позволяет бактериальный посев мазка на питательные спец среды. Определяется чувствительность выявленных колоний, их восприимчивость к противогрибковым препаратам. Очень важен и количественный фактор. Незначительное число колоний считается нормой для здоровой микрофлоры влагалища.
Все проводимые исследования специалистов указывают на факт связи молочницы с другими половыми инфекциями. В большинстве случаев кандидоз протекает в комплексе, при этом симптомы молочницы маскируются скрытыми инфекциями. Наблюдается тенденция их роста и широкого распространения в последние десятилетия. Вот почему врачи рекомендуют проведение дифференциального способа диагностирования молочницы. Это позволит выявить наличие таких заболеваний, как гарднереллез, гонорея, трихомониаз, генитальный герпес, уреаплазмоз. Визит к венерологу и сдача необходимых анализов дают возможность подтвердить или исключить наличие опасных инфекций и составить правильный план лечения молочницы.
Комплексное обследование при хронической форме кандидоза помогает выявить сахарный диабет. Первым симптомом этого тяжёлого заболевания является именно молочница. Если анализы показывают превышение нормы сахара в крови, женщине рекомендуют обратиться к эндокринологу и следовать его рекомендациям.
Важно и участие гастроэнтеролога. Для эффективного лечения кандидоза может понадобиться УЗИ брюшной полости. Скорее всего, нужно будет сдать кал и проверить кишечник. При наличии показаний назначается ФГС и другие диагностические мероприятия.
Если молочница становится причиной осложнений в мочевыводящей системе, необходимо посетить уролога, пройти обследование и сдать необходимые анализы (УЗИ мочевого пузыря и почек, анализ мочи по Зимницкому, мазок из уретры).
Когда следует обязательно обратиться к гинекологу?
Чем лечить молочницу
Если болезнь имеет легкое течение и женщина своевременно обратилась за помощью, то врачи стараются обойтись местными препаратами. Это таблетки, крема или свечи, которые вводятся во влагалище. Там они достаточно быстро попадают к месту назначения и начинают действовать.
Чаще всего используют:
- Клотримазол;
- Изоконазол;
- Миконазол;
- Натамицин.
Это международные названия лекарственных средств. Разные фирмы называют свои средства по-разному и в настоящее время в любой аптеке предложат сразу несколько вариантов.
Важно изначально проводить лечение только противогрибковыми препаратами, поскольку вещества широкого спектра действия могут спровоцировать развитие других инфекционных заболеваний за счет полного уничтожения флоры.
Одни препараты могут подавить распространение инфекционных бактерий за несколько дней, действие других может затянуться на неделю. К недостаткам противогрибковых лекарств можно отнести развитие дисбактериоза влагалища и токсичное действие таблетированных средств и препаратов в капсулах на почки и печень. Бесконтрольный приём лекарств влечёт серьёзные последствия. Все назначения должен делать врач.
Лечение молочницы ускоряет приём витаминов и минералов. Это нормализует микрофлору кишечника и укрепляет иммунитет. Врачи советуют одновременно принимать прибиотики и витаминно-минеральные комплексы.
Противогрибковые препараты в гинекологии для местного применения:
| Название препарата | Действующее вещество |
| Залаин (вагинальные свечи) | Сертаконазол |
| Кандизол, Антифунгол, Канестен, Клотримазол, Кандибене, Йенамазол 100, Кандид В6 | Клотримазол |
| Гино-певарил и Ифенек | Эконазол |
| Овулум, Гино-травоген | Изоконазол |
| Клион-Д 100, Гино-дактарин, Гинезол 7, Микогал | Миконазол |
| Ломексин | Фентиконазол |
| Пимафуцин | Натамицин |
| Полижинакс, Нистатитн, Тержинан | Нистатин |
| Низорал, Ливарол, Микозорал, Кетоконазол, Ороназол, Бризорал, Веторозал | Кетоконазол |
Противогрибковые препараты для системного применения:
| Название препарата | Действующее вещество |
| Флуконазол | Флюкостат, Микомакс, Эналаприл гексал, Дифлазон, Микосист, Микофлюкан, Дифлюкан, Цискан. |
| Итраконазол | Ирунин, Орунгал, Итразол, Орунит, Румикоз, Кандитрал |
| Кетоконазол | Низорал, Микозорал, Фунгавис, Ороназол |
| Таблетки Нистатин | |
| Таблетки Пимафуцин |
Побочные эффекты. Приём противогрибковых таблетированных средств может вызывать побочные эффекты. Наиболее уязвима пищеварительная система. Возможна диарея, тошнота, метеоризм, неприятные болезненные ощущения в области живота, нарушение работы печени, изменение вкуса.
Побочные явления, связанные с нервной системой, проявляются в виде аллергических реакций, судорог, головных болей иголовокружения. Самые частые и серьёзные осложнения вызывают лекарственные средства, в составе которых содержится Итраконазол.
Большинство противогрибковых пероральных средств нельзя принимать в период лактации и беременности, при нарушениях работы печени, почечной недостаточности и гиперчувствительности. Противогрибковые средства назначаются только в случаях, когда недостаточно местного лечения и требуется комплексная терапия.
Диета при молочнице у женщин
Во время лечения молочницы следует исключить из рациона некоторые продукты:
Наоборот, йогурты с высоким содержанием активных бактерий будут кстати. Микроорганизмы будут хорошими конкурентами для грибков и несколько осложнят их жизнь. Врачи утверждают, что регулярное употребление таких йогуртов позволяет снизить риск развития кандидоза практически на 40%. Главное, чтобы они были несладкими.
Содержание
Молочница (вагинальный кандидоз) – воспалительное заболевание женских половых органов, вызванное дрожжевыми грибами рода Candida.
Зуд, жжение, боль в области наружных половых органов — все это может быть признаками молочницы. Данное состояние очень распространено и имеет характерные симптомы. Диагностика самой молочницы, достаточно, проста, а вот чтобы понять, что является истинной причиной данной проблемы, иногда, приходится поломать голову.
Что такое молочница (вагинальный кандидоз)
Грибковое поражение слизистой оболочки стенок влагалища — вагинальный кандидоз. Это воспалительное состояние, которое чаще возникает женщин детородного возраста. Возбудитель — условно-патогенные дрожжевые грибы рода Candida. В небольшом количестве они присутствуют на слизистой любого здорового человека. При нарушении баланса микрофлоры количество микроорганизмов увеличивается и возникают симптомы молочницы. Таким образом, молочница является вариантом дисбактериоза.
Заболевание встречается в двух клинических формах:
- Острый воспалительный процесс.
- Ярко выраженные клинические признаки патологии.
Хроническая молочница. Характерно периодическое возникновение и исчезновение симптомов.
Каждая из форм требует диагностики и правильного лечения.

Причины возникновения
Факторов способствующих развитию заболевания множество, к основным относят:
- Прием антибиотиков. При использовании антибактериальных средств значительно нарушается микрофлора.
- Стрессы. Частые конфликты, выяснения отношений, ссоры значительно снижают защитные силы организма. На этом фоне может активироваться дрожжевая микрофлора и возникнуть симптомы кандидоза у женщин.
- ОРВИ, острые пищевые отравления.
- Хронические заболевания передающиеся половым путем, например, молочница может маскировать трихомониаз или хламидиоз, итд. Часто манифест молочницы связан со сменой полового партнера.
- Гормональные изменения. Молочница может возникнуть во время беременности, в менопаузе.
- Это может быть реакция на тампоны или прокладки, на средства личной гигиены.
- Нижнее белье. Модели из синтетических материалов, неправильно подобранные по размеру будут причиной активации грибковой флоры. Важно выбирать белье свободное, из качественной, натуральной ткани.
- Эндокринные заболевания.
- Нарушение диеты. Повышенное количество углеводов в рационе приводит к активации роста дрожжевых грибов и развитию кандидоза.
- К развитию вагинального кандидоза может привести резкая смена климата
- итд.
Методы исследования
Для диагностики заболевания помимо осмотра гинеколога требуется дополнительное исследование анализа вагинальных выделений (бактериоскопия и бак.посев). Иммуноферментный анализ и полимеразная цепная реакция не получили распространения из-за отсутствия диагностических преимуществ.
Симптомы молочницы у женщин
Клиническая картина заболевания часто очень яркая. Для молочницы характерны такие проявления:
- Выделения. Значительно увеличивается их количество. Выделения становятся творожистыми, белыми, обильными, без сильного запаха.
- Слизистая оболочка влагалища, малых и больших половых губ становится отечной, гиперемированной.
- Зуд и жжение наружных половых органов, усиливающиеся после мочеиспускания и во время полового акта.
Как лечат молочницу
При отсутствии симптомов заболевания терапия не применяется.
Если болезнь имеет острый характер, яркое начало и понятные причины возникновения, например: курс антибактериальной терапии по поводу острой пневмонии, то доктору понятно, во-первых, что молочницу вызвало снижение иммунитета, болезнь и антибактериальная терапия, а, во-вторых, как это лечить (противогрибковые препараты и пробиотики).
На время лечения, конечно, назначается половой покой, т.к. половые контакты в это время будут, во-первых, провоцировать рецидивы, а, во-вторых, могут вызвать заболевание у партнера.

Если же у пациентки хроническая, рецидивирующая форма заболевания, то необходимо разбираться, что это? Хронические стрессы?Нарушение менструального цикла? Эндокринные проблемы (сахарный диабет, гипотиреоз итд)? А может это аллергия на новое средство гигиены или реакция на синтетическое нижнее бельё? И, в зависимости от этого, назначать успокоительные препараты или диету, проконсультироваться у эндокринолога или просто поменять средство личной гигиены, а синтетические трусики на трусики и натуральной ткани.
Профилактика заболевания
Лучше заболевание предупредить, чем лечить молочницу. Для этого важно придерживаться таких принципов:
- Правильное питание лежит в основе здорового образа жизни и профилактики молочницы в том числе. А если учесть, что дисбактериоз во влагалище всегда сопутствует дисбактериозу кишечника, то становится понятным почему это первый принцип профилактики.
- Отказ от привычных интоксикаций.
- Половая жизнь с постоянным половым партнером. При смене полового партнера риск заболеваний передающихся преимущественно половым путем возрастает.
- Для водных процедур нужно использовать или чистую воду или средства для интимной гигиены (они имеют оптимальный рН и не приводят к нарушению влагалищной микрофлоры).
- Антибактериальные средства — это мощное лекарство, которым можно помочь, а можно и навредить, если неправильно принимать препарат. Поэтому важно не заниматься самолечением, а принимать антибактериальные препараты только по назначению врача. Доктора, зная побочные действия, назначают и препараты для профилактики молочницы, и пробиотики, которые будут восстанавливать нормальную микрофлору.
- Тщательно выбирать нижнее белье.
- При наличии эндокринных заболеваний стараться выполнять все рекомендации врача, чтобы не допустить гормональных сбоев.
Если возникают непонятные симптомы, то ни в коем случае не пытаться самостоятельно назначать себе препараты, а обратиться к доктору за адекватной диагностической и лечебной помощью.
Устный дрозд возникает, когда у вас во рту развивается дрожжевая инфекция. Он также известен как оральный кандидоз, кандидоз ротоглотки или просто молочница.
Устные молочница чаще всего встречается у младенцев и малышей. Это приводит к образованию белых или желтоватых выпуклостей на внутренних щеках и языке. Эти шишки обычно проходят после лечения.
Инфекция, как правило, легкая и редко вызывает серьезные проблемы. Но у людей с ослабленной иммунной системой он может распространиться на другие части тела и вызвать потенциально серьезные осложнения.
На ранних стадиях оральный дрозд может не вызывать никаких симптомов. Но по мере того, как инфекция усугубляется, может развиться один или несколько из следующих симптомов:
В некоторых случаях оральный дрозд может повлиять на пищевод, хотя это встречается редко. Тот же грибок, который вызывает молочницу ротовой полости, также может вызывать дрожжевые инфекции в других частях вашего тела. Узнайте больше о симптомах молочницы и других видов дрожжевых инфекций.
Молочница полости рта и другие дрожжевые инфекции вызваны чрезмерным ростом гриба Candida albicans (C.Albicans).
Обычно небольшое количество C. albicans живет во рту, не причиняя вреда. Когда ваша иммунная система работает должным образом, полезные бактерии в вашем организме помогают держать под контролем C. albicans .
Но если ваша иммунная система нарушена или баланс микроорганизмов в вашем организме нарушен, гриб может выйти из-под контроля.
Вы можете разрастаться до C. albicans , который вызывает молочницу ротовой полости, если вы принимаете определенные лекарства, которые уменьшают количество полезных микроорганизмов в вашем организме, такие как антибиотики.
Лечение рака, включая химиотерапию и лучевую терапию, может также повредить или убить здоровые клетки. Это делает вас более восприимчивым к оральной молочнице и другим инфекциям.
Условия, которые ослабляют вашу иммунную систему, такие как лейкемия и ВИЧ, также увеличивают риск развития молочницы. Устные молочница является распространенной оппортунистической инфекцией у людей с ВИЧ.
Диабет также может способствовать развитию молочницы. Неконтролируемый диабет ослабляет вашу иммунную систему и вызывает высокий уровень сахара в крови.Это создает благоприятные условия для роста C. albicans .
Если у вас оральная молочница, можно передать грибок, вызывающий это состояние, кому-то другому, если вы поцелуете его. В некоторых случаях у этого человека может развиться оральный дрозд.
Гриб, который вызывает молочницу ротовой полости, также вызывает дрожжевые инфекции в других частях тела. Вы можете передать грибок из одной части вашего тела в другую часть чьего-либо тела.
Если у вас оральная молочница, дрожжевая вагинальная инфекция или дрожжевая инфекция полового члена, вы можете передать гриб партнеру через вагинальный секс, анальный секс или оральный секс.
Если вы беременны и у вас дрожжевая вагинальная инфекция, вы можете передать грибок ребенку во время родов.
Если у вас молочная дрожжевая инфекция или грибковая инфекция сосков, вы можете передать грибок ребенку во время кормления грудью. Ваш ребенок также может передать грибок вам, если он кормит грудью, когда у него есть молочница.
Когда C. albicans передается от одного человека другому, это не всегда вызывает молочницу или другие виды дрожжевой инфекции.
Кроме того, поскольку C. albicans очень распространено в нашей среде, развитие дрожжевой инфекции не означает, что вы обязательно заразились ею от кого-то другого. Узнайте о некоторых факторах, которые могут повысить риск развития инфекции, когда кто-то передает этот гриб вам.
Ваш врач может диагностировать оральный дрозд, просто осмотрев рот на предмет характерных ударов, которые он вызывает.
В некоторых случаях ваш врач может сделать биопсию пораженного участка для подтверждения диагноза.Чтобы сделать биопсию, они соскребут небольшую часть шишки с вашего рта. Затем образец будет отправлен в лабораторию для тестирования на C. albicans .
Если ваш врач подозревает, что у вас в полости рта есть молочница, они могут использовать мазок из зева или эндоскопию для подтверждения диагноза.
Для проведения мазка из зева ваш врач использует ватный тампон, чтобы взять образец ткани из задней части вашего горла. Затем они отправляют этот образец в лабораторию для тестирования.
Для выполнения эндоскопии ваш врач использует тонкую трубку со светом и прикрепленной к ней камерой. Они вводят этот «эндоскоп» через рот и в пищевод, чтобы осмотреть его. Они также могут удалить образец ткани для анализа.
Для лечения оральной молочницы ваш врач может назначить одно или несколько из следующих лекарств:
- флуконазол (дифлюкан), пероральное противогрибковое лекарство
- клотримазол (Mycelex Troche), противогрибковое лекарство, которое доступно в виде леденец
- нистатин (Nystop, Nyata), противогрибковое средство для полоскания рта, которое можно полоскать во рту или мазок во рту ребенка Реакция на другие методы лечения молочницы ротовой полости и людей с ВИЧ недель.Но в некоторых случаях он может вернуться.
Для взрослых, у которых есть повторяющиеся случаи оральной молочницы без какой-либо известной причины, их медицинский работник оценит их на наличие основных заболеваний, которые могут способствовать возникновению молочницы.
У детей может быть несколько эпизодов молочницы в течение первого года жизни.
Ваш врач может также порекомендовать домашние средства или изменения образа жизни, чтобы помочь лечить молочницу или помешать ее возвращению.
Когда вы поправляетесь, важно соблюдать правила гигиены полости рта.Вот несколько советов:
- Чистите зубы мягкой зубной щеткой, чтобы не поцарапать удары, вызванные молочницей.
- Замените зубную щетку после завершения процедуры по поводу молочницы полости рта и правильно очистите зубные протезы, если вы их носите, чтобы снизить риск повторного заражения.
- Избегайте полоскания рта или спреев, если только врач не назначил их.
Некоторые домашние средства могут также помочь облегчить симптомы молочницы у взрослых.
Например, это может помочь полоскать рот одним из следующих способов:
- соленая вода
- раствор воды и пищевой соды
- смесь воды и лимонного сока
- смесь воды и яблочного уксуса
Также может помочь съесть йогурт, содержащий полезные бактерии, или принять пробиотические добавки.Поговорите с врачом, прежде чем давать ребенку какие-либо добавки. Чтобы узнать больше об этих домашних средствах и других, нажмите здесь.
Тот же грибок, который вызывает молочницу ротовой полости, также может вызывать дрожжевые инфекции на груди и сосках.
Этот грибок может передаваться от матери к ребенку во время кормления грудью.
Если у вашего ребенка оральная молочница, он может передать грибок вашей груди или другим участкам кожи. Если у вас молочная дрожжевая инфекция или грибковая инфекция сосков, вы можете передать грибок в рот или на кожу ребенка.
Кроме того, поскольку дрожжи могут жить на коже, не вызывая инфекции, у вашего ребенка может развиться оральный дрозд без каких-либо симптомов молочной или сосковой инфекции.
Если у вас развивается дрожжевая инфекция на груди или сосках, у вас могут возникнуть следующие проблемы:
Если у вашего ребенка развилась оральная молочница или у вас развилась молочная или сосковая инфекция, важно получить лечение как для вас, так и для вашего ребенка. Это может помочь предотвратить цикл передачи.
Ваш лечащий врач может посоветовать вам сделать следующее:
- Обработайте вашего ребенка противогрибковым препаратом и нанесите противогрибковый крем, такой как тербинафин (ламисил) или клотримазол (лотримин), на вашу грудь.Протрите крем от груди до кормления ребенка грудью, чтобы крем не попал ему в рот.
- Стерилизуйте пустышки, зубные кольца, соски для бутылочек и любые другие предметы, которые они кладут в рот. Если вы используете молокоотсос, стерилизуйте все его части.
- Держите ваши соски чистыми и сухими между кормлениями. Если вы используете подушечки для кормления, избегайте тех, у которых есть пластиковый вкладыш, который может задерживать влагу и создавать благоприятные условия для роста грибка.
Ваш врач может также посоветовать вам внести изменения в образ жизни, чтобы помочь в лечении или профилактике молочницы и других видов дрожжевой инфекции.Получить больше советов по управлению риском дрожжевой инфекции во время кормления грудью.
Устные молочницы чаще всего поражают детей грудного и раннего возраста. У детей может развиться оральный дрозд после заражения грибком от их матерей во время беременности, родов или кормления грудью или только от дрожжей, которые естественным образом присутствуют в их среде.
Если у вашего ребенка оральная молочница, у него могут развиться те же признаки и симптомы, которые могут повлиять на других людей с этим заболеванием, в том числе:
Оральная молочница у детей может также вызвать затруднения при кормлении и раздражительность или суетливость.
Если вы подозреваете, что у вашего ребенка может быть оральная молочница, запишитесь на прием к врачу. Если у вашего ребенка разовьется молочница во время кормления грудью, вам обоим понадобится противогрибковое лечение. Узнайте, почему это важно для сохранения здоровья вашего ребенка.
Устные молочницы чаще всего встречаются у детей и пожилых людей, которые, как правило, имеют более слабую иммунную систему. Но это может произойти в любом возрасте.
У молодых людей может развиться молочница, особенно если у них нарушена иммунная система.Например, у взрослых больше шансов заболеть молочницей, если у них в анамнезе имеются определенные медицинские состояния, методы лечения или образ жизни, которые ослабляют их иммунную систему.
В остальном здоровые взрослые устные молочница вряд ли вызовет серьезные проблемы. Но если ваша иммунная система работает плохо, инфекция может распространиться на другие части вашего тела.
Младенцы, малыши и пожилые люди более склонны к развитию молочной железы, чем другие. Некоторые медицинские условия, методы лечения и факторы образа жизни также могут повысить риск возникновения молочницы, ослабив иммунную систему или нарушив баланс микробов в организме.
Например, у вас может быть повышенный риск возникновения молочницы, если вы:
У людей со здоровой иммунной системой оральный молочница редко вызывает осложнения. В серьезных случаях это может распространиться на Ваш пищевод.
Если ваша иммунная система ослаблена, у вас больше шансов получить осложнения от молочницы. Без надлежащего лечения грибок, вызывающий молочницу, может попасть в ваш кровоток и распространиться на сердце, мозг, глаза или другие части тела. Это известно как инвазивный или системный кандидоз.
Системный кандидоз может вызвать проблемы в органах, на которые он воздействует. Это также может вызвать потенциально опасное для жизни состояние, известное как септический шок.
Чтобы снизить риск развития молочницы, попробуйте следующее:
Если у вас развивается дрожжевая инфекция в другой части вашего тела, обратитесь за помощью. В некоторых случаях инфекция может распространяться из одной части вашего тела в другую.
Необходимы дополнительные исследования, чтобы узнать, как диета может повлиять на молочницу.
Некоторые исследования показывают, что употребление некоторых пробиотических продуктов или пробиотических добавок может помочь ограничить рост C.Albicans. Однако необходимы дополнительные исследования, чтобы узнать о роли, которую пробиотики могут играть в лечении или профилактике молочницы.
Некоторые люди считают, что ограничение или отказ от определенных продуктов могут также помочь обуздать рост C. albicans. Например, некоторые люди предположили, что ограничение рафинированных углеводов и сахаров может помочь в лечении или профилактике молочницы и других дрожжевых инфекций.
«Диета Candida» была разработана на основе этих убеждений.Однако этой диете не хватает научной поддержки. Получите больше информации о том, что влечет за собой эта диета, и об ограниченности научных данных, подтверждающих ее.
Молочница полости рта: причины, симптомы и способы леченияМолочница полости рта, также известная как оральный кандидоз, представляет собой дрожжевую / грибковую инфекцию рода Candida , которая развивается на слизистых оболочках рта.
Чаще всего это вызвано грибом Candida albicans , но также может быть вызвано Candida glabrata или Candida tropicalis .
У большинства людей оральный молочница не вызывает серьезных проблем.Однако это не относится к людям с ослабленной иммунной системой, чьи признаки и симптомы могут быть гораздо более серьезными.
Результат для устного дрозда, как правило, очень хороший. Большинство людей хорошо поддаются лечению. Тем не менее, оральный дрозд имеет тенденцию появляться вновь, особенно если причинный фактор (например, курение) не устранен.
В этой статье мы рассмотрим все аспекты молочницы, включая причины, симптомы и лечение.
Быстрые факты об устном молочнике
Вот несколько ключевых моментов об устном молочнике.Более подробная и вспомогательная информация находится в основной статье.
- Молочница полости рта является распространенным заболеванием, но для большинства она не вызывает серьезных проблем.
- Пероральная дрозда больше всего поражает людей с ослабленной иммунной системой.
- Устные молочница может возникать более регулярно после химиотерапии или лучевой терапии для головы и шеи.
- Это чаще встречается у людей, которые принимают стероиды, носят зубные протезы или имеют диабет.
- Наиболее очевидным симптомом молочницы полости рта являются кремовые или белые отложения во рту.
Врачи обычно назначают лекарства против молочницы, такие как нистатин или миконазол в форме капель, геля или пастилки.
В качестве альтернативы пациенту может быть назначена местная пероральная суспензия, которую промывают вокруг рта и затем проглатывают.
Противогрибковые препараты для перорального или внутривенного введения могут быть предпочтительными для пациентов с ослабленной иммунной системой.
Если лечение не работает, можно использовать амфотерицин B; однако, это будет использоваться только в качестве крайней меры из-за негативных побочных эффектов, которые включают лихорадку, тошноту и рвоту.
Наряду с медицинским лечением, может помочь снизить риск ухудшения состояния:
- Прополоскать рот соленой водой.
- Используйте мягкую зубную щетку, чтобы не поцарапать поражения.
- Используйте новую зубную щетку каждый день, пока инфекция не пройдет.
- Ешьте несладкий йогурт, чтобы восстановить здоровый уровень бактерий.
- Не используйте жидкости для полоскания рта или брызги.
Оральный дрозд у взрослых обычно проявляется в виде густых, белых или кремовых отложений (пятен) на слизистой оболочке рта (влажные части внутренней части рта).
Слизистая оболочка (слизистая оболочка) может выглядеть опухшей и слегка красной. Пятна могут быть подняты. Там может быть дискомфорт или жжение.
Если царапины кремового или белого цвета соскоблены, может возникнуть кровотечение.
Белые пятна могут объединяться, образуя более крупные пятна, также известные как бляшки; затем они могут принять сероватый или желтоватый цвет.
Иногда пораженная область просто становится красной и воспаленной, без заметных белых пятен.
Люди, которые носят зубные протезы, могут иметь участки, которые постоянно красные и опухшие под зубным протезом.Плохая гигиена полости рта или отказ от снятия зубных протезов перед сном может увеличить риск.
Устные молочницы иногда делятся на три группы в зависимости от внешнего вида, хотя иногда состояние может находиться между категориями:
Pseudomembranous — классический и наиболее распространенный вариант устного молочница.
Эритематозный (атрофический) — состояние кажется красным сырым, а не белым.
Гиперпластический — также называется «кандидозоподобный налет» или «узловой кандидоз» из-за наличия трудно удаляемого твердого белого налета.Это наименее распространенный вариант; это чаще всего наблюдается у пациентов с ВИЧ.
Существует ряд других поражений, которые также могут появиться при оральном молочнице. Иногда эти поражения могут быть вызваны другими типами бактерий, которые также присутствуют в этом районе. Они могут включать в себя:
- Угловой хейлит — воспаление и / или расщепление в уголках рта
- Медианный ромбовидный глоссит — крупный, красный, безболезненный след в центре языка
- Линейная десневая эритема — полоса воспаления, проходящая через десны
Крошечные количества гриба Candida в количестве существуют в различных частях нашего тела, включая пищеварительную систему, кожу и рот, практически не создавая проблем для здоровых людей.Фактически, C. albicans перевозится в устах до 75 процентов населения мира.
Тем не менее, люди, принимающие определенные лекарства, со сниженной иммунной системой или определенными заболеваниями, подвержены оральному молочнику, когда C. albicans вырастает из-под контроля.
Пероральная молочница у взрослых с большей вероятностью станет проблемой для следующих групп:
- Люди, которые носят зубные протезы — особенно если они не содержатся в чистоте, не подходят должным образом или не вынимаются перед сном.
- Антибиотики — люди, которые получают антибиотики, имеют более высокий риск развития молочной железы. Антибиотики могут уничтожать бактерии, которые мешают Candida выйти из-под контроля.
- Чрезмерное употребление жидкости для полоскания рта — люди, которые чрезмерно используют антибактериальные жидкости для полоскания рта, могут также уничтожать бактерии, которые держат Candida в страхе, увеличивая тем самым риск развития оральной молочницы.
- Стероидные препараты — длительное применение стероидных препаратов может увеличить риск развития молочницы.
- Ослабленная иммунная система — люди с ослабленной иммунной системой более склонны к развитию молочницы.
- Диабет — люди, страдающие диабетом, особенно если он плохо контролируется, чаще страдают от молочницы.
- Сухость во рту — люди с меньшим, чем обычно, количеством слюны (ксеростомия) более подвержены оральному молочнику.
- Диета — недоедание предрасполагает людей к оральной молочнице; это может быть вызвано неправильным питанием или заболеванием, которое влияет на усвоение питательных веществ.В частности, диеты с низким содержанием железа, витамина В12 и фолиевой кислоты, по-видимому, влияют на уровень заболеваемости.
- Курение — заядлые курильщики подвергаются большему риску, причины этого неясны.
В подавляющем большинстве случаев врач может диагностировать оральный дрозд, глядя в рот пациента и задавая некоторые вопросы о симптомах.
Врач может соскрести некоторые ткани изо рта для анализа.
Если врач полагает, что молочница вызывается лекарством или какой-либо другой основной причиной, необходимо устранить эту причину.Лечение в таких случаях зависит от первопричины.
Симптомы и лечение молочницы влагалища — Болезни и состоянияВлагалищный дрозд лечится медикаментами, которые можно купить в аптеке без рецепта или получить по рецепту у своего врача общей практики.
Если у вас раньше была молочница, и вы думаете, что у вас она снова, вы можете обычно лечить ее лекарствами, купленными в местной аптеке. В противном случае, вам следует обратиться к врачу за советом.
Найдите свою местную аптеку
дрозд лекарств
Молочницалечится противогрибковыми препаратами, которые выпускаются в виде пессариев, интравагинальных кремов или капсул.
Все эти лекарства одинаково эффективны, но вы можете обнаружить, что одно из них удобнее в использовании, чем другое.
Пессарии и интравагинальные кремы
Пессарий — это таблетка, которую вы вводите во влагалище с помощью специального аппликатора. Интравагинальные кремы применяются внутри влагалища.
Основные виды, используемые для лечения молочницы:
- клотримазол — можно купить в аптеке без рецепта
- эконазол, миконазол и фентиконазол — доступно по рецепту
Пессарии, продаваемые без рецепта, обычно используются ежедневно в течение одного-шести дней.Интравагинальный крем обычно используется один раз. Возможные побочные эффекты включают легкое жжение, легкое покраснение или зуд.
Эти процедуры могут также повредить латексные презервативы и диафрагмы, поэтому вы можете избегать половых контактов или использовать другую форму контрацепции во время лечения и до пяти дней после него.
Капсулы
Если вы предпочитаете не пользоваться пессариями или интравагинальным кремом, доступны противогрибковые капсулы.
Основные виды, используемые для лечения молочницы:
- флуконазол — можно купить в аптеке без рецепта
- итраконазол — доступно по рецепту
Капсулы для молочницы, отпускаемые без рецепта, обычно выпускаются в виде одной дозы.
Возможные побочные эффекты могут включать тошноту, расстройство желудка, диарею и головные боли.
Кремы для кожи
Если кожа вокруг входа во влагалище (вульва) также болит или зудит, может оказаться полезным использовать противогрибковый крем для кожи в дополнение к одному из вышеуказанных способов лечения.
- Кремы, содержащие клотримазол, можно купить в аптеке без рецепта.
- Они доступны в упаковках, которые также включают противогрибковые пессарии, интравагинальный крем или капсулы.
- Они обычно наносятся на кожу два или три раза в день в течение как минимум двух недель.
- Возможные побочные эффекты включают раздражение, покалывание или зуд.
В качестве альтернативы, вы можете попробовать использовать обычное смягчающее средство (увлажняющее средство) возле влагалища. Это может помочь облегчить ваши симптомы и вызывает меньше побочных эффектов, чем противогрибковый крем.
Смягчающие и противогрибковый крем для кожи могут ослаблять латексные презервативы и диафрагмы, поэтому вы можете избегать половых контактов или использовать другую форму контрацепции во время лечения и в течение пяти дней после него.
Секс и сексуальные партнеры
Влагалищный дрозд не классифицируется как инфекция, передающаяся половым путем (ИППП), поэтому половых партнеров не нужно информировать, тестировать или лечить, если у них нет каких-либо симптомов.
Тем не менее, существует очень небольшой риск передачи состояния во время секса, поэтому вы можете избегать секса до его выяснения.
Некоторые процедуры могут также ослаблять латексные презервативы и диафрагмы (см. Выше), поэтому вы можете избегать половых контактов или использовать другую форму контрацепции во время лечения и в течение нескольких дней после него.
Если дрозд продолжает возвращаться
Поговорите со своим врачом, если вы испытываете частые приступы молочницы.
Они могут провести некоторые тесты, чтобы подтвердить диагноз и проверить любую возможную причину, такую как диабет.
Они также могут дать вам рецепт, который можно использовать при появлении симптомов, или предложить пройти более длительный курс лечения, продолжающийся до шести месяцев.
Если вы беременны или кормите грудью
Посетите своего врача общей практики, если у вас есть молочница и вы беременны или кормите грудью.
Ваш лечащий врач, вероятно, предложит использовать пессарии или интравагинальный крем. Капсулы не рекомендуется, потому что они могут нанести вред вашему ребенку.
Если вы беременны, будьте осторожны при использовании аппликатора для введения пессария или интравагинального крема, так как существует небольшой риск повреждения шейки матки (шейки матки).
Противогрибковый крем для кожи или увлажнители обычно можно безопасно использовать, если вы беременны или кормите грудью, а область вокруг входа во влагалище воспалена или зудит.
,причин, симптомов, диагностики, лечения и профилактики Молочница во рту.Что такое молочница?
Молочница — это грибковая (дрожжевая) инфекция, которая может расти во рту, горле и других частях тела. Во рту дрозд появляется как рост, который может выглядеть как творог — белые, выпуклые пятна на вашем языке и щеках.Условие может быстро стать раздраженным и вызвать боль во рту и покраснение.
Молочница вызвана чрезмерным ростом грибка Candida. Молочница рта и горла называется кандидозом ротоглотки.
Дроздная инфекция раздражает, но, как правило, это небольшая проблема для здоровых людей, и она вылечится через несколько недель с помощью противогрибкового лечения.
Кто может получить дрозд и является ли он заразным (передача от человека к человеку)?
Несмотря на то, что молочница может затронуть кого угодно, дети в возрасте до 1 месяца, дети младшего возраста, пожилые люди и люди с ослабленной иммунной системой (где симптомы могут быть труднее контролировать) находятся под большим риском.Молочница в пищеводе (глотательная трубка) является одной из наиболее распространенных инфекций у людей с ВИЧ / СПИДом.
Молочница может быть заразной для людей из группы риска (например, для людей с ослабленной иммунной системой или принимающих определенные лекарства). У здоровых людей это необычно для передачи через поцелуи или другие близкие контакты. В большинстве случаев молочница не считается особенно заразной, но она может передаваться.
Если вы беспокоитесь о получении молочницы от другого человека, у которого она есть, избегайте контакта со слюной (плевок).Разумно мыть руки как можно чаще, если вы находитесь рядом с кем-то, у кого есть молочница.
Почему молочница вызывает беспокойство во время кормления грудью?
Поскольку младенцы подвергаются большему риску, многим мамам приходится беспокоиться о том, чтобы получить или дать молочницу во время кормления грудью. Это общая проблема грудного вскармливания, и в некоторых случаях лечение может быть сложным.
Дети с молочницей могут передать инфекцию своим матерям. Когда инфекция во рту ребенка приводит к боли в горле и боли, они плачут и становятся раздражительными во время кормления.Матери (особенно если они принимают антибиотики) могут также заболеть молочницей вокруг груди и сосков и передать ее своим детям.
Когда у мамы и ребенка развивается молочница, их следует лечить одновременно, чтобы предотвратить постоянный обмен инфекцией.
Что вызывает молочницу?
Большинство людей имеют небольшое количество грибка Candida во рту, пищеварительном тракте и коже. Они обычно контролируются другими бактериями и микроорганизмами в организме.Когда болезни, стресс или лекарства нарушают этот баланс, грибок выходит из-под контроля и вызывает молочницу.
Лекарства, которые могут заставить дрожжи процветать и вызвать инфекцию, включают:
Candida инфекция чаще развивается с:
- Неконтролируемый диабет.
- ВИЧ-инфекция.
- Рак.
- Сухость во рту.
- Беременность (вызвана гормональными изменениями, возникающими при беременности).
- Курение.
- Ношение зубных протезов, которые плохо подходят.
Каковы симптомы молочницы?
Молочница обычно развивается внезапно. Общим признаком является наличие этих кремово-белых, слегка приподнятых образований во рту — обычно на языке или внутренних щеках. Они также могут быть видны на крыше вашего рта, десен, миндалин или задней части вашего горла. Другие симптомы могут быть:
- Краснота и болезненность внутри и в уголках рта.
- Потеря способности к вкусу.
- Ватные ощущения во рту.
Повреждения могут болеть и могут немного кровоточить, когда вы царапаете их или чистите зубы. В тяжелых случаях поражения могут распространиться в пищевод и вызвать:
- Боль или затруднение глотания.
- Ощущение, что еда застревает в области горла или середины груди.
- Лихорадка, если инфекция распространяется за пределы пищевода.
Молочница может распространиться на другие части тела, включая легкие, печень и кожу. Это чаще случается у людей с раком, ВИЧ или другими заболеваниями, которые ослабляют иммунную систему.
Далее: Диагностика и тестыПоследний отзыв медицинского специалиста клиники Кливленда 22.10.2009.
Рекомендации
Получите полезную, полезную и актуальную информацию о здоровье и здоровье

 е Новости
е НовостиКлиника Кливленда является некоммерческим академическим медицинским центром.Реклама на нашем сайте помогает поддержать нашу миссию. Мы не поддерживаем продукты или услуги не Cleveland Clinic. политика
,
Плоский розовый лишай фото и лечение: Лишай. Виды, симптомы, лечение. Статья
Розовый лишай — причины, диагностика и лечение
- Врачи
- Лечение
- Диагностика
- Статья обновлена: 18 июня 2020
Розовый лишай (болезнь Жибера) — это распространенное кожное заболевание, характерным признаком которого являются шелушащиеся розовые пятна.
Встречается в любом возрасте, но чаще у молодых людей.
Причина возникновения розового лишая неизвестна — предполагается вирусная природа заболевания. Розовый лишай нередко развивается на фоне простуды, чаще весной или осенью. У людей с ослабленным иммунитетом заболевание может возникать повторно.
Что происходит?
Болезнь начинается с появления на коже туловища единичного крупного округлого пятна розового цвета диаметром 2 см и более (так называемая материнская бляшка), центральная часть которого постепенно приобретает желтоватый оттенок, и начинает шелушиться.
Обычно через 7-10 дней после появления первого пятна на коже возникают множественные овальные розовые пятна диаметром 0,5-1 см.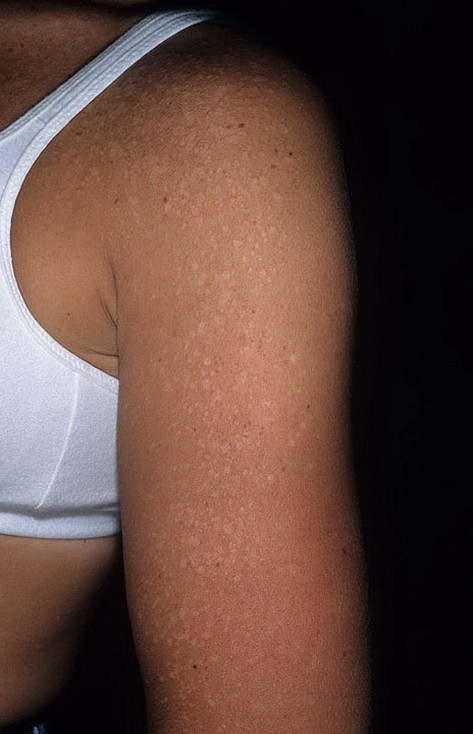 Наиболее обильна сыпь на боковых поверхностях туловища, спине, плечах. Для высыпаний характерно шелушение в центре пятен, а по периферии — свободная от чешуек красная кайма, отчего пятна приобретают сходство с медальонами. Отдельные пятна не сливаются между собой.
Наиболее обильна сыпь на боковых поверхностях туловища, спине, плечах. Для высыпаний характерно шелушение в центре пятен, а по периферии — свободная от чешуек красная кайма, отчего пятна приобретают сходство с медальонами. Отдельные пятна не сливаются между собой.
Обычно больных беспокоит только небольшой зуд. Продолжительность заболевания 4-6 недель, после чего высыпания самопроизвольно бесследно исчезают.
При неправильном лечении — частом мытье, применении раздражающих кожу средств (мазей, содержащих серу, деготь и т.д.), а также при повышенной потливости и у лиц с аллергическими реакциями высыпания могут оставаться значительно дольше.
Диагностика и лечение
Диагноз устанавливается дерматологом при осмотре, проведения других исследований не требуется.
Как правило, заболевание проходит самостоятельно, без лечения. Больным не рекомендуется принимать ванну (мыться можно, но использовать для этого мягкие моющие средства). Самостоятельно применять мази и пасты не следует, это может привести к еще большему распространению сыпи. В период заболевания не рекомендуется пребывание на солнце. Запрещается ношение синтетической одежды.
В период заболевания не рекомендуется пребывание на солнце. Запрещается ношение синтетической одежды.
При сильном зуде назначают противоаллергические и противовоспалительные кремы и мази, или болтушки (например, циндол).
В редких случаях, у больных со сниженным иммунитетом или при неправильном лечении, возможно осложненное течение заболевания с повышением температуры. При этом врачом могут быть дополнительно назначены антибиотики.
Красный плоский лишай полости рта
Что такое красный плоский лишай полости рта?Красный плоский лишай – это хроническое заболевание, поражающее рот и реже другие части тела. Когда он появляется во рту, его называют «красным плоским лишаем полости рта». Он может развиться либо только во рту, либо поразить одновременно и другие части вашего тела. Как правило, красный плоский лишай полости рта встречается у людей среднего и старшего возраста, при этом чаще среди женщин, чем мужчин.
Каковы признаки и симптомы красного плоского лишая полости рта?Красный плоский лишай проявляется в самых разных формах. Наиболее распространенным признаком являются белые пятна на тканях рта (обычно на внутренних поверхностях щек, языке и деснах). Эти пятна обычно не болезненны, но иногда отмечаются покраснение, образование язвочек и крайне редко пузырей, а также белых пятен. В таких случаях вы можете чувствовать боль при потреблении горячей или острой пищи.
Наиболее распространенным признаком являются белые пятна на тканях рта (обычно на внутренних поверхностях щек, языке и деснах). Эти пятна обычно не болезненны, но иногда отмечаются покраснение, образование язвочек и крайне редко пузырей, а также белых пятен. В таких случаях вы можете чувствовать боль при потреблении горячей или острой пищи.
У многих больных причину образования красного плоского лишая полости рта определить не удается.
Это заболевание может быть признаком некоторой слабости иммунной системы, но страдающие им люди обычно не имеют никаких других проблем со здоровьем. Иногда красный плоский лишай полости рта развивается при приеме лекарств, таких как некоторые обезболивающие препараты, лекарства для диабетиков, средства от высокого кровяного давления, бета-блокаторы, препараты из соединений золота, орпенициламин. Красный плоский лишай полости рта не считается инфекционным заболеванием и не передается по наследству. Эмоциональный стресс и потребление острой пищи и цитрусовых часто ухудшают симптомы.
Эмоциональный стресс и потребление острой пищи и цитрусовых часто ухудшают симптомы.
Как правило, это заболевание диагностируется специалистом во время тщательного осмотра полости рта. Внешне и по симптомам красный плоский лишай полости рта может напоминать некоторые другие расстройства, поэтому обычно делается биопсия, чтобы быть уверенным в диагнозе. Биопсия – это очень простая процедура, которая проводится под местной анестезией. Во время нее из полости рта забирается небольшой образец пораженной ткани. Образовавшаяся ранка обычно заживает через 7–10 дней.
Как лечат красный плоский лишай полости рта?Чаще всего лечение при красном плоском лишае полости рта требуется только при наличии болезненности. Иногда люди, у которых есть белые неболезненные пятна, жалуются на небольшую шероховатость слизистой оболочки рта. Как правило, никакого лечения не требуется. При необходимости лечения красного плоского лишая полости рта обычно используют кортикостероидную мазь, которую накладывают на пораженные участки. Некоторые пораженные участки могут требовать дополнительного лечения, например использования мази с иммунодепрессантным действием. Очень редко назначают кортикостероиды в виде таблеток или другие оральные препараты.
Некоторые пораженные участки могут требовать дополнительного лечения, например использования мази с иммунодепрессантным действием. Очень редко назначают кортикостероиды в виде таблеток или другие оральные препараты.
Следуйте указаниям вашего стоматолога. Он может посоветовать отказаться от потребления продуктов, ухудшающих симптомы, например острой пищи, а также от всего того, что вызывает у вас аллергию. Ваш стоматолог может также направить вас к врачу общей практики или врачу-специалисту для дополнительного обследования.
Можно ли излечиться от красного плоского лишая полости рта?Как правило, красный плоский лишай полости рта не излечивается. У страдающих этим заболеванием людей белые пятна на слизистой оболочке рта имеются постоянно. Лечение может уменьшить боль, но обычно бывает трудно определить, что именно вызывает болезненные ощущения.
К каким последствиям может привести красный плоский лишай полости рта в будущем?Может иметься некоторая связь между красным плоским лишаем полости рта и раком ротовой полости.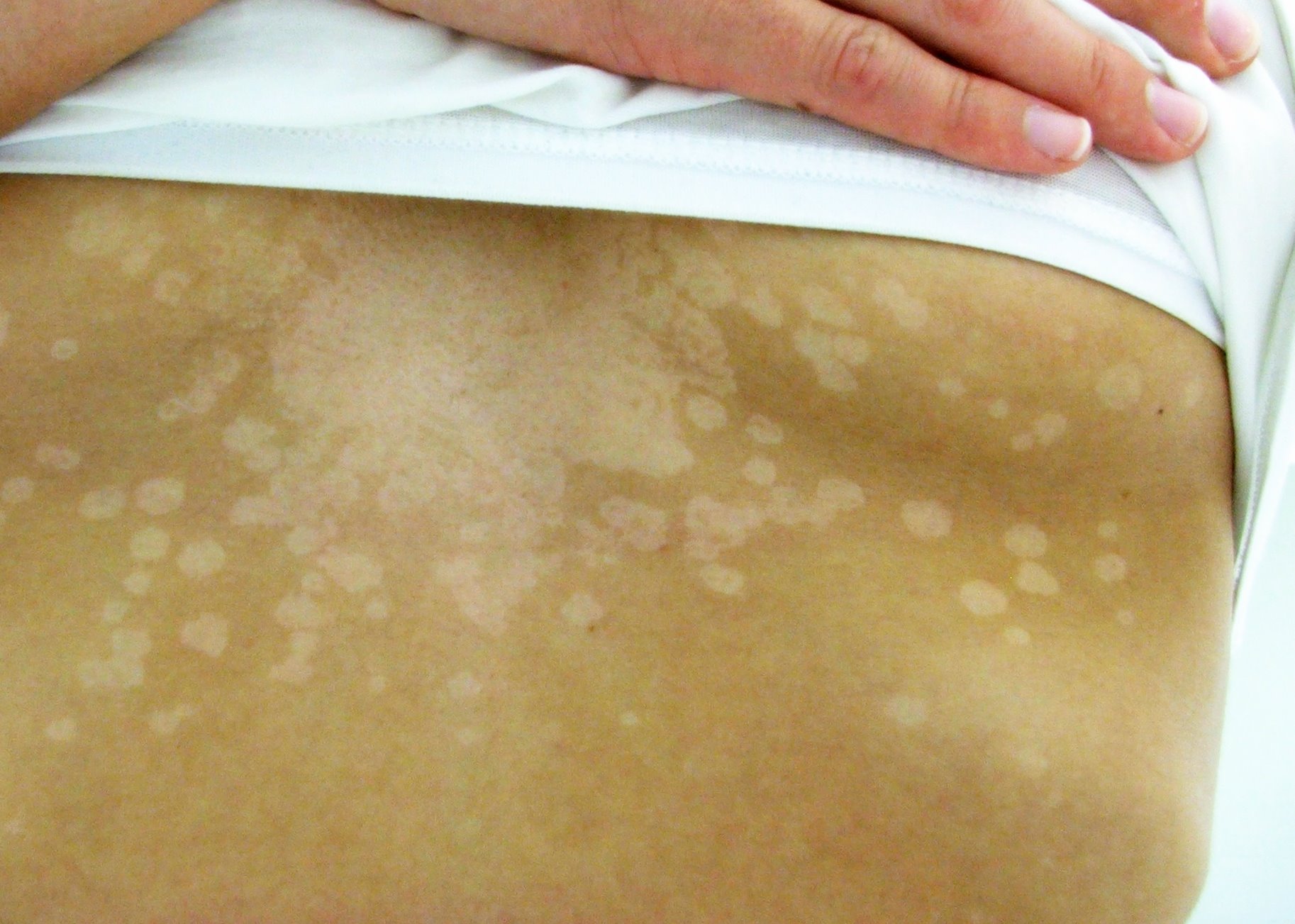 У некоторых людей, долгое время страдающих красным плоским лишаем полости рта, развивается рак полости рта. Но число этих людей очень небольшое (1–3 процента), и точная природа связи между этими заболеваниями до сих пор не установлена.
У некоторых людей, долгое время страдающих красным плоским лишаем полости рта, развивается рак полости рта. Но число этих людей очень небольшое (1–3 процента), и точная природа связи между этими заболеваниями до сих пор не установлена.
Так как причина развития красного плоского лишая полости рта не известна, предупредить это заболевание невозможно. Но чтобы снизить общий риск развития серьезного заболевания слизистой оболочки рта, вы должны:
- не курить;
- не злоупотреблять алкоголем;
- есть много свежих овощей и фруктов.
Вне зависимости от того, имеется ли у вас красный плоский лишай полости рта или нет, вы должны чистить зубы перед сном и как минимум еще один раз в течение дня зубной пастой с фтором. Вы также должны регулярно посещать стоматолога для проверки состояния зубов и десен. Это позволит своевременно обнаруживать любые изменения в слизистой оболочке полости рта.
Published:
Updated:
Author:
Дифференциальная диагностика псориаза и красного плоского лишая
15 июля 2020
Дифференциальная диагностика псориаза и красного плоского лишая играет важную роль в дерматологии. У этих двух заболеваний есть общие черты, но много и отличий. Сегодня расскажем о самых основных.
Что нужно знать о псориазе
Псориаз — это лишай. Несмотря на то, что в сознании многих лишай ассоциируется исключительно с чем-то заразным, псориаз имеет второе название «чешуйчатый лишай», хотя не представляет угрозы для окружающих. Болезнь часто рецидивирует, снижает качество жизни. Полностью избавиться от псориаза невозможно, но убрать неприятные симптомы можно с помощью мази и коррекции образа жизни.
Число больных псориазом ежегодно увеличивается. У чешуйчатого лишая есть несколько типичных симптомов:
- розовые выступающие над поверхностью кожи пятна, которые шелушатся;
- на этих пятнах есть белые чешуйки;
- псориатические бляшки имеют тенденцию к слиянию;
- зуд разной степени интенсивности — от легкого покалывания до желания расчесать кожу до крови;
- белые слоящиеся пятна на ногтях;
- сухость и шелушение.
Чаще всего псориаз появляется на локтях, коленях, на голове и в паху. Возникнуть впервые он может в любом возрасте, не редко первые симптомы отмечаются в пубертатном периоде и в возрасте от 20 до 30 лет. Ученые считают, что основная причина псориаза — аутоиммунный процесс, когда собственный иммунитет атакует клетки кожи и вызывает хроническое воспаление.
Как распознать красный плоский лишай
О том, что у человека именно этот тип лишая, могут говорить плоские папулы красного или пурпурного цвета. В самом начале заболевания папулы очень маленькие, они достигают размеров не более 2-4 мм, при этом их поверхность слегка блестит при смешанном свете. Чаще всего высыпания появляются на сгибательных участках рук и ног, на туловище, половых органах, в том числе и на слизистых, а также во рту. Как и при псориазе, больному нестерпимо хочется расчесать пораженные места.
В самом начале заболевания папулы очень маленькие, они достигают размеров не более 2-4 мм, при этом их поверхность слегка блестит при смешанном свете. Чаще всего высыпания появляются на сгибательных участках рук и ног, на туловище, половых органах, в том числе и на слизистых, а также во рту. Как и при псориазе, больному нестерпимо хочется расчесать пораженные места.
Считается, что КПЛ вызван также аутоиммунными факторами, как и псориаз. Триггером к появлению высыпаний могут быть самые разные факторы, например, гепатит С или прием некоторых препаратов.
Как понять, лишай или псориаз перед нами
Если резюмировать все вышесказанное, то можно выделить несколько похожих черт двух заболеваний:
- аутоиммунная природа;
- сыпь в виде папул;
- зуд;
- папулы красного цвета;
- часто поражаются сгибы рук и ног.
Возникает вопрос, как отличить псориаз от лишая. У болезней есть несколько отличий:
- псориатические бляшки шелушатся, на поверхности можно увидеть чешуйки, а при красном плоском лишае поверхность папул гладкая;
- псориаз не возникает на слизистых, а вот КПЛ часто поражает полость рта и слизистые поверхности гениталий;
- бляшки псориаза больше тех, что образуются при лишае;
- если красный плоский лишай поражает кожу головы, может возникнуть рубцовая алопеция.

Псориатическая триада
Во время осмотра, если перед врачом стоит задача подтвердить или опровергнуть псориаз, специалист оценивает наличие признаков псориатической триады:
- феномен стеаринового пятна — при соскабливании с поверхности пятна отделяются мягкие белесые чешуйки;
- феномен псориатической пленки — при соскабливании чешуек обнажается розовая гладкая поверхность бляшки;
- феномен точечного кровотечения — при полном соскабливании папул появляются мелкие капельки крови, напоминающие росу.
Так как лечение псориаза и КПЛ существенно отличается, важно обратиться к врачу при первых проявлениях, чтобы не терять времени и не усугублять положение.
15 июля 2020Автор статьи: врач-дерматолог Мак Владимир Федорович
эффективное лечение, симптомы и причины
Парапсориаз является относительно редким заболеванием.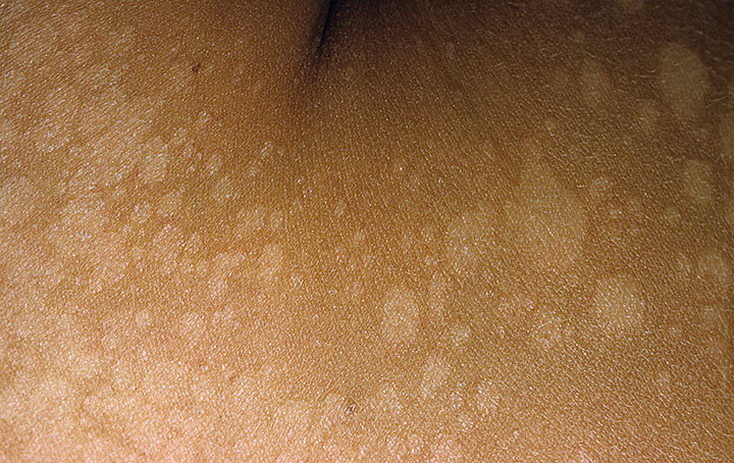 В статье мы расскажем о его формах, причинах и симптомах, а также о подходах к диагностике и лечению.
В статье мы расскажем о его формах, причинах и симптомах, а также о подходах к диагностике и лечению.
Парапсориаз объединяет группу хронических незаразных дерматозов неясного генеза, для которых характерны кожные высыпания, похожие на псориатические.
Причины и механизм развития парапсориаза малоизучены. Парапсориаз включает в себя красный плоский лишай, розовый лишай и «сухую» экзему. Все эти дерматозы похожи на псориаз, кроме таких его симптомов как:
-
эффект стеаринового пятна при попытке соскоблить чешуйки;
-
лакированная терминальная пленка;
-
точечное кровотечение по типу капель росы.
Несмотря на то, что парапсориаз считается редким заболеванием, в связи с ухудшением экологической обстановки и увеличением количества аллергий парапсориаз возникает все чаще и чаще.
Какие формы принимает?
Основные формы парапсориаза:
-
Каплевидный, или пятнистый;
-
Бляшечный, или болезнь Брока;
-
Лихеноидный.

В связи с тем, что заболевание мало изучено, на данный момент нет общепринятой классификации. Многие врачи рассматривают формы парапсориаза как отдельные заболевания.
Каплевидный парапсориаз
Или поверхностный инфекционно-аллергический васкулит (воспаление внутренней оболочки мелких сосудов). Он чаще развивается в весенне-осенний период вследствие перенесенной ангины, гриппа или пневмонии. Женщины подвержены заболеванию больше, чем мужчины. Различают хронический, наиболее частый, подострый и острый типы течения.
Заболевание проявляется мелкими плотными папулами (узелками) округлой формы с гладкой поверхностью, светло-розового, реже буровато-красного оттенка. Для высыпаний не характерно слияние.
Основная локализация — грудная клетка, внутренняя поверхность плеч и предплечий, спина, низ живота, внутренняя поверхность бедер, область крестца и подколенных ямок. В основании узелков наблюдается незначительная отечность (инфильтрат).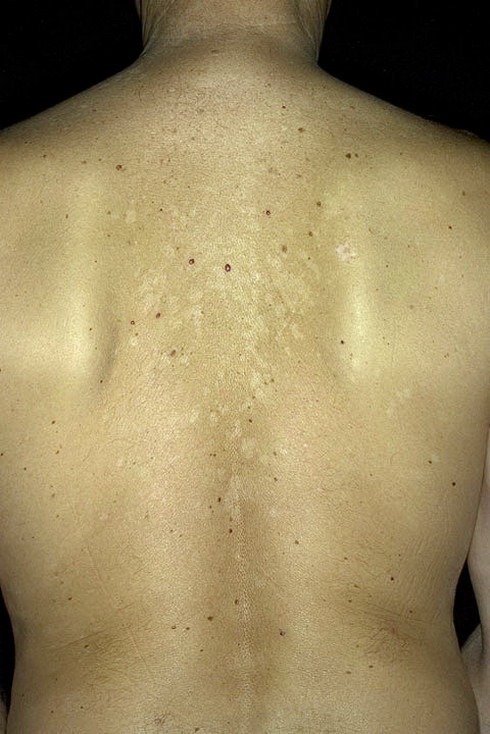 Зуд и болезненность отсутствуют.
Зуд и болезненность отсутствуют.
Параллельно с папулами иногда появляется ярко-красная сыпь, покрытая мелкими пластинчатыми чешуйками.
Эту разновидность заболевания также называют «парапсориаз пятнистый». Высыпания похожи на сыпь при вторичном сифилисе, поэтому здесь важна дифференциальная диагностика.
Хроническая форма
Высыпания проходят четыре стадии развития:
-
«Скрытое» шелушение: на поверхности папулы при поскабливании появляются мелкие чешуйки.
-
«Пурпура»: в результате расчесывания папулы начинают кровоточить по типу пурпуры.
-
«Коллодийная» пленка: возникает в период уменьшения выраженности симптомов — чешуйка расположена в центре папулы, немного отделяясь от нее по краям;
-
«Облатка»: чешуйка отделяется целиком, не повреждаясь.
Общая длительность этих стадий около 3-4 недель, после чего на коже остаются беловатые депигментированные пятна. Поражение слизистых оболочек отмечается редко.
Поражение слизистых оболочек отмечается редко.
Для хронической формы характерно длительное течение с обострениями в осенний и зимний период и ремиссиями в летнее время.
При правильно назначенной терапии и соблюдении пациентом всех рекомендаций лечащего врача обострения носят менее выраженный характер, а периоды ремиссии становятся более длительными.
Острый парапсориаз
Как правило, острый парапсориаз развивается внезапно, сопровождается повышением температуры, ухудшением самочувствия и иногда — увеличением периферических лимфатических узлов.
В период обострения преобладают кровянистые отечные папулы диаметром до 1 см. Они проходят те же стадии развития, что и при хроническом течении, отличие в том, что в центре папул отмечается некроз (омертвение ткани) и нагноение, папула становится пустулой, оставляя после себя рубчик.
Острый парапсориаз чаще сопровождается сыпью на слизистых полости рта, половых органов. На степень остроты процесса указывает преобладание того или иного типа сыпи:
-
везикулезный — пузырьки с прозрачной жидкостью;
-
атрофический — с тенденцией к обратному развитию элементов в течение короткого времени;
-
пурпурозный — преобладание кровянистых высыпаний отличает процесс с наиболее острым течением.

Заболевание может рецидивировать. На месте сыпи остаются участки депигментации или избыточной пигментации, а также рубчики.
Подострая форма
Симптоматика подострой формы сходна с симптомами хронического парапсориаза, их отличают элементы с повышенной кровоточивостью, а также мелкие папулезные высыпания на слизистых оболочках размером до 3 мм. Болезненные ощущения отсутствуют. На месте сыпи остаются гиперпигментированные и депигментированные участки.
Парапсориаз вариолиформный (оспоподобный) Габермана-Муха
Может возникать в любом возрасте, как у мужчин, так и у женщин.
В течение продромального периода отмечаются недомогание, слабость, повышение температуры тела, увеличение периферических лимфоузлов. Затем появляется распространенная симметричная сыпь, которая локализуется на груди, животе, конечностях, включая ладони и стопы, редко — на волосистой части головы. В этом ее сходство с ветряной оспой.
Высыпания не склонны к слиянию или группировке.
К папулам, размером до 5-8 мм, на разных стадиях развития присоединяются элементы с центральным некрозом. На поверхности папул могут появляться пустулы с гнойным и везикулы с кровянистым содержимым, которые, подсыхая, образуют корочки. На месте корочек остаются пигментированные пятна и рубцы, схожие с последствиями ветряной оспы.
Очень редко возможны белесые высыпания на языке, твердом небе и слизистой оболочке щек.
Острая фаза вариолиформного парапсориаза длится от 1 до 1,5 месяцев. Если высыпания не проходят в течение полугода, заболевание переходит в хроническую форму.
Бляшечный парапсориаз
У большинства пациентов с этим заболеванием есть патологии ЖКТ или мочеполовой сферы. Поэтому эффективное лечение сопутствующих нарушений и правильное питание способствуют уменьшению кожных проявлений.
Бляшечный парапсориаз проявляется единичными или множественными пятнами, которые в течение долгого времени (до нескольких лет) могут оставаться неизменными.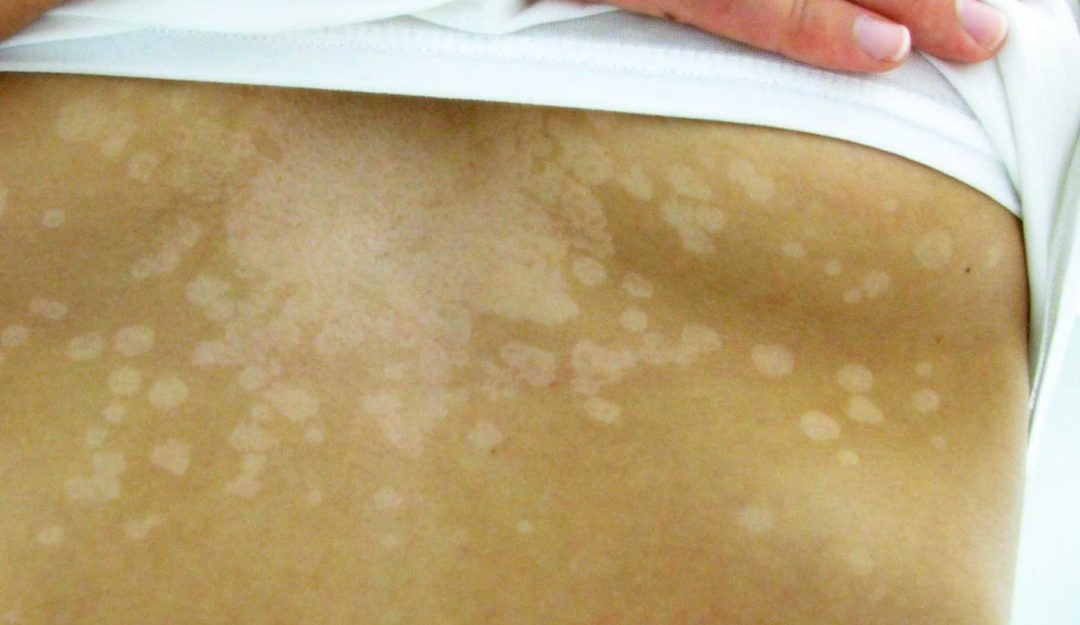
Существует две формы заболевания:
Бляшечный парапсориаз чаще встречается у мужчин среднего и пожилого возраста.
Крупнобляшечный парапсориаз
Очаги воспаления представляют собой очень тонкие бляшки или плоские пятна неправильной либо овальной формы. Высыпания не сопровождаются болевыми ощущениями, в ряде случаев отмечается незначительный зуд. Элементы сыпи имеют четкие границы, с течением времени не увеличиваются, но их количество возрастает.
Локализация — нижние отделы грудной клетки, бедра, сгибательные поверхности, участки тела, подверженные частому трению. Не исключено появление сыпи на коже молочных желез. Цвет высыпаний может быть красно-коричневым, беловато-розовым, сине-красным, бурым.
Для очагов свойственна атрофическая васкулярная пойкилодермия, которая характеризуется:
-
морщинистой поверхностью по типу смятой папиросной бумаги;
-
дисхромией в виде крапчатой пигментации;
-
телеангиоэктазиями.

Как правило, крупнобляшечный парапсориаз имеет хроническое течение (до нескольких десятков лет). Примерно в четверти случаев заболевание переходит в грибовидный микоз. При длительном течении происходит инфильтрация очага воспаления, появляются папулы, может появляться зуд.
Редкая форма крупнобляшечного парапсориаза — ретиформный, или сетчатый парапсориаз — характеризуется распространенными высыпаниями в виде папул или пятен с шелушащейся поверхностью. Почти все случаи сетчатой формы заканчиваются грибовидным микозом.
Мелкобляшечный парапсориаз
Проявляется гладкими, слегка шероховатыми или морщинистыми пятнами до 5 см в диаметре, желтовато-коричневого, желтовато-розоватого, красновато-синего или желтого цвета. Их форма может быть эллипсовидной удлиненной или по типу полос с заостренными концами.
При отсутствии корректного лечения или при раздражении кожи одеждой пятна начинают приобретать более сочную, яркую окраску. Элементы покрывают прозрачные тонкие чешуйки.
Высыпания локализуются преимущественно на груди параллельно расположению ребер, конечностях, в области грудных желез, крестца, по внутренней поверхности плеч и бедер.
Мелкобляшечный парапсориаз отличается хроническим течением.
Лихеноидный парапсориаз
Наиболее редкий из всех видов парапсориаза. Характеризуется высокой резистентностью к проводимому лечению.
Элементы сыпи включают плоские мелкие везикулы, папулы розового или буровато-красного цвета, покрытые в центре мелкими чешуйками, а также бляшки размером до 5 мм.
Со временем процесс распространяется на боковые поверхности грудной клетки, голову, лицо, конечности. На лице папулы часто располагаются группами, рассеянно или по типу полос, на ногах — склонны к слиянию. Папулы на губах имеют серовато-белую окраску и склонны к слиянию. На слизистых оболочках могут появляться отдельные элементы.
Высыпания находятся на разных стадиях развития, на их месте часто остаются очаги гипер- и гипопигментации и мелкие рубцы.
Причины парапсориаза
Многие вопросы, касающиеся причин развития парапсориаза, до конца не изучены. У больных с парапсориазом выявляются нарушения в виде снижения резистентности капилляров и повышения их проницаемости. Аналогичные нарушения выявляются при гриппе, ангине, менингококковом менингите, скарлатине, кори, ветряной оспе и многих других инфекционных заболеваниях.
Однако парапсориаз не заразное заболевание, поскольку в организме пациентов не диагностируется наличие возбудителей перечисленных выше инфекций.
Считается, что основная причина развития парапсориаза — это кожная воспалительная аутоиммунная реакция организма, вызванная антигенами в результате действия инфекционно-токсических агентов (вирусы острых инфекционных заболеваний, интоксикации различного характера, хронические очаги инфекции, аллергены и т. д.).
Вызвать воспалительную аутоиммунную реакцию могут соматические заболевания (хронические нарушения функции печени, желудка, кишечника), сезонные ОРВИ, избыточная инсоляция, эндокринологические нарушения и заболевания желез внутренней секреции и др.
Симптомы парапсориаза
Симптомы зависят от формы заболевания. Например, каплевидный парапсориаз может развиться в любое время года, протекать в нескольких формах – острой, хронической и подострой и не сопровождаться зудом или болевыми ощущениями.
При острой форме высыпания на коже появляются внезапно. Процесс начинается с небольшого пятна, в центре которого располагается покрытая чешуйками папула. Высыпания могут появляться на любых частях тела. Для парапсориаза характерна стадийность: сначала покраснение, затем папула, везикула и атрофические элементы сыпи. На последней стадии формируются рубцы и пигментные пятна.
Подострый парапсориаз имеет схожие с острой стадией симптомы, однако протекает на фоне более выраженного покраснения в очагах высыпаний. Сыпь локализуется преимущественно на руках и ногах.
Лихеноидный парапсориаз характеризуется сыпью округлой формы и имеет хроническое течение. Высыпания могут сливаться между собой, увеличивая очаги поражения.
Бляшечный парапсориаз проявляется в виде желтоватых пятен с ровными краями. Размер пятен — от 5 мм до 1,5 см. Обострение происходит в зимнее время.
Диагностика и лечение парапсориаза
Основной метод диагностики – клинический осмотр.
Дерматолог определяет характер высыпаний, их локализацию и форму, проводит дерматоскопию.
Дерматоскопия – осмотр кожи с помощью дерматоскопа, который благодаря многократному увеличению позволяет выявить мельчайшие подробности строения и формы сыпи и точно определить форму заболевания.
В качестве дополнительных методов может проводиться диагностика на выявление сопутствующих заболеваний.
Хронический парапсориаз трудно поддается лечению, поэтому важно соблюдать все рекомендации доктора. Это позволит достигнуть длительной ремиссии.
Основные принципы терапии парапсориаза
ПУВА-терапия – ультрафиолетовое воздействие, позволяющее замедлить рост папул и активировать размножение здоровых клеток.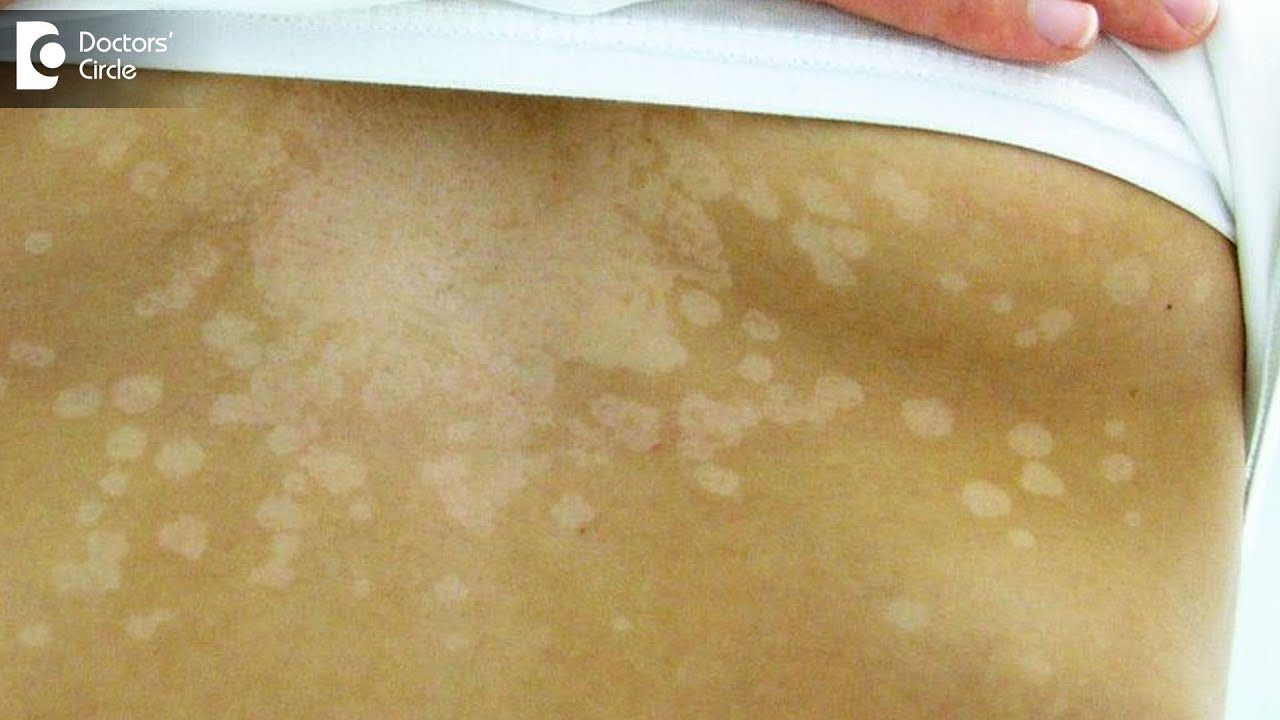 ПУВА-терапия обеспечивает противовоспалительный, иммуностимулирующий и антибактериальный эффект.
ПУВА-терапия обеспечивает противовоспалительный, иммуностимулирующий и антибактериальный эффект.
Лекарственное лечение заключается в антибактериальной терапии, приеме витаминных комплексов, противоаллергических препаратов, успокаивающих средств.
Тяжелые формы заболевания, например, крупнобляшечный парапсориаз, лечатся глюкокортикостероидами и цитостатиками.
Записаться на консультацию к дерматологам ЕМС можно по телефону +7 495 933 66 55.Методические и оценочные материалы специалитет лечебное дело
ПРАКТИЧЕСКИЕ ЗАНЯТИЯ
Тема: Осмотр больного. Исследование состояния здоровой кожи. Первичные и вторичные морфологические элементы сыпи. Принципы местного лечения кожных заболеваний
Цель занятия: научиться определять элементы кожных высыпаний, описывать локальный статус кожного больного.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Теоретический разбор темы
Вопросы для подготовки по теме:
1. Принципы комплексной терапии больных дерматозами.
2. Седативная и десенсибилизирующая терапия.
3. Дието-, витамино-гормонотерапия.
4. Общеукрепляющая и стимулирующая терапия.
5. Антибиотикотерапия.
6. Физио-и курортотерапия.
7. Принципы местного лечения в дерматологии.
8. Формы лекарственных препаратов для наружного применения.
9. Характер действия местных средств.
10 Первичные морфологические элементы
11. Вторичные морфологические элементы
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Псориаз. Этиология, патогенез. Клинические разновидности и течение. Дифференциальная диагностика. Лечение. Красный плоский лишай. Патогенез. Клиника и течение заболеваний на коже и слизисты оболочках. Патоморфология. Дифференциальный диагноз, лечение.
Цель занятия: изучить этиологию, патогенез клинические варианты течения и методы лечения псориаза и красного плоского лишая.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Дифференциальная диагностика псориаза, красного плоского лишая, папулезного сифилида
Признаки | Псориаз | Красный плоский лишай | Папулезный сифилид |
Форма элементов Цвет
Консистенция Склонность к пери-ферическому росту
Шелушение
Излюбленная локализация
Длительность высыпаний
Дополнительные симптомы для диагностики | круглая, овальная ярко-красный
мягкая имеется
в центре или сплошное
разгибательные по-верхности, волосис-тая часть головы
месяцы, годы
триада Ауспитца, симптом Кебнера | полигональная ливидный
мягкая нет
отсутствует
сгибательные повер-хности, слизистая рта и гениталий
месяцы
симптом Кебнера, сетка Уикхема | круглая медно-красный, ветчино-красный плотно-эластическая нет
по периферии (воротничок Биета)
любая
1,5-2 месяца
симптом Ядассона, положительные серо-реакции на сифилис |
Вопросы для подготовки по теме:
1. Наиболее частые причины способствующие возникновению псориаза и красного плоского лишая.
Наиболее частые причины способствующие возникновению псориаза и красного плоского лишая.
2. Типичная локализация псориаза.
3. Разновидности псориаза.
4. Типичная локализация красного плоского лишая.
5. Разновидности красного плоского лишая.
6. Характер течения псориаза.
7. Характер течения красного плоского лишая.
8. Методика лечения псориаза в соответствии со стадией течения.
9. Методика лечения красного плоского лишая в соответствии со стадией течения.
10. Методы профилактики псориаза и красного плоского лишая.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Дерматиты простые и аллергические. Дифференциальный диагноз. Клинические особенности, лечение и профилактика. Токсикодермия. Синдром Лайелла. Лечение и профилактика различных форм токсикодермий. Экзема. Патогенез. Гистопатология. Классификация. Варианты клинического течения. Дифференциальный диагноз. Лечение. Профилактика обострения. дерматологических рецепторов.
Цель занятия: научить студентов диагностировать дерматиты, токсикодермию, экзему и определять тактику врача по назначению терапии и определению мер профилактики у больных с этими кожными болезнями.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Инструкция для самостоятельной работы обучающихся
Дифференциальная диагностика простого и аллергического дерматитов:
Контактный дерматит | Аллергический дерматит |
1. | 1. Возникает при воздействии на кожу какого-либо факультативного, часто неизвестного раздражителя |
2. Повышенная чувствительность (сенсибилизация) не развиваются
| 2. Клиническая картина не развивается сразу после воздействия раздражителя, а через определенный промежуток времени, необходимый для развития сенсибилизации |
3. Клиническая картина развивается сразу после воздействия раздражителя | 3. Развитие повышенной чувствительности –необходимое условие для развития аллергического дерматита |
4. Локализуется преимущественно на открытых участках кожного покрова там, где действовал экзогенный раздражитель | 4.Локализуется не только на месте действия экзогенного раздражителя, но и на других участках кожи. |
5.Клиническая картина отличается мономорфизмом | 5. Клиническая картина отличается моно или полиморфизмом |
6. Очаг поражения, как правило, сплошной | 6. Очаг поражения, как правило, не сплошной |
7. Воспалительная реакция не имеет тенденции распространяться на соседние участки кожи и повторяет очертания раздражителя | 7. Воспалительная реакция имеет тенденцию распространяться на соседние участки кожи |
8. Мокнутие вследствие наличия «серозных колодцев» не наблюдается | 8. Мокнутие вследствие наличия «серозных колодцев» не наблюдается |
9. Аллергические высыпания отсутствуют | 9. Аллергические высыпания наблюдаются |
10. | 10.Течение продолжительное, рецидивы бывают, если не выявлен причинный фактор |
11.Исчезает при устранении причинного фактора | 11.Медленно исчезает при устранении причинного фактора при адекватном лечении |
Вопросы для подготовки по теме:
1. Определение экземы.
2. Причины и патогенез различных экзем.
3. Классификация и клинические проявления экзем.
4. Стадии, клинические формы и течение экзем.
5. Отличие экземы от аллергического дерматита.
6. Отличительные признаки экзем от сходных болезней кожи.
7. Механизм действия лекарственных форм при наружной терапии.
8. Лечение и профилактика экзем.
9.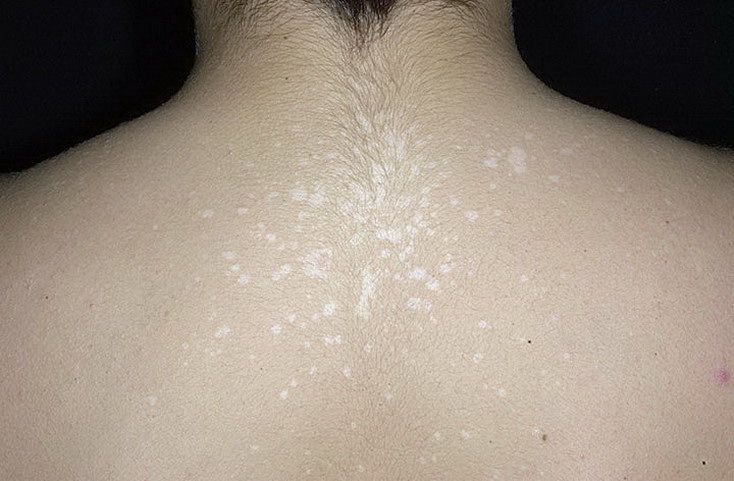 Определение диагноза дерматита, токсидермии.
Определение диагноза дерматита, токсидермии.
10. Классификация дерматитов.
11. Простые артифициальные дерматиты, факторы, вызывающие их. Профилактика простых дерматитов, их лечение.
12. Аллергические дерматиты, патогенез, клиника, лечение.
13. Токсидермии, этиология и патогенез, клиника, лечение.
14. Полиморфная экссудативная эритема, синдром Стивенса-Джонсона, синдром Лайелла, Этиопатогенез. Клиника, лечение, профилактика.
Ситуационные задачи
Задача №1
На прием к врачу обратилась больная, 35 лет с жалобами на высыпания и зуд кожи кистей. Из анамнеза стало известно, что высыпания появлялись неоднократно в течение года после стирки стиральным порошком «Лоск». При осмотре: на коже кистей имеется выраженная эритема, отечность, множество узелков и пузырьков, эрозии, мокнутие.
О каком заболевании можно думать?
Какое лечение должно быть проведено больной?
Как можно предупредить возникновение аналогичного поражения кожи?
Задача №2
На прием к участковому врачу обратился пациент 40 лет с жалобами на недомогание, сыпь по кожному покрову, сопровождающуюся зудом. Высыпания на коже появились 2 дня назад и постепенно увеличиваются как в размере, так и в количестве.
Высыпания на коже появились 2 дня назад и постепенно увеличиваются как в размере, так и в количестве.
Можно ли поставить диагноз? Какова ваша дальнейшая тактика?
Из анамнеза удалось выяснить, что несколько дней назад по поводу головной боли и чувства першения в горле больной начал принимать сульфодиметоксин. Осмотр больного показал отсутствие патологии со стороны легких, ЖКТ и сердечно-сосудистой системы, температура тела 36,9° С. При осмотре: на коже туловища и конечностей имеется обильная полиморфная сыпь, состоящая из пятен, местами сливающихся между собой, розового цвета, размером до 1-2 см в диаметре, с нечеткими границами. Часть пятен отечна, с небольшим фиолетовым оттенком. Также выявляются папулезная сыпь размером до 2 мм в диаметре, ярко розового цвета. При серологическом исследовании крови: КСР – отрицательные.
Можно ли сейчас, с учетом анамнеза и осмотра больного поставить диагноз?
Какое необходимо провести лечение и какие дать рекомендации больному для профилактики рецидива заболевания?
Задача №3
Мальчик 6 лет обратился к дерматологу с жалобами на высыпания на ушных раковинах, лице, пальцах рук, сопровождающиеся зудом, жжением, слабой болезненностью. Высыпания появились 1 неделю назад.
Высыпания появились 1 неделю назад.
При осмотре: на открытых участках тела – лице, ушных раковинах, кистях имеется нерезко ограниченная отечность плотноватой консистенции, цианотично-красного цвета, при пальпации пораженных участков – легкая болезненность.
Какие дополнительные вопросы необходимо задать больному?
С какими диагнозами необходимо дифференцировать? Лечебные и профилактические мероприятия.
Задача №4
Ребенок 10-дневного возраста получает профилактического лечение антибиотиком пенициллинового ряда по поводу сифилиса. На коже появилась обильная диссеминированная папулезная сыпь розового цвета. Ребенок беспокойный, плохо спит, ест. Поднялась температура тела до 38° С. Диагноз заболевания? Лечебные мероприятия?
Задача №5
Девочка 4 лет получала лечение по поводу чесотки 10% бензил0бензоатом в течение 7 дней, после чего усилился зуд, появилось жжение кожи. Весь кожный покров диффузно покраснел, стал шелушиться.
О каком осложнении лечения можно подумать? Какая дальнейшая тактика ведения данного больного?
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Курация стационарных больных. Разбор историй болезни курированных больных. Критический анализ данных анамнеза болезни и жизни. Данные специального статуса. Обоснование поставленного диагноза и назначенного лечения.
Обоснование поставленного диагноза и назначенного лечения.
Инструкция по написанию истории болезни
- Паспортная часть
- Жалобы
- Анамнез заболевания
- Анамнез жизни
- Данные объективного обследования
- Локальный статус
- Предварительный диагноз и его обоснование
- План дополнительных методов обследования
- Данные дополнительного обследования
- Дифференциальный диагноз
- Клинический диагноз и его обоснование
- Лечение данной патологии
- Лечение данного больного
- Список использованной литературы
В паспортные данные следует включать следующие разделы:
ФИО
Дата и время поступления
Дата выписки
Пол
Возраст
Профессия и место работы
Место жительства
Жалобы больного на момент поступления в стационар включают основные, связанные с данным заболеванием и второстепенные, связанные с сопутствующей патологией. Кроме того необходимо учитывать и указывать их полную и развернутую характеристику.
Кроме того необходимо учитывать и указывать их полную и развернутую характеристику.
В хронологическом порядке излагается начало заболевания, обстоятельства при которых оно возникло, симптомы проявления болезни и их динамика. Кроме того, необходимо уточнить изменение характера жалоб за прошедший период, отметить первое обращение за медицинской помощью, проведенное лечение и его эффективность.
При описании основных симптомов должны быть указаны: их локализация, качественные характеристики (начало, длительность, частота), обстоятельства возникновения, усиливающие или облегчающие факторы, сопутствующие проявления.
Излагается по следующей схеме:
Общие биографические данные по периодам жизни (младенчество, детство, зрелый возраст).
Перенесенные ранее заболевания: детские болезни (перенесенные инфекции), болезни взрослого периода, включая: нервные, психические, острозаразные. Обязательно следует отметить, были или нет: туберкулез, венерические заболевания, гепатит, онкологическая патология, ВИЧ, сахарный диабет.
Указать предшествующие операции и травмы.
Для женщин обязателен гинекологический анамнез (количество беременностей, родов, менструальный цикл, его регулярность, время последней менструации, время наступления менопаузы).
Аллергологический анамнез (переносимость лекарственных препаратов, если есть то проявления аллергии, с обязательным перечислением препаратов).
Гемотрансфузионный анамнез (были или нет переливания крови, когда, по какому поводу).
Семейный анамнез
Условия быта и труда
Вредные привычки (курение, прием алкоголя, наркотиков)
Наследственность.
Общие данные включают: общее состояние, положение и двигательную активность больного, телосложение, массу тела, рост, степень половой зрелости, температуру, состояние кожи и видимых слизистых, подкожной клетчатки. Пальпацию лимфоузлов (подчелюстные, шейные, надключичные, подмышечные, паховые), состояние мышечной, костно-суставной системы, включая сколиоз.
Психический статус: (сознание, интеллект, настроение, речь).
Нервный статус поверхностные, глубокие рефлексы, дермографизм, мышечный тонус, нистагм поза Ромберга.
Эндокринная система: осмотр и пальпацию щитовидной, молочных желез.
Органы дыхания: частота ритмичность, глубина дыхательных движений, форма грудной клетки, пальпация, перкуссия и аускультация.
Сердечно-сосудистая система: ЧСС, пульс, его ритм, АД, пальпация, перкуссия и аускультация сердца, пульс, давление, пульсация и аускультация периферических сосудов.
Органы пищеварения: полость рта и глотка, зубы, язык, зев, миндалины, осмотр, пальпация, перкуссия и аускультация брюшной полости, исследование прямой кишки, паховых областей (грыжа), физиологические отправления.
Мочеполовые органы: пальпация почек, мочеиспускание.
Описание локального статуса должно включать локализацию, распространенность процесса, первичные и вторичные морфологические элементы с подробным описанием характеристик (размер, форма, границы, цвет. Плотность, слияние ит. д.)
д.)
На основании данных полученных при сборе анамнеза, при осмотре и клиническом обследовании больного вы должны сформулировать предварительный диагноз. Диагноз формулируется по единым правилам и включает основное заболевание, его осложнение и сопутствующее заболевание. Допускается написание обобщенного диагноза (Например: Гастродуоденальное кровотечение). Необходимо обратить внимание, что предварительный и клинический диагнозы могут не совпадать.
Необходимо указать все методы исследования, которые вы считаете необходимыми для подтверждения или опровержения вашего предварительного диагноза, при этом обязательно указывается цель каждого исследования.
Для дифференциальной диагностики выберете не менее 2 заболеваний, при которых могут наблюдаться подобные патологические симптомы. При этом необходимо помнить, что ряд заболеваний могут протекать атипично и соответственно требовать определенных диагностических мероприятий для подтверждения или исключения данного заболевания.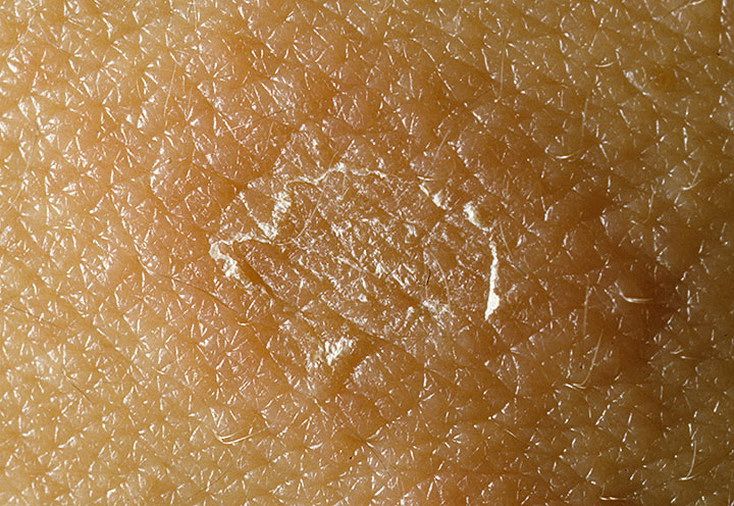 Попытайтесь сформулировать жалобы, данные анамнеза или симптомы, не вписывающиеся в клиническую картину установленного вами заболевания, и приведите необходимые методы обследования, способствующие разрешению возникших диагностических вопросов.
Попытайтесь сформулировать жалобы, данные анамнеза или симптомы, не вписывающиеся в клиническую картину установленного вами заболевания, и приведите необходимые методы обследования, способствующие разрешению возникших диагностических вопросов.
На основании жалоб больного, анамнеза заболевания, анамнеза жизни, общего и локального статуса, методов дополнительных обследований и лабораторных данных следует сформулировать клинический диагноз и обосновать его.
Обосновывать следует полный клинический диагноз, то есть не только основное заболевание, но и его стадию, степень и осложнения.
В данном разделе описываются современные подходы к лечению данного заболевания. Указывается тактика ведения больного. При этом необходимо привести возможные консервативные мероприятия с описанием групп препаратов. Показания и варианты оперативных вмешательств, послеоперационное ведение больных.
Список использованной литературы
Должен включать дополнительные источники, которые были использованы для написания истории болезни.
Тема: Атопический дерматит. Этиология, патогенез, клинические особенности. Лечение, диспансеризация, Крапивница, почесухи, кожный зуд. Причинные факторы. Патогенез. Роль изменения реактивности организма. Классификация. Клинические разновидности. Гистопатология. Принципы лечения. Профилактика.
Цель занятия: научить студентов диагностировать диффузный нейродермит, ограниченный нейродермит, крапивницу, составлять схему индивидуальной программы лечения этих заболеваний.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Функциональное значение кожи.
2. Этиологические и патогенетические факторы в развитии нейродерматозов.
3. Разновидности нейродермитов.
4. Наиболее характерная локализация высыпаний при нейродермите.
5. Морфологические элементы при нейродермите и крапивнице.
Морфологические элементы при нейродермите и крапивнице.
6. Методы общей терапии.
7. Методы местной терапии.
8. Методы профилактики рецидивов
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Пиодермии. Этиология. Патогенез. Клиника. Классификация. Дифференциальный диагноз стафило-и стрептодермий. . Лечение. Профилактика. Чесотка. Возбудитель. Эпидемиология. Клиника. Осложнения. Профилактика. Лечение. Педикулез. Эпидемиология. Клиника. Лечение. Профилатика.
. Лечение. Профилактика. Чесотка. Возбудитель. Эпидемиология. Клиника. Осложнения. Профилактика. Лечение. Педикулез. Эпидемиология. Клиника. Лечение. Профилатика.
Цель занятия: изучение клинических особенностей, дифференциальной диагностики, методов лечения и профилактики гнойничковых и паразитарных заболеваний кожи.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Заболевания кожи, вызываемые стафилококком: остиофолликулит, фолликулит, стафилококковый сикоз, фурункул, фурункулез, карбункул, гидраденит, пузырчатка новорожденных, акне.
2. Заболевания кожи, вызываемые стрептококками: импетиго стрептококковые и его разновидности – буллезная, околоногтевой панариций, заеда, шанкриформная стрептодермия; сифилоподобная папулезное импетиго, сухая стрептодермия, стрептококковая опрелость; эктима вульгарная, проникающая.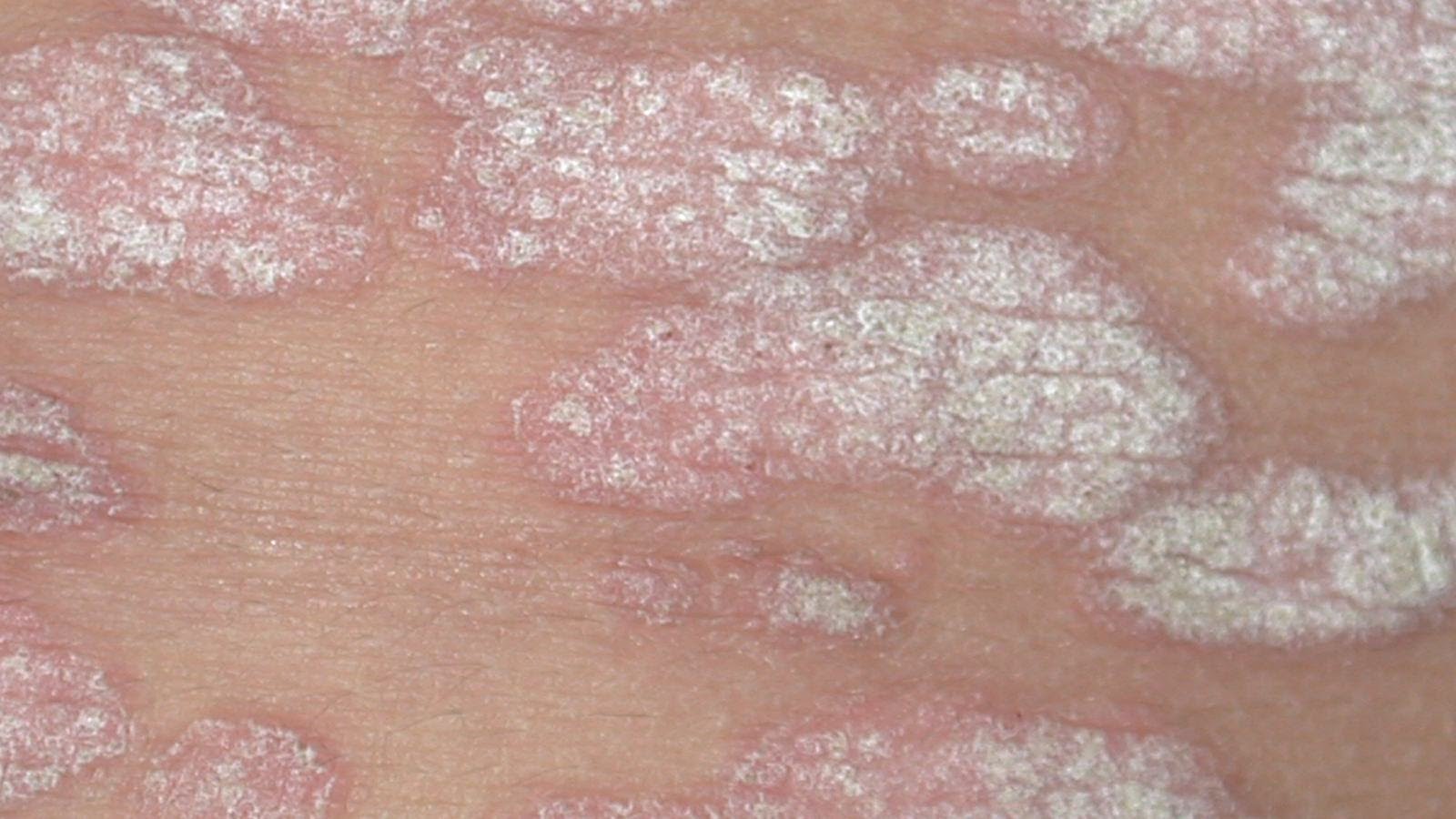
3. Смешанные стрептостафилококковые поражения кожи: импетиго вульгарное, диффузная стрепто-стафилодермия.
4. Атипические формы пиодермитов: хроническая язвенная пиодермия, вегетирующая пиодермия, ботриомикома.
5. Пиоаллергиды.
6. отличительные признаки пиодермиотов от паразитарного сикоза, пустулезного сифилиса, сифилитической эктимы, буллезных токсидермий, сифилитической пузырчатки, кандидозных поражений кожи, глубоких микозов.
7. Принципы общей и наружной терапии больных пиодермиями.
8. Методы общего лечения больных пиодермиями (иммунопрепараты, антибиотики, сульфаниламиды, витамины и др.)
9. Наружное лечение пиодермий.
10. Профилактика пиодермий на промышленных предприятиях, в родильных домах и детских коллективах.
11. Морфологические и биологические свойства чесоточного клеща.
12. Основные клинические признаки неосложненной и осложненной чесотки.
13. Разновидности и симптомы вшивости.
14. Лечение, борьба с чесоткой и вшивостью в коллективах, дезинфекционные мероприятия, контакты и т.д.
Лечение, борьба с чесоткой и вшивостью в коллективах, дезинфекционные мероприятия, контакты и т.д.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Простой пузырьковый лишай, опоясывающий лишай. Их этиология, патогенез, дифференциальный диагноз, осложнения, лечение. Бородавки, остроконечные кондиломы, контагиозный моллюск. Клиника, лечение, профилактика.. Экссудативная и узловатая эритемы, розовый лишай. Их патогенез, клинические разновидности, особенности течения. Дифференциальный диагноз. Лечение. Профилактика рецидивов при эритемах.
Клиника, лечение, профилактика.. Экссудативная и узловатая эритемы, розовый лишай. Их патогенез, клинические разновидности, особенности течения. Дифференциальный диагноз. Лечение. Профилактика рецидивов при эритемах.
Цель занятия: научить студентов диагностировать микозы стоп и онихомикозы, проводить дифференциальный диагноз, определять тактику лечения больных микозами, наметить комплекс профилактических мероприятий.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Как ставится диагноз грибкового заболевания.
2. Методы учета и контроля при грибковых заболеваниях (план мероприятий).
3. Клиническая характеристика различных микозов стоп.
4. Клиническая картина руброфитии.
5. Клинические проявления и течение онихомикозов.
6. Микиды. Роль микотической аллергии и нарушение общего состояния организма больного в патогенезе микозов стоп.
7. Лечение больных микозами стоп (дисгидратической, интертригинозной, сквамозно-гиперкератотической).
8. Лечение больных руброфитией.
9. Эпидемиология и профилактика микозов стоп.
10. Клиническая характеристика кандидозов.
11. Патогенез кандидозов. Лечение и профилактика.
12. Методы профилактики грибковых болезней.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Простой пузырьковый лишай, опоясывающий лишай. Их этиология, патогенез, дифференциальный диагноз, осложнения, лечение. Бородавки, остроконечные кондиломы, контагиозный моллюск. Клиника, лечение, профилактика. Экссудативная и узловатая эритемы, розовый лишай. Их патогенез, клинические разновидности, особенности течения. Дифференциальный диагноз. Лечение. Профилактика рецидивов при эритемах.
Цель занятия: изучить этиологию, патогенез, клинические проявления, эпидемиологическое значение вирусных болезней кожи и слизистых оболочек. Этиологию, клинические проявления, патогенез и предрасполагающие факторы инфекционных эритем.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Этиология и эпидемиология герпетической инфекции.
2. Клинические проявления герпетической инфекции при первом и втором типах.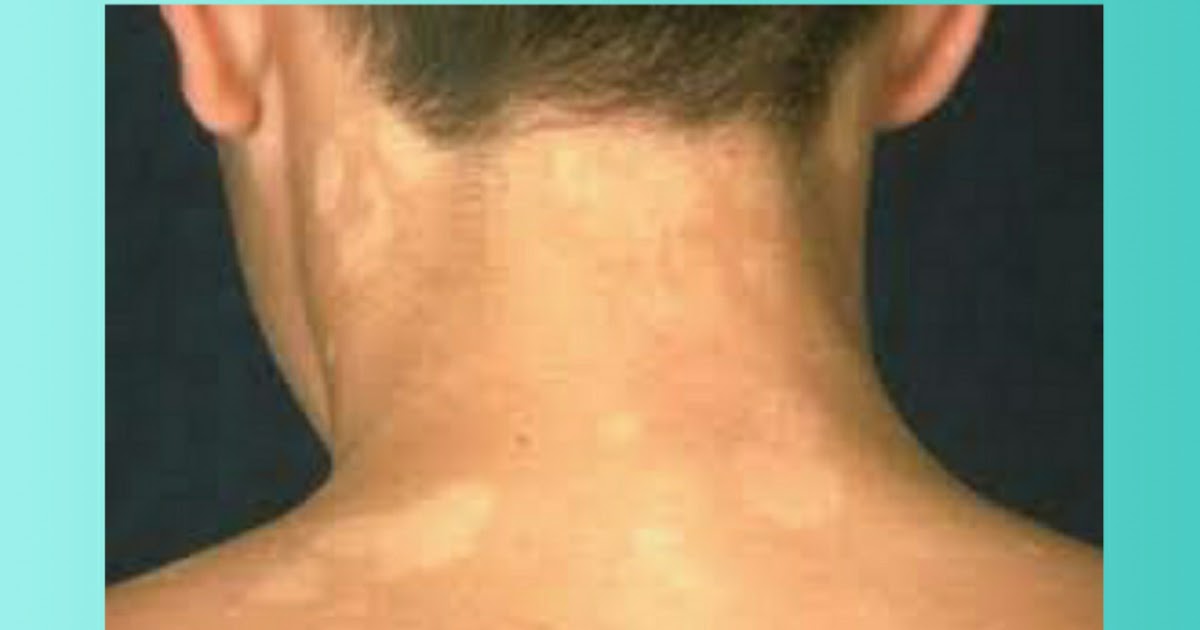
3. Методика лечения и профилактика герпетической инфекции.
4. Этиология и эпидемиология бородавок, контагиозных моллюсков.
5. Разновидности бородавок и их клинические проявления.
6. Клинические проявления контагиозного моллюска.
7. Методы лечения и профилактики контагиозного моллюска.
8. Этиология и эпидемиология инфекционных эритем.
9. Разновидности инфекционных эритем, клинические проявления (многоформная экссудативная и узловатая эритемы).
10. Лечение и профилактика инфекционных эритем.
11. Этиология и эпидемиология розового лишая.
12. Характеристика клинических проявлений розового лишая.
13. Лечение и профилактика розового лишая Жибера.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Сифилис I. Бледная трепонема. Пути распространения инфекции. Инкубационный период. Симптомы I сифилиса. Классификация. Методы диагностики.
Бледная трепонема. Пути распространения инфекции. Инкубационный период. Симптомы I сифилиса. Классификация. Методы диагностики.
Цель занятия: научить студентов клинически распознавать первичный сифилис, определять круг необходимых исследований и приемов для подтверждения диагноза, уметь проводить дифференциально-диагностический поиск, изучить организационно-профилактические мероприятия, необходимые для предупреждения распространения инфекции.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Инкубационный период. Причины, влияющие на его продолжительность.
2. Первичный период сифилиса Продолжительность, клинические проявления.
3. Клиническая характеристика типичного твердого шанкра, его разновидностей, атипичных форм и осложнений.
4. Особенности клинической картины твердого шанкра в области губ, языка, десен, миндалин, переходных складок слизистой оболочки рта.
5. Дифференциальная диагностика.
6. Гистопатология твердого шанкра.
7. Клинические особенности регионарного лимфаденита и лимфангоита.
8. Серологические реакции в первичном периоде.
9. Полиаденит.
10. Продромальные явления.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19
Тема: Сифилис II. Продолжительность. Особенности течения и их объяснение. Вторичный свежий и вторичный рецидивный сифилис, их дифференциальный диагноз. Разновидности сифилидов и их симптоматика. Иммунологические реакции.
Продолжительность. Особенности течения и их объяснение. Вторичный свежий и вторичный рецидивный сифилис, их дифференциальный диагноз. Разновидности сифилидов и их симптоматика. Иммунологические реакции.
Цель занятия: научить студентов диагностировать вторичный свежий и рецедивный сифилис по клиническим проявлениям и данным лабораторных исследований, проводить дифференциальный диагноз, знать основные организационно-профилактические мероприятия при этом заболевании.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
1. Теоретический разбор темы
Вопросы для подготовки по теме:
1. Общие клинические симптомы, характерные для сифилидов вторичного периода сифилиса.
2. Клиническая характеристика и разновидности розеолезных сифилидов.
3. Клиническая характеристика и разновидности папулезных сифилидов.
4. Клиническая характеристика и разновидности пустулезных сифилидов.
5. Отличительные признаки вторичного свежего сифилиса от вторичного рецидивного.
6. Отличие сыпей вторичного свежего периода сифилиса от токсидермии, разноцветного лишая, краснухи, кори, розового лишая и др.заболеваний.
7. Иммунитет и аллергия при вторичном сифилисе.
8.Клиническая характеристика и разновидности сифилитической алопеции.
9. Клиническая характеристика и разновидности сифилитической лейкодермы.
10. Критерии диагностики скрытого раннего сифилиса.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Сифилис III. Продолжительность. Особенности течения и классификация. Клиническая и гистологическая характеристика сифилидов. Иммунология. Врожденный сифилис. Классификация. Особенности течения и клиника каждого периода. Серодиагностика.
Цель занятия: научить студентов диагностировать третичный и врожденный сифилис, умению определять тактику врача недерматовенеролога при различных формах заболеваний, а также основным дифференциально-диагностическим приемам и организационно-профилактическим мероприятиям, необходимым при выявлении третичного или врожденного сифилиса. Научить студентов на основе знаний анатомии, физиологии, микробиологии и общих методов клинического обследования больного диагностировать инфекции, передающиеся половым путем, наметить необходимые исследования для подтверждения диагноза и провести дифференциальный диагноз. Студент должен знать организационно-профилактические мероприятия, проводимые при выявлении больного, а также знать методы терапии этих заболеваний.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Сроки и условия возникновения сифилидов третичного периода.
2. Патогистологические и клинические особенности третичного периода.
3. Разновидности, клинические проявления и течение поражений кожи и слизистых при третичном периоде сифилиса.
4. Клиническая картина поражений внутренних органов, костной, сердечно-сосудистой и нервной систем при третичном сифилисе.
5. Отличительные черты третичного сифилиса от доброкачественных и злокачественных новообразований, индуративной эритемы Базена, варикозных язв, туберкулезной волчанки, скрофулодермы, глубоких микозов.
6. Общие принципы лечения больных сифилисом.
7. Характеристика специфических противосифилитических препаратов, методики их применения и дозировка.
8. Схемы лечения взрослых, больных разными формами сифилиса, детей и беременных.
Схемы лечения взрослых, больных разными формами сифилиса, детей и беременных.
9. Профилактическое лечение детей и превентивное лечение взрослых.
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
Тема: Понятие о гонорейной, трихомонадной, хламидийной инфекции мочеполовых органов. Классификация. Методы диагностики, лечения, критерии излеченности.
Цель занятия: научить студентов на основе знаний анатомии, физиологии, микробиологии и общих методов клинического обследования больного диагностировать инфекции, передающиеся половым путем, наметить необходимые исследования для подтверждения диагноза и провести дифференциальный диагноз с гонореей и различными негонококковыми уретритами. Студент должен знать организационно-профилактические мероприятия, проводимые при выявлении больного, а также знать методы терапии этих заболеваний.
Учебная карта
- Теоретический разбор темы
- Практическая подготовка
- Теоретический разбор темы
Вопросы для подготовки по теме:
1. Биоморфологические свойства ИППП.
2. Классификация инфекций, передаваемых половым путем.
3.Клиническая классификация уретритов (острота воспалительного процесса, длительность течения).
4. Методы этиологической диагностики.
5. Методы топической диагностики.
Методы топической диагностики.
6. Методы провокации.
7. Осложнения уретритов и их последствия.
8. Принципы общей и местной терапии мочеполовых инфекций и их осложнений.
9. Критерии излеченности мочеполовых инфекций.
10. Индивидуальная и общественная профилактика инфекций, передаваемых половым путем.
11. Лекарственные препараты, применяемые для различных ИППП
2. Практическая подготовка
Работа в условиях поликлиники и стационара с врачом-дерматовенерологом, которая включает:
— миникурацию пациентов дерматовенерологического профиля
— изучение и заполнение документов, регламентирующих деятельность врача-дерматовенеролога
— участие во врачебных обходах пациентов дерматовенерологического профиля
— работу с диспансерными группами больных дерматовенерологического профиля
— работу совместно с врачом в процедурном и мазевом кабинетах
-проведение профилактических и разъяснительных мероприятий с населением по вопросам, связанным с новой коронавирусной инфекцией COVID-19.
САМОСТОЯТЕЛЬНАЯ ВНЕАУДИТОРНАЯ РАБОТА
Тема: Лепра. Возбудитель, патогенез. Клинические разновидности. Принципы диагностики и лечения.
Вопросы по теме для самостоятельного изучения:
1.Возбудитель лепры. Этиология, патогенез и классификация.
2.Клинические формы лепры.
3.Лепроматозный тип лепры. Клиника. Морфология элементов.
4.Туберкулоидный тип лепры. Клиника. Морфология элементов.
5. Недифференциированный тип лепры. Клиника. Морфология элементов.
6. Дифференциальная диагностика.
7. Диагностика.Морфологические проявления болезни на кожных покровах. Реакция организма на лепромин (лепроминовая реакция, проба Митсуда). Ранняя и поздняя положительная реакция.
8. Профилактика.
9. Симптом «Львиной морды». («морда льва» — facies leonina).
10. Лечение. Общие принципы лечения больных лепрой.
11. Схемы лечения взрослых, больных разными формами лепры.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: Неотложные состояния в дерматологии.
Вопросы по теме для самостоятельного изучения:
1. Анафилактический шок. Этиология и патогенез.
2. Основные клинические проявления анафилактического шока, степени тяжести.
3. Лечение: немедленная и отсроченная терапия. Профилактика анафилактического шока.
4. Острые токсидермии. Этиология и патогенез.
5.Типы аллергических реакций: анафилактоидный, цитотоксический, иммунокомплексный и клеточный. Неиммунные механизмы развития острой лекарственной токсидермии.
Неиммунные механизмы развития острой лекарственной токсидермии.
6.Клиника лекарственных токсидермий. Лечение и профилактика (индивидуальная и общественная).
7. Токсические аутоиммунные реакции кожи: синдром Стивенса-Джонсона, синдром Лайелла. Этиопатогенез.
8. Токсические аутоиммунные реакции кожи: синдром Стивенса-Джонсона, синдром Лайелла. Клиническая картина.
9. Токсические аутоиммунные реакции кожи: синдром Стивенса-Джонсона, синдром Лайелла. Диагностика. Лечение. Профилактика.
10. Герпес новорожденных. Этиология и патогенез. Клиническая картина. Диагностика. Лечение. Профилактика.
11. Гангренозная пиодермия. Этиология, патогенез. Клиническая картина. Диагностика. Лечение.
12. Острая крапивница. Отёк Квинке. Этиопатогенез. Клиническая картина. Диагностика. Лечение.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
— 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: Профессиональные дерматозы.
Вопросы по теме для самостоятельного изучения:
1.Определение профессиональных дерматозов.
2. Этиология и патогенез.
3.Клинические проявления профессиональных дерматозов.
4. Диагностика профессиональных дерматозов.
5. Дифференциальная диагностика профессиональных дерматозов.
6. Методы лечения больных профессиональными дерматозами.
7. Тактика ведения больных профессиональными дерматозами.
8. Принципы лечения и трудоустройства больных профессиональными дерматозами.
9. Профилактическое лечение взрослых.
10. Организация борьбы с профессиональными дерматозами.
11. Основные клинические формы профессиональных дерматозов (дерматиты, экземы, токсидермии, гиперкератозы, стигмы).
12. Профессиональные микозы.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: Кандидоз кожи и слизистых оболочек. Этиология, клиника, принципы лечения.
Вопросы по теме для самостоятельного изучения:
1. Определение кандидоза.
2. Характеристика возбудителей кандидомикозов.
3. Классификация кандидомикозов.
4. Заболевания, способствующие развитию кандидомикозов.
5. Дифференциальный диагноз кандидозов с экземой, эпидермофитией крупных складок, различными формами стрептодермий.
6. Лечение различных форм кандидозов (общее и местное).
7. Профилактика кандидозов.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю. С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Тема: История болезни дерматологического больного.
Вопросы по теме для самостоятельного изучения:
1. Осмотр. Этапы проведения. Сопоставление визуальных, пальпаторных данных. Выявление резко выраженной общей патологии.
Осмотр. Этапы проведения. Сопоставление визуальных, пальпаторных данных. Выявление резко выраженной общей патологии.
2. Локальный статус. Принципы описания status localis.
3. Первичныe элементs сыпи.
4. Эволюция элементов сыпи.
5. Вторичные элементы сыпи.
6. Характерные симптомы и синдромы дерматоза.
7. Специальные методы в дерматологии. Поскабливание (граттаж). Пальпация. Диаскопия (витопрессия). Определение изоморфной реакции. Характер дермографизма. Кожные пробы. Прочие методы и пробы.
8. Лабораторные методы.
9. Аллергологические пробы и тесты.
10. Общие принципы лечения в дерматологии.
11. Клинический диагноз и его обоснование. Формулировка. Классификация по МКБ-10. Дифференциальный диагноз.
12. Порядок оформления экстренного извещения в дерматовенерологии.
Список литературы:
1. Дерматовенерология. Национальное руководство / под ред. Ю. К. Скрипкина, Ю.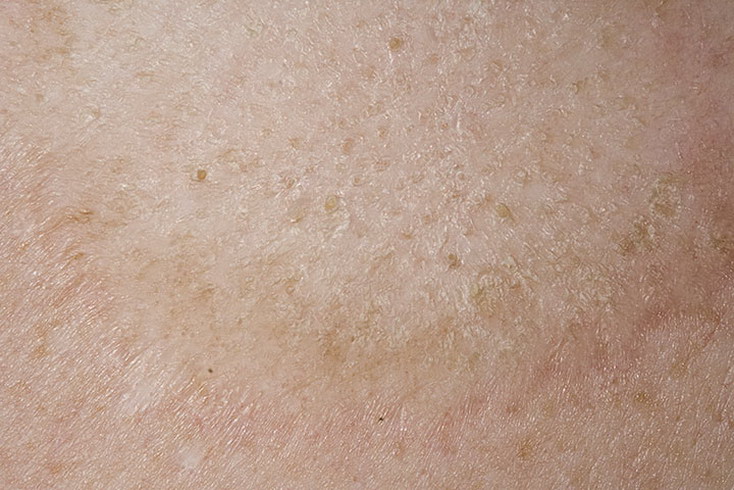 С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
С. Бутова, О. Л. Иванова. — М.: ГЭОТАР-Медиа, 2013. — 1024 с. — (Серия «Национальные руководства»).
2. Курдина, М. И. Атлас кожных и венерических болезней: учеб. пособие для вузов / М.И. Курдина. — М.: Медицина; Шико, 2008. — 384 с.
3. Хэбиф, Томас П.. Кожные болезни: диагностика и лечение: рук. / Т.П. Хэбиф; пер. с англ., под ред. А.А. Кубановой. — 2-е изд. — М.: МЕДпресс-информ, 2008. — 672 с. : ил.
Контрольные задания или иные материалы для оценки результатов освоения дисциплины
Перечень вопросов для зачета.
1. Первичные и вторичные элементы кожных высыпаний и их связь с гистопатологическими изменениями в эпидермисе и дерме.
2. Импетиго стрептококковое и стрептостафилококковое (вульгарное). Пути инфицирования. Патогенез. Клинические разновидности. Лечение.
3. Фурункулы и фурункулез. Гидраденит. Этиология, патогенез, клиника. Терапия острых и хронических рецидивирующих форм пиодермий. Профилактика пиодермий в быту и на производстве.
Терапия острых и хронических рецидивирующих форм пиодермий. Профилактика пиодермий в быту и на производстве.
4. Дерматиты и их причины. Контактные (простые) и аллергические дерматиты. Клинические разновидности. Методы диагностики. Кожные пробы. Лечение.
5. Экзема. Патогенез. Гистопатология острой и хронической экземы. Этапы развития экзематозного процесса. Клиника и течение экземы. Разновидности экземы. Принципы лечения экземы в разных стадиях. Прогноз. Профилактика обострений.
6. Токсикодермии (токсидермии). Патогенез. Отличие токсикодермий от лекарственных дерматитов. Клинические разновидности. Кожные проявления лекарственной болезни. Лечение.
7. Поражения кожи и слизистых оболочек как осложнение лекарственной терапии. Патогенез, клинические разновидности (токсидермия, фиксированная эритема, вегетирующие формы токсикодермий, синдром Лайелла). Диагностика, лечение, профилактика.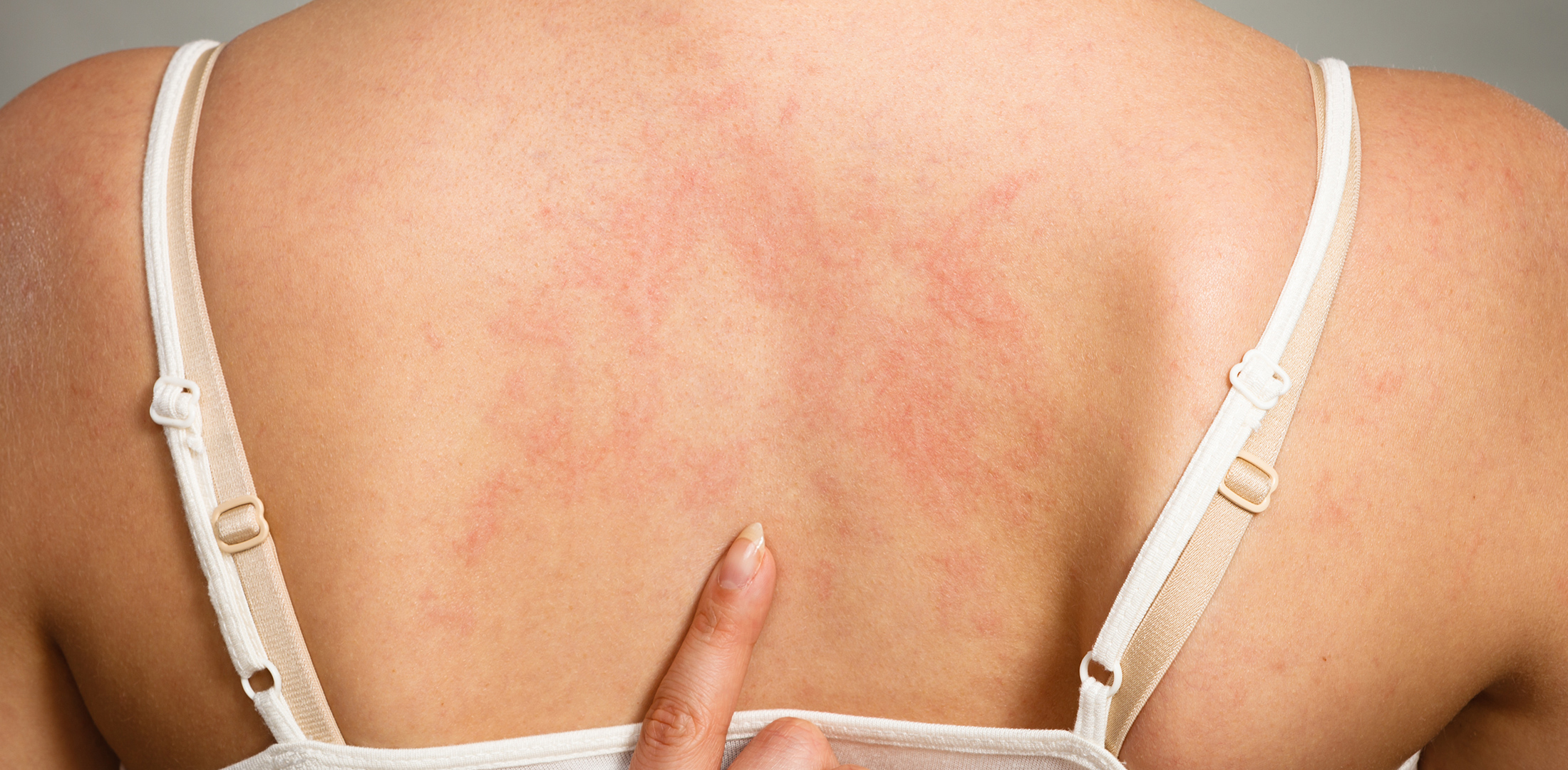
8. Осложнения лекарственной терапии: поражения кожи и слизистых оболочек. Токсико-аллергическая форма многоформной экссудативной эритемы. Синдром Стивенсона-Джонсона. Патогенез. Диагностика. Лечение. Профилактика.
9. «Побочные действия лекарств» и «Токсические эффекты лекарств». Крапивница, как проявление лекарственной болезни. Клиника. Лечение.
10. Лекарственные токсикодермии, представленные пятнами. Клинические формы. Лечение.
11. Лекарственные токсикодермии. Буллезные формы. Клиника синдрома Стивенса-Джонсина. Лечение.
12. Буллезные лекарственные токсикодермии. Клиника токсического эпидермального некролиза. Лечение
13. Индуративный туберкулез кожи. Этиология и патогенез. Особенности гистоморфологической картины. Клиника и течение. Методы диагностики. Принципы лечения и профилактики.
14. Колликвативный туберкулез кожи.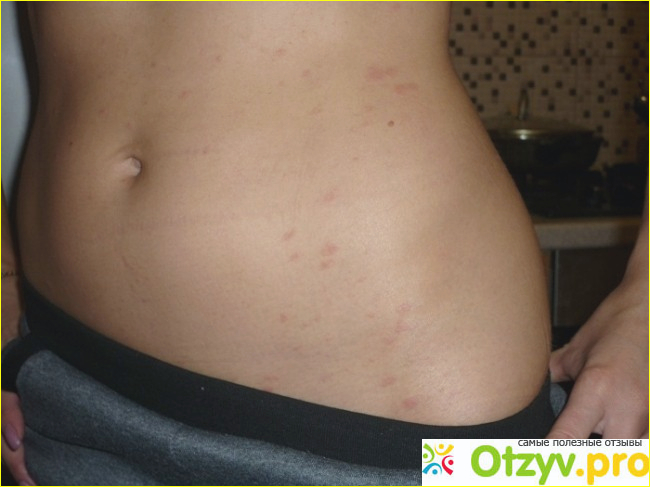 Патогенез. Гистопатология. Клиника и течение. Дифференциальный диагноз. Принципы лечения и профилактики.
Патогенез. Гистопатология. Клиника и течение. Дифференциальный диагноз. Принципы лечения и профилактики.
15. Туберкулезная волчанка. Этиология и патогенез. Патоморфология люпомы. Клиника и течение. Основные клинические разновидности. Методы диагностики. Принципы лечения и профилактики.
16. Узловатая эритема. Этиология и патогенез. Острая и хронические формы. Клиника, течение, лечение. Дифференциальный диагноз с индуративным туберкулезом кожи.
17. Пузырчатка акантолитическая (вульгарная). Этиология и патогенез. Патоморфология кожных поражений. Клиника и течение. Прогноз. Дифференциальный диагноз. Принципы лечения. Диспансеризация больных, её цели и методы.
18. Герпетиформный дерматоз Дюринга. Этиология и патогенез. Клиника, течение, прогноз. Особенности гистопатологии. Диагноз и дифференциальный диагноз. Лечение.
19. Псориаз. Морфология и гистопатология высыпаний. Клиника и течение псориаза.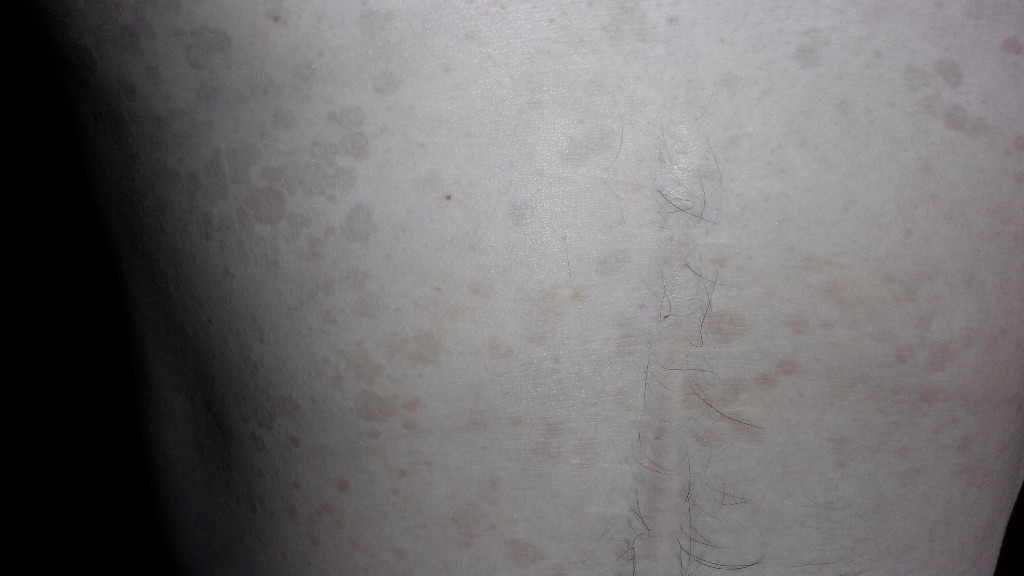 Вульгарный псориаз, псориатическая эритродермия и псориатические артриты. Принципы терапии в разных стадиях и при разных формах псориаза.
Вульгарный псориаз, псориатическая эритродермия и псориатические артриты. Принципы терапии в разных стадиях и при разных формах псориаза.
20. Крапивница острая и хроническая. Этиология и патогенез. Клиника и течение. Лечение.
21. Атопический дерматит. Патогенез. Клиника и течение. Прогноз. Принципы местного и общего лечения. Диспансеризация. Трудоустройство.
22. Дискоидная красная волчанка. Этиология и патогенез. Клиника, течение, осложнения. Принципы терапии и профилактики рецидивов и обострений. Диспансеризация больных. «Переходные» формы красной волчанки.
23. Склеродермия. Этиология и патогенез. Гистоморфология. Очаговая (бляшечная) и системная склеродермия. Клиника, течение. Прогноз. Принципы лечения. Диспансеризация больных, её цели и методы.
24. Поверхностная трихофития. Возбудители. Пути передачи. Клиника поражений гладкой кожи, волосистой части головы и ногтей. Хроническая трихофития. Диагностика. Принципы лечения и профилактики в семье и в организованных коллективах.
Хроническая трихофития. Диагностика. Принципы лечения и профилактики в семье и в организованных коллективах.
25. Инфильтративно-нагноительная трихофития. Возбудители. Эпидемиология. Клиника, течение. Принципы терапии. Диагностика. Профилактика.
26. Микроспория. Возбудители. Пути передачи инфекции. Клиника поражений гладкой кожи и волосистой части головы. Методы диагностики. Принципы терапии и профилактики.
27. Руброфития. Возбудитель. Пути передачи. Клиника поражений стоп, гладкой кожи, ногтей. Диагноз и дифференциальный диагноз. Лечение, профилактика.
28. Кандидозы кожи и слизистых оболочек. Возбудители. Патогенез. Пути распространения инфекции. Клиника. Лечение. Методы диагностики. Профилактика.
29. Микозы стоп («Эпидермофития стоп»). Возбудители. Пути передачи инфекции. Клинические разновидности. Течение. Лечение. Профилактика.
30. Чесотка. Возбудитель. Пути передачи инфекции. Клиника, течение, осложнения. Лечение. Профилактика в семье и в организованных коллективах.
Возбудитель. Пути передачи инфекции. Клиника, течение, осложнения. Лечение. Профилактика в семье и в организованных коллективах.
31. Герпес простой. Этиология и патогенез. Гистопатология. Пути распространения инфекции, обусловленной возбудителями первого и второго иммунотипа. Клиника и течение. Особенности диагностики при локализации на гениталиях. Лечение.
32. Герпес зостер («Опоясывающий лишай»). Этиология и патогенез. Клинические разновидности. Течение болезни. Лечение.
33. Остроконечные кондиломы. Этиология. Гистопатология. Пути заражения. Клиника. Лечение. Дифференциальный диагноз от широких кондилом, вульгарных и плоских бородавок.
34. Многоформная экссудативная эритема. Этиология и патогенез. Инфекционно-аллергическая и токсико-аллергическая формы. Клиника, течение, лечение. Профилактика рецидивов.
35. Красный плоский лишай. Этиология и патогенез. Гистопатология. Клинические разновидности. Течение. Лечение.
Клинические разновидности. Течение. Лечение.
36. Эпителиальные опухоли кожи. Базалиома. Особенности течения опухолевого процесса.
37. Плоскоклеточный рак кожи. Причины развития. Клинические формы. Диагностика.
38. Меланоклеточный рак кожи. Клиника. Диагностика.
39. Признаки малигнизации невусов.
40. Возбудитель гонореи. Биология и морфология. Пути распространения гонококков в организме. Иммунитет при гонорее, реинфекция, рецидив и суперинфекция. Классификация гонореи. Методы лабораторной диагностики.
41. Урогенитальный хламидиоз у мужчин. Возбудитель, его морфологические и биологические особенности. Пути передачи инфекции. Клиника и течение урогенитальных поражений. Осложнения. Принципы диагностики и терапии. Профилактика.
42. Общая патология сифилитической инфекции. Течение сифилиса в первичном периоде: клинические проявления и иммунологические изменения.
43. Первичная сифилома. Клиника и течение. Дифференциальный диагноз от генитального герпеса, шанкриформной пиодермии, чесоточной эктимы и шанкроида /мягкого шанкра/. 44. Осложнения первичной сифиломы на гениталиях. Особенности клинической и лабораторной диагностики.
45. Клинические особенности экстрагенитальных первичных сифилом. Методы диагностики и дифференциальный диагноз.
46. Течение сифилитической инфекции во вторичном периоде. Общая характеристика течения. Иммунобиологические изменения в организме. Общая характеристика высыпаний вторичного периода. Гистопатология вторичных сифилидов. Различие между высыпаниями при вторичном свежем и вторичном рецидивном сифилисе.
47. Сифилитическая розеола. Симптоматика, течение. Дифференциальный диагноз с высыпаниями при острых инфекционных болезнях (тифах, кори, скарлатине), розовом лишае и отрубевидном лишае.
48. Папулезный сифилид кожи. Клинические разновидности. Течение сифилитических папул на коже. Гистопатология папулезных сифилидов. Диагноз и дифференциальный диагноз.
49. Вторичные сифилиды гениталий. Клинико-морфологические особенности папулезных высыпаний на гениталиях. Гистопатология. Течение. Дифференциальный диагноз.
50. Методы постановки диагноза при вторичном свежем и рецидивном сифилисе. Диагностика раннего скрытого сифилиса. Диагностическая ценность серологических реакций при скрытом сифилисе.
51. Бугорковый сифилид кожи и слизистых оболочек. Гистопатология бугоркового сифилида. Клинические разновидности. Течение. Исход. Дифференциальный диагноз с туберкулезной волчанкой. Диагностика.
52. Гуммозные сифилиды кожи. Клинические разновидности, течение и исход гумм кожи. Гистопатология. Дифференциальный диагноз с колликвативным туберкулезом, новообразованиями, лейшманиозом, трофическими язвами. Диагностика сифилиса в третичной стадии.
Диагностика сифилиса в третичной стадии.
53. Врожденный сифилис. Пути передачи сифилиса потомству. Сифилис плода. Поздний врожденный сифилис. Клиника. Течение. Методы диагностики. Профилактика и лечение.
54. Саркома капоши. Клинические разновидности. Особенности течения эпидемической формы. Клиника. Патоморфология. Диагностика.
55. Особенности течения инфекционный дерматозов (микозы, пиодермии, вирусные заболевания кожи) при ВИЧ инфекции.
56. Опухолевые манифестации ВИЧ инфекции. Грибовидный микоз. Стадии процесса. Диагностика
Методические материалы, определяющие процедуры оценивания знаний, умений, навыков, характеризующих этапы формирования компетенций.
Промежуточная аттестация по дисциплине дерматовенерология согласно учебному плану проводится в форме зачета с оценкой, учитывая результаты текущего контроля в оценивании формирования компетенций и результаты бально-рейтинговой системы оценки работы обучающегося. Аттестация проходит в форме собеседования по зачетным билетам. Структура зачетного билета включает в себя 2 вопроса.
Аттестация проходит в форме собеседования по зачетным билетам. Структура зачетного билета включает в себя 2 вопроса.
Красный плоский лишай
Красный плоский лишай
Красный плоский лишай (КПЛ) — это хронически протекающее заболевание, которое по своим внешним проявлениям отличается достаточно большим разнообразием высыпаний, в виде узелков на кожных покровах, слизистых, особенно часто страдает слизистая оболочка рта и красная кайма губ.
Основные факты:
- Красный плоский лишай является заболеванием неизвестной этиологии, но может проявляться, как аллергия;
- Заболевание поражает примерно 1-2% людей;
- Лишай чаще встречается у женщин;
- Намного чаще встречается заболевание у людей, возраст которых превышает 50 лет;
- Красный плоский лишай не заразен;
- Поражает кожу, слизистую оболочку рта и половые органы;
- Если заболевание протекает в полости рта, то возможны различные формы красного плоского лишая – от белых, кружевообразных полос до эрозий и язв;
- Белые поражения во время заболевания красным плоским лишаем чаще всего безболезненны, эрозивные — сопровождаются болью и жжением;
- Лечение красного лишая у человека может быть, как простым, так и достаточно сложным, это зависит отсвоевременности и правильности назначенного лечения;
- Поражение десен сопровождается десквамацией, десны могут обильно кровоточить;
- Красный плоский лишай может проявится, как реакция на медикаменты, пломбировочный материал,некоторые средства гигиены полости рта, карамель и даже жевательные резинки;
- Довольно часто нервные расстройства играют немалую роль в обострении симптомов заболевания;
- Красный плоский лишай может быть проявлением временным, а может быть и хроническим;
- Псориаз и красный плоский лишай — разные понятия.

Причины возникновения лишая во рту могут очень отличаться.
Красный плоский лишай на слизистой может возникнуть из-за аллергической реакции на некоторые медицинские препараты, которые могут стать сильным толчком для возникновения заболевания — это бета-блокаторы, противомалярийные средства, нестероидные противовоспалительные препараты, некоторые ингибиторные препараты, а также сульфанильные препараты. Также причиной могуг стать стресс и ослабление иммунитета.
Чаще всего, при поражении красным плоским лишаем слизистой оболочки полости рта люди ощущают во рту:
— легкую бугристость, шероховатость,
Фото 1,2. Типичная форма КПЛ
— слизистая становится очень восприимчивой к температуре и вкусу пищи — кислости, остроте и так далее.
— болезненные ощущения во рту — дискомфортное состояние десен, неба, а также небольшие язвочки по всей полости рта.
Фото 3. Эрозивно- язвенная форма КПЛ
Фото 4,5. Гиперкератотическая форма КПЛ
Гиперкератотическая форма КПЛ
Причины заболевания.
Причинами красного плоского лишая является нарушение метаболизма и иммунных процессов в организме человека. Именно это и вызывает совершенно неадекватную реакцию поверхностных тканей. На возникновение КПЛ могут повлиять и генетические факторы.
Основные теории возникновения заболевания -аллергическая, стрессовая, токсическая, вирусная.
Заболевание также может возникать в следствии патологии желудочно-кишечного тракта, почек и печени, заболеваний эндокринной и сосудистой систем, а также травмирования слизистой оболочки полости рта.
Виновниками могут послужить и некоторые медицинские препараты, которые, оказав поражающее химическое воздействие, вызвали аллергическую реакцию и вслед за ней красный плоский лишай.
Лечение красного плоского лишая.
Успешное лечение красного лишая возможно лишь в том случае, если применяется индивидуализированное, комплексное лечение и используются только современные методы и средства . Во время лечения необходимо учесть и факторы, которые способствовали появлению заболевания. Эти факторы изначально должны быть устранены.
Во время лечения необходимо учесть и факторы, которые способствовали появлению заболевания. Эти факторы изначально должны быть устранены.
Лишай на теле: Симптомы- фото- Их виды и способы их лечения
В природе человека заложено желание быть привлекательным. Возникновение любых проблем, связанных с кожей, вызывает дискомфорт. Когда на теле появляется шелушение или покраснение, возникают водянистые пузырьки, меняется цвет пораженного участка кожи, необходим визит к дерматологу. Нередко врач ставит диагноз «лишай».
Что такое лишай?
Он относится к области дерматологических заболеваний и требует немедленного лечения.
На сегодняшний день известно большое количество разновидностей лишая. Заболевание возникает по разным причинам. Для постановки правильного диагноза врач проводит ряд исследований. Курс лечения назначается на основании полученных результатов, с учетом индивидуальных особенностей больного.
Как правило, природа лишая имеет инфекционный характер. Его появление вызывается грибками, поражающими участки тела. Переносчиками являются животные, с которыми человек вступает в контакт. В особой зоне риска находятся маленькие дети.
Его появление вызывается грибками, поражающими участки тела. Переносчиками являются животные, с которыми человек вступает в контакт. В особой зоне риска находятся маленькие дети.
Пораженный участок кожи изменяет цвет, начинаются зуд и шелушение, иногда поднимается температура, ухудшается общее состояние человека. Лишай может иметь вид одного пятна или, в тяжелых случаях, покрывать все тело. Больной человек становится источником заражения для окружающих.
Запомните! Заниматься самолечением при подозрении на лишай категорически запрещается!
Как выглядит лишай?
Прежде чем принять решение о посещении врача, внимательно изучите внешние признаки появившейся болезни.
Лишай у человека имеет много разновидностей и мест локализации на теле. Обычно это шелушащееся пятно, имеющее цвет от розового до темно-красного. Очень часто видна кайма, располагающаяся на границе между пораженным участком тела и здоровой кожей.
«>
Кайма зачастую состоит из маленьких пузырьков, наполненных жидкостью. При отсутствии лечения, пузырьки подсыхают и начинают отшелушиваться, принимая вид чешуек. Поверхность пятна становится шершавой.
При отсутствии лечения, пузырьки подсыхают и начинают отшелушиваться, принимая вид чешуек. Поверхность пятна становится шершавой.
Симптомы болезни
В начале заболевания, появившееся на теле небольшое розовое пятнышко, может не вызвать подозрений.
При дальнейшем развитии болезни пятно начинает увеличиваться в размерах, приобретает более яркую окраску, появляются пузырьки, кожа становится шершавой.
В тяжелых случаях появляются сопутствующие признаки: повышается температура, тошнота, наблюдается общая слабость, сонливость, может начаться интенсивное выпадение волос и появиться боль в суставах.
Внимание! Чем раньше вы разглядите у себя признаки лишая и обратитесь к врачу, тем быстрее избавитесь от этого неприятного заболевания.
Разновидности лишая
Так как лишай вызывается различными возбудителями, его виды так же бывают разными. Остановимся на самых распространенных:
Розовый (болезнь Жибера): поражает человека любого возраста, как правило, после перенесенной инфекционной болезни или сильного переохлаждения. Проявляется в виде множественных розовых зудящих пятен на теле.
Проявляется в виде множественных розовых зудящих пятен на теле.
Не передается от человека к человеку. Чаще всего наблюдается весной и осенью в период снижения иммунитета.
Проходит сам собой, без лечения, причем у человека вырабатывается стойкий иммунитет к болезни и в будущем она не повторяется.
Стригущий лишай: наиболее изученная форма из всех известных видов лишаев. Название объединяет две разные болезни «микроспорию» и «трихофитию». Вызываются они различными возбудителями, но клинические проявления у обоих практически одинаковые. Это заразное заболевание, требующее изоляции.
Передается человеку от животных. Поражает различные части тела, в том числе ногтевые пластины и волосистую часть головы (в последнем случае появляются очаги облысения). Не сопровождается воспалением, поэтому не вызывает особого беспокойства (кроме зуда).
Не вылеченный вовремя лишай, переходит в хроническую форму.
Опоясывающий лишай: самая болезненная форма.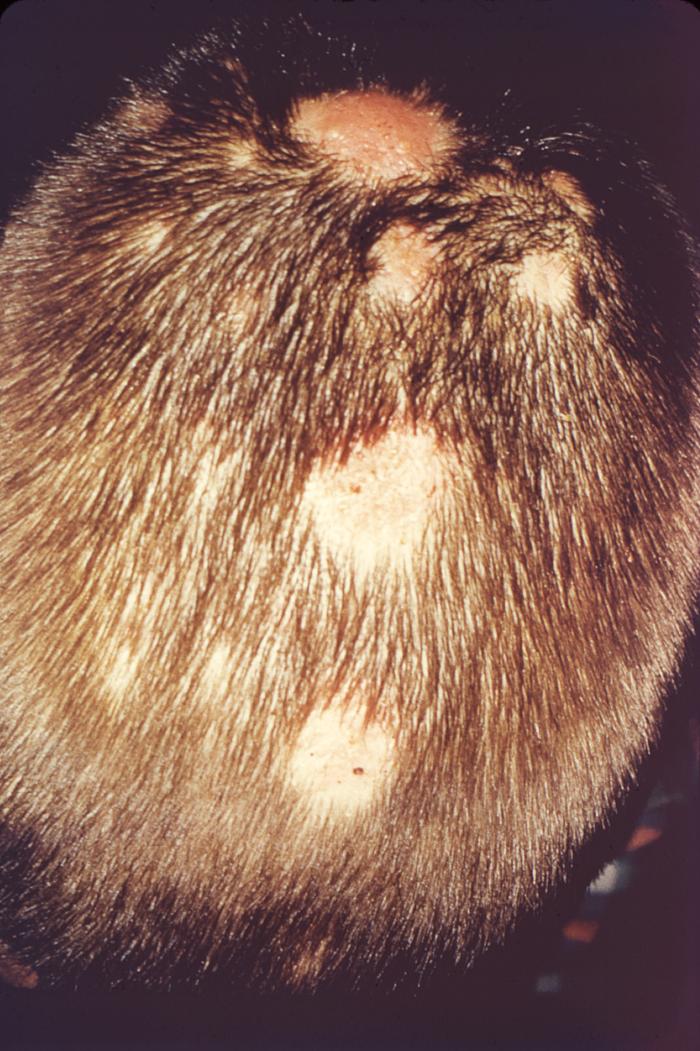 Возбудителем является вирус герпеса. Чаще всего проявляется у лиц старше 50 лет, переболевших в детстве ветряной оспой.
Возбудителем является вирус герпеса. Чаще всего проявляется у лиц старше 50 лет, переболевших в детстве ветряной оспой.
Имеет вид мелких пузырьков, занимающих достаточно большую площадь на теле. Вирус нарушает работу нервных окончаний, что вызывает появление сильнейшего болевого синдрома.
Боль носит локализованный характер и проявляется как удар тока, после чего возникает сильное жжение.
Красный плоский: наименее изученная форма. До сих пор не известна причина его возникновения, но врачи склоняются к аутоиммунной природе заболевания.
В какой-то период времени собственная иммунная система начинает воспринимать клетки кожи как инородный элемент и начинает борьбу с ними. Проявляется в виде узелковой зудящей сыпи. Не является заразным.
Может возникать после сильного нервного потрясения.
Лечение заболевания
Несмотря на разнообразие лишая, многие его формы успешно лечатся.
Важно! Принять решение о том, как лечить лишай, может только врач, на основе поставленного диагноза с учетом сопутствующих заболеваний.
- Назначаемые медикаментозные препараты делятся на несколько основных групп:
- противогрибковые – подавляющие действие грибковой инфекции;
- антимикотические – оказывающие воздействие на очаги поражения;
- противовирусные – устраняющие действие вирусов, при их наличии;
- антибиотики – оказывающие бактерицидное действие;
- болеутоляющие — назначаются при лечении опоясывающего лишая;
- антигистаминные – блокирующие проявление аллергических реакций;
- препараты, стимулирующие иммунную систему.
Наряду с лекарственными формами, могут быть назначены средства народной медицины. Таковыми являются, например, березовый деготь, дегтярное мыло, чеснок с медом, чистотел.
Профилактика
Для предотвращения возникновения заболевания необходимо соблюдать следующие правила:
- Ограничить общение с бездомными животными.
- Исключить из своей жизни вредные привычки, снижающие иммунитет (курение, алкоголь).

- Заняться укреплением иммунитета (физические упражнения, личная гигиена).
- Начать правильно питаться (исключить жирное, острое, соленое).
- Избегать больших нервных нагрузок.
Помните! Ваше здоровье – в ваших руках!
Фото лишая
Пожалуйста, сделайте репост
Лишай у человека – как выглядит и как его лечить?
Лишай – инфекционное заболевание, поражающее кожные покровы человека; при заражении имеют место узелковые образования, воспаление и некроз тканей. Этиология лишая у человека преимущественно вирусная или грибковая.
В большинстве случаев болезнь является заразной (за исключением некоторых ее разновидностей), и при отсутствии лечения опасна для окружающих. На теле человека лишай поражает любые участки, однако наиболее редкими являются проявления лишая на шее, половых органах, слизистых.
В этой статье мы рассмотрим основные виды лишая у человека, первые признаки и актуальные способы лечения в домашних условиях. Чтобы более точно диагностировать болезнь, в материале подобраны фото лишая в начальной и запущенной стадии.
Чтобы более точно диагностировать болезнь, в материале подобраны фото лишая в начальной и запущенной стадии.
Классификация
Лишай – болезнь неприятная, но подлежащая полному излечению. Есть даже некоторые разновидности лишая, которые не требуют лечения, а проходят сами по себе.
В 2020 году чаще всего встречаются такие виды лишая у человека (см. фото):
Каждый вид вызывается определенным возбудителем и подлежит строго определенному лечению. Последствием невылеченного лишая может стать навсегда обезображенная кожа или выпавшие волосы.
Общие рекомендации
Большинство видов лишая успешно лечится. Посетите врача-дерматолога. Выбор метода лечения зависит от:
- разновидности;
- причин и провоцирующих факторов;
- противопоказаний;
- наличия сопутствующих заболеваний.
Для борьбы с кожной инфекцией применяют лекарственные препараты и народные рецепты. Длительность курса терапии и подбор средств определяет врач.
Полезные советы:
- ограничьте контакты больного с членами семьи;
- ежедневно стирайте и проглаживайте постель и бельё;
- выделите отдельную посуду;
- после ухода за больным дезинфицируйте руки Цитеалом. Раствор готовьте согласно инструкции;
- ежедневно мойте пол с Аламинолом или Альпинолом.
Как выглядит лишай у человека: подробные фото
На фотографии можно увидеть, как выглядят разные виды лишая у человека.
Розовый лишай
Розовый лишай (питириаз, лишай Жибера) – это распространенное дерматологическое заболевание, ключевым симптомом которого является появление на кожных покровах больного относительно крупных, шелушащихся, розовых пятен. Согласно статистике, с проявлениями этой болезни чаще всего сталкиваются лица в возрасте 19-40 лет. У детей, не достигших десятилетнего возраста, а также у пожилых людей лишай Жибера встречается крайне редко.
Точные причины возникновения питириаза до сих пор не определены. Между тем, современные ученые полагают, что патология имеет вирусное происхождение и провоцируется герпетическим вирусом 7 или 6 типа. Некоторые исследователи высказывают предположение о том, что лишай Жибера имеет аллергическую природу, однако данная теория не имеет четких подтверждений.
Между тем, современные ученые полагают, что патология имеет вирусное происхождение и провоцируется герпетическим вирусом 7 или 6 типа. Некоторые исследователи высказывают предположение о том, что лишай Жибера имеет аллергическую природу, однако данная теория не имеет четких подтверждений.
Первые признаки розового лишая у человека (см. фото):
- Появляются светло-коричневые или розовые округлые или овальные пятна на поверхности кожи
- В центре пятна кожа сухая, слегка шелушиться
- Со временем пятна разрастаются и более мелки розовые очаги начинают появляться на новых участках кожи
- Пятна могут быть величиной до нескольких сантиметров
- Розовый лишай сопровождается кожным зудом.
Лечение типичного розового лишая не требуется. Только в случае сильного зуда врач может назначить противозудные препараты (местно). Зато существуют ограничения, позволяющие облегчить течение болезни.
- Во время водных процедур нельзя пользоваться жесткими мочалками или агрессивными моющими средствами.

- Следует исключить контакт пораженных мест с жесткими, шерстяными или синтетическими тканями.
- Следует ограничить использование косметических средств и парфюма. Категорически нельзя наносить их на пораженные места.
- Нельзя использовать мази, присыпки и т.п. По неустановленным причинам они заставляют болезнь прогрессировать, увеличивая количество возникающих на коже бляшек.
Через 6-8 недель болезнь пройдет. Однако при расчесывании «медальонов» к лишаю может присоединиться бактериальная инфекция. В этом случае врач может назначить антибиотики.
Стригущий лишай (микроспория и трихофития)
Стригущий лишай чаще всего поражает детский организм. Локализуется на волосистой части головы, на коже лица, шеи, плеч. Заражение происходит при близком контакте с больным животным или человеком (пользовании одной расческой или одним головным убором).
- Трихофития – пятно в в виде красного или розового кольца с шелушением. Волос темнеет до черноты и обламывается над кожей, потому что поражается его корень.
 Чаще заболевают дети от бабушек. От животных тоже можно заразится.
Чаще заболевают дети от бабушек. От животных тоже можно заразится. - При микроспории на коже появляется розовое пятно, с четкими краями и шелушением. Волосы обломаны над кожей на уровне 4-5 мм. Чаще заражение происходит от кошек и собак, возможно заражение и от людей.
Первые признаки стригущего лишая у человека (см. фото):
- Сначала появляется отек — одно розовое, красное пятно на волосяном участке с четкими границами
- Затем отек увеличивается и появляются корочки и пузырьки по краям
- В центре пятна кожа начинает шелушиться, чешуйки имеют беловатый цвет
- Имеющиеся волосы на очаге обламываются от корня на 4-5 мм. или редеют
- Болезнь сначала протекает бессимптомно, распознается не сразу, со временем проявляется зудом в месте поражения
- Если лишай возникает на коже без волос, то он выглядит как бледно-розовые пятна с окантовкой по краям в виде валика.
Перед началом лечения врач проводит тесты, для того чтобы определить, каким именно возбудителем вызвано заболевание.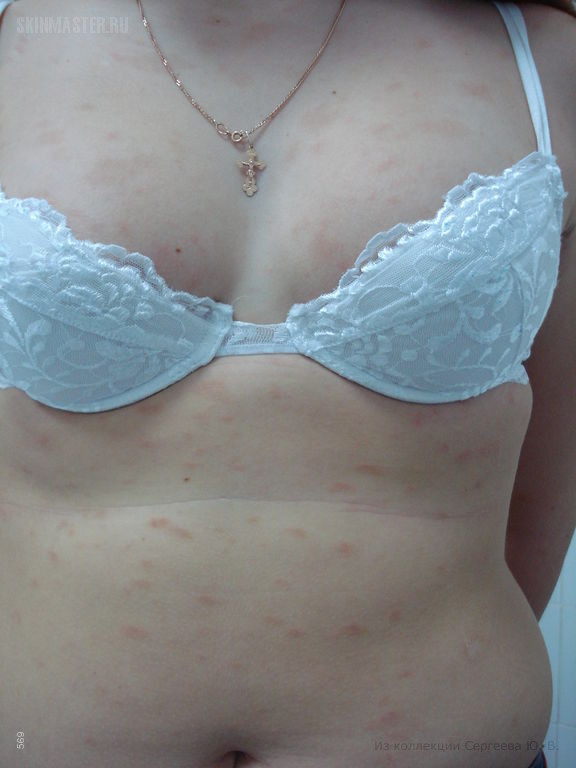 Затем проводится комплексное лечение. В нем сочетаются действие мазей, шампуней, таблеток, других противогрибковых средств.
Затем проводится комплексное лечение. В нем сочетаются действие мазей, шампуней, таблеток, других противогрибковых средств.
Лечение может проходить примерно по такой схеме.
- Местные мази, гели, кремы или спреи типа Клотримазол, Микосептин, Тербинафин.
- Утром: обработка йодом. Вечером: обработка мазью, содержащей салициловую кислоту.
- Молочко Видаля. Оно готовится в рецептурном отделе и включает в себя шесть направленных на борьбу с грибком компонентов.
- Внутрь на протяжении 2-3 недель: Гризеофульвин. Это природное противогрибковое средство узко направленного действия врач может заменить другими препаратами, способными бороться с возбудителями стригущего лишая Microsporum canis и Trichophyton tonsurans.
Параллельно с противогрибковыми препаратами дерматолог может назначить иммуномодуляторы и комплексы витаминов для поднятия иммунитета.
Опоясывающий лишай
Возбудителем опоясывающего лишая является вирус герпеса. Локализуется опоясывающий герпес в основном в области межреберий, по ходу межреберных нервов, бывает и на других участках тела, где проходят крупные нервные стволы.
Первые признаки опоясывающего лишая у человека (см. фото):
- Боль и зуд в области ребер, чаще всего на одной стороне грудной клетки
- На пораженном участке со временем образуются пузырьки небольших размеров с прозрачной жидкостью внутри
- Через несколько дней пузырьки опустошаются, образуя небольшую корочку
- Самым отличительным симптомом опоясывающего лишая является выраженная боль, так как вирус поражает межреберные и прочие нервы
- Опасная форма опоясывающего лишая- глазная, поскольку без своевременного и эффективного лечения можно потерять зрение
Чем лечить? В домашних условиях лечение опоясывающего лишая направлено на снятие болезненных симптомов.
- В первые трое суток с момента появления недомогания назначают противовирусный Ацикловир. При более поздних обращениях он не эффективен.
- Для уменьшения боли назначаются нестероидные противовоспалительные средства. Это может быть Мелоксикам и т.п. препараты.

- Для снятия зуда назначают антиаллергические средства.
- Для снятия общей интоксикации — капельницы и мочегонные препараты.
- Пораженные участки обрабатывают «зеленкой», мазями с ацикловиром и т.п.
Иногда опоясывающий лишай поражает нервную систему, вызывая нарушения сна, тревожность, неврозы. Для устранения этих симптомов врач вправе назначить легкие седативные или снотворные препараты, антидепрессанты.
Отрубевидный лишай
Отрубевидным (разноцветным) лишаем принято называть хроническое заболевание рогового слоя эпидермиса, сопровождающееся появлением на коже больного шелушащихся пигментированных пятен розового, коричневого, желтого и бурого оттенков. Согласно статистике, чаще всего с проявлениями этой болезни сталкиваются молодые люди в возрасте 25-35 лет. И, напротив, реже всего разноцветный лишай выявляется у детей, не достигших семилетнего возраста.
Возбудителем болезни является дрожжеподобный гриб, способный существовать в трех трансформирующихся друг в друга формах:
- Pityrosporum ovale;
- Pityrosporum obriculare;
- Malassezia furfur.

Первые признаки отрубевидного лишая у человека (см. фото):
- Образуются пятна различных форм и размеров. Чаще всего очаги больших размеров, овальной либо круглой формы, если пятна небольших размеров, то они сливаются и образуют большие очаги с кривыми краями
- На загорелой коже пятна выглядят как обесцвеченные
- Зимой розовые и коричневые очаги выделяются, становятся более темными, чем естественные участки кожи
- Отрубевидный лишай – затяжная болезнь, растягивается на годы
- Со временем цвет пораженных участков изменяется с зеленоватого на коричневатый
- Кожа при разноцветном лишае немного шелушиться.
Как лечить? В большинстве случаев для лечения назначают препараты местного действия. Это могут быть:
- Противогрибковые мази или спреи: Кетоконазол, Микозолон и т.п.
- Лосьоны, мыла и шампуни, содержащие салициловую кислоту: Низорал, Сульсена и т.п.
- При тяжелых поражениях врач может назначить прием антигрибковых препаратов (например, Флуконазола) внутрь.

Интересно, что при лечении отрубевидного лишая часто используются народные средства.
- Настоять на бане смесь, состоящую из 3 ложек эвкалипта и такого же количества череды, залитую 800 г кипятка. Использовать для омовений, ванночек, компрессов.
- Три-четыре раза в день протирать пятна свежевыжатым луковым соком.
Во время лечения нужно обязательно провести работу по дезинфекции или полному уничтожению предметов, с которыми контактировал больной человек.
- Мочалку, терки для пяток, щеточки и пилочки для ногтей уничтожить.
- Все белье прокипятить.
- Одежду простирать в хлорсодержащих растворах.
- Такими же растворами обработать помещение.
Важно знать: даже при своевременном и квалифицированном лечении лишай может повториться, если не соблюдать меры профилактики.
Красный плоский лишай
Красный плоский лишай – это хронический дерматоз, поражающий кожу, ногти и слизистый эпителий тела человека. Согласно статистике, заражению в равной мере подвержены представители различных возрастных групп, однако женщины сталкиваются с проявлениями данного недуга гораздо чаще, чем мужчины.
Согласно статистике, заражению в равной мере подвержены представители различных возрастных групп, однако женщины сталкиваются с проявлениями данного недуга гораздо чаще, чем мужчины.
Точный механизм и причины красного плоского лишая не выяснены до сих пор. Исследователи считают, что в основе его развития лежат самые разнообразные нарушения в метаболических и иммунных процессах, провоцирующие неадекватную тканевую реакцию.
Первые признаки красного плоского лишая у человека (см. фото):
- На коже — появляется большое количество плоских красных и фиолетовых узелков
- На слизистых оболочках – узелки бледно-розового цвета
- На ногтях – разрушение ногтевых пластинок, крошение ногтей
- На полости рта, половых органах – появляются на слизистых оболочках плоские серые или розовые бугорки
- Плоский лишай сопровождается выраженным кожным зудом
- Появление новых бугорков возникает в местах царапин и расчесов
- Красный плоский лишай может протекать в виде: высыпания в виде колец — кольцевидный, эритематозный – в виде мягких красных бугорков, бородавчатый – бугорки с неровной поверхностью в виде бородавок, эрозивно-язвенный — появление язв и эрозий в местах поражения.

При отсутствии ярко выраженных симптомов болезнь не требует лечения и исчезает самостоятельно. Если она сопровождается сильным зудом, то назначают антигистаминные препараты: Супрастин, Димедрол, Лоратадин. Также необходимо принимать иммуностимуляторы и витамины.
Во время красного плоского лишая необходимо вести здоровый образ жизни, а если сыпь располагается во рту, особое внимание уделить питанию.
Чешуйчатый лишай (псориаз)
Чешуйчатый лишай может располагаться на туловище, разгибательных поверхностях рук и ног, на волосистой части головы, на ладонях, на лице.
Первые признаки чешуйчатого лишая у человека (см. фото):
- На коже появляется специфическая сыпь, представляющая собой шелушащиеся округлые бугорки розовато-красного цвета, возвышающиеся над поверхностью;
- Если поскоблить, то беловато-серые чешуйки рассыпаются, а под ними появляется блестящая влажная поверхность красного цвета. Если и ее поскоблить, возникает точечное кровотечение;
- Бугорки растут и образуют бляшки до нескольких сантиметров в диаметре, затем сливаются в сплошные участки с неровными краями;
- Чаще всего рассасываться они начинают с середины, образуя на коже гирлянду.
 А на месте, где сыпь пропала, образуется участок с нарушенной пигментацией;
А на месте, где сыпь пропала, образуется участок с нарушенной пигментацией; - Болезнь сопровождается выраженным зудом.
Сегодня разработано более 20 методик лечения чешуйчатого лишая, ни одна из которых не может гарантировать быстрого и полного излечения. Лечение зависит от фазы заболевания и места дислокации поражений.
- На первой стадии практикуются инъекции витаминов, сенсибилизаторов или гистаминных препаратов.
- В это же время назначаются кортикостероиды, седативные средства.
- На стационарной стадии часто рекомендуются инъекции антитоксинов стафилококков, аутогемотерапия, ультрафиолет.
- Тяжелые формы излечиваться при помощи плазмофереза, цитостатиков.
В настоящее время специалисты научились при помощи разных методик облегчать состояние больного, удерживая болезнь в стационарной стадии.
Профилактика
Как уберечься от заразного заболевания:
- Контролируйте течение заболеваний, связанных с работой эндокринной системы;
- Не трогайте бродячих котов и собак;
- Укрепляйте иммунитет;
- Следите за чистотой рук и кожных покровов;
- Правильно питайтесь;
- Меньше нервничайте;
- Вместе с антибиотиками принимайте препараты для защиты микрофлоры кишечника;
- Всегда мойте руки с мылом после возвращения из общественных мест;
- При работе на дачном участке надевайте защитные перчатки.

Теперь вы знаете, чем лечить лишай. Не используйте лекарственные препараты и народные рецепты без рекомендации врача. Применяйте весь комплекс методов – болезнь отступит.
Лишай у человека — разновидности, симптомы и описание заболевания. Признаки, распространение и лечение (105 фото)
Лишаем называют группу заболеваний кожи на любом участке тела. Причиной появления лишая считаются вирусы и грибки, однако известны случаи вызывания болезни наследственными факторами и аллергией на некоторые лекарства. Наибольшей предрасположенностью к заражению обладают люди в возрасте 30-70 лет. Подростков и маленьких детей лишай поражает реже.
- Из всех видов лишая: стригущего, опоясывающего, розового, отрубевидного, чешуйчатого, красного плоского не опасна только последняя разновидность.
Пути заражения лишаем
Возбудители заболевания могут длительное время жить на коже здорового человека, не проявляя себя до наступления благоприятных условий. Они легко переходят к другим людям при контакте с носителем. Поэтому определить от кого лишай у человека, не общавшегося с больным, практически невозможно.
Они легко переходят к другим людям при контакте с носителем. Поэтому определить от кого лишай у человека, не общавшегося с больным, практически невозможно.
Вирусы и грибки передаются:
- Прикосновением к заражённой коже.
- При совместном пользовании полотенцем, расчёской и пр.
- Прикосновением к предметам общего пользования (дверным ручкам, перилам, поручням).
- В помещениях с высоким уровнем влажности (бассейн, общественная баня, сырой подвал) высока вероятность заражения грибковыми разновидностями заболевания.
- Прикоснувшись к заражённому человеку, кошке или собаке придётся два месяца бороться со стригущим лишаем.
- Розовый лишай отнесён к инфекционно-алергенному типу, поэтому не страшен людям с сильным иммунитетом. Но при заражении лечение затягивается на 4 месяца.
- С помощью поцелуев, личных вещей, рукопожатий можно стать обладателем опоясывающего лишая. Курс лечения длится 10 дней.
Общие признаки заражения
- Независимо от возбудителей, участков образования, состояния заражённого выделяются единые симптомы появления лишая у человека.

- Факт заражения определяется по следующим признакам:
- На поражённой коже меняется цвет. Она темнеет или светлеет, приобретая в ярко-красную, коричневую или розовую окраску.
- На заражённом месте начинается шелушение кожи. Возможно появление пузырьков с бесцветной жидкостью.
- При изменении кожи возникает труднопереносимый зуд.
Бывает, что признаки лишая летом быстро исчезают без всякого лечения, переходя в латентное (скрытое) состояние. Однако зимой они проявятся во всей красе. Поэтому при обнаружении первых симптомов необходимо сразу обратиться к дерматологу.
Лечение лишая
- Для лечения используются противогрибковые и противовирусные препараты и средства от лишая и имунномодулирующая терапия.
- При заражении любым видом применяют стандартную терапию:
- пятна обрабатываются ихтиоловой или дегтярной мазью;
- проводится курс симптоматического лечения с применением диуретических и седативных препаратов;
- лазерная и УЗ физиотерапия;
- снимается стрессовая нагрузка;
- противоаллергическое лечение.

Нельзя заниматься самолечением, так как это чревато осложнениями. Только врач точно определит разновидность лишая, сопутствующие заболевания и противопоказания. После чего назначит курс терапии с использованием необходимых лекарств.
Народные средства от лишая
В запущенных случаях после консультации с дерматологом полезно сочетать медикаментозный курс лечения с домашней медициной. К проверенным рецептам относятся:
Кашица, полученная из растёртых в равных пропорциях листьев и корней сельдерея. Она наносится на поражённые участки. Дополнительно 3 раза в день выпивается по 2 ст. л. свежего сока этого растения.
Пшеничное масло, получаемое из 1 — 2 ст. л. пшена после прокаливания на сковороде. У него чёрный цвет и характерный запах. После остывания маслом смазываются заражённые места. Для излечения достаточно нескольких процедур.
Большой популярностью пользуется мазь, изготовленная из смеси 100 гр мёда и 1 ст. л. золы чеснока.
Эффективно борется с лишаем дегтярное мыло. Чем окраска темнее — тем больше в нём берёзового дёгтя и лучше лечебное воздействие. После намыливания мест поражения пена оставляется сохнуть. Рекомендуется 2-х недельный курс.
Смесь измельчённого чеснока с мёдом наносится на участки с лишаем. Бляшки исчезают через 2 — 3 недели.
Советы по уходу за больным
Часто близкие не знают что нужно делать, если лишай поразил одного из членов семьи. В таком случае необходимо:
- ограничить общение больного с семьёй;
- каждый день стирать и гладить постельное бельё;
- для больного выделить отдельную посуду;
- после контакта с заражённым мыть руки раствором Циателя;
- мыть пол каждый день с использованием Аламинола или Альпинола.
Профилактические меры
Чтобы уберечься от заражения любой разновидностью лишая нужно в повседневной жизни придерживаться простых правил. Запомнить их несложно, так как список невелик:
- не прикасаться к бродячим животным;
- укреплять иммунитет;
- избегать стрессовых ситуаций;
- правильно питаться;
- мыть руки каждый раз после посещения общественных мест;
- регулярно водить детей, посещающих школу и детсад, на осмотр к дерматологу.

Появление лишая не сопровождается физическими болями и снижением тонуса. Однако это не значит, что лечение можно отложить, так как болезнь может перейти в хроническую форму. В результате человек получит испорченную кожу и облысение.
Фото лишая у человека
- Также рекомендуем:
Лишаи на теле человека: 8 фото, причины, лечение и профилактика
Опубликовано: 25 августа 2018Изменено: 11 сентября 2018О редактореЛишай на теле — это поражение кожных покровов, которое может включать в себя несколько видов кожных аномалий. Очаги поражения могут располагаться на любом участке тела, как у взрослых, так и у детей. Зачастую имеют общие симптомы в виде зуда, передаются от животных или других инфицированных людей. Имеют нелицеприятный вид, чем приносят дискомфорт пациентам.
8 фото лишая на теле человека
Причины лишая на теле
- Зачастую причиной возникновения лишая являются грибки, некоторые поражают только людей, а некоторые и людей и животных.

- Но основной причиной не только лишая, но и многих других заболеваний является сниженный иммунитет, многие вирусы и грибки находясь в организме человека, не приносят ему вреда, но под воздействием некоторых факторов активизируются и становятся возбудителями заболеваний.
- Помимо этого факторами риска являются:
- Расстройства нервной системы по причине длительных стрессов;
- Долгое применение сильных лекарственных препаратов, например антибиотиков;
- Контакт с зараженными животными или людьми;
- Пренебрежение правилами личной гигиены;
- Чрезмерное увлечение солнечными ваннами, особенно в опасные часы, частое посещение солярия;
- Использование моющих средств, которые могут нарушить барьерные функции кожи;
- Использование синтетических тканей;
- Повышенная травмоопасность;
- Использование вредных средств на работе или злоупотребление бытовой химией;
- Генетическая предрасположенность;
- Аллергия;
- Наличие хронических или острых заболеваний.

Заразен ли лишай зависит от его вида, поэтому важно провести диагностику.
Узнать подробнее
Виды лишая на теле
Выделена следующая классификация лишаев:
- Розовый лишай (лишай Жибера) – у детей данный вид лишая зачастую является одной из форм проявления аллергии, но помимо этого может быть вызван вирусом, розовый лишай не заразен, но известны случаи, когда им заболела вся семья. У детей пятна возникают чаще всего на лице, у взрослых могут располагаться на спине, животе, руках.
- Опоясывающий лишай – заболевание вирусного происхождения, часто связывают с вирусом герпеса и ветряной оспы. Локализуется в основном на животе или сине, реже на ногах. Люди, переболевшие ветрянкой, имеют иммунитет к данному виду лишая, но из-за сниженного иммунитета могут инфицироваться повторно.
- Стригущий лишай – возбудителями считают грибки, чаще всего заражение происходит от бездомных животных, больше заболеванию подвержены дети.
 Очаги поражения появляются в основном на волосяных частях кожного покрова, редко поражают ноги и руки. Стригущий лишай заразное кожное заболевание, поэтому требуется изоляция больного, а при тяжелых формах – госпитализация.
Очаги поражения появляются в основном на волосяных частях кожного покрова, редко поражают ноги и руки. Стригущий лишай заразное кожное заболевание, поэтому требуется изоляция больного, а при тяжелых формах – госпитализация. - Разноцветный (отрубевидный) лишай – инфекционного происхождения, локализуется в основном на плечах и спине, но может поражать любую часть тела. Чаще всего данному типу подвержены люди молодого возраста. Не заразный.
- Красный плоский лишай – может проявиться вследствие сниженного иммунитета, прогрессирующей аллергии, или аутоиммунных заболеваний. Данное заболевание не заразное, подвержены ему в основном женщины молодого возраста.
- Экзема или мокнущий лишай – вызывается несколькими факторами: заболевания иммунного характера, генетическая предрасположенность. Обычно поражает кисти рук и лицо, но может распространяться на любые участки тела. Заболевание заразное, и может передаваться как от личного контакта, так и от использования вещей больного.

- Псориаз (чешуйчатый лишай) – как и экзема, имеет наследственный фактор, точные причины возникновения не установлены. Очаги поражения могут находиться на любом участке кожи. Псориаз не заразный, однако, полностью излечится от него не возможно.
Все виды вы можете посмотреть в разделе фото.
Симптомы лишая на теле
Симптомы лишая зависят от его вида, одному характерен сильный зуд, второму не значительный, некоторые виды не приносят ущерба здоровью, другие напротив. Поэтому очень важно правильно диагностировать заболевание.
Рассмотрим характерные признаки каждого вида:
- Розовый лишай характерен образованием пятен округлой формы, розового или алого цвета, центр очага имеет более светлый оттенок, кожа в этом месте склонна к шелушению.
 Пятна могут быть разных размеров, но не достигают больших площадей поражения. Розовый лишай в основном развивается с появления «материнской бляшки», которая располагается обычно на передней части корпуса (грудь, живот), через неделю после ее появления по телу образовываются другие пятна. Очаги могут вызывать не сильный зуд, при неправильном уходе – использование вяжущих или подсушивающих средств, могут появиться неприятные ощущения «стянутости» кожи, зуд усилиться.
Пятна могут быть разных размеров, но не достигают больших площадей поражения. Розовый лишай в основном развивается с появления «материнской бляшки», которая располагается обычно на передней части корпуса (грудь, живот), через неделю после ее появления по телу образовываются другие пятна. Очаги могут вызывать не сильный зуд, при неправильном уходе – использование вяжущих или подсушивающих средств, могут появиться неприятные ощущения «стянутости» кожи, зуд усилиться. - Опоясывающий лишай это мелкие пузырьки, которые заполнены прозрачной жидкостью. Спустя 4-5 дней после первичного высыпания, пузырьки лопаются, образовываются корочки. Данный вид характерен сильным зудом и значительными болевыми ощущениями. После успешного лечения, некоторое время сохраняется зуд, связано это с поражением нервных окончаний.
- Трихофития и микроспория (стригущий лишай) типичными проявлениями являются пятна не имеющие четких форм, небольшого размера, имеют розовый оттенок, а край лишая бордового цвета.
 Зачастую находится на голове, поэтому волосы в местах поражения обламываются по корень, визуально кажется, что их выстригли. Возможен не сильный зуд.
Зачастую находится на голове, поэтому волосы в местах поражения обламываются по корень, визуально кажется, что их выстригли. Возможен не сильный зуд. - Отрубевидный или разноцветный лишай это образование пятен разных форм, оттенок кожи в местах поражения может быть темнее или наоборот светлее, нежели здоровые участки кожи, связано это с тем, что грибки вызывающие данный вид лишая влияют на работу меланоцитов. Пятна могут сливаться, образовывая тем самым большие очаги поражения.
- Красный плоский лишай это образование узелков, от алого до фиолетового оттенков. Может поражать даже ногти и слизистые оболочки. При поражении ногтей – наблюдается помутнение ногтевой пластины, ломкость. Заболевание характерно сильным зудом, может иметь несколько форм: эрозивно – язвенная, кольцевидная и бородавчатая.
- Экзема – красного оттенка пятна, на которых образовывается сыпь. Высыпания лопаются, выделяется мутноватая жидкость, после того как подсыхает, образовывает корочки, сопровождается зудящими ощущениями.
 Этот процесс может повторяться множество раз.
Этот процесс может повторяться множество раз. - Псориаз – на коже появляются узелки (папулы), алого оттенка, могут сливаться воедино, образовывая тем самым «бляшки», они покрыты частичками кожи, светлых оттенков. Вызывают зуд и болезненные ощущения, могут сказываться на общем физическом состоянии.
Очевидный признак любого вида лишая – появление пятен и высыпаний. При обнаружении пятен похожих на лишай незамедлительно обратитесь к врачу, потому что некоторые виды опасны переходом в хроническую форму, а некоторые виды не излечимы полностью, и своевременно начатое лечение обеспечит выходом в ремиссию.
Лечение лишая на теле
Чем лечить лишай на теле человека может сказать только врач, после проведения диагностики для определения вида.
В целях диагностики дерматолог назначает:
- Лабораторные исследования – общий анализ мочи и крови;
- Соскоб отделяемых частичек кожи;
- Гистологическое исследование;
- Лампа Вуда – просвечивание пораженных участков кожи;
- Проба Бальзера – с использованием йода;
- Могут быть назначены дополнительные анализы для выявления сопутствующих заболеваний, которые могут стать причиной возникновения лишая.

На основании анализов и осмотра специалист поставит точный диагноз и пропишет подходящую вам схему лечения. Очень важно продолжать лечится после исчезновения симптомов, которое может последовать в первые дни приема лекарственных препаратов, если лечение прервать, возможно, развитие рецидива и переход заболевания в хроническую форму.
Лечение лишая на теле медикаментозными средствами
Что бы полностью избавиться от лишая нужно пройти полный курс лечения, а в некоторых случаях терапию повторяют и сдают дополнительные анализы.
Для каждого вида существует свое лечение. Но для многих видов используются общие лекарственные препараты, в основном для симптоматического лечения: антигистаминные средства для снятия зуда и отечности, жаропонижающие при повышении температуры тела, витаминные комплексы и иммуномодуляторы, т.к. практически все виды лишая проявляются на фоне снижения уровня иммунитета.
- Противогрибковые препараты назначаются при стригущем лишае, включает в себя таблетки для воздействия на грибок изнутри, и мази для местного воздействия.

- Противовирусные препараты показаны при отрубевидном, красном плоском и опоясывающем лишаях.
- Для лечения экземы показаны гормональные мази.
- В некоторых случаях может понадобиться помощь психотерапевта.
- Дополнительной терапией врач может назначить использование противогрибковых шампуней и гелей.
Лечение лишая на теле в домашних условиях
Возможно лечение лишая в домашних условиях, но применение народных средств должно быть дополнением к основному лечению. Все способы народной медицины должны быть оговорены с лечащим врачом, не занимайтесь самолечением.
Народная медицина основана на применение трав, и изготовление из нее отваров, мазей, примочек, настоек.
Самые распространенные травы при лечении лишая на теле:
- Чистотел – имеет бактерицидное, противогрибковое, ранозаживляющие и болеутоляющие действие. Используется в виде настойки или отвара, который добавляют в воду при принятии ванны;
- Березовый деготь – обладает антисептическими свойствами.
 Имеет противопоказания;
Имеет противопоказания; - Календула, ромашка, череда – известны своими противовоспалительными и антибактериальными свойствами, могут применяться в виде отваров или примочек на его основе.
Существует множество рецептов имеющих в своем составе разные кислоты (уксусную, лимонную и др.), щелочи, использование лука, чеснока или пепла – стоит с осторожностью относиться к этим методам, потому что можно получить ожог или занести инфекцию, что усугубит течение болезни.
Некоторые способы одобряются дерматологами, и могут быть хорошим подспорьем в лечении лишая особенно у детей выбор лекарственных препаратов, для которых ограничен в силу возраста.
Профилактика лишая на теле
Лишай довольно распространенное заболевание, существует ряд профилактических мер, соблюдение которых поможет избежать инфицирования и поможет быстрому выздоровлению:
- Соблюдение правил личной гигиены, некоторые виды заразны поэтому не нужно пользоваться чужими личными вещами, такими как — полотенце, тапки, расческа или нательное белье;
- Исключить из гардероба одежду из синтетических тканей;
- Поддерживать иммунитет в осенне-весенний период, после перенесения вирусных заболеваний, поднимать его уровень после тяжелых заболеваний;
- Исключить аллергены;
- Стараться избегать контакта с бездомными животными или инфицированными людьми;
- Если контакта с инфицированным человеком или животным избежать не удалось, стоить принять душ с применением противогрибкового шампуня, вещи постирать в горячей воде, после сушки прогладить;
- Не злоупотреблять посещением солярия и не увлекаться средствами по усилению загара;
- После купания в открытых водоемах, перед принятием солнечных ванн кожу следует протереть насухо;
- При наличии острых заболеваний следует заняться их лечением, и осуществить его до конца;
- Не использовать бытовую химию без перчаток, исключить из своего обихода моющие средства, имеющие агрессивные компоненты в составе.

Ведение правильного образа жизни и соблюдение простых правил поможет избежать инфицирования, а значит избавит от долгого лечения и не приятных последствий.
(1
Симптомы, диагностика, лечение и риски
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое красный плоский лишай?
Красный плоский лишай — это кожная сыпь, вызванная иммунной системой. Неизвестно, почему возникает иммунный ответ. Факторов может быть несколько, и каждый случай индивидуален. Возможные причины включают:
Иногда красный плоский лишай возникает вместе с аутоиммунными заболеваниями.Хотя это может быть неудобно, в большинстве случаев красный плоский лишай не является серьезным заболеванием. Это также не заразно.
Однако есть некоторые редкие варианты состояния, которые могут быть серьезными и болезненными. Эти состояния можно лечить с помощью местных и пероральных лекарств для уменьшения симптомов или с помощью лекарств, подавляющих иммунную систему.
Эти состояния можно лечить с помощью местных и пероральных лекарств для уменьшения симптомов или с помощью лекарств, подавляющих иммунную систему.
Некоторые из наиболее распространенных симптомов красного плоского лишая включают следующие:
- Пурпурные поражения или шишки с плоскими вершинами на коже или гениталиях
- поражения, которые развиваются и распространяются по всему телу в течение нескольких недель или нескольких недель. несколько месяцев
- зуд на месте высыпания
- кружевно-белые образования во рту, которые могут быть болезненными или вызывать жжение
- волдыри, которые лопаются и становятся коркой
- тонкие белые линии над сыпью
Самый распространенный вид красного плоского лишая поражает кожу.В течение нескольких недель поражения появляются и распространяются. Состояние обычно проходит в течение 6-16 месяцев.
Реже поражения могут возникать не только на коже или гениталиях, но и на других участках. Они могут включать:
Они могут включать:
- слизистых оболочек
- ногтей
- волосистой части головы
Существуют также варианты состояния, более распространенные на Ближнем Востоке, в Азии, Африке и Латинской Америке.
Красный плоский лишай развивается, когда ваше тело по ошибке атакует клетки кожи или слизистой оболочки.Врачи не уверены, почему это происходит.
Красный плоский лишай может возникнуть у любого человека в любом возрасте, но есть определенные факторы, которые повышают вероятность развития этого состояния у некоторых людей. Кожная форма красного плоского лишая встречается у мужчин и женщин одинаково, но женщины в два раза чаще получают пероральную форму. Это очень редко у детей и пожилых людей. Чаще всего встречается у людей среднего возраста.
К другим факторам риска относятся наличие у членов семьи красного плоского лишая, вирусного заболевания, такого как гепатит С, или воздействия определенных химических веществ, действующих как аллергены.Эти аллергены могут включать:
- антибиотики
- мышьяк
- золото
- йодистые соединения
- диуретики
- определенные виды красителей
- другие лекарства
Каждый раз, когда вы видите или чувствуете сыпь на коже или высыпания во рту или на гениталиях, вам следует как можно скорее обратиться к врачу. Ваш лечащий врач может направить вас к дерматологу, если диагноз красного плоского лишая неочевиден или если ваши симптомы вызывают у вас сильный дискомфорт.
Ваш лечащий врач или дерматолог может определить, что у вас красный плоский лишай, просто взглянув на вашу сыпь. Для подтверждения диагноза могут потребоваться дополнительные анализы.
Тесты могут включать биопсию, что означает взятие небольшого образца клеток вашей кожи для просмотра под микроскопом, или тест на аллергию, чтобы выяснить, нет ли у вас аллергической реакции. Если ваш врач подозревает, что первопричиной является инфекция, вам может потребоваться пройти тест на гепатит С.
В легких случаях красного плоского лишая, которые обычно проходят в течение недель или месяцев, вам может не потребоваться какое-либо лечение.Если симптомы вызывают дискомфорт или серьезны, врач может назначить лекарство.
Лекарства от красного плоского лишая не существует, но лекарства, которые лечат симптомы, полезны, а некоторые могут даже воздействовать на возможную первопричину. Часто назначаемые лекарства включают:
- ретиноидов, которые связаны с витамином А и принимаются местно или перорально
- кортикостероиды уменьшают воспаление и могут быть местными, пероральными или вводиться в виде инъекций
- антигистаминные препараты уменьшают воспаление и могут быть особенно полезны, если ваша сыпь вызвана аллергеном.
- Нестероидные кремы применяются местно и могут подавить вашу иммунную систему и помочь устранить сыпь.
- Световая терапия лечит плоский лишай ультрафиолетовым светом
Домашнее лечение
Есть и другие вещи, которые вы можете попробовать дома, чтобы дополнить рецептурное лечение.К ним относятся:
- замачивание в овсяной ванне
- избегание царапин
- прикладывание холодных компрессов к сыпи
- использование безрецептурных кремов против зуда
Поговорите со своим врачом, прежде чем добавлять безрецептурные продукты в свой план лечения. Таким образом, вы будете уверены, что все, что вы принимаете, не будет взаимодействовать с рецептурными лекарствами, которые вы принимаете.
овсяные ванны, охлаждающие компрессы, кремы от зудаКрасный плоский лишай может быть трудно поддающимся лечению, если он развивается на влагалище или вульве.Это может вызвать боль, рубцы и дискомфорт во время секса.
Развитие красного плоского лишая также может увеличить риск плоскоклеточного рака. Повышение риска невелико, но вам следует обратиться к врачу для планового обследования рака кожи.
Красный плоский лишай может вызывать дискомфорт, но не опасен. Со временем и сочетанием домашнего и рецептурного лечения ваша сыпь исчезнет.
Симптомы, диагностика, лечение и риски
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое красный плоский лишай?
Красный плоский лишай — это кожная сыпь, вызванная иммунной системой. Неизвестно, почему возникает иммунный ответ. Факторов может быть несколько, и каждый случай индивидуален. Возможные причины включают:
Иногда красный плоский лишай возникает вместе с аутоиммунными заболеваниями. Хотя это может быть неудобно, в большинстве случаев красный плоский лишай не является серьезным заболеванием.Это также не заразно.
Однако есть некоторые редкие варианты состояния, которые могут быть серьезными и болезненными. Эти состояния можно лечить с помощью местных и пероральных лекарств для уменьшения симптомов или с помощью лекарств, подавляющих иммунную систему.
Некоторые из наиболее распространенных симптомов красного плоского лишая включают следующие:
- Пурпурные поражения или шишки с плоскими вершинами на коже или гениталиях
- поражения, которые развиваются и распространяются по всему телу в течение нескольких недель или нескольких недель. несколько месяцев
- зуд на месте высыпания
- кружевно-белые образования во рту, которые могут быть болезненными или вызывать жжение
- волдыри, которые лопаются и становятся коркой
- тонкие белые линии над сыпью
Самый распространенный вид красного плоского лишая поражает кожу.В течение нескольких недель поражения появляются и распространяются. Состояние обычно проходит в течение 6-16 месяцев.
Реже поражения могут возникать не только на коже или гениталиях, но и на других участках. Они могут включать:
- слизистых оболочек
- ногтей
- волосистой части головы
Существуют также варианты состояния, более распространенные на Ближнем Востоке, в Азии, Африке и Латинской Америке.
Красный плоский лишай развивается, когда ваше тело по ошибке атакует клетки кожи или слизистой оболочки.Врачи не уверены, почему это происходит.
Красный плоский лишай может возникнуть у любого человека в любом возрасте, но есть определенные факторы, которые повышают вероятность развития этого состояния у некоторых людей. Кожная форма красного плоского лишая встречается у мужчин и женщин одинаково, но женщины в два раза чаще получают пероральную форму. Это очень редко у детей и пожилых людей. Чаще всего встречается у людей среднего возраста.
К другим факторам риска относятся наличие у членов семьи красного плоского лишая, вирусного заболевания, такого как гепатит С, или воздействия определенных химических веществ, действующих как аллергены.Эти аллергены могут включать:
- антибиотики
- мышьяк
- золото
- йодистые соединения
- диуретики
- определенные виды красителей
- другие лекарства
Каждый раз, когда вы видите или чувствуете сыпь на коже или высыпания во рту или на гениталиях, вам следует как можно скорее обратиться к врачу. Ваш лечащий врач может направить вас к дерматологу, если диагноз красного плоского лишая неочевиден или если ваши симптомы вызывают у вас сильный дискомфорт.
Ваш лечащий врач или дерматолог может определить, что у вас красный плоский лишай, просто взглянув на вашу сыпь. Для подтверждения диагноза могут потребоваться дополнительные анализы.
Тесты могут включать биопсию, что означает взятие небольшого образца клеток вашей кожи для просмотра под микроскопом, или тест на аллергию, чтобы выяснить, нет ли у вас аллергической реакции. Если ваш врач подозревает, что первопричиной является инфекция, вам может потребоваться пройти тест на гепатит С.
В легких случаях красного плоского лишая, которые обычно проходят в течение недель или месяцев, вам может не потребоваться какое-либо лечение.Если симптомы вызывают дискомфорт или серьезны, врач может назначить лекарство.
Лекарства от красного плоского лишая не существует, но лекарства, которые лечат симптомы, полезны, а некоторые могут даже воздействовать на возможную первопричину. Часто назначаемые лекарства включают:
- ретиноидов, которые связаны с витамином А и принимаются местно или перорально
- кортикостероиды уменьшают воспаление и могут быть местными, пероральными или вводиться в виде инъекций
- антигистаминные препараты уменьшают воспаление и могут быть особенно полезны, если ваша сыпь вызвана аллергеном.
- Нестероидные кремы применяются местно и могут подавить вашу иммунную систему и помочь устранить сыпь.
- Световая терапия лечит плоский лишай ультрафиолетовым светом
Домашнее лечение
Есть и другие вещи, которые вы можете попробовать дома, чтобы дополнить рецептурное лечение.К ним относятся:
- замачивание в овсяной ванне
- избегание царапин
- прикладывание холодных компрессов к сыпи
- использование безрецептурных кремов против зуда
Поговорите со своим врачом, прежде чем добавлять безрецептурные продукты в свой план лечения. Таким образом, вы будете уверены, что все, что вы принимаете, не будет взаимодействовать с рецептурными лекарствами, которые вы принимаете.
овсяные ванны, охлаждающие компрессы, кремы от зудаКрасный плоский лишай может быть трудно поддающимся лечению, если он развивается на влагалище или вульве.Это может вызвать боль, рубцы и дискомфорт во время секса.
Развитие красного плоского лишая также может увеличить риск плоскоклеточного рака. Повышение риска невелико, но вам следует обратиться к врачу для планового обследования рака кожи.
Красный плоский лишай может вызывать дискомфорт, но не опасен. Со временем и сочетанием домашнего и рецептурного лечения ваша сыпь исчезнет.
Симптомы, диагностика, лечение и риски
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое красный плоский лишай?
Красный плоский лишай — это кожная сыпь, вызванная иммунной системой. Неизвестно, почему возникает иммунный ответ. Факторов может быть несколько, и каждый случай индивидуален. Возможные причины включают:
Иногда красный плоский лишай возникает вместе с аутоиммунными заболеваниями. Хотя это может быть неудобно, в большинстве случаев красный плоский лишай не является серьезным заболеванием.Это также не заразно.
Однако есть некоторые редкие варианты состояния, которые могут быть серьезными и болезненными. Эти состояния можно лечить с помощью местных и пероральных лекарств для уменьшения симптомов или с помощью лекарств, подавляющих иммунную систему.
Некоторые из наиболее распространенных симптомов красного плоского лишая включают следующие:
- Пурпурные поражения или шишки с плоскими вершинами на коже или гениталиях
- поражения, которые развиваются и распространяются по всему телу в течение нескольких недель или нескольких недель. несколько месяцев
- зуд на месте высыпания
- кружевно-белые образования во рту, которые могут быть болезненными или вызывать жжение
- волдыри, которые лопаются и становятся коркой
- тонкие белые линии над сыпью
Самый распространенный вид красного плоского лишая поражает кожу.В течение нескольких недель поражения появляются и распространяются. Состояние обычно проходит в течение 6-16 месяцев.
Реже поражения могут возникать не только на коже или гениталиях, но и на других участках. Они могут включать:
- слизистых оболочек
- ногтей
- волосистой части головы
Существуют также варианты состояния, более распространенные на Ближнем Востоке, в Азии, Африке и Латинской Америке.
Красный плоский лишай развивается, когда ваше тело по ошибке атакует клетки кожи или слизистой оболочки.Врачи не уверены, почему это происходит.
Красный плоский лишай может возникнуть у любого человека в любом возрасте, но есть определенные факторы, которые повышают вероятность развития этого состояния у некоторых людей. Кожная форма красного плоского лишая встречается у мужчин и женщин одинаково, но женщины в два раза чаще получают пероральную форму. Это очень редко у детей и пожилых людей. Чаще всего встречается у людей среднего возраста.
К другим факторам риска относятся наличие у членов семьи красного плоского лишая, вирусного заболевания, такого как гепатит С, или воздействия определенных химических веществ, действующих как аллергены.Эти аллергены могут включать:
- антибиотики
- мышьяк
- золото
- йодистые соединения
- диуретики
- определенные виды красителей
- другие лекарства
Каждый раз, когда вы видите или чувствуете сыпь на коже или высыпания во рту или на гениталиях, вам следует как можно скорее обратиться к врачу. Ваш лечащий врач может направить вас к дерматологу, если диагноз красного плоского лишая неочевиден или если ваши симптомы вызывают у вас сильный дискомфорт.
Ваш лечащий врач или дерматолог может определить, что у вас красный плоский лишай, просто взглянув на вашу сыпь. Для подтверждения диагноза могут потребоваться дополнительные анализы.
Тесты могут включать биопсию, что означает взятие небольшого образца клеток вашей кожи для просмотра под микроскопом, или тест на аллергию, чтобы выяснить, нет ли у вас аллергической реакции. Если ваш врач подозревает, что первопричиной является инфекция, вам может потребоваться пройти тест на гепатит С.
В легких случаях красного плоского лишая, которые обычно проходят в течение недель или месяцев, вам может не потребоваться какое-либо лечение.Если симптомы вызывают дискомфорт или серьезны, врач может назначить лекарство.
Лекарства от красного плоского лишая не существует, но лекарства, которые лечат симптомы, полезны, а некоторые могут даже воздействовать на возможную первопричину. Часто назначаемые лекарства включают:
- ретиноидов, которые связаны с витамином А и принимаются местно или перорально
- кортикостероиды уменьшают воспаление и могут быть местными, пероральными или вводиться в виде инъекций
- антигистаминные препараты уменьшают воспаление и могут быть особенно полезны, если ваша сыпь вызвана аллергеном.
- Нестероидные кремы применяются местно и могут подавить вашу иммунную систему и помочь устранить сыпь.
- Световая терапия лечит плоский лишай ультрафиолетовым светом
Домашнее лечение
Есть и другие вещи, которые вы можете попробовать дома, чтобы дополнить рецептурное лечение.К ним относятся:
- замачивание в овсяной ванне
- избегание царапин
- прикладывание холодных компрессов к сыпи
- использование безрецептурных кремов против зуда
Поговорите со своим врачом, прежде чем добавлять безрецептурные продукты в свой план лечения. Таким образом, вы будете уверены, что все, что вы принимаете, не будет взаимодействовать с рецептурными лекарствами, которые вы принимаете.
овсяные ванны, охлаждающие компрессы, кремы от зудаКрасный плоский лишай может быть трудно поддающимся лечению, если он развивается на влагалище или вульве.Это может вызвать боль, рубцы и дискомфорт во время секса.
Развитие красного плоского лишая также может увеличить риск плоскоклеточного рака. Повышение риска невелико, но вам следует обратиться к врачу для планового обследования рака кожи.
Красный плоский лишай может вызывать дискомфорт, но не опасен. Со временем и сочетанием домашнего и рецептурного лечения ваша сыпь исчезнет.
Симптомы, диагностика, лечение и риски
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое красный плоский лишай?
Красный плоский лишай — это кожная сыпь, вызванная иммунной системой. Неизвестно, почему возникает иммунный ответ. Факторов может быть несколько, и каждый случай индивидуален. Возможные причины включают:
Иногда красный плоский лишай возникает вместе с аутоиммунными заболеваниями. Хотя это может быть неудобно, в большинстве случаев красный плоский лишай не является серьезным заболеванием.Это также не заразно.
Однако есть некоторые редкие варианты состояния, которые могут быть серьезными и болезненными. Эти состояния можно лечить с помощью местных и пероральных лекарств для уменьшения симптомов или с помощью лекарств, подавляющих иммунную систему.
Некоторые из наиболее распространенных симптомов красного плоского лишая включают следующие:
- Пурпурные поражения или шишки с плоскими вершинами на коже или гениталиях
- поражения, которые развиваются и распространяются по всему телу в течение нескольких недель или нескольких недель. несколько месяцев
- зуд на месте высыпания
- кружевно-белые образования во рту, которые могут быть болезненными или вызывать жжение
- волдыри, которые лопаются и становятся коркой
- тонкие белые линии над сыпью
Самый распространенный вид красного плоского лишая поражает кожу.В течение нескольких недель поражения появляются и распространяются. Состояние обычно проходит в течение 6-16 месяцев.
Реже поражения могут возникать не только на коже или гениталиях, но и на других участках. Они могут включать:
- слизистых оболочек
- ногтей
- волосистой части головы
Существуют также варианты состояния, более распространенные на Ближнем Востоке, в Азии, Африке и Латинской Америке.
Красный плоский лишай развивается, когда ваше тело по ошибке атакует клетки кожи или слизистой оболочки.Врачи не уверены, почему это происходит.
Красный плоский лишай может возникнуть у любого человека в любом возрасте, но есть определенные факторы, которые повышают вероятность развития этого состояния у некоторых людей. Кожная форма красного плоского лишая встречается у мужчин и женщин одинаково, но женщины в два раза чаще получают пероральную форму. Это очень редко у детей и пожилых людей. Чаще всего встречается у людей среднего возраста.
К другим факторам риска относятся наличие у членов семьи красного плоского лишая, вирусного заболевания, такого как гепатит С, или воздействия определенных химических веществ, действующих как аллергены.Эти аллергены могут включать:
- антибиотики
- мышьяк
- золото
- йодистые соединения
- диуретики
- определенные виды красителей
- другие лекарства
Каждый раз, когда вы видите или чувствуете сыпь на коже или высыпания во рту или на гениталиях, вам следует как можно скорее обратиться к врачу. Ваш лечащий врач может направить вас к дерматологу, если диагноз красного плоского лишая неочевиден или если ваши симптомы вызывают у вас сильный дискомфорт.
Ваш лечащий врач или дерматолог может определить, что у вас красный плоский лишай, просто взглянув на вашу сыпь. Для подтверждения диагноза могут потребоваться дополнительные анализы.
Тесты могут включать биопсию, что означает взятие небольшого образца клеток вашей кожи для просмотра под микроскопом, или тест на аллергию, чтобы выяснить, нет ли у вас аллергической реакции. Если ваш врач подозревает, что первопричиной является инфекция, вам может потребоваться пройти тест на гепатит С.
В легких случаях красного плоского лишая, которые обычно проходят в течение недель или месяцев, вам может не потребоваться какое-либо лечение.Если симптомы вызывают дискомфорт или серьезны, врач может назначить лекарство.
Лекарства от красного плоского лишая не существует, но лекарства, которые лечат симптомы, полезны, а некоторые могут даже воздействовать на возможную первопричину. Часто назначаемые лекарства включают:
- ретиноидов, которые связаны с витамином А и принимаются местно или перорально
- кортикостероиды уменьшают воспаление и могут быть местными, пероральными или вводиться в виде инъекций
- антигистаминные препараты уменьшают воспаление и могут быть особенно полезны, если ваша сыпь вызвана аллергеном.
- Нестероидные кремы применяются местно и могут подавить вашу иммунную систему и помочь устранить сыпь.
- Световая терапия лечит плоский лишай ультрафиолетовым светом
Домашнее лечение
Есть и другие вещи, которые вы можете попробовать дома, чтобы дополнить рецептурное лечение.К ним относятся:
- замачивание в овсяной ванне
- избегание царапин
- прикладывание холодных компрессов к сыпи
- использование безрецептурных кремов против зуда
Поговорите со своим врачом, прежде чем добавлять безрецептурные продукты в свой план лечения. Таким образом, вы будете уверены, что все, что вы принимаете, не будет взаимодействовать с рецептурными лекарствами, которые вы принимаете.
овсяные ванны, охлаждающие компрессы, кремы от зудаКрасный плоский лишай может быть трудно поддающимся лечению, если он развивается на влагалище или вульве.Это может вызвать боль, рубцы и дискомфорт во время секса.
Развитие красного плоского лишая также может увеличить риск плоскоклеточного рака. Повышение риска невелико, но вам следует обратиться к врачу для планового обследования рака кожи.
Красный плоский лишай может вызывать дискомфорт, но не опасен. Со временем и сочетанием домашнего и рецептурного лечения ваша сыпь исчезнет.
Красный плоский лишай | DermNet NZ
Автор: Hon A / Prof Amanda Oakley, дерматолог, Гамильтон, Новая Зеландия, 1997.Обновлено, октябрь 2015 г.
Что такое красный плоский лишай?
Красный плоский лишай — хроническое воспалительное заболевание кожи, поражающее кожу и поверхности слизистых оболочек. Существует несколько клинических типов красного плоского лишая, которые имеют схожие черты при гистопатологии.
- Красный плоский лишай
- Красный плоский лишай слизистой оболочки
- Планопиларисный лишай
- Красный плоский лишай ногтей
- Красный красный плоский лишай
- Лихеноидная лекарственная сыпь
У кого красный плоский лишай?
Красный плоский лишай поражает примерно одного человека из ста во всем мире, в основном поражая взрослых старше 40 лет.Около половины заболевших имеют красный плоский лишай полости рта, который чаще встречается у женщин, чем у мужчин. Около 10% имеют красный плоский лишай ногтей.
Что вызывает красный плоский лишай?
Красный плоский лишай — это аутоиммунное заболевание, опосредованное Т-клетками, при котором воспалительные клетки атакуют неизвестный белок в кератиноцитах кожи и слизистых оболочек.
Факторы, способствующие возникновению красного плоского лишая, могут включать:
- Генетическая предрасположенность
- Физические и эмоциональные нагрузки
- Травма кожи; Красный плоский лишай часто появляется там, где кожа была поцарапана или после операции — это называется изоморфной реакцией (коебнеризацией)
- Локализованное кожное заболевание, такое как опоясывающий лишай — изотопный ответ
- Системная вирусная инфекция, такая как гепатит С (которая может изменять аутоантигены на поверхности базальных кератиноцитов)
- Контактная аллергия, например, на металлические пломбы в области красного плоского лишая полости рта (редко)
- Наркотики; золото, хинин, хинидин и другие могут вызвать лихеноидную сыпь.
Лихеноидное воспаление также заметно при реакции «трансплантат против хозяина», осложнении трансплантации костного мозга.
Каковы клинические признаки красного плоского лишая?
Красный плоский лишай может вызвать небольшое количество или множество поражений на коже и поверхностях слизистых оболочек.
Кожный красный плоский лишай
Обычное проявление болезни — классический плоский лишай. Симптомы могут варьироваться от отсутствия (редко) до сильного зуда.
- Папулы и многоугольные бляшки блестящие, плоские, плотные при пальпации.
- Бляшки пересечены тонкими белыми линиями, называемыми полосами Уикхема.
- Гипертрофический красный плоский лишай может быть чешуйчатым.
- Атрофический плоский лишай — это редкий кольцевидный вариант с атрофическим центром.
- Красный красный буллезный лишай встречается редко.
- Размер варьируется от мелкого до более сантиметра.
- Распространение может быть рассеянным, групповым, линейным, кольцевым или актиническим (участки, подверженные воздействию солнца, такие как лицо, шея и тыльная сторона рук).
- Местоположение может быть где угодно, но чаще всего перед запястьями, поясницей и лодыжками.
- Цвет зависит от типа кожи пациента. Новые папулы и бляшки часто имеют пурпурный или фиолетовый оттенок, за исключением ладоней и подошв, где они желтовато-коричневые.
- Бляшки рассасываются через несколько месяцев, оставляя серовато-коричневые поствоспалительные пятна, исчезновение которых может занять год или больше.
Красный плоский лишай
См. Другие изображения красного плоского лишая.
Красный плоский лишай полости рта
Часто поражается только ротовая полость.Красный плоский лишай часто поражает внутреннюю поверхность щек и боковые стороны языка, но также могут поражаться десны и губы. Наиболее распространенные узоры:
- Безболезненные белые полосы в виде кружевного или папоротникового узора
- Болезненные стойкие эрозии и язвы (красный плоский лишай)
- Диффузное покраснение и шелушение десен (десквамативный гингивит)
- Локальное воспаление десен, прилегающих к пломбам из амальгамы.
Красный плоский лишай полости рта
Красный плоский лишай вульвы
Красный плоский лишай может поражать большие половые губы, малые половые губы и влагалище.В товарный запас входят:
- Безболезненные белые полосы с кружевным или папоротниковым узором
- Болезненные стойкие эрозии и язвы (красный плоский лишай)
- Рубцевание с образованием спаек, рассасывания малых половых губ и внутриутробного стеноза
- Болезненный десквамативный вагинит, препятствующий половому акту и вызывающий гнилостные выделения из влагалища. Разрушенное влагалище может легко кровоточить при контакте
- Перекрывается склеротическим лишаем вульвы, воспалительным заболеванием кожи, которое чаще всего поражает женщин старше 50 лет.
Красный плоский лишай
Красный плоский лишай обычно представляет собой классические папулы в виде кольца вокруг головки. Белые полосы и красный плоский лишай могут возникать, но встречаются реже.
Изображения генитального красного плоского лишая
Другие участки слизистой оболочки
Эрозивный красный плоский лишай редко поражает слезные железы, веки, наружный слуховой проход, пищевод, гортань, мочевой пузырь и задний проход.
Lichen planopilaris
Lichen planopilaris представляет собой крошечные красные колючие фолликулярные папулы, расширяющиеся гладкие участки на коже черепа или, реже, на других участках тела.Редко в очагах поражения возникают пузыри. Разрушение волосяных фолликулов приводит к постоянному образованию залысин, характеризующихся редкими «одинокими волосками».
Фронтальная фиброзирующая алопеция — это форма плоского лишая, поражающая переднюю часть волосистой части головы, лоб и брови.
Псевдопелада Brocq может быть вариантом красного плоского лишая без воспаления или шелушения. Медленно появляются участки рубцов без волос, которые описываются как «следы на снегу».
Красный плоский лишай, поражающий кожу головы
Красный плоский лишай ногтя
Красный плоский лишай поражает один или несколько ногтей, иногда без поражения поверхности кожи.Это называется дистрофией двадцати ногтей, если все ногти аномальные и больше нигде не поражены. Красный плоский лишай истончает ногтевую пластину, на которой могут появиться бороздки и гребни. Ноготь может потемнеть, утолщиться или оторваться от ногтевого ложа (онихолизис). Иногда кутикула разрушается и образует рубец (птеригиум). Ногти могут выпадать или вообще перестать расти, а в редких случаях могут полностью исчезать (анонихия).
Красный плоский лишай ногтей
См. Другие изображения красного плоского лишая ногтей.
Красный плоский лишай
Красный плоский лишай описывает плохо очерченные овальные серовато-коричневые пятна на лице и шее или туловище и конечностях без воспалительной фазы. Это форма приобретенной дермальной макулярной гиперпигментации. Это может быть спровоцировано пребыванием на солнце, но оно также может возникать на защищенных от солнца участках, таких как подмышки. Имеет диффузный, сетчатый и диффузный рисунок. Пигментный плоский лишай похож на перстанную dyschromicum erythema и может быть тем же заболеванием.
Красный плоский лишай может редко поражать губы, приводя к пятнистой темной пигментации на верхней и нижней губах.
Красный красный плоский лишай
Лихеноидная лекарственная сыпь
Лихеноидная лекарственная сыпь — это сыпь, похожая на красный плоский лишай, вызванная лекарствами. Бессимптомный или зудящий; розовый, коричневый или фиолетовый; на туловище чаще всего возникают плоские, слегка чешуйчатые пятна. Иногда также поражаются слизистая оболочка полости рта (оральная лихеноидная реакция) и другие участки.Многие препараты редко могут вызывать высыпания при лихеноиде. Наиболее распространены следующие:
Хининовые и тиазидные диуретики вызывают высыпание, вызванное лекарственными препаратами светочувствительного лихеноида.
Каковы осложнения красного плоского лишая?
Гипертрофический красный плоский лишай может напоминать плоскоклеточный рак. Однако в редких случаях длительный эрозивный красный плоский лишай может привести к истинной плоскоклеточной карциноме, чаще всего во рту (рак ротовой полости), на вульве (рак вульвы) или половом члене (рак полового члена). Это следует заподозрить, если на этих участках имеется увеличивающийся узелок или язва с утолщенными краями.Рак чаще встречается у курильщиков, у тех, у кого в анамнезе был рак на участках слизистой оболочки, а также у тех, кто является носителем вируса папилломы человека, приобретенного половым путем и онкогенного.
Рак от других форм красного плоского лишая встречается редко.
Как диагностируется красный плоский лишай?
В большинстве случаев красный плоский лишай диагностируют, наблюдая за его клиническими особенностями. Биопсия часто рекомендуется для подтверждения или постановки диагноза, а также для поиска рака. Гистопатологические признаки представляют собой реакцию лихеноидной ткани, поражающую эпидермис.
Типичные признаки:
- Эпидермис неравномерно утолщенный
- Дегенеративные клетки кожи
- Разжижение базального слоя эпидермиса
- Полоса воспалительных клеток под эпидермисом
- Меланин (пигмент) под эпидермисом
Прямое иммунофлуоресцентное окрашивание может выявить отложения иммуноглобулинов в основании эпидермиса.
Патч-тесты могут быть рекомендованы пациентам с красным плоским лишаем ротовой полости, поражающим десны и имеющим пломбы из амальгамы, для оценки контактной аллергии на тиомерсал (соединение ртути).
Как лечить красный плоский лишай?
Лечение не всегда необходимо. Местные методы лечения симптоматического заболевания кожи или слизистых оболочек:
Системное лечение широко распространенного красного плоского лишая или тяжелого местного заболевания часто включает 1-3-месячный курс перорального преднизолона с одновременным назначением другого агента из следующего списка:
Красный плоский лишай ротовой полости, поражающий десны с контактной аллергией на ртуть, красный плоский лишай может исчезнуть при замене пломб на композитный материал.Если красный плоский лишай вызван не аллергией на ртуть, удаление пломб из амальгамы вряд ли приведет к излечению.
Сообщается об отдельных успехах длительных курсов пероральных антибиотиков и пероральных противогрибковых препаратов. Сообщается, что при приеме пиоглитазона наблюдается улучшение состояния плоского лихена.
Каковы перспективы красного плоского лишая?
Красный плоский лишай у большинства людей имеет тенденцию исчезать в течение нескольких лет, но плоский лишай слизистой оболочки, скорее всего, сохраняется в течение десятилетия или дольше.Самопроизвольное выздоровление непредсказуемо, красный плоский лишай может повториться позже. Рубцы необратимы, в том числе облысение кожи головы.
Высыпания, вызванные лекарствами от лихеноидов, проходят медленно, когда принимаемое лекарство прекращается.
Склеротический лишай: лечение, симптомы и причины
Обзор
Что такое склеротический лишай?
Склеротический лишай — это заболевание, которое обычно поражает кожу вульвы (область вне влагалища), ануса или полового члена.Это приводит к обесцвечиванию, истончению, раздражению и зуду кожи. На гениталиях также могут образовываться волдыри и язвы. Редко эти симптомы могут появляться на других частях тела.
При отсутствии лечения склеротический лишай может привести к образованию рубцов, которые могут затруднить или причинить боль при половом акте, мочеиспускании или дефекации. От склеротического лишая неизлечимо. Медицинские работники могут лечить симптомы, но они могут вернуться после лечения. Люди со склеротическим лихеном имеют повышенный риск развития рака кожи, называемого плоскоклеточной карциномой.
Насколько распространен склеротический лишай?
Склеротический лихен встречается редко. Около 200000 человек в США страдают этим заболеванием. Это затрагивает людей всех полов. Девочки и женщины имеют больше шансов заболеть этим заболеванием, чем мужчины.
Склеротический лихен (также называемый склерозом и атрофическим лишаем) чаще всего встречается у женщин, переживших менопаузу. Скорее всего, он разовьется в возрасте от 40 до 60 лет. Девочки, у которых еще не началась половая зрелость, также имеют более высокий риск. Реже склеротический лишай поражает мужчин, которые не подвергались обрезанию.
Симптомы и причины
Каковы симптомы склеротического лишая?
Симптомы склеротического лишая могут варьироваться от легких до тяжелых. У некоторых людей с расстройством нет никаких симптомов. У женщин симптомы обычно поражают вульву, анус и промежность (область между анусом и вульвой).Состояние также может поражать кожу на других частях тела, таких как шея, грудь, туловище, верхняя часть спины, запястья и рот.
У необрезанных мужчин склеротический лишай вызывает раздражение и зуд крайней плоти полового члена. Отверстие в верхней части крайней плоти может покрыться рубцами и сузиться, что приведет к болезненной эрекции.
Симптомы включают:
- Зуд и раздражение: Зуд и дискомфорт во влагалище могут быть очень сильными. Езда на велосипеде или ношение тесной одежды могут ухудшить симптомы.Помимо зуда вульвы, вы можете почувствовать жжение во влагалище.
- Изменения кожи: На гениталиях могут появиться небольшие белые пятна. По мере роста белых пятен кожа становится белой, гладкой, блестящей, тонкой или прозрачной. У женщин эти изменения обычно затрагивают кожу вокруг вульвы и ануса, образуя узор в виде восьмерки. У мужчин крайняя плоть на половом члене выглядит белой и блестящей.
- Язвы и язвы: Могут образоваться волдыри, трещины (трещины) и язвы на гениталиях, особенно если вы почесали эту область, чтобы уменьшить зуд.При малейшем прикосновении на коже могут появиться синяки, трещины и кровоточить.
- Рубцы: Склеротический лишай без лечения может привести к образованию рубцов вокруг вульвы, ануса или полового члена. Рубцы могут вызывать проблемы с мочеиспусканием или какать (запор), а также могут вызывать боль во время секса.
Что вызывает склеротический лишай?
Медицинские работники не уверены, что вызывает склеротический лишай. Эксперты считают, что это аутоиммунное заболевание. Аутоиммунные заболевания заставляют иммунную систему организма атаковать здоровые клетки.
Генетика и гормональные изменения также могут определить, кто заболеет. В некоторых случаях склеротический лишай развивается после того, как кто-то пережил травму, например, травму или сексуальное насилие. Склеротический лишай не является заболеванием, передающимся половым путем (ЗППП), и он не заразен.
Диагностика и тесты
Как диагностируется склеротический лишай?
Ваш лечащий врач осмотрит вас и спросит о ваших симптомах.В некоторых случаях ваш врач может заказать биопсию. Во время этой процедуры ваш врач берет образец кожи и отправляет его в лабораторию для тестирования.
Ведение и лечение
Как лечится склеротический лишай?
Провайдеры лечат склеротический лишай с помощью:
- Местное лекарство: Сильные кортикостероидные мази и кремы могут облегчить зуд и воспаление.Следуйте инструкциям врача о том, когда и как наносить лекарство на кожу.
- Фототерапия (световая терапия): Поставщики медицинских услуг используют узкополосный ультрафиолетовый свет B (NB-UVB) для лечения склеротического лишая. Используя специальную лампу, ваш врач освещает вашу кожу в течение серии из нескольких процедур.
- Иммунодепрессанты: Эти препараты ослабляют иммунную систему, поэтому она больше не атакует здоровые клетки.
- Обрезание: Необрезанным мужчинам может потребоваться операция по удалению крайней плоти на кончике полового члена.Обрезание снимает боль и давление.
Важной частью лечения склеротического лишая являются регулярные осмотры у вашего врача. Ваш врач будет следить за признаками рака кожи и поможет предотвратить образование рубцов вокруг гениталий.
Профилактика
Могу ли я предотвратить склеротический лишай?
Нет никакого способа предотвратить склеротический лишай.Вы можете облегчить симптомы, изменив образ жизни.
Чтобы уменьшить трение и раздражение, вам следует:
- Избегайте верховой езды и длительных поездок на велосипеде.
- Носите свободное нижнее белье и одежду.
- Используйте мыло без запаха и стиральный порошок. Избегайте ванн с пеной — пена может вызвать раздражение, которое усиливает зуд.
- Немедленно смените мокрый купальник и одежду.
Не существует рекомендуемой диеты при склеротическом лишайнике.Но некоторые исследования показывают, что диетические изменения могут облегчить симптомы склеротического лишая. Поговорите со своим врачом о продуктах, которых следует избегать, и о том, как сделать правильный выбор.
Перспективы / Прогноз
Каковы перспективы для людей со склерозом лишая?
Склеротический лишай — хроническое (пожизненное) заболевание.Лечение склеротического лишая может облегчить симптомы, но они могут вернуться. У некоторых людей рубцы на гениталиях могут вызывать проблемы с посещением ванной или половым актом. Некоторые из этих проблем могут быть серьезными.
Люди со склеротическим лихеном имеют более высокий риск развития рака кожи, называемого плоскоклеточной карциномой. Если у вас склеротический лишай, необходимо регулярно посещать врача. Ваш лечащий врач будет следить за вашим здоровьем и помогать вам обнаруживать любые проблемы как можно раньше.
Жить с
Когда мне следует обратиться к врачу по поводу склероза лишая?
Если у вас есть раздражение, зуд или дискомфорт в области гениталий или ануса, обратитесь к своему врачу. Очень важно определить причину ваших симптомов, чтобы вас можно было вылечить.Многие состояния вызывают симптомы, похожие на склеротический лишай, включая заболевания, передающиеся половым путем (ЗППП).
Если у вас склеротический лишай и симптомы возвращаются после лечения, немедленно обратитесь к врачу. Немедленное устранение симптомов может предотвратить образование рубцов. Ваш врач также будет следить за вами на предмет признаков рака кожи.
Записка из клиники Кливленда
Если у вас склеротический лишай, открыто и честно расскажите своему врачу о своих симптомах.Обязательно сообщите своему врачу, если симптомы ухудшатся или вернутся после лечения. Посредством регулярных осмотров ваш врач будет следить за вашим здоровьем, лечить симптомы и помогать вам предотвратить образование рубцов и долгосрочные проблемы. Поскольку люди со склеротическим лихеном имеют более высокий риск плоскоклеточного рака, вам нужно будет часто посещать врача, чтобы проверить наличие признаков рака кожи.
Красный плоский лишай: причины, симптомы, лечение
Что такое красный плоский лишай?
Красный плоский лишай — распространенное хроническое воспалительное заболевание кожи, которое может поражать кожу, слизистые оболочки или ногти.Он поражает около 1% населения и чаще встречается у женщин, чем у мужчин.
Что вызывает красный плоский лишай?
Красный плоский лишай считается аутоиммунным заболеванием, при котором воспалительные клетки иммунной системы атакуют неизвестный белок в кератинпродуцирующих клетках кожи, ногтей или слизистых оболочек.
Людей, более подверженных риску развития красного плоского лишая, включают:
- С генетической предрасположенностью к заболеванию (семейный анамнез)
- Переживание физического или эмоционального стресса
- С травмой кожи (например, в результате хирургического вмешательства)
- При опоясывающем герпесе
- При системной вирусной инфекции, такой как гепатит С
- При аллергии на некоторые металлы
- Прием некоторых лекарств, таких как золото, хинин или хинидин.
Каковы симптомы красного плоского лишая?
Симптомы различаются в зависимости от того, какой вид красного плоского лишая присутствует; есть несколько разных типов, в том числе:
- Красный красный плоский лишай
- Красный плоский лишай полости рта (слизистой оболочки)
- Красный плоский лишай вульвы и полового члена
- Планопиларисный лишай
- Красный плоский лишай ногтей
- Красный красный плоский лишай
- Лихеноидная лекарственная сыпь.
Красный плоский лишай не заразен.
Кожный плоский лишай (поражающий кожу)
Симптомы включают:
- Зудящая неинфекционная сыпь, состоящая из мелких, многогранных, плоских, розовых или пурпурных бугорков, в основном на руках и ногах
- Многоугольные бляшки (приподнятые блестящие красные участки кожи с плоской вершиной и прямыми сторонами, некоторые могут напоминать треугольник, другие шестиугольник), которые в основном поражают переднюю часть запястий, нижнюю часть спины или лодыжки, хотя могут появляться где угодно
- Бляшки могут быть пурпурного или красноватого цвета, за исключением ладоней или подошв, где они желтовато-коричневые.
- Некоторые бляшки могут выглядеть чешуйчатыми и пересекаться тонкими белыми линиями, называемыми полосами Уикхема
- Бляшки варьируются от размера иглы до более одного сантиметра
- Бляшки обычно рассасываются в течение нескольких месяцев, оставляя участки обесцвечивания кожи, исчезновение которых может занять год или больше.
Красный плоский лишай
Может поражать внутреннюю поверхность щек и боковые поверхности языка, а также десны и губы. Симптомы могут включать:
- Безболезненные белые полосы в виде кружевного или папоротникового узора на языке, губах или внутренней части рта
- Болезненные эрозии или язвы на слизистых оболочках
- Покраснение и шелушение десен
- Воспаление десен, прилегающих к пломбам из амальгамы.
Красный плоский лишай вульвы и полового члена
- Красный плоский вульвальный лишай может поражать большие и малые половые губы или вход во влагалище.Симптомы могут включать:
- Безболезненные белые полосы с кружевным или папоротниковым узором в области гениталий
- Болезненные эрозии или язвы
- Рубцы с образованием спаек
- Десквамативный вагинит, болезненный с густыми выделениями из влагалища и может кровоточить при контакте, препятствуя половому акту.
Красный плоский лишай полового члена обычно представлен папулами в виде кольца вокруг головки полового члена. Реже могут появиться белые полосы и эрозии.
Лишайник Planopilaris
Обычно это крошечные красные колючие папулы, которые поражают волосяные фолликулы на коже черепа и, реже, на других участках тела.Постоянные залысины становятся редкими, одинокими волосками.
Красный плоский лишай ногтей
Обычно поражает один или несколько ногтей. Он истончает ногтевую пластину, на которой могут появиться бороздки и выступы. Ногти могут потемнеть, утолщаться и оторваться от ногтевого ложа.
Красный плоский лишай
Серовато-коричневые пятна появляются на лице, шее или туловище, обычно на участках, подверженных воздействию солнечных лучей, хотя иногда они могут возникать в подмышечных впадинах.
Лихеноидная лекарственная сыпь
Некоторые лекарства (например, каптоприл, золото, гидроксихлорохин) могут вызвать появление плоского розового, коричневого или пурпурного слегка чешуйчатого пятна на туловище или иногда во рту.
Как лечится красный плоский лишай?
Лечение не всегда может быть необходимым в зависимости от тяжести состояния и его локализации.
Лактофильтрум от прыщей как принимать – Лактофильтрум от прыщей — инструкция по применению, как принимать, на лице, отзывы, цена, аналоги
Прием Лактофильтрума и прыщи. Как работает средство. Инструкция по применению
Лекарственный препарат Лактофильтрум собирает множество положительных отзывов на различных медицинских порталах и просто сайтах, посвященных здоровью кожи. И неспроста: воздействуя на микрофлору кишечника, Лактофильтрум способен косвенно повысить иммунитет кожи и помочь ей победить бактериальные инфекции, приводящие к образованию высыпаний.
Содержание записи:
Основные причины возникновения прыщей
Ухоженная, здоровая кожа – это тренд. Кожа требует постоянного внимания, для устранения косметических изъянов: прыщей, рубцов, шрамов, отеков, пигментации.
Обратите внимание! Прыщи (угри, акне) являются воспалительным заболеванием кожи, возникающим вследствие воспалительного процесса у волосяных фолликул и закупорки сальных желез (купероза).
Все причины появления прыщей можно поделить на 3 группы: гормональные сбои, нарушение работы ЖКТ, неграмотный уход за кожей.
Но в каждой группе есть свои особенности. Среди причин выделяют:
1. Гормональные сбои. В группу риска попадают, в первую очередь, лица пубертатного возраста и женщины перед началом регулярной менструации. В первом случае повышается уровень андрогенов, во втором – уровень стероидных гормонов.
 Эффективность лактофильтрума в борьбе с прыщами обусловлена его способностью связывать большое количество токсических веществ, например, холестерина, аллергенов, различных бактерий и вирусов
Эффективность лактофильтрума в борьбе с прыщами обусловлена его способностью связывать большое количество токсических веществ, например, холестерина, аллергенов, различных бактерий и вирусовУсиливается выделение кожного жира, при этом сбивается процесс естественного отшелушивания омертвевших клеток кожи. Происходит закупорка пор, бактериальное заражение.
2. Гиперкератоз. Проявляется в утолщении рогового слоя кожи. С одной стороны, повышается риск врастания волос, что влечет бактериальное воспаление.
С другой стороны, затрудняется выход кожного сала у волосяного фолликула, происходит закупорка, образование папул и пустул.
3. Прием пищи, богатой углеводами. Избыток углеводов провоцирует повышенный синтез жирных кислот.
4. Стресс. Во время избыточного эмоционального напряжения активизируется деятельность надпочечников, продуцирующих гормоны андрогены, которые усиливают секрецию сальных и потовых желез.
5. Косметические средства, образующие на лице пленку (продукты нефтепереработки, масла), закупоривают поры, а потому являются камедогенными. Тональные крема, пудры, базы под макияж требуют тщательного смывания.
6. Сбои работы ЖКТ. Накопление в кишечнике токсических продуктов обмена веществ и аллергенов негативно отражается на состоянии кожи: она тускнеет, проявляются признаки преждевременного старения и угревая сыпь.
Препарат Лактофильтрум: его особенности
Лактофильтрум назначается для восстановления микрофлоры кишечника. Основные компоненты – лигнин гидролизный и лактулоза.
Гидролизный лигнин представляет собой энтеросорбент, снимающий интоксикацию. Действие основано на выведении кишечных вредоносных бактерий, токсических компонентов и продуктов обмена веществ. Эффективен в отношении алкогольной интоксикации, аллергенов, солей тяжелых металлов, холестерина, мочевины,
Параллельно с очищением, Лактофильтрум провоцирует размножение бифидобактерий, синтез органических кислот благодаря лактулозе.
Вследствие ее действия синтезируются кислоты молочная, муравьиная, уксусная, угнетающие рост болезнетворных бактерий, а, значит, уменьшающие продуцирование азотсодержащих токсинов. Прямое следствие – усиление перистальтики кишечника.
Медикамент назначается при выраженном дисбактериозе, употреблении антибиотиков, синдроме «раздраженного кишечника», циррозе печени, всех видах гепатитов, аллергии, влагалищного дисбиоза.
В инструкции по применению нет ссылки на прямую связь воздействия Лактофильтрума на здоровье кожи, хотя рекламный слоган этого препарата звучит так: «Здоровый кишечник – красивая кожа!» Прием Лактофильтрума и прыщи: как работает средство для избавления от них, описано ниже.
Почему Лактофильтрум помогает от прыщей
Следствие сбоя в работе кишечника – образование в нем патогенной микрофлоры, рост бактерий, выделяющих токсические вещества. Эти вещества с током крови разносятся по всем системам организма. Иммунитет ослабевает.
Защитные механизмы кожного покрова перестают выполнять свою функцию. Нарушается секреция сальных желез, происходит закупорка пор, окисление кожного сала, появляются комедоны.
Комедоны – идеальная среда для размножения бактерий, поэтому они превращаются в папулы и пустулы. Сначала их образование носит локальный характер, но, благодаря току крови, инфекция распространяется на все лицо, спину – те части тела, где наибольшее скопление сальных желез.
Другой механизм зависимости здоровья кожи от работы кишечника: желая похудеть или произвести чистку организма народными способами, люди делают клизмы, принимают слабительные препараты.
Такие действия также влекут нарушение здоровой микрофлоры кишечника, вымывание полезных бактерий. Вымывание происходит также вследствие диареи.
Лактофильтрум деликатно и физиологично очищает кишечник от опасных бактерий, токсинов, продуктов обмена и стимулирует размножение бифидобактерий. Помимо того, что улучшится состояние кожи, исчезнут прыщи, вызванные дисбактериозом, будет устранен дискомфорт в кишечнике, улучшится пищеварение.
Когда прием Лактофильтрума не даст нужного результата
Прием Лактофильтрума и прыщи, как работает средство в этом направлении, известно. Действие Лактофильтрума направлено исключительно на нормализацию работы кишечника и лечение дисбиоза влагалища.
Поэтому если прыщи возникли вследствие гормонального сбоя, стресса, неполного демакияжа, загрязнения кожного покрова, нарушения работы желудка или печени, Лактофильтрум будет бессилен. Желательно выяснить причину появления акне до начала приема препарата.
Как правильно принимать Лактофильтрум от прыщей
Прием Лактофильтрума следует проводить в соответствии с инструкцией: внутрь, за 1 час до приема пищи, запивая водой.
 Большое количество отзывов после применения лактофильтрума говорит о том, что увидеть как работает препарат можно уже через 2 недели от начала применения
Большое количество отзывов после применения лактофильтрума говорит о том, что увидеть как работает препарат можно уже через 2 недели от начала применения| Возраст | Дозировка и норма приема Лактофильтрума, как средства от прыщей |
| Лица старше 12 лет | 3 таблетки/трижды в день |
| 8-12 лет | 2 таблетки/трижды в день |
| 1-3 года (средство работает от диатеза) | 0,5 таблетки/трижды в день |
Длительность приема 2-3 недели. Терапия более длительное время возможна исключительно по рекомендации врача.
В случае отсутствия положительной динамики в лечении прыщей в обозначенный период времени, прекратить прием Лактофильтрума, но ни в коем случае не превышать дозировку, так как в большом количестве средство влечет сбои в работе кишечника: метеоризм и диарею, боли в животе, запоры.
Кому нельзя принимать Лактофильтрум: противопоказания
Создателями медикамента называются следующие противопоказания:
- личностная непереносимость компонентов;
- непроходимость кишечника;
- галактоземия;
- язвенной болезни 12-перстной кишки или желудка в острой форме;
- кровотечения в ЖКТ;
- атония кишечника.

Не производились клинические испытания действия Лактофильтрума при беременности и лактации.
Важно помнить! Прием Лактофильтрума как средства от прыщей – не основная область применения его терапевтического эффекта, и действие его связано с нормализацией работы кишечника, вследствие чего происходит образование бифидобактерий, кислот, усиление перистальтики и повышение осмотического давления.
Когда ждать первых результатов применения Лактофильтрума от прыщей
Результаты приема Лактофильтрума проявляются в регулярности стула, отсутствии газообразования, снижении частоты болей и уменьшении дискомфорта в кишечнике. На это требуется 2-3 недели.
К концу 2 недели снижается количество новых прыщей. Но, так как комедоны и прыщи уже появились на поверхности кожи, сроки их лечения независимы от начала приема Лактофильтрума.
Важно знать! Недостаточно только Лактофильтрума для избавления от прыщей. Необходимо подключать косметический уход для борьбы со следствием сбоя в работе кишечника. Это механическая и ультразвуковая чистка лица, цинковая мазь и т.д.
Чем усилить действие Лактофильтрума при лечении прыщей
Прием Лактофильтрума и прыщи: как работает средство против образования новых угрей, комедонов и акне, было рассмотрено выше. Но прыщи являются и самостоятельным кожным заболеванием, требующим грамотного косметического ухода.
Основные правила:
- Во время приема Лактофильтрума прекратить использование скрабов и гоммажей, пилинга, так как при прыщах средства работают таким образом, что бактериальное заражение проникает в более глубокие слои кожи и разносится по всей задействованной поверхности.

- Проводить качественный и полный демакияж с помощью косметического мыла, мицеллярной воды и лосьона. После использования мицеллярной воды, необходимо протирать лицо лосьоном. Умывание с помощью обычного мыла и воды крайне нежелательно: мыло пересушивает кожу, сужая поры и провоцируя обильное выделение кожного сала, для восстановления липидной пленки, что влечет засорение пор и образование косметических прыщей.
- Исключить использование жирных кремов и отдать предпочтение увлажняющим. Жирные крема и масла для лица предпочтительно использовать в зимний период для сухой кожи. В иных случаях, применение влечет забивание пор и воспалительные процессы.
- На воспаленные участки кожи наносить цинковую мазь. Цинк – это минерал, нужный для быстрой регенерации тканей. Он также обладает подсушивающим и противовоспалительным действием. Косметологи рекомендуют использование цинковой мази локально при всех видах угревой сыпи. Наносить на воспаленные участки кожи 5 раз в день в течение 1 месяца.
- Записаться на профессиональную чистку лица к косметологу.
- Придерживаться низкоуглеводной диеты. Также не будет лишним включить в рацион продукты, богатые витаминами А, Е и В, цинком, пищевыми волокнами.
- Посещать солярий, так как ультрафиолет подсушивает ранки.

- Ни в коем случае самостоятельно не выдавливать прыщи. Это действие провоцирует попадание бактерий из внешней среды в свежую рану и образование рубца.
- Нельзя слишком часто умываться. Это разрушает естественный липидный слой кожи и провоцирует усиленную работу сальных желез.
Лактофильтрум – это лекарственное средство, направленное на нормализацию работы кишечника. Так как внешний вид кожи является отражением здоровья организма, дополнительное действие Лактофильтрума – избавление от прыщей. Но важно понимать, что, если прыщи не были вызваны патогенной микрофлорой кишечника, необходимо иное адекватное причине средство лечения.
Полезные видео-ролики о применении Лактофильтрума для избавления от прыщей и очищения кожи
Прием Лактофильтрума и прыщи. Как работает средство в комплексе с другими мерами:
Отзыв о применении лактрофильтрума:
healthperfect.ru
Лактофильтрум от прыщей: отзывы, инструкция
Автор Елена Шпирна На чтение 4 мин.
Воспаления на лице часто являются симптомами внутренних неполадок в организме: нарушение работы ЖКТ, эндокринной системы и других органов. Лактофильтрум от прыщей – это известное и доступное средство сорбирующего действия, которое поможет решить проблемы изнутри.
Описание и показания
В состав Лактофильтрума входит два основных компонента: пребиотик лактулоз и лигнин. Пребиотик нормализует работу кишечной микрофлоры, а лингин оказывает сорбирующее действие. В медицине этот препарат используется исключительно в качестве детоксикатора, т. е., очистителя организма от различных шлаков и радикалов, которые часто становятся причиной хронических угрей и прыщей.
Аналоги Лактофильтрума: порошок Полисорб, таблетки Линекс и Нормоспектрум. Все они действуют по единому принципу. Сорбенты удобнее всего представлять в качестве губки: они впитывают в себя все вредные вещества, которые есть в кишечнике и нормализуют их выведение из организма. Если эти вещества находятся в свободной форме, то они через стенки кишечника усваиваются и начинают проявляться на коже в виде высыпаний. Если у Вас появились прыщики или угри после алкоголя, курения, приема антибиотиков, жирной пищи, газировки, то самый лучший способ быстро избавиться от них – это принять сорбент.
 Прыщи на лице
Прыщи на лицеПоказания Лактофильтрума:
- Остановка кишечника, метеоризм;
- Паразиты. Одним из главных свойств этого препарата является противопаразитарное действие. Немногие девушки знают, что прыщи на щеках – это часто признак заражения аскаридой. Как только из организма выведется болезнь – пройдут и высыпания;
- Аллергические заболевания;
- Потребность в комплексной терапии органов выделительной системы.
Лактофильтрум от угрей и прыщей можно принимать только по строгому предписанию врача, инструкция также говорит о том, что у препарата есть противопоказания. Это язвы, галактоземия, желудочные кровотечения и индивидуальная непереносимость.
Многие отзывы утверждают, что Лактофильтрум эффективно помогает избавиться от прыщей и угрей на щеках, лбу и подбородке. Но, есть небольшой процент девушек, которые после приема препарата не заметили положительных изменений. Сюда можно отнести:
- Обладательниц хронических заболевания желудка, а не кишечника;
- Девушек, нечувствительных по каким-либо обстоятельствам к активным компонентам;
- Нерегулярно принимавших средство.
Как принимать
Самый простой и естественный способ, как применять Лактофильтрум для лечения прыщей – это пить его. Дозировка зависит от возраста. Нужно отметить, что данный препарат не является лекарством в общепринятом смысле, это, скорее, БАД (биологически активная добавка). Её использование не запрещает прим прочих очищающих кожу таблеток и регулярных масок.
- Взрослым и детям от 8 до 12 лет при диатезе, постоянных запорах или диареях, метеоризме и других расстройствах кишечника нужно пить по 1–2 таблетки в сутки;
- Малышам до 3 лет дают по половинке;
- От 3 до 7 лет ребенок должен принимать по 1 пилюле за 24 часа.
Лактофильтрум имеет накопительный эффект, чтобы очистить кишечник от различных загрязнений и болезнетворных механизмов, требуется более 2 недель. Поэтому терапия назначается на срок 3 недели. За это время нужно регулярно пить таблетки за час до приема других лекарственных препаратов и пищи. Это крайне важно, выпив средство после еды, его оболочка растворится в желудке и активные вещества усвоятся еще до кишечника. В результате действие будет практически незаметно либо эффекта не будет вообще.
Спустя три недели после начала питья, прием Лактофильтрума нужно прекратить. Начинать принимать препарат заново можно только спустя месяц (при потребности). Этот перерыв необходим для того, чтобы кишечник самостоятельно мог нормализовать микрофлору и стул.
 Фото — Формы выпуска лактофильтрума
Фото — Формы выпуска лактофильтрумаДля комплексного подхода мажьте прыщи на лице и спине специальными бальзамами. Это может быть Энтеросгель, мазь Вишневского, ихтиолка и любые другие, подходящие по тику кожи. Рекомендации по приему Лактофильтрума:
- Сорбенты несколько расслабляют желудок, поэтому могут действовать как мягкое слабительное;
- Врачи рекомендуют пить любые пищевые добавки по утрам: в это время организм усваивает практически до 70 % всех веществ, которые в него вводятся;
- Не занимайтесь самолечением. Это может быть опасно для здоровья;
- Не используйте Лактофильтрум наружно на прыщи – он не является антисептиком. Напротив, после такого нанесения может появиться сильное воспаление и даже абсцесс.
При регулярном использовании кожа заметно очистится, а Вы станете более энергичны из-за отсутствия шлаков и токсинов в организме.
Передозировка препарата редко бывает, но её симптомами является:
- Рези и острая боль в животе;
- Диарея;
- Аллергия.
Если Вы заметили у себя подобные признаки, то лучше временно прекратить прием таблеток и пропить курс стабилизирующих капель Хилак Форте.
Цена Лактофильтрума от проблем в кишечнике и прыщей – около 4 долларов. В некоторых аптеках он может быть незначительно дороже. Всегда читайте инструкцию по применения лекарства и смотрите его срок годности, в противном случае, сорбент может стать опасной добавкой.
www.ladywow.ru
Лактофильтрум инструкция по применению от прыщей
Лактофильтрум – это препарат для лечения дисбактериоза кишечника. Средство можно приобрести в аптеке без рецепта, и применяют его в основном для улучшения пищеварения, при запорах, поносах и других нарушениях стула. Но иногда его назначают в комплексной терапии угревой болезни.

Как действует
Таблетки Лактофильтрум содержат лактулозу – это естественный кишечный сорбент. Когда препарат попадает в кишечник, он адсорбирует на своей поверхности различные вещества, в том числе токсические.
Приём Лактофильтрума позволяет устранить из кишечника вещества, негативно влияющие на пищеварение, вызывающие метеоризм и диарею.
Также препарат создаёт условия для роста и развития кишечной микрофлоры, что также способствует нормализации пищеварения.
В связи с тем, что лактулоза – дисахарид, в состав которого входят фруктоза и галактоза, он является не только сорбентом, но и питательной средой для лактобактерий, обитающих в кишечнике.
Сами по себе таблетки не содержат бактериальных тел, поэтому их эффект при дисбактериозе наступает достаточно долго. При этом Лактофильтрум можно комбинировать с препаратами, которые содержат бактериальную массу.
Дисбактериоз
Точных причинно-следственных связей между дисбактериозом кишечника и угревой болезнью не установлено. Однако зависимость между этими двумя патологиями существует – нарушение кишечной микрофлоры является одной из причин, негативно влияющих на состояние кожи.
В норме основу микрофлоры кишечника составляют молочнокислые бактерии, в меньшей степени – бактерии других видов, в том числе болезнетворные, которые присутствуют в незначительном количестве.
Лактобактерии заполняют экологическую нишу, а также участвуют в переваривании пищи, хотя их значение в этом плане невелико.
При дисбактериозе снижается количество «полезных» молочнокислых бактерий, а их место занимают другие организмы. При этом в кишечнике активизируются процессы брожения и гниения.
Образовавшийся газ вызывает вздутие живота, метеоризм, затрудняет перистальтику. Что в свою очередь стимулирует бактериальное разложение пищи. Патологический процесс развивается по кругу, при этом нарушения пищеварения усугубляются.
Все патологические процессы, происходящие при дисбактериозе, препятствуют нормальному всасыванию питательных веществ из кишечника.
Организм начинает испытывать дефицит важных веществ, и страдает от этого в том числе кожа. Нарушается функционирование сальных желёз, в кожном сале снижается содержание полезных для эпидермиса веществ, но его количество растёт.
В результате кожа становится более жирной, но при этом более подверженной неблагоприятным факторам внешней среды.
В результате усиления работы сальных желёз происходит закупорка их протоков, что и является основой патогенеза угревой болезни.
Если в закупоренный проток попадает инфекция, что случается при неправильном уходе за кожей и нарушении правил личной гигиены, прыщ воспаляется, образуется гнойный прыщ.
Выдавливание таких прыщей может способствовать распространению инфекции и появлению новых гнойничков на коже, что делает течение угревой болезни непроходящим.

Как принимать Лактофильтрум (инструкция по применению от прыщей)
При угревой болезни приём таблеток Лактофильтрум способствует нормализации пищеварения. Это улучшает усвоение полезных веществ из пищи, снижает образование и поступление в кровь вредных веществ, образующихся в результате гнилостных и бродильных процессов.
Быстрого эффекта ждать не приходится, но постепенно улучшается не только самочувствие пациента, но и его внешний вид. Выработка кожного сала приходит в норму, его консистенция становится менее густой, и риск закупорки снижается.
В таких обстоятельствах новые прыщи не возникают, а уже имеющиеся легче устраняются. Средство применяется в комплексной терапии, чтобы достичь наибольшего эффекта.
Таблетки принимают внутрь за час до еды. Одновременный приём с пищей может снизить эффективность Лактофильтрума. Дозировка для взрослых и подростков – 2-3 таблетки трижды в день.
Длительность курса лечения составляет до 3 недель. Принимать параллельно с Лактофильтрумом другие лекарства можно, но следует соблюдать часовой интервал между приёмами лекарств, иначе эффективность обоих средств снизится.
Детям младше 12 лет требуется меньшая доза и обязательно принимать препарат после консультации с педиатром.
Обилие прыщей в таком юном возрасте – показатель серьёзных нарушений. Продление курса лечения, а также его повторное проведение допустимо только по назначению врача (как у взрослых, так и у детей).
Видео: Отзыв о действенном препарате
Когда нельзя
Лактулоза – дисахарид, состоящий из молекул фруктозы и галактозы. Поэтому Лактофильтрум нельзя принимать в тех случаях, когда имеется непереносимость этих углеводов – галактоземия, лактазная недостаточность, нарушения обмена фруктозы.
При этом при сахарном диабете принимать Лактофильтрум можно, но обязательно с контролем уровня глюкозы.

Кишечные кровотечения, непроходимость кишечника и другие серьёзные патологии – однозначное противопоказание к приёму лекарства.
Также следует воздержаться от приёма лекарства в том случае, если есть подозрение на какую-либо серьёзную кишечную патологию – сильные боли в животе, отсутствие стула более 2 суток или примесь крови в стуле (чёрный стул).В этом случае следует заняться устранением основной патологии, а приём Лактофильтрума не окажет никакого полезного эффекта.

Следует воздержаться от приёма Лактофильтрума при обострении язвенной болезни двенадцатиперстной кишки или желудка и атонии кишечника любого происхождения. В этом случае вреда от приёма препарата может и не быть, но пользы от его приёма в данной ситуации не будет.
Среди побочных эффектов, которые может вызвать Лактофильтрум – аллергические реакции, запоры, снижение аппетита. Крайне редко он может вызвать метеоризм или диарею – если принимать его при нормальном составе микрофлоры.
Если побочные эффекты становятся настолько выраженными, что ухудшают самочувствие пациента, следует немедленно отказаться от приёма лекарственного препарата и обратиться к врачу. Явления передозировки встречаются редко.

Комплексная терапия угревой болезни
Инструкция по применению Лактофильтрума от прыщей сообщает, что принимать его нужно в составе комплексной терапии – так его эффективность выше.
Комплексный подход включает в себя уход за кожей, приём медикаментов и изменение образа жизни. Для того, чтобы достичь необходимого эффекта, следует соблюдать все рекомендации врача – это позволит решить проблему.
Воздействие на пищеварительную систему включает в себя несколько компонентов:
- Нормализация питания.
- Лечение патологий кишечника.
- Устранение токсинов.
Нормализация питания – это первое, что нужно сделать. Следует обратить внимание на то, что именно и в каком количестве потребляет пациент.
Важно пересмотреть рацион в пользу легкоусваиваемых нежирных продуктов, растительных масел, содержащих витамины А и Е, фруктов, молочных продуктов и овощных салатов.Это позволит увеличить поступление необходимых для кожи веществ, а также улучшить их доступность. Следует ограничить жирные продукты, а также блюда, стимулирующие гниение и брожение – белый хлеб, бобовые, капусту.

Лечением кишечных заболеваний занимается гастроэнтеролог.
Устранение токсинов, образующихся в ходе патологических процессов в кишечнике, необходимо для того, чтобы поддерживать нормальную работу пищеварительного тракта.
Лактофильтрум и другие кишечные сорбенты применяются именно с этой целью. Отзывы говорят об их достаточно высокой эффективности.
Также необходимо правильно ухаживать за лицом – пользоваться питательными и увлажняющими кремами, умываться специальными пенками и гелями (желательно теми, которые предназначены для проблемной кожи). Чтобы избежать заражения, следует обрабатывать кожу антисептиками.
Если причина в серьёзном общем заболевании, то пациенту следует обратиться к врачу для его лечения.
Рекомендации по образу жизни достаточно просты – следует больше бывать на свежем воздухе, отказаться от вредных привычек и т.д.
Фото: До и после
Лактофильтрум – лекарственное средство, позволяющее решить целый ряд проблем с пищеварением. Принимать его нужно по рекомендации врача, чтобы это было более эффективно и полезно для здоровья.
myplast24.ru
Лактофильтрум от прыщей — на лице, инструкция по применению, отзывы, аналоги
Если причиной угревой сыпи являются внутренние патологии, то избавиться от них одними наружными средствами невозможно. Отклонения в нормальной работе системы пищеварения сразу отражаются на состоянии кожных покровов в виде прыщиков и гнойных высыпаний. Поэтому необходимы специальные препараты, воздействующие на болезнь изнутри. Одним из них является Лактофильтрум, инструкция по применению от прыщей подскажет, как правильно употреблять препарат для достижения желаемого результата.
Что за лекарство
Лактофильтрум – это лекарство, выпускающиеся в разных формах (таблетки, пластинки, порошок), направленное на нормализацию микрофлоры кишечника и восстановлению пищеварительных процессов. Когда в данном органе патогенные бактерии начинают усиленно размножаться, происходит засорение организма продуктами их жизнедеятельности. Возникает интоксикация, и помимо болей, дискомфорта в животе, на лице появляются высыпания. Чтобы такого не произошло, следует регулярно прочищать организм от шлаков и токсинов, не допуская запоров.
Именно поэтому Лактофильтрум не только обладает полезными свойствами для кишечника, но и помогает от прыщей. Он сорбирует патогенные вещества и сразу выводит, не давая им проявиться на коже. Кроме того Лактофильтрум не только лечит пищеварительную систему, но и обладает иммуномодулирующими свойствами. Это позволяет создать дополнительный барьер от проникновения бактерий.
Показания и противопоказания
Лактофильтрум используется либо как самостоятельное средство, либо в комплексе с другими лекарствами. Назначается при следующих патологиях:
- дисбактериоз, вызванный лечением антибиотиками или любыми другими причинами;
- заболевания печени, такие как гепатит и цирроз;
- расстройство кишечника;
- постоянные запоры и нерегулярный стул;
- аллергические реакции;
- вздутие, метеоризм, дискомфорт в кишечнике;
- угревые высыпания, связанные с нарушением пищеварения.
Противопоказаний у данного сорбента, не много, но все-таки они присутствуют. Стоит полностью отказаться от данного препарата, если имеются:
- кишечная непроходимость;
- внутренние кровотечения органов пищеварения;
- высокая чувствительность организма к действующему веществу;
- галактоземия.
С особой осторожностью следует отнестись к приему Лактофильтрума при язвенной болезни. В период обострений лучше прекратить лечение данным средством.
Как принимать
Чтобы узнать, как принимать Лактофильтрум от прыщей, следует подробно изучить прилагающуюся инструкцию. В ней указана стандартная схема лечения. Для получения хорошего результата необходимо также учитывать следующие особенность употребления препарата:
- таблетки просто запивают чистой водой, пастилки разжевывают, а из порошка готовят суспензию;
- нельзя использовать минеральную воду, так как она может вступать в химическую реакцию с лекарственными компонентами;
- препарат лучше пить натощак, за час до приема пищи. В таком случае, лекарственные свойства значительно усиливаются;
- если применять лекарство более трех недель, необходимо дополнительно включить витаминные комплексы. Кроме патогенных бактерий, могут вымываться и полезные вещества, которые нужно восполнить.
Те, кто считает, что Лактофильтрум от прыщей на лице может оказывать антисептические свойства при наружном использовании (например, как аспирин), ошибаются. Он эффективен только при внутреннем применении и действует как сорбент. Никаких обеззараживающих качеств препарат не имеет.
Хотя инструкция является основой того, как пить Лактофильтрум от прыщей, врач может корректировать дозировку в зависимости от степени высыпаний на лице и индивидуальных особенностей организма.
В чем польза
Эффект после Лактофильтрума можно заметить через несколько дней приема, однако конечный результат проявляется только если пропить полный курс. Он должен составлять не менее двух недель. По прошествии данного времени отмечаются следующие улучшения:
- работа пищеварительной системы приходит в норму, стул становится регулярным;
- повышается собственная иммунная защита, не дающая патогенным микроорганизмам проникать и размножаться;
- возникает ощущение легкости и комфорта;
- нормализуется состав микрофлоры в кишечнике;
- пропадают угри с и гнойные высыпания;
- кожа делается свежей и здоровой.
Если не отрегулировать питание, исключив из него жирное и сладкое, то никакой препарат не сможет побороть данную проблему. Поэтому для лучшего эффекта прием Лактрофильтрума часто совмещают с диетами и другими лекарствами от прыщей.
Аналоги
Обычно данное лекарство считается безопасным и подходит для людей разных возрастов. Однако, если возникла индивидуальная непереносимость, помочь смогут его аналоги:
- Дюфалак – недорогой германский препарат. Хорошо очищает кишечник при запорах и приводит микрофлору в норму. Улучшает процесс всасывания питательных веществ, что положительно сказывается на иммунитете. Разрешен при беременности, не способствует привыканию.
- Диосмектит – применяют при отравлениях или аллергических реакциях. Обладает очищающими и обволакивающими свойствами. Разрешен при заболеваниях желудка и диарее. Если есть кишечная непроходимость, следует отказаться от данного аналога. Выпускается в виде порошка, как принимать указанно на упаковке, можно без назначения врача.
- Фильтрум — препарат российского производства в виде таблеток. Очищает, сорбирует, лечит аллергию. Безопасен, разрешен беременным и детям. Основное противопоказание – язва желудка.
- Полисорб – считается одним из самых эффективных лекарств, несмотря на свою низкую стоимость. Как и Лактофильтрум, Полисорб назначается пи интоксикации, аллергии, гнойных инфекциях. Способен поглощать патогенные вещества даже при наружном применении.
- Смекта – популярное лекарственное средство, предназначенное для выведения вредных веществ из организма. Обладает приятным вкусом, способно предотвратить диарею и метеоризм. Действующее вещество не проникает в кровь, а полностью выводится. В составе имеются фруктоза и лактоза.
- Активированный уголь – наиболее распространенный препарат, присутствует почти в каждой аптечке. Выводит яд и токсины, при этом, совершенно не всасывается в кровь. Также выпускаются другие лекарственные средства на его основе.
Лактофильтрум от прыщей или его аналоги лучше всего использовать в комплексном лечении. Помимо регулярного выведения шлаков, необходимо скорректировать питание, отказавшись от вредной еды, а также тщательно относиться к гигиене и использовать специальные средства для проблемной кожи. Перед применением препарата необходимо ознакомиться с противопоказаниями, но лучше, если будет присутствовать контроль врача.
Лактофильтрум от прыщей: отзывы
Ольга, 28 лет:
Постоянно беспокоили запоры и как следствие угревая сыпь. Сомневалась, помогает ли Лактофильтрум от прыщей и сможет ли он решить мою проблему с кишечником. Поэтому решила отправиться на консультацию к врачу. Специалист подсказал, как принимать препарат и дал дополнительные рекомендации по питанию. Уже через неделю заметила положительную динамику в работе кишечника, да и высыпания значительно уменьшились.
Вероника 24 года:
Из рекламы узнала, что против прыщей хорошо подойдет Лактофильтрум. В надежде на положительный результат приобрела таблетки и пропила целый курс. Заметила улучшения в работе пищеварительной системы: наладился стул, и даже исчезли пару килограмм. Однако особых изменений на коже не произошло. После посещения гастроэнтеролога оказалось, что проблемы с угревой сыпью были связаны с заболеванием желудка. Могу сказать, что Лактофильтрум мне понравился, но прежде чем начать его прием, лучше посетить врача и выяснить, что угри действительно являются последствием засорения кишечника.
Ирина 22 года
Употребляю очень много сладкого. Дерматолог так и сказал, что это моя основная причина угревых высыпаний. Выписал диету, в качестве лечения назначил Лактрофильтрум и противомикробные препараты. Добросовестно выполнила все рекомендации и уже через месяц заметила результаты. Помимо устранения основной проблемы, в качестве бонуса скинула несколько килограмм.
netpryshi.ru
отзывы, фото, как принимать. Помогает ли «Лактофильтрум» от прыщей? :: SYL.ru
Прыщи на коже – проблема, которая беспокоит людей в возрасте от одиннадцати до сорока пяти лет, и с каждым годом эти рамки только расширяются. Множество средств, которые могут избавить нас от недуга, — это таблетки, мази, болтушки, целые наборы продукции известных косметических корпораций. Остаётся открытым один вопрос: мы лечим причину или следствие? Итак, помогает ли «Лактофильтрум» от прыщей? Отзывы и рекомендации специалистов — в нашей статье.

«Лактофильтрум» как препарат глубокой очистки организма
«Лактофильтрум» – это препарат, относящийся к группе природных энтеросорбентов. Действующие вещества в его составе: лигнин, являющийся продуктом переработки компонентов древесины, и лактулоза, синтетический дисахарид, который, попадая в кишечник, стимулирует активное деление бифидобактерий и лактобактерий, чем восстанавливает нормальную микрофлору кишечника. Лигнин очищает организм от бактерий и их токсинов, собирает на себя различные отравляющие вещества, в том числе соли тяжёлых металлов. Восстанавливает правильный обмен веществ, выводя излишки холестерина, мочевину и другие продукты распада, отравляющие организм. Лактулоза, разлагаясь при взаимодействии с водой, образует различные органические кислоты, уменьшающие рост патогенной флоры, вследствие чего снижается газообразование и улучшается перистальтика.

Лигнин не всасывается, а мягко выводит все собранные на себя токсины и аллергены, не допуская их попадания в кровеносное русло.
Лактулоза подвергается гидролизу в толстом кишечнике.
Очень часто в последнее время можно услышать такую информацию, что препарат «Лактофильтрум» является верным средством, избавляющим от прыщей, стоит только разобраться, какую роль играет данное средство в обретении эстетической красоты и здоровья кожи. Особенно важно знать, действительно ли «Лактофильтрум» помогает от прыщей. Существует масса отзывов и мнений, как положительных, так и отрицательных, относительно лекарства, но на деле каждый сможет оценить его действенность, только применив на себе.
Сейчас мы выясним, способен ли избавить «Лактофильтрум» от прыщей. Фото препарата для тех, кто его ни разу не видел, показано ниже.

Состав и основные показания к применению
Кроме основных действующих веществ (лактулозы и лингина), в состав также входят:
- магния стеарат;
- кросскармелоза натрия.
Содержание вспомогательных веществ не превышает установленные нормы.
Таблетки имеют вид капсулы двояковыпуклой формы с разделительной полосой по центру, тёмно-коричневого цвета, возможны серые вкрапления.
Препарат выпускается в виде лекарственного средства и биологически активной добавки. В последнем случае в составе присутствуют вкусовые добавки, а лекарственная форма имеет вид пастилок и порошков для приготовления растворов. Страна-производитель — Россия, поэтому при изготовлении соблюдены все нормы и правила.

Применяется в следующих случаях:
- При дисбактериозе кишечника. Кишечник, лишённый необходимой микрофлоры, выводит из организма полезные вещества, так как снижается их всасываемость, витамины и микроэлементы не усваиваются, затяжное течение заболевания приводит к аллергическим реакциям неясной этиологии.
- При диспепсии – снижает газообразование, влияя на патогенную флору, устраняет вздутия, тошноту.
- Как препарат комплексной терапии при запорах, поносах, заболеваниях печени, аллергических заболеваниях.
Способы применения и дозы
Препарат имеет ряд противопоказаний, поэтому перед применением обязательно посоветуйтесь с врачом. Вне зависимости от проблемы, в том числе и при коже, склонной к образованию прыщей, «Лактофильтрум» принимают курсом лечения, при необходимости его можно повторить. Как применять «Лактофильтрум», можно узнать из инструкции, прилагающейся к препарату.
Иногда врачи, не говоря дозировок, просто назначают пациентам «Лактофильтрум» от прыщей. Как принимать его взрослым и детям, можно узнать ниже:
Взрослым и детям старше двенадцати лет:
- препарат назначается по 2–3 таблетки 3 раза в день.
Детям до двенадцати лет:
- 1–2 таблетки 3 раза в день.
Для детей от года до трёх лет:
- По 0.5 таблетки три раза в день.
Принимать за час до еды.
Обычно курс лечения длится около трёх недель, повторный курс назначается не ранее, чем через два месяца.

Противопоказания
- Непроходимость кишечника.
- Желудочно-кишечные кровотечения.
- Нарушение образования глюкозы (галактоземия).
- Индивидуальная непереносимость препарата.
С осторожностью следует применять препарат детям раннего возраста, при расчёте дозировки надо учитывать вес – при дистрофиях доза будет значительно меньше.
Передозировка проявляется запором, болями в животе.

«Лактофильтрум» от прыщей
«Лактофильтрум» – это препарат общего действия, он влияет на жизнедеятельность организма в целом, поэтому нечасто применяется как средство, помогающее избавиться непосредственно от прыщей. Такой эффект является следствием положительного влияния на обмен веществ. Препарат обеспечивает выведение из организма следующих веществ:
- Холестерина – снижение уровня холестерина в крови ведёт к уменьшению образования прыщей, появление которых связано с избыточным выделением кожного сала.
- Аллергенов – «Лактофильтрум» помогает избавиться от прыщей, вызванных различными аллергенами, улучшает состояние кожи при крапивнице, снижает отёк и покраснение, зуд и раздражение как его следствие. Применяется при аллергических заболеваниях, таких как экзема и дерматит.
- Токсических веществ – различные токсины не только отравляют организм, но и приводят к образованию воспалительных процессов на коже, внешне похожих на прыщи, но являющиеся гнойничковыми образованиями.
При лечении высыпаний, связанных с нарушениями обмена веществ, «Лактофильтрум» является неплохим средством, снижающим количество прыщей, но наилучших результатов можно достигнуть, применяя комплексную терапию в виде не только приёма препарата, но и местных средств, очищающих кожу, а также обязательным условием будет соблюдение диеты со сниженным количеством жиров, углеводов.

Мнения покупателей и их жизненные советы
При правильном использовании и соблюдении всех сопутствующих рекомендаций «Лактофильтрум» помогает от прыщей. Отзывы людей, которые его применяли, это подтверждают.
Но многие, прежде чем начать использовать средство, советуются со знакомыми, читают различные материалы. Есть моменты, на которые нужно обращать внимание в первую очередь.
Врачи отмечают, что «Лактофильтрум» от прыщей помогает, но при соблюдении некоторых оговорок:
- Применяется при высыпаниях, связанных с нарушениями обмена веществ. Прыщи гормонального генеза требуют иного подхода и лечения.
- Обязательно употреблять как часть комплексной терапии. Даже при характерных высыпаниях использование только лишь препарата «Лактофильтрум» не приведёт к желаемым результатам, и ваши отзывы и мнения будут разниться с мнениями остальных потребителей.
По отзывам большинства покупателей можно сделать вывод, что «Лактофильтрум» помогает от прыщей, но только в случае его грамотного применения, после чёткого определения причины заболевания.
Результаты исследования
По результатам исследования и многочисленным отзывам людей, использовавших препарат «Лактофильтрум», применять его следует не менее двух недель, но при правильном определении патогенеза видимые изменения происходят уже на седьмой-десятый день. Положительный эффект можно продлить, убрав из рациона жирное и жареное, копчёности. Если причиной появления прыщей на коже стали стрессовые ситуации, то следует избегать нервных перенапряжений.
Также в отзывах о препарате «Лактофильтрум» часто упоминают, что он способствует похудению, очищению организма, использовавшие его люди испытывают чувство лёгкости. Не забывайте, что при очищении организма улучшается и его общее состояние, повышается иммунитет.
«Лактрофильтрум» как лечебный препарат и БАД
- Как лечебный препарат применяется для лечения заболеваний желудочно-кишечного тракта.
- Как биологически активная добавка может применяться для повышения иммунитета, для очищения организма от токсинов, а также как препарат, способствующий похудению и нормализации состояния кожи.
Комплексная терапия и результат на лице
Начиная применение препарата, помните, что результат зависит не от того, что вы пьёте, а от того, готовы ли вы изменить свой образ жизни. «Лактофильтрум» не предназначен для лечения прыщей или угревой сыпи, но он с лёгкостью устраняет проблемные высыпания на коже при соблюдении некоторых правил. Лечение зависит не только от очищения организма изнутри, но и от избавления от влияния внешних факторов, таких как применение некачественных косметических средств либо совмещение различных групп косметических средств разных фирм. Следует исключить чрезмерное употребление декоративной косметики, пудры и тональных основ, в частности, кремов, вызывающих индивидуальную непереносимость. Перед началом приёма препарата консультируйтесь не только с терапевтом и гастроэнтерологом, но и с дерматологом. Возможен вариант применения «Лактофильтрума» перорально в сочетании со специальными мазями и болтушками, которые воздействуют местно.
На заметку
Будьте здоровы, выбирайте качественные и проверенные методы лечения, учитывайте особенности своего организма, и результат не заставит себя долго ждать. Внимательно изучайте инструкцию, обращайте внимание на реакцию организма, при возникновении нежелательных эффектов прекратите приём препарата, обратитесь к врачу либо замените препарат на его аналог.
Многие выбирают именно «Лактофильтрум» от прыщей. Отзывы, мнения врачей, его стоимость — все располагает к выбору. Но приобретать препарат только потому, что «соседке помогло» не стоит… Не всегда то, что одному хорошо, другому тоже помогает.
www.syl.ru
Помогает ли Лактофильтрум от прыщей: отзывы, правила применения
Здравствуйте, дорогие читатели! Каждый, у кого были прыщи, знает, как трудно бывает вернуть коже прежний здоровый вид. Когда у меня появились прыщики, я начала применять мази и крема, но результат был отрицательный.
От своей сотрудницы я уже знала об одном средстве, поэтому в Интернете начала искать информацию о том, помогает ли Лактофильтрум от прыщей отзывы тех, кто испытал препарат на себе и как его правильно использовать. Это была настоящая удача узнать об этом фармакологическом чуде!
Через три недели мы с мужем запланировали отпраздновать нашу первую годовщину семейной жизни и разделить эту счастливую дату с друзьями и близкими родственниками. В особенный день мне хотелось выглядеть не только счастливой, но и красивой.
И вдруг… я просыпаюсь, а на лице и на некоторых участках тела вскочили прыщи. Сомнений не было, что причина была в нарушениях функционирования ЖКТ, так как из-за работы я не успевала нормально кушать, питалась фаст-фудом и желудок часто давал о себе знать покалываниями или ноющей болью.

Избавиться от высыпаний мне помог только Лактофильтрум, а мои рекомендации, очень надеюсь, помогут и вам забыть о неприятных прыщах.
Компоненты препарата, их действие на организм человека
Лактофильтрум – это сорбент, который изготовлен только из натуральных продуктов и применяется для очищения кишечника после отравлений алкоголем, токсическими или наркотическими веществами и для восстановления защитных сил организма.
Основа биологически активной добавки – энтеросорбент. Этот элемент обеспечивает связывание и выведение токсинов, бактерий и других вредных веществ, тем самым очищая внутренние органы от зашлакованности. Энтеросорбент не всасывается в кишечник и выходит из организма естественным путем уже через сутки после употребления лекарства.
Второй важный компонент медикамента – лактулоза, которая способствует налаживанию микрофлоры кишечника, обменных процессов и укреплению иммунитета.
Кто может смело принимать Лактофильтрум от прыщей?
Пищевая добавка действует только в толстой кишке и не приносит вреда системе желудочно-кишечного тракта. Врач может выписать пациенту Лактофильтрум в следующих случаях:
- при необходимости наладить работу ЖКТ после лечения антибиотиками или просто в качестве пищевой добавки при синдроме раздраженного кишечника;
- как укрепляющее средство для повышения защитных сил организма при частых болезнях и поражениях организма вирусными инфекциями;
- при болезнях печени, таких как гепатит или цирроз;
- при дискомфортных ощущениях в животе – вздутии, дисбактериозе;
- из-за различных аллергических реакций;
- при угревой сыпе, прыщах на лице и теле, других кожных заболеваниях.
Лактофильтрум рекомендуют принимать как отдельный медикамент, так и совместно с мазями, кремами и другими аптечными средствами для наружного применения.

Правила применения Лактофильтрума от прыщей на лице и теле
Препарат одинаково эффективен при лечении прыщей как на лице, так и на спине, руках или других частях тела. Чтобы не переусердствовать в применении таблеток и не вызвать негативных последствий, следует знать правила употребления пищевой добавки:
- Таблетки и пастилки следует принимать каждый день на протяжении курса лечения, перед употреблением их нужно раздавить в порошкообразную массу.
- Запивать средство нужно стаканом чистой (негазированной!!!) воды.
- Порошок необходимо перед приемом разбавить теплой кипяченой водой в пропорции 50-100 мл воды на один пакетик порошка.
- Пить нужно две или три таблетки за один прием, а за сутки должно быть три приема – утром, в дневное время и вечером.
- Употреблять Лактофильтрум рекомендуется за час-полтора до приема пищи или за час-полтора после трапезы.
- После того, как вы выпили лекарство, нужно прополоскать полость рта, чтобы удалить мелкие частички сильнодействующего препарата.
- Курс лечения – до трех недель, в трудных случаях – до пяти недель.
- Перерыв между курсами терапии – три месяца.
Следует учитывать тот факт, что во время лечения нельзя применять другие БАДы или сильные препараты для внутреннего применения.
Что еще нужно знать?
У меня было очень много прыщей на лбу, причиной которых, как я уже говорила, стали нарушения в работе желудочно-кишечного тракта. Я принимала препарат три недели и этого срока было достаточно, чтобы устранить дефекты на коже и вернуть моему лицу здоровый вид.
На форуме в Интернете я познакомилась с девчонкой, которая тоже лечила прыщи, и помог ей от них избавиться Лактофильтрум. Она дала мне две рекомендации, о которых иногда забывают сказать даже врачи:
- Во время приема Лактофильтрума нужно пить витамины группы В во избежание гиповитаминоза.
- Нельзя пить таблетки во время еды. Препарат может связать и вывести не только вредные, но и полезные вещества из организма.
Для безопасного лечения проконсультируйтесь с врачом и узнайте точную причину возникновения прыщей на лице и на теле.

Отзывы о приеме препарата от прыщей
Чтобы вы не отчаивались и не сдались раньше времени, приведу отзывы тех, у кого тоже были проблемы с кожей, и кто сумел вернуть себе не только красивый внешний вид, но и укрепить здоровье внутренних органов и систем:
- Кира, 21 год: «По совету врача я начала принимать Лактофильтрум в пастилках, чтобы вылечить угревую сыпь. Врач также сказала, что для хорошего результата нужно изменить свое питание, убрать вредные продукты и добавить пищу, богатую витаминами и клетчаткой. Я так и сделала. Мелкие прыщики прошли почти через неделю применения лекарства, а большие – исчезли после полного трехнедельного курса. Это даже быстрее, чем я рассчитывала».
- Иван, 26 лет: Стрессы на работе часто приводят к отсутствию аппетита или бессоннице. В ночное время я садился кушать, а на протяжении дня, либо голодал, либо покупал фаст-фуд для быстрого перекуса. Результат, как говорится, был на лицо – прыщи вскочили на лбу, щеках, подбородке и на плечах. Дискомфорт в желудке и ужасный внешний вид заставили меня пойти в больницу. Так я и узнал о препарате Лактофильтрум. Через четыре недели я вернулся в привычное жизненное русло полностью здоровым».
Выводы
Помните о важности правильного питания и употребления витаминной пищи во время лечения, чтобы Лактофильтрум дал желанный результат, вернул сияние вашей коже и оздоровил организм. Благодарю за внимание!
acne911.ru
Лактофильтрум от прыщей: показания, применение, отзывы
Причиной угревых высыпаний нередко становятся проблемы с пищеварением. Спасет ли в этом случае лактофильтрум от прыщей — препарат для улучшения процессов в кишечнике? Понять, как работает такое средство, многим будет непросто. Но можно вспомнить, что состояние кожи напрямую зависит от работы ЖКТ, накопления и обезвреживания токсинов, поступления витаминов. Именно на эти процессы влияют сорбенты и пребиотики. Лечение прыщей лактофильтрумом изнутри — беспроигрышный вариант!
Сорбент и пребиотик «в одном флаконе»
Чередование запоров с жидким стулом, метеоризм, изжога — все эти неприятные симптомы нередко сопровождают дисбактериоз. Так называют нарушение нормальной микрофлоры кишечника, рост в просвете ЖКТ кишечной палочки, стафилококков, стрептококков. При этом полезных микроорганизмов — лакто- и бифидобактерий — становится меньше. Это состояние опасно тем, что нарушается усвоение питательных веществ, разрушается иммунитет, возникают аллергические реакции.
При дисбактериозе вид кожи ухудшается: появляются высыпания, покраснение, сухость и зуд.
Нарушается работа кишечника и в результате накопления токсинов. Они выделяются через кожу, раздражают сальные железы, которые в ответ больше производят вязкого секрета. Возрастает активность микробов в устьях волосяных фолликулов. Только наружное лечение кремами и мазями в таких случаях может оказаться неэффективным, ведь негативные внутренние факторы сохраняются.
Для лечения дисбактериоза врачи рекомендуют принимать сорбенты, анти- , про- и пребиотики. Неспециалисту сложно разобраться в особенностях действия каждого из этих препаратов. Что касается состава лактофильтрума, то средство выпускают на основе пребиотика лактулозы и энтеросорбента лигнина (соотношение активных компонентов 1:3).
Какими полезными свойствами обладает препарат:
- активизирует лакто- и бифидобактерии;
- нормализует кишечную микрофлору;
- угнетает рост патогенных микробов;
- обезвреживает токсины;
- помогает иммунитету.
Лигнин — это составная часть древесины, нерастворимое в воде органическое соединение, обладающее сорбционными свойствами. В кишечнике поглощает эндо- и экзотоксины, аллергены, патогенную микрофлору, продукты разложения лекарств. Лигнин не способен всасываться в кровь, выводится из ЖКТ за сутки. Благотворное влияние на микрофлору кишечника оказывает второй компонент препарата — лактулоза. Кроме того, это соединение распадается с образованием органических кислот, угнетающих рост патогенных микробов.
Здоровая кишечная микрофлора защищает весь организм от инфекций, а также от кожных заболеваний и аллергии.
Совместное действие компонентов лактофильтрума обеспечивает:
- Более полное всасывание витаминов и микроэлементов из пищи в общий кровоток.
- Уменьшение симптомов интоксикации организма.
- Укрепление местного иммунитета.
- Улучшение обмена веществ.
Отзывы о лактофильтруме (видео)
Показания и немногочисленные противопоказания. Способы применения
Стандартные упаковки содержат по 10, 15, 30 и 60 таблеток лактофильтрума. Они темно-коричневого цвета, неоднородные (заметны светлые волокна). По форме таблетки двояковыпуклые, удлиненные. Средняя цена лактофильтрума от прыщей — 274 рубля (30 таблеток).
При каких состояниях организма принимают лактофильтрум или другие энтеросорбенты и пребиотики:
- неблагоприятные изменения в кишечной микрофлоре после лечения антибиотиками;
- атопический дерматит и другие аллергические заболевания;
- инфицирование ЖКТ сальмонеллой, кишечной палочкой;
- отравления различными продуктами, интоксикация;
- нарушения пищеварения;
- хронический колит;
- слабый иммунитет;
- дисбактериоз;
- прыщи.
Как принимать лактофильтрум от прыщей:
- Взрослые и подростки, начиная с 12 лет — по 2–3 таблетки трижды в день.
- Курс лечения — от 10 дней до 3-х недель.
- Средство можно принимать повторно, сделав перерыв.
Таблетку глотают целиком, либо делят по риске пополам или растирают в порошок. Обязательно запивают водой.
Противопоказано средство при симптомах непроходимости кишечника, если имеются кровотечения в ЖКТ, гиперчувствительность к галактозе и другим компонентам лактофильтрума. С осторожностью принимают при атонии кишечника и во время беременности. Побочных действий у препарата немного: диарея, метеоризм, аллергическая сыпь.
Гарантирует ли средство победу над прыщами?
Действие лактофильтрума приводит к уменьшению аллергизации кожи, восстановлению полезной микрофлоры, от которой зависит защитная функция, местный иммунитет. Однако, при гормональных причинах угревой сыпи эффект лечения энтеросорбентом и пребиотиком меньше порадует обладателей прыщей.
Лактоза и сходные вещества присутствуют во многих продуктах. Богаты ими молоко, чеснок, бананы, репчатый лук. Поэтому максимального эффекта в борьбе с прыщами можно достичь при сочетании приема лактофильтрума и обогащения рациона продуктами с пребиотиками. Обязательно пользуются болтушками, антибактериальными лосьонами, делают маски для лица. При необходимости следует пройти курс гормональной терапии.
Лактофильтрум действует на внутреннюю причину угревой сыпи. Наружные средства помогают сохранить и усилить достигнутый эффект.
Уже через неделю прыщи уменьшаются в размерах, сокращается их количество, кожа разглаживается и выглядит здоровой. Такой эффект отмечают в отзывах о лактофильтруме от прыщей пациенты дерматологов. Средство помогает не всем, а почему? Нужно учитывать действие всех факторов: образа жизни, наличия хронических заболеваний, избыточный вес.
Австралийские ученые в 2004 году выяснили, что стресс и неправильное питание крайне вредны для кишечника. Исследователи рекомендовали сначала исключить или уменьшить влияние этих условий, а затем восстанавливать кишечную микрофлору.
Данный материал размещен в познавательных и ознакомительных целях, не является профессиональным медицинским советом либо научным материалом и не может служить заменой врачебной консультации.
Понравилась статья? Поделись и оцени!
Вконтакте
Google+
Одноклассники
Загрузка…Вам также может понравиться
zdorovaya-kozha.ru



 Возникает при воздействии на кожу какого-либо экзогенного известного облигатного раздражителя
Возникает при воздействии на кожу какого-либо экзогенного известного облигатного раздражителя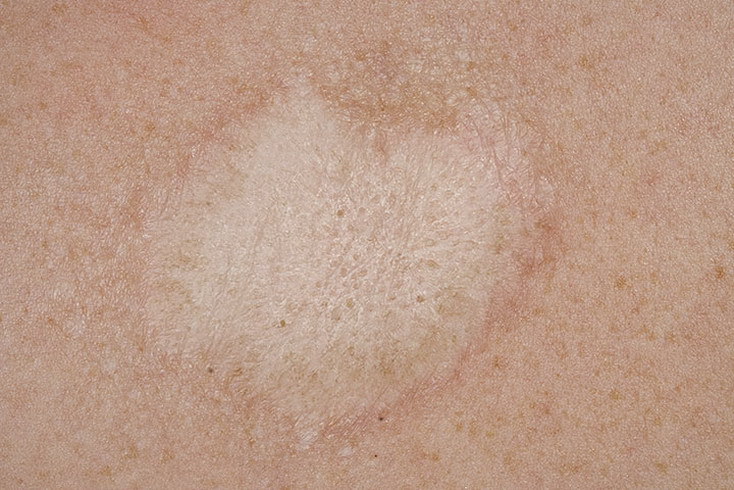
 Течение острое, непродолжительное
Течение острое, непродолжительное
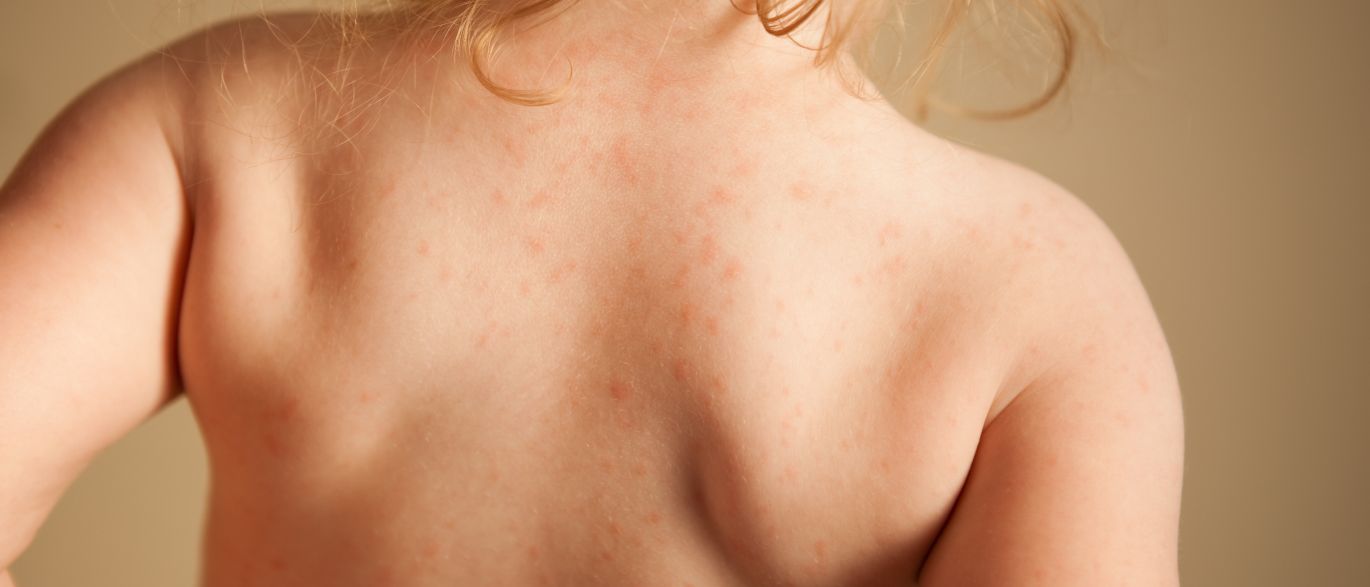
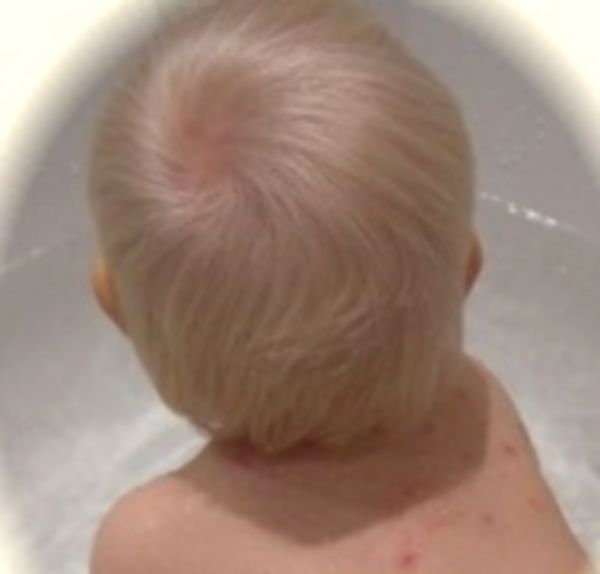 Чаще заболевают дети от бабушек. От животных тоже можно заразится.
Чаще заболевают дети от бабушек. От животных тоже можно заразится.


 А на месте, где сыпь пропала, образуется участок с нарушенной пигментацией;
А на месте, где сыпь пропала, образуется участок с нарушенной пигментацией;




 Очаги поражения появляются в основном на волосяных частях кожного покрова, редко поражают ноги и руки. Стригущий лишай заразное кожное заболевание, поэтому требуется изоляция больного, а при тяжелых формах – госпитализация.
Очаги поражения появляются в основном на волосяных частях кожного покрова, редко поражают ноги и руки. Стригущий лишай заразное кожное заболевание, поэтому требуется изоляция больного, а при тяжелых формах – госпитализация.
 Пятна могут быть разных размеров, но не достигают больших площадей поражения. Розовый лишай в основном развивается с появления «материнской бляшки», которая располагается обычно на передней части корпуса (грудь, живот), через неделю после ее появления по телу образовываются другие пятна. Очаги могут вызывать не сильный зуд, при неправильном уходе – использование вяжущих или подсушивающих средств, могут появиться неприятные ощущения «стянутости» кожи, зуд усилиться.
Пятна могут быть разных размеров, но не достигают больших площадей поражения. Розовый лишай в основном развивается с появления «материнской бляшки», которая располагается обычно на передней части корпуса (грудь, живот), через неделю после ее появления по телу образовываются другие пятна. Очаги могут вызывать не сильный зуд, при неправильном уходе – использование вяжущих или подсушивающих средств, могут появиться неприятные ощущения «стянутости» кожи, зуд усилиться. Зачастую находится на голове, поэтому волосы в местах поражения обламываются по корень, визуально кажется, что их выстригли. Возможен не сильный зуд.
Зачастую находится на голове, поэтому волосы в местах поражения обламываются по корень, визуально кажется, что их выстригли. Возможен не сильный зуд. Этот процесс может повторяться множество раз.
Этот процесс может повторяться множество раз.

 Имеет противопоказания;
Имеет противопоказания;