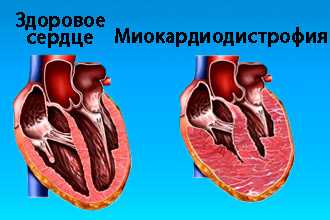
Что такое миокардиодистрофия сердца ⋆ Лечение Сердца
Что такое миокардиодистрофия сердца
Причины миокардиодистрофии
Это заболевание развивается вследствие нарушения обменных процессов. Причинами миокардиодистрофии могут быть различные интоксикации, возникшие под воздействием инфекционных агентов, либо при медикаментозном, алкогольном отравлении. Нередко причина миокардиодистрофии может лежать в гормональных нарушениях и сопровождать сахарный диабет, нарушение процессов обмена и выработки гормонов в щитовидной железе. Длительное соблюдение строгой монодиеты, приводящее к авитаминозу, также способно вызвать дистрофию миокарда. Иногда причиной этих нарушений могут стать радиоактивное облучение, солнечный и тепловой удары, отложение в сердечной мышце солей минералов (железа) или гликогена.
Нередко проблемы с сердцем появляются у женщин климактерического возраста, в этом случае они связаны с нарушением гормонального фона, но порой миокардиодистрофия может возникать в более молодом возрасте. Порой развитие вторичной дистрофии миокарда провоцируют частые выбросы адреналина, которые носят название нейроэндокринной микардиопатии. Такой тип встречается у спортсменов. В зависимости от причины возникновения, миокардиодистрофия классифицируется на гипертрофическую, рестриктивную и дилатационную, каждая из которых должна иметь свой подход к лечению основного заболевания.
Как лечить МКД
Больной предъявляет жалобы на повышенную утомляемость, выраженную одышку после физических нагрузок, учащенное сердцебиение, боли в области сердца. В отдельных случаях пульс, напротив, становится редким, тоны сердца еле слышными, артериальное давление может оказаться ниже нормы. При выслушивании тонов сердца отмечаются посторонние шумы, на УЗИ сердца выявляется его увеличение, на ЭКГ видны нарушения правильности ритма сердца, и имеются явные признаки сердечной недостаточности.
На начальных стадиях заболевания можно восстановить нормальную работу сердца, избежав серьезных проблем со здоровьем. Для этого не всегда требуется медикаментозное лечение, большую роль в восстановлении сердечной мышцы играют:
— правильный режим труда и отдыха;
— необходимость в регулярных, но умеренных физических нагрузках;
— сбалансированное питание;
— прием поливитаминных препаратов, в первую очередь магния и витамина В6, которые принимают участие в метаболических процессах.
Чтобы избежать развития миокардиодистрофии, необходимо проводить профилактику инфекционных заболеваний, которые могут вызвать осложнения. Для этого можно использовать закаливание и своевременную вакцинацию. В любом случае, вначале нужно искать причину заболевания и воздействовать на нее при лечении болей в сердце.
Виды миокардиодистрофии
Миокардиодистрофия — это обратимые процессы в миокарде, обусловленные биохимическими и нередко структурными нарушениями на клеточном уровне в мышце сердца. Это не воспалительное и не сосудистое поражение миокарда обусловленное воздействием несердечных факторов и характеризуется нарушением обмена веществ в сердечной мышце.
В результате действия каких- либо факторов или болезней других органов в сердце возникают изменения, но видны они только в электронном микроскопе. Изменения эти на клеточном уровне- увеличение ядер сердечной клетки, набухание митохондрий, разрушение клеточных мембран, снижение количества рибосом, внутриклеточный отёк. Это очень важный момент — эта обратимость изменений в сердце при устранении причины. Таким образом, механизмы развития миокардиодистрофии — это возникновение и прогрессирование энергодефицита и нарушение питания сердечной клетки.
Виды миокардиодистрофии
Дисгормональная миокардиодистрофия встречается у женщин 45-50 лет и обусловлена нарушением эстрогенной функции яичников, у мужчин 50-55 лет и обусловлена нарушением выработки тестостерона. Преобладают две группы симптомов: общие и сердечные. Из общих симптомов превалируют повышенная раздражительность, эмоциональная неустойчивость, нарушение сна, головокружение, чувство нехватки воздуха. Из сердечных — колющая или ноющая точечная боль в области верхушки сердца. Часто носит длительный характер, усиливается при волнении, глубоком дыхании, не связана с физической нагрузкой. Могут быть нарушения ритма.
К этой же группе миокардиодистрофий относятся заболевания сердца, связанные с нарушением функции щитовидной железы. Снижение функции щитовидной железы — гипотериоз, проявляется снижением обмена веществ, чувством зябкости, появлением отёков, снижением давления, постоянными ноющими болями в области сердца.
Повышение функции щитовидной железы — тириотоксикоз, проявляется повышением обмена веществ — похуданием, жаждой, повышенной нервозностью, плохим сном, колющими болями в сердце, нарушением ритма работы сердца.
Тонзилогенная миокардиодистрофия развивается, как осложнение тонзаллита. Причиной является стрептококк, вызывающий хронический тонзиллит, то есть воспаление миндалин. При длительно текущих тонзиллитах происходит общее ослабление организма, постоянное чувство усталости, снижение переносимости физической нагрузки, постоянные ноющие боли в сердце, иногда- перебои в работе сердца.
Дистрофия миокарда вследствие физического перенапряжения возникает, если организму предъявляется физическая нагрузка, неадекватная физическим возможностям. Утомление — это физиологическая реакция организма на нагрузку, переутомление — крайняя степень утомления — это фон для развития болезни. Переутомление может быть острым и хроническим. В острых ситуациях развивается спазм коронарных артерий, который может привести к тяжёлому нарушению ритма и внезапной смерти. Хроническое перенапряжение сердца развивается постепенно. Чаще всего его вызывают все виды гимнастики, плавание, фигурное катание. Проявляется колющими болями в сердце на высоте нагрузки, либо в течение последующих суток после нагрузки, перебоями в работе сердца, одышкой.
Алкогольная миокардиодистрофия развивается при систематическом употреблении алкогольных напитков. Этанол, циркулирующий в крови, повреждает мышцу сердца, то есть разрушает мембраны клеток, снижает количество калия и жирных кислот внутри клетки. Дефицит калия ведёт к нарушению ритма. Разновидностью этого заболевания является кобальтовая миокардиодистрофия — болезнь баночного пива (для пенообразования в баночное пиво добавляется кобальт). Процесс более тяжёлый и быстро прогрессирующий. При данном виде болезни на первое место выходит нарушение ритма в виде частого неритмичного сердцебиения и одышки. Болей в сердце может не быть.
Миокардиодистрофия
МИОКАРДИОДИСТРОФИЯ — невоспалительное поражение сердечной мышцы в результате нарушений ее метаболизма под влиянием внесердечных факторов.
Этиология миокардиодистрофии. Острые и хронические экзогенные интоксикации, в том числе алкогольная (см.), эндокринные и обменные нарушения (тиреотоксикоз, микседема, синдром Кушинга, ожирение, сахарный диабет, авитаминозу, голодание), анемии, патологический климакс, физические перенапряжения («солдатское сердце»), инфекции (в том числе тонзиллярная), физические агенты (радиация, невесомость, перегревание), системные заболевания (коллагенозы, нейромы-шечная дистрофия и др.).
К миокардиодистрофиям относят также отложение в миокарде патологических продуктов обмена или нормальных метаболитов: амилоида, железа (при гемохроматозе), гликогена и др. Некоторые формы миокардиодистрофии нередко называют также миокардиопатиями (алкогольная, климактерическая, амилоидная).
Патогенез миокардиодистрофии. Изменение течения биохимических процессов в миокарде с последующим нарушением микроструктур и сократительной функции мышечных волокон. Эти изменения доопределенного предела обратимы.
Симптомы миокардиодистрофии нередко маскируются признаками основного заболевания. Отмечается повышенная утомляемость, небольшая одышка при физических напряжениях, приглушение 1 тона сердца на верхушке, иногда умеренная тахикардия. При анемии часто выслушивается систолический шум над верхушкой и легочной артерией, при тиреотоксикозе нередки боли в области сердца, выраженная тахикардия, повышение систолического и пульсового давления, мерцательная аритмия; при микседеме-одышка, редкий пульс, гипотен-зия, глухость сердечных тонов, рано появляются признаки сердечной недостаточности. При прогрессирующем течении миокардиодистрофии любой этиологии развивается сердечная недостаточность, возникают нарушения сердечного ритма. Изменения ЭКГ чаще умеренные, выражаются в снижении, уплощении или инверсии зубцов Т; при микседеме — снижение вольтажа; при электролитных нарушениях- изменения, наблюдающиеся при гипо- и гиперкалиемии, при гипомагниемии и др. Дифференциальный диагноз проводят с хронической ишемической болезнью сердца, миокардитами, кардиомиопатиями.
Лечение миокардиодистрофии. Устранение основного патологического процесса, вызвавшего миокардиодистрофию. Регулирование режима труда, предупреждение физических нагрузок, рациональное питание (коррекция обменных нарушений), санация хронических очагов инфекции. Назначают средства, способствующие нормализации обмена в миокарде — поливитаминные препараты, оротат калия (1 г в день), кокарбоксилазу (50- 100мг в день), метандростенолон, неробол (0,005-0,01 г в день) и др.
Прогноз при адекватной терапии благоприятный.
Большая медицинская энциклопедия
Холтеровское мониторирование на дому
Суточное мониторирование АД на дому
Вызов скорой медицинской помощи
Технологии здоровья #6 Константин Заболотный — Обмен веществ, как получать достаточно энергии?
heal-cardio.ru
Миокардиодистрофия › Болезни › ДокторПитер.ру
Миокардиодистрофия – это заболевание сердечной мышцы, при котором в ней нарушается обмен веществ. В результате сердечная мышца не может нормально выполнять свои функции. Чаще всего это заболевание регистрируют у мужчин старше 40 лет.
Признаки
Симптомы миокардиодистрофии зависят от заболевания, послужившего причиной миокардиодистрофии. В большинстве случаев пациенты жалуются неприятные ощущения в области сердца, колющую или ноющую боль в сердце, одышку при физической нагрузке, слабость. Также возможны аритмии, отеки ног, снижение работоспособности.
Описание
При нарушении питания сердечной мышцы повреждается структура ее клеток, и снижается сократительная способность сердца. При прекращении действия повреждающего фактора возможно восстановление структуры и функций миокарда, однако длительное воздействие его чревато сердечной недостаточностью.
Причин истощения миокарда несколько. Это
Алкогольная миокардиодистрофия – одна из самых частых разновидностей этого заболевания. Она возникает из-за длительного употребления алкоголя. При этом нарушаются обменные процессы в миокарде, это проявляется тахикардией, нехваткой воздуха. На более поздних стадиях развивается сердечная недостаточность, для которой характерны одышка и отеки.
Часто бывает и миокардиодистрофия при тиреотоксикозе. При этом пациенты жалуются на одышку, боль в сердце, сердцебиения и повышенную утомляемость при выполнении привычной работы.
У женщин часто встречается миокардиодистрофия, причина которой – климакс. При этом у них появляются ноющие боли в сердце, иррадиирущие в левую руку. Они усиливаются во время приливов. Сердечная недостаточность при этом развивается редко, только при сопутствующей артериальной гипертензии.
Дистрофия развивается постепенно, в три стадии. На первой стадии в сердце появляются небольшие очаги дистрофии, сердце постепенно начинает увеличиваться.
На второй стадии очаги дистрофии увеличиваются и сливаются между собой. Полости сердца при этом расширяются, а сократительная способность миокарда снижается. На этой стадии развивается сердечная недостаточность и может возникнуть мерцательная аритмия.
На первых двух стадиях дистрофические изменения обратимы. На третьей стадии развивается некроз сердечной мышцы, на месте некротизированной ткани образуется рубец. На этой стадии изменения, происходящие в сердечной мышце, необратимы.
Диагностика
Для постановки правильного диагноза нужен осмотр у кардиолога. Необходим подробный опрос пациента, результаты электрокардиографии, рентгенологического исследования.
Важно не только диагностировать миокардиодистрофию, но и выяснить, почему она развилась. Для этого необходимо сделать общий и биохимический анализы крови, анализ крови на гормоны щитовидной железы.
Дифференцировать это заболевание нужно с пороками сердца, миокардитом, ишемической болезнью сердца, атеросклеротическим кардиосклерозом, легочным сердцем.
Лечение
Лечение миокардиодистрофии должно быть направлено на устранение фактора, вызвавшего ее. Это может быть детоксикационная терапия, лечение гормональных заболеваний, коррекция гормонального баланса при климаксе, диета, витаминотерапия.
Также необходимо минимизировать последствия заболевания. Для этого назначают препараты, улучшающие обмен веществ в сердце.
В зависимости от состояния пациента физическую нагрузку либо ограничивают частично, либо предписывают постельный режим. Также необходимо ограничение стрессов.
При наличии сопутствующих заболеваний необходимо проконсультироваться с врачом по поводу замены препаратов, оказывающих негативное влияние на миокард. Так, при миокардиодистрофии повышается чувствительность к гликозидам, поэтому применять их нужно с осторожностью.
После выздоровления пациенты находятся на диспансерном учете у кардиолога.
Профилактика
Профилактика миокардиодистрофии направлена на предохранение или своевременное и правильное лечение заболеваний, вызывающих ее.
Кроме того, необходимо вести здоровый образ жизни, правильно питаться, умеренно заниматься спортом, следить за весом.
Необходимо избавляться от вредных привычек, так как алкоголь и никотин пагубно влияют на сердце.
На производстве должно быть ограничено влияние на человека вредных веществ, способных нарушить работу сердца.
© Доктор Питер
doctorpiter.ru
МКБ-10, лечение, симптомы, у взрослых и детей, диагностика, что это такое, степени
Миокардиодистрофия: что это такое? Эта болезнь связана с сердцем, когда начинаются изменения в структуре, параллельно с чем нарушаются обмены веществ. Как результат, миокард не может полноценно сокращаться. Если поставлен диагноз миокардиодистрофия, значит, в сердечной мышце уже начались изменения в биохимических процессах, что повлекло за собой нарушения в мышечных волокнах.

Причины возникновения миокардиодистрофии сердца
Такое заболевание может возникать абсолютно по разным причинам, причем они могут быть как внутренние, так и внешние. Но сразу стоит отметить, что такой недуг является не основным, а развивается на фоне существующей проблемы.
Миокардиодистрофия может развиваться на фоне следующих факторов:
- Если человек подвергает свой организм экзогенным интоксикациям, например, алкоголю, вредным условиям труда или приему сильных лекарств. Также к такому заболеванию может привести радиация, перегревание или воздействие сильной вибрации.
- Такая проблема может возникать на фоне нарушений в эндокринной системе или в обмене веществ. Например, при таких заболеваниях, как сахарный диабет, тиреотоксикоз, патологический климакс, гипотиреоз, синдром Кушинга, авитаминоз, ожирение. Если человек имеет системные заболевания (нейромышечную дистрофию или коллагеноз), то вторичная болезнь может появиться сначала и незаметно. Миокардиодистрофия может сопровождать цирроз печени, панкреатит или синдром мальабсорбции.
- Бывает, что миокардиодистрофия у детей встречается из-за того, что у они перенесли внутриутробные инфекции, имеют гипоксию или перинатальную энцефалопатию.
Нередко бывает и так, что данное заболевание атакует и спортсменов. Только в этом случае недуг возникает на фоне сильных физических нагрузок.
Современный образ жизни человека способствует тому, что на него оказывается негативное влияние, которое пагубно сказывается на электролитном, энергетическом и белковом обменах, а это вызывает накопление патологических метаболитов.
Чем больше изменений происходит в миокарде, тем больше будет нарушаться сократительная функция волокон, а это уже опасность возникновения сердечного ритма, проводимости и недостаточности. Интересен тот факт, что если ликвидировать этиологические моменты, то есть вероятность того, что атрофические процессы остановятся и начнется регенерация клеток.
Но тут уже все зависит от того, насколько долго было пагубное влияние на организм, ведь могло произойти и так, что здоровые клетки «обновились» соединительной тканью. Тогда уже место будет иметь кардиосклероз.
Разновидности миокардиодистрофии сердца
Такая болезнь может иметь свои клинические формы, все зависит от того, насколько поражено сердце и какое есть сопутствующее заболевание. Основные типы миокардиодистрофии таковы:
На фоне анемии
В таком случае у больного снижается уровень гемоглобина, на фоне чего и развивается дисметаболическая миокардиодистрофия. Тут отмечается нехватка энергии в миокарде, что приводит к гемической гипоксии. Данная форма проявляется бледностью кожи, постоянным головокружением, сложностью с дыханием, тахикардией, отмечается видимая пульсация на сонных артериях.
Диагностика проводится при помощи перкуторного исследования, которое позволяет увидеть, насколько расширились границы сердца. Аускультативный метод позволяет прослушать тоны, систолические шумы органа, а также диагностировать шейные сосуды.
Если долго не обращать внимания на такие симптомы, то возникает сердечная недостаточность. Кстати, к такому недугу может привести и неправильное лечение.
При тиреотоксикозе
Из-за того что много продуцируется тиреоидных гормонов, в сердце начинает не хватать аденозинтрифосфорной кислоты и креатинфосфата. Такая нехватка провоцирует белковый и энергетический дисбаланс. При этом происходит учащение сердцебиения, увеличивается объем перекачиваемой крови, да и сама скорость ее меняется. Соответственно, энергии не хватает, и появляется дисгормональная вариация миокардиодистрофии.
При таком течении болезни пациент страдает разными формами аритмии. Но если проблемой не заниматься, то возникает недостаточность в кровообращении (преимущественно правожелудочкового типа). Тогда больной будет чувствовать сердечные боли, у него будут наблюдаться отечности, гепатомегалия.
Такая форма миокардиодистрофии требует обследования не только у кардиолога, но и у эндокринолога.
Проблема в гипотиреозе
Данный вид заболевания характеризуется дефицитом тиреоидных гормонов, в результате чего происходит снижение активности метаболизма в миокарде. На этом фоне возрастает проницаемость сосудов, и жидкость, задерживающаяся в миоцитах, вызывает дисметаболические и электролитные нарушения.
Такая миокардиодистрофия вызывает боли в области сердца ноющего характера, при этом наблюдается синусовая аритмия или брадикардия. Также могут появляться предсердные, атриовентрикулярные или желудочковые блокады.
Дополнительные моменты
Алкогольная миокардиодистрофия наблюдается у тех, кто в сутки принимает не менее 100 мл этилового спирта не менее 10 лет.
Кроме того, данная форма может возникнуть, если человек много находится в стрессовых ситуациях, страдает инфекционными недугами или же в его организме наблюдается нехватка ферментов, отвечающих за расщепление этанола. Тогда болезнь проявит себя уже буквально через 2-3 года, даже если больной и не употребляет спиртное.
В таком случае будет присутствовать боль ноющего или щемящего характера, при этом человеку может становиться жарко или, наоборот, может бить озноб, повышаться потоотделение. Такой больной быстро устает, уже не может выдержать тех нагрузок, что выполнял раньше, постоянно мучается головными болями.
Если место имеет застойная миокардиодистрофия, которая возникла вследствие сердечной недостаточности, то тут проявления будут в виде одышки, кашля, приступов астмы сердца, отечности на нижних конечностях, гидроперикардии, асцита, гидротораксии и гепатомегалии.
Есть и тонзиллогенная миокардиодистрофия. Такая форма встречается у 30-60% всех болеющих тонзиллитом, но возникает в том случае, если пациент часто болеет ангиной, при этом у него в такие периоды лихорадка и интоксикация. Симптоматика может быть следующей:
- сердечная боль;
- прерывистый пульс;
- одышка;
- повышенное потоотделение;
- слабость;
- субфебрилитет;
- артралгия.
Кроме этих форм, могут выделяться и другие, тем более что каждый день в мире проводятся все новые и новые исследования на эту тему, значит, классификация расширяется.
На самом деле важно, чтобы вовремя была определена миокардиодистрофия смешанного генеза, иначе можно получить серьезные осложнения, вплоть до инвалидности.
Помощь при миокардиодистрофии
Миокардиодистрофия сложного генеза начинает лечиться с диагностики, ведь, как было указано выше, такое заболевание является вторичным, значит, необходимо искать суть проблемы. Для этого больному назначают ряд обследований, которые подтвердят отсутствие воспалительного процесса и укажут на характер работы сердца.
Что касается самого лечения, то тут во многом все зависит от полученных исследований. В целом даже в независимости от того, каким является исходное заболевание, такому пациенту назначают кардиотпропные препараты. Это могут быть поливитаминные комплексы, анаболические лекарства, препараты, наполненные электролитами. К тому же важно, чтобы пациент соблюдал здоровый образ жизни и имел работу без тяжелых условий труда, иначе эффекта никакого не будет.
Важен момент и правильного питания. Необходимо, чтобы еда была полна витаминами, белками, углеводами и прочими полезными веществами. Таким больным категорически запрещается употреблять острую, жирную, копченую и сильно приправленную пищу. Параллельно с этим идет лечение инфекционных заболеваний, конечно, если таковые имеются.
Чтобы вегетативно-дисгормональная миокардиодистрофия прошла, следует использовать комплексный подход, затрагивая все аспекты жизнедеятельности больного. От того, насколько пациент с точностью будет выполнять все наставления врача, и будут зависеть успешность и скорость терапии.
proserdce.ru
Миокардиодистрофия: причины, симптомы, лечение
 Миокардиодистрофия – болезнь невоспалительного формата, состоящая в поражении сердечной мышцы. Чаще возникает как следствие других перенесенных недугов и свидетельствует о нарушении процесса питания мышцы. Снижается мышечный тонус, вследствие чего формируется сердечная недостаточность.
Миокардиодистрофия – болезнь невоспалительного формата, состоящая в поражении сердечной мышцы. Чаще возникает как следствие других перенесенных недугов и свидетельствует о нарушении процесса питания мышцы. Снижается мышечный тонус, вследствие чего формируется сердечная недостаточность.
Существует 3 стадии развития болезни:
- Пациент ощущает боль в сердце, которая не зависит от физической нагрузки и длится долго. Человек теряет былую выносливость, становится затрудненным выдох.
- Истощаются компенсаторные механизмы. У больного впервые при физической нагрузке проявляется одышка, которая выражается в изменении частоты сердечных сокращений. В завершение дня отекают ноги, ЭКГ показывает небольшие нетипичные отклонения.
- Обширная сердечная недостаточность. Сердце беспокоит постоянно, боль не проходит даже в покое, одышка и отечность конечностей. ЭКГ диагностирует многие нетипичные изменения.
Почему развивается миокардиодистрофия
Ведущие кардиологи разделили причины болезни на 2 типа:
- Заболевания, связанные с нарушением работы сердца – миокардиты, каордиомиопатия.
- Не имеющие ничего общего с сердцем – острые и хронические отравления организма, нарушения, зафиксированные в обмене веществ и эндокринной системе, анемия, тотальный дефицит железа, продолжительный прием лекарственных средств по типу антибиотиков и гормональных препаратов, физическая усталость, радиация, переохлаждение или наоборот перегрев тела, нейромышечная дистрофия, коллагенозы.
Симптомы миокардиодистрофии
Симптоматика может умело скрываться под признаками, подходящими для другого заболевания, которое является основным. Какие симптомы должны насторожить пациента?
- Быстрая утомляемость, снижение работоспособности, вялость, слабость, потеря сил, утрата интереса к жизни.
- Одышка, которой раньше не было.
- Сбои в работе сердца.
- Болевой синдром слева или посередине грудной клетки.
- Учащенное сердцебиение.
- ЭКГ отражает неспецифические изменения.
Если недуг связан с предшествующим диагнозом «тиреотоксикоз», повышается артериальное давление, диагностируется аритмия. Недуг, развивающийся на фоне анемии, вызывает наличие шумов над легочной артерией и верхушкой легкого.
Пациент с микседемой, затрагивающей щитовидную железу, также столкнувшийся с миокардиодистрофией, чувствует одышку, пониженное давление, страдает от симптомов сердечной недостаточности, пульс снижает свою частоту.
В случае алкогольного отравления организм, страдающий миокардиодистрофией, проявляет признаки сердечной недостаточности, тахикардии, увеличенного сердца.
Дисгормональная миокардиодистрофия
Бывает у представительниц прекрасного пола в возрасте 45-50 лет, когда оставляет желать лучшего эстрогенная функция яичников. В редких случаях встречается у мужчин от 50 до 55 лет, если тестостерон вырабатывается в меньших количествах, чем необходимо.
Дисгормональная разновидность имеет характерные симптомы болезни:
- человек становится эмоционально неустойчивым, склонен к агрессии, раздражительности;
- ощущает нехватку воздуха, испытывает панические атаки, сопровождающиеся головокружениями;
- ко всем прочим негативным признакам присоединяется бессонница;
- в области сердца возникает боль ноющего или колющего характера (при глубоком вдохе и волнении она становится все более сильной и не уходит даже в состоянии покоя).
Читайте также: Как делается наружный массаж сердца
Щитовидная железа не в состоянии обеспечивать прежние темпы обмена веществ, отчего возникают ноющие сердечные боли, понижается давление, отекают конечности, человеку кажется, будто он мерзнет.
Если щитовидная железа увеличивает обмен веществ, это тоже негативно сказывается на самочувствии. Женщина или мужчина может резко похудеть, пациент страдает от изнурительных колющих сердечных болей, долго не может уснуть ночью, нервничает, беспокоится и испытывает сильную жажду.
Бывает ли миокардиодистрофия у детей
К сожалению, дети тоже не застрахованы от того, что появится миокардиодистрофия, симптомы схожи с тем, что переживают взрослые, как собственно и лечение. Педиатр может заподозрить и предположить возможный недуг в таких случаях:
- если ребенок болеет рахитом;
- диагностировано перенасыщение детского организма витаминами;
- малыш долгое время страдает от вирусной инфекции и бактерий.
Родителям не стоит нагружать школьника слишком сильными физическими нагрузками, в то же время отсутствие физической активности в жизни ребенка может привести к обратному эффекту – дистрофичным состояниям сердца. У многих подростков сегодня выявляют нарушение деятельности щитовидной железы и нервно-вегетативной регуляции, в итоге они тоже перерастают в миокардиодистрофию.
Как понять, что ребенок болен серьезным заболеванием сердца? Прислушайтесь к его жалобам:
- Если он быстро устает и проявляет апатию.
- При физической нагрузке появляется одышка, ощущение нехватки воздуха.
- Ослаблена звучность тонов сердца, они становятся слабыми и глухими.
Современные методы диагностики
Диагностировать миокардиодистрофию под силу только кардиологу с большим опытом работы. Результаты анализов и исследований могут быть приняты новичком за обострение другой сердечной болезни. Выслушав жалобы пациента, врач должен назначить ряд важных методов диагностики:
- Электрокардиограмма (ЭКГ). Показывает нарушения в деятельности сердца и сердечной системы, когда пациент еще живет полноценной жизнью, а организм продолжает самостоятельную борьбу с недугом. Нужно акцентировать внимание на специфических симптомах уменьшения сокращений сердца.
- УЗИ сердца. Помогает выявить нарушения, только когда сердечная недостаточность ярко выражена. Как это проявляется? На УЗИ четко просматривается расширение камер сердца и понижение сократительной способности.
- Биопсия – предусматривает забор кусочка мышечной ткани сердца. Однако не стоит спешить и сразу соглашаться на этот метод исследований – он опасен, поэтому необходим в экстренных случаях.
- Ядерно-магнитно-резонансная томография осуществляется с введением радиоактивного фосфора, который помогает определить содержание элемента в мышечной ткани. Если объем фосфора слишком мал, это говорит о понижении энергетического резерва больного органа. По причине недостаточных клинических исследований этот метод применяется только в больших областных центрах и до сих пор находится в разработке.
Лечение микрокардиодистрофии
 Паниковать и нервничать при обнаружении миокардиодистрофии не стоит – лечить сердце можно в условиях поликлиники. Болезнь уйдет самостоятельно, как только сойдет на нет основное заболевание. Если вторичный недуг и не исчезнет полностью, то беспокоить в выраженном проявлении уже не станет.
Паниковать и нервничать при обнаружении миокардиодистрофии не стоит – лечить сердце можно в условиях поликлиники. Болезнь уйдет самостоятельно, как только сойдет на нет основное заболевание. Если вторичный недуг и не исчезнет полностью, то беспокоить в выраженном проявлении уже не станет.
Если миокардиодистрофия возникла на фоне эндокринных нарушений, кроме кардиолога следует также обратиться к эндокринологу, которые назначит адекватную и эффективную гормональную терапию. Сложности могут возникнуть при лечении пациентов с низким весом или детей. Рассчитать необходимую дозу недостающего гормона в этом случае крайне тяжело, лучше если этим займется опытный врач.
Что может вызвать неверно подобранная гормональная терапия? Нарушение всего гормонального фона, появление лишних килограммов, кист и новообразований.
Что касается анемии, на основании которой возникли проблемы с сердцем, достаточно поднять гемоглобин, как именно – расскажет лечащий врач. После этого во избежание осложнений, чтобы помочь организму принимаются антибактериальные и противовоспалительные медикаменты. Нет эффекта – тогда придется задуматься об оперативном вмешательстве, во время которого удаляются миндалины.
Если пациент перенес миокардит, даже после интенсивного курса лечения на протяжении 1 года могут регулярно появляться симптомы отклонений в процессе питания сердечной мышцы. Поэтому больному необходимо принимать кардиотропные средства, обеспечивающие питание в полном объеме.
Кардиотропные таблетки также помогут справиться с последствиями сильнейших отравлений, ведь они нормализуют обмен веществ сердечной мышцы. Самыми популярными среди них являются витамины группы В и общеукрепляющий витамин С, можно добавить калий и магний (Панангин, Магнерот). Чтобы питательные вещества и полезные микроэлементы усваивались в большем объеме, применяйте вместе с ними Милдронат, Рибоксин, Ретаболил.
Чувствуете, что слишком много нервничаете и переживаете постоянный стресс – поддержите сердце успокаивающими средствами по типу Карвалол, Новопассит, Настойка валерианы, Настойка пустырника.
Чтобы нормализовать частоту сердечных сокращений и выровнять пульс, рекомендуется корректировать самочувствие Верапамилом с кальцием и Метопрололом, как вариант подойдет Кордарон.
Пациенту нужно быть бдительным и посещать доктора пока результаты ЭКГ не изменятся в положительную сторону, а внешняя симптоматика не исчезнет полностью. В это время больному показано заниматься лечебной физкультурой, включающей щадящие упражнения. Также желательно проконсультироваться у ЛОРа и стоматолога на предмет выявления очагов воспаления – воспаленных миндалин или невылеченных зубов.
serdcelechim.ru
Миокардиодистрофия лечение ⋆ Лечение Сердца
Описание:
Это невоспалительное поражение миокарда, характеризующееся дистрофией сократительных клеток сердечной мышцы, структур проводящей системы сердца и проявляющееся симптомами нарушения основных функций сердца (автоматизма, сократимости, проводимости. возбудимости).
Симптомы Миокардиодистрофии:
Причины Миокардиодистрофии:
Лечение Миокардиодистрофии:
Общие принципы лечения миокардиодистрофии
Рассмотрим общие для всех миокардиодистрофии принципы лечения. Часто приходится наблюдать запоздалое лечение этого заболевания, так как миокардиодистрофию не распознают на фоне основного заболевания, послужившего причиной ее возникновения. Это связано с тем, что те специалисты, к которым в первую очередь обращается больной, — эндокринологи, гинекологи, оториноларингологи, — не обращают специального внимания на состояние сердца, а также с тем, что в широкой врачебной практике миокардиодистрофии еще недостаточно известны.
В ряде случаев изменения ЭКГ, обусловленные миокардиодистрофией, расценивают как проявление ИБС. Это приводит не только к нежелательной психической травме больного, но и к неправильному, а значит и обреченному на неуспех лечению.
При устранении причины болезни, своевременно начатом и активно проведенном лечении миокардиодистрофии излечима полностью. Критерии выздоровления — исчезновение кардиалгии, сенестопатий, сердцебиения (перебоев), одышки. Нормализация ЭКГ тоже свидетельствует о выздоровлении, однако в ряде случаев изменения на ЭКГ продолжают сохраняться при полном исчезновении остальных субъективных и объективных симптомов заболевания. В этих случаях продолжать медикаментозное лечение нецелесообразно.
Большое место в лечении принадлежит рациональной психотерапии, направленной на разъяснение благоприятного прогноза и излечимости заболевания. Одновременно необходимо направить волевые усилия больного на устранение основного заболевания,
приведшего к развитию миокардиодистрофии.
Больным патологическим климаксом разъясняют, что постепенно, по прошествии определенного времени, симптомы болезни сгладятся. Больным рекомендуют более спокойно относиться к проявлениям болезни.
В большинстве случаев при заболевании миокардиодистрофией целесообразно определенным образом регламентировать образ жизни и режим работы больного. Установление диагноза и его дифференциальная диагностика с другими заболеваниями нередко требуют госпитализации больных, однако после уточнения диагноза в большинстве случаев лечение целесообразнее проводить в амбулаторных условиях. Это позволяет оградить психику больных от неблагоприятных эмоциональных воздействий.
Рекомендуются щадящий режим работы, регулярные занятия утренней и лечебной гимнастикой, водные процедуры, доступные для больного. Если нет противопоказаний, могут быть назначены ванны (хвойные, нарзанные, кислородные, бромные и др.). Физиотерапевтические процедуры обычно назначают с осторожностью, так как больные нередко их плохо переносят.
После установления развернутого диагноза заболевания и планирования мероприятий, направленных на устранение основного заболевания, стараются обеспечить наиболее благоприятные условия для нормализации обмена веществ в миокарде. С этой целью выясняют индивидуальные особенности патогенеза миокардиодистрофии у данного больного.
В случае преобладания так называемого гиперсимпатикотонического (гиперкинетического) синдрома назначают в малых дозах бета-адреноблокаторы (анаприлин. тразикор, обзидан и др.). Врач подбирает такую дозу (начиная с 10 мг 3 раза в день), чтобы частота сердечных сокращений у больного в покое не превышала 60—70 в 1 мин, а ощущения сердцебиений и кардиалгии исчезли. Обычно одновременно удается нормализовать и умеренно повышенное артериальное давление. Вышеупомянутые препараты больной получает в течение 1,5—2 месяцев с постепенным уменьшением дозы перед полной отменой.
Если гиперсимпатикотонии нет, лечение должно быть направлено на восстановление запасов НА в миокарде. С этой целью назначают предшественники НА. Обычно применяют препарат L-ДОФА. В эксперименте было показано, что он по-разному восстанавливает активность симпатоадреналовой системы: при истощении запасов НА способствует их восполнению, а при избытке снижает их содержание в миокарде, тормозя активность ферментов, участвующих в синтезе катехоламинов. Обычно препарат назначают по 0,5 г 1—3 раза в день в течение 10 дней, следя за самочувствием больного и контролируя ЭКГ. Если эффект недостаточен, после недельного перерыва 10-дневный курс лечения повторяют. На время приема L-ДОФА отменяют холинолитики и папаверин.
При лечении миокардиодистрофии любой этиологии полезно применить инозин (инозий, рибоксин). Его назначают в таблетках по 200 мг, по 1—2 таблетки 3 раза в день в течение 2—4 недель. Препарат нетоксичен, свободно проникает в клетки миокарда. Высвобождая катехоламины (НА и адреналин) из эндогенных депо и улучшая метаболизм, инозин повышает сократительную способность миокарда.
Для улучшения метаболизма в миокарде широко применяют препараты витаминов группы В: витамины B1, В2, В6, B12 и PP. Их можно назначать как в инъекциях, так и внутрь, особенно эффективно — в виде комплексных препаратов (декамевит, ундевит, квадевит, аэровит и др.).
Цитохром С улучшает процессы окислительного фосфорилирования, нарушенные при миокардиодистрофии. Его вводят внутримышечно или внутривенно по 10—20 мг. На курс 12—15 инъекций.
Для улучшения окислительных процессов в некоторых случаях назначают внутримышечное введение кокарбоксилазы по 200 мг в день в течение 10—12 дней.
В тех случаях, когда обнаружена положительная электрокардиографическая проба с хлористым калием, назначают его введение в течение 2 недель по 30 мл 10%-ного раствора 3 раза в день’ после еды или по 45 мл 15%-ного раствора ацетата калия. Неприятный вкус препаратов можно хорошо замаскировать, смешав их перед употреблением с томатным соком.
Нормализующее действие на метаболизм миокарда оказывает смесь калиевой и магниевой солей аспарагиновой кислоты. Ее выпускают в растворе и в таблетках под разными названиями: панангин, аспаркам, тромкардин и др. Назначают по 1—2 таблетки 2—3 раза в день в течение 2—3 недель.
Для улучшения синтеза белка целесообразно применить анаболические препараты. Обычно назначают нестероидные анаболики: оротат калия или метилурацил по 0,5—1 г (1—2 таблетки) 3 раза в день в течение 2—3 недель. В более тяжелых случаях применяют стероидные анаболики (ретаболил, нероболил) по 50 мг внутримышечно 1 раз в неделю в течение 4—6 недель. Препараты хорошо переносятся и дают ощущение бодрости благодаря андрогенному эффекту.
На больных с повышенной возбудимостью и плохим сном благоприятное действие оказывает длительный—1—2 месяца — прием настоя валерианы (10 г на 200 мл воды) по 1—2 столовых ложки 3 раза в день. Такого же эффекта можно добиться благодаря приему 1— 2%-ного раствора бромистого натра по 1 столовой ложке 3 раза в день в течение такого же времени.
Назначение малых транквилизаторов, как это часто рекомендуют, не всегда благоприятно сказывается на настроении и работоспособности больных и безусловно не может заменить прием успокаивающих средств — валерианы или бромистого натра.
С целью закрепления результатов лечения больному можно рекомендовать санаторно-курортное лечение в своей климатической зоне.
Рациональный образ жизни, отказ от вредных привычек, неуклонное выполнение мер, направленных на укрепление организма, а также раннее выявление и лечение заболеваний, осложняющихся миокардиодистрофиями, — вот путь к профилактике этих распространенных и небезвредных поражений сердца.
Миокардиодистрофия (дистрофия миокарда) – это специфическое повреждение сердечной мышцы, вызванное нарушением ее питания.
Дистрофия (нарушение питания) сердечной мышцы, этот процесс распространяется на всю поверхность миокарда, что приводит к нарушению работы мышечных волокон сердца и вызывает ослабление сократительной способности сердца.
Причины миокардиодистрофии
Причинами являются заболевания и состояния, ведущие к истощению, мутации и снижению работоспособности мышечных клеток сердца.
• Гиповитаминозы и авитаминозы (недостаточное поступление или отсутствие витаминов в организме).
• Голодание (неправильное лечебное голодание, диеты).
• Общая дистрофия, кахексия (при тяжелых, длительных истощающих заболеваниях).
• Миастения, миопатия (нервно мышечные нарушения).
• Токсические отравления (окись углерода, барбитураты, алкоголизм, наркомания).
• Тиреотоксикоз (заболевание щитовидной железы).
• Анемия (малокровие).
• Эндокринные нарушения (нарушение белкового, жирового и углеводного обмена).
• Нарушения водно-электролитного баланса (обезвоживание).
• Нарушение гормонального фона (период климакса).
Клинические проявления
(симптомы и признаки) миокардиодистрофии
Проявления миокардиодистрофии напрямую зависят от заболевания или состояния приведшего к нарушению питания сердечной мышцы. Чаще всего больные предъявляют следующие жалобы:
• Одышка при физической нагрузке.
• Общая слабость.
• Снижение работоспособности и переносимости физических нагрузок.
• Нарушения ритма сердца (аритмии). Читать подробнее здесь…
• Могут появляться отеки на ногах.
Наиболее частые варианты миокардиодистрофии
1. Алкогольная миокардиодистрофия
Длительное употребление алкоголя (хронический алкоголизм), приводит к нарушению клеточных структур и обменных процессов в миокарде, что проявляется учащенным сердцебиением (тахикардией), чувством нехватки воздуха, одышкой и кашлем.
Позже присоединяется аритмия (нарушение ритма сердца) в виде экстрасистолии и мерцательной аритмии. Постепенно сердце увеличивается в размерах, снижается его сократительная способность и развивается сердечная недостаточность, которая проявляется более выраженной одышкой и отеками.
2. Миокардиодистрофия при тиреотоксикозе
При этом рано появляются жалобы на одышку, учащенное сердцебиение, слабость, снижение трудоспособности и повышенную утомляемость после привычной физической нагрузки. Появляются боли в сердце различного характера. Возможно присоединение сердечной недостаточности.
3. Миокардиодистрофия при климаксе
Развивается у женщин после 45 – 50 лет (в период климакса или после него). Появляются боли в сердце колющего, ноющего и давящего характера с иррадиацией в левую руку. Боли длительные и не связаны с физической нагрузкой.
Эти жалобы усиливаются в период так называемых «приливов» (ощущение жара, сменяющееся ощущением холода, повышенной потливостью и учащенным сердцебиением). В таких случаях сердечная недостаточность развивается редко, разве что на фоне сопутствующей артериальной гипертензии, которая часто развивается у женщин после 50 лет.
Диагностика миокардиодистрофии
Специфической диагностики миокардиодистрофии не существует. Она проявляется клиническими симптомами и признаками на ЭКГ, основных заболеваний и состояний, которые привели к формированию дистрофии миокарда.
ЭКГ признаки – это увеличение частоты сердечных сокращений (тахикардия), аритмия и сглаженность зубца Т.
Смотреть видео:
«Как снимается ЭКГ!»
Для просмотра нажмите на кнопку в середине экрана.
Если видео не запускается, нажмите на паузу и подождите пока видео загрузится!
Видеоролик стоит внимания? Поделись с близкими и друзьями.
Видеоролик стоит внимания? Поделись с близкими и друзьями.
Лечение миокардиодистрофии
Направленно на лечение основного заболевания или коррекцию состояния, приведшего к развитию миокардиодистрофии.
Двойная порция. Морган Сперлок.
heal-cardio.ru
Миокардиодистрофия: симптомы и лечение
Миокардиодистрофии – группа заболеваний миокарда, не связанных с поражением коронарных сосудов. Они характеризуются нарушением обменных процессов в сердечной мышце и структурными изменениями, возникающими под влиянием внесердечных факторов.
Изменения, возникающие в сердечной мышце, неспецифичны. При устранении действия вызвавшего их внешнего фактора эти изменения обратимы.
Причины миокардиодистрофии
Миокардиодистрофия может возникнуть при следующих заболеваниях и состояниях:
- Анемии;
- Недостаточное питание или ожирение;
- Витаминная недостаточность;
- Болезни печени и почек;
- Нарушение обмена веществ;
- Болезни эндокринной системы;
- Заболевания соединительной ткани;
- Интоксикации;
- Физическое перенапряжение;
- Инфекционные болезни.
Симптомы миокардиодистрофии
 Быстрая утомляемость — один из ранних симптомов миокардиодистрофии.
Быстрая утомляемость — один из ранних симптомов миокардиодистрофии.На ранних стадиях миокардиодистрофии жалобы на сердце могут отсутствовать. Быстрая утомляемость, снижение работоспособности, плохая переносимость физических нагрузок могут быть расценены как проявления основного заболевания.
В дальнейшем пациенты наиболее часто отмечают боли (кардиалгии), локализующиеся в области верхушки сердца (5 межреберье слева, примерно на уровне середины ключицы). Эти боли длительные, не имеющие четкой непосредственной связи с физической нагрузкой. Однако они могут появляться через какое-то определенное время после предшествующих длительных физических или психоэмоциональных нагрузок. Эти ощущения способны уменьшаться или проходить после приема успокаивающих средств, корвалола, валидола и т. п.
Нитроглицерин не оказывает на них быстрого эффективного действия. Часто боли в области сердца беспричинные, колющие.
Многих пациентов беспокоит чувство нехватки воздуха, одышка. Явление вначале появляется при физической нагрузке, а затем возникает и в покое. Больные также жалуются на частое сердцебиение. Одышка и сердцебиение – признаки развившейся сердечной недостаточности.
При выраженной миокардиодистрофии появляются отеки на ногах, усиливающиеся к вечеру. Могут возникнуть нарушения ритма и проводимости, что ведет к ощущениям перебоев в работе сердца и неритмичного сердцебиения, головокружению, обморокам.
При прогрессировании заболевания усиливаются признаки сердечной недостаточности. Одышка появляется в положении лежа, вынуждая больного спать в полусидячем положении. Может появиться увеличение живота за счет накопления жидкости в брюшной полости.
Особенности симптомов миокардиодистрофии при некоторых заболеваниях
Если миокардиодистрофия обусловлена повышенной функцией щитовидной железы (гипертиреозом), то преобладают жалобы на сердцебиение, связанное с учащенным пульсом или мерцательной аритмией. При гипотиреозе преобладают жалобы на одышку при минимальной физической нагрузке, отеки на лице и ногах. Боли в области сердца возникают менее чем в 50 % случаев. Подобные жалобы формируются на фоне общих проявлений гипотиреоза: мышечной слабости, заторможенности, сонливости.
При климактерической миокардиодистрофии появляются боли в области сердца длительного, ноющего или колющего характера, не связанные с физической нагрузкой, иногда исчезающие или уменьшающиеся при нагрузке. Особенностью кардиалгий (болей) при климактерической миокардиодистрофии является то, что они возникают или усиливаются в дни, когда должны были бы проходить месячные. Боли в области сердца часто сопровождаются вегетативными проявлениями – «приливами», чувством жара, потливостью, потемнением в глазах. Достаточно часто возникают жалобы на чувство нехватки воздуха, ощущение неполного вдоха. Все эти симптомы обычно протекают на фоне психоэмоциональной неустойчивости, плаксивости, бессонницы, чувства тревоги и страха.
Лечение миокардиодистрофии
Прежде всего проводят лечение основного заболевания. Устранение причины, обусловившей поражение миокарда, нередко позволяет нормализовать его функцию.
Применение так называемых метаболических средств может в ряде случаев уменьшить дистрофические изменения в миокарде. Лечение такими препаратами обычно положительно оценивается самими пациентами, производит хороший психологический эффект.
Показано применение антиоксидантных препаратов, ингибирующих процесс перекисного окисления липидов в клетках миокарда. В результате их приема уменьшается повреждение клеточных мембран продуктами окисления, снижается проницаемость мембран, уменьшается выход в клетки повреждающих ферментов.
Известно, что в развитии миокардиодистрофии имеет значение повышение проницаемости кальциевых каналов в клеточной мембране и повышение уровня кальция внутри клетки.
При этом нарушается расслабление волокон миокарда, нарушается его энергоснабжение, происходит дестабилизация клеточных мембран и их повреждение. Поэтому при миокардиодистрофии часто показано применение антагонистов кальциевых каналов, особенно при наличии суправентрикулярных аритмий. Антагонисты кальция не показаны при развитии сердечной недостаточности.
При миокардиодистрофии повышается проницаемость особых клеточных элементов – лизосом, при этом из них в клетку попадают ферменты, разрушающие белки. Эти ферменты повреждают клетки миокарда. С целью стабилизации лизосомальных мембран применяют такие препараты, как Эссенциале.
Для устранения недостатка кислорода и закисления внутренней среды, в том числе и в миокарде, показано длительное пребывание на свежем воздухе, прием кислородных коктейлей, ингаляции увлажненного кислорода, прием антигипоксантов.
Для восполнения дефицита солей в миокарде назначаются препараты калия и диета, обогащенная этим элементом.
Для устранения вредного влияния избытка «гормонов стресса» – катехоламинов – на миокард (например, адреналина) назначают бета-блокаторы. Они особенно показаны при повышении артериального давления, учащенном сердцебиении, нарушениях ритма сердца.
При тяжелой степени миокардиодистрофии развивается недостаточность кровообращения и аритмии. Проводится их лечение по соответствующим правилам.
К какому врачу обратиться
 Лечение миокардиодистрофии в первую очередь должно быть направлено на устранение основного заболевания, на фоне которого и развились проблемы с сердцем.
Лечение миокардиодистрофии в первую очередь должно быть направлено на устранение основного заболевания, на фоне которого и развились проблемы с сердцем.При появлении проблем с сердцем необходимо обратиться к кардиологу. После подтверждения диагноза необходимо лечиться не только у него, но и у профильного специалиста — эндокринолога, гинеколога, реже гематолога, гастроэнтеролога, нефролога, ревматолога, инфекциониста, в зависимости от причины миокардиодистрофии. Полезна будет консультация диетолога для снижения веса.
Загрузка…Посмотрите популярные статьи
myfamilydoctor.ru


 Повышенное употребление белковой пищи ведет к росту креатинина в крови. Если причина кроется именно в этом, достаточно сбалансировать свой рацион и уменьшить количество белковой пищи.
Повышенное употребление белковой пищи ведет к росту креатинина в крови. Если причина кроется именно в этом, достаточно сбалансировать свой рацион и уменьшить количество белковой пищи. Возможно, вы едите слишком много белка и не обращаете внимание на углеводы и клетчатку. Также следите за водно-солевым балансом. Пейте минеральную и чистую питьевую воду, а от сладкой газировки лучше откажитесь.
Возможно, вы едите слишком много белка и не обращаете внимание на углеводы и клетчатку. Также следите за водно-солевым балансом. Пейте минеральную и чистую питьевую воду, а от сладкой газировки лучше откажитесь.
 Здесь в результате реакции с ферментом киназы преобразовывается в форму креатин-фосфата, либо фосфокреатина. Присоединение к процессу фосфатных кислот дает реакцию образования мощной энергии для сократительной функции мышц.
Здесь в результате реакции с ферментом киназы преобразовывается в форму креатин-фосфата, либо фосфокреатина. Присоединение к процессу фосфатных кислот дает реакцию образования мощной энергии для сократительной функции мышц.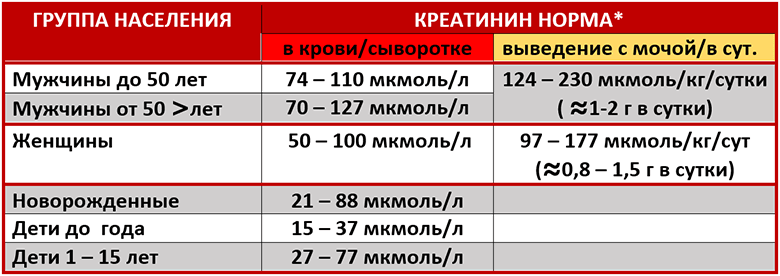






 Эти два показателя не всегда одновременно увеличиваются, и их отношение не всегда является линейным. Изменение концентрации креатинина и мочевины в плазме крови вызывается существенным снижением почечной функции (то есть снижением СКФ на 40%-60%, что будет приводить к удвоению значений этих показателей в плазме крови).
Эти два показателя не всегда одновременно увеличиваются, и их отношение не всегда является линейным. Изменение концентрации креатинина и мочевины в плазме крови вызывается существенным снижением почечной функции (то есть снижением СКФ на 40%-60%, что будет приводить к удвоению значений этих показателей в плазме крови).
 У котят до 2-месячного возраста уровень креатинина в крови обычно выше, чем у взрослых животных. Увеличение креатинина не всегда является специфическим показателем заболевания почек и может изменяться под влиянием экстраренальных заболеваний.
У котят до 2-месячного возраста уровень креатинина в крови обычно выше, чем у взрослых животных. Увеличение креатинина не всегда является специфическим показателем заболевания почек и может изменяться под влиянием экстраренальных заболеваний.
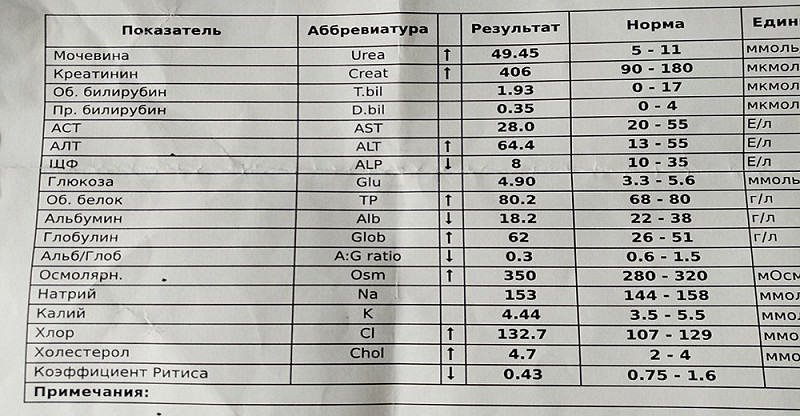
/37/37_2.jpg) Креатинин – идеальный маркер функции почечного фильтра, так как он не реабсорбируется в канальцах почек и весь выводится из организма. Уровень креатинина у здорового человека зависит от мышечной массы
Креатинин – идеальный маркер функции почечного фильтра, так как он не реабсорбируется в канальцах почек и весь выводится из организма. Уровень креатинина у здорового человека зависит от мышечной массы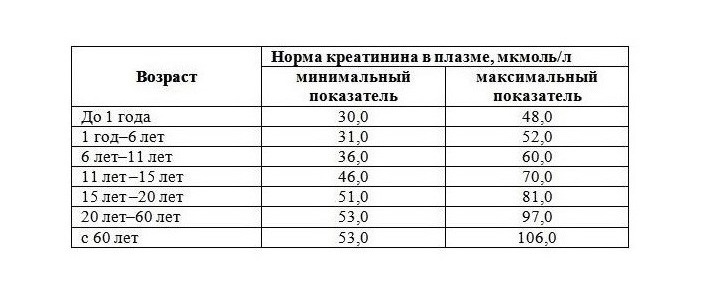
 Перейти дорогу, идти вдоль Почты и Вестерн Юнион по Проектируемому проезду. Выйти к 1-му Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».
Перейти дорогу, идти вдоль Почты и Вестерн Юнион по Проектируемому проезду. Выйти к 1-му Нагатинскому проезду. Слева будет большое красное здание с балконом, подняться на балкон, там будет вывеска «ЭльКлиник».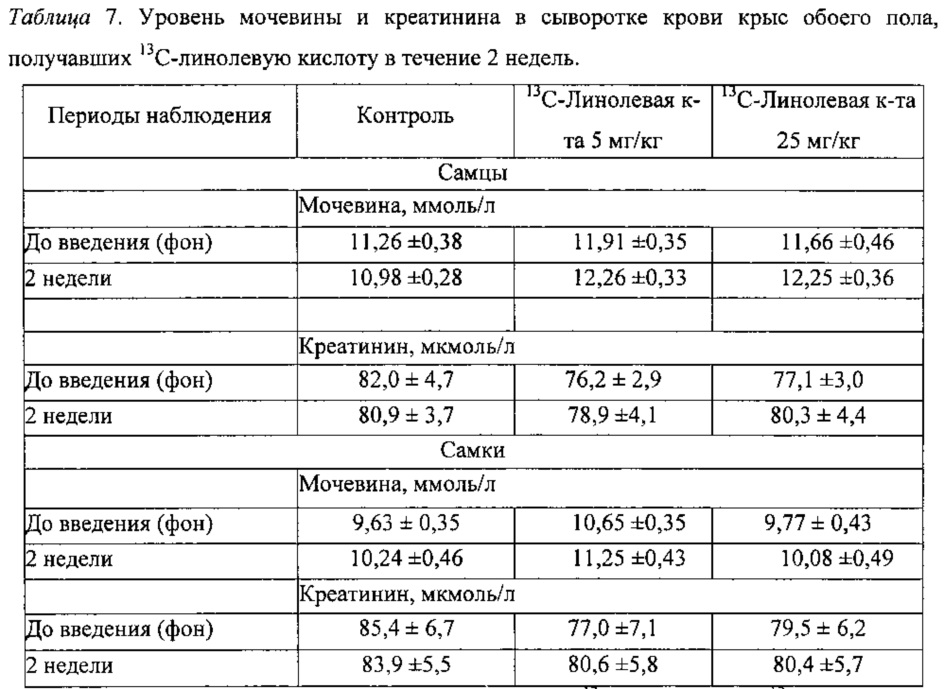
 Сесть на автобус т71. Доехать до остановки «1-й Нагатинский проезд».
Сесть на автобус т71. Доехать до остановки «1-й Нагатинский проезд». Автобусы: 751, 351. Доехать до остановки «Нагатинская набережная, 10». Пройти вдоль набережной до автозаправки «Татнефть» и шлагбаум. Пройти до жилого дома и повернуть налево. Выйти на 1-й Нагатинский проезд. Пройти кофейню «Глафира» до светофора. Перейти дорогу. Пройти вперед и выйти к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Автобусы: 751, 351. Доехать до остановки «Нагатинская набережная, 10». Пройти вдоль набережной до автозаправки «Татнефть» и шлагбаум. Пройти до жилого дома и повернуть налево. Выйти на 1-й Нагатинский проезд. Пройти кофейню «Глафира» до светофора. Перейти дорогу. Пройти вперед и выйти к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник». Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник».
Повернуть налево к Проектируемому проезду, пройти вдоль медицинского центра и Следственного отдела, пройти Дикси. Обогнуть жилое здание и идти по Проектируемому проезду до светофора. Перейти дорогу к большому красному зданию (дом 14) с балконом. Подняться на балкон, там будет вывеска «ЭльКлиник». Его предшественник – креатин – отвечает за обеспечение энергией мышечных клеток.
Его предшественник – креатин – отвечает за обеспечение энергией мышечных клеток. Следует помнить, что нормальное значение креатинина в анализе крови не исключает полностью патологию почек.
Следует помнить, что нормальное значение креатинина в анализе крови не исключает полностью патологию почек.

 Первый и второй триместр беременности.
Первый и второй триместр беременности. Для исследований используется кинетический колориметрический тест.
Для исследований используется кинетический колориметрический тест.

 S. единицы: от 0,84 до 1,21 миллиграмма на децилитр (мг / дл)
S. единицы: от 0,84 до 1,21 миллиграмма на децилитр (мг / дл)
 Примеры могут включать такие вещи, как обезвоживание или потребление большого количества белка или креатина.Все это может временно сказаться на почках.
Примеры могут включать такие вещи, как обезвоживание или потребление большого количества белка или креатина.Все это может временно сказаться на почках. Это может произойти, когда бактерии или вирусы заражают другие части мочевыводящих путей, прежде чем попадают в почки.
Это может произойти, когда бактерии или вирусы заражают другие части мочевыводящих путей, прежде чем попадают в почки. Повышенный уровень сахара в крови может привести к множеству проблем со здоровьем, одной из которых является заболевание почек.
Повышенный уровень сахара в крови может привести к множеству проблем со здоровьем, одной из которых является заболевание почек.
 Когда это происходит, моча может накапливаться в почках, что приводит к состоянию, называемому гидронефрозом.
Когда это происходит, моча может накапливаться в почках, что приводит к состоянию, называемому гидронефрозом.
 От 3 до 107 микромолей на литр (мкмоль / л)
От 3 до 107 микромолей на литр (мкмоль / л)
 Примеры могут включать такие вещи, как обезвоживание или потребление большого количества белка или креатина. Все это может временно сказаться на почках.
Примеры могут включать такие вещи, как обезвоживание или потребление большого количества белка или креатина. Все это может временно сказаться на почках. Это может произойти, когда бактерии или вирусы заражают другие части мочевыводящих путей, прежде чем попадают в почки.
Это может произойти, когда бактерии или вирусы заражают другие части мочевыводящих путей, прежде чем попадают в почки.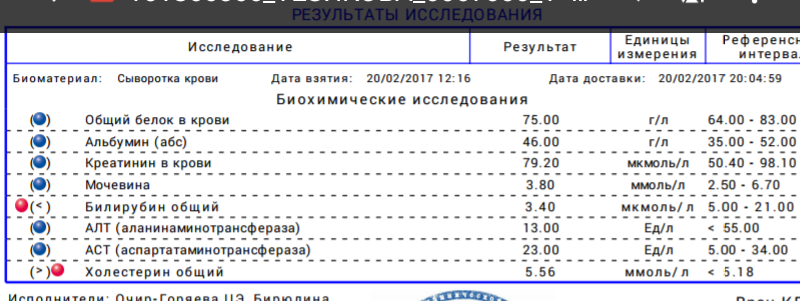 Повышенный уровень сахара в крови может привести к множеству проблем со здоровьем, одной из которых является заболевание почек.
Повышенный уровень сахара в крови может привести к множеству проблем со здоровьем, одной из которых является заболевание почек.
 Когда это происходит, моча может накапливаться в почках, что приводит к состоянию, называемому гидронефрозом.
Когда это происходит, моча может накапливаться в почках, что приводит к состоянию, называемому гидронефрозом.

 Уровень 15 или меньше с медицинской точки зрения определяется как почечная недостаточность.
Уровень 15 или меньше с медицинской точки зрения определяется как почечная недостаточность.


 Эта блокада может создать резервную копию мочи в почках и ухудшить способность почек функционировать правильно, что может повысить уровень креатинина. Медицинский термин для этого состояния — гидронефроз.
Эта блокада может создать резервную копию мочи в почках и ухудшить способность почек функционировать правильно, что может повысить уровень креатинина. Медицинский термин для этого состояния — гидронефроз.
 Рекомендуется поддерживать потребление белка в пределах рекомендованного диапазона для возраста и уровня активности.
Рекомендуется поддерживать потребление белка в пределах рекомендованного диапазона для возраста и уровня активности.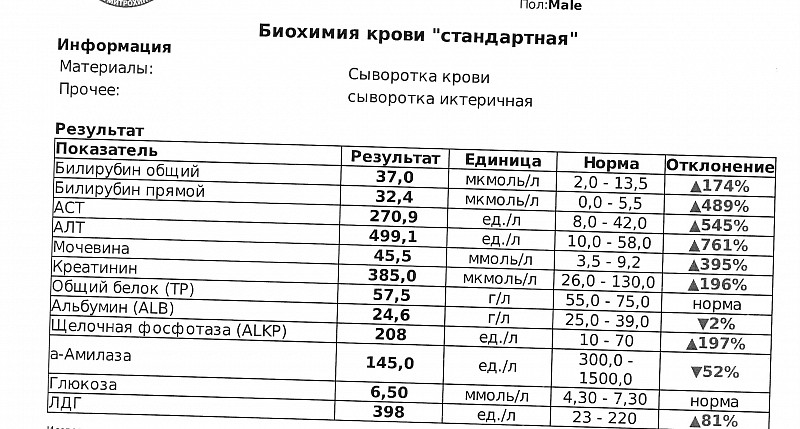



 Креатинин — это отходы нормального распада мышечной ткани. По мере того, как ваше тело делает это, он фильтруется через почки и выводится с мочой.Способность ваших почек обрабатывать креатинин называется скоростью клиренса креатинина, и это помогает оценить, насколько быстро кровь движется по вашим почкам, что называется скоростью клубочковой фильтрации (СКФ).
Креатинин — это отходы нормального распада мышечной ткани. По мере того, как ваше тело делает это, он фильтруется через почки и выводится с мочой.Способность ваших почек обрабатывать креатинин называется скоростью клиренса креатинина, и это помогает оценить, насколько быстро кровь движется по вашим почкам, что называется скоростью клубочковой фильтрации (СКФ).
 По мере ухудшения функции почек клиренс креатинина также снижается. Ваш врач может также назначить тест на креатинин, если у вас есть симптомы заболевания почек, в том числе:
По мере ухудшения функции почек клиренс креатинина также снижается. Ваш врач может также назначить тест на креатинин, если у вас есть симптомы заболевания почек, в том числе:
 К счастью, ваши почки обладают огромным резервом. Большинство людей могут без серьезных проблем потерять от 30 до 40 процентов функции почек.
К счастью, ваши почки обладают огромным резервом. Большинство людей могут без серьезных проблем потерять от 30 до 40 процентов функции почек. Метод суточного сбора мочи или одна из формул оценки СКФ может более точно определить снижение функции почек.
Метод суточного сбора мочи или одна из формул оценки СКФ может более точно определить снижение функции почек.
/034/034_3.jpg) По состоянию на август 2019 г.
По состоянию на август 2019 г. htm По состоянию на август 2019 г.
htm По состоянию на август 2019 г. , Редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
, Редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание]. gov/medlineplus/ency/article/003475.htm.
gov/medlineplus/ency/article/003475.htm. Доступно в Интернете по адресу http://my.webmd.com/hw/kidney_failure/hw4322.asp.
Доступно в Интернете по адресу http://my.webmd.com/hw/kidney_failure/hw4322.asp.
 mayomedicallaboratories.com/test-catalog/Overview/8472. По состоянию на ноябрь 2012 г.
mayomedicallaboratories.com/test-catalog/Overview/8472. По состоянию на ноябрь 2012 г. , Сент-Луис, Миссури. С. 326-328.
, Сент-Луис, Миссури. С. 326-328. Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/003475.htm. Дата обращения 18.07.15.
Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/003475.htm. Дата обращения 18.07.15.
 Появление новообразований различного характера.
Появление новообразований различного характера.



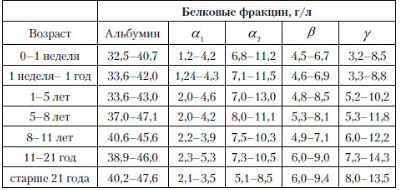 Гиперпротеинонемия может быть двух типов:
Гиперпротеинонемия может быть двух типов: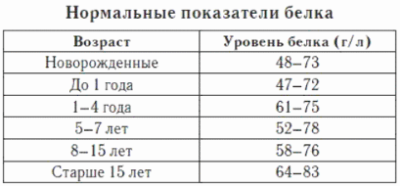 То, насколько полученные значения отклоняются от нормы, может указывать на степень прогрессирования заболевания. Однако. Данный анализ не может с точностью указать, какой именно орган или система испытывают повышенные нагрузки. Без дополнительного исследования не обойтись, а все статистические данные, которые помогают предположить то или иное заболевание, могут использоваться при первичной диагностике.
То, насколько полученные значения отклоняются от нормы, может указывать на степень прогрессирования заболевания. Однако. Данный анализ не может с точностью указать, какой именно орган или система испытывают повышенные нагрузки. Без дополнительного исследования не обойтись, а все статистические данные, которые помогают предположить то или иное заболевание, могут использоваться при первичной диагностике.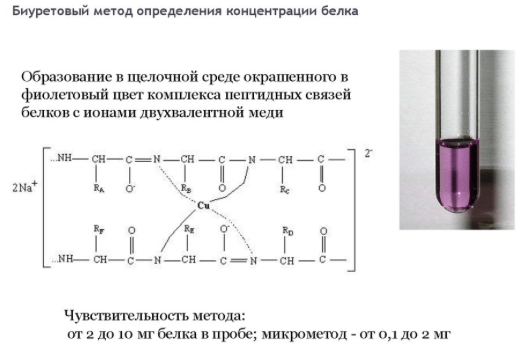
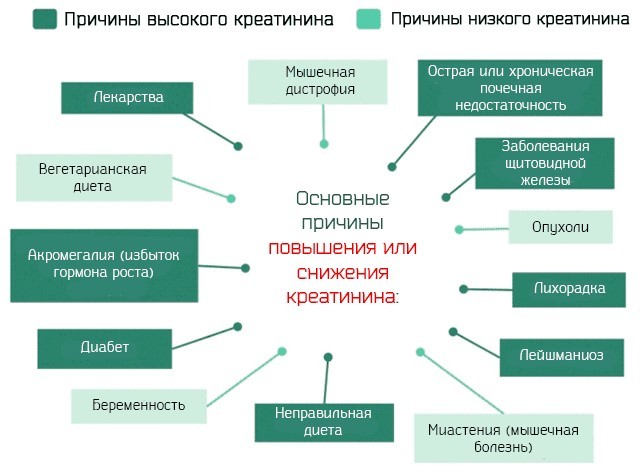
 В качестве профилактики высоких показателей используются рекомендации, направленные на укрепление иммунитета и снижения риска инфицирования различными заболеваниями. Сюда включают такие советы, как:
В качестве профилактики высоких показателей используются рекомендации, направленные на укрепление иммунитета и снижения риска инфицирования различными заболеваниями. Сюда включают такие советы, как: