Норма холестерина в крови у женщин: по возрасту от 40 50 60 лет
Сегодня каждый второй боится этого «страшного» слова «холестерин», а все благодаря стараниям диетологов, фармацевтических гигантов и желтых СМИ. Но так ли страшен черт, как его малюют? Очевидно, что массовая истерия по поводу этого вещества достигла слишком раздутого значения. Многие до сих пор свято верят в то, что главнейшая причина их болезней — это «плохой» холестерин. В магазинах здорового питания можно найти холестериноснижающие продукты, цена которых отнюдь не демократична. Кто-то во всю рекламирует безхолестериновые диеты. На всем этом выиграли только фармкомпании, а обычным людям как всегда не повезло. Чтобы поставить в этом вопросе жирную точку, сегодня мы постараемся подробнее рассказать о том, что такое холестерин, зачем он нужен и когда стоит что-то предпринимать, чтобы снизить его уровень.

Холестерин, или иначе его называют холестерол, — природный липофильный спирт, т.е. органическое вещество, которое присутствует в наших клетках. В крови холестерол содержится в виде комплексных соединений — липопротеинов. Различают основные группы белков-транспортеров, которые доставляют холестерин к органам и тканям: высокомолекулярные (часто их называют «хорошим» холестерином), низкомолекулярные (так называемый «плохой» холестерин), очень низкомолекулярные (липопротеины низкой плотности).
Важно знать, что около 80% холестерина, который содержится в нашей крови, вырабатывается половыми железами, надпочечниками, печенью, кишечником, а также почками и, как бы удивительно это для некоторых не звучало, но только 20% холестерина поступает в организм с пищей.
Холестерин жизненно необходим для нашего организма, так как участвует в процессе выработки надпочечниками важных стероидных гормонов (эстрогена, прогестерона, кортизола, альдостерона, тестостерона и не только) и желчных кислот. Без этого соединения невозможно представить нормальное функционирование иммунной и нервной систем. Также благодаря ему в организме синтезируется важнейший витамин D. Кроме того, холестерин незаменим для клеток и стенок сосудов, которые он восстанавливает в случае износа или повреждения.
Высокое содержание холестерина, действительно, способно нанести вред организму за счет формирования холестериновых бляшек на стенках сосудов. В результате чего увеличивается риск тромбообразования. Может возникнуть инфаркт миокарда, легочная артериальная эмболия, инсульт и наступление внезапной коронарной смерти. Но при этом «плохой» холестерин не будет является основным фактором возникновения серьезных проблем со здоровьем. Поэтому не стоит спешить как можно скорее его снизить, а вот обратиться к врачу за дальнейшими обследованиями нужно незамедлительно.

Иногда холестерин стоит повышать, так как его низкий уровень делает сосуды такими же уязвимыми, как и при его высокой концентрации. Поэтому важно понять, что нельзя снижать его без реальной на то необходимости, о которой должен говорить ваш лечащий врач.
Лиапазон холестериновой нормы изменяется с возрастом. Для контроля важно регулярно сдавать кровь для биохимического исследования.
- До 30 лет значения общего холестерина у девушек обычно низкие, так как ускоренный метаболизм хорошо справляется с липидами даже при нарушениях в питании. Общий холестерин – 3,16-5,9 ммоль/л.
- После 40-ка нормальным будет считается общий холестерин в пределах 3,9-6,6 ммоль/л.
- Для женщин после 50 лет нормальным значением будет 4,3-7,5 ммоль/л.
- После 60 лет важно также контролировать уровень сахара и давления. Все, что выходит за рамки 4,45-7,7 ммоль/л, стоит корректировать диетой и медикаментами.
- Пос
boombate.com
Норма холестерина в крови — липиды низкой и высокой плотности
Холестерин — это полициклический липофильный спирт, является органическим соединением, содержащийся в клеточных мембранах человека.
Сейчас вы можете наблюдать моду на правильное питание и спорт: люди стали тщательней следить за своим здоровьем. Это очень хорошо, однако у многих сложилось неправильное представление о тех или иных понятиях. Например, что среднестатистический человек сможет сказать о холестерине? Скорее всего, что холестерин – это в принципе плохо, а самое его большое количество находится в яйцах. Но на самом деле всё обстоит намного сложнее и следует разобраться в этом вопросе подробнее.
Что такое холестерин
Люди без медицинского образования не знают, что из себя представляет холестерин и уже само название звучит для них угрожающе. В российской и зарубежной практике используется такое слово, как холестирол.
Холестерин представляет собой жирный спирт и необходим для того, чтобы придавать прочность клеточным мембранам. Большая часть холестерина, а именно 80%, вырабатывается печенью, а остальные 20% поступают в организм вместе с пищей. Стоит отметить, что негативно сказывается на здоровье не только повышенный уровень холестерола, но и пониженный. Да, организм не может нормально функционировать без жирного спирта.
Чтобы выяснить, в норме ли холестерин в вашей крови, необходимо знать, что холестерин существует двух видов! ЛПНП, который условно называют «плохим», однако именно из него вырабатываются гормоны, а также витамин D. Если уровень ЛПНП будет слишком низким, то значительно возрастет риск депрессий и нервных расстройств. ЛПВП – это так называемый «хороший» холестерин, который защищает нас от инфаркта и инсульта, если, конечно, находится в пределах нормы.
Химическая формула холестерина C27H46O
Нормы ЛПНП (липиды низкой плотности)
- Необходимо следить, чтобы липидов низкой плотности в крови не было больше 2,58 ммоль/л.
- Немного повышенный уровень липидов – до 3,34.
- Прилично повышенный – до 4,12, стоит задуматься над тем, чтобы изменить свой образ жизни.
- Высокий – до 4,9
- Очень высокий, критический уровень – выше 4,9
Нормы ЛПВП (липиды высокой плотности) несколько иные
- Повышенный риск сердечно-сосудистых заболеваний, если в крови содержится менее 1,036 ммоль/л для мужчин и менее 1,29 ммоль/л для женщин.
- Уровень «хорошего» холестерина в крови здорового человека должен быть выше 1,55 ммоль/л.
Медики рекомендуют сдавать анализы каждые пять лет начиная с двадцатилетнего возраста.
Какие продукты понижают холестерин в крови
 Продукты которые понижают холестерин
Продукты которые понижают холестеринПри неправильном, несбалансированном питании, а также при отсутствии физических нагрузок может получится так, что уровень холестерина в крови будет значительно повышен. Конечно же это в конечном итоге негативно скажется на самочувствии и здоровье в целом. Однако, неприятные последствия можно предотвратить, если просто изменить свой рацион. В первую очередь необходимо полностью исключить алкоголь и фаст-фуд.
Включение в рацион следующих продуктов
Бобовые. Среднестатистический человек по каким-то причинам не употребляет в пищу фасоль, чечевицу или нут. Хотя эти продукты богаты белком, в них содержится большое количество витаминов и клетчатки, которая как раз и способствуют понижению уровня холестерина. Не забывайте, что ежедневно нужно употреблять не менее 30 грамм клетчатки.
Фрукты и овощи. Ежедневно необходимо употреблять хотя бы небольшую порцию овощей и фруктов. Эти продукты, как и бобовые содержат большое количество клетчатки. Кроме того, фрукты и овощи помогают восполнить нехватку многих витаминов, макро и микроэлементов.
Орехи. Кешью, миндаль, фундук, грецкие и кедровые орехи должны присутствовать в вашем рационе ежедневно. Они содержат большое количество полезных жиров, которые и регулируют холестирол. Важно учитывать, что орехи – тяжелый продукт и не стоит потреблять их больших количествах.
Лосось. Рыбу следует кушать 2-3 раза в неделю, чтобы держать уровень холестерина в норме. При этом ее нужно готовить в духовке или на пару.
Зеленый чай. Замените обычный черный чай на зеленый и полностью откажитесь от кофе. Пейте зеленый чай по одной-две чашки в день, чтобы добиться нужного эффекта.
Причины и продукты, способствующие образованию холестерина в крови
 Продукты способствующие образованию холестерина
Продукты способствующие образованию холестеринаМногие люди ошибочно считают, что, исключив из рациона все продукты, которые содержат холестерин, они таким образом улучшат свое здоровье. На самом деле это не совсем так, как при диетическом питании печень начинает вырабатывать большее количество холестерина, а значит вы можете получить обратный эффект.
Разумный подход – это питаться правильно и сбалансировано. Кроме того, часто бывает так, что повышенный уровень холестерина в крови не связан с питанием, и на это есть другие причины:
- Лишний вес и нарушенный обмен веществ.
- Наследственность.
- Курение и алкоголь.
- Некоторые заболевания – гипотериоз, сахарный диабет, гипертония, заболевания почек, хронический панкреатит, цирроз печени.
- Применение оральных контрацептивов или гормональных стероидов.
Уровень холестерина у мужчин обычно начинает повышаться после 35 лет. У женщин, если нет каких-либо патологий, он находится в норме до менопаузы.
К продуктам, которые способствуют повышению уровня холестерина в крови, относятся:
- Жирная свинина и говядина. Лучше всего заменить его на курицу или же вовсе исключить из рациона, добавив больше рыбы и морепродуктов.
- Молочные продукты с высокой жирностью, особенно маргарин. Не стоит полностью отказываться от молочных продуктов, просто следует сократить их потребление.
- Кокосовое и пальмовое масло.
- Фаст-фуд. Откажитесь от жареной пищи, так как она содержит большое количество транс-жиров. Они не только повышают уровень холестерина, но и в целом негативно влияют на здоровье.
До недавнего времени считалось, что яичный желток способен значительно повысить уровень холестерина в крови. На самом деле это не так. Если вы питаетесь правильно и вашем рационе минимум вредных продуктов, то даже 3-4 желтка в день не навредят, а только пойдут на пользу. Именно в желтке содержит большое количество витамина D, В4, В9, В12, селена и фосфора.
Хороший и плохой холестерин
Как уже писалось выше, существует такое понятие как «плохой» и «хороший» холестерин. К «плохому» холестерину относятся липиды низкой плотности ЛНП. Их в крови не должно быть слишком много, так как они в итоге могут привести к атеросклерозу. Уровень ЛНП необходимо регулировать – кушать правильные продукты, отказать от вредных привычек и заниматься спортом.
Липиды высокой плотности (ЛВП) также еще и называют «хорошим» холестерином. Этот вид холестерина просто необходим для нормальной жизнедеятельности. Если же его не хватает, то клетки обновляется медленнее, чем это нужно. Именно влияет на рост костей и синтез половых гормонов, что особенно важно в подростковом возрасте.
Препараты, понижающие холестерин в крови быстро и эффективно
Если вам необходимо быстро снизить уровень холестерина, то следует воспользоваться специальными препаратами и витаминными добавками. Например, снизить уровень холестерола в крови поможет:
Кальций. Обычный кальций принимается для того, чтобы укрепить кости. Однако он может помочь вам и в борьбе с повышенным уровнем холестерина. Принимая по 1 грамму кальцию ежедневно в течение двух месяцев, вы сможете снизить ЛНП на 5%.
Ниацин. Данный препарат стоит начинать принимать только после предварительной консультации с врачом. Прием начинается с малых доз – 100 мг, постепенно повышается до 4 грамм.
При очень высоком уровне холестерина прописываются статины. Этот лекарственный препарат способен снизить общий уровень холестерола в крови на 40%. При этом не стоит забывать и о побочных эффектах, так как прием статинов часто приводит к:
- Бессоннице и головной боле.
- Амнезии, недомоганию и головокружениях.
- Рвоте, поносу, панкреатиту.
- Импотенции и ожирению.
Как понизить уровень холестерина в крови в домашних условиях
Если вы не хотите принимать медицинские препараты для снижения уровня холестерина в крови, то вам следует обратиться к народным средствам. Различные травы более щадящие, но не менее эффективные:
- Принимайте перед едой по 30 капель настоя календулы. Для того чтобы добиться нужного эффекта, необходимо делать это минимум один месяц.
- Семена льна. Их можно приобрести в аптеке или продуктовом магазине. Кроме того, что семена льна способны помочь вам понизить уровень холестерина, они еще очень полезны для здоровья, так как содержат Омега-3. Семена перед употреблением необходимо перемолоть в блендере или кофемолке, целыми они практически не усваиваются. Их можно добавлять в салаты или каши по 20 грамм в день.
- Одуванчик. Купите в аптеке перемолотые корни этого растения. Принимать его нужно по одной чайной ложке перед каждым прием пищи.
- Люцерна. Молодые ростки этого растения можно есть в сыром виде. Из листьев выжимается сок, который следует принимать по 2-3 столовые ложки три раза в день.
Даже народными средствами не следует злоупотреблять, стараясь добиться быстрого эффекта. Если вы сомневаетесь в правильности выбранного вами метода, то лучше проконсультироваться с врачом.
Диета при повышенном и пониженном холестерине
 Диета при повышенном холестерине
Диета при повышенном холестеринеЕсли после сдачи анализов выяснилось, что у вас повышен холестерин, то вам следует придерживаться определенной диеты. Нет, эта диета не подразумевает под собой отказ от пищи и поедание только овощей. Вам просто нужно убрать некоторые продукты или сократить их потребление.
В первую очередь врачи рекомендуют полностью отказаться от красного мяса (говядина, свинина, телятина). Белки и витамины вы сможете без особого труда получить из курицы, рыбы, бобовых или орехов. Сократите в своем рационе такие продукты, как сливочное масло, жирное молоко и сыр. Употребляйте их крайне редко или отдавайте предпочтение обезжиренным вариантам.
Ежедневно в вашем рационе должны быть крупы, овощи, орехи, растительные масла и зелень. Добавляйте в каши отруби, но не более двух столовых ложек и полностью откажитесь от жаренной на масле пище.
Например, картофель лучше всего запечь в духовке. А оладьи можно приготовить без масла на специальной сковородке. Такая диета поможет вам не только сократить уровень холестерина в крови, но и улучшить качество тела. Правильно питание – это залог крепкого здоровья, красивой кожи, ногтей и волос.
Прибор для измерения холестерина в крови
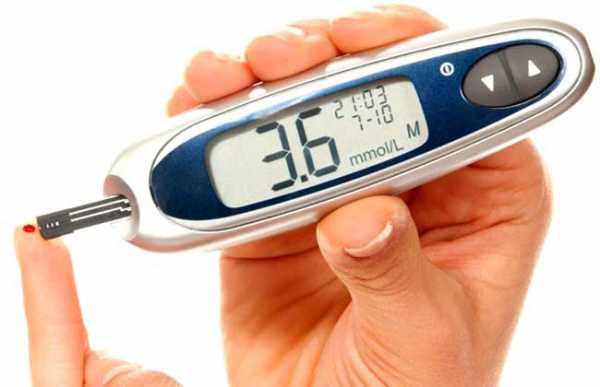 Прибор Глюкометр для измерения холестерина в крови
Прибор Глюкометр для измерения холестерина в кровиУзнать уровень холестерина в крови можно в больнице, сдав необходимые анализы. Однако, если вы столкнулись с тем, что вам нужно постоянно контролировать уровень холистерола, то лучше всего приобрести специальный прибор ACCUTREND PLUS.
Для того чтобы провести тест, необходима только маленькая капля крови из пальца и три свободные минуты. Такой прибор занимает совсем немного времени и его можно всегда брать с собой. Точность измерений не хуже, чем у лабораторных анализов. Кроме того, в памяти прибора хранятся 100 последних измерений, а это очень удобно, чтобы следить за показаниями.
Сдача анализа крови на холестерин в больнице
Анализы сдаются утром натощак (голоданием заниматься не надо). За день до сдачи анализов, прекратить употребление жирной пищи и активные физические нагрузки, потому как содержание ЛПВП повышается, что может дать ошибочные данные.
Забор крови берётся из вены, если имеются какие либо заболевания и осущевстляется приём препаратов, то нужно сообщить лечащему врачу.
Методы исследования в лабораториях
- гравиметрический;
- титрометрический;
- нефелометрический;
- хроматографический;
- флуориметрия;
- полярографический.
После проведения анализов на холестерин, обязательно проконсультируйтесь с врачом на соответствие показателям нормы.
lifestyleplus.ru
норма, причины повышения и понижения холестерина
Даже тот, кто далек от медицины, знает, что повышенный холестерин – это плохо. Статьи в популярных журналах рассказывают, как сбалансированное питание помогает снизить уровень холестерина, мы называем фастфуд «холестериновой едой» и, пожалуй, каждый из нас слышал, как важно время от времени делать анализ крови на холестерин. Расскажем подробнее об этом веществе: зачем оно нужно нашему организму и чем опасно повышение или понижение его уровня?
Типы холестерина и показания к назначению анализа
Холестерин, или холестерол, относится к липидам. Примерно 80% этого вещества производится в печени, остальное же поступает из продуктов питания. Холестерин – жизненно важный «компонент» нашего тела, это соединение активно участвует в синтезе некоторых половых гормонов и желчи, а также придает упругость и прочность клеточным мембранам.
Холестерин в организме присутствует в виде фракций – триглицеридов – липопротеинов высокой плотности (ЛПВП) и липопротеинов низкой плотности (ЛПНП).
- ЛПНП – это «плохой холестерин», однако такое название вовсе не означает, что он действительно так уж плох и опасен. Он, например, нейтрализуют опасные для организма токсины. Однако, если уровень этого соединения слишком велик, он действительно образует склеротические бляшки.
- Триглицериды, которые входят в состав липопротеинов очень низкой плотности (ЛПОНП), участвуют лишь в образовании холестериновых бляшек.
- ЛПВП иногда называют «хорошим холестерином», так как это вещество растворяет холестериновые бляшки на стенках сосудов. Функция ЛПВП – доставка холестерина с окраин организма обратно в печень для дальнейшей переработки. «Хороший холестерин» также участвует в строительстве клеточных мембран, обмене витамина D и синтезе ряда гормонов.
Холестерин – это один из основных показателей происходящего в нашем организме жирового обмена. Анализ крови на холестерин играет значительную роль в диагностике такого заболевания, как атеросклероз, и определении риска развития ишемической болезни сердца. Показаниями для проведения анализа являются также некоторые эндокринные патологии и заболевания печени и почек, ожирение, диабет. Исследование проводят для контроля эффективности терапии статинами и другими гиполипидемическими препаратами. И, наконец, даже здоровые люди должны время от времени делать такой анализ, чтобы вовремя заметить изменения в уровне этого соединения и скорректировать диету. Для получения полной картины необходимо измерять не только общий уровень холестерина, но и уровень всех его видов в отдельности. Соотношение ЛПНП, ЛПВП И ЛПОНП может сказать о состоянии здоровья больше, чем уровень холестерина в крови в целом.
Это интересно
Как холестерин попадает внутрь артерий? В процессе транспортировки это вещество иногда подвергается процессу окисления и превращается в неустойчивую молекулу, которая проникает внутрь стенок артерий. Именно поэтому для профилактики возникновения холестериновых бляшек врачи рекомендуют употреблять пищу, богатую антиоксидантами – веществами, препятствующими окислению. Самый известный антиоксидант – обычный витамин С, который содержится во фруктах и овощах. Витамины А и Е также являются мощными антиоксидантами.
Подготовка и проведение
Анализ крови на холестерин – очень распространенная процедура. Его можно сдать в любой медицинской лаборатории по предварительной записи. Поскольку он требует некоторой подготовки, лучше запланировать его заранее.
Подготовка
Современные технологии позволяют достичь исключительной точности результатов. Однако для того чтобы исключить возможность ошибки, сам пациент должен придерживаться некоторых правил. Еда, напитки, алкоголь и никотин, прием некоторых лекарств – все это может оказать влияние на результаты и исказить данные. Поэтому сдавать анализ крови нужно натощак (последний прием пищи – не менее чем за 12 часов до посещения лаборатории). За 2–3 дня до сдачи анализа нужно исключить из меню все жареное и жирное, отказаться от алкоголя и курения, перестать принимать биодобавки. Обязательно скажите врачу, пьете ли вы лекарства, какие и как часто. Антибиотики, витамины, гормоны, фибраты, статины, мочегонные и гипотензивные препараты, нестероидные противовоспалительные средства и многие другие медикаменты оказывают существенное влияние на уровень холестерина.
Как сдавать
Для определения уровня холестерина исследуется кровь из вены. Для пациента вся процедура занимает считанные минуты, а результат можно забрать через несколько часов или на следующий день. В бланке будет указан уровень общего холестерина и его фракций. Обычно холестерин измеряется в ммоль/л либо мг/дл (для пересчета в мг/дл число в ммоль/л следует умножить на 38). Помимо результатов вашего анализа в бланке будет указано ориентировочное нормальное значение.
Методики исследования
Существует очень много методов для определения концентрации холестерина в крови как химических, так и ферментативных. Чаще всего анализы проводятся ферментативным методом. Химический же, несмотря на точность, весьма трудоемок.
Также сегодня в аптеке можно купить индивидуальные тест-системы для определения уровня холестерина в домашних условиях, но их точность совершенно несопоставима с точностью результатов, полученных в лаборатории. На действие этих тестов могут влиять многие факторы внешней среды – например, повышенная температура или влажность.
Расшифровка результатов
Как мы уже выяснили, нельзя утверждать, что холестерин – абсолютное зло, и чем ниже его уровень в крови, тем лучше. Более того, с медицинской точки зрения слишком низкий уровень холестерина несет даже больший риск для здоровья, чем слишком высокий. Показатели должны находиться в пределах нормы.
Норма содержания холестерина в крови
У здорового человека норма концентрации холестерина в анализе крови колеблется в пределах от 3,1 до 5 ммоль/л, содержание триглицеридов – от 0,14 до 1,82 ммоль/л, а уровень ЛПВП в среднем должен быть не менее 1 ммоль/л. Понятие нормы для женщин и мужчин несколько различается: для женщин нормальный уровень ЛПВП равняется 1,42 ммоль/л, а уровень ЛПНВ колеблется в пределах от 1,9 до 4,5 ммоль/л. Для мужчин нормальный уровень ЛПВП –1,68 ммоль/л, а уровень ЛПНВ колеблется в пределах от 2,2 до 4,8 ммоль/л.
Как бы там ни было, содержание этого соединения свыше 5,2 ммоль/л означает необходимость более тщательного и углубленного анализа липидного профиля пациента.
Холестерин повышен
Допустим, анализ показал, что уровень холестерина у вас выше нормы. Это характерно для таких болезней, как:
- врожденная гиперлипидемия;
- патологии гепатобилиарной системы;
- рак поджелудочной железы;
- сахарный диабет;
- гипотиреоз;
- патологии почек.
Иногда высокий уровень холестерола является следствием нездорового образа жизни – у людей, страдающих алкоголизмом и ожирением, а также у тех, кто слишком увлекается жирной едой, этот показатель приближается к верхней границе нормы и иногда даже пересекает ее.
И, наконец, при беременности также нередко отмечается незначительное повышение уровня холестерина.
Холестерин понижен
Если анализы показали пониженный холестерин, это также может быть признаком некоторых заболеваний:
- гиполипопротеинемия;
- гипертиреоз;
- рак печени;
- цирроз печени, особенно на поздних стадиях;
- хроническая анемия;
- патологии костного мозга;
- хроническая легочная патология.
Понижение концентрации холестерина характерно также для острых инфекций, сепсиса и обширных ожогов. Погрешности в диете тоже могут снизить этот показатель – у людей, чрезмерно увлекающихся голоданием и очень строгими диетами, а также у тех, кто употребляет слишком много жирных кислот (омега), часто наблюдается низкий уровень холестерола.
Неважно, что показал анализ крови – ни в коем случае не следует пытаться поднять или понизить уровень холестерина своими силами, без консультации с врачом. В абсолютном большинстве случаев у высокого или низкого содержания этого соединения есть совершенно конкретные причины – заболевания, которые надо лечить.
www.kp.ru
Норма холестерина у женщин, какой она должна быть
Автор Наталья На чтение 4 мин. Опубликовано
Уровень холестерина является важнейшим показателем состояния здоровья человека. Повышенное содержание холестерина может привести к болезням печени, к атеросклерозу, а также к заболеваниям сердца и сосудов. Именно поэтому необходим постоянный контроль за уровнем холестерина и правильная норма холестерина у женщин. И чем старше человек, тем более жёстким должен быть этот контроль.
Холестерин и его уровень
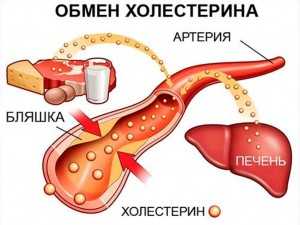
Термин «холестерин» греческого происхождения, дословный перевод звучит как «твёрдая желчь». Современное определение холестерина гласит, что это — природное органическое соединение, липофильный спирт.
Характеристики холестерина:
находится он в мембранах клеток живого организма;
в воде не растворяется;
растворяется в органических растворителях и жирах;
большую часть холестерина (80%) вырабатывает сам организм;
остаток (20%) поступает с пищей;
стабилизирует клеточные мембраны;
способствует выработке витамина D;
способствует выработке стероидных гормонов, женских половых гормонов и мужского гормона — тестостерона;
влияет на деятельность имунной и нервной систем.
Единица измерения холестерина — мг/дл или ммоль/л. Идеальный уровень — ниже 90 мг/дл. При увеличенном количестве — более 160 мг/дл требуется понизить уровень холестерина хотя бы до 130 мг/дл.
Следует отметить, что эти показатели справедливы для «плохого» низкомолекулярного холестерина (липопротеида). Процент же «хорошего» высокомолекулярного холестерина чем выше, тем лучше. Желательно, чтобы его количество составляло не менее 0,2 от общего уровня холестерина.
Норма холестерина у женщин
Существует миф о том, содержание холестерина должно быть как можно меньше.
Однако, это относится не ко всякому холестерину. Некоторые его разновидности, напротив, не только полезны, но и попросту необходимы.
Какие же бывают виды холестерина и чем они полезны или, наоборот, опасны?
Виды холестерина
ЛВП (липопротеиды высокой плотности) или «хороший» холестерин. Он связывает холестерин и отправляет его в печень.
ЛНП (липопротеиды низкой плотности) — так называемый «плохой» холестерин. Чрезмерное его количество в организме способствует развитию различных сердечно-сосудистых болезней. Когда этот показатель в норме, холестерин используется клетками только в целях построения мембран клеток и для транспортирования белковых соединений. При превышении достаточного уровня происходит накопление холестерина на стенках сосудов.
Триглицериды — холестерин, помогающий организму вырабатывать в клетках энергию. Излишки триглицеридов отправляются в жировую ткань, где создаются своеобразные энергетические депо. Организм использует сохранённую энергию в критических ситуациях. При излишнем количестве триглицеридов возникает риск ожирения и атеросклероза.
Норма холестерина у женщин – средние показатели:
общий холестерин — до 5,5
ЛВП — до 2,3
ЛНП — до 4,5
Триглецериды — до 2,5.
Во время беременности эти показатели увеличиваются примерно вдвое. Показатели уровня холестерина для мужчин отличаются от женских в большую сторону примерно на единицу.
Пониженный холестерин у женщин
В женском организме холестерин выполняет следующие функции:
«строительство» оболочек клеток и поддержание их жизнедеятельности;
изоляция волокон нервных тканей;
ускоряет процессы выработки половых гормонов: андрогенов и эстрогенов;
холестерин — элемент производства надпочечных гормонов;
является дополнительным веществом, входящим в состав желчи;
является катализатором реакции, преобразующей солнечный свет в витамин D;
участвует в метаболических процессах.
При отклонении уровня холестерина от нормы в сторону понижения можно говорить о симптомах следующих болезней:
легочный туберкулёз;
острая стадия панкреатита;
тяжёлая форма анемии;
поражения печени.
Также сниженный уровень холестерина приводит к дефициту серотонина — «гормона счастья», вследствие чего женщина становится агрессивной и больше подвержена стрессам.
Причины повышенного холестерина у женщин

Причинами увеличения уровня холестерина до критической отметки могут быть:
генетическая предрасположенность;
болезни почек;
гипертония;
болезни поджелудочной железы;
заболевания печени;
сахарный диабет;
сердечные заболевания;
гипотериоз;
беременность;
нарушения обмена веществ;
дефицит соматотропного гормона;
ожирение;
злоупотребление алкоголем;
приём оральных контрацептивов, бетаблокаторов, диуретиков, стероидных гормонов;
курение;
хронические заболевания.
Как снизить холестерин?

Способы снижения холестерина в крови:
Снизьте количество насыщенных жиров в рационе.
Замените подсолнечное масло оливковым.
Съедайте максимум три яйца в неделю.
Кушайте бобовые. В них содержится пектин — клетчатка, способствующая выводу «плохого» холестерина.
Избавьтесь от лишнего веса.
Увеличьте содержание фруктов в рационе.
Ешьте овсяные отруби.
И кукурузные отруби тоже ешьте.
Съедайте 2 морковки в сутки.
Не пренебрегайте кардиоупражнениями.
Съедайте ежедневно 200 гр постного мяса.
Замените обычное молоко обезжиренным.
Ешьте чеснок.
Прекратите пить кофе. Или хотя бы сократите его количество.
Бросайте курить.
Коэффициент атерогенности
Коэффициент атерогенности — это показатель, характеризующий отношение количества «плохого» холестерина в организме к «хорошему».
Тесты, помогающие определить коэффициент атерогенности, нужны для оценки риска возникновения проблем с сердечно-сосудистой системой и вероятности развития атеросклероза.
Как питаться, чтобы снизить холестерин – видео
Советы Елены Малышевой по подбору продуктов, способствующих снижению холестерина:
Сохранить
Сохранить
Мой мир
Вконтакте
Одноклассники
Google+
fitrain.ru
уровень общего и отдельных фракций
Некоторые вопросы практической медицины рассматриваются не только в медицинских кругах, а вынесены на всеобщее обозрение. К ним относятся ключевые аспекты обмена жиров в организме, в частности, норма холестерина в крови. Эта тема действительно очень актуальна, так как вызывает массу противоречий. Описание истинного предназначения холестерина, какая его норма и важность поддержания баланса, приведены в рамках данной статьи.
Что это за вещество
Напрасно многие рассматривают холестерин в качестве вещества вредного для организма человека. Бесспорно, его отрицательное влияние на сосуды и сердце в случае значительного превышения нормы имеет место. Но не стоит забывать и о том, что снижение холестерина в крови таит в себе не меньшие опасности. Поэтому в отношении данного вещества должен рассматриваться исключительно баланс и поддержание его уровня в пределах нормы. Он очень важен для растущего организма и участвует в синтезе гормонов стероидного происхождения: гормоны надпочечников, женские и мужские половые гормоны.
Важно помнить! Большая часть холестерина синтезируется практически всеми клетками организма. Не более 20-30 % этого вещества должно поступать с пищей. Его главная физиологическая роль в том, что он выполняет роль своеобразного стабилизатора клеточных мембран. Благодаря этому веществу каждая клетка поддерживает постоянство своей формы и обладает достаточной прочностью, что препятствует ее разрушению в процессе жизнедеятельности!
Он бывает разным
Холестерин абсолютно не способен к растворению в воде. Поэтому в организме человека он циркулирует в составе комплексных соединений с белками, которые позволят ему включаться в состав клеточных мембран и в обмен веществ в печени. Такие соединения называют липопротеинами. Определить их можно при помощи биохимического анализа крови, исследуя такие показатели:
- Уровень общего холестерина – отражает концентрацию в организме;
- Уровень триглицеридов – сложных жиров в виде соединений из эфиров, глицерина, жирных кислот и холестерина;
- Уровень липопротеинов низкой плотности. Их обозначают аббревиатурой из букв ЛПНП. После синтеза в печени они отвечают за транспортировку холестерина к клеткам;
- Уровень липопротеинов высокой плотности. Могут обозначаться аббревиатурой ЛПВП. Эти липопротеины в противовес ЛПНП отвечают за транспорт отработанного или излишнего холестерина из клеток и крови в печень, где происходит его разрушение с образованием различных соединений, включаемых в другие виды обмена веществ.
Понятие плохого и хорошего холестерина
Плохим холестерином считается тот, который в случае накопления в тканях вызывает нарушение их структуры и функции. В частности, самым опасным действием этого вещества является разрушение стенки крупных и мелких сосудов. Такое возможно в случае резкого превышения нормы отдельных видов холестерина:
- Липопротеинов низкой плотности, которые синтезируются в избыточном количестве при повышении уровня холестерина в крови. Благодаря им холестерин с легкостью проникает в клетки эндотелия сосудов, где и откладывается в виде атеросклеротических бляшек;
- Триглицеридов. Они становятся основным депо холестерина и в случае распада значительно повышают его концентрацию.
Говоря о хорошем холестерине, имеют в виду липопротеины высокой плотности. Эти соединения, транспортируя избыток свободного холестерина из крови в печень, способствуют снижению его содержания в плазме. Поэтому они и получили такое название.
Важно помнить! Термины плохой и хороший холестерин достаточно условные, так как каждое из соединений выполняет свою физиологическую ролю в организме. ЛПНП и триглицериды синтезируются при избыточном поступлении в организм холестерина с продуктами питания и попросту сигнализируют о возможной угрозе для организма. Крайне важно стараться достичь баланса не только путем исключения из рациона пищи, содержащей холестерин, а создав баланс между ЛПНВ и ЛПВП!
Главный источник вредного для организма холестерина – это продукты питания
От чего зависит содержание холестерина в плазме крови
Для всех показателей холестеринового обмена существуют общепринятые нормы. Но они являются ориентировочными, поскольку колебания содержания холестерина зависят от многих факторов:
- Половой принадлежности – у женщин в возрасте до 45-50 лет уровень холестерина ниже, чем в крови мужчины такой же возрастной группы. После достижения этого возраста уровень этого вещества должен быть выше у особей женского пола;
- Возраста – в детском возрасте уровень холестерина ниже, чем у взрослых. С каждым годом происходит повышение его концентрации;
- Вредных привычек и образа жизни. Каждая из них (курение, злоупотребление алкоголем, жирной и пищей из фаст-фуда, малоподвижный образ жизни) оказывают влияние на холестериновый обмен в сторону повышения его уровня в крови человека;
- Общего состояния и наличия заболеваний. Такие болезни, как сахарный диабет, ожирение, гипертоническая болезнь, различные эндокринные и расстройства обмена веществ, патология печени и пищеварительного тракта, болезни сосудов и сердца закономерно сказываются на концентрации холестерина в плазме. Для таких пациентов разработан специальный нормальный показатель, который обязательно должен быть соблюден с целью снижения условий для прогрессирования болезни.
Норма основных показателей холестеринового обмена
Человеку, который желает исследовать состояние обмена жиров в организме, в частности, холестерина, нужно помнить о том, что не обязательно проводить диагностику всего комплекса показателей. С точки зрения сопоставления финансовой стороны и медицинской целесообразности правильнее всего сперва определить сколько содержится в плазме общего холестерина. В случае наличия отклонений от нормы не только можно, но и нужно исследовать все остальные показатели, имеющие отношение к холестериновому обмену в организме (ЛПНП, ЛПВП и триглицериды). Их нормы в единицах измерения ммоль/л демонстрирует наглядная таблица.
| Возраст | Мужчины | Женщины | |
| Общий холестерин | |||
| 18-20 лет | 2,93-5,1 | 3,11-5,17 | |
| 21-30 лет | 3,44-6,31 | 3,32-5,8 | |
| 31-40 лет | 3,78-7 | 3,9-6,9 | |
| 41-50 лет | 4,1-7,15 | 4,0-7,3 | |
| 51-60 лет | 4,04-7,14 | 4,4-7,7 | |
| 60 лет и старше | 4,0-7,0 | 4,48-7,82 | |
| Дети от 2 до 12 лет | 2,9-5,1 ммоль/л | ||
| Липопротеины низкой плотности | |||
| Общий показатель для всех возрастных групп | 2,3-4-7 | 1,9-4,4 | |
| Липопротеины высокой плотности | |||
| Общий показатель для всех возрастных групп | 0,74-1,8 | 0,8-2,3 | |
| Триглицериды | |||
| Общий показатель для всех возрастных групп | 0,6-3,6 | 0,5-2,5 | |
Оценка возможных отклонений от нормы
Оценивая показатели холестеринового обмена в организме, нужно отталкиваться от фактических результатов проведенных анализов, которые сравниваются с нормативными величинами. При этом обязательно должны учитываться все поправки и исключения, при которых нормы липидного спектра крови должны быть индивидуальными для каждого человека. Как правило, такая необходимость возникает только в случаях целесообразности поддержания холестерина на низком уровне. Это связано с вредным влиянием на организм состояний, сопровождающихся повышением уровня холестерина, что называют гиперхолестеринемией.
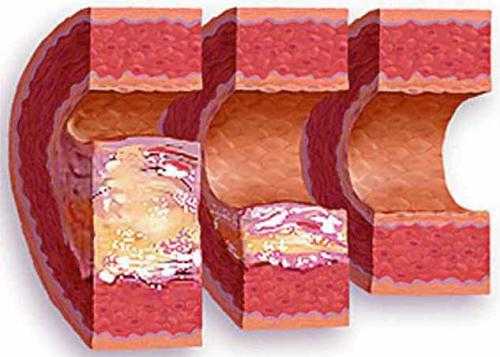
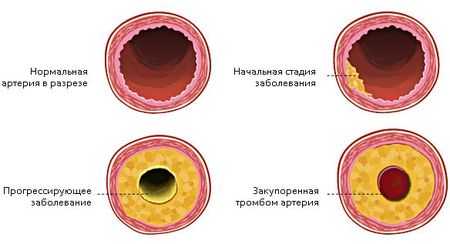
Повышенный уровень холестерина – главный фактор прогрессирования атеросклероза сосудов
Опасность длительно существующей гиперхолестернемии в том, что холестерин обладает способностью проникать в толщу сосудистой стенки, образуя в ней уплотнения и бляшки, суживающие просвет сосуда. Со временем такие бляшки могут разрываться с дальнейшим образованием тромба в этом месте. Этот механизм лежит в основе таких заболеваний, как атеросклероз крупных и сосудов среднего калибра, ишемическая болезнь головного мозга и сердца.
Говорить о гиперхолестеринемии приходится, когда констатируется повышенный уровень так называемых, атерогенных фракций холестерина (общий холестерин, ЛПНП и триглицериды). Самым главным критерием должен служить общий холестерин, содержание которого оценивается так:
- Абсолютно безопасный показатель для практически здорового человека, не имеющего признаков ожирения и заболеваний сердечно-сосудистой системы, составляет не более 5,2 ммоль/л;
- О умеренной гиперхолестеринемии говорят в том случае, когда уровень общего холестерина поднимается до 7,8 ммоль/л;
- О высокой гиперхолестеринемии, которая расценивается как весомый фактор риска прогрессирования атеросклероза и сердечно-сосудистых расстройств, говорят в случае обнаружения содержания холестерина, превышающего 7,8 ммоль/л;
- У пациентов с сахарным диабетом, инфарктами, тяжелой гипертонической болезнью, ишемическими заболеваниями головного мозга и ожирением рекомендуется поддерживать уровень холестерина в пределах 4-4,5 ммоль/л.
На практике очень редко приходится сталкиваться с ситуациями понижения содержания холестерина крови. Такое состояние называют гипохолестеринемией. Оно возможно при выраженном истощении организма человека или серьезных проблемах с печенью. При этом холестерин либо не поступает с продуктами питания, либо блокируется его синтез, так как все жиры расходуются на погашение энергетических потребностей организма. Такое состояние несет реальную угрозу здоровью в связи с нарушением структуры и функции практически всех органов и систем.
Важно помнить! Одним из важных показателей оценки холестеринового обмена в случае повышения уровня общего холестерина является определение коэффициента атерогенности плазмы крови. Показатель представляет собой разницу между содержание общего холестерина и соотношением ЛПВП к ЛПНП. Его норма не превышает 4. В противном случае, даже незначительное повышение уровня общего холестерина должно расцениваться как опасное!
icvtormet.ru
норма у женщин после 50 лет (таблица)
Насколько человеческий организм может быть выносливым и сильным, если его тренировать, настолько же он слабеет и становится хрупким при неправильном образе жизни. Незнание того, что вредит здоровью, часто приводит к проблемам с ним. Появление такого заболевания, как атеросклероз, не исключение. На его развитие существенную роль оказывают «неправильные» липиды, поэтому, не зная, например, какая норма холестерина у женщин после 50 лет, можно получить инсульт, которого реально избежать, просто поменяв рацион питания.
Понятие «холестерин»
Невидимый человеческим глазом липид, который находится в каждой мембране клетки человека, называется холестерином. Его вырабатывает печень, а затем по крови он поступает ко всем клеткам. Он многофункционален и участвует в таких процессах, как производство гормонов: как надпочечников, так и половых. Также в его «обязанности» входит преобразовывать ультрафиолет в витамин D, принимать участие в обмене витаминов A, K, D и Е.
У каждого человека свой уровень холестерина в крови, но все же существуют некоторые критерии в показателях по половому признаку и возрасту. Например, норма холестерина в крови у женщин после 50 лет существенно отличается от его уровня у юной девушки. По крови липиды доставляют липопротеиды, которых различают три вида, и не все из них положительно воздействуют на здоровье людей.
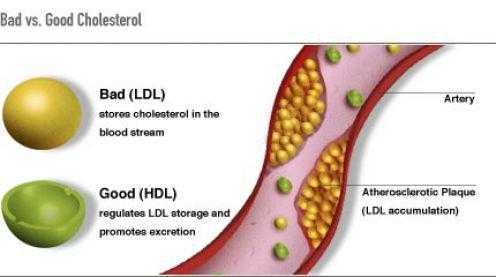
- Липопротеиды с низкой плотностью плохо влияют на человеческий организм, именно они вызывают причины возникновения сердечно-сосудистых заболеваний.
- Липопротеиды с высокой плотностью естественны для организма и приносят ему только пользу. Одной из их функций является выведение «плохого» холестерина из органов через печень, где он расщепляется.
- Триглицериды образуют липиды крови. Они дают человеку энергию, но если их очень много, то приводят к ожирению.
Таким образом, чтобы знать, например, какая норма холестерина в крови у женщин после 50 лет, лучше сдать анализ крови на проверку. Это поможет вовремя принять меры и избежать серьезных последствий.
Холестерин: норма у женщин после 50 лет
Лечение может не потребоваться, если следить за своим здоровьем. Для этого необходимо знать норму холестерина в крови. В зависимости от возраста количество холестерина в организме людей меняется. Основную роль в этом играет образ жизни, который они ведут. Например, холестерин, норма у женщин после 50 лет которого меняется в связи с началом менопаузы, может быть завышен именно из-за изменений в гормональном фоне.
Изменения в липидном обмене могут быть обусловлены различными факторами, например, при беременности уровень холестерина поднимается, и это нормально, при сердечно-сосудистых заболеваниях он повышен, и это нормальным не считается. Поэтому, конечно, можно определить, какая норма холестерина в крови у женщин после 50 лет. Таблица с показателями, применяемая медиками, однако, все-таки несколько условна.
Возраст | 20 лет | 30 лет | 40 лет | 50 лет | 60 лет | 70 лет |
Холестерин, моль/л | 3,11-5,17 | 3,32-5,8 | 3,9-6,9 | 4,0-7,3 | 4,4-7,7 | 4,48-7,82 |
Независимо от возраста пациентки, врач всегда должен выяснять причину повышения холестерина, а она чаще всего напрямую связана с питанием и наличием вредных привычек.
Холестерин, норма у женщин после 50 лет: питание
Питание – это первый фактор, который влияет на увеличение количества липопротеидов низкой плотности. По статистике, сегодня 25 % взрослого населения и 16 % детей имеют 1, 2 или 3-ю степень ожирения. Связано это с появлением продуктов быстрого приготовления и рафинированной пищи.
Ученые выяснили, что вегетарианцы не страдают таким заболеванием, как атеросклероз, который развивается именно из-за повышения в крови уровня «плохого» холестерина. Поэтому можно с большой уверенностью сказать, что мясо, особенно жирных сортов, противопоказано, если холестерин, норма у женщин после 50 лет которого и так повышается из-за гормональных изменений в организме, образует наслоения на стенках кровеносных сосудов.

Также к продуктам, оказывающим негативное влияние на организм, относятся:
- смалец, сало, маргарин, сливочное и кокосовое масло;
- свинина, жирная баранина, почки, печень, гусятина, утятина, мозги;
- колбаса, бекон, сосиски, балык;
- мясной бульон;
- манная каша, макароны;
- икра красная, черная, кальмары, креветки;
- сдоба, сливки, жирная сметана, сгущенка, сыр;
- фастфуд, мороженое, пирожные, молочный и белый шоколад;
- цукаты, какао, крепкий чай.
Это далеко не полный список продуктов, влияющих на то, что холестерин, норма у женщин которого после 50 лет резко меняется, повышается в показателях у всех возрастных групп, если так питаться, независимо от пола.
Причины появления холестериновых бляшек
Холестериновые бляшки – основные виновники возникновения проблем с сердечно-сосудистой системой. Их образование происходит постепенно, но вред организму они наносят непоправимый, если вовремя не заняться лечением.
Атеросклеротические бляшки состоят из жиров, кальция и соединительной ткани. Их медленный поначалу рост ускоряется, когда растет холестерин. Если лечение не провести вовремя, бляшки увеличиваются в размерах.
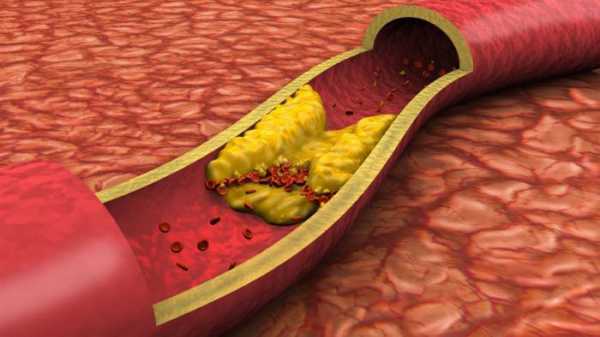
От них могут отрываться микроскопические кусочки и производить закупорку мелких сосудов. А начинается все с небольшого жирового пятна или полоски, на которую нарастает соединительная ткань, уплотняется кальцием и занимает все больше и больше пространства в сосуде.
В начале роста бляшки сужают просвет в сосудах, затем полностью закупоривают их. Причина их возникновения — это отсутствие активности, жирная животная или рафинированная пища, курение, алкоголь, стрессы. В группе риска — мужчины после 45 и женщины после 50 лет.
Угроза для жизнедеятельности организма
Чтобы узнать, что холестерин, норма у женщин после 50 лет которого должна быть 4,0-7,3, еще не привел к атеросклерозу, необходимо сдать анализы. Это важно, так как последствия образования холестериновых бляшек могут быть непоправимыми.
Атеросклероз чреват тем, что из-за непроходимости крови по закупоренным сосудам участки мозга начинают отмирать, что приводит к постепенной деградации. Бляшка может в любой момент оторваться и с кровью попасть в другой орган, таким образом оставив его без питания. Также образование холестериновых бляшек приводит к инсульту.
Закупорка венозной системы в ногах, вызванная высоким уровнем холестерина в крови и образованием бляшек, приводит к тому, что человек перестает полноценно двигаться.
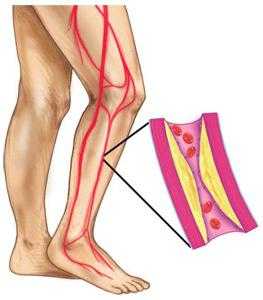
Случается, чтобы спасти жизнь человеку, ему ампутируют пораженную атеросклерозом ногу частично или полностью. В группу риска заболевания атеросклерозом ног прежде всего попадают больные сахарным диабетом, у которых омертвление клеток приводит к гангрене.
Анализы на выявление нормы холестерина
С учетом нездорового питания, которому подвержены многие люди любого возраста и пола, врачи рекомендуют сдавать анализ на холестерин, начиная с двадцати лет, один раз в 4-5 года. Если человек предрасположен к сердечно-сосудистым заболеваниям ввиду образа жизни или наследственности, то проверку необходимо проводить 1 раз в год. Также регулярно должны это делать те, кто имеет лишний вес, курит, страдает гипертонией или диабетом, ведет малоактивный образ жизни.
Чтобы понять, какая норма холестерина в крови у женщин после 50 лет, из пальца кровь брать не рекомендуется, так как более точные показатели дает анализ из локтевой вены. Тем пациентам, у которых уже выявлен его повышенный уровень, во время лечения рекомендуется приобрести аппарат и тестовые полоски для его определения в домашних условиях.
Подготовка к сдаче анализов
Врачи рекомендуют придерживаться некоторых ограничений перед сдачей анализов на холестерин. Так, чтобы точнее определить, какая норма холестерина в крови у женщин после 50 лет, натощак следует сдать кровь из вены. Имеется в виду, что человеку не следует принимать пищу минимум за 8 часов до анализа.
Если человек имеет попутные заболевания, то следует в течение двух суток не употреблять жирную пищу, избегать стрессов и больших физических нагрузок. Это поможет получить более точные показатели, но даже если все условия соблюдены, врачи рекомендуют повторить анализ спустя 2 месяца.
Симптомы повышенного холестерина
Симптомы наличия атеросклеротических бляшек могут долго не проявляться, но такие внешние факторы воздействия, как повышенные физические нагрузки, стрессы и высокое артериальное давление, влияют на них. Это приводит к их разрывам, что способствует образованию тромбов, которые настолько ускоряют сужение сосудов, что это начинает проявляться на физическом уровне.
Если имеются проблемы с сосудами головного мозга, то симптомами становятся головные боли, головокружение, потеря памяти, нарушение сна и координации. Если заболевание не лечить, то постепенное отмирание клеток мозга приводит к слабоумию.

Если проблема с венозной системой ног, то симптомами атеросклеротических бляшек являются боль в мышцах, судороги во время ходьбы, онемение пальцев, изменение температуры и цвета кожи. Постепенно боли становятся сильнее даже в лежачем положении, а на коже появляются трофические язвы.
На лице холестериновые бляшки проявляются на веках глаз. Даже удаление их хирургическим путем не излечит больного, если не провести полноценное лечение.
Диета при повышенном холестерине
Если незначительно повышена норма холестерина в крови у женщин после 50 лет, лечение его можно провести в виде диеты. Для этого достаточно убрать из питания жирные сорта мяса, сало, яичный желток, жареную пищу, копчености, сливочное масло, печень трески и субпродукты (печень, мозги, легкие, сердце, почки).
Чтобы понизился холестерин, питание овощами, фруктами, нежирной рыбой и постным мясом – это вполне радикальное средство. Также этому в значительной мере способствуют морепродукты, морская капуста, рыба нежирных сортов, фрукты и сухофрукты, некоторые специи, например чеснок, имбирь, корица, куркума.
Лечение холестериновых бляшек
Если анализы выявили высокий холестерин и наличие атеросклеротических бляшек, то дополнительно к диете врач прописывает медикаментозное лечение. Чаще всего это статины, фибраты, омега-3, антидепрессанты и транквилизаторы, если пациент подвержен перепадам настроения. Эти средства очищают сосуды, но как дополнение можно применить процедуры по очистке крови, например криоаферез. Этот метод получил широкое распространение, так как с одновременной очисткой крови происходит удаление холестериновых бляшек.
Немаловажным фактором для излечения является смена образа жизни, отказ от вредных привычек, увеличение физической активности и противостояние стрессам.
Народные средства для понижения холестерина
Природа щедро одарила людей средствами, которые способствуют продлению жизни и профилактике многих заболеваний. Издавна известно, что чеснок воздействует на сосуды, чистит их и делает эластичными. Такое же свойство имеют куркума, лимон, овес, свекла, имбирь, свежевыжатые соки: как фруктовые (виноград, арбуз, ананас, груша), так и овощные.

Также рекомендуется заваривать такие травы, как мать-и-мачеха, зверобой, пустырник, полевой хвощ и семена укропа, в равных пропорциях и пить за 30 минут до еды.
fb.ru
👆 Норма холестерина у женщин и мужчин, таблица нормы холестерина по возрастам
Определяющим фактором вероятности развития атеросклероза является уровень холестерина в крови. От этого показателя также зависит состояние липидного обмена и состояние организма в целом, поэтому каждый человек для сохранения своего здоровья должен знать норму холестерина в крови. Однако заметим, что в зависимости от пола и возраста его норма в крови будет отличаться. Сегодня мы расскажем вам о том, какая норма холестерина для женщин, мужчин и детей в разном возрасте, а также о том, как привести этот показатель в норму.
Для начала необходимо узнать, что же такое холестерин? Это сложный жирный спирт, который сам по себе не вреден, а даже необходим человеку, так как участвует в синтезе веществ. Однако следует заметить, что полезен он только в том случае, если содержится в организме в умеренном количестве и в правильной форме. Если же это органическое соединение начинает оседать на сосудах, то это приводит к образованию атеросклероза.
Различают «хороший» и «плохой» холестерин. Первый – это объединение холестерина с белково-жировыми частицами, которые имеют высокую плотность (ЛПВП). «Плохой» же циркулирует в крови в более крупных частицах, которых имеют низкую плотность (ЛПНП). Нормой холестерина в крови является совокупность этих двух показателей.
Пол, возраст и особенности здоровья человека – основные факторы, которые определяют нормальный уровень холестерина. Например, количество этого органического соединения в крови у молодых женщин всегда выше, чем у мужчины этого же возраста. А вот после 50 лет все с точностью наоборот. Кроме того, норма холестерина у женщин во время беременности выше, и это считается нормой.
Общие показатели.
Прежде чем приступить к рассмотрению нормы холестерина по половым признакам и возрасту отметим, что 5,2 ммоль/л – безопасное количество холестерина в крови для взрослого человека.
7,8 ммоль/л считается гиперхолестеринемией, поэтому необходимо обязательно придерживаться специальной антихолестериновой диеты. Если ваши показатели выше 7,8 ммоль/л, то это тяжелая ситуация, требующая обследования и лечения. Существует множество причин повышенного холестерина в крови.
Следует отметить, что у людей, страдающих сахарным диабетом, атеросклерозом, а также у тех, кто перенес инсульт и инфаркт, количество холестерина в крови не должно превышать 4,5 ммоль/л. В противном случае могут прогрессировать патологические состояния.
Норма холестерина в крови у женщин.
| Возраст, лет | Нижний порог, ммоль/л | Верхний порог, ммоль/л |
| 20 | 3,11 | 5,17 |
| 30 | 3,32 | 5,8 |
| 40 | 3,9 | 6,9 |
| 50 | 4,0 | 7,3 |
| 60 | 4,4 | 7,7 |
| 70 и старше | 4,48 | 7,82 |
Норма холестерина в крови у мужчин.
| Возраст, лет | Нижний порог, ммоль/л | Верхний порог, ммоль/л |
| 20 | 2,93 | 5,1 |
| 30 | 3,44 | 6,31 |
| 40 | 3,78 | 7 |
| 50 | 4,1 | 7,15 |
| 60 | 4,04 | 7,14 |
| После 60 | 4,0 | 7,0 |
Читайте также
Норма холестерина в крови у детей.
3 ммоль/л – примерный уровень холестерина у детей при рождении. Постепенно этого показатель может быть увеличен и находиться в рамках 2,4-5,2 ммоль/л.
Однако существуют рекомендации, в соответствии с которыми у детей и подростков в возрасте от 2 до 19 лет оптимальный уровень холестерина не должен превышать 4,5 ммоль/л. Поэтому необходимо внимательно следить за рационом ребенка, так как от этого зависит их состояние здоровья.
Кто находится в зоне риска?
Особое внимание количеству холестерина в крови необходимо уделять людям, которые страдают гипертонией, сердечной недостаточностью, избыточным весам, а также заболеваниями сердечно-сосудистой системы. В зоне риска находятся мужчины после 40 лет, женщины с периода менопаузы и люди, которые употребляют большое количество насыщенных жиров и искусственных транс-жиров.

Даже если вы хорошо себя чувствуете, то не забывайте следить за состоянием своих сосудов. Особенно это касается пожилых людей и тех, кто курит. Им необходимо регулярно посещать поликлинику и делать биохимический анализ крови. Или использовать домашние приборы, позволяющие измерить уровень холестерина.
Как контролировать норму холестерина?
Если количество холестерина в крови у вас выше нормы, то необходимо снизить уровень холестерина. Во-первых, следует отказаться от вредных привычек. Во-вторых, изменить свой рацион, сесть на специальную диету. Для этого надо отказаться от плохих углеводов, насыщенных жиров и ввести в рацион клетчатку, липотропные вещества. Самыми полезными продуктами в таком случае будут каши, фрукты, овощи, соевые и белковые продукты, блюда на пару. В-третьих, достаточно спать и проводить время на свежем воздухе. В-четвертых, заниматься спортом, например, отлично помогает йога против холестерина.
В том случае, если уровень холестерина в крови слишком высок, то вам необходимо обратиться к врачу. Он назначит вам специальные лекарственные препараты.
www.sportobzor.ru

 Большое содержание в крови больного кетоновых тел способствует подавлению выработки тестостерона. Это приводит к тому, что потенция при сахарном диабете у мужчин снижается и начинают сильнее проявляться другие признаки этого заболевания.
Большое содержание в крови больного кетоновых тел способствует подавлению выработки тестостерона. Это приводит к тому, что потенция при сахарном диабете у мужчин снижается и начинают сильнее проявляться другие признаки этого заболевания.
 В мире больше 400 миллионов (!) диабетиков. Россия — в десятке стран с самым большим числом больных .
В мире больше 400 миллионов (!) диабетиков. Россия — в десятке стран с самым большим числом больных .

 Этих обследований достаточно, чтобы выявить признаки сахарного диабета и понять, к какому типу относится заболевание.
Этих обследований достаточно, чтобы выявить признаки сахарного диабета и понять, к какому типу относится заболевание. Казалось бы – ну и что в этом такого?
Казалось бы – ну и что в этом такого? «Инсулинзависимым» сахарным диабетом обычно заболевают в детстве или юности.
«Инсулинзависимым» сахарным диабетом обычно заболевают в детстве или юности. При этом с β -клетками поджелудочной железы все в порядке. «Инсулиннезависимым» сахарным диабетом, как правило, страдают люди старше 40 лет.
При этом с β -клетками поджелудочной железы все в порядке. «Инсулиннезависимым» сахарным диабетом, как правило, страдают люди старше 40 лет.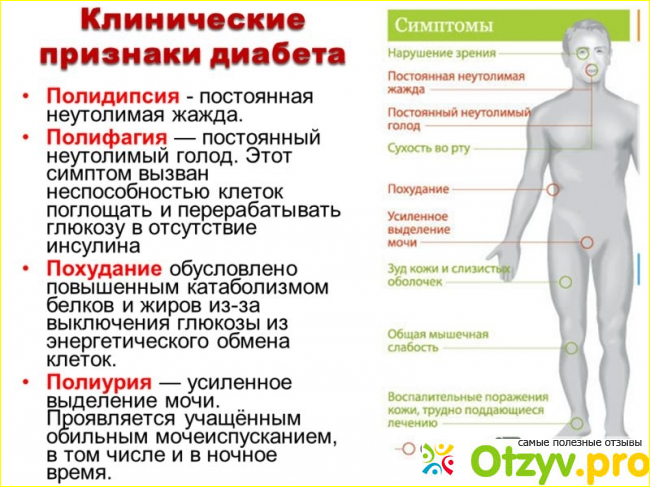 Чем раньше удастся выявить диабет – тем легче потом его контролировать.
Чем раньше удастся выявить диабет – тем легче потом его контролировать.
 Существует термин – целевой диапазон. Другими словами, уровень глюкозы в крови должен не превышать максимальное значение и не опускаться ниже минимального. Этот диапазон надо обязательно обсудить со своим врачом, т.к. он может отличаться для разных пациентов.
Существует термин – целевой диапазон. Другими словами, уровень глюкозы в крови должен не превышать максимальное значение и не опускаться ниже минимального. Этот диапазон надо обязательно обсудить со своим врачом, т.к. он может отличаться для разных пациентов. В течение 5 секунд на экране появится цифра и указание, что она означает: слишком высокий, низкий сахар или попал в целевой диапазон. А в глюкометре OneTouch Select® Plus можно даже настроить разные диапазоны до и после еды.
В течение 5 секунд на экране появится цифра и указание, что она означает: слишком высокий, низкий сахар или попал в целевой диапазон. А в глюкометре OneTouch Select® Plus можно даже настроить разные диапазоны до и после еды.  В течение нескольких недель после постановки диагноза, у многих пациентов наступает временное снижение потребности в инсулине из-за остаточного функционирования бетта-клеток (фаза медового месяца). Эта фаза медового месяца может длиться от нескольких месяцев до 2 лет, после чего потребность в инсулине, как правило, составляет 0,7 — 1 единицу/кг/день. В период полового созревания, пациенты нуждаются в более высоких дозах (до 1,5 единиц/кг/день), чтобы компенсировать резистентность к инсулину, обусловленную увеличением уровня гормонов в пубертате.
В течение нескольких недель после постановки диагноза, у многих пациентов наступает временное снижение потребности в инсулине из-за остаточного функционирования бетта-клеток (фаза медового месяца). Эта фаза медового месяца может длиться от нескольких месяцев до 2 лет, после чего потребность в инсулине, как правило, составляет 0,7 — 1 единицу/кг/день. В период полового созревания, пациенты нуждаются в более высоких дозах (до 1,5 единиц/кг/день), чтобы компенсировать резистентность к инсулину, обусловленную увеличением уровня гормонов в пубертате.
 При этом режиме, дети, как правило, получают нейтральный протамин Хагедорна ( инсулин НПХ) перед завтраком, ужином и перед сном а также получают инсулин короткого действия перед завтраком и ужином. Так как НПХ и инсулин короткого действия можно смешивать, этот режим обеспечивает меньше инъекций, чем базально-болюсный режим. Однако этот рацион питания предусматривает меньшую гибкость, требует установленного ежедневного графика приема пищи и перекусов и в значительной степени заменен аналогами инсулина, гларгином и детемиром, в связи с причиной более низкого риска развития гипогликемии.
При этом режиме, дети, как правило, получают нейтральный протамин Хагедорна ( инсулин НПХ) перед завтраком, ужином и перед сном а также получают инсулин короткого действия перед завтраком и ужином. Так как НПХ и инсулин короткого действия можно смешивать, этот режим обеспечивает меньше инъекций, чем базально-болюсный режим. Однако этот рацион питания предусматривает меньшую гибкость, требует установленного ежедневного графика приема пищи и перекусов и в значительной степени заменен аналогами инсулина, гларгином и детемиром, в связи с причиной более низкого риска развития гипогликемии. Использование инсулиновой помпы для введения базальной дозы обеспечивает максимальную гибкость; помпу можно запрограммировать подавать различные дозы инсулина в разное время в течение дня и ночи.
Использование инсулиновой помпы для введения базальной дозы обеспечивает максимальную гибкость; помпу можно запрограммировать подавать различные дозы инсулина в разное время в течение дня и ночи.
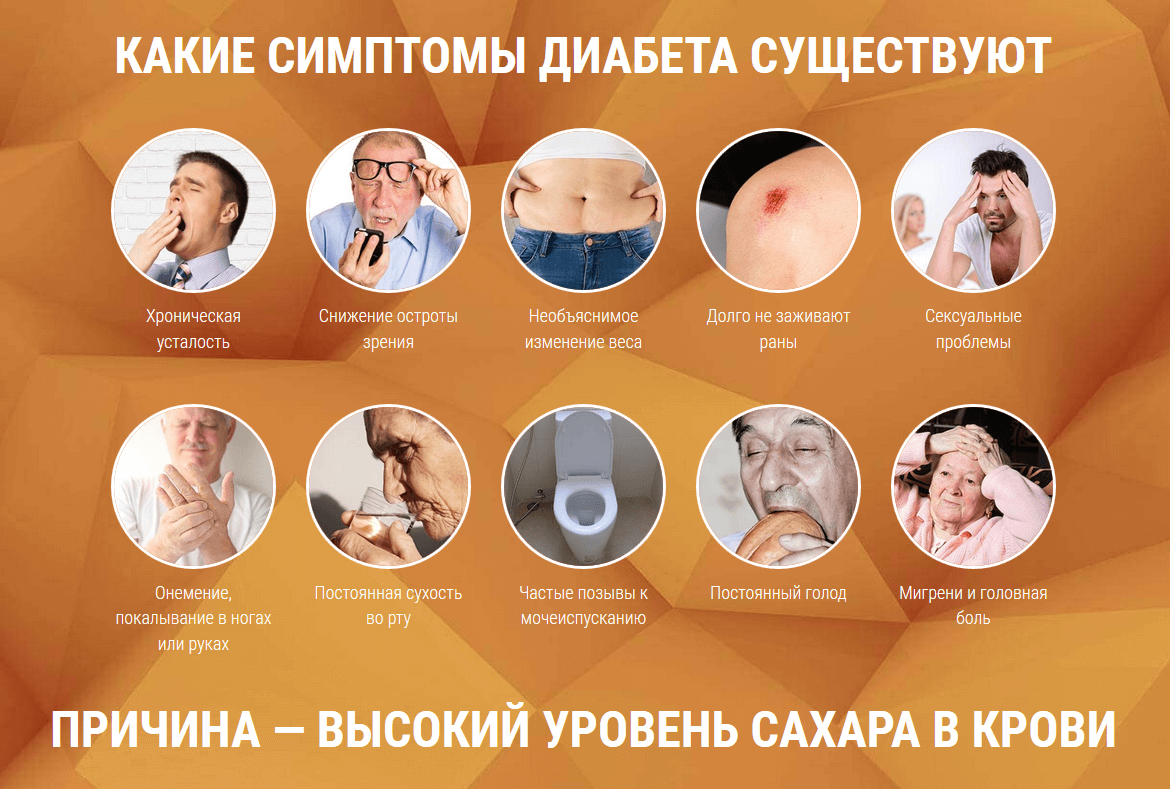
 При развитии диабета человек, испытывая жажду, выпивает от 2 до 6 л (10-30 стаканов) жидкости в сутки.
При развитии диабета человек, испытывая жажду, выпивает от 2 до 6 л (10-30 стаканов) жидкости в сутки.
 При лечении двух типов сахарного диабета израильские эндокринологи применяют комплексное лечение – инсулинотерапию, сбалансированное питание, физические упражнения.
При лечении двух типов сахарного диабета израильские эндокринологи применяют комплексное лечение – инсулинотерапию, сбалансированное питание, физические упражнения.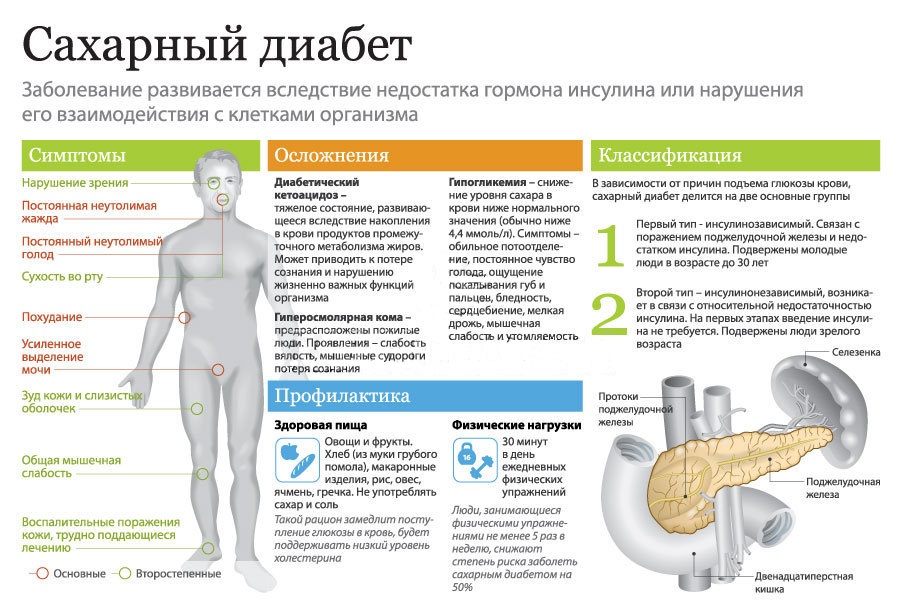 К тому же, очень часто люди утоляют жажду сладкими прохладительными напитками и соками, которые содержат в себе повышенное содержание сахара.
К тому же, очень часто люди утоляют жажду сладкими прохладительными напитками и соками, которые содержат в себе повышенное содержание сахара.

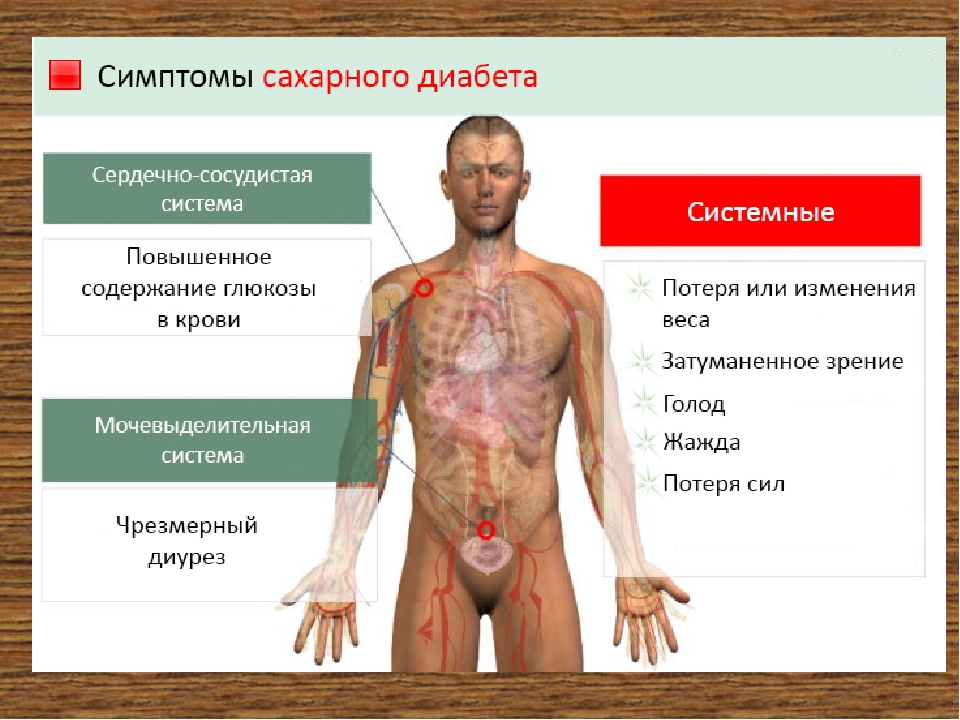
 Диабет возникает в одной из следующих ситуаций:
Диабет возникает в одной из следующих ситуаций: Сахар сам по себе не может попасть в клетки. Поджелудочная железа выделяет в кровь инсулин, который служит помощником или «ключом», который пропускает сахар в клетки для использования в качестве энергии.
Сахар сам по себе не может попасть в клетки. Поджелудочная железа выделяет в кровь инсулин, который служит помощником или «ключом», который пропускает сахар в клетки для использования в качестве энергии. Тип 1 — наиболее распространенная форма диабета у людей моложе 30 лет, но может возникнуть в любом возрасте. У десяти процентов людей с диабетом диагностирован тип 1.
Тип 1 — наиболее распространенная форма диабета у людей моложе 30 лет, но может возникнуть в любом возрасте. У десяти процентов людей с диабетом диагностирован тип 1. По мере того как беременность прогрессирует, развивающийся ребенок все больше нуждается в глюкозе. Гормональные изменения во время беременности также влияют на действие инсулина, что приводит к повышению уровня глюкозы в крови.
По мере того как беременность прогрессирует, развивающийся ребенок все больше нуждается в глюкозе. Гормональные изменения во время беременности также влияют на действие инсулина, что приводит к повышению уровня глюкозы в крови.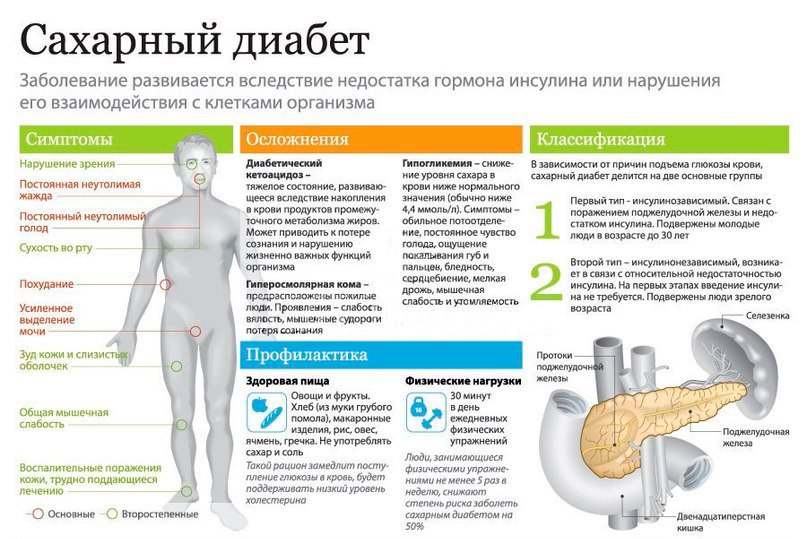
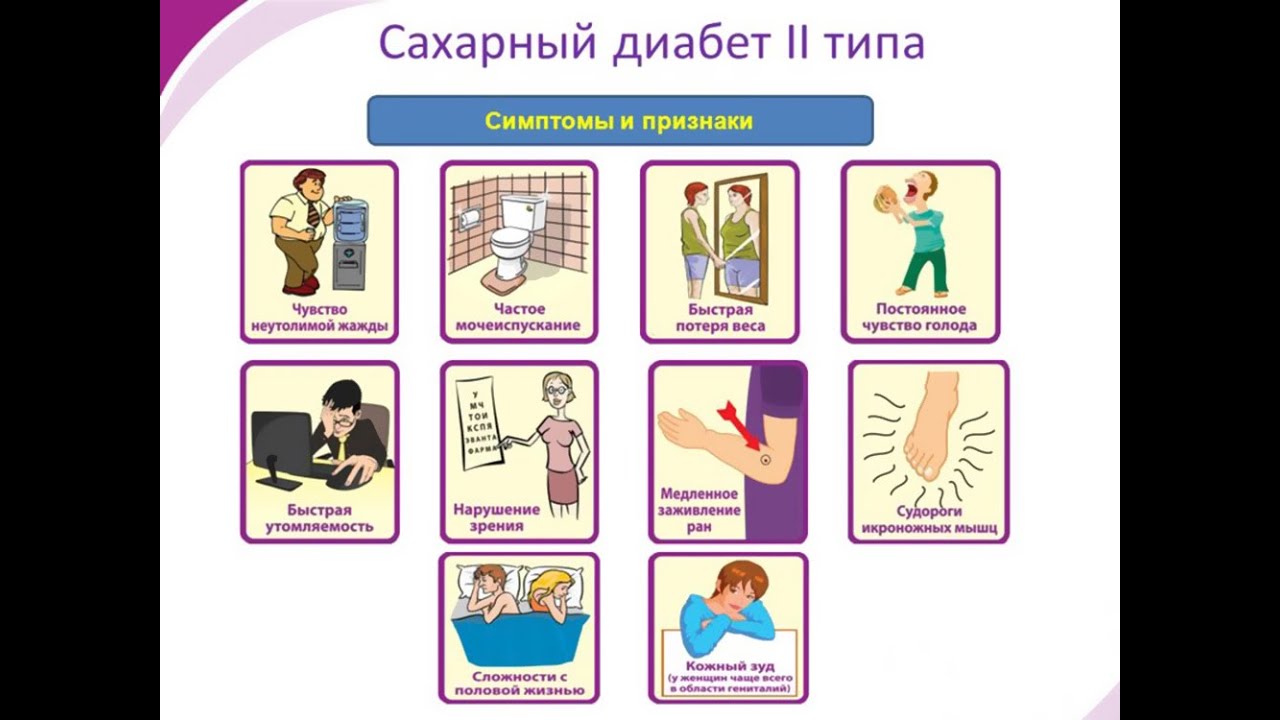


 7%
7%

 Пациентам с известным заболеванием глаз или симптомами нечеткости зрения на один глаз или у которых есть слепые пятна, возможно, потребуется чаще посещать своего офтальмолога.
Пациентам с известным заболеванием глаз или симптомами нечеткости зрения на один глаз или у которых есть слепые пятна, возможно, потребуется чаще посещать своего офтальмолога. Если вы заметили эти симптомы до запланированных посещений, немедленно сообщите об этом врачу.
Если вы заметили эти симптомы до запланированных посещений, немедленно сообщите об этом врачу. Однако эти симптомы не всегда могут быть очевидными, и важно знать о других симптомах, которые также могут присутствовать.
Однако эти симптомы не всегда могут быть очевидными, и важно знать о других симптомах, которые также могут присутствовать. Если вы распознаете эти симптомы у ребенка, возникнет дополнительная срочность, как если бы это был диабет 1 типа, симптомы могут развиваться относительно быстро и стать опасными.
Если вы распознаете эти симптомы у ребенка, возникнет дополнительная срочность, как если бы это был диабет 1 типа, симптомы могут развиваться относительно быстро и стать опасными.

 Но оставление его без лечения может привести к серьезным проблемам со здоровьем, включая диабетический кетоацидоз, который может привести к потенциально смертельной коме.
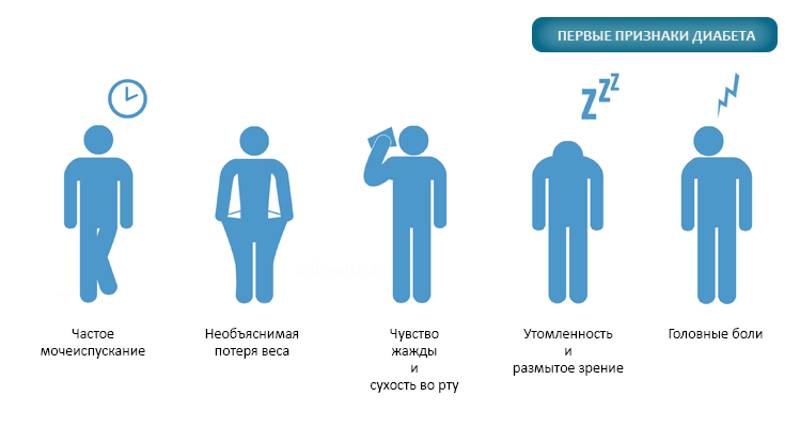
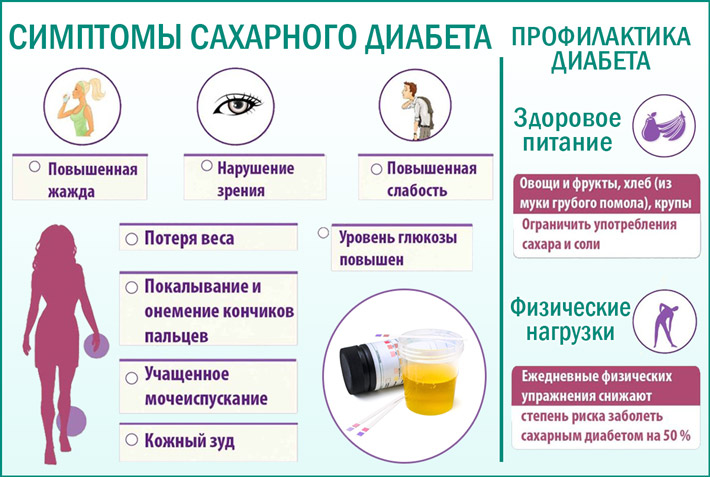
Но оставление его без лечения может привести к серьезным проблемам со здоровьем, включая диабетический кетоацидоз, который может привести к потенциально смертельной коме. Вы описываете их своему врачу. Наиболее частые симптомы диабета — повышенный аппетит, сильная жажда и частое мочеиспускание.Однако симптомы и их интенсивность могут варьироваться от человека к человеку и в зависимости от типа диабета.
Вы описываете их своему врачу. Наиболее частые симптомы диабета — повышенный аппетит, сильная жажда и частое мочеиспускание.Однако симптомы и их интенсивность могут варьироваться от человека к человеку и в зависимости от типа диабета. Диабет 1 типа часто диагностируется после экстренной госпитализации. Помимо общих симптомов диабета, у вас также могут быть следующие симптомы диабета 1 типа:
Диабет 1 типа часто диагностируется после экстренной госпитализации. Помимо общих симптомов диабета, у вас также могут быть следующие симптомы диабета 1 типа: Также могут возникнуть кома, судороги и смерть. Симптомы, которые могут указывать на опасно высокий уровень сахара в крови, включают:
Также могут возникнуть кома, судороги и смерть. Симптомы, которые могут указывать на опасно высокий уровень сахара в крови, включают: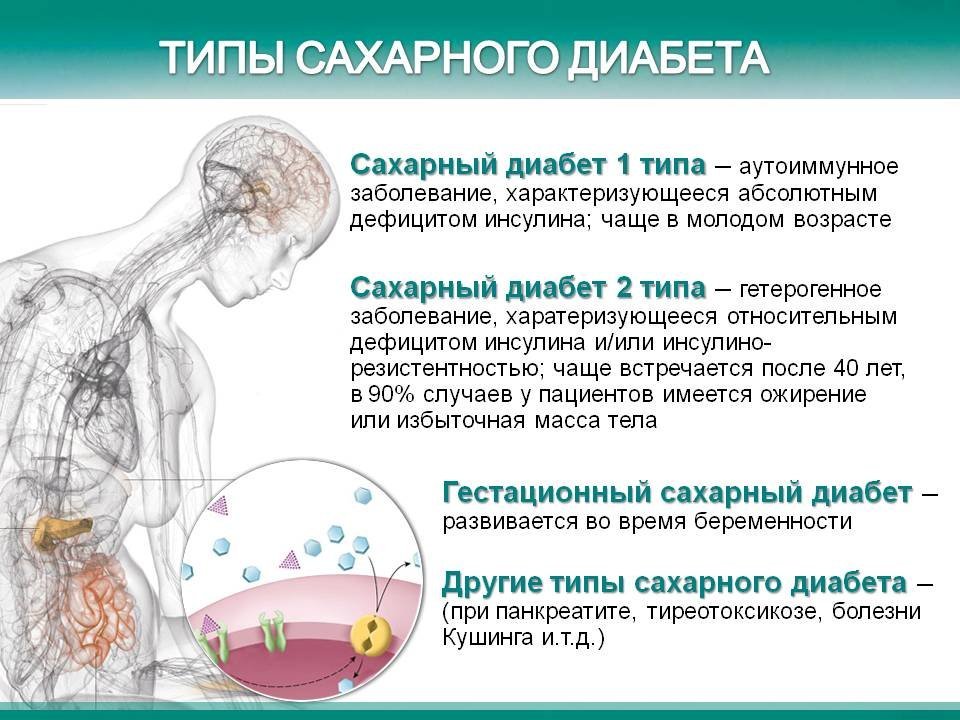
 Для этого вы не можете есть и пить ничего, кроме воды, в течение 8 часов, обычно на ночь, перед тестом.Обычно обследование назначается в начале дня, до завтрака.
Для этого вы не можете есть и пить ничего, кроме воды, в течение 8 часов, обычно на ночь, перед тестом.Обычно обследование назначается в начале дня, до завтрака. (ADA) Стандарты медицинской помощи при диабете – 2019. Уход за диабетом 2019; 41, Прил. 1. Онлайн-версия, по состоянию на 17 сентября 2019 г.
(ADA) Стандарты медицинской помощи при диабете – 2019. Уход за диабетом 2019; 41, Прил. 1. Онлайн-версия, по состоянию на 17 сентября 2019 г. Этот процесс известен как аутоиммунный ответ. При диабете 1 типа иммунная система вашего организма специально атакует клетки поджелудочной железы, называемые бета-клетками, которые производят гормон инсулин. В этом случае поврежденные бета-клетки означают, что ваше тело либо перестает вырабатывать достаточно инсулина, либо вообще не может вырабатывать инсулин.
Этот процесс известен как аутоиммунный ответ. При диабете 1 типа иммунная система вашего организма специально атакует клетки поджелудочной железы, называемые бета-клетками, которые производят гормон инсулин. В этом случае поврежденные бета-клетки означают, что ваше тело либо перестает вырабатывать достаточно инсулина, либо вообще не может вырабатывать инсулин.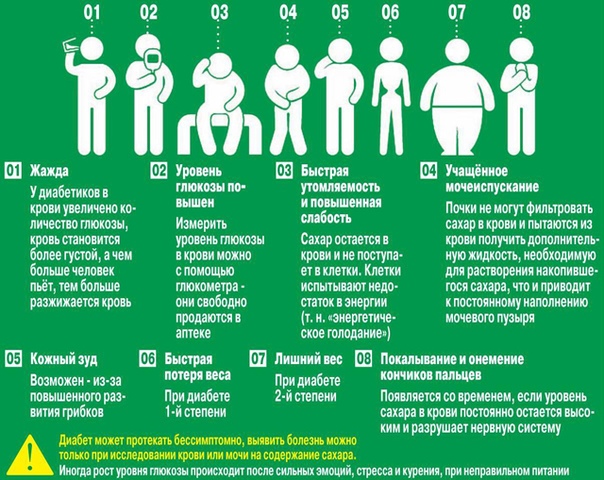 Вот почему уровни глюкозы иногда могут колебаться достаточно близко к норме, чтобы оставаться незамеченными до тех пор, пока первоначальный запас глюкозы не будет исчерпан.
Вот почему уровни глюкозы иногда могут колебаться достаточно близко к норме, чтобы оставаться незамеченными до тех пор, пока первоначальный запас глюкозы не будет исчерпан. A1C — это показатель среднего уровня глюкозы в кровотоке человека за последние 90 дней, нормальный уровень колеблется от 5 до 5.5 процентов. Все, что выше, указывает на диабет, особенно при наличии симптомов.
A1C — это показатель среднего уровня глюкозы в кровотоке человека за последние 90 дней, нормальный уровень колеблется от 5 до 5.5 процентов. Все, что выше, указывает на диабет, особенно при наличии симптомов.
 Жажда — это способ вашего тела компенсировать потерю жидкости.
Жажда — это способ вашего тела компенсировать потерю жидкости. Сжигание жира производит кетоны — химические вещества, которые можно измерить в крови или моче. Кетоны присутствуют, когда человек соблюдает низкоуглеводную диету или постился. Низкое количество кетонов в организме — также известное как состояние кетоза — по своей сути не опасно. Но слишком много кетонов приводит к закислению крови и опасному для жизни осложнению, которое называется диабетическим кетоацидозом.Боль в животе, особенно если она сильная и ощущается в сочетании с любым из этих симптомов, является одним из контрольных признаков диабетического кетоацидоза.
Сжигание жира производит кетоны — химические вещества, которые можно измерить в крови или моче. Кетоны присутствуют, когда человек соблюдает низкоуглеводную диету или постился. Низкое количество кетонов в организме — также известное как состояние кетоза — по своей сути не опасно. Но слишком много кетонов приводит к закислению крови и опасному для жизни осложнению, которое называется диабетическим кетоацидозом.Боль в животе, особенно если она сильная и ощущается в сочетании с любым из этих симптомов, является одним из контрольных признаков диабетического кетоацидоза. Большинство людей с диабетом 1 типа фактически впервые диагностируются, когда они попадают в отделение неотложной помощи с диабетическим кетоацидозом в детстве, и серьезные осложнения можно полностью предотвратить, если вы и ваши близкие научитесь распознавать признаки и относиться к ним серьезно.
Большинство людей с диабетом 1 типа фактически впервые диагностируются, когда они попадают в отделение неотложной помощи с диабетическим кетоацидозом в детстве, и серьезные осложнения можно полностью предотвратить, если вы и ваши близкие научитесь распознавать признаки и относиться к ним серьезно. Чаще всего это случается у взрослых.Кристофидес объясняет, потому что диабет 1 типа возникает реже и медленнее, и поэтому его с большей вероятностью не заметят, пока он не прогрессирует. У детей уровень сахара в крови повышается слишком быстро, чтобы изменить зрение до постановки диагноза и лечения.
Чаще всего это случается у взрослых.Кристофидес объясняет, потому что диабет 1 типа возникает реже и медленнее, и поэтому его с большей вероятностью не заметят, пока он не прогрессирует. У детей уровень сахара в крови повышается слишком быстро, чтобы изменить зрение до постановки диагноза и лечения. Такие раны с гораздо большей вероятностью могут быть инфицированы, а также медленнее заживают.
Такие раны с гораздо большей вероятностью могут быть инфицированы, а также медленнее заживают. Высокий уровень сахара в крови в течение длительного периода времени может привести к сгущению крови. Когда это происходит, крови труднее перемещаться по кровеносным сосудам и ограничивается количество кислорода и питательных веществ, которые могут поступать в ваши нервы. Если не лечить, это может привести к осложнению, которое называется невропатией или повреждением нервов. Повреждение нервов, в свою очередь, может привести к необратимой потере чувствительности определенных участков тела. Чаще всего поражаются руки и ноги.
Высокий уровень сахара в крови в течение длительного периода времени может привести к сгущению крови. Когда это происходит, крови труднее перемещаться по кровеносным сосудам и ограничивается количество кислорода и питательных веществ, которые могут поступать в ваши нервы. Если не лечить, это может привести к осложнению, которое называется невропатией или повреждением нервов. Повреждение нервов, в свою очередь, может привести к необратимой потере чувствительности определенных участков тела. Чаще всего поражаются руки и ноги.

 Избыток глюкозы также вызывает в мозгу сигналы о жажде, что приводит к большему питью и необходимости чаще ходить в туалет.
Избыток глюкозы также вызывает в мозгу сигналы о жажде, что приводит к большему питью и необходимости чаще ходить в туалет.


 Читайте также:
Читайте также: