Аденоидит у детей — причины, симптомы, диагностика и лечение
Аденоидит у детей – хронический воспалительный процесс, развивающийся в гипертрофированной глоточной миндалине (аденоидах). Проявляется симптомами аденоидов: затруднением носового дыхания, гнусавостью голоса, храпом во сне. Также отмечаются признаки воспаления в виде насморка и повышения температуры. Аденоидит у детей имеет хроническое течение и в дальнейшем приводит к задержке физического и умственного развития. Заболевание диагностируется клинически, подтверждается по результатам риноскопии, риноцитологического исследования и рентгенографии. Лечение направлено на устранение очага инфекции и восстановление носового дыхания.
Общие сведения
Аденоидит у детей – частая причина обращения к педиатру и детскому оториноларингологу. Заболеваемость составляет примерно 15:1 000 с учетом имеющихся аденоидов без воспаления. Чаще выявляется у детей от 2-3 до 7 лет, поскольку именно в этом возрасте отмечаются максимальные физиологические размеры глоточной миндалины. Среди школьников патология диагностируется в несколько раз реже. Актуальность заболевания в педиатрии чрезвычайно высока. В настоящее время аденоидит у детей встречается чаще в сравнении с уровнем заболеваемости в конце XX века. Это связано с увеличением числа патологий беременности и родов, приводящих к ослаблению иммунитета в популяции, а также с распространением антибиотикорезистентных форм микроорганизмов.
Аденоидит у детей
Причины аденоидита у детей
Воспалительный процесс в разросшейся лимфоидной ткани глоточной миндалины чаще всего вызывается гемолитическим стрептококком, респираторными вирусами, реже – грибами и условно-патогенной флорой, микобактериями туберкулеза и т. д. Риск возникновения аденоидита у детей повышается, если ребенок часто и долго болеет, а также имеет отягощенный аллергологический анамнез. Узкие носовые ходы (например, при искривлении носовой перегородки) способствуют снижению естественной санации полости носа и длительной персистенции патогенных микроорганизмов на глоточной миндалине.
Поскольку аденоидит у детей развивается на гипертрофированной глоточной миндалине, стоит отдельно сказать о причинах разрастания лимфоидной ткани. Многие дети в той иной степени имеют аденоиды, представленные увеличенной глоточной миндалиной. Они обычно появляются в возрасте 2-7 лет и постепенно редуцируются после пубертата. Это обусловлено тем, что именно глоточная миндалина в раннем детстве играет роль первого иммунного барьера для респираторных инфекций. Аденоидит у детей встречается тогда, когда аденоиды долго остаются незамеченными, ребенок часто болеет в результате иммунодефицита или консервативная терапия оказывается неэффективной.
Симптомы аденоидита у детей
Проявления аденоидита у детей всегда наслаиваются на общую картину аденоидов. К признакам увеличения небной миндалины относятся затрудненное дыхание через нос, из-за чего малыш дышит ртом и храпит во сне, а также закрытая гнусавость, при которой звуки «м» и «н» фактически пропадают из речи. Кроме того, ребенок имеет характерный внешний вид: рот открыт, лицо гипомимичное, носогубные складки сглажены. При длительном течении аденоиды и аденоидит у детей приводят к задержке физического развития, снижению памяти и внимания. Ребенок быстро утомляется и раздражается вследствие хронической гипоксии и отсутствия здорового ночного сна.
Помимо вышеперечисленной симптоматики аденоидит у детей сопровождается повышением температуры (чаще до субфебрильных значений), еще более выраженным затруднением носового дыхания вплоть до его полного отсутствия, а также насморком. Носовой секрет удаляется с трудом, но даже после этого дыхание через нос облегчается лишь на короткое время. Заболевание носит хронический характер и часто приводит к осложнениям со стороны сердечно-сосудистой системы. Это связано с тем, что наиболее частым возбудителем является гемолитический стрептококк группы А, имеющий сходное строение с клетками сердца, поэтому эндокардиты и миокардиты развиваются по аутоиммунному механизму. Аденоидит у детей нередко сопровождается отитами и конъюнктивитами.
Ребенок часто болеет вирусными инфекциями. Это обусловлено и снижением иммунитета, и постоянной секрецией инфицированной слизи при аденоидите у детей. Слизь стекает по задней стенке глотки, воспалительный процесс распространяется в нижние отделы респираторного тракта. Хроническая гипоксия и постоянное напряжение иммунной системы приводят к задержке физического и умственного развития. Дефицит кислорода проявляется не только общей гипоксемией, но и недоразвитием лицевого черепа, в частности, верхней челюсти, вследствие чего у ребенка формируется неправильный прикус. Возможна деформация нёба («готическое» нёбо) и развитие «куриной» грудной клетки. Аденоидит у детей также приводит к хронической анемии.
Диагностика аденоидита у детей
Заподозрить аденоиды и аденоидит у детей педиатр может при физикальном осмотре. У ребенка формируется «аденоидный» тип лица, о котором сказано выше. Затруднение носового дыхания, гнусавость, частые вирусные инфекции являются показаниями к проведению риноскопии ребенку. Передняя риноскопия осуществляется при отведении кончика носа вверх. Так можно оценить состояние слизистой, проходимость носовых ходов и заметить сами аденоиды при значительной гипертрофии глоточной миндалины. Задняя риноскопия технически более сложна, особенно с учетом возраста пациента, но именно она позволяет осмотреть заднюю стенку глотки, определить наличие аденоидов и аденоидита у детей.
Возможно проведение пальцевого исследования. Процедура проста и занимает всего несколько секунд. Метод очень информативен, но крайне неприятен для ребенка, поэтому исследование обычно выполняется в конце осмотра. Также применяется эндоназальная диагностика аденоидита у детей. Она позволяет визуализировать аденоиды, оценить их состояние и степень увеличения, но ее проведение требует специальной подготовки (анестезия, анемизация слизистой). Наличие анатомических деформаций носовой полости является противопоказанием к данному исследованию, поэтому необходимо предварительно исключить возможные искривления, а также полипы носа и другие образования, иначе велика опасность кровотечения.
Риноцитологическое исследование (мазок из носа с последующей микроскопией) дает представление о клеточном составе слизи. Так, высокое содержание эозинофилов указывает на аллергическую природу аденоидов и аденоидита у детей. Для подтверждения аллергической природы заболевания проводятся кожные пробы, особенно при наличии аллергии у родителей и аллергодерматозов в анамнезе у ребенка. Обязательна консультация оториноларинголога. Отоскопия позволяет оценить состояние барабанной перепонки и вовлечение слуховой трубы и полости уха в воспалительный процесс. При осмотре также оценивается слух ребенка.
Диагностика аденоидита у детей включает рентгенографию черепа в прямой и боковой проекции для исключения синуситов и опухолей полости носа и глотки. КТ и МРТ необходимы при подозрении на переднюю мозговую грыжу, которая приводит к нарушению носового дыхания, однако при такой патологии чаще отмечаются деформации лицевого черепа с более широким положением глаз и другими признаками. Атрезия хоан проявляется полной невозможностью носового дыхания с одной или двух сторон, но данный порок развития чаще диагностируется сразу после рождения. При подозрении на атрезию хоан проводят пробу с закапыванием цветных капель в нос.
Лечение аденоидита у детей
Консервативная терапия заболевания включает санацию очага воспаления и обеспечение полноценного носового дыхания. Назначается промывание растворами антисептиков, а также изотоническими солевыми растворами. Применяются аэрозольные антибиотики и стероидные препараты, капли с антисептическим и сосудосуживающим эффектом (адреномиметики используются только короткими курсами). Также в лечении аденоидита у детей эффективны ингаляции с антисептиками и муколитиками. Любые антибиотики используются только после подтверждения природы заболевания, то есть выделения возбудителя и определения его чувствительности к препаратам. Для стимуляции иммунитета показаны индукторы интерферона.
Хирургическое лечение аденоидов и аденоидита у детей проводится при неэффективности консервативных методов, а также при затруднении носового дыхания. Важным условием для проведения операции является отсутствие обострения воспалительного процесса. Продолжительность ремиссии должна составлять не менее одного месяца. Обычно аденотомия выполняется при помощи аденотома, лимфоидная ткань срезается специальным ножом под местной анестезией или общим наркозом в зависимости от возраста пациента, степени аденоидов, наличия нарушений слуха и т. д. Также возможно эндоназальное удаление аденоидов, но при использовании данной методики чаще остаются участки лимфоидной ткани, поэтому может возникнуть необходимость в повторной операции. Госпитализация для аденотомии не требуется.
Прогноз и профилактика аденоидита у детей
Прогноз заболевания благоприятный при своевременной диагностике и терапии. При повторном разрастании аденоидов возможен рецидив аденоидита у детей, это случается редко и является показанием к повторной аденотомии. Отдельный блок адаптации ребенка представлен восстановлением носового дыхания, поскольку пациенты привыкают дышать ртом. Малыш занимается специальными упражнениями вместе с родителями, при необходимости – с логопедом. Профилактикой аденоидита у детей является своевременное удаление аденоидов или успешная консервативная терапия. Обязательный момент – поддержание иммунитета ребенка, для чего необходима полноценная диета, пребывание на свежем воздухе и другие закаливающие процедуры.
www.krasotaimedicina.ru
Острый и хронический аденоидит – симптомы, лечение, аденоидит у детей
Содержание статьи:
Аденоидит – это воспалительное заболевание в патологически измененной глоточной миндалине (аденоидах). Аденоидит относится к самым распространенным оториноларингологическим заболеваниям у детей дошкольного и школьного возраста, что обусловлено разрастанием аденоидной ткани в данном возрасте. У взрослых пациентов заболевание регистрируется редко.
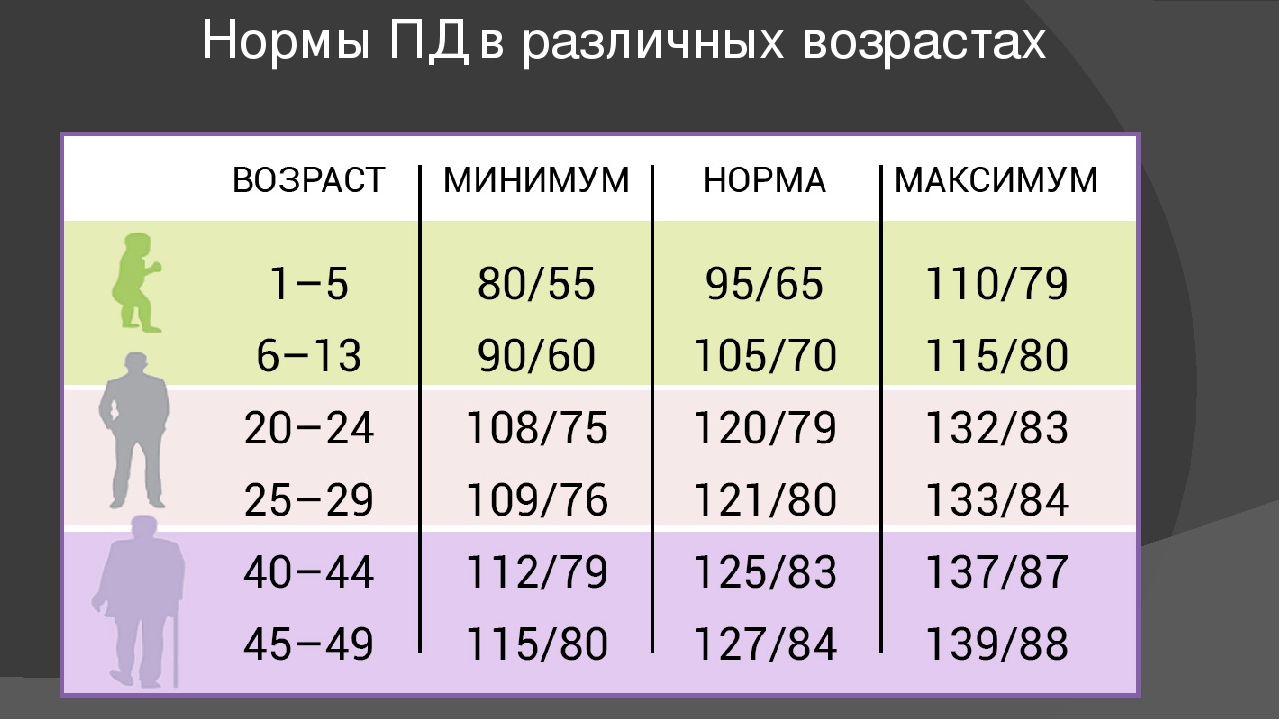
 Воспалительные заболевания слизистой оболочки миндалин и полости носа – основная причина развития аденоидита
Воспалительные заболевания слизистой оболочки миндалин и полости носа – основная причина развития аденоидитаГлоточная миндалина вместе с язычной, небными и трубными миндалинами входит в состав лимфаденоидного глоточного кольца. При обычном осмотре глотки глоточная миндалина не видна, для ее визуализации применяют инструментальные методы обследования.
Развитию аденоидов способствуют воспалительные заболевания слизистой оболочки миндалин и полости носа. Патологическое разрастание аденоидной ткани наиболее часто отмечается у детей 3–10 лет.
Причины и факторы риска
Основной причиной развития аденоидита служит активизация сапрофитной микрофлоры, обитающей в носоглотке, чему способствует переохлаждение организма, а также инфекционные заболевания (в том числе ОРВИ, скарлатина, дифтерия, корь). В большинстве случаев инфекционными агентами при аденоидитах являются гемолитический стрептококк, респираторные вирусы, значительно реже – микроскопические грибки, микобактерии туберкулеза и пр.
 Инфекционные процессы, ОРВИ нередко становятся причинами развития аденоидита
Инфекционные процессы, ОРВИ нередко становятся причинами развития аденоидитаНемаловажное значение в развитии аденоидита имеет генетическая предрасположенность. Отмечено, что если у одного из родителей в детском возрасте наблюдалось данное заболевание, риск того, что аденоидит возникнет и у ребенка, повышается. Кроме того, риск развития заболевания возрастает у детей с отягощенным аллергологическим анамнезом, длительным течением оториноларингологических заболеваний, а также с искривлением носовой перегородки.
Формы заболевания
По характеру течения аденоидит может быть острым, подострым и хроническим. Хронический аденоидит протекает с периодами обострений и ремиссий, как правило, обострения приходятся на осеннее-зимний период, т. е. имеют выраженную сезонность.
Аденоидит у детей может осложняться нарушениями слуха и речи, недоразвитием лицевого черепа с формированием неправильного прикуса, деформацией неба.
Стадии заболевания
Выделяют три стадии развития заболевания, определяемых по степени гипертрофии глоточной миндалины:
- Разросшаяся аденоидная ткань закрывает только верхнюю 1/3 сошника (непарной костной пластинки, расположенной в носовой полости) или высоты носовых ходов.
- Аденоидная ткань закрывает 2/3 части сошника или высоты носовых ходов.
- Аденоидная ткань закрывает практически весь сошник.
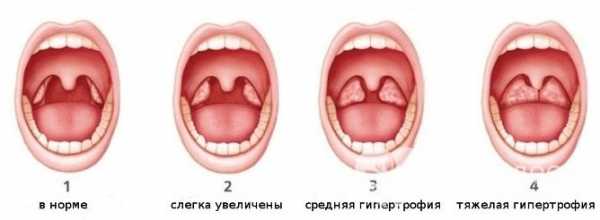 Стадии аденоидита
Стадии аденоидитаСимптомы аденоидита
Аденоидит может встречаться как изолированно, так и в сочетании с воспалительным процессом в небных миндалинах (тонзиллитом).
Острый аденоидит обычно дебютирует повышением температуры тела до высоких цифр и общими признаками интоксикации организма. К симптомам аденоидита относится затрудненное носовое дыхание, у больных появляются слизистые или слизисто-гнойные выделения из носа, отмечается гнусавость голоса, регионарные лимфатические узлы увеличены. По причине затруднения носового дыхания больной вынужден дышать ртом, попадание в дыхательные пути недостаточно согретого и очищенного воздуха повышает риск развития тонзиллита, фарингита, ларинготрахеита, патологий бронхолегочной системы. Задняя стенка ротоглотки у пациентов с аденоидитом резко гиперемирована, характерным для данного заболевания является полоска слизисто-гнойного отделяемого, которая стекает из носоглотки по задней стенке ротоглотки. Отмечается гиперемия задних небных дужек.
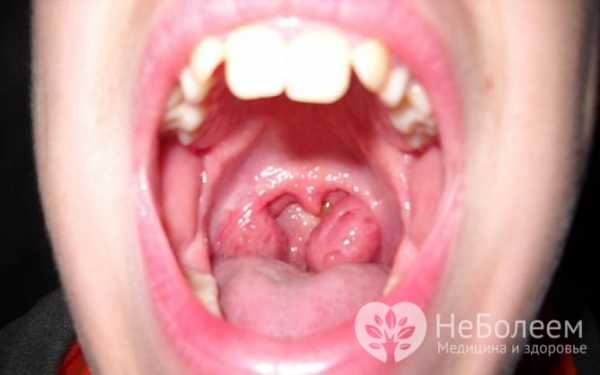 При остром аденоидите отмечается гиперемия задних небных радужек
При остром аденоидите отмечается гиперемия задних небных радужекПоявление кашля свидетельствует о раздражении гортани и трахеи отделяемым из носоглотки, что может обусловить развитие трахеобронхита. Нередко к патологическому процессу присоединяются воспаление слизистой оболочки евстахиевой трубы (евстахиит), воспаление среднего уха (отит), а также конъюнктивит. Особенно часто это случается у детей, в силу близости расположения анатомических структур и особенностей функционирования иммунной системы.
Аденоидит у детей часто принимает хроническое течение. При хроническом аденоидите обычно наблюдается незначительное повышение температуры тела (до субфебрильных цифр), больные быстро утомляются, являются раздражительными, нарушается ночной сон. Выделения из носа удаляются с трудом, облегчение носового дыхания после этого длится недолго. Характерным для больных аденоидитом внешним видом является гипомимичное лицо со сглаженными носогубными складками, а также приоткрытый по причине затруднения носового дыхания рот. При прогрессировании патологического процесса у детей могут возникать осложнения со стороны сердечно-сосудистой системы.
 При длительно протекающем аденоидите у ребенка формируется так называемое аденоидное лицо
При длительно протекающем аденоидите у ребенка формируется так называемое аденоидное лицоЧитайте также:7 правил лечения гриппа
8 напитков, полезных при простуде
7 основных причин снижения слуха
Диагностика
Первичная диагностика аденоидита базируется на данных, полученных при сборе анамнеза и в ходе физикальной диагностики. Проводится исследование полости носа с применением специальных зеркал (риноскопия). При передней риноскопии видна отечная и гиперемированная аденоидная ткань, покрытая слизисто-гнойной пленкой. Передняя риноскопия дает возможность оценить проходимость носовых ходов и состояние слизистой оболочки. При задней риноскопии отмечается выраженный отек глоточной миндалины, гиперемия слизистой оболочки, поверхность миндалины может быть покрыта точечным или сливным гнойным налетом. Задняя риноскопия технически является более сложной, особенно у маленьких детей, однако она позволяет оценить состояние задней стенки глотки, определить степень разрастания аденоидов и воспалительный процесс в патологически измененной глоточной миндалине.
 Риноскопия позволяет выявить аденоидит и оценить его степень
Риноскопия позволяет выявить аденоидит и оценить его степеньПри необходимости (как правило, при хроническом аденоидите) проводится лабораторное исследование отделяемого с целью обнаружения возбудителя и определения его чувствительности к антибактериальным средствам.
Развитию аденоидов способствуют воспалительные заболевания слизистой оболочки миндалин и полости носа. Патологическое разрастание аденоидной ткани наиболее часто отмечается у детей 3–10 лет.
С целью уточнения диагноза иногда возникает необходимость в рентгенологическом исследовании черепа в прямой и боковой проекциях. Риноцитологическое исследование позволяет оценить клеточный состав отделяемого носоглотки. При подозрении на аллергическую природу заболевания проводятся кожные пробы.
Для определения вовлечения в патологический процесс евстахиевой трубы и полости уха прибегают к отоскопии.
В диагностически сложных случаях могут применяться компьютерная и/или магниторезонансная томография.
Дифференциальная диагностика аденоидита проводится с синуситами, новообразованиями носоглотки, передней мозговой грыжей.
Лечение аденоидита
Лечение аденоидита может быть как консервативным, так и хирургическим, это зависит от стадии заболевания, общего состояния пациента, отклика на проводимую терапию, наличия осложнений.
Консервативная терапия при аденоидите включает применение противоинфекционных препаратов, антигистаминных и противовоспалительных средств. Для восстановления носового дыхания используются сосудосуживающие и антисептические препараты для местного применения, секретолитические средства в виде аэрозоля.
При лечении хронического аденоидита в ряде случаев прибегают к промыванию носоглоточной миндалины антисептиками и изотоническими солевыми растворами. Больным назначают противовоспалительные препараты, иммуномодуляторы и витаминные комплексы. Эффективны физиотерапевтические процедуры, ингаляции с муколитиками и антисептиками. Кроме того, больным аденоидитом показана дыхательная гимнастика.
 Промывание носа – важный этап лечения хронического аденоидита
Промывание носа – важный этап лечения хронического аденоидитаПоскольку лимфоидная ткань глотки играет важную роль в общей иммунной защите организма, предпочтение отдается консервативным методам лечения аденоидита. Показаниями к хирургическому вмешательству может быть значительно разросшаяся аденоидная ткань, препятствующая носовому дыханию, отсутствие положительного эффекта от консервативной терапии, а также развитие осложнений. Хирургическое удаление аденоидов может проводиться в любом возрасте. Госпитализации пациента для проведения аденотомии не требуется. Период ремиссии после операции должен составлять не менее одного месяца.
У взрослых аденоидит часто становится причиной хронической головной боли, высокой аллергизации организма.
Существует две основные методики хирургического удаления аденоидов – традиционная и эндоскопическая аденотомия. Преимуществом последней является осуществление оперативного вмешательства под визуальным контролем, что позволяет проводить операцию с максимальной точностью (неполное удаление аденоидов может послужить причиной рецидива). Операция может проводиться под местным или общим наркозом. Обычно слизистая оболочка верхних дыхательных путей полностью восстанавливается через 2-3 месяца после оперативного вмешательства.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку. После аденотомии пациентам показан курс медикаментозной терапии.
По причине сформировавшейся привычки дышать ртом ребенку может потребоваться комплекс упражнений для восстановления носового дыхания, а в ряде случаев – курс лечения у логопеда.
Возможные осложнения и последствия
Аденоидит у детей может осложняться нарушениями слуха и речи, недоразвитием лицевого черепа с формированием неправильного прикуса, деформацией неба. По причине хронической гипоксии у ребенка может задерживаться умственное и физическое развитие. Кроме того, аденоидит у детей может способствовать развитию анемии.
У взрослых аденоидит часто становится причиной хронической головной боли, высокой аллергизации организма. Являясь очагом хронической инфекции, он способствует возникновению других инфекционно-воспалительных заболеваний.
Прогноз
При своевременной диагностике и правильно подобранной схеме лечения прогноз благоприятный.
Профилактика
В целях профилактики аденоидита рекомендуется:
- своевременное лечение острых респираторных заболеваний у детей и взрослых;
- нормализация микроклимата в помещении;
- меры, способствующие общему укреплению организма (сбалансированное питание, оптимальные физические нагрузки, достаточное пребывание на свежем воздухе и т. д.).
Видео с YouTube по теме статьи:
www.neboleem.net
симптомы и лечение, как лечить аденоидит
Аденоиды — это горловые миндалины, которые призваны защищать организм от инфекций. Заболевание аденоидит чаще встречается у детей в возрасте от 4 до 8 лет. Болезнь представляет особую угрозу, если ее своевременно не лечить. Заболевание проявляется в разнообразных формах, потому что оно бывает вызвано разными причинами.
Признаки заболевания
У грудных детей аденоидит встречается очень редко, но протекает в очень тяжелой форме. Ребёнок становится вялым, у него пропадает аппетит, возникает боль в животе и происходит расстройство пищеварения. У малышей с 3 лет необходимо обратить внимание с какой частотой происходят простудные заболевания. И как изменяется поведение ребенка. Сильный воспалительный процесс в носоглоточных миндалинах может не происходить.
- Но если аденоиды увеличились хотя бы незначительно, то у ребенка в обязательном порядке появится затрудненное дыхание и храп во сне.
- После физических нагрузок у малыша будет наблюдаться заложенность носа. При заболевании малыш плохо кушает и часто капризничает.
- Дети более старшего возраста обычно жалуются на боль в горле и носе, у них происходит быстрая утомляемость.
- А также к вторичным признакам можно отнести плохую успеваемость в школе, повышенную температуру, раздражительность.
- Если замечен хотя бы один из этих признаков, родители в срочном порядке должны обратиться к врачу-отоларингологу.
Диагностика заболевания
 Правильный диагноз может дать только специалист после осмотра. При осмотре применяются специальные зеркала и эндоскопы, они вводятся в полость рта и носоглотку ребенка. Дополнительно врач может провести компьютерную томографию и пальцевое исследование. Признаки воспаления диагностируются по анализу крови.
Правильный диагноз может дать только специалист после осмотра. При осмотре применяются специальные зеркала и эндоскопы, они вводятся в полость рта и носоглотку ребенка. Дополнительно врач может провести компьютерную томографию и пальцевое исследование. Признаки воспаления диагностируются по анализу крови.
Если в крови обнаружено большое число лимфоцитов, это значит, что у малыша вирусное заболевание. Если в организме ребёнка обнаружилось большое число нейрофилов, то заболевание относится к бактериальному. Очень часто для определения чувствительности к антибиотикам берут мазок горла. Если у ребенка сильное воспаление, то врач должен провести биохимию крови. В отдельных случаях понадобится рентгенография носоглотки.
Аденоиды у детей: симптомы и лечение
В зависимости от причин возникновения заболевания, медики выделяют несколько форм болезни у малышей. Легкая форма — аденоиды увеличиваются в размерах. Причиной этому становится перенесённое заболевание ОРВИ. Может быть, ребенок переохладился, причиной может стать ослабленный иммунитет. Если заболевание запустить, то возникнет острый аденоид, его лечить очень трудно. Медики различают три степени возрастания глоточных миндалин:
- Первая степень — это аденоиды, закрывающие верхнюю часть перегородки носа.
- Вторая степень — это увеличенное состояние миндалин. В этом состоянии они закрывают 2–3 сошника.
- Третья степень — аденоиды вырастают в размерах и перекрывают весь сошник.
Острая форма заболевания — аденоиды не только воспаляются, но и увеличиваются в размерах. Причиной этому становится проникновение в организм ребёнка вирусов, инфекций и микробов. Такое заболевание требует своевременного лечения, без этого оно может перерасти в хроническую аномалию. Если заболевание перерастет в хроническую форму, то это грозит опасными последствиями для здоровья ребенка. Хроническая форма заболевания обостряется при переохлаждении детского организма.
- Обычно это случается в межсезонье, когда вирусы с особенной силой «нападают» на детский организм.
- Заболевание обладает слабовыраженными симптомами, чем при хронической форме. Если в организме ребенка обнаружена инфекция, то это может привести к гнойному аденоиду.
- Причиной такого состояния становится острая форма заболевания, которая не была вовремя вылечена у ребенка.
 Причиной заболевания становится ослабленный иммунитет, недостаточный уход за ребёнком, скудное питание и авитаминоз. Болезнь в любой форме необходимо полноценно лечить, потому что хронические аденоиды отразятся пагубным воздействием на детском организме. Малыша ни в коем случае нельзя лечить дома, это поможет избежать осложнений разнообразного рода. Рекомендации, как правильно вылечить аденоид у детей, может дать только квалифицированный доктор после специального осмотра малыша. Родители в обязательном порядке должны уметь распознавать симптомы хронического аденоидита у детей, чтобы медицинская помощь была оказана вовремя.
Причиной заболевания становится ослабленный иммунитет, недостаточный уход за ребёнком, скудное питание и авитаминоз. Болезнь в любой форме необходимо полноценно лечить, потому что хронические аденоиды отразятся пагубным воздействием на детском организме. Малыша ни в коем случае нельзя лечить дома, это поможет избежать осложнений разнообразного рода. Рекомендации, как правильно вылечить аденоид у детей, может дать только квалифицированный доктор после специального осмотра малыша. Родители в обязательном порядке должны уметь распознавать симптомы хронического аденоидита у детей, чтобы медицинская помощь была оказана вовремя.
Аденоидит у детей: лечение
Симптомы заболевания, следующие: нарушение носового дыхания — если у ребенка гной аденоидит, то выделение приобретает зеленовато-коричневый цвет. А также оно обладает неприятным запахом. При этой болезни у ребенка возникает повышенная температура. У малыша может наблюдаться беспокойный сон и храп. При заболевании аденоидов дыхание ребенка происходит через рот. У крохи голос теряет свою звучность.
- У ребенка часто возникают головные боли.
- Очень многие родители думают, что симптомами считается дыхание ртом и кашель, их очень легко спутать с насморком.
- Для лечения аденоидита у детей необходимо знать другие признаки воспаления миндалин. К следующим признакам заболевания относится нарушение носового дыхания и выделение слизистого секрета, который заполняет все носовые ходы и стекает в носоглотку.
Не многие родители осознают, к каким страшным последствиям может привести это заболевание. Поначалу всё кажется легким и безобидным. Но аденоиды требуют быстрого и своевременного лечения. В обязательном порядке нужно обратиться к специалисту, который порекомендует правильное лечение. Аденоидит у малышей необходимо лечить самыми эффективными и безопасными методами.
Вред самолечения
Очень часто родители лечат такое заболевание народными средствами. Это обосновывается тем, что они не хотят губить детский организм, который ослаблен антибиотиками. Как правило, самолечение наносит непоправимый вред здоровью ребенку.
Пользы от аденоидита лечения очень мало. Народная медицина очень сложная и она должна соответствовать основной терапии болезни. Народной медициной необходимо пользоваться только с разрешения доктора. Если у ребенка острый аденоидит, то необходимо применять только медикаментозное лечение.
Недостатки хирургического лечения
Аденотомия — это удаление глоточных миндалин путем хирургического вмешательства. Этот способ нежелателен по двум причинам:
- Аденоиды очень быстро заново вырастают. Если имеется предрасположенность к этому заболеванию, то миндалины снова будут воспаляться. Операция, даже самая простая, является большим стрессом для родителей и малыша. Эта операция показана для детей, у которых острый аденоидит.
- Второй причиной считаются глоточные миндалины, которые выполняют барьерную защитную функцию, которая при удалении аденоидов оказывается потерянной для организма. Операция противопоказана при остром аденоидите.
В качестве лечения очень часто назначаются антибиотики при хроническом аденоидите. К примеру, это может быть Клацид, Aspen, Амоксициллин. Эти медикаменты применяются при хроническом аденоидите у детей. Часто заболевание протекает в острой или гнойной форме, но не нужно пугаться лечение антибиотиками. На сегодняшний день назначается лечение щадящими таблетками. Если их не использовать при хроническом аденоидите, последствия могут угрожать здоровью малыша.
Правильное лечение аденоидита у детей
Другим лечением аденоидов являются капли в нос. Как правило, при хроническом аденоидите врачи назначают следующие капли: Колларгол, Назонекс, Протаргол и Фенилэфрином. Эти лекарства необходимо закапывать после тщательного промывания носоглотки. Иммунитет необходимо укреплять витаминами. Но если медикаменты, которые были прописаны доктором, вызывают сомнения у родителей, то необходимо проконсультироваться о промывании носоглотки разнообразными лекарственными травами. Для этой цели раствор приготавливается очень легко:
- Необходимо взять измельчённые травы и смешать в равных количествах, затем залить тремя столовыми ложками кипятка, сбор нужно прокипятить в течение 10 минут.
- Потом отвар настаивается 2 часа и процеживается. Педиатр рекомендует при лечении аденоидита применять следующие сборы: вереск, зверобой, мать-и-мачеха, календула, хвощ полевой, ромашка, кипрей, подорожник, семена моркови, корневище змеиного горца, лепестки белой розы, корневища солодки, тысячелистник, лесная земляника, семена льна, берёза, корневища аира, череда, ряска малая, клевер, полынь и зверобой.
- Необходимо понимать, что лечение народными методами должно стать дополнением к основному медикаментозному лечению.
Домашними средствами ребёнка можно лечить только с разрешения доктора. Это касается фитотерапии, она часто вызывает у детей аллергию. Если малыш не реагирует аллергической реакцией на прием отвара внутрь, то с разрешения детского педиатра его можно лечить лекарственными сборами. Но они должны употребляться для лечения вместе с медикаментозными препаратами. Чтобы у малыша не болели глоточные миндалины, необходимо его беречь от инфекций и микробов. Ребенка нужно беречь от воспалительных реакций, для этого понадобится регулярная профилактика аденоидита.
Как лечить: схемы и методы
Если заболевание 1 или 2 степени, то врачи применяют консервативное лечение. А если носоглоточные миндалины воспалены до 3 степени, то врач прибегнет к хирургическому удалению. Чтобы заболевание вылечить безоперационным методом, врачами применяются противовоспалительные и гомеопатические лекарственные средства, массаж и физиопроцедуры.
- В отдельных случаях врачи назначают лазеротерапию.
- В первую очередь врачами назначается сосудосуживающие капли в нос, среди них: Називин, Виброцил и Нафтизин.
- Эти капли используются по рекомендации доктора не больше недели. Перед применением каплей нос ребёнку нужно промыть морской водой.
- В аптеке можно купить Аквамарис или Аквалор. Аналогом этих лекарств считается Фурацилин.
- После сосудосуживающих лекарств в нос закапывают антимикробные медикаменты: Гексорал, Альбуцид, Протаргол.
- Если у ребенка проходит заболевание в тяжелой форме, то, кроме вышеперечисленных медикаментов, ему назначается гормональный медикамент местного воздействия, например, Назонекс.
Очень часто при симптомах аденоидита у малышей врачами назначаются противоаллергические медикаменты, сюда относятся Фенистил, Супрастин и Лоратадин. Совместно с ними могут быть назначены гомеопатические медикаменты, например, Лимфомиозот и Тонзилотрен. В качестве противовоспалительного медикамента может быть назначен Эреспал.
Профилактика аденоидита
Профилактические меры по предотвращению хронического аденоидита заключаются в создании для малыша комфортабельной психической атмосферы. Детский иммунитет должен укрепляться разными методиками, например, витаминизацией, приобщением к спорту, закаливанием, прогулками на свежем воздухе, полноценным питанием и другими факторами здорового образа жизни. Для предотвращения болезни ребенка нужно вывозить на курорты, его носоглотку нужно регулярно промывать отварами и лекарственными сборами или морской водой. Детский организм не должен переохлаждаться, ребёнка нужно оберегать от инфекционных и простудных заболеваний.
- Аденоидит — очень неприятное заболевание, которое сопровождается болезненными и неприятными ощущениями.
- Заболевание аденоидитом может протекать в хронической и острой форме. Для острого течения заболевания характерна высокая температура, сильный насморк и головная боль. А также у пациента происходит заметное ухудшение самочувствия.
- Обычно заболевание бывает следствием вирусного или бактерицидного инфицирования. Развитие болезни происходит очень быстро. Лечение необходимо незамедлительное.
Хроническая форма заболевания часто становится следствием того, что лечение аденоидита в острой форме не было полностью проведено. Температура при этом заболевании повышается незначительно или остаётся нормальной. При аденоидите часто наблюдается кашель, ночной храп, заложенность носа и понижение слуха. Болезнь выявить очень непросто, потому что главным признаком аденоидита очень часто прибавляются следующие заболевания: ларингит, трахеит, синусит, гайморит и отит. Хроническая форма аденоидита подразделяется на три типа: экссудативно-серозная, катаральная и гнойная.
Самой опасной формой заболевания считается хроническая, где происходит воспаление носоглоточных миндалин. Хроническая и острая стадии заболевания имеют разные признаки. Прямые симптомы острого аденоидита: высокая температура, головная боль, вялость, кашель, заложенность носа и боль в горле. Хроническая форма аденоидита предполагает следующие симптомы: у пациента меняется тембр голоса, насморк с гнойными выделениями, отит, периодически повторяется ангина.
К вторичным признакам заболевания можно отнести: сильный ночной храп, снижение остроты слуха, боль в носу, потеря аппетита, увеличение лимфоузлов, задержка физического и психического развития, гипоксия, раздражительность, сонливость и анемия. Заболевание аденоидитом не поддается самостоятельному лечению. Потому что это может привести к очень печальным последствиям.
К профилактическим мерам лечения аденоидита у детей относят своевременное лечение простудного заболевания. Когда наступает период эпидемии ОРВИ, то ребёнок должен применять витамины и промывать нос солевым раствором. При заболевании ребенок должен полноценно и правильно питаться.
mama.guru
Аденоиды у детей — причины, симптомы, диагностика и лечение
Аденоиды у детей – избыточное разрастание лимфоидной ткани глоточной (носоглоточной) миндалины, сопровождающееся нарушением ее защитной функции. Аденоиды у детей проявляются расстройством носового дыхания, ринофонией, снижением слуха, храпом во сне, повторными отитами и простудными инфекциями, астеническим синдромом. Диагностика аденоидов у детей включает консультацию детского отоларинголога с проведением пальцевого исследования носоглотки, задней риноскопии, эндоскопической риноскопии и эпифарингоскопии, рентгенографии носоглотки. Лечение аденоидов у детей может проводиться консервативными методами (антибиотики, стимуляторы иммунитета, ФТЛ) или хирургическим путем (аденотомия, эндоскопическое удаление, лазерное удаление, криодеструкция).
Общие сведения
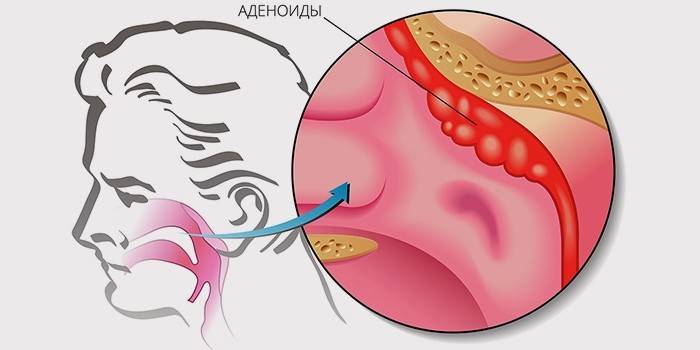
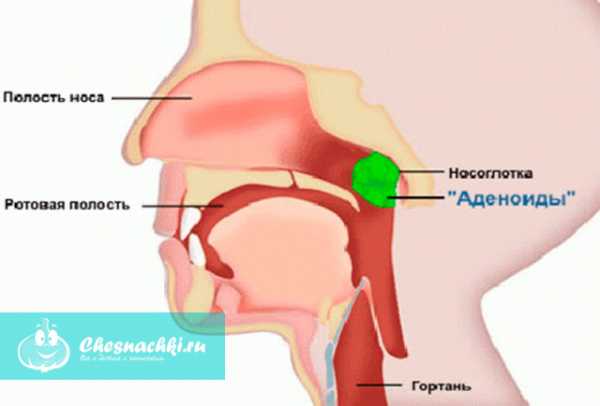
Аденоиды у детей – чрезмерная гипертрофия аденоидной ткани, образующей носоглоточную миндалину. Аденоиды у детей занимают первое место среди всех заболеваний верхних дыхательных путей в детской отоларингологии, составляя около 30%. В 70-75% аденоиды диагностируются у детей в возрасте 3-10 лет; реже – в грудном возрасте и у детей старше 10 лет. Примерно с 12-летнего возраста, аденоидные вегетации глоточной миндалины претерпевают обратное развитие и к 17-18 годам практически атрофируются. В редких случаях (менее 1%) аденоиды выявляются у взрослых людей.
Носоглоточная или глоточная миндалина расположена в области свода глотки, на верхней и задней стенке ее носовой части. Вместе с другими лимфоидными структурами глотки (небными, трубными и язычной миндалинами), носоглоточная миндалина образует так называемое кольцо Вальдейера-Пирогова, выполняющее функцию защитного барьера на пути проникновения инфекции в организм. В норме носоглоточная миндалина имеет малые размеры и определяется как небольшое возвышение под слизистой глотки. Аденоиды у ребенка представляют собой сильно разросшуюся глоточную миндалину, которая частично перекрывает носоглотку и глоточные отверстия евстахиевых труб, что сопровождается нарушением свободного носового дыхания и слуха.
Аденоиды у детей
Причины аденоидов у детей
Аденоиды у детей могут быть обусловлены врожденными особенностями детского организма – так называемым лимфатико-гипопластическим диатезом — аномалией конституции, сопровождающейся ослаблением иммунитета, эндокринными нарушениями. Дети с лимфатико-гипопластическим диатезом часто страдают разрастанием лимфоидной ткани — аденоидами, лимфаденопатией. Нередко аденоиды обнаруживаются у детей с гипофункцией щитовидной железы – вялых, пастозных, апатичных, малоподвижных, с гиперстеническим телосложением.
Неблагоприятное влияние на формирование иммунной системы ребенка оказывают внутриутробные инфекции, прием беременной лекарственных препаратов, воздействие на плод физических факторов и токсических веществ (ионизирующего излучения, химикатов).
Развитию аденоидов у детей способствуют частые острые и хронические заболевания верхних дыхательных путей: фарингиты, тонзиллиты, ларингиты. Пусковым фактором для разрастания аденоидов у детей могут явиться инфекции — грипп, ОРВИ, корь, дифтерия, скарлатина, коклюш, краснуха и др. Определенную роль в разрастании аденоидов у детей может играть сифилитическая инфекция (врожденный сифилис), туберкулез. Аденоиды у детей могут встречаться как изолированная патология лимфоидной ткани, однако значительно чаще они сочетаются с ангинами.
В числе прочих причин, приводящих к возникновению аденоидов у детей, выделяют повышенную аллергизацию детского организма, гиповитаминозы, алиментарные факторы, грибковые инвазии, неблагоприятные социально-бытовые условия и др.
Преимущественное возникновение аденоидов у детей дошкольного возраста, по всей видимости, объясняется становлением иммунологической реактивности, наблюдаемым в этот период (4-6 лет).
Несостоятельность иммунной системы ребенка, наряду с постоянной и высокой бактериальной обсемененностью, приводит к лимфоцитарно-лимфобластной гиперплазии носоглоточной миндалины как механизму компенсации повышенной инфекционной нагрузки. Значительное увеличение носоглоточной миндалины сопровождается расстройством свободного носового дыхания, нарушением мукоцилиарного транспорта и возникновением застоя слизи в полости носа. При этом проникающие в полость носа с потоком воздуха аллергены, бактерии, вирусы, чужеродные частицы прилипают к слизи, фиксируются в носоглотке и становятся триггерами инфекционного воспаления. Таким образом, аденоиды у детей со временем сами становятся очагом инфекции, который распространяется как на соседние, так и на отдаленные органы. Вторичное воспаление аденоидной ткани (аденоидит) приводит к еще большему увеличению массы глоточной миндалины.
Классификация степеней аденоидов у детей
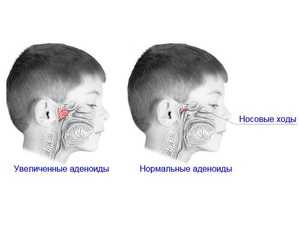
В зависимости от выраженности лимфоидной вегетации выделяют III степени аденоидов у детей.
- I – аденоидные вегетации распространяются на верхнюю треть носоглотки и верхнюю треть сошника. Дискомфорт и затруднение носового дыхания у ребенка отмечаются только ночью, во время сна.
- II – аденоидные вегетации перекрывают половину носоглотки и половину сошника. Характерно выраженное затруднение носового дыхания в дневное время, ночной храп.
- III — аденоидные вегетации заполняют всю носоглотку, полностью прикрывают сошник, доходят до уровня заднего края нижней носовой раковины; иногда аденоиды у детей могут выступать в просвет ротоглотки. Носовое дыхание становится невозможным, ребенок дышит исключительно ртом.
Симптомы аденоидов у детей
Клинические проявления аденоидов у детей связаны с комбинацией трех факторов: механическим препятствием, вызванным увеличением носоглоточной миндалины, нарушением рефлекторных связей и развитием инфекции в аденоидной ткани.
Механическая обтурация носоглотки и хоан сопровождается нарушением носового дыхания. Затруднения носового вдоха и выдоха могут носить умеренный (при I степени аденоидов у детей) или выраженный характер, вплоть до полной невозможности дыхания через нос (при аденоидах II, III степени). Давление лимфоидной ткани на сосуды слизистой оболочки приводит к отеку и развитию упорного насморка. В свою очередь, это еще более затрудняет дыхания через нос. Аденоиды у детей грудного возраста приводят к затруднению сосания и, как следствие, — систематическому недокорму и гипотрофии. Снижение оксигенации крови сопровождается развитием анемии у детей.
Вследствие затрудненного носового дыхания дети с аденоидами спят с открытым ртом, храпят во сне, часто пробуждаются. Результатом неполноценного ночного сна становятся апатия и вялость в дневные часы, быстрая утомляемость, ослабление памяти, снижение успеваемости у школьников.
Наличие аденоидов у детей формирует узнаваемый тип лица, характеризующийся постоянно полуоткрытым ртом, сглаженностью носогубных складок, отвисанием нижней челюсти, небольшим экзофтальмом. Аденоиды у детей могут приводить к нарушению формирования лицевого скелета и зубочелюстной системы: в этом случае отмечается удлинение и сужение альвеолярного отростка, высокое стояние неба (гипсистафилия – готическое небо), неправильное развитие верхних резцов, аномалии прикуса, искривление носовой перегородки.
Голос у детей с аденоидами назализованный, монотонный, тихий. Ринофония обусловлена тем, что гипертрофированная носоглоточная миндалина препятствует проходу воздуха в полость носа и носовые пазухи, являющиеся резонаторами и принимающие участие в фонации. В логопедии данное состояние расценивается как задняя закрытая органическая ринолалия. Вследствие перекрытия аденоидами глоточных отверстий слуховой трубы затрудняется естественная вентиляция воздуха в среднем ухе, что приводит к кондуктивной тугоухости. Увеличенные аденоиды у детей сопровождаются нарушением обоняния и глотания. Частое поверхностное ротовое дыхание у детей с аденоидами обусловливает деформацию грудной клетки (так называемая «куриная грудь»).
Ряд проявлений аденоидов у детей связан с нервно-рефлекторным механизмом развития. Дети с аденоидами могут страдать головными болями, неврозами, эпилептиформными припадками, энурезом, навязчивым приступообразным кашлем, хорееподобными движениями мышц лица, ларингоспазмом и т. д.
Постоянное хроническое воспаление носоглоточной миндалины является фоном для развития аллергических и инфекционных заболеваний: хронического ринита, синусита, среднего отита, тонзиллита. Вдыхание через рот холодного и неочищенного воздуха обусловливает частые респираторные заболевания — ларингиты, трахеиты, бронхиты.
Диагностика аденоидов у детей
Подозрение на аденоиды требует от педиатра и узких специалистов проведения расширенного обследования ребенка. При наличии аденоидов у детей проводится консультация детского аллерголога-иммунолога с постановкой и оценкой кожных аллергопроб. Консультация детского невролога требуется детям с эпилептиформными приступами и головными болями; консультация детского эндокринолога – при признаках гипофункции щитовидной железы и тимомегалии.
Лабораторная диагностика при аденоидах у детей включает проведение общего анализа крови и мочи, исследование иммуноглобулина Е, бакпосев из носоглотки на микрофлору и чувствительность к антибиотикам, цитологию отпечатков с поверхности аденоидной ткани, ИФА и ПЦР-диагностику на наличие инфекций.
Главная роль в выявлении аденоидов у детей и сопутствующих нарушений принадлежит детскому отоларингологу. Для определения размеров и консистенции аденоидов у детей, а также степени аденоидных вегетаций используют пальцевое исследование носоглотки, заднюю риноскопию, эндоскопическую риноскопию и эпифарингоскопию. При осмотре аденоиды у детей определяются как образования мягкой консистенции и розовой окраски, имеющие неправильную форму и широкое основание, расположенные на своде носоглотки.
Данные инструментального исследования уточняются путем проведения боковой рентгенографии носоглотки и КТ.
Лечение аденоидов у детей
В зависимости от степени гипертрофии глоточной миндалины и выраженности клинических проявлений лечение аденоидов у детей может быть консервативным или хирургическим.
Консервативная терапия аденоидов у детей проводится при I – II степени гипертрофии или невозможности их оперативного удаления. При повторных инфекциях назначается антибиотикотерапия, иммуностимуляторы, витамины. Симптоматическая терапия включает закапывание сосудосуживающих препаратов, промывание полости носа солевыми растворами, отварами трав, антисептиками, озононасыщенным раствором. При аденоидах у детей в педиатрии широко применяются методы физиотерапии: лазеротерапия, УФО, ОКУФ-терапия, УВЧ на область носа, магнитотерапия, электрофорез, КВЧ-терапия, климатотерапия. При желании родители могут воспользоваться услугами детского гомеопата и пройти курс гомеопатического лечения.
Показаниями к хирургическому удалению аденоидов у детей служат: неэффективность консервативной тактики при гипертрофии II степени; аденоиды III степени; выраженное нарушение носового дыхания; синдром сонных апноэ; хронические (рецидивирующие) аденоидиты, синуситы, отиты, фарингиты, ларингиты, пневмонии и др.; челюстно-лицевые аномалии, вызванные разросшимися аденоидами.
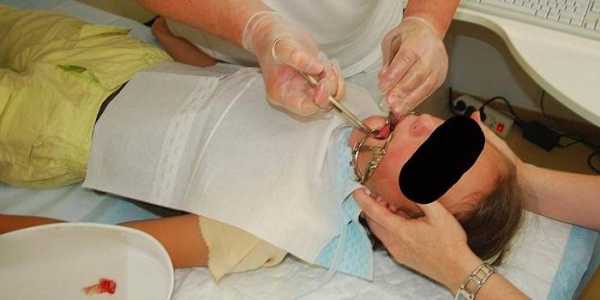
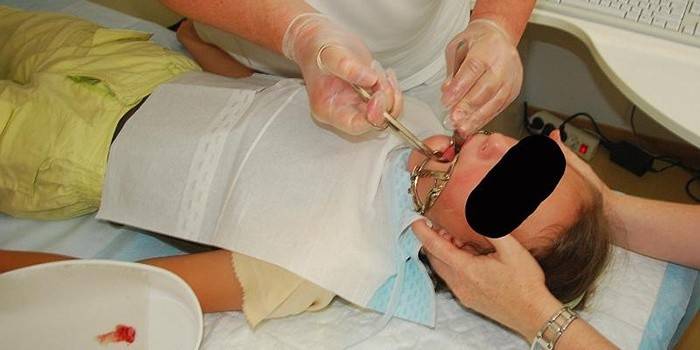
Операция удаления аденоидов у детей (чрезротовая аденотомия/аденоидэктомия) и может производиться под местной анестезией или общим наркозом. Возможно проведение эндоскопического удаления аденоидов у детей под визуальным контролем.
Альтернативными хирургическими вмешательствами при аденоидах у детей служат: удаление аденоидов с помощью лазера (лазерная аденоидэктомия, внутритканевая деструкция, вапоризация аденоидной ткани), криодеструкция аденоидов.
Прогноз и профилактика аденоидов у детей
Своевременная диагностика и адекватная терапия аденоидов у детей проводит к стойкому восстановлению носового дыхания и ликвидация сопутствующих инфекций, повышению физической и умственной активности, нормализации физического и интеллектуального развития ребенка.
Осложнения оперативного лечения и рецидивы аденоидов часто возникают у детей, страдающих аллергией (бронхиальной астмой, крапивницей, отеком Квинке, бронхитами и др.). Детям с развившимися сопутствующими нарушениями (аномалиями прикуса, нарушениями речи) в дальнейшем нередко требуется помощь детского ортодонта и логопеда.
Профилактика аденоидов у детей требует проведения обязательной вакцинопрофилактики, закаливания, ранней диагностики и рационального лечения инфекций верхних дыхательных путей, повышения иммунологических свойств организма.
www.krasotaimedicina.ru
Аденоидит у детей симптомы и лечение
Добрый день, дорогие читатели! Такое серьезное заболевание, как аденоидит, превратилось в настоящий бич для детей. В народе оно известно под более простым названием «аденоиды».
Не все родители четко представляют себе, чем оно опасно, но, опираясь на слухи, полученные от знакомых, знают: с аденоидами шутки плохи. При наличии запущенной стадии заболевания их приходится удалять. Почему это происходит? Чем опасен острый аденоидит у детей симптомы и лечение которого мы и рассмотрим.
Что это такое?
Сначала, дорогие читатели, разберемся, что такое аденоиды, и почему они так важны для организма. То глоточные миндалины. Их основная функция – защищать организм от попадающей с воздухом инфекции.
Если иммунитет понижен, а инфекционная атака слишком сильная, начинается воспаление глоточных миндалин. Чаще всего оно возникает у детей от 3 до 7 лет, поскольку их иммунная система еще несовершенна и находится в процессе формирования.
Причиной воспаления может стать недолеченное инфекционное заболевание, неправильно подобранная терапия, в результате чего присутствие инфекции в организме становится хроническим. Аденоиды могут стать следствием затяжного насморка, гайморита, и часто эти заболевания идут бок о бок.
Выделяют несколько форм аденоидита:
- Легкая. В результате частых переохлаждений, ОРВИ аденоиды немного увеличены. Если эту стадию запустить, она может перейти в острый аденоидит у детей, у которого симптомы и лечение будут существенно отличаться. Постепенно миндалины будут разрастаться и могут закрыть всю перегородку носа. В этом и состоит главная опасность аденоидита: у ребенка затрудняется дыхание, начинается кислородное голодание, что в свою очередь влияет на работу мозга.
- Острая. Миндалины не только увеличиваются в размерах, но и воспаляются вследствие скопления инфекции. Если острый аденоидит вовремя не вылечить, он может перерасти в хронический.
- Хроническая. Вспышки заболевания проявляются в межсезонье. Симптомы менее выражены, чем при острой форме. В при наличии регулярно находящейся в организме ребенка инфекции возможно развитие формы гнойного аденоидита. Причинами этого состояния являются регулярные переохлаждения, низкий иммунитет, запущенная острая форма заболевания, неполноценное питание, плохой уход за малышом.
Чтобы не дать развиться детскому аденоидиту, родителям следует внимательно отнестись к его проявлению.
Симптомы
Для многих родителей дыхание через рот и кашель уже являются признаками воспаленных аденоидов. Но это не так. Аденоидит характеризуется гораздо большим количеством симптомов:
- выделение слизи, которая стекает в носоглотку;
- кашель при аденоидите не способствует облегчению и выводу мокроты, поскольку, стекая по стенке глотки, она снова попадает в организм;
- беспокойный сон;
- ротовое дыхание;
- храп;
- снижение внимания, работоспособности, быстрая утомляемость;
- хриплый голос;
- регулярные головные боли;
- при запущенном заболевании – формирование «аденоидного типа лица»: выражение малоосмысленно, носогубные складки разглажены, деформируется прикус и нижняя часть черепа.
Конечно, дорогие читатели, до такой страшной картины своего ребенка лучше не доводить. Для этого нужно знать, какие средства подойдут для лечения аденоидов.
Методы терапии
Традиционное лечение аденоидита сегодня заключается в следующих способах:
- Капли в нос. Среди часто назначаемых препаратов выделяются Протаргол, Назонекс, Полидекс и другие. Применять капли лучше всего после тщательного промывания носоглотки солевыми растворами, например, Аквамарис, Долфин.
- Если домашнее промывание не помогает, и аденоидит осложнен гайморитом, на помощь медикам приходит устройство под названием «кукушка». Суть процедуры заключается в том, что раствор для промывания запускается в одну ноздрю и, проходя по носовым проходам, выводится через другую. Это мало приятная манипуляция, однако она прекрасно разжижает застоявшуюся в пазухах слизь и выводит инфекцию из организма.
- Укрепление иммунитета, прием витаминных препаратов.
- Антибактериальная терапия. Без нее избавиться от хронического присутствия инфекции в организме почти невозможно. При острой и гнойной формах назначаются антибиотики Аугментин, Амоксициллин, Клацид, медикаменты из группы макролидов.
- Аденоктомия. Это хирургическое удаление миндалин и самих аденоид. Однако это самый крайний и не всегда желательный способ лечения. Миндалины выполняют защитную функцию в организме, создавая барьер на пути инфекции. С их удалением это барьер исчезает, и ребенок оказывается более подверженным заболеваниям.
Именно поэтому большинство родителей предпочитают лечить детей народными средствами.
Народные рецепты
Народные средства при остром аденоидите представлены лекарственными травами, из которых готовятся отвары и настои для промывания носоглотки. Можно порекомендовать следующие сборы:
- зверобой, мать-и-мачеха, календула, хвощ;
- ромашка, семена моркови, хвощ, подорожник;
- череда, клевер, зверобой, полынь;
- тысячелистник, листья земляники, береза, солодка.
Однако перед использованием отваров из трав лучше проконсультироваться с врачом. Многие из них могут стать причиной аллергической реакции у малышей и только усугубят ситуацию.
Может помочь и гомеопатия. Неплохой результат в решении проблемы аденоидов дает препарат Йов-малыш. Он основан на натуральных компонентах:
- йод;
- туя;
- евпаторий;
- берберис.
Улучшение наступает через 2-3 недели. Если после приема ребенок почувствовал себя хуже, лечение следует прекратить на неделю, а затем возобновить.
В качестве профилактики воспаления аденоидов врачи рекомендуют фитотерапию, поездки на курорты, увлажнение воздуха в помещении, прогулки, укрепление иммунитета, закаливание. Если родители следят за здоровьем малыша, аденоиды ему не страшны.
Если вам понравилась статья, рекомендуйте ее своим друзьям и знакомым в социальных сетях. Информация дана для ознакомления.
До новых встреч, уважаемые читатели!
Этот блог читают 10875 мам, пока
играют со своими детьми.
Поделитесь и вы с друзьями:
chesnachki.ru
Аденоидит у детей: причины, симптомы и лечение
 Лимфоидная ткань — это своеобразный фильтр от патогенных микроорганизмов. Те вирусы и бактерии, которые могли бы попасть в организм ребёнка, оседают на поверхности лимфоидного кольца. Здесь вырабатываются клетки иммунной защиты — лимфоциты, которые и убивают несостоявшихся возбудителей инфекции.
Лимфоидная ткань — это своеобразный фильтр от патогенных микроорганизмов. Те вирусы и бактерии, которые могли бы попасть в организм ребёнка, оседают на поверхности лимфоидного кольца. Здесь вырабатываются клетки иммунной защиты — лимфоциты, которые и убивают несостоявшихся возбудителей инфекции.
Аденоиды — это разросшаяся лимфоидная ткань носоглотки, а аденоидит — ее воспаление.
Причины. Развитие заболевания
Носоглоточная миндалина в норме есть у каждого человека. Основная ее функция — защитная. Если ребёнок относится к группе частоболеющих, и одна респираторная инфекция у него сменяется на другую, то лимфоидная ткань перестаёт справляться с возрастающей на нее нагрузкой по фильтрации микроорганизмов. Для того, чтобы справиться со своей задачей, миндалина начинает разрастаться и сама становится «рассадником» инфекции.
К развитию воспаления носоглоточных вегетаций (разрастаний) чаще всего приводят ОРВИ. Слизь, стекающая по задней стенке глотки при остром назофарингите, проходит через увеличенные в размерах аденоиды. Содержащиеся в этой слизи микроорганизмы провоцируют развитие воспалительного процесса.
Аденоидит может быть и асептическим, т.е.не связанным с инфекционным фактором. Его возникновению может послужить аллергия. Так, например, сезонная аллергия, возникающая на цветение какой-нибудь травы или дерева, может длиться достаточно долгое время. Частыми проявлениями этого заболевания у детей являются слизистый насморк, сухой кашель, покраснение и раздражение глаз (конъюнктивит).
Отделяемое из носа при аллергии вытекает не только вперёд. Часто оно стекает вниз по носоглотке. Содержащиеся в слизи клетки аллергии (эозинофилы) являются чужеродными антигенами для лимфоидной ткани. Если таких клеток поступает много, то миндалина, пытаясь произвести как можно больше лимфоцитов, начинает увеличиваться в размерах, а потом воспаляется.
Аденоидит бывает как вирусной, так и бактериальной природы. Среди вирусов, провоцирующих заболевание, встречается вирус гриппа, парагриппа, аденовирус, риносинтициальный вирус, ротовирус и др. Из бактерий наиболее часто обнаруживается золотистый стафилококк, гемолитический стрептококк группы В, пневмококк и некоторые другие.
Симптомы
- частый, затяжной насморк, который длится более 2-х недель,
- покашливание, сухой кашель ночью и по утрам, как только ребёнок встает с постели,
- храп малыша во время сна,
- повышение температуры тела,
- гнусавость голоса,
- прогрессирующее снижение слуха при вовлечении в воспалительный процесс слуховой (евстахиевой) трубы.
Диагностика
Заподозрить заболевание можно по его характерным симптомам. Наиболее часто аденоиды выявляются при жалобах родителей на постоянный водянистый насморк у ребёнка и на его храп во время сна.
Диагностировать разрастание лимфоидной ткани можно во время пальцевого исследования носоглотки. Оно проводится через широко открытый рот ребёнка. Методика достаточно субъективная. Часто ее проведению мешает бурная, негативная реакция ребёнка на осмотр. Сейчас отоларингологи (ЛОР-врачи) прибегают к пальцевой диагностике аденоидов все реже, но в некоторых больницах этот метод все ещё используется.
Разрастание аденоидной ткани удаётся выявить способом задней риноскопии. Она проводится с помощью небольшого зеркала, введенного через зев в полость носоглотки. У детей раннего возраста проводить диагностику этим методом очень сложно, а вот для выявления аденоидов у подростков он все же используется.
В современной медицине широкое распространение получила диагностика с помощью гибких эндоскопов. С их помощью удаётся беспрепятственно проникнуть в носоглотку ребёнка и оценить не только выраженность разрастания лимфоидных вегетаций, но и выявить на сколько они отечны и воспалены.
При аденоидите изменяется общая картина клинического анализа крови. По всем признакам (увеличение лейкоцитов, рост СОЭ, сдвиг лейкоцитарной формулы влево) имеются признаки воспаления. При увеличении числа лимфоцитов можно предполагать вирусный характер заболевания, по росту числа нейтрофилов — бактериальный.
В некоторых случаях с поверхности аденоидов берётся мазок для дальнейшего выделения возбудителя инфекции и для определения его чувствительности к антибиотикам.
При тяжёлых, бактериальных аденоидитах воспалительные изменения могут коснуться и биохимического анализа крови (повышается С-реактивный белок, происходит сдвиг в соотношении белковых фракций).
Для получения наглядного изображения аденоидов и установления их размеров проводится рентгенографическое исследование носоглотки. Принято выделять 3 степени разрастания носоглоточной миндалины:
- 1 ст. — аденоиды занимают 1/3 часть носоглоточного пространства,
- 2 ст. — вегетациями перекрыта половина прохода,
- 3 ст. — разросшаяся носоглоточная миндалина практически полностью перекрывает просвет носоглотки.
Классификация
Острый аденоидит.Как и любое острое заболевание, проявляется общими симптомами (повышением температуры, вялостью, сонливостью, упадком сил, раздражительностью, головой болью) и местными (насморком, покашливанием, затрудненным носовым дыханием, снижением слуха).
Хронический аденоидит. В основном имеет вялое течение. Для него характерны те же симптомы, что и для острого аденоидита, но проявляются они несколько слабее. При хронической форме заболевание часто протекает с субфебрильной температурой (37,0-37,5°С). Во многих случаях оно вообще обнаруживается случайно во время обследования ребёнка по поводу температуры неясного генеза.
Факторы, способствующие хронизации процесса
- снижение общего иммунитета (состояния после длительных болезней, частые ОРВИ, высокие умственные и физические нагрузки),
- плохое питание (недостаточное поступление белка с мясными продуктами, малое потребление овощей, фруктов),
- частые переохлаждения,
- аллергические заболевания (у ребёнка имеется пищевая аллергия, повышенная чувствительность организма к пыльце, пыли, шерсти животных и др.),
- неблагоприятная экологическая обстановка (постоянное проживание ребёнка в загрязненном выхлопными газами районе или в непосредственной близости от промышленных объектов),
- пассивное курение. Доказано, что заболеваемость аденоидитом у ребёнка выше в тех семьях, где один или оба родителя курят,
- активное курение у подростков.
Осложнения
При нерациональном или несвоевременном лечении, а также при наличии отягощающих течение заболевания факторов, воспаление аденоидов может приобрести хронический характер.
В таком случае аденоидит — это очаг хронической инфекции. Воспаление с лимфоидной ткани может с лёгкостью перейти на близлежащие органы и вызвать патологический процесс в них. Чаще всего аденоидит осложняется ринитом, тонзиллитом, фарингитом, эпиглоттитом (воспалением надгортанника).
Когда инфекция опускается в нижележащие отделы дыхательной системы, то развивается трахеит, бронхит, реже пневмония.
С током крови и лимфы инфекция с аденоидов может попасть в анатомически отдаленные органы и вызвать их поражение (например, инфекцию мочевыводящих путей).
Тяжелые бактериальные формы заболевания при неадекватной терапии могут спровоцировать общее воспаление крови (сепсис).
Хронический аденоидит опасен специфическим изменением скелета черепа. Это связано с высокой податливостью растущих костей ребенка. Во время заболевания носовое дыхание часто бывает затруднено, и рот малыша постоянно находится в приоткрытом состоянии. Формируется так называемое «аденоидное» лицо. Нижняя челюсть становится выдвинутой вперед, увеличивается в размерах. Вследствие недостаточного поступления кислорода к тканям лицо становится бледным, приобретает характерный, болезненный вид.
Лечение
Лечебные мероприятия должны быть направлены на этиологический фактор (т. е. на борьбу с возбудителем заболевания), а также на облегчение симптомов аденоидита.
- Если предполагается вирусная природа заболевания (выделения из носа обильные, водянистые, заболевание сопровождается воспалением конъюнктивы глаз, в крови увеличено число лимфоцитов и пр.), то показано назначение детям противовирусных средств (Кагоцела, Анаферона детского, Орвирема, Виферона и пр.).
- При подозрении на бактериальный источник необходим приём антибиотиков. Хороший эффект оказывают пенициллины (Аугментин, Амоксиклав, Флемоксин Солютаб), макролиды (Азитромицин, Вильпрофен), цефалоспорины (Супракс, Зиннат). Обычно таблетированных форм этих препаратов бывает достаточно для достижения эффекта. Инъекционные формы антибиотиков при лечении аденоидита у детей используются крайне редко.
- Местная обработка полости носа изотоническими или гипертоническими растворами. Она необходима для того, чтобы провести механическое очищение носа от слизи. Для промывания носа у детей используются Аквамарис, Квикс, Аквалор.
Для облегчения носового дыхания показано применение сосудосуживающих средств (Називина, Тизина, Ксилена). Хорошим сосудосуживающим и противоотечным эффектом обладает Виброцил, в котором содержится противоаллергический компонент диметинден.
При густом, желтом или зеленом насморке рекомендован курсовой приём местных антибиотиков (например, Изофры в течение 5 дней).
При выраженном аденоидите применяются местные гормональные препараты (к примеру, Назонекс, Фликсоназе). Они оказывают мощный противовоспалительный эффект даже при аденоидите, имеющем аллергический характер.
- Противоаллергические препараты. Средства от аллергии принимаются с целью уменьшения отека с воспаленных аденоидов, с рото- и носоглотки. У детей широко применяются Зодак, Зиртек, Супрастин, Фенистил. Лучше их давать ребёнку на ночь. Как только отек с воспаленных тканей немного спадает, дыхание малыша станет свободным, прекратится храп. В итоге ребёнок сможет нормально выспаться и будет меньше капризничать на следующий день.
- Противовоспалительные средства. С этой целью у детей все чаще применяется препарат Эреспал, который подавляет процесс воспаления, уменьшает количество вырабатываемой слизи.
Когда показано хирургическое лечение
Операция по удалению аденоидов (аденотомия) проводится:
- при больших размерах вегетаций (при 3-й степени их разрастания),
- когда они постоянно находятся в воспаленном состоянии и тем самым провоцируют развитие ОРВИ у ребёнка.
Безусловно, операция даёт хорошие результаты. У малыша исчезает навязчивый насморк, пропадает храп во время сна. Он лучше спит по ночам, не подкашливает. Однако гарантии в том, что лимфоидная ткань не разрастется вновь, не сможет дать ни один врач.
Стоит отметить, что с возрастом ребёнка аденоиды могут уменьшаться в размерах самостоятельно. Это связано с тем, что с подросткового возраста общая заболеваемость респираторными инфекциями существенно снижается. Носоглоточная миндалина перестаёт постоянно контактировать с патогенными микроорганизмами и начинает регрессировать (уменьшаться в размерах).
Увеличенные аденоиды — это распространенное явление у детей. Их воспаление, пусть даже частое, — не приговор. Самое главное, не допустить перехода острого аденоидита в хроническую форму и воспрепятствовать развитию осложнений.
Важно вовремя лечить насморк, не оставлять без внимания храп ребёнка, необоснованное снижение слуха. Необходимо устранить благоприятствующие заболеванию факторы, если таковые имеются. При правильном и своевременном лечении острый аденоидит проходит без последствий. После 12-14 лет лимфоидные разрастания уменьшаются и в дальнейшем могут вовсе никогда не беспокоить.
onwomen.ru
симптомы, удаление и лечение болезни без операции
Ваш ребенок часто простуживается и страдает насморком? Родителям таких детей часто приходится брать больничный лист. В недоумении они думают, что ситуация безвыходная, одно ОРВИ сменяется другим. Одной из причин частых соплей могут служить аденоиды. Это частая проблема детей, посещающих детские сады. Что же делать родителям, если у ребенка аденоиды? По этой теме встречаются разные мнения, разобраться сложно. Основной вопрос, который волнует родителей, результативно ли лечение аденоидов у детей без операции? Подробнее о проблеме читайте в материале.
Статьи по темеЧто такое аденоиды у детей
Аденоиды — это носоглоточная миндалина, которая располагается в месте соединения носа и глотки у человека. Она защищает организм от проникновения вредных бактерий, вирусов. У ребенка аденоиды часто увеличены по причине формирования иммунитета. После 10-12 лет заболевание идет на спад. У подростков и детей старшего возраста недуг не проявляется. Если размер миндалин увеличен, то это называется гипертрофией аденоидов, совместно с воспалением – аденоидитом.


Симптомы и признаки аденоидита
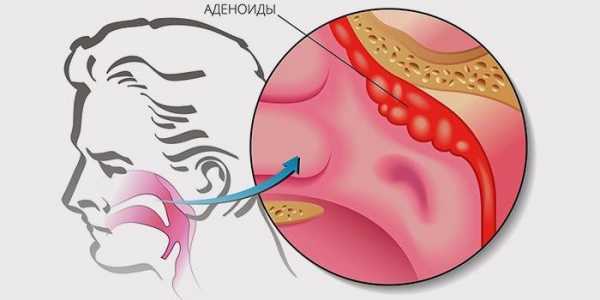
Ребенок, у которого хронический носоглоточный насморк, должен показаться отоларингологу, чтобы узнать, присутствуют ли у него аденоидные вегетации (разрастание аденоидов). Это сможет увидеть только врач. Выделяют три степени вегетации. Если есть такие симптомы аденоидов у ребенка, идти к доктору необходимо незамедлительно. Вовремя невылеченная болезнь может привести к осложнениям.
1 степени
При первой степени ребенок затрудненно дышит ночью во время сна, может храпеть. Разрастание аденоидов перекрывает треть заднего отверстия носовых ходов (хоан). Как правило, это результат затянувшегося насморка, лечение которого возможно консервативными способами. Удаление при первой степени развития болезни не требуется.
2 степени
При второй степени увеличения ребенок дышит ртом уже и днем, храпит по ночам. Его речь может стать неразборчивой. Аденоиды перекрывают больше половины просвета носоглотки. При такой вегетации миндалин предлагается использовать консервативное лечение. Операция по удалению аденоидов у детей не требуется.
3 степени
При третьей степени аденоидов ребенок уже не может дышать носом ни ночью, ни днем. Носоглоточная миндалина перекрывает носоглотку почти на 100%. Такая медицинская картина свидетельствует уже не просто о гипертрофии аденоидов, но и том, что присутствует воспаление аденоидов – аденоидит. Хронический аденоидит – показание к удалению миндалин.
Причины
Почему у ребенка разрастаются аденоиды? Что может вызывать их вегетацию? К основным причинам появления и усугубления этого явления относят такие факторы, как:
- Наследственная предрасположенность.
- Патология беременности и родов матери.
- Следствие перенесенных заболеваний в грудном возрасте (скарлатина, корь, коклюш, дифтерия, частые ОРВИ и другие вирусные болезни).
- Прививки.
- Питание (злоупотребление сладостями, химизированными продуктами).
- Склонность к аллергическим реакциям.
- Иммунодефицитное состояние у ребенка.
Диагностика
Причиной затрудненного дыхания не во всех случаях выступает вегетация аденоидов, имеют место и искривления носовой перегородки, аллергические риниты. Распознать происхождение насморка возможно только при обследовании. При диагностике аденоидов важно использовать современные способы определения размера миндалин. Пальпация, исследование носоглотки с помощью зеркальца, рентген считаются устаревшими, болезненными для детей и недостоверными. Рекомендуется прибегнуть к компьютерной томографии/эндоскопии. Этот метод позволит осмотреть все участки носоглотки.
Лечение без операции в домашних условиях
Родителям, прежде чем соглашаться на оперативное вмешательство, стоит испробовать все существующие консервативные способы терапии. Хирургическое вмешательство не является срочным в этом вопросе. Как лечить аденоиды у ребенка дома? Помимо применения лекарственных и народных средств, следует использовать:
- Массаж шеи и лица.
- Дыхательную гимнастику.
- Промывание носа солевыми растворами или травяными сборами.
- Физиотерапия.
- Курортотерапия.
- Меню ребенка должно включать фрукты, овощи и кисло-молочные продукты.


Народными средствами
Уменьшить размеры небольших воспалений в носоглотке помогут народные средства. Терапия включает мягкие щадящие способы, которые могут помочь избавиться от прогресса вегетаций миндалин. Какие альтернативные средства можно применять, если у ребенка увеличены аденоиды:
- Пить специальные травяные сборы.
- Закапывать в нос масло туи, свекольный сок.
- Пить рыбий жир.
- Принимать мумие внутрь и закапывать в нос.
- Закапывать в нос сок чистотела, 10%-й спиртовой раствор прополиса.
- Промывать нос специальными травяными сборами (кора дуба, зверобой, плющ), морской солью.
Лекарственными препаратами
Успешно применяется консервативный и безоперационный метод лечения гипертрофии аденоидов лекарственными средствами. Он заключается в том, что заболевание лечится тщательным избавлением от слизи. После этого используется, например, «Протаргол». 2 %-й раствор подсушивает и немного сокращает ткань миндалин. Капли должны быть свежими, иначе эффекта не будет. Препарат «Назонекс» применяется при лечении все чаще, успешно доказывая свою эффективность.


Гомеопатией
Лечение болезни гомеопатией индивидуально: в ряде случаев приносит ошеломительные результаты, иногда бесполезно. Одним из эффективных гомеопатических препаратов является «Лимфомиозот». Если у ребенка разрослись аденоиды, используются гранулы «Иов-малыш». Они не дают миндалинам возможность увеличиваться больше. Однако, рекомендуется обратиться к самому гомеопату, чтобы он назначил препарат, который подойдет конкретно вашему ребенку.
Как удаляют аденоиды
Вырезание аденоидов практикуется в случае, если вся консервативная терапия не принесла эффекта, заболевание рецидивирует чаще четырех раз в год, наблюдаются осложнения (отит, синусит, частые ОРВИ; деформация лица – оно может выглядеть как при симптомах свинки; остановка дыхания во сне). Вырезать миндалины возможно с помощью лазеротерапии и стандартной хирургической операции.
С помощью операции
Операция по удалению аденоидов называется аденотомией. Проводится она уже более 100 лет под местным наркозом в стационаре, если нет противопоказаний (возраст до 2 лет, аномалии в строении носоглотки и других). При традиционной операции врач делает ее «вслепую», что не исключает возможность удалить аденоидную ткань не до конца. Эндоскопическое удаление аденоидов у детей, аспирационная аденотомия, операция с применением шейверных технологий считаются более современными и эффективными методами. Удаление аденоидов у детей под общим наркозом проводится редко.
Удаление аденоидов у детей лазером
Другим альтернативным способом удаления вегетаций является лазерный метод. Большинство ЛОР-специалистов считают этот тип лечения эффективным и безопасным, но последствия воздействия лазера малоизученные, специальных исследований того, как лазер влияет на организм не проводилось. Лазеротерапия уменьшает воспаление, увеличивает иммунитет, убирает лимфоидный отек.
Профилактика
Профилактика аденоидов у детей предполагает отсутствие контакта с инфекцией. Для восстановления не окрепшего после простуды или гриппа организма требуется не менее двух недель. Систематическое попадание инфекции в организм недолеченного ребенка ведет к развитию гипертрофии миндалин. Возникновение, вследствие этого, аденоидита – закономерный итог таких действий.
Видео доктора Комаровского об аденоидах
Что же делать, если у ребенка увеличились аденоиды? На этот вопрос ответит любимый педиатр России и стран СНГ – доктор Комаровский. После просмотра видеоролика вы поймете чем опасно это неприятное заболевание, какие современные методы терапии существуют. Детский терапевт традиционно ответит на вопросы обеспокоенных мам и пап, расскажет о действенных способах профилактики.
 Аденоиды — Школа доктора Комаровского
Аденоиды — Школа доктора Комаровского
Отзывы о лечении
Мария, 28 лет У моего годовалого ребенка часто бывал насморк из-за старшей дочери, которая приносила инфекции из садика. Сопли сопровождались также мокрым кашлем. В 4 года нам поставили третью степень гипертрофии миндалин и пришлось удалять их лазером без наркоза.
Татьяна, 35 лет Моему сыну ошибочно поставили диагноз аденоидит. Причина, как оказалось потом, была в другом. Виной частых насморков был аллергический ринит. Смотрела фото детей с деформациями лицевых суставов, у нас такого не было. Забила тревогу, так как этот врач предложил сразу операцию. Обязательно нужно ходить к разным докторам и слушать разные мнения.
Елена, 25 лет Моей дочери ЛОР назначила операцию. Сказала, что больше ничего не поможет. Спасибо знакомой, посоветовала попробовать криолечение (распыление азота на ткани). Через несколько дней после процедуры ребенок перестал храпеть. На осмотре врач диагностировал уменьшение размеров. Так что этот метод помогу вылечить недуг, операция пока не требуется.
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!Рассказать друзьям:Статья обновлена: 22.05.2019
sovets.net



 м.н. Елены БЕЛЬСКОЙ, когда гипотония представляет угрозу здоровью.
м.н. Елены БЕЛЬСКОЙ, когда гипотония представляет угрозу здоровью. Особенно тех, кто страдает сахарным диабетом или болезнью Паркинсона.
Особенно тех, кто страдает сахарным диабетом или болезнью Паркинсона. Ведь гипотония бывает, например, при поражении надпочечников, но в таком случае она, как правило, дает о себе знать. Физиологическую же гипотонию человек даже не ощущает до тех пор, пока не измерит давление и не услышит от врача: «Да, у вас гипотония».
Ведь гипотония бывает, например, при поражении надпочечников, но в таком случае она, как правило, дает о себе знать. Физиологическую же гипотонию человек даже не ощущает до тех пор, пока не измерит давление и не услышит от врача: «Да, у вас гипотония». Третьим фактором можно считать низкую физическую активность.
Третьим фактором можно считать низкую физическую активность.



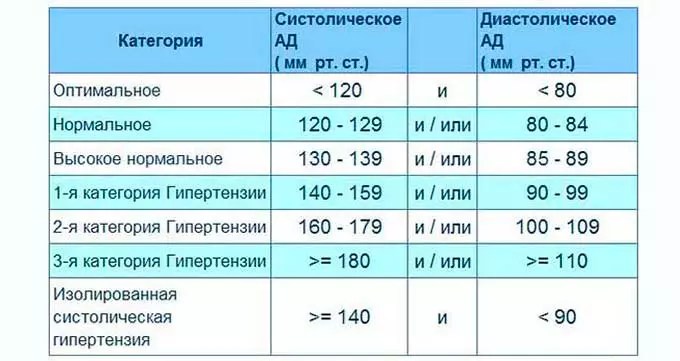 За норму принято давление, измеряемое в плечевой артерии (просто там удобнее измерять тонометром). Общепринятой нормой является давление 120/80 мм рт.ст.
За норму принято давление, измеряемое в плечевой артерии (просто там удобнее измерять тонометром). Общепринятой нормой является давление 120/80 мм рт.ст.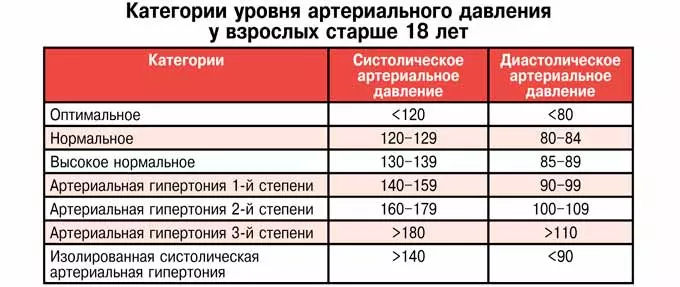 Иногда давление может понижаться у совершенно здорового человека с обычной нормой 120/80, просто по причине , например, жаркого климата или вследствие действия каких-либо препаратов.
Иногда давление может понижаться у совершенно здорового человека с обычной нормой 120/80, просто по причине , например, жаркого климата или вследствие действия каких-либо препаратов. При правильной терапии основного заболевания, как правило, нормализуются и показатели давления. Те же, кто переносит пониженное давление хорошо, тоже не стоит относиться к этому легкомысленно т.к. при пониженном давлении уменьшается приток крови к жизненно важным органам, например к сердцу и головному мозгу, что и вызывает дурноту и потерю сознания даже у того, кто переносит гипотонию хорошо.
При правильной терапии основного заболевания, как правило, нормализуются и показатели давления. Те же, кто переносит пониженное давление хорошо, тоже не стоит относиться к этому легкомысленно т.к. при пониженном давлении уменьшается приток крови к жизненно важным органам, например к сердцу и головному мозгу, что и вызывает дурноту и потерю сознания даже у того, кто переносит гипотонию хорошо. Что же для этого понадобится?
Что же для этого понадобится? И то и другое лишь усугубляет проявления артериальной гипотензии: снижение объема мышечной деятельности приводит к ухудшению функционального состояния сердца, сократительного аппарата мышц и их тонуса, уменьшению вентиляции легких, нарушению минерального и белкового обмена, влияющих на состояние центральной нервной системы.
И то и другое лишь усугубляет проявления артериальной гипотензии: снижение объема мышечной деятельности приводит к ухудшению функционального состояния сердца, сократительного аппарата мышц и их тонуса, уменьшению вентиляции легких, нарушению минерального и белкового обмена, влияющих на состояние центральной нервной системы.
 Острая артериальная гипотония может развиться также при большой потере крови, при массивных травмах, отравлениях, тепловых ударах, шоках различного происхождения.
Острая артериальная гипотония может развиться также при большой потере крови, при массивных травмах, отравлениях, тепловых ударах, шоках различного происхождения.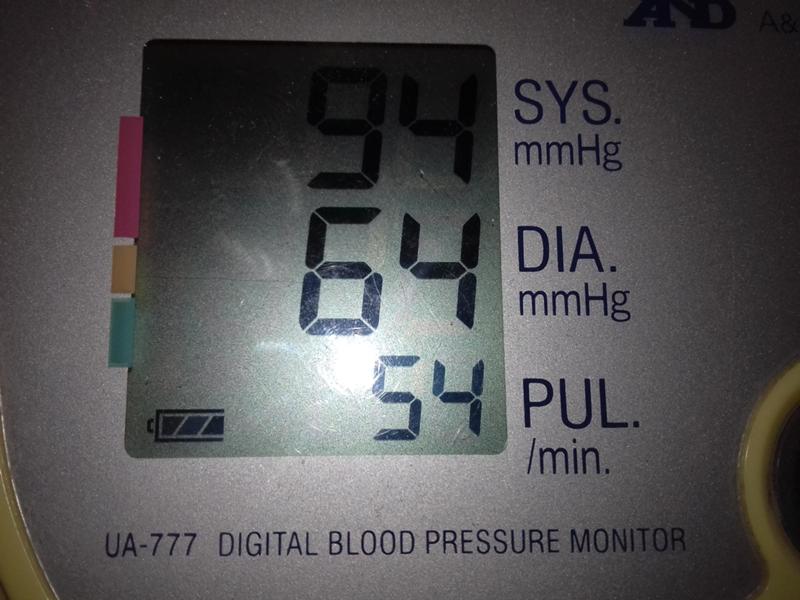 Во время сердечного приступа принимать нитраты только сидя: резкое снижение артериального давления в стоячем положении может привести к статическому коллапсу (потере сознания из-за недостаточного поступления крови к голове).
Во время сердечного приступа принимать нитраты только сидя: резкое снижение артериального давления в стоячем положении может привести к статическому коллапсу (потере сознания из-за недостаточного поступления крови к голове). Такую гипотонию специалисты называют гипотонией высокой тренированности.
Такую гипотонию специалисты называют гипотонией высокой тренированности.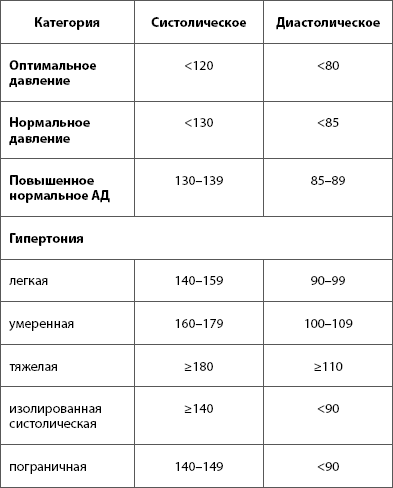
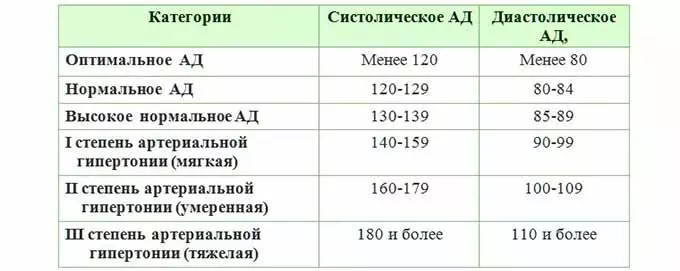

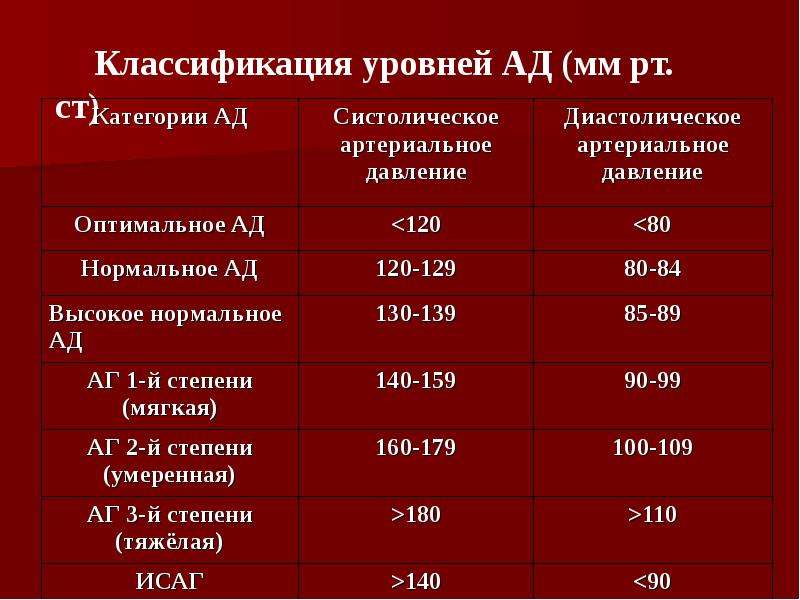


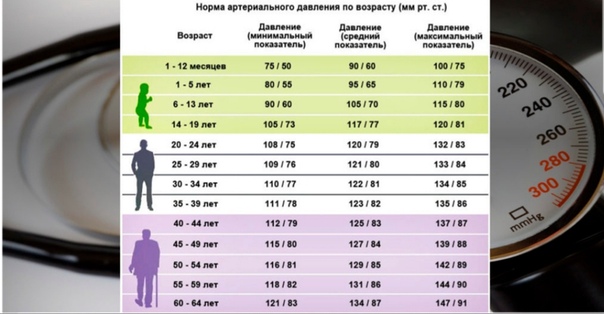 Организм находится в непривычно теплых условиях. В результате кровеносные сосуды расширяются, а АД снижается.
Организм находится в непривычно теплых условиях. В результате кровеносные сосуды расширяются, а АД снижается.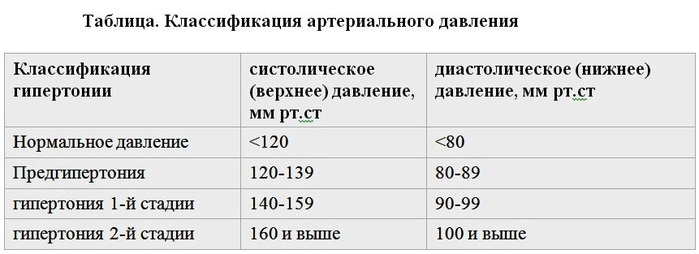
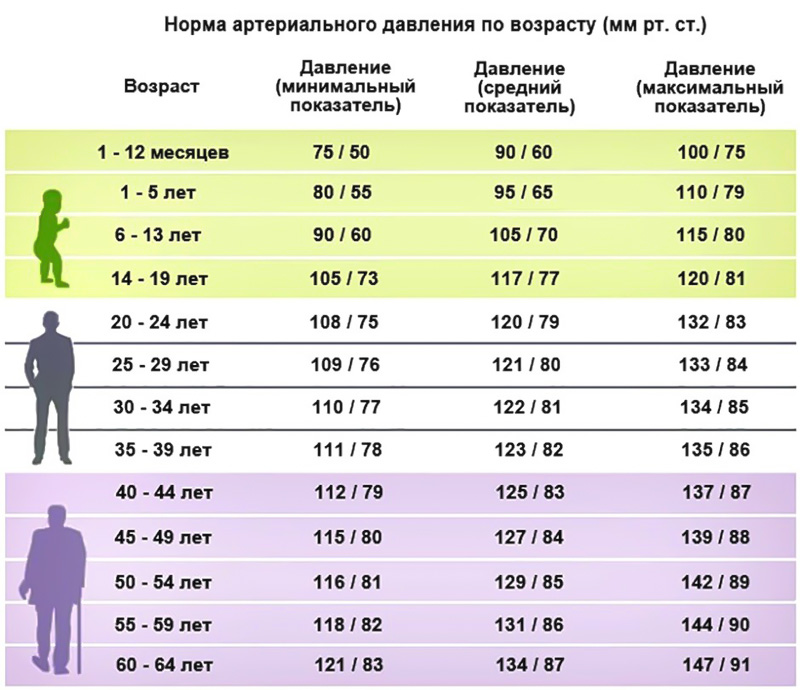


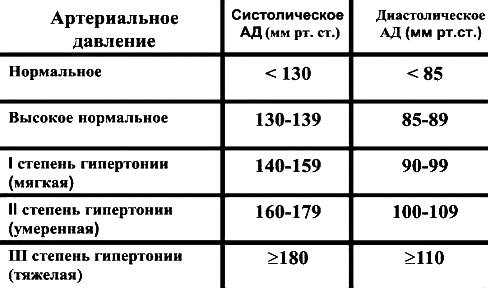 д. Также эта форма гипотонии может развиваться из-за приема некоторых препаратов, особенно если учесть, что детский организм наиболее чувствителен к лекарствам.
д. Также эта форма гипотонии может развиваться из-за приема некоторых препаратов, особенно если учесть, что детский организм наиболее чувствителен к лекарствам.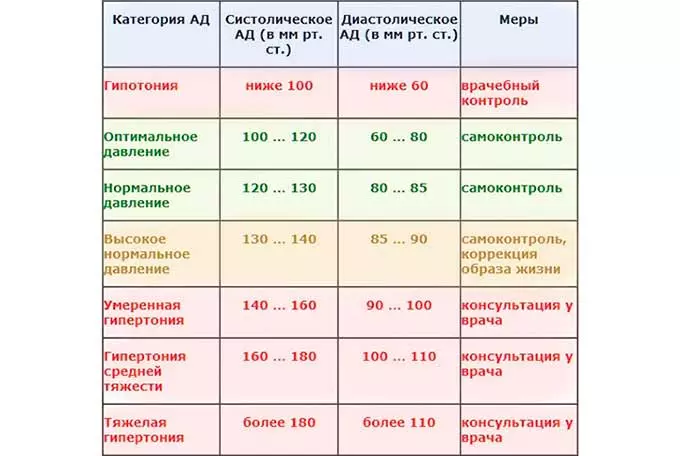 Объясняется это тем, что ребенок много спит, редко плачет, находится в постоянном спокойствии.
Объясняется это тем, что ребенок много спит, редко плачет, находится в постоянном спокойствии.

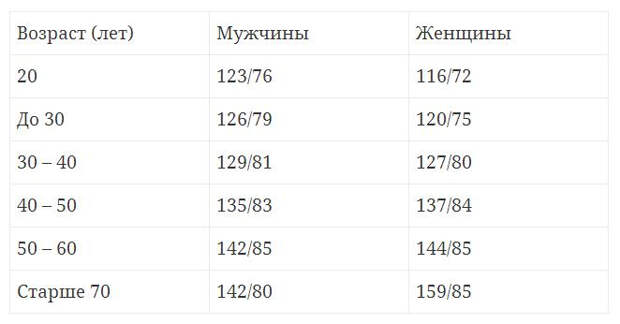
 Однако, когда низкое кровяное давление сопровождается любым из перечисленных выше опасных симптомов, пора обратиться за медицинской помощью.
Однако, когда низкое кровяное давление сопровождается любым из перечисленных выше опасных симптомов, пора обратиться за медицинской помощью. Исследования показали связь между низким артериальным давлением и синдромом хронической усталости, состоянием, характеризующимся сильной усталостью, болью и нарушениями сна, которые часто усугубляются физической нагрузкой.
Исследования показали связь между низким артериальным давлением и синдромом хронической усталости, состоянием, характеризующимся сильной усталостью, болью и нарушениями сна, которые часто усугубляются физической нагрузкой.
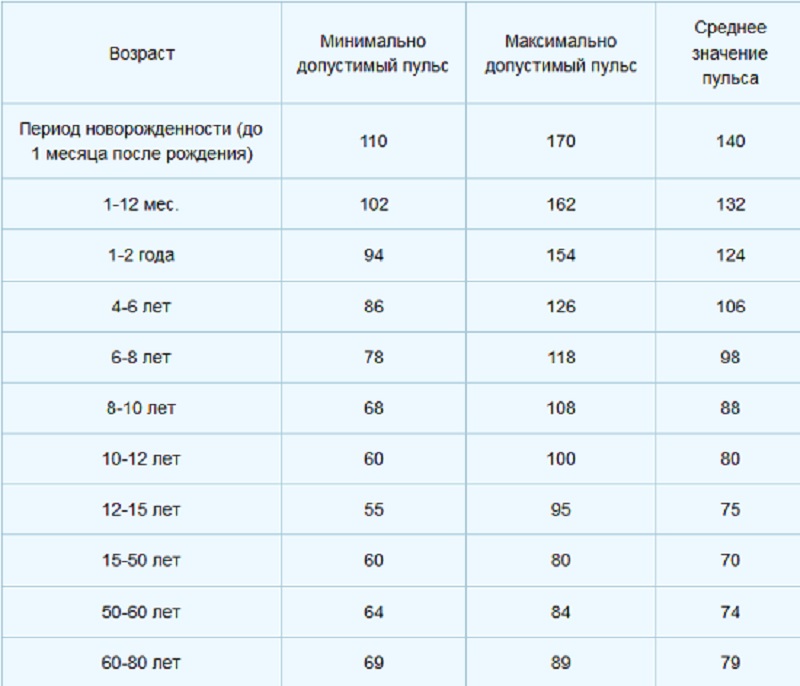
 ”
” Однако аномально низкое кровяное давление может вызвать такие проблемы, как головокружение и обмороки, и может быть признаком наличия других серьезных заболеваний, таких как сердечные заболевания.
Однако аномально низкое кровяное давление может вызвать такие проблемы, как головокружение и обмороки, и может быть признаком наличия других серьезных заболеваний, таких как сердечные заболевания.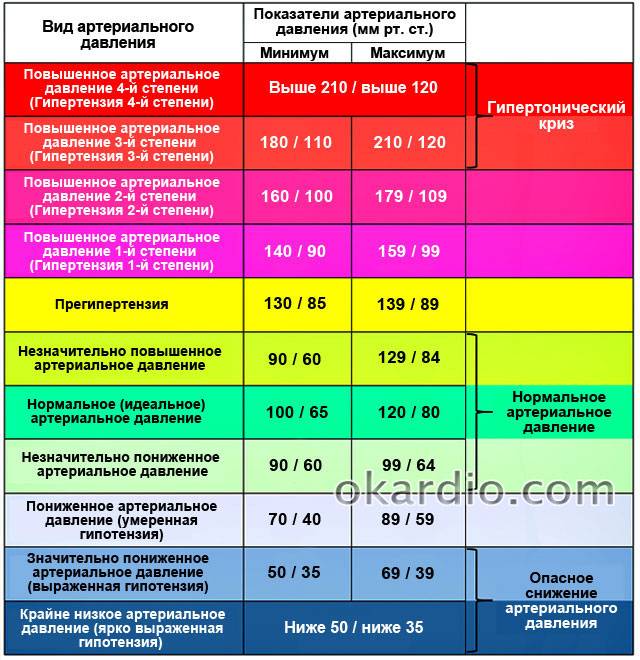
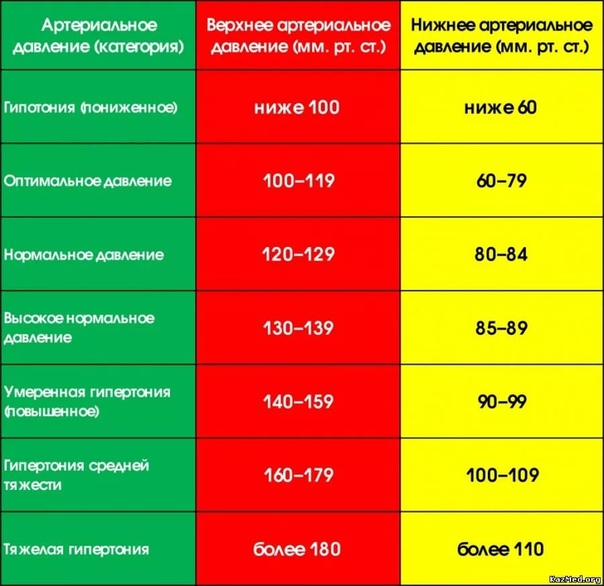 Если не лечить, мозг и другие жизненно важные органы не получают необходимый им кислород и питательные вещества. В крайних случаях это может вызвать шок, опасное для жизни состояние.
Если не лечить, мозг и другие жизненно важные органы не получают необходимый им кислород и питательные вещества. В крайних случаях это может вызвать шок, опасное для жизни состояние.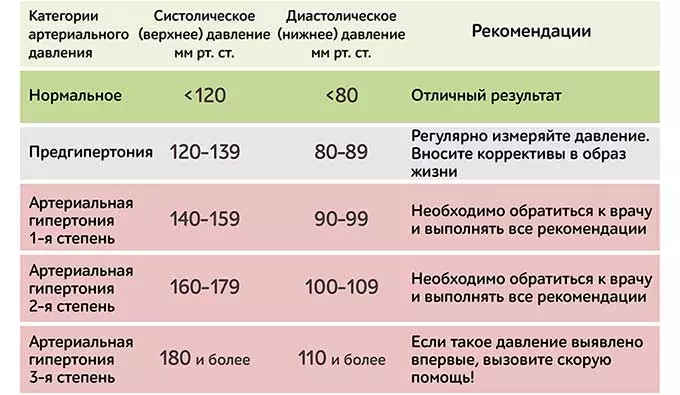


 Если у вас низкое кровяное давление, ваш терапевт сначала рассмотрит повседневные причины, которые могли повлиять на него, прежде чем рассматривать возможные основные причины.
Если у вас низкое кровяное давление, ваш терапевт сначала рассмотрит повседневные причины, которые могли повлиять на него, прежде чем рассматривать возможные основные причины.

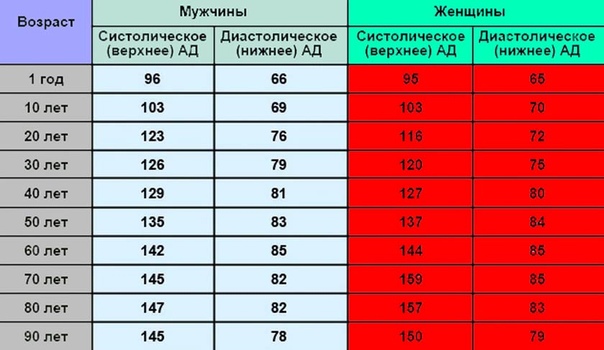 В частности, вегетативные расстройства, как правило, вызывают ортостатическую гипотензию.
В частности, вегетативные расстройства, как правило, вызывают ортостатическую гипотензию. Это вызывает значительное падение артериального давления (тяжелая гипотензия).
Это вызывает значительное падение артериального давления (тяжелая гипотензия). Если они не сжимаются (уменьшаются), ваше кровяное давление может упасть, особенно когда вы встаете.
Если они не сжимаются (уменьшаются), ваше кровяное давление может упасть, особенно когда вы встаете. Или ниже, но такое низкое значение не обязательно является поводом для беспокойства.
Или ниже, но такое низкое значение не обязательно является поводом для беспокойства.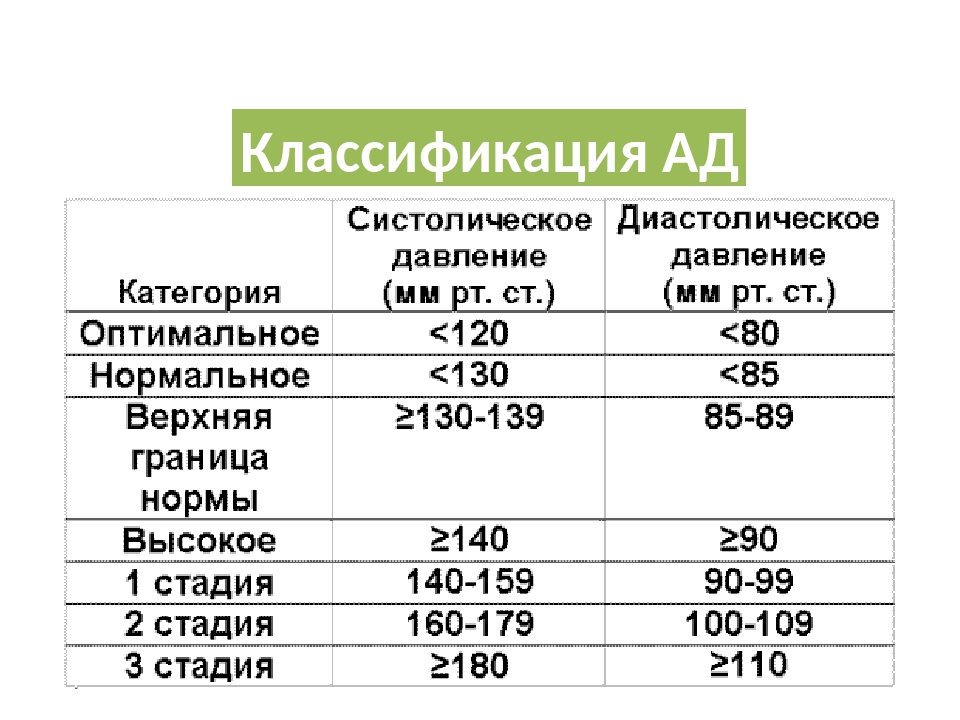 Ст. Или ниже. Для справки: нормальный диапазон артериального давления составляет от 100/60 мм рт. Ст. До 120/80 мм рт. Ст.
Ст. Или ниже. Для справки: нормальный диапазон артериального давления составляет от 100/60 мм рт. Ст. До 120/80 мм рт. Ст. Хотя низкое кровяное давление само по себе обычно не является смертельным, в некоторых серьезных медицинских ситуациях оно считается неотложной ситуацией, и вам следует обратиться в больницу.
Хотя низкое кровяное давление само по себе обычно не является смертельным, в некоторых серьезных медицинских ситуациях оно считается неотложной ситуацией, и вам следует обратиться в больницу. Недостаток выработки кортизола может вызвать аддисонический криз, который характеризуется пониженным кровяным давлением и может быть фатальным без надлежащего лечения.
Недостаток выработки кортизола может вызвать аддисонический криз, который характеризуется пониженным кровяным давлением и может быть фатальным без надлежащего лечения.
 Чтобы связаться с вашим терапевтом:
Чтобы связаться с вашим терапевтом:

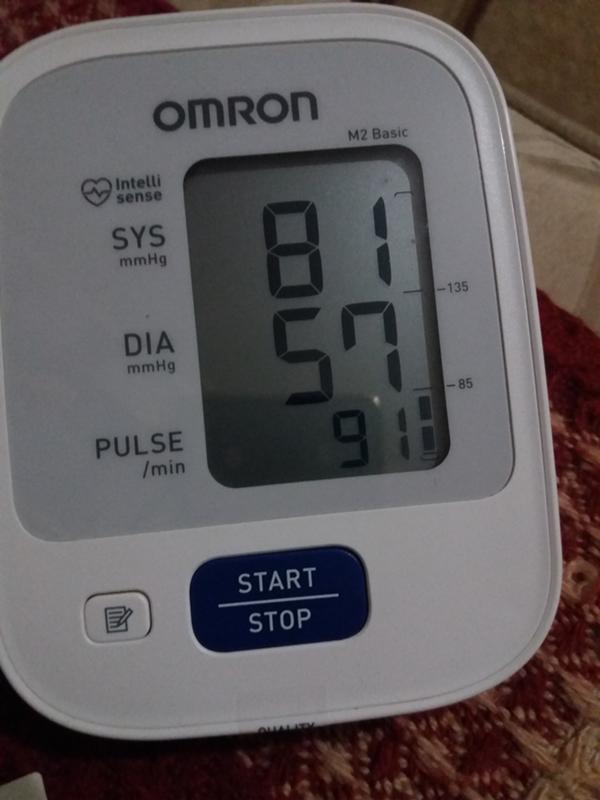 Ст. Может еще больше снизить риски, связанные с высоким артериальным давлением, включая сердечный приступ, инсульт, сердечную недостаточность и смерть.
Ст. Может еще больше снизить риски, связанные с высоким артериальным давлением, включая сердечный приступ, инсульт, сердечную недостаточность и смерть. в журнале Американского кардиологического колледжа , исследователи проанализировали медицинские записи более 11000 взрослых, собранные за три десятилетия в рамках оценки риска атеросклероза. в сообществах (ARIC) Исследование.Они обнаружили, что люди с низким диастолическим артериальным давлением (от 60 до 69 мм рт. Ст.) В два раза чаще имели незаметные признаки повреждения сердца по сравнению с людьми, у которых диастолическое артериальное давление составляло от 80 до 89 мм рт. Низкие диастолические значения также были связаны с более высоким риском сердечных заболеваний и смерти от любой причины в течение 21 года.
в журнале Американского кардиологического колледжа , исследователи проанализировали медицинские записи более 11000 взрослых, собранные за три десятилетия в рамках оценки риска атеросклероза. в сообществах (ARIC) Исследование.Они обнаружили, что люди с низким диастолическим артериальным давлением (от 60 до 69 мм рт. Ст.) В два раза чаще имели незаметные признаки повреждения сердца по сравнению с людьми, у которых диастолическое артериальное давление составляло от 80 до 89 мм рт. Низкие диастолические значения также были связаны с более высоким риском сердечных заболеваний и смерти от любой причины в течение 21 года. Ст. Или выше с большей вероятностью испытывали сердечные приступы или инсульты. госпитализирован с сердечной недостаточностью или умер в течение пяти лет. Но то же самое относилось к сердечным приступам, сердечной недостаточности и смерти у людей с низким кровяным давлением (систолическое давление ниже 120 мм рт. Ст. И диастолическое давление ниже 70 мм рт. Ст.).
Ст. Или выше с большей вероятностью испытывали сердечные приступы или инсульты. госпитализирован с сердечной недостаточностью или умер в течение пяти лет. Но то же самое относилось к сердечным приступам, сердечной недостаточности и смерти у людей с низким кровяным давлением (систолическое давление ниже 120 мм рт. Ст. И диастолическое давление ниже 70 мм рт. Ст.).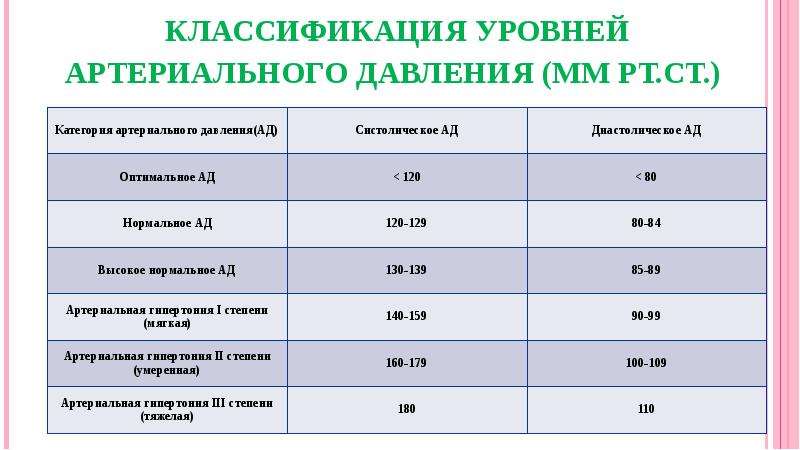 Ст. И диастолическим давлением от 70 до 80. мм рт. Диастолическое давление менее 70 мм рт. Ст. Также было связано с повышенным риском сердечного приступа и госпитализации по поводу сердечной недостаточности.
Ст. И диастолическим давлением от 70 до 80. мм рт. Диастолическое давление менее 70 мм рт. Ст. Также было связано с повышенным риском сердечного приступа и госпитализации по поводу сердечной недостаточности.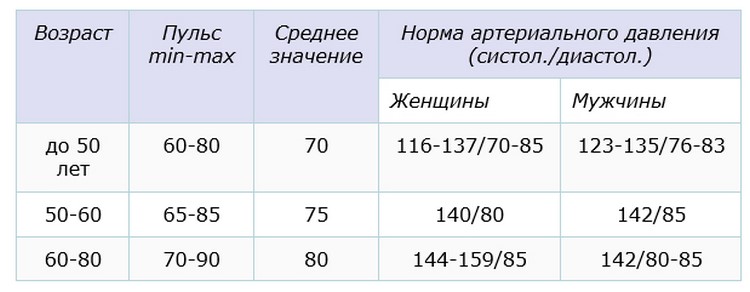 ст., что может произойти, когда вы пытаетесь достичь низкого систолического числа. «Для целевого значения систолического артериального давления мне нравится значение около 130», — говорит доктор Конлин. Понижение этого значения увеличивает риск побочных эффектов и других нежелательных явлений.
ст., что может произойти, когда вы пытаетесь достичь низкого систолического числа. «Для целевого значения систолического артериального давления мне нравится значение около 130», — говорит доктор Конлин. Понижение этого значения увеличивает риск побочных эффектов и других нежелательных явлений.


 Гипотония имеет множество причин. В их числе:
Гипотония имеет множество причин. В их числе: 08.2019.
08.2019.