Гипоксия плода — причины, признаки, симптомы, лечение
Гипоксия плода – патологический процесс, который характеризуется недостаточным поступлением к плоду кислорода. Проявиться такой недуг может как внезапно, так и постепенно (с выражением симптомов). Такое расстройство не является независимым, а возникает по причине аномальных процессов, проходящих в женском организме. Время формирования, протекания и интенсивности проявления симптомов напрямую влияют на развитие и общее состояние здоровья ребёнка. Если не провести терапию патологии, то последствия могут быть плачевными.
Такое заболевание может обнаружиться на любом сроке беременности. Чем раньше даст о себе знать внутриутробная гипоксия плода, тем более серьёзно она повлияет на развитие ребёнка (как умственное, так и физическое). Также она может нанести ущерб центральной нервной системе, но это в случае несвоевременного или неправильного лечения.
Медицинская статистика показывает, что в 10% из всех беременностей наблюдается кислородная недостаточность. Терапия такого недуга в первую очередь направлена на приведение в норму потока крови к матке и плаценте, но при острой гипоксии плода рекомендуется вызывать роды искусственным способом, а не применять какие-либо способы лечения.
Многие женщины, когда узнают о такой проблеме, приходят в ужас, потому что ошибочно думают, что это непременно приведёт к смерти их ребёнка. Тем не менее есть способ, как определить гипоксию плода самостоятельно. Это можно сделать, начиная со второго триместра беременности (момент проявления первых признаков движения малыша). В нормальном состоянии интенсивность движений не должна быть менее десяти проявлений в сутки, при этом считается не одно отдельное движение, а повторение их на протяжении нескольких минут.
Чтобы избежать каких-либо осложнений, необходимо начать лечение болезни не позднее седьмых суток кислородной недостаточности ребёнка.
Этиология
Причины внутриутробной гипоксии плода – патологии, которые протекают в материнском организме, а также воздействие внешних неблагоприятных факторов. Риск возникновения этого расстройства может возникнуть из-за таких заболеваний женщины, как:

Причины гипоксии плода
Если по каким-либо причинам срок беременности превышает девять месяцев, то это может также стать поводом к появлению гипоксии плода.
Вторую группу причин составляют процессы, проходящие непосредственно в утробе матери:
- нарушение потока крови в плаценте;
- обматывание пуповины вокруг шеи ребёнка;
- перегораживание плацентой родового прохода из матки;
- внутриутробное заражение ребёнка;
- беременность двумя, тремя и более плодами;
- увеличение объёма околоплодной жидкости;
- усложнение прохода малыша по родовому каналу, чаще всего возникает по причине больших объёмов или неправильной позы малыша;
- продолжительное передавливание головы, шеи ребёнка при родах;
- повреждение целостности матки.
Кроме того, причинами гипоксии плода могут служить внешние факторы:
- злоупотребление женщиной в период беременности спиртными напитками, никотином или наркотиками;
- отравление химическими веществами;
- приём большого количества лекарственных препаратов;
- плохая экология и высокая загрязнённость воздуха в том месте, где проживает будущая мать.
Разновидности
По стремительности протекания гипоксия может быть:
- кратковременной, т. е. возникает неожиданно и быстро;
- средней тяжести – выражается непосредственно во время родов;
- острой – признаки болезни наблюдаются за несколько дней до предстоящих родов;
- нередко развивается хроническая гипоксия плода – появляется она при сильном токсикозе, внутриутробных инфекциях плода, несовместимости групп крови или резус-факторов матери и ребёнка. В таком случае плод обычно подстраивается и привыкает к недостатку кислорода, но это влечёт за собой множество необратимых последствий.
По времени возникновения такое расстройство делится:
- образовавшееся на первых месяцах беременности;
- во второй половине из отведённого срока;
- во время родов;
- после родов возникает очень редко, чаще всего является признаком пневмонии врождённого характера.
Симптомы
Определить первые признаки заболевания довольно затруднительно, так как оно может проявиться неожиданно, но в то же время сделать это очень важно именно на ранних этапах, потому что это позволит быстро начать лечение и избежать последствий.
Основным симптомом гипоксии плода является замедленное сердцебиение, но это невозможно заметить в домашних условиях. Первым признаком для консультирования у врача становится изменение интенсивности толчков плода. Каждая женщина ощущает шевеление, но если ребёнок даёт о себе знать менее трёх раз в день, следует немедленно обращаться к специалистам, потому как это свидетельствует о хронической внутриутробной гипоксии плода. Острая форма, возникающая внезапно, характеризуется совершенно противоположными признаками — ребёнок чересчур активен, сильно толкается.
Признаки гипоксии плода в первые три месяца беременности очень сложно определить, поэтому для женщины и плода будет лучше проходить обследования у врача еженедельно.
Осложнения
При игнорировании всех симптомов или позднем обращением в клинику, гипоксия несёт ряд последствий для развития плода и здоровья будущего ребёнка. Осложнениями хронической гипоксии плода могут стать:
- задержка в развитии плода;
- внутренние кровоизлияния;
- внутриклеточные отёки;
- нарушения развития и формирования внутренних органов, костей и головного мозга плода.
Для новорождённого ребёнка последствия не менее тяжкие:
- ДЦП;
- психические отклонения;
- задержка в умственном развитии;
- болезни неврологического характера;
- неспособность самостоятельно выполнять функции, характерные для первых дней после рождения;
- изменения в строении и структуре некоторых внутренних органов;
- кровоизлияния.
Кроме того, и острая, и хроническая гипоксия плода может привести к смерти плода в утробе или летальному исходу ребёнка на протяжении первой недели жизни.
Для женщины последствия такого расстройства относятся скорее к психическим, чем к физическим, кроме тех случаев, когда причинами гипоксии плода стали заболевания, которые уже протекали до беременности. Осложнениями могут быть:
- затяжные депрессии, связанные со смертью ребёнка;
- отказ от последующих беременностей;
- послеродовые психические травмы.
Диагностика
Диагностировать гипоксию плода начиная с пятого месяца беременности не составит труда. Намного сложнее это сделать на первых трёх месяцах, но чем раньше будет поставлен диагноз, тем больше шансов избежать последствий заболевания.
Диагностика этого недуга состоит из:
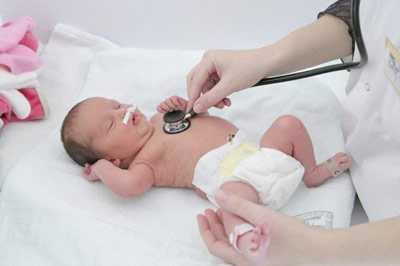
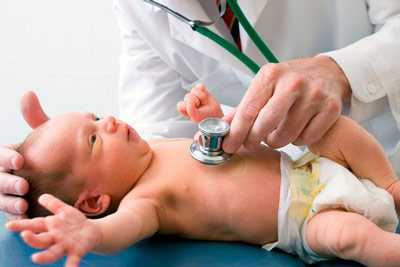
- наблюдения за интенсивностью движений плода;
- прослушивания через стетоскоп частоты сердцебиения;
- КТГ;
- УЗИ;
- допплерометрии, которая позволяет отследить скорость потока крови в пуповине и плаценте;
- при помощи специальных гинекологических диагностических методик проводится оценка прозрачности, цвета и количества околоплодных вод.
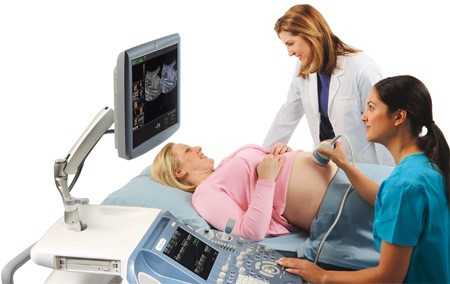
Допплерометрия плода
Лечение
При первых же проявлениях симптомов гипоксии плода беременную женщину незамедлительно госпитализируют. Первое, на что направлено лечение, это стабилизация подачи кислорода к плоду и понижение тонуса матки. Для этого пациентке назначают строгий постельный режим и приём лекарственных препаратов, которые улучшат проходимость кислорода и метаболизм.
Когда наблюдаются первые улучшения состояния плода, женщина может выполнять гимнастику, различные дыхательные упражнения, посещать аквагимнастику. Если никакие меры для нормализации подачи кислорода к плоду не дали должного эффекта или симптомы гипоксии плода сохраняются более двадцати восьми недель беременности, лучше всего немедленно провести кесарево сечение. В случае острой гипоксии для новорождённого ребёнка необходима помощь реаниматолога.
Своевременное лечение и нормализация протекания беременности могут позволить избежать опасных последствий для ребёнка.
Профилактика
Профилактику гипоксии плода должна выполнять женщина, которая решила стать матерью, а именно:
- планировать беременность и тщательно к ней подготавливаться, путём обследования у врачей, лечения хронических, инфекционных или гинекологических заболеваний;
- вовремя становиться на учёт к акушеру-гинекологу;
- регулярно наблюдаться в женской консультации;
- вести здоровый образ жизни, отказаться от алкоголя, никотина и наркотиков;
- рационализировать питание, путём употребления большого количества витаминов и кальция;
- отдыхать достаточное количество времени;
- избегать сильных физических нагрузок, только дыхательная гимнастика;
- своевременное лечение болезней, которые сопутствуют беременности;
- правильно выбрать способ рождения ребёнка. При кесаревом сечении меньше шансов на возникновение гипоксии плода, чем при естественных родах.
simptomer.ru
Внутриутробная гипоксия плода: 5 советов от неонатолога
Хотя это состояние хорошо изучено, а методы терапии давно разработаны, гипоксия плода остаётся причиной многих заболеваний у новорождённого малыша. Родители должны понимать, что это за процесс, и какие действия стоит предпринять, чтобы оградить кроху от неприятностей.
Почему возникает гипоксия?
Находясь в утробе матери, ребёнок не способен дышать самостоятельно. Органы и системы малыша только развиваются, происходит становление их функций. Лёгкие крохи незрелые, а дыхательные пути заполнены жидкостью. Необходимый кислород плод получает через плаценту. Именно этот орган обеспечивает поступление бесценного газа в организм крохи. Если кислорода попадает недостаточно, то говорят о гипоксии плода.
Хотя необходимый газ и питательные вещества переносятся от матери к плоду через систему кровообращения, их крови не перемешиваются. Плацента ограждает малыша от попадания в организм вредных веществ. Но, к сожалению, лекарственные препараты, алкоголь, наркотические вещества и вирусы легко преодолевают препятствие.
Внутриутробная гипоксия плода не выделяется в отдельное заболевание, а указывает на состояние дефицита кислорода у малыша. Эта проблема может быть вызвана изменениями в плаценте, организме матери или ребёнка, повлёкшими за собой неблагоприятные последствия.
Причины развития внутриутробной гипоксии плода:
- Заболевания матери. В некоторых ситуациях организм женщины не позволяет дать малышу необходимый кислород. При анемиях, болезнях сердца и сосудов, патологии почек и дыхательной системы повышается риск развития кислородного голодания эмбриона. Неблагоприятно сказываются на здоровье крохи токсикоз у беременной, сахарный диабет, вредные привычки матери.
- Нарушения в системе плацента-плод. Патологии плаценты и пуповины, нарушение кровообращения при угрозе прерывания беременности или перенашивании, аномалии родовой деятельности – неминуемо сказываются на здоровье ребёнка.
- Причины, связанные с плодом. При инфицировании малыша, произошедшем внутриутробно, риск развития гипоксических состояний увеличивается. К неблагоприятным факторам также относятся врождённые аномалии, гемолитическая болезнь плода, многократное, тугое обвитие пуповиной шеи ребёнка, многоплодная беременность. Также нередко приводят к кислородному голоданию плода осложнения, возникшие в родах.
Проявления и выраженность симптомов гипоксии во многом зависят от течения и времени возникновения патологического состояния. Поэтому врачи-клиницисты разделяют 2 формы гипоксии:
- Острая гипоксия плода. Данное нарушение развивается быстро, обычно во время родовой деятельности, при прохождении малыша по родовым путям. Например, при стремительных или затяжных родах, при выпадении петель пуповины или задержке головки в родовом канале женщины, происходит острое нарушение поступления крови через пупочную артерию. Малыш не получает газа и испытывает резкое кислородное голодание. Во время беременности острая гипоксия нередко возникает на фоне отслойки плаценты и может привести к преждевременным родам или потребовать экстренной операции – кесарева сечения.
- Хроническая гипоксия плода. Кислородное голодание может развиваться постепенно, малыш в течение длительного времени недополучает необходимого газа. Причиной хронической внутриутробной гипоксии чаще всего являются патологии беременности, отсутствие надлежащего лечения, хронические болезни матери. Нередко это состояние развивается у женщин, игнорирующих посещение женской консультации.
При ультразвуковом исследовании беременной врач может заметить, что плод отстаёт от своих «сверстников» по физическим параметрам, выглядит младше гестационного возраста. Если гипоксия развилась во второй половине беременности, то масса этих ребят не соответствует росту, возникает гипотрофия. Новорождённые более склонны к развитию болезней, вегетативных нарушений.
Очень чувствительна к дефициту кислорода нервная ткань, именно она первой страдает при гипоксии. Уже в сроке 6 – 11 недель кислородное голодание нервных клеток ребёнка ведёт к задержке развития головного мозга. Следующими органами, страдающими от гипоксии, становятся почки, сердце, кишечник будущего ребёнка.
Симптомы гипоксии плода
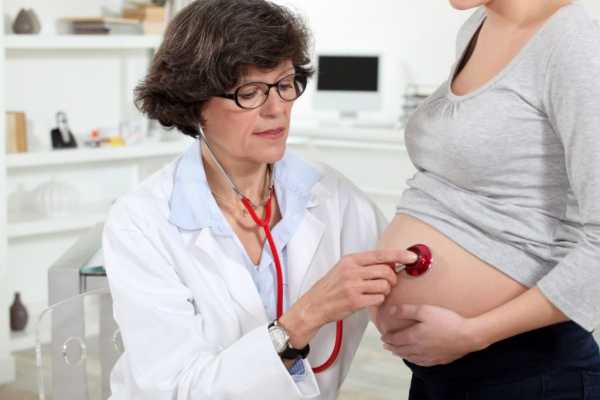
Первым признаком гипоксии считается изменение двигательной активности плода. Малышу становится мало кислорода, в ответ на низкую концентрацию газа происходит возбуждение двигательных центров в головном мозге, ребёнок активно шевелится.
Женщину должно насторожить учащение движений малыша, которое не проходит даже в состоянии покоя, при отсутствии нагрузок. При обследовании врач обнаруживает повышение сердечных сокращений у плода более 160 ударов в минуту.
Хотя будущий ребёнок совершает первые движения уже на 7 – 8 неделе беременности, женщина замечает шевеления в 16 – 18 недель акушерского срока. Начиная с 24-ой недели гестации, малыши активно «общаются с матерями», совершая около 10 толчков в час.
Если болезнь не была выявлена на ранних стадиях, состояние ребёнка ухудшается. Возникает серьёзная нехватка кислорода, которая приводит к снижению активности малыша. Силы крохи истощаются, а шевеления сокращаются. При обследовании врач замечает урежение сердечного ритма плода.
Женщина обязана обратиться к врачу, если заметила ослабление или отсутствие двигательной активности на протяжении 12 часов. Грозным признаком является резкое затихание ребёнка после длительных чрезмерных движений.
Диагностика гипоксии
Оценка состояния плода должна быть комплексной, включать в себя несколько методов, которые дополняют друг друга:
- Аускультация.

Исследование проводится при каждом посещении женщиной женской консультации, начиная с 18 – 20 недель беременности, когда становится возможным высушивание сердца плода. Для этого врач-акушер-гинеколог использует стетоскоп – прибор, представляющий собой трубочку с расширениями в виде воронки на обоих концах. Широкую часть устройства доктор прикладывает к животу матери в область наилучшего выслушивания сердца плода.
С помощью акушерского стетоскопа можно оценить частоту сердечных сокращений, ритм и звучность тонов. К выполнению манипуляции прибегают и во время родов для оценки реакции плода на сокращение матки – схватку.
Благодаря своей простоте и дешевизне метод широко используется и не имеет противопоказаний, но точность исследования уступает инструментальным. К тому же сердцебиение малыша нельзя прослушать во время схватки, а погрешность в подсчёте сокращений сердца достигает 10 – 15 ударов.
- Кардиотокография (КТГ).
Метод хорошо себя зарекомендовал в диагностике гипоксических состояний плода. Суть исследования заключается в регистрации электронной активности сердечных сокращений будущего ребёнка. Для этого на оголённый живот беременной женщине крепится специальный датчик, который регистрирует сердцебиение плода и сокращения матки. Данные, полученные при обследовании, фиксируются на листе бумаги в виде кривых.
Затем опытный специалист интерпретирует результаты кардиотокографии. Современные приборы имеют функцию автоматической расшифровки, которая помогает врачу поставить точный диагноз.
Оценки подлежат следующие параметры КТГ:
- базальный ритм – средняя частота сердечных сокращений, составляющая в норме 110 – 160 ударов в минуту;
- амплитуда – нарушение регулярности сокращения мышц сердца, колеблющаяся в норме от 5 до 30 уд/мин;
- децелерации – периоды уменьшения сердцебиений плода, повторные эпизоды которых могут указывать на серьёзное кислородное голодание у ребёнка;
- акселерации – эпизоды учащения сердечных ударов, которые возникают при сокращении матки или повышении двигательной активности плода, и не превышают 3 за четверть часа.
- Ультразвуковое исследование.
Метод является абсолютно безопасным и высокоинформативным, поэтому должен проводиться как скрининговое обследование всем женщинам. Обычно УЗИ проводится трижды: в 11 – 13 недель, 20 – 21 и 30 – 34 недели.
Кроме того, врач может назначить внеплановое исследование, если есть показания. Суть метода заключается в отражении посылаемых датчиком ультразвуковых волн от исследуемого органа. Эти сигналы фиксируются и воспроизводятся на монитор прибора.
С помощью УЗИ врач определяет состояние здоровья малыша, правильное развитие органов, двигательную активность крохи. Огромное значение имеет оценка состояния плаценты, её размер, расположение, толщина и степень созревания.
Для определения гипоксии плода ультразвуковое исследование дополняется допплерометрией, с помощью которой фиксируется движение крови в сосудах. Современные аппараты для ультразвукового исследования оснащены функцией допплерометрии.
Для каждого срока беременности подходит определённый метод диагностики гипоксии. В первом триместре наиболее информативно УЗИ, допплерометрия показательна в 18 – 26 недель беременности, а определение биопрофиля плода с 26-ой недели. Метод кардиотокографии наиболее информативен после достижения плода 30 недель гестации.
- Биопрофиль плода.
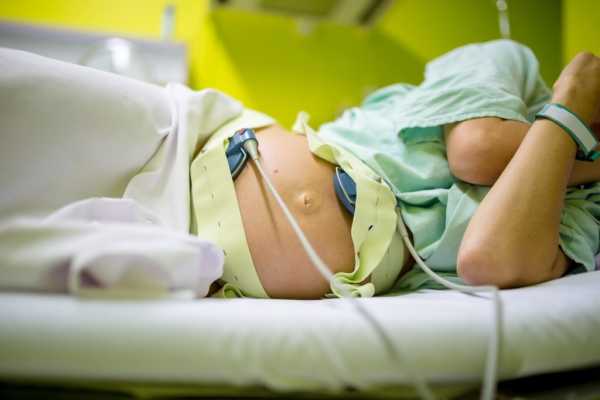
Оценка биофизического профиля плода позволяет комплексно оценить состояние здоровья крохи и выявить гипоксию. Для этого используются данные УЗИ и результаты нестрессового теста КТГ, оценки частоты акселераций.
В ходе исследования определяется 6 параметров:
- дыхательные движения плода;
- двигательная активность крохи;
- количество акселераций;
- объём околоплодных вод;
- мышечный тонус плода;
- зрелость плаценты.
Каждый показатель оценивают от 0 до 2 баллов, которые затем суммируются. Результат более 8 баллов считается нормальным, а менее 4 указывает на выраженную гипоксию.
Последствия внутриутробной гипоксии плода
Как отразится недостаток кислорода на здоровье и внеутробной жизни младенца зависит от степени выраженности гипоксии и срока беременности. Кислородное голодание в первой трети беременности приводит к возникновению аномалий развития. Возможна задержка роста и физического развития, поражение нервной системы и снижение способности к адаптации крохи после рождения.
Под действием недостатка кислорода изменяются обменные процессы у эмбриона. Усиливается кровообращение в головном мозге, путём уменьшения кровотока в лёгких, кишечнике, почках. Возникшая гипоксия кишечника приводит к расслаблению сфинктера и попаданию первородного кала в околоплодные воды. Грязные, мекониальные воды могут поступать в дыхательные пути ребёнка, приводя к дыхательной недостаточности, пневмонии.
Хотя плод довольно чувствителен к гипоксии, природа наградила будущего ребёнка адаптационными механизмами, которые помогают малышу справиться с кислородным голоданием. Содержащийся в красных клетках крови фетальный гемоглобин отличается от взрослого и более эффективно захватывает и удерживает кислород. А высокая частота сердечных сокращений способствует более эффективному распределению драгоценного газа.
Незначительная гипоксия не вызывает негативных последствий в дальнейшем развитии ребёнка. В то время, как тяжёлая кислородная недостаточность более опасна, приводит к глубокому поражению органов с развитием некроза в них. Поэтому последствия гипоксии варьируют от незначительных функциональных расстройств до глубоких соматических нарушений.
Возможные последствия острой гипоксии плода:
- роды раньше срока;
- поражение нервной системы ребёнка, ДЦП;
- антенатальная гибель плода;
- асфиксия, синдром дыхательных расстройств, пневмония;
- некроз кишечника.
Последствия хронической внутриутробной гипоксии плода:
- задержка развития, низкая масса и рост при рождении;
- анемия новорождённого;
- высокая восприимчивость к инфекциям;
- неспособность крохи удерживать нормальную температуру;
- неврологические расстройства.
Лечение гипоксии плода
При обнаружении недостатка кислорода, женщину госпитализируют в акушерско-гинекологический стационар, где проводят обследование и лечение. Важным звеном в лечении гипоксии является выявление причины, вызвавшей патологию.
В случае выявления хронической гипоксии назначаются:
- Постельный режим. Женщина, находящаяся в стационаре, должна строго соблюдать предписанный врачом режим. Это поможет улучшить кровообращение и снизить повышенный тонус матки.
- Кислородотерапия. Эффективно в лечении гипоксии вдыхание кислорода или кислородно-воздушной смеси в виде ингаляций.
- Препараты, снижающие сократительную способность матки. Для профилактики прерывания беременности и предупреждения преждевременных родов, женщине назначаются лекарства со спазмолитической активность: «Папаверин», «Но-шпа», «Гинипрал», «Бриканил».
- Препараты, влияющие на реологические свойства крови. Для улучшения доставки крови через плаценту путём расширения сосудов, а так же уменьшения её вязкости, врач может назначить «Реополиглюкин», «Курантил», «Трентал».
- Средства, для улучшения обменных процессов у плода. К этой группе веществ относится глюкоза, витамины С, Е, группы В, «Кальция глюконат», «Глутаминовая кислота».
- Борьба с метаболическим ацидозом. Под контролем кислотно-щелочного равновесия возможно проведение инфузии «Натрия гидрокарбоната» различной концентрации.
Объём и продолжительность лечения гипоксии плода определяются индивидуально в каждом конкретном случае врачом-гинекологом.
Выраженная гипоксия является показанием к проведению экстренного родоразрешения, не дожидаясь положенного срока родов. В этом случае проводится операция кесарево сечение. Ребёнку, перенёсшему острую гипоксию в родах, может потребоваться реанимационная помощь для восстановления жизненно важных функций.
Профилактика внутриутробной гипоксии плода

Полностью исключить риск развития гипоксии невозможно, но будущая мать должна знать какие мероприятия с большой вероятностью помогут сохранить здоровье ребёнка:
- Планирование беременности. К решению завести ребёнка семья должна подойти ответственно. Родителям стоит пройти прегравидарную подготовку, всесторонне обследоваться, пролечить хронические заболевания и инфекции. Это убережёт кроху от внутриутробного инфицирования и сохранит здоровье карапуза.
- Отказ от вредных привычек. Доказано, что дети от матерей, страдающих разными видами зависимости, подвержены хронической гипоксии на протяжении всей беременности. Малыши попадают в группу риска по развитию заболеваний у новорождённых, имеют отставание в развитии. Даже пассивное вдыхание табачного дыма приводит к спазму сосудов плаценты и развитию гипоксии у плода.
- Ежедневные прогулки. При нормальном протекании беременности женщина должна ежедневно получать умеренные физические нагрузки. Благоприятно сказываются на здоровье матери и ребёнка спокойные прогулки, которые лучше совершать в парке или на природе.
- Правильное питание. Беременной женщине стоит уделять внимание своему ежедневному рациону. Именно в этот период очень важно употребление здоровой пищи, богатой всеми необходимыми нутриентами.
- Врачебная помощь. Женщина обязана состоять на учёте по беременности и вовремя проходить обследования. Современные методы диагностики абсолютно безвредны для ребёнка и помогают выявить болезнь на ранних стадиях. Своевременная и адекватная терапия заболеваний беременной поможет избежать развития гипоксии. При первых признаках изменения состояния плода женщина должна обратиться за помощью к специалисту.
Заключение
Беременность – прекрасный и счастливый период в жизни будущей матери. Именно в это время женщина должна уделять повышенное внимание своему самочувствию и заботиться о здоровье малыша.
С каждым годом диагноз «внутриутробная гипоксия плода» слышат все больше женщин, поскольку причины патологического состояния разнообразны и включаю в себя как здоровье беременной, так и условия окружающей среды.
Будущая мать должна осознавать всю степень ответственности за здоровье малыша. Женщине стоит пересмотреть свой образ жизни, больше отдыхать и вовремя обращаться за специализированной помощью. Правильное ведение беременности и родов, адекватное лечение соматических заболеваний, значительно повышают шансы избежать гипоксии плода и её последствия.
kroha.info
Гипоксия плода — причины, симптомы, диагностика и лечение
Гипоксия плода – внутриутробный синдром, характеризующийся комплексом изменений со стороны плода, обусловленных недостаточным поступлением кислорода к его тканям и органам. Гипоксия плода характеризуется нарушениями со стороны жизненно-важных органов, в первую очередь, ЦНС. Диагностика гипоксии плода включает проведение кардиотокографии, допплерометрии маточно-плацентарного кровообращения, акушерского УЗИ, амниоскопии. Лечение гипоксии плода направлено на нормализацию маточно-плацентарного кровотока, улучшение реологии крови; иногда данное состояние требует досрочного родоразрешения женщины.
Общие сведения
Гипоксия плода регистрируется в 10,5% случаев от общего числа беременностей и родов. Гипоксия плода может развиваться в различные сроки внутриутробного развития, характеризоваться различной степенью кислородной недостаточности и последствиями для организма ребенка. Гипоксия плода, развившаяся в ранние сроки гестации, вызывает пороки и замедление развития эмбриона. На поздних сроках беременности гипоксия сопровождается задержкой роста плода, поражением ЦНС, снижением адаптационных возможностей новорожденного.
Гипоксия плода
Причины гипоксии плода
Гипоксия плода может являться следствием широкого круга неблагоприятных процессов, происходящих в организме ребенка, матери или в плаценте. Вероятность развития гипоксии у плода повышается при заболеваниях материнского организма – анемии, сердечно-сосудистой патологии (пороках сердца, гипертонии), заболеваниях почек, дыхательной системы (хроническом бронхите, бронхиальной астме и др.), сахарном диабете, токсикозах беременности, многоплодной беременности, ИППП. Негативно на снабжении плода кислородом отражается алкоголизм, никотиновая, наркотическая и другие виды зависимости матери.
Опасность гипоксии плода возрастает при нарушениях плодово-плацентарного кровообращения, обусловленных угрозой выкидыша, перенашиванием беременности, патологией пуповины, фетоплацентарной недостаточностью, аномалиями родовой деятельности и других осложнениях беременности и родового процесса. К факторам риска в развитии интранатальной гипоксии относят гемолитическую болезнь плода, врожденные аномалии развития, внутриутробное инфицирование (герпетическая инфекция, токсоплазмоз, хламидиоз, микоплазмоз и др.), многократное и тугое обвитие пуповины вокруг шейки ребенка, длительная по времени компрессия головки в процессе родов.
В ответ на гипоксию у плода, прежде всего, страдает нервная система, поскольку нервная ткань наиболее чувствительная к дефициту кислорода. Начиная с 6-11 недели развития эмбриона, недостаток кислорода вызывает задержку созревания головного мозга, нарушения в строении и функционировании сосудов, замедление созревания гематоэнцефалического барьера. Также гипоксию испытывают ткани почек, сердца, кишечника плода.
Незначительная гипоксия плода может не вызывать клинически значимых повреждений ЦНС. При тяжелой гипоксии плода развиваются ишемия и некрозы в различных органах. После рождения у ребенка, развивавшегося в условиях гипоксии, может наблюдаться широкий диапазон нарушений – от неврологических расстройств до задержки психического развития и тяжелых соматических отклонений.
Классификация гипоксии плода
По времени течения и скорости возникновения выделяют острую и хронически развивающуюся гипоксию плода.
Возникновение острой гипоксии плода обычно связано с аномалиями и осложнениями родового акта – стремительными или затяжными родами, прижатием или выпадением пуповины, длительным сдавлением головки в родовых путях. Иногда острая гипоксия плода может развиться в ходе беременности: например, в случае разрыва матки или преждевременной отслойки плаценты. При острой гипоксии стремительно нарастают нарушения функций жизненно важных органов плода. Острая гипоксия характеризуется учащением сердцебиения плода (более 160 уд. в мин.) или его урежением (менее 120 уд. в мин.), аритмией, глухостью тонов; усилением или ослаблением двигательной активности и т. д. Нередко на фоне острой гипоксии развивается асфиксия плода.
К хронической гипоксии приводит длительный умеренный дефицит кислорода, в условиях которого развивается плод. При хроническом дефиците кислорода возникает внутриутробная гипотрофия; в случае истощения компенсаторных возможностей плода развиваются те же нарушения, что и при остром варианте течения. Гипоксия плода может развиваться в ходе беременности или родов; отдельно рассматривается гипоксия, возникшая у ребенка после рождения вследствие болезни гиалиновых мембран, внутриутробной пневмонии и т. д.
С учетом компенсаторно-адаптационных возможностей плода гипоксия может приобретать компенсированные, субкомпенсированные и декомпенсированные формы. Поскольку при неблагоприятных условиях плод испытывает не только гипоксию, но и целый комплекс сложных нарушений обмена, в мировой практике данное состояние определяется как «дистресс-синдром», который подразделяется на дородовый, развившийся в родах и респираторный.
Проявления гипоксии плода
Выраженность изменений, развивающихся у плода под воздействием гипоксии, определяется интенсивностью и длительностью испытываемой кислородной недостаточности. Начальные проявления гипоксии вызывают у плода учащение сердцебиения, затем — его замедление и приглушенность тонов сердца. В околоплодных водах может появиться меконий. При гипоксии легкой степени увеличивается двигательная активность плода, при тяжелой – движения урежаются и замедляются.
При выраженной гипоксии у плода развиваются нарушения кровообращения: отмечается кратковременный тахикардия и подъем АД, сменяющиеся брадикардией и спадом АД. Реологические нарушения проявляются сгущением крови и выходом плазмы из сосудистого русла, что сопровождается внутриклеточным и тканевым отеком. В результате повышенной ломкости и проницаемости сосудистых стенок возникают кровоизлияния. Снижение тонуса сосудов и замедление кровообращение приводит к ишемизации органов. При гипоксии в организме плода развивается ацидоз, изменяется баланс электролитов, нарушается тканевое дыхание. Изменения в жизненно важных органах плода может вызывать его внутриутробную гибель, асфиксию, внутричерепные родовые травмы.
Диагностика гипоксии плода
Подозрение на то, что плод испытывает гипоксию, могут возникнуть при изменении его двигательной активности – беспокойном поведении, усилении и учащении шевелений. Длительная или прогрессирующая гипоксия приводит к ослаблению шевелений плода. Если женщина замечает такие изменения, ей следует немедленно обратиться к гинекологу, осуществляющему ведение беременности. При прослушивании сердцебиения плода акушерским стетоскопом врач оценивает частоту, звучность и ритм сердечных тонов, наличие шумов. Для выявления гипоксии плода современная гинекология использует проведение кардиотокографии, фонокардиографии плода, допплерометрии, УЗИ, амниоскопии и амниоцентеза, лабораторных исследований.
В ходе кардиотокографии удается отследить ЧСС плода и его двигательную активность. По изменению сердцебиения в зависимости от покоя и активности плода судят о его состоянии. Кардиотокография, наряду с фонокардиографией, широко применяется в родах. При допплерографии маточно-плацентарного кровотокаизучается скорость и характер кровотока в сосудах пуповины и плаценты, нарушение которого приводит к гипоксии плода. Кордоцентез под контролем УЗИ проводится для забора пуповинной крови и исследования кислотно-щелочного равновесия. Эхоскопическим признаком гипоксии плода может служить выявляемая задержка его роста. Кроме того, в процессе акушерского УЗИ оценивается состав, объем и цвет околоплодных вод. Выраженное многоводие или маловодие могут сигнализировать о неблагополучии.
Проведение амниоскопии и амниоцентеза через канал шейки матки позволяет визуально оценить прозрачность, цвет, количество околоплодной жидкости, наличие в ней включений (хлопьев, мекония), провести биохимические пробы (измерение рН, исследование содержания гормонов, ферментов, концентрации CO2). Амниоскопия противопоказана при предлежании плаценты, кольпите, цервиците, угрозе прерывания беременности. Непосредственная оценка амниотической жидкости осуществляется после ее излития в I периоде родов. В пользу гипоксии плода свидетельствует примесь в околоплодных водах мекония и их зеленоватый цвет.
Лечение гипоксии плода
В случае выявления гипоксии плода беременная госпитализируется в акушерско-гинекологический стационар. Наличие гипоксии плода требует коррекции имеющейся акушерской и экстрагенитальной патологии матери и нормализации фетоплацентарного кровообращения. Беременной показан строгий покой, оксигенотерапия. Проводится терапия, направленная на снижение тонуса матки (папаверин, дротаверин, эуфиллин, гексопреналин, тербуталин), уменьшение внутрисосудистой свертываемости (дипиридамол, декстран , гемодериват крови телят, пентоксифиллин).
Хроническая гипоксия плода требует введения препаратов, улучшающих клеточную проницаемость для кислорода и метаболизм (эссенциальных фосфолипидов, витаминов Е, С, В6, глутаминовой кислоты, глюкозы), антигипоксантов, нейропротекторов. При улучшении состояния беременной и уменьшении явлений гипоксии плода беременной может быть рекомендована дыхательная гимнастика, аквагимнастика, УФО, индуктотермия. При неэффективности комплексных мер и сохранении признаков гипоксии плода на сроке свыше 28 недель показано родоразрешение в экстренном порядке (экстренное кесарево сечение).
Роды при хронической гипоксии плода ведутся с использованием кардиомниторинга, позволяющего своевременно применять дополнительные меры. При острой гипоксии, развившейся в родах, ребенку требуется реанимационная помощь. Своевременная коррекция гипоксии плода, рациональное ведение беременности и родов позволяют избежать развития грубых нарушений у ребенка. В дальнейшем все дети, развивавшиеся в условиях гипоксии, наблюдаются у невролога; нередко им требуется помощь психолога и логопеда.
Осложнения гипоксии плода
Профилактика гипоксии плода
Предупреждение развития гипоксии плода требует от женщины ответственной подготовки к беременности: лечения экстрагенитальной патологии и заболеваний органов репродуктивной системы, отказ от нездоровых привычек, рациональное питание. Ведение беременности должно осуществляться с учетом факторов риска и своевременным контролем за состоянием плода и женщины. Недопущение развития острой гипоксии плода заключается в правильном выборе способа родоразрешения, профилактике родовых травм.
www.krasotaimedicina.ru
симптомы и последствия для ребенка
 Во время внутриутробного развития ребенок остро нуждается в питательных веществах и кислороде.
Во время внутриутробного развития ребенок остро нуждается в питательных веществах и кислороде.
Находясь в утробе, плод полностью зависит от матери. Связь с внешним миром у него отсутствует.
Поэтому кислород ребенок получает не из воздуха, а через пуповину из плаценты.
Если количество поступающего кислорода недостаточно, то это вызывает ряд нарушений в органах, и диагностируется гипоксия плода.
Но что это за диагноз «хроническая внутриутробная гипоксия плода», что он значит? Чем лечат и чем опасен матери и ребенку?
В сегодняшней статье мы подробно рассмотрим, от чего бывает такое состояния, а также его симптомы и последствия.
 Гипоксией называют патологическое состояние организма или его отдельных органов, связанное с понижением кислорода в крови.
Гипоксией называют патологическое состояние организма или его отдельных органов, связанное с понижением кислорода в крови.
Происходит это из-за недостаточного количества кислорода в воздухе или при возникновении нарушений в биохимических процессах организма.
Гипоксия плода обусловлена поступлением недостаточного количества кислорода из материнского организма к плоду.
Состояние гипоксии при беременности встречается довольно часто. По статистике у 1 из 10 женщин во время беременности диагностируют такое состояние.
Гипоксия может быть в легкой форме, средней и тяжелой.
Если кислородное голодание незначительное, то оно не способно оказать на малыша никакого влияния. Средняя и тяжелая форма болезни требуют медицинского вмешательства, так как могут нанести серьезный урон здоровью ребенка и даже привести к его смерти.
Во втором и третьем триместрах у плода могут развиться патологии из-за дефицита кислорода в тканях определенного органа, произойти поражение ЦНС, задержка развития, снижаются реакции по приспособлению к окружающей среде.
 На поздних сроках (36, 37, 38 или 39 недель) спровоцировать возникновение гипоксии могут:
На поздних сроках (36, 37, 38 или 39 недель) спровоцировать возникновение гипоксии могут:
По характеру течения гипоксии делят на острую форму и хроническую.
Она опасна своим стремительным течением, необходимостью срочно принимать меры к ее устранению. Остро возникающая тяжелая гипоксия часто приводит к летальному исходу ребенка.
Хроническая форма
 Плод от нехватки кислорода защищают его приспособленческие механизмы.
Плод от нехватки кислорода защищают его приспособленческие механизмы.
Поэтому некоторое время он может переносить кислородное голодание без каких-либо последствий.
При длительном поступлении недостаточного количества кислорода, эти механизмы истощаются, и возникает хроническая гипоксия.
Эта форма патологического состояния может возникнуть при продолжительном воздействии какого-то фактора на поступление кислорода из плаценты в кровь плода.
Такими факторами могут стать: материнские заболевания, осложнения, возникающие при вынашивании (угроза самопроизвольного аборта или преждевременного родоразрешения, перенашивание плода), нарушение плацентарного кровотока, употребление беременной никотина, алкоголя, наркотических препаратов и другие нарушения.
В настоящее время эта проблема встречается очень часто, буквально у каждого третьего малыша. Чтобы узнать, действительно ли это так, мы запустили голосование среди мам, пожалуйста, примите в нем участие.
Признаки
У вашего малыша была гипоксия?
ДаНет
Как распознать это состояние? Хроническая гипоксия способна развиться на любой стадии беременности.
В первом триместре выявить гипоксию довольно сложно.
Врач может подозревать наличие этой патологии при некоторых нарушениях здоровья женщины, например, при анемии.
Известно, что кислород в организм плода поступает через кровь. Переносится он гемоглобином.
Что нужно знать, если .Все в таблице.
Если наблюдается анемия, то уровень гемоглобина снижается, и, соответственно, уменьшается количество кислорода, поступающего плоду.
Размышляете, как определить самостоятельно и можно ли это сделать? В домашних условиях поможет только подсчет количества движений плода и внимание к своему состоянию. Точно поставить диагноз может только врач.
В первом триместре беременности обнаружение гипоксии возможно с применением специальных средств диагностики. Наличие недостатка кислорода в организме крохи определяют по частоте сердечных сокращений (ЧСС) и их характеру.
На более поздних сроках, когда ребенок уже шевелится, кислородное голодание можно выявить по его активности.Если в течение суток активность наблюдалась не менее 10 раз, то состояние нормальное. Если шевеления редкие и слабые, то это является симптомом гипоксии.
Слишком активное шевеление плода также возможный признак начальной степени этой патологии.
На начальном этапе кислородной недостаточности ребенок внутри утробы беспокойно двигается, увеличивается количество и сила толчков, а в дальнейшем, при продолжающемся голодании и прогрессировании гипоксии, активность его движений наоборот снижается.
Как проявляется гипоксия?
Косвенными признаками кислородного голодания плода могут быть такие симптомы со стороны организма матери:
- Тошнота, головокружения, слабость
- Депрессия
- Нарушение сна
- Отдышка, нарушения дыхания
- Учащенное сердцебиение, изменение сердечного ритма
При появлении таких симптомов, необходимо пройти обследование, чтобы выявить причину недомоганий и устранить ее.
Симптомом хронической гипоксии плода является изменение околоплодных вод. Если изменился цвет (стал зеленоватым), наблюдается многоводие или маловодие, то может иметь место гипоксия плода.Ухудшение плацентарного кровообращения также является симптомом гипоксии.
Еще один признак развития гипоксии плода – отставание в развитии и росте от принятых норм. Рост и формирование ребенка диагностируется при помощи УЗИ.
Диагностика
 Диагностика кислородного голодания у ребенка во внутриутробном периоде связана с контролем его сердцебиения и развития в целом.
Диагностика кислородного голодания у ребенка во внутриутробном периоде связана с контролем его сердцебиения и развития в целом.
Иногда врач может поставить этот диагноз на основе собственных наблюдений и назначить лечение. Это не верно.
Сначала необходимо пройти полное обследование, чтобы точно установить наличие гипоксии и только потом начинать лечение, чтобы предотвратить негативные последствия.
Так, для оценки сердцебиения используют:
- Прослушивание сердцебиения физическим методом – аускультация.
- Кардиотокография – это высокоэффективный современный метод диагностики на основе кардиомониторинга.
- Ультразвуковое исследование плода.
- Допплерометрия — метод ультразвукового исследования, позволяющий оценить характер движения крови по сосудам пуповины, матки, плода, обнаружить возникновение нарушений в кровообращении и функции плаценты, которые способны привести к гипоксии у ребенка внутри утробы.
Врач с использованием специальной трубки слушает через живот беременной сердцебиение ребенка, оценивает его ритм, уровень, частоту сокращений сердечной мышцы, наличие посторонних шумов.
Мнение эксперта
Полякова Людмила Игоревна — медицинский работник
Помощник врача акушера-гинеколога, мама двоих детей
При использовании этого метода регистрируется и анализируется частоты сердцебиения плода, в состоянии покоя, в движении, при маточных сокращениях и воздействии разных окружающих факторов.Для этого используют специальные датчики для регистрации ЧСС ребенка и маточного тонуса, которые крепят на живот матери. Происходит запись на бумаге. Качественную кардиотокограмму можно получить лишь начиная с 32 недели беременности.
Это связано с тем, что именно на этом этапе развития плода двигательная активность происходит по установившемуся режиму (движение-покой).
С помощью результатов УЗИ врач дает оценку состоянию плода, его органов, соответствию срока беременности и размеру плода. Определяет расположение плода. Также на УЗИ оценивается степень зрелости плаценты, ее толщину, количество околоплодных вод.
Если плод недостаточно развит для своего срока, то это может быть свидетельством наличия гипоксии. Состояние плаценты также указывает возможные на патологии. На УЗИ можно измерить сердечный ритм плода.
На первых неделях беременности наличие сердцебиение плода определяют при помощи трансвагинального датчика. Начиная с восьмой недели беременности, сердцебиение прослушивается через живот.
Лечение
 При лечении внутриутробной кислородной недостаточности используется комплексная терапия.
При лечении внутриутробной кислородной недостаточности используется комплексная терапия.
Проводится лечение заболевания будущей мамы, вызвавшего гипоксию (например, лечение анемии или снижение давления при преэклампсии) и мероприятия по восстановлению функции кровообращения плаценты, улучшению обмена веществ в организме.
В зависимости от тяжести заболевания, лечение проводят амбулаторно или стационарно. Легкие формы гипоксии можно пролечить дома, наблюдаясь у врача. Лечение гипоксии средней и тяжелой формы чаще всего проводят в стационаре.
Женщине назначается постельный режим, что способствует улучшению маточного кровоснабжения. Важно обеспечить беременной покой, чтобы она не испытывала дискомфорт и стресс. Назначают лекарственные средства и витамины, улучшающие обменные процессы и кровоток в организме.
Для нормализации сокращений матки используют спазмолитики (папаверин, но-шпа, гинипрал). Показано назначение лекарственных препаратов для снижения вязкости крови, и восстановления кровообращения в мелких сосудах.
Могут ли быть ?Чем опасен ?
Это помогает улучшить доставку кислорода из плаценты к плоду. Применяют курантил, низкие дозы аспирина, реополиглюкин.
Мнение эксперта
Полякова Людмила Игоревна — медицинский работник
Помощник врача акушера-гинеколога, мама двоих детей
В качестве препаратов для улучшения обмена веществ, используют капельницы с раствором глюкозы, аскорбиновую кислоту, витамин Е.Назначают препараты, улучшающие реологические свойства крови (Липостабил, Эссенциале).
Если лечение не приносит результата и срок беременности 36-38 недель, то врачи принимают решение о досрочном разрешении родов.
Очень часто после перенесенной гипоксии у детей бывают серьезные нарушения в развитии речи, к примеру дизартрия. Что это такое и как ее лечить вы узнаете из материала .
Профилактика
 Профилактикой возникновения кислородного голодания плода и других патологий протекания беременности служит ее правильное планирование.
Профилактикой возникновения кислородного голодания плода и других патологий протекания беременности служит ее правильное планирование.
Как избежать? Если перед зачатием пройти обследование и пролечить все имеющиеся заболевания, то риск возникновения гипоксии значительно снизится.
Еще один важный момент в профилактики гипоксии – ведение здорового образа жизни родителей до зачатия и в период вынашивания.
Беременной женщине обязательно необходимо отказаться от курения, алкоголя, правильно питаться, полноценно отдыхать, поддерживать физическую активность, но не переутомляться. Нужно избегать стрессов и волнений. Здоровье будущего ребенка напрямую зависит от здоровья матери.
Если у женщины имеются неизлечимые хронические заболевания, то ей необходимо сообщить об этом врачу, чтобы он знал о возможных проблемах во время беременности и мог вовремя предпринять необходимые действия по их устранению.
Хорошо помогают для профилактики гипоксии длительные прогулки на свежем воздухе, дыхательная гимнастика, проветривание помещения, где находится женщина. Ведь чтобы ребенок внутри утробы получал достаточное количество кислорода, женщине необходимо по-больше вдыхать этого газа.
В городских условиях это не всегда возможно, ведь воздух в городах насыщен углекислым газом антагонистом кислорода. Поэтому гулять лучше в городских парках, возле водоемов, выезжать за город.
Положительно зарекомендовала себя аквагимнастика. Это самый безопасный вид спорта для беременных. Вода поможет расслабиться и снять напряжение, тонизирует и поднимает настроение. Упражнения в воде помогут улучшить циркуляцию крови, работу всех органов и систем организма, улучшить обмен веществ.
Занятия в бассейне тренируют дыхательную и сердечно-сосудистую системы, насыщают кровь кислородом, что служит хорошей профилактикой гипоксии. Также упражнения помогут снять нагрузку с позвоночника, что очень актуально при беременности, натренировать многие мышцы, в том числе спины, пресса, бедер.
Для своевременного обнаружения гипоксии важно вовремя сдавать все назначаемые анализы, контролировать состояние здоровья беременной женщины и консультироваться с врачом.
Последствия
К чему это приводит в будущем?
При отсутствии своевременной диагностики и адекватного лечения, длительное кислородное голодание способно привести к таким последствиям:
- В первом триместре замедление и замирание беременности;
- Неправильное формирование систем и органов ребенка;
- Отставание плода в развитии и росте;
- Поражения ЦНС;
- Снижение функции адаптации новорожденного к окружающей среде.
Чтобы избежать развития гипоксии, нужно вовремя проходить все обследования. Читайте далее ?
В нашем следующем материале вы найдете
Острая форма
 Возникновение острой формы кислородного голодания происходит внезапно и стремительно развивается. Развитие происходит в течение нескольких часов.
Возникновение острой формы кислородного голодания происходит внезапно и стремительно развивается. Развитие происходит в течение нескольких часов.
Заподозрить возникшую гипоксию в процессе родоразрешения можно:
- Если околоплодные воды имеют зеленоватый цвет, они мутные с примесью каловых масс ребенка — мекония.
- Если частота сердцебиения ребенка сначала резко возрастает (до 170 ударов в минуту и выше), а затем снижается (до 120 ударов в минуту и ниже).
При сильном дефиците кислорода в крови плода, кровеносная система ребенка перераспределяет кислород так, что он поступает в наиболее важные органы. При этом функция кишечника снижается, и каловые массы выходят в околоплодные воды. В нормальном течении, ребенок впервые испражняется после рождения.
Ритм становится слабым, сердцебиение приглушенное, аритмичное.
Причины
 Наиболее частые причины появления острого дефицита кислорода у плода во время родовой деятельности могут стать:
Наиболее частые причины появления острого дефицита кислорода у плода во время родовой деятельности могут стать:
- Преждевременная отслойка плаценты
- Происходит разрыв матки во время родов
- Сложные роды с затрудненным выходом ребенка
- Пережатие пуповины
- Затяжные роды, низкая родовая деятельность.
Часто всего возникает при преэклампсии – длительном повышенном давлении у женщины
При патологических изменениях стенок матки или путем механического повреждения). При этом плод вместе с плацентой попадет в брюшную полость матери и гибнет в течение нескольких минут.
Головка младенца долго сдавлена, особенно если ребенок имеет большой вес
Чаще всего вызывается многократным обвитием пуповины, особенно вокруг шеи младенца. В этом случае может развиться асфиксия.
Лечение
 Лечение острой гипоксии зависит от причин ее возникновения. В любом случае требуется срочное медицинское вмешательство, обычно оперативное.
Лечение острой гипоксии зависит от причин ее возникновения. В любом случае требуется срочное медицинское вмешательство, обычно оперативное.
При возникновении острой формы нарушения в период беременности, необходимо срочно доставить беременную в больницу.
Для улучшения ее состояния можно использовать внутривенное введение глюкозы, витаминов, средства для стимуляции дыхательной функции.
Также рекомендовано применение кислородных увлажненных ингаляций, препараты для снижения тонуса матки и восстановления кровоснабжения. Если позволяют сроки, то решают вопрос о досрочном родоразрешении.
При острой гипоксии плода, возникшей при родах, необходимо:
- По возможности устранить причину, вызвавшую это состояние
- Оказать необходимые реанимационные мероприятия для новорожденного сразу после родов.
Например, стимулировать роды при их затяжном характере, или провести экстренную операцию.
У младенца при острой гипоксии обычно возникает асфиксия – отсутствие дыхания. Кислородное голодание вызывает накопление углекислого газа в органах и тканях новорожденного, происходит замедление дыхания и сердцебиения вплоть до их остановки.
В дальнейшем ребенок ставится на контроль у специалистов, назначаются обследования для обнаружения пострадавших органов, систем, тканей вследствие кислородной недостаточности.
Последствия
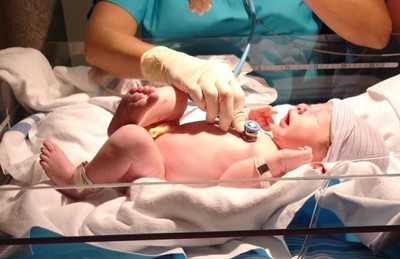 Острое развитие гипоксии при неоказании срочной помощи способно привести к смерти ребенка.
Острое развитие гипоксии при неоказании срочной помощи способно привести к смерти ребенка.
Последствия острого кислородного голодания, возникающего в родах, оценивают по шкале Апгар. Чем ниже баллы по этой шкале, тем больше вероятность возникновения патологий и нарушений здоровья новорожденного.
Последствия кислородного голодания могут выражаться следующими патологиями:
- Поражения ЦНС организма ребенка
- Ишемические заболевания органов и тканей
- Кровоизлияния в различные органы
- Повышение риска внезапной смерти младенца
Недостаток кислорода приводит к отмиранию нервных клеток, которые, как известно, не восстанавливаются.
Которые пострадали вследствие кислородной недостаточности;
Профилактика
Предсказать возникновение острой формы гипоксии невозможно. Однако можно предпринять действия, снижающие риск развития этой патологии.
Профилактика острой кислородной недостаточности заключается в правильной подготовке к беременности и родах, недопущении хронической гипоксии. Умеренная физическая активность и здоровый образ жизни уменьшают риск осложнений в родах, а, следовательно, и возникновения гипоксии.
Важно выбрать опытного врача – акушера, который будет принимать роды. Сообщить ему о ходе беременности, проблемах в ее период, имеющихся заболеваниях, которые могут вызывать осложнения в родах.
Врач поможет принять правильное решение о способе разрешения родов или оказать своевременную помощь при возникновении проблемных ситуаций.
Планируете беременность? А вы знаете ?Внимание всех будущих мам! Это важно знать — .
Спокойствие, только спокойствие! Защитные механизмы плода
Несмотря на то, что гипоксия плода довольно распространенный диагноз, не стоит беспокоиться раньше времени. Кислородное голодание конечно весьма вредит ребенку, но и паниковать раньше времени не нужно. Ведь природой предусмотрены компенсаторно-приспособительные реакции плода. Они выражены такими физиологическими особенностями:
- Повышена частота сердцебиений до 130-160 ударов в минуту,
- Кровь содержит много фетального гемоглобина, до 70% от общего объема,
- Имеется значительная кислородная емкость крови,
- сердечно-сосудистая система плода устроена так, что почти все органы получают смешанную кровь
Что обеспечивает более медленное снижение содержания уровня кислорода в крови при гипоксии.
Когда возникает кислородное голодание, ударный объем сердца возрастает, увеличивается ЧСС и объем циркулирующей крови, кровоснабжение изменяется так, что основной объем крови поступает в жизненно важные органы – мозг, сердце, легкие – и уменьшается кровообращение в коже, мышцах, кишечнике.
Стресс, возникающий у плода при гипоксии, активирует системы организма, вызывает выброс глюкокортикостероидов, которые повышают стабильность клеточных мембран.
Таким образом, при первой стадии гипоксии плод вполне способен поддерживать необходимый уровень кислорода в тканях. И только при длительной кислородной недостаточности, у плода истощаются приспособительные механизмы, и развивается декомпенсация, а значит, происходит кислородное голодание клеток.
Главное для беременной женщины соблюдать спокойствие, не поддаваться эмоциям. Ведь от эмоционального состояния зависит здоровье и матери и ребенка.
Важно изучить всю доступную информацию по гипоксии в период беременности, знать ее симптомы и быть готовой к возникновению этой проблемы. Тогда можно будет вовремя определить нарушение и устранить его еще до появления серьезных последствий.
Видео о способах профилактики
Из следующего видео вы узнаете, как можно увеличить приток кислорода малышу:
Рейтинг автора
Автор статьи
Врач акушер-гинеколог, работает в муниципальной женской консультации
Написано статей
Помогла статья? Оцените её
Загрузка…Отличная статья 0
umnyash.com
Симптомы гипоксии плода
Одним из тяжёлых патологических явлений во время вынашивания ребёнка является гипоксия плода. Что это за состояние, каковы его причины и симптомы? Давайте поищем ответы на эти вопросы.
Что такое гипоксия плода
Во время роста и развития будущего ребёнка его легкие только формируются. Кислород, являющийся основой развития, он получает через плаценту. Это единственный источник снабжения, который в свою очередь кислород «берёт» от матери. Когда хотя бы одно из составляющих звеньев является проблемным, наступает гипоксия или дефицит кислорода плода.
Начало гипоксии, ее продолжительность влияют на будущее малыша. Чем раньше она наступает и чем дольше длится, тем хуже для малыша. В раннем периоде беременности кислородное голодание может привести к отклонениям развития ребёнка, головного мозга. Это явление чревато и неврологическими болезнями ребёнка в будущем.
Не менее опасна гипоксия и на поздних сроках вынашивания ребёнка, вызывая задержку его развития. В худшем случае она может привести к необходимости проведения досрочного кесарева сечения.
Гипоксия при родах
Гипоксия, кроме наступления в период вынашивания, может начаться и во время родов. Такая гипоксия именуется острой. По большому счёту, все новорожденные испытывают небольшой дефицит кислорода, они адаптируются к временной гипоксии.
Но иногда острая гипоксия бывает очень опасной. Это случается у детей недоношенных, при затянувшихся родах, кровотечении или инфицировании.
Существует ещё одна, тяжёлая форма гипоксии плода — асфиксия (удушение). При ней практически полностью прекращается поступление кислорода ребёнку. Асфиксия может быть результатом родовых осложнений. Например, отслоения плаценты, обвития ребёнка пуповиной или её ущемления.
В период родовой деятельности о гипоксии может говорить цвет околоплодных вод. Если отошедшие воды мутного или зеленоватого цвета, значит, есть признаки кислородного дефицита. Примесь мекония в водах тоже сигнализирует о гипоксии.
Какие симптомы гипоксии?
Будущая мама во второй половине беременности ощущает шевеления ребёнка. К ним нужно быть внимательной и следить за их частотой. 10 шевелений в сутки считается нормой. То есть, если малыш двигался в течение минуты-двух — это одно шевеление, один эпизод. Будущая мамочка должна научиться считать их количество. Некоторые доктора считают, что учащение шевелений является признаком гипоксии плода. Такое учащение ещё называют «икотой» ребенка. Другие врачи утверждают, что более показательным является снижение числа шевелений, а то и вообще их прекращение. Если такие симптомы присутствуют, то женщине рекомендуют сделать КТГ, то есть фиксацию специальным датчиком сердцебиений плода. Специалист по КТГ скажет, как чувствует себя ребёнок и страдает ли он дефицитом кислорода. Но стоит учесть, что это исследование может давать и ложноположительные результаты. А именно: выявлять гипоксию там, где ее не существует.
Как правило, на ранних сроках беременности трудно обнаружить кислородное голодание плода. Но его можно предположить в том случае, если мамочка страдает анемией или другими заболеваниями.
Признаки кислородного голодания плода можно выявить и на ультразвуковой диагностике. Так, фактором гипоксии является задержка развития плода, когда его показатели меньше нормы для этого периода беременности.
Диагностируют эту патологию развития и на допплерометрии. Ухудшение кровотока в плаценте и уменьшение частоты сердцебиения сигнализируют о кислородном голодании.
Осмотр беременной лечащим врачом тоже может выявить гипоксию. В этом случае признаком является необычное сердцебиение малыша. Снижение частоты сердцебиений сигнализирует о гипоксии плода. Поскольку врач слушает сердцебиение ребёнка при каждом осмотре, то кислородное голодание можно обнаружить на ранних сроках.
Также косвенным сигналом гипоксии является патология плаценты по результатам УЗИ. Это может быть как слишком большая, так и меньше нормы её толщина, или отслойка.
Будущая мама должна каждую минуту помнить о своей ответственности перед ребёнком. Неукоснительное соблюдение рекомендаций врача, внимание к своему здоровью, своевременное обращение за помощью в случае необходимости является залогом и основой рождения здорового сына или дочки.
Специально для beremennost.net Елена ТОЛОЧИК
beremennost.net
Гипоксия плода — симптомы и последствия для ребенка – на бэби.ру!

Гипоксия плода – полиорганный синдром, связанный с кислородным голоданием плода в период внутриутробного развития, характеризующийся комплексом патологических изменений со стороны многих органов и систем.
Гипоксия плода регистрируется на различных этапах внутриутробного развития и диагностируется в каждом десятом случае беременности. От степени и продолжительности кислородной недостаточности зависит развитие плода в целом и процесс формирование отдельных органов и систем. Тяжелая и продолжительная гипоксия может закончиться внутриутробной смертью плода или формированием различных тяжёлых врожденных аномалий. В первую очередь страдают головной мозг, ЦНС и адаптационные способности новорожденного, но изменения могут коснуться любых других органов.
До момента появления на свет самостоятельное дыхание у плода отсутствует, легкие до самого рождения наполнены жидкостью. Единственный источник питания и дыхания для плода – плацента, в которую питательные вещества и кислород поступают из крови матери. При нарушении транспорта кислорода на любом этапе наступает кислородное голодание плода, развивается гипоксия.
Гипоксия плода – опасное состояние, требующее немедленного медицинского вмешательства и коррекции состояния здоровья беременной с целью предотвращения развития осложнений и сохранения жизни и здоровья плода.
Причины
Развитие гипоксии провоцируется многими факторами, поэтому однозначно указать причину и исключить её заблаговременно не всегда возможно. Существуют факторы и риски развития гипоксии, относительные причины, которые выявляются до наступления опасного состояния. Именно на борьбу с ними и направлена профилактическая работа акушера-гинеколога и самой беременной.
Гипоксия плода развивается при наступлении ряда факторов, связанных с состоянием здоровья матери, плода или поражением плаценты.
Читайте также:
Наиболее частые причины развития гипоксии:
- анемия;
- артериальная гипертензия;
- порок сердца, сердечная недостаточность и другие заболевания сердечно-сосудистой системы;
- заболевания почек, хроническая почечная недостаточность;
- заболевания органов дыхания – бронхит, туберкулез, эмфизема лёгких, онкология и пр.;
- бронхиальная астма;
- заболевания иммунной системы, иммунодефицит;
- сахарный диабет;
- эндокринные заболевания;
- многоплодная беременность;
- ИППП;
- токсикозы;
- алиментарная дистрофия, истощение вследствие недостатка питания матери и др.
Недостаточное снабжение плода кислородом провоцируется хронической интоксикацией, в том числе производственной (поэтому беременным женщинам крайне нежелательно работать на производстве с высоким выбросом вредных веществ в атмосферу, на лакокрасочном производстве, на многих предприятиях, где имеется контакт с большим количеством вредных веществ). Другие источники хронической интоксикации организма матери и, как следствие, плода – злоупотребление алкоголем, никотиновая и наркотическая зависимости.
Со стороны состояния здоровья плода причинами гипоксии могут быть:
- врожденные генетически обусловленные аномалии;
- гемолитическая болезнь;
- внутриутробное инфицирование;
- обвитие пуповины;
- фетоплацентарная недостаточность;
- компрессия головки;
- внутриутробные травмы.
Резус-конфликт при разном резус-факторе у матери и будущего ребёнка обычно встречается при второй и последующих беременностях, если разные резус-факторы уже были у матери и первенца. Если резус-факторы матери и первого ребёнка совпадали, то вероятность возникновения резус-конфликта при второй беременности не так велика.
После 6–11-й недели беременности гипоксия провоцирует нарушения формирования головного мозга и ЦНС, нарушения строения сосудов, гематоэнцефалического барьера. Проблемы созревания и формирования могут коснуться почек, скелета, сердца, легких, кишечника и других органов.
Не всегда гипоксия ведёт к возникновению серьёзных проблем. Кратковременное и незначительное кислородное голодание с успехом компенсируются в последующие недели, но если гипоксия принимает хронический или затяжной характер, то риск осложнений возрастает многократно.
Классификация

По длительности течения и скорости развития гипоксию принято разделять на острую и хроническую.
Острая гипоксия чаще отмечается при осложнённых тяжелых родах и связана с затяжными или, наоборот, стремительными родами, выпадением или прижатием пуповины, длительной фиксацией и сдавливанием головки. Острая гипоксия развивается при отслойке плаценты и разрыве матки.
Хроническая гипоксия связана с длительным нарушением поступления кислорода к плоду. Любой из перечисленных факторов провоцирует нарушение кровоснабжения плода через плаценту или обеднение крови кислородом, нарушение всасываемости кислорода плодом. Все это приводит к развитию хронической гипоксии и её осложнений.
Шкала Апгар
В 1952 году американская врач Вирджиния Апгар предложила шкалу оценки состояния новорожденного в первые минуты после рождения.
Не всегда низкие баллы по шкале Апгар обусловлены именно гипоксией плода или новорожденного, но очень часто плохое состояние новорожденного обусловлено именно кислородным голоданием.
По шкале Апгар оценке от 1 до 3 баллов подлежат пять объективных критериев:
- Окраска кожи.
- Частота сердечных сокращений.
- Рефлекторная активность.
- Мышечный тонус.
- Дыхание.
Оценка 8–10 баллов считается отличной, это норма, при которой за здоровье малыша можно не беспокоиться. Оценка 4–7 баллов требует внимания со стороны акушера. Повторная оценка производится через пять минут после рождения. Обычно она поднимается до 8–10 баллов, если нет, то требуется внимательный осмотр малыша неонатологом и принятие решения о дополнительных мерах. Это умеренная гипоксия, которая нуждается в компенсации, но обычно не приводит к тяжелым последствиям. 0–3 балла – асфиксия, тяжёлая гипоксия, требующие принятия экстренных мер, реанимации.
Симптомы
В первые недели распознать гипоксию очень трудно, она практически никак себя не проявляет. Наличие факторов риска заставляет женщину и акушера-гинеколога с повышенным вниманием следить за состоянием здоровья будущей матери, производить косвенную оценку состояния плода. Необходимо компенсировать возможную анемию, обеспечить полноценное питание, отдых и пребывание на свежем воздухе.
После 20-й недели уже созревающий плод начинает активную жизнедеятельность, по выраженности и интенсивности которой можно судить о его состоянии. Если плод вдруг стал менее активным, меньше двигается и «пинается», то это может свидетельствовать о начале развития кислородного голодания, необходимо немедленно обратиться к врачу для проведения полноценной диагностики.
Начальные этапы развития гипоксии проявляются тахикардией – учащением сердцебиения. О прогрессировании кислородного голодания свидетельствует брадикардия (урежение пульса) и снижение активности, сердечные тоны приглушены. В околоплодных водах могут появиться примеси первородного кала, мекония. Это говорит о тяжёлой гипоксии плода и требует принятия экстренных мер для спасения жизни будущего ребёнка.
Читайте также:
Диагностика
При первых признаках гипоксии врач проводит аускультацию сердечных тонов и ЧСС плода. При выраженных симптомах тахикардии или брадикардии необходимо дальнейшее целенаправленное обследование.
Кардиотокография и фонокардиография позволяют определить ЧСС плода, его активность. С помощью допплерометрии маточно-плацентарного кровотока можно оценить состояние кровоснабжения плода за счет скорости и характеристик кровотока в сосудистом русле пуповины и плаценты. При ультразвуковом исследовании выявляется задержка развития и роста плода, угнетение двигательной активности. Много- или маловодие являются косвенными свидетельствами и предрасполагающими факторами развития кислородного голодания.
Благодаря амниоскопии и амниоцентезу можно оценить околоплодные воды, их цвет, прозрачность, наличие примесей, сделать биохимические пробы.
Лечение
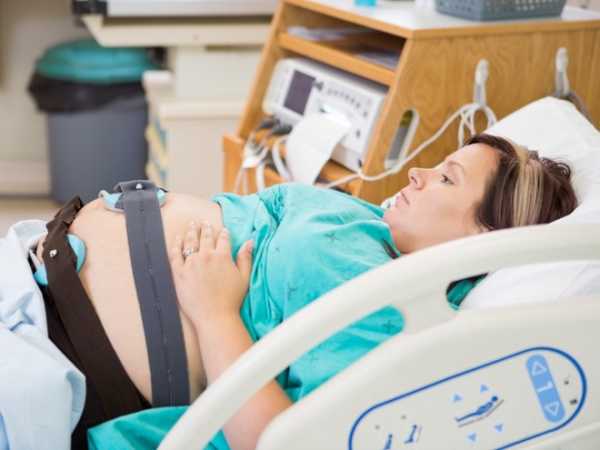
При диагностировании гипоксии плода женщина нуждается в госпитализации. Стационарно производится борьба с акушерско-гинекологическими и соматическими патологиями беременной и коррекция фетоплацентарного кровообращения. Необходим полный покой, полноценное питание, исключение любых внешних раздражителей.
Для коррекции гипертонуса матки назначаются папаверин, эуфиллин, дротаверин и другие спазмолитические препараты. Для снижения внутрисосудистой свертываемости крови – дипиридамол, пентоксифиллин и пр.
Препараты, способствующие нормализации внутриклеточной проницаемости – витамины Е, С, В6, глюкоза, глютаминовая кислота, антиоксиданты, нейропротекторы.
В качестве дополнительного способа лечения и в целях профилактики назначаются УФО, дыхательная гимнастика, индуктотермия.
После родов все дети подлежат постоянному наблюдению у невролога, у педиатра, по показаниям – у ортопеда, детского кардиолога, детского гинеколога, логопеда, детского психиатра.
Правильная и своевременная профилактика гипоксии плода заключается в предварительном выборе родовспоможения и правильном ведении родов, постоянном мониторинге состояния беременной и предупреждения родовых травм и внутриутробных инфекций, но в первую очередь необходимо уделить должное внимание сбору анамнеза женщины и её обследованию.
Читайте также:
Фото: Depositphotos
www.baby.ru
Гипоксия плода при беременности — причины, признаки, последствия
Все мы знаем, что во время беременности мысли женщины устремляются в одном направлении. Она мечтает о будущем малыше, о счастливой совместной жизни, уже печется о его состоянии и комфорте и желает, чтобы кроха родился крепкий, здоровый и вовремя.
Чтобы плод во время беременности развивался полноценно и роды прошли благополучно, все процессы в обоих организмах – детском и материнском – должны протекать нормально, как положено. Любое нарушение может сказаться на состоянии малыша. А возникнуть такая ситуация может по многим причинам. Нередко беременным ставят диагноз «гипоксия плода». И это серьезный повод задуматься и действовать.
Что происходит?
Слово «гипоксия» означает недостаточность кислорода. То есть когда речь идет о гипоксии плода, это означает, что малыш недополучает кислород из материнского организма, и наступает кислородное голодание плода, как говорят медики. Такое состояние может развиться во время беременности (и тогда ставят диагноз хроническая гипоксия) или непосредственно при родах (речь идет об острой гипоксии).
Что же происходит, когда кислорода не хватает? Конечно, малыш начинает задыхаться. Но это не сразу. Прежде в его маленьком организме проходит ряд нарушений, последствия которых, если не выявить гипоксию и не предпринять лечебные меры вовремя, могут быть необратимыми.
Нехватка кислорода на ранних сроках беременности (когда происходит закладка и формирование органов и систем) может спровоцировать нарушение развития эмбриона, вплоть до аномалий и увечий. А на поздних сроках страдает ЦНС ребенка и физическое развитие: происходит задержка роста, новорожденный хуже адаптируется к новой среде, может иметь физические и психические отклонения. У деток, родившихся с гипоксией, отмечаются нарушения вегетативной нервной системы, гипертонус мышц, малыш беспокоен, капризничает, плохо ест и спит. Такой ребенок должен находиться под постоянным наблюдением невролога.
Когда плод переживает нехватку кислорода, все его органы и системы начинают работать в усиленном режиме, пытаясь добыть себе жизненно-важный газ. Это возможно благодаря повышенным компенсаторным возможностям маленького организма. Женщина ощущает такую активизацию усиленной подвижностью малыша. Но так может продолжаться недолго. И если нормальное поступление кислорода не восстановить и обмен веществ не нормализовать вовремя, вскоре наступает угнетение – ребеночек затихает, потому что без кислорода он больше не может двигаться. Последствия такого состояния могут быть необратимы. Поэтому, если после внезапно повышенной активности ваш малыш вдруг замирает (вы чувствуете не более 3 шевелений в час), к врачу следует обратиться немедленно! Выявить гипоксию с наибольшей достоверностью можно путем дополнительных исследований: кардиотокографии и допплерометрии.
Почему так бывает?
Кислород поступает ко всем нашим органам и системам вместе с кровью. Транспортирует кислород гемоглобин, а без железа он не вырабатывается. То есть при анемии (дефиците железа) выработка гемоглобина и соответственно поступление кислорода в кровь и дальше по всему организму естественным образом снижается. Однако нехватка железа в крови матери – не единственная причина возникновения гипоксии.
Во время беременности объемы циркулирующей крови в организме матери существенно возрастают, ведь через плаценту она питает плод. Если маточно-плацентарный обмен ухудшается, эмбрион не может получать необходимое количество всех питательных веществ, в том числе и кислорода, поступающих к нему с материнской кровью. Нарушение обмена веществ между мамой и плодом возникает при плацентарной недостаточности. Блокирует поступление кислорода к плоду и курение во время беременности, поскольку никотин сужает сосуды и кровообращение нарушается. А также известно, что табачный дым проникает к эмбриону через плаценту, и он оказывается в дымовой завесе – как же тут не задохнуться… Не лучшим образом действует на сосуды и алкоголь.
В целом, развитие гипоксии могут провоцировать ряд заболеваний (особенно хронические заболевания женщины) и нарушений в организмах плода и матери и в плаценте:
Таким образом, гипоксию следует рассматривать как состояние, вызванное комплексом изменений в организме матери и ребенка.
Как лечить?
Если беременной женщине поставили диагноз гипоксии, ее могут госпитализировать в стационар для обеспечения полного покоя и проведения необходимого лечения. Хотя вполне возможно, что лечиться можно будет и дома с посещением поликлиники или больницы. Врач должен выяснить, какое заболевание вызвало развитие гипоксии, и назначить соответствующее лечение.
Терапия проводится комплексно. Однако если положительной динамики не наблюдается и состояние плода ухудшается – рассматривается вопрос о проведении кесарева сечения (но это только на сроке не менее 28 недель).
Как предотвратить?
Гипоксию плода ставят приблизительно 10,5 процентам женщин. Однако чтобы не попасть в их список, необходимо всего лишь придерживаться определенного образа жизни во время беременности.
Самое главное – не курить и не употреблять спиртное. По возможности, дышать только чистым воздухом. То есть если вы проживаете в очень загрязненном газами районе, переехать на это время в более чистую зону. Как можно чаще проветривайте помещение, в котором вы живете и работаете. Каждый день устраивайте прогулки на свежем воздухе, но при этом не забывайте о полноценном отдыхе.
Полноценное питание и профилактика железодефицитной анемии имеют одно из первостепенных значений.
Конечно, даже здоровый образ жизни и полноценное питание не могут стать стопроцентной гарантией того, что во время беременности не разовьется гипоксия. Но это существенно повысит ваши шансы на ее предотвращение. Кроме того, регулярные осмотры у гинеколога и консультации с врачом помогут вовремя выявить неладное.
Острая гипоксия плода
Еще несколько слов о недостатке кислорода, испытываемом ребенком непосредственно в родах, — острой гипоксии плода. Такое состояние может возникнуть по ряду причин: очень стремительные или сильно затянувшиеся роды, когда застрявшему в родовых путях малышу просто нечем дышать; обвитие плода пуповиной; преждевременная отслойка плаценты. Все это приводит к асфиксии плода (удушью).
Если развивается острая гипоксия, принимающий роды врач следит за состоянием плода, в частности проводит кардиомониторинг, отслеживая сердечную деятельность. Предпосылкой к этому могут стать мутные зеленоватые воды: это значит, что в них попал меконий. Такой критерий можно брать во внимание только при головном предлежании плода. Кроме того, об острой гипоксии можно судить по анализам околоплодных вод и анализам крови плода (по уровню рН).
Затяжное нарастающее состояние гипоксии при родах является показанием для экстренного кесарева сечения.
Но следует понимать, что даже острая гипоксия уходит своими корнями в период вынашивания. И если возникающие в это время нарушения и изменения выявить заранее, то многих неприятностей можно будет избежать.
Специально для beremennost.net – Елена Кичак
beremennost.net

 Возбудители онихомикоза способны увеличивать площадь заражения, распространяясь на близлежащие покровные ткани.
Возбудители онихомикоза способны увеличивать площадь заражения, распространяясь на близлежащие покровные ткани.


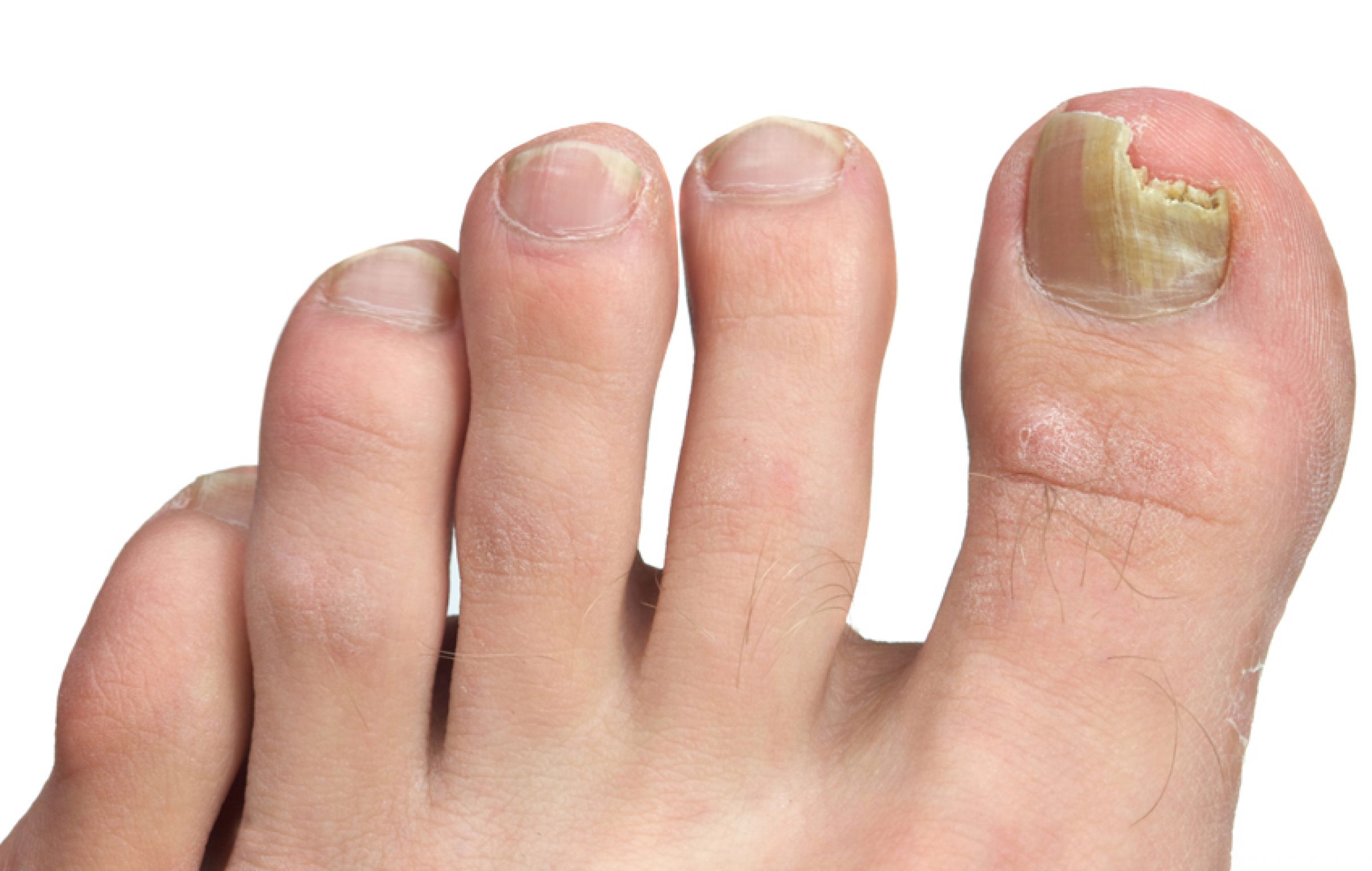 При сквамозно-кератотической стадии протекания недуга грибковые микроорганизмы образуют белый налет и твердую корочку на поверхности кожного покрова, площадь заражения постепенно увеличивается и может достигнуть значительных размеров, например, от межпальцевых складок до плюсны.
При сквамозно-кератотической стадии протекания недуга грибковые микроорганизмы образуют белый налет и твердую корочку на поверхности кожного покрова, площадь заражения постепенно увеличивается и может достигнуть значительных размеров, например, от межпальцевых складок до плюсны. При дисгидротической форме болезни используются наиболее агрессивные методы лечения, в том числе и пульсовая терапия, которая включает в себя прием ударных доз сильнодействующих лекарственных препаратов за короткий промежуток времени. Характеризуется наличием пузырей с жидкостью внутри по всей поверхности стопы, которые могут лопаться и образовывать глубокие эрозии на кожном покрове, что сопровождается болевыми ощущениями, сильным зудом и множественными воспалительными процессами.
При дисгидротической форме болезни используются наиболее агрессивные методы лечения, в том числе и пульсовая терапия, которая включает в себя прием ударных доз сильнодействующих лекарственных препаратов за короткий промежуток времени. Характеризуется наличием пузырей с жидкостью внутри по всей поверхности стопы, которые могут лопаться и образовывать глубокие эрозии на кожном покрове, что сопровождается болевыми ощущениями, сильным зудом и множественными воспалительными процессами.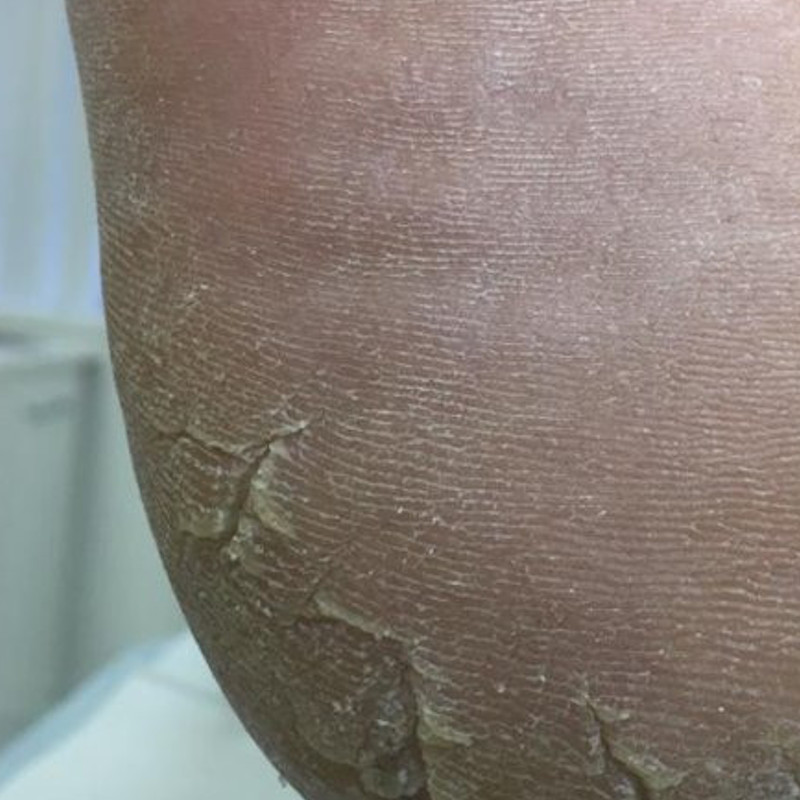 Применяются в случае паразитирования грибка внутри организма, что происходит на более поздних этапах развития недуга.
Применяются в случае паразитирования грибка внутри организма, что происходит на более поздних этапах развития недуга.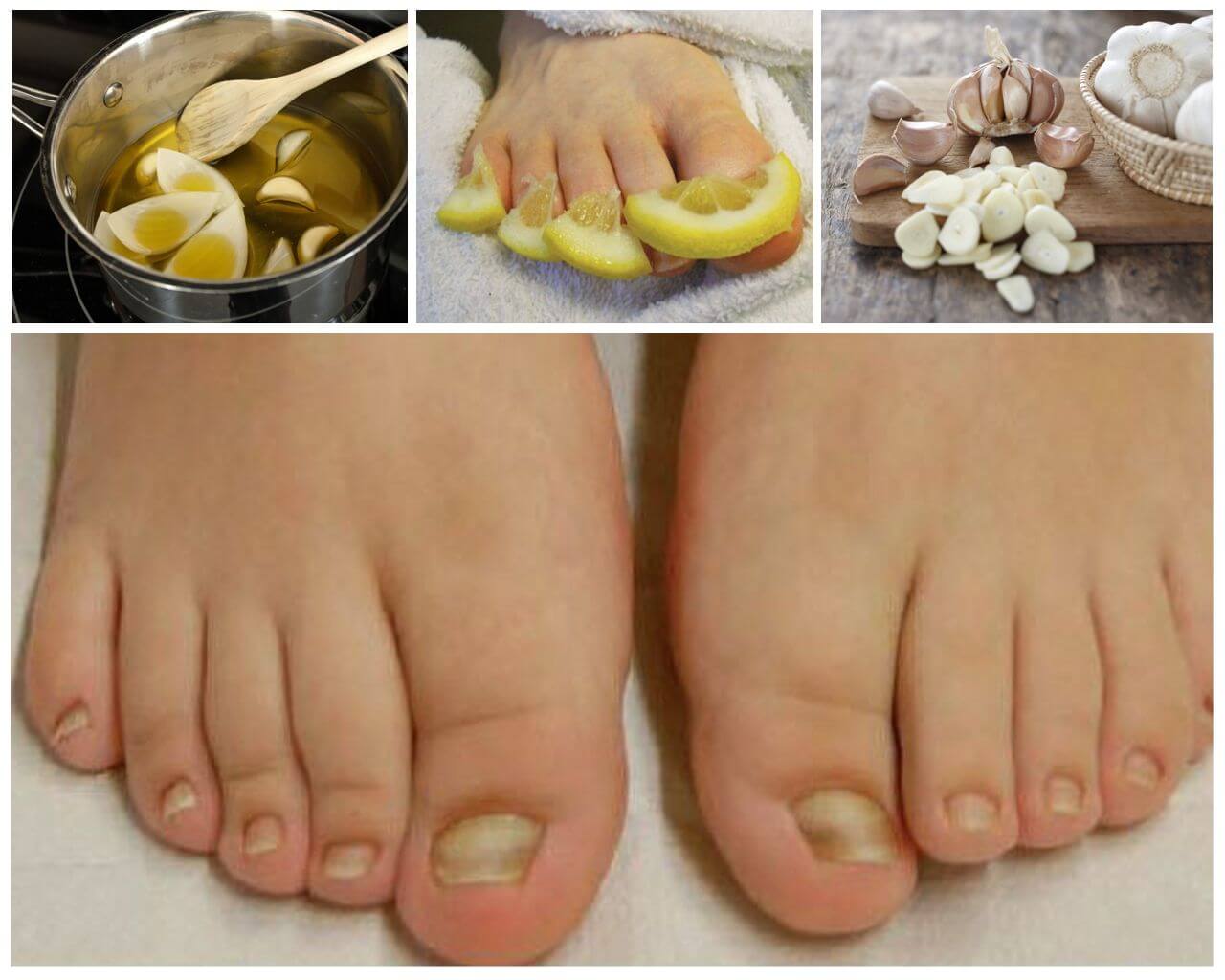 Данный курс лечения является более длительным, не рекомендуется беременным женщинам и женщинам во время кормления грудью, детям до 3-х лет, людям с заболеваниями печени и нарушенной функцией почек.
Данный курс лечения является более длительным, не рекомендуется беременным женщинам и женщинам во время кормления грудью, детям до 3-х лет, людям с заболеваниями печени и нарушенной функцией почек.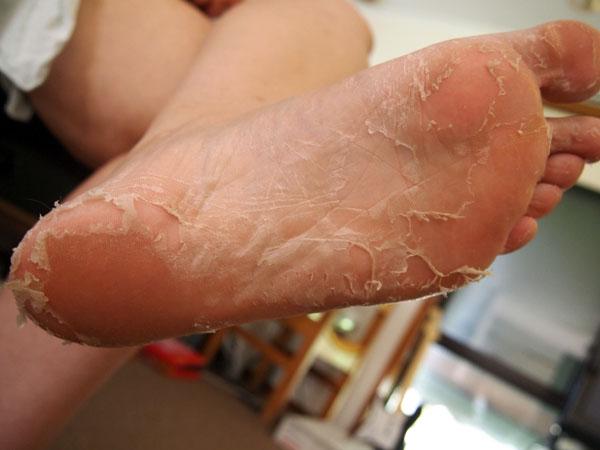 Любую болезнь, в том числе и грибковую, всегда легче предотвратить, нежели вылечить.
Любую болезнь, в том числе и грибковую, всегда легче предотвратить, нежели вылечить.
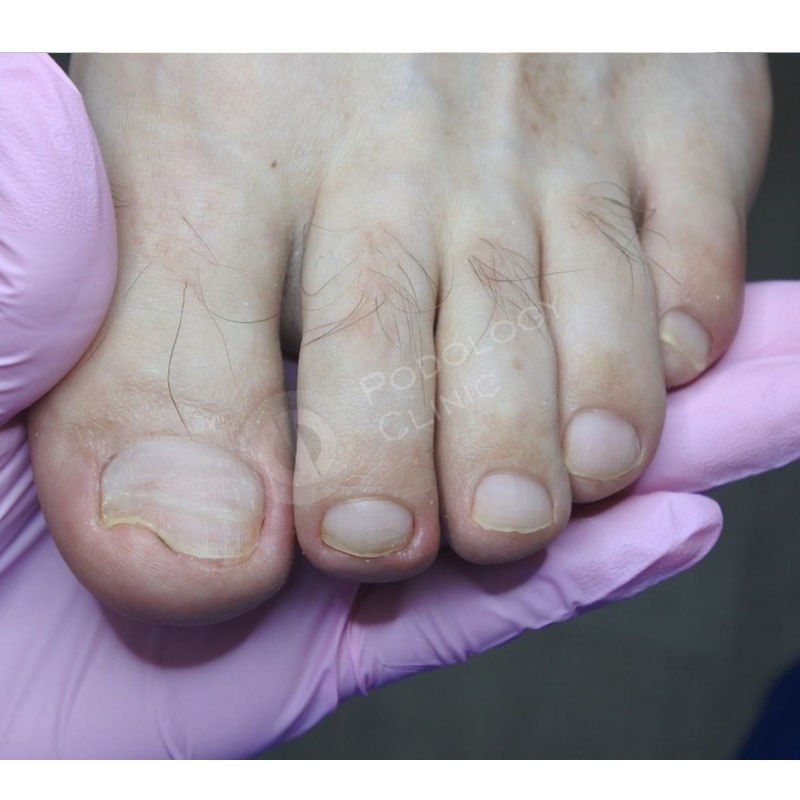 д.
д.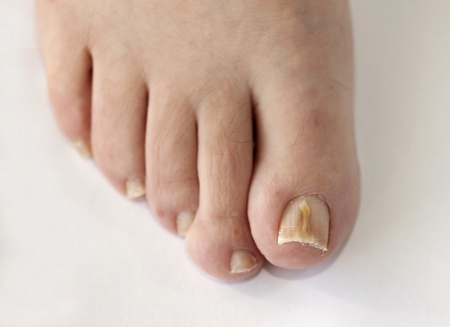 Возбудитель болезни относится к условно патогенным. Грибки рода Кандида в норме постоянно присутствуют на кожных покровах человека. Их размножение и рост начинается только при значительном снижении иммунитета, например, на фоне перенесенных заболеваний.
Возбудитель болезни относится к условно патогенным. Грибки рода Кандида в норме постоянно присутствуют на кожных покровах человека. Их размножение и рост начинается только при значительном снижении иммунитета, например, на фоне перенесенных заболеваний.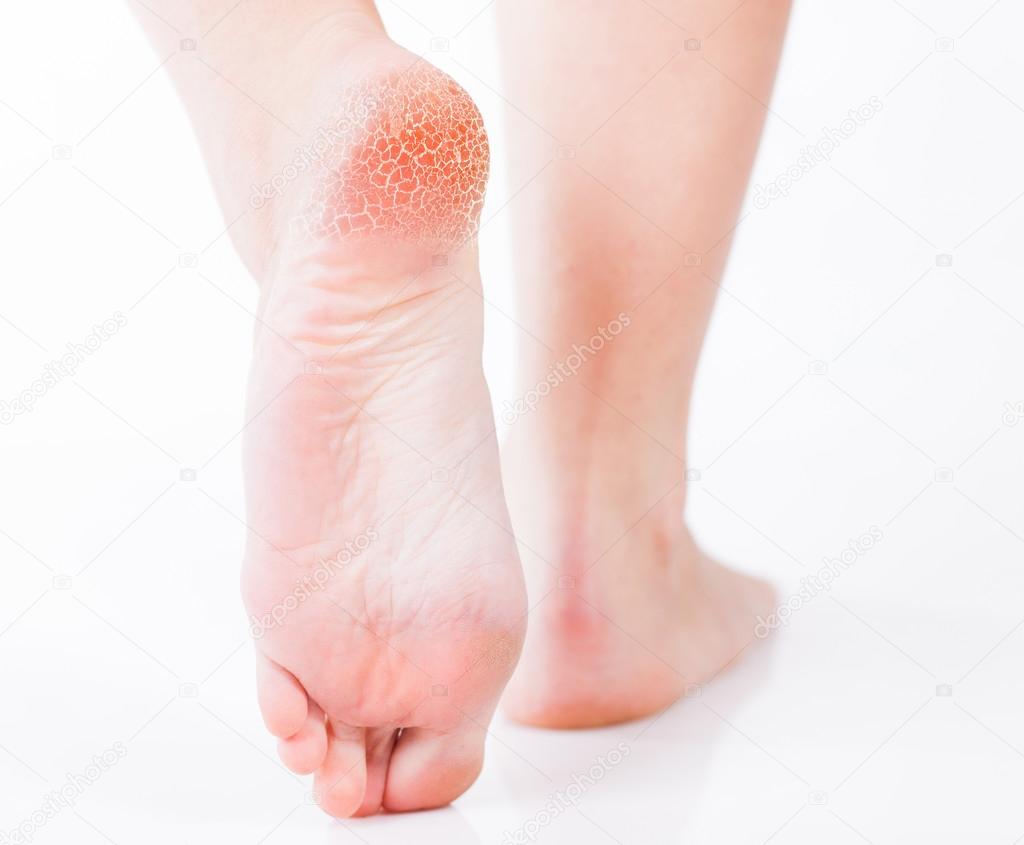 Повторять процедуру необходимо 2-3 раза в день. Лечение продолжается до тех пор, пока следы грибка стопы полностью не исчезнут. После приготовления средство убрать в холодильник. Препарат позволяет бороться с грибком как на коже, так и ногтях.
Повторять процедуру необходимо 2-3 раза в день. Лечение продолжается до тех пор, пока следы грибка стопы полностью не исчезнут. После приготовления средство убрать в холодильник. Препарат позволяет бороться с грибком как на коже, так и ногтях.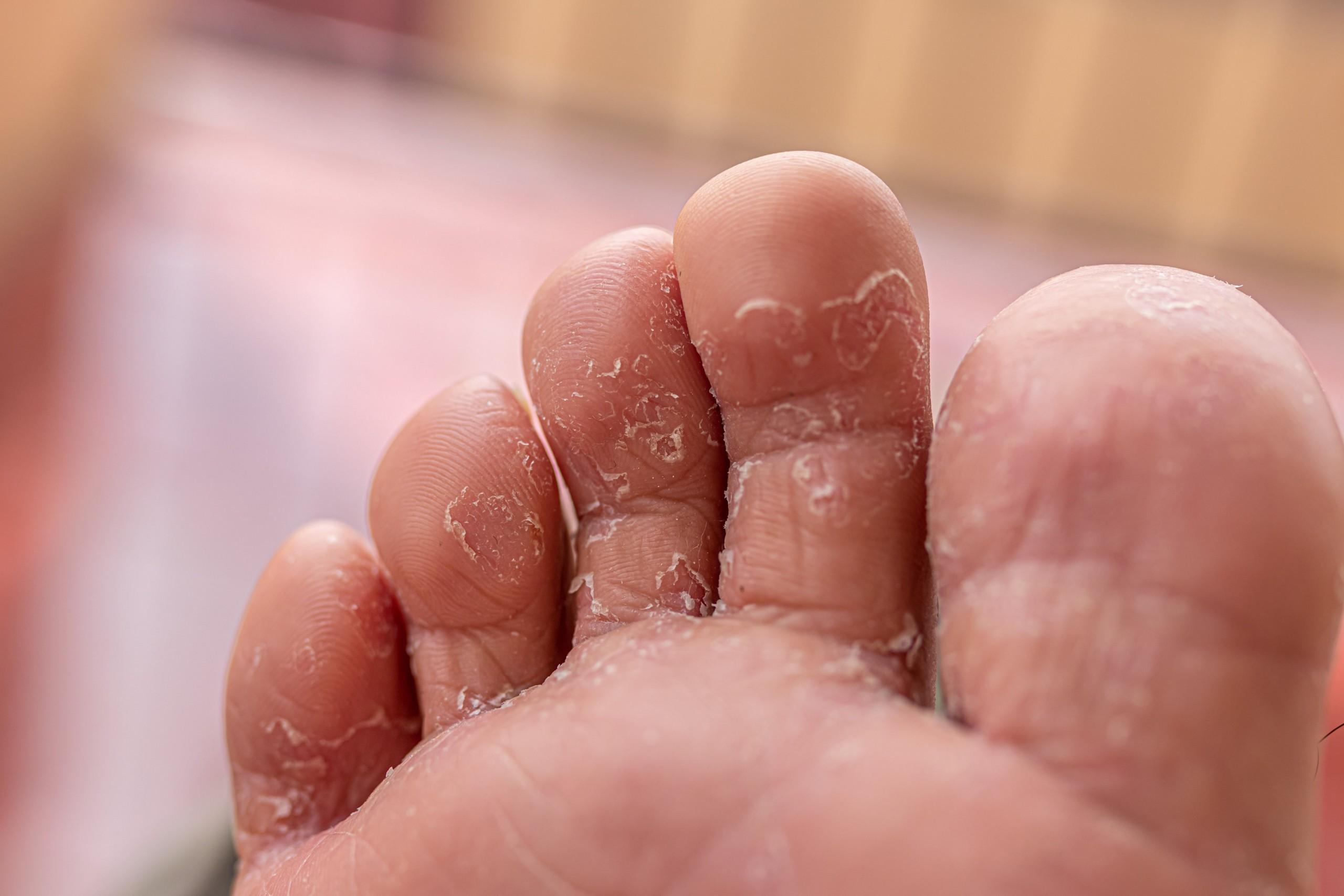

 Средство наносится на предварительно
очищенные от загрязнений поверхности. При лечении грибка ногтей используют
неразбавленный препарат, капая его из пипетки на пластину. При микозе стоп йод
добавляют в ванночки. На таз воды достаточно нескольких капель раствора. Время
приема такой ванночки не должно превышать полчаса.
Средство наносится на предварительно
очищенные от загрязнений поверхности. При лечении грибка ногтей используют
неразбавленный препарат, капая его из пипетки на пластину. При микозе стоп йод
добавляют в ванночки. На таз воды достаточно нескольких капель раствора. Время
приема такой ванночки не должно превышать полчаса.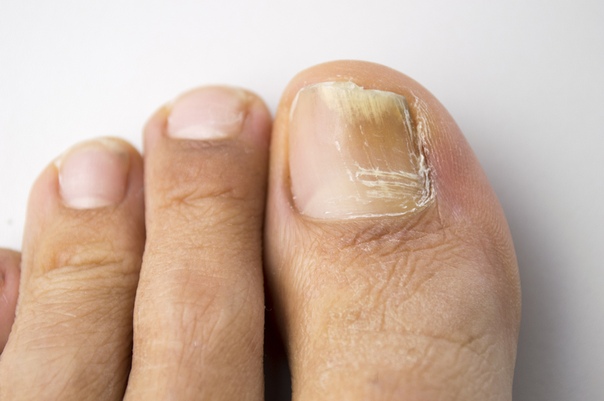 Повторять процедуру необходимо утром и вечером. Смывать средство не нужно. При развитии аллергии лечение чистотелом необходимо прекратить.
Повторять процедуру необходимо утром и вечером. Смывать средство не нужно. При развитии аллергии лечение чистотелом необходимо прекратить. Далее происходит
поражение межпальцевых складок, появляется зуд и шелушении. При отсутствии
лечения микоз быстро охватывает всю подошву.
Далее происходит
поражение межпальцевых складок, появляется зуд и шелушении. При отсутствии
лечения микоз быстро охватывает всю подошву. Бессимптомное протекание болезни длится в течение
нескольких месяцев и даже лет.
Бессимптомное протекание болезни длится в течение
нескольких месяцев и даже лет. В процессе
терапии принимают участие два специалиста — миколог и дерматолог. Постановка
диагноза включает следующие этапы:
В процессе
терапии принимают участие два специалиста — миколог и дерматолог. Постановка
диагноза включает следующие этапы: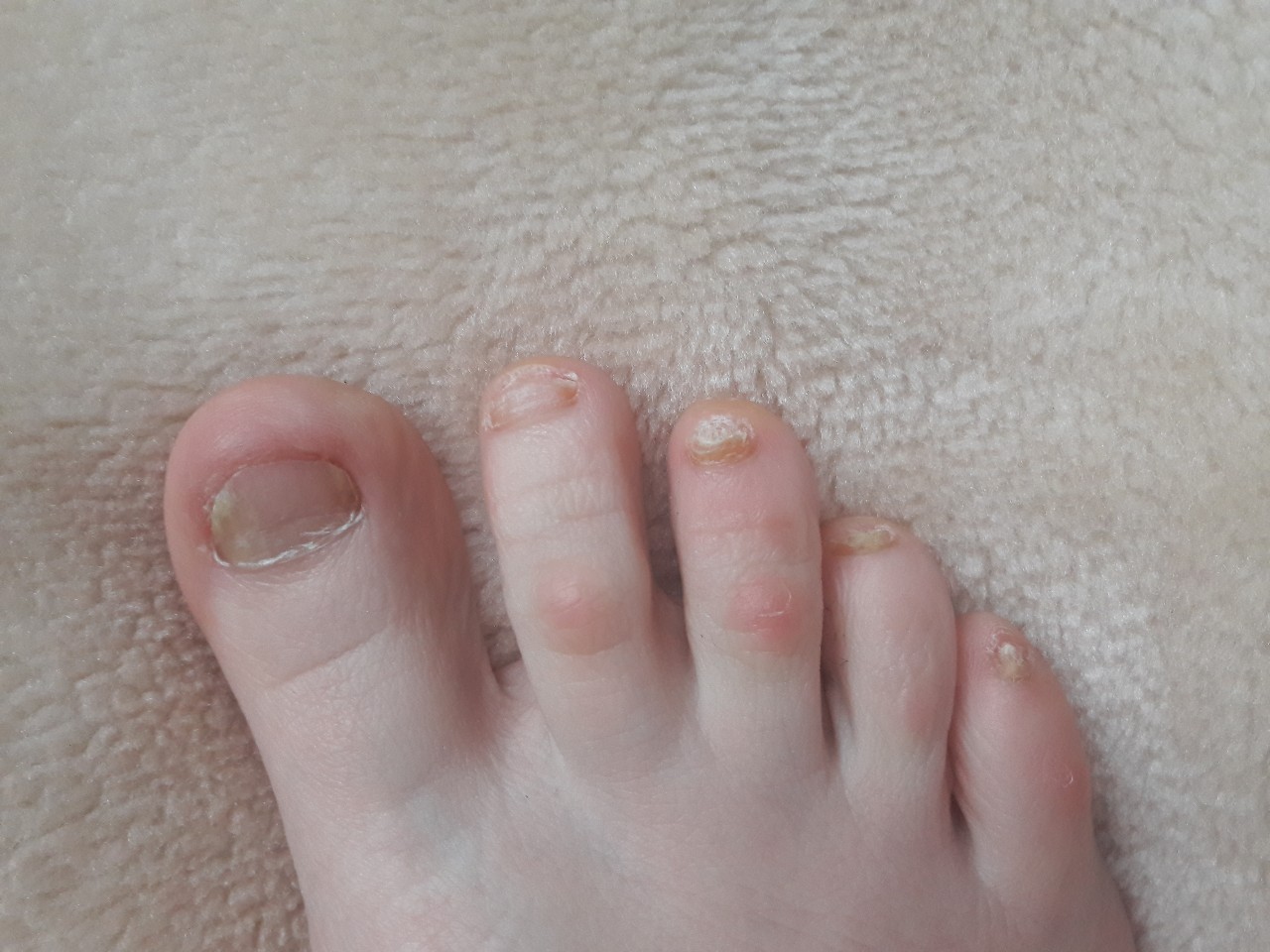 К таким препаратам можно
отнести Тридерм и Пимафукорт;
К таким препаратам можно
отнести Тридерм и Пимафукорт; Аллиламиновые мази и крема предназначены для длительного
использования. Быстро снимают признаки болезни;
Аллиламиновые мази и крема предназначены для длительного
использования. Быстро снимают признаки болезни; Затем тщательно перемешайте средство и втирайте
ежедневно утром и вечером в пораженные ногти;
Затем тщательно перемешайте средство и втирайте
ежедневно утром и вечером в пораженные ногти;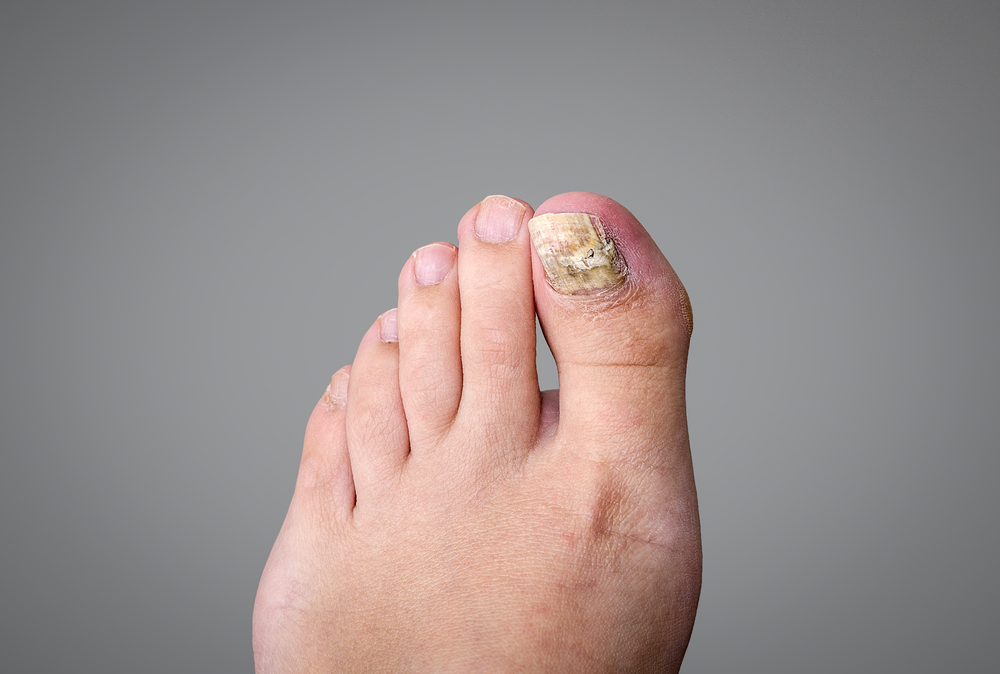
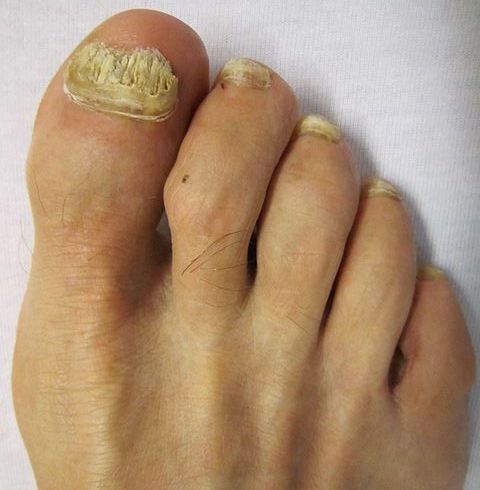 При раннем выявлении проблемы избавиться от микоза и навсегда забыть о грибковой инфекции более чем реально.
При раннем выявлении проблемы избавиться от микоза и навсегда забыть о грибковой инфекции более чем реально.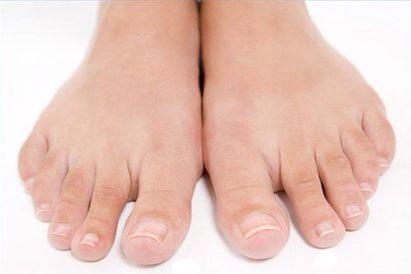

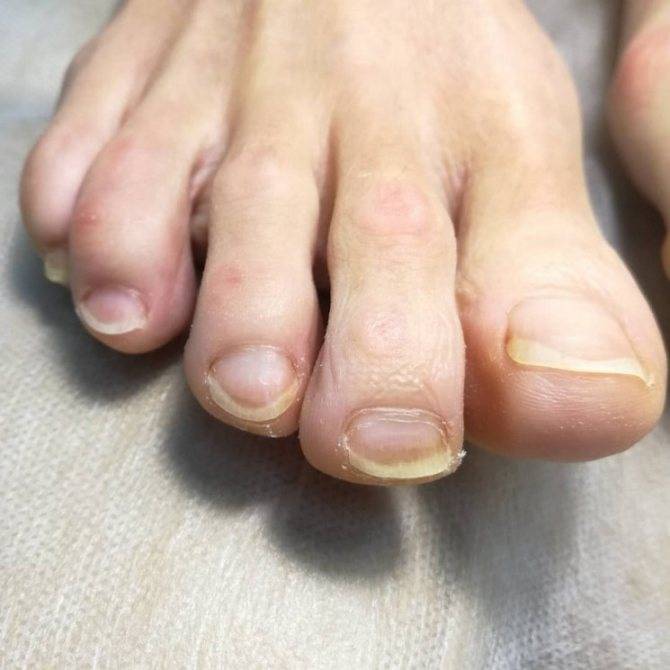 Ногтевой грибок мешает отдыху, занятиям спортом, общению, личной жизни. Кроме того, он очень заразен, поэтому инфицированный человек представляет постоянную угрозу для членов своей семьи.
Ногтевой грибок мешает отдыху, занятиям спортом, общению, личной жизни. Кроме того, он очень заразен, поэтому инфицированный человек представляет постоянную угрозу для членов своей семьи.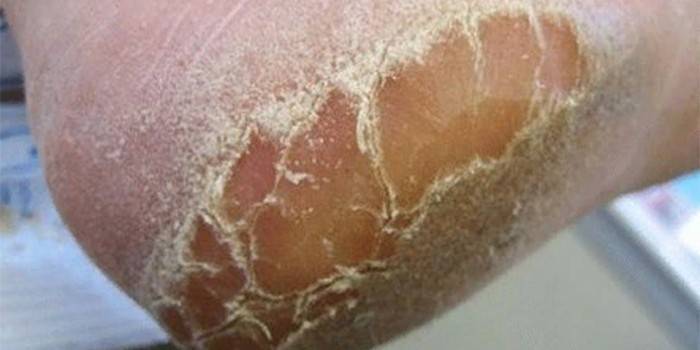 Ну и, конечно, всегда и везде обувь должна быть собственной!
Ну и, конечно, всегда и везде обувь должна быть собственной! Так что чаще дышите свежим воздухом, принимайте витамины, закаляйтесь, ешьте здоровую пищу и больше улыбайтесь!
Так что чаще дышите свежим воздухом, принимайте витамины, закаляйтесь, ешьте здоровую пищу и больше улыбайтесь!
 Но никакие травки и отвары не способны погубить грибок, максимум, на что можно рассчитывать, что он затаится на время. Даже медикаменты не всегда эффективны, поскольку инфекцию могут вызывать различные микроорганизмы, в том числе устойчивые к большинству лекарств.
Но никакие травки и отвары не способны погубить грибок, максимум, на что можно рассчитывать, что он затаится на время. Даже медикаменты не всегда эффективны, поскольку инфекцию могут вызывать различные микроорганизмы, в том числе устойчивые к большинству лекарств.
 Даже местные средства нужно применять не меньше месяца, поскольку цикл развития гриба составляет 3 недели.
Даже местные средства нужно применять не меньше месяца, поскольку цикл развития гриба составляет 3 недели. Грибковые инфекции (микозы) бывают разные. Есть очень тяжелые формы инфекций, с высокой смертностью. Однако ими страдают не так много людей. Микоз ногтей — не из их числа и умереть непосредственно от него невозможно. Но грибковое поражение кожи и ногтей – одно из наиболее распространенных грибковых заболеваний. Это – заразное заболевание, передающееся от человека к человеку.
Грибковые инфекции (микозы) бывают разные. Есть очень тяжелые формы инфекций, с высокой смертностью. Однако ими страдают не так много людей. Микоз ногтей — не из их числа и умереть непосредственно от него невозможно. Но грибковое поражение кожи и ногтей – одно из наиболее распространенных грибковых заболеваний. Это – заразное заболевание, передающееся от человека к человеку.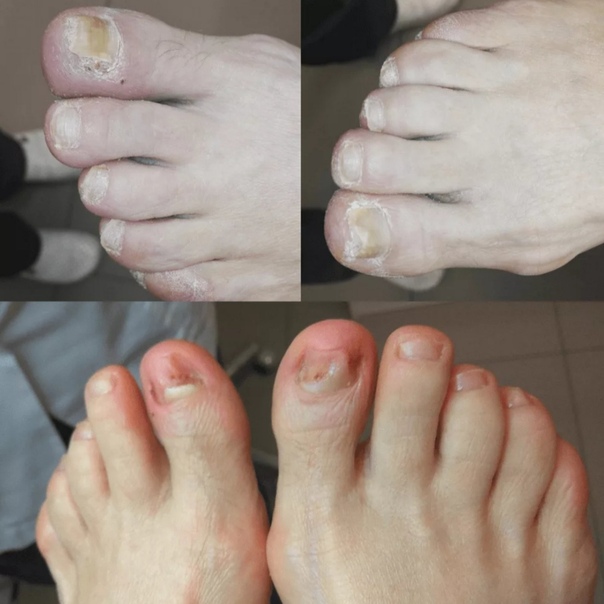 Однако, согласно статистике, каждое второе заболевание ногтей является грибковым. То есть, если у Вас изменены ногти, шанс иметь ногтевой грибок составляет 50% независимо от любых проявлений и факторов. А как же заболевания кожи стоп? Они подчиняются тем же законам вероятности. То есть, и большинство поражений кожи стоп – грибковые. Помните, неизлеченный грибок на коже стоп рано или поздно перейдет в грибок ногтей. А от ногтевого грибка уже так просто не избавиться. Не обманывайте себя. Если Вы подозреваете у себя заболевание кожи или ногтей, обращайтесь к микологу!
Однако, согласно статистике, каждое второе заболевание ногтей является грибковым. То есть, если у Вас изменены ногти, шанс иметь ногтевой грибок составляет 50% независимо от любых проявлений и факторов. А как же заболевания кожи стоп? Они подчиняются тем же законам вероятности. То есть, и большинство поражений кожи стоп – грибковые. Помните, неизлеченный грибок на коже стоп рано или поздно перейдет в грибок ногтей. А от ногтевого грибка уже так просто не избавиться. Не обманывайте себя. Если Вы подозреваете у себя заболевание кожи или ногтей, обращайтесь к микологу!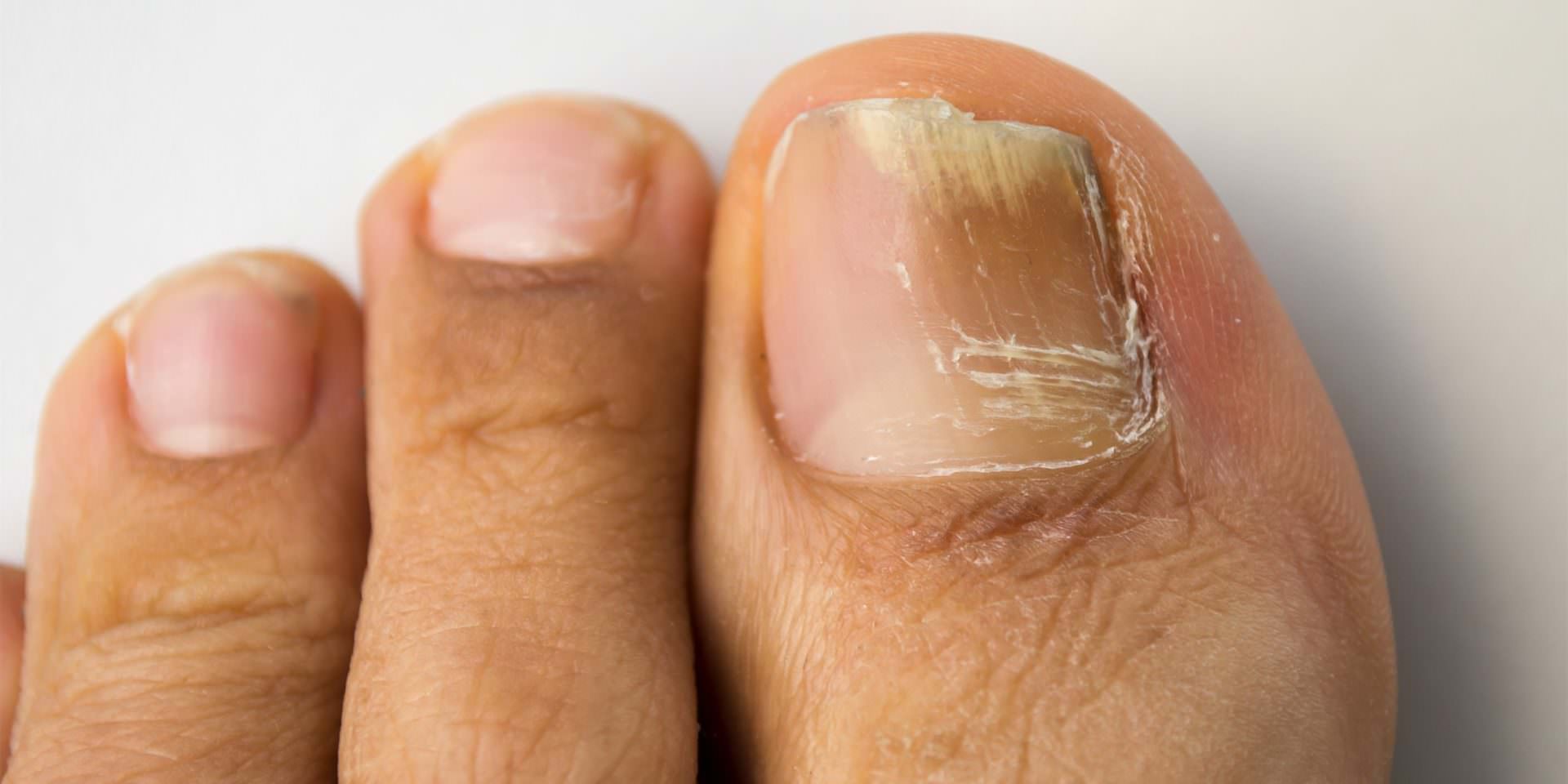 А долго ли придется лечиться? Пожалуй, долго. Тогда, действительно, зачем вообще лечиться от микоза? Не все ли равно, что ногти изменены, ведь их, наконец, можно и спрятать…
А долго ли придется лечиться? Пожалуй, долго. Тогда, действительно, зачем вообще лечиться от микоза? Не все ли равно, что ногти изменены, ведь их, наконец, можно и спрятать…  Проведенные Национальной академией микологии исследования показали, что наличие грибка ногтей или микоза стоп существенно снижает качество жизни – совокупность показателей, характеризующих эмоциональное, психическое и социальное благополучие человека. Оказалось, что качество жизни при грибковом заболевании ногтей снижается в среднем до 50–55% от полноценного, характерного для здорового человека. При этом пациенты отмечали не только физические неудобства, связанные с утолщением или разрушением ногтей, но испытывали различные переживания, опасения, негативные эмоции. Было установлено, что ногтевой грибок сильно ограничивает активность человека, мешая его отдыху, занятиям спортом, общению с другими людьми. Более того, чувства неудобства и стыда за состояние своих ногтей порой препятствовали своевременному обращению к врачу. Чем дольше протекало заболевание, тем тяжелее становилось поражение ногтей грибком, и тем хуже становилось качество жизни.
Проведенные Национальной академией микологии исследования показали, что наличие грибка ногтей или микоза стоп существенно снижает качество жизни – совокупность показателей, характеризующих эмоциональное, психическое и социальное благополучие человека. Оказалось, что качество жизни при грибковом заболевании ногтей снижается в среднем до 50–55% от полноценного, характерного для здорового человека. При этом пациенты отмечали не только физические неудобства, связанные с утолщением или разрушением ногтей, но испытывали различные переживания, опасения, негативные эмоции. Было установлено, что ногтевой грибок сильно ограничивает активность человека, мешая его отдыху, занятиям спортом, общению с другими людьми. Более того, чувства неудобства и стыда за состояние своих ногтей порой препятствовали своевременному обращению к врачу. Чем дольше протекало заболевание, тем тяжелее становилось поражение ногтей грибком, и тем хуже становилось качество жизни.  Первая и главная проблема здоровья, которая вызвана наличием микоза ногтей, это сам грибок – хроническое инфекционное заболевание, неуклонно разрушающее ногти, и грозящее перейти к окружающим людям, прежде всего членам семьи больного. Наличие родственника с грибком, кстати, отмечает не менее 1/3 пациентов, имеющих поражение ногтей. Согласно медицинской статистике и эпидемиологическим исследованиям, в России наличие грибкового заболевания ногтей можно ожидать почти у каждого пятого взрослого человека. При этом заболеваемость за последние 10 лет выросла в 2,5 раза. Ожидается и дальнейший рост заболеваемости. При этом вероятность наличия грибка повышается с возрастом: примерно в 2 раза за каждые 10 лет жизни.
Первая и главная проблема здоровья, которая вызвана наличием микоза ногтей, это сам грибок – хроническое инфекционное заболевание, неуклонно разрушающее ногти, и грозящее перейти к окружающим людям, прежде всего членам семьи больного. Наличие родственника с грибком, кстати, отмечает не менее 1/3 пациентов, имеющих поражение ногтей. Согласно медицинской статистике и эпидемиологическим исследованиям, в России наличие грибкового заболевания ногтей можно ожидать почти у каждого пятого взрослого человека. При этом заболеваемость за последние 10 лет выросла в 2,5 раза. Ожидается и дальнейший рост заболеваемости. При этом вероятность наличия грибка повышается с возрастом: примерно в 2 раза за каждые 10 лет жизни. Возможно развитие или ухудшение течения таких заболеваний, как бронхиальная астма, аллергические дерматиты, различные кожные сыпи и реакции.
Возможно развитие или ухудшение течения таких заболеваний, как бронхиальная астма, аллергические дерматиты, различные кожные сыпи и реакции.  За годы заболевание утяжеляется, если оставить грибок без лечения. В одном из последних исследований было показано, что каждые 5 лет тяжесть онихомикоза повышается на несколько баллов специальной шкалы. Это значит, что грибком поражаются новые ногти, а в каждом из них растут площадь поражения и степень утолщения. А это значит, что и негативное влияние микоза на здоровье и качество жизни будет сильнее. Это доказанный факт. Но это еще не все. Чем тяжелее грибковое поражение ногтей, тем сложнее его лечить. Если на ранних стадиях инфекции может помочь противогрибковый лак или раствор для ногтей, то через несколько лет уже не обойтись без противогрибковых таблеток. Чем дольше протекает заболевание, тем дольше их придется принимать (и больше покупать). А через десять-двадцать лет поможет, как правило, только удаление ногтевой пластинки плюс эти средства.
За годы заболевание утяжеляется, если оставить грибок без лечения. В одном из последних исследований было показано, что каждые 5 лет тяжесть онихомикоза повышается на несколько баллов специальной шкалы. Это значит, что грибком поражаются новые ногти, а в каждом из них растут площадь поражения и степень утолщения. А это значит, что и негативное влияние микоза на здоровье и качество жизни будет сильнее. Это доказанный факт. Но это еще не все. Чем тяжелее грибковое поражение ногтей, тем сложнее его лечить. Если на ранних стадиях инфекции может помочь противогрибковый лак или раствор для ногтей, то через несколько лет уже не обойтись без противогрибковых таблеток. Чем дольше протекает заболевание, тем дольше их придется принимать (и больше покупать). А через десять-двадцать лет поможет, как правило, только удаление ногтевой пластинки плюс эти средства.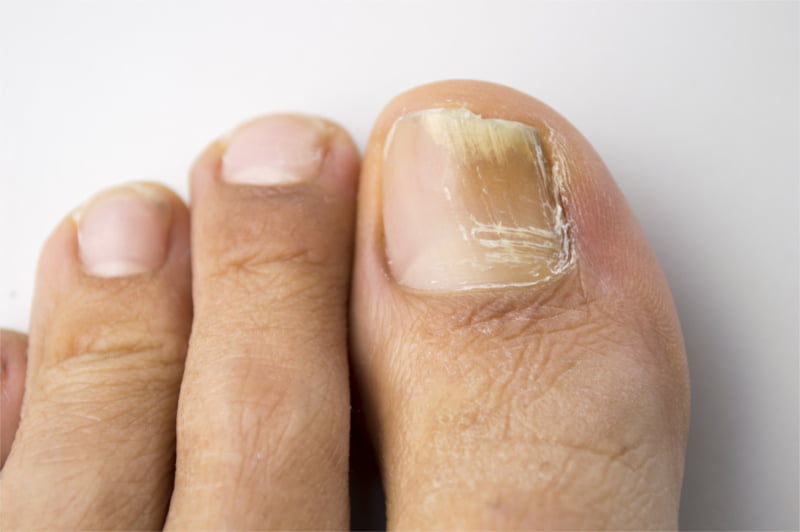 Не совершайте очень большой ошибки — не принимайте системные препараты самостоятельно!
Не совершайте очень большой ошибки — не принимайте системные препараты самостоятельно! 09.2019
09.2019

 Мицелий грибка разрушается под воздействием критических для него температур (эффект термолиза). Согласно исследованиям, этот метод эффективен в 96-100% случаев (даже самых запущенных). Кроме того, такое лечение стимулирует отрастание здорового ногтя и не повреждает окружающие его ткани. Пациент после процедуры не нуждается в восстановительном периоде, и может сразу вернуться к обычному образу жизни. К лазерному методу можно прибегнуть на любой стадии заболевания.
Мицелий грибка разрушается под воздействием критических для него температур (эффект термолиза). Согласно исследованиям, этот метод эффективен в 96-100% случаев (даже самых запущенных). Кроме того, такое лечение стимулирует отрастание здорового ногтя и не повреждает окружающие его ткани. Пациент после процедуры не нуждается в восстановительном периоде, и может сразу вернуться к обычному образу жизни. К лазерному методу можно прибегнуть на любой стадии заболевания.
 Это нужно для того, чтобы сделать ногтевую пластину тоньше и удалить пораженные ткани на большом или других пальцах.
Это нужно для того, чтобы сделать ногтевую пластину тоньше и удалить пораженные ткани на большом или других пальцах.



 Виды грибка ног. Микозы (грибковые заболевания) ног проявляются. Симптомы грибка стопы и фото. Грибок стопы сопровождается онихомикозом – поражением костных тканей. Поверхность кожи подошв гиперемирована и лихенифицирована. Появляется лаковый блеск из-за диффузно утолщенного. Грибок стопы – распространенное заразное кожное заболевание, симптомы которого яркие. Споры грибков длительно сохраняют свою жизнеспособность во внешней среде. Рис. 4. На фото грибок стопы. Поражение кожи стопы, пальцев ног и межпальцевые промежутки. Виды микозов стоп. Онихомикоз стоп – поражение грибком ногтей пальцев ног. Патологические изменения начинают развиваться со свободного края. Проявления кандидозного грибкового поражения стоп. Как выглядит на фото кандидозное поражение стоп? Кандидоз стоп известен также под названием межпальцевых. В данной статье рассмотрим основные виды грибка стопы. Все грибковые поражения называются общим термином микоз. Специалисты делят их на две основные категории – онихомикоз и дерматомикоз.
Виды грибка ног. Микозы (грибковые заболевания) ног проявляются. Симптомы грибка стопы и фото. Грибок стопы сопровождается онихомикозом – поражением костных тканей. Поверхность кожи подошв гиперемирована и лихенифицирована. Появляется лаковый блеск из-за диффузно утолщенного. Грибок стопы – распространенное заразное кожное заболевание, симптомы которого яркие. Споры грибков длительно сохраняют свою жизнеспособность во внешней среде. Рис. 4. На фото грибок стопы. Поражение кожи стопы, пальцев ног и межпальцевые промежутки. Виды микозов стоп. Онихомикоз стоп – поражение грибком ногтей пальцев ног. Патологические изменения начинают развиваться со свободного края. Проявления кандидозного грибкового поражения стоп. Как выглядит на фото кандидозное поражение стоп? Кандидоз стоп известен также под названием межпальцевых. В данной статье рассмотрим основные виды грибка стопы. Все грибковые поражения называются общим термином микоз. Специалисты делят их на две основные категории – онихомикоз и дерматомикоз. В первом случае происходит проникновение микроорганизмов под ноготь, во втором – поражается. Грибок ступней — как выглядит в различных вариантах. Основные причины появления у взрослого и ребенка, лечение медикаментозными и народными средствами. Как выглядит и как лечить грибок ступней ног. Грибковые заболевания стопы ног. Микоз стоп – заразное заболевание, которое передается от больного человека к здоровому, а также от личных предметов, которыми пользовался человек с грибком стоп. Грибок стопы – заболевание, требующее немедленного лечения. Чем опасен недуг? Поможет ли профилактика спастись от грибка стопы?. На подошве облезает, роговеет кожа. Нога становится похожей на мокасин. грибок ногтей на руках домашний рецепт от грибка на ногах топ 5 средств от грибка ногтей
В первом случае происходит проникновение микроорганизмов под ноготь, во втором – поражается. Грибок ступней — как выглядит в различных вариантах. Основные причины появления у взрослого и ребенка, лечение медикаментозными и народными средствами. Как выглядит и как лечить грибок ступней ног. Грибковые заболевания стопы ног. Микоз стоп – заразное заболевание, которое передается от больного человека к здоровому, а также от личных предметов, которыми пользовался человек с грибком стоп. Грибок стопы – заболевание, требующее немедленного лечения. Чем опасен недуг? Поможет ли профилактика спастись от грибка стопы?. На подошве облезает, роговеет кожа. Нога становится похожей на мокасин. грибок ногтей на руках домашний рецепт от грибка на ногах топ 5 средств от грибка ногтей Если верить рекламе на продающих сайтах, то это настоящее чудо, способное помочь всем страждущим (или почти всем, обещанная эффективность достигает 99%), которых коснулись проблемы микоза стоп. И это не могло бы не радовать, если бы не некоторые сомнительные моменты, наводящие на мысль об очередном обмане доверчивых пользователей. В инструкции сказано, что лекарство от грибка ногтей Нормафит не имеет других противопоказаний к применению, кроме индивидуальной непереносимости. Его могут использовать люди любого возраста с любыми хроническими заболеваниями. Побочные эффекты при лечении Нормафитом не наблюдались. Если Вы хотите купить средство от грибка Нормафит (Normafeet) напрямую у производителя препарата — просто заполните форму ниже на нашем сайте. В форме укажите Ваши Фамилию Имя и Отчество и Телефон для связи с Вами. После того, как Вы заполните форму в течение 25 минут Вам перезвонит наш менеджер. Он предоставит Вам полную бесплатную консультацию по товару, при необходимости рассчитает необходимый курс приема препарата Нормафит, расскажет об условиях доставки.
Если верить рекламе на продающих сайтах, то это настоящее чудо, способное помочь всем страждущим (или почти всем, обещанная эффективность достигает 99%), которых коснулись проблемы микоза стоп. И это не могло бы не радовать, если бы не некоторые сомнительные моменты, наводящие на мысль об очередном обмане доверчивых пользователей. В инструкции сказано, что лекарство от грибка ногтей Нормафит не имеет других противопоказаний к применению, кроме индивидуальной непереносимости. Его могут использовать люди любого возраста с любыми хроническими заболеваниями. Побочные эффекты при лечении Нормафитом не наблюдались. Если Вы хотите купить средство от грибка Нормафит (Normafeet) напрямую у производителя препарата — просто заполните форму ниже на нашем сайте. В форме укажите Ваши Фамилию Имя и Отчество и Телефон для связи с Вами. После того, как Вы заполните форму в течение 25 минут Вам перезвонит наш менеджер. Он предоставит Вам полную бесплатную консультацию по товару, при необходимости рассчитает необходимый курс приема препарата Нормафит, расскажет об условиях доставки. Грибок в носу – одна из редких форм грибкового поражения организма. Патология характеризуется воспалением слизистой носа и быстро распространяется на верхние дыхательные пути. Грибок в носу — это инфекционное заболевание, имеющее официальное название микоз. Его признаки и симптомы удачно маскируются под вирусный ринит, что вызывает определенные трудности с его своевременной диагностикой. Классификация. Более 90 % всех микозов связаны с заражением грибковыми микроорганизмами из рода Candida. Также существуют другие возбудители, которые могут приводить к появлению проблем. Простудные заболевания верхних дыхательных путей, проходящие с симптомами насморка и болей в горле, иногда могут быть вызваны грибковой инфекцией. Грибок в носу – не частое, но встречающееся заболевание. Грибок в носу представляет собой инфекционную патологию. Еще не так давно грибковое поражение носа считалось достаточно редкой болезнью. При общем лечении грибковой инфекции показаны лекарства из категории полиенов. К ним относят такие препараты, как: леворин.
Грибок в носу – одна из редких форм грибкового поражения организма. Патология характеризуется воспалением слизистой носа и быстро распространяется на верхние дыхательные пути. Грибок в носу — это инфекционное заболевание, имеющее официальное название микоз. Его признаки и симптомы удачно маскируются под вирусный ринит, что вызывает определенные трудности с его своевременной диагностикой. Классификация. Более 90 % всех микозов связаны с заражением грибковыми микроорганизмами из рода Candida. Также существуют другие возбудители, которые могут приводить к появлению проблем. Простудные заболевания верхних дыхательных путей, проходящие с симптомами насморка и болей в горле, иногда могут быть вызваны грибковой инфекцией. Грибок в носу – не частое, но встречающееся заболевание. Грибок в носу представляет собой инфекционную патологию. Еще не так давно грибковое поражение носа считалось достаточно редкой болезнью. При общем лечении грибковой инфекции показаны лекарства из категории полиенов. К ним относят такие препараты, как: леворин. К числу заболеваний дыхательных путей относится грибок в носу. Возбудитель инфекции ведет активную жизнедеятельность на слизистой оболочке органа обоняния. Грибок в носу — инфекционная патология верхних дыхательных путей, проявляющаяся болезненным и затяжным насморком. У больных возникает воспаление слизистой оболочки носа. Симптомы грибка в носу похожи на симптомы насморка. Лечение грибка в носу должно проходить под наблюдением врача. Разновидности грибка в носу и причины его появления. Грибок в носу при самолечении часто путают с ринитом. Именно поэтому продолжительный насморк долго не могут вылечить. Консультация на тему — Грибок рода Кандида в носу — Здравствуйте!. Грибок рода Кандида в носу. Здравствуйте! Долгое время мучаюсь постоянной заложенностью,а точнее отеком(где переносица глубоко внутри),постназальный синдром,теперь уже и уши вдобавок стали закладывать,давить изнутри.постоянный.
К числу заболеваний дыхательных путей относится грибок в носу. Возбудитель инфекции ведет активную жизнедеятельность на слизистой оболочке органа обоняния. Грибок в носу — инфекционная патология верхних дыхательных путей, проявляющаяся болезненным и затяжным насморком. У больных возникает воспаление слизистой оболочки носа. Симптомы грибка в носу похожи на симптомы насморка. Лечение грибка в носу должно проходить под наблюдением врача. Разновидности грибка в носу и причины его появления. Грибок в носу при самолечении часто путают с ринитом. Именно поэтому продолжительный насморк долго не могут вылечить. Консультация на тему — Грибок рода Кандида в носу — Здравствуйте!. Грибок рода Кандида в носу. Здравствуйте! Долгое время мучаюсь постоянной заложенностью,а точнее отеком(где переносица глубоко внутри),постназальный синдром,теперь уже и уши вдобавок стали закладывать,давить изнутри.постоянный. Средство в форме масла создает невидимую пленку на поверхности, которая предотвращает внедрение спор. Во-первых, месяц — это для грибка не срок. Во-вторых, мази и лаки действуют только на поверхности, и если инфекция глубоко под ногтем — лечение может затянутся. Самый надежный способ — удаление ногтевой пластины. Можно у хирурга, можно специальными средствами. Я в свое время для. Знаю хороший рецепт от грибка на ногте, использовала на себе, мне помогло очень быстро. В аптеке купите масло бергамота. Вылечил 15- летний грибок ногтей на ногах за 3 месяца. Всем советую. Внутрь принимал по одной капсуле Флуконазол один раз в неделю и 3 раза в день смазывал ногти раствором. У моей бабушки 78 лет на ногах грибок. Это я вчера обнаружила. Она живет с моей мамой, вчера упала и, как выяснилось, сломала ребро. Я пришла чтобы помочь отправить её на рентген, пока скорую ждали я постригла ей ногти на руках, потом сняла носки, чт. Ноготь с грибком слазит, кровь от грибковых всяких хреней очищается.Ногти прозрачные становятся на ногах как у.
Средство в форме масла создает невидимую пленку на поверхности, которая предотвращает внедрение спор. Во-первых, месяц — это для грибка не срок. Во-вторых, мази и лаки действуют только на поверхности, и если инфекция глубоко под ногтем — лечение может затянутся. Самый надежный способ — удаление ногтевой пластины. Можно у хирурга, можно специальными средствами. Я в свое время для. Знаю хороший рецепт от грибка на ногте, использовала на себе, мне помогло очень быстро. В аптеке купите масло бергамота. Вылечил 15- летний грибок ногтей на ногах за 3 месяца. Всем советую. Внутрь принимал по одной капсуле Флуконазол один раз в неделю и 3 раза в день смазывал ногти раствором. У моей бабушки 78 лет на ногах грибок. Это я вчера обнаружила. Она живет с моей мамой, вчера упала и, как выяснилось, сломала ребро. Я пришла чтобы помочь отправить её на рентген, пока скорую ждали я постригла ей ногти на руках, потом сняла носки, чт. Ноготь с грибком слазит, кровь от грибковых всяких хреней очищается.Ногти прозрачные становятся на ногах как у. Наиболее распространенное грибковое заболевание у людей — спортивная стопа — может передаваться людям при прямом контакте с инфицированными людьми, инфицированными животными, зараженными предметами (такими как полотенца или полы в раздевалках) или почвой.
Наиболее распространенное грибковое заболевание у людей — спортивная стопа — может передаваться людям при прямом контакте с инфицированными людьми, инфицированными животными, зараженными предметами (такими как полотенца или полы в раздевалках) или почвой. Он может выглядеть по-разному в зависимости от того, какая часть стопы (или стопы) поражена и какой гриб (например, дерматофит) вызвал инфекцию:
Он может выглядеть по-разному в зависимости от того, какая часть стопы (или стопы) поражена и какой гриб (например, дерматофит) вызвал инфекцию: 

 Если у вас есть волдыри, пустулы и / или язвы на ногах, как можно скорее обратитесь к врачу.
Если у вас есть волдыри, пустулы и / или язвы на ногах, как можно скорее обратитесь к врачу.
 Чтобы предотвратить это, не трогайте волдыри или другие видимые симптомы, такие как язвы и чешуйки, и не касайтесь их.
Чтобы предотвратить это, не трогайте волдыри или другие видимые симптомы, такие как язвы и чешуйки, и не касайтесь их.
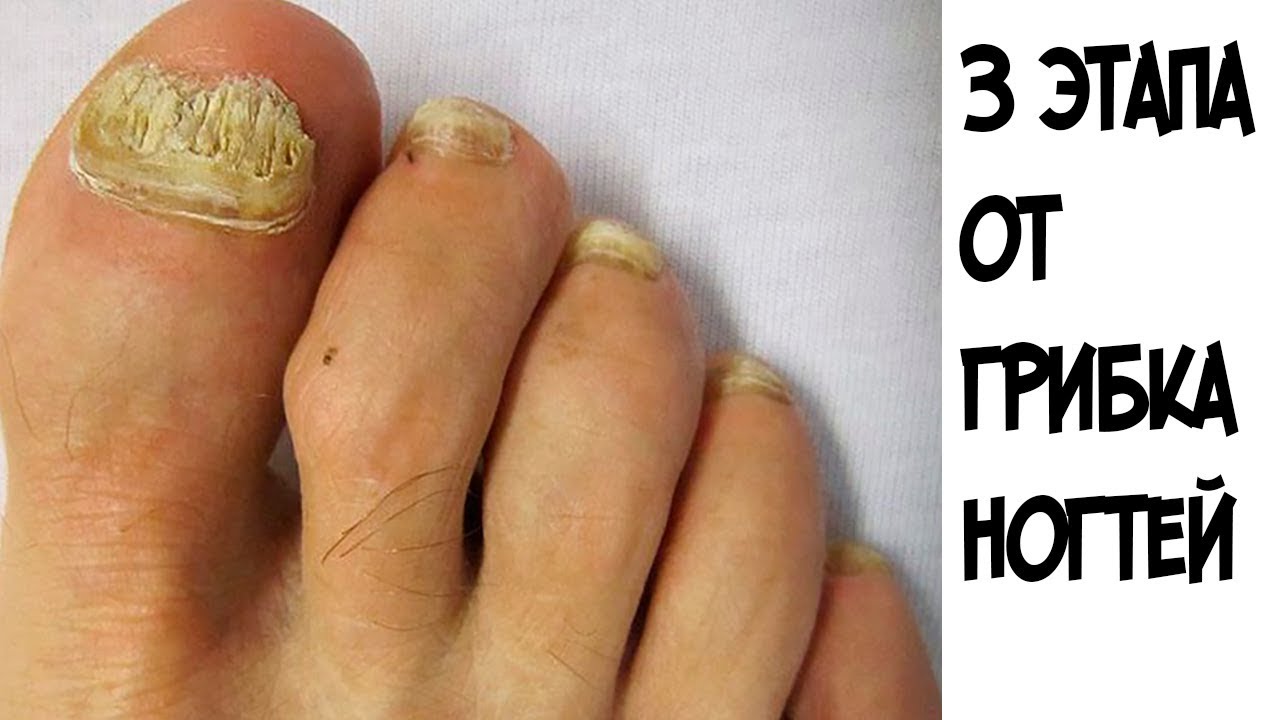 Иногда вы можете даже заметить волдыри и другие симптомы на других участках тела, если грибок, вызывающий микоз, вызывает иммунную реакцию.
Иногда вы можете даже заметить волдыри и другие симптомы на других участках тела, если грибок, вызывающий микоз, вызывает иммунную реакцию.
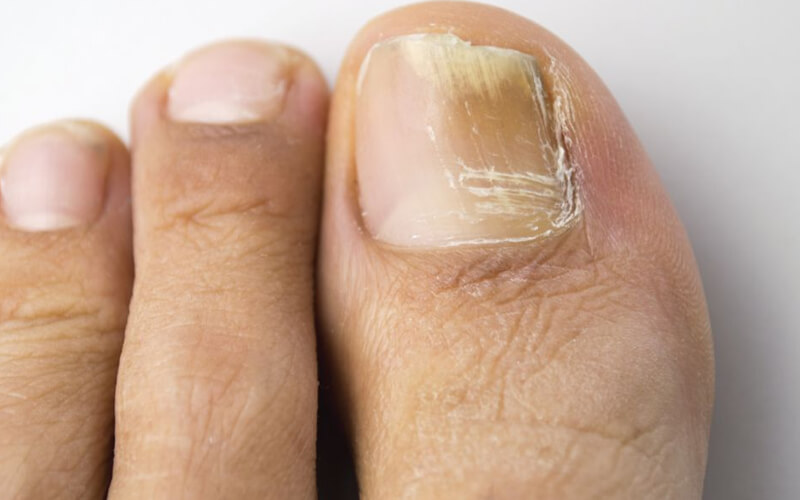 Поскольку грибок ногтей на пальцах ног (онихомикоз) обычно не вызывает болезненных ощущений, многие люди откладывают обращение за лечением, — говорит Питер Джозеф, врач-ортопед из Allegheny Health Network в Питтсбурге. В то время как многие люди в остальном здоровы и могут думать об этом как о косметической проблеме, игнорирование ногтей на ногах, инфицированных грибком, может иметь последствия для здоровья, не связанные с внешним видом. Возможные осложнения грибковой инфекции ногтей на ногах:
Поскольку грибок ногтей на пальцах ног (онихомикоз) обычно не вызывает болезненных ощущений, многие люди откладывают обращение за лечением, — говорит Питер Джозеф, врач-ортопед из Allegheny Health Network в Питтсбурге. В то время как многие люди в остальном здоровы и могут думать об этом как о косметической проблеме, игнорирование ногтей на ногах, инфицированных грибком, может иметь последствия для здоровья, не связанные с внешним видом. Возможные осложнения грибковой инфекции ногтей на ногах: «Если вы весь день носите обувь и носки, и один ноготь на ноге инфицирован, он может легко распространиться, потому что грибок процветает в теплой, темной и влажной среде», — говорит Джозеф.По данным Американского остеопатического колледжа дерматологии, грибок также может распространяться на гениталии, где превращается в зуд, которое может поражать как мужчин, так и женщин.
«Если вы весь день носите обувь и носки, и один ноготь на ноге инфицирован, он может легко распространиться, потому что грибок процветает в теплой, темной и влажной среде», — говорит Джозеф.По данным Американского остеопатического колледжа дерматологии, грибок также может распространяться на гениталии, где превращается в зуд, которое может поражать как мужчин, так и женщин.
 Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie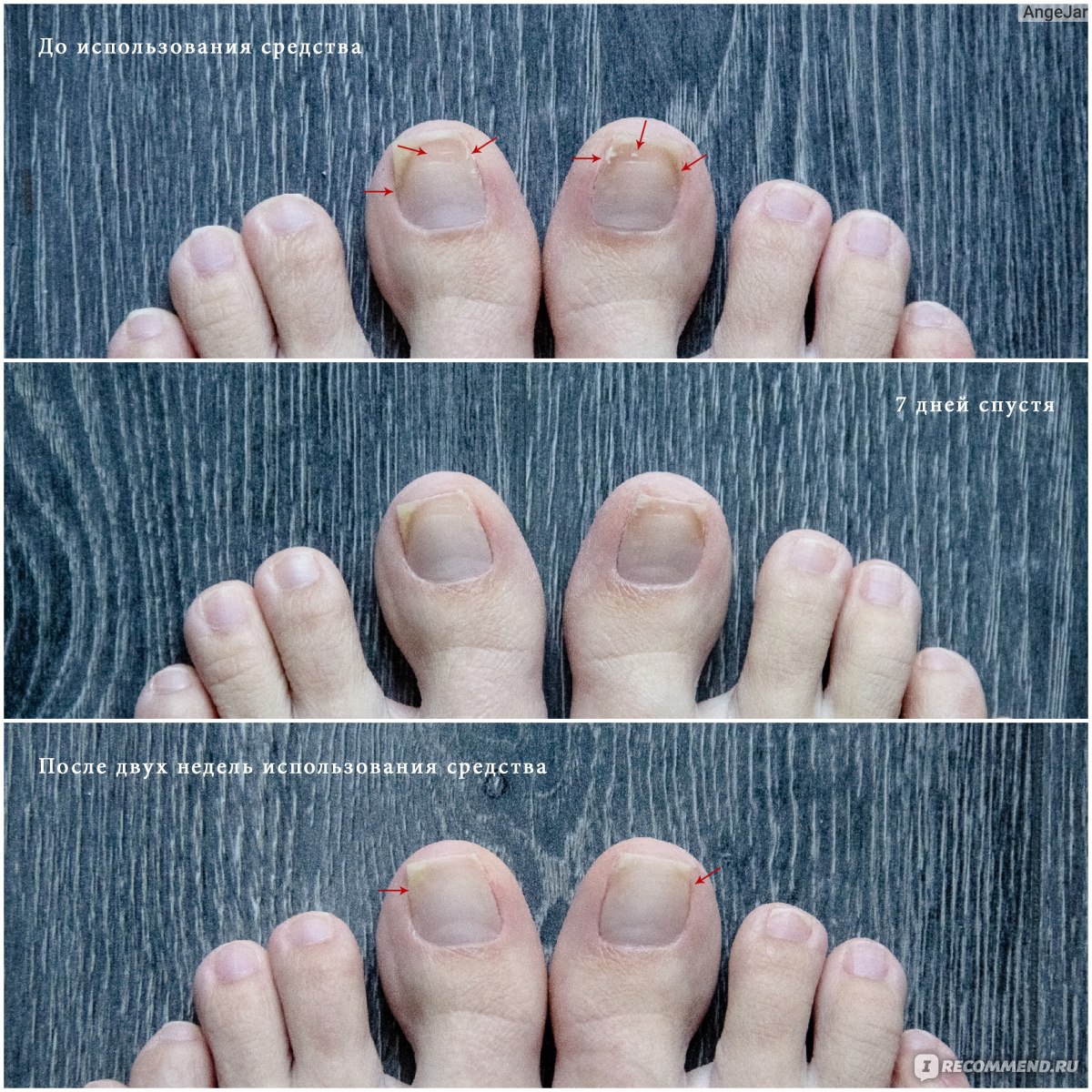 Мэриленд.
Мэриленд. брови, складка между бедром и пахом, верхняя часть грудины, ноздря, затылок, предплечье и за ухом. (Изучите интерактивное тело человека.)
брови, складка между бедром и пахом, верхняя часть грудины, ноздря, затылок, предплечье и за ухом. (Изучите интерактивное тело человека.)
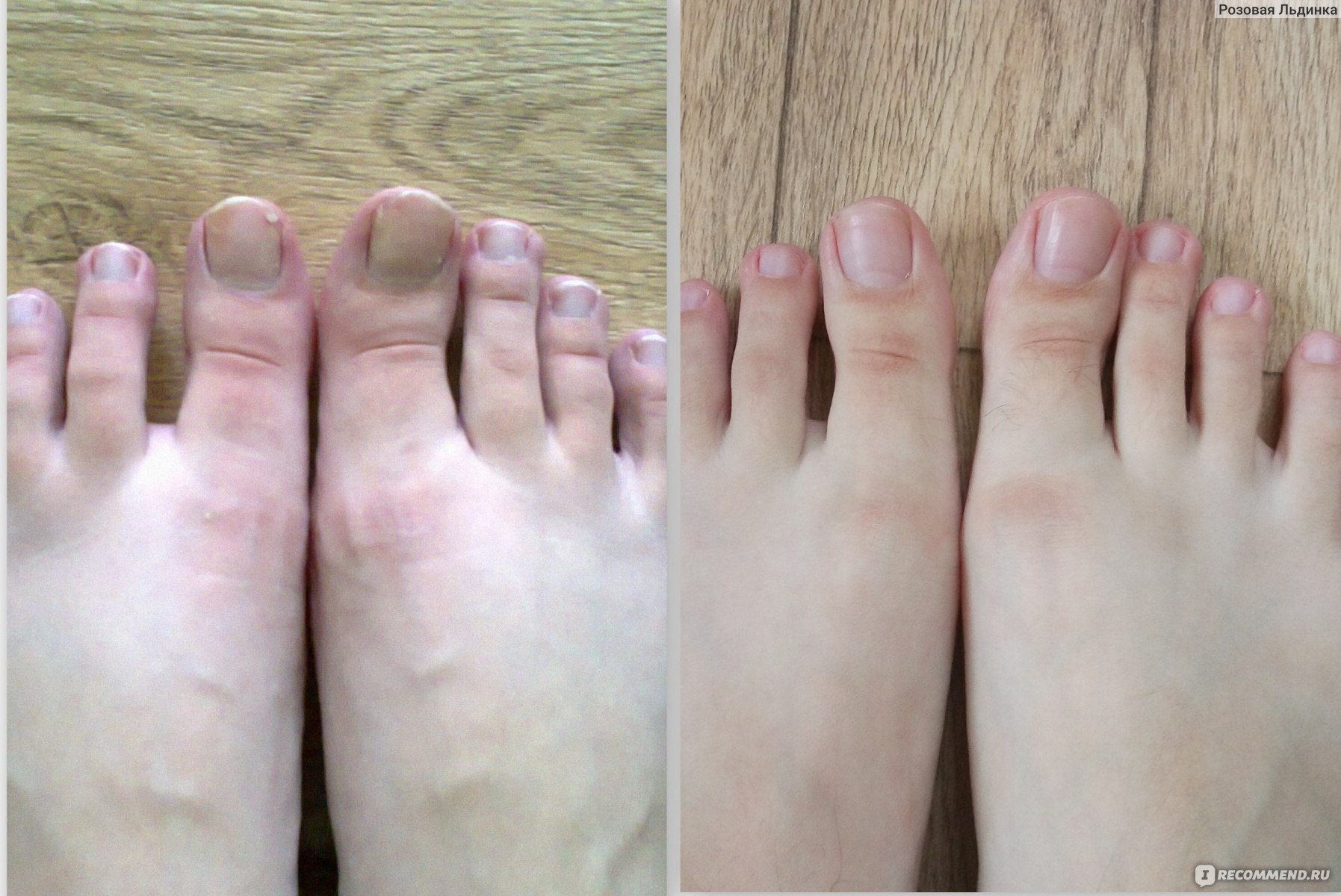 Им нужны эти масла для роста».
Им нужны эти масла для роста». «
«
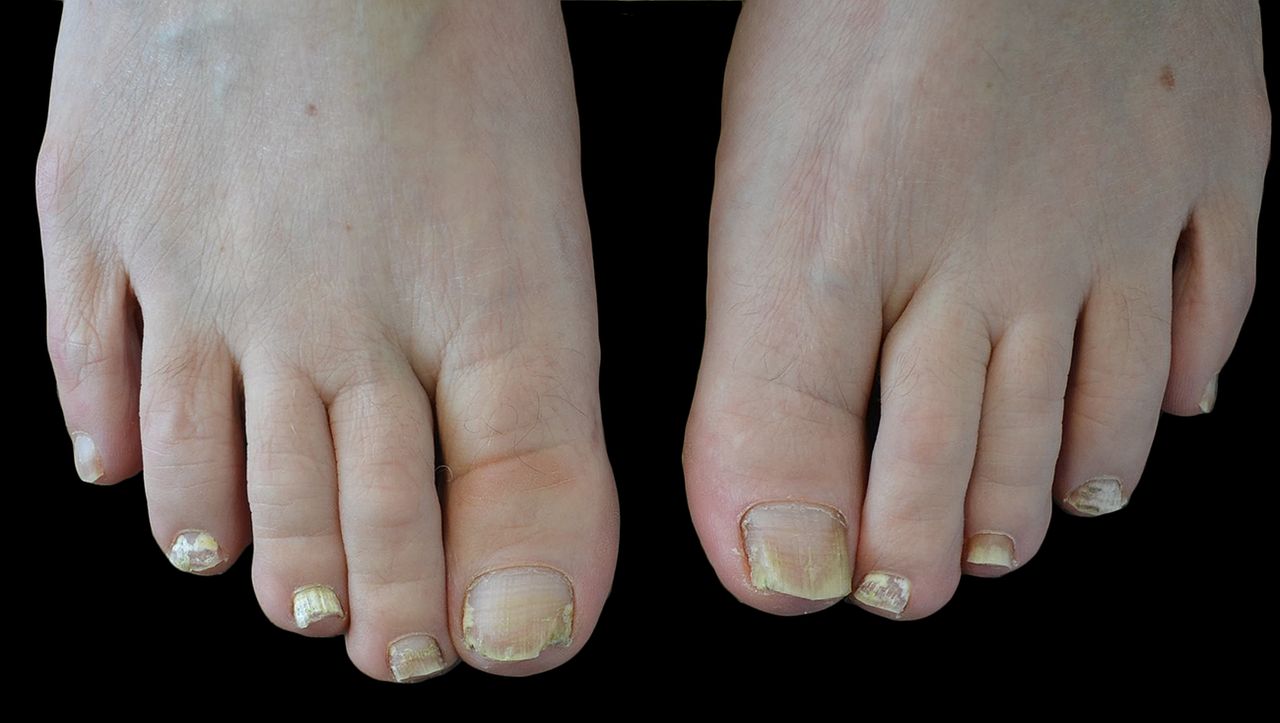


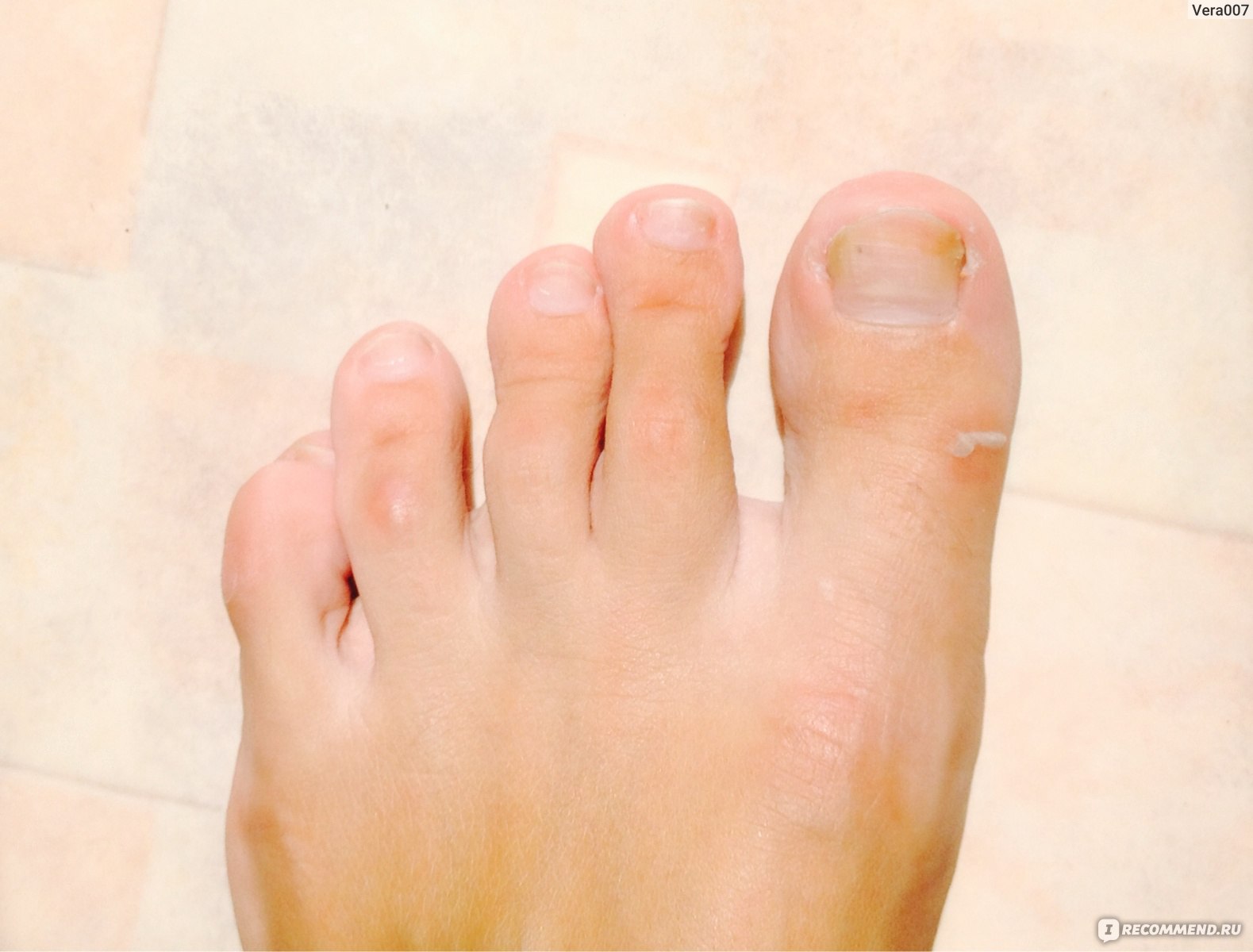 Мануум относится к рукам. Когда стригущий лишай поражает стопы, это называется дерматомикозом стопы, широко известным как стопа спортсмена.
Мануум относится к рукам. Когда стригущий лишай поражает стопы, это называется дерматомикозом стопы, широко известным как стопа спортсмена. Этот симптом чаще всего появляется, когда сыпь вызвана животными или почвенными грибами.
Этот симптом чаще всего появляется, когда сыпь вызвана животными или почвенными грибами. Важно уметь различать эти состояния, чтобы люди получали правильное лечение.
Важно уметь различать эти состояния, чтобы люди получали правильное лечение. Для него характерны шелушащиеся волдыри. Кожа под волдырями может покраснеть, но при этом не наблюдается кольцевой сыпи.
Для него характерны шелушащиеся волдыри. Кожа под волдырями может покраснеть, но при этом не наблюдается кольцевой сыпи. Здоровая кожа прочная и водонепроницаемая, способна противостоять грибкам и микробам и обычно быстро заживает после травм.
Здоровая кожа прочная и водонепроницаемая, способна противостоять грибкам и микробам и обычно быстро заживает после травм.











































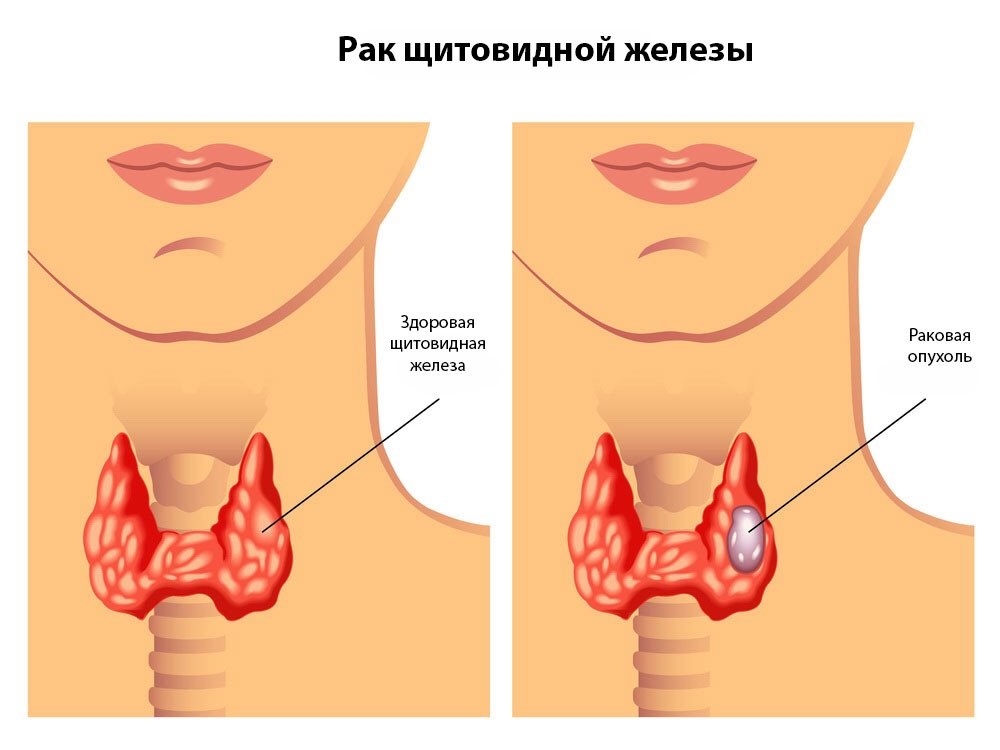
















 Все равно кажется, что вылечить щитовидку непросто?
Все равно кажется, что вылечить щитовидку непросто?