Околоушные лимфоузлы: причины воспаления, что делать
У людей могут вызывать беспокойство околоушные лимфоузлы. Так называются небольшие образования, которые являются частью лимфатической системы. Они не соединены с тканями, которые находятся рядом с ними. У здорового человека околоушные узлы не прощупываются и не вызывают никакого дискомфорта. Их увеличение указывает на течение патологического процесса в организме, которое нуждается в немедленной диагностике и лечении.
Особенности околоушных лимфоузлов
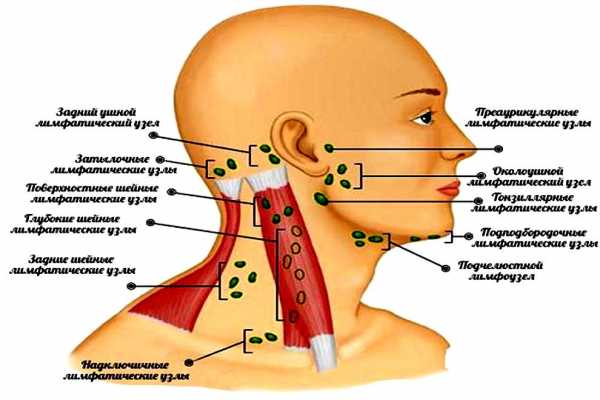
Околоушными лимфоузлами называются те, что находятся перед ухом, идущие вдоль козелка сверху вниз со стороны щеки
Околоушные лимфатические узлы остро реагируют на присутствие в организме человека инфекционного патогена. Не исключается, что болезнь, которая вызвала воспаление данных образований, не представляет серьезной угрозы для здоровья или жизни. Но также увеличение лимфоузлов в этой части тела может произойти из-за развития опасной патологии, которая в случае прогрессирования приводит к серьезным осложнениям.
Анатомия и физиология
Околоушной лимфатический узел располагается в области передней части уха, в месте, которое приближено к скуле и щеке. Второй узел можно прощупать ближе к мочке, за ушной раковиной.
Нормальные размеры
Воспаление лимфоузлов, расположенных перед ухом и за ним, можно определить по их размеру. В здоровом состоянии они намного меньше, чем структуры, которые располагаются в области шеи или паховой зоне.
У околоушного лимфоузла, который располагается с одной стороны, размер находится в пределах 3-5 мм. Это норма для мужчин и женщин. Если лимфоузел подвергается воспалительному процессу, то увеличивается до 3 см и более.
Повод для визита к врачу
Человеку требуется медицинская помощь, если у него наблюдаются симптомы, указывающие на воспаление и болезненность околоушных лимфоузлов.
Не рекомендуется ждать, пока воспаление пройдет само собой. Если не подавить патологический процесс, то болезнь будет прогрессировать. В результате этого у больного появятся осложнения, которые значительно ухудшат его общее состояние здоровья.
При подозрении на воспаление образований лимфатической системы требуется обращаться в больницу. С такими проблемами принято идти на прием к терапевту или инфекционисту.
Увеличение лимфоузлов: причины
Главная причина для обращения к специалисту – увеличение околоушного лимфатического узла. Само по себе данное образование не может стать больше. Перед тем как приступить к терапии, требуется выяснить причины, которые могли привести к воспалению. Справиться с этой задачей поможет грамотный специалист.
Околоушной лимфоузел воспаляется из-за влияния на организм человека следующих неблагоприятных факторов:
- Воспалительный процесс в тканях слюнных желез.
- Бактериальная инфекция острого типа.
- Стафилококковая или стрептококковая инфекция.
- Длительное течение аллергии.
- Конъюнктивит.
- Псориаз.
- Дерматит.
- Грибковое поражение.
- Воспалительные процессы в верхней части респираторного тракта.
- ВИЧ-инфекция.
- Болезни ротовой полости.
- Туберкулез.
- Онкологические поражения.
- Ушные воспаления.
Если воспалился лимфоузел, который находится перед ухом, значит, человек болен. К такому заболеванию может привести даже поражение кожного покрова, который находится в максимальной приближенности к образованиям лимфатической системы.
Незначительное изменение лимфатического узла в околоушной зоне с одной стороны может говорить о его активной работе. Это касается случаев, когда другие симптомы поражения отсутствуют.
Увеличение узла указывает на околоушной лимфаденит. Заболевание нуждается в адекватном лечении под контролем квалифицированного врача.
Боль

Сильная боль околоушных лимфоузлов – главный сигнал, свидетельствующий о воспалительном процессе в организме
Воспалительные процессы, которые оказывают влияние на лимфатический узел в околоушной зоне, обычно сопровождается болевым синдромом. Именно этот симптом проявляется одним из первых. Боль не позволяет человеку игнорировать недомогание, поэтому он вынужден обратиться к врачу.
Болевой синдром вызывают те же факторы, которые приводят к увеличению лимфатических узлов.
Сопутствующие симптомы
Если воспалились околоушные образования лимфатической системы, то только увеличением и болезненностью не обойдется.
В самом начале развития лимфаденита у больного не проявляются ярко выраженные симптомы заболевания. Человек может ощущать лишь незначительную болезненность в месте поражения. Чаще всего она обнаруживается за ушными зонами в момент их прощупывания.
Если болезнь имеет негнойный характер, то ее симптоматика будет ограничена небольшой болезненностью, увеличением узлов и их подвижностью при нажатии.
Патология, которая характеризуется гнойным течением, сопровождается обостренными признаками. Ее удается распознать по таким симптомам:
- Боли пульсирующего характера.
- Слабость.
- Повышение температуры тела местной и общей.
- Увеличение размера лимфатического узла.
- Боль в момент движения челюстью.
- Ограниченность воспаленного образования.
- Головная боль.
Выявив у себя симптомы недомогания, которые характеризуют лимфаденит околоушной области, требуется немедленно обращаться за медицинской помощью. Пациенту должен быть рекомендован курс терапии, который избавит его от боли и других проявлений патологического процесса.
Диагностика
Лабораторные анализы помогут выяснить уровень лейкоцитов в крови
Лимфоузлы в околоушной зоне и на лице воспаляются по разным причинам. Поэтому в первую очередь требуется выяснить истинный фактор, который спровоцировал увеличение образования, которое находится рядом с ушной областью. Осмотром воспаленного лимфоузла может заниматься терапевт или врач-инфекционист.
С жалобами на боли и увеличение околоушного лимфоузла следует в первую очередь обращаться к терапевту. Он должен провести опрос пациента и осмотр пораженного места. После при необходимости терапевт направляет человека к узкопрофильному специалисту.
Понять, почему возле ушей или около одного уха увеличены лимфоузлы, помогают результаты следующих диагностических мероприятий:
- Сбор анамнеза. Врачу следует детально изучить симптоматику болезни. Благодаря этому он сможет поставить диагноз и исключить похожие патологии.
- Внешний осмотр воспаленного лимфоузла. Осуществляется пальпация, которая позволяет определить степень воспаления и наличие нагноений.
- Лабораторные анализы. Требуется сдача образцов крови и мочи. Эти анализы помогают выяснить уровень содержания в организме лейкоцитов и прочие важные показатели.
- Инструментальная диагностика. Пациенту выписывается направление на тонкоигольную биопсию и ультразвуковое исследование (УЗИ).
После того как врач получит результаты анализов, он сможет поставить больному диагноз. На его основе подбирается подходящее лечение человеку с воспаленным околоушным лимфоузлом.
Что делать, если воспалился лимфоузел возле уха?
Не все знают, что делать, если неожиданно воспалился лимфоузел возле уха.
При лимфадените и других заболеваниях, которые приводят к увеличению образования лимфатической системы, настоятельно рекомендуется отказываться от самолечения.
Чтобы купировать болезненную симптоматику и уменьшить размер околоушного лимфоузла до нормального состояния, требуется провести полноценное лечение. Оно должно быть расписано лечащим врачом.
Медикаментозная терапия
Терапия, предназначенная для того, чтобы лечить воспаление лимфатических узлов в ушах (в области органов слуха), включает в себя применение лекарственных препаратов. Лечение основано на следующих медикаментах:
- Антибиотики (Азитромицин, Амоксициллин, Бисептол). Лимфоузлы в околоушной зоне начинают болеть, когда организм подвержен инфекционному заболеванию. В зависимости от причин развития патологического процесса пациенту назначаются средства с противобактериальным действием;
- Обезболивающие средства (Ибупрофен, Парацетамол). Они помогают справиться с болевым синдромом и другими признаками недомогания, которые возникают при воспалении лимфатических узлов.
- Антигистаминные препараты (Зиртек, Телфаст). Их назначают пациентам с воспаленными лимфоузлами. Указанные препараты не вызывают сонливости и других неприятных побочных эффектов.
При воспаленных околоушных лимфатических узлах назначается не только системное, но и местное лечение. На пораженные места рекомендуется прикладывать повязки с составами, которые помогают справиться с бактериальными патогенами. Для таких целей подходит стрептоцидовая или ихтиоловая мазь. Их использование является целесообразным при наличии признаков обширного поражения. Лекарственные средства местного действия помогут справиться с нагноениями, которые усиливают симптоматику патологии.
При увеличенных и воспаленных околоушных лимфоузлах также назначается Димексид. Это средство отличается выраженным обезболивающим действием. Оно благоприятно сказывается на обменных процессах, которые протекают в пораженном месте. Димексид допустимо применять в лечебных целях только по назначению лечащего врача.
Категорически запрещается пытаться прогревать лимфоузлы. Данные действия способны привести к нагноению.
Чтобы понять, эффективна ли назначенная врачом терапия или нет, достаточно проследить за текущим состоянием пациента. На положительный результат указывает снижение температуры тела, уменьшение болевого синдрома и размера лимфатического узла в околоушной области. Если же спустя 3 суток состояние человека не меняется, то специалист должен пересмотреть курс его лечения и подобрать более эффективные средства.
Хирургическое лечение
Гнойное воспаление лимфатических узлов устраняют с помощью хирургии
Хирургическое вмешательство проводят только при осложненном течении воспалительного процесса в лимфатическом узле. Без операции сложно обойтись, если заболевание диагностировано у пациента с онкологией или при его гнойной форме. Дополнительно больному назначается лекарственный препарат, который позволяет закрепить действие радикальной терапии.
Если человек внимательно относится к собственному организму и при малейших признаках недомогания обращается за медицинской помощью, то ему удается справиться с заболеванием до того момента, когда оно приобретает запущенную форму и вызывает осложнения. Своевременная терапия дает возможность успешно вылечить лимфаденит в короткие сроки.
Самолечение околоушных лимфоузлов является категорически запрещенным. Многие пациенты ошибочно начинают прогревать воспаленные места водочными или водными компрессами. Но они лишь ухудшают их состояние.
Даже если самостоятельные действия, направленные на устранение симптоматики воспаленного лимфоузла, приносят положительный результат, пациенту все равно стоит показаться специалисту. Нет никакой гарантии, что ему удалось полностью справиться с патологией, а не частично снять ее симптоматику домашними методами.
‘; blockSettingArray[1][«setting_type»] = 6; blockSettingArray[1][«elementPlace»] = 10; blockSettingArray[2] = []; blockSettingArray[2][«minSymbols»] = 1000; blockSettingArray[2][«minHeaders»] = 0; blockSettingArray[2][«text»] = ‘
‘; blockSettingArray[2][«setting_type»] = 6; blockSettingArray[2][«elementPlace»] = 30; blockSettingArray[3] = []; blockSettingArray[3][«minSymbols»] = 2000; blockSettingArray[3][«minHeaders»] = 0; blockSettingArray[3][«text»] = ‘
‘; blockSettingArray[3][«setting_type»] = 6; blockSettingArray[3][«elementPlace»] = 50; blockSettingArray[4] = []; blockSettingArray[4][«minSymbols»] = 1000; blockSettingArray[4][«minHeaders»] = 0; blockSettingArray[4][«text»] = ‘
‘; blockSettingArray[4][«setting_type»] = 6; blockSettingArray[4][«elementPlace»] = 80; var jsInputerLaunch = 15;
limfouzel.ru
Что делать, если воспалились околоушные лимфоузлы: причины и диагностика
При простудных заболеваниях или при переохлаждениях мы сталкиваемся с увеличением лимфатических узлов. Это ведет не только к болезненным и неприятным ощущениям, но и значительно усложняет процесс выздоровления при лечении определенного заболевания.
Воспаление лимфоузлов в большинстве случаев не воспринимается серьезно, так как достаточно часто их размер возвращается к прежним нормам самостоятельно. Но случаются и случаи, когда воспалительный процесс затягивается, что ведет к общем ухудшению состояния человека.
Одним из наиболее опасных воспалений считается воспалительный процесс, происходящий в области головы и челюсти. Так, околоушные и околочелюстные лимфоузлы имеют свойство увеличиваться в течение короткого промежутка времени, приводя к серьезнейшим последствиям, требующим сугубо оперативного лечения.
Воспалились околоушные лимфоузлы
Лимфатические узлы является своеобразным защитным барьером, который не позволяет распространяться вредоносным микроорганизмам и инфекциям, попадающим в организм человека. Так, при наличии серьезного вируса, с которым иммунная система не в состоянии бороться самостоятельно, подключаются лимфатические узлы.
При значительном воспалении отток лимфы нарушается, что ведет к увеличению лимфатического узла в размерах. Так, околоушные лимфоузлы, доведенные до болезненного состояния, значительно влияют на самочувствие, провоцируя развитие гнойного процесса.
Где расположены околоушные лимфоузлы
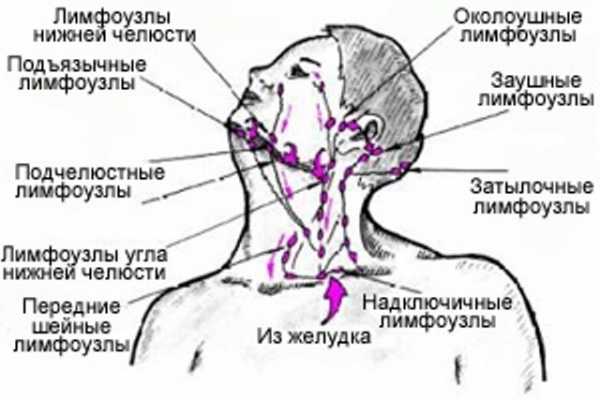
Причины
Вызвать воспаление околоушных лимфоузлов может банальное переохлаждение. Неправильно подобранная одежда, игнорирование головных уборов при холодной погоде, может легко спровоцировать простуду, а после и околоушной лимфаденит.
Негативная реакция, к сожалению, бывает вызвана не только холодной погодой и слабым иммунитетом. Спровоцировать развитие столь неприятной проблемы могут и следующие причины:
Лимфоузлы абсолютно всегда реагируют на всевозможные изменения в организме, которые могут так или иначе повлияет на нормальную работу его функций. Не стоит особо поддаваться панике, если произошло незначительно увеличение одного лимфатического узла.
В норме размер узла не должен превышать 5 миллиметров. Также он должен свободно прощупываться и не быть болезненным.
На сколько увеличивается лимфоузел
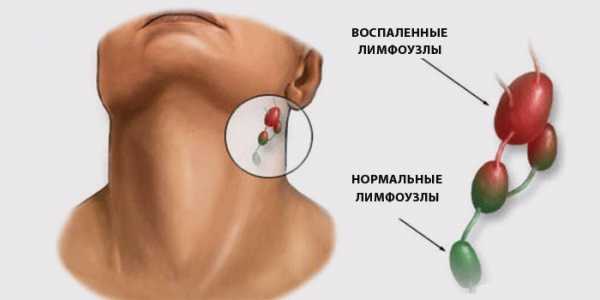
Сопутствующие симптомы
В самом начале воспаления околоушной лимфаденит не проявляет себя агрессивным способом. Человека может беспокоить незначительная болезненность, которая обнаруживается при его ощупывании. Дополнительно при негнойной форме недуга присутствовать такие симптомы:
- увеличение размеров и плотности узлов;
- подвижность узла при нажатии;
- болезненность.
Если проблема перетекает в гнойную форму, то признаки обостряются, что напрямую указывает на необходимость обращения к квалифицированной помощи. Симптомы выглядят таким образом:
При наличии симптомов гнойного околоушного лимфаденита, следует незамедлительно предпринимать меры по устранению боли и уменьшению размеров лимфатического ушла. Так, если размер узла не уменьшается, следует в ближайшее время посетить хирурга.
Он определит состояние проблемы и проведя все необходимые исследования, назначит наиболее уместное лечение.
Диагностика
Диагностирование проводит хирург. Он только проводит сбор анамнеза и осуществляет визуальный осмотр, но и назначает ряд анализов:
Главная цель диагностических мер — исключение онкологических новообразований. Так, основное внимание сосредотачивается на анализе крове и полученных результатов УЗИ. На основе полученных результатов назначается необходимое лечение.При дополнительных возникших вопросах может потребоваться помощь терапевта, гематолога, онкогематолога.
Как выглядит воспаленный околоушной лимфоузел
Что можно, а что нельзя делать
В первую очередь, при обнаружении воспалённого лимфоузла стоит незамедлительно обратиться к компетентному врачу. Если воспаление значительно и сопровождается повышением температуры, доктора рекомендуют выпить жаропонижающее. В случае, когда пациент дополнительно страдает от головных болей, головокружения и упадка сил, необходимо вызвать врача на дом.
Когда пациент замечает покраснение воспаленной области, то стоит немедленно вызвать скорую помощь. Такой симптом говорит о нагноении лимфоузла. Данная проблема в 50% случаев решается только хирургическим путём.
Врач обязательно назначает комплексное лечение. Облегчение симптомов наступает в течение 5-14 дней с момента начала лечения. Однако, если терапия назначенная доктором не дала результатов, специалист может отправить больного к другим врачам для продолжения обследования.
При воспалении лимфатических узлов есть и несколько процедур, которые нельзя применять ни в коем случае:
- Нельзя греть лимфоузлы. Знать это правило нужно на зубок, ведь наши мамы и бабушки нередко могут посоветовать этот известный советский метод борьбы с воспалительным процессом. Прогревания вызывают ухудшение общего состояния пациента и вызывают усиление болевого синдрома.
- Компрессы хороши для лимфоузлов не всегда. К примеру, специальные, приписанные врачом препараты для компрессов смогут снять боли и уменьшить размер лимфатических узлов. А вот компрессы из водки, меновазина и согревающих мазей – опасны для здоровья. Их применять ни в коем случае нельзя.
- Как показывает практика, ещё один «дедовский способ», а именно йодная сетка, помогает не всегда. Наносить йодную сетку на лимфоузел не стоит.
И, конечно, стоит помнить, что самолечение в лучшем случае только слегка снимет симптомы болезни, в худшем – значительно усугубит состояние больного.
Диагностика лимфатических узлов в нашем видео:
Осложнения и последствия
Лимфаденит может привести к очень серьёзным последствиям для больного. Так, прогрессирование гнойных процессов может привести к заражению крови, разрушению лимфоузлов, а также некрозу тканей.
При перерастании лимфаденита в хроническую форму, болезнь может привести к таким последствиям, как:
- слоновость или массивное разрастание соединительных тканей;
- дисфункция лимфообращения;
- отечность;
- лимфостаз.
Самыми опасными последствиями при воспалении лимфоузлов являются возможность появления и распространения по организму раковых клеток и инфекций. Если лечение не проводилось своевременно и больной не пользовался правильной, назначенной врачом схемой терапии, воспаление может сильно развиться и привести к необратимым последствиям.
Народные способы
Лечение околоушных лимфоузлов народными средствами не совсем компетентно. Они не в состоянии снять воспаление изнутри и нормализовать отток лимфы. Их использование иногда уместно в качестве дополнительного средства лечения, но никак не в качестве основного.
Народные средства может посоветовать лечащий врач. Это могут быть некоторые компрессы, сделанные на основе мяты, сока одуванчика, пустыря. Но без применения специальной антибактериальной терапии болезнь не отступит.
Применение исключительно народных средств для устранения воспаления лимфатических узлов уместно, если оно не перешло в острую стадию. Увеличенные узлы проходят в течение коротких сроков, если использовать:
- компресс из цикория;
- настой из душицы;
- настой из зверобоя;
- липовый чай;
- листья грецкого ореха;
- чеснок;
- лук;
- свекольный сок.
Следует быть разборчивым и крайне осторожным в подборе средства лечения. Оно должно быть максимально безопасным, не вызывать дискомфортных ощущений и побочных эффектов. Следует учитывать также индивидуальную непереносимость отдельных веществ, о которой нужно заведомо позаботиться.
Что делать, если воспалились лимфоузлы у ребенка, смотрите в нашем видео:
Профилактические меры
Профилактические методы, которые способны обезопасить человека от воспаления околоушного лимфоузла, достаточно просты. Соблюдать стоит всего несколько простых рекомендаций:
- Крепкий иммунитет-вот важнейший аспект хорошего самочувствия. Укреплять иммунную систему нужно круглый год. Для этого нужно обратить внимание на качество своего питания, рацион, а также режим дня.
- Также, независимо от возраста, врачи советуют щадящие физические нагрузки – бег трусцой, спортивная ходьба или просто пешие прогулки.
- Голову необходимо держать в тепле. Сквозняки и холодный ветер, а также небольшой мороз – всё это может привести к воспалению околоушного лимфоузла. При выходе на улицу в холодное время года, стоит позаботиться о шапке и теплом шарфе.
- Лечение вирусных и инфекционных заболеваний должно быть своевременным. В таком случае, болезнь просто не успеет распространиться на лимфоузел.
Соблюдая эти правила, человек избавляет себя не только от воспалительного процесса, но и от других, неприятных симптомов, сопровождающих его.
gidmed.com
причины и симптомы воспаления, методы лечения и профилактики
 Лимфатическая система является защитным барьером всего организма человека и именно она первой встречает микробы и вирусы, которые могут поразить человека.
Лимфатическая система является защитным барьером всего организма человека и именно она первой встречает микробы и вирусы, которые могут поразить человека.
Общая функция лимфатической системы заключается в том, чтобы разрушать бактерии и вирусы, попадающие в кровь извне. Как только вирус попадает в организм, лимфатическая система сразу начинает реагировать на это своеобразными процессами.
Одним из вариантов реакции может стать воспаление лимфоузла за ухом, в области паха или на шее. Система лимфы для организма столь же важна, как и кровеносная. Именно она помогает очищать клетки и ткани организма, а также регулирует обмен веществ в организме.
Причины воспаления лимфоузлов
Прежде чем определить причины воспаления лимфоузлов, следует знать из чего, вообще, состоит лимфатическая система.
В общих чертах лимфоузлы — это небольшие, овальной формы образования, которые располагаются в организме в огромном количестве. Они чаще всего располагаются небольшими группками по ходу тока лимфатических сосудов.
Околоушный лимфоузел располагается сразу за раковиной уха. Но в здоровом виде его прощупать практически невозможно, слишком он мягкий. А вот когда заушный узел воспаляется, то его легко можно определить просто проведя пальцем по внутренней стороне раковины.
Но его воспаление в большинстве случаев говорит о том, что у больного наблюдается ЛОР-инфекция, такая как отит, фарингит, отит, ларингит и так далее. Достаточно часто причиной воспаления узла за ухом становится инфекция. Но может быть и так, что подобный симптом свидетельствует о более тяжёлых болезнях, таких как свинка или краснуха.
Если увеличение лимфоузлов не сопровождается тяжёлыми заболеваниями или в них не скапливается гной, то чаще всего врач поставит диагноз околоушная лимфаденопатия. Это означает, что организм отреагировал на присутствие в нём посторонних вирусов и бактерий.
Если же недуг сопровождается нагноением, то диагностируется околоушный лимфаденит. Это же заболевание сопровождается головной болью и высокой температурой.
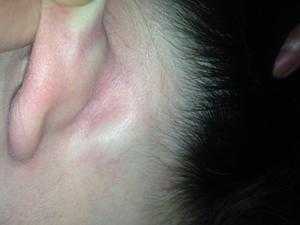
Как выглядит воспаление лимфоузла за ухом
Кроме узлов, лимфатическая система состоит из селезёнки, миндалин и тумуса. Эти органы производят специальные антитела, которые борются с инфекцией, уже попавшей в организм. В чём различие между здоровым лимфоузлом и здоровым можно увидеть на фото с медицинских порталов или журналов.
Основным признаком воспалительных процессов станет болевой симптом в области уха. Кроме того, боль перетекает часто на челюсть или само ухо. Может также появиться и покраснение в месте поражения.
Нагноение и увеличение узла может сопровождаться повышением температуры и образованием шишки в области лимфоузла. У больного пропадает аппетит и нарушается сон. Нередко в области поражённого участка появляется сыпь. Но последнее, возможно, только в том случае, если болезненное состояние продолжается длительное время.
Но если ощущается боль в заушной области и образовывается гной, то следует немедленно обратиться к врачу. Промедление может сказаться весьма неблагоприятно на здоровье. Как говорят, врачи, любое воспаление в области головы может привести к серьёзным последствиям, даже к заражению крови.
Методы диагностики
Как уже говорилось, лимфатические узлы могут увеличиваться в размерах только после того, как в организм попадает инфекция. При это узел может увеличиваться до размеров горошины или грецкого ореха.
Определить, в чём причина воспаления можно только после тщательного обследования. Но на начальном этапе врач может провести осмотр визуально, определить насколько сильные боли возникают при нажатии на узел.
Кроме того, врач может провести обследование остальных лимфоузлов, щитовидной железы и миндалин. Это делается для того, чтобы поставить правильный диагноз и подобрать объективное лечение, а также врач сможет быстрее понять, почему может воспаляться узел в этом случае.
Чаще всего лечение помогает устранить основные симптомы заболевания и остановить воспалительный процесс. Но если лечение не даёт нужных результатов, то больному может быть назначено полное обследование организма.
Кроме того, врач, может, назначить УЗИ или томографию. Ведь опасность воспаления лимфоузла в том, что это может привести к злокачественной или доброкачественной опухоли. Поэтому для устранения возможности осложнений врач, может, назначить ещё и биопсию.
Способы лечения воспаления лимфоузлов
 Если у больного определён лимфаденит, то для его лечения иногда достаточно простого симптоматического лечения, которое поможет снять основные болевые признаки и устранить воспалительный процесс.
Если у больного определён лимфаденит, то для его лечения иногда достаточно простого симптоматического лечения, которое поможет снять основные болевые признаки и устранить воспалительный процесс.
Но категорически запрещено применять самолечение. Это может привести к осложнению недуга и даже привести к заражению крови.
Крайне нежелательно применять грелки и самые разные прогревающие процедуры, это может привести к увеличению узлов и тому, что лимфаденит перейдёт в более сложную фазу.
Подобрать адекватное лечение, может, только опытный врач. Чаще всего больному назначаются следующие препараты и процедуры:
- Антибиотик широкого спектра действия, который поможет снять воспаление.
- Обезболивающие и противовоспалительные лекарства.
- Если есть отёки — назначаются физиопроцедуры.
Если у больного обнаруживается нагноение в области лимфоузлов, то может быть назначена их чистка. И по окончании этой процедуры больному назначается курс антибиотиков и другие препараты, которые помогут организму восстановиться.
Может ли воспалиться лимфоузел у ребёнка
Лимфоузел у ребёнка может воспалиться по разным причинам. А потому, если у него заболело ухо, не занимайтесь самолечением, а немедленно обращайтесь к врачу.
Только опытный специалист назначит правильное лечение ребёнку. Особенно если лимфоузел с гнойным образованием и ребёнка подозревается лимфаденит. Ухо может болеть по следующей причине:
- ухудшение иммунитета;
- тонзиллит;
- гайморит;
- ангина.
Профилактические меры
Теперь вы знаете расположение лимфоузлов в области уха. И если у вас или ребёнка заболело ухо, нужно немедленно обратиться к врачу, вы тоже знаете. Но игнорировать симптомы болезни не стоит ни в коем случае.
Однако, ухо стоит защищать от попадания воды и холода, а также не стоит переохлаждаться или перегреваться. Лимфаденит может возникнуть внезапно и привести к серьёзным осложнениям. А потому лимфаденит проще предотвратить, чем вылечить.
Основные меры профилактики заключаются в том, что следует посещать врача в профилактических целях, чтобы предотвратить образование каких-либо осложнений. Постарайтесь не травмировать кожу в ухе, это в большинстве случаев, становится причиной болезней уха. Вовремя лечите зубы, кариес тоже приводит к воспалительным процессам в ухе.
lor.guru
Околоушные лимфоузлы: размеры, расположение, лечение
Околоушные лимфоузлы остро реагируют на наличие в организме инфекции или какого-либо патологического процесса. Иногда заболевание, являющееся причиной изменений, безобидно и серьезной опасности для организма не представляет. В некоторых же случаях лимфоузлы возле ушей воспаляются из-за серьезных патологий. Далее рассмотрим, где расположены околоушные лимфоузлы, виды, симптоматику и методы лечения лимфаденита данной области.
Расположение и размеры
Один околоушной лимфоузел локализуется на передней части уха, ближе к щеке и скуле, второй (заушный) находится за раковиной, ближе к мочке.
Лимфоузлы возле ушей имеют меньший размер, чем паховые или шейные. Он варьируется от 3-х до 5-ти мм. При воспалительном процессе диаметр может увеличиваться до 3-х и более см.
Основные заболевания
Увеличение околоушных лимфоузлов вызвано воспалительным процессом, которое имеет несколько разновидностей:
Основание № п/п | В зависимости от наличия гноя | По длительности течения | В зависимости от причины |
1. | Гнойный. Заподозрить его можно как по внешним признакам, так и по иной симптоматике. Так, кожа в месте воспаления около уха краснеет, становится горячей, прослеживаются четкие контуры лимфоузла. При этом присутствует высокая температура, пульсирующая боль. | Острый. Заболевание возникает резко и быстро прогрессирует. Общее самочувствие при этом ухудшается, появляется температура. Вылечивается в течение 1-2х недель | Инфекционно-воспалительный. Возникает при острых вирусных или бактериальных инфекциях. Иногда сопровождается болью в ухе, горле, насморком и кашлем. Присутствуют головные боли. |
2. | Негнойный. Лимфоузлы около уха увеличены незначительно, болят только при надавливании. | Хронический. Присутствует на протяжении длительного времени, боль может отсутствовать, есть только признаки увеличения узла. Возникает вследствие неправильного или несвоевременного лечения острой формы или как признак онкологического заболевания. | Злокачественного характера при раке как самой лимфатической системы, так и других органов. |
| 3. | — | — | Аутоиммунный, если в анамнезе имеется системная красная волчанка, ревматоидный артрит или аутоиммунный тиреоидит (болезнь Хашимото). |
Причины нарушений
Причины, по которым увеличены лимфоузлы возле уха, делятся в зависимости от заболеваний:
- Инфекционно-воспалительные. Это наиболее распространенная группа патологий. При попадании в организм различные бактерии, вирусы или грибки вызывают ангину, отит, ринит, грипп, и более серьезные – туберкулез, токсоплазмоз и др. Данные болезни провоцируют воспаление лимфоузла, появляется отек рядом с ушной раковиной, и ряд других симптомов, которые характерны для указанных заболеваний (о них речь пойдет ниже).
- Болезни слуха и различные патологии слухового аппарата.
- Травмы головы, удары по лицу или ушам служат причиной отека, который распространяется на лимфатическую систему. Так как околоушные лимфоузлы являются частью иммунной системы, то любые нарушения целостности кожного покрова и мягких тканей влияют на них.
- Аллергии. Возникают из-за различных «неполадок» в иммунной системе, поэтому в некоторых случаях околоушные лимфатические узлы реагируют увеличением.
- Аутоиммунные заболевания, такие как ревматоидный артрит, системная красная волчанка, аутоиммунный тиреоидит, сахарный диабет вызывают увеличение лимфоузлов возле ушей.
- Заболевания, передающиеся половым путем, в том числе венерические (сифилис, ВИЧ, СПИД) провоцируют воспаление, причем узлы увеличиваются одновременно в нескольких местах.
- Патологии самой лимфатической системы – болезнь Ходжкина, другие доброкачественные и злокачественные процессы. Гнойный лимфаденит для этой группы заболеваний не характерен. Узел просто увеличивается в размерах и болит.
- Онкологические процессы других органов, при которых в околоушных лимфоузлах появляются метастазы. При таком воспалении гноя не бывает.
- Болезни эндокринной системы.
- Стоматологические заболевания (стоматит, флюс, воспаление корневой системы, периодонтит), при которых не только ушные, но и подчелюстные узлы воспаляются.
Симптоматика
Клинические проявления околоушного лимфаденита различаются в зависимости от вида заболевания, его вызвавшего. Одинаковыми признаками во всех случаях будет увеличение узлов возле уха, которое заметно невооруженным глазом или при пальпации. Нажатие на орган реагирует болью. При наличии гноя кожа в этом месте краснеет, становится горячей, появляется пульсация.
Если воспалительный процесс вызван респираторными заболеваниями, то присутствует кашель, насморк, боль в горле и в ухе. Нарушения слуха в этих случаях не наблюдается. Повышается температура тела.
В случае аутоиммунных и аллергических реакций гной при воспалении отсутствует, но увеличение желез и боль есть. Причем она может присутствовать длительное время, так как аутоиммунные заболевания имеют хронический характер течения.
При онкологии боль в лимфоузлах возле ушей отсутствует вовсе, но признаки увеличения есть. Также человек испытывает слабость, длительный субфебрилитет.
При венерических заболеваниях не просто увеличиваются лимфоузлы, но также появляется гинекологическая специфичная картина.
Диагностика
При появлении вышеуказанной симптоматики необходимо незамедлительно обратиться в медицинское учреждение. Первичный осмотр проводит терапевт или врач общей практики. Впоследствии, при необходимости, он может дать направление к другому специалисту более узкой направленности.
Выявление причины заболевания околоушных лимфатических узлов включает в себя ряд диагностических мероприятий:
- Сбор анамнеза, изучение симптоматики позволяет заподозрить одни и исключить другие заболевания. Врач изучает длительность воспаления, а также его частоту, есть ли иные симптомы, помимо боли.
- Лимфоузел возле уха осматривается внешне; пальпация позволяет выяснить степень воспаления, есть ли гнойный процесс.
- Лабораторные анализы: сдается кровь, моча на определение количества лейкоцитов, бактериальные инфекции и другие, необходимые в конкретном случае показатели.
- Аппаратные исследования: УЗИ и тонкоигольная биопсия (пункция) околоушного лимфоузла, позволяющие определить размер и строение тканей железы, а также клеточный состав лимфы. Такие анализы проводятся при подозрении на онкологические процессы.
После получения результатов обследования врач ставит диагноз, в соответствии с которым выбирает направление лечения.
Методы терапии
Устранение увеличения околоушных лимфоузлов проводится исходя из основного заболевания. Так, при бактериальных и вирусных инфекциях назначают антибиотики широкого спектра действия, противовирусные препараты, иногда – иммуномодуляторы.
 При наличии стоматологических заболеваний проводится санация ротовой полости.
При наличии стоматологических заболеваний проводится санация ротовой полости.
В случае травм необходимы противовоспалительные и обезболивающие препараты.
Аллергические реакции устраняются при помощи антигистаминных средств и исключения контакта с аллергеном.
Аутоиммунные нарушения требуют специфической терапии, которая назначается в зависимости от вида болезни.
При онкологических заболеваниях проводится хирургическое вмешательство (при необходимости), а затем – химио-, лучевая- и радиотерапия. Причем операция проводится как на самом лимфатическом узле, так и на другом органе, который служит источником распространения раковых клеток.
Во всех случаях устранение основного заболевания позволяет снять увеличение лимфоузлов около уха, поэтому больше никаких мер предпринимать не требуется. Однако есть ряд способов, которые позволяют облегчить боль и неприятную симптоматику:
- йодная сетка;
- мазь Вишневского;
- Ихтиоловая мазь;
- бальзам «Звездочка»;
- мазь «Левомеколь»;
- физиотерапия.
Указанные местные средства можно применять только с разрешения лечащего врача и при отсутствии гнойного процесса, так как все они имеют противопоказания. Греть самостоятельно в домашних условиях околоушные лимфоузлы категорически запрещено.
Увеличение лимфоузлов возле уха говорит о наличии в организме какого-либо патологического процесса. Он может быть инфекционным, аллергическим, аутоиммунным или онкологическим. В каждом из этих случаев необходимо своевременное и комплексное лечение во избежание осложнений и серьезных последствий для здоровья.
prolimfouzly.ru
Лимфоузел около уха — воспаление за, под и возле ушей 2019
Если в околоушной зоне (чаще – за ухом) возникло и воспалилось розовато-серое округлое образование размером 0,5-50 мм, то можно предположить, что это воспалилась железа лимфатической системы, или, как чаще говорят в народе, воспалился и увеличился лимфоузел за ухом.
Существенная разница в размерах, форме, локализации, причинах увеличения и воспаления лимфоузлов на лице около (возле) уха, вызывает целый ряд вопросов, связанных с попытками людей провести самостоятельную диагностику. Чтобы оценить степень риска для здоровья и соотнести изменённое состояние лимфосистемы с возможными иммунными, инфекционными, опухолевыми патологиями, надо понимать, что такое лимфоузел, где именно он находится за ухом, и знать расположение желез в околоушной зоне.
Содержание статьи
Функция лимфосистемы
 Лимфосистема рассматривается как часть иммунной системы, с помощью которой осуществляется транспортировка иммунных клеток и регуляция выведения токсинов из очага поражения по лимфосети. В лимфосистему входят протоки, стволы, сосуды, капилляры, узлы, по которым в случае образования первичного очага поражения распространяется инфекция.
Лимфосистема рассматривается как часть иммунной системы, с помощью которой осуществляется транспортировка иммунных клеток и регуляция выведения токсинов из очага поражения по лимфосети. В лимфосистему входят протоки, стволы, сосуды, капилляры, узлы, по которым в случае образования первичного очага поражения распространяется инфекция.
Воспаление лимфоузлов за ушами или вокруг них (когда воспалились и увеличены железы околоушной лимфогруппы), скорее всего, свидетельствует о поражении близкорасположенного к группе органа.
В этом случае, лимфаденит имеет вторичный характер и является следствием распространения первичного очага поражения. Реже регистрируется первичный лимфаденит, возникающий, например, вследствие нарушения целостности кожного покрова и попадания инфекции непосредственно в лимфосистему.
Лимфатические узлы – периферийные органы такой системы. Они выполняют функцию биофильтра, представляя собой округлые или продолговатые (иногда лентовидные) розовато-серые образования. Располагаются гроздями (группами до 10 штук) по ходу лимфососудов и чаще всего – около крупных вен. Их поверхность покрывает соединительнотканная капсула, а от неё отходят опорные структуры трабекулы (балки). Структурной основой образования является строма, в состав которой входят:
- ретикулярная соединительная ткань,
- волокна, которые образовывают трёхмерную сеть,
- несколько разновидностей макрофагов (фагоцитирующих клеток).
Около капсулы располагается корковое вещество, а внутренняя часть состоит из мозгового вещества. В зоне поверхностной коры располагаются фолликулы –лимфатические узелки. Лимфа медленно просачивается сквозь внутренние пространства (синусы), в результате чего происходит её очищение, а сама лимфа обогащается антителами.
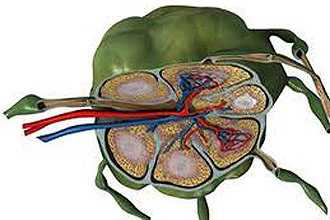 Принесённые лимфой чужеродные антигены провоцируют иммунный ответ и увеличение лимфоидных скоплений. Внутри образования также созревают лимфоциты, участвующие в борьбе с чужеродными веществами.
Принесённые лимфой чужеродные антигены провоцируют иммунный ответ и увеличение лимфоидных скоплений. Внутри образования также созревают лимфоциты, участвующие в борьбе с чужеродными веществами.
В организме взрослого человека насчитывается порядка шестисот узлов, из которых в норме прощупываются только подчелюстные, паховые и подмышечные.
Поэтому то, что увеличен лимфоузел за ухом у взрослого, само по себе говорит о патологии, а увеличенный размер железы у детей вызывает меньше опасений, поскольку у ребёнка формирование иммунитета – более активный процесс, и реакция шейных узлов – распространенное явление, которое через какое-то время с высокой вероятностью пройдет бесследно.
Расположение и функционирование лимфожелез в околоушной области
Поскольку узлы располагаются группами, то чаще всего наблюдается картина, когда лимфоузлы на и за ухом (ушами) воспалились по пути распространения инфекции или раковой опухоли. Региональная шейная лимфосеть, куда входят шейные, околоушные, затылочные и надключичные узловые образования обеспечивают защиту органов и анатомический элементов головы.
Вокруг ушной раковины и в относительной близости от неё находятся следующие узловые лимфообразования:
- околоушные (под мочкой),
- преаурикулярные переднеушные (перед козелком),
- заднеушные (за раковиной и ближе к ней, чем затылочные).
При состоянии, которое характеризуется увеличением узловых образований, ставят промежуточный диагноз «лимфоденопатия», который, после прояснения причин увеличения (воспаления), уточняется. При наличии лимфоденопатии локализованного характера исследуют анатомические области, от которых в данную узловую группу оттекает лимфа. И одновременно проводят обследование несмежных узловых групп с целью исключения генерализованной лимфаденопатии. При этом состояние оценивается по совокупности пяти основных критериев:
- Болезненность. Боль вызывается быстрым растяжением капсулы образования и увеличением её объёма, а также воспалительным процессом с нагноением и кровоизлиянием в некротический центр (при злокачественном поражении). Однако наличие боли при этом не позволяет провести диагностическое разделение между злокачественным и доброкачественным заболеванием.
- Размер. Чаще всего размер образования в норме не превышает 1 см. И хотя этот показатель не даёт возможность чётко диагностировать заболевание, подозрение на злокачественную опухоль возникают при увеличении узла более 1х1 см.
- Консистенция. Для раковых опухолей характерны очень твёрдые, как камень, уплотнения. Более мягкая консистенция – результат воспалительного процесса или инфекционного поражения. При вирусных болезнях характерны множественные мелкие («картечные») узелки под кожей.
- Взаимосвязанность (конгломерат). Конгломератом называется группа узловых образований, которая в реакции на инфекционную или опухолевую патологию демонстрирует связь между элементами конгломерата. Такие конгломераты характерны для туберкулёза, венерической лимфогранулемы, саркоидоза, а также для злокачественных заболеваний.
- Локализация. Анатомическое положение воспалённых элементов лимфосети в околоущной области позволяет, в первую очередь, предположить:
- местные инфекции (в том числе, фурункул, карбункул),
- краснуху,
- фарингит,
- лимфому,
- туберкулёз.
Все эти болезни проявляются в той или иной форме лимфаденита.
Что делать, если вы обнаружили лимфаденит у себя? Это серьезный симптом, игнорировать который никак нельзя. Очень важно выяснить факторы, провоцирующие его возникновение. Как только будет устранена причина, шишка моментально пройдет. Подробнее о том, что является первоисточником воспалений, читайте здесь.
 Проявления лимфаденита
Проявления лимфаденита
- Краснуха. Краснушная инфекция регулярно сопровождается возникновением лимфаденита в околоушной, заднешейной, затылочной областях. Такое воспаление сопровождается умеренным увеличением, незначительной болезненностью, множественным или изолированным несимметричным проявлением.
- Лимфомы. Для лимфомы Ходжкина характерно лимфогенное метастазирование из первичного очага в другие узловые группы. Образования имеют плотную и эластичную консистенцию, безболезненны и не спаяны с кожей. Неходжинские лимфомы тоже не спаяны с кожей, плотные и безболезненные, но при них гораздо чаще вовлекаются в патологический процесс периферические образования лимфосети.
- Болезнь кошачьей царапины. С учётом специфической зоны поражения при кошачьем царапанье страдают, в первую очередь, шейные, околоушные, локтевые и подмышечные зоны. Образования не спаяны с кожей, однако болезненны и достигают больших размеров в диаметре (3-5 см).
Памятка пациента
- Можно ли греть лимфоузлы за ухом? В случае протекания воспалительного процесса, прогревание будет способствовать его активизации, поэтому без чёткого определения характера патологии греть узлы категорически запрещено.
- Спаянные лимфоузлы за ухом говорят о проявлении острого лимфаденита в гнойной форме, при которой (в отличие от серозо-гнойной формы) происходит постепенное спаивание (сращение) узла с подлежащими тканями. Подобная же картина спаивания может наблюдаться при хроническом абсцедирующем лимфадените, который развивается на фоне предшествующей продуктивной формы, при которой спаивания с подлежащими тканями не наблюдается. Параллельно с этим увеличивается плотность и болезненность узла.
- Если, несмотря на лечение антибиотиками и противовоспалительными препаратами, узлы не уменьшаются, следует обязательно обратиться к врачу на предмет исключения лимфопролиферативного заболевания. Особое беспокойство следует проявить при двусторонних воспалительных процессах в заушной области.
- Снижение иммунного статуса организма, возникающее при авитаминозе, употреблении иммунокорректоров, нарушении теплообмена, хронических болезнях становятся дополнительными факторами риска, способствующими тому, чтобы воспалились лимфоузлы перед, под и за ухом или ушами.
- После пирсинга (прокола в любой части ушной раковины), проведённого с нарушением гигиенических правил, тоже нередко начинается воспаление и увеличение лимфоузлов с одной стороны за правым или левым ухом – при этом чаще оказывается воспалён узел под ухом (под мочкой).
 Если твёрдый воспаленный лимфоузел за ухом опух, но сохраняет эластичность, это может говорить о наличии лимфомы.
Если твёрдый воспаленный лимфоузел за ухом опух, но сохраняет эластичность, это может говорить о наличии лимфомы.- Воспаление лимфоузла (-узлов) перед ухом, когда воспалился преаурикулярный узел рядом с козелком, может возникнуть из-за микроповреждений кожи в височной части дужками очков. Более опасные царапины, приводящие к воспалительному процессу, могут быть нанесены домашними животными (чаще – кошками). Однако чаще всего в этой зоне лимфосистема реагирует на распространение инфекции вследствие распространения некротического очага при фурункулёзе или осложнениях карбункула (серозно-гнойный лимфаденит).
Источники: medscape.com, health.harvard.edu, medicalnewstoday.com.
liergroup.ru
Воспаление лимфоузлов | Компетентно о здоровье на iLive
Что делать при воспалении лимфоузлов?
При обнаружении воспаленного лимфоузла, в первую очередь нужно обратиться за консультацией врача. Если воспалительный процесс сопровождается высокой температурой можно принять жаропонижающее, при плохом самочувствии, головокружении или головной боли нужно соблюдать постельный режим и пригласить врача на дом.
Нужно помнить, что воспаленные лимфатические узлы нельзя ни в коем случае прогревать либо накладывать на пораженную область согревающие компрессы. Для облегчения болезненности можно приложить к ним прохладный компресс. Если кожа над патологическим участком стала краснеть, появилась пульсирующая боль, это говорит о том, что начался гнойный процесс. В этом случае нужно немедленно вызывать скорую, поскольку гной может прорваться не только наружу, но и в прилегающие ткани или органы, что грозит распространением инфекции по всему организму. При гнойной форме необходимо хирургическое лечение, при котором пораженный лимфоузел вскрывается и очищается от скопившегося гноя.
Если вы обнаружили, что у вас воспаление лимфоузлов, прежде всего, нужно обратиться за консультацией к терапевту. Врач проведет визуальный осмотр, прощупает их. Если воспалительный процесс произошел на фоне простуды, врач назначит соответствующее лечение основного заболевания, поле которого лимфатические узлы должны принять обычные размеры. В случае, если установить причину не удалось, терапевт назначить дополнительное обследование, по результатам которого возможно направит к другим специалистам (эндокринологу, хирургу, онкологу).
Поскольку воспаление лимфоузлов является вторичным заболеванием, которое развивается на фоне развития основного. Лечение заключается в устранении источника инфекции, которым должен заниматься соответствующий специалист, например простуду, грипп лечит терапевт, онкологическими заболеваниями занимается онколог, венерическими болезнями – венеролог и т.д. После того, как очаг инфекции будет уничтожен, лимфатические узлы возвращаются к нормальному состоянию.
Если патологический процесс приобрел гнойную форму, необходимо срочно обращаться к хирургу.
Лечение воспаления лимфоузлов
Лечение только воспаленных лимфоузлов является в корне неправильным. Лимфатические узлы своим состоянием только указывают, что в организме есть источник инфекции, с которым организм не может справиться самостоятельно и просит таким образом помочь.
Повышение температуры, слабость, усталость, головная боль частые спутники воспалительного процесса. Но температура является показателем того, что организм ведет активную борьбу с инфекцией. Не очень хорошо, когда при воспаленных узлах невысокая температура, это указывает на ослабленный иммунитет, в этом случае может понадобиться курс антибиотиков.
Воспаление лимфоузлов сопровождается болезненностью, отечностью, поэтому практически все стремятся убрать болевые ощущения, однако главным в лечении является установление и лечение причины заболевания, т.е. источника инфекции. Нужно три раза в день принимать витамин С, который поможет иммунитету справится с болезнью.
Лекарства от воспаления лимфоузлов, в первую очередь направлены на лечение основного заболевания.
При инфекциях верхних дыхательных путей, отитах, мочеполовой системы, стрептококковых инфекциях, используются антибиотики широкого спектра действия (вильпрафен, азитромицин, бензилпенициллин и т.п.).
Камфорное масло является народным средством лечения воспаления в лимфатических узлах в подмышечных впадинах, на шее. Для лечения используют компрессы, которые прикладываются к пораженным участкам на десять минут.
Можно использовать различные противовоспалительные мази, которые на некоторое время накладываются на пораженную область. Довольно часто используется ихтиоловая мазь, которая обладает антисептическими и дезинфицирующими свойствами. Мазью можно смазывать участки кожи над пораженными лимфатическими узлами, при необходимости сверху можно наложить тонкую повязку. Также можно использовать стрептонитоловую мазь, которая имеет антибактериальное и противопротозойное действие. Мазь наносят тонким слоем на поверхность кожи и сверху накладывают стерильную повязку (1 – 2 раза в день).
Хорошее действие при острой форме лимфаденита имеют стрептоцидовая мазь, синалар К. Перед использованием любого препарата следует проконсультироваться с врачом, так как возможны побочные реакции.
Мазь Вишневского используется для снятия воспаления в лимфатических узлах достаточно давно. Данная мазь имеет очень специфический запах, но эффективность от этого не меньше. Эту мазь применяют при пролежнях, трофических язвах, ранах. Она имеет хорошие дезинфицирующие свойства, ускоряет процессы регенерации. Чтобы снять воспалительный процесс, рекомендуется прикладывать компресс на пораженный участок на ночь, также можно тонким слоем наносить мазь на воспаленный лимфатический узел.
При остром лимфадените могут быть назначены таблетки, имеющие антибактериальные и бактерицидные свойства: сифлокс, вильпрафен, суметролим, солексин-форте, стрептоцида, септрин.
Противовоспалительные средства при заболевании лимфаденитом необходимы для снятия воспаления. Лимфатические узлы реагируют на инфекцию в организме увеличением и болезненностью, затянувшееся воспаление может привести к нагноению. Поэтому при лечении основного источника болезни, необходимо одновременно снизить воспалительный процесс в самом лимфоузле. Хорошими противовоспалительными свойствами обладает Лимфо-гран, который можно использовать и взрослым, и детям.
Антибиотики при воспалении лимфоузлов
Антибиотики при лечении воспаления лимфоузлов показывают хороший результат, несмотря на негативное отношение многих к такому лечению. Употребление препаратов целесообразно на начальной стадии заболевания, чтобы не допустить тяжелого развития заболевания.
Хорошим действием обладает Амоксициллин, который относится к пенициллиновой группе. Он имеет широкий спектр действия и действует пагубно на стафилококки, стрептококки, кишечную палочку и др. патогенные бактерии.
Препарат предназначен для приема внутрь, внутривенного либо внутримышечного введения. Дозу в каждом конкретном случае врач назначает индивидуально, в зависимости от тяжести болезни. Обычно таблетки назначаются по 500 мг 3 раза в день, но при более тяжелых случаях дозу можно увеличить до 1000 мг. Для деток младше двух лет препарат выпускается в виде порошка для приготовления суспензии, дозировка в этом случае будет ¼ ч. ложки три раза в день. В возрасте от двух до пяти лет по пол чайной ложки, от 5 до 10 лет по 1 одной чайной ложке три раза в день.
Еще одним эффективным препаратом для снятия симптомов является амоксиклав, который является комбинированным антибактериальным препаратом с широким спектром действия из группы пенициллина. Выпускается в виде порошка для приготовления суспензий, таблеток, внутривенных инъекций.
Дозировка препарата индивидуальная, зависит от состояния больного, возраста, массы тела. Рекомендуется принимать Амоксиклав до еды, чтобы снизить возможные побочные эффекты. Курс лечения состоит из 5 – 14 дней, который определяется лечащим врачом. Продолжать лечение свыше двух недель без вторичного медицинского осмотра не рекомендуется.
Детям в возрасте до 12 лет препарат назначается в зависимости от массы тела, рекомендуемая доза составляет 40 мг на 1 кг массы, три раза в день.
Детям, масса тела которых больше 40 кг, препарат назначается в той же дозировке, что и взрослым: 375 мг каждый 8 часов при легкой тяжести заболевания или 625 мг каждые 12 часов при среднетяжелом состоянии. При тяжелых состояниях 625 мг каждый 8 часов либо 1000 мг каждый 12 часов. Перед приемом таблетки нужно тщательно разжевать или растворить в 100 – 150 мл воды.
Димексид представляет собой противовоспалительное средство, выпускается в форме раствора для наружного применения. Димексид улучшает обмен веществ в пораженном участке, оказывает местное обезболивающее действие, имеет противомикробные свойства. Для снижения признаков воспалительного процесса используется компресс из 30% димексида.
Ципролет — антибиотик с широким спектром действия. Он относится к таким немногочисленным препаратам, к которым у микроорганизмов крайне редко развивается устойчивость. Поэтому он часто назначается при острых инфекционно-воспалительных болезнях.
В каждом конкретном случае, учитывая состояние больного и тяжесть заболевания, назначается индивидуальная дозировка препарата. Обычно рекомендуемая доза для перорального приема составляет 0,25 мг (или 0,5 – 0, 75 мг в более тяжелых случаях) 2 -3 раза в день. Курс лечения составляет 7 – 10 дней. Таблетки лучше всего принимать натощак, запивая большим количеством воды.
Азитромицин в медицинской практике используется уже довольно долго, однако не теряет свои лидирующие позиции. Он имеет широкий спектр действия, назначается при инфекционных и воспалительных болезнях.
Перед использованием препарата рекомендуется пройти тест на восприимчивость болезнетворных бактерий на основное вещество препарата. Азитромицин необходимо принимать за один час до еды (либо через два часа после). Желательно принимать лекарство в одно и тоже время. Обычно назначается 0, 5 мг курсом три дня.
Цифран обладает противомикробным действием, основным веществом препарата является ципрофлоксацин. Препарат выпускается в виде таблеток, инъекций, капельниц. Данный препарат способен уничтожить большее количество различных патогенных микроорганизмов. Отличительной особенностью данного препарата является то, что к препарату не успевают привыкнуть микробы.
Дозировка препарата определяется в каждом конкретном случае индивидуально, все зависит от типа возбудителя, тяжести заболевания, возраста, веса и функций почек. Как правило, препарат назначается по 250 – 500 мг каждые 12 часов. Лекарство принимают натощак, не разжевывая, запивать нужно большим количеством воды.
Бисептол представляет собой комбинированный бактерицидный антибиотик, уничтожает микроорганизмы, которые вызывают болезни мочеполовой системы, легких, кишечника, ушей.
Перед началом использования препарата необходимо определить восприимчивость микроорганизмов, вызвавших заболевание к действующему веществу. В каждом конкретном случае, в зависимости от заболевания и состояния больного, дозировка определяется врачом индивидуально. Рекомендуемая доза для взрослых и детей старше 12 лет составляет 4 таблетки в сутки или 8 мерных ложек сиропа. Курс лечения составляет две недели.
[13], [14], [15]
Лечение воспаления лимфоузлов народными средствами
Лечение воспаленных лимфоузлов при помощи средств народной медицины можно в сочетании с традиционным лечением. Народные методы помогут справиться с воспалительным процессом в организме, улучшат состояние больного, поспособствуют быстрому выздоровлению.
Хорошим противовоспалительным и успокаивающим действием обладает отвар из сушеных листьев и коры лещины. Для приготовления лекарственного отвара необходимо столовую ложку смеси листьев и коры залить стаканом кипятка, дать настояться полчаса, и после этого средство нужно принимать три раза в день по ¼ стакана перед едой.
В качестве компресса можно использовать один простой народный рецепт, который поможет справиться с патологическим процессом: листья ореха, омелы, ромашки хорошо измельчить и проварить. Затем смочить в теплом отваре салфетку либо бинт (марлю) и прикладывать к воспаленным лимфоузлам на пару часов, курс необходимо проводить до полного выздоровления.
Трава эхинацеи эффективно помогает справиться с воспалением, она отличается высоким антисептическим действием на организм, способствует скорейшему выздоровлению. Наиболее простой способ лечения заключается в регулярном приеме настойки – 10 капель на полстакана воды 4 раза в день.
При лечении инфекций, которые спровоцировали увеличение лимфатических узлов, нужно, прежде всего, устранить воспалительный процесс в организме. Для этого хорошо использовать противовоспалительный сбор трав:
Трава черноголовки, льнянки, чабреца – по 1ч., душица, зверобой, медуница, корень валерианы, спорыш, аир – по 2ч., корень солодки полынь,– по 3ч., лист малины – 4ч., лист березы – 6ч.
Чтобы приготовить настой из трав, нужно залить 2 столовые ложки смеси литром кипятка и настоять ночь в термосе (или хорошо укутанной банке). На следующий день выпить весь настой, вечером заварить следующий. Лечение необходимо проводить курсом не меньше 1,5 – 2 месяцев.
Воспаление лимфоузлов хорошо убирается компрессами, которые также помогают понизить болезненность и улучшить состояние при заболевании.
Компрессы могут быть разными: с мазями, с травами, из листьев и т.п. Пользуясь компрессами нужно всегда помнить, что при лимфадените категорически запрещены прогревающие компрессы, они могут спровоцировать гнойное воспаление, которое может прорвать в прилегающие ткани.
Хорошим противовоспалительным и вытягивающим действием обладает компресс из мази Вишневского, который можно делать на ночь.
Также можно воспользоваться листьями мяты для эффективных противовоспалительных компрессов. Для этого потребуется измельчить листья мяты, чтобы растение пустило сок, затем приложить к воспаленным лимфоузлам, поверх можно замотать шарфом. Листья мяты окажут также охлаждающий эффект, что облегчит состояние больного.
ilive.com.ua
Околоушной лимфаденит | Рак — лечение и профилактика
Околоушные лимфатические узлы – небольшие образования лимфатической системы, не соединенные с соседними тканями. В норме они не заметны и не прощупываются при пальпации. Увеличение лимфатического узла, изменение структуры и подвижности сигнализирует о патологическом процессе. Вследствие внедрения бактериальной или вирусной инфекции возникает околоушной лимфаденит.
Если околоушной лимфаденит начался на фоне известной инфекции, то это не повод для беспокойства. Волноваться надо, когда после лечения не наблюдается уменьшения лимфоузлов или появилась боль в области отека. Рассеять сомнения, выяснить причину и определить адекватную терапию может только врач.
Околоушной лимфаденит. Разновидности
- Негнойный околоушной лимфаденит. Общее состояние больного не страдает. Лимфатические узлы слегка увеличены, плотные. При надавливании чувствуется боль
- Гнойный околоушной лимфаденит. Заподозрить образование гноя в лимфоузле можно по характеру боли: она пульсирующая. При гнойном воспалении наблюдается соединение лимфатических узлов с близлежащими тканями. Состояние пациента изменяется: появляется головная боль, нарастает температура тела, присутствует слабость. Если гной выходит за пределы лимфоузла, то на месте воспаленного органа появляется припухлость с четкими границами
По длительности течения выделяют острую форму околоушного лимфаденита и хроническое воспаление.
- Острый околоушной лимфаденит. Заболевание начинается реактивно, продолжается две недели. При конструктивном лечении проходит без последствий.
- Хронический околоушной лимфаденит. Развивается как следствие неправильной терапии острой формы или как признак опухолевого процесса. Не сопровождается другими симптомами, кроме изменения размеров узла.
При малейших сомнениях в воспалительном характере лимфаденита проводят биопсию лимфатических узлов, УЗИ, компьютерную томографию. Для онкологии характерно тотальное разрастание лимфоузлов и объединение в конгломераты. Характерным признаком неблагополучия является изменение показателей крови: снижение гемоглобина, повышенный уровень лейкоцитов, увеличение СОЭ.
Диагностирует околоушной лимфаденит терапевт. В случае необходимости назначают консультацию гематолога и онколога.
Причины околоушного лимфаденита
- Периодонтит. Причиной увеличения лимфатических узлов, расположенных в области органов слуха, является гнойный процесс, развивающийся в зубе.
- Аллергия (насморк, зуд и жжение в глазах, кашель, отечность слизистой).
- Ангина.
- Токсоплазмоз.
- Рожистое воспаление.
Околоушной лимфаденит может быть признаком опасных заболеваний
- СПИД
- ВИЧ
- Хромосомные изменения
- Системные аутоиммунные болезни (красная волчанка, ревматоидный артрит)
- Онкология (лимфогранулематоз, лимфома)
Лечение
Все воспалительные процессы в районе головы очень опасны. Существует мнение, что снизить боль и избавиться от воспаления поможет компресс. Не стоит экспериментировать со здоровьем. Разумно обратиться к специалисту, который занимается диагностикой и лечением общего спектра заболеваний уха, горла, носа.
Острую форму околоушного лимфаденита лечат антибактериальными препаратами. Чтобы уменьшить болевой синдром, используют обезболивающие лекарственные средства и противовоспалительные.
Аллергический характер воспаления устраняют назначением антигистаминных препаратов, которые уменьшают отек.
Если имеет место гнойный очаг или некротическое поражение мягких тканей, то помимо антибиотиков проводят хирургическое вмешательство: гнойник вскрывают, ликвидируют гной.
Околоушной лимфаденит нельзя игнорировать, иначе проблем со здоровьем не избежать. Самостоятельно лечить заболевание крайне нежелательно, поскольку лечение в домашних условиях усугубляет воспалительный процесс и оттягивает момент выздоровления.
www.no-onco.ru

 Проявления лимфаденита
Проявления лимфаденита Если твёрдый воспаленный лимфоузел за ухом опух, но сохраняет эластичность, это может говорить о наличии лимфомы.
Если твёрдый воспаленный лимфоузел за ухом опух, но сохраняет эластичность, это может говорить о наличии лимфомы. Пупочная грыжа относится к одной из наиболее распространённых патологий организма.
Пупочная грыжа относится к одной из наиболее распространённых патологий организма.




 Пупочная грыжа – это заболевание, которое характеризуется расхождением мышц брюшной полости и выпячиванием тканей брюшины через пупочное кольцо. По статистике пупочными грыжами в большинстве страдают женщины, так как часто ослабевание мышечных и соединительных тканей связано с беременностью. Заболеванию также подвержены и мужчины с лишним весом и ожирением.
Пупочная грыжа – это заболевание, которое характеризуется расхождением мышц брюшной полости и выпячиванием тканей брюшины через пупочное кольцо. По статистике пупочными грыжами в большинстве страдают женщины, так как часто ослабевание мышечных и соединительных тканей связано с беременностью. Заболеванию также подвержены и мужчины с лишним весом и ожирением.



 Чрезмерные физические нагрузки способствуют появлению пупочной грыжи
Чрезмерные физические нагрузки способствуют появлению пупочной грыжи Пупочные грыжи у детей не склонны к ущемлению
Пупочные грыжи у детей не склонны к ущемлению При ущемлении пупочной грыжи возникает резкая боль, кишечная непроходимость, тошнота и рвота
При ущемлении пупочной грыжи возникает резкая боль, кишечная непроходимость, тошнота и рвота УЗИ брюшной полости при пупочной грыже позволяет оценить состояние внутренних органов
УЗИ брюшной полости при пупочной грыже позволяет оценить состояние внутренних органов