симптомы, лечение без операции, прогноз для жизни
 Пупочная грыжа относится к одной из наиболее распространённых патологий организма.
Пупочная грыжа относится к одной из наиболее распространённых патологий организма.
Среди известных грыж живота это нарушение занимает третье место. Отклонение связано с нарушениями функций пупочного кольца. Это самое слабое и уязвимое место на передней стенке брюшной полости. В области пупочной впадины нет жира, оно не защищено мышечной тканью, поэтому для локализации и развития грыжи, это место является идеальным.
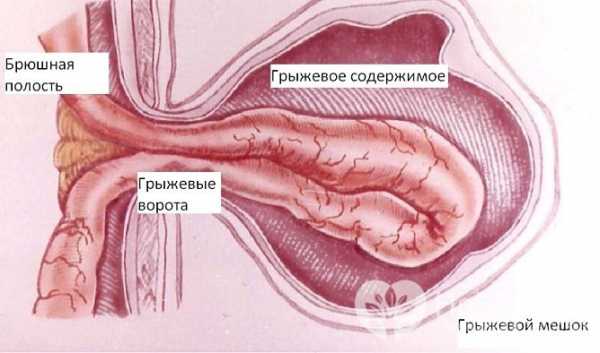
Состояние характеризуется выпиранием внутренних органов через кольцо пупка. Выпадающие органы оказываются в грыжевом мешке, представляющем собой тонкую плёнку из соединительных тканей. Сначала грыжевое выпячивание может быть незначительным, человеку достаточно слегка надавить на него и вправить на место. Это не больно и не опасно, но подобные действия помогают временно. Лучше не увлекаться самоустранением проблемы и сразу приступить к более радикальному лечению с участием врача.
При переходе заболевания в запущенную стадию пупочное кольцо разрастается, что приводит к увеличению размеров самой грыжи. Она расширяется, выпячивается и доставляет дискомфорт.
Что это такое?
Пупочная грыжа – наиболее частая хирургическая патология в педиатрии, которая диагностируется у 20% доношенных и 30% недоношенных детей.
Среди взрослых пупочная грыжа чаще встречается у женщин старше 40 лет, составляя в структуре грыж передней брюшной стенки 5-12%. В оперативной гастроэнтерологии под пупочной грыжей понимают состояние, сопровождающееся выходом внутренних органов (части кишки и большого сальника) через расширенное пупочное кольцо за пределы передней брюшной стенки.
Классификация пупочных грыж
В хирургии пупочные грыжи делятся на врожденные и приобретенные. К врожденной патологии относятся эмбриональные пупочные грыжи, зародышевые пуповинные грыжи (грыжи пупочного канатика). Приобретенные дефекты включают пупочные грыжи детского возраста и пупочные грыжи взрослых.
У взрослых различают прямые и косые пупочные грыжи. Образование прямых грыж связано с истончением поперечной фасции, прилегающей к пупочному кольцу. В этом случае грыжевой мешок выходит в подкожную клетчатку непосредственно через пупочное кольцо. При косых пупочных грыжах грыжевое выпячивание образуется над или под пупочным кольцом, проходит через щель между белой линией живота и поперечной фасцией (пупочный канал), затем выходит в подкожную клетчатку через пупочное кольцо.
По критерию смещавемости пупочные грыжи бывают вправимыми и невправимыми:
- Вправимая (свободная). При вправимых пупочных грыжах содержимое выпячивания легко исчезает в брюшине, как только больной занимает горизонтальное положение. Это возможно на первых этапах болезни, когда грыжа только начинает проявляться. Если не заниматься лечением пупочной грыжи, она может перейти в следующую разновидность.
- Невправимая грыжа. Характеризуется невозможностью вправить выпячивание внутрь кольца. Это вызвано тем, что начинается спаечный процесс, при котором ткани грыжи сращиваются с грыжевым отверстием. Такое случается при запущенных пупочных грыжах, которые могут быть серьезной угрозой здоровью и жизни больного, поскольку велика вероятность серьезных осложнений.
Пупочная грыжа у взрослых, как правило, приобретенная в процессе жизни.
Причины развития патологии
Возникает пупочная грыжа в том случае, если нарушается баланс между давлением, оказываемым органами и физиологическими жидкостями на стенки брюшины, и способностью мышц брюшной стенки выдерживать это давление. Или появляются иные факторы, способствующие увеличению нагрузок на мышцы брюшины. У взрослых людей существует несколько причин, приводящих к возникновению пупочной грыжи:
- Врожденная особенность строения пупочного кольца. В норме пупочное кольцо у новорожденных детей открыто и закрывается только к 2 – 3 годам. Но бывает, что соединительная ткань слаба, отверстие не может полностью зарубцеваться и остаётся небольшое отверстие, которое незаметно в детском возрасте. С течением времени и при воздействии других факторов отверстие может постепенно расширяться.
- Болезни, вызывающие резкие скачки или постоянное повышение внутрибрюшного давления. К таким болезням относятся заболевания желудочно-кишечного тракта, связанные с затруднением дефекации и заболевания дыхательных путей, вызывающие сильный и частый кашель. При запорах, как и при хроническом кашле, человеку приходится нередко испытывать длительные и достаточно сильные потуги, которые резко увеличивают давление на переднюю стенку брюшной полости.
- Поднятие тяжестей или неправильные физические нагрузки. Если резко и без дополнительной подготовки начать поднимать какие-либо тяжести, то это может привести к скачку внутрибрюшного давления и образованию грыжи.
- Наследственная патология. Наиболее редкая причина, но в некоторых случаях встречается унаследованная недоразвитость соединительных тканей организма из-за недостатка минеральных микроэлементов и витаминов для выделения необходимого количества коллагена.
- Беременность. На протяжении 9 месяцев ткани живота беременной женщины растягиваются, а растущий ребёнок оказывает давление на стенки матки и других органов, тем самым повышая внутрибрюшное давление. В зону риска по выпадению пупочной грыжи попадают женщины с многоплодной беременностью, большим количеством околоплодных вод. Усугубить ситуацию могут часто возникающие на фоне беременности запоры и тяжёлые продолжительные потуги во время родов.
- Излишняя масса тела или ожирение. Увеличение жировых масс в области живота приводит к растяжению и ослаблению мышц брюшного пресса, а также к увеличению внутрибрюшного давления. Чаще всего проблема лишнего веса возникает вследствие неправильного питания и малоподвижного образа жизни, что может стать решающим фактором для образования пупочной грыжи.
- Операции на органах брюшной полости. Грыжа может возникнуть на месте послеоперационного шва, если больной нарушает рекомендации врача по соблюдению покоя.
- Резкая потеря веса. Из-за стремительного снижения массы тела, которое может быть вызвано тяжёлым заболеванием или неправильным подходом к питанию (голодание, изнурительные диеты), происходит нарушение обмена веществ и ослабевание мышц. В том числе страдают мышцы пресса, поддерживающие пупочное кольцо.
- Травмы. Разрыв или нарушение мышечного корсета и соединительных тканей может привести к образованию щели в области пупочного кольца и выпадению грыжи.
Во время беременности необходимо внимательно следить за состоянием своего живота (области пупка и белой линии) и строго соблюдать все назначения врача, потому что растущий живот беременной женщины – это самая частая причина образования пупочной грыжи, которой подвержены до 70 % всех женщин.
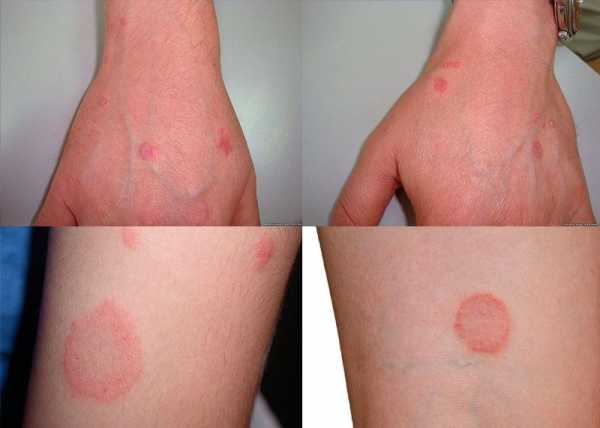
Симптомы и первые признаки
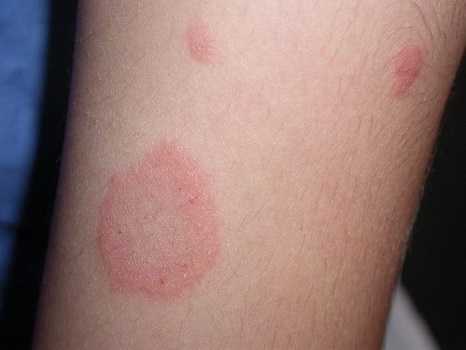
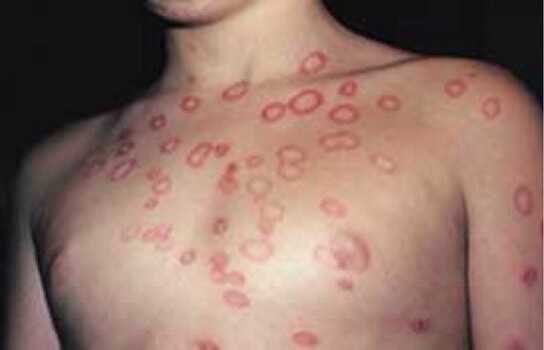
Пупочная грыжа (см. фото) может иметь интенсивные и несколько «смазанные» симптомы – это зависит от некоторых факторов:
- имеются ли спайки в брюшной полости;
- общее состояние здоровья больного;
- размеры пупочной грыжи;
- имеется ли ущемление грыжевого мешка.
В самом начале развития рассматриваемого заболевания больной вообще не испытывает каких-либо неудобств, стеснений или болевых ощущений. Единственное, на что обращается сразу внимание – на небольшое выпячивание в области пупка, но не придают этому значения – выпячивание не беспокоит и исчезает, как только больной принимает горизонтальное положение, а беременные дамы и вовсе принимают его за особенность своего состояния.
В некоторых случаях происходит настолько сильное выпячивание сальника, что он перекрывает пупочное кольцо. Такая грыжа никогда не меняется в размерах, а само заболевание протекает без ярко выраженных симптомов.
Если рассматриваемое заболевание прогрессирует, то в брюшной полости начинают образовываться спайки — это препятствует вправлению грыжевого мешка. В таком случае любые движения, напряжение, натуживание приводит к расстройству функционирования кишечника. Больной начинает предъявлять жалобы на хронические запоры и постоянно присутствующую тошноту, независимо от времени употребления пищи. Особенно тяжело подобное состояние протекает у женщин во время беременности и при имеющемся ожирении – растущий живот оказывает давление на мышцы брюшной стенки, что провоцирует ухудшение состояния больного.
Осложнения
Основным осложнением грыжи у взрослых является её ущемление. Ущемление грыжи может привести к гангрене грыжевого мешка, спаечной кишечной непроходимости. Признаком ущемления пупочной грыжи является внезапная боль в области грыжевого выпячивания, грыжа так же внезапно перестает вправляться.
- Часто возникает непроходимость кишечника Что делать при ущемлении:
- Сразу вызвать врача.
- Принять теплую ванну и попытаться в воде вправить грыжу.
- Если вправить не удалось, лечь на спину, подогнув ноги под себя и ждать врача
- При сильной боли положить на область пупка лед.
- При тошноте проглотить кусочек льда.
- Постараться не принимать болеутоляющих, и не в коем случае не применять слабительных средств.
- При задержке «скорой» можно поставить клизму из теплой воды.
Если пупочная грыжа большая и старая, то в ней могут образовываться спайки, могут происходить воспаления органов, находящихся в грыжевом мешке. Поэтому основная задача – не допускать рост грыжи. В этом помогут народные методы и упражнения.
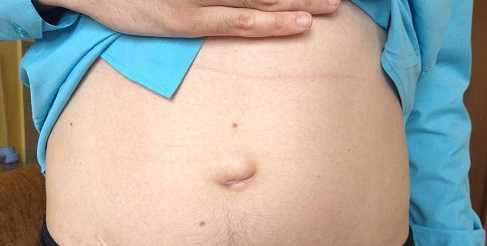
Диагностика
Процесс диагностики пупочной грыжи происходит при очном посещении хирурга.
Для того, чтобы оценить масштабы заболевания и состояние органов брюшной полости, врач может назначить исследования:
- рентгенограмму двенадцатиперстной кишки и желудка;
- гастроскопию;
- УЗИ грыжи;
- герниография (метод исследования грыжи при помощи контрастного вещества).
Для того чтобы определить, нет ли в организме воспалений, выполняется лабораторное исследование крови для определения количества лейкоцитов, уровня СОЭ.
При больших размерах грыжи врач назначает пациенту операцию, давая ему направления на анализы, способные выявить факторы, препятствующие проведению операции:
- клинический анализ крови;
- биохимическое исследование состава крови;
- флюорография;
- полный анализ мочи;
- электрокардиограмма;
- анализ на ВИЧ;
- проба Вассермана;
- анализ на гепатит.
Ношение бандажа при пупочной грыже
Бандаж не является средством для лечения пупочной грыжи. Он лишь помогает, на время ношения, вправить грыжу, предотвратить ее ущемление.
Показания для ношения бандажа:
- При наличии временных противопоказаний к операции: острые заболевания, обострения хронических. После нормализации состояния больного проводится хирургическое лечение
- Тяжелые заболевания: значительное нарушение функций сердечнососудистой и дыхательной систем, истощение, пожилой возраст, злокачественные новообразования и пр.
- Беременность на поздних стадиях – это также является противопоказанием к операции.
- После операции по поводу пупочной грыжи и вообще при всяком хирургическом вмешательстве, когда разрез проходил через пупок.

Бандаж представляет собой широкий пояс из эластичной ткани, на внутренней поверхности которого крепится специальная подушечка-пелот анатомической формы. Она прижимает пупок и не позволяет грыже выпячиваться наружу. Пелот может быть соединен с бандажом или крепится к нему на липучке.
Современная медицина рекомендует хирургическое лечение грыжи, как единственный надежный и максимально безопасный вариант терапии. Допускаемая медиками альтернатива хирургия – только наблюдение за грыжей, пока она не достигла размеров, требующих лечения, или пока человек не устранил факторы, препятствующие операции.
Например, если грыжа небольшого размера, человек вполне может предпринять усилия для того, чтобы она не переросла в большую перфорацию, соблюдая предписания врачей. Но даже в этом случае важно отдавать себе отчет в том, что отказ от операции несет в себе риск развития осложнений с предсказуемыми опасными последствиями.
Операция при пупочной грыже: что выбрать?
Основным методом лечения пупочной грыжи у взрослых является операция. Если у больного нет противопоказаний к оперированию, то можно провести удаление грыжи нескольким способами.
Если ущемление отсутствует, операцию проводят в плановом порядке. Она не требует специальной подготовки пациента и достаточно легко переносится. Врач осматривает больного, назначает обследование и дату госпитализации.
Виды проводимых операций:
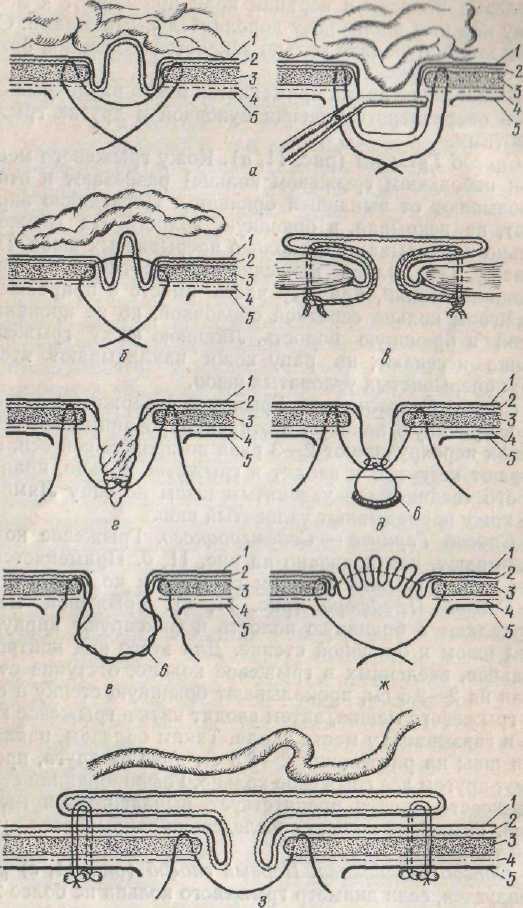
- Натяжная герниопластика. При натяжной операции для укрепления кольца пупка используются собственные ткани. Их натягивают, это делается для закрытия обнаруженного дефекта. Для доступа к грыжевому мешку специалист делает разрез. Если мешок маленького размера, его устраняют погружением в живот. Если грыжа большая, её удаляют. После этого пупочное кольцо укрепляют соседними тканями и прошивают. Одним из недостатков данного хирургического метода является высокая вероятность рецидивов, у 10% пациентов появляется повторная грыжа.
- Ненатяжная герниопластика. В случаях, когда проводят ненатяжную герниопластику, область пупочного кольца укрепляется специальными синтетическими сетками. В процессе операции также обязателен разрез. Реабилитационный период длится не более месяца, рецидивы редки.
- Лапароскопия. Известны и широко применяются лапароскопические операции. Это самый безопасный способ устранения патологии, который хирурги используют уже более 20 лет. Среди главных достоинств данного вида герниопластики является отсутствие рубцов после операции, минимальный травматизм, низкая вероятность развития послеоперационных спаечных процессов. Для проведения операций требуется специальное медицинское оборудование и опытные обученные врачи. Герниопластику проводят через прокол в животе, без разрезов. Для укрепления пупочного кольца хирург использует сетчатый имплантат. Реабилитация после операции сокращается по времени, больной восстанавливается быстрее.
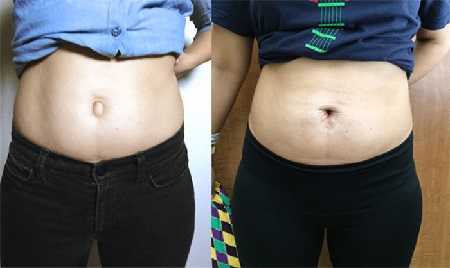
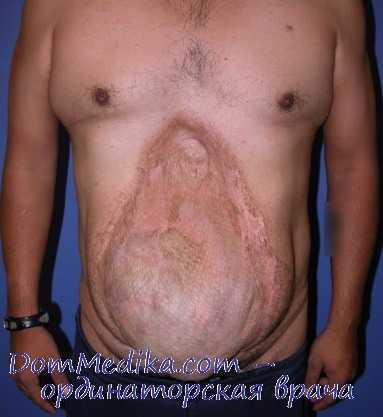
Пупочная грыжа на фото: до и после
Реабилитация после операции
- Обычно, если операция проходит без осложнений, пациенту разрешают вставать на первый день.
- В послеоперационном периоде показано ношение специального бандажа (при использовании сетчатых имплантатов – около месяца).
- На 10-14 день можно начинать заниматься лечебной гимнастикой, но запрещается выполнять упражнения для брюшного пресса.
- После операции проводят ежедневные перевязки, швы снимают на 7 день (если не рассасываются сами).
- При болях назначают обезболивающие препараты.
- Также врач может назначить антибиотики, витамины, иммуномодуляторы.
В первое время показана специальная диета, в основе корой лежит щадящее питание. Необходимо кушать маленькими порциями и часто. Исключается вся пища, которая может вызвать вздутие живота и запоры, во избежание повышения внутрибрюшного давления.
Профилактика
Специфической профилактики пупочной грыжи не существует.
С целью предотвращения развития пупочной грыжи у женщин в период беременности рекомендуется:
- своевременное устранение патологий, способствующих развитию пупочной грыжи;
- ношение бандажа в период беременности;
- недопущение набора лишнего веса;
- укрепление мышц живота;
- рациональное питание.
С целью профилактики развития осложнений имеющейся пупочной грыжи и рецидивов заболевания после проведенного лечения пациентам рекомендуется проходить курсы массажа и лечебной физкультуры, направленные на укрепление мышц передней брюшной стенки, а также избегать чрезмерных физических нагрузок, при которых происходит повышение внутрибрюшного давления.
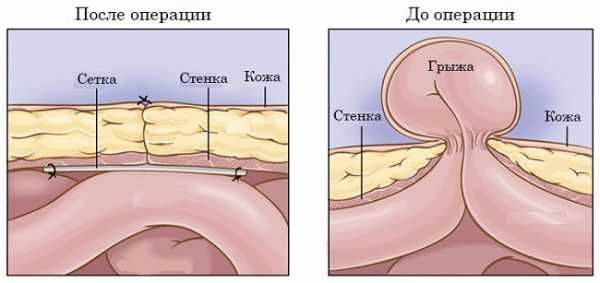
Операция при пупочной грыже
Прогноз лечения
При своевременной диагностике и адекватном лечении прогноз благоприятный. При отсутствии необходимого лечения прогноз ухудшается, повышается риск развития осложнений пупочной грыжи.
doctor-365.net
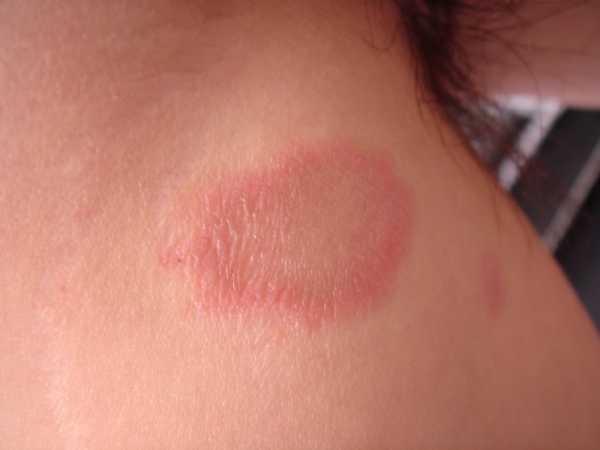
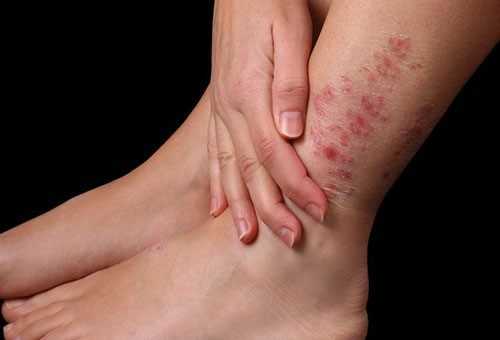
Вправимые грыжи — симптомы, лечение
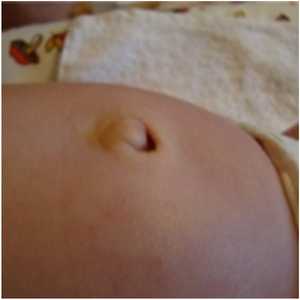
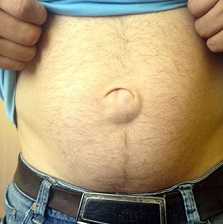
Фото: вправимая пупочная грыжа
Грыжа – это выхождение части или целого органа (иногда это часть подкожно-жировой клетчатки или брюшины) за границы своего физиологического расположения. Классификация грыж очень многообразна: по месту локализации, по количеству грыжевых мешков, по размерам, наличию осложнений и прочее. Но самая клинически значимая классификация — вправимая грыжа (hernia reponibilis) или невправимая (hernia irreponibilis), так как это важный параметр для определения тактики лечения имеющейся патологии.
Обычно содержимое грыжевого мешка в горизонтальном положении тела больного или при легком сдавливании грыжевого выпячивания самостоятельно возвращается в брюшную полость.
Вправимости грыжи способствуют отсутствие сращений органов между собой и достаточно широкие грыжевые ворота.
Наличие соединительнотканных спаек препятствует свободному обратному вхождению содержимого грыжи в брюшную полость. Тогда говорят о невправимой грыже.
Самым распространенным местом возникновения грыжевого выпячивания является передняя брюшная стенка, в основном это пупочное кольцо и область паха.
Вправимая пупочная грыжа
При вправимой пупочной грыже внутренние органы из брюшной полости выходят за пределы брюшной стенки через пупочное кольцо и легко могут возвращаться обратно. Врожденные выявляются сразу при рождении ребенка, приобретенные – возникают у взрослых, чаще у женщин старше 40 лет.
Вправимая паховая грыжа
Вправимая паховая грыжа встречается чаще у мальчиков, особенно на первом году жизни. Появление таких грыж обусловлено анатомическими особенностями строения брюшной стенки. Вправимая паховая грыжа способна вправляться обратно в брюшную полость. Это может происходить при втягивании живота пациентом или при легком надавливании на выпячивание.
Симптомы вправимых грыж
Симптомы для всех грыж живота, как правило, схожие. Опухолеобразное выпячивание на поверхности тела, имеющее форму шара или овала, на первых стадиях безболезненное. При пальпации грыжа плотной и эластичной структуры, кожных изменений на ее поверхности нет. Она может самопроизвольно появляться при физических нагрузках и исчезать в горизонтальном положении пациента – это один из симптомов вправимости грыжи. Также основополагающим является симптом «кашлевого толчка», при пальпации грыжевого мешка ощущается его пульсация при натуживании или кашле пациента.
Лечение вправимых грыж
Вправимая пупочная грыжа распознается быстрее, так как заметна для самого пациента. Одним из методов ее лечения у младенцев является ручное вправление грыжи (выполняемое исключительно специалистом!) и ношение фиксирующего бандажа.
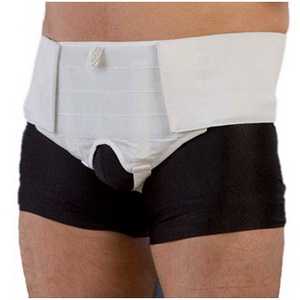
Фото: бандаж при вправимой грыже
Необходим комплекс мероприятий, которые направлены на укрепление мышц передней брюшной стенки:
- массаж;
- лечебная физкультура;
- плавание.
В основном у детей в младшем возрасте этих методов достаточно для того, чтобы грыжа вправилась. При лечении детей старшего возраста и взрослых консервативных методов, как правило, недостаточно. Хирургическое вмешательство дает стопроцентный результат и избавляет пациента от риска осложнений, нередко несущих угрозу для жизни пациента.
Вправимая паховая грыжа так же может быть устранена консервативными методами, которые практически не отличаются от методов при лечении пупочной или других видов грыж брюшной стенки.
Консервативные мероприятия направлены на тренировку и укрепление мышц пресса.
Фото: операция при вправимой грыже
Но зачастую их недостаточно, поэтому для устранения патологии необходима операция. У девочек и женщин в репродуктивном возрасте операция показана в ближайшие сроки из-за опасности некроза (омертвления) яичника, который является следствием ущемления грыжи и развивается бессимптомно.
Хирургическая операция практически при всех видах грыж заключается в иссечении грыжевого мешка, вправлении грыжевого содержимого и ушивании грыжевых ворот. В современной медицине разработаны разные виды пластики грыж, применяемые конкретно для каждого пациента, в зависимости от места локализации грыжи, ее размера, осложнений и индивидуальных особенностей организма.
Видео: вправимая пупочная грыжа
gryzhi-net.ru
Пупочная грыжа у взрослых: симптомы, лечение
Пупочная грыжа – это заболевание, которое характеризуется расхождением мышц брюшной полости и выпячиванием тканей брюшины через пупочное кольцо. По статистике пупочными грыжами в большинстве страдают женщины, так как часто ослабевание мышечных и соединительных тканей связано с беременностью. Заболеванию также подвержены и мужчины с лишним весом и ожирением.
Разновидности
Пупочные грыжи у взрослых можно разделить на 2 вида.
Вправимая (свободная). При вправимых пупочных грыжах содержимое выпячивания легко исчезает в брюшине, как только больной занимает горизонтальное положение. Это возможно на первых этапах болезни, когда грыжа только начинает проявляться. Если не заниматься лечением пупочной грыжи, она может перейти в следующую разновидность.
Невправимая грыжа. Характеризуется невозможностью вправить выпячивание внутрь кольца. Это вызвано тем, что начинается спаечный процесс, при котором ткани грыжи сращиваются с грыжевым отверстием. Такое случается при запущенных пупочных грыжах, которые могут быть серьезной угрозой здоровью и жизни больного, поскольку велика вероятность серьезных осложнений.
Существуют врожденные и приобретенные пупочные грыжи. В первом случае врожденную грыжу могут диагностировать сразу после рождения. Она бывает вызвана тем фактом, что пупочное отверстие у младенца не успевает полностью сформироваться. Пупочная грыжа у взрослых, как правило, приобретенная в процессе жизни.
Причины возникновения
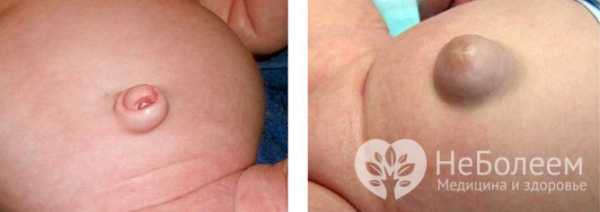
Заболевание возникает вследствие разных факторов. Самые главные из них следующие:
- Генетическая предрасположенность.
- Ослабевания мышц брюшной стенки.
- Высокое внутрибрюшное давление.
Если кто-то из ваших близких родственников болел данным заболеванием, то у вас тоже есть к ней предрасположенность. При генетической предрасположенности к пупочной грыже необходимо тщательно оберегать себя от чрезмерного напряжения брюшных мышц, резкого поднятия тяжестей, а также держать свой вес в пределах нормы.
Следующей важной причиной возникновения пупочных грыж является ослабевание мышц брюшины. Существует множество факторов, что приводят к ослабеванию тканей и проявлению симптомов заболевания:
- беременность;
- лишний вес и ожирение;
- чрезмерные резкие нагрузки на пресс;
- отсутствие каких-либо нагрузок на мышцы пресса;
- травмы живота;
- операции на брюшной полости.
Высокое внутрибрюшное давление, как причина пупочной грыжи, может быть вызвано такими факторами:
- постоянный кашель;
- регулярные запоры;
- интенсивная, слишком большая физическая нагрузка;
- процесс родовой деятельности.
Особенной причиной болезни у женщин является беременность после 30-ти лет. Беременность вообще проявляет все слабые места организма, а после определенного возраста факторы риска повышаются. Во время беременности важно наблюдаться у хирурга, чтобы при первых симптомах начать лечение пупочной грыжи.
Симптомы пупочной грыжи у взрослых
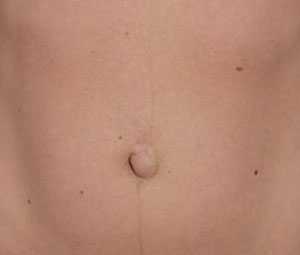
В первое время после возникновения болезни в области пупка появляется выпуклость, которая легко вправляется. В более запущенных случаях пупочная грыжа у взрослых перестает вправляться в пупочное кольцо.
Могут развиваться следующие симптомы: болезненность, выпадение внутренних органов в отверстие брюшного кольца. На ранних стадиях пупочной грыжи можно заметить боль в этой области, которая проявляется только во время чихания и кашля.
Также больного может беспокоить боль в области желудка и низа живота, тошнота. Особенно остро проявляются эти симптомы в процессе физических нагрузок, при сильном кашле и во всех других случаях, когда повышается внутрибрюшное давление.
Особенным симптомом заболевания являются регулярные запоры. Они возникают вследствие затруднения прохождения каловых масс по кишечнику, так как часть кишечника выпадает в пупочное отверстие.
Осложнения
Пупочная грыжа у взрослых опасна возможными осложнениями. Прежде всего, защемление грыжи. Оно возникает тогда, когда содержимое грыжевого мешка защемляется в грыжевом отверстии. Это осложнение характеризуется острой болью, рвотой, тошнотой, повышением температуры. Больной с защемлением пупочной грыжи нуждается в срочной медицинской помощи.
Воспаление пупочной грыжи. Это осложнение возникает в случае инфицирования грыжевого мешка. В результате развивается гнойный процесс, который может грозить воспалением всей брюшной полости. Симптомы воспаления пупочной грыжи у взрослых: повышение температуры, тошнота, рвота, слабость, острая боль в районе грыжевого мешка и в животе.
Застой каловых масс в пупочной грыже – копростаз. Это осложнение развивается медленно и характеризуется запором, болезненностью живота, которая с каждым днем проявляется все больше, а грыжевой мешок наполнен тестообразной массой. Копростаз возникает вследствие нарушения перистальтики кишечника и малоподвижного образа жизни.
Если появляются симптомы осложнений при пупочной грыже, а именно
- тошнота;
- рвота;
- повышение температуры;
- острая боль в животе;
- острая боль в районе грыжевого мешка;
- понос или отсутствие стула несколько дней, то необходимо срочно обращаться за медицинской помощью для лечения пупочных грыж.
Лечение пупочной грыжи
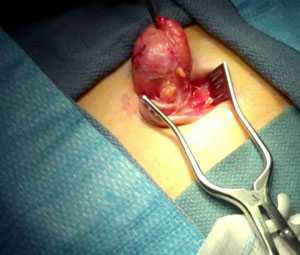
Основным методом лечения пупочной грыжи у взрослых является операция. Если у больного нет противопоказаний к оперированию, то можно провести удаление грыжи нескольким способами.
1. Напряженная герниоплатика. В процессе операции хирург зашивает края пупочной грыжи, стягивая мышцы и соединительную ткань.
2. Ненапряженная герниопластика. Хирург использует специальную сетку, с помощью которой укрепляются ткани брюшной полости и области пупка.
Напряженная герниопластика на сегодняшний день характеризуется большим количеством осложнений и более тяжелым периодом восстановления. Поскольку после операции остается шов, он долгое время может быть очень болезненным. Может развиться рецидив болезни. За некоторыми данными, рецидив пупочной грыжи при напряженной герниопластике развивается в 10% случаев.
Необходимо очень тщательно отнестись к восстановительному периоду. После подобной операции у взрослых в течение года нельзя поднимать тяжести и заниматься тяжелой работой, чтобы минимизировать рецидив и вторичное появление симптомов заболевания.
Пупочная грыжа лечиться и более щадящим вариантом хирургического вмешательства с минимумом возможных рецидивов болезни. Это ненапряженная герниопластика. Плюсом подобной операции при лечении пупочных грыж является более короткий послеоперационный период, а также возможность полноценных физических нагрузок спустя 3-4 месяца после операции.
Если ненапряженную герниопластику совместить с лапароскопией (когда хирург не делает большой разрез тканей, а проводит манипуляции через 3 небольших отверстия), тогда восстановление занимает минимальный период у взрослых.
Послеоперационный период
Первые несколько дней после операции больной находиться в больнице. Вставать можно на следующий день, с каждым днем увеличивая время прогулок. Сразу же после операции рекомендуют надеть бандаж и носить его несколько месяцев, чтобы облегчить заживание швов.
Через несколько дней после операции, если нет осложнений, больного выписывают. В среднем 2 недели после операции необходимо делать перевязки. Нужно пропить курс антибиотиков, чтобы предотвратить развитие инфекции.
После снятия швов ношение бандажа обязательно. В зависимости от вида операции запрещены интенсивные нагрузки и поднятия тяжестей на термин от нескольких месяцев до года.
В первое время показана специальная диета, в основе корой лежит щадящее питание. Необходимо кушать маленькими порциями и часто. Исключается вся пища, которая может вызвать вздутие живота и запоры, во избежание повышения внутрибрюшного давления.
Лечение народными средствами

Существует множество рецептов народной медицины, которые используют при пупочной грыже. Конечно, они не заменят хирургического вмешательства, но их можно применять наряду с ношением бандажа, в процессе подготовки к операции и в период после операции для профилактики рецидивов.
Компресс из прополиса. 1 ст. л. высушенного прополиса залить 200 мл. спирта. Настаивайте 7 дней, ежедневно взбалтывая содержимое. Когда настойка будет готова, возьмите 100 грамм домашнего сливочного масла, растопленного на водяной бане, и 2 ст.л. настойки прополиса. Из полученного вещества сделайте теплый компресс на зону пупочной грыжи и вокруг нее. Следите, чтобы содержимое компресса не попало в пупок. После того, как компресс впитается в кожу, оботрите ее холодной водой.
Облепиховое масло. Втирайте облепиховое масло в область пупочной грыжи. Делать это нужно аккуратно, чтобы не повредить грыжевой мешок. Количество процедур – дважды в день, утром и вечером, количество дней не ограниченно. Пупочная грыжа должна укрепиться и не прогрессировать.
Полевой хвощ и грыжник. Заваривайте эти травы кипятком и пейте, как чай при лечении пупочных грыж. Курс лечения: 2 недели пейте одну траву, потом 2 недели другую.
Отвар клевера. 1 ст.л. измельченной травы клевера залейте стаканом кипятка. Процедите настой через час после заваривания. Принимать по трети стакана трижды в день до еды.
Настойки из дуба. Сделайте настойку из молодых веток, листьев и желудей дуба на красном вине в свободной пропорции. После делайте теплые компрессы в области пупочной грыжи. Курс лечения – 2-3 месяца у взрослых, при лечении детей посоветуйтесь с лечащим врачом.
Листья крапивы. Соберите свежие листья крапивы, промойте и измельчите. Измельченные листья смешайте с жирной сметаной. Делайте компресс, накрыв его сверху полиэтиленом. Курс лечения неограничен.
Лапчатка серебристая. Возьмите 1 ст. л. измельченной лапчатки, залейте стаканом кипятка. Настаивайте до охлаждения, процедите. Принимайте по четверти стакана 4 раза в день.
Профилактика
Профилактика пупочных грыж у взрослых очень важна при генетической предрасположенности к заболеванию. В этом случае нужны умеренные физические нагрузки, поддержание нормального веса. Стоит качать пресс для укрепления мышечной ткани. Во избежание запоров необходимо правильно питаться.
Беременным также важна профилактика грыж пупочного кольца. Для этого необходимо носить специальный бандаж или белье для беременных. Такая мера предотвращает излишнюю нагрузку на мышцы и соединительную ткань живота. Также женщинам необходимо помнить об умеренности в физических нагрузках и не поднимать тяжести.
Правильное питание также играет важную роль в профилактике пупочной грыжи, поскольку оно подразумевает налаженный стул и отсутствие регулярных запоров. Пупочная грыжа может быстро развиться на фоне постоянного напряжения брюшины вследствие запоров.
Все эти факторы снизят риск возникновения пупочной грыжи у взрослых и последующих проблем с лечением и операцией. Обращайтесь к врачу при первых же симптомах выпячивания, поскольку затяжной период болезни может привести к серьезным последствиям.
zabolevanija.net
симптомы и лечение у женщин и мужчин
Грыжи передней брюшной стенки являются одной из самых распространенных хирургических патологий. Они образуются при выхождении внутренних органов под кожу через т.н. анатомически слабые места. К таким местам относятся паховый и бедренный канал, белая линия живота, пупочное кольцо, послеоперационные рубцы. Пупочные грыжи занимают второе место по частоте развития после паховых.
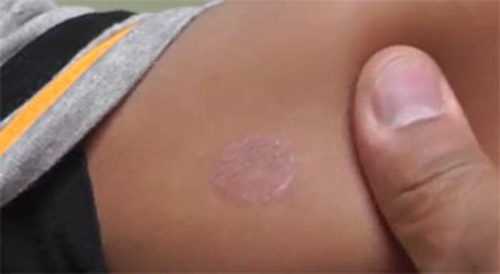
 Фото 1. Пупочная грыжа — одна из самых распространенных. Источник: Flickr (Clinic Herbs สุขภาพดีทำอย่างไร).
Фото 1. Пупочная грыжа — одна из самых распространенных. Источник: Flickr (Clinic Herbs สุขภาพดีทำอย่างไร).Что такое пупочная грыжа
Пупочное кольцо представляет из себя плотное образование из соединительной ткани. Оно образуется вследствие заращения пуповины и сохраняется на протяжении всей жизни. В норме, пупочное кольцо обладает достаточной плотностью чтобы выдерживать давление внутри брюшной полости и препятствовать выхождению внутренних органов под кожу. Однако, в некоторых случаях оно может терять свою плотность, что будет способствовать образованию пупочной грыжи.
Сама пупочная грыжа представляет из себя вышедшие под кожу через ослабленное пупочное кольцо петли кишечника или сальник без нарушения герметичности полости брюшины.
Классификация и виды пупочных грыж
Существует разделение пупочных грыж в зависимости от времени их появления (врожденная, приобретенная) и возможности вправить обратно в брюшную полость (вправимая, невправимая).
Вправимая и невправимая
Вправимой пупочной грыжей является та, которая может самостоятельно или при помощи извне полностью возвращаться через пупочное кольцо в брюшную полость. Подобное состояние можно наблюдать при незначительных ее размерах или значительном расширении пупочного кольца.
Это важно! Не пытайтесь самостоятельно вправлять грыжу. Это может привести к ее ущемлению или повреждению внутренних органов.
Невправимой считается та грыжа, которая не в состоянии пройти через пупочное кольцо обратно в брюшную полость. Ее подтипом является ущемленная, характеризующаяся пережатием окружающими тканями сосудов внутренних органов. Такие грыжи требуют неотложного хирургического вмешательства, поскольку приводят к некрозу петель кишечника или сальника и развитию перитонита.
Врожденная и приобретенная
Под врожденными грыжами подразумеваются те, которые образуются во время внутриутробного развития плода. Их наличие связано с неполноценным развитием мышц, фасций или иных элементов передней брюшной стенки. Такие образования определяются еще при прохождении УЗИ беременной женщиной или непосредственно сразу после рождения ребенка.
Приобретенная грыжа может возникнуть в любом возрасте. Ее появление обусловлено выхождением под кожу через ослабленное пупочное кольцо внутренних органов из-за резкого повышения давления в брюшной полости.
Причины развития пупочной грыжи у взрослых
Образование пупочной грыжи невозможно без ослабления пупочного кольца вследствие:
- Его перерастяжении при беременности, родах, ожирении, асците;
- Травм;
- Новообразований в брюшной полости;
- Несостоятельности рубца после заращения пуповины;
- Постоянное и чрезмерное повышение давления в брюшной полости в совокупности с напряжением мышц передней брюшной стенки (подъем тяжестей, кашель, запоры).
Эти факторы приводят к тому, что соединительная ткань пупочного кольца не в состоянии выдерживать внутрибрюшное давление. Кольцо расслаивается и через образовавшееся отверстие под кожу выходят петли кишечника или сальник, формируется грыжевой мешок.
Симптомы и признаки патологии
В некоторых случаях появление грыжи сопровождается резкой болью, что также может свидетельствовать о ее ущемлении. Чаще, пупочная грыжа формируется исподволь. Сначала происходит уширение пупочного кольца, оно может незначительно выпирать или деформироваться. Со временем, через него начинают выходить внутренние органы. Сформировавшаяся грыжа может напоминать по форме куриное яйцо, шарик для тенниса, реже – обладать неопределенной формой.
Обратите внимание! Для дифференциации неущемленной грыжи от ущемленной или иных образований используется феномен кашлевого толчка. Он заключается в том, что при прикосновении к грыжевому выпячиванию во время кашля будут ощущаться синхронные толчки.
Область грыжевого мешка при отсутствии ущемления безболезненна, по окраске и температуре не отличается от окружающих кожных покровов. На ощупь грыжевое выпячивание мягко-эластической консистенции, подвижно.
Методы диагностики
Определение наличия пупочной грыжи крайне редко требует дополнительных методов исследования. В большинстве случаев для постановки диагноза достаточно выяснения обстоятельств появления грыжевого выпячивания (беременность, роды, физическая нагрузка, кашель и т.д.) и внешнего осмотра. Определение феномена кашлевого толчка позволяет установить вправляемость грыжи.
При крупных пупочных грыжах, особенно возникших на фоне новообразований внутренних органов, возможно проведение УЗИ или КТ. Эти инструментальные исследования позволяют точно оценить размеры грыжевого мешка, входящие в него внутренние органы, а при необходимости – характер опухолевого процесса и его распространенность.
Лечение пупочной грыжи
Добиться полного выздоровления при наличии грыжевого выпячивания можно исключительно с помощью оперативного вмешательства. Консервативный способ воздействия направлен исключительно на предотвращение ущемления и максимальное торможение развития грыжи.
 Фото 2. Установка сетчатого каркаса чаще всего применяется в современной хирургии для лечения грыж. Источник: Flickr (abhi jithds).
Фото 2. Установка сетчатого каркаса чаще всего применяется в современной хирургии для лечения грыж. Источник: Flickr (abhi jithds).Консервативная терапия
Для максимально отсрочки операции прибегают к методикам, позволяющим уменьшить выхождение грыжевого мешка. К этим методикам относятся:
- Тонизирующие массажи передней брюшной стенки;
- Выполнение комплекса лечебной гимнастики;
- Рациональное питание для предотвращения вздутия, запоров, поносов;
- Использование специальных бандажей.
Бандаж
Представляет из себя умеренно тугую эластичную повязку на переднюю брюшную стенку с целью создания механического препятствия для выхода пупочной грыжи. Использование бандажа позволяет выполнять физические нагрузки при небольших размерах грыжевого мешка. В случае если последний достигает значительных размеров, эластический бандаж теряет смысл ввиду своей неэффективности.
Хирургическое вмешательство
Операция по герниопластике (хирургическое устранение грыжи) может проводится несколькими способами. Они отличаются по эффективности, методике выполнения, стоимости и прогнозу.
Натяжная герниопластика
Классический способ лечения любых грыжевых выпячиваний, используемый почти с самого появления полостной хирургии. Суть этой методики заключается в том, что для пластики грыжевого мешка применяются различные слои передней брюшной стенки, накладываемые друг на друга для устранения слабого места. При пластике пупочной грыжи друг с другом сшиваются апоневрозы косых и внутренние края прямых мышц. Пупочное кольцо при этом полностью иссекается.
Натяжная герниопластика довольна проста в исполнении и не требует использования дорогостоящего оборудования или материалов. К его недостаткам относится довольно высокая частота рецидивов и невозможность использования при гигантских (свыше 15 см в диаметре) размерах грыжевого мешка.
Ненатяжная герниопластика
При ненатяжной герниопластике задействуются специальные биологически нейтральные сетки, вшиваемые в переднюю брюшную стенку в месте выхождения грыжи. На протяжении 2 – 3 месяцев такая вживленная стека полностью замещается соединительной тканью, что создает прочный тканевой каркас, не позволяющий формироваться повторному грыжевому выпячиванию.
Ненатяжная герниопластика является относительно дорогостоящей процедурой. К ее безоговорочным плюсам относится почти полное отсутствие рецидивов при любых размерах пупочной грыжи.
Лапароскопическая герниопластика
Применяется относительно редко ввиду своей ненадежности. Лапароскопическая герниопластика показана при пупочных грыжах малых размеров и позволяет избежать появления крупных рубцов на животе.
Как и при любой иной лапароскопической операции, при герниопластике на передней стенке живота проводится три разреза по 1,5 – 2 см каждый, через который вводятся видеокамера и два манипулятора. При их помощи производится устранение грыжевого мешка и ушивание пупочного кольца.
Возможные осложнения и последствия
Наиболее серьезным осложнением любой грыжи является ее ущемление. При отсутствии своевременного хирургического вмешательства развивается некроз ущемленных органов с последующим переходом в перитонит.
При длительном наличии грыжевого выпячивания крупных размеров развивается постепенное склерозирование (замещение соединительной тканью) петель кишечника, выходящих через пупочное кольцо. Также формируется хроническая кишечная непроходимость, чреватая расстройствами пищеварения с последующим возможным ущемлением грыжи.
Наиболее частым осложнением после хирургического устранения грыжевого выпячивания является его рецидив.
Реабилитационный период
Заживление мягких тканей после герниопластики длится порядка 2 – 3 недель, но реабилитация на этом не заканчивается.
На срок от 3 до 6 месяцев, в зависимости от объема проведенной операции, следует строго ограничить любые физические нагрузки, в особенности подъем тяжестей.
Также следует придерживаться легкой диеты без жирной, жареной пищи, клетчатки, молока и любых продуктов, вызывающих запоры, вздутие или диарею.
Профилактика пупочной грыжи и ее осложнений
В целях предотвращения развития пупочной грыжи следует избегать подъема чрезмерных грузов, проводить своевременное лечение состояний, вызывающие кашель или запоры, следить за массой тела. При беременности проведение какой-либо профилактики невозможно в силу наличия постоянно растущей в объемах матки.
Для предотвращения любых осложнений уже имеющейся грыжи, следует проводить ее своевременное лечение. Чем раньше будет применен один из видов герниопластики, тем благоприятнее прогноз. При невозможности осуществления операции, следует также следить за диетой, дозировать физическую нагрузку и предотвращать развитие кашля, запоров или расстройств пищеварения.
glavtravma.ru
Пупочная грыжа — симптомы, лечение, удаление у взрослых, операция
Содержание статьи:
Пупочная грыжа – это заболевание, характеризующееся выпячиванием органов брюшной полости за пределы передней брюшной стенки через пупочное кольцо.
 Основная причина пупочной грыжи – слабость поперечной фасции живота
Основная причина пупочной грыжи – слабость поперечной фасции животаВ большинстве случаев пупочная грыжа возникает у детей. Заболевание диагностируется примерно у 20% доношенных детей и у 30% недоношенных. Частота развития пупочной грыжи одинакова у детей мужского и женского пола, во взрослом возрасте заболеванию более подвержены женщины.
После рождения ребенка пуповину перевязывают и отсекают. Пуповинный остаток обычно отпадает на протяжении 1-2 недель. После отпадения пуповинного остатка пупочное кольцо смыкается и зарастает соединительной тканью. Однако по причине слабости передней брюшной стенки и/или повышенного внутрибрюшного давления может происходить выход внутренних органов через пупочное кольцо с формированием пупочной грыжи.
Причины и факторы риска
У большинства пациентов с пупочной грыжей заболевание развивается в раннем возрасте. Основной причиной является наследственная слабость поперечной фасции живота. При наличии пупочной грыжи в детском возрасте у одного из родителей вероятность возникновения заболевания у его ребенка достигает 70%. Дети, у которых вес при рождении ниже нормы, более подвержены развитию заболевания. Также возникновению пупочной грыжи в детском возрасте способствуют факторы, вызывающие повышение внутрибрюшного давления. К ним относятся надсадный крик, плач, частые запоры, усиленное газообразование в кишечнике. Заболевание может появляться на фоне недоношенности, его развитию способствуют такие патологические состояния, как врожденный гипотиреоз, непереносимость лактозы, дисбактериоз кишечника, синдром Дауна, болезнь Пфаундлера – Гурлер и пр.
Развитию пупочной грыжи у взрослых могут способствовать быстро растущие опухоли, асцит, избыточный вес, наличие рубцов после хирургических операций на брюшной полости, травмы живота. Заболевание может появиться по причине чрезмерных физических нагрузок, при которых повышается внутрибрюшное давление, что способствует выходу внутренних органов в грыжевый мешок.
 Чрезмерные физические нагрузки способствуют появлению пупочной грыжи
Чрезмерные физические нагрузки способствуют появлению пупочной грыжиВнутрибрюшное давление может повышаться и по причине некоторых функциональных расстройств желудочно-кишечного тракта. К таким патологиям относятся запоры, дисбактериоз кишечника, непереносимость лактозы и пр. Кроме того, способствовать возникновению пупочной грыжи могут заболевания органов дыхания, особенно те, которые сопровождаются частым малопродуктивным кашлем, так как при этом диафрагма оказывает давление на желудочно-кишечный тракт.
Большей предрасположенности к развитию пупочных грыж у женщин способствует то, что белая линия живота у них более широкая в сравнении с мужчинами. Кроме того, у женщин во время беременности возникновение пупочной грыжи может быть связано с ослаблением пупочного кольца, атрофией тканей, которые его окружают, а также резким повышением внутрибрюшного давления во время родов.
Формы заболевания
Пупочные грыжи бывают:
- прямые – возникают при истончении поперечной фасции, которая примыкает к пупочному кольцу; грыжевый мешок выходит через пупочное кольцо в подкожную клетчатку;
- косые – выпячивание образуется под или над пупочным кольцом, проходит сквозь щель между белой линией живота и пупочным каналом и выходит через пупочное кольцо в подкожную клетчатку.
Пупочная грыжа способна осложняться кишечной непроходимостью, воспалением содержимого грыжевого мешка, разрывом грыжи, ущемлением содержимого грыжевого мешка.
В зависимости от размера грыжевых ворот и объема содержимого грыжевого мешка пупочные грыжи подразделяют на малые, средние и большие.
Кроме того, пупочные грыжи могут быть вправимыми и невправимыми.
Симптомы пупочной грыжи
Пупочные грыжи у детей обычно не склонны к ущемлению и в большинстве случаев не вызывают особого дискомфорта. Может отмечаться небольшая (до 5 см в диаметре) выпуклость в области пупка, которая становится более заметной при натуживании, кашле, плаче. В состоянии покоя и в горизонтальном положении тела грыжа практически или полностью незаметна. При грыжах большего размера у детей могут возникать коликообразные боли в абдоминальной области, диспепсические расстройства.
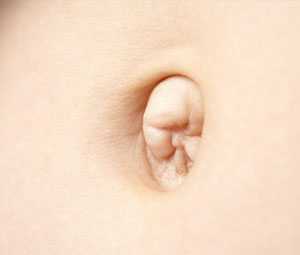
 Пупочные грыжи у детей не склонны к ущемлению
Пупочные грыжи у детей не склонны к ущемлениюКлиническая картина пупочной грыжи у взрослых варьирует в зависимости от размеров грыжи, органов, которые входят в грыжевый мешок, а также от наличия сопутствующих патологий. Основным симптомом пупочной грыжи является шарообразное выпячивание в области пупка, которое уменьшается или исчезает в горизонтальном положении тела. Патологический процесс может сопровождаться тошнотой, болевыми ощущениями при физических нагрузках, кашле, чихании. Иногда больные предъявляют жалобы на дискомфорт в абдоминальной области, отрыжку, метеоризм, частые запоры. Грыжи небольшого размера обычно не доставляют пациенту значительных неудобств и не склонны к ущемлению.
 При ущемлении пупочной грыжи возникает резкая боль, кишечная непроходимость, тошнота и рвота
При ущемлении пупочной грыжи возникает резкая боль, кишечная непроходимость, тошнота и рвотаУщемление грыжи сопровождается внезапной сильной болью, тошнотой, рвотой, кишечной непроходимостью, вправление грыжи в горизонтальном положении при этом невозможно.
Читайте также:8 нормальных состояний новорожденного, похожих на патологию
5 мифов о хирургах
7 методик щадящей физической нагрузки
Диагностика
Постановка диагноза обычно не представляет проблемы. Диагностика заболевания базируется на данных, полученных в результате сбора жалоб и анамнеза, объективного осмотра пациента и инструментальной диагностики. Для уточнения диагноза прибегают к рентгенологическому исследованию органов брюшной полости, фиброгастродуоденоскопии, УЗИ брюшной полости. Инструментальные методы диагностики позволяют получить необходимые сведения о внутренних органах, которые входят в грыжевый мешок, выраженности спаечного процесса, проходимости кишечника.
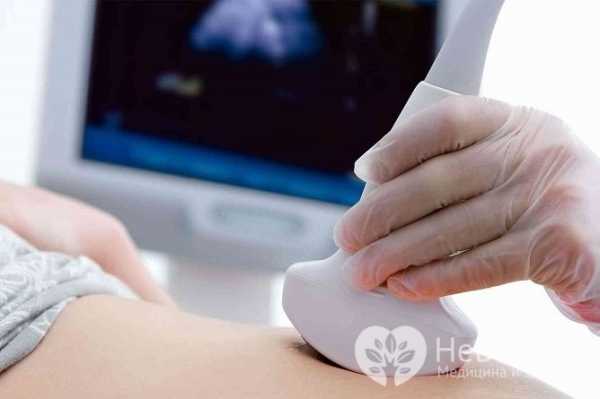 УЗИ брюшной полости при пупочной грыже позволяет оценить состояние внутренних органов
УЗИ брюшной полости при пупочной грыже позволяет оценить состояние внутренних органовДифференциальная диагностика проводится с грыжей белой линии живота, метастазами рака желудка в область пупка, экстрагенитальным эндометриозом с поражением пупка.
В большинстве случаев пупочная грыжа возникает у детей. Заболевание диагностируется примерно у 20% доношенных детей и у 30% недоношенных.
Лечение пупочной грыжи
Выбор тактики лечения пупочной грыжи зависит от формы заболевания, наличия осложнений, противопоказаний и от общего состояния пациента.
У детей до 7 лет дефекты пупочного кольца, как правило, исчезают, поэтому у больных данной возрастной категории лечения неосложненной пупочной грыжи не требуется, оправдана выжидательная тактика.
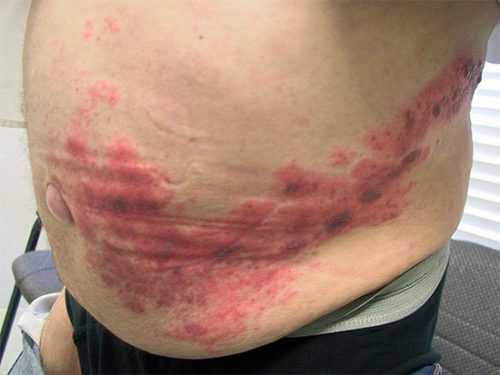
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Основным видом лечения пупочной грыжи у взрослых пациентов и у детей старше 7 лет является оперативное вмешательство. Консервативная терапия при пупочной грыже, как правило, применяется в случае неосложненной вправимой грыжи при наличии противопоказаний к проведению хирургического лечения, в том числе при возникновении заболевания в период беременности. Также противопоказаниями к хирургическому лечению могут быть острые заболевания или обострения хронических болезней, сердечная и/или легочная недостаточность, иммунодефицитные состояния, активная фаза менструального цикла у женщин. Таким пациентам показано ношение бандажа, укрепление мышц живота, ограничение физических нагрузок.
Целью проведения хирургического лечения (герниопластики) является вправление внутренних органов в брюшную полость, удаление грыжевого мешка, укрепление слабых участков брюшной стенки. Оперативное вмешательство может проводиться лапароскопическим или открытым доступом. Для удаления пупочной грыжи применяется традиционная (натяжная) методика, при которой пластика пупочной грыжи осуществляется при помощи местных тканей, или ненатяжная, при проведении которой применяются имплантаты.
В ходе натяжной герниопластики устранение грыжевого дефекта осуществляется путем стягивания и сшивания мышц и апоневроза. Проведение натяжной герниопластики обычно рекомендовано при грыжах небольшого размера и при отсутствии у пациента избыточного веса. К методам натяжной герниопластики относятся метод Мейо, метод Сапежко, метод Лексера. Операция проводится в несколько этапов: рассечение поверхностных тканей, иссечение грыжевого мешка, сшивание тканей брюшной стенки, ушивание покровов околопупочной области. Вероятность развития рецидива при данном методе составляет 2–14%. После операции необходимо исключить физические нагрузки на протяжении трех месяцев.
В ходе ненатяжной герниопластики применяются синтетические имплантаты. Данный метод имеет ряд преимуществ, среди которых отсутствие натяжения собственных тканей пациента и необходимости сшивания разнородных тканей (натяжение разнородных тканей, которое происходит при проведении традиционной герниопластики, становится причиной рецидива). При проведении ненатяжной герниопластики грыжевые ворота закрываются при помощи сетки из гипоаллергенного материала, не вызывающего аллергических реакций и отторжения. Спустя некоторое время после проведенной операции сетчатый имплантат прорастает собственными тканями пациента. Установка имплантата проводится при помощи одного из двух основных методов. Первый метод заключается в размещении имплантата над апоневрозом непосредственно под кожным покровом. Метод обычно применяется у пациентов пожилого возраста при отсутствии необходимости в быстром возвращении к активному образу жизни, так как имеет сравнительно длительный реабилитационный период. В ином случае имплантат располагается под пупочным кольцом. Данный метод является предпочтительным в большинстве случаев и требует меньшего реабилитационного периода.
Внимание! Фотография шокирующего содержания.
Для просмотра нажмите на ссылку.
Оперативные вмешательства лапароскопическим доступом осуществляются через небольшой прокол под контролем специальной видеокамеры. Период реабилитации после таких операций обычно не превышает двух недель. Рецидивы возникают примерно в 2–5% случаев. К преимуществам хирургической операции при пупочной грыже лапароскопическим доступом относятся минимальная травматизация тканей, минимальный дискомфорт, хороший косметический эффект, короткий период реабилитации, небольшой процент рецидивов заболевания.
Продолжительность реабилитационного периода после хирургического лечения пупочной грыжи зависит от метода оперативного вмешательства и индивидуальных особенностей пациента. После оперативного вмешательства для поддержания ослабленной передней брюшной стенки пациентам показано ношение бандажа. В ряде случаев бандаж можно заменить широким поясом. Для предотвращения расхождения швов в первые несколько дней после проведенной операции больным показан постельный режим. Могут назначаться антибактериальные препараты, анальгетики и сеансы физиотерапии. В реабилитационном периоде необходима диета – из рациона исключаются острые блюда, а также продукты, которые могут способствовать запорам и усиленному газообразованию.
После операции показано диспансерное наблюдение на протяжении нескольких лет.
Частота развития пупочной грыжи одинакова у детей мужского и женского пола, во взрослом возрасте заболеванию более подвержены женщины.
Возможные осложнения и последствия
Пупочная грыжа способна осложняться кишечной непроходимостью, воспалением содержимого грыжевого мешка, разрывом грыжи, ущемлением содержимого грыжевого мешка, что, в свою очередь, может становиться причиной развития гангрены и летального исхода.
Прогноз
При своевременной диагностике и адекватном лечении прогноз благоприятный. При отсутствии необходимого лечения прогноз ухудшается, повышается риск развития осложнений пупочной грыжи.
Профилактика
Специфической профилактики пупочной грыжи не существует.
С целью предотвращения развития пупочной грыжи у женщин в период беременности рекомендуется:
- своевременное устранение патологий, способствующих развитию пупочной грыжи;
- ношение бандажа в период беременности;
- недопущение набора лишнего веса;
- укрепление мышц живота;
- рациональное питание.
С целью профилактики развития осложнений имеющейся пупочной грыжи и рецидивов заболевания после проведенного лечения пациентам рекомендуется проходить курсы массажа и лечебной физкультуры, направленные на укрепление мышц передней брюшной стенки, а также избегать чрезмерных физических нагрузок, при которых происходит повышение внутрибрюшного давления.
Видео с YouTube по теме статьи:
www.neboleem.net
Вправимые грыжи — симптомы, лечение — Болят суставы
Факторы риска и механизм развития
Врожденная патология начинает свое развитие на 5 месяце внутриутробного развития. В этот период происходит опускание яичек из брюшной полости в пах. В норме до 9 месяца органы уже принимают свое анатомически правильное положение, но сообщение паха с брюшиной остается.
Когда процесс нарушен, влагалищный отросток, который формируется по ходу опускания яичек, остается растянутым и не срастается. В таком случае ребенок может родиться с грыжей или она появляется в первые дни, недели, месяцы после родов в момент повышения внутрибрюшного давления, что может спровоцировать сильный крик, натуживание или плач ребенка.
У девочек патология формируется по схожей схеме. У эмбриона матка находится выше, по мере формирования опускается, образуя тот же влагалищный отросток, который становится основной причиной врожденного дефекта.
Причины развития пупочной грыжи у взрослых
Образование пупочной грыжи невозможно без ослабленияпупочногокольца вследствие:
- Его перерастяжении при беременности, родах, ожирении, асците;
- Травм;
- Новообразований в брюшной полости;
- Несостоятельности рубца после заращения пуповины;
- Постоянное и чрезмерное повышение давления в брюшной полости в совокупности с напряжением мышц передней брюшной стенки (подъем тяжестей, кашель, запоры).
Классификация и виды пупочных грыж
Классификация паховых грыж проводится на основании расположения дефекта, периода появления, количества грыжевых мешков и других факторов. По подвижности различают не ущемленные и ущемленные дефекты.
Ущемленное эластическое выпячивание может быть каловым, ретроградным, рихтеровским. Не ущемленный дефект свободно перемещается, органы в расслабленном состоянии возвращаются на свое место. Скользящая паховая грыжа относится к самому опасному виду заболевания, она чаще всех ущемляется, что требует немедленного хирургического лечения.
Классификация по расположению:
- правосторонняя паховая грыжа;
- левосторонняя паховая грыжа;
- двухсторонняя паховая грыжа.
Другие виды паховых грыж:
- канатиковая – содержимое мешка опускается до семенного канатика;
- пахово-мошоночная – у мужчин и мальчиков мешок опускается до яичек;
- косая – содержимое в виде семенного канатика и протока проходит через весь канал паха;
- прямая – содержимое мешка проходит в паховый канал через брюшную стенку;
- комбинированная – встречается редко, состоит из 2 мешков с левой или правой стороны;
- интерстициальная или подкожная – выход содержимого мешка в слой косой мышцы;
- по степени невправимости – вправимая и осложненная (ущемленная).
Существует разделение пупочных грыж в зависимости от времени их появления (врожденная, приобретенная) и возможности вправить обратно в брюшную полость (вправимая, невправимая).
Вправимая и невправимая
Вправимой пупочной грыжей является та, которая может самостоятельно или при помощи извне полностью возвращаться через пупочное кольцо в брюшную полость. Подобное состояние можно наблюдать при незначительных ее размерах или значительном расширении пупочного кольца.
Это важно! Не пытайтесь самостоятельно вправлять грыжу. Это может привести к ее ущемлению или повреждению внутренних органов.
Причины развития пупочной грыжи у взрослых
На ранних этапах развития указанной патологии у мужчин проводить ее диагностику достаточно сложно. Обычно обследование пациента начинается только после его жалоб на то, что во время нагрузок происходит выпячивание в области паха.
Некоторые люди могут путать данное заболевание с водянкой. При грыже яичко располагается снаружи образования, а при водянке она внутри его.
При грыже такое образование мягкое на ощупь, а при водянке — тугое.
Лечение у мужчин выполняется путем герниоплатики, проводится она может пациенту в любом возрасте. Проводится вправление выпавшего органа, после чего укрепляется стена пахового канала.
Симптомы и признаки патологии
В некоторых случаях появление грыжи сопровождается резкой болью, что также может свидетельствовать о ее ущемлении. Чаще, пупочная грыжа формируется исподволь.
Сначала происходит уширение пупочного кольца, оно может незначительно выпирать или деформироваться. Со временем, через него начинают выходить внутренние органы.
Сформировавшаяся грыжа может напоминать по форме куриное яйцо, шарик для тенниса, реже – обладать неопределенной формой.
Обратите внимание! Для дифференциации неущемленной грыжи от ущемленной или иных образований используется феномен кашлевого толчка. Он заключается в том, что при прикосновении к грыжевому выпячиванию во время кашля будут ощущаться синхронные толчки.
Область грыжевого мешка при отсутствии ущемления безболезненна, по окраске и температуре не отличается от окружающих кожных покровов. На ощупь грыжевое выпячивание мягко-эластической консистенции, подвижно.
Симптомы вправимых грыж
Грыжа в паху не всегда имеет хороший прогноз, осложняясь и присоединяя другие заболевания ЖКТ и мочеполовой системы. Распространенным последствием грыжи без лечения выступает ущемление органов, что может закончиться летально, если не лечить хирургически.
При невправимой грыже изменяется ранее наблюдавшаяся симптоматика, могут появиться прежде отсутствовавшие тянущие боли в месте локализации выпячивания, которые, в ряде случаев, иррадиируют в поясницу. При осмотре врач наблюдает, что ни в горизонтальном положении пациента, ни при легком надавливании на грыжу, выпячивание не исчезает.
Грыжа при этом может несколько уменьшиться в размерах, но полного вправления не происходит, у хирурга при этом нет возможности прощупать грыжевое кольцо.
Иногда в грыжевом мешке образуются соединительнотканные тяжи, которые разделяют полость мешка на несколько камер.
Симптомы для всех грыж живота, как правило, схожие. Опухолеобразное выпячивание на поверхности тела, имеющее форму шара или овала, на первых стадиях безболезненное.
При пальпации грыжа плотной и эластичной структуры, кожных изменений на ее поверхности нет. Она может самопроизвольно появляться при физических нагрузках и исчезать в горизонтальном положении пациента – это один из симптомов вправимости грыжи.
Также основополагающим является симптом «кашлевого толчка», при пальпации грыжевого мешка ощущается его пульсация при натуживании или кашле пациента.
Методы диагностики
В диагностике осложнений грыж используют следующие методы:
- визуальный осмотр;
- пальпацию;
- ультразвуковое исследование мошонки;
- диафаноскопию;
- ирригоскопию;
- цистографию;
- герниографию.
Инструментальными исследованиями выявляют наличие изменений недоступных визуальному осмотру, определяются с выбором методики оперативного вмешательства. Дополнительно у пациента берут общие анализы крови и мочи, кровь на коагулограмму.
Определение наличия пупочной грыжи крайне редко требует дополнительных методов исследования. В большинстве случаев для постановки диагноза достаточно выяснения обстоятельств появления грыжевого выпячивания (беременность, роды, физическая нагрузка, кашель и т.д.) и внешнего осмотра. Определение феномена кашлевого толчка позволяет установить вправляемость грыжи.
Лечение
Без операции вылечить грыжу нельзя. Консервативная терапия проводится до и после иссечения грыжевого мешка в период раннего реабилитационного периода с целью профилактики осложнений. Есть группа пациентов, которым противопоказана операция, тогда проводится только поддерживающее лечение. Оно включает ношение бандажа, соблюдение правильного рациона, исключение нагрузок, проведение физиотерапии.
Питание при паховой грыже должно исключать запоры и вздутие живота, чтобы предупредить повышение внутрибрюшного давления.
Лечение без операции проводится по таким показаниям:
- старческий возраст;
- ослабленный организм, когда риски операции превышают потенциальную пользу;
- тяжелые системные заболевания, нарушение свертываемости крови;
- период беременности;
- кахексия, сильное истощение организма.
Бандаж
Бандаж выполняет поддерживающую функцию, препятствует выходу органов брюшной полости в паховый канал. Назначается он до и после операции маленьким детям и взрослым пациентам. Он помогает при восстановлении мышечного тонуса в поздний период реабилитации, когда уже можно включать физическую нагрузку и заниматься лечебной физкультурой.
В лечении паховых грыж выбор между консервативной терапией и хирургическим вмешательством делается в пользу последнего.
Консервативная терапия осложняется спаечным процессом и приводит к невправимости грыжи. Используется при наличии противопоказаний к проведению операции.
В лечении грыж и осложнений основным методом выбора является хирургический. Операции делают открытым или эндоскопическим способом.
Целью применения любой методики является минимальный риск послеоперационных осложнений. Выбор зависит от вида грыжи, здоровья пациента и опыта врача.
Для паховых грыж используются бандажи разных конструкций. Определиться с выбором и правилами пользования поможет врач.
Ношение бандажа не дает грыже увеличиваться при повышении внутрибрюшного давления и помогает предотвратить ущемление. Противопоказанием к использованию бандажа будет служить невправимая грыжа.
Носить его надо в течение полутора месяцев после герниопластики. Длительное использование нецелесообразно.
Операция
Оперативное вмешательство при паховых грыжах проводится в несколько этапов:
- удаление грыжевого мешка и вправление содержимого в брюшную полость;
- восстановление нормальных размеров пахового кольца;
- герниопластика.
Грыжесечение проводится открытым способом.При лапаротомии делается надрез на брюшной стенке, через который идет вправление грыжевого содержимого. Удаляют вместилище и закрывают дефект.
Лапароскопия характеризуется как доступ с минимальным вмешательством. Путем проколов в паховой области и над пупком вводят лапароскоп, эндоскопические инструменты и сетку. Методики эндохирургии менее травматичные. Это ускоряет заживление тканей, сокращает сроки реабилитации. Лапароскопия имеет ряд противопоказаний:
- паховые грыжи больших размеров;
- спаечная болезнь;
- непереносимость общего наркоза.
Для укрепления стенок пахового канала чаще используются различные сетчатые импланты. Метод ненатяжной герниопластики снижает риск развития рецидивов.
Хотя считается, что такая операция является достаточно простой, даже в этом случае неумелое вмешательство может привести к таким осложнениям, как рассечение мочевого пузыря или крупных кровеносных сосудов, ущемление нервов, заражение раны. Чаще всего такое вмешательство выполняется под местным наркозом.
Этапы операции:
- осуществляется доступ паховому каналу;
- сначала выделяется, а потом удаляется грыжевой мешок;
- отверстие ушивается до нормального размера;
- выполнение пластики.
Легче вылечить паховую грыжу на начальном этапе формирования патологии, когда отсутствуют какие-либо осложнения. В связи с тем, что некоторые пациенты предпочитают сначала заняться консервативным устранением заболевания, учащаются случая срочных операций, когда самолечение привело к негативным последствиям.
Лечится грыжа у мужчин исключительно хирургически с последующим медикаментозным восстановлением.
Целью операции выступает восстановление анатомического положения органов, оценка структурных и функциональных нарушений, а также фиксации сетчатым имплантатом. Это проводится путем ненатяжной герниопластики.
Этапы герниопластики при грыжесечении пахового дефекта у мужчин:
- Раскрытие грыжевого мешка через разрезы параллельно паховой связки (длина до 12 см).
- Оценка состояния внутренних органов, возвращение здоровых органов в брюшную полость.
- Удаление грыжевого мешка и установка сетчатого имплантата.
- Наложение швов.
Реабилитация после операции занимает до 4 месяцев. Сразу после хирургического вмешательства мужчину тревожат боли в области шва, назначаются обезболивающие средства. Уже на второй день при хорошей динамике восстановления, больной выписывается домой, где следует рекомендациям врача, приходит на перевязки и плановый осмотр.
Первые дни из рациона убираются тяжелые продукты, способствующие усиленному газообразованию. Физический труд исключается как минимум на 3 месяца, но уже через несколько недель врач поможет подобрать оптимальный лечебный курс гимнастики для профилактики атрофии и скорейшего восстановления.
Учитывая риск серьезных осложнений, врач, обнаруживший паховую грыжу, сразу же порекомендует пациенту хирургическое лечение. Если ущемления нет, операцию проводят в плановом порядке.
Хирург заранее назначает дату госпитализации и вмешательства, предварительно пациент проходит предоперационное обследование. Ущемленные грыжи нужно оперировать немедленно, поэтому с машины «скорой помощи» пациент сразу отправляется на операционный стол.
Суть операции состоит в том, что грыжевое выпячивание вправляют, паховый канал укрепляют с помощью ушивания и сеток из синтетических материалов. Хирургическое вмешательство может быть проведено двумя разными способами. Классический вариант – через разрез в паху. Такую операцию можно проводить под местной анестезией или под наркозом.
Лечение невправимой грыжи только хирургическое. Удаление грыжи выполняется планово, а при подозрении на ущемление грыжевого содержимого — экстренно.
Операция схожа с таковой при вправимых грыжах, однако имеет свои особенности. При невправимой грыже мешок вскрывают, как только выполнена анестезия апоневроза и наружного пахового отверстия.
Это необходимо для выяснения характера содержимого мешка и причин, мешающих его вправлению.
Добиться полного выздоровления при наличии грыжевого выпячивания можно исключительнос помощью оперативного вмешательства. Консервативный способ воздействия направлен исключительно на предотвращение ущемления и максимальное торможение развития грыжи.
Вправимая пупочная грыжа распознается быстрее, так как заметна для самого пациента. Одним из методов ее лечения у младенцев является ручное вправление грыжи (выполняемое исключительно специалистом!) и ношение фиксирующего бандажа.
Необходим комплекс мероприятий, которые направлены на укрепление мышц передней брюшной стенки:
- массаж;
- лечебная физкультура;
- плавание.
В основном у детей в младшем возрасте этих методов достаточно для того, чтобы грыжа вправилась. При лечении детей старшего возраста и взрослых консервативных методов, как правило, недостаточно. Хирургическое вмешательство дает стопроцентный результат и избавляет пациента от риска осложнений, нередко несущих угрозу для жизни пациента.
Вправимая паховая грыжа так же может быть устранена консервативными методами, которые практически не отличаются от методов при лечении пупочной или других видов грыж брюшной стенки.
Консервативные мероприятия направлены на тренировку и укрепление мышц пресса.
Реабилитационный период. Эффективность операции.
В большинстве случаев операция при паховой грыже не очень сложна и хорошо переносится большинством пациентов. После лапароскопических вмешательств восстановление происходит быстрее. Пациента стараются как можно быстрее поставить на ноги и заставить двигаться. Но прежде чем человек сможет полноценно вернуться к прежним физическим нагрузкам, обычно проходит несколько недель.
Риск рецидива после операции составляет 1–10%. Обычно повторную операцию проводить сложнее, после нее часто беспокоят сильные боли, повышается риск повреждения яичка и семенного канатика.
Снизить риск рецидива помогут некоторые рекомендации:
- Поддерживайте здоровый вес.
- Ешьте продукты, которые содержат много клетчатки: фрукты, овощи, цельные злаки.
- Старайтесь не поднимать очень тяжелые предметы, а если все же приходится, делайте это осторожно.
- Откажитесь от курения.
Возможные осложнения после хирургического вмешательства по поводу паховой грыжи:
- Инфицирование, нагноение раны.
- Плохое заживление.
- Иногда хирург случайно повреждает семявыносящий проток или сосуды, питающие яичко. Пока не до конца понятно, насколько сильно это может нарушить репродуктивную функцию мужчины.
Симптомы осложнений
После грыжесечения есть риск рецидива, повторного выхода органов в паховый канал. Такое явление встречается у около 5% взрослых и 1% детей.
Причинами могут послужить ошибки хирурга, несоблюдение рекомендаций после операции и анатомические особенности. Повторное выпячивание также могут спровоцировать хронический кашель, быстрое возращение к физической работе после удаления, запоры и гнойные процессы в области хирургического шва.
Основными осложнениями можно считать следующие:
- воспаление грыжи;
- ущемление содержимого грыжевого выпячивания;
- развитие кишечной непроходимости;
- копростаз;
- бесплодие.
Повышенные физические нагрузки, сопутствующие заболевания, врожденные дефекты создают предпосылки для появления грыжевых образований. Такие грыжи у женщин встречаются реже в силу анатомических особенностей строения паховой области.
Осложнения нарушают функции органов, попавших в полость грыжи. Это создает дополнительные трудности для постановки диагноза.
Воспаление
Наиболее серьезным осложнением любой грыжи является ее ущемление. При отсутствии своевременного хирургического вмешательства развивается некроз ущемленных органов с последующим переходом в перитонит.
В целях предотвращения развития пупочной грыжи следует избегать подъема чрезмерных грузов, проводить своевременное лечение состояний, вызывающие кашель или запоры, следить за массой тела. При беременности проведение какой-либо профилактики невозможно в силу наличия постоянно растущей в объемах матки.
Для предотвращения любых осложнений уже имеющейся грыжи, следует проводить ее своевременноелечение. Чем раньше будет применен один из видов герниопластики, тем благоприятнее прогноз. При невозможности осуществления операции, следует также следить за диетой, дозировать физическую нагрузку и предотвращать развитие кашля, запоров или расстройств пищеварения.
sustaw.top
Пупочная грыжа
Пупочная грыжа
Что такое пупочная грыжа?
Грыжа живота – это заболевание, при котором через различные врождённые или приобретённые отверстия брюшной стенки происходит выпячивание органов брюшной полости под покровы тела. А пупочная грыжа – это одна из разновидностей грыж, при которой происходит выпячивание внутренних органов через пупочное кольцо, то есть грыжевое выпячивание образуется в области пупка.
Как часто встречаются пупочные грыжи?
Пупочная грыжа является одной из распространённых разновидностей грыж. Частота пупочных грыж среди первичных наружных грыж живота достигает 15 % и занимает второе место после паховых грыж.
Чем образована пупочная грыжа?
Пупочная, как и любая другая грыжа, состоит из грыжевых ворот, грыжевого мешка и грыжевого содержимого. Грыжевые ворота – это врождённое или приобретённое отверстие в мышечно-апоневротическом слое брюшной стенки, через которое происходит выпячивание внутренних органов вместе с прилежащим париетальным листком брюшины (который покрывает изнутри брюшную стенку). В случае пупочной грыжи воротами является расширенное пупочное кольцо. Грыжевой мешок при пупочной грыже, как и при любой другой, образуется из прилежащего листка париетальной брюшины, который выстилает изнутри брюшную стенку в области грыжевых ворот – пупочного кольца в случае пупочной грыжи. Грыжевое содержимое – это внутренние органы, находящиеся в грыжевом мешке. В грыжевой мешок пупочной грыжи могут перемещаться большой сальник, петли тонкого кишечника, поперечноободочная кишка и реже другие органы. Количество грыжевого содержимого зависит от ширины грыжевых ворот и размеров грыжевого мешка. Если грыжевое содержимое свободно перемещается из брюшной полости в грыжевой мешок и обратно, то это вправимая грыжа. Если же грыжевое содержимое (большой сальника или кишечник) оказывается фиксировано спайками к стенкам грыжевого мешка, то грыжа называется невправимой.
Почему возникает пупочная грыжа?
Пупочное кольцо является естественным «слабым» слабым местом брюшной стенки. Оно формируется у плода к 6 месяцу внутриутробного развития плода и постепенно уменьшается к моменту рождения ребёнка. После отпадения пуповины формируется пупок в виде втянутого рубца. Пупочные грыжи у взрослых обычно приобретённые и возникают вследствие расширения пупочного кольца. Предрасполагающими факторами к образованию пупочных грыж могут быть беременность, ожирение, асцит, дисплазия соединительной ткани (врождённая слабость соединительной ткани). У женщин пупочные грыжи встречаются значительно чаще, чем у мужчин, в связи с растяжением передней брюшной стенки и расширением пупочного кольца во время беременности.
Как проявляется пупочная грыжа?
Небольшие вправимые пупочные грыжи могу не вызывать никаких жалоб, кроме наличия небольшого выпячивания в области пупка, представляющего косметический дефект. Большие пупочные грыжи могут проявляться периодической болью в области пупка, усиливающейся после физической нагрузки и приёма пищи. При длительном грыженосительстве грыжа может стать невправимой из-за постоянной травматизации внутренних органов в грыжевом мешке и развития вследствие этого спаек между грыжевым мешком и грыжевым содержимым.
Чем опасны пупочные грыжи?
Наиболее серьёзное осложнение любой грыжи – это ущемление. Это состояние угрожает жизни больного и требует оказания экстренной хирургической помощи. Под ущемлением грыжи понимают сдавление грыжевого содержимого (какого-либо внутреннего органа) в грыжевых воротах, приводящее к нарушению кровообращения в нём и грозящее некрозом (омертвением). Чаще всего ущемление развивается остро после резкой физической нагрузки, но может происходить и постепенно, особенно при невправимых грыжах. Риск ущемления при пупочных грыжах особенно велик. Это объясняется тем, что пупочные грыжи обычно имеют относительно небольшие грыжевые ворота и большой грыжевой мешок. Ущемление грыжи – показание к экстренному хирургическому вмешательству, поскольку промедление в операции чревато развитием некроза грыжевого содержимого, флегмоны грыжевого мешка, кишечной непроходимости и перитонита.
Какое обследование необходимо при пупочной грыже?
Для диагностики пупочной грыжи обычно достаточно осмотра больного. При больших и гигантских пупочных грыжах, особенно невправимых, целесообразно выполнить компьютерную томографию (КТ) брюшной полости. Это исследование даёт информацию о размерах грыжевых ворот, характере грыжевого содержимого, позволяет вычислить объём грыжевого мешка и объём брюшной полости. Эти данные бывают крайне необходимы для выбора операции. Всем больным с пупочными грыжами перед плановой операцией необходимо выполнить ультразвуковое исследование (УЗИ) брюшной полости и малого таза, чтобы не пропустить наличие другой патологии органов брюшной полости. Иногда пупочная грыжа бывает первым проявлением таких заболеваний как рак яичников и цирроз печени. Оба этих заболевания могут сопровождаться скоплением жидкости в брюшной полости (асцит) и повышением внутрибрюшного давления, увеличением размеров живота и выпячиванием пупка.
Какая тактика лечения при пупочных грыжах?
При пупочных грыжах до 1 см, протекающих бессимптомно возможно наблюдение. Операции при таких размерах грыж выполняют только по эстетическим показаниям. При грыжах большего размера показано оперативное лечение в плановом порядке, учитывая риск возможного ущемления грыжи. При пупочных грыжах с воротами до 2 см возможно выполнение операций с использованием для пластики грыжевых ворот местных тканей. Наиболее распространены методики операции Мейо и Сапежко. После выполнения разреза, окаймляющего пупок по верхней или нижней полуокружности, выделяют грыжевой мешок, отделяют его от пупка. После удаления грыжевого мешка производят ушивание пупочного кольца (грыжевых ворот) созданием дубликатуры апоневроза в поперечном (методка Мейо) или продольном (методика Сапежко) направлении. Пупок при возможности необходимо сохранить. Его удаляют только при грыжах большого размера, когда сохранение пупка сопряжено с высоким риском нарушения его кровоснабжения. При размере грыжевых ворот более 2 см показано использование для пластики синтетического сетчатого импланта, учитывая высокий риск рецидива грыжи при пластики местными тканями. Сетчатый протез играет роль «заплатки», а также укрепляет зону швов на апоневрозе, способствует формированию более прочного рубца. Сетчатый протез должен перекрывать грыжевые ворота на 2 – 3 см в каждую сторону. Его можно расположить поверх апоневроза («on lay»-технология), в предбрюшинном пространстве («sublay»-технология) и интраперитонеально (в брюшной полости, IPOM-технология). Расположение синтетического импланта поверх апоневроза используется относительно редко, имеет больше историческое значение. Более распространено расположение синтетического импланта в предбрюшинном пространстве. Внутрибрюшное расположение синтетического импланта требует использование специальных его модификаций с антиадгезивным покрытием, препятствующим образованию спаек между сетчатым имплантом и кишечником. Данную операцию можно выполнить и с использованием лапароскопической технологии.
gynekolog-1.ru

 Лишай представлен целым набором заболеваний, для каждого из которых характерны свои симптомы. Заразные формы лишая передаются обычным контактно-бытовым путем и затрагивают чаще всего людей со сниженным иммунитетом. Незаразные формы проявляют себя в стрессовых ситуациях и передаются по наследству.
Лишай представлен целым набором заболеваний, для каждого из которых характерны свои симптомы. Заразные формы лишая передаются обычным контактно-бытовым путем и затрагивают чаще всего людей со сниженным иммунитетом. Незаразные формы проявляют себя в стрессовых ситуациях и передаются по наследству. Опоясывающий лишай (Герпес зостер) – герпетическое поражение кожи в таких участках, как межреберье и по ходу расположения межреберных нервов. Характерен для людей пожилого возраста или любой другой возрастной категории, если был снижен иммунитете. Болезнь сопровождается болью со стороны грудной клетки, особенно между ребрами. Болевой синдром может продержаться более месяца. Опасной формой лишая является локализация в глазах, из-за которой можно даже полностью потерять зрение.
Опоясывающий лишай (Герпес зостер) – герпетическое поражение кожи в таких участках, как межреберье и по ходу расположения межреберных нервов. Характерен для людей пожилого возраста или любой другой возрастной категории, если был снижен иммунитете. Болезнь сопровождается болью со стороны грудной клетки, особенно между ребрами. Болевой синдром может продержаться более месяца. Опасной формой лишая является локализация в глазах, из-за которой можно даже полностью потерять зрение. Красный плоский лишай – наименее изученный вид данного инфекционного заболевания. Предположительной причиной развития является аллергическая предрасположенность человека при возникновении стрессовых ситуаций. Болеют обычно женщины и люди с проблемами с желудочно-кишечным трактом. Появления симптомов часто связано с генетической предрасположенностью или наличием какого-либо провоцирующего фактора (например, сильный стресс). Поражает красный лишай слизистые оболочки, кожу на животе или груди, а также ногти. Может протекать в различном виде (кольца, бугорки, язвы и коррозии).
Красный плоский лишай – наименее изученный вид данного инфекционного заболевания. Предположительной причиной развития является аллергическая предрасположенность человека при возникновении стрессовых ситуаций. Болеют обычно женщины и люди с проблемами с желудочно-кишечным трактом. Появления симптомов часто связано с генетической предрасположенностью или наличием какого-либо провоцирующего фактора (например, сильный стресс). Поражает красный лишай слизистые оболочки, кожу на животе или груди, а также ногти. Может протекать в различном виде (кольца, бугорки, язвы и коррозии). Чешуйчатый лишай (псориаз) – хроническое заболевание, которому наиболее подвержены внешние участки разгибательных поверхностей (локти, колени, костяшки пальцев), ягодицы и поясница. Латентное течение болезни может резко перерасти в активное при возникновении стрессовых ситуаций. Данный тип лишая не является заразным.
Чешуйчатый лишай (псориаз) – хроническое заболевание, которому наиболее подвержены внешние участки разгибательных поверхностей (локти, колени, костяшки пальцев), ягодицы и поясница. Латентное течение болезни может резко перерасти в активное при возникновении стрессовых ситуаций. Данный тип лишая не является заразным. У детей и взрослых лишай различного вида проявляет себя по-разному. В общем случае признаками у человека является зудящие высыпания или пятна, которые распространяются по определенным участкам тела.
У детей и взрослых лишай различного вида проявляет себя по-разному. В общем случае признаками у человека является зудящие высыпания или пятна, которые распространяются по определенным участкам тела. Лечение лишая у человека зависит от типа его возбудителя. Чаще всего ими становятся микроскопические грибы и некоторые виды вирусов. От зараженного животного к человеку лишая передается через зооантопофильные грибы. Антропофильные грибы передаются только от человека к человеку.
Лечение лишая у человека зависит от типа его возбудителя. Чаще всего ими становятся микроскопические грибы и некоторые виды вирусов. От зараженного животного к человеку лишая передается через зооантопофильные грибы. Антропофильные грибы передаются только от человека к человеку.