Почему нейтрофилы в крови понижены: причины, как повысить
Нейтрофилы – это разновидность лейкоцитов, которые проводят защиту организма от инфекций. Их формирование происходит в костном мозге, а при дальнейшем проникновении в ткани они уничтожают патогенные микроорганизмы. Состояние, когда нейтрофилы понижены, носит название нейтропения и говорит о наличии патологий в организме.Ne: что это значит — определение
Нейтрофилы (обозначение Ne) – группа лейкоцитов, которая подразделяется на две подгруппы.
К ним относятся:
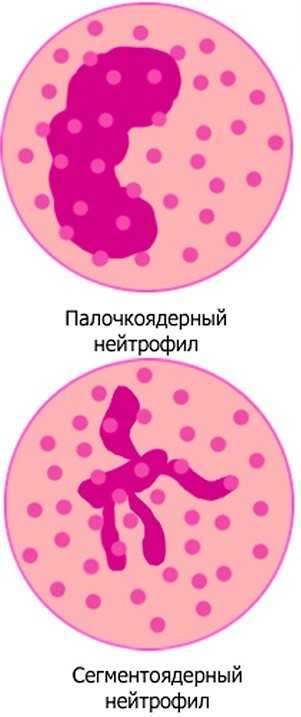
- Сегментированные. Зрелые клетки с сегментоядерным ядром, которые циркулируют в крови и проводят уничтожение бактерий в результате их поглощения.
- Палочкоядерные. Имеют сплошное и палочкообразное ядро. «Дорастают» до сегментированных, что впоследствии позволяет проводить атаку чужеродных микроорганизмов.
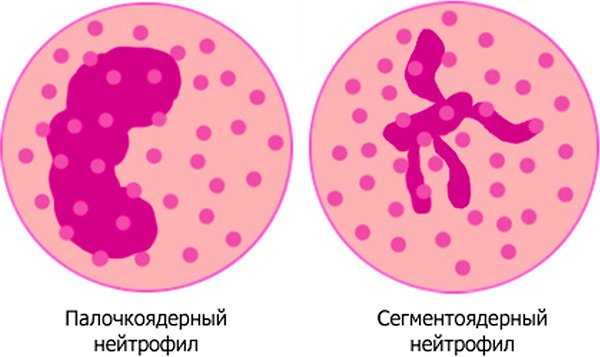 В процессе воспалительного процесса происходит уменьшение количества сегментированных клеток и увеличение палочкоядерных.
В процессе воспалительного процесса происходит уменьшение количества сегментированных клеток и увеличение палочкоядерных.Закономерность уменьшения нейтрофилов носит название нейтрофильного сдвига влево, что характерно практически для всех воспалительных патологий. Однако костный мозг не может постоянно вырабатывать нейтрофилы в большом объеме и при длительных инфекционных патологиях происходит снижение этого показателя.
Абсолютное число
Количество сегментоядерных клеток зависит от возраста человека.
Средние относительные нормы представлены в таблице:
| Возраст | Норма |
|---|---|
| До 7 лет | 30 — 50% |
| От 7 до 18 лет | 35-55% |
| От 18 до 55 лет | 45-70% |
Палочкоядерные клетки должны присутствовать в крови в количестве, не превышающем 5 процентов. Если же крови обнаружено большое количество палочкоядерных, причинами этого чаще всего являются серьезные инфекции, которые приводят к массовому расходу «зрелых» клеток.
Абсолютное число нейтрофилов – количественный показатель, позволяющий получить более точные результаты. Его используют для постановки диагноза в совокупности с относительными данными. Средние показатели Ачн можно посмотреть в таблице:
| Возраст | Норма |
|---|---|
| До 1 года | 1,8-8,5 |
| 1 год – 7 лет | 2-6 |
| 7-12 лет | 2,3-6,6 |
| От 12 лет | 1,8-6,5 |
Подсчет абсолютного количества
Для того, чтобы провести подсчет абсолютного количества нейтрофилов, количество лейкоцитов в абсолютных единицах умножают на относительные показатели, выраженные в процентах (8500*15% =1275). Проведение расчетов производится в лабораторных условиях на основании полученных анализов.
Причины понижения нейтрофилов
Причины низкого количества сегментированных нейтрофилов и высокого – палочкоядерных чаще всего указывают на наличие воспалительного процесса.
Процент нейтрофилов понижен при:
- Воспалительных процессах в организме.
- Вирусных и инфекционных заболеваниях.
- ВИЧ.
- При абсолютном снижении содержания зрелых нейтрофилов (менее 0,5 на 109 л) возникает агранулоцитоз, что требует обязательного лечения.
Анемии.
- Аллергии.
- Гельминтозах.
- Подагре.
- Отравлении ядами.
- Грибковых поражениях.
- Диабете.
- После химиотерапии.
- Воздействии радиации.
- Синдроме Костмана.
- Токсоплазмозе и малярии.
- Опухолях.
- Приеме сульфаниламидных антибиотиков и хлорамфеникола.
Снижение количества нейтрофилов носит название нейтропения. Относительное снижение выражается в процентах и чаще всего совпадает с абсолютным.
Относительная и абсолютная нейтропения определяется посредством биохимического анализа крови.
Значительное понижение нейтрофилов и повышение лимфоцитов чаще всего возникает после перенесения острых вирусных инфекций. За короткий промежуток времени показатели нормализуются самостоятельно.
Если же пониженные показатели наблюдаются на протяжении длительного периода, а лимфоциты увеличены, можно заподозрить:
- Туберкулез.
- ВИЧ.
- Лимфолейкоз.
Пониженное количество нейтрофилов не всегда указывает на наличие того или иного заболевания.
Для того, чтобы поставить диагноз, требуется пройти дополнительные обследования. Пониженные показатели крови являются косвенными и без осмотра пациента невозможно предугадать, что является причиной патологии.
Низкий уровень нейтрофилов может наблюдаться после переутомления и тяжелых физических нагрузок. В таком случае пониженные показатели за короткий промежуток времени нормализуются самостоятельно и не отражаются на общем состоянии человека.
Развитие инфекционного процесса на фоне нейтропении
При появлении патогенных бактерий в организме нейтрофилы стремятся к ним, образуя своеобразный очаг воспаления, который не дает распространяться инфекции. Низкое количество нейтрофилов и наличие нейтропении может стать причиной распространения инфекции по всему организму и заражению крови.
Первоначально значительно пониженные показатели нейтрофилов могут проявляться:
- Стоматитами и гингивитами.
- Гнойными ангинами.
- Циститом.
- Остеомиелитом и абсцессами.
Люди, которые страдают от нейтропении, должны исключать контакты с инфекционными больными, а также избегать переохлаждения.Если показатели нейтрофилов ниже нормы, человек может быть запросто инфицирован в местах скопления людей и при наличии больных вирусными патологиями среди близких людей.
Как повысить уровень нейтрофилов?
Как повысить уровень нейтрофилов, зависит от причин, которые вызвали их понижение. В большинстве случаев после перенесенной инфекции пониженные показатели восстанавливаются самостоятельно. На данный момент препаратов, которые позволяют поднять нейтрофилы, не существует, поэтому применяются медикаменты для общего повышения лейкоцитов.
Если норма нейтрофилов уменьшена из-за определенной медикаментозной терапии, направленной на устранение какого-либо заболевания, проводят коррекцию схемы лечения. При дисбалансе питательных элементов и пониженных нейтрофилах чаще всего показано применение витаминов группы В и соблюдение диеты. При аллергии назначаются антигистаминные препараты.
После полного устранения фактора, который провоцирует падение нейтрофилов, пониженные показатели нормализуются на 1-2 недели.
Лечение медикаментами для повышения лейкоцитов показано только при устойчивой нейтропении. В таком случае могут быть назначены стимуляторы лейкопоэза, пентоксил и метилурацил. Женщинам и мужчинам назначают иммунограмму и сверяют пониженные показатели на протяжении всего лечения.
Если лечение оказывается мало эффективным, в терапию включают медикаменты колониестимулирующих факторов. К ним относятся такие сильнодействующие препараты, как филграстим и ленограстим. Лечение этими средствами возможно только в условиях стационара из-за большого количества побочных действий.
Почему понижены нейтрофилы, устанавливается индивидуально, а иногда для этого требуется провести полное обследование организма. Если часто патология крови обусловлена наличием гельминтов, то иногда– тяжелыми онкологическими новообразованиями. Лечением пониженных нейтрофилов и постановкой верного диагноза должен заниматься исключительно специалист.
Видео: Василий Нагибин о нейтрофилах
moyakrov.info
Нейтрофилы понижены у взрослого. Причины лимфоциты завышены, понижены в анализе
Если в крови у взрослого человека понижены нейтрофилы, это свидетельствует об инфицировании организма различными вирусами или бактериями. Этот показатель также является признаком перенесённого заболевания или медикаментозного лечения.
Содержание статьи:
Нормы и функции иммунных клеток
Иммунная система представлена клетками, объединёнными в определённые группы по видам и характеристикам. Каждая группа выполняет конкретную задачу, направленную на защиту организма от воздействия вредных микроорганизмов.
Все составляющие части человеческого организма связаны между собой, также происходит и на межклеточном уровне. Иммунные клетки расшифровывают посторонних «агентов», собирают информацию о них, реагируют на вредные для организма элементы путём их уничтожения.
Клетка иммунной системы состоит из частиц:
- лейкоцитов;
- фагоцитов;
- нейтрофилов;
- моноцитов;
- дендритных клеток.
Иммунограмма на основании анализа крови делает оценку клеткам, вырабатываемым ими антителам, предоставляет информацию о состоянии человека. Расшифровка данного анализа состоит из большого количества показателей, которые соответствуют действующим нормативам.
В исследовательских лабораториях, принадлежащих различным лечебным учреждениям, нормы могут отличаться. Это объясняется использованием различных методов диагностики, средств и реактивов.
Функции лейкоцитов
Основанием системы иммунитета человеческого организма являются лейкоциты, которые бывают нескольких видов. Эти кровяные тельца не дают инфекции поразить здоровые клетки.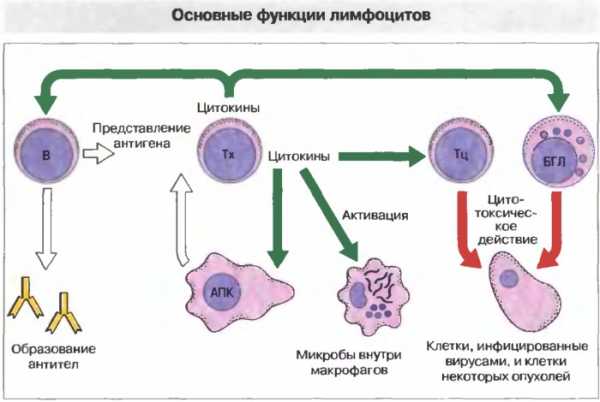
Лейкоциты делятся на несколько видов, имеющих различные функции:
- Т-лимфоциты гарантируют невосприимчивость клеток, ликвидируют посторонние микроорганизмы и дефекты. Кроме того, обеспечивают устойчивость к инфекциям, способствуют образованию крови, а также контролируют функции В-лимфоцитов.
- В-лимфоциты защищают организм от бактериальных и вирусных инфекций путем производства антител. Клетки этого вида дают иммунитету способность запоминать. Один раз, столкнувшись с вредным микроорганизмом, информация о нём откладывается, а вместе с ней и методы его уничтожения. Впоследствии, клетки передают информацию по наследству.
- Моноциты — санитары иммунной системы, поглощающие паразитарные остатки продуктов активной деятельности клеток. Они не только зачищают организм от вредителей, но и передают информацию о них новым клеткам.
При совместной и правильной работе лейкоцитов организм человека поддерживается в здоровом состоянии.
Лейкоциты по своим морфологическим свойствам делятся на 2 звена:
- гранулоциты – это зернистые частицы крови, основные из которых нейтрофилы;
- агранулоциты.
Число лимфоцитов в крови — важный показатель здорового организма. Сниженные показатели свидетельствуют об иммунодефиците, а завышенные указывают на аутоиммунные отклонения или чрезмерную работу иммунитета. Причины отклонений находят только при дополнительных исследованиях.
Виды и функции нейтрофилов
Нейтрофилы понижены у взрослого могут сигнализировать о возникшем в организме очаге воспаления. Бактерии, содержащиеся в клеточных гранулах, а также рецепторы, находящиеся в их мембранных перегородках — этот состав способен объединять определённые антитела.
Нейтрофилы попадают в область воспаления и противодействуют вредным веществам. Всего одна частица клетки нейтрофила поглощает около 30 «вражеских» бактерий.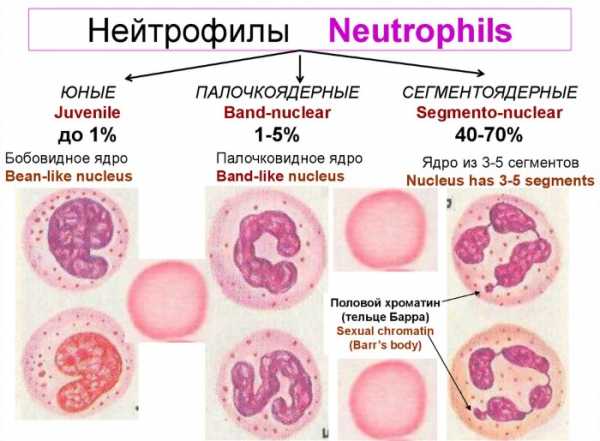
Чтобы разобраться в деятельности нейтрофилов, нужно обратить внимание на два важных момента:
- Во-первых, эта клетка может жертвовать собой. Если на её пути возникает вредный микроорганизм, нейтрофилы уничтожают его путём поглощения, в дальнейшем происходит процесс фагоцитоза, переваривания. После этого посторонний внутриклеточный элемент расщепляется, и вместе с вредителем гибнет.
- Во-вторых, белые клетки имеют 6 этапов развития. На начальных 4-х ступеньках клетки размещены в костном мозге. На остальных стадиях вместе продвигаются с кровотоком и выполняют свои действия.
Нейтрофилы в начальном периоде созревания, а также пониженное их количество у взрослого человека, определённое лабораторным путём, становится признаком поражения организма вирусом.
Делятся нейтрофилы на следующие виды:
- миелобласты — первичные клетки;
- промиелоциты — появление гранул в клетках;
- миелоциты;
- метамиелоциты;
- палочкоядерные гранулоциты;
- сегментоядерные гранулоциты.
За начальное уничтожение инфекции принимаются созревшие сегментоядерные клетки. Если болезнь не запущена, то их действия достаточно для её подавления. При сложном протекании инфекционного заболевания вступают гранулоциты палочкоядерного вида. За ними включаются молодые миелоциты и метамиелоциты, созревающие в здоровом состоянии организма.
Понижение нейтрофилов наблюдается при тяжелой степени заболевания, поскольку сначала погибают сегментоядерные элементы. Организм должен производить молодые клетки, иначе не хватит зрелых элементов. В итоге будет наблюдаться переизбыток новых несозревших нейтрофилов, что свидетельствует о сдвиге параметров лейкоцитов в крови у взрослых мужчин и женщин.
Функции нейтрофилов можно описать простой схемой:
- Определяются вредоносные бактерии.
- Фагоцит прикрепляется к вредителям и погружается в него.
- Нейтрофил поглощает объект.
- Под воздействием ферментов происходит расщепление.
- «Агент» переваривается, а его остатки клетка удаляет.
Единичная нейтрофильная клетка уничтожает до трех десятков штук вредных микроорганизмов. Функции таких клеток не ограничены только фагоцитозом, но их деятельность направлена на ликвидацию патогенных бактерий. После полной победы над «врагом» нейтрофил приступает к выработке антител, которые дают организму информацию о посторонних элементах, повышается иммунитет.
Что происходит в организме при понижении уровня нейтрофилов
Нейтрофилы понижены у взрослого — это главный симптом «нейтропении». При проникновении вирусов, клетки самостоятельно создают очаг вокруг области воспаления, не допуская распространения микробов. В ране выделяется гной, воспалительный синдром. Если человек уже болен нейтропенией, то болезнь протекает без симптомов. Инфекция распространяется быстро и может вызвать сепсис.
В первый раз заболевание проявляется побочными болезнями:
Микробы безопасны для здорового организма, но приводят к серьёзным проблемам у болеющих людей, с недостаточными показателями нейтрофилов.
Нейтропению диагностируют как заболевание:
- приобретенное;
- врождённое;
- невыясненное.
В случае пониженного показателя нейтрофилов в крови, у больных бывают сбои в пищеварительной системе, нарушается кишечная микрофлора. Больные испытывают признаки подобных заболеваний. Только специалист способен обнаружить низкий уровень различных форм нейтрофилов, а врач, на основании данных, свидетельствовать об изменениях в состоянии здоровья и назначать лечение.
Причины понижения нейтрофилов
Нейтрофилы понижены у взрослого бывают также при лечении вирусных заболеваний, по причине приёма медицинских препаратов. Однако такое состояние возвращается к нормальному по окончанию лечения.
Если через 3 суток иммунные клетки не увеличиваются, возможность развития инфекции возрастает. Организму может потребоваться дополнительное обследование, в результате которого установится истинная причина патологии. Это явление возникает после или во время тяжёлой болезни и последующего истощения организма.
Наиболее часто подобными причинами бывают:
- ОРВИ;

- краснухи, кори;
- гепатита;
- ветряной оспы, тифа;
- ВИЧ-инфекции;
- ангины;
- острого отита и аппендицита;
- хроническая анемия;
- побочные явления лучевой терапии;
- загрязнение окружающей среды.
О чем это говорит, если нейтрофилы понижены, а лимфоциты повышены у взрослого?
Нейтрофилы понижены у взрослого и лимфоциты повышены — эта информационная картина свидетельствуют об инфекции. Чтобы установить верный диагноз, понадобятся некоторые аналитические показатели в совокупности с другими методами обследования пациента. Результаты расшифровывает специалист, нельзя пытаться самому установить диагноз, тем более назначать лечение.
Такие показатели представляют опасность в случае обширного заражения, сопровождающегося проникновением в системный кровоток микроорганизмов. Костный мозг не успевает вырабатывать новые нейтрофилы, гибнущие после контакта с вредным «агентом».
Состояние сопровождается следующими симптомами:
- резким повышением температуры;

- слабостью и помутнением сознания;
- тахикардией и учащением дыхания;
- понижением артериального давления.
Пациента нужно госпитализировать для предотвращения септического шока, который у каждого второго пациента заканчивается летально.
Виды нейтропении
Данное заболевание возникает из-за неблагоприятных воздействий на организм извне, а также и внутриклеточной патологией.
Существует несколько видов болезни:
- аутоиммунная — сама иммунная система разрушает нейтрофилы;
- лекарственная — препараты пагубно влияют на клетки;
- циклическая — редкий врождённый вид;
- изоиммунная — антитела матери через плаценту «нападают» на нейтрофилы плода;
- миелокатексис — нейтрофилы не перемещаются из костного мозга в кровь;
- синдром Костмана — заболевание генетическое, недостаточное производство клеток.
Степени тяжести
Чем тяжелее степень поражения, тем серьёзнее осложнения. Для крайней стадии характерны как острые воспаления, так и пропадание их, что сигнализирует о полном истощении гранулоцитов.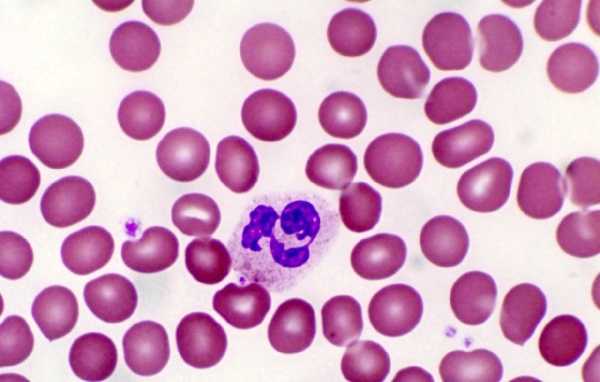
Существуют 3 стадии болезни:
| степень выраженности | кол-во НФ в 1 мкл крови | риск инфекции |
| лёгкая | 1000-1400 | минимальный |
| умеренная | 500-1000 | средний |
| тяжелая | ниже 500 | высокий |
Первая, самая лёгкая степень заболевания не имеет ярко выраженных симптомов и не нуждается в особом лечении. Умеренная степень нейтропении лечится амбулаторно, но с регулярным посещением врача. А при тяжёлой форме болезни обязательна госпитализация больного.
Какой анализ помогает определить уровень нейтрофилов в крови
Расчёт абсолютного количества нейтрофилов производят в специально предназначенных лабораториях, оснащённых специальным оборудованием. Человек сдаёт общий анализ крови, по показаниям которого специалист определяет состояние пациента. Готовый результат указывается на бланке.
Подготовка к исследованию
Процесс подготовки к анализу заключается в соблюдении некоторых условий:
- Воздержаться от любой пищи за 12 часов до приёма, к жидкости это не относится.
- Отменить физическую нагрузку, избегать стрессов.

- В течение 2-х дней до исследования не принимать жирную, жареную пищу, не употреблять алкоголь, не курить.
- За 3-4 дня приостановить употребление любых лекарств. В случае, если приём препаратов жизненно необходим, об этом надо уведомить врача.
Если пациенту проводится обследование в комплексе, то сначала берут кровь на общий анализ. Иные диагностические манипуляции проводятся позже.
Как берут анализ, сколько ждать ответов
Всегда анализ сдаётся утром в процедурном кабинете. Подготовившись к исследованию, пациент из пальца сдаёт кровь. Результаты будут готовы на следующий день. Бывают срочные ситуации, когда показатели требуются немедленно, в этом случае исследование проводится в более короткий срок. Вообще для получения расшифровки анализа достаточно нескольких минут.
Расшифровка результатов анализа
Расшифровывая показатели крови, необходимо помнить, что нормативы подобных клеток у взрослых людей одинаковы, независимо от пола, но различны — зависимо от возраста. В бланке нет графы «нейтрофилы», поэтому норму рассматривают по некоторым их подвидам.
| Возраст | Норма нейтрофилов | |
| палочкоядерные | сегментоядерные | |
| взрослые | от 1 до 4% | от 40 до 60% |
Увеличенные нейтрофилы — определённая функция защиты организма, сопровождающаяся завышенным числом лейкоцитов. Небольшое увеличение показателей нейтрофилов бывает при тяжёлой физической нагрузке, психозах, волнениях. У беременных тоже наблюдаются завышенные показатели.
Большое увеличение количества таких клеток означает возникновение болезни. Если выявляют начальные формы нейтрофилов, это проявляется инфекционными явлениями в виде гнойных выделений.
Заниженные показатели количества подобных клеток показывают на дисфункцию в костном мозге. Токсические факторы разрушают клетки, это и становится источником болезни.
Лечение препаратами
Любая болезнь начинается по какой-то причине, от неё же зависит правильно подобранная терапия. Причина нейтропении — инфекция, то и бороться нужно именно с ней. Лечащий врач может посоветовать больному лечение в стационаре или в домашних условиях, зависимо от степени тяжести болезни.
Главное направление лечения — обеспечить устойчивый иммунитет и в дальнейшем поддерживать его профилактическими мерами.
В лечебную терапию включены средства:
- глюкокортикоидов;
- антибиотиков;
- витаминов В12, фолиевой кислоты;
- иммуноглобулин;
- лекарства для симптоматической терапии.
Доктор подбирает противогрибковые препараты, среди которых наиболее популярные «Кетоконазол» и «Флюконазол».
В случае запущенного заболевания пациента могут поместить в отдельную палату, где обеспечена стерильность, а также регулярное ультрафиолетовое излучение. Важной частью лечения нейтропении являются профилактические меры.
При частых повторных поражениях бактериальной инфекцией врачи рекомендуют проводить курсовое применение сульфаметаксазола или триметопримома. При клинических исследованиях, эффективность данных препаратов высока, но строго индивидуальна. Поэтому проводить курс профилактического приёма медикаментов необходимо под наблюдением врача.
Чтобы о время прохождения лечения снизить риск осложнений, важно придерживаться некоторых рекомендаций:
- избегать мест большого скопления людей;
- своевременно прививаться от гриппа и других вирусных заболеваний;
- обязательно соблюдать правила гигиены;
- не употреблять в пищу сырые яйца и морепродукты.
Антивирусная терапия, кроме пользы, может давать неприятные побочные явления. Поэтому лечение является сложным процессом и должно проводиться под наблюдением врача.
Рецепты народной медицины
Повысить иммунитет можно с помощью различных средств народного лечения, используя лекарственные бальзамы, травяные сборы и настои. Особенно актуально это осенью и зимой, когда риск заболевания максимальный.
Для изготовления таких бальзамов используются растительные составляющие:
- алоэ;
- орехи, мёд, лимон;
- клюква и яблоки.

Чтобы приготовить бальзам из алоэ, нужно найти растение, возраст которого не менее 3-х лет. Перед срезанием листов его не поливают в течение 2-х недель.
Способ приготовления лекарства заключается в следующих действиях:
- 0,5 кг листьев растения алоэ посушить и поместить в холодильник на 5 дней.
- Листья измельчают в мясорубке, получается ½ стакана кашеобразной смеси.
- Добавить ½ стакана мёда, 300 г кагора.
- Всё тщательно перемешать.
- Употреблять 3 раза в сутки до еды.
Эффективным средством для лечения ран в ротовой полости является шалфей, обладающий противовоспалительным свойством.
Приготовить такой настой просто:
- 2 ч. л. шалфея залить 400 мл кипящей воды.
- Укутать настой тёплым одеялом, настаивать 2-3 часа.
- Процедить смесь, и полоскать рот.
Витаминные напитки укрепляют иммунитет, являются профилактическим средством против вирусных инфекций. Травяные сборы идеально влияют на организм человека.
Для приготовления лечебных отваров, пригодятся:
- корень валерианы;
- шишки хмеля;
- липа;
- пустырник;
- мелиссу и другие.

Рекомендованы тёплые ванны с добавлением различных трав. Обычно используют сухие ветки и листья кустов: смородины, шиповника, малины. Полезными свойствами обладает отвар листвы рябины и брусники, добавленный в ванну.
Прогноз
На прогноз влияет степень поражения, своевременность лечения. Если болезнь носила доброкачественный характер лёгкой степени, то здесь излечение гарантировано. Если болезнь вызвана злокачественным образованием, прогнозировать ничего нельзя. По статистике, для 20 % таких больных прогноз неблагоприятен.
Сегодня во многих медицинских центрах применяют современные методики, с помощью которых результаты можно получить очень быстро. Иногда медики прибегают к оперативному вмешательству, пересадке костного мозга. Удачно проделанная операция гарантирует хороший прогноз в лечение болезни. Нейтропения такого вида имеет очень маленький процент вероятности заражения организма инфекцией.
Нейтрофилы в крови у взрослого человека, страдающего врождённым заболеванием, значительно понижены. Чтобы привести их в норму, пациенту необходимо длительное профилактическое лечение. Регулярно после проведенной противовирусной терапии необходимо обследование пациента, а именно сдача анализа крови на абсолютное число нейтрофилов и лейкоцитов.
Оформление статьи: Мила Фридан
Видео о нейтрофилах
О нейтрофилах и их роли:
healthperfect.ru
что это значит, почему бывают пониженные в анализе
Нередко в результатах общего анализа крови обнаруживается недостаточное содержание нейтрофильных гранулоцитов – такое явление именуется нейтропенией. Речь идет о низком уровне уникальных лейкоцитов, которые отвечают за защиту организма от инородных элементов, способных вызывать не только бактериальные и вирусные заболевания, но и грибковые недуги, глистные инвазии.
Нейтрофилы транспортируются по всему телу, а при выявлении угрозы беспрепятственно проникают к очагу поражения через клеточные мембраны человека и поглощают вредоносных возбудителей болезней (такая способность называется фагоцитозом). Внутри защитных гранулоцитов осуществляется своеобразное переваривание захваченных токсинов с помощью выделяемых ферментов, далее сам клеточный защитник погибает, а на смену ему приходит готовый к работе сородич.
Нарушение данного равновесия может сигнализировать как о небольших сбоях, которые можно стабилизировать налаживанием дневного режима и рациона, так и о серьезных нарушениях, поразивших опорно-двигательный аппарат, кровеносную систему или внутренние органы. Так о чем же могут поведать пониженные нейтрофилы в крови?
Какие показатели свидетельствуют о нейтропении?
Для того чтобы получить полноценные данные о нейтрофильных кровяных элементах, врачи, как правило, назначают своим пациентам ОАК (общий анализ крови) с лейкоцитарной формулой, в которой подробно расписаны соотношения наиболее важных разновидностей лейкоцитных клеток.
Следует отметить, что в медицине различают 2 вида нейтрофилов:
- Палочкоядерные. Более молодые структуры, обладающие однородным ядром: он может иметь форму утолщенной колбочки или слегка изогнутой подковы. Подобные нейтрофильные гранулоциты присутствуют преимущественно в костном мозге, образуя запасной аэродром, который задействуется при тяжелой степени поражения организма. Небольшой их процент циркулирует по кровеносным сосудам.
- Сегментоядерные. Это уже взрослые или зрелые лейкоцитарные клетки с ассиметричным ядрышком, будто перетянутым несколькими перетяжками, формирующими, в свою очередь, несколько сегментов. Основная их часть присутствует как раз в русле крови и мониторит окружающую среду на наличие инородных форм жизни и вирусов, угрожающих здоровью человека.
Специалисты после проведения клинического анализа могут указать количество нейтрофилов двумя основными способами. Первый предполагает написание абсолютной величины в виде четкого цифирного параметра, а второй – относительную величину, указывающую процентное соотношение как палочкоядерных, так и сегментоядерных клеток.
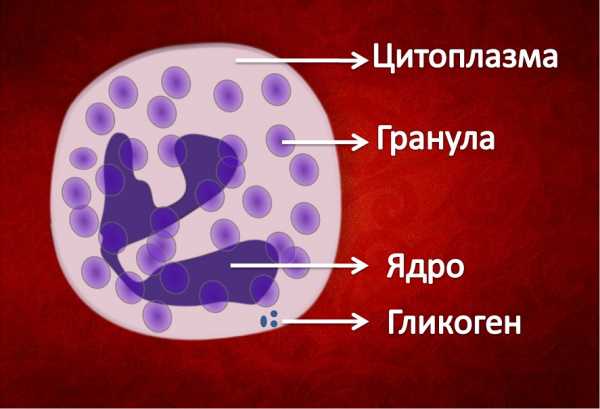
Схематическое строение сегментоядерного нейтрофила
Пониженное содержание защитных структур (нейтропению) выдают следующие параметры. Абсолютный показатель (он определяет общее содержание всех типов нейтрофилов): от 0 до 1,4×109/л у детей, а также от 0 до 0,8×109/л у взрослых. Относительный показатель (рассчитывается отдельно для каждого вида гранулоцитов):
- палочкоядерные: от 0 до 0,3–0,4% для детей, от 0 до 0,8% для взрослых.
- сегментоядерные: 0–14% для детей до 1 года, 0–23% для детей 2–6 лет, 0–34% для детей и подростков 7–14 лет и 0–45% для взрослых людей и молодежи от 15 лет.
Обычно нормы нейтрофилов для упрощения расшифровки указывают на самом бланке исследования. А дефицит защитных клеток может выделяться жирным шрифтом, красной заливкой ячейки, стрелкой, указывающей вниз, или надписью «ниже нормы». Существует еще один способ отметки гранулоцитов: в графе «нейтрофильные лейкоциты» дополнительно пропечатываются еще 4 буквы – М, Ю, П и С.
Последние 2 литеры представляют собой уже рассмотренные ранее палочкоядерные и сегментоядерные нейтрофилы, соответственно. Первые же 2 обозначения требуют более детального пояснения. Так, буква «М» является сокращенной формой моноцитов, а «Ю» – юных нейтрофильных элементов. Данные структуры – это первородные клеточные элементы, из которых затем вырастают зрелые формы нейтрофилов.
Своеобразные младенцы кроветворной системы обязательно располагаются в костном мозге и ни в коем случае не выходят за пределы обители до момента своего взросления. Юные лейкоциты и моноциты обнаруживаются в крови только тогда, когда практически весь объем палочкоядерных и сегментоядерных клеток в борьбе с болезнью исчерпан – в таком случае для обороны организма от опасного вторжения мозг активирует совсем молодой резерв.
Считается, что подобное состояние характерно для наитяжелейших форм заболеваний. Для ознакомления с нейтрофилией (высоким содержанием гранулоцитов) можно воспользоваться этой статьей.
Почему наблюдаются пониженные нейтрофилы
Заниженный уровень защитных телец может свидетельствовать об очень многих нарушениях, некоторые из которых не представляют особой опасности для человека. С целью упрощения понимания причин нейтропении причины её возникновения условно делятся на 2 типа: патологические (указывающие на наличие болезней различной природы) и физиологические (обусловленные какими-либо изменениями в организме, вызываемыми, например, истощением или принятием медикаментов). Теперь чуть подробнее о каждой разновидности.
Патологические причины
Малое количество нейтрофилов зачастую связано с развитием недуга вирусного происхождения. К таковым можно отнести:
- Амеррилез (желтую лихорадку, атакующую, в первую очередь, печень и почки, а затем остальные внутренние органы, сосудистые сплетения).
- Ветряную оспу.
- Грипп.
- ВИЧ (вирус иммунодефицита).
- Краснуху.
- Ларингит.
- Свинку.
- Геморрагическую лихорадку (отклонение, поражающее преимущественно сосуды).
- Ангину.
- Лишай.
- Корь.
- Гепатит (все виды).
- Энцефалит (воспалительный процесс в головном мозге).
- Полиомиелит.
- Брюшной или сыпной тиф.
- Папилломатоз.
- Сифилис.
- ОРВИ.
- Герпес.
И также обширную группу заболеваний, при которых нейтрофилов наблюдается меньше нормы, образуют бактериальные формы отклонений, среди них:
- Туляремия (болезнь, локализующаяся на слизистых оболочках и в лимфатических узлах).
- Сальмонеллез.
- Пневмония.
- Туберкулез.
- Менингит.
- Сыпной тиф.
- Сепсис (заражение крови).
- Перитонит (воспаление брюшной полости).
- Дизентерия.
- Холера.
- Отит.
- Тонзиллит.
- Дифтерия.
- Бруцеллез.
- Аппендицит.
Недуги, атакующие кроветворную и кровеносную систему, тоже обладают возможностью понижать нейтрофилы. В основном речь идет о лейкозе, тромбофлебите (воспалении вен), ацидозе (повышенной кислотности крови), гемолизе (разрушение эритроцитарных клеток) и лимфоме.
Отдельно следует отметить злокачественные опухоли – миелолейкоз, эритремию (патологическое разрастание эритроцитов), лейкемию, остеосаркому, фиброзную гистиоцитому (рак, поражающий связки, мышцы и сухожилия) и саркому Юинга, видоизменяющую клетки костей. Паразитарные болезни, вроде трихомониаза и токсоплазмоза, имеют возможность значительно понизить уровень нейтрофилов в крови.
Сахарный диабет также вызывает нейтропению
Еще к числу отклонений, характеризующихся низким содержанием гранулоцитов, причисляются следующие заболевания:
- Системная красная волчанка.
- Спленомегалия (патологическое увеличение селезенки).
- Кахексия (тяжелейшая форма истощения).
- Подагра.
- Ревматоидный артрит.
- Остеомиелит (некроз костных структур).
- Острая форма холецистита (воспаления желчного пузыря).
К слову, анафилаксия (анафилактический шок) – это один из «спусковых крючков» нейтропении.
Нельзя упускать из виду и тот факт, что у человека может наблюдаться синдром Костмана. Он представляет собой врожденный иммунодефицит, который вызван неспособностью организма самостоятельно синтезировать нейтрофилы, являющиеся неотъемлемой частью иммунной системы.
Физиологические причины
Теперь о причинах нейтропении непатологического характера. Наиболее распространенными считаются употребление медикаментов: цитостатиков, анальгетиков (обезболивающих), ряда антибиотиков (например, хлорамфеникола) и антибактериальных средств (стрептоцида, зидовирина), крайне сильные ожоги, постболезненный период, проживание на территории, характеризующейся неблагоприятными факторами окружающей среды, проведение химической или лучевой терапии.
Крайне часто низким содержанием нейтрофилов дает о себе знать несбалансированное питание, в котором, как правило, наблюдается явный дефицит фолиевой кислоты (B9), а также цианокобаламина (B12). Обычно это связано с практически полным отсутствием в рационе морепродуктов, мяса, сыра, рыбы, молочной продукции, куриных яиц, орехов, зелени, белых грибов и пр.
Для того чтобы повысить уровень нейтрофильных гранулоцитов в крови требуется сбалансировать свое питание, внеся в него недостающие компоненты и максимально ограничив вредную пищу. Если у пациента на протяжении всей жизни наблюдались небольшие колебания нейтрофилов, не сопровождающиеся неприятными физиологическими симптомами, то, скорее всего, говорить о патологии не имеет смысла. Подобное состояние в индивидуальных случаях считается разновидностью нормы.
Опасно ли снижение гранулоцитов у беременных женщин
У будущих матерей причинами низкого уровня нейтрофилов также могут становиться вышеперечисленные недуги и явления, поэтому при обнаружении отклонений настоятельно рекомендуется обратиться к специалистам для выяснения происхождения нейтропении.
Иногда поводом для нее является эклампсия – крайне опасное осложнение беременности, которое имеет обыкновение передаваться в некоторых случаях по наследству. Следовательно, наличие предрасположенности к этому недугу в анамнезе будущей роженицы – повод для пристального медицинского наблюдения за женщиной.
Вынашивание малыша в первые несколько недель на самом деле характеризуются допустимым повышением гранулоцитов, так как изначально зарождающаяся в утробе жизнь воспринимается организмом будущей матери как некая угроза, нечто инородное, что вполне нормально в определенной степени.

Если в результатах общего анализа крови в период гестации наблюдается низкое содержание нейтрофилов на фоне повышенных лимфоцитов и эозинофилов, то, вероятно, в организме развивается воспалительный процесс
Понижение нейтрофилов, учитывая ранее сказанное, иногда указывает на какие-либо нарушения, однако далеко не всегда. Хотя бы по этой причине не стоит придаваться волнению раньше времени. Стресс может быть не только неоправданным в случае подтверждения здоровья женщины, но и вредным как для матери, так и для малыша.
Понижение нейтрофилов в крови у маленьких детей
Да, у детей, которые не достигли возраста 4 лет, пониженные нейтрофилы нередко являются нормой. До тех пор пока маленький организм активно развивается, доводя все свои системы до совершенства, такое состояние в порядке вещей. Опять же, регулярное посещение педиатра будет необходимо для того, чтобы вовремя выявить заболевание, бессимптомно протекающее под тенью мирной, на первый взгляд, нейтропении. Так или иначе – умеренная осторожность не будет лишней.
После перенесенного вирусного или бактериального недуга у ребенка также наблюдается дефицит нейтрофилов. Стоит помнить, что это временное явление, которое затем бесследно исчезнет. К слову, вынужденное использование противосудорожных средств и анальгетиков тоже могут спровоцировать нейтропению у малышей.
apkhleb.ru
Нейтрофилы понижены: причины, симптомы и лечение
Нейтрофилы являются большой группой лейкоцитарных клеток, которые отвечают за иммунную реакцию в организме. Все клетки иммунитета помогают справиться с инфекцией во время болезни и защищают тело от вирусных и бактериальных повреждений.
Нейтрофилы как раз отвечают за борьбу с бактериями. И если уровень нейтрофилов понижен, то это может привести к снижению или отсутствию сопротивляемости иммунной системы в борьбе с инфекциями.
 Виды нейтрофилов
Виды нейтрофилов
Нейтрофилы являются лейкоцитами — одним из 5 видов, и занимают наибольший объем. Клетки занимают в лейкоцитарной формуле более 70% от общего количества белых кровяных телец.
Нейтрофилы, в свою очередь, тоже делятся на 2 подвида: палочкоядерные и сегментоядерные. Палочкоядерные нейтрофилы приходятся молодыми формами сегментоядерных. Все отличия в ядре.
Нейтрофильные гранулоциты в виде палочек имеют в своей структуре S-образное целостное ядро. В течение некоторого времени эта структура разрушается и разбивается на 3 части, которые отходят к полюсам клетки. После данного этапа, белые кровяные тельца имеют 3 ядра, которые распределены по сегментам.
Нейтрофилы в лейкоцитарной формуле
Чтобы определить патологические сдвиги лейкоцитарной формулы, нужно знать нормальные значения содержания клеток в крови.
В общем анализе крови всегда есть пункт количественного содержания лейкоцитов, всех его видов. Он показывает точное число клеток в 1 литре крови и измеряется в миллиардах (109).
По отношению к общему объему белых кровяных телец считается лейкоцитарная формула. Она представляет собой процентное соотношение 5 разновидностей данного вида клеток.
Для взрослого человека нормальным количеством палочкоядерных нейтрофилов являются границы 1-6%. На долю сегментоядерных клеток у женщин и мужчин приходится 45-72%. В бланках анализов данные клетки имеют обозначение neu.
У детей соотношение немного изменено, но в целом, находится рядом с указанными числовыми значениями, подробнее ниже.
Причины снижения нейтрофилов
В крови нейтрофилы отсутствуют или понижены по разным причинам. Это могут быть грибковые заболевания, поражение организма простейшими, тяжелое течение вирусных заболеваний, наследственные мутации, связанные с угнетением гранулоцитарного ростка в костном мозге, злокачественные процессы. Подробнее рассмотрим группы причин, и что это значит для организма.
Вирусные заболевания
Вирусные агенты повреждают клетки организма. В последующем пораженная клетка начинает продуцировать вирусную генетическую информацию, что позволяет чужеродной частице размножаться и колонизировать клетки организма с большой скоростью. За иммунную реакцию против вирусных агентов отвечают Т- и В-лимфоциты. Вследствие того, что лейкоцитарная формула показывает процентное содержание всех видов белых кровяных телец, иногда сложно понять, что пониженные нейтрофилы в крови на самом деле или относительно.
Пониженное содержание может быть относительным, из-за увеличения лимфоцитов по отношению к нормальному количеству нейтрофилов. То есть изменения могут быть в лейкоцитарной формуле. Тогда сегментоядерные нейтрофилы снижаются, а лимфоциты будут повышены. То есть росток костного мозга в ответ на вирусную атаку продуцирует множество новых лимфоцитов, а нейтрофилы остаются в нормальном прежнем количестве. И тогда наблюдается подобная картина.
Или нейтропения у взрослых может произойти из-за атаки или истощения гранулоцитарного ростка костного мозга. Выяснить, почему в крови гранулоциты понижены, можно с помощью некоторых подсчетов. Нужно взять общее число лейкоцитов и узнать количественное содержание интересуемых клеток в крови в 1 литре.
К подобной картине могут привести следующие вирусные заболевания:
- ОРВИ;
- корь;
- краснуха;
- эпидемический паротит;
- вирусные гепатиты различного генеза;
- ВИЧ-инфекция.
Бактериальные заболевания
 Нейтропения при развитии бактериального обсеменения организма может развиться при тяжелом затяжном течении болезни. Организм расходует все ресурсы на борьбу с инфекционным агентом, за которую отвечают нейтрофилы. После длительного противостояния, росток костного мозга истощается и требует время на восстановление. Тогда происходит обеднение крови на данный вид белых кровяных телец.
Нейтропения при развитии бактериального обсеменения организма может развиться при тяжелом затяжном течении болезни. Организм расходует все ресурсы на борьбу с инфекционным агентом, за которую отвечают нейтрофилы. После длительного противостояния, росток костного мозга истощается и требует время на восстановление. Тогда происходит обеднение крови на данный вид белых кровяных телец.
Также при некоторых состояниях происходит рефлекторное снижение содержания нейтрофилов в крови.
Нейтропения в случае бактериальной инфекции наблюдается во время данных заболеваний:
- брюшной тиф;
- паратифы;
- милиарный туберкулез;
- туляремия.
Помимо специфических видов бактерий, нейтропения также может наблюдаться при генерализованном или локальном поражении органов стафилококками и сопровождает следующие виды патологий:
- отит среднего уха;
- острый аппендицит;
- сепсис;
- скарлатина;
- остеомиелит;
- острый пиелонефрит;
- пневмония бактериальная;
- тяжелый менингит;
- перитонит;
- ангина лакунарная и некротическая;
- острый холецистит;
- тромбофлебит с присоединением вторичной инфекции.
Помимо всего прочего, сильные ожоги с вовлечением вторичного поражения бактериальной флорой также сопровождаются нейтропенией.
Другие причины
Кроме бактериальных и вирусных заболеваний, имеется множество патологических процессов, которые обуславливают низкий уровень нейтрофилов в крови.
Лучевая терапия, чрезмерно повышенный радиационный фон угнетают ростки кроветворения в спинном мозге, что включает в себя нейтрофилы палочкоядерные и сегментоядерные, так как наиболее податливыми для лучевых реакций являются слабодифференцированные клетки.
Отравления тяжелыми металлами и другими веществами также вызывают снижение количества нейтрофилов на уровне костного мозга. Это может случиться на фоне тяжелой интоксикации свинцом, ртутью, ядами. Подобной картиной проявляется осложнение на введение вакцины.
Когда нейтрофилы понижены у взрослого человека — это характерно для наследственных заболеваний и патологии обмена веществ: подагра, сахарный диабет (декомпенсированная стадия), синдром Иценко-Кушинга, уремическая интоксикация, эклампсия беременных.
Главной проблемой, вследствие которой имеется понижение нейтрофилов в крови — злокачественные новообразования и перерождение клеток крови. Нейтропения чаще всего проявляется при остром лейкозе, хроническом миелолейкозе, эритремии.
Интересно, что анафилактический шок по непонятным причинам тоже покажет в общем анализе крови низкий уровень. При этом чаще понижены палочкоядерные нейтрофилы у взрослого.
Лекарственные препараты, которые помогают бороться с развитием злокачественных новообразований также вызывают угнетение костного ростка, что вызывает полный агранулоцитоз. Это является побочным действием лекарства, так как препараты не могут выборочно тормозить в росте и митозе злокачественные клетки. Активное вещество воздействует на все клеточные структуры организма.
Классификация нейтропений
По типу развития различают 3 вида снижения уровня нейтрофилов:
врожденная;
приобретенная;
неизвестного генеза.
К нейтропениям невыясненной этиологии относят и доброкачественный тип. В данном случае патологический недостаток клеток нормализуется к 2-3 годам жизни. Бывают случаи, когда пониженный уровень нейтрофилов периодически обнаруживается и в скором времени нормализуются снова. Такой вид недостаточности клеток называют циклической нейтропенией.
По степени тяжести тоже имеется 3 градации. Она определяется при количественном подсчете нейтрофилов в 1 мл крови. Нормальное содержание вышеупомянутого вида белых кровяных телец у здорового человека составляет 1500 клеток на 1 мл.
- Легкая форма — при наличии нейтрофилов в 1 мл крови от 1000 до 1500 клеток;
- Средней степени тяжести — когда в анализе крови уровень понижается до 500-1000 единиц на 1 мл;
- Тяжелая форма — характеризуется критично низким содержанием нейтрофилов в количестве от ноля до 500 клеток.
Симптомы недостаточности нейтрофилов
Легкая форма зачастую не провоцирует какие-либо симптомы. Организм компенсирует показатели нейтрофилов ниже нормы фагоцитами, что позволяет бороться с патогенной флорой, но на протяжении гораздо большего времени.
Острые бактериальные заболевания в зависимости от типа течения и предыдущего содержания нейтрофилов в крови имеют различные симптомы. Если клетки находятся в пределах 500-1000 единиц, то наблюдается гипертермия (38-39 °C), активация системы комплемента и уничтожение бактериальной флоры. Нехватка нейтрофилов может спровоцировать переход заболевания в хроническую форму, так как субкомпенсированный уровень не может полностью санировать очаг поражения.
Симптомы тяжелой нейтропении проявляются в обратной реакции на заболевание. Клетки могут вовсе отсутствовать в организме, что обычно обусловлено угнетением гранулоцитарного ростка. Тогда развитие и размножение любой бактериальной флоры будет очень интенсивным, но организм не будет проявлять никакой реакции и соответствующих симптомов. Будет наблюдаться только молниеносное развитие специфической симптоматики заболевания.
Интересно, что хроническая форма даже тяжелой нейтропении гораздо проще переносится организмом, и цепляется меньше инфекций, чем при развитии острой недостаточности. Это может объясняться лишь тем, что наша иммунная система максимально приспосабливается к нехватке ресурсов и всегда ищет обходные пути. Постепенное снижение дает время на этот поиск дополнительных защитных реакций.
Как повысить содержание клеток в крови?
Чтобы точно быть уверенным, как поднять нейтрофилы в крови, изначально нужно определить причину их снижения. Помочь в поиске и обнаружении причины сможет врач гематолог, который и будет в дальнейшем лечить и поднимать уровень пораженных клеток.
Легкая форма нейтропении не требует лечения. Обычно число клеток самостоятельно возвращается к нормальным значениям, спустя некоторое время. Важно периодически контролировать уровень нейтрофилов в крови до восстановления их числа, сдавая клинический анализ крови.
После проведения определенных методов исследований и обнаружения причины, почему нейтрофилы были снижены, врач подбирает соответствующее лечение:
Если проблемы были обусловлены поражением бактериальной флоры и истощением организма, врач назначает антибактериальные препараты для помощи извне, это увеличивает шансы на успешную борьбу;
при поражении простейшими или грибами будут назначены противопротозойные и антимикотические препараты;
в борьбе с вирусом поможет специфическое и неспецифическое лечение противовирусными препаратами и интерферонами;
прием провоцирующих данную патологию препаратов должен прекратиться;
погрешности в диете и недостаток витаминов, которые играют роль в поддержании нормального количества кровяных клеток должны быть исправлены;
обязательно врач должен в дополнение назначить комплекс иммуномодуляторов и иммуностимуляторов, повышающих уровень иммунных клеток, для скорейшего восстановления пула.
Если причина заключается в злокачественном поражении клеток костного мозга, то лечение будет длительным. Важно помнить, что более раннее обращение в медицинское учреждение с подобной проблемой дает больше шансов на успешное лечение и скорейшее выздоровление.
myanaliz.ru
Причины снижения нейтрофилов в крови и методы коррекции
При любом заболевании после обращения к врачу пациент сдаёт анализ крови. По нему можно определить, какой патологический процесс развивается в организме – вирусный, бактериальный, аллергический. Иногда врач может сообщить пациенту, что у него понижены нейтрофилы. С чем это может быть связано и насколько опасно для человека?

Что представляют собой нейтрофилы
Нейтрофилы – специальный подвид лейкоцитов, которые в сосудах занимают особое место. Без участия этих небольших клеточек не проходит ни один воспалительный процесс. Они первыми являются в очаг воспаления и начинают ликвидировать незваных пришельцев – вирусы, микробы или бактерии. Одна клеточка нейтрофила за пару дней жизни может уничтожить 20 – 30 бактерий, которые угрожают здоровью и жизни.
Зарождаются нейтрофилы в спинном мозге. Здесь они минуют несколько стадий роста и созревания и поступают в сосуды уже полностью готовыми защищать организм.
Выходя из костного мозга в момент своего созревания, все нейтрофилы дробятся на две части. Одни сразу отправляются в путешествие по сосудам, чтобы незамедлительно прибыть к месту воспаления. Поэтому их можно назвать стражниками.
Вторые прикрепляются к эндотелию (первый внутренний слой всех кровеносных сосудов) и находятся в постоянной готовности прийти на помощь своим собратьям.
Нейтрофилы борются с воспалением не только в крови. Сосуды тела они используют для передвижения с одного участка на другой. А воспалительный процесс пресекается в любой части – это может быть как внутренний орган, например, лёгкие, печень или почки, так и кожа, где нередко появляются ссадины, царапины и раны.
Нейтрофилы ещё называют активными микрофагами. Они необходимы для нейтрализации возбудителей острых инфекций. А вот макрофаги, представителями которых служат моноциты, предназначены для борьбы с возбудителями хронической инфекции и остатками клеток.
Какая норма нейтрофилов
Границы нормы нейтрофилов в общем анализе крови для взрослого колеблется в пределах 45 – 70%. Из них только 1 – 5% палочкоядерных, а все прочие – сегментоядерные.
На бланке колонка нейтрофилов поделена на несколько частей. Давайте рассмотрим каждую графу.
Миелоцитов в границах нормы в сосудах не должно выявляться. Они присутствуют только в мозговом веществе костной ткани и являются предшественниками практически всех клеток крови. В этой графе в норме положена цифра 0.
Юные нейтрофилы в хорошем анализе также большая редкость. Выявляют их редко, да и то случайно. Обычно они появляются, когда по каким-то причинам зрелые нейтрофилы не могут до конца совершать свои функции, а костное вещество не успевает производить именно сегментоядерные клетки. В норме юных нейтрофилов может вовсе не быть, а может присутствовать до 1%, но не более.
Палочкоядерных в русле крови также немного. Их количество в процентах составляет не меньше 1%, но и не более 5%. Постепенно они дозревают и превращаются в сегментоядерные. И уже этих клеток в норме может быть от 45 до 70%.
Норма нейтрофилов у детей
У детей лейкоцитарная формула крови сильно отличается от нормального анализа крови взрослого.
У новорождённого малыша, например, содержание нейтрофилов составляет 50 – 72%. Зато число лимфоцитов резко снижено, и их в крови от 15 до 34%. Причём в первые часы после рождения количество нейтрофилов заметно нарастает, а лимфоциты также снижаются.
По прошествии суток ситуация резко меняется и теперь количество нейтрофилов начинает снижаться, а число лимфоцитов нарастает. Примерно на 5 день после рождения оба эти показателя выравниваются, и если бы это был график, то оба показателя на нём просто пересекались.
Через 15 дней после рождения ситуация снова меняется – лимфоциты начинают уменьшаться в количестве, а нейтрофилы – увеличиваться. Правда здесь уже всё идёт намного медленнее и уравновешивание этих показателей крови случится в тот момент, когда ребёнку исполнится 5 – 6 лет.
После 7 лет количество нейтрофилов приближается ко взрослому значению и достигает его в возрасте 13 лет.
Причины пониженных нейтрофилов
Все причины понижения нейтрофилов у взрослого можно разделить на две большие группы – физиологические и патологические.
В первом случае никакой угрозы жизни нет. Нейтропения появляется по причине:
- Серьёзной физической нагрузки.
- Стресса.
- ПМС.
В анализе сдвиги в меньшую сторону очень незначительны и не представляют угрозы для жизни.
Другое дело, если нейтрофилы у взрослого понижены по причине заболевания. Почему это случается? Среди самых частых причин можно назвать:
- Слишком высокую температуру тела.
- Анемию апластического течения.
- Брюшной тиф или бруцеллёз.
- Алкоголизм.
- Ревматические заболевания суставов.
- Грипп или ОРВИ.
- Инфекции детского возраста (корь, краснуха, паротит, ветрянка).
- Вирус иммунодефицита, СПИД, гепатиты.
- Системное заражение крови.
- Коллапс или гемолиз.
- Патологии со стороны гормонов щитовидки.
- Отравление химическими или другими токсическими веществами.
По мнению врачей, главной причиной понижения нейтрофилов в крови следует считать грибковые, вирусные и бактериальные инфекции. Чтобы точно определить, почему количество этих клеток упало, надо обратиться к специалисту.
Механизм понижения
Когда нейтрофилы понижены у взрослого, врач может предположить один из двух механизмов развития этой патологии.
В первом случае нейтропения может быть результатом ухудшения выработки новых клеток спинным мозгом. Во втором – по каким-то причинам нейтрофилы в крови начали разрушаться очень быстро, а новые клетки в русло сосудов из-за этого не успевают поступать.
Почему костный мозг вдруг начал снижать общее количество нейтрофилов, которое вырабатывается в нём? Основная причина – нарушения, которые касаются спинного мозга. Обычно это бывает облучение, химиотерапия и другие неблагоприятные факторы.
Почему может замедлиться выход вроде бы уже созревших нейтрофилов в кровь? Здесь чаще всего причиной является лейкоз или лимфолейкоз. Это те заболевания, при которых костный мозг выпускает в кровь ненормальные клетки – бласты, но задерживает выход уже полностью созревших. Бласты не могут выполнять никаких функций, а значит, организм человека всё время находится под угрозой. Нейтрофилы понижены у ребёнка, в основном, именно по этой причине. И этот механизм развития нейтропении встречается чаще всего.

Третий механизм падения уровня нейтрофилов в крови связан как раз с укорочением времени пребывания этих клеток в сосудах. При этом жизнь каждой клеточки сокращается от нескольких суток до пары часов.
Такое случается при тяжёлом заболевании без медикаментозного лечения. Защитники организма просто не справляются с порученной им задачей и погибают, полностью выполнив свою функцию по устранению чужеродных агентов – вирусов, микробов или бактерий.
Сторонние факторы понижений
Процент нейтрофилов в крови может быть понижен не только из-за инфекционных заболеваний. Определённые растворы для инъекцией, капсулы или таблетки при регулярном приёме также могут уменьшить количество этих клеток в анализе крови. Это азатиоприн, циклоспорин, диклизума, метотрексат, имуран, тамоксифен, применяемые при онкологических заболеваниях и патологиях, связанных с болезнями иммунитета.
Также причиной снижения нейтрофилов в периферической крови можно считать приём антибиотиков. Это состояние часто развивается при многонедельном приёме левомицетина и антибиотиков — сульфаниламиды. Поэтому перед тем, как получить направление на анализ крови, надо предупредить доктора о том, что пациент принимает данные препараты.
Нередко нейтропения выявляется у тех, кто занимается профессиональным спортом. Цифры анализов спортсменов могут значительно отличаться от числа нейтрофилов человека, который не занимается спортом.
Чем опасен низкий уровень
Если нейтрофилы ниже нормы, но такая ситуация не проявляется симптомами, то никакой опасности от этого нет. Такое снижение может регистрироваться до 5 раз за 12 месяцев и не связано с болезнями.
Если же низкий уровень нейтрофилов в крови диагностируется на фоне заболевания, а такое может наблюдаться как у взрослого, так и у ребёнка, надо срочно начинать лечение.
Низкий уровень этих клеток указывает, что организм не справляется с инфекционным агентом — вирусом или бактерией, и ему срочно нужна помощь. На фоне отсутствия верного и адекватного лечения, которое может быть назначено только врачом, общее состояние может значительно ухудшиться.
Опасен минимальный уровень нейтрофилов и тем, что он может стать первым признаком поражения мозгового вещества кости, из-за чего тот просто не справляется со своей работой. Это может случиться не только в результате заболевания (лейкоза, рака), но стать осложнением после алкогольного отравления, работы с тяжёлыми металлами, при проживании в местах, где высокий радиационный фон.
Лечение нейтропении
Пониженное содержание в крови нейтрофилов не лечится каким-то специальным препаратом. Терапия должна быть направлена на ликвидацию причины, приведшей к этим показателям. Пока нет ни одного препарата, который бы был создан для увеличения именно этих клеток крови.
Если пациент принимает лекарства, которые могут занижать число нейтрофилов, то надо обратиться к врачу и решить вопрос об отмене или замене этих лекарств. Правда, так делается далеко не всегда, так как возможный риск осложнений после отмены или замены может быть значительно выше, чем риск при понижении нейтрофилов.

При незначительном снижении числа клеток никакого лечения не проводится. Врач может порекомендовать через пару месяцев снова сдать анализ, чтобы оценить ситуацию в динамике.
Если причиной оказалась инфекция, то врач обязательно назначит лечение, которое поможет избавиться от заболевания. При бактериальной инфекции надо начать принимать антибиотики.
Если причиной нейтропении у детей является аллергия, тогда назначаются препараты для снижения её проявлений. Низкие нейтрофилы в крови ребёнка могут быть вызваны физиологическими изменениями. Это не требует назначения препаратов и проходит само после того, как ребёнку исполнится 6 – 7 лет.
Если причиной оказался авитаминоз, то лечение проводится с помощью витаминных и минеральных комплексов.
Нейтропения у детей и взрослых не всегда говорит о присутствии в организме заболевания. Но чтобы убедиться в этом, надо обязательно посетить врача.
kardiodocs.ru
у взрослого, причины, ниже нормы, как повысить
Такие заболевания как воспалительные процессы или болезни крови часто сопровождаются нейтропенией. Однако нейтрофилы понижены, могут быть и по другим причинам. Чтобы точно определить количество этих клеток в организме необходимо провести развернутый анализ крови. Чем грозит понижение нейтрофилов и как лечить такое состояние. Нормы клеток в крови по возрастным категориям.
Разновидности
В крови человека врачи выделяют два вида этих клеток:
- Палочкоядерные. Это клетки, которые еще не успели созреть окончательно. Их ядро состоит из сплошной полачкообразной основы. Этот вид часто повышен у новорожденных.
- Сегментоядеррные. Это уже взрослые и сформированные клетки, ядро которых состоит из сегментов.
Для определения состояния пациента необходимо определить процентное соотношение молодых и зрелых клеток. Повышенное содержание палочкоядерных представителей обычно наблюдается у новорожденных детей. Эти клетки позже сменяются на сегментоядерные, и уже к 3-м неделям жизни баланс между юными и зрелыми клетками у малышей восстанавливается. Нейтрофилы в крови показывает общий анализ крови.
Для того чтобы определить наличие или отсутствие заболеваний врачи подсчитывают процентное отношение нейтрофилов от количества лейкоцитов. Часто можно услышать от специалистов, что у пациента нейтрофилы в крови понижены, что же это значит?
Нормы
Что такое нейтрофил? Эти клетки являются самой многочисленной группой лейкоцитов. Эти клетки защищают наш организм от различных микробов и болезнетворных бактерий. Они входят в состав иммунной системы и являются показателем ее работы.
Процентный уровень нейтрофилов в крови к лейкоцитам отличается у детей и взрослых. По половому признаку различий в нормах нет.
Таблица нормы в анализе крови для детей по возрасту:
| Возраст | Средние нормы | ||
|---|---|---|---|
| Палочкояядерные | Сегментоядерные | ||
| Дети первого месяца жизни | от 1 до 5% | от 27 до 55%. | |
| Дети до 5 лет | от 1 до 5% | от 20 до 55% | |
| Дети до 15 лет | от 1 до 4% | от 40 до 60% | |
| Взрослые | общее содержание нейтрофилов от 45 до 70% | ||
Причины понижения нейтрофилов
О чем говорит отклонение от норм? Сегодня врачи выделяют три основных причины, по которым нейтрофильные гранулоциты могут быть понижены в крови, а именно:
- Врожденный недостаток (когда уровень ниже нормы с рождения).
- Приобретенный недостаток (например, при болезни или после химиотерапии гранулоциты понижены).
- Недостаток по не выявленным причинам.
Пониженное количество нейтрофилов у ребенка, что это значит? Часто пониженный уровень нейтрофилов может наблюдаться у детей младшего возраста. Если отклонение не носит патологического характера и не является врожденной патологией, общее число нейтрофилов нормализируется примерно к 2-3 годам жизни.
Это состояние не опасно, но требует контроля.
Редко у детей встречаются врожденные патологии, когда пониженные нейтрофилы показывают снижение до критических отметок или отсутствуют вовсе. Эти заболевания опасны для детей, ведь иммунная система не работает, и малыш может часто и тяжело болеть, особенно в первые годы жизни. Такие дети должны находиться на специальном учете. С возрастом их состояние улучшается за счет того, что иммунитет замещает недостающие лейкоциты другими иммунными клетками.
Патологические причины снижений
Нейтрофилы понижены у взрослого или ребенка при тяжелом течении следующих заболеваний:
- Вирусные заболевания различного характера.
- Протозойдные инфекции.
- Сыпной тиф.
- Бактериальные инфекции.
- Анемия.
- Язвенная болезнь.
- Гнойные воспаления.
- Агранулоцитоз и др.
Помимо этого нейтрофилов понижение у взрослых может быть по причине следующих состояний:
- Перенесенная болезнь.
- После химиотерапии.
- После лучевой терапии.
- После вакцинации.
- При медикаментозном лечении.
- При анафилактическом шоке.
- При проживании в экологически неблагоприятной местности.
При сниженных нейтрофилах нужно оцениывать эозинофильные клетки. Особое значение определения их количества имеет у женщин во время беременности. Часто при патологических состояниях клиническое исследование крови показывает, что понижены нейтрофилы, а эозинофилы повышены и лимфоциты повышены у взрослого. Это свидетельствует о серьезном воспалительном процессе в организме. Также при этом будут наблюдаться и другие отклонения в анализе.
Механизм понижения
Для того чтобы понять, почему происходит снижение нейтрофилов, нужно знать механизм защитной функции организма. При попадании инфекции в организм, ее клетки начинают активно размножаться. Организм посылает на защиту большое количество защитных лейкоцитов, которые ищут опасные клетки. Найдя такую клетку, лейкоцит поглощает ее в себя. После этого он растворяет ее своими ферментами. Далее защитная клетка погибает. При тяжелом течении болезни, когда она длится уже не один день, большее количество посланных на защиту организма нейтрофилов уже погибло. Поэтому в крови наблюдается их абсолютное снижение.
При этом важно оценить количество молодых палочкоядерных neu. Если их уровень нормальный, можно сказать, что их синтез идет правильно и погибшие клетки в скором времени при адекватном лечении полностью восстановятся. Но если и молодых клеток в крови мало, это может означать, что у пациента нарушен механизм синтеза нейтрофилов. При этом нужно исследовать функции костного мозга для определения истиной причины.
Сторонние факторы понижений
Понизить нейтрофилы ниже норм может прием определенных лекарственных препаратов, а также физические нагрузки. По этой причине у спортсменов часто в клиническом анализе крови наблюдается дефицит нейтрофилов. Помимо этого у людей после химиотерапии также низкий уровень нейтрофилов. Это происходит от того, что химические препараты пагубно влияют не только на раковые клетки, но и на лейкоциты. После химиотерапии человеку необходимо проходить специальный курс восстанавливающей терапии, которая заключается в очистке крови и восполнении витаминного баланса. Как правило после восстановления уровень клеток восстанавливается.
Лечение
Почему уровень нейтрофилов понижен у взрослого причины? И как повысить уровень защитных клеток в организме? На этот вопрос врачи дают однозначный ответ, перед тем как увеличивать нейтрофилы нужно клинически выявить причину понижения. Так если причина понижения нейтрофилов в крови кроется в развитии инфекционного или воспалительного заболевания, нужно его лечить. После выздоровления и витаминной терапии уровень клеток восстановится.
Если вопрос стоит, как поднять нейтрофилы после химиотерапии, нужно подойти к решению вопроса комплексно. Поднимать их можно только после завершения лечения путем очистки организма и витаминной терапии.
Это тот случай, когда лечение важнее побочных эффектов.
Если же уровень защитных клеток понижается в результате медикаментозной терапии отдельными препаратами, нужно корректировать лечение. При этом врач подберет для вас лекарства, которые имеют меньше побочных эффектов. Лечение назначать должен только врач.
Если в вашей крови нейтрофилы показали понижение, не нужно искать чудо препарат, повышающий или поднимающий уровень этих клеток. Это бесполезное занятие. Защитные клетки крови понижены только при наличии основной причины, это не самостоятельное заболевание и лечить уменьшения клеток локально нет смысла. При отклонениях в анализе обратитесь к врачу для выявления истинной причины.
Пищевые добавки для повышения нейтрофилов
Если причина понижения нейтрофилов носит причину вирусного характера, необходимо предпринять меры по устранению дефицита. Этой цели помогут достигнуть средства натурального, природного происхождения.
Желтокорень/Goldenseal Root — мощный антибактериальный препарат природного происхождения. Однако в противовес своему назначению, он не понижает нейтрофилы, а повышает его. Действие этого нутриента испытали на себе многие, подтвердив результаты анализами крови. Одно важное условие — срок приема не должен превышать 10 дней, затем 20 дней перерыв и снова 10-дневный курс. В перерывах можно принимать другие средства. Важно отметить, что средство должно быть изготовлено именно из корня, а не из листьев растения.
Корень Астрагала/Astragalus, нередко причиной понижения нейтрофилов является длительно протекающий воспалительный процесс. Здесь может оказать помощь корень Астрагала, известный как средство снимающее отеки различного происхождения, излечивающее заболевания почек. И снова нутриент должен быть изготовлен именно из корня растения. Лучше не принимать одновременно с Эхинацеей, однако можно ротировать. Принимать так же как и Желтокорень, не более 10 дней в месяц.
Для нормализации уровня нейтрофилов необходимо достаточное количество цинка. Его можно принимать параллельно с вышеперечисленными добавками. Лучшей для усвоения формой считается пиколинат.
Поскольку низкие нейтрофилы почти всегда связаны с повышенными лимфоцитами, обратите свое внимание на добавки по борьбе с последними. Ознакомиться с информацией о них можно здесь — https://krov.expert/analiz/obshhij/povyshennye-limfotsity-v-krovi-chto-eto-znachit.html#h3_3
Вконтакте
Google+
Одноклассники
krov.expert
о чем это говорит, причины
Нейтропения – пониженное содержание нейтрофилов в крови человека. Данная патология может быть сигналом о развитии воспалительных процессов в организме или о заболеваниях крови. Определить концентрацию нейтрофилов можно с помощью развернутого анализа крови.
Нейтрофилы – это клетки крови, которые вырабатываются в костном мозге и выполняют защитную функцию в организме, защищая от различных вредоносных бактерий, вирусов и даже грибков. Именно благодаря повышенному содержанию нейтрофилов в крови можно судить о развитии воспалительного процесса.
Различные виды
Существует несколько видов нейтрофилов, которые содержатся в крови человека:
- юные – палочкоядерные, которые характеризуются наличием сплошного и палочкообразного ядра;
- зрелые – сегментоядерные, содержат в себе сегментированное полностью сформированное ядро.
Норма нейтрофилов в крови
Концентрация этих клеток в крови напрямую зависит от возраста пациента. Так, у детей до одного года содержание нейтрофилов составляет от 30% до 50% от общего числа лейкоцитов. При взрослении их количество увеличивается и в семь лет составляет 35% — 55%. У взрослого человека концентрация нейтрофилов составляет от 45% до 70% от общего числа лейкоцитов. Благодаря этому можно легко выявить отклонение от нормы: увеличение или уменьшение клеток.
Виды пониженного содержания нейтрофилов
- Врожденная нейтропения.
- Приобретенная нейтропения.
- Невыясненная нейтропения.
В большинстве случаев у детей от двух до трех лет отмечается развитие хроническойнейтропении, которая имеет доброкачественных характер. В процессе взросления все показатели приходят в абсолютную норму.
Довольно распространенной проблемой является попеременное понижение сегментоядерных нейтрофилов, которые через определенное время вновь находятся в пределах нормы. В этом случае ставится диагноз цикличнаянейтропения.
Причины понижения нейтрофилов у взрослых
В большинстве случаев понижение нейтрофилов наблюдается при тяжелой форме воспалительного процесса в организме человека, вирусных инфекциях, радиационном облучении или при развитии анемии различного характера. Помимо этого пониженный уровень нейтрофилов отмечается у людей, которые живут в неблагоприятной экологической обстановке. Прием определенных лекарственных препаратов также понижает уровень нейтрофилов, например, пенициллин, анальгин или левомицетин.
Для того, чтобы избавить от пониженной концентрации в первую очередь необходимо диагностировать основное заболевание, которое вызвало данное нарушение. При плохих анализах лучше всего напрямую обратиться угематологу, который и назначит основное лечение, при необходимости может потребоваться дополнительная консультация у других узких специалистов.
Одной из причин развития пониженного содержания нейтрофилов является редкое аутосомно-рецессивное наследственное заболевание – нейтропенияКостманна. Развитие данной патологии происходит из-за дефектов в рецепторе, возникающий вследствие колониестимулирующего фактора. В результате чего развивается тяжелаянейтропения, различные инфекции. Помимо этого на теле у больного появляются гнойники, фурункулы, карбункулы. В конечном итоге происходит развитие абсцесса легких или пневмонии.
Симптомы данной патологии заметны уже с первой или третьей недели после рождения ребенка. При преодолении серьезного заболевания в первый год жизни происходит торможение прогрессирования заболевания, и в дальнейшем его полная компенсация. Отмечается возвращение лейкоцитов в норму, благодаря увеличению эозинофилов и моноцитов. При данном заболевании уровень нейтрофилов составляет менее 0,5 на 109/л. Доброкачественнаянейтропения – семейное, наследственное заболевание, которое имеет скудную клиническую картину.
При циклическом понижении нейтрофилов отмечается периодическое развитие заболевания, примерно раз в три месяца. До развития приступа у больного отмечаются абсолютно нормальные показатели. Обострение болезни происходит при исчезновении нейтрофилов и при увеличении эозинофилов и моноцитов. Разумеется интервал развития заболевания может быть различным и зависит он лишь от самого организма больного.
Также причиной снижения этих клеток крови может быть острая бактериальная инфекция, которая носит локализованный характер. Например, абсцесс, острый аппендицит, остеомиелит, острый отит, пневмония, острый пиелонефрит, гнойный и туберкулезный менингит, ангина. При генерализованном типе – перитонит, сепсис, скарлатина или холера.
Некроз и воспалительный процесс в организме – еще одна причина. Происходят они при ожоге, злокачественной опухоли, инфаркте, гангрене.
При интоксикации внешними веществами – свинец, вакцина, бактериальные токсины или змеиный яд. При внутренних интоксикациях – подагра, диабетический ацидоз, синдром Кушинга, уремия, эклампсия.
Понижение нейтрофилов наблюдается при миелопролиферативных болезнях (эритремия), острой геморрагии. Бактериальные инфекции – тиф, милиарный туберкулез, туляремия, паратиф также способны понизить концентрацию. Вирусные инфекции – грипп, корь, краснуха, инфекционный гепатит.
У людей, которые подверглись ионизирующему излучению, в крови понижается количество нейтрофилов. Кроме того такой эффект наблюдается при остром лейкозе и анафилактическом шоке.
Таким образом, огромное количество заболеваний могут стать причинами развития пониженного содержания клеток крови. Очень важно следить за нормальным содержанием нейтрофилов в крови, ведь благодаря им осуществляется иммунная защита всего организма от многих инфекций, вирусов. При снижении данный клеток человек чаще подвержен различным заболеваниям, у него происходит нарушение микрофлоры не только в ротовой полости, но и в кишечнике, что может привести к развитию воспалительного процесса. В результате может развиться синдром раздраженного кишечника, который очень тяжело подвергается терапии.
При острой нейтропении, которая вызвана химиотерапией, иммунная система достаточно ослабевает, что повышает шанс проникновения серьезной инфекции намного выше, нежели при хронической форме.
При приеме цитостатиков или иммунодепрессантов также наблюдается понижение нейтрофилов. Прием данных препаратов практикуется при злокачественных новообразованиях, а также при патологиях аутоиммунного типа. Повышение нейтрофилов происходит сразу же после отмены препаратов.
Очень важно, чтобы при постановке диагноза учитывались все индивидуальные особенности пациента: возраст, наследственные данные и присутствующие заболевания. Ведь это поможет четко определить насколько концентрация нейтрофилов отклонена от нормальных показателей, а значит ускорить процесс лечения.
bezboleznej.ru






 Виды нейтрофилов
Виды нейтрофилов
 На коже человека постоянно обитают многочисленные микроорганизмы, обычно не доставляющие никаких проблем.
На коже человека постоянно обитают многочисленные микроорганизмы, обычно не доставляющие никаких проблем.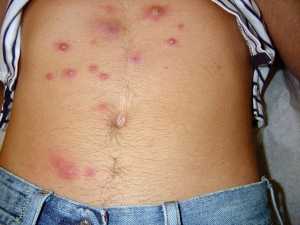 Причины появления фурункулов на животе разные, среди них:
Причины появления фурункулов на животе разные, среди них: Чирей на руке доставляет ощутимый дискомфорт, особенно когда вскакивает на локте – он может травмироваться одеждой, сильно болеть при движении.
Чирей на руке доставляет ощутимый дискомфорт, особенно когда вскакивает на локте – он может травмироваться одеждой, сильно болеть при движении. Инфильтрации – вокруг волосяного фолликула формируется очаг воспаления: пораженный участок краснеет, уплотняется, постепенно увеличиваясь в размере. В первые дни инфильтрат болезненный, кожный покров вокруг отекает, он горячий на ощупь из-за повышенной температуры. Ощущается покалывание и пульсация. Длится эта стадия 3 – 4 дня.
Инфильтрации – вокруг волосяного фолликула формируется очаг воспаления: пораженный участок краснеет, уплотняется, постепенно увеличиваясь в размере. В первые дни инфильтрат болезненный, кожный покров вокруг отекает, он горячий на ощупь из-за повышенной температуры. Ощущается покалывание и пульсация. Длится эта стадия 3 – 4 дня.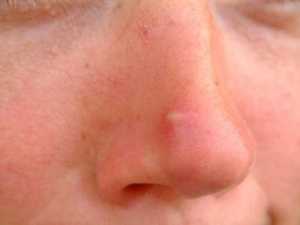 при надавливании на чирей будет больно, а прикосновение к прыщу не дает болевых ощущений;
при надавливании на чирей будет больно, а прикосновение к прыщу не дает болевых ощущений; Какие разновидности антибиотиков эффективны при фурункулезе:
Какие разновидности антибиотиков эффективны при фурункулезе: хирург делает прокол или надрез кожи и удаляет гнойное содержимое чирея. Важно при этом убрать стержень (корень гнойника), иначе вновь может развиться воспалительный процесс;
хирург делает прокол или надрез кожи и удаляет гнойное содержимое чирея. Важно при этом убрать стержень (корень гнойника), иначе вновь может развиться воспалительный процесс; лук (свежий и запеченный) и чеснок;
лук (свежий и запеченный) и чеснок; водные процедуры следует исключить до полного выздоровления, о походе в баню можно забыть до лучших времен, даже душ не рекомендован.
водные процедуры следует исключить до полного выздоровления, о походе в баню можно забыть до лучших времен, даже душ не рекомендован. в случае распространения стафилококковой инфекции – поражениями сердца, легких, артритом, пиелонефритом;
в случае распространения стафилококковой инфекции – поражениями сердца, легких, артритом, пиелонефритом; необходимо укреплять иммунную систему с помощью закаливания, сбалансированного питания, разумных физических нагрузок, прогулок на свежем воздухе;
необходимо укреплять иммунную систему с помощью закаливания, сбалансированного питания, разумных физических нагрузок, прогулок на свежем воздухе; Зоной риска высыпания дерматологи называют шею, подмышечные впадины, грудь, ягодицы, паховые впадины.
Зоной риска высыпания дерматологи называют шею, подмышечные впадины, грудь, ягодицы, паховые впадины.
 Таким образом, положение больного фурункулёзом только усугубится.
Таким образом, положение больного фурункулёзом только усугубится. Фурункулы на теле (причины, лечение, отзывы пациентов должны быть изучены с целью дальнейшей предосторожности по инфицированию) после вскрытия пустулы переходят в последнюю стадию заживления. Выделившаяся некротическая гнойная «пробка» освобождает полость, после чего все симптомы проходят, и происходит рубцевание выемки, в которой находился инфильтрат. Весь цикл течения фурункулёза длится приблизительно 10 дней.
Фурункулы на теле (причины, лечение, отзывы пациентов должны быть изучены с целью дальнейшей предосторожности по инфицированию) после вскрытия пустулы переходят в последнюю стадию заживления. Выделившаяся некротическая гнойная «пробка» освобождает полость, после чего все симптомы проходят, и происходит рубцевание выемки, в которой находился инфильтрат. Весь цикл течения фурункулёза длится приблизительно 10 дней. Угроза таится в вероятности тромбоза венозных и лимфатических путей и дальнейшего возникновения сепсиса. Нередко заболевание сопровождается лимфаденитом или лимфангитом. Нечасто можно наблюдать такое осложнение фурункулёза, как наличие метастазов в почках, печени.
Угроза таится в вероятности тромбоза венозных и лимфатических путей и дальнейшего возникновения сепсиса. Нередко заболевание сопровождается лимфаденитом или лимфангитом. Нечасто можно наблюдать такое осложнение фурункулёза, как наличие метастазов в почках, печени. Врачи назначают ихтиоловую мазь, после нанесения которой необходимо накрыть пораженный участок. Иногда прописывают курс инфракрасного облучения подкожных инфильтратов.
Врачи назначают ихтиоловую мазь, после нанесения которой необходимо накрыть пораженный участок. Иногда прописывают курс инфракрасного облучения подкожных инфильтратов.

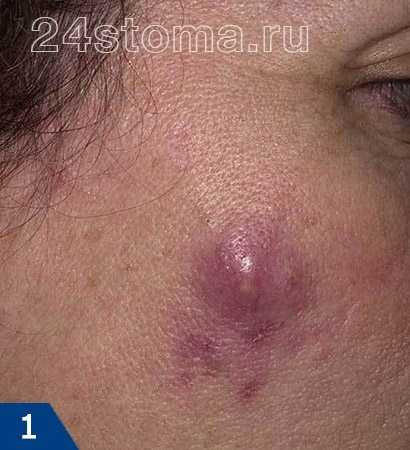 Чирей – это абсцесс кожи, причиной которого является инфицирование одного из волосяных фолликулов расположенных в толще кожи. Через несколько дней сначала развития воспаления – происходит некроз волосяного фолликула и частично окружающих его тканей, и постепенно на этом месте формируется полость, заполненная гноем (т.е. абсцесс).
Чирей – это абсцесс кожи, причиной которого является инфицирование одного из волосяных фолликулов расположенных в толще кожи. Через несколько дней сначала развития воспаления – происходит некроз волосяного фолликула и частично окружающих его тканей, и постепенно на этом месте формируется полость, заполненная гноем (т.е. абсцесс).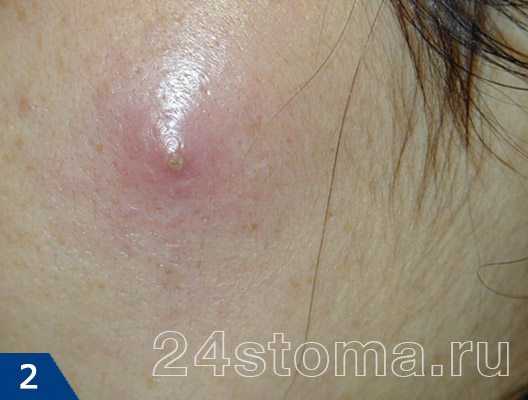
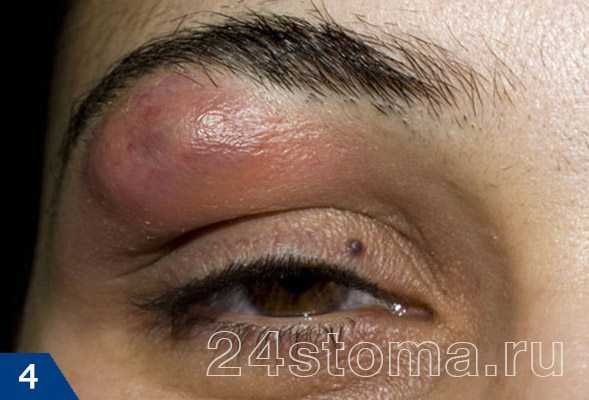
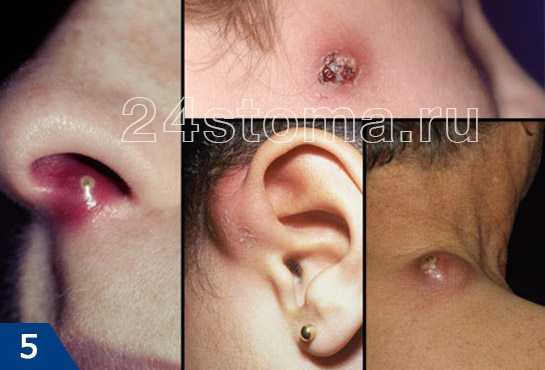
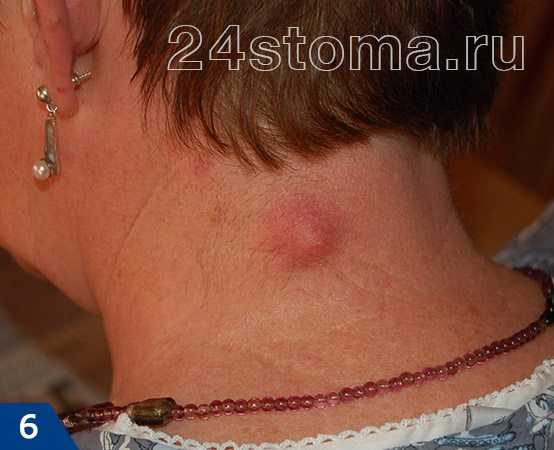
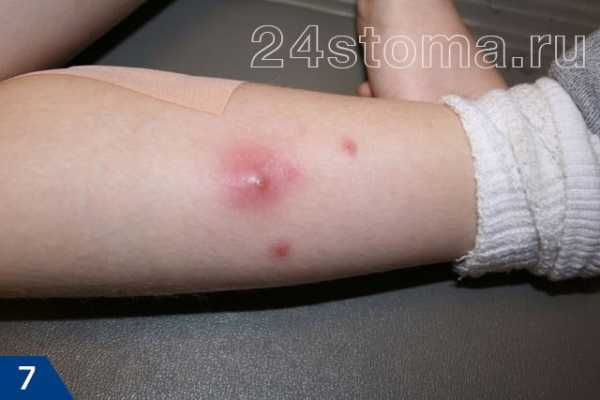

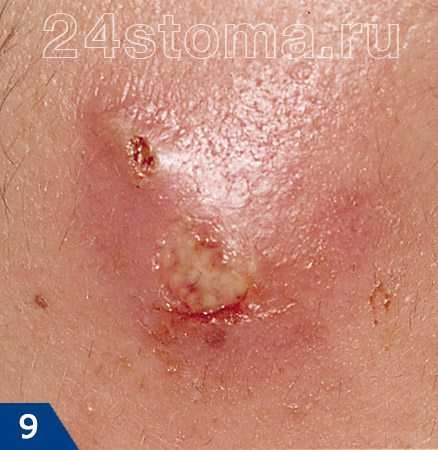
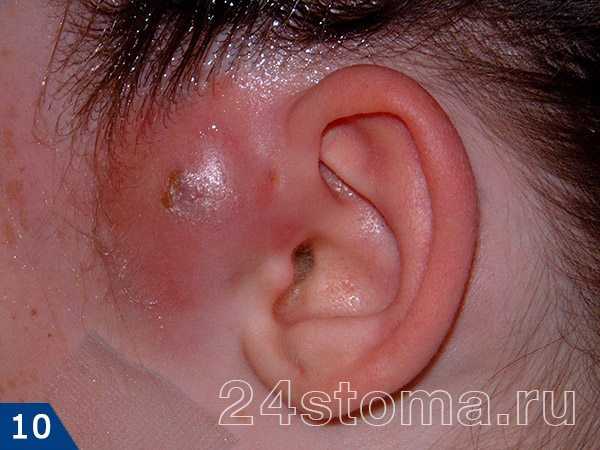

 Альтернатива влажным тепловым компрессам –
Альтернатива влажным тепловым компрессам –
 Зоной риска высыпания дерматологи называют шею, подмышечные впадины, грудь, ягодицы, паховые впадины.
Зоной риска высыпания дерматологи называют шею, подмышечные впадины, грудь, ягодицы, паховые впадины.
 Таким образом, положение больного фурункулёзом только усугубится.
Таким образом, положение больного фурункулёзом только усугубится. Фурункулы на теле (причины, лечение, отзывы пациентов должны быть изучены с целью дальнейшей предосторожности по инфицированию) после вскрытия пустулы переходят в последнюю стадию заживления. Выделившаяся некротическая гнойная «пробка» освобождает полость, после чего все симптомы проходят, и происходит рубцевание выемки, в которой находился инфильтрат. Весь цикл течения фурункулёза длится приблизительно 10 дней.
Фурункулы на теле (причины, лечение, отзывы пациентов должны быть изучены с целью дальнейшей предосторожности по инфицированию) после вскрытия пустулы переходят в последнюю стадию заживления. Выделившаяся некротическая гнойная «пробка» освобождает полость, после чего все симптомы проходят, и происходит рубцевание выемки, в которой находился инфильтрат. Весь цикл течения фурункулёза длится приблизительно 10 дней. Угроза таится в вероятности тромбоза венозных и лимфатических путей и дальнейшего возникновения сепсиса. Нередко заболевание сопровождается лимфаденитом или лимфангитом. Нечасто можно наблюдать такое осложнение фурункулёза, как наличие метастазов в почках, печени.
Угроза таится в вероятности тромбоза венозных и лимфатических путей и дальнейшего возникновения сепсиса. Нередко заболевание сопровождается лимфаденитом или лимфангитом. Нечасто можно наблюдать такое осложнение фурункулёза, как наличие метастазов в почках, печени. Врачи назначают ихтиоловую мазь, после нанесения которой необходимо накрыть пораженный участок. Иногда прописывают курс инфракрасного облучения подкожных инфильтратов.
Врачи назначают ихтиоловую мазь, после нанесения которой необходимо накрыть пораженный участок. Иногда прописывают курс инфракрасного облучения подкожных инфильтратов.
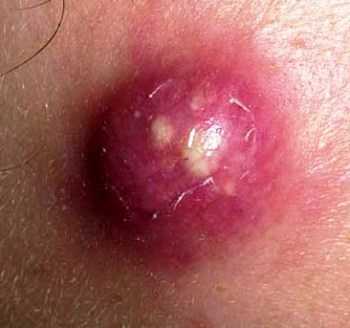
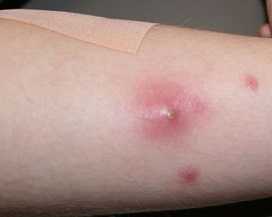
 Зоной риска высыпания дерматологи называют шею, подмышечные впадины, грудь, ягодицы, паховые впадины.
Зоной риска высыпания дерматологи называют шею, подмышечные впадины, грудь, ягодицы, паховые впадины.
 Таким образом, положение больного фурункулёзом только усугубится.
Таким образом, положение больного фурункулёзом только усугубится. Фурункулы на теле (причины, лечение, отзывы пациентов должны быть изучены с целью дальнейшей предосторожности по инфицированию) после вскрытия пустулы переходят в последнюю стадию заживления. Выделившаяся некротическая гнойная «пробка» освобождает полость, после чего все симптомы проходят, и происходит рубцевание выемки, в которой находился инфильтрат. Весь цикл течения фурункулёза длится приблизительно 10 дней.
Фурункулы на теле (причины, лечение, отзывы пациентов должны быть изучены с целью дальнейшей предосторожности по инфицированию) после вскрытия пустулы переходят в последнюю стадию заживления. Выделившаяся некротическая гнойная «пробка» освобождает полость, после чего все симптомы проходят, и происходит рубцевание выемки, в которой находился инфильтрат. Весь цикл течения фурункулёза длится приблизительно 10 дней. Угроза таится в вероятности тромбоза венозных и лимфатических путей и дальнейшего возникновения сепсиса. Нередко заболевание сопровождается лимфаденитом или лимфангитом. Нечасто можно наблюдать такое осложнение фурункулёза, как наличие метастазов в почках, печени.
Угроза таится в вероятности тромбоза венозных и лимфатических путей и дальнейшего возникновения сепсиса. Нередко заболевание сопровождается лимфаденитом или лимфангитом. Нечасто можно наблюдать такое осложнение фурункулёза, как наличие метастазов в почках, печени. Врачи назначают ихтиоловую мазь, после нанесения которой необходимо накрыть пораженный участок. Иногда прописывают курс инфракрасного облучения подкожных инфильтратов.
Врачи назначают ихтиоловую мазь, после нанесения которой необходимо накрыть пораженный участок. Иногда прописывают курс инфракрасного облучения подкожных инфильтратов.


