Киста молочной железы — причины и лечение, чем опасна
 Найти уплотнение, узел в молочной железе — то еще «счастье» для женщины, сразу ужасные мысли — рак, отрежут грудь, а то, если поздно, то и похоронят вскоре… Но не поддаемся отчаянию, наиболее распространенная причины появившихся уплотнений, узелков в груди у женщины — киста. А это уже не так страшно! Хотя и требует полной диагностики, обследования и информирования о проблеме.
Найти уплотнение, узел в молочной железе — то еще «счастье» для женщины, сразу ужасные мысли — рак, отрежут грудь, а то, если поздно, то и похоронят вскоре… Но не поддаемся отчаянию, наиболее распространенная причины появившихся уплотнений, узелков в груди у женщины — киста. А это уже не так страшно! Хотя и требует полной диагностики, обследования и информирования о проблеме.
Что такое киста молочной железы
Киста молочной железы — это новообразование различной природы, формирующееся в тканях или протоках железы и заполненное содержимым. Кисты также могут называть узлами, часто расценивают, как проявления кистозно-фиброзной болезни молочных желез.
Согласно данным статистики эта патология встречается у одной женщины из трех и не всегда выдает себя клиническими проявлениями. При самоосмотре груди женщина может почувствовать шарик различной консистенции и формы. Киста может быть диагностирована у женщины в любых возрастных рамках, но группой риска считается 35-55 лет. Размеры новообразования различны и варьируются от пары мм до 5 и более см.
В зависимости от индивидуальных особенностей киста может исчезнуть самостоятельно. Но это не является поводом пустить заболевание на самотек и не обращаться за медицинской помощью.
Виды кист
- Типичная киста характеризуется форму круга, овала и отсутствие внутренних выростов.
- Атипичная форма часто рецидивирует и переходит в процесс воспаления. Внутри кисты обнаруживаются доброкачественные или злокачественные наросты, усложняющие лечение и выздоровление.
- Фиброзный тип является предрасполагающим фактором в возникновении раковых опухолей тканей груди. По различным причинам соединительная ткань (фиброзная) начинает разрастаться. Со временем в ней появляются полости, которые заполняются жидкостью. Нередко эта жидкость выделяется из сосков.
- Жировая форма не проявляется болезненными симптомами, если узел не воспалился. Поражение двух желез не характерно. Киста образуется благодаря закупорке сального протока.
- Протоковая киста развивается у женщин старшего возраста, ближе к пожилому. Это состояние относят к предраку.
- Многокамерный тип кисты, при котором формируются множественные маленькие образования, соединяющиеся в одну кисту, имеющую множество карманов или камер.
- Солитарная форма подразумевает наличие только одной кисты, не имеющей камер.
Причины возникновения и предрасполагающие факторы
- Мастопатия.
- Отсутствие родов до 30 лет.
- Затяжной период грудного вскармливания или полное его отсутствие.
- Интеллектуальные и эмоциональные переутомления, регулярные стрессы, переживания, волнения. Все эти состояния вызывают серьезный гормональный сбой.
- Большое количество абортов. Аборт всегда является поводом для выброса значительного объема гормона эстрогена и, следовательно, образования кист.
- Избыточный вес.
- Плохое питание – недоедание, переедание, некачественные или вредные продукты.
- Ушибы, удары, травмы, операции на молочных железах.
- Наследственный фактор.
- Злоупотребление пребыванием на солнце, в солярии, сауне и банях.
- Длительное употребление оральных противозачаточных средств без назначения и контроля врача.
- Заболевания репродуктивной системы. Например, синдром поликистозных яичников, эндометрит, воспаления мочеполовой системы, аднексит.
- Нарушения работы щитовидной железы.
Дифференциальная диагностика узлов МЖ
Симптомы наличия кисты в молочной железе у женщины
Заболевание не всегда тревожит женщину какими-либо проявлениями. Киста диаметром пару миллиметров может не увеличиваться многие годы, не чувствоваться во время пальпации и выдать себя только при проведении планового профилактического ультразвукового исследования или при маммографии.
При увеличении размеров клинические проявления ощущаются при прощупывании и после него, а также за несколько дней до менструаций и во второй их половине.
- Дискомфорт, тяжесть, жжение в пораженной груди.
- Усталость, головная боль.
- Ноющие боли внизу живота.
- При достижении крупных размеров новообразования симптомы могут становиться постоянными и не зависеть от менструального цикла.
- Раздражительность, повышенная нервозность без особой причины.
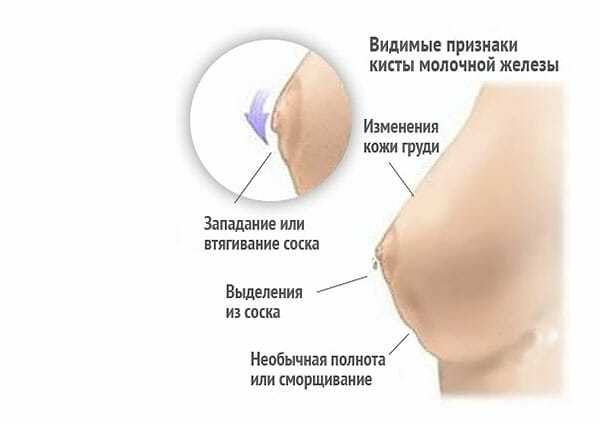
- Выделение из сосков жидкости разного цвета. В норме выделения должны быть желтоватого цвета или прозрачные.
- Киста более 6 см в диаметре нарушают форму груди. Пораженная железа значительно отличается от здоровой. Это становится видно невооруженным глазом.
- Сонливость и постоянная усталость приводят к ухудшению жизни пациентки. Она не в состоянии выполнять какую-либо работу, водить автомобиль и прочее.
- Грудь становится отечной.
- Кожные покровы над новообразованием меняют свой цвет. Вначале он становится красным, а затем синюшным.
При присоединении воспалительного процесса состояние женщины значительно ухудшается и требует немедленной медицинской помощи.
- Выделения становятся гнойными, кровянистыми, зеленоватыми.
- Появляется лихорадка, озноб.
- Лимфатические узлы в области подмышечных впадин становятся болезненными, как при затрагивании, так и в состоянии покоя.
Диагностика, фото различных образований в груди, код МКБ
Не зависимо от размеров новообразования маммолог сначала проводит пальпацию, определяет консистенцию, подвижность, болезненность кисты.
Далее назначаются такие методы диагностики, как УЗИ, рентген и маммография. Они дают более точную информацию о составе и размере кисты. Иногда проводят МРТ исследование.
Для взятия материала применяется биопсия или пункция кисты. Полученная жидкость подлежит исследованию в гистологической лаборатории для выявления природы новообразования – доброкачественное или раковое.
Код по МКБ 10 — N60.
Чем опасна киста молочной железы и что при ней строго запрещено
Возникновение кист всегда напрягает гинекологов, маммологов и прочих специалистов, что под воздействием неблагоприятных факторов, стресса, гормональных изменений, физического или химического воздействия образование переродится и там появятся раковые клетки.
Так же есть опасность нагноения при попадании инфекции с током крови при сниженном иммунитете женщины.
Так, чего же стоит избегать женщине?
- Массаж, травмы, ношение некачественных бюстгальтеров с плохо зафиксированными косточками, ушибы даже при отсутствии новообразования могут привести к серьезным последствиям. При выявленной кисте нужно особенно оберегать грудь от вышеперечисленных факторов.
- Нельзя допускать излишней сухости кожных покровов груди. От 35-40 лет рекомендуется смазывать кожу груди увлажняющими средствами или чистым оливковым маслом.
- Тепловые процедуры (баня, прогревания) могут только усугубить состояние больной, особенно если киста воспалена или болезненна.
- Нельзя загорать под прямыми солнечными лучами или в солярии без топа или бюстгальтера.
Лечение
В первую очередь пациентка проходит консультацию врача гинеколога-эндокринолога. В его задачу входит выяснить имеется ли у больной сбой гормональной системы. Именно от этого зависит дальнейший план лечения.
Консервативное лечение
Это достаточно распространенный метод и применяется в отношении новообразований небольшого диаметра.
- Гомеопатия. Мастодинон, мастопол. Эти средства препятствуют разрастанию новообразования, нормализуют гормональный фон, укрепляют защитные силы организма, восстанавливают деятельность щитовидной железы.
- Биодобавки. Кламин. В основе биологических добавок лежат растительные компоненты. Их действие заключается в предотвращении роста кисты, снятии воспаления, нормализации работы гормональной системы. Они являются отличным антиоксидантным и антиканцерогенным средством.
- Нестероидные противовоспалительные. Диклоберл, нурофен. Они устраняют не только воспаление, но и болевой симптом.
- Успокаивающие средства. Их назначают в том случае, если женщина подвержена регулярным стрессовым ситуациям, и именно они являются основной причиной развития кисты. Лучшими препаратами считаются те, что приготовлены на растительной основе. Пустырник, экстракт валерианы.
- Адаптогены. Это вещества, используемые с целью усиления противостояния организма к различным физическим, химическим, биологическим вредностям. Элеутерококк или лимонник.
- Витамины. Они не только ускоряют процесс выздоровления, но и уменьшают риск возникновения рецидива. Также к действиям витаминов можно отнести снятие отека, усиление действия прогестерона и подавление эстрогена. Особенно необходимы в это время витамины группы РР, С, Е, В, А. Компливит, витрум, мультифорт.
- Энзимы. Это группа лекарственных средств, отвечающая за жировой обмен. Они снимают боль и воспаление, укрепляют иммунитет. Вобэнзим.
- Гормональные средства. Препараты, нормализующие работу гормонов, применяются в небольших дозах. В основном используются оральные контрацептивы, такие как жанин и утрожестан. Также нередко назначаются средства в виде гелей или инъекций – прожестожель, депо-провера.
- Мочегонные. Применяются за 7 дней до начала менструального кровотечения, устраняя нагрубание груди. Гипотиазид, фуросемид, брусничный чай.
Хирургическое лечение — всегда ли нужна операция
Пункция кисты МЖ
В зависимости от ситуации операция может быть проведена как под наркозом, так и под местным обезболиванием.
Специальным устройством или шприцем происходит аспирация жидкости из кисты молочной железы. Чаще все манипуляции проводятся под контролем УЗИ. Нередко получившаяся полость может быть промыта антисептиком или заполнена лекарственным средством для скорейшего слипания стенок.
Удаление кисты молочной железы скальпелем или лазером
Назначается в основном в тех случаях, когда внутри кисты появились выросты. При помощи скальпеля удаляется не только капсула, но здоровая ткань вокруг. Если операция проводится лазером, то пучок света уничтожает только пораженную область.
Мастэктомия
Полное удаление железы происходит при множественных образованиях, не поддающихся другому лечению. На место удаленной железы может быть поставлен имплантат.
Лечение кисты молочной железы народными средствами
Народное лечение начинают только после полного обследования у маммолога, после установления диагноза, сданных анализов на гормоны эстроген и пролактин. В этом случае станет понятно, какие растительные средства стоит принимать, а какие нет.
Дозировка важна, не устаю это повторять на страницах своего сайта alter-zdrav.ru. Одно и то же вещество в различных дозах может быть полезным или оказать вред. К примеру, в маленькой концентрации компоненты, содержащиеся в корне солодки, стимулируют рост раковых клеток, а в большой — подавляют его.
Основному воздействию обязательно должны сопутствовать препараты седативного действия — пустырник, валериана, мятный чай.
Сначала добиваются восстановления нормального обмена веществ с помощью травяного сбора, в который входит ромашка лекарственная, цветы липы и бузины, листья мыты и плоды фенхеля. Бузину и мяту берем по 4 столовых ложки, остальных ингредиентов по 3.
Для заваривание берут ложку смеси и заливают 0, 5 литрами кипятка, настаивают час, настой выпивают равномерно в течение суток. Курс — 2, 5 -3 месяца.
После этого пропивают месячный курс масла черного тмина. Также рекомендуют трехмесячный курс лечения березовой чагой. Традиционно к груди прикладывают компрессы с капустными листами, менее традиционно — с натертой свеклой (на 100 гр свеклы добавляют пол столовой ложки яблочного уксуса), можно прикладывать примочки на четверть часа дважды в день с настоем зверобоя, мяты, ромашки попеременно. Для обезболивания натирают проблемное место перцем чили.
Также эффективна настойка скорлупы грецкого ореха (измельченная скорлупа 15 орехов настраиваться 10 дней на бутылке качественной водки 0,5), принимают ее каждое утро натощак по столовой ложке. Курс месяц, потом 10 дней перерыв и можно повторять.
После полугода лечения сделать контрольное УЗИ.
Профилактика
Современный ритм жизни, к сожалению, располагает к развитию многих патологий женского организма. Но все же есть возможность свести к минимуму вероятность их появления.
Это активный образ жизни, занятия гимнастикой, прогулки на свежем воздухе, правильное питание с необходимым количеством витаминов и микроэлементов, избегание излишних стрессов и волнений, регулярно проходить профилактические осмотры у врача.
alter-zdrav.ru
Киста в груди | Компетентно о здоровье на iLive
Симптомы кисты в груди
На ощупь киста в груди выявляется мягкого типа подкожным образованием либо плотным сгустком, расположенным глубоко в тканях. Кисты формируются в любой зоне молочной железы, преимущественно верхнего отдела. Форма груди при этом остается неизменной. Если же кистозное образование большой величины и прилегает близко к поверхности, то может быть заметно выпирание.
Болезненность в молочной железе проявляет себя чаще всего накануне менструации. При сообщении кисты с протоком иногда наблюдаются выделения из соска. Кожный покров становится припухлым с красноватым оттенком только в случаях воспаления кисты. Процесс сопровождается увеличением температуры, резкой болью дергающего типа.
Подведем итог, симптомы кисты в груди, требующие обращения к врачу:
- при пальпации выявляется круглое образование;
- со временем наблюдается рост эластичного новообразования;
- болевой синдром приходится на вторую фазу менструального цикла.
Появление боли в молочной железе – неприятное явление, вызывающее нередко помимо дискомфорта беспочвенные переживания. Самая распространенная причина болевого синдрома, получившего название циклического, – приближающиеся месячные. Вызвать болевой синдром могут некоторые лекарства, кистозные либо раковые новообразования. Следует отметить, что киста в груди, как и рак, редко провоцируют болезненность и развиваются бессимптомно.
Большие образования, без труда определяемые на ощупь и приводящие к деформированию молочной железы, сопровождаются чувством тяжести, нагрубания и распирания преимущественно во второй фазе менструального цикла.
Когда болит киста в груди, это может свидетельствовать о ее нагноении. Причем боль резко усиливается, принимает пульсирующий оттенок с иррадиацией в зону шеи, руки либо лопатки. Болезненность становится настолько интенсивной, что лишает женщину сна. Инфицирование протекает на фоне общей слабости при увеличении температуры, нередко с тошнотой и рвотой. Кожа в месте поражения краснеет, становится горячей. Пальпация выявляет мягкое, не имеющее четких контуров образование.
Киста в левой груди
Киста в груди формируется в одной из желез или одновременно с двух сторон, может быть солитарного (единичная) либо множественного типа. Солитарные кисты относят к фиброзно-кистозной мастопатии диффузного вида, в которой преобладает кистозный компонент.
Киста в левой груди развивается на фоне дисбаланса, возрастных изменений организма. Причиной патологического образования выступают – стресс, аборт, гормональный сбой, нерациональное питание, хирургическое вмешательство и т.д.
[5], [6], [7], [8]
Киста в правой груди
Киста в правой груди, как и наличие новообразования, слева вполне возможно формируется после увеличения молочных желез. Дело в том, что статистка по кистозной патологии не учитывает фактора проведенной ранее маммопластики. Как любое оперативное вмешательство, она представляет собой неестественный процесс, нарушающий работу капилляров, нервных окончаний. Чужеродный имплантат внедряется в ткани, тем или иным образом сдавливая их.
Утверждать о наследственной предрасположенности к развитию кист однозначно сложно. Ряд врачей не игнорируют данную возможность, ведь структура и строение молочной железы передаются по наследству. Подтверждающих эту теорию клинических сведений не имеется.
[9]
Маленькие кисты в груди
Образования в несколько миллиметров невозможно дифференцировать самостоятельно, не прибегая к УЗИ-исследованию. Небольшого размера киста в груди (до 15мм) не представляет опасности, а подлежит постоянному наблюдению у специалиста.
Если выявлены множественные или маленькие кисты в груди назначают консервативную терапию, предусматривающую использование фитопрепаратов, гомеопатии, гормональных средств. Целью такого лечения является противовоспалительное, рассасывающее действие, коррекция иммунитета и сопутствующих проблем (эндокринные, психоэмоциональные и т.п.).
Кисты появляются по причине внутренних изменений организма, дисфункций различных его органов или систем. Исходя из этого, схема лечения подбирается индивидуально для каждой женщины. Самое главное правильно установить первопричину заболевания и не заниматься самолечением, дабы не усугубить проблему.
Киста в груди при беременности
Период беременности характеризуется повышением уровня прогестерона, который сдерживает сократительную активность маточных мышц и подавляет действие эстрогена.
Как известно, киста в груди развивается на фоне переизбытка женского гормона эстрогена и пролактина, вырабатываемого гипофизом. Гормональный сдвиг формируется по целому ряду причин – аборты, чрезмерные нагрузки, стрессы, эндокринные нарушения и т.п. Лечение проводят при помощи препаратов «индинола» и «мастодинона», снижающих гормональную секрецию.
Явление гиперэстрогении (повышенное содержание эстрогена в крови) должно было бы проходить с наступлением беременности, но клиническая практика показывает обратное. Зачатие, кормление грудью никак не отражаются на кистозном новообразовании.
Беременность – время подготовки молочной железы к кормлению. Эстрогены обуславливают набухание, увеличение груди в размере, подготавливают протоки для продвижения молока к направлению соска. Прогестерон несколько сдерживает данные изменения, не мешая организму готовиться к естественному вскармливанию малыша.
Если обнаружена небольшая киста в груди и беременность, последнее может послужить поводом к ее самостоятельному рассасыванию. К сожалению, в случаях с большими, сформированными образованиями такого не происходит. Кисты при вынашивании способны расти, а в период кормления – уменьшаться в размерах.
Лечение кистозных образований, разрастающихся во время беременности, проводят методом прокола с введением воздуха для сращивания стенок капсулы. Маленькие кисты только наблюдают.
Киста в груди при беременности обязывает придерживаться диеты, исключающей жирное мясо, жареное, кофе, шоколада и какао. Данные продукты вызывают повышение холестерина в крови, который в свою очередь влияет на активизацию эстрогенов. Врачом могут быть назначены гепапротекторы (например, «эссенциале») с целью улучшения функционирования печени.
[10], [11], [12], [13], [14], [15], [16]
ilive.com.ua
Киста молочной железы — симптомы, лечение, причины болезни, первые признаки
Описание
Киста молочной железы – это патологическая полость внутри грудной железы, имеющая стенки и жидкое содержимое.
Как правило, она образуется из-за фиброзно-кистозной мастопатии.
В груди больных женщин может присутствовать сразу несколько кист, а может только одна. Данные образования могут иметь разные размеры и форму, располагаться в разных местах. Так, у некоторых пациенток кисты достигают всего несколько миллиметров, в то время как размеры других исчисляются сантиметрами (обычно до 5 см). В тяжелых случаях кисты могут занимать половину объема груди.
Наиболее часто в медицинской практике встречается киста протоков молочной железы.
Однако может также образовываться и жировая киста, которая никак не связана с секреторной тканью. Она возникает по причине закупорки сальной железы на кожных покровах груди и переполнения ее секретом.
Практически всегда киста имеет гладкие и ровные стенки. Однако при атипичных кистах молочных желез на стенках образований имеются разрастания, идущие внутрь.
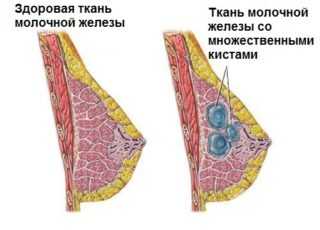
При поликистозе у женщин образуются множественные кисты молочных желез, которые имеют небольшие размеры и соединены между собой.
Согласно статистике, каждая третья женщина имеет кисту молочной железы и даже не подозревает об этом, ведь на протяжении длительного времени у больных могут отсутствовать какие-либо симптомы, что затрудняет своевременную диагностику. И лишь спустя некоторое время пациентки начинают ощущать жжение и дискомфорт в груди, который особенно усиливается перед началом месячных.
Нередко кисты молочных желез воспаляются, а их внутреннее содержимое нагнаивается (гнойная киста молочной железы).
В норме в состав ткани кисты входят доброкачественные клетки, хотя в некоторых случаях могут присутствовать и злокачественные.
Как правило, кисты грудных желез сочетаются с другими патологиями в женской половой сфере.
Причины кисты молочной железы
Гормональные нарушения у современных женщин наблюдаются очень часто. Как правило, гормональный сбой заключается в усиленной выработке эстрогена – главного женского полового гормона. При этом уровень остальных гормонов может быть нормальным или даже пониженным.
В результате этого эпителий, из которого состоят протоки мелочной железы, разрастается, а ткани молочной железы отекают. При этом происходит закупорка некоторых из протоков. Таким образом и формируются кисты.
Стоит отметить, что гормональная система женщин нейрогуморальная, то есть все процессы, происходящие в ней, зависят от нервной системы. При любом, даже малейшем негативном воздействии на ЦНС, в гормональной системе может случиться сбой.
Наиболее сильное влияние на нейрогуморальную систему женщины оказывает психоэмоциональный фактор.
А это значит, что на гормональную систему и развитие кист влияют:
- умственное переутомление;
- длительное эмоциональное перенапряжение;
- постоянные переживания и хронические стрессы;
- слишком большая восприимчивость женщины к любым проблемам.
Не меньший урон гормональной системе приносят также аборты. Они способны вызвать огромное количество различных сбоев и заболеваний в организме. В то же время частые аборты оказывают прямое воздействие на яичники, провоцируют повышенную выработку эстрогена и, как следствие, вызывают образование кист.
Кроме того, увеличение уровня эстрогенов рано или поздно приведет к увеличению веса, или даже ожирению. А так как жировая ткань также продуцирует эстрогены, то у женщин с лишним весом значительно повышаются шансы заполучить кисту молочной железы.
На гормональный фон женщины также большое влияние оказывает питание.
Стимулировать выброс женских половых гормонов могут различные тепловые процедуры, а также процедуры, для выполнения которых используется ультрафиолет.
Спровоцировать образование кист могут травмы, причем даже самые незначительные. Риск возникновения кисты увеличивается многократно после проведения хирургических мероприятий.
Использование гормональных контрацептивов, особенно, если женщина подбирала их самостоятельно, не посоветовавшись перед этим с врачом, также может спровоцировать возникновение кист в молочных железах.
Нередко кисты молочных желез обнаруживаются при климаксе, если врач неправильно проводит женщине заместительную гормональную терапию.
Может ли киста молочной железы рассосаться самостоятельно?
Киста в молочной железе иногда может рассасываться самостоятельно. Однако это случается достаточно редко, так что рассчитывать на чудо не стоит. Даже кисты небольших размеров практически никогда не исчезают сами, а требуют применения консервативных методов лечения.
Если размер кисты достигает 1,5 см, то врачами выполняется пункция, после чего в нее вводится воздух. При таком размере образования невероятно важно разгладить его стенки.
Народные средства и лечение в домашних условиях самостоятельно в данном случае просто недопустимы! Так, многие пациентки, обнаружив у себя кисту, начинают ее массировать, что делать не рекомендуется. Недопустимо также заниматься самодиагностикой и ожиданием, что образование уйдет само по себе. Только специалист после тщательной диагностики сможет провести лечение.
Лечением кисты молочной железы занимаются эндокринолог, маммолог и гинеколог. Хотя в некоторых случаях может также понадобится помощь диетолога, психотерапевта, невропатолога и хирурга.
Чем опасна киста молочной железы?
Кисты грудных желез абсолютно безопасны для жизни пациентов. Однако иногда они могут инфицироваться и, как следствие, нагнаиваться. В более редких случаях они вырастают до огромных объемов и вызывают деформации грудных желез.
Стоит отметить, что киста молочной железы может негативно отражаться на качестве жизни женщины и мешать нормальным занятиям спортом.
Может ли киста молочной железы переродиться в рак?
Рак кисты молочной железы у женщин диагностируется крайне редко. При этом врачам часто так и не удается узнать, переросла ли сама киста в рак, или же рак был возле кисты, а со временем просто врос в нее.
Тем не менее, как свидетельствует статистика, женщины, у которых есть кисты молочных желез, несколько чаще сталкиваются с раковыми опухолями груди.
Многие женщины, узнав о наличии кисты в их груди, начинают паниковать и бояться рака. Однако делать этого не нужно. При своевременном лечении у женщины не возникнет никаких неприятных последствий. Причем важность лечения заключается не столько в удалении самой кисты, как в устранении причины, которая ее вызвала.
Киста молочной железы при лактации
Киста молочной железы при грудном вскармливании появляется достаточно часто. Эту разновидность образований называют галактоцеле. Это особая доброкачественная жировая киста. Плоть данного образования всегда дополняют грудные доли, в которых имеется свернувшееся молоко.
Как правило, такие кисты развиваются, если женщина резко прекратила кормление грудью. Хотя в некоторых случаях образование появляется через 8-10 месяцев после завершения лактации.
Лечить такую кисту нужно обязательно, причем только у опытного и квалифицированного специалиста, ведь при отсутствии терапии или при ее неправильном проведении образование может вызвать мастит или даже абсцесс.
Стоит отметить, что при галактоцеле женщина может продолжать грудное вскармливание.
Симптомы
Фото: medweb.ru
Киста молочной железы – распространенное заболевание среди женщин, выражающееся в появлении доброкачественных новообразований в протоках молочной железы. Оно крайне редко перерастает в злокачественную опухоль и вызывает рак, но тем не менее требует лечения и тщательного контроля маммолога.
Кисты молочных желез чаще всего возникают у женщин старше 30 лет. Статистика показывает, что данное заболевание встречается у каждой третьей женщины в мире. Чтобы избежать проблем с лактацией, рекомендуется планировать беременность и роды до 30 лет, так как при пересечении этого порога женщина попадает в группу риска.
Симптоматика доброкачественных новообразований зависит от того, насколько оно крупное. Совсем маленькие кисты размером не более 2-х сантиметров могут совсем не беспокоить женщину на протяжении всей жизни, и заболевание диагностируется только после планового осмотра маммолога или проведении маммографии. Маленькая киста видна даже при ощупывании груди, и опытный специалист при осмотре обязательно ее идентифицирует и направит пациентку на соответствующие аппаратные исследования для постановки диагноза. Если образовалась большая киста молочной железы, симптомы обязательно проявятся.
Большая киста, содержащая в себе большое количество секретируемой ткани, дает о себе знать болями и чувством жжения. Признаки кисты проявляются интенсивней в период начала менструального цикла, когда молочные железы становятся более чувствительными. В более тяжелых случаях при кисте молочной железы боли появляются независимо от стадии менструального цикла.
Киста имеет свойство непрерывно расти, и во многих случаях именно так и происходит. Маленькая киста размером в несколько миллиметров за пару лет может вырасти до нескольких сантиметров. По мере роста кисты ощущения будут проявляться все сильнее и сильнее. Сначала это может быть ощущение слабого дискомфорта перед началом менструации, но с каждым месяцем неприятные чувства могут усиливаться и перерасти в болевой синдром.
Такая симптоматика является одной из самых неблагоприятных, так как характеризуется высокой прогрессивностью заболевания. Случай, когда киста образуется сразу большого размера и закрепляется в таком статичном состоянии, даже менее опасен, чем прогрессирующий. Это обусловлено тем, что лечение при симптомах статичной кисты может продолжаться долгое время. В свою очередь, прогрессирующую кисту, характеризующуюся ухудшением симптоматики с течением времени, необходимо срочно удалять. Однако медицинская практика показывает, что именно при таком характере развития кист высок риск рецидива заболевания в будущем.
Появление кист в области молочных желез обычно сопровождается следующими симптомами:
- Ноющая боль в определенной области груди;
- Жжение в месте образования кисты;
- Тянущее или распирающее чувство;
- Кожа может поменять цвет, киста может сопровождаться покраснением или синюшностью;
- При больших размерах кисты форма груди может деформироваться;
- При появлении воспалительного процесса возникает жар, тошнота, рвота, лихорадочное состояние.
Несвоевременное оказание помощи при воспалении кисты молочной железы может повысить потоотделение, спровоцировать бред, головокружение, предобморочное состояние.
После появления первых признаков и постановки диагноза нужно незамедлительно начинать лечение кист молочной железы. Врач маммолог поможет подобрать оптимальный терапевтический курс. В случае обнаружения небольших кист, которые не сопровождаются серьезными симптомами, по разрешению специалиста можно начать лечение народными средствами, которое очень эффективно показало себя на практике. Если воспалилась киста молочной железы, необходимо срочно начинать противовоспалительное лечение, чтобы предотвратить заражение крови, абсцесс и выброс гноя в мягкие ткани. В течение короткого срока такую кисту необходимо удалить, чтобы снизить риск возникновения осложнений и сохранить молочную железу.
При вялотекущих воспалительных процессах, возникающих в кисте молочной железы, могут появляться слизистые выделения из сосков. Такие выделения зачастую имеют зеленоватый оттенок и нередко сопровождаются неприятных специфическим запахом. Также встречаются случаи появления выделений из сосков бурого цвета с высоким содержание красных кровяных телец. Это может символизировать нарушение целостности кисты, что тоже является показателем к необходимости хирургического вмешательства в развитие болезни.
В редких случаях имеет место поликистоз. Скопление кист может локализоваться в области только одной груди, а может и на обеих. Проявленная симптоматика сразу подскажет, где скопились кисты. Поликистоз является осложненной формой заболевания. Большое количество кист, даже если они имеют совсем маленьких размер, чаще вызывает перечисленные симптомы. Заболевание опасно тем, что осложняет дальнейшую диагностику и лечение. Удаление большого количества кист становится проблематичным. Кроме того, если заранее неточно определить их конечное количество, есть риск попустить одно или несколько новообразований.
Итак, симптоматика кист молочной железы зависит от их размера, количества и локализации. Единичные кисты небольшого размера чаще всего совсем не дают о себе знать и могут быть выявлены случайно в ходе планового осмотра груди или маммографии. Чем крупнее киста, тем больше проявляется симптоматика. Определить крупную кисту не сложно даже на ранних стадиях. Это можно сделать даже самостоятельно проведя самообследование груди, однако, лучше обратиться к специалисту. Множественное количество кист также обычно проявляется перечисленными симптомами. Самым опасным проявлением кисты молочной железы является ее воспаление или разрыв. В таком случае симптомы приводят к потере трудоспособности и влекут за собой большой риск для жизни и здоровья пациентки.
Диагностика
Фото: mastopatiya.su
Появление кист в молочной железе – очень часто встречающееся явление для женщин старше 30 лет. По статистике, с этой проблемой когда-либо сталкивалось более 30% женщин. Данная статистика не учитывает тех женщин, которые имеют кисты в молочных железах и не знают об этом, так как заболевание может протекать бессимптомно на протяжении всей жизни.
Киста в молочной железе не всегда может своевременно диагностироваться, так как при небольших размерах новообразований она никак себя не проявляет. Чтобы не пропустить начало развитие кист, женщинам в группе риска после 30 лет рекомендуется проходить ежегодное обследование у маммолога, который обследует грудь на наличие новообразований. Если появились какие-либо признаки кисты молочной железы необходимо инициировать поход к маммологу раньше, чем это предполагалось. Это поможет сразу обнаружить кисту и начать лечение.
К сожалению, не все женщины соответствующего возраста соблюдают эту важную рекомендацию. В ряде случае вовремя диагностированная опухоль или киста может быть вылечена, что позволить избежать неблагоприятных последствий. Самым опасным осложнением кисты может быть раковая опухоль (в случае наличия онкологически активных клеток в содержимом кисты). Своевременно проведенная диагностика поможет определить их наличие и удалить, предотвратив развитие рака.
Диагностика кисты молочной железы включает следующие этапы:
- На первой стадии диагностики кисты проводится осмотр маммолога, и пальпация кисты молочной железы. Путем ощупывания груди можно найти уплотнения, которые указывают на наличие новообразований, возможно кист. Если обнаружили кисту молочной железы, подтвердить этот диагноз помогут дальнейшие исследования. При наличии серьезных симптомов, сопровождаемых болевыми ощущениями, диагностика кист не доставит проблем.
- Чтобы узнать, что вызвало уплотнения, проводится УЗИ молочных желез. Кисты на УЗИ будут сразу видны, при этом можно узнать их размер и количество. Специальная подготовка к ультразвуковому исследованию не требуется. Обычно просят принести с собой одноразовую пеленку и салфетку или полотенце, чтобы удалить остатки смазывающего геля с груди.
- После УЗИ часто проводится пункция кисты молочной железы. Содержимое при этом исследовании при помощи длинной тонкой иглы изымается для цитологического исследования. Этот тип исследования предполагает изучение клеток на наличие онкологических маркеров. Таким образом, пункция кисты нужна для того, чтобы исключить развитие раковой опухоли молочной железы. В этом исследовании участвует жидкость кисты молочной железы и ткань эпителия.
- Биопсия кисты молочной железы является аналогичным с предыдущим методом исследования, однако, он предполагает не только инвазивный способ изъятия тканей, но и анализ путем хирургического вмешательства. Помимо наличия онкомаркеров, биопсия позволяет измерить состав кисты. Эритроциты в кисте молочной железы говорят о наличии воспалительного процесса. Если никаких симптомов воспаления не появилось, и киста не сопровождается режущей болью и жжением, значит происходит вялотекущий бессимптомный воспалительный процесс.
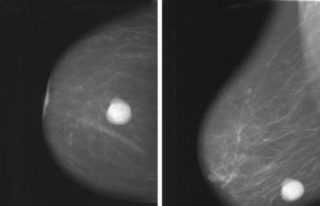
- Чтобы сделать снимок молочной железы и увидеть на нем все новообразования, проводится маммография. Киста молочной железы будет видна на снимке сразу, даже если она имеет маленький размер. Снимок делаются в двух проекциях, чтобы оценить объёмы новообразования. Однако неоднородная киста молочной железы и размеры такого новообразования не могут быть оценены в полной мере без ультразвукового исследования.
- Анализы при кисте молочной железы необходимы, чтобы определить уровень лейкоцитов и СОЭ. Таким образом, можно косвенно оценить характер воспалительного процесса, протекающего в молочной железе.
Для обнаружения и оценки кисты молочной железы не обязательно использовать все эти анализы. Возможно назначение только некоторых из самых необходимых. Например, если по результатам маммографии выявлена одна киста небольшого размера, то не обязательно проводить ультразвуковое исследования, так как, скорее всего, оно не предоставит нужной информации.
Итак, ежегодное обследование у маммолога поможет своевременно обнаружить появившиеся уплотнения в молочных железах. Наличие таких уплотнений служит поводом для дальнейшей диагностики груди, которая включает в себя, пальпацию, УЗИ, пункцию, биопсию, маммографию и анализ крови. Врач-маммолог назначает только те анализы, которые необходимы для постановки корректного диагноза и назначения дальнейшего лечения заболевания. А вовремя обнаруженная киста позволит это лечение упростить и обойтись без развития осложнений.
Лечение
Фото: medcentr-diana-spb.ru
Как лечить кисту молочной железы:
- противовоспалительная терапия;
- применение препаратов, которые нормализуют гормональный фон;
- психотерапия;
- употребление медикаментозных средств, которые улучшают работу щитовидной железы, яичников;
- рассасывающая терапия;
- удаление новообразования хирургическим путем;
- применение гомеопатии;
- склеротерапию кист молочной железы;
- вакуумная биопсия;
- рациональное питание и активный образ.
Лечение кисты молочной железы разнообразными лекарствами или народными средствами в домашних условиях возможно, если она не достигает больших размеров. При пальпации образование не должно прощупываться. Такие кисты диагностируют исключительно при помощи ультразвука или маммографа.
Обследование женщины проводится комплексно. В этом участвуют несколько специалистов – маммолог, гинеколог, эндокринолог, онколог, хирург. Методика лечения зависит от размеров новообразования, возраста и состояния здоровья женщины. Также учитывается наличие факторов, которые могут улучшить или усугубить сложившуюся ситуацию. Только после этого принимается решение о методах лечения кисты в молочной железе.
Нужно ли лечить кисту молочной железы?
Киста молочной железы является доброкачественным новообразованием, которое редко перерождается в злокачественное. Но все же женщины, которые страдают от данного заболевания, более подвержены возникновению онкологии. Поэтому при появлении первых симптомов необходимо обратиться к маммологу. Если данные образования в груди небольшие и не представляют опасности, назначается следующее комплексное лечение:
- применяются препараты, которые нормализуют деятельность щитовидной железы, яичников. Это позволяет устранить гормональный дисбаланс, который может являться причиной появления кист;
- назначаются противовоспалительные средства;
- гомеопатия при наличии кисты молочных желез – один из негормональных методов лечения, который показывает хорошие результаты и не наносит организму женщины вреда;
- гормонозамещающая терапия, которая устраняет недостаток определенных гормонов и избыток других;
- применяются препараты с иммуномодулирующим действием;
- назначаются противоотечные и обезболивающие средства для устранения основных симптомов заболевания;
- применяется психотерапия, которая направлена на нормализацию психоэмоционального состояния женщины. Часто именно хронический стресс вызывает данное заболевание;
- используется рассасывающая терапия.
Во время такого консервативного лечения медикаментозными средствами врач периодически производит дополнительное обследование молочной железы. Таким способом определяется динамика процесса. Важно понять, насколько данная терапия оказалась эффективной. Если кисты увеличились, чаще всего принимается решение об оперативном вмешательстве. Важно устранить очаг воспаления, который является источником инфекции в организме.
После применения любого из методов удаления кисты женщина еще некоторое время принимает медикаментозные препараты, которые помогают минимизировать рецидив – противовоспалительные, иммуностимулирующие, гормональные и другие.
Склерозирование кисты молочной железы
Данная методика лечения является отличной альтернативой хирургическому вмешательству. При ее применении минимально травмируется молочная железа, и эффективно устраняются новообразования. Она показана при наличии:
- новообразований размером не больше 2 см;
- рецидива кист в молочной железе;
- кистозных образований с анэхогенным отображением;
- однокамерных кист.
Противопоказаниями к данной процедуре является наличие новообразований, которые содержат внутри плотные частицы или костные разрастания тканей. В таком случае их лучше удалить хирургическим путем. Также склерозирование не рекомендуется применять, если есть подозрения о развитии онкологии.
Склерозирование проводит хирург или маммолог. Эта процедура включает в себя несколько этапов:
- проводится пункция образования через кожу молочной железы. Делается под общим или местным наркозом и под контролем УЗИ, поскольку данная процедура достаточно болезненна;
- происходит аспирация кист молочной железы – откачка скопившейся жидкости;
- введение антисептика в кисту молочной железы. Также используют специальные препараты-склерозанты. Они способствуют склеиванию новообразования, что исключает рецидив.
После взятия жидкости из кисты она направляется на цитологический анализ. Определяется наличие или отсутствие злокачественного процесса в молочной железе. Если все хорошо, женщина должна раз в полгода проходить профилактический осмотр у маммолога, эндокринолога и гинеколога, чтобы проследить за динамикой выздоровления. На практике случаются случаи, когда кисты развиваются повторно, что требует принятия соответствующих мер.
Удаление кисты молочной железы
Удаление кисты в молочной железе показано при наличии таких факторов:
- образованию многокамерных кист;
- при подозрении на онкологическое заболевание молочных желез;
- при наличии большого количества кистозных образований;
- если новообразования имеют утолщенные стенки;
- когда в полости кисты находятся разрастания эпителия.
Секторальную резекцию применяют, когда анализы указывают на наличие злокачественного образования. В данном случае удаляют кисту с окружающими ее тканями молочной железы. Полученный материал отправляется на цитологический анализ, который точно определяет наличие или отсутствие онкологии.
Удаление кисты из молочной железы чаще всего происходи под общим наркозом опытным врачом-хирургом. Делается это под контролем УЗИ с предварительным нанесением разметочной маркировки. Это позволяет уменьшить травмирование молочной железы, поскольку разрезы делаются точно и имеют минимальный размер. После такой процедуры в случае успешного выздоровления, когда женщины выполняла все рекомендации врачей, можно даже кормить грудью.
Осложнениями секторальной резекции или обычного удаления кистозного образования являются:
- нагноение раны:
- образование гематом;
- деформация молочной железы.
Несмотря на это, удаление кист является одним из лучших методов лечения данного заболевания, особенно если образование достигает большого размера.
Вакуумная биопсия груди
Вакуумная биопсия может проводиться как с диагностической, так и с лечебной целью в зависимости от характера образования. Если есть риск развития злокачественных опухолей или кист, то эту процедуру проводят для забора образцов ткани из молочной железы.
Вакуумная биопсия проводится под контролем УЗИ или рентгенологического оборудования. Преимуществом данной методики является то, что за небольшой промежуток времени за одну процедуру можно получить большой объем тканей для исследования или произвести удаление кисты. Вакуумная биопсия менее травматична, чем традиционное оперативное вмешательство. При этом ее можно проводить под местным или общим наркозом в зависимости от состояния женщины и характера образования в груди.
Чаще всего данная процедура проводится следующим образом:
- Женщина садится на кушетку, где ее грудь обрабатывают специальным антисептическим раствором.
- Под контролем УЗИ делается прокол при помощи специальной биопсийной иглы на участке груди, где размещается кистозное образование.
- При помощи вакуума происходит присасывание нужных тканей, а специальное лезвие их иссекает от молочной железы.
Данный метод лечения запрещено использовать, если подтвердился факт развития онкологического заболевания.
Профилактика кисты молочной железы
Чтоб предотвратить развитие в молочной железе кист и других образований, необходимо придерживаться следующих рекомендаций:
- подбирайте нижнее белье, которое подходит вам по размеру, не жмет, не трет и хорошо поддерживает железу. Особенно это касается обладательниц большого размера груди, поскольку в данном случае повышается риск ее обвисания;
- не злоупотребляйте алкогольными напитками, кофеином. Чтобы не навредить здоровью, можно употреблять не больше 150-200 г сухого красного вина в сутки и 1-2 чашки кофе;
- откажитесь от курения, поскольку оно негативно влияет как на состояние груди, так и на организм в целом;
- уменьшите количество соли в ежедневном рационе. Кроме этого, она задерживает жидкость в организме и негативно влияет на работу почек;
- придерживайтесь рационального питания – ешьте небольшими порциями 5-6 раз на день, не наедайтесь на ночь, не забывайте о завтраке. Также нужно отказаться от копченостей, слишком жирной пищи, фастфуда, минимизировать количество кондитерских изделий, жареных блюд. Ваш рацион должен состоять из овощей и фруктов в зависимости от сезона, нежирных сортов мяса, рыбы, круп, растительных жиров, молока и других полезных продуктов;
- занимайтесь спортом и делайте по утрам зарядку;
- постарайтесь избежать травмирования молочной железы;
- по возможности минимизируйте прием гормональных препаратов. Если их вам назначил врач, тогда полностью следуйте его инструкциям и не изменяйте дозировок: как в меньшую, так и в большую сторону.
Согласно последним исследованиям, женщины, которые кормили грудью хотя бы 2-3 месяца, менее подвержены разнообразным заболеваниям молочной железы. Поэтому рождение ребенка и грудное выкармливание до 1 года будет прекрасной профилактикой образованию кист.
Также необходимо регулярно проходить профилактическое исследование у маммолога 1-2 раза в год (независимо от возраста). Выявление кист небольшого размера поможет избежать оперативного вмешательства и быстро при помощи консервативных методов лечения избавиться от данной проблемы.
Лекарства
Фото: medistok.ru
Врач, в зависимости от типа кисты и от степени ее запущенности и размера, может назначить следующие группы препаратов:
- Гормональные комплексы, способствующие нормализации уровня биологически активных веществ в крови. Так как одной из основных причин появления кисты являются гормональные сбои, то врачом будет рекомендовано в первую очередь скорректировать уровень эстрогена и пролактина. Нормализация гормонального фона предупреждает развитие новых патологических полостей в молочных железах. Для лечения используются таблетки Утрожестан, Ипрожин, Парлодел, Абергин, гель Прожестожель.
- Противовоспалительные и обезболивающие препараты, способствующие уменьшению боли. Чаще всего врачами назначается Диклофенак, Диклоберл, Винилин, Маммолептин.
- Гомеопатические препараты, в том числе содержащие йод. Их действие направлено на снижение уровня пролактина и остановке процесса развития кисты. Йод, входящий в состав некоторых гомеопатических средств, замедляет развитие заболевания и ведет к его регрессии. Врачами рекомендуется применение Мастодинона, Мастопола, Мастопана, Кониум-плюс.
- Витаминные комплексы, биологически активные добавки и энзимы нормализуют обмен веществ в поражённых тканях и снижают уровень эстрогенов в крови. Их действие направлено на уничтожение клеток с повышенной митотической активностью. Вобэнзим, Ретинол и другие препараты могут быть назначены в качестве лечения.
- Принимать антибиотики при кисте молочной железы будет уместно в том случае, если речь идёт о появлении гноя в месте образования патологической полости.
Современные медикаменты успешно справляются с лечением кисты молочных желез. Народное лечение допустимо, но под контролем врачей и в сочетании с традиционным лечением.
Гормональные таблетки от кисты молочной желез.
Прием препаратов, которые оказывают влияние на уровень гормонов в женском организме, нужно проводить только под присмотром врача.
Таблетки Урожестан и Ипрожин содержат в своем составе гормон прогестерон. Для лечения кисты молочной железы назначается курс в 10 дней. Противопоказания к препаратам: заболевания печени, злокачественные новообразования, склонность к образованию тромбов.
Простожель при кисте молочной железы назначается для наружного применения в течение двух недель. Более длительное применение допустимо только после консультации с врачом. Беременность и онкологический статус больного являются противопоказаниям для использования Простожеля.
Парлодел и Абергин являются ингибиторами секреции пролактина. Их действие направлено на устранение дисбаланса между двумя гормонами: эстрогена и прогестерона. Не рекомендовано лечение в период токсикоза и при сердечно-сосудистых заболеваниях.
Противовоспалительные и обезболивающие таблетки от кисты молочной железы.
Нестероидные противовоспалительные препараты помимо уменьшения воспалительного процесса способны оказывать анальгезирующее действие. Препараты Диклофенак, Диклоберл и Винилин следует с осторожностью принимать при заболеваниях почек, печени и ЖКТ. Курс лечение составит до двух недель. Маммолептин следует принимать около двух месяцев для достижения терапевтического эффекта. Полным противопоказанием для всех препаратов является беременность и период лактации
Гомеопатия при кисте молочной железы.
Принимать при кисте молочной железы гомеопатические препараты рекомендовано в комплексе с другими лекарственными средствами, назначенными врачами. Это обусловлено тем, что самостоятельно, в большинстве случаев, гомеопатия не может оказать полноценного терапевтического эффекта.
Курс лечения в среднем составляет 2-3 месяца и назначается врачом по индивидуальным показаниям. С диагнозом киста молочной железы, лечение Мастодиноном, Мастопаном, Мастополом, Кониум плюсом и другими препаратами гомеопатического ряда предполагает отсутствие беременности и периода лактации. Помимо прочего, несовершеннолетний возраст также является противопоказанием для лечения данными средствами.
Витамины, БАДы и энзимы.
Основное действие данных препаратов заключается в иммуномодулирующем и противовоспалительном действии.
Вобэнзин препятствует развитию аутоиммунных реакций и повышает реактивность иммунитета для борьбы с заболеванием. Стимулирует противоопухолевые реакции и препятствует перерождению кисты в опухоль. Курс терапии около трех месяцев. Противопоказан людям, страдающим от гемофилии и детям до пяти лет;
Ретинол принимается в комплексе с другими негормональными препаратами и поддерживает нормальную пролиферацию клеток. Противопоказан при заболеваниях желчных путей и поджелудочной железы, а также в первый триместр беременности.
Лечение должно проходить под контролем врача-специалиста и при желании может сочетать в себе лечение народными средствами и медикаментами.
Народные средства
Фото: batel-spb.ru
Домашние методы лечения кисты молочной железы являются не такими эффективными, как при совместном использовании с медикаментозной терапией.
Что касается рецептов из различных трав и настоев, здесь нужно быть предельно осторожным, так как некоторые лекарственные растения могут вызвать у больного аллергическую реакцию. Поэтому перед приемом таких лекарств необходима обязательная консультация у лечащего врача, дабы еще больше не навредить своему организму.
Выбор целебных трав при кистах молочной железы должен падать на растения, которые подавляют гормональный сбой у женщины. Специалисты рекомендуют применять такие средства.
Настойка из лопуха.
Залить 10 г корня лопуха 200 мл кипятка, настаивать в течение трех часов. Пить нужно за час до еды по одному глотку 3 раза в день.
Помимо лечения кисты молочной железы народными средствами, которые действуют изнутри организма, существуют рецепты и для приготовления компрессов.
Настойка из зверобоя
Залить кружкой кипятка 20 г зверобоя, настоять в течение двух-трех часов. Далее взять марлю смочить ее в настое, и приложить к месту, где расположена киста. Оставить компресс на 20-30 минут. Выполнять процедуру 2 раза в день: утром и вечером.
Одним из самых эффективных народных средств при кисте молочной железы является капустный лист.
Компресс из капусты
Берется кочан свежей капусты, от него отрываются листья и на них наносится обыкновенное сливочное масло. Далее приготовленное средство необходимо приложить к груди и поверх надеть бюстгальтер, желательно оставить компресс на теле на всю ночь. Такой метод лечения эффективен в борьбе с болезненными ощущениями.
Помимо лекарственных трав и растений в лечении кисты молочной железы в домашних условиях необходимо применение успокоительных препаратов на растительной основе и лечение с помощью физиопроцедур.
Также врачи дают положительные рекомендации в применении гриба чаги, считается, что он в некоторых случаях способен рассосать кисту, тем самым не доводя заболевание до операционного вмешательства.
Лечение кисты молочной железы чагой
Нужно взять полкилограмма гриба чаги и положить в кастрюлю, далее залить его обычной проточной водой и на плите нагреть до 50°C. После этого оставить средство на 7-8 часов, гриб должен увеличиться в размерах и поменяться на более мягкую консистенцию, далее пропускаем его через мясорубку и добавляем 3 литра теплой кипяченой воды. Пить средство нужно в первые 3 дня по полстакана, а в следующие дни – по одному стакану.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
yellmed.ru
лечение, симптомы, причины, удаление :: SYL.ru
Киста в груди — проблема достаточно распространенная. Более того, статистические исследования показали, что от подобного недуга чаще всего страдают молодые женщины детородного возраста. Так чем же вызвано появление подобного новообразования? Является ли киста серьезной угрозой для здоровья? Существуют ли эффективные методы лечения? Ответы на эти вопросы интересуют многих представительниц прекрасного пола.
Что представляет собой киста в молочной железе?
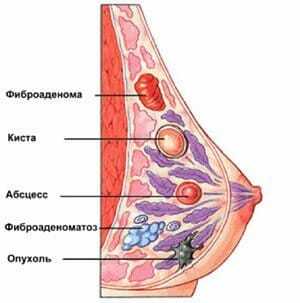
Заболевания молочных желез у женщин вряд ли можно считать редкостью. И у многих пациенток во время обследования обнаруживается киста. Что представляет собой данное образование и является ли оно опасным?
Киста, как правило, формируется в месте расширения протока железы. Постепенно это место начинается обрастать соединительнотканной капсулой, а внутри нее накапливается жидкое содержимое. Подобное новообразование может быть круглым, овальным или же иметь неправильную форму. Иногда у женщины обнаруживают одну кисту, а иногда — сразу несколько (подобное состояние называют поликистозом). Более того, полости близлежащих новообразований могут сливаться друг с другом, образуя многокамерную кисту.
Кстати, такие формирования могут иметь и разные размеры. В большинстве случаев их диаметр не превышает нескольких миллиметров. С другой стороны, у некоторых женщин обнаруживаются новообразования диаметром до пяти сантиметров.
На самом деле сегодня многие женщины сталкиваются с диагнозом «киста». Фото демонстрирует примерный внешний вид данной патологии.
Виды кистозных новообразований в молочной железе
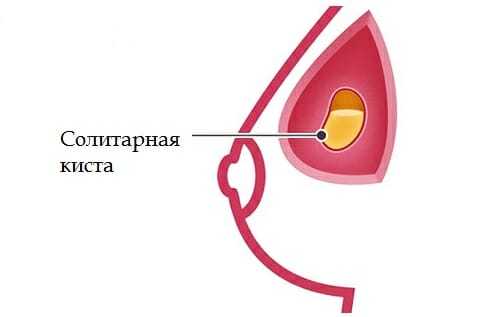
Как уже упоминалось, киста в груди может иметь разную форму и размеры. Помимо этого, в современной медицине принято различать несколько разновидностей подобных новообразований в зависимости от причин их образования и анатомических особенностей.
- Атипичная киста формируется из-за расширения протока железы, где постепенно накапливается жидкость. Такое новообразование имеет довольно стойкую фиброзную капсулу, а на внутренней ее стенке можно заметить разрастания тканей, направленные к центру полости.
- Солитарная киста — довольно большое, но доброкачественное новообразование округлой формы с эластичной стенкой. Капсула ее становится толще со временем. Довольно часто такую кисту можно нащупать даже самостоятельно.
- Опасной считается фиброзная киста молочной железы, так как ее наличие повышает шансы развития онкологических заболеваний в будущем.
- Довольно неприятным диагнозом является и многокамерная киста, которая в большинстве случаев является результатом неправильного образа жизни и изменения гормонального фона. Такая киста состоит из множества камер и имеет тенденцию к довольно быстрому росту.
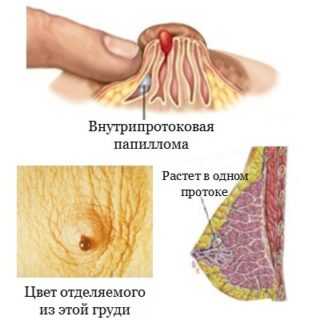
- Наиболее опасной считается протоковая киста, которая в современной онкологии считается полноценным предраковым состоянием. К счастью, такое новообразование диагностируется не чаще, чем в 1% случаев.
Основные причины появления новообразований
Ни для кого не секрет, что подобные заболевания молочной железы чаще всего являются результатом гормонального сбоя. На сегодняшний день доказано, что подобные новообразования в большинстве случаев формируются на фоне повышения уровня женских половых гормонов — эстрогенов.
В свою очередь гормональный сбой может развиваться под воздействием многих факторов внутренней или внешней среды, ведь женская эндокринная система крайне чувствительна. Довольно часто киста диагностируется у женщин в период менопаузы, реже — во время полового развития. Почему? Именно в эти моменты организм претерпевает значительные гормональные изменения.
Кроме того, колебания гормонального фона могут быть вызваны гормональной терапией (включая и прием некоторых противозачаточных средств), абортами или выкидышами (это серьезные стресс для организма), оперативными вмешательствами. Нередко заболевания молочных желез у женщин вызваны расстройствами в работе гипоталамо-гипофизарной системы, которая регулирует работу всех эндокринных желез.
С другой стороны, причины нарушения гормонального фона могут быть вполне обыденными. Например, постоянные стрессы, эмоциональные перенапряжения, длительные физические или умственные нагрузки сказываются на работе желез внутренней секреции. К факторам риска можно отнести и ожирение. Огромное значение в данном случае имеет питание. Пища, богатая холестерином, может спровоцировать повышение эстрогенов. Кроме того, киста может быть результатом злоупотребления солнечными ванными, перегреванием организма, физической травмой и т. д.
Какими симптомами сопровождается патология?

Для начала стоит отметить, что клиническая картина в данном случае зависит от количества и размера новообразований. Например, мелкую кисту обнаруживают, как правило, совершенно случайно, во время планового рентгенологического исследования. А вот кисты больших размеров можно прощупать сквозь кожу. Иногда женщины даже самостоятельно могут определить наличие твердого «комка» с гладкими краями.
Безусловно, у некоторых пациенток подобные новообразования имеют столь большие размеры, что их можно увидеть даже невооруженным взглядом — иногда они даже вызывают физические деформации груди.
В любом случае киста редко вызывает какие-то симптомы. Иногда возникает ощущение тяжести или даже болезненность в груди, причем дискомфорт в большинстве случаев связан с наступлением менструаций.
С другой стороны, кистоз может осложниться инфекцией. Патогенные микроорганизмы могут проникать в кисту вместе с током крови или лимфы, а также через микротрещинки на кожу вокруг сосков. Воспалительный процесс сопровождается повышением температуры, сильным набуханием пораженной молочной железы, а также болезненностью, которая усиливается при любом прикосновении к груди. Иногда кожа над кистой краснеет и отекает, или же приобретает синюшный оттенок. Воспаление кисты — процесс крайне неприятный и опасный. Поэтому, если киста в груди болит, нужно немедленно отправляться к лечащему врачу.
Основные методы диагностики
При малейшем подозрении на те или иные заболевания молочной железы стоит сразу же обратиться к врачу. Для начала специалист обязательно соберет анамнез и расспросит о жалобах на самочувствие. Далее пациентка обязана пройти некоторые дополнительные исследования.
В частности, одним из наиболее точных и одновременно доступных методов диагностики является ультразвуковое исследование молочных желез. Подобная процедура помогает определить количество и размеры новообразований, а также тщательно изучить особенности строения их внутренних стенок. Обязательным считается и рентгенография молочных желез (маммография), хотя оборудование для подобного обследования имеется далеко не в каждой клинике.
При наличии подозрений на злокачественный процесс дополнительно назначают магниторезонансную томографию. В некоторых случаях проводят и тонкоигольную аспирационную биопсию. Во время процедуры врач аккуратно прокалывает внешние ткани и стенку кисты, извлекая наружу небольшое количество ее содержимого. Образцы в дальнейшем отправляются в лабораторию для дополнительных исследований.
Естественно, крайне важно определить причину появления кисты. Поэтому женщин, как правило, направляют на осмотр к эндокринологу. Обязательным является и анализ крови на уровень половых гормонов. Стоит еще раз отметить, что только врач знает, что представляет собой киста в груди, что делать в таких случаях и как правильно ее лечить. Поэтому не стоит заниматься терапией самостоятельно, так как различные домашние средства могут лишь усугубить ситуацию.
Возможны ли осложнения?
Киста в груди — диагноз довольно распространенный. Поэтому вопрос о том, насколько опасным может быть заболевание, остается актуальным. На самом деле подобное формирование в большинстве случаев доброкачественное и не представляет собой серьезной угрозы здоровью или жизни пациентки.
С другой стороны, наличие кисты любого размера и происхождения — это повод провести соответствующее лечение. Ведь нередко болезнь осложняется инфекцией, воспалением и нагноением кисты, что уже намного опаснее. Более того, риск злокачественного перерождения тканей хоть и минимален, но все-таки существует.
Киста в груди: лечение консервативными способами
Схема терапии в данном случае назначается индивидуально. Как лечить кисту? Здесь все зависит от ее размеров, формы, а также результатов медицинских исследований. Безусловно, при необходимости женщине назначают соответствующую гормональную терапию, которая помогает предупредить появление новых образований.
Если киста маленькая (диаметр не превышает 0,5 см), то достаточно будет консервативного лечения. Довольно эффективными считаются различные биологически активные добавки, а также растительные экстракты, чаи и т. д. Если кистоз вызван стрессами, то необходим дополнительный прием мягких седативных препаратов.
Крайне важной в данном случае является и диета. В частности, стоит свести к минимуму количество животных жиров, а также уменьшить количество продуктов, богатых холестерином. В любом случае нужно попросить врача дать соответствующие рекомендации по поводу питания.
Лечение кисты также зависит от наличия тех или иных осложнений. Например, при наличии инфекции и воспалительного процесса необходима дополнительная терапия. Пациенткам назначают противовоспалительные и антибактериальные препараты.
Хирургическое лечение кисты
К сожалению, далеко не всегда подобное заболевание поддается консервативной терапии. Как лечить кисту в таких случаях? Если размер кисты превышает 0,5 см, то целесообразно проведение тех или иных хирургических процедур.
На сегодняшний день существует несколько основных методик. Например, нередко проводится пункция новообразования. Во время процедуры врач с помощью тонкой иглы прокалывает стенку кисты и извлекает наружу все ее содержимое. Данный способ самый доступный и дает хорошие результаты. Тем не менее, в послеоперационный период возможный такие осложнения, как воспаление, нагноение и повторное наполнение кисты жидкостью.
Удаление кисты можно провести и другим путем. Например, в некоторых случаях в полость образования вводят кислород или озон, что приводит к ее «схлопыванию» и склеиванию внутренних поверхностей стенок. Кстати, озон считается более эффективным средством, так как этот газ обладает антисептическими и противовоспалительными свойствами, что значительно уменьшается вероятность развития осложнений.
Удаление кисты путем хирургического рассечения внешних тканей проводится лишь в крайних случаях. Например, процедура показана при наличии большого новообразования или регистрации его быстрого роста. Такие же показания и в том случае, если нагноилась киста. Операция в таких случаях включает в себя не только иссечение данного формирования, но и промывание тканей, и очищение их от остатков гнойных масс.
Стоит отметить, что сегодня все чаще подобные операции проводятся путем лапароскопии. Эта методика позволяет удалить кисту и вместе с тем сохранить внешний вид груди, не оставляя крупных шрамов на коже.
Если во время диагностики было определено, что имело место злокачественное перерождение клеток, то врачи направляют пациентку в онкологическое отделение, где проводится полноценная противораковая терапия.
Лечение кисты с помощью средств народной медицины
Сегодня многие женщины интересуются вопросами о том, как вылечить кисту груди и можно ли сделать это самостоятельно, в домашних условиях. Стоит понимать, что пренебрегать врачебной помощью ни в коем случае не стоит, так как всегда существует риск развития опасных осложнений.
Тем не менее, некоторые домашние средства способны снять или ослабить некоторые симптомы. Например, довольно эффективной считается обычная белокочанная капуста. Капустный листок с одной стороны нужно смазать растительным маслом и приложить к груди. Сверху все покрыть хлопчатобумажной тканью и зафиксировать. Компресс желательно оставляться на ночь. Пациентки отмечают, что подобная процедура позволяет унять боль при воспалении.
Еще одним полезным и доступным лекарством является морковь. Свежий овощ нужно натереть на мелкой терке. Полученную кашицу заверните в марлю. Компресс приложить к больной груди и зафиксируйте с помощью бинтов. Несколько раз в день меняйте морковное «пюре». Длительность такой домашней терапии составляет около двух недель.
Отвар из корня лопуха также считается эффективным натуральным средством для борьбы с подобным заболеванием. Для приготовления лекарства нужно измельчить 10 г свежего корня до состояния кашицы (можно натереть на терку), после чего залить стаканом кипятка. Средство накрыть крышкой и оставить на три часа. Теперь отвар можно процедить. Принимать дважды в сутки по столовой ложке.
Пользу также могут принести компрессы из свежей свеклы, отвары из травы лопуха и зверобоя. Некоторые народные знахари рекомендуют мази из топленого масла и экстракта чистотела, смешанных в равных количествах.
В любом случае стоит понимать, что лечение кисты груди народными средствами можно начинать только с разрешения лечащего врача. Неумелое применение рецептов нетрадиционной терапии может нанести вред здоровью.
Киста молочной железы и беременность
Сегодня многие женщины интересуются вопросами о том, считается ли киста в груди препятствием для беременности и кормления. На самом деле наличие подобного новообразования не считается противопоказанием к вынашиванию ребенка. Более того, в некоторых случаях именно беременность способствует полному излечению.
Как уже упоминалось выше, причиной появления кистозных образований чаще всего являются гормональные сбои, а именно, повышение уровня эстрогена. Ни для кого не секрет, что во время беременности гормональный фон женщины резко меняется — возрастает количество вырабатываемого прогестерона, а вот уровень эстрогенов, наоборот, снижается. В медицинской практике нередко встречаются случаи, когда во время вынашивания и кормления ребенка киста рассасывается. Но стоит отметить, что подобное случается только с новообразованиями небольшого размера — большие кисты, как правило, остаются, а иногда даже увеличиваются.
В любом случае какое-то специфическое лечение, как правило, не требуется. Женщина обязана регулярно проходить медицинский осмотры, так как врач должен иметь возможность следить за поведение кисты. Что же касается лечения, то оно, как правило, сводится к правильному питанию и приему мягких гепатопротекторов. Лишь в случае интенсивного роста новообразования врач может назначить процедуру по проколу кисты и «сращиванию» ее стенок.
Профилактические мероприятия
Существуют ли способы предупреждения появления подобных новообразований? На самом деле профилактика в данном случае сводится к правилам здорового образа жизни. В частности, специалисты рекомендуют придерживаться принципов правильного питания — исключения из рациона кофе, какао, шоколада, жирных мяса и рыбы, жареных блюд. Именно эти продукты повышают уровень холестерина в крови, который является субстратом для синтеза эстрогенов.
Кроме того, хорошо на состоянии организма скажется физическая активность, будь то занятия спортом или же просто прогулки на свежем воздухе. Все инфекционные заболевания и нарушения в работе эндокринной системы должны лечиться, причем вовремя. И, конечно же, дважды в год каждая женщина должна проходить стандартный профилактический осмотр и сдавать анализы — это поможет определить наличие новообразований на ранних стадиях. Кроме того, хотя бы раз в месяц нужно проводить самостоятельно обследование груди и при обнаружении комочков или опухолей под кожей срочно обращаться к врачу.
www.syl.ru
Киста молочной железы: причины возникновения, как лечить
Киста (от греч. kystis – пузырь) – это появление полостного образования там, где его быть не должно. Оно к тому же имеет жидкое или твердое содержимое. Такое полостное образование в груди дает кистозный тип мастопатии. При фиброзно-кистозной болезни в молочной железе возникает одна или несколько полостей, которые содержат негнойную жидкость. Они образуются в млечных протоках, встречаются у каждой второй женщины с мастопатией. Киста всегда имеет четко обозначенную фиброзную капсулу, которая отделяет ее от соседних структур и является ее границей. Потенциально может перерождаться, поэтому и требует к себе внимания. Содержимое образования – это секрет самой железы. Очень редко в кисте могут возникать дополнительные разрастания. Интересен такой факт: замечено, что у молодых нерожавших девушек киста чаще появляется в левой груди.
 Киста (от греч. kystis – пузырь) – это появление полостного образования там, где его быть не должно
Киста (от греч. kystis – пузырь) – это появление полостного образования там, где его быть не должноСодержание материала
Механизм зарождения
Ткань молочной железы состоит из 3 видов: железистая, соединительнотканная и жировая. В каждой железе содержится от 15 до 20 долек, которые отделены друг от друга фиброзными перегородками. Дольки содержат железистую ткань и протоки, которые радиально сходятся к соску. Между дольками есть пространство, которое заполнено жировой тканью. Именно она и создает красивую пышность груди. По определенным причинам иногда протоки расширяются и заполняются секретом. Большое его количество инкапсулируется, проток сужается, а потом и закупоривается вовсе. Вот это новое полостное образование в протоке и есть киста. Чем она старше, тем толще у нее стенки. Избыток эстрогенов и падение прогестерона вызывают пролиферацию тканей в МЖ и ее отек. Внутрипротоковый рост соединительной ткани в груди приводит к появлению здесь кист.
Внутренние стенки образования всегда ровные, гладкие, эластичные, за счет чего оно может растягиваться и увеличиваться до определенных размеров. При атипичной кисте могут образоваться выросты внутрь образования. Образования обычно доброкачественные, но иногда в них могут быть злокачественные включения. Поражение, как правило, одностороннее. Чаще всего заболевания проявляется в 35-60 лет. Риск кистоза повышен у нерожавших. Когда образований много, явление называется поликистозом. При этом образования объединяются, образуются многокамерные скопления.
Киста в молочной железе возможна и не секреторного происхождения: она может рождаться из жировой ткани. При таком стечении обстоятельств возникает закрытие протока сальной железы кожи. Кроме жидкости в полости могут содержаться и твердые включения – кальцинаты – это указывает на давность образования. Кистоз всегда сопровождается воспалительными заболеваниями и гиперплазиями половой сферы.

Этиология явления
В репродуктивной системе молочные железы являются самыми гормонозависимыми. Они постоянно являются мишенью при дисбалансе гормонов. Как и любая мастопатия, кисты всегда развиваются при резком изменении уровня половых гормонов. Особая роль принадлежит эстрогену (который при мастопатии увеличен): он всегда провоцирует образование таких полостей. Возникновение проблем с гормонами связано со следующими провоцирующими факторами:
- дисфункцией и заболеваниями щитовидной железы, гипоталамуса, гипофиза, надпочечников, СД;
- дисфункцией яичников;
- воспалением и пролиферативными процессами матки и придатков;
- наследственной предрасположенностью;
- стрессами и неправильным питанием, которые провоцируют сдвиг гормонов;
- ожирением: жировая ткань сама продуцирует эстрогены, что вызывает ответную реакцию МЖ;
- неоднократными абортами, поскольку при этом происходит дисбаланс гормонов;
- заболеваниями печени и нарушением ее детоксических функций;
- загоранием – сауны, бани, солярии – все они стимулируют синтез эстрогенов;
- травмами груди;
- бесплодием или поздними первыми родами;
- отсутствием лактации или ГВ длительностью более года;
- ранним менархе;
- поздним климаксом;
- применяемым в качестве контрацепции прерванным половым актом;
- частыми стрессами;
- продолжительными умственными нагрузками.
Киста молочной железы и рак груди (видео)
Классификация кист и симптоматические проявления
Они подразделяются по своей форме: могут быть округлые или овальные или же неправильные (с неровными краями). По величине – мелкие или крупные. По количеству в груди – единичные и множественные.
Также есть кисты однокамерные, многокамерные, с воспалением и без. По наличию наростов на стенках – типичные и атипичные. По структуре они бывают фиброзные, протоковые, солитарные.
Атипичное кистозное образование бывает разного размера и формы, всегда ограничено плотной соединительнотканной фиброзной капсулой. Симптомы общие, неспецифические. Отличительный признак – это разрастания, направленные внутрь полости. Причины появления – это застарелые, постоянно рецидивирующие кисты, воспаления внутри образования.
Фиброзная киста молочной железы, или болезнь Реклю (Шиммельбуша), кистозная болезнь, хронический кистозный мастит – все это ее синонимы, которые уже устарели. Она наиболее часто встречается, может быть фоном для развития рака. С млечными протоками она прямо не связана, также имеет капсулу; чаще одиночная. Очень долго течение бессимптомное. Позже она проявляется усилением боли перед менструацией, частым чувством наличия в груди какого-то инородного тела, постоянными выделениями из сосков. Эта киста в груди пальпаторно напоминает гроздь винограда, пальцами можно прощупать уплотнения узлов. Этот вид может быть пролиферативным и непролиферативным. Чаще патология появляется при климаксе. В ее развитии имеет значение сниженный иммунитет.

Солитарная киста молочной железы. Большую опасность она не представляет. Обычно правильной округлой формы, доброкачественная. Эластична, четко отграничена от окружающих тканей плотной капсулой. Обычно она довольно крупная по размерам, локализуется всегда с одной стороны. Жидкость в ней может быть разного цвета. Ее причинами становятся все перечисленные выше провоцирующие факторы. Иначе говоря, от нее не застрахован никто. Из симптомов можно отметить масталгии довольно выраженного характера, чаще они дают о себе знать во второй фазе МЦ. Характер болей при этом тянущий, ноющий и давящий (появляются из-за сдавливания нервных окончаний), ощущаются зуд и жжение в груди. После окончания месячных все неприятные проявления сразу проходят.
Протоковое кистозное образование. Теоретически может возникать независимо от возраста, но большая тенденция – в 48 лет. Диагностируется у одной женщины из 100 при опухолях железы. Представляет большую опасность из-за возможного перерождения, считается предраковым состоянием. Риск малигнизации высокий – 28%. При этой форме кисты появляются внутрипротоковые наросты, поэтому другое ее название – внутрипротоковая папиллома, или цистоаденопапиллома. В своей полости содержит кровь. Чаще всего она локализуется в ареоле соска и напрямую связана с протоками. Одними из ее самых характерных симптомов являются выделения из соска зеленого, бурого или кровянистого оттенка, но при этом они прозрачные. Эта киста к тому же часто инфицируется. При пальпации можно выявить плотный безболезненный тяж. Патологии могут способствовать: дисфункция яичников, аборты, ожирение, стрессы, эндокринопатии и воспаления придатков. Характерных проявлений не имеет и чаще выявляется при обследованиях по другим поводам случайно.
Многокамерная киста молочной железы. Образуется при слиянии нескольких образований. Из провоцирующих факторов можно отметить: нарушения питания, алкоголизацию, курение и наркотики, повышенный вес, стрессы, инфекции, длительный прием лекарств и гормональные проблемы. Довольно опасна в плане малигнизации.
Сложная киста. Имеет отличия от обычной и сложное строение: стенки у нее толстые, внутри полости имеются перегородки, пристеночные разрастания, затеки жидкости за стенки образования. Под этой кистой могут скрываться как элементарное воспаление, так и папилломатоз, и рак.
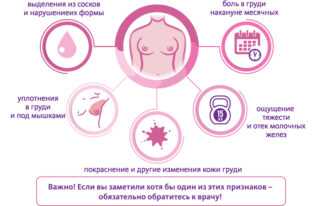
Киста в груди имеет всегда и общность симптомов:
- дискомфорт в этой области, нагрубание желез перед менструацией;
- тянущие боли постоянны только при больших размерах кист, с усилением перед месячными;
- нередко бывают жжение и зуд;
- изменение формы груди – бывает при крупных кистах;
- пальпаторное уплотнение.

Но чаще всего симптомы отсутствуют, признаков не бывает, поэтому болезнь и обнаруживается случайно. Кроме того, следует знать, что образование может находиться только в одной левой груди или же только в правой, двустороннее поражение – редкость.
Замечена особенность следующего характера: киста левой молочной железы проявляет себя клинически независимо от менструального цикла. Кожа над ней не изменяется и не втягивается. При крупных кистах уплотнения неравномерные. Они вызывают деформацию груди с изменением цвета кожи – синюшность, багровость. Может отмечаться иногда лихорадка. Боль в молочной железе слева может появляться при инфаркте, гипертонии, стенокардии, поэтому обследование должно проводиться полное, с привлечением терапевта.
Опасность кист
Чем опасна киста молочной железы? Во-первых, как и при любом заболевании, всегда происходит снижение качества жизни. Во-вторых, она может трансформироваться в воспаление с развитием мастита (осложнения в виде расплавления ткани гноем). И самое страшное – это перерождение. Любое подобное образование опасно своей непредсказуемостью.
Диагностические мероприятия
Для постановки диагноза применяется золотой стандарт диагностики патологий молочной железы, который включает в себя: маммографию, УЗИ (до 40 лет), биопсию с последующим цитологическим исследованием. При внутрипротоковых образованиях проводится дуктография, когда полностью выявляется состояние протоков МЖ.
УЗИ у женщин в менопаузе не особо информативно, поскольку имеется повышенная плотность тканей железы, вот почему, как правило, проводят маммографию. При кистах на ультразвуковом исследовании выявляются участки анэхогенности. Если тени расплывчаты и неотчетливы, то для исследования молочной железы послойно назначается МРТ. Если стенки образования по каким-то причинам спаялись, их расправляют нагнетанием воздуха и затем проводят УЗИ.
Причины возникновения кисты (видео)
Принципы лечения
А надо ли вообще лечить кисту груди? Конечно, да. Хотя молодым женщинам при наличии мелких множественных кисточек размером не больше 0,5 мм требуется только наблюдение: каждые 6 месяцев – осмотр маммолога. Но если в качестве альтернативы выбрано лечение, то оно может быть консервативным или радикальным. С осторожностью пробуются и народные средства (под наблюдением врача).
Как лечить кисту молочной железы? Лечение, прежде всего, должно быть нацелено на стабилизацию дисбаланса гормонов. Этим и объясняется применение заместительной гормонотерапии.
На ранней стадии вполне применимы гомеопатические препараты, содержащие растительные заменители гормонов: Климадинон, Мастодинон, Мастиол ЭДАС-927 и Ременс. Используют ферментные препараты для рассасывания: Вобэнзим, Серрата и Индинол (очень полезная биодобавка).
Может применяться в качестве метода лечения пункция кисты, когда проколом отсасывается жидкость из образования и затем в него вводится склерозирующее вещество. Такой способ применим при однокамерной кисте. После этого капсула исчезает в течение пары недель.
Аспирация. В полость вводится тонкая трубочка (канюля) и через нее вытягивают кистозную жидкость. Если она не содержит примеси крови, то лечение дальше не проводят. Во втором случае делают дополнительные исследования.
Лечение может быть и хирургическим. Оно применяется при неэффективности консервативного в течение 6 месяцев. Под общим наркозом вырезаются образование и часть окружающих его тканей. Если оно атипично, то вырезанный материал отправляют на гистологию.
 Киста в молочной железе возможна и не секреторного происхождения: она может рождаться из жировой ткани
Киста в молочной железе возможна и не секреторного происхождения: она может рождаться из жировой тканиКогда диагностирована киста в молочной железе, важно наблюдаться у своего маммолога постоянно и каждые 6 месяцев проходить профилактическое обследование в виде УЗИ и др. Если при динамическом наблюдении отмечается рост образования, то проводят дренирование: отсасывается содержимое и в полость закачивается воздух или озон. Не соглашайтесь на замену воздуха спиртом – он вызывает некроз тканей. Метод с воздухом или озоном применяется при типичности кист и их однокамерности.
После проведения любых манипуляций требуется постоянное наблюдение маммолога с прохождением УЗИ для выявления любых новых изменений. Если при кисте молочной железы лечение в виде малых операций недостаточно эффективно в плане рецидивов, плюс имеется отсутствие атипических клеток, требуется и проводится вакуумная аспирация. После откачки стенки кисты слипаются, и она рассасывается. При удалении даже крупных образований операции всегда органосохраняющие: хирурги даже надрезы стараются делать поменьше, чтобы в будущем не было грубых рубцов и эстетического дискомфорта. Риск перерождения при кистах колеблется от 1 до 4%. При обнаружении злокачественных клеток может быть проведена секторальная резекция груди.
Народные средства
Часто специалисты категорически возражают против всех прогреваний и компрессов при любых мастопатиях. Но многие народники рекомендуют компрессы из свеклы, моркови, зверобоя, втирание в грудь сока чистотела (да еще и на всю ночь!). Сразу надо отметить, что это неприемлемо и сомнительно. Допустимы только примочки. Лучше пить травяные чаи для укрепления иммунитета с мягким мочегонным эффектом, не более. Можно принимать внутрь кашицу из чеснока и лука, настой подорожника, корня лопуха и т.п. Противопоказан любой вид массажа. Почему-то некоторым женщинам кажется, что кисту можно просто выдавить через сосок путем активного массажа, как молоко при лактостазе. Это глубокое заблуждение. Грудные железы не терпят даже простого частого прикосновения при наличии кисты. Поэтому не экспериментируйте на себе и обращайтесь за помощью к врачу.
Профилактические мероприятия
Профилактика включает:
- регулярное ежемесячное самообследование груди через неделю после менструации;
- регулярное посещение маммолога каждые 6 месяцев;
- ограничение темного шоколада, черного чая и кофе;
- отказ от курения и спиртного;
- ношение удобного и по размеру бюстгальтера из натуральной ткани и без косточек;
- регулярный и моногамный секс;
- реализацию детородной функции и проведение грудного вскармливания малыша;
- отказ от абортов;
- исключение стрессов;
- отказ от трудовых подвигов и ненормированного рабочего дня;
- планирование беременности и родов до 30 лет;
- лечение гинекологических патологий;
- полноценные сон и отдых;
- лечение печеночных проблем с периодическим приемом гепатопротекторов и витаминов.
Следует соблюдать диету с понижением калорийности против обычной на 300-400 калорий. Необходимо уменьшить в меню соль, животные жиры, жареное и копченое, потреблять больше зелени, клетчатки и овощей. Оптимальный питьевой режим при кистах – 1,5 л чистой воды в сутки.
bolitgrud.com
Киста в грудных железах – опасно ли это?
 Женщинам любого возраста часто приходится сталкиваться с различными заболеваниями груди. В этой статье мы узнаем, что такое киста в грудных железах, опасно ли это, и что следует предпринять в случае ее обнаружения.
Женщинам любого возраста часто приходится сталкиваться с различными заболеваниями груди. В этой статье мы узнаем, что такое киста в грудных железах, опасно ли это, и что следует предпринять в случае ее обнаружения.
Что такое киста в груди?
Прежде чем разобраться, опасно ли появление кисты в грудной железе, следует понять, что же она из себя представляет. Это жесткая капсула, частично или полностью наполненная жидкостью различного цвета. Располагается она в молочном протоке и может иметь размер всего в несколько миллиметров или достигать 4-5 сантиметров. Кисты имеют различную форму, имеют разное содержимое и свою причину появления. Они бывают:
- правильной конфигурации – круглые, овальные;
- неправильной формы – с неровными краями;
- крупные/мелкие;
- многочисленные/единичные;
- одно- и многокамерные.
Киста может быть как в одной грудной железе, так и в двух. При сливании нескольких кист образуются множественные их скопления, которые иногда даже видно невооруженным глазом из-за деформации грудной железы. Но имеются и другие кисты в области груди – жировые. Они имеют иную природу. Это полости, образовавшиеся в толще дермы на месте воспаленной и расширенной сальной железы. Такая киста в груди опасна не более чем обычная (гормонозависимая).
Киста в груди долго может никак не проявлять себя – она не болит, не видна глазом, не вызывает дискомфорта. И лишь во время проведения маммографии ее могут выявить. То, что проблема не доставляет неприятностей, вовсе не означает, что она не требует лечения. Ведь чем и опасна киста в молочной железе, так это своей непредсказуемостью. Она может годами не увеличиваться, быть практически незаметной, но в один момент переродиться в злокачественную. Женщине не нужно опасаться обращения к доктору, ведь совсем не обязательно это будет операция. На основе анализа, полученного путем взятия пункции содержимого капсулы, делается вывод о направлении лечения.
Причины возникновения кисты в грудной железе
Женская половая сфера, и молочные железы в том числе, зависимы от баланса гормонов в организме. Вот почему возникновение кисты в основном связано именно с нарушением этого хрупкого равновесия. Особое воздействие на возникновение доброкачественных кистозных узлов в груди, а киста именно таковой и является, имеет гормон эстроген. Его недостаток или избыток вызывает заболевания, в свою очередь, влияющие на появления кисты:
- мастит;
- заболевание щитовидки;
- эндометрит;
- аднексит.
Помимо этого, большой риск развития кисты в груди наблюдается:
- при наследственной склонности;
- из-за многочисленных абортов;
- если на груди уже проводились операции.
Симптоматика кисты молочной железы
Женщина должна насторожиться, если обнаружила у себя несколько из перечисленных признаков кисты:
- Покраснение/синюшность участка кожи груди.
- Нащупывается уплотнение при обследовании пальцами.
- Имеется деформация груди;
- Неприятные ощущения жжения в железе.
- Высокая температура и увеличение подмышечных лимфоузлов.
Лечение кисты в груди
Мелкие, до 0,5 см в диаметре единичные кисты чаще всего лечатся медикаментами – проводится гормональная терапия с одновременным лечением имеющихся гинекологических заболеваний. Большие и многочисленные кисты требуют более внимательного отношения. Обязательно проводится:
Если не обнаружены раковые клетки, то используются различные методы лечения кисты:
- отсасывание содержимого полости и заполнение ее воздухом или озоном;
- лапараскопическое удаление кисты или резекция молочной железы.
Ответ на вопрос – опасна ли киста в груди, очевиден. Она не опасна как таковая, если только не является злокачественной. Но чтобы это определить, следует обратиться за помощью к медикам.
womanadvice.ru
причины образования, признаки и симптомы, диагностика и лечение
Одним из часто диагностируемых заболеваний груди является киста молочной железы. Что представляет собой эта патология и каким образом с ней бороться? Как показывает практика, киста левой молочной железы встречается намного чаще правой. Следует разобраться, с чем это может быть связано.
 Одним из часто диагностируемых заболеваний груди является киста молочной железы
Одним из часто диагностируемых заболеваний груди является киста молочной железыСодержание материала
Сущность патологии
Женская грудь образована железистой тканью, в которой в определенный период жизни женщины (после родов) происходит продуцирование молока. Молочные железы разделяются соединительнотканными перегородками на 18-20 крупных долек, каждая из которых, в свою очередь, делится на более мелкие дольки. В составе мелких долек находятся альвеолы, в которых и происходит выработка молока. Выводные потоки альвеол собираются пучком в сосок.
Под действием различных факторов иногда происходит расширение и закупорка протока с образованием замкнутой полости. Внутри полости накапливается секрет молочной железы, представляющий собой невоспалительную прозрачную жидкость. Железистый секрет обычно жидкий, но со временем он может становиться густым, пастообразным. Так формируется киста молочной железы. В некоторых случаях новообразования, сформировавшиеся на конце протока железы, отделяются от него и существуют автономно. С течением времени стенки фиброзной капсулы уплотняются, а в содержимом железистого секрета могут образоваться плотные солевые отложения — кальцинаты.
 Под действием различных факторов иногда происходит расширение и закупорка протока с образованием замкнутой полости
Под действием различных факторов иногда происходит расширение и закупорка протока с образованием замкнутой полостиКисты молочных желез могут быть как единичными, так и множественными. Величина образования может варьироваться от 2-3 мм до нескольких (около 5 и больше) сантиметров. Форма чаще всего округлая, но может быть и неправильной. Внутренняя стенка капсулы в большинстве случаев гладкая, кроме атипичных образований. Атипичная киста молочной железы имеет разрастания внутрь капсулы. Однокамерную капсулу, заполненную секретом кровянистого цвета, чаще всего представляет фиброзная киста молочной железы. Реже внутри капсулы появляются перегородки, или несколько мелких новообразований сливаются между собой. В результате образуется солитарная, или многокамерная киста. Протоковая киста молочной железы отличается сосочкообразными внутриполостными разрастаниями и темно-коричневым кровянистым содержимым густой консистенции. Этот вид кисты грудных желез способен перерождаться в раковую опухоль. Поэтому его обязательно удаляют операционным методом.
Внутрикожно на груди может образоваться жировая киста. Это заболевание не связано с патологическим процессом в железистой ткани груди. Оно возникает в результате закупорки протока сальной железы. В этом случае капсула заполнена секретом — салом. Это новообразование не несет угрозы здоровью женщины, так как не перерождается в злокачественные опухоли. В редких случаях крупные жировики могут воспаляться.
Также рекомендуем прочитать:
Киста молочной железы и рак груди (видео)
Причины возникновения
Киста молочной железы, причины возникновения которой могут быть разнообразны, всегда возникает только на фоне гормональной дисфункции организма. Кисты в молочных железах могут появиться у женщины в любом возрасте, однако чаще они диагностируются после 30 лет. Киста в грудной железе может обнаруживаться как с одной стороны, так и с обеих сразу. Патология чаще образуется у нерожавших и не кормивших грудью женщин. Очень часто подобные образования появляются после неоднократного искусственного прерывания беременности (абортов). Кистозные образования молочных желез нередко связаны с патологическим процессами в репродуктивной системе (эндометрит, воспаление яичников и фаллопиевых труб, поликистоз яичников и др.).
Киста груди может возникнуть в результате механического повреждения тканей. Единственной физиологической причиной возникновения новообразований в грудных железах является гормональный дисбаланс. Поэтому все состояния, сопровождающиеся нарушениями уровня гормонов, являются факторами, повышающими вероятность формирования подобных образований. Эта патология может возникнуть при следующих состояниях:
- беременность и лактация;
- частые стрессы;
- ожирение;
- дегенеративно-дистрофические изменения позвоночника;
- несбалансированное питание;
- длительное эмоциональное напряжение;
- чрезмерная инсоляция области груди;
- ранее проведенные операции на груди;
- длительное употребление оральных контрацептивов.
 Киста молочной железы, причины возникновения которой могут быть разнообразны, всегда возникает только на фоне гормональной дисфункции организма
Киста молочной железы, причины возникновения которой могут быть разнообразны, всегда возникает только на фоне гормональной дисфункции организмаЗаболеваниями, которые увеличивают вероятность возникновения образований в груди, являются:
- мастопатия;
- холецистит;
- различные патологии печени;
- сахарный диабет;
- дисфункция щитовидной железы;
- дисфункция гипоталамуса;
- любые гинекологические патологии.
Слева боль в молочной железе может появляться при инфаркте миокарда, при атеросклерозе, стенокардии, перикардии, гипертонической болезни, при кардиомиопатии и миокардите. В этом случае боль может быть не связана с кистозным образованием.
Диагностические мероприятия
Уплотнение молочной железы может образоваться в любой части этого органа, но чаще обнаруживается в области над соском. Киста в левой груди диагностируется чаще, чем образование с правой стороны. При кисте молочной железы симптомы заболевания зависят в первую очередь от размеров и степени запущенности патологии на данный период. Мелкие (до 0,5 см) кисточки в молочных железах могут никак не проявлять себя и обнаруживаются только при ультразвуковом исследования или на маммографических снимках. Крупные образования — свыше 1,5 см — легко прощупываются под кожей.
 Уплотнение молочной железы может образоваться в любой части этого органа, но чаще обнаруживается в области над соском
Уплотнение молочной железы может образоваться в любой части этого органа, но чаще обнаруживается в области над соскомОбразования значительных размеров могут провоцировать болевой синдром, обостряющийся перед менструацией. Если капсула не полностью закупорена, а киста расположена недалеко от соска, время от времени возможно выделение железистого секрета прозрачного, зеленоватого или бурого цвета. Однако такое же явление возможно при мастопатии, поэтому данный признак не является характерным. Образования большого размера могут деформировать грудь и оказывать существенное давление на окружающие ткани, что сопровождается значительной болью. Во многих случаях женщины самостоятельно обнаруживают новообразования при прощупывании груди. Крупные образования могут болеть вне зависимости от менструального цикла. Мелкие (до 3 мм) не всегда обнаруживаются при пальпации даже специалистом-маммологом.
Для подтверждения диагноза и дифференциации кист лечащий врач чаще всего назначает ультразвуковое исследование и рентгеноскопию (маммографию) грудных желез. Симптомы и лечение кист напрямую зависят от типа и размера новообразования.
Для диагностики может быть использована магнитно-резонансная томография. Это метод позволяет получить детальное представление о расположении, размерах и строении образования, а также о состоянии окружающих тканей. Строение стенок капсулы может быть изучено с помощью пневмокистографии. Допплерография тоже позволяет выявить патологию. Метод биопсии применяется при исследовании атипичных и фиброзных кист. Он позволяет определить присутствие или отсутствие онкологического процесса.
Принципы лечения
Как лечить кисту молочной железы, врач-маммолог определяет на основании изучения данных ультразвукового, маммографического, магнитно-резонансного или другого вида исследования. Если заболевание выявлено на ранней стадии, оно хорошо поддается медикаментозному лечению. Основное направление лечения будет заключаться в стабилизации гормонального баланса. Во многих случаях может потребоваться консультация эндокринолога, гинеколога, гастроэнтеролога. Зачастую излечение сопутствующего заболевания позволяет восстановить нормальное состояние молочных желез.
При кисте в груди лечение, помимо приема гормональных препаратов, предусматривает использование иммуномодуляторов, йодистых препаратов, витаминных комплексов, а также рассасывающих и противовоспалительных средств. Лечить кисту груди на ранней стадии можно гомеопатическими препаратами, такими как Мастодинон, Вобэнзим, Мастиол ЭДАС-927, Индиол. Если образование сильно болит, можно использовать Кетонал, Аспирин, Пенталгин и другие обезболивающие препараты.
Если наблюдается заметное увеличение кисты, то проводят ее дренирование методом тонкоигольной пункции. В процессе этой операции содержимое капсулы откачивается, а полость заполняется озоном или воздухом. Если процедура проведена качественно и в капсуле не остается жидкости, то высока вероятность полной ремиссии образования. В случае неполного откачивания жидкости или ее активной секреции возможен рецидив. В этом случае операцию повторяют. При кисте молочной железы лечение таким способом недопустимо в случае обнаружения внутрипротоковой папилломы или при перерождении эпителиальных клеток. Это наименее травматичный способ хирургического вмешательства. После процедуры не остается никаких шрамов и признаков опер
bolitgrud.net




 Базофилы в крови считают через микроскоп
Базофилы в крови считают через микроскоп


















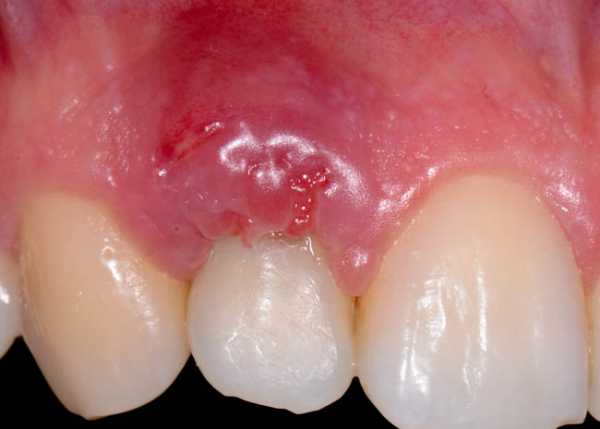
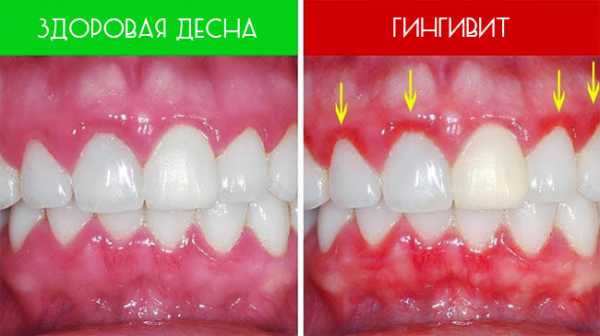 Гингивит
Гингивит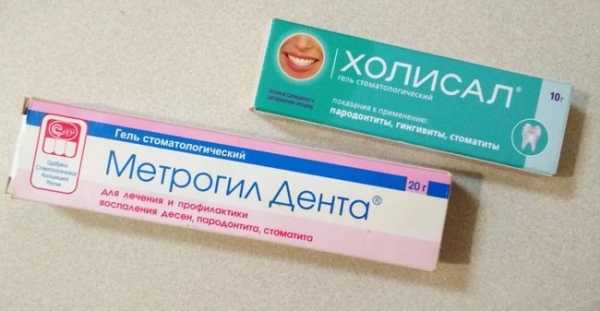



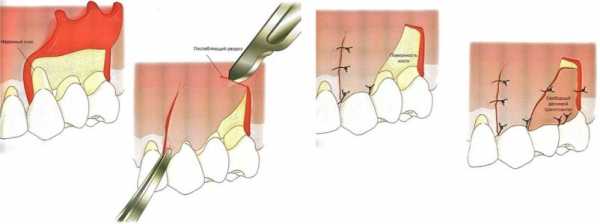

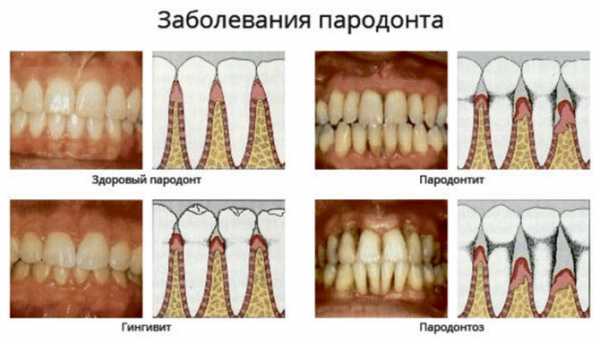








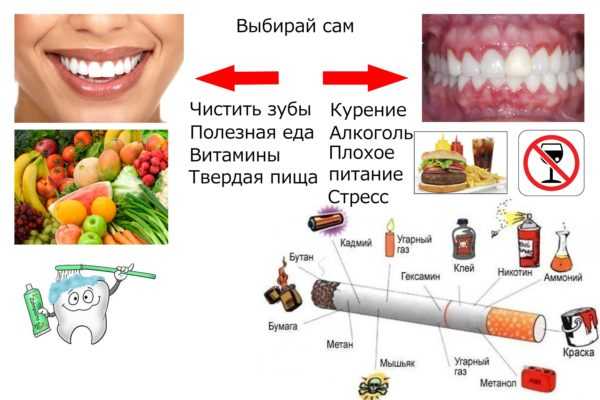









 Основным виновником гингивита является сам человек. Пренебрегая правилами личной гигиены, мужчины, женщины и дети ставят под угрозу свое собственное здоровье.
Основным виновником гингивита является сам человек. Пренебрегая правилами личной гигиены, мужчины, женщины и дети ставят под угрозу свое собственное здоровье.