Повышенные лимфоциты в крови, лимфоциты выше нормы, анализ крови ✴️ Медикит
Почему могут быть повышены лимфоциты
Бывает так, что после сдачи анализов крови, оказывается, что в крови повышенные лимфоциты. Значит ли это, что в организме есть какая-то патология? Рассмотрим причины увеличения этих показателей у взрослого человека.
Когда лимфоциты в крови в общем анализе, выше нормы это называется лимфоцитоз. Такое повышение значений подразделяется на две формы:
- относительные изменения — нарушается структура лейкоцитарной формулы из-за увеличения доли лимфоцитов;
- абсолютные изменения — общее количество лимфоцитов в крови резко становится больше нормы.
При каких патологических состояниях бывают относительные изменения:
ОРВИ, ОРЗ, ревматические болезни, гипертиреоз, патологическое увеличение размеров селезенки, вирусный гепатит, после перенесенной вирусной инфекции.
Болезни, при которых бывает абсолютное отклонение:
аллергическая бронхиальная астма, облучение, сифилис, туберкулез, коклюш, вирус герпеса, Covid-19.
При некоторых из этих заболеваний нейтрофилы понижены.
Отдельный ответ на волнующий вопрос: может ли повышение этих значений быть связано с раком? При лимфобластном лейкозе постоянно повышены лимфоциты очень сильно выше нормы (превышает в 10, иногда и в 100 раз) и при этом нейтрофилы понижены. Поэтому, не стоит думать об онкологии в первую очередь и паниковать, а лучше обратиться к врачу.
Другие случаи, когда в крови повышенные лимфоциты у взрослых:
- стрессы, тяжелая депрессия;
- вегетарианство, низкокалорийная диета;
- послеродовой период у женщин
- интоксикация организма;
- прием наркотических средств, алкоголизм;
- перенесенные хирургические операции, химиотерапия;
- прием антибиотиков, сильных обезболивающих препаратов;
- обильная менструация у женщин.
При этой проблеме, нужно проконсультироваться в врачом. Доктор назначит повторные анализы и дополнительные исследования, чтобы узнать почему постоянно лимфоциты больше нормы и с какой болезнью или физиологическим состоянием это связано.
Клинический случай вирусного иммунодефицита кошки
1. Hartmann K. Clinical Aspects of Feline Retroviruses: AReview. Viruses. 2012; 4: 2684–2710.
2. Barr A.C. Fiv and fiv-related diseases. In Textbook of veterinary internal medicine, 5th ed.; Ettinger S.J., Feldman E.C. Eds. WB Saunders: Philadelphia, 2000: 433–438.
3. Levy J.K., Scott H.M., Lachtara J.L., Crawford P.C. Seroprevalence of feline leukemia virus and feline immunodeficiency virus infection among cats in north america and risk factors for seropositivity. J AmVetMedAssoc. 2006; 228: 371–376.
4. Torres A.N., Mathiason C.K., Hoover E.A. Re-examination of feline leukemia virus: Host relationships using realtime pcr. Virology. 2005; 332: 272–283.
5. Pepin A.C., Tandon R., Cattori V., Niederer E., Riond B., Willi B., Lutz H., Hofmann-Lehmann R. Cellular segregation of feline leukemia provirus and viral rna in leukocyte subsets of long-term experimentally infected cats. VirusRes. 2007; 127: 9–16.
6. Hofmann-Lehmann R., Huder J.B., Gruber S., Boretti F., Sigrist B., Lutz H. Feline leukaemia provirus load during the course of experimental infection and in naturally infected cats. J GenVirol. 2001; 82: 1589– 1596.
7. Gleich S., Hartmann K. Hematology and serum biochemistry of feline immunodeficiency virusinfected and feline leukemia virus-infected cats. J VetInternMed. 2009; 23: 552–558.
8. Shelton G.H., Linenberger M.L. Hematologic abnormalities associated with retroviral infections in the cat. SeminVetMedSurg (SmallAnim). 1995; 10: 220–233.
9. Brown M.R., Rogers K.S. Neutropenia in dogs and cats: A retrospective study of 261 cases. J AmAnimHospAssoc. 2001; 37: 131–139.
10. Dietrich I. Feline Tetherin Efficiently Restricts Release of Feline Immunodeficiency Virus but Not Spreading of Infection / I. Dietrich, E.L. McMonagle et al. Journal of virology. 2011: 5840–5852.
11. Zhang Z. Determinants of FIV and HIV Vif sensitivity of feline APOBEC3 restriction factors / Zeli Zhang, GuQinyong et al. Retrovirology. 2016; 13: 46.
Вопросы врачу гематологу
— отвечают Костюрина Тамара Леонидовна, врач высшей категории, главный внештатный детский гематолог департамента здравоохранения области и Хабаров Виктор Александрович, заведующий отделением детской онкологии, гематологии и химиотерапии.7 марта 2019г., Ксения написала: Пожалуйста, помогите разобраться в анализе крови ребенку 4 года, повышены MICRO-R-6,6;PDV-8,5;MPV-8.9;MONO#-1,74;MONO%-13,2;BASO#-0,08;IG%-1,3;IG#-0,17СОЭ-13. Остальное все в норме. Иногда повышается температура до 38, плохой аппетит.
Ответ Т.Л. Костюриной: Уважаемая Ксения, чтоб дать компетентный ответ, необходимы показатели всего анализа крови и осмотр ребенка. Рекомендую записаться на прием к гематологу.
28 ноября 2018г., Евгения написала: Здравствуйте! моей дочери 1.8 мес. С 8.11. в период бодрствования держится температура 37.4, мах 37.8. После ночного и дневного сна температура в норме. Ребенок активный, аппетит хороший, другие симптомы отсутствуют. В ОАК от 14.11.18 ……….. Дважды сдали анализ мочи в одном из них повышены лейкоциты 8-10. Легкие чистые, почки в норме, немного увеличена печень, лимфоузлы не увеличены, сыпи нет, доктор заметил небольшую сухость за морской. консультируемся у двух педиатров один настаивает на приеме антибиотика, и если он не поможет то хочет направить к гематологу, другой предлагает сдать анализы на вирусы ВЭБ, ЦМВ, ВПГ. Мы остро нуждаемся в консультации гематолога?
Ответ Т.Л. Костюриной: Уважаемая Евгения, ребенку нужна консультация гематолога с общим анализом крови на геманализаторе (должна быть распечатка с MCV, MCH, MCHC, RDN-CV, HCT и т.д.) + тромбоциты и ретикулоциты, амбулаторная карта из детской поликлиники (или все анализы крови за последние годы).
28 ноября 2018г., Юлия написала: Добрый вечер! У нас такая ситуация, ребёнку полтора года, резко стали падать тромбоциты в крови (Нв 127г/л, эритр. 4,23, ретик. 4%, лейк. 11,2, тромб. 8 п. 0%, с/я. 14%, э. 7%, лимф. 73%, м 5%. длит. кров. 4,48, сверт. 6,56). Ребёнок был весь в синяках и петехиальной сыпи. В стационаре прошли все обследования, по узи всех органов и биохимии все хорошо. Лечение было: преднизолон 22,5 мг/ сутки; Гемунекс 10% р-р 100 мл в/в кап однократно. После сдавали кровь: 26.10 — тромб 8; 27.10 — 112; 29.10 — 294; 03.11 — 386. После выписки продолжили принимать курс преднизолона и через 2 дня после окончания сдали кровь, тромбоциты упали до 146. Собственно, в этом и вопрос, стоит ли паниковать и предпринимать какие-то меры или как показано раз в 2 недели сдавать анализы и всё? В связи, с чем могли снова снизится тромбоциты? Возможно, что после капельницы они очень высоко и быстро поднялись, а сейчас упали до нормы и волноваться не стоит? Диагноз: острая идиопатическая тромбоцитопеническая пурпура. Если ехать к гематологу на консультацию, обязательно везти ребёнка или достаточно всех анализов и карты?
Ответ Т.Л. Костюриной: Уважаемая Юлия, ребенок перенес, вероятно, острую иммунную тромбоцитопению. На фоне лечения преднизолоном и гамунексом произошла быстрая положительная динамика. Ребенок нуждается в наблюдении гематолога и контроле за общим анализом крови + тромбоциты + ретикулоциты. Нормальное количество тромбоцитов по критериям ВОЗ (Всемирная организация здравоохранения) 150х109/л -400х109/л — 450х109/л. Тромбоциты 146 х109/л при ОТП, хороший показатель, паниковать не стоит. На консультацию к гематологу нужно приехать с общим анализом крови + тромбоциты + ретикулоциты и ребенком обязательно.
22 ноября 2018г., Лейла написала: Добрый вечер, у меня вопрос к гематологу, ребенку 6 месяцев, в анализе крови лейкоцитов 148, бластных клеток 97, пожалуйста, скажите есть шансы на выздоровление в этой ситуации, если есть какие-то методы, то где и куда обращаться?
Ответ Т.Л. Костюриной: Уважаемая Лейла, ситуация сложная, но шанс для выздоровления есть. Обязательно нужно лечиться. Более правильно будет адресовать Ваши вопросы лечащему врачу, который полностью владеет всей информацией по больному.
20 ноября 2018г., Алена написала: Здравствуйте! Ребенку сейчас 4 месяца, когда в 2 месяца сдали анализы, то тромбоциты были 705! Мы не болели лимфоциты были 54.2 а гемоглобин 107, через месяц пересдали тромбоциты-585, лимфоциты-67.6,гемоглобин- 112, передали снова через 3 недели тромбоциты-517(на аппарате,575по фонино 575), гемоглобин-124,сдали опять через 3 недели тромбоциты- 555по аппарату, гемоглобин-130, лимфоциты-67.9! педиатр не знает, что это значит, ждем направление к гематологу, но меня очень пугает наш педиатр, что анализы не очень и гемоглобин так быстро растет! Я уже вся извелась, подскажите Ваше мнение!
Ответ В.А. Хабарова: Уважаемая Алена, ничего «страшного» в анализах Вы не описываете. Hb – норма, te – на верхней границе нормы, а обсуждать лейкоцитарную формулу без указания лейкоцитов – бессмысленно. Дождитесь очной консультации гематолога.
19 ноября 2018г., Марина написала: Здравствуйте! Ребёнку 2 года 1 месяц. Часто болеющий ребёнок. Пошёл в садик, адаптируется тяжело. Анализ крови: гемоглобин 117, лейкоцитов 4,7, СОЭ 3, эозинофилов 2, моноцитов 7, палочк. 1, сегмент. 41, лимфоцитов 49. При этом есть температура до 38. Педиатр утверждает, что по анализу ребёнок здоров, и это все из-за стресса. А разве 4,7 лейкоцитов это норма? И может ли это действительно быть из-за стресса?
Ответ В.А. Хабарова: Уважаемая Марина, норма лейкоцитов в крови здорового человека 4-9. Абсолютное число нейтрофилов и лимфоцитов в анализе вашего ребенка также в норме. Причина лихорадки, вероятно, связана с инфекцией, и Вам следует пройти обследование у педиатра или инфекциониста с целью ее выявления. По тем данным, которые Вы предоставили, данных за заболевание крови у ребенка нет.
10 октября 2018г., Ольга написала: Здравствуйте, ребёнку 2 года 2 месяца , в ОАК : лейк. 15,6 % лимфоциты 60%сегменты 31 % моноциты 6%, эр 4,5 гем. 129 соэ 7 (сдавали через три дня в другой клинике 15,9) В анамнезе — герпес 6 типа в 1,5 года заболели, лечились ацикловир, виферон (Цмв и ВЭБ отр.) Увеличены лимфоузлы и печень, врачи говорят незначительно. Прошло уже столько времени, а лейкоциты 16 стали. Внешне ребёнок здоров, развивается, кушает, играет. Но всегда при сдаче крови кричит, начиная ещё с порога клиники. Скажите, пожалуйста, с чем может быть связан такой подъем лейкоцитов?
Ответ Т.Л. Костюриной: Уважаемая Ольга, лейкоцитоз (увеличение количества лейкоцитов) в общем анализе крови может наблюдаться на фоне стресса (эмоционального, физического), после еды, на фоне инфекции.
27 августа 2018г., Оксана написала: Здравствуйте, подскажите, пожалуйста, ребенку 6 лет, перенес мононуклеоз, целый год лечились с перерывами, делаем регулярно клинической анализ крови, лимфоциты прыгают то норма, то 58 — это так и должно быть? Сдали анализ на Вирус Эпштейна-Барр слюны, показало такой результат 1.3, что это значит, помогите разобраться, пожалуйста.
Ответ В.А. Хабарова: Уважаемая Оксана, трактовка анализа крови подразумевает оценку всех его показателей в совокупности. Обследование на ВЭБ (вирус Эпштейна-Барра) складывается, прежде всего, из анализов крови на данный вирус (ПЦР, ИФА) и клинических симптомов, наблюдаемых у пациента. Таким образом, рекомендуем Вам выполнить все необходимые анализы и посетить очные консультации врачей гематолога и инфекциониста-иммунолога.
25 августа 2018г., Марина написала: Добрый день, у нас проблема, связанная с уровнем лимфоцитов и нейрофилов в формуле. У ребенка в первые пять месяцев лечили гемолитическую желтуху, сейчас показатели печени в норме, а вот ОАК с трех месяцев нет. В данный момент показатели таковы: …………… И вот такие анализы более года, зубы внизу режутся еще, подчелюстные лимфоузлы увеличены, наш гематолог не понимает в чем дело, настаивал на ошибке лаборатории, важно услышать важное мнение?
Ответ В.А. Хабарова: Уважаемая Марина, если Ваш ребенок нормально развивается, нет хронических заболеваний, и не было тяжелых инфекций, то, скорее всего, ничего страшного не происходит, и мы говорим о детской доброкачественной нейтропении. Для оценки перечисленных Вами симптомов и для наиболее полной трактовки анализов ребенка, рекомендуем Вам записаться на прием врача гематолога консультативно-диагностической поликлиники нашей больницы.
7 июня 2018г., Илья написал: Здравствуйте. Ребенку девочке год и три месяца. Сдали кровь на анализ, и показало тромбоциты 620. Недели две назад температура поднималась до 39,5, может на зубы. Сбивали разными препаратами. И сейчас пустышки грызет, еще режутся зубы. И когда сдавали анализ, она сильно психовала, так как боится врачей. До этого два месяца назад сдавали анализы первый был с тромбоцитами 510, через несколько дней пересдали, стал 340. Подскажите, пожалуйста, с чем может быть связано такое повышение?
Ответ: Уважаемый Илья, причины тромбоцитоза у детей многочисленны, в том числе и острое воспаление. При тромбоцитах менее 800х103/л (реактивный тромбоцитоз) лечение не назначается.
19 апреля 2018г., Ирина написала: Добрый день! Дочка родилась 25 декабря, на второй день пошел конфликт крови (у меня 1+, у мужа 2+, у ребенка 2+). Диагноз — ГБ новорожденного: АВ0 — изоиммунизация плода новорожденного, желтушно-анемическая форма средней степени тяжести. Наши анализы:………. Из лечения нам назначены: фолиевая кислота, витамины А, Е и В12 в таблетках (но в таком виде их не выпускают), хочется адекватного лечения. Подскажите, что делать и к кому обратиться?
Ответ: Уважаемая Ирина, Вашему ребенку 3мес.3нед. – Hb 102г/л, эритроциты, MCV, MCH, MCHC, ретикулоциты — не указаны, но, вероятно, это физиологическая анемия, которая не требует лечения. Учитывая, что ферритин 23, а ребенок в группе риска по дефициту железа, ему показана профилактика дефицита «Fe» мальтофером 4-5 кап. (1-2 флакона).
16 апреля 2018г., Наталья написала: Добрый день. У девочки 12 лет есть изменения в анализе крови. Лимфоциты 21.8 % и нейтрофилы 68.8%, все остальные показатели в норме. Что это может быть? К какому врачу обращаться?
Ответ: Уважаемая Наталья, в общем анализе крови все показатели оцениваются в комплексе. Вы указываете относительно числа — %, а необходимы абсолютные числа этих показателей. Ориентируйтесь на самочувствие ребенка, на наличие жалоб. Если Вы решите посетить врача, то следует обратиться к специалисту – гематологу по месту жительства. При отсутствии гематолога в Вашей поликлинике и наличии показаний, участковый врач педиатр направит Вас на прием областного специалиста (с определенными анализами).
11 апреля 2018г., Ирина написала: Здравствуйте, мы с ребенком 7 месяцев на наблюдении у гематолога, 16-17 апреля нужно на прием, но у нас температура 38 держится третий день (режутся зубки), стоит ли сдавать анализ крови и ехать на приём или лучше переждать и сдавать кровь спустя определенное время после температуры? Заранее спасибо за ответ!
Ответ: Уважаемая Ирина, если вы наблюдаетесь у гематолога с железодефицитной анемией, то можно не спешить на прием. Но, если у ребенка в общем анализе крови было мало лейкоцитов и нейтрофилов, то необходимо сдать кровь на общий анализ и оценить их количество.
2 марта 2018г., Елена написала: Здравствуйте… помогите, прошу вас разобраться. две недели назад сдавали анализы клин.ан.крови. лимфоциты по жизни у нас повышены(ребенку 6,5 лет). а сегодня сдали эозинофилы вообще отсутствуют. лейкоциты 38 …хотя неделю назад были 57..В моче обнаружен белок 0,2. А лейкоциты 12.8. Никогда не было такого количества лейкоцитов, хотя ребенок перенес несколько операций и был со стомой кишечной 3,5 года. Подскажите, что это может значить. Самое главное забыла увеличены подчелюстной, шейные, подмышечные, паховые лимфоузлы. Я может быть что-то и не дописала..
Ответ: Уважаемая Елена. В общем анализе крови показатели лейкоцитов, лейкоцитарной формулы, тромбоцитов не могут быть постоянными, так как эти клетки участвуют в иммунном ответе, то есть постоянно трудятся и количество и соотношение их может измениться не только в течение нескольких часов, но и минут (например, стресс эмоциональный, физический). Показатели крови ребенка необходимо соотносить с его возрастом, а не ориентироваться на норму для взрослого человека. Если хотите разобраться, здоров ли гематологически Ваш ребенок, то обратитесь к врачу гематологу за очной консультацией.
23 февраля 2018г., Илона написала: Здравствуйте! Ребенку 2 года, в июле 2017г. анализы показали лимфоциты 80 все остальное в пределах нормы. Снижались до 65 сейчас опять 80.У ребенка за все время нет высыпаний, простуд, насморка. Есть нервозность, плохо засыпает. Сдавали на герпесные инфекции, выявили цитомегавирус и герпес 6 типа, на данный момент уже не в активной фазе. При осмотре врача ничего плохого не прощупывается. Гельминты не обнаружено. Печень УЗИ норма. Подскажите, на что ещё можно обследоваться, чтобы выявить причину?
Ответ: Уважаемая Илона, на лимфоцитах есть рецепторы к соматотропному гормону, поэтому лимфоцитоз в общем анализе крови бывает в период ростового сдвига (первые 3 года жизни, подростковый возраст). Если у ребенка температура нормальная, он активен и нет жалоб, растёт, в хорошем настроении, то Ваш ребенок, вероятно, здоров.
13 февраля 2018г., Людмила написала: Добрый день! У моей дочери пониженный гемоглобин. Пили мальтофер, ничего не поднялся. Приезжали к вам на приём. Нам назначили актифферин, мы пропили его и гемоглобин поднялся до 112. Нам сказали больше к вам не приезжать. Сдали в 2 года — 98, сейчас пересдали — 92 и ретикулоциты 0,8. Что нам делать?
Ответ: Уважаемая Людмила, учитывая положительный эффект от препаратов железа, вероятно, у Вашего ребенка дефицит железа, который уже проявил себя в виде железодефицитной анемии (снижено гемоглобинообразование). При лечении железодефицитной анемии важно не только поднять Hb до нормы, но ликвидировать скрытый дефицит железа (дефицит в других тканях). Вероятно, вы не долечились, поэтому анемия Fe – дефицитная рецидивировала. Необходимо прийти на прием к гематологу с результатами общего анализа крови и амбулаторной картой.
10 февраля 2018г., Елена написала: Здравствуйте. Ребенку 6 лет. Примерно с двух лет страдаем хроническим аденоидитом, с этого же времени в общих анализах крови всегда повышены лейкоциты. Может ли быть это взаимосвязано? Педиатр говорит, что ДА. Почти два года назад перенес мононуклеоз, с тех пор часто восполняются и увеличиваются лимфоузлы за ушами, на шее. В прошлом месяце перенес сальмонеллез, было обезвоживание. Диету соблюдаем. Но часто стала подниматься температура до 37,5 без видимых причин. Вопрос: какие свежие анализы нужны на прием кроме ОАК с формулой? заранее спасибо за ответ. И возможно ли пройти какое-то полное обследование?
Ответ: Уважаемая Елена, более чем в 95,5% случаев подъемы температуры у детей связаны с инфекцией. Учитывая аденоидит, инфекционный мононуклеоз в анамнезе, реактивный лимфаденит, вероятно у ребенка персистирующая инфекция (могут быть — ВГ6тип, ЦМВ, ВЭБ). Для консультации гематолога необходим общий анализ крови с ретикулоцитами и тромбоцитами в динамике, а так же, обязательно, амбулаторная карта.
1 февраля 2018г., Людмила написала: Добрый день! помогите пожалуйста разобраться с анализами… наш педиатр говорит что анализы в норме..но мне так не кажется (ребенку 9 месяцев, 2 мес. назад на шее чуть ниже уха обнаружила воспаленный лимфоузел. Хирург и лор говорят что не по их части, возможно зубки… наблюдать… так вот, сегодня третий день держится темп 37. десны спокойные. сдали анализы. до этого сдавали в декабре, отличаются не сильно (заранее спасибо за ответ). (результаты анализов……)
Ответ: Уважаемая Людмила. Лимфатические узлы у детей младшего возраста (почти у всех) прощупываются (пальпируются) и это вариант нормы. Если лимфоузел у вашего ребенка был безболезненным, значит, воспаления не было. Показатели крови у детей младшего возраста имеют физиологическую особенность – меняться с течением возраста и ориентироваться на нормативные показатели крови взрослого человека, которые указаны в бланке общего анализа крови, нельзя! Необходимо знать физиологическую возрастную норму общего анализа крови детей! Кроме того, показатели крови реагируют (меняются) на фоне любых заболеваний, после принятия пищи, на фоне физического и эмоционального стресса и т.д. Температура тела 37о для ребенка является нормальной.
29 декабря 2017 г. Инна написала: Здравствуйте, дочери 11 лет поставили эритроцитоз. Гемоглобин 169, гематокрит 47, Эритроциты 5,64, моноциты 14.1, ретикулоциты 3,5, железо 33,3 . Все остальные показатели в норме (биохимия, коагулограма, эритропоэтин). Назначили пить курантил 3 месяца. Сдали анализы сразу после окончания приема курантила, гемоглобин стал 176! Подскажите, это нормально? Обратиться нам некуда. Врачи пожимают плечами. В области не осталось детского гематолога, последняя врач ушла в декрет (…. обл.). Заранее спасибо!
Ответ: Уважаемая Инна, Вашу дочь необходимо дообследовать: Rg-органов грудной полости, МРТ (Rg) головного мозга, осмотр окулиста, гинеколога, УЗИ органов брюшной полости, почек, забрюшинного пространства, ЭХО-КГ. Увеличить количество жидкости в диете и определить метгемоглобин крови. Так же требуется исключить все причины, приводящие к недостатку кислорода в организме (пассивное курение, угарный газ). У людей, которые живут в высокогорье и на крайнем севере уровень гемоглобин бывает выше.
15 ноября 2017г., Наталья написала: Добрый день! Подскажите, пожалуйста, можно ли делать прививку АДСМ (только от дифтерии и столбняка, т.к. она делается неживыми бактериями) ребенку (8 лет), болевшему с 2012 по 2014 год ОЛЛ, если да, то должна быть какая-либо подготовка перед этим или нет?
Ответ: Уважаемая Наталья, профилактические прививки разрешены через 1 год после отмены поддерживающей химиотерапии. Прививочной работой занимаются врачи педиатр и иммунолог, рекомендуем Вам получить еще и их консультации.
14 сентября 2017г., Юлия написала: Здравствуйте! Пожалуйста, помогите расшифровать анализы! Куда можно выслать фото? Дочь стала быстро с утра уставать. И уже несколько месяцев коричневые синяки по ножкам. Педиатры направление к гематологу не дают.
Ответ: Уважаемая Юлия, на прием к гематологу консультативно-диагностической поликлиники нашей больницы можно прийти (приехать) и по собственной инициативе. Расписание его работы и телефоны для записи есть на нашем сайте.
20 июля 2017г. Таисия написала: Здравствуйте, помогите, пожалуйста, расшифровать анализ ребенка! Неужели это онкология? Разве могут за неделю так изменится показатели? У ребенка месяц назад после прорезывания зубов увеличился лимфоузел за ухом. В связи с этим сдали ОАК, оба анализа после увеличения. …….
Ответ: Уважаемая Таисия, показатели анализа крови могут измениться за несколько минут (стресс и др.). Анализ крови всегда оценивается соответственно возрасту ребенка (дни, месяцы, года). По лейкоцитарной формуле в анализе крови от 19.07. – вероятно, реакция на вирус, данных за лейкоз нет.
14 июля 2017г. Наталья написала: Здравствуйте! Аутичный ребенок 9 лет, по ОАК у нас нейтрофилы 35, моноциты 11, лимфоциты 48, на основании этих анализов врач назначила сдать кровь на антитела цитомегаовируса и эпштейна барра. Результаты: Антитела к цитомегаловирусу, IgG 1.2, Антитела к цитомегаловирусу, IgM 0.20, Антитела к вирусу Эпштейна-Барр (VCA), IgG 0.34, Антитела к вирусу Эпштейна-Барр (VCA), IgM не обнаружено. Скажите, пожалуйста, о чем говорят наши анализы, заранее спасибо.
Ответ врача гематолога Хабарова В.А.: Уважаемая Наталья, чтобы правильно оценить общий анализ крови, необходимы все показатели: эритроциты, гемоглобин, тромбоциты, лейкоциты, лейкоцитарная формула, СОЭ и др. Наличие в крови JgМ свидетельствует о «свежей», текущей инфекции, а JgG — о встрече организма с вирусом ранее (иммунологическая память).
23 апреля 2017г., Александр написал: Здравствуйте, подростку 13 лет, занимается самбо, дзюдо — 4 тренировки в неделю. Гемоглобин 167, эритроциты 5.60, HKT 44.2, WBC 9.1, PLT 233, MCH 29.8, MCHC 378, LYM 2.5, LYM%27.6, MCV 78.9, RDW 12.6. Хронический тонзиллит компенсированная форма, увеличен шейный лимфоузел, говорит, не болит, ни на что не жалуется. Заметили случайно и сдали ОАК. Все ли в норме, подскажите, пожалуйста.
Ответ врача гематолога Хабарова В.А.: Уважаемый Александр, в целом анализ крови без существенных отклонений (умеренное повышение Hb, вероятно, обусловлено занятиями спортом). Но, прежде всего, необходимо уделить внимание увеличенному лимфатическому узлу. Для этого Вам необходимо посетить прием врача гематолога или детского онколога.
19 апреля 2017г., Людмила написала: Здравствуйте! Пьём актиферрин. Сегодня есть температура. Можно пить препарат при температуре, или нет?
Ответ врача гематолога Хабарова В.А.: Уважаемая Людмила, в инструкции к препарату, в разделе противопоказаний, нет информации об острых заболеваниях, как причины для отмены препарата. Тем не менее, можно сделать небольшой перерыв в приеме, чтобы избежать каких-либо перекрестных реакций и ухудшения переносимости лечения. Возобновить можно, когда справитесь с острой инфекцией.
6 апреля 2017г., Ольга написала: Добрый день! Моему сыну 3 года 8 месяцев. Осенью 2016 года при сдаче общего анализа крови после ОРВИ обнаружили повышенные тромбоциты. Участковый педиатр дал направление к врачу-гематологу. Заведующий отделением посоветовала не обращаться к гематологу, а побольше попоить ребенка и пересдать анализ. Не с первого раза, но анализ крови пришел в норму. Инфекционист обнаружила так же цитомегаловирусную инфекцию (пролечили гроприносином и имунофаном). В марте снова заболели — острый отит. Капали антибиотик местно, свечи виферон. Лор сказал, что здоров. Сдали общий анализ крови — снова повышены тромбоциты (при верхней границе 320 — у нас 437). Пугает повышение тромбоцитов во второй раз. Скажите, пожалуйста, есть ли необходимость обратиться к гематологу и могут ли данные случаи свидетельствовать о заболеваниях крови?
Ответ врача гематолога Хабарова В.А.: Уважаемая Ольга, современные нормы уровня тромбоцитов 140-500, так что 437 – нормальный показатель. Умеренное повышение уровня тромбоцитов после любой перенесенной инфекции – частая ситуация и, при условии нормы по остальным показателям, не является подозрительным на предмет заболевания крови.
27 марта 2017г., Елена написала: Здравствуйте, ребёнку 9 мес. ставят увеличенную селезенку. УЗИ других органов в норме, кровь в порядке. Говорят, нужно сдать анализы на инфекции и консультация гематолога. Какова причина увеличения селезенки?
Ответ: Уважаемая Елена, причин для увеличения селезенки много. Вам нужно выполнить назначения участкового педиатра — необходимо сдать кровь на общий анализ + ретикулоциты и проконсультироваться у гематолога.
14 февраля 2017г., Ирина написала: доброе утро!! подскажите пожалуйста!! куда обратиться и что на самом деле означают такие анализы??!! у моего сына 5лет, постоянно в анализе крови, лимфоциты превышают норму в 2-3 раза. бывает 60-75. врачи говорят все нормально. ребенок стал часто болеющим. меня это очень беспокоит!!!! тем более есть родственники, больные онкологией. спасибо!))
Ответ: Уважаемая Ирина. Лейкоцитарная формула (соотношение нейтрофилов, лимфоцитов, моноцитов, эозинофилов и т.д. в % или абсолютном выражении) изменяется с возрастом ребенка и нормы взрослого человека достигаются лишь к возрасту 15-16 лет. Количество лейкоцитов и соответственно лейкоцитарная формула даже в течение 1 суток непостоянна и зависит от принятой пищи, физической нагрузки, стресса и т.д. Клетки крови – это клетки иммунной системы, на фоне инфекций (ОРЗ, ОРВИ и т.д.) они обязаны работать – меняется их соотношение. Много лимфоцитов – это неплохо, но очень важно количество нейтрофилов в абсолютных цифрах.
3 февраля 2017г., Вероника написала: здравствуйте. помогите пожалуйста. в три месяца у ребёнка появился первый увеличенный лимфоузел на шее, после прививки акдс. сейчас нам два года и у малыша вся шея и за ушами и маленькие лимфоузлы, они у нас не проходят. у малыша субфебрильная температура. сильно потеет во время сна. и всегда красноватое горло. мы взяли все частные клиники и поликлиники, были в краевой и никто нам за два года ничего не может сказать. у нас по прививкам мед. отвод. анализы мы какие только не сдавали, отрицательно. имеется цитомегаловирус G8,4 M-отриц. пцр цитамегаловирус в слюне и моче положительно, кровь пцр отрицательно. пункцию брали из лимфоузла в августе 2016 было отрицательно. что нам делать? помогите, я себе два года места не нахожу. почему не могут врачи пока не поздно вылечить?
Ответ: Уважаемая Вероника. Лимфоузлы – это главные органы иммунной системы. У каждого человека ~ 700-800 л/узлов. Здоровый ребенок рождается с сильной иммунной системой, но не тренированной. С течением жизни дети встречаются с большим количеством всего чужеродного, в том числе и с инфекцией (вирусы, бактерии, грибы и т.д.). Иммунная система «всё чужеродное» распознает, вырабатывает ответ, запоминает, как бороться в будущем. В связи с этим лимфоузлы гипертрофируются (увеличиваются), так как работают. Размеры лимфоузлов индивидуальны. Учитывая данные Ваших анализов, ребенок, вероятно, переносит ЦМВИ, необходима консультация иммунолога. Данных за забор крови в настоящее время, вероятно, нет. Потеть во время сна может и из-за рахита — необходим прием витамина D3 или рыбьего жира.
Фенотипирование лимфоцитов (основные субпопуляции) — CD3, CD4, CD8, CD19, CD16,56
Лимфоциты экспрессируют ряд поверхностных и цитоплазматических антигенов, уникальных для своей субпопуляции и стадии развития. Физиологическая роль их может быть различной. Эти структуры являются мишенями при иммунофенотипировании лимфоцитов как антигенные маркёры различных субпопуляций, присутствие которых определяют с помощью меченых моноклональных антител. Поверхностные антигенные структуры на клетках, выявляемые моноклональными антителами, назвали кластерами дифференциации (CD, clusters of differentiation). Кластерам дифференциации в целях стандартизации присвоены определённые номера. Используя флюорохром-меченые моноклональные антитела, связывающиеся с определёнными CD, можно произвести подсчёт содержания лимфоцитов, относящихся к различным по функции или стадии развития субпопуляциям. Это позволяет понять природу некоторых заболеваний, оценить состояние пациента, следить за течением и прогнозировать дальнейшее развитие заболевания.
Основные субпопуляции лимфоцитов
Т-лимфоциты – лимфоциты, созревание которых происходит в тимусе (отсюда их название). Они участвуют в обеспечении клеточного иммунного ответа и контролируют работу В-лимфоцитов, ответственных за образование антител, т. е. за гуморальный иммунный ответ.
Т-хелперы (от англ. «to help» – помогать) – разновидность Т-лимфоцитов, несут на своей поверхности структуры, способствующие распознаванию антигенов, презентированных вспомогательными клетками, участвуют в регуляции иммунного ответа, вырабатывая различные цитокины.
Цитотоксические Т-клетки — распознают фрагменты антигена на поверхности клеток-мишеней, ориентируют свои гранулы по направлению к мишени и высвобождают их содержимое в области контакта с ней. При этом некоторые цитокины являются сигналом гибели (по типу апоптоза) для клеток-мишеней.
В-лимфоциты (от лат. «bursa» — сумка, по названию сумки Фабрициуса, в которой созревают эти лимфоциты у птиц) — проходят развитие в лимфоузлах и других периферических органах лимфоидной системы. На поверхности эти клетки несут иммуноглобулины, функционирующие как рецепторы к антигенам. В ответ на взаимодействие с антигеном В-лимфоциты отвечают делением и дифференциацией в плазматические клетки, вырабатывающие антитела, посредством которых обеспечивается гуморальный иммунитет.
ЕК-клетки (естественные киллерные клетки, или натуральные киллеры) – клетки с естественной, неиммунной цитотоксической активностью к неопластически изменённым клеткам-мишеням. ЕК-клетки не относятся ни к зрелым Т- или В-лимфоцитам, ни к моноцитам.
Т-ЕК (ЕКТ)-клетки – это клетки с естественной неиммунной киллерной активностью, имеющие признаки Т-лимфоцитов.
Кластеры дифференциации антигенов
CD3 – поверхностный маркёр, специфичный для всех клеток субпопуляции Т-лимфоцитов. По функциям относится к семейству белков, формирующих комплекс мембранной передачи сигнала, связанный с Т-клеточным рецептором.
CD4 – характерен для хелперных Т-клеток; представлен также на моноцитах, макрофагах, дендритных клетках. Он связывается с молекулами MHC класса II, экспрессированными на антигенпрезентирующих клетках, облегчая распознавание пептидных антигенов.
CD8 – характерен для супрессорных и/или цитотоксических Т-клеток, ЕК-клеток, большей части тимоцитов. Это рецептор Т-клеточной активации, который облегчает распознавание клеточно-связанных антигенов MHC класса I (major histocompatibility complex — главный комплекс гистосовместимости).
CD16 – используется вместе с CD56 преимущественно для идентификации ЕК-клеток. Представлен также на макрофагах, тучных клетках, нейтрофилах, некоторых Т-клетках. Это компонент рецепторов, связанных с IgG, опосредующих фагоцитоз, продукцию цитокинов и антителозависимую клеточную цитотоксичность.
CD19 – присутствует на B-клетках, их предшественниках, фолликулярных дендритных клетках, считается самым ранним маркёром B-клеточной дифференциации. Регулирует развитие, дифференциацию и активацию B-клеток.
CD56 – прототипный маркёр ЕК-клеток. Помимо ЕК-клеток присутствует на эмбриональных, мышечных, нервных, эпителиальных клетках, некоторых активированных Т-клетках. CD56-позитивны такие гематологические опухоли, как ЕК-клеточная или Т-клеточная лимфома, анапластическая крупноклеточная лимфома, плазмоклеточная миелома (плазмоклеточная лейкемия CD56-негативна). Это молекулы адгезии клеточной поверхности, которые облегчают гомофильную адгезию и участвуют в контактном ингибировании роста, ЕК-клеточной цитотоксичности, развитии нервных клеток.
ФЕНОТИПИЧЕСКАЯ ХАРАКТЕРИСТИКА ЦИТОТОКСИЧЕСКИХ Т-ЛИМФОЦИТОВ: РЕГУЛЯТОРНЫЕ И ЭФФЕКТОРНЫЕ МОЛЕКУЛЫ | Кудрявцев
1. Кудрявцев И.В. Т-клетки памяти: основные популяции и стадии дифференцировки // Российский иммунологический журнал, 2014. Т. 8, № 4 (17). С. 947-964. [Kudryavtsev I.V. Memory T cells: major populations and stages of differentiation. Rossiyskiy immunologicheskiy zhurnal = Russian Journal of Immunology, 2014, Vol. 8, no. 4, pp. 947-964. (In Russ.)].
2. Кудрявцев И.В., Борисов А.Г., Волков А.Е., Савченко А.А., Серебрякова М.К., Полевщиков А.В. Анализ уровня экспрессии CD56 и CD57 цитотоксическими Т-лимфоцитами различного уровня дифференцировки // Тихоокеанский медицинский журнал, 2015. № 2. С. 47-52. [Kudryavtsev I.V., Borisov A.G., Volkov A.E., Savchenko A.A., Serebryakova M.K., Polevschikov A.V. CD56 and CD57 expression by distinct populations of human cytotoxic CD8+ T-lymphocytes. Tikhookeanskiy meditsinskiy zhurnal = Pacific Medical Journal, 2015, no. 2, pp. 30-35. (In Russ.)].
3. Кудрявцев И.В., Борисов А.Г., Кробинец И.И., Савченко А.А., Серебрякова М.К. Определение основных субпопуляций цитотоксических Т-лимфоцитов методом многоцветной проточной цитометрии. Медицинская иммунология, 2015. Т. 17, № 6. С. 525-538. [Kudryavtsev I.V., Borisov A.G., Krobinets I.I., Savchenko A.A., Serebryakova M.K. Multicolor flow cytometric analysis of cytotoxic T cell subsets. Meditsinskaya immunologiya = Medical Immunology (Russia), 2015, Vol. 17, no. 6, pp. 525-538. (In Russ.)] doi:10.15789/1563-0625- 2015-6-525-538.
4. Кудрявцев И.В., Елезов Д.С. Анализ основных популяций цитотоксических Т-лимфоцитов периферической крови на основании уровня экспрессии CD27, CD28, CD45R0 и CD62L // Российский иммунологический журнал, 2013. Т. 7 (16), № 2-3 (1). С. 57-61. [Kudryavtsev I.V., Elezov D.S. Analysis of the main populations of cytotoxic T lymphocytes of peripheral blood on the basis level or the expression of CD27, CD28, CD45R0 and CD62L. Rossiyskiy immunologicheskiy zhurnal = Russian Journal of Immunology, 2013, Vol. 7 (16), no. 2-3 (1), pp. 57-61. (In Russ.)]
5. Кудрявцев И.В., Савицкий В.П. Многоцветный анализ основных субпопуляций Т-хелперов и цитотоксических Т-клеток методом проточной цитофлуориметрии // Российский иммунологический журнал, 2012. Т. 6, №3 (1) (14). С. 94-97. [Kudryavtsev I.V., Savitsky V.P. Multicolor flow cytometric analysis of the main subpopulations of T-helpers and cytotoxic T-cells from peripheral blood. Rossiyskiy immunologicheskiy zhurnal = Russian Journal of Immunology, 2012, Vol. 6, no. 3 (1) (14), pp. 94-99. (In Russ.)]
6. Сохоневич Н.А., Хазиахматова О.Г., Юрова К.А., Шуплетова В.В., Литвинова Л.С. Фенотипическая характеристика и функциональные особенности Т- и В-клеток иммунной памяти // Цитология, 2015. Т. 57, № 5. С. 311-318. [Sokhonevich N.A., Khaziakhmatova O.G., Yurova K.A., Shupletsova V.V., Litvinova L.S. Phenotypic characterization and functional features of memory T- and B-cells. Tsitologiya = Cytology, 2015, Vol. 57, no. 5, pp. 311-318. (In Russ.)]
7. Хайдуков С.В., Байдун Л.А., Зурочка А.В., Тотолян Арег А. Стандартизованная технология «Исследование субпопуляционного состава лимфоцитов периферической крови с применением проточных цитофлюориметров-анализаторов» (Проект) // Медицинская иммунология, 2012. Т. 14, № 3. С. 255- 268. [Khaydukov S.V., Baydun L.A., Zurochka A.V., Totolian Areg A. Standardized technology “Research of lymphocytes subpopulation composition in peripheral blood using flow cytometry analyzers” (Draft). Meditsinskaya immunologiya = Medical Immunology (Russia), 2012, Vol. 14, no. 3, pp. 255-268. (In Russ.)]. doi:10.15789/1563- 0625-2012-3-255-268.
8. Akbar A.N., Henson S.M. Are senescence and exhaustion intertwined or unrelated processes that compromise immunity? Nat. Rev. Immunol., 2011, Vol. 11, no. 4, pp. 289-295.
9. Appay V., van Lier R.A., Sallusto F., Roederer M. Phenotype and function of human T lymphocyte subsets: consensus and issues. Cytometry A, 2008, Vol. 73, no. 11, pp. 975-983.
10. Barry M., Bleackley R.C. Cytotoxic T lymphocytes: all roads lead to death. Nat. Rev. Immunol., 2002, Vol. 2, no. 6, pp. 401-409.
11. Bengsch B., Seigel B., Ruhl M., Timm J., Kuntz M., Blum H.E., Pircher H., Thimme R. Coexpression of PD-1, 2B4, CD160 and KLRG1 on exhausted HCV-specific CD8+ T cells is linked to antigen recognition and T cell differentiation. PLoS Pathog., 2010, Vol. 6, no. 6, e1000947. doi: 10.1371/journal.ppat.1000947.
12. Chattopadhyay P.K., Betts M.R., Price D.A., Gostick E., Horton H., Roederer M., De Rosa S.C. The cytolytic enzymes granyzme A, granzyme B, and perforin: expression patterns, cell distribution, and their relationship to cell maturity and bright CD57 expression. J. Leukoc. Biol., 2009, Vol. 85, no. 1, pp. 88-97.
13. Chlewicki L.K., Velikovsky C.A., Balakrishnan V., Mariuzza R.A., Kumar V. Molecular basis of the dual functions of 2B4 (CD244). J. Immunol., 2008, Vol. 180, no. 12, pp. 8159-8167.
14. Colonna M. Cytolytic responses: cadherins put out the fire. J. Exp. Med., 2006, Vol. 203, no. 2, pp. 261-264.
15. Duraiswamy J., Ibegbu C.C., Masopust D., Miller J.D., Araki K., Doho G.H., Tata P., Gupta S., Zilliox M.J., Nakaya H.I., Pulendran B., Haining W.N., Freeman G.J., Ahmed R. Phenotype, function, and gene expression profiles of programmed death-1(hi) CD8 T cells in healthy human adults. J. Immunol., 2011, Vol. 186, no. 7, pp. 4200-4212.
16. Gattinoni L., Lugli E., Ji Y., Pos Z., Paulos C.M., Quigley M.F., Almeida J.R., Gostick E., Yu Z., Carpenito C., Wang E., Douek D.C., Price D.A., June C.H., Marincola F.M., Roederer M., Restifo N.P. A human memory T cell subset with stem cell-like properties. Nat. Med., 2011, Vol. 17, pp. 1290-1297.
17. Ibegbu C.C., Xu Y.X., Harris W., Maggio D., Miller J.D., Kourtis A.P. Expression of killer cell lectin-like receptor G1 on antigen-specific human CD8+ T lymphocytes during active, latent, and resolved infection and its relation with CD57. J. Immunol., 2005, Vol. 174, no. 10, pp. 6088-6094.
18. Kaech S.M., Cui W.. Transcriptional control of effector and memory CD8+ T cell differentiation. Nat. Rev. Immunol., 2012, Vol. 11, pp. 749-761.
19. Keir M.E., Butte M.J., Freeman G.J., Sharpe A.H. PD-1 and its ligands in tolerance and immunity. Ann. Rev. Immunol., 2008, Vol. 26, pp. 677-704.
20. Kim J.S., Cho B.A., Sim J.H., Shah K., Woo C.M., Lee E.B., Lee D.S., Kang J.S., Lee W.J., Park C.G., Craft J., Kang I., Kim H.R. IL-7Rαlow memory CD8+ T cells are significantly elevated in patients with systemic lupus erythematosus. Rheumatology (Oxford), 2012, Vol. 51, no. 9, pp. 1587-1594.
21. Kis-Toth K., Comte D., Karampetsou M.P., Kyttaris V.C., Kannan L., Terhorst C., Tsokos G.C. Selective loss of signaling lymphocytic activation molecule family member 4-positive CD8+ T cells contributes to the decreased cytotoxic cell activity in systemic lupus erythematosus. Arthritis Rheumatol., 2016, Vol. 68, no. 1, pp. 164-173.
22. Kuchroo V.K., Anderson A.C., Petrovas C. Coinhibitory receptors and CD8 T cell exhaustion in chronic infections. Curr. Opin. HIV AIDS, 2014, Vol. 9, no. 5, pp. 439-445.
23. Mahnke Y.D., Brodie T.M., Sallusto F., Roederer M., Lugli E. The who’s who of T-cell differentiation: human memory T-cell subsets. Eur. J. Immunol., 2013, Vol. 43, no. 11, pp. 2797-2809.
24. Perfetto S.P., Chattopadhyay P.K., Roederer M. Seventeen-colour flow cytometry: unravelling the immune system. Nat. Rev. Immunol., 2004, Vol. 4, no. 8, pp. 648-655.
25. Petrovas C., Chaon B., Ambrozak D.R., Price D.A., Melenhorst J.J., Hill B.J., Geldmacher C., Casazza J.P., Chattopadhyay P.K., Roederer M., Douek D.C., Mueller Y.M., Jacobson J.M., Kulkarni V., Felber B.K., Pavlakis G.N., Katsikis P.D., Koup R.A. Differential association of programmed death-1 and CD57 with ex vivo survival of CD8+ T cells in HIV infection. J. Immunol., 2009, Vol. 183, no. 2, pp. 1120-1132.
26. Rosshart S., Hofmann M., Schweier O., Pfaff A.K., Yoshimoto K., Takeuchi T., Molnar E., Schamel W.W., Pircher H. Interaction of KLRG1 with E-cadherin: new functional and structural insights. Eur. J. Immunol., 2008, Vol. 38, no. 12, pp. 3354-3364.
27. Sallusto F., Lenig D., Forster R., Lipp M., Lanzavecchia A. Two subsets of memory T lymphocytes with distinct homing potentials and effector functions. Nature, 1999, Vol. 401, no. 6754, pp. 708-712.
28. Schlaphoff V., Lunemann S., Suneetha P.V., Jaroszewicz J., Grabowski J., Dietz J., Helfritz F., Bektas H., Sarrazin C., Manns M.P., Cornberg M., Wedemeyer H. Dual function of the NK cell receptor 2B4 (CD244) in the regulation of HCV-specific CD8+ T cells. PLoS Pathog., 2011, Vol. 7, no. 5, e1002045. doi: 10.1371/journal. ppat.1002045.
29. Schreiner J., Thommen D.S., Herzig P., Bacac M., Klein C., Roller A., Belousov A., Levitsky V., Savic S., Moersig W., Uhlenbrock F., Heinzelmann-Schwarz V.A., Umana P., Pisa P., Lardinois D., Müller P., Karanikas V., Zippelius A. Expression of inhibitory receptors on intratumoral T cells modulates the activity of a T cell-bispecific antibody targeting folate receptor. Oncoimmunology, 2015, Vol. 5, no. 2, e1062969. doi: 10.1080/2162402X.2015.1062969.
30. Sperling A.I., Auger J.A., Ehst B.D., Rulifson I.C., Thompson C.B., Bluestone J.A. CD28/B7 interactions deliver a unique signal to naive T cells that regulates cell survival but not early proliferation. J. Immunol., 1996, Vol. 157, no, 9, pp. 3909-3917.
31. Takata H., Takiguchi M. Three memory subsets of human CD8+ T cells differently expressing three cytolytic effector molecules. J. Immunol., 2006, Vol. 177, no. 7, pp. 4330-4340.
32. van Aalderen M.C., Remmerswaal E.B., Verstegen N.J., Hombrink P., ten Brinke A., Pircher H., Kootstra N.A., ten Berge I.J., van Lier R.A. Infection history determines the differentiation state of human CD8+ T cells. J. Virol., 2015, Vol. 89, no. 9, pp. 5110-5123.
33. Voehringer D., Koschella M., Pircher H. Lack of proliferative capacity of human effector and memory T cells expressing killer cell lectin-like receptor G1 (KLRG1). Blood, 2002, Vol. 100, no. 10, pp. 3698-3702.
34. Yamamoto T., Price D.A., Casazza J.P., Ferrari G., Nason M., Chattopadhyay P.K., Roederer M., Gostick E., Katsikis P.D., Douek D.C., Haubrich R., Petrovas C., Koup R.A. Surface expression patterns of negative regulatory molecules identify determinants of virus-specific CD8+ T-cell exhaustion in HIV infection. Blood, 2011, Vol. 117, no. 18, pp. 4805-4815.
35. Yamanaka Y.J., Gierahn T.M., Love J.C. The dynamic lives of T cells: new approaches and themes. Trends Immunol., 2013, Vol. 34, no. 2, pp. 59-66.
36. Zhang J.Y., Zhang Z., Wang X., Fu J.L., Yao J., Jiao Y., Chen L., Zhang H., Wei J., Jin L., Shi M., Gao G.F., Wu H., Wang F.S. PD-1 up-regulation is correlated with HIV-specific memory CD8+ T-cell exhaustion in typical progressors but not in long-term nonprogressors. Blood, 2007, Vol. 109, no. 11, pp. 4671-4678.
Субпопуляции лимфоцитов костного мозга больных раком молочной железы | Григорьева
1. http://globocan.iarc.fr/factsbeets/cancers/breast.asp.
2. Статистика злокачественных новообразований в России и странах СНГ в 2010 г. Под ред. М.И. Давыдова, Е.М. Аксель. М., 2012. [Statistics of malignant neoplasms in Russia and CIS countries in 2010. Ed. by M.I. Davydov, E.M. Axel. Moscow, 2012. (In Russ.)].
3. Autier P., Boniol M., Gavin A., Vatten L.J. Breast cancer mortality in neighbouring European countries with different levels of screening but similar access to treatment: treand analysis of WHO mortality database. BMJ 2011;343:d4411.
4. Feuerer M., Rocha M., Bai L. Enrichment of memory T cells and other profound immunological changes in the bone marrow from untreated breast cancer patients. Int J Cancer 2001;92(1):96–105.
5. Solomayer E.F., Feuerer M., Bai L. et al. Influence of adjuvant hormone therapy and chemotherapy on the immune system analysed in the bone marrow of patients with breast cancer. Clin Cancer Res 2003;9(1):174–80.
6. Крохина О.В., Летягин В.П., Тупицын Н.Н. Иммуноцитологическая диагностика микрометастазов рака молочной железы в костный мозг. Иммунология гемопоэза 2007;4(2):116–31. [Krokhina O.V., Letyagin V.P., Tupitsyn N.N. Immunocytological diagnosis of breast cancer micrometastases in bone marrow. Immunologiya gemopoeza = Hematopoiesis Immunology 2007;4(2):116–31. (In Russ.)].
7. Benou I.H., Elst H., Van der Auwera I. et al. Real-time RT-PCR correlates with immunocytochemistry for the detection of disseminated epithelial cells in bone marrow aspirates of patients with breast cancer. Br J Cancer 2004;91(10):1813–20.
8. Колбацкая О.П., Тупицын Н.Н. Субпопуляция лимфоцитов костного мозга у больных острыми лейкозами в период диагностики заболевания. Иммунология 2012; 33(2):77–82. [Kolbatskaya O.P., Tupitsyn N.N. Lymphocyte subpopulation in bone marrow of patients with acute leukemia during the diagnostics of the disease. Immunologiya = Immunology 2012;33(2):77–82. (In Russ.)]. Горбунова Т.В., Поляков В.Г., Серебрякова И.Н. и др. равнительный анализ субпопуляционного состава лимфоцитов костного мозга у детей при мелкоклеточных саркомах. Иммунология 2012;33(1):37–44. [Gorbunova T.V.,
9. Polyakov V.G., Serebryakova I.N. et al. Comparative analysis of lymphocyte subpopulation composition in bone marrow of children with small-cell sarcomas. Immunologiya = Immunology 2012;33(1): 37–44. (In Russ.)].
10. Дейчман Г.И., Кашкина Л.М., Ключарева Т.Е. и др. Влияние клеток костного мозга, селезенки и перитонеального экссудата на метастазирование опухолевых клеток в легкие сибирских хомячков. Бюллютень экспериментальной биологии и медицины 1982;XdV(10):102–5. [Deichman G.I., Kashkina L.M., Klyuchareva T.E. et al. Effect of bone marrow, spleen, and peritoneal exudate cells on tumor cells metastasis in the lungs of siberian hamster. Bulleten’ eksperimental’noy biologii i meditsiny = Bulletin of Experimental Biology and Medicine 1982;XdV(10):102–5. (In Russ.)].
11. Френкель М.А. Исследование костного мозга в онкологии. Иммунология гемопоэза 2014;(1–2):18–39. [Frenkel M.A. Bone marrow studies in oncology. Immunologiya gemopoeza = Hematopoiesis Immunology 2014;(1–2):18–39. (In Russ.)].
12. Давыдов М.И., Тупицын Н.Н., Григорьева Т.А. и др. Метод проточной цитометрии в оценке минимального поражения костного мозга у больных раком молочной железы. Иммунология гемопоэза 2014;(1–2):8–17. [Davydov M.I., Tupitsyn N.N., Grigoriyeva T.A. et al. Flow cytometry method in assessing the minimum damage of bone marrow of patients with breast cancer. Immunologiya gemopoeza = Hematopoiesis Immunology 2014;(1–2):8–17. (In Russ.)].
13. Тимонина Е.Г., Френкель М.А., Колбацкая О.П., Подвязников С.О. Характеристика гемопоэза у больных плоскоклеточным раком головы и шеи. Вестник РОНЦ им. Н.Н. Блохина 2009;20(3):75–81. [Timonina E.G., Frenkel M.A., Kolbatskaya O.P., Podvyaznikov S.O. Hematopoiesis characteristics of patients with head and neck squamous cell carcinoma. Vestnik RONC im. N.N. Blohina = Herald of the N.N. Blokhin Russian Cancer Research Center 2009;20(3): 75–81. (In Russ.)].
Ученые узнали об угрозе сбоев в работе иммунитета у людей с коронавирусом
https://ria.ru/20200710/1574149976.html
Ученые узнали об угрозе сбоев в работе иммунитета у людей с коронавирусом
Ученые узнали об угрозе сбоев в работе иммунитета у людей с коронавирусом — РИА Новости, 10.07.2020
Ученые узнали об угрозе сбоев в работе иммунитета у людей с коронавирусом
Переболевшие COVID-19 могут иметь проблемы с иммунитетом, сообщается в препринте исследования ученых из Института вирусологии Уханя на портале medrxiv. РИА Новости, 10.07.2020
2020-07-10T09:09
2020-07-10T09:09
2020-07-10T11:18
распространение коронавируса
павел волчков
коронавирус в россии
коронавирус covid-19
россия
московский физико-технический институт
российская академия наук
воз
бразилия
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24.img.ria.ru/images/104588/81/1045888181_0:106:2000:1231_1920x0_80_0_0_ac766926b933caf265e38ac0fa1fa1c9.jpg
МОСКВА, 10 июл — РИА Новости. Переболевшие COVID-19 могут иметь проблемы с иммунитетом, сообщается в препринте исследования ученых из Института вирусологии Уханя на портале medrxiv.Лимфопения, то есть временное или стойкое снижение лимфоцитов в крови, — типичный симптом у пациентов с COVID-19.Ученые изучили состояние 55 переболевших COVID-19, чтобы узнать, как меняется количество иммунных клеток в крови. Им удалось выяснить, что у пациентов наблюдались фенотипические изменения в лимфоцитах после выздоровления через четыре-одиннадцать недель.Кроме того, по утверждению ученых, пациенты не показывали тенденции к восстановлению количества лимфоцитов во время периода наблюдения.Как рассказал «Известиям» руководитель лаборатории геномной инженерии МФТИ (вуз— участник проекта «5-100») Павел Волчков, когда человек заражается патогеном, в организме происходит экспансия лимфоцитов.»После инфекции в организме происходит «демобилизация», так как такое количество активированных Т-клеток и В-клеток уже не нужно», — пояснил Полчков.После активации иммунные клетки не живут долго — они исчезают или становятся «клетками памяти». Это, по его словам, и называется иммунитет. При этом, как отмечается, во время отправки «солдат-лимфоцитов «в запас» могут быть небольшие колебания в их количестве, однако потом их количество будет восстановлено новыми клетками. Кроме того, коронавирус вызывает острую, то есть краткосрочную инфекцию. При этом, Волчков подчеркнул, что нет ни одного коронавируса, который бы перешел в хроническую фазу и стал жить в организме человека. При этом, по словам ученого, коронавирус «теоретически может инфицировать и клетки иммунной системы, что действительно способно вызвать их гибель».По словам заместителя директора по научной работе ИФХЭ РАН Олега Батищева, четких подтверждений о том, что SARS-Cov-2 может вызвать гибель клеток иммунной системы, запуская определенные биохимические реакции, не обнаружено. По его словам, ни один из коронавирусов, в отличие от ВИЧ, не может размножаться в иммунных клетках.По данным ВОЗ, в мире подтверждено более 11,8 миллиона случаев коронавирусной инфекции, погибли 545 тысяч человек. Согласно статистике университета Джонса Хопкинса, всего в мире насчитывается 12,2 миллиона случаев COVID-19, умерли 554 тысячи человек. Больше всего заболевших — в США, Бразилии и Индии.В России, по последним данным, зарегистрирован 707 301 заболевший COVID-19, выздоровели 481 316 пациентов, погибло 10 843 человека.
https://ria.ru/20200710/1574145459.html
https://ria.ru/20200709/1574133623.html
россия
бразилия
индия
ухань
сша
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn22.img.ria.ru/images/104588/81/1045888181_111:0:1891:1335_1920x0_80_0_0_4d3f2a1fbac513686309568c1e2d14b6.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
павел волчков , коронавирус в россии, коронавирус covid-19, россия, московский физико-технический институт, российская академия наук, воз, бразилия, индия, ухань, сша, наука
Лимфоцитов: уровни, диапазоны и функции
Лимфоциты — это белые кровяные тельца, которые также являются одним из основных типов иммунных клеток организма. Они вырабатываются костным мозгом и обнаруживаются в крови и лимфатической ткани.
Иммунная система представляет собой сложную сеть клеток, известных как иммунные клетки, которые включают лимфоциты. Эти клетки работают вместе, чтобы защитить организм от посторонних веществ, таких как бактерии, вирусы и раковые клетки, которые могут угрожать его функционированию.
В этой статье мы рассмотрим разные типы лимфоцитов, их нормальные уровни в крови и что произойдет, если уровни станут слишком низкими или слишком высокими.
Существует две категории лимфоцитов, известных как В-лимфоциты и Т-лимфоциты. Их обычно называют В-клетками и Т-клетками.
Оба типа происходят из стволовых клеток костного мозга. Оттуда некоторые клетки попадают в тимус, где становятся Т-лимфоцитами. Другие остаются в костном мозге, где становятся В-клетками.
Задача В-клеток — производить антитела, которые представляют собой белки, вырабатываемые иммунной системой для борьбы с чужеродными веществами, известными как антигены.
Каждая В-клетка настроена на выработку одного специфического антитела. Каждое антитело соответствует антигену так же, как ключ соответствует замку, и когда это происходит, антиген маркируется для разрушения.
Задача Т-клеток — помочь организму убивать раковые клетки и контролировать иммунный ответ на чужеродные вещества. Они делают это, уничтожая клетки в организме, которые были захвачены вирусами или стали злокачественными.
Третий тип лимфоцитов, известный как естественные киллеры или NK-клетки, происходит из того же места, что и B- и T-клетки.NK-клетки быстро реагируют на несколько чужеродных веществ и специализируются на уничтожении раковых и инфицированных вирусом клеток.
Существуют различные типы В-клеток и Т-клеток, которые играют определенную роль в организме и иммунной системе.
В-клетки
В-клетки памяти
В-клетки памяти циркулируют в организме, чтобы запустить быстрый антительный ответ при обнаружении чужеродного вещества. Они остаются в организме на десятилетия и становятся клетками памяти, которые запоминают ранее обнаруженные антигены и помогают иммунной системе быстрее реагировать на будущие атаки.
Регуляторные B-клетки
Регуляторные B-клетки или Breg составляют около 0,5 процента всех B-клеток у здоровых людей. Хотя их немного, они играют жизненно важную роль.
Bregs обладают защитным противовоспалительным действием в организме и останавливают лимфоциты, вызывающие воспаление. Они также взаимодействуют с несколькими другими иммунными клетками и способствуют производству регуляторных Т-клеток или Treg.
Т-клетки
Т-киллеры
Киллерные или цитотоксические Т-клетки сканируют поверхность клеток в организме, чтобы узнать, не заразились ли они микробами или превратились в злокачественные.Если так, они убивают эти клетки.
Т-хелперы
Т-хелперы «помогают» другим клеткам иммунной системы запускать и контролировать иммунный ответ против чужеродных веществ.
Существуют разные типы хелперных Т-клеток, и некоторые из них более эффективны, чем другие, против разных типов микробов.
Например, клетка Th2 более эффективна против микробов, вызывающих инфекцию внутри других клеток, таких как бактерии и вирусы, тогда как клетка Th3 более эффективна против микробов, вызывающих инфекцию вне клеток, таких как определенные бактерии и паразиты.
Регуляторные Т-клетки или Tregs
Tregs контролируют или подавляют другие клетки иммунной системы. У них есть как полезные, так и вредные эффекты.
Они поддерживают толерантность к микробам, предотвращают аутоиммунные заболевания и ограничивают воспалительные заболевания. Но они также могут подавлять работу иммунной системы против определенных антигенов и опухолей.
Т-клетки памяти
Т-клетки памяти защищают организм от ранее обнаруженных антигенов.Они живут долгое время после того, как инфекция прошла, помогая иммунной системе вспомнить предыдущие инфекции.
Если тот же самый микроб попадает в организм во второй раз, Т-клетки памяти запоминают его и быстро размножаются, помогая организму быстрее бороться с ним.
Природные Т-клетки-киллеры
Природные Т-клетки-киллеры представляют собой смешанную группу Т-клеток, которые имеют общие характеристики как Т-клеток, так и естественных клеток-киллеров. Они могут влиять на другие иммунные клетки и контролировать иммунные реакции против веществ в организме, которые вызывают иммунный ответ.
Уровни лимфоцитов могут меняться в зависимости от расы, пола, местоположения и образа жизни человека.
Нормальный диапазон лимфоцитов у взрослых составляет от 1000 до 4800 лимфоцитов в 1 микролитре (мкл) крови. У детей нормальный диапазон составляет от 3000 до 9500 лимфоцитов в 1 мкл крови.
Необычно высокое или низкое количество лимфоцитов может быть признаком болезни.
Поделиться на Pinterest Высокий уровень лимфоцитов может указывать на лимфоцитоз, связанный с воспалительным заболеванием кишечника.Количество лимфоцитов выше нормы может быть безвредной и временной ситуацией из-за нормальной реакции организма на инфекцию или воспалительное состояние.
Но высокий уровень лимфоцитов также может быть признаком лимфоцитоза, который является более серьезным заболеванием.
Лимфоцитоз часто ассоциируется с хроническими инфекциями, некоторыми видами рака крови и аутоиммунными заболеваниями, такими как воспалительные заболевания кишечника.
У взрослых лимфоцитоз обычно соответствует количеству лимфоцитов выше 3000 лимфоцитов в 1 мкл крови.У детей количество лимфоцитов составляет около 9000 лимфоцитов в 1 мкл крови, хотя это значение может меняться с возрастом.
Количество лимфоцитов ниже нормы также может быть временным. Они могут возникать после простуды или другой инфекции или быть вызваны интенсивными физическими упражнениями, сильным стрессом или недоеданием.
Низкий уровень также может быть признаком состояния, известного как лимфоцитопения или лимфопения.
Лимфоцитопения может передаваться по наследству или передаваться вместе с некоторыми заболеваниями, включая:
- Редкие наследственные заболевания, такие как атаксия-телеангиэктазия
- нервные заболевания, такие как рассеянный склероз
- аутоиммунные заболевания
- СПИД или другие инфекционные болезни
Лимфоцитопения также может быть побочным эффектом лекарств или некоторых других медицинских методов лечения.
Количество лимфоцитов, сигнализирующих о лимфоцитопении, варьируется у взрослых и детей. Обычно они составляют менее 1 000 лимфоцитов в 1 мкл крови для взрослых и менее 3 000 лимфоцитов в 1 мкл крови для детей.
Анализ крови, который определяет количество лимфоцитов в крови человека, называется скринингом В- и Т-клеток. В этом тесте измеряется уровень основных типов лейкоцитов в организме.
Подсчет лимфоцитов — это часть большого анализа цельной крови, называемого полным анализом крови (CBC).Врачи могут запросить общий анализ крови, если подозревают наличие заболевания или инфекции.
В некоторых случаях вместо крови можно использовать образец костного мозга.
Экран B- и T-клеток даст оценку количества T- и B-клеток в крови.
Результаты могут указывать на нормальное или ненормальное количество клеток, последнее указывает на возможное наличие заболевания. В этом случае врач, скорее всего, попросит провести другие анализы для подтверждения диагноза.
Количество Т-клеток выше нормального диапазона может указывать на любое из следующих состояний:
Количество В-клеток выше нормального диапазона может указывать на:
- хронический лимфоцитарный лейкоз
- множественная миелома
- генетическое заболевание, известное как синдром ДиДжорджи
- тип рака, называемый макроглобулинемией Вальденстрема
Количество Т-клеток ниже нормального диапазона может указывать на:
- заболевание, присутствующее с рождения
- приобретенное заболевание дефицита Т-лимфоцитов, такое как ВИЧ, которое может прогрессировать до СПИДа или HTLV-1
- тип рака
Количество В-клеток ниже нормы может указывать на:
Необычно высокое или низкое количество лимфоцитов само по себе может не вызывать никаких признаков, симптомов или серьезных проблем.Они могут быть нормальной реакцией организма на инфекцию, воспалительное состояние или другое необычное состояние и через некоторое время вернутся к нормальному уровню.
Если количество лимфоцитов остается высоким или низким с течением времени, это может быть признаком состояния здоровья и может быть диагностировано как лимфоцитопения или лимфоцитоз. Эти состояния могут варьироваться от легких до тяжелых, и их продолжительность зависит от того, что их вызвало.
Лечение аномального уровня лимфоцитов будет зависеть как от причины, так и от степени тяжести, а легкие формы могут вообще не потребоваться.
Лимфоцитоз (повышенное количество лимфоцитов) Причины
У вас может быть больше лимфоцитов, чем обычно, но у вас мало симптомов, если таковые имеются. Обычно это происходит после болезни, безвредно и временно.
Но это может означать что-то более серьезное, например, рак крови или хроническую инфекцию. Ваш врач может провести другие тесты, чтобы определить, является ли количество лимфоцитов причиной для беспокойства.
Если ваш врач определит, что у вас высокое количество лимфоцитов, результат теста может свидетельствовать об одном из следующих состояний:
- Инфекция (бактериальная, вирусная, другая)
- Рак крови или лимфатической системы
- Аутоиммунный расстройство, вызывающее продолжающееся (хроническое) воспаление
Конкретные причины лимфоцитоза включают:
- Острый лимфоцитарный лейкоз
- Хронический лимфолейкоз
- Цитомегаловирусная (ЦМВ) инфекция
- Гепатит A
- Гипотиреоз (недостаточная активность щитовидной железы)
- Лимфома
- Мононуклеоз
- Другие вирусные инфекции
- Сифилис
- Туберкулез
- Коклюш
0 Гепатит B99 Гепатит B99 Гепатит B99 СПИД
Указанные здесь причины обычно связаны с этим симптомом.Обратитесь к своему врачу или другому специалисту в области здравоохранения для точного диагноза.
- Определение
- Когда обращаться к врачу
- Bain BJ, et al., Eds. Подход к диагностике и классификации нарушений клеток крови. В: Практическая гематология Дейси и Льюиса. 12-е изд. Лондон, англ .: Elsevier; 2017. https://www.clinicalkey.com. По состоянию на 20 июня 2019 г.
- Davids MS. Подходите к взрослому с лимфоцитозом или лимфоцитопенией.https://www.uptodate.com/contents/search. По состоянию на 20 июня 2019 г.
- AskMayoExpert. Лимфоцитоз. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2019.
- Coates TD. Подойдите к ребенку с лимфоцитозом или лимфоцитопенией. https://www.uptodate.com/contents/search. По состоянию на 20 июня 2019 г.
- Каушанский К. и др., Ред. Лимфоцитоз и лимфоцитопения. В: Гематология Вильямса. 9 изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2016 г.https://accessmedicine.mhmedical.com. По состоянию на 20 июня 2019 г.
.
Лимфоцитоз: симптомы, причины, лечение
Обзор
Что такое лимфоцитоз?
Лимфоцитоз — это повышенное по сравнению с нормальным количество лимфоцитов, подтипа белых кровяных телец, в организме.Лимфоциты являются частью вашей иммунной системы и борются с инфекциями.
Кто наиболее подвержен риску лимфоцитоза?
Лимфоцитоз может быть у любого.
Насколько распространен лимфоцитоз?
Лимфоцитоз очень распространен. Это особенно часто встречается у людей, у которых:
Симптомы и причины
Что вызывает лимфоцитоз?
Лимфоцитоз возникает в результате увеличения количества лимфоцитов в крови.Лимфоциты — это белые кровяные тельца. Они играют важную роль в вашей иммунной системе, помогая вашему организму бороться с инфекцией. Многие заболевания могут вызывать лимфоцитоз.
Высокий уровень лимфоцитов в крови указывает на то, что ваш организм имеет дело с инфекцией или другим воспалительным заболеванием. Чаще всего временно повышенное количество лимфоцитов является нормальным результатом работы иммунной системы вашего организма. Иногда уровень лимфоцитов повышается из-за серьезного заболевания, например лейкемии.
Ваш врач может назначить специальные диагностические тесты, которые помогут определить причину вашего лимфоцитоза. Эти тесты могут включать в себя другие лабораторные тесты, чтобы исключить инфекции, или тесты, исследующие другие ткани тела, такие как биопсия костного мозга и изучение вашей крови под микроскопом.
Каковы симптомы лимфоцитоза?
Лимфоцитоз сам по себе не вызывает симптомов. Однако у вас могут возникнуть симптомы, лежащие в основе первопричины лимфоцитоза. В зависимости от причины симптомы могут варьироваться от бессимптомных до тяжелых.
Диагностика и тесты
Как диагностируется лимфоцитоз?
Ваш врач диагностирует лимфоцитоз с помощью анализа крови, называемого полным анализом крови (CBC) с дифференциалом. Этот тест показывает увеличение количества лейкоцитов, при этом количество лимфоцитов выше нормы.Ваш врач может использовать другие диагностические анализы крови, такие как тест, называемый проточной цитометрией, чтобы определить, являются ли лимфоциты клональными (что наблюдается при заболевании, называемом хроническим лимфолейкозом). Обследование может также включать биопсию костного мозга, чтобы помочь определить первопричину лимфоцитоза. Врачи полагаются на вашу историю болезни, текущие симптомы, список лекарств и физический осмотр, чтобы определить основную причину лимфоцитоза.
Ведение и лечение
Как лечится лимфоцитоз?
Врачи лечат лимфоцитоз, пытаясь устранить его первопричину.У большинства людей лимфоцитоз проходит по мере улучшения основного состояния.
Какие осложнения связаны с лимфоцитозом?
Лимфоцитоз говорит вашему врачу, что у вас есть или были инфекция или болезнь. Во многих случаях лимфоцитоз просто означает, что ваше тело борется с вирусной инфекцией.
В некоторых случаях лимфоцитоз является одним из первых признаков некоторых видов рака крови, включая хронический лимфолейкоз (ХЛЛ), который является наиболее распространенным типом лейкемии у взрослых.Обычно необходимы дополнительные тесты, чтобы исключить другие заболевания и поставить точный диагноз причины лимфоцитоза.
Профилактика
Можно ли предотвратить лимфоцитоз?
Нет способа предотвратить лимфоцитоз. Вы можете снизить риск вирусной инфекции:
- Часто и тщательно мыть руки водой с мылом
- Избегание контакта с больными
- Не делиться личными вещами с больными
- Дезинфекция поверхностей и часто используемых предметов
Перспективы / Прогноз
Каков исход лечения лимфоцитоза?
Лимфоцитоз обычно проходит после лечения состояния или заболевания, из-за которого в организме вырабатывались дополнительные лейкоциты.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас хроническая инфекция или вы испытываете хронические (продолжающиеся) симптомы или симптомы, которые со временем ухудшаются, обратитесь к врачу. Ваш врач может определить, есть ли у вас лимфоцитоз, во время полного медицинского обследования.
Лимфоцитоз: симптомы, причины, лечение
Обзор
Что такое лимфоцитоз?
Лимфоцитоз — это повышенное по сравнению с нормальным количество лимфоцитов, подтипа белых кровяных телец, в организме. Лимфоциты являются частью вашей иммунной системы и борются с инфекциями.
Кто наиболее подвержен риску лимфоцитоза?
Лимфоцитоз может быть у любого.
Насколько распространен лимфоцитоз?
Лимфоцитоз очень распространен. Это особенно часто встречается у людей, у которых:
Симптомы и причины
Что вызывает лимфоцитоз?
Лимфоцитоз возникает в результате увеличения количества лимфоцитов в крови.Лимфоциты — это белые кровяные тельца. Они играют важную роль в вашей иммунной системе, помогая вашему организму бороться с инфекцией. Многие заболевания могут вызывать лимфоцитоз.
Высокий уровень лимфоцитов в крови указывает на то, что ваш организм имеет дело с инфекцией или другим воспалительным заболеванием. Чаще всего временно повышенное количество лимфоцитов является нормальным результатом работы иммунной системы вашего организма. Иногда уровень лимфоцитов повышается из-за серьезного заболевания, например лейкемии.
Ваш врач может назначить специальные диагностические тесты, которые помогут определить причину вашего лимфоцитоза. Эти тесты могут включать в себя другие лабораторные тесты, чтобы исключить инфекции, или тесты, исследующие другие ткани тела, такие как биопсия костного мозга и изучение вашей крови под микроскопом.
Каковы симптомы лимфоцитоза?
Лимфоцитоз сам по себе не вызывает симптомов. Однако у вас могут возникнуть симптомы, лежащие в основе первопричины лимфоцитоза. В зависимости от причины симптомы могут варьироваться от бессимптомных до тяжелых.
Диагностика и тесты
Как диагностируется лимфоцитоз?
Ваш врач диагностирует лимфоцитоз с помощью анализа крови, называемого полным анализом крови (CBC) с дифференциалом. Этот тест показывает увеличение количества лейкоцитов, при этом количество лимфоцитов выше нормы.Ваш врач может использовать другие диагностические анализы крови, такие как тест, называемый проточной цитометрией, чтобы определить, являются ли лимфоциты клональными (что наблюдается при заболевании, называемом хроническим лимфолейкозом). Обследование может также включать биопсию костного мозга, чтобы помочь определить первопричину лимфоцитоза. Врачи полагаются на вашу историю болезни, текущие симптомы, список лекарств и физический осмотр, чтобы определить основную причину лимфоцитоза.
Ведение и лечение
Как лечится лимфоцитоз?
Врачи лечат лимфоцитоз, пытаясь устранить его первопричину.У большинства людей лимфоцитоз проходит по мере улучшения основного состояния.
Какие осложнения связаны с лимфоцитозом?
Лимфоцитоз говорит вашему врачу, что у вас есть или были инфекция или болезнь. Во многих случаях лимфоцитоз просто означает, что ваше тело борется с вирусной инфекцией.
В некоторых случаях лимфоцитоз является одним из первых признаков некоторых видов рака крови, включая хронический лимфолейкоз (ХЛЛ), который является наиболее распространенным типом лейкемии у взрослых.Обычно необходимы дополнительные тесты, чтобы исключить другие заболевания и поставить точный диагноз причины лимфоцитоза.
Профилактика
Можно ли предотвратить лимфоцитоз?
Нет способа предотвратить лимфоцитоз. Вы можете снизить риск вирусной инфекции:
- Часто и тщательно мыть руки водой с мылом
- Избегание контакта с больными
- Не делиться личными вещами с больными
- Дезинфекция поверхностей и часто используемых предметов
Перспективы / Прогноз
Каков исход лечения лимфоцитоза?
Лимфоцитоз обычно проходит после лечения состояния или заболевания, из-за которого в организме вырабатывались дополнительные лейкоциты.
Жить с
Когда мне следует позвонить своему врачу?
Если у вас хроническая инфекция или вы испытываете хронические (продолжающиеся) симптомы или симптомы, которые со временем ухудшаются, обратитесь к врачу. Ваш врач может определить, есть ли у вас лимфоцитоз, во время полного медицинского обследования.
Понимание анализа крови | Общество лейкемии и лимфомы
Количество клеток крови дает вашему врачу важные сведения о состоянии вашего здоровья до, во время и после лечения. Сами по себе анализы крови не могут определить, есть ли у вас рак крови, но они могут предупредить вашего врача, если потребуется дальнейшее обследование.
Общий анализ крови — это количество и типы клеток, циркулирующих в вашей крови. Ваш общий анализ крови измеряется с помощью лабораторных тестов, для которых требуется небольшой образец крови.
Кровь состоит из нескольких типов клеток:
- Эритроциты , иногда называемые эритроцитами, улавливают кислород, когда кровь проходит через легкие, и выделяют его клеткам организма.
- Белые клетки , иногда называемые лейкоцитами, помогают бороться с бактериями и вирусами.
- Тромбоциты помогают свертыванию крови в ответ на порез или рану.
CBC также проверяет гемоглобин и гематокрит:
- Гемоглобин — это белок, используемый эритроцитами для распределения кислорода по другим тканям и клеткам организма.
- Гематокрит относится к количеству вашей крови, которое занято эритроцитами.
Нормальный анализ крови
Нормальные показатели крови попадают в диапазон, установленный тестированием здоровых мужчин и женщин всех возрастов. Количество клеток сравнивается со здоровыми людьми того же возраста и пола. Почти все лабораторные отчеты включают «нормальный» диапазон или высокие и низкие «значения», чтобы помочь вам понять результаты тестов.
Нормальные диапазоны количества клеток крови для здоровых взрослых и детей
| красных клеток на микролитр (мкл) крови | белых клеток на микролитр (мкл) крови | Тромбоциты на микролитр (мкл) крови | Гематокрит 1 % крови состоит из эритроцитов | Гемоглобин 1 грамма на децилитр (г / дл) | |
|---|---|---|---|---|---|
| Мужчины | 4.От 7 до 6,1 миллиона | от 5 000 до 10 000 | от 150 000 до 400 000 | 42–52 | с 14 по 18 |
| Женщины 2 | от 4,2 до 5,4 миллиона | от 4500 до 11000 | от 150 000 до 400 000 | от 37 до 47 | с 12 по 16 |
| Дети 3 | 4.От 0 до 5,5 миллиона | от 5 000 до 10 000 | от 150 000 до 400 000 | 32 по 44 | от 9,5 до 15,5 |
1 Отношение гематокрита к гемоглобину составляет примерно 3: 1.
2 Нормальные диапазоны для беременных женщин отличаются от этих диапазонов.
3 Эти диапазоны предназначены для детей от младенческого до подросткового возраста; поговорите со своим врачом, чтобы узнать конкретные значения для младенцев и детей младшего возраста.
Дифференциал белых клеток
Дифференциальный подсчет, иногда называемый «разницей», представляет собой разбивку различных типов белых клеток. Дифференциал лейкоцитов (WBC) также проверяет, кажутся ли белые клетки нормальными. Пять типов лейкоцитов и примерный процент, который они составляют в крови:
- Нейтрофилы (от 55% до 70%)
- Кольцевые нейтрофилы (от 0% до 3%)
- Лимфоциты (от 20% до 40%)
- Моноциты (от 2% до 8%)
- Эозинофилы (от 1% до 4%)
- Базофилы (0.От 5% до 1%)
До тех пор, пока детям не исполнится 4 года, у них процент лимфоцитов в крови выше, чем у взрослых.
Как рак крови влияет на подсчет крови
Рак крови может влиять на количество клеток крови разными способами, снижая или увеличивая показатели. Если вы в настоящее время получаете лечение рака, такое как химиотерапия, лекарственная терапия или лучевая терапия, это повлияет на ваши показатели крови. Показатели крови обычно возвращаются к норме после завершения лечения.
Следует ли вам отслеживать свои показатели крови?
Некоторые люди хотят знать результаты своих анализов крови, чтобы принять превентивные меры для защиты своего здоровья или того, что вызывает их симптомы. Например:
- Если у вас анемия из-за низкого количества эритроцитов, вы поймете, почему у вас низкий уровень энергии или вы не можете выполнять повседневные задачи.
- Если у вас низкое количество лейкоцитов и у вас поднялась температура, вы должны незамедлительно обратиться к врачу.
- Если у вас слишком низкое количество тромбоцитов, у вас легко может появиться кровотечение или синяк, поэтому вы можете избегать занятий, которые могут привести к травме.
Доброкачественные заболевания
Около 5 процентов здоровых людей будут иметь результаты анализов за пределами «нормального» диапазона. Если один или несколько из ваших показателей кровяных телец выше или ниже нормы, ваш врач попытается выяснить, почему. Многие доброкачественные заболевания могут способствовать низкому или высокому количеству клеток крови, как это показано в таблице ниже.
| Красные клетки | Белые клетки | Тромбоциты | |
|---|---|---|---|
| Высокие счета |
|
|
|
| Низкие значения |
|
|
|
Соматических мутаций в лимфоцитах у пациентов с иммуноопосредованной апластической анемией
Young NS, Calado RT, Scheinberg P. Современные концепции патофизиологии и лечения апластической анемии. Кровь. 2006; 108: 2509–19.
CAS PubMed PubMed Central Google Scholar
Luzzatto L, Risitano AM. Успехи в понимании патогенеза приобретенной апластической анемии. Br J Haematol. 2018; 182: 758–76.
Янг Н.С. Апластическая анемия. N Engl J Med. 2018; 379: 1643–56.
CAS PubMed PubMed Central Google Scholar
Mortazavi Y, Chopra R, Gordon-Smith EC, Rutherford TR. Исследования клональных паттернов инактивации Х-хромосомы у пациенток с апластической анемией с использованием нового метода полимеразной цепной реакции с обратной транскрипцией. Eur J Haematol. 2000. 64: 385–95.
Афабле М.Г., Влодарски М., Макишима Х., Шаик М., Секерес М.А., Тиу Р.В. и др. Кариотипирование на основе массива SNP: различия и сходства между апластической анемией и гипоклеточными миелодиспластическими синдромами. Кровь. 2011; 117: 6876–84.
CAS PubMed PubMed Central Google Scholar
Михайлова Н., Сессарего М., Фугацца Г., Каймо А., Де Филиппи С., ван Линт М.Т. и др. Цитогенетические нарушения у пациентов с тяжелой апластической анемией. Haematologica. 1996. 81: 418–22.
CAS PubMed Google Scholar
Катагири Т., Сато-Оцубо А., Касивасе К., Моришима С., Сато Й, Мори Ю. и др.Частая потеря аллелей HLA, связанная с нейтральным числом копий 6pLOH при приобретенной апластической анемии. Кровь. 2011; 118: 6601–9.
CAS PubMed Google Scholar
Tichelli A, Gratwohl A, Würsch A, Nissen C, Speck B. Поздние гематологические осложнения при тяжелой апластической анемии. Br J Haematol. 1988; 69: 413–8.
Lane AA, Odejide O, Kopp N, Kim S, Yoda A, Erlich R, et al. Низкочастотные клональные мутации, которые можно исправить глубоким секвенированием у пациентов с апластической анемией.Лейкемия. 2013; 27: 968–71.
Куласекарарадж А.Г., Цзян Дж., Смит А.Е., Мохамедали А.М., Миан С., Ганди С. и др. Соматические мутации определяют подгруппу пациентов с апластической анемией, которые прогрессируют до миелодиспластического синдрома. Кровь. 2014; 124: 2698–704.
CAS PubMed PubMed Central Google Scholar
Хойзер М., Шларманн С., Доббернак В., Панайота В., Вильманн Л., Вальтер С. и др. Генетическая характеристика приобретенной апластической анемии путем целевого секвенирования.Haematologica. 2014; 99: e165–7.
CAS PubMed PubMed Central Google Scholar
Бабушок Д.В., Пердигонес Н., Перин Дж. К., Олсон Т. С., Йе В., Рот Дж. Дж. И др. Возникновение клонального кроветворения у большинства больных приобретенной апластической анемией. Рак Генет. 2015; 208: 115–28.
CAS PubMed PubMed Central Google Scholar
Йошизато Т., Думитриу Б., Хосокава К., Макишима Х., Йошида К., Таунсли Д. и др.Соматические мутации и клональный гемопоэз при апластической анемии. N Engl J Med. 2015; 373: 35–47.
CAS PubMed PubMed Central Google Scholar
Альбитар А., Таунсли Д., Ма В., Де Диос И., Фунари В., Янг Н.С. и др. Распространенность соматических мутаций у пациентов с апластической анемией при использовании внДНК периферической крови по сравнению с BM. Лейкемия. 2018; 32: 227–9.
CAS PubMed Google Scholar
Огава С. Клональный гемопоэз при приобретенной апластической анемии. Кровь. 2016; 128: 337–47.
CAS PubMed PubMed Central Google Scholar
Ризитано А.М., Мацеевский Дж. П., Грин С., Пласилова М., Цзэн В., Янг Н.С. Доминирующие иммунные ответы in vivo при апластической анемии: молекулярное отслеживание предположительно патогенетических клонов Т-клеток с помощью секвенирования TCR beta-CDR3. Ланцет. 2004; 364: 355–64.
CAS PubMed Google Scholar
Giudice V, Feng X, Lin Z, Hu W., Zhang F, Qiao W. и др. Глубокое секвенирование и проточно-цитометрическая характеристика CD8 + CD57 + Т-клеток с расширенной эффекторной памятью часто выявляют олигоклональность Т-клеточного рецептора Vβ и гомологию CDR3 при приобретенной апластической анемии. Haematologica. 2018; 103: 759–69.
CAS PubMed PubMed Central Google Scholar
Ли Б, Го Л., Чжан И, Сяо И, Ву М., Чжоу Л. и др. Молекулярные изменения сигнального пути TCR у пациентов с апластической анемией.J Hematol Oncol. 2016; 9: 32–9.
PubMed PubMed Central Google Scholar
Li B, Liu S, Niu Y, Fang S, Wu X, Yu Z и др. Измененная экспрессия генов CD3 и FcεRIγ, связанных с передачей сигналов TCR, у пациентов с апластической анемией. J Hematol Oncol. 2012; 5: 6–7.
CAS PubMed PubMed Central Google Scholar
Шенг В., Лю Ц., Фу Р., Ван Х, Цюй В., Руан Э и др.Нарушения количества и функций линкера для активации Т-клеток при тяжелой апластической анемии. Eur J Haematol. 2014; 93: 214–23.
Савола П., Келкка Т., Раджала Х.Л., Куулиала А., Куулиала К., Эльдфорс С. и др. Соматические мутации в клонально увеличенных цитотоксических Т-лимфоцитах у пациентов с впервые диагностированным ревматоидным артритом. Nat Commun. 2017; 8: 15869.
Савола П., Брюк О., Олсон Т., Келкка Т., Кауппи М.Дж., Кованен П.Е. и др. Соматические мутации STAT3 при синдроме Фелти: значение для общего патогенеза с лейкемией крупных гранулярных лимфоцитов.Haematologica. 2018; 103: 304–12.
CAS PubMed PubMed Central Google Scholar
Каваками Т., Секигучи Н., Кобаяси Дж., Ими Т., Мацуда К., Ямане Т. и др. Частые мутации STAT3 в CD8 + Т-клетках пациентов с чистой аплазией эритроцитов. Blood Adv. 2018; 2: 2704–12.
CAS PubMed PubMed Central Google Scholar
Валори М., Янссон Л., Кивихарью А., Эллонен П., Раджала Х., Авад С.А. и др.Новый класс соматических мутаций в крови, обнаруживаемых преимущественно в клетках CD8 +. Clin Immunol. 2017; 175: 75–81.
CAS PubMed PubMed Central Google Scholar
Ван Хоребик Л., Хилвен К., Малланц К., Ван Ньювенхейз А., Келкка Т., Савола П. и др. Надежный конвейер с высокой скоростью репликации для обнаружения соматических вариантов в адаптивной иммунной системе как источника общих генетических вариаций при аутоиммунных заболеваниях.Hum Mol Genet. 2019; 28: 1369–80.
PubMed Google Scholar
Ким Д., Парк Дж., Хуухтанен Дж., Лундгрен С., Хаджурия Р.К., Уртадо А.М. и др. Соматическая мутация mTOR в клонально увеличенных Т-лимфоцитах, связанная с хронической болезнью трансплантат против хозяина. Nat Commun. 2020; 11: 2246–17.
Koskela HLM, Eldfors S, Ellonen P, van Adrichem AJ, Kuusanmäki H, Andersson EI, et al. Соматические мутации STAT3 при крупнозернистом лимфоцитарном лейкозе.N Engl J Med. 2012; 366: 1905–13.
CAS PubMed PubMed Central Google Scholar
Jerez A, Clemente MJ, Makishima H, Koskela H, LeBlanc F, Peng Ng K и др. Мутации STAT3 объединяют патогенез хронических лимфопролиферативных нарушений NK-клеток и Т-клеточного лейкоза крупных гранулярных лимфоцитов. Кровь. 2012; 120: 3048–57.
CAS PubMed PubMed Central Google Scholar
Андерссон Э.И., Танахаши Т., Секигучи Н., Гаспарини В.Р., Бортолуцци С., Каваками Т. и др. Высокая частота активирующих мутаций STAT5B при лейкемии больших гранулярных лимфоцитов CD4-положительных Т-клеток. Кровь. 2016; 128: 2465–8.
CAS PubMed PubMed Central Google Scholar
Jerez A, Clemente MJ, Makishima H, Rajala H, Gómez-Seguí I, Olson T, et al. Мутации STAT3 указывают на присутствие субклинических клонов Т-клеток у пациентов с апластической анемией и миелодиспластическим синдромом.Кровь. 2013; 122: 2453–9.
CAS PubMed PubMed Central Google Scholar
Shlush LI, Zandi S, Mitchell A, Chen WC, Brandwein JM, Gupta V, et al. Идентификация предлейкемических гемопоэтических стволовых клеток при остром лейкозе. Природа. 2014; 506: 328–33.
CAS PubMed PubMed Central Google Scholar
Thol F, Klesse S, Köhler L, Gabdoulline R, Kloos A, Liebich A, et al.Острый миелоидный лейкоз, вызванный лимфомиелоидным клональным кроветворением. Лейкемия. 2017; 31: 1286–95.
Camitta BM, Nathan DG, Forman EN, Parkman R, Rappeport JM, Orellana TD. Постгепатитическая тяжелая апластическая анемия — показание к ранней трансплантации костного мозга. Кровь. 1974; 43: 473–83.
CAS PubMed Google Scholar
Савола П., Мартелиус Т., Канкайнен М., Хуухтанен Дж., Лундгрен С., Коски Ю. и др.Соматические мутации и клональность Т-клеток у пациентов с иммунодефицитом. Haematologica. 2020; 105: 2757–68
Дюфва О., Канкайнен М., Келкка Т., Секигучи Н., Авад С.А., Эльдфорс С. и др. Агрессивный мутационный ландшафт лейкемии естественных клеток-киллеров и профилирование лекарств выдвигают на первый план передачу сигналов JAK-STAT как терапевтическую мишень. Nat Commun. 2018; 9: 1567.
Робинс Х.С., Кампрегер П.В., Шривастава С.К., Вахер А., Черепаха С.Дж., Кахсай О. и др. Комплексная оценка разнообразия бета-цепей рецепторов Т-клеток в Т-клетках алфавита.Кровь. 2009. 114: 4099–107.
CAS PubMed PubMed Central Google Scholar
Харден Дж. Л., Хамм Д., Гулати Н., Лоус М. А., Крюгер Дж. Г.. Глубокое секвенирование репертуара рецепторов Т-клеток демонстрирует инфильтраты поликлональных Т-клеток при псориазе. F1000Res. 2015; 4: 460.
PubMed PubMed Central Google Scholar
Канехиса М., Гото С. KEGG: Киотская энциклопедия генов и геномов.Nucleic Acids Res. 2000; 28: 27–30.
CAS PubMed PubMed Central Google Scholar
Тейт Дж. Г., Бэмфорд С., Джубб Х. С., Сондка З., Биэр Д. М., Биндал Н. и др. КОСМИКА: Каталог соматических мутаций при раке. Nucleic Acids Res. 2019; 47: D941–7.
CAS PubMed Google Scholar
Martincorena I, Campbell PJ. Соматическая мутация в раковых и нормальных клетках.Наука. 2015; 349: 1483–9.
CAS PubMed Google Scholar
Мартинкорена И., Фаулер Дж.С., Вабик А., Лоусон А.Р., Абаскаль Ф., Холл М.В.Дж. и др. Соматические мутантные клоны с возрастом колонизируют пищевод человека. Наука. 2018; 362: 911–7.
CAS PubMed PubMed Central Google Scholar
Blokzijl F, de Ligt J, Jager M, Sasselli V, Roerink S, Sasaki N, et al.Накопление тканеспецифических мутаций в стволовых клетках взрослого человека в течение жизни. Природа. 2016; 538: 260–4.
CAS PubMed PubMed Central Google Scholar
Ёкояма А., Какиучи Н., Ёсизато Т., Нання Ю., Сузуки Н., Такеучи Ю. и др. Возрастное ремоделирование эпителия пищевода мутировавшими факторами рака. Природа. 2019; 565: 312–7.
Николаев С.И., Ветиска С., Бонилла Х, Будро Э., Яухиайнен С., Резаи Джахроми Б. и др.Соматические активирующие мутации KRAS при артериовенозных мальформациях головного мозга. N Engl J Med. 2018; 378: 250–61.
CAS PubMed Google Scholar
Qi Q, Liu Y, Cheng Y, Glanville J, Zhang D, Lee J-Y, et al. Разнообразие и клональный отбор в репертуаре Т-клеток человека. Proc Natl Acad Sci USA. 2014; 111: 13139–44.
CAS PubMed Google Scholar
Каллан М.Ф., Стивен Н., Крауса П., Уилсон Д.Д., Мосс П.А., Гиллеспи Г.М. и др. Большие клональные экспансии CD8 + Т-клеток при остром инфекционном мононуклеозе. Nat Med. 1996; 2: 906–11.
Maini MK, Gudgeon N, Wedderburn LR, Rickinson AB, Beverley PC. Клональные экспансии при острой инфекции EBV обнаруживаются в CD8, а не в субпопуляции CD4, и сохраняются с вариабельным фенотипом CD45. J Immunol. 2000; 165: 5729–37.
CAS PubMed Google Scholar
Хан Н., Шарифф Н., Кобболд М., Брутон Р., Эйнсворт Дж. А., Синклер А. Дж. И др. Серопозитивность к цитомегаловирусу приводит к большей клональности репертуара Т-лимфоцитов CD8 у здоровых пожилых людей. J Immunol. 2002; 169: 1984–92.
CAS PubMed Google Scholar
Майлз Л.А., Боуман Р.Л., Мерлински Т.Р., Чете И.С., Оои А.Т., Дуррути-Дуррути Р. и др. Анализ одноклеточных мутаций клональной эволюции при миелоидных злокачественных новообразованиях.Природа. 2020; 587: 477–82.
Янг А.Л., Челлен Г.А., Бирманн Б.М., Друлей Т.Е. Клональный гемопоэз, несущий мутации, связанные с AML, встречается повсеместно у здоровых взрослых. Nat Commun. 2016; 7: 12484.
CAS PubMed PubMed Central Google Scholar
Арендс С.М., Галан-Соуза Дж., Хойер К., Чан В., Джегер М., Йошида К. и др. Распределение кроветворных линий и эволюционная динамика клонального кроветворения.Лейкемия. 2018; 32: 1908–19.
CAS PubMed Google Scholar
Buscarlet M, Provost S, Zada YF, Bourgoin V, Mollica L, Dubé M.P, et al. Анализ рестрикции клонов в CHIP указывает на миелоидную предвзятость TET2 и происхождение мультипотентных стволовых клеток для DNMT3A. Кровь. 2018; 132: 277–80.
CAS PubMed Google Scholar
О’Ши Дж. Дж., Шварц Д.М., Вилларино А.В., Гадина М., Макиннес И.Б., Лоуренс А.Путь JAK-STAT: влияние на болезнь человека и терапевтическое вмешательство. Annu Rev Med. 2015; 66: 311–28.
PubMed PubMed Central Google Scholar
Smith-Garvin JE, Koretzky GA, Jordan MS. Активация Т-клеток. Анну Рев Иммунол. 2009. 27: 591–619.
CAS PubMed PubMed Central Google Scholar
Holmström TH, Schmitz I, Söderström TS, Poukkula M, Johnson VL, Chow SC, et al.Передача сигналов MAPK / ERK в активированных Т-клетках ингибирует CD95 / Fas-опосредованный апоптоз ниже сборки DISC. EMBO J. 2000; 19: 5418–28.
Crescenzo R, Abate F, Lasorsa E, Tabbo F, Gaudiano M, Chiesa N, et al. Конвергентные мутации и слияния киназ приводят к онкогенной активации STAT3 в анапластической крупноклеточной лимфоме. Раковая клетка. 2015; 27: 516–32.
CAS PubMed PubMed Central Google Scholar
Pilati C, Amessou M, Bihl MP, Balabaud C, Nhieu JTV, Paradis V и др. Соматические мутации, активирующие STAT3 в воспалительных гепатоцеллюлярных аденомах человека. J Exp Med. 2011; 208: 1359–66.
CAS PubMed PubMed Central Google Scholar
Couronné L, Scourzic L, Pilati C, Valle Della V, Duffourd Y, Solary E, et al. Мутации STAT3, идентифицированные в гематологических новообразованиях человека, вызывают миелоидные злокачественные новообразования в модели трансплантации костного мозга мыши.Haematologica. 2013; 98: 1748–52.
PubMed PubMed Central Google Scholar
Ихантола Э. Л., Виисанен Т., Газали А.М., Нантё-Салонен К., Юутилайнен А., Мойланен Л. и др. Устойчивость эффекторных Т-клеток к подавлению и передача сигналов STAT3 во время развития диабета 1 типа у человека. J Immunol. 2018; 201: 1144–53.
CAS PubMed Google Scholar
Kerr CM, Clemente MJ, Chomczynski PW, Przychodzen B, Nagata Y, Adema V и др. Субклональные мутации STAT3 укрепляют клональное доминирование. Blood Adv. 2019; 3: 917–21.
CAS PubMed PubMed Central Google Scholar
Jaiswal S, Fontanillas P, Flannick J, Manning A, Grauman PV, Mar BG, et al. Возрастной клональный гемопоэз, связанный с неблагоприятными исходами. N Engl J Med. 2014; 371: 2488–98.
PubMed PubMed Central Google Scholar
Джайсвал С., Натараджан П., Сильвер А.Дж., Гибсон С.Дж., Бик А.Г., Шварц Э. и др. Клональный гемопоэз и риск атеросклеротического сердечно-сосудистого заболевания. N Engl J Med. 2017; 377: 111–21.
PubMed PubMed Central Google Scholar
Fuster JJ, MacLauchlan S, Zuriaga MA, Polackal MN, Ostriker AC, Chakraborty R, et al. Клональный гемопоэз, связанный с дефицитом ТЕТ2, ускоряет развитие атеросклероза у мышей. Наука.2017; 355: 842–7.
CAS PubMed PubMed Central Google Scholar
Фрик М., Чан В., Арендс С.М., Хаблсрайтер Р., Халик А., Хойзер М. и др. Роль донорского клонального кроветворения в аллогенной трансплантации гемопоэтических стволовых клеток. J Clin Oncol. 2019; 37: 375–85
Fraietta JA, Nobles CL, Sammons MA, Lundh S, Carty SA, Reich TJ, et al. Нарушение TET2 способствует терапевтической эффективности Т-клеток, нацеленных на CD19.Природа. 2018; 558: 307–12.
Широкие фенотипические изменения и потенциальная дисфункция лимфоцитов у лиц, клинически излечившихся от COVID-19 | Журнал молекулярной клеточной биологии
Аннотация
Хотя миллионы пациентов клинически излечились от COVID-19, мало что известно об иммунном статусе лимфоцитов у этих людей. В этом исследовании мононуклеарные клетки периферической крови клинически выздоровевшей (CR) когорты были сравнительно проанализированы с таковыми из когорты здоровых доноров того же возраста и пола.Мы обнаружили, что CD8 + Т-клетки в когорте CR имели большее количество эффекторных Т-клеток и эффекторных Т-клеток памяти, но меньшее количество Tc1 (IFN-γ + ), Tc2 (IL-4 + ) и Tc17 ( IL-17A + ) частоты клеток. Частота CD4 + Т-клеток когорты CR была снижена, особенно подмножество Т-клеток центральной памяти. Более того, CD4 + Т-клетки в когорте CR показали более низкую экспрессию белка 1 запрограммированной гибели клеток (PD-1) и имели более низкие частоты Th2 (IFN-γ + ), Th3 (IL-4 + ), Th27 (IL-17A + ) и циркулирующие фолликулярные хелперные Т (CXCR5 + PD-1 + ) клетки.Соответственно, доля В-клеток памяти с переключением изотипа (IgM — CD20 hi ) среди В-клеток в когорте CR показала значительно меньшую долю, хотя уровень маркера активации CD71 был повышен. Для лимфоцитов CD3 — HLA-DR — в когорте CR, помимо более низких уровней IFN-γ, гранзима B и T-bet, корреляция между T-bet и IFN-γ не наблюдалась. Кроме того, если принять во внимание количество дней после выписки, все фенотипы, связанные со сниженной функцией, не показали тенденции к выздоровлению в течение 4-11 недель.Значительные фенотипические изменения в лимфоцитах в когорте CR предполагают, что инфекция, вызванная тяжелым острым респираторным синдромом, вызванным коронавирусом 2, глубоко влияет на лимфоциты и потенциально приводит к дисфункции даже после клинического выздоровления.
Введение
Всемирная пандемия COVID-19, вызванная тяжелым острым респираторным синдромом, коронавирусом 2 (SARS-CoV-2), стала глобальной угрозой для людей и общества, хотя эпидемия утихла после того, как в Китае были приняты меры контроля.По состоянию на 12 января 2021 года во всем мире было зарегистрировано> 91 миллиона подтвержденных инфекций, из которых около 2 миллионов умерли и> 65 миллионов инфицированных людей выздоровели. Лимфоциты имеют решающее значение для устранения инфекции и установления долгосрочного иммунитета (Callaway, 2020; Corey et al., 2020; Leslie, 2020). Тем не менее, лимфопения была описана как типичный клинический симптом у пациентов с COVID-19 в дополнение к специфической периферической консолидации легких в виде матового стекла (GrifoNi et al., 2020; Хуанг и др., 2020). Растущее число исследований сообщает о снижении количества и нарушении функции CD4 + T, CD8 + T и естественных киллеров (NK) у пациентов с COVID-19, особенно в тяжелых случаях (Chen et al., 2020 ; Giamarellos-Bourboulis et al., 2020; MazzoNi et al., 2020; Qin et al., 2020; Zhang et al., 2020). Хотя количество лимфоцитов может постепенно увеличиваться до нормального уровня у некоторых пациентов после выздоровления от вируса и клинического выздоровления (OuYang et al., 2020; Zheng et al., 2020), активация, дифференциация и функция лимфоцитов у людей, которые клинически выздоровели от COVID-19, остаются плохо изученными. В последующем исследовании бессимптомного инфицированного человека без лимфопении мы обнаружили, что интерферон-γ (IFN-γ) + CD8 + Т-клетки и интерлейкин-17A (IL-17A) + CD4 + Т-клетки по-прежнему обнаруживались с заметно сниженным процентом даже после того, как вирус SARS-CoV-2 стал необнаруживаемым в течение 3 недель (Yang et al., 2020). Эти результаты показывают, что SARS-CoV-2 может влиять на иммунную систему в течение более длительного периода времени, чем считалось ранее. Несмотря на большое количество выздоровевших людей, информация о составе, фенотипе и функциональном потенциале лимфоцитов этих людей ограничена. В этом исследовании мы всесторонне изучили фенотип и потенциальную функцию лимфоцитов из когорты клинически выздоровевших (CR) COVID-19, набранных в Ухане, путем сравнительного анализа неядерных клеток периферической крови (PBMC) от неинфицированного здорового донора того же возраста и пола. (HD) когорта.
Результаты
Клиническая оценка пациентов с CR
Чтобы изучить иммунный ответ у людей после заражения SARS-CoV-2, мы провели когортное исследование в больнице Ухань Цзиньинтан в апреле 2020 года. Когорта HD из 55 здоровых доноров и когорта CR из 55 субъектов, выздоровевших от COVID-19 были вовлечены. В когорте CR было только 2 пациента (30 и 32) с тяжелой формой COVID-19 в анамнезе, а у остальных 53 пациентов в анамнезе был COVID-19 от легкой до умеренной степени тяжести.Продолжительность заболевания от появления симптомов до выписки составляла 13-60 дней, а средняя и средняя продолжительность составляла 30 и 32 дня соответственно. В день сбора крови, который проводился в среднем через 45,22 дня после выписки, все пациенты с CR показали нормальное насыщение кислородом не менее 95% при клиническом обследовании. У большинства пациентов с CR не было симптомов в течение последних 2 недель, за исключением четырех человек, которые испытали одышку, шесть — кашля, трех — мокроты и одного человека, которому потребовался дополнительный кислород (дополнительная таблица S1. ).
Частоты CD8
+ Т-клеток, В-клеток и CD3 — HLA-DR — клеток, но не CD4 + Т-клеток показали нормальные уровни у лиц с CRВсе 55 индивидуумов с CR имели нормальное общее количество лимфоцитов (нормальный диапазон: 1,0 × 10 6 –3,2 × 10 6 / мл), за исключением одного человека, у которого наблюдалась выраженная лимфопения (0,64 × 10 6 / мл) ( Дополнительная таблица S1). Популяции лимфоцитов, включая CD8 + T-клетки, CD4 + T-клетки, CD3 — CD19 + B-клетки и не-T non-B CD3 — HLA-DR — подмножество, были проанализированы (рис. 1А).К нашему удивлению, процент CD4 + Т-клеток в лимфоцитах когорты CR был значительно ниже, чем в лимфоцитах когорты HD, хотя процент CD8 + T-клеток, B-клеток или CD3 — HLA-DR — клеток в лимфоцитах когорты CR было сравнимо с таковым в когорте HD (рис. 1B). Затем мы проанализировали и проанализировали дифференцировку, активацию, пролиферацию и функциональный потенциал четырех субпопуляций лимфоцитов по отдельности.
Рисунок 1
CD8 + Т-клетки, CD4 + Т-клетки, В-клетки и CD3 — HLA-DR — лимфоцитов в периферической крови из когорт HDCR. ( A ) Стратегии гейтинга, используемые для CD8 + Т-клеток (CD3 + CD4 — CD8 + ), CD4 + Т-клеток (CD3 + CD8 — CD4 + ) , B-клетки (CD3 — CD19 — HLA-DR + ) и CD3 — HLA-DR — лимфоциты (CD3 — HLA-DR —) в PBMC.( B ) Частоты CD8 + T-клеток, CD4 + T-клеток, B-клеток и CD3 — HLA-DR — лимфоцитов среди общего количества лимфоцитов в когортах HD и CR. Данные о CD8 + T-клетках, CD4 + T-клетках и CD3 — лимфоцитах HLA-DR — были получены от 55 здоровых доноров и 55 выздоровевших от COVID-19 лиц. Данные о В-клетках были получены от 55 здоровых доноров и 36 человек, выздоровевших от COVID-19. нс, незначительно; * П <0.05.
Рисунок 1
CD8 + Т-клетки, CD4 + Т-клетки, В-клетки и CD3 — HLA-DR — лимфоцитов в периферической крови из когорт HDCR. ( A ) Стратегии гейтинга, используемые для CD8 + Т-клеток (CD3 + CD4 — CD8 + ), CD4 + Т-клеток (CD3 + CD8 — CD4 + ) , B-клетки (CD3 — CD19 — HLA-DR + ) и CD3 — HLA-DR — лимфоциты (CD3 — HLA-DR —) в PBMC.( B ) Частоты CD8 + T-клеток, CD4 + T-клеток, B-клеток и CD3 — HLA-DR — лимфоцитов среди общего количества лимфоцитов в когортах HD и CR. Данные о CD8 + T-клетках, CD4 + T-клетках и CD3 — лимфоцитах HLA-DR — были получены от 55 здоровых доноров и 55 выздоровевших от COVID-19 лиц. Данные о В-клетках были получены от 55 здоровых доноров и 36 человек, выздоровевших от COVID-19. нс, незначительно; * П <0.05.
Заметное снижение подмножеств Tc1, Tc2 и Tc17 Т-клеток CD8
+ в когорте CRВ контексте Т-клеток CD8 + , частоты как эффекторных Т-клеток (CD45RO — CD27 — , Teff), так и эффекторных Т-клеток памяти (CD45RO + CD27 — , Tem) в Когорта CR была значительно выше, чем в когорте HD, в то время как частота наивных Т-клеток (CD45RO — CD27 + , Tna) и Т-клеток центральной памяти (CD45RO + CD27 + , Tcm) в группе Когорта CR были ниже, чем в когорте HD (рис. 2A).Приведенные выше результаты показали, что значительная дифференцировка Т-клеток CD8 + произошла после заражения SARS-CoV-2. С точки зрения активации, экспрессия рецептора лейкоцитарного антигена человека (HLA-DR) и белка запрограммированной гибели клеток 1 (PD-1) на Т-клетках CD8 + в когорте CR была аналогична экспрессии на Т-клетках CD8 + . в когорте HD (Рисунок 2B; дополнительный рисунок S1A и B), хотя немного более высокая активность пролиферации была указана присутствием Ki-67 + клеток в подмножествах Tcm (рисунок 2C; дополнительный рисунок S1C).Затем функции CD8 + Т-клеток анализировали при поликлональной стимуляции. Интересно, что хотя частоты IL-2 + и гранзима B (GZMB) + CD8 + Т-клеток не показали разницы между когортами CR и HD (Рисунок 2D), частота IFN-γ + CD8 + Т-лимфоцитов (Tc1) в когорте CR было заметно снижено по сравнению с таковым в когорте HD. Однако экспрессия T-bet на Т-клетках CD8 + в когорте CR не была снижена, и корреляция между T-bet + и клетками IFN-γ + все еще наблюдалась (рис. 2E).Дальнейший анализ показал, что доли IFN-γ + IL-2 — клеток и IFN-γ + GZMB — клеток в CD8 + T-клетках в когорте CR значительно снизились, в то время как процентное соотношение IFN-γ — GZMB + CD8 + Т-лимфоциты заметно увеличились по сравнению с таковой в когорте HD (рис. 2F). Кроме того, обе частоты IL-4 + CD8 + Т-клеток (Tc2) и IL-17A + CD8 + Т-клеток (Tc17) в когорте CR были значительно снижены (рис. 2G и H. ).Более того, частоты клеток Tc1, Tc2 и Tc17 в когорте CR постоянно отличались от таковых в когорте HD и не демонстрировали тенденции к восстановлению с увеличением количества дней после выписки из клиники с 4 до 11 недель клинического выздоровления. (Дополнительный рисунок S6A C). Данные свидетельствуют о значительной функциональной репрессии CD8 + Т-клеток в когорте CR, хотя их активация, пролиферация и дифференцировка могут быть нормальными.
Рисунок 2
Дифференциация, активация, пролиферация и функция CD8 + Т-клеток в периферической крови из когорт HD и CR.( A ) Стратегия стробирования и частоты Teff (CD45RO — CD27 — ), Tem (CD45RO + CD27 — ), Tcm (CD45RO + CD27 + ) и Tna ( CD45RO — CD27 + ) среди CD8 + Т-клеток в PBMC. ( B и C ) Частоты HLA-DR + , PD-1 + и Ki-67 + CD8 + Т-клеток. Чтобы проанализировать функцию Т-клеток CD8 + , PBMC стимулировали PMA / иономицином в течение 4.5 ч в присутствии BFA и монензина. ( D — H ) Производство ИЛ-2 ( D , левая панель), ГЗМБ ( D , правая панель), IFN-γ ( E , левая панель), IFN-γ / IL-2, IFN-γ / GZMB ( F ), IL-4 ( G ) и IL-17A ( H ) с помощью Т-клеток CD8 + анализировали с помощью внутриклеточного окрашивания. T-bet + клеток среди CD8 + Т-клеток без стимуляции ( E , средняя панель) и корреляция T-bet + с IFN-γ + ( E , правая панель): показано.Данные были получены от 55 здоровых доноров и 55 человек, вылечившихся от COVID-19, за исключением того, что данные по IL-2 ( D ) и IFN-γ / IL-2 ( F ) были получены от 55 здоровых доноров и 36 пациентов с COVID-инфекцией. 19 выздоровевших. нс, незначительно; * P <0,05; ** P <0,01; *** P <0,001; **** П <0,0001.
Рисунок 2
Дифференциация, активация, пролиферация и функция CD8 + Т-клеток в периферической крови из когорт HD и CR.( A ) Стратегия стробирования и частоты Teff (CD45RO — CD27 — ), Tem (CD45RO + CD27 — ), Tcm (CD45RO + CD27 + ) и Tna ( CD45RO — CD27 + ) среди CD8 + Т-клеток в PBMC. ( B и C ) Частоты HLA-DR + , PD-1 + и Ki-67 + CD8 + Т-клеток. Чтобы проанализировать функцию Т-клеток CD8 + , PBMC стимулировали PMA / иономицином в течение 4.5 ч в присутствии BFA и монензина. ( D — H ) Производство ИЛ-2 ( D , левая панель), ГЗМБ ( D , правая панель), IFN-γ ( E , левая панель), IFN-γ / IL-2, IFN-γ / GZMB ( F ), IL-4 ( G ) и IL-17A ( H ) с помощью Т-клеток CD8 + анализировали с помощью внутриклеточного окрашивания. T-bet + клеток среди CD8 + Т-клеток без стимуляции ( E , средняя панель) и корреляция T-bet + с IFN-γ + ( E , правая панель): показано.Данные были получены от 55 здоровых доноров и 55 человек, вылечившихся от COVID-19, за исключением того, что данные по IL-2 ( D ) и IFN-γ / IL-2 ( F ) были получены от 55 здоровых доноров и 36 пациентов с COVID-инфекцией. 19 выздоровевших. нс, незначительно; * P <0,05; ** P <0,01; *** P <0,001; **** П <0,0001.
Значительное снижение Tcm, PD-1
+ , Th2, Th3, Th27 и cTfh поднаборов CD4 + Т-клеток в когорте CRВ контексте CD4 + T-клеток, частоты Teff, Tem или Tna-клеток в когорте CR не изменились, но частота Tcm-клеток была заметно снижена по сравнению с таковой в когорте HD (рис. 3A) .Что касается активации, частоты HLA-DR + CD4 + Т-клеток в когортах CR и HD также не показали различий, хотя частота HLA-DR + CD4 + Tna-клеток в CR когорта была значительно сокращена (рисунок 3B; дополнительный рисунок S2A). Однако частота PD-1 + клеток во всех субпопуляциях CD4 + Т-клеток была заметно снижена в когорте CR (Рисунок 3B; дополнительный рисунок S2B), что указывает на значительную репрессию активации CD4 + Т-клеток в когорта CR.Пролиферация, на что указывает экспрессия Ki-67, не показала различий между когортами CR и HD (Рисунок 3C), хотя частота клеток Ki-67 + в подмножестве Tcm в когорте CR была немного выше (дополнительный рисунок S2C). ). Функциональный анализ при поликлональной стимуляции показал, что частота IFN-γ + CD4 + Т-клеток (Th2) в когорте CR была заметно ниже, чем в когорте HD (Рисунок 3E, левая панель), хотя частоты IL-2 + и GZMB + CD4 + Т-клетки не показали разницы между когортами CR и HD (фигура 3D).Как и у CD8 + T-клеток, частота T-bet + CD4 + T-клеток в когорте CR не была снижена, и корреляция между T-bet + и IFN-γ + клеток все еще наблюдались (рис. 3E, средняя и правая панели). Более подробно, доли IFN-γ + IL-2 + и IFN-γ + GZMB — CD4 + Т-клеток в когорте CR были значительно снижены, но доля IFN- γ — GZMB + CD4 + Т-лимфоцитов заметно увеличилось (фигура 3F).Кроме того, частоты IL-4 + CD4 + T-клеток (Th3) и IL-17A + CD4 + T-клеток (Th27) в когорте CR были значительно снижены (Рисунок 3G и H ), что указывает на то, что функции клеток Th2, Th3 и Th27 каким-то образом подавлены.
Рисунок 3
Дифференциация, активация, пролиферация и функция CD4 + Т-клеток в периферической крови в когортах HD и CR. ( A ) Частоты Teff (CD45RO — CD27 — ), Tem (CD45RO + CD27 — ), Tcm (CD45RO + CD27 + ) и Tna (CD45RO — CD27 + ) среди CD4 + Т-клеток в PBMC.( B и C ) Частоты HLA-DR + , PD-1 + и Ki-67 + клеток в CD4 + Т-клетках. Чтобы проанализировать функцию CD4 + Т-клеток, PBMC стимулировали PMA / иономицином в течение 4,5 часов в присутствии BFA и монензина. ( D — H и J ) Производство ИЛ-2 ( D , левая панель), ГЗМБ ( D , правая панель), IFN-γ ( E , левая панель), IFN-γ / IL-2, IFN-γ / GZMB ( F ), IL-4 ( G ), IL-17A ( H ) и IL-21 ( J ) посредством CD4 + Т-клеток в когортах HD и CR анализировали путем внутриклеточного окрашивания.T-bet + клетки в CD4 + Т-клетки без стимуляции ( E , средняя панель) и корреляция T-bet + с IFN-γ + ( E , правая панель): показано. ( I и K ) Стратегия гейтирования и частота cTfhs (CXCR5 + PD-1 + ) и Treg (CD25 + CD127 + ) в CD4 + T-клетках в HD и когорты CR. Данные были получены от 55 здоровых доноров и 55 человек, вылечившихся от COVID-19, за исключением данных по IL-2 ( D ), IFN-γ / IL-2 ( F ) и I и J . были получены от 55 здоровых доноров и 36 выздоровевших от COVID-19.нс, незначительно; * P <0,05; ** P <0,01; *** P <0,001; **** П <0,0001.
Рисунок 3
Дифференциация, активация, пролиферация и функция CD4 + Т-клеток в периферической крови в когортах HD и CR. ( A ) Частоты Teff (CD45RO — CD27 — ), Tem (CD45RO + CD27 — ), Tcm (CD45RO + CD27 + ) и Tna (CD45RO — CD27 + ) среди CD4 + Т-клеток в PBMC.( B и C ) Частоты HLA-DR + , PD-1 + и Ki-67 + клеток в CD4 + Т-клетках. Чтобы проанализировать функцию CD4 + Т-клеток, PBMC стимулировали PMA / иономицином в течение 4,5 часов в присутствии BFA и монензина. ( D — H и J ) Производство ИЛ-2 ( D , левая панель), ГЗМБ ( D , правая панель), IFN-γ ( E , левая панель), IFN-γ / IL-2, IFN-γ / GZMB ( F ), IL-4 ( G ), IL-17A ( H ) и IL-21 ( J ) посредством CD4 + Т-клеток в когортах HD и CR анализировали путем внутриклеточного окрашивания.T-bet + клетки в CD4 + Т-клетки без стимуляции ( E , средняя панель) и корреляция T-bet + с IFN-γ + ( E , правая панель): показано. ( I и K ) Стратегия гейтирования и частота cTfhs (CXCR5 + PD-1 + ) и Treg (CD25 + CD127 + ) в CD4 + T-клетках в HD и когорты CR. Данные были получены от 55 здоровых доноров и 55 человек, вылечившихся от COVID-19, за исключением данных по IL-2 ( D ), IFN-γ / IL-2 ( F ) и I и J . были получены от 55 здоровых доноров и 36 выздоровевших от COVID-19.нс, незначительно; * P <0,05; ** P <0,01; *** P <0,001; **** П <0,0001.
Фолликулярные хелперные Т-клетки (Tfh), которые экспрессируют CXCR5 в качестве маркера, представляют собой специализированное подмножество Т-клеток CD4 + , необходимых для зародышевых центров и связанных с ними В-клеточных ответов (Crotty, 2019). Частота циркулирующих клеток Tfh (cTfhs, PD-1 + CXCR5 + ) в периферической крови в когорте CR была заметно ниже, чем в когорте HD, а процент экспрессирующих IL-21 CD4 + Т-клеток в когорте CR также было ниже, чем в когорте CR (рис. 3I и J).cTfhs можно дополнительно разделить на три подмножества с различными возможностями: cTfh2 (CCR6 — CXCR3 + ), cTfh3 (CCR6 — CXCR3 — ) и клетки cTfh27 (CCR6 + CXCR3 Morita et al., 2011). Процент клеток cTfh2 в когорте CR был значительно ниже, чем в когорте HD, тогда как относительные доли клеток cTfh3 и cTfh27 в когорте CR были соответственно выше (дополнительный рисунок S3A). Как и во всей популяции CD4 + T, активация, на что указывает экспрессия индуцибельного костимулятора Т-клеток (ICOS), и пролиферация, на что указывает экспрессия Ki-67, в подмножестве cTfh не показали различий между CR и HD. когорты (дополнительный рисунок S3B и C).Более того, клетки Th2, Th3, Th27 и cTfh в когорте CR постоянно отклонялись от таковых в когорте CR и не демонстрировали тенденции к восстановлению в течение 4–11 недель после выписки из клиники (дополнительный рисунок S6D G).
В отличие от Th эффекторных подмножеств, частоты регуляторных Т-клеток (Tregs, CD3 + CD8 — CD4 + CD127 — CD25 + ) в когортах CR и HD существенно не различались. (Рисунок 3К). Для подмножеств Treg частота активированных Treg (CD45RA — FoxP3 hi , aTreg) в когорте CR не отличалась от таковой в когорте HD, хотя Treg в покое (CD45RA + FoxP3 lo , rTreg) в когорте CR показал немного меньшую частоту (дополнительный рисунок S4A).цитотоксический Т-лимфоцит-ассоциированный антиген 4 (CTLA4) является одной из наиболее важных коингибиторных молекул, экспрессируемых Treg. Как показано на дополнительном рисунке S4B, частоты CTLA4 + Tregs и rTreg в когорте CR были аналогичны таковым в когорте HD, за исключением CTLA4 + aTregs, которые показали относительно более низкую частоту в когорте CR.
Значительное снижение уровня IgM
— В-клеток памяти в когорте CRЧастоты субпопуляций B-клеток, включая плазмобласты (CD27 + CD38 hi ), наивные B-клетки (CD27 — CD38 lo ) и B-клетки памяти (MBC, CD27 + CD38 lo ). ), не различались между когортами CR и HD (рис. 4A).Однако процент МБК с переключением изотипа (IgM — CD20 hi ) в когорте CR был значительно ниже, чем в когорте HD (рис. 4B). Был проведен более подробный анализ маркера активации В-клеток CD71 и костимулирующей молекулы лиганда ICOS (ICOSL). Частоты клеток CD71 + среди обоих МБК IgM + и МБК IgM —, но не наивных В-клеток в когорте CR были выше, чем в когорте HD (рис. 4C). Частоты клеток ICOSL + были сходными среди МБК IgM + , МБК IgM — и наивных В-клеток в когортах HD и CR (рис. 4C).Инфекция SARS-CoV-2 оказала влияние на MBC с переключением изотипа, которое оказалось длительным (рис. 4B), потому что MBC в когорте CR все еще находились в процессе активной пролиферации.
Рисунок 4
Дифференциация и активация B-клеток в PBMC и общих IgM и IgG в плазме в когортах HD и CR. ( A — C ) Фенотипический анализ B-клеток в PBMC. ( A ) Стратегия гейтирования и частоты наивных В-клеток (CD38 lo CD27 —), плазмобластов (CD38 hi CD27 —) и В-клеток памяти (MBC, CD38 lo CD27 + ) в B-клетках.( B ) Частоты MBC с переключением изотипа + (IgM + CD20 hi ) и MBC с переключением изотипа — MBC (IgM — CD20 hi ) в B-клетках. ( C ) Частоты МБК CD71 + и ICOSL + IgM + , МБК IgM — и наивных В-клеток. ( D ) Общие IgM и IgG в плазме анализировали с помощью ELISA. Использовали разведение 1: 25600 для IgM и 1: 512000 для IgG. Данные в A — C были получены от 55 здоровых доноров и 36 человек, выздоровевших от COVID-19, в то время как данные в D были получены от 55 здоровых доноров и 55 человек, вылечившихся от COVID-19.нс, незначительно; * P <0,05; ** P <0,01; *** P <0,01.
Рисунок 4
Дифференциация и активация B-клеток в PBMC и общих IgM и IgG в плазме в когортах HD и CR. ( A — C ) Фенотипический анализ B-клеток в PBMC. ( A ) Стратегия гейтирования и частоты наивных В-клеток (CD38 lo CD27 —), плазмобластов (CD38 hi CD27 —) и В-клеток памяти (MBC, CD38 lo CD27 + ) в B-клетках.( B ) Частоты MBC с переключением изотипа + (IgM + CD20 hi ) и MBC с переключением изотипа — MBC (IgM — CD20 hi ) в B-клетках. ( C ) Частоты МБК CD71 + и ICOSL + IgM + , МБК IgM — и наивных В-клеток. ( D ) Общие IgM и IgG в плазме анализировали с помощью ELISA. Использовали разведение 1: 25600 для IgM и 1: 512000 для IgG. Данные в A — C были получены от 55 здоровых доноров и 36 человек, выздоровевших от COVID-19, в то время как данные в D были получены от 55 здоровых доноров и 55 человек, вылечившихся от COVID-19.нс, незначительно; * P <0,05; ** P <0,01; *** P <0,01.
Чтобы дополнительно охарактеризовать функциональный потенциал В-клеток, уровни общего IgM и IgG в плазме анализировали с помощью ELISA. Предварительные эксперименты проводились путем серийных разведений небольшого количества образцов плазмы для получения оптимальных разведений. Наконец, использовали разведение 1: 25600 для IgM и 1: 512000 для IgG. Как показано на рисунке 4D, общий уровень IgM в когорте CR был ниже, чем в когорте HD, тогда как общий уровень IgG в когорте CR был выше, чем в когорте HD.
Высокий потенциал дисфункции CD3
— HLA-DR — лимфоцитов в когорте CRСреди CD3 — лимфоцитов HLA-DR — в когорте CR частота клеток Ki-67 + была значительно ниже, чем в когорте HD (рис. 5A). Кроме того, при поликлональной стимуляции частоты GZMB + и IFN-γ + CD3 — HLA-DR — клеток в когорте CR были значительно ниже, чем в группе HD (рис. 5B и C). ).Среди CD3 — клеток HLA-DR — доля клеток IFN-γ + GZMB + в когорте CR была заметно снижена, в то время как доля IFN-γ — GZMB + клеток был заметно увеличен по сравнению с когортой HD (рис. 5D). С другой стороны, частота клеток, экспрессирующих T-bet, среди клеток CD3 — HLA-DR — в когорте CR также была снижена. Кроме того, корреляция между T-bet + и IFN-γ + исчезла в клетках CD3 — HLA-DR — в когорте CR, тогда как между ними наблюдалась хорошая корреляция в когорте HD (рис. 5E).Дальнейший анализ показал, что около 85% клеток в популяции CD3 — HLA-DR — были NK-клетками CD56 + как в когортах CR, так и в HD (дополнительный рисунок S5A и B), что позволяет предположить, что фенотипы CD3 — Клетки HLA-DR — , описанные выше, в основном приписывались NK-клеткам. Как и у CD8 + и CD4 + Т-клеток, потенциал продуцирования IFN лимфоцитов CD3 — HLA-DR — в когорте CR не показал тенденции к восстановлению с увеличением количества дней. после клинической выписки (дополнительный рисунок S6H).
Рисунок 5
Пролиферация и функция CD3 — HLA-DR — лимфоцитов в периферической крови в когортах HD и CR. ( A ) Частота Ki-67 + клеток в CD3 — HLA-DR — лимфоцитах PBMC. Для анализа функции лимфоцитов CD3 — HLA-DR — PBMC стимулировали PMA / иономицином в течение 4,5 часов в присутствии BFA и монензина. ( B — D ) Производство GZMB ( B ), IFN-γ ( C ) и IFN-γ / GZMB ( D ) с помощью CD3 — HLA-DR — лимфоциты анализировали путем внутриклеточного окрашивания.( E ) T-bet + клетки в CD3 — HLA-DR — лимфоциты без стимуляции (левая панель) и корреляция T-bet + с IFN-γ + (правая панель) в CD3 — HLA-DR — лимфоцитов. Все данные были получены от 55 здоровых доноров и 55 выздоровевших от COVID-19. * P <0,05; ** P <0,01; *** P <0,001; **** П <0,0001.
Рисунок 5
Пролиферация и функция CD3 — HLA-DR — лимфоцитов в периферической крови в когортах HD и CR.( A ) Частота Ki-67 + клеток в CD3 — HLA-DR — лимфоцитах PBMC. Для анализа функции лимфоцитов CD3 — HLA-DR — PBMC стимулировали PMA / иономицином в течение 4,5 часов в присутствии BFA и монензина. ( B — D ) Производство GZMB ( B ), IFN-γ ( C ) и IFN-γ / GZMB ( D ) с помощью CD3 — HLA-DR — лимфоциты анализировали путем внутриклеточного окрашивания.( E ) T-bet + клетки в CD3 — HLA-DR — лимфоциты без стимуляции (левая панель) и корреляция T-bet + с IFN-γ + (правая панель) в CD3 — HLA-DR — лимфоцитов. Все данные были получены от 55 здоровых доноров и 55 выздоровевших от COVID-19. * P <0,05; ** P <0,01; *** P <0,001; **** П <0,0001.
Мужчины были более уязвимы к потенциальной дисфункции CD8
+ и CD3 — HLA-DR — лимфоцитовСообщается, что пол является одним из факторов COVID-19, при этом среди мужчин на протяжении всей жизни наблюдается большее количество случаев, более серьезная тяжесть заболевания и более высокие показатели смертности (Gadi et al., 2020; Guan et al., 2020). Поэтому, основываясь на поле, мы повторно проанализировали данные, которые значительно различались между двумя когортами на уровне всей когорты. Во-первых, как в когортах HD, так и в CR не было значительных различий между самками и самцами.
Среди CD8 + Т-клеток, в отличие от анализа на уровне всей когорты, частоты Teff, Tcm, Ki-67 + и Tc2-клеток в когорте женщин или мужчин с суб-CR существенно не отличались от те, что в их коллегах в когорте HD.Более того, существенное увеличение количества клеток Tem и значительное уменьшение клеток Tc17 в когорте CR наблюдались только у женщин, в то время как заметное уменьшение клеток Tc1 было обнаружено только у мужчин (фигура 6A; дополнительная фигура S7A). Для CD4 + T-клеток, аналогично статистическим результатам на уровне всей когорты, снижение субпопуляций Tcm, Th27, IL-21-продуцирующих и cTfh клеток также наблюдалось в когортах женщин или мужчин с суб-CR по сравнению с соответствующие подкогорты в когорте HD.Однако, в отличие от результатов анализа на уровне всей когорты, частота Th3-клеток в когортах женщин и мужчин с суб-CR существенно не отличалась от таковой в их аналогах в когорте HD. Более того, значительное снижение в подмножествах PD-1 + и Th2 наблюдалось только у женщин в когорте CR (Рисунок 6B; дополнительный рисунок S7B). Для B-клеток, в отличие от результатов анализа на уровне всей когорты, частоты MBC IgM — , CD71 + , IgM + MBC и CD71 + IgM — MBC у женщин и мужчин. Когорты суб-CR существенно не отличались от таковых в когорте HD (дополнительный рисунок S7C).Среди лимфоцитов CD3 — HLA-DR — в когорте CR, частота клеток GZMB + в женских и мужских когортах суб-CR существенно не отличалась от таковой в их аналогах в когорте HD. Более того, значительное снижение количества клеток Ki-67 + наблюдалось только у женщин в когорте CR, в то время как заметное снижение продуцирующих IFN-γ клеток и клеток T-bet + было обнаружено только у мужчин (фигура 6C; Дополнительный рисунок S7D).
Рисунок 6
Половые различия фенотипических изменений и потенциальной дисфункции лимфоцитов в когорте CR.Для выяснения половых различий в изменениях лимфоцитов в когорте CR были повторно проанализированы данные с рисунков 2-5, которые значительно различались между когортами HD и CR на уровне общей когорты. ( A ) Частоты Т-клеток Tem, IFN-γ + и IL-17A + CD8 + в PBMC. ( B ) Частоты клеток PD-1 + и IFN-γ + в Т-клетках CD4 + в PBMC. ( C ) Частоты клеток Ki-67 + , IFN-γ + и T-bet + в лимфоцитах CD3 — HLA-DR —.нс, незначительно; * P <0,05; ** P <0,01; **** П <0,0001.
Рисунок 6
Различия в фенотипических изменениях и потенциальной дисфункции лимфоцитов в когорте CR, основанные на полу. Для выяснения половых различий в изменениях лимфоцитов в когорте CR были повторно проанализированы данные с рисунков 2-5, которые значительно различались между когортами HD и CR на уровне общей когорты. ( A ) Частоты Т-клеток Tem, IFN-γ + и IL-17A + CD8 + в PBMC.( B ) Частоты клеток PD-1 + и IFN-γ + в Т-клетках CD4 + в PBMC. ( C ) Частоты клеток Ki-67 + , IFN-γ + и T-bet + в лимфоцитах CD3 — HLA-DR —. нс, незначительно; * P <0,05; ** P <0,01; **** П <0,0001.
Обсуждение
При заражении SARS-CoV-2 всестороннее понимание иммунного ответа хозяина, иммунопатологических характеристик и иммунопротекторного эффекта у пациентов с COVID-19 и выздоровевших лиц очень важно для разработки эффективного терапевтического лечения и профилактической вакцины.Из-за критически важной роли Т-клеток в защите от вирусов исследования специфических Т-клеточных ответов против SARS-CoV-2, как это проводилось ранее (Sekine et al., 2020; Weiskopf et al., 2020), несомненно, чрезвычайно важны. Тем не менее, также важно охарактеризовать изменения общего иммунного ответа, включая иммунный фенотип и функциональный потенциал лимфоцитов, с течением времени (Mathew et al., 2020). В этом исследовании мы получили данные поперечного сечения ответа лимфоцитов из когорты COVID-19 CR в Ухани.Используя проточную цитометрию с различными наборами маркеров молекул, мы создали обзорную картину популяций CD8 + T, CD4 + T, B и CD3 — HLA-DR — с точки зрения дифференциации, пролиферации, активация и функциональный потенциал. У пациентов с CR значительная потеря CD4 + Т-клеток все еще наблюдалась после клинического выздоровления. В частности, потеря в значительной степени отразилась на снижении процента Tcm-клеток CD4 + в популяции Т-клеток CD4 + (рис. 1B) когорты CR.
Что еще более примечательно, так это то, что значительно сниженная функция наблюдалась почти во всех подмножествах Т-клеток, которые мы тестировали из когорты CR, включая клетки Tc1, Tc2, Tc17, Th2, Th3, Th27 и cTfh. Снижение функции было стойким даже через 11 недель после клинического выздоровления когорты CR. Это говорит о том, что пациенты с COVID-19 испытали длительное подавление функции как CD4 + , так и CD8 + Т-клеток. Длительная дисфункция Т-лимфоцитов часто встречается у пациентов, инфицированных вирусами, которые могут вызывать хронические инфекции, такие как ВИЧ и ВГС, или у онкологических больных (Douek et al., 2002; Ахмед и др., 2019; Hodgins et al., 2019), но редко встречается у пациентов, инфицированных вирусами, вызывающими только острую инфекцию, за исключением сообщений о потере Th27-клеток у инфицированных гриппом людей (Jiang et al., 2010). Насколько нам известно, в настоящее время нет сообщений о том, происходит ли такое длительное снижение функции у пациентов, инфицированных высокопатогенным коронавирусом, коронавирусом ближневосточного респираторного синдрома или SARS-CoV. Наши результаты в настоящем исследовании показали, что инфекция SARS-CoV-2 может уникальным образом влиять на лимфоциты и поддерживать подавление функций лимфоцитов в течение длительного времени.Механизм, лежащий в основе специфической потери лимфоцитов у пациентов с COVID-19, требует дальнейшего изучения.
В настоящем исследовании мы наблюдали глубокое снижение CXCR5 + PD-1 + cTfhs в когорте CR. Кури-Сервантес и др. (2020) и Мэтью и др. (2020) сообщили, что пропорции cTfh были одинаковыми у здоровых доноров, пациентов с острым COVID-19 и выздоровевших людей. Расхождение в нашем исследовании по сравнению с двумя другими исследованиями может быть связано, по крайней мере частично, с смешивающими демографическими факторами, такими как возраст, пол, раса и размер когорт.Более того, Мэтью и др. (2020) также документально подтвердили, что экспрессия CXCR5 была значительно снижена на cTfh как у пациентов с COVID-19, так и у выздоровевших доноров. Кроме того, потеря Bcl-6 + Tfh-клеток и зародышевых центров и резкое снижение Bcl-6 + B-клеток зародышевых центров были обнаружены в грудных лимфатических узлах и селезенках умерших пациентов с COVID-19 (Duan et al. ., 2020; Канеко и др., 2020). Более того, параллельные исследования периферической крови выявили потерю фолликулярных В-клеток при тяжелом заболевании, что указывало на постоянство ответа лимфоцитов между дренирующими лимфатическими узлами и периферической кровью.Вместе эти данные идентифицируют дефектную генерацию клеток Tfh у пациентов с COVID-19 и предполагают возможность снижения cTfh, циркулирующего аналога клеток Tfh, в периферической крови.
Следует отметить, что частоты cTfh были значительно снижены в когорте CR по сравнению с когортой HD, но уровни экспрессии Ki-67 и ICOS в cTfhs в когортах CR и HD были схожими, что позволяет предположить нет подавления пролиферации и активации cTfhs в когорте CR (рисунок 3I; дополнительный рисунок S3).Это отсутствие подавления согласуется с повышенной активацией, на которую указывает экспрессия CD71 в В-клетках памяти в когорте CR (Weinstein et al., 2018). Более низкая частота MBC с переключением изотипа IgM в когорте CR, чем в когорте HD, указывает на то, что индукция переключения изотипа в MBC может подавляться инфекцией SARS-CoV-2. Это подавление переключения изотипа может быть связано со сниженной частотой cTfhs, которые имеют решающее значение для дифференцировки и переключения изотипа В-клеток зародышевого центра (Weinstein et al., 2018). В недавнем отчете об ответах антител у людей, выздоровевших от инфекции SARS-CoV-2, ответы антител, специфичных для SARS-CoV-2, быстро ослабевали в течение 8 недель (Long et al., 2020). Поскольку МБК с переключением изотипа IgM — более чувствительны, чем МБК IgM + (Marasco et al., 2017), снижение уровня МБК с переключением изотипа IgM — может быть одной из причин резкого снижения SARS-CoV. -2-специфические ответы антител. Более того, общий уровень IgM в когорте CR был ниже, чем в когорте HD (рис. 4D), что указывает на то, что SARS-CoV-2 также снижает выработку неспецифического IgM.
Далее мы обнаружили, что доли клеток IFN-γ — GZMB + были значительно выше среди Т-клеток CD4 + , Т-клеток CD8 + и лимфоцитов CD3 — HLA-DR — в когорте CR, чем среди когорты HD, в отличие от уменьшенных пропорций клеток IFN-γ + в соответствующих популяциях клеток (рисунки 2E и F, 3E и F и 5C и D). В популяции клеток CD3 — HLA-DR — корреляция между T-bet и IFN-γ исчезла в когорте CR, тогда как хорошая корреляция наблюдалась в когорте HD (рис. 5E).Эти данные свидетельствуют о том, что в дополнение к репрессии наблюдались нарушения в Т-клетках и CD3 — HLA-DR — лимфоцитах от людей с COVID-19 CR. Однако дальнейшая классификация лимфоцитов CD3 — HLA-DR — в этом исследовании не проводилась из-за отсутствия соответствующих антител во время кризиса COVID-19 в Ухани. Хотя около 85% лимфоцитов CD3 — HLA-DR — могут быть NK-клетками, как мы далее определили в когорте CR или HD, существует еще одна важная популяция клеток, врожденные лимфоциты (ILC), которые также являются CD3 — HLA-DR — клеток.Ответы и статусы NK-клеток и ILC в когорте CR должны представлять большой интерес для понимания COVID-19.
Поскольку все больше исследований сообщают о большей тяжести заболевания и более высоком уровне смертности среди мужчин, чем среди женщин (Gadi et al., 2020; Guan et al., 2020; Shi et al., 2020), мы также проанализировали связь секс с долгосрочным фенотипом и потенциалом дисфункции лимфоцитов. Хотя результаты статистического анализа на уровне субкогорты на основе пола несколько отличались от результатов на уровне всей когорты, также было высказано предположение, что долгосрочное снижение функции также наблюдалось в когортах женщин и мужчин с суб-CR, особенно в CD8. + T, CD4 + T и CD3 — HLA-DR — лимфоцитов.Для CD4 + Т-клеток восприимчивость женщин и мужчин была очень похожей, что было проиллюстрировано снижением как Th27, так и cTfh-клеток. Однако с точки зрения лимфоцитов CD8 + T и CD3 — HLA-DR — мужчины были более уязвимы, о чем свидетельствует отсутствие дифференцировки клеток CD8 + Tem и снижение уровня IFN-γ-. продуцируют CD8 + T и CD3 — HLA-DR — лимфоцитов. Следовательно, в соответствии с предрасположенностью к COVID-19 на основе пола, описанной в предыдущих исследованиях, среди мужчин была обнаружена более высокая вероятность долгосрочной дисфункции лимфоцитов, чем у женщин в нашей когорте.Женские половые гормоны и иммуностимулирующие гены, включая Toll-подобные рецепторы, интерлейкины и микроРНК, присутствующие на X-хромосоме (Chanana et al., 2020), могут привести к снижению инфекционности и смертности из-за SARS-CoV-2, поскольку описанные в предыдущих исследованиях, и более низкая вероятность долгосрочной дисфункции лимфоцитов у женщин, чем у мужчин в нашем исследовании.
После заражения SARS-CoV-2 пациенты испытывают бессимптомное течение до тяжелого заболевания или даже смерти. Многочисленные исследования показали, что тяжесть COVID-19 повлияла на количество лимфоцитов.Лимфопения, то есть уменьшение количества лимфоцитов, особенно Т- и NK-клеток, было зарегистрировано у людей с COVID-19, и снижение частоты этих клеток было связано с более тяжелым заболеванием (Chen et al., 2020; Kuri-Cervantes et al., 2020; Мэтью и др., 2020; Секин и др., 2020). Более того, тяжесть заболевания также влияла на активацию Т- и NK-клеток. Путем глубокого иммунного профилирования 125 пациентов с COVID-19 с различной степенью тяжести заболевания Mathew et al. (2020) обнаружили, что HLA-DR + CD38 + CD8 + Т-клетки, а также Ki-67 + и HLA-DR + CD38 + CD4 + Т-клетки были увеличены у пациентов с более тяжелым течением болезни.Путем дальнейшего использования однородной аппроксимации многообразия и встраивания проекций они предположили связь между активацией Т-клеток CD4 + и повышенной степенью тяжести (Mathew et al., 2020). Кури-Сервантес и др. (2020) наблюдали, что уровень CD16, маркера активации NK-клеток, значительно снижается у пациентов с тяжелым заболеванием. Однако тяжесть заболевания по-разному влияла на образование Т-клеток CD4 + и CD8 + , специфичных для SARS-CoV-2. Более высокая частота SARS-CoV-2-специфических CD4 + Т-клеток наблюдалась у выздоравливающих доноров с тяжелым заболеванием, тогда как продукция SARS-CoV-2-специфичных CD8 + Т-клеток была снижена (Sekine et al., 2020). В совокупности результаты показали, что тяжесть COVID-19 повлияла на количество и активацию Т- и NK-клеток, но влияние не было равномерным. Однако в нашей когорте CR было только 2 пациента (30 и 32) с тяжелой формой COVID-19 в анамнезе, а у остальных 53 пациентов в анамнезе был COVID-19 от легкой до умеренной степени тяжести. Следовательно, невозможно разделить пациентов на две подгруппы из-за ограниченного числа субъектов с тяжелым заболеванием в анамнезе.
Протеинкиназа C (PKC) является ключевым ферментом в Т-лимфоцитах, где она играет важную роль в передаче сигнала ниже активированного рецептора Т-клеточного антигена и костимулирующего рецептора CD28 (Исаков и Альтман, 2012).Форбол 12-миристат 13-ацетат (PMA), сложный эфир форбола, является активатором PKC, а иономицин является ионофором кальция. Следовательно, клетки можно активировать путем стимуляции оптимальными концентрациями PMA / иономицин in vitro . В этом исследовании мы использовали поликлональный стимулятор PMA / иономицин, который широко применяется иммунологами для определения функционального потенциала Т-клеток при инфекциях, вызванных вирусами, такими как респираторно-синцитиальный вирус (Knudson et al., 2015) и вирус гепатита B (Chang et al. ., 2019), а также SARS-CoV-2 (MazzoNi et al., 2020; Zheng et al., 2020) для оценки функционального потенциала CD8 + T, CD4 + T и CD3 — HLA-DR — лимфоцитов. Поскольку они действуют как первый и второй сигналы активации Т-клеток, αCD3 и αCD28 также часто используются в качестве поликлональных стимуляторов Т-клеток. В недавней работе Мэтью и др. (2020) использовали αCD3 плюс αCD28 для стимуляции PBMC in vitro . Они обнаружили, что PBMC от пациентов с COVID-19 продуцируют больше цитокинов и хемокинов, чем от здоровых доноров, а концентрации некоторых хемокинов коррелировали в совпадающих супернатантах от стимулированных PBMC и образцов плазмы, что подтверждает мнение о том, что PBMC продуцируют провоспалительные цитокины и лейкоциты. -набор хемокинов (Mathew et al., 2020).
Наши исследования фенотипических изменений и потенциальных нарушений функции лимфоцитов у выздоровевших пациентов с COVID-19 были сосредоточены на периферической крови. Поскольку Kaneko et al. (2020) обнаружили, что потеря фолликулярных В-клеток в периферической крови у тяжелобольных пациентов с COVID-19 согласуется с поразительным сокращением В-клеток зародышевого центра Bcl-6 + в параллельных торакальных лимфатических узлах и селезенке, это вполне допустимо. Возможно, что изменения в дыхательных путях или вторичных лимфоидных компартментах в когорте CR могут отражать аналогичные изменения в крови.Тем не менее, более глубокое понимание, вероятно, потребует приобретения дополнительных знаний и разработки подходящих моделей на животных. Например, мыши, экспрессирующие ACE2 человека, будут очень полезны для выяснения того, как ответы лимфоцитов в крови связаны с инфильтрирующими в легкие лимфоцитами во время острой фазы и фазы выздоровления инфекции SARS-CoV-2 (Chen and John Wherry, 2020; Jiang et al. др., 2020).
Таким образом, мы представили поперечный профиль ответа лимфоцитов в когорте COVID-19 CR и обнаружили значительные долгосрочные изменения фенотипа и потенциальные дисфункции лимфоцитов в этой когорте (Рисунок 7).Мы до сих пор не знаем, как долго продлятся фенотипические изменения и потенциальные нарушения функции лимфоцитов. Как сообщалось, CD4 + Т-клетки, CD8 + Т-клетки и NK-клетки имеют решающее значение для контроля внутриклеточных патогенных инфекций и опухолей (Douek et al., 2002; Yang et al., 2016; Molgora et al. ., 2017) и могут координироваться друг с другом (Kelly et al., 2013; Bai et al., 2019). CD4 + T-клетки, особенно Tfh и B-клетки, также имеют решающее значение для процессов, ведущих к долгосрочному гуморальному иммунитету (Morita et al., 2011). Широкая долгосрочная дисфункция этих субпопуляций лимфоцитов может серьезно ухудшить иммунный надзор и защиту лимфоцитов у людей, клинически излеченных от COVID-19, хотя SARS-CoV-2-специфическая память CD4 + Т-лимфоцитов и CD8 + Т-клеток. с широкими и сильными эффектами могут быть обнаружены у пациентов с COVID-19 (Peng et al., 2020; Sekine et al., 2020; Weiskopf et al., 2020). Недавнее исследование гуморального и клеточного иммунитета, специфичного для SARS-CoV-2, у выздоравливающих пациентов с COVID-19 показало, что антивирусные Т-клетки могут не поддерживаться в больших количествах в PBMC у выздоровевших пациентов (Ni et al., 2020). Это открытие заставляет нас больше беспокоиться о прогнозе пациентов с COVID-19. Учитывая, что ответ антител, специфичных к SARS-CoV-2, также резко ослабевает со временем (Long et al., 2020), трудно предположить, сможет ли клинически выздоровевшая популяция противостоять повторному заражению в течение длительного периода. Если дисфункция лимфоцитов сохраняется в течение длительного времени, эта популяция может быть еще более восприимчивой к инфекции SARS-CoV-2 или другим вирусным инфекциям. Следовательно, срочно необходимы более полные продольные и поперечные профилирующие исследования взаимосвязи иммунных ответов и инфекции SARS-CoV-2 в различных когортах.
Рисунок 7
Фенотипические изменения и потенциальная дисфункция лимфоцитов у лиц, клинически излечившихся от COVID-19, по сравнению со здоровыми людьми из контрольной группы. -, без существенных изменений; ↓, сокращение; ↑, повышающая регуляция; Н.Д., не обнаружено. Клетки CD8 + T, CD4 + T и CD3 — HLA-DR — , содержащиеся в красных прямоугольниках, требуют дальнейшего изучения.
Рисунок 7
Фенотипические изменения и потенциальная дисфункция лимфоцитов у лиц, клинически излечившихся от COVID-19, по сравнению со здоровыми людьми из контрольной группы.-, без существенных изменений; ↓, сокращение; ↑, повышающая регуляция; Н.Д., не обнаружено. Клетки CD8 + T, CD4 + T и CD3 — HLA-DR — , содержащиеся в красных прямоугольниках, требуют дальнейшего изучения.
Материалы и методы
Одобрение исследования
Это исследование было рассмотрено и одобрено Медицинским этическим комитетом больницы Ухань Цзиньинтань (номер одобрения KY-2020-47.01). Письменное информированное согласие было получено от лиц, переживших COVID-19, и здоровых доноров.
Дизайн исследования и участники
Мы провели когортное исследование на лицах в возрасте 25–70 лет в больнице Ухань Цзиньинтань в апреле 2020 года. Мы собрали периферическую кровь у 72 человек, которые клинически выздоровели от зарегистрированного COVID-19 и были набраны для повторного медицинского обследования после выписки в течение как минимум 4 недели и от 61 здорового донора, которые были набраны для регулярного медицинского обследования.
Клинически выздоровевшие пациенты с повторным выявлением вирусной положительности (3 человека), а также пациенты с IgM, специфичными для SARS-CoV-2 рецептор-связывающего домена (RBD), были исключены из исследования (13 человек).Здоровые доноры без текущей или прошлой инфекции SARS-CoV-2 были зарегистрированы и подтверждены на основе анализа нуклеотидных кислот в образцах мазка из носоглотки и анализов SARS-CoV-2 RBD-специфических IgM и IgG в плазме (два человека исключены). Лица с хроническими заболеваниями, такими как ВИЧ-инфекция, инфекция ВГС, цереброваскулярные заболевания и заболевания почек, также были исключены (исключен один клинически выздоровевший человек). Чтобы гарантировать соответствие возраста и пола когорт CR и HD, четыре молодых человека были дополнительно исключены.
После исключения группа из 55 здоровых доноров (HD, 23 мужчины и 32 женщины, средний возраст 49,1, средний возраст 51 год) и когорта из 55 клинически выздоровевших пациентов с COVID-19 (CR, 21 мужчина и 34 женщины, средний возраст 48,8, средний возраст 51 год) участвовали в исследовании (дополнительная таблица S1), за исключением анализа cTfh и B-клеток и цитокина IL-2, для которого подгруппа из 36 клинически выздоровевших лиц (14 мужчин и 22 женщины, средний возраст 50,6 года, средний возраст 52 года) из-за отсутствия реагентов антител.
Клинические лабораторные измерения
Клинические лабораторные измерения, включая общий анализ крови, обнаружение антител, специфичных к SARS-CoV-2 RBD, с использованием полосок коллоидного золота и обнаружение нуклеотидов, специфичных для SARS-CoV-2, были выполнены в больнице Ухань Цзиньинтань в апреле 2020 года. Образцы мазков собирали в день забора периферической крови и тестировали с помощью количественной полимеразной цепной реакции в реальном времени для амплификации гена E, гена RdRp и гена N SARS-CoV-2, как описано в нашем предыдущем исследовании (Cao et al. al., 2020).
Оценка ответа лимфоцитов методом проточной цитометрии
Осадки плазмы и клеток были отделены от свежей периферической крови клинически выздоровевших субъектов и здоровых доноров. Плазма использовалась для обнаружения SARS-CoV-2-связывающих IgM или IgG, а также общего IgM и общего IgG. РВМС отделяли от осадка клеток после ресуспендирования в фосфатно-солевом буфере центрифугированием в градиенте плотности и использовали для оценки ответа лимфоцитов с помощью проточной цитометрии, как описано в дополнительных материалах и методах.
Измерение общего IgM и IgG в плазме
Общие IgM и IgG в плазме определяли с помощью ELISA, как описано в дополнительных материалах и методах.
Статистический анализ
Данные представлены как среднее ± стандартное отклонение. Для анализа различий между когортами CR и HD для нормально распределенных данных с однородной дисперсией использовался непарный двусторонний критерий Стьюдента t , а для ненормально распределенных данных — критерий Манна – Уитни U .Для анализа тенденции функционального восстановления лимфоцитов или ассоциации T-bet и IFN-γ использовалась линейная регрессия. Статистический анализ проводился с помощью InStat, версия 8.0 (программное обеспечение GraphPad). P <0,05 считалось значимым.
Дополнительные материалы
Дополнительные материалы доступны на сайте Journal of Molecular Cell Biology онлайн.
Благодарности
Мы благодарим людей, вылечившихся от COVID-19, здоровых доноров, участвовавших в этом исследовании, а также персонал больницы Ухань Цзиньинтань.
Финансирование
Эта работа была поддержана крупными проектами технологических инноваций в провинции Хубэй (2019ABA089) и Департаментом науки и технологий Куньмина (2020-1-N-037).
Конфликт интересов: Не объявлен.
Список литературы
Ахмед
F.
,Ибрагим
A.
,Cooper
C.L.
, и другие. (2019
).Хроническая инфекция вируса гепатита С нарушает дифференцировку макрофагов M1 и способствует дисфункции Т-клеток CD8 +
.Ячейки
8
,374
.Бай
Л.
,Пэн
H.
,Хао
Х.
, и другие. (2019
).CD8 + Т-клетки способствуют созреванию резидентных в печени NK-клеток по оси CD70 CD27
.Гепатология
70
,1804
—1815
.Callaway
E.
(2020
).Вакцины против коронавируса: пять ключевых вопросов в начале испытаний
.Природа
579
,481
.Цао
Б.
,Ван
Я.
,Вэнь
Д.
, и другие. (2020
).Испытание применения лопинавира и ритонавира у взрослых, госпитализированных с тяжелым Covid-19
.N. Engl. J. Med
.382
,1787
—1799
.Чанана
Н.
,Palmo
T.
,Шарма
К.
, и другие. (2020
).Признаки пола, влияющие на смертность от SARS-CoV-2
.г. J. Physiol. Эндокринол. Метаб
.319
,E562
—E567
.Чанг
К.М.
,Травма
Д.
,Park
J.J.
, и другие. (2019
).Отличный фенотип и функция циркулирующих Vδ1 + и Vδ2 + γδT-клеток при остром и хроническом гепатите B
.PLoS Pathog
.15
,e1007715
.Чен
г.
,Wu
D.
,Guo
W.
, и другие. (2020
).Клинико-иммунологические особенности коронавирусной болезни тяжелой и средней степени тяжести 2019
.J. Clin. Инвестируйте
.130
,2620
—2629
.Чен
З.
,Джон Уэрри
E.
(2020
).Т-клеточные ответы у пациентов с COVID-19
.Nat. Ред. Иммунол
.20
,529
—536
.Кори
Л.
,Mascola
J.R.
,Fauci
A.S.
, и другие.(2020
).Стратегический подход к исследованиям и разработкам вакцины COVID-19
.Наука
368
,948
—950
.Crotty
S.
(2019
).Биология Т-фолликулярных клеток-помощников: десятилетие открытий и болезней
.Иммунитет
50
,1132
—1148
.Дуэк
округ Колумбия
,Бренчли
J.М.
,Ставки
М.Р.
, и другие. (2002
).ВИЧ преимущественно инфицирует ВИЧ-специфические CD4 + Т-клетки
.Природа
417
,95
—98
.Дуань
Y.Q.
,Xia
M.H.
,Рен
Л.
, и другие. (2020
).Дефицит клеток Tfh и зародышевого центра у умерших пациентов с COVID-19
.Curr. Med. Sci
.40
,618
—624
.Гади
Н.
,Wu
S.C.
,Spihlman
A.P.
, и другие. (2020
).Какое отношение имеет секс к COVID-19? Гендерные различия иммунного ответа хозяина на коронавирусы
.Фронт. Иммунол
.11
,2147
.Джамареллос-Бурбули
E.J.
,Netea
M.G.
,Ровина
Н.
, и другие. (2020
).Комплексная иммунная дисрегуляция у пациентов с COVID-19 с тяжелой дыхательной недостаточностью
.Cell Host Microbe
27
,992
—1000.e3
.Грифони
А.
,Weiskopf
D.
,Рамирес
S.I.
, и другие. (2020
).Мишени Т-клеточного ответа на коронавирус SARS-CoV-2 у людей с заболеванием COVID-19 и лиц, не подвергавшихся воздействию
.Ячейка
181
,1489
—1501.e15
.Гуань
W.J.
,Ni
Z.Y.
,Hu
Y.
, и другие. (2020
).Клиническая характеристика коронавирусной болезни 2019 г. в Китае
.N. Engl. J. Med
.382
,1708
—1720
.Ходгинс
Дж. Дж.
,Хан
S.T.
,Парк
м.
, и другие. (2019
).Killers 2.0: терапия NK-клетками на переднем крае борьбы с раком
.J. Clin. Инвестируйте
.129
,3499
—3510
.Хуан
К.
,Ван
Я.
,Li
X.
, и другие. (2020
).Клинические особенности пациентов, инфицированных новым коронавирусом 2019 г., в Ухане, Китай
.Ланцет
395
,497
—506
.Исаков
Н.
,Альтман
А.
(2012
).PKC-θ-опосредованная доставка сигнала от поверхностных рецепторов TCR / CD28
.Фронт. Иммунол
.3
,273
.Цзян
Р. Д.
,Лю
М.Q.
,Чен
Ю.
, и другие. (2020
).Патогенез SARS-CoV-2 у трансгенных мышей, экспрессирующих человеческий ангиотензин-превращающий фермент 2
.Ячейка
182
,50
—58.e8
.Цзян
T.J.
,Чжан
J.Y.
,Li
W.G.
, и другие. (2010
).Преимущественная потеря клеток Th27 связана с активацией Т-лимфоцитов CD4 у пациентов с пандемической инфекцией свиного гриппа А h2N1 2009 г.
.Clin. Иммунол
.137
,303
—310
.Канеко
Н.
,Kuo
H.H.
,Boucau
J.
, и другие. (2020
).Потеря Bcl-6-экспрессирующих Т-фолликулярных вспомогательных клеток и зародышевых центров при COVID-19
.Ячейка
183
,143
—157.e13
.Келли
M.N.
,Чжэн
М.
,Руан
С.
, и другие. (2013
).Память CD4 + Т-клетки необходимы для оптимальных эффекторных функций NK-клеток против условно-патогенного грибка Pneumocystis murina
.Дж. Иммунол
.190
,285
—295
.Knudson
C.J.
,Hartwig
S.M.
,Meyerholz
D.K.
, и другие. (2015
).Болезнь, усиленная вакциной RSV, управляется комбинированными действиями различных субпопуляций Т-лимфоцитов CD4
.PLoS Pathog
.11
,e1004757
.Кури-Сервантес
Л.
,Пампена
M.B.
,Мэн
W.
, и другие. (2020
).Комплексное картирование иммунных нарушений, связанных с тяжелой формой COVID-19
.Sci. Иммунол
.5
,eabd7114
.Лесли
М.
(2020
).Т-клетки, обнаруженные у пациентов с коронавирусом, «предвещают добро» для длительного иммунитета
.Наука
368
,809
—810
.Длинный
Q.X.
,Тан
X.J.
,Ши
Q.L.
, и другие. (2020
).Клинико-иммунологическая оценка бессимптомных инфекций SARS-CoV-2
.Nat. Мед
.26
,1200
—1204
.Мараско
E.
,Фаррони
К.
,Cascioli
S.
, и другие. (2017
).Активация B-клеток с помощью CD40L или CpG измеряет функцию субпопуляций B-клеток и выявляет специфические дефекты у пациентов с иммунодефицитом
.евро. Дж. Иммунол
.47
,131
—143
.Мэтью
D.
,Джайлз
J.R.
,Бакстер
А.Э.
, и другие. (2020
).Глубокое иммунное профилирование пациентов с COVID-19 выявляет различные иммунотипы с терапевтическими последствиями
.Наука
369
,eabc8511
.Маццони
A.
,Salvati
L.
,Магги
Л.
, и другие.(2020
).Нарушение цитотоксичности иммунных клеток при тяжелой форме COVID-19 зависит от IL-6
.J. Clin. Инвестируйте
.130
,4694
—4703
.Молгора
М.
,Bonavita
E.
,Понцетта
A.
, и другие. (2017
).IL-1R8 является контрольной точкой в NK-клетках, регулирующих противоопухолевую и противовирусную активность
.Природа
551
,110
—114
.Морита
р.
,Schmitt
N.
,Bentebibel
S.E.
, и другие. (2011
).Кровь человека CXCR5 + CD4 + Т-клетки являются аналогами Т-фолликулярных клеток и содержат специфические подмножества, которые по-разному поддерживают секрецию антител
.Иммунитет
34
,108
—121
.Ni
L.
,Ye
F.
,Cheng
M.L.
, и другие. (2020
).Выявление гуморального и клеточного иммунитета, специфичного для SARS-CoV-2, у выздоравливающих лиц с COVID-19
.Иммунитет
52
,971
—977.e3
.Оуян
Ю.
,Инь
Дж.
,Ван
Вт
, и другие. (2020
).Спектр экспрессии генов с пониженной регуляцией и иммунные ответы менялись по мере прогрессирования заболевания у пациентов с COVID-19
.Clin. Заразить. Дис
.71
,2052
—2060
.Пэн
Ю.
,Mentzer
A.J.
,Лю
Г.
, и другие. (2020
).Широкая и сильная память CD4 + и CD8 + Т-клетки, индуцированные SARS-CoV-2 у выздоравливающих людей в Великобритании после COVID-19
.Nat. Иммунол
.21
,1336
—1345
.Цинь
C.
,Чжоу
Л.
,Hu
Z.
, и другие. (2020
).Нарушение регуляции иммунного ответа у пациентов с коронавирусом 2019 (COVID-19) в Ухане, Китай
.Clin. Заразить. Дис
.71
,762
—768
.Секин
т.
,Perez-Potti
A.
,Rivera-Ballesteros
O.
, и другие. (2020
).Устойчивый Т-клеточный иммунитет у выздоравливающих лиц с бессимптомным или легким течением COVID-19
.Ячейка
183
,158
—168.e14
.Ши
Ю.
,Ван
Я.
,Шао
К.
, и другие. (2020
).Инфекция COVID-19: перспективы иммунного ответа
.Разница в смерти клеток
.27
,1451
—1454
.Вайнштейн
J.S.
,Laidlaw
B.J.
,Лю
Ю.
, и другие. (2018
).STAT4 и T-bet контролируют развитие фолликулярных Т-хелперных Т-клеток при вирусных инфекциях
.J. Exp. Мед
.215
,337
—355
.Weiskopf
D.
,Шмитц
К.С.
,Raadsen
M.P.
, и другие. (2020
).Фенотип и кинетика Т-лимфоцитов, специфичных для SARS-CoV-2, у пациентов с COVID-19 с острым респираторным дистресс-синдромом
.Sci. Иммунол
.5
,eabd2071
.Ян
Дж.
,Чжан
E.
,Чжун
М.
, и другие. (2020
).Продольные характеристики ответов Т-клеток при бессимптомной инфекции SARS-CoV-2
.Virol. Грех
.35
,838
—841
.Ян
W.
,Бай
Ю.
,Xiong
Y.
, и другие. (2016
).Усиление противоопухолевого ответа CD8 + Т-клеток путем модуляции метаболизма холестерина
.Природа
531
,651
—655
.Чжан
X.
,Тан
Ю.
,Ling
Y.
, и другие. (2020
).Вирусные факторы и факторы хозяина, связанные с клиническим исходом COVID-19
.Природа
583
,437
—440
.Чжэн
М.
,Гао
Y.
,Ван
Г.
, и другие. (2020
).Функциональное истощение противовирусных лимфоцитов у пациентов с COVID-19
.Ячейка. Мол. Иммунол
.17
,533
—535
.Заметки автора
© Автор (ы) (2021). Опубликовано Oxford University Press от имени Journal of Molecular Cell Biology , CEMCS, CAS.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение, и воспроизведение на любом носителе при условии правильного цитирования оригинала.По вопросам коммерческого повторного использования обращайтесь по адресу [email protected]. .
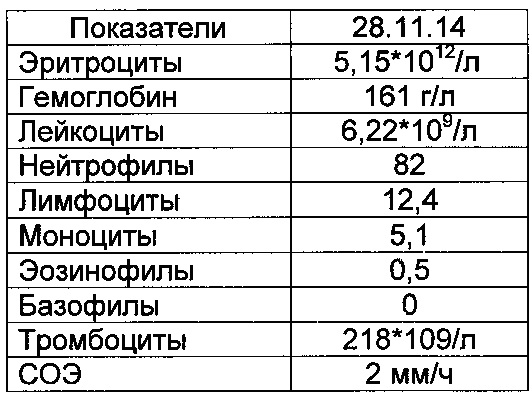 Если месячные обильные, уровень гемоглобина может опускаться до 90 г/л.
Если месячные обильные, уровень гемоглобина может опускаться до 90 г/л.  Поэтому оставлять без внимания высокий гемоглобин крайне опасно: нужно обязательно выяснять причину.
Поэтому оставлять без внимания высокий гемоглобин крайне опасно: нужно обязательно выяснять причину.  Низкий уровень гемоглобина может предупреждать и о других серьезных заболеваниях.
Низкий уровень гемоглобина может предупреждать и о других серьезных заболеваниях. Если беременные женщины не принимают специальные поливитамины, то они также рискуют заболеть анемией.
Если беременные женщины не принимают специальные поливитамины, то они также рискуют заболеть анемией.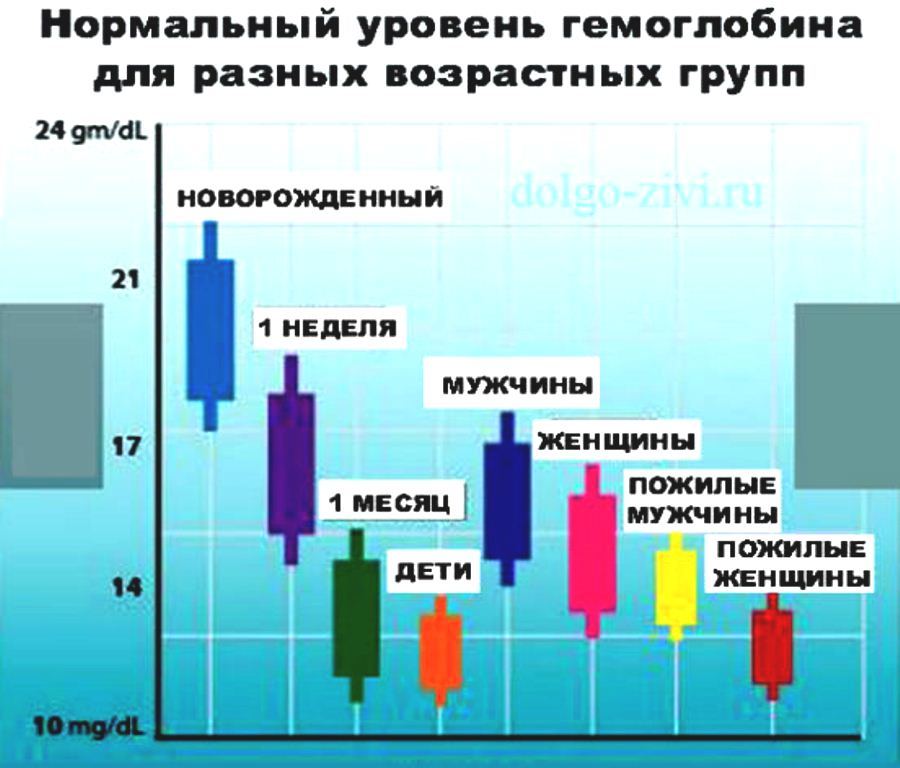 В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
 Данная патология провоцирует увеличение объема костного мозга и повышенную выработку эритроцитов и гемоглобина.
Данная патология провоцирует увеличение объема костного мозга и повышенную выработку эритроцитов и гемоглобина.
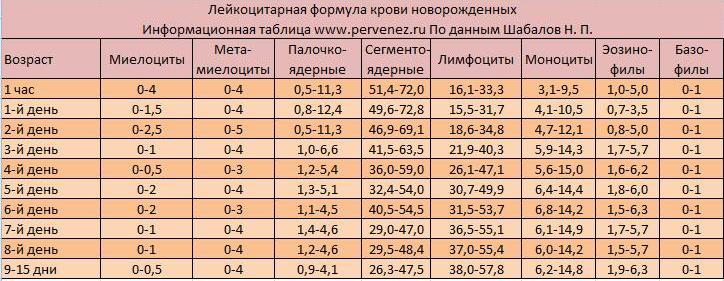
 Но показатель меняется в зависимости от возраста человека. У новорожденного ребенка и до совершеннолетия обозначение показателя у мальчиков и девочек одинаковое.
Но показатель меняется в зависимости от возраста человека. У новорожденного ребенка и до совершеннолетия обозначение показателя у мальчиков и девочек одинаковое. Еще повышаться уровень вещества может у курящих дам до 150 г/л. Это считается нормальным уровнем гемоглобина для таких категорий пациенток.
Еще повышаться уровень вещества может у курящих дам до 150 г/л. Это считается нормальным уровнем гемоглобина для таких категорий пациенток.
 Если ребенок родился недоношенным, то концентрация белка в крови снижена.
Если ребенок родился недоношенным, то концентрация белка в крови снижена.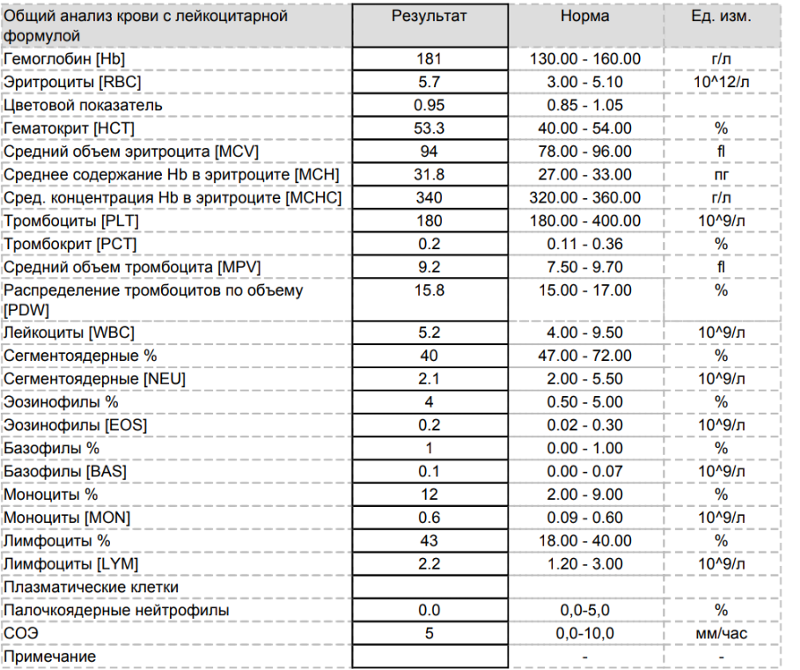
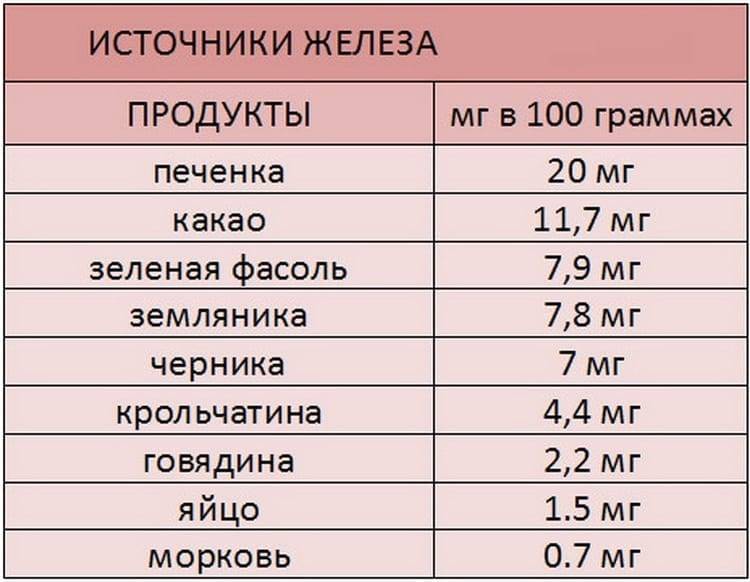 Если результат исследования показывает отклонение от нормы в пределах 6,5-6,9%, то доктор подозревает развитие сахарного диабета. Такие пациенты вносятся в группу риска, и должны раз в 3 месяца сдавать кровь.
Если результат исследования показывает отклонение от нормы в пределах 6,5-6,9%, то доктор подозревает развитие сахарного диабета. Такие пациенты вносятся в группу риска, и должны раз в 3 месяца сдавать кровь. Такое явление объясняется тем, что в кровь активно поступает кислород, кровообращение ускоряется, вызывается повышение количества гемоглобина.
Такое явление объясняется тем, что в кровь активно поступает кислород, кровообращение ускоряется, вызывается повышение количества гемоглобина.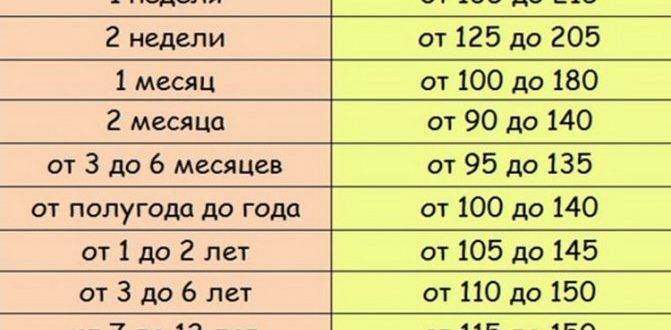 Патологии данных органов мешают нормальному всасыванию и усваиванию железа, потому что страдает слизистая оболочка.
Патологии данных органов мешают нормальному всасыванию и усваиванию железа, потому что страдает слизистая оболочка.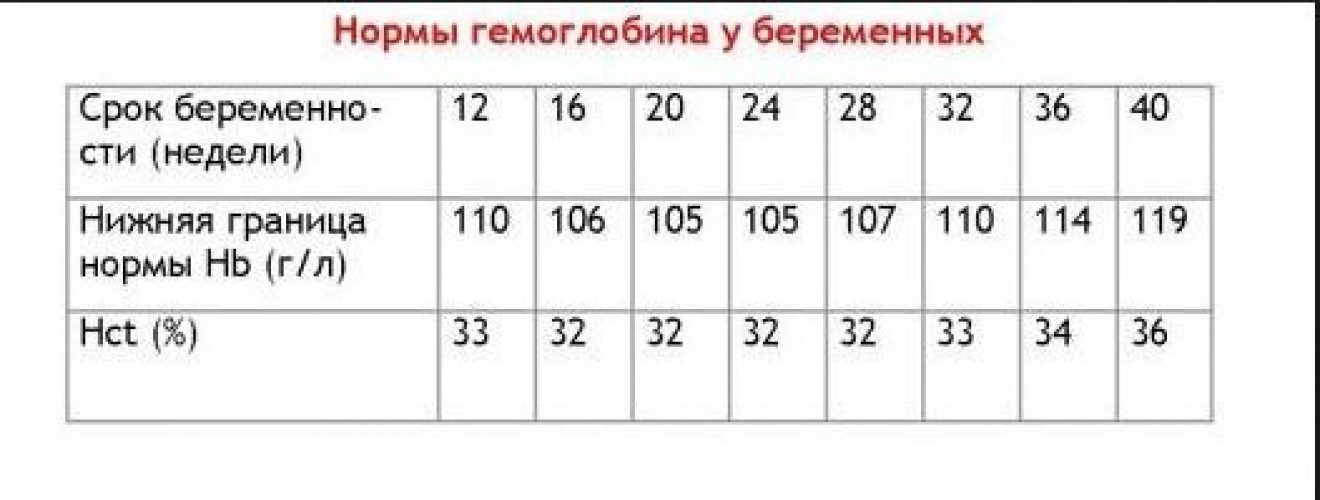
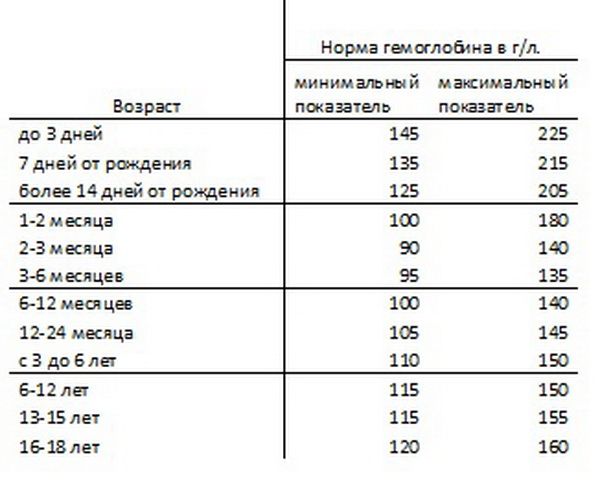
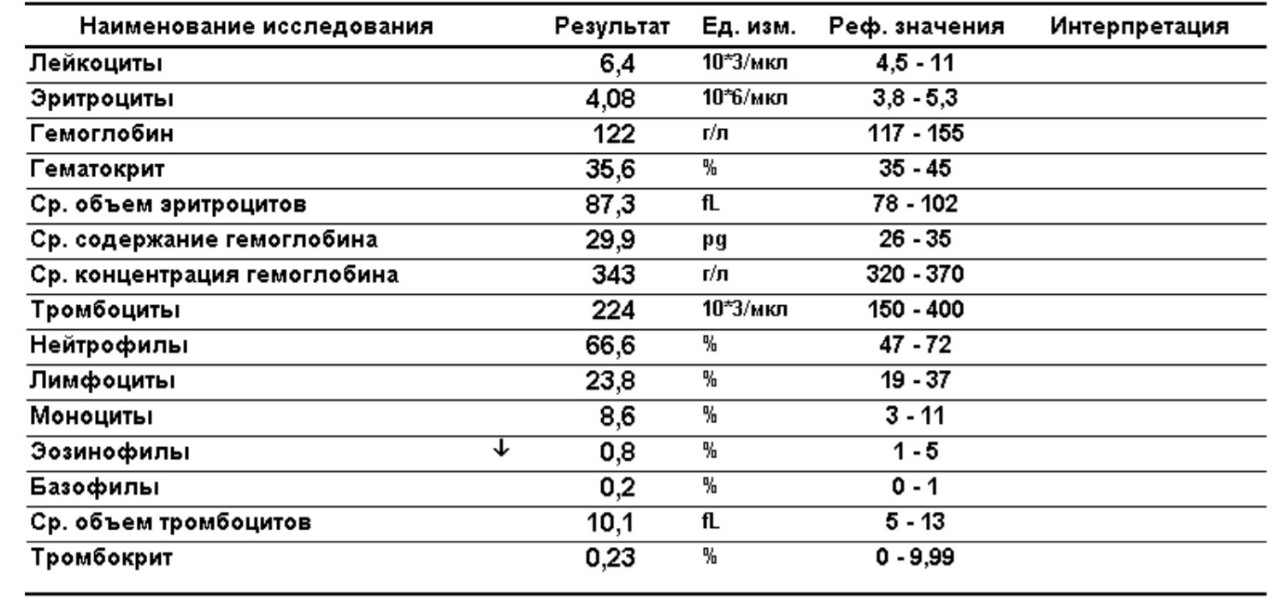 Поэтому нужно не менее двух раз в год делать лабораторный анализ венозной крови и знать, сколько должно быть гемоглобина в крови, контролировать другие показатели: среднюю СОЭ, количество лейкоцитов, тромбоцитов и прочих важнейших элементов.
Поэтому нужно не менее двух раз в год делать лабораторный анализ венозной крови и знать, сколько должно быть гемоглобина в крови, контролировать другие показатели: среднюю СОЭ, количество лейкоцитов, тромбоцитов и прочих важнейших элементов. При этом гемоглобин захватывает по пути молекулы углекислого газа, обменивая их на кислород. Именно от уровня гемоглобина зависит правильность и достаточность внутреннего дыхания всего организма.
При этом гемоглобин захватывает по пути молекулы углекислого газа, обменивая их на кислород. Именно от уровня гемоглобина зависит правильность и достаточность внутреннего дыхания всего организма.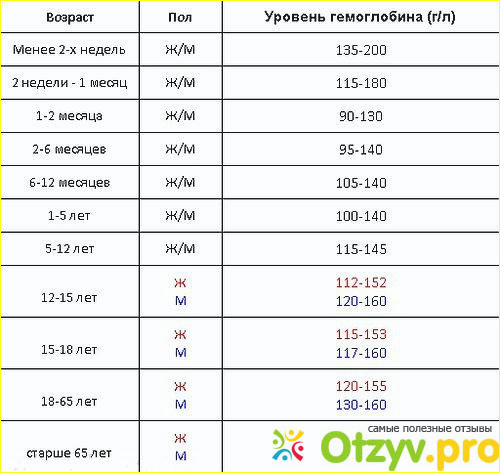

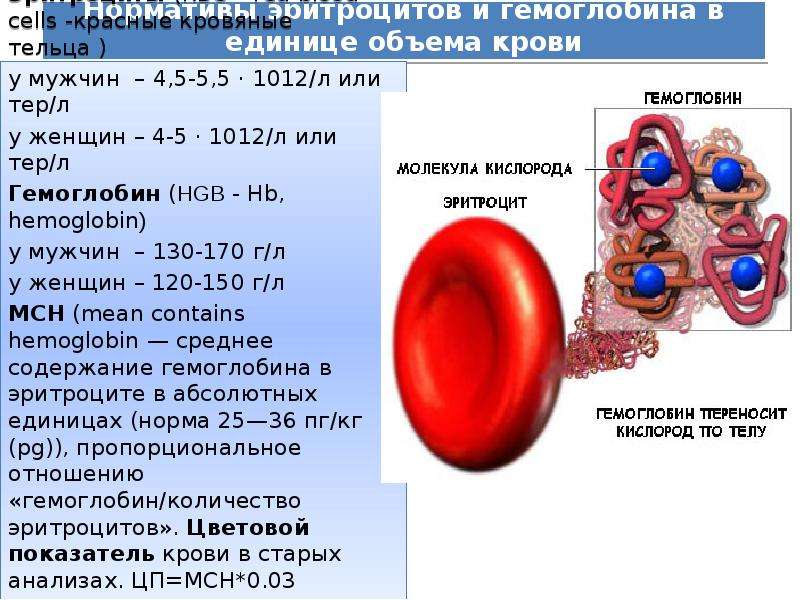
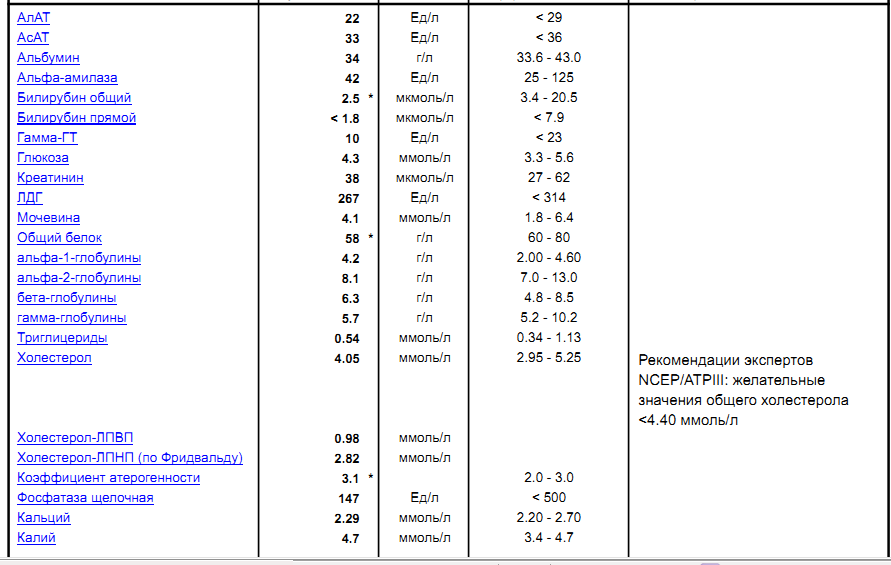
 У некоторых людей пропадает аппетит. Подобные последствия снижения гемоглобина могут появиться у любого человека, независимо от его пола и возраста.
У некоторых людей пропадает аппетит. Подобные последствия снижения гемоглобина могут появиться у любого человека, независимо от его пола и возраста.



 Остатки гема превращаются в пигмент билирубин,
Остатки гема превращаются в пигмент билирубин,