Содержание статьи:
Также, как и диетический стол номер 1, диета под номером 1а показана людям, страдающим гастритом, язвой желудка и двенадцатиперстной кишки. Данная диета позволяет нормализовать работу желудка и кишечника, а также ускорить метаболизм.
Основные правила приема пищи диетического стола №1а
Итак, как и у каждой медицинской диеты, у диетического стола №1а есть перечень продуктов, которые запрещены к употреблению и которые следует добавить в рацион. Что входит в данный список?
Рекомендуемые продукты:
- Супы. Лучшим вариантом будут слизистые супы, приготовленные с добавлением манки, перловки, риса или же овсяной крупы. Можно добавить яичную или молочную смесь, а также сливочное масло.
- Мясо и птица. Подходит говядина, кролик, телятина. Также разрешается употреблять в пищу куриную грудку и индейку. Мясо должно вариться несколько раз, а затем пропускаться через мясорубку, чтобы получилось мясное суфле.
- Рыба. Треска, хек и подобные им сорта, отваривать без кожи.
- Свежеприготовленный творог, сливки и молоко.
- Яйца всмятку.
- Разрешаются жидкие каши на основе крупяной муки, манки, овсянки, риса и протертой гречи. Разрешено добавление сливок/молока.
- Напитки. Разрешается пить слабый чай, отвар шиповника, соки, разведенный пополам с водой.
- Желе, кисели.
- Масло. Растительное и сливочное.
Запрещенные продукты:
- Соусы и пряности. Абсолютно все соусы (майонез, сырные соусы, кетчуп и т.д.) следует исключить из меню.
- Овощи. Также полностью исключаются.
- Все закуски в виде салатов, студней, копченостей и колбасных изделий также следует убрать из своего ежедневного меню.
- Кондитерские изделия.
- Мучное.
- Ягоды в чистом виде.
- Напитки. Следует забыть про кофе, газировку, какао, а также про алкоголь.
- Сыр, сметана, жирный творог и кисломолочные продукты запрещены
Из чего состоит меню на неделю?
Приблизительно недельное меню для стола 1а выглядит следующим образом:
Понедельник.

 1-ый завтрак. Омлет, рисовая каша + молоко.
1-ый завтрак. Омлет, рисовая каша + молоко.- 2-ой завтрак. Молоко.
- Обед. Овсяный молочный суп, суфле (мясо), компот.
- Полдник. Яйцо + молоко.
- Ужин. Разваренная греча, омлет и молоко.
- Перед сном – молоко.
Вторник.
- Завтрак. Манка с молоком, омлет и стакан подогретого молока.
- Обед. Рисовый молочный суп, суфле (судак), кисель.
- Полдник. Омлет и теплое молоко.
- Ужин. Овсянка на молоке и яйцо.
- На ночь – теплое молоко.
Среда.

 1-ый завтрак. Манка на воде, яйцо, стаканчик молока.
1-ый завтрак. Манка на воде, яйцо, стаканчик молока.- 2-ой завтрак. Кружка молока.
- Обед. Овсяный молочный суп с яйцом. Суфле (говядина), кисель.
- Полдник. Молоко, одно яйцо.
- Ужин. Рисовая каша, теплое молоко.
- На ночь. Молоко.
Четверг.
- 1-ый завтрак. Манка, молоко.
- 2-ой завтрак. Омлет, кружка молока.
- Обед. Молочный манный суп с 5 г масла, суфле (творог), компот.
- Полдник. Кружка молока, омлет.
- На ночь. Кружка теплого молока (+ мед).
Пятница.

 1-ый завтрак. Рисовая молочная каша, кружка молока, яйцо.
1-ый завтрак. Рисовая молочная каша, кружка молока, яйцо.- 2-ой завтрак. Кружка молока.
- Обед. Овсяный молочный суп, суфле (судак), компот.
- Полдник. Яйцо; кружка молока.
- Ужин. Греча с молоком.
- На ночь. Молоко.
Суббота.
- 1-ый завтрак. Слизистая молочная каша (рис), а также кружка молока.
- 2-ой завтрак. Яйцо, компот.
- Обед. Молочный овсяный суп, суфле (говядина), кисель.
- Полдник. Кружка молока.
- Ужин. Греча с молоком.
- На ночь. Кружка молока.

 Воскресенье.
Воскресенье.
- 1-ый завтрак. Овсянка на молоке (+ мед), кружка молока.
- 2-ой завтрак. Стакан подогретого молока с 5 г масла.
- Обед. Рисовый молочный суп, суфле (птица), кисель.
- Полдник. Молоко; куриное яйцо.
- Ужин. Манка, омлет и кружка молока.
- На ночь. Снова молоко.
Рекомендации специалистов-диетологов
Очень часто на эту диету садятся люди, не страдающие от гастрита или же язвы желудка. В данном случае следует помнить некоторые правила, которые есть у диеты №1а.
Итак, что советуют специалисты тем, кто сел на данную диету?
Данный диетический стол прекрасно помогает в случаях, когда состояние желудка и двенадцатиперстной кишки критическое. Диета подразумевает частичный или полный отказ от поваренной соли, что помогает избежать задержки соли в организме. Данную диету можно назвать низкокалорийной, так как количество углеводов снижается до минимума.
Следует полностью исключить холодные и горячие блюда! Вся еда должна подаваться в теплом виде, чтобы не травмировать органы ЖКТ.
Пищу следует разваривать и распаривать, а после растирать, чтобы механически не травмировать желудок. Абсолютно вся пища должна быть в жидком или же в кашеобразном виде.
Данная диета помогает сбросить вес, если строго придерживаться недельного меню. Выходить из диеты следует постепенно, так как режим питания при диете №1а подразумевает шестиразовое питание, а переход к обычному трехразовому питанию может привести к быстрому набору веса.
Читайте так же:
Диетический стол под номером 1а назначается в первую неделю или полторы при обострении язвенной болезни желудка, гастрита и гастродуоденита. Также диета показана после операций на желудке или состояниях после ожога пищевода. Целью такого питания является восстановление слизистой оболочки, снижение рефлекторной возбудимости желудка. И достигается она путем максимального механического и химического щажения пищевода.


Диета 1а
Характеристика диеты
Суть рациона питания при диете №1а заключается в ограничении энергетической ценности в основном за счет углеводов и в незначительной степени белков и жиров. Из меню исключаются продукты, которые вызывают повышение секреторной деятельности желудка. А также те, которые вызывают механические (слишком грубая), химические (с содержанием специй, кислот, добавок), термические (сильно холодная или горячая) раздражения слизистой желудка.
Диета предполагает энергетическую ценность суточного рациона питания. которая должна составлять 7746—8374 кДж (1850— 2000 ккал). Химический состав меню в гр: белков — 80—90 (65— 70 % животных), жиров — до 80—90 (20 % растительных), углеводов — 200, соль ограничивается до 8 гр. Сахар — до 50 гр; свободной жидкости — 1,3—1,5 л.
Диета требует определенных правил приготовления пищи. Необходимо отваривать продукты или готовить их на пару, подавать в жидкой и полужидкой консистенции. Питание рассчитано на соблюдение постельного режима, прием пищи показан через каждые три часа не меньше шести раз в сутки. Диета должна выдерживаться в строгом тепловом режиме — 40-50 градусов С. Меню должны составлять в основном слизистые супы, каши, паровые котлеты, суфле, пюре, кисели. Мясо очищают от фасций, сухожилий, пленок, кожи, предварительно длительно вымачивают.
Рекомендуем почитать:
Разрешенные продукты
- Несвежий хлеб 1 и 2 сорта, сухари, не сдобное печенье;
- Нежирная телятина, говядина, кролик, курятина и индюшатина;
- Рыба:судак, окунь, хек, треска;
- Яйца разрешены только всмятку или в виде парового омлета;
- Из молочных продуктов диета допускает вводить в меню молоко, сливки, творожную запеканку или суфле на пару;
- Из жиров разрешено несоленое сливочное масло и натуральное оливковое только в составе блюд;
- Каши из манки, рисовой и гречневой крупы для детского питания, толокно;
- Перетертые печеные или отварные овощи и фрукты в виде желе, муса, киселя;
- Супы на молоке с рисовой, перловой и овсяной крупой;
- Отвары с шиповником, отрубями, соки из сладких фруктов, разведенные водой.
В меню разрешаются молочные продукты, нежирный творог, яйца всмятку или омлет
Запрещенные продукты
- Свежий хлеб и мучные сдобные изделия;
- Жирные сорта мяса, птицы и рыбы;
- Молочнокислые продукты: кефир, простокваша, сметана, творог;
- Животные жиры, сало, подсолнечное масло;
- Макаронные изделия, бобовые, крупы грубого помола;
- Сырые овощи и фрукты;
- Мясные, грибные, овощные бульоны;
- Пряные соусы и подливы;
- Соленые, копченые, жаренные блюда;
- Мясные полуфабрикаты, паштеты;
- Кофе, чай, газированные напитки.
Примерное меню
1 день
6:00 Паровой омлет из 2-х яиц, молоко
9:00 Молоко с чаем
12:00 Слизистый суп с овсянкой на молоке, куфле индюшиное паровое, фруктово-ягодный кисель
15:00 Суфле молочное, отвар из шиповника
18:00 Протертая молочная каша из рисовой крупы, молоко
21:00 Молоко
2 день
6:00 Гречневая каша, сыр, чай пополам с молоком
9:00 Некислый творог, отвар шиповника
12:00 Овощной суп, мясо отварное, салат из отварной моркови с растительным маслом, желе из ягод
15:00 Сухое печенье, компот из фруктов
18:00 Отварная рыба в сметанном соусе, чай с молоком, варенье
21:00 Молоко
3 день
6:00 Молочная манная каша, молоко
9:00 Яичный омлет со сметаной, молоко
12:00 Суп молочный рисовый, паровое суфле из рыбы, компот из фруктово-ягодный
15:00 Запеченная с сахаром тыква, чай с пополам с молоком
18:00 Вермишель с салатом из отварной моркови, отвар шиповника
21:00 Кисель фруктовый, галеты
Рекомендуем почитать:
Диета предназначена для снижения рефлекторной слизистой желудка
Эти рекомендации носят общий характер и могут корректироваться в каждом случае индивидуально. При выполнении всех рекомендаций диета 1а поможет заживлению язв и эрозий, уменьшит воспаления слизистой оболочки. Уменьшая раздражения чувствительных нервных окончаний, можно добиться восстановления, нормализации секреторной, двигательной и выделительной функций желудка. Диета назначается и отменяется лечащим врачом, как правило, до исчезновения острых симптомов заболевания. Этот период может длиться неделю или чуть более, по мере восстановления питание может быть расширено.
меню на неделю с рецептами

Лечебное питание
При резком обострении язвенной болезни двенадцатиперстной кишки и желудка, а также в период обострения хронического гастрита врачами назначается специальное питание. Диета (стол № 1А) предполагает приготовление блюд с жидкой или кашицеобразной консистенцией. Они подаются в теплом виде. Продукты отваривают либо готовят на пару. План питания предполагает 200 г углеводов, 80 г белков и 90 г жиров. Суточная норма животных белков составляет 70% от всего рациона. Ограничивается соль. Жидкости разрешается пить не более 1,5 л в сутки. Диета малокалорийная, ее энергетическая ценность составляет 2000 ккал.
1
Особенности диетыДиету номер 1А нельзя назвать полноценной. Вот почему врачи назначают ее не более чем на 10 дней. Она исключает многие ценные продукты. Цель — снижение выработки желудочного сока, обладающего раздражающим действием.

Диета разрешает:
- Слизистые супы с добавлением круп. Можно использовать рис, овсянку, манку, перловку. Готовое блюдо можно приправить 10 г сливочного масла или незначительным количеством маложирных сливок. В качестве альтернативы подойдет смесь молока и сырого яйца.
- Нежирные сорта мяса, очищенные от пленок и сухожилий. У курицы убирают кожу. Любое мясо надо варить долго и дважды прокручивать через мясорубку либо взбивать блендером. Употребляют его один раз в день в виде суфле или жидкого пюре.
- Рыбу также лучше готовить в виде суфле или на пару, измельчая в дальнейшем до состояния пюре. Перед приготовлением кожицу убирают и тщательно измельчают.
- Молочные продукты должны быть свежими. Диета номер 1А разрешает цельное молоко, творожное суфле и обезжиренные сливки.
- Яйца можно употреблять не более 3 штук в сутки. Из них можно приготовить паровое суфле или же сварить их всмятку.
- Крупяные каши. Они должны иметь жидкую консистенцию. Крупу предварительно надо измельчить в блендере или кофемолке. Допускается использование риса, гречки, овсянки, перловки.
- Желе из ягод и фруктов сладких сортов, кисель. Можно добавлять молоко и готовить легкие коктейли, однако лучше не увлекаться ими.
- Чай с молоком некрепкий, разбавленный сок из фруктов ягод сладких сортов, отвар шиповника.
- Сливочное и растительное масло — в небольших количествах в качестве приправы к блюдам.
Запрещенные по диете продукты:
- хлебобулочные изделия;
- кисломолочные напитки, сыр, сметана, жирный творог;
- свежие овощи;
- соусы, пряности;
- колбасы и копчености;
- кофе, какао, газированные напитки.
Указанный список продуктов сформирован с учетом их воздействия на слизистую оболочку желудка. Еда способна провоцировать болевые ощущения у пациентов с острым и хроническим гастритом и язвой. Соответственно, диета номер один избавляет больных от дискомфорта, снабжая организм необходимым перечнем питательных веществ.

Особенности диеты при желчекаменной болезни
2
Недельное меню: рецептыМеню на неделю, на основе которого можно питаться больному, которому прописали диету номер 1А, выглядит так:
- первый прием пищи: 2 сваренных всмятку яйца или паровое суфле из этих продуктов;
- второй завтрак приходится на 10:00 утра. Можно выпить стакан нежирного молока или кисель из фруктов сладких сортов;
- обед: слизистый суп из овсянки, паровое суфле из куриной грудки, кисель, желе;
- полдник (в 15:00): молочный крем, отвар плодов шиповника;
- ужин не позже чем за 2 часа до сна: протертая рисовая или гречневая каша, стакан нежирного молока. Также в случае переносимости можно выпить немного молока на ночь.

Несмотря на скудный список допускаемых продуктов, необходимо, чтобы блюда получились вкусными.
Рецепты, приведенные ниже, предполагают отсутствие соли. Блюда подаются пресными. Человек при желании сам досаливает еду.

Чем можно разнообразить свое меню, соблюдая диету номер 5?
3
Протертый овсяный суп с молокомТребуется:
- 40 грамм овсяных хлопьев;
- полстакана пастеризованного молока;
- пол чайной ложки сахара;
- чайная ложка рафинированного масла подсолнуха;
- четверть яйца.
Овсяные хлопья варят в воде около часа. После этого сливают воду и по отдельности доводят ее до кипения. Молоко смешивают с яйцом и растительным маслом и добавляют к отвару.


Диета при циррозе печени — меню и блюда
4
Паровой омлетНеобходимы:
- 2 яйца;
- 100 мл молока;
- 5 г сливочного масла.
Дно специальной формы выстилают вощеной бумагой. Перемешивают ингредиенты и заливают в емкость, после чего отправляют смесь в пароварку. Оптимальная толщина полученного омлета не должна превышать 4 см. Перед подачей распределяют кусочек сливочного масла по поверхности блюда.

5
Суфле из мясаДля приготовления надо:
- 100 г сырого мяса или 60 г отварного филе;
- Соус: чайная ложка пшеничной муки, две столовые ложки пастеризованного молока, чайная ложка растительного масла, 5 г сливочного масла.
Филе очищают от пленок, сухожилий и отправляют варить. Держат на огне после закипания не меньше часа. Перекручивают дважды через мясорубку.
К мясу добавляют диетический соус и желток яйца, перемешивают. Взбитый белок добавляют в последнюю очередь. Выкладывают все в форму. Отправляют в пароварку.

Для соуса обжаривают на сухой сковородке муку и потихоньку вливают молоко. Непрерывно перемешивая, ждут, пока смесь не загустеет.
При подаче на стол поверхность суфле поливают растопленным сливочным маслом.
И немного о секретах…
Здоровая печень — залог вашего долголетия. Этот орган выполняет огромное количество жизненно необходимых функций. Если были замечены первые симптомы заболевания желудочно-кишечного тракта или печени, а именно: пожелтение склер глаз, тошнота, редкий или частый стул, вы просто обязаны принять меры.
Рекомендуем обязательно прочитать мнение Елены Малышевой, о том как просто и быстро буквально за 2 недели восстановить работу ПЕЧЕНИ… Читать статью >>
| Продукты | Рекомендуется | Исключено из рациона |
| Хлеб, выпечка | Хлеб из пшеничной муки высшего и первого сорта (вчерашний или подсушенный). Сухой бисквит, несдобное печенье. Несдобные булочки 1 раз в неделю | Хлеб из ржаной муки, свежий хлеб. Мучные изделия из слоеного и сдобного теста |
| Мясо, птица | Нежирные сорта (телятина, говядина, кролик), очищенные от сухожилий и фасций, курица, индейка без кожи. Отварные или на пару, протертые (фрикадельки, тефтели, котлеты,кнели, рулеты, суфле) или куском. Язык, печень — на пару или отварные. Паровой бефстроганов. Докторская колбаса в мелко нарезанном виде | Жирные, жилистые сорта. Жареные и тушеные мясные блюда |
| Рыба | Нежирные сорта в отварном виде куском или рубленные в виде паровых котлет. Заливная рыба на отваре овощей | Жирные сорта, рыба в копченом, жареном, соленом виде |
| Яйца | Всмятку, паровой омлет, паровая яичница (не больше 2 яиц в день) | Вкрутую, жареный омлет, жареная яичница |
| Молочная продукция | Цельное молоко, сливки, свежая простокваша (некислая и нежирная), кефир нежирный и некислый. Сметана и творог (нежирные и некислые) в блюдах — ленивые вареники, пудинги, запеканки. Неострые сыры | Кислые и жирные молочные продукты, острые сыры |
| Крупы, бобовые, макаронные изделия | Каши молочные и на воде — протертые, полувязкие. Варят из манки, геркулеса, хорошо разваривают рис. Крупяные пудинги на пару, отварная вермишель или мелкорубленные макароны | Блюда из гречневой крупы (ядрицы), пшена, перловой крупы. Все бобовые, макароны в цельном виде |
| Жиры | Несоленое сливочное, рафинированное подсолнечное и оливковое масло. В натуральном виде либо добавляют в блюда | Все остальные жиры, пережаренное на сковороде любое масло |
| Первые блюда | Супы и супы-пюре протертые на овощных отварах. молочные супы с хорошо разваренными крупами или вермишелью. Без зажарки, заправленные яично-молочной смесью | Супы на мясном, рыбном, грибном, крепком овощном бульоне. Щи, борщи, окрошка |
| Овощи | Морковь, картофель, свекла, цветная капуста, зеленый горошек — отваренные в кипятке или на пару, затем протертые в виде пюре, суфле, биточков. Некислые томаты — изредка в небольшом количестве | Остальные овощи. Консервированные, соленые, маринованные, квашенные |
| Специи, соусы | Легкие молочные, сметанные, яично-масляные соусы. В суп — мелко нарезанные укроп, петрушка. Ванилин, корица — в небольшом количестве | Другие соусы, специи и пряности |
| Фрукты, ягоды, сладости | Спелые сладкие фрукты, ягоды в печеном, протертом, отварном виде. Муссы, желе, самбуки, зефир, пастила, кисели, компоты. Сахар, мед, некислое варенье | Сырые, кислые, недоспелые ягоды и фрукты. Халва, шоколад, сухофрукты в натуральном виде |
| Напитки | Некрепкий чай (можно с молоком, сливками), отвар шиповника, отвар пшеничных отрубей, соки из сладких ягод и фруктов, слабое какао | Кофе, газированные напитки, крепкий чай, квас, кислые соки |
MedWeb — Диетический стол № 1А
Диетический стол № 1А
Диетический стол № 1А Диета назначается в начале лечения заболеваний ЖКТ для прекращения воспалительных процессов, заживления язв, восстановления слизистой оболочки желудочно-кишечного тракта.Показания к диетическому столу № 1А
Диета № 1А предписана при обострении язвенной болезни желудка и двенадцатиперстной кишки, язвенных кровотечениях, остром гастрите, ожогах пищевода, а также при обострении язвенной болезни у больных после холецистэктомии.
Диета назначается в начале лечения на срок не более 14 дней. Впоследствии назначают диету № 1Б.
Цель диетического стола № 1А
Целью диеты № 1А является прекращение воспалительных процессов, заживление язв, восстановление слизистой оболочки ЖКТ.
Общая характеристика диетического стола № 1А
Диета № 1А удовлетворяет физиологические потребности человека в энергии и питательных веществах в нижних границах физиологической нормы в условиях стационара.
Диета № 1А обеспечивает максимальное щажение желудка от механического, химического и температурного раздражения. Все блюда жидкие, кашицеобразные. Полностью исключаются блюда и продукты, оказывающие сильное воздействие на стенки и слизистую ЖКТ, возбуждающие секрецию, трудно перевариваемые, горячие и холодные блюда. Диета № 1А предусматривает дробный режим приема пищи не реже 6–7 раз в сутки, небольшими порциями. Перед сном рекомендовано молоко.
Химический состав и энергоценность диетического стола № 1А
Белки: 80 г (не менее 50% белков животного происхождения).
Жиры: 80–90 г (не менее 30% жиров растительного происхождения).
Углеводы: 200 г (не более 30 г простых углеводов).
Суточная калорийность: 1 800 – 1 900 ккал.
Свободная жидкость: 1,5 л.
Поваренная соль: до 6 г.
Витамины: ретинол (А) 2 мг, рибофлавин (В2) 4 мг, тиамин (В1) 4 мг, никотиновая кислота (В3) 30 мг, аскорбиновая кислота (С) 10 мг.
Макроэлементы: кальций 0,8 г, магний 0,5 г, фосфор 1,6 г.
Микроэлементы: железо 15 мг.
Оптимальная температура блюд: от 20 до 55 градусов Цельсия.
Рекомендуемые продукты и блюда диетического стола № 1А
Супы: слизистые супы на воде с манной, овсяной, рисовой крупами с добавлением сливок, сливочного масла или яично-молочной смеси.
Мясные блюда: отварные или приготовленные паровые пюре и суфле (пропустить через мясорубку 2–3 раза) из говядины, телятины, курицы, индейки, кролика.
Рыбные блюда: паровое суфле из рыбы нежирных сортов.
Гарниры: жидкие протертые каши из риса, гречи, жидкие каши из рисовой, гречневой, овсяной муки.
Каши: жидкие протертые каши из риса, гречи, жидкие каши из рисовой, гречневой, овсяной муки с добавлением молока, сливок, сливочного масла.
Молочные продукты: молоко, сливки, паровое суфле из некислого свежего протертого творога.
Яйца: всмятку или паровой омлет (не более 3 яиц в день).
Сладкие блюда: желе, кисели из молока или фруктов и ягод, мед, сахар.
Напитки: слабый чай с молоком, отвар шиповника, отрубяной отвар, сладкие соки, разведенные водой в пропорции 1 : 1.
Жиры: несоленое свежее сливочное масло, рафинированное растительное масло.
Исключаемые продукты и блюда диетического стола № 1А
Из рациона следует исключить продукты, требующие активной деятельности ЖКТ, вызывающие болевые ощущения, возбуждающие секрецию, раздражающие стенки ЖКТ.
Исключению подлежат хлеб и хлебобулочные изделия, овощи, закуски, макаронные изделия, кофе, какао, соленья, копченья, консервы, маринады, приправы, соусы, газированные напитки (в том числе квас). Исключают также крепкий чай, концентрированные соки, компоты, мясные и рыбные бульоны, жареные и тушеные блюда, грибы, сдобное тесто, кисломолочные продукты, острые сыры, грубые крупы (пшено, кукуруза, ячневая и перловая крупы), щавель, лук, огурцы, помидоры, бобовые, белокочанную капусту, шпинат, репу, редьку, редис, кислые фрукты и ягоды.
Примерное меню диетического стола № 1А
Первый завтрак: паровой омлет из 2 яиц, чай.
Второй завтрак: суфле из творога, молоко.
Обед: слизистый манный суп, паровое суфле из курицы, отвар шиповника.
Полдник: мясное пюре, молочный крем, отрубяной отвар.
Ужин: протертая молочная каша из риса, молоко.
На ночь: молоко.
Источники:
- Приказ Министерства здравоохранения Российской Федерации № 330 «О мерах по совершенствованию лечебного питания в лечебно-профилактических учреждениях РФ» от 05.08.2003
Рецепты диетического стола № 1А:
В материале использованы фотографии, принадлежащие shutterstock.comОсобенности диеты «Стол 1»
Показания: язвенная болезнь желудка и двенадцатиперстной кишки, а также гастрит в период выздоровления;
Продолжительность: по назначению врача;
Особенности: умеренность в количестве потребляемой пищи; ограничение продуктов, которые вызывают повышенную секрецию желудка; предпочтение отдается протертой, вареной пище и блюдам, приготовленным на пару;
Энергетическая ценность: 2300-2600 кК;
Объем жидкости в день: 1,5 л;
Наилучший тип приготовления на диете Стол 1: на пару или варка;
Частота питания: есть следует дробно, 5-6 раз в день;
Диета «Стол 1»: что можно, что нельзя
Мясо, птица, рыба. Из мясных и рыбных блюд разрешены нежирные и мягкие по фактуре сорта. Другими словами мясо должно быть нежным, без сухожилий и кожи. Идеальная форма блюда – паровые биточки, зразы и котлеты из фарша.
Яйца. Не более двух штук в сутки в любом виде, за исключением жареной яичницы. Лучше всего – легкий паровой омлет с молоком.
Хлеб и мучное. Можно: вчерашний пшеничный хлеб из муки высшего сорта, а также сухарики и галеты. Также допускаются несдобная выпечки и печенье. Строжайший запрет на – ржаной хлеб и хлебцы, на любую свежую выпечку и изделия из слоеного теста.
Молочные продукты. В рамках диеты «Стол 1» можно употреблять цельное и сгущенное молоко, а также сливки, нежирный творог, сметану и большинство кисломолочных продуктов пониженного жирности. С особой осторожностью следует относиться к сыру – в рацион допускается только не острый маложирный сыр (либо тертый, либо плавленый) не чаще одного раза в неделю.
Овощи. Теоретически овощи можно употреблять любые, но важно правильно относиться к способу их употребления. Поскольку на диете «Стол 1» важно как можно деликатнее относиться к «израненным» язвой стенкам желудка, богатые клетчаткой овощи следует варить и превращать в мягкое пюре, легкие крем-супы и т.п.
Крупы. Разрешены: манная, овсяная и гречневые крупы, а также клейкий рис. Дикий и коричневый рис – под запретом. Макаронные изделия употреблять можно, но они должны быть некрупные по форме, в идеале – самая мелкоколиберная вермишель.
Фрукты и десерты. Диета «Стол 1» приветствует употребление любых спелых мягких сладких фруктов – таких как персики, абрикосы, бананы, сливы и т.п. Кроме того, можно употреблять любые фрукты и ягоды в протертом, вареном и печеном виде, а также в виде суфле, желе, муссов и т.п. Из сладостей допускаются пастила, зефир, «птичье молоко», десерты типа «тирамису» и проч. Под запретом – шоколад, кислые ягоды и фрукты, жесткие по фактуре фрукты (яблоки, груши и т.п.), мороженое.
Напитки. Можно: чистую воду, некрепкий чай, какао, соки, компоты и морсы из сладких фруктов и ягод. Нельзя: сладкую газировку, квас, кислые напитки, кофе, алкоголь.
Дополнительные запреты. Важно понять основной принцип лечебной диеты «Стол 1» – в рацион допускаются продукты и блюда, которые ни химически, ни механически, ни термически не раздражают поврежденные стенки желудка и двенадцатиперстной кишки. Это значит, что все, что попадает в желудок, должно быть нейтральной температуры, иметь мягкую (в идеале пюреобразную) консистенцию, и не быть острым, жирным, кислым, копченым. Например: салат из белокочанной капусты с морковью категорически нельзя, а вот тушеную капусту «по-баварски» — можно. Из круп запрещены пшено, ячневая крупа, киноа, кукурузная крупа. Также под запретом бобовые (кроме белой крупной фасоли). В рационе не должны присутствовать полуфабрикаты и консервы, соленья и маринады.
Примерное меню на день на диете при язвенной болезни желудка
Питаться на диете Стол 1 следует дробно – 5-6 раз в день. Приблизительное меню на день может выглядеть следующим образом:
- Завтрак: омлет из двух яиц и молока, творог с медом или вареньем, чай;
- Второй завтрак: фруктовый салат;
- Обед: клейкий рисовый суп, рыбные котлеты с овощным пюре, сладкий кисель;
- Полдник: чашка какао с зефиром;
- Ужин: вареная вермишель с мясными биточками, салат из вареной и мелко протертой свеклы с черносливом, чай;
- За 3 часа до сна: стакан нежирного кефира, яблочное пюре;
Полезные рецепты для диеты Стол 1 помогут разнообразить ваш рацион:
Клейкий рисовый суп
Ингредиенты: 50 г риса, 1 куриное яйцо, стакан нежирного молока, 15 г сливочного масла, вода.
Способ приготовления:
- Сварить рис до полного приготовления и процедить его через мелкое сито.
- В клейкий рисовый бульон добавить 3 ст. л. вареного риса и поставить на медленный огонь.
- Смешать молоко и яйцо и добавить эту смесь в бульон. Через 1-2 минуты снять с огня.
- В готовое блюдо по желанию можно добавить немного протертой вареной моркови и мелко порубленную зелень. Перед подачей заправить суп кусочком масла.
Отварные кнели из говядины в бульоне
Ингредиенты: 300 г говядины без жилок, половинка луковицы, 1 яйцо, 2-3 ломтика белого пшеничного хлеба, 1 ст.л. сливочного масла, 1 ст.л. сметаны, щепотка соли.
Способ приготовления:
- Мясо говядины порезать на мелкие кусочки.
- Половинку луковицы порезать и притушить в сливочном масле до золотистого цвета.
- Ломтики хлеба вымочить в молоке, отжать и смешать со сметаной.
- Все ингредиенты смешать и пропустить через мясорубку. Добавить в фарш соль, при желании — щепотку пряных трав. Скатать из фарша плотную «колбаску», обернуть ее в хлопковую белую ткань, завязать по краям ниткой.
- Опустить в кипящую подсоленную воду и варить 10-15 минут. Перед подачей на стол «распеленать» колбаску, разрезать на кусочки и опустить в чашки с бульоном. При желании можно добавить в бульон вареные овощи и зелень.
Тыква с кабачками и брынзой, запеченная в горшочке
Ингредиенты: 400-500 г тыквы, половинка кабачка, 100 г белой фасоли, 200 г брынзы, 2 ст.л. сливочного масла.
Способ приготовления:
- Предварительно отварить белую фасоль до полуготовности.
- Очистить тыкву и кабачок, порезать мелкими кубиками. Также порезать и брынзу.
- Разогреть духовку до 200 градусов, затем убавить до 180 градусов.
- Уложить в горшочек тыкву с кабачками, вареную фасоль и кусочки брынзы.
- Верхним слоем сложить кусочки сливочного масла.
- Накрыть горшочек фольгой и поставить в духовку. Тушить примерно 25-30 минут. Затем выключить духовку, оставив блюдо томиться еще примерно 10 минут. При желании перед подачей на стол можно добавить в блюдо ложку сметаны.
Диета 1: стол №1а и 1б
Здравствуйте, уважаемые посетители сайта,
При таких заболеваниях желудка, как язва и гастрит назначается диета 1. Следуя всем инструкциям лечащего врача, вы можете отрегулировать свою диету любыми способами и излечиться от патологии.
Белки — до 100 г, липиды — до 100 г, углеводы — до 400 г. Суточная норма потребляемой жидкости составляет 1,5 — 1,6 л, поваренной соли — до 12 грамм.
Общее содержание калорий в ежедневного меню составляет до 3000 ккал. Прием пищи небольшими порциями — 5-6 раз в день, весь объем пищи распределяется умеренно, поэтому общий вес одного приема пищи не должен превышать 350 г.
Лечение гастрита и язвенной болезни предсказывает строгое соблюдение диеты. Чрезмерное насыщение категорически противопоказано, особенно ночью, поскольку во время сна органы желудочно-кишечного тракта должны отдыхать надлежащим образом.

Последний прием пищи не позднее, чем за 2,5 часа до сна.
После консультации с гастроэнтерологом, который обследует вас, полезно ежедневно употреблять целебные минеральные воды со следующими показателями: уровень минерализации от 2 до 6 грамм на литр, повышенное содержание карбонатов и сульфатов.
Потребление минеральной и лечебной столовой воды, особенно в санаторно-курортных условиях, где ресурсы расположены в непосредственной близости от учреждения, приводит к естественному снижению секреции панкреатического сока.
Отталкиваясь от данных характеристик и в отношении разрешенных продуктов, опытные диетологи формируют примерную диету на день, неделю, месяц и т.д.
1 стол — таблица продуктов
| Что можно употреблять | Что употреблять запрещено |
| Блюда из нежирного мяса и рыбы — тертые, тушеные или приготовленные на пару (фрикадельки, пельмени, рулеты, фарш, картофельное пюре, суфле, котлеты, тефтели). | Блюда из жирного мяса, сухожилий и рыбы, копченостей, консервов, маринованных и вяленых блюд. Кожу птицы и подкожный жир необходимо полностью удалить. |
| Молочные каши (овсянка, манная крупа, рис, гречка, яйца) или макароны, включая домашнюю лапшу. | Ячмень, просо, бобовые, кукуруза, яичная лапша. Эти продукты медленно усваиваются и плохо сказываются на организме. |
| Супы, обволакивающие слизистую оболочку желудка. | Не разваренные каши |
| Овощные супы (без капусты) — пюре, с добавлением корнеплодов, приправленные сливочным маслом или молочно-яичной смесью. | Жирные мясные и рыбные бульоны и супы на их основе. Все горячие блюда с добавлением плохо нарезанных овощей (суп из капусты, борщ, окрошка). |
| Паровые белковые омлеты с добавлением молока, отваренные яйца, приготовленные «в мешочке». | Мясо, рыба, овощные бульоны и супы с большим сроком годности. Все горячие блюда с добавлением плохо перетертых овощей (суп из капусты, борщ, окрошка). |
| Блюда из фруктов и овощей в запеченном, перетертом виде, пюре, после термической обработки, за исключением запрещенных. Особенно полезны: тыква, свекла, морковь, картофель, кабачки. Приемлемо употребление цветной капусты и брокколи. | Жареные яйца, охлажденные продукты, некоторые жареные блюда. |
| Молочные продукты: цельное молоко, сливки, свежий или кальцинированный творог, творожные блюда (запеканка, чизкейк на пару), сметана, сливочное масло (до 10 г в день). | Капуста (все сорта, кроме цветной капусты и брокколи), соки, шпинат, лук, чеснок, огурцы, кислые незрелые фрукты и ягоды. Укроп и петрушка ограничены. Грибы строго противопоказаны. Введение в рацион соленых, маринованных и консервированных овощей и грибов недопустимо. |
| Среди соусов разрешено употреблять молочные разновидности (бешамель), сливки, фрукты. Соль, корица и ванилин могут употребляться в ограниченных количествах. | Капуста (все сорта, кроме цветной и брокколи), соки, шпинат, лук, чеснок, огурцы, кислые незрелые фрукты, вишня и фрукты. Укроп и петрушка ограничены. Грибы строго противопоказаны. Введение в рацион соленых, маринованных и консервированных овощей и грибов недопустимо. |
| Десерты: пастила, мармелад, джем, кондитерские изделия, зефир, мед, желе, ягодные муссы и фрукты. | Твердые сыры, кисломолочные напитки, маргарин. |
| Напитки: негазированная минеральная вода, отвар пшеничных отрубей, овсяное желе, настой шиповника с медом, фруктовый компот и желе, сладкие фруктовые и ягодные соки, свежевыжатые овощные соки (кроме капусты), не крепкий чай со сливками или молоком, цикорий, травяной чай. | Бульонные соусы, все молотые специи, кислые соусы. |
| Тосты из белого поджаренного хлеба, печенье, несдобное тесто в виде тортов, пирогов (ограничено). | Бульонные соусы, все молотые специи, кислые соусы. |
| Какао, шоколад, мороженое, выпечка и пирожные со сливками, сливочное и листовое тесто, печенье, маргариновое печенье. | |
| Лимонад, газированные напитки, кофе, крепкий чай, алкоголь, энергетики, кислые напитки, закваска, рассол. | |
| Свежий ржаной хлеб. |
Список запрещенных продуктов питания, которые вы можете употреблять лучше всего разместить над обеденным столом на кухне, тогда список продуктов всегда будет под рукой. Ниже приведено еженедельное меню, которое вы можете легко корректировать, когда те или иные продукты вам наскучат.
Показания к диете
Лечебная диета назначается при следующих заболеваниях:
- язва;
- период обострения гастрита в хронической форме;
- воспаление двенадцатиперстной кишки и желудка;
- желудочно-кишечная непроходимость вследствие полученной инфекции, но без диареи;
- грыжа;
- рак желудочно-кишечного тракта.
Плюсы и минусы
Плюсы
- Эта диета является полноценной по всем параметрам и может применяться в течение длительного времени.
- Обеспечивает лечение желудочно-кишечного тракта в случае заболевания.
- Снимает воспаление слизистой оболочки, боль, способствует заживлению язвы.
Минусы
- Приготовление блюд требует определенных навыков и времени.
- Трудно справиться при специфической работе человека (командировки, работа в производственном потоке и т.д.)
- Быстро раздражает ассортимент блюд.
Разновидности диеты №1
- Стол l А. Применение диеты позволяет защитить слизистую оболочку желудочно-кишечного тракта, которая позволяет эрозии и язве заживать быстрее. Диета № 1 рекомендуется на 1 неделе при обострении язвы и гастрита. Продукты следует употреблять через каждые 3 часа, например, каши в молоке, суп, омлет на пару, кисель. А ночью стакан теплого молока.
- Стол 1Б. После 1 недели соблюдения диеты 1А прописывается диета № 1Б. Это происходит в момент ремиссии язвенной болезни желудка. Суть этого подвида: дополнительно добавляют подсушенный белый хлеб, овощное пюре, рыбные и мясные котлеты или натуральное постное мясо. Блюда готовятся в протертом виде.
- Стол 1. Этот тип диеты вступает в силу с возможностью полного излечения язвенной болезни. Эта система питания включает в себя блюда из измельченного мяса.
Для детей
Гастрит часто регистрируется у детей, даже у младшего возраста, причины этому известны: плохой аппетит и рвота, ребенок жалуется на боли в животе. Очень важно организовать диету вашего ребенка: 5 раз в день согласно режиму. Детям также прописывают 1 диетический стол и его разновидности в зависимости от стадии (период обострения или выздоровления).

Доза и способ обработки продуктов ничем не отличаются от взрослых. Пища должна быть свежеприготовленной, а не вчерашней. Конечно, родителям необходимо выделить дополнительное временя для приготовления свежей пищи. Не допустимо использовать хотя бы небольшое количество искусственных добавок — только натуральные продукты.
Целебный эффект достигается благодаря отсутствию в рационе продуктов с высоким содержанием клетчатки и сокращению количества потребляемых продуктов. Это особенно актуально для детей. Объем пищи и перегруз желудка влияют на его секреторную и моторную функцию.
Также желательно принять во внимание период, в течение которого пища остается в желудке. Таким образом, если вареные овощи и мясо находятся в желудке на 3–4 часа, то жареное мясо, чечевицу, сельдь и горох на 4–5 часов. Самое короткое время переваривания наблюдается у бульона и омлета. Также легче перевариваются: молоко, желе, тушеные фрукты, яичницы-болтуньи, тушеная рыба, печень и белый хлеб, на это выделяется 1-2 часа и 2-3 часа.
Важно учитывать тот факт, что количество поджелудочной железы зависит от возраста ребенка: у новорожденных — 2 миллиона, в возрасте 10 лет уже 17 миллионов, а в возрасте 15 — 22 миллиона. Итак, напрашивается вывод — диета должна быть индивидуальной в зависимости от возраста и степени секреции поджелудочной железы и ее нарушений.
Что касается продолжительности приема пищи по схеме питания, все зависит от степени тяжести процесса. При обострении гастрита — короткий период 2-3 недели и при хронической форме — несколько месяцев. Когда вы поправитесь, желательно использовать зигзагообразную диету: расширение диеты на короткое время и возвращение к мягкой форме.
Такое питание обеспечивает избавление от воспитательного процесса и восстанавливает общее самочувствие. Даже когда выздоравливаете, вы не можете давать ребенку консервированные продукты и ограничивать количество жареной и твердой пищи.
Меню диеты № 1
Давайте изучим примерное меню на неделю, с его помощью нам будет более проще переходить к собственной программе питания. Список блюд лучше всего запланировать заранее. Таким образом вы заранее запланируете покупки и определитесь с днем готовки лекарственного питания. В примерный список вы можете внести свои коррективы, главное не забывать о важных правилах диеты.

Завтраки:
- мясная паста с цельнозерновым багетом, печеные яблоки, чай;
- бутерброд с сыром, крупа, чай;
- паровой омлет, хлеб, чай с молоком;
- овсянка на молоке с грушей, зеленый чай.
Ланчи:
- запеченные фрукты с медом или подсластителем;
- зефир с чаем;
- пудинг, суфле;
- компот с сухим печеньем или сушками.
Обеды:
- овощной суп, вареная гречка с курицей, морковью и шпинатом;
- брокколи, куриное и картофельное пюре, банан с творогом;
- суп без мяса, вермишель с тушеными фрикадельками, хлеб;
- первые овощные блюда, картофельное пюре с вареным мясом.
Полдник:
- бутерброд с вареной колбасой и твердым сыром, чай;
- творог с грушей или персиком;
- безе с чаем и молоком;
- печеные яблоки.
Ужины:
- разрешенные крупы с паровыми фрикадельками, молоко;
- картофельное пюре с курицей;
- запеченная лапша, молоко;
- тушеные овощи, вареное мясо;
- рис и котлеты на пару.
- Перед сном рекомендуется выпить стакан натурального йогурта без добавок или теплое молоко.
Рецепты
При диете, стол 1 недельное меню и рецепты для такого питания вы должны подготовить заранее, вы можете разработать свой собственный рацион уникальными и вкусными блюдами. На завтрак можно приготовить хлопья, омлеты или яичницу. На обед и ужин вы можете подойти более оригинально. Давайте посмотрим на некоторые интересные рецепты для диеты.

Супы
Супы с таким питанием употребляются в виде пюре. Их также можно взбить миксером и измельчить. Вот несколько необычных и полезных рецептов супов 1-го стола.
Вязкий рисовый суп
Ингредиенты:
- Рис — 50 г;
- Куриные яйца — 1 шт;
- Обезжиренное молоко — 200 мл;
- Сливочное масло — 15 г.
Алгоритм действий:
- Отварите рис до готовности, слейте воду в отдельную кастрюлю.
- После приготовления риса добавьте 3 гости приготовленного зерна к оставшемуся бульону и варите на медленном огне.
- Смешайте сырое яйцо и молоко, чтобы вышла однородная смесь и добавьте бульон.
- Варить 4-5 минут.
Рисовый суп
Ингредиенты:
- Рисовая мука — 50 г;
- Цуккини — 150 г;
- Морковь — 100 г;
- Обезжиренное молоко — 2 ст. л.;
- Куриные яйца — 1 шт.

Способ производства:
- Отварить очищенные овощи, влейте бульон в сковороду.
- Приготовьте пюре из моркови и цуккини, добавьте в бульон.
- Введите рисовую муку.
- Тщательно смешайте молоко с сырым яйцом и добавьте другие ингредиенты. Готовить 10 минут на слабом огне.
Суп из цветной капусты
Ингредиенты:
- Цветная капуста — 1 капуста;
- Морковь — 1 шт;
- Лук — 1 шт;
- Молоко — 200 мл;
- Пшеничное печенье — 30 г.

Способ производства:
- Разделите цветную капусту на соцветия, очистите и порежьте морковь на кусочки.
- Отварите овощи до готовности.
- Добавьте в кастрюлю молоко и готовьте еще 10 минут.
- Снимите кастрюлю с огня, смешайте суп блендером до консистенции пюре.
- Перед подачей на стол добавьте сухарики из пшеничного хлеба.
Мясо и рыба
Во время диеты 1-го стола мясо и рыбу тушат, запекают без масла или варят. Вот несколько рецептов мясных и рыбных блюд, которые вы можете использовать для добавления в меню.
Рыбные пельмени
Ингредиенты:
- Филе нежирной рыбы — 500 г;
- Мякоть белого хлеба — 250 г;
- Куриные яйца — 1 шт.

Способ приготовления:
- Измельчите филе через мясорубку.
- Добавьте яйцо и мякоть белого хлеба, смоченного в воде.
- Фарш смешайте до однородной консистенции.
- Придайте пельменям форму (можно хранить в морозильной камере).
- Варить 20 минут в слегка подсоленной воде.
Мясной паштет и куриная печень
Ингредиенты:
- Кролик или телятина — 500 г;
- Куриная печень — 200 г;
- Сливочное масло — 1 ст. л;
- Мякоть белого хлеба — 150 г;
- Морковь — 2 шт .;
- Обезжиренное молоко — 75 мл;
- Куриные яйца — 1 шт.

Способ производства:
- Отварите мясо и куриную печень, а также морковь до готовности.
- Замочите хлеб в молоке и добавьте другие ингредиенты, которые вы предварительно обработали.
- Взбейте блендером до однородной массы.
- Добавьте яйцо в фарш.
- Поместите рубленое мясо равномерно на большое блюдо или разделочную доску и сделайте рулет.
- Выпекать в духовке 40-50 минут при 10 градусах.
Вторые блюда
Различные гарниры для этого типа диеты готовятся из злаков и овощей. Разрешено употреблять макаронные изделия из твердых сортов пшеницы. После приготовления их тщательно промывают водой и не добавляют масло. Овощи и макароны можно запекать без масла с мясом или другими разрешенными продуктами.
Необычной и вкусной добавкой к обеденному столу № 1 являются следующие блюда.
Картофельно-морковное пюре
Ингредиенты:
- Картофель среднего размера — 4-5 штук;
- Морковь — 2 — 3 шт;
- Сливочное масло — 2 ст. л..;
- Нежирное молоко — 200 мл.

Способ производства:
- Очистить овощи и измельчить на кусочки среднего размера.
- Залейте водой и варите на медленном огне до кипения.
- Слейте воду, овощи измельчите в блендере.
- Разогреть молоко и добавить к овощам вместе с топленым маслом.
- Перемешать до получения однородной смеси.
Овощи с брынзой в горшочках
Ингредиенты:
- Тыква — 500 г;
- Цуккини — 500 г;
- Картофель — 300 г;
- Брынза — 200 г;
- Сливочное масло — 2 ст. л.
Способ производства:
- Очистить и нарезать овощи кубиками, измельчить сыр.
- В глиняном горшочке распределите продукты в следующем порядке слоями: картофель, тыква, цуккини, сыр фета.
- Положите сливочное масло.
- Накрыть кастрюлю фольгой и отправить в духовку на 50 минут, предварительно нагретую до 10 градусов.
- Выключите духовку и дайте горшкам остыть еще 10-15 минут.

По словам Певзнера (известного гастроэнтеролога, который производил питание от 1 до 15 столов), диета 1 — это необходимая диета. Соблюдение которой не представляет никаких трудностей, так как позволяет потреблять больше овощей, круп и мяса, с помощью которых можно готовить большое количество вкусной и полезной пищи. Главное, необходимо учитывать список запрещенных продуктов, включая точные правила их производства в лечебных целях питания.
Советы диетологов
Прежде чем приступить к следованию диеты, вам необходимо проконсультироваться с врачом, чтобы он индивидуально подобрал оптимальное лечение для вас. Назначение диеты со многими проблемами здоровья может привести к ухудшению приобретенных заболеваний.
Что эксперты говорят о Певзнера 1Б?
Диета № 1Б позволяет уменьшить механическое и химическое воздействие на желудочно-кишечный тракт и уменьшить раздражение желудка и кишечных стенок. В частности, все продукты должны быть измельчены до пюре или водной формы.
- Температура приготовленной еды должна быть средней, чтобы пациенту не приходилось охлаждать пищу во рту. Также еда не должна быть очень холодной.
- Небольшое содержание калорий позволяет вам сбросить вес и быстро выйти из нее, если вы добились необходимого результата.
- Количество соли в этой диете значительно снижается, а это значит, что во время диеты вы сможете избавиться от отеков, возникающих из-за застоя воды в вашем организме.
До свидания!
Perm J. 2016 Winter; 20 (1): 80–84.
Эта статья цитировалась другими статьями в PMC.Abstract
Избыточный вес и ожирение — это проблемы глобального здравоохранения. Были разработаны различные эффективные диеты для похудения, в том числе диета Аткинса. Диета Аткинса известна как экстремальная низкоуглеводная диета. Эта диета снижает массу тела и приобрела широкую популярность.Однако было показано, что метаболические профили такой диеты вредны для здоровья толстой кишки. Таким образом, существует обеспокоенность по поводу долгосрочного воздействия этой диеты на здоровье. Мы столкнулись со случаем, когда язвенный колит развился, когда пациент следовал диете Аткинса.
Мужчина ростом 172 см и весом 72 кг в возрасте 36 лет соблюдает низкоуглеводную диету для похудения. Его вес уменьшился до 66 кг по желанию. После этого он заметил кровавый стул. Колоноскопия показала диффузное воспаление, ограниченное прямой кишкой, и у него был диагностирован язвенный колит.Прошел образовательную госпитализацию по поводу язвенного колита. Во время госпитализации была обеспечена растительная / полу-вегетарианская диета. Кровавый стул исчез во время госпитализации, и он достиг ремиссии без лекарств от воспалительного заболевания кишечника.
Этот случай указывает на то, что возникновение язвенного колита может быть неблагоприятным явлением для диеты с низким содержанием углеводов для снижения веса.
ВВЕДЕНИЕ
Избыточный вес и ожирение являются глобальными проблемами для здоровья.1 Были разработаны различные эффективные диеты для похудения, включая диету Аткинса.2–5 Приемлемое распределение макропитательных веществ в институте медицины Уровни углеводов, белков и жиров для производства энергии составляют от 45% до 65%, от 20% до 35% и от 10% до 35%, соответственно. Диета Аткинса известна как диета с низким содержанием углеводов с низким содержанием углеводов (LCHWLD) и приводит к чрезвычайно высокому содержанию жира: процентное содержание углеводов, белков и жиров составляет соответственно 9%, 29% и 62% 3. Эта диета снижает массу тела, кровяное давление и уровень триглицеридов, которые приобрели широкую популярность.2–5 Однако было показано, что метаболические профили такой диеты вредны для здоровья толстой кишки.6–8 Например, бутират, ключевая жирная кислота с короткой цепью в гомеостазе толстой кишки, значительно уменьшился в образцах фекалий. 6 Таким образом, были высказаны опасения относительно долгосрочного воздействия этой диеты на здоровье. 2,3,6–8 Мы столкнулись со случаем, который, по-видимому, подтверждает эту проблему, когда язвенный колит развился во время присоединения к LCHWLD.
ПРЕЗЕНТАЦИЯ СЛУЧАЯ
38-летний мужчина, врач, ростом 172 см и массой тела 67 кг, был направлен в отделение гастроэнтерологии в конце ноября 2013 года с главной жалобой на кровавый стул.Он перенес аппендэктомию по поводу острого аппендицита в возрасте 27 лет. У него не было семейной истории воспалительных заболеваний кишечника (ВЗК). Он практиковал боевые искусства в возрасте около 20 лет. Его максимальная масса тела составляла 76 кг. Он начал следовать
.A Полный обзор и план питания
Высокое кровяное давление затрагивает более миллиарда человек во всем мире — и это число растет.
Фактически, число людей с высоким кровяным давлением за последние 40 лет удвоилось — серьезная проблема для здоровья, поскольку высокое кровяное давление связано с более высоким риском таких заболеваний, как болезни сердца, почечная недостаточность и инсульт (1, 2).
Поскольку считается, что диета играет важную роль в развитии высокого кровяного давления, ученые и разработчики политики разработали специальные диетические стратегии, чтобы помочь снизить его (3, 4).
В этой статье рассматривается диета DASH, которая была разработана для борьбы с высоким кровяным давлением и снижения риска сердечных заболеваний.
Диетические подходы для остановки гипертонии, или DASH, — это диета, рекомендованная людям, которые хотят предотвратить или лечить гипертонию — также известную как высокое кровяное давление — и снизить риск сердечных заболеваний.
Диета DASH ориентирована на фрукты, овощи, цельнозерновые продукты и постное мясо.
Диета была создана после того, как исследователи заметили, что высокое кровяное давление встречается гораздо реже у людей, соблюдающих диету на основе растений, таких как веганы и вегетарианцы (5, 6).
Вот почему в диете DASH особое внимание уделяется фруктам и овощам, в то же время содержащим некоторые нежирные источники белка, такие как курица, рыба и бобы. Диета содержит мало мяса, соли, сахара и жиров.
Ученые считают, что одна из главных причин, по которой люди с высоким кровяным давлением могут извлечь пользу из этой диеты, заключается в том, что она снижает потребление соли.
Регулярная программа диеты DASH поощряет не более 1 чайной ложки (2300 мг) натрия в день, что соответствует большинству национальных рекомендаций.
Версия с низким содержанием соли рекомендует не более 3/4 чайной ложки (1500 мг) натрия в день.
Резюме Диета DASH была разработана для снижения высокого кровяного давления. Богатый фруктами, овощами и нежирными белками, он ограничивает употребление красного мяса, соли, сахара и жиров.
Помимо снижения артериального давления, диета DASH предлагает ряд потенциальных преимуществ, включая потерю веса и снижение риска развития рака.
Однако вы не должны ожидать, что DASH поможет вам сбросить вес самостоятельно — так как он был разработан специально для снижения артериального давления.Потеря веса может быть просто добавленным преимуществом.
Диета влияет на ваше тело несколькими способами.
Понижает кровяное давление
Кровяное давление — это мера силы, воздействующей на ваши кровеносные сосуды и органы, когда ваша кровь проходит через них. Это считается двумя числами:
- Систолическое давление: Давление в ваших кровеносных сосудах, когда ваше сердце бьется.
- Диастолическое давление: Давление в ваших кровеносных сосудах между ударами сердца, когда ваше сердце находится в покое.
Нормальным артериальным давлением для взрослых является систолическое давление ниже 120 мм рт. Ст. И диастолическое давление ниже 80 мм рт. Это обычно пишется с систолическим кровяным давлением выше диастолического давления, как это: 120/80.
Считается, что люди с показателем артериального давления 140/90 имеют высокое артериальное давление.
Интересно, что диета DASH явно снижает кровяное давление как у здоровых людей, так и у людей с высоким кровяным давлением.
В исследованиях люди, соблюдающие диету DASH, по-прежнему испытывали снижение артериального давления, даже если они не теряли вес и не ограничивали потребление соли (7, 8).
Однако, когда потребление натрия было ограничено, диета DASH еще больше снижала кровяное давление. На самом деле, наибольшее снижение артериального давления наблюдалось у людей с самым низким потреблением соли (9).
Эти результаты DASH с низким содержанием соли были наиболее впечатляющими у людей, у которых уже было высокое кровяное давление, снижение систолического кровяного давления в среднем на 12 мм рт. Ст. И диастолического кровяного давления на 5 мм рт. Ст. (5).
У людей с нормальным артериальным давлением снижается систолическое артериальное давление на 4 мм рт. Ст. И диастолическое на 2 мм рт. Ст. (5).
Это соответствует другим исследованиям, которые показывают, что ограничение потребления соли может снизить кровяное давление — особенно у тех, у кого высокое кровяное давление (10).
Имейте в виду, что снижение артериального давления не всегда приводит к снижению риска сердечных заболеваний (11).
Может помочь потеря веса
Вероятно, вы будете испытывать снижение артериального давления на диете DASH независимо от того, теряете ли вы вес или нет.
Однако, если у вас уже есть высокое кровяное давление, скорее всего, вам посоветовали похудеть.
Это потому, что чем больше вы весите, тем выше может быть ваше кровяное давление (12, 13, 14).
Кроме того, потеря веса снижает артериальное давление (15, 16).
Некоторые исследования показывают, что люди могут похудеть на диете DASH (17, 18, 19).
Тем не менее, те, кто похудел на диете DASH, имели контролируемый дефицит калорий — это значит, что им было сказано съесть меньше калорий, чем они тратили.
Учитывая, что диета DASH исключает много жирной и сладкой пищи, люди могут обнаружить, что они автоматически снижают потребление калорий и худеют.Другим людям, возможно, придется сознательно ограничить свое потребление (20).
В любом случае, если вы хотите похудеть на диете DASH, вам все равно придется придерживаться диеты с пониженным содержанием калорий.
Другие потенциальные преимущества для здоровья
DASH может также повлиять на другие области здоровья. Диета:
- Снижает риск заболевания раком: Недавний обзор показал, что люди, соблюдающие диету DASH, имели более низкий риск развития некоторых видов рака, включая колоректальный рак и рак молочной железы (21).
- Снижает риск метаболического синдрома: Некоторые исследования отмечают, что диета DASH снижает риск метаболического синдрома до 81% (22, 23).
- Снижает риск диабета: Диета была связана с более низким риском диабета 2 типа. Некоторые исследования показывают, что он также может улучшить резистентность к инсулину (24, 25).
- Снижает риск сердечно-сосудистых заболеваний: В одном из недавних обзоров, посвященных женщинам, соблюдение DASH-подобной диеты ассоциировалось с 20% снижением риска сердечных заболеваний и 29% снижением риска инсульта (26).
Многие из этих защитных эффектов связаны с высоким содержанием в рационе фруктов и овощей.В общем, потребление большего количества фруктов и овощей может помочь снизить риск заболевания (27, 28, 29, 30).
Резюме DASH снижает артериальное давление — особенно если у вас повышенный уровень — и может способствовать снижению веса. Это может снизить риск развития диабета, болезней сердца, метаболического синдрома и некоторых видов рака.
В то время как исследования по диете DASH определили, что наибольшее снижение артериального давления имело место у людей с самым низким потреблением соли, преимущества ограничения соли для здоровья и продолжительности жизни не ясны.
Для людей с высоким кровяным давлением снижение потребления соли значительно влияет на кровяное давление. Однако у людей с нормальным артериальным давлением эффект от снижения потребления соли намного меньше (6, 10).
Теория, что некоторые люди чувствительны к соли — это означает, что соль оказывает большее влияние на их кровяное давление — может частично объяснить это (31).
Резюме Если потребление соли высокое, ее снижение может принести большую пользу для здоровья. Комплексное ограничение соли, как указано в диете DASH, может быть полезным только для людей, которые чувствительны к соли или имеют высокое кровяное давление.
Слишком маленькое потребление соли связано с проблемами со здоровьем, такими как повышенный риск сердечных заболеваний, резистентность к инсулину и задержка жидкости.
Версия диеты DASH с низким содержанием соли рекомендует людям употреблять не более 3/4 чайной ложки (1500 мг) натрия в день.
Однако неясно, есть ли какие-либо преимущества в снижении потребления соли столь низко — даже у людей с высоким кровяным давлением (32).
Фактически, недавний обзор не обнаружил связи между потреблением соли и риском смерти от сердечно-сосудистых заболеваний, несмотря на то, что снижение потребления соли вызвало умеренное снижение артериального давления (11).
Однако, поскольку большинство людей ест слишком много соли, снижение потребления соли с очень большого количества 2–2,5 чайных ложек (10–12 г) в день до 1–1,25 чайных ложек (5–6 г) в день может быть полезным ( 6).
Эта цель может быть легко достигнута за счет сокращения количества продуктов с высокой степенью переработки в вашем рационе и употребления в основном цельных продуктов.
Резюме Хотя сокращение потребления соли из обработанных пищевых продуктов полезно для большинства людей, употребление слишком небольшого количества соли также может быть вредным.
В диете DASH не перечислены конкретные пищевые продукты.
Вместо этого он рекомендует конкретные порции различных групп продуктов.
Количество порций, которые вы можете съесть, зависит от того, сколько калорий вы потребляете. Ниже приведен пример пищевых порций на основе диеты на 2000 калорий.
Цельные зерна: 6–8 порций в день
Примеры цельного зерна включают цельнозерновой или цельнозерновой хлеб, цельнозерновые хлопья для завтрака, коричневый рис, булгур, лебеду и овсянку.
Примеры порции:
- 1 ломтик цельнозернового хлеба
- 1 унция (28 г) сухих цельнозерновых злаков
- 1/2 чашки (95 г) вареного риса, макарон или злаков
Овощи: 4–5 порций в день
Все овощи разрешены на диете DASH.
Примерами порции являются:
- 1 чашка (около 30 г) сырых, листовых зеленых овощей, таких как шпинат или капуста
- 1/2 чашки (около 45 г) нарезанных овощей — сырых или вареных — как брокколи, морковь, кабачок или помидоры
Фрукты: 4–5 порций в день
Если вы придерживаетесь DASH-подхода, вы будете есть много фруктов.Примеры фруктов, которые вы можете съесть, включают яблоки, груши, персики, ягоды и тропические фрукты, такие как ананас и манго.
Примеры порции:
- 1 среднее яблоко
- 1/4 стакана (50 г) кураги
- 1/2 стакана (30 г) свежих, замороженных или консервированных персиков
Молочные продукты: 2–3 порции в день
Молочные продукты на диете DASH должны содержать мало жира. Примеры включают обезжиренное молоко и нежирный сыр и йогурт.
Примеры порции:
- 1 чашка (240 мл) молока с низким содержанием жира
- 1 чашка (285 граммов) йогурта с низким содержанием жира
- 1.5 унций (45 граммов) нежирного сыра
Постное куриное мясо, мясо и рыба: 6 или меньше порций в день
Выбирайте постные куски мяса и старайтесь есть порцию красного мяса только изредка — не более одного раза или два раза в неделю.
Примеры порции:
- 1 унция (28 грамм) вареного мяса, курицы или рыбы
- 1 яйцо
Орехи, семена и бобовые: 4–5 порций в неделю
К ним относятся миндаль, арахис , фундук, грецкие орехи, семена подсолнечника, льняное семя, фасоль, чечевица и горох.
Примеры порции:
- 1/3 стакана (50 г) орехов
- 2 столовых ложки (40 г) орехового масла
- 2 столовых ложки (16 г) семян
- 1/2 стакана (40 грамм) вареных бобовых
Жиры и масла: 2–3 порции в день
Диета DASH рекомендует использовать растительные масла по сравнению с другими маслами. К ним относятся маргарины и масла, такие как рапс, кукуруза, оливковое масло или сафлор. Он также рекомендует майонез с низким содержанием жира и легкую заправку для салата.
Примерами порции являются:
- 1 чайная ложка (4,5 г) мягкого маргарина
- 1 чайная ложка (5 мл) растительного масла
- 1 столовая ложка (15 г) майонеза
- 2 столовые ложки (30 мл) заправка для салата
Конфеты и добавленные сахара: 5 или меньше порций в неделю
Добавленные сахара сведены к минимуму на диете DASH, поэтому ограничьте потребление конфет, соды и столового сахара. Диета DASH также ограничивает использование нерафинированного сахара и альтернативных источников сахара, таких как нектар агавы.
Примеры порции:
- 1 столовая ложка (12,5 г) сахара
- 1 столовая ложка (20 г) желе или джема
- 1 чашка (240 мл) лимонада
Резюме Диета DASH не перечисляет конкретные продукты, чтобы поесть. Вместо этого, это рацион питания, ориентированный на порции групп продуктов.
Вот пример плана питания на одну неделю — на основе 2000 калорий в день — для обычной диеты DASH:
Понедельник
- Завтрак: 1 чашка (90 грамм) овсяной муки с 1 чашкой (240 мл) ) обезжиренного молока, 1/2 стакана (75 г) черники и 1/2 стакана (120 мл) свежего апельсинового сока.
- Закуска: 1 среднее яблоко и 1 чашка (285 грамм) нежирного йогурта.
- Обед: Сэндвич с тунцом и майонезом, приготовленный из 2 ломтиков цельнозернового хлеба, 1 столовой ложки (15 г) майонеза, 1,5 стакана (113 г) зеленого салата и 3 унции (80 г) консервированного тунца.
- Закуска: 1 средний банан.
- Обед: 3 унции (85 г) нежирной куриной грудки, приготовленной в 1 чайной ложке (5 мл) растительного масла с 1/2 чашки (75 г) каждой из брокколи и моркови.Подается с 1 стаканом (190 грамм) коричневого риса.
Вторник
- Завтрак: 2 ломтика тоста из цельной пшеницы с 1 чайной ложкой (4,5 г) маргарина, 1 столовая ложка (20 г) желе или джема, 1/2 чашки (120 мл) свежего апельсина сок и 1 среднее яблоко.
- Закуска: 1 средний банан.
- Обед: 3 унции (85 г) нежирной куриной грудки с 2 чашками (150 г) зеленого салата, 1,5 унции (45 г) нежирного сыра и 1 чашка (190 г) коричневого риса.
- Закуска: 1/2 стакана (30 г) консервированных персиков и 1 стакан (285 г) йогурта с низким содержанием жира.
- Обед: 3 унции (85 грамм) лосося, приготовленные в 1 чайной ложке (5 мл) растительного масла с 1 чашкой (300 грамм) вареного картофеля и 1,5 чашками (225 грамм) вареных овощей.
Среда
- Завтрак: 1 чашка (90 г) овсяной муки с 1 чашкой (240 мл) обезжиренного молока и 1/2 чашки (75 г) черники. 1/2 стакана (120 мл) свежего апельсинового сока.
- Закуска: 1 средний апельсин.
- Обед: 2 ломтика цельнозернового хлеба, 3 унции (85 г) постной индейки, 1,5 унции (45 г) нежирного сыра, 1/2 чашки (38 г) зеленого салата и 1 / 2 стакана (38 грамм) помидоров черри.
- Закуска: 4 крекера из цельного зерна с 1,5 унциями (45 г) творога и 1/2 чашки (75 г) консервированного ананаса.
- Обед: 6 унций (170 г) филе трески, 1 чашка (200 г) картофельного пюре, 1/2 чашки (75 граммов) зеленого горошка и 1/2 чашки (75 граммов) брокколи.
Четверг
- Завтрак: 1 чашка (90 г) овсяной муки с 1 чашкой (240 мл) обезжиренного молока и 1/2 чашки (75 грамм) малины. 1/2 стакана (120 мл) свежего апельсинового сока.
- Закуска: 1 средний банан.
- Обед: Салат из 4,5 унций (130 г) жареного тунца, 1 вареного яйца, 2 чашек (152 г) зеленого салата, 1/2 стакана (38 г) томатов черри и 2 столовых ложек (30 мл) ) из нежирной заправки.
- Закуска: 1/2 стакана (30 г) консервированных груш и 1 стакан (285 г) йогурта с низким содержанием жира.
- Обед: 3 унции (85 грамм) филе свинины с 1 чашкой (150 грамм) смешанных овощей и 1 чашкой (190 грамм) коричневого риса.
Пятница
- Завтрак: 2 вареных яйца, 2 ломтика бекона из индейки с 1/2 стакана (38 г) помидоров черри, 1/2 стакана (80 г) запеченных бобов и 2 ломтика цельно- пшеничный тост, плюс 1/2 чашки (120 мл) свежего апельсинового сока.
- Закуска: 1 среднее яблоко.
- Обед: 2 ломтика тоста из цельной пшеницы, 1 столовая ложка нежирного майонеза, 1.5 унций (45 грамм) нежирного сыра, 1/2 стакана (38 г) салатной зелени и 1/2 стакана (38 г) помидоров черри.
- Закуска: 1 чашка фруктового салата.
- Ужин: Спагетти и фрикадельки с 1 чашкой (190 грамм) спагетти и 4 унциями (115 грамм) рубленой индейки. 1/2 стакана (75 грамм) зеленого горошка на боку.
Суббота
- Завтрак: 2 ломтика тоста из цельной пшеницы с 2 столовыми ложками (40 г) арахисового масла, 1 средний банан, 2 столовые ложки (16 г) смешанных семян и 1/2 чашки (120 мл) ) свежего апельсинового сока.
- Закуска: 1 среднее яблоко.
- Обед: 3 унции (85 грамм) жареной курицы, 1 стакан (150 грамм) жареных овощей и 1 стакан (190 грамм) кускуса.
- Закуска: 1/2 стакана (30 грамм) смешанных ягод и 1 стакан (285 грамм) обезжиренного йогурта.
- Ужин: 3 унции (85 г) стейка из свинины и 1 чашка (150 г) рататуя с 1 чашкой (190 г) коричневого риса, 1/2 чашки (40 г) чечевицы и 1,5 унции (45 грамм) нежирного сыра.
- Десерт: Нежирный шоколадный пудинг.
Воскресенье
- Завтрак: 1 чашка (90 г) овсяной муки с 1 чашкой (240 мл) обезжиренного молока, 1/2 чашки (75 граммов) черники и 1/2 чашки (120 мл) свежий апельсиновый сок.
- Закуска: 1 средняя груша.
- Обед: Куриный салат из 3 унций (85 г) нежирной куриной грудки, 1 столовая ложка майонеза, 2 стакана (150 г) зеленого салата, 1/2 стакана (75 г) помидоров черри, 1 / 2 столовые ложки (4 грамма) семян и 4 цельнозерновых крекера.
- Закуска: 1 банан и 1/2 чашки (70 г) миндаля.
- Ужин: 3 унции ростбифа с 1 чашкой (150 г) вареного картофеля, 1/2 чашки (75 граммов) брокколи и 1/2 чашки (75 граммов) зеленого горошка.
Резюме На диете DASH вы можете съесть множество вкусных, полезных блюд, которые содержат множество овощей, а также различные фрукты и хорошие источники белка.
Поскольку на диете DASH нет определенных продуктов, вы можете адаптировать свой текущий рацион к рекомендациям DASH, выполнив следующие действия:
- Ешьте больше овощей и фруктов.
- Поменяйте рафинированные зерна на цельные зерна.
- Выбирайте обезжиренные или нежирные молочные продукты.
- Выбирайте нежирные источники белка, такие как рыба, птица и бобы.
- Готовим с растительными маслами.
- Ограничьте потребление продуктов с высоким содержанием сахара, таких как сода и конфеты.
- Ограничьте потребление продуктов с высоким содержанием насыщенных жиров, таких как жирное мясо, жирные молочные продукты и масла, такие как кокосовое и пальмовое масло.
Помимо порций свежих фруктовых соков, эта диета рекомендует вам придерживаться низкокалорийных напитков, таких как вода, чай и кофе.
Краткий обзор Возможно согласовать текущую диету с диетой DASH. Просто ешьте больше фруктов и овощей, выбирайте продукты с низким содержанием жира, а также нежирные белки и ограничьте потребление обработанных, жирных и сладких продуктов.
Если вы думаете о попытке DASH снизить артериальное давление, у вас могут возникнуть вопросы о других аспектах вашего образа жизни.
Наиболее часто задаваемые вопросы рассматриваются ниже.
Можно ли пить кофе на диете DASH?
Диета DASH не предписывает конкретные рекомендации для кофе.Тем не менее, некоторые люди беспокоятся, что напитки с кофеином, такие как кофе, могут повысить их кровяное давление.
Хорошо известно, что кофеин может вызвать кратковременное повышение артериального давления (33).
Кроме того, этот рост больше у людей с высоким кровяным давлением (34, 35).
Однако в недавнем обзоре утверждалось, что этот популярный напиток не увеличивает долгосрочный риск высокого кровяного давления или сердечных заболеваний — даже если он вызвал кратковременное (1-3 часа) повышение кровяного давления (33) ,
Для большинства здоровых людей с нормальным артериальным давлением 3–4 регулярных чашки кофе в день считаются безопасными (36).
Имейте в виду, что небольшое повышение артериального давления (5–10 мм рт. Ст.), Вызванное кофеином, означает, что люди, которые уже имеют высокое артериальное давление, вероятно, должны быть более осторожными с употреблением кофе.
Нужно ли тренироваться на диете DASH?
Диета DASH еще более эффективна в снижении артериального давления в сочетании с физической активностью (18).
Учитывая независимые преимущества упражнений для здоровья, это не удивительно.
Рекомендуется выполнять 30 минут умеренной активности в большинстве дней, и важно выбрать то, что вам понравится — таким образом, вы с большей вероятностью будете продолжать это делать.
Примеры умеренной активности включают в себя:
- Быстрая ходьба (15 минут на милю или 9 минут на километр)
- Бег (10 минут на милю или 6 минут на километр)
- Велоспорт (6 минут на милю или 4 минуты на километр)
- Плавание (20 минут)
- Работа по дому (60 минут)
Можно ли пить алкоголь в диете DASH?
Употребление слишком большого количества алкоголя может повысить ваше кровяное давление (37).
Фактически, регулярное употребление более 3 напитков в день было связано с повышенным риском высокого кровяного давления и болезней сердца (38).
На диете DASH вы должны употреблять алкоголь экономно и не превышать официальные нормы — 2 или меньше напитков в день для мужчин и 1 или меньше для женщин.
Резюме Вы можете умеренно пить кофе и алкоголь на диете DASH. Сочетание диеты DASH с физическими упражнениями может сделать ее еще более эффективной.
Диета DASH может быть простым и эффективным способом снижения артериального давления.
Однако имейте в виду, что сокращение ежедневного потребления соли до 3/4 чайной ложки (1500 мг) или менее не было связано с какой-либо серьезной пользой для здоровья — такой как сниженный риск сердечных заболеваний — несмотря на то, что это может снизить кровь давление.
Кроме того, диета DASH очень похожа на стандартную диету с низким содержанием жиров, которая, как показали крупные контролируемые исследования, не снижает риск смерти от сердечных заболеваний (39, 40).
У здоровых людей может быть мало причин следовать этой диете.Тем не менее, если у вас высокое кровяное давление или вы думаете, что можете быть чувствительными к соли, DASH может быть хорошим выбором для вас.
Подробное руководство для начинающих по Keto
Если вы покупаете что-то по ссылке на этой странице, мы можем получить небольшую комиссию. Как это работает
Кетогенная диета (или кето-диета, если коротко) — это диета с низким содержанием углеводов и высоким содержанием жиров, которая приносит много пользы для здоровья.
Более 20 исследований показывают, что этот тип диеты может помочь вам сбросить вес и улучшить ваше здоровье (1).
Кетогенные диеты могут даже иметь преимущества против диабета, рака, эпилепсии и болезни Альцгеймера (2, 3, 4, 5).
Вот подробное руководство для начинающих по диете кето.
Кетогенная диета — это диета с очень низким содержанием углеводов и высоким содержанием жиров, которая во многом похожа на диету Аткинса и диеты с низким содержанием углеводов.
Это резко сокращает потребление углеводов и заменяет их жирами. Это сокращение углеводов переводит ваше тело в метаболическое состояние, которое называется кетоз.
Когда это происходит, ваше тело становится невероятно эффективным для сжигания жира для получения энергии. Он также превращает жир в кетоны в печени, которые могут снабжать мозг энергией (6, 7).
Кетогенные диеты могут вызвать значительное снижение уровня сахара в крови и уровня инсулина. Это, наряду с увеличением кетонов, имеет многочисленные преимущества для здоровья (6, 8, 9, 10, 11).
РЕЗЮМЕКето-диета — это диета с низким содержанием углеводов и высоким содержанием жиров. Он снижает уровень сахара в крови и уровень инсулина, а также смещает обмен веществ в организме от углеводов к жирам и кетонам.
Существует несколько версий кетогенной диеты, в том числе:
- Стандартная кетогенная диета (СКД): Это диета с очень низким содержанием углеводов, умеренным содержанием белка и жиров.Обычно он содержит 75% жира, 20% белка и только 5% углеводов (1).
- Циклическая кетогенная диета (ХБП): Эта диета включает периоды с высоким содержанием углеводов, например, 5 кетогенных дней, за которыми следуют 2 дня с высоким содержанием углеводов.
- Целевая кетогенная диета (TKD): Эта диета позволяет добавлять углеводы во время тренировок.
- Кетогенная диета с высоким содержанием белка: Это похоже на стандартную кетогенную диету, но содержит больше белка. Соотношение часто составляет 60% жира, 35% белка и 5% углеводов.
Однако, только стандартные и высокобелковые кетогенные диеты были тщательно изучены. Циклические или целевые кетогенные диеты являются более продвинутыми методами и в основном используются бодибилдерами или спортсменами.
Информация в этой статье в основном относится к стандартной кетогенной диете (СКД), хотя многие из тех же принципов применимы и к другим версиям.
РЕЗЮМЕСуществует несколько версий кето диеты. Стандартная (SKD) версия является наиболее исследованной и наиболее рекомендуемой.
Кетогенная диета — эффективный способ похудеть и снизить факторы риска заболевания (8, 9, 10, 11, 12, 13).
Фактически, исследования показывают, что кетогенная диета намного превосходит часто рекомендованную диету с низким содержанием жиров (2, 14, 15, 16).
Более того, диета настолько насыщена, что вы можете похудеть, не считая калорий и не отслеживая потребление пищи (16).
Одно исследование показало, что люди, соблюдающие кетогенную диету, теряли в 2,2 раза больше веса, чем те, кто придерживался диеты с низким содержанием жиров и калорий.Уровень триглицеридов и холестерина ЛПВП также улучшился (17).
Другое исследование показало, что люди, соблюдающие кетогенную диету, потеряли в 3 раза больше веса, чем те, кто придерживался диеты, рекомендованной Diabetes UK (18).
Существует несколько причин, по которым кетогенная диета превосходит диету с низким содержанием жиров, в том числе повышенное потребление белка, что дает многочисленные преимущества (14, 19, 20).
Повышенные кетоны, более низкий уровень сахара в крови и повышенная чувствительность к инсулину также могут играть ключевую роль (21, 22, 23, 24, 25, 26).
Подробнее о влиянии кетогенной диеты на снижение веса читайте в этой статье.
РЕЗЮМЕКетогенная диета может помочь вам сбросить гораздо больше веса, чем диета с низким содержанием жиров. Это часто происходит без голода.
Диабет характеризуется изменениями обмена веществ, высоким уровнем сахара в крови и нарушением функции инсулина (27).
Кетогенная диета может помочь вам сбросить лишний жир, что тесно связано с диабетом 2 типа, предиабетом и метаболическим синдромом (28, 29, 30).
Одно исследование показало, что кетогенная диета улучшила чувствительность к инсулину на целых 75% (29).
Другое исследование на людях с диабетом типа 2 показало, что 7 из 21 участника смогли прекратить использование всех лекарств от диабета (28).
В еще одном исследовании кетогенная группа потеряла 24,4 фунта (11,1 кг) по сравнению с 15,2 фунта (6,9 кг) в группе с более высоким содержанием углеводов. Это важное преимущество при рассмотрении связи между весом и диабетом 2 типа (2, 31).
Дополнительно 95.2% кетогенной группы также смогли прекратить или уменьшить прием лекарств от диабета, по сравнению с 62% в группе с высоким содержанием углеводов (2).
Для получения дополнительной информации, ознакомьтесь с этой статьей о преимуществах низкоуглеводных диет для людей с диабетом.
РЕЗЮМЕКетогенная диета может повысить чувствительность к инсулину и вызвать потерю жира, что приводит к значительной пользе для здоровья людей с диабетом 2 типа или преддиабетом.
Кетогенная диета фактически возникла как инструмент для лечения неврологических заболеваний, таких как эпилепсия.
Исследования показали, что диета может быть полезна для самых разных состояний здоровья:
- Болезни сердца: Кетогенная диета может улучшить такие факторы риска, как жировые отложения, уровни холестерина ЛПВП, артериальное давление и уровень сахара в крови ( 32, 33).
- Рак: Диета в настоящее время используется для лечения нескольких видов рака и медленного роста опухоли (4, 34, 35, 36).
- Болезнь Альцгеймера: Кето-диета может уменьшить симптомы болезни Альцгеймера и замедлить ее развитие (5, 37, 38).
- Эпилепсия: Исследования показали, что кетогенная диета может вызывать значительное сокращение судорог у детей с эпилепсией (3).
- Болезнь Паркинсона: Одно исследование показало, что диета помогает улучшить симптомы болезни Паркинсона (39).
- Синдром поликистозных яичников: Кетогенная диета может помочь снизить уровень инсулина, который может играть ключевую роль в синдроме поликистозных яичников (40).
- Травмы головного мозга: Одно исследование на животных показало, что диета может уменьшить сотрясение мозга и помочь восстановлению после травмы головного мозга (41).
- Прыщи: Снижение уровня инсулина и потребление меньшего количества сахара или обработанных продуктов может помочь улучшить прыщи (42).
Однако имейте в виду, что исследования во многих из этих областей далеко не окончательные.
РЕЗЮМЕКетогенная диета может принести много пользы для здоровья, особенно при метаболических, неврологических или связанных с инсулином заболеваниях.
Любая пища с высоким содержанием углеводов должна быть ограничена.
Вот список продуктов, которые необходимо уменьшить или исключить на кетогенной диете:
- Сладкие продукты: Сода, фруктовые соки, смузи, пирожные, мороженое, конфеты и т. Д.
- Зерновые или крахмалы: Продукты на основе пшеницы, рис, макаронные изделия, крупы и т. Д.
- Фрукты: Все фрукты, кроме небольших порций ягод, таких как клубника.
- Фасоль или бобовые: Горох, фасоль, чечевица, нут и т. Д.
- Корнеплоды и клубни: Картофель, сладкий картофель, морковь, пастернак и т. Д.
- Нежирные или диетические продукты: Они высоко обработаны и часто с высоким содержанием углеводов.
- Некоторые приправы или соусы: Они часто содержат сахар и нездоровый жир.
- Нездоровые жиры: Ограничьте потребление обработанных растительных масел, майонеза и т. Д.
- Алкоголь: Из-за содержания углеводов многие алкогольные напитки могут избавить вас от кетоза.
- Диетические продукты без сахара: В них часто содержится много сахарных спиртов, которые в некоторых случаях могут влиять на уровень кетонов. Эти продукты также имеют тенденцию к высокой обработке.
РЕЗЮМЕИзбегайте продуктов на основе углеводов, таких как зерновые, сахара, бобовые, рис, картофель, конфеты, соки и даже большинство фруктов.
Вы должны основывать большинство своих блюд на следующих продуктах:
- Мясо: Красное мясо, стейк, ветчина, колбаса, бекон, курица и индейка.
- Жирная рыба: Например, лосось, форель, тунец и скумбрия.
- Яйца: Ищите пастбищные или омега-3 цельные яйца.
- Масло и сливки: По возможности ищите корм для травы.
- Сыр: Сыр необработанный (чеддер, козий, сливочный, голубой или моцарелла).
- Орехи и семена: Миндаль, грецкие орехи, семена льна, тыквенные семечки, семена чиа и т. Д.
- Полезные масла: В основном оливковое масло экстра-класса, кокосовое масло и масло авокадо.
- Авокадо: Целые авокадо или свежеприготовленный гуакамоле.
- Овощи с низким содержанием углеводов: Большинство зеленых овощей, помидоров, лука, перца и т. Д.
- Приправы: Можно использовать соль, перец и различные полезные травы и специи.
Лучше всего основывать свою диету в основном на пищевых продуктах, состоящих из одного ингредиента.Вот список из 44 здоровых продуктов с низким содержанием углеводов.
РЕЗЮМЕОсновную часть своей диеты основывайте на таких продуктах, как мясо, рыба, яйца, сливочное масло, орехи, полезные масла, авокадо и множество овощей с низким содержанием углеводов.
Чтобы помочь вам начать, вот примерный кетогенный диетический план питания на одну неделю:
Понедельник
- Завтрак: Бекон, яйца и помидоры.
- Обед: Куриный салат с оливковым маслом и сыром фета.
- Обед: Лосось со спаржей, приготовленный на сливочном масле.
Вторник
- Завтрак: Омлет с яйцом, помидорами, базиликом и козьим сыром.
- Обед: Миндальное молоко, арахисовое масло, какао-порошок и молочный коктейль из стевии.
- Ужин: Фрикадельки, сыр чеддер и овощи.
Среда
- Завтрак: Кетогенный молочный коктейль (попробуйте это или это).
- Обед: Салат из креветок с оливковым маслом и авокадо.
- Ужин: Свиные отбивные с сыром Пармезан, брокколи и салатом.
Четверг
- Завтрак: Омлет с авокадо, сальсой, перцем, луком и специями.
- Обед: Горсть орехов и сельдерея с гуакамоле и сальсой.
- Обед: Курица, фаршированная песто и сливочным сыром, а также овощами.
Пятница
- Завтрак: Не содержащий сахара йогурт с арахисовым маслом, какао-порошком и стевией.
- Обед: Жаркое из говядины, приготовленное в кокосовом масле с овощами.
- Ужин: Бургер без булочки с беконом, яйцом и сыром.
Суббота
- Завтрак: Омлет с ветчиной и сыром с овощами.
- Обед: Ломтики ветчины и сыра с орехами.
- Обед: Белая рыба, яйца и шпинат, приготовленные в кокосовом масле.
Воскресенье
- Завтрак: Яичница с беконом и грибами.
- Обед: Бургер с сальсой, сыром и гуакамоле.
- Ужин: Стейк и яйца с гарниром.
Всегда старайтесь вращать овощи и мясо в течение длительного времени, так как каждый тип дает разные питательные вещества и полезен для здоровья.
Для тонны рецептов, проверьте эти 101 здоровых рецептов с низким содержанием углеводов.
РЕЗЮМЕВы можете есть множество разнообразных вкусных и питательных блюд на кетогенной диете.
Если вы проголодались между приемами пищи, вот несколько полезных для здоровья кето-закусок:
- Жирное мясо или рыба
- Сыр
- Горсть орехов или семян
- Сыр с оливками
- 1-2 твердого вареные яйца
- 90% темный шоколад
- Молочный коктейль с низким содержанием углеводов, миндальным молоком, какао-порошком и ореховым маслом
- Полужирный йогурт в смеси с ореховым маслом и какао-порошком
- Клубника и сливки
- Сельдерей с сальсой и гуакамоле
- Меньшие порции оставшихся блюд
РЕЗЮМЕОтличная закуска для кето-диеты включает кусочки мяса, сыр, оливки, вареные яйца, орехи и темный шоколад.
При приготовлении блюд в ресторане не очень сложно приготовить кето-дружественные блюда.
Большинство ресторанов предлагают блюда из мяса или рыбы. Закажите это и замените любую пищу с высоким содержанием углеводов дополнительными овощами.
Яичные блюда также являются отличным вариантом, например, омлет или яйца с беконом.
Другой фаворит — гамбургеры без булочек. Вы также можете поменять картошку на овощи вместо. Добавьте дополнительный авокадо, сыр, бекон или яйца.
В мексиканских ресторанах вы можете насладиться любым типом мяса с дополнительным сыром, гуакамоле, сальсой и сметаной.
На десерт попросите смешанную сырную доску или ягоды со сливками.
РЕЗЮМЕПри еде вне дома выбирайте блюдо на основе мяса, рыбы или яиц. Закажите дополнительные овощи вместо углеводов или крахмалов и съешьте сыр на десерт.
Хотя кетогенная диета безопасна для здоровых людей, могут возникнуть некоторые побочные эффекты, пока ваше тело адаптируется.
Это часто называют кето-гриппом и обычно заканчивается в течение нескольких дней.
Кето-грипп включает в себя плохую энергию и умственную деятельность, повышенный голод, проблемы со сном, тошноту, дискомфорт в пищеварительной системе и снижение физической активности.
Чтобы минимизировать это, вы можете попробовать обычную низкоуглеводную диету в течение первых нескольких недель. Это может научить ваше тело сжигать больше жира, прежде чем полностью избавиться от углеводов.
Кетогенная диета также может изменить водный и минеральный баланс вашего тела, поэтому может помочь добавление дополнительной соли в пищу или прием минеральных добавок.
Для минералов попробуйте принимать 3000–4000 мг натрия, 1000 мг калия и 300 мг магния в день, чтобы минимизировать побочные эффекты.
По крайней мере, в начале важно есть до тех пор, пока вы не будете сыты, и избегать чрезмерного ограничения калорий.Обычно кетогенная диета вызывает потерю веса без преднамеренного ограничения калорий.
РЕЗЮМЕМногие побочные эффекты от начала кетогенной диеты могут быть ограничены. Помогает сесть на диету и принимать минеральные добавки.
Хотя никаких добавок не требуется, некоторые могут быть полезны.
- Масло MCT: Добавленное в напитки или йогурт, масло MCT обеспечивает энергию и помогает повысить уровень кетонов. Посмотрите на несколько вариантов на Amazon.
- Минералы: Добавленная соль и другие минералы могут быть важны при запуске из-за изменений в водном и минеральном балансе.
- Кофеин: Кофеин может быть полезен для энергии, потери жира и производительности.
- Экзогенные кетоны: Эта добавка может помочь повысить уровень кетонов в организме.
- Креатин: Креатин обеспечивает множество преимуществ для здоровья и производительности. Это может помочь, если вы сочетаете кетогенную диету с физическими упражнениями.
- Сыворотка: Используйте половину ложки сывороточного белка в коктейлях или йогурте, чтобы увеличить ежедневное потребление белка. Вы можете найти много вкусных продуктов на Amazon.
РЕЗЮМЕНекоторые добавки могут быть полезны на кетогенной диете. К ним относятся экзогенные кетоны, масло МСТ и минералы.
Здесь приведены ответы на некоторые наиболее распространенные вопросы о кетогенной диете.
1. Могу ли я снова есть углеводы?
Да.Тем не менее, важно значительно снизить потребление углеводов на начальном этапе. После первых 2–3 месяцев вы можете есть углеводы в особых случаях — просто вернитесь к диете сразу после этого.
2. Я потеряю мышцы?
Существует риск потери мышечной массы на любой диете. Тем не менее, высокое потребление белка и высокий уровень кетонов могут помочь уменьшить мышечную потерю, особенно если вы поднимаете вес.
3. Можно ли нарастить мышечную массу на кетогенной диете?
Да, но это может не сработать так же, как при умеренно-углеводной диете.Для получения более подробной информации о низкоуглеводных или кето-диетах и выполнении упражнений, прочитайте эту статью.
4. Нужно ли сослаться или нагружать углеводы?
Нет. Однако время от времени могут быть полезны несколько дней с более высокой калорийностью.
5. Сколько белка я могу съесть?
Белок должен быть умеренным, так как очень высокое потребление может привести к скачкам уровня инсулина и снижению кетонов. Около 35% общего потребления калорий, вероятно, является верхним пределом.
6. Что делать, если я постоянно устал, слаб или утомлен?
Возможно, вы не находитесь в состоянии полного кетоза или не используете жиры и кетоны эффективно.Чтобы противостоять этому, уменьшите потребление углеводов и повторно посетите пункты выше. Добавка, такая как масло MCT или кетоны, также может помочь.
7. Моя моча пахнет фруктовыми. Почему это?
Не пугайтесь. Это просто из-за выделения побочных продуктов, созданных во время кетоза.
8. Мое дыхание пахнет. Что я могу сделать?
Это распространенный побочный эффект. Попробуйте пить воду с натуральным вкусом или жевать жевательную резинку без сахара.
9. Я слышал, что кетоз чрезвычайно опасен.Это правда?
Люди часто путают кетоз с кетоацидозом. Первый является естественным, а последний встречается только при неконтролируемом диабете.
Кетоацидоз опасен, но кетоз на кетогенной диете совершенно нормальный и здоровый.
10. У меня проблемы с пищеварением и диарея. Что я могу сделать?
Этот общий побочный эффект обычно проходит через 3-4 недели. Если это сохраняется, попробуйте есть больше овощей с высоким содержанием клетчатки. Магниевые добавки также могут помочь при запорах.
Кетогенная диета может быть полезна людям с избыточным весом, диабетом или желающим улучшить свое метаболическое здоровье.
Это может быть менее подходящим для элитных спортсменов или тех, кто хочет добавить большое количество мышц или веса.
И, как и в случае любой диеты, она будет работать только в том случае, если вы будете последовательны и будете придерживаться ее в долгосрочной перспективе.
Читайте статью на испанском
.Сбалансированная диета для женщин
У женщин разные ежедневные потребности в питании для мужчин, и ниже наш диетолог предлагает рекомендации и рецепты для женщин, ищущих сбалансированную диету для хорошего здоровья. Но что именно подразумевается под «сбалансированной диетой»?
Руководство Eatwell Guide определяет различные типы продуктов, которые мы должны есть и в каких пропорциях. К ним относятся некоторые простые правила, которым нужно следовать, например, получать как минимум пять фруктов и овощей в день, в том числе цельнозерновые и выбирать больше рыбы, птицы, бобовых и бобовых, меньше красного мяса и выбирать обезжиренные молочные продукты с низким содержанием сахара (или альтернативы без молока) ).Но это еще не все. Сколько вы должны есть и есть ли идеальное время, чтобы есть белок, углеводы или жиры? Читайте наше руководство по здоровому питанию круглосуточно.
Базовые нормы потребления (RI)
Потребности в питании варьируются в зависимости от пола, размера, возраста и уровня активности, поэтому используют эту таблицу в качестве общего руководства только . Диаграмма показывает эталонные дозы (RI) или суточные количества, рекомендуемые для среднего, умеренно активного взрослого человека для достижения здоровой, сбалансированной диеты для поддержания, а не потери или прибавки в весе.
RI для жира, насыщенных веществ, сахаров и соли — все максимальные значения, а для углеводов и белка — цифры, которые вы должны стремиться соблюдать каждый день. Не существует RI для клетчатки, хотя эксперты в области здравоохранения предполагают, что у нас 30 г в день.
Базовые нормы потребления (RI) для женщин
- Энергия — 2000 ккал
- Белок — 50 г
- Углеводы — 260 г
- Сахар — 90 г
- Жир — 70 г
- Насыщенные вещества — 20 г
- Соль — 6 г
Идеальные порции
Все цифры и цифры очень хороши, но какое это имеет отношение к вам? Помня Руководство Eatwell, вы можете персонализировать размеры порций с помощью нашего удобного руководства.
Углеводы, такие как крупы / рис / макаронные изделия / картофель
- Размер порции: Сжатый кулак
- Включите 1 порцию в каждое основное блюдо и убедитесь, что она заполняет не более ¼ вашей тарелки
Подобно белку мясо / птица / рыба / тофу / бобовые
- Размер порции: ладонь вашей руки
- Стремитесь иметь порцию на каждый прием пищи
сыр
- Размер порции: 2 из ваших пальцев
- Наслаждаться как закуска или часть еды
Орехи / семечки
- Размер порции: 1 из ваши руки с чашками
- Наслаждаться как закуска или часть еды
Масло / спреды / ореховое масло
- Размер порции: кончик вашего большого пальца
- Ешьте не более 2 или 3 раза в день
Пищевые продукты, такие как попкорн / чипсы
- Размер порции: 2 из ваших чашеобразных рук
- Наслаждайтесь в качестве закуски / угощения
Выпекайте, как пирожные / лепешки
- Размер порции: 2 из ваших пальцев
- Наслаждайтесь в качестве дополнительного удовольствия
Не забывайте, как указано в Руководстве Eatwell, мы все должны стремиться к минимуму пяти порциям фруктов и овощей в день.Откройте для себя то, что считается одной порцией, используя нашу пятидневную инфографику.
Завтрак

Начните свой метаболизм, включив белок на завтрак, выберите из яиц, лосося, постной ветчины или молочных продуктов. Мы сжигаем больше калорий, переваривая белок, а не углеводы, поэтому, сделав ваш завтрак белковым, вы активизируете свой метаболизм, а поскольку белок дольше сохраняет ваш полноту, вы будете съедать меньше калорий до конца дня.
Белковый завтрак не нужно больше готовить.Завершите свой утренний тост яичницей-болтунью, ломтиком копченого лосося или нежирной ветчиной, а когда у вас будет немного больше времени, насладитесь омлетом или фриттатом.
Что бы вы ни делали, не пропускайте завтрак, так как это понижает уровень сахара в крови на американских горках, что означает, что вы в конечном итоге выберете неправильную еду в конце дня. Помните, что завтрак вносит важный вклад в ваше ежедневное потребление и играет ключевую роль в поддержании здорового веса.
Белковые рецепты завтрака:
Блинчики со шпинатным белком
Яйца, запеченные с грибами, с томатами
Летние яйца с одной кастрюлей
Тортилья с копченым лососем и маскарпоне
Чаша для завтрака с грушей и черникой
Омлет с ягодами
Яичные яйца с солдатами из мармита и помидорами
Яйцо baps
Полдник
Многие люди находят мало едят и часто помогают им контролировать уровень сахара в крови.Это не означает, что они едят больше, а вместо этого равномерно распределяют потребление в течение дня. Подсчитайте каждый перекус с помощью питательных блюд, которые обеспечат вам «забери меня», которые вам нужны, пополняя свои пять дней.
Поменяйте утреннее печенье на овсяные лепешки с маслом арахиса или миндального ореха и бананом или попробуйте вкусные палочки из овощей.
Энергетические закуски:
Миндальное масло
Соус из бобов, сыра фета и трав
Острый нут
Обед

Приготовьте обед из смеси постного белка и крахмалистых углеводов.Богатые углеводами продукты снабжают энергией, и без них вы, скорее всего, будете страдать от этого классического спада в середине дня. Главное — выбрать углеводы, которые обеспечивают устойчивый рост сахара в крови, что означает переход на сладкие «белые» продукты и переход на цельнозерновые продукты с высоким содержанием клетчатки, которые помогут вам справиться с этими послеобеденными закусками.
Выберите открытый бутерброд с ржаным хлебом, увенчанный лососем, курицей или нежирными молочными продуктами, а также большим количеством салата, или выберите цельнозерновые тосты с печеными бобами.
Белковые и углеводные рецепты обеда:
Открытый сэндвич с курицей «Цезарь»
Открытый сэндвич с творогом и перцем
Цилиндр с лососем и чесноком
Лапша из цельного зерна с вегетарианскими лапшами
Горшок с копченым лососем, квиноа и укропом
Салат из острой курицы с тунцом
Протеиновые горшки
Протеиновый горшок тунца Niçoise
Протеиновые горшки со стейком и брокколи
Полдень
Удовлетворите эту сладкую тягу и потребность в энергии с фруктами.Горсть сухофруктов в сочетании с несолеными орехами или семечками обеспечивает белок и полезные жиры, чтобы вы были довольны до ужина.
Поменяйте плитку шоколада или хлопьев на горсть сушеных яблочных колец с несколькими миндалем или грецкими орехами. Сухофрукты в четыре раза более сладкие, чем их свежий эквивалент, и это здорово, если у вас запланированы занятия физкультурой или занятия в тренажерном зале на полдень. Комбинация сухофруктов с орехами помогает стабилизировать высвобождение сахара, даря вам заряд дольше.Кроме того, запаситесь в холодильнике большим количеством низкокалорийных закусок, таких как помидоры черри, яблоки и овощные блюда, которые не дадут вам дойти до печенья, когда вы захотите что-нибудь сладкое или хрустящее.
Удовлетворительные закуски:
Финики и кусочки грецкого ореха с корицей
Замороженный виноград с кубиками чеддера и сельдереем
Смесь миндаля, изюма и попкорна
Ужин

Не делайте комендантский час. Они с низким содержанием жира, богаты клетчаткой и помогут вам расслабиться вечером.Смешайте их с некоторыми полезными для здоровья жирными жирами, которые вы найдете в жирной рыбе, такой как лосось, скумбрия и сардины, а также орехи, семена и их масла. Ваше тело может использовать эти полезные жиры вместе с белком в течение ночи для регенерации и восстановления, что важно для поддержания здоровья кожи и волос.
Наполните половину своей тарелки разноцветными овощами или салатом, сбрызните заправкой из льняного семени холодного отжима, оливкового или рапсового масла и добавьте мясо, рыбу или бобы с коричневым рисом, квиноа или цельнозерновой пастой.
Рецепты питательного ужина:
Вегетарианская миска с диким лососем
Тунец с марокканским пряностями
Тушеная курица по-мексикански с лебедой и фасолью
Шашлык из креветок мисо с салатом из вегетарианского риса
Рыба с ореховой корочкой
Курица с томатами и хрустящей крошкой
Рецепт пряного корня
ягненка и тыквы бирьяни с огурцом раита
мексиканские пенне с авокадо
ягненка допиаза с рисом брокколи
Понравилось? Теперь попробуйте …
Более сбалансированные руководства по питанию
Все наши коллекции полезных рецептов
Дополнительные советы по здоровью и питанию
Эта статья была в последний раз проверена 4 июля 2019 года Керри Торренсом.
Керри Торренс — квалифицированный диетолог (MBANT) с дипломом аспиранта в области персонализированного питания и диетотерапии. Она является членом Британской ассоциации медицины питания и образа жизни (BANT) и членом Гильдии авторов продуктов питания. За последние 15 лет она была автором ряда публикаций по вопросам питания и кулинарии, включая BBC Good Food.
Весь медицинский контент на bbcgoodfood.com предоставляется только для общей информации и не должен рассматриваться как замена медицинской консультации вашего врача или любого другого медицинского работника.Если у вас есть какие-либо сомнения относительно вашего общего состояния здоровья, вам следует обратиться к местному врачу. Смотрите условия нашего сайта для получения дополнительной информации.
.Как начинается гайморит у взрослых симптомы: Страница не найдена — Государственное бюджетное учреждение здравоохранения «Научно-исследовательский клинический институт оториноларингологии им. Л.И. Свержевского» Департамента здравоохранения города Москвы
Гайморит без прокола у детей и взрослых лечение без операции
Нос – начальный отдел дыхательных путей, он выполняет многочисленные функции, которые образно можно определить как работу привратника. Для успешного выполнения этой работы поверхность слизистой оболочки носа должна быть огромной, намного больше, чем может вместить его полость.
Это достигается тем, что полость носа продолжается внутрь костей лицевого черепа в виде так называемых околоносовых пазух. К ним относятся решётчатый лабиринт, расположенный между глазницами, верхнечелюстные пазухи, наиболее известные как гайморовы, лобные, видимые в виде надбровных дуг, и основные, глубоко на основании черепа.
Нос и околоносовые пазухи выстланы слизистой оболочкой, это название означает, что она постоянно вырабатывает слизь. Кроме того, она имеет на своей поверхности многочисленные реснички, которые своими непрерывными мерцательными движениями перемещают эту слизь в полость носа и далее в носоглотку. Направления путей оттока слизи запрограммированы строжайшим образом и не меняются в течение всей жизни.
Направления путей оттока слизи запрограммированы строжайшим образом и не меняются в течение всей жизни.
Слизь покидает пазухи через анатомически узкие пространства, объединённые в так называемый остиомеатальный комплекс. Воспалительный отёк в этой области приводит к блокаде пазух и застою в них слизи, а застойная слизь – идеальная питательная среда для бактерий. Это очень упрощённый, но наиболее достоверный механизм развития синусита – воспаления околоносовых пазух (от sinus – пазуха).
Методика лечения гайморита без операции
Открытие этого механизма австрийским учёным Мессерклингером, произвело настоящую революцию в методах лечения гайморита. Пункция верхнечелюстной пазухи, а тем более её вскрытие (так называемая долбёжка) направлены на дренирование через нижний носовой ход.
Это логично с точки зрения обычной гидродинамики, если не знать, что поток слизи направлен к соустью пазухи, которое находится в среднем носовом ходе, то есть намного выше. Когда Клиника доктора Коренченко проводила в Самаре конференцию по ринологии, профессор С.З. Пискунов из Курска по нашей просьбе привёз уникальные кадры.
Когда Клиника доктора Коренченко проводила в Самаре конференцию по ринологии, профессор С.З. Пискунов из Курска по нашей просьбе привёз уникальные кадры.
Он снял со стороны пазухи соустье, наложенное в ходе традиционной операции. На экране хорошо видно, как это противоестественное отверстие на глазах затягивается слизистой мембраной. Природа вновь оказывается умнее врачей. Но это благополучный исход, в более тяжёлых случаях искусственное отверстие не дренирует пазуху, а засасывает инфицированную слизь из носа.
Извините за неэстетичное сравнение, но моделью гайморита может служить раковина с забившимся сливом. Попытки лечения гайморита традиционными средствами подобны постоянному откачиванию грязной воды из раковины вместо прочистки сливной трубы. Любые манипуляции должны выполняться только в местах естественных соустий околоносовых пазух.
На этом основана технология функциональной эндоскопической хирургии, разработанная учеником Мессерклингера Штаммбергером.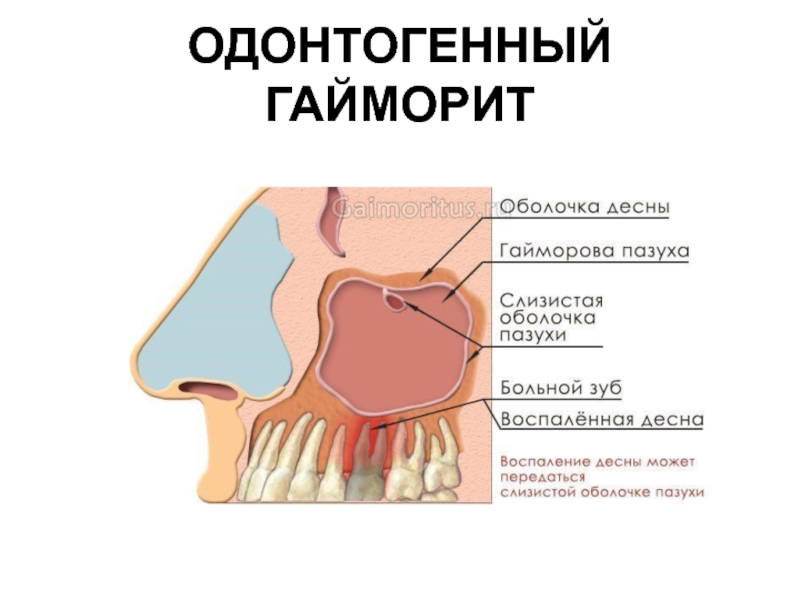 Профессор Коренченко дополнил эти методики применением хирургических лазеров, что дало великолепный результат. Второе обязательное условие лечения – адекватная медикаментозная поддержка, которая должна назначаться грамотным специалистом.
Профессор Коренченко дополнил эти методики применением хирургических лазеров, что дало великолепный результат. Второе обязательное условие лечения – адекватная медикаментозная поддержка, которая должна назначаться грамотным специалистом.
Всё же во время операции входить в верхнечелюстную пазуху иногда приходится, например, для удаления кисты – состояния, которое встречается достаточно часто. В этих случаях мы в Клинике доктора Коренченко применяем нашу модификацию метода профессора В.С. Козлова из Ярославля. Стенка пазухи при этом не продалбливается, а прокалывается специальным инструментом диаметром в несколько миллиметров. Операция становится минимально травматичной.
В заключение два совета потенциальным пациентам. Во-первых, надо помнить, что гайморит чаще всего начинается как осложнение ОРЗ и гриппа. Поэтому соблюдайте правило: простудился – отлежись дома. Во-вторых, если гайморит всё же развился, подумайте, стоит ли соглашаться на «проколы», а тем более «долбёжки». Помните, что больной человек обладает правами, и одно из них – право на выбор метода лечения или отказ от лечения.
Помните, что больной человек обладает правами, и одно из них – право на выбор метода лечения или отказ от лечения.
Медицинский центр Аксон
Гайморит – воспаление гайморовых (верхнечелюстных придаточных) пазух носа. Сопровождается затруднением носового дыхания, слизисто-гнойными выделениями из носовых ходов, интенсивными болями в переносице и у крыльев носа, припухлостью щеки и века со стороны поражения, подъемом температуры тела. Своевременно начатое лечение позволит избежать серьезных осложнений: отита, менингита, абсцесса мозга, флегмоны глазницы, остеомиелита, поражений миокарда и почек.
Механизм развития гайморита
Гайморова (верхнечелюстная) пазуха – заполненная воздухом полость в верхнечелюстной кости. Гайморова пазуха имеет общие костные стенки со следующими анатомическими образованиями: сверху – с орбитой, снизу – с ротовой полостью, изнутри – с полостью носа.
Наряду с другими околоносовыми пазухами (двумя лобными, двумя решетчатыми и одной клиновидной) верхнечелюстные пазухи выполняют следующие функции:
участвуют в выравнивании давления в полостных образованиях черепа по отношению к внешнему атмосферному давлению;
согревают и очищают вдыхаемый воздух;
формируют индивидуальное звучание голоса.
Все пазухи сообщаются с носовой полостью через маленькие отверстия. Если эти отверстия по какой-то причине закрываются, пазухи перестают вентилироваться и очищаться. В полости скапливаются микробы, развивается воспаление.
Гайморит могут вызывать стрептококки, стафилококки, гемофильная палочка, грибы, вирусы и микоплазма. В качестве факторов риска выступают заболевания и состояния, затрудняющие нормальную вентиляцию гайморовой пазухи и способствующие проникновению инфекции в полость пазухи:
Риск развития гайморита увеличивается зимой и осенью вследствие естественного сезонного снижения иммунитета.
Гайморит может быть катаральным или гнойным. При катаральном гайморите отделяемое из верхнечелюстной пазухи имеет асептический характер, при гнойном – содержит микрофлору.
В зависимости от пути проникновения инфекции выделяют гематогенный (чаще у детей), риногенный (обычно у взрослых), одонтогенный (микробы попадают в гайморову пазуху из расположенных рядом коренных зубов) и травматический гайморит.
При хроническом гайморите часто образуются истинные кисты и мелкие псевдокисты гайморовой пазухи.
Симптомы острого гайморита
Заболевание начинается остро. Температура тела больного повышается до 38-39С, выражены признаки общей интоксикации, возможен озноб. В отдельных случаях температура тела пациента может быть нормальной или субфебрильной. Больного гайморитом беспокоят боли в области пораженной верхнечелюстной пазухи, скуловой кости, лба и корня носа. Боль усиливается при пальпации. Возможна иррадиация в висок или соответствующую половину лица. У некоторых пациентов появляются разлитые головные боли различной интенсивности.
Носовое дыхание на стороне поражения нарушается. При двухстороннем гайморите заложенность носа вынуждает пациента дышать через рот. Иногда вследствие закупорки слезного канала развивается слезотечение. Выделения из носа вначале серозные, жидкие, затем становятся вязкими, мутными, зеленоватыми.
Симптомы хронического гайморита
Как правило, хронический гайморит является исходом острого процесса. В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
В период ремиссии общее состояние пациента не нарушено. При обострении появляются признаки общей интоксикации (слабость, головная боль, разбитость) возможно повышение температуры до фебрильной или субфебрильной.
Для экксудативных форм хронического гайморита характерно отделяемое, количество которого увеличивается в период обострения и становится незначительным при улучшении состояния пациента. При катаральном гайморите отделяемое жидкое, серозное, с неприятным запахом. При гнойной форме заболевания выделения густые, желтовато-зеленые. появляются обильные тягучие слизистые выделения, которые подсыхают и образуют корки в носовой полости.
Головная боль, как правило, появляется лишь в периоды обострений хронического гайморита или при нарушении оттока отделяемого из верхнечелюстной пазухи. Головная боль давящая или распирающая, по словам больных часто локализуется «за глазами», усиливается при поднимании век и давлении на подглазничные области. Уменьшается во время сна и в положении лежа (облегчение объясняется возобновлением оттока гноя в горизонтальном положении).
Нередко больные хроническим гайморитом предъявляют жалобы на ночной кашель, который не поддается обычному лечению. Причиной появления кашля в данном случае становится гной, стекающий из гайморовой пазухи по задней стенке глотки.
Диагностика гайморита.
Диагноз выставляется на основании жалоб пациента, данных внешнего осмотра , осмотра слизистой носовой полости. На рентгенограмме гайморовой пазухи выявляется затемнение .При ультразвуковом исследовании гайморовых пазух определяется наличие жидкости (слизь, гной) в придаточных пазухах носа.
Лечение острого гайморита
Для уменьшения отека слизистой и восстановления нормальной вентиляции пазухи применяют сосудосуживающие препараты местного действия сроком не более 5- 7 дней, жаропонижающие препараты, при выраженной интоксикации – антибиотики. После нормализации температуры рекомендовано физиолечение (лазеротерапия, УЗТ).
Лечение хронического гайморита
Для достижения устойчивого эффекта терапии при хроническом гайморите необходимо устранить причины, способствующие развитию воспаления в верхнечелюстной пазухе (аденоиды, искривление носовой перегородки, больные зубы и т. д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
д.). В период обострения применяют местные сосудосуживающие средства краткими курсами (чтобы избежать атрофии слизистой).
Проводят дренирование гайморовой пазухи. Промывание пазухи осуществляют методом перемещения (квакушка).
При гнойно-полипозной, полипозной, казеозной, холестеатомной и некротической форме хронического гайморита показано хирургическое лечение. Производят вскрытие гайморовой пазухи гайморотомию.
Синусит (гайморит) острый, симптомы — Клиника Здоровье 365 г. Екатеринбург
Заболевание при котором происходит воспаление верхнечелюстной придаточной пазухи носа называют гайморит. Симптомы гайморита разнообразны.
Гайморит входит в группу заболеваний, которые в настоящее время определяют общим термином — синусит, поэтому далее мы будем использовать именно этот термин. Синусит, синоним: синуит — острое или хроническое воспаление одной или нескольких придаточных пазух носа. Обычно возникает как осложнение при насморке, гриппе, кори, скарлатине и других заболеваниях.
Синуситы по месту локализации делят на:
- Гайморит — воспаление верхнечелюстной придаточной пазухи;
- Фронтит — воспаление лобной придаточной пазухи;
- Этмоидит — воспаление ячеек решётчатой кости;
- Сфеноидит — воспаление клиновидной пазухи
При остром синусите полости, прилежащие к носовым ходам (пазухи) воспаляются и отекают. Это затрудняет прохождение слизи, и она накапливается внутри. Это распространённое заболевание также называется острый риносинусит.
При остром синусите становится трудно дышать носом, а область лица, в частности вокруг глаз, воспаляется. Возможны пульсирующая боль в области лица или головная боль.
Чаще всего острый синусит возникает как осложнение обычного насморка. Другими причинами могут быть бактерии, аллергические реакции или грибковые инфекции. Лечить острый синусит необходимо в зависимости от причины его возникновения. В большинстве случаев достаточно домашних средств. Однако продолжительный синусит может привести к возникновению серьёзных инфекций и другим осложнениям. Если заболевание длится более восьми недель или периодически повторяется — это уже хронический синусит.
В большинстве случаев достаточно домашних средств. Однако продолжительный синусит может привести к возникновению серьёзных инфекций и другим осложнениям. Если заболевание длится более восьми недель или периодически повторяется — это уже хронический синусит.
К симптомам острого синусита относятся:
- Густые желтые или зеленоватые выделения из носа или стекающие по задней стенки глотки;
- Заложенность носа и как следствие — затруднение дыхания;
- Боль, повышенная чувствительность, отечность, чувство распирания в областях вокруг глаз, щек, носа и лба;
Кроме того, могут быть и другие симптомы острого синусита:
- Боль или чувство давления в ухе;
- Боль в горле;
- Неприятный запах изо рта;
- Усталость;
- Температура;
- Боль в верхней челюсти и/или зубная боль;
- Сниженное чувство обоняния и вкуса;
- Кашель, который может усиливаться по ночам.

Когда нужно обратиться к врачу
Если симптомы не выражены, попробуйте лечиться самостоятельно; но следует обратиться к врачу, если у вас есть какие-нибудь из следующих симптомов:
- Состояние не улучшается несколько дней или ухудшается;
- Температура выше 38,1 С;
- Заболевание повторяется.
Сразу же обратитесь к врачу, если у вас есть симптомы, которые могут послужить причиной для развития серьезной инфекции:
- Боль и отечность области вокруг глаз;
- Отечность в области лба;
- Сильная головная боль;
- Спутанность сознания;
- Двоение в глазах или какие-либо другие нарушения зрения;
- Ригидность затылочных мышц;
- Одышка.
Более подробную информацию об остром синусите вы можете получить у отоларингологов клиники «Здоровье 365» г. Екатеринбурга.
Гайморит: что делать, чтобы насморк не стал кошмаром
Что такое гайморит
Чтобы это понять, нужно разобраться в анатомии.
В костях черепа существуют небольшие полости, которые сообщаются с носом, — пазухи, или синусы. Изнутри они покрыты слизистой оболочкой. Воспаление этих пазух называется синуситом .
Гайморит — это частный случай синусита, воспаление гайморовых пазух, которые находятся в верхнечелюстной кости (по бокам от носа, под глазами).
Кроме гайморита, существуют ещё:
- фронтит — воспаление лобных синусов;
- этмоидит — воспаление пазух решётчатой кости;
- сфеноидит — когда страдают полости клиновидной кости.
В большинстве случаев даже при обычной ОРВИ воспаление захватывает многие пазухи, поэтому правильным будет термин «синусит». Однако для простоты и пациенты, и даже некоторые врачи чаще пользуются определением «гайморит».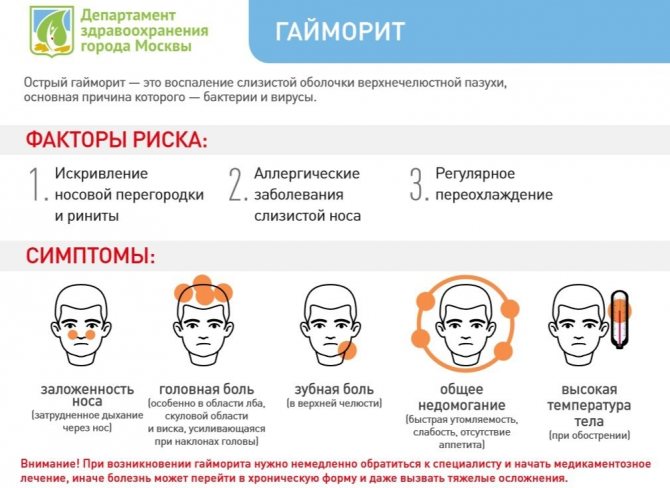
Кстати, у детей младше 7 лет большинство пазух не развиты , поэтому дошкольники болеют гайморитом и другими видами синусита гораздо реже взрослых.
Сейчас читают 🔥
Откуда берётся гайморит
Вот основные причины развития заболевания:
- Вирусы. Гайморит, вызванный вирусной инфекцией, многие переносят параллельно с обычной ОРВИ. В большинстве случаев он проходит сам собой вместе с простудой.
- Бактерии. Бактериальная инфекция пазух опаснее вирусной, потому что при ней в синусах скапливается много гноя. Может сформироваться абсцесс, а воспалительный процесс перекинется на другие органы. Например, мозг, что иногда чревато даже летальным исходом. Чаще всего бактерии атакуют ослабленный вирусами организм. Также бактериальный гайморит может быть осложнением некоторых заболеваний — скарлатины, пневмонии, кори или того же хронического ринита.

- Аллергены. Аллергический гайморит может не проходить месяцами и постоянно мешает нормально дышать.
Соответственно, чем чаще вы болеете ОРВИ, тем выше риск подхватить воспаление слизистых в придаточных пазухах носа. А если ОРВИ не лечить (то есть не помогать организму восстанавливаться), активизируются бактерии.
Кроме того, иногда они могут «прорваться» в нос из приболевших ближайших органов: миндалин, ушей и даже невылеченных зубов. И если окружить себя аллергенами, пылью и табачным дымом, то заболеть тоже будет проще.
Как распознать гайморит
У этого вида синусита есть вполне очевидные симптомы :
- Затянувшийся насморк.
- Заложенный нос, затруднённое дыхание и, вследствие этого, некоторая гнусавость голоса.
- Выделения из носа — часто в виде слизи жёлтого или зелёного цвета.
- Потеря или значительное ухудшение обоняния.
- Распирающее чувство в пазухах.
- Боль в передней части лица (в районе носа и переносицы), которая усиливается, когда вы наклоняете голову вперёд.

Иногда к указанным симптомам присоединяются высокая (более 37,8 °C) температура, зубная боль, боль в ухе, неприятный запах изо рта, слабость.
Этих признаков достаточно, чтобы заподозрить гайморит. Если они есть, вам необходимо как можно быстрее обратиться к врачу.
Как лечить гайморит
Сразу уточним: самолечение недопустимо. Даже если самочувствие кажется вам терпимым, это вполне может быть бактериальный синусит. Тот самый, который способен спровоцировать заражение крови и менингит. Не рискуйте.
Назначить лечение может только терапевт или отоларинголог, и лишь после того, как проведёт осмотр, даст вам направление на необходимые анализы и поставит диагноз.
- При вирусном гайморите вам назначат симптоматическое лечение. Оно совпадает с тем, что рекомендуют при ОРВИ, — отдых, покой, больше жидкости, контроль уровня влажности в помещении и так далее. Врач подробно распишет все необходимые элементы лечебной программы.
- Если гайморит вызван бактериальной инфекцией, понадобятся антибиотики.
 Какие именно, подскажет опять‑таки медик.
Какие именно, подскажет опять‑таки медик. - Если причина в аллергии, вам надо будет установить, чем она вызвана, и постараться минимизировать контакты с аллергеном. Также врач может назначить антигистаминные препараты и стероидные назальные спреи или капли, чтобы уменьшить воспаление и отёк.
Вне зависимости от вида гайморита вам могут быть рекомендованы физиопроцедуры, пропускать их не стоит.
Нужно ли делать прокол при гайморите
Если речь идёт об облегчении состояния, то нет. Прокол (пункцию) пазухи носа довольно часто применяли раньше, чтобы убрать скопившийся в синусах гной. Но сегодня эта болезненная процедура стала архаизмом: гайморит гораздо более успешно лечится правильно подобранными врачом препаратами.
Пункцию делают, только если назначенное лечение не даёт результата и нужно взять дополнительный анализ и установить, какой микроб виноват в воспалении.
Как облегчить состояние дома
Вот несколько простых способов улучшить самочувствие в домашних условиях.
Пейте больше жидкости
Обильное питьё разжижает скопившуюся в пазухах слизь и улучшает её отток.
Используйте увлажнитель воздуха
При гайморите крайне важно поддерживать нормальную влажность в носовых проходах — это снимает отёк.
Вдыхайте тёплый пар
Например, над кастрюлей с водой (не горячей: важно не обжечься) или принимая долгий душ. Эти процедуры тоже повышают увлажнённость носовых ходов.
Пользуйтесь назальным солевым спреем
Можно купить солевой аэрозоль в аптеке или приготовить самостоятельно. Рецепт прост: добавьте ½ чайной ложки соли и щепотку соды в стакан тёплой воды. Брызгайте раствор три‑четыре раза в день до полного исчезновения неприятных симптомов.
Применяйте сосудосуживающие капли
Они устраняют отёчность и замедляют образование слизи. Учтите: такие средства нельзя использовать дольше 3 дней. Иначе возможны неприятные побочные эффекты: от простого привыкания к конкретному средству (далее сосуды попросту перестанут на него реагировать) до истончения слизистой оболочки носа и развития медикаментозного ринита.
Сделайте компресс
На 5–10 минут положите на лицо тёплое влажное полотенце. Это поможет снизить дискомфорт и облегчит дыхание.
Примите обезболивающее
Подойдёт безрецептурный препарат, например на основе парацетамола или ибупрофена. Такие средства имеют и противовоспалительный эффект, то есть уменьшают отёк в пазухах и носовых проходах.
Промывайте нос солевым раствором
Как это делать, Лайфхакер подробно писал здесь. Если некогда вчитываться, можете посмотреть подробный ролик, подготовленный экспертами авторитетной исследовательской организации Mayo Clinic.
Ежедневное промывание носа — простой и эффективный способ уменьшить симптомы синусита. Однако у процедуры есть ряд противопоказаний. Не делайте её, если:
- нос заложен настолько, что вы не можете им дышать;
- у вас искривлена носовая перегородка или есть полипы — доброкачественные образования на слизистой оболочке носа;
- вы часто страдаете носовыми кровотечениями;
- у вас отит или вы знаете о вашей предрасположенности к воспалениям уха.

Читайте также 🌡🤧👀
Лечение гайморита в домашних условиях у взрослых и детей
Среди частых заболеваний современности отмечается гайморит.
Лечение гайморита в домашних условиях стало возможно, благодаря аппарату «Солнышко».
Главное начать вовремя проводить процедуры и не запустить процесс до осложнений.
Гайморит: как появляется острая и хроническая формы?
Гайморит – это форма синусита, которая выражается в воспалении гайморовых пазух, находящихся в области верхней челюсти.
Чаще всего процесс начинается из-за запущенных простуд и проблем с зубами верхнего ряда.
Заболевание сопровождается температурой в пределах 38-38,5 градусов, потерей обоняния, гнойными выделениями и постоянной заложенностью носа. Профилактика гайморита помогает избежать серьёзных осложнений, приводящих к падению иммунитета и работоспособности человека.
Острый гайморит продолжается 2-3 недели и очень сильно похож с ОРВИ. Если не начать лечение, то он перетекает в хроническую фазу, когда после временного облегчения симптомы атакуют больного с новой силой.
Почему возникает гайморит?
Люди болеют гайморитом вне зависимости от возраста, пола и времени года. Инфекция имеет свойство проникать в организм через носовую полость, вызывая воспаление.
Основные причины развития гайморита:
|
|
Симптомы и лечение гайморита у взрослых могут немного отличаться в силу разности причин развития болезни.
Симптомы острого гайморита
Клиническая картина обладает характерными чертами, первые признаки идентифицируются даже при сочетанном влиянии других симптомов.
Основные симптомы острого гайморита:
- Сохранение фебрильных значений температуры тела при отступлении основной болезни.
- Распирающие головные боли, усиливающиеся при наклонах.
- При надавливании на переносицу, над бровями, под глазами, на крылья носа появляются болевые ощущения.
- Насморк беспокоит больше недели, выделения становятся вязкой консистенции, серо-зелёного или грязно-жёлтого оттенка (гной).
Выраженность симптоматики зависит от иммунитета, этиологии болезни и других факторов, но наличие хотя бы одного признака – это основание для лечения гайморита у взрослых быстро и эффективно, чтобы не возникло неприятных последствий.
Симптомы хронического гайморита
Если лечение гайморита в домашних условиях не проводится, рекомендации врача не соблюдаются, то процесс приобретает хроническую форму. Клиническая картина дополняется новыми симптомами:
- Снижается тонус, ослабевает иммунная защита.
- Появляется хроническая усталость, утомляемость сильно повышается.
- Неприятный запах изо рта.
- Гнусавый голос.
- Вязкие и густые выделения из носа.
- Пациент начинает жаловаться на неприятные запахи, которые чувствует только он.
Симптоматика у детей и взрослых схожа, но детский организм острее реагирует на воспаление, поэтому осложнения у них развиваются чаще.
А если не лечить…
Серьёзное заболевание требует своевременного лечения. Профилактика гайморита поможет предотвратить начало болезни.
Пазухи расположены очень близко к головному мозгу. Если же запустить процесс, то последствия становятся катастрофой для организма. Самое частое осложнение – это переход острой фазы в хроническое течение с периодами рецидива. Постоянное воспаление в носовой полости снижает насыщение тканей кислородом.
Самое частое осложнение – это переход острой фазы в хроническое течение с периодами рецидива. Постоянное воспаление в носовой полости снижает насыщение тканей кислородом.
В случае отсутствия эффективного средство от гайморита человек получает следующие осложнения:
|
|
|
|
Пазухи становятся постоянным источником инфекции. Самыми опасными осложнениями признаны сепсис и менингит.
Профилактика и лечение гайморита аппаратами Солнышко в домашних условиях
Лечение гайморита в домашних условиях возможно облучателем, который поможет облегчить и убрать все симптомы, навсегда избавившись от неприятного заболевания. Аппараты «Солнышко» не дадут проявиться осложнениям и ухудшить качество жизни.
Аппараты «Солнышко» не дадут проявиться осложнениям и ухудшить качество жизни.
Для быстрого и эффективного лечения гайморита у взрослых и детей подходят аппараты ОУФК-01, ОУФК-01 NEW, ОУФБ-04 и ОУФ-06. Бактерицидные лампы доказали безопасность и эффективность. Если следовать инструкции, то за короткий период времени наступает улучшение. Главное, не прерывать курс лечения, чтобы наступило полное излечение.
Если искать, что помогает от гайморита, то бактерицидные лампы от компании «Солнышко» стоят на первом месте. Кварцевые облучатели действуют непосредственно на причину возникновения гайморита – инфекцию, убивая болезнетворные бактерии. Аппараты «Солнышко» – это безболезненное лечение гайморита без прокола, которое можно проводить, не выходя из дома.
Признаки гайморита у взрослых и детей
О происхождении многих заболеваний большинство людей даже не догадывается, относясь халатно к своему здоровью и обращаясь за помощью к специалистам только в экстренных случаях. Например, когда пациентов одолевает насморк, многие не обращают внимание на заболевание, однако, несвоевременное лечение может стать едва ли не патовой ситуацией и необходимостью в госпитализации и экстренному вмешательству со стороны специалистов.
Например, когда пациентов одолевает насморк, многие не обращают внимание на заболевание, однако, несвоевременное лечение может стать едва ли не патовой ситуацией и необходимостью в госпитализации и экстренному вмешательству со стороны специалистов.
Насморк занимает первое место в списке самых распространенных патологий, его симптомы довольно хорошо известны широкому кругу людей, однако о возможности развития гайморита в следствие невылеченных воспалительных процессов в слизистой оболочке носа осведомлен лишь малый круг пациентов.
Заболевание способно поражать пациентов всех возрастов. До 15% взрослого населения страдают различными формами синусита, у грудных детей и детей раннего возраста (до 5 лет) заболевание встречается реже, поскольку придаточные пазухи еще не достаточно развиты, но протекает более болезненно.
Гайморит – воспаление, которое охватывает верхнечелюстную пазуху носа и развивается на фоне осложнений заболеваний инфекционного характера (наличия в организме стрептококков, стафилококков, пневмококков и т. д.).
д.).
Воспалительный процесс вызывает размножение патогенных микроорганизмов, проникающих через полость носа и локализующихся в задних верхних зубах, также факторами развития заболевания могут послужить травмы носовой перегородки и аллергические заболевания.
Нарушение оттоков из пазухи слизистого секрета являет собой идеальную среду для развития воспалительных процессов, так как носовые ходы закрываются, пазухи перестают очищаться, а в полости скапливаются микробы, вместе с тем иммунитет организма снижается.
Признаки гайморита выражаются в первую очередь болезненными ощущениями в области воспаления. Признаки гайморита у взрослых людей при острой форме также могут сопровождаться дополнительными симптомами:
— Выделения из носа гнойного или слизистого характера;
— Боль в глазах как реакция на яркий свет;
— Повышенная слезоточивость;
— В случаях поражения какой-либо из сторон пазухи носа — расстройство обоняния;
— Головные боли и резкое повышение температуры тела;
— Ухудшение общего самочувствия;
— При затрагивании лицевой стороны пазухи носа – усиление болевых ощущений;
— При поражении надкостницы наблюдается припухлость щеки и отечность верхнего или нижнего века пациента.
Острая форма заболевания длится на протяжении 2-х недель, далее может переходить в стадию хронической. Признаки хронического гайморита выражаются чередующимися фазами обострения и ремиссиями. Симптомы патологии у женщин и мужчин схожи между собой, так как физиологическое строение пазух носа не отличается у разных полов, различием является лишь индивидуальная восприимчивость и способность иммунной системы противостоять заболеваниям.
Сигналом о том, что болезнь находится в организме, служит заложенность носа, терапия не излечивает выделения из носовых пазух, носовое дыхание у пациентов практически отсутствует, может появляться конъюнктивит, боль локализуется в области глазниц, головные боли периодически усиливаются и вновь спадают.
Как правило, у детей заболевание развивается стремительно и протекает более тяжело, это связано с неразвитой иммунной системой, лор-заболевание может спровоцировать целый ряд вирусных инфекций: корь, скарлатина, запущенные случаи ОРВИ и т. д. Признаки гайморита у детей выражаются болевыми ощущениями в области носа, головными болями, повышением температуры тела, ухудшением общего состояния и снижением аппетита.
д. Признаки гайморита у детей выражаются болевыми ощущениями в области носа, головными болями, повышением температуры тела, ухудшением общего состояния и снижением аппетита.
При гайморите, признаках, лечение врачом-отоларингологом начинается с диагностических процедур, что позволяет установить форму патологий на основе визуального осмотра и рентгенологической диагностики. В случаях затруднения установления точного диагноза применяют метод инструментальной диагностики при помощи томографа, который позволяет получить послойное изображение гайморовых пазух.
Лечение заболевания должен подразумевать комплексный подход. Определив природу заболевания, отоларинголог назначает пациенту в обязательном порядке промывание пазух носа, прием лекарственных препаратов: антибиотики широкого спектра, препараты для повышения иммунитета, сосудосуживающие препараты. В случаях отсутствия результатов лечения или скопления большого количества экссудата, назначают пункционное промывание или хирургическое вмешательство, которое подразумевает формирование отверстия по нижнему краю носового хода.
Говоря о профилактике, наиболее эффективным методом является своевременное и грамотное лечение заболеваний на начальных стадиях. Резюмируя, предотвратить воспалительные процессы гайморовых пазух можно предотвращая первичные очаги – вирусные инфекции, заболевания зубов, исправления деформаций носовой перегородки т.д.
Лечение гайморита без прокола
Всевозможные виды ринитов — это, пожалуй, одни из самых распространенных болезней, от которых страдают тысячи и тысячи людей. Простой насморк, коварный синусит и вовсе опасный и неприятный гайморит — это слова, которые не понаслышке знает каждый десятый пациент больницы.
Обычно заболевания носа начинаются с частых насморков. Получить насморк очень просто — обычный сквозняк, холодное питье или ноги, замерзшие зимним вечером, моментально дают неприятные симптомы. Казалось бы, насморк лечится всего за несколько дней, которые вполне можно пережить, даже не оставаясь дома на больничном. Но этот нестрашный на первый взгляд ринит вполне может быстро перерасти в синусит, острая форма которого переходит в хроническую и грозит появлением гайморита. А вот лечение гайморита вовсе не такое простое.
Но этот нестрашный на первый взгляд ринит вполне может быстро перерасти в синусит, острая форма которого переходит в хроническую и грозит появлением гайморита. А вот лечение гайморита вовсе не такое простое.
Гайморит — это воспаление синусов, то есть придаточных пазух носа. Синусы служат для того, чтобы останавливать бактерии и микробы, которые проникают в организм через нос. Самые крупные придаточные пазухи называются гайморовыми (это околоносовые полости) и фронтальные (то есть лобные). Именно воспаление гайморовых пазух в медицине называют гайморитом. Лечение гайморита очень неприятно, поэтому желательно как можно раньше распознать эту болезнь или предотвратить ее появление.
Гайморитом в принципе может заболеть каждый. Предрасположенность к этому заболеванию может быть вызвана особенностями строения синусов (например, анатомическими искривлениями носовой перегородки), активными занятиями подводным плаванием, вредными привычками или перенесенными недавно тяжелыми инфекционными заболеваниями.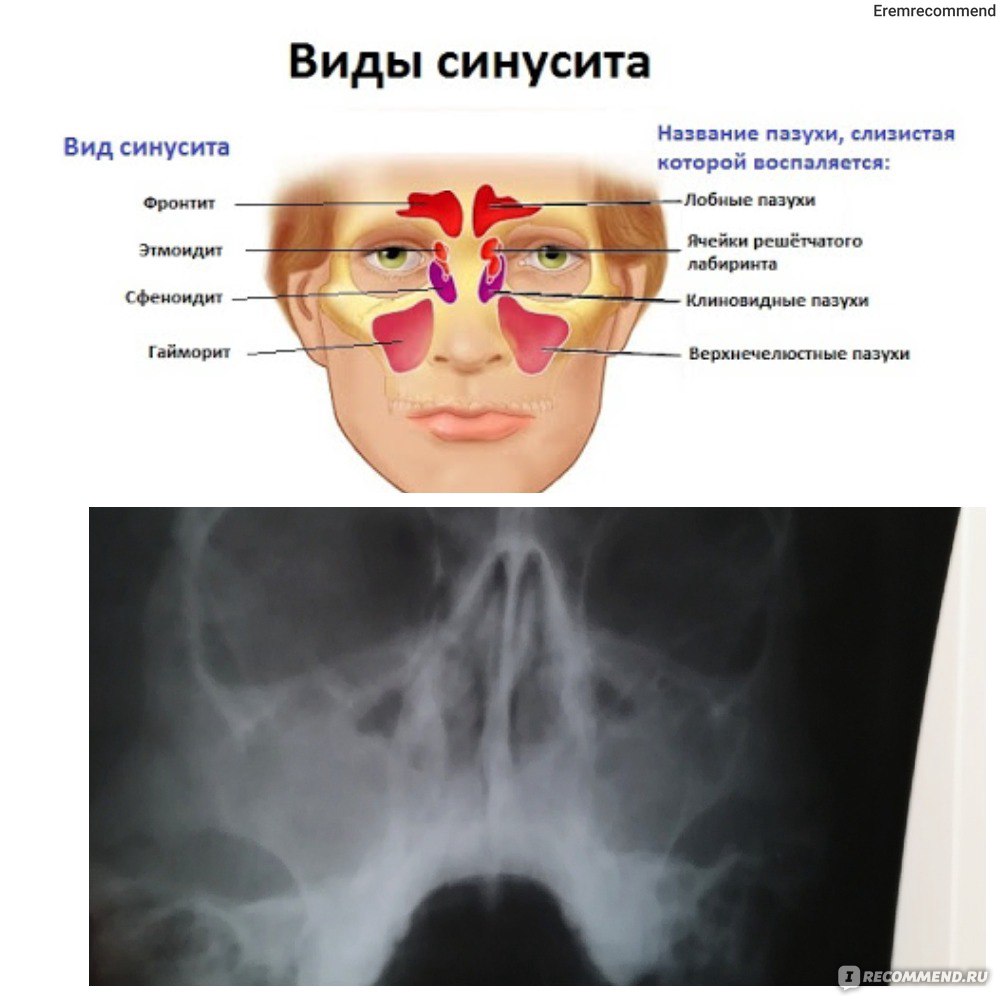 Иногда гайморит связан также с болезнями десен.
Иногда гайморит связан также с болезнями десен.
Лечение гайморита обычно связано с сильными антибиотиками, и иногда даже с прокалыванием придаточной пазухи. После прокола (или пункции, как принято называть эту процедуру в медицине) гнойную жидкость, которая скапливается в пазухах, откачивают, и на некоторое время симптомы гайморита перестают беспокоить больного. В народе такое лечение гайморита называют «кукушкой». Процедура очень неприятна, однако, она действительно помогает избавиться от болезни. Хоть и не всегда надолго.
Лечение гайморита без прокола (без операции)
Отечественные светила современной науки разработали аппарат, позволяющий проводить лечение гайморита, лечение синусита лечение фронтита, лечение этмоидита, а также лечение сфеноидита безболезненно и эффективно. Синус-катетер ЯМИК позволяет осуществлять лечение без прокола с помощью чередования отрицательного и положительного давления в носовом ходу. При этом происходит откачивание гнойных накоплений. Синус-катетер ЯМИК позволяет проводить комплексное лечение синусита, то есть после очищения полости носа от патологического секрета вводится лекарственный препарат, имеющий лечебный и обеззараживающий эффект. Синус-катетер ЯМИК оснащен эндоскопом, позволяющим производить осмотр полости носа во время процедуры, что так же немаловажно. Данный прибор может быть использован как лечение гайморита и прочих синуситов у детей с пятилетнего возраста. Так же синус-катетер возможно использовать в диагностических целях для забора материала из носового канала для исследований. При возникновении сильного носового кровотечения использование синус-катетера позволяет быстро остановить его.
Синус-катетер ЯМИК позволяет осуществлять лечение без прокола с помощью чередования отрицательного и положительного давления в носовом ходу. При этом происходит откачивание гнойных накоплений. Синус-катетер ЯМИК позволяет проводить комплексное лечение синусита, то есть после очищения полости носа от патологического секрета вводится лекарственный препарат, имеющий лечебный и обеззараживающий эффект. Синус-катетер ЯМИК оснащен эндоскопом, позволяющим производить осмотр полости носа во время процедуры, что так же немаловажно. Данный прибор может быть использован как лечение гайморита и прочих синуситов у детей с пятилетнего возраста. Так же синус-катетер возможно использовать в диагностических целях для забора материала из носового канала для исследований. При возникновении сильного носового кровотечения использование синус-катетера позволяет быстро остановить его.
Еще раз следует отметить, что использование синус-катетера ЯМИК — это лечение без прокола, т.е. оболочки полости носа не травмируются. Его использование способствует восстановлению дренажной функции носового канала вследствие чередования отрицательного и положительного давления на носовую полость.
Его использование способствует восстановлению дренажной функции носового канала вследствие чередования отрицательного и положительного давления на носовую полость.
Синус-катетер ЯМИК прост в применении, однако лечение должен проводить квалифицированный отоларинголог.
Записаться на прием к ЛОРу Медицинского центра «Академик»
Вы можете по телефону
8 — (38343) — 44 — 0 — 77
или через сайт
Как врачи диагностируют инфекцию носовых пазух
Вы знаете симптомы простуды: заложенный нос или насморк, боль в горле, чихание и общее страдание. Обычно это проходит примерно через неделю, и вы возвращаетесь к норме. Но если симптомы не проходят в течение нескольких дней или часто возвращаются, проблема может быть в носовых пазухах.
Синусит — это воспаление носовых пазух, обычно вызываемое вирусной или бактериальной инфекцией. Его может вызвать даже грибок.
Его может вызвать даже грибок.
В большинстве случаев синусит является «острым», что означает, что он возникает внезапно и длится недолго (менее 8 недель).Если ваше состояние длится более 12 недель или продолжается, ваше состояние продолжается или «хроническое». Хронический синусит должен быть диагностирован врачом, и он может потребовать большего лечения, чем острый синусит.
Когда звонить врачу
Если вы болеете в течение 10 или более дней без каких-либо улучшений, или вам стало немного лучше, а затем стало хуже, вероятно, это бактериальная инфекция. Опять же, чтобы выяснить это, вам нужно будет обратиться к врачу.
Продолжение
Если это бактериальная инфекция носовых пазух, вам могут потребоваться антибиотики.Вы также можете поправиться без лекарств, но антибиотики могут помочь ускорить процесс.
Другие симптомы синусита включают заложенность носа, из-за которой трудно дышать через нос, а также болезненность вокруг носа и глаз. Если вы кашляете цветной слизью или чувствуете, что слизь стекает по задней стенке горла, у вас может быть синусит.
Вы также можете подумать, что у вас болит зуб, хотя на самом деле это инфекция носовых пазух. Зубы верхней части спины расположены очень близко к пазухам, поэтому зубная боль (и боль в лице) — очень частый симптом инфекции пазух.Если вы не уверены, проконсультируйтесь с врачом или стоматологом.
Если у вас есть какие-либо из вышеперечисленных симптомов и безрецептурные препараты не помогают, как можно скорее запишитесь на прием к врачу.
Немедленно обратитесь к врачу, если у вас есть какие-либо из этих серьезных симптомов, которые могут быть признаками серьезной инфекции:
Что должен знать ваш врач
Чтобы узнать, что у вас больше, чем простуда, вам нужно чтобы узнать причину ваших симптомов. Ваш врач может помочь вам выяснить, есть ли у вас синусит или что-то еще.
Сообщите врачу, как долго у вас были симптомы синусита, и стали ли они хуже или остались прежними. Если они у вас менее 10 дней и они не ухудшаются, вероятно, у вас вирусная инфекция.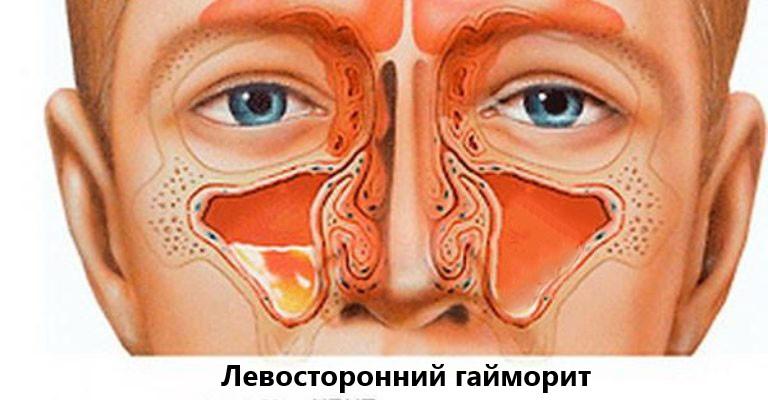 Скорее всего, это пройдет само по себе.
Скорее всего, это пройдет само по себе.
Безрецептурные препараты, такие как солевые спреи, ацетаминофен или ибупрофен, могут помочь облегчить симптомы на этом пути. Противоотечные средства могут временно уменьшить отек и воспаление. Если вы их используете, внимательно прочтите инструкции и используйте их только по назначению.Использование назальных противозастойных спреев более нескольких дней может усугубить заложенность носа.
Тесты на синусит
Ваш врач расскажет вам о ваших симптомах, а затем заглянет в ваш нос. Они могут начать с отоскопа — инструмента, который помогает врачам обследовать ухо и нос. Признаки отека, заложенности носа и инфекции могут быть очевидны, и вы можете сразу узнать, что это синусит.
Продолжение
Если ваш врач все еще не знает наверняка, он может использовать фонарик, чтобы заглянуть внутрь вашего носа.
Вы также можете пройти «носовую эндоскопию» — быструю и простую процедуру, которая позволяет врачу заглянуть внутрь ваших пазух. Вы получите спрей, от которого у вас онемеет нос. Затем врач вставит вам в нос тонкое гибкое устройство, называемое эндоскопом. На одном конце инструмента есть крошечная линза, которая позволяет детально рассмотреть ваши пазухи.
Вы получите спрей, от которого у вас онемеет нос. Затем врач вставит вам в нос тонкое гибкое устройство, называемое эндоскопом. На одном конце инструмента есть крошечная линза, которая позволяет детально рассмотреть ваши пазухи.
Иногда вам может потребоваться компьютерная томография, чтобы обнаружить более серьезное воспаление глубоко в пазухах. Он использует рентгеновские лучи для получения поперечного сечения определенной части тела.
Ваш врач может также взять мазок из пазух носа, если он считает, что у вас грибковая или бактериальная инфекция.
У некоторых людей аллергия может вызывать заложенность носа и другие назальные симптомы. Так что ваш врач может порекомендовать вам пройти тест на аллергию.
Установив точный диагноз, вы можете приступить к составлению плана лечения, который облегчит ваши симптомы и, возможно, даже предотвратит их повторение.
Причины, лечение и профилактика неприятного запаха изо рта
Неприятный запах изо рта, который в медицине называется галитозом, может быть следствием плохого состояния здоровья зубов и может быть признаком других проблем со здоровьем. Неприятный запах изо рта также может ухудшаться из-за того, что вы едите, и из-за других нездоровых привычек образа жизни.
Неприятный запах изо рта также может ухудшаться из-за того, что вы едите, и из-за других нездоровых привычек образа жизни.
Как то, что вы едите, влияет на дыхание?
В основном вся съеденная пища начинает расщепляться во рту. Если вы едите продукты с сильным запахом (например, чеснок или лук), чистка щеткой и зубной нитью — даже жидкость для полоскания рта — просто временно скрывает запах. Запах не исчезнет полностью, пока продукты не пройдут через ваше тело.
Почему плохие привычки вызывают неприятный запах изо рта?
Если вы не чистите зубы ежедневно, частицы пищи могут оставаться во рту, способствуя размножению бактерий между зубами, вокруг десен и на языке.Это вызывает неприятный запах изо рта. Антибактериальные полоскания рта также помогают уменьшить количество бактерий.
Кроме того, вызывающие запах бактерии и частицы пищи могут вызывать неприятный запах изо рта, если зубные протезы не очищены должным образом.
Курение или жевание продуктов на основе табака также может вызывать неприятный запах изо рта, окрашивать зубы, снижать вашу способность ощущать вкус пищи и раздражать десны.
Какие проблемы со здоровьем связаны с неприятным запахом изо рта?
Постоянный неприятный запах изо рта или неприятный привкус во рту может быть предупреждающим признаком заболевания десен (пародонта).Заболевание десен вызывается накоплением зубного налета на зубах. Бактерии вызывают образование токсинов, которые раздражают десны. Если заболевание десен не лечить, оно может привести к повреждению десен и челюстной кости.
Другие стоматологические причины неприятного запаха изо рта включают плохо подогнанные зубные протезы, дрожжевые инфекции полости рта и кариес (кариес).
Состояние здоровья сухость во рту (также называемая ксеростомией) также может вызывать неприятный запах изо рта. Слюна необходима для увлажнения полости рта, нейтрализации кислот, выделяемых зубным налетом, и смывания мертвых клеток, которые скапливаются на языке, деснах и щеках.Если их не удалить, эти клетки разлагаются и могут вызвать неприятный запах изо рта. Сухость во рту может быть побочным эффектом приема различных лекарств, проблем с слюнными железами или непрерывного дыхания через рот.
Многие другие болезни могут вызывать неприятный запах изо рта. Вот некоторые из них, о которых следует знать: инфекции дыхательных путей, такие как пневмония или бронхит, хронические инфекции носовых пазух, постназальный синдром, диабет, хронический кислотный рефлюкс, желудочно-кишечные проблемы, а также проблемы с печенью или почками.
Что я могу сделать, чтобы предотвратить неприятный запах изо рта?
Неприятный запах изо рта можно уменьшить или предотвратить, если:
- Соблюдайте гигиену полости рта.Чистите зубы зубной пастой с фтором дважды в день, чтобы удалить остатки пищи и налет. Чистите зубы после еды (держите зубную щетку на работе или в школе, чтобы чистить зубы после обеда). Не забудьте также почистить язык. Меняйте зубную щетку каждые 2–3 месяца или после болезни. Используйте зубную нить или очиститель для межзубных промежутков, чтобы удалять частицы пищи и зубной налет между зубами один раз в день. Полоскать рот антибактериальным средством для полоскания рта два раза в день.
 Протезы следует снимать на ночь и тщательно очищать перед тем, как положить их в рот на следующее утро.
Протезы следует снимать на ночь и тщательно очищать перед тем, как положить их в рот на следующее утро. - Посещайте стоматолога регулярно — не реже двух раз в год. Они проведут осмотр полости рта и профессиональную чистку зубов, а также смогут обнаружить и лечить пародонтоз, сухость во рту или другие проблемы, которые могут быть причиной неприятного запаха изо рта.
- Бросить курить и жевать табачные изделия. Спросите у стоматолога, как избавиться от этой привычки.
- Пейте много воды. Это сохранит ваш рот влажным. Жевательная резинка (желательно без сахара) или сосание леденца (желательно без сахара) также стимулируют выработку слюны, которая помогает смывать частицы пищи и бактерии.Лучше всего использовать жевательные резинки и мятные конфеты, содержащие ксилит.
- Ведите учет еды, которую вы едите. Если вы считаете, что они могут вызывать неприятный запах изо рта, отнесите журнал на рассмотрение стоматологу. Аналогичным образом составьте список принимаемых вами лекарств.
 Некоторые лекарства могут играть роль в создании запаха изо рта.
Некоторые лекарства могут играть роль в создании запаха изо рта.
Кто лечит неприятный запах изо рта?
В большинстве случаев ваш стоматолог может устранить причину неприятного запаха изо рта. Если стоматолог определит, что ваш рот здоров, а запах не орального происхождения, вас могут направить к семейному врачу или специалисту для определения источника запаха и плана лечения.Если запах вызван, например, заболеванием десен, ваш стоматолог может либо вылечить это заболевание, либо направить вас к пародонтологу, стоматологу, который специализируется на лечении заболеваний десен.
Какие продукты можно использовать для устранения неприятного запаха изо рта?
Антисептическая жидкость для полоскания рта может помочь устранить бактерии, вызывающие неприятный запах изо рта. Спросите у стоматолога, какой продукт лучше всего подходит для вас.
Симптомы бактериального синусита | Ада
Что такое бактериальный синусит?
Бактериальный синусит — это бактериальная инфекция придаточных пазух носа, полостей в костях лица вокруг носа. Синусит — очень распространенная проблема, от которой ежегодно страдает каждый восьмой взрослый американец. Ежегодно почти 30 миллионов человек в США обращаются за медицинской помощью по поводу синусита.
Синусит — очень распространенная проблема, от которой ежегодно страдает каждый восьмой взрослый американец. Ежегодно почти 30 миллионов человек в США обращаются за медицинской помощью по поводу синусита.
Бактериальный синусит — воспаление слизистой оболочки носовых пазух, вызванное бактериальной инфекцией. Есть четыре пары придаточных пазух носа, которые расположены ниже, выше, между и позади глазниц: гайморовые пазухи, лобные пазухи, решетчатые пазухи и клиновидные пазухи.Верхнечелюстные пазухи — самые большие из них, и они чаще всего поражаются синуситом. Однако синусит может поражать любую или все придаточные пазухи носа. Поскольку синусит часто возникает вместе с ринитом, воспалением слизистой оболочки носа, его иногда называют риносинуситом.
Бактериальный синусит часто возникает после вирусной инфекции, такой как простуда или грипп. Вирусные инфекции могут вызывать опухание слизистой оболочки носовых пазух. В здоровых носовых пазухах слизь стекает в носовую полость через небольшие отверстия, известные как устья. Набухание слизистых оболочек в носу или полостях носовых пазух может блокировать эти отверстия, препятствуя оттоку слизи из носовых пазух. Бактерии заселяют не дренированную слизь, что может привести к бактериальному синуситу.
Набухание слизистых оболочек в носу или полостях носовых пазух может блокировать эти отверстия, препятствуя оттоку слизи из носовых пазух. Бактерии заселяют не дренированную слизь, что может привести к бактериальному синуситу.
Бактериальный синусит можно лечить противовоспалительными препаратами и при необходимости антибиотиками. В большинстве случаев бактериальный синусит разрешается в течение двух недель без дальнейших симптомов.
Признаки и симптомы бактериального синусита
Вирусный синусит и бактериальный синусит
Вирусный синусит — наиболее распространенный вид синусита.Обычно это вызвано теми же вирусами, которые вызывают простуду, и обычно длится от семи до десяти дней. Если состояние длится дольше десяти дней или симптомы ухудшаются через пять-семь дней, синусит, скорее всего, вызван бактериями, а не вирусом.
Острый, подострый и хронический бактериальный синусит
Бактериальный синусит можно разделить на следующие подтипы в зависимости от продолжительности симптомов:
- Острый, длится менее четырех недель
- Подострый, длится от четырех до 12 недель
- Хроническая, продолжительностью более 12 недель
- Рецидивирующая острая болезнь , возникающая четыре или более раз в год в течение более семи дней с полным исчезновением симптомов между приступами
Симптомы бактериального синусита
Симптомы бактериального синусита включают:
- Давление или боль вокруг носа, во лбу, в щеках или вокруг глаз.
 Боль часто усиливается, если пострадавший наклоняется вперед.
Боль часто усиливается, если пострадавший наклоняется вперед. - Обесцвеченные, густые выделения из носа
- Снижение обоняния и вкусовых ощущений
- Заложенный нос
- Неприятный запах изо рта
В некоторых случаях пострадавшие могут также испытывать:
- Кашель или боль в горле
- Постназальное выделение (слизь, стекающая по задней стенке глотки)
- Боль в ушах или ощущение заложенности в ушах
- Лихорадка
- Усталость
- Боль в лице
- Зубы болезненные
- Болезненное жевание
Полезно знать: Бактериальный синусит может быть следствием простуды или гриппа, и часто симптомы возникают именно тогда, когда кажется, что первоначальная инфекция проходит.В этой ситуации обычно начинается улучшение самочувствия, а затем его ухудшение по мере развития последующего бактериального синусита.
Если вы обеспокоены тем, что у вас или у вашего близкого может быть бактериальный синусит, вы можете в любое время провести бесплатную оценку симптомов с помощью приложения Ada.
Симптомы бактериального синусита у детей
Симптомы синусита у детей могут отличаться от симптомов у взрослых. Дети могут испытать:
- Раздражительность
- Дискомфорт в ухе
- Летаргия
- Храп
- Дыхание через рот
- Затруднение при кормлении
- Носовая речь
Полезно знать: Бактериальный синусит может поражать детей любого возраста, даже если придаточные пазухи носа не видны на рентгеновском снимке до достижения возраста девяти лет.
Причины бактериального синусита
Заболевание вызывается бактериями, обитающими в носу, горле и иногда во рту. Типы бактерий, которые обычно вызывают бактериальный синусит, включают:
- Streptococcus pneumoniae
- Hemophilus influenzae
- Золотистый стафилококк
- Moraxella catarrhalis
Как подробно описано выше, бактериальный синусит часто возникает после инфекции простуды или гриппа. Другие состояния, которые могут увеличить риск бактериального синусита, включают:
Другие состояния, которые могут увеличить риск бактериального синусита, включают:
- Аллергия
- Астма
- Курение
- Обструкция носа, например, из-за носовых полипов или искривленной носовой перегородки (стенка между носовыми полостями)
- Врожденное заболевание, такое как муковисцидоз
- Состояния, вызывающие ослабление иммунной системы, такие как ВИЧ-инфекция, лейкемия или иммуносупрессивная терапия после трансплантации органов
- Диабет
- Гормональные изменения, например, возникающие во время беременности
- Раздражающие ингалянты, такие как кокаин
- Грибковые инфекции
- Рубцовая ткань в области носовых пазух, например, от назогастрального зонда или искусственной вентиляции легких
- Переломы лица
- Инфекции зубов или полости рта, такие как зубной абсцесс (инфекция может распространяться из-за непосредственной близости верхнечелюстных пазух к верхней челюсти)
В целом женщины несколько чаще, чем мужчины, заболевают бактериальным синуситом.
Если у вас была простуда или какое-либо из перечисленных выше заболеваний, и вы беспокоитесь, что у вас может быть бактериальный синусит, попробуйте приложение Ada для бесплатной оценки симптомов.
Диагностика
Диагноз ставится на основании симптомов и физического обследования. В тяжелых случаях или случаях, которые не поддаются лечению, для диагностики и лечения может быть проведена носовая эндоскопия.
Эндоскопическая диагностика
Эндоскоп — это небольшой гибкий инструмент, оснащенный камерой, которая позволяет врачу детально рассмотреть внутреннюю часть носа и пазухи.Эндоскопическое обследование обычно проводится в кабинете врача. Будет введено назальное противозастойное средство, и нос будет обезболен анестезирующим спреем. Если эндоскопическое обследование не помогает или врач хочет провести дополнительное обследование, может быть назначена компьютерная томография. Компьютерная томография может быть полезна при оценке носовых пазух и подтверждении диагноза в сложных случаях.
Лечение
В большинстве случаев бактериальный синусит проходит без антибиотиков, обычно в течение 14 дней.Из-за этого, а также из-за того, что бактериальный синусит часто вызывается бактериями, которые до некоторой степени устойчивы к антибиотикам, большинство врачей предпочитают, чтобы пострадавшие люди сначала пытались справиться с этим состоянием, используя домашние средства и лекарства, отпускаемые без рецепта. Антибиотики обычно назначают только людям с тяжелыми или продолжающимися симптомами, или чья инфекция может осложняться различными другими медицинскими факторами. Вирусный синусит не поддается лечению антибиотиками.
Хотя в большинстве случаев бактериальный синусит проходит без помощи врача, больные должны обращаться за медицинской помощью, если:
- У них температура 101.4 F / 38 C или выше
- У них сильная головная боль, которая не снимается простыми обезболивающими, такими как парацетамол
- У них есть какие-либо признаки поражения глаз (визуальные изменения, боль, двигающая глазами, или любой отек или покраснение вокруг глаза).

- Симптомы у них наблюдаются более десяти дней
- Их симптомы ухудшаются
- Они прошли курс лечения антибиотиками, но симптомы не исчезли
Домашние средства от бактериального синусита
Во многих случаях домашних средств может быть достаточно.Некоторые люди считают, что вдыхание влажного воздуха или пара, например, в теплом душе, помогает облегчить симптомы. Кроме того, чтобы уменьшить дискомфорт, поднесите к болезненному участку теплую подушечку. Орошение носа физиологическим раствором помогает уменьшить заложенность носа. Также очень важно поддерживать высокий уровень гидратации, поэтому больные должны пить достаточно жидкости.
Лекарства, отпускаемые без рецепта
Обезболивающие и противовоспалительные препараты, такие как ибупрофен или парацетамол, могут помочь уменьшить боль и отек в носу и лице.Противоотечные спреи или таблетки также часто помогают облегчить симптомы. Обычно используются противоотечные средства: псевдоэфедрин и фенилэфрин или кортикостероиды, такие как флутиказон.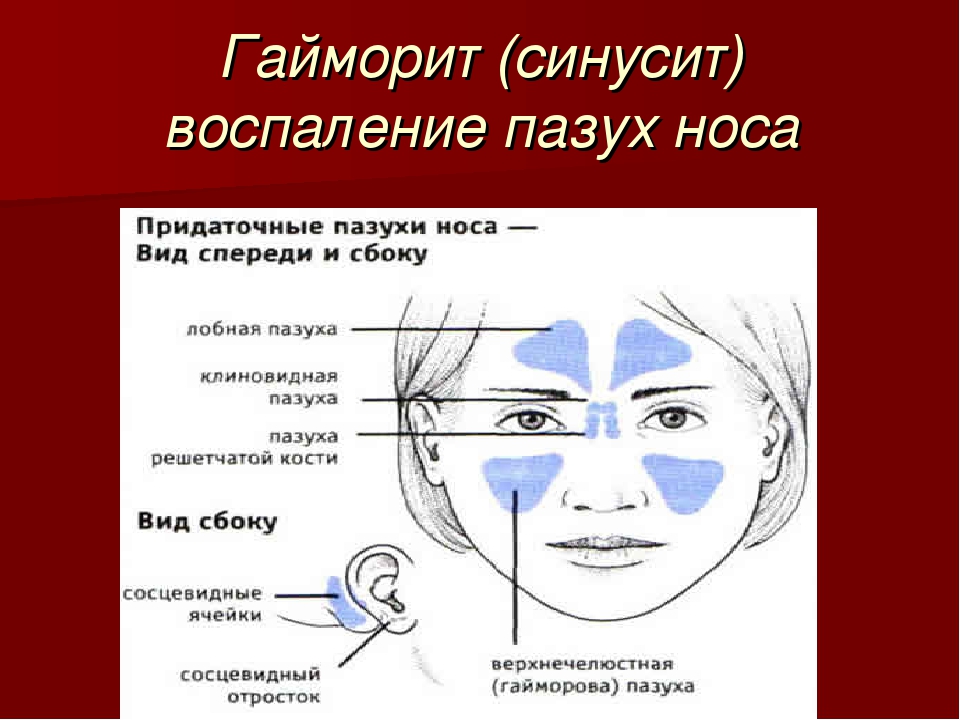
Полезно знать: Если используются безрецептурные противозастойные назальные спреи или капли, их не следует использовать более трех дней подряд, так как они могут вызвать заложенность носа при более длительном применении. Эти продукты не сокращают продолжительность бактериального синусита, но могут облегчить симптомы.Антигистаминные препараты не рекомендуются для лечения бактериального синусита, так как они увеличивают сухость и дискомфорт в носу, делая слизь более густой и трудной для отвода.
Лечение антибиотиками бактериального синусита
Лечение антибиотиками обычно требуется только в том случае, если инфекция не улучшается в течение 7-10 дней, у человека есть другое заболевание, которое может повлиять на выздоровление, или если:
- Присутствует сильная боль
- Отек в передней части головы, щек или вокруг глаз
- Выделения из носа с кровью
- Присутствует высокая температура
Это признаки серьезной бактериальной инфекции. Лечение антибиотиками обычно назначается примерно на 10 дней, но более короткие курсы могут быть столь же эффективными, в зависимости от пораженных бактерий. Выбор антибиотика будет основан на том, какие бактерии, по мнению лечащего врача, могут быть вовлечены в инфекцию.
Лечение антибиотиками обычно назначается примерно на 10 дней, но более короткие курсы могут быть столь же эффективными, в зависимости от пораженных бактерий. Выбор антибиотика будет основан на том, какие бактерии, по мнению лечащего врача, могут быть вовлечены в инфекцию.
Хирургическое лечение бактериального синусита
Операция обычно не требуется при остром бактериальном синусите. Это необходимо только в некоторых случаях хронического синусита, которые не поддаются лечению другими способами.Одним из вариантов является эндоскопическое лечение, при котором для направления и выполнения процедуры используется небольшой зонд с камерой. В этой операции эндоскоп используется для расширения естественных дренажных путей в носовых пазухах и носу, что улучшает отток слизи и снижает застойные явления и вероятность инфекции.
В редких случаях острый бактериальный синусит может вызвать образование абсцесса возле глаза или мозга. В этих случаях потребуется хирургическое лечение для дренирования абсцесса.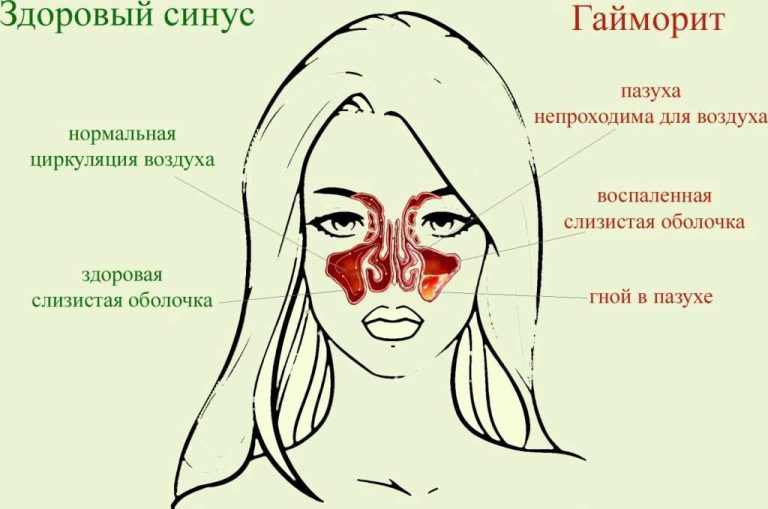
Полезно знать: Осложнения бактериального синусита редки, им страдает только один из десяти тысяч человек с этим заболеванием.Однако они чаще встречаются у детей, чем у взрослых, поэтому лица, ухаживающие за детьми с подозрением на бактериальный синусит, должны проявлять осторожность и опасаться ухудшения симптомов, отека или покраснения любой области лица ребенка.
Профилактика
Забота о предотвращении распространения простуды или гриппа в семье и в обществе может помочь предотвратить некоторые случаи бактериального синусита. Регулярное посещение стоматолога может помочь предотвратить зубные инфекции — возможную причину бактериального синусита.
Часто задаваемые вопросы
В: Может ли бактериальный синусит вызвать боль в горле?
A: Бактериальный синусит может сопровождаться постназальным выделением жидкости — дискомфортным состоянием, при котором избыток слизи может раздражать горло.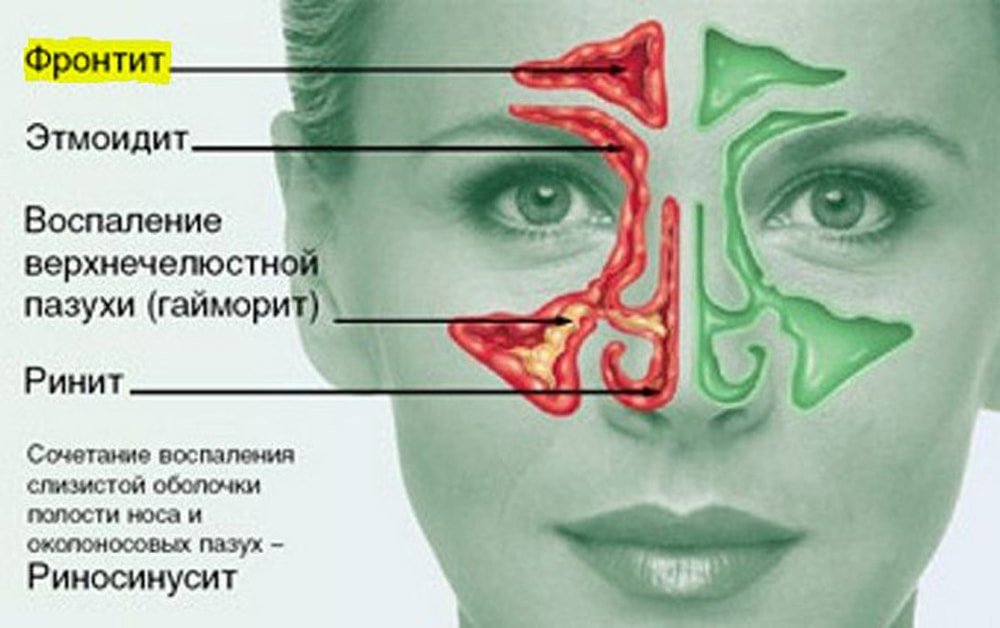 Кроме того, если бактериальному синуситу предшествовало вирусное заболевание верхних дыхательных путей, его особенностью могла быть ангина.
Кроме того, если бактериальному синуситу предшествовало вирусное заболевание верхних дыхательных путей, его особенностью могла быть ангина.
Если вы чувствуете себя плохо из-за кашля, головной боли и першения в горле, зайдите в приложение Ada, чтобы получить бесплатную оценку симптомов.
Q: Где придаточные пазухи носа?
A: Есть четыре пары придаточных пазух носа: верхнечелюстная, лобная, решетчатая и клиновидная. Верхнечелюстные пазухи расположены под глазами, а лобные пазухи — над глазами. Оба они находятся в передней части головы, у внутренних уголков глаз. Решетчатые пазухи расположены в решетчатой кости, которая отделяет мозг от носовой полости; сами носовые пазухи находятся между глазами.Клиновидные пазухи находятся за глазами. Чаще всего гайморит поражает верхнечелюстные пазухи.
5 контрольных признаков, что у вас может быть инфекция носовых пазух
Инфекция носовых пазух, также известная в медицине как синусит, представляет собой бактериальную или вирусную инфекцию, которая вызывает опухание и воспаление носовых полостей, из-за чего вы чувствуете себя совершенно несчастным. Хотя около 30 миллионов взрослых ежегодно диагностируют синусит, его признаки и симптомы часто путают с простудой, что заставляет многих отказываться от обращения за медицинской помощью.Но как узнать, что у вас инфекция носовых пазух или просто сильная простуда?
Хотя около 30 миллионов взрослых ежегодно диагностируют синусит, его признаки и симптомы часто путают с простудой, что заставляет многих отказываться от обращения за медицинской помощью.Но как узнать, что у вас инфекция носовых пазух или просто сильная простуда?
Следующие пять контрольных признаков могут помочь вам решить, пора ли обратиться к врачу:
- Головная боль: синусит обычно вызывает давление или боль по всей голове, в том числе в верхней челюсти, зубах, лбу, шее и даже между глазами. Местоположение этой боли будет зависеть от того, какая пара носовых пазух инфицирована.
- Густые цветные выделения из пазух. Еще одним частым признаком синусита являются густые выделения из носа.Они могут быть белыми, желтыми, зелеными или даже со следами крови и могут проходить мимо носа и стекать в горло, что называется постназальным выделением. Это может вызвать кашель, боль в горле или хриплый звук во время разговора.
- Заложенность: в дополнение к насморку воспаленные носовые пазухи могут ограничивать вашу способность дышать через нос и влиять на вашу способность чувствовать запах или вкус как обычно.
 Ваше лицо также может наполняться.
Ваше лицо также может наполняться. - Усталость: Пациенты с синуситом обычно чувствуют усталость и слабость.Достаточно отдыхать и пить много жидкости могут помочь бороться с этим симптомом и быстрее выздороветь.
- Длительные симптомы: Хотя многие симптомы инфекции носовых пазух и простуды схожи, симптомы простуды обычно проходят в течение 10 дней. Если ощущение простуды длится более двух недель, велика вероятность, что у вас инфекция носовых пазух.
Страдаете хроническим синуситом?
В то время как острый синусит может длиться до четырех недель, подострый и хронический синусит может длиться 12 недель и более, иногда сохраняясь месяцами, если не годами.Если ваша жизнь была нарушена из-за изнурительного хронического синусита, баллонная синупластика может стать источником необходимого облегчения. Успешно вылечив тысячи пациентов с хронической аллергией и проблемами носовых пазух, наши знающие и квалифицированные врачи в Центре синусов и аллергии Южной Флориды могут предоставить вам высокий уровень обслуживания, необходимый для улучшения качества вашей жизни. Чтобы узнать больше о наших методах лечения синусита и синупластики в Форт-Лодердейле, Флорида, позвоните по телефону (954) 883-9449 или свяжитесь с нами онлайн сегодня.
Чтобы узнать больше о наших методах лечения синусита и синупластики в Форт-Лодердейле, Флорида, позвоните по телефону (954) 883-9449 или свяжитесь с нами онлайн сегодня.
Хроническая инфекция носовых пазух (синусит) | Everyday Health
Что вызывает хронический синусит и как его лечить?
Если хронические проблемы носовых пазух делают вас несчастными, вы не одиноки.
По данным Центров по контролю и профилактике заболеваний (CDC), у более 29 миллионов взрослых американцев был диагностирован синусит.
Проблемы с носовыми пазухами обычно начинаются с вирусной простуды. Заложенность носа блокирует дренаж носовых пазух, что может привести к острому синуситу.
«И ваш нос, и пазухи покрыты увлажняющими слизистыми оболочками», — объясняет Торибио Флорес, доктор медицины, специалист по ушам, носу и горлу (ЛОР) клиники Кливленда. «Когда слизь не может выйти из носовых пазух, бактерии начинают расти, и это вызывает инфекцию носовых пазух».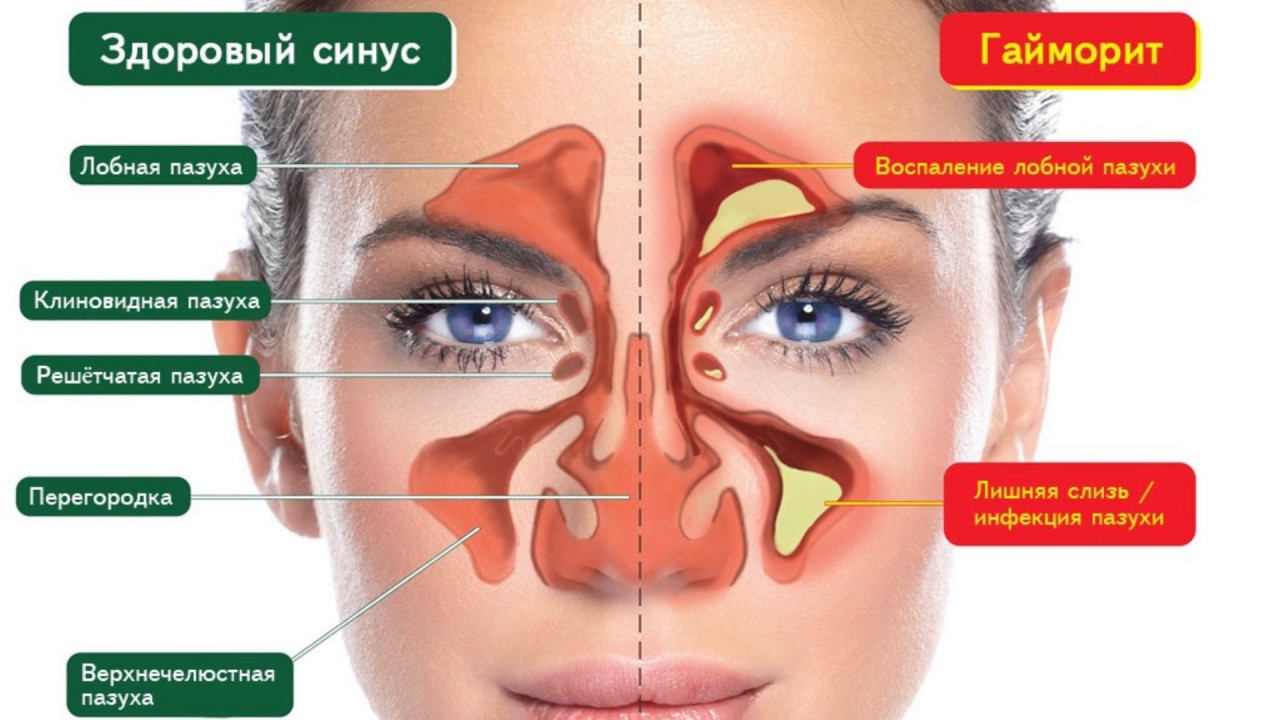
Симптомы синусита, длящиеся более 12 недель, могут быть хроническим синуситом.
Помимо частых простуд, риск хронического синусита также возрастает, если у вас есть аллергия.
«Хронический синусит может быть вызван аллергией, вирусом, грибком или бактериями и может длиться месяцами или даже годами», — говорит д-р.Флорес.
Симптомы хронического синусита
Симптомы хронического синусита не сильно отличаются от симптомов острого синусита — просто они длятся дольше.
Независимо от того, являются ли симптомы синусита результатом инфекции или аллергии, действительной причиной симптомов является заблокированный отток слизи из носовых пазух в нос.
Симптомы синусита, которые могут возникнуть у вас, включают:
- Заложенность носа с густыми выделениями из носа
- Боль над верхними зубами
- Головная боль
- Посттекло из носа и кашель, усиливающийся ночью
- Неприятный запах изо рта
- Потеря обоняния
- Усталость
- Лихорадка
Лечение хронических проблем носовых пазух
«Острый бактериальный синусит, возникающий после насморка, обычно поддается лечению антибиотиками, но при хроническом синусите могут потребоваться противовоспалительные препараты, орошение, а иногда и хирургическое вмешательство, чтобы« открыть движение » между пазухами и носовыми ходами, — говорит Флорес.
Варианты лечения хронического синусита включают:
- Антибиотики в течение четырех недель и более
- Противогрибковые препараты
- Стероидные назальные спреи для борьбы с воспалением носа и пазух
- Антигистаминные препараты или уколы от аллергии при аллергическом синусите
- Операция по открытию и дренированию пазух или для удаления носовых обструкций, которые блокируют дренаж пазух
«Аллергический грибковый синусит трудно лечить и часто требует хирургического вмешательства», — говорит Флорес.«Это чаще встречается у людей, страдающих диабетом или ослабленной иммунной системой по другим причинам».
Управление симптомами хронического синусита
Если у вас хронический синусит, ваш врач может попросить вас обратиться к аллергологу, ЛОРу или к обоим.
Они могут помочь вам начать лечение, но вы можете многое сделать, чтобы справиться с проблемами носовых пазух самостоятельно:
- Пейте много жидкости, чтобы слизь оставалась жидкой и текучей
- Используйте пар или горячие компрессы для разжижения вверх густые выделения слизи
- Поддерживайте влажность окружающей среды с помощью чистого увлажнителя
- Используйте безрецептурные солевые назальные спреи или ирригации для открытия носовых ходов и носовых пазух
- Избегайте чрезмерного использования безрецептурных противоотечных спреев, которые могут вызвать отскок заложенность
Помните, что симптомы синусита могут быть вызваны инфекцией носовых пазух, но они также могут быть результатом аллергии или грибка.
Ваш врач может помочь вам выяснить истинную причину и направить вас к нужному специалисту для лечения.
10 Симптомов инфекции носовых пазух
Инфекция носовых пазух (синусит) имеет несколько общих симптомов с простудой. По этой причине многие люди остаются без надлежащего лечения. Чтобы выздороветь быстро, вы должны понимать признаки инфекции носовых пазух.
1. Выделения из носа или в горлоСамый заметный симптом инфекции носовых пазух — это выделения из носа.Этот знак похож на то, что вы испытываете при обычной простуде или сезонном гриппе. Слизь из носовых пазух также может стекать по задней стенке глотки (постназальное выделение).
По цвету выделений можно определить, простужены ли вы или носите инфекцию. Первые часто вызывают водянистую, прозрачную или мутную слизь из носа. Последний часто сопровождается слизью зеленого или желтого оттенка. Изменение цвета не является продуктом самих бактерий.Напротив, это результат того, что ваша иммунная система борется с инфекцией за счет увеличения количества лейкоцитов.
2. Заложенность носаНаряду с выделениями из носа ваши пазухи могут воспаляться и опухать. В результате слизь не сможет нормально отводиться и вместо этого останется в ловушке, вызывая ощущение заложенности.
3. Боль, болезненность или давление вокруг лицаНекоторые люди считают, что наши носовые пазухи находятся только в носу.Однако эти мешочки распространяются по всей области носа и покрывают пространство от нижней части лба до передней части скул.
Поскольку они покрывают значительную часть лица, вы можете чувствовать боль по всей этой области. Скопление слизи в носовых проходах может оказывать давление на нервы. В результате вы можете почувствовать нежность, давление или тяжесть на лице.
4. ГоловокружениеКак упоминалось ранее, слизь блокирует носовые ходы.Это скопление добавляет веса вашему лицу. Когда вы двигаетесь, дополнительная тяжесть может нарушить ваше равновесие. Этот симптом особенно заметен, когда вы наклоняете голову вперед.
5. Головная больИнфекция носовых пазух может вызвать не только давление на лицо, но и полную головную боль. Заложенность и воспаление могут привести к напряжению мышц вокруг головы и вызвать головную боль.
6. Снижение обоняния и вкусаЗаложенность носовых пазух также влияет на ваше обоняние.Дыхание через нос будет затруднено, и вы не сможете обонять так хорошо, как обычно. Обоняние влияет на вашу способность ощущать вкус. Хотя вы, вероятно, по-прежнему сможете отличить соленое от сладкого, еда может быть несколько безвкусной, если у вас инфекция носовых пазух.
7. Неприятный запах изо ртаБактерии поражают нос и носовые пазухи, когда у вас инфекция носовых пазух. Из-за заложенности носа бактерии застревают в носовых полостях, из-за чего может исходить неприятный запах.Выделения из носа также могут попасть в заднюю стенку глотки (постназальные выделения), вызывая неприятный запах изо рта (неприятный запах изо рта).
Точно так же лечение ваших симптомов может вызвать неприятный запах изо рта. Например, слюна необходима для увлажнения полости рта, нейтрализации кислот и вымывания мертвых клеток. Некоторые лекарства могут пересушивать рот. В результате у вас может появиться неприятный запах изо рта.
8. ЛихорадкаПовышение температуры тела — типичный индикатор инфекции. Ваше тело реагирует на вирус или бактерии, повышая температуру, чтобы попытаться убить их.Незначительная температура — еще один признак синусита. Этот симптом чаще встречается при остром синусите, чем при хронических случаях.
9. КашельКашель также может быть симптомом инфекции носовых пазух. Капание слизи в горло может вызвать кашель. Откашливание мокроты должно быть признаком того, что это состояние больше, чем простуда.
10. УсталостьСинусит также может вызывать усталость. Вы можете чувствовать усталость, поскольку ваше тело пытается бороться с инфекцией.Постоянное давление на носовые пазухи, раздражающий кашель и головокружение также могут способствовать истощению.
Лечение инфекции носовых пазух в округах Уилл и Дюпейдж, штат ИллинойсЕсли вы испытываете симптомы синусита, специалисты Oak Brook Allergists могут помочь вам найти облегчение, особенно если у вас хронический синусит. Наши врачи-аллергологи и иммунологи и специально обученные помощники работают вместе, чтобы предоставить вам необходимое облегчение.
Запишитесь на прием сегодня, позвонив по телефону (630) 574-0460 , или вы можете записаться на прием через Интернет.
Советы по лечению хронических инфекций носовых пазух
Спрашивается, когда нужно обратиться к специалисту? Если инфекция носовых пазух просто не проходит или у вас есть рецидивирующие инфекции носовых пазух, возможно, пора обратиться к специалисту по уху, носу и горлу.
Симптомы инфекции носовых пазух
Синусит (инфекция носовых пазух) возникает при следующих симптомах:
- Температура 101 ° F или выше
- Зеленые или желтые выделения из носа
- Боль в лице или верхних зубах
- Головные боли
- Симптомы простуды, длящиеся более 10 дней
- Боль или заложенность носовых пазух (боль по обеим сторонам носа, во лбу или между глазами)
- Кашель, вызванный постназальным выделением жидкости в задней части горла
У вас острая или хроническая инфекция носовых пазух?
Кратковременную инфекцию носовых пазух часто называют острым синуситом.Большинство случаев острого синусита длятся около недели, но этот тип кратковременной инфекции носовых пазух может длиться до четырех недель. Если вы страдаете инфекцией носовых пазух, которая длится более 12 недель, несмотря на лечение у врача, это считается хроническим синуситом.
Что вызывает инфекцию носовых пазух?
В большинстве случаев причиной острого синусита является бактериальная или вирусная инфекция, что означает, что он обычно развивается после простуды или гриппа. Со временем острая инфекция носовых пазух может перерасти в хроническую.Однако причиной большинства хронических инфекций носовых пазух являются:
Известно, что некоторые состояния здоровья также сопровождают хронический синусит. К ним относятся:
- Астма
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
- Вирус иммунодефицита человека (ВИЧ)
- Муковисцидоз
- Болезнь первичного иммунодефицита
Лечение инфекции носовых пазух
Независимо от того, есть ли у вас острая инфекция носовых пазух или хроническая инфекция, несколько вариантов лечения могут облегчить ваш дискомфорт.Если вы находитесь на ранней стадии острой инфекции носовых пазух, возможно, будет целесообразно начать лечение в домашних условиях, наблюдая за своими симптомами. Если ваш синусит ухудшится, вам нужно будет позвонить своему врачу для приема лекарств и дальнейшего лечения. Даже если вы лечитесь у врача, уход на дому может облегчить симптомы.
Домашние средства от инфекций носовых пазух
Сейчас вы можете многое сделать, чтобы облегчить симптомы инфекции носовых пазух. К ним относятся:
- Паровая терапия. Примите теплый душ и сядьте в ванной, чтобы пар мог очистить пазухи.
- Теплый компресс. Приложите теплую мочалку к болезненным носовым пазухам. Тепло снимет давление с лица.
- Установите увлажнитель. Добавление влаги в воздух облегчит дискомфорт в носу.
- Попробуйте промывание носа. Используйте шприц с грушей или нети-горшок, чтобы промыть соленую воду через пазухи и удалить слизь.
- Отдыхайте. Когда ты болен, тебе нужен отдых. Отдых — один из лучших способов выздоровления.
- Пейте достаточно воды. Дополнительные жидкости позволяют вашему телу выводить токсины и разжижать слизь.
- Используйте солевой назальный спрей. Спрей для носа с физиологическим раствором, отпускаемый без рецепта, сохранит влажность носовых пазух.
- Используйте назальный стероидный спрей. Спреи, отпускаемые без рецепта, такие как Flonase, Nasacort или Rhinocort, могут успокоить воспаленные носовые пазухи.
Лекарства
Ваш врач может лечить инфекцию носовых пазух с помощью антибиотиков, противоотечных, обезболивающих, лекарств от аллергии или стероидов. Курс лечения, который будет принимать ваш врач, будет зависеть от причины инфекции носовых пазух.
Стоит ли вам посетить специалиста?
Если инфекция носовых пазух просто не проходит или продолжает возвращаться, возможно, пришло время обратиться к специалисту по уху, носу и горлу (ЛОР). ЛОР лечит заболевания уха, носа, горла, головы, лица и шеи.Возможно, пришло время посетить ЛОР, если:
- Вы безуспешно прошли несколько курсов антибиотиков
- Ваш врач подозревает полипы в носу или другую закупорку носовой полости
- У вас хронический синусит, который длится более 12 недель
Жить с инфекцией носовых пазух — это плохо, а жить с инфекцией носовых пазух в течение нескольких недель — еще хуже. Обратитесь к врачу или к ЛОР, чтобы получить необходимое лечение.
.Пневмония как лечить у детей – Пневмония у детей с температурой и без: симптомы, лечение, профилактика
Как лечить пневмонию у детей?
Воспаление лёгких у ребёнка – острый процесс инфекционного типа, поражающий ткани органа дыхания, и имеет вирусную, грибковую, смешанную или бактериальную форму, часто возникает как осложнение респираторных болезней. Своевременное лечение пневмонии у детей на ранней стадии помогает избежать нежелательных последствий. Для эффективной терапии важно верно определить возбудитель заболевания и подобрать действенный метод лечения.

Важно при первых симптомах обратиться к доктору, чтобы потом не пришлось лечить осложнения
Лечение в домашних условиях или стационар
В домашних условиях терапия ребёнка, больного пневмонией, осуществляется только после проведения диагностики и назначения медикаментозных средств лечащим врачом.
Она разрешена в следующих случаях:
- пневмония протекает в лёгкой форме;
- ребёнок старше 3 лет;
- родители могут обеспечить соблюдение всех санитарных условий;
- отсутствуют такие осложнения, как интоксикация и дыхательная недостаточность.
Внебольничная пневмония возникает в случае отсутствия правильно подобранной терапии инфекции острой формы на дому.
При лечении в домашних условиях родители должны строго придерживаться всех рекомендаций врачей, следить за соблюдением ребёнком постельного режима, давать обильное питье, ежедневно проветривать помещение. Доктор посещает больного ежедневно для проверки состояния здоровья и, при необходимости, корректировке дозировки препаратов. 
Домашнее лечение разрешено только при легкой форме болезни
Показания для лечения больного ребёнка в стационаре:
- Тяжёлое течение заболевания. Если развитие болезни сопровождается нарушением процесса кровоснабжения, дыхательной недостаточностью, резким падением артериального давления или развитием плеврита. Особую опасность для здоровья малыша несёт прикорневая пневмония, поскольку она тяжело поддаётся диагностике.
- Крупозная пневмония. Основное отличие от очаговой формы – одновременно поражает несколько лёгочных долей и увеличивает шанс возникновения осложнений.
- Возраст. У детей младше 3 лет может привести к остановке дыхания.
- Наличие болезней хронического типа, слабый иммунитет и врождённые пороки развития увеличивают риск возникновения осложнений.
Восстановительный период после лечения может занять от месяца до года – он напрямую зависит от тяжести перенесённой болезни.
Основная схема лечения пневмонии у детей
Метод лечения напрямую зависит от возраста больного:

При назначении лечения доктор обязательно учитывает возрастные особенности больного
- Дети до полугода. Чаще всего возбудителем болезни являются хламидии, кишечная палочка или золотистый стафилококк. Назначается применение антибактериальных препаратов широкого спектра действия на начальной стадии лечения до получения результатов анализов, подтверждающих тип возбудителя.
- Возраст до 6 лет. Нередко развивается острая пневмония. Основные возбудители – пневмококки, в редких случаях микоплазма. Используются антибиотики пенициллинового ряда, цефалоспорины 1–2 поколения и макролиды.
- Дети с 6 до 15 лет. Возбудителями болезни являются хламидии, пневмококки и микоплазма. Для лечения используется пенициллин с клавулановой кислотой и цефалоспорины 1 поколения.
Стандарты внебольничного лечения подразумевают применение в терапии Амоксициллина – это лекарство борется с большинством возбудителей бактериальной пневмонии. Для лучшего терапевтического эффекта, допустимо сочетание этого средства с Азитромицином и Кларитромицином.
Основной протокол лечения внутрибольничной пневмонии основывается на применении цефалоспоринов в сочетании с ингибитор-устойчивыми пенициллинами.
Перед началом применения любого медикамента важно убедиться в отсутствии у ребёнка аллергической реакции на компоненты лекарства.
Курс лечения антибактериальными лекарствами составляет не менее 10 дней. После стабилизации показателя температуры и устранения хрипов для укрепления полученного эффекта важно принимать антибиотики ещё на протяжении 2–3 дней. Преждевременный отказ от приёма медикаментов увеличивает риск развития рецидивов по причине развития устойчивости к компонентам лекарств вредоносных микроорганизмов.
После устранения клинических симптомов пациенту следует сделать рентгенографию и аускультативное прослушивание лёгких. Для терапии дополнительных симптомов заболевания применяется электрофорез и физиотерапия.
При сегментарной локализации развивается вялотекущая форма пневмонии. Назначение антибиотиков осуществляется по результатам анализов. Также следует осуществлять ингаляции с бронхолитиками. Продолжительность лечения составляет более 6 недель.
Медикаментозная терапия
Чтобы вылечить пневмонию у ребёнка, лекарства подбираются с учётом вида детской пневмонии и негативных симптомов, сопровождающих течение заболевания.
Этиотропные средства
Действие лекарственных средств, используемых в этиотропной терапии, направлено на устранение возбудителя болезни. К этим средствам относятся:
Для лечения используют разные препараты,, среди которых обязательно будут антибиотики
- Антибиотики широкого спектра действия пенициллинового ряда. Используются в лечении бактериальной пневмонии, эффективны при лёгкой и средней форме болезни. К ним относятся Амоксиклав, Аугментин.
- Цефалоспорины 2 поколения. Используются при выявлении аллергической реакции на пенициллин. К лекарствам этой группы относятся Цефазолин, Цефоруксим.
- Макролиды. Включаются в состав комбинированной терапии, назначаются при атипичной пневмонии, которая подразделяется на хламидийную и микоплазменную формы. Примеры действенных лекарств этой группы: Рокситромицин, Джозамицин, Азитромицин, Кларитромицин, Сумамед.
- Аминогликозиты 1–3 поколения. Применяются в случае отсутствия чувствительности пневмококкового возбудителя к ампициллинам. К ним относится Сульфат гентамицина.
- Микотические препараты. Применяются в лечении грибковой пневмонии. К ним относятся Флуконазол, Кетоконазол, Дифлюкан.
- Цефалоспорины 3 и 4 поколения. Назначаются при тяжёлом течении заболевания и в случае, если пневмония сопровождается развитием других болезней. Цефеиксим, Цефтриаксон, Цефотаксим.
Важно!Если лечение одновременно включает использование нескольких групп антибактериальных препаратов важно изучить эффекты, возникающие при взаимодействии активных компонентов этих лекарств. Подобная терапия применяется у новорождённых, если возбудителем пневмонии является клебсиелла, листерия или стрептококки группы В.
Симптоматические препараты
Помимо антибиотиков применяются другие группы препаратов, действие которых направлено на устранение сопутствующей негативной симптоматики. К ним относятся:
При пневмонии нужно обязательно бивать температуру, с этим отлично справляется парацетамол
- Жаропонижающие. Чтобы снизить температуру у ребёнка назначается Парацетамол, Нурофен, Панадол, Калпол. Вышеперечисленные медикаменты можно начинать использовать при температуре от 38 градусов.
- Обезболивающие. Для устранения болевых ощущений чаще всего используется Ибупрофен и Новокаин.
- Бронхолитики. Применяются для увеличения просвета дыхательных путей и снятия спазма. К действенным средствам относятся Беродуал, Сальбутамол, Теофиллин, Эуфиллин.
- Антигистаминные. Помогают устранить отёк лёгких при осложнённой пневмонии или аллергическом типе болезни. Лекарства этой группы – Кетотифен, Цетрин, Кларитин.
- Пробиотики. Используются для предотвращения развития дисбактериоза после окончания курса приёма антибиотиков или одновременно с ними. Основные лекарства этой группы – Йогурт, Хилак Форте, Бифиформ.
- Иммуномодуляторы. Для нормализации работы иммунной системы используется Иммунал.
- Муколитические. Эффективно устраняют кашель, способствуют разжижению мокроты, ускоряют процесс её отхождения. Детям показано использование Амброксола, АЦЦ, Лазолвана, Флюдитека, Бромгексина.
Важно!При резком падении артериального давления, обезвоживании организма или расстройстве микроциркуляции показано лечение с применением инфузий. Они проводятся внутривенно с использованием глюкозы или физиологического раствора.
Лечение народными средствами
В качестве дополнения к общей терапии детской пневмонии используются следующие народные средства:

Мед должен быть в рационе всегда, независимо от того болеет человек или нет
| Наименование | Способ приготовления и правила приёма |
| Редька и мёд | Корнеплод поместить в ёмкость хвостиком вниз, вырезать сверху углубление, поместить в него 1–2 ч. л. мёда, дать настояться 30 минут. Принимать полученный сок по 1 ч. л. 3 раза в сутки |
| Крапива | Залить 1 ст. л. измельчённого растения 300 мл кипячёной воды, настоять 1 час. Давать ребёнку по 100 мл 3 раза в день |
| Травяной сбор | Соединить по 1 ч. л. сосновых почек, мать-и-мачехи, измельчённых овсяных семян, ромашки, календулы, листьев чёрной смородины и плодов боярышника. Залить полученный состав 1 л кипятка, настоять 1 час. Давать ребёнку по 100 мл 5 раз в сутки |
| Гусиный жир | Смешать 2 ст. л. жира с 1 ст. л. мёда, убрать смесь в холодильник до застывания. Средством растирать ежедневно спину и грудь ребёнка |
| Молочная смесь | Добавить в 300 мл молока 2 измельчённых зубчика чеснока, подогреть напиток, но не доводить его до кипения, добавить 1 ст. л. мёда. Смесь давать ребёнку по 100 мл 3 раза в сутки |
| Алоэ | Срезать с растения несколько листьев и положить в холодильник на 4–6 часов. Утром измельчить их при помощи мясорубки, добавить 1 ч. л. соли. Оставить на 30 минут для выделения сока. Отжать и употреблять по 1 ст. л. утром и вечером за 1 час до приёма пищи |
| Барсучий жир | Принимать 3 раза в день перед едой по 1 ч. л. Можно добавлять в 150 мл молока |
| Лук с мёдом | Натереть луковицу на тёрке и выжать сок, смешать с мёдом в соотношении 1:1. Пить по 1 ч. л. за 20 минут до приёма пищи по 3 раза в сутки |

Барсучий жир является профилактическим народным средством и помогает справится с воспалением
Детскую пневмонию не лечат при помощи горчичников, банок и различных прогревающих процедур.
Комаровский о пневмонии у детей
Детский врач-педиатр Евгений Комаровский особое внимание уделяет терапии больных детей в домашних условиях. Он отмечает основные симптомы, свидетельствующие о развитии пневмонии:
- Первые 2–3 дня повышается температура от 37 до 38,5 градусов, наблюдается ухудшение аппетита и чрезмерная потливость. В дальнейшем появляется одышка, сухой кашель, хрипы при вдохах и нарушение сна. С первыми симптомами возникает чувство тошноты и рвота.
- При обострении пневмонии нарушается работа пищеварительного тракта, появляются боль в грудной клетке, ребёнок начинает терять вес.
Доктор отмечает, что в ряде случаев течение болезни может протекать без кашля и повышения температуры.
Лечение детей в раннем возрасте должно осуществляться с обязательным использованием антибиотических лекарственных препаратов – они помогают устранить негативную симптоматику и устранить причину болезни. Дозировку и продолжительность лечения должен рассчитать лечащий врач.
В большинстве случаев пневмония у детей развивается вследствие самолечения, неправильного ухода за малышом и отказа от своевременной помощи квалифицированных специалистов. Доктор считает, что предотвратить развитие пневмонии можно при помощи следующих профилактических мер:
- приём поливитаминных комплексов, подобранных с учётом индивидуальных особенностей организма больного ребёнка;
- исключение контактов с больными людьми;
- сбалансированная диета и обильное питье;
- соблюдение правил личной гигиены.
Воспаление лёгких у детей возникает в результате незрелости дыхательных путей и не сформированной иммунной системы. Эффективность лечения пневмонии напрямую зависит от правильно подобранной схемы лечения и регулярного контроля состояния больного. Бесконтрольная терапия увеличивает риск развития таких осложнений, как плеврит, сепсис, абсцесс лёгкого или токсический шок.
 Загрузка…
Загрузка…medboli.ru
Пневмония у детей. Симптомы, виды пневмонии, диагностика и лечение
- Библиотеки
- «Отечник»
- Пять ступеней веры
- Художественная лит-ра
- Библия
- Молитвослов
- Календарь
- Календарь
- Расширение Chrome
- Медиа
- Трансляция из храма
- Аудио
- Видео
- Фоторассказы
- Литургия
- Азбука паломника
- Радио
- Образование
- Катехизация
- Словарь
- Справочники
- Пособия
- Вопросы священнику
- Проповеди
- Форум
- Блоги
- Суеверие.нет
- Проверь себя
- Богословские тесты
- Фотовикторины
- Кроссворды
- Семья и здоровье
- Азбука верности
- Азбука воспитания
- Азбука здоровья
- Азбука веры
- Азбука здоровья
- Детское здоровье
- Православное учение о человеке
- История медицины
- Таинства, святая вода, посты
- Церковь и медицина
- Молитвы о здравии
- Документы
- Системы организма:
- дыхательная
- иммунная
- мочеполовая
- нервная
- опорно-двигательная
- пищеварительная
- сердечно-сосудистая
- органы чувств
- Вопрос врачу
- Психиатрия
- Психология
- Здоровье и профилактика
- Беременность и роды
- Выживание
- Гигиена
- Стоматология
- Геронтология
- Диетология
- Детское здоровье
- Закаливание
- Инфографика
- Прививки
- Диагностика
- Методы диагностики
- Анализы
- Самодиагностика
- Тесты
- Лечение
- Первая помощь
- Диабет
- Медикаменты
- Справочник Видаль
- Справочник РЛС
- Гомеопатия
- Лечение травами
- Народная медицина
- Нетрадиционная медицина
- Иглоукалывание
- Зависимости
- Алкогольная зависимость
- Наркотическая зависимость
- Табачная зависимость
- Созависимость
- Здоровье любой ценой?
- Экстрасенсы и колдуны
- Псевдомедицина
- Неизлечимые болезни
- Рецепты питания
- Рецепты правильного питания
- Постные рецепты
- Быстрые и экономные рецепты
- Праздничные рецепты
- Домашнее консервирование
- Новости медицины
- Социальное служение
- Инвалидность
- Биоэтика
- ЭКО
- Аборты
- Онанизм
azbyka.ru
Лечение пневмонии у детей – самые эффективные средства
Воспаление лёгких у ребёнка – острый процесс инфекционного типа, поражающий ткани органа дыхания, и имеет вирусную, грибковую, смешанную или бактериальную форму, часто возникает как осложнение респираторных болезней. Своевременное лечение пневмонии у детей на ранней стадии помогает избежать нежелательных последствий. Для эффективной терапии важно верно определить возбудитель заболевания и подобрать действенный метод лечения.


Важно при первых симптомах обратиться к доктору, чтобы потом не пришлось лечить осложнения
Лечение в домашних условиях или стационар
В домашних условиях терапия ребёнка, больного пневмонией, осуществляется только после проведения диагностики и назначения медикаментозных средств лечащим врачом.
Она разрешена в следующих случаях:
- пневмония протекает в лёгкой форме;
- ребёнок старше 3 лет;
- родители могут обеспечить соблюдение всех санитарных условий;
- отсутствуют такие осложнения, как интоксикация и дыхательная недостаточность.
Внебольничная пневмония возникает в случае отсутствия правильно подобранной терапии инфекции острой формы на дому.
При лечении в домашних условиях родители должны строго придерживаться всех рекомендаций врачей, следить за соблюдением ребёнком постельного режима, давать обильное питье, ежедневно проветривать помещение. Доктор посещает больного ежедневно для проверки состояния здоровья и, при необходимости, корректировке дозировки препаратов.


Домашнее лечение разрешено только при легкой форме болезни
Показания для лечения больного ребёнка в стационаре:
- Тяжёлое течение заболевания. Если развитие болезни сопровождается нарушением процесса кровоснабжения, дыхательной недостаточностью, резким падением артериального давления или развитием плеврита. Особую опасность для здоровья малыша несёт прикорневая пневмония, поскольку она тяжело поддаётся диагностике.
- Крупозная пневмония. Основное отличие от очаговой формы – одновременно поражает несколько лёгочных долей и увеличивает шанс возникновения осложнений.
- Возраст. У детей младше 3 лет может привести к остановке дыхания.
- Наличие болезней хронического типа, слабый иммунитет и врождённые пороки развития увеличивают риск возникновения осложнений.
Восстановительный период после лечения может занять от месяца до года – он напрямую зависит от тяжести перенесённой болезни.
Основная схема лечения пневмонии у детей
Метод лечения напрямую зависит от возраста больного:


При назначении лечения доктор обязательно учитывает возрастные особенности больного
- Дети до полугода. Чаще всего возбудителем болезни являются хламидии, кишечная палочка или золотистый стафилококк. Назначается применение антибактериальных препаратов широкого спектра действия на начальной стадии лечения до получения результатов анализов, подтверждающих тип возбудителя.
- Возраст до 6 лет. Нередко развивается острая пневмония. Основные возбудители – пневмококки, в редких случаях микоплазма. Используются антибиотики пенициллинового ряда, цефалоспорины 1–2 поколения и макролиды.
- Дети с 6 до 15 лет. Возбудителями болезни являются хламидии, пневмококки и микоплазма. Для лечения используется пенициллин с клавулановой кислотой и цефалоспорины 1 поколения.
Стандарты внебольничного лечения подразумевают применение в терапии Амоксициллина – это лекарство борется с большинством возбудителей бактериальной пневмонии. Для лучшего терапевтического эффекта, допустимо сочетание этого средства с Азитромицином и Кларитромицином.
Основной протокол лечения внутрибольничной пневмонии основывается на применении цефалоспоринов в сочетании с ингибитор-устойчивыми пенициллинами.
Перед началом применения любого медикамента важно убедиться в отсутствии у ребёнка аллергической реакции на компоненты лекарства.
Курс лечения антибактериальными лекарствами составляет не менее 10 дней. После стабилизации показателя температуры и устранения хрипов для укрепления полученного эффекта важно принимать антибиотики ещё на протяжении 2–3 дней. Преждевременный отказ от приёма медикаментов увеличивает риск развития рецидивов по причине развития устойчивости к компонентам лекарств вредоносных микроорганизмов.
После устранения клинических симптомов пациенту следует сделать рентгенографию и аускультативное прослушивание лёгких. Для терапии дополнительных симптомов заболевания применяется электрофорез и физиотерапия.
При сегментарной локализации развивается вялотекущая форма пневмонии. Назначение антибиотиков осуществляется по результатам анализов. Также следует осуществлять ингаляции с бронхолитиками. Продолжительность лечения составляет более 6 недель.
Медикаментозная терапия
Чтобы вылечить пневмонию у ребёнка, лекарства подбираются с учётом вида детской пневмонии и негативных симптомов, сопровождающих течение заболевания.
Этиотропные средства
Действие лекарственных средств, используемых в этиотропной терапии, направлено на устранение возбудителя болезни. К этим средствам относятся:

Для лечения используют разные препараты,, среди которых обязательно будут антибиотики
- Антибиотики широкого спектра действия пенициллинового ряда. Используются в лечении бактериальной пневмонии, эффективны при лёгкой и средней форме болезни. К ним относятся Амоксиклав, Аугментин.
- Цефалоспорины 2 поколения. Используются при выявлении аллергической реакции на пенициллин. К лекарствам этой группы относятся Цефазолин, Цефоруксим.
- Макролиды. Включаются в состав комбинированной терапии, назначаются при атипичной пневмонии, которая подразделяется на хламидийную и микоплазменную формы. Примеры действенных лекарств этой группы: Рокситромицин, Джозамицин, Азитромицин, Кларитромицин, Сумамед.
- Аминогликозиты 1–3 поколения. Применяются в случае отсутствия чувствительности пневмококкового возбудителя к ампициллинам. К ним относится Сульфат гентамицина.
- Микотические препараты. Применяются в лечении грибковой пневмонии. К ним относятся Флуконазол, Кетоконазол, Дифлюкан.
- Цефалоспорины 3 и 4 поколения. Назначаются при тяжёлом течении заболевания и в случае, если пневмония сопровождается развитием других болезней. Цефеиксим, Цефтриаксон, Цефотаксим.
Важно!
Если лечение одновременно включает использование нескольких групп антибактериальных препаратов важно изучить эффекты, возникающие при взаимодействии активных компонентов этих лекарств. Подобная терапия применяется у новорождённых, если возбудителем пневмонии является клебсиелла, листерия или стрептококки группы В.
Симптоматические препараты
Помимо антибиотиков применяются другие группы препаратов, действие которых направлено на устранение сопутствующей негативной симптоматики. К ним относятся:

При пневмонии нужно обязательно бивать температуру, с этим отлично справляется парацетамол
- Жаропонижающие. Чтобы снизить температуру у ребёнка назначается Парацетамол, Нурофен, Панадол, Калпол. Вышеперечисленные медикаменты можно начинать использовать при температуре от 38 градусов.
- Обезболивающие. Для устранения болевых ощущений чаще всего используется Ибупрофен и Новокаин.
- Бронхолитики. Применяются для увеличения просвета дыхательных путей и снятия спазма. К действенным средствам относятся Беродуал, Сальбутамол, Теофиллин, Эуфиллин.
- Антигистаминные. Помогают устранить отёк лёгких при осложнённой пневмонии или аллергическом типе болезни. Лекарства этой группы – Кетотифен, Цетрин, Кларитин.
- Пробиотики. Используются для предотвращения развития дисбактериоза после окончания курса приёма антибиотиков или одновременно с ними. Основные лекарства этой группы – Йогурт, Хилак Форте, Бифиформ.
- Иммуномодуляторы. Для нормализации работы иммунной системы используется Иммунал.
- Муколитические. Эффективно устраняют кашель, способствуют разжижению мокроты, ускоряют процесс её отхождения. Детям показано использование Амброксола, АЦЦ, Лазолвана, Флюдитека, Бромгексина.
Важно!
При резком падении артериального давления, обезвоживании организма или расстройстве микроциркуляции показано лечение с применением инфузий. Они проводятся внутривенно с использованием глюкозы или физиологического раствора.
Лечение народными средствами
В качестве дополнения к общей терапии детской пневмонии используются следующие народные средства:


Мед должен быть в рационе всегда, независимо от того болеет человек или нет
| Наименование | Способ приготовления и правила приёма |
| Редька и мёд | Корнеплод поместить в ёмкость хвостиком вниз, вырезать сверху углубление, поместить в него 1–2 ч. л. мёда, дать настояться 30 минут. Принимать полученный сок по 1 ч. л. 3 раза в сутки |
| Крапива | Залить 1 ст. л. измельчённого растения 300 мл кипячёной воды, настоять 1 час. Давать ребёнку по 100 мл 3 раза в день |
| Травяной сбор | Соединить по 1 ч. л. сосновых почек, мать-и-мачехи, измельчённых овсяных семян, ромашки, календулы, листьев чёрной смородины и плодов боярышника. Залить полученный состав 1 л кипятка, настоять 1 час. Давать ребёнку по 100 мл 5 раз в сутки |
| Гусиный жир | Смешать 2 ст. л. жира с 1 ст. л. мёда, убрать смесь в холодильник до застывания. Средством растирать ежедневно спину и грудь ребёнка |
| Молочная смесь | Добавить в 300 мл молока 2 измельчённых зубчика чеснока, подогреть напиток, но не доводить его до кипения, добавить 1 ст. л. мёда. Смесь давать ребёнку по 100 мл 3 раза в сутки |
| Алоэ | Срезать с растения несколько листьев и положить в холодильник на 4–6 часов. Утром измельчить их при помощи мясорубки, добавить 1 ч. л. соли. Оставить на 30 минут для выделения сока. Отжать и употреблять по 1 ст. л. утром и вечером за 1 час до приёма пищи |
| Барсучий жир | Принимать 3 раза в день перед едой по 1 ч. л. Можно добавлять в 150 мл молока |
| Лук с мёдом | Натереть луковицу на тёрке и выжать сок, смешать с мёдом в соотношении 1:1. Пить по 1 ч. л. за 20 минут до приёма пищи по 3 раза в сутки |


Барсучий жир является профилактическим народным средством и помогает справится с воспалением
Детскую пневмонию не лечат при помощи горчичников, банок и различных прогревающих процедур.
Комаровский о пневмонии у детей
Детский врач-педиатр Евгений Комаровский особое внимание уделяет терапии больных детей в домашних условиях. Он отмечает основные симптомы, свидетельствующие о развитии пневмонии:
- Первые 2–3 дня повышается температура от 37 до 38,5 градусов, наблюдается ухудшение аппетита и чрезмерная потливость. В дальнейшем появляется одышка, сухой кашель, хрипы при вдохах и нарушение сна. С первыми симптомами возникает чувство тошноты и рвота.
- При обострении пневмонии нарушается работа пищеварительного тракта, появляются боль в грудной клетке, ребёнок начинает терять вес.
Доктор отмечает, что в ряде случаев течение болезни может протекать без кашля и повышения температуры.
Лечение детей в раннем возрасте должно осуществляться с обязательным использованием антибиотических лекарственных препаратов – они помогают устранить негативную симптоматику и устранить причину болезни. Дозировку и продолжительность лечения должен рассчитать лечащий врач.
В большинстве случаев пневмония у детей развивается вследствие самолечения, неправильного ухода за малышом и отказа от своевременной помощи квалифицированных специалистов. Доктор считает, что предотвратить развитие пневмонии можно при помощи следующих профилактических мер:
- приём поливитаминных комплексов, подобранных с учётом индивидуальных особенностей организма больного ребёнка;
- исключение контактов с больными людьми;
- сбалансированная диета и обильное питье;
- соблюдение правил личной гигиены.
Воспаление лёгких у детей возникает в результате незрелости дыхательных путей и не сформированной иммунной системы. Эффективность лечения пневмонии напрямую зависит от правильно подобранной схемы лечения и регулярного контроля состояния больного. Бесконтрольная терапия увеличивает риск развития таких осложнений, как плеврит, сепсис, абсцесс лёгкого или токсический шок.
Легкие
lechusdoma.ru
пневмония у детей, симптомы и лечение воспаления легких

Словосочетание «воспаление легких» очень пугает родителей. При этом совершенно не имеет значения, сколько лет или месяцев чаду, это заболевание среди мам и пап считается одним из самых опасных. Так ли это на самом деле, как распознать пневмонию и чем ее правильно лечить, рассказывает известный детский врач, автор книг и статей о детском здоровье Евгений Комаровский.

О заболевании
Пневмония (именно так врачи называют то, что в народе принято именовать воспалением легких) — это очень распространенное заболевание, воспаление тканей легких. Под одним понятием медики подразумевают сразу несколько недугов. Если воспаление не носит инфекционного характера, доктор напишет в карточке «пневмонит». Если поражены альвеолы, диагноз будет звучать иначе – «альвеолит», если поражена слизистая легких – «плеврит».

Воспалительный процесс в легочной ткани вызывают грибки, вирусы и бактерии. Бывают смешанные воспаления — вирусно-бактериальные, например.
Недуги, входящие в понятие «пневмония» все медицинские справочники относят к разряду довольно опасных, так как из 450 миллионов человек со всего мира, которые заболевают ими в год, около 7 миллионов умирают из-за неправильной постановки диагноза, неверного или запоздалого лечения, а также от стремительности и тяжести протекания болезни. Среди умерших около 30% – это дети до 3 лет.

По месту расположения очага воспаления все пневмонии делятся на:
- Очаговые;
- Сегментарные;
- Долевые;
- Сливные;
- Тотальные.
Также воспаление может быть двусторонним или односторонним, если поражено только одно легкое или его часть. Довольно редко пневмония бывает самостоятельным заболеванием, чаще она является осложнением другого заболевания — вирусного или бактериального.

Наиболее опасной пневмония считается для детей до 5 лет и пожилых людей, среди таких заболевших последствия непредсказуемы. По статистике, у них самый высокий процент смертности.

Евгений Комаровский утверждает, что органы дыхания вообще являются самыми уязвимыми для различных инфекций. Именно через верхние дыхательные пути (нос, ротоглотка, гортань) в организм ребенка и проникает большая часть микробов и вирусов.
Если иммунитет малыша ослаблен, если экологические условия в местности, где он проживает, неблагоприятные, если микроб или вирус очень агрессивен, то воспаление не задерживается только в носу или гортани, а опускается ниже — в бронхи. Такое заболевание называется бронхитом. Если его не удается остановить, инфекцию распространяется еще ниже — в легкие. Возникает пневмония.

Однако воздушно-капельный путь инфицирования не является единственным. Если учесть, что легкие кроме газообмена выполняют еще несколько важных функций, то становится понятно, почему иногда недуг появляется в отсутствии вирусной инфекции. Природа возложила на легкие человека миссию увлажнять и согревать вдыхаемый воздух, очищать его от разных вредных примесей (легкие выполняют функцию фильтра), а также аналогичным образом фильтруют циркулирующую кровь, выделяя из нее многие вредные вещества и нейтрализуя их.
Если малыш перенес операцию, сломал ногу, что-то не то скушал и получил сильное пищевое отравление, обжегся, порезался, в кровь в различных концентрациях попадает то или иное количество токсинов, тромбов и т. д. Легкие это терпеливо обезвреживают или выводят наружу с помощью защитного механизма — кашля. Однако, в отличие от бытовых фильтров, которые можно почистить, помыть или выбросить, легкие ни помыть, ни заменить нельзя. И если однажды какая-то часть этого «фильтра» выходит из строя, засоряется, начинается то самое заболевание, которое родители называют воспалением легких.

Возбудителями пневмонии могут быть самые разнообразные бактерии и вирусы. Если ребенок заболел, находясь в больнице с другим недугом, то в огромной долей вероятности у него будет бактериальная пневмония, которую еще называют госпитальной или больничной. Это самая тяжелая из пневмоний, так как в условиях больничной стерильности, применения антисептиков и антибиотиков, выживают только самые крепкие и агрессивные микробы, которые уничтожить не так-то просто.

Наиболее часто у детей встречается пневмония, которая возникла в качестве осложнения какой-либо вирусной инфекции (ОРВИ, грипп и т. д.). На такие случаи воспаления легкие приходится около 90% соответствующих детских диагнозов. Это связано даже не с тем, что вирусные инфекции «страшны», а с тем, что они чрезвычайно широко распространены, и некоторые дети болеют ими до 10 раз в год и даже больше.

Симптомы
Чтобы понять, как начинает развиваться пневмония, нужно хорошо представлять себе, как вообще работает дыхательная система. Бронхи постоянно выделяют слизь, задача которой – блокировать пылинки, микробов, вирусы и прочие нежелательные объекты, попадающие в органы дыхания. У бронхиальной слизи есть определенные характеристики, такие, как вязкость, например. Если она теряет часть свойств, то вместо того, чтобы бороться со вторжением чужеродных частиц, она сама по себе начинает доставлять немало «хлопот».
К примеру, слишком густая слизь, если ребенок дышит пересушенным воздухом, закупоривает бронхи, мешает нормальной вентиляции легких. Это, в свою очередь, приводит к застойным явлениям в некоторых участках легких — развивается пневмония.
Часто воспаление легких случается тогда, когда организм ребенка стремительно теряет запасы жидкости, густеет бронхиальная слизь. Обезвоживание разной степени может произойти при длительном поносе у ребенка, при многократной рвоте, высоком жаре, лихорадке, при недостаточном количестве потребляемой жидкости, особенно на фоне ранее указанных проблем.

Заподозрить у чада пневмонию родители могут по ряду признаков:
- Кашель стал основным признаком болезни. Остальные, присутствовавшие раньше, постепенно проходят, а кашель только усиливается.
- Ребенку стало хуже после улучшения. Если болезнь уже отступила, а потом внезапно малыш почувствовал себя опять плохо, это вполне может говорить о развитии осложнения.
- Ребенок не может глубоко вдохнуть. Каждая попытка сделать это приводит к сильному приступу кашля. Дыхание сопровождается хрипами.
- Пневмония может проявляться через сильную бледность кожных покровов на фоне перечисленных выше симптомов.
- У ребенка появилась одышка, а жаропонижающие средства, которые раньше всегда быстро помогали, перестали оказывать действие.


Важно не заниматься самодиагностикой, поскольку стопроцентным способом установить наличие воспаления легкий является даже не сам врач, а рентгеновский снимок легких и бактериальный посев мокроты, который даст врачу точное представление о том, какой именно возбудитель стал причиной воспалительного процесса. Анализ крови покажет наличие антител к вирусам, если воспаление вирусное, а обнаруженные в кале клебсиеллы, натолкнут на мысль о том, что пневмония вызвана именно этим опасным возбудителем. На дому же доктор обязательно будет выслушивать и выстукивать область легких маленького пациента, слушать характер хрипов при дыхании и во время кашля.

Заразна ли пневмония?
Чем бы ни было вызвано воспаление легких, оно практически во всех случаях является заразным для окружающих. Если это вирусы — они легко передаются другим членам семьи по воздуху, если бактерии — контактным путем, а иногда и воздушно-капельным. Поэтому ребенку с воспалением легких надо выделить отдельную посуду, полотенце, постельное белье.


Лечение по Комаровскому
После того, как диагноз установлен, доктор примет решение о том, где ребенок будет лечиться — дома или в больнице. Этот выбор будет зависеть от того, сколько лет ребенку и насколько тяжелая у него пневмония. Всех детей до 2 лет педиатры стараются госпитализировать, поскольку их иммунитет слаб, и процесс лечения уже по этому должен постоянно контролироваться медицинским персоналом.

Все случаи обструкции во время пневмонии (плеврит, закупорка бронхов) — основание для госпитализации детей любого возраста, так как это является дополнительным фактором риска, и восстановление при такой пневмонии будет непростым. Если доктор говорит, что у вас неосложненная пневмония, то с большой долей вероятности он разрешит лечить ее в домашних условиях.
Чаще всего пневмонию лечат антибиотиками, при этом совершенно не обязательно, что придется делать много больных и страшных уколов.
Антибиотики, которые смогут быстро и эффективно помочь, врач определит по результатам анализа мокроты на бакпосев.
Две трети случаев воспаления легких, по словам Евгения Комаровского, прекрасно лечатся таблетками или сиропами. Кроме того назначаются отхаркивающие средства, которые помогают бронхам как можно скорее очищаться от накопившейся слизи. На завершающей стадии лечения ребенка показаны физиопроцедуры и массаж. Также малышам, которые проходят реабилитацию, показаны прогулки и прием витаминных комплексов.
Если лечение проходит дома, то важно, чтобы ребенок не находился в жарком помещении, пил достаточное количество жидкости, полезен вибрационный массаж, способствующий отхождению бронхиального секрета.


Лечение вирусной пневмонии будет протекать аналогично, за исключением разве что приема антибиотиков.
Профилактика
Если ребенок заболел (ОРВИ, понос, рвота и другие проблемы), нужно обязательно следить за тем, чтобы он потреблял достаточное количество жидкости. Питье должно быть теплым, чтобы жидкость могла быстрее всасываться.

Больной малыш должен дышать чистым, влажным воздухом. Для этого нужно проветривать помещение, увлажнять воздух с помощью специального прибора-увлажнителя или с помощью развешенных по квартире мокрых полотенец. Нельзя допускать, чтобы в помещении было жарко.
Наилучшие параметры для сохранения нормального уровня вязкости слизи таковы: температура воздуха 18-20 градусов, относительная влажность — 50-70%.

Если ребенок болен, нужно постараться максимально освободить его комнату от всего, что может накапливать пыль — ковры, мягкие игрушки, мягкая мебель. Большое количество вдыхаемых пылинок лишь ускоряет загустевание мокроты и повышает риск развития пневмонии. Влажную уборку надо проводить 1-2 раза в день, моющие средства на основе хлора добавлять категорически запрещено!
Если ребенок кашляет, не нужно давать ему в домашних условиях всевозможные средства от кашля.
Кашель нужен, чтобы вывести излишки отработанной мокроты. Если кашлевый рефлекс остановить на самом пике заболевания противокашлевыми препаратами, то выхода мокроты не будет, и риск, что начнется пневмония, вырастет в разы. Муколитические (отхаркивающие) средства (на растительной основе), задача которых разжижать мокроту, приветствуются, но, по словам Комаровского, при неукоснительном соблюдении всех вышеперечисленных пунктов.

При ОРВИ ни в коем случае нельзя принимать антибиотики. Даже если ваш лечащий врач советует начать делать это для профилактики пневмонии. Всех микробов, которые есть в организме человека, даже новейший антибиотик уничтожить не в состоянии, на вирусы же противомикробные средства вообще не действуют. Но доказано, что прием их при гриппе или ОРВИ в 9 раз увеличивает вероятность развития пневмонии!
При насморке, вызванном вирусной инфекцией, не стоит сразу начинать капать сосудосуживающие капли в нос ребенку. Так выше вероятность, что вирусы, минуя нос, прямиком отправятся сразу в легкие и вызовут там воспалительный процесс.
Отличный способ профилактики — вакцинация от пневмококковой инфекции. Именно пневмококк вызывает самые тяжелые формы пневмонии. Ребенку первого года жизни в рамках Календаря прививок вводят вакцину, которая помогает организму выработать антитела к пневмококку. Даже если заражение произойдет, то болезнь будет протекать легче. Вакцину вводят несколько раз. В первые месяцы жизни, в 2 года, в 4 года, в 6 лет и в 12 лет. Отказывать от прививки ни в коем случае не стоит, говорит Евгений Комаровский.


Подробнее смотрите в передаче докора Комаровского.
o-krohe.ru
симптомы, лечение и последствия / Mama66.ru
Часто встречающимся заболеванием, создающим реальную угрозу для жизни, является пневмония у детей, в лечении которой современная медицина продвинулась далеко вперед. Еще 30–40 лет назад, согласно статистике, врачам удавалось спасти лишь каждого 3–4 ребенка больного пневмонией.


Современные методы терапии позволили снизить смертность от этого недуга в десятки раз, но это не делает заболевание менее серьезным. Прогнозы в лечении каждого ребенка всегда зависят не только от правильной постановки диагноза и плана лечения, но и от своевременности обращения к врачу.
Что такое пневмония?
Воспаление легких, именуемое пневмонией, является распространенным заболеванием, встречающимся не только у детей всех возрастов, но и у взрослых.
Понятие пневмонии не включает иные заболевания легких, например, их сосудистые или аллергические поражения, бронхиты и различные нарушения в их работе, вызванные физическими или химическими факторами.
У детей это заболевание встречается часто, как правило, примерно 80% всех патологий легких у малышей приходится на пневмонию. Заболевание представляет собой воспаление легочной ткани, но в отличие от иных болезней легких, таких как бронхит или трахеит, при пневмонии возбудители проникают в нижние отделы системы дыхания.
Пораженная часть легкого не может выполнять свои функции, выделять углекислый газ и усваивать кислород. По этой причине заболевание, особенно острая пневмония у детей протекает гораздо тяжелее иных респираторных инфекций.
Основной опасностью детской пневмонии является то, что без адекватного лечения заболевание быстро прогрессирует и может привести к возникновению отека легких различной тяжести, и даже к летальному исходу.
У детей со слабой иммунной системой заболевание протекает в очень тяжелых формах. По этой причине наиболее опасной считается пневмония у грудничков, поскольку их иммунная система еще недостаточно сформирована.
В развитии заболевания большую роль играет состояние иммунной системы, но важно правильно определить причину возникновения пневмонии, поскольку только в этом случае ее лечение будет успешным.
Причины пневмонии
Для успешного лечения воспаления легких у детей важно правильное диагностировать заболевание и выявить возбудителя. Заболевание может быть вызвано не только вирусами, но и бактериями, а также грибками.
Часто причиной становится микроб пневмококк, а также микоплазма. Поэтому природа возникновения пневмонии может быть различной, но именно этот момент важен для организации эффективного лечения, поскольку лекарства для борьбы с бактериями, вирусами и грибками абсолютно различны.

Пневмония может иметь различное происхождение:
- Бактериальное происхождение. Заболевание может возникнуть не только на фоне иного недуга системы дыхания, в качестве осложнения, но и самостоятельно. Антибиотики при пневмонии у детей применяются именно при этой форме заболевания, поскольку оно требует тщательной и срочной антибактериальной терапии.
- Вирусное происхождение. Эта форма заболевания является наиболее распространенной (выявляется примерно в 60% случаев) и самой легкой, но требует адекватного лечения.
- Грибковое происхождение. Эта форма пневмонии встречается редко, у детей она, как правило, возникает после проведения неадекватного лечения заболеваний дыхательной системы антибиотиками или злоупотребления ими.
Воспаление легких может иметь одностороннюю форму, когда поражается одно легкое или его часть, или быть двухсторонним, охватывая сразу оба легких. Как правило, при любой этиологии и форме заболевания у ребенка сильно повышается температура.
Сама по себе пневмония не является заразным заболеванием и даже при вирусной или бактериальной форме очень редко передается от одного ребенка к другому.
Исключением является лишь атипичная пневмония, причиной появления которой стала активация определенного вида микоплазмы. В этом случае заболевание у детей протекает очень тяжело, сопровождаясь высокими показателями температуры.
Особые микоплазмы пневмонии, вызывающие респираторный микоплазмоз и воспаление легких, легко передаются воздушно-капельным путем, становясь причиной заболеваний дыхательной системы различных форм, тяжесть которых зависит от состояния иммунной системы ребенка.
Чаще всего воспаление легких у детей до года и более старше возникает в качестве осложнения других респираторных заболеваний, таких как:
- бронхит;
- ангина;
- фарингит;
- ОРВИ;
- ларингитов;
- бронхиальная астма.
Воспалительный процесс начинается в тот момент, когда в легких и бронхах накапливается большое количество слизи, которая загустевает и создает препятствие для нормальной вентиляции легких.


Типичной картиной появления и быстрого развития пневмонии можно назвать ситуацию, когда малыш заболевает ОРВИ или иным респираторным заболеванием, при этом в дыхательных путях начинает усиливаться выработка слизи. Но маленькие дети (особенно до года, как и до 2–3 лет) еще не могут самостоятельно очищать дыхательные пути с помощью рефлекторного кашля ввиду недостаточной развитости мускулатуры дыхательной системы.
В бронхах образовываются скопления мокроты, из-за чего нарушается вентиляция сразу в нескольких участках легких. Возбудители основного заболевания из области носоглотки попадают в легкие и оседают на местах скопления слизи, где начинают быстро размножаться, провоцируя начало воспалительного процесса.
Лечить вирусную форму несложно, она, как правило, не требует никаких специальных препаратов и излечивается через неделю. Но если к воспалительному процессу присоединится бактериальная инфекция и заболевание приобретет запущенную форму, потребуются серьезные дозы антибиотиков.
Пневмония у детей, симптомы и признаки заболевания
Признаки пневмонии у ребенка весьма специфичны, что помогает родителям заподозрить у крохи воспаление легких.
Симптомами воспаления легких у детей принято считать:
- Постоянный и очень сильный кашель, возникающий длительными приступами, при острой форме заболевания кашель может переходить в приступы удушья.
- Затяжное течение простудного заболевания, когда оно сохраняется в активной фазе дольше 7 дней.
- Резкое ухудшение состояния ребенка после перенесенного недавно ОРВИ или гриппа.
- Высокая температура, сохраняющаяся в течение нескольких дней и не сбивающаяся жаропонижающими средствами, а если температуру и удается немного сбить, она быстро поднимается до прежних показателей.
- Невозможность сделать глубокий вдох. При попытке вдохнуть глубоко у ребенка начинается приступ сильного кашля.
- Бледная кожа. Бледность кожных покровов говорит о том, что развивающаяся пневмония является бактериальной и объясняется это тем, что активное размножение в организме бактерий приводит к возникновению спазмов кровеносных сосудов, поскольку при этом происходит отравление токсинами, являющимися продуктами жизнедеятельности вредоносных бактерий. Синеватый оттенок кожи требует немедленного обращения к врачу.
Высокая температуры, как правило, проявляется в зависимости от возраста ребенка. У малышей до года, а иногда и у детей до 2–3 лет, температура может быть невысокой, в пределах 37,5°, что объясняется неразвитостью иммунной системы и невозможностью дать адекватный ответ при развитии заболевания. У более старших детей показатели температуры могут доходить до 38–40°.
Практически всегда воспаление легких сопровождается признаками общей интоксикации, проявляющейся слабостью, отсутствием аппетита, сонливостью, повышенной потливостью.
Диагностика заболевания
Даже если у ребенка имеются все симптомы пневмонии не нужно ставить ему диагноз самостоятельно, поскольку реальное заболевание может быть совсем иным. Поставить точный диагноз может только специалист после проведения полного комплекса исследований и осмотра.


Поэтому обнаружение таких симптомов должно стать поводом для срочного обращения к специалистам, которые либо подтвердят тревоги родителей и примут надлежащие меры, либо их опровергнут.
Диагностика включает в себя следующие мероприятия:
- Полный осмотр и прослушивание легких. Опытный врач может определить наличие у ребенка пневмонии даже на слух.
- Оценка общего состояния малыша.
- Рентгеновского исследования, которое осуществляют сразу в двух проекциях, делая снимки сбоку и спереди для более точной диагностики и оценки состояния легких.
- Анализа крови, который позволит установить не столько сам воспалительный процесс в легких, сколько его характер и конкретный тип инфекции, что необходимо для назначения эффективного лечения.
Атипичная пневмония у детей
Воспаление легких, вызванное хламидиями или микоплазмой, называют атипичным. Отличие такой пневмонии от типичных видов в том, что заболевание начинается и протекает, как обычная простуда, но затем резко переходит в совсем иную форму. Важно помнить, что заболевание долго может протекать скрыто, особо себя не проявляя. Подробнее о микоплазмозе →
Симптомы этого вида воспаления легких несколько иные:
- В самом начале заболевания у ребенка резко поднимается температура, значения которой доходят до 40°, но после этого она снижается и переходит в субфебрильную со стойкими показателями в 37,2–37,5°. В некоторых случаях наблюдается и полная нормализация показателей.
- В некоторых случаях заболевание начинается с обычных признаков ОРВИ или простуды, таких как першение в горле, частое чихание, сильный насморк.
- Затем появляется одышка и очень сильный сухой кашель, но такими же симптомами обладает и острый бронхит, этот факт осложняет постановку диагноза. Нередко детей начинают лечить от бронхита, чем сильно осложняют и усугубляют заболевание.
- Прослушивая легкие ребенка, врач не может определить пневмонию на слух. Хрипы редкие и различного характера, традиционных признаков при прослушивании практически нет, что сильно осложняет постановку диагноза.
- При исследовании анализа крови, как правило, выраженных изменений нет, но обнаруживается повышение СОЭ, а также нейтрофильный лейкоцитоз, дополняющийся лейкопенией, анемией и эозинофилией.
- При проведении рентгена врач видит на снимках очаги неоднородной инфильтрации легких с усиленным выражением легочного рисунка.
- Микоплазмы, как и хламидии, вызывающие атипичную пневмонию, могут длительное время существовать в клетках эпителия легких и бронхов, а потому заболевание обычно носит затяжной характер и, появившись однажды, может часто рецидивировать.
- Лечить атипичную пневмонию у детей следует макролидами, к которым можно отнести кларитромицин, джозамицин и азитромицин, поскольку именно к ним возбудители проявляют наибольшую чувствительность.
Показания к госпитализации
Решить вопрос о том, где и как лечить ребенка при пневмонии может только врач. Лечение может проводиться не только в стационарных условиях, но и дома, однако, если врач настаивает на госпитализации, препятствовать этому не стоит.
Госпитализации подлежат дети:
- с тяжелой формой заболевания;
- с пневмонией, осложненной иными заболеваниями, например, плевритом, сердечной или дыхательной недостаточностью, острым нарушением сознания, абсцессом легкого, падением артериального давления, сепсисом или инфекционно-токсическим шоком;
- у которых наблюдается поражение сразу нескольких долей легкого или крупозный вариант пневмонии;
- до года. У младенцев до года заболевание протекает в очень тяжелой форме и создает реальную угрозу для жизни, поэтому их лечение проводится исключительно в стационарных условиях, где врачи могут своевременно оказать им экстренную помощь. Стационарное лечение проходят и дети до 3 лет, независимо от тяжести заболевания. Дети более старшего возраста могут проходить домашнее лечение, при условии, что заболевание протекает не в осложненной форме;
- у которых имеются хронические заболевания или сильно ослаблен иммунитет.
Лечение
В большинстве случаев основу терапии при пневмонии составляет использование антибиотиков, и если врач назначил их ребенку, ни в коем случае нельзя отказываться от их применения.
Никакие народные средства, гомеопатия и даже традиционные методы лечения ОРВИ не смогут помочь при пневмонии.


Родители, особенно при амбулаторном лечении, должны строго соблюдать все предписания врача и четко следовать всем инструкциям в плане приема лекарственных средств, режима питания, питья, отдыха и осуществлении ухода за больным ребенком. В стационаре все необходимые меры должны выполняться медицинским персоналом.
Лечить пневмонию нужно правильно, а, значит, следует соблюдать некоторые правила:
- Прием назначенных врачом антибиотиков должен проходить строго по установленному графику. Если по предписанию врача пить антибиотики необходимо 2 раза в сутки, то между приемами следует соблюдать интервал в 12 часов. При назначении трехкратного приема, интервал между ними составит 8 часов, и нарушать это правило нельзя. Важно соблюдать и сроки приема препаратов. Например, антибиотики цефалоспоринового и пенициллинового ряда принимаются не дольше 7 дней, а макролиды должны применять в течение 5 дней.
- Оценивать эффективность лечения, выражающуюся в улучшении общего состояния ребенка, улучшении аппетита, уменьшении одышки и снижении температуры, можно лишь по истечении 72 часов от начала терапии.
- Применение жаропонижающих препаратов будет оправданным только тогда, когда показатели температуры у детей от года превышают 39°, а у малышей до года − 38°. Высокая температура является показателем борьбы иммунной системы с болезнью, при этом происходит максимальная выработка антител, уничтожающих возбудителей. По этой причине, если малыш нормально переносит высокую температуру лучше ее не сбивать, поскольку в этом случае лечение будет более эффективным. Но, если у малыша хотя бы единожды наблюдались фебрильные судороги на фоне повышения температуры, давать жаропонижающее следует уже тогда, когда показатели поднимутся до 37,5°.
- Питание. Отсутствие аппетита при пневмонии является естественным состоянием. Заставлять ребенка есть через силу не нужно. В период лечения следует готовить малышу легкие блюда. Оптимальным питанием будут жидкие каши, паровые котлетки из нежирного мяса, супы, отварной картофель или пюре, а также свежие фрукты и овощи, богатые витаминами.
- Необходимо следить и за режимом питья. Ребенок должен употреблять в большом количестве чистую негазированную воду, зеленый чай с малиной, натуральные соки. Если употреблять жидкость в необходимом количестве ребенок отказывается, следует давать ему небольшие порции специальных аптечных растворов для восстановления водно-солевого баланса, например, Регидрон.
- В комнате ребенка необходимо ежедневно проводить влажную уборку, а также следить за влажностью воздуха, для этого можно использовать увлажнители или несколько раз в день ставить в комнате емкость с горячей водой.
- Следует помнить и о том, что при лечении пневмонии нельзя применять иммуномодуляторы и антигистамины. Помощи они не окажут, но могут привести к возникновению побочных эффектов и усугубить состояние ребенка.
- Применение пробиотиков необходимо при пневмонии, так как прием антибиотиков вызывает нарушение в работе кишечника. А для вывода токсинов, образующихся от жизнедеятельности возбудителей, врач обычно назначает сорбенты.
При соблюдении всех предписаний больного ребенка переводят на обычный режим и разрешают прогулки на свежем воздухе примерно с 6–10 дня терапии. При не осложненной пневмонии ребенку после выздоровления дается освобождение от физических нагрузок на 1,5-2 месяца. Если заболевание протекало в тяжелой форме, заниматься спортом будет разрешено лишь через 12–14 недель.
Профилактика
Необходимо уделить особое внимание профилактическим мерам, особенно после перенесенного ребенком заболевания. Важно не допускать скоплений мокроты в легких из-за чего и происходит развитие заболевания.

Поддержание достаточной влажности в комнате малыша будет не только способствовать обеспечению легкого дыхания, но и станет отличной мерой для предотвращения сгущения и засыхания мокроты в легких.
Занятия спортом и высокая подвижность детей являются отличными профилактическими мерами, способствующими устранению мокроты из легких и дыхательных путей и предотвращающие образование ее скоплений.
Обильное питье помогает не только поддерживать в нормальном состоянии кровь ребенка, но и способствует разжижению слизи в дыхательных путях и в легких, что облегчает ее выведение естественным образом.
Эффективно лечить пневмонию можно только при соблюдении всех предписаний врача. Но, конечно, гораздо проще ее предотвратить, а для этого следует своевременно и полностью устранять любые заболевания дыхательной системы.
Необходимо помнить о том, что пневмония в большинстве случаев становится осложнением при запущенности простудных или иных заболеваний дыхательной системы, а также при несвоевременности проведения терапии или прекращении лечения раньше срока. Поэтому, чтобы избежать возможных осложнений и развития воспаления легких, не следует заниматься самолечением простудных заболеваний, а обращаться к врачу при любых их проявлениях.
Автор: Ирина Ваганова, врач,
специально для Mama66.ru
mama66.ru
виды, симптомы, диагностика и лечение
Пневмония – одно из наиболее часто встречаемых заболеваний дыхательной системы в детском возрасте. По статистике, составляет до 80% всех легочных патологий и в ряде случаев может закончиться летальным исходом. Заболевание представляет собой инфекционно-воспалительное поражение легких, сопровождающееся синдромом дыхательных расстройств. Вовремя обнаруженные признаки пневмонии у ребенка и грамотно составленное лечение увеличивает шансы на положительный исход.
Что вызывает пневмонию
 Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Заболевание может возникнуть на фоне травм, пищевого отравления, оперативного вмешательства, когда наблюдается снижение иммунитета. Причины пневмонии связаны с болезнетворными бактериями (стрептококками, стафилококками, пневмококками), грибками. Учитывая различную природу развития патологического процесса, выбор наиболее эффективного лечения требует соответствующего подхода.
Чаще всего происхождение пневмонии встречается:
- Бактериальное. Возникает как в качестве осложнения, возникшего в результате перенесенного заболевания, так и самостоятельно. Схема лечения подразумевает обязательную антибактериальную терапию.
- Вирусное. Встречается в 60% случаев и представляет наиболее легкую форму пневмонии.
- Грибковое. У детей заболевание, вызванное грибками, выявляется редко. Обычно возникает в результате злоупотребления антибиотиками.
К факторам, провоцирующим развитие пневмонии, относятся:
- Переохлаждение.
- Перенесенное ОРВИ.
- Попадание кусочков пищи или инородных предметов в дыхательные пути.
- Авитаминоз.
- Стрессовая ситуация.
- Ослабленный иммунитет.
У детей 2–3 лет и младше наиболее часто пневмония возникает на фоне таких заболеваний, как бронхит, грипп, ОРВИ, ангина. Мускулатура дыхательной системы у малышей еще недостаточно развита. Поэтому при усилении выработки слизи, которое происходит при названых патологиях, ребенок не может самостоятельно очистить от нее дыхательные пути с помощью кашля. Мокрота накапливается в бронхах, что ведет к нарушению вентиляции, оседанию возбудителей в легких. Они начинают усиленно размножаться, что приводит к развитию воспалительного процесса.
Первые симптомы
 Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Пневмония у детей проявляется в зависимости от характера патологии. При крупозной форме, когда поражается одна доля легкого, происходит резкий подъем температуры – до 40⁰С. На теле может появиться сыпь, ребенок жалуется на возникающую при кашле болезненность в области брюшины и грудной клетки. Стафилококковый тип чаще наблюдается у детей до года и характеризуется наличием рвоты, одышки, хрипов. При сегментарном виде легкие поражаются частично. Основные признаки – нарушение сна, отсутствие аппетита, слабость, повышение температуры до 38⁰С.
Важно! Симптомы пневмонии у детей могут проявиться не сразу, что не всегда позволяет вовремя обнаружить коварную болезнь. Внимательные родители замечают самые первые признаки, вызывающие подозрение на пневмонию.
В разном возрасте они имеют свои особенности. Как проявляются симптомы заболевания грудничков:
- Резкий подъем температуры.
- Синюшность кожных покровов.
- Скопление мокроты в легких, кашель.
- Раздражительность, сонливость.
- Учащенное дыхание.
Немногим отличается начало заболевания в подростковом возрасте. Кашель может быть различного типа – сухим или влажным. Мокрота появляется, когда воспалительный процесс захватывает бронхи. Присутствуют мелкопузырчатые хрипы, тахикардия, наблюдается посинение губ, дыхательная недостаточность, высокая температура держится до трех дней.
Ключевым симптомом пневмонии является одышка. Сохранение ее после прохождения лечения говорит о том, что инфекция остается и требуется проведение дополнительного обследования.
Характерные признаки различных видов пневмонии
В зависимости от очага поражения выделяют несколько типов заболевания, каждый из которых имеет свои характерные особенности.
Бронхопневмония
Чаще встречается у детей младше 3 лет. Представляет собой острое воспаление стенок бронхиол, спровоцированное стафилококками, стрептококками, пневмококками, которые активизируются при некоторых заболеваниях. Симптомы бронхиальной пневмонии:
- Кашель.
- Головокружение.
- Аритмия.
- Одышка.
- Хрипы при дыхании.
- Головные боли.
- Повышение температуры до 39⁰С.
Лабораторные исследования могут выявить лейкоцитоз.
Двусторонняя пневмония
Особенностью заболевания является наличие воспаления в нижних отделах легких, что затрудняет газообменные процессы. Характерные признаки двусторонней пневмонии:
- Сохранение высокой температуры на протяжении более 3 суток.
- Влажный кашель, при котором возникают болезненные ощущения в нижней части грудной клетки.
- Спустя неделю после перенесенного ОРВИ состояние ребенка ухудшается.
- Дыхание затруднено, сопровождается хрипами. Частота его превышает 40 вдохов в минуту.
Правосторонняя пневмония

Наиболее частая форма заболевания, что связано с анатомией бронхиального древа, расположенного в правой части. Благодаря направленности его косо сверху вниз вирусы беспрепятственно перемещаются в нижний отдел легкого. Основные симптомы при воспалении:
- Кашель с обильным выделением мокроты.
- Повышенная потливость.
- Учащенное сердцебиение.
- Посинение кожных покровов в носогубной области.
- Лейкоцитоз (определяется при проведении анализа крови).
Левосторонняя пневмония
Представляет более серьезную опасность в отличие от предыдущих форм. Последствия левосторонней пневмонии в некоторых случаях бывают необратимы. Патология развивается на фоне перенесенного заболевания (ОРВИ, бронхита). Ослабленный иммунитет не в силах противостоять болезнетворным микроорганизмам. Не всегда удается приступить к своевременному лечению из-за слабовыраженных симптомов.
Нельзя оставлять без внимания следующие состояния:
- Тошнота.
- Боль в левой части грудной клетки.
- Влажный кашель с отделением мокроты, которая при развитии воспалительного процесса может включать гной с примесями крови.
- Резкий подъем температуры, сопровождающийся сильным ознобом.
- Боль, возникающая при глубоком вдохе, возможна кратковременная потеря сознания.
Прикорневая пневмония
При данной форме поражается область корневой части легкого – зона вхождения в главный бронх артерий, лимфатических сосудов, нервных сплетений.
Особенности клинической картины:
- Одышка.
- Высокая температура.
- Бессонница, нарушение сна.
- Головная боль.
- Повышенное потоотделение.
- Слабость.
При разном типе пневмонии симптомы у детей отличаются. В каждом случае требуется специфическое лечение, поэтому важнейшей задачей является установление точного диагноза.
Особенности протекания заболевания у детей в грудном возрасте
Характерные симптомы пневмонии у ребенка до года имеют некоторые отличия. Родителям следует обратить внимание на дыхание, по частоте которого можно определить наличие воспалительного процесса. Признаком пневмонии является количество дыхательных движений, превышающих норму. Для детей до 2 месяцев она составляет 50 вдохов за одну минуту, от 2 месяцев до года – норма до 40 вдохов. Одышкой считается превышение этих показателей.
Присмотревшись внимательно к коже между ребрами, можно заметить, как она втягивается при вдохе. Обычно это происходит с одной стороны пораженного легкого.
Важнейшим признаком при пневмонии считается посинение кожи в области верхней губы, сигнализирующее о дыхательной недостаточности. Иногда цианоз может наблюдаться на всем теле.
Диагностика заболевания
При обнаружении малейшего подозрения на пневмонию требуется немедленно показать ребенка врачу. Выявить наличие воспалительного процесса, определить его характер и причины помогает тщательный сбор анамнеза. Он проводится на основании опроса ребенка, родителей. В процессе беседы устанавливаются жалобы, беспокоящие маленького пациента, время обнаружения первых симптомов, наличие аллергических реакций, перенесенные заболевания. При визуальном осмотре врач определяет признаки дыхательной недостаточности, интоксикации, хрипы и другие характерные проявления пневмонии.
Немаловажную часть диагностики составляют различные методы исследования, помогающие определить возбудителя пневмонии:
- Биохимический анализ крови. О наличии воспалительного процесса говорит повышение таких показателей, как СОЭ (более 20 мм/ч), количество лейкоцитов (свыше 30000/мкл), снижение уровня гемоглобина.
- Посев мокроты.
- Посев крови, позволяющий исключить сепсис.
- Серологический анализ, выявляющий наличие иммуноглобулинов.
- Соскоб задней стенки глотки для исследования с целью обнаружения ДНК и РНК возбудителя.
При подозрении на пневмонию назначается легочная рентгенография, помогающая установить точный диагноз и определить степень поражения органов дыхания.
Общие принципы лечения
Основа терапии при пневмонии – антибиотики. Именно отсутствие этих препаратов несколько десятков лет назад был причиной высокой смертности от воспаления легких.
Важно! Не стоит рассчитывать на эффективность народных средств и различных домашних методов, рискуя здоровьем малыша. Только строгое соблюдение всех рекомендаций врача поможет справиться с болезнью.
Антибиотики призваны устранить возбудителя, вызвавшего заболевание. Выбор лекарственного препарата осуществляется только врачом. Самолечение в данном случае особенно недопустимо. Принимается препарат строго по графику с перерывом в 12 или 8 часов. Обычно назначаются пенициллины и цефалоспорины курсом 7 дней, а также макролиды (5 дней). Об эффективности того или иного препарата можно судить лишь спустя 72 часа. Она выражается в улучшении самочувствия, появлении аппетита, уменьшении одышки.
Лечение антибиотиками приводит к нарушению микрофлоры кишечника. В связи с этим назначаются пробиотики. Для выведения токсинов после антибактериальной терапии назначаются сорбенты.
 Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Применение жаропонижающих средств обосновано только в случае, если температура превышает 39⁰С (для грудных детей – более 38⁰С). Повышение температуры сопровождается усиленной выработкой антител, что помогает быстрее справиться с патогенными микроорганизмами, вызвавшими заболевание.
Необходимо обеспечить ребенку правильное питание. Насильно кормить малыша недопустимо. Отсутствие аппетита объясняется повышенной нагрузкой, которая приходится на печень в процессе борьбы с инфекцией. Пища должна быть легкоусвояемой. Подойдут жидкие каши, овощные супы, паровые котлеты, картофель отварной, фрукты, овощи. Рекомендуется обильное питье – соки (особенно яблочный, морковный), настой шиповника, чай с малиной.
Обязательным элементом ухода за больным ребенком является ежедневное проветривание помещения, влажная уборка.
Возможные осложнения
Своевременно начатое лечение (в первые 1–2 дня после обнаружения первых симптомов) ведет к полному выздоровлению без остаточных явлений. Пневмония, симптомы и лечение которой упущены, может иметь достаточно серьезные последствия. Степень их выраженности зависит от типа возбудителя заболевания.
Все осложнения можно разделить на:
- Легочные – абсцесс, воспаление, отек, пневмоторакс (проникновение в плевральную полость воздуха).
- Кардиологические. К ним относится эндокардит, сердечная недостаточность, миокардит.
- Системные – сепсис, нарушение свертываемости и микроциркуляции крови в органах.
Восстановление слизистой происходит медленно. Поэтому некоторое время после выздоровления ребенок может покашливать. Ускорить его прекращение поможет общее закаливание.
Профилактика пневмонии
 Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
Для ребенка первого года жизни разработана специальная прививка, позволяющая избежать воспаления. К прочим профилактическим мероприятиям относятся:
- Исключение переохлаждения ребенка.
- Полноценное питание, включающее необходимые для растущего организма витамины и микроэлементы.
- Проведение общих закаливающих процедур – воздушных и водных.
- Ежедневные прогулки на свежем воздухе, проветривание помещения.
- Своевременное обращение к врачу при простудных заболеваниях.
- Правильный уход за ребенком.
- Любой очаг инфекции нужно своевременно устранять, независимо от того, где он находится.
- Ограничить контакты ребенка с заболевшими людьми.
- В период массовых заражений не посещать с ребенком общественные места.
- Родителям следует отказаться от курения. Сигаретный дым наносит огромный вред малышу, превращая его в пассивного курильщика.
Не стоит забывать о том, что пневмония может угрожать жизни ребенка. Лучшей защитой от заболевания является забота о здоровье малыша с самого раннего детства.
Видео
pro-detey.com
симптомы и лечение воспаления легких у детей в домашних условиях

Одним из самых серьезных заболеваний не только респираторного тракта, но и всего организма, особенно у детей первых трех лет жизни, является пневмония. Она может, без своевременного распознавания и активного лечения, стать причиной гибели ребенка от дыхательных расстройств и обменных нарушений. Нередко она возникает как осложнение ОРВИ или детских инфекций, гриппа или некоторых соматических патологий, может формироваться как застойная у ослабленных и длительно лежащих в стационаре малышей и даже новорожденных, как результат внутриутробной инфекции. Чем же сегодня лечат пневмонию, какие препараты и мероприятия входят в стандарты терапии и что важно знать родителям?
Оглавление: Что подразумевают под термином «пневмония» Чем опасна пневмония у детей Что нужно учитывать при лечении пневмонии Лечение бактериальной пневмонии у детей Лечение вирусной и грибковой пневмонии у детей Особые формы воспаления Механизмы развития пневмонии и принципы лечения Терапия пневмонии, исходя из локализации и размера очагов Течение пневмонии и коррекция лечения Лечение больничной и внебольничной формы воспаления легких Общие принципы лечения пневмоний у детей Симптоматические препараты в лечении пневмоний Применение кислорода, аэротерапия при пневмониях Гимнастика, лечебная физкультура, массажи Общий уход за болеющим малышом
Что подразумевают под термином «пневмония»
Пневмония (или как ее еще называют – воспаление легких) – это острый процесс, имеющий микробную, реже вирусную или грибковую, неинфекционную природу. Обычно воспалительный процесс при пневмонии локализуется в области альвеол и концевых разветвлений бронхов, месте перехода их в легочную ткань.
Альвеолы легких – это важнейшие их функциональные единицы, они устроены таким образом, чтобы непрерывно осуществлять газообмен и доставлять клеткам тела кислород по кровеносной системе, одновременно с этим избавляя тело от образующейся в результате клеточного дыхания углекислоты. Если воспаление формируется в области легочной ткани, где и лежат эти альвеолы, нарушается процесс газообмена и закономерно страдает обмен веществ, формируется гипоксия тканей и нарушения клеточного дыхания и образования энергии для жизни.
Важно
В детском возрасте пневмония обычно имеет вторичное, инфекционное происхождение, являясь осложнением простудных и иных заболеваний. Редкими вариантами могут быть первичные пневмонии и неинфекционные поражения легких.
Чем опасна пневмония у детей
Особую опасность пневмония представляет у детей, особенно раннего возраста – новорожденных и грудных, в связи с тем, что у них воспаление редко отграничивается одним сегментом или долей легкого, обычно у них воспаление склонно к быстрому и активному распространению на всю ткань легких в силу несовершенства иммунитета и слабости защитных механизмов. Обширное поражение легочной ткани приводит к выпадению ее из функционирования в силу отека и воспалительных процессов, что грозит выраженной гипоксией, особенно опасной для нервной ткани (и головного мозга в особенности), а также сердца и почек.
По данным статистики, пневмонии у детей до года особенно распространены, ими страдают до 20 малышей из тысячи, а к возрасту трех лет это количество сокращается до 4-6 человек на 1000 деток.
Обратите внимание
Пневмонии опасны для жизни, поэтому всегда важно следить за состоянием детей при простудах, при любых сомнениях или осложнениях немедленно обращаться к врачу, чтобы определить признаки воспалительного процесса в легочной ткани и немедленно провести полноценную диагностику.
В случае подтверждения диагноза необходимо полноценное и правильное лечение по протоколам и стандартам, это позволит как можно скорее поправиться.
Что нужно учитывать при лечении пневмонии
При пневмонии у детей не обойтись только одним или парой препаратов, необходимо комплексное лечение, складывающееся как из медикаментов, так и из дополнительных влияний (режим, питание, прием жидкости, физиотерапия, ЛФК и т.д.). Чем младше ребенок, тем тщательнее должны проводиться все мероприятия по подобру препаратов и лечению, зачастую младенцев и детей с атипичными формами пневмонии лечат стационарно. При пневмонии внебольничного происхождения у детей после трех лет допустимо лечение в домашних условиях под неусыпным контролем врача. Лечение разделяется на определенные группы, и строится исходя из причины, степени тяжести и наличия тех или иных симптомов. Поговорим подробнее обо всех лечебных мероприятиях, группах препаратов и приемах в терапии. Обычно подбирается набор медикаментов и мероприятий исходя из:
- Возбудителя болезни и провоцирующих факторов,
- Возможных осложнений
- Локализации процесса
- Возраста и состояния ребенка.
Все препараты рассчитываются строго на вес и возраст крохи, с учетом переносимости и сочетаемости между собой, данных об аллергии и прочих условий, чтобы не нанести вреда большим количеством медикаментов.
Лечение бактериальной пневмонии у детей
 Наиболее распространенной и частой является бактериальная пневмония, которая обычно вызывается условно-патогенной или патогенной флорой, с которой часто контактирует ребенок. Наиболее частыми из причин являются кокковые формы микробов или палочки, гемофильная инфекция. Для подавления их активности и вредоносного воздействия на детские легкие применяют антибиотики. Подобные микробы могут обладать чувствительностью к одним их видам, и обладают устойчивостью к другим, поэтому подбор нужно проводить в идеале по данным посева мокроты и определения индивидуальной чувствительности к антибиотикам конкретного микроба. Но на это может уйти несколько дней, за время которых пневмония может достигнуть критического течения и погубит ребенка, поэтому стартово берется мокрота на посев и назначаются антибиотики эмпирически (на основе опыта врачей и наиболее частых возбудителей), и тщательно проводится контроль эффективности лечения. Если оно не очень эффективно и уже подоспели данные посева, антибиотики меняют уже на те, к которым достоверно чувствителен микроб, вызвавший воспалительный процесс, определенный по данным анализов. Наиболее часто назначают такие группы препаратов как защищенные пенициллины (клавуланаты), макролиды или цефалоспорины последних поколений.
Наиболее распространенной и частой является бактериальная пневмония, которая обычно вызывается условно-патогенной или патогенной флорой, с которой часто контактирует ребенок. Наиболее частыми из причин являются кокковые формы микробов или палочки, гемофильная инфекция. Для подавления их активности и вредоносного воздействия на детские легкие применяют антибиотики. Подобные микробы могут обладать чувствительностью к одним их видам, и обладают устойчивостью к другим, поэтому подбор нужно проводить в идеале по данным посева мокроты и определения индивидуальной чувствительности к антибиотикам конкретного микроба. Но на это может уйти несколько дней, за время которых пневмония может достигнуть критического течения и погубит ребенка, поэтому стартово берется мокрота на посев и назначаются антибиотики эмпирически (на основе опыта врачей и наиболее частых возбудителей), и тщательно проводится контроль эффективности лечения. Если оно не очень эффективно и уже подоспели данные посева, антибиотики меняют уже на те, к которым достоверно чувствителен микроб, вызвавший воспалительный процесс, определенный по данным анализов. Наиболее часто назначают такие группы препаратов как защищенные пенициллины (клавуланаты), макролиды или цефалоспорины последних поколений.
При назначении антибиотиков принимается во внимание возраст ребенка и тяжесть его состояния, применяются такие формы как растворы, сиропы и суспензии, таблетки и капсулы, либо же препараты вводятся инъекционно.
Важно
На сегодняшний день в связи с появлением большого количества пероральных форм современных мощных и эффективных антибиотиков при внебольничной (домашней пневмонии легкой или средней тяжести) нет преимущества инъекций перед приемом антибиотиков внутрь. Отлично справляются с воспалением препараты в сиропах и таблетках, суспензиях, а уколы – это лишняя моральная и физическая травма, стресс для детей, подрывающий иммунитет.
Инъекционные формы показаны детям, которые не могут по объективным причинам принимать пероральные формы – они в тяжелом состоянии, имеются серьезные патологии пищеварения, при которых антибиотики через рот под запретом, или при стечении особых обстоятельств, с переходом при первой же возможности на период долечивания уже на пероральные формы.
Рекомендуем прочитать: Как выбрать антибиотик для лечения пневмонии у детей
Лечение вирусной и грибковой пневмонии у детей
Могут формировать воспаление легких некоторые вирусы – это типично для аденовирусной, парагриппозной и гриппозной инфекции. Лечение вирусной пневмонии осложнено, и зачастую к ней быстро присоединяется вторичный микробный компонент. В этом случае применимы противогриппозный гамма-глобулин и прием антибиотиков такого же типа, как при микробной пневмонии.
Важно
Если же это пневмония в результате заражения вирусом гриппа типа А (особенно свиной и птичий штаммы), показано применение противовирусных препаратов нового поколения – это Тамифлю или Реленза. Лечат подобные пневмонии в силу их высокой опасности и склонности к осложнениям только в стационаре. Препараты вводить нужно на протяжении первых двух суток от начала болезни, тогда они смогут оказать необходимый в отношении вирусов эффект.
 При наличии пневмонии вирусного происхождения, которую спровоцировали ветряная оспа или цитомегаловирус, назначаются препараты Ацикловира в инъекциях для достижения быстрого эффекта и максимальных концентраций. Дополняют лечение препараты интерферона и индукторы его синтеза эндогенно.
При наличии пневмонии вирусного происхождения, которую спровоцировали ветряная оспа или цитомегаловирус, назначаются препараты Ацикловира в инъекциях для достижения быстрого эффекта и максимальных концентраций. Дополняют лечение препараты интерферона и индукторы его синтеза эндогенно.
Опасны для детей атипичные пневмонии, возбудителями которых становится специфическая флора. К этой группе относят – микоплазмы и хламидийную инфекцию, а также лигионеллезную пневмонию. Данные возбудители имеют специфику в развитии воспаления легких и течении инфекции, относятся к внутриклеточным паразитам, в силу чего возникают сложности в воздействии на них антибиотиками. Поэтому зачастую в их лечении назначают специфические группы антибиотиков, которые применимы для тяжелых форм пневмоний, в комбинации с иммуномодулирующими, противовирусными и противовоспалительными средствами. Проводят лечение, заставляющее возбудителей покидать пораженные клетки, затем уже подвергая их воздействию антибиотиков. Лечение проводят в стационаре, дополняя его нередко химиотерапевтическими препаратами внутривенно, и контролируют эффективность, корректируя лечение по мере необходимости.
Грибковые пневмонии и пневмоцистные (это грибки, относящиеся к группе патогенных или же условно-патогенных возбудителей) лечатся за счет применения препаратов противогрибкового действия, антибиотики при данных видах воспаления запрещены, они только ухудшат ситуацию. Применяют растворы специфических мощных противогрибковых средств в сочетании с ингибиторами фолиевой кислоты, вводят клиндамицин.
Паразитарные пневмонии, вызванные инфицированием гельминтами, лечат комплексно с применением в качестве основы противопаразитарных препаратов в возрастных дозировках, кроме того, применяют иммуностимулирующие и противовоспалительные препараты.
Особые формы воспаления
Возможно в редких случаях развитие аллергической пневмонии, при которой воспалительный процесс провоцируется воздействием аллергенов – пыльцы, пера, пуха, медикаментов, грибковых спор и т.д. В этом случае показано разобщение с аллергеном и прием антигистаминных, гормональных препаратов и нестероидной противовоспалительной терапии.
При лечении химических пневмоний, спровоцированных вдыханием паров различных химических соединений, токсинов и ядовитых веществ, газов показана симптоматическая и противовоспалительная терапия в сочетании с общей детоксикацией организма (применение антидотов, связывающих и выводящих токсины).
Аспирационные пневмонии, вызванные вдыханием содержимого ротоглотки, околоплодных вод с меконием и жидкостей, показано комплексное лечение применением антибиотиков в инъекциях, а также противовоспалительной терапии и иммунных препаратов, общих режимных мероприятий и правильного питания, питья.
Механизмы развития пневмонии и принципы лечения
По происхождению пневмонии делятся на первичные и вторичные, при этом у них в силу подобного деления могут существенно различаться и механизмы лечения, виды назначаемых препаратов и тактика относительно больного ребенка. Так, первичная пневмония формируется в результате проникновения опасной микробной флоры в область дыхательных путей и непосредственно легочной ткани, либо приносится в область альвеол с током лимфы либо крови. При такой пневмонии лечение будет направлено на борьбу непосредственно с самим возбудителем, она требует активного подавления всех воспалительных процессов внутри организма.
Вторичные пневмонии возникают как осложнение определенных инфекций — острых или же обострения хронических, при этом нужно направить лечение, прежде всего, на устранение первопричины патологии.
Терапия пневмонии, исходя из локализации и размера очагов
Пневмония может быть очаговой, в этом случае формируются воспалительные участки в ткани легких около 1-2 см. при такой форме болезни необходим подбор антимикробной терапии в зависимости от вида возбудителя. Кроме того, на фоне такой пневмонии могут быть кашель и одышка, которые постепенно проходят по мере уменьшения воспалительного процесса и подавлении активности микробов. Поэтому не нужно дополнительно спазмолитических и устраняющих бронхообструкцию препаратов, показаны симптоматические средства. Такая пневмония в прогнозе и лечении гораздо благоприятнее, недели все остальные.
Сегментарные или полисегментарные варианты патологии – при них воспалительный очаг занимает от одного до нескольких сегментов легкого, но меньше одной доли в целом. При них необходимо обязательно назначение антибиотиков по результатам посевов, а также применима оксигенотерапия – использование смесей с обогащением их кислородом, что улучшает легочную вентиляцию и насыщение крови кислородом, применимы ингаляции с препаратами для расширения бронхов (бронхолитические и бронхидилатирующие средства).
При воспалительном процессе в области целой легочной доли формируется крупозная пневмония, она очень тяжелая, помимо массивной антибиотикотерапии при ней показано применение ингаляций с препаратами, снимающими обструкцию бронхов, иногда необходимо применение принудительной легочной вентиляции и электрофореза с анальгетическими и бронхолитическими препаратами. Также важна будет и локализация воспалительного очага – в области верхушки легкого или его основания, а также возраст крохи и степень тяжести состояния.
Течение пневмонии и коррекция лечения
 Если это не осложненная бактериальная пневмония, которая протекает по классическим законам, применимы антибиотики пенициллинового ряда (защищенные — Амоксиклав) или же полусинтетические пенициллины (Флемоксин, Аугментин). Также могут быть применены цефалоспориновые препараты (Супракс, Зацеф, Зиннат), макролидные лекарства (Сумамед, Клацид, Макропен).
Если это не осложненная бактериальная пневмония, которая протекает по классическим законам, применимы антибиотики пенициллинового ряда (защищенные — Амоксиклав) или же полусинтетические пенициллины (Флемоксин, Аугментин). Также могут быть применены цефалоспориновые препараты (Супракс, Зацеф, Зиннат), макролидные лекарства (Сумамед, Клацид, Макропен).
Если же это пневмонии с осложнениями в виде абсцессов легкого, плевритов или же бронхообструктивнй синдром, на фоне анемии или угрозе сепсиса, при отеке легких применимы комбинации из двух антибиотиков — обычно это вышеуказанные средства с аминогликозидами, имипинемы (препарат Тиенам).
Лечение больничной и внебольничной формы воспаления легких
 В случае лечения внебольничной пневмонии применяют препараты макролидов или же пенициллины, цефалоспорины. При больничной пневмонии необходимо прием антибиотиков резерва, которые тщательно подбирают в отношении резистентной к обычному лечению флоры – могут применять комбинации их последних поколений цефалоспоринов и аминогликозиды, фторхинолоны.
В случае лечения внебольничной пневмонии применяют препараты макролидов или же пенициллины, цефалоспорины. При больничной пневмонии необходимо прием антибиотиков резерва, которые тщательно подбирают в отношении резистентной к обычному лечению флоры – могут применять комбинации их последних поколений цефалоспоринов и аминогликозиды, фторхинолоны.
При лечении врожденной пневмонии, когда ребенок получает инфекцию еще в утробе матери или при родах, применимы макролидные антибиотики новых поколений.
Общие принципы лечения пневмоний у детей
Продолжительность лечения при пневмонии будет зависеть от ее вида и сопутствующих патологий, возраста маленького пациента и многих сопутствующих условий, определенных симптомов и степени расстройства обменных процессов. Все это будет учитывать лечащий врач при назначении препаратов и их дозировок, учитывая данные внешнего осмотра, прослушивания легких, температуры и рентгенологической картины.
Важно
Категорически запрещены любые попытки лечения подобной патологии в домашних условиях, это может не только не улучшить состояние, но и привести к серьезным и смертельным осложнениям, переходу воспаления в хроническую форму и инвалидности малыша.
В среднем, неосложненные случаи лечения длятся около 8-10 суток, затее необходим еще период реабилитации, составляющий до трех месяцев. При атипичных видах пневмонии лечение может занимать от двух недель до месяца, но считается, что даже обычная не осложненная домашняя пневмония лечится около месяца с момента начала приема антибиотиков.
Стоит знать, что без приема антибиотиков пневмония не вылечится, никакие народные методы и снадобья не устранят микробное воспаление, и прогноз благоприятный только при проведении полноценной комплексной терапии. Без помощи врачей возможны летальные исходы или серьезные осложнения.
Лечить пневмонию можно как на дому, так и в стационаре, решение о том, где это будет осуществляться, принимает врач на основании определенных критериев и характеристик:
- возрастной аспект. Для детей до трех лет это однозначно стационарное лечение, так как необходимо круглосуточное медицинское наблюдение, вероятны осложнения, которые развиваются быстро и активно.
- общее состояние ребенка. После трех лет возможно домашнее лечение неосложненных форм пневмоний, при отсутствии хронических патологий и при относительно удовлетворительном самочувствии, положительной динамике в лечении.
- вид пневмонии. При наличии очаговой формы возможно домашнее лечение, где не нужны инъекции и капельницы, при обширных поражениях и необходимости инвазивных манипуляций, ингаляций и кислородотерапии помещают в стационар.
Симптоматические препараты в лечении пневмоний
Помимо назначения антибиотиков для того, чтобы облегчить состояние малыша, помочь ему активнее справляться с болезнью и быстрее идти на поправку, применимы симптоматические препараты. К ним относятся несколько групп веществ и лекарств:
- при высокой лихорадке для уменьшения недомогания и улучшения состояния применимы жаропонижающие на основе парацетамола или ибупрофена (они предпочтительнее). Их применяют при повышении цифр на термометре выше 38.5℃, а у младенцев до трех месяцев – выше 38.0℃.
 препараты для разжижения и отделения мокроты, облегчения кашля, более легкого откашливания ее из бронхов. Препараты могут применяться внутрь в виде растворов и сиропов, капель, а также используются в виде растворов для ингаляций небулайзером.
препараты для разжижения и отделения мокроты, облегчения кашля, более легкого откашливания ее из бронхов. Препараты могут применяться внутрь в виде растворов и сиропов, капель, а также используются в виде растворов для ингаляций небулайзером.- препараты бронходитического и бронходилатирующего ряда – расширяют просвет бронхов и снимают спазм гладких мышц бронхов, помогая улучшить и облегчить дыхание, применяют в виде ингаляций или капель, таблеток и сиропов внутрь. Может также применяться электрофорез с эуфиллином.
- антигистаминные средства для уменьшения отека легочной ткани и расширения бронхов при осложнениях пневмонии и аллергическом компоненте воспаления. Применяют в форме капель, растворов и таблеток.
- местные анестетики показаны с осторожностью при боли в груди во время кашля и при дыхании, применяются в виде электрофореза.
Также могут применяться рассасывающие препараты, поливитаминные средства и физиолечение, применение электрофореза с различными медикаментами.
Важно
Запрещены при наличии пневмонии банки с горчичниками, бани и любые прогревающие процедуры. Они только усилят воспаление и распространение микробов.
Применение кислорода, аэротерапия при пневмониях
Все дети с пневмониями страдают от гипоксии, и чем тяжелее процесс, те более выражены обменные расстройства. Показано применение оксигенотерапии (дыхание увлажненным кислородом) или аэротерапии (дыхание смесью с воздухом в заданных пропорциях). Показаны также на этапе долечивания солевые пещеры и «горный воздух», иные физиопроцедуры и прогулки на свежем воздухе, сон с открытым окном. Могут применяться также кислородные ванны и кислородные палатки, все зависит от возраста пациента и его состояния. При реабилитации применяют в курсе восстановительного лечения с пяти лет сеансы оксигенотерапии с изменением давления курсами до 10 процедур.
Гимнастика, лечебная физкультура, массажи
Для того чтобы не было застойных явлений и улучшалась аэрация легочных полей применима дыхательная гимнастика и специальные физические упражнения, которые постепенно нормализуют функции легких. При умеренной нагрузке ребенок также активизирует метаболизм, борется со слабостью и уменьшает кашель, разрабатывает легкие. Конкретный набор упражнений подберет врач кабинета ЛФК, куда малыша направит лечащий доктор. Также родителей и ребенка обучат правильному выполнению дыхательной гимнастики и упражнений для домашнего лечения.
Для улучшения отделения мокроты и стимуляции откашливания показан дренажный массаж, который проводят курсами до 10 процедур длительностью не более 6-8 минут. Это постукивающие вибрационные движения по поверхности грудной клетки и массаж кожных покровов. После подобного дренажного массажа мокрота легче откашливается и отходит, у младенцев нужно надавить на корень языка, чтобы простимулировать после массажа кашлевой рефлекс.
Важно
Дренажный массаж разрешено проводить только при наличии влажного продуктивного кашля. На фоне лихорадки и сухого кашля он запрещен.
Общий уход за болеющим малышом
 Важно соблюдение строгого постельного режима на время лихорадки и плохого самочувствия и всего острого периода болезни. По мере улучшения ребенка нужно периодически поднимать с постели, менять его положение, чтобы оно откашливал мокроту, и не было застойных явлений. Если температуры нет и состояние относительно удовлетворительное, можно в лежачем положении проводить занятия по ЛФК для того, чтобы облегчать откашливание мокроты. Это поможет улучшить вентиляцию легких и доставить в кровь больше кислорода. В помещении, где находится малыш, нужна постоянная влажная уборка утром и вечером с дезинфектантами, воздух нужно постоянно увлажнять и часто проветривать для доступа кислорода.
Важно соблюдение строгого постельного режима на время лихорадки и плохого самочувствия и всего острого периода болезни. По мере улучшения ребенка нужно периодически поднимать с постели, менять его положение, чтобы оно откашливал мокроту, и не было застойных явлений. Если температуры нет и состояние относительно удовлетворительное, можно в лежачем положении проводить занятия по ЛФК для того, чтобы облегчать откашливание мокроты. Это поможет улучшить вентиляцию легких и доставить в кровь больше кислорода. В помещении, где находится малыш, нужна постоянная влажная уборка утром и вечером с дезинфектантами, воздух нужно постоянно увлажнять и часто проветривать для доступа кислорода.
Необходимо обильное питье для того, чтобы снизить интоксикационный синдром и выводить продукты метаболизма и токсины, остатки микробов и лекарства. Полезны вода и овощные отвары, компоты и морсы, отвары сухофруктов и минеральная вода без газа, при тяжелом состоянии растворы вводят в вену. Показан стол №15 с теплыми, протертыми и не раздражающими блюдами, соль в питании ограничивается, важно потреблять больше белка и витаминов, углеводов для восстановления сил, отказываясь от жирных продуктов и тяжелой пищи.
Парецкая Алена, медицинский обозреватель
4,931 просмотров всего, 1 просмотров сегодня
 Загрузка…
Загрузка… okeydoc.ru






 Какие именно, подскажет опять‑таки медик.
Какие именно, подскажет опять‑таки медик.
 Протезы следует снимать на ночь и тщательно очищать перед тем, как положить их в рот на следующее утро.
Протезы следует снимать на ночь и тщательно очищать перед тем, как положить их в рот на следующее утро. Некоторые лекарства могут играть роль в создании запаха изо рта.
Некоторые лекарства могут играть роль в создании запаха изо рта. Боль часто усиливается, если пострадавший наклоняется вперед.
Боль часто усиливается, если пострадавший наклоняется вперед.
 Ваше лицо также может наполняться.
Ваше лицо также может наполняться. препараты для разжижения и отделения мокроты, облегчения кашля, более легкого откашливания ее из бронхов. Препараты могут применяться внутрь в виде растворов и сиропов, капель, а также используются в виде растворов для ингаляций небулайзером.
препараты для разжижения и отделения мокроты, облегчения кашля, более легкого откашливания ее из бронхов. Препараты могут применяться внутрь в виде растворов и сиропов, капель, а также используются в виде растворов для ингаляций небулайзером.